Etiology និងរោគសាស្ត្រនៃជំងឺទឹកនោមផ្អែម

សាស្ត្រាចារ្យរងផ្នែកវេជ្ជសាស្ត្រផ្ទៃក្នុងលេខ ២
ជាមួយនឹងវគ្គសិក្សានៅ KrasSMU, N. OSETROVA
ជំងឺទឹកនោមផ្អែមគឺជាជំងឺមួយក្នុងចំណោមជំងឺទូទៅបំផុតដែលត្រូវបានសម្គាល់ដោយវគ្គសិក្សាយូរអង្វែងការវិវត្តនៃផលវិបាកនិងការខូចខាតដល់សរីរាង្គនិងប្រព័ន្ធផ្សេងៗនាំឱ្យមានពិការភាពដំបូងនិងកាត់បន្ថយអាយុជីវិតរបស់អ្នកជំងឺ។ ការធ្វើរោគវិនិច្ឆ័យដំបូងនិងការព្យាបាលទាន់ពេលវេលានៃជំងឺទឹកនោមផ្អែមភាគច្រើនកំណត់ពីលក្ខណៈពិតរបស់វាការការពារបឋមនិងបន្ទាប់នៃជម្ងឺទឹកនោមផ្អែមនិងការផ្លាស់ប្តូរដទៃទៀតរួមចំណែកដល់ការថែរក្សាសមត្ថភាពការងារ។
ជំងឺទឹកនោមផ្អែម គឺជាក្រុមនៃជំងឺមេតាប៉ូលីសដែលត្រូវបានបង្រួបបង្រួមដោយរោគសញ្ញាទូទៅមួយ - ជម្ងឺហួតហែងរ៉ាំរ៉ៃដែលជាលទ្ធផលនៃពិការភាពនៅក្នុងការសំងាត់អាំងស៊ុយលីនផលប៉ះពាល់នៃអាំងស៊ុយលីនឬកត្តាទាំងពីរនេះ។
ចំណាត់ថ្នាក់
ការធ្វើចំណាត់ថ្នាក់អ៊ីស្តូទិកនៃជម្ងឺគ្លីសេរីន (អង្គការសុខភាពពិភពលោកឆ្នាំ ១៩៩៩)
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ (បណ្តាលមកពីការបំផ្លាញកោសិកាបេតាដែលជាធម្មតានាំឱ្យមានកង្វះអាំងស៊ុយលីនដាច់ខាត)៖ អូតូអ៊ុយមីនអាយឌីនថល។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (អាចរាប់ពីភាពលេចធ្លោនៃភាពធន់នឹងអាំងស៊ុយលីនជាមួយនឹងកង្វះអាំងស៊ុយលីនដែលទាក់ទងទៅនឹងភាពលេចធ្លោនៃភាពខ្វះចន្លោះក្នុងការសំងាត់អាំងស៊ុយលីនដោយមានឬគ្មានភាពធន់ទ្រាំអាំងស៊ុយលីន)
ជំងឺទឹកនោមផ្អែមពេលមានគភ៌។
ប្រភេទជាក់លាក់ផ្សេងទៀត៖
- ពិការភាពពន្ធុដែលបណ្តាលឱ្យដំណើរការមិនត្រឹមត្រូវនៃកោសិកាបេតា
- ពិការភាពហ្សែនដែលបណ្តាលឱ្យមានសកម្មភាពខ្សោយអាំងស៊ុយលីន។
- ជំងឺនៃលំពែង exocrine,
បណ្តាលមកពីភ្នាក់ងារឱសថសាស្ត្រនិងគីមី
- ទម្រង់ជំងឺទឹកនោមផ្អែមដែលអាចការពារបាន -
- រោគសញ្ញាហ្សែនដទៃទៀតជួនកាលទាក់ទងនឹងជំងឺទឹកនោមផ្អែម
ពិការភាពហ្សែននៅក្នុងមុខងារកោសិកាបែតា៖
MODY- (ក្រូម៉ូសូមទី ១២, HNF-១ ក),
MODY-2 (ក្រូម៉ូសូមទី ៧ ហ្សែនហ្សូណូស៊ីនហ្សែន)
MODY-1 (ក្រូម៉ូសូម ២០ ហ្សែន HNF-4a)
ការផ្លាស់ប្តូរ DNA មីតូឆុងថេន,
ពិការភាពហ្សែនបង្កឱ្យមានការរំខានដល់អាំងស៊ុយលីនៈ
ប្រភេទអាំងស៊ុយលីនប្រភេទ
រោគសញ្ញារបស់ Rabson - Mendehall,
ជំងឺនៃលំពែង exocrine:
ជំងឺទឹកនោមផ្អែមបង្កដោយភ្នាក់ងារឱសថសាស្ត្រនិងគីមី៖
រោគសញ្ញាហ្សែនផ្សេងទៀតពេលខ្លះទាក់ទងនឹងជំងឺទឹកនោមផ្អែម៖
រោគសញ្ញា Lawrence-Moon-Beadle
រោគសញ្ញា Prader - Ville,
ទម្រង់មិនធម្មតានៃជំងឺទឹកនោមផ្អែមដែលមានភាពស៊ាំ - សម្របសម្រួល
"បុរសរឹង" - រោគសញ្ញាមួយ (រោគសញ្ញាអសមត្ថភាព),
Autoantibodies ចំពោះអ្នកទទួលអាំងស៊ុយលីន
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដំណាក់កាល
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ឆ្លុះបញ្ចាំងពីដំណើរការ ការបំផ្លាញកោសិកាបែតាដែលតែងតែនាំទៅរកការវិវត្តនៃជំងឺទឹកនោមផ្អែមដែលអាំងស៊ុយលីនត្រូវបានទាមទារសម្រាប់ការរស់រានដើម្បីការពារការវិវត្តនៃ ketoacidosis, សន្លប់និងស្លាប់។ ប្រភេទទីមួយជាធម្មតាត្រូវបានសម្គាល់ដោយវត្តមាននៃអង្គបដិប្រាណចំពោះ GAD (glutamate decarboxylase) ទៅកោសិកាបេតា (អាយអាយអេស) ឬអាំងស៊ុយលីនដែលបញ្ជាក់ពីវត្តមាននៃដំណើរការអូតូអ៊ុយមីន។
ដំណាក់កាលនៃការអភិវឌ្ឍនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១Eisenbarthឆ.ស, 1989)
ដំណាក់កាលទី ១ – ការបង្រួបបង្រួមហ្សែនដែលត្រូវបានគេដឹងថាមានចំនួនតិចជាងពាក់កណ្តាលនៃកូនភ្លោះដូចគ្នានិងក្នុងបងប្អូនស្រី ២-៥% ។ សារៈសំខាន់ដ៏អស្ចារ្យគឺវត្តមាននៃអង្គបដិប្រាណ HLA ជាពិសេសថ្នាក់ទីពីរ - ឌី, ឌី4 និង DQ ។ ទន្ទឹមនឹងនេះហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទ ១ កើនឡើងច្រើនដង។ នៅក្នុងប្រជាជនទូទៅ - 40% ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែម - រហូតដល់ 90% ។
មានសំណួរទាក់ទងនឹងជំងឺទឹកនោមផ្អែម?
ដំណាក់កាលទី ២ - សម្មតិកម្មចាប់ផ្តើម - ការឆ្លងវីរុសភាពតានតឹងអាហាររូបត្ថម្ភគីមីជាដើម។ ការប៉ះពាល់ទៅនឹងកត្តាកេះ៖ ឆ្លង (ឆ្លងវីរុសទឹកនោមផ្អែមពពួកប៉ារ៉ាស៊ីតពីកំណើតប៉ារ៉ាស៊ីតបាក់តេរីផ្សិត) មិនឆ្លង៖ សមាសធាតុផ្សំនៃរបបអាហារ៖ gluten, សណ្តែក, រុក្ខជាតិដទៃទៀត, ទឹកដោះគោគោ, លោហធាតុធ្ងន់, នីត្រាត, នីត្រាត, ជាតិពុលបេតា - កោសិកា (ថ្នាំ) កត្តាចិត្តសាស្ត្រវិទ្យុសកម្មកាំរស្មីយូវី។
៣ ដំណាក់កាល – ដំណាក់កាលនៃបញ្ហាភាពស៊ាំ - ការរក្សាអាំងស៊ុយលីនធម្មតាត្រូវបានរក្សា។ សញ្ញាសម្គាល់ភាពស៊ាំនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ត្រូវបានកំណត់ - អង្គបដិប្រាណទៅនឹងកោសិកាបេតាប្រឆាំងនឹងអាំងស៊ុយលីនអាំងស៊ុយលីន GAD (GAD ត្រូវបានកំណត់ក្នុងរយៈពេលជាង ១០ ឆ្នាំ) ។
ដំណាក់កាលទី ៤ – ដំណាក់កាលនៃជំងឺអូតូអ៊ុយមីនដែលបញ្ចេញសម្លេង កំណត់លក្ខណៈដោយការថយចុះជាលំដាប់នៃអាថ៌កំបាំងអាំងស៊ុយលីនដោយសារតែការវិវត្តនៃអាំងស៊ុយលីន។ កម្រិតគ្លីសេម៉ានៅតែមានលក្ខណៈធម្មតា។ មានការថយចុះនៅដំណាក់កាលដំបូងនៃការសំងាត់អាំងស៊ុយលីន។
៥ ដំណាក់កាល – ដំណាក់កាលការបង្ហាញគ្លីនិក មានការរីកចម្រើនជាមួយនឹងការស្លាប់ ៨០ - ៩០% នៃម៉ាស់កោសិកាបេតា។ ក្នុងពេលជាមួយគ្នានេះការសំងាត់ដែលនៅសល់នៃ C-peptide ត្រូវបានរក្សា។
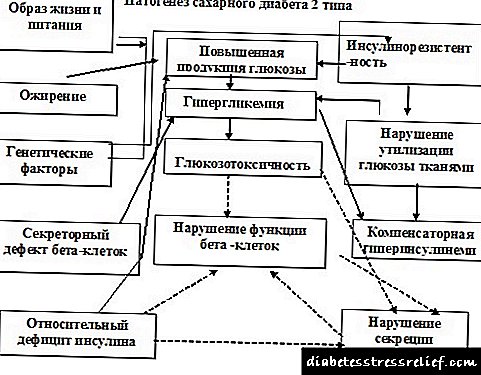
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២, រោគវិទ្យា, រោគវិទ្យា
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ - ជំងឺតំណពូជដែលត្រូវបានកំណត់ដោយភាពស្មុគស្មាញនៃការរំលាយអាហារដែលពឹងផ្អែកលើ ភាពធន់នឹងអាំងស៊ុយលីន និងការផ្លាស់ប្តូរកម្រិតនៃភាពធ្ងន់ធ្ងរ ភាពមិនដំណើរការនៃកោសិកាបេតា។
Etiologyជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ ទំរង់ភាគច្រើននៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គឺមានជាតិប៉ូលីនជីនជាធម្មជាតិ។ ការរួមបញ្ចូលជាក់លាក់នៃហ្សែនដែលកំណត់ភាពជាប់ទាក់ទងនឹងជំងឺហើយការអភិវឌ្ឍនិងគ្លីនិករបស់វាត្រូវបានកំណត់ដោយកត្តាមិនមែនហ្សែនដូចជា ភាពធាត់លើសទម្ងន់របៀបរស់នៅមិនសូវស្រួលភាពតានតឹងក៏ដូចជាមិនគ្រប់គ្រាន់ អាហារបំប៉នពោះវៀន និងលើ ឆ្នាំដំបូងនៃជីវិត.
រោគសាស្ត្រនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ យោងទៅតាមគំនិតទំនើបយន្តការពីរដើរតួយ៉ាងសំខាន់ក្នុងការបង្ករោគនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២៖
- ការរំលោភលើការសំងាត់អាំងស៊ុយលីន កោសិកាបេតា
- បង្កើនភាពធន់ទ្រាំគ្រឿងកុំព្យូទ័រ សកម្មភាពរបស់អាំងស៊ុយលីន (ការថយចុះនៃការស្រូបយកជាតិគ្លុយកូសដោយថ្លើមឬការកើនឡើងនៃការផលិតគ្លុយកូស) ។ ភាគច្រើនជាញឹកញាប់ភាពធន់នឹងអាំងស៊ុយលីនមានការវិវត្តនៅក្នុងការធាត់ពោះ។
រោគសញ្ញានៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងប្រភេទទី ២
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលប្រភេទ ១ និង ២
រោគសញ្ញាគ្លីនិក ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ កើតឡើងជាញឹកញាប់ចំពោះមនុស្សវ័យក្មេង (អាយុពី ១៥ ទៅ ២៤ ឆ្នាំ) ការផ្ទុះឡើងតាមរដូវបន្ទាប់ពីការឆ្លងត្រូវបានគេកត់សម្គាល់។ ការបង្ហាញរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមត្រូវបានគេប្រកាសថាមានទំនោរទៅនឹង ketoacidosis ដែលជាញឹកញាប់ 25-0% មាននៅក្នុងស្ថានភាពមុននិងសន្លប់។ ជាមួយនឹងរយៈពេលវែងនៃជំងឺនេះនៅក្នុងលក្ខខណ្ឌនៃសំណងមិនល្អរូបភាពគ្លីនិកនឹងត្រូវបានកំណត់ដោយផលវិបាកយឺតជាពិសេសមីក្រូជីវ៉េស្យា។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ ដោយសារតែកង្វះនៃអាំងស៊ុយលីនដាច់ខាតជំងឺនេះបង្ហាញរាងដោយទន់ភ្លន់ជាងមុន។ ការធ្វើរោគវិនិច្ឆ័យជារឿយៗត្រូវបានធ្វើឡើងដោយចៃដន្យក្នុងការកំណត់ជាប្រចាំនៃគ្លីសេម៉ា។ លើសទម្ងន់, ការបង្ហាញបន្ទាប់ពី 40 ឆ្នាំ, ប្រវត្តិគ្រួសារវិជ្ជមាន, អវត្តមាននៃសញ្ញានៃកង្វះអាំងស៊ុយលីនដាច់ខាតគឺជាលក្ខណៈ។ ជាញឹកញាប់ណាស់នៅពេលនៃការធ្វើរោគវិនិច្ឆ័យផលវិបាកយឺតត្រូវបានបង្ហាញជាដំបូងជំងឺ macroangiopathy (atherosclerosis) ដែលកំណត់រូបភាពគ្លីនិកនៃជំងឺក៏ដូចជាការឆ្លងមេរោគមិនទាន់ឃើញច្បាស់ (pyelonephritis, ការឆ្លងមេរោគផ្សិត) ។
ចំពោះការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលប្រភេទ ១ និងប្រភេទ ២ ក៏ដូចជាការធ្វើរោគវិនិច្ឆ័យនៃតំរូវការអាំងស៊ុយលីនក្នុងទឹកនោមផ្អែមប្រភេទ ២ កម្រិត C-peptide ត្រូវបានពិនិត្យក្នុងតេស្តជាមួយគ្លូហ្គូកនិងរំញោចអាហារ។ (៥ XE) ។ កំហាប់ C-peptide ដែលមានល្បឿនលឿនលើសពី ០.៦ nmol / L និងលើស ១,១ nmol / L បន្ទាប់ពីការរំញោចចំណីអាហារឬការគ្រប់គ្រងគ្លីសេរីន ១ មីលីក្រាមបង្ហាញពីការផលិតអាំងស៊ុយលីនគ្រប់គ្រាន់ដោយកោសិកាខ។ កម្រិតនៃ C-peptide ដែលត្រូវបានរំញោចគឺ ០.៦ nmol / L ឬតិចជាងនេះបង្ហាញពីតំរូវការអាំងស៊ុយលីនហួសកំរិត។
ការធ្វើរោគវិនិច្ឆ័យ
លក្ខណៈវិនិច្ឆ័យរោគវិនិច្ឆ័យរោគទឹកនោមផ្អែមលើសលុប (WHO, ១៩៩៩)
រោគសញ្ញាគ្លីនិកនៃជំងឺទឹកនោមផ្អែម (ជំងឺ polyuria, polydipsia, ការសម្រកទម្ងន់ដែលមិនអាចពន្យល់បាន) នៅក្នុងការរួមផ្សំជាមួយនឹងកម្រិតជាតិគ្លុយកូសនៅក្នុងឈាម capillary នៅពេលណាមួយ (ដោយមិនគិតពីពេលវេលាអាហារ) ធំជាងឬស្មើ 11,1 មីលីលីត្រ mol / អិល។
2. កំរិតជាតិគ្លុយកូសក្នុងការតមឈាម capillary (ការតមអាហារយ៉ាងតិច ៨ ម៉ោង) គឺធំជាងរឺស្មើ 6,1 មីលីលីត្រ mol / អិល។
។ កម្រិតជាតិគ្លុយកូសក្នុងឈាម បន្ទាប់ពី 2 ម៉ោង បន្ទាប់ពីផ្ទុកគ្លុយកូស (៧៥ ក្រាម) ធំជាងឬស្មើ 11,1 មីលីលីត្រ mol / អិល។
ដើម្បីរកឃើញជំងឺទឹកនោមផ្អែមដែលមិនចេះអត់ធ្មត់ចំពោះអ្នកជំងឺដែលមានការកើនឡើងហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមការធ្វើតេស្តភាពអត់ធ្មត់នៃគ្លុយកូស (TSH) ត្រូវបានអនុវត្ត។
មាត់TTG(របាយការណ៍ពិគ្រោះយោបល់របស់អង្គការសុខភាពពិភពលោកឆ្នាំ ១៩៩៩)
ការធ្វើតេស្តភាពអត់ធ្មត់នៃគ្លុយកូសតាមមាត់គួរតែត្រូវបានអនុវត្តនៅពេលព្រឹកប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃអាហារបំប៉នដែលគ្មានដែនកំណត់យ៉ាងហោចណាស់មួយថ្ងៃ (ច្រើនជាងកាបូអ៊ីដ្រាតច្រើនជាង ១៥០ ក្រាមក្នុងមួយថ្ងៃ) និងសកម្មភាពរាងកាយធម្មតា។ កត្តាដែលអាចប៉ះពាល់ដល់លទ្ធផលតេស្តគួរតែត្រូវបានគេកត់ត្រាទុក (ឧ។ ថ្នាំសកម្មភាពរាងកាយទាបការឆ្លងមេរោគ) ។ ការធ្វើតេស្តគួរតែត្រូវបានអនុវត្តមុនពេលការតមអាហារពេលយប់រយៈពេល 8-14 ម៉ោង (អ្នកអាចផឹកទឹក) ។ អាហារពេលល្ងាចចុងក្រោយគួរតែមានកាបូអ៊ីដ្រាត ០-៥០ ក្រាម។ បន្ទាប់ពីការតមអាហារឈាមប្រធានបទតេស្តគួរតែផឹក ៧៥ ក្រាមនៃជាតិគ្លុយកូសដែលមិនមានជាតិស្ករឬ ៨២.៥ នៃជាតិអាល់កុលដែលរលាយក្នុង ២៥០-០០ មីលីលីត្រក្នុងទឹកមិនលើសពី ៥ នាទី។ ចំពោះកុមារបន្ទុកគឺ ១,៧៥ ក្រាមនៃជាតិគ្លុយកូសក្នុងមួយគីឡូក្រាមនៃទំងន់រាងកាយប៉ុន្តែមិនលើសពី ៧៥ ក្រាមការជក់បារីមិនត្រូវបានអនុញ្ញាតក្នុងកំឡុងពេលធ្វើតេស្ត។ បន្ទាប់ពី 2 ម៉ោងការធ្វើគំរូឈាមលើកទីពីរត្រូវបានអនុវត្ត។ សម្រាប់គោលបំណងនៃរោគរាតត្បាតឬការតាមដានតម្លៃគ្លុយកូសតែមួយដងឬកម្រិតគ្លុយកូស 2 ម៉ោងក្នុងកំឡុងពេល TSH គឺគ្រប់គ្រាន់។ សម្រាប់គោលបំណងធ្វើរោគវិនិច្ឆ័យគ្លីនិចជំងឺទឹកនោមផ្អែមគួរតែត្រូវបានបញ្ជាក់ដោយការធ្វើតេស្តម្តងទៀតនៅថ្ងៃបន្ទាប់លើកលែងតែករណីដែលមិនគួរអោយជឿជាមួយនឹងការថយចុះនៃការរំលាយអាហារស្រួចស្រាវឬរោគសញ្ញាជាក់ស្តែង។
Etiology នៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១
ញឹកញាប់ជាងនេះទៅទៀតការរួមបញ្ចូលគ្នានៃក្រុមនៃកត្តានេះផ្តោតទៅលើផ្នែកសរីរវិទ្យានៃជំងឺទឹកនោមផ្អែម ១ ។
ស្ករត្រូវបានកាត់បន្ថយភ្លាមៗ! ជំងឺទឹកនោមផ្អែមយូរ ៗ ទៅអាចបណ្តាលឱ្យកើតជំងឺមួយចំនួនដូចជាបញ្ហាចក្ខុវិស័យបញ្ហាស្បែកនិងសក់ដំបៅដំបៅនិងសូម្បីតែដុំសាច់មហារីកទៀតផង! មនុស្សបានបង្រៀនបទពិសោធន៍ជូរចត់ដើម្បីធ្វើឱ្យកម្រិតជាតិស្កររបស់ពួកគេមានលក្ខណៈធម្មតា។ អានបន្ត
- ការញៀនហ្សែន។
- វីរុស៖ មេរោគ Koksaki enterovirus, ក្ឹល, ជំងឺមាន់, ជំងឺ cytomegalovirus ។
- សារធាតុគីមី៖ នីត្រាតនីត្រាត។
- ថ្នាំ៖ ថ្នាំ corticosteroids ថ្នាំអង់ទីប៊ីយោទិចខ្លាំង។
- ជំងឺលំពែង។
- ការទទួលទានកាបូអ៊ីដ្រាតនិងខ្លាញ់សត្វច្រើន។
- ស្ត្រេស។
ជីវវិទ្យានៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ មិនត្រូវបានបង្កើតឡើងជាពិសេសនោះទេ។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ សំដៅទៅលើជំងឺពហុមុខងារព្រោះគ្រូពេទ្យមិនអាចដាក់ឈ្មោះកត្តាវិទ្យាសាស្ត្រពិតប្រាកដក្នុងចំណោមបញ្ហាខាងលើបានទេ។ ជំងឺទឹកនោមផ្អែម ១ មានទំនាក់ទំនងយ៉ាងខ្លាំងនឹងតំណពូជ។ ចំពោះអ្នកជំងឺភាគច្រើនហ្សែននៃប្រព័ន្ធ HLA ត្រូវបានរកឃើញវត្តមានរបស់វាត្រូវបានចម្លងតាមហ្សែន។ វាក៏សំខាន់ផងដែរដែលថាជំងឺទឹកនោមផ្អែមប្រភេទនេះបង្ហាញរាងវាក្នុងវ័យកុមារភាពហើយភាគច្រើនរហូតដល់ ៣០ ឆ្នាំ។
តំណភ្ជាប់ចាប់ផ្តើមនៅក្នុងគ្រោងការណ៍បង្កជំងឺសម្រាប់ជំងឺទឹកនោមផ្អែមគឺកង្វះអាំងស៊ុយលីន - កង្វះ ៨០-៩០% ជាមួយប្រភេទ ១ ដោយសារតែការបរាជ័យនៃកោសិកាបេតាលំពែងដើម្បីបំពេញមុខងាររបស់វា។ នេះនាំឱ្យមានការរំលោភលើការរំលាយអាហារគ្រប់ប្រភេទ។ ប៉ុន្តែខាងលើទាំងអស់ការជ្រៀតចូលនៃគ្លុយកូសទៅក្នុងជាលិកាដែលពឹងផ្អែកលើអាំងស៊ុយលីននិងការប្រើប្រាស់របស់វាត្រូវបានកាត់បន្ថយ។ គ្លុយកូសគឺជាសមាសធាតុថាមពលដ៏សំខាន់ហើយកង្វះរបស់វានាំឱ្យមានភាពអត់ឃ្លាននៃកោសិកា។ ជាតិគ្លុយកូសដែលគ្មានជាតិស្ករប្រមូលផ្តុំនៅក្នុងឈាមដែលត្រូវបានឆ្លុះបញ្ចាំងពីការវិវត្តនៃជំងឺក្រិនថ្លើម។ អសមត្ថភាពរបស់តម្រងនោមក្នុងការច្រោះជាតិស្ករត្រូវបានបង្ហាញដោយការលេចចេញជាតិគ្លុយកូសនៅក្នុងទឹកនោម។ គ្លីសេម៉ាមានសមត្ថភាពធ្វើចលនាឈាមយោលដែលបង្ហាញរាងវាជាទម្រង់រោគសញ្ញាដូចជាប៉ូលីយូធី (ការនោមញឹកញឹកញាប់), ជំងឺទឹកនោមផ្អែម (ការស្រេកទឹកខ្លាំងខុសពីធម្មជាតិ), ការថយចុះសម្ពាធឈាម (សម្ពាធឈាមទាប) ។
កង្វះអាំងស៊ុយលីនធ្វើឱ្យមានតុល្យភាពរវាង lipolysis និង lipogenesis ជាមួយនឹងឥទ្ធិពលរបស់អតីត។ លទ្ធផលនៃការនេះគឺការប្រមូលផ្តុំបរិមាណដ៏ច្រើននៃអាស៊ីតខ្លាញ់នៅក្នុងថ្លើមដែលនាំឱ្យមានការវិវត្តនៃការថយចុះជាតិខ្លាញ់របស់វា។ ការកត់សុីនៃអាស៊ីតទាំងនេះត្រូវបានអមដោយការសំយោគនៃរាងកាយរបស់ ketone ដែលបណ្តាលឱ្យមានរោគសញ្ញាដូចជាក្លិនអាសេតូនចេញពីមាត់ក្អួតការថប់ដង្ហើម។ គ្រោងការណ៍នៃកត្តាទាំងអស់នេះជះឥទ្ធិពលអវិជ្ជមានដល់តុល្យភាពទឹក - អេឡិចត្រូលីត្រដែលត្រូវបានបង្ហាញដោយការរំលោភលើបេះដូងការធ្លាក់ចុះសម្ពាធឈាមនិងលទ្ធភាពនៃការដួលរលំ។
ហេតុផលសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២
កត្តាខាងសរីរវិទ្យានៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គឺប្រហាក់ប្រហែលនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ ប៉ុន្តែជាដំបូងកង្វះអាហារូបត្ថម្ភឈានដល់កំរិតដំបូងគឺបរិមាណដ៏ច្រើននៃកាបូអ៊ីដ្រាតនិងខ្លាញ់ដែលផ្ទុកលើសលំពែងនិងនាំឱ្យបាត់បង់ភាពរសើបនៃជាលិកាចំពោះអាំងស៊ុយលីន។ ជំងឺទឹកនោមផ្អែមប្រភេទ ២ រងផលប៉ះពាល់ជាចម្បងដោយមនុស្សធាត់។ របៀបរស់នៅមិនសូវស្រួលការងារ sedentary ជំងឺទឹកនោមផ្អែមក្នុងគ្រួសារបន្ទាន់កង្វះអាហារូបត្ថម្ភឬជំងឺទឹកនោមផ្អែមពេលមានគភ៌ - ពេលមានគភ៌ - ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ ភ្នាក់ងារបង្ករោគនៃជំងឺទឹកនោមផ្អែម ២ គឺផ្អែកលើការរំខានដល់កោសិកាលំពែងនិងបង្កើនភាពធន់ទ្រាំទៅនឹងការយល់ឃើញអាំងស៊ុយលីនដែលអាចជាជំងឺថ្លើមនិងគ្រឿងកុំព្យូទ័រ។ លក្ខណៈប្លែកគឺអ្នកជំងឺលើសទម្ងន់សម្ពាធឈាមខ្ពស់និងការវិវឌ្ឍន៍យឺតនៃជំងឺទឹកនោមផ្អែម។
ជំងឺទឹកនោមផ្អែមប្រភេទ ១ និង ២
ប្រភេទទី ១ គឺរន្ទះលឿន។ ក្នុងរយៈពេលតែពីរបីថ្ងៃស្ថានភាពរបស់មនុស្សម្នាក់កាន់តែយ៉ាប់ទៅ ៗ ៖ ការស្រេកទឹកខ្លាំង, រមាស់ស្បែក, មាត់ស្ងួត, ការហូរចេញទឹកនោមច្រើនជាង ៥ លីត្រក្នុងមួយថ្ងៃធ្វើទារុណកម្ម។ ជារឿយៗប្រភេទទី ១ ធ្វើឱ្យខ្លួនវាមានអារម្មណ៍ជាមួយនឹងការវិវត្តទៅជាសន្លប់ទឹកនោមផ្អែម។ ដូច្នេះមានតែការព្យាបាលជំនួសប៉ុណ្ណោះដែលត្រូវបានប្រើសម្រាប់ការព្យាបាល - ការចាក់បញ្ចូលអាំងស៊ុយលីនព្រោះថា ១០% នៃអរម៉ូននៃបរិមាណត្រឹមត្រូវមិនអាចអនុវត្តមុខងារចាំបាច់ទាំងអស់បានទេ។
វគ្គនៃជំងឺទឹកនោមផ្អែម ១ និង ២ គឺខុសគ្នា។ ប្រសិនបើប្រភេទទី 1 មានការរីកចម្រើនក្នុងល្បឿនរន្ទះហើយត្រូវបានកំណត់ដោយរោគសញ្ញាធ្ងន់ធ្ងរបន្ទាប់មកជាមួយប្រភេទទី 2 អ្នកជំងឺជារឿយៗអស់រយៈពេលជាយូរមកហើយមិនសង្ស័យថាមានវត្តមាននៃការរំលោភបំពាន។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ចាប់ផ្តើមយឺត ៗ និងមើលមិនឃើញចំពោះមនុស្ស។ ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការធាត់, ខ្សោយសាច់ដុំ, រលាកស្បែកញឹកញាប់, ដំណើរការ purulent, រមាស់ស្បែក, ឈឺជើង, ស្រេកទឹកបន្តិចលេចឡើង។ ប្រសិនបើអ្នកងាកទៅរកអ្នកឯកទេសខាង endocrinologist ទាន់ពេលវេលាសំណងអាចត្រូវបានសម្រេចដោយមានជំនួយពីរបបអាហារនិងសកម្មភាពរាងកាយ។ ប៉ុន្តែភាគច្រើនអ្នកជំងឺព្យាយាមមិនកត់សំគាល់ពីស្ថានភាពកាន់តែអាក្រក់ទៅ ៗ ហើយជំងឺក៏វិវត្តទៅមុខដែរ។ មនុស្សលើសទម្ងន់ត្រូវយកចិត្តទុកដាក់ចំពោះខ្លួនឯងហើយជាមួយនឹងការផ្លាស់ប្តូរតិចតួចបំផុតនៅក្នុងរដ្ឋសូមពិគ្រោះជាមួយវេជ្ជបណ្ឌិត។
តើអ្នកនៅតែគិតថាទឹកនោមផ្អែមមិនអាចព្យាបាលបានទេ?
ដោយវិនិច្ឆ័យដោយការពិតដែលថាអ្នកកំពុងអានបន្ទាត់ទាំងនេះឥឡូវនេះជ័យជំនះក្នុងការប្រយុទ្ធប្រឆាំងនឹងជាតិស្ករក្នុងឈាមខ្ពស់គឺមិនមាននៅខាងអ្នកនៅឡើយទេ។
ហើយតើអ្នកបានគិតរួចហើយអំពីការព្យាបាលនៅមន្ទីរពេទ្យ? វាអាចយល់បានព្រោះជំងឺទឹកនោមផ្អែមគឺជាជំងឺគ្រោះថ្នាក់បំផុតដែលប្រសិនបើមិនបានព្យាបាលអាចបណ្តាលឱ្យស្លាប់។ ការស្រេកឃ្លានថេរការបត់ជើងតូចឆាប់រហ័សស្រវាំងភ្នែក។ រោគសញ្ញាទាំងអស់នេះស៊ាំនឹងអ្នកផ្ទាល់។
ប៉ុន្តែតើអាចព្យាបាលបុព្វហេតុជាជាងផលដែរឬទេ? យើងសូមណែនាំឱ្យអានអត្ថបទស្តីពីការព្យាបាលជំងឺទឹកនោមផ្អែមនាពេលបច្ចុប្បន្ន។ សូមអានអត្ថបទ >>
ប្រភេទនៃជំងឺស្ករ
លក្ខណៈពិសេសនៃជំងឺទឹកនោមផ្អែមត្រូវបានគេយល់ច្បាស់ហើយជាទូទៅអាចត្រូវបានពិពណ៌នាដូចខាងក្រោម។ នៅពេលមានបញ្ហារោគសាស្ត្រកើតឡើងជាមួយនឹងប្រព័ន្ធ endocrine ជាលទ្ធផលលំពែងឈប់សំយោគអាំងស៊ុយលីនដែលទទួលខុសត្រូវចំពោះការប្រើប្រាស់កាបូអ៊ីដ្រាតឬផ្ទុយទៅវិញជាលិកាមិនឆ្លើយតបនឹង“ ជំនួយ” ពីសរីរាង្គរបស់ខ្លួនទេគ្រូពេទ្យរាយការណ៍ពីការចាប់ផ្តើមនៃជំងឺធ្ងន់ធ្ងរនេះ។
ជាលទ្ធផលនៃការផ្លាស់ប្តូរទាំងនេះជាតិស្ករចាប់ផ្តើមកកកុញនៅក្នុងឈាមបង្កើន“ មាតិកាជាតិស្ករ” ។ ភ្លាមៗដោយគ្មានការថយចុះកត្តាអវិជ្ជមានមួយទៀតត្រូវបានបើក - ការខះជាតិទឹក។ ជាលិកាមិនអាចទប់ទឹកនៅក្នុងកោសិកាបានទេហើយតម្រងនោមបញ្ចេញជាតិស្ករក្នុងទំរង់ទឹកនោមចេញពីរាងកាយ។ សូមអភ័យទោសចំពោះការបកស្រាយដោយសេរីនៃដំណើរការ - នេះគ្រាន់តែដើម្បីឱ្យមានការយល់ដឹងកាន់តែប្រសើរ។
ដោយវិធីនេះវាស្ថិតនៅលើមូលដ្ឋាននេះនៅក្នុងប្រទេសចិនបុរាណថាជំងឺនេះត្រូវបានគេធ្វើរោគវិនិច្ឆ័យដោយអនុញ្ញាតឱ្យស្រមោចចូលទឹកនោម។

អ្នកអានដែលល្ងង់ខ្លៅអាចមានសំណួរធម្មជាតិ៖ ហេតុអ្វីវាមានគ្រោះថ្នាក់ខ្លាំងគឺជំងឺស្ករពួកគេនិយាយថាឈាមប្រែជាផ្អែមតើនេះជាអ្វី?
ដំបូងជំងឺទឹកនោមផ្អែមមានគ្រោះថ្នាក់ដល់ផលវិបាកដែលវាញុះញង់។ មានការខូចខាតដល់ភ្នែកក្រលៀនឆ្អឹងនិងសន្លាក់ខួរក្បាលការស្លាប់នៃជាលិកានៃចុងខាងលើនិងខាងក្រោម។
នៅក្នុងពាក្យមួយ - នេះគឺជាសត្រូវដ៏អាក្រក់បំផុតមិនត្រឹមតែរបស់មនុស្សប៉ុណ្ណោះទេប៉ុន្តែក៏សម្រាប់មនុស្សជាតិផងដែរប្រសិនបើយើងត្រឡប់ទៅស្ថិតិម្តងទៀត។
វេជ្ជសាស្ត្របែងចែកជំងឺទឹកនោមផ្អែមជាពីរប្រភេទ (ប្រភេទ)៖
- អាំងស៊ុយលីនពឹងផ្អែក - ប្រភេទទី ១។ ភាពបារម្ភរបស់វាស្ថិតនៅក្នុងដំណើរការនៃលំពែងដែលដោយសារតែជំងឺរបស់វាមិនអាចផលិតអាំងស៊ុយលីនគ្រប់គ្រាន់សម្រាប់រាងកាយ។
- ប្រភេទមិនមែនអាំងស៊ុយលីនឯករាជ្យទី ២។ នៅទីនេះដំណើរការបញ្ច្រាស់គឺលក្ខណៈ - អរម៉ូន (អាំងស៊ុយលីន) ត្រូវបានផលិតក្នុងបរិមាណគ្រប់គ្រាន់ទោះយ៉ាងណាដោយសារតែកាលៈទេសៈរោគសាស្ត្រជាលិកាមិនអាចឆ្លើយតបបានគ្រប់គ្រាន់។
គួរកត់សម្គាល់ថាប្រភេទទី 2 លេចឡើងក្នុងអ្នកជំងឺ 75% ។ ភាគច្រើនពួកគេទទួលរងផលប៉ះពាល់ពីមនុស្សចាស់និងមនុស្សចាស់។ ប្រភេទទីមួយផ្ទុយទៅវិញមិនទុកឱ្យកុមារនិងយុវវ័យមានអារម្មណ៍ធូរស្បើយឡើយ។

មូលហេតុនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១
ជំងឺទឹកនោមផ្អែមប្រភេទនេះដែលត្រូវបានគេហៅថាជំងឺទឹកនោមផ្អែមអនីតិជនគឺជាសត្រូវដ៏អាក្រក់បំផុតរបស់យុវវ័យព្រោះភាគច្រើនវាបង្ហាញរាងវាមុនអាយុ ៣០ ឆ្នាំ។ ជីវវិទ្យានិងរោគវិទ្យានៃជំងឺទឹកនោមផ្អែមប្រភេទ ១ កំពុងត្រូវបានសិក្សាជាបន្តបន្ទាប់។ អ្នកវិទ្យាសាស្ត្រផ្នែកវេជ្ជសាស្រ្តមួយចំនួនមានទំនោរជឿថាបុព្វហេតុនៃជំងឺនេះគឺស្ថិតនៅក្នុងវីរុសដែលបង្កឱ្យមានការកើតឡើងនៃជំងឺកញ្ជ្រឹលជំងឺកញ្ជ្រិលជំងឺអុតស្វាយជំងឺស្រឡទែនជំងឺរលាកថ្លើមក៏ដូចជាវីរុស Coxsackie ពោះវៀន។
តើមានអ្វីកើតឡើងក្នុងករណីទាំងនេះនៅក្នុងខ្លួន?
ដំបៅខាងលើអាចប៉ះពាល់ដល់លំពែងនិងសមាសធាតុរបស់វា - កោសិកា .- ។ ក្រោយមកទៀតឈប់ផលិតអាំងស៊ុយលីនក្នុងបរិមាណចាំបាច់សម្រាប់ដំណើរការមេតាប៉ូលីស។
អ្នកវិទ្យាសាស្ត្រកំណត់កត្តាវិទ្យាសាស្ត្រសំខាន់បំផុតនៃជំងឺទឹកនោមផ្អែមចំពោះកុមារ៖
- ស្ត្រេសសីតុណ្ហាភាពយូរនៃរាងកាយ: ឡើងកំដៅនិងថយកម្តៅ
- ការទទួលទានប្រូតេអ៊ីនច្រើនពេក
- predisposition តំណពូជ។
ឃាតករស្ករមិនបង្ហាញខ្លឹមសារ“ អន់” របស់វាភ្លាមៗនោះទេប៉ុន្តែបន្ទាប់ពីភាគច្រើនបានស្លាប់ - ៨០% នៃកោសិកាដែលអនុវត្តការសំយោគអាំងស៊ុយលីន។
គ្រោងការណ៍បង្ករោគនៃជំងឺទឹកនោមផ្អែមឬសេណារីយ៉ូ (ក្បួនដោះស្រាយ) នៃការវិវត្តនៃជំងឺនេះគឺជាលក្ខណៈរបស់អ្នកជំងឺភាគច្រើននិងប៉ះពាល់ដល់ទំនាក់ទំនងបុព្វហេតុទូទៅ:
- ការជម្រុញហ្សែនសម្រាប់ការវិវត្តនៃជំងឺនេះ។
- ការប៉ះទង្គិចផ្លូវចិត្ត - អារម្មណ៍។ លើសពីនេះទៅទៀតអ្នកដែលមានការកើនឡើងការរំភើបអាចក្លាយជាចំណាប់ខ្មាំងនៃជំងឺដោយសារតែស្ថានភាពផ្លូវចិត្តមិនអំណោយផលប្រចាំថ្ងៃ។
- អាំងស៊ុយលីនគឺជាដំណើរការរលាកនៃតំបន់លំពែងនិងការផ្លាស់ប្តូរនៃកោសិកាβ-។
- ការកើតឡើងនៃអង្គបដិប្រាណ cytotoxic (ឃាតករ) ដែលរារាំងហើយបន្ទាប់មករារាំងការឆ្លើយតបនៃប្រព័ន្ធភាពស៊ាំធម្មជាតិរបស់រាងកាយដែលរំខានដល់ដំណើរការមេតាប៉ូលីសទូទៅ។
- Necrosis (ការស្លាប់) នៃកោសិកា and- និងការបង្ហាញរោគសញ្ញាជាក់ស្តែងនៃជំងឺទឹកនោមផ្អែម។
វីដេអូពីវេជ្ជបណ្ឌិត Komarovsky៖
កត្តាហានិភ័យសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២
ហេតុផលសម្រាប់ការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ផ្ទុយពីទីមួយគឺការថយចុះឬកង្វះការយល់ឃើញដោយជាលិកានៃលំពែងផលិតដោយអាំងស៊ុយលីន។
និយាយដោយសាមញ្ញៈសំរាប់ការបំបែកជាតិស្ករនៅក្នុងឈាម cells កោសិកាផលិតបរិមាណអរម៉ូននេះគ្រប់គ្រាន់ទោះយ៉ាងណាសរីរាង្គដែលពាក់ព័ន្ធនឹងដំណើរការមេតាប៉ូលីសសម្រាប់ហេតុផលជាច្រើនមិនត្រូវ“ មើល” និង“ មានអារម្មណ៍” ទេ។
ស្ថានភាពនេះត្រូវបានគេហៅថាភាពធន់នឹងអាំងស៊ុយលីនឬការថយចុះភាពប្រែប្រួលនៃជាលិកា។
វេជ្ជសាស្ត្រចាត់ទុកលក្ខណៈវិនិច្ឆ័យអវិជ្ជមានដូចខាងក្រោមជាកត្តាហានិភ័យ៖
- ហ្សែន។ ស្ថិតិបានទទូចថា ១០% នៃមនុស្សដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ២ នៅក្នុងហានិភ័យនៃហ្សែនរបស់ពួកគេបំពេញបន្ថែមជួររបស់អ្នកជំងឺ។
- ភាពធាត់។ នេះប្រហែលជាហេតុផលសំរេចចិត្តដែលអាចជួយឱ្យមានជម្ងឺនេះក្នុងល្បឿនលឿន។ តើមានអ្វីដើម្បីបញ្ចុះបញ្ចូល? អ្វីគ្រប់យ៉ាងគឺសាមញ្ញបំផុត - ដោយសារតែស្រទាប់ខ្លាញ់ក្រាស់ជាលិកាឈប់ស្រូបយកអាំងស៊ុយលីនលើសពីនេះទៅទៀតពួកគេមិនបានឃើញវាទាល់តែសោះ!
- ការរំលោភលើរបបអាហារ។ កត្តានេះ“ ទងផ្ចិត” ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងកត្តាមុន។ zhor ដែលមិនអាចកំណត់បានមានរសជាតិឈ្ងុយឆ្ងាញ់ជាមួយនឹងបរិមាណម្សៅផ្អែមរសជាតិហឹរនិងជក់បារីមិនត្រឹមតែរួមចំណែកដល់ការឡើងទំងន់ប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងធ្វើទារុណកម្មដោយគ្មានមេត្តាចំពោះលំពែងទៀតផង។
- ជំងឺសរសៃឈាមបេះដូង។ ជំងឺបែបនេះដូចជាជំងឺ atherosclerosis, ជំងឺលើសឈាមសរសៃឈាម, ជំងឺសរសៃឈាមបេះដូងរួមចំណែកដល់ការយល់ឃើញរបស់អាំងស៊ុយលីននៅកម្រិតកោសិកា។
- ស្ត្រេសនិងស្ត្រេសនៃសរសៃប្រសាទដែលមានភាពតានតឹងជាប់លាប់។ ក្នុងអំឡុងពេលនេះការបញ្ចេញ catecholamines ដ៏មានឥទ្ធិពលក្នុងទម្រង់ជា adrenaline និង norepinephrine កើតឡើងដែលជាហេតុធ្វើអោយជាតិស្ករក្នុងឈាមកើនឡើង។
- មនុស្សលាក់ពុត។ នេះគឺជាភាពមិនប្រក្រតីរ៉ាំរ៉ៃនៃក្រពេញ Adrenal ។
រោគសាស្ត្រនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ អាចត្រូវបានពិពណ៌នាថាជាលំដាប់នៃជំងឺតំណពូជដែលត្រូវបានបង្ហាញក្នុងកំឡុងពេលដំណើរការមេតាប៉ូលីសក្នុងរាងកាយ។ មូលដ្ឋានដូចដែលបានបញ្ជាក់ពីមុនគឺភាពធន់នឹងអាំងស៊ុយលីនដែលមិនមែនជាការយល់ឃើញដោយជាលិកានៃអាំងស៊ុយលីនដែលត្រូវបានបម្រុងទុកសម្រាប់ការប្រើប្រាស់គ្លុយកូស។
ជាលទ្ធផលអតុល្យភាពដ៏មានឥទ្ធិពលមួយត្រូវបានគេសង្កេតឃើញរវាងការសម្ងាត់ (ផលិត) អាំងស៊ុយលីននិងការយល់ឃើញរបស់វា (ភាពប្រែប្រួល) ដោយជាលិកា។

ការប្រើឧទាហរណ៍ដ៏សាមញ្ញដោយប្រើពាក្យដែលមិនមានចំណេះដឹងអ្វីដែលកំពុងកើតឡើងអាចត្រូវបានពន្យល់ដូចខាងក្រោម។ នៅក្នុងដំណើរការដែលមានសុខភាពល្អលំពែង "មើលឃើញ" មានការកើនឡើងជាតិស្ករក្នុងឈាមបង្កើតអាំងស៊ុយលីនរួមជាមួយកោសិកា and ហើយបោះវាទៅក្នុងឈាម។ នេះកើតឡើងក្នុងកំឡុងពេលដែលគេហៅថាដំណាក់កាលដំបូង (លឿន) ។
ដំណាក់កាលនេះគឺអវត្តមានខាងរោគសាស្ត្រពីព្រោះជាតិដែក“ មិនមើលឃើញ” តម្រូវការសម្រាប់ការបង្កើតអាំងស៊ុយលីនទេពួកគេនិយាយថាហេតុអ្វីវាមានរួចហើយ។ ប៉ុន្តែបញ្ហាស្ថិតនៅក្នុងការពិតដែលថាប្រតិកម្មបញ្ច្រាសមិនកើតឡើងនោះកំរិតជាតិស្ករមិនថយចុះទេព្រោះជាលិកាមិនភ្ជាប់ដំណើរការបំបែករបស់វា។
ការសំងាត់យឺតឬដំណាក់កាលទី ២ កើតឡើងរួចទៅហើយដែលជាប្រតិកម្មទៅនឹងការហៀរសំបោរ។ នៅក្នុងរបៀបប៉ូវកំលាំង (ថេរ) ការផលិតអាំងស៊ុយលីនកើតឡើងទោះបីជាលើសពីអរម៉ូនក៏ដោយក៏ការថយចុះជាតិស្ករមិនកើតឡើងដោយសារមូលហេតុដែលគេដឹងដែរ។ វាធ្វើម្តងទៀតដោយគ្មានទីបញ្ចប់។
វីដេអូពីលោកបណ្ឌិតម៉ាលីស្សាវ៉ា៖
ការផ្លាស់ប្តូរភាពមិនស្រួល
ការពិចារណាអំពី etiopathogenesis នៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងប្រភេទទី ២ ដែលជាទំនាក់ទំនងបុព្វហេតុរបស់វាប្រាកដជានឹងនាំឱ្យមានការវិភាគនូវបាតុភូតបែបនេះដូចជាការរំខានដល់ការរំលាយអាហារដែលជួយបង្កើនដំណើរការនៃជំងឺនេះ។
វាគួរឱ្យកត់សម្គាល់ភ្លាមៗថាការរំលោភបំពានដោយខ្លួនឯងមិនត្រូវបានព្យាបាលដោយថ្នាំគ្រាប់តែមួយមុខទេ។ ពួកគេនឹងតម្រូវឱ្យមានការផ្លាស់ប្តូររបៀបរស់នៅទាំងមូល: អាហារូបត្ថម្ភភាពតានតឹងរាងកាយនិងអារម្មណ៍។
ការរំលាយអាហារជាតិខ្លាញ់
ផ្ទុយពីជំនឿដ៏ពេញនិយមអំពីគ្រោះថ្នាក់នៃខ្លាញ់វាគួរអោយកត់សម្គាល់ថាខ្លាញ់គឺជាប្រភពថាមពលសម្រាប់សាច់ដុំក្រលៀននិងថ្លើម។
និយាយពីភាពសុខដុមនិងការផ្សព្វផ្សាយអាស៊ី - អ្វីគ្រប់យ៉ាងគួរតែស្ថិតនៅក្នុងកម្រិតមធ្យមវាត្រូវតែបញ្ជាក់ថាគម្លាតពីបទដ្ឋាននៃបរិមាណជាតិខ្លាញ់ក្នុងទិសដៅមួយឬទិសដៅផ្សេងទៀតគឺមានគ្រោះថ្នាក់ដល់រាងកាយ។
ការរំខានលក្ខណៈនៃការរំលាយអាហារជាតិខ្លាញ់:
- ភាពធាត់។ បទដ្ឋាននៃជាតិខ្លាញ់បង្គរនៅក្នុងជាលិការ: សម្រាប់បុរស - 20% សម្រាប់ស្ត្រី - រហូតដល់ 30% ។ អ្វីដែលខ្ពស់ជាងនេះគឺរោគសាស្ត្រ។ ភាពធាត់គឺជាច្រកបើកចំហមួយសម្រាប់ការវិវត្តនៃជំងឺសរសៃឈាមបេះដូងជំងឺលើសឈាមជំងឺទឹកនោមផ្អែមជំងឺក្រិនសរសៃឈាម។
- Cachexia (ហត់នឿយ)។ នេះគឺជាស្ថានភាពមួយដែលម៉ាសខ្លាញ់ដែលមាននៅក្នុងខ្លួនមានកម្រិតទាបជាងធម្មតា។ មូលហេតុនៃការហត់នឿយអាចមានភាពខុសប្លែកគ្នា: ពីការញ៉ាំអាហារមានកាឡូរីទាបរហូតដល់ការបង្ករោគនៃអរម៉ូនដូចជាកង្វះជាតិគ្លុយកូសអ៊ីនសូលីនអាំងស៊ុយលីនស្យូមស្តូទីតាន។
- Dyslipoproteinemia។ ជំងឺនេះបណ្តាលមកពីអតុល្យភាពក្នុងសមាមាត្រធម្មតារវាងខ្លាញ់ផ្សេងៗគ្នាដែលមាននៅក្នុងប្លាស្មា។ Dyslipoproteinemia គឺជាសមាសធាតុផ្សំនៃជំងឺដូចជាជំងឺសរសៃឈាមបេះដូងការរលាកលំពែងជំងឺក្រិនសរសៃឈាម។
ការរំលាយអាហារមូលដ្ឋាននិងថាមពល
ប្រូតេអ៊ីនខ្លាញ់កាបូអ៊ីដ្រាត - នេះគឺជាប្រភេទឥន្ធនៈមួយសម្រាប់ម៉ាស៊ីនថាមពលនៃសារពាង្គកាយទាំងមូល។ នៅពេលដែលរាងកាយត្រូវបានស្រវឹងជាមួយនឹងផលិតផលពុកផុយដោយសារតែរោគវិទ្យាផ្សេងៗរួមមានជំងឺក្រពេញក្រពេញក្រពេញលំពែងនិងក្រពេញទីរ៉ូអ៊ីតការរំលោភលើការរំលាយអាហារថាមពលកើតឡើងនៅក្នុងខ្លួន។
តើធ្វើដូចម្តេចដើម្បីកំណត់និងតាមវិធីណាដើម្បីបង្ហាញពីចំនួនថាមពលល្អបំផុតដែលចាំបាច់សម្រាប់ការទ្រទ្រង់ជីវិតមនុស្ស?
អ្នកវិទ្យាសាស្ត្របានណែនាំរឿងបែបនេះដូចជាការរំលាយអាហារជាមូលដ្ឋានក្នុងការអនុវត្តមានន័យថាបរិមាណថាមពលដែលត្រូវការសម្រាប់ដំណើរការធម្មតានៃរាងកាយជាមួយនឹងដំណើរការមេតាប៉ូលីសតិចតួចបំផុត។
នៅក្នុងពាក្យសាមញ្ញនិងវិចារណញាណនេះអាចត្រូវបានពន្យល់ដូចតទៅ: វិទ្យាសាស្ត្រអះអាងថាមនុស្សដែលមានសុខភាពល្អមានសម្បុរធម្មតាមានទំងន់ ៧០ គីឡូក្រាមនៅលើពោះទទេក្នុងទីតាំងបញ្ចោញដោយមានសាច់ដុំសម្រាកពេញលេញនិងសីតុណ្ហភាពបន្ទប់ ១៨ អង្សាសេត្រូវការ ១៧០០ kcal / ថ្ងៃដើម្បីរក្សាមុខងារសំខាន់ៗទាំងអស់។ ។

ប្រសិនបើការផ្លាស់ប្តូរសំខាន់ត្រូវបានអនុវត្តដោយគម្លាត of 15% បន្ទាប់មកនេះត្រូវបានគេពិចារណានៅក្នុងជួរធម្មតាបើមិនដូច្នេះទេរោគវិទ្យាត្រូវបានរកឃើញ។
រោគសាស្ត្រដែលជំរុញឱ្យមានការកើនឡើងនៃការរំលាយអាហារ basal:
- hyperthyroidism ដែលជាជំងឺក្រពេញទីរ៉ូអ៊ីតរ៉ាំរ៉ៃ។
- ភាពផ្ចង់អារម្មណ៍នៃសរសៃប្រសាទដែលចេះអាណិតអាសូរ
- ការកើនឡើងនៃការផលិត norepinephrine និង adrenaline
- បង្កើនមុខងាររបស់ gonads ។
ការថយចុះអត្រាមេតាប៉ូលីសមូលដ្ឋានអាចបណ្តាលមកពីភាពអត់ឃ្លានយូរដែលអាចបង្កឱ្យមានភាពមិនដំណើរការនៃក្រពេញទីរ៉ូអ៊ីតនិងលំពែង។
ការផ្លាស់ប្តូរទឹក
ទឹកគឺជាសមាសធាតុសំខាន់មួយនៃសារពាង្គកាយមានជីវិត។ តួនាទីនិងសារៈសំខាន់របស់វាជា“ យានយន្ត” ដ៏ល្អនៃសារធាតុសរីរាង្គនិងសរីរាង្គក៏ដូចជាមធ្យោយបាយរំលាយល្អប្រសើរបំផុតនិងប្រតិកម្មផ្សេងៗនៅក្នុងដំណើរការមេតាប៉ូលីសមិនអាចត្រូវបានប៉ាន់ស្មានបានទេ។
ប៉ុន្តែនៅទីនេះនិយាយអំពីតុល្យភាពនិងភាពសុខដុមវាមានតម្លៃសង្កត់ធ្ងន់ថាទាំងការលើសនិងកង្វះរបស់វាគឺមានគ្រោះថ្នាក់ដល់រាងកាយស្មើៗគ្នា។
នៅក្នុងទឹកនោមផ្អែមការរំខាននៅក្នុងដំណើរការនៃការរំលាយអាហារទឹកអាចធ្វើទៅបានទាំងក្នុងទិសដៅមួយនិងទិសដៅផ្សេងទៀត:
- ការខះជាតិទឹកកើតឡើងដោយសារការតមអាហារយូរនិងបង្កើនការបាត់បង់ជាតិទឹកដោយសារសកម្មភាពតំរងនោមក្នុងទឹកនោមផ្អែម។
- ក្នុងករណីមួយទៀតនៅពេលដែលក្រលៀនមិនទប់ទល់នឹងភារកិច្ចដែលបានប្រគល់ឱ្យពួកគេមានការប្រមូលផ្តុំទឹកច្រើនពេកនៅក្នុងចន្លោះអន្តរនិងនៅក្នុងបែហោងធ្មែញរាងកាយ។ ស្ថានភាពនេះត្រូវបានគេហៅថា hyperosmolar hyperhydration ។
ដើម្បីស្តារតុល្យភាពអាស៊ីដមូលដ្ឋានរំញោចដំណើរការមេតាប៉ូលីសនិងស្តារបរិយាកាស aqueous ល្អប្រសើរគ្រូពេទ្យណែនាំឱ្យផឹកទឹកសារធាតុរ៉ែ។
ទឹកល្អបំផុតពីប្រភពរ៉ែធម្មជាតិ៖
- Borjomi
- Essentuki
- Mirgorod,
- Pyatigorsk
- ទៅអ៊ីស៊ីស
- ទឹករ៉ែធម្មជាតិ Berezovsky ។
ការរំលាយអាហារកាបូអ៊ីដ្រាត
ប្រភេទនៃជំងឺមេតាប៉ូលីសទូទៅបំផុតគឺការថយចុះជាតិស្ករក្នុងឈាមនិង hyperglycemia ។
ឈ្មោះព្យញ្ជនៈមានភាពខុសគ្នាជាមូលដ្ឋាន:
- ការថយចុះជាតិស្ករក្នុងឈាម។ នេះគឺជាលក្ខខណ្ឌមួយដែលកម្រិតជាតិស្ករក្នុងឈាមទាបជាងធម្មតា។ មូលហេតុនៃការថយចុះជាតិស្ករក្នុងឈាមអាចជាការរំលាយអាហារដោយសារតែការរំលោភបំពាននៅក្នុងយន្តការនៃការបំបែកនិងការស្រូបយកកាបូអ៊ីដ្រាត។ ប៉ុន្តែមិនត្រឹមតែហេតុផលនេះទេដែលអាចមាន។ រោគសាស្ត្រនៃថ្លើម, តម្រងនោម, ក្រពេញទីរ៉ូអ៊ីត, ក្រពេញ Adrenal ក៏ដូចជារបបអាហារដែលមានជាតិកាបូអ៊ីដ្រាតទាបអាចបណ្តាលឱ្យមានការថយចុះជាតិស្ករដល់កម្រិតមួយ។
- ជំងឺក្រិនថ្លើម។ ស្ថានភាពនេះគឺផ្ទុយពីអ្វីដែលបានរៀបរាប់ខាងលើនៅពេលដែលកំរិតជាតិស្ករខ្ពស់ជាងធម្មតា។ Etiology នៃ hyperglycemia: របបអាហារ, ភាពតានតឹង, ដុំសាច់នៃក្រពេញ adrenal, ដុំសាច់នៃ adull medulla (pheochromocytoma), ការពង្រីករោគសាស្ត្រនៃក្រពេញទីរ៉ូអ៊ីត (hyperthyroidism), ការបរាជ័យថ្លើម។
រោគសញ្ញានៃការរំខាននៃដំណើរការកាបូអ៊ីដ្រាតនៅក្នុងទឹកនោមផ្អែម
កាបូអ៊ីដ្រាតកាត់បន្ថយ៖
- ស្មារតីស្ពឹកស្រពន់ការធ្លាក់ទឹកចិត្ត
- ការសម្រកទម្ងន់មិនល្អ
- ភាពទន់ខ្សោយវិលមុខងងុយដេក
- ketoacidosis ជាលក្ខខណ្ឌមួយដែលកោសិកាត្រូវការជាតិគ្លុយកូសប៉ុន្តែមិនទទួលបានដោយសារមូលហេតុខ្លះ។
បរិមាណកាបូអ៊ីដ្រាតកើនឡើង៖
- សម្ពាធខ្ពស់
- ផ្ចង់អារម្មណ៍ខ្លាំង
- បញ្ហាជាមួយប្រព័ន្ធសរសៃឈាមបេះដូង
- ញ័ររាងកាយ - ញាប់ញ័រនៃរាងកាយដែលទាក់ទងនឹងអតុល្យភាពនៃប្រព័ន្ធសរសៃប្រសាទ។
ជំងឺដែលបណ្តាលមកពីការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតៈ
| Etiology | ជំងឺនេះ | រោគសញ្ញារោគសញ្ញា |
|---|---|---|
| កាបូអ៊ីដ្រាតលើស | ភាពធាត់ | ខោខ្លីរអាក់រអួលដង្ហើមខ្លី |
| ការឡើងទម្ងន់ដែលមិនមានការត្រួតពិនិត្យ | ||
| ជំងឺលើសឈាម | ||
| ចំណង់អាហារដែលមិនអាចកំណត់បាន | ||
| ការថយចុះជាតិខ្លាញ់នៃសរីរាង្គខាងក្នុងដែលជាលទ្ធផលនៃជំងឺរបស់ពួកគេ | ||
| ជំងឺទឹកនោមផ្អែម | ការប្រែប្រួលទំងន់ឈឺចាប់ (ទទួលបានថយចុះ) | |
| រមាស់នៃស្បែក | ||
| អស់កម្លាំងខ្សោយខ្សោយងងុយដេក | ||
| បង្កើនការនោម | ||
| ស្នាមរបួសដែលមិនអាចព្យាបាលបាន | ||
| កង្វះជាតិកាបូអ៊ីដ្រាត | ការថយចុះជាតិស្ករក្នុងឈាម | ងងុយគេង |
| បែកញើស | ||
| វិលមុខ | ||
| ចង្អោរ | ||
| ភាពអត់ឃ្លាន | ||
| ជំងឺ Girke ឬជំងឺ glycogenosis គឺជាជំងឺតំណពូជដែលបណ្តាលមកពីពិការភាពនៃអង់ស៊ីមដែលត្រូវបានចូលរួមក្នុងការផលិតឬការបំផ្លាញ glycogen ។ | ជំងឺរលាកស្បែក | |
| Xanthoma នៃស្បែក - ការរំលោភលើការរំលាយអាហារ lipid (ខ្លាញ់) នៃស្បែក | ||
| ការពន្យាពេលពេញវ័យនិងការលូតលាស់ | ||
| ការដកដង្ហើមបរាជ័យដង្ហើមខ្លី |
ឱសថផ្លូវការអះអាងថាជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទ ២ មិនអាចព្យាបាលបានទាំងស្រុងទេ។ ប៉ុន្តែអរគុណចំពោះការឃ្លាំមើលថេរនៃស្ថានភាពសុខភាពរបស់គាត់ក៏ដូចជាការប្រើប្រាស់ការព្យាបាលដោយថ្នាំជំងឺក្នុងការវិវត្តរបស់វានឹងថយចុះយ៉ាងខ្លាំងដែលវាអនុញ្ញាតឱ្យអ្នកជំងឺមិនមានអារម្មណ៍ថាមានដែនកំណត់ជាក់លាក់មួយនៅក្នុងការយល់ឃើញនៃអំណរប្រចាំថ្ងៃនិងដើម្បីរស់នៅពេញមួយជីវិត។