គោលការណ៍ណែនាំខាងគ្លីនិកសហព័ន្ធសម្រាប់ការធ្វើរោគវិនិច្ឆ័យនិងព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះកុមារនិងមនុស្សវ័យជំទង់អត្ថបទនៃអត្ថបទវិទ្យាសាស្ត្រក្នុងឯកទេស - វេជ្ជសាស្ត្រនិងការថែទាំសុខភាព
 ជំងឺទឹកនោមផ្អែមត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញកាន់តែខ្លាំងឡើងក្នុងវ័យកុមារភាពនិងស្ថិតក្នុងលំដាប់ទី ២ នៃភាពញឹកញាប់នៃករណីក្នុងចំណោមជំងឺរ៉ាំរ៉ៃរបស់កុមារ។
ជំងឺទឹកនោមផ្អែមត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញកាន់តែខ្លាំងឡើងក្នុងវ័យកុមារភាពនិងស្ថិតក្នុងលំដាប់ទី ២ នៃភាពញឹកញាប់នៃករណីក្នុងចំណោមជំងឺរ៉ាំរ៉ៃរបស់កុមារ។
រោគសាស្ត្រពីកំណើតនិងមិនអាចព្យាបាលបាននេះបណ្តាលមកពីការរំលាយអាហារកាបូអ៊ីដ្រាតខ្សោយនិងត្រូវបានកំណត់ដោយការកើនឡើងនៃការប្រមូលផ្តុំជាតិស្ករនៅក្នុងប្លាស្មាឈាម។
សុខភាពរបស់អ្នកជំងឺតូចតាចនិងលទ្ធភាពនៃការវិវត្តទៅជាផលវិបាកធ្ងន់ធ្ងរអាស្រ័យលើការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលឱ្យបានទាន់ពេលវេលា។
ចំណាត់ថ្នាក់ជំងឺ
ភ្នាក់ងារបង្ករោគនៃជំងឺនេះគឺជាការលំបាកក្នុងការស្រូបយកគ្លុយកូសទៅក្នុងកោសិកានៃសរីរាង្គដែលនាំឱ្យមានការប្រមូលផ្តុំនៅក្នុងឈាម។ បញ្ហានេះអាចកើតឡើងដោយសារតែការសំយោគអាំងស៊ុយលីនមិនគ្រប់គ្រាន់ឬនៅពេលអ្នកទទួលកោសិកាបាត់បង់ភាពប្រែប្រួលទៅនឹងអរម៉ូន។
ផ្អែកលើភាពខុសគ្នានៃយន្តការនៃការវិវត្តនៃជំងឺនេះជំងឺទឹកនោមផ្អែមត្រូវបានបែងចែកជាច្រើនប្រភេទ៖
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ គឺជាជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីន។
 វាវិវឌ្ឍន៍ជាលទ្ធផលនៃការបំផ្លាញជាលិកាលំពែងដែលទទួលខុសត្រូវចំពោះការផលិតអាំងស៊ុយលីន។ ជាលទ្ធផលបរិមាណអរម៉ូនមិនគ្រប់គ្រាន់ត្រូវបានផលិតហើយកម្រិតជាតិគ្លុយកូសនៅក្នុងប្លាស្មាឈាមចាប់ផ្តើមកើនឡើង។ ជំងឺទឹកនោមផ្អែមប្រភេទ ១ គឺជាជំងឺពីកំណើតហើយត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញភាគច្រើនលើកុមារនិងមនុស្សវ័យជំទង់តាំងពីកំណើតរហូតដល់អាយុ ១២ ឆ្នាំ។
វាវិវឌ្ឍន៍ជាលទ្ធផលនៃការបំផ្លាញជាលិកាលំពែងដែលទទួលខុសត្រូវចំពោះការផលិតអាំងស៊ុយលីន។ ជាលទ្ធផលបរិមាណអរម៉ូនមិនគ្រប់គ្រាន់ត្រូវបានផលិតហើយកម្រិតជាតិគ្លុយកូសនៅក្នុងប្លាស្មាឈាមចាប់ផ្តើមកើនឡើង។ ជំងឺទឹកនោមផ្អែមប្រភេទ ១ គឺជាជំងឺពីកំណើតហើយត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញភាគច្រើនលើកុមារនិងមនុស្សវ័យជំទង់តាំងពីកំណើតរហូតដល់អាយុ ១២ ឆ្នាំ។ - ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គឺជាទំរង់ឯករាជ្យនៃអាំងស៊ុយលីន។ ក្នុងករណីនេះមិនមានការខ្វះអាំងស៊ុយលីនទេប៉ុន្តែកោសិកានឹងមានភាពស៊ាំទៅនឹងអរម៉ូនហើយការស្រូបយកជាតិគ្លុយកូសនៅក្នុងជាលិកាគឺពិបាក។ វាក៏នាំឱ្យមានការកើនឡើងនូវជាតិស្ករនៅក្នុងខ្លួនផងដែរ។ ជំងឺទឹកនោមផ្អែមប្រភេទ ២ ក្នុងវ័យកុមារភាពគឺមិនត្រូវបានគេរកឃើញនិងវិវឌ្ឍន៍ពេញមួយជីវិតទេ។ អ្នកជំងឺពេញវ័យដែលមានអាយុលើសពី ៣៥-៤០ ឆ្នាំងាយនឹងកើតជំងឺនេះ។
រោគវិទ្យាត្រូវបានចាត់ថ្នាក់តាមភាពធ្ងន់ធ្ងរនៃវគ្គសិក្សា៖
- ១ ដឺក្រេ - ទម្រង់ស្រាលមួយដែលមានកំរិតជាតិស្ករប្លាស្មាមានស្ថេរភាពមិនលើសពី ៨ មិល្លីក្រាម / លី។
- ២ ដឺក្រេ - ស្ថានភាពល្មមជាមួយនឹងការផ្លាស់ប្តូរសូចនាករគ្លុយកូសពេលថ្ងៃនិងកំហាប់ឈានដល់ ១៤ មីល្លីល / លី។
- ថ្នាក់ទី ៣ - ជាទម្រង់ធ្ងន់ធ្ងរជាមួយនឹងការកើនឡើងកំរិតជាតិគ្លុយកូសលើស ១៤ មិល្លីក្រាម / អិល។
ឆ្លើយតបនឹងការព្យាបាលជំងឺទឹកនោមផ្អែមខុសគ្នាជាដំណាក់កាល៖
- ដំណាក់កាលសំណង - ក្នុងកំឡុងពេលព្យាបាលសូចនាករស្ករត្រូវបានរក្សានៅកម្រិតស្តង់ដារដែលអាចទទួលយកបាន។
- ដំណាក់កាល subcompensation - លើសជាតិគ្លុយកូសបន្តិចដែលជាលទ្ធផលនៃការព្យាបាល។
- ដំណាក់កាលរលួយ - រាងកាយមិនឆ្លើយតបទៅនឹងការព្យាបាលដែលកំពុងបន្តហើយតម្លៃស្ករត្រូវបានហួសកំរិត។
មូលហេតុនៃរោគសាស្ត្រ
លក្ខណៈសរីរវិទ្យានៃជំងឺខុសគ្នាអាស្រ័យលើប្រភេទរោគសាស្ត្រ។
ដូច្នេះមូលហេតុដែលនាំឱ្យមានការវិវត្តនៃទំរង់អាំងស៊ុយលីនមានដូចជា៖
- រោគសាស្ត្រលំពែង
- ភាពតានតឹងយូរ
- បំបៅសិប្បនិម្មិតចំពោះទារកទើបនឹងកើត
- ជំងឺមេរោគ
- ការពុលធ្ងន់ធ្ងរដោយសារធាតុពុល
- ការខូចទ្រង់ទ្រាយពីកំណើតរបស់លំពែង។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ វិវឌ្ឍន៍ដោយសារកត្តាទាំងនេះ៖
- ការបង្រួបបង្រួមហ្សែន
- កំរិតខុសគ្នានៃភាពធាត់
- មានផ្ទៃពោះដំបូង
- របៀបរស់នៅ sedentary
- ភាពមិនស្រួលក្នុងការបរិភោគ
- លេបថ្នាំដែលមានផ្ទុកអរម៉ូន
- ភាពពេញវ័យ
- ជំងឺប្រព័ន្ធ endocrine ។
ក្នុងករណីភាគច្រើនការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមចំពោះកុមារមិនអាចត្រូវបានរារាំងបានទេព្រោះវាអាចធ្វើទៅបានចំពោះមនុស្សពេញវ័យដោយមិនរាប់បញ្ចូលកត្តាដែលអាចបង្កឱ្យមានការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតពីជីវិត។
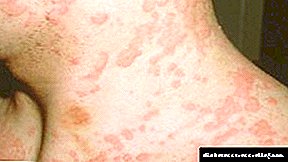
រោគសញ្ញានៃជំងឺទឹកនោមផ្អែមចំពោះកុមារ
គ្លីនិករោគសាស្ត្រនៅក្នុងទារកទើបនឹងកើតត្រូវបានសម្គាល់ដោយរោគសញ្ញាដូចខាងក្រោម:
- ការសម្រកទម្ងន់ដែលមិនអាចពន្យល់បាន
- ការនោមញឹកញាប់និងការបញ្ចេញទឹកនោមច្រើន,
- ស្រេកទឹកខ្លាំង
- ទឹកនោមស្រាលនិងថ្លា
- ចំណង់អាហារខ្ពស់
- ទំនោរទៅរកកន្ទួលកន្ទបនិងរូបរាងនៃកន្ទួលអាប់ស
- រូបរាងនៃចំណុចម្សៅនៅលើខោនិងក្រណាត់កន្ទបទារក
- អញ្ចាញធ្មេញ
- សន្លប់និងទឹកភ្នែក,
- ងាយទទួលរងខ្ពស់ចំពោះជំងឺឆ្លងនិងជំងឺឆ្លង។
នៅពេលវ័យចំណាស់អ្នកអាចយកចិត្តទុកដាក់លើសញ្ញាបែបនេះ:
- អស់កម្លាំង
- លទ្ធផលអន់និងលទ្ធផលសាលា,
- ការធ្លាក់ចុះនៃសូរស័ព្ទដែលមើលឃើញ
- ភាពងងុយគេងពេលថ្ងៃនិងការគេងមិនលក់
- ស្បែកស្ងួតនិងមាត់ស្ងួត
- រូបរាងរមាស់
- កើនឡើងបែកញើស
- ឡើងទម្ងន់
- ឆាប់ខឹង
- ភាពងាយនឹងឆ្លងមេរោគផ្សិតនិងបាក់តេរី។
ការឃ្លាំមើលកុមារដោយប្រុងប្រយ័ត្ននឹងអនុញ្ញាតឱ្យអ្នករកឃើញរោគសញ្ញាគួរឱ្យព្រួយបារម្ភដំបូងក្នុងពេលវេលានិងធ្វើរោគវិនិច្ឆ័យរោគនៅដំណាក់កាលដំបូងនៃការបង្កើត។ ការព្យាបាលទាន់ពេលវេលានឹងជួយទប់ស្កាត់ការវិវត្តនៃផលវិបាកនិងរក្សាសុខុមាលភាពរបស់អ្នកជំងឺតូចតាច។
វីដេអូពីវេជ្ជបណ្ឌិត Komarovsky អំពីបុព្វហេតុនិងរោគសញ្ញានៃជំងឺស្ករ៖
ផលវិបាក
ការកើនឡើងនៃការប្រមូលផ្តុំជាតិស្ករនៅក្នុងឈាមនាំឱ្យមានការវិវត្តនៃផលវិបាកស្រួចស្រាវនិងរ៉ាំរ៉ៃ។ ផលវិបាកធ្ងន់ធ្ងរត្រូវបានបង្កើតឡើងក្នុងរយៈពេលពីរបីថ្ងៃនិងសូម្បីតែប៉ុន្មានម៉ោងហើយក្នុងករណីនេះត្រូវការជំនួយវេជ្ជសាស្រ្តបន្ទាន់បើមិនដូច្នេះទេហានិភ័យនៃការស្លាប់ត្រូវបានកើនឡើង។
ភាពស្មុគស្មាញទាំងនេះរួមមានស្ថានភាពរោគសាស្ត្រដូចខាងក្រោមៈ
- hyperglycemia - កើតឡើងដោយសារតែការកើនឡើងយ៉ាងខ្លាំងនៃកម្រិតជាតិគ្លុយកូស។ ត្រូវបានគេសង្កេតឃើញការនោមលឿននិងការស្រេកទឹកដែលមិនអាចស្វែងរកបាន។ ក្មេងក្លាយទៅជាលង់លក់និងអារម្មណ៍មិនល្អ។ មានការក្អួតចង្អោរភាពទន់ខ្សោយកំពុងកើនឡើង។ ក្មេងត្អូញត្អែរឈឺក្បាល។ នៅពេលអនាគតជីពចរលឿនហើយសម្ពាធកើនឡើង។ ប្រសិនបើជំនួយមិនត្រូវបានផ្តល់ឱ្យទាន់ពេលវេលាបន្ទាប់មករដ្ឋដែលមានលក្ខណៈមុន ៗ បន្ទាប់មកការបាត់បង់ស្មារតីកើតឡើងហើយសន្លប់កើតឡើង។
- សន្លប់ Ketoacidotic គឺជាស្ថានភាពគ្រោះថ្នាក់អមដោយការថយចុះសម្ពាធនិងឈឺពោះ។ មុខរបស់ទារកប្រែទៅជាក្រហមអណ្តាតក្លាយជា raspberry និងគ្របដោយថ្នាំកូតពណ៌សក្រាស់។ ក្លិនអាសេតូនចេញពីមាត់ហើយក្មេងចុះខ្សោយ។ ការនិយាយពិបាកពិបាកដកដង្ហើមចេញមក។ មនសិការក្លាយជាពពកហើយការដួលសន្លប់កើតឡើង។
- សន្លប់ក្នុងឈាមថយចុះ - ការថយចុះគួរឱ្យកត់សម្គាល់នៃកំហាប់ស្ករប្លាស្មាក្លាយជាបុព្វហេតុនៃការថយចុះជាតិស្ករក្នុងឈាម។ ស្ថានភាពអារម្មណ៍របស់កុមារមិនស្ថិតស្ថេរ។ គាត់ក្លាយជាមនុស្សល្ងង់ហើយសន្លប់បន្ទាប់មករំភើបពេក។ អារម្មណ៍នៃភាពអត់ឃ្លាននិងការស្រេកឃ្លានកើនឡើង។ ស្បែកប្រែជាមានសំណើមសិស្សឡើងក្រាស់ភាពទន់ខ្សោយបង្កើតឡើង។ ស្ថានភាពអាចត្រូវបានបញ្ឈប់ដោយការផ្តល់ទឹកផ្អែមដល់អ្នកជំងឺឬសូកូឡាមួយដុំហើយហៅទូរស័ព្ទទៅរថយន្តសង្គ្រោះបន្ទាន់ជាបន្ទាន់បើមិនដូច្នេះទេរដ្ឋដែលមានលក្ខណៈមុនមានការវិវត្តហើយកុមារបាត់បង់ស្មារតី។
កម្រិតជាតិគ្លុយកូសខ្ពស់ផ្លាស់ប្តូរសមាសភាពនិងលក្ខណៈសម្បត្តិនៃឈាមនិងបណ្តាលឱ្យមានបញ្ហាឈាមរត់។ ជាលទ្ធផលនៃភាពអត់ឃ្លានអុកស៊ីសែនប្រព័ន្ធខាងក្នុងនៃរាងកាយត្រូវបានប៉ះពាល់ហើយសមត្ថភាពមុខងាររបស់សរីរាង្គត្រូវបានកាត់បន្ថយ។
ការផ្លាស់ប្តូររោគសាស្ត្របែបនេះមានការរីកចម្រើនអស់រយៈពេលជាយូរមកហើយប៉ុន្តែមិនមានផលវិបាកគ្រោះថ្នាក់តិចជាងសន្លប់ទេ។
ជារឿយៗប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺទឹកនោមផ្អែមជំងឺដូចខាងក្រោមត្រូវបានបង្កើតឡើង:
- ជំងឺតំរងនោមគឺជាការរងរបួសតម្រងនោមធ្ងន់ធ្ងរដែលនាំឱ្យមានការវិវត្តនៃការខ្សោយតំរងនោម។ ផលវិបាកដ៏គ្រោះថ្នាក់ដែលគំរាមកំហែងដល់ជីវិតរបស់អ្នកជំងឺនិងតម្រូវឱ្យមានការប្តូរសរីរាង្គដែលរងផលប៉ះពាល់។
- ជំងឺរលាកស្រោមខួរ
 - អមដោយអស្ថេរភាពខាងអារម្មណ៍និងដោយគ្មានការព្យាបាលទាន់ពេលវេលានាំឱ្យមានបញ្ហាផ្លូវចិត្ត។
- អមដោយអស្ថេរភាពខាងអារម្មណ៍និងដោយគ្មានការព្យាបាលទាន់ពេលវេលានាំឱ្យមានបញ្ហាផ្លូវចិត្ត។ - ជំងឺពងបែក - បណ្តាលឱ្យខូចខាតដល់ចុងសរសៃប្រសាទនិងសរសៃឈាមនៃភ្នែកដែលបណ្តាលឱ្យមានជំងឺភ្នែកឡើងបាយ, strabismus, ការចុះខ្សោយនៃចក្ខុ។ គ្រោះថ្នាក់ចម្បងគឺប្រូបាប៊ីលីតេខ្ពស់នៃការបំផ្លាញឆ្អឹងខ្នងដែលនឹងនាំឱ្យងងឹតភ្នែក។
- ជំងឺសរសៃប្រសាទ - ជាលទ្ធផលនៃភាពស្មុគស្មាញភាពចល័តនៃសន្លាក់ត្រូវបានចុះខ្សោយហើយរោគសញ្ញានៃការឈឺចាប់បានកើតឡើង។
- ជំងឺសរសៃប្រសាទ - ក្នុងករណីនេះប្រព័ន្ធសរសៃប្រសាទទទួលរង។ ការឈឺចាប់និងស្ពឹកនៅក្នុងជើងការថយចុះភាពប្រែប្រួលនៃអវយវៈអាចត្រូវបានគេសង្កេតឃើញ។ បញ្ហាប្រព័ន្ធរំលាយអាហារនិងប្រព័ន្ធសរសៃឈាមបេះដូងកើតឡើង។
លទ្ធភាពនៃផលវិបាកនិងភាពធ្ងន់ធ្ងរនៃផលវិបាកគឺអាស្រ័យលើថាតើជំងឺទឹកនោមផ្អែមត្រូវបានព្យាបាលនិងជ្រើសរើសការព្យាបាលដោយរបៀបណា។ ល្អប្រសើរជាងមុនជាតិគ្លុយកូសលើសនៅក្នុងខ្លួនត្រូវបានផ្តល់សំណងវាទំនងជាកាត់បន្ថយការខូចខាតដល់សរីរាង្គខាងក្នុងនិងការពារការវិវត្តនៃសន្លប់។
ការធ្វើរោគវិនិច្ឆ័យ
ដំណើរការបំបៅកូនមានសារៈសំខាន់យ៉ាងខ្លាំងរួចទៅហើយនៅដំណាក់កាលដំបូងនៃការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមចំពោះកុមារ។
គិលានុបដ្ឋាយិកាជួយក្នុងការប្រមូលទិន្នន័យចាំបាច់ដើម្បីចងក្រងរូបភាពច្បាស់លាស់នៃមូលហេតុដែលអាចកើតមាននៃជំងឺចូលរួមក្នុងការរៀបចំអ្នកជម្ងឺតូចតាចសម្រាប់ការសិក្សាមន្ទីរពិសោធន៍និងឧបករណ៍ហើយផ្តល់ការថែទាំថែទាំក្នុងពេលព្យាបាលនៅមន្ទីរពេទ្យនិងនៅផ្ទះ។
គិលានុបដ្ឋាយិការកឃើញពីឪពុកម្តាយអំពីជំងឺដែលងាយនឹងបង្ករោគនិងមុន ៗ នៅក្នុងកុមារអំពីវត្តមាននៃជំងឺទឹកនោមផ្អែមដែលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញនៅក្នុងពួកគេឬបងប្អូនបន្ទាប់។ គាត់រៀនអំពីពាក្យបណ្តឹងលក្ខណៈពិសេសនៃទម្លាប់ប្រចាំថ្ងៃរបស់ទារកនិងអាហារូបត្ថម្ភរបស់គាត់។ វាពិនិត្យលើរាងកាយរបស់អ្នកជំងឺវាយតម្លៃស្ថានភាពស្បែកនិងអញ្ចាញធ្មេញវាស់សម្ពាធនិងទម្ងន់។
ជំហានបន្ទាប់គឺធ្វើតេស្តិ៍រោគវិនិច្ឆ័យ៖
- ការវិភាគគ្លីនិកទូទៅនៃទឹកនោមនិងឈាម។
- ការធ្វើតេស្តឈាមរកស្ករ។ លើសពី 5,5 មីល្លីល / អិលបញ្ជាក់ពីការធ្វើរោគវិនិច្ឆ័យ។
- តេស្តភាពអត់ធ្មត់គ្លុយកូស។ ការធ្វើតេស្តឈាមចំនួនពីរត្រូវបានអនុវត្តនៅលើពោះទទេនិងពីរបីម៉ោងបន្ទាប់ពីអ្នកជំងឺត្រូវបានផ្តល់ដំណោះស្រាយគ្លុយកូស។ កំរិតជាតិស្ករលើស ១១ មិល្លីក្រាម / អិលបង្ហាញពីជំងឺទឹកនោមផ្អែម។
- ការធ្វើតេស្តឈាមរកអាំងស៊ុយលីននិងអេម៉ូក្លូប៊ីនអេម៉ូក្លូប៊ីន។ អត្រាអាំងស៊ុយលីនខ្ពស់បង្ហាញពីការកើតឡើងនៃជំងឺ ២ ប្រភេទ។
- ការពិនិត្យអ៊ុលត្រាសោននៃលំពែង។ អនុញ្ញាតឱ្យអ្នកវាយតម្លៃស្ថានភាពនៃសរីរាង្គនិងរកឃើញតំបន់ដែលខូចខាតនៃក្រពេញ។

វត្តមាននៃអង្គបដិប្រាណចំពោះអាំងស៊ុយលីន tyrosine phosphatase ឬ glutamate decarboxylase ក្នុងឈាមរួមជាមួយទិន្នន័យស្តីពីការបំផ្លាញលំពែងបញ្ជាក់ពីជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។
ការព្យាបាល
ការណែនាំគ្លីនិកសម្រាប់ជំងឺទឹកនោមផ្អែមចំពោះកុមារគឺអាស្រ័យលើប្រភេទនៃជំងឺដែលត្រូវបានធ្វើរោគវិនិច្ឆ័យ។
ចំណុចសំខាន់ៗនៃការព្យាបាលគឺ៖
- ការព្យាបាលដោយថ្នាំ
- អាហាររបបអាហារ
- បង្កើនសកម្មភាពរាងកាយ
- ការព្យាបាលដោយចលនា។
 ជាមួយនឹងរោគសាស្ត្រប្រភេទ ១ មូលដ្ឋាននៃការព្យាបាលគឺការព្យាបាលអាំងស៊ុយលីន។ ការចាក់ថ្នាំត្រូវបានធ្វើឡើងនៅក្រោមស្បែកជាមួយនឹងសឺរាុំងអាំងស៊ុយលីនឬបូម។ ស្បែកត្រូវបានសម្អាតជាមុនជាមួយនឹងការរៀបចំដែលមានជាតិអាល់កុល។
ជាមួយនឹងរោគសាស្ត្រប្រភេទ ១ មូលដ្ឋាននៃការព្យាបាលគឺការព្យាបាលអាំងស៊ុយលីន។ ការចាក់ថ្នាំត្រូវបានធ្វើឡើងនៅក្រោមស្បែកជាមួយនឹងសឺរាុំងអាំងស៊ុយលីនឬបូម។ ស្បែកត្រូវបានសម្អាតជាមុនជាមួយនឹងការរៀបចំដែលមានជាតិអាល់កុល។
អរម៉ូនត្រូវតែត្រូវបានគ្រប់គ្រងយឺតហើយវាចាំបាច់ក្នុងការជំនួសកន្លែងចាក់ថ្នាំដោយជៀសវាងការចូលទៅក្នុងតំបន់តែមួយនៃរាងកាយ។
ការចាក់ថ្នាំអាចធ្វើទៅបាននៅផ្នត់ពោះតំបន់ឆ័ត្រត្រង់ភ្លៅកំភួនដៃនិងស្មាស្មា។
វេជ្ជបណ្ឌិតគណនាកម្រិតនិងចំនួននៃការចាក់ប្រចាំថ្ងៃហើយកាលវិភាគសម្រាប់ការគ្រប់គ្រងអាំងស៊ុយលីនត្រូវតែត្រូវបានអង្កេតយ៉ាងតឹងរ៉ឹង។
លើសពីនេះទៀតថ្នាំបែបនេះអាចត្រូវបានចេញវេជ្ជបញ្ជា:
- ភ្នាក់ងារបញ្ចុះជាតិស្ករ
- anabolic steroids
- ថ្នាំប្រឆាំងនឹងការរលាកនិងថ្នាំប្រឆាំងនឹងបាក់តេរី
- ភ្នាក់ងារកាត់បន្ថយសម្ពាធ
- ការត្រៀមលក្ខណៈ sulfonylurea
- ស្មុគស្មាញនៃវីតាមីន។
- electrophoresis
- ការចាក់ម្ជុលវិទ្យាសាស្ត្រ
- ការព្យាបាលដោយមេដែក
- ការរំញោចអគ្គិសនី
- ម៉ាស្សា។
ការអនុលោមទៅនឹងរបបអាហារគឺជាតម្រូវការជាមុនសម្រាប់ជីវិតរបស់អ្នកជំងឺតូចតាច។
គោលការណ៍សំខាន់ៗនៃរបបអាហារមានដូចខាងក្រោម៖
- អាហារបីមុខនិងអាហារសម្រន់បីមុខជារៀងរាល់ថ្ងៃ
- កាបូអ៊ីដ្រាតភាគច្រើនគឺនៅពាក់កណ្តាលថ្ងៃដំបូង
- បំបាត់ជាតិស្ករទាំងស្រុងហើយជំនួសវាដោយជាតិផ្អែមធម្មជាតិ
- បដិសេធមិនបរិភោគអាហារដែលសំបូរទៅដោយកាបូអ៊ីដ្រាតបង្អែមនិងអាហារខ្លាញ់។
- យកនំនិងនំប័ុងដុតនំចេញពីម្សៅស្រូវសាលី។
- កំណត់ការទទួលទានផ្លែឈើផ្អែម
- ណែនាំបន្លែបៃតងស្រស់បន្លែក្រូចនិងផ្លែឈើគ្មានជាតិផ្អែមចូលក្នុងរបបអាហារ
- ជំនួសនំប៉័ងពណ៌សជាមួយរូមឬម្សៅគ្រាប់ធញ្ញជាតិ
- សាច់ត្រីនិងផលិតផលទឹកដោះគោគួរតែមានខ្លាញ់តិច។
- កំណត់អំបិលគ្រឿងទេសនិងគ្រឿងទេសក្តៅនៅក្នុងរបបអាហារ
- ផឹករាល់ថ្ងៃនូវបទដ្ឋាននៃទឹកសុទ្ធដែលចាំបាច់សម្រាប់រក្សាតុល្យភាពទឹកក្នុងអត្រា ៣០ មីលីលីត្រក្នុងមួយគីឡូក្រាមនៃទំងន់។
សារធាតុចិញ្ចឹមនៃរបបអាហារគួរតែក្លាយជាវិធីនៃជីវិតហើយវាចាំបាច់ត្រូវប្រកាន់ខ្ជាប់ជានិច្ច។ ក្មេងចាស់ត្រូវការការបណ្តុះបណ្តាលក្នុងការគណនា XE (គ្រឿងនំប៉័ង) និងដោះស្រាយសឺរាុំងអាំងស៊ុយលីនឬប៊ិច។
មានតែក្នុងករណីនេះទេដែលអ្នកអាចរក្សាកម្រិតជាតិស្ករដែលអាចទទួលយកបានក្នុងប្លាស្មាឈាមដោយជោគជ័យនិងពឹងផ្អែកលើសុខុមាលភាពរបស់កុមារ។
វីដេអូពីម្ដាយរបស់កូនដែលមានជំងឺទឹកនោមផ្អែម៖
ការព្យាករណ៍និងការការពារ
តើអាចធ្វើអ្វីខ្លះដើម្បីការពារជំងឺទឹកនោមផ្អែម? ជាអកុសលស្ទើរតែគ្មានអ្វីសោះប្រសិនបើជំងឺនេះបណ្តាលមកពីហ្សែន។
មានវិធានការបង្ការមួយចំនួនការប្រើប្រាស់ដែលនឹងជួយកាត់បន្ថយកត្តាគ្រោះថ្នាក់ពោលគឺកាត់បន្ថយលទ្ធភាពនៃជំងឺ endocrine និងការពារកុមារពីជំងឺនេះ៖
- ដើម្បីការពារទារកពីស្ថានភាពស្ត្រេស
- ការប្រើថ្នាំណាមួយជាពិសេសអ័រម៉ូនគួរតែត្រូវបានចេញវេជ្ជបញ្ជាដោយវេជ្ជបណ្ឌិត
- ទារកទើបនឹងកើតគួរតែបំបៅកូនដោយទឹកដោះ
- កុមារដែលមានវ័យចំណាស់គួរតែប្រកាន់ខ្ជាប់នូវគោលការណ៍នៃអាហារបំប៉នត្រឹមត្រូវមិនត្រូវបំពានបង្អែមនិងនំកុម្មង់
- តាមដានទម្ងន់របស់កុមារការពារការវិវឌ្ឍនៃភាពធាត់
- ធ្វើការត្រួតពិនិត្យទម្លាប់រៀងរាល់ ៦ ខែម្តង
- ព្យាបាលជំងឺរលាកនិងឆ្លងបានទាន់ពេលវេលា,
- ផ្តល់នូវសកម្មភាពរាងកាយប្រចាំថ្ងៃ។
តើជំងឺទឹកនោមផ្អែមអាចព្យាបាលបានទេ? ជាអកុសលជំងឺនេះមិនអាចព្យាបាលបានទេ។ ជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ការពន្យារពេលយូរអាចសម្រេចបានហើយតំរូវការថ្នាំបន្ថយជាតិស្ករអាចត្រូវបានកាត់បន្ថយប៉ុន្តែអាស្រ័យលើរបបអាហារតឹងរឹងនិងសកម្មភាពរាងកាយសមហេតុផល។
ការអនុលោមតាមអនុសាសន៍ទាំងអស់របស់វេជ្ជបណ្ឌិតនិងអាកប្បកិរិយាវិជ្ជមានអនុញ្ញាតឱ្យកុមារទឹកនោមផ្អែមដឹកនាំរបៀបរស់នៅធម្មតាលូតលាស់រីកចម្រើនអភិវឌ្ឍរៀននិងអនុវត្តមិនខុសគ្នាពីមិត្តភក្តិរបស់គាត់ទេ។
អរូបីនៃអត្ថបទវិទ្យាសាស្ត្រផ្នែកវេជ្ជសាស្ត្រនិងសុខភាពសាធារណៈអ្នកនិពន្ធក្រដាសវិទ្យាសាស្ត្រ - ហ្សីលប៊ឺនអិលអាយ, គូរ៉ាវ៉ាធីអិល, ភីកខូវកា V.A.
ភាពញឹកញាប់នៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (T2DM) រួមទាំងក្នុងចំនោមមនុស្សវ័យក្មេងបានកើនឡើងយ៉ាងខ្លាំងហើយ T2DM ចាប់ផ្តើមត្រូវបានគេកត់ត្រានៅក្នុងមនុស្សវ័យជំទង់និងសូម្បីតែកុមារដែលមានអាយុមុនវ័យជំទង់។ ជំងឺនេះវិវត្តប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺធាត់និងរោគសញ្ញាមេតាប៉ូលីសប៉ុន្តែវា asymptomatic អស់រយៈពេលជាយូរមកហើយដូច្នេះការកំណត់អត្តសញ្ញាណតម្រូវឱ្យមានការស្វែងរករោគវិនិច្ឆ័យសកម្ម។ អនុសាសន៍គ្លីនិកទាំងនេះត្រូវបានបង្កើតឡើងនៅក្នុង IDE នៃ FSBI ENC និងគ្របដណ្តប់លើបញ្ហានៃការធ្វើរោគវិនិច្ឆ័យការព្យាបាលនិងការគ្រប់គ្រងអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
អត្ថបទនៃការងារវិទ្យាសាស្ត្រលើប្រធានបទ "គោលការណ៍ណែនាំគ្លីនិកសហព័ន្ធសម្រាប់ការធ្វើរោគវិនិច្ឆ័យនិងព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះកុមារនិងមនុស្សវ័យជំទង់"
គោលការណ៍ណែនាំគ្លីនិកសហព័ន្ធសម្រាប់ការធ្វើរោគវិនិច្ឆ័យនិងព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះកុមារនិងមនុស្សវ័យជំទង់
បណ្ឌិត L.I. SILBERMAN, MD ក្រុមហ៊ុន T.L. KURAEVA សមាជិកត្រូវគ្នា RAS, prof ។ V.A. PETERKOVA, ក្រុមប្រឹក្សាជំនាញនៃសមាគមអ្នកវិទ្យាសាស្ត្រ Endocrinologist នៃសហព័ន្ធរុស្ស៊ី
មជ្ឈមណ្ឌលវិទ្យាសាស្រ្តវិទ្យាសាស្រ្តអរម៉ូនវិទ្យានៃថវិការបស់សហព័ន្ធនៃក្រសួងសុខាភិបាលនៃប្រទេសរុស្ស៊ីទីក្រុងម៉ូស្គូ
ភាពញឹកញាប់នៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (T2DM) រួមទាំងក្នុងចំនោមមនុស្សវ័យក្មេងបានកើនឡើងយ៉ាងខ្លាំងហើយ T2DM ចាប់ផ្តើមត្រូវបានគេកត់ត្រានៅក្នុងមនុស្សវ័យជំទង់និងសូម្បីតែកុមារដែលមានអាយុមុនវ័យជំទង់។ ជំងឺនេះវិវត្តប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺធាត់និងរោគសញ្ញាមេតាប៉ូលីសប៉ុន្តែវា asymptomatic អស់រយៈពេលជាយូរមកហើយដូច្នេះការកំណត់អត្តសញ្ញាណតម្រូវឱ្យមានការស្វែងរករោគវិនិច្ឆ័យសកម្ម។ អនុសាសន៍គ្លីនិកទាំងនេះត្រូវបានបង្កើតឡើងនៅក្នុង IDE នៃ FSBI ENC និងគ្របដណ្តប់លើបញ្ហានៃការធ្វើរោគវិនិច្ឆ័យការព្យាបាលនិងការគ្រប់គ្រងអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ពាក្យគន្លឹះ: T2DM, កុមារនិងមនុស្សវ័យជំទង់, hyperinsulinemia, ភាពធន់នឹងអាំងស៊ុយលីន, biguanides
អនុសាសន៍វេជ្ជសាស្ត្រសហព័ន្ធស្តីពីការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះកុមារនិងមនុស្សវ័យជំទង់
L.I. ZIL'BERMAN, T.L. KURAEVA, V.A. PETERKOVA ក្រុមប្រឹក្សាជំនាញនៃសមាគមអ្នកវិទ្យាសាស្ត្រ Endocrinologist នៃសហព័ន្ធរុស្ស៊ី
ស្ថាប័នហិរញ្ញវត្ថុរបស់សហព័ន្ធសហព័ន្ធ "មជ្ឈមណ្ឌលស្រាវជ្រាវខាងអរម៉ូនវិទ្យា" ក្រសួងសុខាភិបាលនៃប្រទេសរុស្ស៊ីទីក្រុងម៉ូស្គូ
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ បានកើនឡើងក្នុងរយៈពេលប៉ុន្មានឆ្នាំចុងក្រោយនេះ។ ការរីកចម្រើនយ៉ាងឆាប់រហ័សរបស់វាជះឥទ្ធិពលលើមុខវិជ្ជាវ័យក្មេងក្នុងចំណោមក្រុមអាយុផ្សេងទៀតរួមមានក្មេងជំទង់និងកុមារមុនពេលពេញវ័យ។ ជំងឺនេះមានការរីកចម្រើនក្នុងការផ្សារភ្ជាប់ជាមួយនឹងជំងឺធាត់និងរោគសញ្ញារំលាយអាហារប៉ុន្តែនៅតែមិនមានស្ថេរភាពក្នុងរយៈពេលយូរ។ ដូច្នេះការរកឃើញរបស់វាតម្រូវឱ្យមានការស្វែងរករោគវិនិច្ឆ័យសកម្ម។ អនុសាសន៍គ្លីនិកបច្ចុប្បន្នបង្ហាញពីបញ្ហាធំ ៗ ដែលទាក់ទងទៅនឹងយុទ្ធសាស្រ្តធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលសំរាប់ការគ្រប់គ្រងអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ពាក្យគន្លឹះ៖ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២, កុមារនិងមនុស្សវ័យជំទង់, hyperinsulinemia, ភាពធន់នឹងអាំងស៊ុយលីន, Biguanides
អេសអេល - សម្ពាធឈាម
អេស៊ីអ៊ី - អង់ស៊ីមបំប្លែង angiotensin
GPN - គ្លុយកូសផ្លាស្មាលឿន
រលាកក្រពះពោះវៀន
អាយអាយអេស - សន្ទស្សន៍ភាពធន់អាំងស៊ុយលីន
HDL - lipoproteins ដង់ស៊ីតេខ្ពស់
LDL - lipoproteins ដង់ស៊ីតេទាប
អិមអេអេអេអេ - អិមអេហ្វអេហ្វអិល - ថ្លើមខ្លាញ់ដែលមិនមានជាតិអាល់កុល
អិនជីអិន - គ្លីសេរីមីតខ្សោយ
អិនជីជី - ភាពអត់ធ្មត់គ្លុយកូសខ្សោយ
- តេស្តភាពអត់ធ្មត់គ្លុយកូសតាមមាត់
- ការសាកល្បងព្យាបាលដោយចៃដន្យ
- ជំងឺទឹកនោមផ្អែមប្រភេទ ១
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ២
- រោគសញ្ញា ovary polycystic
- antigens នៃស្មុគស្មាញសំខាន់នៃតំបន់ histos-human (មនុស្ស leukocyte antigens)
- ជំងឺទឹកនោមផ្អែមមនុស្សពេញវ័យ (ភាពពេញវ័យ - ទឹកនោមផ្អែមវ័យក្មេង)
វិធីសាស្រ្តដែលត្រូវបានប្រើដើម្បីប្រមូល / ជ្រើសរើសភស្តុតាង៖
- ស្វែងរកនៅក្នុងមូលដ្ឋានទិន្នន័យអេឡិចត្រូនិច។
ការពិពណ៌នាអំពីវិធីសាស្រ្តដែលត្រូវបានប្រើដើម្បីប្រមូល / ជ្រើសរើសនិងវិភាគភស្តុតាង
មូលដ្ឋានភស្តុតាងសម្រាប់អនុសាសន៍គឺការបោះពុម្ពផ្សាយដែលបានដាក់បញ្ចូលក្នុងបណ្ណាល័យកូសាំងស៊ីន
មូលដ្ឋានទិន្នន័យបច្ចុប្បន្ន EMBASE និង MEDLINE ។ ជម្រៅនៃការស្វែងរកគឺ ៥ ឆ្នាំ។
វិធីសាស្រ្តដែលត្រូវបានប្រើដើម្បីវាយតម្លៃគុណភាពនិងភាពខ្លាំងនៃភស្តុតាង៖
- ការវាយតម្លៃអំពីសារៈសំខាន់ស្របតាមគ្រោងការណ៍នៃការផ្តល់ចំណាត់ថ្នាក់ (ផ្ទាំង ១, ២) ។
វិធីសាស្រ្តប្រើដើម្បីវិភាគភស្តុតាង៖
- ការពិនិត្យឡើងវិញនៃការវិភាគមេតាដែលបានបោះពុម្ពផ្សាយ,
- ការពិនិត្យឡើងវិញជាប្រព័ន្ធជាមួយនឹងតារាងភស្តុតាង។
តារាង ១. គ្រោងការណ៍វាយតំលៃសំរាប់វាយតម្លៃភាពខ្លាំងនៃអនុសាសន៍
ការវិភាគមេតាដែលមានគុណភាពខ្ពស់ការពិនិត្យឡើងវិញជាប្រព័ន្ធនៃការសាកល្បងដែលគ្រប់គ្រងដោយចៃដន្យ (RCTs) ឬ RCTs ដែលមានហានិភ័យទាបនៃការលំអៀង
ដំណើរការវិភាគមេតាដែលមានលក្ខណៈជាលក្ខណៈប្រព័ន្ធឬ RCT ដែលមានហានិភ័យទាបនៃកំហុសឆ្គងជាប្រព័ន្ធ
ការវិភាគមេតាសាស្រ្តប្រព័ន្ធឬ RCTs ដែលមានហានិភ័យខ្ពស់នៃការលំអៀង
ការត្រួតពិនិត្យជាប្រព័ន្ធប្រកបដោយគុណភាពខ្ពស់នៃការសិក្សាអំពីករណីឬការសិក្សាជាក្រុម
ការពិនិត្យមើលករណីត្រួតពិនិត្យករណីដែលមានគុណភាពខ្ពស់ឬការសិក្សាពីក្រុមដែលមានការចូលរួមទាប
ហានិភ័យនៃការលាយបែបផែនឬភាពលំអៀងនិងប្រូបាប៊ីលីតេមធ្យមនៃទំនាក់ទំនងដែលមានមូលហេតុ
សិក្សាករណីត្រួតពិនិត្យឬសិក្សាដោយមានការសហការល្អជាមួយនឹងហានិភ័យមធ្យម
លាយឬលំអៀងនិងប្រូបាប៊ីលីតេមធ្យមនៃទំនាក់ទំនងដែលមានមូលហេតុ
ករណីសិក្សា - សិក្សាត្រួតពិនិត្យឬសិក្សាជាក្រុមដែលមានហានិភ័យខ្ពស់នៃផលប៉ះពាល់លាយឬ
កំហុសឆ្គងជាប្រព័ន្ធនិងប្រូបាប៊ីលីតេជាមធ្យមនៃទំនាក់ទំនងមូលហេតុ
ការសិក្សាមិនវិភាគ (ឧទាហរណ៍៖ ការពិពណ៌នាករណីសំណុំរឿងក្តី)
តារាងទី ២- វាយតម្លៃគម្រោងសម្រាប់វាយតម្លៃគុណភាពនៃអនុសាសន៍
យ៉ាងហោចណាស់ការវិភាគមេតាមួយការពិនិត្យឡើងវិញជាប្រព័ន្ធឬ RCT ដែលបានវាយតម្លៃជា ១++ អាចអនុវត្តដោយផ្ទាល់ចំពោះប្រជាជនគោលដៅនិងបង្ហាញពីនិរន្តរភាពនៃលទ្ធផល។
ឬក្រុមភ័ស្តុតាងរួមទាំងលទ្ធផលស្រាវជ្រាវដែលត្រូវបានវាយតម្លៃជា ១+ អាចអនុវត្តដោយផ្ទាល់ចំពោះប្រជាជនគោលដៅនិងបង្ហាញពីនិរន្តរភាពជារួមនៃលទ្ធផល
នៅក្នុងក្រុមភស្ដុតាងដែលរួមបញ្ចូលលទ្ធផលស្រាវជ្រាវដែលត្រូវបានវាយតម្លៃជា ២++ អាចអនុវត្តដោយផ្ទាល់ទៅគោលដៅ
ប្រជាជននិងបង្ហាញភាពរឹងមាំជាទូទៅនៃលទ្ធផលឬភស្តុតាងដែលបានមកពីការសិក្សាដែលបានវាយតម្លៃ ១ ++ ឬ ១ +
គមានភស្តុតាងមួយក្រុមរួមទាំងលទ្ធផលស្រាវជ្រាវដែលត្រូវបានវាយតម្លៃជា ២+ ដែលអាចអនុវត្តដោយផ្ទាល់ចំពោះប្រជាជនគោលដៅនិងបង្ហាញលទ្ធផលរឹងមាំឬភស្តុតាងដែលបានមកពីការសិក្សាដែលបានវាយតម្លៃថា ២++
ភស្តុតាងកម្រិត ៣ ឬ ៤
ភ័ស្តុតាងទាំងដែលត្រូវបានប៉ូលីសចេញពីការសិក្សាបានវាយតម្លៃ ២+
វិធីសាស្រ្តដែលត្រូវបានប្រើដើម្បីវាយតម្លៃគុណភាពនិងភាពខ្លាំងនៃភស្តុតាង៖
តារាងភស្តុតាងត្រូវបានបំពេញដោយសមាជិកនៃក្រុមការងារ។
វិធីសាស្រ្តដែលត្រូវបានប្រើដើម្បីផ្តល់អនុសាសន៍៖
ចំណុចអនុវត្តន៍ល្អ (ជីភីភីភី)
ការអនុវត្តល្អដែលបានណែនាំគឺផ្អែកលើបទពិសោធន៍គ្លីនិករបស់សមាជិកនៃក្រុមការងារអភិវឌ្ឍន៍អនុសាសន៍។
ការវិភាគថ្លៃដើមមិនត្រូវបានអនុវត្តទេហើយការបោះពុម្ពផ្សាយស្តីពីឱសថសាស្ត្រមិនត្រូវបានវិភាគទេ។
វិធីសាស្ត្រសុពលភាពអនុសាសន៍៖
- វាយតម្លៃអ្នកជំនាញខាងក្រៅ
- ការវាយតម្លៃអ្នកជំនាញផ្ទៃក្នុង។
ការពិពណ៌នាអំពីវិធីសាស្ត្រសុពលភាពអនុសាសន៍
អនុសាសន៍ទាំងនេះគឺបឋម
កំណែត្រូវបានពិនិត្យឡើងវិញដោយអ្នកជំនាញឯករាជ្យ
អ្នកដែលត្រូវបានស្នើសុំឱ្យធ្វើអត្ថាធិប្បាយជាចម្បងលើទំហំដែលការបកស្រាយភស្តុតាងដែលផ្អែកលើអនុសាសន៍អាចយល់បាន។
យោបល់ត្រូវបានទទួលពីគ្រូពេទ្យបឋមនិងគ្រូពេទ្យកុមារស្រុកទាក់ទងនឹងភាពច្បាស់លាស់នៃអនុសាសន៍និងសារៈសំខាន់នៃអនុសាសន៍ដែលជាឧបករណ៍ធ្វើការនៃការអនុវត្តប្រចាំថ្ងៃ។
ការពិគ្រោះយោបល់និងការវាយតម្លៃអ្នកជំនាញការផ្លាស់ប្តូរចុងក្រោយនៅក្នុងអនុសាសន៍ទាំងនេះត្រូវបានបង្ហាញជាកំណែបឋមសម្រាប់ការពិភាក្សានៅសភានៃអ្នកជំនាញផ្នែក endocrinologist នៅថ្ងៃទី ២០-២២ ខែឧសភាឆ្នាំ ២០១៣ (ទីក្រុងម៉ូស្គូ) នៅឯសន្និសីទនៃអ្នកឯកទេសខាងរោគកុមារនៅថ្ងៃទី ២២-២៣ ខែមិថុនាឆ្នាំ ២០១៣ (Arkhangelsk) និងថ្ងៃទី ៥-៦ ខែកញ្ញាឆ្នាំ ២០១៣ ទីក្រុង (សូជី) ។ សំណៅបឋមត្រូវបានបង្កើតឡើងសម្រាប់ការពិភាក្សាគ្នាយ៉ាងទូលំទូលាយនៅលើគេហទំព័រអេសអេសប៊ីអាយអេសស៊ីដើម្បីឱ្យមនុស្សដែលមិនចូលរួមក្នុងសមាជនិងសន្និសីទមានឱកាសចូលរួមក្នុងការពិភាក្សានិងកែលម្អអនុសាសន៍។
សេចក្តីព្រាងអនុសាសន៍នឹងត្រូវបានពិនិត្យឡើងវិញដោយអ្នកជំនាញឯករាជ្យដែលត្រូវបានស្នើសុំ។
ជាបឋមដើម្បីផ្តល់យោបល់លើភាពវាងវៃនិងភាពត្រឹមត្រូវនៃការបកស្រាយមូលដ្ឋានភស្តុតាងដែលផ្អែកលើអនុសាសន៍។
សម្រាប់ការពិនិត្យឡើងវិញចុងក្រោយនិងការគ្រប់គ្រងគុណភាពអនុសាសន៍នឹងត្រូវបានប្តូរឈ្មោះឡើងវិញដោយសមាជិកនៃក្រុមការងារដើម្បីធ្វើឱ្យប្រាកដថារាល់មតិយោបល់និងយោបល់របស់អ្នកជំនាញត្រូវបានគេគិតគូរហានិភ័យនៃកំហុសជាប្រព័ន្ធក្នុងការបង្កើតអនុសាសន៍ត្រូវបានបង្រួមអប្បបរមា។
ភាពខ្លាំងនៃអនុសាសន៍ (ក - ឃ) ត្រូវបានផ្តល់ជូននៅក្នុងអត្ថបទអនុសាសន៍។
និយមន័យលក្ខណៈវិនិច្ឆ័យនិងការធ្វើចំណាត់ថ្នាក់នៃជំងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែមគឺជាក្រុមមួយដែលមានជំងឺវិកលចរិកវិទ្យាដែលត្រូវបានកំណត់ដោយជំងឺទឹកនោមផ្អែមរ៉ាំរ៉ៃដោយសារការថយចុះការសំងាត់ឬសកម្មភាពរបស់អាំងស៊ុយលីនឬការរួមផ្សំនៃជំងឺទាំងនេះ។ នៅក្នុងជំងឺទឹកនោមផ្អែមមានភាពមិនប្រក្រតីនៃការរំលាយអាហារកាបូអ៊ីដ្រាតខ្លាញ់និងប្រូតេអ៊ីនដែលបណ្តាលមកពីការរំលោភលើសកម្មភាពរបស់អាំងស៊ុយលីននៅលើជាលិកាគោលដៅ។
ភាគច្រើន (៩០%) នៃគ្រប់ករណីជំងឺទឹកនោមផ្អែមក្នុងវ័យកុមារភាពនិងវ័យជំទង់គឺជំងឺទឹកនោមផ្អែមប្រភេទ ១ (T1DM) ដែលត្រូវបានកំណត់ដោយកង្វះអាំងស៊ុយលីនពេញលេញដែលបណ្តាលមកពីការបំផ្លាញកោសិកាលំពែង។
ជំងឺទឹកនោមផ្អែមមិនមែនប្រភេទ ១ គឺជាការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតដែលត្រូវបានបង្កើតឡើងដោយលទ្ធផលនៃអាំងស៊ុយលីនដែលមិនឆ្លើយតបនឹងតម្រូវការរបស់រាងកាយ។ នេះអាចបណ្តាលមកពីភាពធន់នឹងអាំងស៊ុយលីនដែលជាកម្រិតមិនគ្រប់គ្រាន់នៃការសំងាត់អាំងស៊ុយលីនការរំលោភលើដំណើរការសំងាត់របស់វានិងការបរាជ័យកោសិការពីកំណើត។
លក្ខណៈវិនិច្ឆ័យរោគវិនិច្ឆ័យសម្រាប់ជំងឺទឹកនោមផ្អែមគឺផ្អែកលើការផ្លាស់ប្តូរកម្រិតជាតិគ្លុយកូសនិងលើវត្តមានឬអវត្តមាននៃរោគសញ្ញាលក្ខណៈ f) ។
មានវិធីសាស្រ្តចំនួន ៣ សម្រាប់ធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍ទឹកនោមផ្អែម (តារាង ៣) ។
នៅក្នុងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ រោគសញ្ញាលក្ខណៈត្រូវបានគេសង្កេតឃើញលើកុមារក្នុង ៣០% នៃករណីដូចជា៖ ជំងឺ polyuria, polydipsia, ការចុះខ្សោយនៃចក្ខុវិញ្ញាណ, ការស្រកទំងន់រួមជាមួយនឹងគ្លីកូស្យូសនិង ketonuria (C) ។
ការធ្វើរោគវិនិច្ឆ័យជាធម្មតាត្រូវបានបញ្ជាក់យ៉ាងឆាប់រហ័សនៅពេលមានការកើនឡើងគួរឱ្យកត់សម្គាល់នៃគ្លុយកូសគ្លុយកូស។ ប្រសិនបើសាកសពរបស់ ketone មានវត្តមាននៅក្នុងឈាមនិងទឹកនោមការព្យាបាលជាបន្ទាន់ត្រូវបានចង្អុលបង្ហាញ។ ការរង់ចាំរហូតដល់ថ្ងៃស្អែកដើម្បីបញ្ជាក់ពីការហៀរសំបោរអាចមានគ្រោះថ្នាក់ព្រោះការវិវត្តនៃ ketoacidosis គឺអាចធ្វើទៅបាន។
ប្រសិនបើការប្តេជ្ញាចិត្តចៃដន្យនៃគ្លុយកូសក្នុងពេលថ្ងៃឬក្រោយពេលញ៉ាំអាហារបញ្ជាក់ពីការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមនោះ OGTT មិនត្រូវបានអនុវត្ត f) ។ ក្នុងករណីដែលមានការសង្ស័យការតាមដានរយៈពេលវែងត្រូវបានធ្វើឡើងជាមួយនឹងការធ្វើតេស្តម្តងហើយម្តងទៀត។
អវត្ដមាននៃរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមការធ្វើរោគវិនិច្ឆ័យត្រូវបានធ្វើឡើងតែនៅលើមូលដ្ឋាននៃការកើនឡើងទ្វេដងដែលអាចទុកចិត្តបាន។
លក្ខណៈវិនិច្ឆ័យវិនិច្ឆ័យសម្រាប់ការសិក្សាអំពីការតមអាហារគ្លុយកូស (GPN)៖
- GPN ខ្ញុំមិនអាចរកអ្វីដែលអ្នកត្រូវការទេ? សាកល្បងសេវាកម្មជ្រើសរើសអក្សរសាស្ត្រ។
- GPN ៥.៦-៦.៩ មីល្លីល / លី - ខ្សោយគ្លីសេម៉ា (NGN) ខ្សោយ។
- GPN> 7.0 mmol / L - ការធ្វើរោគវិនិច្ឆ័យប៉ាន់ស្មាននៃជំងឺទឹកនោមផ្អែមដែលត្រូវតែបញ្ជាក់ស្របតាមលក្ខណៈវិនិច្ឆ័យខាងលើ។
លក្ខណៈវិនិច្ឆ័យវិនិច្ឆ័យសម្រាប់លទ្ធផល OGTT (គ្លុយកូសប្លាស្មា ២ ម៉ោងបន្ទាប់ពីផ្ទុកគ្លុយកូស - GP2)៖
- GP2 11,1 mmol / L - ការធ្វើរោគវិនិច្ឆ័យប៉ាន់ស្មាននៃជំងឺទឹកនោមផ្អែមដែលត្រូវតែបញ្ជាក់ស្របតាមលក្ខណៈវិនិច្ឆ័យដូចបានរៀបរាប់ខាងលើ។
NTG និង NGN ត្រូវបានគេចាត់ទុកថាជាដំណាក់កាលមធ្យមរវាងការរំលាយអាហារកាបូអ៊ីដ្រាតធម្មតានិងទឹកនោមផ្អែម f) ។
ចំណាត់ថ្នាក់ជំងឺទឹកនោមផ្អែម
ចំណាត់ថ្នាក់នៃជំងឺទឹកនោមផ្អែមត្រូវបានផ្តល់ឱ្យក្នុងតារាង។ ៤ ។
តារាង ៣. លក្ខណៈវិនិច្ឆ័យសម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម (ISPAD, ២០០៩)
រោគសញ្ញាលក្ខណៈរួមផ្សំជាមួយនឹងការរកឃើញជាតិគ្លុយកូសដោយចៃដន្យ> 11,1 mmol / L * ។ ការកំណត់អត្តសញ្ញាណត្រូវបានគេចាត់ទុកថាជាការចៃដន្យនៅពេលណាមួយនៃថ្ងៃដោយមិនគិតពីពេលវេលាដែលបានកន្លងផុតទៅចាប់តាំងពីអាហារចុងក្រោយ
គ្លុយកូសគ្លុយកូសតមអាហារ> 7.0 មីល្លីលីត្រ / អិល ** ។ ក្រពះទទេត្រូវបានកំណត់ថាញ៉ាំ 8 ម៉ោងមុនឬច្រើនជាងនេះ។
គ្លីសេរីនប្លាស្មា ២ ម៉ោងបន្ទាប់ពីហាត់ប្រាណក្នុងកំឡុងពេលធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសតាមមាត់ (OGTT)> ១១.១ ម។ ល។ ចំពោះបន្ទុកវិញស្មើនឹង ៧៥ ក្រាមនៃជាតិគ្លុយកូសដែលមិនមានជាតិរំលាយត្រូវបានរំលាយនៅក្នុងទឹក (ឬ ១,៧៥ ក្រាម / គីឡូក្រាមដល់អតិបរមា)
ចំណាំ * - សំរាប់ឈាមទាំងមូល capillary> ១១,១ ម។ ល។ ម។ ល / លី, សំរាប់ឈាមទាំងមូល> ១០,០ មីល្លីលីត្រ / លីត្រ, ** -> ៦,៣ សម្រាប់ទាំងឈាមទាំងសរសៃឈាមនិងសរសៃឈាម។
តារាងទី ៤. ការបែងចែកប្រភេទអេកូឡូស៊ីនៃភាពមិនប្រក្រតីនៃការរំលាយអាហារកាបូអ៊ីដ្រាត (ISPAD, ២០០៩)
I. T1DM អាចបង្ហាញនៅគ្រប់វ័យប៉ុន្តែភាគច្រើនជាញឹកញាប់ចំពោះកុមារនិងមនុស្សវ័យជំទង់
A. ជំងឺទឹកនោមផ្អែមអូតូអ៊ុយមីនត្រូវបានកំណត់ដោយការស្លាប់នៃកោសិកាទំ, វត្តមានរបស់អង់ទីប៊ីយ៉ូទិកទៅនឹងកោសិកាទំ, កង្វះអាំងស៊ុយលីនដាច់ខាត, ពឹងផ្អែកទាំងស្រុងអាំងស៊ុយលីន, វគ្គសិក្សាធ្ងន់ធ្ងរដែលមានទំនោរទៅនឹង ketoacidosis, ការផ្សារភ្ជាប់ជាមួយនឹងហ្សែននៃស្មុគ្រស្មាញ histocompatibility (HLA) ។
ជំងឺទឹកនោមផ្អែមឌីអ៊ីប៉ូប៉ូទីកក៏កើតមានជាមួយនឹងការស្លាប់កោសិកា p និងទំនោរទៅនឹងជំងឺ ketoacidosis ប៉ុន្តែមិនមានសញ្ញានៃដំណើរការអូតូអ៊ុយមីន (ការព្យាបាលដោយស្វ័យប្រវត្តិនិងការផ្សារភ្ជាប់ជាមួយប្រព័ន្ធ HLA) ។ ទម្រង់នៃជំងឺនេះគឺជាលក្ខណៈរបស់អ្នកជំងឺដែលមានដើមកំណើតអាហ្វ្រិកនិងអាស៊ី។
II ។ T2DM គឺជាជំងឺទឹកនោមផ្អែមទូទៅបំផុតក្នុងចំនោមមនុស្សពេញវ័យដែលត្រូវបានសម្គាល់ដោយកង្វះអាំងស៊ុយលីនទាក់ទងនឹងការថយចុះទាំងការសំងាត់និងសកម្មភាពអាំងស៊ុយលីនៈពីភាពធន់នឹងអាំងស៊ុយលីនលេចធ្លោជាមួយនឹងកង្វះអាំងស៊ុយលីនទាក់ទងទៅនឹងពិការភាពផ្នែកសំងាត់ដែលលើសលុបដោយមានឬគ្មានការរួមផ្សំនៃភាពធន់នឹងអាំងស៊ុយលីន។
III ។ ប្រភេទជាក់លាក់នៃជំងឺទឹកនោមផ្អែម។ ផ្នែកនេះរួមបញ្ចូលនូវទម្រង់នៃជំងឺទឹកនោមផ្អែមឯករាជ្យជាច្រើន (រោគសញ្ញាតំណពូជជាចម្បងជាមួយនឹងប្រភេទមរតកឌីណូឡូជី) ដែលរួមបញ្ចូលគ្នាជាប្រភេទរងដាច់ដោយឡែក
A. ឱនភាពពន្ធុក្នុងមុខងារ P-cell៖
ក្រូម៉ូសូមទី ១២, អេហ្វអេហ្វអេ - ១ ក (MODY៣)
2. ក្រូម៉ូសូមទី 7, ជីស៊ីខេ (MODY2)
3. ក្រូម៉ូសូម 20, HNF-4a (MODY1)
ក្រូម៉ូសូមទី ១៣ អាយភីអេហ្វហ្វ ១ (MODY៤)
5. ក្រូម៉ូសូម 17, HNF-1 / អាយ (MODY5)
6. ក្រូម៉ូសូមទី ២ ណឺរ៉ូឌីល (MODY៦)
7. ការផ្លាស់ប្តូរឌីអិនអេមីតូនិច
៨ ក្រូម៉ូសូម ៦ ខេស៊ីអិនជេ ១១ (គ ៦៦,២) អេប៊ីស៊ីស៊ី ៨ (សុរិយោដី ១)
9. ខ្លះទៀតមូលហេតុដែលបណ្តាលមកពីភាពខ្វះចន្លោះក្នុងការសំយោគអាំងស៊ុយលីន
ខ។ កង្វះហ្សែនក្នុងសកម្មភាពអាំងស៊ុយលីនៈ
ប្រភេទអាំងស៊ុយលីនប្រភេទ
2. ជំងឺ Leprechaunism (រោគសញ្ញាដុនដូយូ)
3. រោគសញ្ញា Rabson-Mendelhall
ទឹកនោមផ្អែម Lipoatrophic
ទម្រង់ជំងឺទឹកនោមផ្អែមមួយចំនួនទៀតដែលវិវឌ្ឍន៍ដោយសារតែការផ្លាស់ប្តូរនៅក្នុងហ្សែនទទួលអាំងស៊ុយលីន។ បង្ហាញឱ្យឃើញដោយគ្លីនិកដោយការរំខាននៃការរំលាយអាហារកាបូអ៊ីដ្រាតពី hyperglycemia និង hyperinsulinemia ក្នុងកម្រិតមធ្យមរហូតដល់ជំងឺទឹកនោមផ្អែម។ រោគសញ្ញាដុនដូហ៊ូនិងរោគសញ្ញារ៉ាបសាន់ - មេឌែលលលបានបង្ហាញក្នុងវ័យកុមារភាពនិងបានបង្ហាញនូវភាពធន់នឹងអាំងស៊ុយលីន
គ - ជំងឺនៃលំពែង exocrine
2. របួស, រលាកលំពែង
3. ជំងឺសរសៃប្រសាទលំពែង
៤. ជំងឺរលាកសាច់ដុំបេះដូង (Cystic fibrosis)
6. លំពែង - គណនាដោយប្រើថ្នាំ Fibro
ជំងឺមួយចំនួនផ្សេងទៀតដែលទាក់ទងនឹងប្រព័ន្ធសរសៃប្រសាទដែលក្នុងនោះរួមជាមួយនឹងការរំលោភបំពានសំខាន់ៗនៃមុខងារលំពែង exocrine ភាពមិនគ្រប់គ្រាន់នៃមុខងារសំងាត់របស់កោសិកា islet ត្រូវបានគេសង្កេតឃើញផងដែរ។
រោគសញ្ញារបស់ Cushing
8. អរម៉ូន endocrinopathies មួយចំនួនទៀតដោយសារតែសកម្មភាពប្រឆាំងនឹងអរម៉ូនដែលមានសំងាត់ខ្លាំងពេកអាចបណ្តាលឱ្យមានការថយចុះនៃទុនបម្រុងមុខងារមានមុខងាររបស់កោសិកាលំពែង។
ជំងឺទឹកនោមផ្អែមដែលបង្កឡើងដោយថ្នាំមួយចំនួនឬសារធាតុគីមីផ្សេងទៀត
អាស៊ីតនីកូទីនិក
5. អរម៉ូនទីរ៉ូអ៊ីត
7. P-adrenergic agonists
11. ថ្នាំផ្សេងទៀត។ យន្តការនៃសកម្មភាពរបស់ពួកគេគឺខុសគ្នា: ការខ្សោះជីវជាតិនៃសកម្មភាពគ្រឿងកុំព្យូទ័រអាំងស៊ុយលីនការកើនឡើងនៃភាពធន់ទ្រាំអាំងស៊ុយលីនដែលមានស្រាប់។ក្នុងវ័យកុមារភាពការប្រើថ្នាំអាំងទែរ៉ាន់តុនគឺមានសារៈសំខាន់បំផុតក្រោមឥទ្ធិពលនៃជំងឺទឹកនោមផ្អែមអូតូអ៊ុយមីនជាមួយនឹងកង្វះអាំងស៊ុយលីនធ្ងន់ធ្ងរអាចវិវឌ្ឍន៍
1. ជម្ងឺ Rubella
3. អ្នកដទៃ។ ការបង្ករោគដោយវីរុសមួយចំនួននាំឱ្យមានការស្លាប់កោសិកា p ជាមួយនឹងការវិវត្តនៃកង្វះអាំងស៊ុយលីនពេញលេញ។ ការបំផ្លាញដោយផ្ទាល់ចំពោះវីរុសរបស់ឧបករណ៍ islet គឺកម្រណាស់
តារាងទី ៤. ការបែងចែកប្រភេទអេកូឡូស៊ីនៃភាពមិនប្រក្រតីនៃការរំលាយអាហារកាបូអ៊ីដ្រាត (ISPAD, ២០០៩) (ត)
G. ទម្រង់ជំងឺទឹកនោមផ្អែមដ៏កម្រ
រោគសញ្ញាមនុស្សមានភាពរឹងមាំ (រោគសញ្ញាសាច់ដុំរឹង, រោគសញ្ញាក្រិនរឹង - បុរស) - ដំបៅអូតូអ៊ុយមីននៃប្រព័ន្ធសរសៃប្រសាទកណ្តាលដែលត្រូវបានសម្គាល់ដោយភាពតឹងរឹងនៃសាច់ដុំអ័ក្សជាមួយនឹងការឈឺចាប់ស្ពាន់ធ័រមានអង្គបដិប្រាណទៅនឹងជាតិស្ករ glutamate decarboxylase ត្រូវបានរកឃើញហើយជំងឺទឹកនោមផ្អែមវិវឌ្ឍស្ទើរតែ ៥០ ភាគរយនៃករណី។
2. រោគសញ្ញាពហុកោណអូតូអ៊ុយមីននៃប្រភេទ I និង II
3. ជំងឺផ្សេងទៀតដែលកើតឡើងជាមួយនឹងការបង្កើតអូតូអ៊ុយមីនចំពោះអ្នកទទួលអាំងស៊ុយលីនគឺជំងឺប្រព័ន្ធ lupus erythematosus, ជំងឺស្បែក papillary dystrophy ដែលមាននៅក្នុងស្បែក (ជម្ងឺ Acanthosis nigricans) ។ ក្នុងករណីនេះភាពធន់នឹងអាំងស៊ុយលីនដែលបានប្រកាសអាចត្រូវបានគេសង្កេតឃើញ។
H. រោគសញ្ញាហ្សែនដទៃទៀតជួនកាលទាក់ទងនឹងជំងឺទឹកនោមផ្អែម
ឌីអេមអាចជាធាតុផ្សំនៃរោគសញ្ញាហ្សែនជាច្រើនរួមមាន៖
រោគសញ្ញាស្តែនស្តុន
2. រោគសញ្ញាចុះក្រោម
3. រោគសញ្ញា Shereshevsky-Turner
រោគសញ្ញា Klinefelter
5. លោក Lawrence - ព្រះច័ន្ទ - រោគសញ្ញារបស់ Beadle
6. រោគសញ្ញា Prader-Willi
7. Ataxia នៃ Friedreich
៨. ក្លររបស់ហាន់ថុន
10. ជំងឺដាច់សរសៃឈាមក្នុងខួរក្បាល
ក្នុងវ័យកុមារភាពរោគសញ្ញា Wolfram (DIDMOAD) គឺជារឿងធម្មតាបំផុត។
IV ។ ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ (ទឹកនោមផ្អែមរបស់ស្ត្រីមានផ្ទៃពោះ) - ស្ថានភាពណាមួយដែលមានការរំលាយអាហារកាបូអ៊ីដ្រាតខ្សោយ (រួមទាំងការថយចុះភាពអត់ធ្មត់នៃជាតិគ្លុយកូស) ដែលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញអំឡុងពេលមានផ្ទៃពោះ។ ការព្យាបាលជំងឺទឹកនោមផ្អែមពេលមានគភ៌ទៅជាប្រភេទដាច់ដោយឡែកមួយត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការកើនឡើងហានិភ័យនៃមរណភាពទារកនិងការខូចទ្រង់ទ្រាយពីកំណើតចំពោះស្ត្រីមានផ្ទៃពោះដែលមានការរំលាយអាហារកាបូអ៊ីដ្រាត។
ការធ្វើចំណាត់ថ្នាក់នៃជំងឺទឹកនោមផ្អែមមិនមែនជាប្រភេទទី ១ ទេនេះបើយោងតាមការធ្វើចំណាត់ថ្នាក់អន្តរជាតិនៃជំងឺ (ICD-10)
នៅក្នុងការធ្វើចំណាត់ថ្នាក់ជាអន្តរជាតិនៃជំងឺ (អាយឌីស៊ី -១១) ជំងឺទឹកនោមផ្អែមដែលមិនអាស្រ័យនឹងអាំងស៊ុយលីនត្រូវបានបង្ហាញនៅក្នុងត្រកូល E11-E14 ។
E11 ។ ទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីន
E11.0 ទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីនដែលមានសន្លប់
E11.1 ទឹកនោមផ្អែមដែលមិនអាស្រ័យនឹងអាំងស៊ុយលីនដែលមាន ketoacidosis
E11.2 ជំងឺទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីនមានការខូចខាតតម្រងនោម
E11.3 ជំងឺទឹកនោមផ្អែមដែលមិនអាស្រ័យលើអាំងស៊ុយលីនមានការខូចខាតភ្នែក
E11.4 ជំងឺទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីនមានផលវិបាកផ្នែកសរសៃប្រសាទ
E11.5 ជំងឺទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីនដែលមានជំងឺឈាមរត់ផ្នែកខាងគ្រឿងកុំព្យូទ័រ
E11.6 ជំងឺទឹកនោមផ្អែមដែលមិនអាស្រ័យលើអាំងស៊ុយលីនមានផលវិបាកផ្សេងទៀត
E11.7 ជំងឺទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីនមានផលវិបាកច្រើន
E11.8 ជំងឺទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីនមានផលវិបាកដែលមិនបានបញ្ជាក់
E11.9 ជំងឺទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីនដោយគ្មានផលវិបាក
ជំងឺទឹកនោមផ្អែម E12 ទាក់ទងនឹងកង្វះអាហារូបត្ថម្ភ។
ជំងឺទឹកនោមផ្អែម E12.0 ទាក់ទងនឹងកង្វះអាហារូបត្ថម្ភ, សន្លប់
ជំងឺទឹកនោមផ្អែម E12.1 ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងកង្វះអាហារូបត្ថម្ភ, ជាមួយនឹង ketoacidosis
ជំងឺទឹកនោមផ្អែមប្រភេទ E12.2 ទាក់ទងនឹងកង្វះអាហារូបត្ថម្ភជាមួយនឹងការខូចខាតតំរងនោម
ជំងឺទឹកនោមផ្អែមប្រភេទ E12.3 ទាក់ទងនឹងកង្វះអាហារូបត្ថម្ភនិងការខូចខាតភ្នែក
ជំងឺទឹកនោមផ្អែម E12.4 ទាក់ទងនឹងកង្វះអាហារូបត្ថម្ភជាមួយនឹងផលវិបាកនៃប្រព័ន្ធសរសៃប្រសាទ
ជំងឺទឹកនោមផ្អែមប្រភេទ E12.5 ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងកង្វះអាហារូបត្ថម្ភជាមួយនឹងជំងឺនៃប្រព័ន្ធឈាមរត់ផ្នែកខាងក្រៅ
ជំងឺទឹកនោមផ្អែម E12.6 ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងកង្វះអាហារូបត្ថម្ភនិងផលវិបាកផ្សេងទៀត
ជំងឺទឹកនោមផ្អែម E12.7 ទាក់ទងនឹងកង្វះអាហារូបត្ថម្ភជាមួយនឹងផលវិបាកជាច្រើន
ជំងឺទឹកនោមផ្អែមប្រភេទ E12.8 ទាក់ទងនឹងកង្វះអាហារូបត្ថម្ភជាមួយនឹងផលវិបាកដែលមិនបានបញ្ជាក់
ជំងឺទឹកនោមផ្អែម E12.9 ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងកង្វះអាហារូបត្ថម្ភដោយគ្មានផលវិបាក
E13 ទម្រង់ជាក់លាក់នៃជំងឺទឹកនោមផ្អែម
E13.0 ទម្រង់ជំងឺទឹកនោមផ្អែមដែលបានបញ្ជាក់ផ្សេងទៀតជាមួយនឹងសន្លប់
E13.1 ទម្រង់ផ្សេងទៀតនៃជំងឺទឹកនោមផ្អែមដែលត្រូវបានបញ្ជាក់ជាមួយ ketoacidosis
E13.2 ទម្រង់ជំងឺទឹកនោមផ្អែមដែលបានបញ្ជាក់ផ្សេងទៀតដែលមានការខូចខាតតម្រងនោម
E13.3 ទម្រង់ជំងឺទឹកនោមផ្អែមដែលបានបញ្ជាក់ផ្សេងទៀតដែលមានការខូចខាតភ្នែក
E13.4 ទម្រង់ជំងឺទឹកនោមផ្អែមដែលបានបញ្ជាក់ផ្សេងទៀតដែលមានជំងឺសរសៃប្រសាទ
E13.5 ទម្រង់ជំងឺទឹកនោមផ្អែមដែលបានបញ្ជាក់ផ្សេងទៀតដែលមានជំងឺឈាមរត់ផ្នែកខាង
E13.6 ទម្រង់ជំងឺទឹកនោមផ្អែមដែលបានបញ្ជាក់ផ្សេងទៀតជាមួយនឹងផលវិបាកដែលបានបញ្ជាក់ផ្សេងទៀត
E13.7 ទម្រង់ជំងឺទឹកនោមផ្អែមដែលបានបញ្ជាក់ផ្សេងទៀតមានផលវិបាកជាច្រើន
E13.8 ទម្រង់ជំងឺទឹកនោមផ្អែមដែលបានបញ្ជាក់ផ្សេងទៀតដែលមានផលវិបាកដែលមិនបានបញ្ជាក់
E13.9 ទម្រង់ជំងឺទឹកនោមផ្អែមដែលបានបញ្ជាក់ផ្សេងទៀតដោយគ្មានផលវិបាក
E14 អេសឌី, មិនបានបញ្ជាក់
ជំងឺទឹកនោមផ្អែម E14.0 មិនទាន់បញ្ជាក់ច្បាស់ថាមានជំងឺទឹកនោមផ្អែមសន្លប់ E14.1 មិនបានបញ្ជាក់ថាមានជំងឺ ketoacidosis
បញ្ហានៃការបញ្ចប់ការសិក្សា, ៥, ២០១៤ ៦១
ជំងឺទឹកនោមផ្អែម E14.2, មិនបានបញ្ជាក់ជាមួយនឹងការខូចខាតតំរងនោម
ជំងឺទឹកនោមផ្អែម E14.3 មិនត្រូវបានបញ្ជាក់ច្បាស់លាស់ជាមួយនឹងការខូចខាតភ្នែកទេ
ជំងឺទឹកនោមផ្អែម E14.4 ដែលមិនបានបញ្ជាក់ច្បាស់ជាមួយនឹងផលវិបាកនៃប្រព័ន្ធសរសៃប្រសាទ
ជំងឺទឹកនោមផ្អែម E14.5 ដែលមិនបានបញ្ជាក់ថាមានជំងឺឈាមរត់ផ្នែកខាងគ្រឿងកុំព្យូទ័រ
ជំងឺទឹកនោមផ្អែម E14.6 មិនត្រូវបានបញ្ជាក់ច្បាស់លាស់ជាមួយនឹងផលវិបាកដែលបានបញ្ជាក់
ជំងឺទឹកនោមផ្អែម E14,7 មិនបានបញ្ជាក់ថាមានផលវិបាកច្រើនទេ
ជំងឺទឹកនោមផ្អែម E14.8 ដែលមិនបានបញ្ជាក់ជាមួយនឹងផលវិបាកដែលមិនបានបញ្ជាក់
ជំងឺទឹកនោមផ្អែម E14.9, មិនបានបញ្ជាក់ដោយគ្មានផលវិបាក
T2DM - និយមន័យរូបភាពគ្លីនិកនិង
T2DM ត្រូវបានកំណត់ដោយ hyperglycemia ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃភាពធន់ទ្រាំអាំងស៊ុយលីននៃភាពធ្ងន់ធ្ងរខុសគ្នា។ ជាធម្មតាការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទ ២ ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងអ្វីដែលគេហៅថារោគសញ្ញារំលាយអាហារ។ យោងទៅតាមនិយមន័យរបស់អង្គការសុខភាពពិភពលោកអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (ឬអ្នកដែលមានអាការៈអត់ធ្មត់គ្លុយកូសខ្សោយភាពធន់នឹងអាំងស៊ុយលីន) មានរោគសញ្ញាមេតាប៉ូលីសដោយមានរោគសញ្ញាពីរយ៉ាងដូចខាងក្រោមនេះគឺ៖ ធាត់ដុះពោះ, លើសឈាមក្នុងសរសៃឈាម, ការកើនឡើងកម្រិតទ្រីគ្លីសេរីដនិង / ឬការថយចុះកំរិត HDL ក្នុងផ្លាស្មា, មីក្រូឈាម។
រូបភាពគ្លីនិកនៃជម្ងឺ T2DM ចំពោះកុមារនិងមនុស្សវ័យជំទង់ត្រូវបានកំណត់ដោយលក្ខណៈដូចខាងក្រោម៖
- ជំងឺនេះមានអាការៈអសមត្ថភាពនិងចាប់ផ្តើមបន្តិចម្តង ៗ ។
- ធ្វើរោគវិនិច្ឆ័យនៅអាយុលើសពី ១០ ឆ្នាំ (អាយុធ្វើរោគវិនិច្ឆ័យជាមធ្យម ១៣.៥ ឆ្នាំ) (ឃ),
- លើសទម្ងន់ឬធាត់លើសទំងន់ (៨៥%) គឺជាលក្ខណៈ (គ)
- មិនមានការផ្សារភ្ជាប់គ្នាជាមួយ HLA haplotypes ដែលបង្ហាញពីការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទ ១,
- សញ្ញាសម្គាល់ភាពស៊ាំ (autoantibodies ICA, GADa, IA2) មិនត្រូវបានកំណត់ឬមានតែប្រភេទមួយប៉ុណ្ណោះដែលត្រូវបានកំណត់ហើយតង់របស់វាទាប។
- ក្នុង ៣០% នៃករណីការបង្ហាញស្រួចស្រាវជាមួយ ketosis (D),
- អាថ៌កំបាំងនៃអាំងស៊ុយលីនដែលមានសុវត្ថភាពជាមួយអ៊ីនសូលីននិងភាពធន់នឹងអាំងស៊ុយលីន
- ការផ្សារភ្ជាប់ជាប្រចាំជាមួយសមាសធាតុផ្សំនៃរោគសញ្ញាមេតាប៉ូលីសៈជំងឺសរសៃប្រសាទ (អតិសុខុមប្រាណឬម៉ាក្រូក្រូប៊ីនៀ) - នៅពេលធ្វើរោគវិនិច្ឆ័យវាអាចមាននៅក្នុង ៣២% នៃករណី (C), ជំងឺលើសឈាមសរសៃឈាម - រហូតដល់ ៣៥% (D), កង្វះឈាមក្រហម
កម្រិត C-peptide អាំងស៊ុយលីន
ការថែទាំជំងឺទឹកនោមផ្អែម ADA, ២០០០: ២៣: ៣៨១-៩
រូបភព។ ក្បួនដោះស្រាយរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលសម្រាប់ទឹកនោមផ្អែមចំពោះមនុស្សវ័យជំទង់។ ៦២
តារាងទី ៥. សន្ទស្សន៍នៃភាពធន់នឹងអាំងស៊ុយលីន
ការគណនាសន្ទស្សន៍សន្ទស្សន៍សន្ទស្សន៍
HOMA-IR (ការវាយតម្លៃម៉ូដែលហូស្ត្រូសសាស) (ИРИхГ) / ២២.៥ ខ្ញុំមិនអាចរកឃើញអ្វីដែលអ្នកត្រូវការទេ? សាកល្បងសេវាកម្មជ្រើសរើសអក្សរសាស្ត្រ។
Matsuda (ក្នុងអំឡុងពេល OGTT) 10,000> 2.5
ចំណាំ G - កម្រិតជាតិគ្លុយកូសក្នុងឈាម, GSr - កំរិតគ្លុយកូសជាមធ្យមក្នុងកំឡុងពេល OGTT, IRI - ការតមអាហារកម្រិតអរម៉ូនអាំងស៊ុយលីនសកម្ម, អាយអាយអាយអេស - កំរិតអាំងស៊ុយលីនជាមធ្យមក្នុងកំឡុងពេល OGTT, OGTT - តេស្តភាពអត់ធ្មត់គ្លុយកូសតាមមាត់។
ជំងឺទឹកនោមផ្អែម - រហូតដល់ ៧២% (ឃ), ជំងឺថ្លើមខ្លាញ់មិនមែនអាល់កុល (NAFLD) - ជំងឺ Steatoheemia អាចត្រូវបានគេសង្កេតឃើញក្នុង ៣០% នៃករណី, ជំងឺទឹកនោមផ្អែមដែលមានជំងឺទឹកនោមផ្អែម (រហូតដល់ ៩-១២%) (ឃ), ការរលាកជាប្រព័ន្ធ - ជាកម្រិតកើនឡើងនៃប្រូតេអ៊ីន C-reactive, cyto- គីសនៃការរលាកនិង leukocytes (ឃ) ។
ភាពធន់នឹងអាំងស៊ុយលីនគឺជាការបំពានទៅលើឥទ្ធិពលជីវសាស្ត្ររបស់អាំងស៊ុយលីននិងប្រតិកម្មនៃជាលិការអាំងស៊ុយលីនទៅនឹងអាំងស៊ុយលីននៅកម្រិតមុននិងក្រោយទទួលដែលបណ្តាលឱ្យមានការផ្លាស់ប្តូរមេតាប៉ូលីសរ៉ាំរ៉ៃនិងអមដោយអ៊ីនទីនលីនហ៊ីនក្នុងឈាមដំណាក់កាលដំបូង។
ភាពធន់នឹងអាំងស៊ុយលីនត្រូវបានគេធ្វើរោគវិនិច្ឆ័យប្រសិនបើយ៉ាងហោចណាស់សន្ទស្សន៍មួយខុសពីបទដ្ឋាន (តារាងទី ៥) ។
ផែនការប្រលងឌីអេម ២ ដែលសង្ស័យ៖
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមស្របតាមលក្ខណៈវិនិច្ឆ័យនៃការធ្វើរោគវិនិច្ឆ័យ (សូមមើលតារាងទី ៣) ។
2. ការកំណត់កម្រិតនៃអាំងស៊ុយលីនអាំងស៊ុយលីន (IRI) លើក្រពះទទេនិង / ឬប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃបន្ទុកគ្លុយកូស (បើចាំបាច់) ។
3. ការគណនាសូចនាករនៃភាពធន់នឹងអាំងស៊ុយលីន - HOMA, Caro និង Matsuda ។
4. ការកំណត់កម្រិតអេម៉ូក្លូប៊ីនគ្លីកូល។
5. ការវិភាគជីវគីមីឈាម (សកម្មភាពរបស់អាល់តានិងអេអេស, កំរិត HDL, អិល។ អិល។ អិល។
6. ការប្តេជ្ញាចិត្តនៃការព្យាបាលដោយស្វ័យប្រវត្តិកម្មជាក់លាក់ (អាយ។ អេ។ អាយ។ អេ។ អេ។ អេ។ ឌី។ អេ។ ឌី។ អេហ្វទៅអ័រភូផូផូតស្យូត) ។
យោងតាមលទ្ធផលនៃការពិនិត្យការធ្វើរោគវិនិច្ឆ័យនៃជម្ងឺ T2DM ចំពោះកុមារនិងមនុស្សវ័យជំទង់ត្រូវបានបង្កើតឡើងដោយផ្អែកលើលក្ខណៈវិនិច្ឆ័យដូចខាងក្រោម៖
១. ការចាប់ផ្តើមនៃជំងឺនេះដែលមានអាយុលើសពី ១០ ឆ្នាំ។
2. ការកើនឡើងនៃជាតិគ្លុយកូសក្នុងឈាមលឿនជាង ៧,០ មីល្លីលីត្រ / លីត្រនិង / ឬកំឡុងពេល OGTT ដល់ជាង ១១,១ មីល្លីលីត្រ / លីត្របន្ទាប់ពី ២ ម៉ោង (សូមមើលតារាងទី ៣) ។
3. អត្រាអេម៉ូក្លូប៊ីនគ្លីសេរីន ៦.៥% (ឃ) ។
កម្រិតនៃអាំងស៊ុយលីនស្ថិតនៅក្នុងដែនកំណត់ធម្មតាឬលើសពីតម្លៃយោងគឺវត្តមានរបស់អាំងស៊ុយលីន
ភាពធន់ទ្រាំ f) ដែលមានរយៈពេលជំងឺច្រើនជាង 2-3 ឆ្នាំ f) ។
5. វត្តមាននៃសាច់ញាតិនៃសញ្ញាប័ត្រដំបូងនិង / ឬទីពីរនៃញាតិសន្តានជាមួយនឹងការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាត (DM, NTG, NGN) f) ។
៦ ។ទំងន់រាងកាយលើសឬហួសកំរិត (មាននៅក្នុង 85% នៃករណី) (គ) ។
ប្រសិនបើអ្នកជំងឺទទួលការព្យាបាលដោយអាំងស៊ុយលីនបន្ទាប់មកការបន្សល់ទុកនូវអាំងស៊ុយលីនអាចត្រូវបានគេប៉ាន់ស្មានដោយកម្រិតនៃ C-peptide - ការរក្សាការសម្ងាត់នៃ C-peptide ច្រើនជាង ៣ ឆ្នាំបន្ទាប់ពីការបង្ហាញនៃជំងឺនេះគឺមិនធម្មតាទេចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ១) ។
វិធីសាស្រ្តពិនិត្យបន្ថែមជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យ T2DM ដែលបានបញ្ជាក់:
2. អ៊ុលត្រាសោនៃពោះបែហោងធ្មែញ។
3. អ៊ុលត្រាសោនៃសរីរាង្គអាងត្រគាក (សម្រាប់ការរំលោភលើការបង្កើតភាពពេញវ័យឬវដ្តរដូវចំពោះក្មេងស្រី) ។
ការត្រួតពិនិត្យសម្ពាធឈាមឱ្យបានខ្ពស់ (ជាមួយនឹងការកើនឡើងសម្ពាធឈាមលើសពី ៩០% o) ។
៥. ការពិគ្រោះយោបល់របស់អ្នកឯកទេស៖ គ្រូពេទ្យឯកទេសខាងភ្នែកគ្រូពេទ្យសរសៃប្រសាទផ្នែកជំងឺបេះដូងគ្រូពេទ្យរោគស្ត្រី (យោងទៅតាមការចង្អុលបង្ហាញ) ពន្ធុវិទ្យា (យោងទៅតាមការចង្អុលបង្ហាញ) ។
ការគ្រប់គ្រងបច្ចេកទេសដោយមានការបញ្ជាក់
ការគ្រប់គ្រងអ្នកជំងឺដោយផ្អែកលើមូលដ្ឋានពិគ្រោះជំងឺ
1. ការត្រួតពិនិត្យដោយគ្រូពេទ្យឯកទេសខាងអរម៉ូន endocrinologist - ១ ដងក្នុងរយៈពេល ៣ ខែ។
2. ការកំណត់កម្រិតអេម៉ូក្លូប៊ីនគ្លីកូល - ១ ដងក្នុងរយៈពេល ៣ ខែ។
ការត្រួតពិនិត្យគ្លុយកូសក្នុងឈាម - ការប្តេជ្ញាចិត្តទៀងទាត់នៃការតមអាហារនិងកម្រិតគ្លុយកូសក្រោយច f) ។ នៅក្នុងជំងឺស្រួចស្រាវឬមានរោគសញ្ញានៃការលើសឈាមនិងការថយចុះជាតិស្ករក្នុងឈាមនិយមន័យញឹកញាប់ជាងនៃអេហ្វ) ត្រូវបានចង្អុលបង្ហាញ។ អ្នកជំងឺលើការព្យាបាលដោយប្រើអាំងស៊ុយលីនឬការព្យាបាលដោយការត្រៀមស៊ុលហ្វាលីនៀត្រូវការការតាមដានចំពោះការថយចុះជាតិស្ករក្នុងឈាមទាប)
4. ការធ្វើតេស្តឈាមទូទៅ - រៀងរាល់ ៦ ខែម្តង។
5. ការវិភាគទូទៅនៃទឹកនោម - 1 ដងក្នុងរយៈពេល 6 ខែ។
6. ការធ្វើតេស្តឈាមជីវគីមី - ម្តងក្នុងមួយឆ្នាំ (សកម្មភាពរបស់អាល់តានិងអេអេស, កូលេស្តេរ៉ុលសរុប, អិល។ អិល។ , ទ្រីគ្លីសេរីត, ប្រូតេអ៊ីន C - ប្រតិកម្ម, អាស៊ីតអ៊ុយរិក) ។
៧. ការកំនត់មីតាមីលីនៀរៀក្នុងទឹកនោម ៣ ដង - ១ ដងក្នុងមួយឆ្នាំ។
8. ការគ្រប់គ្រងសម្ពាធឈាម - ពេលទៅជួបគ្រូពេទ្យម្តង ៗ ។
9. អ៊ុលត្រាសោនៃបែហោងធ្មែញពោះ - 1 ដងក្នុងមួយឆ្នាំ។
១០. ការពិគ្រោះយោបល់របស់គ្រូពេទ្យឯកទេសរោគភ្នែកផ្នែកសរសៃប្រសាទ - ១ ដងក្នុងមួយឆ្នាំ។
11. ការចូលមន្ទីរពេទ្យ - មួយដងក្នុងមួយឆ្នាំជាមួយនឹងការកើនឡើងរោគសញ្ញាលក្ខណៈនៃជំងឺទឹកនោមផ្អែម (ជំងឺ polyuria, polydipsia) និង / ឬការកើនឡើងនៃកម្រិតអេម៉ូក្លូប៊ីនលើសពី ៧,០% - ការសម្រាកនៅមន្ទីរពេទ្យដោយមិនបានគ្រោងទុក។
ការថែទាំអ្នកជំងឺ
នៅក្នុងមន្ទីរពេទ្យការពិនិត្យបន្ថែមត្រូវបានអនុវត្ត:
2. អ៊ុលត្រាសោនៃពោះបែហោងធ្មែញ។
3. អ៊ុលត្រាសោនៃសរីរាង្គអាងត្រគាក (យោងទៅតាមការចង្អុលបង្ហាញ) ។
ការត្រួតពិនិត្យសម្ពាធឈាមឱ្យបានល្អ (យោងទៅតាមការចង្អុលបង្ហាញ) ។
5. MRI (យោងទៅតាមការចង្អុលបង្ហាញ) ។
6. ការពិគ្រោះយោបល់របស់អ្នកឯកទេស - គ្រូពេទ្យជំនាញខាងភ្នែកគ្រូពេទ្យសរសៃប្រសាទផ្នែករោគស្ត្រី (យោងទៅតាមការចង្អុលបង្ហាញ) ហ្សែន (យោងទៅតាមការចង្អុលបង្ហាញ) ។
ការគ្រប់គ្រងព្យាបាលអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២
ការព្យាបាលដំបូងត្រូវបានកំណត់ដោយរោគសញ្ញាគ្លីនិកភាពធ្ងន់ធ្ងរនៃជំងឺ hyperglycemia និងវត្តមានឬអវត្តមាននៃ ketosis / ketoacidosis ។ ដូចគ្នានឹងថ្នាំ T1DM ដែរនៅក្នុងវត្តមាននៃរោគសញ្ញាជាពិសេសការក្អួតចង្អោរស្ថានភាពអាចកាន់តែអាក្រក់ទៅ ៗ (D) ដូច្នេះថ្នាំដែលត្រូវបានចេញវេជ្ជបញ្ជាដំបូងគឺអាំងស៊ុយលីន (អេ) ។ អវត្ដមាននៃរោគសញ្ញាធ្ងន់ធ្ងរការព្យាបាលនៃជម្រើសគឺថ្នាំមេទីឌីទីន (ឃ) ។ កំរិតដំបូងគឺ ២៥០ មីលីក្រាម / ថ្ងៃរយៈពេល ៣ ថ្ងៃដោយមានការអធ្យាស្រ័យល្អដូសត្រូវបានកើនឡើងដល់ ២៥០ មីលីក្រាម ២ ដងក្នុងមួយថ្ងៃបើចាំបាច់ការរាប់ភាគនៃដូសត្រូវបានអនុវត្តរយៈពេល ៣-៤ ថ្ងៃរហូតដល់កំរិតអតិបរិមា - ១០០០ មីលីក្រាម ២ ដងក្នុងមួយថ្ងៃ។
ការផ្ទេរពីអាំងស៊ុយលីនទៅមេទីលហ្វីលីនជាធម្មតាអាចធ្វើបានក្នុងរយៈពេល ៧-១៤ ថ្ងៃដោយចាប់ផ្តើមពីពេលដែលស្ថេរភាពមេតាប៉ូលីសត្រូវបានសម្រេច - ជាធម្មតា ១-២ សប្តាហ៍បន្ទាប់ពីធ្វើរោគវិនិច្ឆ័យ។ ជាមួយនឹងការកើនឡើងកំរិតដូសហ្វេមីលីនដូសអាំងស៊ុយលីនត្រូវបានកាត់បន្ថយបន្តិចម្តង ៗ ពី ១០ ទៅ ២០% (ឃ) ។
បន្ទាប់ពីការបញ្ចប់នៃការព្យាបាលដោយអាំងស៊ុយលីនភាពញឹកញាប់នៃការកំណត់កំរិតគ្លុយកូសក្នុងឈាមអាចត្រូវបានកាត់បន្ថយមកត្រឹម ២ ដងក្នុងមួយថ្ងៃ - នៅលើពោះទទេនិង ២ ម៉ោងបន្ទាប់ពីអាហារចុងក្រោយ (ឃ) ។
គោលដៅនៃការព្យាបាលរយៈពេលវែងគឺ៖
- ស្រកទម្ងន់
- ធ្វើអោយប្រសើរឡើងនូវសមត្ថភាពក្នុងការអត់ធ្មត់សកម្មភាពរាងកាយ,
- ធ្វើឱ្យកម្រិតជាតិស្ករក្នុងឈាមមានលក្ខណៈធម្មតាទទួលបានកំរិតអេម៉ូក្លូប៊ីនតិចជាង ៧,០% ។
- ការគ្រប់គ្រងជំងឺដែលរួមបញ្ចូលទាំងជំងឺលើសឈាមសរសៃឈាមខ្វះឈាមក្រហមជំងឺសរសៃប្រសាទនិងជំងឺរលាកថ្លើម។
តួនាទីសំខាន់ក្នុងការព្យាបាលជម្ងឺ T2DM ត្រូវបានលេងដោយការអប់រំរបស់អ្នកជំងឺនិងក្រុមគ្រួសាររបស់គាត់។ វាគួរតែផ្តោតលើការផ្លាស់ប្តូរអាកប្បកិរិយា (របបអាហារនិងសកម្មភាពរាងកាយ) ។អ្នកជំងឺនិងក្រុមគ្រួសារគួរតែត្រូវបានបណ្តុះបណ្តាលឱ្យឃ្លាំមើលជានិច្ចនូវបរិមាណនិងគុណភាពនៃចំណីអាហារឥរិយាបថទទួលទានត្រឹមត្រូវនិងសកម្មភាពរាងកាយ។ លទ្ធផលល្អបំផុតត្រូវបានសម្រេចនៅពេលទទួលការបណ្តុះបណ្តាលពីក្រុមជំនាញរួមទាំងអ្នកជំនាញអាហារូបត្ថម្ភនិងចិត្តសាស្ត្រ។
វិធានការណ៍របៀបរស់នៅ
ការព្យាបាលដោយរបបអាហារគឺចាំបាច់៖ ការកាត់បន្ថយការទទួលទានកាឡូរីប្រចាំថ្ងៃនៃរបបអាហារ ៥០០ kcal ការរឹតត្បិតលើការទទួលទានខ្លាញ់ជាពិសេសឆ្អែតនិងកាបូអ៊ីដ្រាតរំលាយបានយ៉ាងងាយស្រួល (ភេសជ្ជៈជាតិស្ករអាហាររហ័ស) ការកើនឡើងបរិមាណជាតិសរសៃបន្លែនិងផ្លែឈើក្នុងរបបអាហារ។ វាចាំបាច់ដើម្បីសង្កេតមើលរបបអាហារឱ្យបានម៉ត់ចត់។
សកម្មភាពរាងកាយគួរតែមានយ៉ាងហោចណាស់ 50-60 នាទីក្នុងមួយថ្ងៃអ្នកត្រូវកំណត់ការមើលកម្មវិធីទូរទស្សន៍និងថ្នាក់រៀននៅលើកុំព្យូទ័ររយៈពេល 2 ម៉ោងក្នុងមួយថ្ងៃ។
ការព្យាបាលដោយឱសថត្រូវបានចេញវេជ្ជបញ្ជាប្រសិនបើវាមិនអាចទៅរួចដើម្បីសម្រេចបាននូវគោលដៅតែប៉ុណ្ណោះតាមរយៈការផ្លាស់ប្តូររបៀបរស់នៅ។
Biguanides ។ ថ្នាំ Metformin ដើរតួរលើអ្នកទទួលអាំងស៊ុយលីននៅក្នុងថ្លើមសាច់ដុំនិងជាលិកា adipose ផលប៉ះពាល់របស់វាត្រូវបានគេប្រកាសភាគច្រើននៅក្នុងថ្លើម។ ផលប៉ះពាល់ខាងសរីរៈបឋមអាចជំរុញការសម្រកទម្ងន់។ ការប្រើប្រាស់យូរអង្វែងត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការថយចុះ ១ ភាគរយនៃអេម៉ូក្លូប៊ីនគ្លីកូក្លូប៊ីន។ ថ្នាំ Metformin អាចលុបបំបាត់ភាពមិនធម្មតានៃអូវុលចំពោះក្មេងស្រីដែលមាន PCOS និងបង្កើនហានិភ័យនៃការមានផ្ទៃពោះ (ក) ។
ផលប៉ះពាល់ដែលអាចកើតមានពីការរលាកក្រពះពោះវៀន (ឈឺពោះម្តងម្កាលរាគរូសចង្អោរ) ។ ក្នុងករណីភាគច្រើនពួកគេអាចជៀសវាងបានដោយការផ្តល់ដូសបន្តិចម្តង ៗ រយៈពេល ៣-៤ សប្តាហ៍និងធ្វើតាមអនុសាសន៍សម្រាប់ការប្រើថ្នាំជាមួយអាហារ។
ហានិភ័យនៃការវិវត្តទៅជាអាស៊ីតឡាក់ទិកជាមួយនឹងការព្យាបាលដោយថ្នាំ metformin គឺទាបបំផុត។ ថ្នាំ Metformin មិនគួរត្រូវបានចេញវេជ្ជបញ្ជាដល់អ្នកជំងឺដែលមានមុខងារខ្សោយតំរងនោម, ជំងឺថ្លើម, ខ្សោយបេះដូងឬសួតឬដំណាលគ្នានឹងថ្នាំ radiopaque ទេ។ ចំពោះជំងឺក្រពះពោះវៀនថ្នាំមេទីលហ្វីនគួរតែត្រូវបានផ្អាកជាបណ្តោះអាសន្ន (ក) ។
អាំងស៊ុយលីន ប្រសិនបើក្នុងកំឡុងពេលព្យាបាលជាមួយថ្នាំបន្ថយជាតិស្ករក្នុងមាត់វាមិនអាចទៅរួចទេដើម្បីទទួលបានការគ្រប់គ្រងគ្លីសេរីនគ្រប់គ្រាន់ការតែងតាំងអាណាឡូកអាំងស៊ុយលីនយូរអង្វែងដោយគ្មានផលប៉ះពាល់ខ្ពស់អាចផ្តល់នូវការពេញចិត្ត
បញ្ហានៃការបញ្ចប់ការសិក្សាថ្ងៃទី ៥ ឆ្នាំ ២០១៤
គ្លុយកូស (អេជអេ)> ១២.៥ ID1 គ> ៩% ឬ ketosis ឬ _ ketoacidosis_
ហិកតាមុនពេលញ៉ាំអាហារ ៤-៥-៦.៥ កំរិតខ្ពស់ក្រោយ HA ៦.៥ / ៩.០> (ID1c> ៧%
'ការពិចារណាលើវេជ្ជបញ្ជាបន្ថែម: ការត្រៀមលក្ខណៈ sulfonylurea
អាំងស៊ុយលីនហ្គាឡាហ្គីនតែឯងឬរួមផ្សំជាមួយនឹងអាំងស៊ុយលីនខ្លី
ការព្រមព្រៀង! BRD0, ២០០៩
រូបភព។ 2. ក្បួនដោះស្រាយការព្យាបាលសម្រាប់កុមារនិងមនុស្សវ័យជំទង់ដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
រូបភព។ 3. វិធីសាស្រ្តរួមបញ្ចូលគ្នាក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះកុមារ។
ប្រសិទ្ធភាពនៃការព្យាបាលដោយមិនចាំបាច់ប្រើវេជ្ជបញ្ជាអាំងស៊ុយលីនដែលទាក់ទងនឹងអាហារ (អាំងស៊ុយលីនដេលីន) ។ ការព្យាបាលដោយប្រើថ្នាំ Metformin គួរតែត្រូវបានបន្ត។ ប្រសិនបើ hyperglycemia ក្រោយពេលសម្រាលកូននៅតែបន្ត, អាំងស៊ុយលីនដែលមានសកម្មភាពខ្លីអាចត្រូវបានបន្ថែមទៅរបបព្យាបាល។
ផលប៉ះពាល់នៃអាំងស៊ុយលីនរួមមានការថយចុះជាតិស្ករក្នុងឈាមដែលកម្រកើតមានចំពោះជំងឺទឹកនោមផ្អែមប្រភេទ ២ ជាមួយនឹងការព្យាបាលដោយអាំងស៊ុយលីននិងការឡើងទម្ងន់។
ជំងឺទឹកនោមផ្អែមជំងឺលើសឈាមនិងអាល់ប៊ុយណូមៀជាមួយ T2DM មានលក្ខណៈធម្មតាជាង T1DM អាចត្រូវបានរកឃើញរួចទៅហើយនៅពេលធ្វើរោគវិនិច្ឆ័យហើយគួរតែត្រូវបានវាយតម្លៃបន្ទាប់ពីការធ្វើឱ្យប្រសើរនៃការគ្រប់គ្រងកម្រិតជាតិស្ករក្នុងឈាម។
ជំងឺលើសឈាមក្នុងសរសៃឈាមនិង albuminuria
ជាមួយនឹងការលើសឈាមសរសៃឈាមដែលត្រូវបានបញ្ជាក់ (ប៊ីភី> ៩៥ ភាគរយជាភាគរយ) ឬវត្តមាននៃអាល់ប៊ុយណូមៀរ, ថ្នាំទប់ស្កាត់អេស៊ីអ៊ីត្រូវបានព្យាបាលឬបើមិនអត់អោន, ថ្នាំទប់អរម៉ូន angiotensin f) ។
ប្រសិនបើអ្នកធ្វើឱ្យសម្ពាធឈាមមានសភាពធម្មតានិង / ឬបន្ថយអាល់មីណូរៀអំឡុងពេលព្យាបាលដោយប្រើវិធីមួយ
parata មិនទទួលជោគជ័យទេការព្យាបាលរួមគ្នាអាចត្រូវបានទាមទារ f) ។
ផលប៉ះពាល់នៃថ្នាំ ACE inhibitors រួមមានក្អក, លើសឈាម, ឈឺក្បាលនិងងាប់លិង្គ។
ការធ្វើតេស្តិ៍លើបញ្ហាកង្វះឈាមក្រហមគួរតែត្រូវបានធ្វើឡើងភ្លាមៗបន្ទាប់ពីធ្វើរោគវិនិច្ឆ័យនៅពេលដែលអាចសំរេចបាននូវកំរិតជាតិគ្លុយកូសក្នុងឈាមហើយបន្ទាប់មកជារៀងរាល់ឆ្នាំ f) ។ កំរិត LDL គោលដៅគឺតិចជាង ២,៦ mmol / L ។
ជាមួយនឹងខ្សែបន្ទាត់ព្រំដែន (២,៦-៣,៤ មីល្លីម៉ែត្រ / លី) ឬការកើនឡើង LDL (> ៣,៤ មីល្លីលីត្រ / អិល) ទម្រង់ជាតិខ្លាញ់ត្រូវបានពិនិត្យឡើងវិញបន្ទាប់ពីរយៈពេល ៦ ខែហើយរបបអាហារត្រូវបានកែសម្រួលដើម្បីកាត់បន្ថយខ្លាញ់សរុបនិងឆ្អែត។
ប្រសិនបើកម្រិត LDL នៅតែកើនឡើងក្នុងរយៈពេល ៣-៦ ខែបន្ទាប់ពីការប៉ុនប៉ងបង្កើនប្រសិទ្ធភាពការព្យាបាលដោយប្រើថ្នាំអាចធ្វើទៅបាន។ ការព្យាបាលដោយប្រើថ្នាំស្តាលីនមានសុវត្ថិភាពនិងប្រសិទ្ធភាពចំពោះកុមារទោះបីជារហូតមកដល់ពេលនេះមិនទាន់មានទិន្នន័យស្តីពីសុវត្ថិភាពនៃការព្យាបាលរយៈពេលវែង (ថ្នាំ Statins ត្រូវបានចេញវេជ្ជបញ្ជាបន្ទាប់ពីពិគ្រោះជាមួយគ្រូពេទ្យជំនាញបេះដូង) ។
1. Dedov I.I, Kuraeva T.L. Peterkova V.A. ជំងឺទឹកនោមផ្អែមចំពោះកុមារនិងមនុស្សវ័យជំទង់។ - អិមៈ GEOTAR-Media, ២០០៧។ Dedov II, Kuraeva TL, Peterkova VA ។ ជំងឺទឹកនោមផ្អែមចំពោះកុមារនិងមនុស្សវ័យជំទង់។ ទីក្រុងមូស្គូ៖ GEOTAR-Media, ២០០៧ ។
2. Dedov II, Remizov OV, Peterkova V.A. តំណពូជតំណពូជនិងទិដ្ឋភាពគ្លីនិកនិងមេតាប៉ូលីសនៃជំងឺទឹកនោមផ្អែមជាមួយនឹងមរតកស្វ័យភាព (ប្រភេទ MODY) ចំពោះកុមារនិងមនុស្សវ័យជំទង់។ // គ្រូពេទ្យកុមារ។ ទស្សនាវដ្តីពួកគេ។ G.N. Speransky ។ - ២០០០. - T៧៩ ។ - លេខ ៦ - អេស ៧៧-៨៣ ។ ដេដវូវទី ២ រ៉េហ្សូវីវអូវីភីកាកូកាវ៉ា។ ជំងឺទឹកនោមផ្អែមកុមារនិងមនុស្សវ័យជំទង់ដែលមានមរតកលេចធ្លោស្វ័យប្រវត្ដិ (ប្រភេទ MODY)៖ ភាពស្វាហាប់ហ្សែនទិដ្ឋភាពគ្លីនិកនិងមេតាប៉ូលីស។ គ្រូពេទ្យកុមារ។ ២០០០.៧៩ (៦): ៧៧-៨៣ ។
3. ដេដវូដទី ២ រ៉េហ្សីហ្សូអូវីភីភេនកូវ៉ា V.A. ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ចំពោះកុមារនិងមនុស្សវ័យជំទង់។ // ជំងឺទឹកនោមផ្អែម។ -២០០១ ។ - លេខ ៤ - អេស ២៦-៣២ ។ ដេដវូវទី ២ រ៉េហ្សូវីវអូវីភីកាកូកាវ៉ា។ ទឹកនោមផ្អែម Sakharnyy 2 tipa u detey i podrostkov ។ ជំងឺទឹកនោមផ្អែម Mellitus ។ ២០០១, (៤): ២៦-៣២ ។
៤- អេម៉ាឌីនអាយអេហ្សាហ្សីប៊ឺរអិលឌីឌិននីណាអាយអាយនិងប្រភេទផ្សេងទៀតនៃជំងឺទឹកនោមផ្អែមប្រភេទ ២ ដោយគ្មានការធាត់ចំពោះកុមារនិងមនុស្សវ័យជំទង់។ - សំភារៈនៃមហាសន្និបាតជំងឺទឹកនោមផ្អែមលើកទី ៦ របស់សហព័ន្ធរុស្ស៊ីនៅថ្ងៃទី ១៩-២២ ខែឧសភាឆ្នាំ ២០១៣ - ទំ។ 299. អេមឺរីណាអាយអេ, ហ្សីលឡឺមែនអិល, ឌិនឌីណាណាអាយអេ, et al ។ ជំងឺទឹកនោមផ្អែម Osobennosti sakharnogo 2 tipa bez ozhireniya u detey i podrostkov ។ កិច្ចដំណើរការនីតិវិធីនៃសមាជលើកទី ៦ នៃជំងឺទឹកនោមផ្អែមរបស់សហព័ន្ធរុស្ស៊ីឆ្នាំ ២០១៣ ដល់ថ្ងៃទី ១៩-២២ ។
5. អេមឺរីណា I. អេ។ គួរៀ T.L. ថ្នាំ Metformin ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះកុមារនិងមនុស្សវ័យជំទង់។ // បញ្ហានៃប្រព័ន្ធ endocrinology ។ - ឆ្នាំ ២០១៣.- ធី ៥៩. - លេខ ១ - អេស ៨-១៣ ។ អេមឺរីណាអាយអេ, គូរូវ៉ា។ ការប្រើប្រាស់ថ្នាំ metformin ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះកុមារនិងមនុស្សវ័យជំទង់។ បញ្ហា Endokri-nologii ។ ឆ្នាំ ២០១៣.៥៩ (១)៖ ៨-១៣ ។ doi: 10.14341 / probl20135918-13
6. Adelman RD, Restaino IG, Alon US, Blowey DL ។ ប្រូតេអីន - យូរីនិងប្រូក្លូប៊ីលីហ្សែននៅក្នុងផ្នែកដែលធាត់ខ្លាំង
មនុស្សវ័យជំទង់។ ទិនានុប្បវត្តិពេទ្យកុមារ។ ២០០១, ១៣៨ (៤): ៤៨១-៤៨៥ ។ doi: 10.1067 / mpd.2001.113006
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ចំពោះកុមារនិងមនុស្សវ័យជំទង់។ សមាគមជំងឺទឹកនោមផ្អែមអាមេរិក។ ថែទាំជំងឺទឹកនោមផ្អែម។ ២០០០.២៣ (៣): ៣៨១-៣៨៩ ។
៨. ការរកឃើញអរម៉ូននៅអាហ្រ្វិកអាមេរិកនិងការ៉ាអ៊ីនក្មេងស្រីជនជាតិអេស្បាញដែលមានអាដ្រាកាឆេនៈទាក់ទងទៅនឹងរោគសញ្ញាអូវុលអូវុល។ គ្រូពេទ្យកុមារ។ ឆ្នាំ ១៩៩៨, ១០២ (៣)៖ e36-e36 ។ doi: 10.1542 / peds.102.3.e36
9. Banerji MA ។ ជំងឺទឹកនោមផ្អែមនៅអាហ្វ្រិកអាមេរិចៈលក្ខណៈពិសេសនៃរោគសាស្ត្រប្លែកៗ។ របាយការណ៍ជំងឺទឹកនោមផ្អែមបច្ចុប្បន្ន។ ២០០៤.៤ (៣): ២១៩-២២៣ ។ doi: 10.1007 / s11892-004-0027-3
10. Berenson GS, Srnivasan SR ។ កត្តាហានិភ័យនៃជំងឺសរសៃឈាមបេះដូងចំពោះយុវវ័យដែលទាក់ទងទៅនឹងភាពចាស់៖ ការសិក្សាអំពីបេះដូង Bogalusa ។ Neurobiology នៃភាពចាស់។ ២០០៥.២៦ (៣): ៣០៣-៣០៧ ។
១១. Braun B, Zimmermann MB, Kretchmer N, Spargo RM, Smith RM, Gracey M. កត្តាហានិភ័យចំពោះជំងឺទឹកនោមផ្អែមនិងជំងឺសរសៃឈាមបេះដូងនៅប្រទេសអូស្រ្តាលីវ័យក្មេងជនជាតិដើមភាគតិច៖ ការសិក្សាតាមដានរយៈពេល ៥ ឆ្នាំ។ ថែទាំជំងឺទឹកនោមផ្អែម។ ១៩៩៦.១៩ (៥)៖ ៤៧២-៤៧៩ ។ doi: 10.2337 / diacare.19.5.472
12. Chan JC, Cheung CK, Swaminathan R, Nicholls MG, Cock-ram CS ។ ភាពធាត់, អាល់ប៊ុមមីរ៉ូនិងជំងឺលើសឈាមក្នុងចំណោមជនជាតិចិនហុងកុងដែលមានជំងឺទឹកនោមផ្អែមដែលមិនអាស្រ័យនឹងអាំងស៊ុយលីន (NI-DDM) ។ ទិនានុប្បវត្តិវេជ្ជសាស្ត្រក្រោយឧត្តម។ ឆ្នាំ ១៩៩៣.៦៩ (៨០៩)៖ ២០៤-២១០ ។ doi: 10.1136 / pgmj.69.809.204
ការសិក្សាអំពីជំងឺទឹកនោមផ្អែមកុមារភាពស៊ុយអ៊ែត - លទ្ធផលពីការចុះឈ្មោះករណីរយៈពេល ៩ ឆ្នាំនិងការសិក្សាករណីមួយឆ្នាំដែលបង្ហាញថាប្រភេទ ១ (ពឹងផ្អែកលើអាំងស៊ុយលីន។ ) ជំងឺទឹកនោមផ្អែមត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (មិនពឹងផ្អែកលើអាំងស៊ុយលីន) និងជំងឺអូតូអ៊ុយមីន។ ជំងឺទឹកនោមផ្អែម។ ១៩៨៩.៣២ (១) ។
14. ឌីសហ្សី WH WH, ដុលដុលអិលអិល, គៀរប៉ាប៉ាតគ្រីច។ ជំងឺសួត (tibia vara)៖ ជំងឺសរសៃប្រសាទមួយទៀតដែលទាក់ទងនឹងភាពធាត់របស់កុមារ។ ទិនានុប្បវត្តិពេទ្យកុមារ។ ១៩៨២.១០១ (៥)៖ ៧៣៥-៧៣៧ ។
15. Drake AJ ។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ចំពោះកុមារស្បែកធាត់។ បណ្ណសារនៃភាពងាយស្រួលក្នុងវ័យកុមារភាព។ ២០០២.៨៦ (៣): ២០៧-២០៨ ។ doi: 10.1136 / adc.86.3.207
16. Druet C, Tubiana-Rufi N, Chevenne D, Rigal O, Polak M, Levy-Marchal C. លក្ខណៈនៃការរក្សាអាំងស៊ុយលីននិងភាពធន់នឹងជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះមនុស្សវ័យជំទង់។ ទិនានុប្បវត្តិគ្លីនិកអរម៉ូនអ៊ឹស្ត្រូសែននិងមេតាប៉ូលីស។ ២០០៦.៩១ (២)៖ ៤០១-៤០៤ ។
17. Duncan GE ។ អត្រាប្រេវ៉ាឡង់នៃជំងឺទឹកនោមផ្អែមនិងការថយចុះកំរិតជាតិគ្លុយកូសក្នុងចំនោមយុវវ័យអាមេរិក។ បណ្ណសាររបស់ពេទ្យកុមារនិងថ្នាំវ័យជំទង់។ ២០០៦.១៦០ (៥)៖ ៥២៣ ។ doi: 10.1001 / archpedi.160.5.523
១៨. Ehtisham S. ការស្ទង់មតិដំបូងរបស់ចក្រភពអង់គ្លេសអំពីជំងឺទឹកនោមផ្អែមប្រភេទ ២ និងជំងឺទឹកនោមផ្អែមកុមារ។ បណ្ណសារនៃជំងឺក្នុងវ័យកុមារភាព។ ២០០៤.៨៩ (៦)៖ ៥២៦-៥២៩ ។ doi: 10.1136 / adc.2003.027821
19. អេភីផិនពិធីករ, ក្រេកមី, ចូនធី, ស៊ីលីងអេ, អុងអេសភីងយូជេ។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ចំពោះយុវជនមកពីតំបន់ប៉ាស៊ីហ្វិកខាងលិច៖ ការគ្រប់គ្រងគ្លីសេមិកថែរក្សាជំងឺទឹកនោមផ្អែមនិងផលវិបាក។ ការស្រាវជ្រាវនិងទស្សនៈវេជ្ជសាស្រ្តបច្ចុប្បន្ន។ ២០០៦.២២ (៥)៖ ១០១៣-១០២០ ។ doi: 10.1185 / 030079906x104795
២០. Freedman DS, Khan LK, Dietz WH, Srinivasan SR, Beren-son GS ។ ទំនាក់ទំនងនៃភាពធាត់របស់កុមារចំពោះកត្តាហានិភ័យនៃជំងឺសរសៃឈាមបេះដូងចំពោះមនុស្សវ័យកណ្តាលៈការសិក្សាអំពីបេះដូងបូហ្គូស្យា។ គ្រូពេទ្យកុមារ។ ២០០១, ១០៨ (៣): ៧១២-៧១៨ ។ doi: 10.1542 / peds.108.3.712
21. ហ្គោលប៊ឺកអាយជេ។ ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម៖ មូលហេតុនិងផលវិបាក។ ទិនានុប្បវត្តិគ្លីនិកអរម៉ូនអ៊ឹស្ត្រូសែននិងមេតាប៉ូលីស។ ២០០១.៨៦ (៣): ៩៦៥-៩៧១ ។ doi: 10.1210 / jcem.86.3.7304
22. ហ្គូរ៉ានអិមអាយ, ប៊ឺហ្គឺរអិនអេ, អាឡាឡាសំណួរ, វ៉ាគិនអិម, គ្រាប់បាល់ឌីអិនអេ, ស៊ីអ៊ី - ជីអេច, អេល។ ការថយចុះភាពអត់ធ្មត់នៃជាតិគ្លុយកូសនិងការថយចុះមុខងារកោសិកាកោសិកាចំពោះកុមារដែលលើសទម្ងន់ដែលមានប្រវត្តិគ្រួសារវិជ្ជមានសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ ទិនានុប្បវត្តិគ្លីនិកអរម៉ូនអ៊ឹស្ត្រូសែននិងមេតាប៉ូលីស។ ២០០៤.៨៩ (១)៖ ២០៧-២១២ ។
23. ហ្គូតឡីប៊ីអេស។ ជំងឺទឹកនោមផ្អែមចំពោះកូន ៗ និងបងប្អូនបង្កើតនៃអ្នកជំងឺទឹកនោមផ្អែមអនីតិជននិងពេញវ័យ។ ទិនានុប្បវត្តិជំងឺរ៉ាំរ៉ៃ។ ១៩៨០.៣៣ (៦)៖ ៣៣១-៣៣៩ ។ doi: 10.1016 / 0021-9681 (80) 90042-9
24. Gress TW, Nieto FJ, Shahar E, Wofford MR, Brancati FL ។ ការលើសឈាមនិងការព្យាបាលដោយប្រើថ្នាំប្រឆាំងនឹងការកកឈាមគឺជាកត្តាហានិភ័យសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ ទិនានុប្បវត្តិវេជ្ជសាស្ត្រអង់គ្លេសថ្មី។ ២០០០ ៣៤២ (១៣)៖ ៩០៥-៩១២ ។ doi: 10.1056 / អ្នករាល់គ្នាm200003303421301
25. Hathout EH, Thomas W, El-Shahawy M, Nahab F, Mace JW ។ សញ្ញាសម្គាល់ជំងឺទឹកនោមផ្អែមចំពោះកុមារនិងមនុស្សវ័យជំទង់ដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ គ្រូពេទ្យកុមារ។ ២០០១, ១០៧ (៦): e102-e102 ។
26. Ibinez L, Potau N, Marcos MV, de Zegher F. និយាយបំផ្លើស Adre-narche និង Hyperinsulinism ចំពោះក្មេងស្រីវ័យជំទង់ដែលកើតមកតូចសម្រាប់អាយុកាយវិការ។ ទិនានុប្បវត្តិគ្លីនិកអរម៉ូនអ៊ឹស្ត្រូសែននិងមេតាប៉ូលីស។ ១៩៩៩.៨៤ (១២)៖ ៤៧៣៩-៤៧៤១ ។ doi: 10.1210 / jcem.84.12.6341
27. Invitti C, Guzzaloni G, Gilardini L, Morabito F, Viberti G. ភាពលេចធ្លោនិងអ្នកផ្សំគ្នានៃការរំលោភបំពានគ្លុយកូសចំពោះកុមារនិងមនុស្សវ័យជំទង់ដែលធាត់នៅអឺរ៉ុប។ ថែទាំជំងឺទឹកនោមផ្អែម។ ២០០៣.២៦ (១)៖ ១១៨-១២៤ ។ doi: 10.2337 / diacare.26.1.118
28. Juonala M, Jarvisalo MJ, Maki-Torkko N, Kahonen M, Viikari JS, Raitakari OT ។ កត្តាហានិភ័យត្រូវបានកំណត់ក្នុងវ័យកុមារភាពនិងការថយចុះភាពរឹងមាំនៃសរសៃឈាម Carotid ក្នុងវ័យចំណាស់៖ ហានិភ័យនៃជំងឺសរសៃឈាមបេះដូងចំពោះការសិក្សារបស់មនុស្សវ័យក្មេង។ ចលនាឈាមរត់។ ២០០៥.១១២ (១០): ១៤៨៦-១៤៩៣ ។ doi: ១០.១១៦១ / ឈាមរត់ហា ១០.១០២១៦១
29. Kadiki OA, Reddy MRS, Marzouk AA ។ ឧប្បត្តិហេតុនៃជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីន (IDDM) និងទឹកនោមផ្អែមដែលមិនអាស្រ័យលើអាំងស៊ុយលីន (NIDDM) (០-៣៤ ឆ្នាំចាប់ផ្តើម) នៅបេងហ្គាហ្ស៊ីប្រទេសលីប៊ី។ ការស្រាវជ្រាវជំងឺទឹកនោមផ្អែមនិងការអនុវត្តគ្លីនិក។ ១៩៩៦.៣២ (៣)៖ ១៦៥-១៧៣ ។ doi: ១០.១០១៦ / ០១៦៨-៨២២៧ (៩៦) ០១២៦២-៤
30. Kirpichnikov D, Sowers JR ។ ជំងឺទឹកនោមផ្អែមនិងជំងឺសរសៃឈាមដែលទាក់ទងនឹងជំងឺទឹកនោមផ្អែម។ និន្នាការក្នុងអរម៉ូន endocrinology និងមេតាប៉ូលីស។ ២០០១.១២ (៥): ២២៥-២៣០ ។ doi: 10.1016 / s1043-2760 (01) 00391-5
បញ្ហានៃការបញ្ចប់ការសិក្សាថ្ងៃទី ៥ ឆ្នាំ ២០១៤
31. Kitagawa T, Owada M, Urakami T, Yamauchi K. បង្កើនការកើនឡើងនៃជំងឺទឹកនោមផ្អែមដែលមិនមែនជាអាំងស៊ុយលីនក្នុងចំនោមសិស្សសាលាជប៉ុនមានទំនាក់ទំនងគ្នាជាមួយនឹងការកើនឡើងនៃប្រូតេអ៊ីនសត្វនិងខ្លាញ់។ គ្លីនិកកុមារ។ ១៩៩៨.៣៧ (២): ១១១-១១៥ ។ doi: 10.1177 / 000992289803700208
32. ឡាកាសូអិមលីលីនៅក្នុងទឹកនោមផ្អែមប្រភេទទី 2 ។ សិក្ខាសាលាក្នុងវេជ្ជសាស្ត្រសរសៃឈាម។ ២០០២.២ (១)៖ ០៥៩-០៦៦ ។ doi: 10.1055 / s-2002-23096
33. ជំងឺទឹកនោមផ្អែម Landin-Olsson M. Latent Autoimmune ចំពោះមនុស្សពេញវ័យ។ សេចក្តីប្រកាសរបស់បណ្ឌិត្យសភាវិទ្យាសាស្ត្រញូវយ៉ក។ ២០០៦.៩៥៨ (១)៖ ១១២-១១៦ ។ doi: 10.1111 / j.1749-6632.2002.tb02953.x
34. លី S, Bacha F, Gungor N, Arslanian SA ។ ទំហំចង្កេះគឺជាអ្នកព្យាករណ៍ឯករាជ្យនៃភាពធន់នឹងអាំងស៊ុយលីនចំពោះយុវជនស្បែកខ្មៅ។ ទិនានុប្បវត្តិពេទ្យកុមារ។ ២០០៦, ១៤៨ (២): ១៨៨-១៩៤ ។ doi: 10.1016 / j.jpeds.2005.10.001
៣៥. ឡេវីវីឌី, ដាណឺឌីខេ, វីតឆេអេហ្វអេហ្វអាល់ដាននៀអេសមិនធម្មតានៃការរំលាយអាហារចំពោះក្មេងស្រីវ័យជំទង់ដែលមានរោគសញ្ញាក្រពេញអូវែរ។ ទិនានុប្បវត្តិពេទ្យកុមារ។ ២០០១, ១៣៨ (១): ៣៨-៤៤ ។ doi: 10.1067 / mpd.2001.109603
36. Loder RT, Aronson DD, Greenfield ML ។ រោគរាតត្បាតនៃរោគទ្វេភាគីបានធ្លាក់ចុះ។ ការសិក្សាអំពីកុមារនៅមីឈីហ្គែន។ ទិនានុប្បវត្តិឆ្អឹងនិងការវះកាត់រួមគ្នា (បរិមាណអាមេរិច) ។ ១៩៩៣ សីហា, ៧៥ (៨): ១១៤១-១១៤៧ ។
៣៧. ម៉ាកជីរ៉ាត់អិម, ផាកកឺជីន, ឌុសសុនភី។ ការធ្វើបទបង្ហាញដំបូងអំពីថ្នាំទឹកនោមផ្អែមប្រភេទ ២ នៅម៉ូរីណូញូហ្សេឡែន។ ការស្រាវជ្រាវជំងឺទឹកនោមផ្អែមនិងការអនុវត្តគ្លីនិក។ ១៩៩៩.៤៣ (៣)៖ ២០៥-២០៩ ។
38. Miller J, Silverstein J, Rosenbloom AL ។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ចំពោះកុមារនិងមនុស្សវ័យជំទង់។ នៅក្នុង: អរម៉ូន endocrinology: ការបោះពុម្ពលើកទី ៥ ។ NY: Marcel Dekker, ២០០៧។ V. ១, ទំព័រ។ ១៦៩-៨៨ ។
39. Misra A, Vikram NK, Arya S, Pandey RM, Dhingra V, Chatter-jee A, et al ។ អត្រាប្រេវ៉ាឡង់ខ្ពស់នៃភាពធន់នឹងអាំងស៊ុយលីនចំពោះកុមារឥណ្ឌាអាស៊ីក្រោយឆ្លងទន្លេមានទំនាក់ទំនងជាមួយការបំប៉នខ្លាញ់ក្នុងខ្លួនទារករាងពងក្រពើនិងខ្លាញ់ក្នុងខ្លួនលើស។ ទិនានុប្បវត្តិធាត់អន្តរជាតិ។ ២០០៤.២៨ (១០): ១២១៧-១២២៦ ។
40. សីលធម៌អេអេ, Rosenbloom AL ។ ការស្លាប់ដែលបណ្តាលមកពីរដ្ឋ hyperosmolar hyperglycemic នៅពេលចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ។ ទិនានុប្បវត្តិពេទ្យកុមារ។ ២០០៤, ១៤៤ (២): ២៧០-២៧៣ ។ doi: 10.1016 / j.jpeds.2003.10.061
41. Norman RJ, Dewailly D, Legro RS, Hickey TE ។ រោគសញ្ញា ovary Polycystic ។ បំពង់បង្ហូរទឹក។ ២០០៧ ៣៧០ (៩៥៨៨)៖ ៦៨៥-៦៩៧ ។
៤២. ភេនហាហាំអ៊ីអូសេហ្សីលល័រ។ ការរីករាលដាលទូទាំងពិភពលោកនៃជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះកុមារនិងមនុស្សវ័យជំទង់។ ទិនានុប្បវត្តិពេទ្យកុមារ។ ២០០៥, ១៤៦ (៥): ៦៩៣-៧០០ ។ doi: 10.1016 / j.jpeds.2004.12.0.042
៤៣. Pinhas-Hamiel O, Zeitler P. ផលវិបាកធ្ងន់ធ្ងរនិងរ៉ាំរ៉ៃនៃជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះកុមារនិងមនុស្សវ័យជំទង់។ បំពង់បង្ហូរទឹក។ ២០០៧, ៣៦៩ (៩៥៧៥): ១៨២៣-១៨៣១ ។ doi: 10.1016 / s0140-6736 (07) 60821-6
៤៤. ផ្ល័រឌីជីផលប៉ះពាល់នៃការធាត់លើទម្រង់គ្លុយកូសនិងលីពីតចំពោះមនុស្សវ័យជំទង់នៅក្រុមអាយុខុសគ្នាទាក់ទងនឹងភាពពេញវ័យ។ ការអនុវត្តន៍គ្រួសារប៊ី។ ស៊ី។ ស៊ី។ ។ ២០០២.៣: ១៨-១៨ ។ doi: 10.1186 / 1471-2296-3-18
45. Poredo, scaron, P. ជំងឺ Endothelial ដែលមិនធម្មតានិងជំងឺសរសៃឈាមបេះដូង។ រោគសាស្ត្រនៃជម្ងឺហាមីស្តាសស៊ីសនិងធាតុបង្កជំងឺ។ ២០០២.៣២ (៥-៦): ២៧៤-២៧៧ ។ doi: 10.1159 / 000073580
៤៦. ជំងឺរ៉ាម៉ាចានដ្រានអេ, Snehalatha C, Satyavani K, Sivasankari S, Vi-jay V. ជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះកុមារនៅទីក្រុងអាស៊ី - ឥណ្ឌា។ ថែទាំជំងឺទឹកនោមផ្អែម។ ២០០៣.២៦ (៤): ១០២២-១០២៥ ។ doi: 10.2337 / diacare.26.4.1022
47. Reinehr T, Schober E, Wiegand S, Thon A, Holl R. p-cell autoantibodies ចំពោះកុមារដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២៖ ក្រុមរងឬការបែងចែកប្រភេទខុស? បណ្ណសារនៃជំងឺក្នុងវ័យកុមារភាព។ ២០០៦.៩១ (៦)៖ ៤៧៣-៤៧៧ ។ doi: 10.1136 / adc.2005.088229
48. Rosenbloom AL ។ ភាពធាត់ភាពធន់ទ្រាំអាំងស៊ុយលីនស្វ័យភាពកោសិកាបេតានិងការផ្លាស់ប្តូររោគសាស្ត្រនៃជំងឺទឹកនោមផ្អែមក្នុងកុមារ។ ថែទាំជំងឺទឹកនោមផ្អែម។ ២០០៣.២៦ (១០): ២៩៥៤-២៩៥៦ ។
49. Rosenbloom AL, Joe JR, Young RS, រដូវរងារយើង។ ការរីករាលដាលនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ដែលកំពុងកើតមាននៅក្នុងយុវវ័យ។ ថែទាំជំងឺទឹកនោមផ្អែម។ ១៩៩៩.២២ (២): ៣៤៥-៣៥៤ ។ doi: 10.2337 / diacare.22.2.345
50. សាឡូម៉ាណាវី, Strandberg TE, វ៉ាន់ហាននអេ, ណុកខារិនវីរ V, សាណាណាអេ, មីធីធីនធីអេ។ ការអត់ឱននិងជាតិស្ករក្នុងឈាម៖ ការតាមដានរយៈពេលវែងចំពោះបុរសវ័យកណ្តាល។ ប៊ីជេ។ ឆ្នាំ ១៩៩១ ៣០២ (៦៧៧៥)៖ ៤៩៣-៤៩៦ ។ doi: 10.1136 / bmj.302.6775.493
51. សាយសៀអេ MA, ហ៊ូសេនអិមហ្សេ, ប៊ូយូអេ, រំដួលម៉ាក់, ខាន់អាខេ។ ប្រេវ៉ាឡង់នៃជំងឺទឹកនោមផ្អែមនៅក្នុងតំបន់ជាយក្រុងនៃប្រទេសបង់ក្លាដែស។ ការស្រាវជ្រាវជំងឺទឹកនោមផ្អែមនិងការអនុវត្តគ្លីនិក។ ១៩៩៧.៣៤ (៣)៖ ១៤៩-១៥៥ ។ doi: 10.1016 / s0168-8227 (96) 01337-x
52. Shalitin S, Abrahami M, Lilos P, Phillip M. ភាពធន់នឹងអាំងស៊ុយលីននិងការអន់ថយគ្លុយកូសចំពោះកុមារធាត់និងមនុស្សវ័យជំទង់បានបញ្ជូនទៅមជ្ឈមណ្ឌលថែទាំទីបីនៅអ៊ីស្រាអែល។ ទិនានុប្បវត្តិធាត់អន្តរជាតិ។ ២០០៥.២៩ (៦)៖ ៥៧១-៥៧៨ ។ doi: 10.1038 / sj.yo.0802919
53. Smith JC, Field C, Braden DS, Gaymes CH, Kastner J. រួមរស់បញ្ហាសុខភាពចំពោះកុមារធាត់និងមនុស្សវ័យជំទង់ដែលអាចត្រូវការការពិចារណាពិសេសអំពីការព្យាបាល។ គ្លីនិកកុមារ។ ១៩៩៩.៣៨ (៥)៖ ៣០៥-៣០៧ ។ doi: 10.1177 / 000992289903800510
54. Baranowski T, Cooper DM, Harrell J, Hirst K, Kaufman FR, Goran M. វត្តមាននៃកត្តាហានិភ័យនៃជំងឺទឹកនោមផ្អែមនៅក្នុងសហរដ្ឋអាមេរិកដ៏ធំមួយ។ សហករណ៍ប្រាំបីថ្នាក់ទី ៨ ។ ថែទាំជំងឺទឹកនោមផ្អែម។ ២០០៦.២៩ (២): ២១២-២១៧ ។
55. Strauss RS, Barlow SE, Dietz WH ។ ភាពលេចធ្លោនៃតម្លៃសេរ៉ូម aminotransferase មិនធម្មតាចំពោះមនុស្សវ័យជំទង់លើសទម្ងន់និងធាត់។ ទិនានុប្បវត្តិពេទ្យកុមារ។ ២០០០, ១៣៦ (៦): ៧២៧-៧៣៣ ។
56. Sugihara S, Sasaki N, Kohno H, Amemiya S, Tanaka T, Mat-suura N. ការស្ទង់មតិលើការព្យាបាលវេជ្ជសាស្ត្រថ្មីៗសម្រាប់កុមារ - ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ Mellitus នៅប្រទេសជប៉ុន។ គ្លីនិកព្យាបាលរោគកុមារ។ ២០០៥.១៤ (២): ៦៥-៧៥ ។ doi: 10.1297 / cpe.14.65
57. ធូនៀ P, អាហ្គហ្គូនអ៊ី, ឌូនឌឺប៊ី, វ៉ាលវីន, ហ្គាយហ្គ្រីនប៊ី, ស៊ីឌីឌី, និងអាល់។វត្តមាននៃការកើនឡើងនៃភាពរឹងនៃសរសៃឈាម carotid និងភាពមិនដំណើរការនៃប្រព័ន្ធ endothelial ចំពោះកុមារដែលធាត់ខ្លាំង: ការសិក្សាដែលរំពឹងទុក។ បំពង់បង្ហូរទឹក។ ឆ្នាំ ២០០១, ៣៥៨ (៩២៩១)៖ ១៤០០-១៤០៤ ។
58. Tresaco B, Bueno G, Moreno LA, Garagorri JM, Bueno M. អាំងស៊ុយលីននិងការអធ្យាស្រ័យជាតិគ្លុយកូសថយចុះចំពោះកុមារធាត់និងមនុស្សវ័យជំទង់ដែលធាត់។ ទិនានុប្បវត្តិសរីរវិទ្យានិងជីវគីមីវិទ្យា។ ២០០៣.៥៩ (៣): ២១៧-២២៣ ។ doi: 10.1007 / bf03179918
59. Turner R, Stratton I, Horton V, Manley S, Zimmet P, Mackay IR, et al ។ UKPDS ២៥៖ ថ្នាំអូតូទីប៊ីយ៉ូទិកចំពោះស៊ីលីកូន - កោសិកាស៊ីតូទីលនិងអាស៊ីត glutamic decarboxylase សម្រាប់ការព្យាករណ៍នៃតម្រូវការអាំងស៊ុយលីនក្នុងទឹកនោមផ្អែមប្រភេទ ២ ។ បំពង់បង្ហូរទឹក។ ឆ្នាំ ១៩៩៧ ៣៥០ (៩០៨៧)៖ ១២៨៨-១២៩៣ ។ doi: 10.1016 / s0140-6736 (97) 03062-6
៦០. ការគ្រប់គ្រងជាតិគ្លុយកូសក្នុងឈាមដែលមានអាំងស៊ុយលីនស្យូសឬអាំងស៊ុយលីនបើប្រៀបធៀបនឹងការព្យាបាលធម្មតានិងហានិភ័យនៃផលវិបាកចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ២ (UKPDS ៣៣) ។ បំពង់បង្ហូរទឹក។ ឆ្នាំ ១៩៩៨ ៣៥៣ (៩១៣១)៖ ៨៣៧-៨៥៣ ។ doi: 10.1016 / s0140-6736 (98) 07019-6
61. Umpaichitra V, Banerji MA, Castells S. Autoantibodies ចំពោះកុមារដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ ទិនានុប្បវត្តិពេទ្យកុមារខាងរំលាយអាហារនិងមេតាប៉ូលីសៈ JPEM ។ ២០០២.១៥ អ្នកផ្គត់ផ្គង់ ១: ៥២៥-៥៣០ ។
62. Visser M, Bouter LM, McQuillan GM, Wener MH, Harris TB ។ ការរលាកប្រព័ន្ធមានកំរិតទាបចំពោះកុមារលើសទម្ងន់។ គ្រូពេទ្យកុមារ។ ២០០១.១០៧ (១)៖ e13-e13 ។ doi: 10.1542 / peds.107.1.e13
63. Wabitsch M, Hauner H, Hertrampf M, Muche R, Hay B, Mayer H, et al ។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ និងការថយចុះបទប្បញ្ញត្តិគ្លុយកូសចំពោះកុមារនិងមនុស្សវ័យជំទង់ជនជាតិស្បែកស។ ទិនានុប្បវត្តិធាត់អន្តរជាតិ។ ឆ្នាំ ២០០៤ ។
64. Wei JN, Sung FC, Li CY, Chang CH, Lin RS, Lin CC, et al ។ ទារកមានទំងន់ទាបនិងទារកមានទំងន់ខ្ពស់សុទ្ធតែមានការកើនឡើងហានិភ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ក្នុងចំណោមសិស្សសាលានៅតៃវ៉ាន់។ ថែទាំជំងឺទឹកនោមផ្អែម។ ២០០៣.២៦ (២): ៣៤៣-៣៤៨ ។
65. Weiss R, Dufour S, Taksali SE, Tamborlane WV, Petersen KF, Bonadonna RC, et al ។ ជំងឺទឹកនោមផ្អែមចំពោះយុវវ័យដែលធាត់៖ ជារោគសញ្ញានៃការអត់ធ្មត់គ្លុយកូសខ្សោយការតស៊ូអាំងស៊ុយលីនធ្ងន់ធ្ងរនិងការផ្លាស់ប្តូរការបែងចែកជាតិខ្លាញ់ក្នុងឈាមនិងពោះ។ បំពង់បង្ហូរទឹក។ ឆ្នាំ ២០០៣, ៣៦២ (៩៣៨៨)៖ ៩៥១-៩៥៧ ។ doi: 10.1016 / s0140-6736 (03) 14364-4
66. Wiegand S, Maikowski U, Blankenstein O, Biebermann H, Tar-now P, Gruters A. ជំងឺទឹកនោមផ្អែមប្រភេទទី 2 និងការថយចុះភាពអត់ធ្មត់នៃជាតិគ្លុយកូសចំពោះកុមារនិងមនុស្សវ័យជំទង់នៅអឺរ៉ុបដែលមានជំងឺធាត់ - បញ្ហាដែលលែងត្រូវបានកំណត់ចំពោះក្រុមជនជាតិភាគតិច។ ទិនានុប្បវត្តិវិទ្យាសាស្ត្រអ៊ឺរ៉ុបអ៊ឺរ៉ុប។ ២០០៤, ១៥១ (២): ១៩៩២-២០៦ ។ doi: 10.1530 / eje.0.1510199
67. Wierzbicki AS, Nimmo L, Feher MD, Cox A, Foxton J, Lant AF ។ ការផ្សារភ្ជាប់នៃអរម៉ូន angiotensin ក្នុងការបំលែងហ្សែនហ្សែន DD ហ្សែនជាមួយនឹងការលើសឈាមក្នុងទឹកនោមផ្អែម។ ទិនានុប្បវត្តិជំងឺលើសឈាមមនុស្ស។ ឆ្នាំ ១៩៩៥.៩ (៨)៖ ៦៧១-៦៧៣ ។
68. រដូវរងារ WE, Maclaren NK, Riley WJ, Clarke DW, Kappy MS, ធ្លាក់ RP ។ ជំងឺទឹកនោមផ្អែមដែលមានភាពចាស់ទុំ - យុវវ័យនៃយុវជនអាមេរិកាំងស្បែកខ្មៅ។ ទិនានុប្បវត្តិវេជ្ជសាស្ត្រអង់គ្លេសថ្មី។ ១៩៨៧.៣១៦ (៦)៖ ២៨៥-២៩១ ។ doi: 10.1056 / អ្នករាល់គ្នាm198702053160601
69. Dabelea D, Bell RA, D'Agostino Jr RB, Imperatore G, Johan-sen JM, Linder B, et al ។ ការកើតមានជំងឺទឹកនោមផ្អែមចំពោះយុវវ័យនៅសហរដ្ឋអាមេរិក។ ចាម៉ា: ទិនានុប្បវត្តិនៃសមាគមវេជ្ជសាស្ត្រអាមេរិក។ ២០០៧,២៩៧ (២៤)៖ ២៧១៦-២៧២៤ ។ doi: 10.1001 / jama.297.24.2716
Hyperglycemia: មូលហេតុនិងរោគសញ្ញា
លក្ខណៈសរីរវិទ្យានៃជំងឺខុសគ្នាអាស្រ័យលើប្រភេទរោគសាស្ត្រ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ វិវឌ្ឍន៍ដោយសារកត្តាទាំងនេះ៖
- ការបង្រួបបង្រួមហ្សែន
- កំរិតខុសគ្នានៃភាពធាត់
- មានផ្ទៃពោះដំបូង
- របៀបរស់នៅ sedentary
- ភាពមិនស្រួលក្នុងការបរិភោគ
- លេបថ្នាំដែលមានផ្ទុកអរម៉ូន
- ភាពពេញវ័យ
- ជំងឺប្រព័ន្ធ endocrine ។
ក្នុងករណីភាគច្រើន hyperglycemia គឺជាការបង្ហាញនៃការបំបែកទឹកនោមផ្អែម។ ការកើនឡើងជាតិគ្លុយកូសភ្លាមៗអាចបណ្តាលឱ្យមានស្ថានភាព paroxysmal ដែលក្នុងនោះមនុស្សម្នាក់អាចត្រូវការការថែទាំបន្ទាន់។
មូលហេតុនៃជំងឺហឺរឡៃ
នៅក្នុងមនុស្សដែលមានសុខភាពល្អ hyperglycemia ដោយគ្មានមូលហេតុខាងក្រៅជាញឹកញាប់គឺជារោគសញ្ញានៃជំងឺមេតាប៉ូលីសហើយចង្អុលបង្ហាញទាំងការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមដែលមិនចេះរីងស្ងួត។
ការកើនឡើងកម្រិតជាតិស្ករចំពោះអ្នកជំងឺទឹកនោមផ្អែមគឺបណ្តាលមកពីកង្វះអាំងស៊ុយលីនដែលជាអរម៉ូនរបស់លំពែង។ អាំងស៊ុយលីនថយចុះ (រារាំង) ចលនារបស់សមាសធាតុគ្លុយកូសពាសពេញភ្នាសកោសិកាហើយហេតុដូច្នេះមាតិកាស្ករសនៅក្នុងឈាមកើនឡើង។

ជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ លំពែងមិនផលិតអាំងស៊ុយលីនក្នុងបរិមាណដែលត្រូវការនោះទេដោយទឹកនោមផ្អែមប្រភេទ ២ អាំងស៊ុយលីនអាចគ្រប់គ្រាន់ប៉ុន្តែមានប្រតិកម្មមិនប្រក្រតីនៃរាងកាយចំពោះអរម៉ូន - ភាពធន់នឹងវត្តមានរបស់វា។ ជំងឺទឹកនោមផ្អែមទាំងពីរនាំឱ្យមានការកើនឡើងចំនួនម៉ូលេគុលគ្លុយកូសនៅក្នុងឈាមនិងបណ្តាលឱ្យមានរោគសញ្ញាលក្ខណៈ។
សញ្ញានៃជំងឺទឹកនោមផ្អែមចំពោះកុមារ
ជំងឺទឹកនោមផ្អែមត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញកាន់តែខ្លាំងឡើងក្នុងវ័យកុមារភាពនិងស្ថិតក្នុងលំដាប់ទី ២ នៃភាពញឹកញាប់នៃករណីក្នុងចំណោមជំងឺរ៉ាំរ៉ៃរបស់កុមារ។
រោគសាស្ត្រពីកំណើតនិងមិនអាចព្យាបាលបាននេះបណ្តាលមកពីការរំលាយអាហារកាបូអ៊ីដ្រាតខ្សោយនិងត្រូវបានកំណត់ដោយការកើនឡើងនៃការប្រមូលផ្តុំជាតិស្ករនៅក្នុងប្លាស្មាឈាម។
សុខភាពរបស់អ្នកជំងឺតូចតាចនិងលទ្ធភាពនៃការវិវត្តទៅជាផលវិបាកធ្ងន់ធ្ងរអាស្រ័យលើការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលឱ្យបានទាន់ពេលវេលា។
ផ្ទុយពីជំនឿប្រជាប្រិយជំងឺទឹកនោមផ្អែមគំរាមកំហែងមិនត្រឹមតែមនុស្សពេញវ័យដែលបានយកឈ្នះអាយុកំណត់ជាក់លាក់មួយហើយលើសពីនេះទៀតកំពុងទទួលរងពីការធាត់ប៉ុន្តែថែមទាំងកុមារទៀតផង។ ដូច្នេះវាមានសារៈសំខាន់ខ្លាំងណាស់ក្នុងការតាមដានសុខភាពរបស់ទារកអ្នកនិងដឹងពីរបៀបដែលរោគសញ្ញាដំបូងនៃជំងឺទឹកនោមផ្អែមចំពោះកុមារត្រូវបានបង្ហាញ។
មូលហេតុនៃជំងឺ
ប្រសិនបើយើងនិយាយអំពីទារកបន្ទាប់មកពួកគេត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ វាគួរឱ្យកត់សម្គាល់ថាក្នុងករណីភាគច្រើនវាវិវឌ្ឍន៍បន្ទាប់ពីការឆ្លងមេរោគលើកុមារទាំងនោះដែលមានលក្ខណៈតំណពូជទៅនឹងការវិវត្តនៃជំងឺនេះ។
ប្រសិនបើយ៉ាងហោចណាស់ឪពុកម្តាយម្នាក់ទទួលរងពីជំងឺទឹកនោមផ្អែមបន្ទាប់មកកុមារត្រូវតែទទួលបានការយកចិត្តទុកដាក់បន្ថែមទៀត។ ប៉ុន្តែក្នុងពេលជាមួយគ្នានេះអ្នកមិនគួរព្យាយាមការពារគាត់ពីកត្តាបង្កហេតុទាំងអស់នោះទេ: វាគ្រប់គ្រាន់ដើម្បីដឹងពីរោគសញ្ញាដំបូងចងចាំអ្វីដែលជាកត្តាជំរុញសម្រាប់ជំងឺនេះតាមដានទារកដោយប្រុងប្រយ័ត្ននិងទៀងទាត់បរិច្ចាគឈាមដើម្បីពិនិត្យមើលកំហាប់គ្លុយកូស។
ប្រសិនបើម្តាយរបស់កុមារទទួលរងពីជំងឺទឹកនោមផ្អែមបន្ទាប់មកកោសិកាលំពែងរបស់គាត់ងាយនឹងផលប៉ះពាល់នៃវីរុសមួយចំនួនរួមមានជម្ងឺ Rubella ជំងឺកញ្ជ្រិលកញ្ជ្រិលនិងស្រឡទែន។ ជំងឺនីមួយៗអាចបណ្តាលឱ្យមានការវិវត្តនៃជំងឺទឹកនោមផ្អែម។
របបអាហាររបស់ទារកដែលម្តាយទទួលរងពីជំងឺនេះចាំបាច់ត្រូវតាមដានយ៉ាងយកចិត្តទុកដាក់។ យ៉ាងហោចណាស់ក្នុងអំឡុងពេលមួយឆ្នាំកុមារទាំងនេះគួរតែត្រូវបានបំបៅទឹកដោះម្តាយដើម្បីចៀសវាងអាឡែរហ្សីដែលអាចកើតមានចំពោះប្រូតេអ៊ីនគោដែលមាននៅក្នុងល្បាយសិប្បនិម្មិត។
វាក៏សំខាន់ផងដែរដើម្បីតាមដានពីរបៀបដែលទារកឡើងទំងន់ទប់កំហឹងបង្កើនភាពស៊ាំជាទូទៅនិងការពារភាពតានតឹងប្រសិនបើអាច។
រោគសញ្ញាគ្រោះថ្នាក់
ប៉ុន្តែសូម្បីតែការអនុវត្តអនុសាសន៍ទាំងអស់ពេលខ្លះមិនធានាថាទារកនឹងមានសុខភាពល្អទេ។ ដូច្នេះបន្ថែមលើវិធានការបង្ការវាចាំបាច់ត្រូវតាមដានការផ្លាស់ប្តូរបន្តិចបន្តួចនៅក្នុងឥរិយាបថរបស់កុមារនិងដឹងពីរបៀបដើម្បីស្គាល់ការចាប់ផ្តើមនៃជំងឺ។
នេះនឹងជួយកំណត់បញ្ហានៅដំណាក់កាលនៅពេលទារកនឹងរារាំងការស្រូបយកជាតិស្ករតែប៉ុណ្ណោះ។ នេះអាចធ្វើឱ្យកុមារទាន់ពេលវេលាក្រោមការត្រួតពិនិត្យសុខភាពយ៉ាងជិតស្និទ្ធចេញវេជ្ជបញ្ជាការព្យាបាលបង្ការនិងការពារការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែម។
ឪពុកម្តាយគួរតែប្រុងប្រយ័ត្នចំពោះសញ្ញាបែបនេះ៖
- ការស្រេកឃ្លានទារកកើនឡើងដោយមិនដឹងមូលហេតុ
- នោមច្រើនពេក
- ការសម្រកទម្ងន់យ៉ាងខ្លាំងរបស់ក្មេងតូចៗក្នុងរយៈពេលតែពីរបីសប្តាហ៍អាចស្រកបានរហូតដល់ទៅ ១០ គីឡូក្រាម។
ទន្ទឹមនឹងនេះបរិមាណនៃការស្រវឹងរាវពិតជាគួរឱ្យភ្ញាក់ផ្អើលណាស់ជាមួយនឹងការវិវត្តយ៉ាងខ្លាំងនៃជំងឺទឹកនោមផ្អែមកុមារអាចចាប់ផ្តើមផឹកទឹកច្រើនលីត្រក្នុងមួយថ្ងៃ។ ជារឿយៗកុមារដែលមានអាយុលើសពី ៥ ឆ្នាំចាប់ផ្តើមបត់ជើងតូចនៅពេលយប់ទោះបីពីមុនមិនមានបញ្ហាអ្វីក៏ដោយ។
ប្រសិនបើកុមារចាប់ផ្តើមផឹកកាន់តែច្រើនប៉ុន្តែអ្នកនៅតែសង្ស័យវាបន្ទាប់មកយកចិត្តទុកដាក់លើសញ្ញាប្រយោលដែលអាចកើតមាន។ ទាំងនេះរួមបញ្ចូលទាំងស្បែកស្ងួតនិងភ្នាសរំអិលខណៈពេលដែលអណ្តាតត្រូវបានគេលាបពណ៌ពណ៌ raspberry ហើយការបត់បែននៃស្បែកត្រូវបានកាត់បន្ថយ។
វាចាំបាច់ត្រូវយល់ឱ្យបានទាន់ពេលវេលាថាទារកត្រូវការពិនិត្យ។ ជាការពិតណាស់មានករណីញឹកញាប់នៅពេលឪពុកម្តាយមិនបានផ្តោតអារម្មណ៍លើរោគសញ្ញាដែលជាលទ្ធផលកុមារត្រូវបានបញ្ជូនទៅមន្ទីរពេទ្យក្នុងស្ថានភាពធ្ងន់ធ្ងរបំផុត។
ការព្យាបាលនៅពេលក្រោយត្រូវបានចាប់ផ្តើមជំងឺនឹងកាន់តែរីកចម្រើនហើយហានិភ័យនៃការវិវត្តទៅជាផលវិបាកស្មុគស្មាញ។
រូបភាពគ្លីនិកដែលអាចកើតមាន
ប៉ុន្តែក្នុងករណីខ្លះជំងឺ endocrine នេះចាប់ផ្តើមដោយរោគសញ្ញាផ្សេងទៀត។ ប្រសិនបើកុមារមានការថយចុះជាតិស្ករក្នុងឈាមដែលជាស្ថានភាពមួយដែលជាតិស្ករក្នុងឈាមធ្លាក់ចុះយ៉ាងខ្លាំងនោះគាត់នឹងមានរោគសញ្ញាផ្សេងទៀត។
ក្មេងនឹងត្អូញត្អែរពីការកើនឡើងនៃភាពអស់កម្លាំងភាពទន់ខ្សោយគាត់នឹងឈឺនិងវិលមុខដៃរបស់គាត់នឹងញ័រ។ ការកើនឡើងនៃការលោភលន់ចំពោះបង្អែមការហើមនៃស្បែកក៏បង្ហាញពីការចាប់ផ្តើមនៃជំងឺនេះដែរ។
ក្នុងករណីខ្លះជំងឺទឹកនោមផ្អែមចាប់ផ្តើមលាក់ខ្លួន។ លំពែងកាត់បន្ថយការផលិតអាំងស៊ុយលីនបន្តិចម្តង ៗ ដែលបណ្តាលឱ្យមានការកើនឡើងយឺតនៃការប្រមូលផ្តុំជាតិស្ករនៅក្នុងចរន្តឈាមរបស់ទារក។
រូបភាពគ្លីនិកក្នុងករណីនេះគឺស្រពិចស្រពិលណាស់ព្រោះកុមារក្នុងករណីភាគច្រើនមិនមានអារម្មណ៍ថាចាប់ផ្តើមនៃជំងឺនេះទេ។ សញ្ញាទឹកនោមផ្អែមដោយប្រយោលអាចជាស្ថានភាពស្បែករបស់ទារក។
អ្នកអាចសង្ស័យថាមានអ្វីមួយខុសប្រក្រតីជាមួយអាប់ស, ពុះឬការឆ្លងមេរោគផ្សិតផ្សេងទៀត។ ភ័ស្តុតាងនៃវគ្គសិក្សាដែលលាក់កំបាំងនៃជំងឺទឹកនោមផ្អែមក៏អាចជាជំងឺ stomatitis ដែលពិបាកក្នុងការព្យាបាលកន្ទួលលើភ្នាសរំអិលរួមទាំងប្រដាប់បន្តពូជរបស់ក្មេងស្រី។
ដោយសារតែការពិតដែលថាជំងឺទឹកនោមផ្អែមគឺជាជំងឺតំណពូជ (ក្នុងករណីភាគច្រើន) ឪពុកម្តាយជាច្រើនដែលទទួលរងពីជម្ងឺបែបនេះភ្លាមៗចង់ដឹងថាតើជំងឺដ៏កាចសាហាវនេះត្រូវបានបញ្ជូនទៅកូនរបស់ពួកគេហើយរួចទៅហើយនៅក្នុងថ្ងៃដំបូងនៃជីវិតកំទេចអាហារចាប់ផ្តើមរកមើលរោគសញ្ញានៃជំងឺទឹកនោមផ្អែម។ កុមារ។
- សញ្ញានៃជំងឺទឹកនោមផ្អែមចំពោះកុមាររហូតដល់មួយឆ្នាំ
- ជំងឺទឹកនោមផ្អែមនិងកុមារ
- រោគសញ្ញានៃជំងឺទឹកនោមផ្អែមចំពោះកុមារដែលមានអាយុលើសពី ៥ ឆ្នាំ
- តើរោគសញ្ញាអ្វីខ្លះនៃការនាំកូនទៅជួបគ្រូពេទ្យជាបន្ទាន់?
- តើធ្វើដូចម្តេចដើម្បីធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម?
អ្នកផ្សេងទៀតផ្ទុយទៅវិញត្រូវបានស្ងប់ស្ងាត់ដោយលេសដែលមិនអាចគិតបានគ្រាន់តែមិនឱ្យយកទារកទៅពិនិត្យ។ តើជំងឺទឹកនោមផ្អែមមានអ្វីខ្លះនៅក្នុងកុមារហើយតើធ្វើដូចម្តេចដើម្បីធ្វើរោគវិនិច្ឆ័យរោគសាស្ត្រ? រឿងនេះនឹងត្រូវពិភាក្សានៅពេលក្រោយ។
សញ្ញានៃជំងឺទឹកនោមផ្អែមចំពោះកុមាររហូតដល់មួយឆ្នាំ
ប្រសិនបើវាមានភាពងាយស្រួលជាមួយកុមារដែលមានវ័យចំណាស់ដូច្នេះតើធ្វើដូចម្តេចដើម្បីកំណត់ជំងឺនេះចំពោះកុមារតូចដែលមានអាយុតិចជាងមួយឆ្នាំ? នេះគឺជារោគសញ្ញាទូទៅបំផុតនៃជំងឺទឹកនោមផ្អែមចំពោះកុមារ៖
- ការទទួលទានជាតិទឹកកើនឡើងខណៈពេលដែលមាត់ស្ងួតនឹងនៅតែមាន
- ស្រកទម្ងន់ភ្លាមៗជាមួយនឹងរបបអាហារធម្មតា
- រូបរាងរបស់ pustules នៅលើស្បែក - ដៃជើងពេលខ្លះរាងកាយ។ ស្បែកប្រែជាស្ងួត
- ប្រែពណ៌ទឹកនោមឱ្យស្រាលជាងមុន។ វាត្រូវបានផ្ដល់អនុសាសន៍ឱ្យធ្វើតេស្តទឹកនោមសម្រាប់ជាតិស្ករភ្លាមៗ។
- តេស្តជាតិស្ករក្នុងឈាមតម។ ការជូនដំណឹងមិនធម្មតា។
ជំងឺទឹកនោមផ្អែមនិងកុមារ
វាមានសារៈសំខាន់ខ្លាំងណាស់ក្នុងការសង្កេតមើលទារករហូតដល់មួយឆ្នាំចាប់តាំងពីរយៈពេលមិនទាន់ឃើញច្បាស់នៅក្នុងពួកគេមិនមានរយៈពេលយូរទេបន្ទាប់ពីនោះជំងឺនេះហូរចូលក្នុងដំណាក់កាលធ្ងន់ធ្ងរ។ តាមក្បួនមួយកុមារវិវត្តទៅជាជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនពោលគឺប្រភេទទី ១ ។
ឪពុកម្តាយដែលទទួលរងពីជំងឺបែបនេះគួរតែតាមដានកូនរបស់ពួកគេដោយប្រុងប្រយ័ត្នដើម្បីរកឱ្យឃើញការវិវត្តនៃជំងឺនេះឱ្យបានទាន់ពេលវេលានិងចាប់ផ្តើមព្យាបាល។
អ្នកមិនអាចសង្ឃឹមថាមានឱកាសទេ។ នេះនឹងនាំឱ្យមានផលវិបាកធ្ងន់ធ្ងរដែលជាការព្យាបាលយូរនិងពិបាកបំផុត។
នៅពេលក្មេងអាយុ ៣ ឆ្នាំឬតិចជាងនេះម្តាយដែលយកចិត្តទុកដាក់នឹងអាចបង្ហាញពីជំងឺទឹកនោមផ្អែមរបស់គាត់ដោយមិនចាំបាច់ប្រើពាក្យសំដីនិងឧបាយកលដែលមិនចាំបាច់។ មួយក្នុងចំនោមសញ្ញាជាក់ស្តែងបំផុតដូច្នេះដើម្បីនិយាយអំពីបាតុភូតរូបវិទ្យាគឺដំណក់ទឹកស្អិតទឹកនោមនៅលើឆ្នាំងឬគំរបបង្គន់។
វិធីជៀសវាងជំងឺទឹកនោមផ្អែម៖ ការពារស្ត្រីនិងបុរសពីជំងឺ
មិនថាថ្នាំបានកន្លងផុតទៅយ៉ាងណាក៏ដោយជំងឺដែលមិនអាចព្យាបាលបាននៅតែមាន។ ក្នុងចំនោមពួកគេមានជំងឺទឹកនោមផ្អែម។ យោងតាមស្ថិតិមនុស្សប្រហែលជា ៥៥ លាននាក់នៅទូទាំងពិភពលោកទទួលរងពីជំងឺនេះ។ ប្រសិនបើយើងយកទៅក្នុងគណនីអ្នកជំងឺកាន់តែច្រើនដែលមានទម្រង់នៃជំងឺទឹកនោមផ្អែមមិនទាន់គ្រប់អាយុនោះចំនួនរបស់ពួកគេនឹងកើនឡើង ១០ លាននាក់ផ្សេងទៀត។
អ្នកដែលមានជំងឺនេះអាចរស់នៅពេញមួយជីវិត។ ទោះជាយ៉ាងណាក៏ដោយការត្រួតពិនិត្យថេរនៃរបបអាហារនិងគ្លុយកូសមិនបន្ថែមជីវិតរីករាយទេ។ ដើម្បីជៀសវាងផលវិបាកបន្ថែមអ្នកត្រូវដឹងពីវិធីការពារការវិវត្តនៃជំងឺទឹកនោមផ្អែម។
មនុស្សម្នាក់ត្រូវសម្រេចចិត្តដោយខ្លួនឯងថាតើគាត់ចង់ប្រយុទ្ធដើម្បីជីវិតរបស់គាត់ឬឱ្យវាទៅដោយខ្លួនឯងដោយមិនគិតពីថ្ងៃស្អែក។ អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមចាំបាច់ត្រូវត្រៀមខ្លួនសម្រាប់ការរឹតត្បិតមួយចំនួនប៉ុន្តែនេះនឹងជួយថែរក្សាសុខភាពរបស់គាត់នៅកម្រិតដូចគ្នានិងជៀសវាងផលវិបាកនៃជំងឺនេះ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២៖ ធ្វើរោគវិនិច្ឆ័យនិងព្យាបាល
សមាគមអ្នកអនុវត្តទូទៅ (គ្រូពេទ្យគ្រួសារ) នៃសហព័ន្ធរុស្ស៊ី
DIAGNOSIS ការព្យាបាលនិងការការពារ
ក្នុងវេជ្ជសាស្ត្រវេជ្ជសាស្ត្រទូទៅ
អ្នកអភិវឌ្ឍន៍: R.A. Nadeeva
2. លេខកូដយោងទៅតាមអាយឌីស៊ី -១០
3. រោគរាតត្បាតនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២
កត្តានិងក្រុមហានិភ័យ
៥- ជំងឺទឹកនោមផ្អែមប្រភេទទី ២
ការធ្វើចំណាត់ថ្នាក់នៃជំងឺទឹកនោមផ្អែម។ តម្រូវការសម្រាប់ការបង្កើតការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែម។
7. គោលការណ៍នៃការធ្វើរោគវិនិច្ឆ័យជំងឺចំពោះមនុស្សពេញវ័យដោយឈរនៅខាងក្រៅ។ ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល។
8. លក្ខណៈវិនិច្ឆ័យសម្រាប់ការធ្វើរោគវិនិច្ឆ័យដំបូង
9. ចំណាត់ថ្នាក់នៃផលវិបាកនៃជំងឺទឹកនោមផ្អែម។
10. គោលការណ៍ទូទៅនៃការព្យាបាលដោយអ្នកជំងឺ
១០.១ ។ ក្បួនដោះស្រាយសម្រាប់ការជ្រើសរើសជាលក្ខណៈបុគ្គលនៃគោលដៅព្យាបាលសម្រាប់ HbA1c
១០.២ ។ សូចនាករនៃការគ្រប់គ្រងការរំលាយអាហារ lipid
១០.៣ ។ ការត្រួតពិនិត្យសម្ពាធឈាម
១០.៤ ។ ការផ្លាស់ប្តូររបៀបរស់នៅ
១០.៥ ។ ការព្យាបាលដោយថ្នាំ
១០.៦ ។ ការបញ្ឈប់នៃវិធីសាស្ត្រព្យាបាលអាស្រ័យលើ HbA1c ដំបូង
១០.៧ ។ ការព្យាបាលអាំងស៊ុយលីនសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
១០.៨ ។ លក្ខណៈពិសេសនៃការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ក្នុងវ័យចំណាស់។
១០.៩ ។ លក្ខណៈពិសេសនៃការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ចំពោះកុមារនិងមនុស្សវ័យជំទង់។
១០.១០ ។ លក្ខណៈពិសេសនៃការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ចំពោះស្ត្រីមានផ្ទៃពោះ។
ការចង្អុលបង្ហាញសម្រាប់ដំបូន្មានអ្នកជំនាញ
ការចង្អុលបង្ហាញអំពីការចូលមន្ទីរពេទ្យរបស់អ្នកជំងឺ
13. ការការពារ។ ការអប់រំអ្នកជម្ងឺ
១៥. តាមដានអ្នកជម្ងឺទឹកនោមផ្អែមប្រភេទ ២ ដោយគ្មានផលវិបាក
អេអេ - ការលើសឈាមសរសៃឈាម
aGPP-1- agptists peptide-like glucagon-1
អេសអេល - សម្ពាធឈាម
GDM - ជំងឺទឹកនោមផ្អែមពេលមានគភ៌
ខេឌីអេឌី - ជំងឺទឹកនោមផ្អែម ketoacidosis
ឌី - ជំងឺទឹកនោមផ្អែម
ឌីភីឌីភី -4 - ថ្នាំទប់ស្កាត់ការប្រើថ្នាំ dipeptyl peptidase
អាយឌីស៊ី - អាំងស៊ុយលីនធ្វើសកម្មភាពខ្លី (ជ្រុលខ្លី)
សន្ទស្សន៍ម៉ាស់រាងកាយ - សន្ទស្សន៍ម៉ាសរាងកាយ
អាយភីឌី - សកម្មភាពអាំងស៊ុយលីន (វែង)
អិនជីអិន - គ្លីសេរីមីតខ្សោយ
អិនជីជី - ភាពអត់ធ្មត់គ្លុយកូសខ្សោយ
ភីជីធីធី - ការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសតាមមាត់
PSSP - ថ្នាំបញ្ចុះជាតិស្ករក្នុងមាត់
RAE - សមាគមអ្នកវិទ្យាសាស្ត្រ Endocrinologist របស់រុស្ស៊ី
MSP - ថ្នាំបន្ថយជាតិស្ករ
TZD - thiazolidinediones (glitazones)
អេហ្វអេ - សកម្មភាពរាងកាយ
ស៊ីខេឌី - ជំងឺតំរងនោមរ៉ាំរ៉ៃ
XE - ឯកតានំប៉័ង
HLVP - កូលេស្តេរ៉ុល lipoprotein ដង់ស៊ីតេខ្ពស់
HLNP - កូលេស្តេរ៉ុល lipoprotein ដង់ស៊ីតេទាប
HbA1c - អេម៉ូក្លូប៊ីនគ្លីសេរីលីន
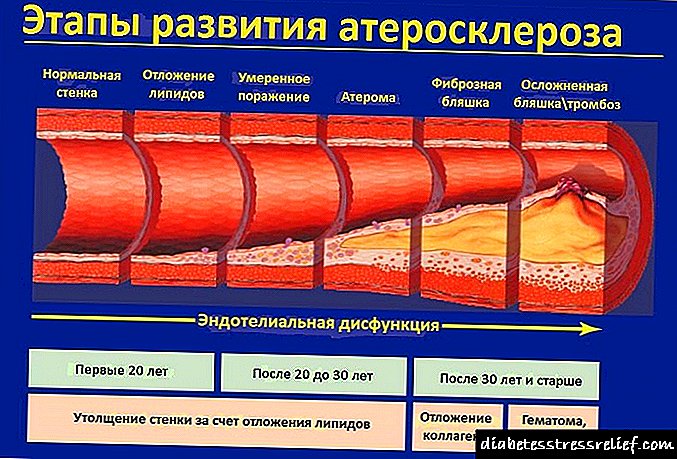
ជំងឺទឹកនោមផ្អែមគឺជាក្រុមមួយនៃជំងឺមេតាប៉ូលីស (មេតាប៉ូលីស) ដែលត្រូវបានកំណត់ដោយជំងឺទឹកនោមផ្អែមរ៉ាំរ៉ៃដែលជាលទ្ធផលនៃការចុះខ្សោយនៃអាំងស៊ុយលីនផលប៉ះពាល់នៃអាំងស៊ុយលីនឬកត្តាទាំងពីរនេះ។ ជំងឺទឹកនោមផ្អែមរ៉ាំរ៉ៃក្នុងទឹកនោមផ្អែមត្រូវបានអមដោយការបំផ្លាញភាពមិនដំណើរការនិងភាពមិនគ្រប់គ្រាន់នៃសរីរាង្គផ្សេងៗជាពិសេសភ្នែកតម្រងនោមសរសៃប្រសាទបេះដូងនិងសរសៃឈាម។
E10 ទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីន
E11 ទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីន
E12 ជំងឺទឹកនោមផ្អែមអាហារូបត្ថម្ភ
E13 ទម្រង់ផ្សេងទៀតនៃជំងឺទឹកនោមផ្អែមដែលបានបញ្ជាក់
E14 ជំងឺទឹកនោមផ្អែម, មិនទាន់បញ្ជាក់
O24 ជំងឺទឹកនោមផ្អែមពេលមានគភ៌
R73 គ្លុយកូសក្នុងឈាមខ្ពស់
(រួមបញ្ចូលទាំងការអត់ធ្មត់គ្លុយកូសនិងការថយចុះជាតិស្ករ) ។
3. រោគរាតត្បាតនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
នៅក្នុងរចនាសម្ព័ន្ធទូទៅនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គឺ ៩០-៩៥% ។ ក្នុងរយៈពេល ៣០ ឆ្នាំកន្លងមកនេះអត្រានៃការកើនឡើងអត្រានៃជំងឺទឹកនោមផ្អែមបានកើនលើសជំងឺឆ្លងដូចជាជំងឺរបេងនិងអេដស៍។
ចំនួនអ្នកជំងឺទឹកនោមផ្អែមនៅលើពិភពលោកក្នុងរយៈពេល ១០ ឆ្នាំកន្លងមកនេះបានកើនឡើងទ្វេដងហើយឈានដល់ ៣៧១ លាននាក់នៅត្រឹមឆ្នាំ ២០១៣ ។ ធម្មជាតិរាតត្បាតនៃការរីកសាយអាវុធបានជម្រុញឱ្យអង្គការសហប្រជាជាតិនៅខែធ្នូឆ្នាំ ២០០៦ អនុម័តនូវសេចក្តីសម្រេចចិត្តមួយដែលអំពាវនាវឱ្យមានការបង្កើតកម្មវិធីជាតិសម្រាប់ការការពារការព្យាបាលនិងការការពារជំងឺទឹកនោមផ្អែមនិងផលវិបាករបស់វានិងការដាក់បញ្ចូលទៅក្នុងកម្មវិធីសុខភាពរបស់រដ្ឋាភិបាល។
យោងតាមការចុះឈ្មោះរដ្ឋរបស់អ្នកជម្ងឺទឹកនោមផ្អែមគិតត្រឹមខែមករាឆ្នាំ ២០១៣ នៅសហព័ន្ធរុស្ស៊ីមានអ្នកជំងឺទឹកនោមផ្អែមចំនួន ៣.៧៧៩ លាននាក់ទាក់ទងនឹងការទទួលបានស្ថាប័នវេជ្ជសាស្ត្រ។ ទោះយ៉ាងណាអត្រាប្រេវ៉ាឡង់ពិតប្រាកដគឺខ្ពស់ជាងចំនួនដែលបានចុះបញ្ជី "ដោយចរាចរ" ចំនួន ៣-៤ ដង។ ដែលមានប្រហែល ៧% នៃប្រជាជន។ នៅក្នុងប្រជាជនអ៊ឺរ៉ុបអត្រាប្រេវ៉ាឡង់នៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គឺ ៣-៨% (រួមជាមួយនឹងការអន់ថយនៃជាតិគ្លុយកូស - ១០-១៥%) ។
ផលវិបាកដ៏គ្រោះថ្នាក់បំផុតនៃការរីករាលដាលនៃជំងឺទឹកនោមផ្អែមនៅលើពិភពលោកគឺផលវិបាកនៃប្រព័ន្ធសរសៃឈាមរបស់វា - ជំងឺសរសៃប្រសាទ, ឆ្អឹងខ្នង, ការខូចខាតដល់សរសៃឈាមសំខាន់ៗនៃបេះដូង, ខួរក្បាល, គ្រឿងកុំព្យូទ័រនៅចុងខាងក្រោម។ វាគឺជាផលវិបាកទាំងនេះដែលជាបុព្វហេតុចម្បងនៃពិការភាពនិងមរណភាពចំពោះអ្នកជំងឺទឹកនោមផ្អែម។
កត្តានិងក្រុមហានិភ័យ។
កត្តាហានិភ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២
- លើសទម្ងន់និងធាត់ (BMI≥២៥ គ។ ក្រ / ម ២ *) ។
- ប្រវត្តិគ្រួសារទឹកនោមផ្អែម (ឪពុកម្តាយឬបងប្អូនដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ២)
- សកម្មភាពរាងកាយទាបមិនធម្មតា។
-ការថយចុះល្បឿនគ្លីសេម៉ាឬប្រវត្តិខ្សោយនៃការអត់ធ្មត់គ្លុយកូស។
- ជំងឺទឹកនោមផ្អែមក្នុងទឹកនោមជាលក្ខណៈអន្តរជាតិឬកំណើតរបស់ទារកក្នុងផ្ទៃដ៏ធំមួយក្នុងប្រវត្តិសាស្ត្រ។
- លើសឈាមអាសេទិក (40១៤០ / ៩០ ម។ ម។ ហ។ ឬថ្នាំប្រឆាំងនឹងសម្ពាធឈាម) ។
-កូលេស្តេរ៉ុល HDL ≤0,9 mmol / L និង / ឬកំរិតទ្រីគ្លីសេរីត≥2,82ម។ ល / លី។
ដំណើរការបំបៅកូនមានសារៈសំខាន់យ៉ាងខ្លាំងរួចទៅហើយនៅដំណាក់កាលដំបូងនៃការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមចំពោះកុមារ។
គិលានុបដ្ឋាយិកាជួយក្នុងការប្រមូលទិន្នន័យចាំបាច់ដើម្បីចងក្រងរូបភាពច្បាស់លាស់នៃមូលហេតុដែលអាចកើតមាននៃជំងឺចូលរួមក្នុងការរៀបចំអ្នកជម្ងឺតូចតាចសម្រាប់ការសិក្សាមន្ទីរពិសោធន៍និងឧបករណ៍ហើយផ្តល់ការថែទាំថែទាំក្នុងពេលព្យាបាលនៅមន្ទីរពេទ្យនិងនៅផ្ទះ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ សព្វថ្ងៃនេះប៉ះពាល់ដល់ការកើនឡើងនៃចំនួនប្រជាជន។ អ្វីគ្រប់យ៉ាងអំពីជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានគេស្គាល់រួចមកហើយពីកាសែតទូរទស្សន៍អ៊ិនធឺរណែត។
ជំងឺនេះត្រូវបានកំណត់មិនត្រឹមតែដោយការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតដូចដែលប្រជាជនភាគច្រើនជឿនោះទេប៉ុន្តែថែមទាំងដោយគម្លាតនៅក្នុងប្រភេទដទៃទៀតនៃការរំលាយអាហារ: ខ្លាញ់ប្រូតេអ៊ីននិងវីតាមីន។ អ្នកជំនាញផ្នែករោគរាតត្បាតជាច្រើនចាត់ទុកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ និងជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនប្រភេទទី ១ ជាជំងឺរាតត្បាតព្រោះល្បឿននិងទំហំនៃការបញ្ជូនគឺមានភាពទាក់ទាញនិងស្រដៀងនឹងជំងឺឆ្លងក្នុងកំឡុងពេលផ្ទុះ។
អត្ថបទគឺនិយាយអំពីជំងឺទឹកនោមផ្អែម៖ តើរោគសញ្ញាមូលហេតុអ្វីខ្លះផលវិបាកនៃជំងឺទឹកនោមផ្អែម (តើវាជាអ្វី) ការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ លក្ខណៈនៃថ្នាំ។
តើជំងឺទឹកនោមផ្អែមជាអ្វី?
ពីអ្នកជំងឺអ្នកជំនាញខាង endocrinologist នៅពេលទទួលភ្ញៀវជាញឹកញាប់:: "ខ្ញុំមានជំងឺទឹកនោមផ្អែមប្រភេទទី 2" ។ ប៉ុន្តែមិនមែនគ្រប់គ្នាសុទ្ធតែយល់ពីអ្វីដែលជាមូលដ្ឋាននៃរោគសាស្ត្រនៃការរំលាយអាហារនេះទេ។
ជំងឺទឹកនោមផ្អែម endocrinopathies នៃប្រភេទទាំងពីរត្រូវបានរួមបញ្ចូលគ្នានៅក្នុងនោះបញ្ហាមេតាប៉ូលីសត្រូវបានចុះខ្សោយ។ អាំងស៊ុយលីនក្នុងការវិវត្តនៃការផ្លាស់ប្តូររោគវិទ្យាគឺជាតួលេខសំខាន់។
មានតែក្នុងករណីដំបូងប៉ុណ្ណោះដែលជាលទ្ធផលនៃការបំផ្លាញកោសិកាលំពែង (កូនកោះឡូកហាន) ដោយដំណើរការអូតូអ៊ុយមីនឬដោយភ្នាក់ងារបង្ករោគផលិតកម្មអ័រម៉ូននេះត្រូវបានរំខាន។ ទន្ទឹមនឹងនេះការប្រើប្រាស់គ្លុយកូស - ស្រទាប់ថាមពលសំខាន់ - ដោយកោសិកានៃសរីរាង្គនិងជាលិកាត្រូវបានបង្អាក់ព្រោះអរម៉ូនអាំងស៊ុយលីនត្រូវការប្រើប្រាស់សារធាតុចិញ្ចឹមនេះពីឈាម។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២៖ តើជំងឺនេះជាអ្វីហើយតើមានអ្វីខុសគ្នាពីជំងឺប្រភេទ ១? មិនដូចជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ក្នុងករណីនេះភាពប្រែប្រួលនៃជាលិការអាំងស៊ុយលីនទៅនឹងអាំងស៊ុយលីនខ្សោយដូច្នេះលទ្ធផលនៃរោគសាស្ត្រនៃឧបករណ៍ទទួលនេះក៏នឹងជាការរំលាយអាហារកាបូអ៊ីដ្រាតខ្សោយផងដែរ។
នេះត្រូវបានគេដឹងនៅក្នុងការកើនឡើងនៃមាតិកាគ្លុយកូសនៅក្នុងឈាមនិងវត្ថុរាវជីវសាស្ត្រដទៃទៀត: hyperglycemia (កម្រិតឈាមខ្ពស់), គ្លុយកូស (វត្តមានជាតិស្ករនៅក្នុងទឹកនោម) ។
ការកើនឡើងនៃសារធាតុនេះនៅក្នុងការកាត់បន្ថយបន្ថែមទៀតនាំឱ្យមានការពុលគ្លុយកូស។ នេះគឺជាទ្រព្យសម្បត្តិដែលត្រូវបានបង្ហាញដោយការវិវត្តនៃជំងឺភ្នែកឡើងបាយ, ជំងឺសរសៃប្រសាទ, ជំងឺសរសៃប្រសាទនិងផលវិបាកគ្រោះថ្នាក់ផ្សេងទៀត។
ចំណាត់ថ្នាក់នៃជំងឺទឹកនោមផ្អែម insipidus
- កណ្តាល
- គ្រួសារ
- អូតូម៉ុលលេចធ្លោ (ហ្សែនស្វីស្តុន prepro-AVP2 ហ្សែនផ្លាស់ប្តូរហ្សែន prepro-arginine ហ្សែន)
- ការឈប់សំរាកព្យាបាលដោយស្វ័យប្រវត្ត (រោគសញ្ញាជំងឺទឹកនោមផ្អែម Tungsten insipidus, ជំងឺទឹកនោមផ្អែម, ជំងឺដាច់សរសៃឈាមខួរក្បាលអុបទិក, ថ្លង់)
- ពិការភាពខាងកាយវិភាគសាស្ត្រនៃសរសៃឈាមខួរក្បាល (ជម្ងឺខាន់ស្លាក់ជំងឺសរសៃប្រសាទ)
- បានទទួល
- ធម្មជាតិដ៏តក់ស្លុត (របួសក្បាល, អន្តរាគមន៍សរសៃប្រសាទ)
- ដុំសាច់ (craniopharyngioma, germinoma, glioma, metastases នៃដុំសាច់ផ្សេងៗ)
- ដំបៅ granulomatous នៃប្រព័ន្ធសរសៃប្រសាទកណ្តាល (ជំងឺរបេង, sarcoidosis, histiocytosis X, ក្រពេញទឹករងៃ lymphocytic)
ការបង្ករោគ (ជំងឺរលាកស្រោមខួរក្បាលជំងឺរលាកស្រោមខួរនិងអាប់សប្រព័ន្ធសរសៃប្រសាទកណ្តាល) - ការបំផ្លាញសរសៃឈាម (ជំងឺឬសដូងបាត, hypoxia, ភាពស្លកសាំងកោសិការ) ។
- ថ្នាំនីត្រូទីក
- គ្រួសារ
- ការភ្ជាប់ X ដែលមិនដំណើរការ
- ការឈប់សំរាកដោយស្វ័យប្រវត្តិកម្ម (ហ្សែនអ័រផូរីន -២AQP២)
- បានទទួល
- ការរំលាយអាហារ (hypokalemia, hypercalcemia)
- ការខ្សោយតំរងនោមរ៉ាំរ៉ៃ
- osmotic (ជំងឺទឹកនោមផ្អែម)
- nephrocalcinosis
- ស្ទះបំពង់ទឹកនោម
- ជំងឺតំរងនោម polycystic
- Polydipsia បឋម
- psychogenic - ការស្រូបយកសារធាតុរាវបង្ខំ
- ឌីស្កូហ្សែន - បន្ថយកម្រិតនៃអ័រវឺរ័រសម្រាប់ស្រេកទឹក
ការបង្ហាញរោគសញ្ញានិងរោគសញ្ញា
រោគសញ្ញាសំខាន់ៗនៃជម្ងឺអេដឌីគឺការព្យាបាលដោយ polyuria និង polydipsia ជាប់លាប់ (សូមមើលលក្ខណៈវិនិច្ឆ័យនៃប៉ូលីយូនៅខាងលើ) ។ មាន polyuria Nocturnal (ដែលជួនកាលត្រូវបានគេចាត់ទុកថាជាការបង្ហាញនៃភាពអង់ស៊ីម) ជាមួយនឹងការបំពេញបន្ថែមមិនគ្រប់គ្រាន់នៃការបាត់បង់ជាតិទឹកស្បែកស្ងួតនិងភ្នាសរំអិលស្ងួត។
ចំពោះកុមារការខះជាតិទឹកធ្ងន់ធ្ងរអាចវិវត្តក្អួតកើតឡើងនៅពេលញ៉ាំការទល់លាមកគ្រុនក្តៅរំខានដំណេកឆាប់ខឹងស្រកទម្ងន់និងឡើងកំពស់។
ប្រសិនបើការវិវឌ្ឍន៍នៃឌីអេសគឺបណ្តាលមកពីដុំសាច់ដុះក្នុងខួរក្បាល (ហ្សែនម៉ាម៉ា, ក្រិនហ្វារីនហ្គោម៉ា, ជំងឺទឹកនោមផ្អែម។ ល។ ) អ្នកជំងឺជារឿយៗមានជំងឺសរសៃប្រសាទ (ឈឺក្បាល, ធាតុបង្កជំងឺ strabismus, ខ្សោយខួរក្បាល។ ល។ ) ការរំខានផ្នែកចក្ខុ (ការថយចុះភាពធ្ងន់ធ្ងរនិង / ឬបាត់បង់ផ្នែកចក្ខុវិស័យ។ ល។ diplopia) រោគសញ្ញាដែលទាក់ទងនឹងការបាត់បង់ឬការថយចុះកម្តៅនៃអរម៉ូនជាក់លាក់នៃអាដូណូអ៊ីប៉ូហ្វីសស៊ីស។
ប្រវត្តិវេជ្ជសាស្រ្ត
អាយុកាលនៃការចាប់ផ្តើមនៃជំងឺ polydipsia និង polyuria ក៏ដូចជាធម្មជាតិនៃការស្រូបយកសារធាតុរាវគឺមានសារៈសំខាន់ខ្លាំងណាស់សម្រាប់ការស្រាវជ្រាវរោគវិនិច្ឆ័យបន្ថែម។
ក្នុងការឈឺសម្ពាធក្នុងគ្រួសារជាធម្មតាជំងឺនេះបង្ហាញពីអាយុពី ១ ទៅ ៦ ឆ្នាំ។ រោគសញ្ញាជាធម្មតាកើនឡើងក្នុងអំឡុងពេលពីរបីឆ្នាំដំបូងនៃជំងឺ។
ជាមួយនឹងរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមអាំងស៊ុយឌីក្នុងករណីភាគច្រើនបង្ហាញរាងដោយខ្លួនវាផ្ទាល់បន្ទាប់ពីរយៈពេល ១០ ឆ្នាំការវិវឌ្ឍន៍របស់វាកើតឡើងមុនការវិវត្តនៃជំងឺទឹកនោមផ្អែមនិងជំងឺដាច់សរសៃឈាមខួរក្បាលអុបទិក។
ធម្មជាតិនៃការស្រូបយកសារធាតុរាវ
ជាមួយនឹងជំងឺទឹកនោមផ្អែមអាំងស៊ុយឌីអ្នកជម្ងឺចូលចិត្តផឹកទឹកដែលមិនមានជាតិកាបូនត្រជាក់សម្រាប់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមអាំងស៊ុយឌីការសម្រាកយូរក្នុងការទទួលទានទឹកគឺមិនអាចទៅរួចទេ (កុមារត្រូវការជាតិទឹករៀងរាល់ ១៥-៣០ នាទី) ដោយមិនគិតពីកំរិតការងារឬចំណង់ចំណូលចិត្តចំពោះអ្វីមួយ (លេងរៀននៅសាលាមើលទូរទស្សន៍ ល) ។
ប្រសិនបើមានការត្អូញត្អែរសមស្របនិងការបង្ហាញរោគសញ្ញាគ្លីនិកដំណាក់កាលបន្ទាប់នៃការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម insipidus ត្រូវបានអនុវត្ត។
- វាចាំបាច់ក្នុងការបញ្ជាក់ពីវត្តមានរបស់ប៉ូលីយូរីសម្រាប់គោលបំណងនេះការប្រមូលទឹកនោមប្រចាំថ្ងៃនិង / ឬការវិភាគទឹកនោមយោងទៅតាមហ្សីមនីស្គីត្រូវបានអនុវត្តជាមួយនឹងការប្តេជ្ញាចិត្តនៃបរិមាណសរុបរបស់វានិងដង់ស៊ីតេប្រហោង / សាច់ញាតិនៅក្នុងផ្នែកនានាក្នុងពេលដំណាលគ្នាបរិមាណនៃការស្រវឹងទឹកនោមក្នុងមួយថ្ងៃត្រូវបានគេគណនា (ដើម្បីវាយតម្លៃភាពគ្រប់គ្រាន់នៃតុល្យភាពទឹក) ។
- កំណត់ភាពមិនប្រក្រតីនៃប្លាស្មាឈាម
- នៅក្នុងការធ្វើតេស្តឈាមជីវគីមីកំណត់
- សូដ្យូម (រួមទាំងដើម្បីកំណត់អត្តសញ្ញាណ contraindications ទៅនឹងការធ្វើតេស្តជាមួយនឹងការបរិភោគស្ងួតឬប្រសិនបើវាមិនអាចទៅរួចទេដើម្បីកំណត់ភាពមិនប្រក្រតីនៃប្លាស្មាឈាម), គ្លុយកូស, ក្លរីន, អ៊ុយ, creatinine - ដើម្បីមិនរាប់បញ្ចូល diuresis osmotic
- កាល់ស្យូមប៉ូតាស្យូមទូទៅនិងអ៊ីយ៉ូដអ៊ីដ្រូសែន - ដើម្បីមិនរាប់បញ្ចូលមូលហេតុទូទៅបំផុតនៃជំងឺទឹកនោមផ្អែម nephrogenic insipidus (hypercalcemia, hypokalemia, uropathy ស្ទះ) ។
លើសពីនេះទៀតសម្រាប់ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលរវាងជំងឺទឹកនោមផ្អែម insipidus និង polydipsia បឋមការធ្វើតេស្តស្ងួតហួតហែងត្រូវបានអនុវត្ត។ វាត្រូវបានបង្ហាញប្រសិនបើ៖
- មានការបញ្ជាក់ថាមាន polyuria hypoosmotic (ទឹកនោមទឹកនោមតិចជាង ២៩៥ mOsm / kg H2O និង / ឬដង់ស៊ីតេដែលទាក់ទងនឹងទឹកនោមតិចជាង ១០០៥ នៅក្នុងផ្នែកទាំងអស់នៃការវិភាគហ្សីមនីស្គី) ។
- កម្រិតជាតិសូដ្យូមប្លាស្មាមិនលើសពី ១៤៣ មិល្លីក្រាម / លីត្រ
- ប្រសិនបើឈាម osmolality ខ្ពស់ជាងទឹកនោម osmolality ។
សំខាន់!
ប្រសិនបើកម្រិតសូដ្យូមលើសពី ១៤៣ មីល្លីលីត្រ / លីត្រក៏ដូចជាវត្តមានរបស់អ្នកជំងឺដែលមានដុំសាច់នៃតំបន់ chiasmosellar ឬ histiocytosis ពីកោសិកា Langerhans ការធ្វើតេស្តទទួលទានស្ងួតមិនត្រូវបានអនុវត្តទេ។ នេះអាចនាំឱ្យមានការវិវត្តនៃស្ថានភាពគំរាមកំហែងដល់អាយុជីវិតដោយសារតែការវិវត្តលឿននៃការខះជាតិទឹកនិងជំងឺលើសឈាម។
ក្បួនដោះស្រាយសម្រាប់ការធ្វើតេស្តជាមួយការបរិភោគស្ងួត៖
- នៅពេលយប់កុមារអាចទទួលទានបរិមាណវត្ថុរាវដែលគាត់ត្រូវការ
- នៅម៉ោង ៨ ព្រឹកអ្នកជំងឺមានទំងន់អតុល្យភាពនិងកំរិតជាតិសូដ្យូមក្នុងប្លាស្មាឈាមត្រូវបានវាស់ក៏ដូចជាអូវុល (ឬទំនាញជាក់លាក់) និងបរិមាណទឹកនោមបន្ទាប់មកកុមារឈប់ទទួលយកវត្ថុរាវអាហារដែលកុមារទទួលទានក្នុងពេលធ្វើតេស្ត៍មិនគួរមានផ្ទុកជាតិទឹកច្រើនទេហើយងាយ កាបូអ៊ីដ្រាតរំលាយអាហារ (វាត្រូវបានគេណែនាំឱ្យប្រើស៊ុតឆ្អិននំប៉័ងគ្រាប់ធញ្ញជាតិពូជមានជាតិខ្លាញ់ទាបសាច់ត្រីឈីសខ្ទិះច្របាច់) ។
- ការវាស់វែងនៃទំងន់រាងកាយការប្តេជ្ញាចិត្តកំរិតសូដ្យូមនិងភាពខុសធម្មតានៃប្លាស្មាភាពខុសប្រក្រតីឬដង់ស៊ីតេទឹកនោមទឹកនោមសីតុណ្ហាភាពរាងកាយភ្នាសរំអិលសុខុមាលភាពទូទៅរបស់កុមារគួរត្រូវបានអនុវត្តរៀងរាល់ ២ ម៉ោងរឺលើសពីនេះអាស្រ័យលើស្ថានភាពរបស់អ្នកជំងឺ។
- វាចាំបាច់ណាស់ក្នុងការធានាដោយប្រុងប្រយ័ត្នថាកុមារមិនផឹកទឹកក្នុងកំឡុងពេលធ្វើតេស្ត។ចំពោះអ្នកជំងឺភាគច្រើនការរឹតត្បិតការទទួលទានជាតិទឹកក្នុងរយៈពេល ៧-៨ ម៉ោង (ឬតិចជាងនេះ) គឺគ្រប់គ្រាន់ក្នុងករណីមានជំងឺ polydipsia បឋមការធ្វើតេស្តអាចមានរយៈពេលរហូតដល់ ១២ ម៉ោង។
តេស្តនេះត្រូវបានបញ្ចប់ប្រសិនបើ៖
- ទំងន់របស់អ្នកជំងឺត្រូវបានកាត់បន្ថយដោយដើម ៣-៥%
- សីតុណ្ហាភាពរាងកាយកើនឡើង
- មានការខ្សោះជីវជាតិនៅក្នុងស្ថានភាពទូទៅរបស់អ្នកជំងឺ
- អ្នកជំងឺមិនអាចទ្រាំទ្រនឹងការស្រេកទឹកបានទៀតទេ
- និង / ឬកម្រិតសូដ្យូមប្លាស្មាឈាមលើសពី ១៤៣ មិល្លីក្រាម / លី,
- osmolality ប្លាស្មាលើសពី 295 mOsm / kg H2O,
- និង / ឬទឹកនោម osmolality កើនឡើងដល់តម្លៃធម្មតា,
- និង / ឬភាពខុសគ្នានៃទឹកនោម osmolality ក្នុងសំណាកពីរជាប់គ្នាគឺតិចជាង ៣០ mOsm / kg (ឬជាមួយនឹងការកើនឡើងនូវកម្រិតសូដ្យូម ៣ mmol / l) ។
ប្រសិនបើកុមារមានជំងឺទឹកនោមផ្អែមអាំងស៊ុយលីនទោះបីជាមានការកើនឡើងនូវកម្រិតភាពខុសប្រក្រតីនិង / ឬកម្រិតជាតិសូដ្យូមនៅក្នុងប្លាស្មាឈាម (ជាលទ្ធផលនៃការខះជាតិទឹកក៏ដោយ) ទឹកនោម osmolality មិនលើសពីភាពមិនប្រក្រតីនៃប្លាស្មាទេពោលគឺ 300 mOsm / kg H2O ។ ក្នុងករណីនេះនៅចុងបញ្ចប់នៃការធ្វើតេស្តភាពស្ងួតនៃស្បែកនិងភ្នាសរំអិល tachycardia ការកើនឡើងឆាប់ខឹងអាចត្រូវបានគេសង្កេតឃើញ។ ប្រសិនបើឈាម osmolality មិនផ្លាស់ប្តូរជាក់ស្តែងដោយចុងបញ្ចប់នៃគំរូហើយភាពខុសប្រក្រតីនៃទឹកនោមកើនឡើងដល់ 600-700 mOsm / kg ឬច្រើនជាងនេះអាំងស៊ុយលីនទឹកនោមផ្អែមនៃលោកុប្បត្តិណាមួយអាចត្រូវបានគេដកចេញ។
ចំពោះការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលរវាងជំងឺទឹកនោមផ្អែម nephrogenic និងកណ្តាលនៅចុងបញ្ចប់នៃគំរូ, desmopressin ត្រូវបានប្រើ ១០ intg ដោយផ្ទាល់ឬ ០.១ មីលីក្រាមដោយផ្ទាល់មាត់ឬ ៦០ μg។ មុនពេលប្រើថ្នាំ desmopressin អ្នកជំងឺត្រូវបានគេស្នើសុំឱ្យប្លោកនោមទាំងស្រុង។ បន្ទាប់ពី 2 និង 4 ម៉ោងវាចាំបាច់ក្នុងការប្រមូលទឹកនោមដើម្បីកំណត់បរិមាណនិងភាពមិនប្រក្រតី (ឬដង់ស៊ីតេដែលទាក់ទង) ។ អ្នកជំងឺត្រូវបានអនុញ្ញាតឱ្យញ៉ាំនិងផឹកខណៈពេលដែលបរិមាណស្រវឹងរាវមិនគួរលើសពីបរិមាណទឹកនោមដែលបានបម្រុងទុកក្នុងកំឡុងពេលធ្វើតេស្តជាមួយនឹងការញ៉ាំស្ងួត។ ការកើនឡើងនៃកំហាប់ទឹកនោមលើសពី ៥០% បង្ហាញពីចរិតកណ្តាលរបស់ឌី។ អេ។ ។ និងតិចជាង ៥០ ភាគរយបង្ហាញថានីត្រូស្ត្រូសែន ND (តារាង ១) ។ ប្រសិនបើកុមារបង្ហាញពីជំងឺសរសៃប្រសាទ ND ការត្រួតពិនិត្យនិងព្យាបាលបន្ថែមត្រូវបានអនុវត្តដោយអ្នកឯកទេសខាងរោគសរសៃប្រសាទ។
ការលេចចេញនូវរោគ polyuria និងការស្រេកទឹកភ្លាមៗបន្ទាប់ពីឬភ្លាមៗបន្ទាប់ពីមានការធ្វើអន្តរាគមន៍ខាងប្រព័ន្ធប្រសាទ (craniopharyngioma, glioma, germinoma ជាដើម) បង្ហាញពីការវិវត្តនៃជំងឺទឹកនោមផ្អែមកណ្តាលហើយមិនត្រូវការនីតិវិធីធ្វើរោគវិនិច្ឆ័យខាងលើទេ។
ប្រសិនបើមាន ND កណ្តាលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យ, ការស្រាវជ្រាវបន្ថែមគឺចាំបាច់ដើម្បីកំណត់លក្ខណៈសរីរវិទ្យានៃជំងឺនេះ។
អនុវត្តរូបភាពអាតូមម៉ាញ៉េទិក (MRI) នៃខួរក្បាលជាពិសេសតំបន់ chiasm-sellar អនុញ្ញាតឱ្យអ្នកកំណត់ពីវត្តមាននៃការបង្កើតដុំសាច់ភាពមិនប្រក្រតីនៃដើម / ចីវលោនៃក្រពេញភីតូរីស, ពិការភាពកាយវិភាគសាស្ត្រនៃឆ្អឹងជំនី។ ជាធម្មតានៅលើរូបភាពទំងន់ Tagittal T1, neurohypophysis ត្រូវបានគេមើលឃើញថាជាសញ្ញាខ្លាំង។ អវត្ដមាននៃសញ្ញាពីជំងឺសរសៃប្រសាទគឺជារោគសញ្ញានៃជំងឺ hypothalamic-neurohypophysial ហើយអាចបង្ហាញពីវត្តមាននៃដំណាក់កាលដំបូងនៃដំណើរការដុំសាច់។
នៅក្នុងវត្តមាននៃដើមក្រាស់ឬចីវលោក្រាស់ជាង ៦ មមការប្តេជ្ញាចិត្តនៃការសម្គាល់ដុំសាច់ (h-hCG, fet-fetoprotein) ត្រូវបានចង្អុលបង្ហាញដើម្បីមិនរាប់បញ្ចូលដុំសាច់កោសិកា។ ក្នុងករណីដែលគ្មានការកើនឡើងនៃសញ្ញាសំគាល់ដុំសាច់នោះការថត MRI ម្តងហើយម្តងទៀត (និងការកំណត់ឡើងវិញនូវសញ្ញាសំគាល់ដុំសាច់) គួរតែត្រូវបានអនុវត្តក្នុងចន្លោះពេល ១ ដងក្នុងរយៈពេល ៦ ខែ (ឬនៅពេលរោគសញ្ញាថ្មីលេចឡើង) រយៈពេល ៣ ឆ្នាំបន្ទាប់មក ១ ដងក្នុងរយៈពេល ១២ ខែរយៈពេល ៣-៤ ឆ្នាំ។ វត្តមាននៅលើ MRI នៃសញ្ញានៃការឡើងក្រាស់នៃដើមសន្លាក់ឬចីវលោអាចជាសញ្ញានៃការវិវត្តនៃជំងឺជ្រៀតចូល (ជាចម្បង histiocytosis ពីកោសិកា Langerhans) ឬរោគស្វាយហើយវត្តមាននៃក្រពេញភីតូរីស / ជំងឺរលាកទងសួតក៏អាចកើតមានផងដែរ។ ក្នុងករណីបែបនេះវាក៏ត្រូវបានគេណែនាំឱ្យធ្វើការត្រួតពិនិត្យអ័រម៉ូនតាមកាលកំណត់ដើម្បីវាយតម្លៃមុខងារត្រូពិចនៃអាដូណូអ៊ីប៉ូហ្វីសស៊ីស។ ជាញឹកញាប់រោគសញ្ញានៃការថយចុះសម្ពាធទាបលេចឡើងជាច្រើនឆ្នាំមុនពេលដែលប្រព័ន្ធសរសៃប្រសាទនិងការបង្ហាញផ្សេងទៀតនៃរោគវិទ្យាឬរោគវិទ្យា។
ការព្យាបាលជំងឺទឹកនោមផ្អែមកណ្តាល
គោលដៅសំខាន់ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមចំពោះកុមារគឺកាត់បន្ថយបរិមាណទឹកនោមដែលត្រូវបានបញ្ចេញហើយក្នុងករណីភាគច្រើនកាត់បន្ថយការស្រេកទឹកដែលជាហេតុធ្វើឱ្យកុមាររក្សារបៀបរស់នៅធម្មតា។ ការព្យាបាលជាក់លាក់សម្រាប់អាំងស៊ុយលីនទឹកនោមផ្អែមគឺអាស្រ័យលើលក្ខណៈសរីរវិទ្យានៃជំងឺ។
ដើម្បីដោះស្រាយបញ្ហាទាំងនេះអ្នកត្រូវ៖
- ធានាបាននូវការប្រើប្រាស់ទឹកដោយឥតគិតថ្លៃដល់កុមារ
- បង្កើនប្រសិទ្ធភាពរបបអាហារដើម្បីកាត់បន្ថយបរិមាណសារធាតុរាវដែលត្រូវបានបញ្ចេញ (ភាគច្រើនចំពោះកុមារដែលមាន NID)
- សម្រាប់ការព្យាបាលប្រព័ន្ធសរសៃប្រសាទកណ្តាល - ការប្រើអាណាឡូក vasopressin - desmopressin
- សំរាប់ការព្យាបាលជម្ងឺអិន - ការប្រើថ្នាំដែលជួយបង្កើនការទទួលទឹកឡើងវិញនៅក្នុងតម្រងនោម
ការព្យាបាលនៃជំងឺមូលដ្ឋាន។
កុមារដែលមាន ND គួរតែមានសិទ្ធិប្រើប្រាស់ទឹកដោយឥតគិតថ្លៃ។ ក្នុងពេលជាមួយគ្នាការទទួលទានយូរនៃបរិមាណរាវច្រើនអាចបណ្តាលឱ្យមានជំងឺហើមពោះ, ការរីករាលដាលនៃក្រពះ, ការវិវត្តនៃរោគសញ្ញារលាកពោះវៀនក៏ដូចជាការវិវត្តនៃជំងឺ hydronephrosis ។
បច្ចុប្បន្ននេះក្នុងការព្យាបាលជម្ងឺ necrosis ដែលមានសម្ពាធទាបថ្នាំនៃជម្រើសគឺ desmopressin (1-desamino-8-D-argininvazopressin DDAVP) ។ Desmopressin គឺជា analogue សំយោគនៃអរម៉ូន antidiuretic ដែលក្នុងនោះ 1-cysteine ត្រូវបានធ្វើឱ្យកខ្វក់ហើយនៅក្នុងទីតាំងទី 8 L-isomer នៃ arginine ត្រូវបានជំនួសដោយ D-isomer ។ ដោយសារតែបញ្ហានេះ desmopressin មានប្រសិទ្ធិភាព antidiuretic ដែលបញ្ចេញសម្លេងមានរយៈពេលនៃសកម្មភាពយូរជាងបើប្រៀបធៀបជាមួយអេដអេ។ ទន្ទឹមនឹងនេះប្រសិទ្ធភាពនៃសរសៃឈាមវ៉ែននៃ desmopressin គឺតិចជាងថ្នាំ vasopressin ២០០០-៣០០០ ដង។
ថ្នាំ Desmopressin ត្រូវបានប្រើក្នុងទម្រង់ជាថ្នាំបាញ់ឬដំណក់ថ្នាំគ្រាប់តាមមាត់និងថេបដែលមានសារធាតុរលាយ (រលាយ) សម្រាប់ការប្រើប្រាស់។ សំណុំបែបបទ intranasal នៃថ្នាំត្រូវបានប្រើជាញឹកញាប់បំផុតក្នុងកំឡុងពេលប្រតិបត្ដិការនៅក្នុងរយៈពេលក្រោយការវះកាត់ប្រសិនបើកុមារមានចង្អោរនិង / ក្អួតដោយមានការបញ្ចេញសម្លេងអវិជ្ជមានទាក់ទងនឹងគ្រាប់។ គុណសម្បត្តិនៃទម្រង់កុំព្យូទ័របន្ទះនៃថ្នាំគឺការស្រូបយកបានល្អលទ្ធភាពកាន់តែធំធេងនៃការផ្លាស់ប្តូរនិងជ្រើសរើសកំរិតល្អបំផុតនៃថ្នាំក្នុងករណីភាគច្រើន - ការអនុលោមភាពរបស់អ្នកជំងឺល្អ។ លើសពីនេះទៀតសមត្ថភាពក្នុងការផ្តល់ថ្នាំ desmopressin ក្នុងគ្រាប់ក្នុងកំរិតតូច (រហូតដល់ ០.០២៥ មីលីក្រាម / ដូស) កាត់បន្ថយហានិភ័យនៃការប្រើថ្នាំជ្រុលចំពោះកុមារអាយុ ៣-៥ ឆ្នាំនិងចំពោះអ្នកជំងឺដែលមានតម្រូវការទាបក្នុងការព្យាបាលជំនួស។ តារាងទី ២ បង្ហាញពីទម្រង់នៃការបញ្ចេញថ្នាំ desmopressin កំរិតប្រើជាមធ្យមនិងភាពញឹកញាប់នៃការគ្រប់គ្រងរបស់ពួកគេ។
វាគួរតែត្រូវបានគេចងចាំថារយៈពេលនិងកម្លាំងនៃថ្នាំអាចប្រែប្រួលយ៉ាងខ្លាំងដូច្នេះភាពញឹកញាប់នៃការគ្រប់គ្រងនិងកម្រិតថ្នាំរបស់វាត្រូវបានជ្រើសរើសជាលក្ខណៈបុគ្គល។ ចំពោះកុមារអាយុក្រោម ៣ ឆ្នាំការព្យាបាលដោយប្រើថ្នាំកណ្តាលអិនមិនត្រូវបានប្រើក្នុងករណីភាគច្រើននោះទេដោយសារតែគ្រោះថ្នាក់នៃការលេបថ្នាំ desmopressin ច្រើនពេកជាមួយនឹងការវិវត្តនៃការថយចុះកម្តៅ។ ជំងឺសរសៃប្រសាទ (hyponatremia) នាំឱ្យមានការថយចុះកម្តៅនៃសារធាតុរាវបន្ថែមនិងការឆ្លងកាត់ទឹកចូលទៅក្នុងកោសិការួមទាំងកោសិកាខួរក្បាល។ ជាលទ្ធផលការវិវឌ្ឍន៍នៃភាពស្មុគស្មាញដែលអាចកើតមានគឺអាចធ្វើទៅបាន - ជំងឺរលាកខួរក្បាល។
ចំពោះកុមារវាពិតជាពិបាកក្នុងការគ្រប់គ្រងបរិមាណទឹកនោមដែលហូរចេញដូច្នេះគួរតែផ្តោតលើបរិមាណសារធាតុរាវដែលបានទទួលទាននិង / ឬកំរិតជាតិសូដ្យូមនៅក្នុងសេរ៉ូមឈាម។ ប្រសិនបើរោគសញ្ញានៃជំងឺទឹកនោមផ្អែម insipidus ត្រូវបានបង្ហាញគួរឱ្យកត់សម្គាល់ការស្រេកទឹកកើនឡើងនិងការនោមញឹកញាប់ប៉ះពាល់យ៉ាងធ្ងន់ធ្ងរដល់ការអភិវឌ្ឍនិងស្ថានភាពរបស់កុមារតូចវាអាចប្រើការត្រៀមលក្ខណៈ desmopressin យ៉ាងប្រុងប្រយ័ត្នក្រោមការគ្រប់គ្រងយ៉ាងតឹងរឹងនៃសេរ៉ូមសូដ្យូមនិង / ឬ osmolality ។ វាត្រូវបានគេណែនាំឱ្យប្រើថ្នាំ desmopressin ក្នុងទម្រង់ជាថ្នាំបាញ់ច្រមុះខណៈពេលដែលថ្នាំត្រូវបានពនលាយជាមួយអំបិលក្នុងសមាមាត្រ 1:10 ។ ការរៀបចំពនលាយត្រូវបានផ្តល់ឱ្យតាមមាត់ 1-2 ដងក្នុងមួយថ្ងៃ។
ចំះកុមារដលមានជំងឺវិកលចរិកទាបជាងអាយុលើសពី ៣ ឆាំការពនរកំណើតូវបានចាប់ផ្តើមយើថាំតូចៗហើយកើនឡើងជាលំដាប់តាមការចាំបាច់។លើសពីនេះទៀតក្នុងកំឡុងពេលនៃការជ្រើសរើសដំបូងនៃការព្យាបាលការចាក់ជាបន្តបន្ទាប់នៃថ្នាំនីមួយៗត្រូវបានគេណែនាំអោយប្រើបន្ទាប់ពីការព្យាបាលរយៈពេល ១-២ ម៉ោងក្នុងបរិមាណតិចជាង ml / kg / hour ឧ។ បនា្ទាប់ពីចំនួនជាក់លាក់នៃការនោមកើតឡើងចំពោះអ្នកជំងឺមួយរយៈពេលនោះទឹកនោមប្រែជាស្រាល។ នេះជួយក្នុងការកំចាត់ទឹកនោមដោយគ្មានចលនានិងការពារការវិវត្តនៃការថយចុះកម្តៅ។
នៅពេលដែលចេញវេជ្ជបញ្ជាការត្រៀមលក្ខណៈរបស់ desmopressin ការគណនាប្រចាំថ្ងៃនិងបរិមាណបរិមាណវត្ថុរាវស្រវឹងនិងត្រូវបានអនុវត្តការប្តេជ្ញាចិត្តប្រចាំថ្ងៃនៃកម្រិតអេឡិចត្រូលីត (សូដ្យូមប៉ូតាស្យូម) នៅក្នុងសេរ៉ូមឈាមជាមួយនឹងការកើនឡើង / ថយចុះកម្រិតសូដ្យូមការប្តេជ្ញាចិត្តត្រូវបានអនុវត្តច្រើនដងក្នុងមួយថ្ងៃ (ជាធម្មតា 2-3 ដង) អ្នកជំងឺ ថ្លឹងទម្ងន់រាល់ថ្ងៃដើម្បីគ្រប់គ្រងតុល្យភាពជាតិទឹក។ សកម្មភាពទាំងអស់នេះត្រូវបានអនុវត្តរហូតដល់រដ្ឋមានស្ថេរភាព។ បនា្ទាប់មកការកំនត់កំនត់នៃអេឡិចត្រូលីតនិងតុល្យភាពជាតិទឹកត្រូវបានអនុវត្តរៀងរាល់ ៣-៦ ខែម្តង វាចាំបាច់ក្នុងការពន្យល់ដល់អ្នកជំងឺនិងឪពុកម្តាយអំពីសារៈសំខាន់នៃការគ្រប់គ្រងតុល្យភាពជាតិទឹក។ ដើម្បីបងា្ករការប្រើថ្នាំជ្រុលដែលអាចធ្វើបានដូសនៃ desmopressin សម្រាប់ការព្យាបាលជំនួសរយៈពេលវែងគួរតែត្រូវបានជ្រើសរើសដូច្នេះបរិមាណសារធាតុរាវប្រចាំថ្ងៃដែលបានបញ្ចេញបន្តិចម្តង ៗ លើសពីតម្លៃធម្មតានៃ diuresis ប្រចាំថ្ងៃ។ (ជាធម្មតាបរិមាណទឹកនោមដែលបានបញ្ចេញគឺ ១៥-៣០ មីលីលីត្រ / គីឡូក្រាមក្នុងមួយថ្ងៃ) ។ ជាមធ្យមការព្យាបាលជំងឺទឹកនោមផ្អែមប្រចាំថ្ងៃចំពោះកុមារដែលមានសម្ពាធឈាមទាបក្រោមអាយុ ៤-៥ ឆ្នាំមិនគួរតិចជាង ១០០០ ម។ ល, អាយុក្រោម ១០ ឆ្នាំ - ១២០០-១៥០០ ម។ ល, ចំពោះកុមារវ័យចំណាស់ - ១៨០០-២០០០ ម។ ល។
វិធីសាស្រ្តប្រុងប្រយ័ត្នជាពិសេសចំពោះការតែងតាំងនិងការជ្រើសរើសវិធីព្យាបាលជំនួសដោយប្រើថ្នាំ desmopressin ត្រូវបានទាមទារចំពោះអ្នកជំងឺដែលបានធ្វើការវះកាត់សម្រាប់ដុំសាច់នៃតំបន់ hypothalamic-pituitary ឬការខូចខាតខួរក្បាល។ ក្នុងករណីទាំងនេះអិនឌីអាចមានជម្រើសអភិវឌ្ឍន៍ផ្សេងៗគ្នា។
ការព្យាបាលជំងឺទឹកនោមផ្អែមក្រោយពេលវះកាត់អាចចាប់ផ្តើមយ៉ាងខ្លាំងជាមួយនឹងប៉ូលីយូរីជាមួយនឹងដំណោះស្រាយដោយឯកឯងអស់រយៈពេលជាច្រើនថ្ងៃ។ ការខូចខាតផ្នែកខាងក្នុងឬការរងរបួសធ្ងន់ធ្ងរអាចបណ្តាលឱ្យមានការវិវត្តនៃ ND អចិន្រ្តៃយ៍។ ជំងឺទឹកនោមផ្អែមអាំងស៊ុយឌីតអាចមានវគ្គ“ បីដំណាក់កាល” ផងដែរ៖ ដំណាក់កាលទី ១ នៃរោគ polyuria ដែលបណ្តាលមកពីការបំផ្លាញតំបន់ hypothalamic-pituitary និងការថយចុះកម្រិតនៃការសំងាត់របស់ ADH មានរយៈពេលជាច្រើនម៉ោង (១២-៣៦ ម៉ោង) ដល់ច្រើនថ្ងៃ។ បន្ទាប់មកដំណាក់កាលទី ២ មានរយៈពេល ២ ទៅ ១៤ ថ្ងៃដែលគេហៅថា តំណាក់កាល "Antidiuretic" អមដោយការបញ្ចេញអេឌីអេចពីការគ្រប់គ្រងដោយសរសៃប្រសាទដែលមិនអាចគ្រប់គ្រងបាន។ បន្ទាប់មកដំណាក់កាលទីបីបន្ត - ដំណាក់កាលនៃប៉ូលីយូរី។ ក្នុងដំណាក់កាលទី ២ វាសំខាន់ណាស់ដែលមិនបណ្តាលអោយមានជាតិទឹកក្នុងខ្លួនអ្នកជំងឺដែលប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃភាពមិនគ្រប់គ្រាន់នៃអេដអេដនាំឱ្យមានការវិវត្តនៃការថយចុះកម្តៅ។ ចំពោះអ្នកជំងឺដែលបានទទួលការធ្វើអន្តរាគមន៍ផ្នែកប្រសាទសាស្រ្តដោយមិនគិតពីលក្ខណៈនៃដំណើរ LPC បន្ទាប់ពីការវះកាត់ (ប្រធានបទការព្យាបាលដោយការពុះកញ្ជ្រោលគ្រប់គ្រាន់រដ្ឋបាលនៃការត្រៀមរៀបចំ desmopressin) ជាមួយនឹងកំរិតសូដ្យូម ១៤៥ មីល្លីលីត្រ / អិលការបាត់ខ្លួនដោយឯកឯងនៃរោគសញ្ញា ND កើតឡើងភាគច្រើន (ជាធម្មតាបន្ទាប់ពី ៣ -៦ ខែបន្ទាប់ពីការវះកាត់) ។ ប្រសិនបើអ្នកជំងឺនៅក្នុងរយៈពេលក្រោយការវះកាត់កម្រិតសូដ្យូមសូដ្យូមគឺ 145 mmol / l, លទ្ធភាពនៃការអភិវឌ្ឍ ND អចិន្រ្តៃយ៍គឺខ្ពស់។ លក្ខណៈពិសេសទាំងនេះនៃវគ្គសិក្សានៃ LPD នៅក្នុងរយៈពេលក្រោយការវះកាត់គឺមានសារៈសំខាន់ក្នុងការពិចារណានៅពេលជ្រើសរើសដូសនៃថ្នាំ desmopressin ។ វាចាំបាច់ក្នុងការព្រមានអ្នកជំងឺនិង / ឬឪពុកម្តាយរបស់ពួកគេអំពីតម្រូវការក្នុងការគ្រប់គ្រងវត្ថុរាវដែលស្រវឹងនិងបញ្ចេញចោលឈប់ប្រើថ្នាំនៅពេលដែលហើមរួចលេចឡើងនិង / ឬផ្លាស់ប្តូរតុល្យភាពសារធាតុរាវបន្ទាប់មកពិគ្រោះជាមួយអ្នកព្យាបាលរោគ endocrinologist ។
ក្នុងករណីខ្លះបន្ទាប់ពីការវះកាត់យ៉ាងខ្លាំងចំពោះដុំសាច់នៃតំបន់ hypothalamic-pituitary ចំពោះអ្នកជំងឺរួមជាមួយ polyuria ដែលបណ្តាលមកពីការវិវត្តនៃជម្ងឺសរសៃប្រសាទដែលមានសម្ពាធទាប, oligo- ឬ adipsia ត្រូវបានគេសង្កេតឃើញ។ ការរួមផ្សំនៃប៉ូលីយូរីជាមួយនឹងការស្រូបយកសារធាតុរាវមិនគ្រប់គ្រាន់ចូលទៅក្នុងខ្លួនប្រាណនាំឱ្យមានការវិវត្តយ៉ាងឆាប់រហ័សនៃជំងឺ hypernatremia និងរដ្ឋ hyperosmolar ។ដើម្បីបងា្ករផលវិបាកអ្នកជំងឺបែបនេះស្រវឹងដោយបង្ខំ (ជាញឹកញាប់ប៉ុន្តែក្នុងបរិមាណទឹកពី 50-100 មីលីលីត្រតូច) ដូសនៃថ្នាំ desmopressin ត្រូវបានជ្រើសរើសក្នុងពេលដំណាលគ្នាហើយបើចាំបាច់ការព្យាបាលដោយប្រើ infusion សមស្របត្រូវបានអនុវត្ត។ គោលបំណងនៃឧបាយកលទាំងនេះគឺដើម្បីសម្រេចបាននូវស្ថានភាពអរម៉ូននិងធ្វើឱ្យកម្រិតសូដ្យូមមានភាពធម្មតានៅក្នុងប្លាស្មាឈាម។ នៅក្នុងក្រុមអ្នកជំងឺនេះក្នុងអំឡុងពេល ៤-៦ ខែដំបូងបន្ទាប់ពីការវះកាត់វាចាំបាច់ត្រូវកំណត់កំរិតជាតិសូដ្យូមនិង / ឬភាពខុសប្រក្រតីនៃឈាម ១ ដងក្នុងរយៈពេល ១០-១៤ ថ្ងៃជាមួយនឹងការកែកំរិតដូសស្តូរ៉ូប៊ីន។
អ្នកអាចទ្រទ្រង់គេហទំព័របានផ្នែកហិរញ្ញវត្ថុ - នេះនឹងមិនត្រឹមតែជួយចំណាយសម្រាប់ការបង្ហោះការរចនានិងការអភិវឌ្ឍវែបសាយត៍ប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងអនុញ្ញាតឱ្យអ្នកមិនធ្វើឱ្យគេហទំព័រមានភាពរអាក់រអួលផងដែរ។ ដូច្នេះអ្នកនឹងជួយមិនត្រឹមតែវែបសាយត៍ប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងអាចអោយអ្នកនិងអ្នកប្រើប្រាស់ដទៃទៀតទទួលបាននូវព័ត៌មានដែលគួរអោយទុកចិត្តលើប្រធានបទ“ ជំងឺទឹកនោមផ្អែមជំងឺដែលទាក់ទងនឹងការរំខាននៃតុល្យភាពទឹក - អេឡិចត្រូលីត” ។
ហើយយោងទៅតាម - មនុស្សកាន់តែច្រើននឹងទទួលបានព័ត៌មានដែលជីវិតរបស់ពួកគេអាចពឹងផ្អែកបាន។បន្ទាប់ពីការទូទាត់អ្នកនឹងត្រូវបានបញ្ជូនទៅទំព័រដើម្បីទាញយកឯកសារតាមផ្លូវការ។

 វាវិវឌ្ឍន៍ជាលទ្ធផលនៃការបំផ្លាញជាលិកាលំពែងដែលទទួលខុសត្រូវចំពោះការផលិតអាំងស៊ុយលីន។ ជាលទ្ធផលបរិមាណអរម៉ូនមិនគ្រប់គ្រាន់ត្រូវបានផលិតហើយកម្រិតជាតិគ្លុយកូសនៅក្នុងប្លាស្មាឈាមចាប់ផ្តើមកើនឡើង។ ជំងឺទឹកនោមផ្អែមប្រភេទ ១ គឺជាជំងឺពីកំណើតហើយត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញភាគច្រើនលើកុមារនិងមនុស្សវ័យជំទង់តាំងពីកំណើតរហូតដល់អាយុ ១២ ឆ្នាំ។
វាវិវឌ្ឍន៍ជាលទ្ធផលនៃការបំផ្លាញជាលិកាលំពែងដែលទទួលខុសត្រូវចំពោះការផលិតអាំងស៊ុយលីន។ ជាលទ្ធផលបរិមាណអរម៉ូនមិនគ្រប់គ្រាន់ត្រូវបានផលិតហើយកម្រិតជាតិគ្លុយកូសនៅក្នុងប្លាស្មាឈាមចាប់ផ្តើមកើនឡើង។ ជំងឺទឹកនោមផ្អែមប្រភេទ ១ គឺជាជំងឺពីកំណើតហើយត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញភាគច្រើនលើកុមារនិងមនុស្សវ័យជំទង់តាំងពីកំណើតរហូតដល់អាយុ ១២ ឆ្នាំ។
 - អមដោយអស្ថេរភាពខាងអារម្មណ៍និងដោយគ្មានការព្យាបាលទាន់ពេលវេលានាំឱ្យមានបញ្ហាផ្លូវចិត្ត។
- អមដោយអស្ថេរភាពខាងអារម្មណ៍និងដោយគ្មានការព្យាបាលទាន់ពេលវេលានាំឱ្យមានបញ្ហាផ្លូវចិត្ត។