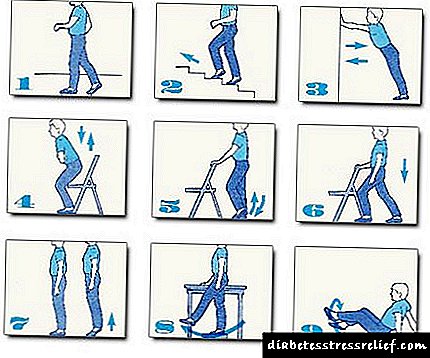
ការរកឃើញជំងឺទឹកនោមផ្អែមមុនពេលកំណត់: ការពិនិត្យរកអ្នកជំងឺ
ការត្រួតពិនិត្យជំងឺទឹកនោមផ្អែមសំដៅទៅលើការរកឃើញជំងឺដំបូង។ ការត្រួតពិនិត្យនិងការធ្វើរោគវិនិច្ឆ័យមិនអាចកំណត់អត្តសញ្ញាណបានទេ។ ប្រសិនបើមានរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមការធ្វើរោគវិនិច្ឆ័យត្រូវបានធ្វើឡើងដែលមិនមានការត្រួតពិនិត្យទេ។ គោលបំណងនៃការចុងក្រោយគឺដើម្បីកំណត់អត្តសញ្ញាណបុគ្គលដែលមានរោគសាស្ត្រ asymptomatic ។ ការពិនិត្យមើលកំណត់ថាតើមនុស្សម្នាក់មានជំងឺទឹកនោមផ្អែមហើយបញ្ហានោះធ្ងន់ធ្ងរឬអត់។ តេស្តធ្វើរោគវិនិច្ឆ័យដាច់ដោយឡែកដោយប្រើលក្ខណៈវិនិច្ឆ័យស្តង់ដារត្រូវបានទាមទារប្រសិនបើលទ្ធផលនៃការពិនិត្យមានលក្ខណៈវិជ្ជមានសម្រាប់ការធ្វើរោគវិនិច្ឆ័យច្បាស់លាស់។
ការពិនិត្យរកមើលជំងឺទឹកនោមផ្អែមរួមមាន៖
- ការកំណត់ល្បឿនជាតិគ្លុយកូស
- តេស្តភាពអត់ធ្មត់គ្លុយកូស
- ការសិក្សាអំពីកម្រិត glycogemoglobin (កម្រ) ។
ការធ្វើរោគវិនិច្ឆ័យបន្ថែមអាចត្រូវបានប្រើឧទាហរណ៍សម្រាប់វត្តមាននៃគ្លុយកូសអាសេតូន (រាងកាយ ketone) នៅក្នុងទឹកនោម។
បើចាំបាច់កំណត់កំរិតជាតិគ្លុយកូសបន្ទាប់ពីញ៉ាំ។ ការធ្វើតេស្តបែបនេះត្រូវបានគេហៅថាចៃដន្យ។ ការវាស់វែងគ្លុយកូសត្រូវបានអនុវត្តដោយមិនគិតពីពេលវេលានៃអាហារចុងក្រោយ។ កម្រិតគ្លុយកូសក្នុងឈាមដោយចៃដន្យ≥11,1 mmol / L ត្រូវបានគេចាត់ទុកថាជាមូលដ្ឋានសម្រាប់ធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម។ ការសិក្សាបញ្ជាក់ (ការតមអាហារគ្លុយកូសក្នុងប្លាស្មាឈាមការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូស) ត្រូវបានអនុវត្តនៅថ្ងៃបន្ទាប់។

អ្នកណាត្រូវការការពិនិត្យទឹកនោមផ្អែមហើយហេតុអ្វី?
ផ្អែកលើដំបូន្មានអ្នកជំនាញរបស់អង្គការសុខភាពពិភពលោកការពិនិត្យត្រូវបានណែនាំសម្រាប់មនុស្សដែលមានអាយុលើសពី 45 ឆ្នាំ។ ភាពទៀងទាត់៖ រៀងរាល់បីឆ្នាំម្តង។ ចន្លោះពេលត្រូវបានជ្រើសរើសដោយសារតែប្រូបាប៊ីលីតេទាបនៃផលវិបាកអំឡុងពេលរវាងការបញ្ចាំង។ ចំពោះអ្នកដែលមានកត្តាហានិភ័យខ្ពស់ការពិនិត្យគួរតែត្រូវបានធ្វើឡើងមុន។
ក្នុងចំណោមកត្តាទាំងនេះរួមមាន៖
- លើសឈាម។
- ប្រវត្តិនៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌។
- កូលេស្តេរ៉ុលកើនឡើង។
- ជំងឺរលាកលំពែងរ៉ាំរ៉ៃ
- ជំងឺសរសៃឈាមបេះដូង។
- រោគសញ្ញា ovary Polycystic ។
- ការថយចុះជាតិខ្លាញ់នៃថ្លើម។
- Hemochromatosis ។
- ជំងឺសរសៃប្រសាទ (Cystic fibrosis) ។
- ជំងឺសរសៃប្រសាទនិងមីតូតូទីន។
- ជំងឺដាច់សរសៃឈាមក្នុងខួរក្បាល។
- តំណពូជ ataxia នៃ Friedreich ។
លទ្ធភាពនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមគឺខ្ពស់ជាងជាមួយនឹងការប្រើប្រាស់ជាលក្ខណៈប្រព័ន្ធនៃថ្នាំមួយចំនួន: គ្លុយកូសគ្លីតូកូស៊ីលី, ថ្នាំប្រឆាំងនឹងរោគ, ថ្នាំប្រឆាំងនឹងជំងឺធ្លាក់ទឹកចិត្ត, ថ្នាំគីមី។ វាក៏កើនឡើងទៅតាមអាយុផងដែរជាមួយនឹងការធាត់សកម្មភាពរាងកាយទាប។ ជំងឺទឹកនោមផ្អែមច្រើនតែត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញលើបុគ្គលដែលមានប្រវត្តិគ្រួសារមានជំងឺនិងសមាជិកនៃក្រុមជាតិពន្ធុជាក់លាក់។
ការតាមដានជំងឺទឹកនោមផ្អែមចំពោះកុមារ
ដូចដែលបានណែនាំការពិនិត្យលើកុមារ / មនុស្សវ័យជំទង់ត្រូវបានបង្ហាញថាមានហានិភ័យគួរឱ្យកត់សម្គាល់ចំពោះវត្តមានឬការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ លើសទំងន់ (ទំងន់> ១២០% នៃឧត្តមភាព) តំណពូជ (ជំងឺទឹកនោមផ្អែមក្នុងសាច់ញាតិនៃកំរិតទី ១ និងទី ២ នៃញាតិសន្តាន) វត្តមាននៃសញ្ញានៃភាពធន់នឹងអាំងស៊ុយលីន - មូលដ្ឋានសម្រាប់តេស្តពិនិត្យ។
ហេតុអ្វីបានជាការពិនិត្យទឹកនោមផ្អែមមានសារៈសំខាន់
អ្នកដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលមិនបានធ្វើរោគវិនិច្ឆ័យឃើញមានហានិភ័យខ្ពស់ក្នុងការវិវត្តទៅជាជំងឺដាច់សរសៃឈាមខួរក្បាលការឆ្លងមេរោគផ្សិតបញ្ហាភ្នែកជំងឺសរសៃឈាមបេះដូងដំបៅជើងជំងឺសរសៃឈាមខាង ៗ ហើយមានឱកាសខ្ពស់ក្នុងការមានកូនដែលមានជាតិស្ករក្នុងឈាមថយចុះ។ ការរកឃើញមុននិងការព្យាបាលជំងឺទឹកនោមផ្អែមឱ្យបានទាន់ពេលវេលាកាត់បន្ថយភាពធ្ងន់ធ្ងរនៃជំងឺនិងផលវិបាករបស់វា។
ជំងឺទឹកនោមផ្អែមជារឿយៗត្រូវបានគេធ្វើរោគវិនិច្ឆ័យតែបន្ទាប់ពីមានផលវិបាកដែលធ្វើឱ្យការព្យាបាលពិបាក។ ការពិនិត្យត្រូវបានគេគិតថាអាចជួយកំណត់ប្រហែល ១ ភាគ ៣ នៃមនុស្សទាំងអស់ដែលមានជំងឺទឹកនោមផ្អែម។ ទោះបីជាការសិក្សាគំរូមិនត្រូវបានធ្វើឡើងក៏ដោយក៏មានភស្តុតាងដោយប្រយោលគ្រប់គ្រាន់ដែលបង្ហាញពីអត្ថប្រយោជន៍នៃការធ្វើរោគវិនិច្ឆ័យដំបូងដោយការជ្រើសរើសសម្រាប់មនុស្ស asymptomatic ។
វាមិនអាចទៅរួចទេក្នុងការកំណត់ដោយឯករាជ្យនូវវត្តមាននៃជំងឺទឹកនោមផ្អែម។ មានតែវេជ្ជបណ្ឌិតទេដែលវាយតម្លៃការបង្ហាញរោគសញ្ញានិង / ឬកត្តាកំណត់ជាមុននឹងបញ្ជូនអ្នកជំងឺទៅពិនិត្យ។
សម្រាប់ដំបូន្មានពិនិត្យជំងឺទឹកនោមផ្អែមលម្អិតសូមធ្វើការណាត់ជួបជាមួយអ្នកជំនាញខាង endocrinologist នៃមជ្ឈមណ្ឌលវេជ្ជសាស្ត្រប្រធានាធិបតី - មេឌី
ការរកឃើញជំងឺទឹកនោមផ្អែមមុនពេលកំណត់: ការពិនិត្យរកអ្នកជំងឺ

នៅក្នុងជំងឺទឹកនោមផ្អែមការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតនិងវត្ថុរាវកើតឡើងនៅក្នុងខ្លួនមនុស្ស។ ជាលទ្ធផលនៃដំណើរការរោគសាស្ត្របញ្ហានៅក្នុងការងាររបស់លំពែងត្រូវបានកត់សម្គាល់ហើយវាច្បាស់ណាស់សរីរាង្គនេះដែលឆ្លើយតបទៅនឹងការផលិតអាំងស៊ុយលីន។ ប្រសិនបើបញ្ហាចាប់ផ្តើមជាមួយនឹងការផលិតអរម៉ូននោះរាងកាយមនុស្សបាត់បង់សមត្ថភាពក្នុងការដំណើរការជាតិស្ករទៅជាគ្លុយកូសបានត្រឹមត្រូវ។
ជាលទ្ធផលជាតិស្ករកកកុញនៅក្នុងចរន្តឈាមបញ្ចេញជាបរិមាណច្រើនជាមួយនឹងទឹកនោម។ ទន្ទឹមនឹងនេះមានការរំលោភលើការរំលាយអាហារទឹកជាលិកាបាត់បង់សមត្ថភាពក្នុងការរក្សាទឹកវាត្រូវបានបញ្ចេញដោយតម្រងនោម។ នៅពេលមនុស្សម្នាក់មានកម្រិតគ្លុយកូសក្នុងឈាមខ្ពស់ជាងធម្មតានោះនេះគឺជាសញ្ញាសំខាន់នៃការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែម។
ជំងឺនេះអាចមានពីកំណើតឬទទួលបាន។ ដោយសារជំងឺទឹកនោមផ្អែមនិងកង្វះអាំងស៊ុយលីនអ្នកជំងឺវិវត្តទៅជាជំងឺនៃក្រលៀនបេះដូងប្រព័ន្ធប្រសាទជំងឺសរសៃឈាមអាកទែរនៃសរសៃឈាមដំបៅស្បែកនិងចក្ខុវិស័យកាន់តែយ៉ាប់យ៉ឺន។
រោគសញ្ញាទឹកនោមផ្អែម
ការបង្ហាញគ្លីនិកនៃជំងឺទឹកនោមផ្អែមត្រូវបានកំណត់ដោយវគ្គសិក្សាបន្តិចម្តង ៗ ជំងឺនេះបង្ហាញរាងដោយខ្លួនឯងនៅក្នុងទម្រង់យ៉ាងឆាប់រហ័សជាមួយនឹងការកើនឡើងយ៉ាងឆាប់រហ័សនៃគ្លីសេម៉ាគឺកម្រមានណាស់។
ជាមួយនឹងការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមអ្នកជំងឺមានបញ្ហាសុខភាពដូចខាងក្រោម៖
- មាត់ស្ងួត
- ការស្រេកទឹកថេរ
- បង្កើនបរិមាណទឹកនោម
- ការឡើងទម្ងន់ឬថយចុះយ៉ាងលឿនទំងន់រាងកាយ,
- ភាពស្ងួតនិងរមាស់នៃស្បែក។
ជាញឹកញាប់ទឹកនោមផ្អែមវិវត្តទៅរកការកើនឡើងនៃដំណើរការរោគសាស្ត្រនៅលើជាលិកាទន់ស្បែកខ្សោយសាច់ដុំនិងបែកញើសកើនឡើង។ បញ្ហាធ្ងន់ធ្ងរសម្រាប់អ្នកជម្ងឺទឹកនោមផ្អែមគឺការព្យាបាលមិនល្អនៃស្នាមរបួសណាមួយ។
ពាក្យបណ្តឹងដែលបានរៀបរាប់ខាងលើក្លាយជាសញ្ញាដំបូងនៃការរំលោភលើការផលិតអាំងស៊ុយលីនពួកគេគួរតែក្លាយជាហេតុផលសម្រាប់ការទៅជួបគ្រូពេទ្យដែលបានចូលរួម, ធ្វើតេស្តឈាមរកជាតិស្ករដើម្បីរកមើលជាតិស្ករក្នុងឈាម។
នៅពេលដែលជំងឺរីកចម្រើនរោគសញ្ញាផ្សេងទៀតអាចលេចឡើងដែលបង្ហាញពីការចាប់ផ្តើមនៃផលវិបាក។ ក្នុងករណីធ្ងន់ធ្ងរជាពិសេសការរំខានដល់ជីវិតការស្រវឹងធ្ងន់ធ្ងរនិងការបរាជ័យនៃសរីរាង្គជាច្រើនកើតឡើង។
ការបង្ហាញសំខាន់នៃវគ្គស្មុគស្មាញនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងទី ២ នឹងមានៈ
- បញ្ហាចក្ខុវិស័យ
- ការថយចុះភាពប្រែប្រួលនៃជើងជាពិសេសស្បែកនៅលើប្រអប់ជើង។
- ឈឺបេះដូងថ្លើមរីក
- ស្ពឹកអវយវៈ
- ការវិវត្តនៃការកើនឡើងសម្ពាធឈាម (ទាំង diastolic និង systolic) ។
ជាមួយនឹងផលវិបាកនៃជំងឺទឹកនោមផ្អែមចំពោះអ្នកជម្ងឺការភាន់ច្រលំហើមជើងនិងមុខត្រូវបានកត់សម្គាល់។
វិធីសាស្រ្តធ្វើរោគវិនិច្ឆ័យ
ចង្អុលបង្ហាញស្កររបស់អ្នកឬជ្រើសរើសភេទសម្រាប់ការណែនាំស្វែងរកមិនរកឃើញស្វែងរកមិនរកឃើញស្វែងរកមិនរកឃើញ
នៅពេលមានការសង្ស័យតិចតួចបំផុតនៃជំងឺទឹកនោមផ្អែមវាចាំបាច់ត្រូវបញ្ជាក់ពីការធ្វើរោគវិនិច្ឆ័យដែលបានចោទប្រកាន់ឬបដិសេធវា។ សម្រាប់គោលបំណងទាំងនេះវាត្រូវបានផ្ដល់អនុសាសន៍ឱ្យអនុវត្តវិធីសាស្រ្តឧបករណ៍និងមន្ទីរពិសោធន៍មួយចំនួន។
ជាបឋមវេជ្ជបណ្ឌិតនឹងចេញវេជ្ជបញ្ជាការធ្វើតេស្តឈាមសម្រាប់ការប្រមូលផ្តុំជាតិគ្លុយកូសនៅក្នុងវា (ការប្តេជ្ញាចិត្តនៃការតមអាហារគ្លីសេម៉ា) ។ បន្ទាប់អ្នកត្រូវធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសវាទាក់ទងនឹងការបង្កើតសមាមាត្រនៃការតមអាហារនិងរយៈពេល ២ ម៉ោងបន្ទាប់ពីទទួលយកបរិមាណគ្លុយកូសច្រើន។
ការធ្វើតេស្តឈាមសំរាប់បរិមាណអេម៉ូក្លូប៊ីននិងការធ្វើតេស្តឈាមជីវគីមីជួយកំណត់កំរិតរំខានក្នុងដំណើរការនៃសរីរាង្គខាងក្នុងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺទឹកនោមផ្អែម។
តេស្តឈាមតមសម្រាប់អេម៉ូក្លូប៊ីននិងការអត់ធ្មត់គ្លុយកូសត្រូវបានគេហៅថាការពិនិត្យទឹកនោមផ្អែម។
ការធ្វើតេស្តិ៍គ្លីសេកជួយកំណត់អត្តសញ្ញាណជំងឺទឹកនោមផ្អែមដែលការធ្វើតេស្តិ៍គ្លីហ្សីមត្រូវបានអនុវត្តច្រើនដងក្នុងមួយជួរ ៗ រយៈពេល ២៤ ម៉ោង នេះក៏ត្រូវធ្វើផងដែរដើម្បីវាយតម្លៃគុណភាពនិងប្រសិទ្ធភាពនៃការព្យាបាលចំពោះអ្នកជំងឺទឹកនោមផ្អែម។
ធ្វើតេស្តទឹកនោមទូទៅគឺចាំបាច់ដើម្បីកំណត់អត្តសញ្ញាណ៖
- គ្លុយកូស (កម្រិតគ្លុយកូស),
- កោសិកាឈាមស
- ប្រូតេអ៊ីនuria (ប្រូតេអ៊ីន) ។
ការធ្វើតេស្តទឹកនោមសម្រាប់វត្តមានរបស់អាសេតូនត្រូវបានចង្អុលបង្ហាញប្រសិនបើមានការសង្ស័យនៃការកើនឡើងនៃការប្រមូលផ្តុំនៃរាងកាយរបស់ ketone នៅក្នុងឈាម (ketoacidosis ទឹកនោមផ្អែម) ។
លើសពីនេះទៀតការសិក្សាអំពីសមាសធាតុអេឡិចត្រូលីតនៃឈាមមូលនីស្យូមអាំងស៊ុយលីនឈាមនិងការធ្វើតេស្ត Reberg ចាំបាច់។
ការតាមដានជំងឺទឹកនោមផ្អែមដូចជាការធ្វើតេស្តិ៍មន្ទីរពិសោធន៍ដទៃទៀតអាចទុកចិត្តបានអាស្រ័យលើភាពជាក់លាក់និងភាពប្រែប្រួលនៃវិធីសាស្ត្រស្រាវជ្រាវ។ សូចនាករទាំងនេះនៅក្នុងការវិភាគសម្រាប់គ្លុយកូសដែលមានល្បឿនលឿនគឺមានលក្ខណៈប្រែប្រួលប៉ុន្តែវាត្រូវបានគេចាត់ទុកថាមានភាពជាក់លាក់ 50% ភាពប្រែប្រួល 95% ។ ទន្ទឹមនឹងនេះដែរវាត្រូវបានគេយកចិត្តទុកដាក់ថាភាពប្រែប្រួលអាចត្រូវបានកាត់បន្ថយប្រសិនបើការធ្វើរោគវិនិច្ឆ័យត្រូវបានអនុវត្តដោយមនុស្សម្នាក់ដែលមានអាយុលើសពី 65 ឆ្នាំ។
ការធ្វើរោគវិនិច្ឆ័យត្រូវបានបញ្ចប់ដោយអេកូស្យូសដូហ្វ័រ, capillaroscopy, rheovasography នៃនាវានៃជើង, អ៊ុលត្រាសោននៃតម្រងនោម, បេះដូងនិងសរីរាង្គពោះ។
អ្នកជំងឺម្នាក់ៗដែលមានជំងឺទឹកនោមផ្អែមចាំបាច់ត្រូវពិគ្រោះជាមួយវេជ្ជបណ្ឌិត៖
- អ្នកឯកទេសខាង endocrinologist
- អ្នកឯកទេសខាងជំងឺបេះដូង
- គ្រូពេទ្យវះកាត់
- neuropathologist
- គ្រូពេទ្យឯកទេសខាងភ្នែក។
ការអនុវត្តស្មុគស្មាញនៃការវិនិច្ឆ័យរោគទាំងមូលជួយឱ្យយល់ច្បាស់អំពីភាពធ្ងន់ធ្ងរនៃជំងឺទឹកនោមផ្អែមដើម្បីកំណត់ពីវិធីសាស្ត្រនៃការព្យាបាល។
ផលវិបាកនិងផលវិបាកដែលអាចកើតមាន
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ឬទី ២ តែឯងមិនអាចបង្កការគំរាមកំហែងដល់អាយុជីវិតរបស់អ្នកជំងឺបានទេប៉ុន្តែផលវិបាកនិងផលវិបាករបស់វាមានគ្រោះថ្នាក់ខ្លាំងណាស់។ នៅក្នុងជំងឺទឹកនោមផ្អែមអ្នកជំងឺមានហានិភ័យក្នុងការប្រឈមមុខនឹងជំងឺទឹកនោមផ្អែមរោគសញ្ញាដែលគំរាមកំហែងរបស់វានឹងមានភាពច្របូកច្របល់ការហាមឃាត់ហួសប្រមាណ។ អ្នកជំងឺបែបនេះក្នុងរយៈពេលខ្លីគួរតែត្រូវបានគេនាំទៅមន្ទីរពេទ្យ។
សន្លប់ទឹកនោមផ្អែមទូទៅបំផុតគឺ ketoacidotic ដែលបណ្តាលមកពីការប្រមូលផ្តុំសារធាតុពុលដែលជះឥទ្ធិពលអវិជ្ជមានដល់កោសិកាសរសៃប្រសាទរបស់មនុស្ស។ រោគសញ្ញាសំខាន់ដែលធានាឱ្យមានការរកឃើញភ្លាមៗនូវស្ថានភាពដែលអាចគំរាមកំហែងបានគឺក្លិនអាសេតូនជាប់ជានិច្ចពីប្រហោងមាត់ពេលដកដង្ហើម។ រោគសញ្ញាក៏អាចជួយសង្ស័យថាមានជំងឺទឹកនោមផ្អែមសន្លប់៖
- រាងកាយត្រូវបានគ្របដណ្ដប់ដោយញើសត្រជាក់
- ការខ្សោះជីវជាតិយ៉ាងឆាប់រហ័សនៃសុខុមាលភាព។
សន្លប់ប្រភេទផ្សេងទៀតគឺកម្រមានណាស់។
ផលវិបាកផ្សេងទៀតនៃជំងឺទឹកនោមផ្អែមគួរតែបង្ហាញពីការហើមពួកគេអាចជាមូលដ្ឋានឬមានលក្ខណៈរីករាលដាល។ ភាពធ្ងន់ធ្ងរនៃការហើមពោះដោយផ្ទាល់អាស្រ័យលើវត្តមាននៃការគាំងបេះដូងនិងតំរងនោម។ តាមពិតរោគសញ្ញានេះគឺជារោគសញ្ញាមួយនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមការបញ្ចេញសម្លេងកាន់តែច្រើនការហើមកាន់តែធ្ងន់ធ្ងរ។
នៅពេលដែលហើមគឺមិនស្មើគ្នាគ្របដណ្តប់លើជើងតែមួយវេជ្ជបណ្ឌិតកំពុងនិយាយអំពីជម្ងឺទឹកនោមផ្អែមនៃផ្នែកខាងក្រោមនៃខួរក្បាលដែលត្រូវបានគាំទ្រដោយជំងឺសរសៃប្រសាទ។
ការរកឃើញជំងឺទឹកនោមផ្អែមទាន់ពេលវេលាក៏មានសារៈសំខាន់ផងដែរដើម្បីការពារការកើនឡើងឬថយចុះសម្ពាធឈាម។ សូចនាករនៃសម្ពាធស៊ីស្តូលិកនិងសម្ពាធឈាម diastolic ក៏ក្លាយជាលក្ខណៈវិនិច្ឆ័យសម្រាប់កំណត់ភាពធ្ងន់ធ្ងរនៃកង្វះអាំងស៊ុយលីន។ ជាមួយនឹងការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនៅពេលតម្រងនោមត្រូវបានប៉ះពាល់ការកើនឡើងសម្ពាធសរសៃឈាមនឹងត្រូវបានកត់សម្គាល់។
ប្រសិនបើមានការថយចុះសម្ពាធឈាមនៅក្នុងកប៉ាល់នៃជើងដែលត្រូវបានបញ្ជាក់ដោយនីតិវិធី Dopplerography អ្នកជំងឺនឹងត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជម្ងឺ angiopathy នៃចុងទាបបំផុត។ ការឈឺជើងក៏អាចបង្ហាញពីជំងឺទឹកនោមផ្អែមនិងជំងឺសរសៃប្រសាទផងដែរ។ ចំពោះជំងឺ microangiopathy ការឈឺចាប់គឺមានលក្ខណៈដូចជា៖
- ដើរ
- សកម្មភាពរាងកាយណាមួយ។
អារម្មណ៍មិនស្រួលធ្វើឱ្យអ្នកជំងឺទឹកនោមផ្អែមឈប់ញឹកញាប់សម្រាកដើម្បីកាត់បន្ថយអាំងតង់ស៊ីតេ។
ប៉ុន្តែការឈឺចាប់នៅក្នុងជើងដែលកើតឡើងទាំងស្រុងនៅពេលយប់នឹងក្លាយជារោគសញ្ញានៃជំងឺទឹកនោមផ្អែម។
ជារឿយៗរោគសញ្ញាក្លាយទៅជាស្ពឹកក៏ដូចជាការថយចុះភាពប្រែប្រួលនៃស្បែក។ អ្នកជំងឺខ្លះមានអារម្មណ៍ឆេះក្នុងតំបន់តែមួយកន្លែងនៃជើងជើងខាងក្រោម។
ប្រសិនបើមិនមានការព្យាបាលសម្រាប់ជំងឺទឹកនោមផ្អែម, ជំងឺសរសៃប្រសាទមានការរីកចម្រើនវាមានហានិភ័យខ្ពស់នៃការចាប់ផ្តើមនៃការខូចខាតទាំងបំពង់សរសៃឈាមតូចនិងធំ។ តាមក្បួនដំណើរការរោគសាស្ត្រនេះចាប់ផ្តើមតែលើម្រាមជើងតែមួយប៉ុណ្ណោះ។ ដោយសារតែកង្វះលំហូរឈាមអ្នកជំងឺទឹកនោមផ្អែមមានអារម្មណ៍ឈឺចាប់ក្រហមនិងរលាកខ្លាំង។ នៅពេលដែលជំងឺនៃពហុបច្ចេកទេសរីកចម្រើន:
- ក្លាយជាត្រជាក់ស៊ីក្លូហើម
- ពពុះលេចឡើងជាមួយមាតិកាពពកចំណុចខ្មៅ (necrosis) ។
ការផ្លាស់ប្តូរបែបនេះគឺមិនអាចត្រឡប់វិញបានទេវាអាចជួយសង្គ្រោះជើងដែលរងផលប៉ះពាល់បានតែតាមរយៈការកាត់ចេញប៉ុណ្ណោះ។ វាជាការចង់ធ្វើឱ្យវាទាបតាមដែលអាចធ្វើទៅបានព្រោះការវះកាត់នៅលើជើងនឹងមិននាំមកនូវប្រសិទ្ធភាពច្រើនទេគ្រូពេទ្យណែនាំឱ្យកាត់ចោលដល់កម្រិតនៃជើងទាប។ បន្ទាប់ពីវះកាត់មានឱកាសស្តារការដើរដោយអរគុណដល់ធ្មេញដែលមានមុខងារខ្ពស់។
ការការពារជំងឺទឹកនោមផ្អែមគឺជាការរកឃើញដំបូងបំផុតនៃជំងឺការព្យាបាលទាន់ពេលវេលានិងគ្រប់គ្រាន់។ ភាពជោគជ័យនៃការព្យាបាលអាស្រ័យលើការអនុវត្តយ៉ាងតឹងរឹងនៃវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិតដែលជារបបអាហារពិសេស។
ដោយឡែកពីគ្នាអ្នកត្រូវបញ្ជាក់ពីការថែទាំស្បែកប្រចាំថ្ងៃជាប្រចាំនៃជើងវានឹងជួយលុបបំបាត់ការខូចខាតហើយប្រសិនបើវាកើតឡើងសូមរកជំនួយពីគ្រូពេទ្យជាបន្ទាន់។
អត្ថបទនេះនឹងជួយអ្នកក្នុងការសម្គាល់ជំងឺទឹកនោមផ្អែម
ចង្អុលបង្ហាញស្កររបស់អ្នកឬជ្រើសរើសភេទសម្រាប់ការណែនាំស្វែងរកមិនរកឃើញស្វែងរកមិនរកឃើញស្វែងរកមិនរកឃើញ
ការពិនិត្យជំងឺទឹកនោមផ្អែមប្រភេទទី ២
រោគសញ្ញានៃជំងឺទឹកនោមផ្អែមដែលត្រូវបានស្គាល់ដោយវេជ្ជបណ្ឌិតទាំងអស់ដូចជាមាត់ស្ងួតជំងឺទឹកនោមផ្អែម (ការស្រេកទឹកខ្លាំង) ជំងឺ polyuria ការស្រកទម្ងន់ដោយមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ អាចនឹងមិនលេចឡើងទាល់តែសោះឬវិវឌ្ឍន៍នៅដំណាក់កាលក្រោយៗទៀត។ ជារឿយៗរោគសញ្ញាដំបូងបង្អស់គឺជាការបង្ហាញពីផលវិបាកនៃជំងឺទឹកនោមផ្អែមរ៉ាំរ៉ៃ - មីក្រូនិងម៉ាក្រូក្រាហ្វីតជំងឺសរសៃប្រសាទជំងឺសរសៃប្រសាទផ្នែកខួរឆ្អឹងខ្នង។
ដូច្នេះឧទាហរណ៍ភាពញឹកញាប់នៃការវិលត្រឡប់នៅពេលនៃការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មានចាប់ពី ២០% ទៅ ៤០% ។ ចាប់តាំងពីការវិវត្តទៅជាជំងឺ Retinopathy នៅពេលរយៈពេលនៃជំងឺទឹកនោមផ្អែមកើនឡើងវាត្រូវបានគេណែនាំថាជំងឺទឹកនោមផ្អែមប្រភេទទី 2 អាចកើតឡើងសូម្បីតែ 12 ឆ្នាំមុនពេលធ្វើរោគវិនិច្ឆ័យរោគសញ្ញា។ ដូច្នេះដើម្បីរកឱ្យបានទាន់ពេលវេលានៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ការត្រួតពិនិត្យសកម្មត្រូវបានទាមទារ។
ចំនួនករណីដែលមិនបានធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ក្នុងចំណោមអ្នកដែលមានវាមានចាប់ពី ៣០% ទៅ ៩០% ។ ជាទូទៅទិន្នន័យដែលទទួលបាននៅក្នុងប្រទេសផ្សេងៗសូម្បីតែអ្នកដែលមានមុខមាត់ស្រដៀងនឹងឧទាហរណ៍ម៉ុងហ្គោលីនិងអូស្ត្រាលីបង្ហាញថាសម្រាប់មនុស្សគ្រប់រូបដែលមានជំងឺទឹកនោមផ្អែមមានជំងឺមួយផ្សេងទៀតដែលមានជំងឺដែលមិនត្រូវបានគេធ្វើរោគវិនិច្ឆ័យ។
នៅប្រទេសខ្លះអត្រានៃជំងឺទឹកនោមផ្អែមដែលមិនត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញមានកាន់តែខ្ពស់: នៅកោះតុងហ្គាវាឈានដល់ ៨០% ហើយនៅទ្វីបអាហ្វ្រិក - ៦០ - ៩០% ។ ទន្ទឹមនឹងនេះមានតែ ៣០% នៃករណីជំងឺទឹកនោមផ្អែមនៅតែមិនទាន់រកឃើញនៅសហរដ្ឋអាមេរិក។
ការធ្វើរោគវិនិច្ឆ័យជម្ងឺទឹកនោមផ្អែមប្រភេទ ១ និង ២៖ វិធីសាស្រ្តនិងការការពារ

ជំងឺទឹកនោមផ្អែមវិវឌ្ឍន៍ក្នុងការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតនិងទឹកនៅក្នុងខ្លួន។ ស្ថានភាពនេះបណ្តាលឱ្យមានជំងឺខ្សោយលំពែងនិងការផលិតអាំងស៊ុយលីនខ្សោយដែលពាក់ព័ន្ធនឹងដំណើរការស្ករ។ ជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យមិនទាន់ពេលវេលាជំងឺនេះអាចបង្កឱ្យមានផលវិបាកធ្ងន់ធ្ងររហូតដល់ស្លាប់។
រោគសញ្ញានៃជំងឺនេះ
សញ្ញានៃជំងឺទឹកនោមផ្អែមលេចឡើងអាស្រ័យលើប្រភេទនៃជំងឺ។ ជាមួយនឹងបញ្ហាប្រភេទទី ១ លំពែងដែលរងផលប៉ះពាល់អាចបញ្ឈប់ការផលិតអរម៉ូននេះដោយផ្នែកឬទាំងស្រុង។ ដោយសារតែនេះរាងកាយមិនរំលាយគ្លុយកូសពីអាហារ។ បើគ្មានការព្យាបាលដោយថ្នាំទេការវិវត្តនៃជម្ងឺមិនអាចគ្រប់គ្រងបានទេ។
សញ្ញានៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១
អ្នកជំងឺដែលទទួលរងពីជំងឺទឹកនោមផ្អែមប្រភេទ ១ ច្រើនតែមានអាយុក្រោម ៣០ ឆ្នាំ។ ពួកគេកត់សំគាល់សញ្ញាដូចខាងក្រោមនៃរោគសាស្ត្រ:
- ស្រកទម្ងន់ភ្លាមៗ
- បង្កើនចំណង់អាហារ
- ក្លិនអាសេតូននៅក្នុងទឹកនោម
- ការផ្លាស់ប្តូរអារម្មណ៍ភ្លាមៗ
- អស់កម្លាំងខ្លាំង
- ការខ្សោះជីវជាតិយ៉ាងខ្លាំងនៅក្នុងសុខុមាលភាព។
បើគ្មានការប្រើប្រាស់អាំងស៊ុយលីនទេជំងឺទឹកនោមផ្អែមប្រភេទទី ១ អាចមានភាពស្មុគស្មាញដោយសារជំងឺ ketoocytosis ។ ដោយសារតែជំងឺនេះសមាសធាតុពុលលេចឡើងនៅក្នុងខ្លួនដែលត្រូវបានបង្កើតឡើងដោយសារតែការបំបែកកោសិកាខ្លាញ់។
សញ្ញានៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ច្រើនតែត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញលើមនុស្សបន្ទាប់ពីអាយុ ៣៥ ឆ្នាំ។ ជំងឺនេះងាយនឹងអ្នកជំងឺធាត់។
យោងតាមស្ថិតិមនុស្ស ៨៥% ដែលត្រូវបានធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមបានទទួលរងពីរោគសាស្ត្រប្រភេទទី ២ ។ ជំងឺនេះត្រូវបានកំណត់ដោយការផលិតអាំងស៊ុយលីនច្រើនពេកនៅក្នុងខ្លួន។
ប៉ុន្តែក្នុងករណីនេះអាំងស៊ុយលីនក្លាយទៅជាគ្មានប្រយោជន៍ព្រោះជាលិកាបាត់បង់ភាពប្រែប្រួលរបស់ពួកគេចំពោះអរម៉ូននេះ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ កម្រនឹងស្មុគស្មាញណាស់ដោយសារជំងឺ ketoocytosis ។ ក្រោមឥទិ្ធពលនៃកត្តាអវិជ្ជមាន៖ ភាពតានតឹងការប្រើថ្នាំកម្រិតជាតិស្ករក្នុងឈាមអាចកើនឡើងដល់ប្រហែល ៥០ មីល្លីលីត្រ / អិល។ ស្ថានភាពក្លាយជាបុព្វហេតុនៃការខះជាតិទឹកការបាត់បង់ស្មារតី។
បែងចែករោគសញ្ញាទូទៅនៃជំងឺដែលកើតឡើងជាមួយរោគសាស្ត្រប្រភេទ ១ និងប្រភេទទី ២៖
- អារម្មណ៍នៃមាត់ស្ងួតថេរ
- ស្រេកទឹក
- ការផ្លាស់ប្តូរយ៉ាងខ្លាំងនៃទំងន់រាងកាយ,
- ការបង្កើតឡើងវិញនូវស្នាមរបួសមិនល្អសូម្បីតែការខូចខាតដល់ស្បែកក៏ដោយ។
- សន្លឹមនិងខ្សោយ
- ពិការភាព
- ការថយចុះចំណង់ផ្លូវភេទ
- ស្ពឹកដៃនិងជើង
- អារម្មណ៍ឈឺចាប់នៅអវយវៈ
- ជំងឺរលាកស្រោមបេះដូង
- ការបន្ថយសីតុណ្ហភាពរាងកាយ
- ស្បែករមាស់។
វិធីសាស្រ្តស្រាវជ្រាវ
ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺនេះរួមមានការសិក្សាគ្លីនិកនិងមន្ទីរពិសោធន៍។ ក្នុងករណីដំបូងវេជ្ជបណ្ឌិតប្រមូលផ្តុំរោគសញ្ញារោគសាស្ត្រ - ពិនិត្យមើលអ្នកជំងឺកំណត់កម្ពស់និងទំងន់របស់គាត់ភាពមិនច្បាស់លាស់នៃតំណពូជចំពោះបញ្ហា។ ការសិក្សាបន្តប្រសិនបើអ្នកជំងឺមានសញ្ញា ២ ឬច្រើននៃជំងឺនេះ។
នៅពេលធ្វើការវិនិច្ឆ័យកត្តាហានិភ័យត្រូវបានគេពិចារណា:
- អាយុជាង ៤០ ឆ្នាំ
- លើសទម្ងន់
- កង្វះសកម្មភាពរាងកាយ
- រំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតចំពោះស្ត្រីអំឡុងពេលមានផ្ទៃពោះនិងក្រោយពេលសម្រាលកូន។
- ovaries polycystic នៅក្នុងការរួមភេទដោយយុត្តិធម៌,
- ការកើនឡើងសម្ពាធឈាមថេរ។
មនុស្សដែលមានអាយុលើសពី ៤០ ឆ្នាំគួរតែត្រួតពិនិត្យកម្រិតជាតិស្ករនៅក្នុងខ្លួនឱ្យបានទៀងទាត់ (១ ដងក្នុងរយៈពេល ៣ ឆ្នាំ) ។ អ្នកដែលប្រឈមនឹងជំងឺទឹកនោមផ្អែមគឺត្រូវធ្វើការពិនិត្យម្តងក្នុងមួយឆ្នាំ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ អាចត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញតាមរយៈការធ្វើតេស្តិ៍ឬការពិនិត្យមួយចំនួន។ ការសិក្សាបែបនេះអនុញ្ញាតឱ្យអ្នកកំណត់រោគសាស្ត្រនៅដំណាក់កាលដំបូងនៃការអភិវឌ្ឍន៍នៅពេលដែលជំងឺមិនត្រូវបានអមដោយរោគសញ្ញាលក្ខណៈ។
វិធីដែលអាចទុកចិត្តបានក្នុងការធ្វើរោគវិនិច្ឆ័យរោគសាស្ត្រគឺកំណត់សូចនាករនៃអេម៉ូក្លូប៊ីនគ្លីកូលលីន។ កម្រិតនៃគម្លាតនៃសូចនាករពីបទដ្ឋានអាស្រ័យលើការប្រមូលផ្តុំជាតិស្ករនៅក្នុងឈាម។
វិធីសាស្រ្តធ្វើរោគវិនិច្ឆ័យមូលដ្ឋាន
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមរួមមានបច្ចេកទេសមូលដ្ឋាននិងបន្ថែម។ ក្រុមសិក្សាដំបូងរួមមាន៖
- ការធ្វើតេស្តឈាមដើម្បីកំណត់កម្រិតជាតិស្ករ។
- តេស្តភាពអត់ធ្មត់គ្លុយកូស។ មុនពេលពិនិត្យអ្នកជំងឺផឹកស្រាក្រឡុកហើយបរិច្ចាគឈាមពីម្រាមដៃមុននិងក្រោយពេលវា។ បច្ចេកទេសអនុញ្ញាតឱ្យបែងចែកជំងឺពីជំងឺទឹកនោមផ្អែម។
- តេស្តទឹកនោមសម្រាប់ស្ករ។
- ការរកឃើញនៃ ketones នៅក្នុងឈាមឬទឹកនោមរបស់អ្នកជំងឺដើម្បីកំណត់ពីផលវិបាកនៃជំងឺឬការវិវត្តស្រួចស្រាវរបស់វា។
សម្ពាធសម្រាប់ជំងឺទឹកនោមផ្អែម - ការធ្វើរោគវិនិច្ឆ័យការព្យាបាល
វិធីសាស្រ្តស្រាវជ្រាវបន្ថែម
លើសពីនេះទៀតសូចនាករដូចខាងក្រោមត្រូវបានកំណត់:
- Autoantibodies ចំពោះអាំងស៊ុយលីន។
- ប្រូទីនលីន - ដើម្បីសិក្សាពីលទ្ធភាពនៃការដំណើរការលំពែង។
- សូចនាករនៃផ្ទៃខាងក្រោយអ័រម៉ូន។
- C-peptide - ដើម្បីរកអត្រានៃការស្រូបយកអាំងស៊ុយលីននៅក្នុងកោសិកា។
- HLA - វាយ - ដើម្បីកំណត់អត្តសញ្ញាណរោគតំណពូជដែលអាចកើតមាន។
វិធីសាស្ត្រស្រាវជ្រាវបន្ថែមត្រូវបានប្រើដើម្បីកំណត់វិធីសាស្ត្រព្យាបាលដែលមានប្រសិទ្ធភាពបំផុតឬក្នុងករណីដែលការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមពិបាក។ ការសម្រេចចិត្តចេញវេជ្ជបញ្ជាការធ្វើតេស្តបន្ថែមត្រូវបានធ្វើឡើងដោយវេជ្ជបណ្ឌិត។
ការរៀបចំសម្រាប់ការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូស
មុនពេលធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសវេជ្ជបណ្ឌិតពិគ្រោះជាមួយអ្នកជំងឺ។ បទដ្ឋាននៃសូចនាករសម្រាប់មនុស្សម្នាក់ៗគឺបុគ្គលដូច្នេះសូចនាករតេស្តត្រូវបានសិក្សានៅក្នុងឌីណាមិក។
- វេជ្ជបណ្ឌិតរៀនពីអ្នកជំងឺអំពីថ្នាំដែលត្រូវបានគេយក។ ថ្នាំមួយចំនួនអាចប៉ះពាល់ដល់លទ្ធផលនៃការសិក្សាដូច្នេះពួកគេត្រូវបានលុបចោលជាបណ្តោះអាសន្ន។ ប្រសិនបើមិនអាចបញ្ឈប់ការប្រើថ្នាំឬជ្រើសរើសការជំនួសដែលសមរម្យលទ្ធផលតេស្តត្រូវបានឌិគ្រីបដោយពិចារណាលើកត្តានេះ។
- ៣ ថ្ងៃមុននីតិវិធីអ្នកជំងឺត្រូវកំណត់បរិមាណកាបូអ៊ីដ្រាតដែលបានទទួលទាន។ បទដ្ឋាននៃកាបូអ៊ីដ្រាតគឺ ១៥០ ក្រាមក្នុងមួយថ្ងៃ។
- នៅពេលល្ងាចមុនពេលធ្វើតេស្តបរិមាណកាបូអ៊ីដ្រាតដែលត្រូវបានប្រើប្រាស់ត្រូវបានកាត់បន្ថយមកត្រឹម ៨០ ក្រាម។
- មុនពេលសិក្សាដោយខ្លួនឯងពួកគេមិនបរិភោគ 8-10 ម៉ោងទេការជក់បារីនិងការផឹកស្រាត្រូវបានហាមឃាត់។ ផឹកតែទឹកដែលមិនមានជាតិកាបូនត្រូវបានអនុញ្ញាត។
- 24 ម៉ោងមុនពេលធ្វើតេស្តសកម្មភាពរាងកាយមានកំណត់។
បន្ទាប់ពីការសិក្សាអ្នកជម្ងឺទឹកនោមផ្អែមអាចសម្គាល់ឃើញថាមានអាការៈវិលមុខនិងរមាស់បន្តិចលើស្បែកនៅកន្លែងនៃការដាក់ពាក្យសុំ។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជំងឺទឹកនោមផ្អែមអនុញ្ញាតឱ្យអ្នកកំណត់ប្រភេទជំងឺ។ អ្នកឯកទេសទាក់ទាញការយកចិត្តទុកដាក់ចំពោះសញ្ញានៃរោគសាស្ត្រព្រោះជំងឺទឹកនោមផ្អែមប្រភេទផ្សេងៗគ្នាត្រូវបានសម្គាល់ដោយរូបភាពរោគសញ្ញារបស់ពួកគេ។ រោគសាស្ត្រប្រភេទទីមួយត្រូវបានកំណត់ដោយការចាប់ផ្តើមយ៉ាងលឿន, ទី ២- ការអភិវឌ្ឍយឺត។
តារាងបង្ហាញពីលក្ខណៈវិនិច្ឆ័យសម្រាប់ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលប្រភេទផ្សេងគ្នានៃជំងឺទឹកនោមផ្អែម
| លក្ខណៈវិនិច្ឆ័យ | 1 ប្រភេទ | 2 ប្រភេទ |
| ទំងន់អ្នកជម្ងឺ | តិចជាងធម្មតា | លើសពីធម្មតា |
| ការចាប់ផ្តើមនៃរោគសាស្ត្រ | មុត | យឺត |
| អាយុរបស់អ្នកជំងឺ | វាត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញលើកុមារអាយុ ៧-១៤ ឆ្នាំនិងចំពោះមនុស្សពេញវ័យអាយុក្រោម ២៥ ឆ្នាំ។ | ធ្វើរោគវិនិច្ឆ័យបន្ទាប់ពី ៤០ ឆ្នាំ |
| រោគសញ្ញារោគសញ្ញា | មុត | ភ្លឹបភ្លែតៗ |
| សន្ទស្សន៍អាំងស៊ុយលីន | ទាប | កើនឡើង |
| ពិន្ទុ C peptide | សូន្យឬប៉ាន់ស្មានមិនដល់ | កើនឡើង |
| អង់ទីករទៅកោសិកាβ | មានវត្តមាន | អវត្តមាន |
| ទំនោរក្នុងការវិវត្ត ketoacidosis | អាចប្រើបាន | ប្រូបាប៊ីលីតេទាប |
| ភាពធន់នឹងអាំងស៊ុយលីន | មិនបានសម្គាល់ទេ | មានជានិច្ច |
| ប្រសិទ្ធភាពនៃថ្នាំបន្ថយជាតិស្ករ | ទាប | ខ្ពស់ |
| តម្រូវការសម្រាប់អាំងស៊ុយលីន | ថេរ | លេចឡើងនៅដំណាក់កាលចុងក្រោយនៃជំងឺ |
| រដូវកាល | ការដកដង្ហើមកើតឡើងនៅរដូវស្លឹកឈើជ្រុះ - រដូវរងារ | រកមិនឃើញ |
| សមាសធាតុក្នុងការវិភាគទឹកនោម | អាសេតូននិងគ្លុយកូស | គ្លុយកូស |
ដោយប្រើការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលអ្នកអាចកំណត់ប្រភេទជំងឺទឹកនោមផ្អែម: ភាពវង្វេងស្មារតី, ស្តេរ៉ូអ៊ីតឬកាយវិការ។
Glucometer - ព័ត៌មានលម្អិតអំពីឧបករណ៍វាស់ជាតិស្ករក្នុងឈាម
ការធ្វើរោគវិនិច្ឆ័យនៃផលវិបាក
បើគ្មានការព្យាបាលទេរោគសាស្ត្រនាំឱ្យមានផលវិបាកធ្ងន់ធ្ងរមួយចំនួន។ ក្នុងនោះមាន៖
Ketoacitosis ។ ជំងឺនេះអាចវិវត្តចំពោះអ្នកដែលមានជំងឺទឹកនោមផ្អែម។ ក្នុងចំណោមសញ្ញានៃជំងឺ keocytosis គឺ:
- គ្លុយកូសលើសនៅក្នុងឈាម
- នោមញឹកញាប់,
- ចង្អោរ
- ឈឺចាប់ក្នុងក្រពះ
- ដកដង្ហើមធ្ងន់
- ស្បែកស្ងួត
- ក្រហមនៃមុខ។
រោគសញ្ញាគួរតែបណ្តាលឱ្យមានការយកចិត្តទុកដាក់ខាងវេជ្ជសាស្ត្រភ្លាមៗ។
ការថយចុះជាតិស្ករក្នុងឈាមគឺជាការថយចុះយ៉ាងខ្លាំងនៃជាតិស្ករក្នុងឈាម។ លក្ខខណ្ឌត្រូវបានអមដោយ៖
- ញាប់ញ័រនៅក្នុងខ្លួន
- ភាពទន់ខ្សោយ
- គួរឱ្យរំភើប,
- អារម្មណ៍នៃភាពអត់ឃ្លានថេរ
- ឈឺក្បាល
ប្រសិនបើរោគសញ្ញាបែបនេះត្រូវបានរកឃើញអ្នកជំងឺត្រូវពិនិត្យកម្រិតជាតិគ្លុយកូសក្នុងឈាមជាបន្ទាន់។
រោគសាស្ត្រនៃសរសៃឈាមបេះដូង។ ជាមួយនឹងជំងឺទឹកនោមផ្អែមបេះដូងនិងសរសៃឈាមជារឿយៗទទួលរង។ មានហានិភ័យនៃជំងឺខ្សោយបេះដូងឬគាំងបេះដូង។
ជំងឺសរសៃប្រសាទ។ ភាពស្មុគស្មាញត្រូវបានធ្វើរោគវិនិច្ឆ័យដោយសញ្ញាមួយចំនួន៖
- ការបាត់បង់ភាពប្រែប្រួលនៃអវយវៈ
- អារម្មណ៍ញាក់
- អស្ថេរភាពសម្ពាធឈាម
- ការខូចទ្រង់ទ្រាយនៃប្រអប់ជើង
- ការថយចុះចំណង់ផ្លូវភេទ
- មានបញ្ហាជាមួយនឹងការបញ្ចោញប្លោកនោមឬពោះវៀន។
រោគសាស្ត្រនៃតម្រងនោម។ លើសជាតិស្ករនៅក្នុងខ្លួនបង្កើនបន្ទុកលើសរីរាង្គនៃប្រព័ន្ធទឹកនោម។ ជំងឺទឹកនោមផ្អែមបណ្តាលឱ្យខ្សោយតំរងនោម។ រោគសញ្ញាខាងក្រោមបង្ហាញពីបញ្ហានៅក្នុងប្រព័ន្ធទឹកនោម៖
- ច្របាច់ទឹកនោម
- ការកើនឡើងយ៉ាងខ្លាំងនៃសីតុណ្ហភាព
- ឈឺខ្នងទាប
- នោមញឹកញាប់។
នៅក្នុងជំងឺទឹកនោមផ្អែមវាចាំបាច់ត្រូវឆ្លងកាត់ទឹកនោមឱ្យបានទៀងទាត់សម្រាប់ការវិភាគដើម្បីតាមដានការងាររបស់តម្រងនោម។
រោគសាស្ត្រនៃប្រព័ន្ធមើលឃើញ។ ការកើនឡើងកម្រិតជាតិស្ករនៅក្នុងខ្លួនបណ្តាលឱ្យខូចខាតដល់សរសៃឈាម។ ចំពោះហេតុផលនេះ, អ្នកជំងឺវិវត្តទៅជាបញ្ហា - ជំងឺភ្នែកឡើងបាយ, រមាស។ ដើម្បីទប់ស្កាត់ការវិវត្តនៃផលវិបាកវាចាំបាច់ត្រូវទៅជួបគ្រូពេទ្យជំនាញខាងភ្នែក។ វេជ្ជបណ្ឌិតនឹងរកឃើញជំងឺនៃប្រព័ន្ធមើលឃើញនៅក្នុងដំណាក់កាលដំបូងនៃការអភិវឌ្ឍន៍។
ការការពារ
ជំងឺទឹកនោមផ្អែមមិនអាចព្យាបាលបានទេដូច្នេះការការពារការវិវត្តនៃជំងឺគួរតែត្រូវបានដោះស្រាយឱ្យបានឆាប់តាមដែលអាចធ្វើទៅបាន។ វិធានការការពាររួមមានអនុសាសន៍ដូចខាងក្រោមៈ
- អាហារូបត្ថម្ភមានតុល្យភាព
- បោះបង់ទម្លាប់អាក្រក់
- បំបៅកូនដោយទឹកដោះ
- ពង្រឹងប្រព័ន្ធភាពស៊ាំ
- ការព្យាបាលបញ្ហារ៉ាំរ៉ៃក្នុងខ្លួន។
ដើម្បីបងា្កររោគសាស្ត្រវាមានសារៈសំខាន់មិនត្រឹមតែអាហារបំប៉នត្រឹមត្រូវប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងការទទួលទានបរិមាណសារធាតុរាវឱ្យបានគ្រប់គ្រាន់ផងដែរព្រោះនៅពេលរាងកាយខ្វះជាតិទឹកការផលិតអរម៉ូនលំពែងថយចុះ។ សូមអានបន្ថែមអំពីការការពារជំងឺទឹកនោមផ្អែមនៅទីនេះ។
ចំណុចសំខាន់ផ្សេងទៀត
ស្តង់ដារនៃការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ១ រួមមានរបបអាហារអាំងស៊ុយលីននិងការអនុវត្តន៍តាមច្បាប់។ ដើម្បីគណនាកំរិតដូសនៃថ្នាំអ្នកត្រូវពិនិត្យកំរិតជាតិស្ករជារៀងរាល់ថ្ងៃ។
ថ្នាំត្រូវបានបែងចែកជាច្រើនប្រភេទ៖ អាំងស៊ុយលីនរយៈពេលវែងរយៈពេលខ្លីនិងមធ្យម។ ប្រភេទនៃថ្នាំត្រូវបានចេញវេជ្ជបញ្ជាដោយវេជ្ជបណ្ឌិតអាស្រ័យលើលក្ខណៈនៃវគ្គសិក្សានៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ។
យោងតាមច្បាប់ទាំងនេះការវិវត្តនៃរោគសាស្ត្រថយចុះ។
របបព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ត្រូវបានចងក្រងជាលក្ខណៈបុគ្គលសម្រាប់អ្នកជំងឺម្នាក់ៗ។ ចំណុចសំខាន់នៃការព្យាបាលគឺបង្កើនការផលិតអាំងស៊ុយលីនដល់កម្រិតដែលត្រូវការ។ ការព្យាបាលត្រូវបានបំពេញបន្ថែមដោយរបបអាហារដែលផ្ទុកបរិមាណកាបូអ៊ីដ្រាតតិចតួចនិងហាត់ប្រាណ។ អវត្ដមាននៃសក្ដានុពលវិជ្ជមានពីការព្យាបាលអ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជាឱ្យប្រើថ្នាំអាំងស៊ុយលីន។
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមទំនើបរួមមានការសិក្សាគ្លីនិកនិងមន្ទីរពិសោធន៍ជាច្រើន។ វាមានសារៈសំខាន់មិនត្រឹមតែដើម្បីកំណត់ពីវត្តមាននៃជំងឺប៉ុណ្ណោះទេប៉ុន្តែវាក៏ត្រូវកំណត់ប្រភេទរបស់វាផងដែរ។ ចំពោះគោលបំណងនេះវិធីសាស្ត្រធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលត្រូវបានប្រើ។
ការពិនិត្យមុខវិជ្ជា
អ្នកឯកទេសខាង endocrinologist ប្រមូល anamnesis ពិនិត្យនិងថ្លឹងទម្ងន់កំណត់តំណពូជកត្តាហានិភ័យស្តាប់ពាក្យបណ្តឹង។
ដើម្បីកំណត់ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ឬប្រភេទទី ២ រោគសញ្ញាសំខាន់បំផុតនៃជំងឺត្រូវតែពិចារណា៖
- ល្ហិតល្ហៃអស់កម្លាំងឥតឈប់ឈរ
- ចំណង់អាហារ "ឃោរឃៅ" ប៉ុន្តែក្នុងពេលតែមួយស្រកទំងន់ (ទឹកនោមផ្អែមប្រភេទទី ១)
- មាត់ស្ងួតនិងដាច់ដែក
- polydipsia គឺជាការស្រេកទឹកដែលមិនអាចស្វែងរកបាន។
- បែកញើសភាគច្រើនបន្ទាប់ពីញ៉ាំ
- ឡើងទម្ងន់លឿន (ជំងឺទឹកនោមផ្អែមប្រភេទទី ២)
- ដំបៅរលាកស្បែកកើតឡើងដដែលៗ
- ការចុះខ្សោយចក្ខុ
- ប៉ូលីយូរី - ការកើនឡើងនៃការផលិតទឹកនោមច្រើនជាង ១,៨ លីត្រ
- ទឹកនោមក្នុងករណីធ្ងន់ធ្ងរអាចមានក្លិនអាសេតូនឬផ្លែប៉ោមរលួយ
- រមាស់ស្បែកដែលមិនអាចទ្រាំទ្របានភាពស្ងួតរបស់វា
- ក្អួតចង្អោរ
- រមួលនិងស្ពឹកនៅដៃនិងជើង។
ជាការពិតណាស់ទោះបីជាអ្នកមានជំងឺទឹកនោមផ្អែមក៏ដោយនេះមិនមានន័យថារោគសញ្ញាទាំងអស់ខាងលើនេះនឹងកើតមាននោះទេប៉ុន្តែនៅពេលដែលយ៉ាងហោចណាស់បីត្រូវបានកត់សម្គាល់ក្នុងពេលតែមួយវាចាំបាច់ដើម្បីកំណត់ពីមូលហេតុនៃការវិវត្តរបស់ពួកគេ។
តាមក្បួនមួយការបង្ហាញនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1 លេចឡើងយ៉ាងឆាប់រហ័សដូច្នេះអ្នកជំងឺអាចប្រាប់ពីកាលបរិច្ឆេទពិតប្រាកដនៃការកើតឡើងរបស់ពួកគេ។ អ្នកជំងឺខ្លះចាប់ផ្តើមយល់ពីអ្វីដែលបានកើតឡើងតែនៅក្នុងមណ្ឌលថែទាំដែលពឹងផ្អែកខ្លាំងដោយទៅដល់ទីនោះដោយមានជំងឺទឹកនោមផ្អែម។ ទម្រង់នៃជំងឺនេះច្រើនកើតលើកុមារឬមនុស្សអាយុក្រោម ៤០ ឆ្នាំ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មានការលាក់បាំងយ៉ាងយូរដូច្នេះជាមួយនឹងរោគសាស្ត្រប្រភេទនេះការធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវនិងទាន់ពេលវេលាគឺមានសារៈសំខាន់ណាស់។
ដំបូងបង្អស់វាចាំបាច់ត្រូវកំណត់កំរិតជាតិស្ករក្នុងឈាមចំពោះអ្នកដែលមានកត្តាកំណត់ជាមុនដូចជា៖
- ជំងឺទឹកនោមផ្អែម
- អាយុជាង ៤៥ ឆ្នាំ
- ការកើនឡើងនូវកំហាប់ខ្លាញ់និងខ្លាញ់ lipoproteins ក្នុងឈាម
- ធាត់
- តំណពូជដែលមានបន្ទុក (ករណីជំងឺទឹកនោមផ្អែមក្នុងគ្រួសារ),
- លើសឈាមសរសៃឈាម
- ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ចំពោះស្ត្រីមានផ្ទៃពោះគ្លីកូស្យូសប៉ូលីយូមមីមីណូមូសកំណើតទារកលើសពី ៤ គីឡូក្រាម។
- ovary polycystic ។
មនុស្សដែលឆ្លងផុត ៤០ ឆ្នាំចាំបាច់ត្រូវធ្វើរោគវិនិច្ឆ័យម្តងរៀងរាល់ ៣ ឆ្នាំម្តងដោយសារវត្តមាននៃជាតិស្ករក្នុងឈាមខ្ពស់ប្រសិនបើមនុស្សម្នាក់មានជំងឺធាត់ហើយយ៉ាងហោចណាស់ក៏មានកត្តាហានិភ័យមួយដែរ - ជារៀងរាល់ឆ្នាំ។
ការពិនិត្យគោលបំណងមួយនៃជំងឺទឹកនោមផ្អែមអាចបង្ហាញរាងដោយមានរោគសញ្ញាដូចជាការផ្លាស់ប្តូរស្ថានភាពសក់និងស្បែក (ជំងឺស្បែកសសៃឈាម, សសៃឈាម, រោមភ្នែក, ពន្លឺចែងចាំង, ផើង, ស្តើង, ផូដម៉ាម៉ា, សំណើម), រោគវិកលចរិកពីប្រដាប់បន្តពូជភ្នែកនិងប្រព័ន្ធសាច់ដុំ។ ដូចគ្នានេះផងដែរសញ្ញានៃជំងឺទឹកនោមផ្អែមអាចត្រូវបានចុះខ្សោយមុខងារតម្រងនោមសរីរាង្គសរសៃឈាមបេះដូង (ផ្លាស់ប្តូរព្រំដែនបេះដូងចង្វាក់សម្លេង) និងប្រព័ន្ធដកដង្ហើម (ដកដង្ហើមញឹកញាប់ដកដង្ហើមញាប់ញ័រ) ។
ការស្រាវជ្រាវមន្ទីរពិសោធន៍
ការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍នៃជំងឺទឹកនោមផ្អែមជួយអ្នកកំណត់ប្រភេទជំងឺណាមួយដែលអ្នកមាន ១ ឬ ២ ។ ក្នុងអំឡុងពេលនៃការសិក្សាប្រភេទតេស្តផ្សេងៗគ្នាអាចត្រូវបានគេប្រើខ្លះវាសមស្របសម្រាប់ការពិនិត្យនោះគឺវាជួយកំណត់អត្តសញ្ញាណជំងឺនេះនៅដំណាក់កាលដំបូង។ អនុវត្តការធ្វើតេស្តបែបនេះគឺងាយស្រួលដូច្នេះពួកគេត្រូវបានអនុវត្តដោយមនុស្សមួយចំនួនធំ។
វិធីដែលត្រឹមត្រូវបំផុតក្នុងការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមប្រភេទ ២ គឺវាស់អេម៉ូក្លូប៊ីនគ្លូកូលលីន។ វាគួរតែស្ថិតនៅក្នុងរង្វង់ ៤.៥-៦.៥% នៃបរិមាណអេម៉ូក្លូប៊ីនសរុប។ ដោយមានជំនួយរបស់វាអ្នកអាចកំណត់បានយ៉ាងងាយនូវជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលលាក់កំបាំងតែក៏វាយតម្លៃពីភាពគ្រប់គ្រាន់នៃការព្យាបាលដែរ។
ការធ្វើរោគវិនិច្ឆ័យនៃជម្ងឺរួមមានបច្ចេកទេសមូលដ្ឋាននិងបន្ថែម។
ការពិនិត្យសំខាន់សម្រាប់ជំងឺទឹកនោមផ្អែមគឺៈ
- ជាតិស្ករក្នុងទឹកនោម - វាមិនគួរណាធម្មតាទេជាតិគ្លុយកូសចូលទឹកនោមតែក្នុងបរិមាណសរុបលើសពី ៨,
- ការកំណត់ជាតិគ្លុយកូសនិងជាតិស្ករក្នុងឈាម
- ការធ្វើតេស្តភាពអត់ធ្មត់នៃជាតិគ្លុយកូស - មុនពេលដែលវាត្រូវបានគេប្រើដំណោះស្រាយគ្លុយកូសត្រូវបានគ្រប់គ្រងដោយផ្ទាល់មាត់ឬដោយផ្ទាល់ដល់អ្នកជំងឺ។ បន្ទាប់ពីនោះឈាមត្រូវបានយកចេញពីម្រាមដៃនៅចន្លោះពេលកំណត់។ ការធ្វើតេស្តបែបនេះជួយកំណត់ភាពអត់ធ្មត់របស់គ្លុយកូស។
- កម្រិត Fructosamine ដែលច្រើនតែប្រើសម្រាប់ទារកទើបនឹងកើតនិងស្ត្រីមានផ្ទៃពោះអនុញ្ញាតឱ្យអ្នកកំណត់កំរិតជាតិស្ករក្នុងរយៈពេល ២១ ថ្ងៃចុងក្រោយ។
- ការសិក្សាអំពីកំហាប់នៃ ketones ។
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ក៏រួមបញ្ចូលទាំងវិធីសាស្ត្រពិនិត្យបន្ថែមកំណត់អត្តសញ្ញាណ៖
- អាំងស៊ុយលីនឈាម
- adiponectin, ghrelin, resistin និង leptin,
- proinsulin
- HLA - វាយ,
- C-peptide (ជួយបង្កើតអត្រាលំហូរអាំងស៊ុយលីនដោយកោសិកា) ។
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមបន្ថែមអាចចាំបាច់ប្រសិនបើមានការលំបាកក្នុងការធ្វើរោគវិនិច្ឆ័យហើយការធ្វើតេស្តក៏អាចជួយក្នុងការជ្រើសរើសវិធីព្យាបាលរោគដែរ។
ដើម្បីរកឱ្យឃើញជំងឺទឹកនោមផ្អែមប្រភេទទី ២ យ៉ាងត្រឹមត្រូវការធ្វើត្រាប់តាមឈាមគួរតែត្រូវបានអនុវត្តនៅលើពោះទទេ។ ជាធម្មតាសូចនាកររបស់វាគឺស្មើគ្នា - ៣.៣-៥.៥ ម។ ល / លី។ អ្នកអាចយកសរសៃឈាមវ៉ែននិងសរសៃឈាម។ មុនពេលនីតិវិធីបដិសេធការជក់បារីអ្នកគួរតែចៀសវាងការផ្ទុះអារម្មណ៍អារម្មណ៍ការហាត់ប្រាណ។ លទ្ធផលអាចត្រូវបានប៉ះពាល់ដោយថ្នាំមួយចំនួននិងវីតាមីនជំងឺផ្សេងៗ។
ផលវិបាកនៃជំងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែម Angiopathy - ទាំងនេះគឺជាការផ្លាស់ប្តូរខ្សោយនៅក្នុងនាវាដែលនាំឱ្យមានជំងឺទឹកនោមផ្អែមហើយបន្ទាប់មកបណ្តាលឱ្យមានការថយចុះនៃចក្ខុវិស័យ។
ជំងឺទឹកនោមផ្អែម - ជំងឺសរសៃប្រសាទ - ការផ្លាស់ប្តូរចុះខ្សោយនៃសរសៃឈាមដែលនាំឱ្យមានជំងឺទឹកនោមផ្អែមធម្មតាហើយបន្ទាប់មកឈានដល់ការវិវត្តទៅជាជំងឺមហារីកខួរឆ្អឹងខ្នងដែលនាំឱ្យមានការថយចុះនៃចក្ខុវិស័យដែលមើលឃើញយ៉ាងខ្លាំងជាមួយនឹងលទ្ធផលនៃភាពពិការភ្នែក។
ជំងឺទឹកនោមផ្អែម intercapillary gloperulosclerosis - ខូចតំរងនោមធ្ងន់ធ្ងរដែលជាមូលហេតុទូទៅបំផុតនៃការស្លាប់ចំពោះអ្នកជំងឺដែលនៅក្មេង។នៅពេលដែលការឆ្លងមេរោគលើផ្លូវបង្ហូរទឹកម៉ូត្រមានការចូលរួមជាមួយនឹងជំងឺក្រពេញទឹកនោមជំងឺខ្សោយតំរងនោមមានការរីកចម្រើនយ៉ាងឆាប់រហ័សដែលជារឿយៗទទួលបានទម្រង់រ៉ាំរ៉ៃ។
ហ្គ្រេនរីននៃចុងទាបបំផុត - ជាមួយជំងឺទឹកនោមផ្អែមគឺជាលទ្ធផលនៃដំណើរការរោគសាស្ត្រជាច្រើន: atherosclerosis, microangiopathy, neuropathy ។ ការវិវត្តនៃជំងឺទឹកនោមផ្អែមដែលមានជំងឺទឹកនោមផ្អែមអាចបញ្ចប់ដោយការកាត់អវយវៈ។
ជើងទឹកនោមផ្អែម - ការខូចខាតដល់សន្លាក់មួយឬច្រើននៃប្រអប់ជើងដែលត្រូវបានកំណត់លក្ខណៈដោយការបំផ្លាញឆ្អឹងនិងជាលិកាទន់ការបង្កើតដំបៅដំបៅនៃជើង។
ការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងប្រព័ន្ធសរសៃប្រសាទកណ្តាល - ជំងឺសរសៃប្រសាទ, ការចុះខ្សោយនៃការចងចាំ, ជំងឺធ្លាក់ទឹកចិត្ត, ការរំខានដល់ការគេង។
ការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងប្រព័ន្ធសរសៃប្រសាទគ្រឿងកុំព្យូទ័រ - រោគ polyneuropathy ដែលត្រូវបានបង្ហាញដោយការឈឺចាប់ការបាត់បង់ភាពរសើបនៃ tactile ការថយចុះជាលំដាប់នៃភាពធ្ងន់ធ្ងរនៃការឈឺចាប់ការប្រកាច់អារម្មណ៍នៃភាពទន់ខ្សោយការរមួលសាច់ដុំ។ ជំងឺសរសៃប្រសាទស្វ័យប្រវត្តិកម្មនាំឱ្យមានជំងឺ dysuric, enteropathy, hyperhidrosis, ងាប់លិង្គ។
អ្នកជំងឺគោលដៅ
- អាយុជាង ៤៥ ឆ្នាំ
- ធាត់
- ជាមួយមរតកទឹកនោមផ្អែម
- ជាមួយជំងឺលើសឈាម
- ជាមួយ hyperlipidemia
- ជាមួយជំងឺថ្លើម
កាលបរិច្ឆេទនៃការសិក្សា
- ជំងឺទឹកនោមផ្អែមស្ករ - ការពិនិត្យ - 1 ថ្ងៃ។
- ជំងឺទឹកនោមផ្អែម - ការពិនិត្យពេញលេញ - ១ ថ្ងៃ។
កម្មវិធីនេះរួមមានការធ្វើតេស្ត
ការរៀបចំការវិភាគ
- វាត្រូវបានផ្ដល់អនុសាសន៍ឱ្យយកឈាមសម្រាប់ការស្រាវជ្រាវលើក្រពះទទេអ្នកអាចផឹកតែទឹកប៉ុណ្ណោះ។
- បន្ទាប់ពីអាហារចុងក្រោយយ៉ាងហោចណាស់ 8 ម៉ោងគួរតែឆ្លងកាត់។
- ការធ្វើគំរូឈាមសម្រាប់ការស្រាវជ្រាវត្រូវធ្វើមុនពេលប្រើថ្នាំ (បើអាច) ឬមិនលឿនជាង ១-២ សប្តាហ៍បន្ទាប់ពីការលុបចោលរបស់ពួកគេ។ ប្រសិនបើវាមិនអាចទៅរួចទេក្នុងការលុបចោលថ្នាំអ្នកគួរតែចង្អុលបង្ហាញនៅពេលណាត់ជួបគ្រូពេទ្យថាតើថ្នាំអ្វីដែលអ្នកកំពុងប្រើនិងកំរិតណា។
- មួយថ្ងៃមុនការធ្វើត្រាប់តាមឈាមកំណត់អាហារមានជាតិខ្លាញ់និងចៀនកុំពិសារគ្រឿងស្រវឹងនិងមិនរាប់បញ្ចូលការហាត់ប្រាណធ្ងន់ឡើយ។
ជាលទ្ធផលនៃការឆ្លងកាត់កម្មវិធីអ្នកនឹងទទួលបាន
ការពិនិត្យជំងឺទឹកនោមផ្អែម
ការបដិសេធដែលអាចធ្វើបានលឿនបំផុតឬការបញ្ជាក់ពីការធ្វើរោគវិនិច្ឆ័យ - ជំងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែមស្ករ - ការពិនិត្យពេញលេញ
ការធ្វើរោគវិនិច្ឆ័យដែលមានប្រសិទ្ធភាពនិងផ្ទាល់ខ្លួនបំផុត។ កម្មវិធីនេះត្រូវគិតពិចារណារាល់ការធ្វើរោគវិនិច្ឆ័យនិងការពិនិត្យចាំបាច់ដែលអនុញ្ញាតឱ្យអ្នកអាចគ្រប់គ្រងសុខភាពរបស់អ្នកបានទាំងស្រុងនិងមិនរាប់បញ្ចូលការវិវត្តនៃជំងឺនិងផលវិបាករបស់វា។
ធនធានដែលមិនអាចជំនួសបាននៅក្នុងជីវិតរបស់យើងគឺពេលវេលា។
កម្មវិធីអនុញ្ញាតឱ្យអ្នកឆ្លងកាត់ការត្រួតពិនិត្យពេញលេញក្នុងរយៈពេលតែ ១ ថ្ងៃទទួលបានការណាត់ជួបព្យាបាលនិងអនុសាសន៍ចាំបាច់
ការធ្វើរោគវិនិច្ឆ័យជំងឺមហារីក: វិធីមិនឱ្យខកខានការធ្វើរោគវិនិច្ឆ័យដ៏គួរឱ្យភ័យខ្លាច

ថ្មីៗនេះមានការជជែកជាច្រើនអំពីជំងឺមហារីក។ ជាពិសេសជារឿយៗគ្រូពេទ្យព្រមានថាជំងឺមហារីកមិនបង្ហាញខ្លួនវាអស់រយៈពេលជាយូរមកហើយ "លាក់ខ្លួន" ចំពោះរោគសញ្ញានៃជំងឺដទៃទៀត។ ហើយមានតែការធ្វើរោគវិនិច្ឆ័យទាន់ពេលវេលានិងត្រឹមត្រូវទេដែលអាចជួយចាត់វិធានការទាន់ពេលវេលានិងការពារលទ្ធផលដែលមិនអាចប្រកែកបាន។
ប្រធានផ្នែកជំងឺមហារីកនៃបណ្តាញវេជ្ជសាស្ត្រ Dobrobut ដែលជាវេជ្ជបណ្ឌិតដែលមានសមត្ថភាពខ្ពស់ជាងគេបានប្រាប់យើងពីរបៀបដែលជំងឺមហារីកអាចនិងគួរធ្វើរោគវិនិច្ឆ័យបាន។ Evgeny Miroshnichenko.
តើខ្ញុំអាចរកឃើញជំងឺមហារីកដោយខ្លួនឯងបានទេ?
ជាអកុសលដុំសាច់សាហាវភាគច្រើននៅតែត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញក្នុងដំណាក់កាលជឿនលឿន។ ចំពោះស្ត្រី, សុដន់, ពោះវៀនធំ, សួត, ស្បូននិងអូវែរ, លំពែងនិងមហារីកស្បែកត្រូវបានរកឃើញ។ ចំពោះបុរសជំងឺមហារីកក្រពេញប្រូស្តាតសួតពោះវៀនធំលំពែងក្រពះនិងស្បែកមានលក្ខណៈកាន់តែច្រើន។
ការលំបាកបំផុតក្នុងការធ្វើរោគវិនិច្ឆ័យដុំសាច់ដែលស្រដៀងនឹងជំងឺរ៉ាំរ៉ៃដែលមិនសំខាន់។
ឬពួកគេមិនមានលក្ខណៈជាក់លាក់ទេប៉ុន្តែស្រដៀងនឹងដុំសាច់ដែលខុសគ្នាទាំងស្រុងនៅក្នុងលក្ខណៈចែកចាយនិងវិធីព្យាបាល។
អស់រយៈពេលជាយូរមកហើយដុំសាច់ណាមួយមិនធ្វើឱ្យខ្លួនគេមានអារម្មណ៍ទេលើកលែងតែដុំសាច់ខាងក្រៅ: ដុំសាច់ស្បែកភ្នាសរំអិលអាចរកបានសម្រាប់ការពិនិត្យ (បែហោងធ្មែញមាត់មាត់ស្បូន។ ល។ ) ។
ដុំសាច់មិនមានសញ្ញាប្រយោលជាក់លាក់ណាមួយទេលើកលែងតែរូបភាពដែលមើលឃើញប្រសិនបើដុំពកស្ថិតនៅខាងក្រៅ។ ដូច្នេះសម្រាប់រោគសញ្ញាណាមួយដែលចាប់ផ្តើមបង្ហាញស្រដៀងនឹងរោគសញ្ញានៃជំងឺដែលមិនជាក់លាក់ការពិគ្រោះយោបល់របស់វេជ្ជបណ្ឌិតគឺចាំបាច់។ វេជ្ជបណ្ឌិតនឹងអាចវាយតម្លៃពីតម្រូវការសម្រាប់ការធ្វើរោគវិនិច្ឆ័យយ៉ាងហ្មត់ចត់និងការមិនរាប់បញ្ចូលដុំសាច់សាហាវ។
ឧទាហរណ៍ជំងឺមហារីកសុដន់កុំពឹងផ្អែកលើការពិតដែលថាដុំសាច់មួយនៅក្នុងទ្រូងអាចត្រូវបានរកឃើញដោយដៃ: ដុំសាច់ដែលមានអង្កត់ផ្ចិត 5 មមអាចត្រូវបានខកខានយ៉ាងងាយស្រួលហើយវាអាចមានជាតិមេតាណុលរួចហើយ។
អាឡិចសាន់ឌឺអាមេតវ៉ូវៈ“ ការពិនិត្យរកការរកឃើញដំបូងនៃជំងឺទឹកនោមផ្អែមគឺចាំបាច់នៅក្នុងប្រទេសរុស្ស៊ី


ដោយបានចំណាយថវិកាតិចតួចក្នុងការពិនិត្យសុខភាពបែបនេះសម្រាប់ប្រជាជនដែលមានហានិភ័យរដ្ឋនឹងសន្សំប្រាក់យ៉ាងច្រើនសម្រាប់ការព្យាបាលនិងការផ្តល់ថ្នាំសម្រាប់អ្នកជំងឺ ទឹកនោមផ្អែម.
អំពីអ្នកណាជាអ្នកប្រថុយវិធីដើម្បីកំណត់អត្តសញ្ញាណ ជំងឺទឹកនោមផ្អែម នៅដំណាក់កាលដំបូងប្រធានដេប៉ាតឺម៉ុនវិទ្យាសាស្ត្រនិងទឹកនោមផ្អែមនៃបណ្ឌិត្យសភាវេជ្ជសាស្រ្តនៃការអប់រំក្រោយឧត្តមសិក្សានៃក្រសួងសុខាភិបាលវេជ្ជបណ្ឌិតវិទ្យាសាស្ត្រវេជ្ជសាស្រ្តសាស្ត្រាចារ្យ Alexander Ametov បានប្រាប់ RIA AMI អំពីនិន្នាការថ្មីក្នុងការព្យាបាលជំងឺនេះ។
- អាឡិចសាន់ឌឺ Sergeevich អ្វីដែលត្រូវធ្វើដើម្បីធ្វើរោគវិនិច្ឆ័យ ជំងឺទឹកនោមផ្អែម ឆាប់បំផុត?
- មិនច្រើនទេ។ មនុស្សគ្រប់គ្នាត្រូវការបរិច្ចាគឈាមម្តងក្នុងមួយឆ្នាំ កម្រិតជាតិស្ករ។ នេះជាការពិតជាពិសេសសម្រាប់អ្នកតំណាងក្រុមហានិភ័យដែលរួមមានមនុស្សដែលមានអាយុលើសពី ៤៥-៥០ ឆ្នាំលើសទម្ងន់សាច់ញាតិជិតស្និទ្ធដែលមានជំងឺទឹកនោមផ្អែមនិងអ្នកដែលកើតមកមានទំងន់រាងកាយទាប (តិចជាង ២,៥ គីឡូក្រាម) ។
វេជ្ជបណ្ឌិតឆាប់ធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមប្រភេទទី ២ កាន់តែមានប្រសិទ្ធភាពដើម្បីការពារផលវិបាកនៃជំងឺនេះដែលនាំឱ្យមានពិការភាពធ្ងន់ធ្ងររបស់អ្នកជំងឺនិងស្លាប់។ កម្មវិធីពិនិត្យជំងឺទឹកនោមផ្អែមដែលគ្រប់គ្រងដោយឯកជនមិនសមហេតុផលទេ។
ទំហំរបស់ពួកគេគួរតែជារបស់រដ្ឋពីព្រោះបញ្ហាគឺស្មុគស្មាញ។ ជាការពិតប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃកត្តាហានិភ័យបែបនេះសម្រាប់ជំងឺទឹកនោមផ្អែមដូចជាការធាត់លើសឈាមបញ្ហាសន្លាក់និងជំងឺមហារីក។ ជំងឺទាំងអស់នេះតែងតែយកទម្រង់ធ្ងន់ធ្ងរជាងនេះប្រសិនបើគ្លុយកូសត្រូវបានកើនឡើងនៅក្នុងឈាម។
ដូច្នេះមិនយូរមិនឆាប់ពួកគេយកចិត្តទុកដាក់ចំពោះជាតិស្ករខ្ពស់ទាំងវេជ្ជបណ្ឌិតនិងអ្នកជំងឺខ្លួនឯង - កាន់តែប្រសើរ។ នៅដំណាក់កាលដំបូងវិធីដែលគេហៅថាវិធីសាស្រ្តដែលមិនមែនជាឱសថសាស្ត្រនៃការប៉ះពាល់អាចជួយអ្នកជំងឺ: អាហារូបត្ថម្ភត្រឹមត្រូវសកម្មភាពរាងកាយ។ មានឃ្លាមួយថា "ឈឺទឹកនោមផ្អែម - យកឆ្កែ" ។
យ៉ាងណាមិញចាំបាច់ត្រូវដើរជាមួយនាងយ៉ាងហោចណាស់ពីរដងក្នុងមួយថ្ងៃដែលមានន័យថាសកម្មភាពរាងកាយរបស់អ្នកនឹងកើនឡើងភ្លាមៗ។ ហើយវានឹងក្លាយជាការបន្ថែមដ៏ធំមួយសម្រាប់សុខភាព។
- តើវេជ្ជបណ្ឌិតដឹងអំពីរោគសញ្ញាដែលត្រូវការការស្រាវជ្រាវបន្ថែមទេ?
- ពិបាកនិយាយពីវាព្រោះមនុស្សជាច្រើនមករកយើងតែនៅពេលដែលពួកគេមានបញ្ហាធ្ងន់ធ្ងររួចទៅហើយ។ ប៉ុន្តែអាចធ្វើបានច្រើនដើម្បីការពារបញ្ហាទាំងនេះ។ ជំនួយបច្ចេកទេសមិនមានសំរាប់ប្រជាជនយើងទាំងអស់ទេ។
ជំងឺទឹកនោមផ្អែមគឺជាការធ្វើរោគវិនិច្ឆ័យដែលទាក់ទងយ៉ាងជិតស្និទ្ធនឹងជំងឺរ៉ាំរ៉ៃដទៃទៀត។ មានជំងឺជាច្រើនដែលយើងមិនអាចព្យាបាលបានឥឡូវនេះទេប៉ុន្តែពួកគេអាចធ្វើបានច្រើនដើម្បីបញ្ឈប់ការអភិវឌ្ឍរបស់ពួកគេ។
នៅពេលមនុស្សម្នាក់មានការបំផ្លាញសរីរាង្គនិងកោសិការួចហើយនោះនេះបញ្ជាក់ពីការចំណាយដ៏ច្រើននៃការផ្តល់ថ្នាំ។
អ្នកត្រូវដឹងថាជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដែលកើតឡើងចំពោះមនុស្សដែលមានវ័យក្មេងអាចមានការស្រកទំងន់ខ្លាំង, នោមញឹក, ស្រេកទឹក, នោះគឺជារោគសញ្ញាបែបនេះដែលមនុស្សខ្លួនគាត់ឬសាច់ញាតិរបស់គាត់នឹងយកចិត្តទុកដាក់ភ្លាមៗ។ ហើយជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គ្មានអ្វីពិសេសកើតឡើងទេ។ ទំងន់លើស, ដង្ហើមខ្លី, ខ្សោយ, លើសឈាម ... មនុស្សម្នាក់នឹងត្រូវបានព្យាបាលជំងឺលើសឈាមហើយជាតិស្ករប្រហែលជាមិនត្រូវបានពិនិត្យទេ។
ទោះបីជាសព្វថ្ងៃនេះនៅក្នុងឃ្លាំងរបស់វេជ្ជបណ្ឌិតមានការធ្វើតេស្តឈាមសម្រាប់អេម៉ូក្លូប៊ីនដែលមានជាតិ glycated ។នេះគឺជាសូចនាករសរុបដែលប្រាប់វេជ្ជបណ្ឌិតអំពីថាតើជាតិស្ករក្នុងឈាមរបស់អ្នកជំងឺបានកើនឡើងក្នុងរយៈពេល 3-4 ខែកន្លងមកឬអត់។
ប្រសិនបើអ្នកពិនិត្យមើលសូចនាករនេះពីរដងក្នុងមួយឆ្នាំហើយវាប្រែជាខ្ពស់ជាង ៦% នេះមានន័យថានៅពេលខ្លះកម្រិតជាតិស្ករក្នុងឈាមរបស់មនុស្សម្នាក់ខ្ពស់ជាងតម្លៃដែលបានកំណត់។
នេះមានន័យថាអ្នកជំងឺត្រូវការការពិនិត្យលំអិតបន្ថែមទៀត - ការត្រួតពិនិត្យគ្លុយកូស។
សម្រាប់ការបញ្ចាំងវាគ្រប់គ្រាន់ដើម្បីវិភាគអេម៉ូក្លូប៊ីនគ្លីសេរីន។ វាមានតំលៃថោកប៉ុន្តែផ្តល់ព័ត៌មានដល់វេជ្ជបណ្ឌិតហើយមានប្រយោជន៍សម្រាប់អ្នកជំងឺ។ ប្រសិនបើការបញ្ចាំងបែបនេះបានលេចឡើងនៅក្នុងប្រទេសរបស់យើងយើងអាចពន្យល់ជាមុនដល់មនុស្សដែលមានសុខភាពល្អប៉ុន្តែពីក្រុមហានិភ័យតើគាត់គួរមានអាកប្បកិរិយានិងអ្វីដែលត្រូវប្រុងប្រយ័ត្នដើម្បីកុំឱ្យឈឺ។
- តាមគំនិតរបស់អ្នកតើគ្រូពេទ្យនៅតាមគ្លីនិកបានត្រៀមខ្លួនជាស្រេចដើម្បីបង្រៀនអ្នកជំងឺពីរបៀបគ្រប់គ្រងជំងឺទឹកនោមផ្អែមរបស់ពួកគេដែរឬទេ?
អ្នកបានសួរសំណួរនេះដល់អ្នកដែលក្នុងឆ្នាំ ១៩៩០ បានរៀបចំមណ្ឌលបណ្តុះបណ្តាលដំបូងសំរាប់អ្នកជម្ងឺទឹកនោមផ្អែមនៅតាមទីក្រុងផ្សេងៗគ្នានៃប្រទេសរុស្ស៊ីដែលហៅថា“ សាលាទឹកនោមផ្អែម” ។ ពួកគេមិនត្រូវបានបង្កើតដោយមូលនិធិសាធារណៈទេ។ បន្ទាប់មកទស្សនាវដ្តី“ ទឹកនោមផ្អែម។ របៀបរស់នៅ។
ទាំងអស់នេះត្រូវបានធ្វើសម្រាប់អ្នកជំងឺនិងមនុស្សដែលមានគ្រោះថ្នាក់ដូច្នេះពួកគេមានព័ត៌មានអំពីជំងឺរបស់ពួកគេ។ ហើយវេជ្ជបណ្ឌិតនៅគ្លីនិកពេលវេលាដើម្បីទទួលអ្នកជំងឺម្នាក់ - 12 នាទី។ គាត់គ្រាន់តែមិនមានពេលវេលាដើម្បីបង្រៀនអ្នកជំងឺទេ។ ដូច្នេះសាលារៀនទឹកនោមផ្អែមត្រូវការជាចាំបាច់មនុស្សត្រូវចូលរៀន។
ហើយសាលាបែបនេះមិនគួរជាគំនិតផ្តួចផ្តើមឯកជនទេតែជាកម្មវិធីរដ្ឋហើយធ្វើការនៅពេលល្ងាចនៅគ្លីនិកណាមួយ។ ឥឡូវសាលារៀនបែបនេះមានតែនៅគ្លីនិកឯកទេសទេ។
ហើយនៅក្នុងប្រទេសរុស្ស៊ីក្នុងនាមជាអ្នកជំនាញខាងអរម៉ូន endocrinologist នៃប្រទេសអ្នកសិក្សា Ivan Dedov បានប្រកាសជាផ្លូវការថាមានអ្នកជំងឺទឹកនោមផ្អែម ១០ លាននាក់រួចទៅហើយ! បន្ថែមលើចំនួននេះប្រជាជនហាសិបលាននាក់ផ្សេងទៀតដែលរស់នៅហើយមិនដឹងថាពួកគេមានជំងឺទឹកនោមផ្អែមពីព្រោះពួកគេមិនចង់ទៅជួបគ្រូពេទ្យ!
- តើមានបញ្ហាអ្វីក្នុងការទិញថ្នាំសំរាប់អ្នកជំងឺទឹកនោមផ្អែម?
- មានបញ្ហា។ ហើយខ្ញុំជឿថាពួកគេមកពីប្រព័ន្ធដែលផ្តល់ជូនអ្នកជំងឺទឹកនោមផ្អែមជាមួយនឹងថ្នាំគឺពិបាកគ្រប់គ្រងណាស់។ យើងមានចុះឈ្មោះជំងឺទឹកនោមផ្អែមប៉ុន្តែវាមិនរាប់បញ្ចូលអ្នកជំងឺទាំងអស់ទេ។
វាគួរតែមានការចុះបញ្ជីដែលមានដំណើរការយ៉ាងស្វាហាប់នៅក្នុងក្រសួងសុខាភិបាលនៃប្រទេសរុស្ស៊ីឬនៅក្នុងក្រសួងតំបន់នីមួយៗប្រសិនបើតំបន់នេះទិញថ្នាំដោយខ្លួនឯង។ ការចុះឈ្មោះគួរតែមានទិន្នន័យទាំងអស់អំពីអ្នកជំងឺ: ការធ្វើរោគវិនិច្ឆ័យអាយុដែលថ្នាំត្រូវបានទទួលអ្វីខ្លះដែលជាសក្ដានុពល។
នៅលើមូលដ្ឋាននៃការនេះ, កម្មវិធីគួរតែត្រូវបានបង្កើតឡើង, ដែលថ្នាំនិងក្នុងបរិមាណអ្វីដែលគួរតែត្រូវបានទិញ, លំដាប់រដ្ឋសម្រាប់អាំងស៊ុយលីន, ថ្នាំផ្សេងទៀត, ដែលពិតជាត្រូវការមិនត្រូវបានផលិតនៅក្នុងប្រទេសរបស់យើង, ត្រូវបានបង្កើតឡើង។
អ្វីមួយត្រូវបានផលិតដោយសហគ្រាសក្នុងស្រុកហើយអ្វីមួយត្រូវបានផលិតដោយក្រុមហ៊ុនឱសថបរទេសដែលយើងនឹងដាក់ពាក្យសុំមួយឆ្នាំជាមុននិងកំណត់បរិមាណទិញ។ ដូច្នោះហើយនៅលើមូលដ្ឋាននេះវានឹងអាចលេងជាមួយតម្លៃ។
វាក៏មានប្រព័ន្ធមួយដែលវាយតម្លៃប្រសិទ្ធភាពនៃថ្លៃដើមនៃអេម៉ូក្លូប៊ីន។ ប្រសិនបើវាតិចជាង 7% បន្ទាប់មកអ្នកជំងឺទទួលការព្យាបាលឱ្យបានគ្រប់គ្រាន់ហើយប្រាក់ដែលបានចំណាយលើគាត់គឺមិនឥតប្រយោជន៍ទេ។ ប្រសិនបើលទ្ធផលនៃការវិភាគមិនសមនឹងបទដ្ឋានការព្យាបាលត្រូវបានកែសម្រួលថ្នាំផ្សេងទៀតត្រូវបានចេញវេជ្ជបញ្ជានិងបញ្ចូលក្នុងបញ្ជី។ ទាំងអស់! គ្មានអ្វីស្មុគស្មាញនៅទីនេះទេ។
ឥឡូវនេះមានថ្នាំដែលមានប្រសិទ្ធភាពណាស់។ និយាយថាអ្នកតំណាងម្នាក់ក្នុងចំនោមអ្នកតំណាងនៃក្រុមអ្នកបញ្ចូនអ្នកបញ្ចូនសារធាតុសូដ្យូមគ្លុយកូសដែលរួមបញ្ចូលទាំងអេហ្គ្រីក្លូឡូហ្សីនអាចដកជាតិគ្លុយកូសលើសពីឈាមទម្លាក់វាជាមួយទឹកនោម។
លាងសម្អាតឱ្យបានគ្រប់គ្រាន់ដើម្បីឱ្យការអានស្ករស្ថិតនៅក្នុងជួរនៃតម្លៃធម្មតា។
ការសិក្សាត្រូវបានបញ្ចប់កាលពីឆ្នាំមុនដែលបានបង្ហាញថាអត្រាមរណភាពក្នុងចំណោមអ្នកជំងឺដែលមាន ទឹកនោមផ្អែម ហើយបញ្ហាធ្ងន់ធ្ងរដែលបេះដូងនិងសរសៃឈាមប្រើថ្នាំនេះថយចុះជិត ៤០ ភាគរយ។ នេះជាសមិទ្ធិផលបដិវត្ត។
នេះមិនមែនជាការព្យាបាលផ្សេងទៀតទេ។យន្តការទាំងមូលនៃឥទ្ធិពលវិជ្ជមាននៃថ្នាំបែបនេះមិនទាន់ត្រូវបានគេយល់ច្បាស់នៅឡើយទេ។ នឹងមានការស្រាវជ្រាវបន្ថែមទៀត។ ប៉ុន្តែការពិតដែលថាលទ្ធផលនៃការព្យាបាលជាមួយនឹងថ្នាំនេះនឹងទទួលបានជោគជ័យខ្ញុំគ្មានការសង្ស័យទេ។
- តើគ្រូពេទ្យរបស់យើងដឹងច្បាស់ពីវិធីសាស្រ្តនៃការព្យាបាលនិងថ្នាំថ្មីដែរឬទេ?
វាអាស្រ័យលើពួកគេ” ។ មានចំនួនដ៏ច្រើននៃសន្និសីទផ្សេងៗគ្នា។ ប៉ុន្តែនៅទីនោះអ្នកអាចហៅមនុស្សពី 30-40 នាក់។ ចុះអ្វីដែលនៅសល់? គួរតែមានប្រព័ន្ធសម្រាប់ណែនាំចំណេះដឹងវិជ្ជាជីវៈថ្មីៗ។
តាមរយៈអ៊ិនធរណេតវគ្គបណ្តុះបណ្តាលកម្រិតខ្ពស់សម្រាប់វេជ្ជបណ្ឌិតដែលជាប្រព័ន្ធនៃការបណ្តុះបណ្តាលក្រោយឧត្តមនៅកម្រិតរដ្ឋ។
ដូច្នេះមនុស្សម្នាក់ធ្វើបច្ចុប្បន្នភាពមូលដ្ឋានចំណេះដឹងរបស់គាត់ស្របតាមតម្រូវការរបស់រដ្ឋ។
សម្ភាសដោយ Elena Babicheva
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមនៅទីក្រុងម៉ូស្គូឈានដល់កម្រិតស្តង់ដារអឺរ៉ុប: កាន់តែខ្លាំងឡើងជំងឺនេះត្រូវបានរកឃើញនៅដំណាក់កាលដំបូង


សូចនាករសម្រាប់ធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមនៅទីក្រុងមូស្គូបានឈានដល់កម្រិតនៃបណ្តាប្រទេសអ៊ឺរ៉ុប: សម្រាប់អ្នកជំងឺដែលមិនបានធ្វើរោគវិនិច្ឆ័យមួយមានពីរជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យដែលបានបង្កើតឡើង។
សូចនាករទីប្រជុំជននៃការរកឃើញជំងឺនៅដំណាក់កាលដំបូងគឺខ្ពស់ជាងមធ្យមភាគសម្រាប់ប្រទេសរុស្ស៊ី ១,៥ ដង។ កាលពីឆ្នាំមុននៅក្នុងនាយកដ្ឋាននៃប្រព័ន្ធ endocrinology អ្នកជម្ងឺទឹកនោមផ្អែមជាង 21 ពាន់នាក់ត្រូវបានព្យាបាល។ នេះគឺច្រើនជាង ១៥ ភាគរយបើប្រៀបធៀបទៅនឹងឆ្នាំ ២០១៦ ។
ការកើនឡើងចំនួនរបស់ពួកគេត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការកើនឡើងនៃករណីដែលត្រូវបានធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ។
“ មានជំងឺទឹកនោមផ្អែមដែលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញនៅពេលអ្នកជំងឺត្រូវបានចុះឈ្មោះនិងព្យាបាលប៉ុន្តែមិនត្រូវបានគេធ្វើរោគវិនិច្ឆ័យទេ។ ក្នុងករណីបែបនេះវាឆ្លងកាត់ជាសម្ងាត់មនុស្សមិនដឹងអំពីជំងឺនេះដែលនាំឱ្យមានការវិវត្តនៃផលវិបាកធ្ងន់ធ្ងរ។ នេះគឺជាលក្ខណៈនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
វាជាការសំខាន់ដែលត្រូវដឹងថាបន្ទាប់ពី ៤០ ឆ្នាំមនុស្សគ្រប់រូបដែលមានជាតិស្ករក្នុងឈាមខ្ពស់លើសទម្ងន់និងសាច់ញាតិជិតស្និទ្ធដែលមានជំងឺទឹកនោមផ្អែមត្រូវទៅគ្លីនិកសហគមន៍មួយឆ្នាំម្តងនិងធ្វើតេស្តឈាមសម្រាប់ស្ករ។ នាយកដ្ឋានសុខភាព Mikhail Antsiferov ។
អ្នកជំងឺនៅគ្លីនិកប៉ូលីសនៅទីក្រុងម៉ូស្គូដែលមានហានិភ័យត្រូវបានពិនិត្យកម្រិតជាតិស្ករក្នុងឈាម។ ក្នុងករណីរកឃើញជំងឺនេះពលរដ្ឋត្រូវបានជួយជាបីកម្រិត។ ទីមួយគឺការថែទាំសុខភាពបឋមដែលអាចទទួលបានពីអ្នកជំនាញនិងអ្នកអនុវត្តទូទៅ។
ជំនួយនៃកម្រិតទីពីរនិងទីបីគឺមានរួចហើយនៅក្នុងនាយកដ្ឋាននៃអរម៉ូន endocrinology ។ លើសពីនេះទៅទៀតជំងឺទឹកនោមផ្អែមដែលជាស្ថានភាពព្រំដែនដែលជាធម្មតាកើតឡើងមុនជំងឺទឹកនោមផ្អែមអាចត្រូវបានគេរកឃើញអំឡុងពេលពិនិត្យលើអ្នកជំងឺ។
ជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យទាន់ពេលវេលាវេជ្ជបណ្ឌិតជួយការពារការវិវត្តនៃជំងឺនេះបន្ថែមទៀត។
“ ការជូនដំណឹងដល់អ្នកជំងឺគឺជាជំហានសំខាន់ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមដោយជោគជ័យ។ នៅតាមស្ថាប័នវេជ្ជសាស្ត្រនៅទីក្រុងម៉ូស្គូអ្នកជំងឺរៀនគ្រប់គ្រងដោយឯករាជ្យនូវវគ្គសិក្សានៃជំងឺនេះ។ ពួកគេត្រូវបានគេអញ្ជើញឱ្យចូលរៀននៅសាលាសម្រាប់អ្នកជំងឺទឹកនោមផ្អែមដែលធ្វើការនៅមន្ទីរពេទ្យពហុទីក្រុងចំនួន ២៤ ។
មានសាលាចំនួន ៣ បន្ថែមទៀតដែលមាននៅក្នុងគ្លីនិកអរម៉ូន endocrinology នៅ Prechistenka (ផ្ទះ ៣៧) ។ បន្ទប់ពិសេសសម្រាប់ជំងឺទឹកនោមផ្អែមប្រអប់ជើងបើកសម្រាប់អ្នកជំងឺ។
សេវាព្យាបាលទាន់ពេលវេលាវេជ្ជបណ្ឌិតជួយការពារការវិវត្តនៃជំងឺនេះបន្ថែមទៀត” ។
នៅទីក្រុងម៉ូស្គូផងដែរការចុះឈ្មោះអ្នកជម្ងឺទឹកនោមផ្អែមត្រូវបានរក្សា។ វាអនុញ្ញាតឱ្យគ្រូពេទ្យទទួលបានព័ត៌មានទូលំទូលាយអំពីអត្រាប្រេវ៉ាឡង់នៃជំងឺនិងភាពស្មុគស្មាញការស្លាប់របស់អ្នកជំងឺរចនាសម្ព័ន្ធនៃការព្យាបាលដោយប្រើថ្នាំតម្រូវការរបស់អ្នកជំងឺក្នុងថ្នាំនិងឧបករណ៍ត្រួតពិនិត្យដោយខ្លួនឯង។
ជំងឺទឹកនោមផ្អែមនៅដំណាក់កាលដំបូងត្រូវបានគេរកឃើញជាញឹកញាប់ក្នុងអំឡុងពេលពិនិត្យសុខភាពជាប្រចាំ។ ការធ្វើតេស្តគ្លុយកូសក្នុងឈាមត្រូវបានផ្តល់ជូនសម្រាប់អ្នកជំងឺទាំងអស់ដែលមានអាយុលើសពី ៤០ ឆ្នាំ។
អ្នកអាចទទួលបានអនុសាសន៍ផ្ទាល់ខ្លួនសម្រាប់ការធ្វើអធិការកិច្ចជាប្រចាំសម្រាប់ឆ្នាំ ២០១៨ នៅក្នុងសេវាកម្មព័ត៌មាន“ កម្មវិធីរុករកសុខភាពមូស្គូ” ។
នៅពេលចូលឆ្នាំកំណើតនិងយេនឌ័រគាត់ផ្តល់ព័ត៌មានអំពីការប្រឡងណាដែលត្រូវយកជាផ្នែកមួយនៃដំណាក់កាលដំបូងនៃកម្មវិធីពិនិត្យគ្លីនិកនៅឆ្នាំនេះនិងប្រភេទជំងឺអ្វីខ្លះដែលពួកគេអនុញ្ញាតឱ្យកំណត់។
សម្រាប់បុរសនិងស្ត្រីដែលមានអាយុខុសគ្នាអនុសាសន៍ទាំងនេះគឺខុសគ្នា។
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម៖ រកឃើញជំងឺទាន់ពេលវេលា


ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមមាននៅក្នុងការធ្វើការត្រួតពិនិត្យដ៏ទូលំទូលាយមួយដោយឆ្លងកាត់ការធ្វើតេស្តចាំបាច់និងការពិនិត្យដោយវេជ្ជបណ្ឌិតដោយអ្នកជំនាញផ្នែក endocrinologist ។ ជាធម្មតាវាមិនពិបាកក្នុងការធ្វើរោគវិនិច្ឆ័យបែបនេះទេព្រោះអ្នកជំងឺជាច្រើនទៅគ្លីនីករួចទៅហើយដែលមានជំងឺកំពុងដំណើរការ។
ប៉ុន្តែវិធីសាស្រ្តស្រាវជ្រាវសម័យទំនើបអាចទទួលស្គាល់មិនត្រឹមតែដំណាក់កាលដំបូងដែលលាក់កំបាំងនៃជំងឺទឹកនោមផ្អែមប៉ុណ្ណោះទេប៉ុន្តែវាក៏ជាជម្ងឺដែលកើតមានមុនជម្ងឺនេះដែលត្រូវបានគេហៅថាជំងឺទឹកនោមផ្អែមឬការរំលោភលើការអត់ធ្មត់ចំពោះកាបូអ៊ីដ្រាត។
វិធីសាស្រ្តធ្វើរោគវិនិច្ឆ័យគ្លីនិក
វេជ្ជបណ្ឌិតប្រមូលផ្ដុំរោគសញ្ញាកំណត់អត្តសញ្ញាណកត្តាហានិភ័យតំណពូជស្តាប់ពាក្យបណ្តឹងពិនិត្យអ្នកជំងឺកំណត់ទម្ងន់របស់គាត់។
រោគសញ្ញាដែលត្រូវយកមកពិចារណានៅពេលធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម៖
- ការស្រេកទឹកថេរខ្លាំង - ពហុកោណ
- ការបង្កើតទឹកនោមច្រើនពេក - ប៉ូលីយូ,
- ស្រកទម្ងន់ជាមួយនឹងចំណង់អាហារកើនឡើង - ធម្មតាសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ១,
- ឡើងទម្ងន់លឿនគួរឱ្យកត់សម្គាល់ - ធម្មតាសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ២
- បែកញើសជាពិសេសក្រោយពេលបរិភោគ
- ភាពទន់ខ្សោយទូទៅអស់កម្លាំង
- ការរមាស់ខ្លាំងនៃស្បែកដែលមិនអាចពេញចិត្តនឹងអ្វីទាំងអស់
- ចង្អោរក្អួត
- រោគសាស្ត្រឆ្លងដូចជាជំងឺស្បែកប្រហោងឆ្អឹងមាត់ឬទ្វារមាសជាដើម។
មិនចាំបាច់មនុស្សម្នាក់មានរោគសញ្ញាដែលបណ្តាលឱ្យមានទាំងអស់នោះទេប៉ុន្តែប្រសិនបើយ៉ាងហោចណាស់ 2-3 ត្រូវបានគេសង្កេតឃើញក្នុងពេលតែមួយនោះវាសមនឹងបន្តការពិនិត្យ។
គួរកត់សម្គាល់ថាដោយមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ រោគសញ្ញាទាំងអស់នឹងវិវឌ្ឍន៍យ៉ាងឆាប់រហ័សហើយអ្នកជំងឺអាចចាំកាលបរិច្ឆេទពិតប្រាកដនៃការចាប់ផ្តើមនៃរោគសញ្ញាហើយអ្នកជំងឺខ្លះចាប់ផ្តើមឈឺភ្លាមៗដែលពួកគេនឹងទទួលបានការមើលថែយ៉ាងយកចិត្តទុកដាក់ក្នុងស្ថានភាពជំងឺទឹកនោមផ្អែម។ អ្នកជំងឺទឹកនោមផ្អែមប្រភេទនេះច្រើនតែជាមនុស្សអាយុក្រោម ៤០-៤៥ ឆ្នាំឬកុមារ។
វគ្គសិក្សាដែលមិនទាន់ឃើញច្បាស់គឺមានលក្ខណៈកាន់តែច្រើននៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដូច្នេះយើងនឹងពិភាក្សាបន្ថែមទៀតអំពីការធ្វើរោគវិនិច្ឆ័យនៃទម្រង់ពិសេសនៃជំងឺមេតាប៉ូលីសដែលមិនមានភាពត្រឹមត្រូវ។
អ្វីដែលសំខាន់បំផុតសម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមប្រភេទ ២ គឺកត្តាហានិភ័យដែលរួមមាន៖
- អាយុលើសពី ៤០-៤៥ ឆ្នាំ
- ជំងឺទឹកនោមផ្អែមឬការអត់ឱនជាតិស្ករខ្សោយ។
- លើសទម្ងន់ធាត់ (BMI លើសពី ២៥),
- ការកើនឡើងនូវជាតិខ្លាញ់ក្នុងឈាម
- សម្ពាធឈាមខ្ពស់លើសឈាម ១៤០/៩០ ម។ ម។ អិល។ សិល្បៈ។
- សកម្មភាពរាងកាយទាប
- ស្ត្រីដែលកាលពីមុនមានបញ្ហាមេតាប៉ូលីសក្នុងពេលមានផ្ទៃពោះឬសម្រាលកូនដែលមានទំងន់លើសពី ៤.៥ គីឡូក្រាម។
- ovary polycystic ។
ក្នុងការកើតមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ តំណពូជដើរតួយ៉ាងសំខាន់។ អត្ថិភាពនៃជំងឺនេះនៅក្នុងសាច់ញាតិបង្កើនឱកាសនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ។ ស្ថិតិបាននិយាយថាមនុស្សដែលមានឪពុកម្តាយដែលមានជំងឺទឹកនោមផ្អែមក៏នឹងធ្លាក់ខ្លួនឈឺផងដែរនៅក្នុង 40% នៃករណី។
វិធីសាស្រ្តស្រាវជ្រាវមន្ទីរពិសោធន៍
សម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ការធ្វើតេស្តជាច្រើនប្រភេទត្រូវបានប្រើប្រាស់។ បច្ចេកទេសខ្លះត្រូវបានប្រើជាការបញ្ចាំង។
ការចាក់បញ្ចាំងគឺជាការសិក្សាមួយដែលមានគោលបំណងកំណត់រោគសញ្ញានៅដំណាក់កាលដំបូងដែលធ្វើឡើងដោយមនុស្សមួយចំនួនធំដែលជារឿយៗមិនមានរោគសញ្ញាច្បាស់លាស់នៃជំងឺនេះ។
វិធីសាស្រ្តដែលគួរឱ្យទុកចិត្តបំផុតសម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមគឺការប្តេជ្ញាចិត្តនៃអេម៉ូក្លូប៊ីនគ្លីកូល្យូម។
អេម៉ូក្លូប៊ីលីកអេម៉ូក្លូប៊ីនគឺជាអេម៉ូក្លូប៊ីនអេម៉ូក្លូប៊ីនដែលបានភ្ជាប់ម៉ូលេគុលគ្លុយកូស។ កំរិតគ្លីកូលលីលីកគឺអាស្រ័យទៅលើការប្រមូលផ្តុំជាតិគ្លុយកូសក្នុងឈាមដែលក្នុងអេរីត្រូរ៉ូស៊ីតនៅតែមិនផ្លាស់ប្តូរក្នុងជីវិត ៣ ខែ។ បទដ្ឋាននៃអេម៉ូក្លូប៊ីន glycosylated គឺ 4,5-6,5% នៃបរិមាណអេម៉ូក្លូប៊ីនសរុប។
ចំពោះបញ្ហានេះនៅពេលណាមួយភាគរយនៃអេម៉ូក្លូប៊ីនបែបនេះឆ្លុះបញ្ចាំងពីកម្រិតជាតិស្ករក្នុងឈាមជាមធ្យមរបស់អ្នកជំងឺក្នុងរយៈពេល ១២០ ថ្ងៃមុនពេលធ្វើការសិក្សា។ នេះជួយមិនត្រឹមតែបង្ហាញពីជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ប៉ុណ្ណោះទេប៉ុន្តែវាក៏កំណត់ពីកំរិតនៃការគ្រប់គ្រងជំងឺនិងវាយតម្លៃភាពគ្រប់គ្រាន់នៃការព្យាបាលផងដែរ។
វិធីសាស្រ្តក្នុងការរកមើលជំងឺទឹកនោមផ្អែមត្រូវបានបែងចែកជាមូលដ្ឋាននិងបន្ថែម។
វិធីសាស្រ្តសំខាន់ៗរួមមានដូចខាងក្រោមៈ
- ការប្តេជ្ញាចិត្តកម្រិតជាតិស្ករក្នុងឈាមអនុវត្ត៖ នៅលើពោះទទេ ២ ម៉ោងក្រោយពេលបរិភោគមុនពេលចូលគេង។
- ការសិក្សាអំពីបរិមាណអេម៉ូក្លូប៊ីនគ្លូកូលលីន។
- តេស្តភាពអត់ធ្មត់គ្លុយកូស - ក្នុងអំឡុងពេលសិក្សាអ្នកជំងឺផឹកបរិមាណគ្លុយកូសជាក់លាក់ហើយបរិច្ចាគឈាមពីម្រាមដៃមុននិង ២ ម៉ោងបន្ទាប់ពីទទួលយកស្រាក្រឡុកធ្វើរោគវិនិច្ឆ័យ។ ការធ្វើតេស្តនេះជួយបញ្ជាក់ពីប្រភេទនៃជំងឺរំលាយអាហារកាបូអ៊ីដ្រាតអនុញ្ញាតឱ្យអ្នកបែងចែកជំងឺទឹកនោមផ្អែមពីជំងឺទឹកនោមផ្អែមពិត។
- ការប្តេជ្ញាចិត្តចំពោះវត្តមាននៃជាតិស្ករនៅក្នុងទឹកនោម - គ្លុយកូសចូលក្នុងទឹកនោមនៅពេលដែលកំហាប់របស់វាលើសពីការកំណត់ ៨-៩ ។
- ការវិភាគនៃកម្រិតនៃជាតិស្ករ fructosamine - អនុញ្ញាតឱ្យអ្នកស្វែងយល់ពីកម្រិតជាតិស្ករក្នុងរយៈពេល ៣ សប្តាហ៍ចុងក្រោយ
- ការសិក្សាអំពីកំហាប់នៃ ketones នៅក្នុងទឹកនោមឬឈាម - កំណត់ការចាប់ផ្តើមស្រួចស្រាវនៃជំងឺទឹកនោមផ្អែមឬផលវិបាករបស់វា។
វិធីសាស្ត្របន្ថែមត្រូវបានគេហៅថាដែលកំណត់សូចនាករដូចខាងក្រោមៈ
- អាំងស៊ុយលីនឈាម - ដើម្បីកំណត់ភាពប្រែប្រួលនៃជាលិការរាងកាយទៅអាំងស៊ុយលីន
- អង់ទីប៊ីយ៉ូទិកចំពោះកោសិកាលំពែងនិងអាំងស៊ុយលីន - បង្ហាញពីបុព្វហេតុស្វ័យភាពនៃជំងឺទឹកនោមផ្អែម
- ប្រូទីនលីន - បង្ហាញមុខងាររបស់លំពែង,
- ghrelin, adiponectin, leptin, resistin - សូចនាករនៃផ្ទៃខាងក្រោយអ័រម៉ូននៃជាលិកា adipose, ការវាយតម្លៃពីមូលហេតុនៃការធាត់,
- C-peptide - អនុញ្ញាតឱ្យអ្នកស្វែងយល់ពីអត្រានៃការប្រើប្រាស់អាំងស៊ុយលីនដោយកោសិកា,
- ការវាយ HLA - ត្រូវបានប្រើដើម្បីកំណត់រោគវិទ្យាហ្សែន។
វិធីសាស្រ្តទាំងនេះត្រូវបានផ្តល់ជូនក្នុងករណីមានការលំបាកក្នុងកំឡុងពេលធ្វើរោគវិនិច្ឆ័យនៃជំងឺចំពោះអ្នកជំងឺមួយចំនួនក៏ដូចជាសម្រាប់ការជ្រើសរើសការព្យាបាល។ ការតែងតាំងវិធីសាស្រ្តបន្ថែមត្រូវសម្រេចចិត្តដោយវេជ្ជបណ្ឌិត។
វិធាននៃការធ្វើគំរូវត្ថុនិងការអានគ្លុយកូសធម្មតា
តម្លៃតមធម្មតាសម្រាប់ឈាមទាំងមូល - ៣-៣-៥.៥ មីល្លីលីត្រ / លី, សម្រាប់ប្លាស្មា - ៤-០-៦.១ មីល្លីលីត្រ / អិល។
គំរូឈាមសម្រាប់ការវិភាគដ៏សាមញ្ញនេះមាន subtleties ផ្ទាល់ខ្លួន។ ឈាមមិនថាសរសៃឈាមវ៉ែនឬសរសៃឈាមក្រហមគួរត្រូវបានគេយកទៅវិភាគនៅពេលព្រឹកលើពោះទទេ។ អ្នកមិនអាចញ៉ាំបានរយៈពេល ១០ ម៉ោងអ្នកអាចផឹកទឹកស្អាតប៉ុន្តែមុននោះអាហារគួរតែស៊ាំ។
ការសិក្សាមួយដែលត្រូវបានណែនាំអោយពិនិត្យគឺការតមស្ករ។
វិធីសាស្រ្តរហ័សនិងសាមញ្ញមួយអនុញ្ញាតឱ្យអ្នកពិនិត្យមើលក្រុមមនុស្សធំ ៗ ចំពោះការរំលាយអាហារកាបូអ៊ីដ្រាតខ្សោយ។ ការវិភាគនេះសំដៅទៅលើអ្វីដែលអាចត្រូវបានអនុវត្តដោយគ្មានវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិត។
វាមានសារៈសំខាន់ជាពិសេសក្នុងការបរិច្ចាគឈាមពីម្រាមដៃសម្រាប់ស្ករដល់មនុស្សដែលប្រឈមនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ការតាមដានជំងឺទឹកនោមផ្អែម - អង្គការទឹកនោមផ្អែមសាធារណៈប្រចាំតំបន់សម្រាប់ជនពិការ "រស់ឡើងវិញ"

ការពិនិត្យរកអ្នកជំងឺទឹកនោមផ្អែម។
នៅថ្ងៃទី ៥ ខែមេសាឆ្នាំ ២០១៦ អង្គការផ្នែកជំងឺទឹកនោមផ្អែមសាធារណៈនៃតំបន់នៃជនពិការជនពិការលោក Vozrozhdenie រួមជាមួយមន្ទីរពេទ្យទីក្រុង Novoshakhtinsk និងតំណាងក្រុមហ៊ុន Johnson & Johnson ដែលជាក្រុមហ៊ុនធំជាងគេមួយនៅលើពិភពលោកផលិតផលិតផលវេជ្ជសាស្រ្តនិងគ្រឿងសំអាងយ៉ាងទូលំទូលាយសម្រាប់អ្នកជំងឺទឹកនោមផ្អែមនៅក្នុងនាយកដ្ឋាន PFR ។ និង SPZ នៅ Novoshakhtinsk ។
និយោជិកនិងអ្នកទស្សនាដែលមានឱកាសស្វែងរកកម្រិតជាតិគ្លុយកូសនៅក្នុងឈាមរបស់ពួកគេ។ ជាសរុបមនុស្សជាង ១០០ នាក់បានឆ្លៀតឱកាសនៃការប្រឡងបឋមដោយឥតគិតថ្លៃ។ អ្នកដែលទទួលការត្រួតពិនិត្យដែលត្រូវបានគេរកឃើញថាមានកម្រិតជាតិស្ករខ្ពស់និងខ្ពស់ត្រូវបានគេណែនាំអោយធ្វើការពិនិត្យនិងពិគ្រោះយោបល់បន្ថែមជាមួយអ្នកជំនាញផ្នែក endocrinologist ។
អត្ថន័យមួយនៃពាក្យថាការបញ្ចាំងត្រូវបានបកប្រែចេញពីភាសាអង់គ្លេស។ គោលបំណងនៃការពិនិត្យគឺការរកឃើញជំងឺដំបូង។ការពិតគឺថារោគសញ្ញានៃជំងឺទឹកនោមផ្អែមមិនជាក់លាក់គ្រប់គ្រាន់ទេហើយរយៈពេល asymptomatic គឺអាចធ្វើទៅបាន - នេះគឺជាពេលដែលជំងឺទឹកនោមផ្អែមមានរួចហើយប៉ុន្តែវាមិនទាន់លេចឡើងទេ។ យើងអាចនិយាយបានថាការរកឃើញដំបូងនឹងអនុញ្ញាតឱ្យ:
- កំណត់ហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមសូម្បីតែនៅពេលដែលជំងឺមិនទាន់មាននៅឡើយ
- ធ្វើរោគវិនិច្ឆ័យរោគនៅក្នុងរយៈពេល asymptomatic មួយ។
នៅលើបទដ្ឋាននៃជាតិគ្លុយកូស (ស្ករ) នៅក្នុងឈាម capillary ទាំងមូលនៅលើពោះទទេ។
គ្លុយកូសធម្មតា ៣.៣ - ៥.៥ មីល្លីលីត្រ / លី
កំរិតគ្លុយកូស ៥.៦ - ៦.០ បង្ហាញពីការកើនឡើងហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទ ២
កម្រិតគ្លុយកូស ៦,១ ឬខ្ពស់ជាងនេះគឺជាហេតុផលសម្រាប់ការពិនិត្យបន្ថែមទៀតដើម្បីបញ្ជាក់ឬមិនរាប់បញ្ចូលការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ការពិនិត្យអាចរកឃើញជំងឺទឹកនោមផ្អែមនៅដំណាក់កាលដំបូង។ វិធីសាស្ត្រពិនិត្យជារឿយៗត្រូវបានប្រើដើម្បីកំណត់ឱ្យបានត្រឹមត្រូវជាងមុនអំពីជំងឺ។ ដោយសារតែមានមនុស្សដែលងាយនឹងទទួលជាតិស្ករនិងអធ្យាស្រ័យ។ កម្រិតជាតិគ្លុយកូសក្នុងឈាមរបស់ពួកគេគឺខ្ពស់ជានិច្ច។ ការធ្វើតេស្តគ្លុយកូសតែមួយពេលខ្លះមិនអាចរកឃើញជំងឺទឹកនោមផ្អែមដោយសារកត្តាផ្សេងៗ។
ប្រភេទនៃជំងឺទឹកនោមផ្អែម
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមកើតឡើងនៅពេលដែលបញ្ហាសំខាន់មួយត្រូវបានកំណត់ - ជាតិស្ករក្នុងឈាមខ្ពស់។ ការកើនឡើងស្រដៀងគ្នានេះគឺដោយសារតែកង្វះការប្រើប្រាស់គ្លុយកូសពីចរន្តឈាម។
អ្នកប្រើប្រាស់សំខាន់នៃជាតិគ្លុយកូស - សាច់ដុំថ្លើមនិងជាលិកា adipose មិនអាចស្រូបយកជាតិស្ករបានដោយសារហេតុផលផ្សេងៗដោយផ្អែកលើប្រភេទណាមួយនៃជំងឺទឹកនោមផ្អែមដែលត្រូវបានសម្គាល់។
ជំងឺទឹកនោមផ្អែមប្រភេទបុរាណ
ប្រភេទសត្វបុរាណគឺជាករណីទូទៅបំផុតនៅក្នុងការអនុវត្តវេជ្ជសាស្ត្រ។
លេខតារាងទី ១ ។ ប្រភេទនៃជំងឺទឹកនោមផ្អែមនិងមូលហេតុ
| ប្រភេទនៃជំងឺទឹកនោមផ្អែម | លក្ខណៈពិសេសនៃជំងឺ | មូលហេតុនៃការកើតឡើង |
| ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ | ជាតិស្ករនៅក្នុងឈាមត្រូវបានកើនឡើងដោយសារតែការពិតដែលថាលំពែងឈប់ផលិតអាំងស៊ុយលីន - ការបរាជ័យសរុប។ | ប្រព័ន្ធភាពស៊ាំផ្ទាល់របស់លំពែងចាប់ផ្តើមវាយប្រហារកោសិកាដែលទទួលខុសត្រូវចំពោះការផលិតអាំងស៊ុយលីន។ មូលហេតុនៃប្រតិកម្មអូតូអ៊ុយមីនភាគច្រើនមិនត្រូវបានគេដឹងទេ។ |
| ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ | កំរិតអាំងស៊ុយលីនគឺស្ថិតនៅក្នុងកំរិតត្រឹមត្រូវប៉ុន្តែកំរិតជាតិស្ករត្រូវបានកើនឡើងដោយសារតែអ្នកប្រើប្រាស់មិនបានបំលែងជាតិគ្លុយកូស | មូលហេតុគឺភាពខ្សោយនៃកោសិកាចំពោះអាំងស៊ុយលីនលក្ខខណ្ឌនេះហៅថាភាពធន់នឹងអាំងស៊ុយលីន។ វាវិវឌ្ឍនៅពេលកត្តាជាច្រើនកើតឡើងស្របគ្នាដែលអាចត្រូវបានបញ្ចូលគ្នាក្រោមគំនិតនៃរោគសញ្ញាមេតាប៉ូលីស។ |
| ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ | កើតឡើងចំពោះស្ត្រីដែលកំពុងមានផ្ទៃពោះ | ជំងឺដែលអាចបង្កគ្រោះថ្នាក់ទាំងស្ត្រីនិងកុមារគឺជំងឺទឹកនោមផ្អែមពេលមានគភ៌។ លក្ខណៈវិនិច្ឆ័យសម្រាប់ការធ្វើរោគវិនិច្ឆ័យស្ថានភាពនេះគឺជាការបង្ហាញបញ្ហានៅពេលមានផ្ទៃពោះ។ ជាតិស្ករក្នុងឈាមកើនឡើងដោយសារតែការផលិតអរម៉ូនជាក់លាក់ដោយសុកដែលរំខានដល់ការងាររបស់អាំងស៊ុយលីន។ ជាលទ្ធផលជាតិស្ករក្នុងឈាមមិនថយចុះទេ។ ប្រភេទនៃជម្ងឺនេះច្រើនតែបាត់ទៅវិញទាំងស្រុងបន្ទាប់ពីកំណើតរបស់ទារក។ |
ជំងឺទឹកនោមផ្អែមប្រភេទនីមួយៗមានលក្ខណៈពិសេសហើយត្រូវការការព្យាបាលដែលមានគោលបំណងដោះស្រាយបញ្ហាដែលបង្ករឱ្យមានបញ្ហាជាក់លាក់។
ជំងឺទឹកនោមផ្អែមម្តាយ
ប្រភេទម៉ូឌីគឺជាក្រុមទាំងមូលនៃការជំនួសផ្សេងគ្នានៃជំងឺទឹកនោមផ្អែមពួកគេជាធម្មតាត្រូវបានគេតាងដោយលេខឧទាហរណ៍ម៉ូឌី - 1 ។ ប្រភេទសត្វនីមួយៗមានលក្ខណៈផ្ទាល់ខ្លួននៃចរន្ត។
ជំងឺទឹកនោមផ្អែមដែលខុសគ្នាពីប្រភេទបុរាណនៃវគ្គសិក្សានៃជំងឺនេះត្រូវបានរកឃើញជាញឹកញាប់ចំពោះមនុស្សវ័យក្មេង។ មូលហេតុនៃការកើតឡើងគឺការផ្លាស់ប្តូរហ្សែនដែលកំណត់មុខងារថយចុះនៃការងាររបស់កោសិកាផលិតអាំងស៊ុយលីន។
ភាពខុសគ្នាសំខាន់ពីវគ្គសិក្សាបុរាណមិនមែនជារោគសញ្ញាធ្ងន់ធ្ងរនៃការកើនឡើងកម្រិតជាតិស្ករទេបើប្រៀបធៀបទៅនឹងជំងឺទឹកនោមផ្អែមធម្មតា។ ដោយសារតែការពិតដែលថាវគ្គសិក្សារបស់វាមិនធ្ងន់និងមានកម្លាំងជំរុញអ្នកឯកទេសមិនអាចទទួលស្គាល់ជំងឺទឹកនោមផ្អែមនិងខកខានដំណាក់កាលដំបូងនៃជំងឺនេះ។
ដើម្បីស្គាល់ជំងឺទឹកនោមផ្អែមម៉ូឌីការធ្វើរោគវិនិច្ឆ័យនឹងរួមបញ្ចូលនូវការវាយតម្លៃនៃរោគសញ្ញាជាក់លាក់ដូចខាងក្រោមនេះ៖
- ជំងឺនេះបានចាប់ផ្តើមហើយ ketones មិនត្រូវបានកំណត់នៅក្នុងការវិភាគទេ។
- ដើម្បីឱ្យស្ថានភាពមានសភាពធម្មតាអ្នកជំងឺត្រូវការអាំងស៊ុយលីនចំនួនតិចតួច។
- យូរ ៗ ទៅការកើនឡើងនៃកំរិតអាំងស៊ុយលីនមិនត្រូវបានទាមទារដូចករណីជម្ងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនទេ។
- ផ្ទុយទៅវិញយូរ ៗ ទៅតម្រូវការអាំងស៊ុយលីនអាចនឹងបាត់ទៅវិញទាំងស្រុង។
- រយៈពេលនៃការលើកលែងទោសមានដល់ ១២ ខែឬលើសនេះ
- តេស្តសម្រាប់ C-peptides គឺធម្មតា
- ប្រតិកម្មអូតូអ៊ុយមីនចំពោះជាលិកាលំពែងគឺអវត្តមានអង្គបដិប្រាណមិនត្រូវបានរកឃើញទេ
- មនុស្សម្នាក់មិនមានរោគសញ្ញានៃជំងឺមេតាប៉ូលីសឧទាហរណ៍ការកើនឡើងទំងន់រាងកាយ។
សារៈសំខាន់ជាពិសេសគឺការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម Mody ចំពោះមនុស្សដែលមានអាយុក្រោម ២៥ ឆ្នាំដោយការរកឃើញតម្លៃព្រំដែននៃកំរិតជាតិស្ករ។ ក្នុងស្ថានភាពបែបនេះការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ នឹងត្រូវមានការសង្ស័យការបំភ្លឺត្រូវបានទាមទារប្រសិនបើការជាវរបស់ម៉ូឌីគឺជាប្រភពនៃបញ្ហា។
 ជំងឺទឹកនោមផ្អែមពេលមានគភ៌នឹងបាត់ទៅវិញទាំងស្រុងក្រោយពេលសម្រាលកូនប្រសិនបើត្រូវព្យាបាលឱ្យបានត្រឹមត្រូវ
ជំងឺទឹកនោមផ្អែមពេលមានគភ៌នឹងបាត់ទៅវិញទាំងស្រុងក្រោយពេលសម្រាលកូនប្រសិនបើត្រូវព្យាបាលឱ្យបានត្រឹមត្រូវ
ជំងឺទឹកនោមផ្អែមឡាដា
ប្រភេទឡាដាអាចត្រូវបានប្រៀបធៀបជាមួយជំងឺទឹកនោមផ្អែមប្រភេទទី ១ មានតែការវិវត្តនៃជម្ងឺនេះដែលដំណើរការយឺត ៗ ប៉ុណ្ណោះ។ បច្ចុប្បន្នពាក្យឡាដាត្រូវបានជំនួសជាញឹកញាប់ដោយគំនិតមួយផ្សេងទៀត - ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមក្នុងករណីខ្លះវាត្រូវបានគេហៅថាជំងឺទឹកនោមផ្អែមប្រភេទ ១,៥ ផងដែរ។
យន្ដការនៃការវិវត្តនៃជំងឺនេះអនុវត្តតាមគោលការណ៍នៃប្រព័ន្ធភាពស៊ាំស្វ័យប្រវត្តិ។ បន្តិចម្ដងៗមនុស្សម្នាក់មិនអាចធ្វើបានទៀតទេបើគ្មានអាំងស៊ុយលីន។ ការពឹងផ្អែកទាំងស្រុងត្រូវបានបង្កើតឡើងបន្ទាប់ពីរយៈពេល 1-3 ឆ្នាំពីការបង្ហាញនៃជំងឺដោយពេលនោះកោសិកាផលិតអាំងស៊ុយលីនស្ទើរតែទាំងអស់ត្រូវបានបំផ្លាញរួចហើយ។
សំខាន់ៈជារឿយៗកង្វះអាំងស៊ុយលីនត្រូវបានផ្សំជាមួយនឹងភាពស៊ាំរបស់វាដោយជាលិកានៃរាងកាយដែលមានន័យថាអ្នកជំងឺនឹងមិនត្រឹមតែប្រើអាំងស៊ុយលីនខ្លួនឯងប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងថ្នាំដែលបង្កើនភាពរំញោចរបស់កោសិកាចំពោះវាទៀតផង។
ដើម្បីឱ្យជំងឺទឹកនោមផ្អែមក្រិនត្រូវបានគេរកឃើញដោយមិនច្បាស់, លក្ខណៈវិនិច្ឆ័យវិនិច្ឆ័យមិនត្រឹមតែរួមបញ្ចូលទាំងការកំនត់កំរិតជាតិគ្លុយកូសក្នុងឈាមរបស់អ្នកជំងឺប៉ុណ្ណោះទេប៉ុន្តែក៏មានសូចនាករជាក់លាក់ដូចខាងក្រោមៈ
- តេស្តអេម៉ូក្លូប៊ីនដែលមានជាតិគ្លុយកូស
- ការស្រាវជ្រាវនិងវិភាគអង្គបដិប្រាណដល់កោសិកាកូនកោះនៃលំពែង
- ការស្រាវជ្រាវនៃសញ្ញាសម្គាល់ហ្សែន,
- អង្គបដិប្រាណចំពោះថ្នាំដែលមានអាំងស៊ុយលីន។
នេះគ្រាន់តែជាបញ្ជីមិនពេញលេញនៃការធ្វើតេស្តជាក់លាក់ដែលរោគវិនិច្ឆ័យរួមបញ្ចូល។ ជំងឺទឹកនោមផ្អែមឡាដាគឺជាជម្ងឺមួយដែលទាមទារការចាប់ផ្តើមនៃការព្យាបាលដំបូងនិងការតែងតាំងការព្យាបាលដែលមានសមត្ថភាព។
ជំងឺទឹកនោមផ្អែម Insipidus
ជំងឺនេះមានឈ្មោះទូទៅដែលមានរោគសាស្ត្រនៃបទប្បញ្ញត្តិជាតិស្ករប៉ុន្តែខុសគ្នាត្រង់វគ្គនិងមូលហេតុរបស់វា។
ជំងឺទឹកនោមផ្អែម Insipidus ត្រូវបានបង្កើតឡើងនៅពេលដែលអរម៉ូន antidiuretic (ADH) ខ្វះឬនៅពេលជាលិកាតំរងនោមមិនសូវងាយនឹងអរម៉ូននេះកំរិតជាតិស្ករនៅក្នុងជំងឺមិនងាកចេញពីតម្លៃធម្មតាទេ។
ជម្ងឺមានលក្ខណៈពិសេសដូចខាងក្រោមៈ
- មនុស្សម្នាក់បញ្ចេញទឹកនោមច្រើនណាស់លើសពីបទដ្ឋាន។
- ការស្រេកទឹកថេរ
- ការខះជាតិទឹកទូទៅនៃរាងកាយមានការវិវត្ត,
- ជាមួយនឹងដំណើរវែងឆ្ងាយមនុស្សម្នាក់បាត់បង់ទំងន់ហើយចំណង់អាហារថយចុះ។
សំខាន់ៈជំងឺទឹកនោមផ្អែម Insipidus គឺជារោគសាស្ត្រដ៏កម្រមួយ។
មូលហេតុអាចកើតឡើងទាំងនៅក្នុងស្ថានភាពជម្ងឺខួរក្បាលនៅពេលខ្វះអ័រម៉ូនដឹកនាំ (ADH) និងផ្នែករោគសាស្ត្រនៃបរិក្ខាតំរងនោមដែលមិនសូវមានច្រើនទេ។
នៅពេលធ្វើការធ្វើរោគវិនិច្ឆ័យនេះអ្នកជំនាញកំណត់លក្ខណៈវិនិច្ឆ័យដូចខាងក្រោមៈ
- diuresis ថេរថេរចំនួនទឹកប្រាក់របស់វាគឺច្រើនជាង 4-10 លីត្រក្នុងករណីខ្លះច្រើនជាង 20 លីត្រ
- ទឹកនោមមានបរិមាណអំបិលតិចតួច
- នេះបើយោងតាមការធ្វើតេស្តឈាមមួយ, កម្រិតជាតិស្ករមិនងាកចេញពីតម្លៃធម្មតា,
- កង្វះនៃអរម៉ូន antidiuretic ត្រូវបានរកឃើញ
- អ៊ុលត្រាសោនពិនិត្យមើលការផ្លាស់ប្តូររោគនៅក្នុងស្ថានភាពនៃជាលិកានិងរចនាសម្ព័ន្ធតំរងនោម។
- ការធ្វើរោគវិនិច្ឆ័យ MRI ត្រូវបានអនុវត្តដើម្បីបដិសេធការបង្កើតដុំសាច់ដែលជាបុព្វហេតុទូទៅនៃស្ថានភាពនេះ។
រោគសញ្ញានៃជំងឺនិងពាក្យបណ្តឹងរបស់អ្នកជំងឺ
ការត្អូញត្អែរដែលអមជាមួយស្ថានភាពនៃជាតិស្ករក្នុងឈាមខ្ពស់គឺមានភាពចម្រុះណាស់ដែលជះឥទ្ធិពលដល់ប្រព័ន្ធសំខាន់ៗនៃរាងកាយ។ ពួកគេអាចត្រូវបានបែងចែកទៅជាពាក្យបណ្តឹងជាក់លាក់ដំបូងនៃការបង្ហាញពីការវិវត្តនៃជំងឺទឹកនោមផ្អែមនិងអនុវិទ្យាល័យដែលជាសញ្ញានៃដំណើរការរោគសាស្ត្រដែលបានបង្កើតរួចហើយ។
ការត្អូញត្អែរផ្ទាល់មាត់ជួយគូររូបដែលគេហៅថាការធ្វើរោគវិនិច្ឆ័យថែទាំ។
នៅក្នុងជំងឺទឹកនោមផ្អែមការធ្វើរោគវិនិច្ឆ័យនេះត្រូវបានបង្កើតឡើងដោយផ្អែកលើការសន្ទនាជាមួយអ្នកជំងឺការពិនិត្យនិងការជួសជុលទិន្នន័យដូចខាងក្រោមរបស់គាត់:
- ចង្វាក់បេះដូង
- សម្ពាធឈាម
- អត្រាផ្លូវដង្ហើម
- ស្ថានភាពនៃស្បែក - វត្តមាននៃកន្ទួលកន្ទប, foci នៃដំណើរការរលាក, មុខរបួសបើកចំហ,
- ក្នុងអំឡុងពេលនៃការពិនិត្យដំបូងអ្នកអាចចាប់បានប្រសិនបើក្លិនអាសេតូនកើតចេញពីអ្នកជំងឺនេះបង្ហាញថាជំងឺនេះបានហៀរចេញពីដំណាក់កាលដំបូងនៅពេលដែល ketones មិនទាន់ត្រូវបានចិញ្ចឹម។
- នៅពេលធ្វើការពិនិត្យដំបូងអ្នកអាចវាយតម្លៃទម្ងន់របស់អ្នកជំងឺធ្វើការថ្លឹងថ្លែងធ្វើការវាស់វែងផ្សេងៗនិងគណនាសន្ទស្សន៍ម៉ាសដងខ្លួនដែលមានសារៈសំខាន់នៅដំណាក់កាលមុនពេលធ្វើរោគវិនិច្ឆ័យ។
- ការពិនិត្យដំបូងអនុញ្ញាតឱ្យអ្នកវាយតម្លៃថាតើមានស្ថានភាពធ្ងន់ធ្ងរជាមួយនឹងការកើនឡើងឬថយចុះកម្រិតជាតិស្ករសញ្ញានៃស្ថានភាពបែបនេះ - ញ័របែកញើសអារម្មណ៍ច្របូកច្របល់អារម្មណ៍ដែលមិនអាចទ្រាំបាននៃភាពអត់ឃ្លានឬស្រេកទឹកការបាត់បង់ស្មារតី។
តារាងលេខ ៣ ។ បណ្តឹងចំបងនិងបន្ទាប់របស់អ្នកជំងឺទឹកនោមផ្អែម៖
ការធ្វើរោគវិនិច្ឆ័យជម្ងឺទឹកនោមផ្អែមទំនើបមិនត្រូវបានកំណត់ត្រឹមតែការប្រមូលផ្តុំពាក្យបណ្តឹងរបស់អ្នកជំងឺប៉ុណ្ណោះទេដើម្បីធ្វើរោគវិនិច្ឆ័យឱ្យបានត្រឹមត្រូវវិធីសាស្ត្រធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវបំផុតត្រូវបានប្រើ។
សំខាន់ៈការរកឃើញសូម្បីតែសញ្ញាមួយនៃវត្តមានរបស់ជំងឺក្នុងពេលសន្ទនាជាមួយអ្នកជំងឺគឺជាហេតុផលសម្រាប់បញ្ជូនអ្នកជំងឺទៅពិនិត្យ។
ការពិនិត្យជំងឺទឹកនោមផ្អែម
គណៈកម្មាធិការជំនាញរបស់អង្គការសុខភាពពិភពលោកណែនាំឱ្យធ្វើការពិនិត្យជំងឺទឹកនោមផ្អែមចំពោះប្រជាពលរដ្ឋប្រភេទដូចខាងក្រោមៈ
- អ្នកជំងឺទាំងអស់ដែលមានអាយុលើសពី ៤៥ ឆ្នាំ (ជាមួយនឹងលទ្ធផលនៃការពិនិត្យអវិជ្ជមានធ្វើឡើងវិញរៀងរាល់ ៣ ឆ្នាំម្តង)
- អ្នកជំងឺដែលមានអាយុក្មេងជាងនេះដោយសារ៖ ភាពធាត់លើសទំងន់តំណពូជនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមភាពជាតិសាសន៍ / ក្រុមនៃក្រុមដែលមានហានិភ័យខ្ពស់ប្រវត្តិជំងឺទឹកនោមផ្អែមពេលមានគភ៌មានទំងន់លើសពី ៤.៥ គីឡូក្រាម, លើសឈាម, លើសឈាម, រកឃើញ NTG ឬគ្លីសេរីនលឿន។
ចំពោះការពិនិត្យជំងឺទឹកនោមផ្អែម (ទាំងកណ្តាលនិងវិមជ្ឈការ) ជំងឺទឹកនោមផ្អែម WHO បានផ្តល់អនុសាសន៍ឱ្យកំណត់ទាំងកម្រិតជាតិគ្លុយកូសនិងអេម៉ូក្លូប៊ីន A1c ។
អេម៉ូក្លូប៊ីលីកអេម៉ូក្លូប៊ីនគឺជាអេម៉ូក្លូប៊ីនដែលក្នុងនោះម៉ូលេគុលគ្លុយកូសខាប់ជាមួយវ៉ាល់ណុល - ស្ថានីយនៃខ្សែសង្វាក់អ៊ីម៉ូក្លូប៊ីន។ អេម៉ូក្លូប៊ីនអេម៉ូក្លូប៊ីនមានទំនាក់ទំនងផ្ទាល់ជាមួយគ្លុយកូសក្នុងឈាមនិងជាសូចនាកររួមមួយនៃសំណងនៃការរំលាយអាហារកាបូអ៊ីដ្រាតក្នុងអំឡុងពេល ៦០-៩០ ថ្ងៃមុនការពិនិត្យ។ អត្រានៃការបង្កើត HbA1c គឺអាស្រ័យទៅលើទំហំនៃការឡើងខ្ពស់នៃឈាមហើយការធ្វើឱ្យធម្មតានៃកម្រិតរបស់វានៅក្នុងឈាមកើតឡើង ៤-៦ សប្តាហ៍បន្ទាប់ពីឈានដល់អេកូទិក។ ក្នុងន័យនេះខ្លឹមសារនៃ HbA1c ត្រូវបានកំណត់ប្រសិនបើវាចាំបាច់ដើម្បីគ្រប់គ្រងការរំលាយអាហារកាបូអ៊ីដ្រាតនិងបញ្ជាក់ពីសំណងរបស់វាចំពោះអ្នកជំងឺទឹកនោមផ្អែមក្នុងរយៈពេលយូរ។ យោងតាមអនុសាសន៍របស់អង្គការសុខភាពពិភពលោក (២០០២) ការប្តេជ្ញាចិត្តនៃអេម៉ូក្លូប៊ីនក្នុងឈាមរបស់អ្នកជំងឺទឹកនោមផ្អែមគួរតែត្រូវបានអនុវត្តម្តងក្នុងមួយត្រីមាស។ សូចនាករនេះត្រូវបានគេប្រើយ៉ាងទូលំទូលាយទាំងសម្រាប់ការត្រួតពិនិត្យចំនួនប្រជាជននិងស្ត្រីមានផ្ទៃពោះដែលត្រូវបានអនុវត្តដើម្បីរកមើលបញ្ហាមេតាបូលីសកាបូអ៊ីដ្រាតនិងតាមដានការព្យាបាលអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែម។
BioHimMack ផ្តល់ជូននូវឧបករណ៍និងការប្រើឡើងវិញសម្រាប់ការវិភាគនៃអេម៉ូក្លូប៊ីនអេបូហ្សិកដែលមានជាតិគ្លុយកូសពីឌីសឺណេសឺឡែន (អង់គ្លេស) និងអេហ្សិសស៊ីល (ន័រវែស) - មេដឹកនាំពិភពលោកជំនាញខាងប្រព័ន្ធគ្លីនិកសម្រាប់តាមដានជំងឺទឹកនោមផ្អែម (សូមមើលផ្នែកចុងក្រោយនៃផ្នែកនេះ) ។ ផលិតផលរបស់ក្រុមហ៊ុនទាំងនេះត្រូវបានធ្វើឱ្យមានលក្ខណៈស្តង់ដារអន្តរជាតិសម្រាប់ការវាស់វែង NGSP HbA1c ។
សញ្ញាសម្គាល់សម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ១
- ហ្សែន - HLA DR3, DR4 និង DQ ។
- ភាពស៊ាំ - អង់ទីករទៅនឹងអាស៊ីត glutamic decarboxylase (GAD), អាំងស៊ុយលីន (អាយអេអាយអេ) និងអង្គបដិប្រាណចំពោះកោសិកាកោះលីតថាន (អាយ។ អេស។ អេស) ។
- ការរំលាយអាហារ - glycohemoglobin A1, ការបាត់បង់ដំណាក់កាលទី ១ នៃការរក្សាអាំងស៊ុយលីនបន្ទាប់ពីការធ្វើតេស្តិ៍ភាពអត់ធ្មត់នៃជាតិគ្លុយកូស។
វាយ HLA
យោងទៅតាមគំនិតទំនើបជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ទោះបីជាមានការចាប់ផ្តើមស្រួចស្រាវក៏ដោយវាមានរយៈពេលយូរ។ វាជាទម្លាប់ក្នុងការបែងចែកប្រាំមួយដំណាក់កាលក្នុងការវិវត្តនៃជំងឺ។ ដំបូងនៃដំណាក់កាលទាំងនេះដែលជាដំណាក់កាលកំណត់រចនាសម្ព័ន្ធហ្សែនត្រូវបានកំណត់ដោយវត្តមានឬអវត្តមាននៃហ្សែនដែលទាក់ទងនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ។ សារៈសំខាន់ដ៏អស្ចារ្យគឺវត្តមានរបស់ HLA antigens ជាពិសេសថ្នាក់ទី II - DR 3, DR 4 និង DQ ។ ក្នុងករណីនេះហានិភ័យនៃការវិវត្តទៅជាជំងឺកើនឡើងយ៉ាងខ្លាំង។ រហូតមកដល់បច្ចុប្បន្នការត្រៀមលក្ខណៈហ្សែនទៅនឹងការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ត្រូវបានគេចាត់ទុកថាជាការរួមបញ្ចូលគ្នានៃពពួកពពួកពពួកហ្សែនធម្មតា។
សញ្ញាសម្គាល់ហ្សែនដែលផ្តល់ព័ត៌មានច្រើនបំផុតនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ គឺ HLA antigens ។ ការសិក្សាអំពីសញ្ញាណសំគាល់ហ្សែនដែលទាក់ទងនឹងជំងឺទឹកនោមផ្អែមប្រភេទ ១ ចំពោះអ្នកជំងឺដែលមានជំងឺ LADA ហាក់ដូចជាសមស្របនិងចាំបាច់សម្រាប់ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលរវាងប្រភេទនៃជំងឺទឹកនោមផ្អែមជាមួយនឹងការវិវត្តនៃជំងឺនេះបន្ទាប់ពី ៣០ ឆ្នាំ។ រោគសញ្ញានៃជំងឺទឹកនោមផ្អែមប្រភេទ ១ ត្រូវបានគេរកឃើញនៅក្នុង ៣៧.៥ ភាគរយនៃអ្នកជំងឺ។ ក្នុងពេលជាមួយគ្នានេះដែរនៅក្នុង ៦% នៃអ្នកជំងឺ, ជំងឺពងបែកដែលត្រូវបានគេចាត់ទុកជាការការពារត្រូវបានរកឃើញ។ ប្រហែលជារឿងនេះអាចពន្យល់ពីការវិវត្តយឺតនិងការព្យាបាលជំងឺទឹកនោមផ្អែមកម្រិតស្រាលក្នុងករណីទាំងនេះ។
ថ្នាំអង់ទីប៊ីយោទិចដល់កោសិកាលីសថិនកោះអ៊ីស្ទឺរ
ការវិវឌ្ឍន៍នៃតូប៉ូតូទីតូជាក់លាក់ទៅកោសិកា of នៃកូនកោះឡូវែនហាន់នាំឱ្យមានការបំផ្លិចបំផ្លាញក្រោយដោយយន្ដការនៃអរម៉ូនស៊ីតូទីអុកស៊ីតូទិកដែលជាលទ្ធផលទាក់ទងនឹងការរំលោភលើការសំយោគអាំងស៊ុយលីននិងការវិវត្តនៃរោគសញ្ញាគ្លីនិកនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ យន្តការស្វ័យប្រវត្តិកម្មនៃការបំផ្លាញកោសិកាអាចជាតំណពូជនិង / ឬបង្កឡើងដោយកត្តាខាងក្រៅមួយចំនួនដូចជាការបង្ករោគដោយវីរុសការប៉ះពាល់នឹងសារធាតុពុលនិងទម្រង់ផ្សេងៗនៃស្ត្រេស។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ត្រូវបានសម្គាល់ដោយវត្តមាននៃដំណាក់កាលនៃជំងឺទឹកនោមផ្អែមដែលមិនអាចព្យាបាលបានដែលអាចមានរយៈពេលជាច្រើនឆ្នាំ។ ការរំលោភលើការសំយោគនិងការសំងាត់របស់អាំងស៊ុយលីនក្នុងអំឡុងពេលនេះអាចត្រូវបានរកឃើញដោយប្រើតេស្តភាពអត់ធ្មត់គ្លុយកូស។ ក្នុងករណីភាគច្រើនចំពោះបុគ្គលទាំងនេះដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ការព្យាបាលដោយស្វ័យប្រវត្តិកម្មទៅនឹងកោសិកានៃកូនកោះឡាដិនហេននិង / ឬអង្គបដិប្រាណចំពោះអាំងស៊ុយលីនត្រូវបានរកឃើញ។ ករណីនៃការរកឃើញអាយស៊ីអេសរយៈពេល ៨ ឆ្នាំឬច្រើនជាងនេះមុនពេលចាប់ផ្តើមរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមប្រភេទ ១ ត្រូវបានពិពណ៌នា។ ដូច្នេះការប្តេជ្ញាចិត្តនៃកម្រិតនៃអាយស៊ីអាអាចត្រូវបានប្រើសម្រាប់ការធ្វើរោគវិនិច្ឆ័យដំបូងនិងការកំណត់អត្តសញ្ញាណនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ ចំពោះអ្នកជំងឺដែលមាន ICA ការថយចុះជាលំដាប់នៃមុខងារβ-cell ត្រូវបានគេសង្កេតឃើញដែលត្រូវបានបង្ហាញដោយការរំលោភលើដំណាក់កាលដំបូងនៃការសំងាត់អាំងស៊ុយលីន។ ជាមួយនឹងការរំលោភទាំងស្រុងនៃដំណាក់កាលនៃការសំងាត់នេះរោគសញ្ញាគ្លីនិកនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1 លេចឡើង។
ការសិក្សាបានបង្ហាញថាអាយស៊ីអេសត្រូវបានកំនត់ក្នុង ៧០% នៃអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ១ ដែលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថ្មី - ប្រៀបធៀបនឹងចំនួនប្រជាជនដែលមិនមានជំងឺទឹកនោមផ្អែមដែល ICA ត្រូវបានគេរកឃើញនៅក្នុង ០,១-០,៥% នៃករណី។ អាយស៊ីអេក៏ត្រូវបានកំណត់នៅក្នុងសាច់ញាតិជិតស្និទ្ធរបស់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែម។ បុគ្គលទាំងនេះបង្កើតជាក្រុមហានិភ័យកើនឡើងសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។ ការសិក្សាមួយចំនួនបានបង្ហាញថាសាច់ញាតិជិតស្និទ្ធវិជ្ជមានរបស់អាយ។ អេ។ អេ។ អេជនៃជម្ងឺទឹកនោមផ្អែមនឹងវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ សារៈសំខាន់ខាងវិភាគខ្ពស់នៃការប្តេជ្ញាចិត្តរបស់អាយស៊ីអេសក៏ត្រូវបានកំណត់ដោយការពិតដែលថាអ្នកជំងឺដែលមានវត្តមានរបស់អាយអាយអេសទោះបីជាគ្មានរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមក៏ដោយទីបំផុតនឹងវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ ដូច្នេះការប្តេជ្ញាចិត្តរបស់អាយស៊ីអេជួយសម្របសម្រួលការធ្វើរោគវិនិច្ឆ័យដំបូងនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ វាត្រូវបានបង្ហាញថាការកំណត់កម្រិតអាយស៊ីអេសចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ អាចជួយធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមបានមុនពេលលេចចេញរោគសញ្ញារោគសញ្ញាដែលត្រូវគ្នានិងកំណត់ពីតម្រូវការនៃការព្យាបាលអាំងស៊ុយលីន។ដូច្នេះចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ នៅក្នុងវត្តមានរបស់អាយស៊ីអេការវិវត្តនៃការពឹងផ្អែកអាំងស៊ុយលីនទំនងជាខ្ពស់។
អង្គបដិប្រាណអាំងស៊ុយលីន
អង់ទីករទៅនឹងអាំងស៊ុយលីនត្រូវបានគេរកឃើញនៅក្នុង ៣៥-៤០% នៃអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ១ ដែលត្រូវបានធ្វើរោគវិនិច្ឆ័យថ្មី។ ការទាក់ទងគ្នាមួយត្រូវបានគេរាយការណ៍រវាងរូបរាងអង្គបដិប្រាណទៅនឹងអាំងស៊ុយលីននិងអង្គបដិប្រាណទៅនឹងកោសិកា islet ។ អង់ទីករទៅនឹងអាំងស៊ុយលីនអាចត្រូវបានគេសង្កេតឃើញនៅក្នុងដំណាក់កាលនៃជំងឺទឹកនោមផ្អែមនិងរោគសញ្ញារោគសញ្ញានៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ អង្គបដិប្រាណប្រឆាំងនឹងអាំងស៊ុយលីនក្នុងករណីខ្លះក៏លេចឡើងចំពោះអ្នកជំងឺបន្ទាប់ពីការព្យាបាលដោយអាំងស៊ុយលីន។
Decarboxylase អាស៊ីត Glutamic (GAD)
ការសិក្សានាពេលថ្មីៗនេះបានបង្ហាញពីអង់ទីហ្សែនសំខាន់ដែលជាគោលដៅសំខាន់សម្រាប់ជំងឺអូតូអ៊ុយមីនដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការវិវត្តនៃជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីន, អាស៊ីត glutamic decarboxylase ។ អង់ស៊ីមភ្នាសនេះដែលដំណើរការជីវគីមីនៃប្រព័ន្ធសរសៃប្រសាទរំញោចនៃប្រព័ន្ធសរសៃប្រសាទកណ្តាលនៃថនិកសត្វ - អាស៊ីតហ្គាម៉ា - អាមីណូប៊ូទិកត្រូវបានរកឃើញដំបូងចំពោះអ្នកជំងឺដែលមានបញ្ហាប្រព័ន្ធសរសៃប្រសាទទូទៅ។ ថ្នាំអង់ទីប៊ីយ៉ូទិកដល់អេដអេដគឺជាព័ត៌មានដែលផ្តល់ព័ត៌មានសម្រាប់កំណត់ជំងឺទឹកនោមផ្អែមក៏ដូចជាកំណត់បុគ្គលដែលមានហានិភ័យខ្ពស់ក្នុងការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។ ក្នុងអំឡុងពេលនៃការវិវត្តនៃជំងឺទឹកនោមផ្អែម asymptomatic, អង្គបដិប្រាណទៅ GAD អាចត្រូវបានគេរកឃើញនៅក្នុងអ្នកជំងឺ 7 ឆ្នាំមុនពេលការបង្ហាញរោគសញ្ញានៃជំងឺនេះ។
យោងទៅតាមអ្នកនិពន្ធបរទេសភាពញឹកញាប់នៃការរកឃើញជំងឺអូតូអ៊ុយមីនចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ គឺៈអាយ។ អេ។ អាយ។ អេ - ៦០-៩០%, អាយអេអាយអេ - ១៦-៦៩ ភាគរយ, អាយដឌី - ២២-៨១ ភាគរយ។ ក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះស្នាដៃជាច្រើនត្រូវបានបោះពុម្ពផ្សាយដែលអ្នកនិពន្ធបានបង្ហាញថាចំពោះអ្នកជំងឺដែលមានជំងឺ LADA ការធ្វើស្វ័យប្រវត្តិកម្មទៅនឹង GAD គឺផ្តល់ព័ត៌មានច្រើនបំផុត។ ទោះជាយ៉ាងណាក៏ដោយយោងទៅតាមមជ្ឈមណ្ឌលថាមពលរុស្ស៊ីមានតែអ្នកជំងឺ ៥៣% ដែលមានជំងឺ LADA ប៉ុណ្ណោះដែលមានអង្គបដិប្រាណប្រឆាំងនឹងអេដអាយអេសបើធៀបនឹងអាយស៊ីអ៊ីន ៧០ ភាគរយ។ មួយមិនផ្ទុយពីគ្នាទេហើយអាចជាការបញ្ជាក់ពីតម្រូវការដើម្បីកំណត់សញ្ញាសម្គាល់ភាពស៊ាំទាំងបីដើម្បីទទួលបានមាតិកាព័ត៌មានខ្ពស់។ ការប្តេជ្ញាចិត្តនៃសញ្ញាសម្គាល់ទាំងនេះធ្វើឱ្យវាអាចទៅរួចក្នុង ៩៧% នៃករណីធ្វើឱ្យមានជំងឺទឹកនោមផ្អែមប្រភេទ ១ ពីប្រភេទទី ២ នៅពេលគ្លីនិកព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ១ ត្រូវបានបិទបាំងជាប្រភេទទី ២ ។
តម្លៃគ្លីនិកនៃសញ្ញាសម្គាល់សឺរាុំងនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1
ព័ត៌មានដែលគួរឱ្យទុកចិត្តបំផុតនិងគួរឱ្យទុកចិត្តបំផុតគឺការពិនិត្យដំណាលគ្នានៃសញ្ញាសម្គាល់ 2-3 ក្នុងឈាម (អវត្តមាននៃសញ្ញាសម្គាល់ទាំងអស់ - 0% សញ្ញាសម្គាល់មួយ - 20% សញ្ញាសំគាល់ពីរ - 44% សញ្ញាសម្គាល់បី - 95%) ។
ការប្តេជ្ញាចិត្តនៃអង្គបដិប្រាណប្រឆាំងនឹងសមាសធាតុកោសិកានៃ is- កោសិកានៃកូនកោះលីលហាន, ប្រឆាំងនឹង decarboxylase នៃអាស៊ីត glutamic និងអាំងស៊ុយលីននៅក្នុងឈាមគ្រឿងគឺមានសារៈសំខាន់សម្រាប់ការរកឃើញនៅក្នុងចំនួនប្រជាជនដែលមានការវិវត្តនៃជំងឺនិងសាច់ញាតិរបស់អ្នកជំងឺទឹកនោមផ្អែមដែលមានហ្សែនហ្សែនទៅនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ ការសិក្សាអន្ដរជាតិថ្មីៗនេះបានបញ្ជាក់ពីសារៈសំខាន់ដ៏អស្ចារ្យនៃការធ្វើតេស្តនេះសម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃដំណើរការនៃប្រព័ន្ធភាពស៊ាំដែលត្រូវបានដឹកនាំប្រឆាំងនឹងកោសិកា islet ។
ការធ្វើរោគវិនិច្ឆ័យនិងតាមដានជំងឺទឹកនោមផ្អែម
ការធ្វើតេស្តមន្ទីរពិសោធន៍ខាងក្រោមត្រូវបានប្រើដើម្បីធ្វើរោគវិនិច្ឆ័យនិងតាមដានជំងឺទឹកនោមផ្អែម (យោងតាមអនុសាសន៍របស់អង្គការសុខភាពពិភពលោកពីឆ្នាំ ២០០២) ។
- ការធ្វើតេស្តមន្ទីរពិសោធន៍ជាប្រចាំ៖ គ្លុយកូស (ឈាម, ទឹកនោម), ketones, តេស្តភាពអត់ធ្មត់គ្លុយកូស, HbA1c, fructosamine, microalbumin, creatinine ក្នុងទឹកនោម, ទម្រង់ lipid ។
- ការធ្វើតេស្តមន្ទីរពិសោធន៍បន្ថែមដើម្បីគ្រប់គ្រងការវិវត្តនៃជំងឺទឹកនោមផ្អែម៖ ការកំណត់អង្គបដិប្រាណចំពោះអាំងស៊ុយលីនការប្តេជ្ញាចិត្តនៃ C-peptide ការប្តេជ្ញាចិត្តនៃអង្គបដិប្រាណចំពោះកូនកោះ Langengars ការប្តេជ្ញាចិត្តនៃអង្គបដិប្រាណចំពោះ tyrosine phosphatase (IA2) ការប្តេជ្ញាចិត្តនៃអង្គបដិប្រាណដើម្បី decarboxylase នៃអាស៊ីត glutamic, ការប្តេជ្ញាចិត្តនៃ leptin, ghrelin, resistin, adiponectin ។ -typing ។
អស់រយៈពេលជាយូរមកហើយទាំងការរកឃើញជំងឺទឹកនោមផ្អែមនិងសម្រាប់ការគ្រប់គ្រងកម្រិតនៃសំណងរបស់វាវាត្រូវបានគេណែនាំឱ្យកំណត់មាតិកាគ្លុយកូសនៅក្នុងឈាមនៅលើក្រពះទទេនិងមុនពេលអាហារនីមួយៗ។ ការសិក្សាថ្មីៗបានបង្ហាញថាការផ្សារភ្ជាប់គ្នាកាន់តែច្បាស់រវាងកម្រិតជាតិគ្លុយកូសក្នុងឈាមវត្តមាននៃផលវិបាកនៃជំងឺទឹកនោមផ្អែមនិងកម្រិតនៃការវិវត្តរបស់ពួកគេត្រូវបានគេរកឃើញថាមិនមានការតមអាហារ glycemia នោះទេប៉ុន្តែជាមួយនឹងកម្រិតនៃការកើនឡើងរបស់វានៅក្នុងរយៈពេលបន្ទាប់ពីបរិភោគ - ការឡើងកម្តៅក្រោយរដូវ។
វាត្រូវតែត្រូវបានសង្កត់ធ្ងន់ថាលក្ខណៈវិនិច្ឆ័យសម្រាប់សំណងជំងឺទឹកនោមផ្អែមបានឆ្លងកាត់ការផ្លាស់ប្តូរគួរឱ្យកត់សម្គាល់ក្នុងរយៈពេលប៉ុន្មានឆ្នាំកន្លងមកដែលអាចត្រូវបានតាមដានដោយផ្អែកលើទិន្នន័យដែលបានបង្ហាញនៅក្នុង តុ.
ដូច្នេះលក្ខណៈវិនិច្ឆ័យសម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមនិងសំណងរបស់វាស្របតាមអនុសាសន៍ចុងក្រោយរបស់អង្គការសុខភាពពិភពលោក (២០០២) ត្រូវតែត្រូវបានរឹតបន្តឹង។ នេះដោយសារតែការសិក្សាថ្មីៗ (DCCT, 1993, UKPDS, 1998) ដែលបានបង្ហាញថាភាពញឹកញាប់ពេលវេលានៃការវិវត្តនៃផលវិបាកនៃសរសៃឈាមយឺតនៃជំងឺទឹកនោមផ្អែមនិងអត្រានៃការវិវត្តរបស់ពួកគេមានទំនាក់ទំនងគ្នាជាមួយនឹងកម្រិតនៃសំណងជំងឺទឹកនោមផ្អែម។
អាំងស៊ុយលីនគឺជាអរម៉ូនដែលផលិតដោយកោសិកា of នៃកូនលំពែងរបស់លែនហានហើយចូលរួមក្នុងបទបញ្ជានៃការរំលាយអាហារកាបូអ៊ីដ្រាតនិងរក្សាកម្រិតគ្លុយកូសថេរក្នុងឈាម។ អាំងស៊ុយលីនដំបូងត្រូវបានគេសំយោគជា preprohormone ដែលមានទំងន់ម៉ូលេគុល ១២ kDa បន្ទាប់មកវាត្រូវបានយកទៅកែច្នៃនៅខាងក្នុងកោសិកាបង្កើតជាប្រូម៉ូនដែលមានទំងន់ម៉ូលេគុល ៩ កាឌីនិងប្រវែងអាស៊ីដអាមីណូ ៨៦ ។ អរម៉ូននេះត្រូវបានតំកល់ជាគ្រាប់។ នៅខាងក្នុងគ្រាប់ granules ចំណង disulfide រវាងសង្វាក់អាំងស៊ុយលីន A និង B និង C-peptide បំបែកហើយជាលទ្ធផលម៉ូលេគុលអាំងស៊ុយលីនមានទំងន់ម៉ូលេគុល ៦ កាឌីនិងប្រវែងសំណល់អាស៊ីដអាមីណូ ៥១ ត្រូវបានបង្កើតឡើង។ នៅពេលមានការរំញោចបរិមាណអាំងស៊ុយលីននិង C-peptide ដែលមានបរិមាណស្មើគ្នានិងបរិមាណតិចតួចនៃអរម៉ូនអាំងស៊ុយលីនក៏ដូចជាអន្តរការីផ្សេងទៀតត្រូវបានបញ្ចេញចេញពីកោសិកា (
E. E. Petryaykina,បេក្ខជននៃវិទ្យាសាស្ត្រវេជ្ជសាស្រ្ត
អិនអេសរីទ្រីកាវ៉ា,បេក្ខជននៃវិទ្យាសាស្ត្រជីវសាស្ត្រ
មន្ទីរពេទ្យគ្លីនិកកុមារទីក្រុងម៉ូរ៉ូហ្សូវទីក្រុងម៉ូស្គូ
ការធ្វើតេស្តជាតិស្ករក្នុងឈាម
វិធីសាស្រ្តមន្ទីរពិសោធន៍សម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមចាប់ផ្តើមដោយការសិក្សាអំពីឈាមរបស់មនុស្សចំពោះជាតិស្ករក្នុងឈាម។ ឈាម Capillary ត្រូវបានគេយកទៅវិភាគអ្នកវិភាគគឺជាអ្នកវៃឆ្លាតដែលមានសំណុំនៃការធ្វើតេស្តឬឈាមពីសរសៃឈាមវ៉ែនត្រូវបានពិនិត្យបន្ទាប់មកការវិភាគអនុវត្តឧបករណ៍មន្ទីរពិសោធន៍ក្រោមការគ្រប់គ្រងនៃភ្នែករបស់ជំនួយការមន្ទីរពិសោធន៍។
ការរៀបចំការវិភាគ
វាមានសារៈសំខាន់ខ្លាំងណាស់ដែលតេស្តសំរាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមត្រូវបានអនុម័តដោយយោងទៅតាមច្បាប់នេះសម្រាប់មនុស្សម្នាក់គួរតែរៀបចំនិងបំពេញលក្ខខណ្ឌដូចខាងក្រោម ២៤ ម៉ោងមុនពេលធ្វើគំរូឈាម៖
- វាមានតំលៃការពារខ្លួនអ្នកពីបទពិសោធន៍រាងកាយនិងផ្លូវចិត្ត។
- ប្រសិនបើមនុស្សម្នាក់នឿយហត់នៅកន្លែងធ្វើការឬភ័យបន្ទាប់មកវាគួរតែត្រូវបានពន្យារពេលការសិក្សារហូតដល់ការធ្វើឱ្យធម្មតានៃផ្ទៃខាងក្រោយអារម្មណ៍។
- វាក៏មានតម្លៃផងដែរក្នុងការធ្វើប្រសិនបើមានសញ្ញានៃការចាប់ផ្តើមនៃជំងឺផ្តាសាយឬជំងឺផ្សេងទៀត។
- មនុស្សម្នាក់ត្រូវចៀសវាងពីការបរិភោគអាហារមិនគួរច្រើនទេ។ វាចាំបាច់ក្នុងការបោះបង់ចោលផលិតផលដែលមានគ្រោះថ្នាក់ក៏ដូចជាផលិតផលពាក់កណ្តាលសម្រេចដែលមានគ្រឿងទេសស្ករអំបិលនិងខ្លាញ់ច្រើននៅក្នុងសមាសភាពរបស់ពួកគេ។
- អាហារចុងក្រោយគួរតែកើតឡើង 12 ម៉ោងមុនពេលទៅមើលមន្ទីរពិសោធន៍។
- ព្រឹកព្រលឹមមុនពេលផឹកអ្នកមិនគួរញ៉ាំឬផឹកតែឬកាហ្វេឡើយ។
- មួយថ្ងៃមុនពេលចូលគេងនិងពេលព្រឹកអាចអនុញ្ញាតឱ្យផឹកទឹកស្អាតនិងកក់ក្តៅ។
សំខាន់ៈនៅមុនថ្ងៃនៃការសិក្សាមនុស្សម្នាក់គួរតែតាមដានជាពិសេសដោយប្រុងប្រយ័ត្នថាអាហារមិនមានបរិមាណស្ករច្រើនទេ។
ការវិភាគលទ្ធផល
លក្ខណៈវិនិច្ឆ័យរោគសម្រាប់ជំងឺទឹកនោមផ្អែមរួមមានការតមអាហារនិងការធ្វើតេស្តឈាមក្រោយពេលបរិភោគអាហារក៏ដូចជាការធ្វើតេស្តស្ត្រេសផងដែរ។ នៅទូទាំងពិភពលោកវាគឺជាការធ្វើតេស្តទាំងនេះដែលជួយកំណត់បញ្ហាជាមួយនឹងបទបញ្ជាជាតិស្ករនិងបង្កើតការធ្វើរោគវិនិច្ឆ័យ។
បច្ចុប្បន្ននេះការធ្វើតេស្តជាតិស្ករក្នុងឈាមដោយប្រើវិធីសាស្ត្រមន្ទីរពិសោធន៍ត្រូវបានអនុវត្តនៅពេលថ្ងៃ។ មនុស្សម្នាក់អាចដឹងពីលទ្ធផលរបស់គាត់នៅល្ងាចថ្ងៃនេះឬនៅព្រឹកបន្ទាប់។
សំខាន់ៈហើយវិធីសាស្រ្តត្រឹមត្រូវបំផុតក្នុងការធ្វើរោគវិនិច្ឆ័យជម្ងឺឈាមគឺជាការសិក្សាមន្ទីរពិសោធន៍ដោយអនុលោមតាមវិធានទាំងអស់សម្រាប់ត្រៀមវិភាគ។
អ្នកជំនាញខ្លះចូលចិត្តការប្រើឧបករណ៍កែវក្នុងករណីនេះការសម្តែងការធ្វើរោគវិនិច្ឆ័យនឹងត្រូវអនុវត្ត។ ការវិភាគត្រូវបានអនុវត្តដោយវេជ្ជបណ្ឌិតខ្លួនឯង។ វេជ្ជបណ្ឌិតនឹងយកឈាមមួយដំណក់ពីអ្នកជំងឺដោយប្រើម្ជុលដែលអាចបោះចោលបាននិងធ្វើការវិភាគដោយប្រើកាវបិទភ្នែកដោយយកឈាមទៅធ្វើតេស្តមួយដង។ ជាមួយនឹងវិធីសាស្រ្តនេះលទ្ធផលនឹងត្រូវបានគេដឹងក្នុងរយៈពេលពីរបីវិនាទី។
ជាមួយនឹងស្ថិតិទំនើបស្តីពីការរីករាលដាលនៃជំងឺនេះវានឹងមានប្រយោជន៍សម្រាប់មនុស្សម្នាក់ៗដើម្បីដឹងពីកម្រិតនៃតម្លៃធម្មតានិងអ្វីដែលជំងឺទឹកនោមផ្អែមត្រូវបានគេធ្វើរោគវិនិច្ឆ័យ។
តារាងលេខ ៤ ។ តើតំលៃអ្វីខ្លះដែលអាចទទួលបានបន្ទាប់ពីការវិភាគហើយតើវាមានន័យយ៉ាងដូចម្តេច?
| លក្ខខណ្ឌជ្រើសរើសឈាម | សូចនាករ | លទ្ធផល |
| នៅលើពោះទទេ | ៣.៥ - ៥.៥ មីល្លីល / លី | អត្រាធម្មតា |
| ៥.៦ - ៦.១ ម។ ល / លី | ស្ថានភាពជំងឺទឹកនោមផ្អែម | |
| 6,1 mmol / l និងច្រើនទៀត | ជំងឺទឹកនោមផ្អែម | |
| បន្ទាប់ពីញ៉ាំ | មិនលើសពី 11,2 mmol / l | អត្រាធម្មតា |
ធ្វើតេស្តជាតិគ្លុយកូស
បន្ថែមពីលើការធ្វើតេស្តសម្រាប់ក្រពះទទេនិងបន្ទាប់ពីញ៉ាំអាហារលក្ខណៈវិនិច្ឆ័យសម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមរួមមានការធ្វើតេស្តបន្ទាប់ពីផឹករាវដែលមានជាតិផ្អែម។ តេស្តនេះត្រូវបានគេហៅថាតេស្តស្ត្រេសឬតេស្តភាពអត់ធ្មត់គ្លុយកូស។
ការសិក្សានេះត្រូវបានធ្វើឡើងស្របតាមសេណារីយ៉ូដូចខាងក្រោមៈ
- អ្នកជំងឺត្រូវបានគេអោយធ្វើគំរូឈាមនៅលើពោះទទេ
- បន្ទាប់មកពួកគេអោយទឹកមួយកែវជាមួយស្ករវាត្រូវបានគេរៀបចំជាសមាមាត្រ - ទឹកផឹក ៣០០ មីលីលីត្រក្នុង ១០០ ក្រាមនៃជាតិស្ករ
- បន្ទាប់មករយៈពេលពីរម៉ោងឈាមត្រូវបានយកចេញពីម្រាមដៃនេះត្រូវបានធ្វើរៀងរាល់ 30 នាទីម្តង។
 នៅក្នុងមន្ទីរពិសោធន៍ផ្សេងគ្នាស្តង់ដារនៃការអនុវត្តអាចខុសគ្នាបន្តិចបន្តួច។
នៅក្នុងមន្ទីរពិសោធន៍ផ្សេងគ្នាស្តង់ដារនៃការអនុវត្តអាចខុសគ្នាបន្តិចបន្តួច។លទ្ធផលពីការសិក្សាបែបនេះផ្តល់លទ្ធផលលម្អិតអំពីស្ថានភាពនៃរាងកាយមនុស្ស។ ការវិភាគទិន្នន័យត្រូវបានអនុវត្តតាមសមាមាត្រនៃលទ្ធផលជាមួយនឹងបន្ទុកនិងមិនផ្ទុក។
តារាងលេខ ៥ ។ ការវិភាគលទ្ធផលនៃគំរូឈាមនៅលើពោះទទេនិងក្រោយពេលទទួលទានទឹកផ្អែម៖
| លទ្ធផល | ទិន្នន័យ | |
| មិនមានបន្ទុក | ជាមួយនឹងបន្ទុក | |
| ស្ថានភាពធម្មតា | ៣.៥ - ៥.៥ មីល្លីល / លី | រហូតដល់ 7,8 មីល្លីល / លី |
| ជំងឺទឹកនោមផ្អែម | ៥.៦ - ៦.១ ម។ ល / លី | 7,8 - 11.0 mmol / L |
| ជំងឺទឹកនោមផ្អែម | ច្រើនជាង 6,1 mmol / l | ច្រើនជាង 11.0 mmol / l |
តេស្តអេម៉ូក្លូប៊ីនគ្លីសេរីន
នៅក្នុងភាពត្រឹមត្រូវការវិភាគធម្មតាគឺទាបជាងការធ្វើតេស្តអេម៉ូក្លូប៊ីនដែលមានជាតិគ្លុយកូស។ ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមតាមរបៀបនេះត្រូវការពេលវេលាច្រើន - លទ្ធផលនឹងរួចរាល់ក្នុងរយៈពេលបីខែ។
ប្រសិនបើនៅពេលធ្វើការធ្វើរោគវិនិច្ឆ័យដោយប្រើការវិភាគជាប្រចាំវាចាំបាច់ត្រូវធ្វើការវាស់វែងជាច្រើននៅថ្ងៃផ្សេងៗគ្នារួមទាំងការប្រើតេស្តជាមួយនិងដោយមិនចាំបាច់ធ្វើលំហាត់ប្រាណបន្ទាប់មកការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមត្រូវបានបញ្ជាក់ដោយវិភាគមាតិកាគ្លុយកូសនៅក្នុងអេម៉ូក្លូប៊ីនដោយខ្លួនឯងបន្ទាប់ពីការធ្វើតេស្តមួយបន្ទាប់ពីពេលវេលាចាំបាច់។
ទឹកនោម
ទឹកនោមដែលមានជំងឺទឹកនោមផ្អែមក៏នឹងផ្ទុកបរិមាណស្ករច្រើនហួសប្រមាណដែលមានន័យថាស្ថានភាពទឹកនោមក៏ជាប្រធានបទនៃការវិភាគផងដែរ។
មានវិធីជាច្រើនដើម្បីវាស់ជាតិគ្លុយកូសក្នុងទឹកនោម៖
ការធ្វើរោគវិនិច្ឆ័យទឹកនោមជាមួយទឹកនោមផ្អែមក៏អនុញ្ញាតឱ្យអ្នកពិនិត្យមើលអាសេតូននៅក្នុងទឹកនោមដែរ។ ជាមួយនឹងរយៈពេលយូរនៃជំងឺទឹកនោមផ្អែមការរកឃើញអាសេតូនមានន័យថាប្រូបាប៊ីលីតេខ្ពស់នៃផលវិបាក។
តេស្ត peptide C
ជំងឺទឹកនោមផ្អែមអាចមានពីរប្រភេទគឺប្រភេទទីមួយនិងប្រភេទទី ២ និងប្រភេទរងជាច្រើន។ ជំងឺទាំងពីរនេះបង្ហាញពីរូបភាពនៃការកើនឡើងជាតិគ្លុយកូសក្នុងឈាម។ ប៉ុន្តែមានភាពខុសគ្នាខ្លាំងរវាងជំងឺហើយដូច្នេះការព្យាបាលនឹងខុសគ្នា។
វាចាំបាច់ដើម្បីអាចបែងចែករវាងរដ្ឋពីរសម្រាប់វិធីសាស្រ្តនៃការវិភាគ C-peptides ត្រូវបានប្រើ។ វិធីសាស្រ្តនេះនឹងមិនត្រឹមតែអនុញ្ញាតឱ្យអ្នកកំណត់ថាតើជំងឺទឹកនោមផ្អែមប្រភេទណាដែលមនុស្សម្នាក់មាននោះទេប៉ុន្តែវាក៏ស្ថិតក្នុងដំណាក់កាលធ្ងន់ធ្ងរនៃជំងឺនេះដែរហើយក៏អាចជួយគណនាកំរិតដូសអាំងស៊ុយលីនដែលត្រូវការ។
ជំងឺទឹកនោមផ្អែមចំពោះទារកទើបនឹងកើត
ចំពោះទារកទើបនឹងកើតជំងឺនេះកើតឡើងក្នុងករណីកម្រ។ វិធីសាស្ត្រវិនិច្ឆ័យសំខាន់គឺការសង្កេតនិងកត់ត្រាការផ្លាស់ប្តូរដែលកើតឡើងជាមួយកុមារ។
ចំពោះទារកទើបនឹងកើតដែលមានជំងឺទឹកនោមផ្អែមបញ្ហាដូចខាងក្រោមអាចត្រូវបានកំណត់អត្តសញ្ញាណ៖
- ការកើតឡើងនៃកន្ទួលកន្ទប
- កន្ទួលកន្ទបតាមពេលវេលាត្រូវបានបម្លែងទៅជាតំបន់រលាកនៃស្បែក,
- បញ្ហាលាមក
- ទឹកនោមរបស់ទារកក្លាយជាស្អិត។
ជំងឺទឹកនោមផ្អែមចំពោះកុមារវ័យចំណាស់
ជំងឺមួយត្រូវបានបង្កើតឡើងចំពោះកុមារដោយហេតុផលដូចខាងក្រោម៖
- អារម្មណ៍ហួសហេតុរបស់កុមារ - ការផ្លាស់ប្តូរអារម្មណ៍, រឿងអាស្រូវ,
- ស្ត្រេស - កាលវិភាគនៃការសិក្សារវល់បញ្ហានៅក្នុងក្រុមដែលមានមិត្តភក្ដិភាពតានតឹងខាងអារម្មណ៍ក្នុងគ្រួសារឪពុកម្តាយ។
- ការផ្លាស់ប្តូរអ័រម៉ូន - រយៈពេលនៃការផ្លាស់ប្តូរអ័រម៉ូននិងការផ្ទុះអ័រម៉ូន។
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមចំពោះកុមារមិនមានភាពខុសគ្នាជាមូលដ្ឋានពីការបញ្ជាក់ពីស្ថានភាពរបស់មនុស្សពេញវ័យទេ។ រឿងដំបូងដែលវេជ្ជបណ្ឌិតចេញវេជ្ជបញ្ជាគឺការធ្វើតេស្តឈាម។ កម្រិតជាតិស្ករក្នុងឈាមចំពោះទារកខុសគ្នាពីបទដ្ឋានរបស់មនុស្សពេញវ័យ។
តារាងលេខ ៦ ។ តម្លៃគ្លុយកូសក្នុងឈាមធម្មតាចំពោះកុមារតាមអាយុ៖
| អាយុ | តម្លៃធម្មតា |
| រហូតដល់ 2 ឆ្នាំ | 2,8 - 4,4 mmol / L |
| ២ - ៦ ឆ្នាំ | ៣.៣ - ៥.០ មីល្លីល / លី |
| ចាប់ពី ៧ ឆ្នាំ | ៣.៣ - ៥.៥ មីល្លីល / លី |
ជាមួយនឹងការកើនឡើងនៃសូចនាករទាក់ទងនឹងបទដ្ឋានសម្រាប់អាយុនីមួយៗកុមារត្រូវបានគេចាត់ឱ្យធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសដែលជាការធ្វើតេស្តគ្លុយកូសខុសៗគ្នាជាមួយនឹងបន្ទុក។ មុនពេលវាស់អ្នកធ្វើតេស្តត្រូវបានផ្តល់ទឹកផ្អែមមួយកែវឱ្យផឹកហើយបន្ទាប់ពីពីរម៉ោងលទ្ធផលត្រូវបានកត់ត្រា។
លេខតារាង ៧ ។ ការបកស្រាយតម្លៃតេស្តជាមួយនឹងបន្ទុកនៅក្នុងកុមារ៖
| លទ្ធផល | តម្លៃ |
| ការសម្តែងធម្មតា | រហូតដល់ 7 មីល្លីល / លី |
| ស្ថានភាពជំងឺទឹកនោមផ្អែម | ៧ - ១១ ម។ ម។ ល / លី |
| ជំងឺទឹកនោមផ្អែមនៅក្នុងកុមារ | ច្រើនជាង 11.0 mmol / l |
ប្រសិនបើសូចនាករនៃការធ្វើតេស្តនេះបង្ហាញថាមានបញ្ហាជាមួយនឹងបទបញ្ជានៃជាតិស្ករនៅក្នុងខ្លួននោះការធ្វើតេស្តរក C-peptides ត្រូវបានចេញវេជ្ជបញ្ជា។ វានឹងផ្តល់ឱកាសដើម្បីបង្កើតមូលហេតុនៃលទ្ធផលតេស្តមិនល្អ។
សំខាន់: មូលដ្ឋាននៃការធ្វើរោគវិនិច្ឆ័យដំបូងនៃស្ថានភាពរោគសាស្ត្រនៅក្នុងកុមារគឺជាការយកចិត្តទុកដាក់របស់ឪពុកម្តាយចំពោះសុខុមាលភាពនិងអាកប្បកិរិយារបស់កុមារ។
យោងតាមស្ថិតិបានឱ្យដឹងថាចំពោះកុមារជំងឺនេះចាប់ផ្តើមពីអាយុនៅពេលដែលមានការផ្លាស់ប្តូរជាច្រើនកើតឡើងនៅក្នុងរាងកាយតូចមួយ - អ័រម៉ូនអាកប្បកិរិយាការផ្លាស់ប្តូរស្ថានភាពសង្គម។ នៅក្នុងរយៈពេលដ៏លំបាកនេះជារឿយៗឪពុកម្តាយពិបាកកំណត់ថាតើអ្វីបណ្តាលឱ្យស្ថានភាពរបស់កូនដំណើរការសរីរវិទ្យាធម្មតាឬការបង្ហាញពីស្ថានភាពធ្ងន់ធ្ងរ។ ដំណោះស្រាយល្អបំផុតក្នុងស្ថានភាពមិនច្បាស់បែបនេះសម្រាប់ឪពុកម្តាយគឺត្រូវទាក់ទងអ្នកឯកទេសហើយឆ្លងកាត់ការធ្វើតេស្តដំបូង។
 ជំងឺទឹកនោមផ្អែមដោយគ្មានការព្យាបាល - ជាការប៉ះទង្គិចដល់សរីរាង្គនិងប្រព័ន្ធទាំងអស់នៃរាងកាយ
ជំងឺទឹកនោមផ្អែមដោយគ្មានការព្យាបាល - ជាការប៉ះទង្គិចដល់សរីរាង្គនិងប្រព័ន្ធទាំងអស់នៃរាងកាយ
ទាំងកុមារនិងមនុស្សពេញវ័យការរកឃើញជំងឺដំបូងធ្វើឱ្យវាអាចកាត់បន្ថយផលប៉ះពាល់ខាងរោគទឹកនោមផ្អែមបានតិចបំផុត។ ដើម្បីចាប់ផ្តើមប្រើថ្នាំដែលធ្វើឱ្យកម្រិតជាតិស្ករធម្មតាបង្កើនសកម្មភាពរាងកាយផ្លាស់ប្តូរចំណង់អាហារ - នេះជាអ្វីដែលអាចបង្វែរការវិវត្តនៃជំងឺធ្ងន់ធ្ងរប្រសិនបើវាត្រូវបានរកឃើញនៅដំណាក់កាលដំបូង - ជំងឺទឹកនោមផ្អែម។
ការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលដែលបានអនុវត្តនិងកំណត់ពេលវេលានឹងជួយមិនឱ្យកាត់បន្ថយគុណភាពជីវិតក្នុងករណីមានបញ្ហាជាមួយនឹងជាតិស្ករនឹងជួយពន្យារអាយុជីវិត។ ប្រសិនបើជំងឺនេះមិនត្រូវបានគេរកឃើញហើយមនុស្សនោះមិនសង្ស័យពីវត្តមានរបស់វាទេបន្ទាប់មកការវិវត្តនៃស្ថានភាពនេះពិតជាមានសមត្ថភាពនាំឱ្យមានផលវិបាកដែលមិនស៊ីគ្នានឹងជីវិតបន្ទាប់មកការធ្វើរោគវិនិច្ឆ័យរោគទឹកនោមផ្អែមនៅដំណាក់កាលក្រោយនឹងត្រូវបានបង្កើតឡើងបន្ទាប់ពីការស្លាប់របស់អ្នកជំងឺ។