មូលហេតុនៃជំងឺ Polydipsia ក្នុងទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែម (ដូចដែលបានកំណត់ដោយអង្គការសុខភាពពិភពលោក) គឺជារដ្ឋមួយនៃជំងឺរ៉ាំរ៉ៃដែលអាចវិវឌ្ឍន៍ជាលទ្ធផលនៃសកម្មភាពនៃកត្តាហ្សែនជាច្រើនដែលជារឿយៗបំពេញបន្ថែមគ្នាទៅវិញទៅមក។ hyperglycemia អាចបណ្តាលមកពីកង្វះអាំងស៊ុយលីនឬកត្តាលើសដែលរារាំងសកម្មភាពរបស់វា។
Etiology
អាំងស៊ុយលីនត្រូវបានសំយោគដោយβ-កោសិកានៃបរិក្ខាកូនកោះនៃលំពែង។ មុនគេនៃអាំងស៊ុយលីនគឺ preproinsulin និង proinsulin ។ ពីពេលក្រោយនៅពេលដែល C-peptide ត្រូវបានគេបោសសំអាតអាំងស៊ុយលីនត្រូវបានបង្កើតឡើងដែលត្រូវបានគេសំងាត់នៅក្នុងឈាម។ អាំងស៊ុយលីនគឺជាអរម៉ូនប្រូតេអ៊ីនដែលមានឥទ្ធិពលខាងសរីរវិទ្យាកើតឡើងនៅពេលមានទំនាក់ទំនងជាមួយអ្នកទទួលកោសិកា។
ហ្សែនអាំងស៊ុយលីនត្រូវបានធ្វើមូលដ្ឋានីយកម្មនៅលើដៃខ្លីនៃក្រូម៉ូសូមទី ១១ ហើយហ្សែនទទួលអាំងស៊ុយលីនស្ថិតនៅលើក្រូម៉ូសូមទី ១៩ ។ ការរំលោភលើការសំយោគការសំយោគឬការផ្សារភ្ជាប់អាំងស៊ុយលីនចំពោះអ្នកទទួលនាំឱ្យមានការវិវត្តនៃជំងឺទឹកនោមផ្អែម។ ជាធម្មតាជំងឺទាំងនេះត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការផ្លាស់ប្តូរចំណុចហ្សែន។ ជាមួយនឹងការផ្លាស់ប្តូរហ្សែនតាមក្បួនមួយ hyperinsulinism កើតឡើង។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មូលហេតុដែលបណ្តាលមកពីបញ្ហារំលាយអាហារកាបូអ៊ីដ្រាតគឺជាការថយចុះនៃការចងអាំងស៊ុយលីនចំពោះអ្នកទទួលនិងការថយចុះចំនួនអ្នកទទួល។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ មូលហេតុនៃកង្វះអាំងស៊ុយលីនគឺជាការថយចុះនៃការសំយោគនិងការសំងាត់របស់អាំងស៊ុយលីនដោយសារតែអាំងស៊ុយលីនរីកចម្រើន។ មូលដ្ឋាននៃអាំងស៊ុយលីនគឺជាការបំផ្លាញកោសិកា, ដែលបណ្តាលមកពីការបង្ករោគដោយវីរុសឬការខូចខាតប្រព័ន្ធការពាររាងកាយ។
ហ្សែននិងភាពស៊ាំនៃជំងឺទឹកនោមផ្អែម
មរតកនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1 គឺការឈប់សំរាកស្វ័យភាព។ ចំពោះអ្នកជំងឺភាគច្រើនដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ការបន្សំផ្សេងៗគ្នានៃអេម៉ូក្លូប៊ីននៃថ្នាំប្រឆាំងនឹងអ៊ីស្តាមីនភាពស្មុគស្មាញនៃថ្នាក់ទី ២ HLA-DQ និង HLA-DR អាចត្រូវបានរកឃើញ។ មរតកនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 2 គឺលេចធ្លោស្វ័យភាព។ នៅពេលធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមប្រភេទទី ១ នៅពេលចាប់ផ្តើមនៃជំងឺនៅពេលដែលវាស្ថិតក្នុងដំណាក់កាលដំបូងនៅឡើយអូតូទីប៊ីដ្យូមទៅកោសិកា and និងអាំងស៊ុយលីនអាចត្រូវបានរកឃើញ។ ការលេចឡើងនៃអង្គបដិប្រាណត្រូវបានកត់សម្គាល់ជាយូរមកហើយមុនពេលការបង្ហាញនៃជំងឺទឹកនោមផ្អែម។
សញ្ញាសម្គាល់សម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ១
ហ្សែន៖ HLA DR3, DR4 និង DQ
ភាពស៊ាំ៖ អង់ទីអុកស៊ីដ្យូមដើម្បីរំលាយ glutamate decarboxylase (GAD) អាំងស៊ុយលីន (អាយអេអាយអេ) និងអង់ទីអាលុយមីញ៉ូមកោសិកា (អាយអេអាយអេ) បំពេញបន្ថែមនូវអង្គបដិប្រាណប្លាស្មា
រោគវិទ្យា
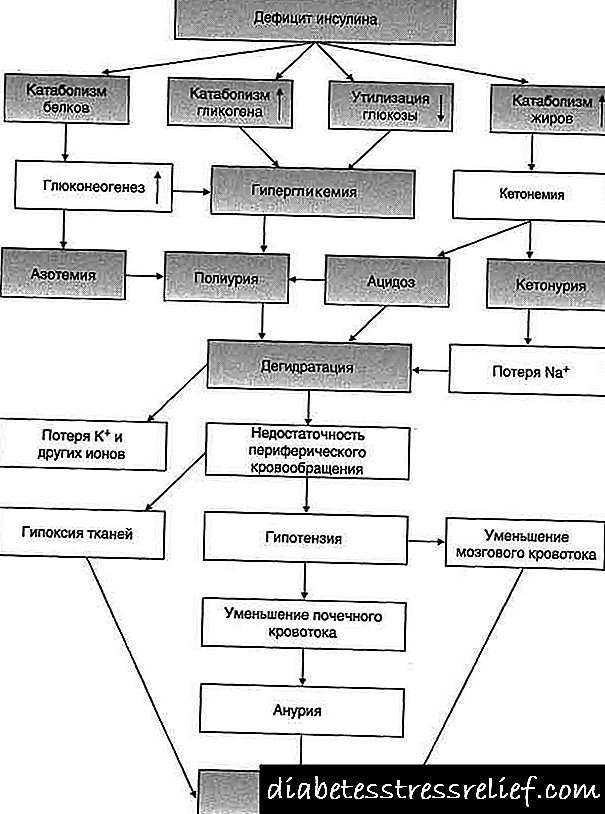
ការបង្ករោគនៃជំងឺទឹកនោមផ្អែមគឺមានភាពស្មុគស្មាញណាស់ប៉ុន្តែវាផ្អែកទៅលើភាពមិនពេញលេញឬមិនគ្រប់គ្រាន់នៃការសំងាត់អាំងស៊ុយលីន។ ភាពមិនគ្រប់គ្រាន់ដែលទាក់ទងគឺបណ្តាលមកពីការកើនឡើងនៃមាតិកាអរម៉ូនប្រឆាំងនឹងអរម៉ូនអាំងស៊ុយលីនមិនមែនអរម៉ូនឬភាពចុះខ្សោយនៃការទទួលអាំងស៊ុយលីន។ អាំងស៊ុយលីនគឺជាអរម៉ូន anabolic ពោលគឺឧ។ នៅក្រោមលក្ខខណ្ឌធម្មតាវារួមចំណែកដល់ការប្រមូលផ្តុំជាតិគ្លុយកូសក្នុងទម្រង់ជាគ្លីកូហ្សែនបង្កើនអត្រាសំយោគប្រូតេអ៊ីនរំញោច glycogenesis នាំទៅរកការប្រមូលផ្តុំថាមពលក្នុងទម្រង់ជាម៉ូលេគុលអេធីភី។ ហេតុដូច្នេះវាជាការងាយស្រួលក្នុងការស្រមៃថាក្នុងករណីដែលគ្មានសកម្មភាពអាំងស៊ុយលីនដំណើរការនៃការកើនឡើងប្រូតេអ៊ីន catabolism ហាងគ្លីកូហ្សែនត្រូវបានរលាយ, lipolysis ត្រូវបានរំញោច, ការបម្រុងទុកអេធីភីថយចុះ, i.e. មានវិបត្តិថាមពល។
ការកើនឡើងនៃជាតិគ្លុយកូសក្នុងឈាមដោយសារតែ glycogenolysis និង neoglucogenesis នាំឱ្យមានការកើនឡើងនៃភាពមិនធម្មតានៃប្លាស្មាដែលនាំឱ្យមានការរំលោភលើការរំលាយអាហារទឹកនិង diuresis osmotic ។
ការកើនឡើង lipolysis ជាមួយនឹងកង្វះ glycogen នៅក្នុងថ្លើមត្រូវបានអមដោយការកើនឡើងនៃការបង្កើតសាកសព ketone ដែលត្រូវបានអមដោយការវិវត្តនៃ ketosis ketoacidosis ។ ដូច្នេះស្ថានភាពអាស៊ីត - មូលដ្ឋាននៃរាងកាយត្រូវបានរំខាន។ កង្វះថាមពលនាំឱ្យមានការកើនឡើងនូវកង្វះប៉ូតាស្យូមនៅក្នុងជាលិកា។
ជំងឺទឹកនោមផ្អែមត្រូវបានអមដោយការរំខាននៃការរំលាយអាហារគ្រប់ប្រភេទ។
ការធ្វើចំណាត់ថ្នាក់នៃជំងឺទឹកនោមផ្អែម (WHO, ១៩៩៩)
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ (ការបំផ្លាញកោសិកា, ជាធម្មតានាំឱ្យមានកង្វះអាំងស៊ុយលីនដាច់ខាត)
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (ពីភាពធន់ទ្រាំអាំងស៊ុយលីនលើសលុបជាមួយនឹងកង្វះអាំងស៊ុយលីនដែលទាក់ទងទៅនឹងពិការភាពផ្នែកអាថ៌កំបាំងលេចធ្លោដោយមានឬគ្មានភាពធន់ទ្រាំអាំងស៊ុយលីន)
ប្រភេទជាក់លាក់នៃជំងឺទឹកនោមផ្អែម
ពិការភាពហ្សែននៃមុខងារβ-កោសិកា
កង្វះហ្សែនក្នុងសកម្មភាពរបស់អាំងស៊ុយលីន
ជំងឺនៃលំពែង exocrine
ទឹកនោមផ្អែមថ្នាំឬគីមី
ទម្រង់មិនធម្មតានៃជំងឺទឹកនោមផ្អែមដែលមានភាពស៊ាំ - សម្របសម្រួល
រោគសញ្ញាហ្សែនដទៃទៀតជួនកាលទាក់ទងនឹងជំងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែមពេលមានគភ៌
ការធ្វើរោគវិនិច្ឆ័យ
ជំងឺទឹកនោមផ្អែមដែលមានលក្ខណៈច្បាស់លាស់ឬជាក់ស្តែងមានគ្លីនិកដែលត្រូវបានកំណត់យ៉ាងច្បាស់: ប៉ូលីស្ទីនស៊ីប៉ូលីសការសម្រកទម្ងន់។ ក្នុងអំឡុងពេលនៃការធ្វើតេស្តឈាមការកើនឡើងជាតិគ្លុយកូសត្រូវបានកត់សម្គាល់នៅក្នុងវាគឺទឹកនោម - គ្លុយកូសនិងអាសុីត។ ប្រសិនបើមិនមានរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមរ៉ាំរ៉ៃទេប៉ុន្តែការកើនឡើងជាតិគ្លុយកូសត្រូវបានរកឃើញដោយចៃដន្យក្នុងការធ្វើតេស្តជាតិស្ករក្នុងឈាមក្នុងករណីនេះការធ្វើតេស្តភាពអត់ធ្មត់នៃគ្លុយកូសត្រូវបានអនុវត្តដើម្បីបញ្ជាក់ពីការធ្វើរោគវិនិច្ឆ័យឬមិនរាប់បញ្ចូលជំងឺទឹកនោមផ្អែម។
តេស្តភាពអត់ធ្មត់គ្លុយកូសក្នុងមាត់៖
មុនពេលធ្វើតេស្តវាចាំបាច់ត្រូវចេញវេជ្ជបញ្ជារបបអាហារធម្មតាដោយគ្មានការដាក់កម្រិតកាបូអ៊ីដ្រាតដល់កុមារក្នុងរយៈពេលបីថ្ងៃ។ ការធ្វើតេស្តនេះត្រូវបានអនុវត្តនៅពេលព្រឹកនៅលើពោះទទេ។ ជាតិគ្លុយកូសត្រូវបានចេញវេជ្ជបញ្ជាក្នុងអត្រា ១,៧៥ ក្រាម / គីឡូក្រាមនៃទំងន់ល្អប៉ុន្តែមិនលើសពី ៧៥ ក្រាមទេជាតិគ្លុយកូសត្រូវបានរំលាយក្នុងកែវទឹកហើយអោយម្តង។ ការធ្វើតេស្តជាតិស្ករត្រូវបានអនុវត្តនៅលើពោះទទេ ១២០ នាទីបន្ទាប់ពីទទួលយកជាតិគ្លុយកូស។
លក្ខណៈវិនិច្ឆ័យវិនិច្ឆ័យរោគទឹកនោមផ្អែមនិងជំងឺដទៃទៀតនៃការរំលាយអាហារកាបូអ៊ីដ្រាត (អង្គការសុខភាពពិភពលោកឆ្នាំ ១៩៩៩)
កំហាប់នៃគ្លុយកូស, mmol / l (mg /%)
▪និង b / w 2 ម៉ោងបន្ទាប់ពីជីធីធី
▪ឬម៉ោង / ២ ម៉ោងបន្ទាប់ពីជីធីធី
▪ឬ ២ ម៉ោងបន្ទាប់ពីញុំាអាហារ (ក្រោយការវះកាត់)
▪ឬការប្តេជ្ញាចិត្តចៃដន្យនៃគ្លីកូមីនៅគ្រប់ពេលនៃថ្ងៃដោយមិនគិតពីពេលវេលានៃការញ៉ាំ
អន់ថយភាពអត់ធ្មត់គ្លុយកូស
▪និង b / w 2 ម៉ោងបន្ទាប់ពីជីធីធី
ខ្សោយ glycemia តម
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល
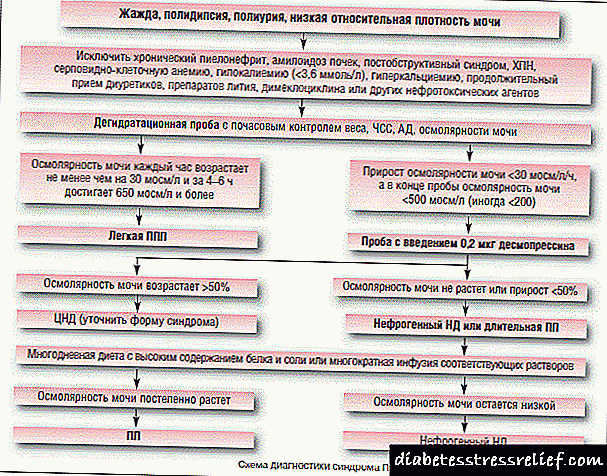
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលត្រូវបានធ្វើឡើងយោងទៅតាមរោគសញ្ញាដូចខាងក្រោមនៃជំងឺទឹកនោមផ្អែមដែលអាចកើតមាន: ជំងឺ polydipsia និង polyuria ។ រោគសញ្ញាស្រដៀងគ្នានេះត្រូវបានគេកត់សម្គាល់ឃើញថាមានជំងឺទឹកនោមផ្អែម insipidus - ជំងឺទឹកនោមផ្អែម insipidus ក៏ដូចជានៅដំណាក់កាលដំបូងនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃដែលត្រូវបានសម្គាល់ដោយជំងឺ polydipsia និង polyuria ។
រោគសញ្ញាទឹកនោមត្រូវបានកំណត់ដោយគ្លុយកូសក្នុងកំរិតមួយរឺផ្សេងទៀតដែលជាលក្ខណៈពិសេសនៃបំពង់ទឹកប្រៃប្រហាក់ប្រហែលទាំងអស់៖ De Tony-Debre-Fanconi រោគសញ្ញាទឹកនោមផ្អែមតំរងនោម។
Acetonuria អមគ្រប់លក្ខខណ្ឌទាំងអស់ដែលត្រូវបានកំណត់ដោយភាពអត់ឃ្លានយូរនៃរាងកាយហើយក៏កើតឡើងជាមួយនឹងការខូចខាតថ្លើមធ្ងន់ធ្ងរផងដែរ។
ការសម្រកទម្ងន់រយៈពេលវែងគឺជាលក្ខណៈនៃជំងឺ endocrinopathies ដូចជាពកកដែលមានជាតិពុលសាយភាយពុតត្បុត។
ការវិវត្តយ៉ាងឆាប់រហ័សនៃផលវិបាកនៃជំងឺទឹកនោមផ្អែម
ketoacidosis ជំងឺទឹកនោមផ្អែម (DKA II-III)
ភាពស្មុគស្មាញបំផុតនិងវិវឌ្ឍន៍លឿននៃជំងឺទឹកនោមផ្អែមគឺជំងឺទឹកនោមផ្អែម ketoacidosis ។ ស្ថានភាពនេះត្រូវបានកំណត់ដោយការរួមបញ្ចូលគ្នានៃកង្វះអាំងស៊ុយលីនដាច់ខាតនិងជាប់គ្នាដែលក្រោយមកបណ្តាលមកពីការកើនឡើងនៃរាងកាយទាំងអរម៉ូនអាំងស៊ុយលីនអរម៉ូននិងមិនមែនអរម៉ូន។
Ketoacidosis ត្រូវបានកំណត់លក្ខណៈដោយ៖
ខ្ពស់ខ្ពស់និងឌីស្យូមឌីស្យូសជាមួយ
ការថយចុះយ៉ាងខ្លាំងនៃលក្ខណៈសម្បត្តិខ្សោយនៃឈាមដោយសារ
ការលុបបំបាត់សារធាតុប៊ីកាកាបូណាតការផ្លាស់ប្តូរនៃរដ្ឋដែលមានមូលដ្ឋានអាស៊ីតក្នុងទិសដៅនៃអាស៊ីតរំលាយអាហារធ្ងន់ធ្ងរ
ការលូតលាស់នៃបញ្ហាមេតាប៉ូលីសធ្ងន់ធ្ងរជាមួយនឹងកង្វះអាំងស៊ុយលីនដែលមិនមានជំនាញនាំឱ្យមានការថយចុះជាតិស្ករក្នុងឈាមថយចុះនៃសារធាតុប៉ូតាស្យូមនៅក្នុងជាលិកានិងការប្រមូលផ្តុំអាស៊ីត hydro-hydroxybutyric នៅក្នុងប្រព័ន្ធសរសៃប្រសាទកណ្តាល។ ជាលទ្ធផលរោគសញ្ញាគ្លីនិកនឹងត្រូវបានកំណត់ដោយជំងឺនៃប្រព័ន្ធឈាមរត់ធ្ងន់ធ្ងរការខ្សោយតំរងនោមស្រួចស្រាវការថយចុះខ្សោយស្មារតីរហូតដល់សន្លប់និងជំងឺ hemostasis ។
ក្នុងករណីដ៏កម្រនៅក្នុងកុមារមាន៖
ការរក្សាសូដ្យូម
សន្លប់ដែលងាយនឹងបង្កជាហេតុគឺជាការសន្លប់ដ៏កម្របំផុតនៅក្នុងកុមារដែលជាធម្មតានៅក្នុងការវិវត្តរបស់វាមាន hypoxia ជាលិកាធ្ងន់ធ្ងរជាមួយនឹងការប្រមូលផ្តុំជាតិ lactate នៅក្នុងឈាម។
ការព្យាបាល ketoacidosis ទឹកនោមផ្អែម
ការកែតម្រូវកង្វះអាំងស៊ុយលីន
មុនពេលអនុវត្តការព្យាបាលអ្នកជំងឺត្រូវបានគ្របដណ្ដប់ដោយកំរាលកំដៅបំពង់ខ្យល់ច្រមុះបំពង់បូមចូលប្លោកនោមត្រូវបានដាក់ក្នុងក្រពះ។
អង្គធាតុរាវត្រូវបានគណនាយោងទៅតាមអាយុ៖
ចំពោះកុមារអាយុ ៣ ឆ្នាំដំបូងនៃជីវិត - ១៥០-២០០ មីលីក្រាម / ទំងន់គីឡូក្រាម / ថ្ងៃអាស្រ័យលើកំរិតនៃការខះជាតិទឹក
ចំពោះកុមារដែលមានវ័យចំណាស់ - 3-4 លីត្រ / ម 2 / ថ្ងៃ
ក្នុងរយៈពេល 30 នាទីដំបូងនៃការណែនាំអំពីកំរិតប្រើប្រចាំថ្ងៃ 1/10 ។ ក្នុងរយៈពេល ៦ ម៉ោងដំបូង ១/៣ នៃកំរិតប្រើប្រចាំថ្ងៃក្នុងរយៈពេល ៦ ម៉ោងបន្ទាប់ - ១/៤ នៃកំរិតប្រើប្រចាំថ្ងៃហើយបន្ទាប់មកទៀត។
វាជាការប្រសើរណាស់ក្នុងការចាក់សារធាតុរាវជាមួយ infusomat ប្រសិនបើវាមិននៅទីនោះសូមគណនាដោយប្រុងប្រយ័ត្ននូវចំនួនដំណក់ក្នុងមួយនាទី។ ដំណោះស្រាយក្លរួសូដ្យូម 0,9% ត្រូវបានប្រើជាដំណោះស្រាយចាប់ផ្តើម។ អំបិលគួរតែត្រូវបានគ្រប់គ្រងមិនលើសពី 2 ម៉ោង។ បន្ទាប់មកវាចាំបាច់ត្រូវប្តូរទៅជាដំណោះស្រាយគ្លុយកូស ១០ ភាគរយដោយរួមបញ្ចូលគ្នាជាមួយដំណោះស្រាយរបស់រីនក្នុងសមាមាត្រ ១: ១ ។ វត្ថុរាវទាំងអស់ដែលត្រូវបានណែនាំឱ្យចាក់បញ្ចូលតាមខ្លួនត្រូវបានកំដៅដល់សីតុណ្ហភាព ៣៧ អង្សាសេ។ ប្រសិនបើកុមារខ្សោះជាតិខ្លាំងយើងប្រើដំណោះស្រាយអាល់ប៊ុយណាន់ ១០% មុនពេលចាប់ផ្តើមប្រើគ្រីស្តាល់ក្នុងអត្រា ៥ មីលីលីក្រាម / គីឡូក្រាមប៉ុន្តែមិនលើសពី ១០០ មីលីលីទេព្រោះ កូឡាជែនរក្សាសារធាតុរាវឱ្យកាន់តែប្រសើរឡើងនៅក្នុងចរន្តឈាម។
ការព្យាបាលដោយអាំងស៊ុយលីន
អាំងស៊ុយលីនខ្លីត្រូវបានប្រើ។ យកល្អគួរតែចាត់ចែងអាំងស៊ុយលីនតាមរយ: សូលុយស្យុងក្នុងអាល់ប៊ុមប៊ីន ១០% ប្រសិនបើគ្មានលីនណាទេអាំងស៊ុយលីនត្រូវចាក់បញ្ចូលក្នុងមួយម៉ោង។ កំរិតដំបូងនៃអាំងស៊ុយលីនគឺ ០,២ U / គីឡូក្រាមបន្ទាប់មកបន្ទាប់ពីមួយម៉ោង ០,១ U / kg / ម៉ោង។ ជាមួយនឹងការថយចុះជាតិស្ករក្នុងឈាមដល់ ១៤-១៦ មីល្លីល / លីកម្រិតអាំងស៊ុយលីនថយចុះដល់ ០,០៥ អ៊ូ / គីឡូក្រាម / ម៉ោង។ ជាមួយនឹងការថយចុះជាតិស្ករក្នុងឈាមទៅ ១១ មីល្លីល / លីយើងប្តូរទៅប្រើអាំងស៊ុយលីន subcutaneous រៀងរាល់ ៦ ម៉ោងម្តង។ តម្រូវការសម្រាប់អាំងស៊ុយលីននៅពេលដកខ្លួនចេញពីសន្លប់គឺ ១-២ គ្រឿង / គីឡូក្រាម / ថ្ងៃ។
យកចិត្តទុកដាក់! អត្រានៃការថយចុះជាតិគ្លុយកូសក្នុងឈាមមិនគួរលើសពី 5 មីល្លីល / ម៉ោងទេ! បើមិនដូច្នោះទេការវិវត្តនៃជំងឺរលាកខួរក្បាលអាចធ្វើទៅបាន។
ការកែតម្រូវអាស៊ីដ
ដើម្បីកែអាសុីតសុីលីសសូដាសូលុយស្យុងសូដា ៤% ដលបានរៀបចំថ្មីៗ ៤ ម។ ល / គ។ ក។ ប្រសិនបើអាចត្រូវបានកំណត់បន្ទាប់មកកម្រិតដូសនៃប៊ីកាបូណាតគឺ ០.៣- បេ x ទម្ងន់របស់កុមារគិតជាគីឡូក្រាម។
ការព្យាបាលដោយអាស៊ីដត្រូវបានអនុវត្តនៅម៉ោង ៣-៤ ម៉ោងនៃការព្យាបាលមិនយូរទេពីព្រោះ អនុវត្តការព្យាបាលអាំងស៊ុយលីនប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការខះជាតិទឹកទាក់ទងនឹង ketoacidosis ។
ហេតុផលសម្រាប់ការណែនាំសូដាគឺ៖
marbling នៃស្បែក
ការដកដង្ហើមជ្រៅ ៗ
ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមកំរិតតិចតួចនៃថ្នាំ heparin ត្រូវបានចេញវេជ្ជបញ្ជា ១០០ ឯកតា / គីឡូក្រាម / ថ្ងៃក្នុងការចាក់ ៤ ដង។ ប្រសិនបើកុមារមកសីតុណ្ហភាពមានអង់ទីប៊ីយ៉ូទិកធំទូលាយត្រូវបានចេញវេជ្ជបញ្ជាភ្លាមៗ។ ប្រសិនបើកុមារមកជាមួយសញ្ញាដំបូងនៃ ketoacidosis (DKAI), ឧ។ ទោះបីជាមានបញ្ហាអាស៊ីតរំលាយអាហារដែលត្រូវបានសម្គាល់ដោយការត្អូញត្អែរ (ចង្អោរក្អួត) ឈឺចាប់ដង្ហើមជ្រៅប៉ុន្តែមនសិការគឺចាំបាច់៖
លាងជម្រះក្រពះជាមួយនឹងដំណោះស្រាយសូដា 2% ។
ដាក់ការសម្អាតហើយបន្ទាប់មកថ្នាំបញ្ចុះលាមកផ្នែកវេជ្ជសាស្រ្តជាមួយនឹងដំណោះស្រាយក្តៅនៃសូដា 2% ក្នុងបរិមាណ 150-200 មីលីលីត្រ។
ដើម្បីអនុវត្តការព្យាបាលដោយ infusion ដែលរួមមានដំណោះស្រាយអាល់ប៊ីលីនដំណោះស្រាយសរីរវិទ្យាប្រសិនបើកម្រិតគ្លុយកូសមិនលើសពី 14-16 មីល្លីលីត្រ / លីត្របន្ទាប់មកដំណោះស្រាយនៃគ្លុយកូស 10 ភាគរយនិងរោទ៍ក្នុងសមាមាត្រ 1: 1 ត្រូវបានប្រើ។ ការព្យាបាលដោយប្រើថ្នាំក្នុងករណីនេះជាធម្មតាត្រូវបានគេគណនារយៈពេល 2-3 ម៉ោងដោយផ្អែកលើតម្រូវការប្រចាំថ្ងៃពីព្រោះ បនា្ទាប់មកអ្នកអាចប្តូរទៅរកការខះជាតិទឹកមាត់។
ការព្យាបាលដោយអាំងស៊ុយលីនត្រូវបានអនុវត្តក្នុងអត្រា 0,1 U / kg / h នៅពេលដែលកំរិតគ្លុយកូសគឺ 14-16 mmol / L កំរិតដូសគឺ 0,05 U / kg / h ហើយនៅកំរិតគ្លុយកូស 11 mmol / L យើងប្តូរទៅរដ្ឋបាល subcutaneous ។
យុទ្ធសាស្រ្តនៃការធ្វើកូនបន្ទាប់ពីបញ្ឈប់ ketoacidosis
រយៈពេល 3 ថ្ងៃ - របបអាហារលេខ 5 ដោយគ្មានជាតិខ្លាញ់បន្ទាប់មកតារាង 9 ។
ផឹកទឹកឱ្យបានច្រើនរួមទាំងដំណោះស្រាយអាល់កាឡាំង (ទឹករ៉ែសូលុយស្យុងសូដា ២ ភាគរយ) ទឹកដែលមានពណ៌ទឹកក្រូច - ក្រហមព្រោះ ពួកវាមានបរិមាណប៉ូតាស្យូមច្រើន។
តាមមាត់សូលុយស្យុងក្លរួប៉ូតាស្យូម ៤%, បង្អែម ១ តុ។ ស្លាបព្រា 4 ដងក្នុងមួយថ្ងៃរយៈពេល 7-10 ថ្ងៃពីព្រោះ ការកែសំរួល hypokalisthia គឺពិតជាយូរណាស់។
អាំងស៊ុយលីនត្រូវបានចេញវេជ្ជបញ្ជាក្នុងការចាក់ចំនួន 5 ដងតាមវិធីដូចខាងក្រោម: នៅម៉ោង 6 ព្រឹកហើយបន្ទាប់មកមុនពេលអាហារពេលព្រឹកអាហារថ្ងៃត្រង់អាហារពេលល្ងាចនិងពេលយប់។ កិតដំបូងគឺ ១-២ ចំណែកកិតចុងក្រោយគឺ ២-៦ ឯកតាក្នុងពាក់កណ្តាលថ្ងៃដំបូង - ២/៣ នៃកិតប្រចាំថ្ងៃ។ កំរិតប្រើប្រចាំថ្ងៃស្មើនឹងចំនួនដូសសំរាប់ការកំចាត់ពី ketoacidosis ជាធម្មតាទំងន់រាងកាយ ១ យូ / គីឡូក្រាម។ ការព្យាបាលដោយអាំងស៊ុយលីនបែបនេះត្រូវបានអនុវត្តរយៈពេល 2-3 ថ្ងៃហើយបន្ទាប់មកកុមារត្រូវបានផ្ទេរទៅការព្យាបាលដោយបូលីសមូលដ្ឋាន។
ចំណាំ ប្រសិនបើកុមារដែលមានការរីកចម្រើន ketoacidosis មានការកើនឡើងសីតុណ្ហភាពថ្នាំអង់ទីប៊ីយោទិចវិសាលគមត្រូវបានចេញវេជ្ជបញ្ជា។ ទាក់ទងទៅនឹងជំងឺ hemostasis ដែលបណ្តាលមកពីការវិវត្តទៅជា hypovolemia និង acidosis រំលាយអាហារ, heparin ត្រូវបានចេញវេជ្ជបញ្ជាក្នុងកម្រិតប្រចាំថ្ងៃនៃ ១០០ U / kg នៃទំងន់រាងកាយសម្រាប់ការការពាររោគសញ្ញាដែលត្រូវបានផ្សព្វផ្សាយ។ កំរិតត្រូវបានចែកចាយលើការចាក់ 4 ដងថ្នាំត្រូវបានគ្រប់គ្រងក្រោមការគ្រប់គ្រងរបស់ coagulogram ។
ការព្យាបាលជំងឺទឹកនោមផ្អែម
របបអាហារ
កាឡូរីសរុបត្រូវបានកំណត់តាមអាយុរបស់កុមារក៏ដូចជាលើសឬខ្វះទំងន់។ ការគណនាត្រូវបានអនុវត្តតាមរូបមន្ត: 1000 kcal + 100 • n (n គឺជាចំនួនឆ្នាំចាស់ជាងមួយឆ្នាំ) ។ ជាមួយនឹងបរិមាណម៉ាសលើសបរិមាណកាឡូរីថយចុះពី ១០ ទៅ ១៥ ភាគរយហើយជាមួយនឹងកង្វះវាកើនឡើងពី ១០ ទៅ ១៥ ភាគរយ។ មាតិកាកាឡូរីប្រចាំថ្ងៃរបស់កុមាររហូតដល់មួយឆ្នាំត្រូវបានកំណត់ដោយអាយុនិងប្រភេទនៃការបំបៅហើយស្របគ្នានឹងរបបអាហាររបស់កុមារដែលមានសុខភាពល្អ។ ត្រូវចង្អុលបង្ហាញថារបបអាហារមានកាបូអ៊ីដ្រាត ៥០-៦០% ប្រូតេអ៊ីន ១៥-២០% និងខ្លាញ់ ៣០-៣៥% ។
កាបូអ៊ីដ្រាតត្រូវបានគេគិតជាឯកតានំប៉័ង - ១ XE = ១០ - ១២ ក្រាមកាបូអ៊ីដ្រាត។ នៅក្នុងអាហារគួរតែមានបរិមាណជាតិសរសៃគ្រប់គ្រាន់ក្នុងអាហារហើយកាបូអ៊ីដ្រាតគួរតែស្ថិតនៅជាមួយសន្ទស្សន៍គ្លីសេកទាប។ វាគួរតែត្រូវបានគេចងចាំថាតម្លៃថាមពលនៃ 1 ក្រាម។ ប្រូតេអ៊ីននិងកាបូអ៊ីដ្រាត ១ ក្រាម = ៤ kcal និងខ្លាញ់ ១ ក្រាម = ៩ kcal ។ កាបូអ៊ីដ្រាតរំលាយបានយ៉ាងងាយស្រួលត្រូវបានគេដកចេញពីអាហារូបត្ថម្ភ។ Aspartame អាចត្រូវបានប្រើតែ aspartame មិនលើសពី 3 គ្រាប់ក្នុងមួយថ្ងៃ។ ខ្លាញ់គួរតែត្រូវបានតំណាងដោយខ្លាញ់ fusible សត្វ 50% និងបន្លែ 50% ។ ចំនួនអាហារអាស្រ័យលើអាយុនិងលក្ខណៈរបស់កុមារ។ E.P.Kasatkina ផ្តល់ជម្រើសអាហារបំប៉នចំនួន ២ សម្រាប់កុមារធំ ៗ ៖
ក្មេងតូចៗអាយុក្រោម ១ ឆ្នាំការគណនាអាហារូបត្ថម្ភនិងចំនួនអាហាររួមទាំងអាហារបំពេញបន្ថែមត្រូវបានអនុវត្តតាមប្រភេទនៃការបំបៅ (សិប្បនិម្មិតលាយធម្មជាតិ) ។ គួរកត់សម្គាល់ថាវាល្អក្នុងការរក្សាការបំបៅកូនដោយទឹកដោះរហូតដល់ 1,5 ឆ្នាំ។ យោងតាមទិន្នន័យរបស់យើងឪពុកម្តាយមានការលើកទឹកចិត្តខ្ពស់ចំពោះការផ្តល់ចំណីប្រភេទនេះ។
ប្រភេទអាំងស៊ុយលីន
analogues អ៊ុលត្រាសោននៃអាំងស៊ុយលីន - Novorapid, Humalog (Nova-Nordisk, ក្រុមហ៊ុន Ellie-Lily) ។
ខ្លី - Actrapid, Humulin R ។
សកម្មភាពកម្រិតមធ្យម - ក្រុមហ៊ុន Protafan, Humulin N (Nova-Nordisk, ក្រុមហ៊ុន Elli-Lily) ។
នាពេលបច្ចុប្បន្ននេះការអនុវត្តរបស់អ្នកជម្ងឺទឹកនោមផ្អែមរួមមានអាំងស៊ុយលីនបន្ថែមដែលមិនមានសកម្មភាពខ្ពស់បំផុត - ឌីមីមឺរ (ក្រុមហ៊ុនណូវ៉ា - ណ័រឌីស) ឡេនស៊ូស (ក្រុមហ៊ុន Aventis) ។
ថ្នាំទាំងនេះត្រូវបានគេប្រើជាអាំងស៊ុយលីនក្នុងការរួមផ្សំជាមួយនឹងការគ្រប់គ្រងរំញោចនៃអាំងស៊ុយលីន។
ការជឿនលឿនចុងក្រោយក្នុងការព្យាបាលដោយអាំងស៊ុយលីនគឺជាការដាក់បញ្ចូលម៉ាស៊ីនអាំងស៊ុយលីនដែលផ្តល់នូវការកែតម្រូវគ្លីសេម៉ានៅក្នុងម៉ាស៊ីនទាំងនេះជារៀងរាល់ថ្ងៃដោយប្រើតែអាំងស៊ុយលីនខ្លីបំផុត។
អាំងស៊ុយលីនដែលមានសកម្មភាពខ្លីត្រូវបានគេណែនាំឱ្យអនុវត្តតាមគ្រូពេទ្យនៅឯបរទេសមិនមានទិន្នន័យអំពីការប្រើប្រាស់របស់វាចំពោះកុមារទេ។
ការព្យាបាលដោយអាំងស៊ុយលីន
របបព្យាបាលដែលកំពុងត្រូវបានគេប្រើកាន់តែច្រើននាពេលបច្ចុប្បន្ននេះដែលពាក់ព័ន្ធនឹងការឃ្លាំមើលគ្លីសេម៉ាមក្នុងពេលដំណាលគ្នាដោយប្រើបន្ទះសាកល្បងដែលមើលឃើញរឺក៏ការកែតម្រូវកំរិតអាំងស៊ុយលីន។ បច្ចុប្បន្នមានតែអាំងស៊ុយលីនដែលត្រូវបានផលិតដោយហ្សែនត្រូវបានគេប្រើនៅក្នុងកុមារដែលមានថាមពល (2 ម៉ោង) ខ្លី (6-8 ម៉ោង) និងកម្រិតមធ្យម (16 ម៉ោង) ។ កាលវិភាគនៃការចេញវេជ្ជបញ្ជាអាំងស៊ុយលីនត្រូវបានជ្រើសរើសដោយអ្នកជំនាញខាង endocrinologist ដោយគិតពីលក្ខណៈរបស់កុមារនេះរបៀបប៊ូលីងមូលដ្ឋានត្រូវបានប្រើពោលគឺឧ។ក្នុងអំឡុងពេលថ្ងៃក្នុងពេលដំណាលគ្នាជាមួយនឹងការណែនាំនៃអាំងស៊ុយលីនដែលមានមូលដ្ឋាន (សកម្មភាពកម្រិតមធ្យម) អាំងស៊ុយលីនខ្លីត្រូវបានគ្រប់គ្រងមុនពេលអាហារសំខាន់។ អាំងស៊ុយលីនដែលមានសកម្មភាពកម្រិតមធ្យមអាចត្រូវបានគ្រប់គ្រងពី ១ ទៅ ៤ ដងក្នុងមួយថ្ងៃអាំងស៊ុយលីនខ្លី - ពី ៤ ទៅ ៦ ដងក្នុងមួយថ្ងៃអ្វីគ្រប់យ៉ាងត្រូវបានកំណត់ដោយអ្នកឯកទេស។
អត្ថប្រយោជន៏អាំងស៊ុយលីនខ្លីបំផុត
ពួកគេត្រូវបានគ្រប់គ្រងភ្លាមៗមុនពេលញ៉ាំអាហារមិនចាំបាច់រង់ចាំពី ៣០ ទៅ ៤០ នាទីដូចពេលចេញវេជ្ជបញ្ជាអាំងស៊ុយលីនរយៈពេលខ្លីនៅពេលដែលពួកគេត្រូវបានចេញវេជ្ជបញ្ជាហានិភ័យនៃការថយចុះជាតិស្ករក្នុងឈាមថយចុះនោះកុមារទទួលបានសេរីភាពក្នុងពេលវេលានៃការញ៉ាំអាហារ។ ថ្មីៗនេះយើងបានប្រើអាំងស៊ុយលីនខ្លីបំផុតសម្រាប់មនុស្សវ័យជំទង់ដែលមានការលើកទឹកចិត្តខ្ពស់និងការគ្រប់គ្រងគ្លីសេរីនល្អនិងការគ្រប់គ្រងខ្លួនឯង។ កំរិតអាំងស៊ុយលីនប្រចាំថ្ងៃត្រូវបានកំណត់ជាលក្ខណៈបុគ្គលជាធម្មតាក្នុងឆ្នាំដំបូងនៃជំងឺវាមានទំងន់រាងកាយ ០.៥ U / គីឡូក្រាមបន្ទាប់ពី ៥ ឆ្នាំ - ១ យូ / ទំងន់រាងកាយគីឡូក្រាម។ ចំពោះកុមារកម្រិតដូសត្រូវបានគេគិតគូរពី glycemia និងការកើនឡើងទំងន់រាងកាយដែលតម្រូវឱ្យមានការលៃតម្រូវកម្រិតថ្នាំឱ្យបានញឹកញាប់ប៉ុន្តែយ៉ាងណាក៏ដោយពួកគេមិនគួរលើសពី 0.25 - 0,5 U / kg នៃទំងន់រាងកាយទេ។ ចំពោះមនុស្សវ័យជំទង់ដោយសារតែការកើនឡើងនៃការបោសសំអាតអាំងស៊ុយលីនតម្រូវការសម្រាប់អាំងស៊ុយលីនអាចមានពីទំងន់រាងកាយពី ១ ទៅ ២ អ៊ូ / គីឡូក្រាម។
រោគសញ្ញានៃការប្រើថ្នាំអាំងស៊ុយលីនជ្រុលរ៉ាំរ៉ៃ
ក្នុងករណីដែលកំរិតអាំងស៊ុយលីនមិនគ្រប់គ្រាន់ការវិវត្តនៃឥទ្ធិពលសូម៉ាក់អាចធ្វើទៅបាន។ ប្រសិទ្ធភាពនេះត្រូវបានកត់សម្គាល់ក្នុងករណីមានការប្រើអាំងស៊ុយលីនច្រើនពេកនៅពេលឆ្លើយតបទៅនឹងការថយចុះជាតិស្ករក្នុងឈាមនៅពេលយប់ការបញ្ចេញអរម៉ូនប្រឆាំងនឹងអ័រម៉ូន (គ្លុយកូសអរម៉ូនអរម៉ូនអរម៉ូនអរម៉ូនអរម៉ូនលូតលាស់) កើតឡើងដែលនាំឱ្យមានការកើនឡើងនូវជាតិស្ករក្នុងឈាម។
ការបង្ហាញគ្លីនិក៖
ឆាប់ខឹងនៅពេលព្រឹក
ក្នុងករណីភាគច្រើននៃការថយចុះជាតិស្ករក្នុងឈាមនៅពេលព្រឹកមូលហេតុអាចបណ្តាលមកពីភាពធន់ទ្រាំអាំងស៊ុយលីននៅពេលព្រឹក (នៅពេលព្រឹកព្រលឹមចាប់ពីម៉ោង ៥ ដល់ ៩ ព្រឹក) ដែលហៅថាបាតុភូតធ្លាក់ចុះបាតុភូតពេលព្រឹក។ វាបណ្តាលមកពីការសំងាត់នៅពេលយប់នៃអរម៉ូនប្រឆាំងនឹងអ័រម៉ូន - អរម៉ូនលូតលាស់។
ចំពោះការធ្វើរោគវិនិច្ឆ័យវាចាំបាច់ក្នុងការកំណត់ជាតិស្ករនៅម៉ោង ៣ ព្រឹក។ ប្រសិនបើនៅម៉ោង ៣ ព្រឹកស្ករគឺធម្មតាហើយនៅពេលព្រឹក hyperglycemia គឺជាបាតុភូតចុះក្រោម។ ក្នុងករណីនេះវាជាការប្រសើរក្នុងការពន្យារពេលចាក់អាំងស៊ុយលីនរយៈពេល 23 ម៉ោង។
ការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ និងទឹកនោមផ្អែម MODY
ដើម្បីបញ្ជាក់ពីការធ្វើរោគវិនិច្ឆ័យកុមារមុននិងក្រោយការផ្ទុកកាបូអ៊ីដ្រាតអនុវត្តការសិក្សាអំពីអាយអាយអេសអេឬអេហ្វភីថេដក្រោយមកទៀតគឺមានព័ត៌មានច្រើនជាង។ កម្រិតនៃអេម៉ូក្លូប៊ីនគ្លីកូលត្រូវបានពិនិត្យ។ បច្ចុប្បន្នការព្យាបាលជម្ងឺទឹកនោមផ្អែម MODY គឺអាស្រ័យលើប្រភេទរបស់វាពោលគឺឧ។ ទាំង biguanides (metformin) និងអាំងស៊ុយលីនអាចត្រូវបានប្រើ។
កីឡានិងហាត់ប្រាណ
សកម្មភាពរាងកាយទៀងទាត់និងគ្រប់គ្រាន់បង្កើនភាពប្រែប្រួលអាំងស៊ុយលីននិងកាត់បន្ថយតម្រូវការ។ ជាធម្មតាមនុស្សចូលទៅលេងកីឡាមិនលឿនជាងមួយម៉ោងបន្ទាប់ពីញ៉ាំ។ វាល្អប្រសើរក្នុងការពិនិត្យជាតិស្ករក្នុងឈាមមុននិងក្រោយពេលហាត់ប្រាណដែលនឹងអនុញ្ញាតឱ្យអ្នកកែសម្រួលកំរិតអាំងស៊ុយលីន។ វាមិនអាចទទួលយកបានទេសម្រាប់កុមារក្នុងការចូលរួមលេងកីឡាទាំងជាមួយគ្លីសេរីទាបនិងខ្ពស់។ ក្នុងករណីដំបូងកុមារគួរញ៉ាំ 1-2 XE មុនពេលចូលរៀនហើយក្នុងករណីទី 2 សំណងសម្រាប់ការរំលាយអាហារកាបូអ៊ីដ្រាតគឺចាំបាច់ហើយបន្ទាប់មកចូលរៀនកីឡា។ រយៈពេលនៃការផ្ទុកគួរតែជាមធ្យម 30-40 នាទី។ ប្រសិនបើកីឡាបញ្ចប់ដោយអាហារពេលល្ងាចអ្នកចាំបាច់ត្រូវកាត់បន្ថយកម្រិតអាំងស៊ុយលីនកម្រិតពេលល្ងាចចំនួន ២ គ្រឿងដើម្បីការពារការថយចុះជាតិស្ករក្នុងឈាមនៅពេលយប់។
ការបណ្តុះបណ្តាល
គោលបំណងនៃការបណ្តុះបណ្តាលគឺដើម្បីជូនដំណឹងដល់ឪពុកម្តាយនិងកុមារឱ្យបានពេញលេញអំពីជំងឺនេះ។ កុមារនិងឪពុកម្តាយត្រូវបានណែនាំឱ្យចូលរួមក្នុងដំណើរការដើម្បីគ្រប់គ្រងខ្លួនឯងឱ្យបានត្រឹមត្រូវហើយបើចាំបាច់ឆ្លើយតបឱ្យបានត្រឹមត្រូវចំពោះការផ្លាស់ប្តូរដែលអាចកើតមាននៅក្នុងរដ្ឋ។ ការបណ្តុះបណ្តាលនេះធ្វើឡើងដោយវេជ្ជបណ្ឌិតគិលានុបដ្ឋាយិកា - គ្រូបង្រៀននៅសាលាទឹកនោមផ្អែម។ ក្នុងអំឡុងពេលហ្វឹកហាត់កន្លែងសំខាន់មួយត្រូវបានកាន់កាប់ដោយការរៀបចំផ្លូវចិត្តរបស់កុមារនិងឪពុកម្តាយចំពោះបញ្ហាដែលកើតឡើងដែលត្រូវបានអនុវត្តរួមគ្នាជាមួយអ្នកចិត្តសាស្រ្ត។
គោលបំណងនៃការព្យាបាលនិងការគ្រប់គ្រង
ការព្យាបាលជំងឺទឹកនោមផ្អែមត្រឹមត្រូវគឺមានគោលបំណងការពារការរលួយនៃជំងឺការការពារការវិវត្តនៃផលវិបាកយឺត ៗ (សរសៃឈាម) ។
គោលដៅចម្បង: ផ្តល់ឱ្យកុមារនូវការអភិវឌ្ឍរាងកាយនិងផ្លូវចិត្តត្រឹមត្រូវទិសដៅសង្គមដែលទទួលបានជោគជ័យ។
ដើម្បីសំរេចគោលដៅនេះសំណងពេញលេញនៃការរំលាយអាហារកាបូអ៊ីដ្រាតពោលគឺឧ។ normoglycemia និង aglucosuria មាតិកាអេម៉ូក្លូប៊ីលីក glycosylated ធម្មតា។ ជំនួយនិងការគ្រប់គ្រងខ្លួនឯងក្នុងរឿងនេះដែលបង្ហាញថាៈការគណនាអាហាររូបត្ថម្ភប្រចាំសប្តាហ៍ការគ្រប់គ្រងក្នុងអំឡុងពេលនៃការហាត់ប្រាណទៀងទាត់។
ឧត្តមគតិគឺការសិក្សាអំពីអេម៉ូក្លូប៊ីន glycosylated ម្តងរៀងរាល់ 2-3 ខែម្តង។ នៅក្នុងដំណើរការនៃការព្យាបាលការសិក្សាអំពីសក្ដានុពលនៃទំងន់និងកំពស់គឺចាំបាច់។
ប្រសិនបើជំងឺទឹកនោមផ្អែមមានរយៈពេលលើសពី ៥ ឆ្នាំការត្រួតពិនិត្យដោយប្រុងប្រយ័ត្ននូវសម្ពាធឈាមទឹកនោមសម្រាប់អាល់ប៊ុយណូម័រការពិគ្រោះយោបល់ប្រចាំឆ្នាំរបស់អ្នកជំងឺនៅក្នុងបន្ទប់ធ្វើរោគវិនិច្ឆ័យនៃសរសៃឈាមនៃគ្លីនិកភ្នែកសម្រាប់ការរកឃើញជំងឺរីទីនគឺចាំបាច់។ ពីរដងក្នុងមួយឆ្នាំកុមារគួរតែត្រូវបានពិនិត្យដោយពេទ្យធ្មេញនិងគ្រូពេទ្យ ENT ។
លក្ខណៈវិនិច្ឆ័យសម្រាប់ការទូទាត់សំណងនៃការរំលាយអាហារកាបូអ៊ីដ្រាតក្នុងទឹកនោមផ្អែមប្រភេទទី ១
ការត្រួតពិនិត្យគ្លុយកូសដោយខ្លួនឯងក្នុងឈាម capillary, mmol / l (mg%)
គ្លីសេរីមុនពេលចូលគេង
ការថយចុះជាតិស្ករក្នុងឈាម
ការថយចុះជាតិស្ករក្នុងឈាមថយចុះប្រសិនបើកំរិតអាំងស៊ុយលីនលើសបរិមាណកាបូអ៊ីដ្រាតដែលត្រូវបានគ្រប់គ្រងជាមួយអាហារ។ ហេតុផលមួយទៀតសម្រាប់ការចុះជាតិស្ករក្នុងឈាមថយចុះគឺការព្យាបាលដោយអាំងស៊ុយលីនដែលមិនសមហេតុផលនៅពេលយកអ្នកជំងឺចេញពី ketoacidosis និង / ឬបរិមាណគ្លុយកូសមិនគ្រប់គ្រាន់។
ការថយចុះជាតិស្ករក្នុងឈាមត្រូវបានអមដោយរោគសញ្ញាដូចខាងក្រោមៈ
ការថយចុះសោតវិញ្ញាណនិងចក្ខុ
រោគសញ្ញាទាំងអស់នេះគឺជាការបង្ហាញពីជំងឺសរសៃប្រសាទនិងប្រតិកម្មអាណិតអាសូរក្នុងការឆ្លើយតបទៅនឹងការថយចុះជាតិគ្លុយកូសក្នុងឈាម។ លើសពីនេះទៅទៀតកុមារដែលមានវ័យចំណាស់មានអារម្មណ៍ឃ្លានហើយតូចផ្ទុយទៅវិញបដិសេធមិនបរិភោគ។
ប្រសិនបើជំនួយមិនត្រូវបានផ្តល់ឱ្យ, សន្លប់ជាតិស្ករក្នុងឈាមអាចវិវឌ្ឍន៍, ឧ។ ការបាត់បង់ស្មារតីដែលបណ្តាលមកពីការរំលាយអាហារកាបូអ៊ីដ្រាតខ្សោយនៅក្នុងប្រព័ន្ធសរសៃប្រសាទកណ្តាល។ ជាមួយនឹងការសន្លប់កាន់តែស៊ីជម្រៅជំងឺវិកលចរិកមានការវិវត្តដែលគ្លីនិកបង្ហាញរាងដោយខ្លួនឯងនៅក្នុងទម្រង់នៃរោគសញ្ញាដែលអាចកើតមាន។
ជាមួយនឹងការថយចុះជាតិស្ករក្នុងឈាមតិចតួចអ្នកត្រូវញ៉ាំនំប៉័ងឬផ្លែឈើដោយមានជាតិស្ករក្នុងឈាមធ្ងន់ធ្ងរស្ករបង្អែមយៈសាពូនមី។ ជាមួយនឹងការបាត់បង់ស្មារតីសូលុយស្យុងគ្លុយកូសពី ២០ ទៅ ៤០ ភាគរយត្រូវបានចាក់បញ្ចូលទៅក្នុងសរសៃឈាមវ៉ែនក្នុងបរិមាណ ២០.០ ទៅ ៤០.០ ។ ប្រសិនបើមិនមានប្រសិទ្ធិភាពដូសអាចត្រូវបានធ្វើម្តងទៀត។ ប្រសិនបើការថយចុះជាតិស្ករក្នុងឈាមកើតឡើងនៅផ្ទះឬនៅសាលារៀនហើយការបាត់បង់ស្មារតីត្រូវបានកត់សម្គាល់វាចាំបាច់ត្រូវចាត់ចែងគ្លីកូហ្គូន ១ មីលីក្រាមក្នុង / សាច់ដុំមុនពេលគ្រូពេទ្យមកដល់ (ក្រុមហ៊ុនគ្លូកូកក្រុមហ៊ុនណូណូ - ណ័រឌីស) ។
យុទ្ធសាស្ត្ររបស់វេជ្ជបណ្ឌិតក្នុងស្ថានភាពពិសេស
ជំងឺឆ្លង
ក្នុងអំឡុងពេលនៃជំងឺនេះតម្រូវការសម្រាប់អាំងស៊ុយលីនកើនឡើងទោះជាយ៉ាងណាក៏ដោយចំណង់អាហារអាចផ្លាស់ប្តូរច្រើនតែថយចុះ។ ដូច្នេះក្នុងកំឡុងពេលមានជំងឺអន្តរកម្មវាចាំបាច់ត្រូវតាមដានគ្លុយកូសក្នុងឈាមក៏ដូចជាគ្លុយកូសនិងទឹកនោមអាសេតូន។ ក្នុងករណីមានការកើនឡើងកំរិតដូសអាំងស៊ុយលីនអាចត្រូវបានកើនឡើងដោយសារតែអាំងស៊ុយលីនខ្លី។ ក្នុងករណីនេះការផ្លាស់ប្តូរកម្រិតថ្នាំគឺយឺត: ប្រសិនបើកុមារទទួលបានរហូតដល់ 20 PIECES / ថ្ងៃ - បន្ថែម PIECES ចំនួន 2 ប្រសិនបើទទួលបានច្រើនជាង 20 PIECES / ថ្ងៃ - 4 PIECES ។ ប៉ុន្តែជាទូទៅកំរិតកើនឡើងប្រចាំថ្ងៃក្នុងពេលមានជំងឺមិនគួរលើសពី ២០% នៃកំរិតប្រើដំបូងឡើយ។
ប្រសិនបើចំណង់អាហារក្នុងកំឡុងពេលមានជំងឺត្រូវបានកាត់បន្ថយបន្ទាប់មកកម្រិតថ្នាំត្រូវបានកាត់បន្ថយដោយ PIECES 2 ឬ 4 អាស្រ័យលើលេខដំបូងឬការផ្លាស់ប្តូរទិសដៅនៃការកាត់បន្ថយគឺអាស្រ័យលើគ្លុយកូសក្នុងឈាមនិងការថយចុះជាតិស្ករក្នុងឈាមដែលអាចកើតមាន។
វិធីសាស្ត្ររបស់វេជ្ជបណ្ឌិតសម្រាប់ជំងឺទឹកនោមផ្អែមដែលកាន់តែអាក្រក់ទៅ ៗ : ការលេចឡើងនូវរោគសញ្ញានៃជំងឺ polydipsia, polyuria ។
ក្នុងករណីនេះវាចាំបាច់ក្នុងការបង្កើនកម្រិតអាំងស៊ុយលីនប្រចាំថ្ងៃដោយសារតែរយៈពេលខ្លីមួយដោយ 10-20% នៃកំរិតប្រើប្រចាំថ្ងៃដោយបន្ថែមចំនួនចាំបាច់នៃគ្រឿងមុនពេលអាហារសំខាន់។ កំរិតប្រើប្រចាំថ្ងៃប្រហាក់ប្រហែលគ្នាគួរតែត្រូវបានអនុវត្តសំរាប់រយៈពេល ២-៣ ថ្ងៃដើម្បីផ្តល់សំណងដល់ការរំលាយអាហារកាបូអ៊ីដ្រាត។ ក្នុងអំឡុងពេលនេះចាំបាច់ត្រូវរកមូលហេតុនៃការធ្វើខុសដូច្នេះវាមិនត្រូវបានអនុញ្ញាតឱ្យបន្តទេ។
ការព្យាបាលដោយប្រើអាំងស៊ុយលីនវះកាត់
ប្រតិបត្តិការតូចៗត្រូវបានអនុវត្តក្រោមការប្រើថ្នាំសន្លប់ក្នុងមូលដ្ឋាន។ របបអាហារធម្មតានិងរបបធម្មតានៃការព្យាបាលអាំងស៊ុយលីន។ វាត្រូវបានគេណែនាំឱ្យអនុវត្តប្រតិបត្តិការនៅពេលព្រឹក។
ប្រតិបត្តិការខ្លីក្រោមការប្រើថ្នាំសន្លប់ទូទៅ។ នៅថ្ងៃធ្វើការវះកាត់ ៥០% នៃកំរិតអាំងស៊ុយលីនខ្លីៗប្រចាំថ្ងៃដែលអ្នកជំងឺទទួលបានត្រូវចាក់បញ្ចូលក្នុងកំរិតទាប។ ក្នុងពេលជាមួយគ្នានេះជាតិគ្លុយកូស ៥ ភាគរយត្រូវបានចាប់ផ្តើមរសាត់តាមសរសៃឈាមជាធម្មតាក្នុងបរិមាណដែលត្រូវនឹងបរិមាណអង្គធាតុរាវប្រចាំថ្ងៃខាងសរីរវិទ្យា - ៦០ ម។ ល / គីឡូក្រាម / ថ្ងៃ។ ដំណោះស្រាយ ៧.៥% នៃក្លរួប៉ូតាស្យូមត្រូវបានបន្ថែមទៅគ្លុយកូសក្នុងអត្រា ២ ម។ ល / គីឡូក្រាម / ថ្ងៃ។ ជាតិស្ករក្នុងឈាមត្រូវបានពិនិត្យក្នុងកំឡុងពេលប្រតិបត្តិការបន្ទាប់ពីវាហើយបន្ទាប់មករៀងរាល់ ២ ម៉ោងម្តងក្នុងមួយថ្ងៃ។ បន្ទាប់ពីការវះកាត់អាំងស៊ុយលីនត្រូវបានគ្រប់គ្រងយ៉ាងរហ័សរៀងរាល់ ៦ ម៉ោងម្តងក្នុងអត្រា ០,២៥ U / គីឡូក្រាម។
ដរាបណាវាអាចត្រូវបានចុកសូមបញ្ឈប់ការចាក់បញ្ចូលនិងប្តូរទៅរបបធម្មតានៃការព្យាបាលដោយអាំងស៊ុយលីន។ ការព្យាបាលដោយប្រើថ្នាំជាធម្មតាត្រូវបានអនុវត្ត ១២ យ៉ាងហោចណាស់ ២៤ ម៉ោង។
ការវះកាត់រយៈពេលវែងក្រោមការប្រើថ្នាំសន្លប់ឬការវះកាត់បន្ទាន់សម្រាប់ហេតុផលសុខភាព។
ការព្យាបាលដោយប្រើទឹកគួរតែត្រូវបានអនុវត្តតាមមូលដ្ឋាននៃតំរូវការរាវប្រចាំថ្ងៃ៖ គ្លុយកូស ៥% ជាមួយនឹងការបន្ថែមទំងន់ ១-៣ មីលីក្រាម / ទំងន់ / ថ្ងៃ ៧.៥% នៃប៉ូតាស្យូមក្លរួ
ដោយអាស្រ័យលើគ្លីសេរីនអាំងស៊ុយលីនត្រូវបានគ្រប់គ្រងយ៉ាងតឹងរ៉ឹងជាមួយគ្លុយកូស។ ប្រសិនបើជាតិស្ករក្នុងឈាមមាន ៨,៣ មីល្លីលីត្រ / លីត្របន្ទាប់មកអាំងស៊ុយលីនត្រូវបានគ្រប់គ្រងក្នុងអត្រា ១ អ៊ីយូក្នុង ៤ ហ្គូដ្យូដគ្លីសេរីនពី ៨,៣ - ១១,១ មីល្លីល / លី - ១ អ៊ីយូ - ៣ គ្លីសេរីនច្រើនជាង ១១,១ ម។ ម។ ក។ / លីត្រ - ១ អេដ - ២ ក្រាមនៃគ្លុយកូសស្ងួត។
បន្ទាប់ពីការវះកាត់គ្លុយកូសត្រូវបានបន្តគ្រប់គ្រងតាមសរសៃរហូតដល់វាអាចញ៉ាំនិងផឹកហើយអាំងស៊ុយលីនត្រូវបានគ្រប់គ្រងក្នុងអត្រា ០,២៥ អ។ ក្រ / ទំងន់រាងកាយរៀងរាល់ ៦ ម៉ោងម្តង / កាត់។
លក្ខណៈពិសេសនៃវគ្គសិក្សានៃជំងឺទឹកនោមផ្អែមចំពោះកុមារ
ភាគច្រើននៃកុមារបន្ទាប់ពី 2-4 សប្តាហ៍ចាប់ពីពេលនៃការបង្កើតជំងឺនិងការព្យាបាលត្រឹមត្រូវការតំរែតំរងជំងឺនិងសូម្បីតែការព្យាបាលអាចធ្វើទៅបាននៅពេលដែលតម្រូវការអាំងស៊ុយលីនត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំង។ ដំណាក់កាលនេះមានរយៈពេលជាច្រើនសប្តាហ៍ឬច្រើនខែ។ បន្ទាប់មកតំរូវការអាំងស៊ុយលីនកើនឡើងម្តងទៀតនិងឈានដល់ក្នុងរយៈពេល ៣-៥ ឆ្នាំចាប់ពីពេលចាប់ផ្តើមនៃជំងឺ ០.៨-១ យូ / ទំងន់រាងកាយ។ នៅក្នុងរយៈពេលនៃការពេញវ័យបរិមាណអរម៉ូនកន្ត្រាក់កើនឡើងការរីកដុះដាលនៃ pubertal និងការកើនឡើងនៃទំងន់រាងកាយកើតឡើង។ វគ្គនៃជំងឺទឹកនោមផ្អែមនៅក្នុងរយៈពេលនេះត្រូវបានកំណត់លក្ខណៈដោយកម្លាំងពលកម្មហើយត្រូវការការត្រួតពិនិត្យយ៉ាងប្រុងប្រយ័ត្ន។ បន្ទាប់ពីពេញវ័យជំងឺទឹកនោមផ្អែមកំពុងមានស្ថេរភាពម្តងទៀត។ កំរិតអាំងស៊ុយលីននៅក្នុងមនុស្សពេញវ័យអាចត្រូវបានកើនឡើងពី 1 ដល់ 2 គ្រឿង / ទំងន់គីឡូក្រាម / ថ្ងៃ។ វាត្រូវតែត្រូវបានគេចងចាំថាជាធម្មតាជំងឺទឹកនោមផ្អែមគឺជាការចាប់ផ្តើមដំបូងនៃប៉ូលីយូធ្យូនប៉ូ។ បនា្ទាប់មកកុមារអាចវិវត្តទៅជាជំងឺអូតូអ៊ុយមីននៃក្រពេញ endocrine ផ្សេងទៀតជាពិសេសក្រពេញទីរ៉ូអ៊ីត។
សំណងជំងឺទឹកនោមផ្អែមមិនល្អនាំឱ្យមានការរំលោភលើដំណើរការមេតាប៉ូលីសគ្រប់ប្រភេទនិងជាពិសេសប្រូតេអ៊ីនដែលជាលទ្ធផលត្រូវបានអមដោយការថយចុះនៃការការពារនិងភាពស៊ាំដែលមិនជាក់លាក់។ ជាលទ្ធផលភាពញឹកញាប់នៃការវិវត្តនៃដំបៅឆ្លងនៃស្បែកនិងភ្នាសរំអិលនៅក្នុងទំរង់ pyoderma និងការឆ្លងមេរោគផ្សិតដំណើរការព្យាបាលគឺពិបាក។
ផលវិបាកនៃការវិវឌ្ឍយឺត ៗ នៃជំងឺទឹកនោមផ្អែម
ពួកគេត្រូវបានផ្អែកលើផលវិបាកនៃសរសៃឈាមនៅក្នុងកុមារ - microangiopathies ការអភិវឌ្ឍដែលអាស្រ័យលើលក្ខណៈហ្សែនរបស់កុមារនិងសំណងនៃការរំលាយអាហារកាបូអ៊ីដ្រាត។ ជាធម្មតា microangiopathies មានការរីកចម្រើនបន្ទាប់ពី 5 ឆ្នាំពីការចាប់ផ្តើមនៃជំងឺនេះ។
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម
យូរ ៗ ទៅប្រហែលជា ១/៣ នៃអ្នកជំងឺទឹកនោមផ្អែមប្រភេទ ១ វិវត្តទៅជាជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃដែលផ្អែកលើជំងឺទឹកនោមផ្អែម។ ជាមួយនឹងសំណងជំងឺទឹកនោមផ្អែមល្អការចាប់ផ្តើមនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃអាចត្រូវបានពន្យារពេល។ ការធ្វើរោគវិនិច្ឆ័យច្បាស់លាស់នៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានអនុវត្តដោយប្រើតេស្ត microalbuminuria ។ ការរកឃើញ microalbuminuria តម្រូវឱ្យមានការរឹតបន្តឹងការគ្រប់គ្រងខ្លួនឯងការគ្រប់គ្រងគ្លីសេម៉ាការត្រួតពិនិត្យសម្ពាធឈាមទៀងទាត់។ ថ្នាំ ACE inhibitors (ថ្នាំ Monopril, Diroton, Enalapril, Renitek) ឬថ្នាំទប់អរម៉ូន angiotensin II (Cazaar) ត្រូវបានគេប្រើជាថ្នាំព្យាបាលនៅដំណាក់កាលនេះ។ ចាប់ពីពេលនេះដំណាក់កាលដំបូងនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានបង្កើតឡើងការតាមដានកុមារកាន់តែហ្មត់ចត់។
ជំងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែមរីទីនត្រូវបានសម្គាល់ដោយការខូចខាតដល់រីទីណាជាមួយនឹងការវិវត្តនៃភាពពិការភ្នែក។ ចំពោះការធ្វើរោគវិនិច្ឆ័យជម្ងឺទឹកនោមផ្អែមវាចាំបាច់បន្ទាប់ពី ៥ ឆ្នាំពីការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមការធ្វើរោគវិនិច្ឆ័យយ៉ាងហ្មត់ចត់នៃការផ្លាស់ប្តូរមូលនិធិនៅក្នុងបន្ទប់ធ្វើរោគវិនិច្ឆ័យនៃសរសៃឈាមរបស់ភ្នែកនៃគ្លីនិកភ្នែកនិងការតាមដានជាបន្តបន្ទាប់ ១-២ ដងក្នុងមួយឆ្នាំដោយគ្រូពេទ្យឯកទេសខាងភ្នែកដើម្បីធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមឱ្យបានទាន់ពេលវេលាដោយប្រើការថតចម្លងទឹកនោម។
Polyneuropathy
ភាពស្មុគស្មាញនៃជំងឺទឹកនោមផ្អែមនេះត្រូវបានបង្កើតឡើងឆាប់។ សម្គាល់៖
ផូស្វ័រព្យញ្ជនៈដែលបង្ហាញរាងវានៅក្នុងភាពមិនប្រក្រតីនៃភាពរសើបខាងអារម្មណ៍និងជ្រៅ។ សម្រាប់ការធ្វើរោគវិនិច្ឆ័យរបស់វាការសិក្សាអេឡិចត្រូម៉ាញេទិកបច្ចុប្បន្នត្រូវបានគេប្រើយ៉ាងទូលំទូលាយ។ នៅក្នុងការព្យាបាលរបស់ពួកគេការត្រៀមលក្ខណៈអាស៊ីតα-lipoic (Espa-lipon, Thioctacid, Berlition) និងវីតាមីន B1 និង B6 រលាយក្នុងខ្លាញ់ (Milgamma) ត្រូវបានប្រើ។
ស្វយ័តដែលពួកគេបែងចែក: បេះដូងទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមប្លោកនោមទឹកនោមផ្អែម។ ការធ្វើរោគវិនិច្ឆ័យរបស់ពួកគេផ្អែកលើទិន្នន័យគ្លីនិកនិងឧបករណ៍។ Cardiotrophs, prokinetics, ការព្យាបាលដោយចលនាត្រូវបានប្រើក្នុងការព្យាបាល។
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម
ក្នុងករណីជម្ងឺទឹកនោមផ្អែមដែលមានកំលាំងខ្សោយជាមួយនឹងសំណងមិនល្អវាអាចទៅរួចក្នុងការផ្លាស់ប្តូរការផ្លាស់ប្តូរផ្នែកអារម្មណ៍និងអាកប្បកិរិយា - ជំងឺរលាកខួរក្បាល។
ភាពស្មុគស្មាញកម្រិតមធ្យមទាក់ទងនឹងការអភិវឌ្ឍន៍រួមមាន៖
Lipodystrophy នៅកន្លែងចាក់ថ្នាំអាំងស៊ុយលីន។
ជំងឺថ្លើមថ្លើមខ្លាញ់ដោយសារតែសំណងមិនល្អនៃកាបូអ៊ីដ្រាតនិងការរំលាយអាហារខ្លាញ់។
ជំងឺទឹកនោមផ្អែម chiropathy - ជំងឺសរសៃប្រសាទរំលាយអាហារនៃសន្លាក់តូចៗនៃដៃ។
Lipoid necrobiosis គឺជាប្រភេទមួយនៃជំងឺ vasculitis, panniculitis ។
បច្ចុប្បន្នយើងអនុវត្តជាក់ស្តែងមិនជួបប្រទះរោគសញ្ញា Moreak និង Nobekur ដែលត្រូវបានកំណត់លក្ខណៈដោយការលូតលាស់មិនរឹងមាំនិងការអភិវឌ្ឍផ្លូវភេទ។
Polydipsia - តើវាជាអ្វី?
ទោះបីជាពាក្យថា "ប៉ូលីស្ទីស្យា" មានឫសឡាតាំងដូចគ្នានឹងការបង្កើត "កូនចៅ" (ផូណូ - ការតភ្ជាប់ជាមួយទឹកហេតុដូច្នេះអាមេរិចប៉ូតូម៉ាក់និងហ៊ីបហប) ភាពខុសគ្នារវាងពួកវាគឺធំធេងណាស់។
mania វិកលចរិកមានន័យថា "ដ្រាយវង្វេងស្មារតី" ខណៈពេលដែល polydipsia (តាមព្យញ្ជនៈផឹកទឹកច្រើន) គឺជាតម្រូវការចាំបាច់សម្រាប់ទឹក។
ការកើតឡើងនៃជំងឺ polydipsia បឋមត្រូវបានកំណត់ដោយផ្ទាល់ទៅនឹងការរំខានមុខងារនៃមជ្ឈមណ្ឌលនៃការស្រេកទឹក (ឬមជ្ឈមណ្ឌលផឹក) ជាមួយនឹងការធ្វើឱ្យសកម្មរបស់វាដោយសារតែវត្តមាននៃរោគសាស្ត្រនៃតំបន់ភីតូរីស - អ៊ីប៉ូតាឡាមូសឬដោយសារជំងឺផ្លូវចិត្ត - សម្រាប់ការលេចឡើងនៃអនុវិទ្យាល័យការបង្វែរនៅក្នុងសមាសភាពនៃឈាមរត់គឺចាំបាច់ដែលបង្កឱ្យមានប្រតិកម្មនៃមជ្ឈមណ្ឌលនេះ។
បន្ថែមលើហេតុផលនៃផែនការផ្លូវចិត្ត - ជំងឺវិកលចរិកនិងវត្ថុផ្សេងៗទៀតមានទម្រង់នៃប៉ូលីស្ទីនឌី (idiopathic) ដែលជាការពន្យល់ដែលវិទ្យាសាស្ត្រមិនទាន់អាចផ្តល់ឱ្យបាន។
អត្ថិភាពនៃគំនិតវិកលចរិកៈ Polydipsia វិកលចរិកត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំនឿតក្កវិជ្ជាដែលមិនអាចពន្យល់បានក្នុងតម្រូវការផឹកទឹកបរិមាណដ៏ច្រើន (ឬផឹកញឹកញាប់ក្នុងកំរិតតូច) ។
អ្នកជំងឺខ្លួនឯងបានបញ្ជាក់ពីគំរូរបស់ពួកគេដោយមានបំណងចង់“ លាង” ជាតិពុលនិង“ លេខមួយស្ទួន” ចេញពីរាងកាយឬដោយការអនុវត្តអំណោយច្នៃប្រឌិតដែលបណ្តាលឱ្យ“ ទឹករស់” ដែលជាសះស្បើយពីជម្ងឺទាំងអស់និងពន្យារអាយុជីវិត។
គ្រោះថ្នាក់នៃជំងឺ polydipsia នៃប្រព័ន្ធវិកលចរិកវិទ្យាគឺស្ថិតនៅក្នុងលទ្ធភាពនៃការរំលាយអេឡិចត្រូលីតឈាម (សូដ្យូម) ទៅនឹងស្ថានភាពគ្រោះថ្នាក់ដល់ជីវិត, ខ្សោយជាមួយនឹងការចាប់ផ្តើមនៃការប្រកាច់និងសន្លប់ជាបន្តបន្ទាប់។
វីដេអូពីលោកបណ្ឌិតម៉ាលីស្សាវ៉ា៖
មូលហេតុសរីរវិទ្យានិងរោគសាស្ត្រ
មូលហេតុនៃការលេចចេញនូវអារម្មណ៍ស្រេកទឹកអាចជាការបាត់បង់ជាតិទឹកក្នុងឈាមរួមជាមួយអំបិលដោយសារការបែកញើស៖
- ពីកំដៅ
- ប្រភេទនៃការអនុវត្តការងារសាច់ដុំសំខាន់ៗ
- លក្ខណៈបុគ្គលនៃប្រព័ន្ធសរសៃប្រសាទ (បែកញើសដោយសារភាពអៀនខ្មាស់, កំហុស, ខឹង) និងហេតុផលផ្សេងទៀត។
ហេតុផលសម្រាប់ទ្រព្យសម្បត្តិខាងរោគសាស្ត្រគឺការកើនឡើងនូវកំហាប់នៃធាតុផ្សំនៅក្នុងឈាមទៅនឹងសូចនាករដែលគំរាមកំហែងដល់អាយុជីវិតទោះបីជាមានបរិមាណរាវ (ទឹក) គ្រប់គ្រាន់នៅក្នុងឈាមនៅពេលនេះក៏ដោយ។
ដូច្នេះពេលខ្លះដើម្បីបង្កើនកំហាប់គ្លុយកូសក្នុងឈាមមិនតម្រូវឱ្យមានការថយចុះបរិមាណនៃអង្គធាតុរាវដែលចរាចរនោះទេ - វាកើនឡើងដោយសារហេតុផលផ្សេងទៀត។
ឧទាហរណ៍ polydipsia នៅក្នុងជំងឺទឹកនោមផ្អែមក៏ដូចជាជំងឺលើសឈាមក្នុងពេលដំណាលគ្នាត្រូវបានពន្យល់ដោយអតុល្យភាពអ័រម៉ូន - កង្វះអាំងស៊ុយលីនដែលនាំឱ្យមានការលេចចេញមករួមជាមួយការស្រេកទឹកដែលមិនអាចស្វែងរកបានសម្រាប់រោគសញ្ញាដែលមិនអាចខ្វះបានមួយផ្សេងទៀតនៃជំងឺ - ប៉ូលីយូរី (លទ្ធផលទឹកនោមលឿនក្នុងបរិមាណធំនាំអ្នកជំងឺឱ្យអស់កម្លាំងពេញលេញ - ការបកប្រែតាមព្យញ្ជនៈ។ ពាក្យទឹកនោមផ្អែមមានន័យថាទឹកនោមផ្អែម។
មូលហេតុមួយទៀតនៃការស្រេកឃ្លានដែលមិនអាចកាត់ផ្តាច់បានគឺវត្តមាននៃជំងឺមួយទៀតដែលបណ្តាលមកពីអតុល្យភាពអ័រម៉ូន - ក៏មានជំងឺទឹកនោមផ្អែមផងដែរប៉ុន្តែជំងឺទឹកនោមផ្អែម។
រោគសញ្ញានិងសូចនាករដែលទាក់ទង
ចាប់តាំងពីការប្រើប្រាស់ទឹកក្នុងភាពច្របូកច្របល់នេះលើសពីបទដ្ឋានសរីរវិទ្យាជាមធ្យមសម្រាប់រាងកាយក្នុងអាកាសធាតុក្តៅនិងការប្រើប្រាស់ថាមពលជាមធ្យម (លើសពី ២ លីត្រ / ថ្ងៃ) ការធ្វើចលនា (ការរំលាយឈាមជាមួយទឹក) នាំឱ្យមានអតុល្យភាពនៅក្នុងសមាសធាតុអេឡិចត្រូលីតរបស់វា - ជាលទ្ធផលភាពមិនប្រក្រតីលេចឡើងនៅក្នុងសកម្មភាពនៃប្រព័ន្ធរាងកាយទាំងអស់៖
ភាពមិនដំណើរការនៃប្រព័ន្ធសាច់ដុំក្នុងករណីស្រាលចាប់ផ្តើមដោយការកន្ត្រាក់សាច់ដុំដែលមិនមានការប្រុងប្រយ័ត្នក្នុងវ៉ារ្យ៉ង់ធ្ងន់ធ្ងរ (ជាមួយនឹងការឡើងឈាមខ្លាំង) ការប្រកាច់ប្រហាក់ប្រហែលនឹងការប្រកាច់ជំងឺឆ្កួតជ្រូកកើតឡើង។
ពិចារណាថាគំនិតទូទៅនៃ "សាច់ដុំ" រួមបញ្ចូលមិនត្រឹមតែគ្រោងឆ្អឹងប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងសាច់ដុំរលោងផងដែរមានស្ថេរភាពការងារ:
- បេះដូង (ជាមួយនឹងការវិវឌ្ឍន៍នៃចង្វាក់បេះដូងមិនស្មើគ្នា, ការកន្ត្រាក់បេះដូងមិនគ្រប់គ្រាន់),
- សរីរាង្គប្រហោង។
ចង្វាក់នៃសរសៃឈាមផ្លាស់ប្តូរ (ជាមួយនឹងអត្រាប្រេវ៉ាឡង់នៃការកើនឡើងសម្ពាធឈាមនៅពេលចាប់ផ្តើមនិងការថយចុះរបស់វានៅចុងបញ្ចប់នៃដំណាក់កាលនៃជំងឺនេះ) - សូចនាករឌីជីថលនៃជីពចរនិងសម្ពាធឈាមកើនឡើងដំបូងបន្ទាប់មកធ្លាក់ចុះ។
រឿងដដែលនេះកើតឡើងជាមួយក្រពះពោះវៀនក្រពេញ endocrine និងក្រពេញ exocrine - បំពង់របស់វាក៏ត្រូវបានបង្កើតឡើងដោយសាច់ដុំរលោងផងដែរ។
ការប្រមូលផ្តុំទឹកនៅក្នុងរាងកាយនាំឱ្យមានរោគសញ្ញា edema ដែលត្រូវបានសម្តែងជាលើកដំបូងនៅក្នុងការប្រមូលផ្តុំសារធាតុរាវនៅខាងក្នុងរាងកាយ (ជាពិសេស ascites) ហើយបន្ទាប់មក - ការលេចឡើងនៃជំងឺស្បែកខាងក្រៅ។
ដោយសារការពឹងផ្អែកនៃការផ្គត់ផ្គង់ឈាមទៅខួរក្បាលលើស្ថានភាពនៃសរសៃឈាមនោះភាពមិនដំណើរការរបស់វានាំឱ្យមានភាពមិនស្រួលនៅក្នុងសកម្មភាពនៃសរីរាង្គនិងប្រព័ន្ធទាំងអស់ជាមួយនឹងភាពតានតឹងខ្លាំងការសន្លប់កើតឡើង។
ដោយសារតែមានភាពមិនចុះសម្រុងទាំងនេះប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃកម្រិតគ្លុយកូសក្នុងឈាមការផ្លាស់ប្តូរកើតឡើងកាន់តែលឿនមានរយៈពេលយូរនិងត្រូវការការខិតខំប្រឹងប្រែងកាន់តែច្រើនទាំងផ្នែកនៃរាងកាយនិងបុគ្គលិកពេទ្យដើម្បីទូទាត់សង។
ការធ្វើរោគវិនិច្ឆ័យ
អត្ថិភាពនៃជំងឺទឹកនោមផ្អែម - ទាំងជាតិស្ករនិងមិនមែនស្ករ (ឬការសន្មត់វត្តមានរបស់ពួកគេ) ត្រូវបានចង្អុលបង្ហាញដោយសញ្ញាដែលអាចកត់សម្គាល់បានចំពោះអ្នកជំងឺខ្លួនឯងនិងទិន្នន័យមន្ទីរពិសោធន៍។
ប្រភេទទីមួយរួមបញ្ចូលទាំងពហុវដ្តនៅផ្ទៃខាងក្រោយ:
- polyuria
- polyphagy (ភាពអត់ឃ្លាន insatiable),
- មូលហេតុដែលមិនអាចពន្យល់បាននៃការសម្រកទម្ងន់,
- បាតុភូតពុលទូទៅ (អស់កម្លាំងខ្លាំងល្ហិតល្ហៃរំខានដល់ការយល់ឃើញនិងសកម្មភាពផ្លូវចិត្ត)
- រោគសញ្ញានៃការខះជាតិទឹក (ពីមាត់ស្ងួត - រហូតដល់ជំងឺស្បែក: រមាស់, របក, កន្ទួល, ដំបៅ, ហូរឈាម),
- គ្លុយកូស (រសជាតិនៃទឹកនោម) ។
រោគសញ្ញាទាំងនេះត្រូវបានបញ្ជាក់ដោយការធ្វើតេស្តគ្លីនិក:
- ការធ្វើតេស្តទឹកនោមនិងជាតិស្ករក្នុងឈាម (រួមទាំងការកំណត់ចំនួនអេម៉ូក្លូប៊ីនគ្លីគ្លីននិងវិធីសាស្រ្តផ្សេងទៀត)
- ធម្មជាតិនៃទម្រង់គ្លីសេមិក
- ការប្តេជ្ញាចិត្តនៃកម្រិតអរម៉ូនក្នុងឈាម
- ការសិក្សាអំពីមុខងារនៃប្រព័ន្ធរាងកាយដោយវេជ្ជបណ្ឌិតជំនាញ (អ្នកឯកទេសខាងផ្នែក endocrinologist, neuropathologist, optometrist) ។
ជាមួយនឹងជំងឺទឹកនោមផ្អែម insipidus (nephrogenic ឬ pituitary) ជំងឺនេះនឹងខុសគ្នានៅក្នុងភាពមិនធម្មតានៃជីវគីមីដទៃទៀតនៅក្នុងសមាសភាពនៃវត្ថុរាវជីវសាស្ត្រ។
របបព្យាបាល
ការព្យាបាលអាស្រ័យលើមូលហេតុនៃជំងឺ polydipsia ។
ជាមួយនឹងការបង្កើតជម្ងឺទឹកនោមផ្អែមការកែតម្រូវនៃជំងឺត្រូវបានអនុវត្ត:
- ផ្ទៃខាងក្រោយអ័រម៉ូន
- ប្រព័ន្ធនិងសរីរាង្គ
- ដំណើរការមេតាប៉ូលីសនៅក្នុងជាលិកា,
- អាហារូបត្ថម្ភរបស់អ្នកជំងឺជាមួយនឹងការផ្លាស់ប្តូររបៀបរស់នៅរបស់គាត់។
ការសំរេចបាននូវគោលដៅទី ១ គឺអាចធ្វើទៅបានដោយចេញវេជ្ជបញ្ជាអោយភ្នាក់ងារបញ្ចុះជាតិស្ករឬអាំងស៊ុយលីនអមដោយការកែសំរួលការព្យាបាលដោយយោងទៅតាមឈាមនិងទឹកនោម។
អនុវត្តវិធីទី ២ តម្រូវឲ្យ ប្រើភ្នាក់ងារព្យាបាលច្រើនមុខ៖ ការលាយបញ្ចូលគ្នានៃថ្នាំបញ្ចុះទឹកនោម (ឡាហ្សិកនិងអ្នកដទៃទៀត) ដោយប្រើវិធីបំប៉នជាតិទឹក (ណែនាំដំណោះស្រាយដោយវិធីសាស្ត្រស្រោចទឹកនៅពេលដែលមិនអាចកំណត់កំរិតជាតិរាវដែលអ្នកផឹកបាន) ។
ការបំពេញបន្ថែមតុល្យភាពទឹកអំបិលគឺជាការចាប់ផ្តើមនៃដំណើរការនៃការស្តារមុខងាររបស់សរីរាង្គនិងប្រព័ន្ធនៃរាងកាយប្រសិនបើចាំបាច់ថ្នាំសកម្មភាពត្រូវបានប្រើ:
- antispasmodic (ម៉ាញ៉េស្យូមស៊ុលហ្វាត Papaverine)
- ថ្នាំបំបាត់ការឈឺចុកចាប់រួមគ្នាជាមួយថ្នាំប្រឆាំងនឹងអ៊ីស្តាមីន (Analgin ជាមួយ diphenhydramine)
- sedative ជាមួយ antispastic (Radedorm) និងផ្សេងទៀត។
ការប្រើថ្នាំ Riboxin និងភ្នាក់ងារដទៃទៀតដែលធ្វើអោយប្រសើរឡើងនូវការរំលាយអាហារជាលិកាបណ្តាលអោយមានឥទ្ធិពលប្រឆាំងនឹងអ៊ីស្តាមីនអាចធ្វើអោយប្រសើរឡើងនូវស្ថានភាពទាំងសរីរាង្គនិងជាលិកានិងបង្កើនសំលេងទូទៅនៃរាងកាយ។ បើចាំបាច់ការព្យាបាលដោយវីតាមីនត្រូវបានចេញវេជ្ជបញ្ជាក្នុងគោលបំណងដូចគ្នា។
ដោយមើលឃើញពីការភ័យខ្លាចនៃអ្នកជំងឺទឹកនោមផ្អែមដែលចាកចេញពីផ្ទះដោយអសមត្ថភាពក្នុងការចាត់វិធានការយ៉ាងឆាប់រហ័សដើម្បីកែលម្អស្ថានភាពរបស់គាត់វាចាំបាច់ត្រូវអប់រំគាត់ឱ្យមានជំនឿថ្មីអំពីជំងឺរបស់គាត់ការពិនិត្យយ៉ាងហ្មត់ចត់អំពីរបបប្រចាំថ្ងៃជាមួយនឹងការកើនឡើងជាលំដាប់នៃសកម្មភាពរាងកាយនិងសង្គម។
របបអាហារទឹកនោមផ្អែមសមនឹងទទួលបានការយកចិត្តទុកដាក់មិនតិចជាងមុន (ជាមួយនឹងតម្រូវការដើម្បីបំផ្លាញជំនឿដែលបានបង្កើតឡើងមួយចំនួនអំពីអត្ថប្រយោជន៍ឬគ្រោះថ្នាក់ដល់អាហារមួយចំនួន) ។
ជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យទាន់ពេលវេលាជាមួយនឹងការពន្យល់ពីមូលហេតុនៃជំងឺ Polydipsia និងអ្នកជំងឺធ្វើតាមអនុសាសន៍របស់វេជ្ជបណ្ឌិតជំនាញវាជាការអំណោយផលប្រសិនបើពួកគេត្រូវបានគេព្រងើយកន្តើយវាអាចកើតមានសន្លប់ជាមួយនឹងផលវិបាកដែលមិនអាចទាយទុកជាមុនបាន។
ហេតុផលសរីរវិទ្យា
ជាបឋមខ្ញុំចង់កត់សំគាល់ Polydipsia ដែលជាប់ទាក់ទងជាមួយ កត្តាបរិស្ថាន។ ការកើនឡើងសកម្មភាពរាងកាយសីតុណ្ហភាពខ្ពស់នៅក្នុងផ្ទះឬខាងក្រៅស្ថានភាពស្ត្រេសអាចបង្កឱ្យមានរោគសញ្ញានេះប៉ុន្តែវានឹងមិនបង្ហាញពីរោគសាស្ត្រណាមួយទេ។ ដូចគ្នានេះផងដែរការកើនឡើងការស្រេកទឹកអាចត្រូវបានគេសង្កេតឃើញចំពោះស្ត្រីមានផ្ទៃពោះដែលជារឿងធម្មតាផងដែរ។
ហេតុផលមួយទៀតសម្រាប់ការធ្វើពហុកោណសរីរវិទ្យាគឺអាហារ។ អាហារមានជាតិប្រៃផ្អែមឬហឹរអាចបណ្តាលឱ្យស្រេកទឹកក៏ដូចជាស្រា។
សំណួរមួយទៀតគឺនៅពេលដែលស្រេកទឹកកើតឡើង ដោយគ្មានឥទ្ធិពលនៃកត្តាខាងក្រៅ។ ដូច្នេះឧទាហរណ៍តម្រូវការកើនឡើងនៃសារធាតុរាវអាចនិយាយអំពី៖
- ុន
- ការបាត់បង់ឈាម
- ហើម
- hydrothorax (effusion នៅក្នុងបែហោងធ្មែញទ្រូង),
- ascites (effusion នៅក្នុងបែហោងធ្មែញពោះ) ។
ការស្រេកទឹកចំពោះមនុស្សម្នាក់ក៏អាចកើតមានជាមួយនឹងរាគឬក្អួតដែរ។
Polydipsia ចិត្តសាស្ត្រ
បំរែបំរួលមួយទៀតគឺ polydipsia ចិត្តសាស្ត្រដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹង ជំងឺផ្លូវចិត្ត.
ដូចគ្នានេះផងដែររោគសញ្ញានៃការស្រេកទឹកថេរអាចបង្ហាញពីវត្តមាននៃជំងឺមួយចំនួនជាដំបូងប្រសិនបើអ្នកជំងឺត្អូញត្អែរពីតំរូវការដែលមិនមានការគ្រប់គ្រងសារធាតុរាវគ្រូពេទ្យនឹងសង្ស័យ ការអភិវឌ្ឍជំងឺទឹកនោមផ្អែម។ ហើយក្នុងករណីនេះការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលគឺចាំបាច់ពីព្រោះមានជំងឺទឹកនោមផ្អែមនិងជំងឺទឹកនោមផ្អែម។ ការព្យាបាលជំងឺទាំងនេះដែលជាបុព្វហេតុនៃការអភិវឌ្ឍគឺខុសគ្នាប៉ុន្តែការបង្ហាញអាចស្រដៀងគ្នាខ្លាំងណាស់។