ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជំងឺទឹកនោមផ្អែម
គ្លីកូកូស្យូរីនកើតឡើងដោយសារតែការថយចុះកំរិតតំរងនោមសំរាប់ជាតិស្ករ។ គ្លីកូកូស្យូមត្រូវបានគេសង្កេតឃើញលើស្ត្រីមានផ្ទៃពោះដែលមានជំងឺ pyelonephritis, ជំងឺរលាកក្រពេញប្រូស្តាត, ជំងឺសរសៃប្រសាទ interstitial ។
ទូទៅ: polydipsia, polyuria, glucosuria ។
- ការតមអាហារ glycemia ក្នុងឈាម
- តេស្តភាពអត់ធ្មត់គ្លុយកូស (TSH)
ជាមួយនឹងជំងឺទឹកនោមផ្អែមតំរងនោម
វាមានភាពជិតស្និទ្ធណាស់នៅក្នុងរោគវិទ្យានៅជិតនឹងគ្លីកូកូមៀតំរងនោមហើយត្រូវបានពិពណ៌នាដោយអ្នកនិពន្ធម្នាក់ៗថាជារោគសញ្ញាតែមួយ។ វាបណ្តាលមកពីបំពង់ទឹកអាស៊ីដបំពង់ដែលជាការថយចុះនៃសម្ពាធ osmotic នៅក្នុង medulla នៃតំរងនោមដែលនាំឱ្យមានការថយចុះនូវភាពប្រែប្រួលនៃ tubules distal ទៅ ADH (អរម៉ូន antidiuretic) ។
រោគសញ្ញានេះមានលក្ខណៈធម្មតាសម្រាប់ជំងឺដូចគ្នាដែលបណ្តាលឱ្យមានជំងឺទឹកនោមផ្អែមនៅតំរងនោម, សម្រាប់ជំងឺ hyperparathyroidism រោគសញ្ញារបស់ចនពេលខ្លះវាកើតឡើងជាមួយនឹងជំងឺ thyrotoxicosis ។
ទូទៅ: polyuria, polydipsia, glucosuria ។
តេស្តភាពអត់ធ្មត់គ្លុយកូស (TSH)
ពីមធ្យមទៅខ្ពស់
ការពឹងផ្អែកនៃគ្លុយកូសលើបរិមាណកាបូអ៊ីដ្រាតដែលបានណែនាំ
ជាមួយនឹងជំងឺទឹកនោមផ្អែម Insipidus
វាបណ្តាលមកពីការសំងាត់មិនគ្រប់គ្រាន់ឬផលប៉ះពាល់នៃអេដអេដ (អរម៉ូនអរម៉ូនទីស្យូស) ដោយសារតែការបំផ្លាញស្នូលនៃអ៊ីប៉ូតាឡាមូសឬក្រពេញអ៊ីប៉ូតាឡាមូស។
ទូទៅ: polyuria, polydipsia
ទឹកនោមទំនាញជាក់លាក់
ខ្ពស់ឬធម្មតា
៥- មានជំងឺទឹកនោមផ្អែមសំរិទ្ធ ជាមួយ hemochromatosis (triad: melasma - ជំងឺក្រិនថ្លើមដែលមានជាតិពណ៌ - mellitus ទឹកនោមផ្អែម) ។
ជំងឺទឹកនោមផ្អែមគឺជាផលវិបាកយឺតនៃការរំលាយអាហារជាតិពណ៌ខ្សោយ។ ដំបូងស្បែកប្រែជាខ្មៅបន្ទាប់មកជម្ងឺក្រិនថ្លើមវិវឌ្ឍន៍ហើយមានតែពេលនោះទេ - ជំងឺទឹកនោមផ្អែម។
គោលការណ៍មូលដ្ឋាននៃការព្យាបាលជំងឺទឹកនោមផ្អែមគឺត្រូវទទួលបាន ធម្មតានៃជំងឺរំលាយអាហារ.
ទំនើប វិធីសាស្រ្តនៃការព្យាបាល ជំងឺទឹកនោមផ្អែមរួមមាន៖ ១) ការព្យាបាលដោយរបបអាហារ, ២) ការព្យាបាលដោយប្រើអាំងស៊ុយលីនឬថ្នាំបញ្ចុះជាតិស្ករក្នុងឈាម, ៣) សកម្មភាពរាងកាយហួសកាលបរិច្ឆេទ, ៤) ការបណ្តុះបណ្តាលអ្នកជំងឺនិងការតាមដានខ្លួនឯង, ៥) ការការពារនិងព្យាបាលផលវិបាកនៃជំងឺទឹកនោមផ្អែម, ៦) ការប្រើប្រាស់វិធីព្យាបាលដោយមិនប្រើថ្នាំ៖ ម៉ាស្សាព្យាបាលដោយចាក់ម្ជុលវិទ្យាសាស្ត្រ។ ថាំពទ្យថាំផ្លាម៉ាស្វារីសការព្យាបាលដោយអុកស៊ីសែន hyperbaric ការមិនឱ្យប្រើកាំរស្មីអ៊ុលត្រាវីយូនៃឈាមស្វយ័ត។
សម្រាប់ ការវាយតំលៃការអនុវត្ត លក្ខណៈវិនិច្ឆ័យខាងក្រោមត្រូវបានប្រើសម្រាប់ការព្យាបាល៖
គ្លីនិក - ការបាត់ខ្លួននៃការស្រេកទឹក, ប៉ូលីយូ, ការធ្វើឱ្យប្រសើរឡើងនៃសុខុមាលភាពទូទៅ, ស្ថេរភាពនៃទំងន់រាងកាយ, ការស្ដារឡើងវិញនៃការអនុវត្ត។
មន្ទីរពិសោធន៍ - គ្លុយកូសតមអាហារ glycemia ពេលថ្ងៃគ្លុយកូសកំហាប់អេម៉ូក្លូប៊ីននិងអាល់ក្លីន។
សំណួរនិងការធ្វើតេស្តនៃការគ្រប់គ្រងអត្រា.
៥.១ ។ ចំពោះមុខងារលំពែងដែលបានបង្កើនការសំងាត់នៃសារធាតុគឺជាលក្ខណៈ៖
៥.២ ។ រកកំហុស! លំពែងមិនសំយោគអរម៉ូន:
៣) Polypeptide លំពែង
៥.៣ ។ សញ្ញាកាយវិភាគវិទ្យាដែលមានលក្ខណៈច្រើនបំផុតនៃការខូចខាតលំពែងក្នុងទឹកនោមផ្អែមគឺ៖
១) ការជ្រៀតចូលកូនកោះα-កោសិកា
២) ការជ្រៀតចូលកូនកោះβ-កោសិកា
3) ការជ្រៀតចូលនៃកោសិកាឃនៃកូនកោះ,
4) ការជ្រៀតចូលនៃជាលិកាភ្ជាប់នៃលំពែង។
៥.៤ ។ សម្រាប់ ISDM គឺមិនមានលក្ខណៈ:
១) បង្កើនទំងន់រាងកាយ
៥.៥ ។ សម្រាប់ NIDDM គឺមិនមានលក្ខណៈ:
១) មាតិកាអាំងស៊ុយលីនក្នុងឈាមខ្ពស់
២) បង្កើនទំងន់រាងកាយ
3) ការកើនឡើងនៃការទទួលអាំងស៊ុយលីន
៥.៦ ។ រោគសញ្ញាសំខាន់បំផុតក្នុងការធ្វើរោគវិនិច្ឆ័យ IDDM គឺ៖
១) ស្រកទម្ងន់
4) ការតមអាហារ hyperglycemia ។
៥.៧ ។ សញ្ញាសំខាន់បំផុតក្នុងការធ្វើរោគវិនិច្ឆ័យនៃជម្ងឺ NIDDM គឺ៖
១) បង្កើនទំងន់រាងកាយ,
២) ជំងឺទឹកនោមផ្អែមមួយក្នុងចំណោមឪពុកម្តាយ
៣) hyperglycemia បន្ទាប់ពីបរិភោគ
៤) ការកើនឡើងនូវខ្លឹមសារនៃហាប់ប៊ី1s (អេម៉ូក្លូប៊ីនអេក្លូប៊ីន) ។
៥.៨ ។ រកកំហុស! ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានបង្ហាញដោយរោគសញ្ញា៖
1) hyperalgesia ពេលយប់នៃចុងទាបបំផុត
២) បត់ជើងតូចជាមួយស្ទ្រីមស្តើង
3) hyperhydrolysis នៃចុងទាបបំផុត,
4) ការបាត់បង់សក់នៅលើចុងខាងលើនិងខាងក្រោម។
៥.៩ ។ រកកំហុស! ការព្យាបាលដោយទឹកនោមផ្អែមត្រូវបានបង្ហាញដោយរោគសញ្ញា៖
១) ការពង្រីកទីសក្ការៈ
2) មីក្រូនីតាស្យូមនៃសរសៃឈាមបេះដូង។
3) ការពង្រីកនៃការបាក់ឆ្អឹងលលាដ៍ក្បាល,
4) ការបំផ្លាញឆ្អឹងខ្នង។
៥.១០ ។ រកកំហុស! ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានសម្គាល់ដោយរោគសញ្ញា៖
២) គ្លុយកូសធំ,
6. បញ្ជីជំនាញជាក់ស្តែង.
ការសួរចម្លើយរបស់អ្នកជំងឺដែលមានជំងឺនៃប្រព័ន្ធ endocrine ការសម្គាល់ប្រវត្តិនៃកត្តាដែលរួមចំណែកដល់ការវិវត្តនៃជំងឺទឹកនោមផ្អែមការសម្គាល់រោគសញ្ញារោគសញ្ញាសំខាន់ៗនៃជំងឺទឹកនោមផ្អែម mellitus, polydipsia, polyuria, ការផ្លាស់ប្តូរទំងន់រាងកាយ, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, hyperglycemia, glucosuria ។ Palpation និង percussion នៃសរីរាង្គពោះជាពិសេសលំពែង។ ការធ្វើរោគវិនិច្ឆ័យបឋមផែនការសម្រាប់ការពិនិត្យនិងព្យាបាលអ្នកជំងឺទឹកនោមផ្អែម។ ការវាយតម្លៃលទ្ធផលនៃការធ្វើតេស្តឈាមនិងទឹកនោមសម្រាប់គ្លុយកូសការវាយតម្លៃនៃការសិក្សាឧបករណ៍នៃលំពែង (អ៊ុលត្រាសោន tomography គណនា) ។ ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជាមួយជំងឺស្រដៀងគ្នា (ជំងឺទឹកនោមផ្អែមតំរងនោមជំងឺទឹកនោមផ្អែម insipidus ទម្រង់ endocrine នៃជំងឺទឹកនោមផ្អែម) ការតែងតាំងការព្យាបាលជំងឺទឹកនោមផ្អែម។
ការងារឯករាជ្យរបស់និស្សិត.
នៅវួដនៅក្បែរគ្រែរបស់អ្នកជម្ងឺការសួរសំណួរការពិនិត្យទូទៅរបស់អ្នកជំងឺ។ កំណត់ការត្អូញត្អែរភាពរអាក់រអួលកត្តាហានិភ័យក្នុងការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទនេះ។ វាកំណត់រោគសញ្ញានិងរោគសញ្ញាដែលមានតម្លៃកំណត់ក្នុងការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមដោយផ្អែកលើសំណួរនិងការពិនិត្យរបស់អ្នកជំងឺ។ វាផ្តល់នូវការវាយតម្លៃប្រកបដោយគុណភាពនៃលទ្ធផលនៃការពិនិត្យមន្ទីរពិសោធន៍និងឧបករណ៍យោងតាមប្រវត្តិគ្លីនិកនៃជំងឺ។ នៅក្នុងបន្ទប់សិក្សាគាត់ធ្វើការជាមួយជំនួយការបង្រៀនលើប្រធានបទនេះ។
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទទី ២ ។ ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជំងឺទឹកនោមផ្អែម
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមក្នុងករណីភាគច្រើនមិនពិបាកសម្រាប់វេជ្ជបណ្ឌិតទេ។ ព្រោះជាធម្មតាអ្នកជម្ងឺងាកមករកគ្រូពេទ្យយឺតពេលស្ថិតក្នុងស្ថានភាពធ្ងន់ធ្ងរ។ ក្នុងស្ថានភាពបែបនេះរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមត្រូវបានគេប្រកាសយ៉ាងច្បាស់ថានឹងមិនមានកំហុសទេ។ ជារឿយៗអ្នកជំងឺទឹកនោមផ្អែមជាលើកដំបូងទៅជួបគ្រូពេទ្យមិនមែនដោយខ្លួនឯងទេប៉ុន្តែនៅលើរថយន្តសង្គ្រោះបន្ទាន់ដោយមិនដឹងខ្លួននៅក្នុងសន្លប់ទឹកនោមផ្អែម។ ពេលខ្លះមនុស្សរកឃើញរោគសញ្ញាដំបូងនៃជំងឺទឹកនោមផ្អែមនៅក្នុងខ្លួនគេឬកូន ៗ ហើយពិគ្រោះជាមួយវេជ្ជបណ្ឌិតដើម្បីបញ្ជាក់ឬបដិសេធការធ្វើរោគវិនិច្ឆ័យ។ ក្នុងករណីនេះវេជ្ជបណ្ឌិតបានចេញវេជ្ជបញ្ជាការធ្វើតេស្តឈាមជាបន្តបន្ទាប់សម្រាប់ជាតិស្ករ។ ផ្អែកលើលទ្ធផលនៃការធ្វើតេស្តទាំងនេះជំងឺទឹកនោមផ្អែមត្រូវបានគេធ្វើរោគវិនិច្ឆ័យ។ វេជ្ជបណ្ឌិតក៏ត្រូវគិតពិចារណាអំពីរោគសញ្ញាដែលអ្នកជំងឺមាន។
| វីដេអូ (ចុចដើម្បីលេង) ។ |
ដំបូងបង្អស់ពួកគេធ្វើតេស្តឈាមរកជាតិស្ករនិង / ឬតេស្តរកអេម៉ូក្លូប៊ីនដែលមានជាតិគ្លុយកូស។ ការវិភាគទាំងនេះអាចបង្ហាញដូចខាងក្រោមៈ
- ជាតិស្ករក្នុងឈាមធម្មតាការរំលាយអាហារគ្លុយកូសដែលមានសុខភាពល្អ
- ភាពអត់អោនជាតិស្ករ - ទឹកនោមផ្អែម,
- ជាតិស្ករក្នុងឈាមកើនឡើងខ្ពស់ដែលទឹកនោមផ្អែមប្រភេទ ១ ឬប្រភេទ ២ អាចត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញ។
តើលទ្ធផលតេស្តជាតិស្ករក្នុងឈាមមានន័យយ៉ាងដូចម្តេច?
ចាប់តាំងពីឆ្នាំ ២០១០ សមាគមជំងឺទឹកនោមផ្អែមអាមេរិកបានផ្តល់អនុសាសន៍ជាផ្លូវការឱ្យប្រើការធ្វើតេស្តឈាមសម្រាប់អេម៉ូក្លូប៊ីនសម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម (ឆ្លងកាត់ការធ្វើតេស្តនេះ! សូមណែនាំ!) ។ ប្រសិនបើតម្លៃនៃសូចនាករនេះ HbA1c> = 6,5% ត្រូវបានទទួលបន្ទាប់មកជំងឺទឹកនោមផ្អែមគួរតែត្រូវបានគេធ្វើរោគវិនិច្ឆ័យដែលបញ្ជាក់វាដោយការធ្វើតេស្តម្តងហើយម្តងទៀត។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងទី ២
មិនលើសពី 10-20% នៃអ្នកជំងឺទទួលរងពីជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ។ នៅសល់ទាំងអស់មានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ ចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ រោគសញ្ញាមានលក្ខណៈស្រួចស្រាវការចាប់ផ្តើមនៃជំងឺនេះគឺមុតស្រួចហើយការធាត់ច្រើនតែអវត្តមាន។ អ្នកជំងឺទឹកនោមផ្អែមប្រភេទ ២ ច្រើនតែជាមនុស្សធាត់ដែលមានវ័យកណ្តាលនិងចាស់។ ស្ថានភាពរបស់ពួកគេមិនមានលក្ខណៈស្រួចស្រាវទេ។
សម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទ ២ ការធ្វើតេស្តឈាមបន្ថែមត្រូវបានប្រើប្រាស់៖
- នៅលើ C-peptide ដើម្បីកំណត់ថាតើលំពែងផលិតអាំងស៊ុយលីនដោយខ្លួនឯងឬអត់។
- នៅលើ autoantibodies ទៅនឹងកោសិកាបេតាលំពែងដែលជាម្ចាស់ antigens - ពួកគេត្រូវបានរកឃើញជាញឹកញាប់ចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ អូតូអ៊ុយមីន
- នៅលើសាកសព ketone នៅក្នុងឈាម,
- ការស្រាវជ្រាវហ្សែន។
យើងនាំមកនូវការយកចិត្តទុកដាក់របស់អ្នកអំពីក្បួនដោះស្រាយរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទទី ២៖
ក្បួនដោះស្រាយនេះត្រូវបានបង្ហាញនៅក្នុងសៀវភៅ“ ទឹកនោមផ្អែម។ ការធ្វើរោគវិនិច្ឆ័យការព្យាបាលការការពារ” ក្រោមការកែសម្រួលរបស់ I.I.Dedova, M.V. Shestakova, M. , 2011
ចំពោះជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ketoacidosis និងសន្លប់ទឹកនោមផ្អែមគឺកម្រមានណាស់។ អ្នកជំងឺឆ្លើយតបនឹងថ្នាំទឹកនោមផ្អែមខណៈពេលដែលជំងឺទឹកនោមផ្អែមប្រភេទទី ១ មិនមានប្រតិកម្មបែបនេះទេ។ សូមកត់សម្គាល់ថាពីដើមសតវត្សរ៍ទី ៩ នៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ បានក្លាយទៅជា“ ក្មេងជាងវ័យ” ។ ឥឡូវនេះជំងឺនេះទោះបីជាកម្រត្រូវបានគេរកឃើញនៅមនុស្សវ័យជំទង់និងសូម្បីតែក្មេងអាយុ 10 ឆ្នាំក៏ដោយ។
ការធ្វើរោគវិនិច្ឆ័យអាចមានៈ
- ជំងឺទឹកនោមផ្អែមប្រភេទ ១
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ២
- ទឹកនោមផ្អែមដោយសារតែបង្ហាញពីមូលហេតុ។
ការធ្វើរោគវិនិច្ឆ័យពិពណ៌នាលំអិតអំពីផលវិបាកនៃជំងឺទឹកនោមផ្អែមដែលអ្នកជំងឺមានពោលគឺដំបៅនៃសរសៃឈាមធំនិងតូច (មីក្រូ - និងម៉ាក្រូហ្គោថល) ក៏ដូចជាប្រព័ន្ធសរសៃប្រសាទ (ជំងឺសរសៃប្រសាទ) ។ សូមអានអត្ថបទលម្អិតអំពីផលវិបាកនៃជំងឺទឹកនោមផ្អែមនិងរ៉ាំរ៉ៃ។ ប្រសិនបើមានរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមបន្ទាប់មកកត់សម្គាល់នេះដែលបង្ហាញពីរូបរាងរបស់វា។
ភាពស្មុគស្មាញនៃចក្ខុវិស័យនៃជំងឺទឹកនោមផ្អែម - ចង្អុលបង្ហាញពីដំណាក់កាលនៃការវិវត្តទៅជាជំងឺភ្នែកនៅខាងស្តាំនិងខាងឆ្វេងមិនថាការកន្ត្រាក់ដោយកាំរស្មីឡាស៊ែរឬការព្យាបាលវះកាត់ដទៃទៀតត្រូវបានអនុវត្តទេ។ ជំងឺទឹកនោមប្រៃទឹកនោមផ្អែម - ផលវិបាកនៅក្នុងតម្រងនោម - បង្ហាញពីដំណាក់កាលនៃជំងឺតំរងនោមរ៉ាំរ៉ៃការធ្វើតេស្តឈាមនិងទឹកនោម។ សំណុំបែបបទនៃជំងឺសរសៃប្រសាទទឹកនោមផ្អែមត្រូវបានកំណត់។
ដំបៅនៃសរសៃឈាមធំ ៗ ៖
- ប្រសិនបើមានជំងឺសរសៃឈាមបេះដូងបន្ទាប់មកបង្ហាញរាងរបស់វា។
- ជំងឺខ្សោយបេះដូង - បង្ហាញពីថ្នាក់មុខងារ NYHA ។
- ពណ៌នាពីជំងឺសរសៃឈាមដែលត្រូវបានរកឃើញ
- ជំងឺរ៉ាំរ៉ៃនៃសរសៃឈាមនៃចុងទាបបំផុត - ជំងឺឈាមរត់នៅជើង - បង្ហាញពីដំណាក់កាលរបស់ពួកគេ។
ប្រសិនបើអ្នកជំងឺមានជំងឺលើសឈាមបន្ទាប់មកនេះត្រូវបានកត់សម្គាល់នៅក្នុងការធ្វើរោគវិនិច្ឆ័យហើយកំរិតនៃជំងឺលើសឈាមត្រូវបានចង្អុលបង្ហាញ។ លទ្ធផលនៃការធ្វើតេស្តឈាមសម្រាប់កូលេស្តេរ៉ុលអាក្រក់និងល្អទ្រីគ្លីសេរីដត្រូវបានផ្តល់ឱ្យ។ រៀបរាប់ពីជំងឺផ្សេងទៀតដែលអមជាមួយជំងឺទឹកនោមផ្អែម។
វេជ្ជបណ្ឌិតមិនត្រូវបានណែនាំឱ្យធ្វើរោគវិនិច្ឆ័យដើម្បីបញ្ជាក់ពីភាពធ្ងន់ធ្ងរនៃជំងឺទឹកនោមផ្អែមចំពោះអ្នកជំងឺដូច្នេះដើម្បីកុំបញ្ចូលការវិនិច្ឆ័យប្រធានបទរបស់ពួកគេជាមួយនឹងព័ត៌មានគោលដៅ។ ភាពធ្ងន់ធ្ងរនៃជំងឺនេះត្រូវបានកំណត់ដោយវត្តមាននៃផលវិបាកនិងថាតើវាធ្ងន់ធ្ងរប៉ុណ្ណា។ បន្ទាប់ពីការធ្វើរោគវិនិច្ឆ័យត្រូវបានបង្កើតឡើងកំរិតជាតិស្ករក្នុងឈាមគោលដៅត្រូវបានចង្អុលបង្ហាញដែលអ្នកជំងឺគួរតែខិតខំ។ វាត្រូវបានកំណត់ជាលក្ខណៈបុគ្គលអាស្រ័យលើអាយុស្ថានភាពសេដ្ឋកិច្ចសង្គមនិងអាយុកាលរបស់អ្នកជំងឺទឹកនោមផ្អែម។ អានបន្ថែម“ កំរិតជាតិស្ករក្នុងឈាម” ។
ជំងឺដែលជារឿយៗត្រូវបានផ្សំជាមួយជំងឺទឹកនោមផ្អែម
ដោយសារតែជំងឺទឹកនោមផ្អែមភាពស៊ាំត្រូវបានកាត់បន្ថយចំពោះមនុស្សដូច្នេះជំងឺផ្តាសាយនិងជំងឺរលាកសួតតែងតែកើតមាន។ ចំពោះអ្នកជំងឺទឹកនោមផ្អែមការឆ្លងមេរោគផ្លូវដង្ហើមមានការលំបាកជាពិសេសពួកគេអាចក្លាយទៅជារ៉ាំរ៉ៃ។ អ្នកជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទ ២ ងាយនឹងកើតជំងឺរបេងច្រើនជាងអ្នកដែលមានជាតិស្ករក្នុងឈាមធម្មតា។ ជំងឺទឹកនោមផ្អែមនិងជំងឺរបេងគឺជាបន្ទុកគ្នាទៅវិញទៅមក។ អ្នកជំងឺបែបនេះត្រូវការការត្រួតពិនិត្យពេញមួយជីវិតដោយវេជ្ជបណ្ឌិតរបេងព្រោះពួកគេតែងតែមានហានិភ័យខ្ពស់ក្នុងការធ្វើឱ្យដំណើរការជំងឺរបេងកាន់តែធ្ងន់ធ្ងរ។
ជាមួយនឹងរយៈពេលយូរនៃជំងឺទឹកនោមផ្អែមការផលិតអង់ស៊ីមរំលាយអាហារដោយលំពែងមានការថយចុះ។ ក្រពះនិងពោះវៀនធ្វើការកាន់តែអាក្រក់។ នេះដោយសារតែជំងឺទឹកនោមផ្អែមប៉ះពាល់ដល់នាវាដែលចិញ្ចឹមក្រពះពោះវៀនក៏ដូចជាសរសៃប្រសាទដែលគ្រប់គ្រងវា។ សូមអានបន្ថែមលើអត្ថបទ“ ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម” ។ ដំណឹងល្អគឺថ្លើមអនុវត្តមិនទទួលរងពីជំងឺទឹកនោមផ្អែមទេហើយការបំផ្លាញដល់ក្រពះពោះវៀនគឺអាចត្រឡប់វិញបានប្រសិនបើសំណងល្អត្រូវបានសម្រេច។រក្សាកម្រិតជាតិស្ករក្នុងឈាមឱ្យមានស្ថេរភាព។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងទី ២ មានការកើនឡើងហានិភ័យនៃជំងឺឆ្លងនៃតម្រងនោមនិងបំពង់ទឹកនោម។ នេះជាបញ្ហាធ្ងន់ធ្ងរដែលមានហេតុផល ៣ ក្នុងពេលតែមួយ៖
- កាត់បន្ថយភាពស៊ាំចំពោះអ្នកជំងឺ,
- ការវិវត្តនៃជំងឺសរសៃប្រសាទស្វ័យភាព
- ជាតិគ្លុយកូសកាន់តែច្រើននៅក្នុងឈាម, អតិសុខុមប្រាណបង្កជំងឺមានផាសុកភាព។
ប្រសិនបើកុមារបានព្យាបាលជំងឺទឹកនោមផ្អែមមិនបានល្អអស់រយៈពេលជាយូរមកហើយនោះវានឹងនាំឱ្យមានការលូតលាស់ខ្សោយ។ វាកាន់តែពិបាកសម្រាប់ស្ត្រីវ័យក្មេងដែលមានជំងឺទឹកនោមផ្អែមក្នុងការមានផ្ទៃពោះ។ ប្រសិនបើអាចមានគភ៌បានដូច្នេះការចេញនិងសម្រាលកូនដែលមានសុខភាពល្អគឺជាបញ្ហាដាច់ដោយឡែក។ សម្រាប់ព័ត៌មានបន្ថែមសូមមើលអត្ថបទ“ ការព្យាបាលជំងឺទឹកនោមផ្អែមចំពោះស្ត្រីមានផ្ទៃពោះ” ។
សួស្តី Sergey ។ ខ្ញុំបានចុះឈ្មោះចូលគេហទំព័ររបស់អ្នកនៅពេលបន្ទាប់ពីការធ្វើតេស្តកាលពីសប្តាហ៍មុនខ្ញុំត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែម។ កំរិតជាតិស្ករក្នុងឈាម - ១០៣ មីលីក្រាម / dl ។
ចាប់ពីដើមសប្តាហ៍នេះខ្ញុំចាប់ផ្តើមធ្វើតាមរបបអាហារដែលមានជាតិកាបូអ៊ីដ្រាតទាប (ថ្ងៃដំបូងពិបាក) ហើយដើរ ៤៥ នាទី - ១ ម៉ោងក្នុងមួយថ្ងៃ។
ខ្ញុំទទួលបានជញ្ជីងនៅថ្ងៃនេះ - ខ្ញុំស្រកបាន ២ គីឡូក្រាម។ ខ្ញុំមានអារម្មណ៍ល្អខ្ញុំនឹកផ្លែឈើបន្តិច។
បន្តិចអំពីខ្លួនអ្នក។ ខ្ញុំមិនដែលបានបញ្ចប់ទេ។ ដោយមានកម្ពស់ ១៦៧ ស។ មមានទម្ងន់មិនលើសពី ៥៥-៥៧ គីឡូក្រាម។ ជាមួយនឹងការចាប់ផ្តើមនៃការអស់រដូវ (នៅអាយុ ៥១ ឆ្នាំ, ឥឡូវនេះខ្ញុំមានអាយុ ៥៨ ឆ្នាំ) ទម្ងន់បានចាប់ផ្តើមកើនឡើង។ ឥឡូវនេះខ្ញុំមានទំងន់ ១៦៥ ផោន។ តែងតែមានមនុស្សស្វាហាប់គឺការងារផ្ទះចៅ។ ខ្ញុំពិតជាចូលចិត្តការ៉េមប៉ុន្តែដូចដែលអ្នកបានដឹងស្រាប់ហើយខ្ញុំថែមទាំងអាចសុបិន្តអំពីវាទៀតផង។
កូនស្រីជាគិលានុបដ្ឋាយិកានាងក៏ណែនាំឱ្យធ្វើតាមរបបអាហារនិងហាត់ប្រាណ។
ខ្ញុំមានសរសៃ varicose ហើយខ្ញុំខ្លាចជំងឺទឹកនោមផ្អែម។
សូមអរគុណសម្រាប់ការណែនាំ។
សូមអរគុណសម្រាប់ការណែនាំ។
ដើម្បីទទួលបានអនុសាសន៍អ្នកត្រូវសួរសំណួរជាក់លាក់។
ធ្វើតេស្តឈាមរកអរម៉ូនទីរ៉ូអ៊ីត - ធី ៣ មិនគិតថ្លៃទេហើយតេ ៤ មិនគិតថ្លៃទេមិនត្រឹមតែ TSH ទេ។ អ្នកអាចមានជំងឺក្រពេញទីរ៉ូអ៊ីត។ បើដូច្នោះមែនត្រូវតែព្យាបាល។
ចូលចិត្តគេហទំព័ររបស់អ្នក! ខ្ញុំអាចកើតជំងឺរលាកលំពែងរ៉ាំរ៉ៃអស់រយៈពេល ២០ ឆ្នាំហើយ។ បន្ទាប់ពីការហត់នឿយធ្ងន់ធ្ងរមួយទៀតស្ករនៅលើពោះទទេ ៥.៦ បន្ទាប់ពីញ៉ាំ ៧.៨ ត្រឡប់មកធម្មតាវិញនៅថ្ងៃផ្សេងទៀតប្រសិនបើខ្ញុំមិនញ៉ាំអ្វីទេខ្ញុំអានអនុសាសន៍របស់អ្នកហើយពិតជាចូលចិត្តវាណាស់! វាគ្មានប្រយោជន៍ទេក្នុងការទៅជួបគ្រូពេទ្យ! អ្នកដឹងដោយខ្លួនឯងតើខ្ញុំមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ទេ? លើសពីនេះទៅទៀតមានកូនកោះដែលមានសរសៃច្រើនខ្ញុំអាយុ ៧១ ឆ្នាំសូមអរគុណ!
សួស្តី។ គ្រូពេទ្យបានធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ចាប់តាំងពីឆ្នាំទៅ។ ខ្ញុំផឹកមេតាមីនទីន។ ខ្ញុំបានប្រកាន់ខ្ជាប់នូវអនុសាសន៍របស់អ្នកអស់រយៈពេលបីសប្តាហ៍ហើយ។ ទំងន់ពី ៧១ គីឡូក្រាមជាមួយនឹងការលូតលាស់ ១៦០ សង្ទីម៉ែត្របានធ្លាក់ចុះក្នុងរយៈពេល ៣ សប្តាហ៍ស្ទើរតែ ៤ គីឡូក្រាម។ ស្ករក៏ចាប់ផ្តើមមានស្ថេរភាពបណ្តើរ ៗ ដែរគឺចាប់ពី ១៤០ ក្នុងមួយសប្តាហ៍វាធ្លាក់ចុះដល់ ១០៦ នៅពេលព្រឹកហើយពេលខ្លះដល់ ៩១ ។ រយៈពេលបីថ្ងៃខ្ញុំមានអារម្មណ៍ថាមិនសំខាន់។ ក្បាលរបស់ខ្ញុំចាប់ផ្តើមឈឺនៅពេលព្រឹកហើយស្ករម្តងទៀត។ នៅពេលព្រឹកសូចនាករបានក្លាយជាលេខ ១១២, ១១៩ សព្វថ្ងៃនេះវាមាន ១២១ ហើយ។ កាលពីម្សិលមិញខ្ញុំបានវាស់ជាតិស្ករបន្ទាប់ពីបន្ទុករាងកាយតិចតួច: ១៥ នាទីនៅតាមគន្លងគោចរនិងក្នុងអាងទឹករយៈពេលកន្លះម៉ោងស្ករឡើងដល់ ១៣០ ។ តើអាចជាអ្វី? វាស្ទើរតែមិនអាចទៅរួចទេដើម្បីទទួលបានអ្នកឯកទេសខាង endocrinologist សម្រាប់ការណាត់ជួប។ អាននៅលើអ៊ីនធឺណិត។ តើនេះអាចជាជំងឺទឹកនោមផ្អែមប្រភេទទីមួយដែរឬទេ? សូមអរគុណសម្រាប់ការឆ្លើយតប។
សួស្តី
ខ្ញុំមានអាយុ ៣៧ ឆ្នាំកម្ពស់ ១៩០ ទំងន់ ៧៤ ។ ជារឿយៗមានមាត់ស្ងួតហត់នឿយមានកន្ទួលលើជើង (គ្រូពេទ្យមិនបានសំរេចឬសដូងបាតរឺអ្វីផ្សេងទេ) ។
ក្នុងករណីនេះមិនមានការនោមញឹកញាប់ទេខ្ញុំមិនក្រោកពីគេងពេលយប់ទេ។ បរិច្ចាគឈាមពីសរសៃឈាមវ៉ែននៅលើក្រពះទទេគ្លុយកូស ៤.១ ។ តើវាអាចត្រូវបានគេចាត់ទុកថានេះពិតជាមិនមែនជំងឺទឹកនោមផ្អែមឬ
ត្រូវការធ្វើការវិភាគដែលកំពុងដំណើរការមែនទេ? សូមអរគុណ
ខ្ញុំមានអាយុ ៣៤ ឆ្នាំទំងន់ប្រែប្រួលចន្លោះពី ៦៧ ទៅ ៧៥ គីឡូក្រាមក្នុងខែមីនាឆ្នាំនេះខ្ញុំបានដាក់អាំងស៊ុយលីនអាំងស៊ុយលីនបូកនឹងមេទីហ្វេនទីន ១០០០ និង gliklazid60 និយាយថាជំងឺទឹកនោមផ្អែមប្រភេទ ២ ។ ទោះបីម្តាយនិងជីតាខ្ញុំមានអាំងស៊ុយលីន ២ ដងក្នុងមួយថ្ងៃសំរាប់ ១០-១២ ឯកតាប៉ុន្តែដោយសារមូលហេតុខ្លះស្ថានភាពជំងឺខ្សោយស្ទើរតែរ៉ាំរ៉ៃ។ ហត់នឿយឆាប់ខឹងនិងឆាប់ខឹងខ្វះដំណេកការជម្រុញឱ្យបង្គន់ញឹកញាប់នៅពេលយប់ខ្ញុំអាចក្រោកពីពីរទៅបីដងស្ពឹកស្រពន់និងធ្លាក់ទឹកចិត្ត។ តើខ្ញុំអាចកំណត់ប្រភេទជំងឺទឹកនោមផ្អែមបានត្រឹមត្រូវដែរឬទេ? x ataet ការទិញនិងសូម្បីតែនៅពេលកើតទុក្ខរមាស់ជាពិសេសនៅកន្លែងដែលជិតស្និទ្ធនេះហើយជើងនិងជើងត្រូវបានបង្ក្រាបយ៉ាងខ្លាំងស្ទើរតែសូមអ្វីនោះទេ krovi.posovetuyte :.
សួស្តី។ សូមប្រាប់ខ្ញុំពីរបៀបក្នុងស្ថានភាពរបស់ខ្ញុំ។ អេម៉ូក្លូប៊ីនគ្លីសេរីន (១០.៣) ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញថាមានជម្ងឺ T2DM ។ ស្ករច្រើនតែធ្លាក់យ៉ាងខ្លាំងហើយខ្ញុំដួលសន្លប់រៀងៗខ្លួន។តើខ្ញុំអាចប្តូរទៅរបបអាហារដែលមានជាតិកាបូអ៊ីដ្រាតទាបបានយ៉ាងម៉េចប្រសិនបើជាតិស្ករក្នុងឈាមច្រើនទាបបំផុត? ខ្ញុំខ្លាចប្តូរទៅរបបអាហារបែបនេះខ្ញុំខ្លាចធ្វើឱ្យស្ថានភាពខ្ញុំកាន់តែធ្ងន់ធ្ងរ។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជំងឺទឹកនោមផ្អែមជាមួយជំងឺផ្សេងទៀត
ជំងឺទឹកនោមផ្អែមគឺជាជំងឺមួយក្នុងចំណោមជំងឺរ៉ាំរ៉ៃទូទៅបំផុតនៅក្នុងប្រទេសរុស្ស៊ី។ សព្វថ្ងៃវាកាន់កាប់កន្លែងទីបីនៃមរណភាពក្នុងចំណោមប្រជាជនដែលឈរនៅលំដាប់ទីពីរបន្ទាប់ពីជំងឺសរសៃឈាមបេះដូងនិងជំងឺមហារីក។
គ្រោះថ្នាក់ចម្បងនៃជំងឺទឹកនោមផ្អែមគឺថាជំងឺនេះអាចប៉ះពាល់ទាំងមនុស្សពេញវ័យនិងមនុស្សចាស់និងក្មេងតូចៗ។ ក្នុងករណីនេះការធ្វើរោគវិនិច្ឆ័យទាន់ពេលវេលានៃជំងឺនេះគឺជាលក្ខខណ្ឌសំខាន់បំផុតសម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមប្រកបដោយជោគជ័យ។
ថាំពទ្យទំនើបមានសមត្ថភាពវិនិច្ឆ័យយ៉ាងទូលំទូលាយសម្រាប់ជំងឺទឹកនោមផ្អែម។ មានសារៈសំខាន់បំផុតសម្រាប់ការធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវសម្រាប់អ្នកជំងឺគឺការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលដែលជួយកំណត់ប្រភេទជំងឺទឹកនោមផ្អែមនិងបង្កើតវិធីសាស្រ្តព្យាបាលត្រឹមត្រូវ។
ជំងឺទឹកនោមផ្អែមគ្រប់ប្រភេទមានរោគសញ្ញាប្រហាក់ប្រហែលគ្នាគឺការកើនឡើងជាតិស្ករក្នុងឈាមការស្រេកទឹកខ្លាំងការនោមនិងខ្សោយ។ ប៉ុន្តែទោះបីជាយ៉ាងណាក៏ដោយវាមានភាពខុសគ្នាគួរឱ្យកត់សម្គាល់រវាងពួកគេដែលមិនអាចព្រងើយកន្តើយក្នុងការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលជាបន្តបន្ទាប់នៃជំងឺនេះ។
កត្តាសំខាន់ៗដូចជាអត្រានៃការវិវត្តនៃជំងឺភាពធ្ងន់ធ្ងរនៃវគ្គសិក្សានិងលទ្ធភាពនៃផលវិបាកអាស្រ័យលើប្រភេទនៃជំងឺទឹកនោមផ្អែម។ លើសពីនេះទៀតមានតែតាមរយៈការបង្កើតប្រភេទនៃជំងឺទឹកនោមផ្អែមប៉ុណ្ណោះដែលអាចបង្ហាញពីមូលហេតុពិតនៃការកើតឡើងរបស់វាដែលមានន័យថាជ្រើសរើសវិធីសាស្រ្តដែលមានប្រសិទ្ធភាពបំផុតដើម្បីប្រយុទ្ធប្រឆាំងនឹងវា។
សព្វថ្ងៃនៅក្នុងផ្នែកវេជ្ជសាស្ត្រមានជំងឺទឹកនោមផ្អែមចំនួន ៥ ប្រភេទ។ ទំរង់ផ្សេងទៀតនៃជំងឺនេះគឺកម្រណាស់ហើយជាធម្មតាវិវត្តទៅជាទម្រង់នៃផលវិបាកនៃជំងឺដទៃទៀតដូចជាជំងឺរលាកលំពែងដុំសាច់ឬការរងរបួសនៃលំពែងការឆ្លងមេរោគវីរុសរោគសញ្ញាហ្សែនពីកំណើតនិងច្រើនទៀត។
ប្រភេទនៃជំងឺទឹកនោមផ្អែម៖
- ជំងឺទឹកនោមផ្អែមប្រភេទ ១
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ២
- ជំងឺទឹកនោមផ្អែមពេលមានគភ៌
- ជំងឺទឹកនោមផ្អែមស្តេរ៉ូអ៊ីត
- ជំងឺទឹកនោមផ្អែម Insipidus ។
ភាគច្រើនអ្នកជំងឺត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ វាមានច្រើនជាង ៩០% នៃករណីទាំងអស់នៃជំងឺដែលមានជម្ងឺនេះ។ អត្រាប្រេវ៉ាឡង់ខ្ពស់បំផុតទី ២ គឺជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។ វាត្រូវបានគេរកឃើញស្ទើរតែ 9% នៃអ្នកជំងឺ។ ប្រភេទទឹកនោមផ្អែមដែលនៅសល់មានចំនួនមិនលើសពី ១,៥% នៃអ្នកជំងឺ។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជំងឺទឹកនោមផ្អែមជួយកំណត់ឱ្យបានច្បាស់នូវប្រភេទជំងឺដែលអ្នកជំងឺទទួលរង។
វាមានសារៈសំខាន់ជាពិសេសដែលវិធីសាស្រ្តធ្វើរោគវិនិច្ឆ័យនេះអនុញ្ញាតឱ្យអ្នកសម្គាល់ប្រភេទជំងឺទឹកនោមផ្អែមទូទៅបំផុតចំនួនពីរដែលទោះបីជាពួកគេមានរូបភាពគ្លីនិកស្រដៀងគ្នាប៉ុន្តែខុសគ្នាច្រើនតាមវិធីជាច្រើន។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ត្រូវបានកំណត់ដោយការបញ្ឈប់ផ្នែកខ្លះឬពេញលេញនៃការផលិតអរម៉ូនអាំងស៊ុយលីនផ្ទាល់របស់វា។ ភាគច្រើនជំងឺនេះមានការរីកចម្រើនដោយសារតែការរំលោភលើប្រព័ន្ធភាពស៊ាំយ៉ាងធ្ងន់ធ្ងរដែលជាលទ្ធផលនៃអង្គបដិប្រាណលេចឡើងនៅក្នុងខ្លួនមនុស្សដែលវាយប្រហារកោសិកានៃលំពែងដោយខ្លួនឯង។
ជាលទ្ធផលមានការបំផ្លាញទាំងស្រុងនៃកោសិកាដែលលាក់អាំងស៊ុយលីនដែលបណ្តាលឱ្យមានការកើនឡើងយ៉ាងខ្លាំងនូវជាតិស្ករក្នុងឈាម។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ភាគច្រើនជះឥទ្ធិពលដល់កុមារក្នុងក្រុមអាយុពី ៧ ទៅ ១៤ ឆ្នាំ។ លើសពីនេះទៅទៀតក្មេងប្រុសទទួលរងពីជំងឺនេះច្រើនដងច្រើនជាងក្មេងស្រី។
ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញលើមនុស្សដែលមានអាយុលើសពី ៣០ ឆ្នាំតែក្នុងករណីពិសេសប៉ុណ្ណោះ។ ជាធម្មតាហានិភ័យនៃការកើតជំងឺទឹកនោមផ្អែមប្រភេទនេះត្រូវបានកាត់បន្ថយគួរឱ្យកត់សម្គាល់បន្ទាប់ពីរយៈពេល ២៥ ឆ្នាំ។
ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ត្រូវបានសម្គាល់ដោយសញ្ញាឌីផេរ៉ង់ស្យែលដូចខាងក្រោមៈ
- បង្កើនជាតិស្ករក្នុងឈាមជាប្រចាំ
- ទាប peptide C
- កំហាប់អាំងស៊ុយលីនទាប
- វត្តមាននៃអង្គបដិប្រាណនៅក្នុងខ្លួន។
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម ២ ត្រូវបានបង្កើតឡើងជាលទ្ធផលនៃភាពធន់នឹងអាំងស៊ុយលីនដែលត្រូវបានបង្ហាញនៅក្នុងភាពមិនងាយនៃជាលិកាខាងក្នុងទៅអាំងស៊ុយលីន។ ពេលខ្លះវាក៏ត្រូវបានអមដោយការកាត់បន្ថយផ្នែកនៃអាថ៌កំបាំងនៃអរម៉ូននេះនៅក្នុងខ្លួន។
នៅក្នុងជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតមិនសូវត្រូវបានគេបញ្ចេញទេ។ ដូច្នេះចំពោះអ្នកជំងឺដែលមានទម្រង់ទី ២ នៃជំងឺទឹកនោមផ្អែមការកើនឡើងនូវកម្រិតអាសេតូននៅក្នុងឈាមគឺកម្រមានណាស់ហើយវាមានហានិភ័យតិចក្នុងការវិវត្តទៅជាជំងឺ ketosis និង ketoacidosis ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញលើស្ត្រីច្រើនជាងបុរស។ ទន្ទឹមនឹងនេះស្ត្រីដែលមានអាយុលើសពី 45 ឆ្នាំគឺជាក្រុមហានិភ័យពិសេស។ ជំងឺទឹកនោមផ្អែមប្រភេទនេះជាទូទៅមានលក្ខណៈកាន់តែច្រើនចំពោះមនុស្សដែលមានវ័យចំណាស់និងចាស់។
ទោះយ៉ាងណាក៏ដោយថ្មីៗនេះមានទំនោរទៅរក "ធ្វើឱ្យមានជំងឺទឹកនោមផ្អែមប្រភេទទី 2" ឡើងវិញ។ សព្វថ្ងៃនេះជំងឺនេះកំពុងត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញកាន់តែខ្លាំងឡើងចំពោះអ្នកជំងឺដែលមានអាយុក្រោម ៣០ ឆ្នាំ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានកំណត់ដោយការវិវត្តយូរជាងនេះដែលអាចស្ទើរតែមិនមានរោគសញ្ញា។ ដោយសារមូលហេតុនេះជំងឺនេះច្រើនតែត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញនៅដំណាក់កាលចុងក្រោយនៅពេលដែលអ្នកជំងឺចាប់ផ្តើមបង្ហាញនូវភាពស្មុគស្មាញផ្សេងៗគ្នាដូចជាការថយចុះចក្ខុវិស័យរូបរាងនៃដំបៅមិនជាសះស្បើយមុខងារខ្សោយបេះដូងបេះដូងតម្រងនោមនិងច្រើនទៀត។
រោគសញ្ញាឌីផេរ៉ង់ស្យែលប្រភេទទី ២៖
- គ្លុយកូសក្នុងឈាមត្រូវបានកើនឡើងគួរឱ្យកត់សម្គាល់
- អេម៉ូក្លូប៊ីនគ្លីលីកត្រូវបានកើនឡើងគួរឱ្យកត់សម្គាល់
- C-peptide កើនឡើងឬធម្មតា
- អាំងស៊ុយលីនកើនឡើងឬធម្មតា
- អវត្ដមាននៃអង្គបដិប្រាណចំពោះកោសិកាលំពែង .- ។
ជិត ៩០% នៃអ្នកជំងឺទឹកនោមផ្អែមប្រភេទ ២ គឺធាត់លើសទម្ងន់ឬធាត់ខ្លាំង។
ភាគច្រើនជាញឹកញាប់ជំងឺនេះប៉ះពាល់ដល់មនុស្សដែលងាយនឹងធាត់ប្រភេទពោះដែលក្នុងនោះស្រទាប់ខ្លាញ់ត្រូវបានបង្កើតឡើងជាចម្បងនៅក្នុងពោះ។
ជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជួយកំណត់ប្រភេទដទៃទៀតនៃជំងឺនេះ។
ជំងឺទូទៅបំផុតក្នុងចំណោមពួកគេគឺជំងឺទឹកនោមផ្អែមពេលមានគភ៌ជំងឺទឹកនោមផ្អែមស្តេរ៉ូអ៊ីតនិងជំងឺទឹកនោមផ្អែម។
ជំងឺទឹកនោមផ្អែមស្តេរ៉ូអ៊ីតកើតឡើងជាលទ្ធផលនៃការប្រើថ្នាំអរម៉ូន glucocorticosteroids យូរ។ មូលហេតុមួយទៀតនៃជម្ងឺនេះគឺរោគសញ្ញារបស់ Itsenko-Cushing ដែលជះឥទ្ធិពលដល់ក្រពេញ Adrenal និងបង្កឱ្យមានការកើនឡើងនូវការផលិតអរម៉ូន corticosteroid ។
ជំងឺទឹកនោមផ្អែមស្តេរ៉ូអ៊ីតមានការរីកចម្រើនដូចជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ នេះមានន័យថាជាមួយនឹងជំងឺនេះនៅក្នុងរាងកាយរបស់អ្នកជំងឺការផលិតអាំងស៊ុយលីនត្រូវបានបញ្ឈប់ដោយផ្នែកឬទាំងស្រុងហើយមានតម្រូវការចាក់ថ្នាំប្រចាំថ្ងៃនៃការត្រៀមអាំងស៊ុយលីន។
លក្ខខណ្ឌចម្បងសម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមស្តេរ៉ូអ៊ីតគឺជាការបញ្ចប់ទាំងស្រុងនូវថ្នាំអរម៉ូន។ ជារឿយៗនេះគឺគ្រប់គ្រាន់ដើម្បីធ្វើឱ្យការរំលាយអាហារកាបូអ៊ីដ្រាតធម្មតានិងធ្វើឱ្យធូរស្រាលរោគសញ្ញាទឹកនោមផ្អែមទាំងអស់។
គស្ញខុសគ្នានៃជំងឺទឹកនោមផ្អែមស្តេរ៉ូអ៊ីត:
- ការវិវត្តយឺតនៃជំងឺ
- ការកើនឡើងរោគសញ្ញាបន្តិចម្តង ៗ ។
- កង្វះស្នាមប្រេះភ្លាមៗនៅក្នុងជាតិស្ករក្នុងឈាម។
- ការអភិវឌ្ឍន៍ដ៏កម្រនៃជម្ងឺ hyperglycemia
- ហានិភ័យទាបខ្លាំងក្នុងការវិវត្តទៅជាសន្លប់ជ្រុល។
ជំងឺទឹកនោមផ្អែមពេលមានគភ៌រីកចម្រើនតែលើស្ត្រីអំឡុងពេលមានផ្ទៃពោះ។ រោគសញ្ញាដំបូងនៃជំងឺនេះ, ជាក្បួន, ចាប់ផ្តើមលេចឡើងនៅអាយុ 6 ខែនៃកាយវិការ។ ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ជារឿយៗប៉ះពាល់ដល់ស្ត្រីដែលមានសុខភាពល្អទាំងស្រុងដែលមុនពេលមានផ្ទៃពោះមិនមានបញ្ហាជាមួយនឹងជាតិស្ករក្នុងឈាមខ្ពស់ទេ។
ហេតុផលសម្រាប់ការវិវត្តនៃជំងឺនេះគឺអរម៉ូនដែលត្រូវបានលាក់ដោយសុក។ ពួកវាចាំបាច់សម្រាប់ការអភិវឌ្ឍធម្មតារបស់កុមារប៉ុន្តែពេលខ្លះពួកគេរារាំងសកម្មភាពរបស់អាំងស៊ុយលីនហើយរំខានដល់ការស្រូបយកជាតិស្ករធម្មតា។ ជាលទ្ធផលជាលិកាខាងក្នុងរបស់ស្ត្រីប្រែជាចុះខ្សោយចំពោះអាំងស៊ុយលីនដែលបង្កឱ្យមានការវិវត្តនៃភាពធន់នឹងអាំងស៊ុយលីន។
ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ច្រើនតែបាត់ទៅវិញទាំងស្រុងក្រោយពេលសម្រាលកូនប៉ុន្តែវាបង្កើនហានិភ័យនៃស្ត្រីដែលកំពុងវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ប្រសិនបើជំងឺទឹកនោមផ្អែមពេលមានគភ៌ត្រូវបានគេសង្កេតឃើញលើស្ត្រីក្នុងកំឡុងពេលមានផ្ទៃពោះដំបូងបន្ទាប់មកដោយមានប្រូបាប៊ីលីតេចំនួន 30% វានឹងវិវឌ្ឍន៍ទៅរកជំងឺជាបន្តបន្ទាប់។ ជំងឺទឹកនោមផ្អែមប្រភេទនេះច្រើនតែប៉ះពាល់ដល់ស្ត្រីក្នុងការមានផ្ទៃពោះយឺត - ចាប់ពីអាយុ ៣០ ឆ្នាំឡើងទៅ។
ហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមពេលមានគភ៌ត្រូវបានកើនឡើងគួរឱ្យកត់សម្គាល់ប្រសិនបើម្តាយដែលមានផ្ទៃពោះលើសទម្ងន់ជាពិសេសការធាត់ខ្លាំង។
លើសពីនេះទៀតការវិវត្តនៃជំងឺនេះអាចត្រូវបានប៉ះពាល់ដោយវត្តមាននៃរោគសញ្ញា ovary polycystic ។
ជំងឺទឹកនោមផ្អែម Insipidus មានការរីកចម្រើនដោយសារតែកង្វះអ័រម៉ូន vasopressin ដែលរារាំងការបញ្ចេញជាតិទឹកពីក្នុងខ្លួន។ ជាលទ្ធផលនៃបញ្ហានេះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទនេះមានការនោមញឹកនិងស្រេកទឹកខ្លាំង។
អរម៉ូន vasopressin ត្រូវបានផលិតដោយក្រពេញសំខាន់មួយនៃរាងកាយដោយអ៊ីប៉ូតាឡាមូស។ ពីទីនោះវាឆ្លងចូលទៅក្នុងក្រពេញភីតូរីសហើយបន្ទាប់មកចូលទៅក្នុងចរន្តឈាមហើយរួមជាមួយលំហូររបស់វាចូលក្នុងតម្រងនោម។ តាមរយៈការធ្វើសកម្មភាពលើជាលិការតំរែតំរង់តំរងនោមជួយលើកកម្ពស់ការបង្កើតសារធាតុរាវឡើងវិញនិងការរក្សាសំណើមនៅក្នុងខ្លួន។
ជំងឺទឹកនោមផ្អែម Insipidus មានពីរប្រភេទគឺកណ្តាលនិងតំរងនោម (នឺត្រុងហ្វាល) ។ ជំងឺទឹកនោមផ្អែមកណ្តាលមានការរីកចម្រើនដោយសារតែការបង្កើតដុំសាច់ស្រាលឬសាហាវនៅក្នុងអ៊ីប៉ូតាឡាមូសដែលនាំឱ្យមានការថយចុះយ៉ាងខ្លាំងនៃការផលិត vasopressin ។
នៅក្នុងជំងឺទឹកនោមផ្អែមនៅតំរងនោមកម្រិតនៃ vasopressin នៅក្នុងឈាមនៅតែមានលក្ខណៈធម្មតាប៉ុន្តែជាលិកាតំរងនោមបាត់បង់ភាពប្រែប្រួល។ ជាលទ្ធផលកោសិកានៃបំពង់រំលាយអាហារមិនអាចស្រូបយកទឹកបានដែលនាំឱ្យមានការវិវត្តនៃការខះជាតិទឹកធ្ងន់ធ្ងរ។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជំងឺទឹកនោមផ្អែមនិងតារាងជំងឺទឹកនោមផ្អែម៖
ប្រហែលជាវាមិនមែនជាជំងឺទឹកនោមផ្អែម: ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល
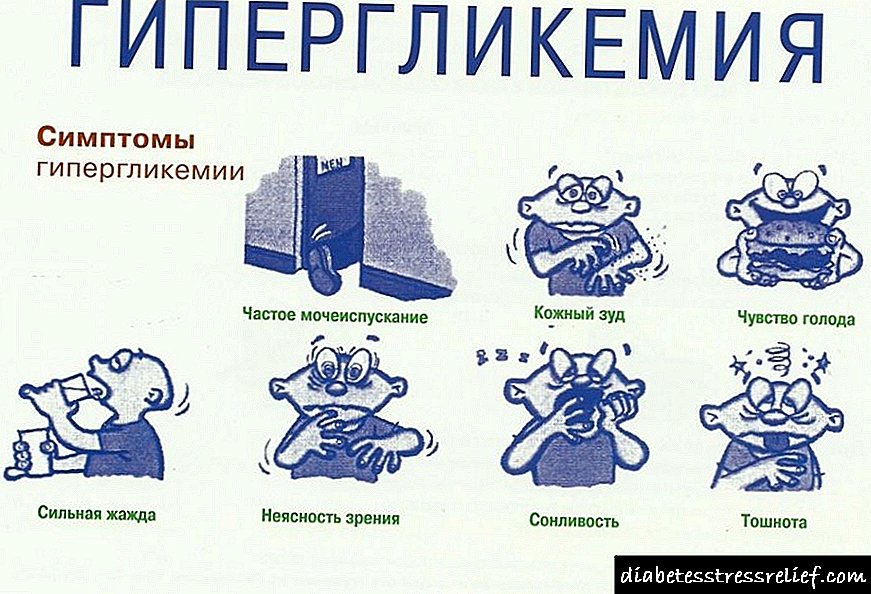
យើងភាគច្រើនដឹងពីរោគសញ្ញាសំខាន់ៗនៃជំងឺទឹកនោមផ្អែម - តាមក្បួនវាគឺជាការស្រេកឃ្លាននិងការនោមច្រើនពេក។ មិនសូវល្បីគឺការឡើងទម្ងន់អស់កម្លាំងស្បែកស្ងួតនិងកន្ទួលរមាស់លើស្បែក។ ជារឿយៗសញ្ញាទាំងនេះគឺជាការចង្អុលបង្ហាញសម្រាប់ការពិនិត្យមន្ទីរពិសោធន៍។
តើអ្នកដឹងពីរោគសញ្ញាទាំងនេះទេ?
វាគួរតែត្រូវបានគេកត់សម្គាល់ថានៅក្នុងវេជ្ជសាស្ត្រមានពីរទម្រង់នៃរោគសាស្ត្រ "ស្ករ" គឺអេសឌី -១ (ប្រភេទទីមួយអាំងស៊ុយលីនពឹងផ្អែក) និងអេសឌី -២ (ប្រភេទទី ២ គឺមិនពឹងផ្អែកទៅលើអាំងស៊ុយលីន) ។
- ប្រភេទទីមួយត្រូវបានកំណត់ដោយអវត្តមានស្ទើរតែទាំងស្រុងនៃអាំងស៊ុយលីននៅក្នុងខ្លួនដោយសារតែការរំលោភលើការសំយោគរបស់វានៅក្នុងកោសិកាបេតាលំពែងដែលកំពុងទទួលការបំផ្លាញដោយស្វ័យប្រវត្តិ។
- ជាមួយនឹងការវិវឌ្ឍន៍នៃស៊ីឌី -២ បញ្ហាគឺជាការបំពានលើភាពប្រែប្រួលនៃឧបករណ៍ទទួលកោសិកា: មានអរម៉ូនប៉ុន្តែរាងកាយមិនយល់ពីវាត្រឹមត្រូវទេ។
ភាពខុសគ្នាសំខាន់ៗនៅក្នុងរោគវិទ្យា
តើធ្វើដូចម្តេចដើម្បីសម្គាល់ប្រភេទនៃរោគសាស្ត្រ? ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទ ២ ត្រូវបានអនុវត្តនៅក្នុងតារាងខាងក្រោម។
តារាងទី ១៖ ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមឌីផេរ៉ង់ស្យែល៖
សំខាន់! រោគសញ្ញាមូលដ្ឋានទាំងអស់នៃជំងឺនេះ (ជំងឺ polyuria, polydipsia, pruritus) គឺស្រដៀងនឹង IDDM និង NIDDM ។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដូចជាអាយឌីឌីអេមត្រូវបានអនុវត្តស្របតាមរោគសញ្ញាសំខាន់ៗ។
បន្ថែមពីលើជំងឺទឹកនោមផ្អែមជំងឺ polyuria និង polydipsia អាចជាលក្ខណៈរបស់៖
- ជំងឺទឹកនោមផ្អែម Insipidus
- ជំងឺតម្រងនោមរ៉ាំរ៉ៃនិងខ្សោយតំរងនោមរ៉ាំរ៉ៃ,
- hyperaldosteronism បឋម,
- hyperparathyroidism
- polydepsy neurogenic ។
ការស្រេកឃ្លានដ៏អស្ចារ្យ - ការប៉ុនប៉ងរបស់រាងកាយដើម្បីកែកម្រិតគ្លីសេរី
ចំពោះរោគសញ្ញា hyperglycemia ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទ ២ ត្រូវបានអនុវត្តដោយ៖
- ជំងឺ / រោគសញ្ញារបស់អ៊ីស៊ីនកូ - ឈុង,
- ជំងឺទឹកនោមផ្អែមស្តេរ៉ូអ៊ីត
- acromegaly
- hemochromatosis,
- DTZ,
- pheochromocytoma
- ជំងឺរលាកលំពែងរ៉ាំរ៉ៃ
- ជំងឺមួយចំនួននៃថ្លើមនិងលំពែង,
- alimentary hyperglycemia ។
hyperglycemia - សូចនាករមន្ទីរពិសោធន៍សំខាន់នៃជំងឺទឹកនោមផ្អែម
ជាមួយនឹងការវិវត្តនៃរោគសញ្ញា glucosuria ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 2 និង IDDM ត្រូវបានអនុវត្តជាមួយនឹងជំងឺដូចខាងក្រោម:
- គ្លីសេរីនអាល់រីរីរី
- គ្លុយកូសមានផ្ទៃពោះ
- ដំបៅពុល
- ជំងឺទឹកនោមផ្អែមតំរងនោម។
នេះគួរឱ្យចាប់អារម្មណ៍ណាស់។លទ្ធផលវិជ្ជមានមិនពិតនៅពេលពិនិត្យមើលទឹកនោមសម្រាប់ជាតិគ្លុយកូសអាចត្រូវបានគេសង្កេតឃើញនៅពេលប្រើវីតាមីនសេអាស៊ីតអាសេទីលស៊ីលីលីលីនច្រើន, cephalosporins ។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជំងឺទឹកនោមផ្អែមនិងជំងឺទឹកនោមផ្អែមគឺជាការចាប់អារម្មណ៍យ៉ាងខ្លាំងចំពោះអ្នកឯកទេសខាង endocrinologist ។ ទោះបីជាការពិតដែលថារោគសញ្ញានៃរោគសាស្ត្រទាំងនេះប្រហាក់ប្រហែលគ្នាក៏ដោយក៏យន្តការនៃការអភិវឌ្ឍនិងរោគសាស្ត្ររបស់ពួកគេគឺខុសគ្នាយ៉ាងខ្លាំង។
វាទាំងអស់អំពីអរម៉ូន vasopressin
ជំងឺទឹកនោមផ្អែម Insipidus ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងកង្វះអ័រម៉ូនអេស្ត្រូម៉ាមូស vasopressin ដែលទទួលខុសត្រូវក្នុងការរក្សាតុល្យភាពទឹកធម្មតា។
ការលាក់ខ្លួននៅក្នុងអ៊ីប៉ូតាឡាមូសត្រូវបានបញ្ជូនទៅក្រពេញភីតូរីសហើយបន្ទាប់មកវារាលដាលពាសពេញរាងកាយជាមួយនឹងចរន្តឈាមរួមទាំងចូលទៅក្នុងក្រលៀន។ នៅកម្រិតនេះវាជួយលើកកម្ពស់ការបង្កើតសារធាតុរាវឡើងវិញនៅក្នុងណឺត្រុងនិងការអភិរក្សនៅក្នុងខ្លួន។
អាស្រ័យលើបុព្វហេតុជំងឺទឹកនោមផ្អែមអាំងស៊ុយឌីដអាចជាផ្នែកកណ្តាលនិងសរសៃប្រសាទ (តំរងនោម) ។ ដំបូងកើតឡើងជាញឹកញាប់ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការរងរបួសខួរក្បាល, neoplasms នៃ hypothalamus ឬក្រពេញភីតូរីស។ ទីពីរគឺជាលទ្ធផលនៃជំងឺ Tubulupatias ផ្សេងៗនិងភាពចុះខ្សោយនៃអរម៉ូននៃជាលិកាតំរងនោម។
និងជំងឺទឹកនោមផ្អែមនិងរោគសាស្ត្រនៅក្នុងសំណួរត្រូវបានបង្ហាញដោយគ្លីនិកដោយការស្រេកទឹកនិងការនោមច្រើនពេក? ប៉ុន្តែអ្វីដែលខុសគ្នារវាងពួកគេ?
តារាងទី ២៖ ជំងឺទឹកនោមផ្អែមនិងទឹកនោមផ្អែម - ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល៖
នៅក្នុងការខ្សោយតំរងនោមរ៉ាំរ៉ៃក្នុងដំណាក់កាលនៃជំងឺ polyuria, អ្នកជំងឺជារឿយៗត្អូញត្អែរពីការនោមញឹកញាប់, ដែលអាចបង្ហាញពីការវិវត្តនៃជំងឺទឹកនោមផ្អែម។ ទោះយ៉ាងណាក៏ដោយក្នុងករណីនេះការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនឹងជួយ: ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ និងអាយឌីឌីអេមក៏ត្រូវបានសម្គាល់ដោយជាតិស្ករក្នុងឈាមខ្ពស់និងគ្លុយកូសផងដែរហើយជាមួយនឹងរោគសញ្ញាខ្សោយតំរងនោមរ៉ាំរ៉ៃនៃការរក្សាសារធាតុរាវនៅក្នុងខ្លួន (ការហើម) ការថយចុះនៃការពឹងផ្អែក។ ដង់ស៊ីតេទឹកនោម។
ការរំខាននៃក្រពេញ adrenal និងជំងឺ endocrine ផ្សេងទៀត
hyperaldosteronism បឋម (រោគសញ្ញារបស់ខន) គឺជារោគសញ្ញាគ្លីនិកមួយដែលត្រូវបានកំណត់ដោយការផលិតអរម៉ូនអាល់ដូអ៊ីនច្រើនពេកដោយក្រពេញ Adrenal ។
រោគសញ្ញារបស់វាគឺធម្មតាហើយត្រូវបានបង្ហាញដោយរោគសញ្ញាបី៖
- បរាជ័យ CCC
- ជំងឺសរសៃប្រសាទ
- មុខងារតំរងនោមខ្សោយ។
ការបរាជ័យនៃ CVS ដែលត្រូវបានបង្ហាញជាចម្បងដោយការលើសឈាមសរសៃឈាម។ រោគសញ្ញា Neuromuscular ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការថយចុះកម្តៅឈាមនិងត្រូវបានបង្ហាញដោយការចុះខ្សោយនៃសាច់ដុំការប្រកាច់និងការខ្វិនរយៈពេលខ្លី។
រោគសញ្ញារបស់ណីហ្សែនត្រូវបានតំណាងដោយ៖
- ការថយចុះសមត្ថភាពប្រឆាំងតម្រងនោម
- Nocturia
- polyuria ។
មិនដូចទម្រង់ទឹកនោមផ្អែមទាំងពីរប្រភេទទេជំងឺនេះមិនត្រូវបានអមដោយការរំលាយអាហារកាបូអ៊ីដ្រាតខ្សោយទេ។
ក្រពេញក្រពេញគឺជាក្រពេញតូចប៉ុន្តែសំខាន់។
ជំងឺ / រោគសញ្ញារបស់ Itsenko-Cushing គឺជាជំងឺ neuroendocrine មួយទៀតដែលមានការចូលរួមនៃក្រពេញ adrenal ដែលពាក់ព័ន្ធនឹងការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល។ វាត្រូវបានអមដោយការបញ្ចេញជាតិ glucocorticosteroids ច្រើនពេក។
បង្ហាញឱ្យឃើញដោយគ្លីនិកដោយរោគសញ្ញាដូចខាងក្រោម៖
- ភាពធាត់ដោយប្រភេទពិសេស (ទំងន់លើសត្រូវបានដាក់ជាចម្បងនៅពាក់កណ្តាលខាងលើនៃរាងកាយ, មុខក្លាយជារាងដូចព្រះច័ន្ទហើយថ្ពាល់ត្រូវបានគ្របដោយពណ៌ក្រហមភ្លឺ)
- រូបរាងរបស់ striae ពណ៌ផ្កាឈូកឬពណ៌ក្រហម
- ការលូតលាស់សក់ច្រើនពេកលើមុខនិងដងខ្លួន (រួមទាំងស្ត្រី)
- hypotension សាច់ដុំ
- លើសឈាមសរសៃឈាម
- ភាពចុះខ្សោយនៃអាំងស៊ុយលីនខ្សោយ, hyperglycemia,
- ចុះខ្សោយនៃភាពស៊ាំ។
ប្រភេទធម្មតានៃអ្នកជំងឺដែលមានជំងឺនេះ
ការវិវឌ្ឍន៍បន្តិចម្តងនូវភាពធន់នឹងអាំងស៊ុយលីននិងរោគសញ្ញានៃជំងឺលើសឈាមអាចជំរុញឱ្យវេជ្ជបណ្ឌិតអំពីការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២៖ ក្នុងករណីនេះការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលត្រូវបានធ្វើឡើងជាមួយនឹងការវាយតម្លៃរោគសញ្ញាបន្ថែមដែលបានពិពណ៌នាខាងលើ។
លើសពីនេះទៀតការលេចឡើងនូវរោគសញ្ញានៃជំងឺលើសឈាមអាចធ្វើទៅបានជាមួយនឹងជំងឺ endocrine មួយចំនួនផ្សេងទៀត (ជំងឺ hyperthyroidism បឋម, pheochromocytoma) ជាដើមខុសគ្នា។ ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទាំងនេះត្រូវបានអនុវត្តដោយផ្អែកលើការធ្វើតេស្តមន្ទីរពិសោធន៍កម្រិតខ្ពស់។
ដំបៅរលាករ៉ាំរ៉ៃនៃជាលិការលំពែងបណ្តាលឱ្យមានការស្លាប់បន្តិចម្តង ៗ នៃកោសិកាដែលមានមុខងារជាមួយនឹងជំងឺក្រិន។ មិនយូរមិនឆាប់បញ្ហានេះនាំឱ្យមានការបរាជ័យនៃសរីរាង្គនិងការវិវត្តនៃជំងឺ hyperglycemia ។
លំពែង - មិនត្រឹមតែ exocrine ប៉ុណ្ណោះទេប៉ុន្តែក៏មានសរីរាង្គ endocrine ផងដែរ
លក្ខណៈបន្ទាប់បន្សំនៃរោគសញ្ញានេះអាចត្រូវបានគេសង្ស័យដោយផ្អែកលើការត្អូញត្អែររបស់អ្នកជំងឺ (ខ្សែក្រវ៉ាត់ក្នុងអេប៉េសស្ត្រូករាលដាលទៅខាងក្រោយចង្អោរក្អួតបន្ទាប់ពីញ៉ាំអាហារចៀនខ្លាញ់ខ្លាញ់ខុសប្រក្រតីផ្សេងៗនៃលាមក) ក៏ដូចជាការធ្វើតេស្តមន្ទីរពិសោធន៍និងឧបករណ៍ (បង្កើនកម្រិតអង់ស៊ីមអាល់ហ្វាអាមីល្លីនៅក្នុងឈាមអេកូ។ - សញ្ញានៃការរលាកដោយអ៊ុលត្រាសោន។ ល។ ) ។
យកចិត្តទុកដាក់! ដោយឡែកពីគ្នាវាចាំបាច់ក្នុងការបញ្ជាក់ពីស្ថានភាពបែបនេះដូចជាជម្ងឺ alimentary hyperglycemia និង glucosuria ។ ពួកវាវិវឌ្ឍន៍ឆ្លើយតបទៅនឹងការញ៉ាំកាបូអ៊ីដ្រាតលើសនៅក្នុងខ្លួនហើយតាមក្បួនមួយនៅតែបន្តក្នុងរយៈពេលខ្លី។
ដូច្នេះការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃរោគសញ្ញាសំខាន់នៃជំងឺទឹកនោមផ្អែមត្រូវបានអនុវត្តដោយជំងឺជាច្រើន។ ការធ្វើរោគវិនិច្ឆ័យដែលផ្អែកលើទិន្នន័យគ្លីនិកអាចត្រូវបានគេចាត់ទុកថាជាបឋមប៉ុណ្ណោះ: វាចាំបាច់ត្រូវផ្អែកលើទិន្នន័យពីមន្ទីរពិសោធន៍និងការពិនិត្យឧបករណ៍ពេញលេញ។
សួស្តី ខ្ញុំមានអាយុ ៤៥ ឆ្នាំជាស្ត្រីមិនមាននិងមិនមានពាក្យបណ្តឹងពិសេស។ ថ្មីៗនេះវាស់ស្ករ - ៨.៣ ។ ខ្ញុំបានបរិច្ចាគឈាមមិនមែនលើក្រពះទទេទេប្រហែលជាហេតុផលនេះហើយ។
បន្តិចក្រោយមកខ្ញុំបានសំរេចចិត្តធ្វើការវិភាគម្តងទៀត។ សរសៃវ៉ែនលឿននៃលទ្ធផលត្រូវបានកើនឡើងផងដែរ - 7,4 មីល្លីលីត្រ / អិល។ តើវាពិតជាជំងឺទឹកនោមផ្អែមមែនទេ? ប៉ុន្តែខ្ញុំពិតជាគ្មានរោគសញ្ញាអ្វីទេ។
សួស្តី hyperglycemia ក្នុងការធ្វើតេស្តមន្ទីរពិសោធន៍ភាគច្រើនបង្ហាញពីការវិវត្តនៃជំងឺទឹកនោមផ្អែម។ ត្រូវប្រាកដថាពិគ្រោះជាមួយគ្រូពេទ្យឯកទេសខាងអរម៉ូន endocrinologist ដើម្បីសំរេចថាតើត្រូវឆ្លងកាត់ការពិនិត្យបន្ថែម (ដំបូងខ្ញុំសូមណែនាំអ្នកឱ្យបរិច្ចាគឈាមសម្រាប់ HbAc1, អ៊ុលត្រាសោននៃលំពែង) ។
អរុណសួស្តី ប្រាប់ខ្ញុំតើមានសញ្ញាដែលអាចទុកចិត្តបានដែលនឹងជួយកំណត់ជំងឺទឹកនោមផ្អែមរបស់ខ្ញុំ។ ថ្មីៗនេះបានកត់សម្គាល់ឃើញថាខ្ញុំចាប់ផ្តើមញ៉ាំបង្អែមច្រើន។ នេះប្រហែលជាមិនមែនជារោគសញ្ញានៃបញ្ហាសុខភាពទេ។
សួស្តី ការស្វែងរកបង្អែមមិនត្រូវបានគេចាត់ទុកថាជាការបង្ហាញនៃជំងឺទឹកនោមផ្អែមទេ។ តាមទស្សនៈនៃសរីរវិទ្យាតម្រូវការបែបនេះអាចបង្ហាញពីការខ្វះថាមពលការងារភាពតានតឹងភាពតានតឹងក្នុងឈាមថយចុះ។
នៅលើជំងឺទឹកនោមផ្អែម, វេន, អាចបង្ហាញ:
- មាត់ស្ងួត
- ស្រេកទឹកខ្លាំង
- ឧស្សាហ៍នោមនិងប្រើទឹកនោម
- ភាពទន់ខ្សោយការថយចុះការអនុវត្ត
- ពេលខ្លះ - ការបង្ហាញស្បែក (ភាពស្ងួតធ្ងន់ធ្ងរជំងឺស្បែក) ។
ប្រសិនបើអ្នកមានរោគសញ្ញាបែបនេះខ្ញុំសូមណែនាំឱ្យអ្នកឆ្លងកាត់ការពិនិត្យសាមញ្ញ - បរិច្ចាគឈាមសម្រាប់ស្ករ។ បទដ្ឋានដែលទទួលយកជាទូទៅសម្រាប់វាគឺ 3,3-5,5 មីល្លីលីត្រ / អិល។
ជាមួយមនុស្សពេញវ័យអ្វីៗទាំងអស់គឺតិចឬច្រើន។ ហើយតើធ្វើដូចម្តេចដើម្បីសង្ស័យជំងឺទឹកនោមផ្អែមចំពោះកុមារ? ខ្ញុំបានលឺថាចំពោះទារកជំងឺនេះពិបាកខ្លាំងណាស់រហូតដល់សន្លប់និងស្លាប់។
សួស្តី ជាការពិតណាស់កុមារគឺជាប្រភេទអ្នកជំងឺពិសេសដែលតម្រូវឱ្យមានការយកចិត្តទុកដាក់យ៉ាងខ្លាំងទាំងពីបុគ្គលិកពេទ្យនិងពីឪពុកម្តាយ។
រឿងដំបូងដែលទាក់ទាញការយកចិត្តទុកដាក់នៅពេលដែលជំងឺនេះស្ថិតក្នុងវ័យកុមារភាពគឺការស្រេកទឹក: កុមារចាប់ផ្តើមផឹកច្រើនគួរឱ្យកត់សម្គាល់ពេលខ្លះសូម្បីតែអាចភ្ញាក់នៅពេលយប់ដោយសុំទឹក។
សញ្ញាទី ២ នៃជំងឺទឹកនោមផ្អែមទូទៅរបស់កុមារគឺការនោមញឹកញាប់និងភាពស្វាហាប់។ នៅលើឆ្នាំងឬក្បែរបង្គន់អ្នកអាចឃើញចំណុចស្អិតពីទឹកនោមបើទារកស្លៀកកន្ទបព្រោះមានជាតិស្ករខ្ពស់នៅក្នុងទឹកនោមវាអាចនៅជាប់នឹងស្បែក។
បន្ទាប់មកការសម្រកទម្ងន់ក្លាយជាគួរឱ្យកត់សម្គាល់: ទារកបាត់បង់ទំងន់យ៉ាងឆាប់រហ័សទោះបីជាមានចំណង់អាហារល្អក៏ដោយ។ លើសពីនេះទៀតសញ្ញានៃការភ្ញាក់ផ្អើលកើតឡើង: ទារកក្លាយទៅជាងងុយគេងងងុយដេកកម្រចូលរួមក្នុងហ្គេម។
ទាំងអស់នេះគួរតែជូនដំណឹងដល់ឪពុកម្តាយដែលយកចិត្តទុកដាក់។ រោគសញ្ញាបែបនេះត្រូវការការពិនិត្យនិងដំបូន្មានវេជ្ជសាស្រ្តជាបន្ទាន់។
ជារឿយៗមនុស្សត្រូវបានព្យាបាលដោយរោគសញ្ញាធ្ងន់ធ្ងរនៃជំងឺ "ស្ករ" ដែលមិនធ្វើឱ្យស្មុគស្មាញដល់ដំណើរការនៃការធ្វើរោគវិនិច្ឆ័យ។ញឹកញាប់ជាងនេះទៅទៀតការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលទឹកនោមផ្អែមគឺត្រូវបានទាមទារនៅដំណាក់កាលដំបូងនៅពេលរូបភាពគ្លីនិកមានលក្ខណៈព្រិល។ ដើម្បីបញ្ជាក់ឬបដិសេធហើយក៏ដើម្បីកំណត់ប្រភេទរោគសាស្ត្រការធ្វើតេស្តឈាមនិងទឹកនោមនៅក្នុងមន្ទីរពិសោធន៍ត្រូវបានប្រើ។ ការសិក្សាលម្អិតបន្ថែមទៀតអាចបែងចែកជំងឺទឹកនោមផ្អែមពីជំងឺមេតាប៉ូលីសស្រដៀងគ្នា។
ចំនួនអ្នកជំងឺទឹកនោមផ្អែមកំពុងកើនឡើងយ៉ាងឆាប់រហ័សដូច្នេះវាចាំបាច់ត្រូវដឹងពីសញ្ញាសំខាន់ៗដើម្បីឆ្លងកាត់ការសិក្សាចាំបាច់ទាន់ពេលវេលា។ គស្ញដំបូងនៃជំងឺនេះគឺស្ងួតមាត់, នោមញឹកនិងរំខានដល់ស្ថានភាពទូទៅនៃរាងកាយក្នុងទម្រង់ជាអស់កម្លាំងឆាប់រហ័ស, ស្រកទំងន់ដោយមិនមានអាការៈឃ្លានខ្សោយនិងព្យាបាលរបួសយឺត ៗ ។
រោគសាស្ត្រប្រភេទនេះត្រូវបានគេរកឃើញចំពោះមនុស្សដែលមានអាយុក្រោម ៣៥ ឆ្នាំហើយត្រូវបានគេចាត់ទុកថាពឹងផ្អែកលើអាំងស៊ុយលីនពីព្រោះយន្តការអភិវឌ្ឍន៍ត្រូវបានកំណត់ដោយការរំលោភលើការផលិតអាំងស៊ុយលីនដែលជាអរម៉ូនចាំបាច់សម្រាប់ការបំបែកជាតិគ្លុយកូសក្នុងលំពែង។ ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ត្រូវបានរកឃើញដោយមិននឹកស្មានដល់ហើយជារឿយៗចាប់ផ្តើមភ្លាមៗដោយសន្លប់ទឹកនោមផ្អែម។ វាស្រកទម្ងន់យ៉ាងឈឺចាប់ស្បែករមាស់និងពុះ។
មិនដូចជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ទេមនុស្សត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមបន្ទាប់ពីអាយុ ៤០ ឆ្នាំ។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ លេចចេញជាបណ្តើរ ៗ ហើយស្ទើរតែមិនអាចដឹងបាន។ ដំបូងជំងឺនេះកម្រត្រូវបានកំណត់ណាស់។ បន្ទាប់ពី ៥-៦ ឆ្នាំអាការរោគកាន់តែលេចចេញជារូបរាងឡើង៖ មានការអស់កម្លាំងឆាប់រហ័សស្រេកទឹកនិងខ្សោយហើយចក្ខុវិស័យកាន់តែយ៉ាប់យ៉ឺន។
វាចាំបាច់ក្នុងការវាយតម្លៃរោគសញ្ញាដែលអមនឹងជំងឺទឹកនោមផ្អែម - ប្រព័ន្ធសរសៃប្រសាទ, សរសៃប្រសាទឬរួមបញ្ចូលគ្នា។ ចំពោះជម្ងឺ“ ស្ករ” ធម្មតាភាពខុសគ្នាត្រូវបានតម្រង់ឆ្ពោះទៅរកកម្រិតអាំងស៊ុយលីនក្នុងឈាមជាជាងស្ករ។ ជាមួយនឹងកម្រិតខ្ពស់នៃអរម៉ូនគ្លុយកូសមានលក្ខណៈធម្មតាឬកើនឡើងបន្ទាប់មកជំងឺទឹកនោមផ្អែមត្រូវបានបញ្ជាក់។ ជាមួយនឹងការខ្វះជាតិស្ករប៉ុន្តែជាមួយនឹងអាំងស៊ុយលីនលើស, hyperinsulinemia មានការរីកចម្រើន - រដ្ឋដែលមានជំងឺទឹកនោមផ្អែម។
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមត្រូវបានធ្វើឡើងដោយផ្អែកលើការធ្វើតេស្តឈាមជាមួយនឹងនិយមន័យនៃជាតិស្ករ។ ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមត្រូវបានធ្វើឡើងនៅពេលព្រឹកនៅលើពោះទទេនិងពេលថ្ងៃបន្ទាប់ពីទទួលទានអាហារតាមអំពើចិត្ត។ ទិន្នន័យសំខាន់ៗស្តីពីការធ្វើតេស្តជាមួយនឹងបន្ទុកកាបូអ៊ីដ្រាត។ ដើម្បីគ្រប់គ្រងកម្រិតជាតិគ្លុយកូសក្នុងសេរ៉ូមឈាមត្រូវបានកំណត់នៅក្នុងមន្ទីរពិសោធន៍ឬនៅផ្ទះ។ ប្រើបន្ទះតេស្ត៍រឺក៏ម៉ែត្រគ្លុយកូសក្នុងឈាម។ បទដ្ឋានដែលទឹកនោមផ្អែមប្រភេទទី ១ និងប្រភេទទី ២ ត្រូវបានបែងចែកនៅក្នុងតារាង៖
Fadeev, P.A. ជំងឺទឹកនោមផ្អែម mellitus / P.A. ហ្វាដេវ។ - អិមៈសន្តិភាពនិងការអប់រំឆ្នាំ ២០១៥ - ២០៨ ទំ។
Dolzhenkova អិនអេ។ ជំងឺទឹកនោមផ្អែម សៀវភៅសម្រាប់អ្នកជំងឺនិងមនុស្សជាទីស្រឡាញ់របស់ពួកគេ។ SPb ។ , ផ្ទះបោះពុម្ព "ភីធឺ", ២០០០, ១៥១ ទំព័រ, ចំនួន ២៥.០០០ ច្បាប់ចម្លង។
Peter J. Watkins ជំងឺទឹកនោមផ្អែម, Beanom -, ឆ្នាំ ២០០៦។ - ១៣៦ គ។

ខ្ញុំសូមណែនាំខ្លួនខ្ញុំ។ ខ្ញុំឈ្មោះអេលេណា។ ខ្ញុំបានធ្វើការជាគ្រូពេទ្យឯកទេសខាង endocrinologist អស់រយៈពេលជាង ១០ ឆ្នាំមកហើយ។ ខ្ញុំជឿជាក់ថាបច្ចុប្បន្នខ្ញុំជាអ្នកជំនាញក្នុងវិស័យរបស់ខ្ញុំហើយខ្ញុំចង់ជួយអ្នកទស្សនាទាំងអស់អោយចូលមកវែបសាយត៍ដើម្បីដោះស្រាយបញ្ហាស្មុគស្មាញនិងមិនស្មុគស្មាញ។ រាល់សំភារៈសំរាប់វែបសាយត៍ត្រូវបានប្រមូលនិងដំណើរការដោយយកចិត្តទុកដាក់ដើម្បីបង្ហាញរាល់ព័ត៌មានចាំបាច់។ មុនពេលអនុវត្តអ្វីដែលបានពិពណ៌នានៅលើគេហទំព័រការពិគ្រោះយោបល់ជាកាតព្វកិច្ចជាមួយអ្នកឯកទេសគឺចាំបាច់ជានិច្ច។
ប្រភេទនៃជំងឺទឹកនោមផ្អែម
 ជំងឺទឹកនោមផ្អែមគ្រប់ប្រភេទមានរោគសញ្ញាប្រហាក់ប្រហែលគ្នាគឺការកើនឡើងជាតិស្ករក្នុងឈាមការស្រេកទឹកខ្លាំងការនោមនិងខ្សោយ។ ប៉ុន្តែទោះបីជាយ៉ាងណាក៏ដោយវាមានភាពខុសគ្នាគួរឱ្យកត់សម្គាល់រវាងពួកគេដែលមិនអាចព្រងើយកន្តើយក្នុងការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលជាបន្តបន្ទាប់នៃជំងឺនេះ។
ជំងឺទឹកនោមផ្អែមគ្រប់ប្រភេទមានរោគសញ្ញាប្រហាក់ប្រហែលគ្នាគឺការកើនឡើងជាតិស្ករក្នុងឈាមការស្រេកទឹកខ្លាំងការនោមនិងខ្សោយ។ ប៉ុន្តែទោះបីជាយ៉ាងណាក៏ដោយវាមានភាពខុសគ្នាគួរឱ្យកត់សម្គាល់រវាងពួកគេដែលមិនអាចព្រងើយកន្តើយក្នុងការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលជាបន្តបន្ទាប់នៃជំងឺនេះ។
កត្តាសំខាន់ៗដូចជាអត្រានៃការវិវត្តនៃជំងឺភាពធ្ងន់ធ្ងរនៃវគ្គសិក្សានិងលទ្ធភាពនៃផលវិបាកអាស្រ័យលើប្រភេទនៃជំងឺទឹកនោមផ្អែម។ លើសពីនេះទៀតមានតែតាមរយៈការបង្កើតប្រភេទនៃជំងឺទឹកនោមផ្អែមប៉ុណ្ណោះដែលអាចបង្ហាញពីមូលហេតុពិតនៃការកើតឡើងរបស់វាដែលមានន័យថាជ្រើសរើសវិធីសាស្រ្តដែលមានប្រសិទ្ធភាពបំផុតដើម្បីប្រយុទ្ធប្រឆាំងនឹងវា។
សព្វថ្ងៃនៅក្នុងផ្នែកវេជ្ជសាស្ត្រមានជំងឺទឹកនោមផ្អែមចំនួន ៥ ប្រភេទ។ ទំរង់ផ្សេងទៀតនៃជំងឺនេះគឺកម្រណាស់ហើយជាធម្មតាវិវត្តទៅជាទម្រង់នៃផលវិបាកនៃជំងឺដទៃទៀតដូចជាជំងឺរលាកលំពែងដុំសាច់ឬការរងរបួសនៃលំពែងការឆ្លងមេរោគវីរុសរោគសញ្ញាហ្សែនពីកំណើតនិងច្រើនទៀត។
ប្រភេទនៃជំងឺទឹកនោមផ្អែម៖
- ជំងឺទឹកនោមផ្អែមប្រភេទ ១
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ២
- ជំងឺទឹកនោមផ្អែមពេលមានគភ៌
- ជំងឺទឹកនោមផ្អែមស្តេរ៉ូអ៊ីត
- ជំងឺទឹកនោមផ្អែម Insipidus ។
ភាគច្រើនអ្នកជំងឺត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។វាមានច្រើនជាង ៩០% នៃករណីទាំងអស់នៃជំងឺដែលមានជម្ងឺនេះ។ អត្រាប្រេវ៉ាឡង់ខ្ពស់បំផុតទី ២ គឺជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។ វាត្រូវបានគេរកឃើញស្ទើរតែ 9% នៃអ្នកជំងឺ។ ប្រភេទទឹកនោមផ្អែមដែលនៅសល់មានចំនួនមិនលើសពី ១,៥% នៃអ្នកជំងឺ។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជំងឺទឹកនោមផ្អែមជួយកំណត់ឱ្យបានច្បាស់នូវប្រភេទជំងឺដែលអ្នកជំងឺទទួលរង។
វាមានសារៈសំខាន់ជាពិសេសដែលវិធីសាស្រ្តធ្វើរោគវិនិច្ឆ័យនេះអនុញ្ញាតឱ្យអ្នកសម្គាល់ប្រភេទជំងឺទឹកនោមផ្អែមទូទៅបំផុតចំនួនពីរដែលទោះបីជាពួកគេមានរូបភាពគ្លីនិកស្រដៀងគ្នាប៉ុន្តែខុសគ្នាច្រើនតាមវិធីជាច្រើន។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ត្រូវបានកំណត់ដោយការបញ្ឈប់ផ្នែកខ្លះឬពេញលេញនៃការផលិតអរម៉ូនអាំងស៊ុយលីនផ្ទាល់របស់វា។ ភាគច្រើនជំងឺនេះមានការរីកចម្រើនដោយសារតែការរំលោភលើប្រព័ន្ធភាពស៊ាំយ៉ាងធ្ងន់ធ្ងរដែលជាលទ្ធផលនៃអង្គបដិប្រាណលេចឡើងនៅក្នុងខ្លួនមនុស្សដែលវាយប្រហារកោសិកានៃលំពែងដោយខ្លួនឯង។
ជាលទ្ធផលមានការបំផ្លាញទាំងស្រុងនៃកោសិកាដែលលាក់អាំងស៊ុយលីនដែលបណ្តាលឱ្យមានការកើនឡើងយ៉ាងខ្លាំងនូវជាតិស្ករក្នុងឈាម។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ភាគច្រើនជះឥទ្ធិពលដល់កុមារក្នុងក្រុមអាយុពី ៧ ទៅ ១៤ ឆ្នាំ។ លើសពីនេះទៅទៀតក្មេងប្រុសទទួលរងពីជំងឺនេះច្រើនដងច្រើនជាងក្មេងស្រី។
ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញលើមនុស្សដែលមានអាយុលើសពី ៣០ ឆ្នាំតែក្នុងករណីពិសេសប៉ុណ្ណោះ។ ជាធម្មតាហានិភ័យនៃការកើតជំងឺទឹកនោមផ្អែមប្រភេទនេះត្រូវបានកាត់បន្ថយគួរឱ្យកត់សម្គាល់បន្ទាប់ពីរយៈពេល ២៥ ឆ្នាំ។
ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ត្រូវបានសម្គាល់ដោយសញ្ញាឌីផេរ៉ង់ស្យែលដូចខាងក្រោមៈ
- បង្កើនជាតិស្ករក្នុងឈាមជាប្រចាំ
- ទាប peptide C
- កំហាប់អាំងស៊ុយលីនទាប
- វត្តមាននៃអង្គបដិប្រាណនៅក្នុងខ្លួន។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម ២ ត្រូវបានបង្កើតឡើងជាលទ្ធផលនៃភាពធន់នឹងអាំងស៊ុយលីនដែលត្រូវបានបង្ហាញនៅក្នុងភាពមិនងាយនៃជាលិកាខាងក្នុងទៅអាំងស៊ុយលីន។ ពេលខ្លះវាក៏ត្រូវបានអមដោយការកាត់បន្ថយផ្នែកនៃអាថ៌កំបាំងនៃអរម៉ូននេះនៅក្នុងខ្លួន។
នៅក្នុងជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតមិនសូវត្រូវបានគេបញ្ចេញទេ។ ដូច្នេះចំពោះអ្នកជំងឺដែលមានទម្រង់ទី ២ នៃជំងឺទឹកនោមផ្អែមការកើនឡើងនូវកម្រិតអាសេតូននៅក្នុងឈាមគឺកម្រមានណាស់ហើយវាមានហានិភ័យតិចក្នុងការវិវត្តទៅជាជំងឺ ketosis និង ketoacidosis ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញលើស្ត្រីច្រើនជាងបុរស។ ទន្ទឹមនឹងនេះស្ត្រីដែលមានអាយុលើសពី 45 ឆ្នាំគឺជាក្រុមហានិភ័យពិសេស។ ជំងឺទឹកនោមផ្អែមប្រភេទនេះជាទូទៅមានលក្ខណៈកាន់តែច្រើនចំពោះមនុស្សដែលមានវ័យចំណាស់និងចាស់។
ទោះយ៉ាងណាក៏ដោយថ្មីៗនេះមានទំនោរទៅរក "ធ្វើឱ្យមានជំងឺទឹកនោមផ្អែមប្រភេទទី 2" ឡើងវិញ។ សព្វថ្ងៃនេះជំងឺនេះកំពុងត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញកាន់តែខ្លាំងឡើងចំពោះអ្នកជំងឺដែលមានអាយុក្រោម ៣០ ឆ្នាំ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានកំណត់ដោយការវិវត្តយូរជាងនេះដែលអាចស្ទើរតែមិនមានរោគសញ្ញា។ ដោយសារមូលហេតុនេះជំងឺនេះច្រើនតែត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញនៅដំណាក់កាលចុងក្រោយនៅពេលដែលអ្នកជំងឺចាប់ផ្តើមបង្ហាញនូវភាពស្មុគស្មាញផ្សេងៗគ្នាដូចជាការថយចុះចក្ខុវិស័យរូបរាងនៃដំបៅមិនជាសះស្បើយមុខងារខ្សោយបេះដូងបេះដូងតម្រងនោមនិងច្រើនទៀត។
រោគសញ្ញាឌីផេរ៉ង់ស្យែលប្រភេទទី ២៖
- គ្លុយកូសក្នុងឈាមត្រូវបានកើនឡើងគួរឱ្យកត់សម្គាល់
- អេម៉ូក្លូប៊ីនគ្លីលីកត្រូវបានកើនឡើងគួរឱ្យកត់សម្គាល់
- C-peptide កើនឡើងឬធម្មតា
- អាំងស៊ុយលីនកើនឡើងឬធម្មតា
- អវត្ដមាននៃអង្គបដិប្រាណចំពោះកោសិកាលំពែង .- ។
ជិត ៩០% នៃអ្នកជំងឺទឹកនោមផ្អែមប្រភេទ ២ គឺធាត់លើសទម្ងន់ឬធាត់ខ្លាំង។
| ចុះហត្ថលេខា | ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ | ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ |
| ធាតុផ្សំតំណពូជ | កម្រណាស់ | ធម្មតា |
| ទំងន់អ្នកជម្ងឺ | ខាងក្រោមធម្មតា | លើសទម្ងន់និងធាត់ |
| ការចាប់ផ្តើមជម្ងឺ | ការអភិវឌ្ឍន៍ស្រួចស្រាវ | ការអភិវឌ្ឍយឺត |
| អាយុអ្នកជម្ងឺនៅពេលចាប់ផ្តើម | ភាគច្រើនជាកុមារចាប់ពីអាយុ ៧ ទៅ ១៤ ឆ្នាំមនុស្សវ័យក្មេងចាប់ពីអាយុ ១៥ ទៅ ២៥ ឆ្នាំ | មនុស្សដែលមានអាយុចាប់ពី ៤០ ឆ្នាំឡើងទៅ |
| រោគសញ្ញា | រោគសញ្ញាស្រួចស្រាវ | ការបង្ហាញជាក់ស្តែងនៃរោគសញ្ញា |
| កំរិតអាំងស៊ុយលីន | ទាបណាស់ឬបាត់ | កើនឡើង |
| កម្រិត peptide C | បាត់ឬកាត់បន្ថយយ៉ាងខ្លាំង | ខ្ពស់ |
| អង់ទីករទៅកោសិកាβ | សូមមករកពន្លឺ | អវត្តមាន |
| ទំនោរទៅនឹង ketoacidosis | ខ្ពស់ | ទាបណាស់ |
| ភាពធន់នឹងអាំងស៊ុយលីន | មិនបានសង្កេតឃើញទេ | មានជានិច្ច |
| ប្រសិទ្ធភាពនៃភ្នាក់ងារជាតិស្ករក្នុងឈាម | គ្មានប្រសិទ្ធភាព | មានប្រសិទ្ធភាពណាស់ |
| តម្រូវការចាក់អាំងស៊ុយលីន | ពេញមួយជីវិត | បាត់នៅពេលចាប់ផ្តើមនៃជំងឺ, ក្រោយមកទៀតកំពុងអភិវឌ្ឍ |
| វគ្គទឹកនោមផ្អែម | ជាមួយនឹងការធ្វើឱ្យកាន់តែធ្ងន់ធ្ងរតាមកាលកំណត់ | ស្ថេរភាព |
| រដូវនៃជំងឺ | ភាពក្រីក្រនៅរដូវស្លឹកឈើជ្រុះនិងរដូវរងារ | មិនបានសង្កេតឃើញទេ |
| ទឹកនោម | គ្លុយកូសនិងអាសេតូន | គ្លុយកូស |
ជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជួយកំណត់ប្រភេទដទៃទៀតនៃជំងឺនេះ។
ជំងឺទឹកនោមផ្អែមស្តេរ៉ូអ៊ីត
ជំងឺទឹកនោមផ្អែមស្តេរ៉ូអ៊ីតកើតឡើងជាលទ្ធផលនៃការប្រើថ្នាំអរម៉ូន glucocorticosteroids យូរ។ មូលហេតុមួយទៀតនៃជម្ងឺនេះគឺរោគសញ្ញារបស់ Itsenko-Cushing ដែលជះឥទ្ធិពលដល់ក្រពេញ Adrenal និងបង្កឱ្យមានការកើនឡើងនូវការផលិតអរម៉ូន corticosteroid ។
ជំងឺទឹកនោមផ្អែមស្តេរ៉ូអ៊ីតមានការរីកចម្រើនដូចជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ នេះមានន័យថាជាមួយនឹងជំងឺនេះនៅក្នុងរាងកាយរបស់អ្នកជំងឺការផលិតអាំងស៊ុយលីនត្រូវបានបញ្ឈប់ដោយផ្នែកឬទាំងស្រុងហើយមានតម្រូវការចាក់ថ្នាំប្រចាំថ្ងៃនៃការត្រៀមអាំងស៊ុយលីន។
លក្ខខណ្ឌចម្បងសម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមស្តេរ៉ូអ៊ីតគឺជាការបញ្ចប់ទាំងស្រុងនូវថ្នាំអរម៉ូន។ ជារឿយៗនេះគឺគ្រប់គ្រាន់ដើម្បីធ្វើឱ្យការរំលាយអាហារកាបូអ៊ីដ្រាតធម្មតានិងធ្វើឱ្យធូរស្រាលរោគសញ្ញាទឹកនោមផ្អែមទាំងអស់។
គស្ញខុសគ្នានៃជំងឺទឹកនោមផ្អែមស្តេរ៉ូអ៊ីត:
- ការវិវត្តយឺតនៃជំងឺ
- ការកើនឡើងរោគសញ្ញាបន្តិចម្តង ៗ ។
- កង្វះស្នាមប្រេះភ្លាមៗនៅក្នុងជាតិស្ករក្នុងឈាម។
- ការអភិវឌ្ឍន៍ដ៏កម្រនៃជម្ងឺ hyperglycemia
- ហានិភ័យទាបខ្លាំងក្នុងការវិវត្តទៅជាសន្លប់ជ្រុល។
ជំងឺទឹកនោមផ្អែមពេលមានគភ៌
ជំងឺទឹកនោមផ្អែមពេលមានគភ៌រីកចម្រើនតែលើស្ត្រីអំឡុងពេលមានផ្ទៃពោះ។ រោគសញ្ញាដំបូងនៃជំងឺនេះ, ជាក្បួន, ចាប់ផ្តើមលេចឡើងនៅអាយុ 6 ខែនៃកាយវិការ។ ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ជារឿយៗប៉ះពាល់ដល់ស្ត្រីដែលមានសុខភាពល្អទាំងស្រុងដែលមុនពេលមានផ្ទៃពោះមិនមានបញ្ហាជាមួយនឹងជាតិស្ករក្នុងឈាមខ្ពស់ទេ។
ហេតុផលសម្រាប់ការវិវត្តនៃជំងឺនេះគឺអរម៉ូនដែលត្រូវបានលាក់ដោយសុក។ ពួកវាចាំបាច់សម្រាប់ការអភិវឌ្ឍធម្មតារបស់កុមារប៉ុន្តែពេលខ្លះពួកគេរារាំងសកម្មភាពរបស់អាំងស៊ុយលីនហើយរំខានដល់ការស្រូបយកជាតិស្ករធម្មតា។ ជាលទ្ធផលជាលិកាខាងក្នុងរបស់ស្ត្រីប្រែជាចុះខ្សោយចំពោះអាំងស៊ុយលីនដែលបង្កឱ្យមានការវិវត្តនៃភាពធន់នឹងអាំងស៊ុយលីន។
ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ច្រើនតែបាត់ទៅវិញទាំងស្រុងក្រោយពេលសម្រាលកូនប៉ុន្តែវាបង្កើនហានិភ័យនៃស្ត្រីដែលកំពុងវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ ប្រសិនបើជំងឺទឹកនោមផ្អែមពេលមានគភ៌ត្រូវបានគេសង្កេតឃើញលើស្ត្រីក្នុងកំឡុងពេលមានផ្ទៃពោះដំបូងបន្ទាប់មកដោយមានប្រូបាប៊ីលីតេចំនួន 30% វានឹងវិវឌ្ឍន៍ទៅរកជំងឺជាបន្តបន្ទាប់។ ជំងឺទឹកនោមផ្អែមប្រភេទនេះច្រើនតែប៉ះពាល់ដល់ស្ត្រីក្នុងការមានផ្ទៃពោះយឺត - ចាប់ពីអាយុ ៣០ ឆ្នាំឡើងទៅ។
ហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមពេលមានគភ៌ត្រូវបានកើនឡើងគួរឱ្យកត់សម្គាល់ប្រសិនបើម្តាយដែលមានផ្ទៃពោះលើសទម្ងន់ជាពិសេសការធាត់ខ្លាំង។
ជំងឺទឹកនោមផ្អែម Insipidus
ជំងឺទឹកនោមផ្អែម Insipidus មានការរីកចម្រើនដោយសារតែកង្វះអ័រម៉ូន vasopressin ដែលរារាំងការបញ្ចេញជាតិទឹកពីក្នុងខ្លួន។ ជាលទ្ធផលនៃបញ្ហានេះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទនេះមានការនោមញឹកនិងស្រេកទឹកខ្លាំង។
អរម៉ូន vasopressin ត្រូវបានផលិតដោយក្រពេញសំខាន់មួយនៃរាងកាយដោយអ៊ីប៉ូតាឡាមូស។ ពីទីនោះវាឆ្លងចូលទៅក្នុងក្រពេញភីតូរីសហើយបន្ទាប់មកចូលទៅក្នុងចរន្តឈាមហើយរួមជាមួយលំហូររបស់វាចូលក្នុងតម្រងនោម។ តាមរយៈការធ្វើសកម្មភាពលើជាលិការតំរែតំរង់តំរងនោមជួយលើកកម្ពស់ការបង្កើតសារធាតុរាវឡើងវិញនិងការរក្សាសំណើមនៅក្នុងខ្លួន។
ជំងឺទឹកនោមផ្អែម Insipidus មានពីរប្រភេទគឺកណ្តាលនិងតំរងនោម (នឺត្រុងហ្វាល) ។ ជំងឺទឹកនោមផ្អែមកណ្តាលមានការរីកចម្រើនដោយសារតែការបង្កើតដុំសាច់ស្រាលឬសាហាវនៅក្នុងអ៊ីប៉ូតាឡាមូសដែលនាំឱ្យមានការថយចុះយ៉ាងខ្លាំងនៃការផលិត vasopressin ។
នៅក្នុងជំងឺទឹកនោមផ្អែមនៅតំរងនោមកម្រិតនៃ vasopressin នៅក្នុងឈាមនៅតែមានលក្ខណៈធម្មតាប៉ុន្តែជាលិកាតំរងនោមបាត់បង់ភាពប្រែប្រួល។ជាលទ្ធផលកោសិកានៃបំពង់រំលាយអាហារមិនអាចស្រូបយកទឹកបានដែលនាំឱ្យមានការវិវត្តនៃការខះជាតិទឹកធ្ងន់ធ្ងរ។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជំងឺទឹកនោមផ្អែមនិងតារាងជំងឺទឹកនោមផ្អែម៖
| ចុះហត្ថលេខា | ជំងឺទឹកនោមផ្អែម Insipidus | ជំងឺទឹកនោមផ្អែម |
| ស្រេកទឹក | បញ្ចេញសម្លេងខ្លាំងណាស់ | សម្តែងការ |
| ទិន្នផលទឹកនោម ២៤ ម៉ោង | ពី ៣ ទៅ ១៥ លីត្រ | មិនលើសពី 3 លីត្រ |
| ការចាប់ផ្តើមជម្ងឺ | មុតស្រួចណាស់ | បន្តិចម្តង ៗ |
| Enuresis | ជាញឹកញាប់មានវត្តមាន | កំពុងបាត់ខ្លួន |
| ជាតិស្ករក្នុងឈាមខ្ពស់ | ទេ | ត្រូវហើយ |
| វត្តមាននៃជាតិគ្លុយកូសនៅក្នុងទឹកនោម | ទេ | ត្រូវហើយ |
| ដង់ស៊ីតេដែលទាក់ទងនៃទឹកនោម | ទាប | ខ្ពស់ |
| ស្ថានភាពរបស់អ្នកជំងឺក្នុងការវិភាគជាមួយស្ងួត | គួរឱ្យកត់សម្គាល់កាន់តែអាក្រក់ | មិនផ្លាស់ប្តូរ |
| បរិមាណទឹកនោមដែលបញ្ចេញក្នុងការវិភាគស្ងួត | មិនផ្លាស់ប្តូរឬថយចុះបន្តិចទេ | មិនផ្លាស់ប្តូរ |
| ការប្រមូលផ្តុំអាស៊ីតអ៊ុយរិកក្នុងឈាម | លើសពី 5 មីល្លីល / លី | កើនឡើងតែនៅក្នុងជំងឺធ្ងន់ធ្ងរប៉ុណ្ណោះ |
ដូចដែលអ្នកអាចឃើញជំងឺទឹកនោមផ្អែមគ្រប់ប្រភេទគឺស្រដៀងគ្នាហើយការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជួយសម្គាល់ជំងឺទឹកនោមផ្អែមមួយប្រភេទពីប្រភេទមួយផ្សេងទៀត។ នេះមានសារៈសំខាន់ខ្លាំងណាស់សម្រាប់ការអភិវឌ្ឍយុទ្ធសាស្រ្តព្យាបាលត្រឹមត្រូវនិងការប្រយុទ្ធប្រឆាំងនឹងជំងឺដោយជោគជ័យ។ វីដេអូនៅក្នុងអត្ថបទនេះប្រាប់អ្នកពីរបៀបដែលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម។
ចង្អុលបង្ហាញស្កររបស់អ្នកឬជ្រើសរើសភេទសម្រាប់ការណែនាំស្វែងរកមិនរកឃើញស្វែងរកមិនរកឃើញស្វែងរកមិនរកឃើញ
តើជំងឺទឹកនោមផ្អែមត្រូវបានគេធ្វើរោគវិនិច្ឆ័យយ៉ាងដូចម្តេច?

ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមនិងភាពខុសគ្នារបស់វា (ការកំណត់ប្រភេទ) គឺផ្អែកលើសំណុំនៃសូចនាករមន្ទីរពិសោធន៍និងគ្លីនិក។
ជំងឺបែបនេះមានសញ្ញាច្បាស់លាស់ - ការកើនឡើងជាលំដាប់នៃកម្រិតជាតិស្ករក្នុងឈាម។ ទោះយ៉ាងណាក៏ដោយដើម្បីកំណត់ប្រភេទផ្សេងៗនៃជម្ងឺនេះត្រូវកំណត់ប៉ារ៉ាម៉ែត្រផ្សេងទៀត។
គួរឱ្យទុកចិត្តបំផុតគឺវិធីសាស្រ្តមន្ទីរពិសោធន៍ឯកទេសដែលបញ្ជាក់ពីលក្ខណៈនៃជំងឺប្រភេទនិងកំរិតនៃការអភិវឌ្ឍន៍របស់វា។
លក្ខណៈពិសេសជាក់លាក់នៃប្រភេទផ្សេងៗគ្នានៃជំងឺ
បច្ចុប្បន្នជំងឺទឹកនោមផ្អែមប្រភេទដូចខាងក្រោមត្រូវបានសម្គាល់:
ជាមួយនឹងជម្ងឺប្រភេទនេះការកើនឡើងជាតិស្ករក្នុងឈាមគឺបណ្តាលមកពីកង្វះអាំងស៊ុយលីន។ វាគឺជាអរម៉ូននេះដែលជួយឱ្យគ្លុយកូសខ្លួនវាជ្រាបចូលទៅក្នុងកោសិកាផ្សេងៗនៃរាងកាយបានយ៉ាងឆាប់រហ័ស។ សារធាតុនេះត្រូវបានផលិតនៅក្នុងកោសិកាបេតានៅក្នុងលំពែងដោយខ្លួនឯង។ នៅក្នុងជំងឺទឹកនោមផ្អែមនៃប្រភេទនេះដោយសារតែការប៉ះពាល់នឹងកត្តាអវិជ្ជមានកោសិកាបែបនេះត្រូវបានបំផ្លាញ។
នេះគឺជាអ្វីដែលម៉ូលេគុលអាំងស៊ុយលីនមើលទៅ។
ជាលទ្ធផលនេះក្រពេញនេះមិនអាចផលិតអាំងស៊ុយលីនក្នុងបរិមាណគ្រប់គ្រាន់សម្រាប់ជីវិតធម្មតាទេ។ កង្វះបែបនេះនាំឱ្យមានការកើនឡើងជាលំដាប់នៃកម្រិតជាតិស្ករក្នុងឈាម។
ហេតុផលដែលនាំឱ្យមានការស្លាប់នៃកោសិកាទាំងនេះអាចជាការឆ្លងពីមុនភាពតានតឹងថេរក៏ដូចជាដំណើរការនៃប្រព័ន្ធភាពស៊ាំនៃរាងកាយ។
ស្ថិតិបានបង្ហាញថាជំងឺទឹកនោមផ្អែមប្រភេទនេះត្រូវបានរកឃើញនៅក្នុង 10-15% នៃអ្នកជំងឺទាំងអស់ដែលមានជំងឺនេះ។
ជាមួយនឹងប្រភេទនៃជំងឺនេះកោសិកាលំពែងមានមុខងារធម្មតា។ ពួកគេផលិតបរិមាណអាំងស៊ុយលីនធម្មជាតិគ្រប់គ្រាន់នៅក្នុងខ្លួន។ ទោះជាយ៉ាងណាក៏ដោយជាលិកាដែលពឹងផ្អែកលើអាំងស៊ុយលីនផ្សេងៗគ្នានៅក្នុងអ្នកជំងឺឈប់ឆ្លើយតបគ្រប់គ្រាន់ទៅនឹងអរម៉ូននេះ។ ការរំលោភនេះនាំឱ្យមានការពិតដែលថាអ្នកជំងឺរកឃើញកម្រិតអាំងស៊ុយលីនកើនឡើងហើយកម្រិតជាតិស្ករក៏ខ្ពស់ផងដែរ។
រោគសញ្ញាលក្ខណៈនៃជំងឺទឹកនោមផ្អែម
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលដែលមានលក្ខណៈគ្រប់គ្រាន់នៃជំងឺទឹកនោមផ្អែមទាមទារឱ្យមានការសិក្សាអំពីស្ថានភាពទូទៅរបស់អ្នកជំងឺ។ រោគសញ្ញាខាងក្រោមនេះគឺជាលក្ខណៈនៃជំងឺនេះ៖
- ការស្រេកទឹកថេរ
- បង្កើនការនោម
- បង្កើនចំណង់អាហារអមដោយការសម្រកទម្ងន់
- ឡើងទម្ងន់យ៉ាងឆាប់រហ័សនិងឆាប់រហ័ស
- ឈឺក្បាល
- លើសឈាមសរសៃឈាម
- អស់កម្លាំង
- ការរំខានដំណេក
- ភាពទន់ខ្សោយទូទៅ
- វត្តមាននៃជំងឺទឹកនោមផ្អែមក្នុងគ្រួសារបន្ទាន់
- បែកញើសលើស
- កាត់បន្ថយសកម្មភាពរាងកាយ
- រមាស់នៃស្បែក,
- ovary polycystic,
- ក្អួតឬក្អួត
- ទ្រីគ្លីសេរីដខ្ពស់
- កម្រិតទាបនៃ lipoproteins ដង់ស៊ីតេខ្ពស់,
- វត្តមាននៃជំងឺឆ្លងញឹកញាប់។
សញ្ញាធ្វើរោគវិនិច្ឆ័យ - ជាតិស្ករក្នុងឈាម
សញ្ញាសំខាន់របស់មនុស្សដែលមានជំងឺទឹកនោមផ្អែមគឺការកើនឡើងជាលំដាប់នៃកម្រិតជាតិស្ករក្នុងឈាម។ ដើម្បីរកភាគរយរបស់វាអ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជាឱ្យធ្វើតេស្តឈាម។ ការធ្វើគំរូវត្ថុត្រូវបានអនុវត្តចាំបាច់នៅលើពោះទទេ។ ដើម្បីកំណត់ការវិភាគនៃប៉ារ៉ាម៉ែត្រគ្លុយកូសប្លាស្មាដែលត្រូវបានគេយកនៅលើពោះទទេក្នុងវេជ្ជសាស្ត្រប្រើអក្សរកាត់អក្សរកាត់ - ភីអិនអិន។
ការធ្វើតេស្តឈាមគឺជាផ្នែកសំខាន់មួយនៃការធ្វើរោគវិនិច្ឆ័យ។
ប្រសិនបើសូចនាករនេះលើសពី 7 មីល្លីលក្នុងមួយលីត្របន្ទាប់មកនេះបង្ហាញពីការកើនឡើងនៃមាតិកាស្ករ។ លទ្ធផលនៃការវិភាគនេះអាចបណ្តាលមកពីជំងឺទឹកនោមផ្អែមមិនត្រឹមតែប៉ុណ្ណោះការកើនឡើងជាបណ្តោះអាសន្នអាចបង្កឱ្យមានជំងឺឆ្លងស្ថានភាពស្ត្រេសឬរបួស។ ចំពោះនិយមន័យគុណភាពនៃជំងឺការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមត្រូវបានទាមទារ។
ដើម្បីកំណត់ពីជំងឺអ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជា:
- ការវិភាគនៃកម្រិតជាតិអេម៉ូក្លូប៊ីន glycosylated - នេះជួយក្នុងការវាយតំលៃប៉ារ៉ាម៉ែត្រកំរិតគ្លីសេកជាមធ្យមនៅក្នុងអ្នកជំងឺក្នុងរយៈពេល ៣ ខែកន្លងមកការសិក្សានេះមានសារសំខាន់សម្រាប់ព្យាករណ៍ពីការវិវត្តនៃផលវិបាកក្នុងរយៈពេលវែង។
- ការវិភាគអំពីកម្រិតនៃជាតិស្ករ fructosamine - តេស្តនេះកំណត់កំរិតមធ្យមនៃគ្លីសេមីក្នុងរយៈពេល ២០ ថ្ងៃកន្លងមក
- ការវិភាគនៃ ketones នៅក្នុងទឹកនោមនិងឈាម - ការសិក្សានេះត្រូវបានប្រើដើម្បីកំណត់ពីភាពស្មុគស្មាញនៃជំងឺនេះ។
ការធ្វើរោគវិនិច្ឆ័យបន្ថែម
តេស្តភាពអត់ធ្មត់គ្លុយកូសតាមមាត់អាចត្រូវបានចេញវេជ្ជបញ្ជាដើម្បីកំណត់ជំងឺទឹកនោមផ្អែម។ វិធីសាស្ត្រនេះជួយស្វែងរកមូលហេតុពិតនៃកម្រិតជាតិស្ករខ្ពស់នេះ។
ការធ្វើតេស្តនេះត្រូវបានអនុវត្តដូចខាងក្រោមៈ
- នៅលើពោះទទេគំរូឈាមដំបូងត្រូវបានអនុវត្ត
- អ្នកជំងឺត្រូវបានផ្តល់ជូននូវដំណោះស្រាយ aqueous នៃជាតិស្ករ ៧៥ ក្រាម
- បន្ទាប់ពី ២ ម៉ោងការធ្វើត្រាប់តាមឈាមម្តងហើយម្តងទៀតត្រូវបានអនុវត្ត
- ក្នុងករណីខ្លះពួកគេអាចធ្វើតេស្តរៀងរាល់ ៣០ នាទីបន្ទាប់ពីប្រើប្រាស់ដំណោះស្រាយ។
នៅពេលដែលលទ្ធផលនៃការធ្វើតេស្តបន្ទាប់ពី 2 ម៉ោង GPN ធំជាងកម្រិតនៃ 11,1 មីល្លីលីត្រក្នុងមួយលីត្រនេះបង្ហាញពីការស្រូបយកគ្លុយកូសយឺត ៗ ដោយរាងកាយ។
ក្នុងករណីបែបនេះវាត្រូវបានគេណែនាំឱ្យធ្វើការសាកល្បងបែបនេះច្រើនដង។ មានតែនៅពេលដែលអ្នកទទួលបានលទ្ធផលដូចគ្នានិងក្នុងការវិភាគម្តងហើយម្តងទៀតអ្នកអាចអះអាងថាមានជំងឺទឹកនោមផ្អែម។
ដើម្បីបញ្ជាក់ការធ្វើរោគវិនិច្ឆ័យការធ្វើតេស្តទឹកនោមប្រចាំថ្ងៃក៏ត្រូវបានអនុវត្តផងដែរ។
C peptide អះអាង
ការធ្វើតេស្តបែបនេះនឹងជួយកំណត់ថាតើកោសិកានៅក្នុងលំពែងមានសមត្ថភាពផលិតអាំងស៊ុយលីនក្នុងបរិមាណគ្រប់គ្រាន់ដែរឬទេ។ ចំពោះជំងឺនៃប្រភេទទីមួយសូចនាករបែបនេះនឹងត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំង។ ចំពោះជំងឺប្រភេទទី ២ ការវិភាគនេះនឹងមានលក្ខណៈធម្មតាឬកើនឡើងបើទោះបីជាប្រភេទជំងឺជឿនលឿន (ដោយមានរយៈពេលយូរ) ក៏អាចកាត់បន្ថយបានដែរ។
ការវិភាគហ្សែន
ការធ្វើតេស្តនេះអនុញ្ញាតឱ្យអ្នកកំណត់សញ្ញាតំណពូជនៃភាពមិនច្បាស់លាស់នៃជំងឺនេះ។ មានគំរូនៃសញ្ញាសម្គាល់ហ្សែនមួយចំនួនដែលធ្វើឱ្យវាអាចកំណត់អត្តសញ្ញាណភាពចាំបាច់របស់អ្នកជំងឺចំពោះជំងឺនេះ។
តេស្តឈាមហ្សែន។
ដើម្បីធ្វើរោគវិនិច្ឆ័យប្រភេទជំងឺប្រភេទនៃការសិក្សាដូចខាងក្រោមត្រូវបានប្រើដើម្បីកំណត់ខ្លឹមសារផងដែរ៖
- អាំងស៊ុយលីនក្នុងឈាម - តេស្តនេះកំណត់ភាពប្រែប្រួលនៃជាលិកាទៅនឹងអរម៉ូននេះ។
- ប្រូទីនលីន - ការវិភាគនេះបញ្ជាក់ពីស្ថានភាពលំពែង
- ghrelin, leptin, adiponectin និង resistin ។ ការសិក្សាបែបនេះកំណត់ពីមូលហេតុដែលអាចកើតមាននៃការធាត់ហើយក៏វាយតម្លៃពីសកម្មភាពអ័រម៉ូននៃជាលិកា adipose ផងដែរ។
ចំពោះអ្នកជំងឺការធ្វើតេស្តឈាមជាក់លាក់អាចត្រូវបានចេញវេជ្ជបញ្ជាដើម្បីកំណត់កំរិត:
- ប្រូតេអ៊ីនអ៊ុយ - ការធ្វើតេស្តនេះអនុញ្ញាតឱ្យអ្នកសិក្សាពីកម្រិតនៃការរំលាយអាហារប្រូតេអ៊ីននិងកំណត់ពីជំងឺឆ្លង។
- electrolytes និង creatinine ។ ការសិក្សានេះអនុញ្ញាតឱ្យអ្នកវាយតម្លៃសកម្មភាពរបស់តម្រងនោម,
- កូលេស្តេរ៉ុលទ្រីគ្លីសេរីតក៏ដូចជាថ្នាំ lipoproteins ដង់ស៊ីតេទាបឬខ្ពស់។ការវិភាគនេះធ្វើឱ្យវាអាចកំណត់កម្រិតអាំងតង់ស៊ីតេនៃជំងឺក្រិនសរសៃឈាមនិងក្នុងពេលតែមួយ - ដើម្បីកំណត់កត្តាហានិភ័យនៃជំងឺសរសៃឈាមបេះដូង។
បច្ចេកទេសធ្វើរោគវិនិច្ឆ័យទាំងនេះមានមុខជំនាញផ្ទាល់ខ្លួន។ តម្រូវការរបស់ពួកគេត្រូវបានកំណត់ដោយអ្នកឯកទេសខាង endocrinologist ឬគ្រូពេទ្យដែលចូលរួម។
រោគសញ្ញាលក្ខណៈផ្សេងទៀតនៃជំងឺនេះ
ដើម្បីធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវរាល់ព័ត៌មានទាំងអស់អំពីអ្នកជំងឺត្រូវតែយកមកពិចារណា។ ការវិភាគត្រូវបានបង្កើតឡើងដោយរោគសញ្ញានិងលក្ខណៈសរីរវិទ្យាទាំងអស់របស់មនុស្ស។ ប៉ារ៉ាម៉ែត្រនិងទិន្នន័យស្រដៀងគ្នាទាំងអស់ត្រូវបានពិនិត្យ។
កត្តាខាងក្រោមនេះគឺជាចរិតលក្ខណៈសម្រាប់ប្រភេទទី ១ នៃជម្ងឺបែបនេះ៖
- អាយុរបស់អ្នកជំងឺលើសពី ៣០ ឆ្នាំ
- ការសម្រកទម្ងន់ទោះបីមានសារធាតុចិញ្ចឹមធម្មតាឬប្រសើរក៏ដោយ
- ការចាប់ផ្តើមមុតស្រួចនិងការវិវត្តនៃជម្ងឺ
- ក្លិនជាក់លាក់មួយផុសចេញពីមាត់ជានិច្ច (រសជាតិអាសេតូន) ។ រោគសញ្ញានេះបង្ហាញថាសាកសព ketone មានវត្តមាននៅក្នុងឈាម។
ចំពោះប្រភេទទី ២ នៃជំងឺនេះលក្ខខណ្ឌដូចខាងក្រោមៈ
- អ្នកជំងឺមានអាយុលើសពី ៤០ ឆ្នាំ
- ភាពវង្វេងវង្វាន់នៃជម្ងឺ។
- ជំងឺនេះវិវត្តយឺត ៗ ហើយមិនស្រួលខ្លួនអស់រយៈពេលជាយូរមកហើយ។
ជារឿយៗជំងឺប្រភេទនេះត្រូវបានរកឃើញដោយចៃដន្យនៅពេលមនុស្សងាកទៅរកគ្រូពេទ្យដែលមានជំងឺផ្សេងទៀត។ វាជាលក្ខណៈដែលជំងឺ "ផ្សេងទៀត" ត្រូវបានបង្កឡើងដោយជំងឺទឹកនោមផ្អែម។
និយមន័យត្រឹមត្រូវនៃប្រភេទនៃជំងឺទឹកនោមផ្អែមធ្វើឱ្យវាអាចធ្វើទៅបានដើម្បីអភិវឌ្ឍយុទ្ធសាស្ត្រព្យាបាលសមស្រប។ ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលទឹកនោមផ្អែមដែលមានគុណភាពខ្ពស់អនុញ្ញាតឱ្យអ្នកគ្រប់គ្រងជំងឺនិងធ្វើឱ្យប្រសើរឡើងនូវគុណភាពជីវិតរបស់មនុស្សដែលទទួលរងពីជំងឺនេះ។
វិធីធ្វើឱ្យទឹកនោមផ្អែមមានភាពខុសគ្នា


ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ឬជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីន - កើតឡើងជាមួយជំងឺលំពែងនៅពេលដែលអាំងស៊ុយលីនឈប់ផលិតនៅក្នុងខ្លួនហើយការទទួលទានរបស់វាត្រូវបានទាមទារដោយការចាក់ថ្នាំទៀងទាត់។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ឬការមិនពឹងផ្អែកលើអាំងស៊ុយលីន - អាំងស៊ុយលីនត្រូវបានផលិតប៉ុន្តែមិនត្រូវបានដឹងច្បាស់ដោយរាងកាយឡើយ។
ជំងឺទឹកនោមផ្អែមប្រភេទនីមួយៗមានបុព្វហេតុផ្ទាល់ខ្លួននិងលក្ខណៈពិសេសនៃវគ្គសិក្សាដែលជំងឺនេះអាចត្រូវបានគេសង្ស័យ។ ប៉ុន្តែការធ្វើរោគវិនិច្ឆ័យអាចត្រូវបានធ្វើឡើងបន្ទាប់ពីការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍។
ការរកឃើញជំងឺទឹកនោមផ្អែមដោយសញ្ញាខាងក្រៅ
រោគសញ្ញាទូទៅសម្រាប់ជំងឺទឹកនោមផ្អែមទាំងពីរប្រភេទគឺអារម្មណ៍ថេរនៃការស្រេកទឹកនិងការនោមញឹកញាប់។ រោគសញ្ញាលក្ខណៈទាំងនេះបង្ហាញពីវត្តមាននៃរោគសាស្ត្រដែលអាចកើតមាន។ ការកើនឡើងជាតិគ្លុយកូសក្នុងឈាមក្លាយជាបុព្វហេតុនៃការស្រវឹងនៃរាងកាយដែលបង្ហាញរាងដោយរមាស់ស្បែកការខ្សោះជីវជាតិនៅក្នុងសុខភាពទូទៅរូបរាងនៃភាពទន់ខ្សោយនិងការកើនឡើងចំណង់អាហារ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ត្រូវបានសម្គាល់ដោយ៖
•ការចាប់ផ្តើមមានជម្ងឺធ្ងន់ធ្ងរនៅវ័យក្មេង
កង្វះការឡើងទម្ងន់ជាមួយនឹងចំណង់អាហារកើនឡើង
ការរំលោភលើប្រព័ន្ធភាពស៊ាំដែលត្រូវបានបង្ហាញដោយជំងឺផ្តាសាយញឹកញាប់និងភាពស្មោកគ្រោករបស់វាដំបៅកោសិកាស្បែកដំបៅលេចចេញញឹកញាប់នៃភ្នាសរំអិលនៃមាត់និងប្រដាប់ភេទ។
រូបរាងនៃក្លិនជាក់លាក់នៃអាសេតូនដែលកើតឡើងជាសញ្ញានៃការរំលោភលើវដ្តធម្មជាតិនៃការបំបែកជាតិគ្លុយកូស។
រោគសញ្ញាខាងក្រោមនេះគឺធម្មតាសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ២៖
•ការលេចចេញនូវជំងឺនេះបន្ទាប់ពី ៤០ ឆ្នាំដោយសារភាពចាស់នៃសរីរវិទ្យានៃរាងកាយកង្វះអាហារូបត្ថម្ភ។
រោគសញ្ញាស្រងូតស្រងាត់និងផ្លូវវែងឆ្ងាយ
ភាពមិនប្រក្រតីនៃប្រព័ន្ធភាពស៊ាំ
ជំងឺទឹកនោមផ្អែមប្រភេទនេះជះឥទ្ធិពលជាសំខាន់លើស្ត្រី។
ប្រសិនបើមានសញ្ញាខាងក្រៅនិងការសង្ស័យអំពីការវិវត្តនៃជំងឺទឹកនោមផ្អែមលេចឡើងនោះវាចាំបាច់ក្នុងការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍ - ដោយគ្មានវាមិនអាចកំណត់កំរិតជាតិស្ករក្នុងឈាមបានទេ។
1. ការកំណត់ជាតិគ្លុយកូសក្នុងឈាម
នៅក្នុងឈាម capillary តមអាហារនៅក្នុងអ្នកជំងឺដែលមានសុខភាពល្អការផ្តោតអារម្មណ៍គ្លុយកូសគឺ 5,5,8,8 មីល្លីលីត្រ / លី 2 ម៉ោងបន្ទាប់ពីអាហារ។ ជាមួយនឹងជំងឺទឹកនោមផ្អែមការតមអាហារជាតិគ្លុយកូសគឺ ៦,១ បន្ទាប់ពី ២ ម៉ោងវាក្លាយជា ១១,១ មីល្លីលីត្រ / អិល។ចំពោះឈាមសរសៃឈាមសូចនាករទាំងនេះនឹងស្មើនឹង ៧ និង ១១,១ មីល្លីលីត្រក្នុងមួយលីត្រ។
វាក៏មានរោគសាស្ត្រមួយដែលត្រូវបានគេហៅថា“ ភាពអត់ធ្មត់គ្លុយកូសខ្សោយ” ដែលជាលក្ខខណ្ឌមួយត្រូវបានគេចាត់ទុកថាជាជំងឺទឹកនោមផ្អែម។ ជាមួយវាជាតិស្ករក្នុងឈាម capillary នឹងមានចំនួន 6.1 បន្ទាប់ពី 2 ម៉ោង 7,8 ប៉ុន្តែ 11,1 mmol / L ។ ក្នុងករណីនេះរបបអាហារតឹងរឹងវិធានការមានប្រសិទ្ធិភាពដើម្បីកាត់បន្ថយជាតិស្ករក្នុងឈាមនិងធ្វើឱ្យការរំលាយអាហារកាបូអ៊ីដ្រាតមានលក្ខណៈធម្មតាគឺចាំបាច់។
3. ការធ្វើតេស្តភាពអត់ធ្មត់នៃជាតិគ្លុយកូស
ជីធីធីគឺជាវិធីសាស្ត្រជាក់លាក់មួយសម្រាប់ការសិក្សាអំពីការរំលាយអាហារកាបូអ៊ីដ្រាត។ មុនពេលធ្វើតេស្តអ្នកជំងឺយកឈាម (នៅលើពោះទទេ) ដើម្បីកំណត់កំរិតជាតិគ្លុយកូស។ បន្ទាប់មកពួកគេឱ្យទឹកផឹកជាមួយស្ករក្នុងអត្រា 1,75 ក្រាមក្នុងមួយគីឡូក្រាម (មិនលើសពី 75 ក្រាម) ។
ការវាស់វែងកម្រិតជាតិស្ករនៃឈាម capillary ត្រូវបានអនុវត្តរៀងរាល់ 30 នាទីហើយ "ខ្សែកោងស្ករ" ត្រូវបានសាងសង់ស្របតាមសូចនាករដែលទទួលបាន។ ចំពោះអ្នកជំងឺដែលមានសុខភាពល្អកម្រិតជាតិស្ករក្នុងល្បឿនលឿនគឺ ៥.៥ និងទាបជាង mmol / L ។
ការកើនឡើងខ្ពស់កើតឡើងក្នុងរយៈពេល 30-60 នាទីបន្ទាប់ពីការផ្ទុកស្ករ (ប៉ុន្តែការកើនឡើងមិនគួរលើសពី 50% នៃទិន្នន័យដំបូងទេ) ។ បន្ទាប់ពីរយៈពេល ២ ម៉ោងកំរិតជាតិគ្លុយកូសធ្លាក់ចុះម្តងទៀតក្រោម ៧,៨ មីល្លីលីត្រ / អិលដែលឈានដល់កម្រិតដំបូងបន្តិចម្តង ៗ ។
នៅក្នុងជម្ងឺទឹកនោមផ្អែមតម្លៃគ្លុយកូសដំបូងគឺ 6,1 mmol / L ។ កំរិតកំពូលគឺយឺតហើយកំរិតជាតិស្ករគឺ ១១.១ ។ កំហាប់គ្លុយកូសមិនត្រលប់ទៅទិន្នន័យដើមបន្ទាប់ពី 2 ម៉ោងហើយនៅតែបន្តខ្ពស់។
4. ការប្តេជ្ញាចិត្តនៃអាំងស៊ុយលីនដែលមានប្រព័ន្ធភាពស៊ាំគឺជាគុណតម្លៃនៃការធ្វើរោគវិនិច្ឆ័យចំពោះជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។
5. ការរកឃើញអាសេតូននៅក្នុងទឹកនោមគឺជាសញ្ញាមួយនៃការវិវត្តនៃផលវិបាកដែលហៅថា ketoacidosis ។ នេះជាការពិតជាពិសេសសម្រាប់ជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីន។
វិធីបញ្ចុះជាតិស្ករក្នុងឈាមឱ្យមានប្រសិទ្ធភាព
ជាការពិតណាស់ការព្យាបាលសំខាន់បន្ទាប់ពីទទួលបានលទ្ធផលរោគវិនិច្ឆ័យនឹងត្រូវបានចេញវេជ្ជបញ្ជាដោយវេជ្ជបណ្ឌិត។
ក្នុងនាមជាមូលនិធិបន្ថែមដែលរួមចំណែកដល់ការស្តារឡើងវិញនៃការរំលាយអាហារកាបូអ៊ីដ្រាតយ៉ាងឆាប់រហ័សអ្នកអាចប្រើស៊េរី "កម្មវិធីប្រឆាំងនឹងជំងឺទឹកនោមផ្អែម" ។
ពួកវាត្រូវបានបង្កើតឡើងនៅលើមូលដ្ឋាននៃរូបមន្តប្រជាប្រិយដោយប្រើការអភិវឌ្ឍវេជ្ជសាស្ត្រប្រកបដោយភាពច្នៃប្រឌិតនិងចំណេះដឹងអំពីផលប៉ះពាល់វិជ្ជមានទៅលើរាងកាយនៃសមាសធាតុរុក្ខជាតិផ្សេងៗ។
ដោយមានជំនួយពីការប្រើប្រាស់រួមនៃ phytopreparations "Maxfiber Berry", "Apple Day", "Vitaspektr-S", "Vitaspektr-B":
រាងកាយកម្ចាត់ជាតិស្ករលើសនិងផលិតផលខូចរបស់វា
ដំណើរការមេតាប៉ូលីសនឹងពន្លឿន
បង្កើនភាពធន់នៃប្រព័ន្ធភាពស៊ាំទៅនឹងវីរុសនិងការបង្ករោគ
មុខងាររបស់ក្រពះពោះវៀននឹងមានភាពប្រសើរឡើង, microflora ពោះវៀននិងលំពែង, ថ្លើមនិងប្រព័ន្ធទឹកប្រមាត់នឹងត្រូវបានស្តារឡើងវិញ។
•ស្ថានភាពចិត្តសាស្ត្រត្រូវបានធ្វើឱ្យមានលក្ខណៈធម្មតា
•ការចងចាំសមត្ថភាពក្នុងការផ្តោតការយកចិត្តទុកដាក់និងល្បឿនប្រតិកម្មនឹងត្រូវបានស្តារឡើងវិញ
កាត់បន្ថយតំរូវការកាបូអ៊ីដ្រាតលឿនហើយដូច្នេះទំងន់លើស។
•ស្ថានភាពនៃប្រព័ន្ធសរសៃឈាមបេះដូងនិងការរំលាយអាហារថាមពលនៅក្នុងកោសិកានៃរាងកាយនឹងមានភាពប្រសើរឡើង។
ដោយមានជំនួយពីថ្នាំនៃ "កម្មវិធីប្រឆាំងនឹងជំងឺទឹកនោមផ្អែម" វាអាចធ្វើទៅបានមិនត្រឹមតែដើម្បីការពារការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងធ្វើឱ្យប្រសើរឡើងនូវស្ថានភាពនិងដំណើរការនៃសារពាង្គកាយទាំងមូលផងដែរ។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែម ketoacidosis និងសន្លប់ ketoacidotic
បន្ថែមពីលើការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែម ketoacidosis ដែលមានទំរង់ apoplexy នៃជំងឺ myocardial infarction ស្រួច, uremic, chlorohydropenic, hyperosmolar និង hypoglycemic, វាត្រូវតែត្រូវបានធ្វើខុសគ្នាពីរោគសាស្ត្រវះកាត់ស្រួចស្រាវនៃពោះ, ketosis ឃ្លាននិង ketoacidosis ដែលមានជាតិអាល់កុល។
ពោះមុត។ ការលំបាកក្នុងការធ្វើរោគវិនិច្ឆ័យកើតឡើងជាមួយនឹងការវិវត្តនៃរោគសាស្ត្រវះកាត់ស្រួចស្រាវនៅក្នុងវត្តមាននៃជំងឺទឹកនោមផ្អែម។ ការបំផ្លាញរំលាយអាហារស្រួចស្រាវដែលជាលទ្ធផលនៃគ្រោះមហន្តរាយនៅក្នុងពោះត្រូវបានអមដោយការវិវត្តនៃ ketosis និង ketoacidosis ដែលពិបាកនឹងសម្គាល់ពីជំងឺរលាកខួរក្បាលដែលបណ្តាលមកពី ketoacidosis ។
បណ្តាលមកពី ketoacidosis, leukocytosis និងការកើនឡើងនៃ amylase ឈាមធ្វើអោយស្មុគស្មាញដល់ការធ្វើរោគវិនិច្ឆ័យ។ លើសពីនេះទៅទៀតការបដិសេធនៃការធ្វើអន្តរាគមន៍វះកាត់នៅក្នុងវត្តមាននៃរោគសាស្ត្រនៃការវះកាត់ស្រួចស្រាវនៃប្រហោងពោះប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺទឹកនោមផ្អែមនិង laparotomy ធ្វើរោគវិនិច្ឆ័យមិនត្រឹមត្រូវនៅក្នុងអ្នកជំងឺដែលមានជំងឺរលាកស្បែកនឹងមានផលវិបាកធ្ងន់ធ្ងរដល់អ្នកជំងឺផងដែរ។
ក្នុងអំឡុងពេលនៃការធ្វើរោគវិនិច្ឆ័យក្នុងអ្នកជំងឺទាំងនេះរោគសញ្ញាជាក់លាក់នៃជំងឺវះកាត់ស្រួចស្រាវដែលនាំឱ្យមានការវិវត្តនៃពោះស្រួចស្រាវគួរតែត្រូវបានកំណត់អត្តសញ្ញាណយ៉ាងសកម្ម។
ឧទាហរណ៍ការធ្វើចំណាកស្រុកលក្ខណៈនៃការឈឺចាប់នៅក្នុងជំងឺរលាកខ្នែងពោះវៀនស្រួចស្រាវវត្តមាននៃឧស្ម័នដោយឥតគិតថ្លៃនៅពីលើដ្យូមឌុកដែលមានដំបៅក្រពះដែលខូច។ ល។
នៅក្នុងការពេញចិត្តនៃជំងឺរលាកស្បែកគឺជាលក្ខណៈមិនស្ថិតស្ថេរនៃការឈឺពោះនិងរោគសញ្ញានៃជម្ងឺ peritoneal ។
នៅពេលប្រមូល anamnesis វាចាំបាច់ត្រូវគិតពីលំដាប់នៃការវិវត្តនៃសញ្ញានៃរោគសាស្ត្រពោះនិងការថយចុះនៃជំងឺទឹកនោមផ្អែម។ ទោះជាយ៉ាងណាក៏ដោយតម្លៃនៃលក្ខណៈវិនិច្ឆ័យនេះមិនគួរត្រូវបានគេប៉ាន់ស្មានហួសហេតុទេ។
ក្នុងករណីសង្ស័យការធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវជាញឹកញាប់អាចត្រូវបានធ្វើឡើងតែបន្ទាប់ពីការវះកាត់ laparoscopy និងការព្យាបាលសាកល្បងនៃ ketoacidosis ដែលត្រូវបានអនុវត្តក្នុងកំឡុងពេលរៀបចំអ្នកជំងឺសម្រាប់ការវះកាត់។
ជាលទ្ធផលនៃការផ្តល់ជាតិទឹកឱ្យបានគ្រប់គ្រាន់និងការព្យាបាលដោយអាំងស៊ុយលីនក្នុងរយៈពេលពីរបីម៉ោងរោគសញ្ញានៃជំងឺរលាកស្បែកត្រូវបានបញ្ច្រាស់ហើយសញ្ញានៃរោគសាស្ត្រនៃការវះកាត់ស្រួចស្រាវកាន់តែលេចឡើង។ ក្នុងករណីណាក៏ដោយការសម្រេចចិត្តធ្វើការវះកាត់ពោះចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដែលខូចទ្រង់ទ្រាយគួរតែត្រូវបានធ្វើឡើងដោយគ្រូពេទ្យវះកាត់ដែលមានបទពិសោធន៍បំផុតនៅក្នុងនាយកដ្ឋាន។
ការបង្ហាញរោគសញ្ញាទូទៅបំផុតនៃរោគសញ្ញាពោះនៅក្នុង ketoacidosis និងរោគសាស្ត្រវះកាត់ពោះស្រួចស្រាវត្រូវបានបង្ហាញនៅក្នុងតារាង។ ១ ។
លក្ខណៈវិនិច្ឆ័យរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលផ្សេងៗគ្នាសម្រាប់រោគសញ្ញានៃពោះនៅក្នុង ketoacidosis និងពោះស្រួចស្រាវពិត
វិធីសាស្រ្តស្រាវជ្រាវ
ការធ្វើតេស្តជាក់លាក់ទូទៅបំផុតសម្រាប់រកជំងឺទឹកនោមផ្អែមគឺការរកឃើញកំហាប់គ្លុយកូសនៅក្នុងឈាមសរសៃឈាម។ ការធ្វើតេស្តនេះត្រូវបានអនុវត្តដោយប្រើកាវបិទឬបន្ទះសាកល្បងពិសេស។ ការធ្វើត្រាប់តាមឈាមត្រូវបានអនុវត្តច្រើនដង៖
- នៅលើពោះទទេ - បទដ្ឋានគ្លុយកូស ៣.៥-៥.៥ ម។ ម។ ក / លី។
- បន្ទាប់ពីញ៉ាំ - កម្រិតជាតិគ្លុយកូសមិនគួរលើសពី 11,2 មីល្លីលីត្រ / លីត្រ។
ការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសត្រូវបានអនុវត្តផងដែរឈ្មោះផ្សេងទៀតរបស់វាគឺការធ្វើតេស្តផ្ទុកបន្ទុក។ អ្នកជំងឺផឹកសូលុយស្យុងគ្លុយកូសនៅលើក្រពះទទេហើយបន្ទាប់ពីមួយម៉ោងកំរិតជាតិគ្លុយកូសក្នុងឈាមត្រូវបានកំណត់។
បន្ទាប់ពីមួយម៉ោងទៀតការវាស់ស្ទង់ត្រូវបានធ្វើឡើងកំរិតជាតិគ្លុយកូសមិនគួរលើសពី ៧,៨ មីល្លីលីត្រ / អិល។
ប្រសិនបើសូចនាករនេះខ្ពស់ជាងនោះយើងអាចនិយាយអំពីការអត់ធ្មត់គ្លុយកូសខ្សោយដែលនៅពេលអនាគតអាចប្រែទៅជាជំងឺទឹកនោមផ្អែម។
នៅពេលធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមប្រភេទទី ២ សូចនាករគឺខុសគ្នាបន្តិចបន្តួច៖
- នៅលើពោះទទេ - កំរិតជាតិគ្លុយកូសរហូតដល់ ៦,១ មីល្លីលីត្រក្នុងមួយលីត្រ
- នៅពេលធ្វើតេស្តភាពអត់ធ្មត់កម្រិតគ្លុយកូសមិនគួរខ្ពស់ជាង ១១,១ មីល្លីលីត្រ / លី។
ដូចគ្នានេះផងដែរការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍នៃជំងឺទឹកនោមផ្អែមរួមមានការធ្វើតេស្តទឹកនោមប្រចាំថ្ងៃសម្រាប់គ្លុយកូស។ មិនមានជាតិគ្លុយកូសនៅក្នុងទឹកនោមរបស់មនុស្សដែលមានសុខភាពល្អទេ។ ក្នុងករណីខ្លះការធ្វើតេស្តទឹកនោមបន្ថែមត្រូវបានអនុវត្តដើម្បីកំណត់កម្រិតអាសេតូន។ ប្រសិនបើការវិភាគកំណត់កម្រិតកើនឡើងនៃផលិតផលពុកផុយ (អាសេតូន) បន្ទាប់មកនេះបង្ហាញពីស្ថានភាពធ្ងន់ធ្ងររបស់អ្នកជំងឺ។
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមត្រូវបានអនុវត្តដោយប្រើការវិភាគ C-peptide ។ វត្តមានឬអវត្តមាននៃ peptide នេះបង្ហាញពីប្រភេទនៃជំងឺមួយ - ជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនឬជំងឺទឹកនោមផ្អែមដែលមិនមែនជាអាំងស៊ុយលីន។
ការវិភាគនេះចាំបាច់ប្រសិនបើការវិភាគគ្លុយកូសបង្ហាញតម្លៃព្រំដែន។ ដូចគ្នានេះផងដែរការធ្វើតេស្ត C-peptide គឺចាំបាច់ដើម្បីចេញវេជ្ជបញ្ជាកម្រិតអាំងស៊ុយលីនព្យាបាលប្រសិនបើវាប្រែថាជំងឺទឹកនោមផ្អែមគឺពឹងផ្អែកលើអាំងស៊ុយលីន។
លើសពីនេះទៀតការវិភាគគួរតែត្រូវបានអនុវត្តជាទៀងទាត់ដើម្បីកំណត់ការបន្ធូរបន្ថយជំងឺទឹកនោមផ្អែម។
វាជាការល្អបំផុតក្នុងការរកឃើញជំងឺទឹកនោមផ្អែមឱ្យបានឆាប់បំផុតរហូតដល់មានផលវិបាកដែលជះឥទ្ធិពលដល់រាងកាយ។
ការកើនឡើងជាតិស្ករនៅក្នុងឈាមអាចត្រូវបានរកឃើញដោយចៃដន្យជាមួយនឹងការធ្វើតេស្តឈាមទូទៅ។ ប្រសិនបើការផ្តោតអារម្មណ៍ត្រូវបានកើនឡើងបន្តិចបន្ទាប់មកស្ថានភាពនេះត្រូវបានគេហៅថាជំងឺទឹកនោមផ្អែម។ ក្នុងករណីនេះអ្នកត្រូវពិគ្រោះជាមួយវេជ្ជបណ្ឌិតនិងទទួលបានអនុសាសន៍សមស្របដើម្បីការពារការវិវត្តនៃជំងឺទឹកនោមផ្អែម។
ការរៀបចំសម្រាប់ការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូស
ដើម្បីឱ្យការធ្វើរោគវិនិច្ឆ័យផ្តល់លទ្ធផលត្រឹមត្រូវមុនពេលឆ្លងកាត់ការវិភាគភាពអត់ធ្មត់គ្លុយកូសអ្នកត្រូវការ:
- ៣ ថ្ងៃមុនពេលធ្វើតេស្តកាត់បន្ថយការទទួលទានកាបូអ៊ីដ្រាតដល់ ១២៥ ក្រាមក្នុងមួយថ្ងៃ។
- អាហារចុងក្រោយ - ១៤ ម៉ោងមុនពេលធ្វើគំរូឈាម (នៅលើពោះទទេ),
- សកម្មភាពរាងកាយ - 12 ម៉ោងមុនពេលវិភាគ,
- ការជក់បារី - ២ ម៉ោងមុនពេលធ្វើគំរូឈាម
- ការលុបចោលថ្នាំ (អ័រម៉ូនរួមទាំងការពន្យារកំណើត) - ពាក្យសម្រាប់ការលុបចោលត្រូវបានកំណត់ដោយវេជ្ជបណ្ឌិត។
ក្នុងអំឡុងពេលមានរដូវការធ្វើតេស្តភាពអត់ធ្មត់នៃគ្លុយកូសមិនត្រូវបានណែនាំទេ។
ការធ្វើរោគវិនិច្ឆ័យនៃផលវិបាក
ចាប់តាំងពីនិយមន័យនៃជំងឺទឹកនោមផ្អែមគឺយឺតពេលនៅពេលដែលផលវិបាកផ្សេងៗចាប់ផ្តើមលេចឡើង។ ការពិនិត្យបន្ថែមគឺចាំបាច់ដើម្បីកំណត់អត្តសញ្ញាណពួកគេឱ្យបានទាន់ពេលវេលា។
ផែនការស្ទង់មតិគំរូ៖
- ដើម្បីបដិសេធការឆ្លុះខួរឆ្អឹងខ្នងនិងជំងឺភ្នែកឡើងបាយអ្នកគួរតែពិនិត្យភ្នែកនិងមូលនិធិ
- ដើម្បីការពារឬរកឃើញជំងឺសរសៃឈាមខួរក្បាល ECG គួរតែត្រូវបានធ្វើ
- តេស្តទឹកនោមលម្អិតដើម្បីការពារការខ្សោយតំរងនោម។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលប្រភេទទី ១ និងទី ២ នៃជំងឺទឹកនោមផ្អែម


ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមគឺជាជំងឺមួយដែលត្រូវបានបែងចែកជាពីរប្រភេទគឺខុសគ្នានៅក្នុងរោគវិទ្យារបស់ពួកគេ។ ដូច្នោះហើយការព្យាបាលក៏ខុសគ្នាដែរ។ ដើម្បីបង្កើតឱ្យមានជំងឺប្រភេទណាដែលមនុស្សម្នាក់ទទួលរងពីការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល។ ដើម្បីភាពងាយស្រួលការបែងចែកលក្ខណៈជួនកាលបង្កើតតារាងនៃភាពខុសគ្នា។
បែងចែកប្រភេទជំងឺទឹកនោមផ្អែម
វាគួរតែត្រូវបានគេកត់សម្គាល់ថានៅក្នុងវេជ្ជសាស្ត្រមានពីរទម្រង់នៃរោគសាស្ត្រ "ស្ករ" គឺអេសឌី -១ (ប្រភេទទីមួយអាំងស៊ុយលីនពឹងផ្អែក) និងអេសឌី -២ (ប្រភេទទី ២ គឺមិនពឹងផ្អែកទៅលើអាំងស៊ុយលីន) ។
- ប្រភេទទីមួយត្រូវបានកំណត់ដោយអវត្តមានស្ទើរតែទាំងស្រុងនៃអាំងស៊ុយលីននៅក្នុងខ្លួនដោយសារតែការរំលោភលើការសំយោគរបស់វានៅក្នុងកោសិកាបេតាលំពែងដែលកំពុងទទួលការបំផ្លាញដោយស្វ័យប្រវត្តិ។
- ជាមួយនឹងការវិវឌ្ឍន៍នៃស៊ីឌី -២ បញ្ហាគឺជាការបំពានលើភាពប្រែប្រួលនៃឧបករណ៍ទទួលកោសិកា: មានអរម៉ូនប៉ុន្តែរាងកាយមិនយល់ពីវាត្រឹមត្រូវទេ។
ភាពខុសគ្នាសំខាន់ៗនៅក្នុងរោគវិទ្យា
តើធ្វើដូចម្តេចដើម្បីសម្គាល់ប្រភេទនៃរោគសាស្ត្រ? ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទ ២ ត្រូវបានអនុវត្តនៅក្នុងតារាងខាងក្រោម។
តារាងទី ១៖ ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមឌីផេរ៉ង់ស្យែល៖
| ចុះហត្ថលេខា | អេសឌី ១ | អេសឌី ២ |
| អាយុរបស់អ្នកជំងឺ | អាយុក្រោម ៣០ ឆ្នាំជាញឹកញាប់កុមារ | មានអាយុលើសពី ៤០ ឆ្នាំដែលច្រើនតែចាស់ |
| បច្ចុប្បន្ន | លឿនរហ័សនិងរីកចម្រើន។ ការវិវត្តនៃផលវិបាកគឺជាលក្ខណៈ | យឺត, ស្ទើរតែ asymptomatic |
| ទំងន់រាងកាយ | ជាធម្មតាទាប (បណ្តាលមកពីការស្រូបយកសារធាតុចិញ្ចឹមមិនត្រឹមត្រូវ) | ជាធម្មតាភាពធាត់ហួសប្រមាណ Visceral |
| ភាពលេចធ្លោ | 10-15% | 85-90% |
សំខាន់! រោគសញ្ញាមូលដ្ឋានទាំងអស់នៃជំងឺនេះ (ជំងឺ polyuria, polydipsia, pruritus) គឺស្រដៀងនឹង IDDM និង NIDDM ។
រោគសញ្ញានិងជំងឺ
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដូចជាអាយឌីឌីអេមត្រូវបានអនុវត្តស្របតាមរោគសញ្ញាសំខាន់ៗ។
បន្ថែមពីលើជំងឺទឹកនោមផ្អែមជំងឺ polyuria និង polydipsia អាចជាលក្ខណៈរបស់៖
- ជំងឺទឹកនោមផ្អែម Insipidus
- ជំងឺតម្រងនោមរ៉ាំរ៉ៃនិងខ្សោយតំរងនោមរ៉ាំរ៉ៃ,
- hyperaldosteronism បឋម,
- hyperparathyroidism
- polydepsy neurogenic ។
ការស្រេកឃ្លានដ៏អស្ចារ្យ - ការប៉ុនប៉ងរបស់រាងកាយដើម្បីកែកម្រិតគ្លីសេរី
ចំពោះរោគសញ្ញា hyperglycemia ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទ ២ ត្រូវបានអនុវត្តដោយ៖
- ជំងឺ / រោគសញ្ញារបស់អ៊ីស៊ីនកូ - ឈុង,
- ជំងឺទឹកនោមផ្អែមស្តេរ៉ូអ៊ីត
- acromegaly
- hemochromatosis,
- DTZ,
- pheochromocytoma
- ជំងឺរលាកលំពែងរ៉ាំរ៉ៃ
- ជំងឺមួយចំនួននៃថ្លើមនិងលំពែង,
- alimentary hyperglycemia ។
hyperglycemia - សូចនាករមន្ទីរពិសោធន៍សំខាន់នៃជំងឺទឹកនោមផ្អែម
ជាមួយនឹងការវិវត្តនៃរោគសញ្ញា glucosuria ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 2 និង IDDM ត្រូវបានអនុវត្តជាមួយនឹងជំងឺដូចខាងក្រោម:
- គ្លីសេរីនអាល់រីរីរី
- គ្លុយកូសមានផ្ទៃពោះ
- ដំបៅពុល
- ជំងឺទឹកនោមផ្អែមតំរងនោម។
។ លទ្ធផលវិជ្ជមានមិនពិតនៅពេលពិនិត្យមើលទឹកនោមសម្រាប់ជាតិគ្លុយកូសអាចត្រូវបានគេសង្កេតឃើញនៅពេលប្រើវីតាមីនសេអាស៊ីតអាសេទីលស៊ីលីលីលីនច្រើន, cephalosporins ។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជំងឺទឹកនោមផ្អែមនិងជំងឺទឹកនោមផ្អែមគឺជាការចាប់អារម្មណ៍យ៉ាងខ្លាំងចំពោះអ្នកឯកទេសខាង endocrinologist ។ ទោះបីជាការពិតដែលថារោគសញ្ញានៃរោគសាស្ត្រទាំងនេះប្រហាក់ប្រហែលគ្នាក៏ដោយក៏យន្តការនៃការអភិវឌ្ឍនិងរោគសាស្ត្ររបស់ពួកគេគឺខុសគ្នាយ៉ាងខ្លាំង។
វាទាំងអស់អំពីអរម៉ូន vasopressin
ជំងឺទឹកនោមផ្អែម Insipidus ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងកង្វះអ័រម៉ូនអេស្ត្រូម៉ាមូស vasopressin ដែលទទួលខុសត្រូវក្នុងការរក្សាតុល្យភាពទឹកធម្មតា។
ការលាក់ខ្លួននៅក្នុងអ៊ីប៉ូតាឡាមូសត្រូវបានបញ្ជូនទៅក្រពេញភីតូរីសហើយបន្ទាប់មកវារាលដាលពាសពេញរាងកាយជាមួយនឹងចរន្តឈាមរួមទាំងចូលទៅក្នុងក្រលៀន។ នៅកម្រិតនេះវាជួយលើកកម្ពស់ការបង្កើតសារធាតុរាវឡើងវិញនៅក្នុងណឺត្រុងនិងការអភិរក្សនៅក្នុងខ្លួន។
អាស្រ័យលើបុព្វហេតុជំងឺទឹកនោមផ្អែមអាំងស៊ុយឌីដអាចជាផ្នែកកណ្តាលនិងសរសៃប្រសាទ (តំរងនោម) ។ ដំបូងកើតឡើងជាញឹកញាប់ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការរងរបួសខួរក្បាល, neoplasms នៃ hypothalamus ឬក្រពេញភីតូរីស។ ទីពីរគឺជាលទ្ធផលនៃជំងឺ Tubulupatias ផ្សេងៗនិងភាពចុះខ្សោយនៃអរម៉ូននៃជាលិកាតំរងនោម។
និងជំងឺទឹកនោមផ្អែមនិងរោគសាស្ត្រនៅក្នុងសំណួរត្រូវបានបង្ហាញដោយគ្លីនិកដោយការស្រេកទឹកនិងការនោមច្រើនពេក? ប៉ុន្តែអ្វីដែលខុសគ្នារវាងពួកគេ?
តារាងទី ២៖ ជំងឺទឹកនោមផ្អែមនិងទឹកនោមផ្អែម - ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល៖
| ចុះហត្ថលេខា | ជំងឺទឹកនោមផ្អែម | |
| ស្ករ | មិនមែនស្ករ | |
| ស្រេកទឹក | វាត្រូវបានសម្តែងដោយសមហេតុផល | ការមិនអត់ឱន |
| បរិមាណទឹកនោមប្រចាំថ្ងៃ | តិចជាង ៣ លី | រហូតដល់ 15 លីត្រ |
| ការចាប់ផ្តើមជម្ងឺ | បន្តិចម្តង ៗ | ភ្លាមៗមុតស្រួច |
| Enuresis | កំពុងបាត់ខ្លួន | គឺអាចទៅរួច |
| ជំងឺក្រិនថ្លើម | + | — |
| គ្លុយកូស | + | — |
| ដង់ស៊ីតេដែលទាក់ទងនៃទឹកនោម | កើនឡើង | ទាបណាស់ |
| ការធ្វើតេស្តស្ងួត | ស្ថានភាពរបស់អ្នកជំងឺមិនផ្លាស់ប្តូរទេ | ស្ថានភាពរបស់អ្នកជំងឺកាន់តែយ៉ាប់យ៉ឺនគួរឱ្យកត់សម្គាល់សញ្ញានៃការខះជាតិទឹកលេចឡើង |
ភាពខុសគ្នានៃអាយុ
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងទី ២ អាស្រ័យលើអាយុ។ បំរែបំរួលដំបូងនៃជំងឺនេះគឺជាជំងឺរបស់មនុស្សវ័យក្មេង។ កង្វះអាំងស៊ុយលីនចាប់ផ្តើមលេចឡើងនៅអាយុ ២០-២៥ ឆ្នាំ។ ភាពធន់នឹងអាំងស៊ុយលីនដែលត្រូវបានគេរកឃើញនៅក្នុងវ៉ារ្យង់ទីពីរនៃរោគសាស្ត្រត្រូវបានបង្កើតឡើងជិតដល់អាយុចាស់។ ភាគច្រើននៃអ្នកដែលទទួលរងពីទម្រង់នៃជំងឺនេះបានឈានដល់អាយុ 50-60 ឆ្នាំ។
ជំងឺតម្រងនោមរ៉ាំរ៉ៃ
នៅក្នុងការខ្សោយតំរងនោមរ៉ាំរ៉ៃក្នុងដំណាក់កាលនៃជំងឺ polyuria, អ្នកជំងឺជារឿយៗត្អូញត្អែរពីការនោមញឹកញាប់, ដែលអាចបង្ហាញពីការវិវត្តនៃជំងឺទឹកនោមផ្អែម។
ទោះយ៉ាងណាក៏ដោយក្នុងករណីនេះការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនឹងជួយ: ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ និងអាយឌីឌីអេមក៏ត្រូវបានសម្គាល់ដោយជាតិស្ករក្នុងឈាមខ្ពស់និងគ្លុយកូសផងដែរហើយជាមួយនឹងរោគសញ្ញាខ្សោយតំរងនោមរ៉ាំរ៉ៃនៃការរក្សាសារធាតុរាវនៅក្នុងខ្លួន (ការហើម) ការថយចុះនៃការពឹងផ្អែក។ ដង់ស៊ីតេទឹកនោម។
CRF - ផលវិបាកទូទៅនៃជំងឺតម្រងនោម
ជំងឺរលាកលំពែងនិងជំងឺក្រពះពោះវៀនដទៃទៀត
ដំបៅរលាករ៉ាំរ៉ៃនៃជាលិការលំពែងបណ្តាលឱ្យមានការស្លាប់បន្តិចម្តង ៗ នៃកោសិកាដែលមានមុខងារជាមួយនឹងជំងឺក្រិន។ មិនយូរមិនឆាប់បញ្ហានេះនាំឱ្យមានការបរាជ័យនៃសរីរាង្គនិងការវិវត្តនៃជំងឺ hyperglycemia ។
លំពែង - មិនត្រឹមតែ exocrine ប៉ុណ្ណោះទេប៉ុន្តែក៏មានសរីរាង្គ endocrine ផងដែរ
លក្ខណៈបន្ទាប់បន្សំនៃរោគសញ្ញានេះអាចត្រូវបានគេសង្ស័យដោយផ្អែកលើការត្អូញត្អែររបស់អ្នកជំងឺ (ខ្សែក្រវ៉ាត់ក្នុងអេប៉េសស្ត្រូករាលដាលទៅខាងក្រោយចង្អោរក្អួតបន្ទាប់ពីញ៉ាំអាហារចៀនខ្លាញ់ខ្លាញ់ខុសប្រក្រតីផ្សេងៗនៃលាមក) ក៏ដូចជាការធ្វើតេស្តមន្ទីរពិសោធន៍និងឧបករណ៍ (បង្កើនកម្រិតអង់ស៊ីមអាល់ហ្វាអាមីល្លីនៅក្នុងឈាមអេកូ។ - សញ្ញានៃការរលាកដោយអ៊ុលត្រាសោន។ ល។ ) ។
យកចិត្តទុកដាក់! ដោយឡែកពីគ្នាវាចាំបាច់ក្នុងការបញ្ជាក់ពីស្ថានភាពបែបនេះដូចជាជម្ងឺ alimentary hyperglycemia និង glucosuria ។ ពួកវាវិវឌ្ឍន៍ឆ្លើយតបទៅនឹងការញ៉ាំកាបូអ៊ីដ្រាតលើសនៅក្នុងខ្លួនហើយតាមក្បួនមួយនៅតែបន្តក្នុងរយៈពេលខ្លី។
ដូច្នេះការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃរោគសញ្ញាសំខាន់នៃជំងឺទឹកនោមផ្អែមត្រូវបានអនុវត្តដោយជំងឺជាច្រើន។ការធ្វើរោគវិនិច្ឆ័យដែលផ្អែកលើទិន្នន័យគ្លីនិកអាចត្រូវបានគេចាត់ទុកថាជាបឋមប៉ុណ្ណោះ: វាចាំបាច់ត្រូវផ្អែកលើទិន្នន័យពីមន្ទីរពិសោធន៍និងការពិនិត្យឧបករណ៍ពេញលេញ។
ជំងឺទឹកនោមផ្អែម Asymptomatic
សួស្តី ខ្ញុំមានអាយុ ៤៥ ឆ្នាំជាស្ត្រីមិនមាននិងមិនមានពាក្យបណ្តឹងពិសេស។ ថ្មីៗនេះវាស់ស្ករ - ៨.៣ ។ ខ្ញុំបានបរិច្ចាគឈាមមិនមែនលើក្រពះទទេទេប្រហែលជាហេតុផលនេះហើយ។
បន្តិចក្រោយមកខ្ញុំបានសំរេចចិត្តធ្វើការវិភាគម្តងទៀត។ សរសៃវ៉ែនលឿននៃលទ្ធផលត្រូវបានកើនឡើងផងដែរ - 7,4 មីល្លីលីត្រ / អិល។ តើវាពិតជាជំងឺទឹកនោមផ្អែមមែនទេ? ប៉ុន្តែខ្ញុំពិតជាគ្មានរោគសញ្ញាអ្វីទេ។
សួស្តី hyperglycemia ក្នុងការធ្វើតេស្តមន្ទីរពិសោធន៍ភាគច្រើនបង្ហាញពីការវិវត្តនៃជំងឺទឹកនោមផ្អែម។ ត្រូវប្រាកដថាពិគ្រោះជាមួយគ្រូពេទ្យឯកទេសខាងអរម៉ូន endocrinologist ដើម្បីសំរេចថាតើត្រូវឆ្លងកាត់ការពិនិត្យបន្ថែម (ដំបូងខ្ញុំសូមណែនាំអ្នកឱ្យបរិច្ចាគឈាមសម្រាប់ HbAc1, អ៊ុលត្រាសោននៃលំពែង) ។
តើមានរដូវទេ?
ជំងឺទឹកនោមផ្អែមមិនមែនជាជំងឺឆ្លងទេហើយរដូវក៏មិនគួរតាមដានដែរដែលត្រូវបានគេសង្កេតឃើញជាមួយនឹងប្រភេទជំងឺទី ២ ។ ទោះយ៉ាងណាការបង្ករោគដោយវីរុសមួយចំនួនដែលច្រើនកើតមាននៅរដូវស្លឹកឈើជ្រុះរដូវរងារអាចធ្វើឱ្យខូចលំពែងដែលជាលទ្ធផលនៃជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីន (១) ប្រភេទ។
ការធ្វើរោគវិនិច្ឆ័យខ្លួនឯង
អរុណសួស្តី ប្រាប់ខ្ញុំតើមានសញ្ញាដែលអាចទុកចិត្តបានដែលនឹងជួយកំណត់ជំងឺទឹកនោមផ្អែមរបស់ខ្ញុំ។ ថ្មីៗនេះបានកត់សម្គាល់ឃើញថាខ្ញុំចាប់ផ្តើមញ៉ាំបង្អែមច្រើន។ នេះប្រហែលជាមិនមែនជារោគសញ្ញានៃបញ្ហាសុខភាពទេ។
សួស្តី ការស្វែងរកបង្អែមមិនត្រូវបានគេចាត់ទុកថាជាការបង្ហាញនៃជំងឺទឹកនោមផ្អែមទេ។ តាមទស្សនៈនៃសរីរវិទ្យាតម្រូវការបែបនេះអាចបង្ហាញពីការខ្វះថាមពលការងារភាពតានតឹងភាពតានតឹងក្នុងឈាមថយចុះ។
នៅលើជំងឺទឹកនោមផ្អែម, វេន, អាចបង្ហាញ:
- មាត់ស្ងួត
- ស្រេកទឹកខ្លាំង
- ឧស្សាហ៍នោមនិងប្រើទឹកនោម
- ភាពទន់ខ្សោយការថយចុះការអនុវត្ត
- ពេលខ្លះ - ការបង្ហាញស្បែក (ភាពស្ងួតធ្ងន់ធ្ងរជំងឺស្បែក) ។
ប្រសិនបើអ្នកមានរោគសញ្ញាបែបនេះខ្ញុំសូមណែនាំឱ្យអ្នកឆ្លងកាត់ការពិនិត្យសាមញ្ញ - បរិច្ចាគឈាមសម្រាប់ស្ករ។ បទដ្ឋានដែលទទួលយកជាទូទៅសម្រាប់វាគឺ 3,3-5,5 មីល្លីលីត្រ / អិល។
សញ្ញានៃជំងឺទឹកនោមផ្អែមចំពោះកុមារ
ជាមួយមនុស្សពេញវ័យអ្វីៗទាំងអស់គឺតិចឬច្រើន។ ហើយតើធ្វើដូចម្តេចដើម្បីសង្ស័យជំងឺទឹកនោមផ្អែមចំពោះកុមារ? ខ្ញុំបានលឺថាចំពោះទារកជំងឺនេះពិបាកខ្លាំងណាស់រហូតដល់សន្លប់និងស្លាប់។
សួស្តី ជាការពិតណាស់កុមារគឺជាប្រភេទអ្នកជំងឺពិសេសដែលតម្រូវឱ្យមានការយកចិត្តទុកដាក់យ៉ាងខ្លាំងទាំងពីបុគ្គលិកពេទ្យនិងពីឪពុកម្តាយ។
រឿងដំបូងដែលទាក់ទាញការយកចិត្តទុកដាក់នៅពេលដែលជំងឺនេះស្ថិតក្នុងវ័យកុមារភាពគឺការស្រេកទឹក: កុមារចាប់ផ្តើមផឹកច្រើនគួរឱ្យកត់សម្គាល់ពេលខ្លះសូម្បីតែអាចភ្ញាក់នៅពេលយប់ដោយសុំទឹក។
សញ្ញាទី ២ នៃជំងឺទឹកនោមផ្អែមទូទៅរបស់កុមារគឺការនោមញឹកញាប់និងភាពស្វាហាប់។ នៅលើឆ្នាំងឬក្បែរបង្គន់អ្នកអាចឃើញចំណុចស្អិតពីទឹកនោមបើទារកស្លៀកកន្ទបព្រោះមានជាតិស្ករខ្ពស់នៅក្នុងទឹកនោមវាអាចនៅជាប់នឹងស្បែក។
បន្ទាប់មកការសម្រកទម្ងន់ក្លាយជាគួរឱ្យកត់សម្គាល់: ទារកបាត់បង់ទំងន់យ៉ាងឆាប់រហ័សទោះបីជាមានចំណង់អាហារល្អក៏ដោយ។ លើសពីនេះទៀតសញ្ញានៃការភ្ញាក់ផ្អើលកើតឡើង: ទារកក្លាយទៅជាងងុយគេងងងុយដេកកម្រចូលរួមក្នុងហ្គេម។
ទាំងអស់នេះគួរតែជូនដំណឹងដល់ឪពុកម្តាយដែលយកចិត្តទុកដាក់។ រោគសញ្ញាបែបនេះត្រូវការការពិនិត្យនិងដំបូន្មានវេជ្ជសាស្រ្តជាបន្ទាន់។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជំងឺទឹកនោមផ្អែម

ជារឿយៗមនុស្សត្រូវបានព្យាបាលដោយរោគសញ្ញាធ្ងន់ធ្ងរនៃជំងឺ "ស្ករ" ដែលមិនធ្វើឱ្យស្មុគស្មាញដល់ដំណើរការនៃការធ្វើរោគវិនិច្ឆ័យ។
ញឹកញាប់ជាងនេះទៅទៀតការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលទឹកនោមផ្អែមគឺត្រូវបានទាមទារនៅដំណាក់កាលដំបូងនៅពេលរូបភាពគ្លីនិកមានលក្ខណៈព្រិល។
ដើម្បីបញ្ជាក់ឬបដិសេធហើយក៏ដើម្បីកំណត់ប្រភេទរោគសាស្ត្រការធ្វើតេស្តឈាមនិងទឹកនោមនៅក្នុងមន្ទីរពិសោធន៍ត្រូវបានប្រើ។ ការសិក្សាលម្អិតបន្ថែមទៀតអាចបែងចែកជំងឺទឹកនោមផ្អែមពីជំងឺមេតាប៉ូលីសស្រដៀងគ្នា។
សញ្ញានិងវគ្គសិក្សានៃជំងឺទឹកនោមផ្អែម
ចំនួនអ្នកជំងឺទឹកនោមផ្អែមកំពុងកើនឡើងយ៉ាងឆាប់រហ័សដូច្នេះវាចាំបាច់ត្រូវដឹងពីសញ្ញាសំខាន់ៗដើម្បីឆ្លងកាត់ការសិក្សាចាំបាច់ទាន់ពេលវេលា។គស្ញដំបូងនៃជំងឺនេះគឺស្ងួតមាត់, នោមញឹកនិងរំខានដល់ស្ថានភាពទូទៅនៃរាងកាយក្នុងទម្រង់ជាអស់កម្លាំងឆាប់រហ័ស, ស្រកទំងន់ដោយមិនមានអាការៈឃ្លានខ្សោយនិងព្យាបាលរបួសយឺត ៗ ។
ជំងឺទឹកនោមផ្អែម៖ ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល
ដើម្បីធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវវាចាំបាច់ត្រូវយកចិត្តទុកដាក់លើសូចនាករនៃកម្រិតអាំងស៊ុយលីននៅក្នុងឈាម។
វាចាំបាច់ក្នុងការវាយតម្លៃរោគសញ្ញាដែលអមនឹងជំងឺទឹកនោមផ្អែម - ប្រព័ន្ធសរសៃប្រសាទ, សរសៃប្រសាទឬរួមបញ្ចូលគ្នា។
ចំពោះជម្ងឺ“ ស្ករ” ធម្មតាភាពខុសគ្នាត្រូវបានតម្រង់ឆ្ពោះទៅរកកម្រិតអាំងស៊ុយលីនក្នុងឈាមជាជាងស្ករ។ ជាមួយនឹងកម្រិតខ្ពស់នៃអរម៉ូនគ្លុយកូសមានលក្ខណៈធម្មតាឬកើនឡើងបន្ទាប់មកជំងឺទឹកនោមផ្អែមត្រូវបានបញ្ជាក់។
ជាមួយនឹងការខ្វះជាតិស្ករប៉ុន្តែជាមួយនឹងអាំងស៊ុយលីនលើស, hyperinsulinemia មានការរីកចម្រើន - រដ្ឋដែលមានជំងឺទឹកនោមផ្អែម។
តើអ្វីទៅជាលក្ខណៈវិនិច្ឆ័យសម្រាប់ភាពខុសគ្នា?
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមត្រូវបានធ្វើឡើងដោយផ្អែកលើការធ្វើតេស្តឈាមជាមួយនឹងនិយមន័យនៃជាតិស្ករ។ ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមត្រូវបានធ្វើឡើងនៅពេលព្រឹកនៅលើពោះទទេនិងពេលថ្ងៃបន្ទាប់ពីទទួលទានអាហារតាមអំពើចិត្ត។
ទិន្នន័យសំខាន់ៗស្តីពីការធ្វើតេស្តជាមួយនឹងបន្ទុកកាបូអ៊ីដ្រាត។ ដើម្បីគ្រប់គ្រងកម្រិតជាតិគ្លុយកូសក្នុងសេរ៉ូមឈាមត្រូវបានកំណត់នៅក្នុងមន្ទីរពិសោធន៍ឬនៅផ្ទះ។ ប្រើបន្ទះតេស្ត៍រឺក៏ម៉ែត្រគ្លុយកូសក្នុងឈាម។
បទដ្ឋានដែលទឹកនោមផ្អែមប្រភេទទី ១ និងប្រភេទទី ២ ត្រូវបានបែងចែកនៅក្នុងតារាង៖
| សូចនាករ | វាយប្រភេទ SD, mmol / l | |
| 1 | 2 | |
| នៅលើពោះទទេ | 3,5—5,5 | រហូតដល់ 6.1 |
| បន្ទាប់ពីញ៉ាំ | 11,2 | 9,0 |
| បន្ទាប់ពីផ្ទុកកាបូអ៊ីដ្រាត | មិនខ្ពស់ជាង ៧,៨ | 11,1 |
វេជ្ជបណ្ឌិតយកទៅក្នុងគណនីលទ្ធផលនៃការវិភាគទឹកនោមសម្រាប់គ្លុយកូស។
ការចង្អុលបង្ហាញគឺជាការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមជាមួយនឹងការកំណត់គ្លុយកូសនៅក្នុងទឹកនោម។ នៅក្នុងសមាសធាតុដែលមានសុខភាពល្អសូចនាករគួរតែជាសូន្យ។ ចំពោះការវាយតម្លៃហ្មត់ចត់បន្ថែមទៀតការធ្វើតេស្តអាសេតូនត្រូវបានអនុវត្ត។
ការកើនឡើងនៃមេតាប៉ូលីសនៃសារធាតុនេះនៅក្នុងជីវឧស្ម័នបង្ហាញពីការវិវត្តធ្ងន់ធ្ងរនៃជំងឺ។ ចំពោះភាពខុសគ្នាការសិក្សាអំពីឈាមនៅលើ C-peptide ត្រូវបានគេចាត់ទុកថាសំខាន់។ ដោយវត្តមានឬអវត្តមានរបស់វាពួកគេវិនិច្ឆ័យប្រភេទនៃជំងឺទឹកនោមផ្អែមកំរិតនៃសំណង។
លទ្ធផលនឹងកំណត់កំរិតអាំងស៊ុយលីនក្នុងទំរង់រោគសាស្ត្រដែលពឹងផ្អែកលើអាំងស៊ុយលីន។
ការស្រូបយកអង់ស៊ីមដែលទាក់ទងនឹងអង់ស៊ីមនឹងបង្ហាញ៖ C-peptide ទាបជាងនឹងជំងឺទឹកនោមផ្អែមប្រភេទ ១ ហើយជាមួយប្រភេទទី ២ វាធម្មតាឬខ្ពស់ជាងនេះបន្តិច។ សារធាតុបង្ហាញពីសមត្ថភាពសក្តានុពលនៃលំពែង។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃប្រភេទទីមួយនិងទីពីរត្រូវបានធ្វើឡើងស្របតាមសញ្ញាដូចជាទំងន់អាយុនិងធម្មជាតិ។ ការប្រៀបធៀបត្រូវបានផ្តល់ជូននៅក្នុងតារាង៖
| សូចនាករ | វាយប្រភេទ SD, mmol / l | |
| 1 | 2 | |
| ទំងន់ | បន្ទាប | លើសពីបទដ្ឋានរហូតដល់ការធាត់ |
| អាយុឆ្នាំ | រហូតដល់ 35 | បន្ទាប់ពី 40 |
| ធម្មជាតិនៃការអភិវឌ្ឍន៍ | មុត, រហ័ស | យឺតជាមួយរូបភាពព្រាល |
| លក្ខណៈពិសេស | ការពឹងផ្អែកអាំងស៊ុយលីនពេញមួយជីវិត | នៅដំណាក់កាលដំបូងការពឹងផ្អែកអាំងស៊ុយលីនមិនត្រូវបានគេសង្កេតឃើញទេក្រោយមកវាវិវឌ្ឍន៍ |
| ក្លិនស្អុយថេរនៃអាស៊ីតអាសេតូនពីរាងកាយនិងទឹកនោម |
ជំងឺស្រដៀងគ្នា
ភាពខុសគ្នាជាមួយរោគវិទ្យាបែបនេះគឺសំខាន់ណាស់៖
វេជ្ជបណ្ឌិតត្រូវចេះបែងចែករោគសាស្ត្រពីពកកដែលមានជាតិពុលសាយភាយទាន់ពេលវេលា។
- ជំងឺរបស់ Itsenko-Cushing,
- រោគសាស្ត្រនៃតម្រងនោម
- ជំងឺថ្លើមនិងលំពែង,
- ការ intoxication ធ្ងន់ធ្ងរ,
- hemochromatosis,
- សាយសត្វពុល
- pheochromocytoma ។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជំងឺទឹកនោមផ្អែមត្រូវបានអនុវត្តដោយស្តេរ៉ូអ៊ីតស្តេរ៉ូអ៊ីតជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនិងទឹកនោមផ្អែមចំពោះស្ត្រីមានផ្ទៃពោះ។ ស្តេរ៉ូអ៊ីដមានការរីកចម្រើនជាលទ្ធផលនៃការគ្រប់គ្រងគ្លុយកូសកូកូតូស្យូដដែល។ សញ្ញាឌីផេរ៉ង់ស្យែលគឺជាការធ្វើឱ្យមានលក្ខណៈធម្មតានៃរដ្ឋបន្ទាប់ពីការដកគ្រឿងញៀន។
ជំងឺទឹកនោមផ្អែមមានផ្ទៃពោះជាធម្មតាវិវត្តនៅអាយុ ៦ ខែក្រោមឥទិ្ធពលនៃអរម៉ូន។ ហានិភ័យកាន់តែច្រើនចំពោះស្ត្រីធាត់។ គ្មានជាតិស្ករត្រូវបានកំណត់ដោយអវត្តមាននៃអរម៉ូន antidiuretic នៅក្នុងខ្លួន។ គាត់ទទួលខុសត្រូវក្នុងការគ្រប់គ្រងការនោម។ អាការរោគតំរងនោមរួមមានអាការៈទល់លាមកក្អួតនិងក្តៅខ្លួន។
ក្នុងករណីនេះការកើនឡើងបរិមាណប៉ូតាស្យូមនឹងត្រូវបានកត់សម្គាល់នៅក្នុងឈាម។
ការធ្វើរោគវិនិច្ឆ័យខុសគ្នានៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងប្រភេទទី ២៖ លក្ខណៈវិនិច្ឆ័យចម្បង

ដើម្បីចេញវេជ្ជបញ្ជាការព្យាបាលឱ្យបានគ្រប់គ្រាន់សម្រាប់ជំងឺណាមួយដំបូងអ្នកត្រូវតែអនុវត្តវិធានការវិនិច្ឆ័យដើម្បីបង្កើតការធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវ។
ជួនកាលវាចាំបាច់ក្នុងការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលរវាងរោគសាស្ត្រជាច្រើន។ នេះដោយសារតែការពិតដែលថាជំងឺជាច្រើនអាចមានរោគសញ្ញាស្រដៀងគ្នាដែលជារូបភាពព្យាបាល។
ដើម្បីផ្តល់ការសន្និដ្ឋានត្រឹមត្រូវការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលប្រភេទទី 1 និងទី 2 នៃជំងឺទឹកនោមផ្អែមគួរតែត្រូវបានអនុវត្ត។
លក្ខណៈពិសេសរោគសាស្ត្រ
ជំងឺទឹកនោមផ្អែមគឺជាផ្នែកមួយនៃរោគសាស្ត្រទូទៅបំផុតនៅសព្វថ្ងៃនេះ។ សញ្ញាសំខាន់របស់វាគឺការកើនឡើង glycemia អូសបន្លាយពេលយូរនិងថេរពោលគឺជាតិស្ករក្នុងឈាម។
នៅលើដៃម្ខាងយើងមានលទ្ធផលវិភាគដែលឆ្លុះបញ្ចាំងពីការពិតនេះមានន័យថាការធ្វើរោគវិនិច្ឆ័យអាចយល់បាន។ ប៉ុន្តែសម្រាប់រូបភាពត្រឹមត្រូវនៃដំណើរការលទ្ធផលមួយមិនគ្រប់គ្រាន់ទេពីព្រោះម្យ៉ាងវិញទៀតអ្នកគួរតែដឹងថាពីរប្រភេទសំខាន់នៃដំណើរការបែបនេះត្រូវបានសម្គាល់។
វាមានសារៈសំខាន់ខ្លាំងណាស់ក្នុងការកំណត់ប្រភេទជំងឺទឹកនោមផ្អែមពិតប្រាកដដើម្បីធ្វើការព្យាបាលឱ្យបានគ្រប់គ្រាន់។
នៅក្នុងយន្តការ etiopathogenetic នៃជំងឺនេះគឺមានភាពមិនដំណើរការនៃអន្តរកម្មធម្មតានៃប្រព័ន្ធបន្ថយជាតិស្ករនៃរាងកាយជាមួយនឹងកោសិការបស់វា។ ជារឿយៗវាគឺជាការរំលោភលើប្រតិកម្មរបស់កោសិកាចំពោះអាំងស៊ុយលីនឬការថយចុះនៃការផលិតរបស់វា។ គួរចងចាំថាជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទផ្សេងៗគ្នាយន្តការនេះក៏ខុសគ្នាដែរប៉ុន្តែលទ្ធផលគឺនៅតែដដែល - hyperglycemia ជាប់លាប់។
ប្រភេទទីមួយ
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ បណ្តាលមកពីកង្វះអាំងស៊ុយលីនផលិត។ អរម៉ូននេះអនុញ្ញាតឱ្យជាតិស្ករចូលក្នុងបរិយាកាសខាងក្នុងរបស់កោសិកា។ ការផលិតអាំងស៊ុយលីនកើតឡើងនៅកន្ទុយលំពែងដែលហៅថាកោសិកាបេតាដែលមានទីតាំងស្ថិតនៅក្នុងកូនកោះលែនហាន។
ជំងឺទឹកនោមផ្អែមប្រភេទទីមួយត្រូវបានកំណត់ដោយការពិតដែលថាស្ថិតនៅក្រោមឥទ្ធិពលនៃដំណើរការផ្សេងៗដែលជារឿយៗមានស្វ័យប្រវត្តិកម្មការបំផ្លាញកោសិកាដូចគ្នាទាំងនេះកើតឡើងដោយសារតែភាពស៊ាំរបស់ពួកគេផ្ទាល់។ នេះនាំឱ្យមានការពិតដែលថារាងកាយចាប់ផ្តើមមានកង្វះអរម៉ូនដែលត្រូវបានបង្ហាញដោយការហៀរសំបោរ។
យោងតាមស្ថិតិសព្វថ្ងៃសមាមាត្រនៃអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ក្នុងចំណោមអ្នកជំងឺទាំងអស់ដែលមានជំងឺនេះគឺប្រហែល ១៥% ខណៈដែលមនុស្សភាគច្រើនជាមនុស្សវ័យក្មេង។
សូមអានផងដែរលក្ខណៈពិសេសនៃការវិវត្តនិងវគ្គសិក្សានៃជំងឺទឹកនោមផ្អែមស្តេរ៉ូអ៊ីត
ប្រភេទទីពីរ
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានកំណត់ដោយមុខងារធម្មតានៃកោសិកាផលិតអាំងស៊ុយលីន។ នោះគឺរាងកាយមិនតែងតែជួបប្រទះនូវកង្វះអ័រម៉ូននេះទេ។
ទោះជាយ៉ាងណាក៏ដោយកោសិកាដែលត្រូវតែមានភាពរសើបទៅវាបាត់បង់ផ្នែកខ្លះនៃសមត្ថភាពនេះ។ ដោយសារតែនេះរាងកាយត្រូវតែផលិតបរិមាណអាំងស៊ុយលីនកើនឡើងខណៈពេលដែលវាមិនគ្រប់គ្រាន់។
នោះគឺពេលបច្ចុប្បន្ននេះត្រូវបានកំណត់ដោយការកើនឡើងនូវកំហាប់អាំងស៊ុយលីននិងជាតិស្ករក្នុងឈាម។
យូរ ៗ ទៅលំពែងត្រូវបានរលាយបាត់ដូច្នេះការព្យាបាលដោយអាំងស៊ុយលីនជំនួសត្រូវចេញវេជ្ជបញ្ជា។ ជំងឺទឹកនោមផ្អែមបែបនេះត្រូវបានគេហៅថាប្រភេទទី ២ ពឹងផ្អែកលើអាំងស៊ុយលីន។
ការវិវត្តនៃរោគវិទ្យានេះគឺបណ្តាលមកពីកង្វះអាហារូបត្ថម្ភទម្លាប់អាក្រក់អសកម្មរាងកាយភាពធាត់និងការទទួលទានសុរា។ ក្នុងចំណោមអ្នកជំងឺទឹកនោមផ្អែមទាំងអស់មានជាង ៨០% ទទួលរងពីជំងឺប្រភេទទី ២ ។
Hyperglycemia ជាលក្ខណៈវិនិច្ឆ័យវិនិច្ឆ័យ
លក្ខណៈវិនិច្ឆ័យចម្បងសម្រាប់កំណត់ជំងឺទឹកនោមផ្អែមគឺជំងឺទឹកនោមផ្អែមដែលអាចទ្រទ្រង់បាន។ ដើម្បីកំណត់រោគសញ្ញានេះអ្នកគួរតែធ្វើតេស្តឈាមសម្រាប់មាតិកាស្ករ។ វាជាការល្អបំផុតដើម្បីធ្វើការធ្វើតេស្តនេះនៅលើពោះទទេបន្ទាប់មកវាមានព័ត៌មានច្រើន។ នេះបណ្តាលមកពីការកើនឡើង glycemia ក្រោយការវះកាត់ដែលអាចធ្វើឱ្យស្មុគស្មាញដល់ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺនេះ។
ប្រសិនបើអ្នកទទួលបានលទ្ធផលលើសពី 7.0 មីល្លីលីត្រ / លីត្រអ្នកអាចសង្ស័យថាមានវត្តមាននៃជំងឺទឹកនោមផ្អែម។ អ្នកមិនអាចបង្កើតការធ្វើរោគវិនិច្ឆ័យនេះបានតែលើលទ្ធផលនៃការធ្វើតេស្តនេះទេព្រោះស្ថានភាពបែបនេះអាចបណ្តាលមកពីហេតុផលមួយចំនួនដូចជា៖
- ភាពតានតឹងធ្ងន់ធ្ងរ
- ស្ថានភាពបន្ទាប់ពីរងរបួស
- ដំណើរការឆ្លង។
ដើម្បីកំណត់ពីវត្តមាននៃរោគសាស្ត្រវាចាំបាច់ត្រូវអនុវត្តវិធានការវិនិច្ឆ័យបន្ថែម។
វិធីសាស្ត្រពិនិត្យបន្ថែម
ក្នុងចំណោមវិធីសាស្រ្តនៃការពិនិត្យបន្ថែមការធ្វើតេស្តភាពអត់ធ្មត់នៃគ្លុយកូសត្រូវបានគេចាត់ទុកថាជាវិធីសំខាន់។ វាក៏ជាស្តង់ដារមាសសម្រាប់កំណត់ពីវត្តមាននៃជំងឺទឹកនោមផ្អែម។ ការធ្វើតេស្តនេះត្រូវបានអនុវត្តដូចខាងក្រោមៈ
- គ្លីសេរីនត្រូវបានវាស់
- ភ្លាមៗបន្ទាប់ពីការវិភាគការផ្ទុកកាបូអ៊ីដ្រាតត្រូវបានអនុវត្ត - គ្លុយកូស ៧៥ ក្រាម។
- តេស្តជាតិស្ករក្នុងឈាមត្រូវធ្វើម្តងទៀតរាល់ម៉ោង
- ជាពិសេសក្នុងករណីធ្វើរោគវិនិច្ឆ័យធ្ងន់ធ្ងរមានតំរូវការក្នុងការកំនត់គ្លីសេមីរៀងរាល់ ៣០ នាទីម្តង។
សូមអានផងដែរនូវអ្វីដែលជាជំងឺទឹកនោមផ្អែមពីកំណើត
នៅពេលទទួលបានលទ្ធផលបន្ទាប់ពី 2 ម៉ោងលើសពី 11,1 mmol / l អ្នកជំងឺត្រូវបានណែនាំឱ្យធ្វើការធ្វើតេស្តម្តងទៀតបន្ទាប់ពីពីរបីថ្ងៃ។ នៅពេលទទួលបានលទ្ធផលវិជ្ជមានជាបន្តបន្ទាប់ពីរនៃការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមត្រូវបានបង្កើតឡើង។
ការកំណត់ប្រភេទនៃរោគសាស្ត្រ
ដើម្បីបញ្ជាក់ការធ្វើរោគវិនិច្ឆ័យក៏ដូចជាកំណត់ប្រភេទជំងឺទឹកនោមផ្អែមការធ្វើតេស្តបន្ថែមជាច្រើនត្រូវបានអនុវត្ត។
- C peptide ។ តេស្តនេះបង្ហាញថាតើការផលិតអាំងស៊ុយលីនកើតឡើងនៅក្នុងកោសិកាបេតាឬអត់។ ជាមួយនឹងប្រភេទទីមួយនៃរោគសាស្ត្រលទ្ធផលនៃការកាត់បន្ថយត្រូវបានទទួល។ ប្រភេទទីពីរត្រូវបានកំណត់ដោយតម្លៃធម្មតាឬការកើនឡើងបន្តិចបន្តួច។ វាចាំបាច់ក្នុងការពិចារណាថាជាមួយនឹងរយៈពេលវែងនៃជំងឺក៏ដូចជាជាមួយនឹងទម្រង់ជឿនលឿនរបស់វាការថយចុះកម្រិត C-peptide អាចត្រូវបានកត់សម្គាល់។
- ការកំណត់អង្គបដិប្រាណចំពោះកោសិកាបេតា។ ប្រសិនបើពួកគេមានវាគ្មានការសង្ស័យទេដែលអ្នកជំងឺមានប្រភេទជំងឺដំបូង។
- ជួនកាលការវិភាគហ្សែនត្រូវបានអនុវត្តដើម្បីកំណត់ពីវត្តមាននៃការបង្កើតហ្សែនទៅនឹងរោគសាស្ត្រនេះ។
លក្ខណៈវិនិច្ឆ័យវិនិច្ឆ័យផ្សេងទៀត
ដើម្បីកំណត់ប្រភេទជំងឺទឹកនោមផ្អែមឱ្យបានត្រឹមត្រូវវាចាំបាច់ត្រូវប្រមូលព័ត៌មានអតិបរិមាអំពីអ្នកជំងឺការបង្ហាញរោគសញ្ញានៃរោគសាស្ត្រហើយក៏ត្រូវគិតពីលក្ខណៈបុគ្គលនិងសរីរវិទ្យារបស់គាត់ផងដែរ។
ដូច្នេះជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ច្រើនតែមានរោគសញ្ញាដូចខាងក្រោម៖
- ចាប់ផ្តើមនៅវ័យក្មេងជាធម្មតារហូតដល់អាយុ ៣០-៣៥ ឆ្នាំ
- ជំងឺតែងតែចាប់ផ្តើមភ្លាមៗភ្លាមៗ
- អ្នកជំងឺបាត់បង់ទំងន់ច្រើនសូម្បីតែពិចារណាថាពួកគេញ៉ាំធម្មតាឬលើសធម្មតា។
- មានក្លិនអាសេតូនចេញពីមាត់ដែលបង្ហាញពីការបំបែកទឹកនោមផ្អែម។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ជាធម្មតាត្រូវបានសម្គាល់ដោយលក្ខណៈពិសេសទាំងនេះ។
- ការចាប់ផ្តើមនៃជំងឺនេះបន្ទាប់ពីអាយុ 40 ឆ្នាំ។
- ការចាប់ផ្តើមនៃជំងឺ Asymptomatic ជាមួយនឹងការរីកចម្រើនយឺតប៉ុន្តែជាលំដាប់។ ជាញឹកញាប់ណាស់គ្រូពេទ្យរកឃើញរោគសាស្ត្រដោយចៃដន្យក្នុងកំឡុងពេលព្យាបាលនៃដំណើរការខុសគ្នាទាំងស្រុង។
- ភាគច្រើនកើតឡើងចំពោះអ្នកជំងឺលើសទម្ងន់។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលដែលបានអនុវត្តត្រឹមត្រូវនៃរោគសាស្ត្រនេះអនុញ្ញាតឱ្យអ្នកចេញវេជ្ជបញ្ជាការព្យាបាលត្រឹមត្រូវអភិវឌ្ឍយុទ្ធសាស្ត្រនិងរបបអាហារត្រឹមត្រូវសម្រាប់អ្នកជំងឺ។ វិធានការទាំងនេះនឹងធ្វើឱ្យប្រសើរឡើងនូវគុណភាពជីវិតរបស់មនុស្សដែលទទួលរងពីជំងឺទឹកនោមផ្អែម។
ធម្មជាតិនៃការបង្ហាញដំបូង
ការបង្ហាញនៃវ៉ារ្យ៉ង់ផ្សេងគ្នានៃជំងឺនេះក៏មើលទៅខុសគ្នាដែរ។ កង្វះអាំងស៊ុយលីនស្រួចស្រាវដែលត្រូវបានគេសង្កេតឃើញនៅក្នុងគ្រឿងដំបូងនាំឱ្យមានស្ថានភាពធ្ងន់ធ្ងរដូចជាសន្លប់ hyperglycemic ឬ ketoacidotic ។
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ក្នុងករណីនេះមិនពិបាកទេ។
ភាពធន់នឹងអាំងស៊ុយលីនដែលអាចរកបានជាមួយជំរើសទី ២ មានការវិវត្តយឺត ៗ ហើយការបង្ហាញរោគសញ្ញាដំបូងត្រូវបានរកឃើញនៅពេលខ្លះបន្ទាប់ពីការចាប់ផ្តើមនៃជំងឺ។
រូបភាពគ្លីនិក
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ គឺថាអ្នកជំងឺមិនងាយនឹងធាត់លើសទម្ងន់ហើយក្នុងករណីខ្លះវាក៏អាចថយចុះដែរ។ ជម្រើសទី 2 ត្រូវបានកំណត់ដោយការធាត់នៅក្នុងអ្នកជំងឺភាគច្រើន។
រោគសញ្ញានៃទម្រង់ដែលពឹងផ្អែកលើអាំងស៊ុយលីនត្រូវបានគេប្រកាសយ៉ាងច្បាស់ថាៈ
- ស្រេកទឹកថេរនិងស្ងួតមាត់
- តម្រូវការអាហារកើនឡើង
- ការបត់ជើងតូចកាន់តែញឹកញាប់បរិមាណទឹកនោមកើនឡើង
- ព្រួយបារម្ភអំពីភាពទន់ខ្សោយធ្ងន់ធ្ងរនិងរមាស់
- ផ្តាសាយតែងវិវត្តដំបៅស្បែកជាសះស្បើយកាន់តែអាក្រក់,
- សមត្ថភាពផ្លូវចិត្តត្រូវបានកាត់បន្ថយ។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មានការវិវត្តយឺត ៗ និងបំបាំងកាយ៖
- ការត្អូញត្អែរសំខាន់គឺការអស់កម្លាំងដែលមិនចេះធុញទ្រាន់ពីមុន។
- អ្នកជំងឺអាចមានអារម្មណ៍ពេញចិត្តក្នុងរយៈពេលជាច្រើនឆ្នាំ
- រោគសញ្ញាត្រូវបានគេប្រកាសកាន់តែច្បាស់នៅពេលដែលផលវិបាកដែលទាក់ទងនឹងការបំផ្លាញ capillary ចាប់ផ្តើមកើតឡើង។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលទឹកនោមផ្អែមចំពោះកុមារត្រូវបានផ្សារភ្ជាប់ជាចម្បងជាមួយនឹងកម្រិតនៃសកម្មភាពនិងសកម្មភាពផ្លូវចិត្តរបស់ពួកគេ។ ប្រសិនបើកុមារក្លាយជាទូរស័ព្ទចល័តតិចក្នុងរយៈពេលខ្លីការអនុវត្តសាលារៀនថយចុះហើយក្នុងរយៈពេលថ្មីៗនេះមានការពិតនៃការឆ្លងវីរុស - វាមានតម្លៃគិតអំពីវ៉ារ្យ៉ង់ 1 នៃជំងឺនេះ។
ជម្រើសទីពីរសម្រាប់រយៈពេលយូរមិនប៉ះពាល់ដល់សកម្មភាពនិងបញ្ញារបស់កុមារទេដូច្នេះវាកាន់តែពិបាកក្នុងការធ្វើរោគវិនិច្ឆ័យ។
សូចនាករមន្ទីរពិសោធន៍
ជំងឺទឹកនោមផ្អែម - ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលក៏អាស្រ័យលើទិន្នន័យមន្ទីរពិសោធន៍។
កម្រិតគ្លុយកូសមិនត្រូវបានចង្អុលបង្ហាញនៅក្នុងការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃប្រភេទទី 1 និងទី 2 ទេព្រោះក្នុងករណីទាំងពីរវាអាចប្រែប្រួលយ៉ាងទូលំទូលាយ។
វាមានប្រសិទ្ធភាពជាងក្នុងការកំណត់មាតិកាអាំងស៊ុយលីននៅក្នុងឈាម - នៅក្នុងកំណែទីមួយការថយចុះយ៉ាងខ្លាំងនឹងត្រូវបានគេសង្កេតឃើញនៅក្នុងទីពីរ - មាតិកាធម្មតាឬកើនឡើងបន្តិច។
ផលវិបាក
ប្រភេទនៃជំងឺដែលពឹងផ្អែកលើអាំងស៊ុយលីនត្រូវបានកំណត់ដោយការវិវត្តនៃផលវិបាកធ្ងន់ធ្ងរនៅដំណាក់កាលដំបូងនៃទម្រង់សន្លប់។ នៅក្នុងជម្រើសទី 2 ការវិវត្តនៃផលវិបាកយឺត ៗ ក្នុងទម្រង់នៃការខូចខាតដល់សរីរាង្គគោលដៅ - បេះដូងភ្នែកប្រព័ន្ធសរសៃប្រសាទនិងតម្រងនោម - លេចធ្លោ។
ដើម្បីជ្រើសរើសការព្យាបាលត្រឹមត្រូវសម្រាប់ជំងឺវាចាំបាច់ត្រូវបង្កើតប្រភេទរបស់វាឱ្យបានត្រឹមត្រូវ - នេះតម្រូវឱ្យមានការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល។
តើការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមត្រូវបានអនុវត្តយ៉ាងដូចម្តេច?

ជំងឺទឹកនោមផ្អែមដោយមិនគិតពីប្រភេទគឺជាជំងឺធ្ងន់ធ្ងរដែលត្រូវការការព្យាបាលជាកំហិត។ ហើយដើម្បីឱ្យការព្យាបាលនេះមានលក្ខណៈគ្រប់គ្រាន់វាចាំបាច់ត្រូវកំណត់ប្រភេទរបស់វាឱ្យបានច្បាស់លាស់និងមិនរាប់បញ្ចូលលទ្ធភាពនៃវត្តមាននៃជម្ងឺដទៃទៀតដែលមានរោគសញ្ញាស្រដៀងគ្នា។ នេះគឺជាអ្វីដែលការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលសម្រាប់យើងដែលយើងនឹងនិយាយនៅពេលក្រោយ។
នៅពេលធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលមិនចាំបាច់ទេ។
ជារឿយៗរោគសញ្ញានៃជំងឺនេះត្រូវបានប្រកាសជាពិសេសជាមួយជំងឺទឹកនោមផ្អែមប្រភេទទី ១ - ក្នុងករណីនេះការធ្វើតេស្តឈាមធម្មតាសម្រាប់គ្លុយកូសគឺគ្រប់គ្រាន់ហើយ។
ប្រសិនបើសូចនាករលើសពីបទដ្ឋានការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ត្រូវបានបង្កើតឡើងហើយការព្យាបាលត្រូវបានចាប់ផ្តើមភ្លាមៗហើយមានតែបន្ទាប់មកវិធានការរោគវិនិច្ឆ័យបន្ថែមត្រូវបានចេញវេជ្ជបញ្ជាបើចាំបាច់។
វាកាន់តែលំបាកជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី 2 - រោគសញ្ញារបស់វាមិនសូវត្រូវបានគេបង្ហាញទេរោគសញ្ញាជាច្រើននៃជំងឺនេះអាចត្រូវបានកំណត់ពីអាយុឬរោគសាស្ត្រដទៃទៀតដូច្នេះវាចាំបាច់ក្នុងការដកជំងឺដែលមានរោគសញ្ញាស្រដៀងគ្នា។ ហើយក្នុងករណីនេះដោយមានការសង្ស័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលត្រូវបានអនុវត្ត។
វាក៏ចាំបាច់សម្រាប់អ្នកជំងឺដែលមានរោគវិនិច្ឆ័យដែលមិនស្គាល់ដែលបានបញ្ចប់នៅក្នុងស្ថាប័នវេជ្ជសាស្រ្តក្នុងសន្លប់ឬទទួលរងពីជំងឺដែលនៅក្នុងការបង្ហាញរបស់ពួកគេគឺស្រដៀងនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ឬប្រភេទទី 2 ។ ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល (ឌីឌី) អនុញ្ញាតឱ្យអ្នកបង្កើតមិនត្រឹមតែប្រភេទនៃជំងឺទឹកនោមផ្អែមប៉ុណ្ណោះទេប៉ុន្តែក៏ជាទម្រង់នៃវគ្គសិក្សារបស់វាផងដែរ (សរសៃប្រសាទ, angiopathic ឬរួមបញ្ចូលគ្នា) ដែលមានសារៈសំខាន់សម្រាប់ការតែងតាំងការព្យាបាលត្រឹមត្រូវផងដែរ។
ឌីអេចអាចទុកចិត្តបានលុះត្រាតែអ្នកជំងឺមិនធ្វើការត្រៀមអាំងស៊ុយលីន។ បើមិនដូច្នោះទេលទ្ធផលនឹងមិនត្រឹមត្រូវទេ។
ការបង្ហាញជំងឺទឹកនោមផ្អែមទាំងនេះឬផ្សេងទៀតក៏ជាលក្ខណៈនៃជំងឺដទៃទៀតដែរ។ ដូច្នេះវាមានសារៈសំខាន់ខ្លាំងណាស់នៅក្នុងដំណើរការនៃការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលដើម្បីមិនរាប់បញ្ចូលជម្ងឺដូចខាងក្រោម៖
រោគសញ្ញានៃការស្រេកទឹកកើនឡើងនិងបង្កើនការនោម៖
- pyelonephritis រ៉ាំរ៉ៃ, ខ្សោយតំរងនោម, ជំងឺទឹកនោមផ្អែមតំរងនោមនិងជំងឺតម្រងនោមដទៃទៀត,
- polydipsia និង polyuria នៃធម្មជាតិ neurogenic
- បង្កើនផលិតកម្មអរម៉ូន adrenal aldosterone,
- ជំងឺពុកឆ្អឹង
- insipidus ជំងឺទឹកនោមផ្អែម (រោគសាស្ត្រនៃក្រពេញភីតូរីស) ។
នេះបើយោងតាមរោគសញ្ញានៃ hyperglycemia នេះ:
- ការផលិតអរម៉ូន adrenal ច្រើនពេក (BIC),
- រោគសញ្ញារបស់ Cushing
- ជំងឺទឹកនោមផ្អែមស្តេរ៉ូអ៊ីត
- acromegaly
- ការប្រមូលផ្តុំជាតិដែកមិនធម្មតានៅក្នុងជាលិកានិងសរីរាង្គ។
- ជំងឺ bazedova
- ដំណើរការដុំសាច់នៃសរីរាង្គនៃប្រព័ន្ធ endocrine
- hyperglycemia នៃធម្មជាតិ neurogenic មួយ,
- hyperglycemia បណ្តាលមកពីការប្រើប្រាស់អាហារកាបូអ៊ីដ្រាតច្រើនពេក
- រោគសាស្ត្រផ្សេងៗនៃលំពែងនិងថ្លើម។
យោងទៅតាមរោគសញ្ញានៃវត្តមាននៃជាតិគ្លុយកូសនៅក្នុងទឹកនោម:
- ជំងឺខាងលើដែលបង្ហាញដោយ hyperglycemia
- គ្លុយកូសមានផ្ទៃពោះ
- ជំងឺទឹកនោមផ្អែមតំរងនោមនិងជំងឺតម្រងនោមដទៃទៀត,
- ការពុល
- ការប្រើថ្នាំដែលបណ្តាលអោយមានបញ្ហាគ្លុយកូសគឺជាផលប៉ះពាល់បណ្តោះអាសន្ន។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ គឺជាជំងឺកម្រមួយដែលមានរូបភាពគ្លីនិកដែលតាមក្បួនកើតឡើងនៅវ័យក្មេង។ ប្រសិនបើអ្នកមានរោគសញ្ញានៃជម្ងឺនេះការធ្វើតេស្តឈាមគ្លុយកូសគឺគ្រប់គ្រាន់ដើម្បីធ្វើរោគវិនិច្ឆ័យ។
សញ្ញាដំបូងនៃជំងឺទឹកនោមផ្អែមនៃប្រភេទទីមួយគឺ៖
- ដែនកំណត់អាយុ - ក្រោម ៣០ ឆ្នាំ
- ការចាប់ផ្តើមភ្លាមៗនៃជំងឺ
- សម្រកទំងន់ទោះបីជាមានអាហារូបត្ថម្ភគ្រប់គ្រាន់រឺក៏លើសក៏ដោយ។
- ក្លិនអាសេតូននៅក្នុងខ្យល់ហួតដែលបង្ហាញពីវត្តមាននៃសាកសពកេតតេននៅក្នុងឈាម។
ទោះយ៉ាងណាក៏ដោយក្នុងករណីខ្លះជាពិសេសនៅពេលនិយាយដល់កុមារតូចៗដែលប្រតិកម្មទៅនឹងប្រព័ន្ធភាពស៊ាំទៅនឹងការរំញោចគឺមិននឹកស្មានដល់ការសិក្សាបន្ថែមត្រូវតែអនុវត្តដើម្បីបញ្ចប់ការធ្វើរោគវិនិច្ឆ័យ។
ទីមួយការវិភាគទឹកនោមប្រចាំថ្ងៃជួយបញ្ជាក់ពីការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ហើយទី ២ វាគឺជាការធ្វើតេស្តភាពអត់ធ្មត់នៃជាតិស្ករក្នុងមាត់ដែលត្រូវបានអនុវត្តតាមលំដាប់ដូចខាងក្រោមៈ
- ការប្តេជ្ញាចិត្តនៃការតមអាហារជាតិស្ករក្នុងឈាម។
- ទទួលយកដំណោះស្រាយ“ ស្ករ” (៧៥ ក្រាមនៃជាតិគ្លុយកូសស្ងួតក្នុងទឹក ២៥០-៣០០ មីលីលីត្រ) ។
- ធ្វើតេស្តឈាមម្តងហើយម្តងទៀត ២ ម៉ោងបន្ទាប់ពីទទួលបានដំណោះស្រាយ។
កម្រិតជាតិស្ករ 11,1 mmol / L ឬខ្ពស់ជាងនេះបង្ហាញពីវត្តមាននៃជំងឺទឹកនោមផ្អែម។ ពេលខ្លះតាមលំដាប់លំដោយនៃការធ្វើតេស្តឈាមត្រូវបានគេយកទៅស្រាវជ្រាវជាច្រើនដងដោយមានចន្លោះពេលកន្លះម៉ោង។ ការធ្វើតេស្តនេះត្រូវបានធ្វើម្តងទៀតបន្ទាប់ពីពេលខ្លះដើម្បីមិនរាប់បញ្ចូលគ្រប់ប្រភេទនៃគ្រោះថ្នាក់ដែលជាឥទ្ធិពលនៃកត្តាដែលមិនទាក់ទងនឹងជំងឺ។
ប្រសិនបើការធ្វើតេស្តមន្ទីរពិសោធន៍បង្ហាញថាមានជំងឺទឹកនោមផ្អែមកម្រិតមធ្យមនិងរោគសញ្ញាដទៃទៀតនៃជំងឺទឹកនោមផ្អែមត្រូវបានបង្ហាញបន្តិចហើយនៅពេលរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ លេចឡើងនៅវ័យក្មេង (ដែលមិនមានលក្ខណៈធម្មតាសម្រាប់ជំងឺប្រភេទនេះ) ការធ្វើតេស្តឈាមសម្រាប់កម្រិត C-peptide ត្រូវបានប្រើសម្រាប់ឌីឌី។ ការវិភាគនេះបង្ហាញថាតើលំពែងផលិតអាំងស៊ុយលីនដែលមានន័យថាវាជួយកំណត់ប្រភេទជំងឺទឹកនោមផ្អែមយ៉ាងច្បាស់ - ប្រភេទទី ១ កម្រិត C-peptide ត្រូវបានកាត់បន្ថយ។
នៅក្នុងក្របខ័ណ្ឌនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ការវិភាគក៏អាចត្រូវបានអនុវត្តសម្រាប់វត្តមាននៃអង្គបដិប្រាណស្វ័យប្រវត្តិទៅនឹងកោសិការលំពែង antigens ។ វត្តមាននៃជំងឺបែបនេះបង្ហាញពីជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ ហើយចុងក្រោយវិធីសាស្រ្តបន្ថែមមួយទៀតសម្រាប់ឌីឌីនៃប្រភេទទី ១ នៃជំងឺទឹកនោមផ្អែមគឺការវិភាគហ្សែនក្នុងដំណើរការដែលសញ្ញាសម្គាល់ហ្សែនដែលកំណត់និន្នាការតំណពូជទៅនឹងជំងឺត្រូវបានពិនិត្យ។
ប្រសិនបើមិនមានការបង្ហាញពីជំងឺទឹកនោមផ្អែមទេប៉ុន្តែការធ្វើតេស្តឈាមបង្ហាញកម្រិតជាតិគ្លុយកូសលើសពី 7 មីល្លីល / លីមានហេតុផលដើម្បីសង្ស័យថាមានជំងឺនៃប្រភេទទី 2 ។ កត្តាបន្ថែមដែលបង្ហាញពីលទ្ធភាពនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គឺ៖
- អាយុជាង ៤០ ឆ្នាំ
- របៀបរស់នៅ sedentary
- លើសទម្ងន់
- ជំងឺនៃប្រព័ន្ធ genitourinary និង / ឬប្រព័ន្ធសរសៃឈាមបេះដូង, សរីរាង្គនៃចក្ខុវិស័យ, ស្បែក, ដែលអាចមានឯករាជ្យឬមានផលវិបាកនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ។
ចំពោះការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល (ការបញ្ជាក់ពីការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមប្រភេទទី ២) ការសិក្សាដូចខាងក្រោមត្រូវបានអនុវត្ត៖
- ការសិក្សាគ្លីនិកទូទៅនៃឈាមនិងទឹកនោមដើម្បីមិនរាប់បញ្ចូលលទ្ធភាពនៃជំងឺរលាកនិងឆ្លងផ្សេងៗដែលអាចបណ្តាលឱ្យមានជំងឺរលាកស្បែកផងដែរ។
- ការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសក្នុងមាត់ដែលក្នុងករណីមានជម្ងឺនឹងបង្ហាញពីកំរិតលើសពី ១១,១ មីល្លីលីត្រ / អិល។
- ការកំណត់កម្រិត C-peptide ដែលនឹងមានលក្ខណៈធម្មតាឬកើនឡើងក្នុងទឹកនោមផ្អែមប្រភេទ ២ ។ ការថយចុះនៃសូចនាករនេះចំពោះជំងឺទឹកនោមផ្អែមប្រភេទទី ២ កើតឡើងតែនៅដំណាក់កាលនៃជំងឺដែលមានការធ្វេសប្រហែសយ៉ាងខ្លាំងនៅពេលដែករលាយកាត់បន្ថយការផលិតអាំងស៊ុយលីន។
DD ទឹកនោមផ្អែម com
សន្លប់គឺជាស្ថានភាពគ្រោះថ្នាក់ដែលអាចវិវឌ្ឍន៍គ្រប់ពេលវេលាចំពោះអ្នកជំងឺទឹកនោមផ្អែម។
ជំងឺទឹកនោមផ្អែមមាន ៤ ប្រភេទគឺជំងឺទឹកនោមផ្អែម hypoglycemic, ketoacidotic, hyperosmolar និង lactacidemic ។ ពួកគេម្នាក់ៗមានហេតុផលលក្ខណៈពិសេសនិងវិធីសាស្រ្តនៃការព្យាបាល (ជួនកាលផ្ទុយគ្នា) ។
ដូច្នេះការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលត្រឹមត្រូវគឺមានសារៈសំខាន់ខ្លាំងណាស់សម្រាប់ការដកចេញអ្នកជំងឺដោយជោគជ័យពីសន្លប់។
ឌី។ ក្នុងករណីនេះត្រូវបានអនុវត្តដោយផ្អែកលើលក្ខណៈពិសេសដូចខាងក្រោមៈ
- រោគសញ្ញាបង្ហាញពីវត្តមាននិងកំរិតនៃការខះជាតិទឹកនៃរាងកាយ - ភាពស្ងួតនិងស្ងួតនៃស្បែកនិងភ្នាសរំអិល, ការថយចុះសម្លេងនៃគ្រាប់ភ្នែក។
- ការបង្ហាញអាស៊ីដ - ការដកដង្ហើមលក្ខណៈវត្តមានឬអវត្តមាននៃក្លិនអាសេតូននៅក្នុងខ្យល់ហៀរចេញ
- សូចនាករនៃការអនុវត្ត CVS - សម្ពាធ, ចង្វាក់បេះដូង,
- សូចនាករនៃ diuresis - កើនឡើង, ថយចុះឬអវត្តមាននោម,
- រោគសញ្ញានៃប្រព័ន្ធសរសៃប្រសាទ - ការវាយប្រហារញ័រទ្រូងបែកញើសបង្កើនសម្ពាធឈាមញ័រញ័ររន្ធញើសរមួលក្រពើ។ ល។
ជាមួយនឹងឱនភាពនៃព័ត៌មានដែលជាធម្មតាសម្រាប់ស្ថានភាពនៅពេលដែលអ្នកជំងឺចូលក្នុងស្ថាប័នវេជ្ជសាស្ត្រក្នុងសន្លប់វាចាំបាច់ក្នុងការវាយតម្លៃអាយុរបស់អ្នកជំងឺផងដែរ - ជម្ងឺសន្លប់ hyperosmolar និង lactacidemic កម្រនឹងវិវត្តនៅវ័យក្មេងឬវ័យកណ្តាល។
ក្នុងករណីភាគច្រើនបន្ទាប់ពីឌីអេឌីបឋមនៅក្នុងគ្លីនិកការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍ត្រូវបានអនុវត្តដែលអនុញ្ញាតឱ្យអ្នកបញ្ជាក់និងបញ្ជាក់ការធ្វើរោគវិនិច្ឆ័យដោយផ្អែកលើសូចនាករដូចខាងក្រោម:
- ជាតិស្ករក្នុងឈាម, រាងកាយ ketone, សូដ្យូមនិង lactate
- អាស៊ីត - តុល្យភាពឈាមមូលដ្ឋាន។
បុគ្គលិកសុខាភិបាលដែលមានបទពិសោធធ្វើការជាមួយគ្រូពេទ្យទឹកនោមផ្អែម DD បឋមស្ទើរតែនៅនឹងកន្លែងនៃការហៅទៅអ្នកជំងឺហើយក្នុងករណីដែលគ្មានការសង្ស័យអំពីភាពត្រឹមត្រូវរបស់វាចាប់ផ្តើមអនុវត្តវិធានការបន្ទាន់មួយសូម្បីតែមុនពេលទៅដល់មន្ទីរពេទ្យ។ អ្វីដែលសំខាន់បំផុតនោះគឺដើម្បីសម្គាល់ភាពសន្លប់ក្នុងឈាមដែលមានគ្រោះថ្នាក់បំផុតសម្រាប់អ្នកជំងឺពីអ្នកដទៃទាំងអស់ដែលតាមធម្មជាតិរបស់ពួកគេគឺអាក្រក់។
ឌីឌីហ្វីតទឹកនោមផ្អែម
នៅក្នុងដំណើរការនៃឌីឌីនៃជើងទឹកនោមផ្អែមវាចាំបាច់ត្រូវដកចេញពីលទ្ធភាពនៃការខូចខាតផ្សេងទៀតចំពោះស្បែកនៅចុងខាងក្រោមដែលមិនទាក់ទងនឹងជំងឺទឹកនោមផ្អែម។ ប្រសិនបើការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមត្រូវបានបញ្ជាក់វាចាំបាច់ត្រូវកំណត់ពីទម្រង់នៃជំងឺនេះ:
- Neuropathic។ បានបង្ហាញដោយកង្វះនៃភាពប្រែប្រួលនៃជើងស្ពឹកនិងរមួលខ្លួនជាពិសេសនៅពេលយប់។ ក្នុងពេលដំណាលគ្នាជើងមានភាពកក់ក្តៅស្បែកមានពណ៌ធម្មតាតំបន់នៃស្បែកនៅកន្លែងដែលមានការកើនឡើងនៃបន្ទុកត្រូវបានគេធ្វើឱ្យកោរសក់ត្រូវបានធ្វើឱ្យក្រាស់។ ការខូចទ្រង់ទ្រាយនៃម្រាមដៃជើងនិងកជើងការហើមមានការរីកចម្រើន។ នៅក្នុងតំបន់ដូចគ្នាទាំងនេះដំបៅដែលគ្មានការឈឺចាប់ត្រូវបានធ្វើមូលដ្ឋានីយកម្មហើយដំបៅសើមអាចវិវឌ្ឍន៍។
- អ៊ីស៊ីស៊ីក។ អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទនេះទទួលរងពីការឃ្លាំមើលមិនទៀងទាត់។ ស្បែកនៃចុងទាបបំផុតដែលចាប់ផ្តើមពីជើងគឺស្លេកជាមួយនឹងពណ៌ខៀវក្រិនស្វិតងាយនឹងប្រេះ។ ការខូចទ្រង់ទ្រាយនៃម្រាមដៃ, necrosis ឈឺចាប់នៃម្រាមដៃនិងកែងជើង, ក្មេងទំនើងស្ងួតអាចវិវឌ្ឍន៍។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលត្រឹមត្រូវនៃជើងទឹកនោមផ្អែមអនុញ្ញាតឱ្យអ្នកចាប់ផ្តើមព្យាបាលឱ្យបានទាន់ពេលវេលាដើម្បីជៀសវាងផលវិបាកធ្ងន់ធ្ងរដែលអាចនាំឱ្យមានការកាត់ចេញ។
ដោយមិនសង្ស័យការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជំងឺទឹកនោមផ្អែមនិងផលវិបាករបស់វាមានសារៈសំខាន់ខ្លាំងណាស់សម្រាប់ការផ្តល់ការថែទាំទាន់ពេលវេលានិងត្រឹមត្រូវដល់អ្នកជំងឺការពារការវិវត្តនៃស្ថានភាពធ្ងន់ធ្ងរនិងធានាបាននូវគុណភាពជីវិតគ្រប់គ្រាន់។ វិទ្យាសាស្ត្រវេជ្ជសាស្ត្រទំនើបមានឧបករណ៍និងបច្ចេកទេសចាំបាច់ទាំងអស់សម្រាប់ធ្វើរោគវិនិច្ឆ័យបែបនេះអ្នកគ្រាន់តែត្រូវការទាក់ទងមណ្ឌលវេជ្ជសាស្ត្រទាន់ពេលវេលា។