ជំងឺបង្ករោគនិងរោគវិទ្យានៃជំងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែមគឺជាផ្នែកមួយនៃការធ្វើរោគវិនិច្ឆ័យទូទៅបំផុតនៃពេលវេលារបស់យើង។ វាប៉ះពាល់ដល់មនុស្សគ្រប់ជាតិសាសន៍គ្រប់វ័យនិងវណ្ណៈ។ វាហាក់ដូចជាមិនអាចទៅរួចទេក្នុងការការពារខ្លួនអ្នកឬធានារ៉ាប់រងខ្លួនឯងពីវា។ នេះគឺជាជម្ងឺដែលមើលមិនឃើញដែលអាចជ្រលក់ដោយមិននឹកស្មានដល់និងភ្លាមៗ។ ទោះយ៉ាងណាក៏ដោយនេះមិនមែនតែងតែជាករណីនោះទេ។
អត្ថបទនេះត្រូវបានឧទ្ទិសដល់ផ្នែកសរីរវិទ្យារោគសាស្ត្រនិងការធ្វើបទបង្ហាញគ្លីនិកនៃជំងឺទឹកនោមផ្អែម។ យើងនឹងនិយាយយ៉ាងខ្លីអំពីបញ្ហានៃការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលរបស់វា។ អ្នកនឹងឃើញថាជំងឺនេះមានអ្នកបង្កហេតុនិងបុព្វហេតុជាក់លាក់ដែលអាចផ្តល់ឱ្យនូវវិធានការបង្ការអាចត្រូវបានបង្កើតដើម្បីការពារវា។ អ្នកក៏នឹងរកឃើញរោគសញ្ញាសំខាន់ៗនៃជំងឺនេះដែលនឹងជួយអ្នកកំណត់ពីការកើតឡើងរបស់វាទាន់ពេលវេលានិងស្វែងរកជំនួយដែលមានលក្ខណៈសម្បត្តិគ្រប់គ្រាន់។
ដូច្នេះ - ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម (គ្លីនិកវេជ្ជសាស្ត្រការព្យាបាលត្រូវបានពិភាក្សាដូចខាងក្រោម) ។
សង្ខេបអំពីជំងឺនេះ
ជំងឺទឹកនោមផ្អែមគឺជាជំងឺរ៉ាំរ៉ៃនៃប្រព័ន្ធ endocrine ដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការផលិតអាំងស៊ុយលីនដែលបង្ហាញពីជាតិគ្លុយកូសច្រើនពេកនៅក្នុងឈាម។ ជំងឺនេះអាចបង្កឱ្យមានបញ្ហាមេតាប៉ូលីសនិងបណ្តាលឱ្យមានជំងឺធ្ងន់ធ្ងរផ្សេងទៀតពីបេះដូងតម្រងនោមសរសៃឈាមជាដើម។
ចំណាត់ថ្នាក់
មុនពេលសិក្សាកាលៈទេសៈសំខាន់ៗនៃជំងឺទឹកនោមផ្អែម (គ្លីនិកការព្យាបាលការការពារត្រូវបានបង្ហាញនៅក្នុងឯកសារនេះ) អ្នកគួរតែស្គាល់ខ្លួនឯងជាមួយនឹងចំណាត់ថ្នាក់ដែលត្រូវបានទទួលស្គាល់ជាទូទៅ។
យោងតាមប្រព័ន្ធវេជ្ជសាស្ត្រជំងឺនេះត្រូវបានបែងចែកជាៈ
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដែលបណ្តាលមកពីកង្វះអាំងស៊ុយលីនដាច់ខាតដោយសារតែសរីរាង្គប្រដាប់បន្តពូជមិនអាចផលិតវាបានក្នុងកំរិតត្រឹមត្រូវ។ ឈ្មោះមួយទៀតសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ គឺពឹងផ្អែកទៅលើអាំងស៊ុយលីនព្រោះការព្យាបាលតែមួយគត់គឺការគ្រប់គ្រងអាំងស៊ុយលីនទៀងទាត់។
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គឺជាផលវិបាកនៃអន្តរកម្មមិនត្រឹមត្រូវនៃកោសិកាអាំងស៊ុយលីននិងជាលិកា។ ជម្ងឺនេះត្រូវបានគេចាត់ទុកថាជាអាំងស៊ុយលីនឯករាជ្យព្រោះវាមិនពាក់ព័ន្ធនឹងការប្រើថ្នាំនេះសម្រាប់គោលបំណងព្យាបាលទេ។
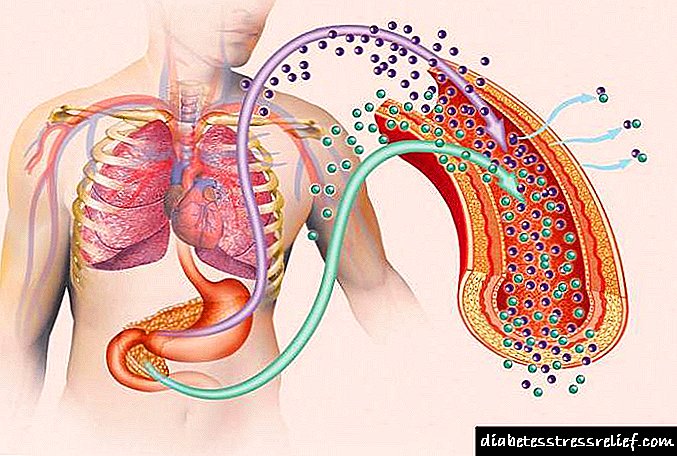
ដូចដែលអ្នកបានឃើញមូលហេតុនៃជំងឺទាំងនេះគឺខុសគ្នាឆ្ងាយពីគ្នា។ ដូច្នេះគ្លីនិកសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទ ២ ក៏នឹងខុសគ្នាដែរ។ ទោះយ៉ាងណាក៏ដោយយើងនឹងនិយាយអំពីរឿងនេះបន្តិចក្រោយមក។
តើមានអ្វីកើតឡើងនៅក្នុងខ្លួននៅពេលមានជំងឺ?
រោគសាស្ត្រនៃជំងឺ
យន្តការនៃដើមកំណើតនិងការវិវត្តនៃជំងឺទឹកនោមផ្អែមគឺដោយសារតែវិស័យសំខាន់ពីរ៖
- កង្វះអាំងស៊ុយលីនលំពែង។ បញ្ហានេះអាចកើតឡើងដោយសារតែការបំផ្លាញយ៉ាងខ្លាំងនៃកោសិកាក្រពេញ endocrine នៃសរីរាង្គនេះដោយសារតែជំងឺរលាកលំពែងការបង្ករោគដោយវីរុសស្ថានភាពស្ត្រេសជំងឺមហារីកនិងជំងឺអូតូអ៊ុយមីន។
- ភាពមិនស៊ីគ្នានៃដំណើរការធម្មតារវាងកោសិកាជាលិកានិងអាំងស៊ុយលីន។ ស្ថានភាពនេះអាចកើតឡើងជាលទ្ធផលនៃការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងរចនាសម្ព័ន្ធអាំងស៊ុយលីនឬការរំលោភលើការទទួលកោសិកា។
Etiology នៃជំងឺនេះ
មុនពេលអ្នកស្គាល់ការធ្វើរោគវិនិច្ឆ័យគ្លីនិកការព្យាបាលជំងឺទឹកនោមផ្អែមអ្នកគួរតែរៀនអំពីមូលហេតុនៃការកើតឡើងរបស់វា។
ជាទូទៅត្រូវបានគេទទួលយកថាជំងឺទឹកនោមផ្អែមគឺជាជំងឺតំណពូជដែលស្មុគស្មាញដោយកត្តាបង្កហេតុផ្សេងទៀត។
ប្រសិនបើយើងនិយាយអំពីជំងឺទឹកនោមផ្អែមនៃប្រភេទទីមួយបន្ទាប់មកមូលហេតុនៃជំងឺនេះអាចជាការឆ្លងមេរោគដែលប៉ះពាល់ដល់កោសិកានៃលំពែង (ស្អូច, ស្រឡទែន, ជំងឺអុតស្វាយ) ។
ក្នុងករណីមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ការធាត់អាចជាអ្នកបង្កហេតុ។
កត្តាសំខាន់ក្នុងការបង្ហាញគ្លីនិកទឹកនោមផ្អែមគួរតែត្រូវបានគេចាត់ទុកថាជាស្ថានភាពស្ត្រេសដែលអាចជះឥទ្ធិពលអវិជ្ជមានដល់ប្រព័ន្ធ endocrine និងការផលិតអាំងស៊ុយលីនក៏ដូចជាទម្លាប់អាក្រក់និងរបៀបរស់នៅមិនសូវស្រួល។

ដូច្នេះ, យើងបានរកឃើញ etiology នៃជំងឺទឹកនោមផ្អែម។ គ្លីនិកនៃជំងឺនេះនឹងត្រូវបានដាក់នៅខាងក្រោម។
រោគសញ្ញាទូទៅ
វាមានសារៈសំខាន់ខ្លាំងណាស់ក្នុងការរកឱ្យឃើញនូវរោគសញ្ញាចំបងនៃជំងឺទឹកនោមផ្អែមដើម្បីកត់សំគាល់ពួកគេឱ្យទាន់ពេលវេលាពិគ្រោះជាមួយអ្នកឯកទេសហើយចាប់ផ្តើមព្យាបាលដោយខ្លួនឯង។ គ្លីនិកនៃជំងឺទឹកនោមផ្អែម (ការធ្វើរោគវិនិច្ឆ័យការព្យាបាលវិធានការបង្ការនឹងត្រូវបានពិភាក្សាលម្អិត) មានទំនាក់ទំនងគ្នាយ៉ាងខ្លាំងជាមួយនឹងសូចនាកររោគសញ្ញា។
គស្ញគ្លីនិកសំខាន់ៗនៃជំងឺនេះរួមមាន៖
- នោមច្រើនជាពិសេសនៅពេលយប់។ នេះដោយសារតែវត្តមានគ្លុយកូសច្រើនពេកនៅក្នុងទឹកនោម។
- អារម្មណ៍ថេរនៃការស្រេកទឹកដែលបណ្តាលមកពីការបាត់បង់ជាតិទឹកច្រើនក៏ដូចជាការកើនឡើងសម្ពាធឈាម។
- ភាពអត់ឃ្លានដែលមិនអាចអត់អោនបានកើតឡើងដែលបណ្តាលមកពីបញ្ហាមេតាប៉ូលីស។
រោគសញ្ញាទាំងនេះដែលលេចឡើងយ៉ាងឆាប់រហ័សនិងក្នុងពេលដំណាលគ្នាគឺជាសូចនាករលក្ខណៈនៃគ្លីនិកជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ។ ទោះបីជាពួកគេត្រូវបានគេចាត់ទុកថាជាសញ្ញាធម្មតាសម្រាប់ជំងឺទឹកនោមផ្អែមគ្រប់ប្រភេទក៏ដោយ។ ប្រសិនបើយើងនិយាយអំពីជំងឺដែលពឹងផ្អែកលើអាំងស៊ុយលីនបន្ទាប់មកយើងគួរតែនិយាយអំពីការសម្រកទម្ងន់ខ្លាំងដែលបណ្តាលមកពីការកើនឡើងនៃការរំលាយអាហារខ្លាញ់និងប្រូតេអ៊ីន។
ការឡើងទម្ងន់គឺមាននៅក្នុងគ្លីនិកនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។

រោគសញ្ញាបន្ទាប់នៃជំងឺទឹកនោមផ្អែមគ្រប់ប្រភេទរួមមាន៖
- អារម្មណ៍ក្រហាយនៃស្បែកនិងភ្នាសរំអិល
- ខ្សោយសាច់ដុំ
- ការចុះខ្សោយចក្ខុ
- ការព្យាបាលរបួសខ្សោយ។
ដូចដែលអ្នកអាចឃើញការបង្ហាញរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមត្រូវបានប្រកាសហើយត្រូវការការយកចិត្តទុកដាក់ខាងវេជ្ជសាស្ត្រភ្លាមៗ។
ផលវិបាកជំងឺ
វាមានសារៈសំខាន់ខ្លាំងណាស់ក្នុងការចាប់ផ្តើមការព្យាបាលឱ្យបានទាន់ពេលវេលា។ ដោយសារតែជំងឺទឹកនោមផ្អែមត្រូវបានកំណត់ដោយការបង្កហេតុនៃជំងឺធ្ងន់ធ្ងរដូចជាជំងឺសរសៃឈាម, ជំងឺធ្លាក់ទឹកចិត្ត, ការស្ទះសរសៃឈាមខួរក្បាល, ការប្រកាច់, ការខូចតំរងនោម, ដំបៅដំបៅនិងការបាត់បង់ចក្ខុវិស័យ។
លើសពីនេះទៅទៀតប្រសិនបើអ្នកមិនព្យាបាលជម្ងឺនេះឬធ្វេសប្រហែសនឹងវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិតទេនោះផលវិបាកដែលមិនចង់បានដូចជាសន្លប់និងការស្លាប់អាចកើតឡើង។
តើជំងឺទឹកនោមផ្អែមត្រូវបានគេធ្វើរោគវិនិច្ឆ័យយ៉ាងដូចម្តេច? គ្លីនិកនៃជំងឺនេះគួរតែជូនដំណឹងដល់គ្រូពេទ្យដែលចូលរួមនិងជំរុញឱ្យគាត់ចេញវេជ្ជបញ្ជាឱ្យមានការពិនិត្យហ្មត់ចត់។ តើវារួមបញ្ចូលអ្វីខ្លះ?
ការធ្វើរោគវិនិច្ឆ័យជំងឺ
ដំបូងបង្អស់អ្នកជំងឺនឹងត្រូវបានស្នើសុំឱ្យធ្វើតេស្តឈាមរកកំហាប់គ្លុយកូស។ នេះត្រូវធ្វើនៅលើពោះទទេបន្ទាប់ពីការតមអាហាររយៈពេលដប់ម៉ោង។ តើសូចនាករអ្វីខ្លះនៅក្នុងការស្ទង់មតិដែលអ្នកគួរតែយកចិត្តទុកដាក់?

ជំងឺទឹកនោមផ្អែមត្រូវបានកំណត់ដោយការកើនឡើងយ៉ាងខ្លាំងនៃបទដ្ឋាន (ជាធម្មតាសូចនាករសម្រាប់ជំងឺនេះនឹងលើសពី 6 មីល្លីល / លី) ។
ដូចគ្នានេះផងដែរអ្នកឯកទេសអាចពិចារណាថាវាចាំបាច់ក្នុងការធ្វើតេស្តភាពអត់ធ្មត់នៃគ្លុយកូសមុនពេលដែលអ្នកជំងឺនឹងត្រូវការផឹកដំណោះស្រាយគ្លុយកូសពិសេស។ បន្ទាប់មកក្នុងរយៈពេលពីរម៉ោងការធ្វើតេស្តមន្ទីរពិសោធន៍នឹងត្រូវបានធ្វើឡើងដែលកំណត់ការអត់ធ្មត់គ្លុយកូសរបស់រាងកាយ។ ប្រសិនបើសូចនាករលើសពី 11.0 mmol / l នោះវាសមនឹងនិយាយអំពីការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម។ គ្លីនិកនៃជំងឺនេះនឹងជាភ័ស្តុតាងច្បាស់លាស់ពីបញ្ហានេះចាប់តាំងពីពេលក្រោយវាអាចត្រូវបានគេណែនាំឱ្យពិនិត្យកំរិតអេម៉ូក្លូប៊ីនអេម៉ូក្លូប៊ីន (សូចនាករធម្មតាដែលត្រូវបានគេចាត់ទុកថាទាបជាង 6,5%) ។
ដូចគ្នានេះផងដែរគ្រូពេទ្យដែលចូលរួមអាចចេញវេជ្ជបញ្ជាឱ្យវិភាគទឹកនោមដើម្បីកំណត់ពីវត្តមាននៃជាតិស្ករនិងអាសេតូននៅក្នុងជីវគីមី។
ដូច្នេះយើងបានសម្រេចចិត្តលើការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម។ គ្លីនិកនិងការព្យាបាលជំងឺនេះនឹងត្រូវបានពិពណ៌នាដូចខាងក្រោម។
ការព្យាបាលជំងឺប្រភេទ ១
មុនពេលដែលអ្នកដឹងពីវិធីព្យាបាលជំងឺទឹកនោមផ្អែមអ្នកត្រូវរកឱ្យឃើញនូវការធ្វើរោគវិនិច្ឆ័យជាក់លាក់មួយពោលគឺកំណត់ប្រភេទជំងឺនិងដំណាក់កាលរបស់វា។ ដូចដែលអ្នកបានឃើញគ្លីនិកទឹកនោមផ្អែមទូទៅមានសារៈសំខាន់ណាស់នៅពេលចេញវេជ្ជបញ្ជាការព្យាបាល។
ប្រសិនបើយើងកំពុងនិយាយអំពីជំងឺទឹកនោមផ្អែមប្រភេទទី 1 បន្ទាប់មកអ្នកឯកទេសនឹងចេញវេជ្ជបញ្ជាការព្យាបាលអាំងស៊ុយលីនបុគ្គលដែលគាត់នឹងគណនាកម្រិតចាំបាច់ប្រចាំថ្ងៃនិងតែមួយដងនៃថ្នាំ។ វិធីសាស្ត្រនេះក៏អាចត្រូវបានប្រើសម្រាប់ជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីននៃប្រភេទទី ២ ។
ការរៀបចំអាំងស៊ុយលីនគឺជាអរម៉ូនដែលដកស្រង់ចេញពីលំពែងរបស់សត្វឬមនុស្សផ្សេងៗ។ អាំងឌុយនិចនិងអាំងស៊ុយលីនរួមមានលក្ខណៈប្លែកការសម្ដែងខ្លីនិងយូរអង្វែងប្រពៃណីបុរាណផ្តាច់មុខនិង monocomponent ។ ក៏មាន analogues នៃអាំងស៊ុយលីនរបស់មនុស្សផងដែរ។
ថ្នាំនេះត្រូវបានចាក់ចូលទៅក្នុងផ្នត់ខ្លាញ់ដោយប្រើសឺរាុំងខ្លីឬឧបករណ៍ពិសេសមួយនៅក្នុងទំរង់ប៊ិចដែលមានម្ជុលតូច។

ឧបាយកលទាំងនេះនឹងជួយទូទាត់សងសម្រាប់ការរំខានដែលបណ្តាលមកពីការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាត។ ជួនកាលអ្នកជំងឺត្រូវបានផ្តល់ឱ្យនូវអាំងស៊ុយលីន។
ថ្នាំត្រូវបានចាក់ច្រើនដងក្នុងមួយថ្ងៃអាស្រ័យលើអាហារនិងវេជ្ជបញ្ជាវេជ្ជសាស្ត្រ។
គោលការណ៍ផ្សេងទៀតសម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ១ គឺការលុបបំបាត់រោគសញ្ញារោគសញ្ញាការការពារផលវិបាកនៃជំងឺនិងការធ្វើឱ្យប្រសើរឡើងនៃមុខងារលំពែង (ថ្នាំដូចជា Actovegin, Festal, Cytochrome អាចត្រូវបានប្រើសម្រាប់បញ្ហានេះ) ។
ដើម្បីទទួលបានប្រសិទ្ធិភាពខ្ពស់បំផុតនៃការព្យាបាលដោយឱសថអ្នកជម្ងឺនឹងត្រូវបានណែនាំឱ្យទទួលទានរបបអាហារនិងការហាត់ប្រាណកម្រិតមធ្យម។
ការព្យាបាលជំងឺប្រភេទទី ២
ការព្យាបាលជំងឺទឹកនោមផ្អែមដែលមិនមែនជាអាំងស៊ុយលីនប្រភេទទី ២ ច្រើនតែចាប់ផ្តើមជាមួយនឹងការព្យាបាលដោយរបបអាហារនិងការធ្វើលំហាត់ប្រាណកម្រិតមធ្យម។ ពួកគេនឹងជួយកាត់បន្ថយទំងន់និងធ្វើឱ្យមានតុល្យភាពនៃការរំលាយអាហារ។

ប្រសិនបើជំងឺនេះត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញនៅដំណាក់កាលក្រោយបន្ទាប់មកគ្រូពេទ្យដែលចូលរួមនឹងចេញវេជ្ជបញ្ជាថ្នាំជាមួយនឹងសកម្មភាពនេះ:
- កាត់បន្ថយបរិមាណគ្លុយកូសនៅក្នុងពោះវៀននិងថ្លើមក៏ដូចជាធ្វើអោយប្រសើរឡើងនូវភាពរសើបនៃជាលិការដើម្បីផលិតអាំងស៊ុយលីន (ផ្អែកលើមេតាមីនទីនហ្វីលីនម៉ាម៉ាដាកាដូម៉ាឌីកាហ្វីនទីន Gl Glininin ដែលមានមូលដ្ឋានលើរ៉ូហ្សីលលីហ្សូនៈ“ អាវ៉ាន់ដា”, ផូហ្គូលីសហ្សូនៈ“ អាយដូស” ) ប្រជាជនហៅការព្យាបាលនេះថាជាជាតិស្ករក្នុងឈាម។
- ការសំងាត់អាំងស៊ុយលីនកាន់តែប្រសើរឡើង។ ទាំងនេះអាចជាភ្នាក់ងារឱសថសាស្ត្រដែលជានិស្សន្ទវត្ថុស៊ុលហ្វីយ៉ាលឡូស្យូសជំនាន់ទី ២ (ម៉ានីននីលទឹកនោមផ្អែម Glimepirid Diamerid, Glimaks, Glunenorm) ក៏ដូចជា meglitinides (Diagnlinide, Starlix) ។
- ការហាមឃាត់អង់ស៊ីមពោះវៀនក្នុងគោលបំណងកាត់បន្ថយការស្រូបយកជាតិគ្លុយកូសក្នុងបំពង់រំលាយអាហារ (ថ្នាំដែលមានមូលដ្ឋានលើអាកាបូស) ។
- បន្ថយកូឡេស្តេរ៉ុល, រំញោចអ្នកទទួលនៅក្នុងកោសិកាសរសៃឈាម, ធ្វើអោយប្រសើរឡើងនូវការរំលាយអាហារ lipid (ថ្នាំដែលមានធាតុផ្សំសកម្មគឺ fenofibrate - ឈ្មោះមិនមានលក្ខណៈអន្តរជាតិសម្រាប់ធាតុផ្សំសកម្មដែលបានណែនាំដោយអង្គការសុខភាពពិភពលោក) ។
អនុសាសន៍ទូទៅ
ដូចដែលអ្នកអាចឃើញកត្តាសំខាន់ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទណាមួយគឺជារបបអាហារដ៏តឹងរឹងនិងមានសកម្មភាពរាងកាយដែលមានកំណត់។
លើសពីនេះទៅទៀតនៅក្នុងដំណើរការនៃការព្យាបាលជំងឺទឹកនោមផ្អែមគួរតែត្រូវចងចាំថាជំងឺនេះមានលក្ខណៈរ៉ាំរ៉ៃនិងមិនអាចព្យាបាលបាន។ ដូច្នេះថ្នាំទាំងអស់នឹងចាំបាច់ត្រូវលេបមួយជីវិតនិងទាន់ពេលវេលា។
ការគ្រប់គ្រងខ្លួនឯងក៏ដើរតួយ៉ាងសំខាន់ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមផងដែរ - អ្នកជំងឺកាន់តែធ្ងន់ធ្ងរនិងមានការទទួលខុសត្រូវខ្ពស់ចំពោះសុខភាពរបស់ពួកគេភាពងាយស្រួលនិងគ្មានការឈឺចាប់នៃវគ្គសិក្សានៃជំងឺនេះទៅ។
ហើយចុងក្រោយ
មែនហើយជំងឺទឹកនោមផ្អែមគឺជាជំងឺមិនល្អនិងស្មុគស្មាញដែលអាចបង្កឱ្យមានជំងឺនិងជំងឺធ្ងន់ធ្ងរជាច្រើន។ រូបភាពគ្លីនិកនៃជំងឺទឹកនោមផ្អែមបានបង្ហាញរោគសញ្ញានិងរោគសញ្ញា។
ការថែទាំវេជ្ជសាស្រ្តទាន់ពេលវេលាដើរតួនាទីយ៉ាងសំខាន់ក្នុងការព្យាបាលជំងឺនិងលុបបំបាត់ការបង្ហាញឈឺចាប់។ ប្រសិនបើអ្នកជំងឺប្រកាន់ខ្ជាប់នូវវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិតយ៉ាងតឹងរឹងធ្វើតាមរបបអាហារដឹកនាំរបៀបរស់នៅសកម្មនិងរក្សាឥរិយាបថវិជ្ជមានបន្ទាប់មកសូចនាករគ្លីនិកនៃជំងឺទឹកនោមផ្អែមនឹងត្រូវបានបង្រួមអប្បបរមាហើយអ្នកជំងឺនឹងអាចមានអារម្មណ៍ថាជាមនុស្សដែលមានសុខភាពល្អនិងពេញលេញ។
ជំងឺបង្ករោគនិងរោគវិទ្យានៃជំងឺទឹកនោមផ្អែម។ មូលហេតុចំបង
 ជំងឺទឹកនោមផ្អែមគឺជាជំងឺមេតាប៉ូលីសដែលបណ្តាលមកពីកង្វះអាំងស៊ុយលីនឬដាច់ខាត។ រាងកាយដែលរងផលប៉ះពាល់មិនអាចទប់ទល់នឹងជាតិគ្លុយកូសតាមរបៀបដូចគ្នានឹងលក្ខខណ្ឌសរីរវិទ្យាដែលនាំឱ្យមានជំងឺហឺត។
ជំងឺទឹកនោមផ្អែមគឺជាជំងឺមេតាប៉ូលីសដែលបណ្តាលមកពីកង្វះអាំងស៊ុយលីនឬដាច់ខាត។ រាងកាយដែលរងផលប៉ះពាល់មិនអាចទប់ទល់នឹងជាតិគ្លុយកូសតាមរបៀបដូចគ្នានឹងលក្ខខណ្ឌសរីរវិទ្យាដែលនាំឱ្យមានជំងឺហឺត។
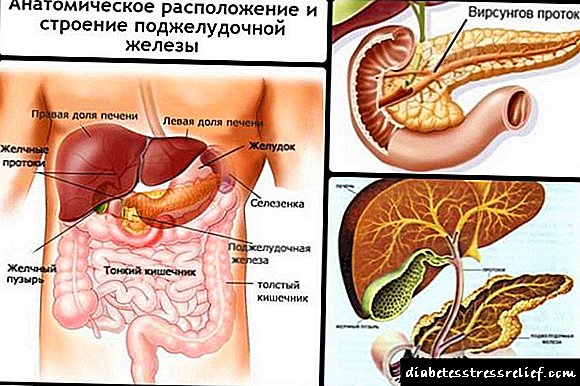
ជំងឺទឹកនោមផ្អែមដែលមានលក្ខណៈចម្រុះមានលក្ខណៈខុសៗគ្នាត្រូវបានតំណាងដោយហេតុផលដែលពាក់ព័ន្ធនឹងយន្តការផ្សេងៗដែលនាំឱ្យមានជំងឺដែលដូច្នេះជាក្រុមដែលមានភាពចម្រុះហើយមិនមែនជាក្រុមព្យាបាលទេ។ ដើម្បីយល់ពីខ្លឹមសារនៃជម្ងឺវាចាំបាច់ត្រូវសិក្សាទិន្នន័យមូលដ្ឋានស្តីពីការសំងាត់និងសកម្មភាពរបស់អាំងស៊ុយលីននេះកំណត់ពីជំងឺទឹកនោមផ្អែមដែលជំងឺបង្ករោគត្រូវបានតំណាងយ៉ាងជាក់លាក់ដោយយន្តការនៃសកម្មភាពរបស់អរម៉ូននេះ។
អរម៉ូនប៉ូលីផីដ្យូមត្រូវបានគេសំយោគនៅក្នុងកោសិកា B នៃកោសិកាលំពែងរបស់លែនហានដែលបន្ទាប់ពីការបោសសំអាតនៃសញ្ញា peptide ត្រូវបានរក្សាទុកនៅក្នុងគ្រាប់ធញ្ញជាតិសំងាត់ដូចជា proinsulin ។
នៅទីនេះវាមកដល់ការបោសសំអាតនៃម៉ូលេគុលដូច្នេះកោសិកា B បញ្ចេញម៉ូលេគុលអាំងស៊ុយលីនហើយនៅពេលដំណាលគ្នានេះបរិមាណអេក្វាទ័រ C-peptide ។ ជាមួយនឹងចរន្តឈាមទាំង peptides ឈានដល់ថ្លើមដែលដើរតួជាតម្រងដែលក្នុងនោះប្រហែលពាក់កណ្តាលនៃម៉ូលេគុលអាំងស៊ុយលីនត្រូវបានប្រមូលរួចហើយក្នុងកំឡុងពេលឆ្លងកាត់ដំបូង។
តាមវិធីនេះរាងកាយការពារខ្លួនពីសកម្មភាពអាំងស៊ុយលីនច្រើនហួសប្រមាណដែលក្នុងកំរិតស្រួចស្រាវអាចបណ្តាលឱ្យមានការថយចុះជាតិស្ករក្នុងឈាមដែលមិនចង់បាន។ បន្ទាប់ពីឆ្លងកាត់ថ្លើមអាំងស៊ុយលីនតាមរយៈចរន្តឈាមដ៏ធំមួយចូលទៅក្នុងជាលិកាគ្រឿងកុំព្យូទ័ររួមទាំងជាលិកា adipose និងសាច់ដុំ។
បន្ថែមពីកោសិកាថ្លើមនិងខ្លាញ់មានសាច់ដុំប្រេះដែលមានអ្នកទទួលអាំងស៊ុយលីនជាក់លាក់នៅលើភ្នាសកោសិកា។ ម៉ូលេគុលអាំងស៊ុយលីនភ្ជាប់ទៅនឹងអនុអាល់ហ្វារបស់អ្នកទទួលហើយដូច្នេះបណ្តាលឱ្យមានប្រតិកម្មច្រវ៉ាក់ដែលកំណត់ពីផលប៉ះពាល់នៃអរម៉ូន។
ដោយសារតែការផ្សារភ្ជាប់អាំងស៊ុយលីនភ្ជាប់ទៅនឹងអ្នកទទួលសារធាតុបេតាត្រូវបានធ្វើឱ្យសកម្មដែលនៅក្នុងផ្នែកដែលត្រូវបានបញ្ចូល (អ៊ីដូដូ) ធ្វើឱ្យស្រទាប់ខាងក្រោមរបស់អាំងស៊ុយលីនសកម្ម។ បច្ចុប្បន្ននេះមានប្រភេទម៉ូលេគុលជាច្រើនប្រភេទ (IRS-1, IRS-6 ... ) មុខងាររបស់វាត្រូវបានគេយល់ភាគច្រើន។
ស្រទាប់ខាងក្រោម IRS-1 និង IRS-2 គឺជាម៉ូលេគុលសំខាន់សម្រាប់ការគ្រប់គ្រងដោយល្បិចកលនៃប្រតិកម្មផ្សេងៗដែលកើតឡើងនៅខាងក្នុងកោសិកា។ យើងអាចនិយាយបានថាមានវិធីសំខាន់ពីរយ៉ាងគឺមួយគឺ phosphatidylinositol-3-kinase (PI 3-K) ត្រូវបានធ្វើឱ្យសកម្មដែលនៅក្នុងទីពីរប្រូតេអ៊ីន kinase ត្រូវបានធ្វើឱ្យសកម្មដោយ mitogen ។
ជាលទ្ធផលវាឈានដល់ការដឹកជញ្ជូនគ្លុយកូសចូលទៅក្នុងកោសិកាដែលអ្នកដឹកជញ្ជូនគ្លុយកូសដែលពឹងផ្អែកលើអាំងស៊ុយលីនចូលរួមក្នុងនោះបន្ថែមពីផលប៉ះពាល់មេតាប៉ូលីសរបស់អាំងស៊ុយលីនដែលរួមចំណែកដល់ការសំយោគប្រូតេអ៊ីនខ្លាញ់និងគ្លីកូហ្សែនក៏ដូចជាសកម្មភាពលូតលាស់របស់វាត្រូវបានអនុវត្ត។
ផលប៉ះពាល់ចុងក្រោយអាស្រ័យលើភាពសុខដុមល្អឥតខ្ចោះនៃប្រតិកម្មផ្នែកបុគ្គលដែលរួមចំណែកដល់ការពិតដែលថាកម្រិតជាតិគ្លុយកូសក្នុងឈាមនិងដំណើរការរំលាយអាហារត្រូវបានរក្សាក្នុងបទដ្ឋានសរីរវិទ្យា។ ការផ្លាស់ប្តូរដែលទាក់ទងនឹងផ្នែកណាមួយនៃខ្សែសង្វាក់សំយោគអាំងស៊ុយលីនដោយឥទ្ធិពលគោលដៅរបស់វានាំឱ្យមានពិការភាពនៃការអត់ធ្មត់គ្លុយកូសដែលលោកុប្បត្តិមានភាពចម្រុះខ្លាំង។
នេះមិនមែនជាជំងឺតែមួយនោះទេហើយជំងឺទឹកនោមផ្អែមមិនមែនជាជំងឺតែមួយមុខទេប៉ុន្តែជាក្រុមជំងឺដែលនិយមន័យនៃ“ រោគសញ្ញា” គឺសមរម្យជាង។ ការធ្វើចំណាត់ថ្នាក់នៃជំងឺទឹកនោមផ្អែមបច្ចុប្បន្នប្រើចំណេះដឹងអំពីរោគវិទ្យាដែលអនុញ្ញាតឱ្យមានវិធីសាស្រ្តសមហេតុផលចំពោះវិធានការព្យាបាល។
នៅក្នុងនិយមន័យនៃជំងឺទឹកនោមផ្អែមពាក្យថាកង្វះអាំងស៊ុយលីនដាច់ខាតឬ“ ទាក់ទង” ត្រូវបានគេប្រើដែលត្រូវបានបង្ហាញនៅក្នុងវិធីសាស្រ្តបង្ករោគសម្រាប់វាយតម្លៃរោគសញ្ញាទឹកនោមផ្អែមនិងការព្យាបាល។ វាក៏ជាលក្ខណៈសំខាន់នៃជំងឺទឹកនោមផ្អែមពីរប្រភេទគឺជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងជំងឺទឹកនោមផ្អែមប្រភេទ ២ ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១
 ផ្នែក endocrine នៃលំពែងនៅក្នុងប្រភេទនៃជំងឺនេះគឺមិនអាចផលិតអាំងស៊ុយលីនដែលនាំឱ្យមានភាពមិនគ្រប់គ្រាន់ពេញលេញនិងទំនោរទៅនឹង ketoacidosis ដោយសារទាំងអាស៊ីតខ្លាញ់និងអាស៊ីតអាមីណូដែលត្រូវបានបញ្ចេញគឺជាស្រទាប់កូតូទីមសម្រាប់ការបង្កើតសាកសព ketone ។
ផ្នែក endocrine នៃលំពែងនៅក្នុងប្រភេទនៃជំងឺនេះគឺមិនអាចផលិតអាំងស៊ុយលីនដែលនាំឱ្យមានភាពមិនគ្រប់គ្រាន់ពេញលេញនិងទំនោរទៅនឹង ketoacidosis ដោយសារទាំងអាស៊ីតខ្លាញ់និងអាស៊ីតអាមីណូដែលត្រូវបានបញ្ចេញគឺជាស្រទាប់កូតូទីមសម្រាប់ការបង្កើតសាកសព ketone ។
ជំងឺទឹកនោមផ្អែមបណ្តាលមកពីការបាត់ខ្លួនជាបណ្តើរ ៗ នៃកោសិកាខដែលអាចត្រូវបានបង្ហាញដោយវត្តមានរបស់អូតូអ៊ុយមីន។ការរកឃើញអង្គបដិប្រាណប្រឆាំងនឹងអាស៊ីត glutamic decarboxylase និង tyrosine phosphatase (IA-2ab) ប៉ុន្តែអាំងស៊ុយលីនគឺជាភស្តុតាងដែលបង្ហាញថាម៉ូលេគុលមួយចំនួនក្លាយជាអង់ទីអុកស៊ីដង់និងការឆ្លើយតបដោយស្វ័យប្រវត្ដិត្រូវបានដឹកនាំប្រឆាំងនឹងពួកវា។
ថ្នាំអង់ទីប៊ីយោទិចអាចត្រូវបានគេរកឃើញមុនពេលចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមពោលគឺមុនពេលការអត់ធ្មត់ចំពោះជាតិគ្លុយកូសត្រូវបានកំណត់។ ការវិវឌ្ឍន៍នៃដំណើរការអូតូអ៊ុយមីនតម្រូវឱ្យមានការរៀបចំហ្សែនដោយសារតែការផ្លាស់ប្តូរពងបែកក្នុងថ្នាក់ទី II នៃប្រព័ន្ធ HLA ។
យើងកំពុងនិយាយអំពីហ្សែនប្រភេទ DR3, DR4 និង DQA1 និង DQB1 ដែលមានទំនាក់ទំនងជាមួយជំងឺទឹកនោមផ្អែមប្រភេទ ១ ត្រូវបានបង្ហាញម្តងហើយម្តងទៀត។ ហ្សែនខ្លះនៃហ្សែនទាំងនេះបង្កើនហានិភ័យក្នុងការវិវត្តទៅជាជំងឺ (ឧទាហរណ៍ DQA1-0301, DQB1-0302, DQA1-0501 ។ ល។ ) ខ្លះទៀតធ្វើសកម្មភាពផ្ទុយពីការការពារ (DQA1-0102, DQB1-0602 ជាដើម) ។
ជាពិសេសជាមួយនឹងការរួមបញ្ចូលគ្នានៃអាឡែរហ្សីដែលមានគ្រោះថ្នាក់លទ្ធភាពនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទ ១ កើនឡើង។ ហានិភ័យខ្ពស់ត្រូវបានកត់ត្រានៅក្នុងហ្សែនហ្សែនប្រភេទ DR3 / DR4 ឬ DQA1-0501 - DQB1-0201 - DQA1-0301 - DQB1-03030 ។
បន្តិចម្ដងៗតំបន់ផ្សេងៗគ្នានិងហ្សែនដែលទាក់ទងនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ (ត្រូវបានកំណត់ជាសញ្ញាសម្គាល់អាយឌីឌីអេមពី ១ ដល់ ១៥) ត្រូវបានកំណត់លក្ខណៈដែលសំខាន់បំផុតគឺសញ្ញាសំគាល់អាយឌីអិម - ១ ភ្ជាប់ទៅនឹងក្រូម៉ូសូម ៦ ដែលទាក់ទងនឹងហ្សែនលំដាប់ទី ២ HLA ។ និង IDDM-2 ដែលមានតំណភ្ជាប់ទៅនឹងហ្សែនអាំងស៊ុយលីននៅលើក្រូម៉ូសូមទី ១១ (ឧ។ ប៉ូលីម័រ VNTR) ។
ការបន្សាបហ្សែនអនុញ្ញាតឱ្យប្រព័ន្ធភាពស៊ាំរួមមានទាំងកោសិកានិងការឆ្លើយតបបែបកំប្លែងដើម្បីចាត់វិធានការដោយផ្ទាល់ប្រឆាំងនឹងថ្នាំប្រឆាំងនឹងមេរោគ។ នៅកម្រិតម៉ូលេគុលដំណើរការនេះត្រូវបានសំរបសំរួលដោយម៉ូលេគុល HLA ដែលភ្ជាប់ peptide ដែលត្រូវគ្នាដោយហេតុនេះជួយសម្រួលដល់ការធ្វើបទបង្ហាញនិងការទទួលស្គាល់របស់ខ្លួនចំពោះអ្នកទទួល T-lymphocyte ។
វត្តមានរបស់សេរ៉ូមអាស៊ីតអាមីណូឬអាឡាណីននៅទីតាំង ៥៧ នៃខ្សែសង្វាក់បេតានៃម៉ូលេគុល DQ2 ឬ DQ8 គឺមានសារៈសំខាន់សម្រាប់ការផ្សារភ្ជាប់នៃ peptide ទៅនឹងហ្សែន HLA ។ ភាពខ្លាំងនៃចំណង peptide ត្រូវបានពង្រឹងដោយ arginine ដែលមានទីតាំងនៅទីតាំង 79 នៃខ្សែសង្វាក់អាល់ហ្វានៃម៉ូលេគុលអេចអេ។
ប្រសិនបើម៉ូលេគុល DQ នៅទីតាំង 57 នៃខ្សែសង្វាក់បេតាមានអាស៊ីត aspartic វាប្រហែលជាមិនអាចឈានដល់ទំនាក់ទំនង peptide ទេដូច្នេះរារាំងការបង្ហាញរបស់វាទៅកោសិកា T ។ ដូច្នេះវាច្បាស់ណាស់ថាការផ្លាស់ប្តូរចំណុចសាមញ្ញមួយដែលនាំឱ្យមានការបង្ហាញនៃអាស៊ីដអាមីណូផ្សេងៗគ្នានៅលើគេហទំព័រជាក់លាក់នៃម៉ូលេគុលកម្រិតមធ្យមអាចប៉ះពាល់ដល់ការអភិវឌ្ឍនៃសកម្មភាពអូតូអ៊ុយមីន។
កត្តាហួសហេតុជាពិសេសការបង្ករោគដោយវីរុសដែលជារឿយៗបណ្តាលមកពីវីរុស Enteroviruses ត្រូវបានគេចាត់ទុកថាជាយន្តការកេះ។ ភាគច្រើនជាញឹកញាប់តំណភ្ជាប់ត្រូវបានបង្ហាញជាមួយ cytomegalovirus, paramyxovirus, មេរោគ Coxsackie ឬ Rubella ។ លើសពីនេះទៀតផលប៉ះពាល់អវិជ្ជមាននៃទឹកដោះគោគោចំពោះកុមារតូចឬតួនាទីនៃការប៉ះពាល់នឹងជាតិពុលជាក់លាក់ក៏ត្រូវបានគេស្គាល់ផងដែរប៉ុន្តែនិយាយលំអិតប្រសិទ្ធភាពនេះនៅតែមិនច្បាស់លាស់នៅក្នុងការគោរពជាច្រើន។
ការបំផ្លាញកូនកោះត្រូវបានអមដោយការជ្រៀតចូលនៃឡាំហ្វាទិចដែលលេចឡើងនៅពេលចាប់ផ្តើមសូម្បីតែមុនពេលចាប់ផ្តើមដំណើរការនៃការផុតពូជនៃកោសិកា B ។ តួនាទីសំរេចនៅក្នុងដំណើរការនេះត្រូវបានលេងដោយក្រុមហ៊ុន T-lymphocytes ។ ដើម្បីឱ្យជំងឺទឹកនោមផ្អែមវិវឌ្ឍន៍វាចាំបាច់ត្រូវបំផ្លាញកោសិកាខ - ប្រមាណ ៩០ ភាគរយដំណើរការនេះជាក្បួនមានរយៈពេលច្រើនខែឬអាចរាប់ឆ្នាំ។
ពេលវេលាជាក់លាក់នៃរយៈពេលនៃដំណើរការនេះអាចពិបាកក្នុងការកំណត់ព្រោះវេជ្ជបណ្ឌិតជួបអ្នកជំងឺបន្ទាប់ពីការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែម។ ការពិតដែលថាដំណើរការអូតូអ៊ុយមីនអាចចំណាយពេលយូរក្នុងវិធីផ្សេងៗគ្នាពង្រឹងចំណេះដឹងដែលទទួលបានពីការសិក្សាអំពីជំងឺទឹកនោមផ្អែម LADA ។
យើងកំពុងនិយាយអំពីការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមយឺត ៗ ដោយសារតែដំណើរការនៃប្រព័ន្ធភាពស៊ាំចំពោះមនុស្សពេញវ័យ (ឧទាហរណ៍ជំងឺទឹកនោមផ្អែមអូតូអ៊ុយមីនចំពោះមនុស្សពេញវ័យ) ដែលអង្គបដិប្រាណ GADA ឬ IA-2ab ត្រូវបានបង្ហាញ។
ដំបូងជំងឺនេះមានលក្ខណៈស្រាលបែបនេះដែលមនុស្សពេញវ័យដែលមានជំងឺទឹកនោមផ្អែមច្រើនតែព្យាបាលដោយថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមឬជំងឺនេះត្រូវបានព្យាបាលជាជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ បន្ទាប់ពីរយៈពេលអថេរដែលជារឿយៗមានរយៈពេលជាច្រើនឆ្នាំការព្យាបាលនេះមិនបង្ហាញពីប្រសិទ្ធភាពទេដូច្នេះលក្ខខណ្ឌនេះត្រូវបានកំណត់ថាជាការបរាជ័យបន្ទាប់បន្សំនៃថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមតាមមាត់) ដែលជាលទ្ធផលនៃការព្យាបាលដោយអាំងស៊ុយលីនត្រូវបានចេញវេជ្ជបញ្ជា។
ដំណាក់កាលនេះត្រូវគ្នាទៅនឹងពេលវេលាដែលការផលិតអាំងស៊ុយលីនផ្ទាល់មានសារៈសំខាន់ហើយរាងកាយត្រូវការការផ្គត់ផ្គង់អាំងស៊ុយលីនហួសកំរិត។ ការធ្វើតេស្តរកអង្គបដិប្រាណដែលមានរួចហើយនៅដំណាក់កាលដំបូងបង្ហាញថានេះមិនមែននិយាយអំពីជំងឺទឹកនោមផ្អែមប្រភេទទី ២ នោះទេប៉ុន្តែនិយាយអំពីការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទ ១ យឺត ៗ ។
ដូច្នេះដំណើរការអូតូអ៊ុយមីនចំពោះបុគ្គលដែលងាយទទួលរងគ្រោះអាចកើតឡើងគ្រប់ពេលក្នុងជីវិតនិងក្នុងល្បឿនខុសគ្នា។ ដូច្នេះជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដែលនាំឱ្យមានការពឹងផ្អែកដាច់ខាតលើការទទួលអាំងស៊ុយលីនហួសប្រមាណអាចកើតមានចំពោះក្រុមអាយុទាំងអស់រួមទាំងមនុស្សពេញវ័យផងដែរដូច្នេះពាក្យដែលត្រូវបានប្រើកាលពីមុន“ ជំងឺទឹកនោមផ្អែមអនីតិជន” ត្រូវបានបដិសេធទាំងស្រុង។
ដំណើរការនៃជំងឺអូតូអ៊ុយមីនច្រើនតែលឿននៅវ័យក្មេងប៉ុន្តែសូម្បីតែនៅពេលពេញវ័យអ្នកអាចជួបប្រទះនឹងការចាប់ផ្តើមយ៉ាងលឿននៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដែលមានជំងឺ ketoacidosis ។ ល្បឿននៃដំណើរការភាគច្រើនពឹងផ្អែកលើវត្តមាននៃការរួមបញ្ចូលគ្នានៃអាឡែរហ្សីហានិភ័យពោលគឺឧ។ ការបង្រួបបង្រួមហ្សែន។
បន្ថែមលើក្រុមដែលបានរៀបរាប់នៃអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ជាមួយនឹងវត្តមាននៃអង្គបដិប្រាណការនិយាយគួរតែត្រូវបានបង្កើតឡើងដោយអ្នកជំងឺទឹកនោមផ្អែមដែលអង្គបដិប្រាណមិនបានរកឃើញ។ អ្នកជំងឺទាំងនេះជារបស់ក្រុមនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដែលបច្ចុប្បន្នត្រូវបានគេចាត់ទុកថាជាផ្នែកទី ២ របស់វា។ ព័ត៌មានលម្អិតស្តីពីការវិវត្តនៃជំងឺនៅក្នុងក្រុមរងនៃជំងឺទឹកនោមផ្អែមនេះមិនទាន់ត្រូវបានគេផ្តល់ឱ្យនៅឡើយទេ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២
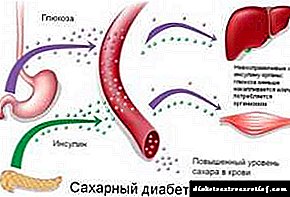 មិនដូចក្រុមមុនទេជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មានកត្តាបង្កជំងឺខុសគ្នាទាំងស្រុងហើយត្រូវបានសម្គាល់ក្នុងពេលដំណាលគ្នាដោយកង្វះអាំងស៊ុយលីនដែលទាក់ទង។ ការសំយោគអាំងស៊ុយលីនត្រូវបានរក្សាប៉ុន្តែការបញ្ចេញអរម៉ូនពីកោសិកាខទៅការរំញោចអាថ៌កំបាំងដោយគ្លុយកូសមិនមានលក្ខណៈធម្មតាទេ។
មិនដូចក្រុមមុនទេជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មានកត្តាបង្កជំងឺខុសគ្នាទាំងស្រុងហើយត្រូវបានសម្គាល់ក្នុងពេលដំណាលគ្នាដោយកង្វះអាំងស៊ុយលីនដែលទាក់ទង។ ការសំយោគអាំងស៊ុយលីនត្រូវបានរក្សាប៉ុន្តែការបញ្ចេញអរម៉ូនពីកោសិកាខទៅការរំញោចអាថ៌កំបាំងដោយគ្លុយកូសមិនមានលក្ខណៈធម្មតាទេ។
ភាពមិនស្រួលនេះប៉ះពាល់ដល់ដំណាក់កាលដំបូងនៃការបញ្ចេញអរម៉ូនយ៉ាងឆាប់រហ័សការផលិតដែលមានការថយចុះនិងបាត់បន្តិចម្តង ៗ ។ នេះផ្លាស់ប្តូរវគ្គសិក្សានៃគ្លីសេរីនក្រោយពេលពន្យារពេលព្រោះការពន្យាពេលនៃអាំងស៊ុយលីនមិនរក្សាវានៅក្នុងបទដ្ឋានសរីរវិទ្យាទេ។
បន្ថែមពីលើការរំលោភលើការសម្ងាត់ដែលត្រូវបានសម្គាល់ដោយភាពមិនធម្មតាផ្សេងទៀតក៏មានការរំលោភបំពានបន្ថែមទៀតនៅក្នុងសកម្មភាពរបស់អាំងស៊ុយលីននៅលើជាលិកាគោលដៅ (ថ្លើមអាឌីប៉ូនិងជាលិកាសាច់ដុំ) ។
តាមក្បួនមួយយើងកំពុងនិយាយអំពីកម្រិតក្រោយទទួល។ ទាក់ទងនឹងលក្ខខណ្ឌជាក់លាក់មួយចំនួនដែលទាក់ទងនឹងការចុះខ្សោយនៃអាំងស៊ុយលីនផ្សារភ្ជាប់ទៅនឹងអ្នកទទួលដែលជាកម្មសិទ្ធិរបស់ក្រុមមួយផ្សេងទៀតនៃជំងឺទឹកនោមផ្អែមការផ្សារភ្ជាប់អាំងស៊ុយលីនក្នុងទឹកនោមផ្អែមប្រភេទទី ២ នៅតែមិនមានផលប៉ះពាល់។
ដូច្នេះការយកចិត្តទុកដាក់ច្រើនត្រូវបានឧទ្ទិសដល់ប្រតិកម្មល្បិចបន្ទាប់បន្សំខណៈដែលអ្វីដែលគេហៅថា ហ្សែនបេក្ខជនដែលអាចពន្យល់ពីវត្តមាននៃការថយចុះភាពប្រែប្រួលទៅនឹងអាំងស៊ុយលីនឬភាពធន់នឹងអរម៉ូននេះ។
ការរួមបញ្ចូលគ្នានៃភាពមិនស្រួលក្នុងពេលដំណាលគ្នានៅក្នុងការសំងាត់នៃអាំងស៊ុយលីននិងការថយចុះនៃឥទ្ធិពលរបស់វានៅក្នុងជាលិកានៃរាងកាយគឺស្ថិតនៅក្រោមការបង្ករោគនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ នៅកម្រិតទាំងពីរការរំលោភបំពានអាចត្រូវបានកំណត់បរិមាណខុសគ្នាដែលនាំឱ្យមានតំណពូជសំខាន់ៗនៃការបង្ហាញ។ ជំងឺនេះវិវត្តទៅជាបុគ្គលដែលមានលក្ខណៈតំណពូជហ្សែនស្ថានភាពហ្សែនខុសគ្នាទាំងស្រុងពីជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។
គួរកត់សម្គាល់ថាភាពធន់នឹងអាំងស៊ុយលីនកើតមានដោយគ្មានជំងឺទឹកនោមផ្អែមឧទាហរណ៍ចំពោះមនុស្សធាត់ដែលមានការអត់ធ្មត់គ្លុយកូសធម្មតា។ ជាលិកា Adipose គឺជា "រនាំង" ដែលរារាំងសកម្មភាពរបស់អាំងស៊ុយលីនប៉ុន្តែភាគច្រើនមិនមែនជាហេតុផលតែមួយនោះទេព្រោះភាពធន់ទ្រាំត្រូវបានបង្ហាញនៅក្នុងសាច់ដុំនិងថ្លើមផងដែរ។
ការចូលរួមនៃអរម៉ូននៃជាលិកា adipose (ឧទាហរណ៍ resistin, adiponectin) និងអ្នកសំរបសំរួលដទៃទៀតដែលយន្តការបទប្បញ្ញត្តិត្រូវបានគេស្គាល់តែនៅក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះខណៈពេលដែលអ្នកផ្សេងទៀតមិនទាន់ស្គាល់នៅឡើយក៏ត្រូវបានចង្អុលបង្ហាញផងដែរ។ ភាពធន់នឹងអាំងស៊ុយលីនបង្កើនតម្រូវការសំងាត់សំរាប់កោសិកា B ដែលបណ្តាលអោយមានជំងឺ hyperinsulinemia ។
កម្រិតនៃអរម៉ូនអាំងស៊ុយលីនឡើងខ្ពស់រ៉ាំរ៉ៃនៅក្នុងខ្លួនវាកំណត់ឥទ្ធិពលនៃអរម៉ូនដែលជាលទ្ធផលវាធ្វើឱ្យដំណើរការរបស់វាកាន់តែអាក្រក់ទៅ ៗ ។ ប្រសិនបើមនុស្សម្នាក់មិនមានហ្សែនហ្សែនទៅនឹងការចុះខ្សោយនៃអាំងស៊ុយលីនការបញ្ចេញអ័រម៉ូនដែលរំញោចរក្សាភាពអត់ធ្មត់គ្លុយកូសក្នុងកំរិតធម្មតាហើយទោះបីជាមានភាពស៊ាំនឹងអាំងស៊ុយលីនជាក់លាក់ក៏ដោយក៏គាត់នឹងមិនវិវត្តទៅជាជំងឺទឹកនោមផ្អែមដែរ។
ដូច្នេះវាច្បាស់ណាស់ថាសម្រាប់ការបង្ហាញនៃជំងឺទឹកនោមផ្អែមតែងតែមានការរំលោភលើអាថ៌កំបាំងនៃអាំងស៊ុយលីនខណៈពេលដែលភាពធន់នឹងអរម៉ូនអាចត្រូវបានវាយតម្លៃតាមវិធីផ្សេងៗគ្នានិងបង្កើនកម្រិតនៃជំងឺ។
ក្នុងរយៈពេលពីរបីឆ្នាំកន្លងមកការសិក្សាសត្វបានបង្ហាញថាមានទំនាក់ទំនងផ្ទៃក្នុងរវាងភាពខ្សោយនៃអាំងស៊ុយលីនខ្សោយនិងការចុះខ្សោយរបស់វា។ ថាតើទំនាក់ទំនងនេះក៏កើតឡើងនៅក្នុងរាងកាយមនុស្សនៅតែត្រូវបានគេមើលឃើញដែរ។
កោសិកាទឹកនោមផ្អែមប្រភេទ ២ ផលិតអាំងស៊ុយលីនទោះយ៉ាងណាការសំងាត់នេះមិនគ្រប់គ្រាន់ទេដូចជាមនុស្សដែលមានសុខភាពល្អដើម្បីរក្សាកំរិតជាតិគ្លុយកូសក្នុងកំរិតធម្មតាដូច្នេះក្នុងករណីនេះមានការខ្វះអាំងស៊ុយលីនទាក់ទង។ សូម្បីតែចំនួនតិចតួចនៃអរម៉ូននេះអាចការពារការវិវត្តនៃ ketoacidosis ដូច្នេះទឹកនោមផ្អែមប្រភេទទី ២ មិនងាយនឹងកើតជំងឺ ketoacidosis ក្នុងធម្មជាតិទេ។
ទោះជាយ៉ាងណាក៏ដោយការរំលាយអាហារនៃខ្លាញ់ផ្លាស់ប្តូរកម្រិតអាស៊ីតខ្លាញ់សេរីកើនឡើងដែលខ្លួនពួកគេរួមចំណែកដល់ការអភិវឌ្ឍភាពធន់នឹងអាំងស៊ុយលីន។ មាតិកាកើនឡើងរបស់ពួកគេក៏ត្រូវបានបង្ហាញនៅក្នុងសាច់ដុំផងដែរ។ ការចុះខ្សោយនៃការរំលាយអាហារជាតិខ្លាញ់គឺមានសារៈសំខាន់ណាស់ដូច្នេះពាក្យថាជំងឺទឹកនោមផ្អែម mell-lipidus ត្រូវបានប្រើដើម្បីសំដៅទៅលើប្រភេទនៃជំងឺទឹកនោមផ្អែមប្រភេទនេះ។
យោងទៅតាមអ្នកជំនាញមួយចំនួនការរំលោភលើការរំលាយអាហារ lipid គឺជាកត្តាចម្បងខណៈពេលដែលការបរាជ័យនៃអរម៉ូនគ្លុយកូសកើតឡើងជាលើកទី ២ ដូច្នេះពាក្យ“ lipidus ទឹកនោមផ្អែម” ត្រូវបានណែនាំ។ វដ្ត Randle (សមាមាត្រនៃជាតិខ្លាញ់និងការកត់សុីគ្លុយកូស) នៅតែត្រូវបានពិភាក្សាទាក់ទងនឹងរោគសាស្ត្រនៃភាពធន់នឹងអាំងស៊ុយលីនទោះបីជាភាគច្រើនវាមិនមានប្រសិទ្ធភាពចំពោះមនុស្សតាមរបៀបដូចគ្នានឹងសត្វពិសោធន៍។
ទោះយ៉ាងណាដោយមិនសង្ស័យការពិតដែលថាផ្លូវមេតាប៉ូលីសនៃជាតិគ្លុយកូសនិងខ្លាញ់គឺនៅជិតគ្នាណាស់។ ថ្មីៗនេះវាត្រូវបានគេបង្ហាញថាអាស៊ីតខ្លាញ់សេរីចូលក្នុងកោសិកាសាច់ដុំដែលដំបូងពួកគេធ្វើឱ្យសកម្មនៃការផលិតប្រភេទអុកស៊ីសែនដែលមានប្រតិកម្មហើយទីពីរដោយធ្វើឱ្យប្រូតេអ៊ីន kinase C សកម្មពួកគេនាំទៅរកការ phosphorylation មិនធម្មតានៃស្រទាប់ខាងក្រោមនៃអាំងស៊ុយលីនក្នុងកំឡុងពេលដែល phosphorylation នៃ serine និង threonine រារាំង phosphorylation tyrosine ធម្មតា។
នេះនាំឱ្យមានការរាំងស្ទះនៃល្បាក់សញ្ញារួមទាំងការថយចុះនៃការដឹកជញ្ជូនគ្លុយកូសទៅកោសិកា។ តាមទស្សនៈនេះដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ បញ្ហាមេតាប៉ូលីសគួរតែត្រូវបានគេពិចារណាកាន់តែជ្រៅជាងភាពមិនធម្មតាធម្មតានៅក្នុងបទបញ្ជានៃកំរិតជាតិគ្លុយកូស។ ការប៉ះពាល់នឹងកោសិកា B យូរអង្វែងជាមួយនឹងការកើនឡើងនៃកំហាប់ lipids បណ្តាលឱ្យមានឥទ្ធិពលពុល (នោះគឺជាតិខ្លាញ់ lipotoxicity) ដែលត្រូវបានបង្ហាញដោយការថយចុះនៃអាំងស៊ុយលីន។
ស្រដៀងគ្នានេះដែរកម្រិតជាតិគ្លុយកូសកើនឡើងរ៉ាំរ៉ៃបណ្តាលឱ្យមានការឆ្លើយតប B-cell កាន់តែអាក្រក់ (ឥទ្ធិពលជាតិស្ករគ្លុយកូស) ។ ផលប៉ះពាល់ទាំងពីរត្រូវបានបញ្ចូលគ្នាជាបន្តបន្ទាប់និងប៉ះពាល់ដល់ជាលិកាគោលដៅដែលពួកវាធ្វើឱ្យសកម្មភាពរបស់អាំងស៊ុយលីនកាន់តែអាក្រក់ហើយដូច្នេះកាត់បន្ថយការប្រើប្រាស់គ្លុយកូស។ ដ្យាក្រាមក្នុងពេលដំណាលគ្នាបង្ហាញពីជាតិខ្លាញ់ lipotoxicity បឋមក្នុងការវិវត្តនៃជំងឺក្រពេញ។
តាមទស្សនៈនៃសក្ដានុពលនៃដំណើរការវាគួរតែត្រូវបានគេកត់សម្គាល់ថាជំងឺទឹកនោមផ្អែមប្រភេទទី 2 គឺជាជំងឺរីកចម្រើនដែលនាំឱ្យមានការស៊ីជម្រៅបន្តិចម្តង ៗ (ការបង្កើនល្បឿន) នៃការថយចុះអាំងស៊ុយលីនខ្សោយនិងសកម្មភាពរបស់វាជាមួយនឹងការរំលាយអាហារនិងសរីរាង្គជាបន្តបន្ទាប់។