ជំងឺទឹកនោមផ្អែមនិងអ្វីៗទាំងអស់អំពីវា
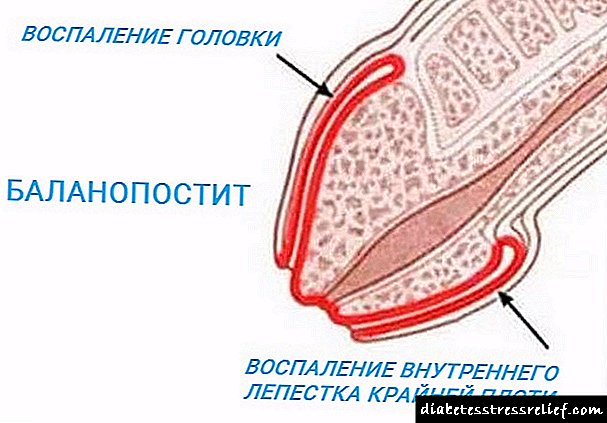
ជំងឺទឹកនោមផ្អែមគឺជាជំងឺស្មុគស្មាញមួយដែលអាចស្មុគស្មាញដោយរោគសញ្ញាផ្សំគ្នា។ វាមានគ្រោះថ្នាក់ជាពិសេសចំពោះបុរសដែលអាចមានជម្ងឺ balanoposthitis ដែលជាដំណើរការរលាកនៃក្បាលនិងស្បែកគ្របក្បាលលិង្គប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺនេះ។ Streptococci, yeast និង staphylococci បង្កឱ្យមានជំងឺនេះ។ នៅក្រោមឥទ្ធិពលរបស់ពួកគេផលិតផលនៃក្រពេញ endocrine - smegma - កកកុញនៅក្រោមស្បែកគ្របក្បាលលិង្គដែលនាំឱ្យមានការរលាក។ ជារឿយៗដំណើរការនេះក៏អាចទៅដល់បង្ហួរនោមផងដែរដែលបណ្តាលឱ្យនោមញឹកញាប់អារម្មណ៍នៃការបញ្ចេញទឹករំអិលមិនពេញលេញការកើនឡើងបរិមាណទឹកនោមការឈឺចាប់និងឈឺចាប់នៅក្នុងប្រដាប់បន្តពូជ។ វាគួរតែត្រូវបានគេនិយាយថាប្រសិនបើអ្នកមិនធ្វើឱ្យបានលឿនដើម្បីព្យាបាលជំងឺនេះទេអ្នកអាចទទួលបានដុំសាច់សាហាវនៃលិង្គ។
តើរោគសញ្ញាដំបូងមានអ្វីខ្លះ? ជម្ងឺ balanoposthitis ជាមួយជំងឺទឹកនោមផ្អែម? ពិនិត្យប្រដាប់បន្តពូជដោយប្រុងប្រយ័ត្ន។ ប្រសិនបើអ្នកសម្គាល់ឃើញថាមានការខូចខាតដល់ស្បែកដែលអមដោយការហើមនិងក្រហមឡើងមានអារម្មណ៍រមាស់ឈឺចាប់រលាកក្នុងតំបន់លិង្គឃើញដំបៅស្បែកគ្របក្បាលលិង្គកត់សម្គាល់ឃើញការហូរទឹករំអិលឬខ្ទុះច្រើនពេក - វាដល់ពេលដែលត្រូវស្វែងរកជំនួយពីអ្នកឯកទេសដែលមានសមត្ថភាព។
ជំងឺនេះ ជម្ងឺ balanoposthitis នៅលើផ្ទៃខាងក្រោយ ប្រភេទទី ១ អេស អាចមានបីទម្រង់៖ សាមញ្ញសំណឹកនិងក្មេងទំនើង។ ជាមួយនឹងទម្រង់ដ៏សាមញ្ញការឡើងក្រហមនិងការរលាកស្បែកគ្របក្បាលលិង្គត្រូវបានគេសង្កេតឃើញចំពោះអ្នកជំងឺទម្រង់សំណឹកគំរាមកំហែងដល់រូបរាងនៃដំបៅហើយធ្ងន់ធ្ងរបំផុត - ក្មេងទំនើងទាមទារឱ្យមានអន្តរាគមន៍វះកាត់។ តើមានការព្យាបាលណាមួយទេ ជម្ងឺ balanoposthitis ហើយពួកគេជាអ្វី?
ការព្យាបាលជំងឺ balanoposthitis ជាមួយជំងឺទឹកនោមផ្អែម
ការពិតគឺថាជម្ងឺ balanoposthitis គឺជាជំងឺដែលងាយនឹងបង្កជាហេតុ។ ក្នុងករណីជឿនលឿនការរំលោភបំពានលើលិង្គនិងការលេចឡើងនៃរោគមហារីកស្បែកដែលមានគ្រោះថ្នាក់អាចវិវឌ្ឍន៍។ ប៉ុន្តែជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យទាន់ពេលវេលាជំងឺនេះត្រូវបានព្យាបាលយ៉ាងជោគជ័យ។ ការព្យាបាលជម្ងឺ balanoposthitis ក្នុងជំងឺទឹកនោមផ្អែមត្រូវបានអនុវត្តបន្ទាប់ពីឆ្លងកាត់ការធ្វើតេស្ត។ វេជ្ជបណ្ឌិតបានចេញវេជ្ជបញ្ជាការព្យាបាលដោយ antibacterial, ថ្នាំប្រឆាំងនឹងមេរោគ។ ក្នុងករណីធ្ងន់ធ្ងរអន្តរាគមន៍វះកាត់ត្រូវបានចេញវេជ្ជបញ្ជា។ ជារឿយៗជំងឺនេះក៏ត្រូវបានអមដោយការរលាកប្លោកនោមនិង cystitis ក្នុងករណីទាំងនេះការព្យាបាលស្មុគស្មាញត្រូវបានចេញវេជ្ជបញ្ជា។
សូមចងចាំថានៅដំណាក់កាលដំបូងជំងឺនេះអាចព្យាបាលបានយ៉ាងងាយស្រួលដូច្នេះកុំពន្យារពេលទៅជួបគ្រូពេទ្យព្រោះទម្រង់ដែលមិនយកចិត្តទុកដាក់អាចគំរាមកំហែងដល់ភាពគ្មានកូន។
ជម្ងឺ Balanoposthitis បន្ទាប់ពីរួមភេទ
ជម្ងឺ Balanoposthitis បន្ទាប់ពីរួមភេទមិនមែនជារឿងចម្លែកទេ។ ដូច្នេះជំងឺទ្វារមាសរបស់ដៃគូនិងការរួមភេទដោយមិនបានការពារគឺជាបុព្វហេតុចំបងនៃជំងឺ balanoposthitis បន្ទាប់ពីរួមភេទលើបុរស។ ប៉ុន្តែជំងឺនេះមិនបង្ហាញខ្លួនវាភ្លាមៗទេប៉ុន្តែចាប់ផ្តើមទុំ។ ដូច្នេះរយៈពេល incubation នៃជំងឺ balanoposthitis អាស្រ័យលើប្រភេទរបស់វាហើយអាចមានរយៈពេលពី 2 ថ្ងៃទៅច្រើនសប្តាហ៍ឬសូម្បីតែខែ។ គ្រោះថ្នាក់នោះគឺថាក្នុងអំឡុងពេលរួមភេទដៃគូឆ្លងដល់ភ្នាក់ងារបង្ករោគដែលបណ្តាលឱ្យមានបញ្ហា។ ទន្ទឹមនឹងនេះដែរសូម្បីតែសង្កេតមើលច្បាប់និងបទដ្ឋានទាំងអស់នៃអនាម័យក៏មិនមែនជាការការពារប្រឆាំងនឹងជំងឺ balanoposthitis បន្ទាប់ពីរួមភេទដែរ។
នៅគស្ញដំបូងនៃជំងឺនេះជាក្បួនមួយទាំងបុរសនិងស្ត្រីមិនប្រញាប់ក្នុងការស្វែងរកជំនួយពីគ្រូពេទ្យ។ ប៉ុន្តែទោះបីជាបង្ហាញរោគសញ្ញាឈឺចាប់យ៉ាងណាក៏ដោយក៏គ្មាននរណាម្នាក់បដិសេធការរួមភេទដែរ។ ក្នុងករណីខ្លះការលាក់រោគសញ្ញានៃជម្ងឺ balanoposthitis ក្នុងមួយនៃប្តីប្រពន្ធនេះគឺជាហេតុផលសម្រាប់ការក្បត់។ ការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលឱ្យបានទាន់ពេលវេលាគឺល្អសម្រាប់ការពារការវិវត្តនៃការឆ្លងនិងរលាក។ ប៉ុន្តែកុំភ្លេចអំពីវិធានការសុវត្ថិភាពដែលនឹងជួយការពារខ្លួនអ្នកពីជំងឺ balanoposthitis ។
ជម្ងឺ Balanoposthitis បន្ទាប់ពីការកាត់ស្បែក
ជម្ងឺ Balanoposthitis បន្ទាប់ពីការកាត់ស្បែកកើតឡើងយ៉ាងកម្រចាប់តាំងពីនីតិវិធីដកស្បែកគ្របក្បាលលិង្គអាចការពារពីការប្រមូលផ្តុំបាក់តេរីនិងអតិសុខុមប្រាណដែលបង្កគ្រោះថ្នាក់។ ការកាត់ស្បែកគឺជាវិធីសាស្ត្រដែលមានប្រសិទ្ធភាពនិងលឿនបំផុតសម្រាប់ការលុបបំបាត់ជម្ងឺ balanoposthitis ។ ស្បែកគ្របក្បាលលិង្គដែលត្រូវបានដកចេញទាំងស្រុងឬដោយផ្នែកបើកក្បាលលិង្គនិងដោះស្រាយបញ្ហាធម្មជាតិនៃសរីរវិទ្យា។ ក្នុងករណីនេះស្ពានដែលជាចំណុចកណ្តាលនៃចុងសរសៃប្រសាទឡាំហ្វាទិចនិងសរសៃឈាមមិនរងរបួសទេ។ ដោយសារតែបញ្ហានេះប្រតិបត្ដិការជៀសវាងផលវិបាកធ្ងន់ធ្ងរក្នុងអំឡុងពេលស្តារនីតិសម្បទា។
ប្រសិនបើជម្ងឺ balanoposthitis បណ្តាលមកពី phimosis បន្ទាប់មកការកាត់ស្បែកអាចដោះស្រាយបញ្ហាពីរក្នុងពេលតែមួយ។ ប្រតិបត្ដិការបើកលិង្គរលោងនិងយកស្បែកគ្របក្បាលលិង្គចេញដែលបាក់តេរីនិងអតិសុខុមប្រាណបង្កឱ្យមានដំណើរការរលាក។ ជម្ងឺ Balanoposthitis បន្ទាប់ពីការកាត់ស្បែកអាចកើតមានប្រសិនបើបុរសមានទម្រង់រ៉ាំរ៉ៃនៃជំងឺនេះការមិនឡើងរឹងនៃលិង្គងាប់លិង្គកោសិកាមហារីកឬក្រពេញប្រូស្តាតរ៉ាំរ៉ៃត្រូវបានចុះខ្សោយ។ នៅក្នុងជំងឺ balanoposthitis ស្រួចស្រាវការកាត់ស្បែកត្រូវបាន contraindicated ។ មុនពេលប្រតិបត្តិការវាចាំបាច់ក្នុងការលុបបំបាត់ដំណើរការរលាក។
តើជម្ងឺ balanoposthitis ត្រូវបានចម្លងដែរឬទេ?
ថាតើជម្ងឺ balanoposthitis ត្រូវបានចម្លងនិងថាតើជំងឺនេះឆ្លងរាលដាលយ៉ាងដូចម្តេចគឺជាសំណួរបន្ទាន់បំផុតសម្រាប់អ្នកជំងឺដែលបានជួបប្រទះដំណើរការរលាកបែបនេះ។ ទោះបីជាការពិតដែលថាជម្ងឺ balanoposthitis បណ្តាលមកពីផ្សិតឬ microflora បាក់តេរីជំងឺនេះភាគច្រើនមិនត្រូវបានចម្លងទេ។ ដូច្នេះសម្រាប់ការកើតឡើងនៃដំណើរការរលាកវត្តមាននៃកត្តាកំណត់ជាមុនគឺចាំបាច់។ កត្តាទាំងនេះរួមមានការថយចុះនូវលក្ខណៈការពាររបស់ប្រព័ន្ធភាពស៊ាំការបំផ្លាញភាពសុចរិតនៃភាពចម្រុះរបស់ស្បែកគ្របក្បាលលិង្គនិងលិង្គរលោង។
ទម្រង់សំខាន់ៗនៃជម្ងឺ balanoposthitis ការឆ្លងជំងឺកាមរោគ៖
- ជម្ងឺ balanoposthitis - ជំងឺរលាកស្បែកប្រភេទ Candida balanoposthitis ត្រូវបានគេរកឃើញញឹកញាប់បំផុត។ ជំងឺនេះត្រូវបានចម្លងតាមរយៈការរួមភេទតាមមាត់ព្រោះផ្សិតអាចគុណនៅលើភ្នាសរំអិលនៃអណ្តាតនិងមាត់ធ្មេញ។
- ជំងឺ Gardnerellosis balanoposthitis - ការរលាកដែលបណ្តាលមកពី Gardnerella vaginali (បាក់តេរី anaerobic) ។ ភាពបារម្ភនៃបាក់តេរីគឺថាវាមិនបង្ហាញខ្លួនវាអស់រយៈពេលជាយូរមកហើយ។ ការរួមភេទដោយមិនបានការពារនាំឱ្យមានការវិវត្តនៃជម្ងឺ balanoposthitis ដែលអាចចូលទៅក្នុងដំបៅដែលមិនជាក់លាក់។
- ជំងឺរលាកទងសួតបណ្តាលឱ្យរលាក - ភាគច្រើនកើតឡើងដោយសារតែការឆ្លងជាមួយរោគខ្លាមីឌៀ។ ភាពបារម្ភនៃទម្រង់នេះគឺថាចំណុចក្រហមនៃរាងស៊ីឡាំងដែលមានព្រំដែនកំណត់ច្បាស់លាស់លេចឡើងនៅលើក្បាលលិង្គ។ អ្នកអាចឆ្លងជំងឺ balanoposthitis ក្រិនថ្លើមជាមួយនឹងការរួមភេទដោយមិនបានការពារការរួមភេទតាមមាត់និងរន្ធគូថ។
រោគសញ្ញានៃជម្ងឺ balanoposthitis ត្រូវបានបង្ហាញជាលក្ខណៈបុគ្គលចំពោះអ្នកជំងឺម្នាក់ៗនិងអាស្រ័យលើទម្រង់នៃជំងឺ។ ការបង្ហាញជាធម្មតានៃការរលាកគឺមិនមានច្រើនទេ។ រោគសញ្ញាសំខាន់ៗគឺការឈឺចាប់ដែលត្រូវបានធ្វើមូលដ្ឋានីយកម្មទៅលិង្គរលោងនិងរមាស់។ ជាញឹកញាប់ណាស់នៅដំណាក់កាលដំបូងនៃការវិវត្តនៃជម្ងឺអ្នកជំងឺមិនកត់សំគាល់សញ្ញានៃដំណើរការរលាកទេ។ ហើយនេះមិនមែនជារឿងគួរឱ្យភ្ញាក់ផ្អើលនោះទេព្រោះជម្ងឺ balanoposthitis ត្រូវបានកំណត់លក្ខណៈដោយការពិត atypical, asymptomatic នៅដំណាក់កាលដំបូងនៃការអភិវឌ្ឍន៍។
ប៉ុន្តែក្នុងករណីភាគច្រើនរោគសញ្ញានៃជម្ងឺ balanoposthitis ត្រូវបានបង្ហាញថាជាការហូរនៃស្បែកហើមលិង្គក្រឡាចត្រង្គមានបន្ទះនៅតាមចង្អូរនិងនៅលើក្បាលមានកន្ទួលរមាស់រីកធំនៅលើក្រលៀននិងដំបៅរលួយនិងដំបៅ។
បំពេញរូបភាពរោគសញ្ញា
ដំណាក់កាលដំបូងនៃជម្ងឺ balanoposthitis
បញ្ហាទូទៅ។
ក្រហម, រមាស់និងហើម។
អារម្មណ៍ឈឺចាប់និងក្លិនមិនល្អ។
បញ្ចេញនៅលើលិង្គរលោង។
សំណឹកនិងដំបៅ។
Peeling, crusts, ស្នាមប្រេះ។
ជំងឺមហារីក lymphadenitis ។
Phimosis ។
រោគសញ្ញានៃជម្ងឺ balanoposthitis កម្រិតខ្ពស់
ឈឺសន្លាក់និងរលាកសន្លាក់។
ជំងឺ lymphadenitis ទូទៅ។
ជំងឺរលាកខួរក្បាល។
ដំបៅសាច់ (លេចឡើងបន្ទាប់ពីការវះកាត់) ។
កន្ទួលលើស្បែកនៅលើភ្នាសរំអិលនិងក្នុងប្រហោងមាត់។
ការផ្លាស់ប្តូរសាហាវនៃជម្ងឺ balanoposthitis ។
ភាពបារម្ភនៃជម្ងឺ balanoposthitis គឺថាជំងឺនេះអាចបង្ហាញខ្លួនវាដោយមានរោគសញ្ញាផ្សេងៗគ្នាជាច្រើនដែលនៅ glance ដំបូងមិនទាក់ទងគ្នា។ ប៉ុន្តែអ្នកជំនាញខាង urologists រួមបញ្ចូលគ្នានូវរោគសញ្ញានៃជម្ងឺ balanoposthitis ជាបីក្រុម៖
- ភាពមិនស្រួលនៅក្នុងតំបន់នៃលិង្គរលោងដែលបណ្តាលឱ្យមានការរអាក់រអួល (ឈឺចាប់រមាស់រលាកឈឺចាប់) ។ អ្នកជំងឺខ្លះរាយការណ៍ពីការថយចុះកម្តៅនិងការឆាប់ចេញទឹកកាមដោយសារជំងឺ balanoposthitis ដែលជះឥទ្ធិពលអវិជ្ជមានដល់រយៈពេលនៃការរួមភេទ។
- ស្នាមប្រេះដំបៅក្រហមស្ងួតស្ងួតរលាកក្រហមនិងសញ្ញាខាងក្រៅផ្សេងទៀតនៃជំងឺ។
- ការបញ្ចេញទឹករំអិលយ៉ាងខ្លាំងពីលិង្គរលោង។ ជាធម្មតា smegma ត្រូវបានបង្កើតឡើងក្នុងបរិមាណតិចតួចប៉ុន្តែដោយសារតែជម្ងឺ balanoposthitis ការហូរទឹករំអិលអាចមានសភាពខ្លាំងក្លាដូច្នេះអ្នកជំងឺត្រូវអនុវត្តនីតិវិធីអនាម័យច្រើនដងក្នុងមួយថ្ងៃនិងផ្លាស់ប្តូរខោទ្រនាប់។
រោគសញ្ញាទាំងអស់ខាងលើអាចលេចឡើងទាំងដំណាលគ្នានិងដាច់ដោយឡែកពីគ្នា។ ប៉ុន្តែវត្តមាននៃរោគសញ្ញាណាមួយខាងលើអាចបង្ហាញពីវត្តមាននៃជម្ងឺ balanoposthitis ។ បើគ្មានការព្យាបាលត្រឹមត្រូវទេជំងឺនេះចាប់ផ្តើមរីកចម្រើនហើយឆ្លងទៅជាទំរង់ប្រហោងឆ្អឹងដំបៅឬក្មេងទំនើង។ ក្នុងករណីខ្លះអ្នកជំងឺមានជំងឺមហារីក lymphadenitis ដែលមានរាងដូចសរសៃពួរ។ ហើយដោយសារតែដំណើរការរលាកស្រួចស្រាវឈឺចាប់រ៉ាំរ៉ៃនិងរលាកស្បែក, phimosis អាចវិវត្តដូចជាស្នាមជ្រួញនៃស្បែកកើតឡើង។
រយៈពេល incubation នៃជំងឺ balanoposthitis
រយៈពេលនៃការបង្ករោគនៃជម្ងឺ balanoposthitis គឺជារយៈពេលចាប់ពីពេលឆ្លងរោគរហូតដល់ការចាប់ផ្តើមរោគសញ្ញាដំបូងនៃជំងឺនេះ។ ប្រសិនបើយើងនិយាយអំពីជម្ងឺ balanoposthitis វាត្រូវតែយល់ថាការឆ្លងអាចកើតឡើងមិនត្រឹមតែដោយសារតែការរួមភេទដោយមិនបានការពារនោះទេប៉ុន្តែក៏ដោយសារតែប្រព័ន្ធភាពស៊ាំចុះខ្សោយនិងវត្តមាននៃជំងឺរ៉ាំរ៉ៃផងដែរ។
ភាគច្រើនជាញឹកញាប់ជំងឺ balanoposthitis បណ្តាលមកពីអតិសុខុមប្រាណដែលមិនជាក់លាក់: ប្រូតេអ៊ីន, ផ្សិត Candida, staphylococci, streptococci, Escherichia coli ។ ការលេចឡើងនៃការរលាកអាចបង្កឱ្យមាន corticosteroids ឬការព្យាបាលដោយថ្នាំអង់ទីប៊ីយោទិចយូរ។ ក្នុងករណីនេះការនិយាយអំពីរយៈពេល incubation គឺគ្មានន័យទេ។
ជំងឺ Balanoposthitis គឺជាជំងឺដែលមិនមានពេលវេលាសម្រាប់ការលេចចេញរោគសញ្ញាដំបូងបន្ទាប់ពីឆ្លង។ រយៈពេលនៃការភ្ញោចនៃជម្ងឺ balanoposthitis អាស្រ័យលើកត្តាដូចជា៖
- តើមីក្រូជីវសាស្ត្រអ្វីខ្លះដែលបណ្តាលឱ្យដំណើរការរលាក។ អ្នកជំនាញខាងរោគទឹកនោមកត់សម្គាល់ថាអតិសុខុមប្រាណនិងបាក់តេរីនៃ ureplasma, Chlamydia, mycoplasma, gardnerella និងផ្សិត Candida អាចចម្លងក្នុងពេលរួមភេទតាមរន្ធគូថនិងមាត់ធ្វើឱ្យមានរោគសញ្ញានៃជំងឺ balanoposthitis ។
- លក្ខណៈបុគ្គលនៃរាងកាយនិងលក្ខណៈការពារនៃប្រព័ន្ធភាពស៊ាំក៏ដើរតួយ៉ាងសំខាន់ផងដែរនៅក្នុងរយៈពេល incubation នៃដំណើរការរលាក។
ដូច្នេះប្រសិនបើអ្នកជំងឺមានប្រព័ន្ធភាពស៊ាំចុះខ្សោយបន្ទាប់មកដោយសារតែការឆ្លងមេរោគខាងក្រៅរយៈពេល incubation នៃជំងឺនេះអាចមានរយៈពេលពីច្រើនថ្ងៃទៅមួយសប្តាហ៍។ ប្រសិនបើប្រព័ន្ធភាពស៊ាំមានលក្ខណៈធម្មតាបន្ទាប់មករយៈពេល incubation អាចមានរយៈពេលពីបីសប្តាហ៍ទៅមួយខែ។ ប៉ុន្តែប្រភេទមួយចំនួននៃជម្ងឺ balanoposthitis ឧទាហរណ៍ gardnerellosis គឺ asymptomatic នៅដំណាក់កាលដំបូង។
សីតុណ្ហភាពជាមួយជម្ងឺ balanoposthitis
សីតុណ្ហភាពជាមួយជម្ងឺ balanoposthitis គឺជារោគសញ្ញាដ៏កម្រមួយដែលកើតឡើងតែក្នុងដំណាក់កាលស្រួចស្រាវនៃជំងឺឬចំពោះអ្នកជំងឺដែលមានប្រព័ន្ធភាពស៊ាំចុះខ្សោយ។ តាមក្បួនមួយគ្រុនក្តៅខ្លាំងកើតឡើងដោយសារតែការវិវត្តនៃជំងឺនិងការកើនឡើងនៃរោគសញ្ញាឈឺចាប់។ ដូច្នេះរួមជាមួយនឹងគ្រុនក្តៅខ្លាំងអ្នកជំងឺអាចលេចឡើងនូវការរលាកស្បែកនិងហើមលិង្គ glans ។
ក្នុងករណីខ្លះសីតុណ្ហាភាពជាមួយនឹងជម្ងឺ balanoposthitis បង្ហាញថារាងកាយមាន foci នៃការរលាកជាច្រើន។ ជាមួយនឹងរោគសញ្ញាបែបនេះវាជាការបន្ទាន់ដើម្បីស្វែងរកជំនួយផ្នែកវេជ្ជសាស្ត្រ។ វេជ្ជបណ្ឌិតនឹងចេញវេជ្ជបញ្ជាការព្យាបាលដើម្បីបន្ថយរោគសញ្ញាឈឺចាប់និងគ្រុនក្តៅខ្លាំង។ ហើយបន្ទាប់ពីឆ្លងកាត់ការធ្វើតេស្តនិងការធ្វើរោគវិនិច្ឆ័យអ្នកជំនាញខាង urologist នឹងចេញវេជ្ជបញ្ជាការព្យាបាលនិងវិធានការបង្ការដើម្បីលុបបំបាត់ជម្ងឺ balanoposthitis ។
បញ្ចោញជាមួយជំងឺ balanoposthitis
ការបញ្ចោញជាមួយជម្ងឺ balanoposthitis គឺជារោគសញ្ញាមួយនៃរោគសញ្ញានៃដំណើរការរលាកនៅក្នុងខ្លួន។ ចំពោះបុរសដែលមានសុខភាពល្អ smegma (ការសំងាត់នៃក្រពេញ sebaceous) កើតឡើងលើលិង្គរលោង។ តាមក្បួនមួយការហូរទឹករំអិលមិនគួរឱ្យកត់សម្គាល់ទេហើយតាមច្បាប់អនាម័យមិនបង្កឱ្យមានបញ្ហាទេ។ ជាមួយនឹងជម្ងឺ balanoposthitis ការហូរទឹករំអិលកាន់តែខ្លាំងដែលធ្វើឱ្យវាចាំបាច់ដើម្បីអនុវត្តនីតិវិធីអនាម័យជាច្រើនដងក្នុងមួយថ្ងៃ។ ក្នុងករណីខ្លះដោយសារតែការបញ្ចេញទឹករំអិលដែលអាចចម្លងបានបុរសត្រូវផ្លាស់ប្តូរខោទ្រនាប់។
ប្រសិនបើច្បាប់អនាម័យមិនត្រូវបានអនុវត្តទេការហូរទឹករំអិលក្នុងកំឡុងពេលមានជម្ងឺ balanoposthitis នឹងកើនឡើងដែលបណ្តាលឱ្យមានរោគសញ្ញារួមផ្សំគ្នាដូចជា: ឈឺចាប់, រលាក, រមាស់, ហើមលិង្គរលោង។ ល។ ក្នុងករណីណាក៏ដោយការហូរទឹករំអិលដែលអាចចម្លងបានចំពោះបុរសមិនមែនជាបទដ្ឋានទេហើយត្រូវការការពិគ្រោះយោបល់ពីអ្នកជំនាញខាង urologist ។
ផលវិបាកនៃជម្ងឺ balanoposthitis លេចឡើងចំពោះអ្នកជំងឺទាំងនោះដែលបដិសេធការព្យាបាលឬមិនបានបញ្ចប់របបព្យាបាលដែលចេញវេជ្ជបញ្ជាដោយអ្នកជំនាញខាង urologist ។ ផលវិបាកកើតឡើងដោយសារតែការព្យាបាលដែលបានជ្រើសរើសមិនត្រឹមត្រូវនិងកាន់តែធ្ងន់ធ្ងរនៃជំងឺរ៉ាំរ៉ៃ។ សូមក្រឡេកមើលផលវិបាកសំខាន់ៗនៃជម្ងឺ balanoposthitis:
- ជំងឺ Lymphagenitis គឺជាជំងឺរលាកដែលប៉ះពាល់ដល់សរសៃឈាមលិង្គនិងមហារីក lymphadenitis ។ ដោយសារតែខ្វះការព្យាបាលផលវិបាកនេះអាចបណ្តាលឱ្យកាត់លិង្គឬឈានទៅរកការហៀរសំបោរ។
- ជម្ងឺ balanoposthitis គឺជាផលវិបាកដ៏ធ្ងន់ធ្ងរមួយដែលកើតឡើងដោយសារតែការមិនយកចិត្តទុកដាក់ចំពោះទម្រង់នៃជម្ងឺ balanoposthitis ។ ជាមួយនឹងការរលាកដែលមានលក្ខណៈទំនោរអ្នកជំងឺកើនឡើងសីតុណ្ហភាពមានការពុលរាងកាយហើមហើមដំបៅរលួយនៅលើសរីរាង្គប្រដាប់បន្តពូជ។ សំណុំបែបបទនេះតែងតែបង្កឱ្យមានជម្ងឺ phimosis ហើយវាក៏អាចបណ្តាលឱ្យខូចស្បែកគ្របក្បាលលិង្គនិងព្យាបាលដំបៅយឺត ៗ ផងដែរ។
- ជំងឺមហារីកគឺមានគ្រោះថ្នាក់បំផុតនៃផលវិបាកដែលអាចកើតមានទាំងអស់នៃជម្ងឺ balanoposthitis ។ ដុំសាច់សាហាវនៃលិង្គគឺមិនអាចត្រឡប់វិញបានទេអមដោយការរលាកយូរនិងរោគសញ្ញារោគសាស្ត្រដទៃទៀត។
ផលវិបាកនៃជម្ងឺ balanoposthitis ភាគច្រើនពឹងផ្អែកលើប្រភេទនិងទម្រង់នៃជំងឺរលាក - ឆ្លង។ ផលវិបាកត្រូវបានប៉ះពាល់ដោយអាយុរបស់អ្នកជំងឺនិងលក្ខណៈនៃរាងកាយវត្តមាននៃជំងឺរ៉ាំរ៉ៃនិងរោគសញ្ញាដែលត្រូវបានបង្ហាញនៅក្នុងជម្ងឺ balanoposthitis ។ ដូចគ្នានេះផងដែរផលវិបាកនៃជំងឺនេះត្រូវបានរងផលប៉ះពាល់ដោយការព្យាបាលមិនត្រឹមត្រូវនិងមិនទៀងទាត់។ សូមក្រឡេកមើលផលវិបាកនៃការរលាកដែលភាគច្រើនកើតឡើង:
- ការបំផ្លាញរបស់អ្នកទទួលនៅលើលិង្គ glans ។ នេះកាត់បន្ថយយ៉ាងខ្លាំងនូវភាពប្រែប្រួលនៃសរីរាង្គប្រដាប់បន្តពូជនិងនាំឱ្យមុខងារផ្លូវភេទចុះខ្សោយ (បញ្ហាជាមួយនឹងសក្តានុពលការថយចុះអារម្មណ៍ជាមួយនឹងការឈានដល់ចំណុចកំពូល) ។
- មិនបញ្ឈប់ដំណើរការរលាកដែលកើតឡើងជាមួយជម្ងឺ balanoposthitis អាចទៅរកសរីរាង្គដទៃទៀតនិងបង្កឱ្យមានជំងឺឆ្លងមួយចំនួន។
- ជំងឺរលាកសន្លាក់រ៉ាំរ៉ៃពោលគឺការរលាកលើជញ្ជាំងនៃបង្ហួរនោមគឺជាផលវិបាកទូទៅបំផុតនៃជម្ងឺបូសដែលបណ្តាលឱ្យឈឺចាប់និងឈឺចាប់អំឡុងពេលនោមក៏ដូចជាការប្រមូលផ្តុំនៃម៉ាស់ purulent នៅក្នុងបង្ហួរនោម។
- ដំណើរការរលាកអូសបន្លាយយូរនាំឱ្យខូចទ្រង់ទ្រាយនិងបង្រួមជាលិកាលិង្គ។ ស្លាកស្នាមជំងឺ phimosis និង paraphimosis (ការរំលោភលើលិង្គ glans) លេចឡើងនៅលើលិង្គ។ Paraphimosis បណ្តាលឱ្យឈឺចាប់យ៉ាងខ្លាំង, ខៀវនិងពង្រីកលិង្គ glans ។
ការធ្វើរោគវិនិច្ឆ័យជម្ងឺ balanoposthitis ចាប់ផ្តើមដោយការពិនិត្យមើលដោយអ្នកជំនាញខាង urologist, មីក្រូទស្សន៍, ស្នាមញញឹមនិងវប្បធម៌បាក់តេរីដើម្បីកំណត់កត្តាបង្ករោគនិងរៀបចំផែនការព្យាបាល។ ចាំបាច់គឺជាការវិភាគដើម្បីមិនរាប់បញ្ចូលរោគស្វាយក៏ដូចជាការធ្វើតេស្តឈាមដើម្បីកំណត់កំរិតជាតិស្ករនិងពិគ្រោះជាមួយអាឡែរហ្សី។ ភាពបារម្ភនៃជម្ងឺ balanoposthitis គឺថាជំងឺនេះជាក្បួនមិនបង្កឱ្យមានការលំបាកក្នុងការធ្វើរោគវិនិច្ឆ័យទេ។ ប្រសិនបើមានការសង្ស័យនៃជម្ងឺ balanoposthitis អ្នកជំងឺត្រូវតែឆ្លងកាត់និងឆ្លងកាត់ចំនួននៃការធ្វើតេស្តដូចខាងក្រោមនិងវិធីសាស្ត្រធ្វើរោគវិនិច្ឆ័យ:
- ការពិនិត្យមើលដោយអ្នកជំនាញខាង urologist ។
- វប្បធម៌បាក់តេរីនៃការសំងាត់ពីផ្ទៃក្បាលលិង្គនិងបង្ហួរនោម។
- ជាតិស្ករក្នុងឈាមនិងគ្លុយកូស។
- ស្រាវជ្រាវអំពីជំងឺកាមរោគ។
- ការធ្វើតេស្តស៊ែរសម្រាប់ជំងឺស្វាយ។
- ស្នាមញញឹម - ព្រីនចេញពីលិង្គនិងស្បែកគ្របក្បាលលិង្គ។
នៅក្នុងដំណើរការនៃការធ្វើរោគវិនិច្ឆ័យជម្ងឺ balanoposthitis វេជ្ជបណ្ឌិតត្រូវតែធ្វើឱ្យមានជំងឺផ្សេងៗគ្នាដូចជា៖
- ជំងឺស្បែករបកក្រហម
- មហារីកលិង្គ។
- Sclerosing lichen គឺជាដំបៅរ៉ាំរ៉ៃនៃស្បែករបស់លិង្គដែលបង្ហាញរាងវាជាទម្រង់បន្ទះពណ៌ស។
- Leukoplakia នៃលិង្គ។
- ជំងឺរបស់រីសឺរគឺជាដំបៅរាងមូលនៃក្បាលលិង្គដែលបណ្តាលឱ្យមានសំណឹកនៅលើភ្នាសរំអិលនៃលិង្គ។
- ហ្សុនបាឡាក់ - ក្រហមនៃក្បាលលិង្គរូបរាងនៃចំណុចរលោងពណ៌ក្រហម។
ការវិភាគសម្រាប់ជម្ងឺ balanoposthitis
ការធ្វើតេស្តរកជម្ងឺ balanoposthitis គឺជាវិធីសាស្ត្រមួយក្នុងការធ្វើរោគវិនិច្ឆ័យដែលអនុញ្ញាតឱ្យអ្នកកំណត់ប្រភេទរលាកបានត្រឹមត្រូវនិងចេញវេជ្ជបញ្ជាការព្យាបាលដែលមានប្រសិទ្ធភាព។ តោះក្រឡេកមើលការធ្វើតេស្តសំខាន់ៗសម្រាប់ជម្ងឺ balanoposthitis ដែលត្រូវឆ្លងកាត់៖
- ការកោសពីផ្ទៃដែលខូចដើម្បីកំណត់អត្តសញ្ញាណភ្នាក់ងារបង្ករោគនិងផ្សិត។ វិធីសាស្ត្រវប្បធម៌ដែលត្រូវបានប្រើជាទូទៅបំផុតគឺការធ្វើឱ្យបាក់តេរីមានលក្ខណៈខុសគ្នា។
- PCR (ប្រតិកម្មខ្សែសង្វាក់ polymerase) - ត្រូវបានប្រើដើម្បីកំនត់អតិសុខុមប្រាណដែលទាក់ទងនឹង vaginosis ។
- វប្បធម៌បាក់តេរីសម្រាប់ការរកឃើញ microflora anaerobic (Gardnerella vaginalis, Mobiluncus spp ។ ) ។
- ការធ្វើតេស្តរកការឆ្លងជំងឺកាមរោគដោយ PCR ។
- មីក្រូទស្សន៍នៃស្នាមញញឹមពី vesicles នៅដដែលដើម្បីរកឃើញប្រដាប់បន្តពូជ។
- ការសិក្សាអំពីបាក់តេរីនៃការសម្ងាត់ពីក្បាលលិង្គ (streptococcus, staphylococcus) ។
- ការធ្វើតេស្តឈាមសម្រាប់ស្ករនិងការពិនិត្យដោយអាឡែរហ្សី។
- ការពិនិត្យវប្បធម៌និង bacterioscopic សម្រាប់ជំងឺ trichomoniasis និងរោគប្រមេះ។
តើធ្វើដូចម្តេចដើម្បីព្យាបាលជំងឺ balanoposthitis?
វិធីព្យាបាលជម្ងឺ balanoposthitis - ពិតជាចាប់អារម្មណ៍ចំពោះអ្នកជំងឺដែលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺនេះ។ ដំបូងបង្អស់វាមានតំលៃដឹងថាជម្ងឺ balanoposthitis គឺជាជំងឺពីរផ្សេងគ្នា - ជំងឺ balanitis និងក្រោយ។ ប៉ុន្តែជំងឺទាំងនេះស្ទើរតែបំពេញបន្ថែមគ្នាទៅវិញទៅមកដូច្នេះនៅក្នុងវេជ្ជសាស្ត្រសហគមន៍មួយត្រូវបានបង្កើតឡើងសម្រាប់ដំបៅនេះដែលមានឈ្មោះថាជម្ងឺ balanoposthitis ។
ជំងឺ Balanoposthitis មានច្រើនប្រភេទនិងដំណាក់កាល។ ប្រភេទនៃការព្យាបាលអាស្រ័យលើពួកគេ។ ដូច្នេះនៅដំណាក់កាលដំបូងនៃដំណើរការរលាកអ្នកជំនាញខាង urologist បានចេញវេជ្ជបញ្ជាឱ្យប្រើថ្នាំសំលាប់មេរោគក្នុងតំបន់ដល់អ្នកជំងឺ។ អ្នកជំងឺធ្វើការងូតទឹកជាមួយនឹងដំណោះស្រាយលាងចានហើយអនុវត្តមួនទៅសរីរាង្គដែលរងផលប៉ះពាល់។ ប្រសិនបើជំងឺនេះជ្រៅបន្ទាប់មកការព្យាបាលដោយប្រើអង្គបដិប្រាណត្រូវបានប្រើសម្រាប់ការព្យាបាល។ ជាមួយនឹងភាពស្មុគស្មាញនៃជម្ងឺ balanoposthitis ដោយជំងឺ phimosis អ្នកជំងឺត្រូវបានដកចេញពីស្បែកគ្របក្បាលលិង្គ។
ការធ្វេសប្រហែសឬបដិសេធការព្យាបាលត្រូវហាមឃាត់។ ចាប់តាំងពីដោយគ្មានការថែទាំវេជ្ជសាស្ត្រត្រឹមត្រូវជំងឺ balanoposthitis នាំឱ្យមានផលវិបាកអវិជ្ជមាននិងផលវិបាកធ្ងន់ធ្ងរ។ ជំងឺ Balanoposthitis អាចបណ្តាលឱ្យមានជំងឺសរសៃប្រសាទនិងកាត់អវយវៈលិង្គប្រហោងក៏ដូចជាជំងឺរោគនៃប្រព័ន្ធ genitourinary ។
ការរួមភេទជាមួយជម្ងឺ balanoposthitis
ការរួមភេទជាមួយជំងឺ balanoposthitis គឺជាសំនួរមួយដែលមនុស្សប្រុសជាច្រើនចាប់អារម្មណ៍នឹងជំងឺនេះ។ អ្នកជំងឺដែលទទួលរងពីវគ្គសិក្សាស្រួចស្រាវឬកាន់តែធ្ងន់ធ្ងរនៃជម្ងឺ balanoposthitis យល់ថានៅក្នុងការអនុវត្តការរួមភេទជាមួយសរីរាង្គប្រដាប់បន្តពូជរលាកមិននាំមកនូវការរីករាយទេប៉ុន្តែផ្ទុយទៅវិញវាក្លាយជាបុព្វហេតុនៃការឈឺចាប់និងមិនស្រួល។
រមាស់និងមិនស្រួលនៅក្នុងលៀនឈឺចាប់ហើមហើមដំបៅនិងស្នាមរលាកនៃស្បែកគ្របក្បាលលិង្គការបញ្ចេញទឹករំអិលដែលមានក្លិនមិនល្អជាមួយនឹងក្លិនមិនល្អមិនផ្តល់នូវចំណង់ផ្លូវភេទដល់បុរសដែលមានជម្ងឺ balanoposthitis ។ អ្នកជំនាញខាងអ៊ប៉សសូមណែនាំអោយជៀសវាងពីការរួមភេទរហូតដល់ការជាសះស្បើយឡើងវិញ។ អាគុយម៉ង់សំខាន់សម្រាប់ការបដិសេធការរួមភេទក្នុងអំឡុងពេលរលាក:
- ដំបៅឆ្លង - ក្នុងអំឡុងពេលរួមភេទការឆ្លងដែលបណ្តាលឱ្យមានជម្ងឺ balanoposthitis ចំពោះបុរសត្រូវបានបញ្ជូនទៅស្ត្រីហើយឆ្លងទៅនាង។
- ផលប៉ះពាល់មេកានិកលើលិង្គដែលខូចជួយបង្កើនដំណើរការរលាកនិងធ្វើឱ្យសរីរាង្គរងរបួសថែមទៀតដែលរួមចំណែកដល់ការឆ្លងរាលដាល។
- មានតែទម្រង់ស្រាលនៃជម្ងឺ balanoposthitis ប៉ុណ្ណោះដែលអាចរួមភេទបានហើយត្រូវគោរពតាមច្បាប់អនាម័យមុននិងក្រោយពេលរួមភេទក៏ដូចជាការប្រើប្រាស់វិធីពន្យាកំណើតរបាំងពោលគឺស្រោមអនាម័យ។
ការកាត់ស្បែកជាមួយនឹងជម្ងឺ balanoposthitis
ការកាត់ស្បែកជាមួយនឹងជម្ងឺ balanoposthitis គឺជាវិធីសាស្ត្រដ៏មានប្រសិទ្ធភាពបំផុតក្នុងការព្យាបាលដោយវះកាត់នៃការរលាកនៃស្បែកគ្របក្បាលលិង្គនិងលិង្គរលោង។ ការកាត់ស្បែកគឺជានីតិវិធីលឿនបំផុតដែលអនុញ្ញាតឱ្យអ្នកលុបបំបាត់បុព្វហេតុនៃជម្ងឺ balanoposthitis យ៉ាងឆាប់រហ័ស។ ស្បែកគ្របក្បាលលិង្គដែលត្រូវបានដកចេញទាំងស្រុងឬដោយផ្នែកបើកក្បាលលិង្គដែលអនុញ្ញាតឱ្យដោះស្រាយបញ្ហាខាងសរីរវិទ្យា។ នៅក្នុងដំណើរការនៃការរំងាប់ស្បែកគ្របក្បាលលិង្គស្បែកប្រជ្រុយឆ្លងកាត់ចុងសរសៃប្រសាទឆ្លងកាត់បំពង់ទឹករងៃនិងសរសៃឈាមមិនរងរបួសទេ។ ដោយសារតែបញ្ហានេះផលវិបាកធ្ងន់ធ្ងរបន្ទាប់ពីការវះកាត់អាចត្រូវបានជៀសវាង។
ការកាត់ស្បែកត្រូវបានអនុវត្តទាន់ពេលវេលាជាមួយនឹងជម្ងឺ balanoposthitis លុបបំបាត់បុព្វហេតុនៃការចាប់ផ្តើមនៃជំងឺនិងការពារការវិវត្តនៃជំងឺ phimosis ។ ការកាត់ស្បែកក៏ត្រូវបានអនុវត្តផងដែរក្នុងករណីដែលជម្ងឺ balanoposthitis បណ្តាលឱ្យមានជំងឺ phimosis នោះគឺស្បែកគ្របក្បាលលិង្គរួមតូច។ ប៉ុន្តែសំណុំបែបបទស្រួចស្រាវនៃដំណើរការរលាកគឺជាការផ្ទុយទៅនឹងអន្តរាគមន៍វះកាត់។ ក្នុងករណីនេះមានតែបន្ទាប់ពីការលុបបំបាត់ការរលាកអាចកាត់ស្បែកបាន។
ការបង្ការជំងឺ balanoposthitis គឺត្រូវអនុវត្តតាមច្បាប់អនាម័យជិតស្និទ្ធនិងផ្ទាល់ខ្លួន។ សូមក្រឡេកមើលច្បាប់ជាមូលដ្ឋានសម្រាប់ការការពារជំងឺរលាកស្រោមខួរបុរសនិងស្ត្រី៖
- អនាម័យចាំបាច់នៃប្រដាប់បន្តពូជ។ យ៉ាងហោចណាស់ម្តងក្នុងមួយថ្ងៃអ្នកត្រូវលាងសម្អាតខ្លួនអ្នកជាមួយសាប៊ូឬជែលដើម្បីអនាម័យជិតស្និទ្ធ។
- នីតិវិធីអនាម័យត្រូវតែអនុវត្តបន្ទាប់ពីរួមភេទរួច។
- ការរួមភេទគ្រប់ប្រភេទជាមួយដៃគូធម្មតាត្រូវបានណែនាំក្នុងស្រោមអនាម័យ។
- បន្ទាប់ពីការរួមភេទដោយមិនបានការពារវាត្រូវបានគេណែនាំឱ្យប្រោះប្រដាប់បន្តពូជជាមួយនឹងការប្រើថ្នាំសំលាប់មេរោគ - chlorhexidine, miramistin ។
- នៅរោគសញ្ញាដំបូងនៃដំណើរការរលាកអ្នកត្រូវទៅរកអ្នកជំនាញខាង urologist ។
- ចាប់តាំងពីជម្ងឺ balanoposthitis អាចប៉ះពាល់ដល់ក្មេងប្រុសគ្រប់វ័យនិងសូម្បីតែទារកទើបនឹងកើតសូមមើលច្បាប់សម្រាប់ការការពារជម្ងឺ balanoposthitis ចំពោះកុមារ។
- ទារកទើបនឹងកើតត្រូវការជ្រើសរើសក្រណាត់កន្ទបទារកសមស្របនឹងទំហំរបស់វា។ ដោយសារកន្ទបទារកធំឬតូចនឹងជូតស្បែកទារកនិងនាំឱ្យមានជំងឺរលាក។
- វាចាំបាច់ក្នុងការផ្លាស់ប្តូរក្រណាត់កន្ទបទារកបន្ទាប់ពី 4-6 ម៉ោងបន្ទាប់ពីកុមារបានបញ្ចេញចោលពោះវៀន។ មុនពេលផ្លាស់ប្តូរកន្ទបស្បែករបស់ទារកត្រូវតែត្រូវបានជូតយ៉ាងហ្មត់ចត់ជាពិសេសនៅក្នុងប្រហោងឆ្អឹង។ ផលិតផលអនាម័យដែលត្រូវបានប្រើសម្រាប់ការនេះគួរតែជាថ្នាំ hypoallergenic ពោលគឺមិនធ្វើឱ្យស្បែកឆាប់ខឹងទេ។
- វាត្រូវបានហាមឃាត់ដោយឯករាជ្យព្យាយាមបើកលិង្គរលោង។ ចាប់តាំងពីនេះនឹងនាំឱ្យមានការរហែកនៃស្បែកនិងមីក្រូ។ កុមារនឹងមានអារម្មណ៍ឈឺចាប់ហើយដំណើរការរលាកអាចនឹងចាប់ផ្តើម។
- ក្មេងប្រុសពេញវ័យត្រូវតែគោរពច្បាប់អនាម័យលាងសម្អាតប្រដាប់ភេទឱ្យបានទៀងទាត់បើកក្បាលលិង្គនិងផ្លាស់ប្តូរខោទ្រនាប់។
- នៅសញ្ញាដំបូងនៃដំណើរការរលាកឬការត្អូញត្អែររបស់កុមារអំពីការឈឺចាប់អំឡុងពេលនោមឬរមាស់ក្នុងប្រហោងឆ្អឹងអ្នកត្រូវទាក់ទងអ្នកជំនាញខាង urologist ។
ការព្យាករណ៍នៃជម្ងឺ balanoposthitis ពឹងផ្អែកទាំងស្រុងទៅលើដំណាក់កាលនៃការវិវត្តនៃជំងឺដែលអ្នកជំងឺបានស្វែងរកជំនួយពីគ្រូពេទ្យនិងរបៀបដែលដំណើរការរលាកត្រូវបានចាប់ផ្តើម។ តាមក្បួនមួយការព្យាករណ៍នៃជម្ងឺ balanoposthitis គឺអំណោយផល។ ប៉ុន្តែទម្រង់មួយចំនួននៃជំងឺនេះអាចប្រែទៅជារ៉ាំរ៉ៃឬធូរស្បើយ។ ជាមួយនឹងជំងឺ balanoposthitis កម្រិតខ្ពស់ឬស្រួចស្រាវអ្នកជំនាញខាង urologist អាចចេញវេជ្ជបញ្ជាការកាត់ស្បែកនោះគឺការកាត់ស្បែកគ្របក្បាលលិង្គ។ ក្នុងករណីពិបាកជាពិសេសការកាត់លិង្គត្រូវបានអនុវត្តហើយការបង្ហូរទឹកត្រូវបានប្រើដើម្បីយកទឹកនោមចេញ។
ហេតុអ្វីបានជាជម្ងឺ balanoposthitis កើតឡើងចំពោះជំងឺទឹកនោមផ្អែម?
ការកើតឡើងជាទូទៅជាមួយជំងឺស្ករគឺការវិវត្តនៃជម្ងឺ balanoposthitis (ជម្ងឺ balanitis) ។ ជាមួយនឹងរោគសាស្ត្រនេះបុរសទទួលរងការឈឺចាប់ពីព្រោះនៅក្នុងដំណើរការស្បែកនិងក្បាលលិង្គក្លាយទៅជារលាក។
ប្រសិនបើមិនបានព្យាបាលទេផលវិបាកមិនល្អអាចកើតឡើងរហូតដល់ការរលាករ៉ាំរ៉ៃ។
ជាថ្មីម្តងទៀតឱសថស្ថានចង់រកសាច់ប្រាក់សម្រាប់អ្នកជំងឺទឹកនោមផ្អែម។ មានថ្នាំទំនើបអ៊ឺរ៉ុបដែលអាចយល់បានប៉ុន្តែពួកគេនៅស្ងៀមអំពីវា។ នោះ។
តាមរបៀបជាច្រើនការវិវត្តនៃជំងឺនេះត្រូវបានគេពេញចិត្តដោយជំងឺទូទៅផ្សេងៗដែលធ្វើឱ្យចុះខ្សោយភាពធន់ទ្រាំធម្មតានៃស្បែករបស់មនុស្សចំពោះរុក្ខជាតិ saprophytic (ឧទាហរណ៍ជំងឺទឹកនោមផ្អែម) ។ នៅក្នុងទឹកនោមផ្អែមជំងឺរំលាយអាហារដែលទាក់ទងនឹងជំងឺនេះបង្កើតលក្ខខណ្ឌសម្រាប់ការវិវត្តនៃជំងឺឆ្លងនៅលើក្បាលលិង្គ។
រោគសញ្ញានៃជម្ងឺ balanoposthitis ដែលកើតឡើងពីជំងឺទឹកនោមផ្អែមត្រូវបានសម្គាល់ដោយការកើនឡើងនៃការហូរឈាមនៃស្បែកនៅលើក្បាលលិង្គ, hyperemia, រូបរាងនៃដំបៅនិងស្នាមប្រេះនៅក្នុងផ្នែកបង្ខូចទ្រង់ទ្រាយជាមួយនឹងការវិវត្តបន្ថែមទៀតនៃការស្អិតនិងដំណើរការស៊ីលីកូ។ ធម្មជាតិនៃរោគសញ្ញាបែបនេះមិនអាស្រ័យលើអាយុរបស់អ្នកជំងឺប៉ុន្មានទេដូចជារយៈពេលនៃវគ្គសិក្សានៃជំងឺសំខាន់។
ការតែងតាំងការព្យាបាលប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដែលមានសមត្ថភាពអាចរួមចំណែកដល់ស្ថេរភាពនិងការតំរែតំរង់ជាក់លាក់នៃដំណើរការរលាកនេះ។ ទោះបីជាការពិតដែលថាការកាត់ស្បែកត្រូវបានគេចាត់ទុកថាជាវិធីសាស្ត្រល្អបំផុតក្នុងការព្យាបាលជម្ងឺ balanoposthitis ក៏ដោយក៏ប្រតិបត្តិការនេះតម្រូវឱ្យអនុវត្តជាមួយនឹងកម្រិតជាតិស្ករក្នុងឈាមធម្មតា។
ការធ្វើរោគវិនិច្ឆ័យជំងឺនេះមិនពិបាកទេ។ ការធ្វើរោគវិនិច្ឆ័យត្រូវបានធ្វើឡើងក្នុងអំឡុងពេលពិនិត្យអ្នកជំងឺដោយអ្នកជំនាញខាង urologist ហើយមិនត្រូវការការវិភាគទេ។ ការព្យាបាលគួរតែត្រូវបានចេញវេជ្ជបញ្ជាដោយវេជ្ជបណ្ឌិត។

ខ្ញុំមានជំងឺទឹកនោមផ្អែមអស់រយៈពេល ៣១ ឆ្នាំ។ ឥឡូវគាត់មានសុខភាពល្អហើយ។ ប៉ុន្តែមួកទាំងនេះមិនអាចចូលទៅដល់មនុស្សសាមញ្ញទេពួកគេមិនចង់លក់ឱសថទេវាមិនមានផលចំណេញសម្រាប់ពួកគេទេ។
លក្ខណៈពិសេសនៃជម្ងឺនៅក្នុងកុមារ
ពេលខ្លះក្មេងតូចៗក៏អាចឆ្លងជំងឺដែរ។ តាមក្បួនមួយពួកគេត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជម្ងឺរលាកទងសួតឆាប់ខឹងឬងាយឆ្លងដែលមានរយៈពេល 5-6 ថ្ងៃបន្ទាប់ពីនោះវាឆ្លងកាត់។
ក្នុងចំណោមមូលហេតុនៃរូបរាងរបស់វាចំពោះកុមារមាន:
- បានអភិវឌ្ឍស្បែកគ្របក្បាលលិង្គព្យួរហើយផ្លាស់ប្តូរដោយការលំបាក។
- Phimosis ។
- ភាពអាថ៌កំបាំងនៃមេជីវិតឈ្មោលមានច្រើនក្រៃលែងដែលមាននៅក្នុងផ្នត់រវាងស្បែកគ្របក្បាលលិង្គនិងលិង្គរលោង។
- ការខកខានមិនបានអនុវត្តតាមច្បាប់អនាម័យសាមញ្ញ។
សញ្ញាដំបូងនិងរោគសញ្ញា
ប្រសិនបើក្នុងទឹកនោមផ្អែមបន្ថែមលើការផ្លាស់ប្តូររូបរាងក្បាលលិង្គរោគសញ្ញាដូចខាងក្រោមលេចឡើងបន្ទាប់មកនេះអាចបង្ហាញពីការបង្ហាញនៃជំងឺ balanitis ចំពោះបុរស:
- ចលនាកាន់តែមានឧបសគ្គដូចជាមានអ្វីមួយកំពុងជ្រៀតជ្រែក
- ដំបៅនិងចំណុចសំណឹកលេចឡើងនៅលើលិង្គ,
- ការហើមកើតឡើងនៅកន្លែងរលាក
- វាមានក្លិនមិនល្អពីប្រដាប់បន្តពូជហើយការលេចចេញទឹករំអិលជាក់លាក់
- កូនកណ្តុរ inguinal ត្រូវបានពង្រីកយ៉ាងខ្លាំងនិងឈឺ,
- ការរមាស់និងការដុតនៅតំបន់លៀនកំពុងមានការព្រួយបារម្ភហើយនីតិវិធីលាងសម្អាតបំបាត់ភាពមិនស្រួល។
ប្រសិនបើការព្យាបាលមិនត្រូវបានចាប់ផ្តើមភ្លាមៗនោះជំងឺនឹងចាប់ផ្តើមរីកចម្រើនហើយបន្ថែមលើរោគសញ្ញាដែលបានទទួលរួចហើយបញ្ហាធ្ងន់ធ្ងរត្រូវបានបន្ថែមដែលនឹងធ្វើឱ្យស្ថានភាពអ្នកជំងឺកាន់តែធ្ងន់ធ្ងរ។ ទាំងនេះរួមមានរោគសញ្ញាដូចខាងក្រោមៈ
- ការបញ្ចេញចោល mucosal កើតឡើងសូម្បីតែអ្នកជំងឺមិនធ្វើចលនាក៏ដោយ។
- វាមានភាពទន់ខ្សោយខ្លាំងណាស់
- សីតុណ្ហាភាពរាងកាយកើនឡើង
- ទៅបន្ទប់ទឹកត្រូវបានអមដោយការឈឺចាប់ធ្ងន់ធ្ងរ
- ពណ៌នៃទឹករំអិលប្រែជាពណ៌បៃតងហើយភាពស្ថិតស្ថេរកាន់តែក្រាស់។
ការធ្វើរោគវិនិច្ឆ័យ
ដើម្បីធ្វើរោគវិនិច្ឆ័យនិងចេញវេជ្ជបញ្ជាការព្យាបាលវេជ្ជបណ្ឌិតនឹងពិនិត្យអ្នកជំងឺនិងចេញវេជ្ជបញ្ជាការធ្វើតេស្តមួយចំនួន:
- ការធ្វើតេស្តឈាមទូទៅដែលក្នុងនោះអ្នកអាចមើលឃើញវត្តមាននៃដំណើរការរលាកដោយចំនួននៃ leukocytes និង ESR ។
- ការធ្វើតេស្តទឹកនោមទូទៅដែលក្នុងនោះចំនួនកោសិកាឈាមសកើនឡើងនឹងបង្ហាញពីវត្តមាននៃការរលាក។
- ការវិភាគបាក់តេរីទឹកនោមដើម្បីកំណត់អត្តសញ្ញាណភ្នាក់ងារបង្ករោគនិងភាពប្រែប្រួលរបស់វាចំពោះថ្នាំប្រឆាំងនឹងបាក់តេរី។
- PCR នឹងធ្វើឱ្យវាអាចញែកឌីអិនអេនៃធាតុបង្កជំងឺនិងកំណត់ប្រភេទរបស់វា។
- ការកោសចេញពីបង្ហួរនោមសម្រាប់វត្តមាននៃជំងឺហឺតស្លេកស្លាំង។
ប្រសិនបើការឆ្លងមេរោគផ្លូវភេទបាននាំឱ្យមានរូបរាងនៃការរលាកបន្ទាប់មកវាចាំបាច់ត្រូវពិនិត្យមើលដៃគូ។
អ្នកឯកទេសដែលមានបទពិសោធន៍នឹងអាចធ្វើរោគវិនិច្ឆ័យជម្ងឺ balanoposthitis បន្ទាប់ពីការពិនិត្យដំបូងដំបូង។ ប្រសិនបើវេជ្ជបណ្ឌិតសង្ស័យថាមានវត្តមាននៃជំងឺទឹកនោមផ្អែមនៅក្នុងខ្លួននោះការធ្វើរោគវិនិច្ឆ័យបន្ថែមនឹងទាក់ទងនឹងរោគសាស្ត្រពិសេសនេះ។ ចំពោះបញ្ហានេះអ្នកជំងឺត្រូវបានចាត់តាំងជាស៊េរីដើម្បីបញ្ជាក់ពីរោគវិនិច្ឆ័យ។ រោគសញ្ញានៃការរលាករលាយបាត់ភ្លាមៗនៅពេលដែលកម្រិតជាតិស្ករត្រូវបានធ្វើឱ្យមានលក្ខណៈធម្មតាហើយប្រសិនបើជំងឺនេះមិនវិវត្តប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការឆ្លងផ្សេងទៀត។
ចំពោះការធ្វើរោគវិនិច្ឆ័យនៃជម្ងឺ balanitis វាមិនចាំបាច់ធ្វើការវិភាគមន្ទីរពិសោធន៍និងឧបករណ៍ជាច្រើនទេ។ ដំបូងអ្នកត្រូវឆ្លងកាត់ការធ្វើតេស្តរកការឆ្លងមេរោគលើប្រដាប់បន្តពូជ។
នៅពេលស្វែងរកជំនួយផ្នែកវេជ្ជសាស្ត្រនៅដំណាក់កាលចុងក្រោយនៃជម្ងឺ balanoposthitis ការព្យាបាលដោយអង់ទីប៊ីយ៉ូទិកមិនអាចត្រូវបានចែកចាយបានទេព្រោះវាចាំបាច់ក្នុងការបែងចែកភ្នាក់ងារមូលហេតុនៃជំងឺនិងកំណត់ភាពប្រែប្រួលរបស់វាចំពោះថ្នាំអង់ទីប៊ីយោទិច។
សព្វថ្ងៃវេជ្ជសាស្ត្រទំនើបផ្តល់ជូននូវវិធីសាស្ត្រធ្វើរោគវិនិច្ឆ័យដូចជាភាពឯកោនៃប្រតិកម្មខ្សែសង្វាក់ polymerase - ភាពឯកោនៃ DNA របស់បាក់តេរីខ្លួនវាផ្ទាល់។ ទោះបីជាការពិតដែលថាវិធីសាស្ត្រនេះថ្លៃក៏ដោយក៏វាមានប្រសិទ្ធភាពបំផុតដែរព្រោះវាផ្តល់លទ្ធផល ១០០% ។
ការធ្វើរោគវិនិច្ឆ័យរោគសាស្ត្រត្រូវបានអនុវត្តដោយគ្មានការលំបាកពិសេស។ កំណត់វត្តមាននៃជម្ងឺ balanoposthitis គឺជាទំនួលខុសត្រូវរបស់អ្នកជំនាញខាង urologist ឬអ្នកឯកទេសខាងរោគស្ត្រី។
ប្រសិនបើមានប្រវត្តិនៃជំងឺទឹកនោមផ្អែមវេជ្ជបណ្ឌិតកំណត់លក្ខណៈសរីរវិទ្យានៃជំងឺនេះ។ ប្រសិនបើអ្នកជំងឺមិនមានរោគវិនិច្ឆ័យបែបនេះឬមិនសង្ស័យអំពីបញ្ហានេះគាត់គួរតែបរិច្ចាគឈាមនិងទឹកនោមសម្រាប់មាតិកាស្ករ។
ដើម្បីធ្វើរោគវិនិច្ឆ័យវេជ្ជបណ្ឌិតត្រូវតែបញ្ជាក់សំណួរខាងក្រោមជាមួយអ្នកជំងឺ:
- តើរោគសញ្ញាដំបូងលេចឡើងនៅពេលណា?
- តើការបញ្ចេញទឹករំអិលចេញពីលិង្គមិនមានភាពល្អកើតឡើងជាញឹកញាប់និងមាតិកាអ្វី?
- តើអ្នកជំងឺប្រើវិធីពន្យារកំណើតតើគាត់ដឹកនាំជីវិតជិតស្និទ្ធទេ?
- តើវាត្រូវបានចុះបញ្ជីជាមួយគ្រូពេទ្យជំនាញខាងសើស្បែកដែលមានជំងឺស្បែកទេ?
បុរសទឹកនោមផ្អែមត្រូវឆ្លងកាត់ការពិនិត្យដោយអ្នកជំនាញខាង urologist យ៉ាងហោចណាស់ ១ ដងក្នុងមួយឆ្នាំ។
បន្ទាប់ពីគូសវាសអេណាមិសយោងតាមគោលការណ៍ខាងលើវេជ្ជបណ្ឌិតធ្វើការពិនិត្យដោយផ្ទាល់លើសរីរាង្គ។
បន្ទាប់មកអ្នកជំងឺត្រូវបានចាត់ឱ្យមានការសិក្សាបន្ថែម:
- អតិសុខុមទស្សន៍នៃក្លិនដែលបានយកពីបង្ហួរនោម។
- សាបព្រួស។ វាត្រូវបានអនុវត្តក្នុងគោលបំណងដើម្បីកំណត់ភាពប្រែប្រួលនៃធាតុបង្កជំងឺទៅនឹងថ្នាំ antibacterial ។
- តេស្តឈាមសំរាប់មាតិកាស្ករ។
- លាបថ្នាំអ៊ប៉ស។ វាត្រូវបានធ្វើឡើងដើម្បីកំណត់អត្តសញ្ញាណភ្នាក់ងារបង្ករោគនៃជំងឺកាមរោគ។
- ការធ្វើតេស្តអាឡែរហ្សី។
ចំណាំថាប្រសិនបើអ្នកជំងឺមានដៃគូជិតស្និទ្ធបន្ទាប់មកនាងត្រូវឆ្លងកាត់ការពិនិត្យជាមួយគាត់នៅរោគស្ត្រីនិងឆ្លងកាត់ការធ្វើតេស្តដូចគ្នា។
ប្រសិនបើក្នុងអំឡុងពេលពិនិត្យវាត្រូវបានគេរកឃើញថាជំងឺទឹកនោមផ្អែមគឺជាបុព្វហេតុនៃជំងឺ balanoposthitis បន្ទាប់មកវេជ្ជបណ្ឌិតបានចេញវេជ្ជបញ្ជាការព្យាបាលដែលមានគោលបំណងបំបាត់រោគសញ្ញាហើយអាស្រ័យលើប្រភេទនៃជំងឺទឹកនោមផ្អែមជ្រើសរើសថ្នាំបន្ថយជាតិស្ករ។
វាសំខាន់ណាស់។ ដើម្បីមិនរាប់បញ្ចូលហានិភ័យនៃជំងឺ balanoposthitis គ្រូពេទ្យណែនាំឱ្យអ្នកត្រួតពិនិត្យអនាម័យប្រដាប់បន្តពូជដោយប្រុងប្រយ័ត្ននិងជៀសវាងទំនាក់ទំនងជិតស្និទ្ធដោយចៃដន្យ។
ផលវិបាកដែលអាចកើតមាន
ចំពោះអ្នកជំងឺដែលប្រព័ន្ធភាពស៊ាំចុះខ្សោយក៏ដូចជាអ្នកដែលមិនគោរពតាមអនាម័យផ្ទាល់ខ្លួននិងមិនធ្វើការព្យាបាលផលវិបាកអាចនឹងកើតមាន៖
- ជម្ងឺ balanoposthitis រ៉ាំរ៉ៃអាចកើតមានប្រសិនបើការព្យាបាលមិនត្រូវបានចាប់ផ្តើមទាន់ពេលឬបញ្ចប់ភ្លាមៗ។ ក្នុងករណីនេះការលើកលែងទោសអាចធ្វើទៅបាននៅពេលដំបូងប៉ុន្តែក្រោយមករោគសញ្ញានៃជំងឺនឹងកាន់តែធ្ងន់ធ្ងរម្តងទៀត។ ការព្យាបាលរោគសាស្ត្ររ៉ាំរ៉ៃគឺពិបាកជាង។
- មុខងារផ្លូវភេទថយចុះ។ ដំណើរការរលាកអាចនាំឱ្យមានភាពសាហាវនៃអ្នកទទួលនិងការថយចុះនៃភាពប្រែប្រួល។ ក្នុងករណីនេះសក្តានុពលថយចុះ។
- ជំងឺរលាកទងសួតជំងឺរលាកក្រពេញប្រូស្តាតនិងជំងឺដទៃទៀតនៃប្រព័ន្ធ genitourinary ។ បាក់តេរីបង្កជំងឺដែលបណ្តាលឱ្យមានជម្ងឺ balanoposthitis អាចបណ្តាលឱ្យនោមនិងបង្កឱ្យមានជំងឺទាំងនេះ។ តាមក្បួនវាកើតឡើងចំពោះអ្នកដែលមានការថយចុះនៃភាពស៊ាំនិងអ្នកដែលមិនអនុវត្តតាមគោលការណ៍នៃការព្យាបាល។
- ជំងឺ Lymphangitis - ការផ្លាស់ប្តូរនៃដំណើរការរលាកទៅនឹងកូនកណ្តុរដែលមានសមត្ថភាព។
- Paraphimosis - តោងក្បាលដោយស្បែកគ្របក្បាលលិង្គ។ក្នុងករណីនេះមានការរំលោភលើចរន្តឈាមរបស់សរីរាង្គលំហូរកូនកណ្តុរនិងការកើនឡើងទំហំក្បាលលិង្គដែលប្រែជាក្រហមនិងឈឺចាប់។ ស្ថានភាពនេះតម្រូវឱ្យមានការយកចិត្តទុកដាក់ខាងវេជ្ជសាស្ត្រជាបន្ទាន់បើមិនដូច្នេះទេជំងឺហឺតអាចទៅរួច។
- ភាពសាហាវនៃលិង្គត្រូវបានកំណត់ដោយការស្លាប់នៃជាលិកាដែលប្រែទៅជាខ្មៅ។ ជំងឺនេះចាប់ផ្តើមភ្លាមៗចំពោះបុរស។ ជាលទ្ធផលស្ថានភាពទូទៅរបស់វាកាន់តែអាក្រក់សីតុណ្ហភាពកើនឡើងនិង foci នៃ necrosis លេចឡើង។
ការមិនគោរពអនាម័យផ្ទាល់ខ្លួនដោយអ្នកជំងឺដែលមានជម្ងឺ balanoposthitis និងការមិនអនុវត្តការព្យាបាលឱ្យបានទាន់ពេលវេលាអាចនាំឱ្យមានផលវិបាកធ្ងន់ធ្ងរ៖
- ជំងឺនេះអាចក្លាយទៅជារ៉ាំរ៉ៃហើយអាចព្យាបាលបានកាន់តែអាក្រក់
- ដំណើរការរលាកបានបំផ្លាញអ្នកទទួលដែលទទួលខុសត្រូវចំពោះភាពរំញោចខាងផ្លូវភេទការចុះខ្សោយនិងមុខងារផ្លូវភេទ
- បាក់តេរីបង្កជំងឺដែលកើនឡើងតាមបង្ហួរនោមអាចបណ្តាលឱ្យមានជំងឺនៃប្រព័ន្ធ genitourinary (cystitis, ក្រពេញប្រូស្តាត។ ល។ )
- ការផ្លាស់ប្តូរការរលាកទៅនឹងកូនកណ្តុរនាំឱ្យមានជំងឺមហារីក lymphangitis,
- នៅពេលដែលក្បាលត្រូវបានតោងជាមួយនឹងស្បែកគ្របក្បាលលិង្គ, paraphimosis មានការរីកចម្រើន, រំខានដល់លំហូរឈាមនិងលំហូរកូនកណ្តុរ។ ក្បាលប្រែពណ៌ក្រហមឡើងទំហំហើយលក្ខខណ្ឌនេះត្រូវការការព្យាបាលជាបន្ទាន់។
- ការព្យាបាលដោយប្រើថ្នាំព្យាបាលដែលមិនព្យាបាលអាចបណ្តាលឱ្យមានជំងឺហឺតដែលជាលក្ខណៈពិសេសមួយដែលធ្វើឱ្យស្បែកខ្មៅងាប់។
វិធីព្យាបាលជំងឺ balanoposthitis ជាមួយជំងឺទឹកនោមផ្អែម
ការព្យាបាលជម្ងឺ balanoposthitis មានទំនាក់ទំនងគ្នាមិនត្រឹមត្រូវជាមួយនឹងការប្រើប្រាស់ថ្នាំ។ កន្លែងពិសេសមួយត្រូវបានផ្តល់ឱ្យថ្នាំក្នុងស្រុក:
- Miramistin គឺជាមួនល្អបំផុតសម្រាប់ការព្យាបាលដែលមានឥទ្ធិពលបាក់តេរី។ ដោយសារតែវិសាលគមធំទូលាយនៃសកម្មភាពវាត្រូវបានចេញវេជ្ជបញ្ជាក្នុងការព្យាបាលប្រភេទណាមួយនៃជម្ងឺ balanoposthitis ។ មួនមានផលប៉ះពាល់មួយចំហៀង - អារម្មណ៍ឆេះដែលបន្ទាប់ពីពីរបីនាទីឆ្លងកាត់ដោយខ្លួនឯង។ ថ្នាំមិនត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់មនុស្សដែលមានការមិនអត់ឱនចំពោះសមាសធាតុនីមួយៗរបស់វាទេ។
- "Levomekol" - ជួយពន្លឿនដំណើរការព្យាបាល។ មួនបានបង្ហាញថាមានប្រសិទ្ធភាពប្រឆាំងនឹងបាក់តេរីជាច្រើន (aerobes និង anaerobes) ។ ក្នុងករណីដែលការមិនអត់ធ្មត់ជាបុគ្គលចំពោះសមាសធាតុរបស់វាប្រតិកម្មអាឡែហ្ស៊ីអាចធ្វើទៅបាន។
- Triderm អាចព្យាបាលជំងឺ balanoposthitis មិនត្រឹមតែនៅដំណាក់កាលដំបូងប៉ុណ្ណោះទេប៉ុន្តែនៅពេលដែលជំងឺនេះបានក្លាយទៅជារ៉ាំរ៉ៃ។ សមាសធាតុសកម្មនៃមួនអាចជួយបំបាត់ការរលាកមានប្រសិទ្ធិភាព antiallergic, ប្រឆាំងនឹងផ្សិតនិងឥទ្ធិពលប្រឆាំងនឹងបាក់តេរី។ ប្រើថ្នាំច្រើនដងក្នុងមួយថ្ងៃសំរាប់រយៈពេល ២-៤ សប្តាហ៍។ ក្នុងករណីដែលការមិនអត់ឱនចំពោះសមាសធាតុនៃថ្នាំការរលាករមាស់ស្បែកស្ងួតនិងរូបរាងនៃកន្ទួលអាចធ្វើទៅបាន។ ថ្នាំ Triderm មិនអាចត្រូវបានប្រើសម្រាប់ជំងឺរបេងស្បែកជំងឺអុតស្វាយឬប្រតិកម្មស្បែកដែលបណ្តាលមកពីការចាក់វ៉ាក់សាំង។
- "ហ្វារ៉ាស៊ីលីន" ត្រូវបានប្រើដើម្បីរៀបចំងូតទឹកឬឡេ។ ថាំពទ្យមានឥទ្ធិពល antimicrobial ទូលំទូលាយ។ ប្រតិកម្មស្បែកនៅក្នុងទម្រង់នៃកន្ទួលនិងជំងឺរលាកស្បែកអាចធ្វើទៅបាន។ ជាមួយនឹងការប្រើប្រាស់យូរការរលាកនៃសរសៃប្រសាទអាចធ្វើទៅបាន។ ការប្រុងប្រយ័ត្នគួរតែត្រូវបានផ្តល់ដល់អ្នកដែលមានជំងឺតម្រងនោម។
- "Chlorhexidine" គឺជាថ្នាំសំលាប់មេរោគដែលអាចត្រូវបានប្រើសម្រាប់ការលាងសម្អាតឡេលាបងូតទឹកឬបង្ហាប់។ ការណែនាំរបស់វាទៅក្នុងបង្ហួរនោមត្រូវបានអនុញ្ញាត។ ប្រតិកម្មមិនល្អគឺកម្រមានណាស់ហើយបង្ហាញថារមាស់កន្ទួលក្រហមឬស្ងួត។ Chlorhexidine មិនបណ្តាលឱ្យហួសកំរិតទេ។
- អ៊ីដ្រូសែន peroxide ត្រូវបានប្រើសម្រាប់ការលាងចាន។ ដើម្បីធ្វើដូចនេះវាព្យាបាលតំបន់ដែលរងផលប៉ះពាល់នៃស្បែក។ ក្នុងចំណោមចំណុចខ្វះខាតនៃសំណងនេះគឺជាឥទ្ធិពលបណ្តោះអាសន្នដែលបាត់ទាំងស្រុងក្នុងរយៈពេលពីរបីម៉ោងបន្ទាប់ពីប្រើ។ វាត្រូវបានណែនាំឱ្យប្រើ peroxide នៅពេលមានរោគសញ្ញាដំបូងនៃជម្ងឺ balanoposthitis ។ វាមិនត្រូវបានប្រើទេប្រសិនបើអ្នកជំងឺមានជំងឺ phimosis ។
- Clotrimazole ត្រូវបានគេស្គាល់ដោយសារសកម្មភាពប្រឆាំងនឹងមេរោគ។ ថ្នាំត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ជំងឺរលាកទងសួត balanoposthitis ។ ដើម្បីធ្វើដូចនេះមួនត្រូវបានអនុវត្តទៅលើស្បែកបន្ទាប់ពីនីតិវិធីអនាម័យ។ រយៈពេលនៃការប្រើប្រាស់អាស្រ័យលើកំរិតនៃជំងឺ។ ក្នុងករណីខ្លះប្រតិកម្មមិនល្អត្រូវបានកត់សម្គាល់ (ក្រហមនិងរលាកស្បែក) ។ ក្នុងករណីនេះថ្នាំគួរតែត្រូវបានបញ្ឈប់និងប្រើម្តងទៀតបន្ទាប់ពីការបាត់ខ្លួននៃរោគសញ្ញាចំហៀង។ "Clotrimazole" មិនត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់កុមារនិងមនុស្សដែលមានប្រតិកម្មទៅនឹងសមាសធាតុរបស់វាទេ។
- ប៉ូតាស្យូម permanganate មានលក្ខណៈសម្បត្តិថ្នាំសំលាប់មេរោគល្អប្រសើរនិងបង្កើនល្បឿនដំណើរការព្យាបាលរបួស។ វាអាចត្រូវបានប្រើនៅដំណាក់កាលផ្សេងៗគ្នានៃរោគសាស្ត្រ។ ប៉ុន្តែនេះត្រូវធ្វើយ៉ាងប្រុងប្រយ័ត្នពីព្រោះភាគល្អិតដែលមិនរលាយនៃប៉ូតាស្យូម permanganate អាចបណ្តាលឱ្យមានការរលាកធ្ងន់ធ្ងរ។ នាងមិនមាន contraindications សម្រាប់ការប្រើប្រាស់។
- "ហ្វ្លុកស៊ីនហ្សាហ្សូល" មានប្រសិទ្ធភាពតែក្នុងករណីមានជម្ងឺ balanoposthitis ។ វាត្រូវបានស្រូបចូលទៅក្នុងស្បែកយ៉ាងឆាប់រហ័សហើយធ្វើសកម្មភាពក្នុងរយៈពេលយូរ។ ថ្នាំ analogue នៃថ្នាំគឺមួន "Flucostat" និង "Diflucan" ។
- Bepanten ត្រូវបានប្រើដើម្បីពន្លឿនដំណើរការព្យាបាល។ មួនមានប្រសិទ្ធិភាពប្រឆាំងនឹងការរលាកសំណើមនិងបង្កើតឡើងវិញ។ ក្រែមត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ការការពារនិងព្យាបាលជំងឺ balanoposthitis ។ វាត្រូវបានគេអនុវត្តទៅលើស្បែកស្អាតនិងស្ងួតច្រើនដងក្នុងមួយថ្ងៃ។ រយៈពេលនៃការប្រើប្រាស់អាស្រ័យលើកំរិតនៃការខូចខាតនិងលក្ខណៈបុគ្គលរបស់អ្នកជំងឺ។ ក្នុងករណីខ្លះប្រតិកម្មអាចកើតឡើងលើស្បែកដូច្នេះវាជាការប្រសើរជាងកុំប្រើវាសម្រាប់មនុស្សដែលមានភាពរសើបខ្ពស់ចំពោះសមាសធាតុសកម្មនៃថ្នាំ។
- Pimafucort មានប្រសិទ្ធិភាពប្រឆាំងនឹងការរលាក, ប្រឆាំងនឹងផ្សិតនិងប្រឆាំងនឹងបាក់តេរីនិងមានប្រសិទ្ធភាពប្រឆាំងនឹងភ្នាក់ងារបង្ករោគជាច្រើន។ ជាមួយនឹងការប្រើប្រាស់យូរ, striae អាចលេចឡើងនៅកន្លែងនៃការដាក់ពាក្យ។ ថ្នាំមិនត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ទារករហូតដល់អាយុមួយឆ្នាំនិងចំពោះអ្នកដែលមានប្រតិកម្មទៅនឹងសមាសធាតុមួយចំនួននៃមួន។
- "ហ្វូគូថនស៊ីន" ត្រូវបានចេញវេជ្ជបញ្ជាជាភ្នាក់ងារប្រឆាំងនឹងរោគនិងប្រឆាំងនឹងមេរោគ។ វាត្រូវបានប្រើសម្រាប់ការរៀបចំងូតទឹកបង្ហាប់និងកម្មវិធី។ បន្ទាប់ពីវាស្ងួតនៅលើស្បែកតំបន់ព្យាបាលត្រូវតែត្រូវបានរំអិលជាមួយក្រែម។ ផលប៉ះពាល់ដែលអាចកើតមានក្នុងទម្រង់នៃការដុត។ "ហ្វូគូថនស៊ីន" មិនត្រូវបានប្រើក្នុងករណីមានភាពប្រែប្រួលខ្ពស់នៃរាងកាយរបស់អ្នកជំងឺចំពោះសមាសធាតុរបស់វាទេ។ ពួកគេមិនត្រូវបានគេណែនាំឱ្យព្យាបាលតំបន់ធំនៃស្បែកជាមួយពួកគេទេព្រោះសមាសធាតុសកម្មអាចជ្រាបចូលទៅក្នុងចរន្តឈាមនិងមានឥទ្ធិពលពុល។
- មួន Syntomycin ជាមួយជំងឺរលាកទងសួតគឺជាអង់ទីប៊ីយ៉ូទិកធំទូលាយ។ វាសកម្មប្រឆាំងនឹងបាក់តេរីបង្កជំងឺជាច្រើន។ វាត្រូវបានអនុវត្តទៅតំបន់ដែលរងផលប៉ះពាល់ដោយស្រទាប់ស្តើងច្រើនដងក្នុងមួយថ្ងៃរយៈពេល 3-5 ថ្ងៃ។ ជាមួយនឹងការប្រើប្រាស់យូរថ្នាំអាចបណ្តាលឱ្យមានផលប៉ះពាល់ក្នុងទម្រង់ជារមាស់រលាកនិងឡើងក្រហម។
- មួន Tetracycline មានប្រសិទ្ធិភាពប្រឆាំងនឹងបាក់តេរីហើយអាចបញ្ឈប់ការបន្តពូជនៃ microflora បង្កជំងឺ។
ប្រសិនបើបន្ទាប់ពីការពិនិត្យដ៏ទូលំទូលាយវាត្រូវបានគេរកឃើញថាការវិវត្តនៃជម្ងឺ balanoposthitis គឺជាផលវិបាកនៃជំងឺទឹកនោមផ្អែមបន្ទាប់មកដំបូងវាចាំបាច់ត្រូវចាប់ផ្តើមព្យាបាលដោយលុបបំបាត់បញ្ហាបឋម។ វាគ្មានន័យអ្វីទេក្នុងការចាប់ផ្តើមការព្យាបាលនៃដំណើរការរលាកដោយសារជម្ងឺ balanitis មិនកើតឡើងដោយខ្លួនឯងទេប៉ុន្តែវាជាផលវិបាកមួយនៃផលវិបាកនៃជំងឺទឹកនោមផ្អែម។ ជារឿយៗរោគសញ្ញាបាត់ទៅវិញបន្ទាប់ពីការធ្វើឱ្យកម្រិតជាតិស្ករមានលក្ខណៈធម្មតា។
ការព្យាបាលជំងឺទឹកនោមផ្អែមទូទៅបំផុត៖
- របបអាហារ ជាមួយនឹងជំងឺទឹកនោមផ្អែមវាមានសារៈសំខាន់ខ្លាំងណាស់ក្នុងការធ្វើតាមរបបអាហារដោយកំណត់ខ្លួនអ្នកក្នុងការញ៉ាំអាហារខ្លាញ់ចៀនអាហារមានកាឡូរីខ្ពស់និងអាល់កុល។ វាមិនត្រូវបានអនុញ្ញាតឱ្យទទួលទានស្ករទេវាជាការប្រសើរជាងក្នុងការផ្តល់ចំណង់ចំណូលចិត្តដល់ជំនួសរបស់វា។
- យកថវិកាដើម្បីបន្ថយជាតិស្ករ។ សព្វថ្ងៃនេះមានថ្នាំមួយចំនួនធំដែលជួយរក្សាកម្រិតជាតិស្ករក្នុងឈាម។ ថ្នាំបែបនេះគឺចាំបាច់សម្រាប់មនុស្សដែលអាំងស៊ុយលីននៅក្នុងខ្លួនត្រូវបានផលិតដោយឯករាជ្យប៉ុន្តែក្នុងបរិមាណតិចតួច។ ជារឿយៗការប្រើថ្នាំបញ្ចុះជាតិស្ករគួរតែត្រូវបានអមដោយសកម្មភាពរាងកាយនិងរបបអាហារ។
- ការណែនាំអាំងស៊ុយលីន។ វាត្រូវបានចេញវេជ្ជបញ្ជាស្របគ្នាជាមួយនឹងការទទួលទានថ្នាំដើម្បីកាត់បន្ថយជាតិស្ករ។
- ការគ្រប់គ្រងជាតិស្ករក្នុងឈាម។ វិធីសាស្ត្រនេះនឹងជួយអ្នកជំងឺទឹកនោមផ្អែមឱ្យចៀសវាងការវិវត្តនៃជំងឺនេះ។ ជាមួយនឹងការឃ្លាំមើលកម្រិតជាតិស្ករក្នុងឈាមជាទៀងទាត់អ្នកជំងឺគួរតែបញ្ចូលសូចនាករវាស់យ៉ាងហោចណាស់ ២ ដងក្នុងមួយថ្ងៃ។
ប្រសិនបើជំងឺទឹកនោមផ្អែមមិនត្រូវបានព្យាបាលជំងឺ balanitis អាចមានទម្រង់រ៉ាំរ៉ៃរោគសញ្ញាដែលនឹងកាន់តែស្មុគស្មាញ។
ប្រសិនបើយើងនិយាយអំពីទម្រង់ស្រាលនៃជម្ងឺ balanitis បន្ទាប់មកវាអាចត្រូវបានព្យាបាលដោយប្រើថ្នាំសំលាប់មេរោគនិងថ្នាំប្រឆាំងនឹងការរលាក។ លាងសម្អាតលិង្គរបស់អ្នករៀងរាល់ ៤ ម៉ោងម្តងដោយប្រើសាប៊ូ។ បន្ទាប់ពីងូតទឹករួចលាបតំបន់នោះដោយកន្សែង។
វាត្រូវបានគេណែនាំអោយប្រើ ២ ដងក្នុងមួយថ្ងៃដើម្បីច្របាច់លិង្គជាមួយនឹងដំណោះស្រាយនៃប៉ូតាស្យូម permanganate ឬអ៊ីដ្រូសែន peroxide ។ លើសពីនេះទៀតការប្រើប្រាស់មួនប្រឆាំងនឹងការរលាកគឺគួរឱ្យចង់បាន។ ពួកគេគួរតែត្រូវលាប ៣ ដងក្នុងមួយថ្ងៃទៅលើក្បាលលិង្គបន្ទាប់ពីនីតិវិធីអនាម័យបឋម។
នៅក្នុងទម្រង់ធ្ងន់ធ្ងរនិងជឿនលឿននៃជម្ងឺ balanoposthitis ថ្នាំអង់ទីប៊ីយោទិចនិងវគ្គសិក្សាពេញលេញនៃការព្យាបាលដែលជារឿយៗមានរយៈពេលពី 7 ទៅ 14 ថ្ងៃត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ការព្យាបាល។ ជាមួយនឹងជំងឺរលាកទងសួតដែលបណ្តាលមកពី candida អ្នកឯកទេសតែងតែចេញវេជ្ជបញ្ជាមួនជាមួយនឹងថ្នាំអង់ទីប៊ីយោទិចនៃសកម្មភាពប្រឆាំងនឹងផ្សិត។ លើសពីនេះទៀតអ្នកនឹងត្រូវធ្វើតាមរបបអាហារដែលអ្នកគួរតែទទួលទានអាហារដែលមានជាតិកាបូអ៊ីដ្រាតរំលាយអាហារ។
មួនថ្នាំសំលាប់មេរោគ
ចំពោះការព្យាបាលជម្ងឺ balanitis ការប្រើមួនថ្នាំសំលាប់មេរោគត្រូវបានចេញវេជ្ជបញ្ជា។ ភាគច្រើនជាញឹកញាប់មួន Levomekol ត្រូវបានចេញវេជ្ជបញ្ជាដែលមានផ្ទុកសារធាតុសកម្មពីរគឺ zloramphenicol និង methyluracil ។ ថ្នាំនេះក៏មានសារធាតុជំនួយដែលរួមចំណែកដល់ការជ្រៀតចូលជ្រៅនៃសមាសធាតុសំខាន់ៗចូលទៅក្នុងជាលិកា។
មួន Levomekol គឺជាថ្នាំដែលមានឥទ្ធិពលប្រឆាំងនឹងការរលាកនិងប្រឆាំងនឹងមេរោគ។ ថ្នាំជួយសំអាតជាលិកាដែលមានប្រសិទ្ធិភាពពីខ្ទុះនិងកោសិកាងាប់និងបង្កើនល្បឿនការជាសះស្បើយ។
អ្នកអាចបញ្ឈប់ការប្រើមួនសម្រាប់ការព្យាបាលប៉ុន្តែក្នុងករណីមានប្រតិកម្មអាឡែស៊ីទៅនឹងសមាសធាតុនៃថ្នាំ។ ឧបករណ៍នេះត្រូវបានបម្រុងទុកសម្រាប់ប្រើជាថ្នាំឯករាជ្យសម្រាប់ជំងឺ balanitis និងសម្រាប់ប្រើក្នុងការព្យាបាលដោយស្មុគស្មាញ។ អ្នកជំនាញណែនាំឱ្យប្រើថ្នាំនេះរយៈពេល ៧ ថ្ងៃទៀតបន្ទាប់ពីជំងឺនេះស្រកចុះ។

មួនសមាសធាតុក៏សមរម្យផងដែរដែលក្នុងនោះថ្នាំ corticosteroids ថ្នាំអង់ទីប៊ីយោទិចនិងថ្នាំសំលាប់មេរោគមានវត្តមាន។ ឧទាហរណ៍មួន Triderm មានប្រជាប្រិយភាព។
ថ្នាំអង់ទីប៊ីយោទិច
ក្នុងករណីធ្ងន់ធ្ងរអ្នកជំនាញណែនាំឱ្យអនុវត្តវគ្គនៃការព្យាបាលដោយបាក់តេរីដែលពឹងផ្អែកខ្លាំង។
រួមគ្នាជាមួយមួនការប្រើប្រាស់ថ្នាំដទៃទៀតពីជំងឺឧទាហរណ៍មីរ៉ាម៉ារីននឹងមិនត្រូវបានគេយកចេញពីកន្លែងទេ។ ថ្នាំនេះមានសកម្មភាពបាក់តេរីខ្ពស់ប្រឆាំងនឹងអតិសុខុមប្រាណដែលបណ្តាលឱ្យមានការវិវត្តនៃជំងឺនេះ។ ថ្នាំនេះមានប្រសិទ្ធភាពខ្លាំងសូម្បីតែលើវីរុសក៏ដោយ។ ដំណោះស្រាយត្រូវបានប្រើជាសំណងក្នុងតំបន់ដែលការបង្ហាប់ត្រូវបានធ្វើឡើង។
ការបង្ហាញនៃប្រតិកម្មមិនល្អគឺអាចធ្វើទៅបាន - អារម្មណ៍ឆេះដែលនឹងរលាយបាត់បន្ទាប់ពីមួយនាទីបន្ទាប់ពីដំណោះស្រាយត្រូវបានអនុវត្ត។
សម្រាប់ការព្យាបាលជំងឺ balanoposthitis ក្នុងទឹកនោមផ្អែមការព្យាបាលតាមបែបប្រជាប្រិយផ្សេងៗគ្នាច្រើនតែត្រូវបានគេប្រើដែលជួយក្នុងការប្រយុទ្ធប្រឆាំងនឹងជំងឺនិងបំបាត់រោគសញ្ញាមិនល្អ។
រោគសញ្ញាលក្ខណៈ
ជម្ងឺ Balanoposthitis ដែលត្រូវបានបង្កើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺទឹកនោមផ្អែមមានរោគសញ្ញាដូចខាងក្រោម:
- hyperemia នៃក្បាលលិង្គ,
- ការហូរឈាមស្បែករបស់លិង្គកើនឡើង
- ដំបៅ / ការបែកក្បាលរបស់គាត់
- រូបរាងនៃស្លាកស្នាមនិងការជាប់បន្ទាប់ពីការជាសះស្បើយរបស់ពួកគេ
- suppuration, ការអភិវឌ្ឍដែលជាលទ្ធផលនៃការ ingress នៃរុក្ខជាតិ pyogenic ចូលទៅក្នុងការបង្ក្រាប។
លើសពីនេះទៀតនៅពេលស្លាកស្នាមលេចឡើងនៅលើស្បែកគ្របក្បាលលិង្គបន្ទាប់ពីការជាសះស្បើយនៃស្នាមរបួសនិងស្នាមប្រេះវារួមតូចដែលរួមចំណែកដល់ការវិវត្តនៃជំងឺ phimosis ។ ក្បាលត្រូវបានលាតត្រដាងទទេហើយការប្រើកម្លាំងនាំឱ្យមានរូបរាងនៃស្នាមប្រេះថ្មី។
ប្រសិនបើការព្យាបាលជំងឺទឹកនោមផ្អែមត្រូវបានអនុវត្តយ៉ាងត្រឹមត្រូវនោះដំណើរការរលាកថយចុះខ្លះហើយសូម្បីតែការតំរែតំរង់ក៏អាចកើតមានដែរ។ ប៉ុន្តែជម្ងឺ balanoposthitis ខ្លួនវាចាំបាច់ត្រូវព្យាបាល។
ការព្យាបាលគ្រឿងញៀន
ជំងឺទឹកនោមផ្អែមខ្លាចការព្យាបាលនេះដូចជាភ្លើង!

វាចាំបាច់ក្នុងការអនុវត្ត។
ការព្យាបាលដោយប្រើថ្នាំព្យាបាលជម្ងឺ balanoposthitis ចំពោះអ្នកជំងឺទឹកនោមផ្អែមគួរតែត្រូវបានអនុវត្តឱ្យបានទូលំទូលាយនិងមានការប្រើប្រាស់។
- ថ្នាំ antibacterial ក្នុងតំបន់និងជាប្រព័ន្ធ - Oletetrin, Erythromycin, Biseptol, Furagin, Tsiprolet ។ ល។ )
- ថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដែលត្រូវបានចេញវេជ្ជបញ្ជាយោងទៅតាមប្រភេទនៃជំងឺទឹកនោមផ្អែម (១ ឬ ២) ចំពោះអ្នកជំងឺ។
- ក្រែមលាបនិងមួន។ ទាំងនេះអាចជាថ្នាំ - Levomekol, Lamisil, Clotrimazole,
- ដំណោះស្រាយថ្នាំសំលាប់មេរោគ - ការតំឡើង Miramistin, Chlorhexidine, ងូតទឹកជាមួយ Furacilin ។
ការអនុលោមតាមនីតិវិធីអនាម័យទាំងអស់ត្រូវតែរួមបញ្ចូលនៅក្នុងស្មុគស្មាញនេះបើមិនដូច្នេះទេការព្យាបាលទាំងអស់នឹងគ្មានប្រសិទ្ធភាពទេ។