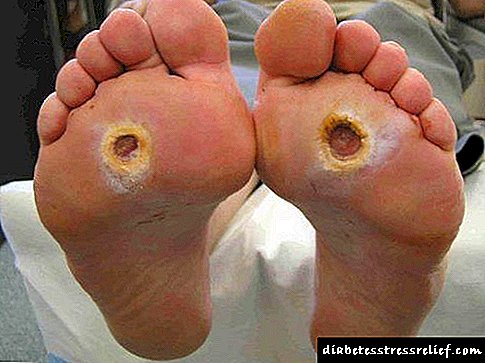
ដុំសាច់សាហាវនៃលំពែង
ជំងឺរលាកលំពែងច្រើនតែមានភាពស្មុគស្មាញដោយសារជំងឺបន្ថែម។ មួយក្នុងចំនោមពួកគេគឺជាជំងឺរលាកលំពែងដែលជាការព្យាបាលដែលមានភាពស្មុគស្មាញដោយជំងឺហ្សែននៅក្នុងខ្លួន (និងរាងកាយទាំងមូល) ។ ចំនួននៃការរកឃើញបានកើនឡើងជាមួយនឹងការមកដល់នៃវិធីសាស្រ្តធ្វើរោគវិនិច្ឆ័យថ្មី (ការឆ្លុះអេកូម៉ាញ៉េទិកនិងរូបភាព tomography, អ៊ុលត្រាសោន) ។
ជំងឺរលាកលំពែងមានភាពស្មុគស្មាញដោយកន្សោមដែលមានអង្គធាតុរាវក្នុងអត្រា ១៨ ភាគរយករណីដែលនៅសេសសល់បណ្តាលមកពីរបួសដែលត្រូវការការវះកាត់។ មួយភាគប្រាំនៃអ្នកជំងឺត្រូវបានព្យាបាលដោយវិធីសាស្រ្តជំនួសឬដោយឯកឯង។ អ្នកជំងឺដែលនៅសេសសល់គឺមិនស្រួលជាមួយនឹងជំងឺរលាកលំពែងដែលការវះកាត់ត្រូវបានគេចាត់ទុកថាជាដំណោះស្រាយតែមួយគត់ (បង្ហូរទឹក) ។ ប្រតិបត្ដិការត្រូវបានគេចាត់ទុកថាស្មុគស្មាញវាគំរាមកំហែងជាមួយនឹងជំងឺរលាកស្រោមខួរអាប់សនៃពោះបែហោងធ្មែញការបន្ថែមការហូរឈាម។
ការដកយកចេញនៃលំពែង
ក្នុងករណីប៉ែតសិបគ្រូពេទ្យណែនាំឱ្យដកដុំពកលំពែងចេញព្រមានពីផលវិបាកដែលអាចកើតមាន។ ភាពស្មុគស្មាញនៃការធ្វើអន្តរាគមន៍របស់គ្រូពេទ្យវះកាត់ក្នុងដំណើរការព្យាបាលនាំឱ្យមានការស្វែងរកវិធីសាស្រ្តថ្មីៗ។ លទ្ធផលគឺជាវិធីសាស្ត្រជាច្រើនដែលមិនតម្រូវឱ្យបើកស្បែក (ប្រតិបត្តិការ)៖
- បង្ហូរទឹកតាមរយៈស្បែក - ចាំបាច់រួមជាមួយការគ្រប់គ្រងសរីរាង្គដោយប្រើអ៊ុលត្រាសោស (ឬទូរទស្សន៍កាំរស្មីអ៊ិច)
- ដាល់តាមស្បែកដោយសេចក្តីប្រាថ្នា - អនុវត្តដោយម្ជុលក្រោមការពិនិត្យអ៊ុលត្រាសោន
ក្នុងករណីទាំងពីរការប្រើថ្នាំសន្លប់ក្នុងមូលដ្ឋានថ្នាំគ្រាប់ត្រូវបានចាក់ដោយម្ជុល ១,៧ មីល្លីម៉ែត្រមាតិកាត្រូវបានជម្លៀសចេញ។ ឆានែលដាល់គឺប៊្លុកគីបង្ហូរទឹកបីមិល្លីម៉ែត្រត្រូវបានដាក់។ គុណវិបត្តិនៃវិធីសាស្រ្តនេះគឺគ្រោះថ្នាក់នៃការរងរបួសដល់សរីរាង្គព្រំដែនការប្រាស្រ័យទាក់ទងនៃចន្លោះឆ្អឹងខ្នងនិងចន្លោះខាងក្នុង។ លុបបំបាត់កង្វះនេះដោយភាពផ្ទុយគ្នានៅពេលដែលអ្នកជំងឺផឹកទឹកមួយកែវអ៊ីដ្រូសែនស៊ុលហ្វាតដែលធ្វើឱ្យវាអាចបែងចែកសរីរាង្គជិតខាងបានយ៉ាងច្បាស់។
ការព្យាបាលជំងឺរលាកលំពែង
ការដកយកចេញនូវបកនៅលើលំពែងដោយសុវត្ថិភាពគឺមិនតែងតែអាចធ្វើទៅបានទេដូច្នេះគ្រូពេទ្យឯកទេសខាងក្រពះណែនាំឱ្យមានការតុបតែងនិងការជ្រលក់ឱសថ។ ញឹកញាប់ជាងនេះពួកគេប្រើក្រណាត់គ្រែពពួកពពួកពពួកពពួកពពួកពពួកពពួកពពួកពពួកពពួកពពួកពពួកពពួកផ្កាកុលាបជាដើម។ ពួកគេទាំងអស់ត្រូវបានគេយកទៅឈឺមុនពេលញ៉ាំអាហារការតុបតែងត្រូវបានគេប្រើប្រាស់ត្រូវបានគេច្រោះ។ កិតើកិតើគឺជាស្លាបព្រា។ បច្ចេកទេសទូលំទូលាយប្រើរូបមន្តប្រជាប្រិយ៖
- celandine, calendula, yarrow នៅក្នុងផ្នែកដូចគ្នាទទូច 120 នាទី (ក្នុងមួយខែការព្យាបាល 50 ក្រាមក្នុងមួយថ្ងៃ)
- បន្ទាប់ពីការបញ្ចប់នៃការព្យាបាលមុនពួកគេចាប់ផ្តើមថ្មីមួយភ្លាមៗ - calendula, plantain (ព្រួញ), tansy យោងទៅតាមវេជ្ជបញ្ជាមុនប៉ុន្តែសម្រាប់កន្លះឆ្នាំជាប់ៗគ្នា
បន្ថយការលូតលាស់នៃកន្សោមរាវជាមួយនឹងការបញ្ចោញមើមសណ្តែកការមាក់ងាយពោតស្លឹកស្ត្រប៊ឺរីប៊្លរីបឺរីនិងលីងណូប័រ។ វគ្គសិក្សាកន្លះខែមានសុវត្ថិភាពសម្រាប់អាយុណាមួយការឈប់សម្រាកគឺស្មើនឹងរយៈពេលនៃការព្យាបាលដែលត្រូវបានធ្វើម្តងទៀតច្រើនដង។
ការវះកាត់វះកាត់លំពែង
នៅពេលនិយាយអំពីការដកដុំពកលំពែងចេញដំបូងរឿងដំបូងដែលអ្នកត្រូវជ្រើសរើសគឺវិធីសាស្ត្រព្យាបាលដោយវះកាត់។ វាអាស្រ័យលើទំហំនិងទីតាំងរបស់វា។ ប្រតិបត្ដិការអភិរក្សរ៉ាឌីកាល់ - ការធ្វើចលនាឡើងវិញនៃលំពែង - ត្រូវបានអនុវត្តនៅកន្លែងដែលរងផលប៉ះពាល់ដោយដុំពក។ វាអាចធ្វើទៅបានក្នុងការព្យាបាលតាមរបៀបនេះដែលផ្តល់ថានីកូឡាសមានទំហំតូចហើយមានលក្ខណៈធម្មជាតិ។ ក្នុងករណីនេះទីតាំងនៃដុំមហារីកគួរតែស្ថិតនៅក្នុងនាយកដ្ឋាននៃលំពែងដែលគេហៅថា distal ។
ប្រសិនបើ neoplasm ត្រូវបានគេទទួលស្គាល់ថាជា pseudocyst អន្តរាគមន៍វះកាត់នេះមិនអាចត្រូវបានអនុវត្តទេពីព្រោះផ្នែកខាងក្រៅនៃទ្រង់ទ្រាយបែបនេះត្រូវបានបង្កើតឡើងដោយសរីរាង្គខាងក្នុងដែលនៅជិត។ ប្រតិបត្ដិការនៃការបង្ហូរធម្មជាតិត្រូវបានគេប្រើក្នុងករណីដែលមានប្រភេទពិសេសមួយនៃឧបករណ៏នៅលើសរីរាង្គ - បំពង់ខ្យល់។ ប្រសិនបើវាស្ថិតនៅក្នុងតំបន់ caudal នៃសរីរាង្គបន្ទាប់មកការវះកាត់ cystogastrostomy ត្រូវបានធ្វើ។ ក្នុងករណីដែលរូបរាងនៃដុំសាច់តូចៗការព្យាបាលជម្ងឺរលាកលំពែងត្រូវបានអនុវត្តដោយការប្តូរតំរងនោម។ វាត្រូវបានអនុវត្តជាមួយនឹងការបង្កើតដុំសាច់នៅក្បាលសរីរាង្គ។ ប្រសិនបើមានគម្លាតហើយមានលទ្ធភាពនៃជំងឺរលាកស្រោមខួរ purulent, marsupialization ត្រូវបានអនុវត្ត។ នេះគឺជាការបង្ហូរទឹកដោយមានជំនួយពីការហៀររបស់វាទៅនឹង peritoneum ។ ប្រតិបត្ដិការប្រភេទនេះកម្រនឹងធ្វើណាស់។
ជំងឺរលាកលំពែងគឺជាស្ថានភាពរោគសាស្ត្រដែលរចនាសម្ព័ន្ធនៃបែហោងធ្មែញពោរពេញទៅដោយអាថ៌កំបាំងនៃលំពែងនិងទំរង់នៃការបំបែកជាលិកានៅក្នុងស្រទាប់ parinhematous នៃសរីរាង្គ។ នៅក្នុងបែហោងធ្មែញកោសិកានៃលំពែង necrotic (ស្លាប់) ត្រូវបានជំនួសដោយជាលិកាសរសៃ។ បកបង្កគ្រោះថ្នាក់ដល់សុខភាពយ៉ាងធ្ងន់ធ្ងរដោយសារហានិភ័យនៃការចុះខ្សោយទៅក្នុងរចនាសម្ព័ន្ធសាហាវអាចបង្កើតជាបុរសនិងស្ត្រីកុមារមិនមានករណីលើកលែងនោះទេ។
យន្តការនិងបុព្វហេតុនៃការវិវត្តនៃរោគសាស្ត្រ
លំពែងមានតួនាទីសំខាន់ក្នុងការបែកបាក់និងការស្រូបយកប្រូតេអ៊ីនកាបូអ៊ីដ្រាតខ្លាញ់ជាបន្តបន្ទាប់។ សរីរាង្គមានរចនាសម្ពន្ធ័ alveolar ដែលបង្ហាញពីរូបរាងនៃបក។ ការបង្កើតរចនាសម្ព័ន្ធវដ្តនៅក្នុងក្រពេញមិនមែនជាបទដ្ឋានទេហើយកើតឡើងដោយសារតែការខូចទ្រង់ទ្រាយពីកំណើតក្នុងការបង្កើតសរីរាង្គឬកត្តាបន្ទាប់បន្សំ។
យន្តការនៃការកើតឡើងគឺផ្អែកលើការបំផ្លាញជាលិការបស់សរីរាង្គ។ ក្រោមឥទិ្ធពលនៃកត្តាអវិជ្ជមានចង្កោមនៃជាលិការដែលស្លាប់បង្កើតជាស្រទាប់ parinhematous នៃលំពែងរាងកាយកំណត់តំបន់រោគសាស្ត្រពីអ្នកដែលមានសុខភាពល្អ - កន្សោមមួយត្រូវបានបង្កើតឡើងពីកោសិកាភ្ជាប់ឬសរសៃ។ កន្សោមនេះត្រូវបានបំពេញជាបណ្តើរ ៗ ជាមួយនឹងមាតិកានិងអាថ៌កំបាំង - នេះជារបៀបដែលដុំពកលេចឡើង។
មូលហេតុទូទៅនៃការលេចឡើងនៃរោគសាស្ត្រ:
- ការស្ទះពីកំណើតនៃបំពង់ក្រពេញ
- វត្តមានរបស់ថ្ម
- ជំងឺរលាកលំពែង - ស្រួច, រ៉ាំរ៉ៃ, អាល់កុល,
- necrosis លំពែង,
- របួសសរីរាង្គ
- ជំងឺ endocrine - ធាត់, ទឹកនោមផ្អែម,
- ការឆ្លងមេរោគប៉ារ៉ាស៊ីត។
ចំណាត់ថ្នាក់រោគសាស្ត្រ
បកត្រូវបានចាត់ថ្នាក់ជា៖
- ពិត (ពីកំណើត) - រចនាសម្ព័ន្ធបែហោងធ្មែញនៅក្នុងក្រពេញមានតាំងពីកំណើតយន្តការបង្កើតត្រូវបានដាក់នៅដំណាក់កាលមុនពេលមានផ្ទៃពោះ។ បកពីកំណើតមិនមានការកើនឡើងក្នុងទំហំទេបែហោងធ្មែញរបស់វាមានកោសិកាល្ពើម។ ការលេចឡើងនៃបកពិតដោយសារតែការស្ទះនៃបំពង់លំពែងនាំឱ្យមានការរលាកជាមួយនឹងការបង្កើតជាលិកាសរសៃ - រោគសាស្ត្រនេះត្រូវបានគេហៅថា "ជំងឺរលាកទងសួត cyst fibrosis" ឬ polycystic ។
- ក្លែងក្លាយ (pseudocysts) - ទម្រង់បែហោងធ្មែញដែលបានលេចឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃដំណើរការរលាកនៅក្នុងលំពែងការរងរបួសនិងកត្តាដទៃទៀតនៃធម្មជាតិបន្ទាប់បន្សំ។
បែហោងធ្មែញអាចបង្កើតបាននៅផ្នែកផ្សេងៗគ្នានៃលំពែង - នៅលើក្បាលរាងកាយនិងកន្ទុយ។ យោងតាមស្ថិតិការកកក្បាលកម្រនឹងត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញណាស់ក្នុង ១៥% នៃករណីទាំងអស់ ៨៥% បណ្តាលមកពីដំបៅរាងពងក្រពើនៃរាងកាយនិងកន្ទុយនៃសរីរាង្គ។ ស្ទើរតែ ៩០% នៃករណីជំងឺបកគឺមានលក្ខណៈបន្ទាប់បន្សំហើយវិវត្តប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺរលាកលំពែងដែលបានផ្ទេរ។ 10% នៃករណីត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការប៉ះទង្គិចនៃសរីរាង្គ។
ការធ្វើចំណាត់ថ្នាក់អាត្លង់តាត្រូវបានអនុវត្តចំពោះការធ្វើទ្រង់ទ្រាយដែលលេចឡើងបន្ទាប់ពីជំងឺរលាកលំពែងស្រួចស្រាវ៖
- បកស្រួច - លេចឡើងយ៉ាងឆាប់រហ័សមិនមានជញ្ជាំងដែលបានបង្កើតឡើងយ៉ាងល្អបំពង់ក្រពេញក្រពេញស្រទាប់ឬជាតិសរសៃអាចដើរតួជាបែហោងធ្មែញ។
- subacute (រ៉ាំរ៉ៃ) - វិវឌ្ឍន៍ពីសភាពស្រួចដែលជញ្ជាំងនៃប្រហោងធ្មេញបង្កើតចេញពីជាលិកាសរសៃនិងជាលិការ។
- អាប់ស - ការរលាក purulent នៃរចនាសម្ព័ន្ធ, បែហោងធ្មែញត្រូវបានបំពេញដោយមាតិកាសឺរ។
ពីចំណុចនៃទិដ្ឋភាពនៃវគ្គសិក្សានៃរោគសាស្ត្រ, បកគឺ:
- មានភាពស្មុគស្មាញដោយកញ្ជ្រោងឈាមខ្ទុះឬប្រហោងឆ្អឹង។
- មិនស្មុគស្មាញ។
រូបភាពគ្លីនិក
រោគសញ្ញានៃជម្ងឺរលាកលំពែងមិនតែងតែអាចកត់សម្គាល់បានទេ។ ការបង្ហាញគ្លីនិកគឺដោយសារតែទំហំនៃបែហោងធ្មែញការធ្វើមូលដ្ឋានីយកម្មរបស់ពួកគេប្រភពដើម។ នៅក្នុងវត្តមាននៃទំរង់វដ្តតែមួយនៅក្នុងក្រពេញដែលមានទំហំរហូតដល់ទៅ 50 មីល្លីម៉ែត្រមិនមានសញ្ញាច្បាស់លាស់ទេ - បកមិនសង្កត់លើបំពង់និងសរីរាង្គជិតខាងទេមិនបង្រួមចុងសរសៃប្រសាទ - អ្នកជំងឺមិនមានអារម្មណ៍មិនស្រួលទេ។
វត្តមាននៃបែហោងធ្មែញធំ ៗ ជាច្រើនផ្តល់នូវរោគសញ្ញាជាក់ស្តែងដែលមានលក្ខណៈរស់រវើករោគសញ្ញាបុរាណគឺជាការឈឺចាប់។ ធម្មជាតិនៃការឈឺចាប់អាចកំនត់កំរិតនៃដំបៅវដ្តៈ
- នៅពេលដែលដុំពកមិនពិតត្រូវបានបង្កើតឡើងប្រឆាំងនឹងជំងឺរលាកលំពែងការឈឺចាប់ខ្លាំងនិងមុតស្រួចគ្របដណ្តប់លើតំបន់ចង្កេះនិងផ្នែកខាងឆ្វេង។
- ការឈឺចាប់ដែលមិនចេះអត់ធ្មត់ដែលលេចឡើងភ្លាមៗអាចបង្ហាញពីការដាច់រហែកឬការបំពេញបន្ថែមនៃបែហោងធ្មែញជាពិសេសប្រសិនបើអ្នកជំងឺមានគ្រុនក្តៅ។
- វត្តមាននៃដុំពកច្របាច់ពន្លឺព្រះអាទិត្យធ្វើឱ្យវាដឹងពីខ្លួនវាជាមួយនឹងការឈឺចាប់ដែលឆេះដែលរាលដាលដល់ផ្នែកខាងក្រោយ។
បន្ថែមពីលើការឈឺចាប់រោគសាស្ត្រត្រូវបានបង្ហាញដោយរោគសញ្ញាផ្សេងទៀត:
- ចង្អោរនិងក្អួត
- ភាពមិនប្រក្រតីនៃលាមករួមមាន steatorrhea (ដំណក់ខ្លាញ់នៅក្នុងលាមក),
- បញ្ហារំលាយអាហារការស្រូបយកសារធាតុចិញ្ចឹមមិនល្អនិងស្រកទម្ងន់
- ថយចុះចំណង់អាហារ
- គ្រុនក្តៅចំពោះតួលេខ subfebrile ។
ផលវិបាក
ជំងឺរលាកលំពែងគឺមានគ្រោះថ្នាក់ជាពិសេសដោយសារតែលទ្ធភាពនៃការចុះខ្សោយទៅជាដុំមហារីក។ តាមរចនាសម្ព័ន្ធបែហោងធ្មែញអាចមានលក្ខណៈស្លូតបូតនិងសាហាវ។ ជំងឺមហារីកលំពែងគឺជាស្ថានភាពធ្ងន់ធ្ងរនិងស្ទើរតែមិនអាចព្យាបាលបានដែលត្រូវបានកំណត់ដោយវគ្គសិក្សាយ៉ាងឆាប់រហ័សជាមួយនឹងជំងឺមេតាប៉ូលីសយ៉ាងទូលំទូលាយ។ ដុំពកមិនមានគ្រោះថ្នាក់តិចទេដោយសារហានិភ័យនៃការដាច់រលាត់និងការវិវត្តនៃជំងឺរលាកស្រោមបេះដូង។
ការបង្កើត Fistula គឺជាផលវិបាកដ៏ធ្ងន់ធ្ងរមួយទៀត។ ជាមួយនឹងការបែកបាក់នៃការធ្វើទ្រង់ទ្រាយវដ្តរដូវកណ្តាលលិង្គពេញលេញនិងមិនពេញលេញលេចឡើង - ការឆ្លងកាត់រោគសាស្ត្រដែលទាក់ទងជាមួយបរិស្ថានខាងក្រៅឬសរីរាង្គដទៃទៀត។ វត្តមាននៃ fistulas បង្កើនហានិភ័យនៃការឆ្លងនិងការវិវត្តនៃដំណើរការបាក់តេរី។
ដុំពកធំ ៗ សង្កត់លើកប៉ាល់និងបំពង់ក្រពេញនិងសរីរាង្គដែលនៅជាប់គ្នានៃពោះដែលបណ្តាលឱ្យមានផលវិបាកអវិជ្ជមាន៖
- ការវិវឌ្ឍន៍នៃជម្ងឺខាន់លឿងជាមួយនឹងការធ្វើមូលដ្ឋានីយកម្មនៃបកក្នុងក្បាល។
- ហើមជើងពេលច្របាច់សរសៃឈាមវ៉ែនតា
- ជំងឺទឹកនោមប្រៃដែលមានសម្ពាធលើបំពង់ទឹកនោម,
- ការស្ទះពោះវៀននៅពេលច្របាច់ lumen នៅក្នុងរង្វិលជុំនៃពោះវៀន (ជាស្ថានភាពដ៏កម្រមួយដែលកើតឡើងនៅក្នុងវត្តមាននៃដុំពកលំពែងធំ) ។
ការរកឃើញរោគសាស្ត្រ
វេជ្ជបណ្ឌិតដែលពិនិត្យនិងព្យាបាលអ្នកដែលមានជំងឺរលាកលំពែងដែលសង្ស័យថាជាគ្រូពេទ្យឯកទេសខាងក្រពះ។ នៅឯការព្យាបាលដំបូង, anamnesis ត្រូវបានទាមទារ, ការបញ្ជាក់ពីពាក្យបណ្តឹងរបស់អ្នកជំងឺនិងការពិនិត្យជាមួយ palpation ។ ជាមួយនឹងការពិនិត្យដោយដៃនៃតំបន់ពោះការហូរចេញដោយមានព្រំដែនច្បាស់លាស់អាចត្រូវបានគេដឹង។ ការពិនិត្យពេញលេញរួមមានការរួមបញ្ចូលគ្នានៃវិធីសាស្រ្តមន្ទីរពិសោធន៍និងឧបករណ៍។
បញ្ជីនៃការធ្វើតេស្តមន្ទីរពិសោធន៍រួមមានការធ្វើតេស្តឈាមរួមទាំងជីវគីមី។ នៅក្នុងវត្តមាននៃរោគសាស្ត្រការផ្លាស់ប្តូរសូចនាករ ESR និងប៊ីលីរុយប៊ីន (ការកើនឡើង) ជំងឺ leukocytosis ការកើនឡើងសកម្មភាពនៃ phosphatase អាល់កាឡាំងនឹងត្រូវបានរកឃើញ។ ជំងឺទឹកនោមអាចបង្ហាញដោយប្រយោលនូវរោគសញ្ញានៃការរលាកក្នុងបកស្មុគស្មាញ - ទឹកនោមធម្មតានិងកោសិកាឈាមសត្រូវបានរកឃើញនៅក្នុងទឹកនោម។
ព័ត៌មានដែលអាចជឿទុកចិត្តបាននៅពេលបញ្ជាក់ពីរោគសាស្ត្រត្រូវបានអនុវត្តដោយវិធីសាស្ត្រឧបករណ៍:
- អ៊ុលត្រាសោនអនុញ្ញាតឱ្យអ្នកកំណត់ទំហំនៃបែហោងធ្មែញដែលជាចំនួនរបស់ពួកគេវត្តមាននៃផលវិបាក។
- MRI ធ្វើឱ្យវាអាចធ្វើទៅបានដើម្បីវាយតម្លៃយ៉ាងច្បាស់និងត្រឹមត្រូវអំពីទំហំទំនាក់ទំនងនៃរចនាសម្ព័ន្ធវដ្តជាមួយនឹងបំពង់ក្រពេញ។
- scintigraphy (ការថតរូបភាព radionuclide) ត្រូវបានប្រើជាវិធីសាស្រ្តបន្ថែមដើម្បីបញ្ជាក់ពីទីតាំងនៃបែហោងធ្មែញ pathological នៅ parinham នៃក្រពេញ។
- វិធីព្យាបាលដោយប្រើអង់ដូស្កុបផ្នែកខាងឆ្អឹងខ្នងជាវិធីសាស្ត្រដែលមានភាពជាក់លាក់ខ្ពស់ផ្តល់ព័ត៌មានលម្អិតអំពីរចនាសម្ព័ន្ធបែហោងធ្មែញរចនាសម្ពន្ធ័និងការភ្ជាប់របស់វាជាមួយបំពង់ប៉ុន្តែមានហានិភ័យខ្ពស់នៃការឆ្លងក្នុងពេលពិនិត្យ។
- ការថតកាំរស្មីបែប Panoramic នៃប្រហោងពោះត្រូវបានប្រើដើម្បីកំណត់ព្រំដែននៃប្រហោងធ្មេញ។
ប្រសិនបើរចនាសម្ព័ន្ធនៃស្រទាប់ខាងក្នុងនៃទ្រង់ទ្រាយវដ្តមិនច្បាស់លាស់ការធ្វើកោសល្យវិច័យនៃជាលិកាលំពែងគឺចាំបាច់ដើម្បីបញ្ជាក់ឬបដិសេធភាពសាហាវ។ ការធ្វើកោសល្យវិច័យត្រូវបានអនុវត្តក្រោមការត្រួតពិនិត្យនៃការស្កេនអ៊ុលត្រាសោនឬក្នុងកំឡុងពេលស្កេន CT ។ ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលក្នុងកំឡុងពេលធ្វើកោសល្យវិច័យអនុញ្ញាតឱ្យរកឃើញរោគមហារីកទាន់ពេលវេលានិងការពារការលូតលាស់កោសិកាមហារីក។
ការព្យាបាលជំងឺរលាកលំពែងត្រូវបានអនុវត្តតាមរយៈអន្តរាគមន៍វះកាត់។ ការប្រើថ្នាំដោយប្រើដុំពកច្រើនបញ្ជាក់ថាគ្មានប្រសិទ្ធភាព។ ប្រតិបត្ដិការនេះមិនត្រូវបានចង្អុលបង្ហាញចំពោះដុំពកតូច (រហូតដល់ ៣០-៥០ ម។ ម។ ) ប្រសិនបើវាមិនប៉ះពាល់ដល់សរីរាង្គជិតខាងនិងមិនបង្ករោគសញ្ញាអវិជ្ជមាន។ ការដកយកចេញនូវដុំមហារីកសាហាវសូម្បីតែទំហំតូចក៏ដោយគឺចាំបាច់ដើម្បីបង្ការជំងឺមេតាសាស។
ក្នុងផ្នែកវះកាត់ក្រពះពោះវៀនវិធីសាស្ត្រ ៣ ត្រូវបានប្រើដើម្បីប្រឆាំងនឹងជំងឺរលាកលំពែង៖
- ការយកចេញនៃ foci រោគសាស្ត្រ - ការធ្វើលំហាត់ប្រាណឡើងវិញ,
- បង្ហូរទឹកស៊ីប (ខាងក្រៅនិងខាងក្នុង),
- laparoscopy
នៅពេលមានការរំភើបរាងកាយរាងពងក្រពើនិងផ្នែកដែលនៅជាប់គ្នានៃលំពែងត្រូវបានយកចេញ។ បរិមាណនៃការរំភើបអាស្រ័យលើទំហំនៃបែហោងធ្មែញស្ថានភាពនៃស្រទាប់ parinhematous នៃក្រពេញនេះ - ពួកគេអនុវត្តការធ្វើចលនាឡើងវិញនៃក្បាល, distal, pancreatoduodenal ។
ការបង្ហូរខាងក្នុងនៃបកត្រូវបានអនុវត្តតាមរយៈ anastomosis រវាងរាងកាយ cyst និងក្រពះ duodenum ឬពោះវៀនតូច។ ការបង្ហូរទឹកខាងក្នុងគឺជាវិធីសាស្រ្តដែលមានសុវត្ថិភាពនិងសរីរវិទ្យាដែលធ្វើអោយប្រសើរឡើងនូវស្ថានភាពរបស់អ្នកជំងឺ - ការឆ្លងកាត់មាតិកានៃបែហោងធ្មែញត្រូវបានធានាការឈឺចាប់បាត់លទ្ធភាពនៃការកើតឡើងវិញគឺតិចតួចបំផុត។
ការបង្ហូរខាងក្រៅនៃបកត្រូវបានអនុវត្តដោយវិធីស្មុគស្មាញនៃរោគសាស្ត្រ:
- កកកុញនៃ exudate purulent,
- បែហោងធ្មែញដែលគ្មានទម្រង់
- ការកើនឡើងនូវប្រព័ន្ធសរសៃឈាម (ការបង្កើតកប៉ាល់ថ្មី) នៅក្នុងជញ្ជាំងនៃបាស
- ស្ថានភាពធ្ងន់ធ្ងរទូទៅ។
ជាមួយនឹងការបង្ហូរទឹកខាងក្រៅផលវិបាកអវិជ្ជមានអាចកើតឡើងនៅក្នុងទម្រង់នៃការបង្កើត fistula ការរីកធំនៃបកនៅក្នុងទំហំការលូតលាស់នៃទ្រង់ទ្រាយថ្មី។ ជួនកាលជំងឺសួតកើតឡើង។ ក្នុងករណីណាក៏ដោយការបង្ហូរទឹកខាងក្រៅនិងខាងក្នុងត្រូវបានអនុវត្តតែជាមួយរចនាសម្ព័ន្ធដែលមានលក្ខណៈស្រាល។
Laparoscopy គឺជាវិធីសាស្ត្រសុភាពរាបមួយគុណសម្បត្តិរបស់វាគឺអវត្តមាននៃការវះកាត់យ៉ាងទូលំទូលាយនិងការជាសះស្បើយយ៉ាងឆាប់រហ័សរបស់អ្នកជំងឺ។ Laparoscopy គឺសមស្របសម្រាប់ការយកចេញនូវរចនាសម្ព័ន្ធវដ្តតែមួយនិងសំពីងសំពោង។ ខ្លឹមសារនៃអន្តរាគមន៍អន្ដរាគមន៍តិចតួចបំផុតគឺការដាក់បញ្ចូលម្ជុលដាល់ចូលទៅក្នុងហ្វុជីដែលមានបញ្ហាជាមួយនឹងការបឺតជញ្ជក់មាតិកា។
ការព្យាបាលដោយប្រើថ្នាំមានគោលបំណងក្នុងការកែជម្ងឺដែលនៅពីក្រោម។ នៅក្នុងវត្តមាននៃជំងឺរលាកលំពែងការតែងតាំងអង់ស៊ីមគឺចាំបាច់ដើម្បីធានាឱ្យមានការរំលាយអាហារគ្រប់គ្រាន់និងផ្ទុកចេញពីលំពែង។ ដើម្បីបំបាត់ការឈឺចាប់ថ្នាំបំបាត់ការឈឺចាប់និងថ្នាំបំបាត់ការឈឺចាប់ត្រូវបានប្រើ។ ការគ្រប់គ្រងជាតិគ្លុយកូសក្នុងឈាមគឺចាំបាច់ប្រសិនបើវាត្រូវបានរំខានថ្នាំសមស្របត្រូវបានចេញវេជ្ជបញ្ជា។
របបអាហារសម្រាប់ដំបៅវដ្តគឺផ្អែកលើការកើនឡើងនៃលំពែងអតិបរមា។ អាហាររូបត្ថម្ភដែលបានរៀបចំត្រឹមត្រូវអាចកាត់បន្ថយហានិភ័យនៃការកើតឡើងវិញនៃជំងឺនិងគាំទ្រដល់សមត្ថភាពអង់ស៊ីមរបស់ក្រពេញ។ គោលការណ៍នៃសារធាតុចិញ្ចឹមជាមួយនឹងជំងឺរលាកលំពែង៖
- អាហារូបត្ថម្ភប្រភាគនៅចន្លោះពេលស្មើគ្នា (៣-៤ ម៉ោង)
- អាហារទាំងអស់ត្រូវបានលុបចោលយ៉ាងហ្មត់ចត់
- វិធីសាស្រ្តធ្វើម្ហូប - ចម្អិនអាហារដុតនំអាំង។
- ការបដិសេធចំពោះខ្លាញ់និងចៀន
- ការដាក់កម្រិតនំបុ័ងនិងនំប៉័ង
- មូលដ្ឋាននៃរបបអាហារគឺអាហារប្រូតេអ៊ីន (ប្រូតេអ៊ីនដែលមានមូលដ្ឋានលើរុក្ខជាតិមិនគួរលើសពី ៣០% នៃកិតប្រចាំថ្ងៃ) ។
អ្នកជំងឺត្រូវបានហាមឃាត់យ៉ាងតឹងរឹងក្នុងការបរិភោគសាច់ខ្លាញ់ផ្សិតសណ្តែក។ អាហារដែលមានប្រយោជន៍បំផុតគឺផលិតផលទឹកដោះគោដែលមានមាតិកាខ្លាញ់ទាបសាច់មាន់និងសាច់ទួរគីស៊ុតឆ្អិននិងបន្លែបន្ទាប់ពីការព្យាបាលកំដៅ។ ពីភេសជ្ជៈទឹកផ្លែឈើដែលមិនប្រមូលផ្តុំចាហ៊ួយនិងផ្លែឈើ stewed មានប្រយោជន៍។ របបអាហារ - ពេញមួយជីវិតការសំរាកលំហែបន្តិចបន្តួចអាចបង្កឱ្យមានការខ្សោះជីវជាតិ។
ការព្យាករណ៍សម្រាប់ការរស់រានមានជីវិតអាស្រ័យលើមូលហេតុដើមនៃរោគសាស្ត្រវគ្គសិក្សានិងភាពគ្រប់គ្រាន់នៃការព្យាបាល។ ជំងឺនេះត្រូវបានកំណត់ដោយកម្រិតខ្ពស់នៃផលវិបាក - ក្នុងអ្នកជំងឺ 10-50% វគ្គសិក្សានៃជំងឺនេះត្រូវបានអមដោយជំងឺមហារីក, ការឆ្លងមេរោគនិងការហូរឈាមខាងក្នុង។ បន្ទាប់ពីការធ្វើម្តងទៀតវាមានឱកាសនៃបកថ្មីកើនឡើង។យោងតាមដំបូន្មានវេជ្ជសាស្រ្តការត្រួតពិនិត្យជាប្រចាំនិងការទទួលយកអង់ស៊ីមមានឱកាសក្នុងការរក្សាអាយុកាលធម្មតា។
ដើម្បីបងា្ករការកើតឡើងវិញនិងរក្សាស្ថានភាពស្ថេរភាពអ្នកជម្ងឺគួរតែ៖
- នៅជាប់នឹងរបបអាហារ
- បោះបង់ស្រា
- ការឆ្លើយតបឱ្យបានទាន់ពេលវេលាចំពោះបញ្ហាជាមួយនឹងការរលាកក្រពះពោះវៀន។
ដំបៅវដ្តនៃលំពែងគឺជាជំងឺដ៏កម្រមួយក្នុងករណីដែលគ្មានការព្យាបាលត្រឹមត្រូវផលវិបាកគឺគួរអោយស្អប់ខ្ពើម។ លទ្ធភាពនៃថ្នាំទំនើបអាចយកឈ្នះជំងឺនេះបានដោយជោគជ័យនិងជួយឱ្យអ្នកជំងឺអាចរស់នៅបានពេញលេញ។ រឿងចំបងគឺការធ្វើរោគវិនិច្ឆ័យដំបូងនិងវិធីសាស្រ្តដែលត្រូវបានជ្រើសរើសយ៉ាងល្អក្នុងការកម្ចាត់បក។
ជំងឺរលាកលំពែងគឺជាការបង្កើតឡើងដែលពោរពេញទៅដោយមាតិកាអង់ស៊ីម។ មូលហេតុចម្បងនៃការកើតឡើងរបស់វាគឺការខូចខាតដោយសារតែរបួសឬរលាក។
រោគសញ្ញាអាស្រ័យលើទីតាំងនិងទំហំនៃការបង្កើត។ ការធ្វើរោគវិនិច្ឆ័យរួមមានអ៊ុលត្រាសោស, ស៊ី។ អេ។ អេ។ អេ។ បន្ទាប់ពីវាការព្យាបាលបែបអភិរក្សឬវះកាត់ត្រូវបានចេញវេជ្ជបញ្ជា។
ប្រភេទនិងភាពខុសគ្នានៃការធ្វើទ្រង់ទ្រាយ
ការបែងចែកប្រភេទបកនៅលើលំពែងត្រូវបានអនុវត្តតាមលក្ខណៈនៃវគ្គសិក្សាការធ្វើមូលដ្ឋានីយកម្មនិងរចនាសម្ព័ន្ធផ្ទៃក្នុង។ រូបរាងរបស់ពួកវាអាចត្រូវបានគេសង្កេតឃើញនៅផ្នែកផ្សេងៗនៃរាងកាយដោយមានទំនាក់ទំនងជាមួយនេះមានបីប្រភេទគឺៈ
- វដ្តនៃក្បាល។ វាជារឿងធម្មតាតិចជាងអ្នកដទៃត្រូវបានបង្កើតឡើងនៅក្នុងបែហោងធ្មែញរបស់ថង់ដាក់ឥវ៉ាន់។ ភាពស្មុគស្មាញមួយអាចនឹងចាក់បញ្ចូល duodenum ។
- កញ្ចុំកន្ទុយមានទីតាំងនៅចុងចង្អៀតនៃលំពែង។ ការធ្វើមូលដ្ឋានីយកម្មឆ្អឹងខ្នងរបស់វាមិនប៉ះពាល់ដល់ជាលិកាដែលនៅជាប់គ្នាទេ។
- ដុំសាច់ដែលត្រូវបានធ្វើមូលដ្ឋានីយកម្មនៅលើសរីរាង្គនៃសរីរាង្គគឺជាផ្នែកមួយនៃទ្រង់ទ្រាយទូទៅបំផុតនៃប្រភេទនេះ។ វត្តមាននៃដុំពកបែបនេះគឺមានភាពទន់ខ្សោយជាមួយនឹងការផ្លាស់ប្តូរទីតាំងនៃក្រពះនិងពោះវៀនធំ។
រចនាសម្ព័ននៃការអប់រំមានទំនាក់ទំនងយ៉ាងច្បាស់ជាមួយនឹងបុព្វហេតុនៃរូបរាងរបស់វា។ រចនាសម្ព័នភាពខុសគ្នា
- ដុំពកមិនពិតដែលលេចឡើងបន្ទាប់ពីជំងឺ។ នាងមិនមានស្រទាប់ក្រពេញនៃអេទីភីលីមទេ។
- វដ្តពិតមួយដែលកើតឡើងនៅដំណាក់កាលនៃការបង្កើតសរីរាង្គក្នុងស្បូន។ ធ្វើរោគវិនិច្ឆ័យឃើញកម្រណាស់មានអាការរោគ។
ប្រសិនបើការបង្កើតគឺជាផលវិបាកនៃជំងឺរលាកលំពែងបន្ទាប់មកយោងទៅតាមធម្មជាតិនៃវគ្គសិក្សាយោងទៅតាមចំណាត់ថ្នាក់អាត្លង់តាពួកគេបែងចែក:
- ហឺរ។ ដុំសាច់ក្នុងករណីនេះមិនមានរចនាសម្ព័ន្ធជញ្ជាំងច្បាស់លាស់ទេ។
- Subacute ដែលត្រូវបានកំណត់ដោយវណ្ឌវង្កដែលមានជាតិសរសៃឬក្រឡាចត្រង្គ។
- អាប់សដែលត្រូវបានសម្គាល់ដោយវត្តមាននៃការបញ្ចេញជាតិអាល់កុលនៅក្នុងបែហោងធ្មែញ។
មូលហេតុចម្បងនៃការវិវត្តនៃដុំសាច់
ទំរង់ពិតនៃការអប់រំគឺជាលក្ខណៈនៃរោគសាស្ត្រសរីរាង្គខាងក្នុង។ វាត្រូវបានសម្គាល់ដោយទំហំមិនសំខាន់របស់វាអវត្តមាននៃពាក្យបណ្តឹងស្រទាប់អេពីភីនៅខាងក្នុងរចនាសម្ព័ន្ធ។ អ្នកអាចរកឃើញ cyst បែបនេះកំឡុងពេលស្កេនអ៊ុលត្រាសោន។
ពេលខ្លះទម្រង់ពិតអាចទៅជាមិនពិត។ នេះកើតឡើងនៅពេលដែលដុំពកបឋមលេចឡើងនៅពេលដែលបំពង់ត្រូវបានរារាំងនៅក្នុងស្បូន។ ការសម្ងាត់ដែលអាចបំបែកបានបង្កើតឡើងដែលបណ្តាលឱ្យមានការរលាករ៉ាំរ៉ៃ។ នៅក្នុងលក្ខខណ្ឌបែបនេះទម្រង់ជាជាលិកាសរសៃ, ដំណើរការនេះត្រូវបានគេហៅថាជំងឺរលាកទងសួត។
មូលហេតុនៃការលេចឡើងនៃជំងឺសរសៃប្រសាទគឺជាការរំលោភលើមុខងាររបស់រាងកាយ។
- ដំណើរការរលាកឧទាហរណ៍ជំងឺរលាកលំពែងជំងឺរលាកលំពែង។ ទាក់ទងនឹងកត្តាទូទៅបំផុតច្រើនជាង 80% នៃករណីនៃការធ្វើទ្រង់ទ្រាយមិនពិតកើតឡើងបន្ទាប់ពីការលេចឡើងនៃជំងឺរលាកលំពែង។
- ជំងឺរលាកលំពែងនៅពេលដុំថ្មរារាំងបំពង់។
- របួសសរីរាង្គ 14% នៃបកមិនពិតត្រូវបានបង្កើតឡើងសម្រាប់ហេតុផលនេះ។ ក្នុងនោះ ៨៥% ធ្វើឱ្យប៉ះពាល់ដល់ដងខ្លួននិងកន្ទុយក្រពេញហើយ ១៥ ភាគរយទៀតធ្លាក់លើក្បាល។
- អាហាររូបត្ថម្ភមិនត្រឹមត្រូវ។ ការរំលោភបំពាននៃអាហារដែលមានជាតិខ្លាញ់ហឹរនាំឱ្យធាត់ដែលបណ្តាលឱ្យមានការរំលោភលើការរំលាយអាហារ lipid ។
- របៀបរស់នៅមិនល្អជាពិសេសការញៀនស្រា។
- ដុំសាច់នៅលើសរីរាង្គ។
- វត្តមាននៃជំងឺ helminth ជាពិសេសជំងឺ cysticercosis និង echinococcosis ។
- បានធ្វើអន្តរាគមន៍វះកាត់លើសរីរាង្គណាមួយនៃក្រពះពោះវៀន។
- ជំងឺទឹកនោមផ្អែម។
គស្ញនរូបរាងរបស់បក
រោគសញ្ញាអាចបង្ហាញថាជាការមិនស្រួលស្រាលឬឈឺចាប់ខ្លាំងវាអាស្រ័យលើទំហំនិងទីតាំងនៃការបង្កើត។ បកតូចមិនបង្កឱ្យមានបញ្ហាធ្ងន់ធ្ងរទេព្រោះពួកគេមិនបង្រួមសរីរាង្គទេករណីលើកលែងគឺមានទ្រង់ទ្រាយច្រើន។
ប្រសិនបើទំហំនៃដុំសាច់គួរឱ្យកត់សម្គាល់នោះអ្នកជំងឺមានអារម្មណ៍ថា:
- ការវាយប្រហារនៃជំងឺរលាកលំពែងក្នុងទម្រង់ស្រួចស្រាវ។ ការឈឺចុកចាប់ពណ៌ប្រផេះ Paroxysmal កើនឡើងបន្ទាប់ពីញ៉ាំឬផឹកគ្រឿងស្រវឹងហើយការប្រើថ្នាំប្រឆាំងនឹងមេរោគនិង NSAIDs មិននាំមកនូវភាពធូរស្បើយទេ។ ក្អួតហើមពោះរាគអាចចូលរួមក្នុងស្ថានភាពនេះ។ បន្ទាប់ពីមួយខែ, អ្នកជំងឺបានធូរស្បើយមុនពេលធូរស្បើយ។
- ពន្លឺបន្ទាប់ខុសគ្នាត្រង់អាំងតង់ស៊ីតេនិងថិរវេលា។
- ញាក់សីតុណ្ហាភាពរាងកាយអាចកើនឡើង។
- ភាពទន់ខ្សោយទូទៅដែលត្រូវបានកំណត់ដោយការអស់កម្លាំងល្ហិតល្ហៃ។
- ភាពធ្ងន់ធ្ងរលេចឡើងភាគច្រើននៅក្នុង hypochondrium ខាងឆ្វេង។
- ស្បែកនៃមុខផ្លាស់ប្តូរ, ទទួលបានពណ៌លឿង។
- ការនោមក្លាយជាញឹកញាប់ការធ្វើទារុណកម្មការស្រេកទឹក។
សញ្ញាអាចមានការបង្ហាញដែលអាចមើលឃើញ។។ ក្នុងករណីនេះការលាតសន្ធឹងនៃជញ្ជាំងអាចមើលឃើញនៅក្រោម sternum ។ ភាគច្រើនជាញឹកញាប់នេះបង្ហាញពីទ្រង់ទ្រាយធំមួយដែលមានទីតាំងនៅលើក្បាលក្រពេញ។
លក្ខណៈនៃរោគសញ្ញាអាចបង្ហាញពីការធ្វើមូលដ្ឋានីយកម្មនៃការអប់រំ។ ប្រសិនបើវាមានទីតាំងនៅលើក្បាលនៃសរីរាង្គហើយច្របាច់បំពង់ទឹកប្រមាត់បន្ទាប់មកអ្នកជំងឺត្រូវបានធ្វើទារុណកម្មដោយការជម្រុញនៃការចង្អោរនិងក្អួត, ពណ៌លឿងនៃអាំងតេក្រាល។
នៅពេលដែលការចូលរួមក្នុងដំណើរការនៃបំពង់មេនៃក្រពេញកើតឡើង, ការរំលាយអាហារតូចចិត្ត, រាគ, រោគសញ្ញាឈឺចាប់ធ្ងន់ធ្ងរត្រូវបានគេសង្កេតឃើញ។ ខ្សោយជាមួយនឹងគ្រុនក្តៅបង្ហាញពីការវិវត្តនៃអាប់សដោយសារតែការឆ្លង។
ការធ្វើរោគវិនិច្ឆ័យ
បន្ថែមពីលើការប្រមូលអេណាមិសនិងការធ្វើតេស្តឆ្លងកាត់ការត្រួតពិនិត្យឧបករណ៍ត្រូវបានអនុវត្តដើម្បីកំណត់អត្តសញ្ញាណរោគសាស្ត្រដែលរួមមាន:
- អ៊ុលត្រាសោនៃពោះ។ វិធីសាស្រ្តនេះអនុញ្ញាតឱ្យអ្នកកំណត់វត្តមានរបស់ស៊ីបទំហំទីតាំងនិងរូបរាងរបស់វា។ លំពែងដែលមានសុខភាពល្អត្រូវបានតំណាងដោយការបង្កើតអេកូហ្សែនមើមខ្មៅ។ វត្តមាននៃដុំពកអាចត្រូវបានកំណត់ដោយតំបន់រាងមូលស្រាលជាងមុននៅលើដងខ្លួននៃសរីរាង្គ។ ប្រសិនបើការបង្កើតមានជញ្ជាំងផ្ទាល់ខ្លួនបន្ទាប់មកពួកគេត្រូវបានតំណាងដោយវណ្ឌវង្កច្បាស់លាស់ជាមួយនឹងគែមរលោង។
- MRI ជួយធ្វើឱ្យមានភាពខុសគ្នានៃបកពីរោគសាស្ត្រដទៃទៀតដែលមានរោគសញ្ញាដែលទាក់ទង។
- ស៊ីធី
- ERCP អនុញ្ញាតឱ្យអ្នកពិនិត្យមើលជញ្ជាំងនៃបំពង់តាមរយៈកែវថតពិសេសហើយធ្វើការវិភាគសម្រាប់ការវិភាគជីវគីមីមីក្រូជីវសាស្ត្រនិងរោគវិទ្យា។ ទោះបីជាមានព័ត៌មានគ្រប់គ្រាន់ក៏ដោយការធ្វើរោគវិនិច្ឆ័យបែបនេះគឺកម្រមានណាស់ព្រោះវាមានហានិភ័យខ្ពស់នៃការឆ្លងមេរោគរបស់អ្នកជំងឺ។
ការសិក្សាមន្ទីរពិសោធន៍កម្របង្ហាញទិន្នន័យរោគសាស្ត្រប៉ុន្តែជួយកំណត់ការហូរឈាមដែលលាក់នៅក្នុងតំបន់បក។
វិធីសាស្ត្រព្យាបាលតាមបែបបុរាណ
គ្រូពេទ្យឯកទេសខាងក្រពះពោះវៀនផ្តល់ជំហររង់ចាំមើលក្នុងករណីក្នុងករណី៖
- ការកើតឡើងតែមួយនៃបក។
- ទំហំតូចមួយនៃការអប់រំ (រហូតដល់ 2-3 សង់ទីម៉ែត្រ) ។
- ការកំណត់ច្បាស់លាស់នៃបែហោងធ្មែញ។
- អវត្ដមាននៃផលវិបាកនិងផលប៉ះពាល់លើសរីរាង្គជិតខាង។
ក្នុងករណីនេះការណែនាំរបស់វេជ្ជបណ្ឌិតរួមមានរបបអាហារនិងថ្នាំ៖
- ភ្នាក់ងារប្រឆាំងនឹងបាក់តេរីគឺចាំបាច់ដើម្បីការពារការឆ្លងនៃតំបន់ដែលរងផលប៉ះពាល់។ ការត្រៀមលក្ខណៈ Tetracycline និង cephalosporin ត្រូវបានប្រើជាចម្បង។
- ថ្នាំទប់ប្រូតេអុីនជួយបំបាត់ការឈឺចាប់និងកាត់បន្ថយការសំងាត់របស់អង់ស៊ីម។ ទាំងនេះគឺជាអូម៉ីហ្សូល, អូមេស, រ៉ាបេភេហ្សូល។
- ដើម្បីធ្វើឱ្យប្រសើរឡើងនូវការរំលាយអាហារ, ភ្នាក់ងាររំញោចអង់ស៊ីមត្រូវបានគេប្រើឧទាហរណ៍ Creon, Pancreatin ។
បន្ទាប់ពីប្រើថ្នាំអស់មួយខែពួកគេធ្វើរោគវិនិច្ឆ័យម្តងទៀត។
ប្រសិនបើការអប់រំមិនកើនឡើងក្នុងទំហំហើយអ្នកជំងឺមានអារម្មណ៍ថាមានភាពប្រសើរឡើងបន្ទាប់មកគ្រូពេទ្យឯកទេសខាងក្រពះពោះវៀនតែងតាំងដំណើរទស្សនកិច្ចជាបន្តបន្ទាប់ទៅអ៊ុលត្រាសោនក្នុងរយៈពេលប្រាំមួយខែ។ នៅពេលដែលការព្យាបាលមិននាំមកនូវប្រសិទ្ធិភាពដែលចង់បានហើយវដ្តបន្តកើនឡើងប្រតិបត្តិការដែលបានគ្រោងទុកត្រូវបានចេញវេជ្ជបញ្ជា។
ជារឿយៗអ្នកជំងឺចាប់អារម្មណ៍ថាតើការអប់រំអាចដោះស្រាយដោយខ្លួនឯងបានដែរឬទេ។ មានករណីនៅពេលដែលបន្ទាប់ពីរយៈពេល ៣-៥ ខែដោយមានអាហារូបត្ថម្ភត្រឹមត្រូវនិងប្រើថ្នាំសមស្របដុំសាច់នោះនឹងបាត់ទៅវិញ។ ប៉ុន្តែនេះអនុវត្តភាគច្រើនចំពោះបកក្លែងក្លាយដែលបណ្តាលមកពីជំងឺរលាកលំពែង។ នៅក្នុងដំណើរការរ៉ាំរ៉ៃនៃជំងឺនេះការរីកចម្រើនយ៉ាងឆាប់រហ័សនៃដំណើរការគឺជាលក្ខណៈ។
តើត្រូវការប្រតិបត្តិការនៅពេលណា?
ជាមួយនឹងភាពគ្មានប្រសិទ្ធភាពនៃការព្យាបាលបែបអភិរក្សការវះកាត់ត្រូវបានចង្អុលបង្ហាញ។ វិធីសាស្រ្តជាច្រើននៃអន្តរាគមន៍វះកាត់ត្រូវបានគេស្គាល់រួមទាំងនីតិវិធីរាតត្បាតតិចតួចបំផុត។
ការដកយកចេញនៃដុំពកដែលត្រូវបានកំណត់ត្រូវបានកំណត់ដោយហានិភ័យទាបបំផុតនៃផលវិបាក។ វិធីសាស្រ្តនេះមានប្រសិទ្ធភាពក្នុងការកំណត់ទីតាំងបង្កើតតែមួយនៅលើដងខ្លួនឬក្បាលរបស់សរីរាង្គ។។ ក្នុងកំឡុងពេលប្រតិបត្តិការតំបន់ដែលរងផលប៉ះពាល់ត្រូវបានគេចាក់ថ្នាំស្ពឹកបន្ទាប់ពីនោះសេចក្តីប្រាថ្នាឬម្ជុលដាល់ត្រូវបានបញ្ចូលទៅក្នុងស្នាមវះតូចមួយនៅក្នុងតំបន់អេពីដេមី។
ផ្តោតលើធម្មជាតិនៃដំណើរការគ្រូពេទ្យវះកាត់អាចអនុវត្តបាន:
- ជំងឺក្រិនសរសៃឈាមនៅពេលភ្នាក់ងារសកម្មគីមីត្រូវបានចាក់ចូលទៅក្នុងបែហោងធ្មែញដែលបានសម្អាត។ ក្នុងករណីនេះដុំពកត្រូវបានបិទដោយជាលិកាភ្ជាប់។
- បង្ហូរបង្ហូរទឹកដែលមាននៅក្នុងការសម្អាតបែហោងធ្មែញនិងតំឡើងបំពង់ជ័រសម្រាប់ការហូរចេញនៃ exudate ។ ការយកចេញនៃការបង្ហូរទឹកកើតឡើងបន្ទាប់ពីការបញ្ចប់នៃការហូរទឹករំអិល។ contraindication ទៅនីតិវិធីនេះគឺជាទំហំធំនៃ cyst ឬការបិទនៃបំពង់នេះ។
នៅពេលដែលការវះកាត់កាត់មិនអាចធ្វើទៅបានគ្រូពេទ្យវះកាត់ធ្វើការវះកាត់ laparoscopic ។ ចំពោះបញ្ហានេះ ២ ផ្នែកដែលត្រូវបានបង្កើតឡើងតាមរយៈឧបករណ៍ឆ្លុះកាំរស្មីត្រូវបានបញ្ចូល។
អ្នកអាចធ្វើដូចនេះបាន៖
- ការរំភើបនិងការបែកពពុះមាត់ជាមួយនឹងការបើកនិងការបំផ្លាញបែហោងធ្មែញនិងការបញ្ចោញជាបន្តបន្ទាប់នៃបក។ វាត្រូវបានបង្ហាញតែជាមួយទីតាំងជាក់ស្តែងនៃការបង្កើតប៉ុណ្ណោះ។
- ភាពធន់នៃផ្នែកដែលរងផលប៉ះពាល់នៃក្រពេញ។ វាត្រូវបានអនុវត្តនៅក្នុងវត្តមាននៃការអប់រំដ៏ធំមួយ។ កន្លែងសរីរាង្គត្រូវបានយកចេញនៅកន្លែងដែលរងផលប៉ះពាល់។
- ប្រតិបត្តិការហ្វ្រី។ វាត្រូវបានចង្អុលបង្ហាញសម្រាប់អ្នកជំងឺដែលមានការពង្រីកបំពង់យ៉ាងខ្លាំង។ ក្នុងកំឡុងពេលប្រតិបត្តិការបំពង់ក្រពេញត្រូវបានដាក់ចូលទៅក្នុងពោះវៀនតូច។
គុណវិបត្តិនៃឧបាយកល laparoscopic គឺជាហានិភ័យខ្ពស់នៃផលវិបាក។ ក្នុងករណីដែលមិនមានលទ្ធភាពប្រើបច្ចេកទេសទាំងនេះការវះកាត់ laparotomy ត្រូវបានអនុវត្ត។
នេះគឺជាប្រតិបត្តិការធម្មតាដែលពាក់ព័ន្ធនឹងការស្តារនីតិសម្បទារយៈពេលយូរ។
ក្នុងករណីនេះអ្នកអាចចំណាយ:
- ការរំភើបនិងការបង្ហូរខាងក្រៅនៃបក។
- បើកក្រពេញឡើងវិញពេញនិងផ្នែកនៃក្រពេញ។
- Marsupialization ។ ក្នុងករណីនេះការធ្វើកោសល្យវិច័យនិងអនាម័យនៃបែហោងធ្មែញត្រូវបានអនុវត្តបន្ទាប់មកគែមនៃស្នាមវះនិងជញ្ជាំងនៃ cyst ត្រូវបានធ្វើឱ្យធូររលុង។ គុណវិបត្តិនៃឧបាយកលនេះគឺជាហានិភ័យនៃការឆ្លងកាត់ដែលមិនចេះនិយាយ។
វិធីសាស្រ្តជំនួសនិងការប្រើប្រាស់របស់ពួកគេក្នុងការព្យាបាល
ឱសថបុរាណទាំងអស់ដែលប្រើដោយអ្នកជំងឺគួរតែត្រូវបានយល់ស្របជាមួយគ្រូពេទ្យឯកទេសខាងក្រពះពោះវៀន។ ជាទូទៅការព្យាបាលត្រូវបានអនុវត្តជាមួយនឹងការរៀបចំឱសថជួយបំបាត់ការរលាកនិងស្តារជាលិកាសរីរាង្គឡើងវិញ។
- Calendula, celandine និង yarrow ត្រូវបានគេយកតាមសមាមាត្រស្មើៗគ្នា។ 1 ស្លាបព្រានៃល្បាយត្រូវបានចាក់ចូលទៅក្នុងទឹករំពុះ 250 មីលីលីត្រហើយទទូចប្រហែល 2 ម៉ោងបន្ទាប់ពីនោះវាត្រូវបានគេយកមុនពេលញ៉ាំក្នុង 60 មីលីលីត្រ។
- យកពីរផ្នែកនៃទឹកក្រឡុកនិង calendula 1 ផ្នែកនៃព្រួញរបស់ plantain យកកែវទឹករំពុះមួយកែវហើយទុកវាឱ្យញ៉ាំរយៈពេល ២ ម៉ោង។ ដោយបានលាតសន្ធឹងពួកគេផឹក 60 មីលីលីត្រក្នុងមួយថ្ងៃរយៈពេល 1 ខែ។
- ការលាយបញ្ចូលគ្នាត្រូវបានធ្វើឡើងពីផ្នែកស្មើគ្នានៃស្លឹកស្ត្រប៊ឺរីលីងធូនប័ររីបេរីខៀវស្លឹកសណ្តែកដើមពោត។ ទៅ 1 tbsp ។ ទឹករំពុះ 250 មីលីលីត្រត្រូវបានបន្ថែមទៅស្លាបព្រានៃល្បាយហើយត្រូវបានអនុញ្ញាតឱ្យញ៉ាំពេញមួយយប់។ ដោយបានលាតសន្ធឹងសូមផឹក 125 មីលីលីត្រក្នុងមួយថ្ងៃរយៈពេល 2 សប្តាហ៍។ បន្ទាប់ពីសម្រាក 7 ថ្ងៃវគ្គសិក្សាត្រូវបានធ្វើម្តងទៀត។
សារៈសំខាន់នៃអាហាររូបត្ថម្ភត្រឹមត្រូវ
របបអាហារដែលមានបកជួយលុបបំបាត់ការប្រើប្រាស់អាហារមានជាតិខ្លាញ់ប្រៃនិងការគ្រប់គ្រងកាបូអ៊ីដ្រាត។ ចានចាំបាច់ត្រូវចំហុយឬដាំឱ្យពុះក្នុងទឹក។ ផ្លែឈើនិងបន្លែគួរតែត្រូវបានបន្ថែមទៅក្នុងរបបអាហារ។
អាហារដែលអ្នកបរិភោគមិនគួរក្តៅឬត្រជាក់ឡើយ។។ សម្រាប់រយៈពេលនៃការព្យាបាលការទទួលទានភេសជ្ជៈមានជាតិអាល់កុលត្រូវបានហាមឃាត់។ អាហាររូបត្ថម្ភរបស់អ្នកជំងឺគួរតែរួមបញ្ចូលអាហារ ៥-៦ ដងក្នុងមួយថ្ងៃក្នុងផ្នែកតូចៗ។
នៅពេលដែលដុំពកឈានដល់ទំហំធំនិងប៉ះពាល់ដល់ស្ថានភាពអ្នកជំងឺការវះកាត់ដែលបានគ្រោងទុកត្រូវបានចេញវេជ្ជបញ្ជា។ ក្នុងការរៀបចំសំរាប់អន្តរាគមន៍វះកាត់អ្នកជំងឺត្រូវបានគេណែនាំអោយសង្កេតមើលរបបអាហារហូបចុកអ្នកឯកទេសអាហាររូបត្ថម្ភនឹងជួយបង្កើតបញ្ជីប្រហាក់ប្រហែលដែលគួរតែរួមបញ្ចូលមាតិកាខ្ពស់៖
- ប្រូតេអ៊ីន, ពាក់កណ្តាលនៃពួកគេគួរតែទាក់ទងទៅនឹងផលិតផលនៃដើមកំណើតសត្វ។
- វីតាមីនជាពិសេសក្រុមខ, អេនិងស៊ី។
- ផលិតផលផ្សំថ្នាំ lipotropic ។
វាក៏ចាំបាច់ផងដែរក្នុងការមិនរាប់បញ្ចូលខ្លាញ់កាបូអ៊ីដ្រាតនិងអាហារដែលមានកូលេស្តេរ៉ុលខ្ពស់។
ផលវិបាកវដ្ត
ការព្យាករណ៍គឺអំណោយផលតែជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យទាន់ពេលវេលានៃរោគសាស្ត្រ។ ភាពស្មុគស្មាញត្រូវបានគេសង្កេតឃើញនៅក្នុងទំរង់នៃការបន្ថែមការហូរឈាមខាងក្នុងនិងការលេចចេញនូវស្នាមប្រេះ។ ក្នុងករណីដ៏អាក្រក់បំផុតផលវិបាកអាចជារឿងគួរឱ្យព្រួយបារម្ភ: ការដាច់រហែកនៃដុំពកឬការបង្កើតបានក្លាយទៅជាសាហាវ។
ហានិភ័យនៃការកើតឡើងវិញគឺអស្ចារ្យសូម្បីតែក្រោយពេលវះកាត់ក៏ដោយ។
វិធានការបង្ការ
ដោយដឹងពីគ្រោះថ្នាក់នៃជំងឺរលាកលំពែងអ្នកត្រូវតាមដានសុខភាពរបស់អ្នកនិងប្រកាន់ខ្ជាប់នូវច្បាប់មួយចំនួន៖
- បដិសេធទម្លាប់អាក្រក់: ជក់បារីផឹកស្រា។
- ដឹកនាំរបៀបរស់នៅសកម្ម។
- ត្រួតពិនិត្យរបបអាហារប្រសិនបើមានទំងន់លើសបន្ទាប់មកអ្នកត្រូវកម្ចាត់គីឡូក្រាមដែលមិនចាំបាច់ដោយមានជំនួយពីរបបអាហារត្រឹមត្រូវនិងសំណុំលំហាត់។
- ព្យាបាលទាន់ពេលវេលានៃរោគសាស្ត្រនៃក្រពះពោះវៀន។
- ប្រើថ្នាំតែក្រោមការត្រួតពិនិត្យរបស់វេជ្ជបណ្ឌិតហើយមិនលើសពីរយៈពេលដែលបានណែនាំទេ។
ជំងឺរលាកលំពែងគឺមានគ្រោះថ្នាក់សម្រាប់ការអភិវឌ្ឍយ៉ាងឆាប់រហ័សនិងការរំលោភលើសរីរាង្គដែលនៅជាប់គ្នា។ ការព្យាបាលបែបអភិរក្សមិនមានប្រសិទ្ធភាពជាពិសេសនៅក្នុងវត្តមាននៃទ្រង់ទ្រាយធំ។ ដូច្នេះបន្ទាប់ពីធ្វើរោគវិនិច្ឆ័យរបបអាហារនិងអ៊ុលត្រាសោនបង្ការត្រូវបានណែនាំ។ ប្រតិបត្ដិការដែលបានគ្រោងទុកនៃការបង្ហូរទឹកនៃបែហោងធ្មែញត្រូវបានអនុវត្តដោយមានវត្តមាននៃបកធំ ៗ ឬការបញ្ចេញទឹករំអិល។
ស៊ីក្លូដូណូម៉ាស
neoplasm ដែលមានលក្ខណៈសាមញ្ញបំផុតដែលវិវឌ្ឍន៍ពីអេពីតូល្យូមនៃលំពែង។ វាកើតឡើងក្នុង 10-15% នៃដំបៅវដ្តទាំងអស់នៃលំពែងនិងក្នុង 1,5-4% នៃដំបៅដុំសាច់របស់វា។ ធ្វើមូលដ្ឋានីយកម្មញឹកញាប់ជាងនៅកន្ទុយឬដងខ្លួនរបស់ក្រពេញ។ ភាគច្រើនស្ត្រីរងទុក្ខ។
យោងតាមចំណាត់ថ្នាក់វិទ្យាសាស្ត្រអន្តរជាតិនាពេលបច្ចុប្បន្នរបស់អង្គការសុខភាពពិភពលោក (J. Kloppel et al ។ , 1996) មានដុំសាច់មហារីកលំពែងស្រាល ៗ ចំនួន ៣ ប្រភេទផ្សេងៗគ្នាត្រូវបានគេសម្គាល់ឃើញមានៈដុំមហារីកស៊ីអ៊ីតសឺរស្យូមនិងដុំសាច់មហារីកពោះវៀនធំ។
Cystadenoma ធ្ងន់ធ្ងរ
cystadenoma ប្រភេទលំពែងក្នុងករណីភាគច្រើនគឺជាការបង្កើតបែហោងធ្មែញដែលនៅខាងក្នុងមានអង្គធាតុរាវដែលមានជាតិអាល់កុលច្បាស់លាស់។ លក្ខណៈវិទ្យាសាស្រ្តនៃ cystadenoma សៀរៀលមិនច្បាស់លាស់ទេទោះបីជាវាត្រូវបានគេជឿជាក់ថាវាអាចវិវឌ្ឍន៍ពីកោសិកា epithelial នៃលំពែង acini ដោយសារតែការផ្លាស់ប្តូរនៅក្នុងក្រូម៉ូសូម Zp25 ។
លក្ខណៈពិសេសមួយនៃរចនាសម្ព័ន្ធម៉ាក្រូស្កូបនៃដុំសាច់សាហាវនៃលំពែងគឺជាវត្តមាននៅក្នុងបែហោងធ្មែញនៃរចនាសម្ព័ន្ធជាលិកាបន្ថែម - ម៉ាសស៊ីតេឬម៉ាសរឹង (រូបភាព 58-11) ។

រូបភព។ ៥៨-១១ ។ cystadenoma កន្ទុយលំពែងធ្ងន់ធ្ងរ: ក - ការរៀបចំផ្នែក, ខ - រូបភាពឆ្លុះអាតូម។
ការពិនិត្យប្រវត្តិសាស្រ្តនៃជញ្ជាំងនៃស៊ីអ៊ីតសឺរ៉ូសបង្ហាញពីស្រទាប់ខាងក្នុងផ្នែកខាងក្នុងដែលមានកោសិកាគូបតែមួយស្រទាប់ហើយក្នុងអំឡុងពេលស្នាមប្រឡាក់អ៊ីស្ត្រូជែនគ្រាប់គ្លីសេរីនត្រូវបានគេរកឃើញនៅខាងក្នុងកោសិកា epithelial ទាំងនេះ។
ជាមួយនឹងសឺរស៊ីអ៊ីដសឺរស៊្រីមបែងចែកដុំពកទៅជាបកតូចៗជាច្រើនធ្វើឱ្យវាមើលទៅដូចជាក្រេបទឹកឃ្មុំ។ បំរែបំរួលរចនាសម្ព័នរបស់ cystadenoma ត្រូវបានគេហៅថា microcystic ហើយវាត្រូវបានគេចាត់ទុកថាជាលក្ខណៈសម្រាប់តែដុំសាច់មហារីកមួយប្រភេទនៃលំពែង។ ទោះយ៉ាងណាក៏ដោយមានបំរែបំរួលមួយផ្សេងទៀតនៃរចនាសម្ព័នរូបវិទ្យានៃដុំមហារីករាងស្វែរនៅពេលវាមើលទៅដូចជាដុំពកដែលគ្មានភេទហើយភាគថាសខាងក្នុងគឺអវត្តមានទាំងស្រុងនៅក្នុងវា។ វ៉ាស៊ីដ្យូមឺរវ៉ារ្យ៉ង់នេះត្រូវបានគេហៅថាម៉ាក្រូកូស៊ីទិកឬអូលីកូកូ។ វាពិបាកក្នុងការបែងចែកពីគុជខ្យង។
ជំងឺនេះរីកចម្រើនយឺតណាស់ហើយការសង្កេតរយៈពេលវែងប្រហែលជាមិនបង្ហាញពីការកើនឡើងនៃទំហំនៃសេរ៉ូមស៊ីស្តូដានោះទេ។ ករណីនៃការផ្លាស់ប្តូរដ៏សាហាវរបស់វាទៅជា cystadenocarcinoma serum គឺជាលក្ខណៈធម្មតា។
ទំហំនៃដុំសាច់សាហាវបែបនេះជាធម្មតាមិនលើសពី ៥-៧ ស។ ម។ ជារឿយៗជំងឺនេះត្រូវបានរកឃើញក្នុងកំឡុងពេលពិនិត្យបង្ការ។ រោគសញ្ញាគ្លីនិកកម្រត្រូវបានសម្តែងដោយមិនសមហេតុសមផលដែលភាគច្រើនជាការឈឺចាប់រ៉ាំរ៉ៃនៅក្នុងតំបន់ epigastric ។ នៅក្នុងការធ្វើរោគវិនិច្ឆ័យអត្ថន័យសំខាន់ជាកម្មសិទ្ធិ ការស្កេនអ៊ុលត្រាសោន, ស៊ីធី និង MRIផងដែរ endosonography។ សម្រាប់ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជាមួយជំងឺសរសៃប្រសាទអ្នកអាចប្រើបាន កាច់ម្ជុលល្អ ៗ កាត់តាមសេចក្តីប្រាថ្នានិងការពិនិត្យមាតិកា នៅលើសកម្មភាពរបស់អាមីលឡានិងជាពិសេសសមាសភាពកោសិកា។
ការរួមបញ្ចូលគ្នានៃលក្ខណៈពិសេសដែលបានចុះបញ្ជីនៃដុំសាច់ដែលមានរាងជារង្វង់នេះជៀសវាងការធ្វើអន្តរាគមន៍វះកាត់និងផ្តល់អនុសាសន៍ឱ្យធ្វើការពិនិត្យឧបករណ៍ប្រចាំឆ្នាំដល់អ្នកជំងឺ។ ប្រតិបត្ដិការត្រូវបានចង្អុលបង្ហាញសម្រាប់ការកើនឡើងនៃរោគសញ្ញានិងការកើនឡើងនៃទំហំនៃវដ្តជាង ៥-៦ ស។ ម។ ការប្រើកម្លាំងអាចប្រើបានក្នុងចំនោមវិធីសាស្រ្តនៃការព្យាបាលដោយការវះកាត់ហើយមានតែការធ្វើមូលដ្ឋានីយកម្មនៃបកនៅក្នុងកន្ទុយគឺការសន្សំឡើងវិញនៃលំពែងអាចធ្វើទៅបាន។ ប្រតិបត្ដិការនៃការបង្ហូរទឹកខាងក្រៅឬខាងក្នុងមិនអាចទទួលយកបានទេ។ សារៈសំខាន់នៃការពិនិត្យប្រវត្ដិសាស្ដ្រនៃជញ្ជាំងគ្រីស្តាល់ដោយមិនចាំបាច់មានហានិភ័យក្នុងការជ្រើសរើសវិធីសាស្ត្រមិនគ្រប់គ្រាន់ឬបរិមាណនៃការវះកាត់ជាពិសេសក្នុងលក្ខខណ្ឌនៃការប្រើប្រាស់វិធីសាស្រ្តរាតត្បាតតិចតួចបំផុតគួរតែត្រូវបានសង្កត់ធ្ងន់។
Cystadenoma មួន
cystadenoma មួនត្រូវបានកំណត់ដោយភាពចម្រុះនៃរចនាសម្ព័ន្ធ។ ក្នុងករណីភាគច្រើនវាគឺជាវដ្តពហុអង្គជំនុំជម្រះធំមួយ (រូបភាព ៥៨-១២) ដែលពោរពេញទៅដោយទឹករំអិលដែលមានជាតិ viscous ឬមាតិកាឬសដូងបាតដែលមានជញ្ជាំងក្រាស់។
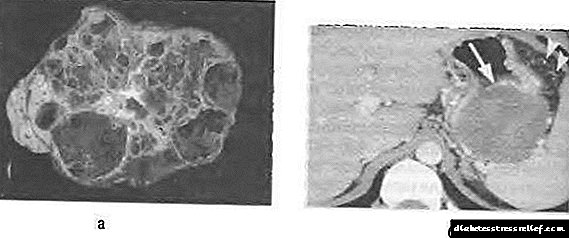
រូបភព។ ៥៨-១២ ។ ជំងឺរលាកលំពែងដែលធ្វើពីលំពែង: ក - ការរៀបចំផ្នែក, ខ - គណនា tomogram ជាមួយនឹងការបង្កើនកម្រិតពណ៌។
ជារឿយៗវាមានរចនាសម្ព័ននៃវដ្តតែមួយដែលគ្មានភេទដោយគ្មានភាគថាសខាងក្នុង (ទំរង់ម៉ាក្រូអូក្លូប៊ី) ។ យោងទៅតាមសម្មតិកម្មមួយក្នុងចំណោមការសន្មតទូទៅបំផុតវាត្រូវបានគេជឿថាដុំសាច់ដុះក្នុងក្រពេញបញ្ចេញពីជាលិកាក្រពេញអូវែដែលជាធាតុដែលធ្លាក់ចូលទៅក្នុងចំណាំលំពែងនៅក្នុងរយៈពេលនៃការលូតលាស់ពោះវៀន។ ជាលិការនៃជញ្ជាំងនិងសសៃនៃ cystadenoma mucinous គឺស្រដៀងទៅនឹងជាលិកា stromal នៃ ovary ដែលជាមូលហេតុដែលវាត្រូវបានគេហៅថា stroma ដូចអូវែ។ នេះត្រូវបានគេចាត់ទុកថាជាចំណុចពិសេសមួយនៃរចនាសម្ព័ននៃដុំសាច់មហារីករាងសំប៉ែត។ រចនាសម្ពន្ធ័ histological នៃជញ្ជាំងនៃដុំសាច់មហារីករាងសំប៉ែតត្រូវបានកំណត់លក្ខណៈដោយស្រទាប់អេពីដេមីដែលមានសមាសធាតុអេពីដេមីដែលផ្ទុកទៅដោយជាតិរំអិល។ ស្នាមប្រឡាក់អ៊ីស្តូឡូកសម្រាប់គ្លីកូហ្សែនក្នុងករណីនេះផ្តល់នូវលទ្ធផលអវិជ្ជមាន។
cystadenoma ដែលមានជាតិមួនច្រើនមានការរីកចម្រើនយ៉ាងឆាប់រហ័សហើយនៅពេលរកឃើញវាច្រើនតែមានអង្កត់ផ្ចិតរហូតដល់ ១០-១៥ ស។ ម។ ហេតុដូច្នេះរោគសញ្ញានៃការឈឺចាប់ដែលមិនចេះរីងស្ងួតប៉ុន្តែថេរអារម្មណ៍នៃភាពមិនស្រួលនៅក្នុងអេប៉េសស្តូតអាចជាលក្ខណៈរបស់វា។ ការសង្កេតតែមួយនៃការបង្ហាប់ឬការស្ទះនៃដុំសាច់នេះនៃបំពង់ទឹកប្រមាត់ duodenum និងបំពង់លំពែងសំខាន់ៗត្រូវបានពិពណ៌នា។ លក្ខណៈពិសេសសំខាន់បំផុតនៃដុំសាច់សាហាវបែបនេះគឺជាសក្តានុពលខ្ពស់បំផុតសម្រាប់ការផ្លាស់ប្តូរសាហាវ។
ការសិក្សាជាច្រើនបានបង្ហាញថាអនុវត្តជាក់ស្តែង ក្នុងដុំសាច់ដុះក្នុងដំណាក់កាលរីកធំ ៗ តំបន់ដែលមានជំងឺកង្វះតំរងនោមធ្ងន់ធ្ងរលេចឡើងដោយឆ្លងទៅជាមហារីកនៅក្នុងទីតាំងហើយបន្ទាប់មកចូលទៅក្នុង cystadenocarcinoma លំពែង។
យោងទៅតាមអ៊ុលត្រាសោននិងស៊ីស៊ីក្នុងប្រមាណ ២០-៣០% នៃករណីការរកឃើញកំណកជញ្ជាំងខាងក្រៅរបស់វាត្រូវបានរកឃើញ។ ក្នុងករណីខ្លះក្នុងកំឡុងពេលសិក្សាស៊ីធីជាមួយនឹងការពង្រឹងបញ្ចោញពោះវៀនវាអាចរកឃើញការប្រមូលផ្តុំនៃកម្រិតពណ៌មធ្យមនៅក្នុងភាគថាសនិងជញ្ជាំងនៃដុំសាច់ដែលមានរាងដូចដុំពក (សូមមើលរូបភាព ៥៨-១២) ។ លំហូរឈាមបញ្ចាំនៅខាងក្នុងដុំសាច់មហារីកក៏អាចត្រូវបានគេរកឃើញដោយប្រើអេកូស័រនៅក្នុងរបៀបស្កេនរាងសំប៉ែតដោយសារតែវត្តមាននៃសរសៃឈាមនៅក្នុងរចនាសម្ព័ន្ធដែលមានរាងជារង្វង់និងជញ្ជាំងនៃដុំសាច់មហារីក។
ស្ថានភាពនៅសល់នៃលំពែង parenchyma គឺមានសារៈសំខាន់មួយចំនួនសម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃដុំសាច់មហារីក។ វាចាំបាច់ក្នុងការយកចិត្តទុកដាក់ថាជាមួយនឹងដុំសាច់បែបនេះវាមិនមែនជាប្រធានបទនៃការផ្លាស់ប្តូររចនាសម្ព័ន្ធទេ។ ក្នុងពេលដំណាលគ្នាជាមួយនឹងជំងឺសរសៃប្រសាទនៃលំពែង, ជំងឺក្រិនសរសៃឈាម, ជំងឺដាច់សរសៃឈាមខួរក្បាល, ការរួមបញ្ចូលនៃការធ្វើសមកាលកម្មនិងការពង្រីកបំពង់មេនៃលំពែងត្រូវបានគេរកឃើញជាញឹកញាប់នៅក្នុង parenchyma របស់វា។ cystadenoma មួនគឺស្រដៀងនឹង cystadenocarcinoma លំពែង។ ប៉ុន្តែយោងទៅតាម ស៊ីធី ឬ ការស្កេនអ៊ុលត្រាសោន មានតែជាមួយ cystadenocarcinoma ប៉ុណ្ណោះដែលអាចជារោគសញ្ញានៃការលុកលុយរបស់ដុំសាច់ចូលទៅក្នុងជាលិកាជុំវិញការកើនឡើងនៃកូនកណ្តុរក្នុងតំបន់ឬការរាលដាលនៃសរីរៈសរីរាង្គដទៃទៀត។ ដើម្បីបែងចែករវាងពួកវាវាចាំបាច់ក្នុងការកំណត់អត្តសញ្ញាណសម្គាល់ដុំសាច់ (CEA និង CA-19-9) ។
ឱកាសដ៏អស្ចារ្យសម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃដុំសាច់មហារីកលំពែងបើកឡើង MRI។ វាអនុញ្ញាតឱ្យមិនត្រឹមតែទទួលនិងដំណើរការរូបភាពនៃសរីរាង្គប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងវាយតម្លៃលក្ខណៈដំណាលគ្នានៃសារធាតុរាវជីវសាស្រ្តមួយចំនួនក្នុងការសិក្សាលើរូបភាពដែលមានទំងន់ T1- និង T2 ។ ទិន្នន័យទាំងនេះអាចត្រូវបានប្រើក្នុងការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលពីភាពសាហាវនៃដុំសាច់មហារីក។ នៅក្នុងសឺរស៊ីអ៊ីដ្យូមសារធាតុរាវដែលមានរាងជារង្វង់ត្រូវបានកំណត់ដោយអាំងតង់ស៊ីតេសញ្ញាទាបនៅក្នុង T1 - និងខ្ពស់ - នៅក្នុងរូបភាពដែលមានទំងន់ T2 ។ សញ្ញាពីមាតិកាផ្ទៃក្នុងនៃដុំសាច់មហារីករាងសំប៉ែតកាន់តែខ្លាំងនៅក្នុងរូបភាពដែលមានទំងន់ T1 ។
ចំពោះជំងឺសរសៃប្រសាទដូចជាលំពែងស៊ីរ៉ែនអាំងតង់ស៊ីតេសញ្ញាទាបនៅក្នុងរូបភាពមានទំងន់ T1 និងខ្ពស់នៅក្នុងរូបភាពមានទំងន់ T2 មានលក្ខណៈ។ ទោះយ៉ាងណាក៏ដោយវត្តមាននៃកំណកឈាមឬតំរងនៅខាងក្នុងបំពង់ខ្យល់អាចផ្លាស់ប្តូរលក្ខណៈនៃសញ្ញាដែលបានទទួល។
ការឆ្លុះអាតូមម៉ាញេទិក Pancreaticocholangiography អនុញ្ញាតឱ្យអ្នកបង្កើតទំនាក់ទំនងរវាងវដ្តនិងបំពង់ធំនៃលំពែង។ ដោយមានដុំសាច់មហារីករាងដូចសេរ៉ូមនិងរំញោចទំនាក់ទំនងនេះគឺអវត្តមាន។ ហើយជាមួយនឹងដុំសាច់មហារីក papillary-mucinous ដែលមានលក្ខណៈប្រហាក់ប្រហែលផ្ទុយទៅវិញបំពង់មេមួយដែលត្រូវបានពនរភ្ជាប់ជាមួយបែហោងធ្មែញ cyst គឺជាផ្នែកមួយនៃលក្ខណៈវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលសំខាន់របស់វា។
ទោះជាយ៉ាងណាក៏ដោយភាពជាក់លាក់នៃអ៊ុលត្រាសោននិងភាព CT ក្នុងការធ្វើរោគវិនិច្ឆ័យនៃដុំសាច់សាហាវមិនលើសពី 50-60% ។ ចំនួនដ៏សំខាន់នៃការសន្និដ្ឋានខុសកើតឡើងដោយមានបំរែបំរួល oligocystic នៃរចនាសម្ព័ន្ធនៃដុំសាច់មហារីក។
ក្នុងករណីគួរឱ្យសង្ស័យនៅពេលធម្មជាតិនៃដំបៅវដ្តនៃលំពែងនៅតែមិនច្បាស់លាស់វាត្រូវបានគេណែនាំឱ្យប្រើ ថេបកាត់កែង បកបន្តដោយការវិភាគជីវគីមីនិងគីមីវិទ្យា។ វិធីសាស្រ្តមួយក្នុងចំណោមវិធីសាស្ត្រជោគជ័យសម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃដំណើរការរោគសាស្ត្រនៅក្នុងលំពែងគឺជាវិធីសាស្ត្រ អ៊ុលត្រាសោន endoscopicគុណភាពបង្ហាញខ្ពស់។
វិធីសាស្ត្រវះកាត់សកម្មដែលត្រូវបានអនុម័តក្នុងការព្យាបាលជំងឺ cystadenoma ដោយមិនគិតពីទំហំរបស់វាដែលបណ្តាលមកពីហានិភ័យខ្ពស់នៃជំងឺសាហាវនៃប្រភេទជាក់លាក់នៃសាយ។ ក្នុងចំណោមវិធីសាស្រ្តនៃការព្យាបាលវះកាត់មានតែការដកយកចេញពេញលេញរបស់វាប៉ុណ្ណោះដែលអាចទទួលយកបានជាធម្មតាជាមួយនឹងការធ្វើឱ្យមានឡើងវិញនូវលំពែងដែលត្រូវគ្នាបន្ទាប់ពីការធ្វើកោសល្យវិច័យការធ្វើកោសល្យវិច័យការធ្វើកោសល្យវិច័យនិងការបញ្ជាក់ពីប្រវត្តិសាស្ត្រនៃការធ្វើរោគវិនិច្ឆ័យ។
វាគួរតែត្រូវបានដោយសារក្នុងចិត្តថាជញ្ជាំងនៃដុំមហារីកវដ្តជាញឹកញាប់មានតំបន់ខ្វះស្រទាប់អេពីដេសខាងក្នុង។ បំណែកជាច្រើននៃជញ្ជាំងបកគឺជាប្រធានបទនៃការស៊ើបអង្កេតដែលភាគច្រើនផ្តោតទៅលើតំបន់ដែលមានការរីកលូតលាស់នៃជាលិការដែលមានរាងជារង្វង់។
ដុំសាច់ papillary-mucinous ដែលមាននៅក្នុងពោះវៀន
នេះគឺជាការកម្រនិងពិបាកក្នុងការធ្វើរោគវិនិច្ឆ័យដុំសាច់។ វាកើតឡើងនៅគ្រប់អាយុ។ វាវិវឌ្ឍន៍ពី epithelium ផលិត primatic, mucin នៃបំពង់ធំឬក្រោយនៃលំពែងនិងត្រូវបានធ្វើមូលដ្ឋានីយកម្មជាចម្បងនៅក្នុងដំណើរការក្បាលឬរាងទំពក់។ ដុំសាច់បែបនេះត្រូវបានបង្ហាញជាទម្រង់នៃការលូតលាស់ papillary epithelial ផលិតស្លសក្រាស់និងត្រូវបានអមដោយការពង្រីកយ៉ាងខ្លាំងនៃបំពង់ធំនិងក្រោយនៃលំពែង។ ក្នុងករណីខ្លះវាអាចមានដំបៅលេចធ្លោនៃផ្នែកណាមួយនៃក្រពេញ។ ប្រភេទនៃដុំសាច់នេះមានហានិភ័យដាច់ខាតនៃជំងឺសាហាវ។
ដោយសារតែការពិតដែលថាគ្មានវិធីសាស្រ្តនៃការស្រាវជ្រាវឧបករណ៍លើកលែងតែលក្ខណៈរូបវិទ្យាអាចកំណត់ព្រំដែនពិតប្រាកដនៃការរីករាលដាលនៃដុំសាច់តាមបណ្តោយបំពង់នោះវិធីសាស្ត្រព្យាបាលសំខាន់គឺលំពែងសរុប។ ក្នុងករណីខ្លះការដកក្រពេញចេញក្នុងព្រំដែននៃការផ្លាស់ប្តូរដែលអាចមើលឃើញជាមួយនឹងការពិនិត្យប្រវត្ដិសាស្ដ្របន្ទាន់នៃផ្នែកគឺអាចអនុញ្ញាតិបាន។
ការវះកាត់ប្លាស្ទិកដែលមានការស្ថាបនាឡើងវិញនៅលើលំពែង
លំពែងគឺជាផ្នែកមួយនៃសរីរាង្គធំបំផុតនៃប្រហោងពោះដែលបំពេញមុខងារនៃការសំយោគអ័រម៉ូននិងអង់ស៊ីមចាំបាច់ដើម្បីធានាដល់ដំណើរការនៃការរំលាយអាហារនិងការស្រូបយកសារធាតុចិញ្ចឹម។ នៅពេលព្យាបាលលំពែងដោយការវះកាត់ការវះកាត់កែសម្ផស្សបន្ថែមត្រូវបានទាមទារដើម្បីស្តារមុខងារនៃបំពង់រំលាយអាហារដែលត្រូវការអ្នកឯកទេសដែលមានសមត្ថភាពខ្ពស់។
វាមានក្រពេញតូចៗដែលមានបំពង់។ ដុំសាច់សាហាវនិងស្រាលអាចកើតឡើងពីកោសិកាក្រពេញជាមួយនឹងការវិវត្តនៃដំណើរការរលាកបកនិងអាប់សអាចកើតមាននៅក្នុងក្រពេញហើយដុំថ្មបង្កើតបានជាបំពង់របស់វា។ សម្រាប់ការព្យាបាលជំងឺទាំងនេះផ្សេងៗ ការវះកាត់លំពែង៖
- រលាកលំពែង - ប្រតិបត្តិការ ជាប់ទាក់ទងនឹងការបំបែកនៃទ្រង់ទ្រាយនេះពីជាលិកានៃរាងកាយជាមួយនឹងការដាច់សរសៃឈាមខួរក្បាលយ៉ាងហ្មត់ចត់
- ថ្មលំពែង - ប្រតិបត្ដិការត្រូវបានអនុវត្តក្នុងករណីធ្ងន់ធ្ងរនៃជំងឺនិងពាក់ព័ន្ធនឹងសំណុំនៃវិធានការដើម្បីបង្កើតលំហូរទឹកធម្មតានៃលំពែង។ ដើម្បីយកដុំថ្មតែមួយចេញលំពែងត្រូវបានអនុវត្ត - ការបំបែកជាលិកាលើដុំថ្មនិងការស្រង់ចេញរបស់វា។ ដោយមានដុំថ្មជាច្រើនបំពង់នេះបើកពីកន្ទុយនៃក្រពេញ។
- ការដកលំពែង - ប្រតិបត្តិការ ត្រូវបានចង្អុលបង្ហាញសម្រាប់ការខូចខាតសរីរាង្គសំខាន់ៗដោយសារតែរបួស, មហារីក, necrosis លំពែង។
ជាមួយនឹងការវិវត្តនៃដំណើរការសាហាវនៅក្នុងរាងកាយការវះកាត់គឺជាជំរើសតែមួយគត់សម្រាប់ការព្យាបាលរបស់វា។ ការព្យាបាលពេញលេញអាចត្រូវបានសម្រេចតែក្នុងករណីដែលគ្មានមេទីលទៅសរីរាង្គដទៃទៀត។
ប្រសិនបើដុំពកមានទីតាំងនៅក្បាលក្រពេញវិធីសាស្រ្តក្លូរ៉ាមឺរត្រូវបានគេពេញចិត្តជាធម្មតាដែលមិនដូចប្រតិបត្ដិការរបស់វីងpleអនុញ្ញាតឱ្យអ្នកសន្សំផ្នែកខ្លះនៃក្រពះ។ នេះធ្វើឱ្យប្រសើរឡើងនូវគុណភាពនៃជីវិតរបស់អ្នកជំងឺព្រោះគាត់មិនចាំបាច់ដោះស្រាយជាមួយផលវិបាកនៃការរលាកក្រពះ (ឧទាហរណ៍ការបោះបង់ចោលរោគសញ្ញា) ។
ការវះកាត់លំពែង - CONSEQUENCES
លំពែងអាចត្រូវបានអនុវត្តតាមវិធីពីរយ៉ាង។ នៅពេលដែលដុំសាច់ត្រូវបានធ្វើមូលដ្ឋានីយកម្មនៅក្បាលក្រពេញនេះការវះកាត់របស់ Whipple ត្រូវបានណែនាំដែលមាននៅក្នុងការដកក្បាលនិងផ្នែកខ្លះនៃ duodenum ក៏ដូចជាផ្នែកខ្លះនៃក្រពះក្រពះនោមបំពង់ទឹកប្រមាត់និងកូនកណ្តុរ។ នៅដំណាក់កាលបន្ទាប់ការឆ្លងកាត់ចំណីអាហារឆ្លងកាត់ពោះវៀនដែលមានផ្លាស្ទិចនៃបំពង់ដ្យូដូសនិងបំពង់ទឹកប្រមាត់ត្រូវបានស្តារឡើងវិញ។
នៅក្នុងប្រតិបត្ដិការនេះបន្ថែមលើការដកលំពែងនិងជាលិកាជុំវិញនោះដំណាក់កាលសំខាន់បំផុតនៃអន្តរាគមន៍វះកាត់គឺដំណាក់កាលនៃការកសាងឡើងវិញនិងការបង្កើតលំហូរចេញនៃការសំងាត់លំពែងនិងទឹកប្រមាត់ចេញពីគល់ឈើ។ ក្នុងកំឡុងពេលប្រតិបត្តិការផ្នែកនៃបំពង់រំលាយអាហារនេះ "ប្រមូលផ្តុំ" ម្តងទៀតជាមួយនឹងការបង្កើត anastomoses ដូចខាងក្រោម:
- ផ្នែកនៃក្រពះនិងចូវុន។
- បំពង់នៃលំពែងលំពែងនិងពោះវៀន។
- បំពង់ទឹកប្រមាត់ធម្មតាជាមួយពោះវៀន។
Anastomosis គឺជាសមាសធាតុសិប្បនិម្មិត (រង្វិលជុំពីពោះវៀន, សរសៃចងនៃរង្វិលជុំនៃពោះវៀននិងបំពង់ទឹកប្រមាត់) ដែលអនុញ្ញាតឱ្យអ្នករក្សាការឆ្លងកាត់វត្ថុរាវតាមបណ្តោយបំពង់។
ក៏អាចត្រូវបានគេប្រើបច្ចេកទេសនៃការហូរចេញបំពង់លំពែងចូលទៅក្នុងក្រពះហើយមិនត្រូវចូលទៅក្នុងពោះវៀន (ជំងឺរលាកលំពែង) ។ វិធានការទាំងអស់នេះត្រូវការការវះកាត់កែសម្ផស្សបន្ថែមដើម្បីស្តារមុខងាររបស់បំពង់រំលាយអាហារដែលត្រូវការអ្នកឯកទេសដែលមានសមត្ថភាពខ្ពស់។
វិធីសាស្រ្តសម្រាប់ការអនុវត្តការងាររបស់ប្លាស្ទីក
មួយចំនួនធំនៃជម្រើសនិងបច្ចេកទេសត្រូវបានបង្កើតឡើងសម្រាប់ការកសាងឡើងវិញនៃបំពង់រំលាយអាហារ។ ជម្រើសទូទៅបំផុតទាក់ទងនឹងការចាក់ថ្នាំក្រពេញជាមួយក្រពះនិងចាហួយ។ ភាពស្លេកស្លាំងលំពែង - ក្រពះឬលំពែង - ពោះវៀនត្រូវបានបង្កើតឡើងដោយវិធីសាស្ត្រពីរយ៉ាង៖
ការប្រើការផ្សាំឬការបញ្ចូលសាច់ដុំដែលត្រូវបានចង្អុលបង្ហាញសម្រាប់លំពែងទន់ ៗ ដែលមានកន្សោមខ្សោយនិងមានទំហំធម្មតានៃបំពង់លំពែង។
វិធីសាស្ត្រ mucosal mucosa ដែលពាក់ព័ន្ធនឹងការធ្វើឱ្យលំពែងលំពែងនិងភ្នាសរំអិលនៃក្រពះឬជែជុន។ វិធីសាស្រ្តនេះត្រូវបានប្រើសម្រាប់ការពង្រីកយ៉ាងសំខាន់នៃបំពង់លំពែងនិងដង់ស៊ីតេកើនឡើងនៃក្រពេញខួរឆ្អឹងខ្នងដោយសារតែជំងឺរលាកលំពែងរ៉ាំរ៉ៃ។
POSTOPERATIVE PERIOD
ការវះកាត់យកលំពែងចេញត្រូវការអង់ស៊ីមរំលាយអាហាររួមជាមួយអាហារ។
ការធ្វើតេស្តឈាមសំរាប់ស្ករក៏ត្រូវបានណែនាំផងដែរព្រោះអន្តរាគមន៍លំពែងបង្កើនហានិភ័យនៃជំងឺទឹកនោមផ្អែម។ ការធ្វើតេស្តត្រូវបានអនុវត្តពីរដងក្នុងមួយឆ្នាំដោយប្រើការត្រួតពិនិត្យប្រចាំថ្ងៃនៃកំហាប់គ្លុយកូសក្នុងឈាម។ លើសពីនេះទៀតការធ្វើតេស្តភាពអត់ធ្មត់នៃគ្លុយកូសតាមមាត់អាចត្រូវបានអនុវត្ត។ ប្រសិនបើអ្នកមានបញ្ហាជាមួយនឹងអាហារូបត្ថម្ភរបបអាហារត្រូវបានទាមទារ។
ជីវិតក្រោយពេលវះកាត់លំពែង៖ តើមានផលវិបាកអ្វីខ្លះ?
| វីដេអូ (ចុចដើម្បីលេង) ។ |
Great Pirogov ធ្លាប់បាននិយាយថា "ប្រតិបត្តិការគឺជាការអាម៉ាស់សម្រាប់ថ្នាំ" ។ នេះគួរតែត្រូវបានបន្ថែម - សម្រាប់អ្នកជំងឺផងដែរ។
ការមិនអត់ធ្មត់ជាប្រចាំរបស់យើងក្នុងការព្យាបាលជម្ងឺចាប់ផ្តើមការរំពឹងទុកថាវានឹងកន្លងផុតទៅហើយការធ្វេសប្រហែសនៃបទដ្ឋានជាមូលដ្ឋាននៃអាកប្បកិរិយាដែលមានសុខភាពល្អនាំយើងទៅរកតារាងប្រតិបត្តិការ។ នឹកស្មានមិនដល់ទាំងស្រុង។
ប្រតិបត្ដិការណាមួយគឺជាភាពតានតឹងដ៏ធំសម្រាប់រាងកាយ។ ការវះកាត់លំពែងក្នុង ២៥% នៃករណីនាំឱ្យមានការស្លាប់ហើយក្នុង ១០០% ជាជនពិការ។ អាយុកាលមធ្យមរបស់អ្នកជំងឺក្រោយពេលវះកាត់គឺតូច។
ប្រភេទនៃអន្តរាគមន៍វះកាត់នៅលើលំពែង
| វីដេអូ (ចុចដើម្បីលេង) ។ |
សព្វថ្ងៃនេះប្រតិបត្តិការនៅលើលំពែងត្រូវបានអនុវត្តដោយប្រើវិធីដូចខាងក្រោម:
ក្នុងកំឡុងពេលប្រតិបត្តិការមានការលំបាកជាច្រើនកើតឡើងដោយសាររចនាសម្ព័ន្ធទីតាំងនិងសរីរវិទ្យារបស់វា។
ជាតិដែកមានជាលិកាក្រពេញនិងជាលិការឆ្ងាញ់។ ការចងវាពិបាកណាស់វាអាចត្រូវបានខូចខាតដោយការប៉ះសាមញ្ញដោយប្រើម្រាមដៃ។
នេះគឺជាសរីរាង្គដែលមិនបានរៀបចំក្រពេញមានទីតាំងនៅជាប់នឹងតំរងនោមនៅជុំវិញវាមានសរសៃឈាមវ៉ែនប្រហោងពោះសរសៃឈាមខួរក្បាលសរសៃឈាមទឹកប្រមាត់និងជាមួយ duodenum វាមានចរន្តឈាមទូទៅ។ ជារឿយៗនៅពេលអ្នកយកផ្នែកខ្លះនៃក្រពេញចេញអ្នកត្រូវដក duodenum ចេញ។ ការចូលទៅកាន់សរីរាង្គនេះដោយមិនធ្វើឱ្យខូចជាលិកាជុំវិញក៏ពិបាកផងដែរ។
ដោយសារតែសកម្មភាពខ្ពស់នៃអង់ស៊ីមដែលជាតិដែកបង្កើតនៅពេលមានភាពមិនធម្មតាអង់ស៊ីមអាចរំលាយជាតិដែកដោយខ្លួនឯងជំនួសអាហារ។ ប្រសិនបើក្នុងកំឡុងពេលប្រតិបត្តិការអង់ស៊ីមចូលក្នុងចរន្តឈាមបន្ទាប់មកការឆក់ធ្ងន់ធ្ងរភ្លាមៗនឹងកើតឡើង។
ដោយសារតែលក្ខណៈពិសេសរចនាសម្ព័ន្ធនៃសរីរាង្គនេះកោសិកាហើមបកអាប់អាប់សនិងថ្មអាចបង្កើតបាននៅក្នុងកោសិការបស់វា។ ទាំងអស់នេះអាចព្យាបាលបានតែតាមរយៈការវះកាត់ប៉ុណ្ណោះ។
ការវះកាត់លំពែងមិនមែនជារឿងធម្មតាទេដោយសារភាពស្មុគស្មាញនិងអត្រាមរណភាពខ្ពស់។ ហេតុផលមួយចំនួនតូចគឺជាសូចនាករសម្រាប់ការអនុវត្តរបស់ពួកគេ៖
- necrosis លំពែង,
- ដុំសាច់សាហាវនិងស្រាល
- រងរបួសដោយការបំផ្លាញក្រពេញភាគច្រើន
- ការអភិវឌ្ឍ cyst
- ពិការភាពពីកំណើត
- ជំងឺរលាកទងសួត
- ថ្មនៅក្នុងបំពង់ដែលបិទ
- អាប់សនិងហ្វ្រីស្តូឡា។
ប្រតិបត្ដិការជារឿយៗកើតឡើងក្នុងដំណាក់កាលជាច្រើនពីព្រោះវាមិនអាចទៅរួចទេក្នុងការបំពេញការងារទាំងមូលក្នុងពេលតែមួយ។
ឥរិយាបថរបស់លំពែងនៅក្នុងជំងឺរបស់វាគឺមិនអាចទាយទុកជាមុនបានទេមូលហេតុនៃជំងឺជាច្រើននៃលំពែងគឺមិនច្បាស់លាស់។ មានភាពចម្រូងចម្រាសគួរឱ្យកត់សម្គាល់ទាក់ទងនឹងការព្យាបាលជំងឺភាគច្រើន។
សព្វថ្ងៃនេះការវះកាត់ប្តូរក្រពេញអាចធ្វើទៅបានប៉ុន្តែអ្នកជំងឺជាមធ្យមនឹងរស់នៅបន្ទាប់ពីការវះកាត់នេះអស់រយៈពេលប្រហែលបីឆ្នាំ។ ជាតិដែកមិនអត់ធ្មត់ចំពោះអវត្តមាននៃលំហូរឈាមអស់រយៈពេលជាងកន្លះម៉ោង។ នៅពេលកកវាអាចប្រើបានមិនលើសពីប្រាំម៉ោង។ នៅពេលស្ទូងវាមិនត្រូវបានគេដាក់នៅកន្លែងរបស់វាទេប៉ុន្តែនៅក្នុងកន្លែងដែលមានជាតិខ្លាញ់។
ការប្តូរលំពែងគឺជាវិធីសាស្ត្រដែលមិនត្រូវបានគេរកឃើញច្រើនបំផុតក្នុងការប្តូរសរីរាង្គ។
ដោយសារតែការលំបាកផ្នែកបច្ចេកទេសដ៏អស្ចារ្យការប្តូរក្រពេញត្រូវបានអនុវត្តមិនត្រូវបានអនុវត្តទេ។ ការស្រាវជ្រាវកំពុងចាប់ផ្តើមសម្រាប់វិធីសាស្រ្តថ្មីនៃការធ្វើប្រតិបត្តិការការស្រាវជ្រាវកំពុងត្រូវបានធ្វើឡើងនៅក្នុងវិស័យផលិតក្រពេញសិប្បនិម្មិត។
ហេតុផលសម្រាប់ប្រតិបត្តិការគឺខុសគ្នាវិធីសាស្ត្រនៃការអនុវត្តន៍ក៏មានច្រើនដែរយ៉ាងហោចណាស់មានជំរើសដប់ប្រាំ៖
- ដំបៅលំពែងការពារ
- neurectomy
- cystoenterostomy,
- ការឆ្លុះមើលផ្ទៃមេឃ
- ការដាក់ផ្នែកខាងឆ្វេង
- papillotomy និងអ្នកដទៃ។
ប្រតិបត្ដិការត្រូវបានអនុវត្តដោយគ្រូពេទ្យវះកាត់ដែលមានបទពិសោធន៍ក្នុងករណីចាំបាច់បំផុត។
រយៈពេលនៃការព្យាបាលរបស់អ្នកជំងឺក្រោយពេលវះកាត់អាស្រ័យលើស្ថានភាពសុខភាពរបស់គាត់មុនពេលវានិងវិធីសាស្រ្តនៃការវះកាត់ដែលត្រូវបានជ្រើសរើសដោយគ្រូពេទ្យវះកាត់។
ជំងឺដែលត្រូវការអន្តរាគមន៍វះកាត់បន្ទាប់ពីវាបន្តប៉ះពាល់ដល់អ្នកជំងឺកំណត់វិធីសាស្រ្តនៃវិធានការបង្ការនិងរបៀបរស់នៅរបស់អ្នកជំងឺ។
វាមិនអាចទៅរួចទេក្នុងការស្តារផ្នែកដែលបានយកចេញនៃក្រពេញឡើងវិញហើយវាក៏មិនដែលត្រូវបានយកចេញទាំងស្រុងដែរ។ បន្ទាប់ពីការវះកាត់មនុស្សម្នាក់ទទួលរងពីអវត្តមាននៃអរម៉ូននិងអង់ស៊ីមនៅក្នុងផ្នែកនៃក្រពេញដែលបានដកចេញសកម្មភាពរំលាយអាហាររបស់រាងកាយត្រូវបានរំខានជារៀងរហូត។
ក្នុងកំឡុងពេលនៃការជាសះស្បើយបន្ទាប់ពីការវះកាត់លើលំពែងអ្នកជំងឺបានស្ថិតនៅក្នុងនាយកដ្ឋានស្តារនីតិសម្បទារបស់មន្ទីរពេទ្យអស់រយៈពេលជាយូរមកហើយ។ ជារឿយៗមានផលវិបាកក្រោយការវះកាត់ផ្សេងៗគ្នា៖
- ជំងឺរលាកទងសួត
- ហូរឈាម
- ភាពស្មុគស្មាញនៃជំងឺទឹកនោមផ្អែម
- ការខ្សោយតំរងនោម
- ការបរាជ័យក្នុងឈាមរត់។
ការជាសះស្បើយនៅក្នុងមណ្ឌលវេជ្ជសាស្រ្តមានរយៈពេលរហូតដល់ពីរខែនៅក្នុងមន្ទីរពេទ្យបំពង់រំលាយអាហារត្រូវតែសម្របខ្លួនទៅនឹងស្ថានភាពមុខងារដែលបានផ្លាស់ប្តូរ។
បន្ទាប់ពីការវះកាត់មនុស្សម្នាក់ត្រូវបានផ្ទេរទៅអាហាររូបត្ថម្ភតាមសរសៃសិប្បនិម្មិត។ រយៈពេលនៃរយៈពេលអាហារូបត្ថម្ភសិប្បនិម្មិតមានឥទ្ធិពលគួរឱ្យកត់សម្គាល់លើការងើបឡើងវិញ។ អាហារបំប៉នតាមសរសៃឈាមត្រូវបានអនុវត្តពី 5 ទៅ 10 ថ្ងៃ។ អនុវត្តរបបអាហារបែបនេះអនុញ្ញាតឱ្យកាត់បន្ថយផលវិបាកបន្ទាប់ពីការវះកាត់។
វិធីសាស្រ្តក្រោយការវះកាត់នៃការស្តារនីតិសម្បទារបស់អ្នកជំងឺរួមមាននីតិវិធីដូចខាងក្រោម៖
- របបអាហារដ៏តឹងរឹង
- ធ្វើលំហាត់ប្រាណទៀងទាត់
- ការប្រើអាំងស៊ុយលីនដើម្បីគ្រប់គ្រងជាតិស្ករ
- ការប្រើប្រាស់អង់ស៊ីមសម្រាប់រំលាយអាហារ។
ការត្រួតពិនិត្យវេជ្ជសាស្រ្តថេរនៃស្ថានភាពរបស់អ្នកជំងឺគឺចាំបាច់ដើម្បីការពារផលវិបាកដែលអាចកើតមាន។
ក្នុងរយៈពេលពីរសប្តាហ៍បន្ទាប់ពីការចេញពីមន្ទីរពេទ្យអ្នកជំងឺត្រូវបានគេណែនាំឱ្យសម្រាកពេញលេញនិងសម្រាកនៅលើគ្រែ។
ការដើរការអានសៀវភៅនិងសកម្មភាពរាងកាយដែលអាចធ្វើទៅបានត្រូវបានបន្ថែមទៅក្នុងកាលវិភាគរបស់អ្នកជំងឺយោងទៅតាមសុខុមាលភាពរបស់គាត់វាពិតជាមិនអាចទៅរួចទេក្នុងការធ្វើការច្រើនពេក។
យុទ្ធសាស្ត្រនៃការព្យាបាលត្រូវបានបង្កើតឡើងដោយគ្រូពេទ្យដែលចូលរួមបន្ទាប់ពីបានស្គាល់ប្រវត្តិវេជ្ជសាស្រ្តការប្រៀបធៀបការធ្វើតេស្តមុននិងក្រោយការវះកាត់។
នៅក្នុងរបបអាហារការប្រើប្រាស់អាហារមានជាតិអាល់កុលខ្លាញ់ហឹរនិងអាស៊ីតគួរតែត្រូវបានគេរាប់បញ្ចូល។
ទោះបីជាស្ថានភាពសុខភាពមនុស្សក្រោយពេលវះកាត់អាស្រ័យលើវិធីសាស្រ្តនៃការអនុវត្តរបស់វាគុណភាពនៃនីតិវិធីវេជ្ជសាស្ត្របន្ទាប់ពីវាអត្រាមរណភាពបន្ទាប់ពីការវះកាត់នៅតែខ្ពស់ណាស់។
ការវះកាត់លំពែង (លំពែង) ត្រូវបានចេញវេជ្ជបញ្ជាជាធម្មតាសម្រាប់ការព្យាបាលជំងឺមហារីក។ ក្នុងកំឡុងពេលប្រតិបត្តិការពួកគេអាចយកចេញនូវផ្នែកទាំងអស់ឬផ្នែកខ្លះនៃក្រពេញ។ ពួកគេក៏អាចយកសរីរាង្គជិតខាងចេញដែរដូចជា៖
- - ប្រមេះនិងប្រមាត់,
- - កូនកណ្តុរ,
- - ផ្នែកមួយនៃពោះវៀនតូចឬក្រពះ។
ការព្យាករណ៍បន្ទាប់ពីការវះកាត់លើលំពែងពឹងផ្អែកលើកត្តាជាច្រើន:
- - វិធីសាស្រ្តនៃប្រតិបត្តិការនេះ
- - តើអ្វីទៅជាស្ថានភាពមុនរបស់អ្នកជំងឺ,
- - គុណភាពនៃវិធានការចែកចាយនិងព្យាបាល។
- - អាហាររូបត្ថម្ភបានត្រឹមត្រូវនិងការថែទាំយ៉ាងសកម្មរបស់អ្នកជំងឺ។
ការយកចេញនៃបក, ជំងឺរលាកលំពែងស្រួចស្រាវ, ដុំថ្មនៅក្នុងលំពែងនិងលក្ខខណ្ឌរោគសាស្ត្រដទៃទៀតដែលការវះកាត់ត្រូវបានអនុវត្តហើយក្នុងនោះសរីរាង្គទាំងមូលត្រូវបានដកចេញឬផ្នែកខ្លះនៃសរីរាង្គមិនបញ្ឈប់ការប៉ះពាល់ដល់ស្ថានភាពទូទៅរបស់អ្នកជំងឺនិងការព្យាករណ៍ទូទៅទេ។
ឧទាហរណ៍ប្រតិបត្ដិការជាមួយជំងឺមហារីកគំរាមកំហែងដល់ការវិវត្តនៃការធូរស្បើយ។ សម្រាប់ហេតុផលនេះការព្យាករណ៍នៃការរស់រានមានជីវិតបន្ទាប់ពីប្រតិបត្តិការបែបនេះមិនខ្ពស់ទេ។ ចំពោះអ្នកជម្ងឺមហារីកក្រោយពេលវះកាត់ប្រសិនបើមានរោគសញ្ញាមិនល្អកើតឡើងការធ្វើតេស្តពិសេសត្រូវបានចេញវេជ្ជបញ្ជាដើម្បីកំណត់ពីការវិវត្តនៃជម្ងឺមហារីកនិងការវិវឌ្ឍន៍នៃសារធាតុមេតាណុលទាន់ពេលវេលា
នៅក្នុងព្រៃងងឹតនៃតំបន់ដែលត្រូវបានសិក្សាមិនសូវល្អនៃជំងឺនិងការវះកាត់លំពែងមានកាំរស្មីនៃក្តីសង្ឃឹមដែលគ្រូពេទ្យជំនាញខាងសរសៃប្រសាទផ្តល់ឱ្យយើង។
អ្នកជំនាញផ្នែកអាហារបំប៉នរឿងព្រេងនិទានលោក Arnold Eret បានសរសេរនៅដើមសតវត្សរ៍ទី ២០ ថា "ជំងឺទាំងអស់លើកលែងតែអាហារមិនធម្មជាតិនិងពីអាហារលើសទាំងអស់ក្រាម" ។ គិតអំពីរបៀបដែលអាហារខុសពីធម្មជាតិបានកើតឡើងនៅដើមសតវត្សរ៍ទី ២១ ។
ដើម្បីកម្ចាត់ជំងឺអ្នកមិនចាំបាច់ធ្វើជាអ្នកបរិភោគអាហារឆៅឬអ្នកបួសទេអ្នកគ្រាន់តែត្រូវធ្វើតាមគោលការណ៍នៃអាហាររូបត្ថម្ភរស់នៅដែលអេរិចបានចង្អុលបង្ហាញយើងក្នុងសៀវភៅតែមួយ។
មនុស្សស្វែងរកមូលហេតុនៃជំងឺនៅក្នុងអ្វីទាំងអស់ - ក្នុងការឆ្លងមេរោគការរលាកសរីរាង្គភ្លាមៗភាពមិនប្រក្រតីពីកំណើតប៉ុន្តែមិនមែននៅក្នុងអាហារទេ។ ហេតុដូច្នេះមូលហេតុនៃជំងឺជាច្រើននាពេលបច្ចុប្បន្ននេះគឺអាថ៌កំបាំងនិងមិនអាចពន្យល់បាន។ អានមូលហេតុនៃជំងឺនៅក្នុងសព្វវចនាធិប្បាយវេជ្ជសាស្រ្ត - ពួកគេស្ទើរតែមិនស្គាល់។
ទំលាប់គឺច្រើនជាងតម្រូវការដែលរាងកាយត្រូវការ ១០ ដងហើយសម្រាប់អាហារភាគច្រើនគឺលេងសើចលេងសើចជាមួយមនុស្សជាតិ។
ជំងឺណាមួយមានន័យថាមានវត្តមានរបស់សារធាតុបរទេសពោលគឺជាតិពុលនៅក្នុងខ្លួនមនុស្ស។ កម្ចាត់ពួកវាអាចជារឿងសាមញ្ញនិងពិបាកក្នុងពេលតែមួយ។
ភាពសាមញ្ញគឺស្ថិតនៅក្នុងអនុសាសន៍ដែលត្រូវបានគេស្គាល់: កាត់បន្ថយបរិមាណអាហារដើម្បីសំអាតរាងកាយ។ អាហារគួរតែមានលក្ខណៈធម្មជាតិនិងធម្មជាតិ។ ការធ្វើលំហាត់ប្រាណបង្កើនល្បឿនដំណើរការនៃការសំអាតរាងកាយ។ ការងូតទឹកព្រះអាទិត្យមានប្រយោជន៍ខ្លាំងណាស់សម្រាប់ការព្យាបាលរាងកាយ។ ការងូតទឹកខ្យល់មិនសំខាន់ជាងការងូតទឹកទឹកទេពីព្រោះខ្យល់មានសារសំខាន់សម្រាប់រាងកាយជាងអាហារូបត្ថម្ភ។
របបអាហារបន្ទាប់ពីការវះកាត់លើលំពែង
ចំនុចសំខាន់មួយបន្ទាប់ពីអន្តរាគមន៍លើលំពែងត្រូវបានគេចាត់ទុកថាជារបបអាហារក៏ដូចជាអាហារបំប៉នព្យាបាល។ បន្ទាប់ពីអន្តរាគមន៍សរីរាង្គរំលាយអាហារមិនអាចដំណើរការបានពេញលេញទេ។ ការប្រើប្រាស់របបអាហារកាត់បន្ថយបន្ទុកលើពួកគេ។ ម៉ឺនុយរបបអាហារនិងរយៈពេលរបស់វាត្រូវបានចេញវេជ្ជបញ្ជាជាលក្ខណៈបុគ្គលដោយវេជ្ជបណ្ឌិត។
ជាធម្មតាដោយមានជម្ងឺនិងរោគសាស្ត្រអ្នកជំងឺចាំបាច់ត្រូវបោះបង់ចោលផលិតផលណាមួយដែលបង្កើនការផលិតអង់ស៊ីមដែលរួមចំណែកដល់ការបំបែកចំណីអាហារ។ បន្ទាប់ពីការវះកាត់លើលំពែងមុខងាររបស់វាត្រូវតែត្រូវបានទូទាត់ដោយថ្នាំ។ គ្រូពេទ្យអាចចេញវេជ្ជបញ្ជាឱ្យចាក់អាំងស៊ុយលីនដើម្បីធ្វើឱ្យកម្រិតជាតិស្ករក្នុងឈាមមានសភាពធម្មតា។ ដូចគ្នានេះផងដែរ, វេជ្ជបណ្ឌិតជារឿយៗចេញវេជ្ជបញ្ជាវីតាមីន A, E, K, D និង B12 ។
អាហារូបត្ថម្ភវេជ្ជសាស្ត្រក្រោយការវះកាត់ជាធម្មតាមានជំហានដូចខាងក្រោមៈ
១) អាហារូបត្ថម្ភសិប្បនិម្មិត៖
- ប្រើការស៊ើបអង្កេត
២) ទំរង់ធម្មជាតិនៃជីវជាតិ។
បន្ទាប់ពីការវះកាត់អាហាររូបត្ថម្ភសិប្បនិម្មិតមានឥទ្ធិពលល្អ។
ការព្យាបាលដោយរបបអាហារនៅក្នុងដំណាក់កាលនេះមានដំណាក់កាលដូចខាងក្រោមៈ
ដំណាក់កាលទី ១ ។ មានតែសារធាតុចិញ្ចឹមសម្រាប់ឪពុកម្តាយរយៈពេល 7-12 ថ្ងៃប៉ុណ្ណោះ។ រយៈពេលនៃដំណាក់កាលនេះអាស្រ័យលើភាពស្មុគស្មាញនៃប្រតិបត្តិការ។
ដំណាក់កាលទី ២ ។ ដំណាក់កាលនេះគឺជាការផ្លាស់ប្តូរទៅរកអាហាររូបត្ថម្ភធម្មជាតិហើយនៅទីនេះពួកគេប្រើអាហារបំប៉នមាតាបិតាដោយផ្នែក។
ដំណាក់កាលទី ៣ ។ អ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជារបបអាហារធម្មជាតិទាំងស្រុង។ វាចាំបាច់ក្នុងការបង្កើនបន្ទុកយឺត ៗ លើសរីរាង្គរំលាយអាហាររបស់អ្នកជំងឺ:
- ដំបូងសប្តាហ៍ដំបូងអ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជារបបអាហារលេខ ០,
- បន្ទាប់ពីសប្តាហ៍ទី ២ ពួកគេចេញវេជ្ជបញ្ជារបបអាហារលេខ ១ ក។
- បន្ទាប់មកមួយសប្តាហ៍ទៀតត្រូវបានណែនាំអោយប្តូរទៅរបបអាហារលេខ ១ ខ,
- តំណាក់កាលបន្ទាប់រហូតដល់ ២ ខែចាត់តាំងរបបអាហារលេខ ៥ ភី។
- បន្ទាប់មកក្នុងរយៈពេលពី ៦ ខែទៅ ១ ឆ្នាំវ៉ារ្យ៉ង់ទី ២ នៃរបបអាហារលេខ ៥ ភីត្រូវបានចេញវេជ្ជបញ្ជា។
បន្ទាប់ពីការចាកចេញពីអ្នកជំងឺពីមន្ទីរពេទ្យវាចាំបាច់ក្នុងការកំណត់ការទទួលទានផលិតផលដូចខាងក្រោម:
គ្រឿងទេសនិងគ្រឿងទេស
- អាហារដែលមានជាតិសរសៃរដុប។
អាហាររូបត្ថម្ភរបស់អ្នកជំងឺត្រូវតែមានជាតិប្រូតេអ៊ីនចាំបាច់និងមានផ្ទុកជាតិខ្លាញ់ស្ករនិងកាបូអ៊ីដ្រាតតិចតួចបំផុត។
រយៈពេលក្រោយការវះកាត់ទាំងមូលអ្នកជំងឺគួរតែស្ថិតនៅក្រោមការត្រួតពិនិត្យវេជ្ជសាស្រ្តយ៉ាងតឹងរឹងដើម្បីការពារការវិវត្តនៃរោគសាស្ត្រអវិជ្ជមានផ្សេងៗ។