ជំងឺទឹកនោមផ្អែមនិងជំងឺសរសៃឈាមបេះដូង៖ ការស្វែងរកដំណោះស្រាយអត្ថបទនៃអត្ថបទវិទ្យាសាស្ត្រដែលមានឯកទេស - វេជ្ជសាស្ត្រខាងចក្ខុវិទ្យាសាស្រ្ត
ភាពញឹកញាប់នៃជំងឺសរសៃឈាមបេះដូងក្នុងចំណោមអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែម (៩,៥-៥៥%) លើសពីចំនួនប្រជាជនទូទៅ (១,៦ គ។ ក្រ
- d%) ។ យោងតាមលទ្ធផលនៃការស្ទង់មតិរោគរាតត្បាតដែលបានធ្វើឡើងនៅទីក្រុងមូស្គូក្នុងឆ្នាំ ១៩៩៤ អត្រាប្រេវ៉ាឡង់ (IHD) និងជំងឺលើសឈាមនៅសរសៃឈាមចំពោះអ្នកជំងឺដែលមាន NIDDM ១០ ឆ្នាំបន្ទាប់ពីការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមគឺ ៤៦,៧ និង ៦៣,៥% រៀងៗខ្លួន។ ការរស់រានមានជីវិតរយៈពេលប្រាំឆ្នាំបន្ទាប់ពីការរំលោភបំពាន myocardial ក្នុងចំណោមអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមគឺមានចំនួន 58% ហើយចំពោះអ្នកដែលមិនមានជំងឺទឹកនោមផ្អែម - 82% ។ ចំពោះអ្នកជំងឺទឹកនោមផ្អែមអត្រានៃដំបៅនៃចុងទាបបំផុតជាមួយនឹងការវិវត្តនៃជំងឺហឺតនិងការកាត់ចេញជាបន្តបន្ទាប់ត្រូវបានកើនឡើងយ៉ាងខ្លាំង។ ជំងឺលើសឈាមក្នុងសរសៃឈាមក៏រួមចំណែកដល់ការវិវត្តនៃជំងឺសរសៃប្រសាទនិងជំងឺឆ្អឹងខ្នងផងដែរ។ ចំណែកនៃមរណភាពពីជំងឺលើសឈាមនៅក្នុងរចនាសម្ព័ន្ធទូទៅនៃមរណភាពមានចំនួន ២០-៥០% ខណៈដែលក្នុងចំណោមអ្នកជំងឺទឹកនោមផ្អែមសូចនាករនេះខ្ពស់ជាង ៤-៥ ដង។ ការរំលោភលើការរំលាយអាហារបំប៉នកាបូអ៊ីដ្រាតនិងខ្លាញ់ក្នុងឈាមនៃជំងឺទឹកនោមផ្អែមបង្កើនហានិភ័យនិងបង្កើនល្បឿនការវិវត្តនៃជំងឺសរសៃឈាមបេះដូងហានិភ័យនៃជំងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺបែបនេះកើនឡើង ១៤ ដងអំឡុងពេល ១០ ឆ្នាំនៃជីវិត។
Atherosclerosis នៃសរសៃឈាមបេះដូងក្នុងទឹកនោមផ្អែមត្រូវបានសម្គាល់ដោយការវិវត្តនិងការរីករាលដាលដំបូង។ កត្តាហានិភ័យដែលល្បីខាងជំងឺសរសៃឈាមបេះដូង (hypercholesterolemia, លើសឈាមសរសៃឈាម, ធាត់និងជក់បារី) ចំពោះអ្នកជំងឺទឹកនោមផ្អែមបណ្តាលឱ្យស្លាប់ ៣ ដងច្រើនជាងមនុស្សទូទៅ។ សូម្បីតែអវត្ដមាននៃកត្តាទាំងនេះក៏ដោយភាពញឹកញាប់កាន់តែខ្លាំងនិងការវិវត្តលឿននៃជំងឺសរសៃឈាមបេះដូងចំពោះជំងឺទឹកនោមផ្អែមបានបង្ហាញពីយន្តការបន្ថែមសម្រាប់ការអភិវឌ្ឍរបស់វា។ ការកើនឡើងហានិភ័យនៃការវិវត្តនិងការរីកចម្រើននៃជំងឺក្រិនសរសៃឈាមក្នុងទឹកនោមផ្អែមត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងកត្តាដូចជា hyperinsulinemia, hyperglycemia និងការរំលោភលើប្រព័ន្ធ coagulation ឈាម។ ការយកចិត្តទុកដាក់ភាគច្រើនត្រូវបានយកចិត្តទុកដាក់ចំពោះបញ្ហាការរំលាយអាហារ lipid ។ ទំនាក់ទំនងបុព្វហេតុរវាង dyslipidemia និងការវិវត្តនៃជំងឺបេះដូង - សរសៃឈាមដែលជាចម្បងជំងឺបេះដូង - សរសៃឈាមត្រូវបានបង្កើតឡើង។ ការកើនឡើងនូវកំហាប់ lipoproteins ដង់ស៊ីតេទាប (អិល។ អិល។ អិល។ ) ត្រូវបានគេចាត់ទុកថាជាកត្តាបង្កជំងឺចម្បងក្នុងជំងឺក្រិនសរសៃឈាម។ តំណសំខាន់ស្មើគ្នានៅក្នុងរោគវិទ្យារបស់វាគឺការថយចុះមាតិកានៃសារធាតុ lipoproteins ដង់ស៊ីតេខ្ពស់ (HDL) ដែលមានលក្ខណៈសម្បត្តិប្រឆាំងនឹងអ័រម៉ូន។
តួនាទីរបស់ទ្រីគ្លីសេរីតក្នុងការវិវត្តនៃជំងឺសរសៃឈាមបេះដូងមិនសូវត្រូវបានគេសិក្សាទេ។ លើកលែងតែប្រភេទទី ៣ នៃជំងឺទឹកនោមផ្អែម hyperlipidemia, hypertriglyceridemia ត្រូវបានគេចាត់ទុកថាជាការបំពានបន្ទាប់បន្សំនៃការរំលាយអាហារ lipid ។ ទោះជាយ៉ាងណាក៏ដោយជំងឺ hypertriglyceridemia បន្ទាប់បន្សំក្នុងទឹកនោមផ្អែមអាចដើរតួសំខាន់ជាងក្នុងការវិវត្តទៅជាជំងឺក្រិនថ្លើមជាង hypercholesterolemia ។
ភាពមិនចុះសម្រុងនៃការរំលាយអាហារ lipid នៅក្នុង mellitus ទឹកនោមផ្អែមពឹងផ្អែកលើកត្តាជាច្រើននិងជាចម្បងលើកំរិតនៃជំងឺលើសឈាមភាពធន់នឹងអាំងស៊ុយលីនភាពធាត់ microalbuminuria ក៏ដូចជាអាហារូបត្ថម្ភ។ ធម្មជាតិនៃ dyslipidemia ត្រូវបានកំណត់ដោយប្រភេទនៃជំងឺទឹកនោមផ្អែម។ ជាមួយនឹង IDDM កង្វះអាំងស៊ុយលីនបណ្តាលឱ្យថយចុះសកម្មភាព lipoprotein lipase ដែលនាំឱ្យមានជំងឺ hyperlipidemia, hypertriglyceridemia និងការកើនឡើងនៃកំហាប់ p-lipoproteins ។
ក្នុងករណីនេះការសំយោគនៃកត្តាបន្ធូរអារម្មណ៍ endothelial ត្រូវបានរំខានហើយការជាប់ស្អិតនៃ leukocytes ទៅលើផ្ទៃនៃ endothelium ត្រូវបានពង្រឹង។ សំខាន់ក្នុងការរំលោភលើអតិសុខុមប្រាណគឺការផ្លាស់ប្តូរនិងលក្ខណៈសម្បត្តិរបស់ឈាមដែលទាក់ទងនឹងការកើនឡើងនូវភាពស្អិតនៃប្លាកែត។ វាត្រូវបានគេជឿជាក់ថាការបង្កើនផលិតកម្មរ៉ាឌីកាល់សេរីនាំឱ្យមានការបំផ្លិចបំផ្លាញនៃនីត្រាតអុកស៊ីដដែលជាសរសៃឈាមវ៉ែនតាដែលផលិតដោយកោសិកា endothelial ។ ការបំផ្លាញដល់ប្រព័ន្ធ endothelium ការឡើងក្រាស់នៃជញ្ជាំងសរសៃឈាមដោយសារតែជំងឺលើសឈាមនិងការរីករាលដាលនៃកោសិកាសាច់ដុំរលោងរួមចំណែកដល់ការថយចុះនៃការអនុលោមនិងសមត្ថភាពបន្សាំនៃសរសៃឈាមហើយការរំលោភលើ hemostasis បង្កើនល្បឿនបង្កើតបន្ទះ atherosclerotic នៅក្នុងសរសៃឈាម។ ការអូសបន្លាយពេលយូរក្នុងឈាមជំរុញឱ្យកោសិកាសាច់ដុំកើនឡើង។ ការរួមបញ្ចូលគ្នានៃកត្តាទាំងនេះកំណត់ពីការវិវត្តនៃជំងឺក្រិនសរសៃឈាម។
រោគវិទ្យា។ យន្ដការនៃការវិវត្តនៃជំងឺលើសឈាមនៅក្នុងឌីឌីអេមនិងអេឌីឌីអេមគឺខុសគ្នា។ ជាមួយនឹងអាយឌីឌីអេម, សម្ពាធឈាមជាធម្មតាកើនឡើងបន្ទាប់ពីរយៈពេល ១០-១៥ ឆ្នាំចាប់តាំងពីការចាប់ផ្តើមនៃជំងឺហើយជាធម្មតាបណ្តាលមកពីជំងឺទឹកនោមផ្អែម។ មានតែក្នុងករណីភាគរយតិចតួចប៉ុណ្ណោះការកើនឡើងសម្ពាធឈាមត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺតម្រងនោមដទៃទៀត។ ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែម NIDDM ការកើនឡើងសម្ពាធឈាមអាចមិនទាក់ទងដោយផ្ទាល់ទៅនឹងជំងឺទឹកនោមផ្អែមហើយច្រើនតែបណ្តាលមកពីជំងឺលើសឈាម, ជំងឺគ្រួសក្នុងតំរងនោម, pyelonephritis រ៉ាំរ៉ៃ, ជំងឺរលាកសន្លាក់ហ្គោដឬបុព្វហេតុកម្រជាច្រើនទៀត - ដុំសាច់តម្រងនោម, រោគសញ្ញារោគ។ ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមចំពោះអ្នកជំងឺដែលមាន NIDDM មានតែលេខ ៣ ក្នុងចំណោមមូលហេតុនៃការកើនឡើងសម្ពាធឈាម។ ការកើនឡើងសម្ពាធឈាមបែបនេះអាចបណ្តាលមកពីជំងឺ endocrine ផ្សេងទៀតដែលផ្សំគ្នានឹងជំងឺទឹកនោមផ្អែម (thyrotoxicosis, acromegaly, ជំងឺឬរោគសញ្ញារបស់ Itsenko-Cushing, រោគសញ្ញារបស់ Conn, pheochromocytoma ជាដើម) ។ វាចាំបាច់ក្នុងការគិតគូរពីលទ្ធភាពនៃអត្ថិភាពនិងដំបៅចម្លែកនៃនាវា - ការដាច់សរសៃឈាមខួរក្បាលនៃអ័រតា, ជំងឺក្រិនសរសៃឈាម។ នៅពេលប្រមូល anamnesis វាចាំបាច់ត្រូវយកចិត្តទុកដាក់លើការប្រើប្រាស់ថ្នាំពន្យារកំណើតឬថ្នាំ corticosteroids ដែលអាចបង្កើនសម្ពាធឈាម។
យន្តការបង្ករោគមួយនៃជំងឺលើសឈាមនៅក្នុងទឹកនោមផ្អែមអាចជាឥទ្ធិពលផ្ទាល់របស់អាំងស៊ុយលីនទៅលើការបញ្ចូនសូដ្យូមឡើងវិញនៅក្នុងណឺត្រុងក៏ដូចជាសកម្មភាពប្រយោលនៃអរម៉ូនតាមរយៈប្រព័ន្ធអាសអាភាស - អរម៉ូនអាឌីស្តូទីន - អាល់ដូស្តូនបង្កើនភាពរំញោចនៃសាច់ដុំរលោងនៃសរសៃឈាមទៅកាន់ភ្នាក់ងារសម្ពាធនិងជំរុញការផលិតកត្តាលូតលាស់។
អង់ស៊ីមបំលែងអង់ស៊ីម angiotmein (ACE), Dipeptidyl carboxy peptidase ក្រោមឥទិ្ធពលដែល angiotensin ខ្ញុំត្រូវបានប្តូរទៅជាអ័រទីស្យូទីកសកម្មគឺ angiotensin II ដើរតួជាអនីតិជនក្នុងមុខងារនៃប្រព័ន្ធរីទីន - angiotensin ។ តាមរយៈការផ្សារភ្ជាប់ទៅនឹងការទទួលជាក់លាក់នៅលើភ្នាសកោសិកាអេកូទីនទីនបង្កើនទិន្នផលបេះដូងបណ្តាលអោយមានការកន្ត្រាក់សរសៃឈាមបេះដូងសរសៃឈាមនិងជំងឺលើសឈាមនៃកោសិកាសាច់ដុំរលោងនិងជំរុញការបញ្ចេញ catecholamines ។
បង្កើតឡើងក្នុងតំបន់ angiotensin II ដែលការផលិតកើនឡើងជាមួយនឹងជំងឺលើសឈាមអូសបន្លាយពេលដើរតួក្នុងរបៀបស្វយ័តជាអ្នកព្យាបាលជំងឺសរសៃឈាមក្នុងតំបន់។ អេស៊ីអ៊ីកាត់បន្ថយសមត្ថភាពនៃជញ្ជាំងសរសៃឈាមដើម្បីផលិត N0 (កត្តាបន្ធូរអារម្មណ៍ផ្នែក endothelial) ។
ក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះអត្ថិភាពនៃការត្រៀមលក្ខណៈហ្សែនចំពោះការវិវត្តនៃជំងឺលើសឈាមសរសៃឈាមត្រូវបានបង្ហាញឱ្យឃើញ។ ការផ្សំផ្គុំនេះត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងពិការភាពហ្សែនក្នុងការបញ្ជូនការចម្លងនៃស៊ីឡាំងនិងប៉ូលីមែរនៃហ្សែនដែលគ្រប់គ្រងការសំយោគ ACE ។
ការទាក់ទងគ្នាមួយត្រូវបានរកឃើញផងដែរនៅចន្លោះប៉ូលីយ៉ូមនៃហ្សែនសម្រាប់អង់ស៊ីម paraoxonase និងការផ្លាស់ប្តូរ atherosclerotic នៅក្នុងសរសៃឈាមបេះដូងរបស់អ្នកជំងឺដែលមាន NIDDM ។ Paraoxonase នៅក្នុង HDL ធ្វើឱ្យអសកម្មសារធាតុ peroxides នៅក្នុង LDL ដែលជាកត្តាប្រឆាំងនឹង atherogenic ធម្មជាតិ។
អាយ។ ភី។ ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមគឺជាការបង្ហាញនៃជំងឺទឹកនោមផ្អែមដែលមានជំងឺទឹកនោមផ្អែម៖ ពួកគេមានជំងឺក្រិនសរសៃឈាមមិនត្រឹមតែនៃសរសៃឈាមបេះដូងប៉ុណ្ណោះទេប៉ុន្តែក៏មានសរសៃឈាមខួរក្បាលផ្នែកចុងទាបនិងនាវាធំ ៗ ដទៃទៀតដែរ។ លក្ខណៈពិសេស morphological នៃ atherosclerosis ក្នុង mellitus ជំងឺទឹកនោមផ្អែមអាចត្រូវបានគេសន្មតថាភាពពហុគុណនៃការធ្វើមូលដ្ឋានីយកម្មនៃអេតូតាស។
ការធ្វើរោគវិនិច្ឆ័យ។ វាចាំបាច់ក្នុងការកំណត់តម្លៃជាមធ្យមនៃសម្ពាធឈាមយ៉ាងហោចណាស់ក្នុងការវាស់វែងពីរ។ សម្ពាធឈាមគួរតែត្រូវបានវាស់នៅលើដៃទាំងសងខាងដោយមានទីតាំងត្រឹមត្រូវនៃដៃនិងដៃក្នុងទីតាំងរបស់អ្នកជំងឺអង្គុយនិងដេក។ វាចាំបាច់ក្នុងការគិតគូរពីលទ្ធភាពនៃការថយចុះសម្ពាធឈាមដោយសារបញ្ហាប្រព័ន្ធសរសៃប្រសាទដែលមិនដំណើរការ។
យោងតាមអនុសាសន៍របស់អង្គការសុខភាពពិភពលោកសម្ពាធឈាមធម្មតាមិនគួរលើសពី ១៤៥/៩០ ម។ ម។ ហ។ ទោះយ៉ាងណាក៏ដោយចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមក្នុងវ័យវ័យក្មេងលក្ខណៈវិនិច្ឆ័យ (ជាពិសេសនៅក្នុងវត្តមាននៃ microalbuminuria ឬការផ្លាស់ប្តូរដំបូងនៅក្នុងមូលនិធិ) គួរតែមានភាពតឹងរ៉ឹងជាង - 135/85 មីលីក្រាម Hg កម្រិតនិងស្ថេរភាពនៃសម្ពាធឈាមមានសារៈសំខាន់ជាពិសេសសម្រាប់ការការពារផលវិបាកនៃសរសៃឈាមបេះដូង។ នៅឆ្នាំ ១៩៩២ គណៈកម្មាធិការជាតិសម្រាប់ការកំណត់វាយតម្លៃនិងការព្យាបាលជំងឺលើសឈាមរបស់សហរដ្ឋអាមេរិកបានស្នើឱ្យពិចារណាលើសម្ពាធឈាមធម្មតា ១៣០ និង ៨៥ មីល្លីម៉ែត្រហឺតសម្ពាធឈាមខ្ពស់ដំណាក់កាលទី ១ (ស្រាល) ១៤០-១៥៩ / ៩០-៩៩ ម។ ម។ ហ។ ដំណាក់កាល (មធ្យម) ១៦០–១៧៩ / ១០០-១០៩ ម។ ម។ ហ។ ដំណាក់កាលទី ៣ (ធ្ងន់) ១៨០-២០៩ / ១១០-១១៩៩ ម។ ហ។ ដំណាក់កាលទី ៤ (ធ្ងន់ណាស់) ២១០/១២០ ម។ ម។ ហ។ ។
ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺលើសឈាមនៅតែផ្អែកលើគណនីនៃដំបៅសរសៃឈាមនិងសរីរៈដែលជាចំណាត់ថ្នាក់ដែលផ្អែកលើការបង្រៀនរបស់ G.F. Lang និង A.P. Myasnikov ។
រូបភាពគ្លីនិក។ នៅក្នុងជំងឺទឹកនោមផ្អែមជំងឺលើសឈាមមានការបង្ហាញធម្មតាសម្រាប់រោគសាស្ត្រនេះ។ ជារឿយៗជាពិសេសជាមួយនឹងទម្រង់នៃជំងឺលើសឈាមអ្នកជំងឺមិនត្អូញត្អែរទេ។ ក្នុងករណីផ្សេងទៀតមានការត្អូញត្អែរអំពីការឈឺក្បាល (ដែលនៅតែជារោគសញ្ញាតែមួយសម្រាប់រយៈពេលយូរ) ភាពអស់កម្លាំងការថយចុះសមត្ថភាពការងារការឈឺទ្រូងអារម្មណ៍នៃ "ការរំខាន" ជាដើមការពិនិត្យរាងកាយបង្ហាញពីការពង្រីកព្រំដែននៃភាពមិនធម្មតានៃបេះដូងនៅខាងឆ្វេងការកើនឡើងនៃភាពអសកម្មបេះដូងការសង្កត់ធ្ងន់។ សម្លេង II លើអ័រតា។
ការបង្ហាញគ្លីនិកច្រើនតែបណ្តាលមកពីវត្តមាននៃជំងឺបេះដូង ischemic, atherosclerosis, សរសៃឈាមបេះដូងឬសរសៃឈាមខួរក្បាល។ នៅលើ ECG សញ្ញានៃជំងឺលើសឈាមផ្នែកខាងឆ្វេងត្រូវបានគេមើលឃើញជាធម្មតា: គម្លាតនៃអ័ក្សអគ្គិសនីនៃបេះដូងទៅខាងឆ្វេងការកើនឡើងនៃទំហំនៃ QRS ស្មុគស្មាញក្នុងការនាំ V5-V6, ការធ្លាក់ទឹកចិត្តផ្នែក ST និងការខូចទ្រង់ទ្រាយនៃរលក T។ លំនាំនៃការរៃអង្គាសប្រាក់ច្រើនតែពឹងផ្អែកទៅលើមូលហេតុនៃជំងឺលើសឈាមនៃសរសៃឈាមឬផលវិបាកនៃជំងឺទឹកនោមផ្អែម។ ការព្យាបាលជំងឺទឹកនោមផ្អែម) ។ ជាមួយនឹងជំងឺលើសឈាមបាតុភូតនៃប្រភេទ Crossover នៃ Salus-Hunn (សរសៃឈាមដែលបិទជិតបង្រួមសរសៃឈាមវ៉ែន) ជំងឺក្រិនសរសៃឈាមអារទែភាពមិនស្មើគ្នានៃភាពថ្លឹងថ្លែងរបស់ពួកគេការហើមឆ្អឹងខ្នងជាដើមត្រូវបានកត់សម្គាល់។
រោគសញ្ញានៃជំងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺទឹកនោមផ្អែមមានភាពខុសប្លែកគ្នាតិចតួចពីការវាយប្រហារឈឺចាប់ធម្មតាប៉ុន្តែច្រើនតែ (រហូតដល់ ២០-៣០% នៃករណី) ការឈឺទ្រូងនិងការដាច់សរសៃឈាមខួរក្បាលកើតឡើងដោយគ្មានការឈឺចាប់។ ក្នុងចំនោមអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដែលមានអាយុពី ៣៥ ទៅ ៥០ ឆ្នាំ, ការគាំងបេះដូងនិងការស្លាប់ភ្លាមៗមានដល់ទៅ ៣៥% នៃអត្រាមរណភាព។
ជាមួយនឹងការ ischemia myocardial "ស្ងៀមស្ងាត់" ការថយចុះនៃការបម្រុងនៃសរសៃឈាមត្រូវបានគេសង្កេតឃើញក្នុងករណីដែលគ្មានសញ្ញានៃការកើនឡើងនៃម៉ាសនៃបំពង់ខ្យល់ខាងឆ្វេង។ លក្ខណៈពិសេសនៃវគ្គសិក្សានៃជំងឺ IHD និងជំងឺបេះដូង myocardial ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមត្រូវបានផ្សារភ្ជាប់ជាចម្បងជាមួយនឹងជំងឺទឹកនោមផ្អែមដែលមានជំងឺទឹកនោមផ្អែមដែលបណ្តាលឱ្យមានការថយចុះយ៉ាងខ្លាំងនៃស្ថានភាពមុខងារនៃ myocardium និង hemodynamics កណ្តាល, i.e. ការថយចុះបរិមាណឈាមដាច់សរសៃឈាមខួរក្បាលនិងឈាមនាទី, សន្ទស្សន៍បេះដូង, សរសៃឈាមខាងឆ្វេង, បង្កើនអត្រាចង្វាក់បេះដូងនិងភាពធន់នៃគ្រឿងបរិក្ខាសរុប។ tachycardia ថេរ (មិនមានភាពខុសប្លែកគ្នានៅក្នុងចង្វាក់បេះដូងទាំងយប់ទាំងថ្ងៃ) បង្ហាញពីការរំលោភលើផ្ទៃខាងក្នុងរបស់ប៉ារ៉ាស៊ីត។
ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមការរួមបញ្ចូលគ្នានៃជំងឺបេះដូង ischemic, ជំងឺសរសៃប្រសាទ (ជំងឺសរសៃប្រសាទ), ជំងឺបេះដូងត្រូវបានគេសង្កេតឃើញជាញឹកញាប់, នេះផ្លាស់ប្តូរយ៉ាងច្បាស់នូវរូបភាពគ្លីនិកនៃជំងឺមូលដ្ឋាន, នាំឱ្យមានជំងឺខ្សោយបេះដូងនិងធ្វើឱ្យស្មុគស្មាញដល់ការធ្វើរោគវិនិច្ឆ័យ។ ការវិវឌ្ឍន៍នៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមស្វយ័តបង្កឱ្យមានការរំលោភលើសមត្ថភាពបន្សាំរបស់រាងកាយការថយចុះនៃការអត់ធ្មត់ការធ្វើលំហាត់ប្រាណ។
ក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះ "ជំងឺសរសៃឈាមតូចៗ" ត្រូវបានគេចាត់ទុកថាជាបុព្វហេតុនៃការថយចុះនៃការបំរុងទុកនៃប្រព័ន្ធសរសៃឈាមនិងការធ្វើឱ្យស្ទះសរសៃឈាមខួរក្បាល។ ការរួមបញ្ចូលគ្នានៃជំងឺលើសឈាម, ភាពធាត់, hypertriglyceridemia, ភាពធន់នឹងអាំងស៊ុយលីនត្រូវបានផ្សំជាមួយនឹងគំនិតនៃ "រោគសញ្ញារំលាយអាហារ" ឬ "រោគសញ្ញា X" ។ អ្នកជំងឺដែលមានរោគសញ្ញានេះងាយនឹងវិវត្តទៅជាជំងឺបេះដូងនិងជំងឺ myocardial infarction ។
ភាពមិនប្រក្រតីការត្អូញត្អែររបស់អ្នកជំងឺទិន្នន័យគោលបំណងនិងវិធីសាស្រ្តពិនិត្យព្យាបាលទូទៅធ្វើឱ្យវាអាចធ្វើរោគវិនិច្ឆ័យជំងឺបេះដូងនិងជំងឺលើសឈាមនៅក្នុងទឹកនោមផ្អែមដោយមិនប្រើវិធីសាស្ត្រធ្វើរោគវិនិច្ឆ័យស្មុគស្មាញ។ ការធ្វើរោគវិនិច្ឆ័យនៃការស្ទះសរសៃឈាមខួរក្បាល (myocardial ischemia) ដោយស្ងៀមស្ងាត់និងការរំខានចង្វាក់យឺតគឺពិបាកដូច្នេះវិធីសាស្រ្តស្រាវជ្រាវស្មុគស្មាញត្រូវបានគេប្រើ (កង់អេជេម៉ាទ្រី, ការត្រួតពិនិត្យ ECG, scintigraphy myocardial អំឡុងពេលហាត់ប្រាណនិងការធ្វើតេស្តជាមួយ dipyridamole) ។ Radionuclide ventriculography ជាមួយ thallium និង MRI ដែលមានស្លាកអាចបញ្ជាក់ពីធម្មជាតិនិងកំរិតនៃការខូចខាតដល់ myocardium, គ្រែ capillary និងសរសៃឈាម។
ក្នុងករណីពិបាកទាក់ទងនឹងវិធីសាស្រ្តនៃការព្យាបាលវះកាត់នាពេលខាងមុខ (ការដាច់សរសៃឈាមខួរក្បាលការឆ្លងទន្លេផ្លាស្ទិចប៉េងប៉ោង) ការវះកាត់សរសៃឈាមត្រូវបានប្រើដើម្បីកំណត់ការធ្វើមូលដ្ឋានីយកម្មនៃការខូចខាត។ ទោះជាយ៉ាងណាក៏ដោយការចំណាយខ្ពស់នៃឧបករណ៍ធ្វើរោគវិនិច្ឆ័យកំណត់ការប្រើប្រាស់វិធីសាស្រ្តបែបនេះយ៉ាងទូលំទូលាយ។ ការត្រួតពិនិត្យ Holter គឺជាវិធីសាស្ត្រមួយដែលត្រូវបានប្រើជាទូទៅបំផុតសម្រាប់ការធ្វើរោគវិនិច្ឆ័យការស្ងៀមស្ងាត់។
ការសិក្សាអំពីការផ្សារភ្ជាប់នៃហ្សែនប៉ូលីហ្វីលជាមួយនឹងផលវិបាកនៃសរសៃឈាមចំពោះអ្នកជំងឺទឹកនោមផ្អែមនឹងវាយតម្លៃពីហានិភ័យនិងព្យាករណ៍ពីការវិវត្តនិងការវិវត្តនៃផលវិបាកបែបនេះយូរមុនការបង្ហាញគ្លីនិករបស់ពួកគេ។
ការព្យាបាល។ ការគ្រប់គ្រងមេតាប៉ូលីសបានល្អប្រសើរបំផុតនៃគ្លីសេមីលនិងជំងឺទឹកនោមផ្អែមដែលជាសូចនាករសំខាន់នៃរដ្ឋអតិសុខុមប្រាណគឺជាមូលដ្ឋានគ្រឹះនៅគ្រប់ដំណាក់កាលនៃការព្យាបាលអ្នកជំងឺទឹកនោមផ្អែម។ ការព្យាបាលគួរតែមានគោលបំណងបន្ថយសម្ពាធឈាមដើម្បីការពារផលវិបាកនៃជំងឺទឹកនោមផ្អែមនិងជំងឺលើសឈាមឬបន្ថយការវិវត្តរបស់វា។ នៅក្នុងការអនុវត្តជាក់ស្តែងមនុស្សម្នាក់គួរតែខិតខំបញ្ចុះសម្ពាធឈាមដល់ ១៤០/៩០ ម។ ម។ ហ។ ការថយចុះថែមទៀតជាពិសេសចំពោះមនុស្សវ័យចំណាស់បង្កើនហានិភ័យនៃភាពធ្ងន់ធ្ងរនៃអេសអេជ។ នៅវ័យក្មេងលក្ខណៈវិនិច្ឆ័យអាចមានភាពតឹងរ៉ឹងជាង។ វាចាំបាច់ក្នុងការវាស់សម្ពាធឈាមឱ្យបានត្រឹមត្រូវ៖ មិនមែនអ្នកជំងឺទាំងអស់ដែលមានជំងឺទឹកនោមផ្អែមមានជំហរទៀងត្រង់នោះទេព្រោះការថយចុះសម្ពាធឈាមអាចនឹងកើតឡើងដោយសារជំងឺសរសៃប្រសាទ។ នេះក៏ត្រូវយកមកពិចារណាផងដែរនៅពេលបង្កើតការចង្អុលបង្ហាញសម្រាប់ការព្យាបាលដោយប្រើថ្នាំប្រឆាំងនឹងអ៊ីស្តាមីននិងក្នុងកំឡុងពេលអនុវត្ត។
ការព្យាបាលដោយថ្នាំប្រឆាំងនឹងការរលាកគួរតែជារោគសាស្ត្រដែលត្រូវបានអនុវត្តជាបន្តបន្ទាប់អស់រយៈពេលជាច្រើនឆ្នាំ។ បញ្ហាធ្ងន់ធ្ងរគឺថាអ្នកជំងឺមិនតែងតែមានអារម្មណ៍ថាមានរោគសញ្ញា។ ឆន្ទៈក្នុងការលេបថ្នាំថយចុះប្រសិនបើថ្នាំបណ្តាលមកពីផលប៉ះពាល់។ ទន្ទឹមនឹងការគិតពិចារណាអំពីសូចនាករសម្ពាធឈាមសម្រាប់ការព្យាបាលប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមកត្តាផ្សេងទៀតគួរតែត្រូវបានគេយកមកពិចារណា: ភេទ (បុរសច្រើនតែត្រូវការការត្រៀមលក្ខណៈឱសថសាស្ត្រ) លក្ខណៈហ្សែន (នៅក្នុងវត្តមាននៃជំងឺសរសៃឈាមក្នុងប្រវត្ដិគ្រួសារការព្យាបាលដោយឱសថនៃជំងឺលើសឈាមចាប់ផ្តើមមុន) ។ ជាមួយនឹងជំងឺសរសៃឈាមបេះដូងឬជំងឺ myocardial infarction ការព្យាបាលយ៉ាងខ្លាំងនៃជំងឺលើសឈាមគឺចាំបាច់។ ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនិងជំងឺបេះដូងនៅពេលរួមផ្សំជាមួយនឹងការធាត់លើសឈាមជំងឺខ្សោយតំរងនោមឬខ្សោយតំរងនោមជំងឺលើសឈាមផ្នែកខាងឆ្វេងការថយចុះកំរិតសកម្មភាពរាងកាយទាបជាពិសេសការថយចុះយ៉ាងខ្លាំងនៃសម្ពាធឈាម។ ការព្យាបាលដោយប្រើថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមចំពោះអ្នកជំងឺទឹកនោមផ្អែមគួរតែត្រូវបានចាប់ផ្តើមទោះបីជាមានជំងឺលើសឈាមកម្រិតស្រាលក៏ដោយ។ ឱសថកាត់បន្ថយហានិភ័យនៃជំងឺដាច់សរសៃឈាមខួរក្បាល។ ដូច្នេះស្បថ
ការសិក្សា ៧–២០៥០ បង្ហាញថាការកាត់បន្ថយសម្ពាធឈាមមានតែ ២០/៨ ម។ ម។ ហ។ កាត់បន្ថយលទ្ធភាពនៃផលវិបាកនៃសរសៃឈាមបេះដូងបាន ៤០ ភាគរយ។
ផលប៉ះពាល់នៃថ្នាំត្រូវបានកំណត់យ៉ាងទូលំទូលាយដោយការរួមបញ្ចូលគ្នារបស់ពួកគេជាមួយភ្នាក់ងារមិនមែនឱសថ។ អនុសាសន៍ទូទៅមួយចំនួនគួរតែត្រូវបានគេយកមកពិចារណា: ជម្រើសបុគ្គលនៃថ្នាំប្រឆាំងនឹងអ៊ីស្តាមីនភាពអាចរកបានរយៈពេលនៃប្រសិទ្ធភាព។ ទំរង់វិប្បដិសារី (សកម្មភាពយូរ) ។ នៅក្នុងដំណើរការនៃការព្យាបាលការពិនិត្យអេកូអេសអេសអេសអេកត្រូវបានអនុវត្តកម្រិតជាតិខ្លាញ់ក្នុងឈាមត្រូវបានកំណត់ការប្រឡងសរសៃប្រសាទដែលចាំបាច់ត្រូវបានអនុវត្ត។
វាត្រូវបានគេណែនាំឱ្យចាប់ផ្តើមការព្យាបាលដោយការព្យាបាលដោយការព្យាបាលដោយ monotherapy (៣-៦ ខែ) ហើយជាមួយនឹងប្រសិទ្ធភាពមិនគ្រប់គ្រាន់ការព្យាបាលរួមគ្នាត្រូវបានចង្អុលបង្ហាញ។ អ្នកនិពន្ធភាគច្រើនជឿជាក់ថាការព្យាបាលដោយ monothe ជាមួយថ្នាំ sympatholytic (clonidine, dopegite, ការរៀបចំសម្រាប់wolfia) គឺមិនចង់បានដោយសារតែប្រសិទ្ធភាពទាបផលប៉ះពាល់មួយចំនួនធំនិងការថយចុះគុណភាពនៃជីវិត។ ។ *
ភ្នាក់ងារប្រឆាំងនឹងសម្ពាធឈាមទំនើបត្រូវបានបែងចែកជាក្រុមដូចខាងក្រោមៈ ១) ថ្នាំប្រឆាំងនឹងអ៊ីស្តាអ៊ីន, ២) ថ្នាំប្រឆាំងនឹងកាល់ស្យូម, ៣) ថ្នាំការពារអេសភីអ៊ីដិន័រ, ៤) ថ្នាំបញ្ចុះទឹកនោម។
ថ្នាំទប់ស្កាត់អេស៊ីអ៊ីតគឺជាថ្នាំនៃជម្រើសសម្រាប់ការរួមបញ្ចូលគ្នានៃជំងឺទឹកនោមផ្អែមនិងជំងឺលើសឈាមនៃសរសៃឈាមជាមួយនឹងជំងឺបេះដូង ischemic, ជំងឺ myocardial infarction, ជំងឺខ្សោយបេះដូង, មុខងារខ្សោយមុខងារខ្សោយ, ជំងឺលើសឈាមនិងជំងឺ Raynaud ។ នៅពេលប្រើមូលនិធិទាំងនេះមានការចង្អុលបង្ហាញពីការវិវត្តបញ្ច្រាសនៃជំងឺសរសៃប្រសាទផ្នែកខាងឆ្វេងនិងការធ្វើឱ្យប្រសើរឡើងនូវទឹកអប់របស់វា។ ពួកវាត្រូវបាន contraindicated នៅក្នុងសំណុំបែបបទធ្ងន់ធ្ងរនៃ stenosis mitral និង aortic, stenosis នៃ carotid និងសរសៃឈាមតំរងនោម។ ថ្នាំដែលមិនចង់បានរបស់ក្រុមនេះក្នុងការមានផ្ទៃពោះនិងខ្សោយតំរងនោម។ ថ្នាំ ACE inhibitors ត្រូវបានអត់ធ្មត់ដោយអ្នកជំងឺ។ ផលប៉ះពាល់រួមមានក្អកស្ងួត។ មិនដូចថ្នាំប្រឆាំងនឹងសម្ពាធឈាមដទៃទៀតថ្នាំទាំងនេះមិនមានឥទ្ធិពលអាក្រក់ដល់ការរំលាយអាហារកាបូអ៊ីដ្រាត lipid ឬ purine ទេពួកគេអាចត្រូវបានផ្សំជាមួយថ្នាំបញ្ចុះទឹកនោមថ្នាំ p-blockers ថ្នាំប្រឆាំងនឹងកាល់ស្យូម។ ថ្នាំទប់ស្កាត់អេស៊ីអ៊ីមានឥទ្ធិពលវិជ្ជមានទៅលើការរំលាយអាហារកាបូអ៊ីដ្រាតបង្កើនភាពប្រែប្រួលនៃជាលិកាទៅអាំងស៊ុយលីន។
សកម្មភាព Antianginal នៃថ្នាំនៃក្រុមនេះបើប្រៀបធៀបជាមួយថ្នាំប្រឆាំងនឹងកាល់ស្យូមគឺទាបជាងបន្តិច។ ក្នុងពេលជាមួយគ្នាការប្រើប្រាស់យូរនៃថ្នាំ ACE inhibitors ចំពោះអ្នកជំងឺបន្ទាប់ពីការរំលោភបំពាន myocardial អនុញ្ញាតឱ្យពន្យារពេលការអភិវឌ្ឍឡើងវិញនៃក្រោយ។ Capoten ជាកម្មសិទ្ធិរបស់ ACE inhibitors នៃជំនាន់ទី 1 ដែលជាគោលការណ៍សកម្មដែលត្រូវបានគេហៅថា captopril ។ កំរិតប្រើប្រចាំថ្ងៃធម្មតារបស់វាគឺ ៥០ មីលីក្រាមក្នុងកំរិត ២-៣ ។ Kapoten រារាំងទីតាំងសកម្មរបស់ ACE និងរារាំងការបង្កើត angiotensin
- ដែលជា vasoconstrictor ដែលមានឥទ្ធិពលបំផុតនៅក្នុងរាងកាយមនុស្ស។ Kapoten មិនមានឥទ្ធិពល vasodilating ដោយផ្ទាល់ទេ។
Ramipril (Hechst Tritace) ក៏រារាំងប្រព័ន្ធ renin-angiotensin, បន្ថយកម្រិតប្លាស្មានៃ angiotensin II និង aldosterone ហើយក៏មានឥទ្ធិពលដល់សកម្មភាពរបស់ bradykinin ដែលនាំឱ្យមានការថយចុះនៃភាពធន់នៃសរសៃឈាមខាងគ្រឿងកុំព្យូទ័រ។ វាត្រូវបានគេណែនាំឱ្យចេញវេជ្ជបញ្ជាថ្នាំ ramipril ដល់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមជាពិសេសនៅពេលមានជំងឺទឹកនោមផ្អែមគ្លីនិកនិងអតិសុខុមប្រាណកើតឡើងព្រោះវាមានឥទ្ធិពល vasodilating បន្ថែមលើសរសៃឈាមមធ្យមនិងតូចសរសៃឈាមនិងបណ្តាញសរសៃឈាម។ វិជ្ជមានវិជ្ជមាន
គុណភាពនៃថ្នាំនេះគឺលទ្ធភាពនៃការប្រើប្រាស់របស់វាក្នុងកំរិតតូច (ពី ១ ទៅ ៥ មីលីក្រាមក្នុងមួយថ្ងៃ) ។
Renitec (enalapril maleate, MSD) គឺជាទំរង់ដែលអូសបន្លាយពេលនៃការប្រើថ្នាំ ACE inhibitor ។ ថ្នាំនេះត្រូវបានចង្អុលបង្ហាញសម្រាប់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមនិងជំងឺបេះដូង។ វារួមចំណែកដល់ការកើនឡើងនៃទិន្នផលបេះដូងនិងលំហូរឈាមតំរងនោមមានប្រសិទ្ធិភាព nephroprotective និងជះឥទ្ធិពលល្អដល់វិសាលគមនៃ lipoproteins ប្លាស្មា។ កំរិតព្យាបាលគឺចាប់ពី ៥ ទៅ ៤០ មីលីក្រាមក្នុងមួយថ្ងៃ។
អេសអ៊ីអេសអេហ្សិនជំនាន់ថ្មីរួមបញ្ចូលទាំងថ្នាំ Prestarium (ក្រុមឱសថ Servier) ដែលជួយកាត់បន្ថយការឡើងកម្តៅនៃកោសិកាសាច់ដុំរលោងនិងធ្វើឱ្យប្រសើរឡើងនូវសមាមាត្រអេលីហ្សិន / កូឡាជែននៅក្នុងជញ្ជាំងសរសៃឈាម។ ប្រសិទ្ធិភាពជន៍របស់វាលើការបម្រុងទុកសរសៃឈាមត្រូវបានបង្ហាញ។ កំរិតព្យាបាលនៃថ្នាំគឺ ៤-៨ មីលីក្រាមក្នុងមួយថ្ងៃ។
ក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះវាត្រូវបានគេរកឃើញថាថ្នាំទប់ស្កាត់អេស៊ីអ៊ីគ្រាន់តែធ្វើឱ្យផលប៉ះពាល់ដល់សរសៃឈាមបេះដូងចុះខ្សោយមួយផ្នែកប៉ុណ្ណោះនៃការធ្វើឱ្យសកម្មនៃប្រព័ន្ធរីទីន - អេកស្តូស្ទីន។
អង្គបដិបក្ខ Angiotensin II - losartan (cozaar) គឺជាអ្នកតំណាងនៃថ្នាក់ថ្មីនៃថ្នាំប្រឆាំងនឹងអ៊ីស្តាមីន។ ជាពិសេសវារារាំងការទទួលថ្នាំ angiotensin II និងមានឥទ្ធិពលអ៊ីប៉ូតាអ៊ីតវែងនិងឯកសណ្ឋាន។ ដោយរចនាសម្ព័នគីមីវាជាកម្មសិទ្ធិរបស់ដេរីវេអ៊ីឌីហ្សូល។ ការព្យាបាលដោយ Cozaar ត្រូវបានណែនាំឱ្យចាប់ផ្តើមជាមួយ 25 មីលីក្រាមក្នុងមួយថ្ងៃក្នុងមួយថ្ងៃដូសរបស់វាអាចត្រូវបានកើនឡើងដល់ 50-100 មីលីក្រាម / ថ្ងៃ។ មធ្យោបាយសំខាន់ក្នុងការលុបបំបាត់ថ្នាំនេះនិងសារធាតុរំលាយអាហារសកម្មរបស់វាគឺថ្លើមថ្នាំនេះមិនត្រូវបានគេធ្វើឱ្យខូចតំរងនោមទេ។
ក្នុងនាមជាភ្នាក់ងារ antianginal ដែលធ្វើអោយប្រសើរឡើងនូវលំហូរឈាមសរសៃឈាមនិងកាត់បន្ថយភាពធន់នឹងសរសៃឈាមខាងគ្រឿងកុំព្យូទ័រថ្នាំប្រឆាំងនឹងកាល់ស្យូមត្រូវបានប្រើ។ ការរៀបចំក្រុមនេះរារាំងការបញ្ចូល Ca2 + ចូលទៅក្នុង myofibrils និងបន្ថយសកម្មភាពរបស់ myofibrillar Ca ^ + - ធ្វើឱ្យសកម្ម ATPase ។ ក្នុងចំនោមថ្នាំទាំងនេះក្រុមនៃថ្នាំវ៉េរ៉ាម៉ាមីមឌីលឌីយ៉ាហ្សីមហ្វីលីពត្រូវបានសម្គាល់។ សារធាតុប្រឆាំងនឹងកាល់ស្យូមមិនបង្កើនគ្លីសេរីនហើយមិនមានឥទ្ធិពលអវិជ្ជមានទៅលើការរំលាយអាហារ lipid ។ ជាមួយនឹងការប្រើប្រាស់ថ្នាំ verapamil អូសបន្លាយការធ្វើឱ្យប្រសើរឡើងនៃការលាយទឹករំអិល myocardial ត្រូវបានកត់សម្គាល់។
ការរំលោភបំពានសរសៃឈាមបេះដូងស្រួចស្រាវ, ប្រហោងឆ្អឹងខួរក្បាល, ប្លុក atrioventricular, ប្រហោងឆ្អឹងប្រហោងឆ្អឹង, ទម្រង់ systolic នៃជំងឺខ្សោយបេះដូង - ទាំងនេះគឺជាលក្ខខណ្ឌដែលវាល្អប្រសើរជាងក្នុងការប្រើមិនមែន verapamil និង diltiazem ប៉ុន្តែថ្នាំ nifedipine ។ ការព្យាបាលដោយប្រើថ្នាំប្រឆាំងនឹងកាល់ស្យូមដែលមានសកម្មភាពខ្លីនៃក្រុមនីហ្វិចឌីនត្រូវបានគេធ្វើឱ្យខូចទៅនឹងភាពមិនប្រក្រតីនៃប្រព័ន្ធសរសៃឈាមបេះដូង - ជំងឺខ្សោយសរសៃឈាមខួរក្បាលស្រួចស្រាវនិងការឈឺទ្រូងមិនស្ថិតស្ថេរ។ ថ្នាំដែលមានសកម្មភាពយូរអង្វែង (adalat) មិនបណ្តាលឱ្យមានការថយចុះយ៉ាងខ្លាំងនៃសម្ពាធឈាមជាមួយនឹងការកើនឡើងនៃការថយចុះកម្រិតនៃ catecholamines ដែលជាលក្ខណៈរបស់ nifedipine ។ ពួកគេត្រូវបានប្រើក្នុងថ្នាំ ១០ មីលីក្រាម (១ គ្រាប់) ៣ ដងក្នុងមួយថ្ងៃឬ ២០ ម។ ក្រ (ក្នុងគ្រាប់) ២ ដងក្នុងមួយថ្ងៃ។
ទម្រង់ដូសយូរនៃអង់ទីករកាល់ស្យូមពង្រីកសមត្ថភាពរាងកាយរបស់អ្នកជំងឺយ៉ាងសំខាន់។ ជាមួយ ischemia myocardial "ស្ងៀមស្ងាត់" ពួកគេអនុញ្ញាតឱ្យអ្នកការពារ myocardium នៅជុំវិញនាឡិកាដែលជួយការពារការស្លាប់ភ្លាមៗ។
ចំពោះអ្នកជំងឺដែលមានប្រូតេអ៊ីនជាប់ទាក់ទងនឹងជំងឺលើសឈាមសរសៃឈាមនិងជំងឺទឹកនោមផ្អែមឬជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃ (CRF), ថ្នាំប្រឆាំងនឹងអ៊ីដ្រូសែនក្រុមឌីដ្រូត្រូរ៉ឌីឌីនមានប្រសិទ្ធភាពតិចជាងថ្នាំវ៉េតាម៉ីមឬដេលីមៀ។
អ្នកទប់ស្កាត់នៃការទទួល p-adrenergic ត្រូវបានបែងចែកយោងទៅតាមការជ្រើសរើសសកម្មភាពនៅលើ pg និង p2-adrenergic receptors ។ ថ្នាំដែលរារាំងការជ្រើសរើស rg ដែលអាចជ្រើសរើសបាន (atenolol, metoprolol ។ ល។ ) ត្រូវបានគេហៅថា cardioselective ។ អ្នកផ្សេងទៀត (propranolol, ឬ anaprilin, timolol ។ ល។ ) ធ្វើសកម្មភាពដំណាលគ្នាលើអ្នកទទួល p និង p2 ។
ថ្នាំ Beta-blockers ជួយកាត់បន្ថយភាពញឹកញាប់និងរយៈពេលនៃភាពស្ងៀមស្ងាត់និងភាពឈឺចាប់នៃជំងឺសរសៃឈាមបេះដូងនិងធ្វើអោយប្រសើរឡើងនូវការវិវឌ្ឍន៍នៃជីវិតដោយសារវាមានឥទ្ធិពលប្រឆាំងនឹងប្រតិកម្ម។ ផលប៉ះពាល់នៃថ្នាំទាំងនេះត្រូវបានពន្យល់ដោយការថយចុះនៃការចំណាយថាមពលនៃបេះដូងក៏ដូចជាការចែកចាយឡើងវិញនូវលំហូរឈាមតាមសរសៃឈាមទៅក្នុងហ្វូស៊ីអ៊ីស៊ី។ ប្រសិទ្ធភាពប្រឆាំងនឹងឈាមត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការថយចុះនៃទិន្នផលបេះដូង។ លើសពីនេះទៅទៀតថ្នាំ p-blockers អាចកាត់បន្ថយការបញ្ចេញអាំងស៊ុយលីននិងធ្វើឱ្យចុះខ្សោយការអត់ធ្មត់គ្លុយកូសក៏ដូចជារារាំងការឆ្លើយតបដែលមានសមានចិត្តទៅនឹងការថយចុះជាតិស្ករក្នុងឈាម។ ថ្នាំ p-blockers ដែលមិនត្រូវបានជ្រើសរើសជាមួយនឹងការប្រើប្រាស់យូរជួយបង្កើនកម្រិតអាស៊ីតខ្លាញ់សេរីនិងបង្កើនភាពរឹងមាំនៃទ្រីគ្លីសេរីដនៅក្នុងថ្លើម។ នៅពេលដំណាលគ្នាពួកគេបន្ថយ HDL ។ ផលប៉ះពាល់មិនល្អទាំងនេះគឺជាលក្ខណៈមិនសូវសំខាន់នៃឧបករណ៍ការពារបេះដូង។ ការតែងតាំងថ្នាំ p-blockers ចំពោះអ្នកជំងឺដែលមានជំងឺសរសៃប្រសាទស្វ័យប្រវត្តិកម្មធ្ងន់ធ្ងរមិនត្រូវបានបង្ហាញទេ។ ក្នុងករណីមានមុខងារខ្សោយតំរងនោមខ្សោយដូសរបស់ពួកគេគួរតែត្រូវបានកាត់បន្ថយដោយហេតុថាពួកវាត្រូវបានបញ្ចេញតាមរយៈតម្រងនោម។ p-Blockers គឺជាការព្យាបាលជំរើសសំរាប់ជំងឺទឹកនោមផ្អែមដែលមានបញ្ហាចង្វាក់បេះដូងលោតមិនធម្មតាបេះដូងវិកលចរិកក្នុងខួរក្បាលជំងឺសរសៃប្រសាទ។
អាល់ហ្វា | -renrenergic blockers (prazosin) មានឥទ្ធិពលវិជ្ជមានទៅលើការរំលាយអាហារ lipid ។ ទោះយ៉ាងណាក៏ដោយជាមួយនឹងជំងឺទឹកនោមផ្អែមដែលអូសបន្លាយពេលយូរជាមួយនឹងជំងឺសរសៃប្រសាទស្វ័យប្រវត្តិកម្មពួកគេគួរតែត្រូវបានគេប្រើយ៉ាងប្រុងប្រយ័ត្នព្រោះវាបណ្តាលឱ្យមានប្រតិកម្ម orthostatic ។
ថ្នាំបញ្ចុះទឹកនោមសម្រាប់ជំងឺលើសឈាមនិងជំងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមកម្រត្រូវបានគេប្រើជាការព្យាបាលដោយប្រើថ្នាំ monotherapy ភាគច្រើនត្រូវបានគេប្រើរួមគ្នាជាមួយថ្នាំខាងលើ។ ក្នុងចំនោមក្រុមផ្សេងៗគ្នានៃថ្នាំបញ្ចុះទឹកនោម (thiazide, រង្វិលជុំ, ប៉ូតាស្យូម - អេស្យូម) វាត្រូវបានគេណែនាំអោយប្រើថ្នាំដែលមិនធ្វើឱ្យប៉ះពាល់ដល់ការអត់ធ្មត់គ្លុយកូសនិងការរំលាយអាហារ lipid ។ ក្នុងករណីមានមុខងារខ្សោយតំរងនោមខ្សោយការតែងតាំងថ្នាំបញ្ចុះទឹកនោមប៉ូតាស្យូមមិនត្រូវបានបង្ហាញទេ។ បច្ចុប្បន្ននេះចំណង់ចំណូលចិត្តត្រូវបានផ្តល់ទៅឱ្យ diuretics រង្វិលជុំ (furosemide, អាស៊ីត ethacrylic) ដែលមានឥទ្ធិពលខ្សោយលើការរំលាយអាហារកាបូអ៊ីដ្រាតនិងខ្លាញ់។ ថ្នាំនៃថ្នាំ Arifon ជំនាន់ថ្មី (indapamide) គឺជាថ្នាំនៃជម្រើសចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែម។ សារធាតុនេះមិនផ្លាស់ប្តូរកូលេស្តេរ៉ុលមិនប៉ះពាល់ដល់ការរំលាយអាហារកាបូអ៊ីដ្រាតនិងមិនធ្វើឱ្យចុះខ្សោយមុខងារតម្រងនោម។ ថ្នាំត្រូវបានចេញវេជ្ជបញ្ជាដោយ
- មីលីក្រាម (១ គ្រាប់) រៀងរាល់ថ្ងៃ។
ក្នុងការព្យាបាលដ៏ស្មុគស្មាញនៃអ្នកជំងឺទឹកនោមផ្អែមដែលមានជំងឺបេះដូង ischemic និងលើសឈាមសរសៃឈាមវាចាំបាច់ត្រូវខិតខំធ្វើឱ្យធម្មតានៃការរំលាយអាហារ lipid ។ ការសាកល្បងគ្រប់គ្រងដោយចៃដន្យបានបង្ហាញយ៉ាងច្បាស់ថាការបញ្ចុះកូឡេស្តេរ៉ុលចំពោះអ្នកជំងឺដែលមានជំងឺសរសៃឈាមបេះដូងអាចការពារការដាច់សរសៃឈាមខួរក្បាលភ្លាមៗនិងកាត់បន្ថយការស្លាប់ពីជំងឺសរសៃឈាមបេះដូងនិងជំងឺសរសៃឈាមដទៃទៀត។
គោលការណ៍នៃការព្យាបាលនិងការការពារជំងឺ atherosclerosis រួមមានការលុបបំបាត់កត្តាហានិភ័យចំពោះស្ថានភាពនេះសំណងសម្រាប់កង្វះអាំងស៊ុយលីននិងការព្យាបាលដោយថ្នាំ។ ខាងក្រោមនេះត្រូវបានគេប្រើជាក្រោយ: ក) ដេរីវេទីលអាស៊ីត fibroic - សរសៃដែលកាត់បន្ថយការសំយោគជំងឺថ្លើមនៃ VLDL, រំញោចសកម្មភាពរបស់ lipoprotein lipase, បង្កើនកូលេស្តេរ៉ុល HDL និងកំរិត fibrinogen ទាប, ខ) ជ័រ - ផ្លាស់ប្តូរជ័រ (cholestyramine) ដែលរំញោចការសំយោគទឹកប្រមាត់, c) probucol, ដែលជម្រុញសំយោគទឹកប្រមាត់, គ) probucol, ដែលជម្រុញសំយោគទឹកប្រមាត់ ប្រសិទ្ធភាពប្រឆាំងអុកស៊ីតកម្មនិងបង្កើនការលុបបំបាត់ជំងឺទឹកនោមផ្អែមអិល។ អិល។ ឃ។ ឃ) អ៊ីដ្រូហ្សូលីម - ក្លូរីរីលី - មេនហ្សីម A-reductase inhibitors (អង់ស៊ីមសំខាន់សម្រាប់ការសំយោគកូលេស្តេរ៉ុល) - lovastatin (mevacor), e) lipostabil (phospholipids សំខាន់ៗ) ។ s បាន) ។
ការការពារផលវិបាកនៃប្រព័ន្ធសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺដែលមានជំងឺសរសៃឈាមបេះដូងមានជាចម្បងក្នុងការលុបបំបាត់ឬកាត់បន្ថយកត្តាគ្រោះថ្នាក់។ ការផ្លាស់ប្តូររបៀបរស់នៅឬធ្វើអោយប្រសើរឡើងនូវគុណភាពជីវិតត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងវិធីសាស្រ្តដែលមិនមែនជាឱសថសាស្រ្តក្នុងការគ្រប់គ្រងអ្នកជំងឺប្រភេទនេះនិងរួមបញ្ចូលទាំងការថយចុះសន្ទស្សន៍ម៉ាសរាងកាយ (BMI) និងការដាក់កម្រិតលើតុអំបិលដល់ ៥.៥ ក្រាម / ថ្ងៃ។ ប្រសិទ្ធភាពនៃថ្នាំប្រឆាំងនឹងការកកឈាមក៏ត្រូវបានពង្រឹងផងដែរជាមួយនឹងរបបអាហារមានជាតិប្រៃទាបការដាក់បញ្ចូលមីក្រូសារជាតិវីតាមីនចម្រុះជាតិសរសៃចំណីអាហារសកម្មភាពរាងកាយការឈប់ជក់បារីនិងជាតិអាល់កុល។ អត្រាមរណភាពទាបបំផុតពីការខ្សោយបេះដូង - សរសៃឈាមត្រូវបានគេសង្កេតឃើញចំពោះអ្នកដែលមិនផឹកស្រាទាល់តែសោះ។ ផលប៉ះពាល់នៃថ្នាំពន្យារកំណើតនិងថ្នាំប្រឆាំងនឹងការរលាកដែលមិនមែនជាស្តេរ៉ូអ៊ីតលើសម្ពាធឈាមគួរតែត្រូវបានពិចារណា។ ជំងឺលើសឈាមធ្ងន់ធ្ងរធ្វើឱ្យមានការព្យាករណ៍នៃដំបៅតម្រងនោមណាមួយ។
តម្រូវការសម្រាប់ទិសដៅបង្ការគឺត្រូវបានបង្ហាញជាពិសេសនៅពេលនិយាយដល់អ្នកជំងឺទឹកនោមផ្អែមដែលមានជំងឺលើសឈាម។ ប្រសិទ្ធភាពនៃការព្យាបាលជាក់លាក់ភាគច្រើនពឹងផ្អែកលើការយល់ដឹងអំពីសារៈសំខាន់នៃការគ្រប់គ្រងសម្ពាធឈាម។ វាចាំបាច់ក្នុងការបណ្តុះបណ្តាលជំនាញដល់អ្នកជំងឺក្នុងការវាស់សម្ពាធឈាមដោយឯករាជ្យដើម្បីពិភាក្សាជាមួយអ្នកជំងឺគ្រប់ដំណាក់កាលនៃការព្យាបាលរបៀបរស់នៅវិធីកាត់បន្ថយទំងន់រាងកាយ។ ល។
នៅសហរដ្ឋអាមេរិកកម្មវិធីអប់រំរបស់សហព័ន្ធសម្រាប់គ្រប់គ្រងសម្ពាធឈាមបានដំណើរការអស់រយៈពេលជាង ២០ ឆ្នាំហើយដែលបានរួមចំណែកកាត់បន្ថយភាពស្មុគស្មាញនៃជំងឺសរសៃឈាមបេះដូងនៃជំងឺទឹកនោមផ្អែមពី ៥០-៧០% ។ កម្មវិធីអប់រំសមស្របមួយនៅក្នុងប្រទេសរុស្ស៊ីនឹងជាវិធានការសំខាន់មួយសម្រាប់ការការពារផលវិបាកនៃជំងឺសរសៃឈាមបេះដូងនៃជំងឺទឹកនោមផ្អែម។
- ជំងឺរលាកខួរក្បាលនិងដង្ហើមខ្លីអំឡុងពេលចលនា។
- ឈឺចាប់នៅតំបន់ដែលរងផលប៉ះពាល់។
- ការផ្លាស់ប្តូរទីតាំងនៃតំបន់ដែលមានជម្ងឺ។
- បង្កើនការកន្ត្រាក់នៃបេះដូងឬប្រហោងឆ្អឹង។ ការកន្ត្រាក់កើតឡើងទាំងនៅក្នុងស្ថានភាពស្ងប់ស្ងាត់និងក្នុងស្ថានភាពរំភើប។ ភាពញឹកញាប់នៃការកន្ត្រាក់គឺចាប់ពី ៩០ ទៅមួយរយម្ភៃប្រាំក្នុងមួយនាទី។ ក្នុងករណីធ្ងន់ធ្ងរចំនួនឈានដល់មួយរយសាមសិប។
- ចង្វាក់បេះដូងឯករាជ្យនៃការដកដង្ហើម។ ជាមួយនឹងដង្ហើមជ្រៅវាបានបិទនៅក្នុងមនុស្សដែលមានសុខភាពល្អ។ ចំពោះអ្នកជំងឺការដកដង្ហើមមិនផ្លាស់ប្តូរទេ។ រោគសញ្ញានេះបណ្តាលមកពីការរំលោភលើសរសៃប្រសាទប៉ារ៉ាស៊ីតដែលទទួលខុសត្រូវចំពោះភាពញឹកញាប់នៃការកន្ត្រាក់។
- ការឈឺចាប់លក្ខណៈសម្រាប់អ្នកជំងឺទឹកនោមផ្អែមដែលបណ្តាលមកពីថ្គាមស្មាស្មានៃ clavicle និងកត្រូវបានបន្សាបដោយជំនួយពីថ្នាំ។ ជាមួយនឹងការរំលោភបំពាន myocardial infarction ថ្នាំគ្រាប់មិនអាចជួយបានទេ។
- ក្អួតបណ្តាលមកពីចង្អោរមិនធម្មតា។ វាងាយស្រួលក្នុងការបែងចែកពីការពុលអាហារ។
- ការឈឺទ្រូងនៃកម្លាំងមិនធម្មតា។
- ចង្វាក់បេះដូងប្រែប្រួល។
- ជំងឺស្ទះសួត។
- Angina pectoris បណ្តាលមកពីជំងឺទឹកនោមផ្អែមមិនមែនដោយសារជំងឺបេះដូងយូរទេ។
- អ្នកជំងឺទឹកនោមផ្អែមទទួលការឈឺទ្រូងទ្វេដងលឿនជាងអ្នកដែលមានជាតិស្ករក្នុងឈាមធម្មតា។
- អ្នកជំងឺទឹកនោមផ្អែមមិនមានអារម្មណ៍ឈឺចាប់ដែលបណ្តាលមកពីការឈឺទ្រូងទេមិនដូចមនុស្សដែលមានសុខភាពល្អនោះទេ។
- បេះដូងចាប់ផ្តើមធ្វើការមិនត្រឹមត្រូវមិនសង្កេតមើលចង្វាក់ធម្មតា។
ជំងឺសរសៃឈាមបេះដូងដែលមានជំងឺទឹកនោមផ្អែម
ការធ្វើរោគវិនិច្ឆ័យជំងឺបេះដូងនិងទឹកនោមផ្អែមច្រើនតែពិបាក។ វិធានការបង្ការមិនមែនគ្រឿងញៀនការជ្រើសរើសការព្យាបាលដោយប្រើថ្នាំប្រឆាំងនឹងអ៊ីស្តាមីននិងប្រឆាំងនឹងអ៊ីស្តាមីនជាមួយនឹងការរួមបញ្ចូលគ្នានៃជំងឺទឹកនោមផ្អែមនិងជំងឺសរសៃឈាមបេះដូងក៏មានមុខងារសំខាន់ៗមួយចំនួនផងដែរ។
ជំងឺទឹកនោមផ្អែមគឺជាកត្តាហានិភ័យសំខាន់និងឯករាជ្យសម្រាប់ជំងឺសរសៃឈាមបេះដូង។ ស្ទើរតែ ៩០% នៃករណីជំងឺទឹកនោមផ្អែមគឺមិនមែនពឹងផ្អែកទៅលើអាំងស៊ុយលីនទេ (ជំងឺទឹកនោមផ្អែមប្រភេទទី ២) ។ ការរួមបញ្ចូលគ្នានៃជំងឺទឹកនោមផ្អែមជាមួយជំងឺសរសៃឈាមបេះដូងគឺមិនអំណោយផលខាងរោគវិទ្យាជាពិសេសជាមួយគ្លីសេរីនដែលមិនអាចគ្រប់គ្រងបាន។
អត្ថបទនៃក្រដាសវិទ្យាសាស្ត្រលើប្រធានបទ“ ជំងឺទឹកនោមផ្អែមនិងជំងឺសរសៃឈាមបេះដូង៖ រកដំណោះស្រាយ”
iabetes ជំងឺទឹកនោមផ្អែមនិងជំងឺសរសៃឈាមបេះដូង៖ រកដំណោះស្រាយ
■អាន។ A. Alexandrov, I.Z. Bondarenko, S.S. Kuharenko,
M.N. យ៉ាឌីរីឃីនកាយ៉ា, I.I. Martyanova, Yu.A. អំបិល
E.N. Drozdova, A.Yu. ឧត្ដមសេនីយ៍។ ‘
ការស្លៀកពាក់បេះដូងនៃមជ្ឈមណ្ឌលវិទ្យាសាស្ត្រ Endocrinological I * (វេជ្ជបណ្ឌិតវិទ្យាសាស្ត្រវេជ្ជសាស្ត្រ - បណ្ឌិតសភានៃអេសអេសនិងអេស។ អេស។ អាយ។ ដេដវ) RAMS, មូស្គូ ១
អត្រាមរណភាពដោយសារជំងឺសរសៃឈាមបេះដូងចំពោះប្រជាជនដែលទទួលរងពីជំងឺទឹកនោមផ្អែមប្រភេទទី ២ នៅតែបន្តកើនឡើងនៅទូទាំងពិភពលោកទោះបីមានការកើនឡើងជាប្រចាំនូវថ្លៃដើមនៃការព្យាបាលនិងការការពារជំងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺទឹកនោមផ្អែមក៏ដោយ។
ហានិភ័យខ្ពស់នៃផលវិបាកនៃសរសៃឈាមក្នុងទឹកនោមផ្អែមប្រភេទ ២ បានធ្វើឱ្យសមាគមន៍បេះដូងបេះដូងអាមេរិកមានមូលហេតុចាត់ថ្នាក់ទឹកនោមផ្អែមជាជំងឺសរសៃឈាមបេះដូង។
ផ្នែកជំងឺបេះដូងដែលមានគោលដៅសំខាន់គឺរកវិធីកាត់បន្ថយអត្រាមរណភាពសរសៃឈាមចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមត្រូវបានបង្កើតឡើងនៅអេសស៊ីអេសអេសអេសក្នុងឆ្នាំ ១៩៩៧ ។ S. Mayilyan ក្នុងវិស័យជំងឺបេះដូងត្រូវបានសង្ខេបនៅឆ្នាំ ១៩៧៩ នៅក្នុងឯកសារ“ បេះដូងជាមួយនឹងជំងឺ endocrine” ដែលតាំងពីយូរយារមកហើយនៅតែជាសៀវភៅយោងរបស់វេជ្ជបណ្ឌិតជាក់ស្តែងនៅក្នុងប្រទេសរបស់យើងដែលបានពិពណ៌នាអំពីដំណើរព្យាបាលរោគសាស្ត្រនៃជំងឺបេះដូង។
ទីតាំងឈានមុខនៃអេសអេសស៊ីអេសអេសក្នុងការអភិវឌ្ឍបញ្ហាទឹកនោមផ្អែមនៅប្រទេសរុស្ស៊ីត្រូវបានឆ្លុះបញ្ចាំងនៅក្នុងការបង្កើតនៅអេសស៊ីអេសអេសនៃនាយកដ្ឋានជំងឺបេះដូងទំនើបដែលមានឯកទេសខាងជំងឺបេះដូងរបស់អ្នកជំងឺទឹកនោមផ្អែម។ នេះបើយោងតាមអ្នកផ្តួចផ្តើមគំនិតនៃគម្រោងនេះអាកដាដ។ RAS និង RAMS I.I. Dedova បញ្ហាហិរញ្ញវត្ថុនិងរដ្ឋបាល - បុគ្គលិកដ៏ធំធេងក្នុងការបង្កើតនាយកដ្ឋានគួរតែត្រូវបានសងដោយការអភិវឌ្ឍប្រកបដោយប្រសិទ្ធភាពនៃវិធីសាស្រ្តថ្មីសម្រាប់ការធ្វើរោគវិនិច្ឆ័យនិងព្យាបាលជំងឺបេះដូង (CHD) ចំពោះអ្នកជំងឺទឹកនោមផ្អែម។
នាពេលបច្ចុប្បន្ននេះវាត្រូវបានគេដឹងច្បាស់ថាចំពោះអ្នកជំងឺទឹកនោមផ្អែម, ការឈឺទ្រូង, ការគាំងបេះដូង, ការគាំងបេះដូង, ការកន្ត្រាក់បេះដូងនិងការបង្ហាញផ្សេងទៀតនៃជំងឺសរសៃឈាមបេះដូងគឺកើតមានច្រើនជាងមនុស្សដែលមិនមានជំងឺទឹកនោមផ្អែម។ នៅក្នុងការសិក្សាលើមនុស្សដែលមានអាយុលើសពី ៤៥ ឆ្នាំវាត្រូវបានគេរកឃើញថានៅក្នុងវត្តមាននៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ លទ្ធភាពនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទ IHD ចំពោះអ្នកជំងឺមានការកើនឡើងចំនួន ១១ ដងបើធៀបនឹងអ្នកជំងឺដែលមិនមានជំងឺទឹកនោមផ្អែម។
ជំងឺទឹកនោមផ្អែមមានឥទ្ធិពលស្មុគស្មាញនិងមានមុខងារច្រើនលើស្ថានភាពបេះដូង។ ការសិក្សាគ្លីនិកនិងពិសោធន៍បានបង្ហាញពីតួនាទីដ៏ធំក្នុងការបង្កើតរូបភាពគ្លីនិកនៃជំងឺនៃភាពមិនប្រក្រតីជាក់លាក់នៃការរំលាយអាហារថាមពលនៅក្នុងមូស្គូ។
កោសិកាបេះដូង dialysis ។ ការប្រើប្រាស់គ្លីនិកនៃការបំភាយឧស្ម័ន positron បានបង្ហាញថាការថយចុះនៃការបម្រុងទុកលំហូរឈាមសរសៃឈាមចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមត្រូវបានផ្សារភ្ជាប់យ៉ាងខ្លាំងជាមួយនឹងការបំផ្លាញគ្រែ microvascular ។
ទោះជាយ៉ាងណាក៏ដោយអត្រាមរណភាពបេះដូងខ្ពស់ចំពោះជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានផ្សារភ្ជាប់ជាដំបូងជាមួយនឹងការវិវត្តលឿននៃជំងឺសរសៃឈាមបេះដូងនៃសរសៃឈាមធំ ៗ នៃបេះដូង។ វាបានប្រែក្លាយថាជំងឺទឹកនោមផ្អែមដែលជាលក្ខណៈសំខាន់នៃជំងឺទឹកនោមផ្អែម hypertriglyceridemia រួមចំណែកដល់ការបង្កើតចំនួនដ៏ច្រើននៃបន្ទះ atherosclerotic ដែលងាយផ្ទុះនៅក្នុងសរសៃឈាមបេះដូង។ លក្ខណៈពិសេសនៃដំណើរការ atherosclerotic ជាមួយនឹងការរំលោភធ្ងន់ធ្ងរនៃការរំលាយអាហារកាបូអ៊ីដ្រាតបាននាំឱ្យមានការបង្កើតជំងឺទឹកនោមផ្អែមដែលជាជំងឺនៃបន្ទះដែលកំពុងផ្ទុះ។ ។
បន្ទះ atherosclerotic ដែលមិនមានស្ថេរភាពនិងបង្ហូរទឹកភ្នែកបច្ចុប្បន្នត្រូវបានគេចាត់ទុកថាជាយន្តការដ៏សំខាន់សម្រាប់ការវិវត្តនៃជំងឺសរសៃឈាមបេះដូងស្រួចស្រាវក្នុងទម្រង់ជារោគសញ្ញានៃការឈឺទ្រូងមិនស្ថិតស្ថេរឬការរលាក myocardial ស្រួចស្រាវ។ការគាំងបេះដូងស្រួចស្រាវគឺជាបុព្វហេតុនៃការស្លាប់ចំពោះអ្នកជំងឺទឹកនោមផ្អែមចំនួន ៣៩% ។ អត្រាមរណភាពក្នុងរយៈពេលមួយឆ្នាំបន្ទាប់ពីការធ្វើរោគវិនិច្ឆ័យនៃការធ្វើចលនាឈាមដំបូងឈានដល់ ៤៥ ភាគរយចំពោះបុរសដែលមានជំងឺទឹកនោមផ្អែមនិង ៣៩% នៃស្ត្រីដែលលើសពីអ្វីដែលត្រូវគ្នា
រូបភាពទី ១ ។ ដ្យាក្រាមនៃការវិវត្តនៃបេះដូង "ទឹកនោមផ្អែម" ។
សូចនាករ (៣៨% និង ២៥%) ចំពោះបុគ្គលដែលមិនមានជំងឺទឹកនោមផ្អែម។ រហូតដល់ ៥៥% នៃអ្នកជំងឺទឹកនោមផ្អែមបានស្លាប់ក្នុងរយៈពេល ៥ ឆ្នាំបន្ទាប់ពីមានជំងឺខ្សោយសរសៃឈាមខួរក្បាលធ្ងន់ធ្ងរបើប្រៀបធៀបទៅនឹង ៣០% ក្នុងចំណោមអ្នកជំងឺដែលមិនមានជំងឺទឹកនោមផ្អែមហើយការគាំងបេះដូងកើតឡើងចំពោះអ្នកជំងឺទឹកនោមផ្អែម ៦០% ច្រើនជាងអ្នកដែលមិនមានជំងឺទឹកនោមផ្អែម។ ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមបន្ទាប់ពីការគាំងបេះដូង, អត្រាមរណភាពគឺខ្ពស់ជាង ២ ដងហើយការគាំងបេះដូងមានការវិវត្ត ៣ ដងបើប្រៀបធៀបនឹងចំនួនអ្នកជំងឺដែលមិនមានជំងឺទឹកនោមផ្អែម។
តម្រូវការសម្រាប់ការធ្វើរោគវិនិច្ឆ័យដំបូងនៃជំងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺទឹកនោមផ្អែមត្រូវបានកំណត់ដោយដំណើរធ្ងន់ធ្ងរនិងអត្រាមរណភាពខ្ពស់។ ការខ្សោះជីវជាតិយ៉ាងឆាប់រហ័សនៃវគ្គសិក្សាអាយអេសអេសចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមភ្លាមៗបន្ទាប់ពីការបង្ហាញរោគសញ្ញានៃដំបៅនៃសរសៃឈាមបេះដូងបង្ហាញពីរយៈពេលយូរនៃការវិវត្ត asymptomatic នៃជំងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺភាគច្រើនដែលមានជំងឺទឹកនោមផ្អែម។ ទោះយ៉ាងណាក៏ដោយជាមួយនឹងជំងឺទឹកនោមផ្អែមមានការលំបាកក្នុងការធ្វើរោគវិនិច្ឆ័យដំបូងនៃជំងឺបេះដូង។
នៅក្នុងចំនួនអ្នកជំងឺធម្មតាវិធីសាស្រ្តដែលត្រូវបានទទួលយកជាទូទៅសម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺបេះដូងត្រូវបានគេផ្តោតលើវត្តមាន, ភាពញឹកញាប់និងអាំងតង់ស៊ីតេនៃការឈឺចាប់ - លក្ខណៈវិនិច្ឆ័យចម្បងសម្រាប់វត្តមាននិងភាពធ្ងន់ធ្ងរនៃជំងឺសរសៃឈាមបេះដូង។ ទិន្នន័យនៃការធ្វើកោសល្យវិច័យការសិក្សារោគវិទ្យានិងគ្លីនិកជាច្រើនបានបញ្ជាក់ថាវិធីសាស្ត្រនេះមិនត្រូវបានអនុវត្តចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមនោះទេ។
ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺទឹកនោមផ្អែមត្រូវបានសម្គាល់ដោយវត្តមាននៃពាក្យបណ្តឹងទាក់ទងទៅនឹងសកម្មភាពរាងកាយដូចជាដង្ហើមខ្លីក្អករោគសញ្ញាក្រពះពោះវៀន (ក្រហាយទ្រូង, ចង្អោរ), អស់កម្លាំងធ្ងន់ធ្ងរ, មិនត្រូវបានគេចាត់ទុកថាជាសញ្ញានៃការឈឺទ្រូងឬសមមូលរបស់វា។ ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជាមួយនឹងពាក្យបណ្តឹងបែបនេះចំពោះអ្នកជំងឺទឹកនោមផ្អែមហាក់ដូចជាពិបាកខ្លាំងណាស់ហើយអាចធ្វើទៅបានលុះត្រាតែមានការផ្ទៀងផ្ទាត់ដោយការធ្វើរោគវិនិច្ឆ័យពិសេស។
សំណុំបែបបទដែលមិនមានការឈឺចាប់នៃជំងឺសរសៃឈាមបេះដូងដែលត្រូវបានគេសំដៅជាញឹកញាប់នៅក្នុងអក្សរសិល្ប៍ថា "ischemia myocardial ischemia" ដែលមិនមានការឈឺចាប់គឺជាការផ្លាស់ប្តូរវត្ថុដែលអាចរកឃើញនៃការបញ្ចូលទឹករំអិលដែលមិនត្រូវបានអមដោយការឈឺទ្រូងឬសមមូល។ ,
បាតុភូតនៃការរីករាលដាលនៃជំងឺទឹកនោមផ្អែមប្រភេទ IHD ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមត្រូវបានពិពណ៌នាជាលើកដំបូងនៅឆ្នាំ ១៩៦៣ ដោយអេជ។ អេ។ Bradley និង J.0 Partarnian ដែលយោងទៅតាមការធ្វើកោសល្យវិច័យបានរកឃើញថាមានចំនួនអ្នកជម្ងឺទឹកនោមផ្អែមដែលបានស្លាប់ដោយសារការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមស្រួចស្រាវដំបូង។
គស្ញន infarction myocardial យ៉ាងហោចណាស់មួយមុន។
ទិន្នន័យអក្សរសិល្ប៍ស្តីពីអត្រាប្រេវ៉ាឡង់នៃជំងឺ isocia myocardial ដែលមិនមានការឈឺចាប់ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមមានភាពផ្ទុយគ្នា។
នៅក្នុងការសិក្សាមួយដោយ Waller et al ។ នេះបើយោងតាម morphology, រហូតដល់ទៅ 31% នៃអ្នកជំងឺដែលមាន mellitus ជំងឺទឹកនោមផ្អែមដោយគ្មានការបង្ហាញ intravital នៃជំងឺសរសៃឈាមបេះដូងបានប្រកាស stenosis យ៉ាងហោចណាស់សរសៃឈាមមួយ។ R.F. Bradley និង J.O. Partarnian បានបង្ហាញពីរោគសញ្ញានៃជំងឺគាំងបេះដូងដែលមិនមានការឈឺចាប់ពីមុនប្រហែលជា ៤៣% នៃការធ្វើរោគវិនិច្ឆ័យ។
យោងតាមការសិក្សាស្រាវជ្រាវរោគរាតត្បាតនិងគ្លីនិកគំរូបង្ហាញថាអត្រានៃការកើតរោគមិនមានការឈឺចាប់មានចាប់ពី ៦,៤ ដល់ ៥៧% អាស្រ័យលើលក្ខណៈវិនិច្ឆ័យនៃការជ្រើសរើសអ្នកជំងឺនិងភាពប្រែប្រួលនៃវិធីសាស្ត្រធ្វើរោគវិនិច្ឆ័យដែលត្រូវបានប្រើដោយសារតែវិធីសាស្រ្តវិធីសាស្ត្រផ្សេងៗក្នុងការសិក្សានិងដំណើរការនៃសម្ភារៈ។
នៅក្នុងផ្នែកជំងឺបេះដូងនៃអេសស៊ីអេសអេសអេសសម្រាប់ការធ្វើរោគវិនិច្ឆ័យដំបូងនៃជំងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ យើងប្រើតេស្តពិនិត្យអេកូស្ត្រេសស្ត្រេស។ ក្នុងពេលជាមួយគ្នានេះយើងកំពុងពិនិត្យមើលសូចនាករ spiroergometric សម្រាប់ការជួសជុលដោយផ្ទាល់នូវកម្រិតផ្ទុកដែលមិនទាក់ទងទៅនឹងការផ្ទុកដែលបង្ហាញពីសមិទ្ធិផលនៃកម្រិតតេស្តដែលត្រូវបានធ្វើរោគវិនិច្ឆ័យ។
យើងបានរកឃើញថាចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលមានហានិភ័យខ្ពស់នៃជំងឺសរសៃឈាមបេះដូងការពិនិត្យអេកូស្ត្រូសស្ត្រូសអនុញ្ញាតឱ្យច្រើនជាង ១,៥ ដង (៣២,៤% ទល់នឹង ៥១,៤%) ដើម្បីបង្កើនការរកឃើញទម្រង់នៃជំងឺសរសៃឈាមបេះដូងដែលមិនមានការឈឺចាប់បើប្រៀបធៀបនឹងការធ្វើតេស្តស្ត្រេសស្ត្រេស។ ដោយប្រើអេកូស្ត្រេសស្ត្រេសយើងអាចរកឃើញជំងឺសរសៃឈាមបេះដូងសូម្បីតែចំពោះអ្នកជំងឺទាំងនោះដែលមិនមានការផ្លាស់ប្តូរអេកូហ្សែនលក្ខណៈក្នុងកម្រិតនៃការធ្វើលំហាត់ប្រាណអតិបរមាក៏ដោយ។ រឿងនេះអាចកើតឡើងបានលុះត្រាតែភាពរសើបរបស់ ECG ទាក់ទងនឹងការរកឃើញអ៊ីស្យាត្រូវបានកាត់បន្ថយដោយហេតុផលខ្លះ។ ក្នុងករណីនេះអេកូក្រាហ្វិចអាចជួយបានដែលជួយជួសជុលវត្តមានរបស់អ៊ីស្យូមជាមួយនឹងរូបរាងនៃ dyskinesia នៃផ្នែកបុគ្គលនៃ myocardium ។ ដូច្នេះក្នុង ១៩% នៃអ្នកជំងឺទឹកនោមផ្អែមដែលមានហានិភ័យខ្ពស់នៃជំងឺសរសៃឈាមបេះដូងប៉ុន្តែបើគ្មានការបង្ហាញរោគសញ្ញាជំងឺបេះដូងត្រូវបានគេរកឃើញដែលមិនត្រឹមតែមានទម្រង់មិនឈឺចាប់ប៉ុណ្ណោះទេប៉ុន្តែក៏មិនមានសញ្ញាអវិជ្ជមានលើ ECG ដែរ។
ដូច្នេះយោងទៅតាមទិន្នន័យរបស់យើងភាពញឹកញាប់ខ្ពស់នៃទម្រង់អេកអេជអេក - អវិជ្ជមាននៃអេកអេសអេសអាចត្រូវបានគេសន្មតថាជាលក្ខណៈពិសេសនៃអាយអេសអេសនៅក្នុងជំងឺទឹកនោមផ្អែម។ ជាក់ស្តែង, នេះគឺដោយសារតែការរំលោភលើយន្តការនៃការបង្កើតសក្តានុពលសកម្មភាព transmembrane ក្នុង cardiomyocytes នៅក្នុងជំងឺទឹកនោមផ្អែម។ នៅក្រោមលក្ខខណ្ឌខាងសរីរវិទ្យាមូលហេតុចម្បងនៃការបង្កើតសក្តានុពលនៃសកម្មភាពបញ្ជូនគឺការផ្លាស់ប្តូរតុល្យភាពរវាងការប្រមូលផ្តុំអ៊ីដ្រូសែននិងអ៊ីប៉ូតាស្យូមបន្ថែម។ ជាមួយនឹងជំងឺទឹកនោមផ្អែមជំងឺរំលាយអាហារ
គ្លុយកូសនៅក្នុង myocardium យ៉ាងលឿនបង្ហាញរាងដោយខ្លួនវាផ្ទាល់នៅក្នុងការរំលោភលើអ៊ីយូតាស្យូសនៃកោសិកា myocardial ។ នៅក្នុង myocardium ជំងឺទឹកនោមផ្អែមការបង្ក្រាបម៉ាស៊ីនបូមសាំង Ca2 + អ៊ីយ៉ុងរបស់ Ca / josh-reticulum Ca, Ca + / K +, ម៉ាស៊ីនបូមទឹកស៊ីរ៉ូកូឡាជែល + និងសារធាតុ Na + -Ca2 + ត្រូវបានគេរកឃើញជាប្រចាំដែលនាំឱ្យមានការបញ្ចេញជាតិកាល់ស្យូមលើសនៅខាងក្នុង myocardium ទឹកនោមផ្អែម។
ថ្នាំបន្ថយជាតិស្ករជាចម្បង sulfonylamides ក៏រួមចំណែកដល់ការផ្លាស់ប្តូរអ៊ីយ៉ុងដែលមាននៅក្នុង cardiomyocyte ផងដែរ។ វាត្រូវបានគេដឹងថាការត្រៀមលក្ខណៈ sulfonylurea រារាំងបណ្តាញដែលពឹងផ្អែកលើប៉ូតាស្យូម ATP នៅក្នុងភ្នាសកោសិកានៃជាលិកាផ្សេងៗរួមទាំងបេះដូង។ បច្ចុប្បន្ននេះវាត្រូវបានគេដឹងថាការផ្លាស់ប្តូរសកម្មភាពរបស់ឆានែលដែលពឹងផ្អែកលើ K + ATP គឺទាក់ទងដោយផ្ទាល់ទៅនឹងការផ្លាស់ប្តូរនៃផ្នែក 8T ខាងលើឬខាងក្រោមវណ្ឌវង្កក្នុងកំឡុងពេលនៃការធ្វើចលនាឈាមរត់។
យើងនៅដាច់ឆ្ងាយដើម្បីរកឃើញភាពអាស្រ័យនៃសញ្ញាអេឡិចត្រូលីត - អាយកូស្យាលើកម្រិតនៃសំណងជំងឺទឹកនោមផ្អែម។ ទំនាក់ទំនងអវិជ្ជមានគួរឱ្យកត់សម្គាល់ត្រូវបានគេរកឃើញរវាងជម្រៅនៃការធ្លាក់ទឹកចិត្តនៃផ្នែក 8T និងកម្រិតនៃអេម៉ូក្លូប៊ីនដែលមានជាតិគ្លុយកូស (ក្រាម = -0.385, ទំ = 0,048) ។ ជំងឺទឹកនោមផ្អែមកាន់តែអាក្រក់ត្រូវបានទូទាត់សងសម្រាប់ការផ្លាស់ប្តូរអ៊ីស៊ីស្យាដែលមិនសូវជាត្រូវបានឆ្លុះបញ្ចាំងពី ECG ។
ធម្មជាតិ asymptomatic នៃ ischemia myocardial ត្រូវបានកត់ត្រានៅក្នុងអ្នកជំងឺទឹកនោមផ្អែមជាង ១/៣ ដែលមានជំងឺសរសៃឈាមដែលត្រូវបានបង្ហាញដែលអនុញ្ញាតឱ្យគណៈកម្មាធិការសម្របសម្រួលនៃសមាគមន៍បេះដូងអាមេរិករកឃើញជំងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺទឹកនោមផ្អែមដើម្បីណែនាំអោយធ្វើតេស្តតេស្តិ៍អេឡិចត្រូលីតជាជំហានដំបូង។ តាមគំនិតរបស់យើងប្រសិនបើមានរូបភាពគ្លីនិកនៃការឈឺទ្រូងខ្លាំងឬភាពស្រដៀងគ្នារបស់វាការធ្វើរោគវិនិច្ឆ័យនៃជំងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺទឹកនោមផ្អែមភាគច្រើនអាចត្រូវបានបញ្ជាក់ដោយប្រើតេស្តស្ត្រេសស្ត្រេស ECG ។ ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដោយខ្វះរូបភាពនិងគ្លីនិកអេឡិចត្រូនិកនៃជំងឺសរសៃឈាមបេះដូងសម្រាប់ការធ្វើរោគវិនិច្ឆ័យដំបូងនៃជំងឺ isocia myocardial ischemia ស្ត្រេសគួរតែត្រូវបានប្រើរួចហើយនៅដំណាក់កាលដំបូងនៃការពិនិត្យ។ អវត្តមាននៃរូបភាពគ្លីនិកនៃជំងឺសរសៃឈាមបេះដូងមិនគួរកាត់បន្ថយការជូនដំណឹងរបស់វេជ្ជបណ្ឌិតចំពោះជំងឺនេះចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ នោះទេព្រោះទម្រង់នៃជំងឺសរសៃឈាមបេះដូងដែលមិនមានការឈឺចាប់អាចត្រូវបានគេរកឃើញថាមានចំនួន ៣៤-៥១% នៃអ្នកជំងឺទឹកនោមផ្អែមប្រភេទ ២ ដែលមានកត្តាហានិភ័យពីរឬច្រើនសម្រាប់ជំងឺសរសៃឈាមបេះដូង។
ទិន្នន័យស្តីពីផលប៉ះពាល់នៃការព្យាបាលដោយជាតិស្ករក្នុងឈាមលើការធ្វើរោគវិនិច្ឆ័យនិងវគ្គនៃជំងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺទឹកនោមផ្អែមបានលើកឡើងនូវសំណួរនៃការជ្រើសរើសថ្នាំដែលសមស្របបំផុតសម្រាប់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលទទួលរងពីជំងឺសរសៃឈាមបេះដូង។ ការយកចិត្តទុកដាក់ជាពិសេសរបស់អ្នកស្រាវជ្រាវចំពោះ
ផលប៉ះពាល់នៃបេះដូងរបស់ស៊ុលហ្វីណាំមីត។ ផលវិបាកនៃការប្រើប្រាស់ការត្រៀមលក្ខណៈ sulfonylurea បង្ហាញថាតាមទស្សនៈផលប៉ះពាល់សរសៃឈាមបេះដូងរបស់ sulfonamides មិនអាចត្រូវបានគេចាត់ទុកថាជាក្រុមដែលមានភាពដូចគ្នាទេហើយនេះត្រូវយកមកពិចារណានៅពេលព្យាករណ៍ពីការប្រើប្រាស់ព្យាបាលរបស់ពួកគេ។ វាត្រូវបានគេកត់សម្គាល់ថាសកម្មភាពសរសៃឈាមបេះដូងនៃការត្រៀមលក្ខណៈ sulfonylurea មិនចាំបាច់ទាក់ទងនឹងទំហំនៃឥទ្ធិពលបន្ថយជាតិស្កររបស់ពួកគេទេ។
គោលដៅនៃផ្នែកជំងឺបេះដូងនៃអេស។ ស៊ី។ អេស។ អេស។ អេសគឺដើម្បីវាយតម្លៃពីប្រសិទ្ធភាពនៃការទទួលយកការត្រៀមស៊ុលសូឡូលីនៀក្នុងការបញ្ចុះជាតិស្ករថ្មីលើអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលមានជំងឺសរសៃឈាមបេះដូង។ វាត្រូវបានគេរកឃើញថាបន្ទាប់ពីរយៈពេល ៣០ ថ្ងៃនៃការព្យាបាលដោយ monotherapy ជាមួយគ្លីសេរីភីអ៊ីដកម្រិតនៃការស្រូបយកអុកស៊ីសែន (MET) ដែលសម្រេចបានដោយអ្នកជំងឺនៅកម្រិតខ្ពស់បំផុតនៃសកម្មភាពរាងកាយគឺខ្ពស់ជាងមុនដែលត្រូវបានគេយក។ ការដកគ្រឿងញៀនត្រូវបានអមដោយការថយចុះគួរឱ្យកត់សម្គាល់នៃការស្រូបយកអុកស៊ីសែនកំពូល។
ការធ្វើឱ្យប្រសើរឡើងនៃកម្រិត ischemic ចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលមានជំងឺសរសៃឈាមបេះដូងក្រោមឥទ្ធិពលនៃ sulfonamides ជំនាន់ថ្មីមិនត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការផ្លាស់ប្តូរកម្រិតនៃសំណងនៃការរំលាយអាហារកាបូអ៊ីដ្រាតទេ។ នេះអនុញ្ញាតឱ្យយើងណែនាំក្រុម sulfonamides នេះជាជម្រើសដែលសមស្របបំផុតសម្រាប់ការទូទាត់សំណងសម្រាប់ការរំលាយអាហារកាបូអ៊ីដ្រាតចំពោះអ្នកជំងឺទឹកនោមផ្អែមដែលមានជំងឺបេះដូង ischemic ។ នៅឆ្នាំ ២០០៣ នៅពេលសមា្ភារៈទាំងនេះត្រូវបានគេរាយការណ៍នៅសន្និបាត 1 ភីអូនៅទីក្រុងប៉ារីសទស្សនៈនេះបានឆ្លុះបញ្ចាំងតែជំហរនៃផ្នែកជំងឺបេះដូងរបស់អេសស៊ី។ នៅសន្និបាតអាយអូអាយអាយទី ១ ក្នុងឆ្នាំ ២០០៥ នៅទីក្រុងអាតែនអ្នកស្រាវជ្រាវឈានមុខគេនៃចក្រភពអង់គ្លេសដាណឺម៉ាកនិងបណ្តាប្រទេសអ៊ឺរ៉ុបដទៃទៀតបានបង្ហាញទស្សនៈមិនត្រឹមត្រូវទាក់ទងនឹង sulfanilamides ជំនាន់ថ្មី។
ischemia myocardial ដែលមិនមានលក្ខណៈជាលក្ខណៈរបស់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមត្រូវការការព្យាបាលសមស្រប។ រហូតដល់ពេលវេលាចុងក្រោយ
ខ្ញុំមិនអាចរកឃើញអ្វីដែលអ្នកត្រូវការទេ? សាកល្បងសេវាកម្មជ្រើសរើសអក្សរសាស្ត្រ។
ទំនាក់ទំនងរវាងជំងឺទឹកនោមផ្អែមនិងជំងឺបេះដូង
គាត់នឹងរកឃើញចម្លើយចំពោះសំណួរនេះក្នុងរយៈពេលយូរ។ ជំងឺលំពែងនិងមុខងារបេះដូងមានទំនាក់ទំនងគ្នាយ៉ាងជិតស្និទ្ធ។ អ្នកជំងឺ ៥០ ភាគរយមានបញ្ហាបេះដូង។ សូម្បីតែនៅវ័យក្មេងក៏ដោយការគាំងបេះដូងមិនត្រូវបានគេរាប់បញ្ចូលទេ។ មានជំងឺមួយដែលគេហៅថាជំងឺបេះដូងទឹកនោមផ្អែម។ តើជំងឺទឹកនោមផ្អែមប៉ះពាល់ដល់បេះដូងយ៉ាងដូចម្តេច?
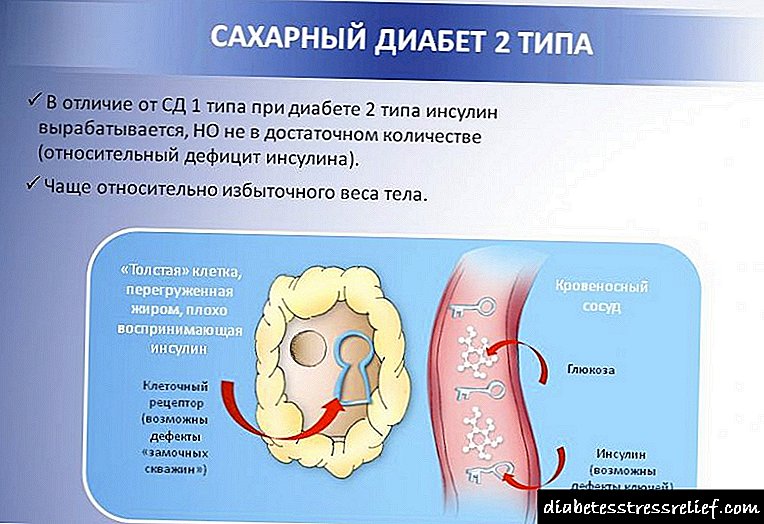
អាំងស៊ុយលីនដែលអាថ៌កំបាំងដោយលំពែងត្រូវបានទាមទារដោយរាងកាយដើម្បីផ្ទេរជាតិគ្លុយកូសពីសរសៃឈាមទៅជាលិកានៃរាងកាយ។ ជំងឺទឹកនោមផ្អែមត្រូវបានសម្គាល់ដោយជាតិគ្លុយកូសដ៏ច្រើននៅក្នុងសរសៃឈាម។ នេះបណ្តាលឱ្យមានបញ្ហានៅក្នុងខ្លួន។ ហានិភ័យនៃជំងឺខ្សោយបេះដូង - ការបញ្ចេញកូឡេស្តេរ៉ុលនៅលើផ្ទៃនៃសរសៃឈាមកំពុងកើនឡើង។ ជំងឺ Atherosclerosis កើតឡើង។
ជំងឺ Atherosclerosis បណ្តាលឱ្យមានជំងឺ ischemic ។ ដោយសារតែបរិមាណស្ករច្រើននៅក្នុងខ្លួនការឈឺចាប់ក្នុងតំបន់នៃសរីរាង្គដែលមានជម្ងឺគឺពិបាកទ្រាំណាស់។ ជំងឺ Atherosclerosis បង្កឱ្យមានការលេចឡើងនៃការកកឈាម។
អ្នកជំងឺទឹកនោមផ្អែមមានសម្ពាធឈាមខ្ពស់នៅក្នុងសរសៃឈាម។ បន្ទាប់ពីគាំងបេះដូងបញ្ហានៅក្នុងសំណុំបែបបទនៃការរមាស់សរសៃឈាមគឺអាចធ្វើទៅបាន។ ស្លាកស្នាមក្រោយឆ្លងទន្លេអាចងើបឡើងវិញដែលនាំឱ្យមានការគាំងបេះដូងម្តងហើយម្តងទៀត។
តើពាក្យថា“ ទឹកនោមផ្អែម” បេះដូងមានន័យដូចម្តេច?
ជំងឺទឹកនោមផ្អែមគឺជាជំងឺដែលត្រូវបានបង្ហាញនៅក្នុងការចុះខ្សោយមុខងារបេះដូងដែលជាលទ្ធផលនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែម។ ភាពមិនដំណើរការនៃជំងឺ Myocardial កើតឡើង - ស្រទាប់ធំបំផុតនៃបេះដូង។ រោគសញ្ញាគឺអវត្តមាន។ អ្នកជំងឺកត់សម្គាល់ការឈឺចុកចាប់នៅក្នុងតំបន់ដែលមានបញ្ហា។ ករណីនៃ tachycardia និង bradycardia គឺជារឿងធម្មតា។ ជាមួយនឹងភាពមិនដំណើរការពេលខ្លះ myocardium ត្រូវបានកាត់បន្ថយ។ ការគាំងបេះដូងកើតឡើងដែលបណ្តាលឱ្យស្លាប់។
មុខងារសំខាន់នៃបេះដូងគឺការដឹកជញ្ជូនឈាមតាមរយៈសរសៃឈាមដោយការបូម។ ជំងឺទឹកនោមផ្អែមគឺពិបាកក្នុងដំណើរការដែលកំពុងបន្ត។ បេះដូងពីការផ្ទុកលើសបរិមាណកើនឡើង។
យកចិត្តទុកដាក់! នៅវ័យក្មេងរោគសញ្ញាជារឿយៗមិនកើតឡើងទេ។
ជំងឺសរសៃប្រសាទទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែមដែលអូសបន្លាយពេលយូរបណ្តាលឱ្យមានរោគសញ្ញាដែលទាក់ទងនឹងជំងឺសរសៃប្រសាទស្វ័យទឹកនោមផ្អែម។ ជំងឺនេះខូចខាតដល់សរសៃប្រសាទបេះដូងដោយសារជាតិស្ករក្នុងឈាមខ្ពស់។ ចង្វាក់បេះដូងត្រូវបានរំខានអមដោយរោគសញ្ញា។
មន្ទីរពេទ្យធ្វើតេស្តមុខងារដើម្បីរកមើលជំងឺនេះ។ ពួកគេកំណត់ស្ថានភាពនៃប្រព័ន្ធសរសៃប្រសាទនៃប្រព័ន្ធសរសៃឈាមបេះដូង។ ជំងឺសរសៃប្រសាទទឹកនោមផ្អែមត្រូវបានព្យាបាលដោយថ្នាំដែលបន្ថយប្រព័ន្ធអាណិតអាសូរ។
ប្រព័ន្ធសរសៃប្រសាទមានប្រព័ន្ធលូតលាស់និងមានរសជាតិឆ្ងាញ់។ សុម៉ាលីគឺជាកម្មវត្ថុនៃសេចក្តីប៉ងប្រាថ្នារបស់មនុស្ស។ បន្លែធ្វើការដាច់ដោយឡែកដាច់ដោយឡែកពីគ្នាធ្វើនិយ័តកម្មការងាររបស់សរីរាង្គខាងក្នុង។
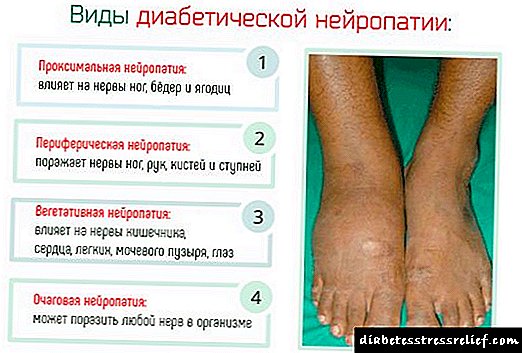
ប្រភេទនៃជំងឺសរសៃប្រសាទទឹកនោមផ្អែម
ប្រព័ន្ធសរសៃប្រសាទស្វយ័តត្រូវបានបែងចែកទៅជាប្រព័ន្ធអាណិតអាសូរនិងធាតុបង្កជំងឺ។ ទីមួយបង្កើនល្បឿនការងាររបស់បេះដូងទីពីរថយចុះ។ ប្រព័ន្ធទាំងពីរមានតុល្យភាព។ ជាមួយនឹងជំងឺទឹកនោមផ្អែមថ្នាំងប៉ារ៉ាស៊ីតទទួលរង។ គ្មាននរណាម្នាក់បន្ថយល្បឿននៃប្រព័ន្ធអាណិតអាសូរឡើយ។ ដោយសារតែនេះ, tachycardia កើតឡើង។
ការបរាជ័យនៃប្រព័ន្ធធាតុបង្កជំងឺបង្កឱ្យមានជំងឺបេះដូង ischemic - ជំងឺបេះដូង។ មានករណីនៃការចុះខ្សោយឬអវត្តមានពេញលេញនៃការឈឺចាប់នៅក្នុងជំងឺនេះ។ មានការគាំងបេះដូងមិនឈឺចាប់។
សំខាន់! Ischemia ដោយគ្មានរោគសញ្ញាឈឺចាប់បណ្តាលឱ្យមានអារម្មណ៍សុខុមាលភាព។ ជាមួយនឹង tachycardia ជាទៀងទាត់នៃបេះដូងសូមពិគ្រោះជាមួយវេជ្ជបណ្ឌិតជាបន្ទាន់ដើម្បីការពារការវិវត្តនៃជំងឺសរសៃប្រសាទ។
ដើម្បីធ្វើឱ្យប្រព័ន្ធប្រសាទធម្មតាដំណើរការធម្មតាត្រូវបានអនុវត្ត។ សម្រាប់ប្រតិបត្តិការនេះការដាក់បញ្ចូលគ្រឿងញៀនណាចូលទៅក្នុងខ្លួនគឺចាំបាច់។ ជាមួយនឹងជំងឺទឹកនោមផ្អែមថ្នាំបែបនេះមានគ្រោះថ្នាក់។ ការចាប់ខ្លួនបេះដូងនិងការស្លាប់ភ្លាមៗ។ ការបង្ការគឺជាភារកិច្ចចម្បងរបស់វេជ្ជបណ្ឌិត។
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម
ជំងឺសរសៃប្រសាទក្នុងទឹកនោមផ្អែមគឺជាជំងឺចង្វាក់បេះដូង។ ការរំលាយអាហារត្រូវបានរំខានដោយសារតែជាតិស្ករមិនគ្រប់គ្រាន់នៅក្នុងសាច់ដុំបេះដូង។ myocardium ទទួលបានថាមពលតាមរយៈការផ្លាស់ប្តូរអាស៊ីតខ្លាញ់។ កោសិកាមិនអាចកត់សុីអាស៊ីតដែលបណ្តាលអោយមានការប្រមូលផ្តុំអាស៊ីតខ្លាញ់នៅក្នុងកោសិកា។ ជាមួយនឹងជំងឺ ischemic និងជំងឺ myocardial dystrophy, ផលវិបាកកើតឡើង។
ជាលទ្ធផលនៃជំងឺ myocardial dystrophy ការខូចខាតកើតឡើងដល់នាវាតូចៗដែលចិញ្ចឹមបេះដូងដែលបំពានចង្វាក់បេះដូង។ ការព្យាបាលជំងឺបេះដូងចំពោះអ្នកជំងឺទឹកនោមផ្អែមចាប់ផ្តើមពីការធ្វើឱ្យប្រក្រតីនៃជាតិស្ករក្នុងឈាម។ បើគ្មានបញ្ហានេះទេការបង្ការផលវិបាកគឺមិនអាចទៅរួចទេ។
ការរំលោភបំពាន Myocardial
ជំងឺសរសៃឈាមគឺមានគ្រោះថ្នាក់សម្រាប់អ្នកជំងឺទឹកនោមផ្អែម។ វាបណ្តាលឱ្យគាំងបេះដូងដែលបណ្តាលឱ្យស្លាប់។ ការរំលោភបំពាន Myocardial គឺជាគ្រោះថ្នាក់មួយក្នុងចំណោមគ្រោះថ្នាក់បំផុត។ វាមានលក្ខណៈពិសេស។
អ្នកជំងឺមិនស្លាប់ដោយសារជំងឺទឹកនោមផ្អែមទេប៉ុន្តែមកពីជំងឺដែលបណ្តាលមកពីវា។ ពេលខ្លះមនុស្សកើតជំងឺអរម៉ូនបន្ទាប់ពីគាំងបេះដូង។ ពួកវាបណ្តាលមកពីបរិមាណជាតិស្ករក្នុងឈាមច្រើនដែលត្រូវបានបង្កើតឡើងដោយសារតែស្ថានភាពស្ត្រេស។សារធាតុអរម៉ូនត្រូវបានបញ្ចេញទៅក្នុងសរសៃឈាមដែលបណ្តាលឱ្យមានការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតដែលនាំឱ្យមានភាពមិនគ្រប់គ្រាន់នៃអាំងស៊ុយលីន។
Angina pectoris
Angina pectoris ត្រូវបានបង្ហាញជាទម្រង់រាងកាយខ្សោយដង្ហើមខ្លីបែកញើសកើនឡើងអារម្មណ៍ញ័រទ្រូង។ សម្រាប់ការព្យាបាលវាចាំបាច់ត្រូវដឹងពីលក្ខណៈនៃជំងឺ។
សេចក្តីសន្និដ្ឋាន
ជំងឺទឹកនោមផ្អែមគឺជាជំងឺដ៏គួរឱ្យភ័យខ្លាចដែលនាំឱ្យដំណើរការខុសប្រក្រតីនៃប្រព័ន្ធសរសៃឈាមបេះដូង។ វាចាំបាច់ក្នុងការតាមដានជាតិស្ករក្នុងឈាមរបស់អ្នកជានិច្ចដើម្បីការពារជំងឺបេះដូង។ ជំងឺជាច្រើនមិនមានរោគសញ្ញាទេដូច្នេះវាចាំបាច់ត្រូវឆ្លងកាត់ការពិនិត្យសុខភាពជាទៀងទាត់។

ខ្ញុំឈ្មោះអង់ឌីខ្ញុំមានជំងឺទឹកនោមផ្អែមជាង ៣៥ ឆ្នាំហើយ។ សូមអរគុណចំពោះការទស្សនាគេហទំព័ររបស់ខ្ញុំ។ ឌៀវ អំពីការជួយអ្នកជម្ងឺទឹកនោមផ្អែម។
ខ្ញុំសរសេរអត្ថបទអំពីជំងឺផ្សេងៗហើយណែនាំដោយផ្ទាល់ដល់ប្រជាជននៅទីក្រុងម៉ូស្គូដែលត្រូវការជំនួយពីព្រោះក្នុងរយៈពេលជាច្រើនទសវត្សរ៍នៃជីវិតរបស់ខ្ញុំខ្ញុំបានឃើញរឿងរ៉ាវជាច្រើនពីបទពិសោធន៍ផ្ទាល់ខ្លួនបានព្យាយាមមធ្យោបាយនិងថ្នាំជាច្រើន។ ឆ្នាំ ២០១៩ បច្ចេកវិទ្យាកំពុងអភិវឌ្ឍយ៉ាងខ្លាំងប្រជាជនមិនដឹងពីរឿងរ៉ាវជាច្រើនដែលត្រូវបានបង្កើតនៅពេលនេះដើម្បីជីវិតសុខស្រួលសម្រាប់អ្នកជំងឺទឹកនោមផ្អែមដូច្នេះខ្ញុំបានរកឃើញគោលដៅរបស់ខ្ញុំហើយជួយអ្នកដែលមានជំងឺទឹកនោមផ្អែមឱ្យបានច្រើនអាចរស់នៅបានស្រួលនិងរីករាយ។