តើនឹងមានអ្វីកើតឡើងបន្ទាប់ពីការដកយកចេញនៃអាដូណូម៉ា

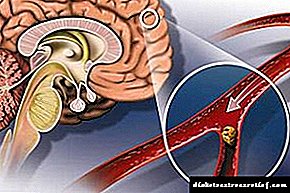
ក្រពេញភីតូរីសគឺជាសរីរាង្គមួយនៃប្រព័ន្ធ endocrine ដែលផលិតអរម៉ូនដែលចូលក្នុងចរន្តឈាម។ វាមានរាងរាងពងក្រពើហើយមានទីតាំងស្ថិតនៅក្នុង "ទួរគីទួរគី" នៅចំកណ្តាលក្បាល។
សរសៃប្រសាទអុបទិកមានទីតាំងផ្ទាល់នៅខាងលើក្រពេញភីតូរីស។ គាត់ចូលរួមក្នុងបទបញ្ជានៃមុខងារបន្តពូជរបស់ក្រពេញ Adrenal និងក្រពេញទីរ៉ូអ៊ីតរបស់មនុស្ស។
ផលវិបាកនៃការដកអាឌីណូម៉ាគឺអាស្រ័យលើទំហំមុនរបស់វា។ ជាទូទៅប្រហែលជា ៨៥% នៃអ្នកជំងឺបានជាសះស្បើយ។ ដំណើរការនៃការជាសះស្បើយគឺអាស្រ័យទៅលើលទ្ធផលនៃការព្យាបាលដោយការវះកាត់ដោយផ្សំជាមួយនឹងកត្តាអរម៉ូន endocrinological ។ គួរកត់សម្គាល់ថាក្នុងអំឡុងពេលនៃការជាសះស្បើយវេជ្ជបណ្ឌិតត្រូវចេញវេជ្ជបញ្ជាវគ្គសិក្សានៃការព្យាបាលអរម៉ូនដោយផ្អែកលើការវិភាគនៃការសិក្សាអំពីក្រពេញទីរ៉ូអ៊ីត។ របបអាហារពិសេសក៏អាចត្រូវបានគេចេញវេជ្ជបញ្ជាផងដែរដែលគួរតែត្រូវបានគេយកមកពិចារណាលើការវិភាគឈាមទឹកនោមទឹកនោមជាដើមរបស់អ្នកជំងឺពិសេស។

អាដេណូម៉ាគឺជាជំងឺសរសៃប្រសាទទូទៅបំផុត។ ក្នុងករណីជាច្រើនវាគឺជាដុំសាច់ស្រាលដែលមានទំហំតូច។ វាកើតឡើងនៅមូលដ្ឋាននៃលលាដ៍ក្បាលនិងមកពីកោសិកានៃផ្នែកខាងមុខនៃក្រពេញ។
មាន adenomas ជាច្រើនប្រភេទប៉ុន្តែពួកវាសុទ្ធតែស្រដៀងនឹងរោគសញ្ញារបស់ពួកគេ។ ទាំងនេះគឺជាបញ្ហាជាមួយនឹងការនោម, thyrotoxicosis, បង្កើនការលូតលាស់សក់របស់រាងកាយនិងធាត់។ ឈឺក្បាលខ្លាំងឬរិល, ចុះខ្សោយចក្ខុវិស័យ, ច្រមុះហៀរសំបោរជាមួយនឹងសារធាតុរាវ cerebrospinal ក៏ត្រូវបានបង្ហាញផងដែរ។ រោគសញ្ញាបែបនេះត្រូវបានបង្ហាញជាបន្តបន្ទាប់ដោយជំងឺឬសដូងបាតនៅខាងក្នុងដុំសាច់ស្រាល។ វាគួរឱ្យកត់សម្គាល់ចំពោះការពិតដែលថាភាពតានតឹងធ្ងន់ធ្ងរចរាចរឈាមខ្សោយឬជំងឺឆ្លងអាចនាំឱ្យមានការកើនឡើងនៃអាដណូម៉ា។
ប្រសិនបើអ្នកប្រកាន់ខ្ជាប់នូវអនុសាសន៍ទាំងអស់របស់វេជ្ជបណ្ឌិតបន្ទាប់មកការស្តារមុខងារទាំងអស់កើតឡើងយ៉ាងឆាប់រហ័ស។ តាមក្បួនចាប់ពី 1 ទៅ 3 ខែ។ វាទាំងអស់គឺអាស្រ័យលើដំណាក់កាលនៃការវិវឌ្ឍន៍នៃដុំសាច់ប្រសិនបើវាត្រូវបានចាប់ផ្តើមបន្ទាប់មកមានករណីជាច្រើនដែលបន្ទាប់ពីការដកយកចេញនៃក្រពេញអាដូមីណូជំងឺនេះត្រឡប់មកវិញ។ ដោយប្រើការពិនិត្យរោគវិនិច្ឆ័យអ្នកអាចរកឃើញដំណាក់កាលនៃការវិវត្តនៃដុំសាច់និងការព្យាបាលអ្វីដែលត្រូវប្រើ។ អាស្រ័យលើជំងឺនេះវាអាចត្រូវបានលុបចោលដោយប្រើថ្នាំការព្យាបាលដោយកាំរស្មីឬការវះកាត់។

ការព្យាបាលដែលមានប្រសិទ្ធិភាពបំផុតគឺការវះកាត់ដើម្បីយកអាដូណូម៉ាចេញ។ នីតិវិធីនេះអាចមានពីរប្រភេទ។ ទីមួយគឺស្មុគស្មាញណាស់ពីព្រោះវាត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការជ្រៀតចូលដោយផ្ទាល់ទៅខួរក្បាលពោលគឺការដើរលេង។ វិធីទីពីរគឺស្មោះត្រង់ជាង។ ការយកចេញនៃ adenoma កើតឡើងតាមរយៈច្រមុះហើយប្រតិបត្តិការមានរយៈពេលប្រហែលពីរម៉ោង។ ប្រតិបត្ដិការគឺជៀសមិនរួចក្នុងករណីមានជំងឺឬសដូងបាតនៅខាងក្នុងដុំសាច់។ បន្ទាប់ពីការវះកាត់មនុស្សម្នាក់ស្ថិតនៅក្នុងការថែទាំយ៉ាងយកចិត្តទុកដាក់មួយថ្ងៃ។ បន្ទាប់មកគាត់ត្រូវបានផ្ទេរទៅវួដសាមញ្ញហើយបង្ខំឱ្យចាប់ផ្តើមដើរបន្តិចបន្តួច។ ប៉ុន្តែយើងត្រូវតែគិតគូរពីការពិតដែលថាបន្ទាប់ពីការដកយកចេញនៃក្រពេញអេដ្យូម៉ាមានហានិភ័យនៃការបង្កើតដុំសាច់ថ្មី។ លើសពីនេះទៀតប្រតិបត្តិការនេះមានភាពតក់ស្លុតហើយអាចនាំឱ្យមានផលវិបាកមិនល្អដល់សុខភាពមនុស្ស។ ឈ្មោះ៖ ភាពទន់ខ្សោយងងុយដេកចង្អោរចង្អោរក្អួតនិងខ្សោយ adrenal ។
ប្រសិទ្ធភាពតិចបំផុតគឺការប្រើថ្នាំដែលគ្រាន់តែបន្ថយដំណើរការនៃការវិវត្តទៅជាជំងឺអាដណូម៉ា។ គ្រឿងញៀនរារាំងតែការបញ្ចេញអរម៉ូនលើស។ ដូចជាសម្រាប់ការព្យាបាលដោយកាំរស្មីវាត្រូវបានចេញវេជ្ជបញ្ជាតែក្នុងករណីដែលមិនអាចអនុវត្តប្រតិបត្តិការបាន។ វាគួរឱ្យកត់សម្គាល់ថាវាមិនមានប្រសិទ្ធភាពខ្លាំងទេព្រោះវាព្យាបាលក្រពេញដែលមិនមានអរម៉ូន។ ជាទូទៅការព្យាបាលដោយកាំរស្មីត្រូវបានអនុវត្តបន្ទាប់ពីការវះកាត់ដើម្បីបង្រួបបង្រួមលទ្ធផល។
មាន adenoma ប្រភេទតូចមួយដែលមិនអាចដកចេញបានទេ។ នេះដោយសារតែទំហំនិងទីតាំងធំរបស់ពួកគេ។ គ្រោះថ្នាក់ជាពិសេសគឺដុំសាច់ដែលនៅជិតប្រហោងឆ្អឹងនៃខួរក្បាល។ ចាប់តាំងពីពេលវះកាត់គ្រូពេទ្យវះកាត់អាចបំផ្លាញសរសៃឈាមដែលនឹងនាំឱ្យមានជំងឺឬសដូងបាតឬសរសៃប្រសាទដែលទទួលខុសត្រូវចំពោះចក្ខុវិស័យអាចរងផលប៉ះពាល់។ adenomas បែបនេះគ្រាន់តែជាការដកចេញផ្នែកខ្លះនិងការព្យាបាលដោយកាំរស្មីបន្ថែមទៀត។

ការយកចេញនៃដុំសាច់មានផលប៉ះពាល់យ៉ាងខ្លាំងដល់ប្រតិបត្តិការបន្ថែមទៀតនៃក្រពេញភីតូរីសហើយផលវិបាកនៃការយកចេញនៃក្រពេញភីតូរីសមានលក្ខណៈចម្រុះ។ អ្នកជំងឺភាគច្រើនព្រួយបារម្ភអំពីការជាសះស្បើយពេញលេញនៃចក្ខុវិស័យ។ ភាពប្រសើរឡើងនៃចក្ខុវិស័យត្រូវបានគេសង្កេតឃើញបន្ទាប់ពីពីរបីថ្ងៃ។ ប៉ុន្តែនេះគឺមានតែប្រសិនបើបញ្ហាមិនមានជាយូរមកហើយ។ ប្រសិនបើចក្ខុវិស័យកាន់តែយ៉ាប់យ៉ឺនមួយឆ្នាំឬប្រាំមួយខែមុននោះការជាសះស្បើយពេញលេញគឺមិនអាចទៅរួចទេ។
នៅក្នុងរយៈពេលក្រោយការវះកាត់មនុស្សម្នាក់ស្ថិតនៅក្រោមការត្រួតពិនិត្យយ៉ាងហ្មត់ចត់របស់វេជ្ជបណ្ឌិត។ ក្នុងកាលៈទេសៈណាក៏ដោយការព្យាបាលដោយជោគជ័យសម្រាប់អាដូណូម៉ាអាស្រ័យលើថាតើមនុស្សម្នាក់ស្វែងរកជំនួយពីអ្នកឯកទេសយ៉ាងឆាប់រហ័សយ៉ាងដូចម្តេច។
ស្ថានភាពរបស់អ្នកជំងឺក្រោយពេលវះកាត់
ជាមួយនឹងការវិវត្តនៃជំងឺសរសៃប្រសាទការព្យាបាលវះកាត់ក្នុងករណីជាច្រើនគឺជាជំរើសតែមួយគត់។ ប្រតិបត្ដិការការពារការបាត់បង់ចក្ខុវិស័យដោយសារតែការខូចខាតសរសៃប្រសាទអុបទិកជំងឺសរសៃប្រសាទដោយសារតែការបង្ហាប់នៃជាលិកាខួរក្បាលដែលនៅជិតគ្នាឥទ្ធិពលនៃការរំញោចអ័រម៉ូននៃក្រពេញភេទក្រពេញទីរ៉ូអ៊ីតក្រពេញក្រពេញ Adrenal ។ ទោះជាយ៉ាងណាក៏ដោយផលវិបាកនៅក្នុងរយៈពេលក្រោយការវះកាត់កើតឡើងជាញឹកញាប់។ ពួកគេត្រូវការការរកឃើញនិងព្យាបាលឱ្យបានទាន់ពេលវេលា។
កំរិតហានិភ័យនៃប្រតិបត្តិការ
ការចុះខ្សោយនៅក្នុងស្ថានភាពទូទៅរបស់អ្នកជំងឺជួនកាលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការប្រើថ្នាំសន្លប់និងការវះកាត់ដោយខ្លួនឯង។ ហានិភ័យនៃការវះកាត់កើនឡើងចំពោះអ្នកជំងឺវ័យចំណាស់។ នៅក្នុងក្រុមនៃអ្នកជំងឺនេះកើតឡើងជាញឹកញាប់:
- ការផ្លាស់ប្តូរយ៉ាងខ្លាំងនៅក្នុងកម្រិតនៃសម្ពាធឈាម - ការផ្លាស់ប្តូរពីការដួលរលំនៃសរសៃឈាមទៅជាវិបត្តិលើសឈាម។
- ការឆ្លើយតបមិនគ្រប់គ្រាន់ចំពោះថ្នាំកង្វះលទ្ធផល
- ការរំខានចង្វាក់បេះដូង (tachycardia, bradycardia, arrhythmia),
- ការវិវត្តនៃជំងឺបេះដូងនិងជំងឺខ្សោយបេះដូង
- ការស្ទះសរសៃឈាមវ៉ែនជ្រៅនៃចុងបំផុតការបំបែកកំណកឈាមជាមួយនឹងការស្ទះសរសៃឈាមសួត។
- ជំងឺរលាកសួតក្រោយការវះកាត់
- ដំបៅស្ត្រេសនៃក្រពះនិងពោះវៀនដែលមានការហូរឈាមច្រើន។
ដូច្នេះមុនពេលដកចេញអាដូណូម៉ាគ្រូពេទ្យវះកាត់និងថ្នាំស្ពឹកកំណត់ហានិភ័យនៃការដកអាឌីណូម៉ាការរំលោភបំពានបេះដូងឱ្យបានត្រឹមត្រូវ។ បន្ទាប់ពីការវះកាត់អ្នកជំងឺបែបនេះត្រូវបានបង្ហាញដើម្បីតាមដាន ECG, អ៊ុលត្រាសោនៃសរីរាង្គពោះ។
ហើយនៅទីនេះបន្ថែមទៀតអំពីការធ្វើរោគវិនិច្ឆ័យជំងឺក្រពេញទីរ៉ូអ៊ីត។
ប្រតិកម្មនៃរចនាសម្ព័ន្ធជិតខាង
ផលវិបាកនៃខួរក្បាលមានដូចជា៖
- ជំងឺរលាកខួរក្បាល
- ការរំខាននៃដំណើរឈាមរត់ខួរក្បាល
- hematomral និង subarachnoid hematomas,
- ជំងឺដាច់សរសៃឈាមខួរក្បាល ischemic ។
នៅពេលបញ្ឈប់ការហូរឈាមចេញពីសាខានៃសរសៃឈាមការ៉ូទីតវាអាចធ្វើឱ្យស្ទះវាតូចចង្អៀតឬការបង្កើតជាសរសៃឈាមដែលមិនត្រឹមត្រូវការបាត់បង់ឈាមក្នុងកំឡុងពេលផុតកំណត់តាមរយៈការឆ្លងកាត់ច្រមុះ។
ការរំខាននៃក្រពេញ adrenal និង hypothalamus
ភាពមិនគ្រប់គ្រាន់នៃការបង្កើត catecholamines (adrenaline, norepinephrine និង dopamine) ដោយសារតែការយកចេញនៃ adenoma គឺជាផលវិបាកទូទៅមួយ។ វាអាចត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការខូចខាតដល់ក្រពេញភីតូរីសអំឡុងពេលវះកាត់ក៏ដូចជាការបង្ហាប់ជាលិកាខួរក្បាលពីមុនដែលផលិតអរម៉ូន adrenocorticotropic ។ ស្ថានភាពនេះកាត់បន្ថយសមត្ថភាពរបស់អ្នកជំងឺក្នុងការអត់ធ្មត់ភាពតានតឹងនៃប្រតិបត្តិការ។
ជាមួយនឹងការហើមខួរក្បាលនៅក្នុងតំបន់នៃអ៊ីប៉ូតាឡាមូស hematoma ឬការហូរឈាមនៅក្នុងតំបន់នេះការបង្ហាប់សរសៃឈាមនៃរង្វង់វីសវីសវិបត្តិ hypothalamic កើតឡើង។ ការបង្ហាញសំខាន់របស់វា៖
- សីតុណ្ហាភាពរាងកាយខ្ពស់ឬការធ្លាក់ចុះមិនបានគ្រប់គ្រងរបស់ខ្លួន,
- ការភាន់ច្រលំការមមាញឹកការរំភើបភ្លាមៗ
- ភាពងងុយដេកខាងរោគសាស្ត្រជាមួយនឹងការផ្លាស់ប្តូរទៅសន្លប់មួយ
- ការរំខានចង្វាក់បេះដូង - ចង្វាក់បេះដូងក្នុងមួយនាទីអាចកើនឡើងដល់ ២០០ ចង្វាក់នៅសីតុណ្ហភាពរាងកាយធម្មតាឬទាបហើយនៅខ្ពស់វាកើតឡើងកាន់តែច្រើន
- ដកដង្ហើមលឿន
- ការផ្លាស់ប្តូរជាតិអាស៊ីតក្នុងឈាម។
ភាពមិនគ្រប់គ្រាន់នៃប្រព័ន្ធសរសៃឈាមបេះដូងនិងសួតធ្ងន់ធ្ងរនាំឱ្យមានការស្លាប់។
ជំងឺរលាកស្រោមខួរនិងរលាកស្រោមខួរ
ការហូរចេញពីច្រមុះឆ្លងកាត់វត្ថុរាវដែលមានពណ៌ថ្លាឬពណ៌ផ្កាឈូកលេចឡើងបន្ទាប់ពីការយកចេញនៃដុំសាច់ដោយសារតែការខូចទ្រង់ទ្រាយនៃឆ្អឹងតាមរយៈការឆ្លងកាត់ផ្នែកវះកាត់ឆ្លងកាត់។ វាអាចលេចឡើងនៅដំណាក់កាលដំបូងឬសូម្បីតែបន្ទាប់ពីពីរបីឆ្នាំ។ ជំងឺរលាកស្រោមខួរក្រោយពេលវះកាត់ (ការរលាកនៃភ្នាសសរសៃឈាមនៃខួរក្បាល) កើតឡើងនៅពេលដែលកន្លែងវះកាត់ត្រូវបានឆ្លងមេរោគ, ហានិភ័យរបស់ពួកគេកើនឡើងជាមួយនឹងការធ្វើអន្តរាគមន៍យូរ។
ស្ថេរភាព
អ្នកជំងឺមានតែការបង្ហាញធម្មតានៃភាពតានតឹង - គ្រុនក្តៅការបង្កើនល្បឿនជីពចរសម្ពាធមិនស្ថិតស្ថេរជំងឺផ្លូវចិត្តបន្ទាប់ពីការប្រើថ្នាំសន្លប់ (ស្មារតីច្របូកច្របល់ភាពវង្វេងស្មារតី) ការផ្លាស់ប្តូរការឆ្លុះបញ្ចាំងពីសរសៃពួរ។ តាមក្បួនការរំលោភបែបនេះឆ្លងកាត់ពេញមួយថ្ងៃ។ អ្នកជំងឺត្រូវបានគេសង្កេតឃើញរយៈពេល 5-7 ថ្ងៃនិងការដកស្រង់នៅកន្លែងនៃលំនៅដ្ឋាន។
ជាមួយនឹងការកើនឡើងនៃតំបន់ដែលរងផលប៉ះពាល់
សញ្ញានៃដំណើរការខុសប្រក្រតីនៃអ៊ីប៉ូតាឡាមូសកំពុងរីកចម្រើន - គ្រុនក្តៅខ្លាំង, tachycardia ។ ពួកវាត្រូវបានផ្សំជាមួយនឹងការប្រែប្រួលយ៉ាងខ្លាំងនៃសម្ពាធអ្នកជំងឺមានការនិយាយមិនស្រួលការថប់បារម្ភម៉ូតូការរញ្ជួយអវយវៈញ័រ។ ការផ្លាស់ប្តូរបែបនេះមានរយៈពេលយ៉ាងហោចណាស់ 7-10 ថ្ងៃបន្ទាប់មកថយចុះបន្តិចម្តង ៗ ។ អ្នកជំងឺនៅតែស្ថិតនៅក្នុងមន្ទីរពេទ្យក្រោមការសង្កេតពួកគេត្រូវបានបង្ហាញការព្យាបាលដោយប្រើថ្នាំនិងការពិនិត្យតាមដានមុនពេលចាកចេញ។
ការចង្អុលបង្ហាញសម្រាប់ការវះកាត់
ការដកយកចេញនូវដុំសាច់មហារីកគឺមិនតែងតែត្រូវបានណែនាំទេព្រោះវាអាចត្រូវបានអមដោយហានិភ័យខ្ពស់ជាងការរកឃើញដុំសាច់នៅក្នុងខ្លួន។ លើសពីនេះទៀតជាមួយនឹង adenomas pituitary, ការព្យាបាលបែបអភិរក្សផ្តល់នូវប្រសិទ្ធិភាពល្អ។
ការវះកាត់ត្រូវបានណែនាំសម្រាប់រោគសញ្ញាដូចខាងក្រោម៖

- ដុំសាច់គឺអរម៉ូន, ឧ។ ផលិតបរិមាណអរម៉ូនដែលជាមាតិកាខ្ពស់ដែលអាចបង្កគ្រោះថ្នាក់ដល់អ្នកជំងឺ។
- អាដេណូម៉ាបង្រួមជាលិកានិងសរសៃប្រសាទដែលនៅជាប់គ្នាជាពិសេសចក្ខុដែលនាំឱ្យមានមុខងារខ្សោយនៃភ្នែក។
ការប្រើប្រាស់កាំរស្មីវិទ្យុទន់ភ្លន់ មានសុពលភាពក្នុងករណីដូចខាងក្រោមៈ
- សរសៃប្រសាទអុបទិកមិនត្រូវបានប៉ះពាល់ទេ។
- ដុំពកមិនលាតសន្ធឹងហួសពីកែបទួរគី (ការបង្កើតជាឆ្អឹងស្វេនស្តុននៅក្នុងស៊ីជម្រៅដែលក្រពេញភីតូរីសមានទីតាំងស្ថិតនៅ) ។
- កែបទួរគីមានទំហំធម្មតាឬធំជាងបន្តិច។
- អាដេណូម៉ាត្រូវបានអមដោយរោគសញ្ញាប្រព័ន្ធប្រសាទ។
- ទំហំនៃដុំពកមិនលើសពី 30 ម។
- ការបដិសេធរបស់អ្នកជំងឺពីវិធីសាស្រ្តនៃការវះកាត់ផ្សេងទៀតឬវត្តមាននៃ contraindications ចំពោះការអនុវត្តរបស់ពួកគេ។
ចំណាំ វិធីសាស្រ្តវិទ្យុអាចត្រូវបានប្រើដើម្បីយកសំណល់នៃដុំសាច់ចេញបន្ទាប់ពីការអនុវត្តអន្តរាគមន៍វះកាត់បុរាណ។ ពួកគេក៏អាចត្រូវបានអនុវត្តបន្ទាប់ពីការព្យាបាលដោយកាំរស្មីតាមស្តង់ដារ។
ការដកយកចេញនៃក្រពេញអាដូណូម៉ា ត្រូវបានអនុវត្តប្រសិនបើដុំពកលាតសន្ធឹងបន្តិចហួសពីកែបទួរគី។ គ្រូពេទ្យជំនាញខាងសរសៃប្រសាទមួយចំនួនដែលមានបទពិសោធន៏យ៉ាងទូលំទូលាយអនុវត្តវិធីសាស្រ្តសម្រាប់ neoplasms ដែលមានទំហំធំ។
ការចង្អុលបង្ហាញអំពីការវះកាត់ខួរក្បាល (ប្រតិបត្តិការជាមួយការបើកលលាដ៍ក្បាល) រោគសញ្ញាខាងក្រោមនេះគឺ៖
- វត្តមាននៃថ្នាំងបន្ទាប់បន្សំនៅក្នុងដុំសាច់,
- ការលូតលាស់ adenoma asymmetric និងផ្នែកបន្ថែមរបស់វាហួសពីទួរគីទួរគី។
ដូច្នេះដោយអាស្រ័យលើប្រភេទនៃការចូលដំណើរការការវះកាត់វះកាត់ដើម្បីយកចេញនូវក្រពេញអេដ្យូម៉ាអាចត្រូវបានអនុវត្តការឆ្លង (ដោយបើកលលាដ៍ក្បាល) ឬឆ្លងដែន (តាមរយៈច្រមុះ) ។ ក្នុងករណីការព្យាបាលដោយប្រើវិទ្យុសកម្មប្រព័ន្ធដូចជាកាំបិតតាមអ៊ិនធឺរណែតអនុញ្ញាតឱ្យអ្នកផ្តោតអារម្មណ៍កាំរស្មីយ៉ាងតឹងរឹងលើដុំសាច់និងសម្រេចបាននូវការដកយកចេញដែលមិនរាតត្បាត។
ការដកយកចេញនៃក្រពេញអាដូណូម៉ា

ប្រតិបត្តិការបែបនេះត្រូវបានអនុវត្តជាញឹកញាប់ក្រោមការប្រើថ្នាំសន្លប់ក្នុងមូលដ្ឋាន។ គ្រូពេទ្យវះកាត់បញ្ចូលកែវថតចក្ខុចូលច្រមុះ - ឧបករណ៍រាងបំពង់ដែលអាចបត់បែនបានបំពាក់ដោយកាមេរ៉ា។ វាអាចត្រូវបានដាក់ក្នុងរន្ធច្រមុះមួយឬទាំងពីរអាស្រ័យលើទំហំនៃដុំសាច់។ អង្កត់ផ្ចិតរបស់វាមិនលើសពី 4 ម។ វេជ្ជបណ្ឌិតមើលឃើញរូបភាពនៅលើអេក្រង់។ ការដកយកចេញនូវកាំរស្មី Endoscopic នៃជំងឺសរសៃប្រសាទអាចកាត់បន្ថយការរាតត្បាតនៃប្រតិបត្ដិការខណៈពេលដែលរក្សាបាននូវឱកាសសម្រាប់រូបភាពដ៏ទូលំទូលាយ។
បន្ទាប់ពីនេះគ្រូពេទ្យវះកាត់បំបែកភ្នាសរំអិលនិងលាតត្រដាងឆ្អឹងនៃប្រហោងឆ្អឹងផ្នែកខាងមុខ។ សមយុទ្ធមួយត្រូវបានប្រើដើម្បីចូលទៅកាន់កែបទួរគី។ សឺរនៅក្នុងប្រហោងឆ្អឹងខាងមុនត្រូវបានកាត់។ គ្រូពេទ្យវះកាត់អាចមើលឃើញផ្នែកខាងក្រោមនៃកែបទួរគីដែលត្រូវបានទទួលរងនូវការដើរលេង (ប្រហោងមួយត្រូវបានបង្កើតឡើងនៅក្នុងនោះ) ។ ការដកយកចេញផ្នែកខ្លះនៃដុំសាច់ត្រូវបានអនុវត្ត។
បន្ទាប់ពីនេះការហូរឈាមត្រូវបានបញ្ឈប់។ ដើម្បីធ្វើដូចនេះសូមប្រើបន្ទះកប្បាសដែលមានសំណើមជាមួយអ៊ីដ្រូសែន peroxide អេប៉ុងពិសេសនិងចានឬវិធីសាស្រ្តអេឡិចត្រូត (នាវា "ការផ្សាភ្ជាប់" ដោយការបំផ្លាញផ្នែកខ្លះនៃប្រូតេអ៊ីនរចនាសម្ព័ន្ធ) ។
នៅជំហានបន្ទាប់គ្រូពេទ្យវះកាត់ដេរកែបទួរគី។ ចំពោះបញ្ហានេះជាលិកានិងកាវបិទផ្ទាល់ខ្លួនរបស់អ្នកជំងឺត្រូវបានប្រើឧទាហរណ៍យីហោទីសសូលូល។ បន្ទាប់ពីការថតចម្លងឆ្អឹងអ្នកជំងឺនឹងត្រូវចំណាយពេលពី ២ ទៅ ៤ ថ្ងៃនៅក្នុងមន្ទីរពេទ្យ។
Craniotomy

បច្ចេកទេសនៃការចូលទៅកាន់ខួរក្បាលដោយប្រើខួរក្បាល
ការចូលដំណើរការអាចត្រូវបានអនុវត្តនៅខាងមុខ (ដោយបើកផ្នែកខាងមុខនៃលលាដ៍ក្បាល) ឬនៅក្រោមឆ្អឹងខាងសាច់ឈាមអាស្រ័យលើទីតាំងដែលចង់បាននៃដុំសាច់។ ឥរិយាបថល្អប្រសើរបំផុតសម្រាប់ប្រតិបត្តិការគឺទីតាំងនៅចំហៀង។ វាចៀសវាងការដាច់សរសៃឈាមខួរក្បាលនិងសរសៃឈាមវ៉ែនដែលផ្គត់ផ្គង់ឈាមទៅខួរក្បាល។ ជម្មើសជំនួសគឺជាជំហរកំពូលមួយដែលមានវេនបន្តិចនៃក្បាល។ ក្បាលខ្លួនវាត្រូវបានជួសជុល។
ប្រតិបត្តិការក្នុងករណីភាគច្រើនត្រូវបានអនុវត្តក្រោមការប្រើថ្នាំសន្លប់ទូទៅ។ គិលានុបដ្ឋាយិកាកោរសក់សក់ពីទីតាំងដែលបានគ្រោងទុកនៃប្រតិបត្តិការនេះ, មាប់មគវា។ វេជ្ជបណ្ឌិតគ្រោងការព្យាករនៃរចនាសម្ព័ន្ធនិងនាវាសំខាន់ៗដែលគាត់ព្យាយាមមិនឱ្យប៉ះ។ បន្ទាប់ពីនោះគាត់បានកាត់ជាលិកាទន់និងកាត់ឆ្អឹង។
ក្នុងកំឡុងពេលប្រតិបត្តិការវេជ្ជបណ្ឌិតដាក់វ៉ែនតាកែវពង្រីកដែលអនុញ្ញាតឱ្យមានការត្រួតពិនិត្យលម្អិតបន្ថែមទៀតនៃរចនាសម្ព័ន្ធសរសៃប្រសាទនិងសរសៃឈាមទាំងអស់។ នៅក្រោមលលាដ៍ក្បាលគឺជាអ្វីដែលគេហៅថា dura mater ដែលត្រូវការកាត់ផងដែរដើម្បីទៅដល់ក្រពេញភីតូរីសជ្រៅ។ អាដូណូម៉ាខ្លួនវានឹងត្រូវបានលុបចោលដោយប្រើឧបករណ៍ប៉ូវកំលាំងឬទុយអគ្គិសនី។ ជួនកាលដុំពកមួយត្រូវតែត្រូវបានយកចេញរួមជាមួយក្រពេញភីតូរីសដោយសារតែការពន្លករបស់វាចូលជ្រៅទៅក្នុងជាលិកាដែលមានសុខភាពល្អ។ បន្ទាប់ពីនោះគ្រូពេទ្យវះកាត់ត្រឡប់ឆ្អឹងទៅកន្លែងនិងស្នាមវិញ។
បន្ទាប់ពីសកម្មភាពនៃការប្រើថ្នាំសន្លប់បានបញ្ចប់អ្នកជំងឺត្រូវចំណាយពេលមួយថ្ងៃទៀតក្នុងការយកចិត្តទុកដាក់ខ្ពស់ដែលស្ថានភាពរបស់គាត់នឹងត្រូវបានត្រួតពិនិត្យជានិច្ច។ បន្ទាប់មកគាត់នឹងត្រូវបញ្ជូនទៅវួដទូទៅរយៈពេលនៃការសំរាកពេទ្យជាមធ្យមគឺពី ៧-១០ ថ្ងៃ។
ការថតកាំរស្មី

ភាពត្រឹមត្រូវនៃវិធីសាស្រ្តគឺ 0,5 ម។ នេះអនុញ្ញាតឱ្យអ្នកកំណត់គោលដៅ adenoma ដោយមិនធ្វើឱ្យខូចដល់ជាលិកាសរសៃប្រសាទជុំវិញ។ សកម្មភាពនៃឧបករណ៍ដូចជាកាំបិតតាមអ៊ិនធឺរណែតគឺនៅលីវ។ អ្នកជំងឺទៅគ្លីនិចហើយបន្ទាប់ពីស៊េរី MRI / CT គំរូ 3D នៃដុំសាច់ត្រូវបានគេចងក្រងដែលត្រូវបានប្រើដោយកុំព្យូទ័រដើម្បីសរសេរកម្មវិធីសម្រាប់រ៉ូបូត។
អ្នកជំងឺត្រូវបានដាក់នៅលើសាឡុងរាងកាយនិងក្បាលរបស់គាត់ត្រូវបានជួសជុលដើម្បីមិនរាប់បញ្ចូលចលនាដោយចៃដន្យ។ ឧបករណ៍នេះដំណើរការពីចម្ងាយដោយបញ្ចេញរលកយ៉ាងពិតប្រាកដនៅទីតាំងអាដូណូម៉ា។ តាមក្បួនអ្នកជំងឺមិនមានអារម្មណ៍ឈឺចាប់ទេ។ ការចូលមន្ទីរពេទ្យដោយប្រើប្រព័ន្ធមិនត្រូវបានចង្អុលបង្ហាញទេ។ នៅថ្ងៃវះកាត់អ្នកជំងឺអាចត្រលប់ទៅផ្ទះវិញ។
ម៉ូដែលទំនើបបំផុតអនុញ្ញាតឱ្យអ្នកកែតម្រូវទិសដៅនៃធ្នឹមអាស្រ័យលើណាមួយសូម្បីតែចលនាតូចតាចបំផុតរបស់អ្នកជំងឺ។ នេះជៀសវាងការជួសជុលនិងភាពមិនស្រួលដែលជាប់ទាក់ទង។
ផលវិបាកនៃការវះកាត់និងផលវិបាក
យោងទៅតាម B. M. Nikifirova និង D. E. Matsko (2003, St. Petersburg) ការប្រើប្រាស់វិធីសាស្រ្តទំនើបអនុញ្ញាតឱ្យយកចេញនូវរ៉ាឌីកាល់ (ពេញលេញ) នៃដុំសាច់ក្នុង 77% នៃករណី។ នៅក្នុង 67% នៃមុខងារមើលឃើញរបស់អ្នកជំងឺត្រូវបានស្តារឡើងវិញក្នុង 23% - endocrine ។ ការស្លាប់ដែលជាលទ្ធផលនៃការវះកាត់ដើម្បីយកចេញនូវជំងឺសរសៃប្រសាទកើតឡើងក្នុង ៥,៣% នៃករណី។ ១៣% នៃអ្នកជំងឺមានការវិវត្តនៃជំងឺនេះឡើងវិញ។

ដោយអនុវត្តវិធីវះកាត់តាមបែបបុរាណនិងការឆ្លុះមើលកាំរស្មីបែបផែនផលវិបាកខាងក្រោមអាចធ្វើទៅបាន៖
- ការចុះខ្សោយនៃការមើលឃើញដោយសារការខូចខាតសរសៃប្រសាទ។
- ការហូរឈាម។
- ការផុតកំណត់នៃសារធាតុរាវ cerebrospinal (សារធាតុរាវ cerebrospinal) ។
- ជំងឺរលាកស្រោមខួរដែលបណ្តាលមកពីការឆ្លង។
ការពិនិត្យអ្នកជម្ងឺ
អ្នកស្រុកនៃទីក្រុងធំ ៗ (ទីក្រុងមូស្គូ, សាំងពេទឺប៊ឺក, Novosibirsk) ដែលបានជួបប្រទះជំងឺសរសៃប្រសាទបានអះអាងថាកម្រិតនៃការព្យាបាលជំងឺនេះនៅក្នុងប្រទេសរុស្ស៊ីនៅពេលនេះគឺមិនទាបជាងបរទេសទេ។ មណ្ឌលសុខភាពនិងមជ្ឈមណ្ឌលជំងឺមហារីកត្រូវបានបំពាក់យ៉ាងល្អប្រតិបត្តិការត្រូវបានអនុវត្តលើឧបករណ៍ទំនើប។
ទោះជាយ៉ាងណាក៏ដោយអ្នកជំងឺនិងសាច់ញាតិរបស់ពួកគេត្រូវបានគេណែនាំមិនឱ្យប្រញាប់ប្រញាល់ច្រើនពេកជាមួយនឹងការវះកាត់។ បទពិសោធន៍របស់អ្នកជំងឺជាច្រើនបានបង្ហាញថាដំបូងអ្នកត្រូវឆ្លងកាត់ការពិនិត្យហ្មត់ចត់ពិគ្រោះជាមួយអ្នកឯកទេសមួយចំនួន (អ្នកជំនាញផ្នែក endocrinologist, neurologist, oncologist) ព្យាបាលរាល់ការឆ្លង។ គ្រោះថ្នាក់នៃដុំសាច់ដល់អ្នកជំងឺត្រូវតែមានការបញ្ជាក់ច្បាស់លាស់។ ក្នុងករណីជាច្រើនការត្រួតពិនិត្យថាមវន្តនៃឥរិយាបថ neoplasia ត្រូវបានណែនាំ។

អ្នកជំងឺកត់សម្គាល់នៅក្នុងការពិនិត្យឡើងវិញរបស់ពួកគេថាការធ្វើរោគវិនិច្ឆ័យទាន់ពេលវេលាបានក្លាយជារឿងសំខាន់នៅក្នុងដំណើរការនៃការព្យាបាល។ ទោះបីជាមនុស្សជាច្រើនអស់រយៈពេលជាយូរមកហើយមិនបានយកចិត្តទុកដាក់ចំពោះការរំខានអ័រម៉ូនរំខានដល់ពួកគេនៅពេលពួកគេងាកទៅរកអ្នកឯកទេសពួកគេទទួលបានការបញ្ជូនភ្លាមៗសម្រាប់ MRI / CT ដែលធ្វើឱ្យវាអាចផ្តល់អនុសាសន៍ភ្លាមៗលើការព្យាបាល។
មិនមែនអ្នកជំងឺទាំងអស់ទេទោះបីមានការខិតខំប្រឹងប្រែងពីវេជ្ជបណ្ឌិតក៏ដោយក៏អាចគ្រប់គ្រងដើម្បីកម្ចាត់ជំងឺនេះបានដែរ។ ពេលខ្លះស្ថានភាពអ្នកជម្ងឺកាន់តែយ៉ាប់យ៉ឺនហើយដុំសាច់ក៏ដុះឡើងម្តងទៀត។ វាធ្វើឱ្យអ្នកជំងឺធ្លាក់ទឹកចិត្តពួកគេជារឿយៗជួបប្រទះការធ្លាក់ទឹកចិត្តអារម្មណ៍នៃការថប់បារម្ភនិងការថប់បារម្ភ។ រោគសញ្ញាបែបនេះក៏សំខាន់ផងដែរហើយអាចជាលទ្ធផលនៃការព្យាបាលដោយអរម៉ូនឬឥទ្ធិពលនៃដុំសាច់។ ពួកគេត្រូវតែត្រូវបានយកទៅពិចារណាដោយអ្នកឯកទេសខាង endocrinologist និងអ្នកជំនាញខាងសរសៃប្រសាទ។
តម្លៃប្រតិបត្តិការ
នៅពេលទាក់ទងស្ថាប័នវេជ្ជសាស្ត្ររដ្ឋអ្នកជំងឺត្រូវធ្វើការវះកាត់ដោយឥតគិតថ្លៃ។ ក្នុងករណីនេះមានតែការវះកាត់ខួរក្បាលឬការវះកាត់ដោយមានការចូលឆ្លងដែន។ ប្រព័ន្ធ CyberKnife មានជាចម្បងនៅក្នុងគ្លីនិកឯកជន។ នៃមន្ទីរពេទ្យរដ្ឋវាត្រូវបានប្រើតែដោយវិទ្យាស្ថានស្រាវជ្រាវអិន។ អិនប័រដាកូនៃការវះកាត់សរសៃប្រសាទ។ សម្រាប់ការព្យាបាលដោយឥតគិតថ្លៃអ្នកត្រូវតែទទួលបានកូតាសហព័ន្ធដែលមិនទំនងជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យនៃ "អាដេណូម៉ា" ។
នៅពេលសម្រេចចិត្តប្រើប្រាស់សេវាកម្មដែលត្រូវបង់អ្នកត្រូវត្រៀមចំណាយ ៦០ ទៅ ៧០ ពាន់រូប្លិ៍សម្រាប់ប្រតិបត្តិការវះកាត់។ ពេលខ្លះអ្នកត្រូវបង់ប្រាក់បន្ថែមសម្រាប់ការស្នាក់នៅមន្ទីរពេទ្យដាច់ដោយឡែកពីគ្នា (ពី ១០០០ រូប្លិ៍ក្នុងមួយថ្ងៃ) ។ ក្នុងករណីខ្លះការប្រើថ្នាំសន្លប់មិនត្រូវបានរាប់បញ្ចូលក្នុងតម្លៃទេ។ តម្លៃជាមធ្យមសម្រាប់ការប្រើប្រាស់អ៊ិនធឺរណែតចាប់ផ្តើមពី 90,000 រូប្លិ៍។
ការយកចេញនៃក្រពេញភីតូរីសគឺជាប្រតិបត្តិការមួយដែលមានការព្យាករណ៍ល្អប្រសិទ្ធភាពដែលខ្ពស់ជាងនៅក្នុងការធ្វើរោគវិនិច្ឆ័យដំបូងនៃជំងឺនេះ។ ដោយសារដុំមហារីកមិនតែងតែមានរោគសញ្ញាច្បាស់លាស់អ្នកត្រូវយកចិត្តទុកដាក់ចំពោះសុខភាពរបស់អ្នកនិងតាមដានរកមើលរោគសញ្ញាមិនប្រក្រតីដូចជាការបត់ជើងតូចញឹកញាប់ឈឺក្បាលជាប្រចាំនិងបន្ថយចក្ខុវិស័យដោយមិនដឹងមូលហេតុ។ ការវះកាត់ប្រព័ន្ធប្រសាទទំនើបនៅប្រទេសរុស្ស៊ីអនុញ្ញាតឱ្យធ្វើប្រតិបត្តិការសូម្បីតែស្មុគស្មាញនៅលើខួរក្បាលដោយមានហានិភ័យតិចតួចបំផុតនៃផលវិបាក។
គ្រោះថ្នាក់នៃសរសៃឈាមខួរក្បាល
ដោយសារតែការខូចខាតសរសៃឈាមនៅកន្លែងនៃការវះកាត់ការរំខាននៃអឌ្ឍគោលឆ្ងាយកើតឡើង។ ពួកគេធ្វើឱ្យមានការរំងាប់អារម្មណ៍ឬស្ទះសរសៃឈាមនៃរង្វង់នៃវីលីស។ អ្នកជំងឺរកឃើញសូចនាករដែលមិនស្ថិតស្ថេរនៃជីពចរសម្ពាធសីតុណ្ហាភាពប្រកាច់ការនិយាយនិងជំងឺសរសៃប្រសាទ។ អ្នកជំងឺត្រូវបានផ្ទេរទៅផ្នែកផ្នែកសរសៃប្រសាទរហូតដល់ប្រព័ន្ធឈាមរត់ខួរក្បាលត្រូវបានស្តារឡើងវិញ។
ផលវិបាកបន្ទាប់ពីការយកចេញនៃដុំសាច់មហារីក
ភាពញឹកញាប់នៃផលវិបាកបន្ទាប់ពីការវះកាត់ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងទំហំនៃដុំសាច់កំរិតនៃសកម្មភាពមុខងាររបស់វា (ការបង្កើតអរម៉ូន) និងរាលដាល។ ការលំបាកបំផុតក្នុងការអត់ធ្មត់ក្នុងការដកចេញអ្នកជំងឺដែលអ្នកជំងឺត្រូវបានរកឃើញនៅដំណាក់កាលចុងក្រោយ។
អាដូណូម៉ារបស់ពួកវាក្នុងរយៈពេលវែងលូតលាស់យ៉ាងខ្លាំងនិងច្របាច់ជាលិកាជុំវិញបង្កើតអ័រម៉ូនយ៉ាងខ្លាំងចូលក្នុងរចនាសម្ព័ន្ធជិតខាង។.
ក្នុងករណីបែបនេះបរិមាណនៃប្រតិបត្តិការកើនឡើងដែលអាចបណ្តាលឱ្យខូចខាតដល់រចនាសម្ព័ន្ធខួរក្បាលដែលនៅជិតនិងឆ្ងាយ។ នៅក្នុងក្រុមនេះលទ្ធភាពនៃផលវិបាកនិងលទ្ធផលអាក្រក់គឺខ្ពស់ជាង។
បាត់បង់ក្លិនក្រអូប
ការបាត់បង់ក្លិនអាចបណ្តាលមកពីការខូចខាតដល់ឧបករណ៍ទទួល olfactory នៅក្នុងបែហោងធ្មែញច្រមុះជាមួយនឹងការយកចេញនៃដុំសាច់មហារីក។ ស្ថានភាពនេះត្រូវបានគេចាត់ទុកថាជាបណ្តោះអាសន្នជាធម្មតាការជាសះស្បើយកើតឡើងនៅពេលភ្នាសរំអិលបានជាសះស្បើយក្នុងរយៈពេលមួយខែ។
ស្ថានភាពធ្ងន់ធ្ងរជាងនេះកើតឡើងប្រសិនបើការប្រែលប្រួលទាបចំពោះក្លិនគឺជាផ្នែកមួយនៃរោគសញ្ញាកង្វះអរម៉ូនភីតូរីស - ជំងឺសរសៃប្រសាទ។ វាកើតឡើងដោយសារតែការបង្ហាប់នៃផ្នែកដែលកំពុងលូតលាស់នៃសរីរាង្គដោយអាដណូម៉ារីកលូតលាស់។
ដូចគ្នានេះផងដែររោគសាស្ត្របែបនេះគឺជាប្រតិកម្មទៅនឹងការព្យាបាលដោយកាំរស្មីដែលត្រូវការជាមួយនឹងការដកចេញមិនពេញលេញនៃដុំសាច់ធំ។ ចំពោះអ្នកជំងឺបែបនេះរយៈពេលនៃការធ្វើឱ្យធម្មតានៃក្លិនគឺយូរជាងនេះ។ ភាពជោគជ័យរបស់វាអាស្រ័យលើការព្យាបាលជំនួសអរម៉ូន។
ជំងឺទឹកនោមផ្អែម Insipidus
ក្នុងករណីមានការថយចុះការសំងាត់នៃអរម៉ូន vasopressin ដោយក្រពេញភីតូរីសក្រោយមានជម្ងឺហៅថាជម្ងឺទឹកនោមផ្អែម insipidus វិវឌ្ឍន៍លើអ្នកជំងឺ។ ជាមួយនឹងជំងឺនេះមានការស្រេកទឹកថេរហើយបរិមាណទឹកនោមដែលបញ្ចេញអាចឈានដល់ 5-20 លីត្រក្នុងមួយថ្ងៃ។ អ្នកជំងឺមិនអាចធ្វើបានដោយគ្មានជាតិរាវលើសពី 30 នាទី។
ដោយសារតែទីតាំងនៃក្រពេញភីតូរីសភាពស្មុគស្មាញនេះកើតមានជាទូទៅជាមួយនឹងការយកចេញនៃដុំសាច់មហារីក។ ចំពោះការព្យាបាលរបស់វាមានអាណាឡូកសំយោគនៃថ្នាំ vasopressin ក្នុងទម្រង់ជាដំណក់រឺបាញ់ច្រមុះ។
ឈឺក្បាល
ការឈឺក្បាលត្រូវបានគេចាត់ទុកថាជាសញ្ញាមួយនៃការកើនឡើងនៃជំងឺសរសៃប្រសាទ។ បន្ទាប់ពីការវះកាត់ទទួលបានជោគជ័យរោគសញ្ញានេះបាត់បន្តិចម្តង ៗ ។ ល្បឿននៃដំណើរការនេះភាគច្រើនពឹងផ្អែកលើទំហំដំបូងនៃដុំសាច់និងស្ថានភាពឈាមរត់ខួរក្បាលជាទូទៅ។
វាត្រូវបានគេរកឃើញថាក្នុងរយៈពេលមួយខែដំបូងការថយចុះគួរឱ្យកត់សម្គាល់នៃការឈឺក្បាលត្រូវបានកត់សម្គាល់ក្នុងរយៈពេលតិចជាងពាក់កណ្តាលនៃការវះកាត់។ អ្នកជំងឺភាគច្រើនត្រូវការពី ៣ ទៅ ៥ ខែ។ ជាមួយនឹងការឈឺចាប់ថេរការពិនិត្យបន្ថែមគួរតែត្រូវបានអនុវត្ត។
ការឈឺក្បាលត្រូវបានគេចាត់ទុកថាជាសញ្ញាមួយនៃការកើនឡើងនៃជំងឺសរសៃប្រសាទ
MRI បន្ទាប់ពីការយកចេញនៃក្រពេញភីតូរីស
ចំពោះការរកឃើញនៃដុំសាច់ក្នុងស្បូនវិធី MRI ត្រូវបានគេចាត់ទុកថាគួរឱ្យទុកចិត្តបំផុត។ វាក៏អនុញ្ញាតឱ្យអ្នកស៊ើបអង្កេតពីប្រសិទ្ធភាពនៃអាឌីណូម៉ាលើជាលិកាជុំវិញ។ ដើម្បីបង្កើនភាពត្រឹមត្រូវវាត្រូវបានចេញវេជ្ជបញ្ជារួមជាមួយការណែនាំនៃឧបករណ៍ផ្ទុកកម្រិតពណ៌។ Adenomas មានសមត្ថភាពក្នុងការកកកុញវាដែលត្រូវបានឆ្លុះបញ្ចាំងនៅក្នុង tomography ។
បន្ទាប់ពីការវះកាត់ការវិនិច្ឆ័យរោគត្រូវបានប្រើដើម្បីវាយតម្លៃកម្រិតនៃការយកចេញនៃដុំសាច់តម្រូវការនៃការព្យាបាលដោយកាំរស្មីក៏ដូចជារោគសញ្ញានៃផលវិបាកនៃការព្យាបាលវះកាត់។ ដើម្បីឱ្យការប្រឡងមានតំលៃវិភាគវាត្រូវតែអនុវត្តលើឧបករណ៍ដែលមានថាមពលជាមួយនឹងកម្លាំងម៉ាញ៉េទិកយ៉ាងតិច ១ ត្រ។
ការព្យាបាលផលវិបាក
បន្ថែមពីលើ MRI អ្នកជំងឺត្រូវសិក្សាពីអរម៉ូនភីតូរីសនិងមុខងារនៃសរីរាង្គទាំងនោះដែលពួកគេបានគ្រប់គ្រង៖
- thyrotropin និង thyroxine,
- អរម៉ូន adrenocorticotropic និង 17-hydroxyketosteroids, cortisol,
- អរម៉ូនរំញោចនិង luteinizing, prolactin,
- somatomedin (ឬកត្តាលូតលាស់ដូចអាំងស៊ុយលីន IRF1)
- តេស្តូស្តេរ៉ូននិងអរម៉ូនអ៊ឹស្ត្រូសែន។
ផ្អែកលើលទ្ធផលនៃការធ្វើរោគវិនិច្ឆ័យនេះការព្យាបាលជំនួសត្រូវបានចេញវេជ្ជបញ្ជា - អរម៉ូនទីរ៉ូអ៊ីត (អ៊ីយូត្រូរ៉ូក) អ័រម៉ូនលូតលាស់សំយោគ (សម្រាប់កុមារ) ថ្នាំអរម៉ូនភេទបុរសនិងស្ត្រី។ ក្នុងករណីដែលមិនគ្រប់គ្រាន់ adrenal, prednisone និង hydrocortisone ត្រូវបានចង្អុលបង្ហាញ។ ជំងឺទឹកនោមផ្អែម Insipidus ត្រូវបានកែដំរូវដោយ Desmoproessin ។ ក្នុងករណីមានគ្រោះថ្នាក់នៃសរសៃឈាមខួរក្បាលភ្នាក់ងារសរសៃឈាមនិងសរសៃប្រសាទត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការព្យាបាល។
ហើយនៅទីនេះបន្ថែមទៀតអំពីការវះកាត់សម្រាប់ពកកដែលមានជាតិពុល។
ប្រតិបត្ដិការដើម្បីយកអាដូណូម៉ាចេញអាចត្រូវបានអមដោយផលវិបាកនៅក្នុងរយៈពេលក្រោយការវះកាត់។ ហានិភ័យរបស់ពួកគេកើនឡើងចំពោះអ្នកជំងឺវ័យចំណាស់និងមានទំហំដុំសាច់ធំ។ មានការរំខានក្នុងចរន្តឈាមខួរក្បាលការខូចខាតដល់អ៊ីប៉ូតាឡាមូសជិតខាងនិងសរីរាង្គដែលក្រពេញភីតូរីសគ្រប់គ្រង។
ដើម្បីរកមើលផលវិបាកនៃការវះកាត់, ការថត MRI និងការធ្វើតេស្តឈាមសម្រាប់អរម៉ូនត្រូវបានចេញវេជ្ជបញ្ជា។ ការព្យាបាលត្រូវបានអនុវត្តដោយជំនួសកង្វះអ័រម៉ូនជាមួយនឹង analogues សំយោគ។
វីដេអូមានប្រយោជន៍
សូមទស្សនាវីដេអូអំពីការព្យាបាលដុំសាច់មហារីក៖
វាពិតជាពិបាកក្នុងការរកឃើញជំងឺក្រពេញទីរ៉ូអ៊ីតមានតែវេជ្ជបណ្ឌិតដែលមានបទពិសោធន៍ប៉ុណ្ណោះដែលនឹងកំណត់រោគសញ្ញានិងការព្យាបាល។ វាគឺជា subclinical, គ្រឿង, ជាញឹកញាប់ត្រូវបានលាក់រហូតដល់ចំណុចជាក់លាក់មួយ។ ឧទាហរណ៍ចំពោះស្ត្រីវាអាចត្រូវបានរកឃើញបន្ទាប់ពីសម្រាលកូន, ចំពោះបុរសបន្ទាប់ពីការវះកាត់, របួស។
ប្រសិនបើរកឃើញពកកដែលរីកលូតលាស់លឿនត្រូវបានគេរកឃើញបន្ទាប់មកអ្នកគួរតែថ្លឹងថ្លែងពីគុណសម្បត្តិនិងគុណវិបត្តិនៃការដកចេញព្រោះផលវិបាកគឺធ្ងន់ធ្ងរណាស់។ ការចង្អុលបង្ហាញអំពីដំណោះស្រាយវះកាត់គឺកង្វះការឆ្លើយតបនៃក្រពេញទីរ៉ូអ៊ីតចំពោះថ្នាំ។ បន្ទាប់ពីការកើតឡើងវិញអាចកើតឡើង។
ប្រសិនបើត្រូវបានរកឃើញពនលាយជាតិពុលរីករាលដាលការវះកាត់ក្លាយជាឱកាសដើម្បីជួយសង្គ្រោះជីវិត។ ប្រតិបត្ដិ endovascular នៅលើក្រពេញទីរ៉ូអ៊ីតអាចត្រូវបានអនុវត្តហើយវាអាចត្រូវបានរាតត្បាតតិចតួចបំផុត។ ប៉ុន្តែក្នុងករណីណាក៏ដោយការងើបឡើងវិញបន្ទាប់ពីត្រូវបានទាមទារ។
toxicosis subclinical កើតឡើងជាចម្បងនៅក្នុងតំបន់ដែលមិនអំណោយផលទាក់ទងនឹងមាតិកាអ៊ីយ៉ូត។ រោគសញ្ញាចំពោះស្ត្រីរួមទាំងអំឡុងពេលមានផ្ទៃពោះត្រូវបានរំអិល។ មានតែរយៈពេលមិនទៀងទាត់ប៉ុណ្ណោះដែលអាចបង្ហាញពីបញ្ហានៃការពកក្បាល។
ការធ្វើរោគវិនិច្ឆ័យពេញលេញនៃជំងឺនៃក្រពេញទីរ៉ូអ៊ីតរួមមានវិធីសាស្រ្តជាច្រើន - អ៊ុលត្រាសោនមន្ទីរពិសោធន៍ឌីផេរ៉ង់ស្យែលគីមីវិទ្យាស៊ីតូទីកវិទ្យុសកម្ម។ មានលក្ខណៈពិសេសនៃការពិនិត្យនៅក្នុងស្ត្រីនិងកុមារ។
រោគរាតត្បាតៈមូលហេតុ, ឧប្បត្តិហេតុ
កត្តាដែលរំញោចការវិវត្តនៃដុំសាច់មហារីកមិនទាន់ត្រូវបានគេកំណត់នៅឡើយទេដូច្នេះនៅតែជាប្រធានបទសំខាន់នៃការស្រាវជ្រាវ។ យោងទៅតាមហេតុផលដែលអាចជឿទុកចិត្តបានមានតែអ្នកឯកទេសខាងសំលេងប៉ុណ្ណោះ៖
- របួសខួរក្បាល
- neuroinfection ខួរក្បាល
- ការញៀន
- មានផ្ទៃពោះ ៣ ដងឬច្រើនជាងនេះ
- តំណពូជ
- ប្រើថ្នាំអរម៉ូន (ឧ។ ថ្នាំពន្យារកំណើត)
- ភាពតានតឹងរ៉ាំរ៉ៃ
- លើសឈាមសរសៃឈាម។ ល។
neoplasm មិនកម្រមានទេនៅក្នុងរចនាសម្ព័ន្ធសរុបនៃដុំសាច់ខួរក្បាលវាមានចំនួន 12,3% -20% នៃករណី។ ក្នុងភាពញឹកញាប់នៃការកើតឡើងវាកើតឡើងនៅលំដាប់ទី ៣ ក្នុងចំណោមជំងឺសរសៃប្រសាទដែលស្ថិតនៅលំដាប់ទី ២ ក្នុងចំណោមដុំសាច់មហារីកនិងជំងឺរលាកស្រោមខួរ។ ជំងឺនេះច្រើនតែមានលក្ខណៈធម្មតា។ ទោះយ៉ាងណាក៏ដោយស្ថិតិវេជ្ជសាស្ត្របានកត់ត្រាទិន្នន័យអំពីករណីដាច់ស្រយាលនៃការផ្លាស់ប្តូរសាហាវនៃអាដណូម៉ាជាមួយនឹងការបង្កើត foci បន្ទាប់បន្សំនៅក្នុងខួរក្បាល។
ដំណើរការរោគសាស្ត្រត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញជាញឹកញាប់ចំពោះស្ត្រី (ប្រហែល 2 ដងច្រើនជាងបុរស) ។ បន្ទាប់យើងផ្តល់ទិន្នន័យស្តីពីការបែងចែកអាយុផ្អែកលើ 100% នៃអ្នកជំងឺដែលមានការធ្វើរោគវិនិច្ឆ័យដែលត្រូវបានបញ្ជាក់ដោយគ្លីនិក។ កម្រិតខ្ពស់បំផុតនៃរោគរាតត្បាតកើតឡើងនៅអាយុ ៣៥-៤០ ឆ្នាំ (រហូតដល់ ៤០%) នៅអាយុ ៣០-៣៥ ឆ្នាំជំងឺនេះត្រូវបានរកឃើញក្នុងអ្នកជំងឺ ២៥% អាយុ ៤០-៥០ ឆ្នាំ - ក្នុង ២៥% ១៨-៣៥ និងចាស់ជាង ៥០ ឆ្នាំ - ៥% សម្រាប់ម្នាក់ៗ ប្រភេទអាយុ។
យោងតាមស្ថិតិប្រហែល 40% នៃអ្នកជំងឺមានដុំសាច់អសកម្មដែលមិនសំងាត់សារធាតុអរម៉ូនលើសហើយមិនប៉ះពាល់ដល់តុល្យភាពនៃក្រពេញ endocrine ទេ។ ប្រហែលជា ៦០ ភាគរយនៃអ្នកជំងឺកំណត់ការបង្កើតសកម្មមួយដែលត្រូវបានសម្គាល់ដោយការថយចុះកម្តៅនៃអរម៉ូន។ មនុស្សប្រហែល ៣០% បានក្លាយជាជនពិការដោយសារផលប៉ះពាល់នៃជំងឺសរសៃប្រសាទ។
ចំណាត់ថ្នាក់នៃអាដូណូម៉ាសនៃខួរក្បាល
ការផ្តោតអារម្មណ៍ត្រូវបានបង្កើតឡើងនៅផ្នែកខាងលើនៃក្រពេញ (នៅក្នុងអាដូណូអ៊ីប៉ូហ្វីសស៊ីស) ដែលបង្កើតបានជាសរីរាង្គភាគច្រើន (៧០%) ។ ជំងឺនេះវិវឌ្ឍន៍នៅពេលកោសិកាតែមួយផ្លាស់ប្តូរជាលទ្ធផលវាបន្សល់ទុកនូវភាពស៊ាំនិងធ្លាក់ចេញពីចង្វាក់សរីរវិទ្យា។ បនា្ទាប់មកដោយការបែងចែកម្តងហើយម្តងទៀតនៃកោសិកាប្រូសេស្តេរ៉ូនការលូតលាស់មិនធម្មតាត្រូវបានបង្កើតឡើងដែលមានក្រុមនៃកោសិកាដូចគ្នា (monoclonal) ។ នេះគឺជាអាដូណូម៉ានេះគឺជាយន្តការអភិវឌ្ឍន៍ញឹកញាប់បំផុត។ ទោះយ៉ាងណាក៏ដោយក្នុងករណីដ៏កម្រការផ្តោតអារម្មណ៍ដំបូងអាចមកពីក្លូនកោសិកាមួយហើយបន្ទាប់ពីកើតឡើងម្តងទៀត។
ការធ្វើទ្រង់ទ្រាយរោគសាស្ត្រត្រូវបានសម្គាល់ដោយសកម្មភាពទំហំប្រវត្តិសាស្រ្តធម្មជាតិនៃការបែងចែកប្រភេទអរម៉ូនអាថ៌កំបាំង។ យើងបានរកឃើញថាសកម្មភាពប្រភេទណាដែលមាន adenomas អរម៉ូនសកម្មនិងអរម៉ូនអសកម្ម។ ការលូតលាស់ជាលិកាដែលខូចទ្រង់ទ្រាយត្រូវបានកំណត់ដោយប៉ារ៉ាម៉ែត្រនៃការឈ្លានពាន: ដុំពកអាចមិនមែនជាការឈ្លានពាន (តូចនិងមិនងាយនឹងកើនឡើង) និងឈ្លានពាននៅពេលវាឈានដល់ទំហំធំហើយវាយលុករចនាសម្ព័ន្ធជិតខាង (សរសៃឈាមវ៉ែនសរសៃឈាមសរសៃប្រសាទជាដើម) ។

adenoma ធំបន្ទាប់ពីដកចេញ។
អាដូណូម៉ាដ៏ធំបំផុតរបស់ក្រុមហ៊ុន GM មានប្រភេទដូចខាងក្រោមៈ
- microadenomas (មានអង្កត់ផ្ចិតតិចជាង ១ ស។ ម។ )
- mesadenomas (១-៣ ស។ ម។ )
- ធំ (៣-៦ ស។ ម។ )
- adenomas យក្ស (ធំជាងទំហំ ៦ ស។ ម។ ) ។
AGGM ស្តីពីការចែកចាយត្រូវបានបែងចែកជា៖
- endosellar (នៅខាងក្នុងហ្វូតូស)
- endo-extrasellar (ជាមួយនឹងការធ្វើលើសពីកំសត់) ដែលត្រូវបានចែកចាយ:
► suprasellar - ចូលទៅក្នុងប្រហោងធ្មេញ។
► laterosellarly - ចូលទៅក្នុងប្រហោងឆ្អឹងមានរាងពងក្រពើឬនៅក្រោមឌុម៉ា
ras Infrasellar - លូតលាស់ចុះឆ្ពោះទៅរកប្រហោងឆ្អឹង / ច្រមុះ។
es antesellar - ជះឥទ្ធិពលលើ lmmmoid និង / ឬគន្លងតារាវិថី,
► retrocellularly - ចូលទៅក្នុង fossa cranial ក្រោយនិង / ឬនៅក្រោម Blingenbach stingray ។
យោងតាមលក្ខណៈវិនិច្ឆ័យខាងប្រវត្តិសាស្ត្រអាដូណូម៉ាត្រូវបានគេដាក់ឈ្មោះដូចខាងក្រោម:
- chromophobic - neoplasia បង្កើតឡើងដោយកោសិកា adenohypophysial ស្លេកនិងស្រពិចស្រពិលដែលមានក្រូម៉ូសូមហ្វីស (ប្រភេទទូទៅតំណាងដោយ NAG)
- acidophilic (eosinophilic) - ដុំសាច់ដែលបង្កើតឡើងដោយកោសិកាអាល់ហ្វាជាមួយនឹងបរិធានសំយោគដែលមានការអភិវឌ្ឍល្អ។
- basophilic (mucoid) - ការធ្វើទ្រង់ទ្រាយ neoplastic ដែលវិវត្តចេញពីកោសិកា basophilic (កោសិកាបេតា) adenocytes (ដុំសាច់ដែលកម្របំផុត) ។
ក្នុងចំនោមអរម៉ូនអាដូណូម៉ាសសកម្មមាន៖
- prolactinomas - បញ្ចេញនូវសារធាតុ prolactin (ប្រភេទទូទៅបំផុត),
- somatotropinomas - ក្នុងការផលិតអរម៉ូន somatotropin ច្រើនពេក
- corticotropinomas - ជំរុញការផលិត adrenocorticotropin,
- gonadotropinomas - បង្កើនការសំយោគ gonadotropin chorionic,
- thyrotropinomas - ផ្តល់នូវការបញ្ចេញ TSH ធំឬអរម៉ូនរំញោចក្រពេញទីរ៉ូអ៊ីត។
- រួមបញ្ចូលគ្នា (ពហុកោណ) - សំងាត់ពីអរម៉ូន 2 ឬច្រើនជាងនេះ។
ការបង្ហាញគ្លីនិកនៃដុំសាច់
រោគសញ្ញាអ្នកជំងឺជាច្រើនដូចដែលពួកគេបានសង្កត់ធ្ងន់ដំបូងមិនត្រូវបានគេយកចិត្តទុកដាក់ទេ។ ជម្ងឺជារឿយៗត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការងារហួសប្រមាណឬឧទាហរណ៍ភាពតានតឹង។ ជាការពិតណាស់ការបង្ហាញអាចមិនសមហេតុសមផលនិងគ្របដណ្ដប់ក្នុងរយៈពេលយូរ - 2-3 ឆ្នាំឬច្រើនជាងនេះ។ ចំណាំថាធម្មជាតិនិងអាំងតង់ស៊ីតេនៃរោគសញ្ញាអាស្រ័យលើកម្រិតនៃការឈ្លានពានប្រភេទការធ្វើមូលដ្ឋានីយកម្មបរិមាណនិងលក្ខណៈជាច្រើនទៀតនៃអាដូណូម៉ា។ គ្លីនិកនីកូឡាជិកមាន ៣ ក្រុមដែលមានរោគសញ្ញា។
- រោគសញ្ញាខាងសរសៃប្រសាទ៖
- ឈឺក្បាល (អ្នកជំងឺភាគច្រើនជួបប្រទះវា)
- ការរំខានដល់ផ្នែកខាងក្នុងនៃសាច់ដុំភ្នែកដែលបណ្តាលអោយមានបញ្ហាអូវ៉ុលតូម័រ។
- ឈឺចាប់នៅតាមមែកឈើនៃសរសៃប្រសាទត្រីកោណមាត្រ
- រោគសញ្ញានៃរោគសញ្ញា hypothalomic (ប្រតិកម្ម VSD, អតុល្យភាពផ្លូវចិត្ត, បញ្ហានៃការចងចាំ, ការភ្លេចភ្លាំង, ការគេងមិនលក់, សកម្មភាពខ្សោយនៃវ៉ុល។ ល។ )
- ការបង្ហាញរោគសញ្ញា occlusal-hydrocephalic ដែលជាលទ្ធផលនៃការស្ទះនៃលំហូរចេញនៃសារធាតុរាវ cerebrospinal នៅកម្រិតនៃការបើកអន្តរកម្ម (ការថយចុះស្មារតី, គេង, ការវាយប្រហារឈឺក្បាលនៅពេលផ្លាស់ទីក្បាល។ ល។ ) ។
- រោគសញ្ញានៃប្រភេទសរសៃប្រសាទ៖
- ភាពខុសគ្នាគួរឱ្យកត់សម្គាល់នៅក្នុងសូរស័ព្ទនៃភ្នែកពីម្ខាង
- ការបាត់បង់ចក្ខុវិស័យបន្តិចម្តង ៗ
- ការបាត់ខ្លួននៃផ្នែកខាងលើនៃការយល់ឃើញនៅក្នុងភ្នែកទាំងពីរ
- ការបាត់បង់នៃចក្ខុវិស័យនៃតំបន់ច្រមុះឬផ្នែកខាងសាច់ឈាម,
- ការផ្លាស់ប្តូរ atrophic នៅក្នុងមូលនិធិ (កំណត់ដោយគ្រូពេទ្យឯកទេសខាងភ្នែក) ។
- ការបង្ហាញ endocrine អាស្រ័យលើការផលិតអរម៉ូនៈ
- hyperprolactinemia - ការហូរចេញនៃកូឡាជែមពីសុដន់, អាមីណូរៀរ, ជំងឺពងបែកដៃជើង, ភាពគ្មានកូន, អូវុល polycystic, ជំងឺ endometriosis, ការថយចុះចំណង់ផ្លូវភេទ, ការលូតលាស់សក់រាងកាយ, ការរំលូតកូនដោយឯកឯង, បុរសមានបញ្ហាសក្តានុពល, រោគស្ត្រី, មេជីវិតឈ្មោលដែលមានគុណភាពទាបសម្រាប់ការមានផ្ទៃពោះជាដើម។
- hypersomatotropism - ការកើនឡើងនៃទំហំចុងបំផុត, ក្លោងទ្វារធំ, ច្រមុះ, ថ្គាមទាប, ថ្ពាល់ឬសរីរាង្គខាងក្នុង, ស្អកនិងសំលេងនៃសំរួលសាច់ដុំ, ការផ្លាស់ប្តូរ trophic នៅក្នុងសន្លាក់, myalgia, gigantism, ធាត់ជាដើម។
- រោគសញ្ញារបស់ Itsenko-Cushing (ជំងឺ hypercorticism) - ជំងឺធាត់ហួសប្រមាណជំងឺស្បែករបកក្រហមឆ្អឹងការបាក់ឆ្អឹងនៃឆ្អឹងខ្នងនិងឆ្អឹងជំនីរការមិនដំណើរការនៃសរីរាង្គបន្តពូជជំងឺលើសឈាម pyelonephritis striae ភាពស៊ាំភាពស៊ាំជំងឺរលាកខួរក្បាល។
- រោគសញ្ញានៃជំងឺក្រពេញទីរ៉ូអ៊ីត - ការឆាប់ខឹងកើនឡើងការគេងមិនស្រួលអារម្មណ៍ផ្លាស់ប្តូរនិងការថប់បារម្ភស្រកទំងន់ញ័រដៃញាប់ញ័រ hyperhidrosis ការរំខានដល់ចង្វាក់បេះដូងការឃ្លានអាហារខ្ពស់ជំងឺពោះវៀន។
ប្រហែលជា ៥០ ភាគរយនៃអ្នកដែលមានជំងឺទឹកនោមផ្អែមក្នុងខួរក្បាលមានរោគសញ្ញាទឹកនោមផ្អែម (បន្ទាប់) ។ ៥៦ ភាគរយត្រូវបានធ្វើរោគវិនិច្ឆ័យឃើញថាបាត់បង់មុខងារមើលឃើញ។ តាមមធ្យោបាយមួយឬវិធីផ្សេងទៀតស្ទើរតែគ្រប់គ្នាជួបប្រទះរោគសញ្ញាបែបបុរាណសម្រាប់ជំងឺសរសៃប្រសាទនៃខួរក្បាល: ការឈឺក្បាល (ច្រើនជាង 80%), ផ្នែកចិត្តសាស្ត្រ, ការរំលាយអាហារ, ជំងឺសរសៃឈាមបេះដូង។
វិធីសាស្រ្តសម្រាប់ការធ្វើរោគវិនិច្ឆ័យរោគសាស្ត្រ
អ្នកជំនាញប្រកាន់ខ្ជាប់នូវគ្រោងការណ៍ធ្វើរោគវិនិច្ឆ័យតែមួយសម្រាប់ការសង្ស័យមនុស្សម្នាក់នៃការធ្វើរោគវិនិច្ឆ័យនេះដែលផ្តល់ជូនសម្រាប់៖
- ការពិនិត្យដោយគ្រូពេទ្យជំនាញខាងសរសៃប្រសាទផ្នែកប្រព័ន្ធប្រសាទសាស្រ្តផ្នែកចក្ខុវិទូគ្រូពេទ្យ ENT ។
- តេស្តមន្ទីរពិសោធន៍ - តេស្តឈាមនិងទឹកនោមទូទៅជីវគីមីឈាមតេស្តឈាមសំរាប់កំហាប់ជាតិស្ករនិងអរម៉ូន (អរម៉ូនអ៊ីស្ត្រូអ៊ីនអាយអេហ្វហ្វ ១ ស៊ីអរស៊ីត្រូទីនធីធីជីធី - ធី ៣ - ធី ៤ អ៊ីដ្រូហ្គូទីនអរម៉ូនភេទប្រុស / បុរស) ។
- ការពិនិត្យបេះដូងលើបរិធាន ECG, អ៊ុលត្រាសោនៃសរីរាង្គខាងក្នុង
- ការពិនិត្យអ៊ុលត្រាសោននៃសរសៃឈាមវ៉ែននៃចុងខាងក្រោម
- កាំរស្មីអ៊ិចនៃឆ្អឹងនៃលលាដ៍ក្បាល (craniography),
- tomography គណនាខួរក្បាលក្នុងករណីខ្លះមានតម្រូវការបន្ថែមសម្រាប់ MRI ។

ចំណាំថាភាពជាក់លាក់នៃការប្រមូលនិងការសិក្សាសម្ភារៈជីវសាស្រ្តសម្រាប់អរម៉ូនគឺមិនមានការសន្និដ្ឋានណាមួយត្រូវបានគូរបន្ទាប់ពីការពិនិត្យដំបូងទេ។ ចំពោះភាពអាចទុកចិត្តបាននៃរូបភាពអរម៉ូនការសង្កេតនៅក្នុងសក្ដានុពលគឺចាំបាច់ត្រូវបរិច្ចាគឈាមសម្រាប់ការស្រាវជ្រាវជាច្រើនដងជាមួយនឹងចន្លោះពេលជាក់លាក់។
គោលការណ៍នៃការព្យាបាលជម្ងឺ
ធ្វើការកក់ភ្លាមៗជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យនេះអ្នកជំងឺត្រូវការការថែទាំសុខភាពដែលមានសមត្ថភាពខ្ពស់និងការត្រួតពិនិត្យថេរ។ ហេតុដូច្នេះអ្នកមិនចាំបាច់ពឹងផ្អែកលើករណីនេះទេដោយពិចារណាថាដុំសាច់នឹងដោះស្រាយហើយអ្វីៗនឹងកន្លងផុតទៅ។ ធូលីមិនអាចដោះស្រាយដោយខ្លួនឯងបានទេ! ក្នុងករណីដែលគ្មានការព្យាបាលគ្រប់គ្រាន់គ្រោះថ្នាក់គឺធំធេងណាស់ក្នុងការក្លាយជាជនពិការដែលមានមុខងារខ្សោយដែលមិនអាចត្រឡប់វិញបានករណីដែលបណ្តាលឱ្យស្លាប់ពីផលវិបាកក៏កើតមានផងដែរ។
ដោយផ្អែកលើភាពធ្ងន់ធ្ងរនៃរូបភាពគ្លីនិកអ្នកជំងឺត្រូវបានគេណែនាំឱ្យដោះស្រាយបញ្ហាដោយវិធីវះកាត់ឬ / និងវិធីសាស្ត្រអភិរក្ស។ នីតិវិធីព្យាបាលជាមូលដ្ឋានរួមមាន៖
- ការវះកាត់សរសៃប្រសាទ - ការដកអាឌីម៉ាម៉ាចេញតាមរយៈការឆ្លងតាមច្រមុះ (ឆ្លងកាត់ច្រមុះ) ក្រោមការត្រួតពិនិត្យផ្នែកខាងកែវភ្នែកឬដោយវិធីវះកាត់ឆ្លង (ការវះកាត់ខួរក្បាលនៅផ្នែកខាងមុខត្រូវបានធ្វើ) ក្រោមការគ្រប់គ្រងរបស់ fluoroscope និងមីក្រូទស្សន៍។
៩០% នៃអ្នកជំងឺឆ្លងកាត់ការវះកាត់ប្តូរភេទ ១០% ត្រូវការវះកាត់អេកូ។ វិធីសាស្ត្រចុងក្រោយត្រូវបានប្រើសម្រាប់ដុំពកធំ ៗ (ច្រើនជាង ៣ សង្ទីម៉ែត្រ) ការរីកសាយមិនស្មើគ្នានៃជាលិកាដែលបានបង្កើតថ្មីការផ្ទុះឡើងនៅខាងក្រៅកោដិដុំសាច់ដែលមានថ្នាំងបន្ទាប់បន្សំ។
- ការព្យាបាលដោយថ្នាំ - ការប្រើប្រាស់គ្រឿងញៀនពីចំនួននៃការទទួលថ្នាំដូប៉ាមីន agonists, ថ្នាំដែលមានផ្ទុក peptide, ថ្នាំគោលដៅសម្រាប់ការកែអ័រម៉ូន។
- ការព្យាបាលដោយប្រើវិទ្យុសកម្ម (ការព្យាបាលដោយកាំរស្មី) - ការព្យាបាលដោយប្រូតេអីន, ការព្យាបាលហ្គាម៉ាពីចម្ងាយតាមរយៈប្រព័ន្ធហ្គាម៉ាម៉ាកាំបិត។
- ការព្យាបាលរួមគ្នា វគ្គសិក្សានៃកម្មវិធីរួមបញ្ចូលគ្នានូវវិធីព្យាបាលជាច្រើនក្នុងពេលតែមួយ។
វេជ្ជបណ្ឌិតអាចនឹងមិនមានជំងឺប្រព័ន្ធប្រសាទសាស្រ្តនិងរោគសញ្ញានៃខួរក្បាលដែលមានអាកប្បកិរិយាមិនសកម្មនៃដុំសាច់មិនប្រើការវះកាត់ប៉ុន្តែសូមណែនាំឱ្យត្រួតពិនិត្យអ្នកដែលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែម។ ការគ្រប់គ្រងអ្នកជំងឺបែបនេះត្រូវបានអនុវត្តដោយគ្រូពេទ្យជំនាញខាងសរសៃប្រសាទដោយសហការយ៉ាងជិតស្និទ្ធជាមួយគ្រូពេទ្យឯកទេសខាងជំងឺ endocrinologist និងគ្រូពេទ្យឯកទេសជំងឺភ្នែក។ វួដត្រូវបានពិនិត្យជាលក្ខណៈប្រព័ន្ធ (១-២ ដងក្នុងមួយឆ្នាំ) បញ្ជូនទៅ MRI / CT ការពិនិត្យភ្នែកនិងប្រព័ន្ធប្រសាទការវាស់វែងអ័រម៉ូនក្នុងឈាម។ ស្របនឹងបញ្ហានេះមនុស្សម្នាក់ឆ្លងកាត់វគ្គព្យាបាលដោយការគាំទ្រគោលដៅ។
ចាប់តាំងពីអន្តរាគមន៍វះកាត់គឺជាវិធីសាស្ត្រឈានមុខគេក្នុងការព្យាបាលជំងឺសរសៃប្រសាទ, យើងសូមលើកឡើងដោយសង្ខេបពីដំណើរនៃការវះកាត់នៃការវះកាត់កែវថត។
ការវះកាត់ដើម្បីយកអាដូណូម៉ាចេញក្រៅ៖ នៅពេលចាំបាច់អនុវត្តលទ្ធផល
ក្រពេញអាដូណូម៉ាគឺជាដុំសាច់ស្រាលនៃក្រពេញតូចមួយដែលមានទីតាំងស្ថិតនៅក្នុងខួរក្បាល។ Neoplasia អាចជួយបង្កើនការផលិតអរម៉ូនជាក់លាក់មួយចំនួននិងបណ្តាលឱ្យមានការរអាក់រអួលដល់អ្នកជំងឺដែលមានកម្រិតខុសគ្នាឬមិនបង្ហាញខ្លួនវាទាល់តែសោះ។ ដុំសាច់មួយត្រូវបានរកឃើញជាធម្មតាក្នុងពេលថតរូបភាពដែលឆ្លុះរឺម៉ាញេទិក។
ការដកយកចេញនូវរោគសញ្ញានៃក្រពេញភីតូរីសត្រូវបានអនុវត្តដោយ ការវះកាត់បែបបុរាណការវះកាត់ឆ្អឹងខ្នង ឬ ការសាយភាយវិទ្យុ។ វិធីសាស្ត្រចុងក្រោយត្រូវបានគេទទួលស្គាល់ថាជាការរីករាលដាលបំផុតប៉ុន្តែវាមានការរឹតត្បិតមួយចំនួនទៅលើទំហំនិងទីតាំងនៃដុំសាច់។
ការដកយកចេញនូវដុំសាច់មហារីកគឺមិនតែងតែត្រូវបានណែនាំទេព្រោះវាអាចត្រូវបានអមដោយហានិភ័យខ្ពស់ជាងការរកឃើញដុំសាច់នៅក្នុងខ្លួន។ លើសពីនេះទៀតជាមួយនឹង adenomas pituitary, ការព្យាបាលបែបអភិរក្សផ្តល់នូវប្រសិទ្ធិភាពល្អ។
ការវះកាត់ត្រូវបានណែនាំសម្រាប់រោគសញ្ញាដូចខាងក្រោម៖
- ដុំសាច់គឺអរម៉ូន, ឧ។ ផលិតបរិមាណអរម៉ូនដែលជាមាតិកាខ្ពស់ដែលអាចបង្កគ្រោះថ្នាក់ដល់អ្នកជំងឺ។
- អាដេណូម៉ាបង្រួមជាលិកានិងសរសៃប្រសាទដែលនៅជាប់គ្នាជាពិសេសចក្ខុដែលនាំឱ្យមានមុខងារខ្សោយនៃភ្នែក។
ការប្រើប្រាស់កាំរស្មីវិទ្យុទន់ភ្លន់ មានសុពលភាពក្នុងករណីដូចខាងក្រោមៈ
- សរសៃប្រសាទអុបទិកមិនត្រូវបានប៉ះពាល់ទេ។
- ដុំពកមិនលាតសន្ធឹងហួសពីកែបទួរគី (ការបង្កើតជាឆ្អឹងស្វេនស្តុននៅក្នុងស៊ីជម្រៅដែលក្រពេញភីតូរីសមានទីតាំងស្ថិតនៅ) ។
- កែបទួរគីមានទំហំធម្មតាឬធំជាងបន្តិច។
- អាដេណូម៉ាត្រូវបានអមដោយរោគសញ្ញាប្រព័ន្ធប្រសាទ។
- ទំហំនៃដុំពកមិនលើសពី 30 ម។
- ការបដិសេធរបស់អ្នកជំងឺពីវិធីសាស្រ្តនៃការវះកាត់ផ្សេងទៀតឬវត្តមាននៃ contraindications ចំពោះការអនុវត្តរបស់ពួកគេ។
ចំណាំ វិធីសាស្រ្តវិទ្យុអាចត្រូវបានប្រើដើម្បីយកសំណល់នៃដុំសាច់ចេញបន្ទាប់ពីការអនុវត្តអន្តរាគមន៍វះកាត់បុរាណ។ ពួកគេក៏អាចត្រូវបានអនុវត្តបន្ទាប់ពីការព្យាបាលដោយកាំរស្មីតាមស្តង់ដារ។
ការដកយកចេញនៃក្រពេញអាដូណូម៉ា ត្រូវបានអនុវត្តប្រសិនបើដុំពកលាតសន្ធឹងបន្តិចហួសពីកែបទួរគី។ គ្រូពេទ្យជំនាញខាងសរសៃប្រសាទមួយចំនួនដែលមានបទពិសោធន៏យ៉ាងទូលំទូលាយអនុវត្តវិធីសាស្រ្តសម្រាប់ neoplasms ដែលមានទំហំធំ។
ការចង្អុលបង្ហាញអំពីការវះកាត់ខួរក្បាល (ប្រតិបត្តិការជាមួយការបើកលលាដ៍ក្បាល) រោគសញ្ញាខាងក្រោមនេះគឺ៖
- វត្តមាននៃថ្នាំងបន្ទាប់បន្សំនៅក្នុងដុំសាច់,
- ការលូតលាស់ adenoma asymmetric និងផ្នែកបន្ថែមរបស់វាហួសពីទួរគីទួរគី។
ដូច្នេះដោយអាស្រ័យលើប្រភេទនៃការចូលដំណើរការការវះកាត់វះកាត់ដើម្បីយកចេញនូវក្រពេញអេដ្យូម៉ាអាចត្រូវបានអនុវត្តការឆ្លង (ដោយបើកលលាដ៍ក្បាល) ឬឆ្លងដែន (តាមរយៈច្រមុះ) ។ ក្នុងករណីការព្យាបាលដោយប្រើវិទ្យុសកម្មប្រព័ន្ធដូចជាកាំបិតតាមអ៊ិនធឺរណែតអនុញ្ញាតឱ្យអ្នកផ្តោតអារម្មណ៍កាំរស្មីយ៉ាងតឹងរឹងលើដុំសាច់និងសម្រេចបាននូវការដកយកចេញដែលមិនរាតត្បាត។
ប្រតិបត្តិការបែបនេះត្រូវបានអនុវត្តជាញឹកញាប់ក្រោមការប្រើថ្នាំសន្លប់ក្នុងមូលដ្ឋាន។ គ្រូពេទ្យវះកាត់បញ្ចូលកែវថតចក្ខុចូលច្រមុះ - ឧបករណ៍រាងបំពង់ដែលអាចបត់បែនបានបំពាក់ដោយកាមេរ៉ា។ វាអាចត្រូវបានដាក់ក្នុងរន្ធច្រមុះមួយឬទាំងពីរអាស្រ័យលើទំហំនៃដុំសាច់។ អង្កត់ផ្ចិតរបស់វាមិនលើសពី 4 ម។ វេជ្ជបណ្ឌិតមើលឃើញរូបភាពនៅលើអេក្រង់។ ការដកយកចេញនូវកាំរស្មី Endoscopic នៃជំងឺសរសៃប្រសាទអាចកាត់បន្ថយការរាតត្បាតនៃប្រតិបត្ដិការខណៈពេលដែលរក្សាបាននូវឱកាសសម្រាប់រូបភាពដ៏ទូលំទូលាយ។
បន្ទាប់ពីនេះគ្រូពេទ្យវះកាត់បំបែកភ្នាសរំអិលនិងលាតត្រដាងឆ្អឹងនៃប្រហោងឆ្អឹងផ្នែកខាងមុខ។ សមយុទ្ធមួយត្រូវបានប្រើដើម្បីចូលទៅកាន់កែបទួរគី។ សឺរនៅក្នុងប្រហោងឆ្អឹងខាងមុនត្រូវបានកាត់។ គ្រូពេទ្យវះកាត់អាចមើលឃើញផ្នែកខាងក្រោមនៃកែបទួរគីដែលត្រូវបានទទួលរងនូវការដើរលេង (ប្រហោងមួយត្រូវបានបង្កើតឡើងនៅក្នុងនោះ) ។ ការដកយកចេញផ្នែកខ្លះនៃដុំសាច់ត្រូវបានអនុវត្ត។
បន្ទាប់ពីនេះការហូរឈាមត្រូវបានបញ្ឈប់។ ដើម្បីធ្វើដូចនេះសូមប្រើបន្ទះកប្បាសដែលមានសំណើមជាមួយអ៊ីដ្រូសែន peroxide អេប៉ុងពិសេសនិងចានឬវិធីសាស្រ្តអេឡិចត្រូលីត (ការផ្សាភ្ជាប់នៃសរសៃឈាមដោយការបំផ្លាញប្រូតេអ៊ីនដោយផ្នែក) ។
នៅជំហានបន្ទាប់គ្រូពេទ្យវះកាត់ដេរកែបទួរគី។ ចំពោះបញ្ហានេះជាលិកានិងកាវបិទផ្ទាល់ខ្លួនរបស់អ្នកជំងឺត្រូវបានប្រើឧទាហរណ៍យីហោទីសសូលូល។ បន្ទាប់ពីការថតចម្លងឆ្អឹងអ្នកជំងឺនឹងត្រូវចំណាយពេលពី ២ ទៅ ៤ ថ្ងៃនៅក្នុងមន្ទីរពេទ្យ។
បច្ចេកទេសនៃការចូលទៅកាន់ខួរក្បាលដោយប្រើខួរក្បាល
ការចូលដំណើរការអាចត្រូវបានអនុវត្តនៅខាងមុខ (ដោយបើកផ្នែកខាងមុខនៃលលាដ៍ក្បាល) ឬនៅក្រោមឆ្អឹងខាងសាច់ឈាមអាស្រ័យលើទីតាំងដែលចង់បាននៃដុំសាច់។ ឥរិយាបថល្អប្រសើរបំផុតសម្រាប់ប្រតិបត្តិការគឺទីតាំងនៅចំហៀង។ វាចៀសវាងការដាច់សរសៃឈាមខួរក្បាលនិងសរសៃឈាមវ៉ែនដែលផ្គត់ផ្គង់ឈាមទៅខួរក្បាល។ ជម្មើសជំនួសគឺជាជំហរកំពូលមួយដែលមានវេនបន្តិចនៃក្បាល។ ក្បាលខ្លួនវាត្រូវបានជួសជុល។
ប្រតិបត្តិការក្នុងករណីភាគច្រើនត្រូវបានអនុវត្តក្រោមការប្រើថ្នាំសន្លប់ទូទៅ។ គិលានុបដ្ឋាយិកាកោរសក់សក់ពីទីតាំងដែលបានគ្រោងទុកនៃប្រតិបត្តិការនេះ, មាប់មគវា។ វេជ្ជបណ្ឌិតគ្រោងការព្យាករនៃរចនាសម្ព័ន្ធនិងនាវាសំខាន់ៗដែលគាត់ព្យាយាមមិនឱ្យប៉ះ។ បន្ទាប់ពីនោះគាត់បានកាត់ជាលិកាទន់និងកាត់ឆ្អឹង។
ក្នុងកំឡុងពេលប្រតិបត្តិការវេជ្ជបណ្ឌិតដាក់វ៉ែនតាកែវពង្រីកដែលអនុញ្ញាតឱ្យមានការត្រួតពិនិត្យលម្អិតបន្ថែមទៀតនៃរចនាសម្ព័ន្ធសរសៃប្រសាទនិងសរសៃឈាមទាំងអស់។ នៅក្រោមលលាដ៍ក្បាលគឺជាអ្វីដែលគេហៅថា dura mater ដែលត្រូវការកាត់ផងដែរដើម្បីទៅដល់ក្រពេញភីតូរីសជ្រៅ។ អាដូណូម៉ាខ្លួនវានឹងត្រូវបានលុបចោលដោយប្រើឧបករណ៍ប៉ូវកំលាំងឬទុយអគ្គិសនី។ ជួនកាលដុំពកមួយត្រូវតែត្រូវបានយកចេញរួមជាមួយក្រពេញភីតូរីសដោយសារតែការពន្លករបស់វាចូលជ្រៅទៅក្នុងជាលិកាដែលមានសុខភាពល្អ។ បន្ទាប់ពីនោះគ្រូពេទ្យវះកាត់ត្រឡប់ឆ្អឹងទៅកន្លែងនិងស្នាមវិញ។
បន្ទាប់ពីសកម្មភាពនៃការប្រើថ្នាំសន្លប់បានបញ្ចប់អ្នកជំងឺត្រូវចំណាយពេលមួយថ្ងៃទៀតក្នុងការយកចិត្តទុកដាក់ខ្ពស់ដែលស្ថានភាពរបស់គាត់នឹងត្រូវបានត្រួតពិនិត្យជានិច្ច។ បន្ទាប់មកគាត់នឹងត្រូវបញ្ជូនទៅវួដទូទៅរយៈពេលនៃការសំរាកពេទ្យជាមធ្យមគឺពី ៧-១០ ថ្ងៃ។
ភាពត្រឹមត្រូវនៃវិធីសាស្រ្តគឺ 0,5 ម។ នេះអនុញ្ញាតឱ្យអ្នកកំណត់គោលដៅ adenoma ដោយមិនធ្វើឱ្យខូចដល់ជាលិកាសរសៃប្រសាទជុំវិញ។ សកម្មភាពនៃឧបករណ៍ដូចជាកាំបិតតាមអ៊ិនធឺរណែតគឺនៅលីវ។ អ្នកជំងឺទៅគ្លីនិចហើយបន្ទាប់ពីស៊េរី MRI / CT គំរូ 3D នៃដុំសាច់ត្រូវបានគេចងក្រងដែលត្រូវបានប្រើដោយកុំព្យូទ័រដើម្បីសរសេរកម្មវិធីសម្រាប់រ៉ូបូត។
អ្នកជំងឺត្រូវបានដាក់នៅលើសាឡុងរាងកាយនិងក្បាលរបស់គាត់ត្រូវបានជួសជុលដើម្បីមិនរាប់បញ្ចូលចលនាដោយចៃដន្យ។ ឧបករណ៍នេះដំណើរការពីចម្ងាយដោយបញ្ចេញរលកយ៉ាងពិតប្រាកដនៅទីតាំងអាដូណូម៉ា។ តាមក្បួនអ្នកជំងឺមិនមានអារម្មណ៍ឈឺចាប់ទេ។ ការចូលមន្ទីរពេទ្យដោយប្រើប្រព័ន្ធមិនត្រូវបានចង្អុលបង្ហាញទេ។ នៅថ្ងៃវះកាត់អ្នកជំងឺអាចត្រលប់ទៅផ្ទះវិញ។
ម៉ូដែលទំនើបបំផុតអនុញ្ញាតឱ្យអ្នកកែតម្រូវទិសដៅនៃធ្នឹមអាស្រ័យលើណាមួយសូម្បីតែចលនាតូចតាចបំផុតរបស់អ្នកជំងឺ។ នេះជៀសវាងការជួសជុលនិងភាពមិនស្រួលដែលជាប់ទាក់ទង។
យោងទៅតាម B. M. Nikifirova និង D. E. Matsko (2003, St. Petersburg) ការប្រើប្រាស់វិធីសាស្រ្តទំនើបអនុញ្ញាតឱ្យយកចេញនូវរ៉ាឌីកាល់ (ពេញលេញ) នៃដុំសាច់ក្នុង 77% នៃករណី។ នៅក្នុង 67% នៃមុខងារមើលឃើញរបស់អ្នកជំងឺត្រូវបានស្តារឡើងវិញក្នុង 23% - endocrine ។ ការស្លាប់ដែលជាលទ្ធផលនៃការវះកាត់ដើម្បីយកចេញនូវជំងឺសរសៃប្រសាទកើតឡើងក្នុង ៥,៣% នៃករណី។ ១៣% នៃអ្នកជំងឺមានការវិវត្តនៃជំងឺនេះឡើងវិញ។
ដោយអនុវត្តវិធីវះកាត់តាមបែបបុរាណនិងការឆ្លុះមើលកាំរស្មីបែបផែនផលវិបាកខាងក្រោមអាចធ្វើទៅបាន៖
- ការចុះខ្សោយនៃការមើលឃើញដោយសារការខូចខាតសរសៃប្រសាទ។
- ការហូរឈាម។
- ការផុតកំណត់នៃសារធាតុរាវ cerebrospinal (សារធាតុរាវ cerebrospinal) ។
- ជំងឺរលាកស្រោមខួរដែលបណ្តាលមកពីការឆ្លង។
អ្នកស្រុកនៃទីក្រុងធំ ៗ (ទីក្រុងមូស្គូ, សាំងពេទឺប៊ឺក, Novosibirsk) ដែលបានជួបប្រទះជំងឺសរសៃប្រសាទបានអះអាងថាកម្រិតនៃការព្យាបាលជំងឺនេះនៅក្នុងប្រទេសរុស្ស៊ីនៅពេលនេះគឺមិនទាបជាងបរទេសទេ។ មណ្ឌលសុខភាពនិងមជ្ឈមណ្ឌលជំងឺមហារីកត្រូវបានបំពាក់យ៉ាងល្អប្រតិបត្តិការត្រូវបានអនុវត្តលើឧបករណ៍ទំនើប។
ទោះជាយ៉ាងណាក៏ដោយអ្នកជំងឺនិងសាច់ញាតិរបស់ពួកគេត្រូវបានគេណែនាំមិនឱ្យប្រញាប់ប្រញាល់ច្រើនពេកជាមួយនឹងការវះកាត់។ បទពិសោធន៍របស់អ្នកជំងឺជាច្រើនបានបង្ហាញថាដំបូងអ្នកត្រូវឆ្លងកាត់ការពិនិត្យហ្មត់ចត់ពិគ្រោះជាមួយអ្នកឯកទេសមួយចំនួន (អ្នកជំនាញផ្នែក endocrinologist, neurologist, oncologist) ព្យាបាលរាល់ការឆ្លង។ គ្រោះថ្នាក់នៃដុំសាច់ដល់អ្នកជំងឺត្រូវតែមានការបញ្ជាក់ច្បាស់លាស់។ ក្នុងករណីជាច្រើនការត្រួតពិនិត្យថាមវន្តនៃឥរិយាបថ neoplasia ត្រូវបានណែនាំ។
អ្នកជំងឺកត់សម្គាល់នៅក្នុងការពិនិត្យឡើងវិញរបស់ពួកគេថាការធ្វើរោគវិនិច្ឆ័យទាន់ពេលវេលាបានក្លាយជារឿងសំខាន់នៅក្នុងដំណើរការនៃការព្យាបាល។ ទោះបីជាមនុស្សជាច្រើនអស់រយៈពេលជាយូរមកហើយមិនបានយកចិត្តទុកដាក់ចំពោះការរំខានអ័រម៉ូនរំខានដល់ពួកគេនៅពេលពួកគេងាកទៅរកអ្នកឯកទេសពួកគេទទួលបានការបញ្ជូនភ្លាមៗសម្រាប់ MRI / CT ដែលធ្វើឱ្យវាអាចផ្តល់អនុសាសន៍ភ្លាមៗលើការព្យាបាល។
មិនមែនអ្នកជំងឺទាំងអស់ទេទោះបីមានការខិតខំប្រឹងប្រែងពីវេជ្ជបណ្ឌិតក៏ដោយក៏អាចគ្រប់គ្រងដើម្បីកម្ចាត់ជំងឺនេះបានដែរ។ ពេលខ្លះស្ថានភាពអ្នកជម្ងឺកាន់តែយ៉ាប់យ៉ឺនហើយដុំសាច់ក៏ដុះឡើងម្តងទៀត។ វាធ្វើឱ្យអ្នកជំងឺធ្លាក់ទឹកចិត្តពួកគេជារឿយៗជួបប្រទះការធ្លាក់ទឹកចិត្តអារម្មណ៍នៃការថប់បារម្ភនិងការថប់បារម្ភ។ រោគសញ្ញាបែបនេះក៏សំខាន់ផងដែរហើយអាចជាលទ្ធផលនៃការព្យាបាលដោយអរម៉ូនឬឥទ្ធិពលនៃដុំសាច់។ ពួកគេត្រូវតែត្រូវបានយកទៅពិចារណាដោយអ្នកឯកទេសខាង endocrinologist និងអ្នកជំនាញខាងសរសៃប្រសាទ។
នៅពេលទាក់ទងស្ថាប័នវេជ្ជសាស្ត្ររដ្ឋអ្នកជំងឺត្រូវធ្វើការវះកាត់ដោយឥតគិតថ្លៃ។ ក្នុងករណីនេះមានតែការវះកាត់ខួរក្បាលឬការវះកាត់ដោយមានការចូលឆ្លងដែន។ ប្រព័ន្ធ CyberKnife មានជាចម្បងនៅក្នុងគ្លីនិកឯកជន។ នៃមន្ទីរពេទ្យរដ្ឋវាត្រូវបានប្រើតែដោយវិទ្យាស្ថានស្រាវជ្រាវអិន។ អិនប័រដាកូនៃការវះកាត់សរសៃប្រសាទ។ សម្រាប់ការព្យាបាលដោយឥតគិតថ្លៃអ្នកត្រូវតែទទួលបានកូតាសហព័ន្ធដែលមិនទំនងជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យនៃ "អាដេណូម៉ា" ។
នៅពេលសម្រេចចិត្តប្រើប្រាស់សេវាកម្មដែលត្រូវបង់អ្នកត្រូវត្រៀមចំណាយ ៦០ ទៅ ៧០ ពាន់រូប្លិ៍សម្រាប់ប្រតិបត្តិការវះកាត់។ ពេលខ្លះអ្នកត្រូវបង់ប្រាក់បន្ថែមសម្រាប់ការស្នាក់នៅមន្ទីរពេទ្យដាច់ដោយឡែកពីគ្នា (ពី ១០០០ រូប្លិ៍ក្នុងមួយថ្ងៃ) ។ ក្នុងករណីខ្លះការប្រើថ្នាំសន្លប់មិនត្រូវបានរាប់បញ្ចូលក្នុងតម្លៃទេ។ តម្លៃជាមធ្យមសម្រាប់ការប្រើប្រាស់អ៊ិនធឺរណែតចាប់ផ្តើមពី 90,000 រូប្លិ៍។
ការយកចេញនៃក្រពេញភីតូរីសគឺជាប្រតិបត្តិការមួយដែលមានការព្យាករណ៍ល្អប្រសិទ្ធភាពដែលខ្ពស់ជាងនៅក្នុងការធ្វើរោគវិនិច្ឆ័យដំបូងនៃជំងឺនេះ។ ដោយសារដុំមហារីកមិនតែងតែមានរោគសញ្ញាច្បាស់លាស់អ្នកត្រូវយកចិត្តទុកដាក់ចំពោះសុខភាពរបស់អ្នកនិងតាមដានរកមើលរោគសញ្ញាមិនប្រក្រតីដូចជាការបត់ជើងតូចញឹកញាប់ឈឺក្បាលជាប្រចាំនិងបន្ថយចក្ខុវិស័យដោយមិនដឹងមូលហេតុ។ ការវះកាត់ប្រព័ន្ធប្រសាទទំនើបនៅប្រទេសរុស្ស៊ីអនុញ្ញាតឱ្យធ្វើប្រតិបត្តិការសូម្បីតែស្មុគស្មាញនៅលើខួរក្បាលដោយមានហានិភ័យតិចតួចបំផុតនៃផលវិបាក។
វីដេអូ៖ យោបល់របស់អ្នកជំនាញលើការព្យាបាលជំងឺសរសៃប្រសាទ
ការវះកាត់ដើម្បីយកអាដូណូម៉ាចេញក្រៅ៖ នៅពេលចាំបាច់អនុវត្តលទ្ធផល
ក្រពេញអាដូណូម៉ាគឺជាដុំសាច់ស្រាលនៃក្រពេញតូចមួយដែលមានទីតាំងស្ថិតនៅក្នុងខួរក្បាល។ Neoplasia អាចជួយបង្កើនការផលិតអរម៉ូនជាក់លាក់មួយចំនួននិងបណ្តាលឱ្យមានការរអាក់រអួលដល់អ្នកជំងឺដែលមានកម្រិតខុសគ្នាឬមិនបង្ហាញខ្លួនវាទាល់តែសោះ។ ដុំសាច់មួយត្រូវបានរកឃើញជាធម្មតាក្នុងពេលថតរូបភាពដែលឆ្លុះរឺម៉ាញេទិក។
ការដកយកចេញនូវរោគសញ្ញានៃក្រពេញភីតូរីសត្រូវបានអនុវត្តដោយ ការវះកាត់បែបបុរាណការវះកាត់ឆ្អឹងខ្នង ឬ ការសាយភាយវិទ្យុ។ វិធីសាស្ត្រចុងក្រោយត្រូវបានគេទទួលស្គាល់ថាជាការរីករាលដាលបំផុតប៉ុន្តែវាមានការរឹតត្បិតមួយចំនួនទៅលើទំហំនិងទីតាំងនៃដុំសាច់។
ការដកយកចេញនូវដុំសាច់មហារីកគឺមិនតែងតែត្រូវបានណែនាំទេព្រោះវាអាចត្រូវបានអមដោយហានិភ័យខ្ពស់ជាងការរកឃើញដុំសាច់នៅក្នុងខ្លួន។លើសពីនេះទៀតជាមួយនឹង adenomas pituitary, ការព្យាបាលបែបអភិរក្សផ្តល់នូវប្រសិទ្ធិភាពល្អ។
ការវះកាត់ត្រូវបានណែនាំសម្រាប់រោគសញ្ញាដូចខាងក្រោម៖
- ដុំសាច់គឺអរម៉ូន, ឧ។ ផលិតបរិមាណអរម៉ូនដែលជាមាតិកាខ្ពស់ដែលអាចបង្កគ្រោះថ្នាក់ដល់អ្នកជំងឺ។
- អាដេណូម៉ាបង្រួមជាលិកានិងសរសៃប្រសាទដែលនៅជាប់គ្នាជាពិសេសចក្ខុដែលនាំឱ្យមានមុខងារខ្សោយនៃភ្នែក។
ការប្រើប្រាស់កាំរស្មីវិទ្យុទន់ភ្លន់ មានសុពលភាពក្នុងករណីដូចខាងក្រោមៈ
- សរសៃប្រសាទអុបទិកមិនត្រូវបានប៉ះពាល់ទេ។
- ដុំពកមិនលាតសន្ធឹងហួសពីកែបទួរគី (ការបង្កើតជាឆ្អឹងស្វេនស្តុននៅក្នុងស៊ីជម្រៅដែលក្រពេញភីតូរីសមានទីតាំងស្ថិតនៅ) ។
- កែបទួរគីមានទំហំធម្មតាឬធំជាងបន្តិច។
- អាដេណូម៉ាត្រូវបានអមដោយរោគសញ្ញាប្រព័ន្ធប្រសាទ។
- ទំហំនៃដុំពកមិនលើសពី 30 ម។
- ការបដិសេធរបស់អ្នកជំងឺពីវិធីសាស្រ្តនៃការវះកាត់ផ្សេងទៀតឬវត្តមាននៃ contraindications ចំពោះការអនុវត្តរបស់ពួកគេ។
ចំណាំ វិធីសាស្រ្តវិទ្យុអាចត្រូវបានប្រើដើម្បីយកសំណល់នៃដុំសាច់ចេញបន្ទាប់ពីការអនុវត្តអន្តរាគមន៍វះកាត់បុរាណ។ ពួកគេក៏អាចត្រូវបានអនុវត្តបន្ទាប់ពីការព្យាបាលដោយកាំរស្មីតាមស្តង់ដារ។
ការដកយកចេញនៃក្រពេញអាដូណូម៉ា ត្រូវបានអនុវត្តប្រសិនបើដុំពកលាតសន្ធឹងបន្តិចហួសពីកែបទួរគី។ គ្រូពេទ្យជំនាញខាងសរសៃប្រសាទមួយចំនួនដែលមានបទពិសោធន៏យ៉ាងទូលំទូលាយអនុវត្តវិធីសាស្រ្តសម្រាប់ neoplasms ដែលមានទំហំធំ។
ការចង្អុលបង្ហាញអំពីការវះកាត់ខួរក្បាល (ប្រតិបត្តិការជាមួយការបើកលលាដ៍ក្បាល) រោគសញ្ញាខាងក្រោមនេះគឺ៖
- វត្តមាននៃថ្នាំងបន្ទាប់បន្សំនៅក្នុងដុំសាច់,
- ការលូតលាស់ adenoma asymmetric និងផ្នែកបន្ថែមរបស់វាហួសពីទួរគីទួរគី។
ដូច្នេះដោយអាស្រ័យលើប្រភេទនៃការចូលដំណើរការការវះកាត់វះកាត់ដើម្បីយកចេញនូវក្រពេញអេដ្យូម៉ាអាចត្រូវបានអនុវត្តការឆ្លង (ដោយបើកលលាដ៍ក្បាល) ឬឆ្លងដែន (តាមរយៈច្រមុះ) ។ ក្នុងករណីការព្យាបាលដោយប្រើវិទ្យុសកម្មប្រព័ន្ធដូចជាកាំបិតតាមអ៊ិនធឺរណែតអនុញ្ញាតឱ្យអ្នកផ្តោតអារម្មណ៍កាំរស្មីយ៉ាងតឹងរឹងលើដុំសាច់និងសម្រេចបាននូវការដកយកចេញដែលមិនរាតត្បាត។
ប្រតិបត្តិការបែបនេះត្រូវបានអនុវត្តជាញឹកញាប់ក្រោមការប្រើថ្នាំសន្លប់ក្នុងមូលដ្ឋាន។ គ្រូពេទ្យវះកាត់បញ្ចូលកែវថតចក្ខុចូលច្រមុះ - ឧបករណ៍រាងបំពង់ដែលអាចបត់បែនបានបំពាក់ដោយកាមេរ៉ា។ វាអាចត្រូវបានដាក់ក្នុងរន្ធច្រមុះមួយឬទាំងពីរអាស្រ័យលើទំហំនៃដុំសាច់។ អង្កត់ផ្ចិតរបស់វាមិនលើសពី 4 ម។ វេជ្ជបណ្ឌិតមើលឃើញរូបភាពនៅលើអេក្រង់។ ការដកយកចេញនូវកាំរស្មី Endoscopic នៃជំងឺសរសៃប្រសាទអាចកាត់បន្ថយការរាតត្បាតនៃប្រតិបត្ដិការខណៈពេលដែលរក្សាបាននូវឱកាសសម្រាប់រូបភាពដ៏ទូលំទូលាយ។
បន្ទាប់ពីនេះគ្រូពេទ្យវះកាត់បំបែកភ្នាសរំអិលនិងលាតត្រដាងឆ្អឹងនៃប្រហោងឆ្អឹងផ្នែកខាងមុខ។ សមយុទ្ធមួយត្រូវបានប្រើដើម្បីចូលទៅកាន់កែបទួរគី។ សឺរនៅក្នុងប្រហោងឆ្អឹងខាងមុនត្រូវបានកាត់។ គ្រូពេទ្យវះកាត់អាចមើលឃើញផ្នែកខាងក្រោមនៃកែបទួរគីដែលត្រូវបានទទួលរងនូវការដើរលេង (ប្រហោងមួយត្រូវបានបង្កើតឡើងនៅក្នុងនោះ) ។ ការដកយកចេញផ្នែកខ្លះនៃដុំសាច់ត្រូវបានអនុវត្ត។
បន្ទាប់ពីនេះការហូរឈាមត្រូវបានបញ្ឈប់។ ដើម្បីធ្វើដូចនេះសូមប្រើបន្ទះកប្បាសដែលមានសំណើមជាមួយអ៊ីដ្រូសែន peroxide អេប៉ុងពិសេសនិងចានឬវិធីសាស្រ្តអេឡិចត្រូលីត (ការផ្សាភ្ជាប់នៃសរសៃឈាមដោយការបំផ្លាញប្រូតេអ៊ីនដោយផ្នែក) ។
នៅជំហានបន្ទាប់គ្រូពេទ្យវះកាត់ដេរកែបទួរគី។ ចំពោះបញ្ហានេះជាលិកានិងកាវបិទផ្ទាល់ខ្លួនរបស់អ្នកជំងឺត្រូវបានប្រើឧទាហរណ៍យីហោទីសសូលូល។ បន្ទាប់ពីការថតចម្លងឆ្អឹងអ្នកជំងឺនឹងត្រូវចំណាយពេលពី ២ ទៅ ៤ ថ្ងៃនៅក្នុងមន្ទីរពេទ្យ។
បច្ចេកទេសនៃការចូលទៅកាន់ខួរក្បាលដោយប្រើខួរក្បាល
ការចូលដំណើរការអាចត្រូវបានអនុវត្តនៅខាងមុខ (ដោយបើកផ្នែកខាងមុខនៃលលាដ៍ក្បាល) ឬនៅក្រោមឆ្អឹងខាងសាច់ឈាមអាស្រ័យលើទីតាំងដែលចង់បាននៃដុំសាច់។ ឥរិយាបថល្អប្រសើរបំផុតសម្រាប់ប្រតិបត្តិការគឺទីតាំងនៅចំហៀង។ វាចៀសវាងការដាច់សរសៃឈាមខួរក្បាលនិងសរសៃឈាមវ៉ែនដែលផ្គត់ផ្គង់ឈាមទៅខួរក្បាល។ ជម្មើសជំនួសគឺជាជំហរកំពូលមួយដែលមានវេនបន្តិចនៃក្បាល។ ក្បាលខ្លួនវាត្រូវបានជួសជុល។
ប្រតិបត្តិការក្នុងករណីភាគច្រើនត្រូវបានអនុវត្តក្រោមការប្រើថ្នាំសន្លប់ទូទៅ។ គិលានុបដ្ឋាយិកាកោរសក់សក់ពីទីតាំងដែលបានគ្រោងទុកនៃប្រតិបត្តិការនេះ, មាប់មគវា។ វេជ្ជបណ្ឌិតគ្រោងការព្យាករនៃរចនាសម្ព័ន្ធនិងនាវាសំខាន់ៗដែលគាត់ព្យាយាមមិនឱ្យប៉ះ។ បន្ទាប់ពីនោះគាត់បានកាត់ជាលិកាទន់និងកាត់ឆ្អឹង។
ក្នុងកំឡុងពេលប្រតិបត្តិការវេជ្ជបណ្ឌិតដាក់វ៉ែនតាកែវពង្រីកដែលអនុញ្ញាតឱ្យមានការត្រួតពិនិត្យលម្អិតបន្ថែមទៀតនៃរចនាសម្ព័ន្ធសរសៃប្រសាទនិងសរសៃឈាមទាំងអស់។ នៅក្រោមលលាដ៍ក្បាលគឺជាអ្វីដែលគេហៅថា dura mater ដែលត្រូវការកាត់ផងដែរដើម្បីទៅដល់ក្រពេញភីតូរីសជ្រៅ។ អាដូណូម៉ាខ្លួនវានឹងត្រូវបានលុបចោលដោយប្រើឧបករណ៍ប៉ូវកំលាំងឬទុយអគ្គិសនី។ ជួនកាលដុំពកមួយត្រូវតែត្រូវបានយកចេញរួមជាមួយក្រពេញភីតូរីសដោយសារតែការពន្លករបស់វាចូលជ្រៅទៅក្នុងជាលិកាដែលមានសុខភាពល្អ។ បន្ទាប់ពីនោះគ្រូពេទ្យវះកាត់ត្រឡប់ឆ្អឹងទៅកន្លែងនិងស្នាមវិញ។
បន្ទាប់ពីសកម្មភាពនៃការប្រើថ្នាំសន្លប់បានបញ្ចប់អ្នកជំងឺត្រូវចំណាយពេលមួយថ្ងៃទៀតក្នុងការយកចិត្តទុកដាក់ខ្ពស់ដែលស្ថានភាពរបស់គាត់នឹងត្រូវបានត្រួតពិនិត្យជានិច្ច។ បន្ទាប់មកគាត់នឹងត្រូវបញ្ជូនទៅវួដទូទៅរយៈពេលនៃការសំរាកពេទ្យជាមធ្យមគឺពី ៧-១០ ថ្ងៃ។
ភាពត្រឹមត្រូវនៃវិធីសាស្រ្តគឺ 0,5 ម។ នេះអនុញ្ញាតឱ្យអ្នកកំណត់គោលដៅ adenoma ដោយមិនធ្វើឱ្យខូចដល់ជាលិកាសរសៃប្រសាទជុំវិញ។ សកម្មភាពនៃឧបករណ៍ដូចជាកាំបិតតាមអ៊ិនធឺរណែតគឺនៅលីវ។ អ្នកជំងឺទៅគ្លីនិចហើយបន្ទាប់ពីស៊េរី MRI / CT គំរូ 3D នៃដុំសាច់ត្រូវបានគេចងក្រងដែលត្រូវបានប្រើដោយកុំព្យូទ័រដើម្បីសរសេរកម្មវិធីសម្រាប់រ៉ូបូត។
អ្នកជំងឺត្រូវបានដាក់នៅលើសាឡុងរាងកាយនិងក្បាលរបស់គាត់ត្រូវបានជួសជុលដើម្បីមិនរាប់បញ្ចូលចលនាដោយចៃដន្យ។ ឧបករណ៍នេះដំណើរការពីចម្ងាយដោយបញ្ចេញរលកយ៉ាងពិតប្រាកដនៅទីតាំងអាដូណូម៉ា។ តាមក្បួនអ្នកជំងឺមិនមានអារម្មណ៍ឈឺចាប់ទេ។ ការចូលមន្ទីរពេទ្យដោយប្រើប្រព័ន្ធមិនត្រូវបានចង្អុលបង្ហាញទេ។ នៅថ្ងៃវះកាត់អ្នកជំងឺអាចត្រលប់ទៅផ្ទះវិញ។
ម៉ូដែលទំនើបបំផុតអនុញ្ញាតឱ្យអ្នកកែតម្រូវទិសដៅនៃធ្នឹមអាស្រ័យលើណាមួយសូម្បីតែចលនាតូចតាចបំផុតរបស់អ្នកជំងឺ។ នេះជៀសវាងការជួសជុលនិងភាពមិនស្រួលដែលជាប់ទាក់ទង។
យោងទៅតាម B. M. Nikifirova និង D. E. Matsko (2003, St. Petersburg) ការប្រើប្រាស់វិធីសាស្រ្តទំនើបអនុញ្ញាតឱ្យយកចេញនូវរ៉ាឌីកាល់ (ពេញលេញ) នៃដុំសាច់ក្នុង 77% នៃករណី។ នៅក្នុង 67% នៃមុខងារមើលឃើញរបស់អ្នកជំងឺត្រូវបានស្តារឡើងវិញក្នុង 23% - endocrine ។ ការស្លាប់ដែលជាលទ្ធផលនៃការវះកាត់ដើម្បីយកចេញនូវជំងឺសរសៃប្រសាទកើតឡើងក្នុង ៥,៣% នៃករណី។ ១៣% នៃអ្នកជំងឺមានការវិវត្តនៃជំងឺនេះឡើងវិញ។
ដោយអនុវត្តវិធីវះកាត់តាមបែបបុរាណនិងការឆ្លុះមើលកាំរស្មីបែបផែនផលវិបាកខាងក្រោមអាចធ្វើទៅបាន៖
- ការចុះខ្សោយនៃការមើលឃើញដោយសារការខូចខាតសរសៃប្រសាទ។
- ការហូរឈាម។
- ការផុតកំណត់នៃសារធាតុរាវ cerebrospinal (សារធាតុរាវ cerebrospinal) ។
- ជំងឺរលាកស្រោមខួរដែលបណ្តាលមកពីការឆ្លង។
អ្នកស្រុកនៃទីក្រុងធំ ៗ (ទីក្រុងមូស្គូ, សាំងពេទឺប៊ឺក, Novosibirsk) ដែលបានជួបប្រទះជំងឺសរសៃប្រសាទបានអះអាងថាកម្រិតនៃការព្យាបាលជំងឺនេះនៅក្នុងប្រទេសរុស្ស៊ីនៅពេលនេះគឺមិនទាបជាងបរទេសទេ។ មណ្ឌលសុខភាពនិងមជ្ឈមណ្ឌលជំងឺមហារីកត្រូវបានបំពាក់យ៉ាងល្អប្រតិបត្តិការត្រូវបានអនុវត្តលើឧបករណ៍ទំនើប។
ទោះជាយ៉ាងណាក៏ដោយអ្នកជំងឺនិងសាច់ញាតិរបស់ពួកគេត្រូវបានគេណែនាំមិនឱ្យប្រញាប់ប្រញាល់ច្រើនពេកជាមួយនឹងការវះកាត់។ បទពិសោធន៍របស់អ្នកជំងឺជាច្រើនបានបង្ហាញថាដំបូងអ្នកត្រូវឆ្លងកាត់ការពិនិត្យហ្មត់ចត់ពិគ្រោះជាមួយអ្នកឯកទេសមួយចំនួន (អ្នកជំនាញផ្នែក endocrinologist, neurologist, oncologist) ព្យាបាលរាល់ការឆ្លង។ គ្រោះថ្នាក់នៃដុំសាច់ដល់អ្នកជំងឺត្រូវតែមានការបញ្ជាក់ច្បាស់លាស់។ ក្នុងករណីជាច្រើនការត្រួតពិនិត្យថាមវន្តនៃឥរិយាបថ neoplasia ត្រូវបានណែនាំ។
អ្នកជំងឺកត់សម្គាល់នៅក្នុងការពិនិត្យឡើងវិញរបស់ពួកគេថាការធ្វើរោគវិនិច្ឆ័យទាន់ពេលវេលាបានក្លាយជារឿងសំខាន់នៅក្នុងដំណើរការនៃការព្យាបាល។ ទោះបីជាមនុស្សជាច្រើនអស់រយៈពេលជាយូរមកហើយមិនបានយកចិត្តទុកដាក់ចំពោះការរំខានអ័រម៉ូនរំខានដល់ពួកគេនៅពេលពួកគេងាកទៅរកអ្នកឯកទេសពួកគេទទួលបានការបញ្ជូនភ្លាមៗសម្រាប់ MRI / CT ដែលធ្វើឱ្យវាអាចផ្តល់អនុសាសន៍ភ្លាមៗលើការព្យាបាល។
មិនមែនអ្នកជំងឺទាំងអស់ទេទោះបីមានការខិតខំប្រឹងប្រែងពីវេជ្ជបណ្ឌិតក៏ដោយក៏អាចគ្រប់គ្រងដើម្បីកម្ចាត់ជំងឺនេះបានដែរ។ ពេលខ្លះស្ថានភាពអ្នកជម្ងឺកាន់តែយ៉ាប់យ៉ឺនហើយដុំសាច់ក៏ដុះឡើងម្តងទៀត។ វាធ្វើឱ្យអ្នកជំងឺធ្លាក់ទឹកចិត្តពួកគេជារឿយៗជួបប្រទះការធ្លាក់ទឹកចិត្តអារម្មណ៍នៃការថប់បារម្ភនិងការថប់បារម្ភ។ រោគសញ្ញាបែបនេះក៏សំខាន់ផងដែរហើយអាចជាលទ្ធផលនៃការព្យាបាលដោយអរម៉ូនឬឥទ្ធិពលនៃដុំសាច់។ ពួកគេត្រូវតែត្រូវបានយកទៅពិចារណាដោយអ្នកឯកទេសខាង endocrinologist និងអ្នកជំនាញខាងសរសៃប្រសាទ។
នៅពេលទាក់ទងស្ថាប័នវេជ្ជសាស្ត្ររដ្ឋអ្នកជំងឺត្រូវធ្វើការវះកាត់ដោយឥតគិតថ្លៃ។ ក្នុងករណីនេះមានតែការវះកាត់ខួរក្បាលឬការវះកាត់ដោយមានការចូលឆ្លងដែន។ ប្រព័ន្ធ CyberKnife មានជាចម្បងនៅក្នុងគ្លីនិកឯកជន។ នៃមន្ទីរពេទ្យរដ្ឋវាត្រូវបានប្រើតែដោយវិទ្យាស្ថានស្រាវជ្រាវអិន។ អិនប័រដាកូនៃការវះកាត់សរសៃប្រសាទ។ សម្រាប់ការព្យាបាលដោយឥតគិតថ្លៃអ្នកត្រូវតែទទួលបានកូតាសហព័ន្ធដែលមិនទំនងជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យនៃ "អាដេណូម៉ា" ។
នៅពេលសម្រេចចិត្តប្រើប្រាស់សេវាកម្មដែលត្រូវបង់អ្នកត្រូវត្រៀមចំណាយ ៦០ ទៅ ៧០ ពាន់រូប្លិ៍សម្រាប់ប្រតិបត្តិការវះកាត់។ ពេលខ្លះអ្នកត្រូវបង់ប្រាក់បន្ថែមសម្រាប់ការស្នាក់នៅមន្ទីរពេទ្យដាច់ដោយឡែកពីគ្នា (ពី ១០០០ រូប្លិ៍ក្នុងមួយថ្ងៃ) ។ ក្នុងករណីខ្លះការប្រើថ្នាំសន្លប់មិនត្រូវបានរាប់បញ្ចូលក្នុងតម្លៃទេ។ តម្លៃជាមធ្យមសម្រាប់ការប្រើប្រាស់អ៊ិនធឺរណែតចាប់ផ្តើមពី 90,000 រូប្លិ៍។
ការយកចេញនៃក្រពេញភីតូរីសគឺជាប្រតិបត្តិការមួយដែលមានការព្យាករណ៍ល្អប្រសិទ្ធភាពដែលខ្ពស់ជាងនៅក្នុងការធ្វើរោគវិនិច្ឆ័យដំបូងនៃជំងឺនេះ។ ដោយសារដុំមហារីកមិនតែងតែមានរោគសញ្ញាច្បាស់លាស់អ្នកត្រូវយកចិត្តទុកដាក់ចំពោះសុខភាពរបស់អ្នកនិងតាមដានរកមើលរោគសញ្ញាមិនប្រក្រតីដូចជាការបត់ជើងតូចញឹកញាប់ឈឺក្បាលជាប្រចាំនិងបន្ថយចក្ខុវិស័យដោយមិនដឹងមូលហេតុ។ ការវះកាត់ប្រព័ន្ធប្រសាទទំនើបនៅប្រទេសរុស្ស៊ីអនុញ្ញាតឱ្យធ្វើប្រតិបត្តិការសូម្បីតែស្មុគស្មាញនៅលើខួរក្បាលដោយមានហានិភ័យតិចតួចបំផុតនៃផលវិបាក។
វីដេអូ៖ យោបល់របស់អ្នកជំនាញលើការព្យាបាលជំងឺសរសៃប្រសាទ
ការព្យាបាលដោយអរម៉ូន endocrinology / កែសម្រួលដោយ E.A. ត្រជាក់។ - អិមៈទីភ្នាក់ងារព័ត៌មានវេជ្ជសាស្ត្រឆ្នាំ ២០១១ - ៧៣៦ គ។
ការព្យាបាលជំងឺ endocrine ចំពោះកុមារផ្ទះបោះពុម្ពសៀវភៅ Perm - អិម, ឆ្នាំ ២០១៣។ - ២៧៦ ទំ។
Okorokov A.N. ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺនៃសរីរាង្គខាងក្នុង។ កម្រិតទី ៤ ការធ្វើរោគវិនិច្ឆ័យជំងឺនៃប្រព័ន្ធឈាមអក្សរសាស្ត្រវេជ្ជសាស្ត្រ - អិមឆ្នាំ ២០១១។- ៥០៤ គ។

ខ្ញុំសូមណែនាំខ្លួនខ្ញុំ។ ខ្ញុំឈ្មោះអេលេណា។ ខ្ញុំបានធ្វើការជាគ្រូពេទ្យឯកទេសខាង endocrinologist អស់រយៈពេលជាង ១០ ឆ្នាំមកហើយ។ ខ្ញុំជឿជាក់ថាបច្ចុប្បន្នខ្ញុំជាអ្នកជំនាញក្នុងវិស័យរបស់ខ្ញុំហើយខ្ញុំចង់ជួយអ្នកទស្សនាទាំងអស់អោយចូលមកវែបសាយត៍ដើម្បីដោះស្រាយបញ្ហាស្មុគស្មាញនិងមិនស្មុគស្មាញ។ រាល់សំភារៈសំរាប់វែបសាយត៍ត្រូវបានប្រមូលនិងដំណើរការដោយយកចិត្តទុកដាក់ដើម្បីបង្ហាញរាល់ព័ត៌មានចាំបាច់។ មុនពេលអនុវត្តអ្វីដែលបានពិពណ៌នានៅលើគេហទំព័រការពិគ្រោះយោបល់ជាកាតព្វកិច្ចជាមួយអ្នកឯកទេសគឺចាំបាច់ជានិច្ច។
អត្ថបទទាក់ទង៖
ការរំលាយអាហារកាបូអ៊ីដ្រាតបន្ទាប់ពីការយកចេញនៃក្រពេញភីតូរីសផ្លាស់ប្តូរតិចតួច។ មានតែការថយចុះកម្រិតជាតិស្ករក្នុងឈាមទាបទេការថយចុះកំរិតជាតិស្ករក្នុងឈាមថយចុះបន្ទាប់ពីការផ្ទុកកាបូអ៊ីដ្រាតភាពប្រែប្រួលអាំងស៊ុយលីនកើនឡើងបន្តិច។ ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែម, បន្ទាប់ពីការយកចេញនៃក្រពេញភីតូរីសតម្រូវការសម្រាប់អាំងស៊ុយលីនត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំង។ នេះមិនមែនដោយសារតែការបាត់បង់មុខងារ adrenocorticotropic នៃក្រពេញភីតូរីសនោះទេចាប់តាំងពីការកើនឡើងភាពប្រែប្រួលទៅនឹងអាំងស៊ុយលីននៅតែបន្តកើតមានចំពោះអ្នកជំងឺដែលទទួលការព្យាបាលដោយប្រើអរម៉ូនអរម៉ូនទីរ៉ូអ៊ីតប៉ុន្តែដល់ការបញ្ឈប់ការសំងាត់នៃអរម៉ូនការលូតលាស់ដោយអាដូណូអ៊ីប៉ូហ្វីសស៊ីស។
ការណែនាំនៃអ្នកជំងឺទឹកនោមផ្អែមដែលមានក្រពេញភីតូរីសនៃអរម៉ូនលូតលាស់មានឥទ្ធិពលទឹកនោមផ្អែម។
សមត្ថភាពក្នុងការជាសះស្បើយស្នាមរបួសនិងបាក់ឆ្អឹងចំពោះអ្នកជំងឺដែលមានការដកក្រពេញភីតូរីសនៅតែមាន។ មិនមានការផ្លាស់ប្តូរនៅក្នុងការរំលាយអាហារកាល់ស្យូមនិងផូស្វ័រទេ។ ទំងន់រាងកាយមិនមានការផ្លាស់ប្តូរគួរឱ្យកត់សម្គាល់ទេទោះបីជាមានទំនោរក្នុងការឡើងទម្ងន់ក៏ដោយ។
ការវះកាត់ប្តូរសរីរាង្គដើម្បីយកខួរក្បាលចេញពីខួរក្បាល
នេះគឺជានីតិវិធីរាតត្បាតតិចតួចបំផុតដែលមិនតម្រូវឱ្យមានការធ្វើកោសល្យវិច័យហើយមិនបន្សល់នូវពិការភាពគ្រឿងសំអាងទេ។ វាត្រូវបានអនុវត្តញឹកញាប់ជាងនៅក្រោមការប្រើថ្នាំសន្លប់ក្នុងតំបន់ការថតចម្លងប្រដាប់បន្តពូជនឹងក្លាយជាឧបករណ៍សំខាន់របស់គ្រូពេទ្យវះកាត់។ គ្រូពេទ្យវះកាត់សរសៃប្រសាទតាមរយៈច្រមុះដោយប្រើឧបករណ៍អុបទិកយកដុំសាច់ខួរក្បាលចេញ។ តើរឿងទាំងអស់នេះត្រូវបានធ្វើយ៉ាងដូចម្តេច?

- អ្នកជំងឺស្ថិតនៅក្នុងទីតាំងអង្គុយឬពាក់កណ្តាលអង្គុយនៅពេលនីតិវិធី។ បំពង់កែវយឺតមួយដែលមានរាងតូច (មិនលើសពី ៤ ម។ ម) ដែលបំពាក់ដោយកាមេរ៉ាវីដេអូនៅចុងបញ្ចប់ត្រូវបានបញ្ចូលទៅក្នុងប្រហោងច្រមុះ។
- រូបភាពពេលវេលាពិតប្រាកដនៃការផ្តោតអារម្មណ៍និងរចនាសម្ព័ន្ធដែលនៅជាប់នឹងត្រូវបញ្ជូនទៅម៉ូនីទ័រដែលទាក់ទងគ្នា។ នៅពេលដែលការស៊ើបអង្កេតខាងផ្នែកចក្ខុវិស័យឈានទៅមុខគ្រូពេទ្យវះកាត់ធ្វើឧបាយកលជាបន្តបន្ទាប់ដើម្បីទៅផ្នែកនៃខួរក្បាលដែលចាប់អារម្មណ៍។
- ដំបូងភ្នាសច្រមុះត្រូវបានបំបែកចេញដើម្បីលាតត្រដាងនិងបើកជញ្ជាំងខាងមុខ។ បន្ទាប់មកឆ្អឹងឆ្អឹងស្តើងមួយត្រូវបានកាត់។ នៅពីក្រោយវាគឺជាធាតុដែលចង់បាន - កែបទួរគី។ ប្រហោងតូចមួយត្រូវបានធ្វើឡើងនៅផ្នែកខាងក្រោមនៃកែបទួរគីដោយបំបែកបំណែកឆ្អឹងតូចមួយ។
- លើសពីនេះទៀតដោយមានជំនួយពីឧបករណ៍មីក្រូទស្សន៍ដែលត្រូវបានគេដាក់នៅក្នុងឆានែលបំពង់កែវថតកោសិការោគសាស្ត្រត្រូវបានគេបោសសំអាតបន្តិចម្តង ៗ តាមរយៈការចូលដំណើរការដែលបង្កើតឡើងដោយគ្រូពេទ្យវះកាត់រហូតដល់ដុំសាច់ត្រូវបានលុបចោលទាំងស្រុង។
- នៅដំណាក់កាលចុងក្រោយប្រហោងដែលបានបង្កើតនៅផ្នែកខាងក្រោមនៃកែបត្រូវបានរារាំងដោយបំណែកឆ្អឹងដែលត្រូវបានជួសជុលជាមួយនឹងកាវបិទពិសេស។ ការឆ្លងកាត់ច្រមុះត្រូវបានព្យាបាលយ៉ាងហ្មត់ចត់ជាមួយនឹងថ្នាំសំលាប់មេរោគប៉ុន្តែកុំ tampon ។
អ្នកជំងឺត្រូវបានធ្វើឱ្យសកម្មនៅដំណាក់កាលដំបូង - រួចទៅហើយនៅថ្ងៃដំបូងបន្ទាប់ពីការប៉ះទង្គិចផ្លូវចិត្តតិច។ ប្រហែលជា 3-4 ថ្ងៃការដកស្រង់ចេញពីមន្ទីរពេទ្យត្រូវបានបង្កើតឡើងបន្ទាប់មកអ្នកនឹងត្រូវឆ្លងកាត់វគ្គស្តារនីតិសម្បទាពិសេស (ការព្យាបាលដោយអង់ទីប៊ីយ៉ូទិកការព្យាបាលដោយចលនា។ ល។ ) ។ ទោះបីជាការវះកាត់ត្រូវបានអនុវត្តដើម្បីធ្វើឱ្យប្រសើរឡើងនូវជម្ងឺក្រពេញអេដ្យូម៉ាក៏ដោយអ្នកជំងឺមួយចំនួននឹងត្រូវបានស្នើសុំឱ្យប្រកាន់ខ្ជាប់នូវការព្យាបាលអរម៉ូនបន្ថែម។
ហានិភ័យនៃផលវិបាកដែលទាក់ទងនឹងផ្ទៃក្នុងនិងក្រោយការវះកាត់ក្នុងកំឡុងពេលដំណើរការវះកាត់ត្រូវបានបង្រួមអប្បបរមា - ពី ១% -២% ។ ចំពោះការប្រៀបធៀបប្រតិកម្មអវិជ្ជមាននៃធម្មជាតិខុសៗគ្នាបន្ទាប់ពីការប្តូរហ្សែនអេកអេសកើតឡើងនៅប្រហែលជា 6-10 នាក់។ ពីអ្នកជំងឺដែលធ្វើប្រតិបត្តិការ ១០០ នាក់។
បន្ទាប់ពីវគ្គឆ្លងដែនមនុស្សភាគច្រើនមានការលំបាកក្នុងការដកដង្ហើមតាមច្រមុះនិងមិនស្រួលនៅក្នុងច្រមុះបំពង់កមួយរយៈ។ មូលហេតុគឺការបំផ្លាញដោយចាំបាច់នៃរចនាសម្ព័ន្ធច្រមុះនីមួយៗដែលជាលទ្ធផលមានរោគសញ្ញាឈឺចាប់។ ភាពមិនស្រួលនៅក្នុងតំបន់ nasopharyngeal ជាធម្មតាមិនត្រូវបានគេចាត់ទុកថាជាផលវិបាកទេប្រសិនបើវាមិនកាន់តែខ្លាំងនិងមិនមានរយៈពេលយូរ (រហូតដល់ 1-1,5 ខែ) ។
ការវាយតម្លៃចុងក្រោយនៃប្រសិទ្ធភាពនៃប្រតិបត្តិការគឺអាចធ្វើទៅបានតែបន្ទាប់ពីរយៈពេល ៦ ខែពីរូបភាព MRI និងលទ្ធផលនៃការវិភាគអ័រម៉ូន។ ជាទូទៅជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យទាន់ពេលវេលានិងត្រឹមត្រូវនិងអន្តរាគមន៍វះកាត់ការស្តារនីតិសម្បទាប្រកបដោយគុណភាពការព្យាករណ៍មានលក្ខណៈអំណោយផល។
សេចក្តីសន្និដ្ឋាន
វាមានសារៈសំខាន់ខ្លាំងណាស់ក្នុងការដាក់ពាក្យសុំជំនួយវេជ្ជសាស្រ្តល្អបំផុតដល់អ្នកឯកទេសល្អបំផុតក្នុងទម្រង់ខាងសរសៃប្រសាទ។ វិធីសាស្រ្តអសមត្ថភាពដែលជាកំហុសវេជ្ជសាស្រ្តតូចបំផុតក្នុងកំឡុងពេលវះកាត់នៅលើខួរក្បាលដែលមានកោសិកាប្រសាទនិងដំណើរការដែលជាសរសៃឈាមវ៉ែនអាចធ្វើឱ្យអ្នកជំងឺបាត់បង់ជីវិត។ នៅក្នុងបណ្តាប្រទេសស៊ីអាយអេសវាពិបាកណាស់ក្នុងការស្វែងរកអ្នកឯកទេសពិតប្រាកដដែលមានអក្សរធំនៅក្នុងផ្នែកនេះ។ ការទៅបរទេសគឺជាការសម្រេចចិត្តដ៏ឈ្លាសវៃប៉ុន្តែមិនមែនមនុស្សគ្រប់គ្នាអាចមានលទ្ធភាពក្នុងការចំណាយហិរញ្ញវត្ថុឧទាហរណ៍ការព្យាបាលដោយមាសនៅអ៊ីស្រាអែលឬអាឡឺម៉ង់។ ប៉ុន្តែនៅក្នុងរដ្ឋទាំងពីរនេះពន្លឺមិនបានចូលគ្នាទេ។

មន្ទីរពេទ្យយោធាកណ្តាលក្រុងប្រាក។
សូមកត់សម្គាល់ថាសាធារណរដ្ឋឆែកមិនទទួលបានជោគជ័យតិចក្នុងវិស័យវះកាត់សរសៃប្រសាទទេ។ នៅសាធារណរដ្ឋឆេកអាដូណូម៉ាសត្រូវបានដំណើរការដោយសុវត្ថិភាពលើការប្រើប្រាស់បច្ចេកវិទ្យា adenomectomy ទំនើបបំផុតហើយវាក៏គ្មានលក្ខណៈបច្ចេកទេសនិងមានហានិភ័យអប្បបរមាដែរ។ ស្ថានភាពនៅទីនេះក៏ល្អប្រសើរផងដែរជាមួយនឹងការផ្តល់ការថែទាំបែបអភិរក្សប្រសិនបើយោងទៅតាមការចង្អុលបង្ហាញអ្នកជំងឺមិនត្រូវការការវះកាត់ទេ។ ភាពខុសគ្នារវាងសាធារណរដ្ឋឆែកនិងអាឡឺម៉ង់ / អ៊ីស្រាអែលគឺថាសេវាកម្មរបស់គ្លីនិកឆេកយ៉ាងហោចណាស់មានតម្លៃពាក់កណ្តាលហើយកម្មវិធីវេជ្ជសាស្រ្តតែងតែរួមបញ្ចូលទាំងការស្តារនីតិសម្បទាពេញលេញ។