ខ្ញុំជាអ្នកជំងឺទឹកនោមផ្អែម
- ថ្ងៃទី ២២ ខែមិថុនាឆ្នាំ ២០១៨
- គ្រូពេទ្យកុមារ
- Popova Natalya
ជំងឺទឹកនោមផ្អែមគឺជាជំងឺដែលងាយនឹងបង្កជាហេតុ។ អ្នកមិនអាចគិតអំពីវាបានទេប៉ុន្តែក្នុងពេលតែមួយរាងកាយកំពុងទទួលរងពីបញ្ហានេះរួចទៅហើយ។ ស្ត្រីមានផ្ទៃពោះដែលមានជំងឺនេះឬដោយមានភាពវង្វេងស្មារតីទៅវាគួរតែមានការប្រុងប្រយ័ត្នខ្ពស់ចំពោះស្ថានភាពរបស់ពួកគេដើម្បីកុំអោយទារកកើតមកមិនទទួលការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម។
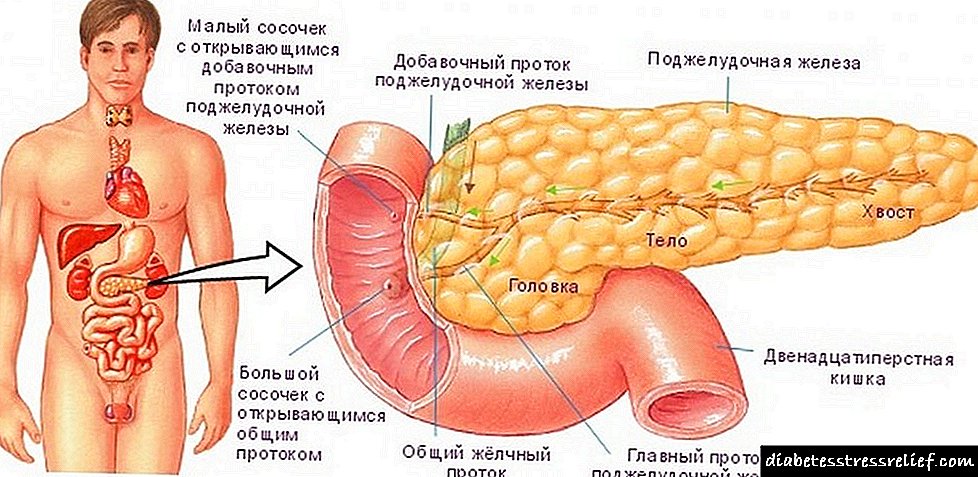
ជំងឺទឹកនោមផ្អែមនិងមានផ្ទៃពោះ
ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមគឺកើតមានជាទូទៅចំពោះមនុស្សដែលមានអាយុខុសគ្នា។ លើសពីនេះទៅទៀតក្នុងករណីជាច្រើនមនុស្សរស់នៅដោយមានជាតិស្ករក្នុងឈាមខ្ពស់សូម្បីតែមិនសង្ស័យថាពួកគេមានជំងឺគ្រោះថ្នាក់ឬមានប្រតិកម្មទៅនឹងវា។ ជំងឺទឹកនោមផ្អែមមានគ្រោះថ្នាក់សម្រាប់ផលវិបាករបស់វាដែលអាចបណ្តាលឱ្យសន្លប់និងរហូតដល់ស្លាប់។ ស្ត្រីដែលទទួលរងពីជំងឺនេះឬអ្នកដែលមានជំងឺទឹកនោមផ្អែមគួរតែប្រុងប្រយ័ត្នជាពិសេសមិនត្រឹមតែការមានផ្ទៃពោះរបស់ពួកគេប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងផែនការរបស់វាទៀតផង។ នៅក្នុងជំងឺទឹកនោមផ្អែមស្ត្រីដែលចង់មានផ្ទៃពោះត្រូវការការសម្រេចបាននូវស្ថេរភាពនៃជំងឺ។ នេះត្រូវធ្វើដើម្បីកុំអោយកុមាររងគ្រោះពីរោគសាស្ត្រដូចជាការមានគភ៌ទឹកនោមផ្អែម។

ថ្នាំអំប្រ៊ីយ៉ុង
ទារកទើបនឹងកើតអាចទទួលរងពីរោគសាស្ត្រដែលកើតឡើងក្នុងកំឡុងពេលអភិវឌ្ឍទារក។ ពួកគេត្រូវបានគេហៅថាទារក។ រោគសាស្ត្រឬជំងឺបែបនេះត្រូវបានបែងចែកជាពីរក្រុមធំ ៗ ដែលកំណត់ដោយកត្តាដែលបណ្តាលឱ្យពួកគេមាន៖
- exogenous - ខាងក្រៅ,
- endogenous - ផ្ទៃក្នុង។
ក្នុងករណីទាំងពីរកុមារលេចឡើងដោយបញ្ហាសុខភាពនិងការអភិវឌ្ឍដែលអាចប៉ះពាល់ដល់ជីវិតជាបន្តបន្ទាប់របស់គាត់។ ការមានគភ៌ទឹកនោមផ្អែមគភ៌សំដៅទៅលើបញ្ហាដែលអាចកើតឡើងបានព្រោះវាបណ្តាលមកពីជំងឺទឹកនោមផ្អែមឬជំងឺទឹកនោមផ្អែមរបស់ម្តាយ។
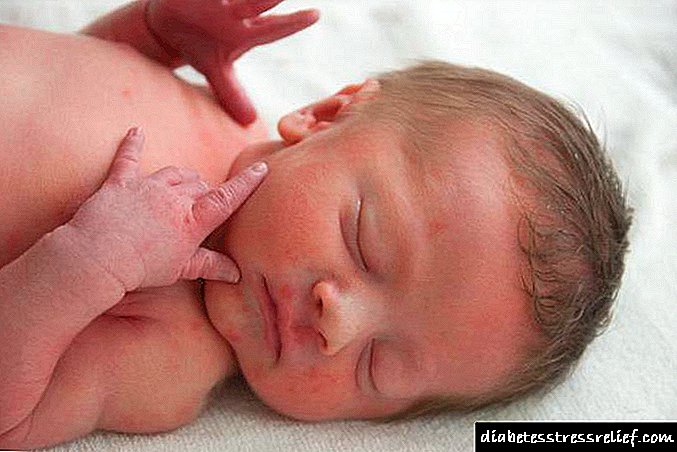
ជំងឺទឹកនោមផ្អែមចំពោះទារកទើបនឹងកើតមានការរីកចម្រើននៅក្នុងរយៈពេលនៃការលូតលាស់ពោះវៀនប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការកើនឡើងកម្រិតជាតិស្ករនៅក្នុងឈាមរបស់ម្តាយ។ ជាលទ្ធផលនៃបញ្ហានេះលំពែងតម្រងនោមនិងឈាមរត់ឈាមតូចៗនៅក្នុងអំប្រ៊ីយ៉ុងហើយបន្ទាប់មកទារកត្រូវបានបង្កើតឡើងនិងដំណើរការមិនត្រឹមត្រូវ។ ប្រសិនបើទារកទទួលបានបញ្ហាទាំងនេះអំឡុងពេលមានផ្ទៃពោះរបស់ម្តាយ, បន្ទាប់មកជំងឺទឹកនោមផ្អែមចំពោះទារកនៅក្នុងកុមារបង្ហាញរាងដោយខ្លួនឯងនៅក្នុង 4 សប្តាហ៍ដំបូងនៃជីវិតរបស់គាត់បន្ទាប់ពីកំណើត។
មូលហេតុនៃជំងឺ
ទារកមានជំងឺទឹកនោមផ្អែមគឺជាជំងឺ pathological របស់ទារកទើបនឹងកើតដែលវិវត្តជាលទ្ធផលនៃជំងឺទឹកនោមផ្អែមឬស្ថានភាពទឹកនោមផ្អែមរបស់ស្ត្រីមានផ្ទៃពោះ។ ហេតុអ្វីបានជាទឹកនោមផ្អែមប៉ះពាល់ដល់ទារកនាពេលអនាគត? ជាមួយនឹងជំងឺទឹកនោមផ្អែមមនុស្សម្នាក់មានកម្រិតជាតិស្ករក្នុងឈាមកើនឡើងដែលវាអាក្រក់ខ្លាំងណាស់សម្រាប់សរីរាង្គនិងជាលិកានៃរាងកាយទាំងមូល។ ក្នុងករណីនេះក្រលៀនប្រព័ន្ធសរសៃប្រសាទប្រព័ន្ធសរសៃប្រសាទភ្នែកសរសៃឈាមប្រព័ន្ធសាច់ដុំសរីរាង្គប្រដាប់បន្តពូជទទួលរង។ ជាតិស្ករងាយជ្រាបចូលក្នុងឈាមរបស់ទារកដែលមានន័យថារាងកាយរបស់កុមារទទួលរងនូវជំងឺដូចគ្នាដែលមនុស្សពេញវ័យទទួលរងពីជំងឺទឹកនោមផ្អែម។ រហូតដល់ ៤ ខែនៃការមានផ្ទៃពោះទារកនៅតែមិនទាន់មានសមត្ថភាពផលិតអាំងស៊ុយលីននៅឡើយទេព្រោះលំពែងមិនទាន់បានបង្កើតនៅឡើយដែលមានន័យថាទារកគ្រាន់តែ“ កកឈាម” ក្នុងគ្លុយកូសក្នុងឈាម។ នៅពេលលំពែងបានបង្កើតឡើងហើយចាប់ផ្តើមធ្វើការបន្ទាប់មកវាមិនងាយស្រួលទេភ្លាមៗវាចាប់ផ្តើមធ្វើការសម្រាប់ការពាក់ដែលនាំឱ្យមានជំងឺលើសឈាមនៃសរីរាង្គនេះ។ កម្រិតអាំងស៊ុយលីននៅក្នុងឈាមរបស់ទារកកើនឡើងហើយនេះនាំឱ្យមានបញ្ហាមួយទៀត - ម៉ាក្រូម៉ា: សរីរាង្គរបស់ទារកដែលមិនទាន់កើតក្លាយជាធំជាងតម្រូវការចាំបាច់ប្រព័ន្ធដង្ហើម។ ក្រពេញ adrenal និងក្រពេញភីតូរីសចាប់ផ្តើមទទួលរង។ ទាំងអស់នេះអាចនាំឱ្យមានការស្លាប់របស់ទារកបើយោងតាមរបាយការណ៍មួយចំនួនប្រហែលជា ១២ ភាគរយនៃអត្រាមរណភាពរបស់ទារកកើតឡើងដោយសារតែជំងឺទឹកនោមផ្អែមរបស់ម្តាយដែលមិនបានបង់លុយ។
ប្រសិនបើទារកទើបនឹងកើតត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមការមានគភ៌ការព្យាបាលគួរតែត្រូវបានចាប់ផ្តើមពីថ្ងៃដំបូងនៃជីវិតរបស់គាត់ព្រោះក្នុងករណីភាគច្រើន (៩០%) ទារកដែលមានជំងឺទឹកនោមផ្អែមកើតមកមានជំងឺផ្សេងៗក្នុងខ្លួន។
តើទារកដែលមានជំងឺទឹកនោមផ្អែមធ្វើឱ្យទារកមើលទៅដូចអ្វី?
ស្ត្រីមានផ្ទៃពោះគួរតែឆ្លងកាត់ការពិនិត្យសុខភាពជាប្រចាំ។ នេះត្រូវបានធ្វើក្នុងគោលបំណងដើម្បីជៀសវាងការបង្កើតទារកក្នុងស្បូន។ ជាតិស្ករក្នុងឈាមកើនឡើងសូម្បីតែចំពោះស្ត្រីដែលមិនត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមនិងមិនទទួលរងពីរោគសាស្ត្រដូចជាការកើនឡើងកម្រិតជាតិស្ករមុនពេលមានផ្ទៃពោះគឺជាសញ្ញាមួយដែលបង្ហាញថាជាមួយនឹងការវិវត្តរបស់ទារកអ្វីៗទាំងអស់អាចនឹងមិនមានសុវត្ថិភាពដូចដែលយើងចង់បាននោះទេ។ ដូច្នេះទាំងគ្រូពេទ្យនិងអ្នកម្តាយដែលមានសង្ឃឹមត្រូវមានវិធានការជាបន្ទាន់ដើម្បីថែរក្សាសុខភាពកុមារ។ គស្ញជំងឺទឹកនោមផ្អែមរបស់ទារកមានដូចខាងក្រោមៈ
- កុមារគឺធំណាស់: ទំងន់រាងកាយរបស់ទារកទើបនឹងកើតគឺច្រើនជាង ៤ គីឡូក្រាម
- ស្បែកពណ៌ខៀវរបស់ទារកទើបនឹងកើតដែលបណ្តាលមកពីភាពអត់ឃ្លានអុកស៊ីសែន
- កន្ទួលក្រហមតូច - ជម្ងឺបេះដូងមុន,
- ហើមមុខ, ដងខ្លួន, អវយវៈហើម,
- ពោះធំដោយសារតែស្រទាប់ក្រាស់នៃខ្លាញ់ subcutaneous,
- ប្រេងរំអិលរាងកាយរបស់ទារកមានបរិមាណច្រើនហើយមើលទៅដូចជាឈីក្រុម Fulham ខ្លាញ់។
- ដោយសារតែមុខងារថ្លើមមិនគ្រប់គ្រាន់ការវិវឌ្ឍន៍នៃជម្ងឺខាន់លឿងរបស់ទារកទើបនឹងកើតគឺអាចធ្វើទៅបាន - ស្បែករបស់កុមារនិងស្កេន (ប្រូតេអ៊ីន) នៃភ្នែកទទួលបានពណ៌លឿង។
ទារកមានជំងឺទឹកនោមផ្អែមចំពោះទារកទើបនឹងកើតបានបង្ហាញសញ្ញានៃបញ្ហាសុខភាព។

ការធ្វើរោគវិនិច្ឆ័យនៃការមានផ្ទៃពោះ
ចំពោះស្ត្រីមានផ្ទៃពោះការសង្កេតជាប្រចាំត្រូវបានបង្ហាញដោយគ្រូពេទ្យជំនាញខាងរោគស្ត្រីធ្វើការមានផ្ទៃពោះ។ គាត់ធ្វើការប្រឡងនិងតែងតាំងការប្រឡងនិងការប្រឡងចាំបាច់។ ប៉ុន្តែមិនត្រឹមតែការមានផ្ទៃពោះខ្លួនឯងគួរតែត្រូវបានសង្កេតឃើញដោយអ្នកឯកទេស។ ស្ត្រីម្នាក់ដែលមានផែនការក្លាយជាម្តាយគួរតែចាត់វិធានការនេះឱ្យសមហេតុផលហើយការទៅជួបគ្រូពេទ្យអំពីការប្រឡងគឺជាការចាប់ផ្តើមនៃការធ្វើផែនការសម្រាប់ភាពជាម្តាយ។ ជំងឺទឹកនោមផ្អែមចំពោះទារកទើបនឹងកើតគឺជាបញ្ហាធ្ងន់ធ្ងររបស់ទារកដែលមិនទាន់កើតវាមានគ្រោះថ្នាក់មិនត្រឹមតែចំពោះសុខភាពរបស់វាប៉ុណ្ណោះទេប៉ុន្តែវាក៏មានគ្រោះថ្នាក់ដល់អាយុជីវិតផងដែរ។ ថ្នាំព្យាបាលជំងឺទឹកនោមផ្អែមរបស់ម្តាយដែលមានសង្ឃឹមថានឹងឬមានប្រតិកម្មទៅនឹងជំងឺនេះគួរតែត្រូវបានព្យាបាលដោយថ្នាំពិសេសដែលនឹងជួយកាត់បន្ថយកម្រិតជាតិស្ករនៅក្នុងឈាម។ ស្ត្រីមានផ្ទៃពោះគួរតែពិនិត្យកម្រិតជាតិស្ករឱ្យបានទៀងទាត់ដើម្បីបន្ថយវាទោះបីថ្នាំ Antiglycemic មិនជ្រាបចូលទៅក្នុងរបាំងទារកនិងមិនអាចជួយទារកដែលរងផលប៉ះពាល់ពីជាតិស្ករក្នុងឈាមលើសពីម្តាយក៏ដោយ។
ការព្យាករណ៍ទៅនឹងជំងឺទឹកនោមផ្អែម (ជំងឺទឹកនោមផ្អែម) តម្រូវឱ្យមានការធ្វើអន្តរាគមន៍ដូចគ្នានឹងវេជ្ជបណ្ឌិតក៏ដូចជាជំងឺនេះដែរ។ ការមានផ្ទៃពោះផ្លាស់ប្តូររាងកាយទាំងមូលរបស់ស្ត្រីមុខងាររបស់វា។ ការត្រួតពិនិត្យនិងជំនួយដោយយកចិត្តទុកដាក់បើចាំបាច់គឺជាមូលដ្ឋាននៃការងាររបស់វេជ្ជបណ្ឌិតដែលកំពុងមានផ្ទៃពោះ។ ចំពោះម្តាយដែលរំពឹងទុកការធ្វើតេស្តឈាមសម្រាប់ជាតិស្ករត្រូវតែត្រូវបានអនុវត្តជាប្រចាំ។ ការពិនិត្យអ៊ុលត្រាសោនដែលគ្រោងធ្វើនៅសប្តាហ៍ទី ១០-១៤ នៃការមានផ្ទៃពោះនឹងបង្ហាញពីរោគសាស្ត្រដែលកំពុងលេចឡើង - ទារកធំមួយដែលមានសមាមាត្ររាងកាយចុះខ្សោយការកើនឡើងនូវលទ្ធផលនៃការពិនិត្យថ្លើមនិងខួរឆ្អឹងរបស់ទារកដែលជាបរិមាណច្រើននៃសារធាតុរាវ amniotic ។

ការធ្វើរោគវិនិច្ឆ័យនៃទារកទើបនឹងកើត
មិនត្រឹមតែគស្ញខាងក្រៅនៃការមានគភ៌ទឹកនោមផ្អែមប៉ុណ្ណោះទេដែលជាលក្ខណៈរបស់ទារកទើបនឹងកើតទទួលរងពីការកើនឡើងកម្រិតជាតិស្ករក្នុងឈាមរបស់ម្តាយ។ គាត់មានបញ្ហាមុខងារជាច្រើន។ ចំពោះទារកទើបនឹងកើតដែលមានជំងឺទឹកនោមផ្អែមទារកមានប្រព័ន្ធដង្ហើមមិនល្អ។ សារធាតុពិសេសមួយ - surfactant - ជួយឱ្យវិលជុំវិញបានយ៉ាងងាយស្រួលដោយដង្ហើមដំបូងរបស់កុមារ។ វាត្រូវបានបង្កើតឡើងនៅក្នុងសួតរបស់ទារកភ្លាមៗមុនពេលសម្រាលកូនហើយនៅពេលនៃការស្រែកថ្ងូរ "លាតសន្ធឹង" alveoli ដំបូងដូច្នេះទារកអាចដកដង្ហើមបាន។ ប្រសិនបើសួតមិនទាន់ពេញវ័យដូចអ្វីដែលកើតឡើងចំពោះជំងឺទឹកនោមផ្អែមក្នុងទារកបន្ទាប់មកវាមានកង្វះអ៊ីដ្រូអ៊ីតនៅក្នុងពួកគេដែលនាំឱ្យមានបញ្ហាដកដង្ហើម។ ប្រសិនបើអ្នកមិនចាត់វិធានការទាន់ពេលវេលា (ការណែនាំឱសថពិសេសការភ្ជាប់ទៅនឹងប្រព័ន្ធទ្រទ្រង់ជីវិតពិសេស) ទារកទើបនឹងកើតអាចស្លាប់។ បន្ថែមពីលើការបរាជ័យផ្លូវដង្ហើមភ្លាមៗក្រោយពេលកើតក្នុងកុមារដែលមានរោគវិនិច្ឆ័យរោគទឹកនោមផ្អែមការផ្លាស់ប្តូរការធ្វើតេស្តឈាមត្រូវបានគេសង្កេតឃើញដូចជាការកើនឡើងកម្រិតអេម៉ូក្លូប៊ីនការកើនឡើងនៃកោសិកាឈាមក្រហម (polycythemia) ។ កម្រិតជាតិស្ករផ្ទុយទៅវិញត្រូវបានថយចុះចាប់តាំងពីលំពែងដែលមានសម្ពាធឈាមខ្ពស់បង្កើតអាំងស៊ុយលីនបានច្រើន។

តើជំងឺទឹកនោមផ្អែមទារកក្នុងផ្ទៃគឺជាអ្វី?
ទារកមានជំងឺទឹកនោមផ្អែមគឺជាស្ថានភាពរបស់ទារកហើយបន្ទាប់មកទារកទើបនឹងកើតដែលកើតឡើងដោយសារតែភាពមិនធម្មតាជាក់លាក់ដែលបណ្តាលមកពីការឆ្លងរបស់ម្តាយដែលមានជំងឺទឹកនោមផ្អែម។ គម្លាតជាក់ស្តែងទាំងនេះក្នុងការវិវត្តនៃទារកក្នុងស្បូនចាប់ផ្តើមបង្ហាញខ្លួនយ៉ាងសកម្មនៅក្នុងត្រីមាសដំបូងជាពិសេសប្រសិនបើស្ត្រីត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺនេះមុនពេលមានផ្ទៃពោះ។
ដើម្បីយល់ពីអ្វីដែលការវិវឌ្ឍន៍នៃការលូតលាស់បានកើតឡើងនៅក្នុងទារកវេជ្ជបណ្ឌិតបានចេញវេជ្ជបញ្ជាការធ្វើតេស្តឈាមមួយចំនួន (ការវិភាគទូទៅការធ្វើតេស្តគ្លុយកូសជាមួយនឹងការធ្វើលំហាត់ប្រាណ។ ល។ ) ដោយសារវាអាចកំណត់អត្តសញ្ញាណពិការភាពក្នុងការវិវត្តនៃទារកនៅដំណាក់កាលដំបូង។ នៅពេលនេះដែរអ្នកជំនាញរោគស្ត្រីវាយតម្លៃស្ថានភាពរបស់ទារកនិងពិនិត្យសារធាតុរាវអេមនីត្រូទិកសម្រាប់លេកទីន។ ទន្ទឹមនឹងនេះដែរវាមានសារៈសំខាន់ណាស់សម្រាប់ស្ត្រីដែលត្រូវឆ្លងកាត់ការវិភាគវប្បធម៌និងការធ្វើតេស្តពពុះដែលនឹងបង្ហាញពីវត្តមាននៃភាពមិនធម្មតាក្នុងការវិវត្តនៃទារកដែលទាក់ទងនឹងការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែម។ ប្រសិនបើជំងឺនេះត្រូវបានបញ្ជាក់ស្ថានភាពរបស់ទារកទើបនឹងកើតបន្ទាប់ពីការសម្រាលកូនត្រូវបានវាយតម្លៃនៅលើមាត្រដ្ឋានអាហ្គាប។
វាមិនពិបាកក្នុងការកត់សម្គាល់ពីការផ្លាស់ប្តូរស្ថានភាពសុខភាពរបស់ទារកទើបនឹងកើតដែលបានបង្ហាញខ្លួនក្នុងកំឡុងពេលឆ្លងរបស់ម្តាយដែលមានជំងឺទឹកនោមផ្អែម។ ភាគច្រើនជាញឹកញាប់វាត្រូវបានបង្ហាញដោយគម្លាតបែបនេះ:
- វត្តមាននៃការថយចុះជាតិស្ករក្នុងឈាម
- ជំងឺផ្លូវដង្ហើម
- កង្វះអាហារូបត្ថម្ភ
- gigantism (ទារកកើតមកមានទំងន់ធំយ៉ាងហោចណាស់ ៤ គីឡូក្រាម),
- ការខូចទ្រង់ទ្រាយពីកំណើត
- ជំងឺសរសៃប្រសាទ។
សំខាន់ៈស្ថានភាពទារកទើបនឹងកើតភ្លាមៗក្រោយពេលកើតគឺបណ្តាលមកពីការពន្យាពេលក្នុងការបង្កើតទារកក្នុងសួតដែលប៉ះពាល់ដល់សុខភាពរបស់វា - ទារកចាប់ផ្តើមដកដង្ហើមពិបាកដកដង្ហើមខ្លីៗនិងមានបញ្ហាដង្ហើមផ្សេងៗទៀតលេចឡើង។
ជាមួយនឹងការព្យាបាលត្រឹមត្រូវសម្រាប់ម្តាយដែលមានគភ៌ទារកអាចនឹងមិនមានជំងឺទឹកនោមផ្អែមនៅពេលទារកមានគភ៌ ៣ ខែដំបូងគ្រូពេទ្យត្រួតពិនិត្យកម្រិតជាតិគ្លុយកូសក្នុងខ្លួន។ ក្នុងករណីនេះអ្នកឯកទេសខាងរោគស្ត្រីនិយាយថាមានតែទារកទើបនឹងកើតចំនួន ៤% ប៉ុណ្ណោះដែលម្តាយមិនបានធ្វើតាមការណែនាំផ្នែកវេជ្ជសាស្ត្រហើយមិនបានទៅជួបគ្រូពេទ្យនៅពេលវេលាដ៏ត្រឹមត្រូវជួបប្រទះនឹងបញ្ហាមិនប្រក្រតីបែបនេះ។ ហេតុដូច្នេះវាចាំបាច់ត្រូវទៅជួបគ្រូពេទ្យរោគស្ត្រីជាប្រចាំដើម្បីឱ្យគាត់អាចកំណត់អត្តសញ្ញាណភាពមិនប្រក្រតីរបស់កុមារនិងចាត់វិធានការសមស្របដើម្បីលុបបំបាត់ពួកគេ - មានតែពេលនោះទារកនឹងកើតមកមានសុខភាពល្អហើយនឹងមិនមានបញ្ហាធ្ងន់ធ្ងរគ្របដណ្តប់លើជីវិតឡើយ។
រោគសញ្ញានៃការវិវត្តនៃជំងឺទឹកនោមផ្អែម
វាមិនពិបាកក្នុងការកំណត់វត្តមាននៃជំងឺទាំងទារកនិងទារកទើបនឹងកើតនោះទេ។ ជារឿយៗវាបណ្តាលមកពីរោគសញ្ញាមួយចំនួនដែលពិបាកមិនកត់សម្គាល់:
- ហើមលើមុខ,
- ទំងន់ធ្ងន់ពេលខ្លះឈានដល់ ៦ គីឡូក្រាម
- ស្បែកទន់និងហើមជាលិកា
- ការឡើងកន្ទួលលើស្បែកដែលមានលក្ខណៈស្រដៀងទៅនឹងជំងឺឬសដូងបាត។
- cyanosis នៃស្បែក,
- អវយវៈខ្លី។
ដូចគ្នានេះផងដែរនៅក្នុងទារកទើបនឹងកើតមនុស្សម្នាក់អាចគូសបញ្ជាក់ពីបញ្ហាដង្ហើមដែលកើតឡើងដោយសារតែកង្វះនៃសារធាតុរាវ (សារធាតុពិសេសនៅក្នុងសួតដែលអនុញ្ញាតឱ្យពួកគេបើកនិងមិននៅជាប់គ្នានៅពេលទារកស្រូបចូលដំបូង) ។
ជម្ងឺខាន់លឿងក្នុងទារកទើបនឹងកើតក៏ជារោគសញ្ញាលក្ខណៈនៃជំងឺនេះផងដែរ។
សំខាន់ៈស្ថានភាពនេះមិនគួរច្រឡំនឹងជម្ងឺខាន់លឿងខាងសរីរវិទ្យាការវិវត្តដោយហេតុផលជាក់លាក់។ ទោះបីជារោគសញ្ញានៃជំងឺនេះមានលក្ខណៈដូចគ្នាក៏ដោយវាចាំបាច់ក្នុងការព្យាបាលជម្ងឺខាន់លឿងជាមួយនឹងការវិវត្តទៅរកជំងឺទឹកនោមផ្អែមដោយមានជំនួយពីការព្យាបាលដោយស្មុគស្មាញខណៈដែលដំណើរការមុខងារនៃជំងឺនេះបាត់ទៅវិញក្នុងរយៈពេល ៧-១៤ ថ្ងៃបន្ទាប់ពីកំណើតរបស់ទារក។
ជំងឺសរសៃប្រសាទរបស់ទារកទើបនឹងកើតក៏កើតឡើងផងដែរជាមួយនឹងការមានគភ៌ដែលបណ្តាលមកពីការឆ្លងរបស់ម្តាយដែលមានជំងឺទឹកនោមផ្អែម។ ក្នុងករណីនេះសម្លេងសាច់ដុំរបស់ទារកថយចុះកុមារមិនអាចគេងលក់ស្រួលញាប់ញ័រឥតឈប់ឈរហើយគាត់មានការហាមឃាត់នៃការឆ្លុះបឺត។

មូលហេតុនៃការឆ្លងមេរោគរបស់ទារកជាមួយនឹងជំងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែមបណ្តាលឱ្យម្តាយនាពេលអនាគតមានការថយចុះនៃការបង្កើតអាំងស៊ុយលីន - នេះគឺជាអរម៉ូនរបស់លំពែងដែលទទួលខុសត្រូវក្នុងការយកជាតិគ្លុយកូសចេញពីរាងកាយ។ ជាលទ្ធផលនៃបញ្ហានេះជាតិស្ករក្នុងឈាមកើនឡើងយ៉ាងខ្លាំងដែលនាំឱ្យមានការបង្កើតជាតិគ្លុយកូសច្រើនពេកដោយទារកដែលជ្រាបចូលទៅក្នុងវាតាមរយៈសុក។ ជាលទ្ធផលលំពែងរបស់ទារកបង្កើតបរិមាណអាំងស៊ុយលីនខ្ពស់ដែលនាំឱ្យមានរូបរាងខ្លាញ់ដែលត្រូវបានគេដាក់ក្នុងបរិមាណលើសនៅក្នុងកុមារ។ ហើយដូចដែលអ្នកបានដឹងហើយថាការធាត់លើសទម្ងន់ធ្វើឱ្យប៉ះពាល់ដល់មនុស្សណាក៏ដោយទោះបីវាជាទារកទើបនឹងកើតឬមនុស្សពេញវ័យក៏ដោយដូច្នេះវាសំខាន់ណាស់ក្នុងការការពារកុំអោយវាដាក់ក្នុងទារកព្រោះវាច្រើនតែនាំទៅរកការស្លាប់ដែលជាលទ្ធផលនៃការផលិតអាំងស៊ុយលីនកើនឡើង។
ការបង្ករោគរបស់ទារកក៏អាចកើតមានចំពោះម្តាយដែលឆ្លងជំងឺទឹកនោមផ្អែមពេលមានគភ៌ដែលបណ្តាលមកពីការផលិតអាំងស៊ុយលីនមិនគ្រប់គ្រាន់ដោយរាងកាយស្ត្រី។ ជាលទ្ធផលនៃបញ្ហានេះកុមារមិនទទួលបានជាតិគ្លុយកូសគ្រប់គ្រាន់ទេហើយផ្ទុយទៅវិញម្តាយមានជាតិគ្លុយកូសលើស។ បាតុភូតនេះកើតឡើងនៅដំណាក់កាលក្រោយនៃការមានផ្ទៃពោះដូច្នេះវាមិនបង្កគ្រោះថ្នាក់ដល់សុខភាពទារកទើបនឹងកើតទេហើយក៏អាចឆ្លើយតបនឹងការព្យាបាលភ្លាមៗក្រោយពេលកើតដែរ។
ការធ្វើរោគវិនិច្ឆ័យជំងឺលើស្ត្រីនិងកុមារ
ស្ត្រីមានផ្ទៃពោះត្រូវឆ្លងកាត់ការធ្វើតេស្តជាបន្តបន្ទាប់ដែលបញ្ជាក់ពីការឆ្លងមេរោគរបស់ទារក៖
- ប្រវត្តិវេជ្ជសាស្រ្ត
- សារធាតុរាវអេមនីអូក
- ទំហំទារកធំដែលមិនឆ្លើយតបនឹងពេលវេលាកំណត់
- ការរំលោភលើទំហំនៃសរីរាង្គខាងក្នុងរបស់កុមារដែលអាចត្រូវបានគេសង្កេតឃើញក្នុងពេលមានអេកូ។
ភ្លាមៗបន្ទាប់ពីផ្តល់កំណើតដល់ទារកទើបនឹងកើតគាត់ក៏ត្រូវបានផ្តល់ការធ្វើតេស្តនិងវិភាគជាបន្តបន្ទាប់ផងដែរ:
- វាស់ទម្ងន់រាងកាយសមាមាត្រនិងវាយតម្លៃស្ថានភាពពោះ
- polycythemia (កើនឡើងភាគរយនៃកោសិកាឈាមក្រហម),
- ការវិភាគនៃកម្រិតអេម៉ូក្លូប៊ីនដែលក្នុងការមានគភ៌ទឹកនោមផ្អែមត្រូវបានកើនឡើងច្រើនដង
- ការធ្វើតេស្តឈាមជីវគីមី។
ដូចគ្នានេះផងដែរទារកទើបនឹងកើតគួរតែទៅជួបគ្រូពេទ្យកុមារនិងគ្រូពេទ្យឯកទេសខាង endocrinologist ដែលនឹងជួយវាយតម្លៃស្ថានភាពរបស់កុមារនិងចេញវេជ្ជបញ្ជាការព្យាបាលត្រឹមត្រូវ។
ការព្យាបាលទារកទើបនឹងកើត
ការព្យាបាលទារកត្រូវបានអនុវត្តតាមដំណាក់កាលជាច្រើនដែលពឹងផ្អែកលើស្ថានភាពទូទៅនៃសុខភាព:
- រៀងរាល់កន្លះម៉ោងទារកត្រូវបាននាំមកនូវដំណោះស្រាយគ្លុយកូសភ្លាមៗបន្ទាប់ពីបំបៅជាមួយទឹកដោះគោ។ នេះគឺចាំបាច់ដើម្បីលុបបំបាត់ជំងឺទឹកនោមផ្អែមដែលលេចឡើងជាលទ្ធផលនៃការថយចុះជាតិគ្លុយកូសនៅក្នុងឈាមរបស់កុមារដែលបានបញ្ចូលក្នុងបរិមាណច្រើនពីរាងកាយរបស់ម្តាយ (ជាមួយនឹងការលូតលាស់ពោះវៀន) ។ បើមិនដូច្នោះទេក្នុងករណីដែលគ្មានការណែនាំរបស់វាទារកទើបនឹងកើតអាចស្លាប់។
- ខ្យល់មេកានិចដែលបណ្តាលមកពីការដកដង្ហើមរបស់ទារកខ្សោយឬខ្សោយ។ វាត្រូវតែត្រូវបានអនុវត្តរហូតដល់រាងកាយរបស់កុមារចាប់ផ្តើមផលិត surfactant ដោយឯករាជ្យដែលចាំបាច់សម្រាប់ការបើកសួតពេញលេញ។
- ដោយមានជំងឺសរសៃប្រសាទកុមារត្រូវបានចាក់ជាមួយម៉ាញ៉េស្យូមនិងកាល់ស្យូម។
- ក្នុងនាមជាការព្យាបាលជម្ងឺខាន់លឿងចំពោះទារកទើបនឹងកើតដែលត្រូវបានបង្ហាញដោយមុខងារថ្លើមខ្សោយការឡើងពណ៌លឿងនៃស្បែកនិងប្រូតេអ៊ីនភ្នែកពន្លឺអ៊ុលត្រាវីយូត្រូវបានប្រើ។
ស្ត្រីគ្រប់រូបគួរតែដឹងថាមានតែការព្យាបាលដ៏ស្មុគស្មាញចំពោះទារកទើបនឹងកើតប៉ុណ្ណោះដែលនឹងជួយគាត់ឱ្យយកឈ្នះជំងឺនិងមិនរាប់បញ្ចូលការលេចចេញជាថ្មី។ ដូច្នេះអ្នកត្រូវទទួលបានកម្លាំងនិងខិតខំប្រឹងប្រែងដើម្បីធានាថាកុមារលូតលាស់រឹងមាំនិងមានសុខភាពល្អ។
ការពិពណ៌នាខ្លី
ជំងឺទឹកនោមផ្អែម - ជំងឺដែលទាក់ទងនឹងទារកទើបនឹងកើតដែលកើតលើទារកទើបនឹងកើតដែលម្តាយទទួលរងពីជំងឺទឹកនោមផ្អែមឬជំងឺទឹកនោមផ្អែមពេលមានគភ៌និងត្រូវបានសម្គាល់ដោយដំបៅនៃប្រព័ន្ធប៉ូលីស្យូសប្រព័ន្ធរំលាយអាហារនិងក្រពេញ endocrine ។
លេខកូដ ICD-10៖
| អាយស៊ីឌី -១០ | |
| លេខកូដ | ចំណងជើង |
| P70.0 | រោគសញ្ញាទារកទើបនឹងកើត |
| P70.1 | រោគសញ្ញាទារកទើបនឹងកើតពីម្តាយដែលមានជំងឺទឹកនោមផ្អែម |
កាលបរិច្ឆេទនៃការអភិវឌ្ឍ / ពិធីសារកែសំរួលៈ ឆ្នាំ ២០១៧ ។
អក្សរកាត់ដែលត្រូវបានប្រើនៅក្នុងពិធីសារ៖
| Ht | – | hematocrit |
| ម | – | ម៉ាញ៉េស្យូម |
| ឌី | – | ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ |
| ដ | – | ជំងឺទឹកនោមផ្អែម |
| ZVUR | – | ការថយចុះនៃការលូតលាស់របស់ពោះវៀន |
| ស៊ី។ អេស | – | លក្ខខណ្ឌមូលដ្ឋានទឹកអាស៊ីត |
| អាយឌីស៊ី | – | ចំណាត់ថ្នាក់អន្តរជាតិនៃជំងឺ |
| ការចាប់ខ្លួន | – | នាយកដ្ឋានរោគសាស្ត្រទារកទើបនឹងកើត |
| ORITN | – | អង្គភាពថែទាំដែលពឹងផ្អែកខ្លាំង |
| RDSN | – | ការថប់ដង្ហើមផ្លូវដង្ហើមទារក |
| សា | – | កាល់ស្យូម |
| អេសឌី | – | ជំងឺទឹកនោមផ្អែម |
| UGK | – | គ្លុយកូសឈាម |
| ការស្កេនអ៊ុលត្រាសោន | – | ការពិនិត្យអេកូ |
| ស៊ីអេសអេស | – | ប្រព័ន្ធសរសៃប្រសាទកណ្តាល |
| ECG | – | អេឡិចត្រូលីត |
| អេកូខេជី | – | អ៊ុលត្រាសោនៃបេះដូង |
អ្នកប្រើប្រាស់ពិធីសារ៖ neonatologist, គ្រូពេទ្យកុមារ, អ្នកឯកទេសខាងសម្ភព - រោគស្ត្រី។
ប្រភេទអ្នកជម្ងឺ៖ ទារកទើបនឹងកើត។
កំរិតភស្តុតាង៖
| ក | ការវិភាគមេតាដែលមានគុណភាពខ្ពស់ការពិនិត្យឡើងវិញជាប្រព័ន្ធនៃ RCTs ឬ RCT ខ្នាតធំដែលមានប្រូបាបទាប (++) នៃកំហុសជាប្រព័ន្ធដែលលទ្ធផលអាចត្រូវបានផ្សព្វផ្សាយដល់ប្រជាជនដែលត្រូវគ្នា។ |
| នៅ | ការពិនិត្យឡើងវិញជាប្រព័ន្ធដែលមានគុណភាពខ្ពស់ (++) នៃការសិក្សាអំពីក្រុមត្រួតពិនិត្យរឺករណីរឺការស្រាវជ្រាវរឺក្រុមត្រួតពិនិត្យដែលមានគុណភាពខ្ពស់ (++) ជាមួយនឹងហានិភ័យទាបនៃកំហុសជាប្រព័ន្ធរឺ RCT ជាមួយនឹងហានិភ័យទាបនៃប្រព័ន្ធដែលជាលទ្ធផលនៃការដែលអាចផ្សព្វផ្សាយដល់ប្រជាជនដែលត្រូវគ្នា។ ។ |
| ជាមួយ | ការសិក្សាជាក្រុមឬសិក្សាអំពីករណីឬការសិក្សាដែលគ្រប់គ្រងដោយគ្មានការចៃដន្យដោយមានហានិភ័យទាបនៃកំហុសឆ្គងជាប្រព័ន្ធ (+) លទ្ធផលដែលអាចត្រូវបានពង្រីកទៅចំនួនប្រជាជនដែលត្រូវគ្នាឬ RCTs ដែលមានហានិភ័យទាបឬទាបនៃកំហុសឆ្គងជាប្រព័ន្ធ (++ ឬ +) លទ្ធផលដែលមិនមាន អាចចែកចាយដោយផ្ទាល់ដល់ប្រជាជនដែលពាក់ព័ន្ធ។ |
| ឃ | ការពិពណ៌នាអំពីករណីស៊េរីឬការសិក្សាដែលមិនមានការគ្រប់គ្រងឬយោបល់អ្នកជំនាញ។ |
| ជីភីភី | ការអនុវត្តគ្លីនិកល្អបំផុត។ |
ចំណាត់ថ្នាក់
ស្មុគស្មាញរោគសញ្ញាមានពីរយ៉ាង៖
អំប្រ៊ីយ៉ុងទឹកនោមផ្អែម - ស្មុគស្មាញរោគសញ្ញារោគសញ្ញាមន្ទីរពិសោធន៍និងវិវឌ្ឍន៍ដែលកើតលើទារកទើបនឹងកើតពីម្តាយដែលទទួលរងពីជំងឺទឹកនោមផ្អែមឬទឹកនោមផ្អែមពេលមានគភ៌ហើយរួមបញ្ចូលទាំងរូបរាងលក្ខណៈមិនត្រឹមត្រូវ។
ទារកមានជំងឺទឹកនោមផ្អែម - រោគសញ្ញារោគសញ្ញាមន្ទីរពិសោធន៍និងមន្ទីរពិសោធន៍ដែលវិវឌ្ឍន៍ចំពោះទារកទើបនឹងកើតពីម្តាយដែលទទួលរងពីជំងឺទឹកនោមផ្អែមឬទឹកនោមផ្អែមពេលមានគភ៌និងមិនអមដោយការខូចទ្រង់ទ្រាយ។
មូលហេតុនៃជំងឺទឹកនោមផ្អែមក្នុងទារកទើបនឹងកើតគឺជំងឺទឹកនោមផ្អែមចំពោះម្តាយដែលមានផ្ទៃពោះ
វេជ្ជបណ្ឌិតធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមក្នុងអត្រា ០,៥% នៃស្ត្រីមានផ្ទៃពោះជាមធ្យម។ ការផ្លាស់ប្តូរជីវគីមីដែលជាលក្ខណៈធម្មតានៃជំងឺទឹកនោមផ្អែមដែលមិនអាស្រ័យនឹងអាំងស៊ុយលីន (ជំងឺទឹកនោមផ្អែមប្រភេទទី ២) ត្រូវបានរកឃើញនៅក្នុងស្ត្រីមានផ្ទៃពោះទី ១០ ។ នេះគឺជាអ្វីដែលគេហៅថាជំងឺទឹកនោមផ្អែមពេលមានគភ៌ដែលយូរ ៗ ទៅក្នុងពាក់កណ្តាលនៃស្ត្រីទាំងនេះវិវត្តទៅជាជំងឺទឹកនោមផ្អែម។
ស្ត្រីដែលទទួលរងពីជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីន (ជំងឺទឹកនោមផ្អែមប្រភេទទី ១) អំឡុងពេលមានផ្ទៃពោះអាចឆ្លងកាត់អំឡុងពេលមានជំងឺទឹកនោមផ្អែមនិង ketoacidosis ដែលអាចត្រូវបានជំនួសដោយការថយចុះជាតិស្ករក្នុងឈាមថយចុះ។
Ketoacidosis គឺជាការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតដែលបណ្តាលមកពីកង្វះអាំងស៊ុយលីន.
ប្រសិនបើអ្នកមិនបញ្ឈប់វាឱ្យទាន់ពេលវេលាទេបន្ទាប់មកជំងឺសន្លប់ទឹកនោមផ្អែម ketoacidotic មានការរីកចម្រើន។ លើសពីនេះទៀតក្នុងមួយភាគបីនៃស្ត្រីដែលមានជំងឺទឹកនោមផ្អែម, ការមានផ្ទៃពោះកើតឡើងជាមួយនឹងផលវិបាកជាពិសេសដូចជាជំងឺវិកលចរិក។ វាក៏ត្រូវបានគេហៅថា toxicosis យឺត។ ក្នុងករណីនេះការងាររបស់តម្រងនោមសរសៃឈាមនិងខួរក្បាលរបស់ម្តាយនាពេលអនាគតកាន់តែយ៉ាប់យ៉ឺន។ លក្ខណៈពិសេសគឺការរកឃើញជាតិប្រូតេអ៊ីនក្នុងការធ្វើតេស្តទឹកនោមនិងការកើនឡើងសម្ពាធឈាម។
រោគសញ្ញានៃជំងឺទឹកនោមផ្អែមក្នុងទារកទើបនឹងកើត
ទោះបីជាឱសថទំនើបមានឃ្លាំងផ្ទុកចំណេះដឹងយ៉ាងច្រើនក៏ដោយហើយវេជ្ជបណ្ឌិតបានទទួលបទពិសោធន៍ច្រើនជាងមុនហើយជារឿយៗប្រឈមនឹងភាពស្មុគស្មាញនិងភាពអាណាធិបតេយ្យនានាសូម្បីតែពេលកែទឹកនោមផ្អែមប្រភេទ ១ ចំពោះស្ត្រីមានផ្ទៃពោះកុមារប្រមាណ ៣០% កើតមកមានជំងឺទឹកនោមផ្អែម។
រោគទឹកនោមផ្អែមគឺជាជំងឺមួយដែលវិវត្តនៅក្នុងទារកដែលបណ្តាលមកពីជំងឺទឹកនោមផ្អែម (ឬជំងឺទឹកនោមផ្អែម) របស់ស្ត្រីមានផ្ទៃពោះ។ វានាំឱ្យមានការរំខានដល់លំពែងតំរងនោមនិងការផ្លាស់ប្តូរនាវានៃមីក្រូវ៉េវ។
ស្ថិតិប្រាប់យើងថាចំពោះស្ត្រីដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ អត្រានៃការស្លាប់របស់ទារកក្នុងកំឡុងពេលមានផ្ទៃពោះ (ចាប់ពីសប្តាហ៍ទី ២២ នៃការមានផ្ទៃពោះរហូតដល់ថ្ងៃទី ៧ បន្ទាប់ពីកំណើត) គឺខ្ពស់ជាងធម្មតា ៥ ដងហើយអត្រាមរណភាពរបស់កុមារមុនថ្ងៃទី ២៨ នៃជីវិត (ប្រសាទ) ច្រើនជាង ១៥ ដង។
កុមារដែលមានជំងឺទឹកនោមផ្អែមភាគច្រើនតែងតែទទួលរងនូវការថយចុះកម្តៅក្នុងខ្លួនរ៉ាំរ៉ៃហើយអំឡុងពេលសម្រាលកូនមានជំងឺហឺតធ្ងន់ធ្ងរឬមធ្យមឬជំងឺធ្លាក់ទឹកចិត្តផ្លូវដង្ហើម។ នៅពេលចាប់កំណើតទារកបែបនេះមានទំងន់ច្រើនទោះបីទារកចាប់កំណើតមិនគ្រប់ខែក៏ដោយទម្ងន់របស់វាអាចដូចគ្នានឹងទារកធម្មតាដែរ។
- លើសទម្ងន់ (ច្រើនជាង ៤ គីឡូក្រាម),
- ស្បែកមានពណ៌លាំពណ៌ក្រហម។
- ការឡើងកន្ទួលលើស្បែកក្នុងទំរង់នៃស្នាមអុជក្រហម
- ហើមជាលិការទន់និងស្បែក
- ហើមមុខ
- ពោះធំ, ដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជាលិកាខ្លាញ់ subcutaneous ដែលមានការរីកចម្រើនហួសហេតុ,
- ខ្លី, សមាមាត្រមិនស្មើគ្នាទៅនឹងប្រម៉ោយ, អវយវៈ,
- ពិបាកដកដង្ហើម
- ការកើនឡើងមាតិកានៃកោសិកាឈាមក្រហមក្នុងការធ្វើតេស្តឈាម
- កម្រិតអេម៉ូក្លូប៊ីនកើនឡើង
- កាត់បន្ថយជាតិស្ករ
- ជម្ងឺខាន់លឿង (ប្រូតេអ៊ីនស្បែកនិងភ្នែក) ។
វាគួរឱ្យកត់សម្គាល់ថាការបង្ហាញនេះមិនគួរច្រឡំជាមួយជម្ងឺខាន់លឿងសរីរវិទ្យាដែលបង្ហាញរាងដោយខ្លួនឯងនៅថ្ងៃទី 3-4 នៃជីវិតហើយឆ្លងកាត់ដោយឯករាជ្យនៅថ្ងៃទី 7-8 ។ ក្នុងករណីទារកមានជំងឺទឹកនោមផ្អែមជម្ងឺខាន់លឿងគឺជាសញ្ញានៃការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងថ្លើមហើយត្រូវការអន្តរាគមន៍និងការព្យាបាលវេជ្ជសាស្ត្រ។
ក្នុងរយៈពេលប៉ុន្មានម៉ោងដំបូងនៃជីវិតទារកទើបនឹងកើតជំងឺសរសៃប្រសាទដូចជា៖
- ថយចុះសម្លេងសាច់ដុំ
- ការគាបសង្កត់នៃការឆ្លុះបឺតជញ្ជក់,
- សកម្មភាពថយចុះត្រូវបានជំនួសយ៉ាងខ្លាំងដោយភាពរំភើបហួសហេតុ (ញាប់ញ័រខ្លាំងពេកគេងមិនលក់ការថប់បារម្ភ) ។
ការធ្វើរោគវិនិច្ឆ័យដំបូង
ស្ត្រីមានផ្ទៃពោះដែលមានជំងឺទឹកនោមផ្អែមត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមនៅពេលទារកកើតមក។ តម្រូវការជាមុនសម្រាប់បញ្ហានេះអាចជាប្រវត្តិវេជ្ជសាស្ត្ររបស់ម្តាយ (វត្តមាននៃកំណត់ត្រាជំងឺទឹកនោមផ្អែមឬស្ថានភាពទឹកនោមផ្អែមអំឡុងពេលមានផ្ទៃពោះ) ។
វិធីសាស្ត្រធ្វើរោគវិនិច្ឆ័យដ៏មានប្រសិទ្ធិភាពសម្រាប់ទារកក្នុងផ្ទៃនៃទឹកនោមផ្អែមគឺការធ្វើរោគវិនិច្ឆ័យអ៊ុលត្រាសោនដែលត្រូវបានអនុវត្តនៅក្នុងរយៈពេល ១០-១៤ សប្តាហ៍នៃការមានផ្ទៃពោះ។ អ៊ុលត្រាសោនអាចបង្ហាញសញ្ញាដែលជាមុននៃជំងឺនេះ៖
- ទំហំនៃទារកគឺធំជាងបទដ្ឋានសម្រាប់អាយុកាយវិការដែលបានផ្តល់ឱ្យ
- សមាមាត្រនៃរាងកាយត្រូវបានខូច, ថ្លើមនិង spleen ត្រូវបាន hypertrophied,
- ការកើនឡើងបរិមាណសារធាតុរាវ amniotic ។
ការព្យាបាលមុនពេលសម្រាលកូន
នៅពេលដែលវេជ្ជបណ្ឌិតទទួលបានការធ្វើតេស្តិ៍របស់ស្ត្រីនិងកូនដែលមិនទាន់កើតហើយអាចប្រៀបធៀបបានដោយមានទំនុកចិត្តក្នុងការធ្វើរោគវិនិច្ឆ័យរោគទឹកនោមផ្អែមការព្យាបាលគួរតែត្រូវបានចាប់ផ្តើមភ្លាមៗដែលនឹងជួយកាត់បន្ថយហានិភ័យនៃផលប៉ះពាល់ដែលបង្កគ្រោះថ្នាក់នៃជំងឺនេះលើកុមារ។
ពេញមួយរយៈពេលនៃការមានផ្ទៃពោះជាតិស្ករនិងសម្ពាធឈាមត្រូវបានត្រួតពិនិត្យ។ តាមវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិតការព្យាបាលអាំងស៊ុយលីនបន្ថែមអាចត្រូវបានចេញវេជ្ជបញ្ជា។ សារធាតុចិញ្ចឹមក្នុងអំឡុងពេលនេះគួរតែមានតុល្យភាពនិងមានវីតាមីនចាំបាច់ទាំងអស់សម្រាប់ម្តាយនិងកូនប្រសិនបើនេះមិនគ្រប់គ្រាន់ទេដូច្នេះវគ្គសិក្សាបន្ថែមនៃវីតាមីនអាចត្រូវបានចេញវេជ្ជបញ្ជា។ វាចាំបាច់ក្នុងការប្រកាន់ខ្ជាប់យ៉ាងតឹងរឹងទៅនឹងរបបអាហារជៀសវាងចំណីអាហារដែលមានជាតិខ្លាញ់ច្រើនពេកកំណត់កំរិតរបបអាហារប្រចាំថ្ងៃដល់ 3000 kcal ។ មិនយូរប៉ុន្មានមុនថ្ងៃខែឆ្នាំកំណើតដែលបានកំណត់វាមានតំលៃធ្វើឱ្យប្រសើរឡើងនូវរបបអាហារជាមួយនឹងកាបូអ៊ីដ្រាតរំលាយអាហារ។
នៅលើមូលដ្ឋាននៃការសង្កេតនិងអ៊ុលត្រាសោនវេជ្ជបណ្ឌិតកំណត់រយៈពេលល្អបំផុតនៃការសម្រាលកូន។ ប្រសិនបើការមានផ្ទៃពោះដំណើរការដោយគ្មានផលវិបាកបន្ទាប់មកពេលវេលាអំណោយផលបំផុតសម្រាប់ការសម្រាលកូនត្រូវបានគេចាត់ទុកថាមានផ្ទៃពោះ 37 សប្តាហ៍។ ប្រសិនបើមានការគំរាមកំហែងច្បាស់លាស់ចំពោះម្តាយដែលមានផ្ទៃពោះនិងទារកនោះកាលបរិច្ឆេទអាចត្រូវបានផ្លាស់ប្តូរ។
ចំពោះស្ត្រីក្នុងការងារ, គ្លីសេម៉ាត្រូវបានត្រួតពិនិត្យជាចាំបាច់។ កង្វះជាតិស្ករអាចបណ្តាលឱ្យមានការកន្ត្រាក់ខ្សោយដោយសារតែបរិមាណគ្លុយកូសច្រើនត្រូវបានចំណាយទៅលើការកន្ត្រាក់ស្បូន។ វានឹងពិបាកសម្រាប់ស្ត្រីក្នុងការសម្រាលកូនដោយសារតែខ្វះថាមពលអំឡុងពេលសម្រាលកូនឬបន្ទាប់ពីពួកគេការបាត់បង់ស្មារតីគឺអាចធ្វើទៅបានហើយក្នុងករណីពិបាកជាពិសេសធ្លាក់ខ្លួនឈឺសន្លប់បាត់ស្មារតី។
ប្រសិនបើស្ត្រីមានរោគសញ្ញានៃការថយចុះជាតិស្ករក្នុងឈាមនោះវាចាំបាច់ក្នុងការបញ្ឈប់ពួកគេដោយកាបូអ៊ីដ្រាតលឿន៖ វាត្រូវបានគេណែនាំឱ្យផឹកទឹកផ្អែមក្នុងសមាមាត្រនៃជាតិស្ករនិងទឹក ១ ស្លាបព្រាក្នុង ១០០ មីលីលីត្រប្រសិនបើស្ថានភាពមិនមានភាពប្រសើរឡើងបន្ទាប់មកដំណោះស្រាយគ្លុយកូស ៥ ភាគរយត្រូវបានគ្រប់គ្រងដោយចាក់បញ្ចូលតាមសរសៃឈាម (ជាមួយដំណក់ទឹក) ក្នុងបរិមាណ ៥០០ ។ មីលីលីត្រ ជាមួយនឹងការកន្ត្រាក់អ៊ីដ្រូកាបូនត្រូវបានគ្រប់គ្រងក្នុងបរិមាណពី 100 ទៅ 200 មីលីក្រាមក៏ដូចជា adrenaline (0,1%) មិនលើសពី 1 មីលីលីត្រ។
ឧបាយកលក្រោយឆ្លងទន្លេ
កន្លះម៉ោងក្រោយពេលកើតទារកត្រូវបានគេចាក់បញ្ចូលជាមួយដំណោះស្រាយគ្លុយកូស ៥ ភាគរយ។ នេះជួយការពារការវិវត្តនៃការចុះជាតិស្ករក្នុងឈាមនិងផលវិបាកដែលទាក់ទងនឹងវា។
ស្ត្រីខ្លាំងណាស់ក្នុងកម្លាំងពលកម្មបរិមាណអាំងស៊ុយលីនដែលត្រូវបានចាត់ចែងឱ្យនាងបន្ទាប់ពីសម្រាលកូនត្រូវបានកាត់បន្ថយដោយ 2-3 ដង។ នៅពេលកម្រិតគ្លុយកូសក្នុងឈាមធ្លាក់ចុះវាជួយការពារការថយចុះជាតិស្ករក្នុងឈាម។ នៅថ្ងៃទី 10 បន្ទាប់ពីកំណើត, ជម្ងឺក្រិនថ្លើមត្រឡប់ទៅតម្លៃទាំងនោះដែលជាលក្ខណៈរបស់ស្ត្រីមុនពេលមានផ្ទៃពោះ។
ផលវិបាកនៃជំងឺទឹកនោមផ្អែមដែលមិនត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញ
ផលវិបាកនិងផលវិបាកដែលកើតឡើងពីជំងឺទឹកនោមផ្អែមអាចមានភាពចម្រុះនិងអាចនាំឱ្យមានការផ្លាស់ប្តូរដែលមិនអាចត្រឡប់វិញបាននៅក្នុងរាងកាយទារកទើបនឹងកើតឬស្លាប់ឧទាហរណ៍៖
- ជំងឺទឹកនោមផ្អែមចំពោះទារកក្នុងផ្ទៃអាចវិវត្តទៅជាជំងឺទឹកនោមផ្អែមក្នុងទារកទើបនឹងកើតដែលគេហៅថាជំងឺទឹកនោមផ្អែមទារកទើបនឹងកើត។
- មាតិកាអុកស៊ីសែនទាបនៅក្នុងឈាមនិងជាលិការរបស់ទារកទើបនឹងកើត
- រោគសញ្ញាផ្លូវដង្ហើមរបស់ទារកទើបនឹងកើត,
- បន្ទាប់ពីកាត់ទងផ្ចិតរួចមកគ្លុយកូសរបស់ម្តាយឈប់ហូរចូលទៅក្នុងឈាមទារក (ការថយចុះជាតិស្ករក្នុងឈាម) ខណៈលំពែងនៅតែបន្តផលិតអាំងស៊ុយលីនសម្រាប់ដំណើរការគ្លុយកូសក្នុងបរិមាណមុន។ ស្ថានភាពនេះមានគ្រោះថ្នាក់ខ្លាំងណាស់ហើយអាចបណ្តាលឱ្យស្លាប់ទារកទើបនឹងកើត,
- ចំពោះទារកទើបនឹងកើត, ហានិភ័យនៃការរំលាយអាហាររ៉ែខ្សោយកើនឡើងដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងកង្វះម៉ាញេស្យូមនិងកាល់ស្យូមដែលនេះជះឥទ្ធិពលអវិជ្ជមានដល់មុខងារនៃប្រព័ន្ធសរសៃប្រសាទកណ្តាល។ បនា្ទាប់មកកុមារបែបនេះអាចទទួលរងពីជំងឺផ្លូវចិត្តនិងផ្លូវចិត្តនិងមានភាពយឺតយ៉ាវក្នុងការអភិវឌ្ឍន៍។
- ហានិភ័យនៃជំងឺខ្សោយបេះដូងស្រួចស្រាវ
- មានហានិភ័យនៃការតំរូវរបស់កុមារទៅនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ២
- ធាត់។
យោងតាមវេជ្ជបញ្ជាទាំងអស់របស់វេជ្ជបណ្ឌិតនិងការត្រួតពិនិត្យសុខភាពរបស់ពួកគេដោយយកចិត្តទុកដាក់ក្នុងពេលមានផ្ទៃពោះគ្រូពេទ្យផ្តល់ការព្យាករណ៍អំណោយផលសម្រាប់ទាំងស្ត្រីមានផ្ទៃពោះដែលមានជំងឺទឹកនោមផ្អែមនិងទារក។
អ្នកត្រូវតែចងចាំជានិច្ចថាសុខភាពនិងសុខភាពរបស់កូនអ្នកមានតម្លៃមិនអាចកាត់ថ្លៃបានហើយស្ថានភាពគ្មានសង្ឃឹមក៏មិនមានដែរ។ ហើយប្រសិនបើអ្នកសំរេចចិត្តក្លាយជាម្តាយបន្ទាប់មកអ្នកត្រូវធ្វើតាមអនុសាសន៍របស់វេជ្ជបណ្ឌិត។ ហើយបន្ទាប់មកអ្នកនិងកូនរបស់អ្នកនឹងមានសុខភាពល្អ!
ទារកក្នុងផ្ទៃសម្រាប់ជំងឺទឹកនោមផ្អែមពេលមានគភ៌
 ទំរង់កាយវិការនៃជំងឺនេះវិវត្តនៅក្នុងស្ត្រីមានផ្ទៃពោះជាច្រើនហើយត្រូវបានសម្គាល់ដោយការផ្លាស់ប្តូរប៉ារ៉ាម៉ែត្រជីវគីមីធម្មតាសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ទំរង់កាយវិការនៃជំងឺនេះវិវត្តនៅក្នុងស្ត្រីមានផ្ទៃពោះជាច្រើនហើយត្រូវបានសម្គាល់ដោយការផ្លាស់ប្តូរប៉ារ៉ាម៉ែត្រជីវគីមីធម្មតាសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ការធ្វើរោគវិនិច្ឆ័យដំបូងនៃដំណើរការរោគសាស្ត្រជួយការពារផលវិបាកដ៏ច្រើនរួមទាំងការមានគភ៌ដែលជារោគសាស្ត្ររបស់ទារកដែលកើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជាតិគ្លុយកូសខ្ពស់ដែលមាននៅក្នុងឈាមរបស់ស្ត្រីមានផ្ទៃពោះ។
ផលវិបាកជារឿយៗត្រូវបានអមដោយការចុះខ្សោយមុខងារតម្រងនោមលំពែងក៏ដូចជាគម្លាតនៅក្នុងប្រព័ន្ធសរសៃឈាមរបស់កុមារ។ ទោះបីជាទទួលបានជោគជ័យនៃថ្នាំទំនើបក្នុងការព្យាបាលជំងឺជាច្រើនក៏ដោយក៏មិនអាចរារាំងទាំងស្រុងពីកំណើតរបស់កុមារដែលមានផលវិបាកបែបនេះបានទេ។
លទ្ធផលនៃការមានផ្ទៃពោះអាស្រ័យលើកត្តាជាច្រើន៖
- ប្រភេទនៃជំងឺទឹកនោមផ្អែម
- វគ្គនៃជំងឺនេះក៏ដូចជាសំណងរបស់វា
- វត្តមាននៃរោគវិកលចរិករោគ polyhydramnios និងផលវិបាកផ្សេងទៀត
- ភ្នាក់ងារព្យាបាលដែលត្រូវបានប្រើដើម្បីធ្វើឱ្យគ្លីសេម៉ាមានលក្ខណៈធម្មតា។
គភ៌របស់ទារកច្រើនតែដើរតួជាឧបសគ្គដល់កំណើតធម្មជាតិរបស់ទារកនិងជាមូលដ្ឋានសម្រាប់ផ្នែកវះកាត់។
ព័ត៌មានទូទៅ
ទារកមានជំងឺទឹកនោមផ្អែម (ឌីអេហ្វអេ) ប៉ះពាល់ដល់ទារកទើបនឹងកើតពីម្តាយដែលទឹកនោមផ្អែមពិបាកកែខ្លួនអំឡុងពេលមានផ្ទៃពោះ។ ភាពមិនប្រក្រតីនៃការលូតលាស់ពោះវៀនត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងឥទ្ធិពលលើទារកក្នុងផ្ទៃរបស់ម្តាយដែលមានជាតិស្ករក្នុងឈាមខ្ពស់។ ទោះបីជាមានលទ្ធភាពនៃថ្នាំទំនើបក៏ដោយក៏ស្ត្រីមានផ្ទៃពោះមួយភាគបីដែលមានជំងឺទឹកនោមផ្អែមមានកូនដែលមានរោគសញ្ញានៃជំងឺទឹកនោមផ្អែម។ ភាពញឹកញាប់នៃឌីអេហ្វអេសនៅក្នុងប្រព័ន្ធសរសៃប្រសាទគឺ ៣-៥-៨% ។ លើសពីនេះទៅទៀតទារកជិត ២ ភាគរយមានរោគសាស្ត្រមិនត្រូវគ្នានឹងជីវិត។ នៅក្នុងអក្សរសិល្ប៍អ្នកអាចរកឃើញភាពស្រដៀងគ្នាសម្រាប់ជំងឺទឹកនោមផ្អែមក្នុងទារក: "រោគសញ្ញានៃទារកទើបនឹងកើតពីម្តាយដែលមានជំងឺទឹកនោមផ្អែមពេលមានគភ៌" ឬ "រោគសញ្ញានៃទារកពីម្តាយដែលទទួលរងពីជំងឺទឹកនោមផ្អែម"

ជំងឺទឹកនោមផ្អែមរបស់ទារកក្នុងផ្ទៃមានការវិវត្តប្រសិនបើកម្រិតជាតិស្កររបស់ស្ត្រីមានផ្ទៃពោះមានស្ថេរភាពខ្ពស់ជាង ៥.៥ ម។ ល / លី។ ហានិភ័យនៃការបង្កើត DF អាស្រ័យលើភាពធ្ងន់ធ្ងរនិងកំរិតនៃសំណងជំងឺទឹកនោមផ្អែមចំពោះម្តាយ។ ភាគច្រើនវគ្គសិក្សាដែលមិនត្រូវបានអនុវត្តត្រូវបានអមដោយជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីន (ប្រភេទទី ១) ដែលមិនសូវកើតមានជំងឺទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីន (ប្រភេទទី ២) ។ ក្នុងករណីខ្លះឌីអេហ្វអេរីកចម្រើនប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺទឹកនោមផ្អែមបណ្តោះអាសន្នរបស់ស្ត្រីមានផ្ទៃពោះ (ជំងឺទឹកនោមផ្អែមពេលមានគភ៌) ។
ប្រសិនបើជំងឺទឹកនោមផ្អែមពីរប្រភេទដំបូងគឺជាជំងឺរ៉ាំរ៉ៃដែលកើតឡើងដោយមិនគិតពីការមានផ្ទៃពោះនោះជំងឺទឹកនោមផ្អែមពេលមានគភ៌នឹងលេចចេញជារូបរាងបន្ទាប់ពីការមានគភ៌សប្តាហ៍ទី ២០ ។ លទ្ធភាពនៃ DF កើនឡើងចំពោះកុមារដែលម្តាយមានកត្តាហានិភ័យ៖
គ្រោងការណ៍ដែលត្រូវបានជ្រើសរើសយ៉ាងត្រឹមត្រូវនៃថ្នាំបញ្ចុះជាតិស្ករក៏ដើរតួនាទីផងដែរ។ លើសពីនេះទៅទៀតវាមានសារៈសំខាន់មិនត្រឹមតែកំរិតប្រើប៉ុណ្ណោះទេប៉ុន្តែវាក៏ជាការគ្រប់គ្រងនៃការលេបថ្នាំដោយស្ត្រីផងដែរការកែគ្រោងការណ៍ឱ្យបានទាន់ពេលវេលាអាស្រ័យលើដំណើរនៃការមានផ្ទៃពោះរបបអាហារនិងការប្រកាន់ខ្ជាប់នូវការព្យាបាល។
បេះដូងនៃទារកក្នុងទឹកនោមផ្អែមគឺជាអតុល្យភាពនៃប្រព័ន្ធស្បូន - ទារក។ ល្បាក់នៃប្រតិកម្មអ័រម៉ូនត្រូវបានបង្កើតឡើងដែលមានឥទ្ធិពលខាងរោគសាស្ត្រទៅលើការលូតលាស់និងការអភិវឌ្ឍរបស់ទារកដែលមិនទាន់កើត។ ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃ hyperglycemia របស់ម្តាយ, គ្លុយកូសត្រូវបានបញ្ជូនទៅទារកក្នុងបរិមាណមួយដែលលើសពីតម្រូវការរបស់វា។ ដោយសារអាំងស៊ុយលីនមិនឆ្លងកាត់សុកនោះលំពែងរបស់ទារកចាប់ផ្តើមផលិតអ័រម៉ូនដោយខ្លួនឯង។ hyperinsulinism នៃទារករំញោច hyperplasia ជាលិកា។
ជាលទ្ធផលម៉ាក្រូកូមៀ (ទំហំធំរបស់ទារក) កើតឡើងជាមួយនឹងការដាក់ខ្លាញ់មិនស្មើគ្នាការកើនឡើងនៃបេះដូងថ្លើមនិងក្រពេញក្រពេញ។ ប៉ុន្តែសកម្មភាពរបស់សរីរាង្គទាំងនេះនៅក្នុងទារកមានកំរិតទាបដោយសារមុខងារមិនមានមុខងារ។ នោះគឺការរីកចម្រើននៃប្រព័ន្ធរាងកាយមុនការអភិវឌ្ឍមុខងាររបស់ពួកគេ។ អត្រាកំណើនខ្ពស់ទាមទារការប្រើប្រាស់អុកស៊ីសែនជាលិកាកាន់តែច្រើន។ នេះជារបៀបដែលកង្វះអុកស៊ីសែនរ៉ាំរ៉ៃកើតឡើង។
hyperinsulinism រារាំងភាពចាស់ទុំនៃប្រព័ន្ធសរសៃប្រសាទកណ្តាលនិងសួត។ ដូច្នេះចាប់ពីថ្ងៃដំបូងនៃជីវិតទារកវិវឌ្ឍន៍ផ្លូវដង្ហើមនិងប្រព័ន្ធសរសៃប្រសាទ។ ប្រសិនបើការទទួលទានជាតិគ្លុយកូសច្រើនហួសប្រមាណកើតឡើងនៅត្រីមាសទី 1 នៃការមានផ្ទៃពោះបន្ទាប់មកការធ្វើទ្រង់ទ្រាយមិនត្រឹមត្រូវរបស់ទារកបង្កើតឡើងក្រោមឥទ្ធិពលនៃជំងឺហឺត។
រោគសញ្ញានៃរោគសាស្ត្រ
 កុមារដែលមានជំងឺទឹកនោមផ្អែមច្រើនតែជួបប្រទះនឹងការថយចុះកម្តៅក្នុងស្បូន។
កុមារដែលមានជំងឺទឹកនោមផ្អែមច្រើនតែជួបប្រទះនឹងការថយចុះកម្តៅក្នុងស្បូន។
នៅពេលសម្រាលកូនពួកគេអាចនឹងមានជំងឺធ្លាក់ទឹកចិត្តផ្លូវដង្ហើមឬដកដង្ហើម។
លក្ខណៈពិសេសប្លែករបស់កុមារបែបនេះត្រូវបានគេចាត់ទុកថាលើសទម្ងន់។ តម្លៃរបស់វានៅក្នុងទារកដែលមិនគ្រប់ខែអនុវត្តមិនខុសគ្នាពីទម្ងន់របស់កុមារដែលកើតមកទាន់ពេលទេ។
ក្នុងកំឡុងពេលមួយម៉ោងដំបូងចាប់ពីពេលចាប់កំណើត, ភាពមិនប្រក្រតីដូចខាងក្រោមអាចត្រូវបានគេសង្កេតឃើញនៅក្នុងកុមារ:
- ថយចុះសម្លេងសាច់ដុំ
- ការគាបសង្កត់នៃការឆ្លុះបឺតជញ្ជក់,
- ជម្មើសជំនួសនៃសកម្មភាពថយចុះជាមួយនឹងរយៈពេលនៃការផ្ចង់អារម្មណ៍ខ្លាំង។
- macrosomia - កុមារកើតពីម្តាយដែលមានជំងឺទឹកនោមផ្អែមមានទម្ងន់លើសពី ៤ គីឡូក្រាម
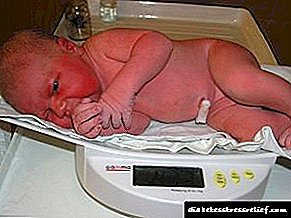
- ហើមស្បែកនិងជាលិការទន់
- ទំហំមិនស្មើគ្នាដែលត្រូវបានសម្តែងនៅក្នុងការបង្កើនបរិមាណពោះនៃទំហំក្បាល (ប្រហែល ២ សប្តាហ៍) ជើងខ្លីនិងដៃ។
- វត្តមាននៃទ្រង់ទ្រាយមិនត្រឹមត្រូវ
- ការប្រមូលផ្តុំជាតិខ្លាញ់លើស
- ហានិភ័យខ្ពស់នៃការស្លាប់របស់ទារក (គភ៌)
- ការពន្យាពេលនៃការវិវឌ្ឍន៍ដែលបង្ហាញនៅក្នុងស្បូន
- ជំងឺដង្ហើម
- ថយចុះសកម្មភាព
- ការកាត់បន្ថយពេលវេលាចែកចាយ
- ការកើនឡើងនូវទំហំថ្លើមក្រពេញក្រពេញនិងតម្រងនោម
- លើសទំហំរង្វង់ស្មាដែលធំជាងទំហំក្បាលដែលច្រើនតែបណ្តាលឱ្យរងរបួសក្រោយឆ្លងទន្លេ។
- ជម្ងឺខាន់លឿង - វាមិនត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងលក្ខណៈសរីរវិទ្យារបស់ទារកនិងមិនហុចកំឡុងសប្តាហ៍ដំបូងនៃជីវិត។ ជំងឺខាន់លឿងដែលវិវឌ្ឍន៍ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការមានគភ៌មានរោគសញ្ញាដំណើរការរោគសាស្ត្រកើតឡើងនៅក្នុងថ្លើមហើយត្រូវការការព្យាបាលដោយប្រើថ្នាំចាំបាច់។
រោគសាស្ត្រនៃផលវិបាកទាំងនេះគឺជាស្ថានភាពថយចុះជាតិស្ករក្នុងឈាមនិង hyperglycemic ញឹកញាប់នៃស្ត្រីមានផ្ទៃពោះដែលកើតឡើងនៅក្នុងខែដំបូងនៃរយៈពេលនៃការមានផ្ទៃពោះ។
ផលវិបាកនិងការព្យាករណ៍នៃរោគសាស្ត្រដែលមិនបានធ្វើរោគវិនិច្ឆ័យ
ជំងឺវង្វេងនៅក្នុងទារកទើបនឹងកើតមានច្រើនអាចបណ្តាលឱ្យមានផលវិបាកដែលមិនអាចត្រឡប់វិញបានសូម្បីតែស្លាប់។
ផលវិបាកចម្បងដែលអាចវិវត្តនៅក្នុងកុមារ៖
- ទឹកនោមផ្អែមទារក
- កង្វះអុកស៊ីសែននៅក្នុងជាលិកានិងឈាម
- ការបង្ហាញរោគសញ្ញានៃការដកដង្ហើម (ការបរាជ័យផ្លូវដង្ហើម),
- ការថយចុះជាតិស្ករក្នុងឈាម - ក្នុងករណីដែលមិនមានវិធានការទាន់ពេលវេលាដើម្បីបញ្ឈប់រោគសញ្ញារបស់វានៅក្នុងទារកទើបនឹងកើត, ការស្លាប់អាចនឹងកើតឡើង,
- រំលោភនៅក្នុងដំណើរការនៃការរំលាយអាហាររ៉ែដោយសារតែកង្វះជាតិកាល់ស្យូមនិងម៉ាញ៉េស្យូមដែលអាចបង្កឱ្យមានការពន្យារពេលនៃការអភិវឌ្ឍន៍។
- ជំងឺខ្សោយបេះដូង
- មានការរៀបចំឡើងវិញសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ២
- ធាត់
- polycythemia (ការកើនឡើងនៃកោសិកាឈាមក្រហម) ។
ឯកសារវីដេអូស្តីពីជំងឺទឹកនោមផ្អែមពេលមានគភ៌ចំពោះស្ត្រីមានផ្ទៃពោះនិងការណែនាំសម្រាប់ការការពារ៖
វាជាការសំខាន់ណាស់ដែលត្រូវយល់ថាដើម្បីការពារផលវិបាកនៃការមានគភ៌ក៏ដូចជាផ្តល់ឱ្យកុមារនូវជំនួយចាំបាច់ស្ត្រីមានផ្ទៃពោះដែលមានជំងឺទឹកនោមផ្អែមពេលមានគភ៌ចាំបាច់ត្រូវសង្កេតនិងផ្តល់កំណើតនៅក្នុងស្ថាប័នវេជ្ជសាស្ត្រជំនាញ។
ប្រសិនបើទារកបានកើតមកដោយមិនមានបញ្ហាមិនត្រឹមត្រូវពីកំណើតបន្ទាប់មកការព្យាករណ៍នៃវគ្គនៃការមានគភ៌អាចមានលក្ខណៈវិជ្ជមាន។ នៅចុងបញ្ចប់នៃអាយុ ៣ ខែទារកជាធម្មតាងើបឡើងវិញពេញលេញ។ ហានិភ័យនៃជំងឺទឹកនោមផ្អែមចំពោះកុមារទាំងនេះគឺតិចតួចបំផុតប៉ុន្តែមានប្រូបាបខ្ពស់ក្នុងការវិវត្តទៅជាជំងឺធាត់និងការខូចខាតដល់ប្រព័ន្ធសរសៃប្រសាទនាពេលអនាគត។
ការបំពេញរាល់ស្ត្រីមានផ្ទៃពោះអនុសាសន៍ទាំងអស់របស់វេជ្ជបណ្ឌិតនិងការគ្រប់គ្រងស្ថានភាពរបស់នាងឱ្យបានម៉ត់ចត់ក្នុងពេលសម្រាលកូនអនុញ្ញាតឱ្យយើងព្យាករណ៍ពីលទ្ធផលអំណោយផលសម្រាប់ទាំងម្តាយដែលមានផ្ទៃពោះនិងកូន។
វិធីព្យាបាល
ប្រសិនបើស្ត្រីមានផ្ទៃពោះទទួលរងពីជំងឺទឹកនោមផ្អែមឬមានធាតុផ្សំទៅនឹងវា (ដែលគេហៅថាជំងឺទឹកនោមផ្អែម) នោះកុមារទំនងជាទទួលការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម។ អនុសាសន៍គ្លីនិកមានគោលបំណងជំរុញសរីរាង្គនិងប្រព័ន្ធរបស់ទារកទើបនឹងកើតដែលរងផលប៉ះពាល់ក្នុងកំឡុងពេលអភិវឌ្ឍទារក។ ចាប់តាំងពីកម្រិតជាតិស្ករក្នុងឈាមថយចុះទារកត្រូវបានចាក់បញ្ចូលជាតិគ្លុយកូសក្នុងរយៈពេលពីរម៉ោងដំបូងនៃជីវិតហើយអនុវត្តទៅសុដន់របស់ម្តាយរៀងរាល់ ២ ម៉ោងម្តងដើម្បីបំពេញបន្ថែមសារធាតុចិញ្ចឹមនិងសារធាតុ immunomodulating ។ ការបំពេញបន្ថែមកម្រិតជាតិគ្លុយកូសនៅក្នុងឈាមរបស់ទារកទើបនឹងកើតគឺចាំបាច់ព្រោះគាត់មិនអាចទទួលបានតាមរយៈឈាមរបស់ម្តាយទៀតទេ។ សន្លប់ជាតិស្ករក្នុងឈាមនិងការស្លាប់របស់ទារកអាចកើតឡើង។ វាជាកាតព្វកិច្ចដើម្បីអនុវត្តការរំញោចផ្លូវដង្ហើមដោយណែនាំការត្រៀមលក្ខណៈពិសេសនិងភ្ជាប់ទារកទើបនឹងកើតទៅនឹងប្រព័ន្ធខ្យល់សួត។ ការមានគភ៌ទឹកនោមផ្អែមគឺមានគ្រោះថ្នាក់ដោយសារតែបរិមាណប៉ូតាស្យូមនិងម៉ាញ៉េស្យូមមិនគ្រប់គ្រាន់ពាក់ព័ន្ធនឹងមុខងារសរសៃប្រសាទដូច្នេះថ្នាំដែលមានមីក្រូរីសទាំងនេះត្រូវបានគ្រប់គ្រងចំពោះទារកទើបនឹងកើត។ ប្រសិនបើកុមារមានពណ៌លឿងបន្ទាប់មកគាត់ត្រូវបានគេដាក់ក្នុងកាបូបជាមួយកាំរស្មីអ៊ុលត្រាវីយូបិទភ្នែកដោយបង់រុំស្រអាប់ពិសេស។

ផលវិបាកជំងឺ
ទោះបីជាមានសកម្មភាពដែលកំពុងបន្តក៏ដោយការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមចំពោះទារកទើបនឹងកើតមានផលវិបាកដែលមិនអាចទាយទុកជាមុនបាន។ ប្រហែលជាកុមារកំពុងមានស្ថេរភាពបន្តិចម្តង ៗ សរីរាង្គនិងប្រព័ន្ធទាំងអស់នឹងចាប់ផ្តើមដំណើរការក្នុងជួរធម្មតាហើយទារកនឹងអភិវឌ្ឍនិងលូតលាស់ល្អ។ ប៉ុន្តែមានករណីជាច្រើននៅពេលដែលវិធានការទាំងអស់របស់វេជ្ជបណ្ឌិតបន្ទាប់ពីកំណើតទារកបែបនេះមិននាំឱ្យមានលទ្ធផលវិជ្ជមានទេហើយកុមារនោះបានស្លាប់។ ប៉ុន្តែក្នុងករណីភាគច្រើនកុមារដែលមានជំងឺទឹកនោមផ្អែមមានការវិវត្តទៅជាផលវិបាកដូចខាងក្រោមៈ
- រោគសញ្ញាផ្លូវដង្ហើមរបស់ទារកទើបនឹងកើត - ការរំលោភលើមុខងារផ្លូវដង្ហើមដែលមាន hypoxia នៃជាលិកានិងសរីរាង្គ។
- ជំងឺទឹកនោមផ្អែមទារកទើបនឹងកើត,
- ជំងឺខ្សោយបេះដូងស្រួចស្រាវដែលជាលទ្ធផលនៃការថយចុះកម្តៅនិង / ឬការថយចុះជាតិស្ករក្នុងឈាម។
ប្រសិនបើមិនចាត់វិធានការទាន់ពេលវេលាដើម្បីធ្វើឱ្យស្ថានភាពទារកទើបនឹងកើតមានជំងឺទឹកនោមផ្អែមមានគភ៌នោះកុមារអាចមានអារម្មណ៍កាន់តែអាក្រក់និងវិវឌ្ឍន៍រោគសាស្ត្រដែលអាចនាំឱ្យមានពិការភាពនិងស្លាប់។

ការការពារជំងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែមអាចវិវត្តនៅក្នុងស្ត្រីដែលមានផែនការមានផ្ទៃពោះដោយមិនគិតពីស្ថានភាពសុខភាពរបស់នាងទេព្រោះនេះគឺជាជំងឺដែលមិនងាយនឹងមានអារម្មណ៍តាំងពីយូរមកហើយ។ ប៉ុន្តែការមានផ្ទៃពោះត្រូវតែទៅជិតដោយមានទំនួលខុសត្រូវហើយគ្រោងនឹងក្លាយជាម្តាយស្ត្រីគួរតែទៅជួបគ្រូពេទ្យហើយឆ្លងកាត់ការធ្វើរោគវិនិច្ឆ័យ។ ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមឬជំងឺទឹកនោមផ្អែមមិនមែនជាហេតុផលដើម្បីបោះបង់ភាពជាម្តាយនោះទេ។ វាចាំបាច់ក្នុងការចាត់វិធានការជាមុនដែលអាចធ្វើឱ្យកម្រិតជាតិស្ករក្នុងឈាមថយចុះដល់តម្លៃដែលអាចទទួលយកបានហើយរក្សាវានៅទូទាំងមានផ្ទៃពោះ។ នេះត្រូវធ្វើដើម្បីការពារកុមារពីបញ្ហាសុខភាពធ្ងន់ធ្ងរដូចជាការមានគភ៌ទឹកនោមផ្អែម។
អនុសាសន៍របស់វេជ្ជបណ្ឌិតដែលនឹងដឹកនាំការមានផ្ទៃពោះគួរតែត្រូវបានអង្កេតយ៉ាងតឹងរ៉ឹង។ កាលវិភាគនៃការទៅមើលគ្លីនិកមុនសម្រាលកូនការធ្វើតេស្តឈាមនិងទឹកនោមជាប្រចាំអ៊ុលត្រាសោននឹងអនុញ្ញាតឱ្យអ្នកកំណត់ឱ្យបានទាន់ពេលវេលានូវភាពមិនប្រក្រតីដែលកើតមានក្នុងការវិវត្តនៃពោះវៀនរបស់ទារកនិងចាត់វិធានការដើម្បីធ្វើឱ្យមានស្ថេរភាពដល់ទារកនាពេលអនាគត។ ស្ត្រីម្នាក់ដែលទទួលរងពីជាតិស្ករក្នុងឈាមខ្ពស់គួរតែដឹងថាថ្នាំដែលបន្ទាបវានៅក្នុងខ្លួនរបស់ម្តាយមិនជ្រាបចូលទៅក្នុងរបាំងទារកចូលក្នុងខ្លួនទារកដែលមានន័យថាសូចនាករនេះគួរតែត្រូវបានរក្សាជាប្រចាំជាមួយនឹងថ្នាំនិងរបបអាហារ។

ម្តាយនិងកូនរួមគ្នាប្រឆាំងនឹងជំងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែមអំប្រ៊ីយ៉ុងគឺជាជំងឺមួយដែលវិវត្តក្នុងកំឡុងពេលនៃការលូតលាស់ពោះវៀនរបស់ទារកហើយពឹងផ្អែកលើរាងកាយរបស់ម្តាយដោយផ្ទាល់។ នោះហើយជាមូលហេតុដែលស្ត្រីគួរតែទទួលខុសត្រូវចំពោះសុខភាពរបស់នាងដោយគ្រាន់តែគិតអំពីការក្លាយជាម្តាយ។ អ្នកមិនគួរពឹងផ្អែកលើឱកាសដោយមានផែនការផ្តល់ជីវិតដល់បុរសតូចទេគាត់គួរតែមានសុខភាពល្អតាមដែលអាចធ្វើទៅបានព្រោះគ្រោះថ្នាក់ច្រើនពេកកំពុងរង់ចាំជីវិតដែលមិនទាន់ពេញវ័យបន្ថែមលើសុខភាពម្តាយមិនល្អ។ ការពិនិត្យឱ្យបានទាន់ពេលវេលាវិធានការប្រកបដោយគុណភាពដើម្បីកាត់បន្ថយការគំរាមកំហែងដល់សុខុមាលភាពរបស់ទារកនឹងអនុញ្ញាតឱ្យស្ត្រីមានផ្ទៃពោះនិងផ្តល់កំណើតឱ្យកូនដែលមានសុខភាពល្អ។ ការសង្កេតបង្ហាញថាទារកទើបនឹងកើតដែលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមជាមួយនឹងការព្យាបាលនិងការថែទាំប្រកបដោយការប្រុងប្រយ័ត្ននិងមានអាយុត្រឹម ២-៣ ខែស្ទើរតែអាចយកឈ្នះបញ្ហាដែលមានស្រាប់។ មែនហើយរោគសញ្ញាមួយចំនួននៃជំងឺនេះនឹងនៅតែមានប៉ុន្តែជាទូទៅកុមារនឹងអាចដឹកនាំជីវិតបានពេញលេញ។
វិធានការរបស់ព្រះយេស៊ូ
ប្រសិនបើកុមារដែលមានឌីអេហ្វអេហ្វបានកើតមកក្នុងស្ថានភាពនៃការស្ទះដង្ហើមការផ្តល់អត្ថប្រយោជន៍ដល់ជនរងគ្រោះជាដំបូង។ អនាម័យនៃបំពង់កបំពង់កច្រមុះបំពង់ខ្យល់ខ្យល់ជំនួយជាមួយកាបូបនិងម៉ាសហើយការផ្គត់ផ្គង់អុកស៊ីសែនត្រូវបានអនុវត្ត។ ប្រសិនបើស្ថានភាពរបស់ទារកមិនមានភាពប្រសើរឡើងនោះការធ្វើចលនាត្រគាកនិងខ្យល់នៃមេកានិចនៃសួតត្រូវបានអនុវត្ត។ ប្រសិនបើ bradycardia កើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការស្ទះដង្ហើមការម៉ាស្សាបេះដូងដោយប្រយោលត្រូវបានចាប់ផ្តើមដំណោះស្រាយ adrenaline ត្រូវបានគ្រប់គ្រងតាមសរសៃឈាម។
ទារកទើបនឹងកើតដែលមានគស្ញទារកមានជំងឺទឹកនោមផ្អែមគឺមានមុខងារមិនគ្រប់អាយុដូច្នេះនៅពេលថែទាំពួកគេត្រូវបានណែនាំដោយគោលការណ៍នៃការបំបៅទារកមិនគ្រប់ខែ៖
- ផ្ទេរទៅវួដ / ផ្នែករោគសាស្ត្រនៃទារកទើបនឹងកើត
- ការការពារការថយចុះកម្តៅ (ប្រដាប់ភ្ញាស់តារាងកម្តៅ)
- ការផ្តល់ចំណីដោយវិធីជំនួស (ពីដបតាមរយៈបំពង់ក្រពះ) ។ សម្រាប់ការបំបៅទឹកដោះគោរបស់ម្តាយត្រូវបានគេប្រើក្នុងករណីដែលមិនមានល្បាយទឹកដោះគោ។
ការព្យាបាលដោយរោគសញ្ញា
ការព្យាបាលជម្ងឺទឹកនោមផ្អែមគឺជារោគសញ្ញា។ ដោយសាររោគសញ្ញាមានលក្ខណៈប្រែប្រួលខ្លាំងរបបព្យាបាលគឺមានលក្ខណៈបុគ្គល។ បញ្ហាចំបងរបស់កុមារដែលមានជំងឺទឹកនោមផ្អែមគឺការថយចុះជាតិស្ករក្នុងឈាម។ សម្រាប់ការកែតម្រូវរបស់វាដំណោះស្រាយគ្លុយកូសត្រូវបានប្រើ - 10% ឬ 12,5% ។ គ្លុយកូសត្រូវបានគ្រប់គ្រងយន្តហោះប្រតិកម្មនិងនៅក្នុងសំណុំបែបបទនៃការ infusion វែងមួយ។ ប្រសិនបើរបបនៃការព្យាបាលនេះមិនមានប្រសិទ្ធភាពនោះអាំងស៊ុយលីនអាំងស៊ុយលីន (គ្លីកហ្គ័រអ៊ីដ្រូកតាសូន) ត្រូវបានភ្ជាប់។
ការកែតម្រូវជាតិស្ករក្នុងឈាមថយចុះត្រូវបានអនុវត្តក្រោមការឃ្លាំមើលថេរនៃជាតិស្ករក្នុងឈាម។ វាចាំបាច់ក្នុងការថែរក្សាវាឱ្យលើសពី 2,6 មិល្លីលីត្រ / អិល។ ក្នុងករណីមានការរំលោភលើកំហាប់អេឡិចត្រូលីតក្នុងឈាមដំណោះស្រាយនៃជាតិកាល់ស្យូម gluconate ១០% និងស៊ុលម៉ាញ៉េស្យូម ២៥% ត្រូវបានគ្រប់គ្រងដោយចាក់បញ្ចូលតាមសរសៃឈាម។
ដោយប្រើថ្នាំ Polycythemia ការព្យាបាលដោយប្រើថ្នាំបញ្ចុះឬការបញ្ចូលឈាមជំនួសដោយផ្នែកត្រូវបានអនុវត្ត។ ជម្ងឺខាន់លឿងត្រូវបានព្យាបាលដោយចង្កៀងថតរូប។ ភាពតានតឹងផ្លូវដង្ហើមអាស្រ័យលើភាពធ្ងន់ធ្ងរតម្រូវឱ្យមានការព្យាបាលដោយអុកស៊ីសែនឬខ្យល់ចេញចូល។ ជាមួយនឹងជំងឺបេះដូងបេះដូង, ជំងឺខ្សោយបេះដូង, glycosides បេះដូង, ថ្នាំ beta-blockers ត្រូវបានប្រើ។ ថ្នាំសណ្តែកត្រូវបានប្រើដើម្បីបញ្ឈប់ការប្រកាច់។
ការព្យាបាលវះកាត់ត្រូវបានប្រើដើម្បីកែការខូចទ្រង់ទ្រាយពីកំណើត។ ផ្អែកលើប្រភេទនៃភាពមិនធម្មតានិងស្ថានភាពរបស់កុមារអន្តរាគមន៍ត្រូវបានអនុវត្តជាបន្ទាន់ឬតាមផែនការ។ ភាគច្រើនប្រតិបត្ដិការត្រូវបានអនុវត្តសម្រាប់ពិការភាពបេះដូង។
ការព្យាករណ៍និងការការពារ
ការព្យាករណ៍ចំពោះកុមារដែលមានជំងឺទឹកនោមផ្អែមដែលមិនមានជំងឺមិនត្រឹមត្រូវពីកំណើតគឺតែងតែអំណោយផល។ រហូតដល់ខែទី 4 នៃជីវិតសញ្ញានៃឌីអេហ្វអេរលាយបាត់ដោយគ្មានផលវិបាក។ ទោះជាយ៉ាងណាក៏ដោយកុមារនៅតែមានហានិភ័យនៃការវិវត្តទៅជាបញ្ហានៃការរំលាយអាហារជាតិខ្លាញ់និងកាបូអ៊ីដ្រាតភាពមិនធម្មតានៃប្រព័ន្ធសរសៃប្រសាទ។ ដូច្នេះមួយឆ្នាំម្តងការធ្វើតេស្តភាពអត់ធ្មត់ចំពោះគ្លុយកូសត្រូវបានផ្តល់អនុសាសន៍ការពិគ្រោះយោបល់របស់គ្រូពេទ្យជំនាញខាងសរសៃប្រសាទនិងគ្រូពេទ្យឯកទេសខាងក្រពេញ endocrinologist ។
ការការពារការកើតជំងឺទឹកនោមផ្អែម - ការសម្គាល់ស្ត្រីមានផ្ទៃពោះដែលមានជំងឺទឹកនោមផ្អែមប្រភេទផ្សេងៗគ្នា។ ការមានផ្ទៃពោះត្រូវបានអនុវត្តដោយភ្ជាប់ជាមួយគ្រូពេទ្យឯកទេសខាង endocrinologist ។ ការកែតម្រូវជាតិស្ករក្នុងឈាមឱ្យបានគ្រប់គ្រាន់ចំពោះម្តាយដែលមានផ្ទៃពោះគឺជារឿងសំខាន់។ ការដឹកជញ្ជូនមានលក្ខណៈល្អប្រសើរនៅតាមមណ្ឌលទារកឬមន្ទីរពេទ្យសម្ភពឯកទេស។