វិធីស្តារលំពែងដែលមានជំងឺទឹកនោមផ្អែម
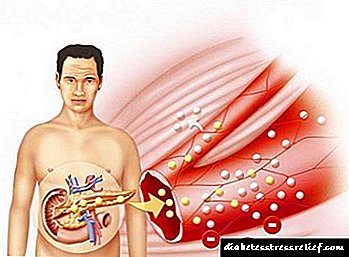
កូនកោះ Pancreatic ហៅម្យ៉ាងទៀតថា Langerhans islets គឺជាក្រុមតូចៗនៃកោសិការាយប៉ាយរាយប៉ាយពាសពេញពាសពេញលំពែង។ លំពែងគឺជាសរីរាង្គមួយដែលមានរាងបណ្តោយមានប្រវែង ១៥-២០ ស។ មដែលមានទីតាំងស្ថិតនៅខាងក្រោយផ្នែកខាងក្រោមនៃក្រពះ។
កូនកោះលំពែងមានកោសិកាជាច្រើនប្រភេទរួមទាំងកោសិកាបេតាដែលផលិតអរម៉ូនអាំងស៊ុយលីន។ លំពែងក៏បង្កើតអង់ស៊ីមដែលជួយឱ្យរាងកាយរំលាយនិងស្រូបយកអាហារ។

នៅពេលកម្រិតគ្លុយកូសក្នុងឈាមកើនឡើងក្រោយពេលបរិភោគអាហារលំពែងឆ្លើយតបដោយបញ្ចេញអាំងស៊ុយលីនចូលក្នុងចរន្តឈាម។ អាំងស៊ុយលីនជួយឱ្យកោសិកាពាសពេញរាងកាយស្រូបយកគ្លុយកូសពីឈាមហើយប្រើវាដើម្បីបង្កើតថាមពល។
ជំងឺទឹកនោមផ្អែមវិវឌ្ឍន៍នៅពេលលំពែងមិនផលិតអាំងស៊ុយលីនគ្រប់គ្រាន់កោសិការាងកាយមិនប្រើអរម៉ូននេះដោយប្រសិទ្ធភាពគ្រប់គ្រាន់ឬសម្រាប់ហេតុផលទាំងពីរ។ ជាលទ្ធផលគ្លុយកូសប្រមូលផ្តុំនៅក្នុងឈាមហើយមិនត្រូវបានស្រូបយកពីវាដោយកោសិកានៃរាងកាយទេ។
ជំងឺទឹកនោមផ្អែមប្រភេទ ១ កោសិកាបេតាលំពែងបញ្ឈប់ការផលិតអាំងស៊ុយលីនខណៈដែលប្រព័ន្ធភាពស៊ាំរបស់រាងកាយវាយប្រហារនិងបំផ្លាញពួកវា។ ប្រព័ន្ធភាពស៊ាំការពារមនុស្សពីការឆ្លងតាមរយៈការរកឃើញនិងបំផ្លាញបាក់តេរីវីរុសនិងសារធាតុបរទេសដែលមានគ្រោះថ្នាក់។ អ្នកដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ គួរតែទទួលទានអាំងស៊ុយលីនជារៀងរាល់ថ្ងៃសម្រាប់ជីវិត។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ច្រើនតែចាប់ផ្តើមដោយលក្ខខណ្ឌមួយហៅថាភាពធន់នឹងអាំងស៊ុយលីនដែលរាងកាយមិនអាចប្រើប្រាស់អាំងស៊ុយលីនប្រកបដោយប្រសិទ្ធភាព។ យូរ ៗ ទៅការផលិតអរម៉ូននេះក៏មានការថយចុះដែរដូច្នេះនៅទីបំផុតអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ នឹងត្រូវលេបថ្នាំអាំងស៊ុយលីន។
តើការប្តូរកូនកោះលំពែងគឺជាអ្វី?
ការផ្លាស់ប្តូរកូនកាត់លំពែងមានពីរប្រភេទគឺៈ
ការបញ្ចូនកូនកោះលែនហានគឺជានីតិវិធីមួយដែលកូនកោះពីលំពែងរបស់អ្នកបរិច្ចាគដែលបានទទួលមរណភាពត្រូវបានសម្អាតកែច្នៃនិងប្តូរទៅមនុស្សផ្សេង។ បច្ចុប្បន្ននេះការបញ្ចូនកូនកោះលំពែងត្រូវបានគេចាត់ទុកថាជានីតិវិធីពិសោធន៍ពីព្រោះបច្ចេកវិទ្យានៃការប្តូរសរីរាង្គរបស់ពួកគេមិនទាន់ទទួលបានជោគជ័យនៅឡើយទេ។
ចំពោះការបញ្ចូនកូនកាត់លំពែងនីមួយៗអ្នកវិទ្យាសាស្ត្រប្រើអង់ស៊ីមជំនាញដើម្បីយកវាចេញពីលំពែងរបស់អ្នកបរិច្ចាគដែលបានទទួលមរណភាព។ បន្ទាប់មកកូនតូចៗត្រូវបានសម្អាតហើយរាប់នៅក្នុងមន្ទីរពិសោធន៍។
ជាធម្មតាអ្នកទទួលទទួលបានការភ្លាត់ពីរដែលនីមួយៗមានកូនកោះពី ៤០០ ០០០ ទៅ ៥០ ម៉ឺន។ បន្ទាប់ពីការផ្សាំរួចកោសិកាបេតានៃកូនកោះទាំងនេះចាប់ផ្តើមផលិតនិងលាក់អាំងស៊ុយលីន។
ថ្នាំ Langerhans isot allotransplantation ត្រូវបានអនុវត្តសម្រាប់អ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដែលគ្រប់គ្រងកម្រិតជាតិស្ករក្នុងឈាមមិនបានល្អ។ គោលបំណងនៃការប្តូរសរីរាង្គនេះគឺដើម្បីជួយអ្នកជំងឺទាំងនេះឱ្យទទួលបានកំរិតជាតិគ្លុយកូសក្នុងឈាមធម្មតាដោយមានឬគ្មានការចាក់អាំងស៊ុយលីនប្រចាំថ្ងៃ។
កាត់បន្ថយឬលុបបំបាត់ហានិភ័យនៃការថយចុះជាតិស្ករក្នុងឈាមដោយមិនដឹងខ្លួន (ស្ថានភាពគ្រោះថ្នាក់ដែលអ្នកជំងឺមិនមានរោគសញ្ញានៃការថយចុះជាតិស្ករក្នុងឈាម) ។ នៅពេលមនុស្សម្នាក់មានអារម្មណ៍ថាវិធីសាស្រ្តនៃការថយចុះជាតិស្ករក្នុងឈាមគាត់អាចចាត់វិធានការដើម្បីបង្កើនកម្រិតជាតិគ្លុយកូសក្នុងឈាមឱ្យមានតម្លៃធម្មតាសម្រាប់គាត់។
ការបែងចែកកូនកោះលំពែងត្រូវបានអនុវត្តតែនៅក្នុងមន្ទីរពេទ្យដែលទទួលបានការអនុញ្ញាតសម្រាប់ការសាកល្បងព្យាបាលនៃវិធីសាស្ត្រព្យាបាលនេះ។ ការប្តូរសរីរាង្គជារឿយៗត្រូវបានអនុវត្តដោយអ្នកជំនាញផ្នែកកាំរស្មី - វេជ្ជបណ្ឌិតជំនាញខាងរូបភាពវេជ្ជសាស្ត្រ។អ្នកជំនាញកាំរស្មីអ៊ិចប្រើកាំរស្មីអ៊ិចនិងអ៊ុលត្រាសោនដើម្បីដឹកនាំការបញ្ចូលបំពង់បូមដែលអាចបត់បែនបានតាមរយៈស្នាមវះតូចមួយនៅជញ្ជាំងពោះផ្នែកខាងលើចូលទៅក្នុងសរសៃឈាមផតថលនៃថ្លើម។
សរសៃឈាមវ៉ែនតាគឺជាសរសៃឈាមធំមួយដែលផ្ទុកឈាមទៅថ្លើម។ កោះទាំងនោះត្រូវបានបញ្ចូលទៅក្នុងថ្លើមយឺត ៗ តាមរយៈបំពង់បូមបញ្ចូលក្នុងសរសៃឈាមវ៉ែនតា។ តាមក្បួននីតិវិធីនេះត្រូវបានអនុវត្តក្រោមការប្រើថ្នាំសន្លប់ក្នុងមូលដ្ឋានឬទូទៅ។
ជារឿយៗអ្នកជំងឺត្រូវការការប្តូរសរីរាង្គពីររឺច្រើនដងដើម្បីទទួលបានមុខងារ islet គ្រប់គ្រាន់ដើម្បីកាត់បន្ថយឬបំបាត់នូវតម្រូវការអាំងស៊ុយលីន។
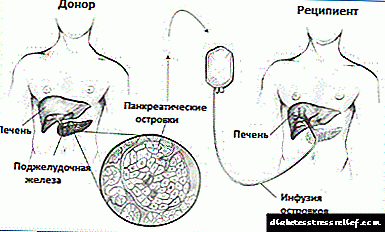
ការព្យាបាលដោយកូនកាត់លំពែងត្រូវបានអនុវត្តបន្ទាប់ពីការវះកាត់លំពែងសរុប - ការវះកាត់យកលំពែងទាំងមូលចេញ - ចំពោះអ្នកជំងឺដែលមានជំងឺរលាកលំពែងរ៉ាំរ៉ៃធ្ងន់ធ្ងរឬវែងដែលមិនអំណោយផលដល់វិធីព្យាបាលដទៃទៀត។ នីតិវិធីនេះមិនត្រូវបានគេចាត់ទុកថាជាការពិសោធន៍ទេ។ ការព្យាបាលដោយស្វ័យប្រវត្តិនៃកូនកោះ Langenhans មិនត្រូវបានអនុវត្តចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ទេ។
នីតិវិធីនេះធ្វើឡើងនៅក្នុងមន្ទីរពេទ្យក្រោមការប្រើថ្នាំសន្លប់ទូទៅ។ ដំបូងគ្រូពេទ្យវះកាត់យកលំពែងចេញពីកន្លែងដែលកូនកោះលំពែងត្រូវបានគេយកចេញ។ ក្នុងរយៈពេលមួយម៉ោងកូនកោះដែលបានបន្សុតត្រូវបានណែនាំតាមរយៈបំពង់បូមចូលទៅក្នុងថ្លើមរបស់អ្នកជំងឺ។ គោលដៅនៃការប្តូរសរីរាង្គបែបនេះគឺដើម្បីផ្តល់ឱ្យរាងកាយនូវកូនកោះ Langerhans គ្រប់គ្រាន់ដើម្បីផលិតអាំងស៊ុយលីន។
តើមានអ្វីកើតឡើងបន្ទាប់ពីការប្តូរកូនកោះលំពែង?
កូនកោះលែនហានចាប់ផ្តើមបញ្ចេញអាំងស៊ុយលីនភ្លាមៗបន្ទាប់ពីការប្តូរសរីរាង្គ។ ទោះជាយ៉ាងណាក៏ដោយមុខងារពេញលេញរបស់ពួកគេនិងការរីកចម្រើននៃសរសៃឈាមថ្មីត្រូវការពេលវេលា។
អ្នកទទួលត្រូវបន្តការចាក់អាំងស៊ុយលីនមុនពេលប្រតិបត្ដិការពេញលេញនៃកូនកោះដែលបានប្តូរ។ ពួកគេក៏អាចត្រៀមលក្ខណៈពិសេសមុននិងក្រោយពេលប្តូរប្តូរដែលរួមចំណែកដល់ការបង្កើតបានជោគជ័យនិងដំណើរការយូរអង្វែងនៃកូនកោះលែនហាន។
ទោះយ៉ាងណាការឆ្លើយតបស្វ័យប្រវត្តិកម្មដែលបំផ្លាញកោសិកាបេតាផ្ទាល់ខ្លួនរបស់អ្នកជំងឺអាចវាយប្រហារកូនកោះដែលបានប្តូរម្តងទៀត។ ទោះបីជាថ្លើមជាកន្លែងទំនៀមទម្លាប់សម្រាប់កូនកោះជំនួយក៏ដោយអ្នកវិទ្យាសាស្ត្រកំពុងស្រាវជ្រាវកន្លែងផ្សេងដែលរួមមានជាលិកាសាច់ដុំនិងសរីរាង្គដទៃទៀត។
តើអ្វីទៅជាគុណសម្បត្តិនិងគុណវិបត្តិនៃកូនកាត់លំពែងគឺជាអ្វី?
អត្ថប្រយោជន៍នៃថ្នាំ Langerhans isot allotransplantation រួមមានការធ្វើឱ្យប្រសើរឡើងនូវការគ្រប់គ្រងជាតិគ្លុយកូសក្នុងឈាមកាត់បន្ថយឬបំបាត់ការចាក់អាំងស៊ុយលីនសម្រាប់ជំងឺទឹកនោមផ្អែមនិងការពារការថយចុះជាតិស្ករក្នុងឈាម។ ជំរើសមួយផ្សេងទៀតក្នុងការប្តូរកូនកោះលំពែងគឺជាការប្តូរលំពែងទាំងមូលដែលភាគច្រើនត្រូវបានធ្វើដោយការប្តូរតំរងនោម។
អត្ថប្រយោជន៍នៃការប្តូរលំពែងទាំងមូលគឺការពឹងផ្អែកអាំងស៊ុយលីនតិចនិងមុខងារសរីរាង្គកាន់តែវែង។ គុណវិបត្តិចម្បងនៃការប្តូរលំពែងគឺថាវាជាប្រតិបត្តិការស្មុគស្មាញណាស់ជាមួយនឹងហានិភ័យខ្ពស់នៃផលវិបាកនិងសូម្បីតែការស្លាប់។
ការវង្វេងស្មារតីកូនតូចៗនៃលំពែងក៏អាចជួយជៀសវាងការថយចុះជាតិស្ករក្នុងឈាមដោយមិនដឹងខ្លួន។ ការសិក្សាវិទ្យាសាស្ត្របានបង្ហាញថាសូម្បីតែកូនកោះដែលមានមុខងារខ្លះៗបន្ទាប់ពីការប្តូរសរីរាង្គអាចការពារស្ថានភាពគ្រោះថ្នាក់នេះបាន។
ការធ្វើឱ្យប្រសើរឡើងនូវការគ្រប់គ្រងជាតិគ្លុយកូសក្នុងឈាមតាមរយៈ islet allotranspolation ក៏អាចបន្ថយល្បឿនឬរារាំងការវិវត្តនៃបញ្ហាដែលទាក់ទងនឹងជំងឺទឹកនោមផ្អែមដូចជាជំងឺបេះដូងនិងតំរងនោមសរសៃប្រសាទនិងការខូចខាតភ្នែក។ ការស្រាវជ្រាវកំពុងបន្តដើម្បីស្វែងរកលទ្ធភាពនេះ។
គុណវិបត្តិនៃកូនកាត់លំពែងរួមមានហានិភ័យទាក់ទងនឹងនីតិវិធីដោយខ្លួនឯង - ជាពិសេសការហូរឈាមឬដុំឈាមកក។ កូនកោះដែលបានប្តូរអាចផ្នែកខ្លះឬទាំងស្រុងឈប់ដំណើរការ។ហានិភ័យផ្សេងទៀតត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងផលប៉ះពាល់នៃថ្នាំភាពស៊ាំដែលអ្នកជំងឺត្រូវបានបង្ខំឱ្យបញ្ឈប់ប្រព័ន្ធភាពស៊ាំពីការបដិសេធកូនកោះដែលបានប្តូរ។
ប្រសិនបើអ្នកជំងឺមានតំរងនោមដែលបានប្តូររួចហើយនិងកំពុងប្រើថ្នាំការពារភាពស៊ាំហានិភ័យតែមួយគត់គឺការបញ្ចូលកូនកោះនិងផលប៉ះពាល់នៃថ្នាំការពារភាពស៊ាំដែលត្រូវបានគ្រប់គ្រងក្នុងកំឡុងពេលចែកចាយ។ ថ្នាំទាំងនេះមិនចាំបាច់សម្រាប់ការព្យាបាលដោយស្វ័យប្រវត្តិនោះទេព្រោះកោសិកាដែលបានណែនាំត្រូវបានយកចេញពីរាងកាយរបស់អ្នកជំងឺ។
តើអ្វីទៅជាប្រសិទ្ធភាពនៃការប្តូរកូនកោះលែនហាន?
ពីឆ្នាំ ១៩៩៩ ដល់ឆ្នាំ ២០០៩ នៅសហរដ្ឋអាមេរិកការបញ្ចូនកូនកោះលំពែងត្រូវបានអនុវត្តលើអ្នកជំងឺ ៥៧១ នាក់។ ក្នុងករណីខ្លះនីតិវិធីនេះត្រូវបានអនុវត្តដោយភ្ជាប់ជាមួយការប្តូរតំរងនោម។ អ្នកជំងឺភាគច្រើនបានទទួលកូនកោះមួយឬពីរ។ នៅចុងទសវត្សចំនួនមធ្យមនៃកូនកោះដែលទទួលបានក្នុងកំឡុងពេលតែមួយគឺ ៤៦៣.០០០ ។
យោងតាមស្ថិតិក្នុងអំឡុងពេលមួយឆ្នាំបន្ទាប់ពីការប្តូរសរីរាង្គប្រហែល 60% នៃអ្នកទទួលបានទទួលឯករាជ្យពីអាំងស៊ុយលីនដែលមានន័យថាបញ្ឈប់ការចាក់អាំងស៊ុយលីនយ៉ាងហោចណាស់ 14 ថ្ងៃ។
នៅចុងបញ្ចប់នៃឆ្នាំទី ២ បន្ទាប់ពីការប្តូរសរីរាង្គ ៥០ ភាគរយនៃអ្នកទទួលអាចបញ្ឈប់ការចាក់យ៉ាងហោចណាស់ ១៤ ថ្ងៃ។ ទោះជាយ៉ាងណាក៏ដោយឯករាជ្យភាពយូរអង្វែងនៃអាំងស៊ុយលីនពិបាករក្សាហើយទីបំផុតអ្នកជំងឺភាគច្រើនត្រូវបានបង្ខំឱ្យប្រើអាំងស៊ុយលីនម្តងទៀត។
កត្តាដែលទាក់ទងនឹងលទ្ធផលល្អបំផុតត្រូវបានកំណត់អត្តសញ្ញាណ៖
- អាយុ - ៣៥ ឆ្នាំឡើងទៅ។
- កម្រិតទាបនៃទ្រីគ្លីសេរីដនៅក្នុងឈាមមុនពេលប្តូរ។
- កំរិតអាំងស៊ុយលីនទាបមុនពេលប្តូរ។
ទោះយ៉ាងណាភស្តុតាងវិទ្យាសាស្រ្តបានបង្ហាញថាសូម្បីតែកូនកោះឡាវែនហានដែលបានប្តូរមុខងារមួយផ្នែកអាចធ្វើអោយប្រសើរឡើងនូវការគ្រប់គ្រងជាតិគ្លុយកូសក្នុងឈាមនិងកម្រិតអាំងស៊ុយលីនទាប។
តើថ្នាំការពារភាពស៊ាំមានតួនាទីអ្វីខ្លះ?
ថ្នាំ Immunosuppressive គឺចាំបាច់ដើម្បីការពារការបដិសេធដែលជាបញ្ហាទូទៅនៅក្នុងការប្តូរសរីរាង្គណាមួយ។
អ្នកវិទ្យាសាស្ត្របានទទួលជោគជ័យជាច្រើនក្នុងវិស័យប្តូរកូនកោះលែនហានក្នុងរយៈពេលប៉ុន្មានឆ្នាំថ្មីៗនេះ។ នៅឆ្នាំ ២០០០ អ្នកវិទ្យាសាស្ត្រកាណាដាបានបោះពុម្ពផ្សាយពិធីសារនៃការប្តូរសរីរាង្គរបស់ពួកគេដែលត្រូវបានកែលម្អដោយមជ្ឈមណ្ឌលវេជ្ជសាស្ត្រនិងស្រាវជ្រាវនៅជុំវិញពិភពលោកនិងបន្តកែលម្អ។
ពិធីសារអេដម៉ាន់តុនណែនាំការប្រើប្រាស់ការរួមបញ្ចូលគ្នាថ្មីនៃថ្នាំការពារភាពស៊ាំរួមទាំងថ្នាំ daclizumab, sirolimus និង tacrolimus ។ អ្នកវិទ្យាសាស្ត្របន្តអភិវឌ្ឍនិងសិក្សាអំពីការកែប្រែលើពិធីសារនេះរួមទាំងការកែលម្អរបបព្យាបាលដែលជួយបង្កើនភាពជោគជ័យនៃការប្តូរសរីរាង្គ។ គ្រោងការណ៍ទាំងនេះនៅក្នុងមណ្ឌលផ្សេងៗគ្នាអាចខុសគ្នា។
ឧទាហរណ៍នៃប្រព័ន្ធភាពស៊ាំផ្សេងទៀតដែលត្រូវបានប្រើក្នុងការប្តូរកូនកោះ Langerhans រួមមានថ្នាំ antithymocyte globulin, belatacept, etanercept, alemtuzumab, basaliximab, everolimus និង mycophenolate mofetil ។ អ្នកវិទ្យាសាស្ត្រក៏កំពុងតែស្វែងរកថ្នាំដែលមិនមែនជាកម្មសិទ្ធិរបស់ក្រុមនៃប្រព័ន្ធភាពស៊ាំដូចជាអេពីដេមីតនិងស៊ីហ្គីហ្វីលីន។
ថ្នាំ Immunosuppressive មានផលប៉ះពាល់ធ្ងន់ធ្ងរហើយផលប៉ះពាល់យូរអង្វែងនៅតែមិនទាន់យល់ច្បាស់នៅឡើយ។ ផលប៉ះពាល់ភ្លាមៗរួមមានដំបៅមាត់និងបញ្ហារំលាយអាហារ (ដូចជាឈឺក្រពះនិងរាគ) ។ អ្នកជំងឺក៏អាចវិវត្តផងដែរ៖
- បង្កើនកូលេស្តេរ៉ុលក្នុងឈាម។
- លើសឈាម។
- ភាពស្លេកស្លាំង (ការថយចុះចំនួនកោសិកាឈាមក្រហមនិងអេម៉ូក្លូប៊ីននៅក្នុងឈាម) ។
- អស់កម្លាំង
- ការថយចុះចំនួនកោសិកាឈាមស។
- អន់ថយមុខងារតំរងនោម។
- បង្កើនភាពងាយនឹងឆ្លងបាក់តេរីនិងវីរុស។
ការលេបថ្នាំភាពស៊ាំនឹងបង្កើនហានិភ័យនៃការវិវត្តទៅជាប្រភេទដុំសាច់និងមហារីកមួយចំនួន។
អ្នកវិទ្យាសាស្ត្របន្តរិះរកវិធីដើម្បីទទួលបានភាពអត់ធ្មត់នៃប្រព័ន្ធភាពស៊ាំទៅកូនកោះដែលបានប្តូរដែលប្រព័ន្ធភាពស៊ាំមិនស្គាល់ពួកគេថាជាជនបរទេស។
ភាពអត់ធ្មត់នៃប្រព័ន្ធភាពស៊ាំនឹងគាំទ្រដល់ដំណើរការរបស់កូនកោះដែលបានប្តូរដោយមិនប្រើថ្នាំភាពស៊ាំ។ ឧទាហរណ៍វិធីសាស្រ្តមួយគឺការប្តូរកូនកោះដែលបានរុំព័ទ្ធដោយថ្នាំកូតពិសេសដែលអាចជួយការពារពីប្រតិកម្មបដិសេធ។
តើឧបសគ្គអ្វីខ្លះដែលប្រឈមមុខចំពោះការបែងចែកកូនកោះលំពែង?
កង្វះអ្នកផ្តល់ជំនួយសមរម្យគឺជាឧបសគ្គចំបងចំពោះការប្រើប្រាស់រីករាលដាលនៃការចែកចាយកូនកោះលីស្សាន។ លើសពីនេះទៀតមិនមែនលំពែងរបស់អ្នកបរិច្ចាគទាំងអស់គឺសមស្របសម្រាប់ការទាញយកកូនកោះទេពីព្រោះពួកគេមិនបំពេញតាមលក្ខណៈវិនិច្ឆ័យនៃការជ្រើសរើសទាំងអស់។
វាគួរតែត្រូវបានយកចិត្តទុកដាក់ផងដែរថាក្នុងអំឡុងពេលនៃការរៀបចំកូនកោះសម្រាប់ការប្តូរសរីរាង្គពួកគេច្រើនតែខូច។ ដូច្នេះការប្តូរសរីរាង្គតិចតួចបំផុតត្រូវបានអនុវត្តជារៀងរាល់ឆ្នាំ។
អ្នកវិទ្យាសាស្ត្រកំពុងសិក្សាវិធីសាស្រ្តផ្សេងៗដើម្បីដោះស្រាយបញ្ហានេះ។ ឧទាហរណ៍មានតែផ្នែកមួយនៃលំពែងពីអ្នកបរិច្ចាគរស់នៅប៉ុណ្ណោះត្រូវបានប្រើកូនកោះលំពែងរបស់ជ្រូកត្រូវបានប្រើ។
អ្នកវិទ្យាសាស្ត្របានប្តូរកូនកោះជ្រូកទៅសត្វដទៃទៀតរួមទាំងសត្វស្វាផងរុំព័ទ្ធពួកវាដោយថ្នាំកូតពិសេសឬប្រើថ្នាំដើម្បីការពារការបដិសេធ។ វិធីសាស្រ្តមួយទៀតគឺបង្កើតកូនកោះពីកោសិកានៃប្រភេទផ្សេងទៀត - ឧទាហរណ៍ពីកោសិកាដើម។
លើសពីនេះទៀតឧបសគ្គផ្នែកហិរញ្ញវត្ថុរារាំងដល់ការចែកចាយកូនកោះយ៉ាងទូលំទូលាយ។ ឧទាហរណ៍នៅសហរដ្ឋអាមេរិកបច្ចេកវិទ្យាប្តូរសរីរាង្គត្រូវបានគេចាត់ទុកថាជាការពិសោធន៍ដូច្នេះវាត្រូវបានទទួលមូលនិធិពីមូលនិធិស្រាវជ្រាវព្រោះការធានារ៉ាប់រងមិនរាប់បញ្ចូលវិធីសាស្ត្របែបនេះទេ។
អាហារូបត្ថម្ភនិងរបបអាហារ
មនុស្សម្នាក់ដែលឆ្លងកាត់ការប្តូរកូនកោះលំពែងគួរតែធ្វើតាមរបបអាហារដែលបង្កើតឡើងដោយវេជ្ជបណ្ឌិតនិងអ្នកជំនាញអាហារូបត្ថម្ភ។ ថ្នាំ Immunosuppressive ដែលត្រូវបានយកបន្ទាប់ពីប្តូរសរីរាង្គអាចបណ្តាលឱ្យឡើងទម្ងន់។ របបអាហារដែលមានសុខភាពល្អគឺមានសារៈសំខាន់សម្រាប់ការគ្រប់គ្រងទំងន់រាងកាយសម្ពាធឈាមកូលេស្តេរ៉ុលក្នុងឈាមនិងកំរិតជាតិគ្លុយកូសក្នុងឈាម។
ជំងឺទឹកនោមផ្អែមចាំបាច់
ជំងឺទឹកនោមផ្អែមត្រូវបានគេទទួលស្គាល់ថាជាការរីករាលដាលនៃសតវត្សរ៍ទី ២១ ។ យោងតាមស្ថិតិអត្រាគ្រោះថ្នាក់គឺ 8,5% ក្នុងចំណោមអ្នកជំងឺពេញវ័យ។ ក្នុងឆ្នាំ ២០១៤ អ្នកជម្ងឺចំនួន ៤២២ លាននាក់ត្រូវបានចុះបញ្ជីបើប្រៀបធៀបក្នុងឆ្នាំ ១៩៨០ ចំនួនអ្នកជំងឺមានតែ ១០៨ លាននាក់ប៉ុណ្ណោះ។ ជំងឺទឹកនោមផ្អែមគឺជាជំងឺដែលរីករាលដាលក្នុងល្បឿនមួយយ៉ាងធំដែលរក្សាបាននូវភាពធាត់លើសទម្ងន់។
ការវិវត្តនៃរោគសាស្ត្រចាប់ផ្តើមដោយការរំខានដល់ប្រព័ន្ធ endocrine ។ ទន្ទឹមនឹងនេះមូលហេតុពិតប្រាកដនៃការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមមិនទាន់ត្រូវបានបញ្ជាក់ឱ្យច្បាស់នៅឡើយទេ។ ទោះយ៉ាងណាក៏ដោយមានកត្តាជាច្រើនដែលបង្កើនហានិភ័យនៃការវិវត្តនៃជំងឺនេះ: យេនឌ័រអាយុតំណពូជលើសទម្ងន់ការមានផ្ទៃពោះរោគសាស្ត្រជាដើម។
ទម្រង់សំខាន់ពីរនៃជំងឺត្រូវបានគេស្គាល់ - ប្រភេទទីមួយ (អាំងស៊ុយលីនពឹងផ្អែក) និងប្រភេទទី ២ (មិនមែនអាំងស៊ុយលីនពឹងផ្អែក) ។
ជំងឺទឹកនោមផ្អែមប្រភេទទីមួយត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញតាំងពីក្មេង។ រោគសាស្ត្រត្រូវបានកំណត់ដោយការបញ្ឈប់ពេញលេញនៃការផលិតអាំងស៊ុយលីនដោយលំពែងដែលជាអរម៉ូនដែលធ្វើឱ្យមានជាតិស្ករក្នុងឈាមធម្មតា។ ក្នុងករណីនេះការព្យាបាលដោយអាំងស៊ុយលីនត្រូវបានចង្អុលបង្ហាញ - ការគ្រប់គ្រងជាទៀងទាត់នៃការចាក់អាំងស៊ុយលីន។
ជំងឺប្រភេទទី ២ កើតឡើងនៅអាយុ ៤០-៤៥ ឆ្នាំ។ តាមក្បួនមួយដោយសារតែការផ្ទុកលើសទម្ងន់ឬការតំរែតំរង់ហ្សែនអាំងស៊ុយលីនឈប់ចូលកោសិកាគោលដៅព្រោះពួកគេចាប់ផ្តើមឆ្លើយតបមិនត្រឹមត្រូវចំពោះវា។ ដំណើរការនេះហៅថាភាពធន់នឹងអាំងស៊ុយលីន។ ជាលទ្ធផលលំពែងត្រូវបានរលាយហើយមិនអាចផលិតបរិមាណចាំបាច់នៃអរម៉ូនបន្ថយជាតិស្ករបានទេ។ ជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យទាន់ពេលវេលាគ្លុយកូសអាចត្រូវបានត្រួតពិនិត្យដោយមិនប្រើថ្នាំព្រោះនេះវាគ្រប់គ្រាន់ដើម្បីធ្វើតាមអាហាររូបត្ថម្ភនិងការធ្វើលំហាត់ប្រាណត្រឹមត្រូវ។ក្នុងករណីកាន់តែជឿនលឿនអ្នកត្រូវលេបថ្នាំបញ្ចុះជាតិស្ករក្នុងឈាមឬចាក់ថ្នាំអាំងស៊ុយលីន។
រោគសញ្ញាសំខាន់នៃជំងឺនេះគឺរោគសើស្បែកនិងការស្រេកទឹកខ្លាំង។ នេះត្រូវបានផ្សារភ្ជាប់គ្នាជាមួយនឹងមុខងារនៃប្រព័ន្ធទឹកនោម។ ជាតិស្ករលើសត្រូវបានបញ្ចេញដោយតម្រងនោមហើយសម្រាប់បញ្ហានេះពួកគេត្រូវការជាតិទឹកបន្ថែមទៀតដែលត្រូវបានយកចេញពីជាលិកា។ ជាលទ្ធផលមនុស្សម្នាក់ចាប់ផ្តើមផឹកទឹកកាន់តែច្រើននិងទៅមើលបង្គន់ឱ្យបានញឹកញាប់។ ដូចគ្នានេះផងដែរអ្នកជំងឺទឹកនោមផ្អែមអាចមានអារម្មណ៍ដូចខាងក្រោម៖
- រមួលនៅអវយវៈក្រោមនិងខាងលើ
- អស់កម្លាំងធ្ងន់ធ្ងរការថយចុះការសម្តែង
- ការចុះខ្សោយចក្ខុ
- ស្ពឹកនៅដៃនិងជើង
- ឈឺក្បាលនិងវិលមុខ
- ឆាប់ខឹងគេងមិនលក់
- ការព្យាបាលមុខរបួសយូរ។
លើសពីនេះទៀតការឆ្លងមេរោគលើស្បែកអាចកើតឡើង។
ការវះកាត់លំពែងសម្រាប់ជំងឺទឹកនោមផ្អែម: ថ្លៃដើមនៃការប្តូរសរីរាង្គ
ជំងឺទឹកនោមផ្អែមប្រភេទ ១ គឺជាជំងឺដែលពឹងផ្អែកលើអាំងស៊ុយលីននិងជាជំងឺទូទៅបំផុតនៅលើពិភពលោក។
យោងតាមស្ថិតិវេជ្ជសាស្ត្រសព្វថ្ងៃនេះនៅលើពិភពលោកមានអ្នកជំងឺប្រមាណ ៨០ លាននាក់ដែលទទួលរងពីទម្រង់នៃជំងឺនេះ។ ក្នុងអំឡុងពេលនេះមាននិន្នាការជាប់លាប់ឆ្ពោះទៅរកការកើនឡើងចំនួនអ្នកជំងឺដែលទទួលរងពីជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីន។
អ្នកឯកទេសផ្នែកវេជ្ជសាស្ត្រនៅពេលនេះពិតជាអាចគ្រប់គ្រងបានដោយជោគជ័យដើម្បីដោះស្រាយផលវិបាកនៃការវិវត្តនៃជំងឺតាមរយៈការប្រើវិធីព្យាបាលបែបបុរាណ។
| វីដេអូ (ចុចដើម្បីលេង) ។ |
ទោះបីជាមានការជឿនលឿនគួរឱ្យកត់សម្គាល់ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមក៏ដោយក៏បញ្ហាកើតឡើងដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការលេចឡើងនៃភាពស្មុគស្មាញក្នុងការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ដែលអាចត្រូវការការប្តូរលំពែង។
យោងតាមស្ថិតិវេជ្ជសាស្ត្រមនុស្សដែលទទួលរងនូវទំរង់ពឹងផ្អែកអាំងស៊ុយលីនទឹកនោមផ្អែមច្រើនជាងអ្នកដទៃទៀត៖
- ទៅខ្វាក់
- ទទួលរងពីការខ្សោយតំរងនោម
- ស្វែងរកជំនួយក្នុងការព្យាបាលរោគឃ្លាន
- ស្វែងរកជំនួយក្នុងការព្យាបាលជម្ងឺក្នុងមុខងារបេះដូងនិងប្រព័ន្ធសរសៃឈាម។
បន្ថែមលើបញ្ហាទាំងនេះគេបានរកឃើញថាអាយុកាលមធ្យមរបស់អ្នកជំងឺទឹកនោមផ្អែមដែលទទួលរងពីជំងឺទឹកនោមផ្អែមប្រភេទទី ១ គឺជិត ៣០ ភាគរយជាងអ្នកដែលមិនមានជំងឺនេះហើយមិនទទួលរងពីការកើនឡើងកម្រិតជាតិស្ករក្នុងឈាម។
នៅដំណាក់កាលបច្ចុប្បន្ននៃថ្នាំវិធីព្យាបាលសម្រាប់ព្យាបាលជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនគឺជារឿងធម្មតាបំផុត។ ការប្រើប្រាស់វិធីព្យាបាលជំនួសដោយប្រើថ្នាំដែលមានផ្ទុកអាំងស៊ុយលីនមិនតែងតែមានប្រសិទ្ធភាពគ្រប់គ្រាន់ទេហើយថ្លៃដើមនៃការព្យាបាលបែបនេះគឺខ្ពស់ណាស់។
ប្រសិទ្ធភាពមិនគ្រប់គ្រាន់នៃការប្រើវិធីព្យាបាលជំនួសគឺដោយសារភាពស្មុគស្មាញនៃការជ្រើសរើសកំរិតថ្នាំដែលប្រើ។ កិតើបែបនេះគួរតែត្រូវបានជ្រើសរើសក្នុងករណីនីមួយៗដោយគិតគូរពីលក្ខណៈបុគ្គលទាំងអស់នៃរាងកាយរបស់អ្នកជំងឺដែលអាចពិបាកក្នុងការធ្វើសូម្បីតែអ្នកឯកទេសខាងរោគ endocrinologist ។
កាលៈទេសៈទាំងអស់នេះបានជំរុញឱ្យវេជ្ជបណ្ឌិតស្វែងរកវិធីថ្មីដើម្បីព្យាបាលជំងឺ។
មូលហេតុចំបងដែលជំរុញឱ្យអ្នកវិទ្យាសាស្ត្រស្រាវជ្រាវរកវិធីព្យាបាលថ្មីមានដូចខាងក្រោម៖
- ភាពធ្ងន់ធ្ងរនៃជំងឺនេះ។
- ធម្មជាតិនៃលទ្ធផលនៃជំងឺនេះ។
- មានការលំបាកក្នុងការកែតម្រូវផលវិបាកក្នុងដំណើរការផ្លាស់ប្តូរស្ករ។
វិធីសាស្រ្តទំនើបបំផុតក្នុងការព្យាបាលជម្ងឺគឺ៖
- វិធីសាស្ត្រព្យាបាលផ្នែករឹង
- ការប្តូរលំពែង
- ការប្តូរលំពែង
- ការប្តូរកោសិកា islet នៃជាលិកាលំពែង។
នៅក្នុងជំងឺទឹកនោមផ្អែមនៃប្រភេទទីមួយរាងកាយបង្ហាញពីការផ្លាស់ប្តូរមេតាប៉ូលីសដែលកើតឡើងដោយសារតែការរំលោភលើមុខងាររបស់កោសិកាបេតា។ ការផ្លាស់ប្តូរមេតាប៉ូលីសអាចត្រូវបានលុបចោលដោយការប្តូរសម្ភារៈកោសិកានៃកូនកោះឡូដហន។កោសិកានៃតំបន់ទាំងនេះនៃជាលិកាលំពែងទទួលខុសត្រូវចំពោះការសំយោគអរម៉ូនអាំងស៊ុយលីននៅក្នុងខ្លួន។
ការវះកាត់ទឹកនោមផ្អែមលំពែងអាចកែតម្រូវការងារនិងគ្រប់គ្រងគម្លាតដែលអាចកើតមានក្នុងដំណើរការមេតាប៉ូលីស។ លើសពីនេះទៀតការវះកាត់អាចការពារការវិវត្តបន្ថែមទៀតនៃជំងឺនិងការលេចឡើងនៃរាងកាយនៃផលវិបាកដែលទាក់ទងនឹងជំងឺទឹកនោមផ្អែម។
ការវះកាត់សម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ១ គឺត្រឹមត្រូវ។
កោសិកា Islet មិនអាចមានរយៈពេលយូរដើម្បីទទួលខុសត្រូវចំពោះការកែតម្រូវដំណើរការមេតាប៉ូលីសនៅក្នុងខ្លួន។ សម្រាប់ហេតុផលនេះវាជាការប្រសើរណាស់ក្នុងការប្រើការបែងចែកក្រពេញក្រពេញអ្នកបរិច្ចាគដែលបានរក្សាសមត្ថភាពមុខងារឱ្យបានច្រើនតាមដែលអាចធ្វើទៅបាន។
អនុវត្តនីតិវិធីស្រដៀងគ្នានេះពាក់ព័ន្ធនឹងការធានានូវលក្ខខណ្ឌដែលការរាំងស្ទះនៃដំណើរការរំលាយអាហារត្រូវបានធានា។
ក្នុងករណីខ្លះបន្ទាប់ពីការវះកាត់មានលទ្ធភាពពិតប្រាកដនៃការសម្រេចបាននូវការវិវត្តនៃផលវិបាកដែលបង្កឡើងដោយការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ឬបញ្ឈប់ការវិវត្តរបស់វា។
ការប្តូរលំពែងនៅក្នុងទឹកនោមផ្អែមកម្រត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ការប្តូរសរីរាង្គដទៃទៀត។ ការព្យាបាលវះកាត់ទាំងនេះគឺជាការគំរាមកំហែងដ៏ធំមួយ។ ការវះកាត់ត្រូវបានប្រើជាញឹកញាប់ប្រសិនបើមធ្យោបាយផ្សេងទៀតនៃឥទ្ធិពលមិនគ្រប់គ្រាន់។ អន្តរាគមន៍វះកាត់បែបនេះមានការពិបាកផ្នែកបច្ចេកទេសនិងអង្គការដាច់ដោយឡែកទាក់ទងនឹងការប្រព្រឹត្ដ។
នៅក្នុងការអនុវត្តវេជ្ជសាស្រ្តវិធីសាស្រ្តទំនើបនៃការលុបបំបាត់ជំងឺនេះត្រូវបានសម្គាល់។
- វិធីសាស្រ្តព្យាបាលផ្នែករឹង។
- ការវះកាត់លំពែង។
- ការប្តូរលំពែង។
- ការប្តូរកូនកោះលំពែង។
ដោយសារតែការពិតដែលថានៅក្នុងរោគទឹកនោមផ្អែមវាអាចកំណត់ការផ្លាស់ប្តូរមេតាប៉ូលីសដែលបានវិវត្តដោយសារតែការផ្លាស់ប្តូរសកម្មភាពធម្មជាតិនៃកោសិកាបេតាការព្យាបាលរោគនឹងត្រូវបានកំណត់ទុកជាមុនដោយនីតិវិធីសម្រាប់ការជំនួសកូនកោះលីកហៃ។
ការព្យាបាលដោយវះកាត់នេះជួយដោះស្រាយភាពមិនស៊ីសង្វាក់គ្នានៅក្នុងបាតុភូតមេតាប៉ូលីសឬធានានូវការបង្កើតផលវិបាកធ្ងន់ធ្ងរម្តងហើយម្តងទៀតនៃការបង្ហាញនៃជំងឺទឹកនោមផ្អែមដែលមានជាតិគ្លុយកូសដោយមិនគិតពីថ្លៃដើមខ្ពស់នៃការព្យាបាលវះកាត់។
នៅក្នុងជំងឺទឹកនោមផ្អែមការសម្រេចចិត្តនេះត្រូវបានបង្កើតឡើងយ៉ាងល្អ។
កោសិកាកូនកោះនៃរាងកាយមិនអាចមានរយៈពេលជាយូរមកហើយដើម្បីទទួលខុសត្រូវចំពោះបទបញ្ជានៃការរំលាយអាហារកាបូអ៊ីដ្រាតចំពោះអ្នកជំងឺ។ ហេតុដូច្នេះហើយការថតរូបជំនួសកូនកោះឡៃហាននៃក្រពេញអ្នកបរិច្ចាគត្រូវបានប្រើដែលសកម្មភាពផ្ទាល់ខ្លួនត្រូវបានរក្សាទុកដល់កម្រិតអតិបរិមា។ បាតុភូតនេះរំពឹងថានឹងមានកាលៈទេសៈសន្តិសុខសម្រាប់ជម្ងឺក្រិនថ្លើមនិងការរាំងស្ទះមួយទៀតនៃយន្តការរំលាយអាហារ។
នៅក្នុងស្ថានភាពខ្លះវាពិតជាអាចទៅរួចដើម្បីសម្រេចបាននូវការបង្កើតផ្ទុយគ្នានៃផលវិបាកដែលបានវិវត្តនៃជំងឺទឹកនោមផ្អែមឬបញ្ឈប់ពួកគេ។
ការប្តូរលំពែងនៅក្នុងរោគទឹកនោមផ្អែមគឺជានីតិវិធីដ៏គ្រោះថ្នាក់មួយពីព្រោះអន្តរាគមន៍បែបនេះត្រូវបានអនុវត្តតែក្នុងស្ថានភាពធ្ងន់ធ្ងរបំផុត។
ការប្តូរសរីរាង្គលំពែងជារឿយៗត្រូវបានអនុវត្តចំពោះអ្នកដែលទទួលរងពីជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងលើកទី ២ ដែលមានជំងឺខ្សោយតំរងនោមបានបង្ហាញរួចហើយមុនពេលអ្នកជំងឺចាប់ផ្តើមមានផលវិបាកដែលមិនអាចត្រឡប់វិញបានក្នុងទម្រង់ជាៈ
- retinopathy ជាមួយនឹងការបាត់បង់ពេញលេញនៃសមត្ថភាពក្នុងការមើលឃើញ
- ជំងឺនៃនាវាធំនិងតូច
- neuropathies
- ជំងឺសរសៃប្រសាទ
- អរម៉ូន endocrine ។
ការប្តូរក្រពេញត្រូវបានអនុវត្តផងដែរនៅក្នុងវត្តមាននៃជំងឺទឹកនោមផ្អែមបន្ទាប់បន្សំដែលត្រូវបានបង្កឡើងដោយជំងឺរលាកលំពែងដែលបានក្លាយជាផលវិបាកនៃជំងឺរលាកលំពែងនៅដំណាក់កាលស្រួចស្រាវនិងការបង្កើតលំពែងមិនល្អប៉ុន្តែប្រសិនបើជំងឺនេះស្ថិតនៅដំណាក់កាលនៃការបង្កើត។
ជារឿយៗកត្តាប្តូរសរីរាង្គគឺជំងឺ hemochromatosis ក៏ដូចជាភាពស៊ាំរបស់ជនរងគ្រោះចំពោះជាតិស្ករ។
ក្នុងស្ថានភាពកម្រជាងនេះទៅទៀតការប្តូរក្រពេញសម្រាប់ទឹកនោមផ្អែមត្រូវបានចេញវេជ្ជបញ្ជាដល់អ្នកជំងឺដែលមានរោគសាស្ត្រមួយចំនួន។
- Necrosis នៃជាលិកាលំពែង។
- ការបំផ្លាញក្រពេញដោយការបង្កើតដុំសាច់នៃវគ្គសិក្សាស្លូតឬសាហាវ។
- បាតុភូតរលាកដែលមានលក្ខណៈស្រអាប់នៅតំបន់ peritoneum ដែលនាំឱ្យមានការវិវត្តនៃការខូចខាតធ្ងន់ធ្ងរដល់ជាលិការលំពែងដែលមិនឆ្លើយតបនឹងការព្យាបាលណាមួយឡើយ។
ជារឿយៗជាមួយនឹងការលេចឡើងនៃភាពខ្សោយនៃតម្រងនោមអ្នកជំងឺរួមជាមួយនឹងការប្តូរលំពែងក៏នឹងត្រូវការការវះកាត់តំរងនោមដែលត្រូវបានអនុវត្តភ្លាមៗជាមួយនឹងលំពែងដែរ។
បន្ថែមលើការចង្អុលបង្ហាញការប្តូរលំពែងនឹងមិនអាចធ្វើទៅបានដោយហេតុផលផ្សេងៗទេ។
- វត្តមាននិងការបង្កើត neoplasms នៃវគ្គសិក្សាទាបជាង។
- ជំងឺបេះដូងដែលត្រូវបានសម្គាល់ដោយភាពមិនគ្រប់គ្រាន់នៃសរសៃឈាមធ្ងន់ធ្ងរ។
- ផលវិបាកនៃជំងឺទឹកនោមផ្អែម។
- វត្តមាននៃរោគសាស្ត្រសួតជំងឺដាច់សរសៃឈាមខួរក្បាលវគ្គសិក្សាឆ្លង។
- ការញៀនស្រាគ្រឿងស្រវឹង។
- ការរំខាននៃការបង្ហាញផ្លូវចិត្តធ្ងន់ធ្ងរ។
- មុខងារការពារខ្សោយនៃរាងកាយ។
- អេដស៍
ការព្យាបាលដោយវះកាត់អាចធ្វើទៅបានប្រសិនបើស្ថានភាពរបស់អ្នកជំងឺពេញចិត្ត។ បើមិនដូច្នោះទេមានហានិភ័យនៃការស្លាប់។
មុនពេលកំណត់លទ្ធភាពនៃការធ្វើអន្តរាគមន៍វះកាត់និងករណីពាក់ព័ន្ធនឹងការប្តូរសរីរាង្គសំណុំនៃការពិនិត្យត្រូវបានអនុវត្ត។ ការសិក្សារួមមានវិធានការវិនិច្ឆ័យដូចខាងក្រោមៈ
- ការវិភាគប្រភេទឈាម,
- tomography គណនា,
- អេឡិចត្រូលីត
- ការធ្វើតេស្តឈាមនៅកម្រិតជីវគីមី
- ការធ្វើរោគវិនិច្ឆ័យអ៊ុលត្រាសោននៃសាច់ដុំបេះដូង, peritoneum,
- ការព្យាបាលដោយឈាម
- ការវិភាគទឹកនោមនិងឈាម,
- ការសិក្សាអំពីភាពឆបគ្នានៃជាលិកា
- កាំរស្មីអ៊ិចនៃ sternum ។
អ្នកជំងឺនឹងត្រូវការការពិនិត្យពេញលេញដោយអ្នកព្យាបាលរោគវះកាត់គ្រូពេទ្យឯកទេសខាងក្រពះពោះវៀន។ ពេលខ្លះអ្នកត្រូវការការពិនិត្យជាមួយវេជ្ជបណ្ឌិតបែបនេះ៖
សូមអរគុណដល់ការធ្វើរោគវិនិច្ឆ័យដ៏ទូលំទូលាយវាអាចកំណត់ពីការគំរាមកំហែងនៃការបដិសេធនៃសរីរាង្គដែលបានប្តូរ។ ប្រសិនបើសូចនាករទាំងអស់ដែលបានកំណត់ក្នុងកំឡុងពេលវិភាគមានលក្ខណៈធម្មតានោះគ្រូពេទ្យគ្រោងនឹងប្តូរលំពែងហើយស្វែងរកម្ចាស់ជំនួយ។
ការយកសំណាកជាលិកាត្រូវបានអនុវត្តនៅក្នុងមនុស្សដែលរស់នៅហើយខួរក្បាលមួយត្រូវបានគេងាប់។
ផ្អែកលើលទ្ធផលនៃការធ្វើតេស្តសុខុមាលភាពទូទៅនិងរបៀបដែលផលប៉ះពាល់នៃលំពែងត្រូវបានជះឥទ្ធិពលយ៉ាងធ្ងន់ធ្ងរគ្រូពេទ្យនឹងជ្រើសរើសអន្តរាគមន៍សម្រាប់ការប្តូរលំពែង។
- ការវះកាត់ទាក់ទងនឹងការប្តូរសរីរាង្គទាំងមូល។
- ការផ្លាស់ប្តូរកន្ទុយឬផ្នែកផ្សេងទៀតនៃក្រពេញ។
- វាចាំបាច់ក្នុងការលុបបំបាត់សរីរាង្គនិងផ្នែកខ្លះនៃ duodenum ។
- ការចាក់បញ្ចូលកោសិកា Langerhans តាមសរសៃឈាម។
នៅពេលស្ទូងលំពែងទាំងមូលយកវាជាមួយផ្នែកមួយនៃ duodenum 12 ។ ទោះជាយ៉ាងណាក៏ដោយក្រពេញអាចត្រូវបានភ្ជាប់ទៅនឹងពោះវៀនតូចឬប្លោកនោម។ ប្រសិនបើមានតែផ្នែកមួយនៃលំពែងត្រូវបានប្តូរបន្ទាប់មកអន្តរាគមន៍វះកាត់មាននៅក្នុងការយកចេញនូវទឹកលំពែង។ ដើម្បីធ្វើដូចនេះត្រូវប្រើវិធីសាស្រ្ត ២ ។
- រារាំងឆានែលទិន្នផលដោយប្រើ neoprene ។
- ការដកយកទឹកសរីរាង្គចូលក្នុងពោះវៀនតូចឬប្លោកនោម។ នៅពេលដែលទឹកត្រូវបានគេបោះចោលទៅក្នុងប្លោកនោមហានិភ័យនៃការវិវត្តនៃការឆ្លងមានការថយចុះ។
ការប្តូរលំពែងដូចជាតំរងនោមត្រូវបានធ្វើរួចនៅក្នុងអ៊ីលីស្យូសហ្វូសឡា។ នីតិវិធីមានភាពស្មុគស្មាញនិងវែង។ ជារឿយៗប្រតិបត្ដិការត្រូវបានអនុវត្តក្រោមការប្រើថ្នាំសន្លប់ទូទៅដែលកាត់បន្ថយហានិភ័យនៃផលវិបាកធ្ងន់ធ្ងរ។
វាកើតឡើងដែលពួកគេបង្កើតបំពង់ឆ្អឹងខ្នងដោយសារតែការប្រើថ្នាំសន្លប់ដែលត្រូវបានបញ្ជូនបន្ទាប់ពីការប្តូរសរីរាង្គដើម្បីកាត់បន្ថយស្ថានភាព។
ការព្យាបាលដោយវះកាត់នៃក្រពេញក្នុងដំណាក់កាល៖
- អ្នកបរិច្ចាគម្នាក់ត្រូវបានគេអោយថ្នាំសំរាប់ការប្រឆាំងអង្គបដិបក្ខតាមរយៈសរសៃឈាមស្បូនបន្ទាប់មកដំណោះស្រាយការពារត្រូវបានប្រើ។
- បនា្ទាប់មកសរីរាង្គត្រូវបានយកចេញហើយត្រជាក់ជាមួយដំណោះស្រាយអំបិលត្រជាក់។
- អនុវត្តប្រតិបត្តិការដែលបានគ្រោងទុក។ការបែកខ្ញែកត្រូវបានធ្វើឡើងចំពោះអ្នកទទួលបន្ទាប់មកក្រពេញដែលមានសុខភាពល្អឬផ្នែកមួយត្រូវបានប្តូរទៅក្នុងតំបន់ ileal fossa ។
- សរសៃឈាមអារទែនិងប្រឡាយបង្ហូរសរីរាង្គត្រូវបានបញ្ចូលគ្នាជាដំណាក់កាល។
ប្រសិនបើអ្នកជំងឺផ្លាស់ប្តូរការងាររបស់តម្រងនោមប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមនោះការវះកាត់អាចធ្វើទៅបានទ្វេដង។ នេះនឹងបង្កើនឱកាសនៃលទ្ធផលអំណោយផល។
ជាមួយនឹងការប្តូរដោយជោគជ័យអ្នកជំងឺនឹងវិលត្រឡប់ទៅរកការរំលាយអាហារកាបូអ៊ីដ្រាតធម្មតាវិញយ៉ាងឆាប់រហ័សដូច្នេះគាត់មិនចាំបាច់ចាក់អាំងស៊ុយលីនទៀងទាត់ផ្លាស់ប្តូរទៅជាថ្នាំការពារភាពស៊ាំទេ។ ការប្រើប្រាស់របស់ពួកគេនឹងមិនអនុញ្ញាតឱ្យបដិសេធលំពែងដែលត្រូវបានប្តូរទេ។
ការព្យាបាលដោយប្រើភាពស៊ាំត្រូវបានអនុវត្តដោយប្រើថ្នាំ 2-3 ដែលមានយន្តការនៃសកម្មភាពខុសគ្នា។
ដូចជាដំណោះស្រាយវះកាត់ណាមួយចំពោះបញ្ហានេះការផ្សាំអាចបណ្តាលឱ្យមានការវិវត្តនៃផលវិបាកនៃជំងឺទឹកនោមផ្អែមដែលថ្នាំមិនអាចដោះស្រាយបញ្ហាបាន។
- ការបង្កើតបាតុភូតឆ្លងនៅក្នុង peritoneum ។
- វត្តមាននៃអង្គធាតុរាវនៅក្នុងរង្វង់នៃសរីរាង្គដែលត្រូវបានប្តូរ។
- ការវិវត្តនៃការហូរឈាមនៅកម្រិតផ្សេងៗនៃអាំងតង់ស៊ីតេ។
វាកើតឡើងដែលការបដិសេធនៃក្រពេញប្តូរកើតឡើង។ នេះបង្ហាញពីវត្តមានរបស់អាមីឡាក់នៅក្នុងទឹកនោម។ ហើយនេះក៏ត្រូវបានរកឃើញផងដែរប្រសិនបើការធ្វើកោសល្យវិច័យត្រូវបានអនុវត្ត។ ដែកនឹងចាប់ផ្តើមកើនឡើងក្នុងទំហំ។ ការស្កេនអ៊ុលត្រាសោនស្ទើរតែមិនអាចរកឃើញបានទេព្រោះរាងកាយមានគែមព្រាល។
ការព្យាបាលវះកាត់ប្តូរសរីរាង្គពាក់ព័ន្ធនឹងការស្តារនីតិសម្បទារយៈពេលយូរនិងលំបាកសម្រាប់អ្នកជំងឺ។ នៅពេលនេះថ្នាំការពារភាពស៊ាំត្រូវបានចេញវេជ្ជបញ្ជាដល់គាត់ដូច្នេះសរីរាង្គត្រូវបានចាក់ឫសយ៉ាងល្អ។
តើលំពែងអាចជាសះស្បើយបានដែរឬទេបន្ទាប់ពីការប្តូរសរីរាង្គរួច?
យោងតាមស្ថិតិការរស់រានមានជីវិតបន្ទាប់ពីការវះកាត់ប្តូរលំពែងត្រូវបានអនុវត្តត្រូវបានគេសង្កេតឃើញនៅក្នុងអ្នកជំងឺ 80% ក្នុងរយៈពេលមិនលើសពី 2 ឆ្នាំ។
ប្រសិនបើលំពែងត្រូវបានប្តូរពីអ្នកបរិច្ចាគដែលមានសុខភាពល្អការព្យាករណ៍គឺមានអំណោយផលជាងហើយអ្នកជំងឺជិត 40% រស់នៅលើសពី 10 ឆ្នាំហើយ 70% នៃអ្នកដែលរស់នៅមិនលើសពី 2 ឆ្នាំ។
សេចក្តីណែនាំនៃកោសិការាងកាយដោយវិធីសាស្ត្រចាក់បញ្ចូលតាមសរសៃឈាមបានបង្ហាញថាខ្លួនវាមិនមែនមកពីផ្នែកល្អបំផុតទេឥឡូវនេះបច្ចេកទេសកំពុងត្រូវបានបញ្ចប់។ ភាពស្មុគស្មាញនៃវិធីសាស្រ្តនេះស្ថិតនៅក្នុងភាពមិនគ្រប់គ្រាន់នៃក្រពេញមួយដើម្បីទទួលបានពីចំនួនកោសិកាដែលចង់បាន។
ការប្តូរលំពែងសម្រាប់ជំងឺទឹកនោមផ្អែម
សរីរាង្គមួយក្នុងចំណោមសរីរាង្គសំខាន់បំផុតនៃរាងកាយមនុស្សគឺលំពែង។
វាមានទីតាំងស្ថិតនៅក្នុងពោះបែហោងធ្មែញហើយបំពេញមុខងារមួយចំនួនដែលសំខាន់បំផុតគឺការសំយោគអង់ស៊ីមដែលទាក់ទងនឹងការរំលាយអាហារ (អេតូកូស) និងការបង្កើតអរម៉ូនដែលពាក់ព័ន្ធនឹងការរំលាយអាហារកាបូអ៊ីដ្រាត។ សកម្មភាពមិនត្រឹមត្រូវនៃសរីរាង្គអាចបណ្តាលឱ្យមានផលវិបាកធ្ងន់ធ្ងរ - ការវិវត្តនៃជំងឺរលាកលំពែងជំងឺទឹកនោមផ្អែមនិងក្នុងករណីខ្លះការស្លាប់។ ពេលខ្លះសម្រាប់ហេតុផលមួយចំនួនដែកឈប់បំពេញមុខងាររបស់វាដោយផ្នែកឬពេញលេញដូច្នេះសំណួរកើតឡើងពីការប្តូររបស់វា។
បច្ចុប្បន្នប្រតិបត្ដិការប្តូរសរីរាង្គត្រូវបានអនុវត្តនៅក្នុងប្រទេសជាច្រើនដែលអនុញ្ញាតឱ្យយើងនិយាយអំពីការអភិវឌ្ឍថេរនៃថ្នាំក្នុងទិសដៅនេះ។ គំរូមួយនៃការប្តូរលំពែងសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ត្រូវបានធ្វើឡើងក្នុងឆ្នាំ ១៨៩១ ដែលមានរយៈពេលសាមសិបឆ្នាំមុនការរកឃើញអាំងស៊ុយលីនទោះយ៉ាងណាការវះកាត់បែបនេះត្រូវបានអនុវត្តលើកដំបូងនៅឆ្នាំ ១៩៦៦ នៅអាមេរិក។
សព្វថ្ងៃនេះថ្នាំបានធ្វើឱ្យមានជំហានសំខាន់ក្នុងវិស័យប្តូរលំពែងដែលបណ្តាលមកពីការប្រើប្រាស់ស៊ីក្លូអ័រអេនរួមផ្សំជាមួយស្តេរ៉ូអ៊ីដ។
ការធ្វើរោគវិនិច្ឆ័យការចង្អុលបង្ហាញនិង contraindications សម្រាប់ការវះកាត់
ប្រសិទ្ធភាពនិងជោគជ័យនៃការបញ្ចប់ប្រតិបត្តិការគឺអាស្រ័យលើកត្តាជាច្រើនពីព្រោះនីតិវិធីនេះត្រូវបានបង្ហាញតែក្នុងករណីធ្ងន់ធ្ងរនិងមានការចំណាយខ្ពស់សមរម្យ។ អ្នកជំងឺម្នាក់ៗត្រូវឆ្លងកាត់ការពិនិត្យនិងធ្វើរោគវិនិច្ឆ័យជាស៊េរីយោងទៅតាមលទ្ធផលដែលវេជ្ជបណ្ឌិតសំរេចថាភាពសមស្របនៃនីតិវិធី។មានប្រភេទរោគវិនិច្ឆ័យជាច្រើនប្រភេទដែលសំខាន់បំផុតគឺមានដូចខាងក្រោមៈ
- ការពិនិត្យយ៉ាងហ្មត់ចត់ដោយអ្នកព្យាបាលរោគនិងពិគ្រោះយោបល់ពីវេជ្ជបណ្ឌិតជំនាញខ្ពស់ - គ្រូពេទ្យឯកទេសខាងក្រពះគ្រូពេទ្យវះកាត់ថ្នាំសន្លប់គ្រូពេទ្យធ្មេញរោគស្ត្រីនិងអ្នកដទៃទៀត។
- ការពិនិត្យអ៊ុលត្រាសោននៃសាច់ដុំបេះដូងសរីរាង្គប្រដាប់បន្តពូជកាំរស្មីអ៊ិចកាំរស្មីអេឡិចត្រូលីតគណនា tomography ។
- គំរូឈាមផ្សេងៗ
- ការវិភាគពិសេសមួយដែលបញ្ជាក់ពីវត្តមានរបស់ antigens ដែលមានសារៈសំខាន់សម្រាប់ភាពឆបគ្នានៃជាលិកា។
ដោយសារវិធីវះកាត់ណាមួយគឺជានីតិវិធីដ៏គ្រោះថ្នាក់សម្រាប់អ្នកជំងឺមានសូចនាករមួយចំនួនដែលការប្តូរលំពែងគឺជាជម្រើសដែលអាចធ្វើបានដើម្បីធានាបាននូវសកម្មភាពមនុស្សធម្មតា៖
- ការប្តូរលំពែងនៅក្នុងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ មុនពេលចាប់ផ្តើមនៃផលវិបាកធ្ងន់ធ្ងរនៃជំងឺនេះដូចជាការវិវត្តទៅជាជំងឺ Retinopathy ដែលអាចវិវឌ្ឍន៍ទៅជាភាពងងឹតភ្នែក, រោគសាស្ត្រសរសៃឈាម, ជំងឺសរសៃប្រសាទផ្សេងៗ, ជំងឺលើសឈាម។
- ជំងឺទឹកនោមផ្អែមបន្ទាប់បន្សំដែលអាចបណ្តាលមកពីវគ្គពិសេសនៃជំងឺរលាកលំពែងដែលក្នុងនោះជម្ងឺមហារីកលំពែងមានការរីកចម្រើនមហារីកលំពែងអភ័យឯកសិទ្ធិរបស់អ្នកជំងឺចំពោះអាំងស៊ុយលីនជំងឺហឺត។
- វត្តមាននៃដំបៅរចនាសម្ព័ននៃជាលិកាសរីរាង្គរួមទាំង neoplasms សាហាវឬស្រាលការស្លាប់ជាលិកាយ៉ាងទូលំទូលាយប្រភេទផ្សេងៗនៃការរលាកនៅក្នុង peritoneum ។
ការចង្អុលបង្ហាញនីមួយៗមានភាពផ្ទុយគ្នាដូច្នេះសំណួរអំពីលទ្ធភាពនៃការប្តូរសរីរាង្គត្រូវបានពិចារណាសម្រាប់អ្នកជំងឺម្នាក់ៗហើយត្រូវបានសំរេចដោយវេជ្ជបណ្ឌិតដែលវាយតម្លៃហានិភ័យទាំងអស់និងផលវិបាកអវិជ្ជមាននៃនីតិវិធី។
បន្ថែមពីលើការចង្អុលបង្ហាញមាន contraindications មួយចំនួនដែលក្នុងការអនុវត្តការវះកាត់ប្តូរលំពែងត្រូវបានហាមឃាត់យ៉ាងតឹងរ៉ឹង:
- វត្តមាននិងការវិវឌ្ឍន៍នៃជំងឺមហារីកស្បែកសាហាវ
- ជំងឺបេះដូងផ្សេងៗគ្នាដែលក្នុងនោះកង្វះសរសៃឈាមត្រូវបានបង្ហាញ
- ផលវិបាកនៃជំងឺទឹកនោមផ្អែម
- វត្តមាននៃជំងឺសួតជំងឺដាច់សរសៃឈាមខួរក្បាលឬជំងឺឆ្លង។
- ការញៀនឬការញៀនស្រា
- ជំងឺផ្លូវចិត្តធ្ងន់ធ្ងរ
- អភ័យឯកសិទ្ធិខ្សោយ។
វាជាការសំខាន់ដែលត្រូវចងចាំថាប្រតិបត្ដិការផ្លាស់ប្តូរក្រពេញត្រូវបានអនុវត្តលុះត្រាតែអ្នកជំងឺស្ថិតក្នុងស្ថានភាពពេញចិត្តនិងសុខុមាលភាព។ បើមិនដូច្នោះទេវាមានហានិភ័យនៃការស្លាប់សម្រាប់អ្នកជំងឺ។
ការប្តូរលំពែងគឺជានីតិវិធីវះកាត់មួយដែលកម្រត្រូវបានអនុវត្តគោលបំណងដើម្បីស្តារការសំងាត់អាំងស៊ុយលីនឱ្យបានត្រឹមត្រូវនៅក្នុងខ្លួន។
មូលហេតុនៃការវះកាត់អាចជាជំងឺទឹកនោមផ្អែមដែលកំពុងរីកចម្រើន (ជាមួយនឹងរោគសញ្ញាខ្សោយតំរងនោមនិងការគំរាមកំហែងដល់ការខ្សោយតំរងនោម) និងលក្ខខណ្ឌផ្សេងទៀតដែលសរីរាង្គឈប់ដំណើរការ។
លំពែងមានមុខងារសំខាន់ពីរ។ ទីមួយគឺការផលិតដោយកោសិកាបន្ទាប់បន្សំនៃអង់ស៊ីមរំលាយអាហារដែលឆ្លងកាត់ឆានែលរបស់សរីរាង្គទៅបំពង់ទឹកប្រមាត់និង duodenum ទូទៅ។ នៅទីនោះពួកគេដើរតួនាទីយ៉ាងសំខាន់ក្នុងការរំលាយអាហារប្រូតេអ៊ីននិងខ្លាញ់។
ការសម្ងាត់ផ្ទៃក្នុងគឺជាយន្តការដែលស្មុគស្មាញជាងមុនដែលអនុញ្ញាតឱ្យអ្នកកំណត់កំរិតជាតិគ្លុយកូសក្នុងខ្លួន។
សរីរាង្គពោះនេះធ្វើមុខងារសំងាត់។ ដោយសារតែរចនាសម្ព័នសរសៃឈាមនិងទីតាំងរបស់វានីតិវិធីវះកាត់នៅទីតាំងពិបាកអនុវត្ត។
ទោះយ៉ាងណាប្រតិបត្ដិការប្តូរលំពែងត្រូវបានអនុវត្តចាប់តាំងពីអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមបន្ទាប់ពីការប្តូរសរីរាង្គអាចក្លាយជាឯករាជ្យនៃតម្រូវការសម្រាប់ការត្រួតពិនិត្យកម្រិតជាតិស្ករថេរនិងការប្រើប្រាស់អាំងស៊ុយលីន។ ក្នុងរយៈពេលវែងជៀសវាងផលវិបាកធ្ងន់ធ្ងរនិងគ្រោះថ្នាក់ដល់អាយុជីវិត។
សម្រាប់គ្រូពេទ្យវះកាត់ប្រតិបត្តិការបែបនេះគឺជាបញ្ហាប្រឈមពិតប្រាកដ។ លំពែងគឺអសកម្មពីសរសៃឈាមចំនួន ៣៖
- សរសៃឈាមអាក់ទិកខ្ពស់
- សរសៃឈាម splenic,
- សរសៃឈាមអញ្ចាញធ្មេញ។
ជាមួយនឹងការប្តូរដំណាលគ្នានៃលំពែងនិងតម្រងនោមពួកគេត្រូវបានផ្សាំនៅក្នុងតំបន់អាងត្រគាកនៅផ្នែកខាងក្នុងនៃឆ្អឹង ileal ហើយសរសៃឈាមរបស់សរីរាង្គទាំងពីរត្រូវបានភ្ជាប់ទៅនឹងសរសៃឈាមខាងក្នុងរបស់ស្ត្រី។
លិខិតពីអ្នកអានរបស់យើង
ជីដូនរបស់ខ្ញុំមានជំងឺទឹកនោមផ្អែមអស់រយៈពេលជាយូរមកហើយ (ប្រភេទទី ២) ប៉ុន្តែថ្មីៗនេះផលវិបាកបានកើតមានលើជើងនិងសរីរាង្គខាងក្នុងរបស់នាង។
ខ្ញុំបានរកឃើញអត្ថបទមួយនៅលើអ៊ីនធឺណិតដោយចៃដន្យដែលជួយសង្គ្រោះជីវិតខ្ញុំ។ វាពិបាកសម្រាប់ខ្ញុំដែលឃើញទារុណកម្មហើយក្លិនមិនល្អនៅក្នុងបន្ទប់កំពុងធ្វើឱ្យខ្ញុំឆ្កួត។
ឆ្លងកាត់វគ្គនៃការព្យាបាល, គ្រីស្តាល់សូម្បីតែផ្លាស់ប្តូរអារម្មណ៍របស់នាង។ នាងបាននិយាយថាជើងរបស់នាងលែងឈឺហើយដំបៅក៏មិនរីកចម្រើនដែរនៅសប្តាហ៍ក្រោយយើងនឹងទៅការិយាល័យគ្រូពេទ្យ។ ផ្សព្វផ្សាយតំណទៅអត្ថបទ
ការប្តូរលំពែងត្រូវបានអនុវត្តសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ឬប្រភេទទី ២ ។ ការប្តូរសរីរាង្គក្រពេញក្រពេញនៃប្រព័ន្ធរំលាយអាហារគឺជាមធ្យោបាយតែមួយគត់ដើម្បីព្យាបាលជំងឺទឹកនោមផ្អែមទាំងស្រុងនៅថ្ងៃនេះដែលនាំឱ្យមានជំងឺក្រិនថ្លើមដោយមិនចាំបាច់ប្រើអាំងស៊ុយលីនហួសកំរិត។
ការប្តូរសរីរាង្គខាងក្រៅនៃការបញ្ចេញទឹករំអិលខាងក្រៅនិងក្រពេញ endocrine គឺជានីតិវិធីស្មុគស្មាញបំផុតដែលត្រូវបានអមដោយហានិភ័យខ្ពស់។
ហេតុផលសម្រាប់អន្តរាគមន៍រាតត្បាតអាចជាៈ
វិធីរក្សាជាតិស្ករធម្មតានៅឆ្នាំ ២០១៩
- ការផ្លាស់ប្តូរជំងឺទឹកនោមផ្អែម
- វគ្គសិក្សានៃជំងឺនេះដែលផលវិបាកកើតឡើងយ៉ាងឆាប់រហ័សដែលអាចនាំឱ្យមានពិការភាពធ្ងន់ធ្ងរឬស្លាប់។
ការបង្ហាញទូទៅបំផុតគឺជំងឺទឹកនោមផ្អែមដែលមានជំងឺខ្សោយតំរងនោម។ អ្នកជំងឺបែបនេះឆ្លងកាត់ការព្យាបាលអាំងស៊ុយលីនហើយក្នុងពេលតែមួយការលាងឈាមទៀងទាត់។ ការប្តូរលំពែងនៅក្នុងអ្នកជំងឺបែបនេះកើតឡើងទាំងរួមគ្នាជាមួយនឹងតំរងនោមឬបន្ទាប់ពីការប្តូរតំរងនោម។ នេះផ្តល់ឱ្យអ្នកជំងឺទឹកនោមផ្អែមនូវឱកាសដើម្បីជាសះស្បើយពេញលេញ។
អ្នកជំងឺដែលមិនទាន់វិវត្តទៅជាផលវិបាកនៃតំរងនោមនៃជំងឺទឹកនោមផ្អែមប៉ុន្តែមានសញ្ញាច្បាស់លាស់នៃភាពមិនគ្រប់គ្រាន់នៃលំពែងមានលក្ខណៈគ្រប់គ្រាន់សម្រាប់ការប្តូរសកម្ម។ ប្រសិនបើសរីរាង្គប្តូរសរីរាង្គត្រូវបានប្តូរបានត្រឹមត្រូវហើយការប្តូរសរីរាង្គមិនត្រូវបានបដិសេធនោះស្ថានភាពសុខភាពរបស់អ្នកជំងឺឈានដល់បទដ្ឋានមួយ។
- គាត់មិនចាំបាច់ប្រើអាំងស៊ុយលីនទេ។
- គាត់អាចត្រឡប់ទៅរកជីវិតធម្មតានិងធ្វើការបាន។
ស្ត្រីបន្ទាប់ពីការប្តូរសរីរាង្គដោយជោគជ័យទោះបីជាត្រូវការប្រើថ្នាំការពារភាពស៊ាំ (ដើម្បីការពារការផ្លាស់ប្តូរការប្តូរសរីរាង្គ) ក៏អាចមានផ្ទៃពោះនិងផ្តល់កំណើតដល់កូនដែរ។
សូចនាករដែលនៅសល់ (ទោះបីកម្រណាស់) សម្រាប់ការប្តូរសរីរាង្គគឺ៖
- ភាពមិនគ្រប់គ្រាន់នៃលំពែងក្រៅប្រព័ន្ធ,
- ជំងឺក្រិនថ្លើមលំពែង
- ស្ថានភាពបន្ទាប់ពីការដកយកចេញនូវមហារីកលំពែងប្រកបដោយប្រសិទ្ធភាពដោយមិនមានការកើតឡើងវិញនៃជំងឺមហារីក។
លក្ខខណ្ឌទាំងនេះបណ្តាលឱ្យមានកង្វះអាំងស៊ុយលីននិងរោគសញ្ញាជំងឺទឹកនោមផ្អែមបន្ទាប់បន្សំ (ជាមួយនឹងផលវិបាករបស់អ្នកចូលរួមទាំងអស់) ។
ការប្តូរសរីរាង្គក្រពេញក្រពេញនៃប្រព័ន្ធរំលាយអាហារអាចជួយធ្វើឱ្យមានតុល្យភាពសរីរវិទ្យានិងមេតាប៉ូលីសធម្មតា។ វាក៏អនុញ្ញាតឱ្យអ្នកប្រឆាំងនឹងផលវិបាកដែលគំរាមកំហែងដល់អាយុជីវិតផងដែរជាចម្បង hypo- និង hyperglycemia ដែលអាចកើតឡើងដោយមានជាតិអាស៊ីតឬនាំឱ្យសន្លប់។
ប្រសិទ្ធភាពនៃការប្តូរលំពែងលើកត្តាហានិភ័យនៃជំងឺសរសៃឈាមបេះដូងនិងការពន្យាពេលក្នុងការវិវត្តនៃផលវិបាករ៉ាំរ៉ៃមួយចំនួនក៏ត្រូវបានបង្ហាញផងដែរ។
ការប្តូរលំពែងគឺជាការព្យាបាលដ៏មានប្រសិទ្ធភាពសម្រាប់ជំងឺទឹកនោមផ្អែម។ ប្រតិបត្ដិការប្តូរសរីរាង្គអាចត្រូវបានអនុវត្តតាមវិធីបីយ៉ាងគឺៈ
- ការប្តូរសរីរាង្គក្រពេញ
- ការផ្សាំលំពែងដំណាលគ្នានឹងតំរងនោម,
- ការប្តូរលំពែងបន្ទាប់ពីប្តូរតំរងនោម។
ការប្តូរលំពែងដោយខ្លួនឯង (ដែលគេហៅថាការប្តូរប្តូរជឿនលឿន) ត្រូវបានអនុវត្តចំពោះអ្នកជំងឺដែលមានតម្រងនោមធ្វើការធម្មតាដែលក្នុងនោះការប្រែប្រួលគ្លុយកូសគួរឱ្យកត់សម្គាល់ទោះបីជាមានការព្យាបាលត្រឹមត្រូវជាមួយនឹងអាំងស៊ុយលីនក៏ដោយ។
ស្ថានភាពនេះអាចនាំឱ្យមានការវិវត្តនៃផលវិបាកធ្ងន់ធ្ងរនៃជំងឺទឹកនោមផ្អែមហើយការវះកាត់អាចការពារបញ្ហានេះបាន។
យើងផ្តល់ជូនការបញ្ចុះតំលៃដល់អ្នកអានគេហទំព័ររបស់យើង!
ទោះជាយ៉ាងណាក៏ដោយការប្តូរលំពែងដោយខ្លួនឯងត្រូវបានអនុវត្តតែចំពោះអ្នកជំងឺមួយចំនួនប៉ុណ្ណោះព្រោះជារឿយៗជំងឺទឹកនោមផ្អែមគ្រប់គ្រងបំផ្លាញតម្រងនោមនិងនាំឱ្យមានផលវិបាកផ្សេងទៀត។ ដូច្នេះវាត្រូវបានគេណែនាំឱ្យអនុវត្តការប្តូរតំរងនោមនិងលំពែងក្នុងពេលដំណាលគ្នា។ នេះគឺជាប្រភេទនៃការប្តូរសរីរាង្គដែលត្រូវបានអនុវត្តជាទូទៅបំផុតនៅក្នុងទឹកនោមផ្អែម។
អ្នកក៏អាចធ្វើការប្តូរលំពែងជាមួយនឹងតម្រងនោមដែលបានប្តូរពីមុនប៉ុន្តែបន្ទាប់មកសរីរាង្គបែបនេះពីម្ចាស់ជំនួយពីរផ្សេងគ្នាកាត់បន្ថយឱកាសនៃការជាសះស្បើយ។
ជំរើសមួយចំពោះវិធីសាស្ត្រខាងលើគឺការប្តូរកូនកោះលំពែងនៃលំពែង។ ខ្លឹមសារនៃនីតិវិធីគឺការប្តូរកោសិកាអ្នកបរិច្ចាគតាមរយៈបំពង់បូម។ ទោះជាយ៉ាងណាក៏ដោយបច្ចេកទេសនេះមានប្រសិទ្ធភាពតិចជាងការប្តូរសរីរាង្គទាំងមូល។
ការប្តូរលំពែង (រួមផ្សំជាមួយនឹងការប្តូរតំរងនោម) គឺជានីតិវិធីមួយដែលអាចស្តារសមត្ថភាពរបស់អ្នកជំងឺឱ្យដំណើរការបានធម្មតាដោយមិនចាំបាច់ប្រើអាំងស៊ុយលីនឬការលាងឈាមទៀងទាត់។
បែបបទបែបនេះនឹងជួយការពារការបាត់បង់ចក្ខុវិស័យការកាត់អវយវៈអវយវៈដោយការផ្លាស់ប្តូរទំនើងបន្ទាប់បន្សំ។ សូមអរគុណដល់សមិទ្ធិផលនៃឱសថទំនើបដែលបញ្ហានេះកើតឡើងក្នុង 60-70% នៃប្រតិបត្តិការ។
ទោះយ៉ាងណាប្រតិបត្ដិការគឺពិបាកអនុវត្តណាស់ផលវិបាកអាចធ្វើទៅបាន។ អ្វីដែលសាមញ្ញបំផុតគឺ៖
- ការរលាកនៃសរីរាង្គដែលត្រូវបានប្តូរ (បណ្តាលមកពី ischemia ឬឧបាយកលខ្លាំងអំឡុងពេលវះកាត់)
- necrosis សរីរាង្គដែលត្រូវបានប្តូរសរីរាង្គ (ដោយសារតែភាពស្មុគស្មាញនៃសរសៃឈាមនៅក្នុង anastomoses ក្នុងសរសៃឈាម)
- ការបដិសេធការប្តូរសរីរាង្គ (ដែលអាចតម្រូវឱ្យមានការស្វែងយល់ - ការដកសរីរាង្គដែលបានផ្សាំចេញ)
- ការហូរឈាមការឆ្លងនិងការប្រើថ្នាំ fistulas ក្រោយការវះកាត់។
ក្នុងករណីខ្លះវាអាចទៅរួចផងដែរដែលអំពើពុករលួយដែលត្រូវបានគេផ្សាំយ៉ាងល្អ (ដោយគ្មានសញ្ញានៃការបរាជ័យ) មិនដំណើរការមុខងារសម្ងាត់ទេ។ ដូច្នេះគុណវុឌ្ឍិរបស់អ្នកជំងឺសម្រាប់ការប្តូរលំពែងមិនមែនជាដំណើរការសាមញ្ញទេ។ វាតម្រូវឱ្យមានការវាយតម្លៃបុគ្គលនៃស្ថានភាពអ្នកជំងឺដោយអ្នកឯកទេសជាច្រើន។
ភាគរយនៃផលវិបាកគឺខ្ពស់ណាស់។ សូម្បីតែនៅក្នុងមជ្ឈមណ្ឌលដែលអ្នកឯកទេសជំនាញដែលមានសមត្ថភាពខ្ពស់ធ្វើការស្មុគស្មាញក៏ដោយក៏មានអ្នកជំងឺ ៣១-៣២ ភាគរយដែរ។ វគ្គស្តារនីតិសម្បទាក្រោយការវះកាត់អាស្រ័យលើជម្រើសត្រឹមត្រូវរបស់ម្ចាស់ជំនួយសម្រាប់អ្នកទទួល។
កត្តាហានិភ័យចម្បងនៃផលវិបាកក្រោយការវះកាត់ចំពោះអ្នកជំងឺ៖
ប្រហែលជា ១០-២០ ភាគរយនៃផលវិបាកក្រោយការវះកាត់រួមមានការប្តូរឈាម។ ក្នុង 70 ភាគរយវាត្រូវបានគេរកឃើញក្នុងរយៈពេលប្រាំពីរថ្ងៃបន្ទាប់ពីការវះកាត់ (ជាធម្មតាការដកចេញនូវសរីរាង្គដែលត្រូវបានប្តូរ) ។
ការហូរឈាមត្រូវបានគេចាត់ទុកថាជាមូលហេតុមួយនៃផលវិបាកបន្ទាប់ពីការប្តូរសរីរាង្គ។ វាអាចត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការលេចចេញនូវភាពច្របូកច្របល់នៃសរសៃឈាមការហូរឈាមក្នុងពោះនិងការហូរឈាមក្នុងក្រពះពោះវៀន។
ការរលាកលំពែងច្រើនតែបណ្តាលមកពីការបំផ្លាញ ischemic ដែលបណ្តាលមកពីការប្តូរសរីរាង្គ។ នេះអាចមានរយៈពេលរហូតដល់ 3-4 សប្តាហ៍បន្ទាប់ពីការវះកាត់។ fistula ពោះវៀន - ជាធម្មតាកើតឡើងក្នុងកំឡុងពេលបីខែដំបូងបន្ទាប់ពីការផ្សាំរួចបង្ហាញរាងដោយខ្លួនឯងនៅក្នុងការឈឺពោះស្រួចស្រាវ។ អ្នកជំងឺភាគច្រើនត្រូវការអន្តរាគមន៍វះកាត់រហ័ស។
ក្នុងរយៈពេលបីខែបន្ទាប់ពីការវះកាត់ការឆ្លងមេរោគក្នុងពោះអាចវិវត្ត។ កត្តារួមមានៈ
- អាយុចាស់របស់ម្ចាស់ជំនួយ
- ការប្រើការលាងឈាមមុនពេលប្តូរសរីរាង្គ
- រយៈពេលយូរនៃការ ischemia ត្រជាក់,
- ការរលាកលំពែងនិងការការពារភាពស៊ាំដោយប្រើ sirolimus ។
ការឆ្លងមេរោគផ្សិតក្នុងពោះវៀន - បង្កើនអត្រាមរណភាពរបស់អ្នកជំងឺក្រោយការវះកាត់។
មុនពេលអនុវត្តនីតិវិធីសម្រាប់ការប្តូរសរីរាង្គលំពែងអាថ៌កំបាំងត្រូវបានគេពិចារណាដែលប្រតិបត្តិការនេះត្រូវបានគេធ្វើឱ្យខូចទ្រង់ទ្រាយ។
- ដុំសាច់សាហាវ
- ជំងឺស្ទះសរសៃឈាមបេះដូង ischemic រីកចម្រើន
- ជំងឺផ្លូវចិត្ត
- ប្រព័ន្ធភាពស៊ាំចុះខ្សោយឬជំងឺអេដស៍
- ការផ្លាស់ប្តូរ atherosclerotic កម្រិតខ្ពស់,
- ការបរាជ័យផ្លូវដង្ហើមរ៉ាំរ៉ៃ,
- ការឆ្លងមេរោគរ៉ាំរ៉ៃនិងបាក់តេរីដែលមិនអាចព្យាបាលបាន
- អាយុ (ការវះកាត់មិនត្រូវបានណែនាំសម្រាប់មនុស្សដែលមានអាយុលើសពី ៤៥ ឆ្នាំ) ។
ការហាមឃាត់ចម្បងលើនីតិវិធីប្តូរសរីរាង្គគឺនៅពេលដែលមានជំងឺមហារីកសាហាវនៅក្នុងខ្លួនក៏ដូចជាជំងឺផ្លូវចិត្តធ្ងន់ធ្ងរ។ ជំងឺណាមួយដែលមានទម្រង់ស្រួចស្រាវគួរតែត្រូវបានគេលុបបំបាត់មុនពេលវះកាត់។
ជំងឺទឹកនោមផ្អែមតែងតែនាំឱ្យមានផលវិបាកធ្ងន់ធ្ងរដល់ជីវិត។ ជាតិស្ករក្នុងឈាមច្រើនពេកមានគ្រោះថ្នាក់ខ្លាំងណាស់។
Alexander Myasnikov នៅខែធ្នូឆ្នាំ ២០១៨ បានផ្តល់ការពន្យល់អំពីការព្យាបាលជំងឺទឹកនោមផ្អែម។ អានពេញ
ការប្តូរលំពែងសម្រាប់ជំងឺទឹកនោមផ្អែម
ការព្យាបាលជំនួសមួយគឺការប្តូរលំពែងសម្រាប់ជំងឺទឹកនោមផ្អែម។ ប្រតិបត្ដិការជួយលុបបំបាត់ការពឹងផ្អែកលើការគ្រប់គ្រងប្រចាំថ្ងៃរបស់អាំងស៊ុយលីនការព្យាបាលបែបនេះគឺពាក់ព័ន្ធសម្រាប់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ហើយប្រភេទទី 2 អាចបង្ហាញពីការចង្អុលបង្ហាញសម្រាប់ការធ្វើអន្តរាគមន៍បែបនេះ។ ប៉ុន្តែអ្នកជំងឺត្រូវបានគេគិតគូរពីហានិភ័យដែលអាចកើតមានទាំងអស់ដែលទាក់ទងនឹងការវះកាត់ហើយការពិតដែលថាការគាំទ្រការប្រើថ្នាំអស់មួយជីវិតគឺចាំបាច់ដើម្បីជៀសវាងការបដិសេធ។
ការប្តូរលំពែងត្រូវបានអនុវត្តសម្រាប់អ្នកជំងឺដែលទទួលរងពីដំណើរការស្មុគស្មាញនៃជំងឺមូលដ្ឋាន។ លំពែងគឺជាសរីរាង្គដែលងាយបែកហើយការប្តូរសរីរាង្គរបស់វាត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងហានិភ័យនិងផលវិបាកជាច្រើនដូច្នេះវាត្រូវបានអនុវត្តតែនៅពេលចាំបាច់បំផុត។ ការចង្អុលបង្ហាញសម្រាប់ការប្រើប្រាស់នឹងជាផលវិបាកដូចខាងក្រោម៖
- ការខ្សោយតំរងនោមធ្ងន់ធ្ងរឬប្តូរទៅរកជំងឺទឹកនោមផ្អែមចំពោះអ្នកជំងឺទឹកនោមផ្អែម
- វត្តមាននៃការវះកាត់តំរងនោមចំពោះអ្នកជំងឺដែលត្រូវបានធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែម
- កង្វះការឆ្លើយតបចំពោះការព្យាបាលអាំងស៊ុយលីន
- ទម្រង់ធ្ងន់ធ្ងរនៃការរំខានដល់កាបូអ៊ីដ្រាត។
ត្រលប់ទៅតារាងមាតិកាវិញ
នៅក្នុងការអនុវត្តផ្នែកវេជ្ជសាស្ត្រការប្តូរលំពែងពេញឬដោយផ្នែកត្រូវបានប្រើ។ នៅពេលធ្វើការប្តូរសរីរាង្គអ្នកបរិច្ចាគវេជ្ជបណ្ឌិតមិនត្រូវដកលំពែងរបស់អ្នកជំងឺចេញទេព្រោះវាជាទម្លាប់សម្រាប់ការប្តូរបេះដូងឬតំរងនោម។ អនុវត្តការប្តូរដំណាលគ្នាក្នុងពេលដំណាលគ្នាឬបន្តបន្ទាប់គ្នានៃខួរឆ្អឹងខ្នង។ ប្រតិបត្ដិការបែបនេះផ្តល់នូវលទ្ធផលវិជ្ជមាននៅក្នុងភាគរយធំនៃករណី។ ការអនុវត្តន៍វេជ្ជសាស្ត្រធ្វើការវះកាត់លំពែងប្រភេទនេះ៖
បច្ចេកទេសដ៏មានប្រសិទ្ធិភាពក្នុងការព្យាបាលជំងឺត្រូវបានគេចាត់ទុកថាជាកោសិកាដែលស្ថិតស្ថេរនៃកូនកោះលីកថាន។
- ការប្តូរពីអ្នកបរិច្ចាគ - ប្រតិបត្ដិការមួយត្រូវបានអនុវត្តជាមួយនឹងការបំបែកប្រហោងពោះ។
- ការប្តូរកោសិកា Langerhans - កូនតូចៗនៃកោសិកាត្រូវបានគេយកពីម្ចាស់ជំនួយម្នាក់ឬច្រើនហើយត្រូវបានបញ្ចូលទៅក្នុងសរសៃឈាមវ៉ែននៃថ្លើមរបស់អ្នកជំងឺដោយប្រើបំពង់បូម។
- ការប្តូរដំណាលគ្នានៃខួរឆ្អឹងខ្នងនិងតំរងនោមនីតិវិធីនេះត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការកើនឡើងហានិភ័យប៉ុន្តែមានភាគរយវិជ្ជមាននៃសក្ដានុពលវិជ្ជមាន។
- ការប្តូរកោសិកាអ្នកបរិច្ចាគដោយប្រើឧបករណ៍ពិសេសដែលចិញ្ចឹមពួកគេអុកស៊ីសែននិងការពារដំណើរការបដិសេធ (កំពុងសិក្សា) ។
- ការប្តូរកោសិកាបេតាដែលផលិតអាំងស៊ុយលីន។
ត្រលប់ទៅតារាងមាតិកាវិញ
ការវះកាត់លំពែងត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងហានិភ័យដ៏ធំធេងព្រោះសរីរាង្គនេះងាយនិងខូចកោសិកាមិនអាចត្រូវបានស្តារឡើងវិញដូចជាកោសិកាថ្លើម។ បន្ទាប់ពីការប្តូរសរីរាង្គអ្នកបរិច្ចាគក្នុងករណីភាគច្រើនការប្រើថ្នាំអស់មួយជីវិតដើម្បីទប់ស្កាត់ភាពស៊ាំទៅនឹងរាងកាយបរទេស - ការបដិសេធ។
ការប្តូរកោសិកា Islet នៃ Langerhans មិនត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងភាពតានតឹងធ្ងន់ធ្ងរសម្រាប់រាងកាយទេហើយមិនតម្រូវឱ្យមានការប្រើថ្នាំ immunosuppressive ជាបន្តបន្ទាប់ទេ។ ចាប់តាំងពីកោសិកាត្រូវបានផ្សាំដោយផ្ទាល់ទៅក្នុងប្រព័ន្ធឈាមរត់ឥទ្ធិពលនៃនីតិវិធីត្រូវបានគេសង្កេតឃើញភ្លាមៗបន្ទាប់ពីនីតិវិធី។ នៅថ្ងៃបន្ទាប់មុខងារកោសិកាកើនឡើង។
អ្នកជំងឺដែលសំរេចចិត្តប្តូរសរីរាង្គត្រូវតែប្រាកដថាគ្រោះថ្នាក់ដល់អាយុជីវិតរបស់គាត់គឺសមនឹងគ្រោះថ្នាក់ដែលទាក់ទងនឹងប្រតិបត្តិការនិងផលវិបាកដែលនឹងត្រូវរស់នៅជាលទ្ធផលនៃការវះកាត់។
ការអភិវឌ្ឍថ្មីរបស់អ្នកវិទ្យាសាស្ត្រអ៊ីស្រាអែលគឺជាគ្រឿងបរិក្ខារពិសេសមួយដែលកោសិកាពីអ្នកបរិច្ចាគដែលមានសុខភាពល្អពួកគេបានភ្ជាប់ទៅនឹងរាងកាយរបស់អ្នកជំងឺជាមួយនឹងបំពង់ពិសេសនិងផលិតកម្រិតអាំងស៊ុយលីនត្រឹមត្រូវនៅក្នុងឈាមរបស់គាត់។ យោងទៅតាមប្រព័ន្ធតែមួយកោសិកាទទួលបានអុកស៊ីសែនខណៈដែលនៅសល់ត្រូវបានការពារពីការឆ្លើយតបនៃប្រព័ន្ធភាពស៊ាំប៉ុន្តែឧបករណ៍បែបនេះនៅតែស្ថិតក្នុងការអភិវឌ្ឍន៍នៅឡើយ។ ដូចជាការប្តូរកោសិកាបេតាដែលអាចធ្វើបដិវត្តក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែម។
ការរារាំងចំពោះការប្តូរលំពែងក្នុងទឹកនោមផ្អែម
ប្រតិបត្ដិការនេះត្រូវបាន contraindicated នៅក្នុងជំងឺមហារីក។ ការប្តូរសរីរាង្គមិនគួរត្រូវបានអនុវត្តចំពោះអ្នកជំងឺដែលមានបញ្ហាផ្លូវចិត្តឬការរំខានធ្ងន់ធ្ងរនៅក្នុងដំណើរការនៃប្រព័ន្ធសរសៃប្រសាទទេ។ contraindication មួយទៀតនឹងមានវត្តមាននៃជំងឺសរសៃឈាមបេះដូងធ្ងន់ធ្ងរ។ ប្រតិបត្ដិការមួយមិនត្រូវបានអនុវត្តទេហើយប្រសិនបើមានជំងឺឆ្លងធ្ងន់ធ្ងររហូតដល់ពួកគេត្រូវបានលុបចោល។
យូរីខូ, I.B. សៀវភៅណែនាំអំពីបញ្ហានិងជំងឺអ័រម៉ូន / I. ខ។ យូរូក។ - អិមៈផូនិចឆ្នាំ ២០១៧ ។-- ៦៩៨ ទំ។
ម៉ូហ្សូប៊ីប៊ីធីធីឃឺរ៉ូវ៉ាអេអេសស៊ីស៊ូស្តូអេសអេលអេសអេលបច្ចេកវិទ្យាថ្មីក្នុងដំណាក់កាលប្រតិបត្ដិការក្នុងការព្យាបាលស្មុគស្មាញដល់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២, រោងពុម្ពណៅកា - អិម, ឆ្នាំ ២០១២ - ១៦០ ទំ។
Malakhov G.P. ការអនុវត្តការព្យាបាលសៀវភៅ ១ (ជំងឺទឹកនោមផ្អែមនិងជំងឺដទៃទៀត) ។ SPb ។ , ផ្ទះបោះពុម្ព "ហ្សែនសា", ឆ្នាំ ១៩៩៩, ១៩០ ទំព័រ។ ១១.០០០ ច្បាប់- ហ្សូលុនហ្សូអិម។ អេ។ ការយល់ដឹងថ្មីអំពីជំងឺទឹកនោមផ្អែម។ សាំងពេទឺប៊ឺកបោះពុម្ពផ្សាយសៀវភៅឌូឆ្នាំ ១៩៩៧ ១៧២ បោះពុម្ពឡើងវិញនូវសៀវភៅដដែលដែលមានចំណងជើងថា“ ជំងឺទឹកនោមផ្អែម។ ការយល់ដឹងថ្មី។ SPb ។ , ផ្ទះបោះពុម្ព "ទាំងអស់", ១៩៩៩. , ២២៤ ទំព័រ, ចំនួន ១៥.០០០ ច្បាប់ចម្លង។
- Vinogradov V.V. ដុំសាច់និងបករបស់លំពែងផ្ទះបោះពុម្ភផ្សាយរដ្ឋនៃអក្សរសាស្ត្រវេជ្ជសាស្រ្ត - អិម, ឆ្នាំ 2016 - 218 ទំ។

ខ្ញុំសូមណែនាំខ្លួនខ្ញុំ។ ខ្ញុំឈ្មោះអេលេណា។ ខ្ញុំបានធ្វើការជាគ្រូពេទ្យឯកទេសខាង endocrinologist អស់រយៈពេលជាង ១០ ឆ្នាំមកហើយ។ ខ្ញុំជឿជាក់ថាបច្ចុប្បន្នខ្ញុំជាអ្នកជំនាញក្នុងវិស័យរបស់ខ្ញុំហើយខ្ញុំចង់ជួយអ្នកទស្សនាទាំងអស់អោយចូលមកវែបសាយត៍ដើម្បីដោះស្រាយបញ្ហាស្មុគស្មាញនិងមិនស្មុគស្មាញ។ រាល់សំភារៈសំរាប់វែបសាយត៍ត្រូវបានប្រមូលនិងដំណើរការដោយយកចិត្តទុកដាក់ដើម្បីបង្ហាញរាល់ព័ត៌មានចាំបាច់។ មុនពេលអនុវត្តអ្វីដែលបានពិពណ៌នានៅលើគេហទំព័រការពិគ្រោះយោបល់ជាកាតព្វកិច្ចជាមួយអ្នកឯកទេសគឺចាំបាច់ជានិច្ច។
ការចង្អុលបង្ហាញអំពីការប្តូរសរីរាង្គ
នៅក្នុងការអនុវត្តវេជ្ជសាស្រ្តវិធីសាស្រ្តទំនើបនៃការលុបបំបាត់ជំងឺនេះត្រូវបានសម្គាល់។
- វិធីសាស្រ្តព្យាបាលផ្នែករឹង។
- ការវះកាត់លំពែង។
- ការប្តូរលំពែង។
- ការប្តូរកូនកោះលំពែង។
ដោយសារតែការពិតដែលថានៅក្នុងរោគទឹកនោមផ្អែមវាអាចកំណត់ការផ្លាស់ប្តូរមេតាប៉ូលីសដែលបានវិវត្តដោយសារតែការផ្លាស់ប្តូរសកម្មភាពធម្មជាតិនៃកោសិកាបេតាការព្យាបាលរោគនឹងត្រូវបានកំណត់ទុកជាមុនដោយនីតិវិធីសម្រាប់ការជំនួសកូនកោះលីកហៃ។
ការព្យាបាលដោយវះកាត់នេះជួយដោះស្រាយភាពមិនស៊ីសង្វាក់គ្នានៅក្នុងបាតុភូតមេតាប៉ូលីសឬធានានូវការបង្កើតផលវិបាកធ្ងន់ធ្ងរម្តងហើយម្តងទៀតនៃការបង្ហាញនៃជំងឺទឹកនោមផ្អែមដែលមានជាតិគ្លុយកូសដោយមិនគិតពីថ្លៃដើមខ្ពស់នៃការព្យាបាលវះកាត់។
នៅក្នុងជំងឺទឹកនោមផ្អែមការសម្រេចចិត្តនេះត្រូវបានបង្កើតឡើងយ៉ាងល្អ។
កោសិកាកូនកោះនៃរាងកាយមិនអាចមានរយៈពេលជាយូរមកហើយដើម្បីទទួលខុសត្រូវចំពោះបទបញ្ជានៃការរំលាយអាហារកាបូអ៊ីដ្រាតចំពោះអ្នកជំងឺ។ ហេតុដូច្នេះហើយការថតរូបជំនួសកូនកោះឡៃហាននៃក្រពេញអ្នកបរិច្ចាគត្រូវបានប្រើដែលសកម្មភាពផ្ទាល់ខ្លួនត្រូវបានរក្សាទុកដល់កម្រិតអតិបរិមា។ បាតុភូតនេះរំពឹងថានឹងមានកាលៈទេសៈសន្តិសុខសម្រាប់ជម្ងឺក្រិនថ្លើមនិងការរាំងស្ទះមួយទៀតនៃយន្តការរំលាយអាហារ។
នៅក្នុងស្ថានភាពខ្លះវាពិតជាអាចទៅរួចដើម្បីសម្រេចបាននូវការបង្កើតផ្ទុយគ្នានៃផលវិបាកដែលបានវិវត្តនៃជំងឺទឹកនោមផ្អែមឬបញ្ឈប់ពួកគេ។
ការប្តូរលំពែងនៅក្នុងរោគទឹកនោមផ្អែមគឺជានីតិវិធីដ៏គ្រោះថ្នាក់មួយពីព្រោះអន្តរាគមន៍បែបនេះត្រូវបានអនុវត្តតែក្នុងស្ថានភាពធ្ងន់ធ្ងរបំផុត។
ការប្តូរសរីរាង្គលំពែងជារឿយៗត្រូវបានអនុវត្តចំពោះអ្នកដែលទទួលរងពីជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងលើកទី ២ ដែលមានជំងឺខ្សោយតំរងនោមបានបង្ហាញរួចហើយមុនពេលអ្នកជំងឺចាប់ផ្តើមមានផលវិបាកដែលមិនអាចត្រឡប់វិញបានក្នុងទម្រង់ជាៈ
- retinopathy ជាមួយនឹងការបាត់បង់ពេញលេញនៃសមត្ថភាពក្នុងការមើលឃើញ
- ជំងឺនៃនាវាធំនិងតូច
- neuropathies
- ជំងឺសរសៃប្រសាទ
- អរម៉ូន endocrine ។
ការប្តូរក្រពេញត្រូវបានអនុវត្តផងដែរនៅក្នុងវត្តមាននៃជំងឺទឹកនោមផ្អែមបន្ទាប់បន្សំដែលត្រូវបានបង្កឡើងដោយជំងឺរលាកលំពែងដែលបានក្លាយជាផលវិបាកនៃជំងឺរលាកលំពែងនៅដំណាក់កាលស្រួចស្រាវនិងការបង្កើតលំពែងមិនល្អប៉ុន្តែប្រសិនបើជំងឺនេះស្ថិតនៅដំណាក់កាលនៃការបង្កើត។
ជារឿយៗកត្តាប្តូរសរីរាង្គគឺជំងឺ hemochromatosis ក៏ដូចជាភាពស៊ាំរបស់ជនរងគ្រោះចំពោះជាតិស្ករ។
ក្នុងស្ថានភាពកម្រជាងនេះទៅទៀតការប្តូរក្រពេញសម្រាប់ទឹកនោមផ្អែមត្រូវបានចេញវេជ្ជបញ្ជាដល់អ្នកជំងឺដែលមានរោគសាស្ត្រមួយចំនួន។
- Necrosis នៃជាលិកាលំពែង។
- ការបំផ្លាញក្រពេញដោយការបង្កើតដុំសាច់នៃវគ្គសិក្សាស្លូតឬសាហាវ។
- បាតុភូតរលាកដែលមានលក្ខណៈស្រអាប់នៅតំបន់ peritoneum ដែលនាំឱ្យមានការវិវត្តនៃការខូចខាតធ្ងន់ធ្ងរដល់ជាលិការលំពែងដែលមិនឆ្លើយតបនឹងការព្យាបាលណាមួយឡើយ។
ជារឿយៗជាមួយនឹងការលេចឡើងនៃភាពខ្សោយនៃតម្រងនោមអ្នកជំងឺរួមជាមួយនឹងការប្តូរលំពែងក៏នឹងត្រូវការការវះកាត់តំរងនោមដែលត្រូវបានអនុវត្តភ្លាមៗជាមួយនឹងលំពែងដែរ។
Contraindications ប្តូរ
បន្ថែមលើការចង្អុលបង្ហាញការប្តូរលំពែងនឹងមិនអាចធ្វើទៅបានដោយហេតុផលផ្សេងៗទេ។
- វត្តមាននិងការបង្កើត neoplasms នៃវគ្គសិក្សាទាបជាង។
- ជំងឺបេះដូងដែលត្រូវបានសម្គាល់ដោយភាពមិនគ្រប់គ្រាន់នៃសរសៃឈាមធ្ងន់ធ្ងរ។
- ផលវិបាកនៃជំងឺទឹកនោមផ្អែម។
- វត្តមាននៃរោគសាស្ត្រសួតជំងឺដាច់សរសៃឈាមខួរក្បាលវគ្គសិក្សាឆ្លង។
- ការញៀនស្រាគ្រឿងស្រវឹង។
- ការរំខាននៃការបង្ហាញផ្លូវចិត្តធ្ងន់ធ្ងរ។
- មុខងារការពារខ្សោយនៃរាងកាយ។
- អេដស៍
ការព្យាបាលដោយវះកាត់អាចធ្វើទៅបានប្រសិនបើស្ថានភាពរបស់អ្នកជំងឺពេញចិត្ត។ បើមិនដូច្នោះទេមានហានិភ័យនៃការស្លាប់។
ការធ្វើរោគវិនិច្ឆ័យមុនពេលប្តូរសរីរាង្គ
មុនពេលកំណត់លទ្ធភាពនៃការធ្វើអន្តរាគមន៍វះកាត់និងករណីពាក់ព័ន្ធនឹងការប្តូរសរីរាង្គសំណុំនៃការពិនិត្យត្រូវបានអនុវត្ត។ ការសិក្សារួមមានវិធានការវិនិច្ឆ័យដូចខាងក្រោមៈ
- ការវិភាគប្រភេទឈាម,
- tomography គណនា,
- អេឡិចត្រូលីត
- ការធ្វើតេស្តឈាមនៅកម្រិតជីវគីមី
- ការធ្វើរោគវិនិច្ឆ័យអ៊ុលត្រាសោននៃសាច់ដុំបេះដូង, peritoneum,
- ការព្យាបាលដោយឈាម
- ការវិភាគទឹកនោមនិងឈាម,
- ការសិក្សាអំពីភាពឆបគ្នានៃជាលិកា
- កាំរស្មីអ៊ិចនៃ sternum ។
អ្នកជំងឺនឹងត្រូវការការពិនិត្យពេញលេញដោយអ្នកព្យាបាលរោគវះកាត់គ្រូពេទ្យឯកទេសខាងក្រពះពោះវៀន។ ពេលខ្លះអ្នកត្រូវការការពិនិត្យជាមួយវេជ្ជបណ្ឌិតបែបនេះ៖
- អ្នកឯកទេសខាង endocrinologist
- អ្នកឯកទេសខាងជំងឺបេះដូង
- រោគស្ត្រី
- ពេទ្យធ្មេញ។
សូមអរគុណដល់ការធ្វើរោគវិនិច្ឆ័យដ៏ទូលំទូលាយវាអាចកំណត់ពីការគំរាមកំហែងនៃការបដិសេធនៃសរីរាង្គដែលបានប្តូរ។ ប្រសិនបើសូចនាករទាំងអស់ដែលបានកំណត់ក្នុងកំឡុងពេលវិភាគមានលក្ខណៈធម្មតានោះគ្រូពេទ្យគ្រោងនឹងប្តូរលំពែងហើយស្វែងរកម្ចាស់ជំនួយ។
ការយកសំណាកជាលិកាត្រូវបានអនុវត្តនៅក្នុងមនុស្សដែលរស់នៅហើយខួរក្បាលមួយត្រូវបានគេងាប់។
តើការវះកាត់ប្តូរសរីរាង្គត្រូវបានអនុវត្តយ៉ាងដូចម្តេច?
ផ្អែកលើលទ្ធផលនៃការធ្វើតេស្តសុខុមាលភាពទូទៅនិងរបៀបដែលផលប៉ះពាល់នៃលំពែងត្រូវបានជះឥទ្ធិពលយ៉ាងធ្ងន់ធ្ងរគ្រូពេទ្យនឹងជ្រើសរើសអន្តរាគមន៍សម្រាប់ការប្តូរលំពែង។
- ការវះកាត់ទាក់ទងនឹងការប្តូរសរីរាង្គទាំងមូល។
- ការផ្លាស់ប្តូរកន្ទុយឬផ្នែកផ្សេងទៀតនៃក្រពេញ។
- វាចាំបាច់ក្នុងការលុបបំបាត់សរីរាង្គនិងផ្នែកខ្លះនៃ duodenum ។
- ការចាក់បញ្ចូលកោសិកា Langerhans តាមសរសៃឈាម។
នៅពេលស្ទូងលំពែងទាំងមូលយកវាជាមួយផ្នែកមួយនៃ duodenum 12 ។ ទោះជាយ៉ាងណាក៏ដោយក្រពេញអាចត្រូវបានភ្ជាប់ទៅនឹងពោះវៀនតូចឬប្លោកនោម។ប្រសិនបើមានតែផ្នែកមួយនៃលំពែងត្រូវបានប្តូរបន្ទាប់មកអន្តរាគមន៍វះកាត់មាននៅក្នុងការយកចេញនូវទឹកលំពែង។ ដើម្បីធ្វើដូចនេះត្រូវប្រើវិធីសាស្រ្ត ២ ។
- រារាំងឆានែលទិន្នផលដោយប្រើ neoprene ។
- ការដកយកទឹកសរីរាង្គចូលក្នុងពោះវៀនតូចឬប្លោកនោម។ នៅពេលដែលទឹកត្រូវបានគេបោះចោលទៅក្នុងប្លោកនោមហានិភ័យនៃការវិវត្តនៃការឆ្លងមានការថយចុះ។
ការប្តូរលំពែងដូចជាតំរងនោមត្រូវបានធ្វើរួចនៅក្នុងអ៊ីលីស្យូសហ្វូសឡា។ នីតិវិធីមានភាពស្មុគស្មាញនិងវែង។ ជារឿយៗប្រតិបត្ដិការត្រូវបានអនុវត្តក្រោមការប្រើថ្នាំសន្លប់ទូទៅដែលកាត់បន្ថយហានិភ័យនៃផលវិបាកធ្ងន់ធ្ងរ។
វាកើតឡើងដែលពួកគេបង្កើតបំពង់ឆ្អឹងខ្នងដោយសារតែការប្រើថ្នាំសន្លប់ដែលត្រូវបានបញ្ជូនបន្ទាប់ពីការប្តូរសរីរាង្គដើម្បីកាត់បន្ថយស្ថានភាព។
ការព្យាបាលដោយវះកាត់នៃក្រពេញក្នុងដំណាក់កាល៖
- អ្នកបរិច្ចាគម្នាក់ត្រូវបានគេអោយថ្នាំសំរាប់ការប្រឆាំងអង្គបដិបក្ខតាមរយៈសរសៃឈាមស្បូនបន្ទាប់មកដំណោះស្រាយការពារត្រូវបានប្រើ។
- បនា្ទាប់មកសរីរាង្គត្រូវបានយកចេញហើយត្រជាក់ជាមួយដំណោះស្រាយអំបិលត្រជាក់។
- អនុវត្តប្រតិបត្តិការដែលបានគ្រោងទុក។ ការបែកខ្ញែកត្រូវបានធ្វើឡើងចំពោះអ្នកទទួលបន្ទាប់មកក្រពេញដែលមានសុខភាពល្អឬផ្នែកមួយត្រូវបានប្តូរទៅក្នុងតំបន់ ileal fossa ។
- សរសៃឈាមអារទែនិងប្រឡាយបង្ហូរសរីរាង្គត្រូវបានបញ្ចូលគ្នាជាដំណាក់កាល។
ប្រសិនបើអ្នកជំងឺផ្លាស់ប្តូរការងាររបស់តម្រងនោមប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមនោះការវះកាត់អាចធ្វើទៅបានទ្វេដង។ នេះនឹងបង្កើនឱកាសនៃលទ្ធផលអំណោយផល។
ជាមួយនឹងការប្តូរដោយជោគជ័យអ្នកជំងឺនឹងវិលត្រឡប់ទៅរកការរំលាយអាហារកាបូអ៊ីដ្រាតធម្មតាវិញយ៉ាងឆាប់រហ័សដូច្នេះគាត់មិនចាំបាច់ចាក់អាំងស៊ុយលីនទៀងទាត់ផ្លាស់ប្តូរទៅជាថ្នាំការពារភាពស៊ាំទេ។ ការប្រើប្រាស់របស់ពួកគេនឹងមិនអនុញ្ញាតឱ្យបដិសេធលំពែងដែលត្រូវបានប្តូរទេ។
ការព្យាបាលដោយប្រើភាពស៊ាំត្រូវបានអនុវត្តដោយប្រើថ្នាំ 2-3 ដែលមានយន្តការនៃសកម្មភាពខុសគ្នា។
ដូចជាដំណោះស្រាយវះកាត់ណាមួយចំពោះបញ្ហានេះការផ្សាំអាចបណ្តាលឱ្យមានការវិវត្តនៃផលវិបាកនៃជំងឺទឹកនោមផ្អែមដែលថ្នាំមិនអាចដោះស្រាយបញ្ហាបាន។
- ការបង្កើតបាតុភូតឆ្លងនៅក្នុង peritoneum ។
- វត្តមាននៃអង្គធាតុរាវនៅក្នុងរង្វង់នៃសរីរាង្គដែលត្រូវបានប្តូរ។
- ការវិវត្តនៃការហូរឈាមនៅកម្រិតផ្សេងៗនៃអាំងតង់ស៊ីតេ។
វាកើតឡើងដែលការបដិសេធនៃក្រពេញប្តូរកើតឡើង។ នេះបង្ហាញពីវត្តមានរបស់អាមីឡាក់នៅក្នុងទឹកនោម។ ហើយនេះក៏ត្រូវបានរកឃើញផងដែរប្រសិនបើការធ្វើកោសល្យវិច័យត្រូវបានអនុវត្ត។ ដែកនឹងចាប់ផ្តើមកើនឡើងក្នុងទំហំ។ ការស្កេនអ៊ុលត្រាសោនស្ទើរតែមិនអាចរកឃើញបានទេព្រោះរាងកាយមានគែមព្រាល។
ការព្យាករណ៍បន្ទាប់ពីការវះកាត់ប្តូរសរីរាង្គ
ការព្យាបាលវះកាត់ប្តូរសរីរាង្គពាក់ព័ន្ធនឹងការស្តារនីតិសម្បទារយៈពេលយូរនិងលំបាកសម្រាប់អ្នកជំងឺ។ នៅពេលនេះថ្នាំការពារភាពស៊ាំត្រូវបានចេញវេជ្ជបញ្ជាដល់គាត់ដូច្នេះសរីរាង្គត្រូវបានចាក់ឫសយ៉ាងល្អ។
តើលំពែងអាចជាសះស្បើយបានដែរឬទេបន្ទាប់ពីការប្តូរសរីរាង្គរួច?
យោងតាមស្ថិតិការរស់រានមានជីវិតបន្ទាប់ពីការវះកាត់ប្តូរលំពែងត្រូវបានអនុវត្តត្រូវបានគេសង្កេតឃើញនៅក្នុងអ្នកជំងឺ 80% ក្នុងរយៈពេលមិនលើសពី 2 ឆ្នាំ។
ប្រសិនបើលំពែងត្រូវបានប្តូរពីអ្នកបរិច្ចាគដែលមានសុខភាពល្អការព្យាករណ៍គឺមានអំណោយផលជាងហើយអ្នកជំងឺជិត 40% រស់នៅលើសពី 10 ឆ្នាំហើយ 70% នៃអ្នកដែលរស់នៅមិនលើសពី 2 ឆ្នាំ។
សេចក្តីណែនាំនៃកោសិការាងកាយដោយវិធីសាស្ត្រចាក់បញ្ចូលតាមសរសៃឈាមបានបង្ហាញថាខ្លួនវាមិនមែនមកពីផ្នែកល្អបំផុតទេឥឡូវនេះបច្ចេកទេសកំពុងត្រូវបានបញ្ចប់។ ភាពស្មុគស្មាញនៃវិធីសាស្រ្តនេះស្ថិតនៅក្នុងភាពមិនគ្រប់គ្រាន់នៃក្រពេញមួយដើម្បីទទួលបានពីចំនួនកោសិកាដែលចង់បាន។
ប្រភេទនៃការប្តូរក្រពេញ
ការព្យាបាលរ៉ាឌីកាល់អាចត្រូវបានអនុវត្តតាមបរិមាណផ្សេងៗគ្នា។ ក្នុងកំឡុងពេលប្រតិបត្តិការត្រូវបានប្តូរ:
- ផ្នែកនីមួយៗនៃក្រពេញ (កន្ទុយឬដងខ្លួន),
- លំពែងស្មុគស្មាញ (ក្រពេញទាំងអស់ដែលមានផ្នែកនៃ duodenum ភ្លាមៗនៅជាប់នឹងវា),
- ជាតិដែកនិងតម្រងនោមទាំងស្រុងក្នុងពេលដំណាលគ្នា (៩០% នៃករណី)
- លំពែងបន្ទាប់ពីការប្តូរតំរងនោមដំបូង,
- វប្បធម៌នៃកោសិកាបេតាម្ចាស់ជំនួយដែលផលិតអាំងស៊ុយលីន។
បរិមាណនៃការវះកាត់អាស្រ័យលើវិសាលភាពនៃការខូចខាតជាលិកានៃសរីរាង្គស្ថានភាពទូទៅរបស់អ្នកជំងឺនិងទិន្នន័យស្ទង់មតិ។ ការសម្រេចចិត្តត្រូវបានធ្វើឡើងដោយគ្រូពេទ្យវះកាត់។
ប្រតិបត្ដិការត្រូវបានគ្រោងទុកព្រោះវាត្រូវការការរៀបចំយ៉ាងធ្ងន់ធ្ងរនៃអ្នកជំងឺនិងការប្តូរសរីរាង្គ។
ដើម្បីឱ្យអ្នកជំងឺត្រូវបានព្យាបាលដោយថ្នាំលំពែងដែលមានប្រសិទ្ធិភាពសម្រាប់ជំងឺទឹកនោមផ្អែមវាចាំបាច់ត្រូវរកឱ្យឃើញថាតើជំងឺប្រភេទណាដែលគាត់បានវិវត្ត។ វាអាស្រ័យលើកត្តាជាច្រើន។ តួនាទីសំខាន់ត្រូវបានលេងដោយអាយុនិងរោគសាស្ត្រនៃជំងឺ។
ជំងឺទឹកនោមផ្អែមនិយាយអំពីរោគសាស្ត្រនៃលំពែង endocrine ។ វាត្រូវបានតំណាងដោយកូនកោះឡូវែនហេនហើយកាន់កាប់តែ ២ ភាគរយនៃបរិមាណនៃសរីរាង្គទាំងមូល។
កោះទាំងនេះត្រូវបានបង្កើតឡើងដោយកោសិកាផ្សេងៗគ្នានៅក្នុងរចនាសម្ព័ន្ធនិងមុខងារ។ ពួកវាត្រូវបានបង្រួបបង្រួមដោយអាថ៌កំបាំងនៃអរម៉ូន - សមាសធាតុសកម្មដែលគ្រប់គ្រងប្រភេទផ្សេងៗនៃការរំលាយអាហារការរំលាយអាហារនិងការលូតលាស់។
ជាទូទៅកោសិកាអង់ដូគ្រីន ៥ ប្រភេទត្រូវបានសម្គាល់ដែលមានតួនាទីសំខាន់ក្នុងការផលិតអរម៉ូន។ ក្នុងចំណោមពួកគេត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការរំលាយអាហារកាបូអ៊ីដ្រាតៈ
- កោសិកាបេតា (៦០%) ដែលផលិតអាំងស៊ុយលីននិងក្នុងបរិមាណតិចតួច - អាមីឡីនក៏ចូលរួមក្នុងបទបញ្ជាកម្រិតជាតិស្ករផងដែរ។
- កោសិកាអាល់ហ្វា (២៥%) សំងាត់គ្លីកហ្គន - ភ្នាក់ងារប្រឆាំងនឹងអាំងស៊ុយលីន (បំបែកខ្លាញ់បង្កើនបរិមាណគ្លុយកូសក្នុងឈាម) ។
ភាពខុសគ្នានៃប្រតិបត្តិការទាំងមូលនៅលើលំពែងត្រូវបានបែងចែកជាក្រុមអាស្រ័យលើបរិមាណនិងវិធីអន្តរាគមន៍។ ដោយបរិមាណពួកគេអាចត្រូវបានថែរក្សាសរីរាង្គឬជាមួយនឹងការយកចេញនៃក្រពេញឬផ្នែករបស់វា។
ប្រតិបត្តិការអភិរក្សសរីរាង្គ
ប្រតិបត្ដិការប្តូរលំពែងភាគច្រើនត្រូវបានអនុវត្តក្នុងពេលដំណាលគ្នាជាមួយនឹងការប្តូរតំរងនោមចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងជំងឺខ្សោយតំរងនោម។ ក្រុមធំទី ២ រួមមានអ្នកជំងឺដែលឆ្លងកាត់ការវះកាត់លំពែងក្រោយពេលប្តូរតំរងនោម។
ក្រុមចុងក្រោយរួមមានអ្នកជំងឺដែលមិនមានជំងឺខ្សោយតំរងនោមដែលឆ្លងកាត់ការវះកាត់ប្តូរលំពែងតែម្នាក់ឯង។ ភាគរយនៃការរស់រានមានជីវិតរយៈពេលមួយឆ្នាំក្នុងក្រុមប្តូរលំពែងដាច់ឆ្ងាយគឺពី ៧០-៧៥% ប្រៀបធៀបនឹង ៨០-៨៥% ក្នុងចំណោមអ្នកជំងឺបន្ទាប់ពីការប្តូរលំពែងនិងតំរងនោមក្នុងពេលដំណាលគ្នានិងមិនដំណាលគ្នា។
រោគសញ្ញានៃការបដិសេធការប្តូរសរីរាង្គបន្ទាប់ពីការប្តូរលំពែងដាច់ដោយឡែកមួយតាមក្បួនត្រូវបានបង្ហាញជាចម្បងដោយការខូចខាតតម្រងនោម។ ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ការបន្ថែមការប្តូរលំពែងទៅប្តូរតំរងនោមមិនបណ្តាលឱ្យមានការកើនឡើងគួរឱ្យកត់សម្គាល់នូវចំនួនផលប៉ះពាល់ទាំងចំពោះអ្នកជំងឺនិងការប្តូរសរីរាង្គនោះទេ។
អ្នកជំងឺច្រើនជាងពីរភាគបីបន្ទាប់ពីការប្តូរលំពែងនិងតំរងនោមក្នុងពេលដំណាលគ្នាលែងពឹងផ្អែកលើ
ខាងក្រោមនេះពិពណ៌នាអំពីនីតិវិធីនៃការប្រើថ្នាំសន្លប់សម្រាប់ការប្តូរលំពែងនៅក្នុងជំងឺទឹកនោមផ្អែម។
អ្នកជំនាញប្តូរសរីរាង្គអាចធ្វើប្រតិបត្តិការវះកាត់ប្តូរលំពែងដូចខាងក្រោមៈ
- ការប្តូរក្រពេញទាំងមូល
- ការប្តូរតំរែតំរងនោម
- ការប្តូរសរីរាង្គផ្នែកនៃក្រពេញ
- ការប្តូរកោសិកាលំពែង - duodenal (ក្រពេញនិងផ្នែកនៃ duodenum) ស្មុគស្មាញ,
- ការគ្រប់គ្រងដោយវិចារណញាណនៃវប្បធម៌កោសិកាបេតានៃក្រពេញ។
និយមន័យនៃប្រភេទនៃការវះកាត់ប្តូរលំពែងត្រូវបានកំណត់បន្ទាប់ពីការវិភាគទិន្នន័យទាំងអស់ដែលទទួលបានក្នុងកំឡុងពេលពិនិត្យរោគវិនិច្ឆ័យរបស់អ្នកជំងឺ។ វាអាស្រ័យលើលក្ខណៈនៃការខូចខាតជាលិកាក្រពេញនិងស្ថានភាពទូទៅនៃរាងកាយរបស់អ្នកជំងឺ។
ប្រតិបត្ដិការដោយខ្លួនវាត្រូវបានអនុវត្តបន្ទាប់ពីការរៀបចំអ្នកជំងឺសម្រាប់ការប្រើថ្នាំសន្លប់ទូទៅនិងបិទស្មារតីរបស់អ្នកជំងឺ។ រយៈពេលនៃការធ្វើអន្តរាគមន៍វះកាត់បែបនេះត្រូវបានកំណត់ដោយភាពស្មុគស្មាញនៃករណីគ្លីនិកការត្រៀមលក្ខណៈរបស់គ្រូពេទ្យវះកាត់ប្តូរសរីរាង្គនិងក្រុមថ្នាំស្ពឹក។
អាស្រ័យលើការវិវត្តនៃស្ថានភាពរោគទឹកនោមផ្អែមមានរោគសញ្ញាផ្សេងៗគ្នា។ ដំបូងអ្នកជំងឺមានអារម្មណ៍ឈឺចាប់ទទួលរងការរំលាយអាហារតូចចិត្តហើយបន្ទាប់មកជំងឺទឹកនោមផ្អែមត្រូវបានគេធ្វើរោគវិនិច្ឆ័យ។
នៅដំណាក់កាលដំបូងនៃការវិវឌ្ឍន៍ជំងឺនៃការរំលាយអាហារកាបូអ៊ីដ្រាតបឋមត្រូវបានគេសង្កេតឃើញដែលត្រូវបានបង្ហាញដោយការថយចុះកំហាប់ស្ករ។ នេះជារបៀបដែលជំងឺទឹកនោមផ្អែមប្រភេទលំពែងបង្ហាញរាងដោយខ្លួនឯង។កង្វះអាំងស៊ុយលីននាំឱ្យមានជំងឺទឹកនោមផ្អែម ketoacidosis នាវាធំមធ្យមនិងតូចរងផលប៉ះពាល់ក្នុងករណីកម្រ។
ការស្ដារឡើងវិញនៃលំពែងនៅក្នុងប្រភេទនៃជំងឺនេះត្រូវបានអនុវត្តដោយការត្រៀមលក្ខណៈស៊ុលហ្វីលីនៀអាហារបំប៉នត្រឹមត្រូវនិងសកម្មភាពរាងកាយ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ កម្រិតគ្លុយកូសកើនឡើង។ រោគសាស្ត្រត្រូវបានអមដោយការឈឺចាប់ស្រួចស្រាវនៅផ្នែកខាងលើពោះនិងការរំលោភលើការរំលាយអាហារ។ ជំងឺនេះវិវឌ្ឍន៍ក្នុងដំណាក់កាលជាច្រើន៖
- រយៈពេលនៃការធ្វើឱ្យធ្ងន់ធ្ងរនៃដំណើរការរលាកនៅក្នុងក្រពេញឆ្លាស់គ្នាជាមួយនឹងការបញ្ចេញចោល។
- ការឆាប់ខឹងនៃកោសិកាបេតាបណ្តាលឱ្យមានការរំលាយអាហារកាបូអ៊ីដ្រាត។
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ចាប់ផ្តើមបង្កើត។
ជាមួយនឹងការចាប់ផ្តើមនៃការវិវត្តនៃជំងឺនេះមនុស្សម្នាក់ទទួលរងពី:
- មាត់ស្ងួតថេរ
- អសមត្ថភាពក្នុងការបំបាត់ភាពស្រេកទឹករបស់អ្នក
- បង្កើនបរិមាណទឹកនោមផលិត
- ការថយចុះឬការកើនឡើងយ៉ាងខ្លាំងនៃទំងន់រាងកាយ,
- រមាស់ស្បែកស្ងួតនិងស្ងួត។
- ប្រតិកម្មទៅនឹងរូបរាងនៃកន្ទួលអាប់សនៅលើស្បែក,
- ភាពទន់ខ្សោយនិងបែកញើស
- ការព្យាបាលរបួសខ្សោយ។

ទាំងនេះគឺជាសញ្ញាដែលបង្ហាញពីការចាប់ផ្តើមនៃការវិវត្តនៃជំងឺនេះ។ អ្នកមិនអាចព្រងើយកន្តើយនឹងពួកគេបានទេ។ វាចាំបាច់ក្នុងការពិគ្រោះជាមួយវេជ្ជបណ្ឌិតហើយឆ្លងកាត់ការពិនិត្យ។
ការស្រាវជ្រាវមន្ទីរពិសោធន៍
ការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍គឺចាំបាច់នៅពេលផ្ទៀងផ្ទាត់ការធ្វើរោគវិនិច្ឆ័យ។ ការវិភាគធ្វើឱ្យវាអាចធ្វើទៅបានដើម្បីវាយតម្លៃកម្រិតនៃការខូចខាតមុខងារដល់សរីរាង្គ។
លើសពីនេះទៅទៀតការរំលោភលើ excretory (កម្រិតនៃអង់ស៊ីមរំលាយអាហារដែលផលិត) និងមុខងារបន្ថែម (ជាតិស្ករនៅក្នុងឈាមនិងទឹកនោម) មុខងារនៃក្រពេញក៏ដូចជាការផ្លាស់ប្តូរការរលាកនៅក្នុងសរីរាង្គជិតខាងដែលតែងតែអមនឹងជំងឺរលាកលំពែង (កម្រិតនៃការចម្លងរោគប៊ីលីរុយប៊ីននិងប្រភាគរបស់វាប្រូតេអ៊ីនសរុបជាមួយនឹងសមាសធាតុរបស់វា) ត្រូវបានកំណត់។
- ការធ្វើតេស្តឈាមទូទៅ - វាកំណត់ពីវត្តមាននៃដំណើរការរលាកនៅពេលនៃការសិក្សា (ការកើនឡើងនៃអរម៉ូនអេសអេស, leukocytosis),
- ការសិក្សាអំពីជីវគីមី៖ ឌីស្តាសាសឈាមនិងទឹកនោមជាតិស្ករក្នុងឈាមនិងទឹកនោមកូម៉ូក្លូរ៉ាម។
ក្នុងករណីមានការកើនឡើងជាតិស្ករក្នុងឈាមម្តងម្កាលឬមានលេខធម្មតាប៉ុន្តែដោយមានការត្អូញត្អែរអំពីការស្រេកទឹកពេលខ្លះមាត់ស្ងួតវាចាំបាច់ត្រូវកំណត់ជាតិស្ករក្នុងឈាមជាមួយនឹងអាហារពេលព្រឹកដែលមានជាតិកាបូអ៊ីដ្រាតឬ TSH (ការធ្វើតេស្តភាពអត់ធ្មត់នៃគ្លុយកូសនៅពេលការរកឃើញជាតិគ្លុយកូសលឿនហើយបន្ទាប់ពី ២ ម៉ោងបន្ទាប់ពីអាហារពេលព្រឹកកាបូអ៊ីដ្រាត) ។ ដូច្នេះជំងឺទឹកនោមផ្អែមមិនទាន់ឃើញច្បាស់ត្រូវបានរកឃើញ។
ការធ្វើរោគវិនិច្ឆ័យឧបករណ៍
ការប្រើជាទូទៅបំផុតគឺអ៊ុលត្រាសោននៃចន្លោះឆ្អឹងខ្នងដែលលំពែងមានទីតាំងនៅនិងពោះ។
ការពិនិត្យអ៊ុលត្រាសោននៃលំពែងនិងសរីរាង្គពោះគឺជាវិធីសាស្ត្រធ្វើរោគវិនិច្ឆ័យដែលមានសុវត្ថិភាពនិងងាយស្រួលបំផុតដែលមិនចំណាយពេលច្រើនមិនត្រូវការការរៀបចំពិសេសលើកលែងតែតមអាហារមុនពេលអនុវត្តឧបាយកល។

អ៊ុលត្រាសោធ្វើឱ្យវាអាចធ្វើទៅបានដើម្បីតាមដានស្ថានភាពនៅក្នុងលំពែងនិងតាមដានពួកគេនៅក្នុងសក្ដានុពលសូម្បីតែកូនក្មេងដែលមានអាយុណាមួយក៏អាចអត់ធ្មត់បានដែរ។ ដូច្នេះចាំបាច់ត្រូវធ្វើអ៊ុលត្រាសោនរៀងរាល់ ៦ ខែម្តងដើម្បីមើលពីរបៀបដែលជាតិដែកត្រូវបានស្តារឡើងវិញក្រោយពេលព្យាបាល។
ប្រសិនបើដំណើរការមានលក្ខណៈស្រួចស្រាវការហើមក្រពេញត្រូវបានគេសង្កេតឃើញទំហំរបស់វាកើនឡើងហើយដង់ស៊ីតេនៃជាលិកាផ្លាស់ប្តូរ។
ជាមួយនឹងរយៈពេលយូរនៃជំងឺទឹកនោមផ្អែមការស្កេនអ៊ុលត្រាសោនអាចមើលឃើញនៅលើអេកូស័រជាពិសេសនៅក្នុងក្បាលលំពែងទំហំនៃសរីរាង្គខ្លួនវាទាបជាងធម្មតា។
ការផ្លាស់ប្តូរលំពែងដែលត្រូវបានបង្ហាញនៅក្នុងជំងឺទឹកនោមផ្អែមមានរោគសញ្ញាលក្ខណៈនៃជំងឺរលាកលំពែង។ លើសពីនេះទៅទៀតការផ្លាស់ប្តូរសរីរាង្គជិតខាងត្រូវបានកំណត់ក្នុងពេលដំណាលគ្នា: ថ្លើមនិងក្រពះនោម។
វិធីសាស្ត្រកាំរស្មីអ៊ិចរួមមាន៖
- ការស្ទាបស្ទង់វិទ្យុសកម្មជាមួយនឹងការណែនាំផ្ទុយអនុញ្ញាតឱ្យអ្នកមើលឃើញការគណនាធំ ៗ នៅក្នុងបំពង់តំបន់នៃការតំរែតំរង់បង្រួមឬពង្រីកបំពង់ Wirsung ដែលជាសញ្ញាមិនផ្ទាល់នៃការផ្លាស់ប្តូរជាលិកាសរីរាង្គឬការបង្រួមនៃដុំពកធំដុំសាច់និងការគណនា។
- ការឆ្លុះអេកូទ្រីយ៉ូទិកជែលជីនអេក - ភ្នាក់ងារប្រឆាំងត្រូវបានចាក់ពីដ្យូដូហ្សូមទៅក្នុងបំពង់នៃក្រពេញដោយប្រើកែវថត។
- Angiography - ភាពផ្ទុយគ្នា (នៅក្នុងនាវា) ក៏ត្រូវបានប្រើផងដែរ។
- ការស្កេន CT នៃពោះនិងចន្លោះឆ្អឹងខ្នងដែលអាចបង្កើនលទ្ធភាពនៃការធ្វើរោគវិនិច្ឆ័យនៃការផ្លាស់ប្តូររោគ។
ឧបករណ៍ធ្វើរោគវិនិច្ឆ័យឧបករណ៍បន្ថែមលើអេកូស័ររួមមាន៖
- EFGDS (esophagofibrogastroduodenoscopy) ដើម្បីសិក្សាពីស្ថានភាពនៃភ្នាសរំអិលនៃ duodenum និងក្រពះ - ជារឿយៗរោគសាស្ត្រនេះគឺជាសញ្ញាប្រយោលនៃការរលាកលំពែងឬផលវិបាករបស់វា។
- MRI - រូបភាពឆ្លុះអាតូម។
ការព្យាបាលជំងឺទឹកនោមផ្អែមលំពែង
ជំងឺទឹកនោមផ្អែមក្នុងករណីភាគច្រើនកើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺរលាកលំពែង។ ជំងឺទាំងពីរនេះទាក់ទងគ្នាពីព្រោះអាំងស៊ុយលីនដែលពាក់ព័ន្ធនឹងការរំលាយអាហារកាបូអ៊ីដ្រាតត្រូវបានផលិតដោយកោសិកាបេតានៃកូនកោះឡាដិនហេដែលព័ទ្ធជុំវិញដោយរចនាសម្ព័ន្ធក្រពេញពិសេស - អាគីនីដែលផលិតអង់ស៊ីមរំលាយអាហារ។
នៅក្នុងដំណើរការរលាកនៅក្នុងលំពែងមិនត្រឹមតែជាលិកាក្រពេញដែលមានមុខងារ exocrine របស់វាត្រូវបានប៉ះពាល់នោះទេប៉ុន្តែក៏ជាកូនកោះផងដែរជាមួយនឹងការវិវត្តនៃជំងឺទឹកនោមផ្អែម។
ដូច្នេះការព្យាបាលដោយស្មុគស្មាញត្រូវបានចេញវេជ្ជបញ្ជារួមមាន៖
- ការកែប្រែរបៀបរស់នៅ
- អាហាររបបអាហារ
- ការព្យាបាលដោយថ្នាំ
- វិធីសាស្ត្រវះកាត់ក្នុងករណីធ្ងន់ធ្ងរ។
គ្រូពេទ្យឯកទេសខាងអរម៉ូន endocrinologist អាចចេញវេជ្ជបញ្ជារូបមន្តព្យាបាលជំនួសដោយប្រើគ្លីសេមៀទាបដោយប្រើឱសថដែលប៉ះពាល់ដល់កម្រិតជាតិស្ករ។
ការព្យាបាលដោយថ្នាំ
ការព្យាបាលដោយប្រើថ្នាំដ៏ទូលំទូលាយសម្រាប់ជំងឺរលាកលំពែងក្នុងទឹកនោមផ្អែមគឺជាវិធីសាស្ត្រព្យាបាលដ៏សំខាន់។ អ្នកជំងឺត្រូវបានសង្កេតឃើញដោយគ្រូពេទ្យឯកទេសខាងក្រពះពោះវៀននិង endocrinologist ទទួលថ្នាំបន្ថយជាតិស្ករក៏ដូចជាស្មុគស្មាញនៃវីតាមីនសរសៃឈាមវ៉ែនណូតូទីកទាក់ទងនឹងដំបៅនៃប្រព័ន្ធសរសៃប្រសាទនិងសរសៃឈាម។ បរិមាណនៃការព្យាបាលគឺអាស្រ័យលើគ្លីសេម៉ានិងផលវិបាកនៃជំងឺទឹកនោមផ្អែម។
- ការព្យាបាលជំនួសអង់ស៊ីម - កំរិតនិងរយៈពេលនៃការគ្រប់គ្រងអាស្រ័យលើកំរិតនៃការខូចខាតសរីរាង្គ។ ជួនកាលថ្នាំទាំងនេះត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ជីវិតក៏ដូចជាជាតិស្ករក្នុងឈាម។
- ថ្នាំ Antispasmodics និងថ្នាំបំបាត់ការឈឺចាប់នៅពេលមានរោគសញ្ញាឈឺចាប់និងភាពធ្ងន់ធ្ងរ។
- ថ្នាំ Antisecretory ជាមួយនឹងយន្តការនៃសកម្មភាពផ្សេងគ្នា: ភីអាយអាយអេស (ឧបករណ៍ទប់ស្នប់ប្រូតេអុីន), អេសអេសអេសអ៊ីនតាសស្តុន, ថ្នាំទប់ស្កាត់ការស្រូបយក។ ការព្យាបាលបែបនេះត្រូវបានកំណត់ដោយអ្នកជំងឺសម្រាប់ការព្យាបាលនៅផ្ទះ។ នៅក្នុងជំងឺរលាកលំពែងស្រួចស្រាវឬការធ្វើឱ្យធ្ងន់ធ្ងរនៃការព្យាបាលរ៉ាំរ៉ៃត្រូវបានអនុវត្តនៅក្នុងមន្ទីរពេទ្យមួយចាប់ផ្តើមនៅក្នុងអង្គភាពថែទាំដែលជាកន្លែងដែលមានដំណោះស្រាយបន្ថែមការចាក់បញ្ចូលទឹកថ្នាំភ្នាក់ងារបន្សុទ្ធកម្មថ្នាំបំបាត់ការឈឺចុកចាប់ត្រូវបានប្រើ។
ការប្តូរលំពែងជាវិធីសាស្ត្រស្តារឡើងវិញ
នៅពេលប្រើការព្យាបាលជំនួសផលប៉ះពាល់របស់វាអាចមិនមានចំពោះអ្នកជំងឺទាំងអស់ទេហើយមិនមែនគ្រប់គ្នាសុទ្ធតែអាចចំណាយលើការព្យាបាលបែបនេះបានទេ។ នេះអាចត្រូវបានពន្យល់យ៉ាងងាយស្រួលដោយការពិតដែលថាថ្នាំសម្រាប់ការព្យាបាលនិងកំរិតត្រឹមត្រូវរបស់វាគឺពិបាកក្នុងការជ្រើសរើសជាពិសេសដោយសារវាចាំបាច់ក្នុងការផលិតវារៀងៗខ្លួន។
គ្រូពេទ្យជំរុញឱ្យស្រាវជ្រាវរកវិធីព្យាបាលថ្មី៖
- ភាពធ្ងន់ធ្ងរនៃជំងឺទឹកនោមផ្អែម
- ធម្មជាតិនៃលទ្ធផលនៃជំងឺនេះ
- ការលំបាកក្នុងការកែផលវិបាកនៃការរំលាយអាហារកាបូអ៊ីដ្រាត។
វិធីសាស្រ្តទំនើបបន្ថែមទៀតក្នុងការកម្ចាត់ជំងឺនេះរួមមាន៖
- វិធីសាស្រ្តផ្នែករឹងនៃការព្យាបាល,
- ការប្តូរលំពែង
- ការប្តូរលំពែង
- ការប្តូរកោសិកា islet ។
ដោយសារតែការពិតដែលថានៅក្នុងជំងឺទឹកនោមផ្អែមការផ្លាស់ប្តូរមេតាប៉ូលីសដែលលេចឡើងដោយសារតែដំណើរការខុសប្រក្រតីនៃកោសិកាបេតាអាចត្រូវបានគេរកឃើញការព្យាបាលនៃជំងឺនេះអាចបណ្តាលមកពីការប្តូរកូនកោះលីស្សាន។
ការធ្វើអន្តរាគមន៍វះកាត់បែបនេះអាចជួយគ្រប់គ្រងគម្លាតនៃដំណើរការមេតាប៉ូលីសឬក្លាយជាការធានានៃការការពារការវិវត្តនៃផលវិបាកបន្ទាប់បន្សំធ្ងន់ធ្ងរនៃជំងឺទឹកនោមផ្អែមការពឹងផ្អែកលើអាំងស៊ុយលីនទោះបីជាការចំណាយខ្ពស់ក្នុងការវះកាត់ក៏ដោយក៏ជំងឺទឹកនោមផ្អែមការសម្រេចចិត្តនេះគឺត្រឹមត្រូវ។
កោសិកា Islet មិនអាចមានរយៈពេលយូរដើម្បីទទួលខុសត្រូវចំពោះការកែតម្រូវការរំលាយអាហារកាបូអ៊ីដ្រាតចំពោះអ្នកជំងឺ។ នោះហើយជាមូលហេតុដែលវាជាការល្អបំផុតក្នុងការងាកទៅរកការបញ្ចូនផលនៃលំពែងរបស់អ្នកបរិច្ចាគដែលបានរក្សាមុខងាររបស់វាឱ្យនៅដដែល។ដំណើរការស្រដៀងគ្នានេះទាក់ទងនឹងការផ្តល់នូវលក្ខខណ្ឌសម្រាប់ជម្ងឺក្រិនថ្លើមនិងការទប់ស្កាត់ជាបន្តបន្ទាប់នៃការបរាជ័យនៃយន្តការរំលាយអាហារ។
ក្នុងករណីខ្លះមានឱកាសពិតប្រាកដដើម្បីបញ្ច្រាស់ការវិវត្តនៃផលវិបាកនៃជំងឺទឹកនោមផ្អែមដែលបានចាប់ផ្តើមឬបញ្ឈប់ពួកគេ។
- ការប្តូរកោសិកាលំពែង
- ការសន្និដ្ឋាន
ការវិវត្តពីដំណាក់កាលនៃការបន្ធូរបន្ថយដោយផ្នែកទៅដំណាក់កាលរ៉ាំរ៉ៃនៃការពឹងផ្អែកអាំងស៊ុយលីនពេញមួយជីវិតជាធម្មតាត្រូវបានសម្គាល់ដោយការថយចុះបន្តិចម្តងនៃមុខងារសំណល់នៃកោសិកា .- ។ ប៉ុន្តែតាមទស្សនៈគ្លីនិកវាអាចកើនឡើងជាមួយនឹងការបន្ថែមនៃជំងឺឆ្លង។
បច្ចុប្បន្ននេះការព្យាបាលជំនួសអាំងស៊ុយលីនហួសកំរិតនៅតែជាទម្រង់នៃការព្យាបាលជំនួសសម្រាប់កុមារនិងមនុស្សវ័យជំទង់ដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ ទោះបីវិធីព្យាបាលផ្សេងទៀតដូចជាការប្តូរកោសិកាលំពែងកំពុងស្ថិតក្រោមការស៊ើបអង្កេត។
ការប្តូរកោសិកាលំពែង
ការប្តូរលំពែងគឺជាការព្យាបាលពិសោធន៍សម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។ ការប្តូរកូន Islet មានន័យថាការបញ្ចូនកោសិកាដាច់ដោយឡែកពីអ្នកបរិច្ចាគទៅឱ្យអ្នកជំងឺដោយបញ្ចូលទៅក្នុងថ្លើម។
បន្ទាប់ពីនីតិវិធីនេះថ្នាំការពារភាពស៊ាំត្រូវបានចេញវេជ្ជបញ្ជាជាធម្មតា។ រហូតមកដល់បច្ចុប្បន្នភាពជោគជ័យនៃការព្យាបាលនេះត្រូវបានគេសង្កេតឃើញនៅក្នុង 60% នៃអ្នកជំងឺ។
ជាមួយនឹងការផ្សាំដោយជោគជ័យនៃចំនួនកូនកោះ Lagergans គ្រប់គ្រាន់ការបដិសេធអាំងស៊ុយលីនគឺអាចធ្វើទៅបានក្នុងមួយឆ្នាំ។
ការប្តូរកូនកោះ Islet កាន់តែទទួលបានជោគជ័យបន្ទាប់ពីការបញ្ចូលភ្នាក់ងារការពារភាពស៊ាំមិនសូវពុលដល់កោសិកាបេតានិងបច្ចេកវិទ្យាកែលម្អដើម្បីប្រមូលបានចំនួនកោសិកាបេតាដែលអាចលូតលាស់បាននៅក្នុងវប្បធម៌។
ចំនួនមុខវិជ្ជាដែលនៅតែពឹងផ្អែកលើអាំងស៊ុយលីនមានការថយចុះជាមួយនឹងការសង្កេតមើលយ៉ាងស្វាហាប់។ លំពែងរបស់អ្នកបរិច្ចាគជាច្រើនត្រូវការដើម្បីទទួលបានចំនួនកោសិកាបេតាគ្រប់គ្រាន់ក្នុងការប្តូរសរីរាង្គ។
បច្ចុប្បន្ននេះការចង្អុលបង្ហាញសំខាន់គឺការព្យាបាលភាពទន់ខ្សោយទៅនឹងការថយចុះជាតិស្ករក្នុងឈាមដែលមិនអាចព្យាបាលបានដោយប្រើវិធីសាស្ត្រផ្សេងទៀត។ ដូចជាការចាក់បញ្ចូលអាំងស៊ុយលីនយូរនៅក្នុងមនុស្សពេញវ័យដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។
ចាប់តាំងពីមានហានិភ័យនៃជំងឺសរសៃប្រសាទនៅពេលប្រើថ្នាំភាពស៊ាំកម្មវិធីព្យាបាលភាគច្រើនរួមមានអ្នកជំងឺដែលមានអាយុលើសពី ១៨ ឆ្នាំដែលមានរយៈពេលគ្រប់គ្រាន់នៃជំងឺទឹកនោមផ្អែមដើម្បីវាយតម្លៃពីការវិវត្តនៃជំងឺទឹកនោមផ្អែម។
ការណែនាំអំពីការអនុវត្តគ្លីនិកនៃការអត់ធ្មត់ភាពស៊ាំដោយមិនចាំបាច់ប្រើការព្យាបាលដោយភាពស៊ាំរ៉ាំរ៉ៃគឺជាគោលដៅសំខាន់នៃការព្យាបាលនាពេលអនាគត។ ការព្យាបាលដោយកោសិកាដើមដែលអាចធ្វើទៅបានសម្រាប់ការបង្កើតភាពអត់ធ្មត់និងការបង្កើតឡើងវិញនូវកោសិកាកូនកោះនៅក្នុងវីវីនិងនៅក្នុងកោសិកាវិតាណូគឺជាការរីកចម្រើននៃការស្រាវជ្រាវ។
ការប្តូរលំពែងអនុញ្ញាតឱ្យទទួលបានកម្រិតខ្ពស់នៃការរស់រានមានជីវិតរយៈពេល 1 ឆ្នាំ។ ប៉ុន្តែមានហានិភ័យនៃការវះកាត់គួរឱ្យកត់សម្គាល់និងតម្រូវការសម្រាប់ភាពស៊ាំយូរអង្វែងដោយគ្មានការប្តូរតំរងនោមដែលមិនអនុញ្ញាតឱ្យប្រើវិធីសាស្ត្រនេះចំពោះកុមារនិងមនុស្សវ័យជំទង់។
ទោះបីជាទទួលបានជោគជ័យនៃការសិក្សាខាងលើក៏ដោយសព្វថ្ងៃនេះមានការបំពានច្បាប់និងដែនកំណត់ជាច្រើន។ ឧបសគ្គចម្បងចំពោះការប្រើប្រាស់រីករាលដាលនៃវិធីសាស្រ្តនៃការព្យាបាលជំងឺទឹកនោមផ្អែមគឺកង្វះខាតសម្ភារៈសម្រាប់ការផ្សាំនិងកង្វះថវិកាដើម្បីកែលំអការរស់រានមានជីវិត។
ប៉ុន្តែអ្នកស្រាវជ្រាវនៅជុំវិញពិភពលោកកំពុងធ្វើការលើបញ្ហានេះ។ ជាពិសេសវិធីសាស្រ្តមួយក្នុងចំណោមវិធីសាស្រ្តល្អបំផុតសម្រាប់ការធ្វើឱ្យប្រសើរឡើងនូវការរស់រានមានជីវិតថ្នាំកូតពិសេសនៃកូនកោះលំពែងត្រូវបានបង្កើតឡើង។
ដែលការពារពួកគេពីប្រព័ន្ធភាពស៊ាំនិងមិនរំខានដល់ការបញ្ចេញអាំងស៊ុយលីន។ ការចំណាយខ្ពស់នៃការប្តូរកូនកោះលំពែងក៏ធ្វើឱ្យស្ទះដល់ការផ្សាំនៃម៉ាសផងដែរ។
ក្នុងចំណោមផលវិបាកចម្បងលទ្ធភាពនៃការបង្កើតដុំមហារីកសាហាវនិងការបញ្ចូលថ្នាំការពារភាពស៊ាំលើមុខងារតំរងនោមត្រូវបានគូសបញ្ជាក់។
តើអ្វីទៅជាជំងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែមគឺជាជំងឺមេតាប៉ូលីសនៅក្នុងខ្លួនដែលវិវឌ្ឍន៍ដោយសារតែជាតិស្ករក្នុងឈាមខ្ពស់។ យោងទៅតាមអង្គការសុខភាពពិភពលោក (WHO) អង្គការសុខភាពពិភពលោកមនុស្សគ្រប់រូបទី ៥ នៃភពផែនដីមានជំងឺទឹកនោមផ្អែម។ សព្វថ្ងៃជំងឺទឹកនោមផ្អែមត្រូវបានចាត់ថ្នាក់ជាជំងឺដែលមិនអាចព្យាបាលបាន។ ចម្លើយទៅនឹងសំណួរថាតើនេះជាការពិតរឺអត់គឺស្ថិតនៅក្នុងការស្វែងយល់ពីភាពខុសគ្នារវាងជំងឺទឹកនោមផ្អែមពីរប្រភេទ។
តើជំងឺទឹកនោមផ្អែមអាចព្យាបាលបានទេ?
ជំងឺទឹកនោមផ្អែមមានពីរប្រភេទគឺទឹកនោមផ្អែមប្រភេទទី ១ (ជំងឺទឹកនោមផ្អែមគ្មានខ្លាញ់ទឹកនោមផ្អែមវ័យក្មេង) និងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (ជំងឺទឹកនោមផ្អែមចាស់ទឹកនោមផ្អែមលើសទម្ងន់) ។ ទោះបីជាមានរោគសញ្ញាស្រដៀងគ្នាក៏ដោយក៏ជំងឺទាំងនេះបណ្តាលមកពីបុព្វហេតុនិងដំណើរការផ្សេងៗដែលកើតឡើងនៅក្នុងខ្លួនហើយហេតុដូច្នេះហើយពួកគេត្រូវបានព្យាបាលតាមវិធីផ្សេងៗគ្នា។
ប្រសិនបើជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មានទំនាក់ទំនងនឹងភាពអសកម្មរាងកាយលើសទម្ងន់កូលេស្តេរ៉ុលកើនឡើងជាមួយនឹងការផ្លាស់ប្តូរទាក់ទងនឹងអាយុដែលនាំឱ្យមានលំពែងមិនសូវមានប្រសិទ្ធភាពដូច្នេះការព្យាបាលមានគោលបំណងបំបាត់បញ្ហាទាំងនេះ។
ការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ជាបឋមកម្ចាត់ទម្លាប់អាក្រក់ហើយជោគវាសនារបស់អ្នកជំងឺស្ថិតនៅក្នុងដៃរបស់គាត់។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ បច្ចុប្បន្នត្រូវបានគេចាត់ទុកថាជាជំងឺដែលមិនអាចព្យាបាលបាន។ នៅក្នុងមនុស្សដែលមានសុខភាពល្អកម្រិតជាតិស្ករក្នុងឈាមធម្មតាត្រូវបានរក្សាដោយជំនួយពីអរម៉ូនអាំងស៊ុយលីនដែលត្រូវបានផលិតដោយកោសិកាបេតាលំពែង។
ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដោយសារជំងឺខ្សោយប្រព័ន្ធភាពស៊ាំលំពែងឈប់ផលិតអាំងស៊ុយលីនក្នុងបរិមាណត្រឹមត្រូវ។ ដំណើរការបន្តរហូតដល់ការស្លាប់កោសិកាបេតា។
ដូច្នេះអ្នកជំងឺត្រូវបានបង្ខំឱ្យចាក់អាំងស៊ុយលីនជារៀងរាល់ថ្ងៃឬដើរជាមួយម៉ាស៊ីនអាំងស៊ុយលីន។ បន្ថែមពីលើនេះអ្នកជំងឺធ្វើតេស្តជាតិស្ករក្នុងឈាមច្រើនដងក្នុងមួយថ្ងៃ។
បច្ចេកវិទ្យាប្រតិបត្តិការ
របបអាហារមានតុល្យភាពគឺជាសមាសធាតុសំខាន់មួយក្នុងការរក្សាកម្រិតជាតិស្ករធម្មតានិងមុខងារលំពែង។
ការផ្លាស់ប្តូររបបអាហាររបស់អ្នកចំពោះជំងឺទឹកនោមផ្អែមប្រភេទ ២ នឹងជួយអ្នកឱ្យចៀសផុតពីការប្រើថ្នាំ។
អ្នកជំងឺទឹកនោមផ្អែមត្រូវបានហាមឃាត់មិនឱ្យញ៉ាំកាបូអ៊ីដ្រាតនិងខ្លាញ់ដែលងាយរំលាយ។
សរីរាង្គរបស់អ្នកបរិច្ចាគត្រូវបានគេដាក់ក្នុង iliac fossa (តំរងនោមក៏ត្រូវបានគេដាក់នៅទីនោះដែរ) តាមរយៈស្នាមវះពាក់កណ្តាលតាមបណ្តោយបន្ទាត់ពណ៌សនៃពោះ។ គាត់ទទួលបានចរន្តឈាមតាមសរសៃឈាមតាមរយៈសរសៃឈាមរបស់គាត់ពីអ័រតារបស់អ្នកទទួល។
ការហូរចេញតាមសរសៃឈាមវ៉ែនគឺតាមរយៈប្រព័ន្ធសរសៃឈាមវ៉ែនផតថល (នេះគឺជាផ្លូវសរីរវិទ្យាបំផុត) ឬកាវ៉ាតាទាប។ លំពែងត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជញ្ជាំងនៃពោះវៀនតូចឬប្លោកនោមនៃផ្នែកម្ខាងរបស់អ្នកជំងឺ។
វិធីសាស្រ្តខាងសរីរវិទ្យានិងមានសុវត្ថិភាពបំផុតជាមួយនឹងការព្យាករណ៍ល្អបំផុតនៃការរស់រានមានជីវិតគឺការប្តូរដំណាលគ្នានៃលំពែងនិងតំរងនោម។ តម្លៃនៃប្រតិបត្តិការបែបនេះគួរឱ្យកត់សម្គាល់លើសពីជម្រើសផ្សេងទៀតទាំងអស់វាត្រូវចំណាយពេលយូរសម្រាប់ការរៀបចំនិងការប្រព្រឹត្ដរបស់វានិងគុណវុឌ្ឍិខ្ពស់របស់គ្រូពេទ្យវះកាត់។
ការវះកាត់ប្តូរសរីរាង្គនិងលទ្ធផលរបស់វាគឺពឹងផ្អែកដោយផ្ទាល់ទៅលើកត្តាជាច្រើន។ វាចាំបាច់ក្នុងការពិចារណា:
- បរិមាណនៃមុខងារប្តូរមុខងារដែលត្រូវបានអនុវត្តនៅពេលវះកាត់
- អាយុនិងស្ថានភាពទូទៅរបស់ម្ចាស់ជំនួយនៅពេលស្លាប់
- ភាពឆបគ្នានៃអ្នកបរិច្ចាគនិងជាលិកាអ្នកទទួលនៅក្នុងការគោរពទាំងអស់
- ស្ថេរភាព hemodynamic របស់អ្នកជំងឺ។
យោងតាមស្ថិតិដែលមានស្រាប់អត្រានៃការរស់រានមានជីវិតបន្ទាប់ពីការប្តូរលំពែងពីអ្នកបរិច្ចាគសាកសពគឺ៖
- ពីរឆ្នាំ - ក្នុង ៨៣% នៃករណី
- ប្រហែលប្រាំឆ្នាំ - នៅ ៧២% ។
វិធីព្យាបាលលំពែងទឹកនោមផ្អែមវេជ្ជបណ្ឌិតសំរេចចិត្ត។ អាស្រ័យលើស្ថានភាពរបស់អ្នកជំងឺការព្យាបាលដោយប្រើថ្នាំឬវិធីសាស្ត្រវះកាត់ត្រូវបានចេញវេជ្ជបញ្ជាដើម្បីគាំទ្រដល់ការងាររបស់រាងកាយ
ប្រសិនបើការគាំទ្រវិធីសាស្ត្រព្យាបាលមិនផ្តល់លទ្ធផលទេនោះលំពែងនៅក្នុងទឹកនោមផ្អែមអាចត្រូវបានធ្វើឱ្យប្រសើរឡើងតែតាមរយៈការប្តូរសរីរាង្គដែលមានសុខភាពល្អទៅឱ្យអ្នកជំងឺ។ប្រតិបត្តិការបែបនេះច្រើនតែចាំបាច់សម្រាប់មនុស្សដែលមានរោគសាស្ត្រណាមួយ។ ជាធម្មតាកោសិកាដែលត្រូវបានប្តូរយកកោះអ៊ីលឡូនហេនដែលទទួលខុសត្រូវចំពោះការសំយោគអាំងស៊ុយលីន។ ការប្តូរជំងឺទឹកនោមផ្អែមត្រូវបានអនុវត្តប្រសិនបើ៖
- ភាពធន់នឹងអាំងស៊ុយលីនចាក់បញ្ចូលត្រូវបានបង្ហាញ
- ជំងឺរំលាយអាហារ
- ជំងឺទឹកនោមផ្អែមបាននាំឱ្យមានផលវិបាកធ្ងន់ធ្ងរ។
ប្រតិបត្តិការត្រឹមត្រូវធានានូវការស្តារឡើងវិញនៃក្រពេញ។ ប្រសិទ្ធិភាពល្អបំផុតអាចទទួលបានប្រសិនបើការប្តូរប្តូរត្រូវបានអនុវត្តនៅដំណាក់កាលដំបូងនៃការវិវត្តនៃជំងឺនេះព្រោះនៅពេលអនាគតអនុវិទ្យាល័យនឹងចូលរួមជំងឺទឹកនោមផ្អែមដែលនឹងរារាំងដំណើរការនៃការស្តារឡើងវិញ។
ដោយផ្អែកលើបច្ចេកវិទ្យានៃប្រតិបត្តិការលើលំពែងមាន ៣ ប្រភេទ៖
ការវះកាត់រាតត្បាតតិចតួចបំផុត
ទាំងនេះគឺជាការវះកាត់ laparoscopic នៅលើលំពែងដែលត្រូវបានអនុវត្តដោយស្នាមវះតូចៗជាច្រើននៅលើស្បែកនៃពោះ។ កែវថតវីដេអូនិងឧបករណ៍ពិសេសត្រូវបានណែនាំតាមរយៈពួកគេ។ គ្រូពេទ្យវះកាត់តាមដានវឌ្ឍនភាពនៃប្រតិបត្តិការនៅលើអេក្រង់។ បន្ទាប់ពីការធ្វើអន្តរាគមន៍បែបនេះការស្តារនីតិសម្បទាមានរយៈពេលខ្លីជាងហើយរយៈពេលនៃការស្នាក់នៅមន្ទីរពេទ្យត្រូវបានកាត់បន្ថយទៅជាច្រើនថ្ងៃ។
ប្រតិបត្តិការគ្មានឈាម
ពួកវាត្រូវបានប្រើជាចម្បងដើម្បីយកចេញដុំសាច់ក្រពេញ។ ទាំងនេះរួមបញ្ចូលទាំងការថតកាំរស្មី - ការដកយកចេញដោយប្រើកាំរស្មីដែលមានឥទ្ធិពលខ្លាំង (កាំបិតកាត់តាមអ៊ិនធឺរណែត) ការវះកាត់វះកាត់ - ការបង្កកដុំសាច់ការព្យាបាលដោយកាំរស្មីអ៊ុលត្រាសោន។ ប្រសិនបើកាំបិតតាមអ៊ិនធឺរណែតមិនត្រូវការទំនាក់ទំនងជាមួយរាងកាយទាល់តែសោះនោះបច្ចេកវិទ្យាផ្សេងទៀតត្រូវបានអនុវត្តតាមរយៈការស៊ើបអង្កេតដែលបានបញ្ចូលទៅក្នុង duodenum ។
បន្ទាប់ពីការវះកាត់លំពែងការព្យាករណ៍អាស្រ័យលើវគ្គនៃរយៈពេលក្រោយការវះកាត់គុណភាពនៃការស្តារនីតិសម្បទាការវិវត្តនៃផលវិបាកហើយពួកគេមិនមែនជារឿងចម្លែកទេ។ ក្នុងចំនោមផលវិបាកដែលកើតមានជាញឹកញាប់៖
- ការហូរឈាមក្នុងពោះ។
- ថប់ដង្ហើមនិងថប់ដង្ហើម។
- ការឆ្លងមេរោគ, ការវិវត្តនៃអាប់ស, ជំងឺរលាកស្រោមខួរ។
- ការបង្កើត fistula លំពែង។
ផលវិបាកដែលជៀសមិនរួចនៃការវះកាត់លំពែងគឺកង្វះអង់ស៊ីមនិងការរំលាយអាហារតូចចិត្តហើយជំងឺទឹកនោមផ្អែមវិវឌ្ឍន៍នៅពេលកន្ទុយត្រូវបានបញ្ចោញឡើងវិញ។ បាតុភូតទាំងនេះអាចត្រូវបានទូទាត់សងដោយការតែងតាំងការត្រៀមលក្ខណៈអង់ហ្ស៊ីមជំនួសនិងភ្នាក់ងារជាតិស្ករក្នុងឈាម។
ក្នុងករណីណាក៏ដោយជីវិតបន្ទាប់ពីការវះកាត់លំពែងកំពុងផ្លាស់ប្តូរហើយត្រូវការពិនិត្យឡើងវិញ។ ដំបូងបង្អស់វាចាំបាច់ក្នុងការបែងចែកទម្លាប់អាក្រក់និងប្រកាន់ខ្ជាប់យ៉ាងតឹងរឹងទៅនឹងរបបអាហារ: មិនរាប់បញ្ចូលជាតិអាល់កុលអាហារមានជាតិខ្លាញ់និងគ្រឿងទេសហឹរ។
តើអាចធ្វើអ្វីបានបន្ទាប់ពីការវះកាត់លំពែង? របបអាហារគួរតែរួមបញ្ចូលនូវបរិមាណប្រូតេអ៊ីនគ្រប់គ្រាន់ (សាច់គ្មានខ្លាញ់ត្រីឈីក្រុម Fulham) ជាតិសរសៃនិងវីតាមីន: ធញ្ញជាតិបន្លែផ្លែឈើបន្លែតែពីរុក្ខជាតិឱសថ។ អាហារគួរតែត្រូវបានគេយកយ៉ាងហោចណាស់ 5 ដងក្នុងមួយថ្ងៃក្នុងផ្នែកតូចៗ។
សំខាន់! ការខកខានមិនបានធ្វើតាមរបបអាហារបន្ទាប់ពីការវះកាត់អាចធ្វើឱ្យលទ្ធផលរបស់វាថយចុះហើយបណ្តាលឱ្យមានគ្រោះថ្នាក់ដល់សុខភាព។
វាក៏ចាំបាច់ផងដែរដើម្បីដឹកនាំរបៀបរស់នៅដែលមានសុខភាពល្អផ្សំសកម្មភាពរាងកាយជាមួយនឹងការសម្រាកឱ្យបានត្រឹមត្រូវនិងត្រូវបានសង្កេតជាទៀងទាត់ដោយវេជ្ជបណ្ឌិត។
ជំងឺទឹកនោមផ្អែមតែម្នាក់ឯងមិនមែនជាការបង្ហាញពីការប្តូរសរីរាង្គទេ។ ការវះកាត់អាចត្រូវបានណែនាំសម្រាប់៖

ប្រសិទ្ធភាពនៃការព្យាបាលបែបអភិរក្ស
ប្រសិនបើប្រតិបត្តិការទទួលបានជោគជ័យរាល់មុខងារទាំងអស់នៃសរីរាង្គត្រូវបានស្តារឡើងវិញទាំងស្រុង។ ការប្តូរសរីរាង្គគឺមានប្រសិទ្ធភាពបំផុតនៅដំណាក់កាលដំបូងនៃជំងឺនេះចាប់តាំងពីជំងឺបន្ទាប់បន្សំដែលរារាំងការស្តារឡើងវិញនៃធម្មជាតិចូលរួមក្នុងជម្ងឺសំខាន់។
ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការវិវត្តទៅជាជំងឺវិកលចរិកលទ្ធផលនៃការព្យាបាលដោយការវះកាត់អាចផ្ទុយពីនេះទោះជាយ៉ាងណាក៏ដោយហានិភ័យនៃផលវិបាកមិនលើសពីលទ្ធភាពនៃការធ្វើឱ្យកាន់តែអាក្រក់ទៅ ៗ នៅពេលបដិសេធប្រតិបត្តិការ។
នៅក្នុងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ការព្យាបាលអាំងស៊ុយលីននៅតែបន្តរហូតដល់ការប្តូរសរីរាង្គ។ប្រសិនបើអ្នកជំងឺឆ្លងកាត់ការព្យាបាលដែលចាំបាច់ដើម្បីថែរក្សាសុខភាពរបស់គាត់ឱ្យស្ថិតក្នុងស្ថានភាពល្អប្រសើរបំផុតនោះកាលវិភាគនៃការព្យាបាលនៅតែមិនផ្លាស់ប្តូរនៅដំណាក់កាលត្រៀមរៀបចំទាំងមូល។
ដោយមិនគិតពីប្រភេទនៃជំងឺអ្នកជំងឺឆ្លងកាត់ការពិនិត្យប្រព័ន្ធសរសៃឈាមបេះដូងឆ្លងកាត់ការធ្វើតេស្តទូទៅទៅជួបគ្រូពេទ្យឯកទេសខាងផ្នែក endocrinologist និងគ្រូពេទ្យជំនាញខាងសរសៃប្រសាទក៏ដូចជាអ្នកឯកទេសឯកទេសដទៃទៀតដែលមានវត្តមាននៃផលវិបាកនៃជំងឺទឹកនោមផ្អែម។ វេជ្ជបណ្ឌិតប្តូរសរីរាង្គគួរតែវាយតម្លៃពីស្ថានភាពនៃលំពែងនិងស្គាល់លទ្ធផលនៃការសិក្សាដែលទទួលបាននៅដំណាក់កាលត្រៀម។
មិនយូរប៉ុន្មានមុនពេលវះកាត់អ្នកត្រូវឈប់ប្រើថ្នាំធ្វើឱ្យឈាមកក។ យ៉ាងហោចណាស់ 8 ម៉ោងមុនពេលវះកាត់អាហារនិងវត្ថុរាវត្រូវបានបញ្ឈប់។
ក្នុងរយៈពេលមួយថ្ងៃបន្ទាប់ពីការវះកាត់អ្នកជំងឺមិនគួរចេញពីគ្រែមន្ទីរពេទ្យទេ។ បន្ទាប់ពីមួយថ្ងៃការប្រើប្រាស់រាវត្រូវបានអនុញ្ញាតបន្ទាប់ពីបីថ្ងៃ - ការប្រើប្រាស់អាហារអាចអនុញ្ញាតិបាន។
លំពែងចាប់ផ្តើមដំណើរការក្នុងរបៀបធម្មតាភ្លាមៗបន្ទាប់ពីការប្តូរសរីរាង្គ។ ទោះជាយ៉ាងណាក៏ដោយការវិលត្រឡប់ទៅរកជីវិតប្រចាំថ្ងៃគឺអាចធ្វើទៅបានមិនលឿនជាងមួយសប្តាហ៍បន្ទាប់ពីការវះកាត់។
ក្នុងរយៈពេលពីរខែការជាសះស្បើយពេញលេញកើតឡើង។ អ្នកជំងឺត្រូវបានគេផ្តល់ថ្នាំដើម្បីបង្ក្រាបប្រព័ន្ធភាពស៊ាំដើម្បីជៀសវាងការបដិសេធ។ សម្រាប់រយៈពេលនេះអ្នកគួរតែកំណត់ការទាក់ទងជាមួយមនុស្សផ្សេងទៀតនិងស្នាក់នៅកន្លែងសាធារណៈដោយសារតែហានិភ័យខ្ពស់នៃការឆ្លងជំងឺ។
ដោយមិនគិតពីប្រភេទនៃការប្តូរសរីរាង្គអ្នកជំងឺគួរតែប្រើថ្នាំការពារភាពស៊ាំសម្រាប់ជីវិតដែលនឹងធ្វើឱ្យភាពស៊ាំរបស់ពួកគេចុះខ្សោយការពារប្រឆាំងនឹងការបដិសេធដែលអាចកើតមាននិងបង្កើនហានិភ័យនៃជំងឺមហារីកមួយចំនួន។ នោះហើយជាមូលហេតុដែលអ្នកជំងឺគួរតែត្រូវបានផ្តល់ជូននូវថ្នាំដែលមានគោលបំណងការពារជំងឺមហារីកជាពិសេសសរីរាង្គរំលាយអាហារ។
ដើម្បីកំណត់ការចង្អុលបង្ហាញសម្រាប់ការប្តូរលំពែងអ្នកជំងឺត្រូវតែឆ្លងកាត់ការពិនិត្យដ៏ទូលំទូលាយពិធីសារដែលត្រូវបានកំណត់ដោយស្ថានភាពសុខភាពទូទៅ។ ប្រភេទនៃឧបករណ៍និងការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍អាចត្រូវបានរួមបញ្ចូលនៅក្នុងផែនការពិនិត្យអ្នកជំងឺ:
- ការពិនិត្យដោយគ្រូពេទ្យអ្នកជំនាញផ្នែកក្រពះពោះវៀនឬគ្រូពេទ្យវះកាត់ពោះ។
- ការពិគ្រោះយោបល់របស់អ្នកឯកទេសនៃជំនាញឯកទេសតូចចង្អៀត: អ្នកជំនាញខាង endocrinologist, អ្នកជំនាញខាងថ្នាំស្ពឹក, គ្រូពេទ្យឯកទេសជំងឺបេះដូង, ពេទ្យធ្មេញ, រោគស្ត្រីជាដើម។
- អ៊ុលត្រាសោនៃសរីរាង្គពោះសរសៃឈាមនិងបើចាំបាច់សរីរាង្គផ្សេងទៀត។
- ការធ្វើតេស្តឈាមនិងទឹកនោមគ្លីនិក
- ការធ្វើតេស្តិ៍ឈាម
- តេស្តឈាម
- កាំរស្មីអ៊ិចទ្រូង,
- ECG
- អ៊ុលត្រាសោនៃបេះដូង,
- ការធ្វើតេស្តឈាមជីវគីមី
- ស៊ីធី
- ការឆបឆំងឆាំនឹងថមីឆក។
នៅក្នុងការអនុវត្តក្នុងករណីភាគច្រើនអន្តរាគមន៍វះកាត់បែបនេះត្រូវបានចេញវេជ្ជបញ្ជាដល់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ឬប្រភេទទី ២ មុនពេលការវិវត្តនៃភាពស្មុគស្មាញនៃជំងឺទាំងនេះដូចជា៖
- ជំងឺទឹកនោមផ្អែម hyperlabile
- ថ្នាំ Retinopathy ជាមួយនឹងការគំរាមកំហែងនៃភាពពិការភ្នែក
- ដំណាក់កាលស្ថានីយនៃជំងឺសរសៃប្រសាទ,
- ជំងឺសរសៃប្រសាទ
- ការបរាជ័យ Endocrine ឬ exocrine,
- រោគសាស្ត្រធ្ងន់ធ្ងរនៃនាវាធំ ៗ ឬមីក្រូវ៉េវ។
ការប្តូរក្រពេញអាចត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ជំងឺទឹកនោមផ្អែមបន្ទាប់បន្សំ។ រោគសាស្ត្រនេះអាចបណ្តាលមកពីមូលហេតុដូចខាងក្រោម៖
- ជំងឺរលាកលំពែងធ្ងន់ធ្ងរជាមួយនឹងការវិវត្តនៃជំងឺរលាកលំពែង,
- មហារីកលំពែង
- Hemochromatosis
- ភាពធន់នឹងអាំងស៊ុយលីនដែលបណ្តាលមកពីរោគសញ្ញារបស់ Cushing, acromegaly និងទឹកនោមផ្អែមពេលមានគភ៌។
ក្នុងករណីដ៏កម្របំផុតការប្តូរលំពែងត្រូវបានចេញវេជ្ជបញ្ជាដល់អ្នកជំងឺដែលមានរោគសាស្ត្រដែលត្រូវបានអមដោយការខូចខាតរចនាសម្ព័ន្ធចំពោះសរីរាង្គនេះ។ ទាំងនេះរួមមានៈ
- ការខូចខាតយ៉ាងធ្ងន់ធ្ងរដល់ជាលិកាក្រពេញដោយដុំសាច់សាហាវឬស្រាល។
- necrosis ទូលំទូលាយនៃជាលិកាក្រពេញ,
- ការរលាកដែលមិនស្អាតនៅក្នុងប្រហោងពោះនាំឱ្យខូចខាតដល់ជាលិកាក្រពេញនិងមិនអាចព្យាបាលបាន។
ការប្តូរលំពែងក្នុងករណីបែបនេះគឺកម្រមានណាស់ដោយសារតែការលំបាកផ្នែកហិរញ្ញវត្ថុបច្ចេកទេសនិងការរៀបចំទាក់ទងនឹងអន្តរាគមន៍វះកាត់បែបនេះ។
ការចង្អុលបង្ហាញសម្រាប់ការវះកាត់
ការប្តូរលំពែងត្រូវបានចង្អុលបង្ហាញសម្រាប់អ្នកជំងឺទាំងអស់ដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ប៉ុន្តែនេះមិនអាចទៅរួចទេដោយសារមូលហេតុមួយចំនួន។ កូតារដ្ឋអនុញ្ញាតឱ្យប្រតិបត្ដិការត្រូវបានអនុវត្តសម្រាប់អ្នកជំងឺដែលមិនអត់ធ្មត់ចំពោះការចាក់អាំងស៊ុយលីនកុមារមនុស្សដែលមិនអាចប្រើបូមអាំងស៊ុយលីនជានិច្ចនិងចាក់ថ្នាំ។
លំពែងគួរតែត្រូវបានប្តូរនៅក្នុងអ្នកជំងឺដែលមិនត្រូវបានសម្គាល់ដោយការប្តេជ្ញាចិត្តក្នុងការព្យាបាលជំនួសហើយអ្នកដែលមានហានិភ័យខ្ពស់នៃការវិវត្តនៃជំងឺដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការកើនឡើងកម្រិតជាតិស្ករក្នុងឈាម។
នេះបើយោងតាមមជ្ឈមណ្ឌលស្រាវជ្រាវ។ Shumakova ប្រតិបត្តិការមិនត្រូវបានអនុវត្តតាមល័ក្ខខ័ណ្ឌដូចខាងក្រោមៈ
- ការឆ្លងមេរោគដែលមិនអាចព្យាបាលបាន (ជំងឺរលាកថ្លើមវីរុសអេដស៍)
- ដុំសាច់សាហាវ
- រដ្ឋស្ថានីយ
- ញៀននិងស្រា
- អាកប្បកិរិយាប្រឆាំងនឹងការប្រឆាំង
- ការខូចទ្រង់ទ្រាយមិនត្រឹមត្រូវនិងការរំខាននៅក្នុងដំណើរការនៃសរីរាង្គសំខាន់ៗ។
បន្ថែមពីលើចំណុចខាងលើការធ្វើអន្តរាគមន៍មិនត្រូវបានអនុវត្តសម្រាប់មនុស្សដែលមានការអត់ឱនចំពោះការព្យាបាលដោយប្រព័ន្ធភាពស៊ាំ។
សម្គាល់ៈការវះកាត់ប្តូរលំពែងមិនរាប់បញ្ចូលស្តង់ដារថែទាំវេជ្ជសាស្រ្តហើយមិនត្រូវបានបង់ដោយការធានារ៉ាប់រងវេជ្ជសាស្រ្តជាកាតព្វកិច្ច។ អ្នកអាចបង់ប្រាក់សម្រាប់នីតិវិធីដោយខ្លួនឯងប៉ុន្តែវាថ្លៃណាស់។ អ្នកជំងឺភាគច្រើនត្រូវបានប្តូរសរីរាង្គក្រោមកូតាក្រសួងសុខាភិបាល។
ប្រតិបត្ដិការត្រូវការជាចម្បងដោយអ្នកជំងឺដែលមានជំងឺធ្ងន់ធ្ងរនៅពេលដែលការព្យាបាលតាមស្តង់ដារសម្រាប់ជំងឺទឹកនោមផ្អែមមិនមានប្រសិទ្ធភាពហើយមានផលវិបាករួចទៅហើយ។ ដូច្នេះ contraindications ទៅនឹងការវះកាត់គឺទាក់ទង:
- អាយុ - ច្រើនជាង ៥៥ ឆ្នាំ
- វត្តមាននៃរោគមហារីកស្បែកនៅក្នុងរាងកាយ
- ប្រវត្តិនៃការគាំងបេះដូងឬដាច់សរសៃឈាមខួរក្បាល
- ជំងឺសរសៃឈាមនិងជំងឺបេះដូងដោយសារតែការផ្លាស់ប្តូរជំងឺបេះដូងធ្ងន់ធ្ងរ (ទម្រង់ស្មុគស្មាញនៃជំងឺសរសៃឈាមបេះដូងការខូចខាតយ៉ាងជ្រៅទៅនឹងជំងឺសរសៃឈាមបេះដូងនៃសរសៃឈាម aorta និង iliac, ការវះកាត់សរសៃឈាមបេះដូង),
- ការច្រានចោលបេះដូងទាប
- ផលវិបាកធ្ងន់ធ្ងរនៃជំងឺទឹកនោមផ្អែម
- ជំងឺរបេងសកម្ម
- ការញៀនស្រាគ្រឿងស្រវឹងអេដស៍។
វាមិនត្រូវបានណែនាំឱ្យធ្វើការវះកាត់ប្តូរលំពែងជាមួយ neoplasm សាហាវដែលមានស្រាប់នោះទេ។
ការហាមឃាត់ចម្បងក្នុងការធ្វើប្រតិបត្តិការបែបនេះគឺជាករណីទាំងនោះនៅពេលដែលដុំសាច់សាហាវមានវត្តមាននៅក្នុងខ្លួនដែលមិនអាចត្រូវបានកែដំរូវក៏ដូចជាចិត្តសាស្ត្រ។ ជំងឺណាមួយដែលមានទម្រង់ស្រួចស្រាវគួរតែត្រូវបានគេលុបបំបាត់មុនពេលប្រតិបត្តិការ។ នេះត្រូវបានអនុវត្តចំពោះករណីដែលជំងឺនេះបណ្តាលមកពីមិនត្រឹមតែដោយសារទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនប៉ុណ្ណោះទេប៉ុន្តែយើងក៏កំពុងនិយាយអំពីជំងឺដែលមានជំងឺឆ្លងផងដែរ។
ការព្យាបាលដោយរបបអាហារ - ជាវិធីសាស្ត្រស្តារឡើងវិញ
ការការពារភាពមិនធម្មតានៃលំពែងគឺជាការបដិសេធការសេពគ្រឿងស្រវឹងនិងការជក់បារីការតមអាហារ (ការបដិសេធអាហារដែលមានជាតិខ្លាញ់ការដាក់កម្រិតនៃបង្អែម) ។ នៅក្នុងជំងឺទឹកនោមផ្អែមតារាងរបបអាហារលេខ ៩ ត្រូវបានចេញវេជ្ជបញ្ជាដោយមិនរាប់បញ្ចូលជាតិកាបូអ៊ីដ្រាតដែលអាចរំលាយបាននិងងាយកំណត់។
ជាមួយនឹងជំងឺរលាកលំពែង, តារាងលេខ 5 ត្រូវបានគេសង្កេតឃើញ: បន្ថែមលើខ្លាញ់ហឹរចៀនអំបិលប្រៃជក់បារីត្រូវបានហាមឃាត់។ ការដាក់កម្រិតលើអាហារូបត្ថម្ភអាស្រ័យលើភាពធ្ងន់ធ្ងរនៃជំងឺនិងស្ថានភាពនៃលំពែងត្រូវបានចេញវេជ្ជបញ្ជាដោយវេជ្ជបណ្ឌិតដែលកែតម្រូវពួកគេ។
ការព្យាបាលដោយចលនាដែលទាក់ទងនឹងសកម្មភាពរាងកាយការដើរការធ្វើលំហាត់ប្រាណជាប្រព័ន្ធនិងការម៉ាស្សាពិសេសសម្រាប់លំពែងត្រូវបានណែនាំ។ វាគឺជាស្មុគស្មាញនៃលំហាត់ដកដង្ហើមដែលមានគោលបំណងផ្លាស់ប្តូរសម្លេងជញ្ជាំងពោះផ្នែកខាងមុខរំញោចសកម្មភាពរបស់សរីរាង្គជិតខាងនិងលំពែងដោយខ្លួនឯង។
វាចាំបាច់ក្នុងការលុបបំបាត់ឬកាត់បន្ថយភាពតានតឹងសរសៃប្រសាទនិងបន្ទុកអារម្មណ៍ផ្លូវចិត្ត។
ប្រសិនបើអ្នកមានអារម្មណ៍មិនល្អវាត្រូវបានណែនាំឱ្យពិគ្រោះជាមួយវេជ្ជបណ្ឌិតកុំប្រើថ្នាំដោយខ្លួនឯង។ក្នុងករណីនេះអ្នកអាចរក្សាទុកលំពែង: ការពារទាន់ពេលវេលាការវិវត្តនៃរូបភាពគ្លីនិកលម្អិតនៃជំងឺនិងផលវិបាករបស់វា។
ហ្គាលីណាអាយុ ៤៣ ឆ្នាំកាហ្សាន
សម្រាប់ការឈឺចាប់នៅលំពែងត្រជាក់ភាពអត់ឃ្លាននិងសន្តិភាពជួយបានល្អបំផុត។ យ៉ាងហោចណាស់ក្នុងរយៈពេល 2-3 ថ្ងៃដំបូងបន្ទាប់ពីការចាប់ផ្តើមរោគសញ្ញានៃជំងឺនេះច្បាប់នេះត្រូវតែត្រូវបានអង្កេតយ៉ាងតឹងរ៉ឹង។
បន្ទាប់មកអ្នកអាចផ្លាស់ប្តូរបន្តិចម្តង ៗ ទៅនឹងរបបអាហារ sparing, ចាប់ផ្តើមប្រើថ្នាំ - អង់ស៊ីម, ថ្នាំសំលាប់មេរោគ។ ប៉ុន្តែយើងត្រូវតែត្រៀមខ្លួនសម្រាប់ការពិតដែលថារាងកាយនេះមិនត្រូវបានស្តារឡើងវិញយ៉ាងឆាប់រហ័ស។
វានឹងចំណាយពេលច្រើនខែមិនតិចទេ។ ខ្ញុំធ្លាប់ឆ្លងកាត់វាដោយខ្លួនឯង។
វាពិបាកក្នុងការប្រកាន់ខ្ជាប់នូវច្បាប់ទាំងអស់ប៉ុន្តែឥឡូវនេះស្ថានភាពបានប្រសើរឡើងច្រើន។
តើមានផលប៉ះពាល់អ្វីខ្លះដល់ប្រតិបត្តិការរបស់លំពែង?
លំពែងគឺជាសរីរាង្គមួយដែលមានរចនាសម្ព័ន្ធស្មុគស្មាញនិងល្អដែលដំណើរការមុខងាររំលាយអាហារនិង endocrine ក្នុងពេលតែមួយ។ ឥទ្ធិពលនៃកត្តាខាងក្រៅនិងខាងក្នុងផ្សេងៗគ្នាអាចរំខានដល់ការងាររបស់វានិងប៉ះពាល់ដល់ស្ថានភាពនៃសរីរាង្គខ្លួនឯង។ ក្នុងករណីដែលមុខងារក្រពេញខ្សោយទទួលខុសត្រូវចំពោះការសំងាត់ដំណើរការរលាកក្នុងទម្រង់ជាជំងឺរលាកលំពែងកើតឡើងភាគច្រើន។ ប្រសិនបើការផ្លាស់ប្តូររោគសាស្ត្រប៉ះពាល់ដល់សកម្មភាពរបស់ក្រពេញ endocrine ជំងឺទឹកនោមផ្អែមមានការរីកចម្រើនជាមួយនឹងរោគសញ្ញាលក្ខណៈទាំងអស់។
ការរលាកលំពែងរំខានដល់ការផលិតអាំងស៊ុយលីនហើយបរិមាណរបស់វាមិនគ្រប់គ្រាន់សម្រាប់ការបំបែកនិងការរំលាយអាហារ។ ស្ថានភាពនេះត្រូវគ្នានឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដោយទឹកនោមផ្អែមប្រភេទទី ២ មុខងាររបស់ក្រពេញមិនផ្លាស់ប្តូរទេហើយអាំងស៊ុយលីនត្រូវបានផលិតក្នុងបរិមាណធម្មតាប៉ុន្តែរាងកាយមិនអាចយល់ពីអរម៉ូននេះបានទេ។
កត្តាសំខាន់ៗដែលជះឥទ្ធិពលដល់មុខងាររបស់លំពែងនិងបង្កឱ្យមានការផ្លាស់ប្តូរកម្រិតជាតិគ្លុយកូសក្នុងឈាមគឺ៖
- រោគសាស្ត្រនិងជំងឺតំណពូជដទៃទៀត
- ការរលាកដែលប៉ះពាល់ដល់ជាលិការលំពែងក្នុងទំរង់នៃជំងឺរលាកលំពែងនិងផលវិបាករបស់វាដូចជា necrosis លំពែងជាមួយនឹងការវិវត្តនៃជំងឺ fibrosis ។
- ដុំសាច់ធំមួយដែលមានលក្ខណៈស្លូតបូតក៏ដូចជាដុំសាច់ផ្សេងទៀតដែលបង្ហាប់រាងកាយរបស់ក្រពេញ។
- អន្តរាគមន៍វះកាត់និងការរងរបួសរបស់លំពែង,
- ជំងឺដែលប៉ះពាល់ដល់ក្រពេញ Adrenal
- ការរំលោភលើចរន្តឈាមនិងអាហារូបត្ថម្ភនៃក្រពេញដែលជាលទ្ធផលនៃការវិវត្តនៃជំងឺសរសៃឈាម។
- ជំងឺដែលទទួលបានពីកំណើតប៉ុន្តែមិនទាក់ទងនឹងជំងឺហ្សែនទេ។
- ផលប៉ះពាល់នៃបុព្វហេតុខាងក្រៅក្នុងទំរង់កង្វះអាហារូបត្ថម្ភនិងវត្តមាននៃទម្លាប់អាក្រក់,
- ការប្រើប្រាស់ផលិតផលកាបូអ៊ីដ្រាតមួយចំនួនធំដែលជាលទ្ធផលនៃការសន្លប់ជាតិស្ករក្នុងឈាមអាចបណ្តាលមកពីការរំលោភលើការផលិតអាំងស៊ុយលីន។
- រយៈពេលនៃការមានផ្ទៃពោះ។
ក្រៅពីកត្តាផ្ទៃក្នុងទាំងនេះក៏មានមូលហេតុខាងក្រៅដែលអាចប៉ះពាល់ដល់មុខងាររបស់លំពែងនិងធ្វើឱ្យចុះខ្សោយមុខងាររបស់វាផងដែរ៖
- ភាពធាត់
- ភាពមិនប្រក្រតីនៃរោគសាស្ត្រនៅក្នុងរដ្ឋនៃសរីរាង្គដទៃទៀតនៃប្រព័ន្ធរំលាយអាហារទាក់ទងដោយផ្ទាល់ទៅនឹងលំពែងភាគច្រើនជាញឹកញាប់វាត្រូវបានអនុវត្តចំពោះបំពង់ទឹកប្រមាត់និងបំពង់អាហារ។
- ការជ្រៀតចូលនិងការរាលដាលនៃការឆ្លងវីរុសនៅក្នុងលំពែង,
- វត្តមាននៃការឆ្លងមេរោគ helminthic,
- ការឆ្លងនៃលំពែងដែលមានភ្នាក់ងារបង្ករោគបាក់តេរីដែលរួមចំណែកដល់ការអភិវឌ្ឍនៃដំណើរការបូស។
- ការប្រើថ្នាំយូរអង្វែងក្នុងទម្រង់ជាអរម៉ូនអ៊ឹស្ត្រូសែនថ្នាំអង់ទីប៊ីយោទិចថ្នាំ corticosteroids និងថ្នាំដែលមិនមែនជាស្តេរ៉ូអ៊ីត។
- ការប្រើប្រាស់ថ្នាំពន្យារកំណើតរយៈពេលវែង
- វត្តមាននៃជំងឺអូតូអ៊ុយមីន។

លក្ខខណ្ឌបែបនេះប្រហែលជាមិននាំទៅរកដំណើរការរោគសាស្ត្រនៅក្នុងលំពែងទេទោះបីជាយ៉ាងណាក៏ដោយជាមួយនឹងការបង្កើតលក្ខខណ្ឌអំណោយផលនិងការចុះខ្សោយនៃកម្លាំងការពារផ្ទាល់ខ្លួនលទ្ធភាពនេះនៅតែកើតមានពេញមួយជីវិត។
តើជំងឺទឹកនោមផ្អែមលំពែងកើតឡើងយ៉ាងដូចម្តេច?
នៅមិនទាន់មានការឯកភាពគ្នាទាក់ទងនឹងផ្នែកសរីរវិទ្យានៃជំងឺទឹកនោមផ្អែមលំពែងទេ។ការអភិវឌ្ឍន៍របស់វាត្រូវបានគេចាត់ទុកថាជាដំណើរការនៃការបំផ្លាញនិងកន្ត្រាក់ដែលកើតឡើងជាបណ្តើរ ៗ នៅក្នុងបរិធានអ៊ីនធឺណេតដូច្នេះឆ្លើយតបទៅនឹងការរលាកនៃកោសិកាដែលបង្កើតអង់ស៊ីមរំលាយអាហារ។ ដូចដែលបានកត់សម្គាល់រួចមកហើយលំពែងត្រូវបានកំណត់លក្ខណៈដោយការសំងាត់ចម្រុះដែលមាននៅក្នុងការផលិតអង់ស៊ីមសម្រាប់ការរំលាយអាហារហើយក៏ដើរតួជាសរីរាង្គមួយសម្រាប់ការផលិតអរម៉ូនដែលគ្រប់គ្រងជាតិស្ករក្នុងឈាមដោយសារតែការប្រើប្រាស់របស់វា។
វត្តមាននៃទំរង់រ៉ាំរ៉ៃនៃជំងឺរលាកលំពែងឬការរលាកដែលបណ្តាលមកពីការសេពគ្រឿងស្រវឹងតែងតែរួមចំណែកដល់ការពិតដែលថាការផ្លាស់ប្តូររោគសាស្ត្រកើតឡើងមិនត្រឹមតែនៅក្នុងខ្លួនវាប៉ុណ្ណោះទេប៉ុន្តែក៏មាននៅក្នុងបរិធានអាំងស៊ុយលីនដែលមានទីតាំងស្ថិតនៅក្នុងក្រពេញក្នុងទម្រង់ជាកូនកោះហៅថា Langerhans ។
កម្លាំងរុញច្រានសម្រាប់ការវិវត្តនៃជំងឺដូចជាទឹកនោមផ្អែមអាចជាការផ្លាស់ប្តូរផ្សេងទៀតនៅក្នុងប្រព័ន្ធ endocrine ពួកគេអាចដើរតួជាញឹកញាប់ដូចជា៖
- ជំងឺរបស់ Ischenko-Cushing,
- ជំងឺ Pheochromocytoma,
- វត្តមានរបស់គ្លូហ្គូម៉ាម៉ា
- រោគវិទ្យាលោកវីលសុន - ខាន់សាវវូ,
- ការវិវត្តនៃជំងឺ hemochromatosis ។
រោគសញ្ញានៃជំងឺទឹកនោមផ្អែមអាចកើតឡើងដោយសាររោគសញ្ញា Cohn នៅពេលដែលការរំលាយអាហារប៉ូតាស្យូមរបស់អ្នកជំងឺចុះខ្សោយ។ ជាលទ្ធផលនៃកង្វះនៃធាតុនេះ hepatocytes នៃថ្លើមមិនអាចប្រើប្រាស់ជាតិស្ករបានទាំងស្រុងដែលនាំឱ្យមានសភាពអាប់អួនៃរាងកាយ។
វាត្រូវបានគេកត់សម្គាល់ថាជំងឺទឹកនោមផ្អែមជាធម្មតាត្រូវបានអមដោយជំងឺរលាកលំពែងដោយសារតែជំងឺទឹកនោមផ្អែមលំពែងចាប់ផ្តើមវិវឌ្ឍន៍នៅក្រោមឥទ្ធិពលនៃការបំផ្លាញបរិធានអាំងស៊ុយលីនដែលអាចបណ្តាលមកពីជំងឺអូតូអ៊ុយមីន។
ជំងឺទឹកនោមផ្អែមត្រូវបានចាត់ថ្នាក់ជាពីរប្រភេទគឺប្រភេទទី ១ និងទី ២ ។ ជំងឺទឹកនោមផ្អែមលំពែងជំពាក់ការវិវឌ្ឍន៍របស់ខ្លួនចំពោះការបរាជ័យអូតូអ៊ុយមីនមានការរីកចម្រើនស្របតាមច្បាប់នៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ប៉ុន្តែមានភាពខុសគ្នាខ្លះពីជំងឺនេះដែលទាមទារវិធីសាស្រ្តពិសេស៖
- ជាមួយនឹងការប្រើប្រាស់អាំងស៊ុយលីនក្នុងទឹកនោមផ្អែមលំពែងជំងឺហឺតស្រួចស្រាវអាចវិវត្ត។
- បរិមាណអាំងស៊ុយលីនមិនគ្រប់គ្រាន់ច្រើនតែបណ្តាលអោយមាន ketoacidosis ។
- ទម្រង់នៃជំងឺទឹកនោមផ្អែមនេះត្រូវបានកែដំរូវបានយ៉ាងងាយដោយរបបអាហារដែលមានបរិមាណកាបូអ៊ីដ្រាតដែលអាចរំលាយបាន។
- ជំងឺទឹកនោមផ្អែមប្រភេទលំពែងឆ្លើយតបយ៉ាងល្អចំពោះការព្យាបាលដោយប្រើថ្នាំទឹកនោមផ្អែម។
ភាពខុសគ្នាសំខាន់រវាងជំងឺទឹកនោមផ្អែមលំពែងនិងប្រភេទបុរាណរបស់វាមិនមែនជាកង្វះអរម៉ូនអាំងស៊ុយលីនទេប៉ុន្តែការបំផ្លាញដោយផ្ទាល់ដល់កោសិកាបេតានៃក្រពេញដោយអង់ស៊ីមរំលាយអាហារ។ លើសពីនេះទៅទៀតជំងឺរលាកលំពែងដោយខ្លួនវាផ្ទាល់ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺទឹកនោមផ្អែមមានការវិវត្តខុសគ្នាការរលាកនៅក្នុងក្រពេញដំណើរការយឺត ៗ មានលក្ខណៈរ៉ាំរ៉ៃដោយមិនមានការបំផ្លិចបំផ្លាញ។

ជាមួយនឹងការវិវត្តនៃជំងឺអ្នកអាចសម្គាល់ឃើញលក្ខណៈរបស់វា:
- រោគសញ្ញាឈឺចាប់នៃភាពធ្ងន់ធ្ងរខុសគ្នា
- មានបញ្ហាក្នុងប្រព័ន្ធរំលាយអាហារ,
- អ្នកជំងឺមានអារម្មណ៍ហើមពោះ, លោតញាក់ចុងដង្ហើម, រាគ។
ជំងឺរលាកលំពែងរ៉ាំរ៉ៃក្នុងរយៈពេលជិតពាក់កណ្តាលនៃករណីនាំឱ្យមានជំងឺទឹកនោមផ្អែមដែលមានចំនួនទ្វេដងច្រើនជាងជំងឺទឹកនោមផ្អែមដែលបណ្តាលមកពីមូលហេតុផ្សេងទៀត។
ប្រភេទនៃជំងឺទឹកនោមផ្អែម
ដើម្បីឱ្យការព្យាបាលកាន់តែមានប្រសិទ្ធិភាពដំបូងវាចាំបាច់ត្រូវរកឱ្យឃើញថាតើជំងឺទឹកនោមផ្អែមប្រភេទណាដែលអ្នកជំងឺវិវត្ត។ ជំងឺទឹកនោមផ្អែមជះឥទ្ធិពលដល់ប្រព័ន្ធ endocrine ហើយកោសិកាដែលពាក់ព័ន្ធនឹងទិសដៅនេះមានរចនាសម្ព័ន្ធខុសគ្នាអនុវត្តមុខងារផ្សេងៗគ្នានិងបង្រួបបង្រួមនៅកោះតូចៗនៃ Langerhans ដែលកាន់កាប់ប្រហែល ២ ភាគរយនៃលំពែងសរុប។ អាថ៌កំបាំងនៃអរម៉ូនដែលផលិតដោយកោសិកាទាំងនេះមានសមាសធាតុសកម្មចូលរួមក្នុងការរំលាយអាហារនៅក្នុងដំណើរការនៃការរំលាយអាហារនិងការលូតលាស់។
ក្នុងចំណោមចំនួនសរុបនៃកោសិកាអង់ដូគ្រីនជាច្រើនប្រភេទត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងអរម៉ូនដែលពាក់ព័ន្ធនឹងការរំលាយអាហារកាបូអ៊ីដ្រាតត្រូវបានសម្គាល់:
- កោសិកាបេតា - ផលិតអាំងស៊ុយលីននិងបរិមាណអាមីឡីនតិចតួចដែលចាំបាច់សម្រាប់បទបញ្ជាជាតិស្ករក្នុងឈាម។
- កោសិកាអាល់ហ្វា - ផលិតគ្លូហ្គូនដែលពាក់ព័ន្ធនឹងការបំបែកខ្លាញ់និងបង្កើនកំរិតជាតិគ្លុយកូស។
ពួកគេបែងចែកជំងឺទឹកនោមផ្អែមដោយយន្ដការនៃការអភិវឌ្ឍរបស់វាក៏ដូចជាទាក់ទងនឹងការបង្ហាញរោគសញ្ញាផ្សេងៗនៃជំងឺនេះផងដែរ។
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ១។ វាគឺជាជំងឺដែលពឹងផ្អែកលើអាំងស៊ុយលីនដែលជាធម្មតាវិវត្តនៅវ័យក្មេងទោះបីជាវាថ្មីៗនេះត្រូវបានកើនឡើងហើយជំងឺនេះត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញចំពោះមនុស្សដែលមានអាយុពី 40-45 ឆ្នាំ។ វគ្គនៃជំងឺកាន់តែអាក្រក់ទៅ ៗ បន្ទាប់ពីការស្លាប់ភាគច្រើននៃកោសិកាបេតាដែលកើតឡើងជាមួយនឹងស្ថានភាពស្វ័យភាពនៃរាងកាយនៅពេលវាចាប់ផ្តើមបង្កើនការផលិតអង្គបដិប្រាណប្រឆាំងនឹងកោសិការបស់វា។ លទ្ធផលគឺមរណភាពនៃកោសិកាដែលផលិតអាំងស៊ុយលីននិងកង្វះសំខាន់របស់វា។
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ២។ ជំងឺដែលមិនអាស្រ័យនឹងអាំងស៊ុយលីនកំណត់ដោយកម្រិតអាំងស៊ុយលីនទាប។ ជាធម្មតាមនុស្សវ័យចំណាស់លើសទម្ងន់ទទួលរងពីវា។ យន្តការអភិវឌ្ឍន៍មាននៅក្នុងការផលិតអាំងស៊ុយលីនធម្មតាប៉ុន្តែនៅក្នុងភាពមិនអាចទៅរួចនៃទំនាក់ទំនងរបស់វាជាមួយកោសិកាសម្រាប់ការតិត្ថិភាពរបស់ពួកគេជាមួយនឹងគ្លុយកូស។ ជាលទ្ធផលកោសិកាមានកង្វះកាបូអ៊ីដ្រាតហើយចាប់ផ្តើមផ្តល់សញ្ញាដើម្បីបង្កើនការផលិតអរម៉ូននេះ។ ដោយសារការលូតលាស់បែបនេះមិនអាចបន្តដោយគ្មានកំណត់បាននោះវានឹងមានការថយចុះយ៉ាងខ្លាំងនៃអាំងស៊ុយលីនដែលបានផលិត។
- ជំងឺទឹកនោមផ្អែមយឺត។ ដំណើរការដោយសម្ងាត់ជាមួយនឹងការផលិតអាំងស៊ុយលីនធម្មតាលំពែងក្នុងករណីនេះមិនខូចនិងមានសុខភាពល្អទេហើយរាងកាយក៏មិនដឹងពីអរម៉ូននេះដែរ។
- រោគសញ្ញាទឹកនោមផ្អែម។ វាគឺជាជំងឺបន្ទាប់បន្សំដែលបណ្តាលមកពីរោគសាស្ត្រនៃលំពែង។ នេះនាំឱ្យមានការថយចុះយ៉ាងខ្លាំងនៃការផលិតអាំងស៊ុយលីនដូចជាជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងជាមួយនឹងរូបភាពនៃការវិវត្ត - ដូចជាជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
- ជំងឺទឹកនោមផ្អែមពេលមានគភ៌។ វាកើតឡើងចំពោះស្ត្រីមានផ្ទៃពោះនៅពាក់កណ្តាលទីពីរនៃរយៈពេលនៃការមានផ្ទៃពោះ។ វាកម្រណាស់ហើយបង្ហាញរាងវានៅក្នុងការផលិតអរម៉ូនដោយទារកដែលរារាំងការស្រូបយកអាំងស៊ុយលីនដោយរាងកាយរបស់ម្តាយ។ ជាតិស្ករនៅក្នុងឈាមរបស់ស្ត្រីកើនឡើងដែលបណ្តាលមកពីភាពខ្សោយនៃកោសិការបស់ម្តាយទៅកម្រិតអាំងស៊ុយលីនធម្មតា។
- ជំងឺទឹកនោមផ្អែមការអភិវឌ្ឍនៅក្នុងការឆ្លើយតបទៅនឹងកង្វះអាហារូបត្ថម្ភបង្កដោយការអត់ឃ្លាន។ ជារឿយៗកើតឡើងចំពោះមនុស្សដែលមានអាយុខុសគ្នាដែលរស់នៅក្នុងប្រទេសនៃតំបន់ត្រូពិចនិងស៊ុបត្រូពិច។
ដោយមិនគិតពីលក្ខណៈពិសេសនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមគ្រប់ប្រភេទរបស់វាត្រូវបានអមដោយការហៀរសំបោរធ្ងន់ធ្ងរជួនកាលមានផលវិបាកដែលបណ្តាលមកពីស្ថានភាពនេះក្នុងទម្រង់ជាគ្លុយកូស។ ក្នុងករណីនេះខ្លាញ់ក្លាយជាប្រភពថាមពលដែលអមដោយដំណើរការ lipolysis ដែលជាលទ្ធផលនៃសាកសព ketone មួយចំនួនត្រូវបានបង្កើតឡើង។ ជាលទ្ធផលពួកគេមានឥទ្ធិពលពុលលើរាងកាយដែលមានបញ្ហាមេតាប៉ូលីស។
រោគសញ្ញានៃជំងឺទឹកនោមផ្អែមលំពែង
ជំងឺទឹកនោមផ្អែមលំពែងច្រើនតែជះឥទ្ធិពលដល់អ្នកជំងឺដែលមានការកើនឡើងនៃការរំភើបនិងមានលក្ខណៈធម្មតាឬជិតនឹងរាងកាយស្គម។ ជារឿយៗជំងឺនេះត្រូវបានអមដោយរោគសញ្ញានៃការរំលោភលើក្រពះពោះវៀនជាមួយនឹងការវិវត្តនៃជំងឺ dyspepsia រាគក៏ដូចជាការវាយប្រហារនៃការចង្អោរក្រហាយទ្រូងនិងហើមពោះ។ ក្នុងនាមជារោគសញ្ញាអារម្មណ៍ឈឺចាប់នៅក្នុងតំបន់អេពីដេសនិងមានអាំងតង់ស៊ីតេខុសគ្នាខ្លាំងគួរតែត្រូវបានគេយក។ ការវិវឌ្ឍន៍នៃ hyperglycemia ជាមួយនឹងការរលាកលំពែងគឺបន្តិចម្តង ៗ ជាធម្មតាភាពធ្ងន់ធ្ងរនៃរោគសញ្ញានេះត្រូវបានគេសង្កេតឃើញបន្ទាប់ពីរយៈពេលប្រាំទៅប្រាំពីរឆ្នាំចាប់តាំងពីការចាប់ផ្តើមនៃជំងឺនេះ។
ជំងឺទឹកនោមផ្អែមប្រភេទនេះច្រើនតែឈានដល់កំរិតស្រាលហើយត្រូវបានអមដោយការកើនឡើងជាតិគ្លុយកូសក្នុងឈាមនិងជាធម្មតាមានការថយចុះជាតិស្ករក្នុងឈាមច្រើនដង។ ជាធម្មតាអ្នកជម្ងឺមានអារម្មណ៍ស្កប់ស្កល់ជាមួយនឹងជំងឺលើសឈាមឈានដល់ ១១ មីលីល្លីល / លីហើយមិនមានរោគសញ្ញាច្បាស់លាស់នៃជំងឺនេះទេ។ ប្រសិនបើសូចនាករនេះកើនឡើងកាន់តែច្រើននោះអ្នកជំងឺចាប់ផ្តើមជួបប្រទះការបង្ហាញលក្ខណៈនៃជំងឺទឹកនោមផ្អែមលំពែងក្នុងទម្រង់ជាការស្រេកទឹកថេរ polyuria ស្បែកស្ងួតជាដើម។ជាធម្មតាត្រូវបានអមដោយការឆ្លងផ្សេងៗនិងជំងឺស្បែកក្នុងកំឡុងពេលនៃជំងឺ។
ភាពខុសគ្នារវាងជំងឺទឹកនោមផ្អែមលំពែងនិងប្រភេទផ្សេងៗទៀតគឺប្រសិទ្ធភាពនៃការព្យាបាលរបស់វាពីការប្រើប្រាស់ថ្នាំដែលដុតបំផ្លាញជាតិស្ករនិងតម្រូវការនៃរបបអាហារ។
តើជំងឺរលាកលំពែងលេចឡើងយ៉ាងដូចម្តេចចំពោះជំងឺទឹកនោមផ្អែមប្រភេទទី 2?
ជាធម្មតាមូលហេតុនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គឺការរលាកលំពែងជាមួយនឹងការវិវត្តនៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃ។ ហេតុផលសម្រាប់ការនេះគឺការកើនឡើងនៃជាតិគ្លុយកូសក្នុងឈាមនៅពេលនៃដំណើរការរលាកនៅក្នុងសរីរាង្គនេះ។ ជំងឺនេះបង្ហាញរាងវាថាជាការឈឺចាប់ស្រួចស្រាវនៅខាងឆ្វេង hypochondrium និងការរំលោភលើដំណើរការរំលាយអាហារ។
មានរយៈពេលជាច្រើននៃការវិវត្តនៃជំងឺនេះ:
- មានដំណាក់កាលជំនួសនៃការធ្វើឱ្យកាន់តែធ្ងន់ធ្ងរនៃជំងឺរលាកលំពែងនិងរយៈពេលនៃការលើកលែងទោស។
- ជាលទ្ធផលនៃការរលាកបែតា - កោសិកាការរំខានដល់ការរំលាយអាហារកាបូអ៊ីដ្រាតកើតឡើង។
- ការវិវត្តបន្ថែមទៀតនៃជំងឺរលាកលំពែងបណ្តាលឱ្យមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ជំងឺទាំងពីរនេះដែលបង្ហាញឱ្យឃើញរួមគ្នាបង្កើនផលប៉ះពាល់អវិជ្ជមានដល់រាងកាយរបស់អ្នកជំងឺ។ ដូច្នេះអ្នកជំងឺដែលមានជំងឺរលាកលំពែងមិនត្រឹមតែព្យាបាលជំងឺមូលដ្ឋានប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងប្រកាន់ខ្ជាប់នូវតម្រូវការអាហារូបត្ថម្ភជាក់លាក់ផងដែរ។
រោគសញ្ញាឈឺចាប់ដែលបណ្តាលមកពីជំងឺរលាកលំពែងអមដោយជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ច្រើនតែធ្វើមូលដ្ឋានីយកម្មនៅផ្នែកខាងឆ្វេងក្រោមឆ្អឹងជំនី។ ក្នុងរយៈពេលប៉ុន្មានខែដំបូងនៃការវិវត្តនៃជម្ងឺនេះការឈឺចាប់ជាធម្មតាមិនមានរយៈពេលយូរទេបន្ទាប់ពីនោះមានស្នាមប្រឡាក់វែង។ ប្រសិនបើអ្នកជំងឺមិនពេញចិត្តនឹងការវាយប្រហារទាំងនេះហើយមិនប្រកាន់ខ្ជាប់នូវរបបអាហារទេនោះជំងឺរលាកលំពែងកើតឡើងក្នុងទម្រង់រ៉ាំរ៉ៃដែលអមដោយរោគសញ្ញានៃជំងឺក្រពះពោះវៀន។
ការឈឺចាប់លំពែងដែលទាក់ទងនឹងជំងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែមតែងតែបញ្ចប់ដោយរោគសាស្ត្រផ្សេងៗនៅក្នុងលំពែងដែលរំខានដល់ការផលិតអាំងស៊ុយលីន។ គ្រប់ពេលវេលាការផ្លាស់ប្តូរ dystrophic នៅតែបន្តកើតមាននៅក្នុងសរីរាង្គនេះដែលជាលទ្ធផលនៃកោសិកា endocrine ទទួលរងនិងដំណើរការនៃក្រពេញត្រូវបានចុះខ្សោយ។ កន្លែងនៃកោសិកា endocrine ដែលស្លាប់ត្រូវបានកាន់កាប់ដោយជាលិកាភ្ជាប់គ្នាដែលរំខានដល់មុខងាររបស់កោសិកាដែលមានសុខភាពល្អ។ ការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងស្ថានភាពនៃក្រពេញអាចបណ្តាលឱ្យមានការស្លាប់ពេញលេញនៃសរីរាង្គនេះហើយការវិវត្តរបស់ពួកគេនៅពេលដែលជំងឺកំពុងរីកចម្រើនត្រូវបានអមដោយការបង្ហាញកាន់តែខ្លាំងឡើងនៃការឈឺចាប់អាំងតង់ស៊ីតេដែលពឹងផ្អែកដោយផ្ទាល់ទៅលើកម្រិតនៃការខូចខាត។
យន្តការនៃការឈឺចាប់
ជាធម្មតាដំណាក់កាលដំបូងនៃជំងឺទឹកនោមផ្អែមមិនត្រូវបានអមដោយការឈឺចាប់ធ្ងន់ធ្ងរនោះទេភាគច្រើនរោគសញ្ញាឈឺចាប់កើតឡើងដោយសារការខូចខាតដល់លំពែងដោយដំណើរការរលាកក្នុងទម្រង់ជាជំងឺរលាកលំពែងដែលកើតឡើង។ ដំណាក់កាលដំបូងក្នុងកំឡុងពេលមានការផ្លាស់ប្តូររោគសញ្ញាឈឺចាប់សម្រាប់រយៈពេលស្ងប់ស្ងាត់អាចមានរយៈពេលរហូតដល់ដប់ឆ្នាំឬយូរជាងនេះ។ នៅពេលអនាគតការឈឺចាប់កាន់តែខ្លាំងហើយរោគសញ្ញាដទៃទៀតចូលរួមជាមួយវាដែលបង្ហាញពីការផ្លាស់ប្តូរប្រព័ន្ធរំលាយអាហារ។
ជាមួយនឹងការផ្លាស់ប្តូរនៃជំងឺរលាកលំពែងទៅជាទម្រង់រ៉ាំរ៉ៃអត្រានៃការបំផ្លាញកោសិកានៅក្នុងលំពែងកើនឡើងជាមួយនឹងការបង្កើតភាពអត់ធ្មត់គ្លុយកូស។ ទោះបីជាការពិតដែលថាកម្រិតជាតិស្ករនៅក្នុងឈាមកើនឡើងតែបន្ទាប់ពីញ៉ាំហើយនៅលើពោះទទេវានៅតែមានលក្ខណៈធម្មតាការឈឺចាប់អមនឹងដំណើរការបំផ្លាញកាន់តែខ្លាំង។ ក្នុងករណីភាគច្រើនពួកគេកើតឡើងបន្ទាប់ពីញ៉ាំនៅពេលនៃការបញ្ចេញទឹកលំពែង។ ការធ្វើមូលដ្ឋានីយកម្មនៃរោគសញ្ញាឈឺចាប់ដោយផ្ទាល់អាស្រ័យលើអ្វីដែលផ្នែកខ្លះនៃលំពែងត្រូវបានប៉ះពាល់។ ជាមួយនឹងការខូចខាតសរីរាង្គទាំងមូលអ្នកជំងឺទទួលរងនូវការឈឺចាប់ជាប្រចាំដែលពិបាកនឹងបំបាត់ចោលជាមួយនឹងថ្នាំដ៏ខ្លាំងក្លា។
ការពង្រឹងកោសិកាបេតា
អាចដោះស្រាយបញ្ហានៃការកាត់បន្ថយការសម្ងាត់លំពែងក្នុងទឹកនោមផ្អែមដោយបង្កើនចំនួនកោសិកាបេតាដែលមុខងាររបស់វាគឺផលិតអាំងស៊ុយលីន។ចំពោះគោលបំណងនេះកោសិកាផ្ទាល់របស់ពួកគេត្រូវបានក្លូនបន្ទាប់មកពួកគេត្រូវបានបញ្ចូលទៅក្នុងក្រពេញ។ សូមអរគុណដល់ឧបាយកលទាំងនេះការស្ដារឡើងវិញពេញលេញនៃមុខងារដែលបាត់បង់ដោយសរីរាង្គនិងការធ្វើឱ្យប្រសើរឡើងនៃដំណើរការមេតាប៉ូលីសដែលផលិតនៅក្នុងវាកើតឡើង។
សូមអរគុណចំពោះការត្រៀមប្រូតេអ៊ីនពិសេសការគាំទ្រត្រូវបានផ្តល់សម្រាប់ការផ្ទេរកោសិកាដែលត្រូវបានប្តូរជាវត្ថុធាតុដើមដែលអាចប្តូរបានទៅជាកោសិកាបេតាពេញវ័យដែលអាចផលិតអាំងស៊ុយលីនបានគ្រប់គ្រាន់។ ថ្នាំទាំងនេះក៏បង្កើនការផលិតអាំងស៊ុយលីនដោយកោសិកាបេតាដែលនៅដដែល។
តើធ្វើដូចម្តេចដើម្បីស្តារសរីរាង្គតាមរយៈភាពស៊ាំ?
ក្នុងករណីដែលខូចខាតដល់លំពែងដែលជាលទ្ធផលនៃការរលាករបស់វាចំនួនកោសិកាបេតាជាក់លាក់ក្នុងករណីណាមួយនៅតែត្រូវបានរក្សាទុក។ ទោះជាយ៉ាងណាក៏ដោយរាងកាយខណៈពេលកំពុងបន្តស្ថិតនៅក្រោមឥទ្ធិពលនៃការផ្លាស់ប្តូរអវិជ្ជមាននៅក្នុងស្ថានភាពនៃលំពែងនៅតែបន្តផលិតអង្គបដិប្រាណដែលមានគោលបំណងបំផ្លាញរចនាសម្ព័ន្ធដែលនៅសល់។ វាអាចធ្វើទៅបានដើម្បីជួយសង្គ្រោះស្ថានភាពដោយមានជំនួយពីវិធីសាស្រ្តថ្មីជាមួយនឹងការណែនាំឱសថពិសេសដែលមានសារធាតុសកម្មដែលអាចបំផ្លាញអង្គបដិប្រាណ។ ជាលទ្ធផលកោសិកាក្រពេញនៅតែដដែលហើយចាប់ផ្តើមបង្កើនចំនួនយ៉ាងសកម្ម។
ការព្យាបាលជាមួយឱសថបុរាណ
ដើម្បីទទួលបានប្រសិទ្ធភាពខ្ពស់នៃការព្យាបាលអ្នកអាចបន្ថែមវាជាមួយនឹងការព្យាបាលដោយប្រើឱសថបុរាណ។ នៅក្នុងគុណភាពនេះការតុបតែងនិង infusions ផ្អែកលើរុក្ខជាតិឱសថដែលមានលក្ខណៈសម្បត្តិចាំបាច់សម្រាប់ការស្តារលំពែងត្រូវបានប្រើ។

លក្ខណៈសម្បត្តិកាត់បន្ថយពិសេសដែលជះឥទ្ធិពលល្អដល់ស្ថានភាពនៃលំពែងក្នុងករណីរលាកគឺសាមញ្ញហើយក្នុងពេលដំណាលគ្នាការធ្វើឱ្យមានប្រសិទ្ធិភាពនៃគ្រាប់ធញ្ញជាតិនៅក្នុងទឹកដោះគោ។ សម្រាប់ការរៀបចំរបស់វា 0.5 ពែងនៃគ្រាប់ធញ្ញជាតិ oat ទាំងមូលត្រូវបានដាំឱ្យពុះក្នុងទឹកដោះគោ 1,5 លីរយៈពេល 45 នាទីបន្ទាប់ពីនោះគ្រាប់ធញ្ញជាតិត្រូវបានកំទេចហើយបន្តធ្វើឱ្យវាស៊ីរយៈពេល 15 នាទីទៀត។ ទំពាំងបាយជូរត្រូវបានច្រោះនិងយកក្នុងកន្លះកែវរហូតដល់បួនដងក្នុងមួយថ្ងៃ។
មានវិធីសាស្រ្តមានប្រសិទ្ធភាពជាច្រើនទៀតផ្អែកលើបទពិសោធន៍ប្រជាប្រិយដែលរួមចំណែកដល់ការស្តារលំពែងឡើងវិញ។ ទោះជាយ៉ាងណាក៏ដោយវាជាការប្រសើរក្នុងការប្រើវាបន្ទាប់ពីការយល់ព្រមពីវេជ្ជបណ្ឌិតរបស់អ្នកត្រូវបានទទួល។
ការការពាររបបអាហារនិងជំងឺ
តំរូវការរបបអាហារសំរាប់ជំងឺទឹកនោមផ្អែមគឺជាកត្តាសំរេចមួយក្នុងការព្យាបាលជំងឺនេះ។ ជាទូទៅពួកគេមាននៅក្នុងការកម្រិតអតិបរិមានៃការទទួលទានផលិតផលដែលមានផ្ទុកកាបូអ៊ីដ្រាតស្រាល ៗ ក្នុងទម្រង់ជានំម៉ាហ្វិនចំណីសត្វនំផ្អែមជាដើម។ មូលដ្ឋាននៃសារធាតុចិញ្ចឹមគួរតែជាអាហារប្រូតេអ៊ីនដែលមានមាតិកាជាតិខ្លាញ់ទាបលើកលែងតែអាហារចៀនគ្រឿងទេសក្តៅគ្រឿងផ្សំដំណក់ទំពាំងបាយជូរសម្បូរបែប។
ជាវិធានការបង្ការប្រឆាំងនឹងការវិវត្តនៃជំងឺទឹកនោមផ្អែមលំពែងវាចាំបាច់ត្រូវគ្រប់គ្រងស្ថានភាពនៃលំពែងរបស់អ្នកនិងថែរក្សាសុខភាពរបស់វា។ ដំបូងអ្នកត្រូវបោះបង់ចោលជាតិអាល់កុលណាមួយប្រកាន់ខ្ជាប់របបអាហារនិងជានិច្ចហើយមិនត្រឹមតែក្នុងកំឡុងពេលដែលកាន់តែធ្ងន់ធ្ងរនោះទេហើយជាមួយនឹងរោគសញ្ញាដំបូងនៃការខ្សោះជីវជាតិនៅក្នុងស្ថានភាពនៃរាងកាយនេះសូមកុំពន្យារពេលដំណើរទស្សនកិច្ចទៅកាន់វេជ្ជបណ្ឌិត។
អ្នកអានជាទីស្រឡាញ់តើអត្ថបទនេះមានប្រយោជន៍ទេ? តើអ្នកគិតយ៉ាងណាចំពោះការព្យាបាលលំពែងសម្រាប់ជំងឺទឹកនោមផ្អែម? ទុកមតិយោបល់នៅក្នុងមតិយោបល់! យោបល់របស់អ្នកគឺសំខាន់ចំពោះយើង!

Valery:
វាហាក់ដូចជាខ្ញុំថាកន្លែងសំខាន់ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមគឺរបបអាហារ។ ថ្នាំអ្វីក៏ដោយដែលអ្នកប្រើហើយប្រសិនបើអ្នកញ៉ាំមិនត្រឹមត្រូវបន្ទាប់មកគ្មានអ្វីជួយទេការព្យាបាលទាំងអស់នឹងធ្លាក់ចុះ។
អ៊ីណា:
ពិតណាស់របបអាហារគឺសំខាន់ប៉ុន្តែអង់ស៊ីមចាំបាច់ក្នុងករណីជាច្រើន។ ពួកគេនឹងជួយលំពែងឱ្យបំពេញមុខងាររបស់វា។