ថ្នាំអង់ទីប៊ីយោទិចសម្រាប់ជំងឺទឹកនោមផ្អែម៖ ការវិភាគរោគវិនិច្ឆ័យ

ជំងឺទឹកនោមផ្អែមនិងអង្គបដិប្រាណចំពោះកោសិកាបេតាមានទំនាក់ទំនងជាក់លាក់ដូច្នេះប្រសិនបើអ្នកសង្ស័យថាមានជំងឺគ្រូពេទ្យអាចចេញវេជ្ជបញ្ជាការសិក្សាទាំងនេះ។
យើងកំពុងនិយាយអំពី autoantibodies ដែលរាងកាយមនុស្សបង្កើតប្រឆាំងនឹងអាំងស៊ុយលីនខាងក្នុង។ អង្គបដិប្រាណអាំងស៊ុយលីនគឺជាការសិក្សាផ្តល់ព័ត៌មាននិងត្រឹមត្រូវសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។
នីតិវិធីធ្វើរោគវិនិច្ឆ័យចំពោះប្រភេទនៃជាតិស្ករមានសារៈសំខាន់ក្នុងការធ្វើការព្យាករណ៍និងបង្កើតរបបព្យាបាលប្រកបដោយប្រសិទ្ធភាព។
ការរកឃើញភាពខុសគ្នានៃជំងឺទឹកនោមផ្អែមដោយប្រើថ្នាំអង់ទីប៊ីយោទិច
នៅក្នុងរោគសាស្ត្រនៃប្រភេទទី 1 អង្គបដិប្រាណចំពោះសារធាតុនៃលំពែងត្រូវបានផលិតដែលមិនមែនជាជំងឺប្រភេទទី 2 ទេ។ ចំពោះជំងឺទឹកនោមផ្អែមប្រភេទទី ១ អាំងស៊ុយលីនដើរតួរនាទីអូតូតូទីន។ សារធាតុនេះមានលក្ខណៈជាក់លាក់សម្រាប់លំពែង។
អាំងស៊ុយលីនខុសគ្នាពីសារធាតុអូតូអ៊ុយមីនដែលនៅសល់ជាមួយនឹងជម្ងឺនេះ។ សញ្ញាសំគាល់ជាក់លាក់បំផុតនៃដំណើរការមិនត្រឹមត្រូវនៃក្រពេញនៅក្នុងទឹកនោមផ្អែមប្រភេទទី ១ គឺជាលទ្ធផលវិជ្ជមានទៅលើអង្គបដិប្រាណអាំងស៊ុយលីន។
ជាមួយនឹងជំងឺនេះនៅក្នុងឈាមមានសាកសពផ្សេងទៀតដែលទាក់ទងនឹងកោសិកាបេតាឧទាហរណ៍អង់ទីករទៅនឹងជាតិស្ករ glutamate decarboxylase ។ មានលក្ខណៈពិសេសមួយចំនួន៖
- ប្រជាជន ៧០% មានអង្គបដិប្រាណ ៣ រឺច្រើន
- តិចជាង ១០% មានមួយប្រភេទ
- មិនមានអង្គបដិប្រាណនៅក្នុង 2-4% នៃអ្នកជំងឺ។
អង់ទីករទៅនឹងអរម៉ូនក្នុងទឹកនោមផ្អែមមិនត្រូវបានគេចាត់ទុកថាជាមូលហេតុនៃការបង្កើតជំងឺនេះទេ។ ពួកគេគ្រាន់តែបង្ហាញពីការបំផ្លាញរចនាសម្ព័ន្ធកោសិកាលំពែង។ ថ្នាំអង់ទីប៊ីយោទិចចំពោះអាំងស៊ុយលីនចំពោះកុមារដែលមានជំងឺទឹកនោមផ្អែមទំនងជាកើតមានច្រើនជាងមនុស្សពេញវ័យ។
ជារឿយៗចំពោះកុមារដែលមានជំងឺទឹកនោមផ្អែមដែលមានជម្ងឺដំបូងអង់ទីករទៅនឹងអាំងស៊ុយលីនលេចឡើងដំបូងនិងក្នុងបរិមាណដ៏ច្រើន។ លក្ខណៈពិសេសនេះគឺជាលក្ខណៈរបស់កុមារអាយុក្រោមបីឆ្នាំ។ តេស្តអង្គបដិប្រាណត្រូវបានគេចាត់ទុកថាជាតេស្តដ៏សំខាន់បំផុតសម្រាប់កំណត់ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។
ដើម្បីទទួលបានព័ត៌មានអតិបរិមាវាចាំបាច់ត្រូវតែងតាំងមិនត្រឹមតែការសិក្សាបែបនេះប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងសិក្សាពីវត្តមាននៃលក្ខណៈស្វ័យប្រវត្តិផ្សេងទៀតនៃរោគសាស្ត្រ។
ការសិក្សាគួរតែត្រូវបានអនុវត្តប្រសិនបើមនុស្សម្នាក់មានការបង្ហាញពីជំងឺហឺត:
- ទឹកនោមកើនឡើង
- ការស្រេកទឹកខ្លាំងនិងចំណង់អាហារខ្ពស់
- ការសម្រកទម្ងន់យ៉ាងឆាប់រហ័ស
- ការធ្លាក់ចុះនៃសូរស័ព្ទដែលមើលឃើញ
- ថយចុះភាពប្រែប្រួលនៃជើង។
អង្គបដិប្រាណអាំងស៊ុយលីន
ចង្អុលបង្ហាញស្កររបស់អ្នកឬជ្រើសរើសភេទសម្រាប់ការណែនាំស្វែងរកមិនរកឃើញស្វែងរកមិនរកឃើញស្វែងរកមិនរកឃើញ
ការសិក្សាអំពីអង្គបដិប្រាណចំពោះអាំងស៊ុយលីនបង្ហាញពីការបំផ្លាញកោសិកាបេតាដែលត្រូវបានពន្យល់ដោយសមាសធាតុតំណពូជ។ មានអង្គបដិប្រាណចំពោះអាំងស៊ុយលីនខាងក្រៅនិងខាងក្នុង។
អង់ទីករទៅនឹងសារធាតុខាងក្រៅបង្ហាញពីហានិភ័យនៃប្រតិកម្មទៅនឹងអាំងស៊ុយលីនបែបនេះនិងការលេចឡើងនៃភាពធន់ទ្រាំអាំងស៊ុយលីន។ ការសិក្សាមួយត្រូវបានប្រើនៅពេលដែលលទ្ធភាពនៃការចេញវេជ្ជបញ្ជាការព្យាបាលអាំងស៊ុយលីននៅវ័យក្មេងក៏ដូចជាក្នុងការព្យាបាលមនុស្សដែលមានការកើនឡើងឱកាសនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែម។
អង្គបដិប្រាណ Glutamate decarboxylase (GAD)
ការសិក្សាអំពីអង្គបដិប្រាណទៅ GAD ត្រូវបានប្រើដើម្បីរកមើលជំងឺទឹកនោមផ្អែមនៅពេលដែលរូបភាពគ្លីនិកមិនត្រូវបានគេប្រកាសហើយជំងឺនេះស្រដៀងនឹងប្រភេទទី ២ ។ ប្រសិនបើអង្គបដិប្រាណទៅនឹងហ្គ្រអេដត្រូវបានកំណត់នៅក្នុងមនុស្សដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីននេះបង្ហាញពីការផ្លាស់ប្តូរជំងឺទៅជាទម្រង់ដែលពឹងផ្អែកលើអាំងស៊ុយលីន។
ថ្នាំអង់ទីប៊ីយោទិចចំពោះអេដអេដក៏អាចលេចឡើងជាច្រើនឆ្នាំមុនពេលចាប់ផ្តើមនៃជំងឺនេះ។ នេះបង្ហាញពីដំណើរការអូតូអ៊ុយមីនដែលបំផ្លាញកោសិកាបេតានៃក្រពេញ។ បន្ថែមពីលើជំងឺទឹកនោមផ្អែមអង្គបដិប្រាណបែបនេះអាចនិយាយជាដំបូងអំពី៖
- ជំងឺសរសៃប្រសាទ,
- ជំងឺរលាកសន្លាក់រ៉ាំរ៉ៃ។
បរិមាណអតិបរិមាគឺ 1,0 U / ml ត្រូវបានទទួលស្គាល់ជាសូចនាករធម្មតា។ បរិមាណអង្គបដិប្រាណខ្ពស់អាចបង្ហាញពីជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងនិយាយពីហានិភ័យនៃការវិវត្តដំណើរការនៃប្រព័ន្ធភាពស៊ាំ។
វាគឺជាការចង្អុលបង្ហាញពីការសំងាត់របស់អាំងស៊ុយលីនផ្ទាល់ខ្លួន។ វាបង្ហាញពីមុខងាររបស់កោសិកាបេតាលំពែង។ ការសិក្សាផ្តល់ព័ត៌មានសូម្បីតែការចាក់អាំងស៊ុយលីនខាងក្រៅនិងជាមួយអង្គបដិប្រាណដែលមានស្រាប់ចំពោះអាំងស៊ុយលីន។
នេះមានសារៈសំខាន់ខ្លាំងណាស់ក្នុងការសិក្សាអំពីអ្នកជំងឺទឹកនោមផ្អែមដែលមានជម្ងឺប្រភេទទី ១ ។ ការវិភាគបែបនេះផ្តល់នូវឱកាសដើម្បីវាយតម្លៃភាពត្រឹមត្រូវនៃរបបព្យាបាលដោយអាំងស៊ុយលីន។ ប្រសិនបើមិនមានអាំងស៊ុយលីនគ្រប់គ្រាន់ទេនោះ C-peptide នឹងត្រូវបន្ទាប។
ការសិក្សាត្រូវបានចេញវេជ្ជបញ្ជាក្នុងករណីបែបនេះ:
- បើចាំបាច់ត្រូវបែងចែកជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទ ២
- ដើម្បីវាយតម្លៃប្រសិទ្ធភាពនៃការព្យាបាលដោយអាំងស៊ុយលីន
- ប្រសិនបើអ្នកសង្ស័យថាអាំងស៊ុយលីន
- ដើម្បីគ្រប់គ្រងស្ថានភាពនៃរាងកាយដែលមានរោគថ្លើម។
បរិមាណដ៏ច្រើននៃ C-peptide អាចនៅជាមួយ៖
- ទឹកនោមផ្អែមដែលមិនមែនជាអាំងស៊ុយលីន
- ខ្សោយតំរងនោម
- ការប្រើប្រាស់អរម៉ូនដូចជាថ្នាំពន្យារកំណើត។
- អាំងស៊ុយលីន
- hypertrophy នៃកោសិកា។
បរិមាណថយចុះនៃ C-peptide បង្ហាញពីជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនក៏ដូចជា៖
- ជាតិស្ករក្នុងឈាម
- ស្ថានភាពស្ត្រេស។
ការធ្វើតេស្តឈាមសម្រាប់អាំងស៊ុយលីន
នេះគឺជាការធ្វើតេស្តដ៏សំខាន់មួយសម្រាប់រកមើលប្រភេទជំងឺទឹកនោមផ្អែម។
ជាមួយនឹងរោគសាស្ត្រនៃប្រភេទទីមួយមាតិកានៃអាំងស៊ុយលីននៅក្នុងឈាមត្រូវបានថយចុះហើយជាមួយនឹងរោគសាស្ត្រនៃប្រភេទទី 2 បរិមាណអាំងស៊ុយលីនត្រូវបានកើនឡើងឬនៅតែធម្មតា។
ការសិក្សាអំពីអាំងស៊ុយលីនខាងក្នុងនេះក៏ត្រូវបានប្រើដើម្បីសង្ស័យពីលក្ខខណ្ឌជាក់លាក់ផងដែរ។ យើងកំពុងនិយាយអំពី៖
- acromegaly
- រោគសញ្ញារំលាយអាហារ
- អាំងស៊ុយលីន។
បរិមាណអាំងស៊ុយលីននៅក្នុងជួរធម្មតាគឺ 15 pmol / L - 180 pmol / L, ឬ 2-25 mked / L ។
ការវិភាគត្រូវបានអនុវត្តនៅលើពោះទទេ។ វាត្រូវបានអនុញ្ញាតឱ្យផឹកទឹកប៉ុន្តែជាលើកចុងក្រោយមនុស្សម្នាក់គួរតែញ៉ាំ 12 ម៉ោងមុនពេលសិក្សា។
អេម៉ូក្លូប៊ីនគ្លីសេរីន
នេះគឺជាសមាសធាតុផ្សំនៃម៉ូលេគុលគ្លុយកូសដែលមានម៉ូលេគុលអេម៉ូក្លូប៊ីន។ ការប្តេជ្ញាចិត្តនៃអេម៉ូក្លូប៊ីនគ្លីក្លូប៊ីនផ្តល់ទិន្នន័យអំពីកម្រិតជាតិស្ករជាមធ្យមក្នុងរយៈពេល ២ ឬ ៣ ខែកន្លងមក។ ជាធម្មតាអេម៉ូក្លូប៊ីនគ្លីសេរីនមានតម្លៃ ៤-៦.០% ។
បរិមាណកើនឡើងនៃអេម៉ូក្លូប៊ីនបង្ហាញពីដំណើរការខុសប្រក្រតីនៃការរំលាយអាហារកាបូអ៊ីដ្រាតប្រសិនបើជំងឺទឹកនោមផ្អែមត្រូវបានរកឃើញដំបូង។ ដូចគ្នានេះផងដែរការវិភាគបង្ហាញពីសំណងមិនគ្រប់គ្រាន់និងយុទ្ធសាស្ត្រព្យាបាលខុស។
វេជ្ជបណ្ឌិតណែនាំឱ្យអ្នកជំងឺទឹកនោមផ្អែមធ្វើការសិក្សាបែបនេះប្រហែល ៤ ដងក្នុងមួយឆ្នាំ។ លទ្ធផលអាចត្រូវបានបង្ខូចទ្រង់ទ្រាយក្រោមល័ក្ខខ័ណ្ឌនិងនីតិវិធីជាក់លាក់ដូចជានៅពេល៖
- ហូរឈាម
- ការបញ្ចូលឈាម
- ខ្វះជាតិដែក។
Fructosamine
ប្រូតេអ៊ីនគ្លីសេរីនឬហ្វុយតូស្យូមគឺជាសមាសធាតុមួយនៃម៉ូលេគុលគ្លុយកូសដែលមានម៉ូលេគុលប្រូតេអ៊ីន។ អាយុកាលនៃសមាសធាតុបែបនេះគឺប្រហែលបីសប្តាហ៍ដូច្នេះ fructosamine បង្ហាញពីតម្លៃស្ករជាមធ្យមក្នុងរយៈពេលប៉ុន្មានសប្តាហ៍កន្លងមក។
តម្លៃនៃ fructosamine ក្នុងបរិមាណធម្មតាគឺពី 160 ដល់ 280 μmol / L ។ សម្រាប់កុមារការអាននឹងទាបជាងមនុស្សពេញវ័យ។ បរិមាណ fructosamine ចំពោះកុមារគឺធម្មតាពី ១៤០ ទៅ ១៥០ μmol / L ។
ការពិនិត្យទឹកនោមសម្រាប់ជាតិគ្លុយកូស
ចំពោះមនុស្សដែលគ្មានរោគសាស្ត្រគ្លុយកូសមិនគួរមាននៅក្នុងទឹកនោមទេ។ ប្រសិនបើវាលេចឡើងនេះបង្ហាញពីការវិវត្តឬសំណងមិនគ្រប់គ្រាន់សម្រាប់ជំងឺទឹកនោមផ្អែម។ ជាមួយនឹងការកើនឡើងជាតិស្ករក្នុងឈាមនិងកង្វះអាំងស៊ុយលីនគ្លុយកូសលើសមិនងាយត្រូវបានបញ្ចេញដោយតម្រងនោមនោះទេ។
បាតុភូតនេះត្រូវបានគេសង្កេតឃើញជាមួយនឹងការកើនឡើងនៃ“ តំរងនោមតំរងនោម” ពោលគឺកំរិតជាតិស្ករនៅក្នុងឈាមដែលវាចាប់ផ្តើមលេចឡើងក្នុងទឹកនោម។ កំរិតនៃ "តំរងនោមតំរងនោម" គឺមានលក្ខណៈបុគ្គលប៉ុន្តែភាគច្រើនជាញឹកញាប់វាស្ថិតនៅក្នុងរង្វង់ 7.0 mmol - 11.0 mmol / l ។
ស្ករអាចត្រូវបានរកឃើញក្នុងបរិមាណតែមួយនៃទឹកនោមឬក្នុងកំរិតប្រចាំថ្ងៃ។ ក្នុងករណីទី 2 នេះត្រូវបានធ្វើរួច: បរិមាណទឹកនោមត្រូវបានចាក់ចូលក្នុងធុងមួយនៅពេលថ្ងៃបន្ទាប់មកបរិមាណត្រូវបានវាស់លាយបញ្ចូលគ្នាហើយផ្នែកខ្លះនៃវត្ថុធាតុដើមចូលក្នុងធុងពិសេស។
តេស្តភាពអត់ធ្មត់គ្លុយកូស
ប្រសិនបើកម្រិតជាតិគ្លុយកូសកើនឡើងក្នុងឈាមត្រូវបានរកឃើញការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសត្រូវបានចង្អុលបង្ហាញ។ វាចាំបាច់ក្នុងការវាស់ជាតិស្ករនៅលើពោះទទេបន្ទាប់មកអ្នកជំងឺត្រូវយកជាតិគ្លុយកូសពនឺ ៧៥ ក្រាមហើយលើកទី ២ ការសិក្សាត្រូវបានធ្វើឡើង (បន្ទាប់ពីមួយម៉ោងនិង ២ ម៉ោងក្រោយមក) ។
បន្ទាប់ពីមួយម៉ោងលទ្ធផលជាធម្មតាមិនគួរខ្ពស់ជាង 8.0 mol / L ទេ។ ការកើនឡើងជាតិគ្លុយកូសដល់ ១១ មីល្លីល / លីត្រឬច្រើនជាងនេះបង្ហាញពីការវិវត្តនៃជំងឺទឹកនោមផ្អែមដែលអាចកើតមាននិងតម្រូវការសម្រាប់ការស្រាវជ្រាវបន្ថែម។
ព័ត៌មានចុងក្រោយ
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ត្រូវបានឆ្លុះបញ្ចាំងពីការឆ្លើយតបរបស់ប្រព័ន្ធភាពស៊ាំប្រឆាំងនឹងជាលិការលំពែង។ សកម្មភាពនៃដំណើរការអូតូអ៊ុយមីនគឺទាក់ទងដោយផ្ទាល់ទៅនឹងការផ្តោតអារម្មណ៍និងបរិមាណអង្គបដិប្រាណជាក់លាក់។ អង្គបដិប្រាណទាំងនេះលេចចេញជាយូរមកហើយមុនពេលរោគសញ្ញាដំបូងនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ លេចឡើង។
តាមរយៈការរកឃើញអង្គបដិប្រាណវាអាចបែងចែករវាងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងប្រភេទទី ២ ក៏ដូចជារកឃើញជំងឺទឹកនោមផ្អែម LADA ក្នុងលក្ខណៈទាន់ពេលវេលា) ។ អ្នកអាចធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវនៅដំណាក់កាលដំបូងនិងណែនាំការព្យាបាលអាំងស៊ុយលីនចាំបាច់។
ចំពោះកុមារនិងមនុស្សពេញវ័យប្រភេទផ្សេងគ្នានៃអង្គបដិប្រាណត្រូវបានរកឃើញ។ ចំពោះការវាយតម្លៃដែលអាចជឿជាក់បានជាងមុនអំពីហានិភ័យនៃជំងឺទឹកនោមផ្អែមវាចាំបាច់ត្រូវកំណត់អង្គបដិប្រាណគ្រប់ប្រភេទ។
ថ្មីៗនេះអ្នកវិទ្យាសាស្ត្របានរកឃើញអង់ទីករពិសេសមួយដែលអង្គបដិប្រាណត្រូវបានបង្កើតឡើងនៅក្នុងទឹកនោមផ្អែមប្រភេទទី ១ ។ វាគឺជាអ្នកដឹកជញ្ជូនស័ង្កសីក្រោមអក្សរកាត់ ZnT8 ។ វាផ្ទេរអាតូមស័ង្កសីទៅកោសិកាលំពែងដែលពួកគេចូលរួមក្នុងការផ្ទុកអាំងស៊ុយលីនផ្សេងៗគ្នា។
ថ្នាំអង់ទីប៊ីយោទិចចំពោះហ្សេនធី 8 ជាក្បួនត្រូវបានផ្សំជាមួយអង្គបដិប្រាណផ្សេងៗ។ ជាមួយនឹងការរកឃើញជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ត្រូវបានរកឃើញអង្គបដិប្រាណចំពោះ ZnT8 មាន ៦៥-៨០% នៃករណី។ ប្រហែលជា ៣០% នៃអ្នកដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងអវត្តមាននៃសត្វអូតូអ៊ុយប៊ី ៤ ប្រភេទផ្សេងទៀតមានហ្សេនធី ៨ ។
វត្តមានរបស់ពួកគេគឺជាសញ្ញាមួយនៃការចាប់ផ្តើមដំបូងនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងកង្វះនៃអាំងស៊ុយលីនខាងក្នុង។
វីដេអូនៅក្នុងអត្ថបទនេះនឹងប្រាប់អំពីគោលការណ៍នៃសកម្មភាពរបស់អាំងស៊ុយលីននៅក្នុងខ្លួន។
ចង្អុលបង្ហាញស្កររបស់អ្នកឬជ្រើសរើសភេទសម្រាប់ការណែនាំស្វែងរកមិនរកឃើញស្វែងរកមិនរកឃើញស្វែងរកមិនរកឃើញ
ការធ្វើរោគវិនិច្ឆ័យបឋមនៃជំងឺទឹកនោមផ្អែម
នេះគឺជាការសិក្សាអំពីប៉ារ៉ាម៉ែត្រឈាមជីវគីមីដែលជាការកើនឡើងនូវកំរិតដែលបង្ហាញពីវត្តមាននៃជំងឺទឹកនោមផ្អែមនិង / ឬភាពគ្មានប្រសិទ្ធភាពនៃការព្យាបាលរបស់វា។
លទ្ធផលនៃការស្រាវជ្រាវត្រូវបានចេញដោយមានយោបល់ឥតគិតថ្លៃពីវេជ្ជបណ្ឌិត។
សទិសន័យអង់គ្លេស
ការធ្វើតេស្តដំបូងនៃជំងឺទឹកនោមផ្អែម Mellitus ។
វិធីសាស្ត្រស្រាវជ្រាវ
វិធីសាស្ត្រ Immunoinhibition វិធីសាស្ត្រកាំរស្មីយូអិនអង់ហ្ស៊ីមទិក (hexokinase) ។
ឯកតា
សម្រាប់អេម៉ូក្លូប៊ីនគ្លីសេរីន -% សម្រាប់គ្លុយកូសក្នុងប្លាស្មា - មិល្លីលីត្រ / លីត្រ (មីលីលីលក្នុងមួយលីត្រ) ។
តើជីវៈអ្វីខ្លះអាចត្រូវបានប្រើសម្រាប់ការស្រាវជ្រាវ?
សរសៃឈាមវ៉ែនតាឈាម។
តើធ្វើដូចម្តេចដើម្បីរៀបចំសម្រាប់ការសិក្សា?
- កុំបរិភោគរយៈពេល ១២ ម៉ោងមុនពេលបរិច្ចាគឈាម។
- បំបាត់ភាពតានតឹងផ្នែករាងកាយនិងអារម្មណ៍ 30 នាទីមុនពេលសិក្សា។
- កុំជក់បារីរយៈពេល 30 នាទីមុនពេលវិភាគ។
ទិដ្ឋភាពទូទៅនៃការសិក្សា
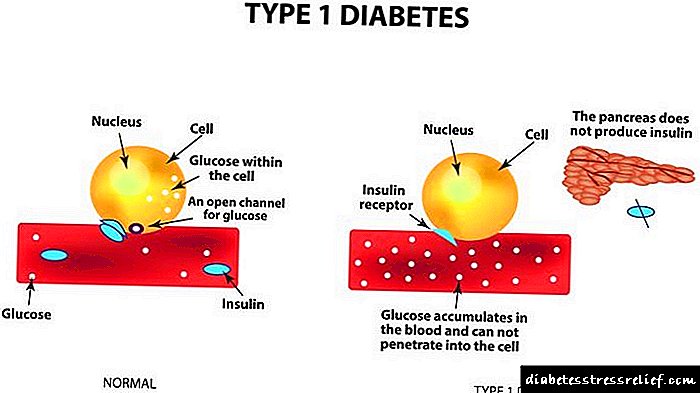
ជំងឺទឹកនោមផ្អែមគឺជាក្រុមនៃជំងឺដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការផលិតអាំងស៊ុយលីនមិនគ្រប់គ្រាន់និង / ឬភាពស៊ាំនៃជាលិកាចំពោះសកម្មភាពរបស់វាដែលត្រូវបានអមដោយការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតនិងការកើនឡើងជាតិគ្លុយកូសក្នុងឈាម (hyperglycemia) ។
ជំងឺទូទៅបំផុតគឺទឹកនោមផ្អែមប្រភេទ ១ (ពឹងផ្អែកលើអាំងស៊ុយលីន) ទឹកនោមផ្អែមប្រភេទទី ២ (ឯករាជ្យអាំងស៊ុយលីន) ទឹកនោមផ្អែមពេលមានគភ៌ (កើតឡើងក្នុងពេលមានផ្ទៃពោះ) ។
ពួកវាខុសគ្នានៅក្នុងយន្តការនៃការវិវត្តនៃជំងឺប៉ុន្តែមានលក្ខណៈគីមីជីវៈដូចគ្នា - ការកើនឡើងនៃជាតិគ្លុយកូសក្នុងឈាម។
ប្រភពថាមពលចំបងនៅក្នុងរាងកាយគឺគ្លុយកូសដែលជាកំរិតស្ថេរភាពដែលត្រូវបានគាំទ្រដោយអរម៉ូនអាំងស៊ុយលីននិងគ្លូហ្គោន។ Hyperglycemia ដែលជាលទ្ធផលនៃហេតុផលផ្សេងៗគ្នា (ឧទាហរណ៍បន្ទាប់ពីការទទួលទានអាហារដែលមានជាតិកាបូនច្រើន) នាំឱ្យមានការរំញោចកោសិកាបេតានៃជាលិកាកោះនៃលំពែងនិងការបញ្ចេញអាំងស៊ុយលីន។
អាំងស៊ុយលីនជំរុញការជ្រៀតចូលនៃជាតិគ្លុយកូសដែលលើសចូលទៅក្នុងកោសិកានិងធ្វើឱ្យធម្មតានៃការរំលាយអាហារកាបូអ៊ីដ្រាត។ ជាមួយនឹងការបញ្ចេញអាំងស៊ុយលីនមិនគ្រប់គ្រាន់ដោយលំពែងនិង / ឬភាពស៊ាំរបស់អ្នកទទួលកោសិកាទៅនឹងឥទ្ធិពលរបស់វាកម្រិតជាតិគ្លុយកូសក្នុងឈាមកើនឡើង។ ភាពមិនប្រក្រតីនៃការរំលាយអាហារកាបូអ៊ីដ្រាតអាចកើតឡើងបន្តិចម្តង ៗ ។
គស្ញគ្លីនិកដែលអាចត្រូវបានគេសង្ស័យថាមានជំងឺទឹកនោមផ្អែម: ការនោមញឹក, បង្កើនទឹកនោម, ស្រេកទឹក, បង្កើនចំណង់អាហារ, អស់កម្លាំង, ស្រវាំងភ្នែក, ពន្យាពេលព្យាបាលរបួស។
ក្នុងករណីជាច្រើននៅដំណាក់កាលដំបូងនៃជំងឺនេះបានបង្ហាញរោគសញ្ញាគ្លីនិកគឺអវត្តមានដោយសារតែសមត្ថភាពសំណងនៃរាងកាយនិងការបែងចែកជាតិគ្លុយកូសលើសនៅក្នុងទឹកនោម។ hyperglycemia អាចត្រូវបានអមដោយការរំលោភលើតុល្យភាពអាស៊ីតនិងអេឡិចត្រូលីតការខះជាតិទឹក ketoacidosis ការវិវត្តនៃសន្លប់និងត្រូវការការសង្គ្រោះបន្ទាន់។
ជំងឺក្រិនថ្លើមរ៉ាំរ៉ៃនាំឱ្យខូចខាតដល់សរសៃឈាម, សរសៃប្រសាទ, ចុះខ្សោយចក្ខុវិស័យ, ការវិវត្តនៃជំងឺខ្សោយតំរងនោម, ជំងឺសរសៃឈាមបេះដូង, ជំងឺដាច់សរសៃឈាមខួរក្បាល, គាំងបេះដូង។ ការធ្វើរោគវិនិច្ឆ័យដំបូងនៃជំងឺទឹកនោមផ្អែមនិងការព្យាបាលទាន់ពេលវេលានិងគ្រប់គ្រាន់ការពារការវិវត្តនៃជំងឺនិងផលវិបាក។
ប្រសិនបើការតមអាហារជាតិគ្លុយកូសលើសពីតម្លៃយោងនោះការអន់ថយគ្លុយកូសឬទឹកនោមផ្អែមត្រូវបានគេសង្ស័យ។ កម្រិតជាតិគ្លុយកូស (គ្លីកូលីឡា) អេម៉ូក្លូប៊ីន (HbA1c) បង្ហាញពីកម្រិតជាតិគ្លុយកូសក្នុងឈាមក្នុងរយៈពេល 2-3 ខែមុនហើយត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងហានិភ័យនៃផលវិបាក។
យោងតាមអនុសាសន៍របស់អង្គការសុខភាពនៅតាមបណ្តាប្រទេសផ្សេងៗ (សមាគមទឹកនោមផ្អែមអាមេរិកអង្គការសុខភាពពិភពលោក) ការកើនឡើងជាតិគ្លុយកូសក្នុងឈាម (៥,៦-៦,៩ មីល្លីម / លី) និងអេម៉ូក្លូប៊ីន (៥,៧-៦,៤%) បង្ហាញពីការរំលោភលើការអត់ឱន ( ភាពងាយទទួលយក) ចំពោះជាតិគ្លុយកូសហើយជាមួយនឹងជាតិគ្លុយកូសក្នុងឈាមលឿនជាង 7.0 mmol / L និង HbA1c? ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម ៦.៥ ភាគរយត្រូវបានបញ្ជាក់។ ក្នុងករណីនេះការឃ្លាំមើលអេម៉ូក្លូប៊ីនគ្លុយកូសនិងគ្លុយកូសគួរតែជាទៀងទាត់។ អនុលោមតាមលទ្ធផលនៃការវិភាគការកែតម្រូវការព្យាបាលដោយជាតិស្ករក្នុងគោលបំណងដើម្បីសម្រេចបាននូវកំរិតគោលដៅនៃ HbA1c? ៦.៥% (
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម

ជំងឺទឹកនោមផ្អែម - នេះគឺជាជំងឺមួយក្នុងចំណោមជំងឺ endocrine ទូទៅបំផុតរបស់មនុស្ស។ លក្ខណៈគ្លីនិកសំខាន់នៃជំងឺទឹកនោមផ្អែមគឺការកើនឡើងនូវកំហាប់គ្លុយកូសក្នុងឈាមដែលបណ្តាលមកពីការរំលាយអាហារគ្លុយកូសខ្សោយនៅក្នុងខ្លួន។
ដំណើរការមេតាប៉ូលីសនៃរាងកាយមនុស្សពឹងផ្អែកទាំងស្រុងទៅលើការរំលាយអាហារគ្លុយកូស។ គ្លុយកូសគឺជាធនធានថាមពលដ៏សំខាន់របស់រាងកាយមនុស្សហើយសរីរាង្គនិងជាលិកាមួយចំនួន (ខួរក្បាលកោសិកាឈាមក្រហម) ប្រើប្រាស់គ្លុយកូសជាវត្ថុធាតុដើមថាមពល។
ផលិតផលបំបែកនៃគ្លុយកូសបម្រើជាសម្ភារៈសម្រាប់ការសំយោគសារធាតុមួយចំនួនដូចជាខ្លាញ់ប្រូតេអ៊ីនសមាសធាតុសរីរាង្គស្មុគស្មាញ (អេម៉ូក្លូប៊ីនកូលេស្តេរ៉ុលជាដើម) ។
ដូច្នេះការរំលោភលើការរំលាយអាហារគ្លុយកូសនៅក្នុងទឹកនោមផ្អែមនាំឱ្យមានការរំលោភលើដំណើរការមេតាប៉ូលីសគ្រប់ប្រភេទ (ខ្លាញ់ប្រូតេអ៊ីនទឹកអំបិលទឹកអាស៊ីត - មូលដ្ឋាន) ។
យើងបែងចែកទម្រង់ព្យាបាលជំងឺទឹកនោមផ្អែមពីរប្រភេទសំខាន់ៗដែលមានភាពខុសគ្នាគួរឱ្យកត់សម្គាល់ទាំងផ្នែក etiology រោគវិទ្យានិងការអភិវឌ្ឍគ្លីនិកនិងទាក់ទងនឹងការព្យាបាល។
ជំងឺទឹកនោមផ្អែមប្រភេទ ១ (អាំងស៊ុយលីនពឹងផ្អែក) គឺជាលក្ខណៈរបស់អ្នកជំងឺវ័យក្មេង (ជាញឹកញាប់កុមារនិងមនុស្សវ័យជំទង់) ហើយជាលទ្ធផលនៃកង្វះអាំងស៊ុយលីនពេញលេញនៅក្នុងខ្លួន។ កង្វះអាំងស៊ុយលីនកើតឡើងជាលទ្ធផលនៃការបំផ្លាញកោសិកា endocrine លំពែងដែលសំយោគអរម៉ូននេះ។
មូលហេតុនៃការស្លាប់របស់កោសិកា Langerhans (កោសិកា endocrine នៃលំពែង) អាចជាការឆ្លងវីរុសជំងឺអូតូអ៊ុយមីនស្ថានភាពស្ត្រេស។ កង្វះអាំងស៊ុយលីនមានការវិវត្តយ៉ាងខ្លាំងនិងត្រូវបានបង្ហាញដោយរោគសញ្ញាបុរាណនៃជំងឺទឹកនោមផ្អែម: ជំងឺ polyuria (ការកើនឡើងនូវបរិមាណទឹកនោម) polydipsia (ការស្រេកទឹកដែលមិនអាចរកបាន) ការសម្រកទម្ងន់។
ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ត្រូវបានព្យាបាលទាំងស្រុងជាមួយនឹងការត្រៀមអាំងស៊ុយលីន។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ផ្ទុយទៅវិញវាជាចរិតរបស់អ្នកជំងឺវ័យចំណាស់។ កត្តានៃការវិវឌ្ឍន៍របស់វាគឺការធាត់ដែលជារបៀបរស់នៅមិនសូវស្រួលកង្វះអាហារូបត្ថម្ភ។ តួនាទីយ៉ាងសំខាន់ក្នុងការបង្ករោគនៃជំងឺប្រភេទនេះត្រូវបានលេងដោយតំណពូជតំណពូជ។មិនដូចជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ទេដែលក្នុងនោះមានកង្វះអាំងស៊ុយលីនដាច់ខាត (សូមមើល
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ កង្វះអាំងស៊ុយលីនទាក់ទងនឹងនោះគឺអាំងស៊ុយលីនមានវត្តមាននៅក្នុងឈាម (ច្រើនតែកំហាប់ខ្ពស់ជាងសរីរវិទ្យា) ប៉ុន្តែភាពរសើបនៃជាលិការាងកាយចំពោះអាំងស៊ុយលីនបាត់បង់។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានកំណត់ដោយការវិវត្តជា subclinical អូសបន្លាយ (រយៈពេល asymptomatic) និងការកើនឡើងរោគសញ្ញាជាបន្តបន្ទាប់។
ក្នុងករណីភាគច្រើនជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការធាត់។ ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទនេះថ្នាំត្រូវបានគេប្រើដែលកាត់បន្ថយភាពធន់នៃជាលិការរាងកាយទៅជាគ្លុយកូសនិងកាត់បន្ថយការស្រូបយកជាតិគ្លុយកូសពីការរលាកក្រពះពោះវៀន។
ការត្រៀមលក្ខណៈអាំងស៊ុយលីនត្រូវបានប្រើជាឧបករណ៍បន្ថែមក្នុងករណីកង្វះអាំងស៊ុយលីនពិតប្រាកដ (ជាមួយនឹងការហត់នឿយនៃបរិមាត្រនៃក្រពេញ endocrine) ។
ប្រភេទទាំងពីរនៃជំងឺនេះកើតឡើងជាមួយនឹងផលវិបាកធ្ងន់ធ្ងរ (ជាញឹកញាប់គំរាមកំហែងដល់អាយុជីវិត) ។
វិធីសាស្រ្តក្នុងការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម បង្កប់ន័យការបង្កើតការធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវនៃជំងឺ៖ ការបង្កើតទម្រង់ជំងឺវាយតម្លៃស្ថានភាពទូទៅនៃរាងកាយកំណត់ផលវិបាកដែលកើតមាន។
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមពាក់ព័ន្ធនឹងការបង្កើតការធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវនៃជំងឺនេះ: ការបង្កើតទម្រង់នៃជំងឺវាយតម្លៃស្ថានភាពទូទៅនៃរាងកាយនិងកំណត់ផលវិបាកដែលជាប់ទាក់ទង។
រោគសញ្ញាសំខាន់ៗនៃជំងឺទឹកនោមផ្អែមគឺ៖
- Polyuria (ទិន្នផលទឹកនោមច្រើនពេក) ច្រើនតែជារោគសញ្ញាដំបូងនៃជំងឺទឹកនោមផ្អែម។ ការកើនឡើងបរិមាណទឹកនោមដែលត្រូវបានផលិតគឺដោយសារតែជាតិគ្លុយកូសរំលាយនៅក្នុងទឹកនោមដែលរារាំងការស្រូបយកទឹកបញ្ច្រាសពីទឹកនោមបឋមនៅកម្រិតតំរងនោម។
- Polydipsia (ការស្រេកទឹកខ្លាំង) - គឺជាលទ្ធផលនៃការកើនឡើងការបាត់បង់ទឹកនៅក្នុងទឹកនោម។
- ការសម្រកទម្ងន់គឺជារោគសញ្ញាបណ្តោះអាសន្ននៃជំងឺទឹកនោមផ្អែមលក្ខណៈកាន់តែច្រើននៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ ការស្រកទំងន់ត្រូវបានគេសង្កេតឃើញទោះបីជាមានការកើនឡើងនូវសារធាតុចិញ្ចឹមរបស់អ្នកជំងឺនិងជាផលវិបាកនៃអសមត្ថភាពនៃជាលិកាក្នុងការដំណើរការគ្លុយកូសក្នុងករណីដែលគ្មានអាំងស៊ុយលីន។ ក្នុងករណីនេះជាលិកាដែលស្រេកឃ្លានចាប់ផ្តើមដំណើរការបម្រុងទុកនៃខ្លាញ់និងប្រូតេអ៊ីន។
រោគសញ្ញាខាងលើច្រើនតែកើតមានចំពោះជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។ ក្នុងករណីជំងឺនេះរោគសញ្ញាមានការរីកចម្រើនយ៉ាងឆាប់រហ័ស។ តាមក្បួនអ្នកជំងឺអាចផ្តល់កាលបរិច្ឆេទជាក់លាក់នៃការចាប់ផ្តើមរោគសញ្ញា។ ជារឿយៗរោគសញ្ញានៃជម្ងឺកើតឡើងបន្ទាប់ពីមានជំងឺឬភាពតានតឹងនៃវីរុស។ អាយុវ័យក្មេងរបស់អ្នកជំងឺគឺមានលក្ខណៈខ្លាំងណាស់សម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ អ្នកជំងឺភាគច្រើនពិគ្រោះជាមួយវេជ្ជបណ្ឌិតទាក់ទងនឹងការចាប់ផ្តើមនៃផលវិបាកនៃជំងឺនេះ។ ជំងឺដោយខ្លួនឯង (ជាពិសេសនៅដំណាក់កាលដំបូង) មានការរីកចម្រើនស្ទើរតែមិនស្មើគ្នា។
ទោះយ៉ាងណាក៏ដោយក្នុងករណីខ្លះរោគសញ្ញាមិនជាក់លាក់ដូចខាងក្រោមត្រូវបានកត់សម្គាល់: រមាស់ទ្វារមាសជំងឺស្បែករលាកដែលពិបាកព្យាបាលមាត់ស្ងួតខ្សោយសាច់ដុំ។
មូលហេតុទូទៅបំផុតនៃការស្វែងរកការយកចិត្តទុកដាក់ខាងវេជ្ជសាស្ត្រគឺភាពស្មុគស្មាញនៃជំងឺនេះ: ការវិវត្តទៅជាជំងឺភ្នែកឡើងបាយ, ជំងឺភ្នែកឡើងបាយ, ជំងឺសរសៃប្រសាទ (ជំងឺសរសៃឈាមបេះដូង, គ្រោះថ្នាក់ខួរក្បាល, ការខូចខាតសរសៃឈាមទៅនឹងចុងបំផុត, ខ្សោយតំរងនោមជាដើម) ។ ដូចដែលបានរៀបរាប់ខាងលើជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ច្រើនកើតលើមនុស្សពេញវ័យ (អាយុលើសពី ៤៥ ឆ្នាំ) និងដំណើរការប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការធាត់។
នៅពេលពិនិត្យអ្នកជំងឺវេជ្ជបណ្ឌិតទាក់ទាញការយកចិត្តទុកដាក់លើស្ថានភាពស្បែក (រលាករលាកកោស) និងស្រទាប់ខ្លាញ់ subcutaneous (ថយចុះក្នុងករណីមានជំងឺទឹកនោមផ្អែមប្រភេទទី 1 និងការកើនឡើងនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 2) ។
ប្រសិនបើជំងឺទឹកនោមផ្អែមត្រូវបានគេសង្ស័យវិធីសាស្ត្រពិនិត្យបន្ថែមត្រូវបានចេញវេជ្ជបញ្ជា។
ការកំណត់កំហាប់គ្លុយកូសក្នុងឈាម។ នេះគឺជាការធ្វើតេស្តជាក់លាក់មួយសម្រាប់ជំងឺទឹកនោមផ្អែម។ ការប្រមូលផ្តុំជាតិគ្លុយកូសធម្មតានៅក្នុងឈាម (គ្លីសេម៉ា) លើក្រពះទទេមានចាប់ពី ៣.៣-៥.៥ មីល្លីលីត្រ / អិល។
ការកើនឡើងនៃកំហាប់គ្លុយកូសនៅខាងលើកម្រិតនេះបង្ហាញពីការរំលោភលើការរំលាយអាហារគ្លុយកូស។ ដើម្បីបង្កើតការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមវាចាំបាច់ត្រូវបង្កើតការកើនឡើងនៃកំហាប់គ្លុយកូសក្នុងឈាមយ៉ាងហោចណាស់ពីរដងជាប់ៗគ្នាដែលត្រូវបានអនុវត្តនៅថ្ងៃផ្សេងៗគ្នា។
ការយកគំរូឈាមសម្រាប់ការវិភាគត្រូវបានអនុវត្តភាគច្រើននៅពេលព្រឹក។ មុនពេលយកសំណាកឈាមអ្នកត្រូវប្រាកដថាអ្នកជំងឺមិនបានបរិភោគអ្វីទាំងអស់នៅមុនថ្ងៃនៃការពិនិត្យ។
វាក៏សំខាន់ផងដែរក្នុងការផ្តល់ឱ្យអ្នកជំងឺនូវការលួងលោមផ្លូវចិត្តក្នុងកំឡុងពេលពិនិត្យដើម្បីចៀសវាងការកើនឡើងជាតិគ្លុយកូសក្នុងឈាមដែលជាការឆ្លើយតបទៅនឹងស្ថានភាពស្ត្រេស។
វិធីវិភាគរោគវិនិច្ឆ័យងាយនិងជាក់លាក់ជាងនេះគឺ តេស្តភាពអត់ធ្មត់គ្លុយកូសដែលអនុញ្ញាតឱ្យអ្នករកឃើញភាពមិនស្រួល (លាក់បាំង) នៃការរំលាយអាហារគ្លុយកូស (ការថយចុះនៃជាលិកាមិនអត់ធ្មត់ចំពោះគ្លុយកូស) ។ ការធ្វើតេស្តនេះត្រូវបានធ្វើឡើងនៅពេលព្រឹកបន្ទាប់ពីការតមអាហារពេលយប់ ១០-១៤ ម៉ោង។
នៅមុនថ្ងៃនៃការប្រឡងអ្នកជំងឺត្រូវបានគេណែនាំឱ្យបោះបង់ចោលការកើនឡើងនៃរាងកាយការសេពគ្រឿងស្រវឹងនិងការជក់បារីក៏ដូចជាថ្នាំដែលបង្កើនកំហាប់គ្លុយកូសក្នុងឈាម (adrenaline, កាហ្វេអ៊ីន, glucocorticoids, ថ្នាំពន្យាកំណើតជាដើម) ។ អ្នកជំងឺត្រូវបានផ្តល់ភេសជ្ជៈដែលមានជាតិគ្លុយកូសសុទ្ធ ៧៥ ក្រាម។
ការប្តេជ្ញាចិត្តនៃការប្រមូលផ្តុំជាតិគ្លុយកូសក្នុងឈាមត្រូវបានអនុវត្តបន្ទាប់ពី ១ ម៉ោងនិង ២ បន្ទាប់ពីការប្រើប្រាស់គ្លុយកូស។ លទ្ធផលធម្មតាគឺកំហាប់គ្លុយកូសតិចជាង ៧,៨ មីល្លីលីត្រ / អិល ២ ម៉ោងបន្ទាប់ពីទទួលទានគ្លុយកូស។ ប្រសិនបើការប្រមូលផ្តុំជាតិគ្លុយកូសមានចាប់ពី ៧,៨ ដល់ ១១ មីល្លីលីត្រ / លីត្របន្ទាប់មកស្ថានភាពនៃប្រធានបទត្រូវបានគេចាត់ទុកថាជាការរំលោភលើការអត់ធ្មត់គ្លុយកូស (ជំងឺទឹកនោមផ្អែម) ។
ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមត្រូវបានបង្កើតឡើងប្រសិនបើកំហាប់គ្លុយកូសលើសពី 11 មីល្លីល / លីត្រពីរម៉ោងបន្ទាប់ពីការចាប់ផ្តើមធ្វើតេស្ត។ ទាំងការប្តេជ្ញាចិត្តសាមញ្ញនៃកំហាប់គ្លុយកូសនិងការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសធ្វើឱ្យវាអាចធ្វើទៅបានដើម្បីវាយតម្លៃស្ថានភាពគ្លីកូសនៅពេលសិក្សា។
ដើម្បីវាយតម្លៃកម្រិតគ្លីសេរីនក្នុងរយៈពេលយូរ (ប្រមាណជាបីខែ) ការវិភាគមួយត្រូវបានអនុវត្តដើម្បីកំណត់កម្រិតអេម៉ូក្លូប៊ីនហ៊ីកូឡូសប៊ីន (HbA1c) ។ ការបង្កើតសមាសធាតុនេះពឹងផ្អែកដោយផ្ទាល់ទៅលើកំហាប់គ្លុយកូសនៅក្នុងឈាម។ មាតិកាធម្មតានៃសមាសធាតុនេះមិនលើសពី 5,9% (នៃមាតិកាអេម៉ូក្លូប៊ីនសរុប) ។
ការកើនឡើងភាគរយនៃ HbA1c ខាងលើតម្លៃធម្មតាបង្ហាញពីការកើនឡើងរយៈពេលវែងនៃការប្រមូលផ្តុំជាតិគ្លុយកូសក្នុងឈាមក្នុងរយៈពេលបីខែកន្លងមក។ ការធ្វើតេស្តនេះត្រូវបានអនុវត្តជាចម្បងដើម្បីគ្រប់គ្រងគុណភាពនៃការព្យាបាលចំពោះអ្នកជំងឺទឹកនោមផ្អែម។
តេស្តទឹកនោមគ្លុយកូស។ ជាធម្មតាមិនមានជាតិគ្លុយកូសនៅក្នុងទឹកនោមទេ។ នៅក្នុងជំងឺទឹកនោមផ្អែមការកើនឡើង glycemia ឈានដល់តម្លៃដែលអនុញ្ញាតឱ្យគ្លុយកូសឆ្លងកាត់របាំងតម្រងនោម។ កំណត់គ្លុយកូសក្នុងឈាមគឺជាវិធីសាស្ត្របន្ថែមសម្រាប់ធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម។
ការកំណត់អាសេតូននៅក្នុងទឹកនោម (អាសេតាណូរៀ) - ជំងឺទឹកនោមផ្អែមច្រើនតែស្មុគស្មាញដោយសារបញ្ហាមេតាប៉ូលីសជាមួយនឹងការវិវត្តនៃ ketoacidosis (ការប្រមូលផ្តុំអាស៊ីតសរីរាង្គនៃផលិតផលកម្រិតមធ្យមនៃការរំលាយអាហារជាតិខ្លាញ់ក្នុងឈាម) ។ ការកំណត់រាងកាយរបស់ ketone នៅក្នុងទឹកនោមគឺជាសញ្ញានៃភាពធ្ងន់ធ្ងរនៃស្ថានភាពរបស់អ្នកជំងឺដែលមាន ketoacidosis ។
ក្នុងករណីខ្លះដើម្បីកំណត់ពីមូលហេតុនៃជំងឺទឹកនោមផ្អែមប្រភាគនៃអាំងស៊ុយលីននិងផលិតផលរំលាយអាហាររបស់វានៅក្នុងឈាមត្រូវបានកំណត់។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ត្រូវបានកំណត់ដោយការថយចុះឬអវត្តមានពេញលេញនៃប្រភាគនៃអាំងស៊ុយលីនដោយឥតគិតថ្លៃឬ peptide C នៅក្នុងឈាម។
ដើម្បីធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមនិងធ្វើឱ្យមានការព្យាករណ៍នៃជំងឺនេះការពិនិត្យបន្ថែមត្រូវបានអនុវត្ត: ការពិនិត្យមូលនិធិ (ការឆ្លុះខួរក្បាល) អេឡិចត្រូតអេឡិចត្រូនិច (ជំងឺបេះដូង), ការហូរឈាមស្បូន (ជំងឺសរសៃប្រសាទ, ជំងឺខ្សោយតំរងនោម) ។
- ជំងឺទឹកនោមផ្អែម។ គ្លីនិក ការធ្វើរោគវិនិច្ឆ័យ, ផលវិបាកចុង, ការព្យាបាល: សៀវភៅសិក្សា - វិធីសាស្រ្ត, អត្ថប្រយោជន៍, អិម: Medpraktika-M, ២០០៥
- Dedov I.I. ជំងឺទឹកនោមផ្អែមចំពោះកុមារនិងមនុស្សវ័យជំទង់, អិមៈ GEOTAR-Media, ២០០៧
- Lyabakh N.N. ជំងឺទឹកនោមផ្អែម៖ ការតាមដាន, ការធ្វើគំរូ, ការគ្រប់គ្រង, Rostov n / A, ២០០៤
ការតមអាហារគ្លុយកូសក្នុងឈាម
នេះគឺជាការធ្វើតេស្តឈាមស្តង់ដារដែលវាស់ជាតិស្ករក្នុងឈាមរបស់អ្នក។ តម្លៃចំពោះមនុស្សពេញវ័យនិងកុមារដែលមានសុខភាពល្អគឺ ៣.៣៣-៥.៥៥ ម។ ល / លី។
នៅតម្លៃធំជាង ៥.៥៥ ប៉ុន្តែតិចជាង ៦,១ មីល្លីម៉ែត្រ / លីត្រការអត់ឱនគ្លុយកូសគឺខ្សោយហើយស្ថានភាពជំងឺទឹកនោមផ្អែមក៏អាចកើតមានដែរ។ ហើយតម្លៃលើសពី ៦,១ មីល្លីម៉ែត្រ / លីត្របង្ហាញពីជំងឺទឹកនោមផ្អែម។
មន្ទីរពិសោធន៍មួយចំនួនត្រូវបានដឹកនាំដោយស្តង់ដារនិងបទដ្ឋានផ្សេងទៀតដែលចាំបាច់ត្រូវបានចង្អុលបង្ហាញលើទម្រង់សម្រាប់ការវិភាគ។
ឈាមអាចត្រូវបានបរិច្ចាគទាំងពីម្រាមដៃនិងពីសរសៃ។ ក្នុងករណីទី 1 បរិមាណឈាមតិចតួចត្រូវបានទាមទារហើយក្នុងករណីទី 2 វាត្រូវបរិច្ចាគក្នុងបរិមាណធំជាង។ សូចនាករក្នុងករណីទាំងពីរអាចខុសគ្នាពីគ្នា។
ច្បាប់សម្រាប់ការរៀបចំសម្រាប់ការវិភាគ
ជាក់ស្តែងប្រសិនបើការវិភាគត្រូវបានផ្តល់ឱ្យនៅលើពោះទទេបន្ទាប់មកអ្នកមិនអាចញ៉ាំអាហារពេលព្រឹកមុនពេលឆ្លងកាត់វាបានទេ។ ប៉ុន្តែមានវិធានផ្សេងទៀតដែលត្រូវអនុវត្តដើម្បី ឲ្យ លទ្ធផលមានភាពត្រឹមត្រូវ៖
- មិនត្រូវបរិភោគឱ្យលើសពី ៨-១២ ម៉ោងមុនពេលបរិច្ចាគឈាម,
- នៅពេលយប់និងពេលព្រឹកអ្នកអាចផឹកតែទឹក
- ស្រាត្រូវបានហាមឃាត់ក្នុងរយៈពេល ២៤ ម៉ោងចុងក្រោយ
- វាក៏ត្រូវបានហាមឃាត់នៅពេលព្រឹកហាមស្ករកៅស៊ូនិងដុសធ្មេញជាមួយថ្នាំដុសធ្មេញដើម្បីកុំអោយស្ករដែលមាននៅក្នុងនោះជ្រាបចូលទៅក្នុងឈាម។
គម្លាតពីបទដ្ឋាន
មិនត្រឹមតែតម្លៃកើនឡើងប៉ុណ្ណោះទេប៉ុន្តែវាក៏ទាបជាងផងដែរដែលគួរឱ្យព្រួយបារម្ភនៅក្នុងលទ្ធផលនៃការប្រឡងនេះ។ បន្ថែមពីលើជំងឺទឹកនោមផ្អែមមូលហេតុផ្សេងទៀតនាំឱ្យមានការកើនឡើងនូវកំហាប់គ្លុយកូស៖
- ការមិនអនុលោមតាមច្បាប់បណ្តុះបណ្តាល
- សំពាធផ្លូវចិត្តឬរាងកាយ
- ការរំខាននៅក្នុងប្រព័ន្ធ endocrine និងលំពែង,
- ថ្នាំមួយចំនួនមានអរម៉ូនអរម៉ូន corticosteroid ថ្នាំ diuretic ។
កំរិតជាតិស្ករទាបអាចបង្ហាញថា៖
- ការរំលោភលើថ្លើមនិងលំពែង,
- ដំណើរការរំលាយអាហារដំណើរការខុសប្រក្រតី - រយៈពេលក្រោយការវះកាត់ជំងឺរលាកលំពែងរលាកលំពែង។
- ជំងឺសរសៃឈាម
- ផលវិបាកនៃជំងឺដាច់សរសៃឈាមខួរក្បាល
- ការរំលាយអាហារមិនត្រឹមត្រូវ
- ការតមអាហារ។
យោងទៅតាមលទ្ធផលនៃការធ្វើតេស្តនេះការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមត្រូវបានធ្វើឡើងតែពីមុនប្រសិនបើមិនមានសញ្ញាច្បាស់លាស់។ ការធ្វើតេស្តផ្សេងទៀតរួមទាំងតេស្តភាពអត់ធ្មត់គ្លុយកូសគឺចាំបាច់ដើម្បីបញ្ជាក់ឱ្យបានត្រឹមត្រូវ។
កម្រិតអេម៉ូក្លូប៊ីនគ្លីសេរីន
ការធ្វើតេស្តមួយដែលគួរឱ្យទុកចិត្តបំផុតព្រោះវាវាយតម្លៃពីសក្ដានុពលនៃការប្រមូលផ្តុំជាតិគ្លុយកូសក្នុងឈាមក្នុងរយៈពេល ៣ ខែកន្លងមក។ វាច្បាស់ណាស់ពេលវេលាដែលកោសិកាឈាមក្រហមរស់នៅជាមធ្យមដែលនីមួយៗមានអេម៉ូក្លូប៊ីន ៩៥% ។
ប្រូតេអ៊ីននេះដែលបញ្ជូនអុកស៊ីសែនទៅជាលិកាភ្ជាប់ដោយផ្នែកទៅនឹងគ្លុយកូសនៅក្នុងខ្លួន។ ចំនួននៃចំណងបែបនេះពឹងផ្អែកដោយផ្ទាល់ទៅលើបរិមាណគ្លុយកូសនៅក្នុងខ្លួន។ អេម៉ូក្លូប៊ីនដែលត្រូវបានផ្សារភ្ជាប់បែបនេះត្រូវបានគេហៅថា glycated ឬ glycosylated ។
នៅក្នុងឈាមដែលត្រូវបានយកសម្រាប់ការវិភាគសមាមាត្រនៃអេម៉ូក្លូប៊ីនទាំងអស់នៅក្នុងខ្លួននិងសមាសធាតុរបស់វាជាមួយគ្លុយកូសត្រូវបានពិនិត្យ។ ជាធម្មតាចំនួនសមាសធាតុមិនគួរលើសពី ៥,៩% នៃបរិមាណប្រូតេអ៊ីនសរុបឡើយ។ ប្រសិនបើមាតិកាខ្ពស់ជាងធម្មតាបន្ទាប់មកនេះបង្ហាញថាក្នុងរយៈពេល 3 ខែកន្លងមកកំហាប់ជាតិស្ករនៅក្នុងឈាមត្រូវបានកើនឡើង។
គម្លាតពីបទដ្ឋាន
បន្ថែមពីលើជំងឺទឹកនោមផ្អែមអេម៉ូក្លូប៊ីនគ្លីសេរីនអាចបង្កើនតម្លៃ៖
- ការខ្សោយតំរងនោមរ៉ាំរ៉ៃ
- កូលេស្តេរ៉ុលសរុបខ្ពស់
- កំរិតខ្ពស់នៃប៊ីលីរុយប៊ីន។
- ការបាត់បង់ឈាមស្រួចស្រាវ
- ភាពស្លេកស្លាំងធ្ងន់ធ្ងរ,
- ជំងឺពីកំណើតឬទទួលបានដែលការសំយោគអេម៉ូក្លូប៊ីនមិនកើតឡើង
- ភាពស្លេកស្លាំង hemolytic ។
តេស្តទឹកនោម
ចំពោះការធ្វើរោគវិនិច្ឆ័យជំនួយនៃទឹកនោមផ្អែមទឹកនោមក៏អាចត្រូវបានគេពិនិត្យមើលផងដែរចំពោះវត្តមានរបស់គ្លុយកូសនិងអាសេតូន។ ពួកគេមានប្រសិទ្ធភាពជាងមុនដូចជាការឃ្លាំមើលជារៀងរាល់ថ្ងៃលើដំណើរនៃជំងឺនេះ។ ហើយនៅក្នុងការធ្វើរោគវិនិច្ឆ័យដំបូងពួកគេត្រូវបានគេចាត់ទុកថាមិនអាចទុកចិត្តបានប៉ុន្តែសាមញ្ញនិងមានតំលៃសមរម្យដូច្នេះពួកគេត្រូវបានចេញវេជ្ជបញ្ជាជាផ្នែកមួយនៃការពិនិត្យពេញលេញ។
គ្លុយកូសទឹកនោមអាចត្រូវបានរកឃើញតែជាមួយនឹងកំរិតជាតិស្ករក្នុងឈាមដែលលើសលើសពី ៩.៩ មីល្លីលីត្រ / អិល។ ទឹកនោមត្រូវបានប្រមូលរាល់ថ្ងៃហើយកំរិតជាតិគ្លុយកូសមិនគួរលើសពី ២,៨ មីលីក្រាម / អិលទេ។ គម្លាតនេះត្រូវបានជះឥទ្ធិពលមិនត្រឹមតែដោយជំងឺទឹកនោមផ្អែមប៉ុណ្ណោះទេប៉ុន្តែវាក៏ប៉ះពាល់ដល់អាយុរបស់អ្នកជំងឺនិងរបៀបរស់នៅរបស់គាត់ផងដែរ។ លទ្ធផលតេស្តត្រូវតែត្រូវបានផ្ទៀងផ្ទាត់ជាមួយនឹងការធ្វើតេស្តឈាមដែលសមរម្យនិងផ្តល់ព័ត៌មានបន្ថែម។
វត្តមានរបស់អាសេតូននៅក្នុងទឹកនោមបង្ហាញដោយប្រយោលចំពោះជំងឺទឹកនោមផ្អែម។ នេះគឺដោយសារតែជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យនេះការរំលាយអាហារត្រូវបានរំខាន។ ផលវិបាកមួយក្នុងចំណោមផលវិបាកដែលអាចកើតមានគឺការវិវត្តនៃ ketoacidosis ដែលជាលក្ខខណ្ឌមួយដែលអាស៊ីតសរីរាង្គនៃផលិតផលកម្រិតមធ្យមនៃការរំលាយអាហារខ្លាញ់ប្រមូលផ្តុំនៅក្នុងឈាម។
ប្រសិនបើស្របគ្នានឹងវត្តមាននៃសាកសពកេតតូនីននៅក្នុងទឹកនោមការធ្វើឱ្យលើសជាតិគ្លុយកូសនៅក្នុងឈាមត្រូវបានគេសង្កេតឃើញបន្ទាប់មកនេះបង្ហាញពីការខ្វះអាំងស៊ុយលីននៅក្នុងខ្លួន។ ស្ថានភាពនេះអាចកើតមានទាំងជំងឺទឹកនោមផ្អែមទាំងពីរប្រភេទហើយត្រូវការការព្យាបាលដោយថ្នាំដែលមានផ្ទុកអាំងស៊ុយលីន។
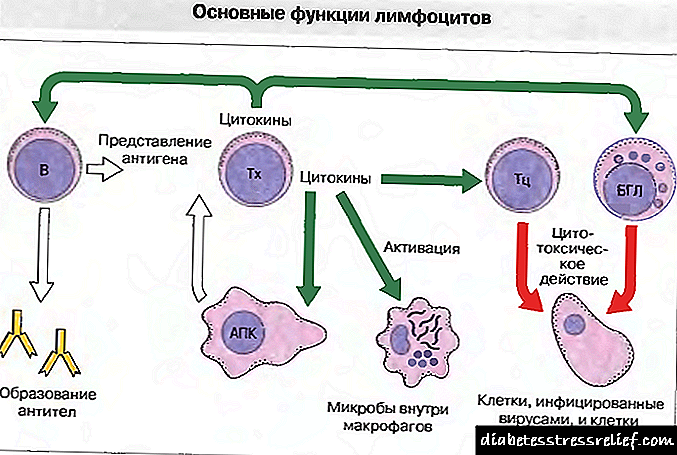
ធ្វើតេស្តរកអង្គបដិប្រាណទៅនឹងកោសិកាបេតាលំពែង (ICA, GAD, IAA, IA-2)
អាំងស៊ុយលីនត្រូវបានផលិតដោយកោសិកាបេតាលំពែងពិសេស។ ក្នុងករណីមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ប្រព័ន្ធភាពស៊ាំរបស់រាងកាយចាប់ផ្តើមបំផ្លាញកោសិកាទាំងនេះ។ គ្រោះថ្នាក់គឺរោគសញ្ញារោគសញ្ញាដំបូងនៃជំងឺនេះលេចឡើងតែនៅពេលដែលកោសិកាជាង ៨០% ត្រូវបានបំផ្លាញចោល។
ការវិភាគសម្រាប់ការរកឃើញអង្គបដិប្រាណអនុញ្ញាតឱ្យអ្នករកឃើញការចាប់ផ្តើមឬការធ្វើឱ្យមានជម្ងឺឡើងវិញក្នុងរយៈពេល 1-8 ឆ្នាំមុនពេលចាប់ផ្តើមរោគសញ្ញា។ ហេតុដូច្នេះហើយការធ្វើតេស្តទាំងនេះមានតម្លៃសំខាន់ក្នុងការកំណត់ស្ថានភាពជំងឺទឹកនោមផ្អែមនិងការចាប់ផ្តើមព្យាបាល។
អង់ទីករក្នុងករណីភាគច្រើនត្រូវបានគេរកឃើញនៅក្នុងសាច់ញាតិជិតស្និទ្ធរបស់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែម។ ដូច្នេះពួកគេត្រូវតែបង្ហាញពីការឆ្លងកាត់ការវិភាគរបស់ក្រុមនេះ។
អង្គបដិប្រាណមាន ៤ ប្រភេទ៖
- ទៅកោសិកានៃកូនកោះលែនហាន (ICA)
- decarboxylase អាស៊ីត glutamic (GAD),
- អាំងស៊ុយលីន (អ៊ីអាយអេ)
- ទៅ tyrosine phosphatase (IA-2) ។
ការធ្វើតេស្តដើម្បីកំណត់សញ្ញាសំគាល់ទាំងនេះត្រូវបានអនុវត្តដោយវិធីសាស្ត្រនៃអង់ស៊ីម immunoassay នៃសរសៃឈាមវ៉ែន។ ចំពោះការធ្វើរោគវិនិច្ឆ័យដែលអាចទុកចិត្តបានវាត្រូវបានគេណែនាំឱ្យធ្វើការវិភាគដើម្បីកំណត់អង្គបដិប្រាណគ្រប់ប្រភេទក្នុងពេលតែមួយ។
ការសិក្សាទាំងអស់ខាងលើគឺចាំបាច់ក្នុងការធ្វើរោគវិនិច្ឆ័យបឋមនៃជំងឺទឹកនោមផ្អែមប្រភេទមួយឬផ្សេងទៀត។ ជំងឺមួយដែលត្រូវបានរកឃើញទាន់ពេលវេលាឬការធ្វើឱ្យមានភាពរឹងមាំទៅវាបង្កើនលទ្ធផលអំណោយផលនៃការព្យាបាលតាមវេជ្ជបញ្ជា។
វិធីកំណត់ប្រភេទជំងឺទឹកនោមផ្អែម
ចំពោះការប្តេជ្ញាចិត្តឌីផេរ៉ង់ស្យែលនៃប្រភេទនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមដែលត្រូវបានដឹកនាំប្រឆាំងនឹងកោសិកាបេតា islet ត្រូវបានពិនិត្យ។
រាងកាយរបស់អ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ផលិតអង្គបដិប្រាណទៅនឹងធាតុនៃលំពែងរបស់ពួកគេផ្ទាល់។ ចំពោះអ្នកដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ជំងឺអូតូអ៊ុយមីនប្រហាក់ប្រហែលគ្នាគឺមិនមានការផ្លាស់ប្តូរទេ។
នៅក្នុងទឹកនោមផ្អែមប្រភេទទី ១ អាំងស៊ុយលីនអ័រម៉ូនដើរតួជាអង់ទីអុកស៊ីដង់។ អាំងស៊ុយលីនគឺជាអង់ស៊ីមលំពែងជាក់លាក់មួយយ៉ាងតឹងរឹង។
អរម៉ូននេះខុសគ្នាពីអង់ទីអុកស៊ីដង់ផ្សេងៗទៀតដែលត្រូវបានគេរកឃើញនៅក្នុងជំងឺនេះ (ប្រូតេអ៊ីនគ្រប់ប្រភេទនៃកូនកោះលែនហាននិងដេតាក្លូប៊ែលឌិកហ្សូលេស) ។
ដូច្នេះសញ្ញាសម្គាល់ជាក់លាក់បំផុតនៃរោគសាស្ត្រស្វ័យប្រវត្តិនៃលំពែងនៅក្នុងទឹកនោមផ្អែមប្រភេទទី 1 ត្រូវបានគេចាត់ទុកថាជាការធ្វើតេស្តវិជ្ជមានសម្រាប់អង្គបដិប្រាណចំពោះអាំងស៊ុយលីនអរម៉ូន។
អាំងស៊ុយលីនប៊ីលីទិកចំពោះអាំងស៊ុយលីនត្រូវបានរកឃើញនៅក្នុងឈាមរបស់អ្នកជំងឺទឹកនោមផ្អែមពាក់កណ្តាល។
ជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ អង្គបដិប្រាណផ្សេងទៀតក៏ត្រូវបានគេរកឃើញនៅក្នុងចរន្តឈាមដែលត្រូវបានគេបញ្ជូនទៅកោសិកាបេតានៃលំពែងឧទាហរណ៍អង់ទីករទៅនឹង glutamate decarboxylase និងផ្សេងទៀត។
នៅពេលដែលការធ្វើរោគវិនិច្ឆ័យត្រូវបានធ្វើឡើង៖
- ៧០% នៃអ្នកជំងឺមានអង្គបដិប្រាណ ៣ រឺច្រើនប្រភេទ។
- ប្រភេទសត្វមួយត្រូវបានគេសង្កេតឃើញមានតិចជាង ១០% ។
- មិនមានថ្នាំអូតូអ៊ុយមីនជាក់លាក់នៅក្នុង 2-4% នៃអ្នកជំងឺទេ។
ទោះជាយ៉ាងណាក៏ដោយអង្គបដិប្រាណចំពោះអរម៉ូនក្នុងទឹកនោមផ្អែមមិនមែនជាបុព្វហេតុនៃការវិវត្តនៃជំងឺនេះទេ។ ពួកគេគ្រាន់តែឆ្លុះបញ្ចាំងពីការបំផ្លាញរចនាសម្ព័ន្ធកោសិកាលំពែង។ អង់ទីករទៅនឹងអរម៉ូនអាំងស៊ុយលីនចំពោះកុមារដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ អាចត្រូវបានគេសង្កេតឃើញញឹកញាប់ជាងមនុស្សពេញវ័យ។
យកចិត្តទុកដាក់! ជាធម្មតាចំពោះកុមារដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ អង់ទីករទៅនឹងអាំងស៊ុយលីនលេចឡើងដំបូងនិងមានការផ្តោតអារម្មណ៍ខ្ពស់។ និន្នាការស្រដៀងគ្នានេះត្រូវបានប្រកាសនៅក្នុងកុមារអាយុក្រោម 3 ឆ្នាំ។
ដោយពិចារណាលើលក្ខណៈពិសេសទាំងនេះតេស្តអេធីត្រូវបានគេចាត់ទុកថាជាការវិភាគមន្ទីរពិសោធន៍ដ៏ល្អបំផុតក្នុងការធ្វើរោគវិនិច្ឆ័យរោគទឹកនោមផ្អែមប្រភេទ ១ ចំពោះកុមារ។
ដើម្បីទទួលបានព័ត៌មានពេញលេញបំផុតក្នុងការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមមិនត្រឹមតែការធ្វើតេស្តអង្គបដិប្រាណត្រូវបានចេញវេជ្ជបញ្ជាប៉ុណ្ណោះទេប៉ុន្តែក៏មានវត្តមាននៃរោគសញ្ញាអូតូអ៊ុយមីនផ្សេងទៀតនៃជំងឺទឹកនោមផ្អែមផងដែរ។
ប្រសិនបើកុមារដែលមិនមានជំងឺទឹកនោមផ្អែមមានស្លាកស្នាមនៃដំបៅអូតូអ៊ុយមីននៃកោសិកាលីសថិនហេននេះមិនមានន័យថាទឹកនោមផ្អែមមាននៅក្នុងកុមារប្រភេទទី ១ ទេ។ នៅពេលដែលជំងឺទឹកនោមផ្អែមមានការរីកចម្រើនកម្រិតនៃអូតូអ៊ុយប៊ីនថយចុះហើយអាចក្លាយទៅជាមិនអាចរកឃើញបាន។
ហានិភ័យនៃការឆ្លងជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ដោយមរតក
ទោះបីជាការពិតដែលថាអង្គបដិប្រាណចំពោះអរម៉ូនត្រូវបានគេទទួលស្គាល់ថាជាសញ្ញាសំគាល់លក្ខណៈបំផុតនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ក៏ដោយក៏មានករណីនៅពេលដែលអង្គបដិប្រាណទាំងនេះត្រូវបានរកឃើញនៅក្នុងទឹកនោមផ្អែមប្រភេទទី ២ ។
សំខាន់! ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ត្រូវបានទទួលមរតកជាចម្បង។ មនុស្សដែលមានជំងឺទឹកនោមផ្អែមភាគច្រើនជាអ្នកដឹកជញ្ជូនតាមទំរង់ខ្លះនៃហ្សែន HLA-DR4 និង HLA-DR3 ដូចគ្នា។ ប្រសិនបើមនុស្សម្នាក់មានសាច់ញាតិដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ហានិភ័យដែលគាត់នឹងឈឺកើនឡើងចំនួន 15 ដង។ សមាមាត្រហានិភ័យគឺ 1:20 ។
ជាធម្មតារោគសាស្ត្រនៃប្រព័ន្ធភាពស៊ាំក្នុងទម្រង់ជាសញ្ញាសម្គាល់នៃការខូចខាតស្វ័យប្រវត្ដិទៅនឹងកោសិកានៃកូនកោះលែនហានត្រូវបានគេរកឃើញជាយូរមកហើយមុនពេលដែលជំងឺទឹកនោមផ្អែមប្រភេទ ១ កើតឡើង។ នេះដោយសារតែការពិតដែលថារចនាសម្ព័ន្ធពេញលេញនៃរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមតម្រូវឱ្យមានការបំផ្លិចបំផ្លាញរចនាសម្ព័ន្ធ 80-90% នៃកោសិកាបេតា។
ហេតុដូច្នេះហើយការធ្វើតេស្តិ៍អូតូអ៊ុយរីតេអាចត្រូវបានប្រើដើម្បីកំណត់ហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទ ១ នាពេលអនាគតចំពោះអ្នកដែលមានប្រវត្តិតំណពូជនៃជំងឺនេះ។ វត្តមាននៃសញ្ញាសម្គាល់នៃដំបៅស្វ័យប្រវត្តិនៃកោសិកាកូនកោះ Largenhans ចំពោះអ្នកជំងឺទាំងនេះបង្ហាញពីការកើនឡើង ២០% នៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមក្នុងរយៈពេល ១០ ឆ្នាំក្រោយនៃជីវិតរបស់ពួកគេ។
ប្រសិនបើអង្គបដិប្រាណអាំងស៊ុយលីន ២ ឬច្រើនលក្ខណៈនៃជំងឺទឹកនោមផ្អែមប្រភេទ ១ ត្រូវបានរកឃើញនៅក្នុងឈាមនោះប្រូបាប៊ីលីតេនៃការកើតឡើងនៃជំងឺនេះក្នុងរយៈពេល ១០ ឆ្នាំក្រោយចំពោះអ្នកជំងឺទាំងនេះកើនឡើង ៩០% ។
ទោះបីជាការពិតដែលថាការសិក្សាអំពីជំងឺអូតូអ៊ុយមីនមិនត្រូវបានណែនាំឱ្យធ្វើជាការពិនិត្យសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ (នេះក៏អនុវត្តចំពោះប៉ារ៉ាម៉ែត្រមន្ទីរពិសោធន៍ផ្សេងទៀតដែរ) ការវិភាគនេះអាចមានប្រយោជន៍ក្នុងការពិនិត្យមើលកុមារដែលមានតំណពូជដែលទាក់ទងនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។
រួមជាមួយនឹងការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសវានឹងអនុញ្ញាតឱ្យអ្នកធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមប្រភេទទី ១ មុនពេលមានរោគសញ្ញាគ្លីនិកលេចឡើងរួមទាំងជំងឺទឹកនោមផ្អែម ketoacidosis ។ បទដ្ឋាននៃ C-peptide នៅពេលធ្វើរោគវិនិច្ឆ័យត្រូវបានរំលោភបំពានផងដែរ។ ការពិតនេះឆ្លុះបញ្ចាំងពីអត្រាល្អនៃមុខងារកោសិកាបេតាដែលនៅសល់។
គួរកត់សម្គាល់ថាហានិភ័យនៃការវិវត្តទៅជាជំងឺចំពោះមនុស្សដែលមានការធ្វើតេស្តវិជ្ជមានសម្រាប់អង្គបដិប្រាណចំពោះអាំងស៊ុយលីននិងអវត្តមាននៃប្រវត្តិតំណពូជមិនល្អទាក់ទងនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី 1 គឺមិនខុសពីហានិភ័យនៃជំងឺនេះចំពោះប្រជាជនទេ។
រាងកាយរបស់អ្នកជំងឺភាគច្រើនដែលទទួលការចាក់បញ្ចូលអាំងស៊ុយលីន (អាំងស៊ុយលីនហួសប្រមាណ) បន្ទាប់ពីមួយរយៈចាប់ផ្តើមផលិតអង្គបដិប្រាណទៅនឹងអរម៉ូន។
លទ្ធផលនៃការសិក្សាលើអ្នកជំងឺទាំងនេះនឹងមានភាពវិជ្ជមាន។ លើសពីនេះទៅទៀតពួកគេមិនពឹងផ្អែកលើថាតើការផលិតអង្គបដិប្រាណចំពោះអាំងស៊ុយលីនគឺគ្មានលទ្ធផលល្អឬអត់។
សម្រាប់ហេតុផលនេះការវិភាគមិនសមស្របសម្រាប់ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ចំពោះមនុស្សទាំងនោះដែលបានប្រើការរៀបចំអាំងស៊ុយលីនរួចហើយ។ ស្ថានភាពស្រដៀងគ្នាកើតឡើងនៅពេលដែលជំងឺទឹកនោមផ្អែមត្រូវបានគេសង្ស័យចំពោះមនុស្សដែលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដោយមានកំហុសហើយគាត់ត្រូវបានព្យាបាលដោយអាំងស៊ុយលីនដែលអាចធ្វើបានដើម្បីកែតំរូវ។
ជំងឺដែលទាក់ទង
អ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ភាគច្រើនមានជំងឺអូតូអ៊ុយមីនមួយឬច្រើន។ ភាគច្រើនជាញឹកញាប់វាអាចធ្វើទៅបានដើម្បីកំណត់អត្តសញ្ញាណ:
- ជំងឺអូតូអ៊ុយមីនអូតូអ៊ុយមីន (ជំងឺក្រួស, ជំងឺក្រពេញទីរ៉ូអ៊ីតរបស់ហាស៊ីម៉ូតូ),
- ជំងឺរបស់ Addison (ភាពមិនគ្រប់គ្រាន់នៃ adrenal បឋម),
- ជំងឺ celiac (ជំងឺរលាកសាច់ដុំបេះដូង) និងភាពស្លកសាំង។
ដូច្នេះនៅពេលអ្នកសម្គាល់រោគសាស្ត្រនៃកោសិកាបេតាត្រូវបានរកឃើញហើយជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ត្រូវបានបញ្ជាក់ការធ្វើតេស្តបន្ថែមគួរតែត្រូវបានចេញវេជ្ជបញ្ជា។ ពួកគេត្រូវការជាចាំបាច់ដើម្បីមិនរាប់បញ្ចូលជំងឺទាំងនេះ។
ហេតុអ្វីបានជាត្រូវការការស្រាវជ្រាវ
- ដើម្បីមិនរាប់បញ្ចូលជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងប្រភេទទី ២ ចំពោះអ្នកជំងឺ។
- ដើម្បីព្យាករណ៍ពីការវិវត្តនៃជំងឺនេះចំពោះអ្នកជំងឺទាំងនោះដែលមានប្រវត្តិតំណពូជដែលមានបន្ទុកជាពិសេសកុមារ។
ពេលណាត្រូវចាត់វិធានការវិភាគ
ការវិភាគត្រូវបានចេញវេជ្ជបញ្ជានៅពេលដែលអ្នកជំងឺបង្ហាញរោគសញ្ញាគ្លីនិកនៃជំងឺហឺត។
- ការកើនឡើងបរិមាណទឹកនោម។
- ស្រេកទឹក។
- ការសម្រកទម្ងន់ដែលមិនសមហេតុផល។
- បង្កើនចំណង់អាហារ។
- ការថយចុះភាពប្រែប្រួលនៃចុងទាបបំផុត។
- ការចុះខ្សោយនៃចក្ខុ។
- ដំបៅដំបៅនៅលើជើង។
- ស្នាមរបួសព្យាបាលយូរ។
ដូចដែលបានបង្ហាញដោយលទ្ធផល
ធម្មតា៖ ០ - ១០ ឯកតា / ម។ ល។
- ជំងឺទឹកនោមផ្អែមប្រភេទ ១
- ជំងឺរបស់ហ៊ីរ៉ាត (រោគសញ្ញាអាំងស៊ុយលីន),
- រោគសញ្ញានៃប្រព័ន្ធភាពស៊ាំ polyendocrine,
- វត្តមាននៃអង្គបដិប្រាណចំពោះការត្រៀមអាំងស៊ុយលីនហួសកំរិតនិងផ្សំគ្នា។
- បទដ្ឋាន
- វត្តមាននៃរោគសញ្ញានៃជំងឺលើសឈាមបង្ហាញពីប្រូបាបខ្ពស់នៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
វិធានការវិនិច្ឆ័យរោគ
ដើម្បីធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវនិងចេញវេជ្ជបញ្ជាការព្យាបាលសមស្របវេជ្ជបណ្ឌិតត្រូវតែដឹងពីលក្ខណៈពិសេសនៃជំងឺនេះ។ វិធីសាស្ត្រវិនិច្ឆ័យរោគទឹកនោមផ្អែមរួមមាន៖
- ប្រវត្តិវេជ្ជសាស្រ្ត
- ប្រវត្តិវេជ្ជសាស្រ្ត
- វិធីសាស្រ្តស្រាវជ្រាវមន្ទីរពិសោធន៍,
- ការពិនិត្យខាងក្រៅរបស់មនុស្សឈឺ។
ដំបូងការស្ទង់មតិរបស់អ្នកជំងឺត្រូវបានប្រើជាការធ្វើរោគវិនិច្ឆ័យរោគ។ ក្នុងស្ថានភាពនេះការយកចិត្តទុកដាក់ត្រូវបានទាក់ទាញទៅនឹងលក្ខណៈពិសេសនៃវគ្គសិក្សានៃជំងឺនេះ។ វាត្រូវបានគេដឹងថាជំងឺទឹកនោមផ្អែមគឺជាជំងឺរ៉ាំរ៉ៃវាអាចមានរយៈពេលរាប់ឆ្នាំនិងច្រើនទសវត្សរ៍។
លើសពីនេះទៀតប្រសិនបើសាច់ញាតិជិតស្និទ្ធមានឬមានជំងឺទឹកនោមផ្អែមមនុស្សនេះមានហានិភ័យខ្ពស់ក្នុងការឈឺ។ នៅពេលធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមពាក្យបណ្តឹងរបស់អ្នកជំងឺមានសារៈសំខាន់ណាស់។ ជាមួយនឹងការប្រមូលផ្តុំជាតិគ្លុយកូសនៅក្នុងឈាមការងាររបស់តម្រងនោមផ្លាស់ប្តូរដែលជាលទ្ធផលបរិមាណទឹកនោមដែលបញ្ចេញក្នុងមួយថ្ងៃកើនឡើងគួរឱ្យកត់សម្គាល់។
លក្ខខណ្ឌនេះត្រូវបានគេហៅថា Polyuria ។ ជារឿយៗមានការបញ្ចេញទឹកនោមញឹកញាប់។
លក្ខណៈវិនិច្ឆ័យវិនិច្ឆ័យសំខាន់ទីពីរគឺការស្រេកទឹក។ វាលេចឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការខះជាតិទឹកដែលទាក់ទងនៃរាងកាយ។ លក្ខណៈវិនិច្ឆ័យរោគវិនិច្ឆ័យសម្រាប់ជំងឺទឹកនោមផ្អែមរួមមានការសម្រកទម្ងន់។ មូលហេតុចម្បងនៃការសម្រកទម្ងន់គឺជាការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាត។ គ្លុយកូសគឺជាប្រភពថាមពលដ៏សំខាន់។
នៅពេលវាត្រូវបានយកចេញពីរាងកាយការបំបែកប្រូតេអ៊ីននិងខ្លាញ់កើនឡើងដែលនាំឱ្យស្រកទម្ងន់។ សញ្ញាមួយទៀតគឺជាអារម្មណ៍ឃ្លានថេរ។ ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមដំបូងមានសារៈសំខាន់ណាស់ព្រោះជារឿយៗជំងឺទឹកនោមផ្អែមជាមួយនឹងការព្យាបាលមិនទៀងទាត់នាំឱ្យមានផលវិបាកធ្ងន់ធ្ងរ។ ពួកគេជួយក្នុងការធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវនិងសញ្ញាផ្សេងទៀត។
អ្នកជំងឺអាចត្អូញត្អែរពីការរមាស់ស្បែក, ខ្សោយ, ថយចុះចក្ខុវិស័យ, មាត់ស្ងួត។
វិធីសាស្រ្តស្រាវជ្រាវមន្ទីរពិសោធន៍
តើធ្វើដូចម្តេចដើម្បីធ្វើរោគវិនិច្ឆ័យជំងឺដោយប្រើវិធីសាស្ត្រមន្ទីរពិសោធន៍? ការធ្វើរោគវិនិច្ឆ័យចុងក្រោយត្រូវបានធ្វើឡើងដោយផ្អែកលើការធ្វើតេស្តឈាមនិងទឹកនោមសម្រាប់រាងកាយគ្លុយកូសនិង ketone ។ ការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍នៃជំងឺទឹកនោមផ្អែមគឺជាវិធីសាស្ត្រដ៏មានតំលៃបំផុត។
នៅក្នុងមនុស្សដែលមានសុខភាពល្អការផ្តោតអារម្មណ៍នៃជាតិស្ករនៅក្នុងចរន្តឈាមយ៉ាងលឿនគឺ 3,3-5,5 មីល្លីលីត្រ / អិល។ ក្នុងករណីដែលកំហាប់គ្លុយកូសក្នុងឈាម capillary លើសពី ៦,១ មីល្លីម៉ែត្រ / លីត្រលើក្រពះទទេនេះបង្ហាញពីវត្តមានរបស់ទឹកនោមផ្អែម។
ដើម្បីនិយាយដោយមានភាពត្រឹមត្រូវខ្ពស់អំពីវត្តមាននៃជំងឺទឹកនោមផ្អែមវាចាំបាច់ត្រូវធ្វើតេស្តគ្លុយកូសច្រើនដងដោយមានចន្លោះពេលជាក់លាក់មួយ។
ឈាមត្រូវបានគេយកនៅពេលព្រឹក។ មុនពេលនីតិវិធីអ្នកជំងឺមិនគួរញ៉ាំអាហារទេ។ ការវិភាគត្រូវបានផ្តល់ឱ្យនៅលើពោះទទេ។ នៅពេលអនុវត្តការធ្វើត្រាប់តាមឈាមមនុស្សម្នាក់គួរតែសម្រាកបើមិនដូច្នេះទេការឆ្លុះបញ្ចាំងពី hyperglycemia អាចកើតឡើងក្នុងការឆ្លើយតបទៅនឹងភាពតានតឹង។ តម្លៃសំខាន់ក្នុងការធ្វើរោគវិនិច្ឆ័យគឺការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូស។
ដោយមានជំនួយវាអាចកំណត់ការរំលោភលើភាពប្រែប្រួលនៃជាលិកាទៅគ្លុយកូស។ នីតិវិធីត្រូវបានអនុវត្តនៅលើពោះទទេ។ អ្នកជំងឺត្រូវបានផ្តល់ជូនឱ្យផឹកនូវដំណោះស្រាយគ្លុយកូស។ ភ្លាមៗមុននេះការប្រមូលផ្តុំស្ករដំបូងត្រូវបានប៉ាន់ស្មាន។ បន្ទាប់ពី 1 និង 2 ម៉ោងការសិក្សាទីពីរត្រូវបានអនុវត្ត។ ជាធម្មតាបន្ទាប់ពីរយៈពេល ២ ម៉ោងកំហាប់ស្ករគួរតែតិចជាង ៧,៨ មីល្លីលីត្រ / អិល។
ជាមួយនឹងការប្រមូលផ្តុំជាតិស្ករច្រើនជាង 11 មីល្លីល / លីវាអាចនិយាយបានដោយភាពត្រឹមត្រូវថាមានជំងឺទឹកនោមផ្អែម។ ជារឿយៗមានស្ថានភាពព្រំដែនដែលហៅថាជំងឺទឹកនោមផ្អែម។
ក្នុងករណីនេះកំរិតជាតិស្ករស្ថិតនៅចន្លោះពី ៧,៨ ទៅ ១១ មីល្លីលីត្រ / អិល។ ការវិភាគទាំងនេះបង្ហាញពីវិធីសាស្ត្រធ្វើរោគវិនិច្ឆ័យ។
ដើម្បីវាយតម្លៃកម្រិតជាតិស្ករក្នុងរយៈពេលយូរជាងនេះសូចនាករដូចជាអេម៉ូក្លូប៊ីន glycosylated ត្រូវបានគេវាយតម្លៃ។
វិធីសាស្រ្តធ្វើរោគវិនិច្ឆ័យផ្សេងទៀត
នីតិវិធីនេះគឺចាំបាច់ដើម្បីកំណត់កម្រិតជាតិស្ករក្នុងឈាមក្នុងរយៈពេលច្រើនខែ។ ជាធម្មតាវាតិចជាង ៥,៩% ។ លក្ខណៈវិនិច្ឆ័យសម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមមានច្រើន។
មិនមានសារៈសំខាន់តូចតាចទេគឺកម្រិតជាតិស្ករនៅក្នុងទឹកនោមវត្តមានរបស់អាសេតូននៅក្នុងវា។ លក្ខណៈវិនិច្ឆ័យចុងក្រោយគឺមិនជាក់លាក់ចំពោះជំងឺទឹកនោមផ្អែមទេវាត្រូវបានគេសង្កេតឃើញនៅក្នុងជំងឺដទៃទៀត។
ប្រសិនបើលទ្ធផលនៃការធ្វើតេស្តមានការសង្ស័យបន្ទាប់មកការសិក្សាបន្ថែមអំពីការប្រមូលផ្តុំអាំងស៊ុយលីន។ នៅក្នុងមនុស្សដែលមានសុខភាពល្អគឺ 15-180 មមល / លី។
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមជារឿយៗទាក់ទងនឹងការកំណត់កម្រិត C-peptide ។ ក្រោយមកទៀតត្រូវបានបង្កើតឡើងនៅក្នុងជាលិកានៃលំពែងពីប្រូសេលីន។ ជាមួយនឹងការថយចុះនៃផលិតកម្ម C-peptide កង្វះអាំងស៊ុយលីនកើតឡើង។ ជាធម្មតាកំរិតរបស់វាគឺពី ០,៥ ដល់ ២ μg / លីត្រ។
ចំពោះការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ចាប់ពីលើកទី ២ វត្តមាននៃអង្គបដិប្រាណជាក់លាក់ទៅកោសិកាបេតាលំពែងត្រូវបានពិនិត្យ។ លើសពីនេះទៀតឡេទីទីនអង្គបដិប្រាណចំពោះអរម៉ូនអាំងស៊ុយលីនត្រូវបានកំណត់។ ដូច្នេះការធ្វើរោគវិនិច្ឆ័យជំងឺនេះគឺផ្អែកលើលទ្ធផលនៃការសិក្សាមន្ទីរពិសោធន៍។
លក្ខណៈវិនិច្ឆ័យចម្បងគឺការកើនឡើងជាតិស្ករនៅក្នុងចរន្តឈាម។ ការសិក្សាពេញលេញអនុញ្ញាតឱ្យអ្នកជ្រើសរើសកំរិតអាំងស៊ុយលីនល្អបំផុត។