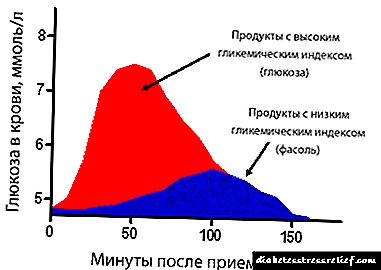
ជំនួយខាងជំងឺទឹកនោមផ្អែម
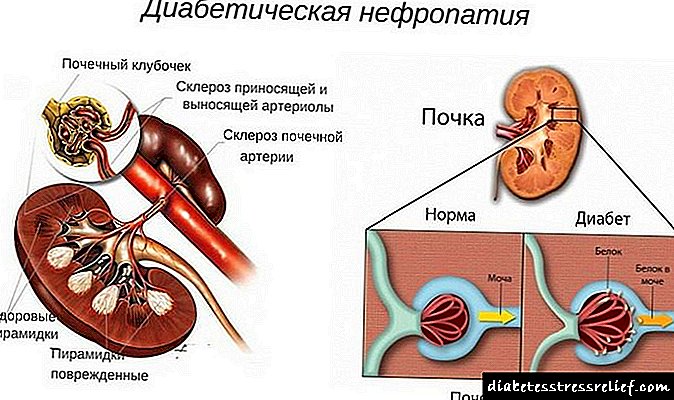
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមគឺជាឈ្មោះទូទៅសម្រាប់ផលវិបាកតម្រងនោមភាគច្រើននៃជំងឺទឹកនោមផ្អែម។ ពាក្យនេះពិពណ៌នាអំពីដំបៅទឹកនោមផ្អែមនៃធាតុច្រោះនៃតម្រងនោម (ក្រពេញនិងបំពង់) ក៏ដូចជានាវាដែលចិញ្ចឹមពួកគេ។
ជំងឺសរសៃប្រសាទទឹកនោមផ្អែមមានគ្រោះថ្នាក់ព្រោះវាអាចនាំទៅរកដំណាក់កាលចុងក្រោយនៃស្ថានីយខ្សោយតំរងនោម។ ក្នុងករណីនេះអ្នកជំងឺនឹងត្រូវឆ្លងកាត់ការប្តូរឈាមឬប្តូរតំរងនោម។
មូលហេតុនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែម៖
ជំងឺទឹកនោមផ្អែមអាចជះឥទ្ធិពលយ៉ាងធ្ងន់ធ្ងរទៅលើតម្រងនោមក្នុងរយៈពេលយូររហូតដល់ ២០ ឆ្នាំដោយមិនបង្កឱ្យមានអារម្មណ៍មិនល្អចំពោះអ្នកជំងឺ។ រោគសញ្ញានៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមកើតឡើងនៅពេលដែលខ្សោយតំរងនោមបានវិវត្តរួចហើយ។ ប្រសិនបើអ្នកជំងឺមានរោគសញ្ញាខ្សោយតំរងនោម។ នេះមានន័យថាផលិតផលកាកសំណល់មេតាប៉ូលីសកកកុញនៅក្នុងឈាម។ ដោយសារតែតម្រងនោមដែលរងផលប៉ះពាល់មិនអាចទ្រាំទ្រនឹងការច្រោះរបស់ពួកគេបាន។
ជំងឺទឹកនោមផ្អែមដំណាក់កាលនៃជំងឺទឹកនោមផ្អែម។ ការធ្វើតេស្តនិងការធ្វើរោគវិនិច្ឆ័យ
អ្នកជំងឺទឹកនោមផ្អែមស្ទើរតែទាំងអស់ត្រូវការធ្វើតេស្តជារៀងរាល់ឆ្នាំដើម្បីតាមដានមុខងារតម្រងនោម។ ប្រសិនបើជម្ងឺទឹកនោមផ្អែមវិវឌ្ឍន៍បន្ទាប់មកវាមានសារៈសំខាន់ខ្លាំងណាស់ក្នុងការរកឃើញវានៅដំណាក់កាលដំបូងខណៈពេលដែលអ្នកជំងឺមិនទាន់មានរោគសញ្ញា។ ការព្យាបាលមុនចំពោះជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែមចាប់ផ្តើមឱកាសនៃភាពជោគជ័យកាន់តែច្រើននោះគឺថាអ្នកជំងឺនឹងអាចរស់នៅដោយគ្មានការប្តូរឈាមឬប្តូរក្រលៀន។
នៅឆ្នាំ ២០០០ ក្រសួងសុខាភិបាលនៃសហព័ន្ធរុស្ស៊ីបានអនុម័តការធ្វើចំណាត់ថ្នាក់នៃជំងឺទឹកនោមផ្អែមចំពោះជំងឺទឹកនោមផ្អែមតាមដំណាក់កាល។ វារួមបញ្ចូលទាំងការបង្កើតដូចខាងក្រោមៈ
ក្រោយមកអ្នកជំនាញបានចាប់ផ្តើមប្រើការធ្វើចំណាត់ថ្នាក់បរទេសលំអិតបន្ថែមទៀតនៃផលវិបាកតម្រងនោមនៃជំងឺទឹកនោមផ្អែម។ នៅក្នុងវាមិនមែន ៣ ទេប៉ុន្តែ ៥ ដំណាក់កាលនៃជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែមត្រូវបានសម្គាល់។ សូមមើលដំណាក់កាលនៃជំងឺតំរងនោមរ៉ាំរ៉ៃសម្រាប់ព័ត៌មានលម្អិត។ តើដំណាក់កាលណានៃជំងឺទឹកនោមផ្អែមចំពោះអ្នកជំងឺជាក់លាក់គឺអាស្រ័យលើអត្រានៃការច្រោះទឹកនោមរបស់គាត់ (វាត្រូវបានពិពណ៌នាលម្អិតពីរបៀបដែលវាត្រូវបានកំណត់) ។ នេះគឺជាសូចនាករសំខាន់បំផុតដែលបង្ហាញពីមុខងារតម្រងនោមដែលបានថែរក្សាយ៉ាងល្អ។
នៅដំណាក់កាលនៃការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមវាចាំបាច់សម្រាប់វេជ្ជបណ្ឌិតដើម្បីរកមើលថាតើតម្រងនោមត្រូវបានប៉ះពាល់ដោយជំងឺទឹកនោមផ្អែមឬមូលហេតុផ្សេងទៀត។ ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជំងឺទឹកនោមផ្អែមទាក់ទងនឹងជំងឺតម្រងនោមដទៃទៀតគួរតែត្រូវបានធ្វើឡើង៖
គស្ញនជំងឺ pyelonephritis រ៉ាំរ៉ៃ៖
លក្ខណៈពិសេសនៃជំងឺរបេងតម្រងនោម៖
របបអាហារសម្រាប់ផលវិបាកនៃតំរងនោមនៃជំងឺទឹកនោមផ្អែម
ក្នុងករណីជាច្រើនដែលមានបញ្ហាតំរងនោមទឹកនោមផ្អែមការកំណត់ការទទួលទានអំបិលជួយបន្ថយសម្ពាធឈាមបន្ថយការហើមនិងបន្ថយការវិវត្តនៃជំងឺទឹកនោមផ្អែម។ ប្រសិនបើសម្ពាធឈាមរបស់អ្នកមានសភាពធម្មតាបន្ទាប់មកញ៉ាំអំបិលមិនលើសពី ៥-៦ ក្រាមក្នុងមួយថ្ងៃ។ ប្រសិនបើអ្នកមានជំងឺលើសឈាមរួចហើយសូមកំណត់ការទទួលទានអំបិលរបស់អ្នកឱ្យបាន ២-៣ ក្រាមក្នុងមួយថ្ងៃ។
ឥឡូវនេះអ្វីដែលសំខាន់បំផុត។ថាំពទ្យផ្លូវការបានផ្តល់អនុសាសន៍របបអាហារដែលមានតុល្យភាពសម្រាប់ជំងឺទឹកនោមផ្អែមនិងសូម្បីតែការទទួលទានប្រូតេអ៊ីនទាបសម្រាប់ជំងឺទឹកនោមផ្អែម។ យើងស្នើឱ្យអ្នកពិចារណាប្រើរបបអាហារដែលមានជាតិកាបូអ៊ីដ្រាតទាបដើម្បីកាត់បន្ថយជាតិស្ករក្នុងឈាមឱ្យមានប្រសិទ្ធិភាព។ នេះអាចត្រូវបានធ្វើក្នុងអត្រាកំរាស់ដែលមានជាតិគ្លូប៊ែលលើសពី 40-60 មីលីលីត្រ / នាទី / 1,73 ម 2 ។ នៅក្នុងអត្ថបទ“ របបអាហារសម្រាប់តម្រងនោមដែលមានជំងឺទឹកនោមផ្អែម” ប្រធានបទដ៏សំខាន់នេះត្រូវបានពិពណ៌នាលម្អិត។
មធ្យោបាយសំខាន់ក្នុងការបង្ការនិងព្យាបាលជំងឺទឹកនោមផ្អែមគឺបន្ថយជាតិស្ករក្នុងឈាមបន្ទាប់មករក្សាវាឱ្យនៅជិតធម្មតាសម្រាប់មនុស្សដែលមានសុខភាពល្អ។ ខាងលើអ្នកបានរៀនពីរបៀបធ្វើវាជាមួយរបបអាហារដែលមានជាតិស្ករទាប។ ប្រសិនបើកម្រិតជាតិគ្លុយកូសក្នុងឈាមរបស់អ្នកជំងឺត្រូវបានកើនឡើងជាប្រចាំឬគ្រប់ពេលដែលប្រែប្រួលពីកំរិតខ្ពស់ទៅនឹងការថយចុះជាតិស្ករក្នុងឈាមនោះវិធានការណ៍ផ្សេងទៀតទាំងអស់នឹងត្រូវបានប្រើប្រាស់តិចតួច។
ថ្នាំសម្រាប់ព្យាបាលជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែម
ចំពោះការគ្រប់គ្រងនៃជំងឺលើសឈាមនៃសរសៃឈាមក៏ដូចជាការកើនឡើងសម្ពាធឈាមនៅក្នុងតម្រងនោមជំងឺទឹកនោមផ្អែមត្រូវបានគេចេញវេជ្ជបញ្ជាឱ្យប្រើថ្នាំជាញឹកញាប់ - ថ្នាំ ACE inhibitors ។ ថ្នាំទាំងនេះមិនត្រឹមតែបន្ថយសម្ពាធឈាមប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងការពារតម្រងនោមនិងបេះដូងទៀតផង។ ការប្រើប្រាស់របស់ពួកគេកាត់បន្ថយហានិភ័យនៃការបរាជ័យតំរងនោមនៅស្ថានីយ។ ថ្នាំទប់ ACE ដែលមាននិរន្តរភាពទំនងជាដំណើរការបានល្អប្រសើរជាងការប្រើ captopril ។ ដែលគួរតែត្រូវបានគេយក 3-4 ដងក្នុងមួយថ្ងៃ។
ប្រសិនបើអ្នកជំងឺវិវត្តទៅជាការក្អកស្ងួតដែលជាលទ្ធផលនៃការលេបថ្នាំពីក្រុមនៃថ្នាំ ACE inhibitors បន្ទាប់មកថ្នាំត្រូវបានជំនួសដោយថ្នាំទប់ស្កាត់ការទទួលថ្នាំ angiotensin-II ។ ថ្នាំនៅក្នុងក្រុមនេះមានតម្លៃថ្លៃជាងថ្នាំទប់ស្កាត់អេស៊ីអ៊ីប៉ុន្តែវាមិនសូវបង្កឱ្យមានផលប៉ះពាល់ទេ។ ពួកគេការពារតម្រងនោមនិងបេះដូងដោយមានប្រសិទ្ធភាពដូចគ្នា។
សម្ពាធឈាមគោលដៅសម្រាប់ជំងឺទឹកនោមផ្អែមគឺ ១៣០/៨០ និងទាបជាងនេះ។ ជាធម្មតាចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ អាចសម្រេចបានដោយប្រើថ្នាំផ្សំចូលគ្នា។ វាអាចមានថ្នាំ ACE inhibitor និងថ្នាំ“ ពីសម្ពាធ” របស់ក្រុមផ្សេងៗទៀត៖ ថ្នាំបញ្ចុះទឹកនោមថ្នាំ beta-blockers ថ្នាំប្រឆាំងនឹងកាល់ស្យូម។ ថ្នាំ ACE inhibitors និងថ្នាំទប់អរម៉ូនអេកត្រូស៊ីនស៊ីនរួមគ្នាមិនត្រូវបានណែនាំទេ។ អ្នកអាចអានអំពីថ្នាំផ្សំសម្រាប់ជំងឺលើសឈាមដែលត្រូវបានណែនាំសម្រាប់ប្រើក្នុងទឹកនោមផ្អែមនៅទីនេះ។ ការសម្រេចចិត្តចុងក្រោយដែលថ្នាំដែលត្រូវចេញវេជ្ជបញ្ជាត្រូវបានធ្វើឡើងដោយវេជ្ជបណ្ឌិតតែប៉ុណ្ណោះ។
តើបញ្ហាតម្រងនោមប៉ះពាល់ដល់ការថែទាំជំងឺទឹកនោមផ្អែមយ៉ាងដូចម្តេច
ប្រសិនបើអ្នកជំងឺត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនោះវិធីនៃការព្យាបាលជំងឺទឹកនោមផ្អែមខុសគ្នាយ៉ាងខ្លាំង។ ដោយសារតែថ្នាំជាច្រើនចាំបាច់ត្រូវលុបចោលឬកម្រិតថ្នាំរបស់ពួកគេត្រូវបានកាត់បន្ថយ។ ប្រសិនបើអត្រានៃការច្រោះទឹកក្រពះត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំងនោះកំរិតនៃអាំងស៊ុយលីនគួរតែត្រូវបានកាត់បន្ថយព្រោះតម្រងនោមខ្សោយបញ្ចេញវាយឺតជាង។
សូមកត់សម្គាល់ថាថ្នាំដែលមានប្រជាប្រិយសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គឺ metformin (siofor, glucophage) អាចត្រូវបានប្រើតែក្នុងអត្រាបន្សុទ្ធក្រពេញដែលលើសពី ៦០ មីលីក្រាម / នាទី / ១,៧៣ ម ២ ។ ប្រសិនបើមុខងារតំរងនោមរបស់អ្នកជំងឺចុះខ្សោយបន្ទាប់មកហានិភ័យនៃអាស៊ីតឡាក់ទិកដែលជាផលវិបាកដ៏គ្រោះថ្នាក់ត្រូវបានកើនឡើង។ ក្នុងស្ថានភាពបែបនេះថ្នាំ metformin ត្រូវបានលុបចោល។
ប្រសិនបើការវិភាគរបស់អ្នកជំងឺបានបង្ហាញពីភាពស្លកសាំងបន្ទាប់មកវាចាំបាច់ត្រូវព្យាបាលហើយនេះនឹងបន្ថយការវិវត្តនៃជំងឺទឹកនោមផ្អែម។ អ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជាថ្នាំដែលរំញោចអេរីត្រូរ៉ូប៉ូសស៊ីពោលគឺការផលិតកោសិកាឈាមក្រហមនៅក្នុងខួរឆ្អឹង។ នេះមិនត្រឹមតែជួយកាត់បន្ថយហានិភ័យនៃការខ្សោយតំរងនោមប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងធ្វើអោយប្រសើរឡើងនូវគុណភាពនៃជីវិតជាទូទៅផងដែរ។ ប្រសិនបើជំងឺទឹកនោមផ្អែមមិនទាន់ត្រូវបានគេលាងឈាមទេថ្នាំគ្រាប់ជាតិដែកក៏អាចត្រូវបានចេញវេជ្ជបញ្ជាដែរ។
ប្រសិនបើការព្យាបាល prophylactic នៃ nephropathy ទឹកនោមផ្អែមមិនអាចជួយបាននោះការខ្សោយតំរងនោមនឹងវិវត្ត។ ក្នុងស្ថានភាពនេះអ្នកជំងឺត្រូវឆ្លងកាត់ការលាងឈាមហើយបើអាចធ្វើបានបន្ទាប់មកធ្វើការប្តូរតំរងនោម។ អំពីបញ្ហានៃការប្តូរតំរងនោមយើងមានអត្ថបទដាច់ដោយឡែកមួយ។ និងការធ្វើកោសល្យវិច័យឈាមនិងការធ្វើកោសល្យវិច័យ peritoneal យើងនឹងពិភាក្សាខ្លីៗដូចខាងក្រោម។
Hemodialysis និងការលាងឈាម peritoneal
ក្នុងកំឡុងពេលធ្វើការវះកាត់បំពង់បូមបំពង់បូមចូលក្នុងសរសៃឈាមរបស់អ្នកជំងឺ។វាត្រូវបានភ្ជាប់ទៅនឹងឧបករណ៍ចម្រោះខាងក្រៅដែលបន្សុទ្ធឈាមជំនួសតម្រងនោម។ បន្ទាប់ពីសម្អាតរួចឈាមត្រូវបានបញ្ជូនទៅចរន្តឈាមរបស់អ្នកជំងឺវិញ។ Hemodialysis អាចធ្វើបានតែនៅក្នុងមន្ទីរពេទ្យប៉ុណ្ណោះ។ វាអាចបណ្តាលឱ្យមានការធ្លាក់ចុះនៃសម្ពាធឈាមឬការឆ្លង។
ការលាងឈាម Peritoneal គឺនៅពេលដែលបំពង់មិនត្រូវបានបញ្ចូលទៅក្នុងសរសៃឈាមទេប៉ុន្តែចូលទៅក្នុងពោះ។ បនា្ទាប់មកបរិមាណអង្គធាតុរាវមួយចំនួនធំត្រូវបានបញ្ចូលទៅក្នុងវាដោយវិធីសាស្ត្រស្រក់។ នេះគឺជាអង្គធាតុរាវពិសេសមួយដែលទាញយកកាកសំណល់។ ពួកវាត្រូវបានយកចេញនៅពេលដែលសារធាតុរាវហូរចេញពីបែហោងធ្មែញ។ ការធ្វើកោសល្យវិច័យ peritoneal ត្រូវធ្វើជារៀងរាល់ថ្ងៃ។ វាមានហានិភ័យនៃការឆ្លងមេរោគនៅកន្លែងដែលបំពង់ចូលក្នុងពោះពោះ។
នៅក្នុងជំងឺទឹកនោមផ្អែមការរក្សាសារធាតុរាវការរំខានក្នុងតុល្យភាពអាសូតនិងអេឡិចត្រូលីតកើតឡើងក្នុងអត្រាខ្ពស់នៃការច្រោះជាតិស្ករ។ នេះមានន័យថាអ្នកជំងឺទឹកនោមផ្អែមគួរតែត្រូវបានប្តូរទៅរកការលាងឈាមមុនជាងអ្នកជំងឺដែលមានជំងឺតម្រងនោមដទៃទៀត។ ជម្រើសនៃវិធីលាងឈាមអាស្រ័យលើចំណង់ចំណូលចិត្តរបស់វេជ្ជបណ្ឌិតប៉ុន្តែសម្រាប់អ្នកជំងឺមិនមានភាពខុសគ្នាច្រើនទេ។
ពេលណាត្រូវចាប់ផ្តើមព្យាបាលដោយប្តូរតំរងនោម (ប្តូរឈាមឬប្តូរតំរងនោម) ចំពោះអ្នកជំងឺទឹកនោមផ្អែម៖
សូចនាករគោលដៅសម្រាប់ការធ្វើតេស្តឈាមចំពោះអ្នកជំងឺទឹកនោមផ្អែមដែលត្រូវបានព្យាបាលដោយការលាងឈាម៖
ប្រសិនបើភាពស្លេកស្លាំងនៃតម្រងនោមមានការរីកចម្រើនចំពោះអ្នកជម្ងឺទឹកនោមផ្អែមលើការធ្វើកោសល្យវិច័យ, ថ្នាំរំញោចអេរីត្រូត្រូប៉ូសស៊ីសត្រូវបានចេញវេជ្ជបញ្ជា (អ៊ីប៉ូតាមីន - អាល់ហ្វាអ៊ីប៉ូតាទីន - បេតាមេតាប៉ូលីលីថេទីល glycol epoetin-beta, epoetin-omega, darbepoetin-alpha) ក៏ដូចជាថេប្លេតដែកឬការចាក់។ ពួកគេព្យាយាមរក្សាសម្ពាធឈាមក្រោម ១៤០/៩០ ម។ ម។ ហ។ សិល្បៈ។ ថ្នាំ ACE inhibitors និងថ្នាំទប់អរម៉ូន angiotensin-II នៅតែជាថ្នាំជំរើសសំរាប់ការព្យាបាលជម្ងឺលើសឈាម។ សូមអានអត្ថបទ“ លើសឈាមក្នុងទឹកនោមផ្អែមប្រភេទ ១ និងជំងឺទឹកនោមផ្អែមប្រភេទទី ២” ឱ្យកាន់តែលម្អិត។
Hemodialysis ឬការលាងឈាម peritoneal គួរតែត្រូវបានគេចាត់ទុកថាជាជំហានបណ្តោះអាសន្នក្នុងការរៀបចំសម្រាប់ការប្តូរតំរងនោម។ បន្ទាប់ពីការប្តូរតំរងនោមសម្រាប់រយៈពេលនៃការប្តូរមុខងារអ្នកជំងឺត្រូវបានព្យាបាលទាំងស្រុងពីការខ្សោយតំរងនោម។ ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមកំពុងមានស្ថេរភាពការរស់រានមានជីវិតរបស់អ្នកជំងឺកំពុងកើនឡើង។
នៅពេលគ្រោងធ្វើការវះកាត់ប្តូរក្រលៀនសម្រាប់ជំងឺទឹកនោមផ្អែមគ្រូពេទ្យកំពុងព្យាយាមវាយតម្លៃថាតើអ្នកជំងឺនឹងមានគ្រោះថ្នាក់សរសៃឈាមបេះដូង (គាំងបេះដូងឬដាច់សរសៃឈាមខួរក្បាល) អំឡុងពេលឬក្រោយពេលវះកាត់។ ចំពោះបញ្ហានេះអ្នកជំងឺឆ្លងកាត់ការប្រឡងផ្សេងៗរួមទាំងអេកូអេសដែលផ្ទុកបន្ទុក។
ជាញឹកញាប់លទ្ធផលនៃការប្រឡងទាំងនេះបង្ហាញថានាវាដែលចិញ្ចឹមបេះដូងនិង / ឬខួរក្បាលក៏រងផលប៉ះពាល់ផងដែរដោយសារជំងឺក្រិនសរសៃឈាម។ សម្រាប់ព័ត៌មានលម្អិតសូមមើលអត្ថបទ“ ស្តារសរសៃឈាមអាកទែរ” ។ ក្នុងករណីនេះមុនពេលប្តូរតំរងនោមវាត្រូវបានគេណែនាំឱ្យធ្វើការវះកាត់ស្តារភាពឯកជនឡើងវិញនៃនាវាទាំងនេះ។
តើខ្ញុំអាចកម្ចាត់ជំងឺទឹកនោមផ្អែមជារៀងរហូតបានទេ?
ស្ថិតិភាពក្រីក្រកាន់តែយ៉ាប់យ៉ឺនជារៀងរាល់ឆ្នាំ! សមាគមជំងឺទឹកនោមផ្អែមរបស់ប្រទេសរុស្ស៊ីបានអះអាងថាមនុស្សម្នាក់ក្នុងចំណោមដប់នាក់នៅក្នុងប្រទេសរបស់យើងមានជំងឺទឹកនោមផ្អែម។ ប៉ុន្តែការពិតដ៏សាហាវនោះគឺថាវាមិនមែនជាជំងឺខ្លួនឯងដែលគួរឱ្យខ្លាចនោះទេប៉ុន្តែវាជាផលវិបាកនិងរបៀបរស់នៅដែលនាំឱ្យមាន។ របៀបដើម្បីយកឈ្នះជំងឺនេះត្រូវបានប្រាប់នៅក្នុងបទសម្ភាសន៍។ ស្វែងយល់បន្ថែម។ "
ជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែម៖ តើវាជាអ្វីទៅ?
ជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែមគឺជារោគសាស្ត្រនៃមុខងារតំរងនោមដែលបានវិវត្តទៅជាផលវិបាកយឺតនៃជំងឺទឹកនោមផ្អែម។ជាលទ្ធផលនៃឌីអេនសមត្ថភាពនៃតម្រងនោមត្រូវបានកាត់បន្ថយដែលនាំឱ្យមានជំងឺសរសៃប្រសាទហើយក្រោយមកការខ្សោយតំរងនោម។
តម្រងនោមនិងជំងឺទឹកនោមផ្អែមដែលមានសុខភាពល្អ
លើសពីនេះទៅទៀតបុរសនិងអ្នកជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនហាក់ដូចជាងាយទទួលរងនូវជំងឺទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីន។ កម្រិតខ្ពស់បំផុតនៃការវិវត្តនៃជំងឺនេះគឺការផ្លាស់ប្តូររបស់វាទៅដំណាក់កាលនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ (CRF) ដែលជារឿយៗកើតឡើងចំពោះជំងឺទឹកនោមផ្អែមរយៈពេល ១៥-២០ ឆ្នាំ។
ដោយលើកឡើងពីមូលហេតុដើមនៃការវិវត្តនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមរ៉ាំរ៉ៃត្រូវបានគេលើកឡើងជាញឹកញាប់។ រួមផ្សំជាមួយនឹងការលើសឈាមសរសៃឈាម។ តាមពិតជំងឺនេះមិនតែងតែជាផលវិបាកនៃជំងឺទឹកនោមផ្អែមនោះទេ។
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមគឺជាដំបៅនៃជាលិកាតំរងនោមដែលធ្វើឱ្យស្មុគស្មាញដល់ដំណើរការនៃជំងឺទឹកនោមផ្អែម។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ មានលក្ខណៈធម្មតាជាងខណៈពេលដែលការចាប់ផ្តើមនៃជំងឺក្នុងវ័យជំទង់កំណត់ពីហានិភ័យអតិបរមានៃការវិវត្តយ៉ាងឆាប់រហ័សនៃផលវិបាក។ រយៈពេលនៃជំងឺនេះក៏ប៉ះពាល់ដល់កម្រិតនៃការខូចខាតដល់ជាលិកាតំរងនោមផងដែរ។
ការវិវត្តនៃជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃផ្លាស់ប្តូរយ៉ាងខ្លាំងនូវការបង្ហាញនៃជំងឺទឹកនោមផ្អែម។ វាបណ្តាលឱ្យមានការខ្សោះជីវជាតិយ៉ាងខ្លាំងនៅក្នុងស្ថានភាពរបស់អ្នកជំងឺអាចជាមូលហេតុផ្ទាល់នៃការស្លាប់។
មានតែការត្រួតពិនិត្យថេរការព្យាបាលទាន់ពេលវេលានិងការតាមដានប្រសិទ្ធភាពរបស់វាបន្ថយល្បឿននៃដំណើរការនេះ។
យន្តការនៃប្រភពដើមនិងការអភិវឌ្ឍន៍
រោគសាស្ត្រនៃជំងឺសរសៃប្រសាទគឺដោយសារតែការខូចខាតដល់សរសៃឈាមតូចៗនៃតម្រងនោម។ មានការកើនឡើងនៃអេផេលីញ៉ូមគ្របដណ្តប់លើនាវាពីផ្ទៃខាងក្នុង (endothelium) ក្រាស់នៃភ្នាសនៃសរសៃឈាមវ៉ែនគ្លូលីលី (ភ្នាសបន្ទប់ក្រោមដី) ។ ការពង្រីកក្នុងតំបន់នៃសរសៃឈាមបេះដូង (microaneurysms) កើតឡើង។ ចន្លោះ intercapillary ត្រូវបានបំពេញដោយម៉ូលេគុលនៃប្រូតេអ៊ីននិងជាតិស្ករ (គ្លីកូទ្រីតូទីន) ជាលិកាភ្ជាប់លូតលាស់។ បាតុភូតទាំងនេះនាំឱ្យមានការវិវត្តនៃជំងឺក្រពេញ។
ក្នុងករណីភាគច្រើនទម្រង់ diffuse មានការរីកចម្រើន។ វាត្រូវបានកំណត់ដោយការក្រាស់ក្រាស់ឯកសណ្ឋាននៃភ្នាសបន្ទប់ក្រោមដី។ រោគសាស្ត្រវិវត្តក្នុងរយៈពេលយូរកម្រនឹងនាំទៅរកការខ្សោយតំរងនោមដែលត្រូវបានបង្ហាញតាមគ្លីនិក។ លក្ខណៈពិសេសប្លែកមួយនៃដំណើរការនេះគឺការអភិវឌ្ឍរបស់វាមិនត្រឹមតែនៅក្នុងជំងឺទឹកនោមផ្អែមប៉ុណ្ណោះទេប៉ុន្តែក៏មានជំងឺផ្សេងទៀតដែលត្រូវបានសម្គាល់ដោយការខូចខាតដល់សរសៃឈាមតំរងនោម (ជំងឺលើសឈាម) ។
សំណុំបែបបទ nodular គឺមិនសូវជាមានលក្ខណៈច្រើនទៀតនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1 កើតឡើងសូម្បីតែជាមួយនឹងរយៈពេលខ្លីនៃជំងឺហើយរីកចម្រើនយ៉ាងឆាប់រហ័ស។ ដំបៅមានកំរិត (ក្នុងទម្រង់ជាថ្នំាង) នៃសរសៃឈាមតូចៗត្រូវបានគេសង្កេតឃើញ lumen នៃនាវាមានការថយចុះហើយការបង្កើតរចនាសម្ព័ន្ធឡើងវិញនៃជម្ងឺសរសៃប្រសាទមានការរីកចម្រើន។ នេះបង្កើតឱ្យមានការរំខានដល់លំហូរឈាមដែលមិនអាចត្រឡប់វិញបាន។
ការបែងចែកប្រភេទអន្តរជាតិនៃការព្យាបាលជំងឺទី ១០ មានលេខកូដ ICD ១០ ដាច់ដោយឡែកពីគ្នាសំរាប់ការផ្លាស់ប្តូរសាយភាយសរសៃឈាមនៃជាលិការតំរងនោមនិងសំរាប់បំរែបំរួលច្រមុះហៅថារោគសញ្ញាគីមមេលល - វីលសុន។ ទោះយ៉ាងណាជំងឺសរសៃប្រសាទក្នុងស្រុកតាមរោគសញ្ញានេះគឺសំដៅទៅលើការខូចខាតតម្រងនោមទាំងអស់នៅក្នុងទឹកនោមផ្អែម។
ជាមួយនឹងជំងឺទឹកនោមផ្អែមរាល់រចនាសម្ព័ន្ធទាំងអស់នៃគ្លូកូម្យូត្រូវបានរងផលប៉ះពាល់ដែលបណ្តាលឱ្យមានការរំលោភលើមុខងារសំខាន់នៃតម្រងនោម - ការច្រោះទឹកនោម
ជំងឺទឹកនោមផ្អែមក្នុងទឹកនោមផ្អែមក៏ត្រូវបានសម្គាល់ដោយការខូចខាតដល់សរសៃឈាមអារទែមធ្យមដែលផ្ទុកឈាមទៅនឹងក្លូហ្គូលីដែលជាការវិវត្តនៃដំណើរការស្វិតនៅក្នុងចន្លោះរវាងនាវា។ មើមរាងពងក្រពើដូចជាក្លូហ្គូលីលីបាត់បង់លទ្ធភាពជោគជ័យ។ ជាទូទៅការរំលោភលើការច្រោះនៃប្លាស្មាឈាមមានការរីកចម្រើនហើយលំហូរទឹកនោមនៅខាងក្នុងតំរងនោមកាន់តែអាក្រក់ទៅ ៗ ។
ធម្មជាតិនៃការកើតឡើង
មិនមានការពិតច្បាស់លាស់អំពីមូលហេតុនៃជំងឺទឹកនោមផ្អែមនៅដំណាក់កាលនេះក្នុងការវិវត្តនៃថ្នាំនោះទេ។ ទោះបីជាការពិតដែលថាបញ្ហាតំរងនោមមិនទាក់ទងដោយផ្ទាល់ទៅនឹងកម្រិតជាតិគ្លុយកូសក្នុងឈាមក៏ដោយក៏ភាគច្រើននៃអ្នកជំងឺទឹកនោមផ្អែមដែលស្ថិតនៅក្នុងបញ្ជីរង់ចាំសម្រាប់ការប្តូរតំរងនោម។ ក្នុងករណីខ្លះជំងឺទឹកនោមផ្អែមមិនវិវត្តលក្ខខណ្ឌបែបនេះទេដូច្នេះមានទ្រឹស្តីជាច្រើនសម្រាប់ការកើតឡើងនៃជំងឺទឹកនោមផ្អែម។
ទ្រឹស្តីវិទ្យាសាស្ត្រនៃការវិវត្តនៃជំងឺនេះ៖
- ទ្រឹស្តីហ្សែន។អ្នកដែលមានបញ្ហាហ្សែនជាក់លាក់មួយស្ថិតនៅក្រោមឥទ្ធិពលនៃជំងឺអេកូឌីណាមិកនិងមេតាប៉ូលីសលក្ខណៈនៃជំងឺទឹកនោមផ្អែមវិវឌ្ឍន៍ទៅនឹងជំងឺតម្រងនោម។
- ទ្រឹស្តីមេតាប៉ូលីស។ ការលើសជាតិស្ករក្នុងឈាមជាប់ជាប្រចាំឬយូរអង្វែងបង្កឱ្យមានការរំខានដល់ជីវគីមីនៅក្នុងសរសៃឈាម។ នេះនាំឱ្យមានដំណើរការដែលមិនអាចត្រឡប់វិញបាននៅក្នុងខ្លួនជាពិសេសធ្វើឱ្យខូចខាតដល់ជាលិកាតំរងនោម។
- ទ្រឹស្តី Hemodynamic ។ នៅក្នុងជំងឺទឹកនោមផ្អែមការហូរឈាមនៅក្នុងតម្រងនោមត្រូវបានចុះខ្សោយដែលនាំឱ្យមានការបង្កើតឡើងនៃជំងឺលើសឈាម។ នៅដំណាក់កាលដំបូងការឡើងសម្ពាធឈាមត្រូវបានបង្កើតឡើង (ការបង្កើតទឹកនោមកើនឡើង) ប៉ុន្តែលក្ខខណ្ឌនេះត្រូវបានជំនួសយ៉ាងឆាប់រហ័សដោយភាពមិនដំណើរការដោយសារតែការពិតដែលការឆ្លងកាត់ត្រូវបានរារាំងដោយជាលិកាភ្ជាប់។
 ការវិវឌ្ឍន៍នៃរោគសាស្ត្រត្រូវបានលើកកម្ពស់កាន់តែច្រើនឡើងដោយការអូសបន្លាយពេលយូរការប្រើថ្នាំដែលមិនមានការគ្រប់គ្រងការជក់បារីនិងទម្លាប់អាក្រក់ដទៃទៀតក៏ដូចជាកំហុសក្នុងអាហារូបត្ថម្ភដំណើរការលើសទម្ងន់និងដំណើរការរលាកនៅក្នុងសរីរាង្គជិតៗ (ឧទាហរណ៍ការឆ្លងនៃប្រព័ន្ធ genitourinary) ។
ការវិវឌ្ឍន៍នៃរោគសាស្ត្រត្រូវបានលើកកម្ពស់កាន់តែច្រើនឡើងដោយការអូសបន្លាយពេលយូរការប្រើថ្នាំដែលមិនមានការគ្រប់គ្រងការជក់បារីនិងទម្លាប់អាក្រក់ដទៃទៀតក៏ដូចជាកំហុសក្នុងអាហារូបត្ថម្ភដំណើរការលើសទម្ងន់និងដំណើរការរលាកនៅក្នុងសរីរាង្គជិតៗ (ឧទាហរណ៍ការឆ្លងនៃប្រព័ន្ធ genitourinary) ។
វាត្រូវបានគេស្គាល់ផងដែរថាបុរសទំនងជាបង្កើតជារោគសាស្ត្រប្រភេទនេះច្រើនជាងស្ត្រី។ នេះអាចត្រូវបានពន្យល់ដោយរចនាសម្ព័ន្ធកាយវិភាគសាស្ត្រនៃប្រព័ន្ធ genitourinary ក៏ដូចជាការអនុវត្តមិនសូវប្រុងប្រយ័ត្ននៃអនុសាសន៍ដល់វេជ្ជបណ្ឌិតក្នុងការព្យាបាលជំងឺ។
កត្តាហានិភ័យនៃជំងឺទឹកនោមផ្អែម
ទោះបីជាការពិតដែលថាមូលហេតុចម្បងនៃការបង្ហាញនៃជំងឺត្រូវតែស្វែងរកនៅក្នុងការងាររបស់ប្រព័ន្ធខាងក្នុងកត្តាផ្សេងទៀតអាចបង្កើនហានិភ័យនៃការវិវត្តនៃរោគសាស្ត្របែបនេះ។ នៅពេលគ្រប់គ្រងអ្នកជំងឺទឹកនោមផ្អែមគ្រូពេទ្យជាច្រើនមិនបានណែនាំឱ្យពួកគេតាមដានស្ថានភាពនៃប្រព័ន្ធ genitourinary និងធ្វើការត្រួតពិនិត្យជាទៀងទាត់ជាមួយអ្នកឯកទេសតូចចង្អៀត (អ្នកជំនាញខាងរោគសរសៃប្រសាទអ្នកជំនាញខាងសរសៃប្រសាទនិងអ្នកដទៃទៀត) ។
កត្តាដែលរួមចំណែកដល់ការវិវត្តនៃជំងឺនេះ:
- ជាតិស្ករក្នុងឈាមខ្ពស់ទៀងទាត់និងមិនគ្រប់គ្រង។
- ភាពស្លេកស្លាំងដែលមិននាំឱ្យមានបញ្ហាបន្ថែមទៀត (កម្រិតអេម៉ូក្លូប៊ីនក្រោម ១៣០ ចំពោះអ្នកជំងឺពេញវ័យ),
- ជំងឺលើសឈាម, ការវាយប្រហារលើសឈាម,
- ការកើនឡើងកូលេស្តេរ៉ុលនិងទ្រីគ្លីសេរីតនៅក្នុងឈាម
- ការជក់បារីនិងគ្រឿងស្រវឹង (ការប្រើគ្រឿងញៀន) ។


រោគសញ្ញានៃជំងឺនេះ
និយមន័យនៃជម្ងឺនៅដំណាក់កាលដំបូងនឹងជួយឱ្យមានការព្យាបាលដោយសុវត្ថិភាពប៉ុន្តែបញ្ហាគឺការចាប់ផ្តើមនៃជំងឺ asymptomatic ។ លើសពីនេះសូចនាករមួយចំនួនអាចបង្ហាញពីបញ្ហាសុខភាពផ្សេងទៀត។ ជាពិសេសរោគសញ្ញាជម្ងឺទឹកនោមផ្អែមគឺប្រហាក់ប្រហែលនឹងជំងឺដូចជាជំងឺសរសៃប្រសាទរ៉ាំរ៉ៃជំងឺទឹកនោមផ្អែមឬជំងឺរបេងតម្រងនោម។ ជំងឺទាំងអស់នេះអាចត្រូវបានចាត់ថ្នាក់ជារោគសាស្ត្រតំរងនោមដូច្នេះដើម្បីធ្វើរោគវិនិច្ឆ័យបានត្រឹមត្រូវការត្រួតពិនិត្យដ៏ចាំបាច់គឺចាំបាច់។
- ការកើនឡើងសម្ពាធឈាមថេរ - លើសឈាម,
- ភាពមិនស្រួលនិងឈឺចាប់នៅផ្នែកខាងក្រោម
- ភាពស្លេកស្លាំងនៃការខុសប្លែកគ្នាដឺក្រេពេលខ្លះនៅក្នុងទម្រង់មិនទាន់ឃើញច្បាស់។
- ជំងឺរំលាយអាហារចង្អោរនិងបាត់បង់ចំណង់អាហារ។
- អស់កម្លាំងលង់លក់និងខ្សោយទូទៅ
- ហើមអវយវៈនិងមុខជាពិសេសឈានដល់ចុងបំផុត
- អ្នកជំងឺជាច្រើនត្អូញត្អែរពីស្បែកស្ងួតរមាស់និងកន្ទួលលើមុខនិងដងខ្លួន។
ក្នុងករណីខ្លះរោគសញ្ញាអាចស្រដៀងនឹងជំងឺទឹកនោមផ្អែមដូច្នេះអ្នកជំងឺមិនយកចិត្តទុកដាក់ចំពោះពួកគេទេ។ គួរកត់សំគាល់ថាអ្នកជម្ងឺទឹកនោមផ្អែមគ្រប់រូបត្រូវតែមានការពិនិត្យជាប្រចាំជាទៀងទាត់ដែលបង្ហាញពីវត្តមានរបស់ប្រូតេអ៊ីននិងឈាមនៅក្នុងទឹកនោមរបស់ពួកគេ។ សូចនាករទាំងនេះក៏ជារោគសញ្ញាលក្ខណៈនៃការវិវត្តនៃដំណើរការខ្សោយតំរងនោមផងដែរដែលនឹងជួយកំណត់ជំងឺឱ្យបានឆាប់។
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម
រកឃើញជំងឺនៅដំណាក់កាលដំបូងនឹងជួយទាក់ទងអ្នកឯកទេសឱ្យបានទាន់ពេលវេលា - អ្នកឯកទេសខាងរោគសរសៃប្រសាទ។ បន្ថែមលើការសិក្សាមន្ទីរពិសោធន៍ដែលជួយកំណត់កត្តាទឹកនោមនិងឈាមចំពោះអ្នកជំងឺការសិក្សាឧបករណ៍ពិសេសនិងមីក្រូទស្សន៍នៃជាលិកានៃសរីរាង្គដែលរងផលប៉ះពាល់ត្រូវបានគេប្រើយ៉ាងទូលំទូលាយ។ដើម្បីបញ្ជាក់ពីការធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវអ្នកប្រហែលជាត្រូវអនុវត្តនីតិវិធីជាច្រើនប្រភេទនិងភាពសមស្របដែលត្រូវបានកំណត់ដោយវេជ្ជបណ្ឌិត។
អ្វីដែលនឹងជួយកំណត់អត្តសញ្ញាណជំងឺនេះ:
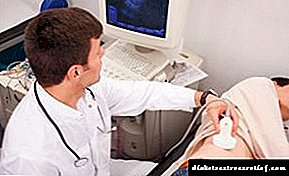
- ការពិនិត្យអ៊ុលត្រាសោនតំរងនោម។ ប្រភេទនៃការពិនិត្យដែលគ្មានការឈឺចាប់និងផ្តល់ព័ត៌មានខ្លាំង។ អ៊ុលត្រាសោបង្ហាញពីរោគសាស្ត្រដែលអាចកើតមាននៃការវិវត្តនៃសរីរាង្គដែលជាការផ្លាស់ប្តូរទំហំរូបរាងនិងស្ថានភាពនៃបំពង់ខួរឆ្អឹងខ្នង។
- Dopplerography នៃនាវានៃតម្រងនោម។ វាត្រូវបានអនុវត្តដើម្បីកំណត់ភាពឯកជននិងកំណត់អត្តសញ្ញាណរោគដែលអាចកើតមាននិងដំណើរការរលាក។
- ការច្រិបសាច់ជាលិកាតំរងនោម។ វាត្រូវបានអនុវត្តក្រោមការប្រើថ្នាំសន្លប់ក្នុងមូលដ្ឋានទិន្នន័យត្រូវបានពិនិត្យក្រោមមីក្រូទស្សន៍ដើម្បីកំណត់អត្តសញ្ញាណរោគដែលអាចកើតមាន។
ការព្យាបាលជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែម
សកម្មភាពសំខាន់ៗមានគោលបំណងធ្វើឱ្យធម្មតានូវជាតិស្ករក្នុងឈាមនិងការថែរក្សារាងកាយទូទៅ។ ដំណើរការមេតាប៉ូលីសជាច្រើននៅក្នុងជំងឺទឹកនោមផ្អែមកើតឡើងខុសគ្នាទាំងស្រុងដែលនាំឱ្យមានការខូចខាតចក្ខុវិស័យការខូចខាតសរសៃឈាមនិងបញ្ហាលក្ខណៈផ្សេងទៀត។ នៅដំណាក់កាលដំបូងនៃជំងឺនេះមានឱកាសពិតប្រាកដដើម្បីកែតម្រូវស្ថានភាពជាមួយនឹងអាហារូបត្ថម្ភរបបអាហារនិងសំណងជំងឺទឹកនោមផ្អែម។
វិធានការបង្ការសម្រាប់ការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែម៖
- ស្ថេរភាពសម្ពាធឈាម,
- ការគ្រប់គ្រងជាតិស្ករ
- អំបិលនិងអាហារបំប៉ន
- បញ្ចុះកូឡេស្តេរ៉ុលក្នុងឈាម
- លះបង់ទម្លាប់អាក្រក់,
- សកម្មភាពរាងកាយដែលអាចធ្វើបាន,
- ការបដិសេធមិនប្រើថ្នាំដែលប៉ះពាល់ដល់មុខងារតំរងនោម,
- ការធ្វើទស្សនកិច្ចជាទៀងទាត់ទៅកាន់គ្រូពេទ្យជំនាញខាងសរសៃប្រសាទនិងការធ្វើតេស្ត។
នៅពេលរោគសញ្ញាលក្ខណៈលេចឡើងវិធានការបង្ការតែឯងនឹងមិនគ្រប់គ្រាន់ទេដូច្នេះអ្នកគួរតែពិគ្រោះជាមួយវេជ្ជបណ្ឌិតរបស់អ្នកអំពីថ្នាំដែលសមស្រប។ លើសពីនេះទៀតវាចាំបាច់ត្រូវតាមដានចំនួនទឹកនោមនិងឈាមដើម្បីបញ្ជាក់ពីប្រសិទ្ធភាពនៃការព្យាបាល។
ថ្នាំរួមមាន៖
- លេបអង់ស៊ីម angiotensin បំប្លែងអង់ស៊ីម (ACE) ។ ទាំងនេះរួមបញ្ចូលទាំងថ្នាំដូចជាអេណាលហ្វីលីលរ៉ាមភីលីលនិងថនដាឡែលគ្រីល។
- អ្នកប្រឆាំងនឹងអរម៉ូន angiotensin ពិសេស (ARA) ។ ក្នុងចំណោមអ្នកដែលមានប្រជាប្រិយបំផុតគឺអ៊ីរីស្តុនវ៉ានវ៉ាលតាន់ឡូសរាន។
- ដើម្បីថែរក្សាប្រព័ន្ធសរសៃឈាមបេះដូងភ្នាក់ងារត្រូវបានគេប្រើដែលធ្វើឱ្យធម្មតានៃវិសាលគម lipid នៃសមាសភាពឈាម។
- ជាមួយនឹងការខូចតំរងនោមធ្ងន់ធ្ងរវាត្រូវបានគេណែនាំឱ្យប្រើថ្នាំបន្សាបរោគសញ្ញាអាបធ្មប់និងភ្នាក់ងារប្រឆាំងនឹងរោគ។
- ដើម្បីបង្កើនកម្រិតអេម៉ូក្លូប៊ីនថ្នាំពិសេសត្រូវបានប្រើក៏ដូចជាវិធីសាស្ត្រជំនួសមួយចំនួន។ ការប្រើវេជ្ជបញ្ជាត្រូវតែយល់ព្រមជាមួយវេជ្ជបណ្ឌិតរបស់អ្នក។
- Diuretics នឹងជួយក្នុងការប្រយុទ្ធប្រឆាំងនឹងភាពហើមពោះក៏ដូចជាកាត់បន្ថយបរិមាណសារធាតុរាវដែលបានប្រើប្រាស់។




មូលនិធិទាំងនេះធ្វើឱ្យមានភាពធម្មតានៃប្រព័ន្ធលើសឈាមក្នុងប្រព័ន្ធឈាមរត់សម្ពាធឈាមទាបនិងបន្ថយការវិវត្តនៃជំងឺ។ ប្រសិនបើការព្យាបាលដោយវេជ្ជសាស្ត្រតែម្នាក់ឯងមិនគ្រប់គ្រាន់ទេនោះបញ្ហានៃវិធីសាស្ត្រសំខាន់ៗនៃការគាំទ្រតំរងនោមកំពុងត្រូវបានដោះស្រាយ។
ការព្យាបាលយឺត
រោគសញ្ញាធម្មតានៃការខ្សោយតំរងនោមមិនស្រួលមិនត្រឹមតែធ្វើឱ្យការធ្វើតេស្តិ៍នៅក្នុងមន្ទីរពិសោធន៍កាន់តែយ៉ាប់យ៉ឺនប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងស្ថានភាពរបស់អ្នកជំងឺទៀតផង។ នៅដំណាក់កាលចុងក្រោយនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមមុខងារតំរងនោមខ្សោយណាស់ដូច្នេះដំណោះស្រាយផ្សេងទៀតចំពោះបញ្ហាចាំបាច់ត្រូវយកមកពិចារណា។
វិធីសាស្ត្រខាគឺៈ
- Hemodialysis ឬតំរងនោមសិប្បនិម្មិត។ ជួយយកផលិតផលពុកផុយចេញពីរាងកាយ។ នីតិវិធីត្រូវបានធ្វើម្តងទៀតបន្ទាប់ពីប្រហែលមួយថ្ងៃការព្យាបាលដោយការគាំទ្របែបនេះជួយឱ្យអ្នកជំងឺរស់នៅជាមួយការធ្វើរោគវិនិច្ឆ័យនេះអស់រយៈពេលជាយូរមកហើយ។
- ការលាងឈាម Peritoneal ។ គោលការណ៍ខុសគ្នាបន្តិចបន្តួចជាងផ្នែករឹងផ្នែករឹង។ នីតិវិធីបែបនេះត្រូវបានអនុវត្តតិចជាងញឹកញាប់ (ប្រហែលរៀងរាល់បីទៅប្រាំថ្ងៃ) ហើយមិនត្រូវការឧបករណ៍វេជ្ជសាស្ត្រទំនើបទេ។
- ការប្តូរតំរងនោម។ ការប្តូរសរីរាង្គអ្នកបរិច្ចាគទៅអ្នកជំងឺ។ ប្រតិបត្តិការដែលមានប្រសិទ្ធិភាពជាអកុសលមិនមែនជារឿងធម្មតាទេនៅក្នុងប្រទេសរបស់យើង។
នៅដំណាក់កាលក្រោយនៃជំងឺនេះអ្នកជំងឺមានការថយចុះតម្រូវការអាំងស៊ុយលីន។នេះគឺជាសញ្ញាគួរឱ្យព្រួយបារម្ភនៃការវិវត្តនៃជំងឺ។ នោះហើយជាមូលហេតុដែលវាមានសារៈសំខាន់ខ្លាំងណាស់ក្នុងការរក្សាកម្រិតជាតិស្ករក្នុងឈាមអោយបានធម្មតា។ នៅដំណាក់កាលនេះសូម្បីតែអ្នកជំងឺដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីនត្រូវបានផ្ទេរទៅការព្យាបាលសមស្រប។
ការព្យាករណ៍សម្រាប់ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម
ទោះបីជាមានអន្តរាគមន៍ពិសេសដែលត្រូវបានរៀបចំជាពិសេសសម្រាប់ការបង្ការនិងព្យាបាលជំងឺទឹកនោមផ្អែមអ្នកជម្ងឺទឹកនោមផ្អែមភាគច្រើនប្រឈមនឹងផលវិបាកធ្ងន់ធ្ងរនៃជម្ងឺនេះ។ ក្នុងករណីខ្លះវិធីតែមួយគត់ដើម្បីជួយសង្គ្រោះអាយុជីវិតអ្នកជម្ងឺគឺត្រូវប្តូរតំរងនោមអ្នកបរិច្ចាគ។ ប្រតិបត្ដិការបែបនេះមានលក្ខណៈពិសេសមួយចំនួនរយៈពេលស្តារនីតិសម្បទាវែងនិងចំណាយខ្ពស់។ លើសពីនេះទៀតហានិភ័យនៃការវិវត្តនៃជំងឺសរសៃប្រសាទគឺខ្ពស់ណាស់ដូច្នេះវាជាការប្រសើរដែលមិនអនុញ្ញាតឱ្យមានការផ្លាស់ប្តូរជំងឺទៅដំណាក់កាលឈានមុខ។
ការព្យាករណ៍សម្រាប់អ្នកជំងឺដែលទទួលរងពីជំងឺទឹកនោមផ្អែមគឺពិតជាអំណោយផល។ ជំងឺនេះវិវត្តយឺតណាស់ហើយប្រសិនបើអ្នកធ្វើតាមការណែនាំរបស់វេជ្ជបណ្ឌិតនិងគ្រប់គ្រងជាតិស្ករក្នុងឈាមអ្នកជំងឺប្រហែលជាមិនដឹងអំពីបញ្ហាបែបនេះទេ។
ជំងឺទឹកនោមផ្អែមនៅក្នុងជំងឺទឹកនោមផ្អែមកើតឡើងជាញឹកញាប់ខណៈពេលដែលគ្មាននរណាម្នាក់ដឹងច្បាស់ពីមូលហេតុនៃរោគសាស្ត្របែបនេះទេ។ វាត្រូវបានគេដឹងថាជាមួយនឹងការកើនឡើងកម្រិតជាតិស្ករក្នុងឈាមការខ្សោយតំរងនោមមានការវិវត្តជាញឹកញាប់ហើយកត្តាបង្កហេតុបន្ថែមទៀតរួមចំណែកដល់បញ្ហានេះ។ ដើម្បីមិនរាប់បញ្ចូលការវិវត្តនៃការខ្សោយតំរងនោមធ្ងន់ធ្ងរនិងហានិភ័យនៃការស្លាប់វាចាំបាច់ត្រូវតាមដានកម្រិតទឹកនោមក៏ដូចជាប្រើការព្យាបាលថែទាំដើម្បីធ្វើឱ្យជាតិស្ករក្នុងឈាមមានលក្ខណៈធម្មតា។
មូលហេតុនៃការខូចខាតតម្រងនោមក្នុងទឹកនោមផ្អែម
 កត្តាចំបងដែលនាំឱ្យមានជំងឺទឹកនោមប្រៃទឹកនោមផ្អែមគឺភាពមិនស៊ីសង្វាក់គ្នានៅក្នុងសម្លេងនៃសរសៃឈាមបេះដូងដែលវិលនិងចូល។ នៅក្នុងស្ថានភាពធម្មតាសរសៃឈាមអារទែមានទំហំធំជាងទ្វេដង efferent ដែលបង្កើតសម្ពាធនៅខាងក្នុងក្រពេញជំរុញការច្រោះឈាមជាមួយនឹងការបង្កើតទឹកនោមបឋម។
កត្តាចំបងដែលនាំឱ្យមានជំងឺទឹកនោមប្រៃទឹកនោមផ្អែមគឺភាពមិនស៊ីសង្វាក់គ្នានៅក្នុងសម្លេងនៃសរសៃឈាមបេះដូងដែលវិលនិងចូល។ នៅក្នុងស្ថានភាពធម្មតាសរសៃឈាមអារទែមានទំហំធំជាងទ្វេដង efferent ដែលបង្កើតសម្ពាធនៅខាងក្នុងក្រពេញជំរុញការច្រោះឈាមជាមួយនឹងការបង្កើតទឹកនោមបឋម។
ភាពមិនប្រក្រតីនៃការផ្លាស់ប្តូរនៅក្នុងជំងឺទឹកនោមផ្អែម (hyperglycemia) រួមចំណែកដល់ការបាត់បង់ភាពរឹងមាំនៃសរសៃឈាមនិងការបត់បែន។ កំរិតជាតិគ្លុយកូសខ្ពស់ក្នុងឈាមបណ្តាលអោយមានលំហូរថេរនៃអង្គធាតុរាវចូលទៅក្នុងចរន្តឈាមដែលនាំទៅដល់ការពង្រីកកប៉ាល់ដែលកំពុងនាំមកហើយអ្នកដែលទទួលបានរក្សាអង្កត់ផ្ចិតរបស់ពួកគេរឺក៏ចង្អៀត។
នៅខាងក្នុងក្រពេញអញ្ចាញធ្មេញសម្ពាធបង្កើតឡើងដែលនៅទីបំផុតនាំទៅរកការបំផ្លាញមុខងារនៃក្រពេញតម្រងនោមនិងការជំនួសរបស់ពួកគេជាមួយនឹងជាលិកាភ្ជាប់។ សម្ពាធកើនឡើងជំរុញការឆ្លងកាត់ហ្គ្លុយម៉ុលនៃសមាសធាតុដែលជាធម្មតាវាមិនអាចជ្រាបចូលបានទេ: ប្រូតេអ៊ីនខ្លាញ់ឡេតូលីសកោសិកាឈាម។
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានគាំទ្រដោយជំងឺលើសឈាម។ ជាមួយនឹងសម្ពាធកើនឡើងឥតឈប់ឈររោគសញ្ញានៃការកើនឡើងជាតិប្រូតេអ៊ីននិងការច្រោះខាងក្នុងតម្រងនោមថយចុះដែលនាំឱ្យមានការវិវត្តនៃការខ្សោយតំរងនោម។
ហេតុផលមួយក្នុងចំណោមហេតុផលដែលរួមចំណែកដល់ជំងឺសរសៃប្រសាទក្នុងទឹកនោមផ្អែមគឺជារបបអាហារដែលមានមាតិកាប្រូតេអ៊ីនខ្ពស់នៅក្នុងរបបអាហារ។ ក្នុងករណីនេះដំណើរការរោគសាស្ត្រដូចខាងក្រោមកើតឡើងនៅក្នុងរាងកាយ:
- នៅក្នុងក្រពេញទឹកកាមការកើនឡើងសម្ពាធនិងការច្រោះកើនឡើង។
- ការបញ្ចេញជាតិប្រូតេអ៊ីនក្នុងទឹកនោមនិងការបញ្ចោញប្រូតេអ៊ីននៅក្នុងជាលិកាតំរងនោមកំពុងតែកើនឡើង។
- វិសាលគមខ្លាញ់នៃឈាមផ្លាស់ប្តូរ។
- អាសុីតកើតឡើងដោយសារតែការបង្កើតសមាសធាតុអាសូត។
- សកម្មភាពនៃកត្តាលូតលាស់ដែលបង្កើនល្បឿននៃជំងឺដក់ទឹកក្នុងភ្នែកកើនឡើង។
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមវិវឌ្ឍន៍ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជាតិស្ករក្នុងឈាមខ្ពស់។ Hyperglycemia មិនត្រឹមតែនាំឱ្យមានការខូចខាតដល់សរសៃឈាមច្រើនពេកដោយរ៉ាឌីកាល់សេរីប៉ុណ្ណោះទេប៉ុន្តែវាក៏ជួយកាត់បន្ថយនូវលក្ខណៈសម្បត្តិការពារដោយសារតែការរំលាយគ្លីសេរីននៃប្រូតេអ៊ីនប្រឆាំងអុកស៊ីតកម្មផងដែរ។
ក្នុងករណីនេះតម្រងនោមជាកម្មសិទ្ធិរបស់សរីរាង្គដែលបង្កើនភាពប្រែប្រួលទៅនឹងភាពតានតឹងអុកស៊ីតកម្ម។
រោគសញ្ញាជំងឺទឹកនោមប្រៃ
 ការបង្ហាញគ្លីនិកនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនិងការធ្វើចំណាត់ថ្នាក់តាមដំណាក់កាលឆ្លុះបញ្ចាំងពីការវិវត្តនៃការបំផ្លាញជាលិកាតម្រងនោមនិងការថយចុះសមត្ថភាពរបស់ពួកគេក្នុងការយកសារធាតុពុលចេញពីឈាម។
ការបង្ហាញគ្លីនិកនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនិងការធ្វើចំណាត់ថ្នាក់តាមដំណាក់កាលឆ្លុះបញ្ចាំងពីការវិវត្តនៃការបំផ្លាញជាលិកាតម្រងនោមនិងការថយចុះសមត្ថភាពរបស់ពួកគេក្នុងការយកសារធាតុពុលចេញពីឈាម។
ដំណាក់កាលដំបូងត្រូវបានកំណត់ដោយការបង្កើនមុខងារតំរងនោម - អត្រានៃការច្រោះទឹកនោមកើនឡើង ២០-៤០% និងបង្កើនការផ្គត់ផ្គង់ឈាមដល់តម្រងនោម។ មិនមានសញ្ញាគ្លីនិកនៅដំណាក់កាលនៃជំងឺទឹកនោមផ្អែមនៃជំងឺទឹកនោមផ្អែមនេះទេហើយការផ្លាស់ប្តូរតំរងនោមគឺអាចត្រឡប់វិញបានជាមួយនឹងការធ្វើឱ្យធម្មតានៃគ្លីសេម៉ានៅជិតធម្មតា។
នៅដំណាក់កាលទីពីរការផ្លាស់ប្តូររចនាសម្ព័ន្ធនៅក្នុងជាលិកាតំរងនោមចាប់ផ្តើម: ភ្នាសបន្ទប់ក្រោមដីកាន់តែក្រាស់ហើយងាយនឹងបំលែងទៅជាម៉ូលេគុលប្រូតេអ៊ីនតូចបំផុត។ មិនមានរោគសញ្ញានៃជំងឺនេះទេការធ្វើតេស្តទឹកនោមមានលក្ខណៈធម្មតាសម្ពាធឈាមមិនផ្លាស់ប្តូរទេ។
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនៃដំណាក់កាលនៃអតិសុខុមប្រាណប៊ីលីរុយរីត្រូវបានបង្ហាញដោយការបញ្ចេញអាល់ប៊ុយលីនក្នុងបរិមាណប្រចាំថ្ងៃពី ៣០ ទៅ ៣០០ មីលីក្រាម។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ កើតឡើង ៣-៥ ឆ្នាំក្រោយការចាប់ផ្តើមនៃជំងឺនេះហើយជំងឺសរសៃប្រសាទក្នុងទឹកនោមផ្អែមប្រភេទ ២ អាចត្រូវបានអមដោយការលេចចេញនូវប្រូតេអ៊ីននៅក្នុងទឹកនោមតាំងពីដំបូង។
ការកើនឡើងនូវភាពជ្រាបចូលនៃក្រលៀនរបស់តម្រងនោមសម្រាប់ប្រូតេអ៊ីនត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងលក្ខខណ្ឌបែបនេះ៖
- សំណងជំងឺទឹកនោមផ្អែមខ្សោយ។
- លើសឈាម។
- កូលេស្តេរ៉ុលក្នុងឈាមខ្ពស់។
- មីក្រូនិងម៉ាក្រូហ្គោធិនធី។
ប្រសិនបើនៅដំណាក់កាលនេះការថែរក្សាមានស្ថេរភាពនៃសូចនាករគោលដៅនៃជំងឺ glycemia និងសម្ពាធឈាមត្រូវបានសម្រេចនោះស្ថានភាពនៃជំងឺស្ទះសរសៃឈាមខួរក្បាលនិងភាពជ្រាបនៃសរសៃឈាមនៅតែអាចវិលត្រឡប់មករកភាពធម្មតាវិញ។
ដំណាក់កាលទីបួនគឺប្រូតេអ៊ីនខ្ពស់ជាង ៣០០ មីលីក្រាមក្នុងមួយថ្ងៃ។ វាកើតឡើងចំពោះអ្នកជំងឺទឹកនោមផ្អែមបន្ទាប់ពីមានជំងឺអស់រយៈពេល ១៥ ឆ្នាំ។ ការច្រោះជាតិគ្លុយកូសមានការថយចុះជារៀងរាល់ខែដែលនាំឱ្យមានការបរាជ័យនៃតំរងនោមនៅស្ថានីយក្រោយរយៈពេល ៥-៧ ឆ្នាំ។ រោគសញ្ញានៃជំងឺទឹកនោមផ្អែមនៅដំណាក់កាលនេះត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺលើសឈាមនិងការខូចខាតសរសៃឈាម។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមនិងជំងឺសរសៃប្រសាទដែលមានប្រភពដើមភាពស៊ាំឬបាក់តេរីគឺផ្អែកលើការពិតដែលថាជំងឺទឹកនោមប្រៃកើតឡើងជាមួយនឹងការលេចចេញនូវកោសិកាឈាមក្រហមនិងកោសិកាឈាមក្រហមនៅក្នុងទឹកនោមនិងជំងឺទឹកនោមផ្អែមដែលមានជំងឺទឹកនោមផ្អែម។
ការធ្វើរោគវិនិច្ឆ័យជម្ងឺទឹកនោមប្រៃក៏បង្ហាញពីការថយចុះនៃប្រូតេអ៊ីនក្នុងឈាមនិងកូលេស្តេរ៉ុលខ្ពស់ lipoproteins ដង់ស៊ីតេទាប។
អេឌីម៉ាក្នុងជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមមានភាពធន់នឹងថ្នាំបញ្ចុះទឹកនោម។ ដំបូងពួកគេលេចឡើងតែនៅលើមុខនិងជើងទាបហើយបន្ទាប់មកពង្រីកទៅពោះនិងទ្រូងបែហោងធ្មែញក៏ដូចជាថង់ដែលខូច។ អ្នកជំងឺវិវត្តទៅជាខ្សោយ, ចង្អោរ, ដង្ហើមខ្លី, ខ្សោយបេះដូងចូលរួម។
តាមក្បួនមួយជំងឺសរសៃប្រសាទទឹកនោមផ្អែមកើតឡើងដោយភ្ជាប់ជាមួយជំងឺវិកលចរិកវិកលចេសនិងជំងឺបេះដូង។ ជំងឺសរសៃប្រសាទដោយស្វ័យប្រវត្តនាំឱ្យមានទម្រង់នៃការធ្វើរោគវិនិច្ឆ័យដោយមិនមានការឈឺចាប់នៃខួរក្បាល, អាតូមនៃប្លោកនោម, hypotension hypotension និងជំងឺងាប់លិង្គ។ ដំណាក់កាលនេះត្រូវបានគេចាត់ទុកថាមិនអាចវិលត្រឡប់បានទេព្រោះច្រើនជាង 50% នៃក្រពេញម៉ូលេគុលត្រូវបានបំផ្លាញ។
ការបែងចែកប្រភេទនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមបែងចែកដំណាក់កាលទីប្រាំចុងក្រោយថាជាជំងឺទឹកនោមផ្អែម។ ការខ្សោយតំរងនោមរ៉ាំរ៉ៃត្រូវបានបង្ហាញដោយការកើនឡើងនៃឈាមនៃសមាសធាតុអាសូតដែលមានជាតិពុល - creatinine និងអ៊ុយការថយចុះនៃប៉ូតាស្យូមនិងការកើនឡើងនៃសេរ៉ូមផូស្វាតដែលជាការថយចុះអត្រានៃការច្រោះជាតិស្ករ។
រោគសញ្ញាខាងក្រោមនេះគឺជាលក្ខណៈនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមដំណាក់កាលនៃការខ្សោយតំរងនោម៖
- ការកើនឡើងសម្ពាធឈាមក្នុងសរសៃឈាម។
- រោគសញ្ញា edematous ធ្ងន់ធ្ងរ។
- ដង្ហើមខ្លី, tachycardia ។
- សញ្ញានៃជំងឺស្ទះសួត។
- ភាពស្លេកស្លាំងធ្ងន់ធ្ងរក្នុងទឹកនោមផ្អែម។
- ជំងឺពុកឆ្អឹង
ប្រសិនបើការច្រោះទឹករំអិលថយចុះដល់កម្រិត ៧-១០ មីលីលីត្រ / នាទីបន្ទាប់មកសញ្ញានៃការស្រវឹងអាចជាការរមាស់ស្បែកក្អួតមិនដកដង្ហើម។
ការកំនត់សំលេងរំខានកកិតនៃការកកិតគឺជារឿងធម្មតាសម្រាប់ដំណាក់កាលស្ថានីយហើយទាមទារអោយមានការតភ្ជាប់ជាបន្ទាន់របស់អ្នកជំងឺទៅនឹងបរិក្ខាឈាមនិងការប្តូរតំរងនោម។
វិធីសាស្រ្តក្នុងការរកឃើញជំងឺទឹកនោមប្រៃនៅក្នុងទឹកនោមផ្អែម
 ការធ្វើរោគវិនិច្ឆ័យជំងឺសរសៃប្រសាទត្រូវបានអនុវត្តក្នុងកំឡុងពេលនៃការវិភាគទឹកនោមសម្រាប់អត្រានៃការច្រោះទឹកនោម, វត្តមាននៃប្រូតេអ៊ីនកោសិកាឈាមសនិងកោសិកាឈាមក្រហមក៏ដូចជាខ្លឹមសារនៃ creatinine និងអ៊ុយនៅក្នុងឈាម។
ការធ្វើរោគវិនិច្ឆ័យជំងឺសរសៃប្រសាទត្រូវបានអនុវត្តក្នុងកំឡុងពេលនៃការវិភាគទឹកនោមសម្រាប់អត្រានៃការច្រោះទឹកនោម, វត្តមាននៃប្រូតេអ៊ីនកោសិកាឈាមសនិងកោសិកាឈាមក្រហមក៏ដូចជាខ្លឹមសារនៃ creatinine និងអ៊ុយនៅក្នុងឈាម។
សញ្ញានៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមអាចត្រូវបានកំណត់ដោយការបែកបាក់ Reberg-Tareev ដោយមាតិកា creatinine នៅក្នុងទឹកនោមប្រចាំថ្ងៃ។នៅដំណាក់កាលដំបូងការច្រោះកើនឡើង 2-3 ដងដល់ 200-300 មីលីលីត្រ / នាទីហើយបន្ទាប់មកទម្លាក់ដប់ដងនៅពេលដែលជំងឺកំពុងរីកចម្រើន។
ដើម្បីកំណត់អត្តសញ្ញាណជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមដែលរោគសញ្ញាមិនទាន់ត្រូវបានគេបង្ហាញឱ្យឃើញនៅឡើយ microalbuminuria ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យ។ ការវិភាគទឹកនោមត្រូវបានអនុវត្តប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃសំណងសម្រាប់ការហៀរសំបោរប្រូតេអ៊ីនត្រូវបានកំណត់នៅក្នុងរបបអាហារថ្នាំបញ្ចុះទឹកនោមនិងសកម្មភាពរាងកាយត្រូវបានគេដកចេញ។
ការលេចចេញនូវសារធាតុប្រូតេអ៊ីនជាប់លាប់គឺជាភស្តុតាងនៃការស្លាប់ ៥០-៧០% នៃក្រួសក្នុងតម្រងនោម។ រោគសញ្ញាបែបនេះអាចបណ្តាលឱ្យមិនត្រឹមតែជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមប៉ុណ្ណោះទេប៉ុន្តែក៏មានជំងឺសរសៃប្រសាទនៃប្រភពដើមរលាកឬអូតូអ៊ុយមីនផងដែរ។ ក្នុងករណីសង្ស័យការធ្វើកោសល្យវិច័យកាត់កែងត្រូវបានអនុវត្ត។
ដើម្បីកំណត់កម្រិតនៃការខ្សោយតំរងនោម, ឈាមក្នុងឈាមនិងអេឌីនឌីនត្រូវបានគេពិនិត្យ។ ការកើនឡើងរបស់ពួកគេបង្ហាញពីការចាប់ផ្តើមនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ។
វិធានការបង្ការនិងព្យាបាលសម្រាប់ជំងឺសរសៃប្រសាទ
 ការការពារជំងឺសរសៃប្រសាទគឺសម្រាប់អ្នកជំងឺទឹកនោមផ្អែមដែលមានហានិភ័យខ្ពស់នៃការខូចខាតតម្រងនោម។ ទាំងនេះរួមបញ្ចូលអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដែលត្រូវបានផ្តល់សំណងតិចតួចជំងឺរយៈពេលយូរជាង ៥ ឆ្នាំខូចខាតដល់រីទីណាកូឡេស្តេរ៉ុលក្នុងឈាមខ្ពស់ប្រសិនបើកាលពីមុនអ្នកជំងឺមានជំងឺទឹកនោមប្រៃឬត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញថាមានជំងឺលើសឈាមតម្រងនោម។
ការការពារជំងឺសរសៃប្រសាទគឺសម្រាប់អ្នកជំងឺទឹកនោមផ្អែមដែលមានហានិភ័យខ្ពស់នៃការខូចខាតតម្រងនោម។ ទាំងនេះរួមបញ្ចូលអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដែលត្រូវបានផ្តល់សំណងតិចតួចជំងឺរយៈពេលយូរជាង ៥ ឆ្នាំខូចខាតដល់រីទីណាកូឡេស្តេរ៉ុលក្នុងឈាមខ្ពស់ប្រសិនបើកាលពីមុនអ្នកជំងឺមានជំងឺទឹកនោមប្រៃឬត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញថាមានជំងឺលើសឈាមតម្រងនោម។
នៅក្នុងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានរារាំងដោយការព្យាបាលអាំងស៊ុយលីនកាន់តែខ្លាំង។ វាត្រូវបានបង្ហាញថាការថែរក្សាអេម៉ូក្លូប៊ីនដែលមានជាតិគ្លុយកូសក្នុងកម្រិតក្រោម ៧% កាត់បន្ថយហានិភ័យនៃការខូចខាតដល់សរសៃឈាមតម្រងនោមពី ២៧-៣៤ ភាគរយ។ នៅក្នុងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ប្រសិនបើលទ្ធផលបែបនេះមិនអាចទទួលបានជាមួយនឹងថ្នាំគ្រាប់ទេនោះអ្នកជំងឺត្រូវបានផ្ទេរទៅអាំងស៊ុយលីន។
ការព្យាបាលជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនៅដំណាក់កាលនៃអតិសុខុមប្រាណមីណូអារីយ៉ាក៏ត្រូវបានអនុវត្តផងដែរជាមួយនឹងសំណងដ៏ប្រសើរបំផុតចាំបាច់សម្រាប់ការរំលាយអាហារកាបូអ៊ីដ្រាត។ ដំណាក់កាលនេះគឺជាដំណាក់កាលចុងក្រោយនៅពេលដែលអ្នកអាចបន្ថយល្បឿនហើយពេលខ្លះអាចបញ្ច្រាស់រោគសញ្ញានិងការព្យាបាលនាំមកនូវលទ្ធផលវិជ្ជមានជាក់ស្តែង។
ទិសដៅសំខាន់នៃការព្យាបាល៖
- ការព្យាបាលដោយអាំងស៊ុយលីនឬការព្យាបាលរួមគ្នាជាមួយអាំងស៊ុយលីននិងថេប្លេត។ លក្ខណៈវិនិច្ឆ័យគឺអេម៉ូក្លូប៊ីនគ្លីសេរីនក្រោម ៧% ។
- អ្នករារាំងអង់ស៊ីមបំលែងអង់ស៊ីម angiotensin: នៅសម្ពាធធម្មតា - កំរិតទាបជាមួយនឹងការកើនឡើង - ការព្យាបាលមធ្យម។
- ការធ្វើឱ្យធម្មតានៃកូលេស្តេរ៉ុលក្នុងឈាម។
- ការកាត់បន្ថយប្រូតេអ៊ីនរបបអាហារដល់ 1 ក្រាម / គីឡូក្រាម។
ប្រសិនបើការធ្វើរោគវិនិច្ឆ័យបានបង្ហាញពីដំណាក់កាលនៃជម្ងឺប្រូតេអ៊ីនបន្ទាប់មកសម្រាប់ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមការព្យាបាលគួរតែផ្អែកលើការការពារការវិវត្តនៃជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃ។ ចំពោះបញ្ហានេះចំពោះជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ការព្យាបាលដោយអាំងស៊ុយលីនខ្លាំងនៅតែបន្តហើយសម្រាប់ការជ្រើសរើសថ្នាំបន្ថយជាតិស្ករឥទ្ធិពល nephrotoxic របស់ពួកគេត្រូវតែមិនរាប់បញ្ចូល។ ក្នុងចំណោមការតែងតាំង Glurenorm និងទឹកនោមផ្អែមដែលមានសុវត្ថិភាពបំផុត។ ដូចគ្នានេះផងដែរយោងទៅតាមការចង្អុលបង្ហាញជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី 2 អាំងស៊ុយលីនត្រូវបានចេញវេជ្ជបញ្ជាបន្ថែមលើការព្យាបាលឬត្រូវបានផ្ទេរទៅអាំងស៊ុយលីនទាំងស្រុង។
សម្ពាធត្រូវបានផ្តល់អនុសាសន៍ឱ្យរក្សានៅ 130/85 មមហឺត។ សិល្បៈ។ ដោយមិនឈានដល់កម្រិតធម្មតានៃសម្ពាធឈាមសំណងនៃគ្លីសេម៉ានិងជាតិខ្លាញ់ក្នុងឈាមមិននាំមកនូវប្រសិទ្ធភាពដែលចង់បានទេហើយវាមិនអាចទៅរួចទេដើម្បីបញ្ឈប់ការវិវត្តនៃជំងឺសរសៃប្រសាទ។
សកម្មភាពព្យាបាលអតិបរិមានិងប្រសិទ្ធិភាពព្យាបាលសរសៃប្រសាទត្រូវបានគេសង្កេតឃើញនៅក្នុងអង់ស៊ីមដែលបំលែងអង់ស៊ីម។ ពួកវាត្រូវបានផ្សំជាមួយថ្នាំបញ្ចុះទឹកនោមនិងថ្នាំ beta-blockers ។
នៅដំណាក់កាលនៅពេលដែល creatinine ឈាមត្រូវបានកើនឡើងដល់ ១២០ និងខ្ពស់ជាង micromol / l ការព្យាបាលដោយរោគសញ្ញានៃការស្រវឹងការលើសឈាមនិងការរំលោភលើមាតិកាអេឡិចត្រូលីតក្នុងឈាមត្រូវបានអនុវត្ត។ នៅតម្លៃលើសពី 500 μmol / L ដំណាក់កាលនៃភាពមិនគ្រប់គ្រាន់រ៉ាំរ៉ៃត្រូវបានគេចាត់ទុកថាជាស្ថានីយដែលត្រូវការការតភ្ជាប់នៃតំរងនោមសិប្បនិម្មិតទៅនឹងឧបករណ៍។
វិធីសាស្រ្តថ្មីៗដើម្បីការពារការវិវត្តនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមរួមមានការប្រើថ្នាំដែលរារាំងការបំផ្លាញក្រពេញទឹកនោមរបស់តម្រងនោមដែលជះឥទ្ធិពលដល់ភាពជ្រាបចូលនៃភ្នាសនៃបន្ទប់ក្រោមដី។ ឈ្មោះនៃថ្នាំនេះគឺ Wessel Douet F. ការប្រើប្រាស់របស់វាត្រូវបានអនុញ្ញាតឱ្យកាត់បន្ថយការបញ្ចេញជាតិប្រូតេអ៊ីននៅក្នុងទឹកនោមហើយផលប៉ះពាល់នៅតែមានរយៈពេល 3 ខែបន្ទាប់ពីការលុបចោល។
ការរកឃើញនូវសមត្ថភាពរបស់ថ្នាំអាស្ពីរីនដើម្បីកាត់បន្ថយជាតិគ្លុយកូសប្រូតេអ៊ីនបាននាំឱ្យមានការស្វែងរកថ្នាំថ្មីដែលមានឥទ្ធិពលស្រដៀងគ្នាប៉ុន្តែខ្វះការបញ្ចេញសម្លេងដែលមានឥទ្ធិពលឆាប់ខឹងលើភ្នាសរំអិល។ ទាំងនេះរួមមានអាមីណូហ្គូណាឌីននិងដេរីវេទីវីវីតាមីនទី ៦ ។ ព័ត៌មានអំពីជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានផ្តល់ជូននៅក្នុងវីដេអូនៅក្នុងអត្ថបទនេះ។
មូលហេតុនៃជំងឺសរសៃប្រសាទ
តម្រងនោមច្រោះឈាមរបស់យើងពីជាតិពុលនៅជុំវិញនាឡិកាហើយវាសំអាតច្រើនដងក្នុងមួយថ្ងៃ។ បរិមាណសារធាតុរាវសរុបដែលចូលក្នុងតំរងនោមគឺប្រហែល ២ ពាន់លីត្រ។ ដំណើរការនេះអាចធ្វើទៅបានដោយសារតែរចនាសម្ព័ន្ធពិសេសនៃតំរងនោម - ពួកវាទាំងអស់ត្រូវបានជ្រាបចូលដោយបណ្តាញមីក្រូវ៉េវលីនសរសៃឈាម។
ជាបឋមការប្រមូលផ្តុំនៃសរសៃឈាមតូចៗដែលឈាមចូលគឺបណ្តាលមកពីជាតិស្ករខ្ពស់។ ពួកវាត្រូវបានគេហៅថាជំងឺក្រិនសរសៃឈាម។ ក្រោមឥទិ្ធពលនៃគ្លុយកូសសកម្មភាពរបស់ពួកគេផ្លាស់ប្តូរសម្ពាធនៅខាងក្នុងហ្គ្លូម៉ាហ្គូលីកើនឡើង។ តម្រងនោមចាប់ផ្តើមធ្វើការក្នុងរបៀបបង្កើនល្បឿនប្រូតេអ៊ីនដែលមិនមានពេលវេលាដើម្បីច្រោះចេញឥឡូវចូលទឹកនោម។ បន្ទាប់មកសរសៃឈាមត្រូវបានបំផ្លាញនៅកន្លែងដែលជាលិកាភ្ជាប់គ្នារបស់វាលូតលាស់, ជំងឺ fibrosis កើតឡើង។ Glomeruli អាចបញ្ឈប់ការងាររបស់ពួកគេទាំងស្រុងឬកាត់បន្ថយផលិតភាពរបស់ពួកគេ។ ការខ្សោយតំរងនោមកើតឡើងលំហូរទឹកនោមថយចុះហើយរាងកាយប្រែជាស្រវឹង។
ជំងឺទឹកនោមផ្អែមនិងសម្ពាធកើនឡើងនឹងក្លាយជារឿងអតីតកាល
ជំងឺទឹកនោមផ្អែមគឺជាបុព្វហេតុនៃជំងឺដាច់សរសៃឈាមខួរក្បាលនិងការវះកាត់ស្ទើរតែ ៨០ ភាគរយ។ មនុស្ស ៧ នាក់ក្នុងចំណោម ១០ នាក់បានស្លាប់ដោយសារការស្ទះសរសៃឈាមបេះដូងឬខួរក្បាល។ ក្នុងករណីស្ទើរតែទាំងអស់ហេតុផលសម្រាប់ការបញ្ចប់ដ៏គួរឱ្យភ័យខ្លាចនេះគឺដូចគ្នា - ជាតិស្ករក្នុងឈាមខ្ពស់។
ស្ករអាចនិងគួរតែត្រូវបានទម្លាក់បើមិនដូច្នេះទេគ្មានអ្វីទេ។ ប៉ុន្តែវិធីនេះមិនអាចព្យាបាលជំងឺដោយខ្លួនឯងបានទេមានតែជួយប្រយុទ្ធប្រឆាំងនឹងការស៊ើបអង្កេតហើយមិនមែនជាមូលហេតុនៃជំងឺនោះទេ។
ថ្នាំតែមួយគត់ដែលត្រូវបានណែនាំជាផ្លូវការសម្រាប់ជំងឺទឹកនោមផ្អែមនិងត្រូវបានប្រើដោយអ្នកជំនាញខាង endocrinologist ក្នុងការងាររបស់ពួកគេគឺជីដាវទឹកនោមផ្អែមដេលស៊ី។
ប្រសិទ្ធភាពនៃថ្នាំដែលត្រូវបានគណនាតាមវិធីសាស្ត្រស្តង់ដារ (ចំនួនអ្នកជំងឺដែលបានជាសះស្បើយដល់ចំនួនអ្នកជំងឺសរុបក្នុងក្រុម ១០០ នាក់ដែលទទួលការព្យាបាល) មានៈ
អ្នកផលិតជីដាវមិនមែនជាអង្គការពាណិជ្ជកម្មទេហើយត្រូវបានផ្តល់មូលនិធិដោយរដ្ឋ។ ដូច្នេះឥឡូវនេះអ្នកស្រុកម្នាក់ៗមានឱកាសទទួលបានថ្នាំក្នុងការបញ្ចុះតម្លៃ ៥០% ។
បន្ថែមពីលើការកើនឡើងសម្ពាធនិងការបំផ្លាញសរសៃឈាមដោយសារជំងឺលើសឈាមស្ករក៏ជះឥទ្ធិពលដល់ដំណើរការមេតាប៉ូលីសដែលបណ្តាលឱ្យមានបញ្ហាជីវគីមីមួយចំនួន។ ប្រូតេអ៊ីនមានជាតិគ្លូកូលីន (មានប្រតិកម្មជាមួយគ្លុយកូសជាតិស្ករ) រួមទាំងនៅខាងក្នុងភ្នាសតំរងនោមសកម្មភាពរបស់អង់ស៊ីមដែលបង្កើនភាពផុយស្រួយនៃជញ្ជាំងសរសៃឈាមការបង្កើតរ៉ាឌីកាល់សេរី។ ដំណើរការទាំងនេះជួយពន្លឿនការវិវត្តនៃជំងឺទឹកនោមផ្អែម។
បន្ថែមពីលើមូលហេតុចំបងនៃជំងឺសរសៃប្រសាទ - បរិមាណគ្លុយកូសក្នុងឈាមច្រើនពេកអ្នកវិទ្យាសាស្ត្រកំណត់កត្តាផ្សេងទៀតដែលជះឥទ្ធិពលដល់លទ្ធភាពនិងល្បឿននៃជំងឺនេះ៖
- ការបង្រួបបង្រួមហ្សែន។ វាត្រូវបានគេជឿជាក់ថាជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមលេចឡើងតែចំពោះបុគ្គលដែលមានប្រវត្តិហ្សែន។ អ្នកជំងឺខ្លះមិនមានការផ្លាស់ប្តូរតំរងនោមទេសូម្បីតែអវត្តមានយូរនៃសំណងសម្រាប់ជំងឺទឹកនោមផ្អែមក៏ដោយ។
- លើសឈាម
- ការឆ្លងមេរោគលើផ្លូវបង្ហូរទឹកម៉ូត្រ
- ធាត់
- ភេទបុរស
- ជក់បារី
រោគសញ្ញានៃការកើតឡើងនៃឌីអេនអេ
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមមានការវិវត្តយឺត ៗ ក្នុងរយៈពេលយូរជំងឺនេះមិនប៉ះពាល់ដល់អាយុជីវិតរបស់អ្នកជំងឺទឹកនោមផ្អែមទេ។ រោគសញ្ញាអវត្តមានទាំងស្រុង។ ការផ្លាស់ប្តូរក្រលៀនរបស់តម្រងនោមចាប់ផ្តើមតែបន្ទាប់ពីពីរបីឆ្នាំនៃជីវិតដែលមានជំងឺទឹកនោមផ្អែម។ ការបង្ហាញដំបូងនៃជំងឺសរសៃប្រសាទត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការ intoxication ស្រាល: សន្លឹម, រសជាតិអាក្រក់នៅក្នុងមាត់, ចំណង់អាហារមិនល្អ។ បរិមាណទឹកនោមប្រចាំថ្ងៃកើនឡើងការនោមកាន់តែញឹកញាប់ជាពិសេសនៅពេលយប់។ ទំនាញជាក់លាក់នៃទឹកនោមត្រូវបានកាត់បន្ថយការធ្វើតេស្តឈាមបង្ហាញអេម៉ូក្លូប៊ីនទាបការកើនឡើង creatinine និងអ៊ុយ។
រោគសញ្ញានៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមកើនឡើងជាមួយនឹងដំណាក់កាលនៃជំងឺនេះ។ការសម្តែងគ្លីនិកជាក់ស្តែងដែលលេចធ្លោកើតឡើងតែបន្ទាប់ពីរយៈពេល ១៥-២០ ឆ្នាំនៅពេលដែលការផ្លាស់ប្តូរដែលមិនអាចត្រឡប់វិញបាននៃតម្រងនោមឈានដល់កម្រិតមួយ។ ពួកគេត្រូវបានបង្ហាញនៅក្នុងសម្ពាធខ្ពស់, ហើមធំ, ការពុលធ្ងន់ធ្ងរនៃរាងកាយ។
ចំណាត់ថ្នាក់នៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមសំដៅទៅលើជំងឺនៃប្រព័ន្ធ genitourinary, លេខកូដយោងតាមអាយស៊ីឌី -១០០៩.៣។ វាត្រូវបានកំណត់ដោយការខ្សោយតំរងនោមដែលអត្រានៃការច្រោះនៅក្នុងក្រពេញនៃតម្រងនោម (GFR) មានការថយចុះ។
មូលនិធិសកលគឺជាមូលដ្ឋានគ្រឹះនៃការបែងចែកជម្ងឺទឹកនោមផ្អែមតាមដំណាក់កាលនៃការអភិវឌ្ឍន៍៖
- ជាមួយនឹងជំងឺលើសឈាមក្រពេញដំបូងកាន់តែធំបរិមាណឈាមច្រោះកើនឡើង។ ជួនកាលការកើនឡើងទំហំតម្រងនោមអាចត្រូវបានគេសង្កេតឃើញ។ មិនមានការបង្ហាញខាងក្រៅនៅដំណាក់កាលនេះទេ។ ការធ្វើតេស្តមិនបង្ហាញពីការកើនឡើងបរិមាណប្រូតេអ៊ីននៅក្នុងទឹកនោមទេ។ អេសអេហ្វអេស>
- ការកើតឡើងនៃការផ្លាស់ប្តូររចនាសម្ព័ន្ធរបស់ហ្គូម៉ាឡូលីត្រូវបានគេសង្កេតឃើញក្នុងរយៈពេលជាច្រើនឆ្នាំបន្ទាប់ពីការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែម។ នៅពេលនេះភ្នាសរំអិលកាន់តែក្រាស់ហើយចម្ងាយរវាងសរសៃឈាមតូចៗលូតលាស់។ បន្ទាប់ពីការធ្វើលំហាត់ប្រាណនិងការកើនឡើងជាតិស្ករគួរឱ្យកត់សម្គាល់ប្រូតេអ៊ីននៅក្នុងទឹកនោមអាចត្រូវបានរកឃើញ។ GFR ធ្លាក់ចុះក្រោម ៩០ ។
- ការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានកំណត់ដោយការខូចខាតយ៉ាងធ្ងន់ធ្ងរដល់នាវានៃតម្រងនោមហើយជាលទ្ធផលបរិមាណប្រូតេអ៊ីនកើនឡើងនៅក្នុងទឹកនោម។ ចំពោះអ្នកជំងឺសម្ពាធចាប់ផ្តើមកើនឡើងជាដំបូងបន្ទាប់ពីការហាត់ប្រាណឬហាត់ប្រាណ។ GFR ធ្លាក់ចុះយ៉ាងខ្លាំងពេលខ្លះដល់ 30 មីលីលីត្រ / នាទីដែលបង្ហាញពីការចាប់ផ្តើមនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ។ មុនពេលចាប់ផ្តើមនៃដំណាក់កាលនេះយ៉ាងហោចណាស់ 5 ឆ្នាំ។ គ្រប់ពេលវេលាការផ្លាស់ប្តូរតំរងនោមអាចត្រូវបានបញ្ច្រាសដោយការព្យាបាលត្រឹមត្រូវនិងការប្រកាន់ខ្ជាប់យ៉ាងតឹងរឹងទៅនឹងរបបអាហារ។
- គ្រូពេទ្យដែលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញនៅពេលដែលការផ្លាស់ប្តូរតំរងនោមក្លាយជាមិនអាចត្រឡប់វិញបានប្រូតេអ៊ីនក្នុងទឹកនោមត្រូវបានរកឃើញ> ៣០០ មីលីក្រាមក្នុងមួយថ្ងៃ GFR ៩០ ។
300 10-15 5 ការធ្វើរោគវិនិច្ឆ័យរោគសរសៃប្រសាទ
រឿងចំបងក្នុងការធ្វើរោគវិនិច្ឆ័យជម្ងឺទឹកនោមផ្អែមគឺការរកឃើញជំងឺនៅដំណាក់កាលទាំងនោះនៅពេលដែលជំងឺខ្សោយតំរងនោមនៅតែអាចបញ្ច្រាស់បាន។ ដូច្នេះអ្នកជំងឺទឹកនោមផ្អែមដែលត្រូវបានចុះឈ្មោះជាមួយគ្រូពេទ្យឯកទេសខាងអរម៉ូន endocrinologist ត្រូវបានចេញវេជ្ជបញ្ជាអោយធ្វើតេស្តម្តងក្នុងមួយឆ្នាំដើម្បីរកមើល microalbuminuria ដោយមានជំនួយពីការសិក្សានេះវាអាចរកឃើញប្រូតេអ៊ីននៅក្នុងទឹកនោមនៅពេលដែលមិនទាន់ត្រូវបានកំណត់នៅក្នុងការវិភាគទូទៅ។ ការវិភាគត្រូវបានគ្រោងទុកជារៀងរាល់ឆ្នាំក្នុងរយៈពេល ៥ ឆ្នាំបន្ទាប់ពីការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងរៀងរាល់ ៦ ខែបន្ទាប់ពីការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ប្រសិនបើកម្រិតប្រូតេអ៊ីនខ្ពស់ជាងធម្មតា (30 មីលីក្រាម / ថ្ងៃ) ការធ្វើតេស្ត Reberg ត្រូវបានអនុវត្ត។ ដោយមានជំនួយរបស់វាវាត្រូវបានគេវាយតម្លៃថាតើមុខងាររបស់ក្រពេញទីរ៉ូអ៊ីតធម្មតាឬអត់។ សម្រាប់ការធ្វើតេស្តបរិមាណទឹកនោមទាំងមូលដែលផលិតតម្រងនោមក្នុងរយៈពេលមួយម៉ោង (ជាជម្រើសបរិមាណប្រចាំថ្ងៃ) ត្រូវបានប្រមូលហើយឈាមក៏ត្រូវបានយកចេញពីសរសៃឈាមវ៉ែនដែរ។ ផ្អែកលើទិន្នន័យស្តីពីបរិមាណទឹកនោមកម្រិតនៃ creatinine ក្នុងឈាមនិងទឹកនោមកំរិត GFR ត្រូវបានគណនាដោយប្រើរូបមន្តពិសេស។

ដើម្បីបែងចែកជំងឺទឹកនោមផ្អែមពីជំងឺទឹកនោមផ្អែមពីជំងឺ pyelonephritis រ៉ាំរ៉ៃការធ្វើតេស្តទឹកនោមនិងឈាមទូទៅត្រូវបានប្រើ។ ជាមួយនឹងជំងឺឆ្លងនៃតម្រងនោមការរកឃើញចំនួនកោសិកាឈាមសនិងបាក់តេរីក្នុងទឹកនោមមានការកើនឡើង។ ជំងឺរបេងតម្រងនោមត្រូវបានកំណត់ដោយវត្តមាននៃជំងឺ leukocyturia និងអវត្តមាននៃបាក់តេរី។ ជំងឺ Glomerulonephritis ខុសគ្នានៅលើមូលដ្ឋាននៃការពិនិត្យកាំរស្មី X - urography ។
ការផ្លាស់ប្តូរទៅដំណាក់កាលបន្ទាប់នៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានកំណត់ដោយផ្អែកលើការកើនឡើងនៃអាល់ប៊ុមប៊ីនរូបរាងនៃប្រូតេអ៊ីននៅក្នុងអូម៉ា។ ការវិវឌ្ឍន៍បន្ថែមទៀតនៃជំងឺនេះប៉ះពាល់ដល់កម្រិតនៃសម្ពាធ, ផ្លាស់ប្តូរបរិមាណឈាមយ៉ាងខ្លាំង។
ប្រសិនបើការផ្លាស់ប្តូរតំរងនោមកើតឡើងលឿនជាងតួលេខមធ្យមប្រូតេអ៊ីនលូតលាស់យ៉ាងខ្លាំងឈាមលេចឡើងក្នុងទឹកនោមការធ្វើកោសល្យវិច័យតំរងនោមត្រូវបានអនុវត្ត - គំរូនៃជាលិកាតំរងនោមត្រូវបានយកជាមួយម្ជុលស្តើងដែលធ្វើឱ្យវាអាចបញ្ជាក់ពីលក្ខណៈនៃការផ្លាស់ប្តូរនៅក្នុងវា។
តើជំងឺនេះត្រូវបានព្យាបាលយ៉ាងដូចម្តេច
ដើម្បីធ្វើរោគវិនិច្ឆ័យជំងឺនេះការទៅជួបគ្រូពេទ្យជំនាញមិនចាំបាច់ទេជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានបង្ហាញនៅឯការពិនិត្យសុខភាពប្រចាំឆ្នាំដោយគ្រូពេទ្យទូទៅឬអ្នកជំនាញខាង endocrinologist ។ ពួកគេចេញវេជ្ជបញ្ជាការព្យាបាល។គោលដៅនៅដំណាក់កាលនេះគឺកាត់បន្ថយជាតិស្ករ, កូលេស្តេរ៉ុល, ទ្រីគ្លីសេរីតនៅក្នុងឈាមឱ្យទៅជាធម្មតា, បន្ថយសម្ពាធឈាម។
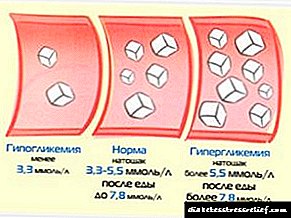
កំរិតជាតិស្ករគោលដៅ៖
- 4-7 mmol / l - នៅលើពោះទទេ
- ៦-៨ ម។ ល / លី - ពេលចូលគេង,
- រហូតដល់ 10 មីល្លីល / លី - មួយម៉ោងបន្ទាប់ពីអាហារ។
ចាប់ផ្តើមពីដំណាក់កាលទី ៣ ការពិគ្រោះយោបល់ជាមួយគ្រូពេទ្យជំនាញខាងរោគសរសៃប្រសាទត្រូវបានទាមទារ។ ជាមួយនឹងការវិវឌ្ឍន៍បន្ថែមទៀតនៃជំងឺសរសៃប្រសាទអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមត្រូវបានចុះឈ្មោះជាមួយគ្រូពេទ្យជំនាញខាងរោគសរសៃប្រសាទហើយមកលេងគាត់ជានិច្ច។
លេបថ្នាំ
ដរាបណាការធ្វើតេស្តទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមចាប់ផ្តើមរកឃើញប្រូតេអ៊ីននៅក្នុងទឹកនោមចេញវេជ្ជបញ្ជាថ្នាំពីក្រុមនៃថ្នាំ ACE inhibitors ។ ពួកគេមានសមត្ថភាពរំញោចសរសៃឈាមនិងរារាំងអង់ស៊ីមដែលប៉ះពាល់ដល់ការរួមតូចរបស់ពួកគេ។ ដូច្នេះការថយចុះសម្ពាធឈាមនិងការការពារក្រលៀនត្រូវបានសម្រេច។ ថ្នាំ ACE inhibitors ក៏ជួយកាត់បន្ថយការបញ្ចេញអាល់ប៊ុយមនៅក្នុងទឹកនោមកាត់បន្ថយហានិភ័យនៃជំងឺបេះដូងនិងនាវាធំ ៗ ផងដែរ។ ថ្នាំដូចជា enalapril, captopril, lisinopril អាចបញ្ឈប់ការវិវត្តនៃការខូចខាតតម្រងនោមសូម្បីតែចំពោះអ្នកជំងឺទឹកនោមផ្អែមដែលមិនមានជំងឺលើសឈាមក៏ដោយ។ ក្នុងករណីនេះកំរិតដូសរបស់ពួកគេត្រូវបានកែតម្រូវដូច្នេះមិនមានការថយចុះសម្ពាធខ្លាំងពេកទេ។
ក្រុមទី ២ នៃថ្នាំសំរាប់ព្យាបាលជម្ងឺទឹកនោមផ្អែមគឺអ្នកទទួលថ្នាំអេសអិន។ ពួកគេអាចកាត់បន្ថយសម្លេងសរសៃឈាមនិងសម្ពាធនៅក្នុងពួកគេ។ វាគ្រប់គ្រាន់ហើយក្នុងការលេបថ្នាំទាំងនេះម្តងក្នុងមួយថ្ងៃពួកគេងាយនឹងអត់ធ្មត់និងមានកំរិតអប្បបរមានៃការប្រើថ្នាំ contraindications ។ នៅប្រទេសរុស្ស៊ី losartan, eprosartan, valsartan, candesartan ត្រូវបានចុះឈ្មោះ។ ដើម្បីការពារតម្រងនោមបានល្អប្រសើរការព្យាបាលស្មុគស្មាញជាធម្មតាត្រូវបានចេញវេជ្ជបញ្ជាដោយប្រើថ្នាំពីក្រុមទាំងពីរ។
វាពិតជាលំបាកណាស់សម្រាប់អ្នកជំងឺលើសឈាមដែលមានជំងឺទឹកនោមផ្អែមដើម្បីព្យាបាលសម្ពាធឈាមទាបដូច្នេះពួកគេក៏ត្រូវបានចេញវេជ្ជបញ្ជាឱ្យប្រើថ្នាំដទៃទៀតដែរ។ ការរួមបញ្ចូលគ្នានីមួយៗត្រូវបានជ្រើសរើសជាលក្ខណៈបុគ្គលដូច្នេះសរុបទៅពួកគេកាត់បន្ថយសម្ពាធដល់ ១៣០/៨០ ឬទាបជាងនេះជាមួយនឹងសូចនាករបែបនេះហានិភ័យនៃការខូចខាតតម្រងនោមគឺតិចតួចបំផុត - អំពីជំងឺលើសឈាមនិងទឹកនោមផ្អែម។
ថ្នាំសម្រាប់បន្ថយសម្ពាធឈាមក្នុងទឹកនោមផ្អែម
| ក្រុម | ការត្រៀមរៀបចំ | សកម្មភាព |
| ថ្នាំបញ្ចុះទឹកនោម | Oxodoline, Hydrochlorothiazide, Hypothiazide, Spirix, Veroshpiron ។ | បង្កើនបរិមាណទឹកនោមកាត់បន្ថយការរក្សាទឹកបំបាត់ការហើម។ |
| អ្នកទប់ស្កាត់បេតា | ថូនីម៉ុនអាធីហលឡាឡូមេកថេកតូរីក។ | កាត់បន្ថយជីពចរនិងបរិមាណឈាមឆ្លងកាត់បេះដូង។ |
| ប្រឆាំងនឹងកាល់ស្យូម | វ៉េរ៉ាមាំមីលវ៉ាលីសស៊ីនកាវេលីនថូស៊ីន។ | កាត់បន្ថយការប្រមូលផ្តុំជាតិកាល់ស្យូមដែលនាំឱ្យមានសរសៃឈាមវ៉ែន។ |
នៅដំណាក់កាលទី 3 ភ្នាក់ងារជាតិស្ករក្នុងឈាមអាចត្រូវបានជំនួសដោយអ្នកដែលនឹងមិនកកកុញនៅក្នុងតម្រងនោម។ នៅដំណាក់កាលទី ៤ ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ច្រើនតែតម្រូវឱ្យមានការកែតម្រូវអាំងស៊ុយលីន។ ដោយសារតែមុខងារតំរងនោមខ្សោយវាត្រូវបានបញ្ចេញឱ្យឆ្ងាយពីឈាមដូច្នេះវាត្រូវបានទាមទារតិចជាងនេះ។ នៅដំណាក់កាលចុងក្រោយការព្យាបាលជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមមាននៅក្នុងការបន្សាបជាតិពុលក្នុងរាងកាយបង្កើនកម្រិតអេម៉ូក្លូប៊ីនដោយជំនួសមុខងាររបស់តម្រងនោមដែលមិនដំណើរការដោយជំងឺ hemodialysis ។ បន្ទាប់ពីស្ថេរភាពនៃស្ថានភាពនេះសំណួរនៃលទ្ធភាពនៃការប្តូរសរីរាង្គដោយសរីរាង្គអ្នកបរិច្ចាគត្រូវបានគេពិចារណា។
មានការបារម្ភក្នុងការប្រើប្រាស់ថ្នាំអង់ទីប៊ីយោទិច។ សម្រាប់ការព្យាបាលការឆ្លងបាក់តេរីនៅក្នុងតម្រងនោមដែលមានជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមភ្នាក់ងារដែលមានសកម្មភាពខ្ពស់ត្រូវបានគេប្រើការព្យាបាលគឺមានរយៈពេលយូរជាងនេះដោយមានការត្រួតពិនិត្យជាចាំបាច់នូវកម្រិត creatinine ។
ការពិពណ៌នាខ្លី
ទឹកនោមផ្អែមnephropathy (ជំងឺតម្រងនោមទឹកនោមផ្អែម) - រោគសញ្ញាគ្លីនិកដែលត្រូវបានសម្គាល់ដោយការព្យាបាលដោយអាល់ប៊ុមប៊ីនៀលើសពី ៣០ មីលីក្រាម / ថ្ងៃបានរកឃើញយ៉ាងហោចណាស់ ២ ដងក្នុងរយៈពេល ៣-៦ ខែជាមួយនឹងការថយចុះជាលំដាប់នៃ GFR និងការកើនឡើងនៃសម្ពាធឈាម (BP) ។
អិន! នៅក្នុងវត្តមាននៃឌីអិនការធ្វើរោគវិនិច្ឆ័យនៃជំងឺតម្រងនោមរ៉ាំរ៉ៃត្រូវបានធ្វើឡើងចាំបាច់ជាមួយនឹងការប្តេជ្ញាចិត្តនៃដំណាក់កាលរបស់វាដែលបង្ហាញពីស្ថានភាពមុខងារនៃតម្រងនោម (សូមមើល CP "CKD ចំពោះមនុស្សពេញវ័យ") ។
សមាមាត្រនៃលេខកូដ ICD-10 និង ICD-9៖
| អាយស៊ីឌី -១០ | អាយឌីស៊ី -៩ | ||
| E.10.2 ប្រភេទជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ដែលមានការខូចខាតតម្រងនោម | ៣៩.២៧ - ជម្ងឺសរសៃឈាមបេះដូងសំរាប់ការវះកាត់ប្តូរតំរងនោម, ៣៩.៤២ - ការពិនិត្យឡើងវិញនូវសរសៃឈាមដែលត្រូវបានទាមទារសម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃតំរងនោម ៣៩.៤៣ - ការដកយកចេញនូវសរសៃឈាមអារទែដែលចាំបាច់សម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃតំរងនោម ៥៤.៩៨ - ការលាងឈាមតាមប្រព័ន្ធឈាម 39.95 - hemodialysis | ||
| E.11.2 ប្រភេទជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ដែលមានការខូចខាតតម្រងនោម | ៣៩.២៧ - ជម្ងឺសរសៃឈាមបេះដូងសំរាប់ការវះកាត់ប្តូរតំរងនោម, ៣៩.៤២ - ការពិនិត្យឡើងវិញនូវសរសៃឈាមដែលត្រូវបានទាមទារសម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃតំរងនោម ៣៩.៤៣ - ការដកយកចេញនូវសរសៃឈាមអារទែដែលចាំបាច់សម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃតំរងនោម ៥៤.៩៨ - ការលាងឈាមតាមប្រព័ន្ធឈាម 39.95 - hemodialysis ។ | ||
| E.12.2 ជំងឺទឹកនោមផ្អែមទាក់ទងនឹងកង្វះអាហារូបត្ថម្ភនិងខូចតំរងនោម | ៣៩.២៧ - ជម្ងឺសរសៃឈាមបេះដូងសំរាប់ការវះកាត់ប្តូរតំរងនោម, ៣៩.៤២ - ការពិនិត្យឡើងវិញនូវសរសៃឈាមដែលត្រូវបានទាមទារសម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃតំរងនោម ៣៩.៤៣ - ការដកយកចេញនូវសរសៃឈាមអារទែដែលចាំបាច់សម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃតំរងនោម ៥៤.៩៨ - ការលាងឈាមតាមប្រព័ន្ធឈាម 39.95 - hemodialysis ។ | ||
| E.13.2 ទម្រង់ផ្សេងទៀតនៃជំងឺទឹកនោមផ្អែមដែលមានការខូចខាតតម្រងនោម | ៣៩.២៧ - ជម្ងឺសរសៃឈាមបេះដូងសំរាប់ការវះកាត់ប្តូរតំរងនោម, ៣៩.៤២ - ការពិនិត្យឡើងវិញនូវសរសៃឈាមដែលត្រូវបានទាមទារសម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃតំរងនោម ៣៩.៤៣ - ការដកយកចេញនូវសរសៃឈាមអារទែដែលចាំបាច់សម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃតំរងនោម ៥៤.៩៨ - ការលាងឈាមតាមប្រព័ន្ធឈាម 39.95 - hemodialysis ។ | ||
| E.14.2 ជំងឺទឹកនោមផ្អែមដែលមិនបានបញ្ជាក់ច្បាស់លាស់ជាមួយនឹងការខូចខាតតម្រងនោម | ៣៩.២៧ - ជម្ងឺសរសៃឈាមបេះដូងសំរាប់ការវះកាត់ប្តូរតំរងនោម, ៣៩.៤២ - ការពិនិត្យឡើងវិញនូវសរសៃឈាមដែលត្រូវបានទាមទារសម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃតំរងនោម ៣៩.៤៣ - ការដកយកចេញនូវសរសៃឈាមអារទែដែលចាំបាច់សម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃតំរងនោម ៥៤.៩៨ - ការលាងឈាមតាមប្រព័ន្ធឈាម 39.95 - hemodialysis ។ |
កាលបរិច្ឆេទនៃការអភិវឌ្ឍ / ពិធីសារកែសំរួលៈ ឆ្នាំ ២០១៦ ។
អ្នកប្រើប្រាស់ពិធីសារៈអ្នកអនុវត្តទូទៅអ្នកព្យាបាលរោគសរសៃប្រសាទអ្នកជំនាញខាងរោគសរសៃប្រសាទអ្នកជំនាញខាងស្បូនអ្នកឯកទេសខាងរោគស្ត្រីអ្នកជំនាញផ្នែករោគស្ត្រីផ្នែកវះកាត់។
ប្រភេទអ្នកជម្ងឺ៖ មនុស្សពេញវ័យ។
ជញ្ជីងភស្តុតាង
| ក | ការវិភាគមេតាដែលមានគុណភាពខ្ពស់ការពិនិត្យឡើងវិញជាប្រព័ន្ធនៃ RCTs ឬ RCT ខ្នាតធំដែលមានប្រូបាបទាប (++) នៃកំហុសជាប្រព័ន្ធលទ្ធផលនៃការដែលអាចរាលដាលដល់ប្រជាជនដែលត្រូវគ្នា។ |
| នៅ | ការសិក្សាក្រុមត្រួតពិនិត្យឬករណីត្រួតពិនិត្យដោយមានគុណភាពខ្ពស់ (++) ឬការសិក្សាអំពីក្រុមត្រួតពិនិត្យរឺករណីដែលមានគុណភាពខ្ពស់ (++) ជាមួយនឹងហានិភ័យទាបបំផុតនៃកំហុសជាប្រព័ន្ធឬ RCTs ដែលមានហានិភ័យទាបនៃប្រព័ន្ធដែលមានលទ្ធផលជាលទ្ធផលអាចត្រូវបានផ្សព្វផ្សាយដល់ប្រជាជនដែលត្រូវគ្នា។ ។ |
| ជាមួយ | ការសិក្សាលើករណីរួមឬការសិក្សាត្រួតពិនិត្យឬសិក្សាដោយគ្មានការចៃដន្យជាមួយនឹងហានិភ័យទាបនៃការលំអៀង (+) ។ លទ្ធផលដែលអាចចែកចាយដល់ប្រជាជនដែលត្រូវគ្នាឬ RCTs ដែលមានហានិភ័យទាបឬទាបនៃកំហុសប្រព័ន្ធ (++ ឬ +) លទ្ធផលដែលមិនអាចចែកចាយដោយផ្ទាល់ដល់ប្រជាជនដែលត្រូវគ្នា។ |
| ឃ | ការពិពណ៌នាអំពីករណីស៊េរីឬការសិក្សាដែលមិនមានការគ្រប់គ្រងឬយោបល់អ្នកជំនាញ។ |
ការធ្វើរោគវិនិច្ឆ័យ (គ្លីនិកពិគ្រោះជំងឺ)
ការធ្វើរោគវិនិច្ឆ័យខាងក្រៅ
លក្ខណៈវិនិច្ឆ័យវិនិច្ឆ័យ
ពាក្យបណ្តឹង៖
ថយចុះចំណង់អាហារ
ស្រេកទឹក
រមាស់ស្បែក
រសជាតិមិនល្អនៅក្នុងមាត់,
ចង្អោរ
ភាពទន់ខ្សោយ
អស់កម្លាំង
ងងុយគេង
នោមញឹកញាប់។
អាណាន់ណេស៖
diagnosis ការធ្វើរោគវិនិច្ឆ័យនៃជម្ងឺទឹកនោមផ្អែមដែលត្រូវបានបង្កើតឡើងជាគ្លីនិក។
ការពិនិត្យរាងកាយ៖
ហើម (ពីគ្រឿងបរិក្ខាអប្បបរមាទៅពោះនិងអាណាសាកា) ។
ការស្រាវជ្រាវមន្ទីរពិសោធន៍៖
ទឹកនោម:
· Albuminuria (ការធ្វើតេស្តិ៍ albuminuria ត្រូវធ្វើជាមួយជំងឺទឹកនោមផ្អែមប្រភេទ ១ បន្ទាប់ពី ៥ ឆ្នាំដោយមានជំងឺទឹកនោមផ្អែមប្រភេទ ២ ភ្លាមៗនៅពេលធ្វើរោគវិនិច្ឆ័យ)
ratio ការកើនឡើងសមាមាត្រនៃអាល់ប៊ុយទីន / អរឌីននីន (អេក) ក្នុងទឹកនោម,
·ប្រូតេអីុនពីកំរិតតិចតួចបំផុតដល់កំរិតប្រព័ន្ធប្រសាទ (ច្រើនជាង ៣ ក្រាម / ថ្ងៃ),
គ្លុយកូស
ជំងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែម
ការធ្វើតេស្តឈាមជីវគីមី៖
ជំងឺក្រិនថ្លើម
hyperlipidemia,
ការកើនឡើងកម្រិតនៃអ៊ុយនិងអរឌីនឌីន។
បង្កើនកម្រិតអាស៊ីតអ៊ុយរិក
levels បង្កើនកម្រិតប៉ូតាស្យូមផូស្វ័រ។
ការកើនឡើងនូវកម្រិតនៃអរម៉ូនប៉ារ៉ាទីន។
·ការកើនឡើងនៃអេហ្វអេអេហ្វអេជអេហ្វអេជអេហ្វអេសអេស (hyperfiltration) និងការថយចុះ GFR
hem បង្កើនអេម៉ូក្លូប៊ីនអេកូក្លូលីនកើនឡើង
ការរំលោភលើទម្រង់ glycemic ។
ស្រាវជ្រាវឧបករណ៍ភ្លេង៖
អ៊ុលត្រាសោនៃពោះបែហោងធ្មែញ - វត្តមាននៃអង្គធាតុរាវដោយឥតគិតថ្លៃ (អេកូស្យូស) អាចត្រូវបានរកឃើញ។
អ៊ុលត្រាសោននៃតំរងនោម - ការកើនឡើងនៃទំហំតម្រងនោមការពង្រីកនិងការស្ទះទឹកនោមនៅស៊ីអេសអេហ្វ។
ក្បួនដោះស្រាយការធ្វើរោគវិនិច្ឆ័យ៖
រូបភាពទី ១ ក្បួនដោះស្រាយរោគវិនិច្ឆ័យសម្រាប់ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម
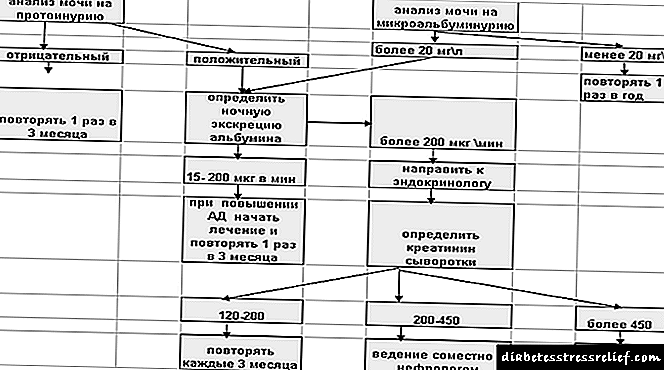
អិន! ការធ្វើតេស្តិ៍អាល់ប៊ុមមីណូត្រូវធ្វើតេស្តទឹកនោមផ្អែមប្រភេទ ១ បន្ទាប់ពី ៥ ឆ្នាំដោយមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ភ្លាមៗពេលធ្វើរោគវិនិច្ឆ័យ។
ការធ្វើរោគវិនិច្ឆ័យ (មន្ទីរពេទ្យ)
ធាក់ស៊ីក្លូនៅថ្នាក់ក្រោមជាតិ
លក្ខណៈវិនិច្ឆ័យវិនិច្ឆ័យនៅកម្រិតស្ថានីយ៍៖
ការត្អូញត្អែរនិងភាពរអាក់រអួល៖
history ប្រវត្តិនៃការធ្វើរោគវិនិច្ឆ័យនៃជម្ងឺទឹកនោមផ្អែម
ការផ្លាស់ប្តូរ urinalysis ក្នុងទម្រង់ជាប្រូតេអ៊ីនឬការកើនឡើងកំរិតរបស់វា។
ការកើនឡើងសម្ពាធឈាមការផ្លាស់ប្តូរសម្ពាធឈាម
រូបរាងនៃជំងឺហើមពោះ
·ការផ្លាស់ប្តូរការធ្វើតេស្តឈាមក្នុងទម្រង់នៃការកើនឡើងនៃ creatinine, អ៊ុយ។
ការពិនិត្យរាងកាយ៖
ការវាយតម្លៃអំពីវត្តមាននិងភាពធ្ងន់ធ្ងរនៃជម្ងឺហើមពោះ (ពីគ្រឿងបរិក្ខាតិចតួចបំផុតរហូតដល់ប្រដាប់ប្រដារនិងអាណាសាកា) ការវាស់ទំងន់ប្រចាំថ្ងៃបរិមាណសារធាតុរាវដែលទទួលបាន (ខាងក្នុងនិងមេដោះ) និងទឹកនោមដែលហូរចេញ។ ការកំណត់អត្តសញ្ញាណនៃ foci នៃការឆ្លង។ វាស់សម្ពាធឈាមអង្គុយ / ឈរឬនិយាយកុហក / ឈរ។
ការស្រាវជ្រាវមន្ទីរពិសោធន៍៖
អូម៉ា - អាល់មីណូរីយ៉ា, ប្រូតេអ៊ីន។ Leukocyturia, cylindruria, erythrocyturia (albuminuria / proteinuriaia ប្រចាំថ្ងៃខ្ពស់)
count ការរាប់ឈាមដ៏ទូលំទូលាយមួយ - leukocytosis, ការកើនឡើង ESR, ភាពស្លេកស្លាំង,
analysis ការវិភាគជីវគីមីឈាម៖ ការថយចុះនៃអាល់ប៊ុយប៊ីននិងប្រូតេអ៊ីនសរុប, អ៊ីប៉ូឡិនឌីម៉ា (ឬការថយចុះជាតិស្ករក្នុងឈាម), ការកើនឡើងនូវកូលេស្តេរ៉ុលនិងប្រភាគរបស់វា, ការកើនឡើងនៃអ៊ុយ, អរឌីននីន, អាស៊ីតអ៊ុយរិក, ការកើនឡើងប៉ូតាស្យូម, ការថយចុះនៃជាតិកាល់ស្យូម, ការកើនឡើងនូវផូស្វ័រ,
ការកើនឡើងនូវកម្រិតនៃអរម៉ូនប៉ារ៉ាទីន។
cre ថយចុះនៅក្នុង GFR,
ប្រវត្តិរូបគ្លីសេមីលឡាលេក
the នៅក្នុងវត្តមាននៃអេសអេសដែលធន់ទ្រាំនឹងរយៈពេលនៃជំងឺទឹកនោមផ្អែមតិចជាង ៥ ឆ្នាំនិង GFR> ៦០ ម។ ល / នាទី - ការធ្វើកោសល្យវិច័យនៅតំរងនោមតាមរន្ធគូថអមដោយការពិនិត្យតាមបែប morphological (ពន្លឺភាពស៊ាំពន្លឺនិងអតិសុខុមទស្សន៍អេឡិចត្រុង) ជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យរោគសាស្ត្រ។
ស្រាវជ្រាវឧបករណ៍ភ្លេង៖
អ៊ុលត្រាសោនតំរងនោម - តំរងនោមពីទំហំធម្មតារហូតដល់ការពង្រីកខ្លួនជាមួយនឹងការពង្រីកនិងនៅទ្រឹងនៃទឹកនោមនៅក្នុងស៊ីអេហ្វអេ។
អ៊ុលត្រាសោនៃពោះបែហោងធ្មែញ - វត្តមាននៃអង្គធាតុរាវដោយឥតគិតថ្លៃ (អេកូស្យូស) អាចត្រូវបានរកឃើញ។
ក្បួនដោះស្រាយការធ្វើរោគវិនិច្ឆ័យ៖
·ប្រសិនបើមានប្រវត្តិនៃអាល់ប៊ុមប៊ីនៀវិជ្ជមានច្រើនជាង ២ ដងក្នុងរយៈពេល ៣-៦ ខែការធ្វើរោគវិនិច្ឆ័យឌីអិនអេត្រូវបានបង្កើតឡើង។
the នៅក្នុងវត្តមាននៃអេសអេសដែលធន់ទ្រាំនឹងរយៈពេលនៃជំងឺទឹកនោមផ្អែមតិចជាង ៥ ឆ្នាំនិង GFR> ៦០ ម។ ល / នាទី - ការធ្វើកោសល្យវិច័យកាត់តាមតំរងនោមតាមតំរងនោមអមដោយការពិនិត្យតាមបែប morphological (ពន្លឺភាពស៊ាំពន្លឺនិងអតិសុខុមទស្សន៍អេឡិចត្រុង) ជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យរោគវិទ្យា។
បញ្ជីនៃវិធានការវិនិច្ឆ័យសំខាន់ៗ៖
អូម
ការរាប់ឈាមដ៏ទូលំទូលាយ
test តេស្តឈាមជីវគីមី
អ៊ុលត្រាសោនតំរងនោម។
បញ្ជីវិធានការវិនិច្ឆ័យបន្ថែម៖
អ៊ុលត្រាសោនៃពោះ, បែហោងធ្មែញ pleural,
អេកូក្រាឌីជី,
·អ៊ុលត្រាសោននៃសរសៃឈាមតម្រងនោម
ops ការធ្វើកោសល្យវិច័យលើតម្រងនោមនិង morphological ចំពោះវត្តមានរបស់អេសអេសដែលធន់នឹងរយៈពេលនៃជំងឺទឹកនោមផ្អែមតិចជាង ៥ ឆ្នាំនិង GFR> ៦០ml / នាទី
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល
| ចុះហត្ថលេខា | ណឺហ្វីក រោគសញ្ញា | រ៉ាំរ៉ៃ ត្បូងថ្ម រោគសញ្ញា | អ៊ីស្តុនទីក/ ជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែម |
| ការចាប់ផ្តើមជម្ងឺ | ជាមួយនឹងការលេចចេញនូវស្នាមនៅលើជើងមុខអាចមានលក្ខណៈដូចរលក | ពីការរកឃើញដោយចៃដន្យមីក្រូគណិតវិទ្យា / ប្រូតេអ៊ីន, រហូតដល់ដំណាក់កាលនៃម៉ាក្រូម៉ាក្រូ, ការលេចចេញហើមនិងសម្ពាធឈាមកើនឡើង។ | ប្រវត្តិនៃជំងឺទឹកនោមផ្អែមមានរយៈពេលច្រើនជាង ៥-១០ ឆ្នាំគឺការកើនឡើងសម្ពាធឈាមយូរ |
| អេឌីម៉ានិងស្បែក | +++ | + | –/+/++/+++ នៅក្នុងវត្តមាននៃជំងឺខ្សោយបេះដូងនិងជើងទឹកនោមផ្អែមអាចមានការផ្លាស់ប្តូរ trophic នៅក្នុងស្បែក |
| សម្ពាធឈាម | អិន (៥០%) ពេលខ្លះសម្មតិកម្ម | ជាមួយនឹងជំងឺដាច់សរសៃឈាមខួរក្បាលដាច់ពីគ្នា / ប្រូតេអ៊ីនវាអាចជា –N ដោយមានជំងឺសរសៃប្រសាទញឹកញាប់ជាង | លើសឈាមនៃដឺក្រេផ្សេងៗ |
| Hematuria | មិនមានលក្ខណៈ។ លេចឡើងជាមួយនឹងជំងឺទឹកនោមប្រៃដែលមានលាយចំរុះគ្នា | ថេរពីមីក្រូគណិតវិទ្យាដល់វគ្គនៃម៉ាក្រូម៉ាក្រូទ្រី | មីក្រូគណិតវិទ្យា +/– |
| ប្រូតេអ៊ីន | ច្រើនជាង ៣.៥ ក្រាម / ថ្ងៃ | តិចជាង ៣ ក្រាម / ថ្ងៃ | ពី albuminuria រហូតដល់ប្រូតេអ៊ីន nephrotic |
| Hyperazotemia | បណ្តោះអាសន្នលើផ្ទៃខាងក្រោយនៃសកម្មភាពរបស់អេសអេសកើនឡើងកើនឡើងអាស្រ័យលើរយៈពេលកំណត់នៃជំងឺ | ជាមួយនឹងជំងឺដាច់សរសៃឈាមខួរក្បាលដាច់ឆ្ងាយ / ប្រូតេអ៊ីនមិនមានលក្ខណៈទេ។ ដោយមានជំងឺសរសៃប្រសាទវារីកចម្រើនបន្តិចម្តង ៗ ជាមួយនឹងការវិវត្តនៃជំងឺនេះ | អាស្រ័យលើរយៈពេលកំណត់នៃជំងឺនិងពេលវេលានៃការធ្វើរោគវិនិច្ឆ័យ |
| ការផ្លាស់ប្តូរពីសរីរាង្គនិងប្រព័ន្ធដទៃទៀត | រោគសញ្ញានៃការលើសជាតិទឹក | ជំងឺ vasculitis ជាប្រព័ន្ធ | ការបំផ្លាញសរីរាង្គគោលដៅ: ការព្យាបាលដោយចលនាឈាមក្រហម, LVH, ជំងឺទឹកនោមផ្អែម |
គ្រឿងញៀន (សារធាតុសកម្ម) ប្រើក្នុងការព្យាបាល
| Aliskiren |
| Amlodipine (Amlodipine) |
| ប៊ីសូប៉ូឡូលីល (ប៊ីសប៉ូរ៉ូឡូល) |
| វ៉ាលសាតាន |
| Verapamil (Verapamil) |
| ដេលីសៀហ្សេម (ដេលីសៀហ្សេម) |
| Indapamide (Indapamide) |
| Indapamide (Indapamide) |
| អាណាឡូកអាំងស៊ុយលីននៃសកម្មភាពខ្លីរបស់មនុស្ស |
| អាំងស៊ុយលីនហ្គាឡាហ្គីន |
| អាំងស៊ុយលី degludec (អាំងស៊ុយលី degludec) |
| អាំងស៊ុយលីន |
| អាំងស៊ុយលីនមនុស្សខ្លី |
| Candesartan |
| ការ៉ូលីលីល (កាឡាលីលីល) |
| Clonidine (Clonidine) |
| Lisinopril (Lisinopril) |
| លីហ្សូលូតលីត |
| ទីក្រុង Losartan |
| ទីក្រុង Losartan |
| មេតឌីប៉ូ |
| Metoprolol (Metoprolol) |
| Metformin (Metformin) |
| Moxonidine (Moxonidine) |
| ណាឌុល (ណាដុល) |
| នេប៊ីវុលឡុល (នេប៊ីបុលកុល) |
| Nifedipine (Nifedipine) |
| Perindopril (Perindopril) |
| Perindopril (Perindopril) |
| Pindolol (Pindolol) |
| Pioglitazone (Pioglitazone) |
| Propranolol (Propranolol) |
| Ramipril |
| រីហ្គីនលីត |
| Sotalol (Sotalol) |
| Spironolactone (Spironolactone) |
| Talinolol (Talinolol) |
| ទីមថុល (ទីមថុល) |
| ហ្វូស៊ីនប៉ូលីម (ហ្វូស៊ីនប៉ូលីល) |
| Furosemide (Furosemide) |
| Eprosartan (Eprosartan) |
| អេសម៉ុល (អេសម៉ុល) |
ការព្យាបាល (គ្លីនិកព្យាបាលក្រៅ)
ការព្យាបាលខាងក្រៅ
វិធីសាស្ត្រព្យាបាល
| ដំណាក់កាលណាម | វិធីសាស្ត្រព្យាបាល |
| CKB C1-3 A2 | •សមិទ្ធិផលនៃតម្លៃគោលដៅបុគ្គលរបស់HbА1c, ការដាក់កម្រិតប្រូតេអ៊ីនក្នុងកម្រិតមធ្យម (មិនលើសពី ១,០ ក្រាមក្នុង ១ គីឡូក្រាមក្នុងមួយថ្ងៃ), ថ្នាំ ACE inhibitors ឬ ARBs ដែលជាថ្នាំនៃជំរើស (ប្រើក្នុងពេលមានផ្ទៃពោះ) therapy ការព្យាបាលដោយប្រើថ្នាំប្រឆាំងនឹងសម្ពាធឈាមរួមបញ្ចូលគ្នាដើម្បីទទួលបានសម្ពាធឈាមគោលដៅ ( |
| CKB C1-3 A3 | ការសំរេចបាននូវតម្លៃគោលដៅរបស់ HbA1c, កំណត់កំរិតប្រូតេអ៊ីនសត្វ (មិនលើសពី ០.៨ ក្រាម / ទំងន់រាងកាយ) ក្នុងមួយថ្ងៃ) ថ្នាំ ACE inhibitors ឬ ARBs ដែលជាថ្នាំនៃជំរើស (ប្រើក្នុងពេលមានផ្ទៃពោះ) លើសឈាមរួមបញ្ចូលគ្នាដើម្បីទទួលបានសម្ពាធឈាមគោលដៅ ( |
| ស៊ីខេឌីស៊ី ៤ | ការសំរេចបាននូវតម្លៃគោលដៅរបស់ HbA1c, កំណត់កំរិតប្រូតេអ៊ីនសត្វ (មិនលើសពី ០.៨ ក្រាម / ទំងន់រាងកាយក្នុងមួយថ្ងៃ) ថ្នាំ ACE inhibitors ឬ ARBs ដែលជាថ្នាំនៃជម្រើសការបន្ថយកម្រិតដូសក្នុង GFR 2 លើសឈាមរួមបញ្ចូលគ្នាដើម្បីទទួលបានសម្ពាធឈាមគោលដៅ ( |
| ស៊ីខេឌីស៊ី ៥ | •អេម៉ូក្លូប៊ី, •ការលាងឈាមដោយប្រើថ្នាំ •ការប្តូរតំរងនោម។ |
អិន! ការព្យាបាលឌីអេនឌីគួរតែផ្អែកលើការវាយតម្លៃនិងការកែតម្រូវឱ្យបានទាន់ពេលវេលានូវកត្តាហានិភ័យចំបងសម្រាប់ការវិវត្តនៃឌីអិន - ជំងឺលើសឈាមនិងជំងឺលើសឈាម (UD - 1A) ។
អិន! ចំពោះអ្នកជំងឺដែលមាន DN គួរតែ ពិចារណាគោលដៅកម្រិត HbA1C កម្រិត ៦.៥-៧.០% កែសំរួលលក្ខណៈរបស់អ្នកជំងឺម្នាក់ៗ (UD - 2B)
អិន! គោលដៅសំខាន់នៃការព្យាបាលសម្រាប់ឌីអិនអេអភិវឌ្ឍន៍គឺដើម្បីការពារការអភិវឌ្ឍអេសអរឌីអេនិងកាត់បន្ថយហានិភ័យនៃប្រព័ន្ធសរសៃឈាមបេះដូង។
អិន! វិធានការព្យាបាលគួរតែជះឥទ្ធិពលដល់យន្តការបង្ករោគសំខាន់ៗនិងកត្តាហានិភ័យដែលជះឥទ្ធិពលដល់ការអភិវឌ្ឍនិងវឌ្ឍនភាពរបស់ឌីអិនប្រសិទ្ធភាពដ៏ធំបំផុតក្នុងការបន្ថយល្បឿននៃវឌ្ឍនភាពឌីអិនអាចត្រូវបានអនុវត្តដោយវិធីសាស្ត្រពហុមុខងារ (យូឌី - ២ ស៊ី) ។
ការព្យាបាលមិនមែនគ្រឿងញៀន
· ការផ្លាស់ប្តូររបៀបរស់នៅ។ អ្នកជំងឺដែលមាន NAMs គួរតែត្រូវបានណែនាំអំពីការផ្លាស់ប្តូររបៀបរស់នៅព្យាបាលដែលរួមមានការរឹតត្បិតការទទួលទានជាតិសូដ្យូមក្លរួនិងប្រូតេអ៊ីនជាមួយនឹងអាហារបញ្ឈប់ការជក់បារីនិងការកែទំងន់រាងកាយ។
· ការផ្លាស់ប្តូររបបអាហារ៖ កំណត់ការទទួលទាន NaCl និងប្រូតេអ៊ីន។ ការរក្សាភាពចាស់និងការកើនឡើងនៃអាងសូដ្យូមដែលបានផ្លាស់ប្តូរគឺជាលក្ខណៈនៃជំងឺទឹកនោមផ្អែមដែលជាមូលហេតុនៃជំងឺលើសឈាមនិងការថយចុះប្រសិទ្ធភាពនៃថ្នាំប្រឆាំងនឹងសម្ពាធឈាមមួយចំនួន (ACE inhibitors, ARBs, BCC) ។
· ការទទួលទានប្រចាំថ្ងៃរបស់ NaCl គួរតែត្រូវបានកាត់បន្ថយមកត្រឹម ៣-៥ ក្រាម / ថ្ងៃ។
· កំណត់ការទទួលទានប្រូតេអ៊ីនដល់ ០,៨ ក្រាម / គីឡូក្រាម / ថ្ងៃ អាចបន្ថយល្បឿននៃការវិវត្តនៃឌីអេនអេ (ភីធរីនី MT et al ។ , ១៩៩៦, អាន់ឌឺសិនស etal ។ , ២០០០) ។ វាត្រូវបានគេណែនាំឱ្យជំនួសផ្នែកខ្លះនៃប្រូតេអ៊ីនសត្វជាមួយបន្លែ។ ការដាក់កម្រិតលើរបបអាហាររបស់សត្វជាមួយនឹងការកើនឡើងនៃមាតិកានៃខ្លាញ់ polyunsaturated ក៏សំខាន់ផងដែរ (Gross JL et al ។ , 2002, Ros E et al ។ , 2004) ។ ការទទួលទានកាឡូរីគួរតែមានប្រហែល ៣០-៣៥ kcal / គីឡូក្រាម / ថ្ងៃ។
· ការបញ្ឈប់ការជក់បារី គឺជាផ្នែកមួយនៃទិដ្ឋភាពចាំបាច់នៃការផ្លាស់ប្តូររបៀបរស់នៅរបស់អ្នកជំងឺទឹកនោមផ្អែមព្រោះវាត្រូវបានបង្ហាញយ៉ាងច្បាស់ថាទំលាប់អាក្រក់នេះត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងទាំងហានិភ័យនៃការវិវត្ត DN និងការវិវត្តលឿនរបស់វា (Orth S.R. , 2002) ។
· ការសម្រកទម្ងន់ ចាំបាច់សំរាប់សន្ទស្សន៍ម៉ាស់រាងកាយ> ២៧ គីឡូក្រាម / ម ២ ។
ការព្យាបាលគ្រឿងញៀន
ការគ្រប់គ្រងគ្លីសេរីន.
នៅដំណាក់កាលណាមួយនៃឌីអិនអេការចង់កាត់បន្ថយអេម៉ូក្លូប៊ីនទៅកម្រិតគោលដៅបុគ្គល (៦.៥-៧.០%) គឺចាំបាច់។ នៅពេលរៀបចំផែនការត្រួតពិនិត្យការរំលាយអាហារកម្រិតនៃ GFR (UD-1A) គួរតែត្រូវយកមកពិចារណា។
ចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២៖ ជាមួយ GFR ៣០% នៃកម្រិតដំបូងក្នុងរយៈពេល ៤ សប្តាហ៍និង / ឬការកើនឡើងនៃជំងឺលើសឈាម> ៥.៥ មីល្លីល / លី។
អិន! ថ្នាំបញ្ចុះជាតិស្ករដែលអាចទទួលយកបានសម្រាប់ប្រើនៅដំណាក់កាលផ្សេងៗគ្នានៃខេខេអេចឌីសូមមើលក្រុមហ៊ុនស៊ីខេខេឌីអេ។
ការកែតំរូវឈាម៖
·ចំពោះអ្នកជំងឺដែលមានឌីអិនអេគោលដៅនៃការព្យាបាលដោយការបញ្ចុះខ្លាញ់គឺកម្រិតនៃអិល។ ឌី។ អិល ឈ្មោះក្រុម
បំលែងអង់ស៊ីម
Lisinopril 10 មីលីក្រាម, 20 មីលីក្រាម
Ramipril 2.5 មីលីក្រាម 5 មីលីក្រាម 10 មីលីក្រាម។
Fosinopril 10 មីលីក្រាម, 20 មីលីក្រាម,
Valsartan ៨០ មីលីក្រាម ១៦០ មីលីក្រាម
Candesartan 8 មីលីក្រាម, 16 មីលីក្រាម
• Thiazide-like
•រង្វិលជុំ
ប៉ូតាស្យូម - ការរីករាលដាល (អង់ទីករនៃអាល់អាល់
តេស្តូស្តេរ៉ូន)
Indapamide 2.5 មីលីក្រាម, 5 មីលីក្រាម,
Furosemide 40 មីលីក្រាមថ្នាំ Torasemide 5 មីលីក្រាម 10 មីលីក្រាម
Spironolactone 25 មីលីក្រាម, 50 មីលីក្រាម
• Dihydropyridine,
•ថ្នាំដែលមិនមែនជាឌីដ្រូត្រូរីឌីឌីន។
ណុកដូឌីភីន ១០ មីលីក្រាម ២០ មីលីក្រាម ៤០ មីលីក្រាម
Amlodipine 2.5 មីលីក្រាម, 5 មីលីក្រាម, 10 មីលីក្រាម
Verapamil, Verapamil SR, Diltiazem
•មិនជ្រើសរើស (β1, β2),
•ការជ្រើសរើស Cardioselective (β1)
•រួមបញ្ចូលគ្នា (β1, β2និងα1)
metoprololatartrate 50 មីលីក្រាម, 100 មីលីក្រាម,
bisoprolol 2.5 មីលីក្រាម, 5 មីលីក្រាម, 10 មីលីក្រាម,
nebivolol 5 មីលីក្រាម
esmolol, talinolol, carvedilol ។
ថ្នាំប្រឆាំងនឹងអ៊ីស្តាមីន៖ ប្រើជាផ្នែកមួយនៃការព្យាបាលរួមគ្នា
| ក្រុម | ការត្រៀមរៀបចំ |
| α-blockers (AB) | Doxazosin, prazosin |
| ថ្នាំសកម្មភាពកណ្តាល • Agonists នៃអ្នកទទួលα2 • Agonists នៃអ្នកទទួល I2-imidazoline |
Moxonidine
ការពិគ្រោះយោបល់ផ្នែកអុបទិក - សម្រាប់ការផ្ទៀងផ្ទាត់ជំងឺទឹកនោមផ្អែម។
consultation ការពិគ្រោះយោបល់របស់អ្នកជំនាញខាង endocrinologist - ដើម្បីគ្រប់គ្រងជំងឺទឹកនោមផ្អែម
·ការពិគ្រោះយោបល់ជាមួយគ្រូពេទ្យឯកទេសជំងឺបេះដូង - នៅពេលមានរោគសញ្ញានៃជំងឺខ្សោយបេះដូងនិងការរំខានចង្វាក់។
·ការពិគ្រោះយោបល់របស់គ្រូពេទ្យវះកាត់សរសៃឈាម - ដើម្បីបង្កើតការចូលទៅក្នុងសរសៃឈាមសម្រាប់ជំងឺទឹកនោមផ្អែម។
វិធានការការពារ៖
·បណ្តុះបណ្តាលអ្នកជំងឺឱ្យញ៉ាំរបបអាហារគ្រប់គ្រងនិងសម្រេចបាននូវកម្រិតសម្ពាធឈាមនិងអេម៉ូក្លូប៊ីនគ្លីសេរីន។
·ការបណ្តុះបណ្តាលក្នុងការការពារពីផលវិបាកនៃការឆ្លងនៅក្នុងការលាងឈាម peritoneal ។
ការត្រួតពិនិត្យអ្នកជម្ងឺ
| GFR, ml / នាទី | អនុសាសន៍ |
| ចំពោះអ្នកជំងឺទឹកនោមផ្អែមទាំងអស់ | determination ការប្តេជ្ញាចិត្តដំបូងចំពោះសមាមាត្រនៃសេរ៉ូមឌីនអាឌីននីនអាឌីននីនក្នុងទឹកនោមផ្អែមប្រភេទទី ១ បន្ទាប់ពី ៥ ឆ្នាំចំពោះជំងឺទឹកនោមផ្អែមប្រភេទ ២ នៅពេលធ្វើរោគវិនិច្ឆ័យការប្តេជ្ញាចិត្តនៃកម្រិតប៉ូតាស្យូម។ |
| 45-60 | to យោងទៅគ្រូពេទ្យជំនាញខាងរោគសរសៃប្រសាទប្រសិនបើមានការសង្ស័យនៃការខូចតំរងនោមដោយមិនដឹងខ្លួន (ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ មានរយៈពេលតិចជាង ១០ ឆ្នាំ, មានជំងឺទឹកនោមផ្អែមធ្ងន់ធ្ងរ, ការរកឃើញមិនធម្មតាជាមួយនឹងអេកូស្យូមនៃតម្រងនោម, ភាពធន់នឹងសម្ពាធឈាម, ការថយចុះ GFR ឬទឹកនោមដែលសកម្ម) ។ ·គណនេយ្យសំរាប់កំរិតថ្នាំ ·ការតាមដានមូលនិធិសកលរៀងរាល់ ៦ ខែម្តង ·ការត្រួតពិនិត្យអេឡិចត្រូលីតប៊ីកាបូណាតអេម៉ូក្លូប៊ីនកាល់ស្យូមផូស្វ័រភីអេសយ៉ាងតិច ១ ដងក្នុងមួយឆ្នាំ។ ·ត្រួតពិនិត្យកំរិតជាតិ 25-hydroxycholecalciferol និងលុបបំបាត់កង្វះវីតាមីន D ។ ·ការសិក្សាអំពីដង់ស៊ីតេរ៉ែឆ្អឹង ·ពិគ្រោះយោបល់ជាមួយអ្នកជំនាញអាហារូបត្ថម្ភ។ |
| 30-40 | G តាមដានមូលនិធិសកលរៀងរាល់ ៣ ខែម្តង ·ការត្រួតពិនិត្យអេឡិចត្រូលីតប៊ីកាបូណាបូណែមអេម៉ូក្លូប៊ីនកាល់ស្យូមផូស្វ័រភីអេធីអាយភីអ្នកជំងឺរៀងរាល់ ៣-៦ ខែ។ ·ការពិចារណាលើមុខងារតម្រងនោមថយចុះនៅពេលប្រើថ្នាំ។ |
| to យោងទៅគ្រូពេទ្យជំនាញខាងសរសៃប្រសាទ។ |
សូចនាករនៃប្រសិទ្ធភាពព្យាបាល៖
·ការធ្វើឱ្យមានតុល្យភាពអេឡិចត្រូលីតធម្មតាធ្វើឱ្យមានការគ្រប់គ្រង ១ ដងក្នុងមួយសប្តាហ៍
ការកាត់បន្ថយនិង / ឬការបង្រួបបង្រួមទាំងស្រុងនៃជម្ងឺហើមពោះការត្រួតពិនិត្យទំងន់ប្រចាំថ្ងៃ
ទំនោរថយចុះនិង / ឬការធ្វើឱ្យនរកធម្មតាគ្រប់គ្រង ២ ដងក្នុងមួយថ្ងៃ
·ការកែសំរួលទឹកអាស៊ីតគ្រប់គ្រង ១ ដងក្នុងមួយសប្តាហ៍
tend ទំនោរបង្កើននិង / ឬកម្រិតធម្មតានៃកម្រិតអេម៉ូក្លូប៊ីនដែលមានភាពស្លេកស្លាំងត្រួតពិនិត្យ ២ ដងក្នុងមួយខែ។
tend ទំនោរថយចុះឬ / ធ្វើឱ្យកម្រិតផូស្វ័រអេសភីស្ទ្រីតគ្រប់គ្រងយ៉ាងហោចណាស់ម្តងក្នុងរយៈពេល ៣ ខែ
·ការកែលម្អសុខុមាលភាពទូទៅបង្កើនចំណង់អាហារ IMT,
·ការវិវត្តយឺតនៃការខ្សោយតំរងនោមការត្រួតពិនិត្យ - សក្ដានុពលប្រចាំឆ្នាំរបស់ហ្គ្រេអេហ្វអេ។
ការព្យាបាល (រថយន្តសង្គ្រោះបន្ទាន់)
ភាពធុញថប់និងការព្យាបាលនៅដំណាក់កាលនៃការកើតរោគ
វិធានការវិនិច្ឆ័យរោគ៖ ទេ។
ការព្យាបាលគ្រឿងញៀន
ការព្យាបាលដោយថ្នាំដែលត្រូវបានផ្តល់ជូននៅដំណាក់កាលនៃរថយន្តសង្គ្រោះបន្ទាន់ (សូមមើលក្រុមហ៊ុន CP សម្រាប់បច្ចេកវិទ្យាដែលទាក់ទង):
·ការព្យាបាលជំងឺខ្សោយបេះដូងស្រួចស្រាវ
ការធូរស្បើយពីវិបត្តិលើសឈាម
·ការកែតម្រូវអេអេអេសម្រាប់ស៊ីខេឌី។
ការព្យាបាល (មន្ទីរពេទ្យ)
ការព្យាបាលតាមស្ថានីយ៍
ការព្យាបាលនៃផលវិបាកនៃដំណើរការខ្សោយតំរងនោមដែលកំពុងរីកចម្រើន រួមបញ្ចូលទាំងការធ្វើរោគវិនិច្ឆ័យនិងការកែតម្រូវភាពស្លេកស្លាំងអាស៊ីតរំលាយអាហារការរំលាយអាហារផូស្វាតកាល់ស្យូមកាល់ស្យូម dyselectrolytemia សូមមើល KP "CKD ចំពោះមនុស្សធំ" ។
វិធីព្យាបាល៖ មើលកម្រិតអ្នកជំងឺ។
ការព្យាបាលមិនមែនគ្រឿងញៀន៖ មើលកម្រិតអ្នកជំងឺ។
ការព្យាបាលគ្រឿងញៀន មើលកម្រិតអ្នកជំងឺ។
ការវះកាត់
ប្រភេទនៃប្រតិបត្តិការ៖
ការប្តូរតំរងនោមអ្នកបរិច្ចាគ,
ការវះកាត់វះកាត់
·ការបង្កើតនៃ fistula សរសៃឈាមអារទែនិងការផ្សាំបំពង់បូម (សម្រាប់ការលាងឈាម)
·ការតំឡើងបំពង់បូមឈាមបណ្តោះអាសន្ន (សំរាប់ការបង្ហាញអាសន្ន)
formation ការបង្កើតអេឌីអេហ្វអេហ្វ (សំរាប់កម្មវិធីវិកលចរិត)
·ការតម្លើងប្រដាប់ប្រដាសំយោគសរសៃឈាម
·ការដំឡើងបំពង់បូមអចិន្រ្តៃយ៍ (ចង្អុលបង្ហាញ),
·ការតំឡើងបំពង់បូមទឹកមួយគ្រឿង (សំរាប់ការលាងឈាមដោយប្រព័ន្ធការពារ) ។
ប៉េងប៉ោង angioplasty / stenting នៃនាវានៃតម្រងនោម (ដោយមានជម្ងឺក្រិនសរសៃឈាម) ។
ប្រភេទនៃការព្យាបាលផ្សេងទៀត:
ការព្យាបាលដោយប្តូរតំរងនោម (ការប្តូរតំរងនោមការផ្លាស់ប្តូរតំរងនោមការធ្វើកោសល្យវិច័យ peritoneal សូមមើល CP CKD)
ការចាក់វ៉ាក់សាំងប្រឆាំងនឹងជំងឺរលាកថ្លើមប្រភេទ "ខ"
training ការបណ្តុះបណ្តាលចិត្តសាស្ត្រ
education ការអប់រំអ្នកជម្ងឺ។
ការចង្អុលបង្ហាញអំពីការផ្ទេរទៅផ្នែកថែទាំនិងសង្គ្រោះបន្ទាន់។
ភាពធ្ងន់ធ្ងរនៃជម្ងឺនេះ (អូលីហ្គរៀអាហ្សូហ្សែនជំងឺហើមពោះ)
រោគសាស្ត្រដែលមានភាពស្មុគស្មាញបន្ថែមទៀត (វិបត្តិលើសឈាមគ្រោះថ្នាក់ខួរក្បាលធ្ងន់ធ្ងរ, ខ្សោយបេះដូងនិង / ឬខ្សោយថ្លើម, ស៊ាស៊ីសជាដើម) ។
សូចនាករអត្រាព្យាបាល
·ការធ្វើឱ្យមានតុល្យភាពអេឡិចត្រូលីតធម្មតាធ្វើឱ្យមានការគ្រប់គ្រង ១ ដងក្នុងមួយសប្តាហ៍
ការកាត់បន្ថយនិង / ឬការបង្រួបបង្រួមទាំងស្រុងនៃជម្ងឺហើមពោះការត្រួតពិនិត្យទំងន់ប្រចាំថ្ងៃ
tend ទំនោរថយចុះនិង / ឬធម្មតានៃសម្ពាធឈាមគ្រប់គ្រង ២ ដងក្នុងមួយថ្ងៃ
·ការកែសំរួលទឹកអាស៊ីតគ្រប់គ្រង ១ ដងក្នុងមួយសប្តាហ៍
tend ទំនោរបង្កើននិង / ឬកម្រិតធម្មតានៃកម្រិតអេម៉ូក្លូប៊ីនដែលមានភាពស្លេកស្លាំងត្រួតពិនិត្យ ២ ដងក្នុងមួយខែ។
tend ទំនោរថយចុះឬ / ធ្វើឱ្យកម្រិតផូស្វ័រ PTH មានសភាពថយចុះយ៉ាងតិច ១ ដងក្នុងរយៈពេល ៣ ខែ
ធ្វើឱ្យប្រសើរឡើងនូវសុខុមាលភាពទូទៅបង្កើនចំណង់អាហារសន្ទស្សន៍ម៉ាស់រាងកាយ។
·ការវិវត្តយឺតនៃការខ្សោយតំរងនោមការត្រួតពិនិត្យ - សក្ដានុពលប្រចាំឆ្នាំរបស់ហ្គ្រេអេហ្វអេ។
ព័ត៌មាន
| AVF | – | fistula សរសៃឈាមអារទែ, |
| Ag | – | លើសឈាមសរសៃឈាម |
| ហេល | – | សម្ពាធឈាម |
| បឹងកេងកង | – | ឆានែលកាល់ស្យូម, |
| BRA | – | ថ្នាំទប់ស្កាត់ angiotensin |
| ឌីប៊ីភី | – | ជំងឺតម្រងនោមទឹកនោមផ្អែម, |
| DN | – | ជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែម |
| ភី។ ភី។ ភី | – | ការព្យាបាលជំនួសតំរងនោម |
| ACE inhibitors | – | ការបំលែងអង់ស៊ីម angiotensin |
| អាយឌីស៊ី | – | ចំណាត់ថ្នាក់អន្តរជាតិនៃជំងឺ, |
| ន | – | រោគសញ្ញាជំងឺសរសៃប្រសាទ |
| អេសអេហ្វអេស | – | អត្រានៃការច្រោះក្រូម៉ូសូម |
| ការស្កេនអ៊ុលត្រាសោន | – | ការពិនិត្យអេកូ |
| ស៊ីខេឌី | – | ជំងឺតម្រងនោមរ៉ាំរ៉ៃ។ |
បញ្ជីអ្នកអភិវឌ្ឍន៍ពិធីការ៖
1) Sultanova Bagdat Gazizovna - វេជ្ជបណ្ឌិតវិទ្យាសាស្ត្រវេជ្ជសាស្រ្តសាស្រ្តាចារ្យប្រធាននាយកដ្ឋានសរសៃប្រសាទនីតិក្រមខាហ្សូម៉ាអូ។
២) Tuganbekova Saltanat Kenesovna - MD ប្រធានផ្នែកប្រព័ន្ធសរសៃប្រសាទឯករាជ្យនៃក្រសួងសុខាភិបាលនៃសាធារណរដ្ឋកាហ្សាក់ស្ថាន។
៣) Kabulbaev Kairat Abdullaevich - វេជ្ជបណ្ឌិតវិទ្យាសាស្ត្រវេជ្ជសាស្រ្តសាស្រ្តាចារ្យនៃម៉ូឌុល "ណេតណូឡូជី" កាហ្សូអិមអេ។ S.D. Asfendiyarova ។
4) Taubaldieva Zhannat Satybaevna - បេក្ខជនវិទ្យាសាស្ត្រវេជ្ជសាស្ត្រប្រធាននាយកដ្ឋានផ្នែក endocrinology, JSC "មជ្ឈមណ្ឌលវេជ្ជសាស្ត្រវិទ្យាសាស្ត្រជាតិ" ។
៥) Dyusenbaeva Nazigul Kuandykovna - បេក្ខជនវិទ្យាសាស្ត្រវេជ្ជសាស្រ្តសាស្ត្រាចារ្យរងនៃអគ្គនាយកដ្ឋាននិងឱសថសាស្ត្រនៃ JSC "MIA" ។
ទំនាស់ផលប្រយោជន៍: ទេ។
បញ្ជីអ្នកត្រួតពិនិត្យ៖
១) Nurbekova Akmaral Asylovna - វេជ្ជបណ្ឌិតវិទ្យាសាស្ត្រវេជ្ជសាស្រ្តសាស្រ្តាចារ្យនៃនាយកដ្ឋាន Endocrinology លោក KazNMU បានដាក់ឈ្មោះ S.D. Asfendiyarova,
២) Duren Kazhebaevich Turebekov - វេជ្ជបណ្ឌិតវិទ្យាសាស្ត្រវេជ្ជសាស្រ្តប្រធាននាយកដ្ឋានប្រសាទវិទ្យានៃមន្ទីរពេទ្យទីក្រុង Astana លេខ ១ ។
ល័ក្ខខ័ណ្ឌពិនិត្យពិធីសារឡើងវិញ៖ ការកែប្រែពិធីសារ ៣ ឆ្នាំក្រោយការបោះពុម្ពផ្សាយនិងចាប់ពីថ្ងៃចូលជាធរមានឬនៅក្នុងវត្តមាននៃវិធីសាស្ត្រថ្មីៗជាមួយនឹងកម្រិតភស្តុតាង។
អត្ថបទអ្នកជំនាញវេជ្ជសាស្ត្រ
ការធ្វើរោគវិនិច្ឆ័យនិងការប្តេជ្ញាចិត្តនៃដំណាក់កាលនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមគឺផ្អែកលើអាណាម៉ាន (រយៈពេលនិងប្រភេទនៃជំងឺទឹកនោមផ្អែម) លទ្ធផលមន្ទីរពិសោធន៍ (ការរកឃើញមីក្រូហ្វីលីនៀរី, ប្រូតេអ៊ីន, អាហ្សូទីននិងជំងឺទឹកនោមផ្អែម) ។
វិធីសាស្រ្តធ្វើរោគវិនិច្ឆ័យដំបូងបំផុតសម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមគឺការរកឃើញមីក្រូរីទីន។ លក្ខណៈវិនិច្ឆ័យសម្រាប់មីក្រូសារជាតិគឺទឹកនោមដែលត្រូវបានជ្រើសរើសខ្ពស់ក្នុងបរិមាណពី ៣០ ទៅ ៣០០ មីលីក្រាម / ថ្ងៃឬ ២០ ទៅ ២០០ μក្រាម / នាទីក្នុងទឹកនោមមួយយប់។ Microalbuminuria ក៏ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យដោយសមាមាត្រនៃអាល់ប៊ុយទីន / creatinine ក្នុងទឹកនោមពេលព្រឹកដែលមិនរាប់បញ្ចូលកំហុសក្នុងការប្រមូលទឹកនោមប្រចាំថ្ងៃ។
អ្នកសម្គាល់នៃការខូចខាតតម្រងនោមដែលមានលក្ខណៈពិសេសនៅក្នុងជំងឺទឹកនោមផ្អែមគឺជំងឺទឹកនោមផ្អែមគឺមីក្រូសារីណូរីយ៉ាការថយចុះនៃការបម្រុងតំរងនោមមុខងារឬការកើនឡើងនៃប្រភាគចម្រោះច្រើនជាង ២២% លើសពីតម្លៃ GFR លើសពី ១៤០-១៦០ មីលីលីត្រ / នាទី។
Microalbuminuria ត្រូវបានគេចាត់ទុកថាជាលក្ខណៈវិនិច្ឆ័យ preclinical ដែលអាចទុកចិត្តបានបំផុតសម្រាប់ការខូចខាតតម្រងនោម។ ពាក្យនេះសំដៅទៅលើការហូរចេញនៃអាល់ប៊ុមប៊ីនជាមួយទឹកនោមក្នុងបរិមាណតិច (ពី ៣០ ទៅ ៣០០ មីលីក្រាម / ថ្ងៃ) ដែលមិនត្រូវបានកំណត់ដោយតេស្តទឹកនោមបែបប្រពៃណី។
ដំណាក់កាលនៃជំងឺ mycoralbuminuria គឺជាដំណាក់កាលបញ្ច្រាសចុងក្រោយនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមជាមួយនឹងការព្យាបាលទាន់ពេលវេលា។ បើមិនដូច្នោះទេនៅក្នុងអ្នកជំងឺ ៨០ ភាគរយដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ១ និង ៤០ ភាគរយនៃអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលមានមីក្រូសារីណូមីរីដំណាក់កាលនៃការលេចចេញរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមវិវឌ្ឍន៍។
Microalbuminuria គឺជា harbinger មិនត្រឹមតែជាដំណាក់កាលជឿនលឿននៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមប៉ុណ្ណោះទេប៉ុន្តែក៏មានជំងឺសរសៃឈាមបេះដូងផងដែរ។ ហេតុដូច្នេះហើយវត្តមានរបស់មីក្រូសារជាតិចំពោះអ្នកជំងឺដើរតួជាការចង្អុលបង្ហាញសម្រាប់ការពិនិត្យដើម្បីកំណត់រោគសាស្ត្រនៃសរសៃឈាមបេះដូងក៏ដូចជាសម្រាប់ការព្យាបាលសកម្មដែលសំដៅទៅលើកត្តាហានិភ័យនៃជំងឺសរសៃឈាមបេះដូង។
ចំពោះការកំណត់គុណភាពនៃមីក្រូហ្វីលីនៀបន្ទះតេស្តត្រូវបានប្រើភាពប្រែប្រួលដែលឈានដល់ ៩៥% ភាពជាក់លាក់គឺ ៩៣% ។ ការធ្វើតេស្តវិជ្ជមានគួរតែត្រូវបានបញ្ជាក់ដោយវិធីសាស្ត្រភាពស៊ាំត្រឹមត្រូវជាងមុន។ ដែលបានផ្តល់នូវភាពប្រែប្រួលប្រចាំថ្ងៃនៅក្នុងការបញ្ចេញអាល់ប៊ុមប៊ីនដើម្បីបញ្ជាក់ពីមីក្រូហ្វីលីនពិតអ្នកត្រូវតែមានលទ្ធផលវិជ្ជមានយ៉ាងហោចណាស់ពីរហើយបាបរយៈពេល 3-6 ខែ។
, , , , , , , , , , , , , , ,
ចំណាត់ថ្នាក់នៃអាល់ប៊ុយណូរៀ
ការទទួលទានអាល់ប៊ុមទឹកនោម
ការប្រមូលផ្តុំអាល់ប៊ុមទឹកនោម
សមាមាត្រនៃទឹកនោមអាឌីនទីន / ទឹកនោម
នៅផ្នែកពេលព្រឹក
៣.៥-២៥ មីលីក្រាម / មិល្លីល ២
1 - ចំពោះបុរស។ 2 - ចំពោះស្ត្រី។
យោងតាមអនុសាសន៍របស់សមាគមជំងឺទឹកនោមផ្អែមអាមេរិក (១៩៩៧) និងក្រុមអឺរ៉ុបសម្រាប់ការសិក្សាអំពីជំងឺទឹកនោមផ្អែម (១៩៩៩) ការសិក្សាអំពីមីក្រូមីនីអាមីណូត្រូវបានបញ្ចូលក្នុងបញ្ជីវិធីសាស្រ្តចាំបាច់សម្រាប់ពិនិត្យអ្នកជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទទី ២ ។
ការប្តេជ្ញាចិត្តនៃការបម្រុងតំរងនោមមុខងារគឺជាវិធីសាស្រ្តមួយដោយប្រយោលសម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺលើសឈាមដែលត្រូវបានគេចាត់ទុកថាជាយន្តការចម្បងសម្រាប់ការវិវត្តនៃជំងឺទឹកនោមផ្អែម។ មុខងារតំរងនោមតំរងនោមត្រូវបានគេយល់ថាជាសមត្ថភាពរបស់តម្រងនោមក្នុងការឆ្លើយតបដោយបង្កើន GFR ទៅនឹងការរំញោច (ការផ្ទុកប្រូតេអ៊ីនក្នុងមាត់ការគ្រប់គ្រងដូដូមីញ៉ូមកម្រិតទាបរដ្ឋបាលនៃសំណុំជាក់លាក់នៃអាស៊ីដអាមីណូ) ។ ការលើសនៃ GFR បន្ទាប់ពីការណែនាំនៃការរំញោច ១០% បើប្រៀបធៀបជាមួយនឹងកម្រិតមូលដ្ឋានបង្ហាញពីការបម្រុងទុកមុខងារដែលត្រូវបានរក្សាទុកនិងអវត្តមាននៃជំងឺលើសឈាមនៅក្នុងក្រពេញតម្រងនោម។
ព័ត៌មានស្រដៀងគ្នានេះត្រូវបានផ្តល់ជូនដោយសូចនាករនៃប្រភាគនៃការច្រោះ - ភាគរយនៃ GFR ចំពោះលំហូរឈាមផ្លាស្មា។ ជាធម្មតាទំហំនៃប្រភាគចម្រោះគឺប្រហែល ២០% តម្លៃរបស់វាលើស ២២% បង្ហាញពីការកើនឡើងនៃ GFR ដោយសារសម្ពាធកើនឡើងនៅខាងក្នុងក្រលៀន។
តម្លៃដាច់ខាតនៃអេហ្វអេហ្វអេជលើសពីតម្លៃពី ១៤០-១៦០ មីលីក្រាម / នាទីក៏ជាសញ្ញាប្រយោលមួយនៃការវិវត្តនៃជំងឺលើសឈាមក្នុងខួរក្បាល។
នៅដំណាក់កាលទី ១ និងទី ២ នៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមការចូលរួមរបស់តម្រងនោមក្នុងដំណើរការរោគសាស្ត្រត្រូវបានចង្អុលបង្ហាញដោយប្រយោលដោយសូចនាករឆ្លុះបញ្ចាំងពីស្ថានភាពនៃជំងឺលើសឈាមក្នុងតម្រងនោមដែលមានជំងឺទឹកនោមផ្អែម - គុណតម្លៃ GFR ខ្ពស់លើសពី ១៤០-១៦០ មីលីក្រាម / នាទីអវត្តមានឬការថយចុះនៃការបម្រុងទុកមុខងារមុខងារនិង / ឬតម្លៃខ្ពស់នៃការច្រោះឈាម។ ប្រភាគ។ ការរកឃើញ microalbuminuria ធ្វើឱ្យវាអាចធ្វើរោគវិនិច្ឆ័យរោគទឹកនោមផ្អែមនៅដំណាក់កាលទី III នៃការអភិវឌ្ឍ។
, , , , , , ,
ដំណាក់កាលនៃការវិវត្តនៃដំណើរការរោគសាស្ត្រ
ការបែងចែកប្រភេទនៃជំងឺសរសៃប្រសាទនៅក្នុងទឹកនោមផ្អែមគឺផ្អែកលើការវិវត្តជាបន្តបន្ទាប់និងការខ្សោះជីវជាតិនៃមុខងារតម្រងនោមការបង្ហាញរោគសញ្ញានិងការផ្លាស់ប្តូរប៉ារ៉ាម៉ែត្រមន្ទីរពិសោធន៍។
ដំណាក់កាលនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម៖
នៅដំណាក់កាលដំបូងមានការកើនឡើងនៃលំហូរឈាមការច្រោះទឹកនោមនៅក្នុងតម្រងនោមតំរងនោមប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការកើនឡើងនៃទំហំក្រពេញ។ ក្នុងករណីនេះការបញ្ចេញជាតិប្រូតេអ៊ីនដែលមានទំងន់ម៉ូលេគុលទាប (ភាគច្រើនគឺអាល់ប៊ីននីន) ជាមួយទឹកនោមគឺស្ថិតក្នុងបទដ្ឋានប្រចាំថ្ងៃ (មិនលើសពី ៣០ មីលីក្រាម) ។
នៅដំណាក់កាលទីពីរការឡើងក្រាស់នៃភ្នាសនៃបន្ទប់ក្រោមដីការរីកសាយនៃជាលិកាភ្ជាប់នៅក្នុងចន្លោះរវាងនាវានៃឧបករណ៍វាស់ស្ទង់ផ្សេងៗគ្នាត្រូវបានបន្ថែម។ ការហូរចេញនៃអាល់ប៊ុយមនីនក្នុងទឹកនោមអាចលើសពីបទដ្ឋានជាមួយនឹងកម្រិតជាតិគ្លុយកូសក្នុងឈាមខ្ពស់ការរលួយនៃជំងឺទឹកនោមផ្អែមនិងសកម្មភាពរាងកាយ។
នៅដំណាក់កាលទីបីមានការកើនឡើងថេរនៃការចេញផ្សាយអាល់ប៊ុមប្រចាំថ្ងៃ (រហូតដល់ 300 មីលីក្រាម) ។
នៅដំណាក់កាលទីបួនរោគសញ្ញាគ្លីនិកនៃជំងឺនេះលេចឡើងដំបូង។ អត្រានៃការច្រោះទឹកនោមនៅក្នុងក្រពេញទឹកកាមចាប់ផ្តើមថយចុះប្រូតេអ៊ីនត្រូវបានកំណត់ពោលគឺការបញ្ចេញប្រូតេអ៊ីនច្រើនជាង ៥០០ មីលីក្រាមនៅពេលថ្ងៃ។
ដំណាក់កាលទី ៥ ជាចុងក្រោយអត្រានៃការច្រោះជាតិស្ករមានការថយចុះយ៉ាងខ្លាំង (តិចជាង ១០ ម។ លក្នុង ១ នាទី) ការសាយភាយឬជម្ងឺក្រិនច្រមុះមានលក្ខណៈរីករាលដាល។
ការខ្សោយតំរងនោមជារឿយៗក្លាយជាមូលហេតុផ្ទាល់នៃការស្លាប់ចំពោះអ្នកជំងឺទឹកនោមផ្អែម
ការធ្វើរោគវិនិច្ឆ័យនៃដំណាក់កាលព្យាបាលជម្ងឺទឹកនោមផ្អែម
ដំណាក់កាលព្យាបាលជម្ងឺមហារីកទឹកនោមផ្អែមចាប់ផ្តើមពីដំណាក់កាលទី ៤ យោងទៅតាមលោក Mogensen ។ វាវិវត្តតាមក្បួនក្នុង 10-15 ឆ្នាំពីការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមហើយត្រូវបានបង្ហាញ:
- ប្រូតេអ៊ីន (ក្នុង ១/៣ ករណីដែលមានការវិវត្តនៃជំងឺសរសៃប្រសាទ)
- លើសឈាមសរសៃឈាម
- ការអភិវឌ្ឍន៍នៃខួរឆ្អឹងខ្នង
- ការថយចុះ GFR នៅក្នុងវគ្គសិក្សាធម្មជាតិនៃជំងឺនេះជាមធ្យមក្នុងអត្រា ១ មីលីលី / ខែ។
រោគសញ្ញានៃជំងឺទឹកនោមប្រៃដែលធ្វើឱ្យស្មុគស្មាញដល់ដំណើរការនៃជំងឺទឹកនោមផ្អែមក្នុងទឹកនោមពី ១០-១៥% នៃករណីត្រូវបានគេចាត់ទុកថាជារោគសញ្ញាវិជ្ជមាននៃរោគសញ្ញាជំងឺទឹកនោមផ្អែម។ជាធម្មតាវាវិវត្តបន្តិចម្តង ៗ ចំពោះអ្នកជំងឺខ្លះការកើតឡើងនៃភាពធន់ទ្រាំទៅនឹងជំងឺទឹកនោមផ្អែមចំពោះថ្នាំបញ្ចុះទឹកនោមត្រូវបានកត់សម្គាល់មុន។ រោគសញ្ញានៃជំងឺទឹកនោមប្រៃប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានសម្គាល់ដោយការថយចុះនៃការបញ្ចេញ GFR ភាពមិនឈប់ឈរនៃរោគសញ្ញា edema និងប្រូតេអ៊ីនខ្ពស់ទោះបីជាមានការវិវត្តនៃជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃក៏ដោយ។
ដំណាក់កាលទី ៥ នៃជំងឺទឹកនោមផ្អែមទាក់ទងនឹងដំណាក់កាលនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ។
, , , , , ,
លក្ខណៈពិសេសនៃការបង្ហាញរោគសញ្ញា
ដំណាក់កាលបីដំបូងនៃការវិវត្តនៃជំងឺសរសៃប្រសាទត្រូវបានកំណត់ដោយការផ្លាស់ប្តូររចនាសម្ព័ន្ធតំរងនោមហើយមិនមានរោគសញ្ញាជាក់ស្តែងនោះទេពោលគឺដំណាក់កាលដំណាក់កាលដំបូង។ នៅពីរដំណាក់កាលដំបូងគ្មានពាក្យបណ្តឹងត្រូវបានគេសង្កេតឃើញទេ។ នៅដំណាក់កាលទីបីក្នុងអំឡុងពេលពិនិត្យអ្នកជំងឺការកើនឡើងសម្ពាធឈាមត្រូវបានរកឃើញម្តងម្កាល។
ដំណាក់កាលទីបួនគឺជារោគសញ្ញារោគសញ្ញាលម្អិត។
ភាគច្រើនត្រូវបានកំណត់អត្តសញ្ញាណ៖
ជាមួយនឹងជំងឺលើសឈាមប្រភេទនេះអ្នកជំងឺកម្រនឹងជួបប្រទះការកើនឡើងសម្ពាធ។ តាមក្បួនមួយប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃលេខខ្ពស់ (រហូតដល់ 180-200 / 110-120 មមហឺត) ឈឺក្បាលវិលមុខភាពទន់ខ្សោយជាទូទៅមិនលេចឡើងទេ។
មធ្យោបាយដែលអាចទុកចិត្តបានតែមួយគត់ដើម្បីកំណត់ពីវត្តមាននៃជំងឺលើសឈាមកម្រិតនៃការប្រែប្រួលសម្ពាធក្នុងពេលថ្ងៃគឺវាស់ឬត្រួតពិនិត្យវាឱ្យបានទៀងទាត់។
នៅដំណាក់កាលចុងក្រោយដំណាក់កាលចុងក្រោយការផ្លាស់ប្តូរវិវឌ្ឍន៍មិនត្រឹមតែនៅក្នុងរូបភាពគ្លីនិកនៃការខូចខាតតម្រងនោមប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងអំឡុងពេលមានជំងឺទឹកនោមផ្អែមផងដែរ។ ការខ្សោយតំរងនោមត្រូវបានបង្ហាញដោយភាពទន់ខ្សោយធ្ងន់ធ្ងរការឃ្លានអាហារខ្សោយការស្រវឹងការរមាស់ស្បែកអាចធ្វើទៅបាន។ មិនត្រឹមតែតម្រងនោមប៉ុណ្ណោះទេដែលរងផលប៉ះពាល់ប៉ុន្តែសរីរាង្គផ្លូវដង្ហើមនិងរំលាយអាហារ។
ការកើនឡើងជាលំដាប់នៃសម្ពាធឈាមលក្ខណៈថេរ។ តម្រូវការអាំងស៊ុយលីនថយចុះកម្រិតជាតិស្ករក្នុងឈាមនិងទឹកនោមធ្លាក់ចុះ។ រោគសញ្ញាទាំងនេះមិនបង្ហាញពីភាពប្រសើរឡើងនៃស្ថានភាពរបស់អ្នកជំងឺនោះទេប៉ុន្តែនិយាយពីការរំលោភលើជាលិកាតម្រងនោមដែលមិនអាចត្រឡប់វិញបានដែលជាការព្យាករណ៍អវិជ្ជមានយ៉ាងខ្លាំង។
ប្រសិនបើអ្នកជំងឺទឹកនោមផ្អែមចាប់ផ្តើមបង្កើនសម្ពាធសរសៃឈាមវាចាំបាច់ត្រូវពិនិត្យមើលមុខងារតំរងនោម
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម
ការបង្កើតដូចខាងក្រោមៈសំរាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែមត្រូវបានអនុម័ត៖
- ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមដំណាក់កាល microalbuminuria
- ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមដំណាក់កាលប្រូតេអ៊ីនដែលមានមុខងារតំរងនោមដែលត្រូវបានរក្សាទុកដោយអាសូត
- ជំងឺទឹកនោមប្រៃទឹកនោមផ្អែមដំណាក់កាលនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ។
ការពិនិត្យជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែម
សម្រាប់ការធ្វើរោគវិនិច្ឆ័យដំបូងនៃជំងឺសរសៃប្រសាទទឹកនោមផ្អែមនិងការការពារផលវិបាកនៃសរសៃឈាមនៅដំណាក់កាលចុងក្រោយនៃជំងឺទឹកនោមផ្អែមកម្មវិធីពិនិត្យរកជំងឺទឹកនោមផ្អែមចំពោះអ្នកជំងឺទឹកនោមផ្អែមត្រូវបានបង្កើតនិងស្នើឡើងជាផ្នែកមួយនៃសេចក្តីប្រកាសផ្លូវវ៉ាំងសង់។ យោងទៅតាមកម្មវិធីនេះការរកឃើញជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមចាប់ផ្តើមដោយការវិភាគទូទៅនៃទឹកនោម។ ប្រសិនបើការរកឃើញប្រូតេអ៊ីនត្រូវបានបញ្ជាក់បញ្ជាក់ដោយការសិក្សាម្តងហើយម្តងទៀតបន្ទាប់មកការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមដំណាក់កាលនៃប្រូតេអ៊ីនត្រូវបានគេធ្វើរោគវិនិច្ឆ័យហើយការព្យាបាលសមស្របត្រូវបានចេញវេជ្ជបញ្ជា។
ក្នុងករណីដែលមិនមានជាតិប្រូតេអ៊ីន, ការធ្វើតេស្តទឹកនោមត្រូវបានអនុវត្តសម្រាប់វត្តមាននៃមីក្រូសារជាតិ។ ប្រសិនបើការបញ្ចេញទឹកនោមក្នុងទឹកនោមគឺ ២០ isg / នាទីឬអាល់ប៊ុមប៊ីន / សមាមាត្រឌីហ្សីនតិចជាង ២,៥ មីលីក្រាម / មីល្លីមចំពោះបុរសនិងតិចជាង ៣.៥ មីលីក្រាម / មីល្លីមចំពោះស្ត្រីដូច្នេះលទ្ធផលត្រូវបានគេចាត់ទុកជាអវិជ្ជមានហើយទឹកនោមទី ២ សម្រាប់មីក្រូសារជាតិត្រូវបានចេញវេជ្ជបញ្ជាក្នុងមួយឆ្នាំ។ ប្រសិនបើការហូរចេញអាល់ប៊ុមជាមួយទឹកនោមលើសពីតម្លៃដែលបានបញ្ជាក់បន្ទាប់មកដើម្បីជៀសវាងកំហុសដែលអាចកើតមានការសិក្សាគួរតែត្រូវបានធ្វើម្តងទៀតបីដងក្នុងរយៈពេល 6-12 សប្តាហ៍។ នៅពេលទទួលបានលទ្ធផលវិជ្ជមានពីរពួកគេត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមដំណាក់កាលនៃ microalbuminuria ហើយការព្យាបាលត្រូវបានចេញវេជ្ជបញ្ជា។
ការវិវត្តនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមតែងតែត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការខ្សោះជីវជាតិនៅក្នុងដំណើរការនៃផលវិបាកនៃសរសៃឈាមដទៃទៀតនៃជំងឺទឹកនោមផ្អែមនិងដើរតួជាកត្តាហានិភ័យនៃការវិវត្តនៃជំងឺអ៊ីស។ ដូច្នេះបន្ថែមលើការសិក្សាជាប្រចាំនៃអាល់ប៊ុមណឺរីអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងទី ២ ត្រូវការការត្រួតពិនិត្យជាប្រចាំដោយគ្រូពេទ្យឯកទេសខាងជំងឺបេះដូងគ្រូពេទ្យឯកទេសជំងឺបេះដូង។
ការសិក្សាចាំបាច់ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដោយផ្អែកលើដំណាក់កាលនៃជំងឺទឹកនោមផ្អែម
មូលហេតុនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម
prov កត្តាបង្កហេតុចំបងក្នុងការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមគឺការកើនឡើងនូវជាតិគ្លុយកូសក្នុងឈាមដែលនាំអោយមានការជំនួសសរសៃឈាមដែលមានជាលិកាភ្ជាប់ក្រាស់និងមុខងារខ្សោយតំរងនោមជាបន្តបន្ទាប់។
នៅដំណាក់កាលចុងក្រោយនៃជំងឺនេះការខ្សោយតំរងនោមមានការរីកចម្រើន។ វាមានសារៈសំខាន់ខ្លាំងណាស់ក្នុងការរកឱ្យបានទាន់ពេលវេលាជាមួយអ្នកជំងឺដើម្បីការពារផលវិបាក។
ins ភាពអសកម្មនៃជំងឺសរសៃប្រសាទមាននៅក្នុងការពិតដែលថាវាមិនមានការរីកចម្រើនភ្លាមៗទេប៉ុន្តែក្នុងរយៈពេលរាប់សិបឆ្នាំអនុវត្តដោយមិនបង្ហាញខ្លួននៅក្នុងអ្វីទាំងអស់។ ហើយដំណើរការកំពុងបន្ត!
យើងទៅជួបគ្រូពេទ្យតែនៅពេលមានផ្គររន្ទះនិងការព្យាបាលតម្រូវឱ្យមានការខិតខំប្រឹងប្រែងយ៉ាងខ្លាំងមិនត្រឹមតែរបស់អ្នកជំងឺប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងពីវេជ្ជបណ្ឌិតផងដែរ។ នោះហើយជាមូលហេតុដែលអ្នកត្រូវដឹងពីវគ្គសិក្សានៃជម្ងឺ។
រោគសញ្ញាជម្ងឺទឹកនោមផ្អែម
●មាន ៥ ដំណាក់កាលនៃការវិវត្តនៃជម្ងឺ៖
— ដំណាក់កាលទី ១ កើតឡើងនៅដំណាក់កាលដំបូងនៃជំងឺទឹកនោមផ្អែមហើយត្រូវបានបង្ហាញដោយការតំរងនោមនៃតម្រងនោមកោសិកានៃសរសៃឈាមកើនឡើងក្នុងទំហំការច្រោះនិងការហូរចេញនៃទឹកនោម។
ក្នុងករណីនេះប្រូតេអ៊ីននៅក្នុងទឹកនោមមិនត្រូវបានកំណត់ទេហើយមិនមានការបង្ហាញខាងក្រៅទេ (ពាក្យបណ្តឹងរបស់អ្នកជំងឺ)
— ដំណាក់កាលទី ២ កើតឡើងប្រហែលពីរឆ្នាំបន្ទាប់ពីធ្វើរោគវិនិច្ឆ័យ។ នាវានៃតំរងនោមបន្តក្រាស់ប៉ុន្តែដូចនៅដំណាក់កាលដំបូងដែរជំងឺនៅតែមិនបង្ហាញខ្លួន
— ដំណាក់កាលទី ៣ ជាធម្មតាមានការរីកចម្រើនរយៈពេល ៥ ឆ្នាំបន្ទាប់ពីធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែម។ តាមក្បួនមួយនៅដំណាក់កាលនេះក្នុងដំណើរការធ្វើរោគវិនិច្ឆ័យរោគផ្សេងៗឬក្នុងកំឡុងពេលពិនិត្យទម្លាប់បរិមាណប្រូតេអ៊ីនតិចតួចត្រូវបានគេរកឃើញនៅក្នុងទឹកនោម - ពី 30 ទៅ 300 មីលីក្រាម / ថ្ងៃ។
ហើយនេះគឺជាសញ្ញាដ៏គួរឱ្យព្រួយបារម្ភចំពោះសកម្មភាពពីព្រោះជម្ងឺសរសៃប្រសាទផ្នែកខាងក្រៅម្តងទៀតមិនធ្វើឱ្យខ្លួនឯងមានអារម្មណ៍ទេ។ ទាក់ទងនឹងអ្វីដែលបានរៀបរាប់ខាងលើដំណាក់កាលទាំងបីត្រូវបានគេហៅថា preclinical ។ វាគឺនៅពេលនេះដែលអ្នកជំងឺត្រូវការការព្យាបាលជាបន្ទាន់។
— ដំណាក់កាលទី ៤ កំណត់ ១០-១៥ ឆ្នាំបន្ទាប់ពីការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែម។ នៅដំណាក់កាលនេះមានរោគសញ្ញាគ្លីនិកភ្លឺ: បរិមាណប្រូតេអ៊ីនច្រើនត្រូវបានគេរកឃើញនៅក្នុងទឹកនោមការហើមលេចឡើងដែលមិនអាចយកចេញបានដោយមានជំនួយពីថ្នាំបញ្ចុះទឹកនោម។
អ្នកជំងឺបាត់បង់ទំងន់គួរឱ្យកត់សម្គាល់គាត់មានងងុយគេងភាពទន់ខ្សោយជាទូទៅអារម្មណ៍នៃការចង្អោរស្រេកទឹកចំណង់អាហារថយចុះនិងសម្ពាធឈាមកើនឡើងជាទៀងទាត់។
- តំណាក់កាលទី ៥ រឺឧត្តុង្គឧត្តម។ តាមពិតនេះគឺជាការបញ្ចប់នៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមឬដំណាក់កាលនៃការខ្សោយតំរងនោមធ្ងន់ធ្ងរ៖ កប៉ាល់ទាំងនោះត្រូវបានធ្វើឱ្យក្រលៀនទាំងស្រុងនៅក្នុងក្រលៀនពួកគេមិនអាចបំពេញមុខងាររំអិលបានទេអត្រាបន្សុទ្ធនៅក្នុងគ្លូមីរ៉ូលីគឺតិចជាង ១០ ម។ ល / នាទី។
រោគសញ្ញានៃដំណាក់កាលទី ៤ មុននេះនៅតែបន្តកើតមានប៉ុន្តែពួកគេប្រកាន់យកចរិតដែលគំរាមកំហែងដល់អាយុជីវិត។ វិធានការតែមួយគត់ដើម្បីជួយសង្គ្រោះអ្នកជម្ងឺគឺការព្យាបាលដោយប្តូរតំរងនោម (ការវះកាត់ប្តូរតំរងនោម, ការវះកាត់តម្រងនោម) ក៏ដូចជាការប្តូរតំរងនោម (ការប្តូរតំរងនោម) ឬស្មុគស្មាញទ្វេរដងគឺតំរងនោម + លំពែង។
ជំងឺសរសៃប្រសាទទឹកនោមផ្អែម - រូបមន្តឱសថបុរាណ
●ដើម្បីកែលម្អមុខងារតំរងនោមយកការប្រមូលដែលរួមបញ្ចូលផ្កាជាផ្នែកស្មើគ្នាដោយទំងន់និងវាល horsetail ។ កិនវាឱ្យសព្វហើយលាយអោយសព្វ:
- មួយស្លាបព្រានៃល្បាយចាក់ទឹក ២០០ មីលីលីត្រទុកឱ្យពុះរយៈពេលមួយម៉ោងហើយផឹក⅓ពែងបីទៅបួនដងក្នុងមួយថ្ងៃរយៈពេលបីសប្តាហ៍បន្ទាប់ពីសម្រាកមួយរយៈម្តងទៀតវគ្គព្យាបាលម្តងទៀត។
can អ្នកអាចប្រើជម្រើសមួយផ្សេងទៀតសម្រាប់ការប្រមូលថ្នាំ៖ ចាក់ទឹក ៣០០ មីលីលីត្រ ២ ស្លាបព្រាបាយយកទៅស្ងោរយកចេញពីចង្ក្រានចាក់ចូលទៅក្នុងទែម៉ូហើយទុកចោលកន្លះម៉ោង។
ផឹកក្នុងទំរង់ក្តៅ 3-4 ដងក្នុងមួយថ្ងៃ 50 មីលីលីត្រមុនពេលញ៉ាំអាហាររយៈពេលពីរសប្តាហ៍។
collection ការប្រមូលផ្តុំនេះធ្វើអោយប្រសើរឡើងនូវការងាររបស់តម្រងនោមមិនត្រឹមតែថ្លើមប៉ុណ្ណោះទេប៉ុន្តែវាក៏ជួយកាត់បន្ថយជាតិគ្លុយកូសក្នុងឈាមផងដែរ។
- ចាក់ស្លឹកសណ្តែកស្ងួតចំនួន ៥០ ក្រាមជាមួយទឹកដាំពុះ ១ លីត្រទុកឱ្យវាញ៉ាំរយៈពេល ៣ ម៉ោងហើយផឹកកន្លះកែវ ៦ ឬ ៧ ដងក្នុងមួយថ្ងៃរយៈពេល ២-៤ សប្តាហ៍។
មានជំរើសមួយទៀត៖
- ចាក់ស្មៅមួយស្លាបព្រាបាយ ២០០ មីលីលីត្រនៃទឹកដាំពុះ, ទទូចរយៈពេលមួយម៉ោងត្រងនិងយកពែងедыយ៉ាងហោចណាស់ពីរសប្តាហ៍មុនពេលញ៉ាំអាហារបីដងក្នុងមួយថ្ងៃ។
ចូរយើងខិតខំដើម្បីទទួលបានការរស់នៅប្រកបដោយសេចក្តីរីករាយ។ សូមមានសុខភាពល្អព្រះប្រទានពរដល់អ្នក!
អត្ថបទបានប្រើសំភារៈរបស់វេជ្ជបណ្ឌិត - endocrinologist នៃប្រភេទខ្ពស់បំផុត O. V. Mashkova ។
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមគឺជាឈ្មោះទូទៅសម្រាប់ផលវិបាកតម្រងនោមភាគច្រើននៃជំងឺទឹកនោមផ្អែម។ ពាក្យនេះពិពណ៌នាអំពីដំបៅទឹកនោមផ្អែមនៃធាតុច្រោះនៃតម្រងនោម (ក្រពេញនិងបំពង់) ក៏ដូចជានាវាដែលចិញ្ចឹមពួកគេ។
ជំងឺសរសៃប្រសាទទឹកនោមផ្អែមមានគ្រោះថ្នាក់ព្រោះវាអាចនាំទៅរកដំណាក់កាលចុងក្រោយនៃស្ថានីយខ្សោយតំរងនោម។ ក្នុងករណីនេះអ្នកជំងឺនឹងត្រូវការការលាងឈាមឬ។
ជំងឺសរសៃប្រសាទទឹកនោមផ្អែមគឺជាមូលហេតុមួយនៃបុព្វហេតុទូទៅនៃអត្រាមរណភាពនិងពិការភាពដំបូងរបស់អ្នកជំងឺ។ ជំងឺទឹកនោមផ្អែមគឺនៅឆ្ងាយពីមូលហេតុតែមួយគត់នៃបញ្ហាតម្រងនោម។ ប៉ុន្តែក្នុងចំនោមអ្នកដែលកំពុងទទួលការលាងឈាមហើយឈរតម្រង់ជួរសម្រាប់ក្រលៀនអ្នកបរិច្ចាគសម្រាប់ការប្តូរសរីរាង្គដែលជាជំងឺទឹកនោមផ្អែមបំផុត។ ហេតុផលមួយសម្រាប់បញ្ហានេះគឺការកើនឡើងគួរឱ្យកត់សម្គាល់នៃអត្រាកើតជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
មូលហេតុនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែម៖
- ជាតិស្ករក្នុងឈាមខ្ពស់ចំពោះអ្នកជំងឺ,
- កូលេស្តេរ៉ុលអាក្រក់និងទ្រីគ្លីសេរីដនៅក្នុងឈាម
- ជំងឺលើសឈាម (សូមអានគេហទំព័រ“ ប្អូនស្រី” របស់យើងសម្រាប់ជំងឺលើសឈាម),
- ភាពស្លេកស្លាំងសូម្បីតែកម្រិតស្រាល (អេម៉ូក្លូប៊ីនក្នុងឈាមរបស់អ្នកជំងឺទឹកនោមផ្អែមគួរតែត្រូវបានផ្ទេរទៅរកការលាងឈាមមុនជាងអ្នកជំងឺដែលមានរោគវិទ្យាផ្សេងៗទៀត) ជម្រើសនៃវិធីសាស្ត្រលាងឈាមគឺអាស្រ័យលើចំណង់ចំណូលចិត្តរបស់វេជ្ជបណ្ឌិតប៉ុន្តែសម្រាប់អ្នកជំងឺមិនមានភាពខុសគ្នាច្រើនទេ។
ពេលណាត្រូវចាប់ផ្តើមព្យាបាលដោយប្តូរតំរងនោម (ប្តូរឈាមឬប្តូរតំរងនោម) ចំពោះអ្នកជំងឺទឹកនោមផ្អែម៖
- អត្រានៃការច្រោះក្រួសក្នុងតម្រងនោមគឺ ៦.៥ មីល្លីល / លី) ដែលមិនអាចកាត់បន្ថយបានដោយវិធីអភិរក្សនៃការព្យាបាល។
- ការរក្សាសារធាតុរាវធ្ងន់ធ្ងរក្នុងរាងកាយជាមួយនឹងហានិភ័យនៃការវិវត្តទៅជាជំងឺស្ទះសួត។
- រោគសញ្ញាជាក់ស្តែងនៃកង្វះអាហារូបត្ថម្ភថាមពល - ប្រូតេអ៊ីន។
សូចនាករគោលដៅសម្រាប់ការធ្វើតេស្តឈាមចំពោះអ្នកជំងឺទឹកនោមផ្អែមដែលត្រូវបានព្យាបាលដោយការលាងឈាម៖
- អេម៉ូក្លូប៊ីនគ្លីសេរីនតិចជាង ៨%
- អេម៉ូក្លូប៊ីនឈាម - ១១០-១២០ ក្រាម / លីត្រ,
- អ័រម៉ូន Parathyroid - 150-300 pg / ml,
- ផូស្វ័រ - ១,១៣–១,៧៨ ម។ ល / លី,
- កាល់ស្យូមសរុប - ២,១០–២,៣៧ មិល្លីលីត្រ / លីត្រ,
- ផលិតផល Ca × P = តិចជាង ៤.៤៤ ម។ ល។ ម .២ / លី ២ ។
ការធ្វើត្រាប់តាម Hemodialysis ឬការលាងឈាម peritoneal គួរតែត្រូវបានគេចាត់ទុកថាជាដំណាក់កាលបណ្តោះអាសន្នក្នុងការរៀបចំ។ បន្ទាប់ពីការប្តូរតំរងនោមសម្រាប់រយៈពេលនៃការប្តូរមុខងារអ្នកជំងឺត្រូវបានព្យាបាលទាំងស្រុងពីការខ្សោយតំរងនោម។ ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមកំពុងមានស្ថេរភាពការរស់រានមានជីវិតរបស់អ្នកជំងឺកំពុងកើនឡើង។
នៅពេលគ្រោងធ្វើការវះកាត់ប្តូរក្រលៀនសម្រាប់ជំងឺទឹកនោមផ្អែមគ្រូពេទ្យកំពុងព្យាយាមវាយតម្លៃថាតើអ្នកជំងឺនឹងមានគ្រោះថ្នាក់សរសៃឈាមបេះដូង (គាំងបេះដូងឬដាច់សរសៃឈាមខួរក្បាល) អំឡុងពេលឬក្រោយពេលវះកាត់។ ចំពោះបញ្ហានេះអ្នកជំងឺឆ្លងកាត់ការប្រឡងផ្សេងៗរួមទាំងអេកូអេសដែលផ្ទុកបន្ទុក។
ជាញឹកញាប់លទ្ធផលនៃការប្រឡងទាំងនេះបង្ហាញថានាវាដែលចិញ្ចឹមបេះដូងនិង / ឬខួរក្បាលក៏រងផលប៉ះពាល់ផងដែរដោយសារជំងឺក្រិនសរសៃឈាម។ សូមមើលអត្ថបទ“” សម្រាប់ព័ត៌មានលម្អិត។ ក្នុងករណីនេះមុនពេលប្តូរតំរងនោមវាត្រូវបានគេណែនាំឱ្យធ្វើការវះកាត់ស្តារភាពឯកជនឡើងវិញនៃនាវាទាំងនេះ។
ក្នុងចំណោមផលវិបាកទាំងអស់ដែលជំងឺទឹកនោមផ្អែមគំរាមកំហែងដល់មនុស្សម្នាក់ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមឈានមុខគេ។ ការផ្លាស់ប្តូរតម្រងនោមដំបូងលេចឡើងក្នុងឆ្នាំដំបូងបន្ទាប់ពីជំងឺទឹកនោមផ្អែមហើយដំណាក់កាលចុងក្រោយគឺការខ្សោយតំរងនោមរ៉ាំរ៉ៃ (CRF) ។ ប៉ុន្តែការប្រតិបត្តិប្រុងប្រយ័ត្ននៃវិធានការបង្ការការធ្វើរោគវិនិច្ឆ័យទាន់ពេលវេលានិងការព្យាបាលឱ្យបានគ្រប់គ្រាន់ជួយពន្យាពេលការវិវត្តនៃជំងឺនេះឱ្យបានច្រើនតាមដែលអាចធ្វើទៅបាន។
មូលហេតុនៃជំងឺ
មុខងារខ្សោយតំរងនោមគឺជាផលវិបាកមួយក្នុងចំណោមផលវិបាកដំបូងបំផុតនៃជំងឺទឹកនោមផ្អែម។យ៉ាងណាមិញវាគឺជាតម្រងនោមដែលមានការងារសំខាន់ក្នុងការសំអាតឈាមពីភាពមិនបរិសុទ្ធនិងជាតិពុលលើស។
នៅពេលកម្រិតគ្លុយកូសក្នុងឈាមលោតយ៉ាងខ្លាំងនៅក្នុងទឹកនោមផ្អែមវាដើរតួលើសរីរាង្គខាងក្នុងដែលជាជាតិពុលគ្រោះថ្នាក់។ តម្រងនោមកំពុងពិបាកក្នុងការដោះស្រាយការងារត្រងរបស់ពួកគេ។ ជាលទ្ធផលលំហូរឈាមចុះខ្សោយអ៊ីយ៉ុងសូដ្យូមកកកុញនៅក្នុងវាដែលបង្កឱ្យមានគម្លាតតូចចង្អៀតនៃនាវាតំរងនោម។ សម្ពាធនៅក្នុងពួកវាកើនឡើង (លើសឈាម) តម្រងនោមចាប់ផ្តើមខូចដែលបណ្តាលឱ្យមានការកើនឡើងសម្ពាធកាន់តែខ្លាំង។
ប៉ុន្តែទោះបីជាមានរង្វង់កាចសាហាវបែបនេះក៏ដោយក៏ការខូចខាតតម្រងនោមមិនវិវត្តទៅរកអ្នកជំងឺទឹកនោមផ្អែមទាំងអស់ដែរ។
ដូច្នេះគ្រូពេទ្យបែងចែកទ្រឹស្តីមូលដ្ឋានចំនួន ៣ ដែលដាក់ឈ្មោះមូលហេតុនៃការវិវត្តនៃជម្ងឺក្រលៀន។
- ហ្សែន។ មូលហេតុមួយក្នុងចំណោមហេតុផលដំបូងដែលមនុស្សម្នាក់វិវត្តទៅជាជំងឺទឹកនោមផ្អែមសព្វថ្ងៃនេះត្រូវបានគេហៅថាកត្តាតំណពូជ។ យន្តការដូចគ្នាត្រូវបានគេសន្មតថាជាជំងឺសរសៃប្រសាទ។ ភ្លាមៗនៅពេលមនុស្សម្នាក់វិវត្តទៅជាជំងឺទឹកនោមផ្អែមយន្តការហ្សែនអាថ៌កំបាំងបានពន្លឿនការវិវត្តនៃការខូចខាតសរសៃឈាមនៅក្នុងតម្រងនោម។
- Hemodynamic ។ នៅក្នុងជំងឺទឹកនោមផ្អែមតែងតែមានការរំលោភលើប្រព័ន្ធឈាមរត់តំរងនោម (ជំងឺលើសឈាមដូចគ្នា) ។ ជាលទ្ធផលបរិមាណប្រូតេអ៊ីនក្នុងឈាមច្រើនត្រូវបានគេរកឃើញនៅក្នុងទឹកនោមនាវាដែលស្ថិតនៅក្រោមសម្ពាធបែបនេះត្រូវបានបំផ្លាញហើយកន្លែងដែលខូចខាតត្រូវបានទាញដោយជាលិកាស្លាកស្នាម (ជំងឺក្រិនសរសៃឈាម) ។
- ការផ្លាស់ប្តូរ។ ទ្រឹស្តីនេះកំណត់តួនាទីបំផ្លាញដ៏សំខាន់នៃការកើនឡើងជាតិគ្លុយកូសនៅក្នុងឈាម។ នាវាទាំងអស់នៅក្នុងខ្លួន (រួមទាំងក្រលៀន) រងផលប៉ះពាល់ដោយជាតិពុល“ ផ្អែម” ។ លំហូរឈាមសរសៃឈាមត្រូវបានរំខានដំណើរការមេតាប៉ូលីសធម្មតាផ្លាស់ប្តូរខ្លាញ់ត្រូវបានតំកល់នៅក្នុងនាវាដែលនាំឱ្យមានជំងឺសរសៃប្រសាទ។
ការការពារ
 ចំពោះអ្នកជំងឺទឹកនោមផ្អែមការបង្ការជំងឺសរសៃប្រសាទគួរតែមានចំណុចសំខាន់ៗមួយចំនួន៖
ចំពោះអ្នកជំងឺទឹកនោមផ្អែមការបង្ការជំងឺសរសៃប្រសាទគួរតែមានចំណុចសំខាន់ៗមួយចំនួន៖
- ជួយដល់កំរិតជាតិស្ករដែលមានសុវត្ថិភាព (គ្រប់គ្រងសកម្មភាពរាងកាយចៀសវាងស្ត្រេសនិងវាស់កំរិតគ្លុយកូសឥតឈប់)
- អាហារបំប៉នត្រឹមត្រូវ (របបអាហារដែលមានភាគរយប្រូតេអ៊ីននិងកាបូអ៊ីដ្រាតទាបការបដិសេធបារីនិងអាល់កុល)
- តាមដានសមាមាត្រនៃជាតិខ្លាញ់ក្នុងឈាម
- ត្រួតពិនិត្យកម្រិតសម្ពាធឈាម (ប្រសិនបើវាលោតលើសពី ១៤០/៩០ ម។ ម។ ហ។ តម្រូវការបន្ទាន់ដើម្បីចាត់វិធានការ) ។
រាល់វិធានការណ៍បង្ការត្រូវតែឯកភាពជាមួយគ្រូពេទ្យដែលចូលរួម។ របបអាហារព្យាបាលគួរតែត្រូវបានអនុវត្តក្រោមការត្រួតពិនិត្យយ៉ាងតឹងរឹងរបស់គ្រូពេទ្យឯកទេសខាងប្រព័ន្ធ endocrinologist និងផ្នែកសរសៃប្រសាទ។
ជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែមនិងទឹកនោមផ្អែម
ការព្យាបាលជម្ងឺទឹកនោមផ្អែមមិនអាចត្រូវបានបំបែកចេញពីការព្យាបាលដោយមូលហេតុជំងឺទឹកនោមផ្អែមបានទេ។ ដំណើរការទាំងពីរនេះគួរតែស្របគ្នាហើយត្រូវបានកែសម្រួលស្របតាមលទ្ធផលនៃការវិភាគរបស់អ្នកជំងឺទឹកនោមផ្អែមនិងដំណាក់កាលនៃជំងឺ។
ភារកិច្ចចម្បងទាំងជំងឺទឹកនោមផ្អែមនិងការខូចតំរងនោមគឺដូចគ្នា - ការត្រួតពិនិត្យមើលពេញម៉ោងនៃគ្លុយកូសនិងសម្ពាធឈាម។ ភ្នាក់ងារមិនមែនឱសថសំខាន់គឺដូចគ្នានៅគ្រប់ដំណាក់កាលនៃជំងឺទឹកនោមផ្អែម។ នេះគឺជាការគ្រប់គ្រងលើកម្រិតនៃទម្ងន់អាហារូបត្ថម្ភព្យាបាលការកាត់បន្ថយភាពតានតឹងការបដិសេធទម្លាប់អាក្រក់សកម្មភាពរាងកាយទៀងទាត់។
ស្ថានភាពជាមួយនឹងការប្រើថ្នាំមានភាពស្មុគស្មាញបន្តិច។ នៅដំណាក់កាលដំបូងនៃជំងឺទឹកនោមផ្អែមនិងជំងឺសរសៃប្រសាទក្រុមថ្នាំចម្បងគឺសម្រាប់ការកែសម្ពាធ។ នៅទីនេះអ្នកត្រូវជ្រើសរើសថ្នាំដែលមានសុវត្ថិភាពសម្រាប់ក្រលៀនឈឺត្រូវបានដោះស្រាយសម្រាប់ផលវិបាកផ្សេងទៀតនៃជំងឺទឹកនោមផ្អែមដែលមានទាំងមុខងារសរសៃឈាមបេះដូងនិងសរសៃប្រសាទ។ ទាំងនេះគឺជាអ្នករារាំង ACE ភាគច្រើន។
ក្នុងករណីមានជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីន, ថ្នាំទប់ស្កាត់អេស៊ីអ៊ីតត្រូវបានអនុញ្ញាតឱ្យជំនួសដោយថ្នាំប្រឆាំងនឹង angiotensin II ប្រសិនបើមានផលប៉ះពាល់ពីក្រុមថ្នាំដំបូង។
នៅពេលដែលការធ្វើតេស្តបង្ហាញថាមានប្រូតេអ៊ីនរួចទៅហើយការកាត់បន្ថយមុខងារតំរងនោមនិងជំងឺលើសឈាមគួរតែត្រូវបានពិចារណាក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែម។ ការរឹតត្បិតជាពិសេសត្រូវបានអនុវត្តចំពោះអ្នកជំងឺទឹកនោមផ្អែមដែលមានរោគសាស្ត្រប្រភេទទី ២៖ សម្រាប់ពួកគេបញ្ជីនៃភ្នាក់ងារជាតិស្ករក្នុងឈាមដែលត្រូវបានអនុញ្ញាតដែលត្រូវការដើម្បីបន្ថយជាលំដាប់។ ថ្នាំដែលមានសុវត្ថិភាពបំផុតគឺ Glycvidon, Gliclazide, Repaglinide ។ប្រសិនបើ GFR ក្នុងកំឡុងពេលជំងឺសរសៃប្រសាទធ្លាក់ចុះដល់ 30 មីលីលីត្រ / នាទីឬទាបជាងនេះការផ្ទេរអ្នកជំងឺទៅរដ្ឋបាលអាំងស៊ុយលីនគឺចាំបាច់។
អ្នកជំងឺទឹកនោមផ្អែមមានផលវិបាកក្នុងទម្រង់ជា ជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែម កើនឡើងជាលំដាប់។ ច្រើនទៀតភាពស្មុគស្មាញនេះកើតឡើងចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ តិចជាញឹកញាប់មានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ ជំងឺ "ជម្ងឺរលាកទងសួត" គឺជាការរំលោភលើមុខងាររបស់តម្រងនោម។
ដំបៅតំរងនោមដែលវិវត្តទៅជាជំងឺទឹកនោមផ្អែមត្រូវបានគេហៅថា ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម . តម្រងនោមបាត់បង់ការសម្តែងរបស់ពួកគេដោយសារតែជំងឺក្រិននៃជាលិកាតំរងនោម។ ការវិវត្តនៃជំងឺនេះគឺបន្តិចម្តង ៗ ហើយស្ទើរតែមិនមានរោគសញ្ញា។ នៅដំណាក់កាលដំបូងនៃការវិវត្តនៃជំងឺនេះអ្នកជំងឺមិនមានអារម្មណ៍ឈឺចាប់ទេដូច្នេះជាអកុសលពួកគេងាកទៅរកសរសៃប្រសាទនៅដំណាក់កាលចុងក្រោយ។ ២ ភាគ ៣ នៃអ្នកជំងឺទឹកនោមផ្អែមមានការធ្វើរោគវិនិច្ឆ័យនេះ។
សព្វថ្ងៃនេះមិនមានមតិទូទៅអំពីយន្តការនៃការវិវត្តនៃជំងឺនេះទេ ទ្រឹស្តីជាច្រើននៃការអភិវឌ្ឍន៍ឌីអិនអេ :
- ហ្សែន ៖ ផ្អែកលើវត្តមាននៃកត្តាហ្សែនដែលបង្ហាញខ្លួនក្រោមឥទិ្ធពលនៃដំណើរការអេម៉ូក្លូប៊ីននិងមេតាប៉ូលីសដែលជាមូលដ្ឋាននៃការវិវត្តនៃជំងឺទឹកនោមផ្អែម
- Hemodynamic: ការវិវត្តនៃឌីអិនដោយសារការខូចខាតដល់លំហូរឈាមខាងក្នុងតម្រងនោម។ ដំបូងរូបរាងនៃការឡើងសម្ពាធឈាមការបន្សុទ្ធតម្រងនោមថយចុះជាមួយនឹងការកើនឡើងនៃជាលិកាភ្ជាប់។
- ការរំលាយអាហារ ៖ ការរំខានដល់ជីវគីមីដោយសារតែការអូសបន្លាយពេលយូរ។
វាទំនងជាទ្រឹស្តីទាំងបីដែលមានទំនាក់ទំនងគ្នាទៅវិញទៅមកក្នុងការបង្កើតជំងឺទឹកនោមផ្អែម។
ការកើនឡើងសម្ពាធនៅក្នុងនាវានៃតំរងនោមក៏មានសារៈសំខាន់ផងដែរក្នុងការបង្កើតឌីអិនអេដែលជាផលវិបាកនៃជំងឺសរសៃប្រសាទ។ ដោយសារតែដំបៅសរសៃឈាមមុខងារតម្រងនោមត្រូវបានចុះខ្សោយ។
ការព្យាករណ៍និងការការពារជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម
Microalbuminuria ជាមួយនឹងការព្យាបាលសមស្របទាន់ពេលវេលាគឺជាដំណាក់កាលបញ្ច្រាសតែមួយគត់នៃជំងឺទឹកនោមផ្អែម។ នៅដំណាក់កាលនៃជម្ងឺប្រូតេអ៊ីនវាអាចការពារការវិវត្តនៃជំងឺទៅនឹងការខ្សោយតំរងនោមរ៉ាំរ៉ៃខណៈពេលឈានដល់ដំណាក់កាលចុងក្រោយនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនាំឱ្យមានស្ថានភាពមិនត្រូវគ្នានឹងជីវិត។
បច្ចុប្បន្នជំងឺសរសៃប្រសាទទឹកនោមផ្អែមនិង CRF កំពុងវិវឌ្ឍន៍ដោយសារវាជាសូចនាករឈានមុខគេសម្រាប់ការព្យាបាលជំនួស - ការប្តូរតំរងនោមឬប្តូរតំរងនោម។ CRF ដោយសារជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមបណ្តាលឱ្យ ១៥% នៃការស្លាប់ក្នុងចំណោមអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ១ ក្រោមអាយុ ៥០ ឆ្នាំ។
ការការពារជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមមាននៅក្នុងការសង្កេតជាប្រព័ន្ធចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដោយគ្រូពេទ្យឯកទេសខាងជំងឺទឹកនោមផ្អែមការកែតម្រូវការព្យាបាលឱ្យបានទាន់ពេលវេលាការតាមដានដោយខ្លួនឯងនៃកម្រិតគ្លីសេម៉ាការប្រកាន់ខ្ជាប់នូវអនុសាសន៍របស់គ្រូពេទ្យដែលចូលរួម។
វិធីសាស្រ្តនៃភាពស្មុគស្មាញនៃតម្រងនោម
ការធ្វើរោគវិនិច្ឆ័យនៃការខូចខាតតម្រងនោមចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមត្រូវបានអនុវត្តដោយអ្នកជំនាញខាង endocrinologist ដោយប្រើគ្លីនិកមន្ទីរពិសោធន៍វិធីសាស្រ្តឧបករណ៍។ សក្ដានុពលនៃពាក្យបណ្តឹងរបស់អ្នកជំងឺត្រូវបានកំណត់ការបង្ហាញថ្មីនៃជំងឺត្រូវបានបង្ហាញស្ថានភាពរបស់អ្នកជំងឺត្រូវបានវាយតម្លៃ។ ការធ្វើរោគវិនិច្ឆ័យត្រូវបានបញ្ជាក់ដោយការសិក្សាផ្នែករឹង។ បើចាំបាច់អ្នកឯកទេសខាងរោគសរសៃប្រសាទត្រូវបានពិគ្រោះ។
នីតិវិធីវិនិច្ឆ័យមូលដ្ឋាន៖
- ការវិភាគទូទៅនៃឈាមនិងទឹកនោម,
- ការធ្វើតេស្តឈាមនិងទឹកនោមសម្រាប់ស្ករផលិតផលរំលាយអាហារ lipid (ketones) ប្រូតេអ៊ីនទឹកនោមទឹកនោម។
- អ៊ុលត្រាសោនតំរងនោម
- ការច្រិបសាច់ក្រលៀន។
ការធ្វើកោសល្យវិច័យគឺជាវិធីសាស្ត្របន្ថែម។ អនុញ្ញាតឱ្យអ្នកទទួលបានប្រភេទនៃការខូចខាតតំរងនោមកំរិតនៃការរីកសាយនៃជាលិកាភ្ជាប់ការផ្លាស់ប្តូរនៅលើគ្រែសរសៃឈាម។
ការសិក្សាអ៊ុលត្រាសោនគឺផ្តល់ព័ត៌មានគ្រប់ដំណាក់កាលនៃការខូចខាតតំរងនោមនៅក្នុងជំងឺទឹកនោមផ្អែមវាកំណត់កំរិតនៃការខូចខាតនិងអត្រាប្រេវ៉ាឡង់នៃការផ្លាស់ប្តូររោគសាស្ត្រ។
វាមិនអាចទៅរួចទេក្នុងការកំណត់រោគសាស្ត្រនៃតំរងនោមនៅដំណាក់កាលដំបូងនៃផលវិបាកដោយវិធីសាស្រ្តមន្ទីរពិសោធន៍កម្រិតនៃទឹកនោមរបស់ទឹកនោមគឺធម្មតា។នៅវិនាទី - ជាមួយនឹងភាពតានតឹងកើនឡើងលើជាលិកាតំរងនោម (សកម្មភាពរាងកាយគ្រុនក្តៅភាពមិនប្រក្រតីនៃរបបអាហារជាមួយនឹងការកើនឡើងយ៉ាងខ្លាំងនៃជាតិស្ករក្នុងឈាម) បរិមាណអាល់ប៊ុមប៊ីនទំនងជាត្រូវបានគេរកឃើញ។ នៅដំណាក់កាលទីបីមីក្រូក្លីនទីរីយូរីត្រូវបានរកឃើញ (រហូតដល់ ៣០០ មីលីក្រាមក្នុងមួយថ្ងៃ) ។
នៅពេលពិនិត្យមើលអ្នកជំងឺដំណាក់កាលទីបួននៃជំងឺសរសៃប្រសាទការវិភាគទឹកនោមបង្ហាញពីការកើនឡើងនៃមាតិកាប្រូតេអ៊ីន (រហូតដល់ 300 មីលីក្រាមក្នុងមួយថ្ងៃ) មីក្រូវិមាត្រមិនស៊ីគ្នា (រូបរាងនៃកោសិកាឈាមក្រហមនៅក្នុងទឹកនោម) ។ ភាពស្លេកស្លាំងមានការវិវត្តជាបណ្តើរ ៗ (ការថយចុះកម្រិតកោសិកាឈាមក្រហមនិងអេម៉ូក្លូប៊ីន) ហើយអេ។ អេ។ អេ។ (អត្រា sedimentation erythrocyte) កើនឡើងយោងទៅតាមលទ្ធផលនៃការធ្វើតេស្តឈាមទូទៅ។ ហើយការកើនឡើងនៃកម្រិត creatinine ឈាមត្រូវបានរកឃើញជាទៀងទាត់ (ជាមួយនឹងការសិក្សាជីវគីមី) ។
ដំណាក់កាលចុងក្រោយដំណាក់កាលទី ៥ ត្រូវបានកំណត់លក្ខណៈដោយការកើនឡើងនៃការបង្កើត creatinine និងការថយចុះអត្រានៃការច្រោះទឹកក្រពះ។ វាគឺជាសូចនាករទាំងពីរនេះដែលកំណត់ពីភាពធ្ងន់ធ្ងរនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ។ ប្រូតេអីនទាក់ទងទៅនឹងជំងឺទឹកនោមប្រៃដែលត្រូវបានសម្គាល់ដោយការបញ្ចេញប្រចាំថ្ងៃលើសពី ៣ ក្រាមភាពស្លេកស្លាំងត្រូវបានកើនឡើងនៅក្នុងឈាមហើយកម្រិតប្រូតេអ៊ីន (ប្រូតេអ៊ីនសរុប, អាល់ប៊ីន) ត្រូវបានកាត់បន្ថយ។
វិធីព្យាបាល
ការព្យាបាលជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមចាប់ផ្តើមពីការចាប់ផ្តើមនៃអតិសុខុមប្រាណ។ វាចាំបាច់ក្នុងការចេញវេជ្ជបញ្ជាថ្នាំដែលបន្ថយសម្ពាធឈាមដោយមិនគិតពីចំនួនរបស់វា។ ក្នុងអំឡុងពេលនេះចាំបាច់ត្រូវពន្យល់ដល់អ្នកជំងឺថាហេតុអ្វីបានជាការព្យាបាលបែបនេះចាំបាច់។
ផលប៉ះពាល់នៃការព្យាបាលដោយការប្រឆាំងនឹងសម្ពាធឈាមក្នុងដំណាក់កាលដំបូងនៃជំងឺសរសៃប្រសាទ៖
ដូច្នេះការចាប់ផ្តើមនៃការព្យាបាលដោយការប្រឆាំងនឹងអ៊ីស្តាមីននៅដំណាក់កាលនៃជំងឺលើសឈាមសរសៃឈាម, ប្រូតេអ៊ីនច្រើនជាង 3 ក្រាមក្នុងមួយថ្ងៃគឺមិនទៀងទាត់និងវង្វេងស្មារតីមិនអាចប៉ះពាល់យ៉ាងខ្លាំងដល់ការព្យាករណ៍នៃជំងឺនេះទេ។
វាត្រូវបានគេណែនាំឱ្យចេញវេជ្ជបញ្ជាថ្នាំដែលមានប្រសិទ្ធិភាពការពារនៅលើជាលិកាតម្រងនោម។ អ្នករារាំងអង់ស៊ីមបំលែងអង់ស៊ីម angiotensin (ACE) បំពេញបានតាមតម្រូវការទាំងនេះដែលកាត់បន្ថយការច្រោះនៃអាល់ប៊ុយចូលទៅក្នុងទឹកនោមបឋមនិងកាត់បន្ថយសម្ពាធក្នុងសរសៃឈាមវ៉ែន។ បន្ទុកនៅលើតំរងនោមត្រូវបានធ្វើឱ្យមានលក្ខណៈធម្មតាដែលបណ្តាលឱ្យមានប្រសិទ្ធិភាពការពារ (nephroprotective) ។ ថ្នាំដែលត្រូវបានគេប្រើច្រើនបំផុតគឺ captopril, enalapril, perindopril ។
នៅក្នុងដំណាក់កាលស្ថានីយនៃជំងឺសរសៃប្រសាទថ្នាំទាំងនេះត្រូវបាន contraindicated ។ ជាមួយនឹងការកើនឡើងកម្រិតនៃ creatinine ក្នុងឈាម (លើសពី 300 μmol / L) ក៏ដូចជាការកើនឡើងបរិមាណប៉ូតាស្យូមក្នុងកម្រិតមធ្យម (លើសពី ៥,០-៦,០ មីល្លីលីត្រ / អិល) ដែលជាធម្មតាសម្រាប់ការខ្សោយតំរងនោមការប្រើថ្នាំទាំងនេះអាចធ្វើឱ្យប៉ះពាល់ដល់ស្ថានភាពអ្នកជំងឺយ៉ាងខ្លាំង។ ។
ដូចគ្នានេះផងដែរនៅក្នុងឃ្លាំងរបស់វេជ្ជបណ្ឌិតគឺថ្នាំទប់ស្កាត់អរម៉ូន angiotensin II (losartan, candesartan) ។ ដែលបានផ្តល់ឱ្យប្រព័ន្ធតែមួយដែលត្រូវបានរងផលប៉ះពាល់ខុសគ្នាពីក្រុមថ្នាំទាំងនេះវេជ្ជបណ្ឌិតម្នាក់ៗសម្រេចចិត្តថាតើមួយណាដែលត្រូវផ្តល់ចំណូលចិត្ត។
ជាមួយប្រសិទ្ធភាពមិនគ្រប់គ្រាន់អនុវត្តបន្ថែម៖
គោលការណ៍ណែនាំខាងគ្លីនិកជាច្រើនពិពណ៌នាថាថ្នាំដែលរារាំងការជ្រើសរើសថ្នាំ beta-receptors មានសុវត្ថិភាពសម្រាប់អ្នកជំងឺទឹកនោមផ្អែម។ ពួកគេបានជំនួសថ្នាំ beta-blockers ដែលមិនជ្រើសរើស (propranolol) ដែលការប្រើប្រាស់ក្នុងទឹកនោមផ្អែមត្រូវបានបំផ្លាញ។
ជាមួយនឹងបាតុភូតនៃការខ្សោយតំរងនោម, ប្រូតេអ៊ីនuria, របបអាហារក្លាយជាផ្នែកមួយនៃការព្យាបាល។
ជាមួយនឹងជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមបន្លែនិងផ្លែឈើគ្មានជាតិផ្អែមមាននៅក្នុងរបបអាហារភាពញឹកញាប់នៃការញ៉ាំចំណីអាហារមានដល់ទៅ ៦ ដងក្នុងមួយថ្ងៃ។
តម្រូវការអាហារូបត្ថម្ភរបស់អ្នកជម្ងឺ៖
វាចាំបាច់ក្នុងការគ្រប់គ្រងបរិមាណអំបិលដែលអាចបរិភោគបាននៅក្នុងរបបអាហារមិនត្រឹមតែដើម្បីគ្រប់គ្រងមេតាប៉ូលីសរាវប៉ុណ្ណោះទេប៉ុន្តែដោយសារតែឥទ្ធិពលនៃប្រសិទ្ធភាពនៃការព្យាបាល។ ប្រសិនបើការផ្ទុកអំបិលខ្ពស់នោះភ្នាក់ងារប្រឆាំងនឹងសម្ពាធឈាមកាត់បន្ថយប្រសិទ្ធភាពរបស់វាយ៉ាងខ្លាំង។ ការកើនឡើងដូសក្នុងករណីនេះក៏មិនផ្តល់លទ្ធផលដែរ។
ជាមួយនឹងការវិវត្តនៃរោគសញ្ញា edematous ការណែនាំបន្ថែមនៃថ្នាំ diuretics រង្វិលជុំ (furosemide, torasemide, indapamide) ត្រូវបានចង្អុលបង្ហាញ។
វេជ្ជបណ្ឌិតចាត់ទុកការថយចុះយ៉ាងខ្លាំងនៃអត្រាច្រោះនៅក្នុងគ្លូមីរ៉ូលី (តិចជាង ១០ ម។ ល / នាទី) ជាមុខងារខ្សោយតំរងនោមដែលបញ្ចេញសម្លេងហើយសម្រេចចិត្តលើការព្យាបាលជំនួស។ បានកំណត់ពេលវេលានៃការព្យាបាលដោយប្រើឧបករណ៍ពិសេសសម្រាប់បន្សុទ្ធឈាមនៃផលិតផលមេតាប៉ូលីសដើម្បីការពារការ intoxication ។ ទោះជាយ៉ាងណាក៏ដោយមានតែការប្តូរតំរងនោមប៉ុណ្ណោះដែលអាចដោះស្រាយបញ្ហាបានក្នុងករណីមានបញ្ហាខ្សោយតំរងនោម។
ជាមួយនឹងជំងឺ hemodialysis ការព្យាបាលត្រូវបានអនុវត្តនៅដំណាក់កាលចុងក្រោយនៃការខូចខាតតំរងនោមក្នុងទឹកនោមផ្អែមនៅពេលដែលលទ្ធភាពនៃការព្យាបាលប្រភេទផ្សេងទៀតអស់កម្លាំង។
គ្រោះថ្នាក់នៃជំងឺសរសៃប្រសាទនិងវិធីសាស្រ្តនៃការការពារ
ប្រសិនបើជំងឺទឹកនោមផ្អែមគឺជាជំងឺដែលមានរោគសញ្ញាគ្លីនិកជាក់លាក់នោះកម្រិតនៃការចូលរួមរបស់តំរងនោមនៅក្នុងដំណើរការរោគសាស្ត្រគឺពិបាកកំណត់។ អស់រយៈពេលជាយូរមកហើយ (មានជំងឺទឹកនោមផ្អែមប្រភេទទី 2 វាអាចមានរហូតដល់ពីរទសវត្សរ៍) មិនមានសញ្ញានៃការខូចខាតតំរងនោមទេ។ មានតែការឃ្លាតឆ្ងាយប្រូតេអ៊ីនសំខាន់ការហើមជាក់លាក់លេចឡើងនៅដំណាក់កាលប្រូតេអ៊ីនហើយសម្ពាធឈាមកើនឡើងជាទៀងទាត់។ រោគសញ្ញាលើសឈាមជាក្បួនមិនបណ្តាលឱ្យមានការត្អូញត្អែរឬការផ្លាស់ប្តូរស្ថានភាពរបស់អ្នកជំងឺទេ។ នេះមានគ្រោះថ្នាក់ព្រោះជាលទ្ធផលនៃការកើនឡើងសម្ពាធឈាមផលវិបាកនៃសរសៃឈាមអាចវិវឌ្ឍន៍ទៅជាៈជំងឺ myocardial infarction, គ្រោះថ្នាក់នៃសរសៃឈាមខួរក្បាលរហូតដល់ដាច់សរសៃឈាមខួរក្បាល។
គ្រោះថ្នាក់គឺថាប្រសិនបើអ្នកជំងឺមិនមានអារម្មណ៍ឬមានអារម្មណ៍ខ្សោះជីវជាតិបន្តិចគាត់មិនស្វែងរកជំនួយពីវេជ្ជបណ្ឌិតទេ។ ដោយមានជំងឺទឹកនោមផ្អែមអ្នកជំងឺធ្លាប់មានអារម្មណ៍ឈឺដោយពន្យល់វាដោយការបំរែបំរួលនៃជាតិស្ករក្នុងឈាមនិងផលិតផលរំលាយអាហារ (រាងកាយ ketone, acetone) ។
ជាមួយនឹងការវិវត្តនៃដំណាក់កាលដំបូងនៃការខ្សោយតំរងនោមការបង្ហាញរបស់វាគឺមិនសមហេតុសមផលទេ។ ភាពទន់ខ្សោយទូទៅអារម្មណ៍នៃភាពមិនស្រួលនិងការស្រវឹងមិនច្បាស់លាស់ក៏អាចត្រូវបានគេចាត់ទុកថាជាបញ្ហាមេតាប៉ូលីសនៅក្នុងជំងឺទឹកនោមផ្អែមផងដែរ។ ក្នុងអំឡុងពេលនៃរោគសញ្ញាដែលបានវិវត្តរោគសញ្ញានៃការស្រវឹងជាមួយនឹងសមាសធាតុអាសូតលេចឡើងហើយ uremia មានការរីកចម្រើន។ ទោះយ៉ាងណាដំណាក់កាលនេះគឺមិនអាចត្រឡប់វិញបានទេហើយពិបាកខ្លាំងណាស់ក្នុងការឆ្លើយតបចំពោះការកែតម្រូវថ្នាំសូម្បីតែបន្តិចបន្តួច។
ដូច្នេះការត្រួតពិនិត្យតាមដានដោយប្រុងប្រយ័ត្ននិងការគ្រោងទុករបស់អ្នកជំងឺគឺចាំបាច់ពីព្រោះវាអាចកំណត់ពីភាពស្មុគស្មាញបានទាន់ពេលវេលា។
ការពារការវិវត្តនិងការវិវត្តនៃជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែម៖
មូលហេតុនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែមគឺជាក្រុមនៃជំងឺដែលបណ្តាលមកពីពិការភាពក្នុងការបង្កើតឬសកម្មភាពរបស់អាំងស៊ុយលីននិងអមដោយការកើនឡើងជាលំដាប់នៃជាតិគ្លុយកូសក្នុងឈាម។ ក្នុងករណីនេះជំងឺទឹកនោមផ្អែមប្រភេទទី ១ (អាំងស៊ុយលីនពឹងផ្អែក) និងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (មិនពឹងផ្អែកទៅលើអាំងស៊ុយលីន) ត្រូវបានសម្គាល់។ ជាមួយនឹងការប៉ះពាល់យូរទៅនឹងកម្រិតខ្ពស់នៃជាតិគ្លុយកូសនៅលើសរសៃឈាមនិងជាលិកាសរសៃប្រសាទការផ្លាស់ប្តូររចនាសម្ព័ន្ធនៅក្នុងសរីរាង្គកើតឡើងដែលនាំឱ្យមានការវិវត្តនៃផលវិបាកជំងឺទឹកនោមផ្អែម។ ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមគឺជាផលវិបាកមួយ។
នៅក្នុងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ មរណភាពពីការខ្សោយតំរងនោមគឺស្ថិតក្នុងលំដាប់ទី ១ នៅក្នុងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ វាជាជំងឺទី ២ នៃជំងឺសរសៃឈាមបេះដូង។
ការកើនឡើងជាតិគ្លុយកូសក្នុងឈាមគឺជាកេះដ៏សំខាន់សម្រាប់ការវិវត្តនៃជំងឺសរសៃប្រសាទ។ គ្លុយកូសមិនត្រឹមតែមានឥទ្ធិពលពុលទៅលើកោសិកានៃសរសៃឈាមរបស់តម្រងនោមប៉ុណ្ណោះទេប៉ុន្តែវាក៏ធ្វើឱ្យសកម្មនូវយន្តការមួយចំនួនដែលបណ្តាលឱ្យខូចខាតដល់ជញ្ជាំងនាវាបង្កើនភាពជ្រាបរបស់វា។
ការខូចខាតដល់កប៉ាល់របស់តម្រងនោមក្នុងទឹកនោមផ្អែម។
លើសពីនេះទៀតការកើនឡើងសម្ពាធនៅក្នុងសរសៃឈាមតម្រងនោមគឺមានសារៈសំខាន់ខ្លាំងណាស់សម្រាប់ការបង្កើតជំងឺទឹកនោមផ្អែម។ នេះគឺជាផលវិបាកនៃបទប្បញ្ញត្តិមិនគ្រប់គ្រាន់ចំពោះជំងឺទឹកនោមផ្អែមជំងឺសរសៃប្រសាទ (ការខូចខាតប្រព័ន្ធសរសៃប្រសាទនៅក្នុងជំងឺទឹកនោមផ្អែម) ។ នៅចុងបញ្ចប់នាវាដែលខូចខាតត្រូវបានជំនួសដោយជាលិកាស្លាកស្នាមហើយមុខងារតំរងនោមខ្សោយ។
នៅក្នុងការវិវត្តនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមដំណាក់កាលជាច្រើនត្រូវបានសម្គាល់:
ដំណាក់កាលទី I - ការលើសសម្ពាធឈាមរបស់តម្រងនោម។ កើតឡើងនៅក្នុងការចាប់ផ្តើមដំបូងនៃជំងឺទឹកនោមផ្អែម។ កោសិកានៃសសៃឈាមរបស់តំរងនោមកើនឡើងបន្តិចទំហំការហូរចេញនិងការច្រោះទឹកនោមកើនឡើង។ ប្រូតេអ៊ីននៅក្នុងទឹកនោមមិនត្រូវបានរកឃើញទេ។ ការបង្ហាញខាងក្រៅគឺអវត្តមាន។
ដំណាក់កាលទី II - ការផ្លាស់ប្តូររចនាសម្ព័ន្ធដំបូង។ វាកើតឡើងជាមធ្យម 2 ឆ្នាំបន្ទាប់ពីការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែម។ វាត្រូវបានកំណត់ដោយការវិវត្តនៃជញ្ជាំងក្រាស់នៃសរសៃឈាមរបស់តម្រងនោម។ ប្រូតេអ៊ីននៅក្នុងទឹកនោមក៏មិនត្រូវបានកំណត់ដែរពោលគឺមុខងារពិសេសរបស់តម្រងនោមមិនរងទុក្ខទេ។ រោគសញ្ញានៃជំងឺនេះគឺអវត្តមាន។
យូរ ៗ ទៅជាធម្មតាបន្ទាប់ពីប្រាំឆ្នាំកើតឡើង ជំងឺដំណាក់កាលទី III - ចាប់ផ្តើមជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម។ តាមក្បួនក្នុងអំឡុងពេលនៃការត្រួតពិនិត្យជាប្រចាំឬនៅក្នុងដំណើរការនៃការធ្វើរោគវិនិច្ឆ័យជំងឺដទៃទៀតនៅក្នុងទឹកនោមបរិមាណប្រូតេអ៊ីនតិចតួចត្រូវបានកំណត់ (ពី 30 ទៅ 300 មីលីក្រាម / ថ្ងៃ) ។ លក្ខខណ្ឌនេះត្រូវបានគេហៅថា microalbuminuria ។ ការលេចឡើងនៃប្រូតេអ៊ីននៅក្នុងទឹកនោមបង្ហាញពីការខូចខាតគួរឱ្យកត់សម្គាល់ដល់នាវានៃតម្រងនោម។
យន្តការនៃការលេចឡើងនៃប្រូតេអ៊ីននៅក្នុងទឹកនោម។
នៅដំណាក់កាលនេះការផ្លាស់ប្តូរអត្រានៃការច្រោះទឹកនោមកើតឡើង។ សូចនាករនេះបង្ហាញពីការច្រោះទឹកនិងសារធាតុបង្កអន្តរាយទំងន់ម៉ូលេគុលទាបតាមរយៈតម្រងនោម។ នៅពេលចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមអត្រានៃការច្រោះទឹកក្រពះអាចមានលក្ខណៈធម្មតាឬកើនឡើងបន្តិចដោយសារតែសម្ពាធកើនឡើងនៅក្នុងនាវាតំរងនោម។ ការបង្ហាញខាងក្រៅនៃជំងឺនេះគឺអវត្តមាន។
ដំណាក់កាលទាំងបីនេះត្រូវបានគេហៅថាជាបុព្វលាភព្រោះគ្មានការត្អូញត្អែរទេហើយការបំផ្លាញតំរងនោមត្រូវបានកំណត់ដោយវិធីមន្ទីរពិសោធន៍ពិសេសឬដោយមីក្រូទស្សន៍នៃជាលិកាតំរងនោមក្នុងពេលធ្វើកោសល្យវិច័យ (គំរូនៃសរីរាង្គមួយសម្រាប់គោលបំណងធ្វើរោគវិនិច្ឆ័យ) ។ ប៉ុន្តែការកំណត់អត្តសញ្ញាណជំងឺនៅដំណាក់កាលទាំងនេះគឺមានសារៈសំខាន់ណាស់ព្រោះមានតែនៅពេលនេះទេដែលជំងឺនេះអាចបញ្ច្រាស់បាន។
ដំណាក់កាលទី IV - ជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែមធ្ងន់ធ្ងរ កើតឡើងបន្ទាប់ពី 10-15 ឆ្នាំពីការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមនិងត្រូវបានកំណត់ដោយការបង្ហាញគ្លីនិកយ៉ាងរស់រវើក។ បរិមាណប្រូតេអ៊ីនច្រើនត្រូវបានបញ្ចេញនៅក្នុងទឹកនោម។ ស្ថានភាពនេះត្រូវបានគេហៅថាប្រូតេអ៊ីន។ ការប្រមូលផ្តុំប្រូតេអ៊ីនមានការថយចុះយ៉ាងខ្លាំងនៅក្នុងឈាមការហើមយ៉ាងខ្លាំងមានការរីកចម្រើន។ ដោយមានជាតិប្រូតេអ៊ីនតូចៗជំងឺហើមកើតឡើងនៅចុងខាងក្រោមនិងលើផ្ទៃមុខបន្ទាប់មកជាមួយនឹងការវិវត្តនៃជំងឺនេះជំងឺហើមកាន់តែរីករាលដាលសារធាតុរាវប្រមូលផ្តុំនៅក្នុងបែហោងធ្មែញក្នុងរាងកាយ (ពោះពោះបែហោងធ្មែញក្នុងបែហោងធ្មែញ) ។ នៅក្នុងវត្តមាននៃការខូចខាតតំរងនោមធ្ងន់ធ្ងរការព្យាបាលដោយប្រើថ្នាំបញ្ចុះលាមកមិនមានប្រសិទ្ធភាពទេ។ ក្នុងករណីនេះពួកគេងាកទៅរកការវះកាត់យកអង្គធាតុរាវចេញ (ការវះកាត់) ។ ដើម្បីរក្សាកម្រិតប្រូតេអ៊ីនឈាមឱ្យប្រសើរបំផុតរាងកាយចាប់ផ្តើមបំបែកប្រូតេអ៊ីនដោយខ្លួនឯង។ អ្នកជំងឺបាត់បង់ទំងន់យ៉ាងខ្លាំង។ ដូចគ្នានេះផងដែរ, អ្នកជំងឺត្អូញត្អែរពីភាពទន់ខ្សោយ, ងងុយដេក, ចង្អោរ, បាត់បង់ចំណង់អាហារ, ស្រេកទឹក។ នៅដំណាក់កាលនេះអ្នកជំងឺស្ទើរតែទាំងអស់រាយការណ៍ពីការកើនឡើងសម្ពាធឈាមជួនកាលដល់ចំនួនខ្ពស់ដែលត្រូវបានអមដោយការឈឺក្បាលដង្ហើមខ្លីដកដង្ហើមឈឺចាប់នៅក្នុងបេះដូង។
ដំណាក់កាលទី V - uremic - ជំងឺសរសៃប្រសាទទឹកនោមផ្អែមចុងក្រោយ។ ការបរាជ័យតំរងនោមនៅដំណាក់កាលចុងក្រោយ។ នាវានៃតំរងនោមត្រូវបានស្រោបទាំងស្រុង។ តំរងនោមមិនដំណើរការមុខងារ excretory របស់វាទេ។ អត្រានៃការច្រោះជាតិស្ករគឺតិចជាង ១០ ម។ ល / នាទី។រោគសញ្ញានៃដំណាក់កាលមុននៅតែបន្តកើតមានហើយប្រឈមនឹងគ្រោះថ្នាក់ដល់ជីវិត។ មធ្យោបាយតែមួយគត់គឺការព្យាបាលជំនួសតំរងនោម (ការវះកាត់ប្តូរកោសិកាតំរងនោម) ការប្តូរតំរងនោម (តំរងនោម) នៃតំរងនោមឬតំរងនោម - លំពែង។
ប្រភេទនៃជំងឺសរសៃប្រសាទតំរងនោម
ទុកមតិយោបល់ ៣.៧៤៧
ផលវិបាកនៃជំងឺតំរងនោមដូចជាតំរងនោមតំរងនោមគឺមានគ្រោះថ្នាក់ខ្លាំងណាស់សម្រាប់ជីវិតមនុស្ស។ មូលហេតុនៃជំងឺនេះគឺខុសគ្នា។ ជារឿយៗរោគសាស្ត្ររ៉ាំរ៉ៃនៃសរីរាង្គខាងក្នុងនាំឱ្យមានស្ថានភាពនេះ។ ដំបូងរោគសាស្ត្រវិវត្តទៅជាអសមកាលហើយលេចឡើងតែបន្ទាប់ពីមានដំបៅធ្ងន់ធ្ងរនៃបរិធានក្រពេញនិងសរសៃឈាមតំរងនោម។
បុព្វហេតុបឋមនិងមធ្យម
ដើមកំណើតនៃជំងឺនេះគឺបឋមនិងអនុវិទ្យាល័យ។ ក្នុងករណីខ្លះជំងឺទឹកនោមប្រៃតំណពូជមានការរីកចម្រើន។ អនុវិទ្យាល័យរួមមានជំងឺខ្សោយតំរងនោមស្រួចស្រាវនិងរ៉ាំរ៉ៃ។ ជំងឺទឹកនោមប្រៃបន្ទាប់បន្សំគឺបណ្តាលមកពី nephrosis ជំងឺ vasculitis និងដុំសាច់ក្នុងតំរងនោមហើយទីបំផុតនាំឱ្យមានដំណើរការខុសប្រក្រតីធ្ងន់ធ្ងរនៃក្រពេញតំរងនោម។ សំណុំបែបបទចម្បងបង្កឱ្យមានការវិវត្តនៃរោគសាស្ត្រនៃសរីរាង្គណាមួយឬតម្រងនោមដោយខ្លួនឯងនៅដំណាក់កាលមុនពេលមានផ្ទៃពោះ:
ត្រលប់ទៅតារាងមាតិកាវិញ
ប្រភេទនិងរោគសញ្ញា
រោគសាស្ត្រជាមួយនឹងការវិវត្តនៃសរីរាង្គបង្កឱ្យមានជម្ងឺ។
ជាការពិតជំងឺសរសៃប្រសាទគឺជាពាក្យសមូហភាពសម្រាប់ដំណើរការរោគសាស្ត្រដែលត្រូវបានសម្គាល់ដោយការខូចខាតដល់តម្រងនោមទាំងពីរ។ ជាពិសេសជាលិកាតំរងនោមបំពង់និងសរសៃឈាមត្រូវបានប៉ះពាល់។ មុខងារនៃរាងកាយនេះគឺខ្សោយយ៉ាងខ្លាំង។ ប្រសិនបើការព្យាបាលជំងឺសរសៃប្រសាទតំរងនោមមិនត្រូវបានចាប់ផ្តើមនោះផលវិបាកធ្ងន់ធ្ងរអាចកើតមាន។
ការវិវត្តយឺតនៃជំងឺនេះបង្កឱ្យមានរោគសញ្ញាបឋមដែលលាក់។ ដំណាក់កាលដំបូងជាធម្មតាមិនធ្វើឱ្យខ្លួនឯងមានអារម្មណ៍។
បន្ទាប់ពីពេលខ្លះអ្នកជំងឺចាប់ផ្តើមត្អូញត្អែរពីរោគសញ្ញាមួយចំនួន: អស់កម្លាំងឈឺក្នុងតំបន់ចង្កេះការស្រេកទឹកថេរ។ ចំណង់អាហារកាន់តែយ៉ាប់យ៉ឺនកាន់តែខ្លាំងឡើងដំណើរការនោមកាន់តែញឹកញាប់។ យូរ ៗ ទៅភាពហើមពោះលេចឡើងសម្ពាធឈាមកើនឡើង។ អាស្រ័យលើមូលហេតុនិងការខូចខាតតម្រងនោម។ ជំងឺសរសៃប្រសាទត្រូវបានបែងចែកជាច្រើនប្រភេទ។ តោះពិចារណាពួកវានីមួយៗឱ្យលម្អិត។
ការរំលាយអាហារ
ជំងឺសរសៃប្រសាទមានលក្ខណៈបឋមនិងបន្ទាប់បន្សំ។ ជាមួយនឹងរោគសាស្ត្រនេះមុខងាររំលាយអាហារត្រូវបានរំខាន។ ទម្រង់បឋមត្រូវបានគេចាត់ទុកថាជាតំណពូជផលវិបាកកើតឡើងយ៉ាងឆាប់រហ័ស: ការខ្សោយតំរងនោមរ៉ាំរ៉ៃនិងជំងឺ urolithiasis ។ សំណុំបែបបទបន្ទាប់បន្សំកើតឡើងដោយសារតែឥទ្ធិពលនៃសារធាតុពុលនិងជំងឺដទៃទៀត។
ឌីសម៉ាបាលី
ជំងឺនេះបណ្តាលមកពីបញ្ហាមេតាប៉ូលីស។
នេះក៏ត្រូវបានគេហៅថា nephropathy nerate ដែលបណ្តាលមកពីភាពមិនស្រួលនៅក្នុងការរំលាយអាហារទូទៅ។ លើសពីនេះទៀតអមដោយការខូចខាតតំរងនោមដោយសារតែប្រាក់បញ្ញើអំបិល។ អាស៊ីតអុកស៊ីដអុកស៊ីតនិងអ៊ីយូតត្រូវបានតំកល់ជាសំខាន់នៅក្នុងតម្រងនោម។ ជំងឺសរសៃប្រសាទ Dysmetabolic ត្រូវបានបែងចែកជាពីរប្រភេទអាស្រ័យលើគុណភាពនៃប្រាក់បញ្ញើអំបិល: អុកស៊ីតកម្មនិងអ៊ុយ។
អំឡុងពេលមានផ្ទៃពោះ
រោគសញ្ញាសំខាន់ៗនៃរោគសាស្ត្រនេះដែលមានគ្រោះថ្នាក់អំឡុងពេលមានផ្ទៃពោះគឺការលើសឈាមសរសៃឈាមនិងហើមរាងកាយធ្ងន់ធ្ងរ។ ជំងឺសរសៃប្រសាទនៃសញ្ញាប័ត្រទី ១ ស្ទើរតែមិនត្រូវបានអើពើអំឡុងពេលមានផ្ទៃពោះ។ ជាធម្មតាអ្នកជម្ងឺទៅជួបគ្រូពេទ្យដោយមានការត្អូញត្អែរក្នុងករណីដែលសញ្ញាប័ត្រទី ២ ឬទី ៣ បានកើតឡើងដែលត្រូវបានសម្គាល់ដោយរោគសញ្ញាធ្ងន់ធ្ងរជាងមុននិងជាលទ្ធផលនៃការបាត់បង់គភ៌។
Preeclampsia (ជំងឺសរសៃប្រសាទ), មិនបានបញ្ជាក់
វាកើតឡើងក្នុងកំឡុងពេលនៃការពុលចុងអំឡុងពេលមានផ្ទៃពោះ។ ជំងឺសរសៃប្រសាទដែលមិនបានបញ្ជាក់ច្បាស់លាស់កើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃដំណក់ទឹកបន្ទាប់ពីទទួលរងនូវជំងឺលើសឈាមឬជំងឺសរសៃប្រសាទ។ វាត្រូវបានកំណត់ដោយប្រូតេអ៊ីន, ជំងឺលើសឈាមនិងហើម។ ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃរោគសញ្ញានេះការឈឺក្បាលប្រកាំងធ្ងន់ធ្ងរលេចឡើងចក្ខុវិស័យកាន់តែយ៉ាប់យ៉ឺន។ការព្យាបាលត្រូវការរយៈពេលយូរ។
ពុល
ជំងឺសរសៃប្រសាទពុលគឺជាដំណើរការរោគសាស្ត្ររបស់តម្រងនោមដោយសារតែឥទ្ធិពលគីមីខ្លាំង។ វាបង្ហាញរាងដោយខ្លួនវាផ្ទាល់ក្រោមឥទ្ធិពលពុលនៃសារធាតុហេម៉ូលីលីក - អាស៊ីតអាសេទិកឬស៊ុលស្ពាន់។ អ្វីដែលមិនសូវត្រូវបានបង្ហាញគឺការខូចខាតតម្រងនោមដែលមិនជាក់លាក់ដែលបណ្តាលមកពីសារធាតុពុលនិងជំងឺនៃប្រព័ន្ធឈាមរត់។ សារធាតុ nephrotoxic ខាងក្រោមបង្កឱ្យមានស្ថានភាពនេះ:
ឱសថ
ការប្រើថ្នាំដែលមិនមានការត្រួតពិនិត្យឬការប្រើប្រាស់យូរអង្វែងរបស់ពួកគេបណ្តាលឱ្យមានស្ថានភាពផ្លូវនៃរាងកាយ (ការខូចខាតមុខងារឬសរីរាង្គចំពោះតម្រងនោម) ។ ការបរាជ័យអាចមានលក្ខណៈស្រួចស្រាវ (ការប៉ះពាល់នឹងថ្នាំច្រើន) និងរ៉ាំរ៉ៃ (ប្រើថ្នាំយូរ) ។ រោគសញ្ញាខាងក្រោមនៃជំងឺទឹកនោមប្រៃនៅតំរងនោមកើតឡើង៖
បញ្ចោញពន្លឺ
ជំងឺសរសៃប្រសាទដែលបណ្តាលមកពីភាពផ្ទុយគ្នាគឺជាជំងឺស្រួចស្រាវនៃមុខងារតម្រងនោម។ វាចាប់ផ្តើមមួយថ្ងៃបន្ទាប់ពីការគ្រប់គ្រងដោយប្រើសារធាតុកាំរស្មីអ៊ិច។ នៅក្រោមឥទ្ធិពលរបស់គាត់កម្រិតនៃការបង្កើត creatinine កើនឡើងយ៉ាងខ្លាំង។ ដោយពិចារណាថាសារធាតុរាវ radiopaque ថ្មីៗនេះត្រូវបានប្រើញឹកញាប់ជាងនេះចំនួននៃរោគសាស្ត្រដែលបានកត់ត្រាបានកើនឡើងស្រដៀងគ្នា។
ថ្នាំស្ពឹក
ការរំលោភបំពានគ្រឿងញៀននៃក្រុមនេះជំរុញឱ្យមានការវិវត្តនៃ necrosis នៃ papillae នៃតំរងនោម។
ជំងឺសរសៃប្រសាទដោយប្រើថ្នាំស្ពឹកកើតឡើងចំពោះអ្នកជំងឺដែលងាយនឹងការរំលោភបំពានថ្នាំស្ពឹកដែលមានជាតិ phenacetin ជាមួយអាស្ពីរីនថ្នាំប៉ារ៉ាសេតាមុលនិងកាហ្វេអ៊ីន។ ទម្រង់នៃជំងឺសរសៃប្រសាទនេះត្រូវបានកំណត់ដោយការវិវត្តនៃ necrosis នៃ papillae នៃតម្រងនោមដំណើរការរលាកនៅក្នុងបំពង់ទឹកនោមនិងជាលិការ។ ស្ត្រីទំនងជាមានជំងឺសរសៃប្រសាទខ្លាំងជាងបុរស។
ប៉ារ៉ាណេលីប៉ូ
ជំងឺសរសៃប្រសាទផ្នែករោគសរសៃប្រសាទកើតឡើងក្រោមឥទិ្ធពលរោគសាស្ត្រនៃរោគ neoplasms ផ្សេងៗ។ ដុំសាច់នៃសរីរាង្គផ្លូវដង្ហើមក្រពះពោះវៀននិងក្រពេញទីរ៉ូអ៊ីតមានឥទ្ធិពលខ្លាំងទៅលើមុខងាររបស់តម្រងនោម។ ជួនកាលមូលហេតុដើមគឺ myeloma ឈាម។ វាគឺជាប្រតិកម្មមិនជាក់លាក់នៃតំរងនោមដែលជាផ្នែកមួយនៃប្រតិកម្មជាប្រព័ន្ធនៃរាងកាយទៅនឹងកោសិកាប្រសាទ។ ក្នុងរយៈពេលដ៏ខ្លីមួយជំងឺសរសៃប្រសាទកើតឡើង។
អ៊ីស៊ីស៊ីក
ជំងឺសរសៃប្រសាទ Ischemic គឺជាផលវិបាកនៃដំបៅ atherosclerotic នៃនាវានៃតម្រងនោម។ ហានិភ័យនៃការបរាជ័យនៃជំងឺនេះគឺមនុស្សវ័យចំណាស់។ សំណុំបែបបទនេះត្រូវបានកំណត់ដោយការថយចុះមុខងារតម្រងនោម។ ការវិវត្តយ៉ាងឆាប់រហ័សនៃជំងឺនេះនាំឱ្យមានការរួមតូចហើយបន្ទាប់មកការស្ទះពេញលេញនៃ lumen នៃសរសៃឈាមតម្រងនោម។ បណ្តាលឱ្យខូចខាតដល់តម្រងនោមដែលមិនអាចត្រឡប់វិញបាន។
លើសឈាម (hypertonic)
ការខូចខាតដល់នាវានៃសរីរាង្គវិវត្តទៅជាការខ្សោយតំរងនោម។
ដំណើរការរោគសាស្ត្រចាប់ផ្តើមនៅក្នុងនាវាតំរងនោមតូចៗ។ ជំងឺលើសឈាមក្នុងសរសៃឈាមបណ្តាលឱ្យមានការវិវត្តនៃតំរងនោមដែលស្រងូតស្រងាត់។ សរសៃឈាមវ៉ែនត្រូវបានប៉ះពាល់ប្រសិនបើជំងឺលើសឈាមក្នុងសរសៃឈាមមានដំណើរធ្ងន់ធ្ងរឬមិនត្រូវបានព្យាបាល។ មុខងារត្រងរបស់ហ្គ្លូម៉ុលលីត្រូវបានរំខានសន្ទះអាសូតមិនត្រូវបានដកចេញទេ។ ជំងឺសរសៃប្រសាទលើសឈាមបណ្តាលឱ្យខ្សោយតំរងនោមរ៉ាំរ៉ៃ។
សុរា
ជំងឺសរសៃប្រសាទមានជាតិអាល់កុលបណ្តាលមកពីការពុលយូរនៃភេសជ្ជៈមានជាតិអាល់កុលលើស្ថានភាពទូទៅនៃរាងកាយ។ សំណុំបែបបទនេះត្រូវបានសម្គាល់ដោយរោគសញ្ញានៃជំងឺទឹកនោមប្រៃ - ការនោមញឹកញាប់, ស្នាមប្រឡាក់តិចតួចជាមួយនឹងទឹកនោម។ ជារឿយៗត្រូវបានអមដោយជំងឺរលាកថ្លើមរ៉ាំរ៉ៃនិងជំងឺក្រិនថ្លើម។ ថ្នាំក្នុងកំឡុងពេលព្យាបាលគួរតែមានប្រសិទ្ធិភាព antitoxic ។
ហ្គូតធី
ក្នុងករណីភាគច្រើនរោគសាស្ត្រប៉ះពាល់ដល់បុរស។
វាបណ្តាលមកពីដំណើរការមិនត្រឹមត្រូវនៅក្នុងការរំលាយអាហារ purine និងការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងនាវា។ ជំងឺនេះប៉ះពាល់ដល់បុរសជាញឹកញាប់ជាងស្ត្រី។ ជាមួយនឹងរោគសាស្ត្រនេះការសំយោគអាស៊ីតអ៊ុយរិកកើនឡើងហើយអតុល្យភាពកើតឡើងរវាងការសំងាត់និងការបញ្ចោញឡើងវិញនូវសារធាតុអ៊ុយ។ អ្នកជំងឺភាគច្រើនស្ថិតនៅក្រោមឥទ្ធិពលនៃជំងឺរលាកសន្លាក់ហ្គោដបឋមទទួលរងពីដំណើរការខុសប្រក្រតីនៃបំពង់ទឹកនោម។
សរសៃឈាម
សរសៃប្រសាទនៃសរសៃឈាមបណ្តាលឱ្យខូចខាតដល់កប៉ាល់នៃតម្រងនោម។ ការ ischemia ដោយផ្នែកឬសំនៀងនៃជាលិកាតំរងនោមចាប់ផ្តើម។ សរសៃឈាមខួរក្បាល ischemic និង hypertonic, រោគសាស្ត្រជាប្រព័ន្ធនៃជាលិកាភ្ជាប់។ រូបភាពគ្លីនិក: ការដាច់សរសៃឈាមវ៉ែននាំឱ្យមានជំងឺក្រិនសរសៃឈាមនិងភាពសាហាវនៃជាលិកាតម្រងនោម។ មានសម្ពាធឈាមខ្ពស់, នោមលឿននិងខ្សោយតំរងនោម។
epithelium តំរងនោមត្រូវបានប៉ះពាល់ដោយសមាសធាតុប្រូតេអ៊ីនមិនធម្មតា។
ណឺត្រូននិចត្រូវបានរងផលប៉ះពាល់ដោយថ្នាំប៉ារ៉ាសេតាទីន - សមាសធាតុប្រូតេអ៊ីនមិនធម្មតា។ ជំងឺសរសៃប្រសាទ Myeloma មានការផ្លាស់ប្តូរខាងរោគសាស្ត្រនៅក្នុងបំពង់រំលាយអាហារ distal ។ នៅក្នុងចន្លោះប្រហោងនៃបំពង់បែបនេះការធ្លាក់ចុះនៃស៊ីឡាំង calcareous ចាប់ផ្តើមច្រើនដែលនាំឱ្យមានការផ្លាស់ប្តូរយ៉ាងធ្ងន់ធ្ងរនៅក្នុងអេពីត្យូម (តំរងនោម myeloma) ។ រោគសញ្ញានៃទម្រង់នៃជំងឺសរសៃប្រសាទមានលក្ខណៈចម្រុះ។
Membranous
ជាមួយនឹងរោគសាស្ត្រនេះការរំលោភបំពានចម្បងគឺការសាយភាយក្រាស់នៃជញ្ជាំងនៃនាវាតូចៗដែលស្ថិតនៅក្នុងហ្គូម៉ាហ្គូលី។ រោគសញ្ញាសំខាន់គឺវត្តមានរបស់ប្រូតេអ៊ីននៅក្នុងទឹកនោមឬហើមខ្លាំងនៃរាងកាយទាំងមូល។ ភាគច្រើនជំងឺសរសៃប្រសាទគឺជាការស្មុគស្មាញឬផលវិបាកនៃដុំសាច់ជំងឺរបេងហើយស្ទើរតែមិនដែលជាជំងឺឯករាជ្យទេ។
ជំងឺសរសៃប្រសាទអ៊ីកា (ភាពស៊ាំ)
ត្រូវបានគេស្គាល់នៅក្នុងវេជ្ជសាស្ត្រថាជាជំងឺរបស់ប៊ឺហ្គឺ។ ជំងឺទឹកនោមផ្អែមប្រព័ន្ធភាពស៊ាំគឺជារោគសាស្ត្រតំរងនោមទូទៅបំផុត។ ជាធម្មតាជំងឺសរសៃប្រសាទដែលមានភាពស៊ាំចាប់ផ្តើមនៅក្នុងយុវវ័យ។ វាត្រូវបានបែងចែកទៅជាជំងឺបឋម (ឯករាជ្យ) និងអនុវិទ្យាល័យ (កើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺដទៃទៀត) ។ ជារឿយៗកើតឡើងបន្ទាប់ពីការឆ្លងមេរោគតាមផ្លូវដង្ហើមស្រួចស្រាវការពុះពាររាងកាយធ្ងន់ធ្ងរការឆ្លងមេរោគពោះវៀន។ Immunoglobulin A ចាប់ផ្តើមកកកុញយ៉ាងសកម្មនៅក្នុងខ្លួន។
ឆ្លង
ស្បែកស្លេកគឺជារោគសញ្ញាចម្បងសម្រាប់ទម្រង់ឆ្លងរាលដាលនៃជំងឺនេះ។
សំណុំបែបបទឆ្លងនៃជំងឺនេះត្រូវបានកំណត់ដោយវគ្គសិក្សា asymptomatic ។ សញ្ញាសំខាន់នឹងជាផើងនៃស្បែកដែលមានសំបកស្ពាន់។ រោគសាស្ត្រវិវត្តយឺត ៗ ។ លទ្ធផលនៃការស្លាប់គឺអាចធ្វើទៅបានដែលកើតឡើងបន្ទាប់ពីការអភិវឌ្ឍ 5 ឆ្នាំឬច្រើនជាងនេះប្រសិនបើជំងឺនេះមិនត្រូវបានព្យាបាល។ ជារឿយៗត្រូវបានរកឃើញក្នុងកំឡុងពេលពិនិត្យសុខភាពបង្ការ។
ប៉ូតាស្យូម
វាកើតឡើងដោយសារតែការវិវឌ្ឍន៍នៃដុំសាច់ក្រពេញ Adrenal, ជំងឺលើសឈាមទ្វេភាគីឬមហារីកមហារីកនៃក្រពេញ adrenal ។ វាបង្ហាញរាងដោយខ្លួនវាផ្ទាល់ក្នុងការលើសឈាមសរសៃឈាម, ខ្សោយសាច់ដុំនិងរមួលក្រពើ។ មានរឿងដូចជាតំរងនោម kalyopenic - នៅពេលដែលកាល់ស្យូមត្រូវបានបញ្ចេញចេញពីរាងកាយក្រោមឥទ្ធិពលរោគសាស្ត្រនៃ aldosterone ។
តើអ្វីទៅជាការចាល់ទឹក?
សំណុំបែបបទច្រាលត្រូវបានកំណត់ដោយលំហូរទឹកនោមបញ្ច្រាស។ រោគសាស្ត្ររីករាលដាល។ ជារឿយៗបណ្តាលឱ្យ pyelonephritis (ស្រួចស្រាវនិងរ៉ាំរ៉ៃ) ការពង្រីកនៃបង្ហួរនោមនិងការកើនឡើងនៃតំរងនោម។ ជាធម្មតារោគសាស្ត្រនេះត្រូវបានព្យាបាលលើកុមារ។ ជំងឺទឹកនោមប្រៃកើតឡើងជាធម្មតាបណ្តាលមកពីការផ្លាស់ប្តូរកាយវិភាគសាស្ត្រនៅក្នុងសរីរាង្គទឹកនោមឬដំណើរការរលាកនៅក្នុងពួកគេ។
ការធ្វើរោគវិនិច្ឆ័យជម្ងឺមហារីកតម្រងនោម
ការធ្វើតេស្តិ៍ជីវគីមីនិងឈាមទូទៅគឺជាផ្នែកមួយនៃការធ្វើតេស្តិ៍មន្ទីរពិសោធន៍។
ជំហានសំខាន់ក្នុងការធ្វើរោគវិនិច្ឆ័យជំងឺតំរងនោមត្រូវបានគេចាត់ទុកថាជាការវិភាគឌីផេរ៉ង់ស្យែលជាមួយរោគសាស្ត្រតំរងនោមដទៃទៀត។ បន្ថែមលើការសិក្សាចាំបាច់វេជ្ជបណ្ឌិតអាចចេញវេជ្ជបញ្ជាឱ្យធ្វើរោគវិនិច្ឆ័យបន្ថែម។ វិធីសាស្ត្រធ្វើរោគវិនិច្ឆ័យរួមមានៈ
ការព្យាបាលនិងការការពារ
ការព្យាបាលអាស្រ័យលើការវិវត្តនៃរោគសាស្ត្រនិងការធ្វើមូលដ្ឋានីយកម្មរបស់វា។ នៅពេលជ្រើសរើសយកវិធីសាស្រ្តនៃការព្យាបាលនិងការប្រើថ្នាំវេជ្ជបណ្ឌិតផ្អែកលើទិន្នន័យមន្ទីរពិសោធន៍ដែលមានលក្ខណៈបុគ្គលសម្រាប់អ្នកជំងឺម្នាក់ៗ។ ប្រសិនបើជំងឺសរសៃប្រសាទគឺជាអនុវិទ្យាល័យវិធានការព្យាបាលបានចុះមកដើម្បីព្យាបាលរោគវិទ្យា។ វិធានការកំពុងត្រូវបានគេយកទៅស្តារឌីសស្តាស៊ីសនិងធ្វើឱ្យសម្ពាធឈាមមានសភាពធម្មតា។
វិធានការបង្ការនិងការព្យាបាលប្រឆាំងនឹងជំងឺសរសៃប្រសាទមាននៅក្នុងការធ្វើតាមរបបអាហារសាមញ្ញនិងរបបផឹក។
អាហារូបត្ថម្ភត្រឹមត្រូវ
របបអាហារគួរតែត្រូវបានពិភាក្សាជាមួយគ្រូពេទ្យ។
ការព្យាបាលរួមមានរបបអាហារប្រភេទមួយចំនួនដែលវេជ្ជបណ្ឌិតនឹងចេញវេជ្ជបញ្ជាដោយផ្អែកលើរូបភាពគ្លីនិក។ ក្នុងករណីមានជំងឺសរសៃប្រសាទពុលការទាក់ទងជាមួយសារធាតុដែលបង្កគ្រោះថ្នាក់ឬការរៀបចំត្រូវតែដកចេញ។ វាមិនត្រូវបានគេណែនាំឱ្យញ៉ាំអាហារប្រៃ, ហឹរនិងជក់បារីទេ។ អាហាររូបត្ថម្ភគួរតែរាប់បញ្ចូលកំរិតកាកសំណល់នៃវីតាមីននិងសារធាតុរ៉ែចាំបាច់ទាំងអស់សម្រាប់រាងកាយ។
ឱសថបុរាណ
បន្ទាប់ពីរកឃើញរោគសញ្ញាដំបូងនៃរោគសាស្ត្រអ្នកត្រូវតែពិគ្រោះជាមួយវេជ្ជបណ្ឌិតធ្វើតាមអនុសាសន៍របស់គាត់ហើយមិនប្រើថ្នាំដោយខ្លួនឯង។ ការព្យាបាលជំងឺសរសៃប្រសាទជាមួយឱសថបុរាណអាចជាជំនួយក្នុងការព្យាបាលវេជ្ជសាស្ត្រហើយអាចប្រើបានតែបន្ទាប់ពីពិគ្រោះជាមួយវេជ្ជបណ្ឌិត។ វាព្យាបាលយ៉ាងល្អនូវថ្នាំផ្សំពីឱសថដែលមានឥទ្ធិពលបញ្ចុះទឹកនោមនិងប្រឆាំងនឹងការរលាក។
ផលវិបាកនិងការព្យាករណ៍
រោគសាស្ត្របន្ទាប់បន្សំច្រើនតែចូលរួម។ ឧទាហរណ៍ cystitis ឬ pyelonephritis ។ ក្នុងករណីដ៏កម្រជាងនេះជំងឺទឹកនោមផ្អែមតំរងនោមរ៉ាំរ៉ៃមានការវិវត្តខ្សោយតំរងនោមឬដុំថ្ម។ ការព្យាករណ៍សម្រាប់ការព្យាបាលទាន់ពេលវេលាគឺអំណោយផល។ មានតែការមិនអើពើនឹងរោគសញ្ញានិងការបង្ហាញអវិជ្ជមានក្នុងរយៈពេលយូរអាចនាំឱ្យមានការស្លាប់។