ការរៀបចំ Thiazolidinedione
ថ្នាំ Thiazolidinediones បង្ហាញពីផលប៉ះពាល់ដោយការថយចុះភាពធន់នឹងអាំងស៊ុយលីន។ មាន 2 thiazolidinediones ដែលមាននៅលើទីផ្សារ - rosiglitazone (Avandia) និង pioglitazone (Actos) ។ Troglitazone គឺជាមនុស្សដំបូងគេនៅក្នុងថ្នាក់របស់ខ្លួនប៉ុន្តែត្រូវបានលុបចោលព្រោះវាបណ្តាលឱ្យមុខងារថ្លើមខ្សោយ។
យន្តការនៃសកម្មភាព។ Thiazolidinediones បង្កើនភាពប្រែប្រួលអាំងស៊ុយលីនដោយធ្វើសកម្មភាពលើជាលិកា adipose សាច់ដុំនិងថ្លើមដែលពួកគេបង្កើនការប្រើប្រាស់គ្លុយកូសនិងកាត់បន្ថយការសំយោគរបស់វា (1,2) ។ យន្តការនៃសកម្មភាពមិនត្រូវបានគេយល់ច្បាស់ទេ។
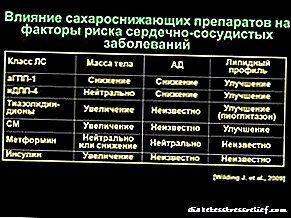
ប្រសិទ្ធភាព Pioglitazone និង rosiglitazone មានប្រសិទ្ធិភាពដូចគ្នាឬប្រសិទ្ធភាពទាបជាងភ្នាក់ងារចុះជាតិស្ករក្នុងឈាមដទៃទៀត។ តម្លៃមធ្យមនៃអេម៉ូក្លូប៊ីនអេម៉ូក្លូប៊ីននៅពេលប្រើថ្នាំរ៉ូហ្សីលលីហ្សូនថយចុះ ១,២-១.៥% ហើយកំហាប់នៃសារជាតិ lipoproteins ដង់ស៊ីតេខ្ពស់និងទាបកើនឡើង។
ផ្អែកលើទិន្នន័យវាអាចត្រូវបានសន្និដ្ឋានថាការព្យាបាល thiazolidinedione មិនទាបជាងប្រសិទ្ធភាពនៃការព្យាបាលដោយថ្នាំ metformin នោះទេប៉ុន្តែដោយសារតែការចំណាយខ្ពស់និងផលប៉ះពាល់ថ្នាំទាំងនេះមិនត្រូវបានប្រើសម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមដំបូងឡើយ។
ផលប៉ះពាល់នៃ thiazolidinediones លើប្រព័ន្ធសរសៃឈាមបេះដូង។ គ្រឿងញៀននៅក្នុងក្រុមនេះអាចមានសកម្មភាពប្រឆាំងនឹងការរលាក, antithrombotic និងប្រឆាំងនឹង atherogenic ប៉ុន្តែបើទោះបីជានេះក៏ដោយទិន្នន័យដែលបង្ហាញពីការថយចុះហានិភ័យនៃជំងឺសរសៃឈាមបេះដូងគឺមិនគួរឱ្យចាប់អារម្មណ៍ទេហើយចំនួននៃផលប៉ះពាល់គឺគួរឱ្យព្រួយបារម្ភ។
(៤.៥,៦,៧) លទ្ធផលនៃការវិភាគមេតាបង្ហាញពីភាពចាំបាច់ក្នុងការប្រុងប្រយ័ត្នក្នុងការប្រើប្រាស់ថ្នាំ thiazolidinediones និង rosiglitazone ជាពិសេសរហូតដល់ទិន្នន័យថ្មីបញ្ជាក់ឬបដិសេធទិន្នន័យស្តីពីបញ្ហាបេះដូង។
លើសពីនេះទៅទៀតវាចាំបាច់ត្រូវគិតពីលទ្ធភាពនៃការវិវត្តទៅជាជំងឺខ្សោយបេះដូង។ ក្នុងស្ថានភាពនេះវាមិនត្រូវបានណែនាំឱ្យប្រើ rosiglitazone ទេប្រសិនបើអាចប្រើថ្នាំដែលមានសុវត្ថិភាពជាង (metformin, sulfonylureas, អាំងស៊ុយលីន) ។
Lipids ។ ក្នុងអំឡុងពេលនៃការព្យាបាលដោយប្រើថ្នាំ pioglitazone ការផ្តោតអារម្មណ៍នៃ lipids ដង់ស៊ីតេទាបនៅតែមិនផ្លាស់ប្តូរខណៈពេលដែលការព្យាបាលដោយប្រើ rosiglitazone ការកើនឡើងកំហាប់នៃប្រភាគ lipid នេះត្រូវបានគេសង្កេតឃើញជាមធ្យម ៨-១៦% ។ (៣)
បង្កើនភាពប្រែប្រួលនៃជាលិកាទៅអាំងស៊ុយលីន។
បង្កើនការសំយោគអាំងស៊ុយលីននៅក្នុងកោសិកាបេតានៃលំពែង។
បង្កើនបរិមាណកូនកោះលំពែង (កន្លែងដែលអាំងស៊ុយលីនត្រូវបានសំយោគក្នុងកោសិកាបេតា) ។
បង្កើនការដាក់គ្លីកូហ្សែននៅក្នុងថ្លើម (កាបូអ៊ីដ្រាតផ្ទុកបង្កើតឡើងពីជាតិស្ករក្នុងឈាម) និងកាត់បន្ថយជាតិស្ករគ្លូកូហ្សែន (ការបង្កើតគ្លុយកូសពីប្រូតេអ៊ីនខ្លាញ់និងកាបូអ៊ីដ្រាតផ្សេងៗទៀត) ។ ទន្ទឹមនឹងនេះការប្រើប្រាស់គ្លុយកូសកើនឡើងការបង្កើតនិងការផ្តោតអារម្មណ៍ក្នុងឈាមថយចុះ។
កាត់បន្ថយកម្រិតទ្រីគ្លីសេរីដ (លីលីតដែលជាខ្លាញ់បម្រុងរាងកាយសំខាន់) ។
៦. អាចបណ្តាលឱ្យមានការបន្តការបញ្ចេញពងអូវុលចំពោះស្ត្រីដែលមានវដ្តរដូវវិលវល់ក្នុងកំឡុងពេលរាំងរដូវ។
បង្កើនប្រសិទ្ធភាពនៃការថយចុះជាតិស្ករក្នុងឈាមរបស់ភ្នាក់ងារជាតិស្ករក្នុងឈាមដទៃទៀតជាពិសេសមេទីលទីន។
សុវត្ថិភាព
ការឡើងទម្ងន់។ ថ្នាំ thiazolidinediones ទាំងអស់អាចបង្កើនទំងន់។ ប្រសិទ្ធភាពនេះអាស្រ័យលើកំរិតនិងរយៈពេលនៃការព្យាបាលហើយអាចមានសារៈសំខាន់។ ផ្នែកសំខាន់នៃការឡើងទម្ងន់គឺបណ្តាលមកពីការរក្សាអង្គធាតុរាវនៅក្នុងខ្លួន។
(៨) ការឡើងទំងន់ក៏អាចកើតមានផងដែរដោយសារតែការកើនឡើងនៃអរម៉ូន adipocytes ។ ការរក្សាទឹកនិងជំងឺខ្សោយបេះដូង។ ការរលាកស្បែកនៅផ្នែកខាងក្រៅកើតឡើងក្នុង ៤-៦% នៃអ្នកជំងឺដែលប្រើថ្នាំ thiazolidinediones (សម្រាប់ការប្រៀបធៀបក្នុងក្រុមប្រើ placebo មានតែ ១-២%) ។
ការប្រមូលផ្តុំសារធាតុរាវនេះអាចនាំឱ្យមានជំងឺខ្សោយបេះដូង។ ការរក្សាសារធាតុរាវអាចកើតឡើងដោយសារតែការធ្វើឱ្យសកម្មនៃការទទួលជាតិសូដ្យូមឡើងវិញតាមរយៈបណ្តាញសូដ្យូមអ៊ីដ្រូសែនសកម្មភាពដែលកើនឡើងជាមួយនឹងការរំញោចអ័រអេហ្វអេហ្គាម៉ា។ (៩)
ប្រព័ន្ធ musculoskeletal ។ មានភ័ស្តុតាងជាច្រើនដែលថា thiazolidinediones កាត់បន្ថយដង់ស៊ីតេឆ្អឹងនិងបង្កើនហានិភ័យនៃការបាក់ឆ្អឹងជាពិសេសចំពោះស្ត្រី។ (១០) ហានិភ័យដាច់ខាតក្នុងការវិវត្តទៅជាការបាក់ឆ្អឹងគឺតូចប៉ុន្តែថ្នាំទាំងនេះមិនគួរត្រូវបានប្រើចំពោះស្ត្រីដែលមានដង់ស៊ីតេឆ្អឹងទាបនិងមានកត្តាហានិភ័យនៃការបាក់ឆ្អឹង។
ថ្នាំ Hepatotoxicity ។ ទោះបីជា rosiglitazone និង pioglitazone មិនត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការប្រើថ្នាំ hepatotoxicity ក្នុងការសាកល្បងគ្លីនិកដែលរាប់បញ្ចូលអ្នកជំងឺចំនួន ៥.០០០ នាក់ក៏ដោយ, ៤ ករណីនៃជំងឺរលាកថ្លើមប្រភេទនេះត្រូវបានគេរាយការណ៍ជាមួយ thiazolidinediones ទាំងនេះ។
ជំងឺត្រអក ការព្យាបាលដោយ Rosiglitazone ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺត្រអក។
អេឌីម៉ានៃម៉ាកូឡា។ ឧប្បត្តិហេតុនៃផលប៉ះពាល់នេះនៅមិនទាន់ដឹងនៅឡើយទេ។ អ្នកជំងឺដែលមានការកើនឡើងហានិភ័យនៃការវិវត្តទៅជាជំងឺហើមស្បែកមិនគួរទទួលថ្នាំ thiazolidinediones ទេ។
Contraindications
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ នៅពេលការព្យាបាលដោយរបបអាហារនិងការហាត់ប្រាណមិននាំឱ្យមានសំណងជំងឺ។
- ការពង្រឹងសកម្មភាពរបស់ថុងហ្គូដិនដោយមានប្រសិទ្ធិភាពមិនគ្រប់គ្រាន់នៃឧបករណ៍បន្ទាប់។
- ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។
- 2. ជំងឺទឹកនោមផ្អែម ketoacidosis (កម្រិតលើសនៅក្នុងឈាមរបស់ ketone), សន្លប់។
- ៣- មានផ្ទៃពោះនិងបំបៅដោះកូន។
- 4. ជំងឺថ្លើមរ៉ាំរ៉ៃនិងស្រួចស្រាវដែលមានមុខងារខ្សោយ។
- 5. ជំងឺខ្សោយបេះដូង។
- 6. ការថយចុះកម្តៅនៃថ្នាំ។
Thiazolidinediones: ការណែនាំសម្រាប់ការប្រើប្រាស់និងយន្តការនៃសកម្មភាព
ថាំពទ្យទំនើបប្រើក្រុមថ្នាំចម្រុះដើម្បីព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ។
ក្រុមមួយក្នុងចំនោមក្រុមទាំងនេះគឺថ្នាំ thiazolidinediones ដែលមានឥទ្ធិពលស្រដៀងគ្នាជាមួយថ្នាំមេទីហ្វេលីន។
វាត្រូវបានគេជឿជាក់ថាបើប្រៀបធៀបជាមួយសារធាតុសកម្មខាងលើថ្នាំ thiazolidinediones មានសុវត្ថិភាពជាង។
អក្សរសាស្ត្រ
១) ផលប៉ះពាល់នៃថ្នាំ troglitazone៖ ភ្នាក់ងារជាតិស្ករក្នុងឈាមថ្មីចំពោះអ្នកជំងឺដែលមាន NIDDM គ្រប់គ្រងមិនបានល្អដោយការព្យាបាលដោយរបបអាហារ។ អាយវ៉ាម៉ូតូអ៊ី, កូកាកា, Kuzuya T, Akanuma Y, Shigeta Y, Kaneko T ជំងឺទឹកនោមផ្អែមថែទាំ ១៩៩៦ ខែកុម្ភៈ, ១៩ (២): ១៥១-៦ ។
2) ការធ្វើឱ្យប្រសើរឡើងនៃការអត់ធ្មត់គ្លុយកូសនិងភាពធន់នឹងអាំងស៊ុយលីននៅក្នុងប្រធានបទធាត់ដែលត្រូវបានព្យាបាលដោយថ្នាំ troglitazone ។ Nolan JJ, Ludvik B, Beerdsen P, Joyce M, Olefsky J N Engl J Med 1994 វិច្ឆិកា ៣.៣៣១ (១៨): ១១៨៨-៩៣ ។
៣) យូគី - ចារិនវេន, អេជការព្យាបាលដោយថ្នាំ៖ Thiazolidinediones ។ អិនអេងជេមេដ ២០០៤, ៣៥១: ១១០៦ ។
៤) ទំនាក់ទំនងរវាងប្រតិកម្មសរសៃឈាមនិងបបូរមាត់ក្នុងជនជាតិម៉ិកស៊ិក - អាមេរិកដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ២ ត្រូវបានព្យាបាលដោយ Pioglitazone ។ Wajcberg E, Sriwijitkamol A, Musi N, Defronzo RA, Cersosimo E J Clin Endocrinol Metab ។ ២០០៧ មេសា, ៩២ (៤): ១២៥៦-៦២ ។ អេភូ ២០០៧ មករា ២៣
៥) ការប្រៀបធៀបនៃ pioglitazone vs glimepiride ស្តីពីការវិវត្តនៃជំងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២៖ ការធ្វើតេស្តសាកល្បងដោយចៃដន្យដោយ PERISCOPE ។ Nissen SE, Nicholls SJ, Wolski K, Nesto R, Kupfer S, Perez A, Jure H,
៦) ការសាកល្បងដោយចៃដន្យអំពីផលប៉ះពាល់នៃអរម៉ូនរ៉ូស្មីតនិងមេទីនហ្វីនលើការរលាកនិងជំងឺស្ទះសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ ឌីជេស្ដុន, ថេយល័រអាជេ, ឡាលីលីអ័រ, ជេហ្សូអិម, វីហ្គឺស្គីរ៉ាអាបេះដូង J. ២០០៧ មីនា, ១៥៣ (៣): ៤៤៥.e១-៦ ។
៧) GlaxoSmithKline ។ សិក្សាទេ។ ZM2005 / 00181/01: គម្រោងគំរូនៃជំងឺសរសៃឈាមបេះដូង Avandia ។ (ចូលមើលថ្ងៃទី ៧ ខែមិថុនាឆ្នាំ ២០០៧ នៅ http://ctr.gsk.co.uk/summary/Rosiglitazone/III_CVmodeling.pdf) ។
៨) ការព្យាបាលដោយប្រើថ្នាំ Troglitazone ធ្វើអោយប្រសើរឡើងនូវការគ្រប់គ្រងគ្លីហ្សីមចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២៖ ការសិក្សាគ្រប់គ្រងដោយចៃដន្យ។ ក្រុមសិក្សា Troglitazone ។ Fonseca VA, Valiquett TR, Huang SM, Ghazzi MN, Whitcomb RW J Clin Endocrinol Metab ១៩៩៨ កញ្ញា, ៨៣ (៩): ៣១៦៩-៧៦ ។
៩) Thiazolidinediones ពង្រីកបរិមាណជាតិទឹកក្នុងរាងកាយតាមរយៈការរំញោច PPARgamma នៃការស្រូបយកអំបិលតម្រងនោមរបស់ ENaC ។ គួនអ៊ី, ហាវស៊ី, ឆាឌី, រ៉ៅ R, លូវ, កូហានឌី, ម៉ាន់សាន់ម៉ាអេ, Redha,, ចាងអ៊ី, ប៊ីប្រេន MD ណាដិត ២០០៥ សីហា, ១១ (៨): ៨៦១-៨៦៦ ។ អេភូ ២០០៥ កក្កដា ១០ ។
១០) តម្លាភាព - ផលវិបាកនៃគ្រោងឆ្អឹងនៃការព្យាបាលដោយ thiazolidinedione ។ ពណ៌ប្រផេះអូអូប៉ូប៉ូរ៉ូអ៊ី។ ឆ្នាំ ២០០៨ ខែកុម្ភៈឆ្នាំ ១៩ (២)៖ ១២៩-៣៧ ។ Epub ២០០៧ កញ្ញា ២៨ ។
១១) ផលប៉ះពាល់នៃអរម៉ូនរ៉ូហ្សីហ្សូនលើភាពញឹកញាប់នៃជំងឺទឹកនោមផ្អែមចំពោះអ្នកជំងឺដែលមានការថយចុះភាពអត់ធ្មត់នៃជាតិគ្លុយកូសឬការថយចុះជាតិគ្លុយកូសដែលមានល្បឿនលឿន៖ ការធ្វើតេស្តគ្រប់គ្រងដោយចៃដន្យ។ Gerstein HC, Yusuf S, Bosch J, Pogue J, Sheridan P, Dinccag N, Hanefeld M, Hoogwerf B, Laakso M, Mohan V, Shaw J, Zinman B, Holman RR Lancet ។ ២០០៦ កញ្ញា ២៣.៣៦៨ (៩៥៤១)៖ ១០៩៦-១០៥
១២) ក្រុមស្រាវជ្រាវឌីភីអេភីភី។ ការការពារជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ជាមួយថ្នាំ troglitazone ក្នុងកម្មវិធីបង្ការជំងឺទឹកនោមផ្អែម។ ជំងឺទឹកនោមផ្អែមឆ្នាំ ២០០៣ អ្នកផ្គត់ផ្គង់ ៥២ នាក់ ១: អេ ៥៨ ។
តើរោគសាស្ត្រត្រូវបានព្យាបាលយ៉ាងដូចម្តេច?
ការព្យាបាលជំងឺទឹកនោមផ្អែមទំនើបគឺជាវិធានការស្មុគស្មាញ។
វិធានការព្យាបាលរួមមានវគ្គសិក្សាវេជ្ជសាស្ត្របន្ទាប់ពីរបបអាហារតឹងរឹងការព្យាបាលដោយរាងកាយការមិនប្រើថ្នាំនិងការប្រើប្រាស់រូបមន្តឱសថបុរាណ។
ការព្យាបាលជំងឺទឹកនោមផ្អែមពាក់ព័ន្ធនឹងការប្រើប្រាស់ថ្នាំពិសេសដើម្បីសម្រេចបានគោលដៅព្យាបាល។
គោលដៅព្យាបាលទាំងនេះគឺ៖
- រក្សាបរិមាណអរម៉ូនអាំងស៊ុយលីនក្នុងកំរិតដែលត្រូវការ
- ធ្វើឱ្យធម្មតានៃបរិមាណគ្លុយកូសក្នុងឈាម
- ឧបសគ្គចំពោះការអភិវឌ្ឍបន្ថែមទៀតនៃដំណើរការរោគសាស្ត្រ
- អព្យាក្រឹតភាពនៃការបង្ហាញនៃផលវិបាកនិងផលវិបាកអវិជ្ជមាន។
វគ្គព្យាបាលទាក់ទងនឹងការប្រើប្រាស់ថ្នាំដូចខាងក្រោម៖
- ការត្រៀមលក្ខណៈស៊ុលនីញ៉ូឡូដែលបង្កើតបានជាប្រហែលជា ៩០ ភាគរយនៃថ្នាំបន្ថយជាតិស្ករ។ គ្រាប់បែបនេះជួយបន្សាបភាពធន់ទ្រាំអាំងស៊ុយលីនបានយ៉ាងល្អ។
- ថ្នាំ Biguanides គឺជាថ្នាំដែលមានសារធាតុសកម្មដូចជា metformin ។ សមាសធាតុមានប្រសិទ្ធិភាពជន៍លើការសម្រកទម្ងន់ហើយក៏ជួយកាត់បន្ថយជាតិស្ករក្នុងឈាមផងដែរ។ តាមក្បួនវាមិនត្រូវបានប្រើក្នុងករណីខ្សោយតំរងនោមនិងមុខងារថ្លើមទេព្រោះវាកកកុញយ៉ាងឆាប់រហ័សនៅក្នុងសរីរាង្គទាំងនេះ។
- ថ្នាំ Alpha-glycosidase inhibitors ត្រូវបានប្រើដើម្បីការពារការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ អត្ថប្រយោជន៍សំខាន់នៃថ្នាំនៃក្រុមនេះគឺថាពួកគេមិននាំឱ្យមានការបង្ហាញនៃការថយចុះជាតិស្ករក្នុងឈាមទេ។ ថ្នាំគ្រាប់មានប្រសិទ្ធិភាពជន៍លើការធ្វើឱ្យមានទម្ងន់ធម្មតាជាពិសេសប្រសិនបើការព្យាបាលដោយរបបអាហារត្រូវបានអនុវត្ត។
- ថ្នាំ Thiazolidinediones អាចត្រូវបានប្រើជាថ្នាំសំខាន់សម្រាប់ព្យាបាលរោគសាស្ត្រឬរួមគ្នាជាមួយថ្នាំបញ្ចុះជាតិស្ករដទៃទៀត។ ឥទ្ធិពលចម្បងរបស់ថេប្លេតគឺបង្កើនភាពជ្រាបចូលជាលិកាចំពោះអាំងស៊ុយលីនដោយហេតុនេះអាចបន្សាបភាពធន់ទ្រាំបាន។ ថ្នាំមិនត្រូវបានប្រើក្នុងការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ទេព្រោះវាអាចធ្វើសកម្មភាពបានតែក្នុងករណីមានអាំងស៊ុយលីនដែលត្រូវបានផលិតដោយលំពែង។
លើសពីនេះថ្នាំ meglitinides ត្រូវបានគេប្រើ - ថ្នាំដែលបង្កើនការការពារអាំងស៊ុយលីនដូច្នេះវាប៉ះពាល់ដល់កោសិកាបេតាលំពែង។
ការថយចុះកម្រិតគ្លុយកូសត្រូវបានគេសង្កេតឃើញរួចហើយក្នុងរយៈពេលដប់ប្រាំនាទីបន្ទាប់ពីប្រើថ្នាំ។
ផលប៉ះពាល់នៃថ្នាំ thiazolidinediones លើរាងកាយ?
ថ្នាំពីក្រុម thiazolidinediones មានគោលបំណងបន្សាបភាពធន់នឹងអាំងស៊ុយលីន។
វាត្រូវបានគេជឿជាក់ថាថ្នាំគ្រាប់បែបនេះអាចការពារហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ។
ឱសថវិទ្យាទំនើបតំណាងឱ្យថ្នាំសំខាន់ពីរពីក្រុមនេះគឺ Rosiglitazone និង Pioglitazone ។
ផលប៉ះពាល់សំខាន់ៗនៃថ្នាំលើរាងកាយមានដូចខាងក្រោម៖
- បង្កើនកម្រិតនៃភាពប្រែប្រួលនៃជាលិកាចំពោះអាំងស៊ុយលីន
- រួមចំណែកដល់ការបង្កើនសំយោគក្នុងកោសិកាបេតាលំពែង
- បង្កើនប្រសិទ្ធភាពនៃថ្នាំមេតាមីនទីនក្នុងការព្យាបាលរួមគ្នា។
ការរៀបចំពីក្រុម thiazolidinediones ត្រូវបានប្រើក្នុងករណីដូចខាងក្រោម:
- សម្រាប់ការព្យាបាលនិងបង្ការជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
- ដើម្បីធ្វើឱ្យមានទម្ងន់ធម្មតានៅពេលការព្យាបាលរបបអាហារសម្រាប់ជំងឺទឹកនោមផ្អែមនិងការធ្វើលំហាត់ប្រាណត្រូវបានអនុវត្តតាម។
- ដើម្បីបង្កើនប្រសិទ្ធភាពនៃថ្នាំពីក្រុម Biguanide ប្រសិនបើក្រោយមកមិនបានបង្ហាញឱ្យឃើញពេញលេញ។
ថ្នាំ thiazolidinedione ថេប្លេតទំនើបអាចត្រូវបានបង្ហាញក្នុងកម្រិតផ្សេងៗគ្នាអាស្រ័យលើកម្រិតនៃការវិវត្តនៃរោគសាស្ត្រ - ដប់ប្រាំសាមសិបឬសែសិបប្រាំមីលីក្រាមនៃគ្រឿងផ្សំសកម្ម។ វគ្គនៃការព្យាបាលត្រូវបានណែនាំឱ្យចាប់ផ្តើមជាមួយកំរិតអប្បបរមាហើយលេបម្តងក្នុងមួយថ្ងៃ។ បន្ទាប់ពីបីខែបើចាំបាច់បង្កើនកំរិតប្រើ។
ភាគច្រើនថ្នាំនេះត្រូវបានគេប្រើដើម្បីបន្ថយជាតិស្ករក្នុងឈាម។ លើសពីនេះទៅទៀតនៅក្នុងការអនុវត្តផ្នែកវេជ្ជសាស្រ្តវាជាទម្លាប់ក្នុងការបែងចែកអ្នកជំងឺដែលលេបថ្នាំគ្រាប់ចូលទៅក្នុង“ ការឆ្លើយតប” និង“ មិនឆ្លើយតប” ចំពោះផលប៉ះពាល់នៃថ្នាំ។
វាត្រូវបានគេជឿជាក់ថាប្រសិទ្ធភាពនៃការប្រើប្រាស់ថ្នាំ thiazolidinediones គឺទាបជាងថ្នាំបញ្ចុះជាតិស្កររបស់ក្រុមដទៃទៀត។
ការរៀបចំ Thiazolidinedione
ថ្នាំ Troglitazone (Rezulin) គឺជាថ្នាំនៃជំនាន់ទី 1 នៃក្រុមនេះ។ គាត់ត្រូវបានគេរំfromកពីការលក់ដោយសារឥទ្ធិពលរបស់គាត់ត្រូវបានឆ្លុះបញ្ចាំងអវិជ្ជមានលើថ្លើម។
ថ្នាំ Rosiglitazone (Avandia) គឺជាថ្នាំជំនាន់ទី 3 នៅក្នុងក្រុមនេះ។ វាឈប់ប្រើក្នុងឆ្នាំ ២០១០ (ត្រូវបានហាមឃាត់នៅក្នុងសហគមន៍អ៊ឺរ៉ុប) បន្ទាប់ពីវាត្រូវបានគេបង្ហាញថាវាបង្កើនហានិភ័យនៃជំងឺសរសៃឈាមបេះដូង។
| ឈ្មោះសារធាតុសកម្ម | ឧទាហរណ៍ពាណិជ្ជកម្ម | កំរិតប្រើក្នុង ១ គ្រាប់ម |
| Pioglitazone | Pioglitazone Bioton | 15 30 45 |
យន្តការនៃសកម្មភាពរបស់ pioglitazone
សកម្មភាពរបស់ pioglitazone គឺដើម្បីភ្ជាប់ទៅនឹង PPAR-gamma receptor ពិសេសដែលមានទីតាំងស្ថិតនៅក្នុងកោសិកាកោសិកា។ ដូច្នេះថ្នាំប៉ះពាល់ដល់មុខងាររបស់កោសិកាដែលទាក់ទងនឹងដំណើរការគ្លុយកូស។ ថ្លើមស្ថិតក្រោមឥទ្ធិពលរបស់វាផលិតវាបានតិច។ ទន្ទឹមនឹងនេះភាពប្រែប្រួលនៃជាលិកាចំពោះអាំងស៊ុយលីនកើនឡើង។
ត្រូវដឹង៖ អ្វីដែលជាភាពធន់នឹងអាំងស៊ុយលីន
នេះជាការពិតជាពិសេសសម្រាប់កោសិកាខ្លាញ់សាច់ដុំនិងថ្លើម។ ហើយបន្ទាប់មកមានការថយចុះនៃកម្រិតជាតិគ្លុយកូសក្នុងល្បឿនលឿននិងសមិទ្ធិផលនៃការប្រមូលផ្តុំគ្លុយកូសក្រោយ។
ប្រសិទ្ធិភាពនៃការដាក់ពាក្យ
លើសពីនេះទៀតវាត្រូវបានគេបង្ហាញឱ្យឃើញថាថ្នាំនេះមានឥទ្ធិពលអត្ថប្រយោជន៍បន្ថែមមួយចំនួន:
- បញ្ចុះសម្ពាធឈាម
- ប៉ះពាល់ដល់កំរិតកូលេស្តេរ៉ុល (បង្កើនវត្តមានរបស់កូលេស្តេរ៉ុលល្អនោះគឺ HDL និងមិនបង្កើន "កូលេស្តេរ៉ុលអាក្រក់" - អិល។ អិល។ អិល) ។
- វារារាំងការបង្កើតនិងការលូតលាស់នៃជំងឺបេះដូង។
- កាត់បន្ថយហានិភ័យនៃជំងឺបេះដូង (ឧទាហរណ៍គាំងបេះដូងដាច់សរសៃឈាមខួរក្បាល) ។
អានបន្ត៖ ចាឌីននឹងការពារបេះដូង
ចំពោះអ្នកដែល pioglitazone ត្រូវបានចេញវេជ្ជបញ្ជា
Pioglitazone អាចត្រូវបានប្រើជាថ្នាំតែមួយពោលគឺ i.e. ការព្យាបាលដោយ monotherapy ។ ដូចគ្នានេះផងដែរប្រសិនបើអ្នកមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ការផ្លាស់ប្តូររបៀបរស់នៅរបស់អ្នកមិនផ្តល់នូវលទ្ធផលរំពឹងទុកនិងមាន contraindications ទៅនឹងថ្នាំ metformin ការអត់ធ្មត់មិនល្អនិងផលប៉ះពាល់ដែលអាចកើតមាន
ការប្រើថ្នាំ pioglitazone គឺអាចធ្វើទៅបានក្នុងការរួមផ្សំជាមួយថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដទៃទៀត (ឧទាហរណ៍អាកាបូស) និងមេទីមីនប្រសិនបើសកម្មភាពផ្សេងទៀតមិននាំមកនូវភាពជោគជ័យ។
Pioglitazone ក៏អាចត្រូវបានប្រើជាមួយអាំងស៊ុយលីនជាពិសេសចំពោះមនុស្សដែលរាងកាយរបស់ពួកគេមានប្រតិកម្មអវិជ្ជមានទៅនឹងថ្នាំ metformin ។
សូមអានបន្ថែម៖ វិធីប្រើថ្នាំមេតាមីនទីន
វិធីយក pioglitazone
ថ្នាំគួរតែត្រូវបានលេបម្តងក្នុងមួយថ្ងៃដោយផ្ទាល់មាត់តាមពេលវេលាកំណត់។ នេះអាចត្រូវបានធ្វើទាំងមុននិងក្រោយពេលញ៉ាំព្រោះអាហារមិនប៉ះពាល់ដល់ការស្រូបយកថ្នាំទេ។ ការព្យាបាលជាធម្មតាចាប់ផ្តើមដោយកំរិតទាប។ ក្នុងករណីដែលផលប៉ះពាល់នៃការព្យាបាលមិនពេញចិត្តវាអាចត្រូវបានកើនឡើងជាលំដាប់។
ប្រសិទ្ធភាពនៃថ្នាំត្រូវបានគេសង្កេតឃើញក្នុងករណីចាំបាច់ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ប៉ុន្តែថ្នាំ metformin មិនអាចប្រើបានទេការព្យាបាលដោយប្រើថ្នាំ monothein មិនត្រូវបានអនុញ្ញាតទេ។
បន្ថែមពីលើការពិតដែលថា pioglitazone ជួយកាត់បន្ថយគ្លីសេរីនក្រោយប្លាស្មាគ្លុយកូសនិងធ្វើឱ្យអេម៉ូក្លូប៊ីនមានស្ថេរភាពវាក៏មានឥទ្ធិពលវិជ្ជមានបន្ថែមលើសម្ពាធឈាមនិងកូលេស្តេរ៉ុលឈាមផងដែរ។ លើសពីនេះទៀតវាមិនបង្កឱ្យមានភាពខុសប្រក្រតីទេ។
ផលប៉ះពាល់
ផលប៉ះពាល់ដែលអាចកើតឡើងជាមួយនឹងការព្យាបាលដោយ pioglitazone រួមមាន៖
- ការកើនឡើងមាតិកាទឹកនៅក្នុងខ្លួន (ជាពិសេសនៅពេលប្រើអាំងស៊ុយលីន)
- ការកើនឡើងនៃភាពផុយស្រួយនៃឆ្អឹងដែលមានភាពទន់ខ្សោយជាមួយនឹងការកើនឡើងនៃការរងរបួស។
- ការឆ្លងមេរោគផ្លូវដង្ហើមញឹកញាប់ជាង
- ការឡើងទម្ងន់។
- ការរំខានដំណេក។
- ការខូចមុខងារថ្លើម។
ការប្រើថ្នាំនេះអាចបង្កើនហានិភ័យនៃជំងឺទឹកនោមផ្អែម (រោគសញ្ញាដំបូងអាចជាការខ្សោះជីវជាតិនៃការមើលឃើញដែលគួរតែត្រូវបានរាយការណ៍ជាបន្ទាន់ដល់គ្រូពេទ្យឯកទេសខាងភ្នែក) និងហានិភ័យនៃការវិវត្តទៅជាជំងឺមហារីកប្លោកនោម។
ថ្នាំនេះមិនបណ្តាលឱ្យមានជាតិស្ករក្នុងឈាមថយចុះទេប៉ុន្តែបង្កើនហានិភ័យនៃការកើតឡើងរបស់វានៅពេលប្រើជាមួយថ្នាំដែលទទួលបានពីអាំងស៊ុយលីនឬស៊ុលហ្វីនីញ៉ូមៀ។
អានបន្ត៖ ថ្នាំថ្មីសម្រាប់ព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (ឌុលឡាក្លូឌីត)

| ថ្នាំគ្រាប់ | 1 ផ្ទាំង |
| pioglitazone | 30 មីលីក្រាម |
| pioglitazone hydrochloride 33.06 មីលីក្រាម, |
- កញ្ចប់ពងបែក (៣) - កញ្ចប់ក្រដាសកាតុងធ្វើកេស ១០ ដុំ។ - កញ្ចប់ពងបែក (៦) - កញ្ចប់ក្រដាសកាតុងធ្វើកេស ៣០ ដុំ។ - កំប៉ុងវត្ថុធាតុ polymer (១) - កញ្ចប់ក្រដាសកាតុងធ្វើកេស។
- ដបវត្ថុធាតុ polymer (១) - កញ្ចប់ក្រដាសកាតុងធ្វើកេស។
សកម្មភាពឱសថសាស្ត្រ
ភ្នាក់ងារជាតិស្ករក្នុងឈាមដោយផ្ទាល់មាត់ដែលជាដេរីវេនៃស៊េរី thiazolidinedione ។ agonist ដែលអាចជ្រើសរើសបានដ៏មានអានុភាពនៃឧបករណ៍ទទួលហ្គាម៉ាដែលត្រូវបានធ្វើឱ្យសកម្មដោយភ្នាក់ងារពន្លឿនអុកស៊ីសែន (PPAR-gamma) ។ អ្នកទទួលហ្គាម៉ាហ្គាម៉ាត្រូវបានគេរកឃើញនៅក្នុងអេឌីភូសជាលិកាសាច់ដុំនិងថ្លើម។
ការធ្វើឱ្យសកម្មនៃឧបករណ៍ទទួលនុយក្លេអ៊ែរ PPAR-gamma ធ្វើឱ្យមានការផ្លាស់ប្តូរហ្សែនដែលងាយប្រតិកម្មមួយចំនួនទាក់ទងនឹងការគ្រប់គ្រងជាតិគ្លុយកូសនិងការរំលាយអាហារ lipid ។ កាត់បន្ថយភាពធន់នឹងអាំងស៊ុយលីននៅក្នុងជាលិកាគ្រឿងនិងក្នុងថ្លើមដែលជាលទ្ធផលនៃការនេះមានការកើនឡើងនៃការប្រើប្រាស់គ្លុយកូសដែលពឹងផ្អែកលើអាំងស៊ុយលីននិងការថយចុះផលិតកម្មគ្លុយកូសនៅក្នុងថ្លើម។
មិនដូចការប្រើ sulfonylurea, pioglitazone មិនរំញោចអាថ៌កំបាំងអាំងស៊ុយលីនដោយកោសិកាបេតាលំពែងទេ។
នៅក្នុងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (ការមិនពឹងផ្អែកលើអាំងស៊ុយលីន) ការថយចុះនៃភាពធន់នឹងអាំងស៊ុយលីនក្រោមឥទ្ធិពលរបស់ pioglitazone បណ្តាលឱ្យមានការថយចុះនៃកំហាប់គ្លុយកូសក្នុងឈាមការថយចុះអាំងស៊ុយលីនប្លាស្មានិងអេម៉ូក្លូប៊ីនអេ ១ ស៊ី (អេម៉ូក្លូប៊ីនអេជប៊ីអេសស៊ី) ។
នៅក្នុងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (មិនពឹងផ្អែកទៅលើអាំងស៊ុយលីន) ជាមួយនឹងការចុះខ្សោយនៃការរំលាយអាហារ lipid ទាក់ទងនឹងការប្រើប្រាស់ថ្នាំ pioglitazone មានការថយចុះនៃ TG និងការកើនឡើងនៃ HDL ។ ក្នុងពេលដំណាលគ្នាកម្រិតនៃ LDL និងកូលេស្តេរ៉ុលសរុបនៅក្នុងអ្នកជំងឺទាំងនេះមិនផ្លាស់ប្តូរទេ។
Pharmacokinetics
បន្ទាប់ពីទទួលទាននៅលើពោះទទេ pioglitazone ត្រូវបានរកឃើញនៅក្នុងប្លាស្មាឈាមបន្ទាប់ពី ៣០ នាទី។ ស៊ីស៊ីក្នុងប្លាស្មាត្រូវបានទៅដល់បន្ទាប់ពី 2 ម៉ោង។នៅពេលញ៉ាំវាមានការកើនឡើងបន្តិចនៅក្នុងពេលវេលាដើម្បីឈានដល់ Cmax រហូតដល់ 3-4 ម៉ោងប៉ុន្តែកំរិតនៃការស្រូបយកមិនបានផ្លាស់ប្តូរទេ។
បន្ទាប់ពីលេបតែមួយដូសជាក់ស្តែងវ៉េដផតនៃផូហ្គូលីសហ្សូនជាមធ្យមគឺ ០,៦៣ ± ០,៤១ លីត្រ / គីឡូក្រាម។ ការផ្សារភ្ជាប់ទៅនឹងប្រូតេអ៊ីនសេរ៉ូមរបស់មនុស្សដែលភាគច្រើនទាក់ទងនឹងអាល់ប៊ុមប៊ីនមានច្រើនជាង ៩៩% ។ សារធាតុរំលាយអាហាររបស់ pioglitazone M-III និង M-IV ក៏មានទំនាក់ទំនងយ៉ាងខ្លាំងជាមួយនឹងសេរ៉ូមអាល់ប៊ុម - ច្រើនជាង ៩៨% ។
Pioglitazone ត្រូវបានរំលាយយ៉ាងទូលំទូលាយនៅក្នុងថ្លើមដោយអ៊ីដ្រូសែននិងកត់សុី។ Metabolites M-II, M-IV (និស្សន្ទវត្ថុអ៊ីដ្រូហ្សែនរបស់ pioglitazone) និង M-III (ដេរីវេនៃថ្នាំ pioglitazone) បង្ហាញពីសកម្មភាពឱសថសាស្ត្រនៅក្នុងគំរូសត្វនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ Metabolites ក៏ត្រូវបានបំលែងទៅជាផ្នែកខ្លះនៃអាស៊ីត glucuronic ឬ sulfuric ។
ការរំលាយអាហាររបស់ pioglitazone នៅក្នុងថ្លើមកើតឡើងដោយមានការចូលរួមពីអ៊ីសូណូហ្សីម CYP2C8 និង CYP3A4 ។
T1 / 2 នៃ pioglitazone ដែលមិនផ្លាស់ប្តូរគឺ 3-7 ម៉ោង, pioglitazone សរុប (pioglitazone និងសារធាតុរំលាយអាហារសកម្ម) គឺ 16-24 ម៉ោង។ ការបោសសំអាត pioglitazone គឺ 5-7 លីត្រ / ម៉ោង។
បន្ទាប់ពីការប្រើថ្នាំតាមមាត់ប្រហែល ១៥-៣០% នៃដូសនៃថ្នាំ pioglitazone ត្រូវបានរកឃើញនៅក្នុងទឹកនោម។ បរិមាណ pioglitazone តិចតួចបំផុតត្រូវបានបញ្ចេញដោយតម្រងនោមជាពិសេសក្នុងទំរង់មេតាប៉ូលីសនិងគូ។ វាត្រូវបានគេជឿជាក់ថានៅពេលលេបថ្នាំភាគច្រើនដូសត្រូវបានបញ្ចេញនៅក្នុងទឹកប្រមាត់ទាំងមិនផ្លាស់ប្តូរនិងជាទម្រង់រំលាយអាហារហើយបញ្ចេញចេញពីរាងកាយដោយលាមក។
ការប្រមូលផ្តុំនៃ pioglitazone និងសារធាតុរំលាយអាហារសកម្មនៅក្នុងសេរ៉ូមឈាមនៅតែស្ថិតក្នុងកំរិតខ្ពស់គ្រប់គ្រាន់ ២៤ ម៉ោងបន្ទាប់ពីការគ្រប់គ្រងតែមួយដងនៃកម្រិតប្រចាំថ្ងៃ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (មិនអាស្រ័យទៅលើអាំងស៊ុយលីន) ។
អន្តរកម្មគ្រឿងញៀន
នៅពេលប្រើដេរីវេទីនមួយទៀតនៃថ្នាំ thiazolidinedione ក្នុងពេលដំណាលគ្នាជាមួយនឹងការពន្យារកំណើតតាមមាត់ការថយចុះកំហាប់អេទីឡែនអេស្ត្រូលីននិងណូរីសនដ្រូននៅក្នុងប្លាស្មាត្រូវបានគេសង្កេតឃើញប្រហែល ៣០% ។ ដូច្ន្រះជាមួយនឹងការប្រើប្រ្រស់ pioglitazone និងការពន្យាកំណើតក្នុងពេលដំណាលគ្នាវាអាចកាត់បន្ថយប្រសិទ្ធភាពន្រការពន្យាកំណើត។
ថ្នាំ Ketoconazole រារាំងការរំលាយអាហារថ្លើមរបស់អ៊ីដ្រូហ្សែលនៃថ្នាំផូកក្លូសហ្សូន។
ការណែនាំពិសេស
Pioglitazone មិនគួរត្រូវបានប្រើនៅក្នុងវត្តមាននៃការបង្ហាញរោគសញ្ញានៃជំងឺថ្លើមក្នុងដំណាក់កាលសកម្មឬជាមួយនឹងការកើនឡើងនៃសកម្មភាព ALT ខ្ពស់ជាង VGN 2,5 ដង។ ជាមួយនឹងការកើនឡើងនូវសកម្មភាពនៃអង់ស៊ីមថ្លើម (ល្មមនឹងតិចជាង ២) ។
VGN ខ្ពស់ជាងមុន 5 ដង) មុនពេលឬក្នុងពេលព្យាបាលជាមួយអ្នកជំងឺ pioglitazone គួរតែត្រូវបានពិនិត្យដើម្បីកំណត់មូលហេតុនៃការកើនឡើង។ ជាមួយនឹងការកើនឡើងកម្រិតមធ្យមនៃសកម្មភាពអង់ស៊ីមថ្លើមការព្យាបាលគួរតែត្រូវបានចាប់ផ្តើមដោយការប្រុងប្រយ័ត្នឬបន្ត។
ក្នុងករណីនេះការត្រួតពិនិត្យជាប្រចាំលើរូបភាពគ្លីនិកនិងការសិក្សាកម្រិតនៃសកម្មភាពរបស់អង់ស៊ីមថ្លើមត្រូវបានណែនាំ។
ក្នុងករណីមានការកើនឡើងនៃសកម្មភាពប្តូរឈាមក្នុងសេរ៉ូមឈាម (អាល់ធី> ២) ។
ការត្រួតពិនិត្យមុខងារថ្លើម ៥ ដងខ្ពស់ជាង VGN) គួរតែត្រូវបានអនុវត្តឱ្យបានញឹកញាប់ជាងមុននិងរហូតដល់កម្រិតត្រឡប់ទៅធម្មតាវិញឬទៅសូចនាករដែលត្រូវបានគេសង្កេតឃើញមុនពេលព្យាបាល។
ប្រសិនបើសកម្មភាពរបស់ ALT ខ្ពស់ជាង VGN 3 ដងបន្ទាប់មកការធ្វើតេស្តជាលើកទីពីរដើម្បីកំណត់សកម្មភាពរបស់ ALT គួរតែត្រូវបានអនុវត្តឱ្យបានឆាប់តាមដែលអាចធ្វើទៅបាន។ ប្រសិនបើសកម្មភាពរបស់ ALT នៅតែស្ថិតក្នុងកម្រិត ៣ ដង> VGN pioglitazone គួរតែត្រូវបានបញ្ឈប់។
ក្នុងកំឡុងពេលព្យាបាលប្រសិនបើមានការសង្ស័យនៃការវិវត្តនៃមុខងារថ្លើមខ្សោយ (រូបរាងនៃចង្អោរក្អួតឈឺពោះអស់កម្លាំងខ្វះចំណង់អាហារទឹកនោមងងឹត) ការធ្វើតេស្តមុខងារថ្លើមគួរតែត្រូវបានកំណត់។ ការសម្រេចចិត្តលើការបន្តនៃការព្យាបាលដោយ pioglitazone គួរតែត្រូវបានគេយកទៅផ្អែកលើទិន្នន័យគ្លីនិកដោយគិតគូរពីប៉ារ៉ាម៉ែត្រមន្ទីរពិសោធន៍។ ក្នុងករណីមានជម្ងឺខាន់លឿង pioglitazone គួរតែត្រូវបានបញ្ឈប់។
ដោយប្រុងប្រយ័ត្នថ្នាំ pioglitazone គួរតែត្រូវបានប្រើចំពោះអ្នកជំងឺដែលមានជំងឺហើម។
ការវិវត្តនៃភាពស្លេកស្លាំងការថយចុះអេម៉ូក្លូប៊ីននិងការថយចុះ hematocrit អាចត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការកើនឡើងនៃបរិមាណប្លាស្មាហើយមិនបង្ហាញពីផលប៉ះពាល់ hematological គួរឱ្យកត់សម្គាល់នៅក្នុងគ្លីនិក។
បើចាំបាច់ការប្រើ ketoconazole ក្នុងពេលដំណាលគ្នាគួរតែតាមដានកម្រិតគ្លីសេម៉ាឱ្យបានទៀងទាត់។
ករណីដ៏កម្រនៃការកើនឡើងជាបណ្តោះអាសន្ននៃកម្រិតសកម្មភាពរបស់ខេ។ ខេ។ ក។ ត្រូវបានគេកត់សម្គាល់ប្រឆាំងនឹងសាវតានៃការប្រើប្រាស់ថ្នាំផូហ្គូលីតាហ្សុនដែលមិនមានផលវិបាកខាងរោគសញ្ញា។ ទំនាក់ទំនងនៃប្រតិកម្មទាំងនេះជាមួយ pioglitazone មិនទាន់ដឹងនៅឡើយទេ។
តម្លៃជាមធ្យមនៃប៊ីលីរុយប៊ីនអេអេសអេជអេហ្វអេស្យូសផូថូស្យូសនិងជីជីធីបានថយចុះក្នុងកំឡុងពេលពិនិត្យនៅចុងបញ្ចប់នៃការព្យាបាលដោយ pioglitazone បើប្រៀបធៀបជាមួយសូចនាករស្រដៀងគ្នាមុនពេលព្យាបាល។
មុនពេលចាប់ផ្តើមការព្យាបាលនិងក្នុងឆ្នាំដំបូងនៃការព្យាបាល (រៀងរាល់ ២ ខែម្តង) ហើយម្តងម្កាលសកម្មភាព ALT គួរតែត្រូវបានត្រួតពិនិត្យ។
នៅ ការស្រាវជ្រាវពិសោធន៍ pioglitazone មិនត្រូវបានបង្ហាញថាជាហ្សែនហ្សែនទេ។
ការប្រើប្រាស់ថ្នាំ pioglitazone ចំពោះកុមារមិនត្រូវបានណែនាំទេ។
ការមានផ្ទៃពោះនិងការបំបៅកូន
Pioglitazone ត្រូវបាន contraindicated នៅក្នុងការមានផ្ទៃពោះនិង lactation ។
ចំពោះអ្នកជំងឺដែលមានភាពធន់នឹងអាំងស៊ុយលីននិងវដ្ត anovulatory នៅក្នុងរយៈពេលមុនពេលអស់រដូវការព្យាបាលជាមួយ thiazolidinediones រួមទាំង pioglitazone អាចបណ្តាលឱ្យមានការបញ្ចេញពងអូវុល។ នេះបង្កើនហានិភ័យនៃការមានផ្ទៃពោះប្រសិនបើការពន្យាកំណើតគ្រប់គ្រាន់មិនត្រូវបានប្រើ។
នៅ ការសិក្សាពិសោធន៍ វាត្រូវបានបង្ហាញនៅក្នុងសត្វដែល pioglitazone មិនមានឥទ្ធិពល teratogenic និងមិនប៉ះពាល់អវិជ្ជមានដល់ការមានកូន។
ជាមួយនឹងមុខងារថ្លើមខ្សោយ
Pioglitazone មិនគួរត្រូវបានប្រើនៅក្នុងវត្តមាននៃការបង្ហាញរោគសញ្ញានៃជំងឺថ្លើមក្នុងដំណាក់កាលសកម្មឬជាមួយនឹងការកើនឡើងនៃសកម្មភាព ALT ខ្ពស់ជាង VGN 2,5 ដង។ ជាមួយនឹងការកើនឡើងនូវសកម្មភាពនៃអង់ស៊ីមថ្លើម (ល្មមនឹងតិចជាង ២) ។
VGN ខ្ពស់ជាងមុន 5 ដង) មុនពេលឬក្នុងពេលព្យាបាលជាមួយអ្នកជំងឺ pioglitazone គួរតែត្រូវបានពិនិត្យដើម្បីកំណត់មូលហេតុនៃការកើនឡើង។ ជាមួយនឹងការកើនឡើងកម្រិតមធ្យមនៃសកម្មភាពអង់ស៊ីមថ្លើមការព្យាបាលគួរតែត្រូវបានចាប់ផ្តើមដោយការប្រុងប្រយ័ត្នឬបន្ត។
ក្នុងករណីនេះការត្រួតពិនិត្យជាប្រចាំលើរូបភាពគ្លីនិកនិងការសិក្សាកម្រិតនៃសកម្មភាពរបស់អង់ស៊ីមថ្លើមត្រូវបានណែនាំ។
ក្នុងករណីមានការកើនឡើងនៃសកម្មភាពប្តូរឈាមក្នុងសេរ៉ូមឈាម (អាល់ធី> ២) ។
ការត្រួតពិនិត្យមុខងារថ្លើម ៥ ដងខ្ពស់ជាង VGN) គួរតែត្រូវបានអនុវត្តឱ្យបានញឹកញាប់ជាងមុននិងរហូតដល់កម្រិតត្រឡប់ទៅធម្មតាវិញឬទៅសូចនាករដែលត្រូវបានគេសង្កេតឃើញមុនពេលព្យាបាល។
ប្រសិនបើសកម្មភាពរបស់ ALT ខ្ពស់ជាង VGN 3 ដងបន្ទាប់មកការធ្វើតេស្តជាលើកទីពីរដើម្បីកំណត់សកម្មភាពរបស់ ALT គួរតែត្រូវបានអនុវត្តឱ្យបានឆាប់តាមដែលអាចធ្វើទៅបាន។ ប្រសិនបើសកម្មភាពរបស់ ALT នៅតែស្ថិតក្នុងកម្រិត ៣ ដង> VGN pioglitazone គួរតែត្រូវបានបញ្ឈប់។
ក្នុងកំឡុងពេលព្យាបាលប្រសិនបើមានការសង្ស័យនៃការវិវត្តនៃមុខងារថ្លើមខ្សោយ (រូបរាងនៃចង្អោរក្អួតឈឺពោះអស់កម្លាំងខ្វះចំណង់អាហារទឹកនោមងងឹត) ការធ្វើតេស្តមុខងារថ្លើមគួរតែត្រូវបានកំណត់។ ការសម្រេចចិត្តលើការបន្តនៃការព្យាបាលដោយ pioglitazone គួរតែត្រូវបានគេយកទៅផ្អែកលើទិន្នន័យគ្លីនិកដោយគិតគូរពីប៉ារ៉ាម៉ែត្រមន្ទីរពិសោធន៍។ ក្នុងករណីមានជម្ងឺខាន់លឿង pioglitazone គួរតែត្រូវបានបញ្ឈប់។
ការពិពណ៌នាអំពីថ្នាំ ASTROZON ផ្អែកលើការណែនាំជាផ្លូវការសម្រាប់ការប្រើប្រាស់និងអនុម័តដោយក្រុមហ៊ុនផលិត។
រកឃើញកំហុស? ជ្រើសរើសវាហើយចុចបញ្ជា (Ctrl) + បញ្ចូល (Enter) ។
ការរៀបចំ Thiazolidinedione - លក្ខណៈនិងលក្ខណៈពិសេសនៃកម្មវិធី
ដោយសារកត្តាបង្កជំងឺនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ អ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជាអោយប្រើថ្នាំជាតិស្ករក្នុងឈាមមានឥទ្ធិពលផ្សេងៗគ្នា។ អ្នកខ្លះរំញោចការផលិតអាំងស៊ុយលីនដោយកោសិកាលំពែងរីឯខ្លះទៀតកែភាពធន់នឹងអាំងស៊ុយលីន។
ថ្នាំ Thiazolidinediones ជាកម្មសិទ្ធិរបស់ថ្នាំចុងក្រោយ។
លក្ខណៈពិសេសនៃ thiazolidinediones
និយាយម្យ៉ាងទៀតថ្នាំ Thiazolidinediones គឺជាក្រុមថ្នាំបញ្ចុះជាតិស្ករដែលមានគោលបំណងបង្កើនប្រសិទ្ធភាពជីវសាស្ត្ររបស់អាំងស៊ុយលីន។ សម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមបានចាប់ផ្តើមត្រូវបានគេប្រើថ្មីៗនេះ - ចាប់តាំងពីឆ្នាំ ១៩៩៦ ។ ត្រូវបានចេញយ៉ាងតឹងរឹងយោងតាមវេជ្ជបញ្ជា។
Glitazones បន្ថែមពីលើសកម្មភាពជាតិស្ករក្នុងឈាមមានឥទ្ធិពលវិជ្ជមានទៅលើប្រព័ន្ធសរសៃឈាមបេះដូង។ សកម្មភាពដូចខាងក្រោមត្រូវបានគេសង្កេតឃើញ: antithrombotic, antiatherogenic, ប្រឆាំងនឹងការរលាក។ នៅពេលប្រើថ្នាំ thiazolidinediones កម្រិតជាតិអេម៉ូក្លូប៊ីនថយចុះជាមធ្យម ១,៥% ហើយកម្រិត HDL កើនឡើង។
ការព្យាបាលដោយប្រើថ្នាំនៃថ្នាក់នេះគឺមិនមានប្រសិទ្ធិភាពជាងការព្យាបាលជាមួយថ្នាំ Metformin ឡើយ។ ប៉ុន្តែពួកគេមិនត្រូវបានប្រើនៅដំណាក់កាលដំបូងដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ទេ។ នេះដោយសារតែភាពធ្ងន់ធ្ងរនៃផលប៉ះពាល់និងតម្លៃខ្ពស់។ សព្វថ្ងៃនេះគ្លីលីតហ្សូហ្សូនត្រូវបានគេប្រើដើម្បីបន្ថយគ្លីសេម៉ាជាមួយនឹងអេដ្យូមនីញ៉ូមៀនិងមេទីឌីន។ ពួកគេអាចត្រូវបានចេញវេជ្ជបញ្ជាទាំងពីរដាច់ដោយឡែកពីគ្នាជាមួយនឹងថ្នាំនីមួយៗនិងក្នុងការរួមផ្សំគ្នា។
ចំណាំ! មានភ័ស្តុតាងបង្ហាញថាការលេបថ្នាំ glitazones ចំពោះអ្នកដែលមានជំងឺទឹកនោមផ្អែមបានកាត់បន្ថយហានិភ័យនៃការវិវត្តទៅជាជំងឺ ៥០% ។ យោងទៅតាមលទ្ធផលនៃការស្រាវជ្រាវវាត្រូវបានគេរកឃើញថាការប្រើថ្នាំ thiazolidinediones ពន្យារពេលការវិវត្តនៃជំងឺនេះក្នុងរយៈពេល 1,5 ឆ្នាំ។ ប៉ុន្តែបន្ទាប់ពីការដកគ្រឿងញៀននៃវណ្ណៈនេះគ្រោះថ្នាក់នឹងកើតមានដូចគ្នា។
ក្នុងចំណោមលក្ខណៈពិសេសនៃថ្នាំមានលក្ខណៈវិជ្ជមាននិងអវិជ្ជមាន:
- បង្កើនទំងន់រាងកាយត្រឹម ២ គីឡូក្រាម
- បញ្ជីធំនៃផលប៉ះពាល់
- កែលម្អទម្រង់ជាតិខ្លាញ់
- មានប្រសិទ្ធិភាពជះឥទ្ធិពលលើភាពធន់នឹងអាំងស៊ុយលីន
- សកម្មភាពបន្ថយជាតិស្ករទាបជាងបើប្រៀបធៀបទៅនឹងថ្នាំ metformin, sulfonylurea,
- សម្ពាធឈាមទាប
- កាត់បន្ថយកត្តាដែលជះឥទ្ធិពលដល់ការវិវត្តនៃជំងឺ atherosclerosis
- រក្សាសារធាតុរាវហើយជាលទ្ធផលហានិភ័យនៃជំងឺខ្សោយបេះដូងកើនឡើង
- កាត់បន្ថយដង់ស៊ីតេឆ្អឹងបង្កើនហានិភ័យនៃការបាក់ឆ្អឹង
- hepatotoxicity ។
ការចង្អុលបង្ហាញនិង contraindications
ថ្នាំ Thiazolidinediones ត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ជំងឺទឹកនោមផ្អែមដែលមិនអាស្រ័យលើអាំងស៊ុយលីន (ជំងឺទឹកនោមផ្អែមប្រភេទទី ២)៖
- ដូចជាការព្យាបាលដោយប្រើថ្នាំសម្រាប់អ្នកជំងឺទាំងនោះដែលគ្រប់គ្រងកម្រិតគ្លីសេម៉ាដោយមិនចាំបាច់ប្រើថ្នាំ (របបអាហារនិងសកម្មភាពរាងកាយ)
- ជាការព្យាបាលពីរដោយភ្ជាប់ជាមួយការត្រៀមលក្ខណៈស៊ុលហ្វីលីនៀ។
- ជាការព្យាបាលទ្វេជាមួយថ្នាំមេតាមីនស៊ីនសម្រាប់ការគ្រប់គ្រងគ្លីសេម៉ីនគ្រប់គ្រាន់
- ក្នុងនាមជាការព្យាបាលបីដងនៃ "គ្លីសេតាហ្សូន + មេទីហ្វិនស៊ីនស៊ុលហ្វីលីនលី" ។
- ការរួមផ្សំជាមួយអាំងស៊ុយលីន
- ការរួមបញ្ចូលគ្នាជាមួយអាំងស៊ុយលីននិងមេតាមីនន។
ក្នុងចំនោម contraindications ដើម្បីប្រើថ្នាំ:
- ការមិនអត់ធ្មត់ជាបុគ្គល
- មានផ្ទៃពោះ / បំបៅកូន
- អាយុដល់ ១៨ ឆ្នាំ
- ជំងឺខ្សោយថ្លើម - ភាពធ្ងន់ធ្ងរនិងមធ្យម
- ជំងឺខ្សោយបេះដូងធ្ងន់ធ្ងរ
- ការខ្សោយតំរងនោមគឺធ្ងន់ធ្ងរ។
យកចិត្តទុកដាក់! ថ្នាំ Thiazolidinediones មិនត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ទេ។
ការប្រមូលថ្នាំនៃក្រុម thiazolidinedione នេះ៖
កិតើកិតើវិធីសាស្រ្តនៃការគ្រប់គ្រង
Glitazones ត្រូវបានគេយកដោយមិនគិតពីអាហារ។ ការកែកិតើកិតើសប់មនុស្សចាស់ជាមួយនឹងគម្លាតតិចតួចនៅក្នុងថ្លើម / តំរងនោមមិនត្រូវបានអនុវត្តទេ។ ប្រភេទអ្នកជំងឺចុងក្រោយត្រូវបានចេញវេជ្ជបញ្ជាអោយទទួលទានប្រចាំថ្ងៃតិចជាងមុន។ កិតើកិតើត្រូវបានកំណត់ដោយវេជ្ជបណ្ឌិតជាលក្ខណៈបុគ្គល។
ការចាប់ផ្តើមនៃការព្យាបាលចាប់ផ្តើមដោយកំរិតទាប។ បើចាំបាច់វាត្រូវបានបង្កើនការប្រមូលផ្តុំអាស្រ័យលើគ្រឿងញៀន។ នៅពេលបញ្ចូលជាមួយអាំងស៊ុយលីនកំរិតប្រើរបស់វានៅតែមិនផ្លាស់ប្តូរឬថយចុះជាមួយនឹងរបាយការណ៍នៃស្ថានភាពជាតិស្ករក្នុងឈាម។
បញ្ជីថ្នាំ Thiazolidinedione
អ្នកតំណាងពីរនាក់នៃ glitazone អាចរកបាននៅលើទីផ្សារឱសថសព្វថ្ងៃ - rosiglitazone និង pioglitazone ។ អ្នកដំបូងនៅក្នុងក្រុមគឺ troglitazone - វាត្រូវបានលុបចោលភ្លាមៗដោយសារតែការវិវត្តនៃការខូចខាតថ្លើមធ្ងន់ធ្ងរ។
ថ្នាំដែលមានមូលដ្ឋានលើ rosiglitazone រួមមានដូចខាងក្រោមៈ
- avandia ៤ មីលីក្រាម - អេស្ប៉ាញ,
- Diagnitazone ៤ មីលីក្រាម - អ៊ុយក្រែន,
- Roglit នៅ 2 មីលីក្រាមនិង 4 មីលីក្រាម - ហុងគ្រី។
ថ្នាំដែលមានមូលដ្ឋានលើ Piogitazone រួមមាន៖
- Glutazone 15 មីលីក្រាម, 30 មីលីក្រាម, 45 មីលីក្រាម - អ៊ុយក្រែន,
- នីលហ្គាហ្គា ១៥ មីលីក្រាម ៣០ មីលីក្រាម - ឥណ្ឌា,
- Dropia-Sanovel 15 មីលីក្រាម, 30 មីលីក្រាម - ប្រទេសទួរគី,
- Pioglar ១៥ មីលីក្រាម ៣០ មីលីក្រាម - ឥណ្ឌា,
- Pyosis 15 មីលីក្រាមនិង 30 មីលីក្រាម - ឥណ្ឌា។
អន្តរកម្មជាមួយថ្នាំដទៃទៀត
- Rosiglitazone។ ការប្រើប្រាស់គ្រឿងស្រវឹងមិនប៉ះពាល់ដល់ការគ្រប់គ្រងគ្លីសេរីនទេ។ មិនមានអន្តរកម្មគួរឱ្យកត់សម្គាល់ជាមួយថ្នាំពន្យារកំណើតថេប្លេតថេបណាឌីឌីផិនឌីហ្គូប៊ីនវ៉ារហ្វារិន។
- Pioglitazone។ នៅពេលផ្សំជាមួយរ៉ាហ្វាមស៊ីលីនផលប៉ះពាល់នៃផូហ្គូលីសហ្សូនត្រូវបានកាត់បន្ថយ។ ប្រហែលជាការថយចុះបន្តិចនៃប្រសិទ្ធភាពនៃការពន្យាកំណើតពេលកំពុងប្រើថ្នាំពន្យារកំណើត។ នៅពេលប្រើ ketoconazole ការត្រួតពិនិត្យគ្លីសេរីនជាញឹកញាប់ចាំបាច់។
ថ្នាំ Thiazolidinediones មិនត្រឹមតែកាត់បន្ថយកម្រិតជាតិស្ករប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងជះឥទ្ធិពលជាវិជ្ជមានដល់ប្រព័ន្ធសរសៃឈាមបេះដូងទៀតផង។ បន្ថែមលើគុណសម្បត្តិពួកគេមានចំណុចអវិជ្ជមានមួយចំនួនដែលជាទូទៅបំផុតគឺការវិវត្តនៃជំងឺខ្សោយបេះដូងនិងការថយចុះដង់ស៊ីតេឆ្អឹង។
ពួកវាត្រូវបានប្រើយ៉ាងសកម្មក្នុងការព្យាបាលដោយស្មុគស្មាញការប្រើថ្នាំ thiazolidinediones សម្រាប់ការការពារការវិវត្តនៃជំងឺនេះតម្រូវឱ្យមានការសិក្សាបន្ថែមទៀត។
បានផ្តល់អនុសាសន៍អត្ថបទពាក់ព័ន្ធផ្សេងទៀត
ថ្នាំបញ្ចុះជាតិស្ករ
ការចង្អុលបង្ហាញសម្រាប់ការប្រើប្រាស់
ថ្នាំទាំងនេះត្រូវបានប្រើសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ជាមួយនឹងភាពគ្មានប្រសិទ្ធភាពនៃការព្យាបាលដោយរបបអាហារទាំងការព្យាបាលតាមបែប monotherapy និងនៅពេលបញ្ចូលគ្នាជាមួយថ្នាំបន្ថយជាតិស្កររបស់ក្រុមដទៃទៀត។
សកម្មភាពនៃថ្នាំនៃក្រុមនេះគឺមានគោលបំណងបង្កើនភាពប្រែប្រួលនៃកោសិកាជាលិកាទៅអាំងស៊ុយលីន។ ដូច្នេះពួកគេកាត់បន្ថយភាពធន់នឹងអាំងស៊ុយលីន។
នៅក្នុងការអនុវត្តផ្នែកវេជ្ជសាស្រ្តទំនើបថ្នាំពីរនៃក្រុមនេះត្រូវបានគេប្រើគឺ Rosiglitazone និង Pioglitazone ។
យន្តការនៃសកម្មភាពរបស់ថ្នាំទាំងនេះមានដូចខាងក្រោមៈពួកគេកាត់បន្ថយភាពធន់នឹងអាំងស៊ុយលីនដោយបង្កើនការសំយោគកោសិកាបញ្ជូនគ្លុយកូស។
សកម្មភាពរបស់ពួកគេគឺអាចធ្វើទៅបានលុះត្រាតែអ្នកមានអាំងស៊ុយលីនផ្ទាល់ខ្លួន។
លើសពីនេះទៀតពួកគេបន្ថយកម្រិតទ្រីគ្លីសេរីដនិងអាស៊ីតខ្លាញ់សេរីនៅក្នុងឈាម។
Pharmacokinetics៖ គ្រឿងញៀនត្រូវបានស្រូបចូលក្នុងក្រពះពោះវៀនយ៉ាងឆាប់រហ័ស។ ការប្រមូលផ្តុំអតិបរិមានៅក្នុងឈាមត្រូវបានសម្រេចក្នុងរយៈពេល 1-3 ម៉ោងបន្ទាប់ពីការគ្រប់គ្រង (rosiglitazone បន្ទាប់ពី 1-2 ម៉ោង, pioglitazone បន្ទាប់ពី 2-4 ម៉ោង) ។
រំលាយអាហារនៅក្នុងថ្លើម។ Pioglitazone បង្កើតបានជាសារធាតុរំលាយអាហារសកម្មដែលនេះផ្តល់នូវឥទ្ធិពលយូរអង្វែង។
ថ្នាំពន្យារកំណើតប្រភេទទី ១ ជំងឺទឹកនោមផ្អែមការមានផ្ទៃពោះនិងការបំបៅដោះកូនជំងឺថ្លើមអំឡុងពេលកាន់តែធ្ងន់ធ្ងរ។ កម្រិត ALT លើសពីបទដ្ឋានដោយ 2,5 ដងឬច្រើនជាងនេះ។
អាយុក្រោម ១៨ ឆ្នាំ។
ផលប៉ះពាល់ករណីខ្លះនៃការកើនឡើងនៃកម្រិត ALT ក៏ដូចជាការវិវត្តនៃជំងឺខ្សោយថ្លើមស្រួចស្រាវនិងជំងឺរលាកថ្លើមដោយប្រើថ្នាំ thiazolidinediones ត្រូវបានគេកត់ត្រាទុក។
ដូច្នេះវាចាំបាច់ត្រូវវាយតម្លៃមុខងារថ្លើមមុនពេលប្រើថ្នាំនិងធ្វើការត្រួតពិនិត្យតាមកាលកំណត់ខណៈពេលប្រើថ្នាំ thiazolidinediones ។
ការប្រើថ្នាំ thiazolidinediones អាចរួមចំណែកដល់ការឡើងទម្ងន់។ នេះត្រូវបានគេសង្កេតឃើញជាមួយនឹងការព្យាបាលដោយ monotherapy និងជាមួយនឹងការរួមបញ្ចូលគ្នានៃថ្នាំ thiazolidinediones ជាមួយថ្នាំដទៃទៀត។ ហេតុផលសម្រាប់បញ្ហានេះមិនត្រូវបានគេដឹងច្បាស់នោះទេប៉ុន្តែភាគច្រើនទំនងជាដោយសារតែការប្រមូលផ្តុំសារធាតុរាវនៅក្នុងខ្លួន។
ការរក្សាសារធាតុរាវមិនត្រឹមតែប៉ះពាល់ដល់ការឡើងទម្ងន់ប៉ុណ្ណោះទេតែវាក៏បណ្តាលឱ្យហើមនិងធ្វើឱ្យសកម្មភាពបេះដូងកាន់តែអាក្រក់ទៅ ៗ ផងដែរ។
ជាមួយនឹងការហើមស្បែកធ្ងន់ធ្ងរការប្រើថ្នាំបញ្ចុះទឹកនោមត្រូវបានណែនាំ។
ជំងឺខ្សោយបេះដូងច្រើនតែកើតមាននៅពេលដែលថ្នាំ thiazolidinediones ត្រូវបានផ្សំជាមួយនឹងថ្នាំបន្ថយជាតិស្ករដទៃទៀតរួមទាំងអាំងស៊ុយលីន។ ជាមួយនឹងការព្យាបាលដោយ monotherapy ជាមួយ thiazolidinediones ឬអាំងស៊ុយលីនហានិភ័យនៃជំងឺខ្សោយបេះដូងគឺតូចណាស់ - តិចជាង ១% ហើយនៅពេលបញ្ចូលគ្នាហានិភ័យកើនឡើងដល់ ៣% ។
ប្រហែលជាការវិវត្តនៃភាពស្លេកស្លាំងក្នុង 1-2% នៃករណី។
វិធីសាស្រ្តនៃការដាក់ពាក្យ
Pioglitazone ត្រូវបានគេលេបម្តងក្នុងមួយថ្ងៃថ្នាំនេះមិនត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការញ៉ាំទេ។
កំរិតប្រើជាមធ្យមគឺ ១៥-៣០ មីលីក្រាមកំរិតប្រើអតិបរមាគឺ ៤៥ មីលីក្រាមក្នុងមួយថ្ងៃ។
ថ្នាំ Rosiglitazone ត្រូវបានគេយក 1-2 ដងក្នុងមួយថ្ងៃថ្នាំមិនត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការញ៉ាំទេ។
កំរិតប្រើជាមធ្យមគឺ 4 មីលីក្រាមកំរិតប្រើអតិបរមាគឺ 8 មីលីក្រាមក្នុងមួយថ្ងៃ។
ការចង្អុលបង្ហាញសម្រាប់ការប្រើប្រាស់
វាត្រូវបានប្រើចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ធាត់និងចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ រួមផ្សំជាមួយនឹងការព្យាបាលអាំងស៊ុយលីន។
បច្ចុប្បន្ននេះថ្នាំមួយរបស់ក្រុម Biguanide ត្រូវបានគេប្រើ - Metformin (Siofor, Avandamet, Bagomet, Glyukofazh, Metfogamma) ។
ថ្នាំ Metformin ជួយកាត់បន្ថយទំងន់រាងកាយជាមធ្យមពី ១-២ គីឡូក្រាមក្នុងមួយឆ្នាំ។
យន្តការនៃសកម្មភាព
Metformin ផ្លាស់ប្តូរការស្រូបយកជាតិគ្លុយកូសដោយកោសិកាពោះវៀនដែលនាំឱ្យមានការថយចុះជាតិស្ករនៅក្នុងឈាម។
ម៉្យាងវិញទៀតថ្នាំមេតាមីនទីនជួយកាត់បន្ថយចំណង់អាហារដែលជាហេតុនាំឱ្យមានការថយចុះទំងន់រាងកាយ។
Pharmacokinetics
Metformin ឈានដល់ការប្រមូលផ្តុំអតិបរមារបស់វាបន្ទាប់ពី 1.5-2 ម៉ោងបន្ទាប់ពីការគ្រប់គ្រង។
ការប្រមូលផ្តុំរបស់វានៅក្នុងថ្លើមតម្រងនោមនិងក្រពេញទឹកមាត់ត្រូវបានគេសង្កេតឃើញ។
វាត្រូវបានបញ្ចេញដោយតម្រងនោម។ ក្នុងករណីមានសកម្មភាពខ្សោយតំរងនោមការប្រមូលផ្តុំថ្នាំអាចធ្វើទៅបាន។
ការពន្យារកំណើត៖ ការថយចុះកម្តៅនៃថ្នាំការមានផ្ទៃពោះនិងការបំបៅដោះកូនការរំខានដល់ថ្លើមការរំខានដល់តម្រងនោមការខ្សោយបេះដូងការបរាជ័យផ្លូវដង្ហើម។
អាយុជាង ៦០ ឆ្នាំ។
ផលប៉ះពាល់
ប្រហែលជាការវិវត្តនៃភាពស្លកសាំង។
ការថយចុះជាតិស្ករក្នុងឈាម។
ស្រេចចិត្ត
ប្រើថ្នាំដោយប្រុងប្រយ័ត្នក្នុងការឆ្លងមេរោគស្រួចស្រាវអន្តរាគមន៍វះកាត់និងធ្វើឱ្យជំងឺរ៉ាំរ៉ៃកាន់តែធ្ងន់ធ្ងរ។
អ្នកគួរតែបញ្ឈប់ការប្រើថ្នាំនេះ ២-៣ ថ្ងៃមុនពេលប្រតិបត្តិការហើយត្រលប់មកទទួលវិញ ២ ថ្ងៃបន្ទាប់ពីការវះកាត់។
ប្រហែលជាការរួមបញ្ចូលគ្នានៃថ្នាំ metformin ជាមួយថ្នាំបន្ថយជាតិស្ករផ្សេងទៀតរួមទាំងអាំងស៊ុយលីន។
ដេរីវេនៃ sulfonylureas
ការចង្អុលបង្ហាញសម្រាប់ការប្រើប្រាស់
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
យន្តការនៃសកម្មភាព
ការត្រៀមរៀបចំក្រុមចំរុះ sulfonylurea គឺជាភ្នាក់ងារសម្ងាត់។ ពួកវាធ្វើសកម្មភាពកោសិកាបេតានៃលំពែងនិងជំរុញការសំយោគអាំងស៊ុយលីន។
ពួកគេក៏កាត់បន្ថយប្រាក់បញ្ញើគ្លុយកូសនៅក្នុងថ្លើមផងដែរ។
ឥទ្ធិពលទីបីដែលថ្នាំទាំងនេះមានលើរាងកាយគឺថាពួកគេធ្វើសកម្មភាពអាំងស៊ុយលីនដោយខ្លួនឯងបង្កើនប្រសិទ្ធភាពរបស់វាទៅលើកោសិកាជាលិកា។
Pharmacokinetics
សព្វថ្ងៃនេះដេរីវេ sulfonylurea នៃជំនាន់ទី 2 ត្រូវបានប្រើ។
គ្រឿងញៀននៅក្នុងក្រុមនេះត្រូវបានបញ្ចេញតាមរយៈក្រលៀននិងថ្លើមលើកលែងតែពពួក glurenorm ដែលត្រូវបានបញ្ចេញតាមពោះវៀន។
ការទប់ស្កាត់ជំងឺទឹកនោមផ្អែមដែលទាក់ទងនឹងអាំងស៊ុយលីនជំងឺតម្រងនោមរ៉ាំរ៉ៃជំងឺថ្លើមរ៉ាំរ៉ៃ។
ការមានផ្ទៃពោះនិងការបំបៅកូន។
ផលប៉ះពាល់
ដោយសារតែការពិតដែលថាថ្នាំទាំងនេះបង្កើនការសំងាត់អាំងស៊ុយលីនក្នុងករណីដែលហួសកំរិតពួកគេបង្កើនចំណង់អាហារដែលនាំឱ្យមានការកើនឡើងនៃទំងន់រាងកាយ។ វាចាំបាច់ក្នុងការជ្រើសរើសកំរិតដូសអប្បបរមាដែលប្រសិទ្ធិភាពជាតិស្ករក្នុងឈាមត្រូវបានសំរេចដើម្បីចៀសវាងការប្រើថ្នាំជ្រុល។
ការប្រើថ្នាំជ្រុលហួសកម្រិតអាចបណ្តាលឱ្យមានភាពធន់ទ្រាំទៅនឹងថ្នាំបន្ថយជាតិស្ករ (នោះគឺឥទ្ធិពលនៃថ្នាំបន្ថយជាតិស្ករនឹងត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំង) ។
គ្រឿងញៀននៅក្នុងក្រុមនេះអាចបណ្តាលឱ្យមានជាតិស្ករក្នុងឈាមថយចុះ។ អ្នកមិនអាចបង្កើនកម្រិតថ្នាំដោយមិនពិគ្រោះជាមួយវេជ្ជបណ្ឌិតទេ។
ការបង្ហាញពីក្រពះពោះវៀនអាចធ្វើទៅបានក្នុងទម្រង់ជាចង្អោរក្អួតក្អួតរាគឬទល់លាមក។
ប្រតិកម្មអាឡែហ្ស៊ីក្នុងទម្រង់ជាជម្ងឺអ៊ប៉សនិងរមាស់ពេលខ្លះកើតឡើង។
ប្រហែលជាការវិវត្តនៃភាពស្លកសាំងនៃធម្មជាតិដែលអាចបញ្ច្រាស់បាន។
វិធីសាស្រ្តនៃការដាក់ពាក្យ
ភាគច្រើននៃការត្រៀមរៀបចំរបស់ក្រុម“ ដេរីវេនៃស្ពាន់ធ័រឡូរី” មានឥទ្ធិពលថយចុះជាតិស្ករក្នុងឈាមរយៈពេល ១២ ម៉ោងដូច្នេះពួកគេច្រើនតែលេប ២ ដងក្នុងមួយថ្ងៃ។
វាអាចទៅរួចក្នុងការលេបបីដងក្នុងមួយថ្ងៃខណៈពេលរក្សាកំរិតប្រើប្រចាំថ្ងៃ។ នេះត្រូវបានធ្វើសម្រាប់ប្រសិទ្ធិភាពរលោងនៃថ្នាំ។
ស្រេចចិត្ត
Gliclazide និង Glimepiride មានប្រសិទ្ធិភាពយូរអង្វែងដូច្នេះពួកគេត្រូវបានគេយកម្តងក្នុងមួយថ្ងៃ។
Meglitinides (ភ្នាក់ងារសំងាត់ Nesulfanylurea)
ទាំងនេះគឺជាអ្នកធ្វើនិយ័តកម្មគ្លុយកូសដែលធ្វើឱ្យមានការកើនឡើងនៃការបញ្ចេញអាំងស៊ុយលីនដែលជះឥទ្ធិពលដល់កោសិកាបេតានៃលំពែង។
ថ្នាំពីរនៃក្រុមនេះត្រូវបានគេប្រើ - ថ្នាំ Repaglinide (Novonorm) និង Nateglinide (Starlix) ។
ការចង្អុលបង្ហាញសម្រាប់ការប្រើប្រាស់
ជំងឺទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីនជាមួយនឹងរបបអាហារគ្មានប្រសិទ្ធភាព។
យន្តការនៃសកម្មភាពជម្រុញការផលិតអាំងស៊ុយលីនសកម្មភាពរបស់ពួកគេគឺសំដៅកាត់បន្ថយការឡើងជាតិស្ករក្នុងឈាមពោលគឺ hyperglycemia បន្ទាប់ពីបរិភោគ។ ពួកគេមិនសមស្របសម្រាប់ការកាត់បន្ថយជាតិស្ករលឿនឡើយ។
ប្រសិទ្ធភាពនៃការចុះជាតិស្ករក្នុងឈាមចាប់ផ្តើមពី ៧-១៥ នាទីបន្ទាប់ពីលេបថ្នាំ។
ប្រសិទ្ធភាពនៃជាតិស្ករក្នុងឈាមរបស់ថ្នាំទាំងនេះមិនមានរយៈពេលយូរទេដូច្នេះវាចាំបាច់ក្នុងការប្រើវាច្រើនដងក្នុងមួយថ្ងៃ។
រំភើបជាចម្បងដោយថ្លើម។
ការពន្យារកំណើត៖ ជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនការមានផ្ទៃពោះនិងការបំបៅដោះកូនអាយុក្រោម ១៨ ឆ្នាំជំងឺតម្រងនោមរ៉ាំរ៉ៃជំងឺថ្លើមរ៉ាំរ៉ៃ។
ការបង្ហាញពីក្រពះពោះវៀនអាចធ្វើទៅបានក្នុងទម្រង់ជាចង្អោរក្អួតក្អួតរាគឬទល់លាមក។
ប្រតិកម្មអាឡែហ្ស៊ីក្នុងទម្រង់ជាជម្ងឺអ៊ប៉សនិងរមាស់ពេលខ្លះកើតឡើង។
កម្រណាស់ថ្នាំនៅក្នុងក្រុមនេះអាចបណ្តាលឱ្យមានការថយចុះជាតិស្ករក្នុងឈាម។
ប្រហែលជាការកើនឡើងទំងន់រាងកាយខណៈពេលប្រើថ្នាំ។
ប្រហែលជាការវិវឌ្ឍន៍នៃការញៀននឹងម៉ីហ្គីលីន។
វិធីសាស្រ្តនៃការដាក់ពាក្យ
ថ្នាំ Repaglinide ត្រូវបានគេយកកន្លះម៉ោងមុនពេលញ៉ាំអាហារ ៣ ដងក្នុងមួយថ្ងៃ (ភាគច្រើនមុនពេលអាហារនីមួយៗ) ។
កំរិតប្រើអតិបរមាគឺ ៤ មីលីក្រាមក្នុងមួយថ្ងៃ - ១៦ ម។ ក។
Nateglinid B.yzftu ត្រូវបានគេយកមុនពេលញ៉ាំអាហាររយៈពេល 10 នាទី 3 ដងក្នុងមួយថ្ងៃ។
ស្រេចចិត្ត
ប្រហែលជាការរួមបញ្ចូលគ្នាជាមួយថ្នាំបន្ថយជាតិស្កររបស់ក្រុមដទៃទៀតឧទាហរណ៍ជាមួយថ្នាំមេទីហ្វេលីន។
Acarbose (hib Glycosidase Inhibitors)
ការចង្អុលបង្ហាញសម្រាប់ការប្រើប្រាស់ៈជំងឺទឹកនោមផ្អែមដែលមិនអាស្រ័យលើអាំងស៊ុយលីន - ទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនរួមផ្សំជាមួយនឹងការព្យាបាលដោយអាំងស៊ុយលីន។
ក្នុងនាមជាប្រូស្តាតនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ចំពោះអ្នកដែលមានការអធ្យាស្រ័យជាតិគ្លុយកូសខ្សោយ។
យន្តការនៃសកម្មភាព
ពួកគេកាត់បន្ថយការស្រូបយកគ្លុយកូសដោយពោះវៀនដោយសារតែការពិតដែលពួកគេភ្ជាប់ទៅនឹងអង់ស៊ីមដែលបំបែកកាបូអ៊ីដ្រាតនិងការពារអង់ស៊ីមទាំងនេះពីការបោសសំអាត។ កាបូអ៊ីដ្រាតមិនត្រូវបានស្រូបយកដោយកោសិកាពោះវៀនទេ។
វាមិនប៉ះពាល់ដល់កម្រិតនៃអាំងស៊ុយលីនដែលបានសំយោគដូច្នេះហានិភ័យនៃការវិវត្តទៅជាការថយចុះជាតិស្ករក្នុងឈាមត្រូវបានគេដកចេញ។
វាជួយកាត់បន្ថយទំងន់រាងកាយដោយសារតែវារំខានដល់ការស្រូបយកកាបូអ៊ីដ្រាតនៅក្នុងពោះវៀន។
Pharmacokinetics
វាមានកំពូលសកម្មភាពពីរ - បន្ទាប់ពី 1,5 - 2 ម៉ោងបន្ទាប់ពីប្រើថ្នាំហើយបន្ទាប់ពី 16-20 ម៉ោង។
វាត្រូវបានស្រូបយកដោយការរលាកក្រពះពោះវៀន។ វាត្រូវបានបញ្ចេញចេញជាចម្បងតាមរយៈពោះវៀនតិចតាមរយៈតម្រងនោម។
contraindications
ជំងឺរ៉ាំរ៉ៃនិងរ៉ាំរ៉ៃនៃរលាកក្រពះពោះវៀនក្នុងកំឡុងពេលកាន់តែធ្ងន់ធ្ងរ។
ជំងឺនៃថ្លើមរួមទាំងជម្ងឺក្រិនថ្លើម។
ការមានផ្ទៃពោះនិងការបំបៅកូន។
អាយុរហូតដល់ 18 ឆ្នាំ - ប្រយ័ត្ន។
ផលប៉ះពាល់
ពីរលាកក្រពះពោះវៀន - ចង្អោរក្អួតហើមពោះ។
នៅពេលទទួលទានកាបូអ៊ីដ្រាត, ហើមពោះអាចនឹងវិវត្តនៅពេលប្រើថ្នាំ។
ប្រតិកម្មអាឡែស៊ី - urticaria, រមាស់។
ការលេចឡើងនៃការហើមគឺអាចធ្វើទៅបាន។
របៀបប្រើៈចំណាយពេលមួយម៉ោងមុនពេលញ៉ាំអាហារបីដងក្នុងមួយថ្ងៃ។
ចាប់ផ្តើមជាមួយនឹងកំរិតអប្បបរមានិងបង្កើនកម្រិតថ្នាំបន្តិចម្តង ៗ ។
ស្រេចចិត្ត
ការធ្វើអន្តរាគមន៍វះកាត់ការរងរបួសជំងឺឆ្លងអាចតម្រូវឱ្យមានការឈប់ប្រើថ្នាំជាបណ្តោះអាសន្ននិងការផ្លាស់ប្តូរការព្យាបាលដោយអាំងស៊ុយលីន។
វាចាំបាច់ក្នុងការធ្វើតាមរបបអាហារយ៉ាងតឹងរឹងជាមួយនឹងមាតិកាទាបនៃកាបូអ៊ីដ្រាត "លឿន" ។
ផលប៉ះពាល់នៃថ្នាំមានប្រសិទ្ធិភាពអាស្រ័យលើដូស - កំរិតប្រើកាន់តែច្រើនកាបូអ៊ីដ្រាតតិចត្រូវបានស្រូបយក។
ប្រហែលជាការរួមផ្សំជាមួយនឹងថ្នាំបន្ថយជាតិស្ករដទៃទៀត។ វាគួរតែត្រូវបានគេចងចាំថាថ្នាំអាកាបូសបង្កើនប្រសិទ្ធភាពនៃថ្នាំបន្ថយជាតិស្ករដទៃទៀត។