បកនិងកណ្តាស់នៃលំពែង
fistulas នៃលំពែងត្រូវបានគេហៅថាសារ pathological នៃបំពង់នៃក្រពេញជាមួយនឹងបរិយាកាសខាងក្រៅឬសរីរាង្គខាងក្នុង។
មានកញ្ជ្រោងខាងក្រៅនៅពេលដែលមាត់របស់ fistula បើកលើស្បែកហើយផ្នែកខាងក្នុងនៅពេលដែល fistula ទំនាក់ទំនងជាមួយសរីរាង្គប្រហោង (ក្រពះពោះវៀនតូចឬធំ) ។ ពួកគេអាចពេញលេញនិងមិនពេញលេញ។
នៅពេលដែលរាំងស្ទះផ្នែកជិតនៃបំពង់ (ទឹកពេញលេញ) ទឹកលំពែងទាំងអស់ត្រូវបានបញ្ចេញនៅខាងក្រៅ។ ជាមួយនឹងការប្រើកញ្ជ្រោងមិនពេញលេញផ្នែកសំខាន់នៃទឹកលំពែងហូរតាមធម្មជាតិទៅក្នុង duodenum ហើយមានតែផ្នែកខ្លះប៉ុណ្ណោះដែលវាត្រូវបានបំបែកដោយកន្ត្រក។
fistulas លំពែងខាងក្រៅកើតឡើងជាញឹកញាប់បំផុតបន្ទាប់ពីរងរបួសពោះបើកចំហឬបន្ទាប់ពីការវះកាត់នៅលើក្រពេញដែលរួមផ្សំជាមួយនឹងការបើកបំពង់របស់វា។ fistulas ខាងក្នុងជាធម្មតាបណ្តាលមកពីការផ្លាស់ប្តូរបំផ្លិចបំផ្លាញក្រពេញដែលឆ្លងកាត់ជញ្ជាំងនៃសរីរាង្គជិតខាង (ជំងឺរលាកលំពែងស្រួច, ការជ្រៀតចូលនិងការបែកខ្ញែកនៃជំងឺរលាកលំពែង) ។
គ្លីនិកនិងរោគវិនិច្ឆ័យ
ចំពោះ fistulas លំពែងខាងក្រៅការបញ្ចេញទឹកលំពែងតាមរយៈការបើក fistula ខាងក្រៅគឺជាលក្ខណៈ។ បរិមាណទឹករំអិលអាស្រ័យលើប្រភេទនៃស្ត្រេសឡា។ ជាមួយនឹងការប្រើ fistula ពេញលេញ (កម្រ) ទឹករហូតដល់ ១,៥ លីត្រូវបានបញ្ចេញក្នុងមួយថ្ងៃដោយមានបរិមាណមិនពេញលេញជារឿយៗមានតែពីរបីដំណក់ប៉ុណ្ណោះ។ ដោយអាស្រ័យលើភាពធ្ងន់ធ្ងរនៃការផ្លាស់ប្តូរបំផ្លិចបំផ្លាញនិងរលាកនៅក្នុងក្រពេញនិងជញ្ជាំងនៃ fistula ទាំងទឹកលំពែងសុទ្ធឬទឹកលំពែងដែលមានផ្ទុកនូវឈាមនិងខ្ទុះត្រូវបានគេលាក់កំបាំង។
ជាមួយនឹងការប្រើកញ្ជ្រោងមិនពេញលេញដោយសារតែការបញ្ចេញបរិមាណទឹកលំពែងទៅខាងក្រៅការធ្វើចលនានៃស្បែកមានការរីកចម្រើនយ៉ាងឆាប់រហ័ស។ ការបាត់បង់ទឹកលំពែងគួរឱ្យកត់សម្គាល់នាំឱ្យមានការខ្សោះជីវជាតិយ៉ាងខ្លាំងនៅក្នុងស្ថានភាពរបស់អ្នកជំងឺការរំខានយ៉ាងធ្ងន់ធ្ងរចំពោះប្រូតេអ៊ីនខ្លាញ់និងកាបូអ៊ីដ្រាតការបាត់បង់ជាតិទឹកអេឡិចត្រូលីតនិងបញ្ហាមូលដ្ឋានអាស៊ីដ។ ជារឿយៗការខាតបង់ទាំងនេះនាំឱ្យមានការបាត់បង់ជាតិទឹកអស់កម្លាំងហត់នឿយ adynamia និងក្នុងករណីធ្ងន់ធ្ងររហូតដល់សន្លប់។
ជាមួយនឹងការប្រើកញ្ជ្រោងខាងក្នុងការបញ្ចេញទឹកផ្លែប៉ែកកើតឡើងនៅក្នុង lumen នៃក្រពះឬពោះវៀន។ ក្នុងន័យនេះការផ្លាស់ប្តូររោគសាស្ត្រធ្ងន់ធ្ងរលក្ខណៈនៃការកាច់ពីខាងក្រៅមិនកើតឡើងទេ។
ការធ្វើរោគវិនិច្ឆ័យនៃការប្រើ fistulas ខាងក្រៅមិនមែនជាការលំបាកធំទេ។ ការធ្វើរោគវិនិច្ឆ័យចុងក្រោយត្រូវបានបញ្ជាក់ដោយការពិនិត្យលើខ្លឹមសារនៃអង់ស៊ីមលំពែងដែលស្ថិតនៅក្នុងពពួកពពុះកាច់។ ដើម្បីបញ្ជាក់ពីការធ្វើរោគវិនិច្ឆ័យនោះការប្រើហ្វីលហ្វីលគួរតែត្រូវបានប្រើ។ ប្រសិនបើភាពផ្ទុយគ្នានៃ fistulography បំពេញបំពង់នៃលំពែងការធ្វើរោគវិនិច្ឆ័យមិនមានភាពសង្ស័យទេ។
កញ្ជ្រោងមិនពេញលេញជាធម្មតាស្ថិតនៅក្រោមឥទ្ធិពលនៃការព្យាបាលបែបអភិរក្សដែលរួមបញ្ចូលទាំងវិធានការដែលមានគោលបំណងធ្វើឱ្យប្រសើរឡើងនូវស្ថានភាពទូទៅការប្រយុទ្ធប្រឆាំងនឹងការហត់នឿយនិងការខះជាតិទឹក។
ដើម្បីកាត់បន្ថយសកម្មភាពសំងាត់របស់ក្រពេញស្យូសស៊ីតូទីតាទិកថ្នាំ Antispasmodics និងរបបអាហារពិសេសត្រូវបានចេញវេជ្ជបញ្ជាដែលកំណត់ការបញ្ចេញទឹកលំពែង (សំបូរទៅដោយជាតិប្រូតេអ៊ីននិងកង្វះជាតិកាបូអ៊ីដ្រាត) ។
ការព្យាបាលនៅតាមមូលដ្ឋានរួមមានការថែរក្សាស្បែកយ៉ាងហ្មត់ចត់នៅជុំវិញហ្វ្រីស្តូឡាការការពារភាពរំជើបរំជួលរបស់វានិងការណែនាំអំពីការបង្ហូរទឹកចូលទៅក្នុងប្រហោងនៃហ្វូតូសនេះតាមរយៈមាតិកាដែលត្រូវបានគេប៉ូវកំលាំងហើយហ្វីជីត្រូវបានទឹកនាំទៅជាមួយនឹងដំណោះស្រាយខ្សោយនៃអាស៊ីតឡាក់ទិកដើម្បីធ្វើឱ្យអង់ស៊ីមប្រូតូស៊ីនអសកម្ម។ កញ្ជ្រោងមិនពេញលេញជាធម្មតាស្ថិតនៅក្រោមឥទ្ធិពលនៃការព្យាបាលបែបអភិរក្សអស់រយៈពេលជាច្រើនខែ។
ជាមួយនឹងការប្រើកញ្ជ្រោងពេញលេញការព្យាបាលវះកាត់ត្រូវបានចង្អុលបង្ហាញ។ ប្រភេទនៃប្រតិបត្ដិការទូទៅបំផុតគឺៈការព្យាបាលដោយប្រើ fistula, suturing នៃ fistula ដែលបានបង្កើតឡើងចូលទៅក្នុងក្រពះឬពោះវៀនតូច, ការដកចេញនៃ fistula ជាមួយនឹងការបញ្ចោញដំណាលគ្នានៃលំពែងដែលបានរងផលប៉ះពាល់ដោយដំណើរការរោគសាស្ត្រ។
ជំងឺក្រពះ - វដ្តនិង fistulas នៃលំពែង
បកនិងកាច់លិង្គរបស់លំពែង - ក្រពះពោះវៀន
បកនិងកាច់លិង្គរបស់លំពែងមិនកម្រទេ។ បកគឺជាកន្សោមដែលមានសារធាតុរាវនៅខាងក្នុង។ ពួកវាមានទីតាំងនៅលើក្រពេញខ្លួនវាក៏ដូចជានៅលើជាលិកាជុំវិញ។ ជំងឺនេះកើតឡើងនៅគ្រប់អាយុហើយមិនគិតពីភេទ។ បកលំពែង - ជាគំនិតរួម។
បកត្រូវបានបែងចែកជាច្រើនប្រភេទ៖
- ពីកំណើត។ ទាំងនេះរួមបញ្ចូលទាំងបកដែលត្រូវបានបង្កើតឡើងជាលទ្ធផលនៃដំណើរការមិនត្រឹមត្រូវនៃជាលិកាលំពែងក៏ដូចជាប្រព័ន្ធបំពង់។
- បានទទួល។
- បកដែលទទួលបាន, នៅក្នុងវេន, ត្រូវបានបែងចែកទៅជាការរក្សាទុក, ការធ្លាក់ចុះ, ការរីកសាយ, ប៉ារ៉ាស៊ីត។
- គីសបញ្ហោកើតឡើងដោយសារលទ្ធផលនៃភាពតឹងនៃបំពង់រំអិលនៃក្រពេញក៏ដូចជានៅពេលដែលវាត្រូវបានរារាំងដោយដុំថ្មឬដុំសាច់។
- រោគវិទ្យាកើតឡើងដោយសារលទ្ធផលនៃការបំផ្លាញជាលិការលំពែងអំឡុងពេលមានជំងឺរលាកលំពែងបន្ទាប់ពីជំងឺឬសដូងបាតការប៉ះទង្គិចឬអំឡុងពេលដំណើរការដុំសាច់។
- វដ្តរីកសាយគឺរោគមហារីកពោះ។ ទាំងនេះគឺជា cystadenocarcinomas និង cystadenomas ។
- ពពួកពពួកពពួកប៉ារ៉ាស៊ីតកើតឡើងក្នុងពេលឆ្លងមេរោគ ognism ជាមួយអេកូណូកូកូសនិងស៊ីក្លូន។
cyst អាស្រ័យលើរចនាសម្ព័នរបស់ជញ្ជាំង។
មានបកលំពែងមិនពិតនិងពិតអាស្រ័យលើរចនាសម្ព័ន្ធជញ្ជាំងរបស់វា។ បកពិតគឺជាបកមិនគ្រប់លក្ខណៈពីកំណើត, ស៊ីស្តូដិនម៉ានិងស៊ីស្តូដិនស៊ីនស៊ីម៉ាម៉ាស់ដែលទទួលបាននូវបណ្តុំការចាប់យក។ បកពិតបង្កើតបានប្រហែល ២០ ភាគរយនៃបកក្រពេញទាំងអស់។ លក្ខណៈពិសេសចម្បងរបស់វាគឺវត្តមាននៃស្រទាប់ផ្កាដែលមាននៅលើផ្ទៃខាងក្នុងរបស់វា។ ទំហំនៃបកពិតមានទំហំធំជាងរបស់ក្លែងក្លាយ។ បកខ្លះសម្រាប់គ្រូពេទ្យវះកាត់កំពុងក្លាយជាការរកឃើញពិតប្រាកដ។
ជញ្ជាំងនៃ cyst មិនពិតត្រូវបានធ្វើឱ្យក្រាស់និងជាលិការក្រាស់។ មិនដូចដុំពកដ៏ពិតមួយដែលមិនពិតមិនមានស្រទាប់ខាងក្រៅទេ។ នៅខាងក្នុងបកមិនពិតត្រូវបានគ្របដណ្ដប់ដោយជាលិការលាយ។ នៅក្នុងបែហោងធ្មែញមានអង្គធាតុរាវដែលមានជាលិកា necrotic ។ អង្គធាតុរាវនេះមានចរិតខុសគ្នា។ តាមក្បួនមួយនេះគឺជា exudate purulent និង serous ដែលមាន admixture ឈាមនិងកំណកឈាមហើយទឹកលំពែងក៏អាចមានផងដែរ។ ដុំពកមិនពិតបង្កើតនៅលើក្បាលរាងកាយនិងកន្ទុយលំពែង។ បរិមាណសារធាតុរាវដែលមាននៅក្នុងបាសពេលខ្លះឈានដល់ 1-2 លីត្រឬច្រើនជាងនេះ។ ដុំពកធំមួយជារឿយៗរាលដាលតាមទិសដៅផ្សេងៗគ្នា។ វាអាចត្រូវបានគេដែលមានទីតាំងទៅមុខនិងទៅមុខក្នុងទិសដៅនៃ omentum តូចខណៈពេលដែលថ្លើមរុញឡើងក្រពះចុះ។ ដុំពកក៏អាចឆ្ពោះទៅរកសរសៃចងនៃពោះវៀនធំដែរខណៈពេលដែលរុញក្រពះឡើងលើហើយពោះវៀនធំឆ្លងកាត់ក៏ថយចុះដែរ។
បកធំ។
បកលំពែងធំជាធម្មតាលេចធ្លាយដោយមិនមានរោគសញ្ញាជាក់លាក់ណាមួយឡើយ។ ពួកវាកើតឡើងប្រសិនបើដុំពកបានកើនឡើងយ៉ាងខ្លាំងហើយចាប់ផ្តើមបង្រួមសរីរាង្គដែលនៅជាប់គ្នា។ រោគសញ្ញាទូទៅនៃបកគឺឈឺចាប់នៅផ្នែកខាងលើពោះរោគសញ្ញា dyspeptic លេចឡើងស្ថានភាពទូទៅត្រូវបានរំខានភាពទន់ខ្សោយកើតឡើងមនុស្សម្នាក់បាត់បង់ទំងន់និងសីតុណ្ហភាពរាងកាយកើនឡើង។ ក្នុងអំឡុងពេល palpation, ការបង្កើតដុំសាច់ដូចនៅក្នុងពោះត្រូវបាន palpated ។
អ្នកជំងឺចាប់ផ្តើមលេចឡើងរិលឈឺថេរក្នុងករណីខ្លះការឈឺចាប់ paroxysmal ។ ពួកវាមានរាងក្រហាយក្រហល់ក្រហាយខណៈពេលដែលអ្នកជំងឺត្រូវយកទីតាំងកោងឬទីតាំងជង្គង់ - កែងដៃ។ ការឈឺចាប់ធ្ងន់ធ្ងរបំផុតលេចឡើងនៅពេលដែលដុំពកសង្កត់លើដុំពកពន្លឺព្រះអាទិត្យនិងស៊ីលីកូ។ ប៉ុន្តែនៅតែមានបកដ៏ធំការឈឺចាប់ត្រូវបានបង្ហាញបន្តិចបន្តួចអ្នកជំងឺត្អូញត្អែរពីអារម្មណ៍នៃការបង្ហាប់នៅក្នុងតំបន់អេពីដេស។ ភាគច្រើនរោគសញ្ញា dyspeptic គឺចង្អោរពេលខ្លះក្អួតក៏ដូចជាលាមកមិនស្ថិតស្ថេរ។
ក្នុងអំឡុងពេលនៃការសិក្សារោគសញ្ញាសំខាន់គឺការបង្កើតដុំសាច់។ ប្រសិនបើដុំពកមានទំហំធំវាអាចត្រូវបានរកឃើញនៅពេលពិនិត្យដំបូង។ ព្រំដែនមានភាពច្បាស់លាស់រូបរាងមានរាងពងក្រពើឬរាងមូលផ្ទៃក្រឡារលោង។ ការបង្កើតរាងដូចដុំសាច់អាស្រ័យលើការធ្វើមូលដ្ឋានីយកម្មត្រូវបានកំណត់នៅក្នុងតំបន់ពងក្រពើនៅអេពីភីសក៏ដូចជានៅផ្នែកខាងចុងនិងខាងស្តាំ។
ផលវិបាកនៃបក។
ផលវិបាកគួរឱ្យកត់សម្គាល់បំផុតនៃជម្ងឺក្រពេញលំពែងគឺជាជំងឺឬសដូងបាតនៅក្នុងបែហោងធ្មែញរបស់វាដំណើរការបន្សុទ្ធភាពខុសប្រក្រតីផ្សេងៗដែលលេចឡើងបន្ទាប់ពីការបង្រួមនៃសរីរាង្គជិតខាងដោយបក, ការកាច់ខាងក្រៅនិងខាងក្នុង, ការដាច់រហែកជាមួយនឹងការវិវត្តនៃជំងឺរលាកទងសួតជាបន្តបន្ទាប់។
ចំពោះការធ្វើរោគវិនិច្ឆ័យរោគសញ្ញារោគសញ្ញានៃជំងឺត្រូវបានគេយកមកពិចារណាហើយវិធីសាស្ត្រស្រាវជ្រាវពិសេសត្រូវបានអនុវត្ត។ នៅក្នុងឈាមនិងទឹកនោមការកើនឡើងចំនួនអង់ស៊ីមលំពែងត្រូវបានគេសង្កេតឃើញ។ tomography ដែលបានគណនារួមទាំងការស្កេនអ៊ុលត្រាសោនជួយឱ្យរកឃើញទ្រង់ទ្រាយក្រាស់ដែលពោរពេញទៅដោយអង្គធាតុរាវ។
ការព្យាបាលត្រូវបានអនុវត្តវះកាត់។ ផ្នែកមួយនៃលំពែងដែលរងផលប៉ះពាល់ដោយ cyst ត្រូវបានធ្វើម្តងទៀត។ ជាមួយនឹងការក្លែងបន្លំប្រតិបត្តិការបង្ហូរទឹកត្រូវបានប្រើ។
Fistulas នៃលំពែង។
លំពែងលំពែងគឺជាសាររោគសាស្ត្រនៃបំពង់លំពែងដែលមានសរីរាង្គខាងក្នុងឬជាមួយបរិយាកាសខាងក្រៅ។ Fistulas គឺខាងក្រៅនៅពេលដែលមាត់របស់វាត្រូវបានបង្កើតឡើងនៅលើស្បែកហើយផ្ទៃក្នុងនៅពេលដែល fistula ទំនាក់ទំនងជាមួយសរីរាង្គប្រហោង (ពោះវៀនតូចនិងក្រពះឬក្រពះ) ។ Fistulas បានបញ្ចប់និងមិនពេញលេញ។ ជាមួយនឹងការប្រើ fistula ពេញលេញទឹកលំពែងត្រូវបានធ្វើឱ្យអាថ៌កំបាំងតាមរយៈការប្រើ fistula ទៅខាងក្រៅ។ fistula មិនពេញលេញមួយត្រូវបានកំណត់ដោយការពិតដែលថាទឹកលំពែងហូរចូលទៅក្នុង duodenum និងផ្នែកខ្លះឆ្លងកាត់ fistula ។
ភាគច្រើនកញ្ជ្រោងកើតឡើងអំឡុងពេលមានរបួសត្រង់ពោះឬក្រោយពេលវះកាត់លើលំពែងបន្ទាប់ពីបើកបំពង់របស់វា។ fistulas ខាងក្នុងលេចឡើងដោយសារតែការផ្លាស់ប្តូរលំពែងដែលហុចទៅជញ្ជាំងនៃសរីរាង្គដែលនៅជាប់គ្នា (ដោយមានជំងឺរលាកលំពែងការដាច់រលាត់នៃការរលាកលំពែងនិងការជ្រៀតចូល) ។
ជាមួយនឹងការប្រើស្នាប់ដៃពេញលេញការព្យាបាលវះកាត់ត្រូវបានអនុវត្ត។ ប្រភេទនៃប្រតិបត្ដិការសំខាន់ៗគឺការប្រើថ្នាំ fistula, ការប្រើ fistula ដែលបានបង្កើតឡើងទាំងនៅក្នុងក្រពះឬពោះវៀនតូច។ Fistula ក៏ត្រូវបានយកចេញរួមជាមួយលំពែងដែលរងផលប៉ះពាល់ផងដែរ។
ជំងឺរលាកលំពែងរ៉ាំរ៉ៃ
ជំងឺរលាកលំពែងរ៉ាំរ៉ៃ (ស៊ីភី) គឺជាជំងឺរលាករ៉ាំរ៉ៃនៃជំងឺរលាកលំពែង (លំពែង) ដែលនាំឱ្យមានការវិវត្តនៃជំងឺក្រពេញក្រពេញនៃសរីរាង្គការផ្លាស់ប្តូរជាលិកាភ្ជាប់នៃធាតុកោសិកានៃខួរឆ្អឹងខ្នងការបំផ្លាញបំពង់អាហារការឈឺចាប់និងការបាត់បង់មុខងាររបស់ក្រពេញនិងក្រពេញ endocrine ។
ក្នុងរយៈពេលប៉ុន្មានទសវត្សកន្លងមកនេះអត្រាប្រេវ៉ាឡង់នៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃបានកើនឡើងហើយវាបានទទួលនូវសារៈសំខាន់ខាងវេជ្ជសាស្ត្រនិងសង្គមយ៉ាងខ្លាំង។
មូលហេតុនៃជំងឺរលាកលំពែងនិងកត្តាដែលរួមចំណែកដល់ការកើតឡើងរបស់វា។ មានកត្តាច្រើនជាង ១៤០ ដែលត្រូវបានគេដឹងថាអាចបណ្តាលឱ្យមានជំងឺរលាកលំពែងឬរួមចំណែកដល់ការកើតឡើងរបស់វា។ ទោះជាយ៉ាងណាក៏ដោយភាគច្រើននៃអ្នកជំងឺវះកាត់ជំងឺរលាកលំពែងត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងកត្តាធំ ៗ ចំនួនបីដែលកត្តានីមួយៗអាចដើរតួផ្នែកអេកូឡូស៊ីទាំងទម្រង់ស្រួចស្រាវនិងរ៉ាំរ៉ៃ។ កត្តាទាំងនេះមានដូចខាងក្រោម (តាមលំដាប់សារៈសំខាន់)៖
- ១) ការប្រើប្រាស់គ្រឿងស្រវឹងយូរនិងហួសកំរិត
- ២) ជំងឺនៃសរីរាង្គដែលនៅជាប់នឹងលំពែងដំបូងបង្អស់នៃបំពង់ទឹកប្រមាត់ (ជំងឺ Cholelithiasis) មិនសូវជាញឹកញាប់នៃ duodenum ជាដើម។
- 3) ការរងរបួសលំពែងរួមទាំងការវះកាត់ពោះវៀន។
ជឿថាជាមួយ ភាពស្រវឹង ប្រហែលជា ៣,៤ ករណីនៃជម្ងឺ CP ត្រូវបានផ្សារភ្ជាប់ហើយការកើនឡើងយ៉ាងឆាប់រហ័សនៃអត្រាសេពគ្រឿងស្រវឹងជាពិសេសនៅក្នុងប្រទេសរបស់យើងកំណត់នូវការកើនឡើងយ៉ាងខ្លាំងនៃអត្រាកើតជំងឺរលាកលំពែងក្នុងទសវត្សថ្មីៗនេះជាពិសេសចំពោះបុរសវ័យក្មេងនិងវ័យកណ្តាល។
ជំងឺ Gallstone - បុព្វហេតុសំខាន់ទី ២ នៃជំងឺរលាកលំពែងដែលដើរតួយ៉ាងសំខាន់ចំពោះស្ត្រីវ័យកណ្តាលនិងវ័យចំណាស់។ វាត្រូវបានគេដឹងច្បាស់ថាអស់រយៈពេលជាយូរមកហើយនៅក្នុងប្រទេសអភិវឌ្ឍន៍មានការកើនឡើងនូវចំនួនអ្នកជំងឺដែលមានជំងឺ cholelithiasis ដែលកំណត់យ៉ាងខ្លាំងនូវការកើនឡើងនៃភាពញឹកញាប់នៃជំងឺរលាកលំពែងដែលទាក់ទងនឹងវា។
បើប្រៀបធៀបទៅនឹងហេតុផលពីរដំបូង របួស - ទាំង "ចៃដន្យ" រួមទាំងឧក្រិដ្ឋកម្មនិងប្រតិបត្តិការ - មិនសំខាន់និងជាបុព្វហេតុចម្បងដែលជាក្បួនមានជំងឺរលាកលំពែងស្រួចស្រាវដែលក្រោយមកអាចផ្លាស់ប្តូរទៅជាទម្រង់រ៉ាំរ៉ៃ។
ក្នុងនាមជាកត្តាខាងសរីរវិទ្យាការប៉ះទង្គិចផ្លូវចិត្តអាចមានទាំងផលប៉ះពាល់ដោយផ្ទាល់និងដោយប្រយោលលើក្រពេញ។ ជាមួយនឹងការប៉ះពាល់ដោយផ្ទាល់ការបំផ្លាញជាលិកាក្រពេញកើតឡើងដោយផ្ទាល់នៃឥទ្ធិពលមេកានិច (ការប៉ះទង្គិចឬការជ្រាបចូលនៃពោះការវះកាត់នៅលើក្រពេញខ្លួនវាផ្ទាល់ឬសរីរាង្គជុំវិញជាពិសេសនៅលើ papilla duodenal) ។ ផលប៉ះពាល់ដោយប្រយោលនៃការប៉ះទង្គិចផ្លូវចិត្តជាធម្មតាត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺអតិសុខុមជីវសាស្រ្តនៅក្នុងក្រពេញអំឡុងពេលមានការប៉ះទង្គិចផ្លូវចិត្តក៏ដូចជាជាមួយនឹងការធ្វើចរាចរឈាមក្រៅប្រព័ន្ធដែលមានរយៈពេលយូរឬមិនល្អឥតខ្ចោះអំឡុងពេលវះកាត់បេះដូង។
ចំនួនជំងឺរលាកលំពែងក៏ងាយនឹងកើនឡើងដែរ។ នេះបណ្តាលមកពីការកើនឡើងនៃចំនួនប្រតិបត្ដិការលើលំពែងការព្យាបាលដោយប្រើកែវថតនិងការធ្វើអន្តរាគមន៍វះកាត់នៅលើ papilla duodenal ដ៏ធំ (ការថយចុះកម្តៅ cholangiopancreatography (RCP), ការឆ្លុះអេកូស្វ័រ papillosphincterotomy (EPST)) ។
ដូច្នេះផលប៉ះពាល់នៃបុព្វហេតុចម្បងទាំងបីនៃជំងឺរលាកលំពែងកាន់តែខ្លាំងឡើងដែលពន្យល់ពីការកើនឡើងយ៉ាងខ្លាំងនៃអត្រាប្រេវ៉ាឡង់នៃជំងឺនេះនៅទូទាំងសតវត្សទី XX ។
នៅដើមសតវត្សទី XX ។ ជំងឺរលាកលំពែងត្រូវបានគេចាត់ទុកថាជាជំងឺដ៏កម្រមួយហើយគ្រូពេទ្យវះកាត់ជនជាតិបារាំង A. Mondor ដែលជាអាជ្ញាធរធំជាងគេលើការវិនិច្ឆ័យរោគនិងការវះកាត់វះកាត់ជំងឺរលាកពោះស្រួចស្រាវមានមោទនភាពដែលគាត់អាចស្គាល់ជំងឺរលាកលំពែងស្រួចពីរដងក្នុងមួយជីវិតរបស់គាត់។ នាពេលបច្ចុប្បន្នសូម្បីតែគ្រូពេទ្យវះកាត់ថ្មីថ្មោងដែលធ្វើការនៅក្នុងប្រព័ន្ធរថយន្តសង្គ្រោះបន្ទាន់អាចមានអំនួតតាមរយៈសមិទ្ធិផលដូចគ្នាឬធំជាងនេះក្នុងរយៈពេលមួយសប្តាហ៍ឬសូម្បីតែនាឡិកាតែមួយ។
កត្តាជាច្រើនទៀតដែលត្រូវបានគេចាត់ទុកថាជាបុព្វហេតុឬរួមចំណែកដល់ការវិវត្តនៃជំងឺរលាកលំពែងគឺមិនសូវសំខាន់កម្រនឹងបង្កឱ្យមានដំបៅលំពែងជាពិសេសត្រូវការការយកចិត្តទុកដាក់ពីគ្រូពេទ្យវះកាត់។ កត្តាល្បីល្បាញជាងនេះរួមមាន៖
- •ជំងឺ endocrine (hyperparathyroidism បឋម, ជំងឺ Cushing),
- ជំងឺ hyperlipidemia និង hyperglyceridemia ជាពិសេសធ្វើអោយមានភាពស្មុគស្មាញដល់ការមានផ្ទៃពោះក៏ដូចជាដំណេកដទៃទៀត។
- •ថ្នាំ (ថ្នាំពន្យារកំណើតតាមមាត់ថ្នាំ corticosteroids, azathioprine និងភ្នាក់ងារការពារភាពស៊ាំផ្សេងទៀត),
- កត្តាអាឡែរហ្សីនិងអូតូអ៊ុយមីន,
- diseases ជំងឺតំណពូជ (ជំងឺសរសៃរខួរឆ្អឹងខ្នងនៃលំពែងដែលជាការបង្ហាញនៃជំងឺរលាកទងសួតដែលបណ្តាលមកពីហ្សែននិងជំងឺអង់ហ្ស៊ីមជាពិសេសកង្វះពីកំណើតនៃកត្តាស្ថេរភាពជាតិកាល់ស្យូមដែលជួយបង្កើនភាពកកនៃការសំងាត់លំពែងនិងការបង្កើតម៉ីតូរីនគណនាក្នុងបំពង់លំពែង។ ល។ )
- ការព្យាបាលជំងឺរលាកលំពែងក្នុងឈាមជាពិសេសទាក់ទងទៅនឹងការស្ទះសរសៃឈាមខួរក្បាលនិងមូលហេតុផ្សេងទៀត។
- •ជំងឺធាតុបង្កជំងឺ (អាកាស្យាល។ ល។ ) ។
រោគវិទ្យា។ វាអាចត្រូវបានគេចាត់ទុកថាជាការទទួលស្គាល់ជាសកលថារោគសាស្ត្រនៃជំងឺរលាកលំពែងនៅក្នុងអ្នកជំងឺភាគច្រើនគឺផ្អែកលើការខូចខាតដល់ជាលិកាក្រពេញដោយអង់ស៊ីមរំលាយអាហារដែលផលិតដោយខ្លួនឯង។ ជាធម្មតាអង់ស៊ីមទាំងនេះត្រូវបានគេលាក់ទុកក្នុងស្ថានភាពអសកម្មមួយ (លើកលែងតែអាមីល្លីមនិងប្រភាគ lipase ជាក់លាក់) និងសកម្មតែបន្ទាប់ពីចូល duodenum ។ អ្នកនិពន្ធសម័យទំនើបភាគច្រើនបែងចែកកត្តាបង្ករោគសំខាន់ៗចំនួន ៣ ដែលរួមចំណែកដល់ការធ្វើឱ្យអង់ហ្ស៊ីមសកម្មក្នុងសរីរាង្គដែលលាក់កំបាំងពួកគេ។
- •ការលំបាកក្នុងលំហូរចេញនៃការសំងាត់របស់ក្រពេញទៅក្នុងការកើនឡើងសម្ពាធឈាមនិងពោះវៀន។
- បរិមាណមិនធម្មតានិងសកម្មភាពអង់ស៊ីមនៃទឹកលំពែង
- •ចាល់ទៅក្នុងប្រព័ន្ធបំពង់លំពែងនៃមាតិការបស់ duodenum និងទឹកប្រមាត់។
អស់រយៈពេលជាយូរមកហើយភីសស្ទីនត្រូវបានគេចាត់ទុកថាជាអង់ស៊ីមសំខាន់ដែលទទួលខុសត្រូវចំពោះការបំផ្លាញជាលិកាលំពែងនៅក្នុងជំងឺរលាកលំពែង (បន្ទាប់ពីការធ្វើឱ្យសកម្មនៃសារធាតុទ្រីសេនហ្សីនមុនគេដោយកោសិកាដែលខូចឬស៊ីតូស៊ីនឌូអ៊ីនតូកូណូស) ។ ថ្មីៗនេះសារៈសំខាន់កាន់តែច្រើនត្រូវបានភ្ជាប់ទៅនឹងផូស្វ័រ អេ ធ្វើឱ្យសកម្មពី proenzyme ដោយអាស៊ីដទឹកប្រមាត់និងកត្តាផ្សេងទៀតជាពិសេសនៅក្នុង trypsin ។ អង់ស៊ីមនេះអាចបំផ្លាញកោសិកាអាកូហ្សិនដែលរស់នៅបានដោយការបំផ្លាញភ្នាស phospholipid ។ Lipases ទទួលខុសត្រូវចំពោះការកើតឡើងនៃភាគច្រើននៃជំងឺរលាកលំពែងនិង parapancreatic necrosis (steatonecrosis) ។ ទ្រីសស៊ីននិងអង់ស៊ីម proteolytic ដែលត្រូវបានធ្វើឱ្យសកម្ម (elastase, collagenase, kallikrein) បំបែកធាតុផ្សំនៃជាលិកាភ្ជាប់លើសលុបហើយកប៉ាល់អន្តរទ្វីបគឺជាគោលដៅសំខាន់មួយសម្រាប់សកម្មភាពរបស់ពួកគេដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងលក្ខណៈនៃជំងឺដាច់សរសៃឈាមក្នុងខួរក្បាលរបស់អ្នកជំងឺមួយចំនួន។
យន្ដការនៃការធ្វើឱ្យសកម្មនៃអតិសុខុមជីវសាស្រ្តនិងការខូចខាតដល់ជាលិកាក្រពេញប្រែប្រួលអាស្រ័យលើមូលហេតុនៃជំងឺរលាកលំពែង។
ដូច្នេះវាត្រូវបានគេដឹងថា សុរា ជាពិសេសក្នុងកំរិតដ៏ធំការឆ្លុះបញ្ចាំងនិងការលេងសើចបង្កើនបរិមាណនិងសកម្មភាពរបស់ទឹកលំពែង។ នេះត្រូវបានបន្ថែមឥទ្ធិពលរំញោចនៃកត្តាអាហារូបត្ថម្ភ។ លើសពីនេះទៅទៀតជាតិអាល់កុលរួមចំណែកដល់ការរីកដុះដាលនៃពពួកពពួកផូស្វ័រលំពែង (sphincter នៃ Oddi) បណ្តាលឱ្យមានការកើនឡើងនៃ viscosity នៃការសម្ងាត់លំពែង, ការបង្កើតប្រូតេអ៊ីន precipitates នៅក្នុងវាដែលក្រោយមកប្រែទៅជាថ្មលក្ខណៈនៃទម្រង់រ៉ាំរ៉ៃនៃជំងឺនេះ។ ទាំងអស់នេះធ្វើឱ្យស្មុគស្មាញដល់លំហូរនៃការសំងាត់និងនាំឱ្យមានជំងឺលើសឈាមតាមសរសៃឈាមដែលក្នុងកម្រិតលើសពីជួរឈរទឹក ៣៥០-៤០០ មីល្លីម៉ែត្រអាចបណ្តាលឱ្យខូចខាតដល់កោសិកា epithelial នៃ ducts និង acini និងការបញ្ចេញ cytokinases ដែលបង្កឱ្យមានយន្តការសកម្មអង់ស៊ីម។ Sphincter of Oddi spasm នាំឱ្យមានការហើមពោះនៃលំពែងនិងការធ្វើឱ្យសកម្មនៃអង់ស៊ីមក្នុងខ្លួនត្រូវបានបង្កឡើងដោយអាស៊ីដទឹកប្រមាត់។ ឥទ្ធិពលបំផ្លាញដោយផ្ទាល់នៃការប្រមូលផ្តុំជាតិអាល់កុលក្នុងឈាមខ្ពស់លើកោសិកាក្រពេញក៏មិនត្រូវបានគេបដិសេធដែរ។
ជាមួយនឹងជំងឺរលាកលំពែងដែលទាក់ទងនឹង ជំងឺរលាកបំពង់ទឹកប្រមាត់ កត្តាបង្កជំងឺចម្បងគឺការរំលោភលើលំហូរនៃទឹកលំពែងចូលទៅក្នុង duodenum ដែលភាគច្រើនបណ្តាលមកពីវត្តមាននៃ "បណ្តាញរួម" ដែលបានលើកឡើងរួចហើយតាមរយៈថ្មដែលមានទឹកប្រមាត់និងកន្លែងដែលលំពែងលំពែងហូរចូល។ ជាមួយនឹងលំហូរដាច់ដោយឡែកនៃបំពង់ទឹកប្រមាត់និងលំពែងក៏ដូចជាជាមួយនឹងលំហូរដាច់ដោយឡែកចូលទៅក្នុង duodenum នៃបំពង់បន្ថែម (santorinium) ការប្រាស្រ័យទាក់ទងជាមួយបំពង់សំខាន់នៃលំពែងជំងឺរលាកលំពែងមិនលូតលាស់ទេ។
ឆ្លងកាត់ Vater ampule ថ្មទឹកប្រមាត់បណ្តោះអាសន្ននៅក្នុងវាបណ្តាលឱ្យមានការរីករាលដាលនៃស្វ៊ែរនៃអ័រឌីនិងជំងឺលើសឈាមឆ្លងកាត់បណ្តាលឱ្យមានការខូចខាតអង់ស៊ីមដល់ជាលិកាក្រពេញហើយអាចជាការវាយប្រហារនៃជំងឺរលាកលំពែងស្រួចស្រាវដែលក្នុងករណីខ្លះមានជម្ងឺអសមត្ថភាពឬលាក់បាំងដោយការវាយប្រហារនៃក្រពេញទឹកប្រមាត់។ ការជម្រុញឱ្យមានគ្រួសក្នុងថង់ទឹកប្រមាត់តាមរយៈអំពែរដោយសារតែសម្ពាធលំពែងនិងទឹកប្រមាត់អាចបណ្តាលឱ្យមានការប៉ះទង្គិចទៅនឹងភ្នាសរំអិលនៃ papilla duodenal និង papillitis stenotic ដែលធ្វើឱ្យទឹកប្រមាត់និងទឹកលំពែងកាន់តែពិបាកក៏ដូចជាការបញ្ចោញថ្មឡើងវិញ។ ការបញ្ចោញទឹកប្រមាត់ទៅក្នុងបំពង់លំពែងក៏អាចដើរតួជាទម្រង់នៃជំងឺរលាកលំពែងដែលកំពុងពិចារណាហើយនៅក្នុងវត្តមាននៃជំងឺ cholangitis អង់ស៊ីមអតិសុខុមប្រាណក៏រួមចំណែកដល់ការធ្វើឱ្យសកម្មនៃអង់ស៊ីមលំពែងផងដែរ។
តួនាទីឯករាជ្យនៅក្នុងរោគសាស្ត្រនៃជំងឺរលាកលំពែងក៏អាចដើរតួបានដែរ ជំងឺនៃ duodenum នេះ ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺ duodenostasis និងជំងឺលើសឈាមនៅក្នុង lumen ទាំងមូលនិងរួមចំណែកដល់ការច្រាលមាតិកា duodenal ទៅក្នុងបំពង់លំពែង (រួមទាំង“ រោគសញ្ញារង្វិលជុំ adductor” បន្ទាប់ពីការកន្ត្រាក់ក្រពះឡើងវិញយោងទៅតាមប្រភេទ Billroth-P) ។ Parapapillary diverticulum នៃ duodenum អាចបណ្តាលឱ្យទាំង spasm និង (កម្រ) atony នៃ sphincter នៃ Oddi ។
នៅ រងរបួសដោយផ្ទាល់ ការបំផ្លាញមេកានិកទៅក្រពេញនាំឱ្យមានការធ្វើឱ្យសកម្មរបស់អង់ហ្ស៊ីមជាមួយនឹងការបញ្ចេញសកម្មជន (cytokinases) ពីកោសិកាសរសៃប្រសាទនិងការវិវត្តជាបន្តបន្ទាប់នៃអង់ស៊ីម iankreonecrosis បន្ថែមលើការប៉ះទង្គិចផ្លូវចិត្ត។ ដោយមានការធ្វើអន្តរាគមន៍ផ្នែកខាងចក្ខុវិស័យលើពពួកផូស្វ័រធំ (RCHP, EPST), ភ្នាសរំអិលនៃអ័រភូថលនិងផ្នែកស្ថានីយនៃបំពង់លំពែងសំខាន់តែងតែរងរបួស។ ជាលទ្ធផលនៃរបួស, ជំងឺឬសដូងបាតនិងការហើមប្រតិកម្ម, លំហូរចេញនៃការសំងាត់លំពែងអាចត្រូវបានរារាំងហើយជំងឺលើសឈាមអាចវិវត្តដែលតួនាទីរបស់វានៅក្នុងរោគសាស្ត្រនៃជំងឺរលាកលំពែងត្រូវបានគេពិចារណារួចហើយ។ ជញ្ជាំងនៃបំពង់ក៏អាចត្រូវបានខូចខាតដោយការជាន់គ្នាជាមួយនឹងការណែនាំនៃភ្នាក់ងារផ្ទុយកំឡុងពេល RCP ។
នៅ ការប៉ះពាល់ដោយប្រយោល ចៃដន្យនិងប្រតិបត្តិការ រងរបួស នៅលើលំពែង (ការប៉ះទង្គិចផ្លូវចិត្ត, ជំងឺឬសដូងបាត, ការវះកាត់បេះដូងជាមួយនឹងការរួមបញ្ចូលគ្នាយូរ), ការបំផ្លាញជាលិកាក្រពេញជាមួយនឹងការបញ្ចេញកត្តាកោសិកាដែលសកម្មត្រូវបានផ្សារភ្ជាប់ជាចម្បងជាមួយនឹងជំងឺអតិសុខុមប្រាណនិងការថយចុះកម្តៅក្នុងឈាម។
នៅក្នុងជំងឺរលាកលំពែងរ៉ាំរ៉ៃដែលមិនមែនជាផលវិបាកនៃជំងឺស្រួចស្រាវក៏មានការខូចខាតអង់ស៊ីមជំងឺទឹកនោមផ្អែម necrosis និងស្វ័យប្រវត្តិកម្មនៃជំងឺរលាកលំពែងដែលកើតឡើងទាំងពីរជាបណ្តើរ ៗ ក្រោមឥទិ្ធពលនៃកត្តាយូរអង្វែងនិងស្រួចស្រាវ - ក្នុងកំឡុងពេលកាន់តែធ្ងន់ធ្ងរនៃដំណើរការរ៉ាំរ៉ៃ។
ការបញ្ចោញ foci តូចៗនៃ nancreonecrosis ជាមួយនឹងការជំនួសរបស់ពួកគេដោយជាលិកាស្លាកស្នាមនាំឱ្យមានជំងឺរលាកលំពែងការបង្រួមនៃអេទីនីការខូចទ្រង់ទ្រាយនិងភាពតឹងរឹងនៃផ្នែកបំពង់នៃបំពង់បង្ហូរចេញដែលដើរតួយ៉ាងសំខាន់ក្នុងការរំខានដល់លំហូរនៃការសំងាត់និងរោគវិទ្យានៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃជាទូទៅ។ ការវិវឌ្ឍន៍នៃដំណើរការស៊ីលីកូននៅក្នុងក្រពេញអាចបណ្តាលឱ្យមានការថយចុះគួរឱ្យកត់សម្គាល់ទាំងមុខងារខាងក្រៅនិងពោះវៀន (ជំងឺរំលាយអាហារទឹកនោមផ្អែម) ក៏ដូចជាការបង្ហាប់បំពង់ទឹកប្រមាត់ដែលឆ្លងកាត់កម្រាស់របស់ក្បាលលំពែង (ជម្ងឺខាន់លឿងស្ទះ) សរសៃឈាមវ៉ែនផតថល (ជំងឺលើសឈាម) ។
នៅក្នុងករណីនៃការ encapsulation នៃ foci តូចនៃ necrosis, អនុវិទ្យាល័យ calcification ជាពិសេសលក្ខណៈពិសេសសម្រាប់ជាតិអាល់កុល CP និងសម្រាប់ជំងឺរលាកលំពែងដែលទាក់ទងនឹងការរំលាយអាហារជាតិកាល់ស្យូមខ្សោយ (hyperparathyroidism, កង្វះកត្តាស្ថេរភាពនៃជាតិកាល់ស្យូម) ។ ការគណនានៃជំងឺរលាកលំពែងក្នុងលំពែងរ៉ាំរ៉ៃដើរតួជាភ័ស្តុតាងដោយប្រយោលនៃជំងឺរលាកលំពែងនៅដំណាក់កាលចុងក្រោយព្រោះអំបិលកាល់ស្យូមជាធម្មតាត្រូវបានគេយកទៅដាក់ក្នុងជាលិកាដែលស្លាប់។
foci ធំនៃ necrosis លំពែងនៅពេលចាកចេញទៅ encapsulation, នៅក្នុងករណីមួយចំនួនអាចកើតឡើង aseptically និងការផ្លាស់ប្តូរទៅជាមិនពិតលំពែង, parapancreatic ឬ cyst រួមបញ្ចូលគ្នាជាមួយជញ្ជាំងសរសៃ, បានបង្កើតឡើងដំបូងដោយជាលិកា necrotic និងបន្ទាប់ពីការរិចរិលបន្តិចម្តងនិងការរំលាយ - ពពកមួយដែលមានពន្លឺភ្លឺរលោងបន្តិចម្តង ៗ អង់ស៊ីមអាថ៌កំបាំងនៃលំពែង។ ការបង្ករោគនេះបណ្តាលឱ្យមានការចាប់ផ្តើមនៃអាប់សលំពែងឬប៉ារ៉ាឌីស្កូបឺរដែលជាធម្មតាមានខ្ទុះនិងធាតុនៃ necrosis លំពែងដែលស្ថិតនៅដំណាក់កាលផ្សេងៗនៃការរិចរិល។ ទោះជាយ៉ាងណាក៏ដោយការបន្ថែមនៃការរលាកឆ្លងជាគោលការណ៍មានន័យថាការផ្លាស់ប្តូរជោគវាសនានៃជាលិកា necrotic និងការផ្លាស់ប្តូរពី encapsulation មិនស្ថិតស្ថេរទៅជាការបដិសេធ។
ចំណាត់ថ្នាក់។ ដោយផ្អែកលើមូលហេតុនៃជំងឺនេះជំងឺរលាកលំពែងរ៉ាំរ៉ៃអាចជាៈ
- ១) គ្រឿងស្រវឹង
- 2) cholangiogenic (ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺនៃបំពង់ទឹកប្រមាត់),
- ៣) របួស
- ៤) ដោយសារកត្តាផ្សេងៗ។
ដោយធម្មជាតិនៃការផ្លាស់ប្តូរ morphological នៅក្នុងវង់ក្រចកនៃក្រពេញគួរតែត្រូវបានសម្គាល់:
- 1) ជំងឺរលាកលំពែងរ៉ាំរ៉ៃ
- 2) ជំងឺរលាកលំពែងរ៉ាំរ៉ៃដោយមានវត្តមាននៃទំរង់បែហោងធ្មែញ (foci ហ៊ុំព័ទ្ធនៃ necrosis លំពែង, បកមិនពិត, អាប់សយឺត) ។
ជំងឺទាំងពីរប្រភេទនេះអាចកើតឡើង៖
- ក) ដោយគ្មានការធ្វើរង្វាស់
- ខ) ជាមួយនឹងការធ្វើឱ្យប្រសើរឡើងនៃក្រពេញ parenchyma ក្រពេញ។
យោងទៅតាមស្ថានភាពនៃប្រព័ន្ធបំពង់ទឹកខាងក្រោមនេះគួរត្រូវបានសម្គាល់:
- 1) ជំងឺរលាកលំពែងរ៉ាំរ៉ៃដោយគ្មានសញ្ញានៃជំងឺលើសឈាម
- ២) ជំងឺរលាកលំពែងរ៉ាំរ៉ៃដែលមានសញ្ញានៃជំងឺលើសឈាមរួមមាន៖
- ក) ដោយគ្មានការគណនាផ្នែកខាងក្នុង
- b) ជាមួយការគណនាអាំងតង់ស៊ីតេ។
អត្រាប្រេវ៉ាឡង់នៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃត្រូវបានសម្គាល់:
- តំបន់) ជាមួយនឹងការធ្វើមូលដ្ឋានីយកម្មលេចធ្លោនៃការផ្លាស់ប្តូរ (បន្សំអាចធ្វើទៅបាន):
- ក) នៅក្បាលលំពែង
- b) រាងកាយរបស់លំពែង,
- គ) កន្ទុយលំពែង
- 2) សរុបរង,
- ៣) សរុប។
លើសពីនេះទៀតជំងឺរលាកលំពែងរ៉ាំរ៉ៃក៏ត្រូវបានសម្គាល់ផងដែរ:
- ក) ដោយមិនមានដំបៅដែលត្រូវបានគេស្គាល់ថាមានជំងឺរលាកសរសៃឈាមប្រភេទប៉ារ៉ាឌីស្កូក។
- ខ) ជាមួយនឹងការខូចខាតយ៉ាងធ្ងន់ធ្ងរចំពោះជាតិសរសៃប៉ារ៉ាឌីន។
ក្នុងផ្នែកព្យាបាលគេអាចសម្គាល់បាន៖
- ១) ជំងឺរលាកលំពែងរ៉ាំរ៉ៃ
- ២) ជំងឺរលាកលំពែងរ៉ាំរ៉ៃដែលនៅសេសសល់មានតួនាទីជាការបន្តនៃជំងឺរលាកលំពែងស្រួចស្រាវ។
វគ្គនៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃអាចជាៈ
- 1) ឯកតា,
- ២) ការកើនឡើងជាទៀងទាត់ជាមួយដំណាក់កាលនានា៖
- ក) កាន់តែធ្ងន់ធ្ងរ
- ខ) ការលើកលែងទោស
- 3) មិនទាន់ឃើញច្បាស់ (រួមទាំងការលើកលែងទោសជាច្រើនឆ្នាំ) ។
អ្នកអាចបែងចែករវាងទម្រង់នៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃអាស្រ័យលើវត្តមាននៃផលវិបាកនិងធម្មជាតិរបស់ពួកគេ:
- ១) ជំងឺរលាកលំពែងរ៉ាំរ៉ៃដោយគ្មានផលវិបាក
- ២) ជំងឺរលាកលំពែងរ៉ាំរ៉ៃស្មុគស្មាញដោយ៖
- ក) necrosis លំពែងស្រួចស្រាវ
- b) ល្ពៅលំពែង,
- គ) ជម្ងឺខាន់លឿងស្ទះនិង (ឬ) ជំងឺ Cholangitis,
- ឆ) ការរំលោភលើកម្មសិទ្ធិបញ្ញារបស់ duodenum,
- e) លើសឈាមផតថល,
- ង) ការហូរឈាម,
- ឆ) ការហត់នឿយអាហារូបត្ថម្ភ
- 3) ជំងឺទឹកនោមផ្អែម
- i) ភាពស្មុគស្មាញផ្សេងទៀត។
រូបភាពគ្លីនិក។ ការសម្ដែងញឹកញាប់បំផុតនិងលឿនបំផុតនៃស៊ីភីគឺ រោគសញ្ញាឈឺចាប់។ ការឈឺចាប់ជាធម្មតាមានអាំងតង់ស៊ីតេគួរឱ្យកត់សម្គាល់។ វាត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការរំលោភលើការហូរចេញនៃទឹកលំពែងនិងជំងឺលើសឈាមដែលជាដំណើរការរលាករ៉ាំរ៉ៃនៅក្នុងក្រពេញដែលមានលក្ខណៈជាជំងឺឆ្លងឬជំងឺឆ្លងក៏ដូចជាការពាក់ព័ន្ធនឹងការផ្លាស់ប្តូរស្លាកស្នាមនៅក្នុងកោសិកាសរសៃប្រសាទនិងសរសៃឈាមដែលផ្តល់នូវឈាមរត់លំពែង (ischemia) ។
ការឈឺចាប់ជាធម្មតាត្រូវបានធ្វើមូលដ្ឋានីយកម្មនៅក្នុងតំបន់ epigastric ជួនកាលខិតទៅជិត hypochondrium ខាងឆ្វេងឬខាងស្តាំវាជារឿយៗបញ្ចេញកាំរស្មីទៅផ្នែកខាងក្រោមឬមានចរិតក្រវ៉ាត់។ ការធ្វើមូលដ្ឋានីយកម្មនៃការឈឺចាប់អាចអាស្រ័យលើទីតាំងនៃតំបន់នៃដំបៅធំបំផុតឬបឋមនៃក្រពេញ (ក្បាលរាងកាយកន្ទុយ) ។ ជួនកាលការឈឺចាប់គឺឯកតាប៉ុន្តែចំពោះអ្នកជំងឺភាគច្រើនវាត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងអាហារហើយចាប់ផ្តើមឬបង្កើនរយៈពេលមួយម៉ោងឬច្រើនជាងនេះបន្ទាប់ពីញ៉ាំ។ ក្នុងករណីខ្លះការឈឺចាប់ពេលយប់ត្រូវបានកត់សម្គាល់ជាទូទៅ។ ជាមួយនឹងជំងឺរលាកលំពែងកើតឡើងម្តងទៀតការឈឺចាប់អាចលេចឡើងតែក្នុងកំឡុងពេលកាន់តែធ្ងន់ធ្ងរឬកាន់តែខ្លាំងឡើងក្នុងកំឡុងពេលនេះ។
វាត្រូវបានគេចាត់ទុកថាជាលក្ខណៈនៃការឈឺចាប់នៅក្នុងជំងឺរលាកលំពែងរ៉ាំរ៉ៃដែលពួកគេមានទំនោរកើនឡើងទីតាំងរបស់អ្នកជំងឺនៅខាងក្រោយនិងចុះខ្សោយជាមួយនឹងការផ្លាស់ប្តូរទីតាំងរាងកាយ។ ការទទួលទានជាតិអាល់កុលពេលខ្លះធ្វើឱ្យការឈឺចាប់ចុះខ្សោយជាបណ្តោះអាសន្នប៉ុន្តែចំពោះអ្នកជំងឺភាគច្រើនវារួមចំណែកដល់ការពង្រឹងខ្លួនរបស់វា។ នៅក្នុងជំងឺរលាកលំពែងរ៉ាំរ៉ៃដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺ cholelithiasis, ការឈឺចាប់លំពែងអាចត្រូវបានផ្សំជាមួយនឹងការឈឺចាប់នៅខាងស្តាំ hypochondrium លក្ខណៈនៃ cholecystitis ។
ចំពោះអ្នកជំងឺដែលហៅថា CP ដែលមិនមានការឈឺចាប់ឬវគ្គដែលមិនទាន់ឃើញច្បាស់ (ច្រើនតែមានជំងឺរលាកលំពែងរ៉ាំរ៉ៃ) ការឈឺចាប់អាចមានលក្ខណៈតូចតាចឬក្នុងរយៈពេលយូរអវត្តមានទាំងស្រុងដែលក្នុងករណីទាំងអស់អាចបណ្តាលមកពីអវត្តមាននៃជំងឺលើសឈាម។ ការបង្ហាញគ្លីនិកនៅក្នុងក្រុមអ្នកជំងឺនេះជារឿយៗត្រូវបានផ្សារភ្ជាប់ជាចម្បងជាមួយនឹងការថយចុះខាងក្រៅនិង (ឬ) ការសំងាត់ខាងក្នុងនៃជីអាយ។
ក្រុមនៃរោគសញ្ញាដែលកើតឡើងជាញឹកញាប់នៃ XII គឺអាស្រ័យទៅលើភាពមិនគ្រប់គ្រាន់នៃអង់ស៊ីមនៃក្រពេញនិងបញ្ហារំលាយអាហារដែលទាក់ទង។ ដូច្នេះស្ទើរតែដំណាលគ្នានឹងការឈឺចាប់អ្នកជំងឺភាគច្រើនមានការត្អូញត្អែរអំពី ហើមពោះនិងកាកសំណល់ ពេលខ្លះពោះ salivation បន្ទាប់ពីញ៉ាំ។ រោគសញ្ញាទាំងនេះត្រូវបានធ្វើឱ្យកាន់តែធ្ងន់ធ្ងរដោយការរំខានដល់របបអាហារនិងបន្ទាប់ពីផឹក។ ពួកគេក៏មានចរិតលក្ខណៈផងដែរ ជំងឺលាមក។
ក្នុងករណីធម្មតាការទល់លាមកកើតឡើងដំបូងដែលបន្ទាប់មកត្រូវបានជំនួសដោយកៅអីដែលមិនមានស្ថេរភាពជាមួយនឹងការទល់លាមកជំនួសនិងរាគ។ នៅពេលសង្កេតឃើញញឹកញាប់ steatorrhea លាមកទទួលបាននូវពណ៌ប្រផេះដែលជាជាតិខ្លាញ់លក្ខណៈហើយអាចមានផ្ទុកនូវភាគល្អិតនៃអាហារដែលគ្មានជាតិគីមី។ ក្នុងករណីធ្ងន់ធ្ងរការរាគរូសយូរអង្វែងអាចកើតមានជាមួយនឹងលាមករាវនិងមានជាតិទឹកដែលមានដំណក់ខ្លាញ់។ ក្នុងករណីនេះចំណង់អាហារត្រូវបានបម្រុងទុកហើយចំពោះអ្នកជំងឺខ្លះវាថែមទាំងមានការកើនឡើងទៀតផង។
ភាពមិនប្រក្រតីនៃការរំលាយអាហារដែលមាននៅក្នុងការរំខាននៃការរំលាយអាហារនិងការប្រើប្រាស់សារធាតុចិញ្ចឹមនិងវីតាមីននាំឱ្យមាន ការសម្រកទម្ងន់ និងការអស់កម្លាំង alimentary នៃអ្នកជំងឺ, អមដោយ hypovitaminosis ។
ប្រសិនបើដំណើរការឆ្លងបន្ទាប់បន្សំកើតឡើងនៅក្នុងតំបន់នៃក្រពេញ (ជាទូទៅមានជំងឺរលាកលំពែងដែលទាក់ទងនឹងការបង្កើតបែហោងធ្មែញរោគសាស្ត្រ - ការផ្គត់ផ្គង់បកក្លែងក្លាយ) ុន ពេលខ្លះត្រូវបានអមដោយញាក់និងញើសនិងការឡើងកម្តៅជាទូទៅក៏ដូចជាការឈឺចាប់ដែលកើនឡើងនៅក្នុងតំបន់ផ្តោតលើរោគសាស្ត្រ។
ក្នុងករណីមានការរំលោភបំពានបន្ទាប់បន្សំនៃការឆ្លងកាត់នៃទឹកប្រមាត់ដោយសារតែការបង្រួមផ្នែកស្ថានីយនៃបំពង់ទឹកប្រមាត់ធម្មតាក្បាលរីកនិងក្រាស់នៃក្រពេញឬ cyst លេចឡើង។ ជម្ងឺខាន់លឿងនិងជាមួយ cholangitis - គ្រុនក្តៅធ្ងន់និងឈឺចាប់នៅ hypochondrium ខាងស្តាំ។
នៅពេលដែលច្របាច់ duodenum អារម្មណ៍នៃភាពពេញលេញអាចត្រូវបានកត់សម្គាល់។ ចង្អោរនិងក្អួត បន្ទាប់ពីញ៉ាំ។
ដោយមានដុំពកលំពែងនិងប៉ារ៉ាឌីស្កូដ៏ធំអ្នកជំងឺជួនកាលត្អូញត្អែរពីពោះមិនស្រួលហើមហើមឈឺចាប់នៅផ្នែកខាងលើរបស់វា។
ផលវិបាកនៃជំងឺរលាកស្បែកឬអាប់សនៃក្រពេញដែលមានការហូរឈាមត្រូវបានបង្ហាញដោយរោគសញ្ញាទូទៅនៃការបាត់បង់ឈាមហើយប្រសិនបើមានសារមួយនៅចន្លោះបែហោងធ្មែញនិង lumen នៃរលាកក្រពះពោះវៀន (ភាគច្រើនជាញឹកញាប់ fseudocystoduodenal fistula) លាមកមានបរិមាណច្រើនលេចឡើង។ ការឈឺចាប់ជួនកាលកាន់តែខ្លាំងឡើងហើយនៅតំបន់ដែលមានរាងពងក្រពើការបង្កើតកម្រិតសំឡេងចាប់ផ្តើមក្រអឺតក្រទមឬកើនឡើង។
ការត្អូញត្អែរដែលទាក់ទងនឹងភាពមិនគ្រប់គ្រាន់នៃលំពែង endocrine ច្រើនតែកើតឡើងយឺតហើយមិនតែងតែទាក់ទាញការយកចិត្តទុកដាក់របស់អ្នកជំងឺនោះទេ។ ហេតុផលសម្រាប់បញ្ហានេះអាចជាការថយចុះតំរូវការអាំងស៊ុយលីនដោយសារតែកង្វះជាតិកាបូអ៊ីដ្រាតក៏ដូចជាការបំផ្លាញសារធាតុប្រឆាំងអុកស៊ីតកម្មគ្លីកូកតុនសម្រាប់ហេតុផលដូចគ្នាដែលត្រូវបានកាត់បន្ថយនៅក្នុងបរិក្ខាកូនកោះរួមជាមួយអាំងស៊ុយលីនហើយនេះជួយធ្វើឱ្យមានស្ថេរភាព glycemia និងដំណើរស្រាល ជំងឺទឹកនោមផ្អែមក្នុងចំនួនអ្នកជំងឺដែលមានជម្ងឺ CP ។
Anamnesis នៃអ្នកជំងឺដែលមានជំងឺរលាកលំពែងរ៉ាំរ៉ៃ ជាញឹកញាប់បំផុតលក្ខណៈ។ ភាគច្រើននៃពួកគេមានច្រើនឆ្នាំមុនការចាប់ផ្តើមនៃជំងឺដែលទាក់ទងនឹងរោគសាស្ត្រលំពែងការទទួលទានគ្រឿងស្រវឹងច្រើនពេកដោយសារតែការសេពគ្រឿងស្រវឹងពឹងផ្អែកខ្លាំង (អាល់កុល) ឬដែលគេហៅថាការផឹកក្នុងស្រុកត្រូវបានគេសង្កេតឃើញ។ ទោះបីក្នុងករណីភាគច្រើនអ្នកជម្ងឺព្យាយាមលាក់បាំងពីវេជ្ជបណ្ឌិតនូវបរិមាណជាតិអាល់កុលពិតដែលពួកគេផឹកប៉ុន្តែវាមិនអាចច្រានចោលបានទេថាពេលខ្លះគ្រឿងស្រវឹង XII អាចមកពីការទទួលទានភេសជ្ជៈខ្លាំងក្នុងកំរិតមធ្យមនិងអាចបណ្តាលមកពីការកើនឡើងនូវភាពចាប់អារម្មណ៍ខ្ពស់ចំពោះលំពែង។
ក្រុមអ្នកជំងឺដែលមានបរិមាណតិចជាងនេះដែលក្នុងនោះស្ត្រីវ័យកណ្តាលនិងវ័យចំណាស់ឈានមុខគេមានប្រវត្តិនៃជំងឺ cholelithiasis រួមទាំងផលវិបាកនៃជម្ងឺខាន់លឿងស្ទះនិង (ឬ) cholangitis វត្តមាននៃរោគសញ្ញាដែលគេហៅថាជម្ងឺក្រោយឆ្លងទន្លេដែលច្រើនតែទាក់ទងនឹងជំងឺ Choledocholithiasis ដែលនៅសេសសល់។ជួនកាលជម្ងឺគ្រួសក្នុងថ្មដែលស្មុគស្មាញដោយស៊ីភីអាចកើតឡើងដោយគ្មានរោគសញ្ញាបុរាណហើយជំងឺអាសន្នរោគ - ឬជំងឺ choledocholithiasis ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញនៅក្នុងអ្នកជំងឺដែលមាន CP តែជាមួយការសិក្សាពិសេសប៉ុណ្ណោះ។
មិនសូវជាញឹកញាប់ទេប្រវត្តិនៃការរងរបួសលំពែងបិទឬបើកការវះកាត់នៅលើក្រពេញឬសរីរាង្គដែលនៅជិតវាការធ្វើអន្តរាគមន៍ផ្នែកចក្ខុវិស័យលើ papilla duodenal ធំល។
ចំនួនអ្នកជម្ងឺដែលមានចំនួនតិចជាងនេះមានប្រវត្ដិសាស្ដ្រនៃកត្តាអសកម្មឬហួសហេតុដទៃទៀតដែលអាចជាបុព្វហេតុឬរួមចំណែកដល់ការចាប់ផ្តើមនៃជំងឺ CP (hyperiarathyroidism, cystic fibrosis, បញ្ហាមេតាប៉ូលីសតំណពូជ, ការប្រើប្រាស់ជាប្រព័ន្ធនៃថ្នាំមួយចំនួន។ ល។ ) ។
នៅ ការសិក្សាគ្លីនិកគោលបំណង អ្នកជំងឺដែលមានជម្ងឺ XII ដែលមិនមានភាពស្មុគស្មាញគឺកម្រអាចសម្គាល់បាននូវរោគសញ្ញាជាក់លាក់នៃជំងឺនេះ។ នៅលើការពិនិត្យ, ផ្នែកសំខាន់នៃអ្នកជំងឺបានកត់សម្គាល់ថាការថយចុះសារធាតុចិញ្ចឹម, ស្លេក, ពេលខ្លះមានដុំពកឬរាងពងក្រពើ, សម្បុរស្បែក, អណ្តាតជាមួយនឹងថ្នាំកូតពណ៌ស។
ជាមួយនឹងការគៀបសង្កត់និងដើមទ្រូងក្នុងករណីដ៏កម្រមួយការរកឃើញពងក្រពើត្រូវបានគេធ្វើមូលដ្ឋានីយកម្មជាញឹកញាប់នៅក្នុងប្រហោងឆ្អឹងខាងឆ្វេងហើយត្រូវបានផ្សារភ្ជាប់ជាមួយនឹង fistula លំពែងឬជាមួយការបំពេញបន្ថែមនៃលំពែងលំពែងឬ paranancreatic pseudocyst ដែលមានទីតាំងស្ថិតនៅក្រោមផ្នែកខាងឆ្វេងនៃ diaphragm ។ effusion Pleural ក្នុងករណីចុងក្រោយត្រូវបានគេហៅថាប្រតិកម្ម។
ការកើនឡើងនៃបរិមាណពោះនៅផ្នែកខាងលើអាចត្រូវបានគេសង្កេតឃើញនៅក្នុងវត្តមាននៃលំពែងធំឬប៉ារ៉ាឌីស្កូស៊ីស។
វត្តមានរបស់ ascites ដែលបណ្តាលឱ្យមានការកើនឡើងជាទូទៅនៃទំហំនៃពោះនិងភាពស្រពិចស្រពិលនៃការផ្លាស់ប្តូរទីតាំងនៃការផ្លាស់ប្តូរទីតាំងនៅក្នុងផ្នែករាបស្មើរបស់វាត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺលើសឈាមនៃវិបផតថលបន្ទាប់បន្សំដែលវិវឌ្ឍន៍ជាលទ្ធផលនៃការចូលរួមក្នុងដំណើរការរលាកនិង (ឬ) ការស្ទះសរសៃឈាមវ៉ែនផតថលនិងដៃទន្លេសំខាន់ៗ (ផ្នែកខាងលើ) ។ សរសៃ mesenteric និង splenic veins) ឆ្លងកាត់នៅតំបន់ជុំវិញនៃលំពែង (ប្លុកផតថល subhepatic) ។ ក្នុងករណីនេះ ascites ជាធម្មតាត្រូវបាននាំមុខនិងអមដោយ splenomegaly ដែលកំណត់ដោយ palpation ឬ percussion ។
លំពែងដែលត្រូវបានផ្លាស់ប្តូរដោយរោគសាស្ត្រអាចត្រូវបានគេយកចិត្តទុកដាក់ជាចម្បងចំពោះអ្នកជំងឺដែលត្រូវបានគេយកទៅប្រើក្នុងទម្រង់ជាសាច់ដុំឈឺចាប់ដែលមានទីតាំងស្ថិតនៅផ្នែកខាងអេពីស្យូមក៏ដូចជាវត្តមាននៃទ្រង់ទ្រាយដែលមានទំហំប្រហោងធ្មេញ (ជំងឺសរសៃប្រសាទ, អាប់សយឺត) រួមទាំងអ្នកដែលដើរតួជាស្រទាប់ខាងក្រោមនៃទម្រង់នៃដុំសាច់ដុះលំពែងរ៉ាំរ៉ៃ។ ។ ពេលខ្លះភាពមិនស៊ីសង្វាក់គ្នារវាងការឈឺចាប់ខ្លាំងនិងការឈឺចាប់តិចតួចដែលបណ្តាលមកពីការញ័រទ្រូងគួរឱ្យកត់សម្គាល់។
ក្នុងករណីមានជម្ងឺខាន់លឿងដែលទាក់ទងនឹងការរីកធំនិងដង់ស៊ីតេនៃក្បាលលំពែងព័ទ្ធជុំវិញផ្នែកស្ថានីយនៃបំពង់ទឹកប្រមាត់ធម្មតាពេលខ្លះអាចបណ្តាលអោយមានរោគប្រមេះដែលរីកធំនិងមិនឈឺចាប់ (វ៉ារ្យ៉ង់នៃរោគសញ្ញា Courvoisier) ហើយប្រសិនបើ duodenum ចុះខ្សោយក្រពះដែលមានបណ្តុំនៃសំលេងរំខាន។
ពេលខ្លះនៅក្នុងតំបន់នៃដំណើរការ xiphoid systolic រអ៊ូរទាំត្រូវបានគេ, ដែលបង្ហាញពីភាពរឹងនៃការច្របាច់នៃទងសួតដែលអាចបណ្តាលឱ្យ ischemia នៃ G1G (និងសរីរាង្គដទៃទៀតនៃពោះផ្នែកខាងលើ) ហើយដូចដែលបានបញ្ជាក់រួចមកហើយមានឥទ្ធិពលលើរោគសាស្ត្រនៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃ។
ការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍។ នៅក្នុងការសិក្សារបស់អ្នកជំងឺដែលមានការសង្ស័យថាមានជំងឺរលាកលំពែងរ៉ាំរ៉ៃទិន្នន័យមន្ទីរពិសោធន៍មានតម្លៃវិភាគរោគសញ្ញាជំនួយ។ នៅក្នុងការធ្វើតេស្តឈាមទូទៅកម្រិតមួយឬផ្សេងទៀតនៃភាពស្លេកស្លាំងនិងដំណាក់កាលផ្លាស់ប្តូរលក្ខណៈនៃការធ្វើឱ្យកាន់តែធ្ងន់ធ្ងរនៃដំណើរការឆ្លងនិងរលាក (leukocytosis, ការផ្លាស់ប្តូររូបមន្តនឺត្រុងហ្វាយទៅខាងឆ្វេងការកើនឡើងអត្រាអេកូស្យូស - អេសអរ) អាចត្រូវបានរកឃើញ។ ការវិភាគជីវគីមីបង្ហាញពីការថយចុះកម្តៅនៅក្នុងអ្នកជំងឺដែលធ្វើចលនានិង hyperglycemia ក្នុងទឹកនោមផ្អែមបន្ទាប់បន្សំ។ ជាមួយនឹង CP ដែលកំពុងដំណើរការយ៉ាងឯកតាការកើនឡើងនៃកម្រិតអង់ស៊ីមនៅក្នុងឈាមជាពិសេសការរលាក hyperamilasemia ប្រហែលជាមិនត្រូវបានគេសង្កេតឃើញទេហើយក្នុងកំឡុងពេលកាន់តែធ្ងន់ធ្ងរកម្រិតនៃអង់ស៊ីមជាក្បួនកើនឡើងហើយជួនកាលគួរឱ្យកត់សម្គាល់។ ការកើនឡើងដែលត្រូវគ្នានៅក្នុងកម្រិតនៃអង់ស៊ីមត្រូវបានគេសង្កេតឃើញនៅក្នុងទឹកនោមផងដែរ។
នៅក្នុងលាមកជាមួយជំងឺ steatorrhea, ខ្លាញ់អព្យាក្រឹតនិងសាប៊ូត្រូវបានគេរកឃើញហើយមាតិកានៃអាស៊ីតទឹកប្រមាត់ត្រូវបានគេវាយតម្លៃថាជារឿងធម្មតា (ជាការពិតមានភាពទៀងទាត់នៃបំពង់ទឹកប្រមាត់) ។ ជាមួយនឹងការបង្ករោគដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការបំបែកប្រូតេអ៊ីនអង់ស៊ីមមិនគ្រប់គ្រាន់, លាមកមានសរសៃសាច់ដុំដែលមិនមានការកែប្រែ។
វិធីសាស្រ្តទំនើបសម្រាប់វាយតម្លៃមុខងារលំពែង exocrine គឺការធ្វើតេស្ត elastase ។ Elastase គឺជាអង់ស៊ីមដែលត្រូវបានផលិតដោយកោសិកាក្រពេញនៃក្រពេញក្នុងអំឡុងពេលឆ្លងកាត់ពោះវៀនអេសអេសត្រូវបានបំផ្លាញដូច្នេះការប្តេជ្ញាចិត្តនៃការផ្តោតអារម្មណ៍របស់វានៅក្នុងលាមកគឺជាលក្ខណៈវិនិច្ឆ័យគោលបំណងសម្រាប់វាយតម្លៃស្ថានភាពនៃក្រពេញក្រពេញ exocrine ។
ការសិក្សាអំពីអង់ហ្ស៊ីម (ភាគច្រើនអាមីឡីស) ក្នុងការវាយតំលៃមាតិកានៃបកមិនពិតក៏ដូចជាការនិយាយត្រាប់តាមពេលខ្លះធ្វើឱ្យស្មុគស្មាញដល់វគ្គសិក្សារបស់ស៊ីភីមានតំលៃធ្វើរោគវិនិច្ឆ័យមួយចំនួន។
វិធីសាស្រ្តធ្វើរោគវិនិច្ឆ័យផ្នែករឹងនិងឧបករណ៍។ ការស្ទាបស្ទង់វិទ្យុសកម្មនៃប្រហោងពោះ (រូប ២០.១) គឺមានសារៈសំខាន់ខាងការសិក្សាបន្ថែមទៀតក្នុងការធ្វើរោគវិនិច្ឆ័យរបស់ CP ទោះយ៉ាងណាការផ្លាស់ប្តូរចរិតលក្ខណៈអាចត្រូវបានរកឃើញតែចំពោះអ្នកជំងឺដែលមានការកន្ត្រាក់ខ្លាំងនៃក្រពេញញើសក្រពេញនិង (ឬ) ការគណនាម៉ាទ្រីសដែលមានទំហំធំគ្រប់គ្រាន់នៅក្នុងបំពង់លំពែង។

រូបភព។ ២០.១ ។កាំរស្មីអ៊ិចបែប Panoramic នៃសរីរាង្គពោះក្នុងជំងឺរលាកលំពែងរ៉ាំរ៉ៃ។
រូបភាពបង្ហាញពីទំហំធំ ៗ នៅក្នុងការព្យាករនៃលំពែងតាមបណ្តោយប្រវែងទាំងមូល (ចង្អុលបង្ហាញដោយព្រួញ)
Fibrogastroduodenoscopy (FGDS) និងការធ្វើឱ្យប្រសើរឡើងនូវ cholangiopancreatography (RCP) ដែលអនុញ្ញាតឱ្យអ្នកអាចមើលឃើញពីការផ្លាស់ប្តូរ duodenum និង papilla duodenal ធំ (BDS) ក៏ដូចជាផ្ទុយទៅនឹងបំពង់លំពែងនិងទឹកប្រមាត់ (រូបភាព ២០.២) ។
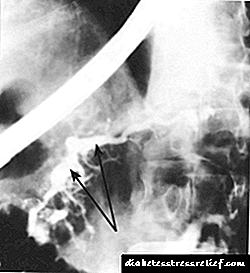
រូបភព។ ២០.២ ។ជំងឺរលាកលំពែង Retrograde ក្នុងជំងឺរលាកលំពែងរ៉ាំរ៉ៃ។
រូបភាពនេះបង្ហាញពីលំពែងលំពែងសំខាន់មួយដែលត្រូវបានពង្រីកយ៉ាងខ្លាំង
ការសិក្សាផ្ទុយគ្នានៃបំពង់ទឹកប្រមាត់ (cholangiography) គឺចាំបាច់ជាចម្បងសម្រាប់អ្នកជំងឺដែលមានស៊ីភីភីស៊ីឬជាមួយនឹងការសង្ស័យ។ វាត្រូវបានអនុវត្តដោយវិធីសាស្រ្តប្រយោលមួយដែលមានការគ្រប់គ្រងផ្ទាល់មាត់ឬដោយផ្ទាល់នៃភ្នាក់ងារផ្ទុយដែលជាអកុសលមិនផ្តល់គុណភាពរូបភាពគ្រប់គ្រាន់ទេហើយជាទូទៅមិនត្រូវបានអនុវត្តចំពោះអ្នកជំងឺដែលមានការស្ទះទឹកប្រមាត់ឬដោយវិធីសាស្ត្រផ្ទុយផ្ទាល់ទេ។ ក្រោយមកទៀតត្រូវបានសំរេចជាមួយ RCHP (រូបភាព ២០.៣) ក៏ដូចជាការប្រើប្រដាប់វាស់ប្រហោងឆ្អឹងនៃបំពង់ទឹកប្រមាត់ឬបំពង់ទឹកប្រមាត់រួមទាំងនៅក្រោមការគ្រប់គ្រងរបស់អ៊ុលត្រាសោនការគណនា tomography ឬ laparoscope ។

រូបភព។ ២០.៣ ។Retrograde cholangiopancreatography ។ បំពង់ទឹកប្រមាត់ប្រមាត់ទឹកប្រមាត់និងបំពង់លំពែងសំខាន់ៗត្រូវបានដាក់ផ្ទុយគ្នា។ រូបភាពបង្ហាញពីការរួមតូច (រោគសញ្ញានៃ“ កន្ទុយកណ្តុរ”) នៃផ្នែកស្ថានីយនៃបំពង់ទឹកប្រមាត់ធម្មតា (ផ្នែកលំពែង) និងការពង្រីកបំពង់លំពែងដ៏ធំមួយជាមួយនឹងវណ្ឌវង្ក។
ប្រសិនបើគ្រួសក្នុងថង់ទឹកប្រមាត់ត្រូវបានរាំងស្ទះដោយដុំថ្មឬអវត្តមាន (បន្ទាប់ពីជំងឺអាសន្នរោគ) វាអាចធ្វើទៅបានដើម្បីចាត់ចែងភ្នាក់ងារផ្ទុយដោយដាល់នៃបំពង់ទឹកប្រមាត់។ នៅក្នុងវត្តមាននៃ fistula ទឹកប្រមាត់, ភាពផ្ទុយគ្នាត្រូវបានសម្រេចជាលទ្ធផលនៃ fistulography ។
ផ្អែកលើ cholangiography មនុស្សម្នាក់អាចវិនិច្ឆ័យពីវត្តមាននៃការគណនាទឹកប្រមាត់ការពង្រីកការខូចទ្រង់ទ្រាយឬភាពរឹងនៃបំពង់ទឹកប្រមាត់វត្តមាននៃឧបសគ្គចំពោះលំហូរចេញនៃទឹកប្រមាត់ទៅក្នុង duodenum ។
ការពិនិត្យកាំរស្មីអ៊ិចនៃក្រពះនិងជាពិសេស duodenum គឺមានតម្លៃធ្វើរោគវិនិច្ឆ័យយ៉ាងសំខាន់។ ការថតកាំរស្មីនៃក្រពះបំបាត់ដំបៅសរីរាង្គរបស់វាដែលអាចទាក់ទងទៅនឹងរោគសាស្ត្រនៃជំងឺរលាកលំពែងហើយជួនកាលការខូចទ្រង់ទ្រាយដែលទាក់ទងនឹងការផ្លាស់ប្តូរលំពែងត្រូវបានគេរកឃើញ (រូបភាព ២០.៤) ឧទាហរណ៍ការធ្លាក់ទឹកចិត្តនៅក្នុងវត្តមាននៃជំងឺសរសៃប្រសាទទម្រង់ដុំសាច់នៃស៊ី។ ល។

រូបភព។ ២០.៤ ។ការខូចទ្រង់ទ្រាយនៃវណ្ឌវង្កនៃផ្នែកខាងក្រៅនៃក្រពះនិងវេននៃ duodenum ដោយមានដុំពកនៃក្បាលលំពែង
Duodenography ធ្វើឱ្យវាមានលទ្ធភាពវិនិច្ឆ័យការឆ្លងកាត់បារីរីដោយសេរីតាមរយៈ duodenum ឬវត្តមានរបស់ duodenostasis ដូចដែលបានបញ្ជាក់រួចមកហើយអំពីសារៈសំខាន់នៅក្នុងរោគសាស្ត្រនៃស៊ី។ វិធីសាស្រ្តផ្តល់ព័ត៌មានគឺការពិនិត្យកាំរស្មីអ៊ិចនៃ duodenum ក្នុងលក្ខខណ្ឌនៃការថយចុះកម្តៅនៃថ្នាំ (សិប្បនិម្មិត) ដែលសំរេចបានដោយរដ្ឋបាលបឋមនៃថ្នាំ antispasmodics ឧទាហរណ៍ atropine ។ រោគសញ្ញាលក្ខណៈនៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃការសម្គាល់ដែលត្រូវបានសម្របសម្រួលដោយសម្មតិកម្មរួមមានការរីកសាយនៃសេនតូសនៃ duodenum ដោយសារតែការកើនឡើងនៃទំហំក្បាលលំពែងនិងវត្តមាននៅលើជញ្ជាំងផ្នែកកណ្តាលនៃផ្នែកខាងក្រោមនៃពោះវៀននៃការបំពេញកង្វះដែលជួនកាលធ្វើឱ្យស្ទះសរសៃពួរនិងធ្វើឱ្យបារីអូឆ្លងកាត់ពិបាក (រូបភាពទី ២០.៥) ។
ដើម្បីអនុវត្ត duodenoscopy, ថតចំលងជាមួយវាលក្រោយនៃទិដ្ឋភាពត្រូវបានប្រើ។ ការសិក្សានេះត្រូវបានអនុវត្តជាធម្មតានៅលើពោះទទេនៅក្នុងបន្ទប់កាំរស្មីអ៊ិចដែលត្រូវបានគេកែសំរួលពិសេសនៅលើឧបករណ៍ដែលបំពាក់ដោយឧបករណ៍បំលែងអេឡិចត្រូនិចនិងសៀភៅសៀរៀល (ប្រសិនបើវាត្រូវបានគេគ្រោងនឹងអនុវត្ត RHIG) ។

រូបភព។ ២០.៥ ។Duodeiography ជាមួយសម្មតិកម្ម។ រូបភាពបង្ហាញពីការពង្រីកសេះសរបស់ឌូដិនឌុមនិងការបង្ហាប់ពោះវៀននៅកម្រិតនៃមែកចុះក្រោមនិងចុះក្រោមដោយមានក្បាលលំពែងរីកធំ។
ដោយមានជំនួយពីប្រដាប់បន្តពូជបំពង់អាហារត្រូវបានពិនិត្យបឋមដែលសរសៃវ៉ែនរីកធំនៃស្រទាប់ submucosal ដែលជាលទ្ធផលនៃជំងឺលើសឈាមនៃវិបផតថលបន្ទាប់បន្សំហើយបន្ទាប់មកក្រពះជួនកាលត្រូវបានបង្ហាញ។ នៅក្នុងក្រពះជារឿយៗមានការបង្ហាញពីជំងឺរលាកក្រពះរួមទាំងសំណឹក (ក្នុងកំឡុងពេលកាន់តែធ្ងន់ធ្ងរ) ។ ពេលខ្លះគេអាចឃើញថាជញ្ជាំងក្រោយនៃក្រពះត្រូវបានរុញច្រានមុន (ក្នុងករណីមានជម្ងឺលំពែងរាងដូចដុំពកទី ១២) ។
នៅក្នុង duodenum, រោគសញ្ញានៃ duodenitis ត្រូវបានកំណត់ជាញឹកញាប់, ការផ្លាស់ទីលំនៅនៃជញ្ជាំង medial ដោយសារតែការកើនឡើងនៃក្បាលក្រពេញនេះ, ពេលខ្លះបង្រួម lumen នេះ។ ជារឿយៗសំណឹកអាចមើលឃើញនៅលើភ្នាសរំអិលពេលខ្លះការផ្លាស់ប្តូរទទួលបានលក្ខណៈនៃជំងឺរលាកទងសួតពោះវៀនដែលក្នុងនោះជញ្ជាំងពោះវៀនក្លាយទៅជារឹងងាយហូរឈាមតាមទំនាក់ទំនងដែលទាមទារការធ្វើកោសល្យវិច័យដើម្បីមិនរាប់បញ្ចូលជំងឺមហារីក។
ការពិនិត្យលើ BDS ជារឿយៗបង្ហាញពីការផ្លាស់ប្តូររបស់វាដែលទាក់ទងនឹងជំងឺរលាកលំពែង (ជំងឺរលាកលំពែងរលាកទងសួតការលូតលាស់ papillomatous ពេលខ្លះក៏តម្រូវឱ្យមានការធ្វើកោសល្យវិច័យដើម្បីមិនរាប់បញ្ចូលជំងឺមហារីក papillary, ជំងឺស្បែកពីកំណើតជាដើម) ។
ប្រសិនបើវាត្រូវបានគេសំរេចចិត្តអនុវត្ត RCP នោះបំពង់បូមទឹក Teflon ពិសេសដែលមានអង្កត់ផ្ចិតខាងក្រៅ ១,៨ មីល្លីម៉ែត្រត្រូវបានបញ្ចូលតាមបណ្តាញសរសៃអំបោះរបស់ Vater ampoule ហើយថ្នាំ radiopaque ដែលរលាយក្នុងទឹក (verographin, urographin ។ ល។ ) ត្រូវបានណែនាំតាមរយៈវាចៀសវាងការដាក់សម្ពាធខ្លាំងពេក។
រោគសញ្ញាលក្ខណៈនៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃអាចត្រូវបានរកឃើញនៅលើកាំរស្មីអ៊ិច: ការពង្រីកបំពង់លំពែងដ៏សំខាន់ (ជួនកាលនៅក្នុងទម្រង់នៃ "តម្លៃនៃបឹង" ផ្ទុយ) វត្តមាននៃភាពតឹងរឹងថ្មនិងក៏មានប្រហោងធ្មេញទាក់ទងគ្នាជាមួយវាផងដែរ (pseudocyst) ។
ភាពតឹងរឹងនៃផ្នែកស្ថានីយនៃបំពង់ទឹកប្រមាត់ទូទៅការពង្រីកបំពង់ទឹកប្រមាត់បន្ថែម - និងបំពង់ទឹកប្រមាត់ដែលបង្ករឱ្យមានជម្ងឺ choledocholithiasis ជាដើមអាចត្រូវបានរកឃើញនៅលើ cholangiogram ដែលត្រូវបានអនុវត្តក្នុងពេលដំណាលគ្នា។ ដោយមើលឃើញពីផលវិបាកដែលអាចកើតមាននៃ RCHP (ជំងឺរលាកលំពែងស្រួចស្រាវជំងឺ cholangitis ស្រួចស្រាវរហូតដល់ការវិវត្តនៃការឆក់ជាតិពុលបាក់តេរីនៅក្នុងវត្តមាននៃការឆ្លងមេរោគនៅក្នុងបំពង់) ការសិក្សានេះត្រូវបានអនុវត្តជាចម្បងយោងទៅតាមការចង្អុលបង្ហាញដាច់ខាតមុនពេលវះកាត់ឬជាមួយនឹងការរលួយក្នុងពេលដំណាលគ្នានៃបំពង់និងជាមួយនឹងការការពារជាចាំបាច់នៃ OP (octreotide, antispasmodics) ។ ការព្យាបាលដោយ infusion) ។
ការពិនិត្យអ៊ុលត្រាសោន (រូបភាព ២០.៦) - វិធីសាស្រ្តមួយក្នុងចំណោមវិធីសាស្ដ្រដែលមានព័ត៌មានច្រើនបំផុតហើយលើសពីនេះទៀតមិនរាតត្បាតនៃការស្រាវជ្រាវលំពែង - គួរតែត្រូវបានអនុវត្តក្នុងករណីទាំងអស់នៅពេលដែលរោគសាស្ត្ររបស់វាត្រូវបានគេសង្ស័យ។

រូបភព។ ២០.៦ ។ការពិនិត្យអេកូសម្រាប់ជំងឺរលាកលំពែងរ៉ាំរ៉ៃ៖
ឌីភី - បំពង់លំពែងរីកធំ អិល - ថ្លើម ទំ - លំពែង វី - សរសៃវ៉ែនតា IVС - cava ទាប vena អូ - អ័រតា
ការស៊ើបអង្កេតអ៊ុលត្រាសោនមានទីតាំងស្ថិតនៅក្នុងតំបន់ epigastric ហើយវាត្រូវបានផ្លាស់ប្តូរទៅតាមការព្យាករណ៍នៃក្រពេញនៅខាងឆ្វេងនិងខាងស្តាំ។
ជាធម្មតាលំពែងមានសូម្បីតែវណ្ឌវង្កច្បាស់លាស់និងរចនាសម្ព័នភាពដូចគ្នានិងអង្កត់ផ្ចិតនៃបំពង់លំពែងសំខាន់មិនលើសពី ១,៥-២ ម។ ជាមួយនឹងរោគសាស្ត្រការកើនឡើងជាទូទៅនៃទំហំនៃសរីរាង្គជាមួយនឹងការថយចុះឯកសណ្ឋាននៃដង់ស៊ីតេអេកូបង្ហាញពីការហើមអាចត្រូវបានរកឃើញ។ ការថយចុះទំហំនៃក្រពេញការផ្លាស់ប្តូរតំណពូជវត្តមាននៃតំបន់តូចៗនៃការបង្រួមជាលិកានិងភាពស្រពិចស្រពិលនៃវណ្ឌវង្កអាចបង្ហាញពីការផ្លាស់ប្តូរនៃសរសៃនៅក្នុងក្រពេញហើយការបញ្ចេញសម្លេងអេកូវិជ្ជមានបង្ហាញឱ្យឃើញនូវការប្រមូលផ្តុំប្រសព្វនៃវណ្ណយុត្តិ។
អេកូស្យូមមានដង់ស៊ីតេខ្ពស់មានទីតាំងនៅក្នុងបំពង់និងផ្តល់នូវបាតុភូតនៃ“ បទអេកូស្យូស” ដើរតួជាសញ្ញានៃការគណនាឌីជីថល។
ទំរង់រាវ (បកមិនពិត, អាប់សយឺត) ត្រូវបានតំណាងនៅលើអេកូក្រាមដែលជាផ្នែករាងមូលនៃដង់ស៊ីតេអេកូកាត់បន្ថយយ៉ាងខ្លាំងជាមួយនឹងវណ្ឌវង្កច្បាស់លាស់និងតិចនិងច្បាស់។ បកក្លែងក្លាយក្លែងក្លាយដែលបង្កើតឡើងយ៉ាងល្អជាមួយនឹងមាតិការាវមានរាងមូលឬរាងពងក្រពើមានលក្ខណៈដូចគ្នានិងព័ទ្ធជុំវិញដោយកន្សោមដាច់ដោយឡែក។ ខ្លឹមសារនៃបកនិងអាប់សដែលមិនមានការកត់សំគាល់អាចមានលក្ខណៈខុសប្លែកពីគ្នាដោយសារតែវត្តមាននៃការច្របាច់ជាលិការនិងការធ្វើឱ្យខូចបន្ថែមលើអង្គធាតុរាវ។
ការឆ្លុះកាំរស្មីអ៊ិច (ស៊ីធី) គឺជាវិធីសាស្ត្រកាំរស្មី X ដែលមានគុណភាពបង្ហាញខ្ពស់ដែលត្រូវបានគេប្រើយ៉ាងទូលំទូលាយក្នុងការសិក្សាអំពីលំពែង (រូបភាព ២០.៧) ។ ជាគោលការណ៍វិធីសាស្រ្តអនុញ្ញាតឱ្យទទួលបានទិន្នន័យស្រដៀងនឹងអេកូសាស្រ្តប៉ុន្តែក្នុងករណីខ្លះវាធ្វើឱ្យវាអាចបញ្ជាក់បាននៅពេលក្រោយឧទាហរណ៍ក្នុងករណីដែលធាត់អ្នកជំងឺហើមពោះការធ្វើមូលដ្ឋានីយកម្មលេចធ្លោនៃការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងតំបន់កន្ទុយនៃក្រពេញ។

រូបភព។ ២០.៧ ។tomography បានគណនាសម្រាប់ជំងឺរលាកលំពែងរ៉ាំរ៉ៃ។ រូបភាពបង្ហាញពីបករបស់ក្បាលលំពែង (អ៊ូ) ដែលជាបំពង់រាងស្វែលនិងអ៊ីដ្រូសែនដែលលាតសន្ធឹងនៅក្នុង lumen របស់វា (២)
ទន្ទឹមនឹងនេះដែរមានករណីនៅពេលដែលការផ្លាស់ប្តូរប្រសព្វដែលត្រូវបានរកឃើញដោយអេកូស័រមិនត្រូវបានរកឃើញក្នុងកំឡុងពេលភាព CT (អ៊ីសូណូណេស) ឬផ្ទុយមកវិញ (isoechogenic) ។ ដូច្នេះការសិក្សាទាំងពីរបំពេញបន្ថែមគ្នាទៅវិញទៅមក។ ដោយសារការចំណាយខ្ពស់នៃ CT ការប្រើប្រាស់របស់វាគួរតែត្រូវបានចាត់ទុកថាចាំបាច់ក្នុងករណីដែលផ្អែកលើអេកូស័រវាមិនអាចបង្កើតរូបភាពច្បាស់លាស់គ្រប់គ្រាន់នៃការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងលំពែងបានទេ (ឧទាហរណ៍នៅពេលដែលការផ្តោតអារម្មណ៍ isoechogenic ដោយផ្នែកត្រូវបានរកឃើញនៅក្នុងលំពែង) ។
ជាធម្មតាលំពែងត្រូវបានកំណត់លើការធ្វើកោសល្យវិច័យតាមបែបទំរង់នៃទម្រង់ដែលមានលក្ខណៈដូចគ្នានៃទំរង់ ៥ រាង។ សញ្ញានៃការបំផ្លាញក្រពេញក្រពេញគឺជាតំណពូជនៃរដូវជាមួយនឹងតំបន់នៃការបង្រួមនិងភាពកម្រការរីករាលដាលការរួមតូចនិងការខូចទ្រង់ទ្រាយនៃបំពង់ទឹកទ្រង់ទ្រាយតែមួយឬច្រើន។ សម្រាប់វដ្តមិនពិតដូចជាអេកូស័រវត្តមាននៃកន្សោមនិងភាពដូចគ្នាឬតំណពូជ (នៅក្នុងវត្តមាននៃបែហោងធ្មែញតំរែតំរង់ឬ putty detritus) គឺជាលក្ខណៈ។ ការស្កេន CT កម្រិតខ្ពស់ដែលមាននៅក្នុងវត្តមាននៃការកកនៅក្នុងក្រពេញនិងការគណនារាងជាបំពង់។ neoplasms សាហាវជាមួយ CT មើលទៅដូចជា foci ដែលដង់ស៊ីតេរបស់វាទាបជាងដង់ស៊ីតេនៃក្រពេញ។
ការធ្វើកោសល្យវិច័យម្ជុលល្អ (TIAB) ត្រូវបានប្រើជាចម្បងសម្រាប់ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃទម្រង់នៃដុំសាច់មហារីកលំពែងរ៉ាំរ៉ៃនិងមហារីកលំពែង។ វាត្រូវបានអនុវត្តតាមរយៈជញ្ជាំងពោះផ្នែកខាងក្រោមក្រោមការប្រើថ្នាំសន្លប់ក្នុងមូលដ្ឋានហើយទិសដៅនៃម្ជុលត្រូវបានត្រួតពិនិត្យជានិច្ចដោយប្រើម៉ាស៊ីនអ៊ុលត្រាសោនឬម៉ាស៊ីនស្កេនក្រម៉ា។ប្រសិទ្ធភាពនៃការធ្វើរោគវិនិច្ឆ័យនៃវិធីសាស្រ្តគឺអាស្រ័យលើបទពិសោធន៍របស់វេជ្ជបណ្ឌិតដែលអនុវត្តការចាក់ម្ជុលវិទ្យាសាស្ត្រទំហំនៃការចាក់ម្ជុលវិទ្យាសាស្ត្រនិងចំនួននៃការចាក់ម្ជុលវិទ្យាសាស្ត្រក៏ដូចជាលើបទពិសោធរបស់អ្នកជំនាញផ្នែករោគសាស្ត្រពិនិត្យទារក។
ទោះបីជាមានចំនួនគ្រប់គ្រាន់និងមាតិកាព័ត៌មានខ្ពស់នៃវិធីសាស្រ្តទំនើបនៃការធ្វើរោគវិនិច្ឆ័យជាមុនក៏ដោយវាមិនអាចទៅរួចទេក្នុងការទទួលស្គាល់យ៉ាងត្រឹមត្រូវនូវលក្ខណៈនៃដំបៅលំពែងចំពោះអ្នកជំងឺទាំងអស់។ ក្នុងន័យនេះការធ្វើរោគវិនិច្ឆ័យតាមលក្ខណៈគឺមានសារៈសំខាន់ណាស់។ វារួមបញ្ចូលទាំងធាតុដូចខាងក្រោមៈ
- •ការពិនិត្យនិងញាប់ញ័រលំពែងបំពង់ទឹកប្រមាត់ក្រពះពោះវៀនដាប់ប៊លរួមទាំងតំបន់ប៊ីអេសអេស។
- •ដាល់ទះត្រង់ផ្ទាល់នៃបំពង់លំពែងលំពែងនិងលលកធម្មតាដែលមានរូបភាពនៅលើតុប្រតិបត្តិការ។
- •ការធ្វើកោសល្យវិច័យដោយការវះកាត់ឬការវះកាត់វះកាត់ទ្រង់ទ្រាយនៃរោគសាស្ត្រនៃលំពែងនិងកូនកណ្តុរក្នុងតំបន់ដែលមានការផ្លាស់ប្តូរ។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល។ ជំងឺរលាកលំពែងរ៉ាំរ៉ៃគួរតែត្រូវបានធ្វើខុសគ្នាជាចម្បងជាមួយនឹងជំងឺដែលបង្ហាញពីការឈឺចាប់រ៉ាំរ៉ៃនៅក្នុងតំបន់អេពីដេមីរួមទាំងជំងឺដែលទាក់ទងនឹងការញ៉ាំចំណីអាហារនិងកើតឡើងជាមួយនឹងការហៀរសំបោរជាទៀងទាត់។ ការសិក្សាផ្ទុយកាំរស្មីអ៊ិចនិងជាពិសេស FGDS ធ្វើឱ្យវាអាចដកដំបៅក្រពះរ៉ាំរ៉ៃឬដំបៅ duodenal ក៏ដូចជាទម្រង់ឈឺចាប់នៃជំងឺរលាកក្រពះរ៉ាំរ៉ៃ។ ប៉ុន្តែគួរចងចាំថាដំបៅដែលជ្រាបចូលទៅក្នុងលំពែងអាចជាកត្តាដែលរួមចំណែកដល់ការចាប់ផ្តើមនៃស៊ីភីហើយហេតុដូច្នេះហើយការរកឃើញដំបៅមិនអាចដកចេញពីជំងឺបានទេ។ នេះអាចបន្សល់ទុកនូវស្នាមប្រេះដែលត្រូវបានគេស្គាល់នៅលើការបង្ហាញនៃដំបៅក្រពះ (ការរមាស់ឆ្អឹងខ្នងការរុំព័ទ្ធធម្មជាតិរបស់ពួកគេ) ប៉ុន្តែជាធម្មតាមិនរំខានដល់អ្នកជំងឺទេបន្ទាប់ពីព្យាបាលដំបៅតាមរបៀបមួយឬផ្សេងទៀត។
ជំងឺហ្គូលស្តូមជាធម្មតាត្រូវបានគេច្រានចោលដោយអេកូស័រនៃបំពង់ទឹកប្រមាត់ដែលហួសប្រមាណ (អវត្តមាននៃការគណនានិងការផ្លាស់ប្តូរផ្សេងទៀតនៅក្នុងបំពង់ទឹកប្រមាត់) ។ ទោះជាយ៉ាងណាក៏ដោយជំងឺ Cholelithiasis គឺជាកត្តាបង្កឱ្យមានជំងឺរលាកលំពែងហើយការរកឃើញនៃការគណនានៅក្នុងប្លោកនោមមិនរាប់បញ្ចូលជំងឺនេះទេ។ ហេតុដូច្នេះការត្អូញត្អែររបស់អ្នកជំងឺដែលមានជំងឺ cholelithiasis ដែលបានផ្ទៀងផ្ទាត់អំពីការឈឺចាប់នៅខាងក្រៅការព្យាករនៃថង់ទឹកមាត់ (នៅផ្នែកកណ្តាលនៃ epigastrium) ជាពិសេសរាលដាលដល់ផ្នែកខាងក្រោមធ្វើឱ្យអ្នកគិតពីជំងឺរលាកលំពែងរ៉ាំរ៉ៃ (ឬហៅថាអ្វីដែលហៅថាជំងឺអាសន្នរោគរ៉ាំរ៉ៃ) និងបន្តការសិក្សាពិសេសក្នុងទិសដៅនេះ។
បញ្ហាធ្ងន់ធ្ងរអាចកើតឡើងជាមួយនឹងភាពខុសគ្នានៃទំរង់ pseudotumorosis នៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃនិងជំងឺមហារីកលំពែង។ នៅក្នុងជំងឺរលាកលំពែងរ៉ាំរ៉ៃការរីកសាយនៃធាតុ epithelial ដែលមានសញ្ញានៃការ atypism កោសិកាដែលត្រូវបានគេចាត់ទុកថាជាស្ថានភាពគ្រោះថ្នាក់អាចត្រូវបានគេរកឃើញលក្ខណៈ morphologically និងក្នុងករណីមហារីកដែលរារាំងបំពង់លំពែងសំខាន់ការបង្ហាញនៃជំងឺរលាកលំពែងបន្ទាប់បន្សំត្រូវបានជួបប្រទះ។ ការរួមបញ្ចូលគ្នានៃជំងឺទាំងពីរនេះជាទម្រង់ nosological ឯករាជ្យកើតឡើងជាក់ស្តែង។
ក្នុងពេលជាមួយគ្នានេះជំងឺរលាកលំពែងរ៉ាំរ៉ៃជាពិសេសសំណុំបែបបទមហារីក - មហារីកដោយមានដំបៅលេចធ្លោនៃក្បាលក្រពេញអាចបណ្តាលឱ្យមានការបង្ហាប់នៃផ្នែកចុងនៃបំពង់ទឹកប្រមាត់ទូទៅនិងផ្តល់រោគសញ្ញាជម្ងឺខាន់លឿងស្ទះលក្ខណៈពិសេសនៃការធ្វើមូលដ្ឋានីយកម្មនេះហើយនៅពេលដែលលំពែងខូចវាអាចបណ្តាលឱ្យឈឺចាប់នៅផ្នែកចុងក្រោយនៃបំពង់ទឹកប្រមាត់ទូទៅនិងផ្តល់រោគសញ្ញានៃជម្ងឺខាន់លឿងស្ទះលក្ខណៈពិសេសនៃជំងឺមហារីកក្នុងការធ្វើមូលដ្ឋានីយកម្មនេះ។ ការធ្វើមូលដ្ឋានីយកម្មសមស្របក្នុងការធ្វើមូលដ្ឋានីយកម្មមហារីក។
មានភាពខុសគ្នានៃគ្លីនិកមួយចំនួនក្នុងករណីភាគច្រើនអនុញ្ញាតឱ្យមានភាពខុសគ្នានៃជំងឺនៅក្នុងសំណួរ។ ដូច្នេះដំបូងបង្អស់ជំងឺមហារីកត្រូវបានសម្គាល់ដោយប្រវត្តិសាស្រ្តខ្លីមិនលើសពីច្រើនសប្តាហ៍ឬក្នុងករណីធ្ងន់ធ្ងរខែខណៈពេលដែលជំងឺរលាកលំពែងរ៉ាំរ៉ៃជាញឹកញាប់មានរយៈពេលយូរ។ ជំងឺមហារីកលំពែងវះកាត់ស្ទើរតែមិនដែលត្រូវបានបង្ហាញដោយការឈឺចាប់ខ្លាំងទេហើយជម្ងឺខាន់លឿងដែលបណ្តាលមកពីវាក្នុងករណីភាគច្រើនកើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃសុខភាពដែលអាចមើលឃើញដែលជាលទ្ធផលអ្នកជំងឺតែងតែចូលមន្ទីរពេទ្យជាលើកដំបូងក្នុងវួរឆ្លងដើម្បីមិនរាប់បញ្ចូលជំងឺរលាកថ្លើម។ ក្នុងពេលដំណាលគ្នាជាមួយនឹងជំងឺរលាកលំពែងរ៉ាំរ៉ៃការកើតមានជម្ងឺខាន់លឿងកើតឡើងចំពោះអ្នកជំងឺដែលភាគច្រើនមានប្រវត្តិមានជាតិអាល់កុលដែលមានជំងឺរលាកលំពែងស្រួចស្រាវនាពេលកន្លងមកឬអ្នកដែលធ្លាប់មានការឈឺចាប់និងការរីករាលដាលយូរ ៗ ម្តងនៃដំណើរការឆ្លងដែលទាក់ទងនឹងជំងឺរលាកលំពែងរ៉ាំរ៉ៃ។ ប្រសិនបើជម្ងឺខាន់លឿងស្ទះកើតឡើងចំពោះអ្នកជំងឺដែលមានប្រភពដើមនៃជម្ងឺ cholangiogenic ហើយត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការហូរទឹករំអិលពិបាកក្នុងការគណនាឬការរំលោភបំពានរបស់វានៅក្នុងជំងឺខ្លាញ់ - អាម៉ុលអាមីដលបន្ទាប់មកជាក្បួនរោគសញ្ញានៃការឈឺចាប់ធ្ងន់ធ្ងរនិងសញ្ញាផ្សេងទៀតនៃការ exacerbation នៃការគណនា cholecystitis និង cholangitis ដែលមិនមែនជាធម្មតាសម្រាប់ជំងឺខាន់លឿង។ ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺមហារីកលំពែង។
ជាអកុសលវិធីសាស្រ្តពិសេសមិនមាននៅក្នុងគ្រប់ករណីទាំងអស់ដែលធ្វើឱ្យវាអាចដោះស្រាយបញ្ហាឌីផេរ៉ង់ស្យែល - រោគវិនិច្ឆ័យដែលកំពុងពិចារណា។ ដូច្នេះតេស្តឈាមរបស់អ្នកជំងឺចំពោះអង់ទីអុកស៊ីដកាបូអ៊ីដ្រាត (CA 19–9) និងអង់ហ្ស៊ីមអំប្រ៊ីយ៉ុងមហារីកផ្តល់នូវការឆ្លើយតបវិជ្ជមានយ៉ាងច្បាស់តែជាមួយទំហំដុំសាច់ធំល្មមគ្រប់គ្រាន់ក្នុងករណីដែលមិនអាចព្យាបាលបាន។ ការពិនិត្យលើលំពែងដោយប្រើអ៊ុលត្រាសោនឬម៉ាស៊ីនស្កេនក្រាហ្វិចដែលបានគណនាផ្តល់នូវការកើនឡើងនៃទំហំក្រពេញជាពិសេសក្បាលរបស់វាទាំងជំងឺរលាកលំពែងរ៉ាំរ៉ៃនិងមហារីកហើយវាក៏បង្ហាញពីទ្រង់ទ្រាយនៃទំហំមួយឬផ្សេងទៀតផងដែរ។ ជំងឺរលាកលំពែងជាញឹកញាប់ត្រូវបានសាយភាយវាមានលក្ខណៈ hyperechoic (ដង់ស៊ីតេ) មានផ្ទុកនូវការធ្វើសមាធិជាច្រើនទោះបីជាវានៅឆ្ងាយពីលទ្ធភាពដែលអាចធ្វើឱ្យមានលក្ខណៈខុសប្លែកគ្នាយ៉ាងត្រឹមត្រូវនៃធម្មជាតិនៃ foci ក្នុងករណីទាំងអស់។
ទោះជាយ៉ាងណាក៏ដោយការពង្រីកបំពង់លំពែងដ៏សំខាន់និងជាពិសេសវត្តមាននៃការគណនានៅក្នុងវាមិនមែនជាលក្ខណៈនៃជំងឺមហារីកទេហើយតាមក្បួនមួយបង្ហាញពីជំងឺរលាកលំពែងរ៉ាំរ៉ៃ។ ការកំណត់អត្តសញ្ញាណនៃពពួក foci ច្រើននៅក្នុងថ្លើមនៅពេលមានវត្តមាននៃដុំសាច់លំពែងបង្ហាញពីការរីករាលដាលនៃជំងឺមហារីកលំពែង។
ការធ្វើកោសល្យវិច័យម្ជុលដែលបានរៀបរាប់រួចហើយដែលត្រូវបានអនុវត្តតាមរយៈជញ្ជាំងពោះផ្នែកខាងក្រោមការគ្រប់គ្រងរបស់អ៊ុលត្រាសោនឬស៊ីធីក៏មិនតែងតែដោះស្រាយបញ្ហានៃការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលដែរ។ ការរកឃើញនៃការធ្វើកោសល្យវិច្ឆ័យលើគំរូនៃការធ្វើកោសល្យវិច័យនៃកោសិកាមហារីកដែលមិនសង្ស័យឬភាពស្មុគស្មាញរបស់វាបង្ហាញពីជំងឺមហារីក។ ទោះយ៉ាងណាក៏ដោយអវត្តមាននៃធាតុមហារីកនៅក្នុងគំរូនៃការធ្វើកោសល្យវិច័យក្នុងករណីណាក៏ដោយមិនអាចធ្វើឱ្យមានលទ្ធភាពដកចេញពីការធ្វើរោគវិនិច្ឆ័យនៃជំងឺមហារីកបានទេរួមទាំងបន្ទាប់ពីការវាយដំម្តងហើយម្តងទៀត។ ប្រសិនបើអាចទទួលបានខ្ទុះក្នុងកំឡុងពេលនៃការវិនិច្ឆ័យរោគបន្ទាប់មកការធ្វើរោគវិនិច្ឆ័យនៃ "ជំងឺរលាកលំពែងរ៉ាំរ៉ៃ" អាចមានលទ្ធភាពច្រើនបំផុតទោះបីជាមិនគួរឱ្យទុកចិត្តបំផុតក៏ដោយព្រោះដុំមហារីកដែលរាំងស្ទះអាចបណ្តាលឱ្យដំណើរការបន្ទាប់បន្សំនៅក្នុងប្រព័ន្ធបំពង់ក្រពេញ។
ជាមួយនឹងទម្រង់មិនមានដុំសាច់របស់ស៊ីសូម្បីតែការវះកាត់លលាដ៍ក្បាលដែលអនុវត្តដោយគ្រូពេទ្យវះកាត់ដែលមានបទពិសោធន៍ក្នុងវិស័យនេះមិនតែងតែអនុញ្ញាតឱ្យដកដំបៅមហារីកចេញដោយការពិនិត្យដោយផ្ទាល់និងក្រហាយក្រពេញទេ។ ការធ្វើកោសល្យវិច័យដោយចាក់ម្ជុលវិទ្យាសាស្ត្រនឹងធ្វើឱ្យវាអាចទទួលបានសម្ភារៈពីទីតាំងរោគសាស្ត្រដោយមានទំនុកចិត្តខ្ពស់ប៉ុន្តែសូម្បីតែបន្ទាប់ពីការប្រឡងផ្នែករោគសាស្ត្រភ្លាមៗក៏ដោយក៏ស្ថានភាពនេះមិនច្បាស់ទេ។
ការធ្វើកោសល្យវិច័យដោយផ្ទាល់ចំពោះជំងឺមហារីកលំពែងបង្ហាញពីការលំបាកផ្នែកបច្ចេកទេសជាពិសេសជាមួយនឹងទីតាំងជ្រៅនៃការផ្តោតអារម្មណ៍នៅក្នុងក្បាល។ ទោះបីជាយ៉ាងណាក៏ដោយបន្ទាប់ពីទទួលបានការធ្វើកោសល្យវិច័យល្អសូម្បីតែអ្នកជំនាញខាងរោគសាស្ត្រដែលមានបទពិសោធន៍ក៏មិនតែងតែអាចសម្គាល់ជំងឺមហារីកពីភាពរីកសាយនៃរោគសាស្ត្រនៃរោគរលាកលំពែងរ៉ាំរ៉ៃជាពិសេសក្នុងការសិក្សាបន្ទាន់។ ហេតុដូច្នេះសូម្បីតែនៅក្នុងស្ថាប័នដែលមានបំពាក់ឧបករណ៍យ៉ាងពិសេសដែលដោះស្រាយបញ្ហាពេលខ្លះការធ្វើរោគវិនិច្ឆ័យហើយយោងទៅតាមកំហុសបច្ចេកទេសត្រូវបានធ្វើឡើងដែលខ្លះពឹងផ្អែកលើការមើលស្រាលនៃការបង្ហាញរោគសញ្ញាគ្លីនិកសុទ្ធសាធ។ ជាលទ្ធផលនៃការនេះ, អ្នកជំងឺដែលមានជំងឺរលាកលំពែងជំងឺរលាកលំពែងនៃក្បាលឆ្លងកាត់ដាច់ខាតមិនមានការវះកាត់លំពែងដែលត្រូវបានបង្ហាញដល់ពួកគេទេដែលមានគោលបំណងក្នុងការដកចេញនូវដុំសាច់។ ហើយអ្នកជំងឺដែលសង្ស័យថាមានជំងឺមហារីកដែលមិនអាចព្យាបាលបានដែលបានធ្វើអន្តរាគមន៏បណ្ដោះអាសន្នដូចជាអេកូហ្ស៊ីហ្ស៊ីស្យូសអាចរស់នៅបានយូរហើយជួនកាលត្រូវបានគេយល់ច្រឡំថាត្រូវបានរកឃើញដោយអព្ភូតហេតុពីជំងឺមហារីកដែលគ្មានសង្ឃឹម។ បច្ចុប្បន្ននេះគ្រូពេទ្យវះកាត់ភាគច្រើនដែលធ្វើប្រតិបត្តិការលើលំពែងជឿថាប្រសិនបើវាមិនអាចទៅរួចទេដែលមិនរាប់បញ្ចូលជំងឺមហារីកដោយផ្ទាល់នោះបរិមាណមួយឬផ្សេងទៀតនៃការវះកាត់របស់វាគួរតែត្រូវបានអនុវត្ត។
ការព្យាបាលវះកាត់។ ការចង្អុលបង្ហាញជាទូទៅសម្រាប់ការព្យាបាលវះកាត់របស់ស៊ីភីគឺភាពគ្មានប្រសិទ្ធភាពនៃការព្យាបាលបែបអភិរក្សដោយអ្នកជំនាញផ្នែកក្រពះពោះវៀន។ ក្នុងករណីដ៏កម្រការចង្អុលបង្ហាញអាចត្រូវបានគេចាត់ទុកថាជាឧទាហរណ៍ជាឧទាហរណ៍ដោយមានការហូរឈាមស្រួចទៅក្នុងប្រហោងនៃប្រហោងឆ្អឹងនិង (ឬ) ចូលទៅក្នុង lumen នៃរលាកក្រពះពោះវៀនក៏ដូចជាជាមួយនឹងការដាច់រហែកនៃដុំពកដ៏ធំមួយ។ ប្រតិបត្ដិការលើសូចនាករបន្ទាន់ត្រូវបានអនុវត្តជាញឹកញាប់។ ពួកវាត្រូវបានចង្អុលបង្ហាញសម្រាប់ការធ្វើឱ្យកាន់តែធ្ងន់ធ្ងរនៃដំណើរការឆ្លងនៅក្នុងលំពែងនិងជាលិកាជុំវិញ, ជម្ងឺខាន់លឿងស្ទះក៏ដូចជាការរាំងស្ទះ duodenal ។ ក្នុងករណីភាគច្រើនការព្យាបាល CP ត្រូវបានអនុវត្តតាមការគ្រោងទុកបន្ទាប់ពីការពិនិត្យយ៉ាងហ្មត់ចត់លើអ្នកជំងឺ។ ភាពបន្ទាន់នៃការចង្អុលបង្ហាញសម្រាប់ប្រតិបត្តិការរបស់ CP កើនឡើងប្រសិនបើវាមិនអាចទៅរួចទេដែលមិនរាប់បញ្ចូលជំងឺមហារីកលំពែង។
ការព្យាបាលដោយការវះកាត់របស់ស៊ីភីត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការលំបាកជាមូលដ្ឋានចំនួនពីរ។
ទីមួយនៃពួកគេគឺការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងក្រពេញដែលរងផលប៉ះពាល់ដោយស៊ីស៊ីគឺធ្ងន់ធ្ងររាលដាលនិងមិនអាចត្រឡប់វិញបាន។ ទន្ទឹមនឹងនេះសូម្បីតែអ្នកជំងឺដែលមានជំងឺធ្ងន់ធ្ងរក៏ដោយជាតិដែកនៅតែបន្តបំពេញផ្នែកខ្លះនៃអេអូ - និងមុខងារ endocrine ដែលចាំបាច់សម្រាប់អ្នកជំងឺ។ ដូច្នេះប្រតិបត្ដិការរ៉ាឌីកាល់នៅក្នុងន័យពេញលេញនៃពាក្យនៅក្នុងសំណុំបែបបទនៃលំពែងជៀសមិនរួចបង្កប់ន័យជាបន្តបន្ទាប់ការព្យាបាលជំនួសស្មុគស្មាញនិងមានតម្លៃថ្លៃខ្លាំងជាមួយនឹងអង់ស៊ីមរំលាយអាហារនិងអរម៉ូនពេញមួយជីវិតហើយលើសពីនេះទៀតវាត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការលំបាកបច្ចេកទេសដ៏ធំផលវិបាកដែលអាចកើតមាននិងគ្រោះថ្នាក់ភ្លាមៗដល់អ្នកជំងឺ។ វាធ្វើតាមថាវិធីសាស្រ្តនៃការព្យាបាលដោយការវះកាត់ភាគច្រើននៃស៊ីភីគឺប្រសិនបើមិនមែនជាការសន្យាទេបន្ទាប់មកចំពោះការសម្របសម្រួលមួយចំនួន។ ស្នើឱ្យមានការអភិរក្សនិងដំណើរការនៃជាលិកាក្រពេញដែលផ្លាស់ប្តូររោគសាស្ត្រឬក្នុងករណីណាមួយផ្នែករបស់វា។
ការលំបាកជាមូលដ្ឋានទី ២ គឺថាអ្នកជំងឺភាគច្រើនដែលមានជម្ងឺ CP ដូចដែលបានបញ្ជាក់រួចមកហើយគឺអ្នកសេពគ្រឿងស្រវឹងរ៉ាំរ៉ៃហើយលទ្ធផលនៃវិធីសាស្ត្រវះកាត់ភាគច្រើនពឹងផ្អែកលើចំនួនដែលមនុស្សប្រតិបត្តិការត្រូវការនិងអាចទប់ទល់នឹងពិការភាពរបស់គាត់។ ប្រសិនបើអ្នកជំងឺបន្តទទួលទានភេសជ្ជៈមានជាតិអាល់កុលបន្ទាប់ពីការវះកាត់ការធ្វើឱ្យប្រសើរឡើងនូវស្ថានភាពរបស់ពួកគេភាគច្រើនជាបណ្តោះអាសន្នទោះបីជាមានកម្លាំងពលកម្មដែលត្រូវបានអនុវត្តយ៉ាងត្រឹមត្រូវជាញឹកញាប់អន្តរាគមន៍ច្រើនដំណាក់កាលនិងថ្លៃក៏ដោយ។ ដូច្នេះការព្យាបាលអ្នកជំងឺដែលមានជំងឺរលាកលំពែងរ៉ាំរ៉ៃគួរតែត្រូវបានអនុវត្តជាបន្តបន្ទាប់ដោយគ្រូពេទ្យវះកាត់និងគ្រូពេទ្យឯកទេសរោគ។
ក្នុងការព្យាបាលវះកាត់ជំងឺរលាកលំពែងរ៉ាំរ៉ៃភារកិច្ចសំខាន់ៗដូចខាងក្រោមអាចនិងគួរត្រូវបានអនុវត្ត៖
- 1) ការរំដោះលំពែងនិងជាតិសរសៃប៉ារ៉ាពីនចេញពីតំបន់ដែលមានរាងសំប៉ែតនៃជំងឺរលាកលំពែងដែលឆ្លងនិងការចម្លងតាមកោសិការ (ការបន្តពូជនៃជាលិកាការធ្វើឱ្យស្រដៀងនឹងខ្ទុះខ្ទុះ) ។ ធាតុផ្សំនៃការធ្វើអន្តរាគមន៍ដែលត្រូវបានអនុវត្តជាទូទៅបំផុតក្នុងការអនុវត្តការវះកាត់ទម្រង់ពោះនៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃអាចត្រូវបានគេចាត់ទុកថាជាការយឺតយ៉ាវយឺតយ៉ាវ។
- ២) លុបបំបាត់ជំងឺលើសឈាមតាមបំពង់បង្ហូរទឹកដោយផ្តល់នូវលំហូរនៃលំពែងដែលគ្មានការការពារចូលទៅក្នុងពោះវៀនធំ។
- ៣) អនាម័យនៃបំពង់ទឹកប្រមាត់និងធានាការហូរចេញនៃទឹកប្រមាត់ដោយឥតគិតថ្លៃនៅក្នុងជំងឺរលាកលំពែងរ៉ាំរ៉ៃដែលទាក់ទងនឹងជំងឺ cholelithiasis ក៏ដូចជាជំងឺរលាកទងសួតបន្ទាប់បន្សំនៃបំពង់ទឹកប្រមាត់ដែលធ្វើឱ្យស្មុគស្មាញដល់ទម្រង់ដទៃទៀតនៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃ។
- ៤) ការព្យាបាលឡើងវិញនូវផ្នែកដែលផ្លាស់ប្តូរបំផុតនៃលំពែងជាមួយនឹងទម្រង់នៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃដែលត្រូវបានធ្វើមូលដ្ឋានីយកម្ម (ការធ្វើឱ្យលំពែងមានរាងដូចលំពែង (ញឹកញាប់ជាងប្រសិនបើវាមិនអាចដកមហារីកក្បាលលំពែងបាន)) ។
- ៥) ការអនុវត្តវិធានការពិសេសសំដៅលុបបំបាត់ស្នាមញញឹមធំនិងកណ្តាប់ដៃលំពែងដែលមានសារៈសំខាន់ឯករាជ្យ (ជាធម្មតាភារកិច្ចនេះត្រូវបានដោះស្រាយនៅក្នុងរយៈពេលបួនភារកិច្ចដំបូងសូមមើលកថាខណ្ឌ ២០.២, ២០.៣) ។
វិធីសាស្ត្របដិសេធលំពែងដែលត្រូវបានស្នើឡើងកាលពីមុនជាមួយនឹងអ្វីដែលគេហៅថាលំពែងឈឺចាប់រ៉ាំរ៉ៃ (រោគសរសៃប្រសាទក្រោយការវះកាត់ហ្គីតាយោងទៅតាមអាយសូស៊ីកូ - វ៉ាកាបាយ៉ាក៏ដូចជាការបំពេញប្រព័ន្ធបំពង់ទឹកប្រមាត់ជាមួយនឹងរាវផ្លាស្ទិចរឹងយ៉ាងឆាប់រហ័សដើម្បីបិទមុខងាររំងាប់ឈាម) ស្ទើរតែមិនបានរកឃើញការប្រើប្រាស់ឯករាជ្យទេក្នុងរយៈពេលប៉ុន្មានឆ្នាំថ្មីៗនេះ។
អន្តរាគមន៍វះកាត់សម្រាប់ជំងឺរលាកលំពែងរ៉ាំរ៉ៃគឺមួយឬពីរដំណាក់កាល។ ប្រតិបត្ដិការពីរដំណាក់កាលត្រូវបានគ្រោងទុកជាមុនស្របតាមលក្ខណៈពិសេសនៃរោគសាស្ត្រដែលបានកំណត់នៅក្នុងការសិក្សាឬត្រូវបានបង្ខំដោយកាលៈទេសៈដែលមិនបានរំពឹងទុកដែលត្រូវបានរកឃើញក្នុងកំឡុងពេលអន្តរាគមន៍។ ទោះយ៉ាងណាក៏ដោយក្នុងករណីជាច្រើនអ្នកជំងឺត្រូវឆ្លងកាត់ប្រតិបត្តិការជាច្រើនសម្រាប់ក្រុមហ៊ុន CP ។ នេះអាចបណ្តាលមកពីភាពធ្ងន់ធ្ងរនៃរោគសាស្ត្រដែលមានស្រាប់ឬកង្វះលក្ខណៈសម្បត្តិពិសេសរបស់គ្រូពេទ្យវះកាត់ដែលទទួលយកការងារដែលពិបាកបំផុតសម្រាប់ពួកគេឬការរំលោភបំពានដោយអ្នកជំងឺនៃរបបដែលបានចេញវេជ្ជបញ្ជា (ផឹកគ្រឿងស្រវឹងនិងជំងឺរបបអាហារដទៃទៀត) ។
ចូរយើងត្រឡប់ទៅបំពេញភារកិច្ចជាមូលដ្ឋានចំនួនប្រាំនៃការព្យាបាលដោយការវះកាត់របស់ស៊ីដែលបានបង្កើតឡើងខាងលើទាក់ទងនឹងស្ថានភាពគ្លីនិកជាក់លាក់។
ប្រសិនបើអ្នកជំងឺត្រូវបានគេអនុញ្ញាតឱ្យទទួលយកជំងឺរលាកលំពែងរ៉ាំរ៉ៃដែលកើតឡើងជាមួយនឹងការធ្វើឱ្យកាន់តែធ្ងន់ធ្ងរតាមកាលកំណត់ឬក្នុងកំឡុងពេលនៃការធ្វើឱ្យធ្ងន់ធ្ងរ (ដែលកើតឡើងញឹកញាប់) ហើយគាត់មានរោគសញ្ញាគ្លីនិកនៃដំណើរការឆ្លង (ប្រតិកម្មសីតុណ្ហភាពការកើនឡើងនៃការឈឺចាប់នៅក្នុងអេទីស្យូសប្រតិកម្មដំណាក់កាលស្រួចស្រាវនៃឈាមសជាដើម។ ។ ) និងអ៊ុលត្រាសោនឬស៊ី។ ភី។ នៃលំពែងបង្ហាញពីប្រូស្តាតធំ ៗ សន្មតថាជាដំបៅអ្នកគួរគិតអំពីទំរង់ពោះនៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃជាមួយនឹងការថយចុះឬការធ្វើឱ្យកាន់តែធ្ងន់ធ្ងរនៅក្នុងតំបន់នៃ foci ចាស់។ necrosis លំពែង។ ចំពោះអ្នកជំងឺបែបនេះការធ្វើអន្តរាគមន៍គួរតែត្រូវបានអនុវត្តឱ្យបានឆាប់តាមដែលអាចធ្វើទៅបានដោយមានគោលដៅសំខាន់នៃការបើកការបញ្ចេញនិងការបង្ហូរ foci នៃលំពែងនិងប៉ារ៉ាឌីននៃការឆ្លងមេរោគរ៉ាំរ៉ៃពោលគឺអេ។ អនុវត្តសំណុំបែបបទមួយឬមួយផ្សេងទៀតនៃការដែលបានបញ្ជាក់រួចទៅហើយចុង necrectomy ។ ក្នុងពេលជាមួយគ្នានេះបើចាំបាច់ការវះកាត់ត្រូវបានអនុវត្តជាធម្មតានៅលើបំពង់ទឹកប្រមាត់។
បន្ទាប់ពីការវះកាត់កណ្តាលឆ្អឹងខាងលើប្រតិបត្តិករដំបូងវាយតម្លៃស្ថានភាពនៃបំពង់ទឹកប្រមាត់ខាងក្រៅហើយប្រសិនបើរកឃើញរោគសាស្ត្រត្រូវរកការវះកាត់យកចេញ។ នៅក្នុងវត្តមាននៃជំងឺអាសន្នរោគដែលអាចគណនាបានការព្យាបាលដោយ cholecystectomy ក្នុងករណីដែលមានជំងឺ choledocholithiasis, choledochotomy និងការយកចេញនូវថ្មការពិនិត្យឡើងវិញនូវផ្នែកស្ថានីយនៃបំពង់ទឹកប្រមាត់ធម្មតាហើយលើសពីនេះទៅទៀតអន្តរាគមន៍លើបំពង់ទឹកប្រមាត់ច្រើនតែបញ្ចប់ដោយការបង្ហូរបំពង់ទឹកប្រមាត់ដោយបង្ហូររាងអក្សរ T ។
ប្រសិនបើអវត្ដមាននៃជំងឺ Cholelithiasis មានសញ្ញានៃជំងឺលើសឈាមនៃក្រពេញប្រូស្តាតបន្ទាប់បន្សំ (ការរីកធំនៃថង់ទឹកប្រមាត់, ការរីកធំនៃបំពង់ទឹកប្រមាត់ធម្មតា), cholecystostomy ត្រូវបានអនុវត្តចំពោះការខូចទ្រង់ទ្រាយ។
ផ្នែកសំខាន់នៃប្រតិបត្ដិការចាប់ផ្តើមដោយការវែកញែកដ៏ធំទូលាយនៃសរសៃឈាមអញ្ចាញធ្មេញនិងការពិនិត្យឡើងវិញនូវលំពែងយ៉ាងហ្មត់ចត់ហើយដើម្បីចូលទៅដល់ផ្ទៃក្រោយនៃក្បាល duodenum ត្រូវតែត្រូវបានកៀរគរយោងតាម Kocher (លា ២០.៨ និង ២០.៩) ។

រូបភព។ ២០.៨ ។ការបែងចែកនៃ peritoneum parietal នៅតាមគែមនៃ duodenum

រូបភព។ ២០.៩ ។duodenum រួមជាមួយក្បាលលំពែងធ្វើឱ្យស្បែកដាច់ចេញពីជាលិកាឆ្អឹងនិងឆ្អឹងនៃសរីរាង្គដែលត្រូវបានប្រមូលផ្តុំ។
ការជ្រៀតចូលនៃការរលាកត្រូវបានគេរកឃើញនៅក្នុងក្រពេញនិងសរសៃជុំវិញ (ជាញឹកញាប់មានសញ្ញានៃការបន្ទន់កណ្តាលនិងសូម្បីតែការឡើងចុះ) ត្រូវបានគេវាយហើយនៅពេលទទួលបានវត្ថុរាវមានខ្ទុះខ្ទុះនិងអង្គធាតុរាវតូចៗពួកគេត្រូវបានបើកតាមម្ជុលដោយយកបំណែកជាលិកាពាក់កណ្តាលរលាយនិងខ្ទុះរាវចេញពីបែហោងធ្មែញ។ ប្រៀបធៀបការរកឃើញប្រតិបត្ដិការជាមួយទិន្នន័យអ៊ុលត្រាសោននិងស៊ី។ ភីអ្នកគួរតែប្រាកដថា foci ទាំងអស់នៃ necrosis លំពែងត្រូវបានរកឃើញនិងបញ្ចេញចោល។ បែហោងធ្មែញដែលបើកត្រូវបានបង្ហូរដោយបំពង់ដាច់ដោយឡែកដែលត្រូវបានជួសជុលទៅនឹងជាលិកាជុំវិញហើយត្រូវបានបង្ហាញនៅលើជញ្ជាំងពោះផ្នែកខាងមុខ។
ក្នុងករណីជាច្រើនក្នុងអំឡុងពេលអន្តរាគមន៍នេះបំពង់លំពែងដែលត្រូវបានពង្រីកត្រូវបានបើកនិងជួសជុលឡើងវិញដោយបង្ហូរទឹកខាងក្រៅនៃផ្នែកជិតនិងចម្ងាយ (រូបភាព 20.10) ។

រូបភព។ ១០.២០ ។ការបង្ហូរខាងក្រៅនៃបំពង់លំពែងដ៏សំខាន់បន្ទាប់ពីការផ្លាស់ប្តូរការផ្លាស់ប្តូរលំពែងនៅក្នុងតំបន់នៃរាងកាយ (ទៅជញ្ជាំងក្រោយនៃបំពង់លំពែងដ៏សំខាន់)
ក្នុងករណីមួយចំនួនជំងឺរលាកលំពែងបណ្តោយត្រូវបានបង្កើតឡើង (ផ្លែ។ ២០.១១ និង ២០.១២) ។

រូបភព។ ១១/២០ ។ដំណាក់កាលនៃប្រតិបត្តិការនៃការបង្កើត nanocreatojejunoanastomosis បណ្តោយ (ប្រតិបត្ដិការ Pustau-N) ។ បំពង់លំពែងត្រូវបានបែងចែកតាមបណ្តោយ(1),jejunum ត្រូវបានគេដេរភ្ជាប់ទៅនឹងលំពែង (២) (បបូរមាត់ក្រោយនៃភាពច្របូកច្របល់ត្រូវបានបង្កើតឡើង)

រូបភព។ ១២/២០ ។ទំរង់ចុងក្រោយនៃប្រតិបត្តិការនៃការបង្កើត nanocreatojejunoanastomosis បណ្តោយ (ប្រតិបត្ដិការ Pustau-I)
ការដាក់ nancreatojejunoanastomosis (PEA) នៅដំណាក់កាលនៃការព្យាបាលវះកាត់នេះត្រូវបានគេរំលោភបំពានក្នុងករណីមានដំណើរការឆ្លងនិងរលាកនៅក្នុងក្រពេញឬជាលិកាប៉ារ៉ាស្យូស, ការធ្វើឱ្យធ្ងន់ធ្ងរនៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃ។ ក្នុងករណីទាំងនេះវាតែងតែមានហានិភ័យនៃការឃ្លាតឆ្ងាយនៃភាពអនាធិបតេយ្យដូច្នេះអ្នកគួរតែដាក់កម្រិតខ្លួនអ្នកទៅនឹងការបង្ហូរទឹកខាងក្រៅនៃបំពង់លំពែង។
នៅក្នុងរយៈពេលក្រោយការវះកាត់ប្រសិនបើការបើក foci ទំនាក់ទំនងជាមួយប្រព័ន្ធបំពង់ក្រពេញក៏ដូចជាបន្ទាប់ពីការបង្ហូរខាងក្រៅនៃបំពង់នោះ fistula លំពែង (fistula) ត្រូវបានបង្កើតឡើងជាធម្មតាដែលជាសះស្បើយពីធម្មជាតិតាមរយៈការបង្ហូរចេញដោយសេរីនៃទឹកលំពែងហើយបន្តដំណើរការប្រសិនបើមានការស្ទះនៅក្នុងបំពង់បង្ហូរទឹកជិតរហូតដល់បន្ទាប់ ដំណាក់កាលនៃការព្យាបាលដោយវះកាត់ - ការលាប NAP ។
ប្រតិបត្ដិការមានគោលបំណងផ្តល់នូវលំហូរចេញដោយសេរីនៃក្រពេញញីចូលទៅក្នុងពោះវៀនត្រូវបានអនុវត្តចំពោះអ្នកជំងឺដែលមានរោគសញ្ញានៃជំងឺលើសឈាមតាមបំពង់ (ការពង្រីកបំពង់ដោយសារតែភាពតឹងរឹងនៃផ្នែកស្ថានីយរបស់វាការគណនាបំពង់ស្រូបយកលំពែងលំពែងជាប់លាប់) ។ ការធ្វើអន្តរាគមន៍ផ្នែក Endoscopic នៅលើ DB C (EPST) (រូបភាព ២០.១៣) និងការវះកាត់ប្តូរសរីរាង្គដូចជា papillosphincter- និង virsungoplasty មិនមានប្រសិទ្ធភាពទេដោយសារតែតាមច្បាប់ការអូសបន្លាយពេលយូរនៃផ្នែកស្ថានីយនៃបំពង់លំពែងហើយវាក៏ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងហានិភ័យនៃការវិវត្តធ្ងន់ធ្ងរនៃស៊ី។ ដូច្នេះចំណង់ចំណូលចិត្តត្រូវបានផ្តល់ទៅឱ្យ NAP បណ្តោយជាមួយនឹងរង្វិលជុំដំបូងនៃ jejunum បានបិទយោងទៅតាម Ru យោងទៅតាមប្រភេទនៃប្រតិបត្តិការ Pustau-P ។

រូបភព។ ២០.១៣ ។ការបង្ហាញគ្រោងការណ៍នៃការធ្វើអន្តរាគមន៍ដោយប្រើកែវថតនៅលើ papilla duodenal ធំ
ចំពោះអ្នកជំងឺដែលមាន CP ជាមួយនឹងការផ្លាស់ប្តូររោគសាស្ត្រក្នុងតំបន់ដែលមានមូលដ្ឋានគ្រឹះច្រើនឬតិចនៅក្នុងក្រពេញ (អ៊ីសូដាឌីស្កូដ៏ធំឬក្រុមផូស្វ័រការបង្កើតបរិមាណក្រាស់នៅពេលដែលមិនអាចដកដុំសាច់ចេញបាន) ការដកចេញផ្នែកដែលរងផលប៉ះពាល់ត្រូវបានចង្អុលបង្ហាញ។ បន្ទាប់ពីការវះកាត់ផ្នែកនៃការវះកាត់ឡើងវិញពួកគេព្យាយាមបង្ហូរបំពង់លំពែងដែលមានរាងពងក្រពើ (ដើម្បីលុបបំបាត់ជំងឺលើសឈាមលំពែង) ដោយអនុវត្តការវាស់វែង anastomosis ដែលអាចផ្តាច់បាននៃផ្នែកឆ្លងកាត់នៃក្រពេញជាមួយនឹងរង្វិលជុំ jejunum បានបិទយោងទៅតាម Ru (ប្រតិបត្តិការ Puustau-1) (រូបភាព ២០.១៤) ។

រូបភព។ ២០.១៤ ។ប្រតិបត្ដិការ Pustau-I ។ ការអនុវត្តន៍នៃលំពែងលំពែងជាមួយនឹងរង្វិលជុំនៃចង្វាក់ jejunum បានបិទយោងទៅតាម Ru បន្ទាប់ពីការបញ្ឈប់លំពែងពីចម្ងាយ។
អ្នកនិពន្ធខ្លះដែលពិចារណាអំពីភាពអសកម្មបែបនេះមិនគ្រប់គ្រាន់ទេបន្ថែមបំពង់ខ្យល់តាមបណ្តោយនិងភ្ជាប់វាទៅនឹងពោះវៀនដូចជាប្រសិនបើរួមបញ្ចូលគ្នានូវវិធីសាស្រ្តPüstau-I និងPüstau-N ។
ក្នុងអំឡុងពេលនៃការកន្ត្រាក់នៃផ្នែកកណ្តាល (រាងកាយ) នៃក្រពេញរង្វិលជុំនៃពោះវៀនបានបិទនៅតាមបណ្តោយ Ru ត្រូវបានធ្វើឱ្យខូចដល់ចុងផ្នែកដែលនៅជិតនិងផ្នែកដែលនៅសល់នៃក្រពេញ (រូបភាព 20.15) ។

រូបភព។ ២០.១៥ ។ប្រភេទនៃការស្ថាបនាឡើងវិញបន្ទាប់ពីការវះកាត់លំពែងមធ្យម
ការឆ្លុះ Pancreatoduodenal (សាធារណរដ្ឋប្រជាមានិត) ប្រសិនបើមិនអាចដកមហារីកក្បាលលំពែងបានទេតាមធម្មតាត្រូវបានអនុវត្តតាមបច្ចេកទេស Whipple ដែលមានការរីកចម្រើន (សម្រាប់ព័ត៌មានលម្អិតសូមមើលវគ្គ ២១.២) ។
លក្ខណៈពិសេសនៃ PDD នៅក្នុងជំងឺរលាកលំពែងរ៉ាំរ៉ៃគឺជាការលំបាកដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺវិកលចរិកដែលរីករាលដាលជាពិសេសនៅពេលដែលផ្ទៃក្រោយនៃក្បាលនិងដំណើរការទំពក់ត្រូវបានសម្គាល់រវាងវាមានសរសៃផតថលមួយដែលមានដៃទន្លេនិងសរសៃឈាមវ៉ែនតា។
ការធ្វើអន្តរាគមន៍លើបំពង់ទឹកប្រមាត់បន្ថែមសម្រាប់ជំងឺ cholelithiasis មានសារៈសំខាន់ឯករាជ្យជាចម្បងចំពោះអ្នកជំងឺដែលមានទម្រង់ស្រាលនៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃដែលក្នុងនោះជាទូទៅមិនមានការផ្លាស់ប្តូរ morphological ធ្ងន់ធ្ងរនៅក្នុងក្រពេញទេហើយការរីករាលដាលនៃជំងឺអាសន្នរោគឬការឆ្លងនៃការគណនាតាមរយៈ Vater ampulla ត្រូវបានអមដោយការផ្លាស់ប្តូររោគសញ្ញានៃក្រពេញនិងការរួមបញ្ចូលគ្នាដែលត្រូវគ្នា។ រោគសញ្ញារោគសញ្ញា។
ប្រតិបត្ដិការមានគោលបំណងព្យាបាលរោគសាស្ត្រនៃ duodenum ដែលដូចដែលបានបញ្ជាក់រួចមកហើយថាវាមានតម្លៃក្នុងការបង្ករោគនៃជំងឺនេះ (duodenostasis, duodenal ជាពិសេសគ្រឿងកុំព្យូទ័រ, ឌីផេយិនថលជាដើម) មានសារៈសំខាន់ខ្លះក្នុងការព្យាបាលជំងឺស៊ីភី។