វិស្វកម្មហ្សែនអាំងស៊ុយលីនអ៊ីសូផាន (អាំងស៊ុយលីនអ៊ីសូថុនជីវសាស្រ្តរបស់មនុស្ស)
ថ្នាំនេះត្រូវបានផលិតដោយជីវបច្ចេកវិទ្យាឌីអិនអេដែលផ្សំគ្នាឡើងវិញដោយប្រើសំពាធនៃសេរ៉ាសម៉ាម៉ាស្យូស។ ថ្នាំដែលមានអន្តរកម្មជាមួយអ្នកទទួលជាក់លាក់នៃភ្នាសកោសិកាស៊ីតូប៉ូមីកខាងក្រៅនៃកោសិកាបង្កើតជាស្មុគ្រស្មាញទទួលអាំងស៊ុយលីនដែលរំញោចដល់ដំណើរការនៅខាងក្នុងកោសិការួមទាំងការផលិតអង់ស៊ីមសំខាន់ៗមួយចំនួន (pyruvate kinase, hexokinase, glycogen synthetase និងផ្សេងៗទៀត) ។ ការថយចុះកំហាប់គ្លុយកូសនៅក្នុងឈាមកើតឡើងដោយសារតែការកើនឡើងនៃការដឹកជញ្ជូនរបស់វានៅខាងក្នុងកោសិកាការកើនឡើងនិងការស្រូបយកដោយជាលិកានិងការថយចុះអត្រានៃការបង្កើតគ្លុយកូសនៅក្នុងថ្លើម។ ថ្នាំរំញោច glycogenogenesis, lipogenesis, សំយោគប្រូតេអ៊ីន។
រយៈពេលនៃសកម្មភាពរបស់ថ្នាំនេះភាគច្រើនបណ្តាលមកពីអត្រាស្រូបយករបស់វាដែលអាស្រ័យលើកំរិតដូសទីកន្លែងនិងផ្លូវនៃការគ្រប់គ្រងនិងកត្តាដទៃទៀតដូច្នេះទម្រង់សកម្មភាពរបស់ថ្នាំអាចមានភាពខុសគ្នាខ្លាំងមិនត្រឹមតែចំពោះអ្នកជំងឺផ្សេងៗគ្នាប៉ុណ្ណោះទេប៉ុន្តែវាក៏ដូចគ្នាដែរ។ ជាមធ្យម, ជាមួយនឹងការគ្រប់គ្រង subcutaneous នៃគ្រឿងញៀន, ការចាប់ផ្តើមនៃសកម្មភាពត្រូវបានអង្កេតបន្ទាប់ពី 1,5 ម៉ោង, ប្រសិទ្ធិភាពអតិបរមាត្រូវបានសម្រេចបន្ទាប់ពី 4 ទៅ 12 ម៉ោង, រយៈពេលនៃសកម្មភាពគឺរហូតដល់ទៅមួយថ្ងៃ។ ការចាប់ផ្តើមនៃប្រសិទ្ធភាពនិងភាពពេញលេញនៃការស្រូបយកថ្នាំគឺអាស្រ័យលើកំរិត (បរិមាណថ្នាំដែលបានគ្រប់គ្រង) កន្លែងចាក់ថ្នាំ (ភ្លៅក្រពះគូទ) កំហាប់អាំងស៊ុយលីនក្នុងថ្នាំនិងកត្តាផ្សេងៗទៀត។ កំហាប់អតិបរិមានៃអាំងស៊ុយលីននៅក្នុងប្លាស្មាឈាមត្រូវបានឈានដល់ក្នុងរយៈពេលពី ២ ទៅ ១៨ ម៉ោងបន្ទាប់ពីការគ្រប់គ្រងផ្នែក subcutaneous ។ មិនមានការកត់សំគាល់ការផ្សារភ្ជាប់ទៅនឹងប្រូតេអ៊ីនប្លាស្មាត្រូវបានកត់សម្គាល់ទេលើកលែងតែការបញ្ជូនអង្គបដិប្រាណទៅអាំងស៊ុយលីន (ប្រសិនបើមាន) ។ ថ្នាំនេះត្រូវបានចែកចាយមិនស្មើគ្នានៅទូទាំងជាលិកាមិនជ្រាបចូលក្នុងទឹកដោះម្តាយនិងឆ្លងកាត់របាំងសុក។ ភាគច្រើននៅក្នុងតម្រងនោមនិងថ្លើមថ្នាំត្រូវបានបំផ្លាញដោយអាំងស៊ុយលីនក៏ដូចជាអាចធ្វើទៅបានផងដែរនូវប្រូតេអ៊ីន disulfide isomerase ។ អាំងតង់ស៊ីតេអាំងស៊ុយលីនមិនសកម្មទេ។ អាយុកាលពាក់កណ្តាលជីវិតរបស់អាំងស៊ុយលីនពីចរន្តឈាមគឺមានតែប៉ុន្មាននាទីប៉ុណ្ណោះ។ ការលុបបំបាត់ពាក់កណ្តាលជីវិតពីសារពាង្គកាយមួយធ្វើឱ្យមានប្រហែល 5 - 10 ម៉ោង។ វាត្រូវបានបញ្ចេញដោយតម្រងនោម (៣០ - ៨០%) ។
មិនមានហានិភ័យជាក់លាក់នៃថ្នាំចំពោះមនុស្សត្រូវបានបង្ហាញក្នុងកំឡុងពេលនៃការសិក្សាបឋមដែលក្នុងនោះរួមមានការសិក្សាអំពីការពុលជាមួយនឹងការប្រើម្តងហើយម្តងទៀតការសិក្សាអំពីសុវត្ថិភាពឱសថការសិក្សាស្រាវជ្រាវអំពីសក្តានុពលនៃជំងឺមហារីក, ការរីករាលដាលនៃអរម៉ូន genotoxicity និងផលប៉ះពាល់ពុលទៅលើផ្នែកបន្តពូជ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២៖ ភាពធន់នឹងផ្នែកមួយទៅនឹងថ្នាំជាតិស្ករក្នុងឈាម (ក្នុងពេលព្យាបាលរួមគ្នា) ដំណាក់កាលនៃភាពធន់ទ្រាំទៅនឹងថ្នាំជាតិស្ករក្នុងឈាមក្នុងមាត់ជំងឺឆ្លងរវាងជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះស្ត្រីមានផ្ទៃពោះ។
វិធីសាស្រ្តនៃការប្រើប្រាស់សារធាតុនិងអាំងតង់ស៊ីតេវិស្វកម្មហ្សែនអាំងស៊ុយលីនរបស់មនុស្ស
ថ្នាំនេះត្រូវបានគ្រប់គ្រងតែបន្តិចបន្តួចប៉ុណ្ណោះ។ កំរិតប្រើក្នុងករណីនីមួយៗត្រូវបានកំណត់ដោយវេជ្ជបណ្ឌិតរៀងៗខ្លួនដោយផ្អែកលើកំហាប់គ្លុយកូសក្នុងឈាមដែលកំរិតដូសប្រចាំថ្ងៃនៃថ្នាំមានចាប់ពី ០.៥ ទៅ ១ អ៊ីយូ / គីឡូក្រាម (អាស្រ័យលើកំរិតជាតិគ្លុយកូសក្នុងឈាមនិងលក្ខណៈបុគ្គលរបស់អ្នកជំងឺ) ។ ជាធម្មតាថ្នាំត្រូវបានចាក់បញ្ចូលទៅក្នុងភ្លៅ។ ដូចគ្នានេះផងដែរ, ថ្នាំនេះអាចត្រូវបានគ្រប់គ្រង subcutaneously នៅគូទ, ជញ្ជាំងពោះផ្នែកខាងមុខនិងតំបន់នៃសាច់ដុំ deltoid នៃស្មានេះ។ សីតុណ្ហភាពនៃថ្នាំដែលត្រូវបានគ្រប់គ្រងគួរតែស្ថិតនៅសីតុណ្ហភាពបន្ទប់។
កុំគ្រប់គ្រងតាមលំដាប់លំដោយ។
តម្រូវការប្រចាំថ្ងៃសម្រាប់អាំងស៊ុយលីនអាចទាបជាងចំពោះអ្នកជំងឺដែលមានការផលិតអាំងស៊ុយលីន endogenous ដែលនៅសល់និងខ្ពស់ចំពោះអ្នកជំងឺដែលមានភាពធន់នឹងអាំងស៊ុយលីន (ឧទាហរណ៍ចំពោះអ្នកជំងឺធាត់អំឡុងពេលពេញវ័យ) ។
ដើម្បីបងា្ករការវិវឌ្ឍន៍នៃការប្រើថ្នាំ lipodystrophy វាចាំបាច់ត្រូវផ្លាស់ប្តូរកន្លែងចាក់ថ្នាំនៅក្នុងតំបន់កាយវិភាគវិទ្យា។
នៅពេលប្រើអាំងស៊ុយលីនវាចាំបាច់ត្រូវតាមដានជានិច្ចនូវកំហាប់គ្លុយកូសក្នុងឈាម។ បន្ថែមពីលើការប្រើថ្នាំជ្រុលមូលហេតុនៃការថយចុះជាតិស្ករក្នុងឈាមអាចជាៈការរំលងអាហារជំនួសថ្នាំរាគរូសក្អួតបង្កើនសកម្មភាពរាងកាយផ្លាស់ប្តូរកន្លែងចាក់ថ្នាំជំងឺដែលកាត់បន្ថយតម្រូវការអាំងស៊ុយលីន (ខ្សោយតំរងនោមនិង / ថ្លើមខ្សោយក្រពេញភីតូរីសក្រពេញប្រូស្តាត។ ក្រពេញទីរ៉ូអ៊ីត) អន្តរកម្មជាមួយថ្នាំដទៃទៀត។
ការសម្រាកនៅក្នុងការគ្រប់គ្រងអាំងស៊ុយលីនឬការប្រើថ្នាំមិនត្រឹមត្រូវជាពិសេសចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ អាចបណ្តាលឱ្យកើតជំងឺទឹកនោមផ្អែម។ តាមក្បួនមួយសញ្ញាដំបូងនៃការហៀរសំបោរមានការរីកចម្រើនបន្តិចម្តង ៗ ក្នុងរយៈពេលជាច្រើនម៉ោងឬច្រើនថ្ងៃ។ ពួកគេរួមមានការនោមញឹក, ស្រេកទឹក, ចង្អោរ, វិលមុខ, ក្អួត, ស្ងួតនិងក្រហមនៃស្បែក, បាត់បង់ចំណង់អាហារ, មាត់ស្ងួត, ក្លិនអាសេតូននៅក្នុងខ្យល់ហួត។ បើគ្មានការព្យាបាលពិសេស hyperglycemia អាចនាំឱ្យមានការវិវត្តនៃជំងឺទឹកនោមផ្អែម ketoacidosis ដែលកំពុងគំរាមកំហែងដល់អាយុជីវិត។
កំរិតអាំងស៊ុយលីនគួរតែត្រូវបានកែសំរួលសម្រាប់ជម្ងឺ Addison, មុខងារក្រពេញទីរ៉ូអ៊ីត, ខ្សោយតំរងនោមនិង / ឬខ្សោយមុខងារថ្លើម, ថយចុះកម្តៅ, ជំងឺឆ្លងនិងលក្ខខណ្ឌដែលអមដោយគ្រុនក្តៅ, អាយុលើសពី ៦៥ ឆ្នាំ ដូចគ្នានេះផងដែរការផ្លាស់ប្តូរកម្រិតថ្នាំអាចត្រូវបានទាមទារប្រសិនបើអ្នកជំងឺផ្លាស់ប្តូររបបអាហារធម្មតាឬបង្កើនអាំងតង់ស៊ីតេនៃសកម្មភាពរាងកាយ។
ថ្នាំបន្ថយការអត់ធ្មត់ចំពោះជាតិអាល់កុល។
មុនពេលធ្វើដំណើរដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការផ្លាស់ប្តូរតំបន់ពេលវេលាអ្នកជំងឺចាំបាច់ត្រូវពិគ្រោះជាមួយគ្រូពេទ្យដែលបានចូលរួមពីព្រោះនៅពេលផ្លាស់ប្តូរតំបន់ពេលវេលាវាមានន័យថាអ្នកជំងឺនឹងចាក់អាំងស៊ុយលីននិងញ៉ាំអាហារនៅពេលផ្សេងទៀត។
វាចាំបាច់ក្នុងការអនុវត្តការផ្លាស់ប្តូរពីអាំងស៊ុយលីនមួយប្រភេទទៅមួយទៀតក្រោមការគ្រប់គ្រងនៃការប្រមូលផ្តុំជាតិគ្លុយកូសក្នុងឈាម។
ក្នុងអំឡុងពេលនៃការប្រើប្រាស់គ្រឿងញៀន (ជាពិសេសសម្រាប់គោលបំណងដំបូងការផ្លាស់ប្តូរអាំងស៊ុយលីនមួយប្រភេទទៅនឹងភាពតានតឹងផ្លូវចិត្តសំខាន់ឬកម្លាំងរាងកាយ) សមត្ថភាពក្នុងការគ្រប់គ្រងយន្តការផ្សេងៗបើកបររថយន្តនិងចូលរួមក្នុងសកម្មភាពគ្រោះថ្នាក់ដែលអាចកើតមានផ្សេងទៀតដែលទាមទារល្បឿននៃប្រតិកម្មម៉ូទ័រនិងផ្លូវចិត្តអាចនឹងថយចុះ និងបង្កើនការយកចិត្តទុកដាក់។
ការមានផ្ទៃពោះនិងការបំបៅកូន
មិនមានការរឹតត្បិតលើការប្រើប្រាស់អាំងស៊ុយលីនក្នុងអំឡុងពេលមានផ្ទៃពោះនិងអំឡុងពេលបំបៅកូនដោយហេតុថាអាំងស៊ុយលីនមិនជ្រាបចូលសុកនិងចូលក្នុងទឹកដោះម្តាយ។ ការថយចុះជាតិស្ករក្នុងឈាមនិងជំងឺក្រិនថ្លើមដែលអាចវិវត្តជាមួយនឹងការព្យាបាលដែលត្រូវបានជ្រើសរើសមិនគ្រប់គ្រាន់បង្កើនហានិភ័យនៃការស្លាប់របស់ទារកនិងការលេចឡើងនៃការខូចទ្រង់ទ្រាយរបស់ទារក។ ស្ត្រីមានផ្ទៃពោះដែលមានជំងឺទឹកនោមផ្អែមគួរតែស្ថិតនៅក្រោមការត្រួតពិនិត្យខាងវេជ្ជសាស្ត្រពេញមួយពេលមានផ្ទៃពោះពួកគេត្រូវតាមដានកម្រិតជាតិគ្លុយកូសក្នុងឈាមឱ្យបានដិតដល់ហើយអនុសាសន៍ដដែលនេះអនុវត្តចំពោះស្ត្រីដែលមានផែនការមានផ្ទៃពោះ។ នៅត្រីមាសទី 1 នៃការមានផ្ទៃពោះតម្រូវការអាំងស៊ុយលីនថយចុះហើយកើនឡើងជាលំដាប់នៅត្រីមាសទី 2 និងទី 3 ។ បន្ទាប់ពីសម្រាលកូនតម្រូវការសម្រាប់អាំងស៊ុយលីនជាធម្មតាត្រលប់ទៅកម្រិតដែលបានសង្កេតឃើញមុនពេលមានផ្ទៃពោះ។ ក្នុងអំឡុងពេលបំបៅកូនដោយទឹកដោះម្តាយស្ត្រីដែលមានជំងឺទឹកនោមផ្អែមប្រហែលជាត្រូវការកែសម្រួលរបបអាហារនិង / ឬរបបទទួលទាន។
ផលប៉ះពាល់នៃសារធាតុអាំងស៊ុយលីន isophan វិស្វកម្មហ្សែនរបស់មនុស្ស
ដោយសារឥទ្ធិពលលើការរំលាយអាហារកាបូអ៊ីដ្រាត៖ ស្ថានភាពថយចុះជាតិស្ករក្នុងឈាម (កើនឡើងបែកញើសញើសអស់កម្លាំងស្បែកស្លេកភ្នែកខ្សោយចក្ខុវិស័យចង្អោរញ័រទ្រូងឃ្លានហត់នឿយមិនធម្មតាឬខ្សោយខ្សោយញ័រភ័យញ័រឈឺក្បាលថប់ដង្ហើមញាប់ញ័រឈឺចុកចាប់ក្នុងមាត់ថយចុះកំហាប់អារម្មណ៍។ ការយកចិត្តទុកដាក់ភាពវង្វេងស្មារតីភាពងងុយដេកការបាត់បង់ស្មារតីការរមួលក្រពើការថយចុះមុខងារបណ្តោះអាសន្នឬមិនអាចត្រឡប់វិញបាននៃមុខងារខួរក្បាលការស្លាប់) រួមទាំងសន្លប់ជាតិស្ករក្នុងឈាម។
ប្រតិកម្មអាឡែហ្ស៊ី៖ ការឡើងកន្ទួលលើស្បែក, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺហើមពោះ, Quincke, ការឆក់អាណាហ្វីឡាក់ទិច, ប្រតិកម្មអាណាហ្វីឡាក់ទិច (រួមទាំងកន្ទួលស្បែកទូទៅ, បែកញើសកើនឡើង, ថយចុះសម្ពាធឈាម, រមាស់, រលាកក្រពះពោះវៀន, ឈឺទ្រូង, ពិបាកដកដង្ហើម, ចង្វាក់បេះដូងលោតលឿន, ដួលសន្លប់ / ដួលសន្លប់) ។
ផ្សេងៗ៖ កំហុសឆ្លុះបញ្ចាំងបណ្តោះអាសន្ន (ជាធម្មតានៅដំណាក់កាលដំបូងនៃការព្យាបាល), ជំងឺសរសៃប្រសាទឈឺស្រួចស្រាវ (ជំងឺសរសៃប្រសាទផ្នែកបន្ថែម), ជំងឺទឹកនោមផ្អែមក្នុងសរសៃឈាមខួរក្បាល, ជំងឺហើមពោះ។
ប្រតិកម្មក្នុងតំបន់៖ ការហើមការហើមការហើម hyperemia ការឈឺចាប់រមាស់ hematoma lipodystrophy នៅកន្លែងចាក់ថ្នាំ។
អន្តរកម្មនៃសារធាតុអាំងស៊ុយលីន isophan វិស្វកម្មហ្សែនរបស់មនុស្សជាមួយនឹងសារធាតុផ្សេងទៀត
: glucocorticoids, ថ្នាំពន្យាកំណើតមាត់, អរម៉ូនទីរ៉ូអ៊ីត, ហៀររិន, ថ្នាំ thiazide diuretics, ថ្នាំប្រឆាំងនឹងជំងឺធ្លាក់ទឹកចិត្ត, ថ្នាំដាហ្សូល, ក្លូណាឌីន, sympathomimetics, បណ្តាញឆានែលកាល់ស្យូម, ផេនីយិន, ម៉ុលហ្វីន, ឌីហ្សូម៉ូន, នីកូទីន។
: monoamine oxidase inhibitors នោះ, ថ្នាំ hypoglycemic មាត់ angiotensin converting inhibitors អង់ហ្ស៊ីម, ការជ្រើស Beta-blockers, កាបូន anhydrase inhibitors, octreotide, bromocriptine, sulfonamides, តសុីគ្លី, សារធាតុ steroids anabolic, clofibrate, mebendazole, Ketoconazole នោះ, យើ Pyridoxine, cyclophosphamide, Theophylline, fenfluramine ថ្នាំលីចូម។
នៅក្រោមឥទ្ធិពលនៃ salicylates, reserpine, ការត្រៀមលក្ខណៈដែលផ្ទុកអេតាណុលទាំងការចុះខ្សោយនិងបង្កើនសកម្មភាពរបស់អាំងស៊ុយលីនគឺអាចធ្វើទៅបាន។
Octreotide, lanreotide អាចបង្កើនឬបន្ថយតម្រូវការរបស់អាំងស៊ុយលីន។
ថ្នាំ Beta-blockers អាចបិទបាំងរោគសញ្ញានៃការថយចុះជាតិស្ករក្នុងឈាមនិងការជាសះស្បើយយឺតបន្ទាប់ពីការថយចុះជាតិស្ករក្នុងឈាម។
ជាមួយនឹងការប្រើរួមគ្នានៃអាំងស៊ុយលីននិងថ្នាំ thiazolidinedione វាអាចវិវត្តទៅជាជំងឺខ្សោយបេះដូងរ៉ាំរ៉ៃជាពិសេសចំពោះអ្នកជំងឺដែលមានកត្តាហានិភ័យសម្រាប់ការវិវត្តរបស់វា។ នៅពេលការព្យាបាលរួមគ្នាបែបនេះត្រូវបានចេញវេជ្ជបញ្ជាវាចាំបាច់ត្រូវពិនិត្យអ្នកជំងឺដើម្បីកំណត់ពីជំងឺខ្សោយបេះដូងរ៉ាំរ៉ៃវត្តមាននៃជំងឺហើមនិងការឡើងទម្ងន់។ ប្រសិនបើរោគសញ្ញានៃជំងឺខ្សោយបេះដូងកាន់តែធ្ងន់ធ្ងរចំពោះអ្នកជំងឺការព្យាបាលដោយប្រើថ្នាំ thiazolidinedione គួរតែត្រូវបានបញ្ឈប់។
ជ្រុល
ជាមួយនឹងការប្រើជ្រុលនៃថ្នាំ, ការថយចុះជាតិស្ករក្នុងឈាមកើតឡើង។
ការព្យាបាល៖ អ្នកជំងឺអាចបំបាត់ចោលនូវការថយចុះជាតិស្ករក្នុងឈាមស្រាលដោយខ្លួនឯងបានព្រោះវាចាំបាច់ត្រូវយកអាហារដែលសំបូរទៅដោយកាបូអ៊ីដ្រាតឬស្ករនៅខាងក្នុងដូច្នេះវាត្រូវបានណែនាំអោយអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមផ្ទុកស្ករសូកូឡាបង្អែមទឹកផ្លែឈើផ្អែមជានិច្ច។ នៅក្នុងការថយចុះជាតិស្ករក្នុងឈាមធ្ងន់ធ្ងរ (រួមទាំងការបាត់បង់ស្មារតី), ដំណោះស្រាយ ៤០ ភាគរយត្រូវបានគ្រប់គ្រងដោយចាក់បញ្ចូលក្នុងសរសៃឈាម, ចាក់បញ្ចូលតាមសរសៃឈាមឬតាមសរសៃឈាម។ បន្ទាប់ពីបានដឹងខ្លួនឡើងវិញអ្នកជំងឺគួរតែទទួលទានអាហារដែលសំបូរទៅដោយកាបូអ៊ីដ្រាតដើម្បីការពារការវិវត្តនៃការថយចុះជាតិស្ករក្នុងឈាមឡើងវិញ។
ឱសថសាស្ត្រ
វាមានអន្តរកម្មជាមួយអ្នកទទួលជាក់លាក់នៃភ្នាសខាងស៊ីតូទីកនៃកោសិកានិងបង្កើតជាសមាសធាតុអាំងស៊ុយលីនដែលជួយរំញោចដល់ដំណើរការដែលមិនត្រូវការ។ សំយោគអង់ហ្ស៊ីមសំខាន់ៗមួយចំនួន (hexokinase, pyruvate kinase, glycogen synthetase ។ ល។ ) ។ ការថយចុះជាតិគ្លុយកូសក្នុងឈាមគឺបណ្តាលមកពីការកើនឡើងនៃការដឹកជញ្ជូនតាមពោះវៀនបង្កើនការស្រូបយកនិងស្រូបយកដោយជាលិកានិងការថយចុះអត្រានៃការផលិតគ្លុយកូសដោយថ្លើម។ រំញោច lipogenesis, glycogenogenesis, សំយោគប្រូតេអ៊ីន។
រយៈពេលនៃសកម្មភាពនៃការរៀបចំអាំងស៊ុយលីនត្រូវបានកំណត់ជាចម្បងដោយអត្រានៃការស្រូបយកដែលពឹងផ្អែកលើកត្តាជាច្រើន (រាប់បញ្ចូលកម្រិតថ្នាំវិធីនិងទីកន្លែងនៃការគ្រប់គ្រង) ហេតុដូច្នេះទម្រង់សកម្មភាពនៃអាំងស៊ុយលីនគឺអាស្រ័យលើការប្រែប្រួលយ៉ាងខ្លាំងចំពោះមនុស្សផ្សេងគ្នាហើយក្នុងមួយ មនុស្សដូចគ្នា។ ជាមធ្យមបន្ទាប់ពីរដ្ឋបាលស្កុតការចាប់ផ្តើមនៃសកម្មភាពគឺបន្ទាប់ពី 1,5 ម៉ោងឥទ្ធិពលអតិបរិមាមានការរីកចម្រើនចន្លោះពី 4 ទៅ 12 ម៉ោងរយៈពេលនៃសកម្មភាពគឺរហូតដល់ 24 ម៉ោង។
ភាពពេញលេញនៃការស្រូបយកនិងការចាប់ផ្តើមនៃឥទ្ធិពលរបស់អាំងស៊ុយលីនគឺអាស្រ័យទៅលើកន្លែងចាក់បញ្ចូល (ក្រពះភ្លៅគូទ) កំរិតដូស (បរិមាណអាំងស៊ុយលីនចាក់បញ្ចូល) កំហាប់អាំងស៊ុយលីនក្នុងថ្នាំ។ ល។ វាត្រូវបានបំផ្លាញដោយអាំងស៊ុយលីនភាគច្រើននៅក្នុងថ្លើមនិងតម្រងនោម។ វាត្រូវបានបញ្ចេញដោយតម្រងនោម (៣០-៨០%) ។
ផលប៉ះពាល់នៃសារធាតុអាំងស៊ុយលីន isophan វិស្វកម្មហ្សែនរបស់មនុស្ស
ដោយសារឥទ្ធិពលលើការរំលាយអាហារកាបូអ៊ីដ្រាត៖ ស្ថានភាពជាតិស្ករក្នុងឈាមថយចុះ (ការហើមស្បែក, បែកញើសកើនឡើង, ញ័រទ្រូង, ញ័រ, ស្រេកឃ្លាន, វង្វេងស្មារតី, វង្វេងវង្វាន់ក្នុងមាត់, ឈឺក្បាល) ។ ការថយចុះជាតិស្ករក្នុងឈាមធ្ងន់ធ្ងរអាចនាំឱ្យមានការវិវត្តនៃសន្លប់ជាតិស្ករក្នុងឈាម។
ប្រតិកម្មអាឡែហ្ស៊ី៖ កម្រ - កន្ទួលលើស្បែក, ហើមស្បែករបស់ឃ្វីន, កម្រណាស់ - ឆក់អាណាហ្វីឡាក់ទិច។
ផ្សេងៗ៖ ហើម, កំហុសឆ្លុះបញ្ចាំងបណ្តោះអាសន្ន (ជាធម្មតានៅដំណាក់កាលដំបូងនៃការព្យាបាល) ។
ប្រតិកម្មក្នុងតំបន់៖ hyperemia, ហើមនិងរមាស់នៅកន្លែងចាក់ថ្នាំដោយប្រើយូរ - ការព្យាបាលមាត់នៅកន្លែងចាក់។
ការប្រុងប្រយ័ត្នចំពោះសារធាតុអាំងស៊ុយលីន isophan វិស្វកម្មហ្សែនរបស់មនុស្ស
វាចាំបាច់ក្នុងការផ្លាស់ប្តូរកន្លែងចាក់ថ្នាំនៅក្នុងតំបន់កាយវិភាគសាស្ត្រដើម្បីទប់ស្កាត់ការវិវត្តនៃជំងឺស្បែក។
ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការព្យាបាលអាំងស៊ុយលីនការត្រួតពិនិត្យថេរនៃកម្រិតជាតិគ្លុយកូសក្នុងឈាមគឺចាំបាច់។ មូលហេតុនៃការថយចុះជាតិស្ករក្នុងឈាមបន្ថែមលើការប្រើថ្នាំអាំងស៊ុយលីនច្រើនពេកអាចបណ្តាលមកពី៖ ការជំនួសគ្រឿងញៀនការរំលងអាហារក្អួតរាគការកើនឡើងសកម្មភាពរាងកាយជំងឺដែលកាត់បន្ថយតម្រូវការអាំងស៊ុយលីន (មុខងារថ្លើមនិងតម្រងនោមចុះខ្សោយការថយចុះមុខងារនៃក្រពេញ Adrenal, ក្រពេញភីតូរីសឬក្រពេញទីរ៉ូអ៊ីត) ការផ្លាស់ប្តូរកន្លែង ការចាក់បញ្ចូលក៏ដូចជាការធ្វើអន្តរកម្មជាមួយថ្នាំដទៃទៀត។
កិតើមិនត្រឹមត្រូវឬការរំខានក្នុងការគ្រប់គ្រងអាំងស៊ុយលីនជាពិសេសចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ អាចបណ្តាលឱ្យកើតជំងឺលើសឈាម។ ជាធម្មតារោគសញ្ញាដំបូងនៃជម្ងឺហ៊ូដ្យូមកើតឡើងបន្តិចម្តង ៗ ក្នុងរយៈពេលជាច្រើនម៉ោងឬច្រើនថ្ងៃ។ ទាំងនេះរួមមានការស្រេកទឹកការនោមញឹក, ចង្អោរ, ក្អួត, វិលមុខ, ឡើងក្រហមនិងស្ងួតនៃស្បែក, មាត់ស្ងួត, បាត់បង់ចំណង់អាហារ, ក្លិនអាសេតូននៅក្នុងខ្យល់ហួត។ ប្រសិនបើមិនបានទទួលការព្យាបាលជំងឺទឹកនោមផ្អែមក្នុងទឹកនោមផ្អែមប្រភេទទី ១ អាចបណ្តាលឱ្យមានជំងឺទឹកនោមផ្អែម ketoacidosis ដែលគំរាមកំហែងដល់អាយុជីវិត។
កំរិតអាំងស៊ុយលីនត្រូវតែត្រូវបានកែតំរូវក្នុងករណីមានមុខងារខ្សោយមុខងារក្រពេញទីរ៉ូអ៊ីតជំងឺ Addison ជំងឺខ្សោយមុខងារខ្សោយថ្លើមនិងតំរងនោមនិងខ្សោយទឹកនោមផ្អែមចំពោះអ្នកជំងឺដែលមានអាយុលើសពី ៦៥ ឆ្នាំ។ ការផ្លាស់ប្តូរកម្រិតអាំងស៊ុយលីនក៏អាចត្រូវបានទាមទារប្រសិនបើអ្នកជំងឺបង្កើនអាំងតង់ស៊ីតេនៃសកម្មភាពរាងកាយឬផ្លាស់ប្តូររបបអាហារធម្មតា។
ជំងឺដែលងាយកើតមានជាពិសេសការបង្ករោគនិងលក្ខខណ្ឌអមដោយគ្រុនក្តៅបង្កើនតម្រូវការអាំងស៊ុយលីន។
ការផ្លាស់ប្តូរពីអាំងស៊ុយលីនមួយប្រភេទទៅមួយទៀតគួរតែត្រូវបានអនុវត្តក្រោមការគ្រប់គ្រងកម្រិតជាតិស្ករក្នុងឈាម។
ថ្នាំបន្ថយការអត់ធ្មត់ចំពោះជាតិអាល់កុល។
ទាក់ទងនឹងគោលបំណងចម្បងនៃអាំងស៊ុយលីនការផ្លាស់ប្តូរប្រភេទរបស់វាឬនៅក្នុងវត្តមាននៃស្ត្រេសរាងកាយឬផ្លូវចិត្តអាចកាត់បន្ថយសមត្ថភាពក្នុងការបើកបររថយន្តឬគ្រប់គ្រងយន្តការផ្សេងៗក៏ដូចជាចូលរួមសកម្មភាពដែលអាចបង្កគ្រោះថ្នាក់ផ្សេងទៀតដែលត្រូវការការយកចិត្តទុកដាក់និងល្បឿនប្រតិកម្មផ្លូវចិត្តនិងម៉ូតូ។
លក្ខណៈពិសេសនៃសារធាតុអាំងស៊ុយលីន isophan វិស្វកម្មហ្សែនរបស់មនុស្ស
អាំងស៊ុយលីនដែលមានសកម្មភាពមធ្យម។ អាំងស៊ុយលីនរបស់មនុស្សទទួលបានដោយប្រើបច្ចេកវិទ្យាឌីអិនអេបន្ថែម។
វាមានអន្តរកម្មជាមួយអ្នកទទួលជាក់លាក់នៃភ្នាសខាងស៊ីតូទីកនៃកោសិកានិងបង្កើតជាអរម៉ូនអាំងស៊ុយលីនដែលរំញោចដល់ដំណើរការដែលមិនត្រូវការ។ សំយោគអង់ហ្ស៊ីមសំខាន់ៗមួយចំនួន (hexokinase, pyruvate kinase, glycogen synthetase ។ ល។ ) ។ការថយចុះជាតិគ្លុយកូសក្នុងឈាមគឺបណ្តាលមកពីការកើនឡើងនៃការដឹកជញ្ជូនតាមពោះវៀនបង្កើនការស្រូបយកនិងស្រូបយកដោយជាលិកានិងការថយចុះអត្រានៃការផលិតគ្លុយកូសដោយថ្លើម។ រំញោច lipogenesis, glycogenogenesis, សំយោគប្រូតេអ៊ីន។
| វីដេអូ (ចុចដើម្បីលេង) ។ |
រយៈពេលនៃសកម្មភាពនៃការរៀបចំអាំងស៊ុយលីនត្រូវបានកំណត់ជាចម្បងដោយអត្រានៃការស្រូបយកដែលពឹងផ្អែកលើកត្តាជាច្រើន (រាប់បញ្ចូលកម្រិតថ្នាំវិធីនិងទីកន្លែងនៃការគ្រប់គ្រង) ហេតុដូច្នេះទម្រង់សកម្មភាពនៃអាំងស៊ុយលីនគឺអាស្រ័យលើការប្រែប្រួលយ៉ាងខ្លាំងចំពោះមនុស្សផ្សេងគ្នាហើយក្នុងមួយ មនុស្សដូចគ្នា។ ជាមធ្យមបន្ទាប់ពីរដ្ឋបាលស្កុតការចាប់ផ្តើមនៃសកម្មភាពគឺបន្ទាប់ពី 1,5 ម៉ោងឥទ្ធិពលអតិបរិមាមានការរីកចម្រើនចន្លោះពី 4 ទៅ 12 ម៉ោងរយៈពេលនៃសកម្មភាពគឺរហូតដល់ 24 ម៉ោង។
ភាពពេញលេញនៃការស្រូបយកនិងការចាប់ផ្តើមនៃឥទ្ធិពលរបស់អាំងស៊ុយលីនគឺអាស្រ័យទៅលើកន្លែងចាក់បញ្ចូល (ក្រពះភ្លៅគូទ) កំរិតដូស (បរិមាណអាំងស៊ុយលីនចាក់បញ្ចូល) កំហាប់អាំងស៊ុយលីនក្នុងថ្នាំ។ ល។ វាត្រូវបានបំផ្លាញដោយអាំងស៊ុយលីនភាគច្រើននៅក្នុងថ្លើមនិងតម្រងនោម។ វាត្រូវបានបញ្ចេញដោយតម្រងនោម (៣០-៨០%) ។
ការពិពណ៌នាអំពីសារធាតុសកម្មអាំងស៊ុយលីន isophan វិស្វកម្មហ្សែនរបស់មនុស្ស / អាំងស៊ុយលីម isophanum humanum biosyntheticum ។
រូបមន្តឈ្មោះគីមី៖ គ្មានទិន្នន័យ។
ក្រុមឱសថសាស្ត្រ៖ អរម៉ូននិងអង់តែន / អាំងស៊ុយលីនរបស់ពួកគេ។
សកម្មភាពឱសថសាស្ត្រ៖ ជាតិស្ករក្នុងឈាម។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២៖ ភាពធន់នឹងផ្នែកមួយទៅនឹងថ្នាំជាតិស្ករក្នុងឈាម (ក្នុងពេលព្យាបាលរួមគ្នា) ដំណាក់កាលនៃភាពធន់ទ្រាំទៅនឹងថ្នាំជាតិស្ករក្នុងឈាមក្នុងមាត់ជំងឺឆ្លងរវាងជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះស្ត្រីមានផ្ទៃពោះ។
អាំងស៊ុយលីនអ៊ីសូណាន់៖ ការណែនាំសម្រាប់ការប្រើប្រាស់និងតម្លៃថ្នាំ
ការព្យាបាលអាំងស៊ុយលីនមានចរិតជំនួសព្រោះភារកិច្ចចម្បងនៃការព្យាបាលគឺត្រូវទូទាត់សងដល់ដំណើរការខុសប្រក្រតីនៃការរំលាយអាហារកាបូអ៊ីដ្រាតដោយការណែនាំថ្នាំពិសេសនៅក្រោមស្បែក។ ថ្នាំបែបនេះប៉ះពាល់ដល់រាងកាយក៏ដូចជាអាំងស៊ុយលីនធម្មជាតិដែលផលិតដោយលំពែង។ ក្នុងករណីនេះការព្យាបាលគឺពេញលេញឬដោយផ្នែក។
ក្នុងចំណោមថ្នាំដែលប្រើសម្រាប់ជំងឺទឹកនោមផ្អែមថ្នាំដែលល្អបំផុតមួយគឺអាំងស៊ុយលីនអ៊ីសូហ្វូន។ ថ្នាំនេះមានផ្ទុកអាំងស៊ុយលីនហ្សែនរបស់មនុស្សក្នុងរយៈពេលមធ្យម។
ឧបករណ៍នេះមាននៅក្នុងទម្រង់ផ្សេងៗគ្នា។ វាត្រូវបានគ្រប់គ្រងតាមវិធីបីយ៉ាង - ដោយរលូន, យ៉ាងច្បាស់និងស្មុគស្មាញ។ នេះអនុញ្ញាតឱ្យអ្នកជំងឺជ្រើសរើសជម្រើសល្អបំផុតសម្រាប់ការគ្រប់គ្រងកម្រិតគ្លីសេរីន។
ការចង្អុលបង្ហាញអំពីការប្រើប្រាស់និងឈ្មោះពាណិជ្ជកម្មនៃថ្នាំ
ការប្រើប្រាស់ថ្នាំនេះត្រូវបានចង្អុលបង្ហាញសម្រាប់ទំរង់ទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីន។ លើសពីនេះទៅទៀតការព្យាបាលគួរតែជារៀងរហូត។
អាំងស៊ុយលីនជាអ៊ីសូហ្វូនគឺជាថ្នាំដែលត្រូវបានផលិតដោយហ្សែនរបស់មនុស្សដែលមានវេជ្ជបញ្ជាក្នុងករណីបែបនេះ៖
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (ពឹងផ្អែកលើអាំងស៊ុយលីន)
- នីតិវិធីវះកាត់
- ភាពធន់ទ្រាំទៅនឹងភ្នាក់ងារជាតិស្ករក្នុងឈាមដែលបានយកតាមមាត់ជាផ្នែកមួយនៃការព្យាបាលស្មុគស្មាញ។
- ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ (ក្នុងករណីដែលគ្មានប្រសិទ្ធភាពនៃការព្យាបាលដោយរបបអាហារ)
- រោគវិទ្យាអន្តរ។
ក្រុមហ៊ុនផលិតឱសថផលិតអាំងស៊ុយលីនដែលបង្កើតដោយហ្សែនរបស់មនុស្សក្រោមឈ្មោះផ្សេងៗគ្នា។ ការពេញនិយមបំផុតគឺ Vozulim-N, Biosulin-N, Protafan-NM, Insuran-NPH, Gensulin-N ។
អាំងស៊ុយលីនប្រភេទផ្សេងទៀតក៏ត្រូវបានគេប្រើជាមួយឈ្មោះពាណិជ្ជកម្មដូចខាងក្រោមៈ
- Insumal
- Humulin (NPH),
- Pensulin,
- អ៊ីសូលីនអាំងស៊ុយលីនអិមអិម (ប្រូហ្វាហ្វាន)
- Actrafan
- អិន។ អិល។ អិល។
- ជីវឧស្ម័ន N,
- Protafan-NM Penifill ។
គួរកត់សម្គាល់ថាការប្រើសទិសន័យណាមួយសម្រាប់អាំងស៊ុយលីនអ៊ីសូសានគួរតែត្រូវបានយល់ព្រមជាមួយវេជ្ជបណ្ឌិត។
អាំងស៊ុយលីនរបស់មនុស្សមានឥទ្ធិពលជាតិស្ករក្នុងឈាម។ ថ្នាំនេះមានទំនាក់ទំនងជាមួយអ្នកទទួលនៃភ្នាសកោសិកា cytoplasmic បង្កើតជាស្មុគស្មាញអាំងស៊ុយលីន។ វាធ្វើឱ្យសកម្មដំណើរការដែលកើតឡើងនៅខាងក្នុងកោសិកានិងសំយោគអង់ស៊ីមសំខាន់ៗ (glycogen synthetase, pyruvate kinase, hexokinase ជាដើម) ។
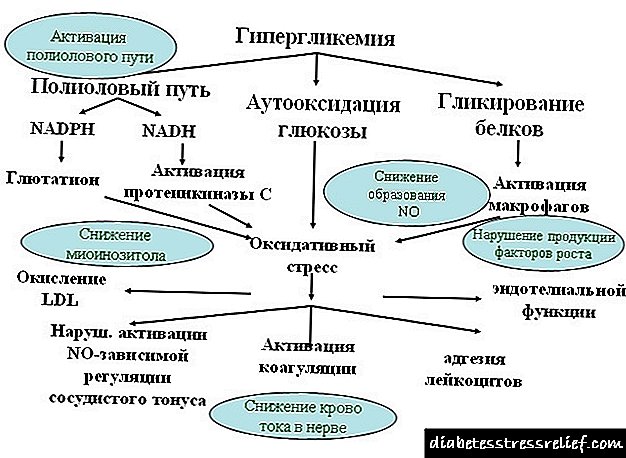
ការថយចុះកំហាប់នៃជាតិស្ករត្រូវបានអនុវត្តដោយបង្កើនការដឹកជញ្ជូនដែលមានកំរិតទាបកាត់បន្ថយអត្រានៃការផលិតគ្លុយកូសដោយថ្លើមរំញោចការស្រូបយកនិងការស្រូបយកគ្លុយកូសបន្ថែមទៀតដោយជាលិកា។ ដូចគ្នានេះផងដែរអាំងស៊ុយលីនរបស់មនុស្សធ្វើឱ្យសកម្មសំយោគប្រូតេអ៊ីន, glycogenogenesis, lipogenesis ។
រយៈពេលនៃសកម្មភាពរបស់ថ្នាំគឺអាស្រ័យលើល្បឿននៃការស្រូបយកហើយវាកើតឡើងដោយសារកត្តាផ្សេងៗគ្នា (តំបន់រដ្ឋបាលវិធីនិងកំរិតថ្នាំ) ។ ដូច្នេះប្រសិទ្ធភាពរបស់អ៊ីសូលីនអាំងស៊ុយលីនអាចជន់លិចទាំងអ្នកជំងឺទឹកនោមផ្អែមម្នាក់និងអ្នកជម្ងឺទឹកនោមផ្អែមផ្សេងទៀត។
ជារឿយៗបន្ទាប់ពីការចាក់ថ្នាំឥទ្ធិពលនៃថ្នាំត្រូវបានកត់សម្គាល់បន្ទាប់ពី 1,5 ម៉ោង។ ប្រសិទ្ធភាពខ្ពស់បំផុតកើតឡើងក្នុងរយៈពេល ៤-១២ ម៉ោងបន្ទាប់ពីការគ្រប់គ្រង។ រយៈពេលនៃសកម្មភាព - មួយថ្ងៃ។
ដូច្នេះភាពពេញលេញនៃការស្រូបយកនិងការចាប់ផ្តើមនៃសកម្មភាពរបស់ភ្នាក់ងារពឹងផ្អែកលើកត្តាដូចជា:
- កន្លែងចាក់ថ្នាំ (គូទភ្លៅពោះ)
- កំហាប់សារធាតុសកម្ម
- កំរិតប្រើ។
ការរៀបចំអាំងស៊ុយលីនរបស់មនុស្សត្រូវបានចែកចាយមិនស្មើគ្នានៅក្នុងជាលិកា។ ពួកវាមិនជ្រាបចូលសុកហើយមិនត្រូវបានស្រូបចូលទឹកដោះម្តាយទេ។
ពួកវាត្រូវបានបំផ្លាញដោយអាំងស៊ុយលីនជាចម្បងនៅក្នុងតម្រងនោមនិងថ្លើមដែលត្រូវបានបញ្ចេញក្នុងបរិមាណពី ៣០-៨០% ជាមួយនឹងតម្រងនោម។
សេចក្តីណែនាំសម្រាប់ប្រើជាមួយអាំងស៊ុយលីនអ៊ីសូសាន់ចែងថាវាត្រូវបានគ្រប់គ្រងជាប្រចាំរហូតដល់ ២ ដងក្នុងមួយថ្ងៃមុនពេលញ៉ាំអាហារពេលព្រឹក (៣០-៤៥ នាទី) ។ ក្នុងករណីនេះអ្នកត្រូវផ្លាស់ប្តូរកន្លែងចាក់ថ្នាំរាល់ថ្ងៃហើយទុកសឺរាុំងដែលបានប្រើនៅសីតុណ្ហភាពបន្ទប់និងកន្លែងថ្មីមួយនៅក្នុងទូទឹកកក។
ជួនកាលថ្នាំនេះត្រូវបានគ្រប់គ្រងដោយ intramuscularly ។ ហើយវិធីសាស្រ្តនៃការចាក់បញ្ចូលអាំងស៊ុយលីនក្នុងកម្រិតមធ្យមមិនត្រូវបានអនុវត្តទេ។
កំរិតប្រើត្រូវបានគណនាជាលក្ខណៈបុគ្គលសម្រាប់អ្នកជំងឺម្នាក់ៗដោយផ្អែកលើកម្រិតនៃកំហាប់ជាតិស្ករក្នុងវត្ថុរាវជីវសាស្ត្រនិងភាពជាក់លាក់នៃជំងឺ។ តាមក្បួនមួយកំរិតប្រើប្រចាំថ្ងៃជាមធ្យមមានចាប់ពី 8-24 អាយយូ។
ប្រសិនបើអ្នកជំងឺមានប្រតិកម្មទៅនឹងអាំងស៊ុយលីននោះបរិមាណនៃថ្នាំប្រចាំថ្ងៃគឺ ៨ អ៊ីយូ។ ជាមួយនឹងភាពងាយនឹងអន់ថយនៃអរម៉ូនកំរិតប្រើកើនឡើង - ពី 24 អាយយូក្នុងមួយថ្ងៃ។
នៅពេលបរិមាណថ្នាំប្រចាំថ្ងៃលើសពី ០,៦ អាយយូក្នុងមួយម៉ាស់ ១ គីឡូក្រាមបន្ទាប់មកចាក់ ២ ដងត្រូវបានធ្វើឡើងតាមផ្នែកផ្សេងៗនៃរាងកាយ។ អ្នកជំងឺដែលប្រើកម្រិត ១០០ អ៉ីក្នុងមួយថ្ងៃឬច្រើនជាងនេះគួរតែទៅមន្ទីរពេទ្យប្រសិនបើអាំងស៊ុយលីនត្រូវបានជំនួស។
លើសពីនេះទៅទៀតនៅពេលផ្ទេរពីផលិតផលមួយប្រភេទទៅផលិតផលមួយផ្សេងទៀតវាចាំបាច់ត្រូវតាមដានមាតិកាស្ករ។
ការប្រើប្រាស់អាំងស៊ុយលីនរបស់មនុស្សអាចបណ្តាលឱ្យមានរោគសញ្ញាអាឡែស៊ី។ ភាគច្រើនវាគឺជាជម្ងឺអាល់ល៊ែកហ្ស៊ី (ជម្ងឺ hypotension ដង្ហើមខ្លីគ្រុនក្តៅ) និង urticaria ។
ដូចគ្នានេះផងដែរការប្រើលើសកំរិតអាចបណ្តាលឱ្យមានជាតិស្ករក្នុងឈាមថយចុះដែលត្រូវបានបង្ហាញដោយរោគសញ្ញាដូចខាងក្រោម៖
- គេងមិនលក់
- ស្បែកសើស្បែក,
- ការធ្លាក់ទឹកចិត្ត
- hyperhidrosis
- ការភ័យខ្លាច
- រដ្ឋរំភើប
- ចង្វាក់បេះដូង
- ឈឺក្បាល
- ភាពច្របូកច្របល់
- ភាពវង្វេងស្មារតី
- ភាពអត់ឃ្លាន
- ញ័រនិងវត្ថុ។
ផលប៉ះពាល់រួមមានអាស៊ីតទឹកនោមផ្អែមនិងជំងឺទឹកនោមផ្អែមដែលបណ្តាលមកពីការហូរទឹកមុខ, ងងុយដេក, ចំណង់អាហារមិនល្អនិងស្រេកទឹក។ ភាគច្រើនជាញឹកញាប់លក្ខខណ្ឌបែបនេះវិវឌ្ឍន៍ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺឆ្លងនិងគ្រុនក្តៅនៅពេលដែលការចាក់ថ្នាំត្រូវបានខកខានការប្រើថ្នាំមិនត្រឹមត្រូវហើយប្រសិនបើរបបអាហារមិនត្រូវបានអនុវត្តតាម។
ជួនកាលការរំលោភលើស្មារតីកើតឡើង។ នៅក្នុងស្ថានភាពលំបាករដ្ឋដែលមានលក្ខណៈមុននិងសន្លប់មានការរីកចម្រើន។
នៅដំណាក់កាលដំបូងនៃការព្យាបាលភាពមិនទៀងទាត់នៃមុខងារដែលអាចមើលឃើញអាចកើតឡើង។ ការកើនឡើងនៃតង់នៃរាងកាយប្រឆាំងនឹងអាំងស៊ុយលីនក៏ត្រូវបានគេកត់សម្គាល់ផងដែរជាមួយនឹងការវិវត្តបន្ថែមទៀតនៃគ្លីកូសនិងប្រតិកម្មភាពស៊ាំនៃធម្មជាតិឆ្លងកាត់ជាមួយនឹងអាំងស៊ុយលីនរបស់មនុស្ស។
ជារឿយៗកន្លែងចាក់ថ្នាំហើមនិងរមាស់។ ក្នុងករណីនេះ, ជាលិកាខ្លាញ់ subcutaneous hypertrophies ឬ atrophies ។ ហើយនៅដំណាក់កាលដំបូងនៃការព្យាបាលកំហុសបណ្តោះអាសន្ននិងការហើមអាចនឹងកើតឡើង។
ក្នុងករណីមានការប្រើថ្នាំអរម៉ូនហួសកំរិតកំរិតជាតិស្ករក្នុងឈាមធ្លាក់ចុះគួរឱ្យកត់សម្គាល់។ នេះបណ្តាលឱ្យមានការថយចុះជាតិស្ករក្នុងឈាមហើយជួនកាលអ្នកជំងឺធ្លាក់ខ្លួនសន្លប់។
ប្រសិនបើកំរិតលើសបន្តិចអ្នកគួរតែយកអាហារដែលមានជាតិខាញ់ខ្ពស់ (សូកូឡានំបុ័ងពណ៌សក្រឡុកស្ករគ្រាប់) ឬផឹកភេសជ្ជៈដែលមានរសជាតិផ្អែម។ ក្នុងករណីដួលសន្លប់ដំណោះស្រាយ dextrose (៤០%) ឬគ្លូហ្គនហ្គោន (s / c, v / m) ត្រូវបានផ្តល់ទៅឱ្យអ្នកជំងឺម្នាក់នៅក្នុង / ។
នៅពេលដែលអ្នកជំងឺបានដឹងខ្លួនឡើងវិញវាចាំបាច់ត្រូវចិញ្ចឹមគាត់នូវអាហារដែលសំបូរទៅដោយកាបូអ៊ីដ្រាត។
នេះនឹងការពារការថយចុះជាតិស្ករក្នុងឈាមនិងសន្លប់ glycemic ។
ការផ្អាកសម្រាប់ការគ្រប់គ្រងអេសមិនត្រូវបានប្រើជាមួយដំណោះស្រាយនៃថ្នាំដទៃទៀតទេ។ មួយសហរដ្ឋការជាមួយ sulfonamides, ACE / ម៉ៅ / anhydrase កាបូន, ពពួកថ្នាំ NSAIDs, អេតាណុល inhibitors, សារធាតុ steroids anabolic, chloroquine, androgen, quinine, bromocriptine, pirodoksin, តសុីគ្លី, ការត្រៀមលីចូម, clofibrate, fenfluramine, Ketonozolom, Tsiklofosvamidom, Theophylline, ភាពប្រសើរឡើង mebendazole ផលប៉ះពាល់ hypoglycemic ។
ការចុះខ្សោយនៃសកម្មភាពជាតិស្ករក្នុងឈាមរួមចំណែកដល់៖
- ឧបករណ៍ទប់ស្កាត់អ្នកទទួលអ៊ីស្តូស្តេរ៉ូន
- គ្លូកូក
- Somatropin
- អេផិនហ្វីន
- GKS,
- ផេនីយតូទីន
- ថ្នាំពន្យារកំណើតតាមមាត់
- អេផិនហ្វីន
- អេស្ត្រូសែន
- antagonists កាល់ស្យូម។
លើសពីនេះទៀតការថយចុះនៃជាតិស្ករបណ្តាលឱ្យការប្រើប្រាស់រួមគ្នានៃអ៊ីសូលីនអាំងស៊ុយលីនដោយប្រើរង្វិលជុំនិងថ្នាំឌីយ៉ាហ្ស៊ីឌីក្លីនទីនប៊ីឃេឃិកឌីដ្យូដូដូណុលអរម៉ូនទីរ៉ូអ៊ីតថ្នាំប្រឆាំងនឹងជំងឺធ្លាក់ទឹកចិត្តថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមហ៊ីប៉ូរិននិងស៊ុលហ្វីននីហ្សូឡូន។ ជាតិនីកូទីនកញ្ឆានិងម៉ូលេគុលក៏បង្កើនការថយចុះជាតិស្ករក្នុងឈាមផងដែរ។
Pentamidine, Beta-blockers, Octreotide និង Reserpine អាចជួយពង្រឹងឬចុះខ្សោយ glycemia ។
ការប្រុងប្រយ័ត្នក្នុងការប្រើអ៊ីសូហ្វីនអាំងស៊ុយលីនគឺថាអ្នកដែលមានជំងឺទឹកនោមផ្អែមគួរតែផ្លាស់ប្តូរកន្លែងដែលចាក់អាំងស៊ុយលីនឱ្យបានទៀងទាត់។ បន្ទាប់ពីបានទាំងអស់វិធីតែមួយគត់ដើម្បីការពារការលេចឡើងនៃជំងឺស្បែក។
ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការព្យាបាលដោយអាំងស៊ុយលីនអ្នកត្រូវត្រួតពិនិត្យជាប្រចាំនូវកំហាប់គ្លុយកូស។ ជាការពិតបន្ថែមពីលើការសហការជាមួយថ្នាំដទៃទៀតកត្តាដទៃទៀតអាចបណ្តាលអោយមានជាតិស្ករក្នុងឈាមថយចុះ៖
- ជំងឺទឹកនោមផ្អែមរាគនិងក្អួត,
- ការជំនួសថ្នាំ
- បង្កើនសកម្មភាពរាងកាយ
- ជំងឺដែលកាត់បន្ថយតម្រូវការសម្រាប់អរម៉ូន (ជំងឺខ្សោយតំរងនោមនិងថ្លើម, ការចុះខ្សោយនៃក្រពេញទីរ៉ូអ៊ីត, ក្រពេញភីតូរីសជាដើម),
- ការទទួលទានអាហារមិនទៀងទាត់
- ការផ្លាស់ប្តូរតំបន់ចាក់។
កំរិតប្រើមិនត្រឹមត្រូវឬការផ្អាករយៈពេលយូររវាងការចាក់អាំងស៊ុយលីនអាចរួមចំណែកដល់ការវិវត្តនៃជំងឺទឹកនោមផ្អែមជាពិសេសជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ ប្រសិនបើការព្យាបាលមិនត្រូវបានកែសំរួលឱ្យបានទាន់ពេលវេលាទេនោះពេលខ្លះអ្នកជំងឺវិវត្តទៅជាសន្លប់ ketoacidotic ។
លើសពីនេះទៀតការផ្លាស់ប្តូរដូសគឺចាំបាច់ប្រសិនបើអ្នកជំងឺមានអាយុលើសពី ៦៥ ឆ្នាំគាត់មានមុខងារខ្សោយមុខងារក្រពេញទីរ៉ូអ៊ីតក្រលៀនឬថ្លើម។ វាក៏ចាំបាច់ផងដែរសម្រាប់ជំងឺ hypopituitarism និងជំងឺ Addison ។
លើសពីនេះទៅទៀតអ្នកជម្ងឺគួរតែដឹងថាការរៀបចំអាំងស៊ុយលីនរបស់មនុស្សកាត់បន្ថយការអត់អោនជាតិអាល់កុល។ នៅដំណាក់កាលដំបូងនៃការព្យាបាលក្នុងករណីមានការជំនួសសំណងស្ថានភាពស្ត្រេសការហាត់ប្រាណខ្លាំងក្លាវាមិនចាំបាច់ក្នុងការបើកបររថយន្តនិងយន្តការស្មុគស្មាញផ្សេងទៀតឬចូលរួមសកម្មភាពដែលមានគ្រោះថ្នាក់ដែលតម្រូវឱ្យមានការផ្តោតអារម្មណ៍និងល្បឿនប្រតិកម្មកើនឡើង។
អ្នកជំងឺមានផ្ទៃពោះគួរតែពិចារណាថានៅត្រីមាសទី ១ តម្រូវការអាំងស៊ុយលីនមានការថយចុះហើយនៅ ២ និង ៣ វាកើនឡើង។ ដូចគ្នានេះផងដែរបរិមាណអ័រម៉ូនតិចជាងនេះអាចត្រូវបានគេត្រូវការក្នុងពេលសម្រាល។
លក្ខណៈពិសេសខាងឱសថសាស្រ្តនៃអ៊ីសូហ្វូននឹងត្រូវបានពិភាក្សានៅក្នុងវីដេអូនៅក្នុងអត្ថបទនេះ។
ជំងឺទឹកនោមផ្អែម - អិមៈវេជ្ជសាស្ត្រឆ្នាំ ១៩៦៤ - ៦០៣ ទំ។
ជំងឺ Rudnitsky L.V. ជំងឺក្រពេញទីរ៉ូអ៊ីត។ ការព្យាបាលនិងការការពារភីធឺ - អិម, ឆ្នាំ 2012. - 128 គ។
Kennedy Lee, ការវិនិច្ឆ័យរោគ Basu Ansu និងការព្យាបាលតាមបែប endocrinology ។ វិធីសាស្រ្តដែលមានបញ្ហា GEOTAR-Media - អិមឆ្នាំ ២០១៥ - ៣០៤ ទំ។

ខ្ញុំសូមណែនាំខ្លួនខ្ញុំ។ ខ្ញុំឈ្មោះអេលេណា។ ខ្ញុំបានធ្វើការជាគ្រូពេទ្យឯកទេសខាង endocrinologist អស់រយៈពេលជាង ១០ ឆ្នាំមកហើយ។ ខ្ញុំជឿជាក់ថាបច្ចុប្បន្នខ្ញុំជាអ្នកជំនាញក្នុងវិស័យរបស់ខ្ញុំហើយខ្ញុំចង់ជួយអ្នកទស្សនាទាំងអស់អោយចូលមកវែបសាយត៍ដើម្បីដោះស្រាយបញ្ហាស្មុគស្មាញនិងមិនស្មុគស្មាញ។ រាល់សំភារៈសំរាប់វែបសាយត៍ត្រូវបានប្រមូលនិងដំណើរការដោយយកចិត្តទុកដាក់ដើម្បីបង្ហាញរាល់ព័ត៌មានចាំបាច់។ មុនពេលអនុវត្តអ្វីដែលបានពិពណ៌នានៅលើគេហទំព័រការពិគ្រោះយោបល់ជាកាតព្វកិច្ចជាមួយអ្នកឯកទេសគឺចាំបាច់ជានិច្ច។
សេចក្តីណែនាំសម្រាប់ការប្រើប្រាស់
សេចក្តីណែនាំសម្រាប់ការប្រើប្រាស់បង្ហាញពីប្រភេទជំងឺសំខាន់ដែលអាំងស៊ុយលីនត្រូវបានគេប្រើហ្សែនត្រូវបានគេប្រើ - ទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីន។ ការព្យាបាលក្នុងស្ថានភាពនេះត្រូវបានអនុវត្តពេញមួយជីវិត។ ក្នុងករណីនេះវាចាំបាច់ក្នុងការធ្វើតាមលំនាំចាក់។ លើសពីនេះទៀតអ៊ីសូហ្វីនត្រូវបានប្រើសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងប្រភេទទី ២ ។
វេជ្ជបណ្ឌិតអាចចេញវេជ្ជបញ្ជាថ្នាំប្រសិនបើខ្វះប្រសិទ្ធភាពពីថ្នាំដែលមានឥទ្ធិពលបន្ថយជាតិស្ករ។ បន្ទាប់មកអាំងស៊ុយលីនត្រូវបានចេញវេជ្ជបញ្ជាជាការព្យាបាលរួមគ្នា។
ការកើនឡើងជាតិស្ករនៅក្នុងឈាមក៏អាចជាផលវិបាកនៃផលវិបាកឧទាហរណ៍បន្ទាប់ពីការវះកាត់។ ក្នុងករណីនេះអាំងស៊ុយលីនក៏អាចត្រូវបានចេញវេជ្ជបញ្ជាជាការព្យាបាលស្មុគស្មាញផងដែរ។ វាត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ស្ត្រីមានផ្ទៃពោះដែលមានជំងឺទឹកនោមផ្អែម។
អ៊ីសូហ្វូនប្រើសម្រាប់តែជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទទី ២ ប៉ុណ្ណោះ!
ថ្នាំនេះត្រូវបានគេប្រើនៅក្នុងអ្នកជំងឺដែលងាយនឹងមានប្រតិកម្មអាលែហ្សីនិងមានជាតិស្ករក្នុងឈាមថយចុះ។
ផលប៉ះពាល់
ផលប៉ះពាល់សំខាន់នៃការប្រើថ្នាំ Isofan គឺ៖
- ផលប៉ះពាល់អវិជ្ជមានលើការរំលាយអាហារកាបូអ៊ីដ្រាត។ នេះត្រូវបានបង្ហាញជាទំរង់នៃផេនថលនៃស្បែកការបែកញើសយ៉ាងញាប់ញ័រនៃចង្វាក់បេះដូងលោតរហ័សនៃរូបរាងញ័រមនុស្សម្នាក់តែងតែចង់ញ៉ាំបទពិសោធន៍រំជើបរំជួលញាប់ញ័រឈឺក្បាលញឹកញាប់។
- ប្រតិកម្មអាឡែហ្ស៊ីត្រូវបានបង្ហាញដោយកន្ទួលលើស្បែក, រលាកស្បែករបស់ឃ្វីនខេ។ ក្នុងករណីដ៏កម្រថ្នាំធ្វើឱ្យមានការឆក់អាណាហ្វីឡាក់ទិច។
- ការហើមអាចលេចឡើង។
- បន្ទាប់ពីការចាក់ថ្នាំរមាស់ឬហើមស្នាមជាំអាចកើតឡើង។ ប្រសិនបើការព្យាបាលមានរយៈពេលយូរនោះការព្យាបាលដោយប្រើថ្នាំ lipodystrophy ត្រូវបានបង្កើតឡើង។
ក្នុងន័យនេះនៅពេលចាប់ផ្តើមនៃការព្យាបាលការព្យាបាលដោយអាំងស៊ុយលីនអាចត្រូវបានអនុវត្តតែបន្ទាប់ពីការតែងតាំងវេជ្ជបណ្ឌិតនិងក្រោមការត្រួតពិនិត្យរបស់គាត់។
កំរិតប្រើលើស
ក្នុងករណីការណែនាំនៃការកើនឡើងនៃកម្រិតថ្នាំអ្នកជំងឺអាចមានរោគសញ្ញានៃការថយចុះជាតិស្ករក្នុងឈាម។ ក្នុងករណីនេះអ្នកត្រូវញ៉ាំបំណែកស្ករឬអាហារដែលសំបូរទៅដោយកាបូអ៊ីដ្រាត។ វាអាចជាខូឃីទឹកផ្លែឈើផ្អែម។
ការណែនាំអ៊ីសូហ្វីនច្រើនពេកអាចបណ្តាលឱ្យបាត់បង់ស្មារតី។ វាត្រូវបានណែនាំឱ្យអ្នកចាក់ថ្នាំចាក់បញ្ចូលក្នុងសូលុយស្យុងសូលុយស្យុង 40% ។ គ្លូកូកអាចត្រូវបានគ្រប់គ្រងដោយ intramuscularly, intravenously ឬ subcutaneously ។
អន្តរកម្មឆ្លងកាត់
សេចក្តីណែនាំសម្រាប់ការប្រើប្រាស់គ្រឿងញៀនពិពណ៌នាលំអិតអំពីលក្ខណៈនៃថ្នាំនិងការចាញ់បោកការប្រើប្រាស់របស់វា។
វិស្វកម្មហ្សែនរបស់មនុស្ស Isofan កាន់តែសកម្មប្រសិនបើថ្នាំដូចខាងក្រោមត្រូវបានគេយកក្នុងពេលតែមួយ:
- ភ្នាក់ងារមាត់មានជាតិស្ករក្នុងឈាមទាប។
- MAO និង ACE inhibitors, carbonic anhydrase ។
- ស៊ុលផូណាំមីដ។
- Anabolikov ។
- Tetracyclines ។
- ថ្នាំដែលមានអេតាណុល។
ប្រសិទ្ធភាពរបស់អ៊ីសូសាន់មានការថយចុះនៅពេលប្រើ៖ ថ្នាំពន្យារកំណើតតាមមាត់ថ្នាំ glucocorticoid អរម៉ូនទីរ៉ូអ៊ីតថ្នាំប្រឆាំងនឹងជំងឺធ្លាក់ទឹកចិត្តថ្នាំម៉ូលហ្វីន។ ប្រសិនបើមិនអាចលុបចោលថ្នាំដែលប៉ះពាល់ដល់សកម្មភាពរបស់អាំងស៊ុយលីនវាចាំបាច់ត្រូវព្រមានគ្រូពេទ្យដែលចូលរួមក្នុងរឿងនេះ។
ថ្នាំស្រដៀងគ្នា
អ្នកជំងឺទឹកនោមផ្អែមចាប់អារម្មណ៍នឹងសំណួរថាតើមធ្យោបាយណាអាចជំនួសអាំងស៊ុយលីន។ វាត្រូវបានផ្ដល់អនុសាសន៍ឱ្យប្រើថ្នាំ analogues ដូចខាងក្រោមនៃ Isofan សម្រាប់ការព្យាបាល: Humulin (NPH), Protafan-NM, Protafan-NM Penfill, Insumal, Actrafan ។
មុនពេលផ្លាស់ប្តូរអ៊ីសូហ្វូនទៅអាណាឡូកវាចាំបាច់ត្រូវពិគ្រោះជាមួយវេជ្ជបណ្ឌិត។ ការព្យាបាលដោយអាំងស៊ុយលីនគឺជាការព្យាបាលដ៏ធ្ងន់ធ្ងរ។ វាតម្រូវឱ្យមានវិន័យលើផ្នែកនៃអ្នកជំងឺនិងការសង្កេតដោយវេជ្ជបណ្ឌិត។