តើជំងឺទឹកនោមផ្អែមបានទទួលមរតកដែរឬទេ?
ជំងឺទឹកនោមផ្អែមគឺជាជំងឺដែលមិនអាចព្យាបាលបានជាមួយនឹងជំងឺរ៉ាំរ៉ៃហើយតំណពូជគឺជាកត្តាហានិភ័យចម្បងមួយនៅក្នុងការចាប់ផ្តើមនៃជំងឺនេះ។ ដោយមិនគិតពីបុព្វហេតុនិងយន្តការនៃការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទផ្សេងៗគ្នាខ្លឹមសារនៃជំងឺត្រូវបានកាត់បន្ថយទៅជាការរំលោភលើការរំលាយអាហារគ្លុយកូសនិងលើសនៅក្នុងឈាម។
ជំងឺទឹកនោមផ្អែមនិងប្រភេទរបស់វា
ជំងឺទឹកនោមផ្អែមមានប្រភេទគ្លីនិកជាច្រើនប៉ុន្តែភាគច្រើននៃអ្នកជំងឺទឹកនោមផ្អែម (ក្នុង ៩៧% នៃករណី) ទទួលរងពីជំងឺមួយក្នុងចំណោមពីរប្រភេទទូទៅនៃជំងឺនេះ៖
- ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ឬប្រភេទពឹងផ្អែកអាំងស៊ុយលីនត្រូវបានកំណត់ដោយកង្វះអាំងស៊ុយលីនដោយសារតែកង្វះកោសិកាបេតាលំពែង។ ជារឿយៗជំងឺនេះពឹងផ្អែកលើប្រតិកម្មអូតូអ៊ុយមីនជាមួយនឹងការវិវត្តនៃអង្គបដិប្រាណទៅនឹងកោសិកាផលិតអាំងស៊ុយលីន។
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ឬប្រភេទឯករាជ្យមិនមែនអាំងស៊ុយលីនដែលក្នុងនោះមានភាពស៊ាំរបស់កោសិកាដែលកំណត់ដោយហ្សែនចំពោះផលប៉ះពាល់នៃអាំងស៊ុយលីនក្នុងអំឡុងពេលសំងាត់ធម្មតា។ នៅពេលដែលជំងឺវិវត្តទៅជាកោសិកាបេតានឹងលែងមានហើយទឹកនោមផ្អែមត្រូវការទំរង់ដែលពឹងផ្អែកលើអាំងស៊ុយលីន។
ជំងឺទឹកនោមផ្អែមនិងតំណពូជ
វាមិនមែនជាជំងឺទឹកនោមផ្អែមដោយខ្លួនវាផ្ទាល់ដែលត្រូវបានបញ្ជូនទេប៉ុន្តែជាការវិវត្តទៅរកការវិវត្តនៃប្រភេទជាក់លាក់នៃជំងឺ។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងទី ២ គឺរោគជីវសាស្រ្តដែលការវិវត្តភាគច្រើនកើតឡើងដោយសារវត្តមាននៃកត្តាហានិភ័យ។
នៅក្នុងជំងឺទឹកនោមផ្អែមបន្ថែមលើការតំរែតំរង់ហ្សែនពួកគេមានៈ
- ភាពធាត់
- ជំងឺឬការរងរបួសលំពែងអន្តរាគមន៍វះកាត់
- ស្ត្រេសអមដោយការប្រញាប់ប្រញាល់ adrenaline (adrenaline អាចប៉ះពាល់ដល់ភាពរំញោចនៃជាលិកាទៅអាំងស៊ុយលីន)
- ការស្រវឹង
- ជំងឺបន្ថយភាពស៊ាំ
- ការប្រើប្រាស់ថ្នាំដែលមានឥទ្ធិពលទឹកនោមផ្អែម។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ អាចត្រូវបានទទួលមរតកក្នុងរយៈពេលមួយជំនាន់ដូច្នេះកុមារដែលឈឺអាចកើតពីឪពុកម្តាយដែលមានសុខភាពល្អ។ ហានិភ័យនៃមរតកគឺខ្ពស់ជាងនៅក្នុងបុរស - 10% ។

ជាមួយនឹងការបង្ហាញហ្សែននិងតំណពូជទៅនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី 1 វាច្រើនតែគ្រប់គ្រាន់ក្នុងការផ្ទេរការឆ្លងវីរុសឬស្ត្រេសសរសៃប្រសាទដើម្បីបង្កឱ្យមានការវិវត្តនៃជំងឺនេះ។ នេះច្រើនតែកើតឡើងនៅវ័យក្មេងហើយត្រូវបានសម្គាល់ដោយការវិវត្តយ៉ាងឆាប់រហ័សនៃរោគសញ្ញា។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ច្រើនតែកើតមានហើយដោយសារភាពធន់នៃកោសិកាក្នុងខ្លួនទៅអាំងស៊ុយលីន។ ជំងឺទឹកនោមផ្អែមបែបនេះមានកំរិតខ្ពស់នៃប្រូបាប៊ីលីតេនៃមរតកជាមធ្យមរហូតដល់ទៅ ៨០% ក្នុងករណីមានឪពុកម្តាយម្នាក់ឈឺហើយរហូតដល់ ១០០ ភាគរយប្រសិនបើឪពុកនិងម្តាយទទួលរងពីជំងឺទឹកនោមផ្អែម។
 នៅពេលកំណត់កំរិតនៃហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមមនុស្សម្នាក់ត្រូវគិតគូរមិនត្រឹមតែវត្តមានរបស់សាច់ញាតិឈឺប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងចំនួនរបស់ពួកគេផងដែរ: គ្រួសារសាច់ញាតិទឹកនោមផ្អែមកាន់តែច្រើនលទ្ធភាពនៃការវិវត្តទៅជាជំងឺកាន់តែខ្ពស់ដែលផ្តល់ឱ្យថាពួកគេទាំងអស់សុទ្ធតែមានជំងឺទឹកនោមផ្អែមដូចគ្នា។
នៅពេលកំណត់កំរិតនៃហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមមនុស្សម្នាក់ត្រូវគិតគូរមិនត្រឹមតែវត្តមានរបស់សាច់ញាតិឈឺប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងចំនួនរបស់ពួកគេផងដែរ: គ្រួសារសាច់ញាតិទឹកនោមផ្អែមកាន់តែច្រើនលទ្ធភាពនៃការវិវត្តទៅជាជំងឺកាន់តែខ្ពស់ដែលផ្តល់ឱ្យថាពួកគេទាំងអស់សុទ្ធតែមានជំងឺទឹកនោមផ្អែមដូចគ្នា។
ជាមួយនឹងអាយុ, ឱកាសនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែម 1 មានការថយចុះហើយកម្រត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញជាលើកដំបូងសម្រាប់មនុស្សពេញវ័យ។ ប៉ុន្តែលទ្ធភាពនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ផ្ទុយទៅវិញមានការកើនឡើងបន្ទាប់ពី ៤០ ឆ្នាំជាពិសេសនៅក្រោមឥទ្ធិពលនៃតំណពូជ។
លក្ខណៈគ្រួសារខ្ពស់ចំពោះជំងឺទឹកនោមផ្អែមអាចបណ្តាលឱ្យមានជំងឺទឹកនោមផ្អែមមានផ្ទៃពោះ។ វាវិវឌ្ឍន៍បន្ទាប់ពីមានផ្ទៃពោះ ២០ សប្តាហ៍មានការវិវឌ្ឍន៍ក្រោយពេលសម្រាលកូនរួចប៉ុន្តែវានៅតែមានគ្រោះថ្នាក់ដល់ស្ត្រីដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ២ ក្នុងរយៈពេល ១០ ឆ្នាំ។
កត្តាកំណត់តំណពូជនិងតំណពូជទៅនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវយកមកពិចារណាក្នុងស្ថានភាពជាក់លាក់មួយចំនួនដូចជា៖ ផែនការគ្រួសារជម្រើសវិជ្ជាជីវៈនិងសំខាន់បំផុត - ក្នុងជីវិត។ វាចាំបាច់ក្នុងការកែសម្រួលរបបអាហារនិងសកម្មភាពរាងកាយជៀសវាងភាពតានតឹងនិងពង្រឹងប្រព័ន្ធភាពស៊ាំ។
តំណពូជ
 វាពិបាកជាងក្នុងការផ្តល់ចម្លើយមិនស្មើគ្នាចំពោះសំណួរថាតើជំងឺទឹកនោមផ្អែមត្រូវបានទទួលមរតកដែរឬទេ។ ប្រសិនបើអ្នកក្រឡេកមើលលម្អិតបន្ថែមទៀតវាច្បាស់ណាស់ថាការរៀបចំឡើងវិញនៃការវិវត្តនៃជម្ងឺនេះត្រូវបានបញ្ជូន។ លើសពីនេះទៀតប្រភេទជំងឺនីមួយៗអាចមានឥរិយាបទខុសគ្នាទាំងស្រុង។
វាពិបាកជាងក្នុងការផ្តល់ចម្លើយមិនស្មើគ្នាចំពោះសំណួរថាតើជំងឺទឹកនោមផ្អែមត្រូវបានទទួលមរតកដែរឬទេ។ ប្រសិនបើអ្នកក្រឡេកមើលលម្អិតបន្ថែមទៀតវាច្បាស់ណាស់ថាការរៀបចំឡើងវិញនៃការវិវត្តនៃជម្ងឺនេះត្រូវបានបញ្ជូន។ លើសពីនេះទៀតប្រភេទជំងឺនីមួយៗអាចមានឥរិយាបទខុសគ្នាទាំងស្រុង។
នៅក្នុងឪពុកម្តាយដែលមានសុខភាពល្អពិតប្រាកដកុមារទាំងអស់មានឱកាសកើតជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។ មរតកស្រដៀងគ្នានេះបង្ហាញរាងវាតាមរយៈមនុស្សជំនាន់មួយ។ ក្នុងនាមជាការការពារការរឹងរបស់កុមារជាទៀងទាត់អាចត្រូវបានអនុវត្ត។ ការប្រើប្រាស់ផលិតផលម្សៅគឺល្អប្រសើរជាងក្នុងការកំណត់ឬដកចេញទាំងស្រុងពីរបបអាហារ។
និយាយជាភាគរយមានតែកុមារ ៥-១០% ប៉ុណ្ណោះដែលអាចមានជម្ងឺនេះប៉ុន្តែសម្រាប់ឪពុកម្តាយសូចនាករនេះមានតែ ២-៥% ប៉ុណ្ណោះ។ លើសពីនេះទៅទៀតបុរសមានហានិភ័យខ្ពស់នៃអត្រាមរណភាពខ្ពស់ជាងស្ត្រី។
ប្រសិនបើឪពុកម្តាយម្នាក់ជាអ្នកផ្ទុកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ បន្ទាប់មកជំងឺទឹកនោមផ្អែមត្រូវបានទទួលមរតកតែក្នុងករណី ៥ ភាគរយប៉ុណ្ណោះ។ ២១% នៃប្រូបាប៊ីលីតេគឺជាឧប្បត្តិហេតុរបស់កុមារនៅពេលដែលទាំងម្តាយនិងឪពុកមានជំងឺទឹកនោមផ្អែម។ ប្រសិនបើកូនភ្លោះកើតហើយទារកម្នាក់ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជម្ងឺ T1DM នោះកូនទី ២ នឹងត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមនេះតាមពេលវេលា។ ភាគរយអាចមានការប្រែប្រួលប្រសិនបើបន្ថែមលើឪពុកម្តាយនៃជំងឺទឹកនោមផ្អែមយ៉ាងហោចណាស់សាច់ញាតិឈឺ។
ប៉ុន្តែមានករណីជាច្រើនទៀតនៃរបៀបដែលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានចម្លង។ សូម្បីតែឪពុកម្តាយដែលឈឺម្នាក់ទារកមានហានិភ័យ ៨០% ក្នុងការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទ ២ ។ ការមិនអនុលោមតាមអនុសាសន៍មូលដ្ឋានអាចជួយពន្លឿនការវិវត្តនៃជំងឺនេះតែប៉ុណ្ណោះ។
ព័ត៌មានជំនួយមានប្រយោជន៍
ទោះបីជាមានអត្រាខ្ពស់នៃជំងឺបែបនេះក៏ដោយក៏វាអាចការពារពីលទ្ធភាពនៃការបង្ហាញរបស់វាដែរ។ ដើម្បីធ្វើដូចនេះអ្នកត្រូវ៖
- បរិភោគដោយសមហេតុផល។ អាហាររូបត្ថម្ភបានត្រឹមត្រូវពាក់ព័ន្ធនឹងការបដិសេធនៃបង្អែមផលិតផលម្សៅខ្លាញ់ដែលអាចបណ្តាលឱ្យឡើងទម្ងន់។ អាហារសម្រន់រហ័សនៅក្នុងអាហាររហ័សត្រូវបានគេលុបបំបាត់យ៉ាងល្អបំផុត។ កំណត់អាហារប្រៃ។ ក្នុងករណីណាក៏ដោយអ្នកមិនគួរហួសហេតុពេកទេ។ អ្វីគ្រប់យ៉ាងគួរតែស្ថិតនៅក្នុងកម្រិតមធ្យម
- ដើរក្នុងខ្យល់ស្រស់។ យ៉ាងហោចណាស់កន្លះម៉ោងក្នុងមួយថ្ងៃគួរតែត្រូវបានគេយកសម្រាប់ដើរក្នុងខ្យល់ស្រស់ដោយជើង។ ចលនាយឺតមិនធុញទ្រាន់ទេប៉ុន្តែក្នុងពេលតែមួយរាងកាយទទួលសកម្មភាពរាងកាយមិនសំខាន់,
ជាអកុសលសូម្បីតែអ្នកដែលប្រកាន់ខ្ជាប់នូវអនុសាសន៍ទាំងអស់ក៏មិនត្រូវបានការពារពីការធ្វើឱ្យសុខភាពរបស់ពួកគេកាន់តែអាក្រក់ទៅ ៗ ដែរ។ មនុស្សបែបនេះគួរតែតាមដានកម្រិតជាតិស្ករក្នុងឈាមរបស់ពួកគេជានិច្ចដើម្បីការពារការកើនឡើងនូវកំរិតដែលអាចទទួលយកបាន។ ហើយជាមួយនឹងការចាប់ផ្តើមនៃរោគសញ្ញាដំបូងអ្នកគួរតែពិគ្រោះជាមួយវេជ្ជបណ្ឌិតភ្លាមៗដើម្បីចេញវេជ្ជបញ្ជាការព្យាបាលចាំបាច់។
នៅពេលដែលជំងឺកើតឡើង

ប៉ុន្តែសម្រាប់ការវិវឌ្ឍន៍នៃជម្ងឺវាមិនគ្រប់គ្រាន់ទេដែលមានអ្នកជំងឺទឹកនោមផ្អែមក្នុងគ្រួសារកត្តាដូចខាងក្រោមបង្កឱ្យមានការវិវត្តនៃការផ្លាស់ប្តូររោគសាស្ត្រ:

- របៀបរស់នៅ sedentary (ចំពោះកុមារចំណាយពេលច្រើននៅកុំព្យូទ័រប្រសិនបើមានភាពច្របូកច្របល់ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ អាចវិវឌ្ឍន៍ដែលក្រពេញទទួលខុសត្រូវក្នុងការផលិតអរម៉ូនអាំងស៊ុយលីន) ។
មូលហេតុទាំងអស់នេះប៉ះពាល់ដល់សកម្មភាពរបស់លំពែងនិងរំខានដល់ការផលិតអរម៉ូនអាំងស៊ុយលីន។
ប៉ុន្តែជំងឺតំណពូជគឺទឹកនោមផ្អែមឬអត់ហើយអាចចៀសវាងបានប្រសិនបើវាជាតំណពូជ។
តួនាទីនៃតំណពូជ

ជំងឺតំណពូជបង្កប់ន័យវត្តមាននៅក្នុងគ្រួសារនៃរោគសាស្ត្រនៃប្រភេទមួយ (ជាញឹកញាប់ជាងមុនទីពីរគឺលក្ខណៈពិសេសនៃចរិតដែលទទួលបាន) ។ ប្រសិនបើរោគសាស្ត្រទាំងពីរប្រភេទត្រូវបានរកឃើញមិនទៀងទាត់ក្នុងចំណោមសាច់ញាតិបន្ទាប់មកតំណពូជមិនដើរតួយ៉ាងសំខាន់នៅទីនេះទេទោះបីជាមានការរៀបចំជាមុនក៏ដោយការកើតឡើងនៃជម្ងឺនឹងអាស្រ័យលើកត្តាខាងក្រៅ។
យោងតាមស្ថិតិវេជ្ជសាស្ត្រតួលេខដូចខាងក្រោមអាចត្រូវបានចាត់ទុកថាអាចទុកចិត្តបាន:
- ប្រភេទទី ២ នៃរោគសាស្ត្រកើតឡើងប្រសិនបើសាច់ញាតិ ២ ឬច្រើននាក់ទទួលរងពីវានៅជំនាន់មុន។
- ម្តាយដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ អាចផ្តល់កំណើតដល់ទារកដែលមានសុខភាពល្អហើយមានឱកាស ៣ ភាគរយនៃជំងឺ។
- ប្រសិនបើឪពុកឈឺកត្តាហានិភ័យកើនឡើងដល់ ៩% (ក្នុងខ្សែបុរសការបញ្ជូនសារធាតុផ្សំពីជំងឺពីឪពុកទៅកូនគឺខ្ពស់ជាងច្រើន) ។
- នៅពេលឪពុកម្តាយទាំងសងខាងឈឺបន្ទាប់មកគ្រោះថ្នាក់សម្រាប់កុមារនឹងមានពី ២១ ទៅ ២២ ភាគរយប្រូបាប៊ីលីតេនេះកើនឡើងប្រសិនបើម្តាយមានរោគសាស្ត្រនៃការរំលាយអាហារស្ករមុនពេលមានផ្ទៃពោះឬនាងក្រោកឡើងអំឡុងពេលមានគភ៌។
ភាពខុសគ្នារវាងជំងឺទឹកនោមផ្អែមប្រភេទ ១ និង ២
វាជាការសំខាន់ណាស់ដែលត្រូវដឹងថាឱកាសសក្តានុពលនៃការវិវត្តនៃជំងឺសំបើមគឺខុសគ្នានៅក្នុងវ៉ារ្យ៉ង់ទីមួយនិងទីពីរនៃជំងឺ។ នេះដោយសារតែប្រតិកម្មហ្សែនស្មុគស្មាញដែលមិនទាន់ត្រូវបានគេយល់ច្បាស់។
គេដឹងថានៅក្នុងឌីអិនអេរបស់មនុស្សយ៉ាងហោចណាស់មានហ្សែន ៨-៩ ដែលជះឥទ្ធិពលដោយផ្ទាល់ទៅលើការរំលាយអាហារកាបូអ៊ីដ្រាត។ និយាយអំពីអ្នកដែលធ្វើសកម្មភាពដោយប្រយោលជាទូទៅមិនអាចធ្វើទៅបានទេ។ ព័ត៌មានដែលគួរឱ្យទុកចិត្តតែមួយគត់នៅតែជាចំណេះដឹងនៃកត្តាហានិភ័យសម្រាប់ការវិវត្តនៃជំងឺនេះ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ កើតឡើងបន្ទាប់ពីស្ថានភាពបង្កហេតុដូចខាងក្រោមៈ
រូបភាពខុសគ្នាបន្តិចបន្តួចសម្រាប់វ៉ារ្យ៉ង់ទីពីរនៃជំងឺ។ តើជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានចម្លងតាមរយៈមរតកដែរឬទេ? នេះគឺជាអ្វីដែលពិតជាចាប់អារម្មណ៍ដល់អ្នកជំងឺ។ ចម្លើយគឺទេប៉ុន្តែអ្នកត្រូវដឹងថាតើកត្តាអ្វីខ្លះដែលអាចបង្កើនហានិភ័យនៃការកើតឡើងរបស់វា ...

- តំណពូជនិងជំងឺទឹកនោមផ្អែម។ វាត្រូវបានបង្ហាញឱ្យឃើញតាមបែបវិទ្យាសាស្រ្តថាមានការជាប់ទាក់ទងគ្នាដោយផ្ទាល់រវាងវត្តមាននៃជម្ងឺនៅក្នុងឪពុកម្តាយនិងឱកាសរបស់វាចំពោះកុមារនាពេលអនាគត។ ដូច្នេះបើមានតែម្តាយឬឪពុកដែលមានជំងឺទឹកនោមផ្អែមគឺ ៤០-៥០% បើពីរនាក់ឈឺ ៥០-៧០% ។
- ភាពធាត់
- Dyslipidemia ។ ការកើនឡើងបរិមាណ lipoproteins ដង់ស៊ីតេទាបទ្រីគ្លីសេរីដនិងកូលេស្តេរ៉ុលអាចធ្វើឱ្យស្ថានភាពអ្នកជំងឺកាន់តែធ្ងន់ធ្ងរ។
- លើសឈាមសរសៃឈាម។
- ការគាំងបេះដូងនិងជំងឺដាច់សរសៃឈាមខួរក្បាលនាពេលកន្លងមក។
- រោគសញ្ញា Stein-Leventhal (ovary polycystic) ។
- កំណើតរបស់ទារកមានទំងន់លើសពី ៤ គីឡូក្រាមឬប្រវត្តិជំងឺទឹកនោមផ្អែមពេលមានគភ៌។
- ការអត់ធ្មត់កាបូអ៊ីដ្រាតខ្សោយ។
តើជំងឺទឹកនោមផ្អែមអាចឆ្លងកាត់មរតកបានដែរឬទេ?
គួរឱ្យចាប់អារម្មណ៍ខ្លាំងណាស់គឺជាការពិតដែលថាហានិភ័យសក្តានុពលនៃបញ្ហាខុសគ្នាអាស្រ័យលើភាពជិតនៃទំនាក់ទំនង។ វាត្រូវបានបង្ហាញថាឱកាសនៃការចម្លងជំងឺពីម្តាយទៅកូនគឺ 10-20% ។ ប្រសិនបើកុមារមានកូនភ្លោះដូចគ្នាបន្ទាប់មកភាគរយកើនឡើងដល់ 50% ។ ក្នុងករណីឪពុកម្តាយឈឺទាំងពីរគឺ 70-80% នៅក្នុងកូនទី 2 (តែនៅពេលដែលកូនដំបូងក៏មិនល្អផងដែរ) ។
វាមិនតែងតែអាចយល់ពីរបៀបដែលជំងឺទឹកនោមផ្អែមត្រូវបានទទួលមរតកទេ។ ពេលខ្លះភាគនៃបញ្ហាកើតឡើងក្នុងជំនាន់នីមួយៗ។ ទោះជាយ៉ាងណាក៏ដោយករណីនៃការបង្កើតរោគសាស្ត្រនៃការរំលាយអាហារកាបូអ៊ីដ្រាតនៅក្នុងជីតានិងចៅប្រុសឧទាហរណ៍ត្រូវបានគេកត់ត្រាជាញឹកញាប់។
នេះជាថ្មីម្តងទៀតបញ្ជាក់ពីនិក្ខេបបទដែលថា "ជំងឺផ្អែម" មិនមែនជាតំណពូជទេ។ ភាពងាយនឹងកើនឡើងចំពោះវាត្រូវបានបញ្ជូន។
អ្វីដែលត្រូវធ្វើ
វាមានតំលៃនិយាយភ្លាមៗថាវាពិតជាលំបាកណាស់ក្នុងការការពារខ្លួនអ្នកពីការចាប់ផ្តើមនៃជំងឺនេះ។ គ្មាននរណាម្នាក់អាចនិយាយបានច្បាស់ថាពេលណាវានឹងចាប់ផ្តើមឡើយ។ ទោះយ៉ាងណាក៏ដោយមានវិធានការមួយចំនួនដែលអាចកំណត់សក្តានុពលហានិភ័យនៃការវិវត្តទៅជាជំងឺឆ្កួតជ្រូកនិងក្នុងករណីខ្លះរារាំងវា។

ទាំងនេះរួមមានៈ
វិធីសាស្រ្តនេះនឹងមិនអាចការពារអ្នកជំងឺបាន ១០០% ទេប៉ុន្តែពិតជានឹងពង្រឹងសុខភាពរបស់គាត់។ គាត់មិនឆ្លងជំងឺទឹកនោមផ្អែមទេប៉ុន្តែកុមារដែលមានប្រវត្តិហ្សែនដែលមានបន្ទុកគួរត្រូវបានព្យាបាលដោយការថែទាំពិសេស។
ប្រភេទទីមួយនៃជំងឺ
ជម្ងឺប្រភេទទី ១ និងទី ២ ជាជំងឺខុសគ្នាទាំងស្រុង។ ពួកគេមានវគ្គសិក្សាខុសគ្នានិងមូលហេតុផ្សេងៗគ្នា។ រឿងតែមួយគត់ដែលពួកគេមានជាទូទៅគឺថាជាលទ្ធផលនៃវគ្គសិក្សានៃរោគសាស្ត្រមានរោគសញ្ញាទូទៅមួយ - ការកើនឡើងកម្រិតជាតិស្ករក្នុងអំឡុងពេលសិក្សាតាមរយៈឈាម។ ដូច្នេះដើម្បីស្វែងយល់ថាតើជំងឺទឹកនោមផ្អែមត្រូវបានទទួលមរតកវាចាំបាច់ត្រូវគិតគូរពីទម្រង់របស់វា។
ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ត្រូវបានទទួលមរតកញឹកញាប់។ ជំងឺនេះកើតឡើងជាលទ្ធផលនៃដំណើរការអូតូអ៊ុយមីន។ ដំណើរការនេះសម្លាប់កោសិកាពិសេសរបស់លំពែងដែលផលិតអាំងស៊ុយលីន។ ជាលទ្ធផលនៅទីបញ្ចប់គ្មានអ្វីដែលត្រូវផលិតអាំងស៊ុយលីននៅក្នុងខ្លួនទេ។ ក្នុងករណីនេះមានតែការចាក់អាំងស៊ុយលីនប៉ុណ្ណោះដែលអាចជួយអ្នកជំងឺបានពោលគឺចាត់ចែងវាពីខាងក្រៅក្នុងកំរិតដែលបានគណនាយ៉ាងប្រុងប្រយ័ត្ន។
នៅពេលនេះទិន្នន័យស្ទើរតែទាំងអស់អំពីរបៀបដែលជំងឺទឹកនោមផ្អែមត្រូវបានបញ្ជូនត្រូវបានរកឃើញ។ ទោះយ៉ាងណាក៏ដោយចម្លើយចំពោះសំណួរថាតើវាអាចព្យាបាលបានដែរឬទេហើយថាតើវាអាចរារាំងការអភិវឌ្ឍរបស់វាចំពោះកុមារបានដែរឬទេ? បច្ចុប្បន្នអ្នកវិទ្យាសាស្ត្រមិនអាចមានឥទ្ធិពលលើមរតកពីម្តាយឬឪពុកនៃជំងឺមួយចំនួនក៏ដូចជាបញ្ឈប់ដំណើរការអូតូអ៊ុយមីន។ ប៉ុន្តែលំពែងសិប្បនិម្មិតមួយកំពុងត្រូវបានបង្កើតឡើង - វានឹងត្រូវបានភ្ជាប់ទៅខាងក្រៅនិងគណនាកម្រិតអាំងស៊ុយលីនដែលត្រូវការហើយបន្ទាប់មកបញ្ចូលវាទៅក្នុងខ្លួន។
ប្រភេទទីពីរនៃជំងឺ
ចម្លើយចំពោះសំណួរថាតើជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានទទួលមរតកដែរឬទេ? មាន predisposition តំណពូជទៅនឹងការកើតឡើងរបស់វា។ ជំងឺនេះវិវត្តនៅពេលអាំងស៊ុយលីនត្រូវបានផលិតដោយលំពែងក្នុងបរិមាណធម្មតា។
ទោះយ៉ាងណាអ្នកទទួលអាំងស៊ុយលីននៅក្នុងជាលិកានៃរាងកាយ (ភាគច្រើនខ្លាញ់) ដែលត្រូវភ្ជាប់ទៅនឹងអាំងស៊ុយលីននិងដឹកជញ្ជូនគ្លុយកូសទៅកោសិកាកុំដំណើរការឬមិនដំណើរការគ្រប់គ្រាន់។ ជាលទ្ធផលគ្លុយកូសមិនចូលក្នុងកោសិកាទេប៉ុន្តែកកកុញនៅក្នុងឈាម។ ទោះយ៉ាងណាកោសិកាជាសញ្ញានៃការខ្វះជាតិគ្លុយកូសដែលបណ្តាលអោយលំពែងផលិតអាំងស៊ុយលីនបានច្រើន។ ទំនោរទៅនឹងប្រសិទ្ធភាពទាបនៃអ្នកទទួលហើយត្រូវបានទទួលមរតក។
នៅពេលធ្វើការក្នុងរបៀបនេះលំពែងត្រូវបានបំផ្លាញយ៉ាងឆាប់រហ័ស។ កោសិកាដែលផលិតអាំងស៊ុយលីនត្រូវបានបំផ្លាញ។ ជាលិកាអាចត្រូវបានជំនួសដោយសរសៃ។ ក្នុងករណីនេះមិនមានអ្វីបន្ថែមទៀតដើម្បីផលិតអាំងស៊ុយលីនទេហើយការបរាជ័យនៃប្រភេទទី 2 ឈានដល់ទីមួយ។ នេះគឺជាចម្លើយទៅនឹងសំណួរថាតើការបរាជ័យនៃប្រភេទទីមួយអាចកើតឡើងប្រសិនបើវាមិនត្រូវបានទទួលមរតកពីឪពុកឬម្តាយ។
មរតក
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ឆ្លងពីឪពុកក្នុង ១០% នៃករណីពីម្តាយក្នុង ៣-៧% ។ វាបង្ហាញរាងដោយខ្លួនឯងក្នុងករណីនេះចំពោះកុមារដែលមានអាយុមិនលើសពី ២០ ឆ្នាំជាធម្មតាបណ្តាលមកពីភាពតានតឹងឬជំងឺធ្ងន់ធ្ងរពោលគឺមានភាពស៊ាំចុះខ្សោយ។
- នៅពេលដែលឪពុកម្តាយទាំងពីរឈឺ, ប្រូបាប៊ីលីតេនៃការមានកូន - ទឹកនោមផ្អែមគឺ 70 - 80% ។ ទោះយ៉ាងណាក៏ដោយប្រសិនបើអ្នកការពារកូនរបស់អ្នកពីភាពតានតឹងនិងជំងឺធ្ងន់ធ្ងររហូតដល់ 20 ឆ្នាំបន្ទាប់មកគាត់អាច "រីករាលដាល" នៃជម្ងឺប្រភេទនេះ។
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ក៏អាចកំណត់ពីតំណពូជបានដែរ។ វាបង្ហាញរាងដោយខ្លួនឯងនៅអាយុចាស់ - បន្ទាប់ពី 30 ឆ្នាំ។ ភាគច្រើនឆ្លងពីជីដូនជីតាខណៈពេលដែលប្រូបាប៊ីលីតេនៃការបញ្ជូនពីសាច់ញាតិម្នាក់គឺខ្ពស់ជាង - 30% ។ ប្រសិនបើឪពុកម្តាយទាំងពីរមានជំងឺទឹកនោមផ្អែមប្រូបាប៊ីលីតេនៃការមានកូនដែលមានជម្ងឺគឺ ១០០% ។
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មិនត្រឹមតែអាចទទួលមរតកបាននោះទេប៉ុន្តែថែមទាំងទទួលបានជាលទ្ធផលនៃរបៀបរស់នៅមិនល្អ។
- ចំពោះការបរាជ័យនៃប្រភេទទីមួយគ្រោះថ្នាក់នៃការឆ្លងតាមរយៈខ្សែរបុរសក៏ដូចជាកូនរបស់បុរសគឺខ្ពស់ជាងស្ត្រី
- ប្រសិនបើជំងឺនៃប្រភេទទីមួយត្រូវបានទទួលរងដោយជីដូនជីតាបន្ទាប់មកប្រូបាប៊ីលីតេដែលចៅ ៗ របស់ពួកគេក៏នឹងឈឺគឺ 10% ។ ចំណែកឯឪពុកម្តាយរបស់ពួកគេអាចធ្លាក់ខ្លួនឈឺដោយមានប្រូបាប៊ីលីតេត្រឹមតែ ៣ - ៥% ប៉ុណ្ណោះ។
ឪពុកម្តាយគួរតែពិចារណាថាប្រសិនបើកូនភ្លោះមួយក្នុងចំណោមកូនភ្លោះត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមក្នុងទំរង់ដែលពឹងផ្អែកលើអាំងស៊ុយលីនដូច្នេះប្រូបាប៊ីលីតេដែលកូនភ្លោះទីពីរក៏ឈឺគឺ 50% ។ នៅពេលនិយាយអំពីទំរង់ឯករាជ្យមិនមែនអាំងស៊ុយលីន - 70% ។
ការឆ្លងជំងឺ
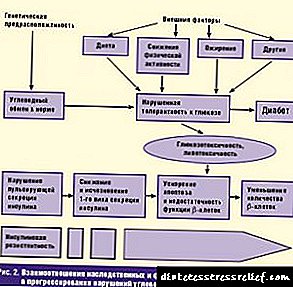
មនុស្សមួយចំនួនក៏ឆ្ងល់ដែរថាតើជំងឺទឹកនោមផ្អែមត្រូវបានចម្លងយ៉ាងដូចម្តេច។ ដោយមិនគិតពីប្រភេទរបស់វាវិធីតែមួយគត់ដើម្បីបញ្ជូនការបរាជ័យនេះគឺតាមរយៈមរតក។ នោះគឺពួកគេមិនអាចឆ្លងតាមរយៈឈាមបានទេវាមិនត្រូវបានចម្លងតាមរយៈការប៉ះពាល់រាងកាយរបស់អ្នកជំងឺដែលមានសុខភាពល្អនោះទេ។
ទោះជាយ៉ាងណាក៏ដោយពួកគេអាចឈឺមិនត្រឹមតែដោយមរតកពីឪពុកម្តាយរបស់ពួកគេប៉ុណ្ណោះទេ។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ កើតឡើងដោយខ្លួនឯង។ មានហេតុផលជាច្រើនសម្រាប់បញ្ហានេះ៖
- នៅវ័យចំណាស់ប្រសិទ្ធភាពនៃការទទួលថយចុះហើយពួកគេចាប់ផ្តើមផ្សារភ្ជាប់កាន់តែអាក្រក់ទៅនឹងអាំងស៊ុយលីន។
- ភាពធាត់នាំឱ្យមានការបំផ្លាញអ្នកទទួលឬការខូចខាតរបស់ពួកគេដូច្នេះអ្នកត្រូវតាមដានទម្ងន់។
- កង្វះសកម្មភាពរាងកាយនាំឱ្យមានការពិតដែលថាគ្លុយកូសត្រូវបានបំលែងទៅជាថាមពលយឺតនិងកកកុញនៅក្នុងឈាម។
- ទម្លាប់អាក្រក់ (ការជក់បារីការសេពគ្រឿងស្រវឹង) ធ្វើឱ្យរំខានដល់ការរំលាយអាហារនិងជះឥទ្ធិពលអវិជ្ជមានដល់ការរំលាយអាហារដែលអាចបណ្តាលឱ្យកើតជំងឺទឹកនោមផ្អែម។
- អាហាររូបត្ថម្ភមិនត្រឹមត្រូវ - ការរំលោភបំពានលើការអភិរក្សកាបូអ៊ីដ្រាតខ្លាញ់ក៏អាចបង្កើនលទ្ធភាពនៃការឈឺផងដែរ។
ភាគច្រើនជំងឺតំណពូជជំងឺទឹកនោមផ្អែមអាចត្រូវបាន "ទទួលបាន" និងឯករាជ្យ។ ដូច្នេះវាពិតជាមានប្រយោជន៍ក្នុងការគិតគូរពីសុខភាពរបស់អ្នកដោយប្រុងប្រយ័ត្ននិងតាមដានរបៀបរស់នៅរបស់អ្នកជាពិសេសចំពោះអ្នកដែលមានហានិភ័យនៃជម្ងឺនេះ។
ប្រភេទនៃជំងឺទឹកនោមផ្អែមនិងតួនាទីនៃពន្ធុវិទ្យាក្នុងការចម្លងជំងឺ
ជំងឺនេះកើតឡើងដោយសារតែកោសិកាបេតានៃលំពែងត្រូវបានខូចខាត។ បន្ទាប់មកនៅក្នុងវេនរាងកាយចាប់ផ្តើមដំណើរការអូតូអ៊ុយមីនដែល t-lymphocytes ត្រូវបានចូលរួមហើយប្រូតេអ៊ីន MHC ត្រូវបានផលិតក្នុងពេលដំណាលគ្នានៅលើផ្ទៃនៃកោសិកា។
ក្នុងករណីមានវត្តមានហ្សែនជាក់លាក់ (មានប្រហែលហាសិបក្នុងចំណោមពួកគេ) មានការស្លាប់យ៉ាងខ្លាំងនៃកោសិកាលំពែង។ ហ្សែននេះត្រូវបានទទួលមរតកពីឪពុកម្តាយទៅកូន ៗ របស់ពួកគេ។
ប្រភេទនៃជំងឺទឹកនោមផ្អែម៖
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ (ពឹងផ្អែកលើអាំងស៊ុយលីន) ។ លំពែងផលិតអាំងស៊ុយលីនតិចតួច។
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (ធន់នឹងអាំងស៊ុយលីន) ។ រាងកាយមិនអាចប្រើគ្លុយកូសពីឈាមបានទេ។

គឺជាជំងឺទឹកនោមផ្អែមប្រភេទ ១ ទទួលមរតក
លក្ខណៈពិសេសជាក់លាក់មួយនៃជំងឺទឹកនោមផ្អែមប្រភេទនេះគឺថាវាអាចបង្ហាញខ្លួនវាមិនមែននៅក្នុងមនុស្សជំនាន់ទី ១ ទេប៉ុន្តែនៅក្នុងមនុស្សជាបន្តបន្ទាប់។ វាប្រែថាប្រសិនបើឪពុកម្តាយមិនមានជំងឺនេះទេនោះនេះមិនមានន័យថាកូន ៗ របស់ពួកគេនឹងមិនទទួលរងពីជំងឺនេះទេ។
ការពិតមិនល្អមួយទៀតដែលត្រូវបានបង្ហាញដោយអ្នកវិទ្យាសាស្ត្រគឺថាជំងឺទឹកនោមផ្អែមប្រភេទទី ១ អាចចម្លងបានទោះបីមិនមានកត្តាហានិភ័យក៏ដោយ។ ការអនុវត្តវិធានការបង្ការ (របបអាហារសកម្មភាពរាងកាយកម្រិតមធ្យម) មិនតែងតែអនុញ្ញាតឱ្យមនុស្សម្នាក់ជៀសវាងជំងឺនេះទេ។
ដូច្នេះសូម្បីតែអ្នកឯកទេសមានសមត្ថភាពដែលមានលទ្ធផលតេស្តចាំបាច់ទាំងអស់ក៏មិនអាចឆ្លើយនឹងសំណួរថា "តើជំងឺទឹកនោមផ្អែមប្រភេទទី ១ អាចទទួលមរតកបានដែរឬទេ?" នេះអាចជាអវត្តមានពេញលេញនៃសញ្ញានៃជំងឺឬវត្តមាននៃជំងឺទឹកនោមផ្អែមឬជំងឺទឹកនោមផ្អែម។

ជំងឺទឹកនោមផ្អែមនឹងត្រូវបានកំណត់ដោយការកើនឡើងជាតិស្ករក្នុងឈាមហើយជាលទ្ធផលចំនួនសូចនាករខ្ពស់ដូចជាអេម៉ូក្លូប៊ីនអេម៉ូក្លូប៊ីន។ ប្រសិនបើអ្នកមិនទូទាត់សំណងឱ្យបានទាន់ពេលវេលាចំពោះការកើនឡើងនៃជាតិស្ករជាមួយនឹងរបបអាហារពិសេសនិងការធ្វើលំហាត់ប្រាណទេនេះអាចនាំឱ្យមានផលវិបាកមិនល្អ។ យើងកំពុងនិយាយអំពីការបំផ្លាញដ៏ធំនៃកោសិកាដែលផលិតអាំងស៊ុយលីន។
ដើម្បីទទួលបានចម្លើយចំពោះសំណួរថាតើជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ត្រូវបានទទួលមរតកអ្នកអាចយោងទៅលើស្ថិតិបាន។ ប្រសិនបើអ្នកជឿលើតួលេខបន្ទាប់មកភាគរយនៃភាពជាប់ទាក់ទងនឹងកត្តាតំណពូជគឺតូចណាស់ (2-10%) ។
ប្រសិនបើឪពុកឈឺបន្ទាប់មកជំងឺនេះទំនងជាត្រូវបានទទួលមរតក - 9% ។ ប្រសិនបើម្តាយឈឺមានតែ 3% ប៉ុណ្ណោះ។
ប្រសិនបើយើងពិចារណាអំពីករណីកូនភ្លោះដូចគ្នានោះប្រូបាប៊ីលីតេនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមរបស់ពួកគេប្រសិនបើឪពុកម្តាយទាំងពីរមានជម្ងឺនឹងមានប្រហែល 20% ។ ប៉ុន្តែប្រសិនបើជំងឺនេះបង្ហាញខ្លួនវានៅក្នុងកុមារម្នាក់ពីគូស្វាមីភរិយាបន្ទាប់មកទីពីរទំនងជាមានជំងឺនេះផងដែរ។ វាអាចសម្រាប់ពេលវេលាដែលកំពុងដំណើរការដោយសម្ងាត់ហើយមិនមានរោគសញ្ញារោគសញ្ញា។ ប្រូបាប៊ីលីតេនៃការវិវត្តនៃព្រឹត្តិការណ៍បែបនេះគឺស្ទើរតែ 50% ។
ប្រសិនបើអ្នកធ្វើតេស្តជាតិស្ករយ៉ាងហោចណាស់ម្តងរៀងរាល់ពីរបីឆ្នាំបន្ទាប់មកវានឹងគ្រប់គ្រាន់ដើម្បីទទួលស្គាល់ជំងឺឱ្យបានទាន់ពេលវេលានិងទទួលយកការព្យាបាលរបស់វា។ ក្នុងករណីនេះសរីរាង្គនិងជាលិកានឹងមិនមានពេលវេលាដើម្បីឆ្លងកាត់ការផ្លាស់ប្តូរដែលមិនអាចត្រឡប់វិញបានទេ។
គួរកត់សម្គាល់ថាផ្អែកលើទិន្នន័យចុងក្រោយអត្រានៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ បានចាប់ផ្តើមថយចុះ។ លើសពីនេះទៅទៀតនៅអាយុប្រហែល ៣០ ឆ្នាំឱកាសនៃការឈឺស្ទើរតែបាត់ទៅហើយ។
វិធីនៃការវិវត្តទៅជាជំងឺ
យន្ដការពិតប្រាកដនៃការចាប់ផ្តើមនៃជំងឺនេះមិនទាន់ត្រូវបានគេដឹងនៅឡើយទេ។ ប៉ុន្តែគ្រូពេទ្យកំណត់ក្រុមកត្តាមួយចំនួនដោយមានហានិភ័យនៃជំងឺ endocrine នេះកើនឡើង៖
- ខូចខាតដល់រចនាសម្ព័ន្ធជាក់លាក់នៃលំពែង
- ធាត់
- ជំងឺរំលាយអាហារ
- ស្ត្រេស
- ជំងឺឆ្លង
- សកម្មភាពទាប
- ការបង្រួបបង្រួមហ្សែន។
កុមារដែលឪពុកម្តាយទទួលរងពីជំងឺទឹកនោមផ្អែមមានការកើនឡើងនៃបញ្ហានេះ។ ប៉ុន្តែជំងឺតំណពូជនេះមិនត្រូវបានបង្ហាញឱ្យឃើញនៅក្នុងមនុស្សគ្រប់គ្នាទេ។ លទ្ធភាពនៃការកើតឡើងរបស់វាកើនឡើងជាមួយនឹងការរួមបញ្ចូលគ្នានៃកត្តាហានិភ័យជាច្រើន។
ទឹកនោមផ្អែមពឹងផ្អែកអាំងស៊ុយលីន
ជំងឺប្រភេទ ១ វិវឌ្ឍន៍លើមនុស្សវ័យក្មេង៖ កុមារនិងមនុស្សវ័យជំទង់។ ទារកដែលមានធាតុផ្សំនឹងជំងឺទឹកនោមផ្អែមអាចកើតពីឪពុកម្តាយដែលមានសុខភាពល្អ។ នេះបណ្តាលមកពីការពិតដែលថាជារឿយៗការត្រៀមលក្ខណៈហ្សែនត្រូវបានបញ្ជូនឆ្លងកាត់ជំនាន់មួយ។ ទន្ទឹមនឹងនេះហានិភ័យនៃការឆ្លងជំងឺពីឪពុកគឺខ្ពស់ជាងម្តាយ។
សាច់ញាតិកាន់តែច្រើនទទួលរងពីប្រភេទនៃជំងឺដែលពឹងផ្អែកលើអាំងស៊ុយលីនទំនងជាកុមារនឹងវិវឌ្ឍន៍វា។ ប្រសិនបើឪពុកម្តាយម្នាក់មានជំងឺទឹកនោមផ្អែមនោះឱកាសនៃការមានវានៅក្នុងកុមារគឺជាមធ្យម 4-5%: ជាមួយឪពុកដែលឈឺ - 9% ម្តាយ - 3% ។ ប្រសិនបើជំងឺនេះត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញនៅក្នុងឪពុកម្តាយទាំងពីរនោះប្រូបាប៊ីលីតេនៃការវិវត្តរបស់វាចំពោះកុមារយោងទៅតាមប្រភេទទី 1 គឺ 21% ។ នេះមានន័យថាមានតែកុមារម្នាក់ក្នុងចំណោមកុមារ ៥ នាក់ប៉ុណ្ណោះដែលនឹងវិវត្តទៅជាជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីន។
ប្រភេទនៃជំងឺនេះត្រូវបានបញ្ជូនសូម្បីតែក្នុងករណីដែលគ្មានកត្តាគ្រោះថ្នាក់។ ប្រសិនបើវាត្រូវបានកំណត់ហ្សែនថាចំនួនកោសិកាបេតាដែលទទួលខុសត្រូវចំពោះការផលិតអាំងស៊ុយលីនគឺមិនសំខាន់ឬពួកគេអវត្តមានបន្ទាប់មកសូម្បីតែរបបអាហារនិងរបៀបរស់នៅសកម្មក៏ដោយក៏តំណពូជមិនអាចត្រូវបានគេបំភាន់បានទេ។
ប្រូបាប៊ីលីតេនៃជំងឺនៅក្នុងកូនភ្លោះដូចគ្នាមួយដែលផ្តល់ថាទី 2 ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនគឺ 50% ។ ជំងឺនេះត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញចំពោះមនុស្សវ័យក្មេង។ ប្រសិនបើមុន 30 ឆ្នាំគាត់នឹងមិនមានទេបន្ទាប់មកអ្នកអាចស្ងប់ស្ងាត់។ នៅអាយុក្រោយជំងឺទឹកនោមផ្អែមប្រភេទទី ១ មិនកើតឡើងទេ។
ភាពតានតឹងជំងឺឆ្លងការបំផ្លាញផ្នែកខ្លះនៃលំពែងអាចបង្កឱ្យមានការចាប់ផ្តើមនៃជំងឺនេះ។ មូលហេតុនៃជំងឺទឹកនោមផ្អែមទី ១ ក៏អាចក្លាយជាជំងឺឆ្លងរបស់កុមារផងដែរដូចជាជំងឺស្អូចជំងឺស្រឡទែនជំងឺអុតស្វាយជំងឺកញ្ជ្រិល។
ជាមួយនឹងការវិវត្តនៃប្រភេទជំងឺទាំងនេះវីរុសផលិតប្រូតេអ៊ីនដែលមានរចនាសម្ព័ន្ធស្រដៀងនឹងកោសិកាបេតាដែលផលិតអាំងស៊ុយលីន។ រាងកាយផលិតអង្គបដិប្រាណដែលអាចកម្ចាត់ប្រូតេអ៊ីនមេរោគ។ ប៉ុន្តែពួកវាបំផ្លាញកោសិកាដែលផលិតអាំងស៊ុយលីន។
វាជាការសំខាន់ណាស់ដែលត្រូវយល់ថាមិនមែនទារកគ្រប់រូបនឹងមានជំងឺទឹកនោមផ្អែមបន្ទាប់ពីមានជំងឺនោះទេ។ ប៉ុន្តែប្រសិនបើឪពុកម្តាយឬឪពុកជាអ្នកជម្ងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីននោះលទ្ធភាពនៃជំងឺទឹកនោមផ្អែមចំពោះកុមារកើនឡើង។
ទឹកនោមផ្អែមដែលមិនមែនជាអាំងស៊ុយលីន
ភាគច្រើនអ្នកជំនាញខាង endocrinologist ធ្វើរោគវិនិច្ឆ័យជំងឺប្រភេទទី ២ ។ ភាពអសកម្មនៃកោសិកាចំពោះអាំងស៊ុយលីនដែលផលិតត្រូវបានទទួលមរតក។ ប៉ុន្តែនៅពេលដំណាលគ្នាមនុស្សម្នាក់គួរតែចងចាំពីផលប៉ះពាល់អវិជ្ជមាននៃកត្តាបង្កហេតុ។
ប្រូបាប៊ីលីតេនៃជំងឺទឹកនោមផ្អែមឈានដល់ 40% ប្រសិនបើឪពុកម្តាយម្នាក់ឈឺ។ ប្រសិនបើឪពុកម្តាយទាំងពីរបានស្គាល់ជំងឺទឹកនោមផ្អែមដោយផ្ទាល់បន្ទាប់មកកុមារនឹងមានជំងឺដែលមានប្រូបាប៊ីលីតេ 70% ។ នៅក្នុងកូនភ្លោះដូចគ្នាជំងឺក្នុងពេលដំណាលគ្នាលេចឡើងក្នុង 60% នៃករណីក្នុងករណីកូនភ្លោះដូចគ្នា - ក្នុង 30% ។
ការស្វែងយល់ពីប្រូបាប៊ីលីតេនៃការចម្លងជំងឺពីមនុស្សម្នាក់ទៅមនុស្សម្នាក់ត្រូវតែយល់ថាទោះបីជាមានលក្ខណៈហ្សែនក៏ដោយក៏អាចទប់ស្កាត់លទ្ធភាពនៃការវិវត្តនៃជំងឺដែរ។ ស្ថានភាពកាន់តែធ្ងន់ធ្ងរដោយការពិតដែលថានេះគឺជាជំងឺរបស់មនុស្សដែលមានអាយុចូលនិវត្តន៍និងអាយុចូលនិវត្តន៍។ នោះគឺវាចាប់ផ្តើមអភិវឌ្ឍបន្តិចម្តង ៗ ការសម្តែងដំបូងឆ្លងកាត់មិនបានកត់សម្គាល់។ មនុស្សងាកទៅរករោគសញ្ញាសូម្បីតែនៅពេលដែលស្ថានភាពកាន់តែអាក្រក់ទៅ ៗ ក៏ដោយ។
ក្នុងពេលជាមួយគ្នានេះមនុស្សក្លាយជាអ្នកជំងឺនៃអ្នកឯកទេសខាង endocrinologist បន្ទាប់ពីអាយុ 45 ឆ្នាំ។ ហេតុដូច្នេះក្នុងចំណោមបុព្វហេតុចម្បងនៃការវិវត្តនៃជំងឺនេះត្រូវបានគេហៅថាមិនមែនការឆ្លងរបស់វាតាមរយៈឈាមនោះទេប៉ុន្តែឥទ្ធិពលនៃកត្តាបង្កឱ្យមានអវិជ្ជមាន។ ប្រសិនបើអ្នកធ្វើតាមច្បាប់បន្ទាប់មកលទ្ធភាពនៃជំងឺទឹកនោមផ្អែមអាចត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំង។
ការការពារជំងឺ
ដោយបានយល់ពីរបៀបដែលជំងឺទឹកនោមផ្អែមត្រូវបានបញ្ជូនអ្នកជំងឺយល់ថាពួកគេមានឱកាសដើម្បីជៀសវាងការកើតឡើងរបស់វា។ ពិតវាអនុវត្តតែចំពោះជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ប៉ុណ្ណោះ។ ជាមួយនឹងតំណពូជមិនល្អមនុស្សគួរតែតាមដានសុខភាពនិងទម្ងន់របស់ពួកគេ។ របៀបនៃការហាត់ប្រាណគឺសំខាន់ណាស់។ បន្ទាប់ពីបានទាំងអស់បន្ទុកដែលបានជ្រើសរើសត្រឹមត្រូវអាចទូទាត់សងផ្នែកខ្លះសម្រាប់ភាពស៊ាំអាំងស៊ុយលីនដោយកោសិកា។
វិធានការការពារសម្រាប់ការវិវត្តនៃជំងឺនេះរួមមាន៖
- ការបដិសេធកាបូអ៊ីដ្រាតរំលាយលឿន
- បន្ថយបរិមាណជាតិខ្លាញ់ចូលក្នុងខ្លួន
- បង្កើនសកម្មភាព
- គ្រប់គ្រងកំរិតការប្រើប្រាស់អំបិល
- ការពិនិត្យការពារជាប្រចាំរួមមានការត្រួតពិនិត្យសម្ពាធឈាមការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសការវិភាគសម្រាប់អេម៉ូក្លូប៊ីនគ្លូកូល។
វាចាំបាច់ក្នុងការបដិសេធតែពីកាបូអ៊ីដ្រាតលឿន: បង្អែមក្រឡុកស្ករចម្រាញ់។ ទទួលទានកាបូអ៊ីដ្រាតស្មុគស្មាញក្នុងកំឡុងពេលនៃការបំផ្លាញដែលរាងកាយឆ្លងកាត់ដំណើរការ fermentation វាចាំបាច់នៅពេលព្រឹក។ ការទទួលទានរបស់ពួកគេរំញោចការកើនឡើងនៃកំហាប់គ្លុយកូស។ ទន្ទឹមនឹងនេះរាងកាយមិនមានបន្ទុកលើសទេមុខងារធម្មតារបស់លំពែងត្រូវបានរំញោចយ៉ាងសាមញ្ញ។
ទោះបីជាការពិតដែលថាជំងឺទឹកនោមផ្អែមត្រូវបានគេចាត់ទុកថាជាជំងឺតំណពូជក៏ដោយវាពិតជាមានភាពប្រាកដនិយមក្នុងការការពារការវិវត្តរបស់វាឬពន្យារពេលចាប់ផ្តើម។
ចំណាត់ថ្នាក់
នៅលើពិភពលោកមាន ២ ប្រភេទនៃជំងឺទឹកនោមផ្អែមពួកគេខុសគ្នាត្រង់តម្រូវការរបស់រាងកាយសម្រាប់អាំងស៊ុយលីន៖
- ជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីន។ ក្នុងករណីនេះអ័រម៉ូនមិនត្រូវបានផលិតទេប៉ុន្តែប្រសិនបើវាត្រូវបានផលិតវាមិនគ្រប់គ្រាន់សម្រាប់ការរំលាយអាហារកាបូអ៊ីដ្រាតពេញលេញទេ។ អ្នកជំងឺបែបនេះត្រូវការការព្យាបាលជំនួសដោយអាំងស៊ុយលីនដែលត្រូវបានគ្រប់គ្រងពេញមួយជីវិតតាមកំរិតជាក់លាក់។
- ថ្នាំទឹកនោមផ្អែមដែលមិនមែនជាអាំងស៊ុយលីន។ ក្នុងករណីនេះការផលិតអាំងស៊ុយលីនកើតឡើងក្នុងដែនកំណត់ធម្មតាប៉ុន្តែអ្នកទទួលកោសិកាមិនយល់ពីវាទេ។ ចំពោះអ្នកជំងឺបែបនេះការព្យាបាលរួមមានការព្យាបាលដោយរបបអាហារនិងការលេបថ្នាំគ្រាប់ដែលរំញោចការទទួលអាំងស៊ុយលីន។
ក្រុមហានិភ័យនិងតំណពូជ
យោងតាមស្ថិតិមនុស្សម្នាក់ៗអាចមានរោគសាស្ត្របែបនេះប៉ុន្តែក្នុងករណីដែលលក្ខខណ្ឌអំណោយផលជាក់លាក់ត្រូវបានបង្កើតឡើងសម្រាប់ការអភិវឌ្ឍរបស់វាដែលជំងឺទឹកនោមផ្អែមត្រូវបានបញ្ជូន។
ក្រុមហានិភ័យដែលងាយនឹងវិវត្តទៅជាជំងឺទឹកនោមផ្អែមរួមមាន៖
- ការបន្សាបហ្សែន
- ភាពធាត់លើសទម្ងន់ដែលមិនអាចគ្រប់គ្រងបាន
- មានផ្ទៃពោះ
- ជំងឺលំពែងរ៉ាំរ៉ៃនិងស្រួចស្រាវ
- បញ្ហាមេតាប៉ូលីសនៅក្នុងខ្លួន,
- របៀបរស់នៅបែបសេដ្ធីរី
- ស្ថានភាពស្ត្រេសជំរុញឱ្យមានការបញ្ចេញ adrenaline យ៉ាងច្រើនទៅក្នុងឈាម,
- ការរំលោភបំពានគ្រឿងស្រវឹង
- ជំងឺរ៉ាំរ៉ៃនិងស្រួចស្រាវបន្ទាប់ពីនោះអ្នកទទួលដែលយល់ឃើញថាអាំងស៊ុយលីនក្លាយជាមនុស្សដែលមិនពេញចិត្ត។
- ដំណើរការឆ្លងដែលកាត់បន្ថយភាពស៊ាំ,
- ការទទួលទានឬការគ្រប់គ្រងសារធាតុដែលមានឥទ្ធិពលទឹកនោមផ្អែម។
តើជំងឺទឹកនោមផ្អែមបានទទួលមរតកដែរឬទេ?
យោងតាមទិន្នន័យដែលបានចុះផ្សាយនៅក្នុងទិនានុប្បវត្តិអរម៉ូនអន្តរជាតិឆ្នាំ ២០១៧ មានមូលហេតុជាច្រើននៃជំងឺទឹកនោមផ្អែម៖
- ធាត់
- អាយុក្រោយ ៤៥ ឆ្នាំ
- ជនជាតិ
- ជំងឺទឹកនោមផ្អែមពេលមានគភ៌
- កើនឡើងទ្រីគ្លីសេរីដ
- សកម្មភាពទាប
- ភាពតានតឹងរ៉ាំរ៉ៃ
- កង្វះនៃការគេង
- រោគសញ្ញា ovary polycystic,
- ការរំខានចង្វាក់ circadian,
- មរតកហ្សែន។
យោងតាមអ្នកវិទ្យាសាស្ត្រអ្នកនាំមុខខាង endocrinologist សាច់ញាតិជិតស្និទ្ធរបស់អ្នកជំងឺទឹកនោមផ្អែមមានហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមខ្ពស់ជាងមនុស្សគ្រប់គ្នា 3 ដង។ ការស្រាវជ្រាវអន្តរជាតិត្រូវបានធ្វើឡើងនៅក្នុងវិស័យនេះ។
លទ្ធផលនៃការស្រាវជ្រាវបានបញ្ជាក់ពីការសន្មតរបស់អ្នកវិទ្យាសាស្ត្រដូចតទៅ៖
- កូនភ្លោះ monozygotic ទទួលមរតកទឹកនោមផ្អែមក្នុងអត្រា ៥,១% នៃករណី
- ក្នុងការវិវត្តនៃជម្ងឺនេះមិនត្រូវស្តីបន្ទោសចំពោះហ្សែនមួយដែលចុះចាញ់ពីឪពុកម្តាយនោះទេប៉ុន្តែជាច្រើនទៀត
- ហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមកើនឡើងជាមួយនឹងរបៀបរស់នៅជាក់លាក់មួយ (របបអាហារមិនទៀងទាត់របបអាហារមិនល្អទម្លាប់អាក្រក់)
- ឌីអេមជារឿយៗត្រូវបានបង្កឡើងដោយការផ្លាស់ប្តូរហ្សែនដែលមិនអាចត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងតំណពូជ,
- កត្តាអាកប្បកិរិយានៃមុខវិជ្ជាភាពធន់ទ្រាំស្ត្រេសរបស់ពួកគេបានដើរតួនាទីយ៉ាងសំខាន់ក្នុងការទទួលមរតកជំងឺទឹកនោមផ្អែម។ មនុស្សតិចជាងនេះគឺស្ថិតនៅក្រោមការភ័យខ្លាចភ័យភ័យខ្លាចហានិភ័យទាបនៃជំងឺ។
ដូច្នេះវាមិនអាចទៅរួចទេក្នុងការនិយាយថាជំងឺទឹកនោមផ្អែមត្រូវបានទទួលមរតកដោយប្រូបាប៊ីលីតេ 100% ។ មនុស្សម្នាក់អាចទាមទារបានតែមរតកនៃការរៀបចំ។ នោះគឺហ្សែនត្រូវបានចម្លងពីសាច់ញាតិដែលប៉ះពាល់ដល់ការកើនឡើងភាគរយនៃហានិភ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1 និងទី 2 ។
ជំងឺទឹកនោមផ្អែមប្រភេទ ១
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញក្នុងវ័យកុមារភាព។ ជំងឺនេះត្រូវបានកំណត់ដោយការអស់កម្លាំងលំពែងការថយចុះនៃការផលិតអាំងស៊ុយលីន។ វាចាំបាច់ក្នុងការអនុវត្តការព្យាបាលដោយអាំងស៊ុយលីនជារៀងរាល់ថ្ងៃ។
កត្តានិងហានិភ័យដូចខាងក្រោមនេះរួមចំណែកដល់ការកើតមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១៖

- តំណពូជ។ ហានិភ័យនៃជំងឺនេះកើនឡើងដល់ ៣០% ប្រសិនបើសាច់ញាតិជិតស្និទ្ធត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែម។
- ធាត់។ កំរិតដំបូងនៃការធាត់ធ្វើឱ្យកើតជំងឺទឹកនោមផ្អែមតិចជាញឹកញាប់ថ្នាក់ទី ៤ បង្កើនហានិភ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទ ១ ដល់ ៣០-៤០% ។
- ជំងឺរលាកលំពែង។ ជំងឺរលាកលំពែងរ៉ាំរ៉ៃនៅក្នុងរដ្ឋជឿនលឿនមួយប៉ះពាល់ដល់ជាលិកាលំពែង។ ដំណើរការមិនអាចត្រឡប់វិញបានទេ។ នាំឱ្យកើតជំងឺទឹកនោមផ្អែមប្រភេទ ១ ក្នុង ៨០-៩០% នៃករណី
- ជំងឺ endocrine។ ការផលិតអាំងស៊ុយលីនយឺតនិងមិនគ្រប់គ្រាន់ដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺនៃក្រពេញទីរ៉ូអ៊ីតបង្កឱ្យមានជំងឺទឹកនោមផ្អែមក្នុង 90% នៃករណី,
- ជំងឺបេះដូង។ ហានិភ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទ ១ ជាស្នូលគឺខ្ពស់។ នេះដោយសារតែរបៀបរស់នៅអកម្មកង្វះរបបអាហារ។
- បរិស្ថានវិទ្យា។ កង្វះខ្យល់ស្អាតនិងទឹកធ្វើឱ្យរាងកាយចុះខ្សោយ។ អភ័យឯកសិទ្ធិខ្សោយមិនទប់ទល់នឹងជំងឺនេះវីរុស,
- កន្លែងស្នាក់នៅ។ អ្នករស់នៅក្នុងប្រទេសស៊ុយអែតហ្វាំងឡង់ទទួលរងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ច្រើនតែប្រជាជនទាំងអស់នៅលើពិភពលោក។
- មូលហេតុផ្សេងទៀតៈកំណើតយឺតភាពស្លេកស្លាំងជំងឺក្រិនច្រើនភាពតានតឹងការចាក់វ៉ាក់សាំងក្នុងវ័យកុមារភាព។
កត្តាមរតកនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ រួមមានការបញ្ជូនពីមនុស្សវ័យចំណាស់ទៅអង្គបដិប្រាណក្មេងជាងវ័យ (ស្វ័យប្រវត្តិកម្មស្វ័យប្រវត្តិ) ដែលប្រឆាំងនឹងកោសិកានៃសារពាង្គកាយរបស់ម៉ាស៊ីន។ ទាំងនេះរួមមានៈ
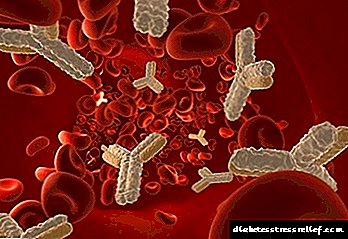
- អង្គបដិប្រាណទៅនឹងកោសិកាបេតា islet
- អាយអេអាយអេ - អង្គបដិប្រាណប្រឆាំងអាំងស៊ុយលីន។
- GAD - អង្គបដិប្រាណដើម្បីរំលាយ glutamate decarboxylase ។
ហ្សែនចុងក្រោយមានតួនាទីសំខាន់បំផុតក្នុងការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទ ១ ចំពោះកុមារ។ វត្តមាននៃអង្គបដិប្រាណមួយក្នុងចំនោមក្រុមនៃអង្គបដិប្រាណនៅក្នុងរាងកាយរបស់ទារកទើបនឹងកើតមិនមែនមានន័យថាជំងឺនឹងវិវត្តចាំបាច់នោះទេ។ វាមានតម្លៃពិចារណាលើកត្តាខាងក្រៅបន្ថែមទៀតនៃជីវិតការអភិវឌ្ឍទារក។
វាជាការសំខាន់ណាស់ដែលត្រូវយល់ថាតំណពូជរួមជាមួយកត្តាហានិភ័យផ្សេងៗបង្កើនលទ្ធភាពកើតជំងឺជាច្រើនដង។
ជំងឺទឹកនោមផ្អែម ២ ប្រភេទ
អ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មិនត្រូវការអាំងស៊ុយលីនបន្ថែមទេ។ អរម៉ូនត្រូវបានផលិតបរិមាណរបស់វាគឺធម្មតាប៉ុន្តែកោសិកានៃរាងកាយមិនយល់ពីវាទាំងស្រុងបាត់បង់ភាពប្រែប្រួលរបស់ពួកគេ។
សម្រាប់ការព្យាបាលថ្នាំត្រូវបានប្រើដែលកាត់បន្ថយភាពស៊ាំនៃជាលិកាទៅអាំងស៊ុយលីន។ កត្តាហានិភ័យនៃការកើតឡើងនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ អាចត្រូវបានបែងចែកជា ២ ប្រភេទគឺអាចកែប្រែបាននិងមិនអាចកែប្រែបាន។
អាចកែប្រែបាន (អាចគ្រប់គ្រងបានដោយមនុស្ស)៖

- លើសទម្ងន់
- ផឹកមិនគ្រប់គ្រាន់
- កង្វះសកម្មភាពរាងកាយ
- កង្វះអាហារូបត្ថម្ភ
- ជំងឺទឹកនោមផ្អែមពេលមានគភ៌
- លើសឈាម
- ជក់បារី
- ជំងឺបេះដូង
- ការឆ្លងមេរោគ
- ការឡើងទម្ងន់លើសដោយស្ត្រីមានផ្ទៃពោះ
- រោគសាស្ត្រស្វ័យប្រវត្តិ
- ដំណើរការខុសប្រក្រតីនៃក្រពេញទីរ៉ូអ៊ីត។
មិនអាចកែប្រែបាន (ពួកគេមិនអាចប្តូរបានទេ)៖

- តំណពូជ។ កុមារប្រកាន់ខ្ជាប់នូវការវិវត្តនៃការវិវត្តនៃជំងឺពីឪពុកម្តាយ។
- ការប្រណាំង
- ភេទ
- អាយុ
យោងតាមស្ថិតិឪពុកម្តាយដែលមិនមានជំងឺទឹកនោមផ្អែមអាចមានកូនដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ។ ទារកទើបនឹងកើតទទួលមរតកជំងឺពីសាច់ញាតិក្នុងមួយឬពីរជំនាន់។
នៅលើបុរសជំងឺទឹកនោមផ្អែមត្រូវបានបញ្ជូនញឹកញាប់ជាងលើស្ត្រី - 25% តិចជាង។ ស្វាមីនិងភរិយាទាំងអ្នកមានជំងឺទឹកនោមផ្អែមនឹងផ្តល់កំណើតឱ្យកូនដែលមានជម្ងឺដែលមានប្រូបាប ២១% ។ ក្នុងករណីដែលឪពុកម្តាយម្នាក់ឈឺ - មានប្រូបាប៊ីលីតេ 1% ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គឺជាជំងឺតំណពូជ។ វាត្រូវបានកំណត់ដោយការចូលរួមនៃហ្សែនជាច្រើននៅក្នុងរោគវិទ្យា (MODY និងផ្សេងទៀត) ។ ការថយចុះនៃសកម្មភាពកោសិកា leads កោសិកានាំឱ្យមានការរំលាយអាហារកាបូអ៊ីដ្រាតខ្សោយការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
វាមិនអាចទៅរួចទេក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប៉ុន្តែកំរិតនៃការបង្ហាញរបស់វាអាចត្រូវបានរារាំង។
ការផ្លាស់ប្តូរហ្សែនទទួលអាំងស៊ុយលីនគឺជាបុព្វហេតុទូទៅនៃជំងឺទឹកនោមផ្អែមចំពោះមនុស្សវ័យចំណាស់។ ការផ្លាស់ប្តូរនៅក្នុងឧបករណ៍ទទួលផលប៉ះពាល់ដល់ការថយចុះអត្រានៃអាំងស៊ុយលីនជីវគីមីអាំងស៊ុយលីនការដឹកជញ្ជូនតាមពោះវៀនដែលនាំឱ្យមានពិការភាពក្នុងការផ្សារភ្ជាប់អាំងស៊ុយលីនការរិចរិលនៃឧបករណ៍ទទួលដែលផលិតអរម៉ូននេះ។
ឧប្បត្តិហេតុចំពោះកុមារ
ចំពោះកុមារជំងឺទឹកនោមផ្អែមប្រភេទ ១ ភាគច្រើនត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញ។ វាត្រូវបានគេហៅថាអាំងស៊ុយលីនពឹងផ្អែក។ កុមារត្រូវការចាក់អាំងស៊ុយលីនជារៀងរាល់ថ្ងៃ។ រាងកាយរបស់គាត់មិនអាចផលិតបរិមាណចាំបាច់នៃអរម៉ូនដើម្បីដំណើរការគ្លុយកូសដែលផ្តល់ឱ្យរាងកាយនូវថាមពល។
ការវិវត្តនៃជំងឺលើកុមារត្រូវបានបង្កឡើងដោយកត្តាដូចខាងក្រោម:

- ការរៀបចំឡើងវិញ។ វាត្រូវបានទទួលមរតកពីសាច់ញាតិជិតស្និទ្ធសូម្បីតែជំនាន់ជាច្រើន។ នៅពេលធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមចំពោះកុមារចំនួននៃសាច់ញាតិឈឺទាំងអស់សូម្បីតែមិនជិតស្និទ្ធក៏ដោយក៏ត្រូវយកមកពិចារណាដែរ
- ការកើនឡើងជាតិគ្លុយកូសចំពោះស្ត្រីអំឡុងពេលមានផ្ទៃពោះ. ក្នុងករណីនេះគ្លុយកូសឆ្លងកាត់សុកដោយសេរី។ កុមារទទួលរងពីការលើសរបស់នាង។ កើតមកមានជម្ងឺឬមានហានិភ័យខ្ពស់នៃការវិវត្តរបស់វានៅប៉ុន្មានខែខាងមុខនេះ
- របៀបរស់នៅ sedentary។ កម្រិតជាតិស្ករក្នុងឈាមមិនថយចុះទេបើគ្មានចលនារាងកាយ។
- បង្អែមហួសកំរិត។ ស្ករគ្រាប់សូកូឡាក្នុងបរិមាណច្រើនធ្វើឱ្យខូចមុខងារលំពែង។ ការផលិតអរម៉ូនអាំងស៊ុយលីនថយចុះ
- ហេតុផលផ្សេងទៀតៈការឆ្លងវីរុសញឹកញាប់ការប្រើថ្នាំ immunostimulating ច្រើនពេកអាឡែរហ្សី។
វិធានការបង្ការ
ការការពារជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទទី ២ រួមមានវិធានការណ៍មួយចំនួនសំដៅលើកកម្ពស់គុណភាពជីវិតមនុស្ស។
ឪពុកម្តាយរបស់កុមារដែលប្រឈមនឹងជំងឺទឹកនោមផ្អែមប្រភេទ ១ ចាំបាច់ត្រូវការពារពីជំងឺទឹកនោមផ្អែមពីកំណើត។ នេះគឺជាអនុសាសន៍មួយចំនួន៖

- បំបៅដោះកូនរហូតដល់ ១ ឆ្នាំនិងយូរជាងនេះ
- ការប្រកាន់ខ្ជាប់នូវប្រតិទិនចាក់វ៉ាក់សាំង
- របៀបរស់នៅដែលមានសុខភាពល្អ
- ផ្តល់អាហាររូបត្ថម្ភត្រឹមត្រូវ
- លុបបំបាត់ស្ត្រេស
- ការគ្រប់គ្រងទំងន់រាងកាយ
- ការពិនិត្យសុខភាពទៀងទាត់ការត្រួតពិនិត្យគ្លុយកូស។
ការការពារកំណើតរបស់កុមារដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ១ គួរតែត្រូវបានអនុវត្តដោយស្ត្រីមានផ្ទៃពោះ។ ការជក់បារីភាពតានតឹងគួរតែត្រូវបានជៀសវាង។ កំណើតរបស់កុមារលើសទម្ងន់គួរតែត្រូវបានគេចាត់ទុកថាជាសញ្ញានៃលទ្ធភាពនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។
ការអនុលោមទៅនឹងវិធានការបង្ការដោយឪពុកម្តាយរបស់ទារកទើបនឹងកើត, ការរកឃើញជំងឺឱ្យបានទាន់ពេលវេលាក្នុង 90% នៃករណីជួយជៀសវាងផលវិបាក, សន្លប់។
វិធានការណ៍សំខាន់ៗសម្រាប់ការពារជំងឺទឹកនោមផ្អែមប្រភេទទី ២ រួមមាន៖

- ធម្មតានៃអាហាររូបត្ថម្ភ,
- ការកាត់បន្ថយបរិមាណជាតិស្ករក្នុងអាហារខ្លាញ់
- ផឹកទឹកឱ្យបានច្រើន
- សកម្មភាពរាងកាយ
- ការសម្រកទម្ងន់
- ធម្មតានៃការគេង
- កង្វះនៃភាពតានតឹង
- ការព្យាបាលលើសឈាម
- បោះបង់បារី
- ការពិនិត្យទាន់ពេលវេលាការធ្វើតេស្តឈាមសម្រាប់កម្រិតជាតិស្ករ។
វីដេអូពាក់ព័ន្ធ
អំពីមរតកជំងឺទឹកនោមផ្អែមក្នុងវីដេអូ៖
ជំងឺទឹកនោមផ្អែមគឺជាជំងឺមួយដែលមិនត្រូវបានទទួលមរតកជាមួយនឹងប្រូបាប៊ីលីតេ ១០០ ភាគរយ។ ហ្សែនរួមចំណែកដល់ការវិវត្តនៃជំងឺជាមួយនឹងការរួមបញ្ចូលគ្នានៃកត្តាជាច្រើន។ សកម្មភាពតែមួយនៃហ្សែនការផ្លាស់ប្តូរមិនសំខាន់ទេ។ វត្តមានរបស់ពួកគេគ្រាន់តែបង្ហាញពីកត្តាហានិភ័យប៉ុណ្ណោះ។