តួនាទីរបស់ប្រព័ន្ធបន្ថែមក្នុងការអភិវឌ្ឍនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២
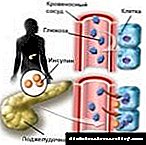
សារធាតុបន្ថែមគឺជាក្រុមអរម៉ូនដែលត្រូវបានបង្កើតនៅក្នុងក្រពះនិងពោះវៀនបន្ទាប់ពីការឆ្លងកាត់អាហារឆ្លងកាត់ពួកគេ។ ឥទ្ធិពលបន្ថែមគឺឥទ្ធិពលនៃគ្លុយកូសតាមមាត់ទៅលើការផលិតអាំងស៊ុយលីនដែលថយចុះនៅពេលមនុស្សម្នាក់មានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ វាត្រូវបានបង្ហាញថាថ្នាំនៅក្នុងសមាសភាពនៃថ្នាំ peptides អាចរារាំងការវិវត្តនៃជំងឺទឹកនោមផ្អែម។
សំខាន់ត្រូវដឹង! សូម្បីតែជំងឺទឹកនោមផ្អែមជឿនលឿនក៏អាចព្យាបាលបាននៅផ្ទះដែរដោយមិនចាំបាច់វះកាត់ឬមន្ទីរពេទ្យឡើយ។ គ្រាន់តែអានអ្វីដែលម៉ារីណា Vladimirovovna និយាយ។ អានអនុសាសន៍។

តើអ្វីទៅជា incretins?
នៅក្នុង mucosa នៃពោះវៀនខាងលើអ័រម៉ូនមួយត្រូវបានបង្កើតឡើង។ ប្រសិនបើអ្នកលេបថ្នាំ lactose ដោយផ្ទាល់មាត់មានការកើនឡើងនៃការផលិតអាំងស៊ុយលីន។ ការបន្ថែមមួយត្រូវបានបង្កើតឡើងនៅក្នុងពោះវៀនហើយត្រូវបានប្រើដើម្បីគ្រប់គ្រងកម្រិតអរម៉ូន។ អង់ស៊ីមបង្កើនការសម្ងាត់លំពែងអាំងស៊ុយលីនដែលគ្រប់គ្រងកម្រិតជាតិស្ករ។ ដំណើរការកើតឡើងប្រសិនបើគ្លុយកូសនៅក្នុងឈាមកើនឡើង។
ស្ករត្រូវបានកាត់បន្ថយភ្លាមៗ! ជំងឺទឹកនោមផ្អែមយូរ ៗ ទៅអាចបណ្តាលឱ្យកើតជំងឺមួយចំនួនដូចជាបញ្ហាចក្ខុវិស័យបញ្ហាស្បែកនិងសក់ដំបៅដំបៅនិងសូម្បីតែដុំសាច់មហារីកទៀតផង! មនុស្សបានបង្រៀនបទពិសោធន៍ជូរចត់ដើម្បីធ្វើឱ្យកម្រិតជាតិស្កររបស់ពួកគេមានលក្ខណៈធម្មតា។ អានបន្ត
សារធាតុបន្ថែមគឺជាព្រឹត្តិការណ៍ថ្មីមួយក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
អ្នកវិទ្យាសាស្ត្របានកំណត់អត្តសញ្ញាណថ្នាំ peptide ដែលមានរាងដូចគ្លូហ្គូសចំនួន ២ គឺ GLP-1 និង GLP-2 ។ ការបញ្ចេញជាតិស្ករទាំងនេះអាស្រ័យលើដំណើរការអ័រម៉ូនអាហាររូបត្ថម្ភនិងដំណើរការប្រព័ន្ធប្រសាទដែលកើតឡើងបន្ទាប់ពីរយៈពេល ១០-១៥ នាទី។ បន្ទាប់ពីញ៉ាំ។ GLP-1 និង GUI រួមចំណែកដល់ការស្រូបយកប្រូតេអ៊ីនកាបូអ៊ីដ្រាតនិងខ្លាញ់យ៉ាងឆាប់រហ័ស។ GLP-1 អាចបញ្ឈប់ការស្លាប់របស់កោសិកាបេតាលំពែងនិងបង្កើនល្បឿននៃការជាសះស្បើយឡើងវិញ។ លើសពីនេះទៀតវាមានឥទ្ធិពលវិជ្ជមានទៅលើប្រព័ន្ធសរសៃឈាមបេះដូងបង្កើនអារម្មណ៍ឆ្អែតនិងកាត់បន្ថយចំណង់អាហារ។ មានន័យថាពន្យារសកម្មភាពរបស់អរម៉ូនដោយរារាំងសកម្មភាពរបស់ឌីភីភីភី -៤ (ឌីផីថីលី peptidase-4) ។
ការងារអ៊ីនធឺរិន
សកម្មភាពរបស់ peptide ដែលមានរាងដូចហ្គូហ្គោលមានដូចខាងក្រោមៈ
 ការរៀបចំក្រុមនេះរួមចំណែកដល់ដំណើរការធម្មតានៃបេះដូង។
ការរៀបចំក្រុមនេះរួមចំណែកដល់ដំណើរការធម្មតានៃបេះដូង។
- ការបញ្ចេញអាំងស៊ុយលីនកើនឡើងដែលនាំឱ្យមានរូបរាងកោសិកាថ្មី។
- ការថយចុះការបំបែកគ្លូហ្គូនថយចុះ។
- ប៉ះពាល់ដល់ល្បឿននៃការរលាកក្រពះពោះវៀន។
- ប៉ះពាល់ដល់បេះដូងនិងប្រព័ន្ធសរសៃប្រសាទ៖
- ធ្វើអោយប្រសើរឡើងនូវលំហូរឈាមនិងមុខងារសាច់ដុំបេះដូង
- បង្កើនទិន្នផលបេះដូង
- កាត់បន្ថយហានិភ័យនៃការគាំងបេះដូង។
- កាត់បន្ថយការបង្កើតជាតិគ្លុយកូសពីខ្លាញ់និងប្រូតេអ៊ីននៅក្នុងថ្លើម។
- ប៉ះពាល់ដល់ជាលិកាឆ្អឹងនិងខួរក្បាល៖
- កាត់បន្ថយអត្រានៃការបំផ្លាញជាលិកា
- ប៉ះពាល់ដល់អ្នកទទួលខួរក្បាលដែលទទួលខុសត្រូវចំពោះភាពតិត្ថិភាព
- កាត់បន្ថយបរិមាណអាហារដែលបានប្រើប្រាស់។
បន្ទាប់ពីញ៉ាំរួចជញ្ជាំងពោះវៀនកំណត់កំរិតជាតិគ្លុយកូស។ សារធាតុបន្ថែមបង្កើនការបញ្ចេញអាំងស៊ុយលីនដែលត្រូវបានផលិតដោយកោសិកាបេតានៃលំពែងដើម្បីកាត់បន្ថយជាតិស្ករ។ ថ្លើមបង្កើតជាគ្លូហ្គូនដែលជំរុញការបង្កើតគ្លុយកូសនិងរក្សាកម្រិតល្អប្រសើរបំផុតនៅក្នុងឈាម។ សារធាតុបន្ថែមដើរតួរលើការថយចុះជាតិស្កររបស់ហ្គូហ្គូហ្គោននិងដំណើរការធម្មតា។
អត្ថប្រយោជន៍នៃសារធាតុបន្ថែមក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែម
ការព្យាបាលជំងឺនេះគឺដើម្បីកាត់បន្ថយជាតិស្ករនៅក្នុងខ្លួននិងបំបាត់នូវមូលហេតុនៃការកើនឡើងរបស់វា។ ដើម្បីព្យាបាលជំងឺទឹកនោមផ្អែមអ្នកត្រូវផ្លាស់ប្តូររបៀបរស់នៅរបស់អ្នកប្រកាន់ខ្ជាប់នូវរបបអាហារ។ ថ្នាំដែលមានមូលដ្ឋានលើថ្នាំ peptides ដែលមានរាងដូចគ្លូហ្គូនកាត់បន្ថយចំណង់អាហារដោយសារតែអារម្មណ៍នៃការតប់ប្រមល់រហ័ស។ ជាលទ្ធផលទំងន់រាងកាយត្រូវបានកាត់បន្ថយ។ ខណៈពេលដែលអ្នកវិទ្យាសាស្ត្រកំពុងសិក្សាកាន់តែខ្លាំងឡើងអំពីឥទ្ធិពលនៃសារធាតុបន្ថែមលើរាងកាយ។
តើពួកគេត្រូវបានប្រើយ៉ាងដូចម្តេច?
ថ្នាំដែលត្រូវបានប្រើដើម្បីព្យាបាលជំងឺរួមមាន៖
- "Januvia ។ " រារាំងការងាររបស់អង់ស៊ីម DPP-4 ។ វាចាំបាច់សម្រាប់ការព្យាបាលដោយស្មុគស្មាញនិង monotherapy ។
- "Galvus" គឺជាថ្នាំទប់ស្កាត់ដែលសារធាតុសកម្មរបស់វាគឺ vildagliptin ។វាត្រូវបានគេអត់ធ្មត់យ៉ាងងាយស្រួលហើយមិនមានផលប៉ះពាល់ត្រូវបានបង្ហាញទេ។ ត្រូវបានប្រើសម្រាប់ការព្យាបាលដោយស្មុគស្មាញនិង monotherapy ។
- Onglisa ។ ប្រើក្នុងមុខងារតំរងនោមធម្មតា។
ដើម្បីបន្ថយល្បឿននៃការបំផ្លាញក្លូទីនថ្នាំប្រើសមាសធាតុសំខាន់ - អង់ស៊ីមឌីប៉ូតេឌីលី peptidase-4 ។ គោលការណ៍នៃសកម្មភាពនៃថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមទាំងអស់គឺសំដៅកាត់បន្ថយអត្រានៃការថយចុះជាតិស្ករក្នុងឈាមដោយមិនមានផលប៉ះពាល់អ្វីឡើយ។ “ Januvia”,“ Galvus” និង“ Onglisa” ត្រូវបានប្រើដំបូងនៃជំងឺនេះ។ ពួកគេមានសុវត្ថិភាពសម្រាប់មនុស្សចាស់ហើយមិនធ្វើឱ្យកាន់តែធ្ងន់ធ្ងរដល់ដំណើរនៃជំងឺនោះទេ។
តើអ្នកនៅតែគិតថាទឹកនោមផ្អែមមិនអាចព្យាបាលបានទេ?
ដោយវិនិច្ឆ័យដោយការពិតដែលថាអ្នកកំពុងអានបន្ទាត់ទាំងនេះឥឡូវនេះជ័យជំនះក្នុងការប្រយុទ្ធប្រឆាំងនឹងជាតិស្ករក្នុងឈាមខ្ពស់គឺមិនមាននៅខាងអ្នកនៅឡើយទេ។
ហើយតើអ្នកបានគិតរួចហើយអំពីការព្យាបាលនៅមន្ទីរពេទ្យ? វាអាចយល់បានព្រោះជំងឺទឹកនោមផ្អែមគឺជាជំងឺគ្រោះថ្នាក់បំផុតដែលប្រសិនបើមិនបានព្យាបាលអាចបណ្តាលឱ្យស្លាប់។ ការស្រេកឃ្លានថេរការបត់ជើងតូចឆាប់រហ័សស្រវាំងភ្នែក។ រោគសញ្ញាទាំងអស់នេះស៊ាំនឹងអ្នកផ្ទាល់។
ប៉ុន្តែតើអាចព្យាបាលបុព្វហេតុជាជាងផលដែរឬទេ? យើងសូមណែនាំឱ្យអានអត្ថបទស្តីពីការព្យាបាលជំងឺទឹកនោមផ្អែមនាពេលបច្ចុប្បន្ន។ សូមអានអត្ថបទ >>
ការព្យាបាលកោសិកាដើមសម្រាប់ជំងឺទឹកនោមផ្អែម | អ្នកវិទ្យាសាស្រ្តវ័យក្មេង
។ ភាគ ការថយចុះជាតិស្ករក្នុងឈាមត្រឹមត្រូវ កម្រិត អេម៉ូក្លូប៊ីនគ្លីសេរីន (HbA1c)
ក្នុង "ធម្មតា ការចុះបញ្ជីកោសិកា islet លំពែងក្រពេញ» (សហការ
អ្វី ការព្យាបាល ក្នុង vivo ដោយប្រើ analogues GLP-1 វែង សកម្មភាពប្រហែលជា
Flavonoids ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែម | អត្ថបទទស្សនាវដ្តី។
លើសពីនេះទៅទៀតម៉ាស៊ីនភ្លើងមួយក្នុងចំណោមម៉ាស៊ីនភ្លើងថេរនៃរ៉ាឌីកាល់សេរីត្រូវបានគេពិចារណា លើសកម្រិតគ្លុយកូស.
ការកាត់បន្ថយជាតិស្ករ ផ្ទាល់មាត់ ការត្រៀមលក្ខណៈបច្ចុប្បន្នត្រូវបានអនុវត្តនៅក្នុង
សណ្តែកជួយបង្កើនការសំងាត់និងមុខងាររបស់អាស៊ីតក្រពះ លំពែងក្រពេញ.
ធ្ងន់ ការថយចុះជាតិស្ករក្នុងឈាម ជាមួយជំងឺទឹកនោមផ្អែម៖ មូលហេតុ។
ការថយចុះជាតិស្ករក្នុងឈាម ក្នុងអំឡុងពេលណាមួយ គ្រឿងញៀនជាតិស្ករក្នុងឈាមការព្យាបាល ចាត់ទុកជាការធ្លាក់ចុះ កម្រិតគ្លុយកូស
ប្រភេទនិងកំរិតត្រូវបានវិភាគ។ ជាតិស្ករក្នុងឈាមការត្រៀមលក្ខណៈនៅលើផ្ទៃខាងក្រោយ ទទួលភ្ញៀវ ដែលបានអភិវឌ្ឍ ជាតិស្ករក្នុងឈាម សន្លប់ភ្លាមៗ។
ការកាត់បន្ថយជាតិស្ករការព្យាបាល ចំពោះអ្នកជំងឺទឹកនោមផ្អែម។
ទទួលភ្ញៀវជាតិស្ករក្នុងឈាមការត្រៀមលក្ខណៈ តម្រូវឱ្យមានការអនុលោមតាមវិធានការណ៍សន្តិសុខជាក់លាក់។
ឱសថជាច្រើន ការត្រៀមលក្ខណៈ អាចបណ្តាលឱ្យរាគ។ វាអាចជារឿងតូចតាច សកម្មភាពការព្យាបាលនិងបង្ហាញពីភាពស្មុគស្មាញធ្ងន់ធ្ងរ ការព្យាបាល.
ទិដ្ឋភាពទំនើប ជាតិស្ករក្នុងឈាមការព្យាបាល ឈឺ។
ក្នុងអំឡុងពេលនៃការសិក្សាយើងបានវាយតម្លៃសូចនាករដូចខាងក្រោម: កំណើន, ទំងន់សន្ទស្សន៍ មហាជនរាងកាយ, ការកើតឡើងនៃផលវិបាក macrovascular និងការប្រើប្រាស់ ជាតិស្ករក្នុងឈាមការត្រៀមលក្ខណៈ (អាំងស៊ុយលីនភី។ ភី។ អេ។ អេស។ ភី។ ភី។ ឌី។ ភី។ ឌី។ ភី។ ៤ ។ analogues ជីភីភី ១) ។
ការព្យាបាល កោសិកាដើមទឹកនោមផ្អែម | អ្នកវិទ្យាសាស្រ្តវ័យក្មេង
។ ភាគ ការថយចុះជាតិស្ករក្នុងឈាមត្រឹមត្រូវ កម្រិត អេម៉ូក្លូប៊ីនគ្លីសេរីន (HbA1c)
ក្នុង "ធម្មតា ការចុះបញ្ជីកោសិកា islet លំពែងក្រពេញ» (សហការ
អ្វី ការព្យាបាល ក្នុង vivo ដោយប្រើ analogues GLP-1 វែង សកម្មភាពប្រហែលជា
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២៖ ស្ករសមិនមានអ្វីដែលត្រូវធ្វើជាមួយទេ អ្នកវិទ្យាសាស្រ្តវ័យក្មេង
តាមវិធីនេះ លំពែងដែក បង្ខំឱ្យផលិតអាំងស៊ុយលីនក្នុងការកើនឡើង
នៅក្នុងស្ថានភាពនៃកាឡូរី "ពុល" កំពុងកើនឡើងយ៉ាងឆាប់រហ័ស ម៉ាស់រាងកាយ ក្លាយជាសម្រាប់
បន្ទាប់ពី 30 នាទី បន្ទាប់ពីការគ្រប់គ្រងផ្ទាល់មាត់ ការចូលរៀនគ្លុយកូស) និងការបំពានបរិមាណ (បង្ហាញ។
កត្តាហានិភ័យនិងការការពារជំងឺទឹកនោមផ្អែម | អ្នកវិទ្យាសាស្រ្តវ័យក្មេង
លើសម៉ាស់រាងកាយ.
របបអាហារបែបនេះនាំឱ្យផ្ទុកលើសទម្ងន់ លំពែងក្រពេញការថយចុះនិងការបំផ្លាញរបស់វាដែលទីបំផុតប៉ះពាល់ដល់ការផលិតអាំងស៊ុយលីន។
គ្រាន់តែកាន់ កម្រិតគ្លុយកូស នៅក្នុងឈាមក្នុងដែនកំណត់ធម្មតាការអភិវឌ្ឍន៍អាចត្រូវបានជៀសវាង។
ឥទ្ធិពលនៃការរំលាយអាហារកាបូអ៊ីដ្រាតរំខានដល់ប៉ារ៉ាម៉ែត្រមួយចំនួន។
ការសិក្សាបានបង្ហាញនូវការជាប់ទាក់ទងគ្នារវាងសម្លេង កម្រិត ចែករំលែក គ្លុយកូស (នេះបើយោងតាមប៉ារ៉ាម៉ែត្រនៃអេម៉ូក្លូប៊ីនគ្លីសេរីន - HbA1c) និង
ការកាត់បន្ថយជាតិស្ករការព្យាបាល ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២៖ ថ្មប៉ប្រះទឹកក្រោមទឹក។
ភាពធាត់ ដែលជាបុព្វហេតុនៃការខូចមុខងារបន្តពូជ
មនុស្សជាច្រើនប្រើ ទទួលភ្ញៀវអាហារ ដើម្បីស្ងប់ស្ងាត់ក្នុងស្ថានភាពជីវិតលំបាក (ប្រតិកម្ម hyperphagic ចំពោះភាពតានតឹង) ។
ភាពធាត់ ឬ លើសម៉ាស់រាងកាយ ជាញឹកញាប់រួមចំណែកដល់ការថប់ដង្ហើមរ៉ាំរ៉ៃ។ លទ្ធផលនៃការស្រាវជ្រាវបានបង្ហាញថាអេអឹមខេ។
Flavonoids នៅក្នុង ការព្យាបាល ជំងឺទឹកនោមផ្អែម mellitus | អត្ថបទទស្សនាវដ្តី។
លើសពីនេះទៅទៀតម៉ាស៊ីនភ្លើងមួយក្នុងចំណោមម៉ាស៊ីនភ្លើងថេរនៃរ៉ាឌីកាល់សេរីត្រូវបានគេពិចារណា លើសកម្រិតគ្លុយកូស.
ការកាត់បន្ថយជាតិស្ករ ផ្ទាល់មាត់ ការត្រៀមលក្ខណៈបច្ចុប្បន្នត្រូវបានអនុវត្តនៅក្នុង
សណ្តែកជួយបង្កើនការសំងាត់និងមុខងាររបស់អាស៊ីតក្រពះ លំពែងក្រពេញ.
ជំងឺទឹកនោមផ្អែមនិងការការពារកម្តៅថ្ងៃ
សម្រាប់ការព្យាបាលសន្លាក់អ្នកអានរបស់យើងបានប្រើ DiabeNot ដោយជោគជ័យ។ ដោយមើលឃើញពីប្រជាប្រិយភាពនៃផលិតផលនេះយើងបានសម្រេចចិត្តផ្តល់ជូនអ្នកឱ្យចាប់អារម្មណ៍។
ព្រះអាទិត្យបញ្ចេញកាំរស្មីអ៊ុលត្រាវីយូដែលអាចធ្វើឱ្យខូចស្បែកនិងភ្នែកជាពិសេសនៅពេលព្រះអាទិត្យនៅដល់កំពូល។ នៅពេលព្រះអាទិត្យរះយើងត្រូវតែមានការប្រុងប្រយ័ត្នជាក់លាក់ដើម្បីដាក់កម្រិតលើខ្លួនយើងពីការប៉ះពាល់នឹងព្រះអាទិត្យ។
ការការពារស្បែក
យើងភាគច្រើនចូលចិត្តរីករាយនឹងព្រះអាទិត្យប៉ុន្តែអ្នកខ្លះមិនអត់ធ្មត់នឹងពន្លឺព្រះអាទិត្យទេ។
 ក្រសួងសុខាភិបាលនៃសហព័ន្ធរុស្ស៊ីណែនាំឱ្យប្រជាជនប្រើឡេការពារកម្តៅថ្ងៃដែលមានកត្តាការពារកម្តៅថ្ងៃយ៉ាងហោចណាស់ ១៥ ។ វាត្រូវបានគេណែនាំឱ្យចំណាយពេលនៅម្លប់នៅចន្លោះម៉ោង ១១ ព្រឹកដល់ម៉ោង ៣ រសៀល។
ក្រសួងសុខាភិបាលនៃសហព័ន្ធរុស្ស៊ីណែនាំឱ្យប្រជាជនប្រើឡេការពារកម្តៅថ្ងៃដែលមានកត្តាការពារកម្តៅថ្ងៃយ៉ាងហោចណាស់ ១៥ ។ វាត្រូវបានគេណែនាំឱ្យចំណាយពេលនៅម្លប់នៅចន្លោះម៉ោង ១១ ព្រឹកដល់ម៉ោង ៣ រសៀល។
អ្នកជំងឺទឹកនោមផ្អែមដែលប្រើថ្នាំ sulfonylureas (ជាថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែម) គួរតែដឹងថាថ្នាំទាំងនេះអាចបង្កើនភាពរសើបទៅនឹងព្រះអាទិត្យហើយការប្រុងប្រយ័ត្នគួរតែត្រូវបានគេកំណត់ដើម្បីកំណត់ការប៉ះពាល់នឹងកម្តៅថ្ងៃញឹកញាប់។
ការប្រើ analogues បន្ថែមក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែម
សព្វថ្ងៃនេះមានថ្នាំពីរក្រុមដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការកើនឡើង។
ក្រុមទីមួយគឺជាថ្នាំដែលអាចធ្វើត្រាប់តាមផលប៉ះពាល់នៃ GLP1 ធម្មជាតិលើរាងកាយមនុស្ស។
ក្រុមថ្នាំទី ២ រួមមានថ្នាំដែលអាចទប់ស្កាត់ផលប៉ះពាល់លើរាងកាយរបស់ឌី។ ភី។ ភី ៤ ដែលពន្យារសកម្មភាពអាំងស៊ុយលីន។
នៅលើទីផ្សារឱសថសាស្រ្តនៃប្រទេសរុស្ស៊ីមានការត្រៀមរៀបចំពីរស្រដៀងនឹង GLP1 ។
analogues នៃ GLP1 មានដូចខាងក្រោម៖
ថ្នាំទាំងនេះគឺជា analogues សំយោគនៃ GLP1 ផលិតដោយរាងកាយមនុស្សប៉ុន្តែភាពខុសគ្នារវាងថ្នាំទាំងនេះគឺជារយៈពេលយូរនៃជីវិតសកម្មរបស់ពួកគេ។
គុណវិបត្តិនៃថ្នាំទាំងនេះគឺ៖
- ការប្រើប្រាស់ថ្នាំតែក្នុងទម្រង់នៃការចាក់ថ្នាំ subcutaneous ប៉ុណ្ណោះ។
- កំហាប់នៃ GLP1 អាចកើនឡើងគួរឱ្យកត់សម្គាល់។ អ្វីដែលអាចបង្កឱ្យមានរូបរាងនៅក្នុងអ្នកជំងឺនៃរោគសញ្ញានៃស្ថានភាពថយចុះជាតិស្ករក្នុងឈាម។
- គ្រឿងញៀនប៉ះពាល់តែ GLP1 ហើយថ្នាំមិនអាចមានឥទ្ធិពលគួរឱ្យកត់សម្គាល់លើ GUIs ទេ។
- ពាក់កណ្តាលនៃអ្នកជំងឺដែលប្រើថ្នាំទាំងនេះមានផលប៉ះពាល់ក្នុងទម្រង់ជាចង្អោរក្អួតប៉ុន្តែផលប៉ះពាល់ទាំងនេះគឺឆ្លង។
ថ្នាំត្រូវបានផលិតក្នុងប៊ិចសឺរាុំងដែលអាចចោលបានដែលក្នុងនោះថ្នាំមានកំរិត ២៥០ មីលីក្រាមក្នុង ១ មីលីលីត្រ ប៊ិចសឺរាុំងមានបរិមាណ ១,២ ឬ ២,៤ ម។ ល។
វីដូវីហ្សានិងបាតេតាគឺជាថ្នាំដែលត្រូវបានគ្រប់គ្រងដោយអនុរក្សហើយការគ្រប់គ្រងដោយប្រើសាច់ដុំនិងតាមសរសៃឈាមត្រូវបានហាមឃាត់។ ក្រោយមកទៀតអាចត្រូវបានបញ្ចូលគ្នាយ៉ាងងាយស្រួលជាមួយថ្នាំបន្ថយជាតិស្ករផ្សេងទៀត។
តម្លៃនៃថ្នាំទាំងនេះគឺជាមធ្យមនៅក្នុងប្រទេសរុស្ស៊ីប្រហែល ៤០០ រូប្លិ៍ក្នុងមួយខែនៅពេលប្រើក្នុងកំរិតអប្បបរមាប្រចាំថ្ងៃ។
ប្រើក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមនៃថ្នាំ DPP4 inhibitors
Dipeptidyl peptidase-4 គឺជាអង់ស៊ីមដែលជួយបំបែកអរម៉ូនឌីនទីន។
សម្រាប់ហេតុផលនេះប្រសិនបើអ្នករារាំងប្រសិទ្ធភាពរបស់វានោះរយៈពេលនៃសកម្មភាពរបស់អរម៉ូនអាចកើនឡើងដែលនឹងបង្កើនការផលិតអាំងស៊ុយលីននៅក្នុងខ្លួន។
នៅក្នុងទីផ្សារឱសថរុស្ស៊ីផលិតផលវេជ្ជសាស្រ្តក្រុមនេះត្រូវបានតំណាងដោយឧបករណ៍វេជ្ជសាស្ត្រចំនួនបី។
ថ្នាំបែបនេះនៅក្នុងទីផ្សារឱសថមានដូចខាងក្រោម:
ចាវ៉ាវ៉ាគឺជាថ្នាំដំបូងមួយក្នុងក្រុមនេះ។ ថ្នាំនេះអាចត្រូវបានប្រើទាំងក្នុងអំឡុងពេលព្យាបាល monotherapy និងនៅពេលប្រើក្នុងការព្យាបាលស្មុគស្មាញ។ ថ្នាំនេះមាននៅក្នុងទម្រង់នៃការរៀបចំកុំព្យូទ័របន្ទះ។
ការប្រើប្រាស់ Januvia អនុញ្ញាតឱ្យអ្នករារាំងការងាររបស់អង់ស៊ីមក្នុងរយៈពេល 24 ម៉ោងហើយថ្នាំចាប់ផ្តើមធ្វើសកម្មភាព 30 នាទីបន្ទាប់ពីប្រើវា។
ប្រសិទ្ធភាពនៃការប្រើប្រាស់ថ្នាំត្រូវបានបង្ហាញរួចហើយមួយខែបន្ទាប់ពីការចាប់ផ្តើមនៃការព្យាបាល។
Galvus គឺជាអ្នកតំណាងម្នាក់នៃអ្នកទប់ស្កាត់ DPP4 ។ អត្ថប្រយោជន៍នៃថ្នាំគឺលទ្ធភាពនៃការប្រើប្រាស់របស់វាដោយមិនគិតពីកាលវិភាគអាហារ។
Galvus អាចត្រូវបានប្រើសម្រាប់ទាំងការព្យាបាលដោយស្មុគស្មាញនិងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
Onglisa គឺជាថ្នាំចុងក្រោយមួយក្នុងការប្រឆាំងនឹងជាតិស្ករខ្ពស់។ ថ្នាំនេះត្រូវបានផ្តល់ជូនអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមក្នុងទម្រង់ជាការរៀបចំកុំព្យូទ័របន្ទះ។
Onglisa អាចត្រូវបានប្រើទាំងសម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ និងជាសមាសធាតុក្នុងការព្យាបាលស្មុគស្មាញនៃជំងឺនេះ។
នៅពេលប្រើ Onglisa ការយកចិត្តទុកដាក់ពិសេសគួរតែត្រូវបានយកចិត្តទុកដាក់ចំពោះដំណើរការធម្មតានៃតម្រងនោម។ ប្រសិនបើអ្នកជំងឺមានទម្រង់ខ្សោយខ្សោយតំរងនោមការកែកម្រិតដូសនៃថ្នាំដែលបានលេបមិនត្រូវបានអនុវត្តទេប៉ុន្តែប្រសិនបើអ្នកជំងឺមានជំងឺខ្សោយតំរងនោមមធ្យមនិងធ្ងន់ធ្ងរកំរិតប្រើថ្នាំត្រូវបានកាត់បន្ថយពាក់កណ្តាល។
ក្នុងតម្លៃមួយថ្នាំមិនខុសគ្នាច្រើនពីគ្នាទេ។
ជាមធ្យមអ្នកជំងឺនឹងត្រូវការពី ២០០០ ទៅ ២៤០០ រូប្លិ៍ក្នុងមួយខែសម្រាប់ការព្យាបាលជាមួយថ្នាំទាំងនេះ។
អនុសាសន៍សម្រាប់ការប្រើប្រាស់ការត្រៀមលក្ខណៈនៃថ្នាំ analogues នៃ GLP1 និង DPP4 inhibitors
ថ្នាំនៃក្រុមទាំងពីរនេះអាចត្រូវបានប្រើក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ចាប់ពីពេលភ្លាមៗនៃការរកឃើញវត្តមាននៃជម្ងឺនៅក្នុងរាងកាយរបស់អ្នកជំងឺ។
នៅដំណាក់កាលដំបូងនៃការវិវត្តនៃជំងឺទឹកនោមផ្អែមវាចាំបាច់ក្នុងការថែរក្សានិងបង្កើនអាងកោសិកាបេតានៅក្នុងជាលិកានៃលំពែង។ នៅពេលដែលស្ថានភាពនេះត្រូវបានបំពេញ, ជំងឺទឹកនោមផ្អែមអាចត្រូវបានផ្តល់សំណងជាយូរមកហើយហើយមិនត្រូវការការប្រើប្រាស់ការព្យាបាលអាំងស៊ុយលីនក្នុងការព្យាបាលជំងឺនោះទេ។
ចំនួនថ្នាំដែលត្រូវបានចេញវេជ្ជបញ្ជាគឺអាស្រ័យលើលទ្ធផលនៃការវិភាគសម្រាប់អេម៉ូក្លូប៊ីនដែលមានជាតិគ្លុយកូស។
វិធានការព្យាបាលដែលផ្អែកលើការបន្ថែមបង្កើនក្តីសង្ឃឹមជួយដល់អ្នកជម្ងឺក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមហើយក្នុងពេលដំណាលគ្នារក្សាមុខងារអតិបរមានៃកោសិកាបេតាលំពែង។
ការប្រើប្រាស់ថ្នាំប្រភេទបន្ថែមក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមចំពោះអ្នកជំងឺវ័យចំណាស់គឺជាការពេញចិត្តនិងមានសុវត្ថិភាពបំផុត។ នេះដោយសារតែការពិតដែលថាការប្រើប្រាស់ថ្នាំប្រភេទនេះមិនរួមចំណែកដល់ការវិវត្តនៃស្ថានភាពជាតិស្ករក្នុងឈាមនៅក្នុងខ្លួនរបស់អ្នកជំងឺនោះទេ។
លើសពីនេះការប្រើប្រាស់ថ្នាំទាំងនេះមិនតម្រូវឱ្យអ្នកជំងឺវ័យចំណាស់តាមដានគ្លីសេរីនជានិច្ចទេ។
ការព្យាបាលដោយប្រើថ្នាំបង្កើនប្រភេទមិននាំឱ្យមានការវិវត្តនៃការរលួយខ្លាំងនៅក្នុងខ្លួនទេក្នុងករណីមានការរំលោភលើរបបថ្នាំ។
គុណសម្បត្តិទាំងនេះកំណត់ជម្រើសនៃថ្នាំទាំងនេះក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមចំពោះមនុស្សចាស់ដែលជាថ្នាំដំបូង។
សិក្ខាសាលាបន្ថែមមួយត្រូវបានផ្តល់ជូននៅក្នុងវីដេអូនៅក្នុងអត្ថបទនេះ។
ចង្អុលបង្ហាញស្កររបស់អ្នកឬជ្រើសរើសភេទសម្រាប់ការណែនាំ។ ស្វែងរក។ រកមិនឃើញបង្ហាញបង្ហាញស្វែងរកមិនរកឃើញបង្ហាញបង្ហាញស្វែងរក។ រកមិនឃើញ។
ការធ្វើត្រាប់តាមហ្សែនអ៊ីនឌីននិងឌីហ្សីនទីន (ឌីភីភីភី ៤ និងអ្នកប្រឆាំងនឹងរោគ GLP1)

ថ្ងៃល្អអ្នកអានទៀងទាត់និងភ្ញៀវប្លក់! សព្វថ្ងៃនេះនឹងមានអត្ថបទពិបាកមួយអំពីថ្នាំទំនើបដែលត្រូវបានប្រើប្រាស់ដោយវេជ្ជបណ្ឌិតនៅជុំវិញពិភពលោក។
តើអ្វីទៅជាសារធាតុបន្ថែមនិងមេតាប៉ូលីសដែលថ្នាំពីក្រុមឌីផីឌីលីម peptidase ៤ រារាំងនិងថ្នាំពន្យាដ្យូមដូចថ្នាំគ្លីដ្យូនត្រូវបានប្រើក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែម? ថ្ងៃនេះអ្នកនឹងរៀនពីអ្វីដែលពាក្យវែងនិងស្មុគស្មាញទាំងនេះមានន័យហើយសំខាន់បំផុតគឺត្រូវអនុវត្តចំណេះដឹងដែលទទួលបាន។
អត្ថបទនេះនឹងផ្តោតលើថ្នាំថ្មីទាំងស្រុង - អាណាឡូកនៃ peptide 1 (GLP1) និង dipeptidyl peptidase 4 (DPP4) blockers ដូចជាថ្នាំ analogues ។ ថ្នាំទាំងនេះត្រូវបានបង្កើតឡើងក្នុងការសិក្សាអំពីអរម៉ូនទីតានីន - ថ្នាំដែលពាក់ព័ន្ធដោយផ្ទាល់ក្នុងការសំយោគអាំងស៊ុយលីននិងការប្រើប្រាស់គ្លុយកូសក្នុងឈាម។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ និងជំងឺទឹកនោមផ្អែមប្រភេទ ២
ដើម្បីចាប់ផ្តើមខ្ញុំនឹងប្រាប់អ្នកពីអ្វីដែលបង្កើនខ្លួនឯងដូចជាពួកគេត្រូវបានគេហៅយ៉ាងខ្លី។ សារធាតុបន្ថែមគឺជាអរម៉ូនដែលត្រូវបានផលិតនៅក្នុងក្រពះពោះវៀនឆ្លើយតបទៅនឹងការញ៉ាំចំណីអាហារដែលបង្កើនកម្រិតអាំងស៊ុយលីននៅក្នុងឈាម។
អរម៉ូនពីរត្រូវបានគេសំដៅទៅលើសារធាតុបន្ថែមដែលមានជាតិគ្លុយកូស -១៣ (GLP-១) និងប៉ូលីប៉ូលីព្យូទីនដែលពឹងផ្អែកលើគ្លុយកូស។
អ្នកទទួល HIP មានទីតាំងនៅលើកោសិកាបេតាលំពែងហើយអ្នកទទួល GLP-1 ត្រូវបានរកឃើញនៅក្នុងសរីរាង្គផ្សេងៗហេតុដូច្នេះក្រៅពីការរំញោចការផលិតអាំងស៊ុយលីនការធ្វើឱ្យសកម្មនៃការទទួលរបស់ GLP-1 នាំឱ្យមានការលេចចេញនូវឥទ្ធិពលផ្សេងៗនៃអរម៉ូននេះ។
នេះគឺជាផលប៉ះពាល់ដែលលេចឡើងជាលទ្ធផលនៃ GLP-1៖
- រំញោចការផលិតអាំងស៊ុយលីនដោយកោសិកាបេតាលំពែង។
- ការបង្ក្រាបការផលិតគ្លូហ្គូនដោយកោសិកាអាល់ហ្វាលំពែង។
- ការបញ្ចេញក្រពះយឺត ៗ ។
- ការថយចុះចំណង់អាហារនិងការកើនឡើងការឆ្អែត។
- ឥទ្ធិពលវិជ្ជមានលើប្រព័ន្ធសរសៃឈាមបេះដូងនិងសរសៃប្រសាទកណ្តាល។
ការបង្កើនការសំយោគនិងការផលិតអាំងស៊ុយលីន GLP-1 គឺជាដំណើរការដែលពឹងផ្អែកលើជាតិគ្លុយកូស។ នេះមានន័យថាអ័រម៉ូនធ្វើឱ្យសកម្មនិងបញ្ចេញឥទ្ធិពលរបស់វាតែក្នុងកម្រិតគ្លុយកូសខ្ពស់នៅក្នុងឈាមហើយភ្លាមៗនៅពេលដែលគ្លុយកូសថយចុះដល់ចំនួនធម្មតា (ប្រហែល ៤.៥ មីល្លីម៉ែត្រ / លី) ការរំញោចនៃអាំងស៊ុយលីនឈប់។ នេះពិតជាសំខាន់ណាស់ព្រោះវាជាយន្តការនេះដែលការពាររាងកាយពីប្រតិកម្មជាតិស្ករក្នុងឈាម។
ប្រសិនបើអ្វីៗទាំងអស់ច្បាស់ជាមួយនឹងឥទ្ធិពលទីមួយនិងនាំមុខ: មានអាំងស៊ុយលីនច្រើន - មានជាតិគ្លុយកូសតិចជាងនេះវាប្រហែលជាពិបាកក្នុងការដោះស្រាយជាមួយទីពីរ។ គ្លូកូកគឺជាអ័រម៉ូនលំពែងផលិតដោយកោសិកាអាល់ហ្វា។ អរម៉ូននេះគឺផ្ទុយស្រឡះពីអាំងស៊ុយលីន។
គ្លូកូកបង្កើនកម្រិតជាតិគ្លុយកូសក្នុងឈាមដោយបញ្ចេញវាពីថ្លើម។ កុំភ្លេចថានៅក្នុងខ្លួនយើងនៅក្នុងថ្លើមនិងសាច់ដុំមានបរិមាណជាតិគ្លុយកូសច្រើនបម្រុងទុកជាប្រភពថាមពលដែលមានទំរង់ជាគ្លីកូហ្សែន។
តាមរយៈការថយចុះផលិតកម្មគ្លូហ្គូនក្លីនគ្លីនមិនត្រឹមតែកាត់បន្ថយការបញ្ចេញគ្លុយកូសពីថ្លើមប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងបង្កើនការសំយោគអាំងស៊ុយលីនទៀតផង។
តើឥទ្ធិពលវិជ្ជមាននៃការកាត់បន្ថយការបញ្ចេញចោលក្រពះទាក់ទងនឹងជំងឺទឹកនោមផ្អែមគឺជាអ្វី? ការពិតគឺថាជាតិគ្លុយកូសភាគច្រើននៅក្នុងអាហារត្រូវបានស្រូបយកពីពោះវៀនតូច។
ហេតុដូច្នេះហើយប្រសិនបើអាហារនឹងចូលទៅក្នុងពោះវៀនជាចំណែកតូចៗបន្ទាប់មកជាតិស្ករក្នុងឈាមនឹងកើនឡើងយឺត ៗ និងដោយគ្មានលោតភ្លាមៗដែលជាការបូកធំផងដែរ។
នេះជួយដោះស្រាយបញ្ហានៃការកើនឡើងជាតិគ្លុយកូសបន្ទាប់ពីញ៉ាំ (ក្រោយរំលាយអាហារ) ។
តម្លៃនៃការកាត់បន្ថយចំណង់អាហារនិងការបង្កើនអារម្មណ៍នៃការឆ្អែតក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ជាទូទៅពិបាកក្នុងការចិញ្ចឹមហួសកំរិត។ GLP-1 ដើរតួដោយផ្ទាល់ទៅលើមជ្ឈមណ្ឌលនៃភាពអត់ឃ្លាននិងការឆ្អែតក្នុងសម្មតិកម្ម។
ដូច្នេះនេះក៏ជាការបូកធំនិងខ្លាញ់ផងដែរ។
ឥទ្ធិពលវិជ្ជមានទៅលើបេះដូងនិងប្រព័ន្ធសរសៃប្រសាទកំពុងត្រូវបានសិក្សាហើយមានតែគំរូពិសោធន៍ប៉ុណ្ណោះប៉ុន្តែខ្ញុំជឿជាក់ថានាពេលអនាគតយើងនឹងសិក្សាបន្ថែមទៀតអំពីផលប៉ះពាល់ទាំងនេះ។
បន្ថែមលើផលប៉ះពាល់ទាំងនេះវាត្រូវបានបង្ហាញនៅក្នុងការពិសោធន៍ថា GLP-1 រំញោចការបង្កើតឡើងវិញនិងការលូតលាស់កោសិកាលំពែងថ្មីនិងការបំផ្លាញកោសិកាបេតា។ដូច្នេះអ័រម៉ូននេះការពារលំពែងពីការនឿយហត់និងរួមចំណែកដល់ការកើនឡើងនៃម៉ាសកោសិកា។
តើអ្វីអាចបញ្ឈប់យើងពីការប្រើប្រាស់អរម៉ូនទាំងនេះជាថ្នាំ? ថ្នាំទាំងនេះស្ទើរតែជាថ្នាំដ៏ល្អឥតខ្ចោះព្រោះវាមានលក្ខណៈដូចគ្នានឹងអ័រម៉ូនរបស់មនុស្សដែរ។ ប៉ុន្តែការលំបាកគឺស្ថិតនៅក្នុងការពិតដែលថា GLP-1 និង HIP ត្រូវបានបំផ្លាញយ៉ាងឆាប់រហ័ស (GLP-1 ក្នុងរយៈពេល 2 នាទីនិង HIP ក្នុងរយៈពេល 6 នាទី) ជាមួយនឹងអង់ស៊ីមប្រភេទទី 4 dipeptidyl peptidase (DPP-4) ។
ប៉ុន្តែអ្នកវិទ្យាសាស្ត្របានរកឃើញផ្លូវចេញហើយ។
សព្វថ្ងៃនេះនៅលើពិភពលោកមានថ្នាំពីរក្រុមដែលទាក់ទងនឹងការបន្ថែម (ចាប់តាំងពី GLP-1 មានឥទ្ធិពលវិជ្ជមានច្រើនជាងហ្គីអាយអាយវាជាផលចំណេញខាងសេដ្ឋកិច្ចក្នុងការធ្វើការជាមួយជីភីអេស -១) ។
- ថ្នាំដែលធ្វើត្រាប់តាមផលប៉ះពាល់នៃ GLP-1 របស់មនុស្ស។
- ថ្នាំដែលរារាំងសកម្មភាពរបស់អង់ស៊ីម DPP-4 ដោយហេតុនេះអាចពន្យារសកម្មភាពរបស់អ័រម៉ូនរបស់ពួកគេ។
Analogues GLP-1 ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២
បច្ចុប្បន្ននេះនៅលើទីផ្សាររុស្ស៊ីមានថ្នាំពីរប្រភេទនៃ analogues GLP-1 - Bayette (Exenatide) និង Victoza (liraglutide) ។ ថ្នាំទាំងនេះគឺជា analogues សំយោគនៃ GLP-1 របស់មនុស្សប៉ុន្តែមានតែរយៈពេលនៃសកម្មភាពគឺយូរជាងនេះ។
ពួកវាពិតជាមានឥទ្ធិពលទាំងអស់នៃអរម៉ូនរបស់មនុស្សដែលខ្ញុំបានរៀបរាប់ខាងលើ។ នេះប្រាកដជាបូក។ ដូចគ្នានេះផងដែរ pluses រួមមានការថយចុះទំងន់រាងកាយដោយជាមធ្យម 4 គីឡូក្រាមក្នុងរយៈពេល 6-12 ខែ។ និងការថយចុះអេម៉ូក្លូប៊ីនថយចុះជាមធ្យម ០,៨-១,៨% ។
តើអេម៉ូក្លូប៊ីនមានជាតិគ្លុយកូសហើយហេតុអ្វីអ្នកត្រូវការគ្រប់គ្រងវាអ្នកអាចរកឃើញដោយការអានអត្ថបទ“ គ្លីអេម៉ូក្លូប៊ីន៖ តើត្រូវយកវាដោយរបៀបណា?” ។
ដោយគុណវិបត្តិរួមមាន៖
- មានតែរដ្ឋបាលដែលគ្មានអនុភាពទេពោលគឺមិនមានទំរង់ថេបប្លេតទេ។
- កំហាប់នៃ GLP-1 អាចកើនឡើង ៥ ដងដែលបង្កើនហានិភ័យនៃស្ថានភាពថយចុះជាតិស្ករក្នុងឈាម។
- ផលប៉ះពាល់នៃ GLP-1 កើនឡើងតែថ្នាំមិនប៉ះពាល់ដល់ GUI ទេ។
- នៅក្នុង 30-40%, ផលប៉ះពាល់អាចត្រូវបានគេសង្កេតឃើញនៅក្នុងទម្រង់នៃការចង្អោរក្អួតប៉ុន្តែពួកគេឆ្លងកាត់ធម្មជាតិ។
ប៊ែតាមាននៅក្នុងប៊ិកសឺរាុំងដែលអាចចោលបាន (ស្រដៀងទៅនឹងប៊ិកសឺរាុំងអាំងស៊ុយលីន) ក្នុងកម្រិត ២៥០ មីលីក្រាមក្នុង ១ មីលីក្រាម។ ប៊ិចមានបរិមាណ ១,២ និង ២,៤ មីលីលីត្រ។ ក្នុងមួយកញ្ចប់ - ប៊ិចមួយ។
ការព្យាបាលជំងឺទឹកនោមផ្អែមចាប់ផ្តើមដោយការណែនាំដូស ៥ មីលីក្រាម ២ ដងក្នុងមួយថ្ងៃរយៈពេល ១ ខែដើម្បីធ្វើឱ្យប្រសើរឡើងនូវការអត់ធ្មត់ហើយបើចាំបាច់ដូសនេះត្រូវបានកើនឡើងដល់ ១០ ម។ ក្រ ២ ដងក្នុងមួយថ្ងៃ។
ការកើនឡើងដូសបន្ថែមទៀតមិនបង្កើនប្រសិទ្ធភាពនៃថ្នាំនោះទេប៉ុន្តែបង្កើនចំនួនផលប៉ះពាល់។
ការចាក់ Bayeta ត្រូវបានធ្វើឡើងមួយម៉ោងមុនពេលអាហារពេលព្រឹកនិងពេលល្ងាចវាមិនអាចធ្វើបានទេបន្ទាប់ពីអាហាររួច។ ប្រសិនបើការចាក់ថ្នាំត្រូវបានខកខានបន្ទាប់មកការចាក់បន្ទាប់ត្រូវបានធ្វើឡើងតាមពេលវេលាដែលបានគ្រោងទុកស្របតាមកាលវិភាគ។ ការចាក់ត្រូវបានផ្តល់ឱ្យត្រង់ភ្លៅក្រពះឬស្មា។ វាមិនអាចត្រូវបានគ្រប់គ្រងដោយ intramuscularly ឬ intravenously ។
វាចាំបាច់ក្នុងការទុកថ្នាំនៅកន្លែងងងឹតត្រជាក់មួយនៅលើទ្វារទូទឹកកកកុំអនុញ្ញាតឱ្យត្រជាក់។ ប៊ិចសឺរាុំងគួរទុកក្នុងទូទឹកកករាល់ពេលបនាប់ពីចាក់រួច។
បន្ទាប់ពី 30 ថ្ងៃប៊ិចសឺរាុំងជាមួយប៊ែតាតាត្រូវបានគេបោះចោលសូម្បីតែថ្នាំនៅតែមានក៏ដោយព្រោះបន្ទាប់ពីពេលនេះថ្នាំត្រូវបានបំផ្លាញដោយផ្នែកហើយមិនមានប្រសិទ្ធិភាពដែលចង់បាន។ កុំទុកថ្នាំដែលប្រើជាមួយម្ជុលភ្ជាប់។ ឧ។
បនា្ទាប់ពីការប្រើម្តង ៗ ម្ជុលត្រូវតែត្រូវបានគេបោះចោលហើយបោះចោលហើយម្ជុលថ្មីគួរតែពាក់មុនពេលចាក់ថ្មី។
ប៊ីតាតាអាចត្រូវបានផ្សំជាមួយថ្នាំបន្ថយជាតិស្ករដទៃទៀត។ ប្រសិនបើថ្នាំត្រូវបានផ្សំជាមួយនឹងការត្រៀមលក្ខណៈស៊ុលហ្វីលីនៀ (ម៉ានីណីលទឹកនោមផ្អែម។ ល។ ) ដូសរបស់ពួកគេគួរតែត្រូវបានកាត់បន្ថយដើម្បីចៀសវាងការវិវត្តនៃការថយចុះជាតិស្ករក្នុងឈាម។
មានអត្ថបទដាច់ដោយឡែកមួយអំពីការថយចុះជាតិស្ករក្នុងឈាមដូច្នេះខ្ញុំសូមណែនាំឱ្យអ្នកធ្វើតាមតំណនិងសិក្សាប្រសិនបើអ្នកមិនទាន់បានធ្វើវាទេ។ ប្រសិនបើ Byeta ត្រូវបានប្រើក្នុងការភ្ជាប់ជាមួយថ្នាំ metformin នោះកំរិតដូសនៃ metformin មិនផ្លាស់ប្តូរទេពីព្រោះ
ការថយចុះជាតិស្ករក្នុងឈាមក្នុងករណីនេះមិនទំនងទេ។
ជនរងគ្រោះក៏អាចរកបាននៅក្នុងប៊ិកសឺរាុំងក្នុងមួយដូស ៦ មីលីក្រាមក្នុង ១ ម។ ល។ បរិមាណប៊ិចសឺរាុំងគឺ ៣ ម។ ល។ លក់ដោយប៊ិចសឺរាុំង ១, ២ ឬ ៣ ក្នុងមួយកញ្ចប់។ ការផ្ទុកនិងការប្រើប្រាស់ប៊ិកសឺរាុំងគឺស្រដៀងនឹងអ៊ីប៊ី។
ការព្យាបាលជំងឺទឹកនោមផ្អែមជាមួយវីដូវីហ្សាត្រូវបានអនុវត្តក្នុងមួយថ្ងៃក្នុងមួយថ្ងៃក្នុងពេលតែមួយដែលអ្នកជំងឺខ្លួនឯងអាចជ្រើសរើសបានដោយមិនគិតពីការញ៉ាំចំណីអាហារ។ ថ្នាំនេះត្រូវបានគ្រប់គ្រងដោយភ្លៅពោះឬស្មា។
ដូចគ្នានេះផងដែរវាមិនអាចត្រូវបានប្រើសម្រាប់ការគ្រប់គ្រង intramuscular និង intravenous ទេ។
កំរិតដំបូងនៃវីដូដូហ្សាគឺ ០,៦ មីលីក្រាមក្នុងមួយថ្ងៃ។ បន្ទាប់ពី 1 សប្តាហ៍អ្នកអាចបង្កើនកម្រិតថ្នាំបន្តិចម្តង ៗ ដល់ 1,2 មីលីក្រាមរួចទៅហើយ។ កំរិតអតិបរិមាគឺ ១,៨ មីលីក្រាមដែលអាចចាប់ផ្តើមបាន ១ សប្តាហ៍បន្ទាប់ពីបង្កើនកំរិតថ្នាំដល់ ១,២ មីលីក្រាម។ លើសពីកំរិតនេះថ្នាំមិនត្រូវបានណែនាំទេ។ ដោយការប្ៀបប្ដូចជាមួយ Baeta Viktozu អាចត្រូវបានប្រើជាមួយថ្នាំបន្ថយជាតិស្ករផ្សេងទៀត។
ហើយឥឡូវនេះអំពីអ្វីដែលសំខាន់បំផុត - តម្លៃនិងលទ្ធភាពនៃថ្នាំទាំងពីរ។ ក្រុមថ្នាំនេះមិនត្រូវបានរាប់បញ្ចូលក្នុងបញ្ជីឈ្មោះអនុគ្រោះរបស់សហព័ន្ធឬក្នុងតំបន់សម្រាប់ការព្យាបាលអ្នកជំងឺទឹកនោមផ្អែមទេ។ ដូច្នេះថ្នាំទាំងនេះនឹងត្រូវទិញសម្រាប់ប្រាក់ផ្ទាល់ខ្លួនរបស់ពួកគេ។ និយាយឱ្យត្រង់ទៅថ្នាំទាំងនេះមិនថោកទេ។
តម្លៃគឺអាស្រ័យលើកម្រិតថ្នាំដែលបានគ្រប់គ្រងនិងលើការវេចខ្ចប់។ ឧទាហរណ៍ Baeta ដែលមានបរិមាណ 1,2 មីលីក្រាមមានផ្ទុកនូវថ្នាំចំនួន 60 ដូស។ ចំនួននេះគឺគ្រប់គ្រាន់សម្រាប់រយៈពេល ១ ខែ។ ផ្តល់ថាកំរិតប្រើប្រចាំថ្ងៃគឺ ៥ មេហ្គាក្រាម។ ក្នុងករណីនេះថ្នាំនឹងធ្វើឱ្យអ្នកចំណាយជាមធ្យម 4,600 រូប្លិ៍ក្នុងមួយខែ។
ប្រសិនបើនេះជាវីដូវីហ្សាបន្ទាប់មកជាមួយនឹងកំរិតអប្បបរមាប្រចាំថ្ងៃចំនួន ៦ មីលីក្រាមថ្នាំនឹងត្រូវចំណាយអស់ ៣.៤០០ រូប្លិ៍ក្នុងមួយខែ។
DPP-4 inhibitors ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២
ដូចដែលខ្ញុំបាននិយាយខាងលើអង់ស៊ីម dipeptidyl peptidase-4 (DPP-4) បំផ្លាញអរម៉ូនតូទីន។ ហេតុដូច្នេះហើយអ្នកវិទ្យាសាស្ត្រសម្រេចចិត្តរារាំងអង់ស៊ីមនេះដែលជាលទ្ធផលនៃការពន្យារឥទ្ធិពលសរីរវិទ្យានៃអរម៉ូនផ្ទាល់របស់ពួកគេ។
ការបូកធំនៃក្រុមថ្នាំនេះគឺការកើនឡើងនៃអរម៉ូនទាំងពីរគឺ GLP-1 និង HIP ដែលជួយបង្កើនប្រសិទ្ធភាពនៃថ្នាំ។
ចំណុចវិជ្ជមានផងដែរគឺជាការពិតដែលថាការកើនឡើងនៃអរម៉ូនទាំងនេះកើតឡើងក្នុងជួរសរីរវិទ្យាមិនលើសពី ២ ដងដែលលុបបំបាត់ចោលទាំងស្រុងនូវការកើតឡើងនៃប្រតិកម្មជាតិស្ករក្នុងឈាម។
វិធីសាស្រ្តនៃការគ្រប់គ្រងថ្នាំទាំងនេះក៏អាចត្រូវបានគេចាត់ទុកថាជាការបូកផងដែរ - ទាំងនេះគឺជាការត្រៀមលក្ខណៈថេប្លេតមិនមែនការចាក់ទេ។ វាមិនមានផលប៉ះពាល់អ្វីទេចំពោះថ្នាំ DPP-4 inhibitors ពីព្រោះ
អរម៉ូនកើនឡើងនៅក្នុងដែនកំណត់សរីរវិទ្យាដូចជាប្រសិនបើវាស្ថិតនៅក្នុងមនុស្សដែលមានសុខភាពល្អ។ នៅពេលប្រើថ្នាំទប់ស្កាត់កម្រិតជាតិអេម៉ូក្លូប៊ីនថយចុះ ០.៥-១,៨% ។
ប៉ុន្តែថ្នាំទាំងនេះមិនមានឥទ្ធិពលលើទំងន់រាងកាយទេ។
សព្វថ្ងៃនេះមានថ្នាំចំនួន ៣ មុខនៅលើទីផ្សាររុស្ស៊ីគឺហ្គាឡួស (វ៉េលហ្គូលីនស៊ីន) ជេវ៉ាវី (ស៊ីហ្គាហ្គីនលីន) អូងលីសា (saxagliptin) ។
ថ្នាំជេវីវ៉ាគឺជាថ្នាំដំបូងគេបំផុតពីក្រុមនេះដែលបានចាប់ផ្តើមប្រើដំបូងគេនៅសហរដ្ឋអាមេរិកហើយបន្ទាប់មកនៅទូទាំងពិភពលោក។ ថ្នាំនេះអាចត្រូវបានប្រើទាំងក្នុងការព្យាបាលដោយប្រើថ្នាំ monotherapy និងរួមផ្សំជាមួយនឹងថ្នាំបន្ថយជាតិស្ករដទៃទៀតនិងសូម្បីតែអាំងស៊ុយលីន។ Januvia រារាំងអង់ស៊ីមអស់រយៈពេល ២៤ ម៉ោងចាប់ផ្តើមធ្វើសកម្មភាព ៣០ នាទីបន្ទាប់ពីរដ្ឋបាល។
មាននៅក្នុងគ្រាប់ក្នុងកំរិតប្រើ ២៥, ៥០ និង ១០០ មីលីក្រាម។ កំរិតដែលត្រូវណែនាំគឺ ១០០ មីលីក្រាមក្នុងមួយថ្ងៃ (១ ដងក្នុងមួយថ្ងៃ) អាចលេបបានដោយមិនគិតពីការទទួលទានអាហារ។ នៅក្នុងការខ្សោយតំរងនោមកម្រិតថ្នាំត្រូវបានកាត់បន្ថយដល់ 25 ឬ 50 មីលីក្រាម។
ប្រសិទ្ធភាពនៃការដាក់ពាក្យអាចត្រូវបានគេមើលឃើញរួចហើយនៅក្នុងខែដំបូងនៃការប្រើប្រាស់ទាំងការតមអាហារនិងកម្រិតជាតិស្ករក្នុងឈាមក្រោយពេលសម្រាលត្រូវបានកាត់បន្ថយ។
ដើម្បីភាពងាយស្រួលនៃការព្យាបាលដោយការរួមបញ្ចូលគ្នា Januvia ត្រូវបានផលិតក្នុងទម្រង់នៃការរៀបចំរួមគ្នាជាមួយថ្នាំ metformin - យ៉ាមម៉ាត។ មានពីរដូសៈថ្នាំ Januvia ៥០ មីលីក្រាម + ថ្នាំ Metformin ៥០០ មីលីក្រាមនិងថ្នាំ Januvia ៥០ មីលីក្រាម + Metformin ១០០០ មីលីក្រាម។ នៅក្នុងសំណុំបែបបទនេះគ្រាប់ត្រូវបានគេយក 2 ដងក្នុងមួយថ្ងៃ។
Galvus ក៏ជាសមាជិកក្រុម DPP-4 ផងដែរ។ វាត្រូវបានគេយកដោយមិនគិតពីអាហារ។ កំរិតដំបូងនៃហ្គាឡូសគឺ ៥០ មីលីក្រាមម្តងក្នុងមួយថ្ងៃបើចាំបាច់ដូសត្រូវបានកើនឡើងដល់ ១០០ មីលីក្រាមប៉ុន្តែកំរិតថ្នាំត្រូវបានចែកចាយ ៥០ មីលីក្រាម ២ ដងក្នុងមួយថ្ងៃ។
Galvus ក៏ត្រូវបានប្រើក្នុងការរួមផ្សំជាមួយថ្នាំបន្ថយជាតិស្ករផ្សេងទៀត។ហេតុដូច្នេះហើយមានថ្នាំផ្សំដូចជាកាឡូសអេមដែលក៏មានមេទីលហ្វីននៅក្នុងសមាសភាពរបស់វាផងដែរ។ មានថេប្លេតដែលមានមេទីហ្វេនទីន ៥០០ ៨៥០ និង ១០០០ មីលីក្រាមកម្រិតដូសរបស់ហ្គាឡូសនៅតែមាន ៥០ មីលីក្រាម។
តាមក្បួនការរួមបញ្ចូលគ្នានៃថ្នាំត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ការបរាជ័យនៃការព្យាបាលដោយ monotherapy ។ ក្នុងករណី Galvusmet ថ្នាំត្រូវបានគេយក 2 ដងក្នុងមួយថ្ងៃ។ ក្នុងការរួមផ្សំជាមួយថ្នាំដទៃទៀត Galvus ត្រូវបានគេលេបតែ 1 ដងក្នុងមួយថ្ងៃ។
ជាមួយនឹងការចុះខ្សោយនៃមុខងារតំរងនោមកម្រិតដូសនៃថ្នាំមិនអាចផ្លាស់ប្តូរបានទេ។ នៅពេលប្រៀបធៀបថ្នាំទាំងពីរ Januvia និង Galvus, ការផ្លាស់ប្តូរដូចគ្នានៅក្នុងអេម៉ូក្លូប៊ីន, គ្លីសេមីលក្រោយស្ករ (ស្ករបន្ទាប់ពីបរិភោគ) និងគ្លីសេរីនត្រូវបានគេសង្កេតឃើញ។
Onglisa គឺជាថ្នាំបើកចំហចុងក្រោយនៃក្រុម DPP-4 inhibitor ។ ថ្នាំនេះត្រូវបានផលិតជាគ្រាប់ ២,៥ និង ៥ មីលីក្រាម។ វាត្រូវបានគេយកដោយមិនគិតពីអាហារ 1 ដងក្នុងមួយថ្ងៃ។ ត្រូវបានគេប្រើផងដែរទាំងក្នុងទម្រង់នៃការព្យាបាលដោយប្រើថ្នាំ monotherapy និងរួមផ្សំជាមួយថ្នាំបន្ថយជាតិស្ករផ្សេងទៀត។ ប៉ុន្តែរហូតមកដល់ពេលនេះមិនមានថ្នាំផ្សំជាមួយថ្នាំ metformin ដូចដែលត្រូវបានធ្វើក្នុងករណីយ៉ាវ៉ាយ៉ាឬហ្គាវ៉ាស។
ជាមួយនឹងការខ្សោយតំរងនោមស្រាលការកែកម្រិតដូសមិនត្រូវបានទាមទារនោះទេជាមួយនឹងដំណាក់កាលមធ្យមនិងធ្ងន់ធ្ងរកម្រិតថ្នាំត្រូវបានកាត់បន្ថយ ២ ដង។ នៅពេលប្រៀបធៀបជាមួយយ៉ានយូវីនិងហ្គាលុសក៏មិនមានភាពខុសប្លែកគ្នាជាក់ស្តែងនិងសំខាន់ទាំងប្រសិទ្ធភាពឬភាពញឹកញាប់នៃផលប៉ះពាល់។ ដូច្នេះជម្រើសនៃថ្នាំគឺអាស្រ័យលើតម្លៃនិងបទពិសោធន៍របស់វេជ្ជបណ្ឌិតជាមួយនឹងថ្នាំនេះ។
ជាអកុសលថ្នាំទាំងនេះមិនត្រូវបានរាប់បញ្ចូលក្នុងបញ្ជីឱសថអនុគ្រោះរបស់សហព័ន្ធទេប៉ុន្តែនៅក្នុងតំបន់ខ្លះវាអាចចេញវេជ្ជបញ្ជាថ្នាំទាំងនេះដល់អ្នកជំងឺពីបញ្ជីឈ្មោះក្នុងតំបន់ដោយចំណាយថវិកាក្នុងស្រុក។ ដូច្នេះជាថ្មីម្តងទៀតអ្នកត្រូវទិញថ្នាំទាំងនេះដោយលុយផ្ទាល់ខ្លួន។
ចំពោះតម្លៃថ្នាំទាំងនេះក៏មិនខុសគ្នាច្រើនដែរ។ ឧទាហរណ៍សម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមជាមួយជេនវ៉ាវីក្នុងកម្រិត ១០០ មីលីក្រាមអ្នកនឹងត្រូវចំណាយជាមធ្យម ២,២០០-២,៤០០ រូប្លិ៍។ ហើយហ្គាលវូសក្នុងកម្រិតថ្នាំ ៥០ មីលីក្រាមនឹងធ្វើឱ្យអ្នកខាតបង់ ៨០០-៩០០ រូប្លិ៍ក្នុងមួយខែ។ Onglisa ៥ មីលីក្រាមមានតម្លៃ ១៧០០ រូប្លិ៍ក្នុងមួយខែ។ តម្លៃគឺជាការចង្អុលបង្ហាញសុទ្ធសាធដែលយកពីហាងលក់តាមអ៊ីនធឺណិត។
តើក្រុមថ្នាំទាំងនេះត្រូវបានចេញវេជ្ជបញ្ជាឱ្យនរណា? ថ្នាំពីក្រុមទាំងពីរនេះអាចត្រូវបានចេញវេជ្ជបញ្ជារួចហើយក្នុងកំឡុងពេលចាប់ផ្តើមនៃជំងឺនេះសម្រាប់អ្នកដែលអាចមានលទ្ធភាពទិញវាបាន។ វាមានសារៈសំខាន់ជាពិសេសនៅពេលនេះដើម្បីថែរក្សាហើយវាថែមទាំងអាចបង្កើនចំនួនកោសិកាបេតាលំពែងបន្ទាប់មកកោសិកាទឹកនោមផ្អែមនឹងត្រូវបានផ្តល់សំណងយ៉ាងល្អក្នុងរយៈពេលយូរហើយនឹងមិនត្រូវការតែងតាំងអាំងស៊ុយលីនទេ។
តើថ្នាំប៉ុន្មានត្រូវបានចេញវេជ្ជបញ្ជាក្នុងពេលតែមួយសម្រាប់ការរកឃើញជំងឺទឹកនោមផ្អែមគឺអាស្រ័យលើកម្រិតអេម៉ូក្លូប៊ីនគ្លីកូល។
ទាំងអស់សម្រាប់ខ្ញុំ។ វាបានប្រែទៅជាច្រើនខ្ញុំមិនដឹងសូម្បីតែអ្នកអាចដោះស្រាយវាបានដែរ។ ប៉ុន្តែខ្ញុំដឹងថាក្នុងចំណោមអ្នកអានមានមនុស្សដែលបានទទួលថ្នាំទាំងនេះរួចហើយ។ ដូច្នេះខ្ញុំសូមអំពាវនាវដល់អ្នកជាមួយនឹងសំណើរដើម្បីចែករំលែកចំណាប់អារម្មណ៍របស់ខ្ញុំអំពីថ្នាំ។ ខ្ញុំគិតថាវាមានប្រយោជន៍ក្នុងការស្វែងរកអ្នកដែលនៅតែគិតប្តូរឬមិនទៅរកការព្យាបាលថ្មី។
ហើយសូមចាំថាទោះបីជាថ្នាំមានប្រសិទ្ធិភាពបំផុតក៏ដោយ ធ្វើឱ្យមានសារធាតុចិញ្ចឹមធម្មតានៅក្នុងទឹកនោមផ្អែម ដើរតួនាទីនាំមុខក្នុងការភ្ជាប់ជាមួយការធ្វើលំហាត់ប្រាណទៀងទាត់។
ការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ៈឱកាសថ្មីនិងថ្នាំទំនើប

នៅទូទាំងពិភពលោកមានការកើនឡើងប្រចាំឆ្នាំនៃចំនួនអ្នកដែលមានជំងឺទឹកនោមផ្អែម។ ផ្នែកមួយនៃបញ្ហាគឺទាក់ទងទៅនឹងលក្ខណៈពិសេសនៃសារធាតុចិញ្ចឹមព្រោះថាមានកាបូអ៊ីដ្រាតងាយរំលាយបានច្រើននៅក្នុងអាហារប្រចាំថ្ងៃ។
ប៉ុន្តែមិនត្រឹមតែអាហារប៉ុណ្ណោះទេដែលជាមូលហេតុនៃការរីករាលដាលនៃជំងឺនេះ។
កត្តាសំខាន់មួយក្នុងការរាតត្បាតជំងឺទឹកនោមផ្អែមគឺជាកត្តាកំណត់ហ្សែន - នេះមានន័យថាការលេចចេញនូវកម្រិតជាតិស្ករដែលមិនអាចចៀសផុតបានចំពោះកូនចៅប្រសិនបើយ៉ាងហោចណាស់ឪពុកម្តាយម្នាក់ទទួលរងពីជម្ងឺនេះ។
ចាប់តាំងពីចំនួនអ្នកជំងឺដែលមានការអត់ធ្មត់គ្លុយកូសមានការផ្លាស់ប្តូរគឺមានកំរិតខ្ពស់ឧស្សាហកម្មឱសថផលិតថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដែលមានប្រសិទ្ធភាពខ្ពស់។ ពួកគេធ្វើឱ្យជីវិតកាន់តែងាយស្រួលសម្រាប់មនុស្សហើយនៅពេលពួកគេធ្វើតាមរបបអាហារនិងរបបអាហារដែលធ្វើលំហាត់ប្រាណពួកគេរួមចំណែកដល់ការគ្រប់គ្រងកម្រិតជាតិស្ករក្នុងឈាមឱ្យបានពេញលេញ។
ដេរីវេនៃ sulfonylureas និង biguanides: ភាពពាក់ព័ន្ធបច្ចុប្បន្ននៃថ្នាំ
ចាប់តាំងពីទសវត្សទី ៦០ នៃសតវត្សរ៍ចុងក្រោយការអភិវឌ្ឍយ៉ាងសកម្មនៃថ្នាំសម្រាប់ការគ្រប់គ្រងកម្រិតជាតិស្ករក្នុងឈាមប្រកបដោយប្រសិទ្ធភាពបានចាប់ផ្តើមហើយ។
ក្រុមថ្នាំដំបូងដែលត្រូវបានប្រើសម្រាប់ជំងឺទឹកនោមផ្អែមដែលពិតជាជួយមនុស្សគឺ sulfonylureas ។
ខ្លឹមសារនៃសកម្មភាពរបស់ថ្នាំគឺសាមញ្ញ - ពួកគេរំញោចកោសិកាលំពែងទទួលខុសត្រូវចំពោះការផលិតអាំងស៊ុយលីន។ ជាលទ្ធផលការបញ្ចេញអ័រម៉ូនកើនឡើងហើយជាតិស្ករក្នុងឈាមថយចុះជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ការត្រៀមលក្ខណៈស៊ុលនីញ៉ូរី
sulfonylureas មានបីជំនាន់។ ឱសថពីក្រុមទី 1 មិនត្រូវបានគេប្រើសព្វថ្ងៃនេះទេទោះបីជាឧស្សាហកម្មឱសថនៅតែបន្តការផលិតថូប៊ូតត្រាតនិងកាបូអ៊ីដ្រាតនៅមានកម្រិត។
សូដ្យូមនីល្យូសស្តារជំនាន់ដំបូងដែលមានជាតិស្ករមិនត្រូវបានគេដកចេញទាំងស្រុងពីផលិតកម្មទេ។ ឱសថរបស់ក្រុមទី ២ និងទី ៣ ត្រូវបានគេប្រើប្រាស់យ៉ាងទូលំទូលាយនាពេលបច្ចុប្បន្ននេះក្នុងការអនុវត្តន៍ព្យាបាល។
នៅក្នុងតំបន់ជាច្រើននៃប្រទេសរុស្ស៊ីពួកគេនៅតែមានសម្រាប់តែប្រជាជនគ្រប់ប្រភេទ។
ថេប្លេតទឹកនោមផ្អែមទាក់ទងទៅនឹងជំនាន់ទី ២ និងទី ៣ នៃសារធាតុចំរុះសូហ្វីនីញ៉ូអាតាមានដូចខាងក្រោម៖
glibenclamide ដ៏ល្បីល្បាញបំផុតដែលត្រូវបានបង្កើតដំបូងប៉ុន្តែរហូតមកដល់សព្វថ្ងៃនេះមិនបាត់បង់ភាពពាក់ព័ន្ធរបស់វាទេ។ ឈ្មោះពាណិជ្ជកម្មរបស់វាគឺ“ ដោយត្រចៀក” ចំពោះអ្នកជំងឺជាច្រើនដែលមានជំងឺទឹកនោមផ្អែម៖
ម៉ានីណីលមានប្រជាប្រិយភាពជាពិសេសចាប់តាំងពីវាមានទម្រង់នៃការបញ្ចេញមីក្រូដែលជួយសម្រួលដល់ការស្រូបយកថ្នាំ។
ជំនាន់ថ្មី (ទីបី) ត្រូវបានតំណាងដោយថ្នាំមួយ - គ្លីសេរីន។ វាត្រូវបានគេស្គាល់នៅក្រោមពាណិជ្ជសញ្ញាដូចខាងក្រោមៈ
Glimeperid មិនខុសពីថ្នាំមុន ៗ នៅក្នុងយន្តការនៃសកម្មភាពរបស់វាទេប៉ុន្តែមានប្រសិទ្ធិភាពស្ថេរភាពជាងកំរិតទាបហើយត្រូវបានគេអត់ធ្មត់ល្អជាងមុនផងដែរដោយអ្នកជំងឺ។
គុណសម្បត្តិចម្បងនៃការត្រៀមលក្ខណៈស៊ុលហ្វីលីនឡាសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២៖
- ប្រសិទ្ធិភាពនិងស្ថេរភាព
- រយៈទទឹងព្យាបាលខ្ពស់ - អ្នកអាចបង្កើនកម្រិតថ្នាំម្តងហើយម្តងទៀតដោយគ្មានការភ័យខ្លាចនៃការស្រវឹង។
- អត់ធ្មត់ល្អ
- ការចំណាយទាប
- អតិបរមាពីរដងក្នុងមួយថ្ងៃ
- ភាពឆបគ្នាងាយជាមួយភ្នាក់ងារប្រឆាំងនឹងជំងឺទឹកនោមផ្អែម
- ភាពអាចរកបាននៅក្នុងឱសថស្ថានសូម្បីតែនៅតំបន់ដាច់ស្រយាល។
ទោះយ៉ាងណាក៏ដោយសម្រាប់ការប្រើថ្នាំប្រកបដោយប្រសិទ្ធភាពសូម្បីតែជំនាន់ទី 3 លក្ខខណ្ឌចាំបាច់បំផុតគឺកោសិកាលំពែងត្រូវតែផលិតអាំងស៊ុយលីនយ៉ាងហោចណាស់ក្នុងបរិមាណមធ្យម។
ប្រសិនបើមិនមានអរម៉ូនទេនោះវាគ្មានន័យទេក្នុងការជម្រុញការងាររបស់កូនកោះលីលហាន។ កត្តាទីពីរដែលរំខានដល់អ្នកជំងឺទឹកនោមផ្អែមគឺជាការថយចុះប្រសិទ្ធភាពបន្ទាប់ពីការប្រើប្រាស់អស់រយៈពេលជាច្រើនឆ្នាំ។
ភាពធន់ទ្រាំទៅនឹងការត្រៀមលក្ខណៈស៊ុលហ្វីលីនឡាកើតឡើងដែលនាំឱ្យមានការកើនឡើងជាតិគ្លុយកូសក្នុងឈាម។
ជាលទ្ធផលវាចាំបាច់ក្នុងការបង្កើនកម្រិតថ្នាំឱ្យខ្ពស់បំផុតឬផ្លាស់ប្តូរទៅជាថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដទៃទៀត។
ក្នុងចំនោមថ្នាំ Biguanides ដែលជាថ្នាំដ៏ល្បីបំផុតមួយសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ២ បច្ចុប្បន្ននេះមានតែថ្នាំ metformin ប៉ុណ្ណោះដែលត្រូវបានប្រើប្រាស់យ៉ាងទូលំទូលាយ។
គុណសម្បត្តិចម្បងរបស់វាគឺថាវាជួយបង្កើនសកម្មភាពរបស់អ្នកទទួលអាំងស៊ុយលីននិងបង្កើនល្បឿនការរំលាយអាហារគ្លុយកូស។ ជាលទ្ធផលសូម្បីតែកម្រិតអ័រម៉ូនទាបក៏ដោយក៏ការថយចុះជាតិស្ករក្នុងឈាមយូរអាចធ្វើទៅបានដែរ។ Metformin កាត់បន្ថយទំងន់និងកាត់បន្ថយចំណង់អាហារដែលមានសារៈសំខាន់សម្រាប់អ្នកជំងឺធាត់។ ថ្នាំនេះត្រូវបានរួមបញ្ចូលគ្នាយ៉ាងល្អឥតខ្ចោះជាមួយនឹងថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមស្ទើរតែទាំងអស់។
ថ្នាំបញ្ចុះជាតិស្ករក្នុងមាត់ថ្មី៖ គុណប្រយោជន៍
សមាសធាតុសំខាន់បំផុតនៃភាពជោគជ័យក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមគឺសមត្ថភាពក្នុងការគ្រប់គ្រងកម្រិតជាតិគ្លុយកូសប្រកបដោយប្រសិទ្ធភាពបន្ទាប់ពីទទួលទានអាហាររួច។
វាគឺជាកំឡុងពេលនេះដែលជាពេលវេលាកំពូលនៃការកើនឡើងរបស់វាត្រូវបានគេសង្កេតឃើញដែលជះឥទ្ធិពលអវិជ្ជមានដល់ដំណើរការនៃជំងឺ។ ដូច្នេះភ្នាក់ងារប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដែលមានសកម្មភាពខ្លីត្រូវបានបង្កើតឡើង។
គ្លីនិកជាកម្មសិទ្ធិរបស់ក្រុមនេះ - repaglinide និង ប្រភេទ.
រីហ្គ្រីនដិនដិន (ណូអូណូម) មានលក្ខណៈពិសេសដូចខាងក្រោមៈ
- លេបផ្ទាល់មាត់មុនពេលញ៉ាំ - ប្រសិនបើគ្មានអាហារទេបន្ទាប់មកតម្រូវការថ្នាំក៏បាត់ទៅវិញ។
- កាត់បន្ថយតែគ្លីសេមីយ៉ាក្រោយពេលបរិភោគរួចដោយមិនប៉ះពាល់ដល់កំរិតជាតិគ្លុយកូសក្នុងឈាម
- ដើរតួយ៉ាងលឿនមានឥទ្ធិពលនិងខ្លី
- មិនកកកុញនៅក្នុងខ្លួន, ត្រូវបានបញ្ចេញដោយតម្រងនោមយ៉ាងងាយស្រួលសូម្បីតែនៅក្នុងវត្តមាននៃភាពមិនគ្រប់គ្រាន់របស់ពួកគេ,
- តម្លៃទាប - អាចចូលដំណើរការបានសម្រាប់សាធារណជនទូទៅ
- ថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមជាមូលដ្ឋានត្រូវបានផ្សំបញ្ចូលគ្នាយ៉ាងងាយស្រួលក្នុងថ្នាំព្យាបាលរោគមហារីក
- វាមានវិសាលគមទាបនៃ contraindications និងផលប៉ះពាល់។
គុណវិបត្តិចម្បងនៃថ្នាំកែឆ្នៃគឺថាវាគ្មានប្រសិទ្ធភាពជាមួយនឹងការព្យាបាលដោយប្រើថ្នាំ monotherapy ។ វាអាចត្រូវបានប្រើសម្រាប់ទម្រង់ស្រាល ៗ នៃជំងឺទឹកនោមផ្អែមឬផ្សំជាមួយថ្នាំដទៃទៀត។ ទោះជាយ៉ាងណាក៏ដោយវត្តមានរបស់ភ្នាក់ងារមូលដ្ឋានដែលមានប្រសិទ្ធិភាពខ្ពស់បង្រួមអត្ថប្រយោជន៍ព្យាបាលនៃថ្នាំរីហ្គីដលីនដែលជាថ្នាំជម្រើសដំបូងសម្រាប់ការអត់ធ្មត់គ្លុយកូសខ្សោយ។
វិធីព្យាបាលថ្មីសំរាប់ជំងឺទឹកនោមផ្អែម dapagliflozin ។ យន្តការនៃសកម្មភាពគឺខុសគ្នាជាមូលដ្ឋានពីគ្រាប់ថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដទៃទៀត។
ថ្នាំនេះរារាំងការបញ្ចោញជាតិគ្លុយកូសឡើងវិញនៅក្នុងតម្រងនោមដែលបង្កើនការបញ្ចេញទឹកនោមរបស់វា។ ជាលទ្ធផល glycemia មានការថយចុះសូម្បីតែអវត្ដមាននៃកោសិកាលំពែងមានប្រសិទ្ធភាព។
បានបង្ហាញនៅលើទីផ្សាររុស្ស៊ីក្រោមឈ្មោះពាណិជ្ជកម្ម Forsiga.
ចរិកលក្ខណៈសំខាន់ៗរបស់ dapagliflozin៖
- យន្ដការថ្មីនៃមូលដ្ឋានគ្រឹះនៃសកម្មភាព - មិនពឹងផ្អែកលើស្ថានភាពនៃការទទួលអាំងស៊ុយលីននៅក្នុងសរីរាង្គគោលដៅនិងកូនកោះលីនថាន។
- ល្អសម្រាប់ការចាប់ផ្តើមព្យាបាល
- ការញៀនមិនរីកចម្រើនទេវាអាចត្រូវបានប្រើអស់ជាច្រើនទសវត្សដោយមិនកាត់បន្ថយការអនុវត្តន៍
- សកម្មភាពរបស់ថ្នាំត្រូវបានកាត់បន្ថយចំពោះអ្នកជំងឺធាត់,
- ចំណាយខ្ពស់
- មិនអាចត្រូវបានផ្សំជាមួយថ្នាំបញ្ចុះទឹកនោមទេជាពិសេសជាមួយថ្នាំផ្សុំរោម។
- ជាមួយនឹងកម្រិតខ្ពស់នៃអេម៉ូក្លូប៊ីនបង្កើនហានិភ័យនៃផលវិបាកនៃសរសៃឈាម។
- មិនអាចត្រូវបានប្រើនៅក្នុងវត្តមាននៃជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ចំពោះមនុស្សចាស់ - អាយុអតិបរមាសម្រាប់ការចាប់ផ្តើមនៃការព្យាបាលគឺរហូតដល់ 74 ឆ្នាំ។
បច្ចុប្បន្ននេះនៅក្នុងការអនុវត្តជាក់ស្តែងថ្នាំ dapagliflozin ត្រូវបានគេប្រើក្នុងកំរិតមួយជាចម្បងចំពោះមនុស្សវ័យក្មេងដែលមិនធាត់។ ប៉ុន្តែថ្នាំនេះមានចក្ខុវិស័យល្អ។
ការព្យាបាលដោយថ្នាំសម្រាប់ជំងឺទឹកនោមផ្អែមបច្ចុប្បន្នមិនអាចគិតបានទេបើគ្មាន thiazolidinediones ។ ថ្មីៗនេះថ្នាំរបស់ក្រុមនេះត្រូវបានគេប្រើយ៉ាងទូលំទូលាយក្នុងការអនុវត្តគ្លីនិក។ ពួកគេបានបង្កើតខ្លួនពួកគេជាថ្នាំដែលមានសកម្មភាពយូរអង្វែងប្រកបដោយសុវត្ថិភាពដែលធ្វើឱ្យមានស្ថេរភាពកម្រិតគ្លីសេម៉ា។
ពួកគេជាមធ្យោបាយសម្រាប់ការព្យាបាលជាមូលដ្ឋានហើយត្រូវការការទទួលទានប្រចាំថ្ងៃចាំបាច់។ យន្តការនៃសកម្មភាពគឺការរំញោចរបស់អ្នកទទួល PPARy ដែលជួយបង្កើនការយល់ឃើញរបស់អាំងស៊ុយលីននៅក្នុងកោសិកាគោលដៅ។
ជាលទ្ធផលសូម្បីតែកម្រិតអរម៉ូនមិនគ្រប់គ្រាន់ដែលផលិតដោយលំពែងមានប្រសិទ្ធភាពខ្ពស់ក្នុងការធ្វើឱ្យកម្រិតជាតិស្ករមានលក្ខណៈធម្មតា។
ថ្នាំគ្រាប់ទឹកនោមផ្អែមប្រភេទ ២ ទាក់ទងនឹង thiazolidinediones - roxiglitazone និង pioglitazone។ ចរិតសំខាន់របស់ពួកគេ៖
- មួយដូសទាំងស្រុងផ្តល់ការគ្រប់គ្រងជាតិស្ករ ២៤ ម៉ោង
- ការពារឱ្យបានគ្រប់គ្រាន់ប្រឆាំងនឹងកំពូលភ្នំក្រោយ,
- ការកែកំរិតដូសងាយ - ២ ៤ និង ៨ មីលីក្រាម
- មិនមានករណីនៃការប្រើជ្រុលត្រូវបានគេរាយការណ៍,
- អាចត្រូវបានប្រើនៅក្នុងមនុស្សចាស់,
- បញ្ចុះកូលេស្តេរ៉ុល
- សមស្របជាថ្នាំតែមួយគត់
- ក្នុងករណីដែលគ្មានអាំងស៊ុយលីនផ្ទាល់ខ្លួន - ថ្នាំទឹកនោមផ្អែមពីក្រុមនេះគឺគ្មានប្រយោជន៍ទាំងស្រុង
- ជារឿយៗប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការព្យាបាលជំងឺហើមកើតឡើង។
ការប្រុងប្រយ័ត្ននៅពេលប្រើថ្នាំ thiazolidinediones គួរតែត្រូវបានគេសង្កេតឃើញលើស្ត្រីអំឡុងពេលអស់រដូវ។ ទោះបីជាអវត្ដមាននៃវដ្តធម្មតាក៏ដោយ roxiglitazone ធ្វើឱ្យមានការបញ្ចេញពងអូវុលដែលអាចនាំឱ្យមានគភ៌ដែលមិនបានគ្រោងទុកដែលនឹងត្រូវរំខានដោយសិប្បនិម្មិត។
ថ្នាំចុងក្រោយក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២
ការវិវត្តបែបវិទ្យាសាស្ត្រថេរក្នុងការស្វែងរកថ្នាំដែលជួយធ្វើឱ្យប្រសើរឡើងនូវគុណភាពជីវិតរបស់អ្នកជំងឺទឹកនោមផ្អែមកំពុងបន្ត។
ក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះថ្នាំគ្រាប់ថ្មីបានកាត់បន្ថយការថយចុះជាតិស្ករនៅក្នុងទឹកនោមផ្អែមប្រភេទទី ២ ។ incretinomimetics។ ខ្លឹមសារនៃសកម្មភាពរបស់ពួកគេគឺការរំញោចនិងការអូសបន្លាយសកម្មភាពរបស់ប៉ូលីកាបូណាតគ្លីក។
វាគឺជាអរម៉ូនដែលធ្វើឱ្យសកម្មសំយោគអាំងស៊ុយលីននៅក្នុងកោសិកា Langerhans ។ ក្រុមនៃការធ្វើត្រាប់តាមមេទីនរួមមានៈ
- sitagliptin,
- saxagliptin,
- vildagliptin,
- linagliptin,
- gozogliptin,
- alogliptin ។
ល្បីបំផុតនៅក្នុងការអនុវត្តគ្លីនិកគ្រប់ទីកន្លែង។ sitagliptin នៅក្រោមឈ្មោះពាណិជ្ជកម្ម ជេនៀ និង vildagliptin (Galvus)។ ថ្នាំទាំងនេះសំរាប់ជំងឺទឹកនោមផ្អែមមានលក្ខណៈដូចខាងក្រោមៈ
- ការគ្រប់គ្រងគ្លីសេរីនគ្រប់គ្រាន់ក្នុងរយៈពេល ២៤ ម៉ោងបន្ទាប់ពីប្រើតែមួយដង។
- វិសាលគមទាបនៃប្រតិកម្មមិនល្អ
- ធ្វើអោយប្រសើរឡើងនូវគុណភាពនៃជីវិតរបស់អ្នកជំងឺទោះបីជាមានការព្យាបាលដោយវិធីព្យាបាល
- កុំបញ្ចូលគ្នាជាមួយនិស្សន្ទវត្ថុស៊ុលហ្វីនីឡានិងអាំងស៊ុយលីន
- សមស្របសម្រាប់ការចាប់ផ្តើមព្យាបាល
- ការញៀននិងស្ថិរភាពទោះបីជាការប្រើប្រាស់យូរមិនកើតឡើងក៏ដោយ។
ថ្នាំ Incretinomimetics គឺជាថ្នាំសម្រាប់ព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដោយមានទស្សនវិស័យល្អ។
ការសិក្សាបន្ថែមអំពីសារធាតុរំញោចប៉ូលីផេនហ្គីតអាចនាំឱ្យទទួលបានជោគជ័យយ៉ាងធ្ងន់ធ្ងរក្នុងការគ្រប់គ្រងជំងឺនិងការប្រកាន់ខ្ជាប់របស់អ្នកជំងឺចំពោះវិធានការព្យាបាល។
ការប្រើប្រាស់របស់ពួកគេត្រូវបានកំណត់ដោយកត្តាតែមួយ - ការចំណាយខ្ពស់ប៉ុន្តែថ្នាំទាំងនេះត្រូវបានប្រើសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ត្រូវបានរួមបញ្ចូលនៅក្នុងផលប្រយោជន៍សហព័ន្ធនិងក្នុងតំបន់។
ប៉ុន្តែអ្វីដែលត្រូវធ្វើចំពោះអ្នកជំងឺដែលគ្លីសេរីនគ្លីនទីលត្រូវបានផលិតមិនសូវល្អហើយការរំញោចរបស់វាដោយមធ្យោបាយផ្ទាល់មាត់មិននាំមកនូវប្រសិទ្ធភាពដែលចង់បាន? ថ្នាំថ្មីជាមូលដ្ឋានសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គឺការចាក់បញ្ចូលថ្នាំ analogues នៃអរម៉ូននេះ។ តាមពិតថ្នាំប្រភេទនេះជាមេតាប៉ូលីសដូចគ្នាប៉ុន្តែត្រូវបានគ្រប់គ្រងដោយមេត្តាធម៌។ តម្រូវការប្រើថ្នាំគ្រាប់បាត់ទាំងស្រុង។
វាគួរតែត្រូវបានគេកត់សម្គាល់ថាការចាក់ថ្នាំមេតូទីនមិនទាក់ទងនឹងអាំងស៊ុយលីនទេដូច្នេះពួកគេមិនត្រូវបានប្រើសម្រាប់កង្វះដាច់ខាតរបស់វាទេ។
ក្រុមនៃការធ្វើត្រាប់តាមមេតូឌីទីនរួមមាន៖
- ការនិយាយពីខាងក្រៅ
- ឌុលឡាក្លូដ,
- lixisenatide
- liraglutide (ត្រូវបានគេស្គាល់ច្បាស់បំផុតក្រោមឈ្មោះពាណិជ្ជកម្មថា "សាក់សាដាដា") ។
ការចាក់បញ្ចូលមេតូទីនគឺជាថ្នាំជំនាន់ថ្មីសម្រាប់ដោះស្រាយការគ្រប់គ្រងគ្លីសេរីនចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីន។ ពួកគេត្រូវបានចាក់បញ្ចូលទៅក្នុងពោះឬភ្លៅដោយខ្លួនឯងក្នុងមួយថ្ងៃម្តង។
ជាធម្មតាសូម្បីតែនៅក្នុងទម្រង់ធ្ងន់ធ្ងរនៃជំងឺក៏ដោយក៏ការគ្រប់គ្រងគ្លីសេម៉ាពេញលេញអាចត្រូវបានសម្រេច។ ទោះយ៉ាងណាក៏ដោយបើចាំបាច់ពួកគេអាចត្រូវបានផ្សំជាមួយមេទីលហ្វីនដើម្បីបង្កើនសកម្មភាពទទួលនៅក្នុងកោសិកាគោលដៅ។
លើសពីនេះទៀតការរួមបញ្ចូលគ្នាបែបនេះគឺមានអំណោយផលជាពិសេសប្រសិនបើជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ត្រូវបានផ្សំជាមួយនឹងការធាត់នៅវ័យក្មេង។
របកគំហើញដ៏ពិតប្រាកដមួយនៅក្នុងការគ្រប់គ្រងគ្លីសេរីនគឺឌុលឡាក្លូឌីដ (ទ្រីគ្លីលីក) ។ នេះគឺជាការចាក់បញ្ចូលដែលមានលក្ខណៈដូចជាការចាក់បញ្ចូលប៉ុន្តែជាមួយនឹងរយៈពេលវែងនៃសកម្មភាព។ ការចាក់តែមួយដងគឺគ្រប់គ្រាន់សម្រាប់រយៈពេល ៧ ថ្ងៃហើយក្នុងមួយខែមានតែការចាក់ ៤ ដងប៉ុណ្ណោះ។
ដោយរួមផ្សំជាមួយនឹងរបបអាហារនិងការហាត់ប្រាណកម្រិតមធ្យមថ្នាំដូឡាឡាក្លូដនឹងអនុញ្ញាតឱ្យអ្នកជំងឺដឹកនាំរបៀបរស់នៅប្រកបដោយគុណភាពនិងមិនពឹងផ្អែកលើការទទួលទានគ្រាប់រាល់ថ្ងៃចំពោះជំងឺទឹកនោមផ្អែមប្រភេទ ២ ។
មានតែកត្តា ២ ប៉ុណ្ណោះដែលកំណត់ការប្រើប្រាស់ការចាក់ចុងក្រោយបង្អស់ - មិនមែនអ្នកជំងឺទាំងអស់យល់ព្រមចាក់ថ្នាំនៅពេលមានជម្រើសផ្សេងក្នុងទម្រង់ជាថេប្លេតក៏ដូចជាចំណាយខ្ពស់។
សេចក្តីសន្និដ្ឋាន
ដូច្នេះបច្ចុប្បន្នមានជំរើសព្យាបាលជាច្រើនសម្រាប់ការព្យាបាលប្រកបដោយប្រសិទ្ធភាពនៃជំងឺទឹកនោមផ្អែមប្រភេទ ២ ។ ទាំងនេះគឺជាថ្នាំគ្រាប់ពីក្រុមផ្សេងៗគ្នានិងថ្នាំចាក់។
អ្នកឯកទេសដែលមានបទពិសោធដែលយល់ពីលក្ខណៈពិសេសនៃឧស្សាហកម្មឱសថទំនើបនឹងជ្រើសរើសវិធីព្យាបាលដែលចាំបាច់សម្រាប់អ្នកជំងឺណាមួយដោយគិតពីលក្ខណៈបុគ្គលរបស់គាត់។ ថ្នាំសម្រាប់ជំងឺទឹកនោមផ្អែមរួមបញ្ចូលគ្នានូវភាពចាំបាច់ចាំបាច់និងភាពងាយស្រួលសម្រាប់អ្នកជំងឺ។
ដំណោះស្រាយចាក់ថ្នាំមួយចំនួនអនុញ្ញាតឱ្យមានការរំrecallកជារៀងរាល់សប្តាហ៍អំពីតម្រូវការសម្រាប់វិធានការព្យាបាល។
ការសិក្សាអំពីលទ្ធភាពថ្មីនៃការព្យាបាលដោយឱសថសាស្ត្រមិនបញ្ឈប់ទេ - ថ្នាំដែលងាយស្រួលនិងមានសុវត្ថិភាពត្រូវបានបង្កើតឡើងដើម្បីបន្ថយជាតិស្ករក្នុងឈាមដែលអនុញ្ញាតឱ្យមានទស្សនៈសុទិដ្ឋិនិយមចំពោះអនាគតរបស់អ្នកជំងឺដែលវិវត្តទៅជាជំងឺមិនល្អ។
Januvia, Onglisa និង Galvus សម្រាប់ព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ |

សារធាតុបន្ថែមគឺជាថ្នាក់មួយនៃសមាសធាតុសកម្មជីវសាស្រ្ត - អរម៉ូនដែលត្រូវបានផលិតនៅក្នុងក្រពះពោះវៀនឆ្លើយតបនឹងការបំពេញវាជាមួយអាហារ។
ការផលិតអរម៉ូនទាំងនេះជួយបង្កើនការសម្ងាត់កោសិកាបេតាដោយអាំងស៊ុយលីនអរម៉ូនលំពែង។
មានអរម៉ូនពីរប្រភេទសម្រាប់សារធាតុបន្ថែម។ ពូជទី ១ គឺពពួកគ្លីសេរីត - ១ ហើយគ្លីទីនគឺប៉ូលីប៉ូលីត្រូទីកដែលពឹងផ្អែកលើគ្លុយកូស។
ការស្រាវជ្រាវបង្ហាញថាសមាសធាតុទាំងនេះឬផ្សេងទៀតអាចប៉ះពាល់ដល់ការផលិតអាំងស៊ុយលីនហើយដូច្នេះប៉ះពាល់ដល់កម្រិតជាតិស្ករក្នុងឈាម។
ការប្រើប្រាស់សារធាតុបន្ថែមគឺជាព្រឹត្តិការណ៍ថ្មីមួយក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែម។
ការពិតគឺថាក្រោមឥទិ្ធពលនៃអាំងតង់ស៊ីតេបន្ទាប់ពីបរិភោគរហូតដល់ 70% នៃបរិមាណអាំងស៊ុយលីនសរុបត្រូវបានផលិតដែលត្រូវបានបញ្ចេញទៅក្នុងចរន្តឈាម។ សូចនាករទាំងនេះទាក់ទងនឹងរាងកាយរបស់មនុស្សដែលមានសុខភាពល្អ។ ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ សូចនាករនេះត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំង។
អរម៉ូនទាំងពីរប្រភេទជាកម្មសិទ្ធិរបស់ក្រុមគ្រួសារនៃសមាសធាតុប្រូតេអ៊ីនគ្លីកហ្គន។ ការផលិតអរម៉ូនទាំងនេះចាប់ផ្តើមនៅតំបន់ដាច់ស្រយាលនៃពោះវៀនភ្លាមៗបន្ទាប់ពីញ៉ាំ។ អរម៉ូនចូលក្នុងចរន្តឈាមពីរបីនាទីបន្ទាប់ពីញ៉ាំ។
អាយុកាលសកម្មរបស់អរម៉ូនគឺខ្លីណាស់ហើយឈានដល់តែប៉ុន្មាននាទីប៉ុណ្ណោះ។
ការសិក្សាអំពីសមាសធាតុទាំងនេះដោយអ្នកជំនាញខាង endocrinologist បានផ្តល់ហេតុផលដើម្បីសន្និដ្ឋានថាសមាសធាតុជីវសាស្ត្រទាំងនេះមានសក្តានុពលព្យាបាលខ្ពស់។
ជាលទ្ធផលនៃការសិក្សាវាត្រូវបានគេរកឃើញថា GLP1 មានសមត្ថភាពរារាំងដំណើរការនៃការធ្វើឱ្យកោសិកា apoptosis នៃកោសិកាបេតាលំពែងនិងជួយពង្រឹងដំណើរការនៃការបង្កើតកោសិកាជាលិកាលំពែងឡើងវិញ។
ជាលទ្ធផលដំណើរការនៃការស្តារឡើងវិញរួមចំណែកដល់ការកើនឡើងបរិមាណអាំងស៊ុយលីនដែលផលិតដោយកោសិកា។
ជាលទ្ធផលនៃការងារនៅក្នុងរាងកាយរបស់ GLP1 ផលប៉ះពាល់ដូចខាងក្រោមត្រូវបានបង្ហាញ:
- រំញោចការផលិតអាំងស៊ុយលីនដោយកោសិកាបេតាលំពែង។
- ប្រសិទ្ធិភាពបង្ក្រាបលើដំណើរការនៃការផលិតគ្លីកហ្គ័រដោយកោសិកាអាល់ហ្វានៃជាលិកាលំពែង។
- បន្ថយល្បឿនដំណើរការនៃការបញ្ចេញចោលក្រពះ។
- ការថយចុះចំណង់អាហារនិងការកើនឡើងការឆ្អែត។
- ឥទ្ធិពលវិជ្ជមានទៅលើមុខងារនៃប្រព័ន្ធសរសៃឈាមបេះដូងនិងប្រព័ន្ធសរសៃប្រសាទកណ្តាល។
ការសំយោគនៃ GLP1 និងការធ្វើឱ្យសកម្មរបស់វានៅក្នុងខ្លួនកើតឡើងតែនៅកម្រិតគ្លុយកូសខ្ពស់។ ជាមួយនឹងការថយចុះនៃជាតិគ្លុយកូសសកម្មភាពរបស់ GLP1 ឈប់ដែលជួយការពាររាងកាយពីការកើតឡើងនៃស្ថានភាពជាតិស្ករក្នុងឈាម។
ការប្រើ analogues បន្ថែមក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែម
សព្វថ្ងៃនេះមានថ្នាំពីរក្រុមដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការកើនឡើង។
ក្រុមទីមួយគឺជាថ្នាំដែលអាចធ្វើត្រាប់តាមផលប៉ះពាល់នៃ GLP1 ធម្មជាតិលើរាងកាយមនុស្ស។
ក្រុមថ្នាំទី ២ រួមមានថ្នាំដែលអាចទប់ស្កាត់ផលប៉ះពាល់លើរាងកាយរបស់ឌី។ ភី។ ភី ៤ ដែលពន្យារសកម្មភាពអាំងស៊ុយលីន។
នៅលើទីផ្សារឱសថសាស្រ្តនៃប្រទេសរុស្ស៊ីមានការត្រៀមរៀបចំពីរស្រដៀងនឹង GLP1 ។
analogues នៃ GLP1 មានដូចខាងក្រោម៖
ថ្នាំទាំងនេះគឺជា analogues សំយោគនៃ GLP1 ផលិតដោយរាងកាយមនុស្សប៉ុន្តែភាពខុសគ្នារវាងថ្នាំទាំងនេះគឺជារយៈពេលយូរនៃជីវិតសកម្មរបស់ពួកគេ។
គុណវិបត្តិនៃថ្នាំទាំងនេះគឺ៖
- ការប្រើប្រាស់ថ្នាំតែក្នុងទម្រង់នៃការចាក់ថ្នាំ subcutaneous ប៉ុណ្ណោះ។
- កំហាប់នៃ GLP1 អាចកើនឡើងគួរឱ្យកត់សម្គាល់។ អ្វីដែលអាចបង្កឱ្យមានរូបរាងនៅក្នុងអ្នកជំងឺនៃរោគសញ្ញានៃស្ថានភាពថយចុះជាតិស្ករក្នុងឈាម។
- គ្រឿងញៀនប៉ះពាល់តែ GLP1 ហើយថ្នាំមិនអាចមានឥទ្ធិពលគួរឱ្យកត់សម្គាល់លើ GUIs ទេ។
- ពាក់កណ្តាលនៃអ្នកជំងឺដែលប្រើថ្នាំទាំងនេះមានផលប៉ះពាល់ក្នុងទម្រង់ជាចង្អោរក្អួតប៉ុន្តែផលប៉ះពាល់ទាំងនេះគឺឆ្លង។
ថ្នាំត្រូវបានផលិតក្នុងប៊ិចសឺរាុំងដែលអាចចោលបានដែលក្នុងនោះថ្នាំមានកំរិត ២៥០ មីលីក្រាមក្នុង ១ មីលីលីត្រ ប៊ិចសឺរាុំងមានបរិមាណ ១,២ ឬ ២,៤ ម។ ល។
វីដូវីហ្សានិងបាតេតាគឺជាថ្នាំដែលត្រូវបានគ្រប់គ្រងដោយអនុរក្សហើយការគ្រប់គ្រងដោយប្រើសាច់ដុំនិងតាមសរសៃឈាមត្រូវបានហាមឃាត់។ ក្រោយមកទៀតអាចត្រូវបានបញ្ចូលគ្នាយ៉ាងងាយស្រួលជាមួយថ្នាំបន្ថយជាតិស្ករផ្សេងទៀត។
តម្លៃនៃថ្នាំទាំងនេះគឺជាមធ្យមនៅក្នុងប្រទេសរុស្ស៊ីប្រហែល ៤០០ រូប្លិ៍ក្នុងមួយខែនៅពេលប្រើក្នុងកំរិតអប្បបរមាប្រចាំថ្ងៃ។
ប្រើក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមនៃថ្នាំ DPP4 inhibitors
Dipeptidyl peptidase-4 គឺជាអង់ស៊ីមដែលជួយបំបែកអរម៉ូនឌីនទីន។
សម្រាប់ហេតុផលនេះប្រសិនបើអ្នករារាំងប្រសិទ្ធភាពរបស់វានោះរយៈពេលនៃសកម្មភាពរបស់អរម៉ូនអាចកើនឡើងដែលនឹងបង្កើនការផលិតអាំងស៊ុយលីននៅក្នុងខ្លួន។
នៅក្នុងទីផ្សារឱសថរុស្ស៊ីផលិតផលវេជ្ជសាស្រ្តក្រុមនេះត្រូវបានតំណាងដោយឧបករណ៍វេជ្ជសាស្ត្រចំនួនបី។
ថ្នាំបែបនេះនៅក្នុងទីផ្សារឱសថមានដូចខាងក្រោម:
ចាវ៉ាវ៉ាគឺជាថ្នាំដំបូងមួយក្នុងក្រុមនេះ។ ថ្នាំនេះអាចត្រូវបានប្រើទាំងក្នុងអំឡុងពេលព្យាបាល monotherapy និងនៅពេលប្រើក្នុងការព្យាបាលស្មុគស្មាញ។ ថ្នាំនេះមាននៅក្នុងទម្រង់នៃការរៀបចំកុំព្យូទ័របន្ទះ។
ការប្រើប្រាស់ Januvia អនុញ្ញាតឱ្យអ្នករារាំងការងាររបស់អង់ស៊ីមក្នុងរយៈពេល 24 ម៉ោងហើយថ្នាំចាប់ផ្តើមធ្វើសកម្មភាព 30 នាទីបន្ទាប់ពីប្រើវា។
ប្រសិទ្ធភាពនៃការប្រើប្រាស់ថ្នាំត្រូវបានបង្ហាញរួចហើយមួយខែបន្ទាប់ពីការចាប់ផ្តើមនៃការព្យាបាល។
Galvus គឺជាអ្នកតំណាងម្នាក់នៃអ្នកទប់ស្កាត់ DPP4 ។ អត្ថប្រយោជន៍នៃថ្នាំគឺលទ្ធភាពនៃការប្រើប្រាស់របស់វាដោយមិនគិតពីកាលវិភាគអាហារ។
Galvus អាចត្រូវបានប្រើសម្រាប់ទាំងការព្យាបាលដោយស្មុគស្មាញនិងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
Onglisa គឺជាថ្នាំចុងក្រោយមួយក្នុងការប្រឆាំងនឹងជាតិស្ករខ្ពស់។ ថ្នាំនេះត្រូវបានផ្តល់ជូនអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមក្នុងទម្រង់ជាការរៀបចំកុំព្យូទ័របន្ទះ។
Onglisa អាចត្រូវបានប្រើទាំងសម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ និងជាសមាសធាតុក្នុងការព្យាបាលស្មុគស្មាញនៃជំងឺនេះ។
នៅពេលប្រើ Onglisa ការយកចិត្តទុកដាក់ពិសេសគួរតែត្រូវបានយកចិត្តទុកដាក់ចំពោះដំណើរការធម្មតានៃតម្រងនោម។ ប្រសិនបើអ្នកជំងឺមានទម្រង់ខ្សោយខ្សោយតំរងនោមការកែកម្រិតដូសនៃថ្នាំដែលបានលេបមិនត្រូវបានអនុវត្តទេប៉ុន្តែប្រសិនបើអ្នកជំងឺមានជំងឺខ្សោយតំរងនោមមធ្យមនិងធ្ងន់ធ្ងរកំរិតប្រើថ្នាំត្រូវបានកាត់បន្ថយពាក់កណ្តាល។
ក្នុងតម្លៃមួយថ្នាំមិនខុសគ្នាច្រើនពីគ្នាទេ។
ជាមធ្យមអ្នកជំងឺនឹងត្រូវការពី ២០០០ ទៅ ២៤០០ រូប្លិ៍ក្នុងមួយខែសម្រាប់ការព្យាបាលជាមួយថ្នាំទាំងនេះ។
អនុសាសន៍សម្រាប់ការប្រើប្រាស់ការត្រៀមលក្ខណៈនៃថ្នាំ analogues នៃ GLP1 និង DPP4 inhibitors
ថ្នាំនៃក្រុមទាំងពីរនេះអាចត្រូវបានប្រើក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ចាប់ពីពេលភ្លាមៗនៃការរកឃើញវត្តមាននៃជម្ងឺនៅក្នុងរាងកាយរបស់អ្នកជំងឺ។
នៅដំណាក់កាលដំបូងនៃការវិវត្តនៃជំងឺទឹកនោមផ្អែមវាចាំបាច់ក្នុងការថែរក្សានិងបង្កើនអាងកោសិកាបេតានៅក្នុងជាលិកានៃលំពែង។ នៅពេលដែលស្ថានភាពនេះត្រូវបានបំពេញ, ជំងឺទឹកនោមផ្អែមអាចត្រូវបានផ្តល់សំណងជាយូរមកហើយហើយមិនត្រូវការការប្រើប្រាស់ការព្យាបាលអាំងស៊ុយលីនក្នុងការព្យាបាលជំងឺនោះទេ។
ចំនួនថ្នាំដែលត្រូវបានចេញវេជ្ជបញ្ជាគឺអាស្រ័យលើលទ្ធផលនៃការវិភាគសម្រាប់អេម៉ូក្លូប៊ីនដែលមានជាតិគ្លុយកូស។
វិធានការព្យាបាលដែលផ្អែកលើការបន្ថែមបង្កើនក្តីសង្ឃឹមជួយដល់អ្នកជម្ងឺក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមហើយក្នុងពេលដំណាលគ្នារក្សាមុខងារអតិបរមានៃកោសិកាបេតាលំពែង។
ការប្រើប្រាស់ថ្នាំប្រភេទបន្ថែមក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមចំពោះអ្នកជំងឺវ័យចំណាស់គឺជាការពេញចិត្តនិងមានសុវត្ថិភាពបំផុត។នេះដោយសារតែការពិតដែលថាការប្រើប្រាស់ថ្នាំប្រភេទនេះមិនរួមចំណែកដល់ការវិវត្តនៃស្ថានភាពជាតិស្ករក្នុងឈាមនៅក្នុងខ្លួនរបស់អ្នកជំងឺនោះទេ។
លើសពីនេះការប្រើប្រាស់ថ្នាំទាំងនេះមិនតម្រូវឱ្យអ្នកជំងឺវ័យចំណាស់តាមដានគ្លីសេរីនជានិច្ចទេ។
ការព្យាបាលដោយប្រើថ្នាំបង្កើនប្រភេទមិននាំឱ្យមានការវិវត្តនៃការរលួយខ្លាំងនៅក្នុងខ្លួនទេក្នុងករណីមានការរំលោភលើរបបថ្នាំ។
គុណសម្បត្តិទាំងនេះកំណត់ជម្រើសនៃថ្នាំទាំងនេះក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមចំពោះមនុស្សចាស់ដែលជាថ្នាំដំបូង។
សិក្ខាសាលាបន្ថែមមួយត្រូវបានផ្តល់ជូននៅក្នុងវីដេអូនៅក្នុងអត្ថបទនេះ។
ចង្អុលបង្ហាញស្កររបស់អ្នកឬជ្រើសរើសភេទសម្រាប់ការណែនាំ។ ស្វែងរក។ រកមិនឃើញបង្ហាញបង្ហាញស្វែងរកមិនរកឃើញបង្ហាញបង្ហាញស្វែងរក។ រកមិនឃើញ។
ការធ្វើត្រាប់តាមហ្សែនអ៊ីនឌីននិងឌីហ្សីនទីន (ឌីភីភីភី ៤ និងអ្នកប្រឆាំងនឹងរោគ GLP1)

ថ្ងៃល្អអ្នកអានទៀងទាត់និងភ្ញៀវប្លក់! សព្វថ្ងៃនេះនឹងមានអត្ថបទពិបាកមួយអំពីថ្នាំទំនើបដែលត្រូវបានប្រើប្រាស់ដោយវេជ្ជបណ្ឌិតនៅជុំវិញពិភពលោក។
តើអ្វីទៅជាសារធាតុបន្ថែមនិងមេតាប៉ូលីសដែលថ្នាំពីក្រុមឌីផីឌីលីម peptidase ៤ រារាំងនិងថ្នាំពន្យាដ្យូមដូចថ្នាំគ្លីដ្យូនត្រូវបានប្រើក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែម? ថ្ងៃនេះអ្នកនឹងរៀនពីអ្វីដែលពាក្យវែងនិងស្មុគស្មាញទាំងនេះមានន័យហើយសំខាន់បំផុតគឺត្រូវអនុវត្តចំណេះដឹងដែលទទួលបាន។
អត្ថបទនេះនឹងផ្តោតលើថ្នាំថ្មីទាំងស្រុង - អាណាឡូកនៃ peptide 1 (GLP1) និង dipeptidyl peptidase 4 (DPP4) blockers ដូចជាថ្នាំ analogues ។ ថ្នាំទាំងនេះត្រូវបានបង្កើតឡើងក្នុងការសិក្សាអំពីអរម៉ូនទីតានីន - ថ្នាំដែលពាក់ព័ន្ធដោយផ្ទាល់ក្នុងការសំយោគអាំងស៊ុយលីននិងការប្រើប្រាស់គ្លុយកូសក្នុងឈាម។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ និងជំងឺទឹកនោមផ្អែមប្រភេទ ២
ដើម្បីចាប់ផ្តើមខ្ញុំនឹងប្រាប់អ្នកពីអ្វីដែលបង្កើនខ្លួនឯងដូចជាពួកគេត្រូវបានគេហៅយ៉ាងខ្លី។ សារធាតុបន្ថែមគឺជាអរម៉ូនដែលត្រូវបានផលិតនៅក្នុងក្រពះពោះវៀនឆ្លើយតបទៅនឹងការញ៉ាំចំណីអាហារដែលបង្កើនកម្រិតអាំងស៊ុយលីននៅក្នុងឈាម។
អរម៉ូនពីរត្រូវបានគេសំដៅទៅលើសារធាតុបន្ថែមដែលមានជាតិគ្លុយកូស -១៣ (GLP-១) និងប៉ូលីប៉ូលីព្យូទីនដែលពឹងផ្អែកលើគ្លុយកូស។
អ្នកទទួល HIP មានទីតាំងនៅលើកោសិកាបេតាលំពែងហើយអ្នកទទួល GLP-1 ត្រូវបានរកឃើញនៅក្នុងសរីរាង្គផ្សេងៗហេតុដូច្នេះក្រៅពីការរំញោចការផលិតអាំងស៊ុយលីនការធ្វើឱ្យសកម្មនៃការទទួលរបស់ GLP-1 នាំឱ្យមានការលេចចេញនូវឥទ្ធិពលផ្សេងៗនៃអរម៉ូននេះ។
នេះគឺជាផលប៉ះពាល់ដែលលេចឡើងជាលទ្ធផលនៃ GLP-1៖
- រំញោចការផលិតអាំងស៊ុយលីនដោយកោសិកាបេតាលំពែង។
- ការបង្ក្រាបការផលិតគ្លូហ្គូនដោយកោសិកាអាល់ហ្វាលំពែង។
- ការបញ្ចេញក្រពះយឺត ៗ ។
- ការថយចុះចំណង់អាហារនិងការកើនឡើងការឆ្អែត។
- ឥទ្ធិពលវិជ្ជមានលើប្រព័ន្ធសរសៃឈាមបេះដូងនិងសរសៃប្រសាទកណ្តាល។
ការបង្កើនការសំយោគនិងការផលិតអាំងស៊ុយលីន GLP-1 គឺជាដំណើរការដែលពឹងផ្អែកលើជាតិគ្លុយកូស។ នេះមានន័យថាអ័រម៉ូនធ្វើឱ្យសកម្មនិងបញ្ចេញឥទ្ធិពលរបស់វាតែក្នុងកម្រិតគ្លុយកូសខ្ពស់នៅក្នុងឈាមហើយភ្លាមៗនៅពេលដែលគ្លុយកូសថយចុះដល់ចំនួនធម្មតា (ប្រហែល ៤.៥ មីល្លីម៉ែត្រ / លី) ការរំញោចនៃអាំងស៊ុយលីនឈប់។ នេះពិតជាសំខាន់ណាស់ព្រោះវាជាយន្តការនេះដែលការពាររាងកាយពីប្រតិកម្មជាតិស្ករក្នុងឈាម។
ប្រសិនបើអ្វីៗទាំងអស់ច្បាស់ជាមួយនឹងឥទ្ធិពលទីមួយនិងនាំមុខ: មានអាំងស៊ុយលីនច្រើន - មានជាតិគ្លុយកូសតិចជាងនេះវាប្រហែលជាពិបាកក្នុងការដោះស្រាយជាមួយទីពីរ។ គ្លូកូកគឺជាអ័រម៉ូនលំពែងផលិតដោយកោសិកាអាល់ហ្វា។ អរម៉ូននេះគឺផ្ទុយស្រឡះពីអាំងស៊ុយលីន។
គ្លូកូកបង្កើនកម្រិតជាតិគ្លុយកូសក្នុងឈាមដោយបញ្ចេញវាពីថ្លើម។ កុំភ្លេចថានៅក្នុងខ្លួនយើងនៅក្នុងថ្លើមនិងសាច់ដុំមានបរិមាណជាតិគ្លុយកូសច្រើនបម្រុងទុកជាប្រភពថាមពលដែលមានទំរង់ជាគ្លីកូហ្សែន។
តាមរយៈការថយចុះផលិតកម្មគ្លូហ្គូនក្លីនគ្លីនមិនត្រឹមតែកាត់បន្ថយការបញ្ចេញគ្លុយកូសពីថ្លើមប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងបង្កើនការសំយោគអាំងស៊ុយលីនទៀតផង។
តើឥទ្ធិពលវិជ្ជមាននៃការកាត់បន្ថយការបញ្ចេញចោលក្រពះទាក់ទងនឹងជំងឺទឹកនោមផ្អែមគឺជាអ្វី? ការពិតគឺថាជាតិគ្លុយកូសភាគច្រើននៅក្នុងអាហារត្រូវបានស្រូបយកពីពោះវៀនតូច។
ហេតុដូច្នេះហើយប្រសិនបើអាហារនឹងចូលទៅក្នុងពោះវៀនជាចំណែកតូចៗបន្ទាប់មកជាតិស្ករក្នុងឈាមនឹងកើនឡើងយឺត ៗ និងដោយគ្មានលោតភ្លាមៗដែលជាការបូកធំផងដែរ។
នេះជួយដោះស្រាយបញ្ហានៃការកើនឡើងជាតិគ្លុយកូសបន្ទាប់ពីញ៉ាំ (ក្រោយរំលាយអាហារ) ។
តម្លៃនៃការកាត់បន្ថយចំណង់អាហារនិងការបង្កើនអារម្មណ៍នៃការឆ្អែតក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ជាទូទៅពិបាកក្នុងការចិញ្ចឹមហួសកំរិត។ GLP-1 ដើរតួដោយផ្ទាល់ទៅលើមជ្ឈមណ្ឌលនៃភាពអត់ឃ្លាននិងការឆ្អែតក្នុងសម្មតិកម្ម។
ដូច្នេះនេះក៏ជាការបូកធំនិងខ្លាញ់ផងដែរ។
ឥទ្ធិពលវិជ្ជមានទៅលើបេះដូងនិងប្រព័ន្ធសរសៃប្រសាទកំពុងត្រូវបានសិក្សាហើយមានតែគំរូពិសោធន៍ប៉ុណ្ណោះប៉ុន្តែខ្ញុំជឿជាក់ថានាពេលអនាគតយើងនឹងសិក្សាបន្ថែមទៀតអំពីផលប៉ះពាល់ទាំងនេះ។
បន្ថែមលើផលប៉ះពាល់ទាំងនេះវាត្រូវបានបង្ហាញនៅក្នុងការពិសោធន៍ថា GLP-1 រំញោចការបង្កើតឡើងវិញនិងការលូតលាស់កោសិកាលំពែងថ្មីនិងការបំផ្លាញកោសិកាបេតា។ ដូច្នេះអ័រម៉ូននេះការពារលំពែងពីការនឿយហត់និងរួមចំណែកដល់ការកើនឡើងនៃម៉ាសកោសិកា។
តើអ្វីអាចបញ្ឈប់យើងពីការប្រើប្រាស់អរម៉ូនទាំងនេះជាថ្នាំ? ថ្នាំទាំងនេះស្ទើរតែជាថ្នាំដ៏ល្អឥតខ្ចោះព្រោះវាមានលក្ខណៈដូចគ្នានឹងអ័រម៉ូនរបស់មនុស្សដែរ។ ប៉ុន្តែការលំបាកគឺស្ថិតនៅក្នុងការពិតដែលថា GLP-1 និង HIP ត្រូវបានបំផ្លាញយ៉ាងឆាប់រហ័ស (GLP-1 ក្នុងរយៈពេល 2 នាទីនិង HIP ក្នុងរយៈពេល 6 នាទី) ជាមួយនឹងអង់ស៊ីមប្រភេទទី 4 dipeptidyl peptidase (DPP-4) ។
ប៉ុន្តែអ្នកវិទ្យាសាស្ត្របានរកឃើញផ្លូវចេញហើយ។
សព្វថ្ងៃនេះនៅលើពិភពលោកមានថ្នាំពីរក្រុមដែលទាក់ទងនឹងការបន្ថែម (ចាប់តាំងពី GLP-1 មានឥទ្ធិពលវិជ្ជមានច្រើនជាងហ្គីអាយអាយវាជាផលចំណេញខាងសេដ្ឋកិច្ចក្នុងការធ្វើការជាមួយជីភីអេស -១) ។
- ថ្នាំដែលធ្វើត្រាប់តាមផលប៉ះពាល់នៃ GLP-1 របស់មនុស្ស។
- ថ្នាំដែលរារាំងសកម្មភាពរបស់អង់ស៊ីម DPP-4 ដោយហេតុនេះអាចពន្យារសកម្មភាពរបស់អ័រម៉ូនរបស់ពួកគេ។
Analogues GLP-1 ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២
បច្ចុប្បន្ននេះនៅលើទីផ្សាររុស្ស៊ីមានថ្នាំពីរប្រភេទនៃ analogues GLP-1 - Bayette (Exenatide) និង Victoza (liraglutide) ។ ថ្នាំទាំងនេះគឺជា analogues សំយោគនៃ GLP-1 របស់មនុស្សប៉ុន្តែមានតែរយៈពេលនៃសកម្មភាពគឺយូរជាងនេះ។
ពួកវាពិតជាមានឥទ្ធិពលទាំងអស់នៃអរម៉ូនរបស់មនុស្សដែលខ្ញុំបានរៀបរាប់ខាងលើ។ នេះប្រាកដជាបូក។ ដូចគ្នានេះផងដែរ pluses រួមមានការថយចុះទំងន់រាងកាយដោយជាមធ្យម 4 គីឡូក្រាមក្នុងរយៈពេល 6-12 ខែ។ និងការថយចុះអេម៉ូក្លូប៊ីនថយចុះជាមធ្យម ០,៨-១,៨% ។
តើអេម៉ូក្លូប៊ីនមានជាតិគ្លុយកូសហើយហេតុអ្វីអ្នកត្រូវការគ្រប់គ្រងវាអ្នកអាចរកឃើញដោយការអានអត្ថបទ“ គ្លីអេម៉ូក្លូប៊ីន៖ តើត្រូវយកវាដោយរបៀបណា?” ។
ដោយគុណវិបត្តិរួមមាន៖
- មានតែរដ្ឋបាលដែលគ្មានអនុភាពទេពោលគឺមិនមានទំរង់ថេបប្លេតទេ។
- កំហាប់នៃ GLP-1 អាចកើនឡើង ៥ ដងដែលបង្កើនហានិភ័យនៃស្ថានភាពថយចុះជាតិស្ករក្នុងឈាម។
- ផលប៉ះពាល់នៃ GLP-1 កើនឡើងតែថ្នាំមិនប៉ះពាល់ដល់ GUI ទេ។
- នៅក្នុង 30-40%, ផលប៉ះពាល់អាចត្រូវបានគេសង្កេតឃើញនៅក្នុងទម្រង់នៃការចង្អោរក្អួតប៉ុន្តែពួកគេឆ្លងកាត់ធម្មជាតិ។
ប៊ែតាមាននៅក្នុងប៊ិកសឺរាុំងដែលអាចចោលបាន (ស្រដៀងទៅនឹងប៊ិកសឺរាុំងអាំងស៊ុយលីន) ក្នុងកម្រិត ២៥០ មីលីក្រាមក្នុង ១ មីលីក្រាម។ ប៊ិចមានបរិមាណ ១,២ និង ២,៤ មីលីលីត្រ។ ក្នុងមួយកញ្ចប់ - ប៊ិចមួយ។
ការព្យាបាលជំងឺទឹកនោមផ្អែមចាប់ផ្តើមដោយការណែនាំដូស ៥ មីលីក្រាម ២ ដងក្នុងមួយថ្ងៃរយៈពេល ១ ខែដើម្បីធ្វើឱ្យប្រសើរឡើងនូវការអត់ធ្មត់ហើយបើចាំបាច់ដូសនេះត្រូវបានកើនឡើងដល់ ១០ ម។ ក្រ ២ ដងក្នុងមួយថ្ងៃ។
ការកើនឡើងដូសបន្ថែមទៀតមិនបង្កើនប្រសិទ្ធភាពនៃថ្នាំនោះទេប៉ុន្តែបង្កើនចំនួនផលប៉ះពាល់។
ការចាក់ Bayeta ត្រូវបានធ្វើឡើងមួយម៉ោងមុនពេលអាហារពេលព្រឹកនិងពេលល្ងាចវាមិនអាចធ្វើបានទេបន្ទាប់ពីអាហាររួច។ ប្រសិនបើការចាក់ថ្នាំត្រូវបានខកខានបន្ទាប់មកការចាក់បន្ទាប់ត្រូវបានធ្វើឡើងតាមពេលវេលាដែលបានគ្រោងទុកស្របតាមកាលវិភាគ។ ការចាក់ត្រូវបានផ្តល់ឱ្យត្រង់ភ្លៅក្រពះឬស្មា។ វាមិនអាចត្រូវបានគ្រប់គ្រងដោយ intramuscularly ឬ intravenously ។
វាចាំបាច់ក្នុងការទុកថ្នាំនៅកន្លែងងងឹតត្រជាក់មួយនៅលើទ្វារទូទឹកកកកុំអនុញ្ញាតឱ្យត្រជាក់។ ប៊ិចសឺរាុំងគួរទុកក្នុងទូទឹកកករាល់ពេលបនាប់ពីចាក់រួច។
បន្ទាប់ពី 30 ថ្ងៃប៊ិចសឺរាុំងជាមួយប៊ែតាតាត្រូវបានគេបោះចោលសូម្បីតែថ្នាំនៅតែមានក៏ដោយព្រោះបន្ទាប់ពីពេលនេះថ្នាំត្រូវបានបំផ្លាញដោយផ្នែកហើយមិនមានប្រសិទ្ធិភាពដែលចង់បាន។ កុំទុកថ្នាំដែលប្រើជាមួយម្ជុលភ្ជាប់។ ឧ។
បនា្ទាប់ពីការប្រើម្តង ៗ ម្ជុលត្រូវតែត្រូវបានគេបោះចោលហើយបោះចោលហើយម្ជុលថ្មីគួរតែពាក់មុនពេលចាក់ថ្មី។
ប៊ីតាតាអាចត្រូវបានផ្សំជាមួយថ្នាំបន្ថយជាតិស្ករដទៃទៀត។ ប្រសិនបើថ្នាំត្រូវបានផ្សំជាមួយនឹងការត្រៀមលក្ខណៈស៊ុលហ្វីលីនៀ (ម៉ានីណីលទឹកនោមផ្អែម។ ល។ ) ដូសរបស់ពួកគេគួរតែត្រូវបានកាត់បន្ថយដើម្បីចៀសវាងការវិវត្តនៃការថយចុះជាតិស្ករក្នុងឈាម។
មានអត្ថបទដាច់ដោយឡែកមួយអំពីការថយចុះជាតិស្ករក្នុងឈាមដូច្នេះខ្ញុំសូមណែនាំឱ្យអ្នកធ្វើតាមតំណនិងសិក្សាប្រសិនបើអ្នកមិនទាន់បានធ្វើវាទេ។ ប្រសិនបើ Byeta ត្រូវបានប្រើក្នុងការភ្ជាប់ជាមួយថ្នាំ metformin នោះកំរិតដូសនៃ metformin មិនផ្លាស់ប្តូរទេពីព្រោះ
ការថយចុះជាតិស្ករក្នុងឈាមក្នុងករណីនេះមិនទំនងទេ។
ជនរងគ្រោះក៏អាចរកបាននៅក្នុងប៊ិកសឺរាុំងក្នុងមួយដូស ៦ មីលីក្រាមក្នុង ១ ម។ ល។ បរិមាណប៊ិចសឺរាុំងគឺ ៣ ម។ ល។ លក់ដោយប៊ិចសឺរាុំង ១, ២ ឬ ៣ ក្នុងមួយកញ្ចប់។ ការផ្ទុកនិងការប្រើប្រាស់ប៊ិកសឺរាុំងគឺស្រដៀងនឹងអ៊ីប៊ី។
ការព្យាបាលជំងឺទឹកនោមផ្អែមជាមួយវីដូវីហ្សាត្រូវបានអនុវត្តក្នុងមួយថ្ងៃក្នុងមួយថ្ងៃក្នុងពេលតែមួយដែលអ្នកជំងឺខ្លួនឯងអាចជ្រើសរើសបានដោយមិនគិតពីការញ៉ាំចំណីអាហារ។ ថ្នាំនេះត្រូវបានគ្រប់គ្រងដោយភ្លៅពោះឬស្មា។
ដូចគ្នានេះផងដែរវាមិនអាចត្រូវបានប្រើសម្រាប់ការគ្រប់គ្រង intramuscular និង intravenous ទេ។
កំរិតដំបូងនៃវីដូដូហ្សាគឺ ០,៦ មីលីក្រាមក្នុងមួយថ្ងៃ។ បន្ទាប់ពី 1 សប្តាហ៍អ្នកអាចបង្កើនកម្រិតថ្នាំបន្តិចម្តង ៗ ដល់ 1,2 មីលីក្រាមរួចទៅហើយ។ កំរិតអតិបរិមាគឺ ១,៨ មីលីក្រាមដែលអាចចាប់ផ្តើមបាន ១ សប្តាហ៍បន្ទាប់ពីបង្កើនកំរិតថ្នាំដល់ ១,២ មីលីក្រាម។ លើសពីកំរិតនេះថ្នាំមិនត្រូវបានណែនាំទេ។ ដោយការប្ៀបប្ដូចជាមួយ Baeta Viktozu អាចត្រូវបានប្រើជាមួយថ្នាំបន្ថយជាតិស្ករផ្សេងទៀត។
ហើយឥឡូវនេះអំពីអ្វីដែលសំខាន់បំផុត - តម្លៃនិងលទ្ធភាពនៃថ្នាំទាំងពីរ។ ក្រុមថ្នាំនេះមិនត្រូវបានរាប់បញ្ចូលក្នុងបញ្ជីឈ្មោះអនុគ្រោះរបស់សហព័ន្ធឬក្នុងតំបន់សម្រាប់ការព្យាបាលអ្នកជំងឺទឹកនោមផ្អែមទេ។ ដូច្នេះថ្នាំទាំងនេះនឹងត្រូវទិញសម្រាប់ប្រាក់ផ្ទាល់ខ្លួនរបស់ពួកគេ។ និយាយឱ្យត្រង់ទៅថ្នាំទាំងនេះមិនថោកទេ។
តម្លៃគឺអាស្រ័យលើកម្រិតថ្នាំដែលបានគ្រប់គ្រងនិងលើការវេចខ្ចប់។ ឧទាហរណ៍ Baeta ដែលមានបរិមាណ 1,2 មីលីក្រាមមានផ្ទុកនូវថ្នាំចំនួន 60 ដូស។ ចំនួននេះគឺគ្រប់គ្រាន់សម្រាប់រយៈពេល ១ ខែ។ ផ្តល់ថាកំរិតប្រើប្រចាំថ្ងៃគឺ ៥ មេហ្គាក្រាម។ ក្នុងករណីនេះថ្នាំនឹងធ្វើឱ្យអ្នកចំណាយជាមធ្យម 4,600 រូប្លិ៍ក្នុងមួយខែ។
ប្រសិនបើនេះជាវីដូវីហ្សាបន្ទាប់មកជាមួយនឹងកំរិតអប្បបរមាប្រចាំថ្ងៃចំនួន ៦ មីលីក្រាមថ្នាំនឹងត្រូវចំណាយអស់ ៣.៤០០ រូប្លិ៍ក្នុងមួយខែ។
DPP-4 inhibitors ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២
ដូចដែលខ្ញុំបាននិយាយខាងលើអង់ស៊ីម dipeptidyl peptidase-4 (DPP-4) បំផ្លាញអរម៉ូនតូទីន។ ហេតុដូច្នេះហើយអ្នកវិទ្យាសាស្ត្រសម្រេចចិត្តរារាំងអង់ស៊ីមនេះដែលជាលទ្ធផលនៃការពន្យារឥទ្ធិពលសរីរវិទ្យានៃអរម៉ូនផ្ទាល់របស់ពួកគេ។
ការបូកធំនៃក្រុមថ្នាំនេះគឺការកើនឡើងនៃអរម៉ូនទាំងពីរគឺ GLP-1 និង HIP ដែលជួយបង្កើនប្រសិទ្ធភាពនៃថ្នាំ។
ចំណុចវិជ្ជមានផងដែរគឺជាការពិតដែលថាការកើនឡើងនៃអរម៉ូនទាំងនេះកើតឡើងក្នុងជួរសរីរវិទ្យាមិនលើសពី ២ ដងដែលលុបបំបាត់ចោលទាំងស្រុងនូវការកើតឡើងនៃប្រតិកម្មជាតិស្ករក្នុងឈាម។
វិធីសាស្រ្តនៃការគ្រប់គ្រងថ្នាំទាំងនេះក៏អាចត្រូវបានគេចាត់ទុកថាជាការបូកផងដែរ - ទាំងនេះគឺជាការត្រៀមលក្ខណៈថេប្លេតមិនមែនការចាក់ទេ។ វាមិនមានផលប៉ះពាល់អ្វីទេចំពោះថ្នាំ DPP-4 inhibitors ពីព្រោះ
អរម៉ូនកើនឡើងនៅក្នុងដែនកំណត់សរីរវិទ្យាដូចជាប្រសិនបើវាស្ថិតនៅក្នុងមនុស្សដែលមានសុខភាពល្អ។ នៅពេលប្រើថ្នាំទប់ស្កាត់កម្រិតជាតិអេម៉ូក្លូប៊ីនថយចុះ ០.៥-១,៨% ។
ប៉ុន្តែថ្នាំទាំងនេះមិនមានឥទ្ធិពលលើទំងន់រាងកាយទេ។
សព្វថ្ងៃនេះមានថ្នាំចំនួន ៣ មុខនៅលើទីផ្សាររុស្ស៊ីគឺហ្គាឡួស (វ៉េលហ្គូលីនស៊ីន) ជេវ៉ាវី (ស៊ីហ្គាហ្គីនលីន) អូងលីសា (saxagliptin) ។
ថ្នាំជេវីវ៉ាគឺជាថ្នាំដំបូងគេបំផុតពីក្រុមនេះដែលបានចាប់ផ្តើមប្រើដំបូងគេនៅសហរដ្ឋអាមេរិកហើយបន្ទាប់មកនៅទូទាំងពិភពលោក។ ថ្នាំនេះអាចត្រូវបានប្រើទាំងក្នុងការព្យាបាលដោយប្រើថ្នាំ monotherapy និងរួមផ្សំជាមួយនឹងថ្នាំបន្ថយជាតិស្ករដទៃទៀតនិងសូម្បីតែអាំងស៊ុយលីន។ Januvia រារាំងអង់ស៊ីមអស់រយៈពេល ២៤ ម៉ោងចាប់ផ្តើមធ្វើសកម្មភាព ៣០ នាទីបន្ទាប់ពីរដ្ឋបាល។
មាននៅក្នុងគ្រាប់ក្នុងកំរិតប្រើ ២៥, ៥០ និង ១០០ មីលីក្រាម។ កំរិតដែលត្រូវណែនាំគឺ ១០០ មីលីក្រាមក្នុងមួយថ្ងៃ (១ ដងក្នុងមួយថ្ងៃ) អាចលេបបានដោយមិនគិតពីការទទួលទានអាហារ។ នៅក្នុងការខ្សោយតំរងនោមកម្រិតថ្នាំត្រូវបានកាត់បន្ថយដល់ 25 ឬ 50 មីលីក្រាម។
ប្រសិទ្ធភាពនៃការដាក់ពាក្យអាចត្រូវបានគេមើលឃើញរួចហើយនៅក្នុងខែដំបូងនៃការប្រើប្រាស់ទាំងការតមអាហារនិងកម្រិតជាតិស្ករក្នុងឈាមក្រោយពេលសម្រាលត្រូវបានកាត់បន្ថយ។
ដើម្បីភាពងាយស្រួលនៃការព្យាបាលដោយការរួមបញ្ចូលគ្នា Januvia ត្រូវបានផលិតក្នុងទម្រង់នៃការរៀបចំរួមគ្នាជាមួយថ្នាំ metformin - យ៉ាមម៉ាត។ មានពីរដូសៈថ្នាំ Januvia ៥០ មីលីក្រាម + ថ្នាំ Metformin ៥០០ មីលីក្រាមនិងថ្នាំ Januvia ៥០ មីលីក្រាម + Metformin ១០០០ មីលីក្រាម។ នៅក្នុងសំណុំបែបបទនេះគ្រាប់ត្រូវបានគេយក 2 ដងក្នុងមួយថ្ងៃ។
Galvus ក៏ជាសមាជិកក្រុម DPP-4 ផងដែរ។ វាត្រូវបានគេយកដោយមិនគិតពីអាហារ។ កំរិតដំបូងនៃហ្គាឡូសគឺ ៥០ មីលីក្រាមម្តងក្នុងមួយថ្ងៃបើចាំបាច់ដូសត្រូវបានកើនឡើងដល់ ១០០ មីលីក្រាមប៉ុន្តែកំរិតថ្នាំត្រូវបានចែកចាយ ៥០ មីលីក្រាម ២ ដងក្នុងមួយថ្ងៃ។
Galvus ក៏ត្រូវបានប្រើក្នុងការរួមផ្សំជាមួយថ្នាំបន្ថយជាតិស្ករផ្សេងទៀត។ ហេតុដូច្នេះហើយមានថ្នាំផ្សំដូចជាកាឡូសអេមដែលក៏មានមេទីលហ្វីននៅក្នុងសមាសភាពរបស់វាផងដែរ។ មានថេប្លេតដែលមានមេទីហ្វេនទីន ៥០០ ៨៥០ និង ១០០០ មីលីក្រាមកម្រិតដូសរបស់ហ្គាឡូសនៅតែមាន ៥០ មីលីក្រាម។
តាមក្បួនការរួមបញ្ចូលគ្នានៃថ្នាំត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ការបរាជ័យនៃការព្យាបាលដោយ monotherapy ។ ក្នុងករណី Galvusmet ថ្នាំត្រូវបានគេយក 2 ដងក្នុងមួយថ្ងៃ។ ក្នុងការរួមផ្សំជាមួយថ្នាំដទៃទៀត Galvus ត្រូវបានគេលេបតែ 1 ដងក្នុងមួយថ្ងៃ។
ជាមួយនឹងការចុះខ្សោយនៃមុខងារតំរងនោមកម្រិតដូសនៃថ្នាំមិនអាចផ្លាស់ប្តូរបានទេ។ នៅពេលប្រៀបធៀបថ្នាំទាំងពីរ Januvia និង Galvus, ការផ្លាស់ប្តូរដូចគ្នានៅក្នុងអេម៉ូក្លូប៊ីន, គ្លីសេមីលក្រោយស្ករ (ស្ករបន្ទាប់ពីបរិភោគ) និងគ្លីសេរីនត្រូវបានគេសង្កេតឃើញ។
Onglisa គឺជាថ្នាំបើកចំហចុងក្រោយនៃក្រុម DPP-4 inhibitor ។ ថ្នាំនេះត្រូវបានផលិតជាគ្រាប់ ២,៥ និង ៥ មីលីក្រាម។ វាត្រូវបានគេយកដោយមិនគិតពីអាហារ 1 ដងក្នុងមួយថ្ងៃ។ ត្រូវបានគេប្រើផងដែរទាំងក្នុងទម្រង់នៃការព្យាបាលដោយប្រើថ្នាំ monotherapy និងរួមផ្សំជាមួយថ្នាំបន្ថយជាតិស្ករផ្សេងទៀត។ ប៉ុន្តែរហូតមកដល់ពេលនេះមិនមានថ្នាំផ្សំជាមួយថ្នាំ metformin ដូចដែលត្រូវបានធ្វើក្នុងករណីយ៉ាវ៉ាយ៉ាឬហ្គាវ៉ាស។
ជាមួយនឹងការខ្សោយតំរងនោមស្រាលការកែកម្រិតដូសមិនត្រូវបានទាមទារនោះទេជាមួយនឹងដំណាក់កាលមធ្យមនិងធ្ងន់ធ្ងរកម្រិតថ្នាំត្រូវបានកាត់បន្ថយ ២ ដង។ នៅពេលប្រៀបធៀបជាមួយយ៉ានយូវីនិងហ្គាលុសក៏មិនមានភាពខុសប្លែកគ្នាជាក់ស្តែងនិងសំខាន់ទាំងប្រសិទ្ធភាពឬភាពញឹកញាប់នៃផលប៉ះពាល់។ ដូច្នេះជម្រើសនៃថ្នាំគឺអាស្រ័យលើតម្លៃនិងបទពិសោធន៍របស់វេជ្ជបណ្ឌិតជាមួយនឹងថ្នាំនេះ។
ជាអកុសលថ្នាំទាំងនេះមិនត្រូវបានរាប់បញ្ចូលក្នុងបញ្ជីឱសថអនុគ្រោះរបស់សហព័ន្ធទេប៉ុន្តែនៅក្នុងតំបន់ខ្លះវាអាចចេញវេជ្ជបញ្ជាថ្នាំទាំងនេះដល់អ្នកជំងឺពីបញ្ជីឈ្មោះក្នុងតំបន់ដោយចំណាយថវិកាក្នុងស្រុក។ ដូច្នេះជាថ្មីម្តងទៀតអ្នកត្រូវទិញថ្នាំទាំងនេះដោយលុយផ្ទាល់ខ្លួន។
ចំពោះតម្លៃថ្នាំទាំងនេះក៏មិនខុសគ្នាច្រើនដែរ។ ឧទាហរណ៍សម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមជាមួយជេនវ៉ាវីក្នុងកម្រិត ១០០ មីលីក្រាមអ្នកនឹងត្រូវចំណាយជាមធ្យម ២,២០០-២,៤០០ រូប្លិ៍។ ហើយហ្គាលវូសក្នុងកម្រិតថ្នាំ ៥០ មីលីក្រាមនឹងធ្វើឱ្យអ្នកខាតបង់ ៨០០-៩០០ រូប្លិ៍ក្នុងមួយខែ។ Onglisa ៥ មីលីក្រាមមានតម្លៃ ១៧០០ រូប្លិ៍ក្នុងមួយខែ។ តម្លៃគឺជាការចង្អុលបង្ហាញសុទ្ធសាធដែលយកពីហាងលក់តាមអ៊ីនធឺណិត។
តើក្រុមថ្នាំទាំងនេះត្រូវបានចេញវេជ្ជបញ្ជាឱ្យនរណា? ថ្នាំពីក្រុមទាំងពីរនេះអាចត្រូវបានចេញវេជ្ជបញ្ជារួចហើយក្នុងកំឡុងពេលចាប់ផ្តើមនៃជំងឺនេះសម្រាប់អ្នកដែលអាចមានលទ្ធភាពទិញវាបាន។ វាមានសារៈសំខាន់ជាពិសេសនៅពេលនេះដើម្បីថែរក្សាហើយវាថែមទាំងអាចបង្កើនចំនួនកោសិកាបេតាលំពែងបន្ទាប់មកកោសិកាទឹកនោមផ្អែមនឹងត្រូវបានផ្តល់សំណងយ៉ាងល្អក្នុងរយៈពេលយូរហើយនឹងមិនត្រូវការតែងតាំងអាំងស៊ុយលីនទេ។
តើថ្នាំប៉ុន្មានត្រូវបានចេញវេជ្ជបញ្ជាក្នុងពេលតែមួយសម្រាប់ការរកឃើញជំងឺទឹកនោមផ្អែមគឺអាស្រ័យលើកម្រិតអេម៉ូក្លូប៊ីនគ្លីកូល។
ទាំងអស់សម្រាប់ខ្ញុំ។ វាបានប្រែទៅជាច្រើនខ្ញុំមិនដឹងសូម្បីតែអ្នកអាចដោះស្រាយវាបានដែរ។ ប៉ុន្តែខ្ញុំដឹងថាក្នុងចំណោមអ្នកអានមានមនុស្សដែលបានទទួលថ្នាំទាំងនេះរួចហើយ។ ដូច្នេះខ្ញុំសូមអំពាវនាវដល់អ្នកជាមួយនឹងសំណើរដើម្បីចែករំលែកចំណាប់អារម្មណ៍របស់ខ្ញុំអំពីថ្នាំ។ ខ្ញុំគិតថាវាមានប្រយោជន៍ក្នុងការស្វែងរកអ្នកដែលនៅតែគិតប្តូរឬមិនទៅរកការព្យាបាលថ្មី។
ហើយសូមចាំថាទោះបីជាថ្នាំមានប្រសិទ្ធិភាពបំផុតក៏ដោយ ធ្វើឱ្យមានសារធាតុចិញ្ចឹមធម្មតានៅក្នុងទឹកនោមផ្អែម ដើរតួនាទីនាំមុខក្នុងការភ្ជាប់ជាមួយការធ្វើលំហាត់ប្រាណទៀងទាត់។
ការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ៈឱកាសថ្មីនិងថ្នាំទំនើប

នៅទូទាំងពិភពលោកមានការកើនឡើងប្រចាំឆ្នាំនៃចំនួនអ្នកដែលមានជំងឺទឹកនោមផ្អែម។ផ្នែកមួយនៃបញ្ហាគឺទាក់ទងទៅនឹងលក្ខណៈពិសេសនៃសារធាតុចិញ្ចឹមព្រោះថាមានកាបូអ៊ីដ្រាតងាយរំលាយបានច្រើននៅក្នុងអាហារប្រចាំថ្ងៃ។
ប៉ុន្តែមិនត្រឹមតែអាហារប៉ុណ្ណោះទេដែលជាមូលហេតុនៃការរីករាលដាលនៃជំងឺនេះ។
កត្តាសំខាន់មួយក្នុងការរាតត្បាតជំងឺទឹកនោមផ្អែមគឺជាកត្តាកំណត់ហ្សែន - នេះមានន័យថាការលេចចេញនូវកម្រិតជាតិស្ករដែលមិនអាចចៀសផុតបានចំពោះកូនចៅប្រសិនបើយ៉ាងហោចណាស់ឪពុកម្តាយម្នាក់ទទួលរងពីជម្ងឺនេះ។
ចាប់តាំងពីចំនួនអ្នកជំងឺដែលមានការអត់ធ្មត់គ្លុយកូសមានការផ្លាស់ប្តូរគឺមានកំរិតខ្ពស់ឧស្សាហកម្មឱសថផលិតថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដែលមានប្រសិទ្ធភាពខ្ពស់។ ពួកគេធ្វើឱ្យជីវិតកាន់តែងាយស្រួលសម្រាប់មនុស្សហើយនៅពេលពួកគេធ្វើតាមរបបអាហារនិងរបបអាហារដែលធ្វើលំហាត់ប្រាណពួកគេរួមចំណែកដល់ការគ្រប់គ្រងកម្រិតជាតិស្ករក្នុងឈាមឱ្យបានពេញលេញ។
ដេរីវេនៃ sulfonylureas និង biguanides: ភាពពាក់ព័ន្ធបច្ចុប្បន្ននៃថ្នាំ
ចាប់តាំងពីទសវត្សទី ៦០ នៃសតវត្សរ៍ចុងក្រោយការអភិវឌ្ឍយ៉ាងសកម្មនៃថ្នាំសម្រាប់ការគ្រប់គ្រងកម្រិតជាតិស្ករក្នុងឈាមប្រកបដោយប្រសិទ្ធភាពបានចាប់ផ្តើមហើយ។
ក្រុមថ្នាំដំបូងដែលត្រូវបានប្រើសម្រាប់ជំងឺទឹកនោមផ្អែមដែលពិតជាជួយមនុស្សគឺ sulfonylureas ។
ខ្លឹមសារនៃសកម្មភាពរបស់ថ្នាំគឺសាមញ្ញ - ពួកគេរំញោចកោសិកាលំពែងទទួលខុសត្រូវចំពោះការផលិតអាំងស៊ុយលីន។ ជាលទ្ធផលការបញ្ចេញអ័រម៉ូនកើនឡើងហើយជាតិស្ករក្នុងឈាមថយចុះជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ការត្រៀមលក្ខណៈស៊ុលនីញ៉ូរី
sulfonylureas មានបីជំនាន់។ ឱសថពីក្រុមទី 1 មិនត្រូវបានគេប្រើសព្វថ្ងៃនេះទេទោះបីជាឧស្សាហកម្មឱសថនៅតែបន្តការផលិតថូប៊ូតត្រាតនិងកាបូអ៊ីដ្រាតនៅមានកម្រិត។
សូដ្យូមនីល្យូសស្តារជំនាន់ដំបូងដែលមានជាតិស្ករមិនត្រូវបានគេដកចេញទាំងស្រុងពីផលិតកម្មទេ។ ឱសថរបស់ក្រុមទី ២ និងទី ៣ ត្រូវបានគេប្រើប្រាស់យ៉ាងទូលំទូលាយនាពេលបច្ចុប្បន្ននេះក្នុងការអនុវត្តន៍ព្យាបាល។
នៅក្នុងតំបន់ជាច្រើននៃប្រទេសរុស្ស៊ីពួកគេនៅតែមានសម្រាប់តែប្រជាជនគ្រប់ប្រភេទ។
ថេប្លេតទឹកនោមផ្អែមទាក់ទងទៅនឹងជំនាន់ទី ២ និងទី ៣ នៃសារធាតុចំរុះសូហ្វីនីញ៉ូអាតាមានដូចខាងក្រោម៖
glibenclamide ដ៏ល្បីល្បាញបំផុតដែលត្រូវបានបង្កើតដំបូងប៉ុន្តែរហូតមកដល់សព្វថ្ងៃនេះមិនបាត់បង់ភាពពាក់ព័ន្ធរបស់វាទេ។ ឈ្មោះពាណិជ្ជកម្មរបស់វាគឺ“ ដោយត្រចៀក” ចំពោះអ្នកជំងឺជាច្រើនដែលមានជំងឺទឹកនោមផ្អែម៖
ម៉ានីណីលមានប្រជាប្រិយភាពជាពិសេសចាប់តាំងពីវាមានទម្រង់នៃការបញ្ចេញមីក្រូដែលជួយសម្រួលដល់ការស្រូបយកថ្នាំ។
ជំនាន់ថ្មី (ទីបី) ត្រូវបានតំណាងដោយថ្នាំមួយ - គ្លីសេរីន។ វាត្រូវបានគេស្គាល់នៅក្រោមពាណិជ្ជសញ្ញាដូចខាងក្រោមៈ
Glimeperid មិនខុសពីថ្នាំមុន ៗ នៅក្នុងយន្តការនៃសកម្មភាពរបស់វាទេប៉ុន្តែមានប្រសិទ្ធិភាពស្ថេរភាពជាងកំរិតទាបហើយត្រូវបានគេអត់ធ្មត់ល្អជាងមុនផងដែរដោយអ្នកជំងឺ។
គុណសម្បត្តិចម្បងនៃការត្រៀមលក្ខណៈស៊ុលហ្វីលីនឡាសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២៖
- ប្រសិទ្ធិភាពនិងស្ថេរភាព
- រយៈទទឹងព្យាបាលខ្ពស់ - អ្នកអាចបង្កើនកម្រិតថ្នាំម្តងហើយម្តងទៀតដោយគ្មានការភ័យខ្លាចនៃការស្រវឹង។
- អត់ធ្មត់ល្អ
- ការចំណាយទាប
- អតិបរមាពីរដងក្នុងមួយថ្ងៃ
- ភាពឆបគ្នាងាយជាមួយភ្នាក់ងារប្រឆាំងនឹងជំងឺទឹកនោមផ្អែម
- ភាពអាចរកបាននៅក្នុងឱសថស្ថានសូម្បីតែនៅតំបន់ដាច់ស្រយាល។
ទោះយ៉ាងណាក៏ដោយសម្រាប់ការប្រើថ្នាំប្រកបដោយប្រសិទ្ធភាពសូម្បីតែជំនាន់ទី 3 លក្ខខណ្ឌចាំបាច់បំផុតគឺកោសិកាលំពែងត្រូវតែផលិតអាំងស៊ុយលីនយ៉ាងហោចណាស់ក្នុងបរិមាណមធ្យម។
ប្រសិនបើមិនមានអរម៉ូនទេនោះវាគ្មានន័យទេក្នុងការជម្រុញការងាររបស់កូនកោះលីលហាន។ កត្តាទីពីរដែលរំខានដល់អ្នកជំងឺទឹកនោមផ្អែមគឺជាការថយចុះប្រសិទ្ធភាពបន្ទាប់ពីការប្រើប្រាស់អស់រយៈពេលជាច្រើនឆ្នាំ។
ភាពធន់ទ្រាំទៅនឹងការត្រៀមលក្ខណៈស៊ុលហ្វីលីនឡាកើតឡើងដែលនាំឱ្យមានការកើនឡើងជាតិគ្លុយកូសក្នុងឈាម។
ជាលទ្ធផលវាចាំបាច់ក្នុងការបង្កើនកម្រិតថ្នាំឱ្យខ្ពស់បំផុតឬផ្លាស់ប្តូរទៅជាថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដទៃទៀត។
ក្នុងចំនោមថ្នាំ Biguanides ដែលជាថ្នាំដ៏ល្បីបំផុតមួយសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ២ បច្ចុប្បន្ននេះមានតែថ្នាំ metformin ប៉ុណ្ណោះដែលត្រូវបានប្រើប្រាស់យ៉ាងទូលំទូលាយ។
គុណសម្បត្តិចម្បងរបស់វាគឺថាវាជួយបង្កើនសកម្មភាពរបស់អ្នកទទួលអាំងស៊ុយលីននិងបង្កើនល្បឿនការរំលាយអាហារគ្លុយកូស។ ជាលទ្ធផលសូម្បីតែកម្រិតអ័រម៉ូនទាបក៏ដោយក៏ការថយចុះជាតិស្ករក្នុងឈាមយូរអាចធ្វើទៅបានដែរ។Metformin កាត់បន្ថយទំងន់និងកាត់បន្ថយចំណង់អាហារដែលមានសារៈសំខាន់សម្រាប់អ្នកជំងឺធាត់។ ថ្នាំនេះត្រូវបានរួមបញ្ចូលគ្នាយ៉ាងល្អឥតខ្ចោះជាមួយនឹងថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមស្ទើរតែទាំងអស់។
ថ្នាំបញ្ចុះជាតិស្ករក្នុងមាត់ថ្មី៖ គុណប្រយោជន៍
សមាសធាតុសំខាន់បំផុតនៃភាពជោគជ័យក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមគឺសមត្ថភាពក្នុងការគ្រប់គ្រងកម្រិតជាតិគ្លុយកូសប្រកបដោយប្រសិទ្ធភាពបន្ទាប់ពីទទួលទានអាហាររួច។
វាគឺជាកំឡុងពេលនេះដែលជាពេលវេលាកំពូលនៃការកើនឡើងរបស់វាត្រូវបានគេសង្កេតឃើញដែលជះឥទ្ធិពលអវិជ្ជមានដល់ដំណើរការនៃជំងឺ។ ដូច្នេះភ្នាក់ងារប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដែលមានសកម្មភាពខ្លីត្រូវបានបង្កើតឡើង។
គ្លីនិកជាកម្មសិទ្ធិរបស់ក្រុមនេះ - repaglinide និង ប្រភេទ.
រីហ្គ្រីនដិនដិន (ណូអូណូម) មានលក្ខណៈពិសេសដូចខាងក្រោមៈ
- លេបផ្ទាល់មាត់មុនពេលញ៉ាំ - ប្រសិនបើគ្មានអាហារទេបន្ទាប់មកតម្រូវការថ្នាំក៏បាត់ទៅវិញ។
- កាត់បន្ថយតែគ្លីសេមីយ៉ាក្រោយពេលបរិភោគរួចដោយមិនប៉ះពាល់ដល់កំរិតជាតិគ្លុយកូសក្នុងឈាម
- ដើរតួយ៉ាងលឿនមានឥទ្ធិពលនិងខ្លី
- មិនកកកុញនៅក្នុងខ្លួន, ត្រូវបានបញ្ចេញដោយតម្រងនោមយ៉ាងងាយស្រួលសូម្បីតែនៅក្នុងវត្តមាននៃភាពមិនគ្រប់គ្រាន់របស់ពួកគេ,
- តម្លៃទាប - អាចចូលដំណើរការបានសម្រាប់សាធារណជនទូទៅ
- ថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមជាមូលដ្ឋានត្រូវបានផ្សំបញ្ចូលគ្នាយ៉ាងងាយស្រួលក្នុងថ្នាំព្យាបាលរោគមហារីក
- វាមានវិសាលគមទាបនៃ contraindications និងផលប៉ះពាល់។
គុណវិបត្តិចម្បងនៃថ្នាំកែឆ្នៃគឺថាវាគ្មានប្រសិទ្ធភាពជាមួយនឹងការព្យាបាលដោយប្រើថ្នាំ monotherapy ។ វាអាចត្រូវបានប្រើសម្រាប់ទម្រង់ស្រាល ៗ នៃជំងឺទឹកនោមផ្អែមឬផ្សំជាមួយថ្នាំដទៃទៀត។ ទោះជាយ៉ាងណាក៏ដោយវត្តមានរបស់ភ្នាក់ងារមូលដ្ឋានដែលមានប្រសិទ្ធិភាពខ្ពស់បង្រួមអត្ថប្រយោជន៍ព្យាបាលនៃថ្នាំរីហ្គីដលីនដែលជាថ្នាំជម្រើសដំបូងសម្រាប់ការអត់ធ្មត់គ្លុយកូសខ្សោយ។
វិធីព្យាបាលថ្មីសំរាប់ជំងឺទឹកនោមផ្អែម dapagliflozin ។ យន្តការនៃសកម្មភាពគឺខុសគ្នាជាមូលដ្ឋានពីគ្រាប់ថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដទៃទៀត។
ថ្នាំនេះរារាំងការបញ្ចោញជាតិគ្លុយកូសឡើងវិញនៅក្នុងតម្រងនោមដែលបង្កើនការបញ្ចេញទឹកនោមរបស់វា។ ជាលទ្ធផល glycemia មានការថយចុះសូម្បីតែអវត្ដមាននៃកោសិកាលំពែងមានប្រសិទ្ធភាព។
បានបង្ហាញនៅលើទីផ្សាររុស្ស៊ីក្រោមឈ្មោះពាណិជ្ជកម្ម Forsiga.
ចរិកលក្ខណៈសំខាន់ៗរបស់ dapagliflozin៖
- យន្ដការថ្មីនៃមូលដ្ឋានគ្រឹះនៃសកម្មភាព - មិនពឹងផ្អែកលើស្ថានភាពនៃការទទួលអាំងស៊ុយលីននៅក្នុងសរីរាង្គគោលដៅនិងកូនកោះលីនថាន។
- ល្អសម្រាប់ការចាប់ផ្តើមព្យាបាល
- ការញៀនមិនរីកចម្រើនទេវាអាចត្រូវបានប្រើអស់ជាច្រើនទសវត្សដោយមិនកាត់បន្ថយការអនុវត្តន៍
- សកម្មភាពរបស់ថ្នាំត្រូវបានកាត់បន្ថយចំពោះអ្នកជំងឺធាត់,
- ចំណាយខ្ពស់
- មិនអាចត្រូវបានផ្សំជាមួយថ្នាំបញ្ចុះទឹកនោមទេជាពិសេសជាមួយថ្នាំផ្សុំរោម។
- ជាមួយនឹងកម្រិតខ្ពស់នៃអេម៉ូក្លូប៊ីនបង្កើនហានិភ័យនៃផលវិបាកនៃសរសៃឈាម។
- មិនអាចត្រូវបានប្រើនៅក្នុងវត្តមាននៃជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ចំពោះមនុស្សចាស់ - អាយុអតិបរមាសម្រាប់ការចាប់ផ្តើមនៃការព្យាបាលគឺរហូតដល់ 74 ឆ្នាំ។
បច្ចុប្បន្ននេះនៅក្នុងការអនុវត្តជាក់ស្តែងថ្នាំ dapagliflozin ត្រូវបានគេប្រើក្នុងកំរិតមួយជាចម្បងចំពោះមនុស្សវ័យក្មេងដែលមិនធាត់។ ប៉ុន្តែថ្នាំនេះមានចក្ខុវិស័យល្អ។
ការព្យាបាលដោយថ្នាំសម្រាប់ជំងឺទឹកនោមផ្អែមបច្ចុប្បន្នមិនអាចគិតបានទេបើគ្មាន thiazolidinediones ។ ថ្មីៗនេះថ្នាំរបស់ក្រុមនេះត្រូវបានគេប្រើយ៉ាងទូលំទូលាយក្នុងការអនុវត្តគ្លីនិក។ ពួកគេបានបង្កើតខ្លួនពួកគេជាថ្នាំដែលមានសកម្មភាពយូរអង្វែងប្រកបដោយសុវត្ថិភាពដែលធ្វើឱ្យមានស្ថេរភាពកម្រិតគ្លីសេម៉ា។
ពួកគេជាមធ្យោបាយសម្រាប់ការព្យាបាលជាមូលដ្ឋានហើយត្រូវការការទទួលទានប្រចាំថ្ងៃចាំបាច់។ យន្តការនៃសកម្មភាពគឺការរំញោចរបស់អ្នកទទួល PPARy ដែលជួយបង្កើនការយល់ឃើញរបស់អាំងស៊ុយលីននៅក្នុងកោសិកាគោលដៅ។
ជាលទ្ធផលសូម្បីតែកម្រិតអរម៉ូនមិនគ្រប់គ្រាន់ដែលផលិតដោយលំពែងមានប្រសិទ្ធភាពខ្ពស់ក្នុងការធ្វើឱ្យកម្រិតជាតិស្ករមានលក្ខណៈធម្មតា។
ថ្នាំគ្រាប់ទឹកនោមផ្អែមប្រភេទ ២ ទាក់ទងនឹង thiazolidinediones - roxiglitazone និង pioglitazone។ ចរិតសំខាន់របស់ពួកគេ៖
- មួយដូសទាំងស្រុងផ្តល់ការគ្រប់គ្រងជាតិស្ករ ២៤ ម៉ោង
- ការពារឱ្យបានគ្រប់គ្រាន់ប្រឆាំងនឹងកំពូលភ្នំក្រោយ,
- ការកែកំរិតដូសងាយ - ២ ៤ និង ៨ មីលីក្រាម
- មិនមានករណីនៃការប្រើជ្រុលត្រូវបានគេរាយការណ៍,
- អាចត្រូវបានប្រើនៅក្នុងមនុស្សចាស់,
- បញ្ចុះកូលេស្តេរ៉ុល
- សមស្របជាថ្នាំតែមួយគត់
- ក្នុងករណីដែលគ្មានអាំងស៊ុយលីនផ្ទាល់ខ្លួន - ថ្នាំទឹកនោមផ្អែមពីក្រុមនេះគឺគ្មានប្រយោជន៍ទាំងស្រុង
- ជារឿយៗប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការព្យាបាលជំងឺហើមកើតឡើង។
ការប្រុងប្រយ័ត្ននៅពេលប្រើថ្នាំ thiazolidinediones គួរតែត្រូវបានគេសង្កេតឃើញលើស្ត្រីអំឡុងពេលអស់រដូវ។ ទោះបីជាអវត្ដមាននៃវដ្តធម្មតាក៏ដោយ roxiglitazone ធ្វើឱ្យមានការបញ្ចេញពងអូវុលដែលអាចនាំឱ្យមានគភ៌ដែលមិនបានគ្រោងទុកដែលនឹងត្រូវរំខានដោយសិប្បនិម្មិត។
ថ្នាំចុងក្រោយក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២
ការវិវត្តបែបវិទ្យាសាស្ត្រថេរក្នុងការស្វែងរកថ្នាំដែលជួយធ្វើឱ្យប្រសើរឡើងនូវគុណភាពជីវិតរបស់អ្នកជំងឺទឹកនោមផ្អែមកំពុងបន្ត។
ក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះថ្នាំគ្រាប់ថ្មីបានកាត់បន្ថយការថយចុះជាតិស្ករនៅក្នុងទឹកនោមផ្អែមប្រភេទទី ២ ។ incretinomimetics។ ខ្លឹមសារនៃសកម្មភាពរបស់ពួកគេគឺការរំញោចនិងការអូសបន្លាយសកម្មភាពរបស់ប៉ូលីកាបូណាតគ្លីក។
វាគឺជាអរម៉ូនដែលធ្វើឱ្យសកម្មសំយោគអាំងស៊ុយលីននៅក្នុងកោសិកា Langerhans ។ ក្រុមនៃការធ្វើត្រាប់តាមមេទីនរួមមានៈ
- sitagliptin,
- saxagliptin,
- vildagliptin,
- linagliptin,
- gozogliptin,
- alogliptin ។
ល្បីបំផុតនៅក្នុងការអនុវត្តគ្លីនិកគ្រប់ទីកន្លែង។ sitagliptin នៅក្រោមឈ្មោះពាណិជ្ជកម្ម ជេនៀ និង vildagliptin (Galvus)។ ថ្នាំទាំងនេះសំរាប់ជំងឺទឹកនោមផ្អែមមានលក្ខណៈដូចខាងក្រោមៈ
- ការគ្រប់គ្រងគ្លីសេរីនគ្រប់គ្រាន់ក្នុងរយៈពេល ២៤ ម៉ោងបន្ទាប់ពីប្រើតែមួយដង។
- វិសាលគមទាបនៃប្រតិកម្មមិនល្អ
- ធ្វើអោយប្រសើរឡើងនូវគុណភាពនៃជីវិតរបស់អ្នកជំងឺទោះបីជាមានការព្យាបាលដោយវិធីព្យាបាល
- កុំបញ្ចូលគ្នាជាមួយនិស្សន្ទវត្ថុស៊ុលហ្វីនីឡានិងអាំងស៊ុយលីន
- សមស្របសម្រាប់ការចាប់ផ្តើមព្យាបាល
- ការញៀននិងស្ថិរភាពទោះបីជាការប្រើប្រាស់យូរមិនកើតឡើងក៏ដោយ។
ថ្នាំ Incretinomimetics គឺជាថ្នាំសម្រាប់ព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដោយមានទស្សនវិស័យល្អ។
ការសិក្សាបន្ថែមអំពីសារធាតុរំញោចប៉ូលីផេនហ្គីតអាចនាំឱ្យទទួលបានជោគជ័យយ៉ាងធ្ងន់ធ្ងរក្នុងការគ្រប់គ្រងជំងឺនិងការប្រកាន់ខ្ជាប់របស់អ្នកជំងឺចំពោះវិធានការព្យាបាល។
ការប្រើប្រាស់របស់ពួកគេត្រូវបានកំណត់ដោយកត្តាតែមួយ - ការចំណាយខ្ពស់ប៉ុន្តែថ្នាំទាំងនេះត្រូវបានប្រើសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ត្រូវបានរួមបញ្ចូលនៅក្នុងផលប្រយោជន៍សហព័ន្ធនិងក្នុងតំបន់។
ប៉ុន្តែអ្វីដែលត្រូវធ្វើចំពោះអ្នកជំងឺដែលគ្លីសេរីនគ្លីនទីលត្រូវបានផលិតមិនសូវល្អហើយការរំញោចរបស់វាដោយមធ្យោបាយផ្ទាល់មាត់មិននាំមកនូវប្រសិទ្ធភាពដែលចង់បាន? ថ្នាំថ្មីជាមូលដ្ឋានសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គឺការចាក់បញ្ចូលថ្នាំ analogues នៃអរម៉ូននេះ។ តាមពិតថ្នាំប្រភេទនេះជាមេតាប៉ូលីសដូចគ្នាប៉ុន្តែត្រូវបានគ្រប់គ្រងដោយមេត្តាធម៌។ តម្រូវការប្រើថ្នាំគ្រាប់បាត់ទាំងស្រុង។
វាគួរតែត្រូវបានគេកត់សម្គាល់ថាការចាក់ថ្នាំមេតូទីនមិនទាក់ទងនឹងអាំងស៊ុយលីនទេដូច្នេះពួកគេមិនត្រូវបានប្រើសម្រាប់កង្វះដាច់ខាតរបស់វាទេ។
ក្រុមនៃការធ្វើត្រាប់តាមមេតូឌីទីនរួមមាន៖
- ការនិយាយពីខាងក្រៅ
- ឌុលឡាក្លូដ,
- lixisenatide
- liraglutide (ត្រូវបានគេស្គាល់ច្បាស់បំផុតក្រោមឈ្មោះពាណិជ្ជកម្មថា "សាក់សាដាដា") ។
ការចាក់បញ្ចូលមេតូទីនគឺជាថ្នាំជំនាន់ថ្មីសម្រាប់ដោះស្រាយការគ្រប់គ្រងគ្លីសេរីនចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីន។ ពួកគេត្រូវបានចាក់បញ្ចូលទៅក្នុងពោះឬភ្លៅដោយខ្លួនឯងក្នុងមួយថ្ងៃម្តង។
ជាធម្មតាសូម្បីតែនៅក្នុងទម្រង់ធ្ងន់ធ្ងរនៃជំងឺក៏ដោយក៏ការគ្រប់គ្រងគ្លីសេម៉ាពេញលេញអាចត្រូវបានសម្រេច។ ទោះយ៉ាងណាក៏ដោយបើចាំបាច់ពួកគេអាចត្រូវបានផ្សំជាមួយមេទីលហ្វីនដើម្បីបង្កើនសកម្មភាពទទួលនៅក្នុងកោសិកាគោលដៅ។
លើសពីនេះទៀតការរួមបញ្ចូលគ្នាបែបនេះគឺមានអំណោយផលជាពិសេសប្រសិនបើជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ត្រូវបានផ្សំជាមួយនឹងការធាត់នៅវ័យក្មេង។
របកគំហើញដ៏ពិតប្រាកដមួយនៅក្នុងការគ្រប់គ្រងគ្លីសេរីនគឺឌុលឡាក្លូឌីដ (ទ្រីគ្លីលីក) ។ នេះគឺជាការចាក់បញ្ចូលដែលមានលក្ខណៈដូចជាការចាក់បញ្ចូលប៉ុន្តែជាមួយនឹងរយៈពេលវែងនៃសកម្មភាព។ ការចាក់តែមួយដងគឺគ្រប់គ្រាន់សម្រាប់រយៈពេល ៧ ថ្ងៃហើយក្នុងមួយខែមានតែការចាក់ ៤ ដងប៉ុណ្ណោះ។
ដោយរួមផ្សំជាមួយនឹងរបបអាហារនិងការហាត់ប្រាណកម្រិតមធ្យមថ្នាំដូឡាឡាក្លូដនឹងអនុញ្ញាតឱ្យអ្នកជំងឺដឹកនាំរបៀបរស់នៅប្រកបដោយគុណភាពនិងមិនពឹងផ្អែកលើការទទួលទានគ្រាប់រាល់ថ្ងៃចំពោះជំងឺទឹកនោមផ្អែមប្រភេទ ២ ។
មានតែកត្តា ២ ប៉ុណ្ណោះដែលកំណត់ការប្រើប្រាស់ការចាក់ចុងក្រោយបង្អស់ - មិនមែនអ្នកជំងឺទាំងអស់យល់ព្រមចាក់ថ្នាំនៅពេលមានជម្រើសផ្សេងក្នុងទម្រង់ជាថេប្លេតក៏ដូចជាចំណាយខ្ពស់។
សេចក្តីសន្និដ្ឋាន
ដូច្នេះបច្ចុប្បន្នមានជំរើសព្យាបាលជាច្រើនសម្រាប់ការព្យាបាលប្រកបដោយប្រសិទ្ធភាពនៃជំងឺទឹកនោមផ្អែមប្រភេទ ២ ។ ទាំងនេះគឺជាថ្នាំគ្រាប់ពីក្រុមផ្សេងៗគ្នានិងថ្នាំចាក់។
អ្នកឯកទេសដែលមានបទពិសោធដែលយល់ពីលក្ខណៈពិសេសនៃឧស្សាហកម្មឱសថទំនើបនឹងជ្រើសរើសវិធីព្យាបាលដែលចាំបាច់សម្រាប់អ្នកជំងឺណាមួយដោយគិតពីលក្ខណៈបុគ្គលរបស់គាត់។ ថ្នាំសម្រាប់ជំងឺទឹកនោមផ្អែមរួមបញ្ចូលគ្នានូវភាពចាំបាច់ចាំបាច់និងភាពងាយស្រួលសម្រាប់អ្នកជំងឺ។
ដំណោះស្រាយចាក់ថ្នាំមួយចំនួនអនុញ្ញាតឱ្យមានការរំrecallកជារៀងរាល់សប្តាហ៍អំពីតម្រូវការសម្រាប់វិធានការព្យាបាល។
ការសិក្សាអំពីលទ្ធភាពថ្មីនៃការព្យាបាលដោយឱសថសាស្ត្រមិនបញ្ឈប់ទេ - ថ្នាំដែលងាយស្រួលនិងមានសុវត្ថិភាពត្រូវបានបង្កើតឡើងដើម្បីបន្ថយជាតិស្ករក្នុងឈាមដែលអនុញ្ញាតឱ្យមានទស្សនៈសុទិដ្ឋិនិយមចំពោះអនាគតរបស់អ្នកជំងឺដែលវិវត្តទៅជាជំងឺមិនល្អ។
Januvia, Onglisa និង Galvus សម្រាប់ព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ |

ជេនៀ, Galvus, Viktoza, Onglisa, Baeta ...
ច្បាស់ណាស់អ្នកធ្លាប់ស្គាល់ឈ្មោះថ្នាំទាំងនេះហើយប្រហែលជាសូម្បីតែអ្នកអានខ្លះប្រើវាជារៀងរាល់ថ្ងៃក្នុងទម្រង់ផ្សំឬព្យាបាលជំងឺទឹកនោមផ្អែម។
ប្រសិនបើអ្នកចាំនៅក្នុងអត្ថបទស្តីពីអាហារបំប៉នសម្រាប់អ្នកជំងឺបន្ទាប់ពីជំងឺអាសន្នរោគយើងបានសន្យាប្រាប់នាពេលអនាគតអំពីទិសដៅថ្មីក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមដែលកំពុងត្រូវបានណែនាំកាន់តែខ្លាំងឡើងក្នុងការអនុវត្តដោយអ្នកឯកទេសខាង endocrinologist ជារៀងរាល់ថ្ងៃ។
វានិយាយអំពីការបន្ថែម។
សព្វថ្ងៃនេះយើងនឹងព្យាយាមរៀបរាប់ឱ្យបានលំអិតតាមដែលអាចធ្វើទៅបាននៃថ្នាំនីមួយៗនៃក្រុមនេះពន្យល់ពីយន្តការនៃឥទ្ធិពលជាតិស្ករក្នុងឈាមរបស់ពួកគេហើយក៏និយាយពាក្យពីរបីអំពីផលវិជ្ជមានបន្ថែមដែលត្រូវបានគេសង្កេតឃើញនៅពេលប្រើ។
Januvius, Galvus, Victoza ។
ជាញឹកញាប់ណាស់អ្នកជម្ងឺចាប់អារម្មណ៍ថាតើថ្នាំណាដែលមានឥទ្ធិពលបង្កើនប្រសិទ្ធភាពប្រសើរជាងមុន? តើអ្វីដែលមានប្រសិទ្ធភាពជាងនេះទៅទៀត: ហ្គាល់វីសបាតេតាអុងក្លាសាឬចាវ៉ាវ៉ាយ? មុនពេលឆ្លើយសំណួរនេះសូមក្រឡេកមើលអ្វីដែលជាការបន្ថែម។
ហើយតើថ្នាំទំនើបទាំងនេះសម្រុះសម្រួលឥទ្ធិពលរបស់វាយ៉ាងដូចម្តេច?
វាជាទម្លាប់ក្នុងការហៅអរម៉ូនអរម៉ូនពិសេសដែលផលិតនៅក្នុង lumen នៃបំពង់រំលាយអាហារ។ សារធាតុទាំងនេះបង្កើនកំហាប់អាំងស៊ុយលីននៅក្នុងឈាម។
នៅក្នុងខ្លួនមនុស្សការសំយោគសារធាតុបន្ថែមត្រូវបានធ្វើឱ្យសកម្មឆ្លើយតបទៅនឹងអាហារ។
មានអរម៉ូនមេតូទីនធំ ៗ ចំនួន ២ ដែលគេស្គាល់។ ទាំងនេះគឺជាអេអាយភី (ប៉ូលីប៉ូលីត្រូលីអ៊ីតអាំងស៊ុយលីត្រូភីស៊ីលីន) និងហ្គីបភី -១ (peptide-1 ដូចគ្លុយកូស) ។ GLP-1 មានប្រសិទ្ធិភាពច្រើនជាង GUIs ។
ហើយនេះគឺដោយសារតែការពិតដែលថា GLP-1 អាចជះឥទ្ធិពលដល់សរីរាង្គនិងជាលិកាផ្សេងៗដោយសារតែវត្តមាននៃ "ប័ណ្ណអាជីវកម្មពហុមុខងារ" - អ្នកទទួលរបស់វាត្រូវបានរាយប៉ាយពាសពេញរាងកាយខណៈពេលដែលអ្នកទទួល HIP មានទីតាំងនៅលើផ្ទៃនៃកោសិកាបេតាលំពែង។ ក្រពេញ។
ដូច្នេះផលប៉ះពាល់នៃអេជអាយភីត្រូវបានកំណត់ដោយឥទ្ធិពលរំញោចអាំងស៊ុយលីនក្នុងការឆ្លើយតបទៅនឹងអាហារហើយផលប៉ះពាល់នៃអេជភីអេសគឺមានច្រើនប្រភេទ។ យើងរាយបញ្ជីចំណុចសំខាន់ៗ៖
- សកម្មភាពនៃការផលិតអរម៉ូនអាំងស៊ុយលីន។ ដូចដែលបានរៀបរាប់ខាងលើការកើនឡើងនៃការផលិតសារធាតុបន្ថែមកើតឡើងជាមួយនឹងការញ៉ាំចំណីអាហារ។ លើសពីនេះទៀតការរំញោចនៃការបង្កើតអាំងស៊ុយលីនដោយសារធាតុបន្ថែមគឺស្ថិតនៅក្រោមឥទ្ធិពលផ្ទាល់របស់គ្លីសេ។ នៅកំរិតជាតិស្ករក្នុងឈាមលើសពី ៥-៥.៥ មីល្លីលីត្រ / លីការបញ្ចេញអាំងស៊ុយលីនត្រូវបានធ្វើឱ្យសកម្ម។ ហើយបន្ទាប់ពីជម្ងឺក្រិនថ្លើមកើតឡើង, ការបន្ថែមឈប់ដើម្បីរំញោចអាំងស៊ុយលីន។ ដោយសារតែលក្ខណៈពិសេសនៃសកម្មភាពនៃសារធាតុបន្ថែមនេះមិនមានការថយចុះគួរឱ្យកត់សម្គាល់នៃជាតិស្ករក្នុងឈាមនិងការវិវត្តនៃរោគសញ្ញានៃការថយចុះជាតិស្ករក្នុងឈាមទេ។
- ការហាមឃាត់ការសំយោគគ្លីកហ្គន។ គ្លូកូកគឺជាអង់ទីករអាំងស៊ុយលីន។ ការផលិតរបស់វាកើតឡើងនៅក្នុងកោសិកាអាល់ហ្វានៃលំពែង។ នៅក្នុងអត្ថបទមុនយន្តការនៃការប្រតិបត្ដិការគ្លុយកូសត្រូវបានគេរាយការណ៍ម្តងហើយម្តងទៀត។ យើងនឹងនិយាយម្តងទៀតយ៉ាងខ្លីឥឡូវនេះ: អរម៉ូននេះជួយបង្កើន glycemia ដោយការបញ្ចេញជាតិគ្លុយកូសពីថ្លើមដែលត្រូវបានរក្សាទុកនៅទីនោះជាគ្លីកូហ្សែន។ វាប្រែថាឥទ្ធិពលនៃ GLP-1 (ការទប់ស្កាត់ការសំយោគគ្លីកហ្គន) ក៏ជួយធ្វើឱ្យកម្រិតជាតិស្ករក្នុងឈាមមានលក្ខណៈធម្មតាផងដែរដោយការពារការបញ្ចេញជាតិគ្លុយកូសចេញពីថ្លើម។
- ការបង្ក្រាបចំណង់អាហារក្រោមឥទិ្ធពលនៃ GLP-1 ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងឥទ្ធិពលផ្ទាល់របស់វាទៅលើមជ្ឈមណ្ឌលនៃការតិត្ថិភាពនិងភាពអត់ឃ្លានដែលមានទីតាំងស្ថិតនៅកណ្តាលខ្ពស់ - អ៊ីប៉ូតាឡាមូស។ ដូចដែលអ្នកបានដឹងហើយកាត់បន្ថយចំណង់អាហារបង្កើនសន្ទុះ GLP-1 ទប់ស្កាត់ការប្រមូលផោនបន្ថែមដែលជាគុណសម្បត្តិមួយក្នុងចំណោមគុណសម្បត្តិចម្បងរបស់វាផងដែរ។
- ការថយចុះអត្រានៃការបញ្ចេញមាតិកាក្រពះ។ ដោយសារតែឥទ្ធិពលនេះអាហារដែលបានយកនឹងផ្លាស់ទីទៅក្នុងពោះវៀនធំ lumen ក្នុងផ្នែកតូចៗ។ ហើយដោយសារគ្លុយកូសត្រូវបានស្រូបយកជាចម្បងនៅក្នុងពោះវៀនតូចយើងនឹងជៀសវាងការវិវត្តយ៉ាងខ្លាំងនៃជំងឺលើសជាតិខ្លាញ់បន្ទាប់ពីបរិភោគ។
- ការពារក្រពេញពីការអស់កម្លាំង។ ក្រោមឥទិ្ធពលនៃ GLP-1 ការលូតលាស់និងការបង្កើតឡើងវិញនៃកោសិកាបេតាលំពែងកើតឡើងក្នុងកំរិតខ្លះហើយនៅពេលដំណាលគ្នាការបំផ្លាញរបស់ពួកគេត្រូវបានរារាំង។ និយាយម្យ៉ាងទៀត GLP-1 ជួយបង្កើនបរិមាណកោសិកា Islet សរុបនិងការពារក្រពេញពីការចុះខ្សោយពេញលេញ។
- ធ្វើឱ្យប្រសើរឡើងនូវមុខងារនៃប្រព័ន្ធសរសៃប្រសាទកណ្តាលនិងសរសៃឈាមបេះដូង។ មិនមានភ័ស្តុតាងច្បាស់លាស់សម្រាប់ផលវិជ្ជមាននៃ GLP-1 ទៅលើស្ថានភាពនៃសរសៃឈាមបេះដូងនិងប្រព័ន្ធសរសៃប្រសាទនោះទេប៉ុន្តែយើងគិតថានេះគ្រាន់តែជាពេលវេលាដែលអ្នកវិទ្យាសាស្ត្រកំពុងធ្វើអ្វីគ្រប់យ៉ាងដែលអាចធ្វើទៅបានដើម្បីផ្គាប់ចិត្តអ្នកជំងឺទឹកនោមផ្អែមយ៉ាងឆាប់រហ័សជាមួយនឹងសមិទ្ធិផលថ្មីនិងការរកឃើញនៅក្នុងបញ្ហានេះ។
GLP-1 មានឥទ្ធិពលវិជ្ជមានជាច្រើនដែលថ្នាំដែលមានមូលដ្ឋានលើវាអាចជាជម្រើសដ៏ល្អសម្រាប់ការព្យាបាលអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ទោះយ៉ាងណាក៏ដោយវាតែងតែមានវាមួយប៉ុន្តែវាត្រូវបានបំផ្លាញក្នុងរយៈពេលតែ ២ នាទីដោយអង់ស៊ីមឌីភីអេ ៤ -៤ (ឌីប៉ូតេឌីលី peptidase-៤) ដែលអ្នកឃើញមានទំហំតូចណាស់ដើម្បីអនុញ្ញាតឱ្យអរម៉ូនបើកនិងបំពេញការងាររបស់វាបាន។
ISU ត្រូវបានបំផ្លាញក្នុងរយៈពេល ៦ នាទីតែវាមានឥទ្ធិពលវិជ្ជមានតែមួយគឺការធ្វើសកម្មភាពសំយោគអាំងស៊ុយលីនដូចដែលយើងបានរៀបរាប់ខាងលើ។
ហើយនេះគឺជាវិធីមួយដែលអ្នកវិទ្យាសាស្រ្តបានរកឃើញទាក់ទងនឹងការបង្កើតការត្រៀមលក្ខណៈបន្ថែមសំយោគនៅថ្ងៃនេះ៖
- ក្រុមនៃថ្នាំដែលជា analogues នៃ GLP-1 និងធ្វើត្រាប់តាមឥទ្ធិពលខាងសរីរវិទ្យានៃការកើនឡើងនេះ (វីគីតូហ្សាបាតា) ។
- ក្រុមថ្នាំដែលធ្វើសកម្មភាពលើអង់ស៊ីម DPP-4 រារាំងប្រសិទ្ធភាពរបស់វាទៅលើសារធាតុបន្ថែមទាំងពីរដែលទីបំផុតនាំឱ្យមានការកើនឡើងនៃរយៈពេលនៃស្ថានភាពសកម្មរបស់អេជអាយភីនិងអេជភីអេ ៤ នៅក្នុងឈាម (ជេនវ៉ារីអូអុងលីសានិងហ្គាលុស) ។
វីដូវីហ្សានិងបាតេ
អាណាឡូកនៃ GLP-4 មានឥទ្ធិពលយូរជាងនៅក្នុងខ្លួនមនុស្សច្រើនជាងអរម៉ូនខ្លួនឯង។ ការប្រើប្រាស់យូរអង្វែងក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ឬវីដូដូហ្សាជួយកាត់បន្ថយកំរិតជាតិអេម៉ូក្លូប៊ីនថយចុះ ១-១.៨% ក៏ដូចជាកាត់បន្ថយទំងន់ ៤-៥ គីឡូក្រាមជាមធ្យមក្នុងរយៈពេល ១០-១២ ខែ។
ថ្នាំនេះមាននៅក្នុងប៊ិកសឺរាុំងដែលអាចចោលបាន៖ បាតេតា (អ៊ិនសេតាដេត) - ក្នុងកម្រិត ២៥០ មីលីក្រាមក្នុង ១ មីលីក្រាមនិងវីដូវីហ្សា (លីហ្សុលលីដឌីត) ក្នុងកម្រិត ៦ មីលីក្រាមក្នុង ១ មីលីក្រាម។ Baeta ត្រូវបានចាក់បញ្ចូលទៅក្នុងស្មាក្រពះឬភ្លៅ ៦០ នាទីមុនពេលញ៉ាំអាហារពេលព្រឹកនិងពេលល្ងាច។
វីដូវីហ្សាអាចត្រូវបានគ្រប់គ្រងនៅពេលណាមួយនៃថ្ងៃដោយមិនគិតពីអាហារប៉ុន្តែការចាក់ថ្នាំចាំបាច់ត្រូវធ្វើក្នុងពេលតែមួយនៃថ្ងៃដែលនឹងជាជំរើសបំផុតសម្រាប់អ្នកជំងឺ។ បច្ចេកទេសនៃការគ្រប់គ្រងថ្នាំគឺដូចគ្នានឹងនៅបាយ័នដែរ។
ថ្នាំទាំងពីរអាចត្រូវបានប្រើរួមគ្នាជាមួយភ្នាក់ងារជាតិស្ករក្នុងឈាម។
ប្រសិនបើនេះជា Metformin ដែលយើងបានពិភាក្សាលម្អិតជាមួយអត្ថបទ“ Metformin ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២” នោះមិនចាំបាច់កាត់បន្ថយកំរិតដូសនៃថ្នាំ GLP-1 ដែលត្រូវបានបង្កើតឡើងពីមុននោះទេប៉ុន្តែនៅពេលដែលផ្សំជាមួយសូដ្យូមស៊ុលហ្វីលីយ៉ាដូសត្រូវតែកាត់បន្ថយដើម្បីចៀសវាងការអភិវឌ្ឍ។ ការថយចុះជាតិស្ករក្នុងឈាមធ្ងន់ធ្ងរ។
ដើម្បីទុកថ្នាំទាំងនេះដោយភាពស្រដៀងគ្នាជាមួយការផ្ទុកអាំងស៊ុយលីនវាចាំបាច់នៅលើទ្វារទូទឹកកក។ អាយុកាលធ្នើអតិបរមាចាប់ពីពេលចាក់លើកដំបូងគឺ ៣០ ថ្ងៃអ្នកមិនអាចបង្កកវាបានទេ។ រាល់ពេលមុនពេលចាក់ថ្នាំថ្មីអ្នកត្រូវប្តូរម្ជុល។
ជាអកុសលក្រុមថ្នាំនេះមានគុណវិបត្តិរបស់វាគឺៈអវត្តមាននៃទម្រង់ថេប្លេតពោលគឺអ្នកជំងឺដូចក្នុងករណីអាំងស៊ុយលីនត្រូវតែអង្គុយលើម្ជុលជាប្រចាំថ្នាំទាំងនេះគ្រាន់តែជាអាណាឡូករបស់ GLP-1 និងនៅលើ GUI ។ ផលប៉ះពាល់ពេលខ្លះមានផលប៉ះពាល់ដូចជាក្អួតនិងចង្អោរដែលជាលក្ខណៈបណ្តោះអាសន្នមានហានិភ័យខ្ពស់នៃការថយចុះជាតិស្ករក្នុងឈាមជាពិសេសជាមួយនឹងការព្យាបាលរួមគ្នាការចំណាយខ្ពស់ដែលទាក់ទង (ជាមធ្យមការព្យាបាលប្រចាំខែរបស់ Bayeta នឹងធ្វើឱ្យអ្នកខាតបង់ ១៥០ ដុល្លារនិងវីដូដូហ្សា - ១១០-១២០ ដុល្លារ) ចំនួននេះគឺជាការចង្អុលបង្ហាញសុទ្ធសាធ បានអាស្រ័យលើកិតប្រចាំថ្ងៃរបស់ថ្នាំនិងតម្លៃរបស់ពួកគេនៅឱសថស្ថានខុសគ្នា។
ជាអកុសលថ្នាំ analogues នៃ GLP-1 របស់មនុស្សបច្ចុប្បន្នមិនត្រូវបានបញ្ចូលក្នុងបញ្ជីថ្នាំអនុគ្រោះសម្រាប់ការព្យាបាលអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ទេ។ ដូច្នេះអ្នកត្រូវទិញដោយខ្លួនឯង។
Januvius, Galvus និង Onglisa ផងដែរ
យន្តការនៃសកម្មភាពនៃថ្នាំទាំង ៣ នេះគឺសំដៅទប់ស្កាត់សកម្មភាពរបស់អង់ស៊ីម DPP-4 ។
នេះនាំឱ្យមានការពន្យាររយៈពេលនៃសកម្មភាពនៃអរម៉ូនតូទីនរបស់ពួកគេចំពោះមនុស្សហើយបញ្ហានេះមានការព្រួយបារម្ភទាំង GLP-1 និង GUI ដែលជាការពិតគឺជាការបូកដ៏ធំមួយ។
Januvia (Sitagliptin), Onglisa (Saksagliptin) និង Galvus (Vildagliptin) មាននៅក្នុងទំរង់ថេប្លេតដែលធ្វើឱ្យវាកាន់តែងាយស្រួលសម្រាប់អ្នកជំងឺក្នុងការគ្រប់គ្រងជំងឺជាងពេលព្យាបាលជាមួយថ្នាំ GLP-1 analogues ។
យល់ស្របមិនមែនអ្នកជំងឺទឹកនោមផ្អែមទាំងអស់ចូលចិត្តចាក់ខ្លួនឯងនៅក្នុងក្រពះឬជើងម្តងឬពីរដងក្នុងមួយថ្ងៃទេ។ ការលេបថ្នាំគឺងាយស្រួលជាង។
ប្រតិកម្មថយចុះជាតិស្ករក្នុងឈាមស្ទើរតែមិនដែលវិវឌ្ឍន៍ពីការប្រើថ្នាំ DPP-4 inhibitors ដូចគ្នានឹងពេលប្រើ analogues នៃ GLP-1 ដែរ។ គុណសម្បត្តិដែលមិនសង្ស័យជាការពិតគឺថាមិនមានផលប៉ះពាល់អ្វីទេនៅក្នុងជេនវ៉ានិងអ្នកតំណាងដទៃទៀតនៃក្រុមនេះចាប់តាំងពីការកើនឡើងនៃកម្រិតអរម៉ូនកើតឡើងក្នុងដែនកំណត់មុខងារ។
ថ្នាំបន្ថយកម្រិតជាតិអេម៉ូក្លូប៊ីនក្នុងមួយឆ្នាំ ០,៧-១,៨% ទោះយ៉ាងណាក៏ដោយវាមិនមានការថយចុះទំងន់រាងកាយធៀបនឹងផ្ទៃខាងក្រោយរបស់វាឡើយ។
ថ្នាំចាស់ជាងគេនៅក្នុងក្រុម DPP-4 inhibitor គឺជេវ៉ាវីដែលរារាំងសកម្មភាពរបស់អង់ស៊ីមរហូតដល់ 24 ម៉ោង! ដូច្នេះវាគ្រប់គ្រាន់ហើយក្នុងការលេបមួយគ្រាប់ Januvia ក្នុងមួយថ្ងៃដើម្បីរក្សាកម្រិតជាតិស្ករក្នុងឈាមក្នុងតម្លៃធម្មតា។
ថ្នាំ Januvia មាននៅក្នុងសំណុំបែបបទនៃថ្នាំគ្រាប់ 25, 50 និង 100 មីលីក្រាម។ ការញ៉ាំមិនមានផលប៉ះពាល់ដល់ការរំលាយអាហាររបស់ជ្វាទេហើយការចាប់ផ្តើមនៃថ្នាំត្រូវបានគេសង្កេតឃើញរួចហើយកន្លះម៉ោងបន្ទាប់ពីអាហាររួច។
ការប្រើប្រាស់ថ្នាំអាចត្រូវបានផ្សំជាមួយអាំងស៊ុយលីនក៏ដូចជាថ្នាំបន្ថយជាតិស្ករផ្សេងទៀត។ លើសពីនេះទៀតសព្វថ្ងៃនេះនៅក្នុងទីផ្សាររុស្ស៊ីមានការរៀបចំរួមបញ្ចូលគ្នាដែលមាន Metformin និង Januvia ។ ឈ្មោះគឺប្រហាក់ប្រហែលគ្នា - យ៉ានយូម៉ាត (៥០០ មីលីក្រាមនៃមេតាមីនទីន + ៥០ មីលីក្រាមនៃជេណវីអា, ១០០០ មីលីក្រាមនៃមេទីនទីន + ៥០ មីលីក្រាមនៃជេវ៉ាវី) ។
Galvus និង Onglisa គឺស្រដៀងគ្នានៅក្នុងសកម្មភាពរបស់ពួកគេទៅនឹងយ៉ាន់យូ។ Galvus ក៏មានថ្នាំផ្សំបញ្ចូលគ្នាផងដែរ - Galvusmet ដែលត្រូវលេប 2 ដងក្នុងមួយថ្ងៃ។
ថ្នាំទាំងនេះក៏អាចត្រូវបានផ្សំជាមួយនឹងអរម៉ូនអាំងស៊ុយលីននិងភ្នាក់ងារជាតិស្ករក្នុងឈាមក្នុងមាត់ផ្សេងទៀតឬអាចត្រូវបានចេញវេជ្ជបញ្ជាឱ្យនៅដាច់ដោយឡែក។
វាពិបាកក្នុងការនិយាយថាតើអ្នកតំណាងមួយណាក្នុងចំណោមអ្នកចង្អុលបង្ហាញនៃថ្នាំទប់ស្កាត់ឌីភីភី -4 គឺល្អជាងនេះនៅទីនេះអ្វីគ្រប់យ៉ាងអាស្រ័យលើជម្រើសរបស់អ្នកឯកទេសខាង endocrinologist និងបទពិសោធន៍របស់គាត់ជាមួយថ្នាំនីមួយៗដាច់ដោយឡែកពីគ្នា។
តម្លៃសម្រាប់ Januvia, Onglizu និង Galvus គឺប្រហាក់ប្រហែល។ ដូច្នេះជាមធ្យមការព្យាបាលប្រចាំខែជាមួយយ៉ានយូវីក្នុងកម្រិត ១០០ មីលីក្រាមនឹងធ្វើឱ្យអ្នកចំណាយ ៧០-៨០ ដុល្លារ, អាន់ឡេហ្សិសក្នុងកម្រិត ៥ មីលីក្រាម - ៥៥-៦០ ដុល្លារ, ហ្គាលវូសក្នុងកម្រិត ៥០ មីលីក្រាម - ២៥-៣០ ដុល្លារ។
ការការពារកម្តៅថ្ងៃ
អ្នកដែលមានជំងឺទឹកនោមផ្អែមគួរតែថែរក្សាជើងរបស់ពួកគេព្រោះថាជំងឺទឹកនោមផ្អែមអាចប៉ះពាល់ដល់សរសៃប្រសាទរបស់ជើងនិងអាចបង្កការលំបាកក្នុងការព្យាបាល។ ប្រសិនបើការកាត់រលាករលាកនិងឆ្អឹងខ្នងមិនអាចជាសះស្បើយទេនេះអាចបង្កគ្រោះថ្នាក់ដល់អ្នកដែលមានជំងឺទឹកនោមផ្អែម។ ដូច្នេះវាមានសារៈសំខាន់ណាស់ក្នុងការការពារជើងពីការខូចខាត។
អ្នកជំងឺទឹកនោមផ្អែមមិនត្រូវបានគេណែនាំឱ្យដើរដោយជើងទទេរទេព្រោះពួកគេប្រហែលជាមិនកត់សំគាល់ថាពួកគេបានទទួលរលាកឬកោរសក់នោះទេ។ វាក៏សំខាន់ផងដែរក្នុងការពាក់ស្បែកជើងដែលមានផាសុកភាពដែលមិនត្រដុសរឺគ្រវីជើងរបស់អ្នកព្រោះនេះអាចនាំឱ្យមានការកន្ត្រាក់។
នៅពេលអ្នកស្ថិតនៅក្នុងព្រះអាទិត្យសូមពិនិត្យមើលជើងរបស់អ្នកពេញមួយថ្ងៃ។ វាក៏ត្រូវបានណែនាំឱ្យអ្នកដែលមានជំងឺទឹកនោមផ្អែមប្រើឡេការពារកម្តៅថ្ងៃនៅលើម្រាមជើងនិងប្រអប់ជើងខាងលើ។
ការការពារភ្នែកពីព្រះអាទិត្យ
យើងទាំងអស់គ្នាគួរតែចៀសវាងពន្លឺព្រះអាទិត្យដោយផ្ទាល់នៅក្នុងភ្នែករបស់យើងមិនថាយើងមានជំងឺទឹកនោមផ្អែមឬអត់នោះទេព្រោះព្រះអាទិត្យអាចបង្កការខូចខាតដល់រីទីណាដែលត្រូវបានគេស្គាល់ថាជាការព្យាបាលដោយពន្លឺព្រះអាទិត្យ។
ជំងឺទឹកនោមផ្អែមក៏អាចបង្កើនហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមផងដែរហើយដូច្នេះអ្នកជំងឺទឹកនោមផ្អែមត្រូវតែការពារភ្នែកពីព្រះអាទិត្យដើម្បីចៀសវាងការខូចខាតណាមួយបន្ថែមទៀតចំពោះរីទីណា។
បញ្ជីថ្នាំនិងថ្នាំដើម្បីបន្ថយជាតិស្ករក្នុងឈាម
ជំងឺទឹកនោមផ្អែមគឺជាជំងឺរ៉ាំរ៉ៃមួយដែលបណ្តាលមកពីការរំលាយអាហារធ្ងន់ធ្ងរនៅក្នុងខ្លួន។ ជាអកុសលវាមិនអាចទៅរួចទេក្នុងការព្យាបាលគាត់ឱ្យបានពេញលេញហើយនេះមានន័យថាជារឿយៗអ្នកជំងឺត្រូវបានបង្ខំឱ្យរក្សាទុកថ្នាំពិសេសសម្រាប់ការបញ្ចុះជាតិស្ករក្នុងឈាមរហូតដល់ចុងបញ្ចប់នៃជីវិតរបស់គាត់ដើម្បីគ្រប់គ្រងស្ថានភាពរបស់គាត់។ ឱសថសម័យទំនើបផ្តល់ជូននូវថ្នាំផ្សេងគ្នាមួយចំនួនដែលជួយធ្វើឱ្យធម្មតានិងរក្សាកម្រិតគ្លុយកូសក្នុងឈាម។
នៅពេលត្រូវការថ្នាំ

ដោយផ្អែកលើសារធាតុសកម្មនិងផលប៉ះពាល់លើសរីរាង្គជាក់លាក់មួយថ្នាំទាំងអស់សម្រាប់បញ្ចុះជាតិស្ករត្រូវបានបែងចែកជាក្រុមជាច្រើន។ ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមវាកម្រនឹងគ្រប់គ្រងជាមួយថ្នាំគ្រាប់ប្រភេទដូចគ្នាទោះបីជាមានថ្នាំដែលមានឥទ្ធិពលរួមក៏ដោយ។
ជាធម្មតាវេជ្ជបណ្ឌិតជ្រើសរើសថ្នាំជាច្រើនហើយគូរគ្រោងការណ៍សម្រាប់ការគ្រប់គ្រងរបស់ពួកគេម្នាក់ៗសម្រាប់អ្នកជំងឺម្នាក់ៗ។ ការរួមបញ្ចូលគ្នាមិនត្រឹមត្រូវនិងកំរិតប្រើលើសអាចបណ្តាលឱ្យមានការវិវត្តនៃការថយចុះជាតិស្ករក្នុងឈាមចំពោះអ្នកជំងឺ។ ថ្នាំដទៃទៀតដែលអ្នកជំងឺអាចយកពីជំងឺទាក់ទងនឹងជំងឺទឹកនោមផ្អែមរ៉ាំរ៉ៃក៏គួរតែត្រូវបានពិចារណាផងដែរ។

នោះហើយជាមូលហេតុដែលមានតែគ្រូពេទ្យឯកទេសខាង endocrinologist ប៉ុណ្ណោះដែលជ្រើសរើសយករបបព្យាបាល។ ការប្រើថ្នាំដោយខ្លួនឯងបង្កការគំរាមកំហែងដោយផ្ទាល់ដល់អាយុជីវិតរបស់អ្នកជំងឺ។
ថ្នាំគ្រាប់ដើម្បីបន្ថយជាតិស្ករក្នុងឈាមមិនតែងតែចាំបាច់ទេហើយមិនមែនអ្នកជំងឺទាំងអស់ដែលមានជំងឺទឹកនោមផ្អែមនោះទេ។
ជំងឺនេះមានពីរប្រភេទគឺៈ
- ជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ វាមិនចាំបាច់លេបថ្នាំដើម្បីបញ្ចុះជាតិស្ករក្នុងឈាមទេ - វានឹងគ្រប់គ្រាន់មិនធ្វើឱ្យរំខានដល់អាហារបំប៉ននិងគ្រប់គ្រងសកម្មភាពរាងកាយ។ ប្រសិនបើអាហារត្រូវបានរំលងអ្នកជំងឺផឹកគ្រឿងស្រវឹងឬហួសកម្លាំងអ្នកនឹងត្រូវលេបថ្នាំគ្រាប់ស្ករខ្ពស់ដើម្បីកាត់បន្ថយវាឱ្យបានលឿនតាមដែលអាចធ្វើទៅបាន។
- អ្នកជំងឺដែលធ្វើរោគវិនិច្ឆ័យរោគទឹកនោមផ្អែមប្រភេទទី ១ ថ្នាំបន្ថយជាតិស្ករក្នុងឈាមត្រូវការជាប្រចាំដោយគ្មានពួកគេអ្នកជំងឺអាចស្លាប់បាន។
តើមួយណានិងនៅពេលណាដែលគួរតែត្រូវបានគេយក?
តើថ្នាំអ្វីដែលត្រូវបានប្រើ

ថ្នាំគ្រាប់ទាំងអស់ដើម្បីកាត់បន្ថយជាតិស្ករអាចចែកចេញជា ៣ ប្រភេទគឺៈ
- ជំរុញការផលិតអរម៉ូនអាំងស៊ុយលីនដោយជាលិកាលំពែង។
- បង្កើនភាពប្រែប្រួលរបស់រាងកាយចំពោះអាំងស៊ុយលីន។
- រារាំងការស្រូបយកកាបូអ៊ីដ្រាតនៅក្នុងពោះវៀន mucosa ។
ដើម្បីធ្វើឱ្យកម្រិតគ្លុយកូសខ្ពស់ខ្ពស់មានលក្ខណៈធម្មតានិងមានប្រសិទ្ធភាពបានយ៉ាងឆាប់រហ័សនិងមានប្រសិទ្ធិភាពវាពិតជាអាចធ្វើទៅបានក្នុងការចែកចាយជាមួយថ្នាំនៃក្រុមតែមួយ។
ជាធម្មតាអ្នកត្រូវផ្សំថ្នាំដែលបន្ថយជាតិស្ករហើយយកវាទៅតាមគ្រោងការណ៍ជាក់លាក់ដែលកំណត់ដោយវេជ្ជបណ្ឌិត។
ថ្នាំលំពែង
ផលិតផលឱសថដែលមានប្រជាប្រិយបំផុតពីក្រុមនេះ៖
លំពែងផលិតអរម៉ូនអាំងស៊ុយលីនដែលចាំបាច់សម្រាប់គ្រប់គ្រងដំណើរការមេតាប៉ូលីសសំខាន់ៗ។ ប្រសិនបើកម្រិតអាំងស៊ុយលីនទាបកម្រិតគ្លុយកូសក្នុងឈាមកើនឡើងទៅតាមនោះ។

អាំងស៊ុយលីនមិនត្រូវបានផលិតក្នុងបរិមាណត្រឹមត្រូវទេដោយសារតែមុខងារខ្សោយលំពែងមានមុខងារ។ ប្រសិនបើអ្នកធ្វើឱ្យការងាររបស់ខ្លួនមានលក្ខណៈធម្មតាអ័រម៉ូននឹងត្រូវបានបញ្ចេញឱ្យកាន់តែខ្លាំងថែមទៀតជាតិស្ករក្នុងឈាមនឹងថយចុះ។
ថ្នាំទាំងអស់មានសកម្មភាពខុសគ្នា។ ដូច្នេះអ្នកខ្លះត្រូវលេប ២ ទៅ ៣ ដងក្នុងមួយថ្ងៃចំណែកខ្លះទៀតអាចស្រវឹងម្តង។ វាចាំបាច់ក្នុងការធ្វើវាក្នុងពេលតែមួយដូច្នេះដំណើរការនៃការផលិតអាំងស៊ុយលីនមិនត្រូវបានរំខានទេ។ វាមិនអាចទៅរួចទេក្នុងការលេបថ្នាំពីរពីក្រុមនេះក្នុងពេលតែមួយព្រោះភាពស្មុគស្មាញគឺការវិវត្តនៃការថយចុះជាតិស្ករក្នុងឈាម។
អាំងស៊ុយលីនរំញោចគ្រឿងញៀន
ក្នុងនោះមាន៖
ជួនកាលលំពែងផលិតអាំងស៊ុយលីនគ្រប់គ្រាន់ប៉ុន្តែកោសិកាមិនយល់ពីវាជាលទ្ធផល - ការកើនឡើងជាតិស្ករសូម្បីតែកម្រិតអាំងស៊ុយលីនធម្មតានៅក្នុងខ្លួន។ ក្នុងករណីនេះវាត្រូវបានគេតម្រូវឱ្យរំញោចភាពប្រែប្រួលរបស់កោសិកាទៅអាំងស៊ុយលីន។

ថ្នាំបែបនេះត្រូវបានរួមបញ្ចូលគ្នាយ៉ាងល្អជាមួយថ្នាំនៃក្រុមទី 1 និងជាមួយអាំងស៊ុយលីនសុទ្ធ។ ជាធម្មតាពួកគេត្រូវបានណែនាំសម្រាប់អ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលលើសទម្ងន់។
ជាទូទៅមូលនិធិមិនមានឥទ្ធិពលអ្វីទៅលើមុខងាររបស់លំពែងដែលមានន័យថាពួកគេមិនអាចបង្កឱ្យមានផលប៉ះពាល់ធ្ងន់ធ្ងរនិងគ្រោះថ្នាក់ដូចជាការថយចុះជាតិស្ករក្នុងឈាម។
ថ្នាំស្រូបជាតិកាបូអ៊ីដ្រាត
ថ្នាំដែលមានប្រជាប្រិយបំផុតពីក្រុមនេះនាពេលបច្ចុប្បន្ននេះគឺគ្លូកូបយ។ កម្រិតជាតិស្ករតែងតែកើនឡើងបន្ទាប់ពីញ៉ាំហើយនៅពេលកាបូអ៊ីដ្រាតបំបែកនិងធ្វើចលនាតាមពោះវៀននោះកំរិតជាតិស្ករថយចុះម្តងទៀត។ គ្លូកូបរារាំងការស្រូបយកកាបូអ៊ីដ្រាតនៅក្នុងពោះវៀនហើយដោយហេតុនេះរក្សាកម្រិតក្នុងកំរិតដែលអាចទទួលយកបាន។
អ្នកមិនគួរប្រើថ្នាំដែលគ្មានទោសបំផុត (តាមគំនិតរបស់អ្នកជំងឺ) ចំពោះជាតិស្ករក្នុងឈាមខ្ពស់។
ពួកគេទាំងអស់មិនមានករណីលើកលែងមានផលប៉ះពាល់ខ្លាំងលើសរីរាង្គដូចជា៖
- តម្រងនោម
- ថ្លើម

សមាសធាតុផ្សំរបស់ពួកវាមួយចំនួនបណ្តាលឱ្យមានអាឡែរហ្សីធ្ងន់ធ្ងរចំពោះអ្នកជំងឺដែលងាយនឹងមានប្រតិកម្មទៅនឹងថ្នាំមួយចំនួន។ ការយកចិត្តទុកដក់ជាពិសែសគួរតែូវបានធ្វើឡើងដោយសែ្តីក្នុងអំឡុងពែលចិញ្ចឹមនិងបំបៅកូន។ ក្នុងករណីមានការគាំងបេះដូងដាច់សរសៃឈាមខួរក្បាលនិងស្ថានភាពស្រួចស្រាវនិងធ្ងន់ធ្ងរដទៃទៀតរបស់អ្នកជំងឺថ្នាំបែបនេះមិនមានវេជ្ជបញ្ជាឬវេជ្ជបញ្ជាទេប៉ុន្តែស្ថិតនៅក្រោមការត្រួតពិនិត្យវេជ្ជសាស្រ្តថេរនៅក្នុងមន្ទីរពេទ្យ។
អត្ថបទនៃការងារវិទ្យាសាស្ត្រស្តីពីប្រធានបទ“ អ៊ីនធ្រីន៖ ឱកាសថ្មីក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២”
ការផ្លាស់ប្តូរនៅក្នុងរដ្ឋមុខងារនៃប្រព័ន្ធ IMMUNE ក្រោមការប្រឆាំងនឹងទារកប្រឆាំងនឹងកុមារនៅក្នុង Rikalo N.A. , Guminska O.Yu.
ពាក្យគន្លឹះ: ថ្នាំប្រឆាំងនឹងមេរោគ, ជំងឺរលាកថ្លើមពុល, ធេម, ក្មេងជំទង់។
ការពិនិត្យឡើងវិញនេះបង្ហាញពីការវិភាគនៃអក្សរសិល្ប៍ចុងក្រោយបង្អស់លើផលប៉ះពាល់នៃការព្យាបាលប្រឆាំងនឹងមេរោគលើស្ថានភាពមុខងារនៃប្រព័ន្ធភាពស៊ាំ។ យើងបានពិពណ៌នាអំពីទំនាក់ទំនងរវាងជំងឺរលាកថ្លើមដែលបង្កឡើងដោយការព្យាបាលនិងការវិវត្តនៃភាពស៊ាំចំពោះអ្នកជំងឺដែលមានអាយុខុសគ្នា។
UDC 616.379-008.64-085.357 Suprun O.E.
អ៊ិនធឺណិតៈឱកាសថ្មីសម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២
សាកលវិទ្យាល័យវេជ្ជសាស្រ្តរដ្ឋដូណេតស្ក៍។ M. Gorky
ការពិនិត្យឡើងវិញនៃអក្សរសិល្ប៍បច្ចុប្បន្នស្តីពីការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានធ្វើឡើង។ ការយកចិត្តទុកដាក់ជាពិសេសត្រូវបានគេយកទៅប្រើក្រុមថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមក្រុមថ្មីដោយផ្អែកលើការបង្កើនប្រសិទ្ធភាពនៃអរម៉ូនទីរ៉ូអ៊ីត។
ពាក្យគន្លឹះ៖ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ការព្យាបាលការបន្ថែមសរសៃពួរ។
ជំងឺទឹកនោមផ្អែមគ្លីនិកបែបទំនើបផ្អែកលើលទ្ធផលនៃការសិក្សាដែលទទួលយកជាទូទៅជាទូទៅដំបូងគេគឺចក្រភពអង់គ្លេស (ចក្រភពអង់គ្លេស) និងឌី។ ស៊ី។ ធី (ការធ្វើតេស្តសម្រាប់ការគ្រប់គ្រងនិងផលវិបាកនៃជំងឺទឹកនោមផ្អែម) ។ ការសិក្សាទាំងនេះបានរកឃើញថាការគ្រប់គ្រងគ្លីសេរីនល្អប្រសើរក្នុងទឹកនោមផ្អែមផ្តល់នូវអត្រាទាបនិងភាពធ្ងន់ធ្ងរនៃផលវិបាកនៃជំងឺដ៏ខ្លាំងក្លានេះ។ ការពឹងផ្អែកលីនេអ៊ែរនៃកម្រិតគ្លីកូមីនិងផលវិបាកនៃជំងឺទឹកនោមផ្អែមត្រូវបានកត់សម្គាល់សូម្បីតែតម្លៃគ្លុយកូសក្នុងឈាមធម្មតា (Stratton I.M. et al ។ , 2000, Khaw K.T. et al ។ , 2004) ។ ទាក់ទងនឹងបញ្ហានេះនៅក្នុងការណែនាំគ្លីនិកទំនើប ៗ បំផុតសម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមសូចនាករគ្លីសេទីមគោលដៅត្រូវបានចង្អុលបង្ហាញដែលអាចធ្វើទៅបានចំពោះជំងឺក្រិនថ្លើម។
ការពិចារណាបន្ថែមលើលទ្ធផលនៃការព្យាបាលជំងឺទឹកនោមផ្អែមបង្ហាញយ៉ាងច្បាស់ពីសមត្ថភាពមានកំណត់ដើម្បីកាត់បន្ថយផលវិបាកនៃជំងឺក្នុងក្របខ័ណ្ឌនៃរបបព្យាបាលបែបបុរាណ។ ទោះបីជានៅក្នុងការសិក្សាពីចក្រភពអង់គ្លេសចក្រភពអង់គ្លេសបុរាណក៏ដោយគោលដៅអេម៉ូក្លូប៊ីន (អេលគ្លីក) មិនត្រូវបានសម្រេចនោះទេហើយការព្យាបាលដោយការបន្ថយជាតិស្ករឱ្យបានច្រើននាំឱ្យមានការកើនឡើងនៃទម្ងន់រាងកាយរបស់អ្នកជំងឺនិងអត្រានៃការថយចុះជាតិស្ករក្នុងឈាមហើយមិនដូចការថយចុះហានិភ័យនៃព្រឹត្តិការណ៍មីក្រូឈាមទេនោះហានិភ័យនៃសរសៃឈាមបេះដូងមិនអាចផ្លាស់ប្តូរបានទេ ( ក្រុមសិក្សាអំពីជំងឺទឹកនោមផ្អែមរបស់ចក្រភពអង់គ្លេសឆ្នាំ ១៩៩៨) ។
ការសន្និដ្ឋានស្រដៀងគ្នានេះត្រូវបានធ្វើឡើងក្នុងរយៈពេលជាច្រើនឆ្នាំហើយដោយអ្នកវិទ្យាសាស្ត្រដែលបានវិភាគលទ្ធផលរយៈពេលវែងរបស់ឌីស៊ីធីធីជាផ្នែកមួយនៃការបន្តរបស់ខ្លួន។ ការសិក្សាអង្កេតលើការរីករាលដាលនៃអន្តរាគមន៍ទឹកនោមផ្អែមនិងផលវិបាកនានា (អេឌីអាយឌី) (ណាណាឌីអិម។ អេម។ អេស។ ២០០៥) ។
ការសិក្សាព្យាបាលជំងឺទឹកនោមផ្អែមយ៉ាងចាស់ដៃការស៊ើបអង្កេតអំពីលក្ខណៈនៃជំងឺទឹកនោមផ្អែមចំពោះអ្នកជំងឺដែលមានរយៈពេលយូរនៃជំងឺ (VADT) ។ ការគ្រប់គ្រងហានិភ័យនៃជំងឺសរសៃឈាមបេះដូងសម្រាប់ជំងឺទឹកនោមផ្អែម (ACCORD) និងជំងឺទឹកនោមផ្អែមនិងការគ្រប់គ្រងជំងឺសរសៃឈាម: ខន
ការធ្វើតេស្តវាយតម្លៃដែលមានភាពច្របូកច្របល់នៃការត្រៀមលក្ខណៈរបស់ព្រេរ៉ាត្រានិងឌីជេរ៉ុនជាមួយនឹងការបញ្ចេញសារធាតុសកម្ម (ADVANCE) បានបង្ហាញពីគោលបំណងនៃការលំបាកនិងភាពជាក់ស្តែងនៃដែនកំណត់នៃការគ្រប់គ្រងគ្លីសេរីនក្នុងទឹកនោមផ្អែម។ គ្មាននរណាម្នាក់ក្នុងចំណោមពួកគេបានសំរេចនូវការកាត់បន្ថយអត្រាស្លាប់ទេ។លើសពីនេះទៅទៀតវាមានការកើនឡើងហានិភ័យនៃការស្លាប់និងសរសៃឈាមបេះដូងពីបុព្វហេតុទាំងអស់នៃការព្យាបាលដោយឈ្លានពានក្នុងក្របខ័ណ្ឌនៃ ACCORD ។ នៅពេលដំណាលគ្នាគោលដៅរបស់ហលឡាក (ខ្ញុំមិនអាចរកឃើញអ្វីដែលអ្នកត្រូវការទេសាកល្បងសេវាកម្មជ្រើសរើសអក្សរសាស្ត្រ។
ចំណាប់អារម្មណ៍ដ៏អស្ចារ្យគឺការវិវត្តនៃថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដោយផ្អែកលើគោលការណ៍នៃសកម្មភាពថ្មីទាំងស្រុង។ តម្រូវការសំខាន់បំផុតសម្រាប់ថ្នាំបែបនេះរួមជាមួយប្រសិទ្ធភាពព្យាបាលខ្ពស់គឺជាទម្រង់សុវត្ថិភាពដ៏ល្អឥតខ្ចោះជាងមុនក៏ដូចជាសមត្ថភាពក្នុងការបញ្ចេញនូវផលប្រយោជន៏លើកត្តាផ្សំគ្នាដែលរួមចំណែកដល់ការវិវត្តបន្ថែមទៀតនៃជំងឺទឹកនោមផ្អែមនិងការវិវត្តនៃផលវិបាករបស់វា។
វាច្បាស់ណាស់ថាថ្នាំប្រភេទថ្មីនៃថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមផ្ទាល់មាត់ជាកម្មសិទ្ធិរបស់ - ថ្នាំដែលគេហៅថាឌីស្តាតេឌីលី peptidase រារាំង (ឌីភីភីភី -៤) ដែលបង្កើតឱ្យមានយ៉ាងជិតស្និទ្ធធ្វើឱ្យអ្នកវិទ្យាសាស្ត្រនិងគ្លីនិកខិតទៅជិតលទ្ធភាពនៃការស្តារមុខងារខ្សោយនៃកោសិកាកោះលំពែង។ យន្តការនៃសកម្មភាពនៃថ្នាំទាំងនេះត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការហាមឃាត់អង់ស៊ីម DPP-4 ដែលបំបែកសារធាតុបន្ថែមដែលជាកត្តាធម្មជាតិដែលរួមចំណែកដល់ការសម្ងាត់នៃអាំងស៊ុយលីនក្នុងការឆ្លើយតបទៅនឹងអាហារនិងកំណត់កម្រិតគ្លីសេមីទាំងនៅលើពោះទទេនិងក្រោយពេលក្រោយ។ នៅក្រោមលក្ខខណ្ឌនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ការថយចុះនៃការបង្កើតអាំងស៊ុយលីនរួមផ្សំនឹងភាពធន់នៃជាលិការទៅនឹងសកម្មភាពរបស់វាការពន្យារសកម្មភាពបន្ថែមជាមួយនឹងឌីជេឌីភី -៤ ជួយធានានូវការផលិតអាំងស៊ុយលីនទាំងស្រុងក្នុងការឆ្លើយតបទៅនឹងអាហារខណៈពេលដែលទប់ស្កាត់អរម៉ូនគ្លីនតុនគ្លីនតុន។ ផលប៉ះពាល់នៃថ្នាំ DPP-4 inhibitors នេះអាចជួយកែតម្រូវការរំលោភលើលក្ខណៈពិសេសនៃអាំងស៊ុយលីននៃជំងឺទឹកនោមផ្អែមប្រភេទ ២ ក្នុងការឆ្លើយតបទៅនឹងការញ៉ាំចំណីអាហារពោលគឺអ៊ី។ ធ្វើឱ្យទម្រង់នៃការសំងាត់អាំងស៊ុយលីនចំពោះអ្នកជំងឺមានលក្ខណៈសរីរវិទ្យា។ ថ្នាំ DPP-4 inhibitors ប្រើក្នុងទម្រង់ជាការព្យាបាលដោយប្រើថ្នាំឬផ្សំជាមួយភ្នាក់ងារជាតិស្ករក្នុងឈាមជួយធ្វើឱ្យប្រសើរឡើងនូវការរំលាយអាហារកាបូអ៊ីដ្រាតប៉ុន្តែបញ្ហានេះកើតឡើងដោយមិនបង្កើនទំងន់រាងកាយរបស់អ្នកជំងឺ (ដូចការរួមផ្សំជាមួយថ្នាំ sulfonylurea ឬ glitazones) និងដោយមិនបង្កើនហានិភ័យនៃការវិវត្ត។ ការថយចុះជាតិស្ករក្នុងឈាម (ដូចនៅក្នុងការរួមផ្សំជាមួយនឹងការត្រៀមលក្ខណៈស៊ុលហ្វីលីនៀ) ។
Incretins គឺជាថ្នាំ peptides ដែលរំញោចអាថ៌កំបាំងអាំងស៊ុយលីនដែលពឹងផ្អែកលើជាតិគ្លុយកូសហើយថ្មីៗនេះមានការចាប់អារម្មណ៍យ៉ាងខ្លាំងដោយសារតែឥទ្ធិពលប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមរបស់ពួកគេ។ បន្ថែមពីលើការសំងាត់អាំងស៊ុយលីនរំញោចពួកគេធ្វើឱ្យប្រសើរឡើងនូវគ្រប់ដំណាក់កាលនៃជីវគីមីអាំងស៊ុយលីនហើយត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងមុខងារខ - កោសិកាប្រសើរឡើង។ ការសិក្សាផ្នែកសម្ផស្សបានបង្ហាញថាពួកគេសម្អាតកោសិកា B បង្កើនភាពខុសគ្នានិងការរីកសាយនិងកាត់បន្ថយជំងឺ apoptosis ក្នុងគំរូសត្វការផ្សារភ្ជាប់ជាមួយនឹងការកើនឡើងនៃម៉ាសកោសិកា B ត្រូវបានបង្កើតឡើង។ សកម្មបំផុតនៃណីឌីទីនគឺពពួកសារជាតិ peptide ដែលមានជាតិគ្លុយកូស (GLP-1) និងប៉ូលីប៉ូលីត្រូលីតអ៊ីន - អាំងស៊ុយលីត្រូទីកដែលពឹងផ្អែកលើគ្លុយកូស។ GLP-1 គឺជាអរម៉ូនអរម៉ូន endocrine ដែលបន្ថែមពីលើការរំញោចអាថ៌កំបាំងអាំងស៊ុយលីនថយចុះការសំងាត់គ្លូហ្គូនដូច្នេះរារាំងដល់ការបង្កើតអរម៉ូន endogenous ។
គ្លុយកូសកាត់បន្ថយភាពប្រែប្រួលនៃកម្រិតជាតិគ្លុយកូសក្នុងឈាមក្រោយសម្រាល។ លើសពីនេះទៀតក្រោមឥទិ្ធពលនៃ GLP-1 ចំណង់អាហារថយចុះដែលបណ្តាលឱ្យការញ៉ាំចំណីអាហារនិងការសម្រកទម្ងន់ថយចុះបង្កើនល្បឿននៃការរីកលូតលាស់នៃឈីឈីតាមបំពង់រំលាយអាហារហើយឥទ្ធិពលវិជ្ជមានទៅលើប្រព័ន្ធសរសៃឈាមបេះដូង 1.11 ក៏អាចត្រូវបានគេសង្កេតឃើញផងដែរ។ ខណៈពេលដែលឥទ្ធិពលលើកោសិកា B គឺមានជាទូទៅចំពោះការកើនឡើងទាំងពីរនោះហ្គីអ៊ីមិនរារាំងដល់ការបញ្ចេញជាតិហ្គូហ្គោននិងមិនប៉ះពាល់ដល់ការបញ្ចេញចោលក្រពះនិងការទទួលទានអាហារ។ ទោះយ៉ាងណាក៏ដោយ ISU អាចដើរតួក្នុងបទប្បញ្ញត្តិនៃការរំលាយអាហារ lipid ។
ការសិក្សាអំពីសារធាតុបន្ថែមបានចាប់ផ្តើមនៅក្នុងសតវត្សចុងក្រោយ។ នៅឆ្នាំ ១៩០២ Baylis និង Starling បានពិពណ៌នាអំពីកត្តាមួយដែលត្រូវបានផលិតនៅក្នុងពោះវៀនតូចនិងរំញោចការសំងាត់របស់លំពែងពាក្យថា "បន្ថែម" បានបង្ហាញខ្លួនជាលើកដំបូងនៅឆ្នាំ ១៩៣២ ។ អាយ។ ស៊ី។ អាយ។ អេស។ អេ។ ឌី។ ទីនទី ១ របស់មនុស្សត្រូវបានបំបែកចេញនៅឆ្នាំ ១៩៧៣ ក្នុងឆ្នាំ ១៩៨៧ បានបើក GLP-1 របស់មនុស្ស។
នៅឆ្នាំ ១៩៦៤"ឥទ្ធិពលបន្ថែម" ត្រូវបានពិពណ៌នាដំបូងនៅក្នុងការពិសោធន៍មួយនៅពេលដែលការឆ្លើយតបពីការសំងាត់អាំងស៊ុយលីនត្រូវបានគេបញ្ចេញអោយច្បាស់ជាមួយនឹងគ្លុយកូសក្នុងមាត់ច្រើនជាងរដ្ឋបាលតាមសរសៃឈាម។ "ឥទ្ធិពលបន្ថែម" នាំឱ្យមានភាពប្រសើរឡើងដែលពឹងផ្អែកលើគ្លុយកូសនៃអាំងស៊ុយលីនដោយកោសិកាលំពែង។ យោងតាមការប៉ាន់ស្មានរបស់លោកអិមណុក et al ។ ប្រហែលជា ៦០ ភាគរយនៃអាំងស៊ុយលីនដែលបានលាក់ទុកក្នុងការឆ្លើយតបនឹងអាហារគឺជាផលវិបាកនៃឥទ្ធិពលនេះ ៣.៤ ។ នៅឆ្នាំ ១៩៨៦ ការថយចុះនៃឥទ្ធិពលនៃការកើនឡើងក្នុងទឹកនោមផ្អែមប្រភេទ ២ ត្រូវបានរកឃើញ។
GLP-1 មាននៅក្នុងទំរង់នៃទម្រង់ peptide សកម្មជីវសាស្រ្តចំនួនពីរដែលទទួលបានពីប្រូសេស្តេរ៉ូនមុនគេ (preproglucon) ។ អ៊ីសូតូមមានសំណល់អាស៊ីដអាមីណូចំនួន ៣០ ប្រភេទអេជភីអេស (៧-៣៦) - អ៊ីដ្រាមបង្កើតបានប្រហែលជា ៨០% នៃជីភីអេជភី -១ ដែលត្រូវបានរកឃើញនៅក្នុងចរន្តឈាមដែលជាទម្រង់ peptide សកម្មដ៏សំខាន់នៃសារធាតុបន្ថែមនេះ។
នៅឆ្នាំ ១៩៩៥ វាត្រូវបានបង្ហាញថាស្ថិតក្រោមលក្ខខណ្ឌខាងសរីរវិទ្យាការសាយភាយ GLP-1 និង HIP ត្រូវបានបំបែកដោយអង់ស៊ីម DPP-4 ។ អង់ស៊ីមនេះបានបន្សល់ទុកនូវអាស៊ីដអាមីណូចំនួនពីរពីចុងអិនស្ថានីយនៃទំរង់សកម្មជីវសាស្រ្តដែលនៅដដែលដែលនាំទៅដល់ការបង្កើតបំណែកអរម៉ូនខ្លីដែលស្ទើរតែមិនមានសកម្មភាពអ័រម៉ូន។ ទិន្នន័យទាំងនេះបានបង្កើតជាមូលដ្ឋានសម្រាប់គំនិតដែលថាការបង្កើតអង់ស៊ីម DPP-4 អាចជាមធ្យោបាយដ៏មានប្រសិទ្ធិភាពនៃការគ្រប់គ្រងសរីរវិទ្យានៃគ្លីសេម៉ាដោយរក្សានូវឥទ្ធិពលនៃ peptides ដែលមានលក្ខណៈដូចគ្លូហ្គូស។
ក្រុមគ្រួសារឌីភីភី -៤ គឺជាក្រុមរងនៃប៉ូលីប៉ូលីយូធ្យូបដែលរួមបញ្ចូលអង់ស៊ីមចំនួន ៤ គឺៈឌីភីភី -៤, ប្រូតេអ៊ីនធ្វើឱ្យប្រូស្តាតហ្វុយរ៉ូឌី, ឌីភីភី -៨, ឌីភីភី -៩ និងប្រូតេអ៊ីនចំនួន ២ ដែលគ្មានសកម្មភាពអង់ហ្ស៊ីមៈឌីភីភី -៤ - ប្រូតេអ៊ីនស្រដៀង -៦ និងឌីភីភី ១០ ។ ឌីអេភីភី -4 គឺជាអង់ស៊ីមដែលរីករាលដាលបំផុតនៃក្រុមនេះដែលត្រូវបានបង្ហាញថាជា peptidase ដែលភ្ជាប់ទៅនឹងភ្នាសលើផ្ទៃ
កោសិកានិងក្នុងទម្រង់រលាយដែលចរាចរក្នុងប្លាស្មាឈាម។ ចំពោះមនុស្ស DPP-4 ត្រូវបានបង្ហាញនៅក្នុងកោសិកា epithelial, endillhelial capillaries និងនៅក្នុង lymphocytes ។ នេះរួមបញ្ចូលទាំងការបញ្ចេញមតិនៅក្នុងបំពង់រំលាយអាហារបំពង់ទឹកប្រមាត់កោសិកាលំពែង exocrine តម្រងនោមតម្រងនោមមហារីកកូនកណ្តុរប្លោកនោមកោសិកាក្រពេញនិងក្រពេញ mammary ថ្លើមខួរឆ្អឹងសួតសួតខួរក្បាល។ ឌីអេភីភី -៤ មានសំណល់អាស៊ីដអាមីណូ ៧៦៦ និងដែនចំនួន ២ គឺដែនតំរុយ N-ស្ថានីយ B-propeller និង C-terminal a- / ក្នុងដែន hydrolase ។ ឌីភីភី -៤ មានសកម្មភាពយ៉ាងខ្លាំងនៅក្នុងទំរង់ស្រអាប់ហើយការចូលទៅកាន់មជ្ឈមណ្ឌលសកម្មត្រូវបានសម្រេចដោយការបើកគំលាតរវាងប្រូប៊ីននិងដែនអ៊ីដ្រូសែន។
ស្រទាប់ខាងក្រោមនៃឌី។ ភី។ ភី -៤ គឺមានប្រព័ន្ធប្រសាទផ្សេងៗគ្នាអរម៉ូននិងគីមីវិទ្យា។ GLP-1 និង HIP គឺជាស្រទាប់ខាងក្រោមនៃសរីរវិទ្យាដែលអាចបង្ករកំណើតបាននៃឌីអេភីភី -៤ ដែលការប្រមូលផ្តុំនៅក្នុងចរន្តវិល vivo ទាក់ទងដោយផ្ទាល់ទៅនឹងសកម្មភាពរបស់ឌីភីភីភី ៤ ។
ផលប៉ះពាល់ខាងសរីរវិទ្យានៃសារធាតុបន្ថែមត្រូវបានអនុវត្តដោយការផ្សារភ្ជាប់ទៅនឹងអ្នកទទួលជាក់លាក់ដែលមានទីតាំងស្ថិតនៅក្នុងសរីរាង្គជាច្រើនរួមទាំងលំពែងនិងខួរក្បាល។ នៅក្នុងចរន្តឈាមពាក់កណ្តាលជីវិតរបស់ជីភីអេស -១ គឺពី ៦០ ទៅ ៩០ វិនាទីដោយសារតែការបំផ្លាញយ៉ាងឆាប់រហ័សដោយអង់ហ្ស៊ីមឌីភីអេ -៤ ជាមួយនឹងការបង្កើតមេតាប៉ូលីសដែលអាចដើរតួជាអ្នកប្រឆាំងអរម៉ូនអេជភីអេស -១ ។
សារធាតុបន្ថែមត្រូវបានបញ្ចេញទៅក្នុងចរន្តឈាមពីកោសិកាពោះវៀនពេញមួយថ្ងៃកំរិតរបស់វាកើនឡើងក្នុងការឆ្លើយតបទៅនឹងការញ៉ាំចំណីអាហារ។ HIP ត្រូវបានសំងាត់ដោយកោសិកាខេ - កោសិកានិង GLP-
១ - កោសិកាអិលហើយបន្ទាប់ពីទទួលទានរួចអេជអាយភីចរាចរក្នុងឈាមនៅកំហាប់ខ្ពស់ជាងកំហាប់ហ៊ីបភី ១ ១០ ដង។ សារធាតុបន្ថែមទាំងពីរមានឥទ្ធិពលអាំងស៊ុយលីនត្រូពិចស្រដៀងគ្នានៅកំហាប់គ្លុយកូសរហូតដល់ ៦.០ មីល្លីល / លីប៉ុន្តែនៅកម្រិតគ្លុយកូសលើស ៧,៨ មីល្លីលីត្រ / អិលអេជអេជមានឥទ្ធិពលតិចតួចលើការរក្សាអាំងស៊ុយលីន។ មិនដូច GLP-1 ទេ GUI មិនរារាំងការសម្ងាត់គ្លូហ្គូនឡើយ។ ចាប់តាំងពីកម្រិតនៃឥទ្ធិពលរបស់ GLP-1 ទៅលើការសំងាត់អាំងស៊ុយលីនពឹងផ្អែកទៅលើកំហាប់គ្លុយកូសក្នុងប្លាស្មាឈាមការរំញោចនៃអាំងស៊ុយលីនសំងាត់អាំងស៊ុយលីនថយចុះនៅពេលដែលកំរិតគ្លីកូស្យូមឈានដល់តំលៃធម្មតា។
ទំនាក់ទំនងមុខងារនៅក្នុងក្របខ័ណ្ឌនៃបទប្បញ្ញត្តិអ័រម៉ូននៃ "ពោះវៀន - លំពែង" ត្រូវបានគេហៅថាអ័ក្សចូល។ការសិក្សាពិសោធន៍ទូលំទូលាយនៃអ័ក្ស entroinsular មានលក្ខណៈធម្មតានិងក្នុងស្ថានភាពរោគសាស្ត្រដូចជាធាត់និងទឹកនោមផ្អែម
មានពីរប្រភេទដែលក្នុងនោះសារធាតុបន្ថែមត្រូវបានបង្ហាញដើម្បីបង្កើនការរក្សាអាំងស៊ុយលីនទាំងនៅកំរិតគ្លុយកូសធម្មតានិងជាពិសេសជាមួយគ្លីសេរីន។
ផលប៉ះពាល់អាំងស៊ុយលីនត្រូពិកនៃ GLP-1 ត្រូវបានសិក្សាយ៉ាងទូលំទូលាយនៅក្នុងការពិសោធន៍សត្វ។ ដូច្នេះនៅក្នុងសត្វកណ្តុរដែលមានការអត់ឱនចំពោះជាតិគ្លុយកូសខ្សោយ GLP-1 បង្កើនសមត្ថភាពកោសិកា B ក្នុងការឆ្លើយតប
សម្រាប់ hyperglycemia ។ ស្រដៀងគ្នានេះដែរនៅពេលដែល GLP-1 ត្រូវបានព្យាបាលដោយកោសិកាលំពែង B ដែលដាច់ឆ្ងាយពីកោសិកាកោសិកាងាយនឹងទទួលបានកម្រិតជាតិគ្លុយកូសហើយឆ្លើយតបជាមួយនឹងការបញ្ចេញអាំងស៊ុយលីន។ ការចាក់បញ្ចូលអង់ទីប៊ីយ៉ូទិក GLP-1 ទៅនឹងប៊ីបូរនិងសត្វកកេរបាននាំឱ្យមានការកើនឡើងនូវកំហាប់គ្លុយកូសក្នុងឈាមនិងថយចុះកំហាប់អាំងស៊ុយលីនបន្ទាប់ពីការគ្រប់គ្រងគ្លុយកូសតាមមាត់។ ការសង្កេតចុងក្រោយបង្ហាញថាលទ្ធផលនៃការរំខានដល់សកម្មភាពរបស់ GLP-1 គឺជាការថយចុះនៃការសំងាត់អាំងស៊ុយលីននិងការកើនឡើងនៃគ្លីសេរីន។ លើសពីនេះទៀតបន្ថែមពីឥទ្ធិពលរំញោចលើការសំងាត់អាំងស៊ុយលីនជីភីអេជ -១ ក៏ជួយរំញោចជីវគីមីអាំងស៊ុយលីនដោយខ្សែកោសិកាកូនកោះនៅក្នុងវីដ្រូ ៤.១១ ។
កំរិតគ្លីសេរីនត្រូវបានកំណត់ដោយអត្រានៃការញ៉ាំនិងអត្រានៃការលុបបំបាត់ជាតិគ្លុយកូសពីចរន្តឈាម។ ជាទូទៅកំហាប់គ្លុយកូសត្រូវបានរក្សាក្នុងកំរិតធម្មតា (៣,៨-៥,៦ មីល្លីលីត្រ / លីត្រ) ដោយរក្សាតុល្យភាពរវាងអត្រានៃការផលិតគ្លុយកូសដោយថ្លើមនិងអត្រានៃការស្រូបយកគ្លុយកូសដោយជាលិកាគ្រឿង។
ដើម្បីឆ្លើយតបទៅនឹងការថយចុះកំហាប់គ្លុយកូសក្នុងប្លាស្មាដែលកើតឡើងក្នុងកំឡុងពេលតមអាហារគ្លីកហ្គនត្រូវបានសំយោគដោយកោសិកាលំពែង។ នេះជួយបង្កើនលំហូរគ្លុយកូសចូលទៅក្នុងឈាម (គ្លុយកូសត្រូវបានបង្កើតឡើងនៅក្នុងថ្លើមដោយគ្លុយកូសហ្គូហ្គោណូស្យូមនិងគ្លីកូហ្សូលីនទិក) ដែលរក្សាកំហាប់គ្លុយកូសក្នុងប្លាស្មាឈាមក្នុងចន្លោះសរីរវិទ្យាតូចចង្អៀត។
ការសំងាត់នៃអេជភីភី -១ ចាប់ផ្តើមបន្ទាប់ពីទទួលទានអាហារឆ្លើយតបទៅនឹងសញ្ញានៃប្រព័ន្ធប្រសាទនិងវត្តមាននៃអាហារនៅក្នុងពោះវៀន។ ការទទួលទានបង្កើនការប្រមូលផ្តុំជាតិគ្លុយកូសក្នុងឈាមដែលរួមជាមួយនឹងការរក្សា GLP-1 និង GUI ជួយរំញោចដល់កោសិកា B ដែលត្រូវនឹងការបញ្ចេញដំណាលគ្នានៃអរម៉ូន peptide ពីរដែលគ្រប់គ្រងកម្រិតគ្លុយកូស - អាំងស៊ុយលីននិងអាមីលីន។ GLP-1 បណ្តាលឱ្យការសំងាត់អាំងស៊ុយលីនពឹងផ្អែកលើគ្លុយកូស។ អាំងស៊ុយលីនធ្វើនិយ័តកម្មកម្រិតជាតិគ្លុយកូសក្រោយពេលរំញោចការទទួលយកជាតិគ្លុយកូសដោយជាលិកាអាំងស៊ុយលីន (ថ្លើមសាច់ដុំជាលិកាអាឌីប៉ូសាយ) ដូច្នេះធានាការលុបបំបាត់ជាតិគ្លុយកូស។ លើសពីនេះការសំងាត់អាំងស៊ុយលីនរារាំងដល់ការបញ្ចេញជាតិគ្លូហ្គូនដែលនាំឱ្យមានការថយចុះសមាមាត្រនៃអាំងស៊ុយលីន / គ្លីនហ្គោននិងកាត់បន្ថយការផលិតគ្លុយកូសដោយថ្លើម។
ដូច្នេះ GLP-1 ជួយរក្សាលំនឹងសូលុយស្យុងគ្លុយកូសនិងដើរតួជានិយតករនៃការទទួលទានអាហារនិងរក្សាកោសិកា B ក្នុងស្ថានភាពដែលមានសុខភាពល្អ។ ប្រសិទ្ធភាពអាំងស៊ុយលីនត្រូពិកនៃ GLP-1 ថយចុះនៅពេលគ្លុយកូសថយចុះនិងខិតជិតតម្លៃធម្មតាដោយហេតុនេះអាចកាត់បន្ថយលទ្ធភាពនៃការថយចុះជាតិស្ករក្នុងឈាម។
GLP-1 ទប់ស្កាត់ការសម្ងាត់របស់គ្លូហ្គនហ្គោនដោយកោសិកានៃលំពែងអាស្រ័យលើកម្រិតជាតិគ្លុយកូស។ ផលប៉ះពាល់នៃជីភីអេសនេះ, ការបង្ក្រាបការសម្ងាត់នៃគ្លូហ្គូននាំឱ្យមានការថយចុះ
ផលិតកម្មគ្លុយកូសដោយថ្លើម។ បន្ទាប់ពីទទួលទានអាថ៌កំបាំងគ្លីបភី -១ ជួយបង្កើនអាំងស៊ុយលីននិងរារាំងការបញ្ចេញជាតិគ្លីនហ្គោនដោយលំពែងដោយហេតុនេះបង្កើនប្រសិទ្ធភាពទប់ស្កាត់ការបញ្ចេញគ្លីសេរីនដោយអាំងស៊ុយលីន។
ជាទូទៅការរួមបញ្ចូលគ្នានៃផលប៉ះពាល់ GLP-1 រួមគ្នាជាមួយនឹងការសំយោគអាំងស៊ុយលីនដែលមានសារធាតុចិញ្ចឹមគ្រប់គ្រងកំរិតជាតិគ្លុយកូសក្នុងឈាម។ កំហាប់គ្លុយកូសដែលមានល្បឿនលឿនត្រូវបានកំណត់ដោយតុល្យភាពរវាងគ្លុយកូសដែលបង្កឡើងដោយគ្លូហ្គូហ្គននិងការលុបបំបាត់របស់វាដែលត្រូវបានរំញោចដោយអាំងស៊ុយលីន។ សមាមាត្ររវាងការសំងាត់នៃគ្លុយកូសនិងអាំងស៊ុយលីនរួមចំណែកយ៉ាងសំខាន់ក្នុងការរក្សាលំនឹងសូលុយស្យុងគ្លុយកូសនៅក្នុងខ្លួន។
មុខងារសំខាន់មួយរបស់ GLP-1 គឺឥទ្ធិពលទៅលើអត្រានៃការបញ្ចេញចោលក្រពះដែលជាហេតុធ្វើឱ្យប៉ះពាល់ដល់ការឡើងចុះនៃការប្រែប្រួលនៃកម្រិតជាតិស្ករក្រោយកម្រិត។ គេសន្មតថាបទប្បញ្ញត្តិនៃដំណើរការបញ្ចេញចោលក្រពះក្រោមឥទិ្ធពលនៃ GpP-1 ត្រូវបានអនុវត្តដោយការផ្សារភ្ជាប់ GLP-1 ដោយការភ្ជាប់ GLP-1 ទៅនឹងការទទួល GLP-1 នៅក្នុងខួរក្បាលដែលនាំឱ្យមានការរំញោចរោគសាស្ត្រដោយសាខានៃសរសៃប្រសាទរបស់ទ្វារមាស (n.Vagus) និងបទបញ្ជានៃដំណើរការនៃការបញ្ចេញចោល។ ក្រពះ។
លើសពីនេះទៅទៀត GLP-1 កាត់បន្ថយការផលិតអាស៊ីតអ៊ីដ្រូក្លរីកនៅក្នុងក្រពះដោយធានានូវបរិមាណគ្រប់គ្រាន់ក្នុងការឆ្លើយតបទៅនឹងការទទួលទានសមាសធាតុអាហាររឹង។ ដូច្នេះ GLP-1 ជួយសំរួលដល់ការរំលាយអាហារនៃមាតិការបស់ក្រពះនិងកាត់បន្ថយបរិមាណ lumen ខាងក្នុងរបស់ក្រពះ។ លទ្ធផលរួមនៃការធ្វើបែបនេះគឺដើម្បីកំណត់កំរិតជាតិគ្លុយកូសដែលអាចប្រែប្រួលក្រោយពេលគ្រប់គ្រងអត្រានៃការបញ្ចូលសារធាតុចិញ្ចឹមទៅក្នុងពោះវៀនតូច។
GLP-1 ដើរតួនាទីនៅក្នុងបទបញ្ជាកណ្តាលនៃការទទួលទានអាហារ។ ដោយប្រើគំរូសត្វផ្សេងៗគ្នាវាត្រូវបានបង្ហាញថាអ្នកទទួល GLP-1 បានរកឃើញនៅក្នុងផ្នែកផ្សេងៗនៃប្រព័ន្ធសរសៃប្រសាទកណ្តាលរួមទាំងស្នូលនៃអ៊ីប៉ូតាឡាមូសនិងតំបន់ក្រោយតំបន់ដែលពាក់ព័ន្ធនឹងដំណើរការត្រួតពិនិត្យការញ៉ាំចំណីអាហារ។
វាជាការសំខាន់ក្នុងការបញ្ជាក់ថាសម្រាប់នុយក្លីដ្យូមអ៊ីប៉ូនិងតំបន់ក្រោយតំបន់មិនមានរបាំងខួរក្បាល - ឈាមដែលអនុញ្ញាតឱ្យជីភីអេស -១ ទៅដល់តំបន់ទាំងនេះពីគ្រែឈាមរត់។ ការសិក្សាបានបង្ហាញថាការគ្រប់គ្រងនៃ GLP-1 ដោយផ្ទាល់ទៅក្នុងបំពង់ខ្យល់នៃខួរក្បាលដែលបណ្តាលឱ្យមានការថយចុះដែលអាស្រ័យលើកម្រិតនៃការទទួលទានអាហារ។
រដ្ឋបាល intraventricular នៃ GLP-1 antagonists ផ្ទុយទៅវិញបង្កើនការញ៉ាំចំណីអាហារដែលនាំឱ្យមានការកើនឡើងនៃទំងន់រាងកាយ។
ការពិតគួរឱ្យចាប់អារម្មណ៍មួយគឺថា GLP-1 ចូលរួមក្នុងការថែរក្សាកោសិកាលំពែងដែលមានសុខភាពល្អ។ ដូច្នេះការណែនាំនៃ GLP-1 ចំពោះកណ្តុរនិងសត្វកណ្តុរដែលមានសុខភាពល្អនិង
ផងដែរនៅក្នុងកណ្តុរអត់ឱនគ្លុយកូសចាស់វានាំឱ្យមានការកើនឡើងនូវការលូតលាស់និងការកើនឡើងនៃចំនួនកោសិកា B នៅក្នុងលំពែង។ នៅក្នុងគំរូសត្វទាំងនៅក្នុង vivo និងនៅក្នុង vitro វាត្រូវបានគេបង្ហាញថាបន្ថែមពីលើការរំញោចការរីកសាយនៃកោសិកាខពីកោសិកាប្រូសេស្តេរ៉ូនដែលមិនមានការចាប់អារម្មណ៍។
យន្ដការនៃសកម្មភាពរបស់អេ។ អាយ។ ភី។ លើកោសិកាលំពែងត្រូវបានគេសិក្សាតាមគំរូផ្សេងៗគ្នា (ក្នុងកោសិកាខ - ដាច់ដោយឡែកនៅក្នុងលំពែងដែលមានក្លិនហើយនៅក្នុងសត្វមន្ទីរពិសោធន៍នៅដដែល) ។ ការសិក្សាបន្ថែមត្រូវបានអនុវត្តដោយប្រើឧបករណ៍ទទួលក្លូនក្នុងគោលបំណងដើម្បីកំណត់ទីតាំងសកម្មនៃម៉ូលេគុល HIP និងយន្ដការនៃការធ្វើឱ្យកោសិកាសកម្មក្នុងស្ថានភាពធម្មតានិងរោគសាស្ត្រ។ ដូច្នេះយន្ដការមួយផ្សេងទៀតត្រូវបានបង្ហាញឱ្យដឹងថាហ៊ីបភីអាចចូលរួមក្នុងបទប្បញ្ញត្តិនៃភាពខុសគ្នានិងការបន្ថយកោសិការបស់កូនកោះ។ ទន្ទឹមនឹងការពិតដែលត្រូវបានគេស្គាល់នៃការចុះខ្សោយអាំងស៊ុយលីនខ្សោយក្នុងការធាត់និងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ការថយចុះនៃការបង្ហាញរបស់អ្នកទទួល HIP នៅក្នុងកោសិកាលំពែងនិងការបញ្ចូនគ្នានៃការបញ្ជូនសញ្ញាបន្ថែមត្រូវបានរកឃើញផងដែរ។ ការពិតនេះពន្យល់ពីការថយចុះនៃភាពប្រែប្រួលទៅនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ដូច្នេះទិន្នន័យដែលអាចរកបានលើលក្ខណៈសម្បត្តិសំខាន់ៗនៃអរម៉ូន - អរម៉ូនអេលភី - 1 និងហ្គីអាយបង្ហាញពីតួនាទីសំខាន់នៃអរម៉ូនទាំងនេះដែលត្រូវបានសំងាត់ដោយកោសិកាពោះវៀនឆ្លើយតបនឹងការញ៉ាំចំណីអាហារ។ ប្រសិទ្ធភាពរបស់ពួកវាត្រូវបានអនុវត្តមួយផ្នែកដោយជះឥទ្ធិពលទៅលើសមាមាត្រនៃអរម៉ូនសំខាន់ពីរដែលផលិតដោយកោសិកាកូនកោះនៃលំពែងអាំងស៊ុយលីននិងគ្លីនហ្គោនក៏ដូចជាដោយការធ្វើនិយ័តកម្មការទទួលទានចំណីអាហារការលើកកម្ពស់ជីឈីការរីកសាយនិងភាពខុសគ្នានៃកោសិកា B ។ ផលប៉ះពាល់ទាំងនេះមានគោលបំណងដើម្បីរក្សាតុល្យភាពរវាងដំណើរការនៃការបង្កើតនិងការប្រើប្រាស់គ្លុយកូសដោយកោសិកាដើរតួជាអ្នកសំរេចចិត្តក្នុងបទប្បញ្ញត្តិនៃអរម៉ូនគ្លូកូសនៅក្នុងខ្លួន។
នៅក្នុងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ សកម្មភាពនៃការបង្កើនកម្រិតជាតិខ្លាញ់ត្រូវបានបង្អាក់ប៉ុន្តែការប្រើហួសកំរិតគឺ GLP-1 អាចធ្វើអោយការប្រមូលផ្តុំមានលក្ខណៈធម្មតាទាំងនៅលើពោះទទេនិងក្រោយពេលទទួលទានអាហារ ១-៣ ។វាត្រូវបានបង្ហាញថា GLP-1 ជាមួយនឹងការគ្រប់គ្រង subcutaneous អូសបន្លាយដល់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (ក្នុងរយៈពេល ៦ សប្តាហ៍) ធ្វើអោយប្រសើរឡើងនូវមុខងាររបស់កោសិកា B, ការថយចុះជាតិគ្លុយកូសនិងអេម៉ូក្លូប៊ីន (អេបូប ១ ស៊ី), បង្កើនភាពប្រែប្រួលអាំងស៊ុយលីនអាំងស៊ុយលីននិងកាត់បន្ថយទំងន់រាងកាយផងដែរ។
ទោះយ៉ាងណារយៈពេលនៃការធ្វើចលនាឈាមរត់នៃហ្សែន -១ ដែលមានអកម្មនិងហួសប្រមាណនៅក្នុងឈាមដែលជាឧបករណ៍ថ្មីក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ត្រូវបានគេណែនាំអោយការពារការបែកបាក់យ៉ាងឆាប់រហ័សនៃ GLP-1 ដោយប្រើ DPP-4 inhibitors ។ ភាពជាក់ស្តែងនៃវិធីសាស្រ្តនេះត្រូវបានបង្ហាញក្នុងកំឡុងពេលនៃការសិក្សាបឋមរបស់ឌីភីភីអេច -៤ ដោយប្រើគំរូនៃភាពធន់នឹងអាំងស៊ុយលីនជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ការថយចុះភាពអត់ធ្មត់នៃគ្លុយកូសចំពោះសត្វដែលក្នុងនោះវាត្រូវបានបង្ហាញថាការផ្តោតអារម្មណ៍កើនឡើង
ការបង្កើនអរម៉ូននៅដដែលត្រូវបានអមដោយភាពប្រសើរឡើងនៃការអត់ធ្មត់គ្លុយកូស។
ការប្រើប្រាស់ថ្នាំ DPP-4 inhibitors ដែលអាចត្រូវបានប្រើដើម្បីបង្កើនមាតិកា GLP-1 គឺជាវិធីសរីរវិទ្យាពិតប្រាកដដើម្បីស្តារភាពស្ងប់ស្ងាត់ដែលពឹងផ្អែកលើគ្លុយកូសនិងអាំងតង់ស៊ីតេកើនឡើងខ្ពស់ - ភាពមិនប្រក្រតីសំខាន់ៗដែលជាលក្ខណៈនៃជំងឺទឹកនោមផ្អែម។
លើសពីនេះទៅទៀតឌីភីភីអេច -៤ រារាំងសកម្មភាពប្រឆាំងនឹងមេរោគក្នុងការពិសោធន៍ដែលធ្វើសកម្មភាពដោយរំញោចការផលិតស៊ីអ៊ីតនិងគីមីវិទ្យានៅកម្រិតចម្លង។ ក្នុងពេលដំណាលគ្នាការផ្លាស់ប្តូរប្រតិកម្មនិងភាពស៊ាំដែលបានកំណត់ទុកជាមុននៃភាពស៊ាំនឹងវិវត្តនៅក្នុងប្រព័ន្ធប្រសាទនិងកូនកណ្តុរនៅក្នុងប្រព័ន្ធលំហូរចេញក្នុងតំបន់ដែលផ្តល់នូវឥទ្ធិពលប្រឆាំងនឹងមេរោគដែលមានឥទ្ធិពលទាក់ទងនឹងគំរូដុំសាច់មួយចំនួននៅក្នុងសត្វកណ្តុរ ៨.១១ ។
យោងទៅតាមយន្ដការនៃសកម្មភាពអ្នកទប់ស្កាត់ DPP-4 មានលក្ខណៈដូចគ្នាច្រើនជាមួយថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមប្រភេទថ្មី - ដែលគេហៅថាមេតូឌីទីន។ ភ្នាក់ងារទាំងនេះក៏ធ្វើត្រាប់តាមយន្តការសរីរវិទ្យាធម្មជាតិសម្រាប់ផ្តល់ការត្រួតពិនិត្យគ្លីសេរីនគ្រប់គ្រាន់។ ថ្នាំដំបូងក្នុងក្រុមនេះគឺថ្នាំ byeta (Byetta) ។ សារធាតុសកម្មនៃថ្នាំនេះគឺ exenatide (សំយោគខាងក្រៅ -៤) ។ Baeta ត្រូវបានអនុម័តដោយរដ្ឋបាលចំណីអាហារនិងឪសថអាមេរិកក្នុងខែមេសាឆ្នាំ ២០០៥ ។
Exenatide គឺជា analogue ប្រូតេអ៊ីនសំយោគដែលត្រូវបានរកឃើញនៅក្នុងទឹកមាត់របស់សត្វយក្ស Gila Monster lizard ដែលត្រូវបានរកឃើញនៅភាគនិរតីនៃសហរដ្ឋអាមេរិក។ សារធាតុនេះជួយដល់សត្វល្មូនដែលបរិភោគកម្រណាស់ប៉ុន្តែច្រើនណាស់ដើម្បីចៀសវាងការផ្លាស់ប្តូរភ្លាមៗនៃកំហាប់គ្លុយកូសនៅក្នុងឈាមនិងរក្សាកម្រិតថេរ។
យោងតាមលទ្ធផលនៃការសិក្សាគ្លីនិកជាច្រើនរដ្ឋបាលនៃការធ្វើមាត្រដ្ឋានហួសកំរិតផ្តល់នូវការគ្រប់គ្រងគ្លីសេរីនដែលអាចជឿទុកចិត្តបាន (កាត់បន្ថយជាតិគ្លុយកូសនិងក្រោយពេលញ៉ាំ) សូម្បីតែចំពោះអ្នកជំងឺទាំងនោះដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលមានថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដែលមានស្រាប់ដែលមិនមានប្រសិទ្ធភាពគ្រប់គ្រាន់សូម្បីតែអតិបរមាក៏ដោយ។ កំរិតព្យាបាល។ លើសពីនេះទៀតប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការប្រើថ្នាំប្រសិទ្ធភាពព្យាបាលអំណោយផលមួយទៀតត្រូវបានកត់សម្គាល់ - ការថយចុះនៃកម្រិតនៃទំងន់រាងកាយ។ វាក៏មានហេតុផលដើម្បីជឿថាការហួសកម្រិតគឺជាការរំញោចដោយផ្ទាល់នៃកោសិការលំពែង B ។
analogues ចាក់សំយោគនៃ GLP-1 កំពុងត្រូវបានបង្កើតនិងសាកល្បងដែលដោយសារតែភាពខុសគ្នាខ្លះនៅក្នុងរចនាសម្ព័ន្ធរបស់ពួកគេពី GLP-1 មានអាយុកាលពាក់កណ្តាលជីវិត។
នៅពេលបង្កើត DPP-4 inhibitors វិធីមួយផ្សេងទៀតត្រូវបានគេប្រើ: ធ្វើសកម្មភាពលើអង់ស៊ីមដែលបំផ្លាញ GLP-1, ថ្នាំទាំងនេះបង្កើនកម្រិតអរម៉ូន GLP-1 ដោយមិនប្រើការគ្រប់គ្រងអរម៉ូនទីរ៉ូអ៊ីត។ លើសពីនេះទៀតមិនដូចថ្នាំខាងក្រៅដែលត្រូវបានគ្រប់គ្រងដោយមេត្តាធម៌, ឌីភីភីអេច -4 ត្រូវបានបង្កើតជាទម្រង់ដូសរឹងសម្រាប់ការគ្រប់គ្រងមាត់។
បច្ចុប្បន្ននេះថ្នាំមួយចំនួនពីក្រុមថ្នាំ DPP-4 inhibitors ត្រូវបានអនុម័តសម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ថ្នាំ Sitagliptin របស់ MERK ត្រូវបានអនុម័តដោយរដ្ឋបាលចំណីអាហារនិងឪសថអាមេរិកក្នុងខែតុលាឆ្នាំ ២០០៦ និងទីភ្នាក់ងារថ្នាំអឺរ៉ុបនៅខែមីនា ២០០៧ ហើយ Novartis vildagliptin ត្រូវបានអនុម័តដោយទីភ្នាក់ងារថ្នាំអឺរ៉ុបនៅខែកក្កដា ២០០៧ ។ ក្នុងឆ្នាំ ២០០៩ គ្រឿងញៀន Onglisa (saxagliptin) បានចូលទីផ្សារ។
Onglisa (saxagliptin) ^ MS-477118), (S) -3-hydroxyadamantylglycine-L-cis-4,5-methano-prolinnitrile គឺជាសារធាតុទប់ស្កាត់នីត្រាតដែលមានផ្ទុក DPP-4 ជាមួយនឹងរូបមន្តម៉ូលេគុល C18H27O3 និងទម្ងន់ម៉ូលេគុល ៣៣៣.៤ ។ នេះគឺជាឧបករណ៍ទប់ស្កាត់ការប្រកួតប្រជែងដែលអាចជ្រើសរើសបានដែលមានអនុភាពនៃឌីអេភីភី -4 ជាមួយនឹងការទប់ស្កាត់ថេរនៃ K = 0,6-1,3 nmol / L ដែលឆ្លុះបញ្ចាំងពីសមត្ថភាពផ្សារភ្ជាប់យឺត។ យោងតាមការស្រាវជ្រាវ pharmacokinetic វាត្រូវបានគេជឿជាក់ថាការទប់ស្កាត់ឌីភីអេភី -៤ ដោយអូងលីស (saxagliptin) គឺជាដំណើរការពីរដំណាក់កាលរួមទាំងការបង្កើតស្មុគស្មាញ covalent ដែលអាចបញ្ច្រាស់បានគឺ“ អង់ស៊ីម - ទប់ស្តាត់” និងការបង្អាក់អង្គបដិប្រាណដែលជាលទ្ធផលដែលអង់ស៊ីមមានតុល្យភាពយឺត ៗ រវាងទម្រង់សកម្មនិងអសកម្ម។
Onglisa (saxagliptin) ងាយស្រូបយកបន្ទាប់ពីការគ្រប់គ្រងមាត់។ កំរិតអតិបរិមានៅក្នុងឈាមរបស់ Onglisa (saxagliptin) និងសារធាតុរំលាយអាហារសំខាន់របស់វាត្រូវបានឈានដល់បន្ទាប់ពី ២ និង ៤ ម៉ោងរៀងៗខ្លួន។ ការទទួលទានដំណាលគ្នានឹងថ្នាំមានឥទ្ធិពលខ្សោយទៅលើសូចនាករ pharmacokinetic របស់ Onglisa (saxagliptin) ។ ការផ្សារភ្ជាប់អ័រហ្គលីសា (saxagliptin) និងសារធាតុរំលាយអាហាររបស់វាជាមួយនឹងប្រូតេអ៊ីនក្នុងឈាមមិនត្រូវបានគេអនុវត្តទេដូច្នេះការផ្លាស់ប្តូរកំហាប់ប្រូតេអ៊ីននៅក្នុងប្លាស្មាក្នុងលក្ខខណ្ឌមួយចំនួន (ការខ្សោយថ្លើមឬតំរងនោម) មិនប៉ះពាល់ដល់ការបែងចែក Onglisa (saxagliptin) ទេ។
សេចក្តីផ្តើម Onglisa (saxagliptin) ចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ បណ្តាលអោយមានការហាមឃាត់ DPP-4 ក្នុងរយៈពេល ២៤ ម៉ោង។ បន្ទាប់ពីការផ្ទុកគ្លុយកូសនេះនាំឱ្យមានការកើនឡើងនូវកម្រិតនៃការកើនឡើងសកម្មនៃចលនា (រួមទាំង GLP-1 និង HIP) ដោយកត្តា 2-3 ដែលបណ្តាលឱ្យមានការកើនឡើងនូវកំហាប់អាំងស៊ុយលីននិង C-peptide និងការថយចុះកម្រិតគ្លូហ្គូន។
Onglisa (saxagliptin) ត្រូវបានបំប្លែងទៅជាទម្រង់មេតាប៉ូលីសសកម្ម (BMS-510849) ដែលសកម្មភាពរបស់វាគឺស្មើនឹងពាក់កណ្តាលនៃម៉ូលេគុលដើម។ ជីវប្រវត្តិនេះ
កើតឡើងដោយមានការចូលរួមពីប្រព័ន្ធ cytochrome P450 3A4 / 5 (CYP3A4 / 5) នៅក្នុងថ្លើម។ ជាមួយនឹងការខ្សោយថ្លើមការផ្តោតអារម្មណ៍នៃការរំលាយអាហារនៅក្នុងឈាមថយចុះ (ដោយ 7–3%) ។ ទាំង Onglisa (saxag-liptin) និងសារធាតុរំលាយអាហារចម្បងរបស់វាគឺអង់ទីអុកស៊ីដង់ដ៏ខ្លាំងក្លានៃសកម្មភាពរបស់ឌីភីភីភី -៤ នៅក្នុងផ្លាស្មាឈាមរបស់សត្វកណ្តុរកណ្តុរសត្វឆ្កែស្វាស៊ីនហ្គូលុសស្វារ៉ូសសនិងមនុស្សក្នុងសារពាង្គកាយ។
Onglisa (saxagliptin) និងសារធាតុរំលាយអាហាររបស់វាត្រូវបានបញ្ចេញចេញពីរាងកាយដោយតម្រងនោមនិងថ្លើម។ ការបោសសំអាតតម្រងនោមជាមធ្យមនៃ Onglisa (saxagliptin) (ប្រហែល 230ml / នាទី) ខ្ពស់ជាងកម្រិតធម្មតានៃការច្រោះតម្រងនោម (ប្រហែល 120 មីលីលីត្រ / នាទី) ដែលបង្ហាញពីការបញ្ចេញសកម្មរបស់វាដោយតម្រងនោម។ ប្រមាណជា ២២% នៃស៊ីអេស ១៤ ដែលមានស្លាក Onglise (saxagliptin) ត្រូវបានគេរកឃើញនៅក្នុងលាមកដែលត្រូវបានបញ្ចេញដោយផ្នែកខ្លះនៃទឹកប្រមាត់ហើយផ្នែកខ្លះតំណាងឱ្យវត្ថុចាប់ផ្តើមដែលមិនមានស្នាម។
ការរួមបញ្ចូលគ្នាសម្រាប់ការព្យាបាលដំបូងជាមួយ Ongliza (saxagliptin) និង metformin ត្រូវបានសិក្សាក្នុងការស្រាវជ្រាវដែលមានរយៈពេល ២៤ សប្តាហ៍ហើយរាប់បញ្ចូលអ្នកជំងឺ ១៣០៦ នាក់ដែលមិនបានព្យាបាលពីមុនមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលគ្រប់គ្រងមិនបានល្អ (មូលដ្ឋានគ្រឹះអេម៉ូក្លូប៊ី ៩.៥%) ។ ។ អ្នកជំងឺត្រូវបានជ្រើសរើសដោយការព្យាបាលដោយការព្យាបាលដោយប្រើថ្នាំ metformin ឬ onglise (saxagliptin 10 មីលីក្រាម) ឬការព្យាបាលរួមគ្នាជាមួយ saxagliptin (៥ ឬ ១០ មីលីក្រាម) និង metformin (ចាប់ផ្តើមពី ៥០០ មីលីក្រាមក្នុងមួយថ្ងៃដែលកើនឡើងដល់ ២០០០ មីលីក្រាមក្នុងមួយថ្ងៃ) ។ ការព្យាបាលរួមគ្នាមានប្រសិទ្ធិភាពជាងការព្យាបាលដោយប្រើថ្នាំ monotherapy៖ ប្រសិទ្ធភាពទាំង saxagliptin ក្នុងការរួមផ្សំជាមួយ metformin កាត់បន្ថយអេម៉ូក្លូប៊ីនថយចុះ ២,៥% ពីតម្លៃដំបូងខណៈពេលដែលការព្យាបាលដោយ monotherapy ជាមួយ saxagliptin ត្រឹមតែ ១,៧% និង metformin - ដោយ 2.0%
នៅក្នុងកន្លែងប្រើចៃដន្យ
ការសិក្សាលើពិការភ្នែកទ្វេដែលមានការចូលរួមពាក់ព័ន្ធនឹងអ្នកជំងឺ ៧៤៣ នាក់ដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ២ ជាមួយនឹងការគ្រប់គ្រងគ្លីសេរីនមិនគ្រប់គ្រាន់ (HbA1c = ៨%) ដែលបានទទួលការព្យាបាលដោយប្រើថ្នាំ metformin (ច្រើនជាង ១៥០០ មីលីក្រាម / ថ្ងៃ) ការបន្ថែម saxagliptin ជាការព្យាបាលបន្ថែម (២៤ សប្តាហ៍ក្នុងកម្រិត ២,៥, ៥ ឬ ១០ មីលីក្រាម / ថ្ងៃ) បន្ថយកម្រិត HbA1c ០,៧%, ០,៨% និង ០,៧% រៀង ៗ ខ្លួន។
លទ្ធផលនៃការសិក្សានេះបង្ហាញពីឥទ្ធិពលវិជ្ជមានបន្ថែមនៅពេលដែល Onglisa (saxagliptin) ត្រូវបានបន្ថែមទៅការព្យាបាលដោយថ្នាំ metformin៖ ការថយចុះនៃជាតិគ្លុយកូសថយចុះ (ដោយ ១,៣៣ មីល្លីលីត្រ / អិលបើធៀបនឹងថ្នាំ placebo) និងក្រោយការវះកាត់។ តិចជាញឹកញាប់។ មិនមានការផ្លាស់ប្តូរស្ថិតិគួរឱ្យកត់សម្គាល់លើទំងន់រាងកាយរបស់អ្នកជំងឺទេបន្ទាប់ពីវគ្គ Onglisa (saxagliptin) ក៏ដូចជាការកើនឡើងនៃការបង្ហាញនៃការថយចុះជាតិស្ករក្នុងឈាមបើប្រៀបធៀបនឹងក្រុមថ្នាំ placebo ។
នៅក្នុងការសិក្សារយៈពេល ២៤ សប្តាហ៍ផ្សេងទៀតដែលរួមមានអ្នកជំងឺ ៧៦៨ នាក់ដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មិនគ្រប់គ្រាន់
ដោយប្រើកម្រិតថ្នាំ glibenclamide កម្រិត submaximal (HLA1c = ៨,៤%) បន្ទាប់ពីប្រើថ្នាំ glibeclamide ៤ សប្តាហ៍ក្នុងកម្រិត ៧.៥ មីលីក្រាម, Onglisa (saxagliptin) ២,៥ ឬ ៥.០ មីលីក្រាម / ថ្ងៃត្រូវបានចេញវេជ្ជបញ្ជាបន្ថែមក្នុងក្រុមអ្នកជំងឺមួយក្រុម។ មួយវិញទៀតកំរិតថ្នាំ glibenclamide ត្រូវបានកើនឡើងដល់កំរិតអនុញ្ញាតអតិបរមា (១៥ មីលីក្រាម / ថ្ងៃ) ។ Onglisa (sasagliptin) ក្នុងកិតើថាំទាំងពីរបង្កើនប្រសិទ្ធភាពនៃការព្យាបាលបើប្រៀបធៀបជាមួយនឹងការកើនឡើងកម្រិតថ្នាំ glibenclamide: HbA1c ថយចុះ ០.៥-០,៦% ពីកម្រិតដំបូងខណៈពេលប្រហែល ២២% នៃអ្នកជំងឺកម្រិតគោលដៅនៃប៊ីប៊ីអា1cត្រូវបានសម្រេច (ក្រោម ៧%) បើប្រៀបធៀបជាមួយក្រុម glibenkalamide ដែលក្នុងនោះ HbA1c កើនឡើង 0.1% ។ ការបន្ថែមសារធាតុ Onglisa (saxagliptin) ផ្ទុយពីការបង្កើនកម្រិតថ្នាំ glibenclamide ធ្វើអោយប្រសើរឡើងនូវជាតិគ្លុយកូសក្រោយពេលបរិភោគរួចក៏បង្កើនការឆ្លើយតបរបស់កោសិកា B ដល់គ្លុយកូស។
ការសិក្សារយៈពេល ៣២ សប្តាហ៍ដែលអ្នកជំងឺពេញវ័យ ៨៥៨ នាក់ដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ២ បានលេបថ្នាំ metformin ច្រើនជាង ១.៥០០ មីលីក្រាម / ថ្ងៃនិងមានកំរិត HLA1c ច្រើនជាង ៦.៥-១០% បានបង្ហាញថាការបន្ថែម ៥ មីលីក្រាម / ថ្ងៃ Onglisa (saxagliptin) ក្នុងការព្យាបាលនេះ ការថយចុះ ០,៧៤% នៃ HLA1c ដែលអាចប្រៀបធៀបទៅនឹងការថយចុះ ០,៨០% នៃ HLA1c ក្នុងក្រុមដែលគ្លីសេរីតត្រូវបានបន្ថែមទៅការព្យាបាលដោយប្រើថ្នាំ metformin ក្នុងកំរិតមធ្យមប្រចាំថ្ងៃ ១៤,៧ មីលីក្រាម / ថ្ងៃ។ ការព្យាបាលបន្ថែមជាមួយថ្នាំ saxagliptin ត្រូវបានអមដោយការថយចុះទំងន់រាងកាយបើប្រៀបធៀបទៅនឹងគ្លីសេរីតនិងប្រេកង់ថយចុះគួរអោយកត់សំគាល់ដោយមិនមានរោគសញ្ញានៃគ្លីសេមីនៅក្នុងក្រុម Ongliza ។ បន្ថែមលើករណីនៃការថយចុះជាតិស្ករក្នុងឈាមភាពញឹកញាប់នៃផលប៉ះពាល់ដែលមិនចង់បានទាក់ទងនឹងការព្យាបាលគឺទាបជាងចំពោះអ្នកជំងឺដែលទទួលការព្យាបាលដោយអេកូលីសជាងអ្នកដែលទទួលថ្នាំគ្លីសេរីន។
នៅក្នុងការស្រាវជ្រាវ, Onglizu (saxagliptin) ត្រូវបានបន្ថែមទៅក្នុងការព្យាបាលជាមួយ thiazolidinediones (TZD) ចំពោះអ្នកជំងឺ ៥៦៥ នាក់ដែលមានជំងឺហូរឈាមដែលគ្រប់គ្រងមិនបានត្រឹមត្រូវជាមួយនឹងការព្យាបាលដោយ monotherapy ជាមួយនឹងកម្រិតថេរនៃ TZD ។ ការបន្ថែម saxagliptin ក្នុងកម្រិត ២,៥ ឬ ៥,០ មីលីក្រាមក្នុង ១ ថ្ងៃបន្ទាប់ពីរយៈពេល ២៤ សប្តាហ៍បណ្តាល ឲ្យ កម្រិត HbA1c មានការថយចុះបើប្រៀបធៀបទៅនឹងក្រុមថ្នាំ placebo ។ កំរិតគោលដៅនៃអេម៉ូក្លូប៊ីនគ្លីសេរីនត្រូវបានសម្រេចក្នុង ៤២% នៃអ្នកជំងឺដែលទទួលថ្នាំ Onglise (saxagliptin) ហើយមានតែ ២៦% ប៉ុណ្ណោះនៅក្នុងក្រុមត្រួតពិនិត្យ។ កម្រិតគ្លីសេរីនៀរលឿននិងក្រោយគ្លីសេក្នុងក្រុម saxagliptin មានការថយចុះចំណែកក្រុមប្រៀបធៀបវាមិនផ្លាស់ប្តូរទេ។
គុណសម្បត្តិសំខាន់មួយនៃភ្នាក់ងារប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមពីក្រុមអ្នកទប់ស្កាត់ឌីភីអេ -៤ គឺជាទម្រង់សុវត្ថិភាពល្អ។ វិនិច្ឆ័យដោយការសិក្សាគ្លីនិក Onglisa (saxagliptin) ត្រូវបានអត់ឱនឱ្យបានល្អដោយអ្នកជំងឺ។ មិនមានព្រឹត្តិការណ៍មិនល្អទេបន្ទាប់ពីប្រើថ្នាំដែលត្រូវបានបញ្ជាក់ដោយការធ្វើតេស្តមន្ទីរពិសោធន៍បន្ទាប់ពី 2 សប្តាហ៍នៃការប្រើថ្នាំ Onglis (saxagliptin) ក្នុងកម្រិតរហូតដល់ 40 មីលីក្រាមការប្រើថ្នាំក៏មិនប៉ះពាល់ដល់ប៉ារ៉ាម៉ែត្រនៃចន្លោះពេល OT នៅលើអេឡិចត្រូត។
ករណីកង្វះជាតិស្ករក្នុងឈាមគឺកម្រណាស់។ នៅក្នុងការសិក្សាដែលប្រើដូសផ្សេងៗនៃថ្នាំ, មិនមានផលប៉ះពាល់ដែលអាស្រ័យលើកម្រិតថ្នាំត្រូវបានគេកត់សម្គាល់ឃើញទេ។ ភាពញឹកញាប់និងវិសាលគមនៃព្រឹត្តិការណ៍មិនល្អគឺស្រដៀងនឹងក្រុមត្រួតពិនិត្យ (កន្លែងដាក់) ។ ទូទៅបំផុត: ឈឺក្បាលការឆ្លងនៃបំពង់ផ្លូវដង្ហើមផ្នែកខាងលើនិងសរីរាង្គទឹកនោម, រលាកច្រមុះ។ មិនមានឥទ្ធិពលលើចំនួននៃការ lymphocytes ឬពិសេស neutrophils, ឥទ្ធិពលអវិជ្ជមានលើប្រព័ន្ធភាពស៊ាំ។ នៅក្នុងលទ្ធផលនៃការធ្វើតេស្តមន្ទីរពិសោធន៍ផ្សេងទៀតរួមទាំងការធ្វើតេស្តមុខងារថ្លើមគម្លាតមិនត្រូវបានរកឃើញទេ។
ដូច្នេះការលេចចេញនូវថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមថ្មីដែលឥទ្ធិពលរបស់វាគឺផ្អែកលើការបង្កើនប្រសិទ្ធភាពនៃអរម៉ូនហ្សែនហ្សែនដែលបង្កើតឱ្យមានការរំពឹងទុកថ្មីក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ ទោះបីជាការពិតដែលថាថ្នាំទាំង ២ ក្រុមនេះ (ឌីភីភីភីអេ ៤ -៤ និងថ្នាំអេជភីអេឡិកត្រូនិក) ជាសមាសធាតុគីមីខុសគ្នានិងមានរចនាសម្ព័ន្ធក៏ដោយពួកគេមានយន្តការនៃសកម្មភាពស្រដៀងគ្នាដែលមាននៅក្នុងការធ្វើនិយតកម្មអរម៉ូនតេស្តូស្តេរ៉ូនដោយជះឥទ្ធិពលដល់ដំណើរការនៃការសំយោគពឹងផ្អែកគ្លុយកូសនៃអាំងស៊ុយលីននិងគ្លូអ៊ីន - ហ្គូន។ , ផលប៉ះពាល់លើការញ៉ាំចំណីអាហារនិងការផ្សព្វផ្សាយឈីជែម, ទៅលើការរីកសាយនៃភាពខុសគ្នានៃកោសិកាលំពែង។ អត្ថប្រយោជន៍សំខាន់នៃថ្នាំ DPP-4 inhibitors គឺលទ្ធភាពនៃការប្រើប្រាស់របស់ពួកគេក្នុងទំរង់ថេបប្លេតផ្ទុយទៅនឹងការចាក់បញ្ចូលថ្នាំអេឡិចត្រូនិចនៃអេជភីភី។ វាក៏សំខាន់ផងដែរដែលថ្នាំ DPP-4 រារាំងមិនបណ្តាលឱ្យមានផលប៉ះពាល់គួរឱ្យកត់សម្គាល់កុំបង្កើនការថយចុះជាតិស្ករក្នុងឈាមនិងមិននាំឱ្យមានការកើនឡើងនៃទំងន់រាងកាយ។ ថ្នាំ DPP-4 inhibitors មានប្រសិទ្ធភាពទាំងក្នុងទម្រង់នៃការព្យាបាលដោយប្រើថ្នាំ monotherapy និងរួមផ្សំជាមួយថ្នាំ metformin, និស្សន្ទវត្ថុនៃ sulfonylurea, TZD ។
ធ្វើការសិក្សាថ្មីៗស្តីពីលទ្ធភាពនៃការប្រើប្រាស់ថ្នាំ DPP-4 inhibitors នឹងជួយអោយថ្នាំប្រភេទនេះមានស្ថេរភាពក្នុងយុទ្ធសាស្ត្រព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ។
១. Ahren B. យុទ្ធសាស្ត្រថ្មីចំពោះជំងឺទឹកនោមផ្អែមប្រភេទ ២ ដែលត្រូវបានសាកល្បងក្នុងការសាកល្បងព្យាបាល។ peptide-like Glucagon 1 (GLP-1) ប៉ះពាល់ដល់មូលដ្ឋានដែលបណ្តាលមកពីជំងឺនេះ / B. Ahren ។ // Lakartidningen ។ - ឆ្នាំ ២០០៥។ - លេខ ១០២ (៨) ។ - ភី .៥៤៥-៥៤៩ ។
2. Ahren B. ធ្វើអោយប្រសើរឡើងនូវភាពមិនស៊ីសង្វាក់គ្នា (បែតា) - មុខងារនិងមុខងាររំញោចអាំងស៊ុយលីនដោយឌីផីតេឌីលី peptidase -៤ inhibitor vildagliptin ក្នុង
1CRETINI៖ ថ្មីចំនួន ១ គ្រឿងក្នុងអិល ១ ម៉ាកសាន់ឌី ១ របស់ស៊ីនស៊ីដាដា ១ ។ រកមើល Suprun O.E.
ពាក្យគន្លឹះ: ត្រសក់ផ្អែមទឹកនោមផ្អែមប្រភេទទី ២, បំផ្លាញ, ស្ក្រានីនី, សាក់ស្ហិនទីន, អូស្សាហ្សា
បានធ្វើការក្រឡេកមើលជុំវិញថ្ងៃនេះជាមួយ T1 teratura សម្រាប់បញ្ហានៃប្រភេទទី ១ នៃ chamomile ប្រភេទ ២ beta ។ ការគោរពជាពិសេសត្រូវបានគេផ្តល់ឱ្យការកកស្ទះនៃក្រុមថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមមួយក្រុមដែលត្រូវបានបង្កើតឡើងដោយឥទ្ធិពលនៃថ្នាំ shkretishv ដែលគ្មានប្រសិទ្ធភាព។
ព័ត៌មានវិទ្យា៖ ចំណាប់អារម្មណ៍ថ្មីក្នុងលទ្ធផលនៃបំណុលឌីជីថលស៊ូភើរអូអ៊ី។
ពាក្យគន្លឹះ: ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ការព្យាបាលការបន្ថែមសន្ទុះ saxagliptin, onglyza
ការពិនិត្យឡើងវិញនៃអក្សរសិល្ប៍ចុងក្រោយបំផុតត្រូវបានផ្តោតទៅលើបញ្ហានៃការព្យាបាលនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ ការយកចិត្តទុកដាក់ពិសេសគឺត្រូវបានអនុវត្តចំពោះក្រុមថ្នាំថ្មីនៃថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដោយផ្អែកលើការពង្រឹងប្រសិទ្ធភាពដែលត្រូវបានផលិតជាមួយនឹងសារធាតុបន្ថែមដែលមិនអាចបង្កើតបាន។
តើមានអ្វីទៀតដែលអ្នកត្រូវដឹងអំពីថ្នាំគ្រាប់
វាចាំបាច់ឬមិនចាំបាច់ប្រើថ្នាំសម្រាប់ជំងឺទឹកនោមផ្អែមសំណួរនៅតែមានភាពចម្រូងចម្រាសព្រោះពួកគេទាំងអស់សុទ្ធតែមានផលប៉ះពាល់និងចំនួននៃការប្រើថ្នាំ contraindications ។
អ្នកត្រូវត្រៀមខ្លួនសម្រាប់ការកើតឡើងនៃផលប៉ះពាល់ដូចខាងក្រោមៈ

- Biguanides - លាមកមិនស្ថិតស្ថេររាគការបាត់បង់ចំណង់អាហារនិងការមិនចូលចិត្តអាហាររសជាតិលោហៈនៅលើអណ្តាតការវិវត្តនៃអាស៊ីតឡាក់ទិក។ អ្នកអាចបន្សាបបាតុភូតបែបនេះដោយមានជំនួយពីការរៀបចំអាស៊ីតហ្វូលិកនិងវីតាមីនប៊ី។
- Sulfonylurea - ឈឺក្បាលប្រកាំង, tinnitus, កន្ទួលលើស្បែក, ការវិវត្តនៃជំងឺរលាកថ្លើមប្រភេទ cholecystic និងការខ្សោយតំរងនោម។
- អ្នករារាំងកាបូអ៊ីដ្រាត - អាចធ្វើឱ្យមានការបង្កើតឧស្ម័ននៅក្នុងពោះវៀនបណ្តាលឱ្យរមួលនៅពោះពោះហើមពោះហើមពោះ។
ជាធម្មតាត្រូវបានកំណត់ជាគូ៖
- sulfonylureas ពីរ
- biguanides និង sulfonylurea,
- sulfonylurea និងសារធាតុបន្ថែម។
ប្រសិនបើផលប៉ះពាល់ត្រូវបានបញ្ចេញសម្លេងឬអ្នកជំងឺមានការមិនអត់ធ្មត់ជាបុគ្គលចំពោះថ្នាំនោះវាត្រូវបានជំនួសដោយអាណាឡូក។
វាគឺជាថេប្លេតដែលតែងតែជួយសង្គ្រោះជីវិតអ្នកជំងឺ។ ប៉ុន្តែថ្នាំមិនមែនជាលំពែងទេអ្នកមិនអាចពឹងផ្អែកតែលើពួកគេនិងរំលោភលើវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិត។ នេះគ្រាន់តែជាជំនួយបន្ទាន់ប៉ុណ្ណោះ។ ចំនុចសំខាន់ៗក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមនៅតែរក្សានូវអាហារបំប៉នត្រឹមត្រូវនិងរបៀបរស់នៅដែលមានសុខភាពល្អ។
សម្រាប់ការព្យាបាលសន្លាក់អ្នកអានរបស់យើងបានប្រើ DiabeNot ដោយជោគជ័យ។ ដោយមើលឃើញពីប្រជាប្រិយភាពនៃផលិតផលនេះយើងបានសម្រេចចិត្តផ្តល់ជូនអ្នកឱ្យចាប់អារម្មណ៍។
ប្រវត្តិនៃការរកឃើញសារធាតុបន្ថែម
ពត៌មានដំបូងអំពីការបន្ថែមគឺបានបង្ហាញខ្លួនជាង ១០០ ឆ្នាំមកហើយ។ នៅឆ្នាំ ១៩០២ បាឡិសនិងស្តាលីងបានរកឃើញថាទឹករំអិលក្នុងពោះវៀនមានអរម៉ូនដែលរំញោចដល់លំពែងនៃលំពែងនិងហៅវាថា“ អាថ៌កំបាំង” ។
ទោះយ៉ាងណាក៏ដោយទោះបីជាទទួលបានជោគជ័យមិនគួរឱ្យជឿរបស់វេជ្ជបណ្ឌិតម៉ូរីក៏ដោយការបញ្ចប់នៃរឿងនេះពិតជាគួរឱ្យកត់សម្គាល់។
ទោះបីជាការពិតដែលថាករណីនេះបានបញ្ចប់ដោយគ្រោះថ្នាក់ក៏ដោយក៏គេមិនអាចកត់សម្គាល់នូវជោគជ័យដ៏សំខាន់របស់លោកវេជ្ជបណ្ឌិតម៉ូរ៉េក្នុងការព្យាបាលដោយថ្នាំដែលបានក្លាយជាមុននៃការកើនឡើង។ឈ្មោះ“ មេតូទីន” ត្រូវបានស្នើដោយឡាបារីនៅឆ្នាំ ១៩៣២ សម្រាប់អរម៉ូនមួយដែលសំងាត់ចេញពីទឹករំអិលនៃពោះវៀនខាងលើនិងមានសមត្ថភាពបណ្តាលអោយមានជាតិស្ករក្នុងឈាមថយចុះ។
អរម៉ូនដំបូងដែលមានសកម្មភាពបន្ថែមគឺត្រូវបានដាច់ឆ្ងាយពីការចំរាញ់ទឹករំអិល duodenal ។ ដោយសារតែសមត្ថភាពរបស់វាក្នុងការទប់ស្កាត់ការសំងាត់របស់អាស៊ីតអ៊ីដ្រូក្លូរីកនៃក្រពះថ្នាំ peptide ត្រូវបានគេហៅថា“ ប៉ូលីភីលីពរារាំងក្រពះ” (អាយភីអាយ) ។
ក្រោយមកវាបានបង្ហាញថាឥទ្ធិពលជីវសាស្រ្តសំខាន់នៃ peptide ដែលត្រូវបានគេរកឃើញថ្មីនេះគឺការរំញោចដែលពឹងផ្អែកលើគ្លុយកូសនៃការសំងាត់អាំងស៊ុយលីនដែលទាក់ទងនឹងការស្នើសុំអោយប្តូរឈ្មោះអាយភីអាយជាប៉ូលីភីលីនទីននិងប៉ូលីលីនត្រូត្រូនិក (HIP) ។
នៅឆ្នាំ ១៩៨៣ កណ្តឹងនិងសហសេវិកមកពីហ្សែនប្រូស្តូកខនស្ទឺរបានញែកចេញនូវលំដាប់លំដោយមួយដែលត្រូវបានគេដាក់បញ្ចូលទៅក្នុងពពួកប៉ារ៉ាឡែលហ្គីដក្លរពីរដូចជា GLP-1 និង GLP-2 នៅក្នុងម៉ូដែលកណ្តុរវាត្រូវបានគេបង្ហាញថា GLP-1 រំញោចការសំងាត់អាំងស៊ុយលីនដែលពឹងផ្អែកលើជាតិស្ករពោលគឺអ៊ី។
ពពួក peptides ដែលមានរាងដូចគ្លូកូកគឺជាផលិតផលរបស់ហ្សែនប្រូខូល។ នៅក្នុងលំពែងដែលជាលទ្ធផលនៃការអានហ្សែននេះគ្លីកហ្គ័រត្រូវបានគេសំយោគហើយនៅក្នុងកោសិកា L នៃពោះវៀនតូច - GLP-1, GLP-2 និង glycine tin (enteroglucagon) ។
ភាពស្រដៀងគ្នានិងភាពខុសគ្នានៃ GLP-1 និង ISU

ការបញ្ចេញ GLP-1 និង GUI គឺអាស្រ័យទៅលើអាហាររំញោចសរសៃប្រសាទនិងអរម៉ូនហើយកើតឡើងភ្លាមៗបន្ទាប់ពីទទួលទានអាហារ៖ ការកើនឡើងគួរអោយកត់សំគាល់នៃការប្រមូលផ្តុំត្រូវបានកត់សម្គាល់បន្ទាប់ពីរយៈពេល ១០-១៥ នាទី។
លទ្ធផលនៃការស្រាវជ្រាវបានបង្ហាញថាអាថ៌កំបាំងនៃ GLP-1 និង GUI ត្រូវបានរំញោចដោយការស្រូបយកខ្លាញ់និងកាបូអ៊ីដ្រាតនៅក្នុងពោះវៀន។ ការស្រូបយកប្រូតេអ៊ីនក៏ជះឥទ្ធិពលដល់ការសំងាត់នៃ GLP-1 ដែរ។ លើសពីនេះទៅទៀតសម្រាប់ការបញ្ចេញអរម៉ូនតេស្តូនពីកោសិកាខេ - និងអិលទំនាក់ទំនងសាមញ្ញនៃសារធាតុចិញ្ចឹមទាំងនេះជាមួយនឹងពោះវៀនតូចគឺគ្រប់គ្រាន់ដែលនាំឱ្យមានការកើនឡើងយ៉ាងឆាប់រហ័សនូវកម្រិតអាំងស៊ុយលីននៅក្នុងឈាម។
ទោះយ៉ាងណាការកើនឡើងកំហាប់ប្លាស្មារបស់ GLP-1 លឿនពេកដែលបណ្តាលមកពីការធ្វើឱ្យសកម្មនៃកោសិកា L - ដោយផ្ទាល់៖ ភាគច្រើននៃកោសិកាទាំងនេះស្ថិតនៅក្នុងផ្នែកដាច់ស្រយាលនៃពោះវៀនតូចហើយវាត្រូវការពេលយូរជាងមុនសម្រាប់សារធាតុចិញ្ចឹមដើម្បីឈានដល់កម្រិតនេះ។
ទ្រឹស្តីជំនួសដែលពន្យល់ពីអត្រានៃប្រតិកម្មនៃការបញ្ចេញពោះវៀនបន្ថែមគឺជាទ្រឹស្តីនៃបទប្បញ្ញត្តិនៃប្រព័ន្ធប្រសាទដែលបញ្ជាក់ថាការធ្វើឱ្យសកម្មនៃការទទួលកូម៉ូក្លីនិកដែលមានទីតាំងនៅលើផ្ទៃនៃកោសិកា L បណ្តាលឱ្យមានការសំងាត់នៃ GLP-1 ។
សម្មតិកម្មទីបីដែលត្រូវបានរចនាឡើងដើម្បីពន្យល់ពីការចាប់ផ្តើមដំបូងនៃការសម្ងាត់បន្ថែមគឺជាទ្រឹស្តីនៃឥទ្ធិពលប៉ារ៉ាហ្វីន។ សារធាតុ Somatostatin ដែលត្រូវបានបញ្ចេញចេញពីកោសិកា D-ពោះវៀនរារាំងការសម្ងាត់នៃសារធាតុបន្ថែមហើយការទប់ស្កាត់សកម្មភាពរបស់ somatostatin បណ្តាលឱ្យមានការកើនឡើងយ៉ាងខ្លាំងនៅក្នុងកម្រិតនៃ GLP-1 ។
ទ្រព្យសម្បត្តិទូទៅរបស់អាយ។ អេ។ អាយ។ អនិងអេភីភីភី ១:
- យ៉ាងឆាប់រហ័ស (GLP-1 - ក្នុងរយៈពេល 2 នាទី, អេជអាយភីក្នុងរយៈពេល - 6 នាទី) ត្រូវបានរំលាយជាមួយនឹងអង់ស៊ីមប្រភេទឌីផីទីឌីលី peptidase ប្រភេទទី 4 (ឌីភីភីភី -4) ។
- GLP-1 ត្រូវបានបំផ្លាញមុនពេលវាចេញពីពោះវៀនព្រោះ DPP-4 មានវត្តមាននៅលើផ្ទៃនៃកោសិកា endothelial នៃ capillaries នៃ mucosa ពោះវៀន។
- ចូលរួមចំណែកដល់ការកើនឡើងនៃម៉ាសβ-កោសិកា (ក្នុងគំរូសត្វ)
ភាពខុសគ្នារវាង ISU និង GLP-1៖
- ហ្គីតា៖
- មិនប៉ះពាល់ដល់ការជម្លៀសអាហារចេញពីក្រពះ
- មិនប៉ះពាល់ដល់ការតិត្ថិភាពនិងទំងន់រាងកាយ
- មិនប៉ះពាល់ដល់អាថ៌កំបាំងគ្លូហ្គូនដោយកោសិកាលំពែង .- ទេ
- មិនប៉ះពាល់ដល់ប្រព័ន្ធសរសៃឈាមបេះដូងទេ
- ការរក្សាអាថ៌កំបាំង HIP ចំពោះអ្នកជំងឺទឹកនោមផ្អែមត្រូវបានរក្សាទុក
- មិនរំញោច (ឬរំញោចខ្សោយ) ការសំងាត់អាំងស៊ុយលីនចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២
- GLP-1:
- បន្ថយល្បឿនការជម្លៀសអាហារចេញពីក្រពះ
- កាត់បន្ថយការទទួលទានអាហារនិងទំងន់រាងកាយ
- កាត់បន្ថយការសំងាត់គ្លូហ្គូនដោយកោសិកាលំពែង .-
- វាមានឥទ្ធិពលវិជ្ជមានទៅលើប្រព័ន្ធសរសៃឈាមបេះដូង
- ការសំងាត់ GLP-1 ចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានកាត់បន្ថយ
- រំញោចការសំងាត់អាំងស៊ុយលីនចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២
គោលដៅនិងយន្តការនៃសកម្មភាពរបស់ GLP-1
- ធ្វើឱ្យកម្រិតជាតិស្ករមានស្ថេរភាពក្នុងរយៈពេលយូរ
- ស្តារផលិតកម្មអាំងស៊ុយលីនលំពែង
ដូចខាងក្រោមពីទិន្នន័យខាងលើ GLP-1 មានភាពទាក់ទាញជាង GUI សម្រាប់ការព្យាបាលអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ក្នុងន័យនេះភាគច្រើននៃការសិក្សាបច្ចុប្បន្នផ្តោតលើការសិក្សាអំពីសកម្មភាពជីវសាស្រ្តនិងការបង្កើត analogues នៃ GLP-1 ជាការព្យាបាលសំរាប់ T2DM ។
ការសិក្សាលំអិតអំពីផលប៉ះពាល់នៃជីភីអេស -១ បានបង្ហាញពីឥទ្ធិពលផ្ទាល់របស់វាមិនត្រឹមតែលើលំពែងប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងលើជាលិកាថ្លើមក្រពះខួរក្បាលសាច់ដុំបេះដូងទៀតផង។
ផលប៉ះពាល់នៃ GLP-1 ត្រូវបានសម្របសម្រួលដោយអ្នកទទួល (rGPP-1) ដែលត្រូវបានគេរកឃើញនៅក្នុងកូនកោះលំពែងតម្រងនោមបេះដូងក្រពះសួតក៏ដូចជានៅក្នុងប្រព័ន្ធសរសៃប្រសាទគ្រឿងកុំព្យូទ័រនិងកណ្តាល។
- នៅលើកោសិកាβ-នៃលំពែង
GLP-1 មានឥទ្ធិពលជាច្រើនលើផ្នែក endocrine នៃលំពែងប៉ុន្តែសកម្មភាពសំខាន់របស់វាគឺសក្តានុពលនៃការសំងាត់អាំងស៊ុយលីន។
យន្តការនៃឥទ្ធិពលនេះមានដូចខាងក្រោម៖ ទំនាក់ទំនងរបស់ GLP-1 ជាមួយអ្នកទទួល - ការកើនឡើងបរិមាណអេមអេហ្វអេមអេស - ការរំញោចប្រូតេអ៊ីន kinase A - ការបញ្ចេញអរម៉ូនអាំងស៊ុយលីនពីកោសិកា។ ។
វាជាការសំខាន់ណាស់ដែលការរំញោចនៃការបញ្ចេញអាំងស៊ុយលីនដោយថ្នាំ peptide-1 ដូចជាគ្លូហ្គោនគឺពឹងផ្អែកលើគ្លុយកូសពោលគឺអ៊ី។ GLP-1 ជួយរំញោចការសំងាត់របស់អាំងស៊ុយលីនតែចំពោះតម្លៃគ្លីសេម៉ាខ្ពស់។ ដរាបណាកម្រិតគ្លុយកូសផ្លាស្មាធ្លាក់ចុះដល់កម្រិតធម្មតា (ប្រមាណ ៤.៥ មីល្លីលីត្រ / អិល) ផលប៉ះពាល់រំញោចរបស់ GLP-១ បាត់។
បន្ថែមពីលើការសំងាត់នៃអាំងស៊ុយលីនរំញោច GLP-1 ក៏ជះឥទ្ធិពលដល់គ្រប់ដំណាក់កាលនៃដំណើរការជីវគីមីអាំងស៊ុយលីនផងដែរពោលគឺ i.e. រៀបចំហាងអាំងស៊ុយលីនសម្រាប់ការសំងាត់របស់វាដែលការពារការថយចុះនៃហាងអាំងស៊ុយលីនដោយសារតែការរំញោចនៃការសំងាត់របស់វា។

នៅក្នុងការងារពិសោធន៍វាត្រូវបានបង្ហាញថា GLP-1 ប៉ះពាល់ដល់ម៉ាស់កោសិកា, រំញោចការរីកសាយនិង neogenesis និងរារាំង apoptosis ។ ទោះយ៉ាងណាទិន្នន័យទាំងនេះបច្ចុប្បន្នមិនមានភស្តុតាងព្យាបាលលើមនុស្សទេ។
- នៅលើកោសិកាមួយនៃលំពែង
GLP-1 បណ្តាលឱ្យមានការថយចុះនៃការសំងាត់គ្លូកហ្គន។
ផលប៉ះពាល់នេះអាចបណ្តាលមកពី៖
- ការរំញោចដោយប្រយោលនៃកោសិកា through តាមរយៈការរំញោចនៃការសំងាត់របស់អាំងស៊ុយលីននិង somatostatin ។
- ការរំញោចដោយផ្ទាល់នៃកោសិកា ,- ចាប់តាំងពីអ្នកទទួល GLP-1 ត្រូវបានរកឃើញនៅក្នុងពួកគេផងដែរ។
- ការបញ្ជាក់ពីសកម្មភាពផ្ទាល់របស់ GLP-1 លើកោសិកា is- គឺជាការពិតដែលថាចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ (ក្នុងករណីគ្មានអាំងស៊ុយលីនទាំងស្រុង) រដ្ឋបាលនៃគ្លីបភី -១ ក៏បានបង្ក្រាបការសំងាត់គ្លុយកូសនិងកាត់បន្ថយគ្លីកូមៀ។
ការបង្ក្រាបការសំងាត់គ្លូហ្គោនដោយជី។ ភី។ ភី។ ទី ១ ក៏អាស្រ័យលើគ្លុយកូសផងដែរ។
- នៅលើកោសិកានៃរលាកក្រពះពោះវៀន (GIT)
ការរំញោចនៃ rGPP-1 នៅក្នុង ileum ផ្តល់នូវការថយចុះនៃចលនារបស់ក្រពះពោះវៀនការបញ្ចេញចោលក្រពះយឺតនិងការស្រូបយកគ្លុយកូស។ ជាលទ្ធផលការថយចុះកម្រិតនៃគ្លីសេមីលក្រោយត្រូវបានគេសង្កេតឃើញ។ ប្រសិទ្ធិភាពនេះត្រូវបានគេហៅថា "ហ្វ្រាំងពោះវៀន" ។
ខ្លឹមសារនៃបាតុភូតនោះគឺថាអាហារដែលចូលទៅក្នុងពោះវៀនតូចមានសមត្ថភាពរារាំងសកម្មភាពចលនានិងអាថ៌កំបាំងក្នុងពោះវៀននិងក្រពះខាងលើ។ យន្តការនៃបាតុភូតនេះត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការធ្វើឱ្យសកម្មនៃសរសៃប្រសាទនៃសរសៃឈាមវ៉ែនតានិងការទប់ស្កាត់ការឆ្លងកាត់នៃជីពចរតាមបណ្តោយ efferent ។
ការសិក្សាលើអ្នកស្ម័គ្រចិត្តដែលមានសុខភាពល្អបានបង្ហាញថាការប្រើថ្នាំ GLP-1 ដែលបណ្តាលអោយមានការថយចុះកម្រិតនៃអត្រានៃការបញ្ចេញចោលក្រពះ។ ជាលទ្ធផលកម្រិតជាតិគ្លុយកូសក្នុងឈាមក្រោយថយចុះដល់កម្រិតបាត។
វាត្រូវបានគេជឿជាក់ថាការថយចុះកំហាប់គ្លុយកូសក្រោយការវះកាត់ជាមួយនឹងរដ្ឋបាល GLP-1 ត្រូវបានសម្រេចជាចម្បងដោយសារតែការហាមឃាត់ការបញ្ចេញចោលក្រពះហើយមិនត្រឹមតែដោយសារតែការកើនឡើងនៃការសំយោគអាំងស៊ុយលីនលំពែងប៉ុណ្ណោះទេ។
អ្នកទទួលជំនួយសម្រាប់ GLP-1 ត្រូវបានរកឃើញនៅក្នុង myocardium ដែលបានរកឃើញការអនុវត្តរបស់វានៅក្នុងការអនុវត្តគ្លីនិក។ ការសិក្សាលើសត្វកណ្តុរដែលខ្វះ RGPP-1 បានបង្ហាញពីការថយចុះនូវការចុះខ្សោយនៃការដាច់សរសៃឈាមខួរក្បាលខាងឆ្វេងនិងការខូចមុខងារ diastolic ហើយការធ្វើតេស្តិ៍សត្វឆ្កែបានបង្ហាញថាការគ្រប់គ្រងនៃ GLP-1 អាចធ្វើអោយមុខងារបេះដូងមានភាពប្រសើរឡើងចំពោះសត្វដែលមានជំងឺខ្សោយបេះដូងបង្កើនទិន្នផលបេះដូង។
នៅក្នុងសត្វដែលមាន ischemia myocardial, សមត្ថភាពនៃ GLP-1 ដើម្បីកាត់បន្ថយទំហំនៃការរំលោភបំពាននៃខួរក្បាលត្រូវបានបង្ហាញដែលបង្ហាញពីតួនាទីដែលអាចធ្វើទៅបាននៃសរសៃឈាមបេះដូង។
លើសពីនេះទៀតប្រសិទ្ធិភាពជម្រុញអរម៉ូនអេជជីភី -១ មិនមានការសម្រុះសម្រួលនៃជីភីអេជភី -១ លើលំហូរឈាមតាមសរសៃឈាមត្រូវបានរកឃើញ។ ដូច្នេះនៅក្នុងការពិសោធន៍លើសត្វឆ្កែដែលមានបញ្ហាបេះដូង - រំញោចវាត្រូវបានគេបង្ហាញថាអង់ស៊ីម GLP-1 (GLP-1 (៩-៣៦) ដែលបណ្តាលមកពីការបំផ្លាញ GLP-1 ដោយអង់ហ្ស៊ីមឌីភី -៤ ជួយបង្កើនលំហូរគ្លុយកូសទៅក្នុង myocardium ដែលធ្វើអោយប្រសើរឡើងនូវមុខងារ ventricular ខាងឆ្វេង។ នៅក្នុងសត្វទាំងនេះ។
ចាប់តាំងពី rGPP-1 ត្រូវបានគេរកឃើញនៅក្នុងស្នូលនៃអ៊ីប៉ូតាឡាមូសដែលទទួលខុសត្រូវចំពោះដំណើរការតិត្ថិភាពឥទ្ធិពលលើអ្នកទទួលទាំងនេះអាចប៉ះពាល់ដល់ឥរិយាបថបរិភោគ។ នៅក្នុងសត្វកណ្តុរការណែនាំនៃ GLP-1 ចូលទៅក្នុងបំពង់ខ្យល់នៃខួរក្បាលបានជួយកាត់បន្ថយពេលវេលានៃការញ៉ាំចំណីអាហារនិងបរិមាណរបស់វាខណៈពេលដែលផលប៉ះពាល់ផ្ទុយត្រូវបានគេសង្កេតឃើញជាមួយនឹងការតែងតាំងអ្នកប្រឆាំងអរម៉ូន GLP-1 ។
ការធ្វើតេស្តជាបន្តបន្ទាប់បានបង្ហាញថារដ្ឋបាលកណ្តាលនៃ GLP-1 agonists បណ្តាលឱ្យមានការថយចុះនៃភាពញឹកញាប់នៃអាហារនិងទឹកដែលនាំឱ្យស្រកទម្ងន់។ លទ្ធផលស្រដៀងគ្នានេះត្រូវបានទទួលនៅក្នុងការព្យាបាលគ្លីនិក GLP-1 agonists ចំពោះអ្នកដែលមានសុខភាពល្អដែលមានជំងឺទឹកនោមផ្អែមនិងចំពោះមនុស្សធាត់នៅពេលដែលការប្រើប្រាស់ថ្នាំទាំងនេះនាំឱ្យមានការចាប់ផ្តើមនៃការតប់ប្រមល់យ៉ាងឆាប់រហ័សការថយចុះបរិមាណអាហារដែលញ៉ាំនិងស្រកទម្ងន់។
- នៅលើថ្លើមសាច់ដុំគ្រោងឆ្អឹងជាលិកា adipose
នៅក្នុងថ្លើម GLP-1 រារាំង gluconeogenesis ខណៈពេលដែលនៅក្នុងជាលិកា adipose និងសាច់ដុំវាលើកកម្ពស់ការស្រូបយកជាតិស្ករ។ ទោះជាយ៉ាងណាក៏ដោយផលប៉ះពាល់ទាំងនេះមានឥទ្ធិពលតិចជាងក្នុងការថយចុះគ្លីសេរីនបើប្រៀបធៀបនឹងបទបញ្ជានៃអាំងស៊ុយលីននិងគ្លីសេរីន។
ការពិសោធន៍បានបង្ហាញថា GLP-1 គ្រប់គ្រងដំណើរការនៃការទ្រទ្រង់ឆ្អឹង។ ក្នុងករណីដែលមិនមាន rGPP-1, ជំងឺពុកឆ្អឹង cortical និងការកើនឡើងនៃចំនួនឆ្អឹងនិងសញ្ញាសម្គាល់នៃការទ្រទ្រង់ឆ្អឹងត្រូវបានគេសង្កេតឃើញនៅក្នុងសត្វកណ្តុរ។
- ផលប៉ះពាល់ទាំងនេះត្រូវបានលុបចោលដោយមានវត្តមានរបស់ calcitonin ដែលបង្ហាញថាប្រសិទ្ធភាពការពាររបស់ GLP-1 លើជាលិកាឆ្អឹងត្រូវបានដឹងតាមរយៈយន្តការដែលពឹងផ្អែកលើ calcitonin ។
ឥទ្ធិពលបង្កើននៅក្នុងទឹកនោមផ្អែមប្រភេទ ២
ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ និងធាត់មានការថយចុះគួរឱ្យកត់សំគាល់នៃឥទ្ធិពលកើនឡើង។ ការថយចុះនូវកំរិតអាំងស៊ុយលីនក្នុងការឆ្លើយតបទៅនឹងការផ្ទុកគ្លុយកូសក្នុងមាត់ខណៈពេលដែលរក្សាការសម្ងាត់របស់វាក្នុងការឆ្លើយតបទៅនឹងការគ្រប់គ្រងជាតិគ្លុយកូសក្នុងខ្លួន (រូបភាពទី ៥) ។
ការថយចុះនៃឥទ្ធិពលបង្កើនតម្រូវឱ្យមានការរំលោភលើការឆ្លើយតបរបស់អាំងស៊ុយលីនចំពោះការទទួលទានកាបូអ៊ីដ្រាតហើយជាលទ្ធផលការកើនឡើងនៃជាតិគ្លុយកូសក្នុងឈាម។
នៅពេលសិក្សាពីមូលហេតុនៃការថយចុះនៃការឆ្លើយតបទៅនឹងការថយចុះចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២, វាត្រូវបានគេរកឃើញថានេះត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការថយចុះនៃអេជភីអេស -១ (ជាមួយនឹងការលាក់បាំងអេជអាយអេស) ។ នៅដំណាក់កាលនៃជំងឺទឹកនោមផ្អែមការថយចុះនៃការសំងាត់ GLP-1 ត្រូវបានកត់សំគាល់ផងដែរទោះបីជាយ៉ាងណាក៏ដោយមិនមានការបញ្ចេញសម្លេងតិចជាងអ្នកជំងឺ T2DM ទេ។ (រូបភាព ៦)
- សារធាតុបន្ថែមគឺជាអរម៉ូនក្រពះពោះវៀនផលិតនៅក្នុងការឆ្លើយតបទៅនឹងការញ៉ាំអាហារនិងជំរុញការសំងាត់អាំងស៊ុយលីន។
- “ ឥទ្ធិពលបន្ថែម” គឺជាភាពខុសគ្នានៃការរក្សាអាំងស៊ុយលីនក្នុងការឆ្លើយតបទៅនឹងការផ្ទុកជាតិគ្លុយកូសតាមមាត់និងពោះវៀន។
- ការរំញោចដែលពឹងផ្អែកលើជាតិគ្លុយកូសនៃការបញ្ចេញអាំងស៊ុយលីននិងការទប់ស្កាត់ការពឹងផ្អែកជាតិគ្លុយកូសដែលត្រូវបានផ្តល់ដោយ GLP-1 គឺជាយន្តការនៃការការពារប្រឆាំងនឹងស្ថានភាពជាតិស្ករក្នុងឈាម។
- GLP-1 បណ្តាលអោយអត្រានៃការបញ្ចេញក្រពះថយចុះ។ នេះនាំឱ្យមានការថយចុះគួរឱ្យកត់សម្គាល់នៃជាតិគ្លុយកូសក្រោយឈាម។ សន្មតប្រសិទ្ធភាពនេះត្រូវបានសម្រេចជាចម្បងដោយសារតែការទប់ស្កាត់ការបញ្ចេញចោលក្រពះហើយមិនត្រឹមតែដោយសារតែការកើនឡើងនៃការសំយោគអាំងស៊ុយលីនដោយលំពែងប៉ុណ្ណោះទេ។
- ការធ្វើឱ្យសកម្មនៃអរម៉ូនជីជីភីអេភីក៏ដូចជាផលប៉ះពាល់ដោយផ្ទាល់នៃអេឌីភីអេទី 1 រំលាយអាហារនៅលើសាច់ដុំបេះដូងផ្តល់នូវផលប៉ះពាល់ដល់សរសៃឈាមបេះដូងអំណោយផលនៃអាណាភីអេជជីវ 1: ការកើនឡើងនូវលទ្ធផលនៃបេះដូង, ការថយចុះតំបន់នៃជំងឺ myocardial infarction និងធ្វើឱ្យប្រសើរឡើងនូវលំហូរឈាមសរសៃឈាម។
- ឥទ្ធិពលរបស់ GLP-1 ទៅលើស្នូលនៃអ៊ីប៉ូតាឡាមូសរួមចំណែកដល់ការចាប់ផ្តើមនៃការឆ្អែតឆ្អន់ការថយចុះបរិមាណអាហារដែលញ៉ាំហើយជាហេតុធ្វើឱ្យមានការថយចុះទំងន់រាងកាយ។
- GLP-1 កាត់បន្ថយភាពធន់នឹងជាលិកាអាំងស៊ុយលីននិងកាត់បន្ថយការផលិតគ្លុយកូសថ្លើម។
- GLP-1 ការពារការវិវត្តនៃជំងឺពុកឆ្អឹងនិងជំងឺពុកឆ្អឹង។
- ចំពោះអ្នកជំងឺដែលមានភាពធន់នឹងអាំងស៊ុយលីនមានការថយចុះគួរឱ្យកត់សំគាល់ចំពោះការបញ្ចេញអាំងស៊ុយលីនក្នុងការឆ្លើយតបទៅនឹងការផ្ទុកគ្លុយកូសក្នុងមាត់ខណៈពេលដែលការសំងាត់របស់វានៅដដែលក្នុងការឆ្លើយតបទៅនឹងការគ្រប់គ្រងគ្លុយកូសក្នុងខ្លួន។ ការថយចុះនៃប្រសិទ្ធិភាពបន្ថែមតម្រូវឱ្យមានការថយចុះនៃការឆ្លើយតបអាំងស៊ុយលីនទៅនឹងការទទួលទានកាបូអ៊ីដ្រាតហើយជាលទ្ធផលការកើនឡើងជាតិគ្លុយកូសក្នុងឈាម។
- DEDOV I.I. et al ។ អាត្ម័ននៃមែកធាងខាប៊ឺតជីវ៉េលីសនិងផលិតផលរបស់អ៊ិនធឺរណែតនៅក្នុងរូបធាតុដែលមានអេកូប៊ីទិកដោយរួមបញ្ចូលទាំងការព្យាបាលដោយប៊ីលីអ៊ី - ផេនទិកតាមរយៈការវះកាត់ // ភាពធាត់និងមេតាប៉ូលីស។ ឆ្នាំ ២០១៤. ទេ ១. ថ្ងៃទី ២៤-៣១ ។
- Moore B. ស្តីពីការព្យាបាលជំងឺទឹកនោមផ្អែមដោយអេជ>