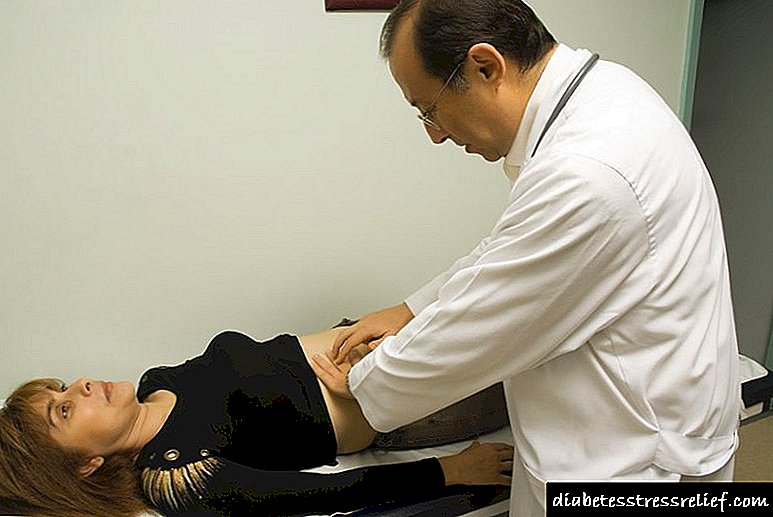
វិធីសាស្រ្តសំខាន់នៃការវះកាត់លំពែង
ជាមួយនឹងជំងឺរលាកលំពែងការរងរបួសលំពែងស្រួចស្រាវនិងស្ថានភាពគ្រោះថ្នាក់មួយចំនួនទៀតដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងរាងកាយនេះប្រតិបត្តិការវះកាត់ត្រូវបានអនុវត្ត។ ការព្យាករណ៍នៃការព្យាបាលបែបនេះត្រូវបានកំណត់ដោយដំណាក់កាលនៃជំងឺនិងស្ថានភាពទូទៅនៃរាងកាយ។ ការវះកាត់លំពែងត្រូវបានគេចាត់ទុកថាពិបាកបំផុត។ មូលហេតុគឺគេមិនទាន់ដឹងថាតើសរីរាង្គនេះនឹងមានសកម្មភាពយ៉ាងដូចម្តេចក្នុងអំឡុងពេលនេះឬអន្តរាគមន៍វះកាត់នោះទេ។ ការវះកាត់លំពែងត្រូវបានកំណត់ដោយចំនួនអ្នកស្លាប់ច្រើនបំផុតដូច្នេះក្នុងអំឡុងពេលនៃការស្តារនីតិសម្បទាច្បាប់ពិសេសមួយចំនួនត្រូវតែត្រូវបានគេសង្កេតឃើញ។
ការចង្អុលបង្ហាញសម្រាប់ការវះកាត់លំពែង
ការធ្វើអន្តរាគមន៍វះកាត់លើលំពែង (លំពែង) ត្រូវបានអនុវត្តយ៉ាងតឹងរឹងយោងទៅតាមការចង្អុលបង្ហាញសំខាន់ៗនៅពេលដែលគ្មានវិធីព្យាបាលផ្សេងទៀតអាចជួយកាត់បន្ថយស្ថានភាពអ្នកជំងឺឬជួយសង្រ្គោះគាត់ពីការស្លាប់។ ករណីបែបនេះរួមមានរោគសាស្ត្រនិងជំងឺដូចខាងក្រោមៈ
- ភាពធ្ងន់ធ្ងរនៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃអមដោយការឈឺចាប់ធ្ងន់ធ្ងរ
- របួសលំពែងជាមួយការហូរឈាម,
- អាប់ស
- រោគមហារីកស្បែកសាហាវ
- ជំងឺរលាកលំពែង necrotic ជាមួយ suppuration,
- ជំងឺសរសៃប្រសាទនិងបកដែលអមដោយការចុះខ្សោយនិងឈឺចាប់។
- ការរលាកស្រួចស្រាវនៃលំពែងដែលមានជំងឺរលាកស្រោមបេះដូងនិង necrosis លំពែង។
ការពិបាកលំពែង
មុខងាររបស់លំពែងគឺជាការផលិតអង់ស៊ីមពិសេសដែលចាំបាច់សម្រាប់ការរំលាយអាហារហើយអរម៉ូនអាំងស៊ុយលីននិងគ្លូហ្គោនដែលគ្រប់គ្រងការរំលាយអាហារកាបូអ៊ីដ្រាត។ ក្រពេញមានរចនាសម្ព័ន្ធស្មុគស្មាញ: វាត្រូវបានបង្កើតឡើងដោយជាលិកាក្រពេញនិងជាលិកាភ្ជាប់មានបណ្តាញក្រាស់នៃនាវានិងបំពង់។ លំពែងសំដៅទៅលើសរីរាង្គ parenchymal, ឧ។ វាមាន stroma បង្កើតក្របខ័ណ្ឌមួយនិង parenchyma មួយ (សារធាតុសំខាន់) ។
ក្រពេញនេះមានទីតាំងស្ថិតនៅផ្នែកខាងលើពោះ - ជ្រៅនៅពីក្រោយ peritoneum, ខាងក្រោយក្រពះ។ ផ្នែកបីនៃក្រពេញនេះត្រូវបានសម្គាល់: កន្ទុយរាងកាយនិងក្បាល។ ស្មុគស្មាញមិនត្រឹមតែរចនាសម្ព័ន្ធនិងមុខងារប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងទីតាំងនៃលំពែងទៀតផង។ duodenum ពត់នៅជុំវិញក្បាលរបស់វាហើយផ្ទៃក្រោយនៃសរីរាង្គត្រូវបានភ្ជាប់យ៉ាងជិតស្និទ្ធជាមួយអ័រតូសក្រពេញក្រពេញនិងតំរងនោមខាងស្តាំ។ គ្រូពេទ្យមានការប្រយ័ត្នប្រយែងចំពោះអ្នកជំងឺដែលមានជំងឺលំពែងដោយសារតែហេតុផលដូចខាងក្រោម៖
- វគ្គនៃរោគសាស្ត្រដែលទាក់ទងនឹងសរីរាង្គនេះពិបាកនឹងទស្សន៍ទាយណាស់ដោយសារតែវាត្រូវបានគេយល់តិចតួចទាក់ទងនឹងរោគវិទ្យានិងរោគវិទ្យា។
- ទីតាំងមិនស្រួលនិងរចនាសម្ព័ន្ធស្មុគស្មាញនៃក្រពេញនាំឱ្យមានការលំបាកក្នុងការព្យាបាលវះកាត់។
- ជាមួយនឹងការធ្វើអន្តរាគមន៍ណាមួយនៅក្នុងលំពែងផលវិបាកអាចនឹងកើតមានរួមទាំងការហូរឈាមនិងភាពទន់ភ្លន់។

តើការវះកាត់លំពែងត្រូវបានអនុវត្តយ៉ាងដូចម្តេច?
ដោយមានជំនួយបន្ទាន់ចាំបាច់ដល់អ្នកជំងឺអន្តរាគមន៍វះកាត់ដែលបានគ្រោងទុកត្រូវបានអនុវត្តលើលំពែង។ ក្នុងអំឡុងពេលវះកាត់មនុស្សម្នាក់ស្ថិតក្រោមការប្រើថ្នាំសន្លប់ទូទៅនិងសាច់ដុំសម្រាក។ វឌ្ឍនភាពនៃប្រតិបត្តិការរួមមានជំហានដូចខាងក្រោមៈ
- ការបើកលំពែង
- ការបង្ហូរឈាមចេញពីកាបូបដាក់វត្ថុ
- ទឹកភ្នែកលើដី
- បើកនិងស្លៀកពាក់ជាមួយ hematomas
- នៅពេលដែលសរីរៈសរីរាង្គបែកខ្ញែកត្រូវបានអនុវត្តលើវាហើយបំពង់លំពែងត្រូវបានបែកនៅពេលតែមួយ
- នៅពេលដែលការបំពានសំខាន់ៗត្រូវបានប្រមូលផ្តុំនៅក្នុងកន្ទុយនៃក្រពេញវាត្រូវបានគេយកចេញរួមជាមួយផ្នែកខ្លះនៃអេប៉ុង។
- ក្នុងករណីមានការបំផ្លាញក្បាលរបស់សរីរាង្គការធ្វើចលនារបស់វាក៏ត្រូវបានអនុវត្តដែរប៉ុន្តែជាមួយនឹងការចាប់យកផ្នែកខ្លះនៃ duodenum ។
- បង្ហូរទឹកថង់ដាក់ឥវ៉ាន់សម្រាប់ការដកមាតិកាចេញនៃមុខរបួសជាបន្តបន្ទាប់។
ការវះកាត់ជំងឺរលាកលំពែងស្រួចស្រាវ
ក្នុងករណីមានជំងឺរលាកលំពែងស្រួចស្រាវគ្រូពេទ្យមិនផ្តល់ការចង្អុលបង្ហាញច្បាស់លាស់សម្រាប់អន្តរាគមន៍វះកាត់ទេ។ វាត្រូវបានទាមទារសម្រាប់ការវិវត្តនៃផលវិបាកដ៏គ្រោះថ្នាក់នៃជំងឺដែលនឹងនាំឱ្យមានការស្លាប់របស់អ្នកជំងឺ។ ការចង្អុលបង្ហាញបែបនេះរួមមានលក្ខខណ្ឌដូចខាងក្រោមៈ
- លំពែងលំពែង,
- ជំងឺរលាកស្រោមបេះដូង
- ខ្វះប្រសិទ្ធភាពពីការព្យាបាលបែបអភិរក្សរយៈពេល ២ ថ្ងៃ,
- ការលាយ purulent នៃជាលិកាក្រពេញ - necrosis លំពែងឆ្លង។
ផលវិបាកក្រោយៗទៀតកើតឡើងក្នុង ៧០% នៃករណីរលាកលំពែងហើយមានគ្រោះថ្នាក់បំផុតព្រោះបើគ្មានការព្យាបាលរ៉ាឌីកាល់ទេអត្រាមរណភាពគឺ ១០០% ។ ប្រភេទនៃប្រតិបត្ដិការខាងក្រោមជួយការពារការស្លាប់៖
- បើក laparotomy ។ ជាមួយនឹងនីតិវិធីនេះជញ្ជាំងពោះផ្នែកខាងមុខត្រូវបានបែងចែក។ ប្រហែលជា ៤០ ភាគរយនៃករណីអ្នកជំងឺត្រូវការការព្យាបាលដោយវះកាត់ម្តងហើយម្តងទៀតដើម្បីលុបចោលតំបន់ដែលត្រូវបានបង្កើតឡើងក្នុងពេលមានបញ្ហាកើតឡើង។ ចំពោះហេតុផលនេះពោះបែហោងធ្មែញជារឿយៗមិនមានសភាពស្ងួតទេប៉ុន្តែទុកឱ្យនៅចំហ។
- Necrectomy ការវះកាត់លំពែងនេះសម្រាប់ជំងឺរលាកលំពែងគឺជាការដកចេញនូវកោសិកាសរសៃប្រសាទ - ជាលិកាដែលងាប់។ Necrectomy ត្រូវបានផ្សំជាមួយនឹងការចំណាយក្រោយការវះកាត់យ៉ាងខ្លាំង: បន្ទាប់ពីការយកចេញនៃជាលិកាដែលបានស្លាប់បំពង់បង្ហូរទឹកស៊ីលីកូនត្រូវបានទុកចោលនៅក្នុងផ្នែកវះកាត់។ ពួកគេចាំបាច់សម្រាប់ការលាងសម្អាតបែហោងធ្មែញរាងកាយជាមួយនឹងដំណោះស្រាយនៃថ្នាំអង់ទីប៊ីយោទិចនិងថ្នាំសំលាប់មេរោគ។ ទន្ទឹមនឹងនេះសេចក្តីប្រាថ្នាត្រូវបានអនុវត្ត - ការស្រូបយកខ្ទុះដែលបានបង្កើតឡើង។
- ជំងឺអាសន្នរោគ វាត្រូវបានអនុវត្តនៅពេលដែលជំងឺរលាកលំពែងត្រូវបានបង្កឡើងដោយជំងឺគ្រួសក្នុងប្រមាត់។ ដើម្បីលុបបំបាត់បញ្ហានេះថង់ទឹកប្រមាត់ត្រូវបានយកចេញ។
ជាមួយគុជខ្យង
ពាក្យថា“ ជំងឺសរសៃប្រសាទ” គឺជាបែហោងធ្មែញដែលពោរពេញទៅដោយទឹកលំពែងហើយមិនមានភ្នាសបង្កើតឡើងទេ។ ការធ្វើទ្រង់ទ្រាយបែបនេះលេចឡើងនៅចុងបញ្ចប់នៃដំណើរការរលាកស្រួចស្រាវ។ អង្កត់ផ្ចិតនៃបំពង់ខ្យល់អាចឈានដល់ ៥ ស។ ម។ ការធ្វើទ្រង់ទ្រាយបង្កគ្រោះថ្នាក់ដូចខាងក្រោមៈ
- អាចដុះដាលនិងនាំឱ្យកើតអាប់ស
- ច្របាច់បំពង់និងជាលិកាជុំវិញ
- នាំឱ្យមានការឈឺចាប់រ៉ាំរ៉ៃ
- អាចបំបែកចូលទៅក្នុងពោះពោះ
- ដោយសារតែអង់ស៊ីមរំលាយអាហារឈ្លានពាននៅក្នុងសមាសភាពរបស់ពួកគេបណ្តាលឱ្យសំណឹកសរសៃឈាមនិងហូរឈាម។
ប្រសិនបើជំងឺសរសៃប្រសាទត្រូវបានអមដោយការឈឺចាប់ធ្ងន់ធ្ងរបង្រួមបំពង់និងមានទំហំធំបន្ទាប់មកពួកគេត្រូវតែដកចេញ។ ភាពធន់នៃការបង្កើតត្រូវបានអនុវត្តតាមវិធីដូចខាងក្រោមៈ
- បង្ហូរទឹកខាងក្នុង។ វាមាននៅក្នុងការអនុវត្តជំងឺលំពែងនៅពេលដែល cyst ត្រូវបានភ្ជាប់ទៅនឹងក្រពះតាមរយៈជញ្ជាំងក្រោយរបស់វា។ ដូច្នេះខ្លឹមសារនៃកោសិកាប្រសាទត្រូវបានរំសាយចូលទៅក្នុងប្រហោងពោះតាមរយៈប្រដាប់រំលាយអាហារដែលបង្កើតឡើងដោយសិប្បនិម្មិត។ ប្រសិនបើដុំពកមិននៅជិតក្រពះទេនោះភាពស្លកសាំង (ការតភ្ជាប់នៃធាតុនីមួយៗ) ត្រូវបានអនុវត្តដោយពោះវៀនតូច - ប្រតិបត្តិការ cystejunostomy ។
- ការរំភើបនៃ cyst នេះ។ វាមាននៅក្នុងការបើក cyst, ការព្យាបាលរបស់វាជាមួយនឹងថ្នាំសំលាប់មេរោគនិងការការពារជាបន្តបន្ទាប់។
- ការបង្ហូរទឹកខាងក្រៅនៃកក។ ដោយប្រើប្រហោងជាច្រើននៅក្នុងជញ្ជាំងពោះបំពង់ត្រូវបានភ្ជាប់ទៅនឹងទ្រង់ទ្រាយដែលមាតិការបស់វាចេញ។
ការព្យាបាលលំពែង
ក្នុងករណីខ្លះការដកលំពែងត្រូវបានទាមទារប៉ុន្តែមិនមានទាំងស្រុងទេមានតែផ្នែកប៉ុណ្ណោះព្រោះបើគ្មានសរីរាង្គនេះមនុស្សមិនអាចរស់នៅបានទេ។ ការព្យាបាលនេះត្រូវបានគេហៅថាការព្យាបាលឡើងវិញ។ ការចង្អុលបង្ហាញសម្រាប់ការធ្វើអន្តរាគមន៍វះកាត់គឺជារោគសាស្ត្រដូចខាងក្រោមៈ
- មហារីកលំពែង
- ការរងរបួសក្រពេញ
- ជំងឺរលាកលំពែងរ៉ាំរ៉ៃ។
ក្នុងអំឡុងពេលវះកាត់ម្តងទៀតគ្រូពេទ្យវះកាត់ត្រូវគិតពីលក្ខណៈពិសេសនៃការផ្គត់ផ្គង់ឈាមដល់លំពែង។ ជាមួយនឹងគំនិតនេះអ្នកអាចយកផ្នែកខ្លះនៃរាងកាយនេះចេញបាន៖
- ក្បាលដែលមានផ្នែកមួយនៃ duodenum - ការវះកាត់របស់ Whipple
- រាងកាយនិងកន្ទុយឧ។ ផ្នែក distal - ការបញ្ជូនសារឡើងវិញ។
ថ្នាំ Pancreatoduodenal
ការវះកាត់ប្រភេទនេះក៏ត្រូវបានគេហៅថាការវះកាត់របស់វីងplepleផងដែរ។ ក្នុងអំឡុងពេលវាក្បាលលំពែងត្រូវបានយកចេញរួមជាមួយធាតុស្រោមសំបុត្រនៃ duodenum ដែលជាផ្នែកមួយនៃក្រពះប្លោកនោមនិងកូនកណ្តុរដែលនៅជាប់។ ការចង្អុលបង្ហាញពីអន្តរាគមន៍វះកាត់ដូចជា៖
- ដុំសាច់មានទីតាំងនៅក្បាលលំពែង
- មហារីក papilla
- ជំងឺរលាកលំពែងរ៉ាំរ៉ៃ។
ប្រតិបត្ដិការនេះធ្វើឡើងជាពីរដំណាក់កាលគឺការជួសជុលផ្នែកមួយនៃលំពែងនិងសរីរាង្គដែលនៅជាប់គ្នាការបង្កើតបំពង់ទឹកប្រមាត់ឡើងវិញដើម្បីបង្កើតជាលំហូរចេញទឹកប្រមាត់ធម្មតានិងការស្តារប្រឡាយនៃប្រព័ន្ធរំលាយអាហារផងដែរ។ ក្រោយមកទៀតត្រូវបានប្រមូលផ្តុំគ្នាឡើងវិញដោយបង្កើត anastomoses ជាច្រើន:
- ធម្មតាជាមួយពោះវៀននៃបំពង់ទឹកប្រមាត់
- លទ្ធផលនៃក្រពះជាមួយ jejunum,
- បំពង់លំពែងដែលមានប្រហោងពោះវៀន។
ប្រតិបត្ដិការរបស់វីងplepleគឺជាការវះកាត់កែវលំពែងដែលគ្រូពេទ្យវះកាត់បញ្ចូលកែវភ្នែកតាមរយៈការវះកាត់ខ្លីនិងពិនិត្យមើលតំបន់ដែលកំពុងដំណើរការ។ នីតិវិធីត្រូវបានអនុវត្តក្រោមការប្រើថ្នាំសន្លប់ទូទៅ។ បន្ទាប់ពីការវះកាត់បែបនេះអ្នកជំងឺភាគច្រើនមានការខ្វះជីវជាតិ។ នេះដោយសារតែការធ្វើឱ្យប្រសើរឡើងនៃរាងកាយដែលផលិតអង់ស៊ីមរំលាយអាហារ។
ចម្ងាយ
ក្នុងករណីមានការខូចខាតផ្នែកខ្លះនៃរាងកាយឬលំពែងការរលាកលំពែង distal ត្រូវបានអនុវត្ត។ វាគួរឱ្យកត់សម្គាល់ថាប្រតិបត្តិការបែបនេះត្រូវបានអនុវត្តដោយដុំសាច់ដែលមានលក្ខណៈស្រាលព្រោះថាសាហាវដែលមានទីតាំងនៅផ្នែកនៃក្រពេញបែបនេះមិនតែងតែអាចដំណើរការបានទេ។ ផ្នែកមួយនៃលំពែងត្រូវបានយកចេញរួមជាមួយអេប៉ុងប្រសិនបើវាត្រូវបានរងផលប៉ះពាល់ផងដែរដោយកោសិកាសរសៃប្រសាទ។ បន្ទាប់ពីការវះកាត់អ្នកជម្ងឺអាចវិវត្តទៅជាជំងឺទឹកនោមផ្អែមដោយសារការដកចេញនូវផ្នែកខ្លះនៃជាលិការរបស់ក្រពេញ។ សម្រាប់ហេតុផលនេះការប្រើប្រាស់នៃការបញ្ជូនសារឡើងវិញគឺមានកំណត់។ វាត្រូវបានអនុវត្តតាមការចង្អុលបង្ហាញដូចខាងក្រោមៈ
- ជំងឺសរសៃប្រសាទនៃរាងកាយនិងកន្ទុយក្រពេញ
- ជំងឺរលាកលំពែងធ្ងន់ធ្ងរជាមួយនឹងការស្ទះនៃបំពង់មេនៅកម្រិតនៃ isthmus នៃលំពែង,
- fistulas បន្ទាប់ពីការប៉ះទង្គិចផ្លូវចិត្តនៅក្នុងអ៊ីស្តាម៉ា។
ការប្តូរលំពែង
នេះគឺជាការវះកាត់លំពែងសម្រាប់ជំងឺទឹកនោមផ្អែមដែលត្រូវបានអនុវត្តជាលើកដំបូងនៅឆ្នាំ ១៩៦៧ ។ អ្នកទទួលបានគ្រប់គ្រងដើម្បីសម្រេចបាននូវអតិសុខុមប្រាណនិងឯករាជ្យពីអាំងស៊ុយលីនប៉ុន្តែស្ត្រីនោះបានស្លាប់បន្ទាប់ពី ២ ខែដោយសារការច្រានចោលសរីរាង្គ។ នៅទូទាំងប្រវត្តិសាស្ត្រអាយុកាលវែងបំផុតបន្ទាប់ពីការប្តូរការវះកាត់លំពែងគឺ ៣.៥ ឆ្នាំ។ សម្រាប់ហេតុផលនេះប្រតិបត្តិការបែបនេះមិនត្រូវបានធ្វើសូម្បីតែនៅពេលធ្វើរោគវិនិច្ឆ័យនៃដុំសាច់សាហាវនៃក្រពេញនេះទោះបីជាថ្មីៗនេះថ្នាំបានឈានមុខគេនៅក្នុងតំបន់នេះក៏ដោយ។
សូមអរគុណដល់ការប្រើប្រាស់ស៊ីក្លូក្លូរីនជាមួយនឹងថ្នាំស្តេរ៉ូអ៊ីតបន្ទាប់ពីការវះកាត់វាអាចធ្វើទៅបានដើម្បីបង្កើនការរស់រានមានជីវិតរបស់អ្នកជំងឺ។ ជាទូទៅការប្តូរលំពែងចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមនៅដំណាក់កាលនៃការខ្សោយតំរងនោមនៅស្ថានីយនៅតែជាបញ្ហាផ្ទាល់ខ្លួន។ ភាពលំបាកក្នុងប្រតិបត្តិការត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងកត្តាដូចខាងក្រោមៈ
- លំពែងមិនមែនជាសរីរាង្គដែលមានគូដូច្នេះវាអាចត្រូវបានយកចេញពីមនុស្សស្លាប់
- សរីរាង្គទប់ទល់នឹងលំហូរឈាមទប់ទល់បានតែកន្លះម៉ោងហើយពេលកកមិនលើសពី ៥ ម៉ោងត្រូវទុក
- ក្រពេញមានប្រតិកម្មអាល្លែហ្ស៊ី - វាងាយស្រួលក្នុងការបំផ្លាញវាសូម្បីតែការប៉ះម្រាមដៃក៏ដោយ។
- នៅពេលស្ទូងវាចាំបាច់ត្រូវកប៉ាល់មួយចំនួនធំ
- លំពែងមានអង់ទីហ្សែនខ្ពស់ដូច្នេះក្នុងករណីដែលគ្មានការព្យាបាលបន្ទាប់ពីការប្តូរសរីរាង្គសរីរាង្គអ្នកបរិច្ចាគនឹងត្រូវបានបដិសេធក្នុងរយៈពេលពីរបីថ្ងៃ។
ផលវិបាកបន្ទាប់ពីការវះកាត់លំពែង
ចាប់តាំងពីការវះកាត់នៅលំពែងពិបាកណាស់វាអាចបង្កឱ្យមានផលវិបាកធ្ងន់ធ្ងរ។ ទូទៅបំផុតគឺជំងឺរលាកលំពែងក្រោយការវះកាត់។ វាត្រូវបានចង្អុលបង្ហាញដោយការកើនឡើងនៃសីតុណ្ហភាពរាងកាយការឈឺចាប់អេពីដេស្យូមជំងឺ leukocytosis កំរិតខ្ពស់នៃអាមីល្លីមនៅក្នុងទឹកនោមនិងឈាម។ ភាពស្មុគស្មាញបែបនេះត្រូវបានកត់សម្គាល់ជាញឹកញាប់ជាមួយនឹងជំងឺរលាកលំពែងនិងការវិវត្តជាបន្តបន្ទាប់នៃការស្ទះស្រួចស្រាវនៃបំពង់មេនៃសរីរាង្គ។ ក្នុងចំណោមផលវិបាកគ្រោះថ្នាក់ដទៃទៀតនៃការវះកាត់លំពែងមានដូចខាងក្រោម៖
- ជំងឺរលាកស្រោមបេះដូងនិងការហូរឈាម,
- ការបរាជ័យក្នុងឈាមរត់
- កាន់តែធ្ងន់ធ្ងរនៃជំងឺទឹកនោមផ្អែម
- necrosis លំពែង,
- ការខ្សោយបេះដូងតំរងនោម,
- ការបរាជ័យនៃ anastomoses,
- អាប់សស៊ីសស៊ីស
- រោគសញ្ញា malabsorption - ការរំលោភលើការរំលាយអាហារនិងការស្រូបយកសារធាតុចិញ្ចឹម។
ការព្យាបាលក្រោយការវះកាត់
នៅក្នុងខែដំបូងបន្ទាប់ពីការវះកាត់រាងកាយសម្របខ្លួនទៅនឹងលក្ខខណ្ឌថ្មី។ ដោយសារតែបញ្ហានេះមនុស្សម្នាក់ស្រកទំងន់មានអារម្មណ៍មិនស្រួលនិងធ្ងន់នៅក្នុងពោះបន្ទាប់ពីញ៉ាំអាហារលាមករលុងនិងឈឺពោះ។ ជាមួយនឹងការស្តារនីតិសម្បទាត្រឹមត្រូវរោគសញ្ញាទាំងនេះបាត់បន្តិចម្តង ៗ ។ បើគ្មានលំពែងដោយមានការព្យាបាលជំនួសគ្រប់គ្រាន់មនុស្សម្នាក់អាចរស់នៅបានច្រើនឆ្នាំ។ ដើម្បីធ្វើដូចនេះបន្ទាប់ពីការវះកាត់នៅលំពែងអ្នកជំងឺត្រូវធ្វើដូចខាងក្រោម:
- ធ្វើតាមរបបអាហារយ៉ាងតឹងរឹងរហូតដល់ចុងបញ្ចប់នៃជីវិត
- បំបាត់ជាតិអាល់កុលទាំងស្រុង
- គ្រប់គ្រងកំរិតជាតិស្ករព្រោះក្នុងពាក់កណ្តាលនៃករណីបន្ទាប់ពីការវះកាត់លំពែងទឹកនោមផ្អែមមានការរីកចម្រើន
- ធ្វើការត្រៀមអង់ស៊ីមដែលវេជ្ជបញ្ជាដោយវេជ្ជបណ្ឌិតដើម្បីកែលម្អការរំលាយអាហារ
- ប្រកាន់ខ្ជាប់នូវរបបព្យាបាលដោយអាំងស៊ុយលីនដែលចេញវេជ្ជបញ្ជាដោយអ្នកឯកទេសខាង endocrinologist - ប្រសិនបើជំងឺទឹកនោមផ្អែមត្រូវបានរកឃើញបន្ទាប់ពីការវះកាត់។

អាហារូបត្ថម្ភបន្ទាប់ពីការវះកាត់លំពែង
សមាសធាតុសំខាន់មួយនៃការស្តារនីតិសម្បទាបន្ទាប់ពីការវះកាត់លំពែងគឺអាហារូបត្ថម្ភវេជ្ជសាស្ត្រ។ ច្បាប់នៃរបបអាហារខុសគ្នាអាស្រ័យលើពេលវេលាដែលបានកន្លងផុតទៅក្រោយពេលវះកាត់៖
- ២ ថ្ងៃដំបូង។ ការតមអាហារព្យាបាលត្រូវបានចង្អុលបង្ហាញ។
- នៅថ្ងៃទីបី។ វាត្រូវបានអនុញ្ញាតិឱ្យប្រើស៊ុបម៉ាសតែដោយគ្មានជាតិស្ករអង្ករនិងបបរបបរទឹកដោះគោបបរនំកែកឃឺឈីក្រុម Fulham omelette ប្រូតេអ៊ីនចំហុយប៊ឺរបន្តិច។ មុនពេលចូលគេងអ្នកអាចផឹកទឹកដោះគោជូរមួយកែវឬទឹកជាមួយទឹកឃ្មុំ។
- ៥-៧ ថ្ងៃបន្ទាប់ - របបអាហារវេជ្ជសាស្ត្រលេខ ០ ។ វាពាក់ព័ន្ធនឹងការប្រើប្រាស់អាហាររាវងាយរំលាយនិងពាក់កណ្តាលរាវដែលសំបូរទៅដោយវីតាមីន។ អ្នកជំងឺត្រូវបានអនុញ្ញាតឱ្យមានសាច់ទំពាំងបាយជូរខ្សោយសាច់ចាហួយផ្លែឈើនិងទឹកផ្លែឈើប៊ឺរពងឆ្អិនទន់។ យ៉ាងហោចណាស់ទឹក ២ លីត្រគួរតែស្រវឹងក្នុងមួយថ្ងៃ។ កាឡូរីប្រចាំថ្ងៃ - 1000 kcal ។ ពេលខ្លះជំនួសឱ្យរបបអាហារអាហារបំប៉នឪពុកម្តាយតាមរយៈការស៊ើបអង្កេតត្រូវបានប្រើឧទាហរណ៍។ ដោយឆ្លងកាត់បំពង់រំលាយអាហារ។
- 5-7 ថ្ងៃបន្ទាប់ - លេខរបបអាហារលេខ 1 ក។ ផលិតផលចាំបាច់ត្រូវដាំឱ្យពុះឬចំហុយ។ មុខម្ហូបដែលមានរសជាតិឈ្ងុយឆ្ងាញ់មានប្រយោជន៍។ វាត្រូវបានគេសន្មតថាមានសារធាតុចិញ្ចឹមប្រភាគដែលអ្នកត្រូវញ៉ាំយ៉ាងហោចណាស់ ៦ ដងក្នុងមួយថ្ងៃក្នុងផ្នែកតូចៗ។ មាតិកាកាឡូរីប្រចាំថ្ងៃគឺ 1800-1900 kcal ។ វាត្រូវបានផ្ដល់អនុសាសន៍ឱ្យប្រើស៊ុបពី semolina, oat ឬអង្ករ, ប៊ឺ, ទឹកដោះគោ, omelettes ប្រូតេអ៊ីនចំហាយ, សាច់គ្មានខ្លាញ់និងត្រីនៅក្នុងសំណុំបែបបទនៃការsouffléចំហាយឬដំឡូង mashed នេះ។ ចាហ៊ួយនិងទឹកផ្លែឈើធម្មជាតិដែលអនុញ្ញាត។
ប្រភេទនៃប្រតិបត្តិការ
ស៊ូទ្រាំ ការរងរបួសលំពែងត្រូវបានផលិតដោយមានដំបៅក្នុងតំបន់តូចៗនៃក្រពេញដែលមិនរំលោភលើភាពសុចរិតនៃអេជភីអេ។ ចាប់យកស្នាមញញឹមឬរាងអក្សរយូពី catgut ដែលមិនអាចស្រូបយកបាន។ ការបង្ហូរទឹកត្រូវបាននាំយកទៅកន្លែងដែលលំពែងលំពែង។
Necrectomy ការវះកាត់លំពែងត្រូវបានអនុវត្តសម្រាប់ជំងឺរលាកលំពែងការរលាកលំពែងក្នុងឈាមក្នុងករណីដែលមានការរលាកយ៉ាងធ្ងន់ធ្ងរនៃជំងឺរលាកលំពែងដែលទាក់ទងនឹងក្រពះការផ្លាស់ប្តូរ OK ហើយនៅពេលដែលស្ថានភាពទូទៅធ្ងន់ធ្ងររបស់អ្នកជំងឺមិនអនុញ្ញាតឱ្យធ្វើការវះកាត់រ៉ាឌីកាល់ (លំពែង) ។ ជាមួយនឹង necrosis លំពែងស្រស់តំបន់ necrotic នៃក្រពេញនៃភាពស្ថិតស្ថេរនៃការធ្វើតេស្តគឺរិលនាវាមិនហូរឈាមទេ។ នៅថ្ងៃក្រោយជាលិកាដែលមិនផ្លាស់ប្តូរនិងមិនផ្លាស់ប្តូរត្រូវបានកំណត់យ៉ាងច្បាស់។
ការវះកាត់លំពែងតម្រូវឱ្យមានបច្ចេកទេសប្រតិបត្តិការខ្ពស់ការតំរង់ទិសច្បាស់លាស់ក្នុងការផ្លាស់ប្តូរសណ្ឋានដីនិងកាយវិភាគសាស្ត្រ។ ការមិនអនុលោមតាមលក្ខខណ្ឌទាំងនេះអាចបណ្តាលឱ្យរងរបួសដល់នាវាសំខាន់ៗនៃតំបន់លំពែងជាមួយនឹងការហូរឈាមតាមសរសៃឈាមយ៉ាងខ្លាំងធ្វើឱ្យតំបន់ necrotic នៃលំពែងត្រូវបានអមដោយការបន្ថែមការហើមសរសៃឈាមការវិវត្តនៃជញ្ជាំងក្រពះនិងពោះវៀន AL ។ Shalimov, ឆ្នាំ ១៩៨៨, M.M. Mamakeev et al, ឆ្នាំ 1999 ។
Cystenterostomy (រូបភាពទី ៤) ។ វាត្រូវបានចង្អុលបង្ហាញសម្រាប់លំពែងលំពែងដែលមានជញ្ជាំងដែលបានបង្កើតឡើងយ៉ាងល្អហើយអវត្តមាននៃការបំពេញបន្ថែមមាតិកា។ ប្រសិនបើមានហោប៉ៅនៅក្នុងបែហោងធ្មែញរបស់ស៊ីឡាំងនោះភាគថាសលុបបំបាត់ពួកគេដោយបង្វែរវាទៅជាបែហោងធ្មែញតែមួយ។ ជាលិកា necrotic ពីបែហោងធ្មែញរបស់ cyst ត្រូវបានយកចេញ។ ចំពោះភាពស្លេកស្លាំងដែលមានបក, រង្វិលជុំនៃ jejunum បានបិទនៅតាមបណ្តោយ Ru មានប្រវែង ២០-២៥ ស។ ម។ Kurygin et al, ឆ្នាំ ១៩៩៨ ។

Marsunialization នៃលំពែង។ វាត្រូវបានចង្អុលបង្ហាញសម្រាប់ជញ្ជាំង cyst ស្តើងនិងមិនមានការយកចិត្តទុកដាក់ក៏ដូចជាក្នុងករណីដែលការបំពេញបន្ថែមមាតិការបស់វា។ cyst ត្រូវបានបើកមាតិការបស់វាត្រូវបានជម្លៀសចេញហោប៉ៅនិងភាគថាសទាំងអស់ដែលស្ថិតនៅក្នុងបែហោងធ្មែញរបស់ស៊ីបត្រូវបានយកចេញបង្កើតជាបែហោងធ្មែញតែមួយ។ ជញ្ជាំង cyst ត្រូវបានផ្សារភ្ជាប់ទៅនឹង peritoneum parietal ហើយបំពង់បង្ហូរទឹកត្រូវបានបញ្ចូលទៅក្នុងបែហោងធ្មែញ។
តាមរយៈការបង្ហូរទឹកនៅក្នុងរយៈពេលក្រោយការវះកាត់ប្រហោងធ្មេញត្រូវបានទឹកនាំទៅ។ បន្ទាប់ពីប្រតិបត្ដិការនេះ, fistula លំពែងខាងក្រៅជាប់លាប់ត្រូវបានបង្កើតឡើងជាធម្មតា។
ជំងឺរលាកស្បែកប្រភេទ Transduodenal sphincterovirusungoplasty (រូបភាពទី ៥) ។ វាត្រូវបានអនុវត្តដោយភាពក្រិននៃអេសប៊ីអេសជាមួយនឹងភាពក្រិននៃមាត់លំពែង។ ដំបូង papillosphincterotomy ត្រូវបានអនុវត្ត។ មាត់របស់បំពង់ Wirsung ត្រូវបានគេរកឃើញនៅលើជញ្ជាំងនៃជញ្ជាំងឌីឌីអេសឌី។ ជញ្ជាំងផ្នែកខាងមុខនៃក្រោយត្រូវបានបែងចែកតាមបំពង់លំពែងទៅប្រវែង ៣ ម។ ជញ្ជាំងដែលបែកខ្ញែកនៃបំពង់ Wirsung និង BDS ត្រូវបានដេរភ្ជាប់ជាមួយនឹងស្នាមដាច់ដោយឡែកជាមួយម្ជុលដែលមានរាងដូចឆ្អឹង។ នៅក្នុង duodenum នៅខាងក្រោម Vater papilla ការស៊ើបអង្កេតឆ្លងត្រូវបានអនុវត្តដែលត្រូវបានធ្វើឡើងរហូតដល់ចលនាពោះវៀនសកម្មកើតឡើង។

Wirsungoduodenostomy (រូបភាព ៦) ។ អនុវត្តក្នុងករណីមានការស្ទះនៃ GLP នៅក្នុងតំបន់នៃលំពែងរយៈពេល 1,5-3 ស។ ម។ បន្ទាប់ពីការប្តូរខួរឆ្អឹងខ្នងត្រូវបានអនុវត្ត GLP ត្រូវបានកាត់ជាមួយនឹងវណ្ណយុត្តិនៃលំពែងនិងជញ្ជាំង duodenum ។ ការបែកខ្ញែកនៃជញ្ជាំងលំពែងនិង duodenum គឺមានភាពស្ងប់ស្ងាត់ជាមួយនឹងថ្នេរពីរជួរ។

Papillotomy ។ អនុវត្តជាមួយដុំសាច់ស្រាល ៗ នៃអេសប៊ីអេសនិងជាមួយដុំសាច់សាហាវតូចៗចំពោះអ្នកជំងឺដែលស្ថិតក្នុងស្ថានភាពទូទៅមិនអាចទ្រាំទ្រនឹងការកន្ត្រាក់លំពែង។ KDP និងក្បាលលំពែងត្រូវបានប្រមូលផ្តុំយោងទៅតាម Kocher ។ duodenotomy បណ្តោយត្រូវបានអនុវត្តនៅកម្រិតនៃ papilla Vater ។ ការវះកាត់ដែលមានព្រំប្រទល់ជាប់នឹងជាលិកាដែលមានសុខភាពល្អធ្វើឱ្យមានដុំសាច់។ OSHP និង GLP ត្រូវបានគេដេរភ្ជាប់ទៅនឹងជញ្ជាំងខេអេភីភីជាមួយនឹងការរំខាននាពេលអនាគត។ ពិការភាពដែលនៅសល់នៅក្នុងជញ្ជាំងក្រោយនៃ duodenum គឺ sutured ជាមួយនឹងថ្នេរពីរជួរ។ ការបើក duodenotomy គឺ sutured ជាមួយនឹងថ្នេរពីរជួរនៅក្នុងទិសដៅឆ្លងកាត់។
លំពែងបណ្តោយ។ ប្រតិបត្ដិការនេះត្រូវបានអនុវត្តក្នុងករណីមានជំងឺរលាកលំពែងរ៉ាំរ៉ៃជាមួយនឹងការរំលោភលើភាពឯកជនរបស់ GLP ។ បន្ទាប់ពីការបែកខ្ញែកនៃជីភីអេសតាមបណ្តោយប្រវែងទាំងមូលនៃផ្នែកតូចចង្អៀតរបស់វាភាពមិនប្រក្រតីនៃជួរពីរត្រូវបានបង្កើតឡើងរវាងជញ្ជាំងបំពង់ដែលដាច់ពីគ្នានិងរង្វិលជុំ TC ។ រង្វិលជុំនៃពោះវៀនដែលមានគោលបំណងសម្រាប់ជំងឺរលាកលំពែង (ប្រវែង ២០-២៥ ស។ ម) ត្រូវបានបិទពីការឆ្លងកាត់ចំណីអាហារនៅតាមបណ្តោយ Ru រឺ Brown anastomosis (រូបភាព ៧) ។

ក) លំពែងគួរតែត្រូវបានឆ្លងចូលទៅក្នុងជាលិការដែលមានសុខភាពល្អនៅក្នុងតំបន់ក្រពេញដែលត្រូវបានផ្គត់ផ្គង់ឈាមយ៉ាងល្អ - កន្លែងដែលមានសរសៃឈាមហូរចេញពីសរសៃឈាមខួរឆ្អឹងខ្នងដោយផ្ទាល់ទៅខាងស្តាំឬខាងឆ្វេងនៃកន្លែងផ្ទុះ។
ខ) ធានាបាននូវលំហូរចេញដោយសេរីរបស់អេសភីតាមរយៈអេសប៊ីអេសអេស។
គ) GLP គួរតែត្រូវបានចងភ្ជាប់ជាមួយសរសៃចងដាច់ដោយឡែកហើយគល់នៃក្រពេញត្រូវបានកាត់ចេញយ៉ាងហ្មត់ចត់ដោយសារតែជាលិកាជុំវិញដែលភាគច្រើនមកពីបរិធានសរសៃចងឬ mesentery នៃ OC ឆ្លងកាត់។
ការព្យាបាលដោយប្រើ Pancreatoduodenal (រូបភាពទី ៨) ។ ផលិតដោយដុំសាច់និងការផ្លាស់ប្តូរបំផ្លិចបំផ្លាញគួរឱ្យកត់សម្គាល់នៅក្នុងក្បាលលំពែងមិនមែនលាតសន្ធឹងដល់អ៊ីសម៉ាសនិងរាងកាយនៃក្រពេញទេ។

ដំណាក់កាលដូចខាងក្រោមនៃប្រតិបត្តិការត្រូវបានសម្គាល់:
ការចល័តក្បាល duodenum និងលំពែងយោងទៅតាម Kocher, រិលនិងញែកដាច់ពីគ្នានៃ isthmus នៃក្រពេញពីការផ្ទុះ។ នៅពេលដែលបច្ចេកទេសនេះត្រូវបានអនុវត្តអវត្តមាននៃការលុកលុយដុំសាច់ចូលទៅក្នុងសរសៃឈាមវ៉ែននិងសរសៃឈាមវ៉ែនផតថលត្រូវបានត្រួតពិនិត្យហើយលទ្ធភាពនៃការវះកាត់រ៉ាឌីកាល់សម្រាប់ជំងឺមហារីកលំពែងត្រូវបានបង្កើតឡើង។
2. ការធ្វើចលនានៃលំពែងដែលស្មុគស្មាញ: ក្រពះត្រូវបានឆ្លងកាត់នៅកម្រិតនៃ 1/2 choledoch - នៅកម្រិតនៃការ infusion នៃ PP, duodenum - នៅកន្លែងនៃការផ្លាស់ប្តូររបស់វាទៅជាស្គមស្គាំងទៅខាងឆ្វេងនៃប៊ីប៊ី, សរសៃឈាមអញ្ចាញធ្មេញត្រូវបានឆ្លងកាត់រវាងការគៀបនិងភ្ជាប់។ ដំណើរការរាងដូចទំពក់រួមជាមួយកប៉ាល់ដែលភ្ជាប់ក្បាលលំពែងនិងកប៉ាល់ដែលខ្ពង់ខ្ពស់ត្រូវបានឆ្លងកាត់បន្ទាប់ពីចាំងពួកវាជាមួយបរិធានអេសអិលអិលឬដោយមានស៊នដាច់ដោយឡែក។ ជាមួយនឹងភាពឯកោនៃអ៊ីសស្ទីមនិងរាងកាយរបស់ក្រពេញនាវា splenic រក្សាហើយមានតែសាខាប៉ុណ្ណោះដែលចូលទៅក្នុងជាលិកាក្រពេញឆ្លងកាត់។
3. ដំណាក់កាលនៃការស្តារឡើងវិញនៃប្រតិបត្ដិការ: ការអនុវត្តន៍តាមលំដាប់លំដោយនៃលំពែង, choledochoe និង gastroenteroanastomosis នៅលើរង្វិលជុំមួយនៃ TC ដែលមានចម្ងាយពី ២៥-៣០ សង្ទីម៉ែត្ររវាង anastomoses ។
នៅក្នុងដុំសាច់នៃក្បាលលំពែងដែលលាតសន្ធឹងទៅនឹង isthmus និងរាងកាយក្រោយមកទៀតត្រូវបានគេឆ្លងកាត់នៅកន្ទុយនៃក្រពេញ - ការដកលំពែងក្រោមស្បែក។ បនា្ទាប់មក AA ត្រូវបានចាត់ទុកថាមានសុពលភាព។ Shalimov, ឆ្នាំ ១៩៨៨ មិនត្រូវអនុវត្តលំពែងលំពែងទេប្រសិនបើមានការផ្លាស់ប្តូរយ៉ាងសំខាន់នៃទងសួតជាមួយនឹងការហាមឃាត់យ៉ាងខ្លាំងនៃមុខងារ exocrine ។
ក្នុងករណីបែបនេះបំពង់បូមតូចមួយត្រូវបានបញ្ចូលទៅក្នុងលំពែង GLP ដើម្បីពិនិត្យមើលការហូរចេញរបស់អេសភីនៅក្នុងរយៈពេលក្រោយការវះកាត់ផ្ទៃមុខដែលមានដំបៅនៃទងសួតមានសភាពស្ងួត។ 7-10 ថ្ងៃបន្ទាប់ពីការវះកាត់បំពង់បូមត្រូវបានយកចេញលំពែងលំពែងបិទដោយខ្លួនឯង។ មានលទ្ធភាពណែនាំណុបណីដូ ១-១.៥ មីលីក្រាមចូលទៅក្នុងអេជភីអេសនៃគល់លំពែងខណៈបំពង់លំពែងទាំងអស់ត្រូវបានរាំងស្ទះហើយស្នៀតមួយមិនកើតឡើងទេ។
សរុប duodenopancreatectomy ។ វាត្រូវបានអនុវត្តក្នុងករណីដែលមានរបួសលំពែងជាមួយនឹងការកំទេចនៃផ្នែកសំខាន់របស់វានិងការដាច់រលាត់ជាច្រើននៃ duodenum, លំពែងសរុបដែលមាន necrosis នៃជញ្ជាំង duodenal: ដុំសាច់ដែលប៉ះពាល់ដល់លំពែងទាំងមូលក្នុងករណីដែលគ្មានមេតាប៉ូលីស។
ស្មុគស្មាញលំពែងត្រូវបានប្រមូលផ្តុំតាមរបៀបដូចគ្នានឹងការព្យាបាលដោយប្រើលំពែងដែរដោយភាពខុសគ្នាតែមួយគឺលំពែងមិនឆ្លងទេតែត្រូវបានកៀរគររួមជាមួយចំពុះ។ នៅក្នុងដំណាក់កាលនៃការស្តារឡើងវិញនៃការវះកាត់ choledochojejuno-and gastroenteroanastomosis ត្រូវបានអនុវត្តតាមលំដាប់លំដោយនៃរង្វិលជុំ TC ។ នៅក្នុងរយៈពេលក្រោយការវះកាត់ការកែតម្រូវយ៉ាងហ្មត់ចត់នៃការរំលាយអាហារកាបូអ៊ីដ្រាតត្រូវបានគេចាត់ទុកថាចាំបាច់។
splanchnectectomy ផ្នែកខាងឆ្វេង (រូបភាពទី ៩) ជាមួយនឹងការធ្វើចលនាឡើងវិញនៃថ្នាំងខាងឆ្វេងនៃពន្លឺព្រះអាទិត្យ។ វាត្រូវបានប្រើសម្រាប់ស៊ីភីជាមួយជំងឺសរសៃប្រសាទនិងការឈឺចាប់ធ្ងន់ធ្ងរ។ ក្នុងពេលដំណាលគ្នាសរសៃចងពោះវៀនឬដំបៅតូចៗត្រូវបានបែងចែកហើយគែមខាងលើនៃលំពែងត្រូវបានលាតត្រដាងយ៉ាងទូលំទូលាយ។ តាមរយៈជីពចរត្រូវបានគេរកឃើញនិងធ្វើឱ្យសំងាត់នៅផ្នែកខាងឆ្វេងនៃកាំរស្មីព្រះអាទិត្យមានទីតាំងស្ថិតនៅខាងឆ្វេងដោយផ្ទាល់នៅក្បែរទងផ្ចិតនិងអ័រតា។ វាត្រូវបានគេធ្វើឱ្យអាថ៌កំបាំងនិងកើនឡើងទាញនិងលើកថ្នាំងបិទបាំងសរសៃប្រសាទធំនិងតូចដែលមានទីតាំងស្ថិតនៅចន្លោះជើងកណ្តាលនិងមធ្យមនៃដ្យាក្រាម។ នៅច្រកចេញពី diaphragm សរសៃប្រសាទធំនិងតូចនៃបេះដូងត្រូវបានកាត់ចេញនិងដកចេញរួមគ្នាជាមួយថ្នាំង plexus ពន្លឺព្រះអាទិត្យ។ ក្នុងកំឡុងពេលប្រតិបត្តិការនេះផ្លូវសំខាន់នៃការបញ្ជូនសរសៃប្រសាទនៃការអូសទាញការឈឺចាប់ពីរាងកាយនិងកន្ទុយនៃលំពែងត្រូវបានរំខាន។

Splanchnectectomy ស្តាំ (រូបភាព ១០) ។ គោលបំណងនៃប្រតិបត្តិការនេះគឺដើម្បីបង្អាក់ការបញ្ជូនកម្លាំងរុញច្រានការឈឺចាប់ចេញពីបំពង់ទឹកប្រមាត់និងក្បាលលំពែង។ សរសៃប្រសាទ Celiac និងថ្នាំងមួយនៃខ្សែបន្ទាត់ព្រំដែនត្រូវបានគេសម្ងាត់រវាងអូអេ, ដើមសេអ៊ីអានិងអ័រតាហើយត្រូវបានយកចេញ។

ប្រព័ន្ធប្រសាទ Postganglionic (ប្រតិបត្ដិការ Yoshioka-Wakabayashi) ។ ក្នុងកំឡុងពេលប្រតិបត្ដិការនេះសរសៃប្រសាទ postganglionic ដែលបែកបាក់លំពែងនៅគែមកណ្តាលនៃដំណើរការនៃក្រពេញភ្ជាប់ត្រូវបានបែងចែក។
ជំងឺសរសៃប្រសាទដោយឯកឯងយោងទៅតាម Napalkov - Trunin ។ ក្នុងពេលជាមួយគ្នានេះសរសៃប្រសាទត្រីកោណឆ្លងកាត់តាមបរិវេណនៃលំពែង។
ចូលទៅកាន់បញ្ជីអក្សរកាត់តាមលក្ខខណ្ឌ
ការចង្អុលបង្ហាញសម្រាប់ការវះកាត់
ការវះកាត់លំពែងត្រូវបានអនុវត្តតាមការចង្អុលបង្ហាញយ៉ាងតឹងរ៉ឹងដែលត្រូវបានកំណត់ជាលក្ខណៈបុគ្គលសម្រាប់អ្នកជំងឺម្នាក់ៗ៖
- ជំងឺរលាកលំពែង, ប្រែទៅជា necrosis លំពែង,
- សរីរាង្គអាប់សឬ phlegmon,
- ការបង្កើតថ្មដែលរារាំងដុំពកនៃបំពង់។
- ជំងឺរលាកលំពែង purulent ជាមួយនឹងការវិវត្តនៃជំងឺរលាកស្រោមបេះដូង,
- ការរងរបួសដ៏ធ្ងន់ធ្ងរជាមួយនឹងការហូរឈាមមិនឈប់ឈរ
- ដុំមហារីកសាហាវ
- បកច្រើនដែលបង្កឱ្យមានការឈឺចាប់ជាប់លាប់។
លក្ខខណ្ឌទាំងនេះត្រូវបានគេចាត់ទុកថាជាសូចនាករដាច់ខាតសម្រាប់អន្តរាគមន៍វះកាត់ - គ្រោងទុកឬបន្ទាន់។ ធ្វើប្រតិបត្តិការសម្រាប់ជំងឺដទៃទៀតនៅលើលំពែងអាស្រ័យលើលក្ខណៈនៃរោគសាស្ត្រស្ថានភាពសុខភាពរបស់អ្នកជំងឺ។
នៅក្នុងជំងឺរលាកលំពែងស្រួចស្រាវ
ជំងឺរលាកលំពែងតែមួយមុខមិនមែនជាការបង្ហាញពីការវះកាត់លំពែងទេ។ ពួកគេព្យាយាមព្យាបាលជំងឺនេះដោយអភិរក្សទោះបីជាមានទម្រង់ស្រួចស្រាវក៏ដោយ។ ការវះកាត់ជំងឺរលាកលំពែងគឺចាំបាច់ក្នុងករណីមានផលវិបាក៖
- suppuration នៃជាលិកា
- ការលាយបញ្ចូលសរីរាង្គ
- ការរលាកក្នុងប្រហោងពោះដោយផ្ទាល់អាស្រ័យលើការខូចខាតលំពែង
- ការបង្កើតអាប់ស។
គ្រោះថ្នាក់បំផុតនៅក្នុងលក្ខខណ្ឌខាងរោគវិទ្យាគឺជំងឺរលាកលំពែង - purcr-necrotic ។ ការវះកាត់លំពែងត្រូវបានអនុវត្តជាកោសិកាសរសៃប្រសាទ។ វារួមបញ្ចូលទាំងជំហានដូចខាងក្រោមៈ
- laparotomy មេដាយ - ការបំបែកជញ្ជាំងពោះផ្នែកខាងមុខ
- ការដកយកចេញជាលិកាស្លាប់,
- លាងសំអាតបែហោងធ្មែញជាមួយថ្នាំសំលាប់មេរោគ
- តំឡើងលូ
- suturing មុខរបួស។
ការបង្ហូរទឹកគឺចាំបាច់សម្រាប់ការហូរចេញនៃអង្គធាតុរាវដែលរលាកតាមរយៈពួកគេបែហោងធ្មែញត្រូវបានទឹកនាំទៅជាមួយដំណោះស្រាយអង់ទីប៊ីយ៉ូទិក។
ជីវិតបន្ទាប់ពីការធ្វើទ្រង់ទ្រាយឡើងវិញឬការយកចេញនៃក្រពេញ
ប្រតិបត្ដិការលើសរីរាង្គដែលពាក់ព័ន្ធដោយផ្ទាល់នៅក្នុងការរំលាយអាហារនឹងបន្សល់ទុកនូវផលវិបាកនៅក្នុងរបៀបរស់នៅមុនរបស់មនុស្ស។ លំពែងគឺប្រកាន់អក្សរតូចធំខ្លាំងណាស់ចំពោះការខូចខាតមេកានិច។ ដូច្នេះការវះកាត់លំពែងបណ្តាលឱ្យមានផលវិបាកនិងផលវិបាកផ្សេងៗរោគសញ្ញាដែលទាក់ទងនឹងជំងឺរំលាយអាហារ។
ដើម្បីឱ្យមានអារម្មណ៍ធូរស្រាលបន្ទាប់ពីការវះកាត់លំពែងមនុស្សម្នាក់ត្រូវធ្វើការផ្លាស់ប្តូរជីវិតរបស់គាត់។ រយៈពេលនៃការអនុលោមតាមការរឹតត្បិតអាស្រ័យលើប្រភេទនៃការវះកាត់ដែលបានអនុវត្ត។ វាចាំបាច់ក្នុងការធ្វើតាមរបបអាហារ។ វាត្រូវបានគេណែនាំឱ្យញ៉ាំក្នុងផ្នែកតូចៗ - វាស់វាដោយបរិមាណនៃដៃរបស់អ្នកជំងឺ។ ភាពញឹកញាប់នៃការគ្រប់គ្រងគឺ ៥-៦ ដងក្នុងមួយថ្ងៃយ៉ាងតឹងរឹងទាន់ពេលវេលា។ អាហារខាងក្រោមត្រូវបានដកចេញពីរបបអាហារ៖
- សាច់ខ្លាញ់និងត្រី
- ទឹកដោះគោជូរក្រែម
- អាហារកំប៉ុង
- សាច់ជក់បារីអាហារឆ្ងាញ់
- ផ្សិត
- គ្រឿងទេស។
អាល់កុលត្រូវបានគេដកចេញ។ អាហារគួរតែងាយរំលាយមានផ្ទុកវីតាមីនគ្រប់គ្រាន់។ ការទទួលទានកាបូអ៊ីដ្រាតមានកំណត់។
ដើម្បីថែរក្សាមុខងារសំងាត់នៃរាងកាយការត្រៀមអង់ស៊ីមត្រូវបានចេញវេជ្ជបញ្ជា: Pancreatin, Mezim ។ ទទួលយកក្នុងរយៈពេលយូរខណៈពេលដែលយកក្រពេញចេញ - បន្ត។ អ្នកជំងឺដែលមានហានិភ័យខ្ពស់នៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមត្រូវបានបង្ហាញដោយការត្រួតពិនិត្យជាទៀងទាត់ដោយអ្នកជំនាញខាង endocrinologist ។ បើចាំបាច់ចេញវេជ្ជបញ្ជាការព្យាបាលដោយប្រើជាតិស្ករក្នុងឈាម។
ភ្លាមៗបន្ទាប់ពីការហូរទឹករំអិលអស់រយៈពេលពីរសប្តាហ៍ការសម្រាកអតិបរមាត្រូវបានគេសង្កេតឃើញ - ការសម្រាកលើគ្រែរបបអាហារតឹងរឹងនិងការប្រើថ្នាំដែលណែនាំដោយវេជ្ជបណ្ឌិត។ ការជាសះស្បើយពេញលេញត្រូវបានគេសង្កេតឃើញបន្ទាប់ពីរយៈពេល 3-5 ខែ។ សកម្មភាពរាងកាយធ្ងន់ត្រូវបានកំណត់។ អ្នកជំងឺស្ថិតនៅក្រោមការត្រួតពិនិត្យរបស់អ្នកព្យាបាលរោគនិងគ្រូពេទ្យឯកទេសខាងក្រពះ។ ការពិនិត្យអ៊ុលត្រាសោននៃពោះពោះត្រូវបានធ្វើឡើងជារៀងរាល់ឆ្នាំការធ្វើតេស្តឈាមនិងទឹកនោមទូទៅត្រូវបានត្រួតពិនិត្យជាប្រចាំ។
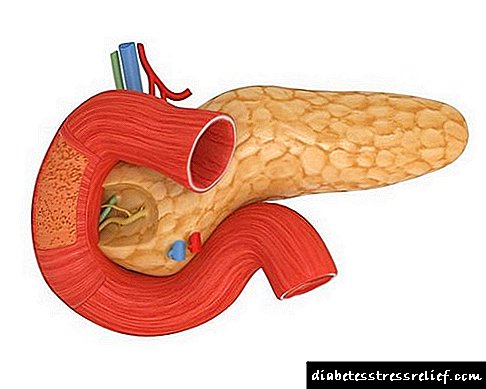
បន្តិចអំពីកាយវិភាគសាស្ត្រលំពែង
លំពែងគឺជាសរីរាង្គដែលមានប្រវែងប្រហែល ១៥ ស។ ម។ ខាងក្រៅវាប្រហាក់ប្រហែលនឹងផ្លែល្ពៅ។ វាបែងចែកជាបីផ្នែកគឺក្បាលរាងកាយនិងកន្ទុយ។ លំពែងមានទីតាំងស្ថិតនៅផ្នែកខាងលើពោះខាងក្រោយក្រពះ។ នាងមានទីតាំង retroperitoneallyនោះគឺគ្របដណ្តប់ដោយ peritoneum តែម្ខាងប៉ុណ្ណោះ។ ក្បាលនៃសរីរាង្គគ្របដណ្តប់លើ duodenum ។
លំពែងមានជាលិកាពីរប្រភេទដែលនីមួយៗអនុវត្តមុខងាររបស់វាផ្ទាល់៖
- ជាលិកា Exocrine វាផលិតទឹកជាមួយអង់ស៊ីមដែលចូលក្នុងបំពង់តាមរយៈបំពង់ហើយចូលរួមក្នុងការរំលាយអាហារ។
- ជាលិកា endocrine មានទីតាំងស្ថិតនៅក្នុងកម្រាស់នៃរាងកាយក្នុងទម្រង់ជាកោះតូចៗវាផលិតអាំងស៊ុយលីននិងអរម៉ូនមួយចំនួនទៀត។
ការព្យាបាលឡើងវិញចំពោះជំងឺមហារីកលំពែង៖ ត្រូវធ្វើឬមិនត្រូវធ្វើ?
តើវាសមនឹងការវះកាត់ទេ? តើវានឹងនាំទៅដល់ការពន្យាជីវិតទេ? ឬការធ្វើរោគវិនិច្ឆ័យជំងឺមហារីកលំពែងគឺជាការកាត់ទោសហើយគ្មានអ្វីត្រូវធ្វើទេ។ តើមានផលវិបាកអ្វីខ្លះបន្ទាប់ពីការវះកាត់? តើអាយុកាលមធ្យមនឹងកើនឡើងប៉ុន្មានបន្ទាប់ពីការវះកាត់លំពែង?
ធ្វើឬមិនធ្វើ DA / DAG? ហេតុអ្វីបានជាសំណួរបែបនេះមាននៅក្នុងក្បាលចំពោះអ្នកជំងឺដែលមានជំងឺមហារីកលំពែង? ជាអកុសលនៅក្នុងប្រទេសរបស់យើងគុណភាពទាបនៃការថែទាំវះកាត់នៅក្នុងប្រភេទពិសេសនៃអ្នកជំងឺនេះ។ ការរិចរិលនៃសាលាវះកាត់នៅក្នុងស្ថាប័នអប់រំសិក្សាភាគច្រើននៃប្រទេសរបស់យើងនាំឱ្យមានអត្រាមរណភាពខាងក្នុងនិងក្រោយការវិនិច្ឆ័យក៏ដូចជាលទ្ធផលរយៈពេលវែងដែលមិនពេញចិត្តនៃប្រតិបត្តិការនេះ។ នេះច្រើនតែដើរតួជាមូលដ្ឋានសម្រាប់ការបដិសេធអ្នកជម្ងឺពីការអន្តរាគមន៍រ៉ាឌីកាល់ចំពោះជំងឺមហារីកលំពែង។ ទស្សនៈស្រដៀងគ្នានេះត្រូវបានធ្វើឡើងដោយវេជ្ជបណ្ឌិតដែលជាសម្ព័ន្ធមិត្ត - អ្នកឯកទេសខាងរោគ endocrinologist, គ្រូពេទ្យឯកទេសខាងវះកាត់, គ្រាន់តែជាគ្រូពេទ្យវះកាត់ប៉ុណ្ណោះ។ ការមិនចុះសម្រុងនៅក្នុងសារព័ត៌មានវិទ្យាសាស្ត្របរទេសនិងក្នុងស្រុកទាក់ទងនឹងការព្យាករណ៍នៃការរស់រានរបស់អ្នកជំងឺមហារីកលំពែងបន្ទាប់ពីការវះកាត់រ៉ាឌីកាល់ត្រូវបានដាក់បញ្ចូលលើបញ្ហានេះ។
ហេតុអ្វី? លក្ខណៈវិនិច្ឆ័យនៃការធ្វើរោគវិនិច្ឆ័យការធ្វើចំណាត់ថ្នាក់នៃដុំសាច់លំពែងដំណាក់កាលខុសគ្នានៅក្នុងប្រទេសជប៉ុនសហរដ្ឋអាមេរិកនិងអឺរ៉ុបខាងលិច។
ទិន្នន័យដែលពិបាកបំផុតសម្រាប់អ្នកជំងឺនិងសាច់ញាតិរបស់ពួកគេត្រូវដឹងគឺលទ្ធផលនៃការរស់រានរបស់អ្នកជំងឺមហារីកលំពែងបន្ទាប់ពីការវះកាត់រ៉ាឌីកាល់។ បើយោងទៅតាមទិន្នន័យក្នុងស្រុកជាមធ្យមពី ៣០ ទៅ ៧០ ភាគរយនៃអ្នកជំងឺរស់នៅក្នុងមួយឆ្នាំជាមធ្យមបន្ទាប់ពីការវះកាត់អាយុកាលមធ្យមបន្ទាប់ពី GPD គឺយោងទៅតាមទិន្នន័យក្នុងស្រុក ១២-១៥,៥ ខែការរស់រានមានជីវិតរយៈពេល ៥ ឆ្នាំសូម្បីតែបន្ទាប់ពីប្រតិបត្តិការនៅក្នុងមជ្ឈមណ្ឌលពិភពលោកល្អបំផុតនិងរួមបញ្ចូលគ្នា។ ការព្យាបាលមិនលើសពី 3,5-15,7% ។ ដូច្នេះដើម្បីធ្វើប្រតិបត្តិការឬអត់ - ជម្រើសគឺជារបស់អ្នក!
តើអ្វីជាគន្លឹះដើម្បីប្រតិបត្តិការជោគជ័យ?
ដូច្នេះដោយសារអ្នកត្រូវការវះកាត់លំពែងចំពោះមហារីកលំពែងតើត្រូវធ្វើយ៉ាងម៉េចនិងកន្លែងណា?

ដំបូងបង្អស់។ ស្តង់ដារ NCCN កំណត់ថាការធ្វើកោសល្យវិច័យការវះកាត់ឡើងវិញត្រូវបានទាមទារជាបន្ទាន់បន្ទាប់ពីការធ្វើរោគវិនិច្ឆ័យជំងឺមហារីកលំពែងទោះបីត្រូវបានធ្វើដោយគ្មានការបញ្ជាក់ពីប្រវត្តិសាស្រ្តឬ cytological ក៏ដោយហើយផ្អែកលើ PET-CT និងការឆ្លុះកាំរស្មីអ៊ិច។ តម្រូវការនេះគឺដោយសារតែការពិតដែលថាសូម្បីតែអំឡុងពេលនៃការធ្វើកោសល្យវិច័យ laparoscopic នៃលំពែងភាពញឹកញាប់នៃការឆ្លើយតបមិនពិតលើសពី 10% ។ ជាអកុសលនេះត្រូវបានបង្ហាញឱ្យដឹងយឺតពេលបន្ទាប់ពីការផ្លាស់ប្តូរជំងឺទៅដំណាក់កាលដែលមិនអាចព្យាបាលបាន។ ហេតុដូច្នេះហើយយើងគិតថាវាសមហេតុផលបន្ទាប់ពីធ្វើការ PET-CT និង MRI ដើម្បីអនុវត្តប្រតិបត្តិការរបស់ PDE ។
ទីពីរ។ មហារីកលំពែងដោយសារភាពជាក់លាក់នៃសរីរាង្គដែលរងផលប៉ះពាល់ស្ទើរតែប៉ះពាល់ភ្លាមៗជាមួយ micrometastases ជាលិកាភ្ជាប់ទាំងមូលដែលព័ទ្ធជុំវិញលំពែងកោសិកាមហារីកបង្កើតជា micrometastases នៅតាមបណ្តោយសរសៃប្រសាទនៅតាមបណ្តោយសរសៃឡាំហ្វាទិចក្នុងកូនកណ្តុរដែលនៅជិតបំផុតក្នុងកោសិការកូនកណ្តុរ paraaortic ក្នុងជណ្តើរផតថលនិងខួរឆ្អឹងខ្នង។ Micrometastases បង្កើតបានទោះបីជាមានទំហំតូច - ពី ០.៤ ទៅ ៣.៥ ស។ មនៃដុំមហារីកបឋមនៃក្រពេញប្រូស្តាត។
ទន្ទឹមនឹងនេះការសម្រេចចិត្តចុងក្រោយលើបរិមាណឌីភីត្រូវបានធ្វើឡើងដោយយកចិត្តទុកដាក់ក្នុងកំឡុងពេលពិនិត្យលើសរីរាង្គនៃពោះដោយមិនគិតពីមេតាណុលឆ្ងាយនិងអត្រាប្រេវ៉ាឡង់ក្នុងស្រុកនៃដំណើរការ។ ក្នុងករណីផ្សេងទៀតស្ថានភាពត្រូវបានគេចាត់ទុកថាមិនអាចព្យាបាលបាន (មិនអាចដោះស្រាយបាន) ព្រោះវាត្រូវបានគេជឿជាក់ថាការជ្រៀតចូលនៃដុំសាច់នៃជាលិកាឆ្អឹងខ្នងរួមទាំងការច្របាច់សរសៃប្រសាទនិងការរាលដាលនៃកូនកណ្តុរក្នុងតំបន់ធ្វើឱ្យប្រតិបត្តិការបច្ចេកទេសមិនអាចទៅរួច។ ដូច្នេះក្នុងកំឡុងពេលប្រតិបត្តិការយើងព្យាយាមនៅក្រោមកាលៈទេសៈណាមួយដើម្បីអនុវត្តបរិមាណធំបំផុតដែលអាចធ្វើទៅបាននៃការកន្ត្រាក់ឡើងវិញជាមួយនឹងការធ្វើឱ្យមានឡើងវិញនូវកូនកណ្តុរក្នុងតំបន់ក៏ដូចជាក្នុងករណីខ្លះមានការកន្ត្រាក់សរសៃឈាមដែលជួយបង្កើនភាពរស់រានរបស់អ្នកជំងឺ។
យោងទៅតាមបទពិសោធន៍របស់យើងការរស់រានមានជីវិតល្អបំផុតរយៈពេល ៥ ឆ្នាំបន្ទាប់ពីការពង្រីក HDR ត្រូវបានគេសង្កេតឃើញមានដុំសាច់តូចៗនៃក្បាលលំពែង (បំពង់ក្រពេញអាដូណូម៉ារីម៉ាម៉ាម៉ា) ដោយគ្មានការមើលឃើញពីការលុកលុយរបស់នាវាដែលអាចមើលឃើញបាន, កូនកណ្តុររបស់អ្នកប្រមូលទឹកភ្លៀងនិងមេទីលឆ្ងាយ។
ទីបី។ ចំពោះអ្នកជំងឺភាគច្រើនដែលមានជំងឺមហារីកលំពែងការរីករាលដាលនៃកូនកណ្តុរនៅជុំវិញកន្ទុយលំពែងមិនត្រូវបានគេរកឃើញទេក៏ដូចជាសារធាតុមេតាណុលនៅតាមច្រកទ្វារនៃខួរឆ្អឹងខ្នង។វាគួរឱ្យចាប់អារម្មណ៍ដែលតាមក្បួនមួយមិនមានដំបៅដុំសាច់ត្រូវបានគេរកឃើញនៅក្នុងទិសដៅខុសគ្នានៅតាមបណ្តោយលំពែងលំពែង។
ដូច្នេះវាចាំបាច់ក្នុងការពិចារណាពីលក្ខណៈនៃដំបៅនៅក្នុងវិសាលភាពនៃប្រតិបត្តិការ។ តាមឧត្ដមគតិគឺកំណែប្រវត្ដិសាស្ដ្រនៃដុំសាច់ព្រោះវាកំណត់ភាពរស់រានរបស់អ្នកជំងឺ។ ដូច្នេះស្ដង់ដារដាប់ប៊ែដិនសម្រាប់ជំងឺទឹកនោមផ្អែមបំពង់កនៃលំពែងផ្តល់នូវលទ្ធផលភ្លាមៗល្អបំផុត (មរណភាពផ្ទៃក្នុងនិងក្រោយការវះកាត់ ០-៥%) លទ្ធផលរយៈពេលមិនស្កប់ស្កល់ (អាយុកាលមធ្យមក្រោយពេលវះកាត់ ១០-១៨ ខែគ្មានអាយុរស់ ៥ ឆ្នាំ) ។ ក្នុងពេលជាមួយគ្នានេះការវះកាត់សម្រាប់ cystadenocarcinoma នៃក្បាលលំពែងផ្តល់នូវអត្រារស់រានមានជីវិតរយៈពេល 5 ឆ្នាំរហូតដល់ 60-78% ។ ដូច្នេះយើងមិនប្រើប្រតិបត្ដិការវីងplepleបុរាណដែលបានស្នើឡើងនៅដើមសតវត្សរ៍ទី ២០ ទេប៉ុន្តែការប្រែប្រួលផ្សេងៗគ្នារបស់វាជាមួយនឹងការអភិរក្សផ្នែកខ្លះនៃសរីរាង្គខ្លះប្រសិនបើអាច។
ទីបួន។ ដោយហេតុថាគ្លីនិក“ ថ្នាំ ២៤/៧” មានផ្ទុកនូវការរីកដុះដាលរបស់កូរ៉េខាងជើងយើងច្រើនតែបង្វែរក្បាលនិងដងខ្លួនរបស់លំពែងក្រពះលលាដ៍ក្បាលរួមជាមួយពងមាន់តូចនិងពាក់កណ្តាលខាងស្តាំនៃ omentum, ១២ duodenum, ប្លោកនោម ផ្នែកមួយនៃបំពង់ថ្លើមទូទៅនិងបំពង់ទឹកប្រមាត់ទូទៅ។ ជាលិកាដែលត្រូវបានយកចេញដោយស្មុគស្មាញតែមួយរួមមានជាលិកាភ្ជាប់ជាប់គ្នានាវានិងកូនកណ្តុរសរសៃពួរសរសៃប្រសាទករណី fascial- កោសិកានៃនាវាធំ ៗ ទាំងអស់នៅក្នុងតំបន់ប្រតិបត្តិការ។ លើសពីនេះទៀតប្រសិនបើមានការសង្ស័យនៃការលុកលុយដុំសាច់នៃសរសៃឈាមវ៉ែនតាសរសៃឈាមវ៉ែនវិបផតថលចុងក្រោយត្រូវបានគេធ្វើម្តងទៀត។ លើសពីនេះទៀតការធ្វើគ្រោងឆ្អឹងនិងសរសៃឈាមធំ ៗ ទាំងអស់ត្រូវបានអនុវត្ត។
ទី ៥ ។ ទិន្នន័យផ្ទាល់ខ្លួនក៏ដូចជាទិន្នន័យរបស់មិត្តរួមការងារជនជាតិជប៉ុននិងអាមេរិករបស់យើងបង្ហាញថាអត្រារស់រានមានជីវិតពិតប្រាកដក្នុងរយៈពេល ៥ ឆ្នាំលើសពី ១៥% និងក្នុងដែនកំណត់ដែលមានដុំសាច់មហារីក neuroendocrine - ៨៥% ត្រូវបានសម្រេចដោយពង្រីកឌី។ ឌី។ ឌី។ បន្តជាអតិបរមាដោយពិនិត្យតាមប្រវតិ្តសាស្ដ្រយ៉ាងហ្មត់ចត់នៃស្មុគស្មាញវះកាត់ទាំងមូល។ ត្រូវបានគេរកឃើញឬបង្ហាញឱ្យឃើញនូវមេតាប៉ូលីសតែមួយចំពោះកូនកណ្តុររបស់អ្នកប្រមូលទឹកភ្លៀង។ ទោះជាយ៉ាងណាក៏ដោយបរិមាណនៃការវះកាត់ដ៏ធំមួយត្រូវបានប្រឈមមុខជាមួយនឹងបញ្ហាមួយទៀត - ភាពចល័តនៃកូរ៉េខាងជើងកម្រិតខ្ពស់។ វិសាលភាពកាន់តែទូលំទូលាយនៃ HDR, ភាពញឹកញាប់នៃផលវិបាកកាន់តែច្រើន - ជំងឺរាគរូសក្រោយការវះកាត់ជំងឺខ្សោយលំពែង។ គួរឱ្យភ្ញាក់ផ្អើលជំងឺរាគរូសដែលមានរយៈពេលជាច្រើនខែបន្ទាប់ពីការវះកាត់បង្ហាញដោយប្រយោលនូវបរិមាណនៃប្រតិបត្តិការហើយព្យាករណ៍ពីលទ្ធផលរយៈពេលវែងវិជ្ជមាននៃឌី។ ឌី។ ឌី។ ពង្រីក។
ទី ៦ ។ នៅប្រទេសរុស្ស៊ីចាប់តាំងពីជំងឺមហារីកក្រពេញប្រូស្តាតក្រពេញប្រូស្តាតភាគច្រើនអនុវត្តស្តង់ដារ HDR អ្នកជំងឺភាគច្រើនស្លាប់ក្នុងឆ្នាំដំបូងបន្ទាប់ពីការវះកាត់ដោយមិនគិតពីអត្រាប្រេវ៉ាឡង់នៃដំណើរការដុំសាច់អ្នកជំងឺនៅលីវអាចរស់នៅបាន ៣ ឆ្នាំ។ វាជាការសំខាន់ណាស់ដែលត្រូវដឹងថាទិន្នន័យដែលបានបង្ហាញនៅក្នុងឯកសារវិទ្យាសាស្ត្រភាគច្រើនគឺផ្អែកលើតារាងដែលគេហៅថាការរស់រានមានជីវិតដែលស្ទើរតែ ៤ ដងលើសពីការរស់រានមានជីវិតក្នុងរយៈពេល ៥ ឆ្នាំបើប្រៀបធៀបនឹងទិន្នន័យផ្ទាល់ខណៈពេលដែលយើងមានបទពិសោធតាមដានអ្នកជំងឺរាប់រយនាក់តាំងពីឆ្នាំ ១៩៩៦ ប្រើតែទិន្នន័យផ្ទាល់ ការសង្កេត ភាគច្រើននៃអ្នកជំងឺស្លាប់ដោយសារការវិវត្តនៃជំងឺមហារីកលំពែងដោយសារតែការវិវត្តនៃការបញ្ជូនតក្នុងមូលដ្ឋានដោយគ្មានគ្រោះថ្នាក់ដល់ថ្លើមបន្ទាប់ពី HDR ស្តង់ដារ។
ប្រភេទប្រតិបត្តិការសំខាន់ៗសម្រាប់ជំងឺមហារីកលំពែង
នៅក្នុងការអនុវត្តគ្លីនិកប្រតិបត្ដិរ៉ាឌីកាល់សំខាន់ក្នុងជំងឺមហារីកក្រពេញប្រូស្តាតត្រូវបានគេរាប់បញ្ចូលទាំងស្តង់ដារដា (ប្រតិបត្ដិការ Whipple) ការវះកាត់ផ្នែកក្រពះពោះវៀនពង្រីក HDR ពង្រីកលំពែងការវះកាត់លំពែងរួមបញ្ចូលគ្នាបង្រួមការពង្រីកលំពែងសរុប។ ប្រតិបត្ដិការទាំងអស់នេះមានភាពស្មុគស្មាញផ្នែកបច្ចេកទេសពីព្រោះតម្រូវការសម្រាប់គុណវុឌ្ឍិរបស់គ្រូពេទ្យវះកាត់រួមមានសមត្ថភាពមិនត្រឹមតែកំណត់បរិមាណនៃការធ្វើចលនាឡើងវិញក្នុងកំឡុងពេលប្រតិបត្ដិការដើម្បីធ្វើវាប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងអនុវត្តនីតិវិធីនៃការស្ថាបនាឡើងវិញជាបន្តបន្ទាប់តាមលំដាប់ជាក់លាក់មួយ - លំពែងលំពែង, ភាពមិនប្រក្រតីនៃបំពង់រំលាយអាហារ, ជំងឺប្រព័ន្ធរំលាយអាហារនិងពោះវៀនធំ។ នោះហើយជាមូលហេតុដែលក្រុមនេះជាធម្មតាមានគ្រូពេទ្យវះកាត់ 4-5 នាក់ហើយរយៈពេលប្រតិបត្តិការជាមធ្យមគឺប្រហែល 6-8 ម៉ោង។
ប្រតិបត្ដិការរបស់ Whipple (ការចំលងលំពែង)
ការព្យាបាលឡើងវិញដោយប្រើលំពែងគឺជាការវះកាត់ទូទៅបំផុតសម្រាប់ជំងឺមហារីកលំពែងដែលវិវត្តចេញពីកោសិកា exocrine ។ គ្រូពេទ្យវះកាត់យកក្បាលលំពែងចេញ (ជួនកាលដោយខ្លួនប្រាណ) ផ្នែកខ្លះនៃពោះវៀនតូចបំពង់ទឹកប្រមាត់ប្រមាត់ក្រពះក្រពេញទឹករងៃក្នុងតំបន់ជួនកាលផ្នែកខ្លះនៃក្រពះ។ ការធ្វើអន្តរាគមន៍មានបរិមាណច្រើនបែបនេះជួយលុបរាល់ជាលិកាដុំសាច់ដែលមានប្រូបាប៊ីលីតេអតិបរមានិងកាត់បន្ថយហានិភ័យនៃការកើតឡើងវិញ។

ផ្នែកដែលនៅសល់នៃពោះវៀននិងក្រពះត្រូវបានភ្ជាប់គ្នាលំពែងនិងផ្នែកដែលនៅសល់នៃបំពង់ទឹកប្រមាត់ត្រូវបានផ្សារភ្ជាប់ទៅនឹងពោះវៀនតូច។ ដូច្នេះក្រោយពេលវះកាត់ទឹកប្រមាត់និងទឹករំលាយអាហារបន្តហូរចូលក្នុងពោះវៀន។
បុរាណការវះកាត់របស់ Whipple ត្រូវបានអនុវត្តតាមរយៈស្នាមវះធំមួយដែលរត់នៅចំកណ្តាលពោះ។ ប៉ុន្តែនៅតាមគ្លីនិកខ្លះឧបករណ៍និងជំនាញរបស់វេជ្ជបណ្ឌិតអនុញ្ញាតឱ្យមានអន្តរាគមន៍ laparoscopic ។
ផ្នែកកាយវិភាគសាស្ត្រលំពែង
លំពែងមានទីតាំងនៅខាងក្រោយក្រពះបន្តិចទៅខាងឆ្វេង។ វាមានរាងអក្សរក្បៀសរាងវែងដែលរាងកាយរបស់ខ្លួនប្រធានក្រពេញនិងកន្ទុយរបស់វាត្រូវបានបែងចែក។ ដោយប្រើក្បាលដែកវាភ្ជាប់ទៅនឹង duodenum ហើយព្រំដែនរវាងពួកវាត្រូវបានកំណត់ដោយការឈប់សំរាកជាមួយនឹងសរសៃឈាមវ៉ែនផតថលដែលកំពុងរត់តាមវា។
- រាងកាយរបស់ក្រពេញនេះអាចត្រូវបានប្រៀបធៀបទៅនឹងទំរង់ព្រះវិហារដែលផ្នែកខាងមុខត្រូវបានដឹកនាំឡើងទៅជញ្ជាំងក្រោយនៃក្រពះ។
- ផ្នែកខាងក្រោយនៃសរីរាង្គត្រូវបានដឹកនាំឆ្ពោះទៅរកឆ្អឹងខ្នងហើយមានទំនាក់ទំនងដោយផ្ទាល់ជាមួយឆ្អឹងអាងត្រគៀកក៏ដូចជាជាមួយនឹងប្រហោងឆ្អឹង vena ទាបនិងអ័រផតថលដែលមានទីតាំងនៅទីនោះ។
- ផ្នែកទាបនៃព្រីសបារម្ភនេះត្រូវបានដឹកនាំទៅមុខនិងចុះក្រោមបន្តិចដែលមានទីតាំងស្ថិតនៅផ្នែកខាងនៃពោះវៀនធំ។
កន្ទុយនៃក្រពេញមានរាងដូចផ្លែល្ពៅដែលនៅជាប់នឹងចំពុះ។
ឆ្លងកាត់លំពែងទាំងមូលឆ្លងកាត់បំពង់ដែលហៅថាវីរីសុងវ៉ាដែលហូរចូលទៅក្នុងប្រហោងនៃ duodenum ។
លក្ខណៈពិសេសមួយនៃលំពែងគឺការផ្គត់ផ្គង់ឈាមច្រើនក្រៃលែងដោយសារតែអាហាររូបត្ថម្ភរបស់វាត្រូវបានអនុវត្តក្នុងពេលដំណាលគ្នាដោយសរសៃឈាមជាច្រើន: ក្បាលដែលមានសាខាលំពែងនិងកន្ទុយនិងរាងកាយដែលមានសាខាស្វ៊ែរ។
ការហូរចេញឈាមត្រូវបានអនុវត្តដោយប្រើលំពែងដែលជាផ្នែកមួយនៃប្រព័ន្ធសរសៃឈាមវ៉ែនផតថល។
លំពែងមានរចនាសម្ព័នដ៏ស្មុគស្មាញមួយដែលមានបង្កងតូចៗនៅចន្លោះបណ្តាញនៃនាវាតូចៗសរសៃប្រសាទក៏ដូចជាបំពង់តូចៗដែលប្រមូលអាថ៌កំបាំងដើម្បីបញ្ជូនវាទៅបំពង់ធំ។
លំពែងទាំងមូលអាចត្រូវបានបែងចែកជាពីរផ្នែកដែលផ្នែកនីមួយៗទទួលខុសត្រូវមុខងារជាក់លាក់គឺ៖
- Exocrine - មានអាគីនីនដែលមានទីតាំងស្ថិតនៅក្នុង lobules ពីបំពង់ដែលចេញដំណើរជាបន្តបន្ទាប់ឆ្លងកាត់ពី intralobular ទៅ interlobular បន្ទាប់មកទៅកាន់បំពង់លំពែងដ៏ធំនិង duodenum ។
- អរម៉ូន endocrine - ក្នុងទម្រង់ជាកូនកោះលែនថានដែលមានផ្ទុកនូវអាំងស៊ុយហ្សុយចែកចេញជាβកោសិកាកោសិកា ,- កោសិកាΔ-កោសិកា D-cell PP-cell ។
ភាពចាំបាច់និង contraindications សម្រាប់ការព្យាបាលវះកាត់
ក្នុងកំឡុងពេលប្រតិបត្តិការលើលំពែងស្ថានភាពសំខាន់ៗជាច្រើនកើតឡើងដែលអាចអមដំណើរអ្នកជំងឺបន្ទាប់ពីការវះកាត់ដូច្នេះការព្យាបាលប្រភេទនេះត្រូវបានចង្អុលបង្ហាញតែក្នុងករណីមានតម្រូវការបន្ទាន់ហើយគួរតែត្រូវបានអនុវត្តដោយអ្នកឯកទេសដែលមានសមត្ថភាពខ្ពស់។
តម្រូវការសម្រាប់ការវះកាត់អាចបណ្តាលមកពីលក្ខខណ្ឌដូចខាងក្រោម៖
- របួសនៅលើក្រពេញ
- ការវិវត្តកាន់តែធ្ងន់ធ្ងរតាមទំរង់រ៉ាំរ៉ៃនៃជំងឺរលាកលំពែង។
- រោគមហារីកស្បែកសាហាវ
- ជំងឺរលាកលំពែងនិងទម្រង់បំផ្លាញនៃជំងឺរលាកលំពែង,
- ជំងឺរលាកទងសួតរ៉ាំរ៉ៃនិងជំងឺសរសៃប្រសាទ។
ប្រតិបត្ដិការត្រូវបានចេញវេជ្ជបញ្ជាហើយមិនត្រូវបានគេចាត់ទុកថាពិបាកទេនៅពេលដែលដុំពកត្រូវបានបង្កើតឡើងនៅក្នុងលំពែងនៅពេលដែលដុំពកត្រូវបានយកចេញរួមគ្នាជាមួយផ្នែកខ្លះនៃសរីរាង្គ។ ជាមួយនឹងថ្មជាលិកានៃក្រពេញត្រូវបានបែងចែកហើយបើចាំបាច់ជញ្ជាំងបំពង់។ ប្រតិបត្ដិការលំបាកបំផុតគឺនៅក្នុងករណីនៃការវិវត្តនៃដំណើរការដុំសាច់, ចាប់តាំងពីជាមួយនឹង neoplasm មួយនៅក្នុងកន្ទុយនៃសរីរាង្គនិងរាងកាយរបស់ខ្លួន, spleen ត្រូវបានយកចេញរួមជាមួយក្រពេញ។ នៅពេលដែលដុំមហារីកសាហាវត្រូវបានយកចេញការដក duodenum ត្រូវបានបន្ថែមទៅសរីរាង្គដែលបានចុះបញ្ជី។
តើមានមនុស្សប៉ុន្មាននាក់រស់នៅក្រោយពេលវះកាត់លំពែង?
អាយុកាលមធ្យមរបស់អ្នកជំងឺបន្ទាប់ពីការវះកាត់លើលំពែងពឹងផ្អែកលើហេតុផលជាច្រើនដែលកត្តាចំបងគឺៈ
- ស្ថានភាពរបស់អ្នកជំងឺមុនពេលវះកាត់
- វិធីសាស្ត្រដែលត្រូវបានប្រើសម្រាប់អន្តរាគមន៍វះកាត់,
- គុណភាពនៃវិធានការចែកចាយ
- ការអនុលោមតាមអាហារបំប៉នត្រឹមត្រូវ។
ដូច្នេះរោគសាស្ត្រដែលបានបម្រើជាហេតុផលសម្រាប់អន្តរាគមន៍វះកាត់ជាមួយនឹងការដកចេញផ្នែកខ្លះនៃលំពែងនឹងបន្តប៉ះពាល់ដល់ស្ថានភាពរបស់អ្នកជំងឺក្នុងរយៈពេលក្រោយការវះកាត់។ ប្រសិនបើមូលហេតុនៃការកកឡើងវិញគឺជាជំងឺមហារីកបន្ទាប់មកមានលទ្ធភាពខ្ពស់នៃការកើតឡើងវិញ។ ក្នុងករណីនេះក្នុងករណីមានបញ្ហានៃការបង្ហាញណាមួយអ្នកគួរតែពិគ្រោះជាមួយវេជ្ជបណ្ឌិតជាបន្ទាន់ដើម្បីមិនរាប់បញ្ចូលការបង្កើតម៉េត្រូស្យូស។ ការហាត់ប្រាណក្នុងអំឡុងពេលនេះកង្វះវិន័យក្នុងការអនុវត្តន៍នីតិវិធីព្យាបាលតាមវេជ្ជបញ្ជានិងរបបអាហារមិនល្អអាចប៉ះពាល់ដល់ស្ថានភាពអ្នកជំងឺក្រោយពេលវះកាត់។ ពីរបៀបដែលការតែងតាំងរបស់គ្រូពេទ្យវះកាត់ត្រូវបានអនុវត្តហើយនៅដំណាក់កាលអ្វីដែលការវះកាត់ត្រូវបានអនុវត្តតើអ្នកជំងឺរស់នៅនិងរបៀបដែលគាត់នឹងមានអារម្មណ៍ថាពឹងផ្អែកលើការគោរពជាច្រើន។
ការវះកាត់លំពែងសម្រាប់ជំងឺទឹកនោមផ្អែម
ការវះកាត់លំពែងសម្រាប់ជំងឺទឹកនោមផ្អែមត្រូវបានអនុវត្តតែក្នុងករណីមានតម្រូវការបន្ទាន់និងយោងទៅតាមការចង្អុលបង្ហាញដែលជាជំរើសព្យាបាលតែមួយគត់។ តាមក្បួនវិធីសាស្ត្រនេះអាចទទួលយកបានមុនពេលការខូចខាតលំពែងនឹងត្រូវបានអមដោយផលវិបាកធ្ងន់ធ្ងរដូចជា៖
- ជំងឺសរសៃប្រសាទ
- គ្លីនិចរីកលូតលាស់
- បញ្ហាធ្ងន់ធ្ងរនៅក្នុងស្ថានភាពនៃនាវាធំនិងតូច។
ក្នុងស្ថានភាពនេះនៅពេលដែលក្រពេញរបស់អ្នកជំងឺទឹកនោមផ្អែមមានឥទ្ធិពលខ្លាំងពេកមិនអាចបំពេញមុខងារដែលបានកំណត់ឱ្យវាការប្តូរសរីរាង្គអាចត្រូវបានណែនាំ។ វិធានការបែបនេះត្រូវបានប្រើក្នុងការវិវត្តនៃផលវិបាកដែលចាប់ផ្តើមគំរាមកំហែងយ៉ាងធ្ងន់ធ្ងរដល់អាយុជីវិតរបស់អ្នកជំងឺទឹកនោមផ្អែម។ ការប្តូរសរីរាង្គត្រូវបានអនុវត្តតាមល័ក្ខខ័ណ្ឌដូចខាងក្រោមរបស់អ្នកជំងឺ៖
- ការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងក្រពេញដែលមានជំងឺទឹកនោមផ្អែមទាំងពីរប្រភេទកំពុងរីកចម្រើនយ៉ាងឆាប់រហ័ស។
- សរីរវិទ្យាសរីរវិទ្យា
- រោគសញ្ញារបស់ Cushing
- ការរំលោភបំពានយ៉ាងឆាប់រហ័សនៃកម្រិតអរម៉ូន។
បន្ថែមលើលក្ខខណ្ឌទាំងនេះការព្យាបាលដោយប្រើវិធីសាស្ត្រវះកាត់ត្រូវបានណែនាំក្នុងករណីមានការថយចុះនូវអង់ស៊ីមរំលាយអាហារពីអ្នកជំងឺទឹកនោមផ្អែមដែលបណ្តាលឱ្យមានការបំផ្លាញលំពែង។
អ្នកជំងឺទឹកនោមផ្អែមជាធម្មតាត្រូវបានគេណែនាំឱ្យប្រើវិធីសាស្រ្តជាច្រើននៃការប្តូរសរីរាង្គដែលរងផលប៉ះពាល់ដូចខាងក្រោម៖
- ការប្តូរលំពែងដំណាលគ្នាជាមួយតំរងនោម។ ជម្រើសនេះត្រូវបានអនុវត្តជាមួយនឹងការវិវត្តនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមវត្តមាននៃការខ្សោយតំរងនោមឬការខូចខាតតម្រងនោមជាមួយនឹងការខូចមុខងាររបស់ពួកគេ។
- ផ្លាស់ប្តូរតាមរបៀបដាច់ដោយឡែកមួយ។ អនុវត្តចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី 1 និងក្នុងករណីដែលគ្មានផលវិបាកធ្ងន់ធ្ងរ។
- ការប្តូរតំរងនោមមួយនៃតំរងនោមផ្តល់នូវការប្តូរក្រពេញបន្ថែម។ វាត្រូវបានអនុវត្តដោយការគំរាមកំហែងនៃជំងឺសរសៃប្រសាទនិងផលវិបាកធ្ងន់ធ្ងរដទៃទៀតដែលបណ្តាលមកពីជំងឺទឹកនោមផ្អែម។
ការលំបាកជាមួយនឹងការប្តូរសរីរាង្គគឺស្ថិតនៅក្នុងការស្វែងរកសរីរាង្គអ្នកបរិច្ចាគព្រោះលំពែងគឺជាសរីរាង្គដែលមិនបានរៀបចំវាមិនអាចយកទៅប្តូរពីសាច់ញាតិជិតឆ្ងាយឬពីអ្នករស់នៅបានទេដូច្នេះអ្នកត្រូវរង់ចាំករណីសមស្របមួយជាមួយនឹងរាល់សកម្មភាពដែលកំពុងកើតមាន។ បញ្ហាទី ២ គឺអាយុកាលធ្នើរបស់សរីរាង្គដែលត្រូវបានគេយកមកជំនួសដែកសម្រាប់ការប្តូរសរីរាង្គអាចមានមិនលើសពីកន្លះម៉ោងគិតចាប់ពីពេលដែលអុកស៊ីសែនបញ្ឈប់ការចូល។ ការថែរក្សាត្រជាក់អាចពន្យាររយៈពេលនេះប៉ុន្តែមិនលើសពីបីទៅប្រាំមួយម៉ោងគិតចាប់ពីថ្ងៃដក។
បញ្ហាជាមួយនឹងស្ថានភាពនៃលំពែងនិងជំងឺទឹកនោមផ្អែមមានទំនាក់ទំនងគ្នាយ៉ាងជិតស្និទ្ធប៉ុន្តែទោះបីជាមានការលំបាកក៏ដោយការថែរក្សារាងកាយនេះឱ្យស្ថិតក្នុងស្ថានភាពល្អនិងមានសមត្ថភាពអនុវត្តមុខងារទាំងអស់គឺពិតជាអាចទៅរួច។ វាចាំបាច់ក្នុងការពិគ្រោះជាមួយវេជ្ជបណ្ឌិតឱ្យបានទាន់ពេលវេលាធ្វើតាមអនុសាសន៍ទាំងអស់របស់ពួកគេពិនិត្យមើលរបបអាហាររបស់អ្នកនិងដឹកនាំរបៀបរស់នៅដែលមានសុខភាពល្អ។
ប្រភេទនៃអន្តរាគមន៍វះកាត់នៅលើលំពែង
ការធ្វើអន្តរាគមន៍វះកាត់អាចត្រូវបានអនុវត្តដោយបើកចំហរនៅពេលដែលការចូលដំណើរការទៅសរីរាង្គដែលដំណើរការត្រូវបានអនុវត្តដោយប្រើស្នាមវះនៅជញ្ជាំងពោះឬនៅតំបន់ចង្កេះ។ ដោយអាស្រ័យលើទីតាំងនៃដំបៅវិធានការវះកាត់ដែលមិនសូវរាតត្បាតអាចត្រូវបានអនុវត្តដោយប្រើការវះកាត់កែវឡាទីនឬវិធីសាស្ត្របង្ហូរតាមចង្វាក់ដោយប្រើគ្រប់សកម្មភាពដែលបានប្រើដោយប្រើដាល់ក្នុងប្រហោងឆ្អឹង។
ក្នុងករណីការវិវត្តនៃជំងឺ cholelithiasis ក្នុងអំឡុងពេលកាន់តែធ្ងន់ធ្ងរប្រតិបត្តិការអាចកើតឡើងជាមួយនឹងការយកចេញនូវថង់ទឹកប្រមាត់ពីព្រោះក្នុងករណីនេះទឹកប្រមាត់អាចជ្រាបចូលទៅក្នុងបំពង់លំពែងនិងទ្រឹងនៅក្នុងនោះបង្កឱ្យមានការរលាកដែលគំរាមកំហែងដល់អាយុជីវិត។
អាស្រ័យលើប្រភេទជំងឺអ្វីដែលបណ្តាលឱ្យមានការព្យាបាលវះកាត់មានវិធីវះកាត់ជាច្រើន៖
- ការយកចេញនៃជាលិកាដែលស្លាប់ដោយប្រើតេជគុណ។
- ភាពធន់ទ្រាំដែលពាក់ព័ន្ធនឹងការយកចេញនៃផ្នែកជាក់លាក់នៃក្រពេញ។ បើចាំបាច់ដកក្បាលនៃសរីរាង្គអនុវត្តការព្យាបាលដោយប្រើលំពែងដោយមានដំបៅដែលលាតសន្ធឹងដល់រាងកាយឬកន្ទុយ - ខូច។
- ប្រភេទសរុបនៃលំពែង។
- អនុវត្តការបង្ហូរទឹកនៃបកឬអាប់ស។
ដោយមិនគិតពីវិធីសាស្រ្តណាមួយដែលត្រូវបានប្រើសម្រាប់ជំនួយវះកាត់កម្រិតខ្ពស់នៃហានិភ័យនៃផលវិបាកបន្ថែមទៀតនៅតែមាន។ ការរួមតូចនៃ lumen នៅក្នុងបំពង់ក្រពេញអាចកើតឡើងដោយសារតែទំនោរទៅនឹងជាលិកាស្លាកស្នាមហួសកំរិត។ នៅតែមានលទ្ធភាពខ្ពស់ក្នុងការវិវត្តអាប់សបន្ទាប់ពីការវះកាត់សម្រាប់ទម្រង់នៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃដើម្បីការពារការបង្ហូរទឹកហ្មត់ចត់អតិបរមាដែលត្រូវបានអនុវត្តនៅកន្លែងរលាក។
វិធីសាស្រ្តរាតត្បាតតិចតួចបំផុត
សមិទ្ធិផលទំនើបមួយនៃឱសថគឺវិធីសាស្រ្តជឿនលឿននៃការធ្វើអន្តរាគមន៍វះកាត់ក្នុងលំពែងដោយមានជំនួយពីប្រតិបត្តិការឈាមដែលមិនរាតត្បាតតិចតួចបំផុត។
- វិធីសាស្រ្តនៃការថតវិទ្យុគឺការប្រើប្រាស់កាំរស្មីដែលមានឥទ្ធិពលក្នុងទម្រង់ជាកាំបិតតាមអ៊ិនធឺរណែត។
- វិធីសាស្រ្តនៃការវះកាត់យំជាមួយនឹងការត្រជាក់នៃការបង្កើតដុំសាច់,
- ការប្រើប្រាស់ការវះកាត់ឡាស៊ែរ,
- ការប្រើប្រាស់អ៊ុលត្រាសោនថេរ។
រាល់បច្ចេកវិទ្យាដែលបានចុះបញ្ជីលើកលែងតែការថតកាំរស្មីត្រូវបានអនុវត្តដោយប្រើការស៊ើបអង្កេតដែលបានបញ្ចូលទៅក្នុងក្រពេញនៃក្រពេញ។ បន្ទាប់ពីការធ្វើអន្តរាគមន៍បែបនេះត្រូវបានអនុវត្តដោយមធ្យោបាយនៃការវះកាត់តូចៗនៅលើស្បែកនៃផ្ទៃពោះរយៈពេលនៃការជាសះស្បើយគឺខ្លីជាងហើយពេលវេលាដែលចំណាយនៅក្នុងមន្ទីរពេទ្យជាទូទៅត្រូវបានកាត់បន្ថយទៅជាច្រើនថ្ងៃ។
បច្ចេកវិទ្យាចុងក្រោយ
ថាំពទ្យមិនឈប់ឈរហើយខិតខំកាត់បន្ថយស្ថានភាពរបស់អ្នកជំងឺដែលមានជំងឺលំពែងដែលត្រូវការអន្តរាគមន៍វះកាត់។ ដូច្នេះអ្នកឯកទេសនៃវិទ្យាស្ថានជាតិវះកាត់និងវះកាត់ប្តូរសរីរាង្គ Shalimov កំពុងអភិវឌ្ឍប្រតិបត្តិការរាតត្បាតតិចតួចបំផុតលើសរីរាង្គនេះនិងនៅលើបំពង់ទឹកប្រមាត់។ ចំពោះបញ្ហានេះវាត្រូវបានគេស្នើឱ្យប្រើវិធីព្យាបាលដោយកាំរស្មីអ៊ិចដែលចំណាយពេលខ្លីពីដប់ប្រាំនាទីទៅមួយម៉ោងកន្លះ។ ប្រតិបត្ដិការនេះគឺមិនមានឈាមទេព្រោះវាត្រូវបានអនុវត្តដោយប្រើឧបករណ៍បច្ចេកវិទ្យាខ្ពស់ក្នុងទំរង់ឌូដិនហ្វីបស្កុបដោយមានវត្តមានអុបទិកនៅពេលក្រោយបញ្ចូលតាមប្រហោងមាត់។លទ្ធភាពនៃការហូរឈាមលុបបំបាត់កាំបិតអគ្គិសនីដែលនៅពេលកាត់ជាលិកាភ្លាមៗធ្វើឱ្យមានការប្រុងប្រយ័ត្ន។ ក្នុងករណីដែលបំពង់តូចចង្អៀតបំពង់ខ្យល់ពង្រីកខ្លួនរបស់នីនណុលត្រូវបានបញ្ចូលទៅក្នុងវាដែលអាចបង្កើនអាយុកាលរបស់អ្នកជំងឺដែលមានដុំសាច់បំពង់រហូតដល់ ៣ ឆ្នាំ។
ការធ្វើអន្តរាគមន៍វះកាត់ដែលត្រូវបានអនុវត្តនៅក្នុងបំពង់តូចនៃបំពង់តូចដោយមានជំនួយពីអេកូស្យូសអាចរកឃើញនិងយកចេញនូវដុំមហារីកសាហាវនៅដំណាក់កាលដំបូងហើយនីតិវិធីនេះត្រូវបានគេអត់ឱនឱ្យបានយ៉ាងងាយស្រួលមិនត្រឹមតែដោយអ្នកជំងឺពេញវ័យប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងកុមារផងដែរ។
វិធីសាស្ត្រកំណត់ចំណាំបច្ចេកវិទ្យាអាចយកដុំពកនិងដុំសាច់នៅក្នុងក្រពេញចេញចូលបានតាមរយៈការបើកធម្មជាតិរបស់រាងកាយ។ ក្នុងករណីនេះមិនមានការវឹកវរអ្វីទាល់តែសោះទោះជាយ៉ាងណាក៏ដោយគុណវិបត្តិដ៏សំខាន់នៃវិធីសាស្រ្តគឺការចំណាយខ្ពស់នៃឧបករណ៍ចាំបាច់ដែលមានតែគ្លីនិកធំ ៗ មួយចំនួនប៉ុណ្ណោះដែលអាចមានលទ្ធភាពរហូតមកដល់ពេលនេះ។
ការវះកាត់ជំងឺរលាកលំពែងស្រួចស្រាវ
ប្រសិនបើអ្នកជំងឺមានជំងឺរលាកលំពែងស្រួចស្រាវគាត់ត្រូវបានគេនាំទៅផ្នែកវះកាត់នៃមន្ទីរពេទ្យជាបន្ទាន់ប្រសិនបើចាំបាច់អន្តរាគមន៍វះកាត់ដំបូងត្រូវបានអនុវត្ត។ លើសពីនេះទៅទៀតលក្ខណៈស្រួចស្រាវនៃការវាយប្រហារមិនមែនតែងតែជាការចង្អុលបង្ហាញសម្រាប់ការវះកាត់ទេខាងក្រោមនេះគឺជាករណីដាច់ខាតសម្រាប់ការដកសរីរាង្គចេញ។
- ដើមកំណើតនៃ necrosis នៃជាលិកាសរីរាង្គ,
- ការព្យាបាលមិនបាននាំមកនូវលទ្ធផលដែលរំពឹងទុកនោះទេហើយបន្ទាប់ពីរយៈពេល ២ ថ្ងៃនៃវិធីសាស្ត្រព្យាបាលដែលពឹងផ្អែកខ្លាំងស្ថានភាពរបស់អ្នកជំងឺនៅតែយ៉ាប់យ៉ឺន។
- រួមជាមួយនឹងជំងឺរលាកលំពែងស្រួចស្រាវជំងឺហើមពោះបានចាប់ផ្តើមកើនឡើងជាមួយនឹងលទ្ធភាពនៃការវិវត្តនៃជំងឺរលាកស្រោមខួរក្បាលក្នុងករណីដែលមានដំណើរការ purulent ប្រតិបត្តិការបន្ទាន់ឬបន្ទាន់ត្រូវបានអនុវត្ត។
អ្នកអាចពន្យាពេលប្រតិបត្តិការរយៈពេលដប់ថ្ងៃទៅពីរសប្តាហ៍ក្នុងករណីដែលមានការរលាយនិងការច្រានចោលនៃជាលិកាដែលមានជម្ងឺ necrosis ។ ជាមួយនឹង necrosis លំពែងដែលកំពុងរីកចម្រើនការពន្យារពេលដោយមានជំនួយវះកាត់គឺមានគ្រោះថ្នាក់ដល់ជីវិត។
ដើម្បីជួយសង្គ្រោះអាយុជីវិតរបស់អ្នកជំងឺដែលមានជំងឺលំពែងការអន្តរាគមន៍វះកាត់ដូចខាងក្រោមៈ
- លំពែងពីចម្ងាយ
- ការវេចខ្ចប់សាជីវកម្មឡើងវិញក្នុងករណីមានការដកហូតកោសិកាមហារីកសាហាវ។
- ការវិនិច្ឆ័យមិនត្រឹមត្រូវទាក់ទងនឹងការយកចេញនូវជាលិកាដែលស្លាប់
- ការអនុវត្តនៃការបង្ហូរទឹកនៃតំបន់ជាមួយនឹងការបំពេញបន្ថែម,
- លំពែង - ជាមួយនឹងការដកយកចេញនូវសរីរាង្គទាំងមូល។
- ភាពធន់នៃក្បាលមួយនៃក្រពេញ។
មិនត្រឹមតែស្ថានភាពជាបន្តបន្ទាប់នៃរាងកាយប៉ុណ្ណោះទេប៉ុន្តែរយៈពេលនៃអត្ថិភាពបន្ថែមទៀតអាស្រ័យលើភាពទាន់ពេលវេលានៃអន្តរាគមន៍វះកាត់។
ការវះកាត់លំពែង
ការបង្កើតដុំពកមិនពិតគឺជាផលវិបាកមួយក្នុងចំណោមផលវិបាកនៃធម្មជាតិស្រួចស្រាវនៃជំងឺរលាកលំពែងដែលត្រូវការការព្យាបាលវះកាត់។ វាគឺជាការបង្កើតបែហោងធ្មែញជាមួយនឹងការបំពេញជាមួយទឹកលំពែងម៉ាសបង្កើតឡើងជាលទ្ធផលនៃដំណើរការ necrotic និងក្នុងករណីខ្លះមានឈាម។ ជញ្ជាំងរបស់វាត្រូវបានបង្កើតឡើងដោយជាលិកាភ្ជាប់ក្រាស់ហើយនៅខាងក្នុងមិនមានស្រទាប់អេពីដេមីញ៉ូមដែលកំណត់ពីធម្មជាតិរបស់វាថាជាអេពីដេមី។ ប្រភេទនៃការបង្កើតនេះមានសមត្ថភាពឈានដល់ទំហំរហូតដល់ ៤០ សង្ទីម៉ែត្រវាអាចលូតលាស់ទៅជានាវាធំមួយដែលមានលទ្ធភាពនៃការហូរឈាមបញ្ចប់ដោយការស្លាប់។ បំពង់ខ្យល់តូចៗ - តិចជាង ៥ សង្ទីម៉ែត្រមិនបង្ហាញរោគសញ្ញាគ្លីនិកទេហើយអាចត្រូវបានរកឃើញដោយចៃដន្យក្នុងកំឡុងពេលប្រឡងសម្រាប់ហេតុផលផ្សេងទៀត។
នៅពេលដែលជំងឺសរសៃប្រសាទលេចឡើងលេចឡើងអមដោយការឈឺចាប់ការវិលមុខចង្អោរឬធ្ងន់នៅក្នុងក្រពះវាត្រូវបានយកចេញរួមជាមួយផ្នែកខ្លះនៃលំពែង។ ដោយអាស្រ័យលើទំហំនិងទីតាំងនៃស៊ីបវាអាចត្រូវបានយកចេញដោយប្រើថាមពលឬអង្កាម។
ការដកលំពែងឬការដកយកចេញទាំងស្រុង
ការវះកាត់សម្រាប់រោគសាស្ត្រនៃក្រពេញរំលាយអាហារអាចត្រូវបានអនុវត្តដោយការដាក់ផ្នែកណាមួយឡើងវិញឬជាមួយនឹងការយកចេញនៃសរីរាង្គទាំងមូលពោលគឺឧ។ លំពែង។ ការលំបាកបំផុតក្នុងការព្យាបាលគឺប្រភេទលំពែងដែលជាប្រតិបត្ដិការប៉ះទង្គិចផ្លូវចិត្តខ្ពស់ជាមួយនឹងការកើនឡើងហានិភ័យនៃផលវិបាកក្រោយស្លាប់និងការស្លាប់។ ភាគច្រើនវិធីសាស្រ្តនៃការប្រតិបត្ដិការនេះត្រូវបានគេព្យាបាលដោយមហារីកក្បាលក្រពេញដែលសរីរាង្គដែលនៅជាប់នឹងវាត្រូវបានយកចេញជាផ្នែកនៃក្រពះក្រពះនោមឬ duodenum ។ ការណែនាំសម្រាប់ជំងឺរលាកលំពែងជាមួយនឹងការដកលំពែងចេញទាំងស្រុងគឺ៖
- ការរីករាលដាលនៃ necrosis លំពែង,
- ការបង្កើតបកច្រើន
- ដំណើរការសាហាវដែលកាន់កាប់តំបន់ដ៏ធំមួយ
- ការរងរបួសក្រពេញធ្ងន់ធ្ងរជាមួយនឹងការរងរបួសជ្រៅ។
ប្រតិបត្ដិការដែលមានវិធីសាស្ត្រសុភាពរាបជាងគឺការបញ្ចោញ Frey ដែលអនុញ្ញាតឱ្យស្តារការស្ទះនៃលំពែងធម្មតានៅក្នុងជាលិកានៃក្បាល។ ដោយមានជំនួយពីការធ្វើអន្តរាគមន៍វះកាត់ក្បាលត្រូវបានយកចេញដោយប្រើបំពង់មេជាមួយនឹងការហែកបន្ថែមទៀតទៅនឹងរង្វិលជុំ duodenal ។ នេះអនុញ្ញាតឱ្យលំហូរទឹកលំពែងដោយសេរីចូលទៅក្នុងពោះវៀនតូច។
ការវះកាត់ជំងឺរលាកលំពែងរ៉ាំរ៉ៃ
វិធីសាស្ត្រវះកាត់ជាច្រើនត្រូវបានប្រើសម្រាប់អ្នកជំងឺដែលមានជំងឺរលាកលំពែងរ៉ាំរ៉ៃធម្មជាតិនិងការប្រព្រឹត្ដដែលពឹងផ្អែកលើសរីរាង្គដែលពាក់ព័ន្ធនឹងដំណើរការវះកាត់និងទំហំនៃការវះកាត់ដោយខ្លួនឯង។ ដើម្បីធ្វើដូចនេះប្រើ៖
- វិធីសាស្រ្តដោយផ្ទាល់ដើម្បីលុបបំបាត់ហេតុផលយ៉ាងខ្លាំងសម្រាប់ការពន្យាពេលក្នុងការចូលនៃការសម្ងាត់លំពែងចូលទៅក្នុង lumen duodenal ។ ក្នុងនាមជាបែបនេះ, sphincterotomy ឬ excision នៃថ្មពីរាងកាយឬពីបំពង់នៃក្រពេញត្រូវបានប្រើ។
- ការផ្ទុកបំពង់លំពែងនៅក្នុងសំណុំបែបបទនៃជំងឺក្រពះពោះវៀន, virsungoduodenostomy, បញ្ចូលនៃ stent មួយ។
- វិធីសាស្រ្តវះកាត់ដោយប្រយោលជាមួយនឹងការបញ្ចោញក្រពះឡើងវិញជាមួយនឹងការរួមបញ្ចូលគ្នានៃទ្វារមាសដែលអាចជ្រើសរើសបាន, cholecystectomy នៅក្នុងបំពង់ទឹកប្រមាត់ក៏ដូចជាទ្វារមាសជាមួយនឹងការបំបែកសរសៃប្រសាទមួយចំនួន។
នៅក្នុងទំរង់រ៉ាំរ៉ៃនៃជំងឺរលាកលំពែងការរលាកលំពែងត្រូវបានអនុវត្តជាផ្នែកខាងស្តាំខាងឆ្វេងខាងឆ្វេងឬ duodenopancreatectomy សរុប។
ការពិបាកវះកាត់
លំពែងត្រូវបានប្រគល់ឱ្យអនុវត្តមុខងារជាច្រើនដែលមានសារៈសំខាន់សម្រាប់រាងកាយ។ ការលំបាកក្នុងកំឡុងពេលវះកាត់ក្នុងសរីរាង្គនេះគឺដោយសារតែរចនាសម្ព័ន្ធនៃក្រពេញនេះក៏ដូចជាទីតាំងរបស់វាទាក់ទងទៅនឹងសរីរាង្គដទៃទៀត។ ក្បាលរបស់វាកោងនៅជុំវិញ duodenum ហើយខ្នងត្រូវបានផ្សារភ្ជាប់យ៉ាងជិតស្និទ្ធជាមួយផ្នែកសំខាន់ៗនៃរាងកាយដូចជាអ័រតាក្រលៀនខាងស្តាំនិងក្រពេញក្រពេញ។ ដោយសារតែទំនាក់ទំនងជិតស្និទ្ធនេះវាពិបាកក្នុងការទស្សន៍ទាយវគ្គនិងធម្មជាតិនៃការវិវត្តនៃរោគសាស្ត្រនៅក្នុងលំពែង។ ការធ្វើអន្តរាគមន៍វះកាត់ណាមួយនៅក្នុងលក្ខខណ្ឌបែបនេះអាចបណ្តាលឱ្យមានផលវិបាកមិនត្រឹមតែនៅក្នុងក្រពេញខ្លួនវាប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងសរីរាង្គដែលនៅជិតវារួមទាំងមិនរាប់បញ្ចូលលទ្ធភាពនៃការបឺតស្រូបនិងការបង្កើតការហូរឈាម។
រយៈពេលក្រោយការវះកាត់
នៅក្នុងខែដំបូងនៃការជាសះស្បើយក្រោយពេលវះកាត់រាងកាយនឹងសម្របខ្លួនទៅនឹងលក្ខខណ្ឌថ្មីនៃអត្ថិភាពរបស់វា។ ចំពោះបញ្ហានេះអ្នកជំងឺបាត់បង់ទំងន់បន្ទាប់ពីការវះកាត់គាត់មានអារម្មណ៍មិនស្រួលនិងធ្ងន់នៅក្នុងពោះបន្ទាប់ពីញ៉ាំអាហារណាមួយភាពមិនស្រួលលាមកនៅក្នុងទំរង់រាគនិងភាពទន់ខ្សោយជាទូទៅលេចឡើង។ ការស្តារនីតិសម្បទាដែលបានអនុវត្តយ៉ាងត្រឹមត្រូវនឹងលុបបំបាត់រោគសញ្ញាមិនល្អទាំងនេះហើយអ្នកជំងឺដែលគ្មានលំពែងដោយមានជំនួយពីការព្យាបាលជំនួសអាចរស់នៅបានអស់រយៈពេលជាច្រើនឆ្នាំ។
ដើម្បីធានាបាននូវអត្ថិភាពពេញលេញបន្ទាប់ពីការវះកាត់នៅលើលំពែងអ្នកជំងឺនឹងត្រូវបានតម្រូវឱ្យធ្វើតាមច្បាប់ដូចខាងក្រោមអស់មួយជីវិតរបស់គាត់:
- បរិភោគស្របតាមរបបអាហារ
- ឈប់ផឹកសុរាទាំងស្រុង
- រក្សាកម្រិតជាតិស្ករក្នុងឈាមរបស់អ្នកឱ្យនៅដដែលដូចក្នុង ៥០% នៃករណីបន្ទាប់ពីការដកក្រពេញទឹកនោមផ្អែមវិវត្ត។
- ប្រើថ្នាំតាមវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិតដែលមានអង់ស៊ីមដើម្បីធ្វើឱ្យប្រសើរឡើងនូវការរំលាយអាហារ,
- ជាមួយនឹងការកើនឡើងនៃជាតិស្ករសូមប្រកាន់ខ្ជាប់នូវការគ្រប់គ្រងរដ្ឋបាលអាំងស៊ុយលីន។
ស្ថានភាពសុខភាពជាមួយនឹងការព្យាករណ៍បន្ថែមទៀតនៃជីវិតរបស់អ្នកជំងឺនៅក្នុងរយៈពេលក្រោយការវាស់វែងគឺអាស្រ័យលើកម្រិតនៃការលំបាកនៃការអន្តរាគមន៍គុណភាពនៃការស្តារនីតិសម្បទានិងភាពធ្ងន់ធ្ងរនៃផលវិបាកដែលកើតឡើង។ ទាំងនេះរួមមានៈ
- ការហូរឈាមខ្លាំង
- អាប់សឬជំងឺរលាកមះកើតឡើងដោយសារការឆ្លងរាលដាល។
- ការបង្កើត Fistula
- ការលេចចេញនូវជំងឺថប់ដង្ហើមឬថប់ដង្ហើម។
- ជាមួយនឹងការដាក់ឡើងវិញនៃកន្ទុយនៃក្រពេញ - ការវិវត្តនៃជំងឺទឹកនោមផ្អែម។
- លទ្ធភាពនៃការ fermentopathy ។
ក្នុងករណីការបង្កើតកង្វះអង់ស៊ីមឬក្នុងការរកឃើញជំងឺទឹកនោមផ្អែមអស់រយៈពេលជាយូរមកហើយចេញវេជ្ជបញ្ជាថ្នាំដែលមានអង់ស៊ីមឬការព្យាបាលអាំងស៊ុយលីន។
ការថែទាំអ្នកជំងឺ
រយៈពេលនៃរយៈពេលនៃការជាសះស្បើយនិងការស្នាក់នៅមន្ទីរពេទ្យអាស្រ័យលើវិធីសាស្ត្រប្រតិបត្តិការដែលបានប្រើ។ ក្នុងករណីវះកាត់ពោះស្មុគស្មាញអ្នកជំងឺមិនត្រឹមតែនៅក្នុងមន្ទីរពេទ្យយូរទេប៉ុន្តែក្រោយពេលចេញពីមន្ទីរពេទ្យពួកគេនៅតែស្ថិតក្រោមការត្រួតពិនិត្យរបស់វេជ្ជបណ្ឌិតនិងបន្តការព្យាបាល។ ប្រសិនបើអន្តរាគមន៍រាតត្បាតតិចតួចត្រូវបានអនុវត្តបន្ទាប់មកអ្នកជំងឺត្រូវបានរំសាយចេញពីផ្ទះរួចទៅហើយនៅថ្ងៃទីពីរឬថ្ងៃទីបីហើយបន្ទាប់ពីពីរបីថ្ងៃគាត់បានក្លាយជារាងកាយហើយអាចចាប់ផ្តើមភារកិច្ចធម្មតា។
បន្ទាប់ពីការវះកាត់អ្នកជំងឺនៅតែស្ថិតក្នុងបន្ទប់ថែទាំរយៈពេល ២៤ ម៉ោងក្រោមការត្រួតពិនិត្យរបស់វេជ្ជបណ្ឌិតនិងដោយមាននីតិវិធីចាំបាច់ក្នុងរយៈពេល ៣ ថ្ងៃដំបូងពួកគេមិនត្រូវបានផ្តល់អាហារទេគឺកំណត់ត្រឹមតែទឹកប៉ុណ្ណោះ។ សារធាតុចិញ្ចឹមនៅពេលនេះត្រូវបានផ្គត់ផ្គង់ដោយប្រើដំណោះស្រាយពិសេសតាមរបៀបមេឌា។ ប្រសិនបើស្ថានភាពរបស់អ្នកជំងឺមានស្ថេរភាពការព្យាបាលបន្ថែមត្រូវបានអនុវត្តនៅក្នុងវួដនៃផ្នែកវះកាត់។
អ្នកជំងឺត្រូវបានផ្ទេរទៅព្យាបាលនៅផ្ទះតែបន្ទាប់ពី ៤៥-៦០ ថ្ងៃការរកឃើញនេះគួរតែត្រូវបានផ្តល់ជូនដោយការសម្រាកលើគ្រែការសម្រាកភាពតានតឹងអារម្មណ៍និងរាងកាយការតមអាហារតឹងរឹងនិងការព្យាបាលដោយប្រើថ្នាំ។ ការឡើងភ្នំចាប់ផ្តើមតែពីរសប្តាហ៍បន្ទាប់ពីរយៈពេលនេះ។ ក្នុងករណីខ្លះអ្នកជំងឺនឹងត្រូវអនុវត្តការព្យាបាលតាមវេជ្ជបញ្ជាសម្រាប់ជីវិតនិងប្រកាន់ខ្ជាប់នូវការរឹតត្បិតរបបអាហារ។
ផលវិបាកនិងផលវិបាកដែលអាចកើតមាន
ការវះកាត់លំពែងគឺពិបាកជាពិសេសដូច្នេះផលវិបាកធ្ងន់ធ្ងរអាចកើតមានបន្ទាប់ពីពួកគេត្រូវបានអនុវត្ត។ ភាគច្រើនជាញឹកញាប់ស្ថានភាពបែបនេះគឺជំងឺរលាកលំពែងក្រោយការវះកាត់ដែលរោគសញ្ញាទាំងអស់ត្រូវគ្នានឹងវាក្នុងទម្រង់ជាគ្រុនក្តៅការវាយប្រហារឈឺចាប់នៅទីតាំងអេពីដេមីការកើនឡើងនូវកម្រិតនៃជំងឺមហារីកឈាមនៅក្នុងឈាមនិងអាមីឡាក់នៅក្នុងទឹកនោម។ ការបង្ហាញដូចគ្នាអមនឹងការហើមក្រពេញជាមួយនឹងការស្ទះជាបន្តបន្ទាប់នៃបំពង់មេរបស់វា។
ល័ក្ខខ័ណ្ឌខាងក្រោមនេះក៏អាចកើតឡើងជាផលវិបាកដ៏គ្រោះថ្នាក់បន្ទាប់ពីការវះកាត់៖
- លទ្ធភាពនៃការហូរឈាមខ្លាំង,
- ការបរាជ័យនៃចលនាឈាមរត់
- ភាពធ្ងន់ធ្ងរនៃជំងឺទឹកនោមផ្អែម
- ការអភិវឌ្ឍនៃ necrosis លំពែង,
- ការបង្កើតជំងឺខ្សោយតំរងនោម
- រូបរាងនៃអាប់សឬស៊ាស។
ជារឿយៗជាផលវិបាកនៃអន្តរាគមន៍វះកាត់ការវិវត្តនៃរោគសញ្ញា malabsorption ក្នុងទម្រង់នៃការរំខានក្នុងការរំលាយអាហារអាហារនិងការស្រូបយកសារធាតុចិញ្ចឹមពីវាត្រូវបានគេរកឃើញ។
ការធ្វើតាមរបបអាហារគឺមានសារៈសំខាន់ខ្លាំងណាស់មិនត្រឹមតែនៅក្នុងរយៈពេលនៃការស្តារនីតិសម្បទាបន្ទាប់ពីការវះកាត់ប៉ុណ្ណោះទេប៉ុន្តែក៏ដើម្បីធានាឱ្យមានសុខភាពល្អនិងសមត្ថភាពក្នុងការអនុវត្តមុខងាររបស់ពួកគេដោយលំពែងអស់មួយជីវិត។ បីថ្ងៃដំបូងបន្ទាប់ពីការវះកាត់លំពែងមិនត្រូវបានផ្ទុកនិងផ្តល់នូវការតមអាហារពេញលេញចាប់ពីថ្ងៃទីបីអ្នកអាចប្តូរបន្តិចម្តង ៗ ទៅរបបអាហារហៀរ។
ដំបូងអ្នកត្រូវញ៉ាំតែនំប៉័ងបន្ទាប់មកមានតែអាហារឆ្អិនប៉ុណ្ណោះ។ ការបោះបង់ចោលយ៉ាងតឹងរ៉ឹងគួរតែជាគ្រឿងទេសអាហារចៀនក៏ដូចជាផលិតផលដែលមានមាតិកាខ្លាញ់ខ្ពស់។
ថាំពទ្យ
បន្ទាប់ពីការវះកាត់លើលំពែងវាចាំបាច់ត្រូវប្រើថ្នាំដែលមានអង់ស៊ីមឬថ្នាំដែលរួមចំណែកដល់ការផលិតដោយខ្លួនឯង។ ដោយមានជំនួយពីការព្យាបាលបែបនេះវាអាចធ្វើឱ្យមុខងាររបស់សរីរាង្គមានដំណើរការធម្មតាក្នុងការរំលាយអាហារនិងកាត់បន្ថយលទ្ធភាពនៃផលវិបាក។
ប្រសិនបើអ្នកបដិសេដមិនលេបថ្នាំប្រភេទនេះ, បញ្ហារំលាយអាហារខាងក្រោមអាចនឹងកើតមាន៖
- ការកើនឡើងនៃការបង្កើតឧស្ម័ន
- មានហើមពោះឈឺចាប់
- រំខានដល់លាមកនិងការក្រហាយទ្រូង។
បន្ទាប់ពីការវះកាត់វះកាត់ប្តូរក្រពេញអ្នកជម្ងឺនឹងតម្រូវអោយប្រើថ្នាំដែលមានគោលបំណងបង្ក្រាបភាពស៊ាំដែលអនុញ្ញាតឱ្យការពារការបដិសេធនៃសរីរាង្គដែលបានប្តូរសរីរាង្គ។
លំហាត់ព្យាបាលដោយចលនា
លំហាត់ពីកន្លែងហាត់ប្រាណព្យាបាលដោយចលនាពិសេសគឺជាផ្នែកមួយនៃការស្តារនីតិសម្បទាទូទៅ។ ចាត់តាំងពួកគេបន្ទាប់ពីឈានដល់ការលើកលែងទោសចុងក្រោយ។ ថ្នាក់រៀនចាប់ផ្តើមដោយការដើរខ្លីលំហាត់ពេលព្រឹកដែលរួមមានការបង្វែររាងកាយលំហាត់ដកដង្ហើមជាមួយនឹងការណែនាំដង្ហើមជ្រៅនិងដង្ហើមចេញ។ ការម៉ាស្សាពិសេសដោយមានការចូលរួមពីសរីរាង្គពោះគឺល្អសម្រាប់ស្ថានភាពនៃរាងកាយ។ សកម្មភាពដែលត្រូវបានអនុវត្តធ្វើឱ្យប្រសើរឡើងនូវចរាចរឈាមនៅក្នុងក្រពេញលុបបំបាត់ការហើមរបស់វាហើយក៏ធ្វើអោយប្រសើរឡើងនូវការរំលាយអាហារផងដែរ។
លំហាត់និងបច្ចេកទេសទាំងនេះមិនតម្រូវឱ្យមានការខិតខំប្រឹងប្រែងទេធាតុទាំងអស់ត្រូវបានរចនាឡើងដើម្បីកែលម្អស្ថានភាពទូទៅ។ ការប្រព្រឹត្តទៀងទាត់នៃថ្នាក់បែបនេះនឹងរួមចំណែកដល់ការចាប់ផ្តើមនៃការលើកលែងទោសយូរ។
ជីវិតបន្ទាប់ពីការយកចេញនៃសរីរាង្គឬផ្នែកណាមួយ
បន្ទាប់ពីប្រតិបត្ដិការដើម្បីយកផ្នែកខ្លះនៃក្រពេញចេញហើយក្នុងករណីមានការកន្ត្រាក់សរុបដោយមានជំនួយពីការកំណត់ការព្យាបាលឱ្យបានត្រឹមត្រូវជាមួយនឹងការប្រើប្រាស់ថ្នាំដែលវេជ្ជបណ្ឌិតបានកំណត់និងអាហារូបត្ថម្ភត្រឹមត្រូវអ្នកជំងឺអាចរស់នៅបានយូរ។
បរិមាណអង់ស៊ីមរំលាយអាហារនិងអ័រម៉ូនដែលបាត់ដែលត្រូវបានផលិតដោយលំពែងអាចត្រូវបានបង្កើតឡើងសម្រាប់ការប្រើប្រាស់វិធីព្យាបាលជំនួសដែលបានជ្រើសរើសជាលក្ខណៈបុគ្គល។ អ្នកត្រូវគ្រប់គ្រងកម្រិតជាតិស្កររបស់អ្នកដោយឯករាជ្យនិងចាត់វិធានការទាន់ពេលវេលាដើម្បីធ្វើឱ្យវាធម្មតា។ យោងទៅតាមអនុសាសន៍វេជ្ជសាស្រ្តរាងកាយរបស់អ្នកជំងឺសម្របខ្លួនតាមពេលវេលានិងត្រូវបានប្រើទៅនឹងស្ថានភាពថ្មីនៃជីវិតហើយអ្នកជំងឺខ្លួនឯងនឹងអាចវិលត្រឡប់ទៅរករបៀបរស់នៅធម្មតារបស់គាត់វិញជាមួយនឹងការផ្លាស់ប្តូរបន្តិចបន្តួចនៅក្នុងវា។
តម្លៃប្រតិបត្តិការ
តម្លៃនៃការវះកាត់លើលំពែងគឺអាស្រ័យលើវិធីសាស្រ្តដែលត្រូវបានប្រើដើម្បីលុបបំបាត់រោគសាស្ត្រក៏ដូចជាលើវិធានការអ្វីខ្លះដែលគួរតែត្រូវបានអនុវត្តក្នុងអំឡុងពេលអន្តរាគមន៍វះកាត់។ ដូច្នេះប្រតិបត្តិការជាមួយនឹងការបង្ហូរអាប់សអាចត្រូវបានគេប៉ាន់ស្មានពី 7,5 ពាន់ទៅ 45 ពាន់រូប្លិ៍។
ការយកចេញនៃបកផ្សេងៗនឹងត្រូវចំណាយក្នុងចន្លោះពី ២៣, ១ ពាន់ទៅ ១៣៤,០០០ រូប្លិ៍, ការវះកាត់សម្រាប់ជំងឺរលាកលំពែងដោយប្រើវិធីសាស្ត្រផ្សេងៗគ្នា - ពី ១២ ពាន់ទៅ ១៧៦ ម៉ឺនរូប្លិ៍។
ការព្យាបាលលំពែងដោយផ្អែកលើផ្នែកដែលរងផលប៉ះពាល់នឹងត្រូវចំណាយពី ១៩ ម៉ឺនទៅ ១៣ ម៉ឺនពាន់រូប្លិ៍និងលំពែងសរុប - ពី ៤៥ ម៉ឺនទៅ ២៧០ ពាន់រូប្លិ៍។
តម្លៃទាំងនេះអាចខុសគ្នាបន្តិចបន្តួចអាស្រ័យលើគុណវុឌ្ឍិរបស់គ្រូពេទ្យវះកាត់និងលក្ខខណ្ឌផ្សេងទៀតដូច្នេះតម្លៃពិតប្រាកដនៃសេវាកម្មវេជ្ជសាស្ត្រនាពេលខាងមុខអាចត្រូវបានប្រកាសឱ្យអ្នកនៅពេលអ្នកទៅគ្លីនិក។
អ្នកអានជាទីស្រឡាញ់យោបល់របស់អ្នកមានសារៈសំខាន់ណាស់សម្រាប់យើង - ដូច្នេះយើងនឹងរីករាយក្នុងការពិនិត្យមើលប្រតិបត្តិការលំពែងនៅក្នុងមតិយោបល់វាក៏មានប្រយោជន៍សម្រាប់អ្នកប្រើប្រាស់គេហទំព័រផ្សេងទៀតដែរ។
អាលេណា៖
បន្ទាប់ពីការវះកាត់លំពែងខ្ញុំធ្វើតាមរបបអាហារតឹងរឹងរយៈពេលបីខែ។ ហើយឥឡូវនេះខ្ញុំដាក់កម្រិតខ្លួនខ្ញុំទៅនឹងអាហារហឹរហើយព្យាយាមមិនឱ្យញ៉ាំខ្លាញ់។ ជាលទ្ធផលស្ថានភាពវិលត្រឡប់មកធម្មតាវិញខ្ញុំមិនមានរោគសញ្ញានៃការមិនស្រួលទេ។
ដេនីសៈ
វាជាការល្អដែលការរំលោភលើលំពែងត្រូវបានគេរកឃើញក្នុងលក្ខណៈទាន់ពេលវេលាហើយប្រតិបត្ដិការមួយត្រូវបានអនុវត្តដើម្បីពង្រីកបំពង់ដោយប្រើ stenting ដំណើរការនៃភាពឯកោអង់ស៊ីមត្រូវបានស្តារឡើងវិញទាំងស្រុង។
ការវះកាត់លំពែង
ជំងឺរលាកស្បែកនៅក្នុងលំពែងត្រូវបានបង្កើតឡើងបន្ទាប់ពីដំណោះស្រាយនៃដំណើរការរលាកស្រួចស្រាវ។ ជំងឺសរសៃប្រសាទគឺជាបែហោងធ្មែញដោយគ្មានភ្នាសបង្កើតឡើងដែលពោរពេញទៅដោយទឹកលំពែង។

គ្រាប់ពេជ្រអាចមានទំហំធំណាស់ (មានអង្កត់ផ្ចិតជាង ៥ ស។ ម។ ) គ្រោះថ្នាក់ដែលក្នុងនោះ៖
- ពួកគេអាចបង្រួមជាលិកាជុំវិញ, បំពង់។
- បង្កឱ្យមានការឈឺចាប់រ៉ាំរ៉ៃ។
- ការបំពេញបន្ថែមនិងការបង្កើតអាប់សគឺអាចធ្វើទៅបាន។
- បកមានផ្ទុកអង់ស៊ីមរំលាយអាហារដែលឈ្លានពានអាចបណ្តាលឱ្យសំណឹកសរសៃឈាមនិងហូរឈាម។
- ចុងបញ្ចប់ដុំពកអាចបំបែកចូលទៅក្នុងពោះ។
បកធំ ៗ បែបនេះអមដោយការឈឺចាប់ឬបង្រួមបំពង់ទាំងនោះគឺជាកម្មវត្ថុនៃការដកវះកាត់ឬបង្ហូរចេញ។ប្រភេទប្រតិបត្តិការសំខាន់ៗជាមួយ pseudocysts:
- ការបង្ហូរទឹកខាងក្រៅនៃកក។
- ការរំភើបនៃ cyst នេះ។
- បង្ហូរទឹកខាងក្នុង។ គោលការណ៍គឺការបង្កើតភាពអសកម្មនៃបកដោយក្រពះឬរង្វិលជុំនៃពោះវៀន។
រយៈពេលមុននិងក្រោយការវះកាត់
ការរៀបចំសម្រាប់ការវះកាត់នៅលើលំពែងគឺមិនខុសគ្នាច្រើនពីការរៀបចំសម្រាប់ប្រតិបត្តិការផ្សេងទៀតទេ។ ភាពបារម្ភគឺថាប្រតិបត្តិការនៅលើលំពែងត្រូវបានអនុវត្តជាចម្បងសម្រាប់ហេតុផលសុខភាពពោលគឺមានតែក្នុងករណីដែលហានិភ័យនៃការមិនជ្រៀតជ្រែកគឺខ្ពស់ជាងហានិភ័យនៃការវះកាត់ដោយខ្លួនឯង។ ដូច្នេះការពន្យាកំណើតសម្រាប់ប្រតិបត្តិការបែបនេះគឺគ្រាន់តែជាស្ថានភាពធ្ងន់ធ្ងរបំផុតរបស់អ្នកជំងឺប៉ុណ្ណោះ។ ការវះកាត់លំពែងត្រូវបានអនុវត្តតែក្រោមការប្រើថ្នាំសន្លប់ទូទៅប៉ុណ្ណោះ។

បន្ទាប់ពីការវះកាត់នៅលើលំពែងអាហារបំប៉នឪពុកម្តាយត្រូវបានអនុវត្តសម្រាប់ពីរបីថ្ងៃដំបូង (ដំណោះស្រាយសារធាតុចិញ្ចឹមត្រូវបានចាក់ចូលទៅក្នុងឈាមតាមរយៈដំណក់ទឹក) ឬបំពង់ពោះវៀនត្រូវបានតំឡើងកំឡុងពេលវះកាត់ហើយល្បាយសារធាតុចិញ្ចឹមពិសេសត្រូវបានចាក់ដោយផ្ទាល់ទៅក្នុងពោះវៀនតាមរយៈវា។
បីថ្ងៃក្រោយមកអាចផឹកបានមុនបន្ទាប់មកជូតអាហារពាក់កណ្តាលរាវដោយគ្មានអំបិលនិងស្ករ។
ជីវិតបន្ទាប់ពីការធ្វើម្តងទៀតឬការដកលំពែងចេញ
លំពែងដូចដែលបានបញ្ជាក់រួចមកហើយគឺជាសរីរាង្គដ៏សំខាន់និងប្លែកសម្រាប់រាងកាយរបស់យើង។ វាផលិតអង់ស៊ីមរំលាយអាហារមួយចំនួនក៏ដូចជាតែមួយមុខគត់ លំពែងផលិតអរម៉ូនដែលគ្រប់គ្រងការរំលាយអាហារកាបូអ៊ីដ្រាត - អាំងស៊ុយលីននិងគ្លូហ្គូន។
ទោះជាយ៉ាងណាក៏ដោយគួរកត់សម្គាល់ថាមុខងារទាំងពីរនៃសរីរាង្គនេះអាចត្រូវបានទូទាត់ដោយជោគជ័យដោយការព្យាបាលជំនួស។ មនុស្សម្នាក់នឹងមិនអាចរស់បានទេឧទាហរណ៍ដោយគ្មានថ្លើមប៉ុន្តែដោយគ្មានលំពែងដែលមានរបៀបរស់នៅត្រឹមត្រូវនិងការព្យាបាលដែលបានជ្រើសរើសត្រឹមត្រូវគាត់អាចរស់នៅបានច្រើនឆ្នាំ។
តើមានច្បាប់អ្វីខ្លះនៃជីវិតបន្ទាប់ពីប្រតិបត្ដិការលើលំពែង (ជាពិសេសសម្រាប់ការធ្វើម្តងទៀតនៃផ្នែកខ្លះឬសរីរាង្គទាំងមូល)?
 ប្រកាន់ខ្ជាប់យ៉ាងតឹងរឹងទៅនឹងរបបអាហាររហូតដល់ចុងបញ្ចប់នៃជីវិត។ អ្នកត្រូវញ៉ាំជាចំណែកតូចៗ ៥-៦ ដងក្នុងមួយថ្ងៃ។ អាហារគួរតែអាចរំលាយបានយ៉ាងងាយស្រួលជាមួយនឹងមាតិកាខ្លាញ់អប្បបរមា។
ប្រកាន់ខ្ជាប់យ៉ាងតឹងរឹងទៅនឹងរបបអាហាររហូតដល់ចុងបញ្ចប់នៃជីវិត។ អ្នកត្រូវញ៉ាំជាចំណែកតូចៗ ៥-៦ ដងក្នុងមួយថ្ងៃ។ អាហារគួរតែអាចរំលាយបានយ៉ាងងាយស្រួលជាមួយនឹងមាតិកាខ្លាញ់អប្បបរមា។- ការបដិសេធដាច់ខាតនៃជាតិអាល់កុល។
- ការគ្រប់គ្រងការត្រៀមលក្ខណៈអង់ស៊ីមនៅក្នុងថ្នាំកូតដែលត្រូវបានចេញវេជ្ជបញ្ជាដោយវេជ្ជបណ្ឌិត។
- ការត្រួតពិនិត្យដោយខ្លួនឯងនូវជាតិស្ករក្នុងឈាម។ ការវិវត្តនៃជំងឺទឹកនោមផ្អែមជាមួយនឹងការកកើតផ្នែកមួយនៃលំពែងមិនមែនជាផលវិបាកជាកាតព្វកិច្ចទាល់តែសោះ។ យោងទៅតាមប្រភពផ្សេងៗគ្នាវាវិវឌ្ឍន៍នៅក្នុង 50% នៃករណី។
- នៅពេលធ្វើរោគវិនិច្ឆ័យរោគទឹកនោមផ្អែម - ការព្យាបាលដោយអាំងស៊ុយលីនយោងទៅតាមគ្រោងការណ៍ដែលចេញវេជ្ជបញ្ជាដោយអ្នកជំនាញផ្នែក endocrinologist ។
ជាធម្មតានៅក្នុងខែដំបូងបន្ទាប់ពីការវះកាត់រាងកាយសម្របខ្លួន:
- តាមក្បួនអ្នកជំងឺបាត់បង់ទំងន់។
- ភាពមិនស្រួល, ធ្ងន់និងឈឺពោះបន្ទាប់ពីបរិភោគមានអារម្មណ៍។
- លាមករលុងញឹកញាប់ត្រូវបានគេសង្កេតឃើញ (ជាធម្មតាបន្ទាប់ពីអាហារនីមួយៗ) ។
- ភាពទន់ខ្សោយខ្សោយនិងរោគសញ្ញាកង្វះវីតាមីនដោយសារកង្វះ malabsorption និងការដាក់កម្រិតរបបអាហារត្រូវបានកត់សម្គាល់។
- នៅពេលដែលចេញវេជ្ជបញ្ជាការព្យាបាលដោយអាំងស៊ុយលីន, លក្ខខណ្ឌជាតិស្ករក្នុងឈាមញឹកញាប់អាចកើតមាននៅពេលដំបូង (ដូច្នេះវាត្រូវបានគេណែនាំអោយរក្សាកម្រិតជាតិស្ករលើសពីតម្លៃធម្មតា) ។
ប៉ុន្តែបន្តិចម្តង ៗ រាងកាយសម្របខ្លួនទៅនឹងលក្ខខណ្ឌថ្មីអ្នកជំងឺក៏រៀនបទបញ្ជាដោយខ្លួនឯងហើយនៅទីបំផុតជីវិតនឹងចូលទៅក្នុងរនាំងធម្មតា។


 ប្រកាន់ខ្ជាប់យ៉ាងតឹងរឹងទៅនឹងរបបអាហាររហូតដល់ចុងបញ្ចប់នៃជីវិត។ អ្នកត្រូវញ៉ាំជាចំណែកតូចៗ ៥-៦ ដងក្នុងមួយថ្ងៃ។ អាហារគួរតែអាចរំលាយបានយ៉ាងងាយស្រួលជាមួយនឹងមាតិកាខ្លាញ់អប្បបរមា។
ប្រកាន់ខ្ជាប់យ៉ាងតឹងរឹងទៅនឹងរបបអាហាររហូតដល់ចុងបញ្ចប់នៃជីវិត។ អ្នកត្រូវញ៉ាំជាចំណែកតូចៗ ៥-៦ ដងក្នុងមួយថ្ងៃ។ អាហារគួរតែអាចរំលាយបានយ៉ាងងាយស្រួលជាមួយនឹងមាតិកាខ្លាញ់អប្បបរមា។