ជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែម
ការខូចខាតភ្នែកចំពោះជំងឺទឹកនោមផ្អែមត្រូវបានគេហៅថា angioretinopathy ។ វត្តមានឬអវត្តមាននៃជំងឺសរសៃប្រសាទក៏ដូចជាដំណាក់កាលរបស់វាអាចត្រូវបានកំណត់ដោយគ្រូពេទ្យជំនាញខាងភ្នែកអំឡុងពេលពិនិត្យមូលនិធិ។ ទន្ទឹមនឹងនេះដែរលោកកត់សម្គាល់វត្តមានឬអវត្តមាននៃជំងឺឬសដូងបាតនាវាដែលទើបនឹងបង្កើតថ្មីនៃរីទីណានិងការផ្លាស់ប្តូរផ្សេងទៀត។ ដើម្បីបងា្ករឬផ្អាកការផ្លាស់ប្តូរមូលនិធិវាជាការចាំបាច់ដំបូងបង្អស់ដើម្បីនាំយកជាតិស្ករក្នុងឈាមទៅជាធម្មតា។
ថ្នាំនិងវិធីព្យាបាលដោយការវះកាត់ត្រូវបានប្រើដើម្បីព្យាបាលការប្រឆាំងនឹងរីទីន។ អ្នកជំងឺម្នាក់ៗដែលមានជំងឺទឹកនោមផ្អែមគួរតែត្រូវបានពិនិត្យពីរដងក្នុងមួយឆ្នាំដោយអ្នកជំនាញផ្នែកភ្នែកជំនាញក្នុងការគ្រោងទុក។ ចំពោះការថយចុះចក្ខុវិស័យណាមួយគួរតែធ្វើភ្លាមៗ។
នៅក្នុងជំងឺទឹកនោមផ្អែមពីមួយទៅមួយដឺក្រេឬផ្សេងទៀតរចនាសម្ព័ន្ធទាំងអស់នៃភ្នែកត្រូវបានប៉ះពាល់។
1. ចំពោះបញ្ហាមេតាប៉ូលីសចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមបាតុភូតដូចជាការផ្លាស់ប្តូរអំណាចឆ្លុះបញ្ចាំងនៃជាលិកាភ្នែកត្រូវបានគេសង្កេតឃើញ។
ជាញឹកញាប់ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមនៃប្រភេទនេះជាមួយនឹងការរកឃើញដំបូងនៃជំងឺនេះប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃកម្រិតជាតិស្ករក្នុងឈាមខ្ពស់, myopia កើតឡើង។ នៅដំណាក់កាលដំបូងនៃការព្យាបាលដោយអាំងស៊ុយលីនជាមួយនឹងការថយចុះយ៉ាងខ្លាំងនៃកម្រិតគ្លីសេមីស, hyperopia កើតឡើងចំពោះអ្នកជំងឺមួយចំនួន។ ជួនកាលកុមារបាត់បង់សមត្ថភាពក្នុងការអាននិងបែងចែកវត្ថុតូចៗនៅជិតគ្នា។ យូរ ៗ ទៅជាមួយនឹងការធ្វើឱ្យកម្រិតជាតិស្ករក្នុងឈាមមានលក្ខណៈធម្មតាបាតុភូតទាំងនេះបាត់អស់ហើយចក្ខុមានសភាពធម្មតាដូច្នេះជាធម្មតាវាមិនត្រូវបានណែនាំឱ្យជ្រើសរើសវ៉ែនតាសម្រាប់ការរកឃើញដំបូងនៃជំងឺទឹកនោមផ្អែមក្នុងរយៈពេល 2-3 ខែដំបូងឡើយ។
អ្នកជំងឺដែលធ្វើតាមការណែនាំទាំងអស់របស់គ្រូពេទ្យដែលចូលរួមមិនសង្កេតមើលការផ្លាស់ប្តូរយ៉ាងខ្លាំងនៃថាមពលឆ្លុះបញ្ចាំងនៃភ្នែកទេ។ ពួកវាត្រូវបានសម្គាល់ដោយការថយចុះបន្តិចម្តងនៃសមត្ថភាពបន្សាំរបស់ភ្នែក។ អ្នកជំងឺទាំងនេះចាប់ផ្តើមប្រើវ៉ែនតាអានមុនអាយុស្រករពួកគេ។
2. ជាញឹកញាប់ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមផ្នែកខាងក្នុងនៃជាលិកាភ្នែកទទួលរងដែលបណ្តាលឱ្យថយចុះសម្លេងសាច់ដុំនិងដំណើរការមុខងាររួមទាំងអូក្លូម៉ុន។ នេះត្រូវបានបង្ហាញនៅក្នុងរូបរាងនៃការរីករាលដាលនៃត្របកភ្នែកខាងលើ, ការអភិវឌ្ឍនៃ strabismus, ចក្ខុវិស័យទ្វេ, ការថយចុះនៃទំហំនៃចលនានៃគ្រាប់ភ្នែក។ ជួនកាលការវិវត្តនៃរោគសញ្ញាបែបនេះត្រូវបានអមដោយការឈឺចាប់នៅក្នុងភ្នែកឈឺក្បាល។ ញឹកញាប់ជាងនេះការផ្លាស់ប្តូរបែបនេះកើតឡើងចំពោះជំងឺទឹកនោមផ្អែមដែលរងទុក្ខយូរ។
ភាពស្មុគស្មាញនេះកើតឡើងមិនទៀងទាត់និងមិនអាស្រ័យលើភាពធ្ងន់ធ្ងរនៃជំងឺទឹកនោមផ្អែម (ច្រើនតែកើតឡើងនៅក្នុងទឹកនោមផ្អែមនៃទំងន់មធ្យម) ។ ជាមួយនឹងការវិវត្តនៃការបង្ហាញបែបនេះវាចាំបាច់ក្នុងការពិគ្រោះយោបល់មិនត្រឹមតែគ្រូពេទ្យឯកទេសខាងអរម៉ូន endocrinologist ប៉ុណ្ណោះទេប៉ុន្តែក៏ជាអ្នកឯកទេសខាងជំងឺសរសៃប្រសាទផងដែរ។ ការព្យាបាលអាចមានរយៈពេលយូរ (រហូតដល់ 6 ខែ) ប៉ុន្តែការព្យាករណ៍គឺអំណោយផល - ការស្តារមុខងារត្រូវបានគេសង្កេតឃើញនៅក្នុងអ្នកជំងឺស្ទើរតែទាំងអស់។
3. ការផ្លាស់ប្តូរអង្គែរកើតឡើងនៅកម្រិតកោសិកាហើយប្រហែលជាមិនបង្ហាញខ្លួនដោយគ្លីនិកទេ។ ប៉ុន្តែក្នុងអំឡុងពេលប្រតិបត្ដិការភ្នែករចនាសម្ព័ន្ធនេះមានប្រតិកម្មកាន់តែខ្លាំងចំពោះនីតិវិធីវះកាត់ព្យាបាលជាយូរមកហើយនិងស្តារឡើងវិញនូវតម្លាភាពរបស់វាបន្តិចម្តង ៗ ។
យោងទៅតាមការសង្កេតរបស់វេជ្ជបណ្ឌិតក្នុងចំណោមអ្នកដែលមានជំងឺទឹកនោមផ្អែមជំងឺដក់ទឹកក្នុងភ្នែកធម្មតានិងការកើនឡើងសម្ពាធក្នុងសរសៃឈាមកើតឡើងញឹកញាប់ជាងក្នុងចំណោមប្រជាជនដទៃទៀត។ មិនទាន់មានការពន្យល់ណាមួយដែលត្រូវបានរកឃើញចំពោះបាតុភូតនេះនៅឡើយទេ។
5. ជំងឺភ្នែកឡើងបាយ - ការប៉ះនឹងកែវភ្នែកនៅក្នុងស្រទាប់និងអាំងតង់ស៊ីតេណាមួយ។ នៅក្នុងជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមដែលគេហៅថាជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមកើតឡើងជាញឹកញាប់ - ភាពស្រអាប់នៅលើកញ្ចក់ភ្នែកនៅផ្នែកខាងក្រោយ។ នៅវ័យចំណាស់ប្រភេទនៃជំងឺភ្នែកឡើងបាយមានលក្ខណៈកាន់តែច្រើននៅពេលដែលកញ្ចក់មានពពកច្រើនខុសពីធម្មតាស្ទើរតែគ្រប់ស្រទាប់ទាំងអស់ពេលខ្លះការកន្ត្រាក់មានពណ៌លឿងឬពណ៌ត្នោត។
ជាញឹកញាប់ភាពស្រអាប់គឺឆ្ងាញ់ណាស់ល្អក់ល្អក់មិនបន្ថយចក្ខុវិស័យឬបន្ថយបន្តិចទេ។ ហើយលក្ខខណ្ឌនេះអាចនៅតែមានស្ថេរភាពអស់រយៈពេលជាច្រើនឆ្នាំ។ ជាមួយនឹងភាពស្រអាប់ខ្លាំងជាមួយនឹងការរីកចម្រើនយ៉ាងឆាប់រហ័សនៃដំណើរការវាអាចធ្វើទៅបានដើម្បីអនុវត្តប្រតិបត្តិការដើម្បីដកកញ្ចក់ដែលមានពពក។
ដប់ប្រាំឆ្នាំមុនជំងឺទឹកនោមផ្អែមគឺជាការឆ្លុះបញ្ចាំងពីការវះកាត់ជំងឺភ្នែកឡើងបាយអមដោយការផ្សាំកែវថតសិប្បនិម្មិត។ បច្ចេកវិទ្យាដែលមានស្រាប់កាលពីមុនបានផ្តល់ជូនដើម្បីរង់ចាំរហូតដល់ជំងឺភ្នែកឡើងបាយបាន "ពេញវ័យ" នៅពេលដែលចក្ខុវិស័យធ្លាក់ចុះស្ទើរតែទៅនឹងការយល់ឃើញស្រាល។ បច្ចេកទេសទំនើបអនុញ្ញាតឱ្យអ្នកដកចេញនូវជំងឺភ្នែកឡើងបាយនៅកំរិតណាមួយនៃភាពចាស់ហើយឆ្លងកាត់ការវះតូចបំផុតដាក់កែវសិប្បនិម្មិតដែលមានគុណភាពខ្ពស់។
នៅដំណាក់កាលដំបូងនៃជំងឺភ្នែកឡើងបាយនៅពេលដែលការមើលឃើញមិនត្រូវបានកាត់បន្ថយហើយការធ្វើអន្តរាគមន៍វះកាត់មិនទាន់ត្រូវបានបង្ហាញនៅឡើយគ្រូពេទ្យជំនាញណែនាំឱ្យអ្នកជំងឺបន្ថែមការធ្លាក់ចុះវីតាមីន។ គោលបំណងនៃការព្យាបាលគឺដើម្បីគាំទ្រដល់អាហារូបត្ថម្ភរបស់កែវភ្នែកនិងការពារការប៉ះទង្គិចបន្ថែមទៀត។ ពួកគេមិនអាចដោះស្រាយការប៉ះទង្គិចដែលមានស្រាប់នោះទេព្រោះការផ្លាស់ប្តូរលទ្ធផលនៃកញ្ចក់ភ្នែកត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការផ្លាស់ប្តូរដែលមិនអាចផ្លាស់ប្តូរបាននៃប្រូតេអ៊ីនដែលបានបាត់បង់រចនាសម្ព័ន្ធនិងតម្លាភាព។
ឱសថបុរាណដែលធ្វើឱ្យប្រសើរឡើងនូវចក្ខុវិស័យ
ដើម្បីកែលម្អចក្ខុវិស័យពួកគេបរិភោគស្មៅប៉សឺឡែននៅក្នុងទំរង់នៃសាឡាត់ផឹក infusions, decoctions របស់វា, រំអិលភ្នែកជាមួយប្រេងអូលីវ។
បាចផ្កាលីលីកដូចជាតែ (១ tsp ។ ក្នុងកែវទឹកដាំពុះ) ហើយយកសំឡីចេញពីកន្សែងរុំទៅនឹងភ្នែករយៈពេល ៣-៥ នាទី។
ញ៉ាំនិងផឹកផ្កាកុលាបក្រហមដូចជាតែអស់រយៈពេលជាយូរមកហើយ។
ពន្លកដំឡូងពន្លក (ជាពិសេសលេចចេញនៅនិទាឃរដូវ) ដើម្បីស្ងួតទទូច 1 tbsp ។ ឃ។ ក្នុងកែវវ៉ូដាកា (៧ ថ្ងៃ) ។ យកខ្ញុំ tsp ។ បីដងក្នុងមួយថ្ងៃបន្ទាប់ពីញ៉ាំអាហារអស់មួយខែ។
ហីព្រីនស៍។ ការលាយបញ្ចូលគ្នារវាងផ្កាកូលាប (១ ស្លាបព្រាក្នុងមួយកែវទឹកពុះ) ត្រូវបានប្រើក្នុងឱសថបុរាណដើម្បីលាងភ្នែកនិងឡេ (២០ នាទីពេលយប់) ដែលមានចក្ខុវិស័យខ្សោយ។
ការលាយបញ្ចូលគ្នានៃផ្កាយកណ្តាល (ចៃឈើ) ត្រូវបានបញ្ចូលទៅក្នុងភ្នែកនៅពេលដែលកញ្ចក់ភ្នែកត្រូវបានពពក។
BEAR ONION (ដំបៅព្រៃ) ។ ក្នុងករណីដែលមានភ្នែកខ្សោយវាត្រូវបានគេណែនាំឱ្យញ៉ាំខ្ទឹមបារាំងខ្លាឃ្មុំឱ្យបានច្រើនតាមគ្រប់រូបភាពតាមដែលអាចធ្វើទៅបាន។
អ្វីៗទាំងអស់។ ឱសថបុរាណណែនាំថាក្នុងករណីដែលមានចក្ខុវិស័យមិនល្អសូមលាងភ្នែករបស់អ្នកពីរដងក្នុងមួយថ្ងៃជាមួយនឹងការបញ្ចោញស្មៅអេពីប្រូឬអនុវត្តការបង្ហាប់ពីរុក្ខជាតិនេះរយៈពេល ២០ នាទីពីរដងក្នុងមួយថ្ងៃ។
"ស្មៅភ្នែក" ត្រូវបានគេចាត់ទុកថាជាជីអង្កាមវាត្រូវបានប្រើសម្រាប់អាហារ។ ទឹក Mint (លាយជាមួយទឹកឃ្មុំនិងទឹកក្នុងសមាមាត្រ 1: 1: 1) ត្រូវបានកប់នៅក្នុងភ្នែក (2-3 ដំណក់ពេលព្រឹកនិងពេលល្ងាច) ។ ដើម្បីកែលម្អចក្ខុវិស័យប្រេងម្ទេសត្រូវបានរៀបចំនិងប្រើប្រាស់ (រៀបចំជា wort ផ្លូវរបស់ចន) ។ ប្រេងម្ទេស ១ ដំណក់ត្រូវបានលាយជាមួយទឹក ១០០ ម។ លនិងដាក់ក្នុងភ្នែកទាំង ២-៣ ដំណក់ពីរដងក្នុងមួយថ្ងៃ។
ការត្រៀមលក្ខណៈរបស់ Schisandra chinensis, ginseng, pantocrine និង lure ធ្វើអោយប្រសើរឡើងនូវភាពមើលឃើញ។
ការស្លៀកពាក់ពីស្លឹកត្របែកត្រូវបានគេយកទៅលាបលើភ្នែករយៈពេល ១០-២០ នាទី ១-២ ដងក្នុងមួយថ្ងៃជាមួយនឹងការចុះខ្សោយនៃចក្ខុ។
នៅក្នុងថាំពទ្យប្រជាប្រិយវាត្រូវបានគេណែនាំឱ្យធ្វើឱ្យប្រសើរឡើងនូវចក្ខុវិស័យខ្សោយជារៀងរាល់ថ្ងៃក្នុងរយៈពេល 3 ខែដើម្បីផឹកខ្លាញ់ថ្លើមខ្លាញ់ 100 ក្រាមហើយបន្ទាប់មកញ៉ាំថ្លើមនេះនៅពេលព្រឹកនៅលើពោះទទេ។ អ្នកអាចប្រើថ្លើមសាច់គោប៉ុន្តែវាដើរខ្សោយជាង។
ទឹកខ្ទឹមបារាំងជាមួយទឹកឃ្មុំត្រូវបានដាក់បញ្ចូលក្នុងភ្នែកទាំង ២ ដំណក់ពីរដងក្នុងមួយថ្ងៃដើម្បីបង្កើនចក្ខុវិស័យនិងបំបាត់កែវភ្នែក។
ដើម្បីបងា្ករការថយចុះនៃសូរស័ព្ទដែលមើលឃើញពួកគេផឹកដោយគ្មានដែនកំណត់ការតុបតែងនៃផ្កាឈូកក្រហម។
ប្រសិនបើចក្ខុវិស័យកាន់តែយ៉ាប់យ៉ឺនយ៉ាងខ្លាំងដោយសារស្ថានភាពស្ត្រេសឬការភ័យតក់ស្លុតបន្ទាប់មកទង់ដែងប្រជាប្រិយណែនាំឱ្យដាំពងមាន់ដែលរឹងមួយកាត់ជាពាក់កណ្តាលយកសំបកពណ៌លឿងចេញហើយលាបប្រូតេអ៊ីននៅតែក្តៅដោយមានពាក់កណ្តាលទទេទៅភ្នែកដោយមិនប៉ះភ្នែក។
tincture ខ្ញីដែលត្រូវបានអនុវត្តជារៀងរាល់ថ្ងៃ (1 tbsp ។ ពេលព្រឹក) ក្នុងរយៈពេលយូរធ្វើអោយប្រសើរឡើងនូវចក្ខុវិស័យ។
ការលាយបញ្ចូលគ្នារវាងស្លឹកបាបារីស្រវឹងបីដងក្នុងមួយថ្ងៃដើម្បីបង្កើនចក្ខុវិស័យនិងជាប៉ូវកំលាំង។
ប៊្លូបឺរីនៅក្នុងទម្រង់ណាមួយធ្វើអោយប្រសើរឡើងនូវចក្ខុវិស័យពេលយប់និងជួយ "ភាពងងឹតភ្នែកពេលយប់" ។
សាឡាត់ Nettle និង thyme និងស្ពៃក្តោបដែលត្រូវបានប្រើប្រាស់ជាប្រព័ន្ធធ្វើឱ្យប្រសើរឡើងនូវចក្ខុវិស័យ។
ស្ករកៅស៊ូលាយជាមួយទឹកឃ្មុំត្រូវបានប្រើនៅខាងក្នុងនិងដើម្បីរំអិលភ្នែកដើម្បីបង្កើនភាពមើលឃើញ។
ការក្រឡុកផ្ការមៀតត្រូវបានស្រវឹងជាបន្តបន្ទាប់ក្នុងរយៈពេល ២-៣ ខែដើម្បីធ្វើអោយប្រសើរឡើងនូវចក្ខុវិស័យនិងបន្លា។
សេះម្ទេសហឹរត្រសក់ត្រសក់ផ្លែប៉ោមដឹងគុណដែលត្រូវបានអនុវត្តចំពោះភ្នែកធ្វើអោយប្រសើរឡើងនូវចក្ខុវិស័យ។ ស៊ុតដុតនំក្តៅដែលប្រោះជាមួយស្ករនិងដំឡូងឆៅជាមួយស៊ុតពណ៌សមានឥទ្ធិពលដូចគ្នា។
ជំនួសឱ្យអាហារពេលព្រឹកចូរយកពន្លកនិងគ្រាប់ធញ្ញជាតិជារៀងរាល់ថ្ងៃ។ វគ្គនៃការព្យាបាលគឺ 1,5-2 ខែ។
ឡូសអេសអេស។ ញ៉ាំស្លឹក Bay ៤ ទៅ ៥ ដាក់ជាមួយទឹកពុះក្នុងកំប៉ុង។ យក 0,3 ពែងបីដងក្នុងមួយថ្ងៃជាមួយនឹងការចុះខ្សោយនៃចក្ខុ។
យិនស៊ិនជួយព្យាបាលជំងឺជាច្រើននិងធ្វើអោយភ្នែកមានភាពប្រសើរឡើង។
ការបរិភោគម្សៅផេនខេនជាមួយទឹកឃ្មុំធ្វើអោយភ្នែកមានភាពប្រសើរឡើង។
នៅពេលដែលចក្ខុវិស័យចុះខ្សោយនៅពេលយប់ការលាបឡេពីការបញ្ចូលឱសថដូចខាងក្រោមត្រូវបានអនុវត្តទៅលើភ្នែក: ផ្កាផ្កា calendula ផ្កាពោតនិងស្មៅរោមចិញ្ចើមត្រូវបានយកស្មើគ្នា។ ការព្យាបាលរហូតដល់ 6 ខែ។ ក្នុងអំឡុងពេលនៃការព្យាបាលវាមិនត្រូវបានគេណែនាំឱ្យធ្វើឱ្យប៉ះពាល់ដល់ភ្នែករបស់អ្នកសម្រាប់ការអានយូរអង្វែងប៉ាក់ជាដើម។
មូលហេតុរោគសញ្ញានិងការព្យាបាលជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែម
ជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមគឺជាផលវិបាកទូទៅមួយនៃជំងឺទឹកនោមផ្អែម។ មូលដ្ឋាន morphological នៃជំងឺនេះគឺជាការផ្លាស់ប្តូរតម្លាភាពនៃសារធាតុកែវជាមួយនឹងការតោងរបស់វាការបង្កើត "flakes" ឬស្រអាប់ឯកសណ្ឋាន។
ការព្យាបាលរបស់វាចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ឬប្រភេទទី ២ មានចរិតផ្ទាល់ខ្លួន កម្រិតជាតិស្ករក្នុងឈាមប៉ះពាល់យ៉ាងធ្ងន់ធ្ងរមិនត្រឹមតែអាំងតង់ស៊ីតេនៃកែវភ្នែកនិងលទ្ធភាពនៃការព្យាបាលដោយការវះកាត់ប៉ុណ្ណោះទេប៉ុន្តែវាក៏បណ្តាលឱ្យមានបញ្ហាផ្សេងទៀត (នៅរីទីណា) ដែលនាំឱ្យមានការថយចុះនៃចក្ខុវិស័យ។
មូលហេតុនៃការចុះខ្សោយចក្ខុវិស័យចំពោះជំងឺទឹកនោមផ្អែម
កែវភ្នែកមនុស្សគឺជាទ្រង់ទ្រាយកាយវិភាគសាស្ត្រដ៏សំខាន់មួយដែលផ្តល់នូវការឆ្លុះបញ្ចាំងពីកាំរស្មីពន្លឺដែលឆ្លងកាត់វាធ្លាក់លើរីទីណាដែលរូបភាពអាចមើលឃើញដោយមនុស្សត្រូវបានបង្កើតឡើង។
លើសពីនេះទៀតស្ថានភាពនៃរីទីណា - វត្តមាននៃជម្ងឺ angiopathy ឬរីទីណាជំងឺហើមភ្នែកកន្ត្រាក់ជាដើមប៉ះពាល់យ៉ាងខ្លាំងដល់ការមើលឃើញដែលមើលឃើញចំពោះអ្នកជំងឺទឹកនោមផ្អែម។
នៅក្នុងជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមអ្នកជំងឺកត់សម្គាល់ពីការលេចចេញស្នាមអុជឬអារម្មណ៍នៃកញ្ចក់ពពកដែលលេចចេញនៅចំពោះមុខភ្នែក។ វាក្លាយជាការលំបាកក្នុងការអនុវត្តសកម្មភាពជាប្រចាំ: ធ្វើការជាមួយកុំព្យូទ័រអានការសរសេរ។ ដំណាក់កាលដំបូងនៃជំងឺភ្នែកឡើងបាយត្រូវបានកំណត់ដោយការថយចុះនៃចក្ខុវិស័យនៅពេលព្រលប់និងពេលយប់ហើយការវិវត្តទៅមុខនៃដំណើរការនេះច្រើនតែនាំឱ្យងងឹតភ្នែកទាំងស្រុង។
ការព្យាបាលជំងឺភ្នែកឡើងបាយជាមួយនឹងដំណក់ថ្នាំគ្រាប់ឬថ្នាំដទៃទៀតមិននាំមកនូវផលវិជ្ជមាននោះទេព្រោះឥទ្ធិពលថ្នាំទៅលើតម្លាភាពនៃប្រព័ន្ធផ្សព្វផ្សាយកែវមានតិចតួចណាស់។ វិធីសាស្ត្រមានប្រសិទ្ធភាពតែមួយគត់ដើម្បីស្តារភាពមើលឃើញអាចជាការវះកាត់។
សម្រាប់ប្រតិបត្តិការសូមរង់ចាំភាពចាស់ទុំនៃជំងឺភ្នែកឡើងបាយគឺមិនសមនឹងវាទេ។ សព្វថ្ងៃនេះជាសកលបានប្រើវិធីសាស្រ្តទំនើបដែលមានប្រសិទ្ធិភាពខ្ពស់ក្នុងការព្យាបាលវះកាត់ដោយជំងឺទឹកនោមផ្អែម - ជំងឺភ្នែកឡើងបាយ។
ប្រតិបត្ដិការវិនិច្ឆ័យរោគ phacoemulsification ជាមួយការវះកាត់ផ្សាំអាយអ៊ីល
បច្ចេកទេសនេះមាននៅក្នុងការដោះនុយក្លីដពពកដែលមានពពកដោយប្រើឧបករណ៍អេកូស័រ។ កាបូបវ៉ែនតារឺថង់កន្សោមត្រូវបានរក្សាទុក។ វាស្ថិតនៅក្នុងវាជំនួសកែវថតដែលត្រូវបានយកចេញដោយវិធីសាស្ត្រវះកាត់ដែលកែវថតប្រសាទត្រូវបានដាក់។
វាគឺជាការរចនាអុបទិកដែលធ្វើពីអាគ្រីលីកស៊ីអ៊ីតដែលជំនួសធម្មជាតិ។ កញ្ចក់បែបនេះមានលក្ខណៈសម្បត្តិឆ្លុះបញ្ចាំងគ្រប់គ្រាន់សម្រាប់ភាពមើលឃើញធម្មតា។ ប្រតិបត្តិការវះកាត់នេះសម្រាប់ជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមគឺជាមធ្យោបាយតែមួយគត់ដើម្បីស្តារចក្ខុវិស័យឆាប់រហ័ស។
ការព្យាបាលជំងឺភ្នែកឡើងបាយបន្ទាប់បន្សំដោយប្រើឡាស៊ែរ YAG (រាគមួល)
ការសិក្សាបានបង្ហាញថាហានិភ័យនៃការវិវត្តទៅជាជំងឺសរសៃវ៉ែននៃកែវភ្នែកក្រោយបន្ទាប់ពីការដកយកចេញនូវជំងឺភ្នែកឡើងបាយចំពោះអ្នកជំងឺទឹកនោមផ្អែមអាចលើសពីតម្លៃធម្មតា។ នេះធ្វើឱ្យកាន់តែធ្ងន់ធ្ងរដល់លទ្ធផលនៃការបំផ្លាញនិងធ្វើឱ្យអ្នកជំងឺមិនពេញចិត្ត។
នីតិវិធីដែលបានកំនត់ក្នុងករណីនេះត្រូវបានគេហៅថាឡាស៊ែរ dyscisia នៃកន្សោមក្រោយ។ វាត្រូវបានអនុវត្តដោយឡាស៊ែរ YAG ដោយឈរនៅខាងក្រៅដោយមិនចាំបាច់ចូលមន្ទីរពេទ្យ។ នីតិវិធីនេះមិនផ្តល់នូវការប្រើថ្នាំសន្លប់ឬការប្រើថ្នាំសន្លប់ទូទៅទេហើយគ្មានការឈឺចាប់ទាំងស្រុង។
ក្នុងកំឡុងពេលព្យាបាលឡាស៊ែរ YAG ដកតំបន់ដែលមានភាពច្របូកច្របល់នៃកន្សោមក្រោយពីអ័ក្សអុបទិកដែលអនុញ្ញាតឱ្យអ្នកស្ដារឡើងវិញនូវចក្ខុវិស័យល្អ។
ជំងឺភ្នែកឡើងបាយចំពោះអ្នកជំងឺទឹកនោមផ្អែម។ ចំណាត់ថ្នាក់និងភាពញឹកញាប់
ចំពោះអ្នកជំងឺទឹកនោមផ្អែមជំងឺភ្នែកឡើងបាយពីរប្រភេទគួរត្រូវបានសម្គាល់៖
- ជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមពិតបណ្តាលមកពីបញ្ហានៃការរំលាយអាហារកាបូអ៊ីដ្រាត, ជំងឺភ្នែកឡើងបាយ senile ដែលវិវត្តនៅក្នុងអ្នកជំងឺទឹកនោមផ្អែម។
លទ្ធភាពនៃការបំបែកជំងឺភ្នែកឡើងបាយបែបនេះចំពោះអ្នកជំងឺទឹកនោមផ្អែមមានមូលដ្ឋានវិទ្យាសាស្ត្រធ្ងន់ធ្ងរហើយត្រូវបានចែករំលែកដោយអ្នកវិទ្យាសាស្ត្រជាច្រើនដែលមានការគោរពដូចជាអេស។ ឌុក - អែលឌឺរ V.V. Shmeleva, M. Yanoff, B. S. Fine និងអ្នកដទៃ។
តួលេខពីអ្នកនិពន្ធផ្សេងៗគ្នាពេលខ្លះខុសគ្នាដោយលំដាប់ទាំងមូល។ ដូច្នេះ, L.A. Dymshits, សំដៅទៅលើការងារមុនសង្គ្រាមផ្តល់តួលេខនៃភាពញឹកញាប់នៃជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមក្នុង 1-4% ។ នៅក្នុងការបោះពុម្ពផ្សាយនៅពេលក្រោយមាននិន្នាការបង្កើនលទ្ធភាពនៃការអភិវឌ្ឍរបស់វា។ វេជ្ជបណ្ឌិត M.M.Zolotareva ផ្តល់នូវតួលេខ ៦%, E.A. Chkoniya បានបង្ហាញពីជំងឺភ្នែកឡើងបាយចំពោះអ្នកជំងឺទឹកនោមផ្អែម ១៦,៨% នៃអ្នកជំងឺទឹកនោមផ្អែម។
តាមទស្សនៈនៃការស្វែងយល់ពីប្រេកង់ពិតនៃជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមយ៉ាងច្បាស់ការសិក្សាពីអិនឌីអេលហ្កាងតនិងអូអេឃរ៉ាមវ៉ា (២០០៤) ចាប់អារម្មណ៍។ ពួកគេបានពិនិត្យអ្នកជំងឺទាំងអស់ដែលមានជំងឺទឹកនោមផ្អែមនៅក្នុងតំបន់ដូណេតស្ក៍ហើយបានកំណត់ក្រុមយុវជនដែលមានអាយុពី ២០ ទៅ ២៩ ឆ្នាំដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដែលមានជំងឺភ្នែកឡើងបាយ។
នៅក្នុងការងារនេះការពិតគួរឱ្យចាប់អារម្មណ៍មួយទៀតត្រូវបានបង្ហាញ - ជំងឺភ្នែកឡើងបាយដែលជាហេតុផលសម្រាប់ការថយចុះមុខងារនៃការមើលឃើញចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនត្រូវបានចុះបញ្ជី 3 ដងច្រើនជាងការព្យាបាលដោយទឹកនោមផ្អែម។
វាក៏មិនមានការឯកភាពគ្នាលើការកើតមានជំងឺភ្នែកឡើងបាយចំពោះអ្នកជំងឺទឹកនោមផ្អែមដែរ។ អេស។ ឌុក - អែលឌើរផ្តល់នូវបញ្ជីឈ្មោះអ្នកនិពន្ធជាច្រើនដែលជឿថាជំងឺភ្នែកឡើងបាយនៅវ័យចំណាស់ចំពោះអ្នកជំងឺទឹកនោមផ្អែមគឺមិនមានច្រើនដូចប្រជាជនដទៃទៀតទេ។
ទោះយ៉ាងណាក៏ដោយអក្សរសិល្ប៍ចុងក្រោយបានបង្ហាញថាអត្រាកើតជំងឺភ្នែកឡើងបាយចំពោះអ្នកជំងឺទឹកនោមផ្អែមគឺខ្ពស់ជាងហើយពឹងផ្អែកដោយផ្ទាល់ទៅលើរយៈពេលនៃជំងឺទឹកនោមផ្អែម។ ដូច្នេះអេសអេអិន Fedorov et al ។ រកឃើញជំងឺភ្នែកឡើងបាយក្នុង ២៩% នៃអ្នកជំងឺដែលមានរយៈពេល“ បទពិសោធន៍” ទឹកនោមផ្អែម ១០ ឆ្នាំនិង ៨៩% នៃអ្នកជំងឺដែលមានរយៈពេលរហូតដល់ ៣០ ឆ្នាំ។
A.M. អមតៈនៅក្នុងការពន្យល់របស់គាត់បានបង្ហាញថាជំងឺភ្នែកឡើងបាយកើតឡើងក្នុងអ្នកជំងឺទឹកនោមផ្អែម ៨០% ដែលមានអាយុលើសពី ៤០ ឆ្នាំដែលខ្ពស់ជាងអត្រាមធ្យមនៃជំងឺភ្នែកឡើងបាយក្នុងចំនោមក្រុមមនុស្សវ័យចំណាស់។
ទិន្នន័យស្រដៀងគ្នានេះត្រូវបានគេទទួលបាននៅក្នុងស្នាដៃមួយនៃស្នាដៃថ្មីៗដែលបានអនុវត្តលើប្រធានបទនេះដោយអិល។ អេ។ ភី។ ឆេឆេវីវ៉ា et al ។ (២០០៨) ។ ក្នុងចំណោមអ្នកដែលស្វែងរកការយកចិត្តទុកដាក់ទាក់ទងនឹងបញ្ហាចក្ខុវិស័យរបស់អ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដែលមានរយៈពេលនៃជំងឺ ១៧-១៨ ឆ្នាំជំងឺភ្នែកឡើងបាយត្រូវបានគេរកឃើញ ៤១,៧% នៃករណីនិងប្រភេទទី ២ ដែលមានរយៈពេលជំងឺ ១២ ឆ្នាំពោលគឺ ៧៩,៥% ។ I. Dedov et al ។ (ឆ្នាំ ២០០៩) បានបង្ហាញថាមានជំងឺភ្នែកឡើងបាយក្នុង ៣០,៦% នៃអ្នកជំងឺទឹកនោមផ្អែម។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ តួលេខនេះប្រែប្រួលពី ១២ ទៅ ៥០% ក្នុងចំណោមអ្នកនិពន្ធផ្សេងៗគ្នា។ បំរែបំរួលទាំងនេះអាចត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងភាពខុសគ្នានៃសមាសភាពពូជសាសន៍និងលក្ខណៈនៃស្ថានភាពរស់នៅសេដ្ឋកិច្ចនិងបរិស្ថានរបស់អ្នកជំងឺនៅក្នុងប្រទេសផ្សេងៗគ្នាក៏ដូចជាភាពខុសគ្នានៃរយៈពេលនៃជំងឺភាពធ្ងន់ធ្ងរនៃភាពចាស់និងអាយុរបស់អ្នកជំងឺ។
ការសិក្សាមួយចំនួនបានរកឃើញថាអត្រាកើតជំងឺភ្នែកឡើងបាយចំពោះស្ត្រីដែលមានជំងឺទឹកនោមផ្អែមគឺខ្ពស់ជាងបុរស ២ ដង។ ទិន្នន័យពីការសិក្សាជាច្រើនបានបង្ហាញថាលទ្ធភាពនៃការវិវត្តទៅជាជំងឺភ្នែកឡើងបាយកើនឡើងជាមួយនឹងរយៈពេលនៃជំងឺទឹកនោមផ្អែមជាមួយនឹងការត្រួតពិនិត្យកម្រិតជាតិគ្លុយកូសមិនគ្រប់គ្រាន់នៅក្នុងវត្តមាននៃជំងឺទឹកនោមផ្អែម។
ទោះបីជាមានតួលេខខុសៗគ្នាច្រើនក៏ដោយវាច្បាស់ណាស់ថាពួកគេលើសពីតួលេខដែលកើតឡើងចំពោះមនុស្សដែលមានសុខភាពល្អដែលមានអាយុប្រហាក់ប្រហែលគ្នា។ ពីទិន្នន័យខាងលើការសន្និដ្ឋានឡូជីខលបង្ហាញថាការបែងចែកទៅជាជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមនិងជំងឺភ្នែកឡើងបាយក្នុងទឹកនោមផ្អែមចំពោះអ្នកជំងឺទឹកនោមផ្អែមអាចទទួលយកបានដោយមានលក្ខខណ្ឌជាក់លាក់។
ដូចដែលនឹងត្រូវបានបង្ហាញដូចខាងក្រោមភាពមិនប្រក្រតីនៃការរំលាយអាហារគ្លុយកូសនៅក្នុងរាងកាយសូម្បីតែស្ថិតក្រោមស្ថានភាពនៃការត្រួតពិនិត្យទំនើបនិងការព្យាបាលយ៉ាងខ្លាំងនៃជំងឺមូលដ្ឋានបានរួមចំណែកដល់ការផ្លាស់ប្តូរលក្ខណៈសម្បត្តិអុបទិកនៃប្រូតេអ៊ីនឡេនចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមរយៈពេលយូរ។
យោងតាមទិន្នន័យរបស់យើងសមាមាត្រនៃអ្នកជំងឺទឹកនោមផ្អែមពីចំនួនសរុបនៃអ្នកជំងឺដែលបានធ្វើប្រតិបត្តិការសម្រាប់ជំងឺភ្នែកឡើងបាយគឺទាបជាងចំនួនដែលបានរៀបរាប់ប៉ុន្តែយ៉ាងណាក៏ដោយបានកើនឡើងពីឆ្នាំ ១៩៩៥ ដល់ ២០០៥ ពី ២,៨ ដល់ ១០,៥% ។ ការកើនឡើងជាលំដាប់នៃចំនួនដាច់ខាតនៃអ្នកជំងឺបែបនេះក៏ត្រូវបានគេកត់សម្គាល់ផងដែរ។ និន្នាការនេះត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការកើនឡើងជាទូទៅនៃចំនួនអ្នកជំងឺទឹកនោមផ្អែមក៏ដូចជាការកើនឡើងអាយុកាលរបស់ពួកគេដោយសារតែការរីកចម្រើនដែលទទួលបានក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែម។
ជំងឺភ្នែកឡើងបាយចំពោះអ្នកជំងឺទឹកនោមផ្អែមដែលជាក្បួនត្រូវបានគេបកស្រាយថាមានភាពស្មុគស្មាញដែលជាការត្រឹមត្រូវណាស់ចាប់តាំងពីការធ្វើរោគវិនិច្ឆ័យនៃជំងឺភ្នែកឡើងបាយស្មុគស្មាញមានគោលបំណងឱ្យគ្រូពេទ្យវះកាត់រៀបចំនិងអនុវត្តគ្រប់ដំណាក់កាលនៃការវះកាត់ដោយយកចិត្តទុកដាក់។ ដើម្បីចាត់ថ្នាក់ជំងឺភ្នែកឡើងបាយយោងទៅតាមកម្រិតនៃការកន្ត្រាក់នៃកែវភ្នែកការបែងចែកដែលបានទទួលយកជាទូទៅរបស់ពួកគេទៅជាដំណាក់កាលដំបូងមិនគ្រប់ខែពេញវ័យនិងហួសកំរិត (ទឹកដោះគោ) ត្រូវបានគេប្រើ។
ម៉្យាងវិញទៀតជាមួយនឹងជំងឺភ្នែកឡើងបាយដែលមានភាពចាស់ទុំកន្សោមមើលទៅកាន់តែស្តើងហើយសរសៃចងសរសៃរោហិណីចុះខ្សោយដែលបណ្តាលឱ្យមានការកើនឡើងហានិភ័យនៃការដាច់រហែកកន្សោមឬបែកនៅពេលវះកាត់និងធ្វើឱ្យពិបាកក្នុងការផ្សាំកែវថតឆ្លុះពោះវៀន។ លក្ខខណ្ឌល្អប្រសើរបំផុតសម្រាប់ការធ្វើកោសល្យវិច័យតាមក្បួនគឺអាចប្រើបានតែជាមួយជំងឺភ្នែកឡើងបាយដំបូងនិងមិនគ្រប់អាយុជាមួយនឹងការឆ្លុះបញ្ចាំងពីមូលនិធិ។
លទ្ធភាពនៃការវិវត្តទៅជាជំងឺភ្នែកឡើងបាយជាមួយនឹងការកើនឡើងគួរឱ្យកត់សម្គាល់នៃការប្រមូលផ្តុំជាតិស្ករនៅក្នុងឈាមហើយស្របទៅតាមសំណើមនៃអង្គជំនុំជម្រះផ្នែកខាងមុខត្រូវបានគេស្គាល់នៅសតវត្សរ៍ទី ១៩ ។ វាត្រូវបានគេជឿជាក់ថាកញ្ចក់ភ្នែកក្លាយជាពពកជាមួយនឹងជំងឺទឹកនោមផ្អែមដោយសារតែការពិតនៃជាតិស្ករច្រើនពេកនៅក្នុងកម្រាស់នៃកែវភ្នែក។ ទោះយ៉ាងណាក្រោយមកវាបានបង្ហាញថាការវិវត្តនៃការកន្ត្រាក់កែវត្រូវការការប្រមូលផ្តុំជាតិស្ករ ៥ ភាគរយនៅក្នុងឈាមដែលមិនត្រូវគ្នានឹងជីវិត។
នៅទសវត្សទី ២០ និង ៣០ នៃសតវត្សរ៍របស់យើងការពិសោធន៍ជំងឺភ្នែកឡើងបាយត្រូវបានទទួលនៅក្នុងសត្វកណ្តុរដោយផ្តល់ចំណីឱ្យពួកគេនូវបរិមាណឡាក់តូសច្រើន។ ក្រោយមកទៀតក្នុងនាមជាឌីស្កូតត្រូវបានបំបែកដោយអង់ស៊ីមទៅជាគ្លុយកូសនិងកាឡាក់ស៊ីហើយវាជាកាឡាក់ស៊ីលើសដែលទទួលខុសត្រូវចំពោះការវិវត្តនៃជំងឺភ្នែកឡើងបាយពីព្រោះនៅក្នុងសត្វដែលមានសុខភាពល្អគ្លុយកូសមិនអាចឈានដល់ការប្រមូលផ្តុំគ្រប់គ្រាន់នៅក្នុងឈាមសម្រាប់ការវិវត្តនៃជំងឺភ្នែកឡើងបាយទេ។
ក្នុងចំណោមជាតិស្ករផ្សេងទៀត xylose ក៏មានប្រសិទ្ធិភាពនៃជំងឺភ្នែកឡើងបាយផងដែរ។ ជំងឺភ្នែកឡើងបាយតាមការពិសោធន៍ក៏ត្រូវបានទទួលដោយការវះកាត់លំពែងឬដោយការបិទកោសិកាបេតានៃកូនកោះឡាដិនហេនដោយរដ្ឋបាលអាល់ឡូហ្សិន។
នៅក្នុងវគ្គនៃការពិសោធន៍ទាំងនេះការពឹងផ្អែកដោយផ្ទាល់ទៅលើអត្រានៃការវិវឌ្ឍន៍នៃជំងឺភ្នែកឡើងបាយនិងអាំងតង់ស៊ីតេនៃភាពស្រអាប់នៃកញ្ចក់លើការផ្តោតអារម្មណ៍នៃជាតិស្ករនៅក្នុងឈាមនិងសំណើមនៃអង្គជំនុំជម្រះមុន។ វាក៏ត្រូវបានគេកត់សម្គាល់ផងដែរថាជំងឺភ្នែកឡើងបាយអាចទទួលបានតែនៅក្នុងសត្វវ័យក្មេងប៉ុណ្ណោះហើយ xylose - មានតែនៅក្នុងសត្វកណ្តុរទឹកដោះគោប៉ុណ្ណោះ។
ក្រោយមកវាត្រូវបានបញ្ជាក់ថាការកើនឡើងយ៉ាងខ្លាំងនូវកម្រិតជាតិគ្លុយកូសនៅក្នុងសំណើមនៃអង្គជំនុំជម្រះផ្នែកខាងមុខនិងកែវថតគ្រីស្តាល់នៅក្នុងទឹកនោមផ្អែមដែលមិនត្រូវបានគេបិទធ្វើឱ្យរាំងស្ទះដល់ផ្លូវគ្លីកូលីលីសធម្មតាសម្រាប់ការស្រូបយករបស់វានិងបង្កឱ្យមានផ្លូវ sorbitol ។ វាគឺជាការបំលែងជាតិគ្លុយកូសទៅជា sorbitol ដែលបង្កឱ្យមានការវិវត្តនៃជំងឺភ្នែកឡើងបាយ galactose ដែលបានរៀបរាប់ខាងលើ។
ភ្នាសជីវសាស្ត្រគឺមិនអាចអនុវត្តបានចំពោះ sorbitol ដែលបណ្តាលឱ្យមានភាពតានតឹងនៅក្នុងកែវថត។ J. A. Jedzinniak et al ។ (១៩៨១) បានបង្ហាញថាមិនត្រឹមតែនៅក្នុងសត្វប៉ុណ្ណោះទេប៉ុន្តែក៏នៅក្នុងកែវភ្នែកមនុស្សផងដែរ sorbitol អាចកកកុញក្នុងបរិមាណគ្រប់គ្រាន់ដើម្បីវិវត្តទៅជាជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែម។
ទ្រឹស្តីថតចម្លងនៃការវិវឌ្ឍន៍នៃជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមបង្ហាញថាជំងឺភ្នែកឡើងបាយមានការវិវត្តដោយសារតែការពិតដែលថាជាតិស្ករនិងអាសេតូនដែលមានវត្តមាននៅក្នុងកែវភ្នែកច្រើនពេកបង្កើនភាពប្រែប្រួលនៃប្រូតេអ៊ីនឡេនចំពោះសកម្មភាពពន្លឺដែលស្ថិតនៅក្រោមលក្ខខណ្ឌទាំងនេះបណ្តាលឱ្យមានភាពចុះខ្សោយនិងភាពច្របូកច្របល់របស់វា។
Loevenstein (១៩២៦-១៩៣៤) និងអ្នកនិពន្ធមួយចំនួនទៀតបានដាក់ទ្រឹស្តីនៃការបំផ្លាញដោយផ្ទាល់ទៅលើសរសៃកែវភ្នែកដោយសារបញ្ហាប្រព័ន្ធ endocrine កើតឡើងក្នុងទឹកនោមផ្អែម។ ការថយចុះនៃភាពអាចម៍រុយនៃកែវភ្នែកនៅពេលមានវត្តមាននៃគ្លុយកូសលើសត្រូវបានបង្ហាញនៅក្នុងការពិសោធន៍មួយដោយប៊្លុននិងរ៉ូសឺន (១៩៣៨) ។
ពួកគេបានណែនាំថាលទ្ធផលនៃការរំខានដល់ការរំលាយអាហារនិងចរាចរសំណើមនៅក្នុងកែវថតអាចបណ្តាលឱ្យប្រូតេអ៊ីនចុះខ្សោយ។ អេស។ ឌុក - អែលឌើរក៏បានភ្ជាប់សារៈសំខាន់យ៉ាងខ្លាំងចំពោះជាតិទឹកក្នុងកែវផងដែរដោយសារតែសម្ពាធ osmotic ទាបនៅក្នុងវត្ថុរាវជាលិកា។
រហូតមកដល់បច្ចុប្បន្នរូបភាពពិតប្រាកដនៃការបង្ករោគនៃការវិវត្តទៅជាជំងឺភ្នែកឡើងបាយចំពោះជំងឺទឹកនោមផ្អែមមិនអាចត្រូវបានគេយល់ច្បាស់នោះទេប៉ុន្តែឥទ្ធិពលនៃកត្តាទាំងអស់ដែលបានរៀបរាប់ខាងលើអាចត្រូវបានគេពិចារណារហូតដល់មួយដឺក្រេឬមួយផ្សេងទៀតដែលមិនអាចប្រកែកបាន។ ពួកគេខ្លះក៏កើតមានជាប្រភេទជំងឺភ្នែកឡើងបាយដ៏ស្មុគស្មាញដទៃទៀតដែរប៉ុន្តែទីបំផុតវាជារោគសាស្ត្រនៃលំពែងដែលជាអ្នកដឹកនាំនៃទស្សនីយភាពដ៏សោកសៅដែលនាំឱ្យងងឹតភ្នែក។
រូបភាពគ្លីនិក
ជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមក្នុងទំរង់ធម្មតាច្រើនតែកើតមានចំពោះមនុស្សវ័យក្មេងដែលមានជំងឺទឹកនោមផ្អែមដែលមិនមានការព្យាបាល។ ជំងឺភ្នែកឡើងបាយបែបនេះអាចវិវត្តយ៉ាងឆាប់រហ័សក្នុងរយៈពេលពីរបីថ្ងៃ។ វាត្រូវបានកំណត់ដោយការផ្លាស់ប្តូរដំបូងនៃការឆ្លុះបញ្ចាំងជាញឹកញាប់ឆ្ពោះទៅរកជំងឺ myopia ។ តាមក្បួនមួយជំងឺភ្នែកឡើងបាយបែបនេះគឺទ្វេភាគី។
រូបភាពជីវសាស្រ្តនៃជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមត្រូវបានពិពណ៌នានៅឆ្នាំ ១៩៣១ ដោយវ៉ូតនៅក្នុងសៀវភៅ“ សៀវភៅសិក្សានិងអាត្លាសមីក្រូទស្សន៍នៃកែវភ្នែកដ៏រស់រវើក” ដែលអាចត្រូវបានបន្ថែមនៅក្នុងការពិពណ៌នានេះ។
ផ្នែកតូចៗនៃផ្ទៃខាងលើនៃផ្នែកខាងលើនិងក្រោយផ្នែកចំណុចពណ៌សឬចំណុចស្រអាប់ដូចលេចចេញ (“ ផ្កាព្រិល” - ផ្កាព្រិល) ក៏ដូចជាកន្លែងទំនេរតូចៗដែលអាចកើតមានយ៉ាងជ្រៅនៅក្នុងផ្នែកខាង Cortex ដែលចន្លោះប្រហោងនៃទឹកដែលអាចមើលឃើញក្នុងពន្លឺដែលបញ្ចោញផងដែរដូចជាភាពមិនប្រក្រតីនៃអុបទិក។
ការវិវត្តទៅជាជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមដំបូងជាមួយនឹងការធ្វើឱ្យធម្មតានៃការរំលាយអាហារកាបូអ៊ីដ្រាតទាន់ពេលវេលាអាចបាត់ទៅវិញទាំងស្រុងក្នុងរយៈពេល ១០-១៤ ថ្ងៃ។ ប្រសិនបើពេលវេលាត្រូវបានខកខានហើយនៅពេលដែលជំងឺភ្នែកឡើងបាយ“ ស្រអាប់” ពពកថ្លាដូចពពកកាន់តែជ្រៅលេចឡើងបន្ទាប់មកកញ្ចក់គ្រីស្តាល់ទាំងមូលប្រែជាមានពពកស្មើៗគ្នាហើយជំងឺភ្នែកឡើងបាយបាត់បង់លក្ខណៈពិសេសរបស់វាហើយក្លាយជាមិនអាចយល់បានពីជំងឺភ្នែកឡើងបាយនៃហ្សែនខុសៗគ្នា។
ជំងឺភ្នែកឡើងបាយដែលយើងបានព្រមព្រៀងហៅជំងឺភ្នែកឡើងបាយ senile នៃអ្នកជំងឺទឹកនោមផ្អែមនៅតែមានលក្ខណៈពិសេសមួយចំនួនដែលត្រូវបានកំណត់ដោយជំងឺមូលដ្ឋាន។ ជាពិសេសវាវិវឌ្ឍន៍តាំងពីក្មេងជាងវ័យចំណាស់ហើយច្រើនតែទ្វេភាគី។ មានភ័ស្តុតាងបង្ហាញថាជំងឺភ្នែកឡើងបាយបែបនេះ "មានលក្ខណៈ" ក្នុងរយៈពេលខ្លី។
ជារឿយៗមានជំងឺភ្នែកឡើងបាយនុយក្លេអ៊ែរពណ៌ត្នោតដែលមានស្នូលធំនិងចំនួនកែវថតមួយចំនួនតូច។ ចំពោះអ្នកជំងឺ ១០០ នាក់ដែលត្រូវបានពិនិត្យនៅក្នុងគ្លីនិករបស់យើងជំងឺភ្នែកឡើងបាយបានកើតឡើងក្នុងឆ្នាំ ៤៣។ ជំងឺភ្នែកឡើងបាយនៅដំណាក់កាលដំបូងត្រូវបានសម្គាល់ដោយការផ្លាស់ប្តូរគួរឱ្យកត់សម្គាល់នៃការវិវត្តទៅរកជំងឺ myopia ។
ទោះជាយ៉ាងណា, ភាគច្រើនលើសលុប cortical, បន្ទាប់ subcapsular និង diffuse ភាពស្រអាប់នៃកញ្ចក់គឺអាចធ្វើទៅបាន។ ប្រហែលជា ២០ ភាគរយនៃអ្នកជំងឺបានឈានដល់ដំណាក់កាលនៃជំងឺភ្នែកឡើងបាយដែលមានភាពចាស់ទុំរូបភាពគ្លីនិកគឺមិនអាចញែកបានពីមនុស្សចាស់ធម្មតា។
ការផ្លាស់ប្តូរកែវឡេនចំពោះអ្នកជំងឺទឹកនោមផ្អែមតែងតែត្រូវបានអមដោយការផ្លាស់ប្តូរឌីអ៊ីរ៉ូអ៊ីតដែលអាចត្រូវបានរកឃើញដោយជីវគីមីវិទ្យាហើយជាងពាក់កណ្តាលនៃអ្នកជំងឺមានអតិសុខុមប្រាណនៅក្នុងវាដែលអាចត្រូវបានរកឃើញដោយការបំលែងពន្លឺនៃភ្នែកផ្នែកខាងមុខ។
ការព្យាបាលបែបអភិរក្ស
ការព្យាបាលដោយការព្យាបាលជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមដែលមានការវិវត្តយ៉ាងឆាប់រហ័សដែលភាគច្រើនត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតគួរត្រូវបានកំណត់ជាដំបូងក្នុងការទូទាត់សងជំងឺទឹកនោមផ្អែមតាមរយៈរបបអាហារការប្រើថ្នាំតាមមាត់ឬការចាក់អាំងស៊ុយលីន។
ក្នុងករណីមានជំងឺភ្នែកឡើងបាយនៅវ័យចំណាស់ចំពោះអ្នកជំងឺទឹកនោមផ្អែមនៅដំណាក់កាលនៃជំងឺភ្នែកឡើងបាយនៅពេលមានជំងឺភ្នែកឡើងបាយឬមានការថយចុះបន្តិចនៃសោតវិញ្ញាណដែលមិនរារាំងដល់ដំណើរការនៃការងារធម្មតាទេវាសមហេតុផលក្នុងការរឹតបន្តឹងការគ្រប់គ្រងលើសំណងជំងឺទឹកនោមផ្អែមនិងការតែងតាំងដំណក់ភ្នែកជាទៀងទាត់ដើម្បីបន្ថយការកន្ត្រាក់កែវភ្នែក។
ការចេញវេជ្ជបញ្ជាសាមញ្ញបំផុតអាចជាការរួមបញ្ចូលគ្នាដ៏ល្បីល្បាញនៃ 0,002 ក្រាមនៃអរម៉ូនបូហ្វីឡាវីនអាស៊ីត ascorbic 0,02 ក្រាមអាស៊ីតនីកូទីក 0,003 ក្រាមនៃទឹកអាស៊ីតនីកូទីនក្នុងទឹក 10 មីលីលីត្រ។ ក្នុងចំណោមចំនួននៃថ្នាំដែលបាននាំចូលច្រើនរាប់មិនអស់វីតាណូឌូរ៉ូល (បារាំង) ត្រូវបានគេប្រើជាញឹកញាប់បំផុតពីល្បាយវីតាមីននិងអំបិលសរីរាង្គដែលត្រូវបានគេចេញវេជ្ជបញ្ជាសម្រាប់ជំងឺភ្នែកឡើងបាយនុយក្លេអ៊ែរនិង cortical, oftan-catachrome (“ សាន់ដេន” ហ្វាំងឡង់) ដែលជាគោលការណ៍សកម្មចម្បងដែលត្រូវបានគេប្រើស៊ីតូតូក្រូ - ស៊ីហើយថ្មីៗនេះ ពេលវេលា Quinax (អាល់ខុនសហរដ្ឋអាមេរិក) ដែលជាធាតុសកម្មសំខាន់ដែលជាសារធាតុសំយោគដែលការពារការកត់សុីនៃរ៉ាឌីកាល់ស៊ុលហ្វារីរីនៃប្រូតេអ៊ីនកែវរលាយ។
នៅដំណាក់កាលចុងក្រោយនៃការវិវត្តទៅជាជំងឺភ្នែកឡើងបាយឥទ្ធិពលនៃការព្យាបាលបែបអភិរក្សមិនអាចត្រូវបានគេគណនាបានទេដូច្នេះប្រសិនបើការថយចុះចក្ខុវិស័យខ្សោយការព្យាបាលវះកាត់គួរតែត្រូវបានគេគិតដោយមិនគិតពីកម្រិតនៃភាពចាស់ភ្នែកឡើងបាយទេ។
ការព្យាបាលវះកាត់
ការចង្អុលបង្ហាញសម្រាប់ការព្យាបាលវះកាត់នៃជំងឺភ្នែកឡើងបាយចំពោះអ្នកជំងឺទឹកនោមផ្អែមគឺមានវត្តមាននៃការថយចុះគួរឱ្យកត់សម្គាល់នៃភាពមើលឃើញដែលមើលឃើញដោយសារតែភាពស្រអាប់នៅក្នុងកែវភ្នែក។ ការខ្សោះជីវជាតិបែបនេះនៅក្នុងចក្ខុវិស័យដែលអាចមើលឃើញអាចត្រូវបានគេចាត់ទុកថាសំខាន់ដែលរារាំងការសម្តែងប្រកបដោយប្រសិទ្ធភាពរបស់អ្នកជំងឺនៃមុខងារវិជ្ជាជីវៈនិងមុខងារថែរក្សាខ្លួនឯង។
ភាពជាក់លាក់នៃការកំណត់ការចង្អុលបង្ហាញសម្រាប់ការវះកាត់ជាពិសេសចំពោះអ្នកជំងឺទឹកនោមផ្អែមជាពិសេសចំពោះមនុស្សវ័យក្មេងនិងនៅវ័យចំណាស់ដែលមានជំងឺលើសពី ១០ ឆ្នាំគឺស្ថិតក្នុងប្រូបាបខ្ពស់នៃការកាត់បន្ថយភាពមើលឃើញដែលមើលឃើញដោយសារតែការជាប់ទាក់ទងមិនត្រឹមតែកែវថតប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងរាងកាយនិងរីទីណាផងដែរ។ ដែលគួរតែត្រូវបានស៊ើបអង្កេតយ៉ាងហ្មត់ចត់មុនពេលសម្រេចចិត្តលើប្រតិបត្តិការ។
ចំពោះគោលបំណងនេះវាចាំបាច់ត្រូវប្រើវិធីសាស្រ្តដែលអាចរកបានទាំងអស់នៃការធ្វើរោគវិនិច្ឆ័យឧបករណ៍នៃស្ថានភាពនៃរចនាសម្ព័ន្ធដែលមានរាងដូចកែវថតដែលមានពពកជាចម្បងដោយការស្កេនអ៊ុលត្រាសោននិងការសិក្សាអេឡិចត្រូនិក។
សំណួរនៃការយកកែវថតចេញសូម្បីតែនៅក្នុងដំណាក់កាលដំបូងនៃការវិវត្តទៅជាជំងឺភ្នែកឡើងបាយអាចកើតឡើងទោះបីជាភាពស្រអាប់នៅក្នុងវារារាំងដល់ការកកើតឡាស៊ែររីទីណាដោយសារតែការធ្វើអន្តរាគមន៍ឬការធ្វើអន្តរាគមន៍ផ្នែកវេជ្ជសាស្ត្រក៏ដោយ។
នៅក្នុងស្ថានភាពនេះមិនត្រឹមតែឥទ្ធិពលនៃភាពស្រអាប់លើមុខងារដែលមើលឃើញត្រូវបានគេគិតគូរប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងកម្រិតនៃការជ្រៀតជ្រែកដែលពួកគេបង្កើតនៅពេលអនុវត្តការ coagulation ឬការវះកាត់នៅក្នុងបែហោងធ្មែញភ្នែក។ វាជាការចាំបាច់ក្នុងការពន្យល់ដល់អ្នកជំងឺអំពីតម្រូវការនៃការធ្វើអន្តរាគមន៍បែបនេះនិងទទួលបានការព្រមព្រៀងជាលាយលក្ខណ៍អក្សរសម្រាប់ប្រតិបត្តិការពីគាត់។
ការជ្រើសរើសអ្នកជំងឺនិងការពិនិត្យជាមុន
ប្រហែលជាកត្តាជាក់លាក់ចំបងដែលអាចដើរតួជាមូលដ្ឋាននៃការបដិសេធក្នុងការដកយកចេញនូវជំងឺភ្នែកឡើងបាយចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមគឺភាពធ្ងន់ធ្ងរនិងរយៈពេលនៃជំងឺមូលដ្ឋានដែលកំណត់ស្ថានភាពទូទៅរបស់អ្នកជំងឺ។
នោះហើយជាមូលហេតុដែលដំបូងបង្អស់វាចាំបាច់ត្រូវរកមើលគំនិតរបស់អ្នកឯកទេសខាង endocrinologist សង្កេតមើលអ្នកជំងឺអំពីលទ្ធភាពនៃការព្យាបាលវះកាត់ដោយគិតគូរពីកម្រិតនៃសំណងជំងឺទឹកនោមផ្អែមនិងភាពធ្ងន់ធ្ងរនៃការផ្លាស់ប្តូរជំងឺទឹកនោមផ្អែមនៅក្នុងតម្រងនោមនិងសរីរាង្គដទៃទៀត។
បន្ថែមពីលើការសន្និដ្ឋានរបស់គ្រូពេទ្យឯកទេសខាង endocrinologist អ្នកជំងឺត្រូវឆ្លងកាត់ការសិក្សាដទៃទៀតដែលត្រូវបានធ្វើឡើងក្នុងកំឡុងពេលជ្រើសរើសអ្នកជំងឺសម្រាប់ការវះកាត់ពោះ។ ជាពិសេសគាត់ត្រូវតែមានយោបល់របស់អ្នកព្យាបាលរោគអំពីលទ្ធភាពនៃការព្យាបាលវះកាត់អេឡិចត្រូលីតឌីជីថលតេស្តឈាមទូទៅការធ្វើតេស្តឈាមសម្រាប់គ្លុយកូសវត្តមាននៃការឆ្លងមេរោគអេដស៍និងជំងឺថ្លើមសម្រាប់ការ coagulability ។
វាក៏តម្រូវឱ្យមានការសន្និដ្ឋានរបស់ពេទ្យធ្មេញអំពីការរៀបចំឡើងវិញនៃបែហោងធ្មែញមាត់និងគ្រូពេទ្យឯកទេសខាង otolaryngologist អំពីអវត្តមាននៃជំងឺរលាក concomitant ។ ការពិនិត្យអេកូហ្វីលត្រូវបានអនុវត្តក្នុងបរិមាណធម្មតាសម្រាប់អ្នកជំងឺដែលមានជំងឺភ្នែកឡើងបាយ។
សិក្សាជាពិសេសអំពីស្ថានភាពជំងឺទឹកនោមផ្អែមរបស់អ្នកជំងឺទឹកនោមផ្អែមដោយប្រើអេកូស័រពន្លឺព្រះអាទិត្យ។ ភ្នែកអមតៈបានរកឃើញបញ្ហាអតិសុខុមប្រាណក្នុង ៥៣% នៃអ្នកជំងឺ។ ការរកឃើញនៃការធ្វើចលនាឈាមក្រហមនៃប្រព័ន្ធភ្នែកដែលអាចមើលឃើញក្នុងកំឡុងពេលជីវគីមីវិភាគដោយប្រយោលបង្ហាញពីវត្តមាននៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមដែលមានជំងឺភ្នែកឡើងបាយដំបូងអាចត្រូវបានរកឃើញដោយជំងឺភ្នែក។
ប្រសិនបើកញ្ចក់មានពពកវាចាំបាច់ត្រូវធ្វើការសិក្សាអំពីអេឡិចត្រូនិច។ ការថយចុះគួរឱ្យកត់សម្គាល់ (50% ឬច្រើនជាងនេះ) នៅក្នុងទំហំនៃរលក ganzfeld ERG ដែលជាការថយចុះយ៉ាងខ្លាំងនៃទំហំនៃចង្វាក់បេះដូងអេសជីដោយ 10 ហឺតការកើនឡើងនៃកម្រិតនៃភាពប្រែប្រួលអគ្គិសនីនៃសរសៃប្រសាទអុបទិកដល់ 120 μAឬច្រើនជាងនេះបង្ហាញពីវត្តមាននៃជំងឺទឹកនោមផ្អែមធ្ងន់ធ្ងរ។
ភាពស្មុគស្មាញនៃការព្យាបាលត្រូវបានរកឃើញញឹកញាប់បំផុតដោយមានជំនួយពីការស្កេន។ ការធ្វើអន្តរាគមន៍វះកាត់គឺអាចធ្វើទៅបានសូម្បីតែមានវត្តមាននៃការផ្លាស់ប្តូរបែបនេះក៏ដោយប៉ុន្តែក្នុងករណីនេះចាំបាច់ត្រូវធ្វើអន្តរាគមន៍រួមបញ្ចូលគ្នាជាពីរដំណាក់កាលឬស្មុគស្មាញដែលវាសមហេតុផលប្រសិនបើទិន្នន័យនៃការសិក្សាមុខងារផ្តល់ហេតុផលដើម្បីសង្ឃឹមថាការធ្វើឱ្យប្រសើរឡើងនៃមុខងារ។
ប្រហែលជាវាត្រូវបានគេណែនាំឱ្យប្រើវិធីសាស្រ្តល្អិតល្អន់បន្ថែមទៀតដើម្បីវាយតម្លៃទិន្នន័យពីការសិក្សាអំពីដង់ស៊ីតេនិងរូបរាងនៃកោសិកា endothelial ។ មានភ័ស្តុតាងដែលបង្ហាញថាចំពោះអ្នកជំងឺទឹកនោមផ្អែមជាពិសេសនៅក្នុងវត្តមាននៃការវិវត្តទៅជាជំងឺមហារីកខួរឆ្អឹងខ្នងដង់ស៊ីតេកោសិកាក្នុងរយៈពេលប្រាំមួយខែបន្ទាប់ពីការវះកាត់អាចនឹងថយចុះ ២៣% ដែលមានចំនួនច្រើនជាង ៧ ភាគរយចំពោះអ្នកដែលមិនមានជំងឺនេះ។
ទោះយ៉ាងណាក៏ដោយវាអាចទៅរួចដែលថាបច្ចេកទេសដកយកចេញនូវជំងឺភ្នែកឡើងបាយទន់ភ្លន់និងមានការរីកចម្រើនអាចកាត់បន្ថយភាពធ្ងន់ធ្ងរនៃបញ្ហា។ យ៉ាងហោចណាស់នៅក្នុងការងារថ្មីៗនេះរបស់ V.G. Kopaeva et al ។ (2008) តួលេខផ្សេងទៀតត្រូវបានផ្តល់ឱ្យ។ ការបាត់បង់ដង់ស៊ីតេនៃកោសិកា endothelial 2 ឆ្នាំបន្ទាប់ពីការធ្វើអេកូស័រ ultrasonic មានត្រឹមតែ 11,5% ហើយបន្ទាប់ពីការបំភាយឡាស៊ែរ - មានតែ 6,4% ប៉ុណ្ណោះ។
លក្ខណៈពិសេសនៃការរៀបចំជាមុននៃអ្នកជំងឺ
ជាបឋមមុនពេលប្រតិបត្ដិការដោយមានជំនួយពីគ្រូពេទ្យឯកទេសខាងអរម៉ូនអរម៉ូន endocrinologist របបអាហារដ៏ល្អបំផុតនៃការប្រើថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមគួរតែត្រូវបានគេធ្វើដើម្បីធ្វើឱ្យកម្រិតជាតិគ្លុយកូសក្នុងឈាមមានលក្ខណៈធម្មតាដែលត្រូវបញ្ជាក់ដោយមតិសរសេរសមរម្យ។ វាគួរឱ្យចង់បានថាកម្រិតគ្លីសេរីមិនលើសពី 9 មីល្លីល / លីនៅថ្ងៃវះកាត់។
នៅថ្ងៃវះកាត់អ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ មិនបរិភោគអាហារពេលព្រឹកអាំងស៊ុយលីនមិនត្រូវបានគ្រប់គ្រងទេ។ បន្ទាប់ពីកំណត់កម្រិតជាតិស្ករក្នុងឈាមពួកគេត្រូវបានបញ្ជូនទៅបន្ទប់ប្រតិបត្តិការជាមុន។ កំរិតជាតិគ្លុយកូសក្នុងឈាមត្រូវបានធ្វើតេស្ត៍ភ្លាមៗបន្ទាប់ពីការវះកាត់ហើយប្រសិនបើវាមិនលើសពីបទដ្ឋាននោះអាំងស៊ុយលីនមិនត្រូវបានគ្រប់គ្រងទេប៉ុន្តែប្រសិនបើមានលើសគ្លុយកូសអាំងស៊ុយលីនត្រូវបានគ្រប់គ្រងក្នុងកំរិតមួយអាស្រ័យលើបរិមាណរបស់វា។ នៅម៉ោង ១៣ និង ១៦ ម៉ោងកំរិតជាតិគ្លុយកូសត្រូវបានពិនិត្យម្តងហើយក្រោយពេលបរិភោគអ្នកជំងឺត្រូវបានផ្ទេរទៅរបបអាហារធម្មតានិងការព្យាបាលដោយអាំងស៊ុយលីន។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ថេប្លេតក៏ត្រូវបានលុបចោលផងដែរនៅថ្ងៃប្រតិបត្តិការកំរិតជាតិគ្លុយកូសក្នុងឈាមត្រូវបានពិនិត្យអ្នកជំងឺត្រូវបានធ្វើប្រតិបត្តិការដំបូងឈាមត្រូវបានធ្វើតេស្តម្តងទៀតសំរាប់គ្លុយកូសហើយប្រសិនបើវាទាបជាងធម្មតាអ្នកជំងឺត្រូវបានអនុញ្ញាតឱ្យញ៉ាំភ្លាមៗបន្ទាប់ពីការវះកាត់។ បើមិនដូច្នោះទេអាហារដំបូងត្រូវបានអនុវត្តនៅពេលល្ងាចហើយចាប់ពីថ្ងៃទីពីរអ្នកជំងឺត្រូវបានផ្ទេរទៅរបបអាហារធម្មតានិងរបបអាហាររបស់គាត់។
ចំពោះអ្នកជំងឺទឹកនោមផ្អែមការយកចិត្តទុកដាក់ពិសេសគួរតែត្រូវបានយកចិត្តទុកដាក់ចំពោះវិធានការដើម្បីការពារផលវិបាកឆ្លង។ ដូចដែលការសិក្សារបស់ភី។ អេ។ ហ្គូឆិនកុក (ឆ្នាំ ២០០៩) ដែលបានអនុវត្តនៅក្នុងគ្លីនិករបស់យើងបានបង្ហាញថាការព្យាបាលដោយថ្នាំអង់ទីប៊ីយោទិចល្អបំផុតមុនពេលវះកាត់សម្រាប់អ្នកជំងឺទាំងនេះដែលភាគច្រើនត្រូវបានគេធ្វើប្រតិបត្តិការនៅក្នុងមន្ទីរពេទ្យគឺការធ្វើឱ្យប្រសើរឡើងមួយនៃ ធ្វើតាមអង់ទីប៊ីយ៉ូទិកទំនើប:
- ដំណោះស្រាយ tobramycin ០,៣% (ឈ្មោះយីហោ“ Tobrex” ពីអាល់ខន) ដំណោះស្រាយ ofloxacin ០.៣% (phloxal, វេជ្ជបណ្ឌិត Manann Pharma), ដំណោះស្រាយ levofloxacin ០.៥% (oftaxvix, Santen) ឱសថ។ ”) ។
នៅថ្ងៃធ្វើការវះកាត់ថ្នាំអង់ទីប៊ីយោទិចត្រូវបានដាក់បញ្ចូល ៥ ដងក្នុងកំឡុងពេលមួយម៉ោងមុនប្រតិបត្តិការ។ ទន្ទឹមនឹងនេះនៅក្នុងបន្ទប់ប្រតិបត្ដិការស្បែកនៃមុខនិងត្របកភ្នែកត្រូវបានព្យាបាលដោយដំណោះស្រាយក្លូសេអ៊ីឌីនដែលមានជាតិអាល់កុល 0.05% ហើយដំណោះស្រាយ 5% នៃ povidone-iodine ត្រូវបានបញ្ចូលទៅក្នុងបែហោងធ្មែញ។ ជាមួយនឹងការមិនអត់ឱនចំពោះការត្រៀមលក្ខណៈអ៊ីយ៉ូតដំណោះស្រាយ 0,05% នៃក្លូអ៊ីxineine bigluconate អាចត្រូវបានប្រើ។
លក្ខណៈពិសេសនៃអត្ថប្រយោជន៍នៃការប្រើថ្នាំសន្លប់
ជំនួយផ្នែកថ្នាំសន្លប់ដើរតួយ៉ាងសំខាន់ក្នុងការធានានូវភាពជោគជ័យនៃប្រតិបត្តិការដែលត្រូវតែអនុវត្តដោយអ្នកជំនាញខាងថ្នាំស្ពឹកដែលមានបទពិសោធន៍ដែលត្រូវបានបណ្តុះបណ្តាលយ៉ាងពិសេសសម្រាប់ការងារនៅក្នុងគ្លីនិកភ្នែក។ ល្អប្រសើរបំផុតការពិនិត្យមើលជាមុននៃអ្នកជំងឺគួរតែត្រូវបានអនុវត្តដោយគ្រូពេទ្យទូទៅឬអ្នកជំនាញខាង endocrinologist រួមជាមួយគ្រូពេទ្យជំនាញខាងថ្នាំស្ពឹក។
នៅល្ងាចមុនពេលប្រតិបត្ដិការអ្នកអាចប្រើថ្នាំងងុយគេងនិងថ្នាំស្ងប់ស្ងាត់ប៉ុន្តែដោយពិចារណាលើការកើនឡើងនៃភាពប្រែប្រួលនៃអ្នកជំងឺទឹកនោមផ្អែមចំពោះថ្នាំទាំងនេះ។ ចំពោះអ្នកជំងឺដែលមានជំងឺភ្នែកឡើងបាយទាក់ទងនឹងអាយុដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ការប្រើថ្នាំសន្លប់តាមសរសៃឈាមដែលមានធាតុផ្សំនៃថ្នាំបំបាត់ការឈឺចាប់គឺគ្រប់គ្រាន់ហើយ។ ការណែនាំអំពីថ្នាំស្ពឹក (20 មីលីក្រាមនៃថ្នាំ promedol ឬ 0,1 មីលីក្រាមនៃ fentanyl) ថ្នាំប្រឆាំងនឹងរោគ (5 មីលីក្រាមនៃ droperidol) និង ataractics (midazole) អមដោយការណែនាំអង់ទីកររបស់ពួកគេ - naloxone និង flumazenil (anexate) ។ ក្នុងពេលជាមួយគ្នានេះការប្រើថ្នាំសន្លប់ក្នុងតំបន់ឬថ្នាំបំបាត់ការឈឺចាប់ក្នុងតំបន់ដែលមានដំណោះស្រាយនៃ lidocaine និង bupivacaine (marcaine) ត្រូវបានប្រើ។
ជាមួយនឹងចំនួនតិចតួចនៃការធ្វើអន្តរាគមន៍ផ្នែកជីវសាស្រ្តឧទាហរណ៍ក្នុងករណី hemophthalmus ការប្រើរបាំងមុខបន្ទាប់ពីការប្រើថ្នាំសន្លប់ជាមួយប្រូប៉ូលីសបន្ទាប់មកការប្រើថ្នាំសន្លប់មូលដ្ឋានជាមួយនឹងការប្រើ sevoflurane ក្នុងការដកដង្ហើមដោយឯកឯងផ្តល់នូវលក្ខខណ្ឌល្អគ្រប់គ្រាន់សម្រាប់ការវះកាត់។
ក្នុងកំឡុងពេលប្រតិបត្តិការនិងនៅក្នុងរយៈពេលក្រោយការវះកាត់ភ្លាមៗការកើនឡើងកម្រិតជាតិស្ករក្នុងឈាមពី ២០-៣០% គឺអាចអនុញ្ញាតិបាន។ ដោយសារតែការពិតដែលថាចំពោះអ្នកជំងឺធ្ងន់ធ្ងរដែលមានជំងឺទឹកនោមផ្អែមរីករាលដាលអាចវិវត្តបន្ទាប់ពីការវះកាត់សូម្បីតែបន្ទាប់ពីកំរិតអាំងស៊ុយលីនតិចតួចក៏ដោយវាចាំបាច់ត្រូវគ្រប់គ្រងជាតិស្ករក្នុងឈាមចំពោះអ្នកជំងឺទាំងនេះក្នុងរយៈពេលពីរថ្ងៃដំបូងបន្ទាប់ពីការវះកាត់រៀងរាល់ ៤ ទៅ ៦ ម៉ោងម្តង។
អ្នកឯកទេសខាងអាណាសាសិតដែលធ្វើការនៅគ្លីនិកភ្នែកអាចទទួលបានព័ត៌មានពេញលេញនិងលម្អិតបន្ថែមទៀតនៅក្នុងសៀវភៅមគ្គុទេសក៍ពិសេសដែលត្រូវបានបោះពុម្ពផ្សាយនាពេលថ្មីៗនេះដែលបានកែសម្រួលដោយអេជ។ ភី។ តាកឆីឌី et al ។ (២០០៧) ។
លក្ខណៈពិសេសនៃបច្ចេកទេសនៃការដកស្រង់ជំងឺភ្នែកឡើងបាយចំពោះអ្នកជំងឺទឹកនោមផ្អែម
ការពិភាក្សាដ៏រស់រវើកនៃទសវត្សរ៍ទី ៨០ អំពីជម្រើសនៃវិធីសាស្រ្តនៃការស្រង់ចេញនូវជំងឺភ្នែកឡើងបាយចំពោះអ្នកជំងឺទឹកនោមផ្អែមលទ្ធភាពនៃការកែសម្រួសនៃខួរក្បាលដែលមាននៅក្នុងខ្លួនពួកគេជម្រើសនៃកែវថតដែលមានលក្ខណៈល្អបំផុត - ជាមួយកែវភ្នែកឬកែវភ្នែក - ឥឡូវគឺជារឿងអតីតកាល។
ថ្នាំ Phacoemulsification អាចត្រូវបានអនុវត្តតាមរយៈការចាក់វ៉ាក់សាំងនៅផ្នែកសរសៃឈាមវ៉ែនតាដែលមានប្រវែងត្រឹមតែ ២,០ ទៅ ៣,២ មីល្លីម៉ែត្រដែលមានសារៈសំខាន់ជាពិសេសសម្រាប់អ្នកជំងឺទឹកនោមផ្អែមដែលមាននាវាខ្សោយនិង endothelium ងាយនឹងកើតជំងឺភ្នែក។
លើសពីនេះទៀតក្នុងកំឡុងពេលប្រតិបត្តិការសម្លេងត្របកភ្នែកថេរត្រូវបានថែរក្សាដោយគ្មានលក្ខណៈសម្មតិកម្មនៃការស្រង់ចេញធម្មតាដែលកាត់បន្ថយលទ្ធភាពនៃផលវិបាកនៃការវះកាត់ឬសដូងបាត។
ទីបំផុតការធ្វើអតិសុខុមប្រាណគឺមានភាពងាយស្រួលបំផុតនៅពេលដែលអន្តរាគមន៍រួមបញ្ចូលគ្នាគឺចាំបាច់ពីព្រោះការវះយកធ្យូងថ្មតូចមួយមិនតម្រូវឱ្យមានការផ្សាភ្ជាប់ថ្នេរទេនៅពេលសម្តែងដំណាក់កាលវណ្ណយុត្តិនិងការបង្កើតឡើងវិញសម្រាប់ការបញ្ចូលកែវថតសិប្បនិម្មិត។
បន្ទាប់ពីការធ្វើកោសល្យវិច័យការវះកាត់ការដកយកចេញនូវសសៃប្រសាទគឺមិនចាំបាច់ទេដែលមានសារៈសំខាន់ជាពិសេសសម្រាប់អ្នកជំងឺទឹកនោមផ្អែម។ ជៀសមិនរួចនៅពេលដែលយកចេញនូវភាពសៅហ្មង, ការប៉ះទង្គិចទៅនឹង epithelium ទាក់ទងនឹងផ្ទៃខាងក្រោយនៃការថយចុះនៃភាពស៊ាំរបស់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងហានិភ័យនៃការវិវត្តនៃវីរុស keratitis និងវីរុសហើយការបង្កើតឡើងវិញជាលិកាដែលត្រូវបានពន្យារពេលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការថយចុះនៃការវះកាត់។
សេចក្តីណែនាំនៃការប្រើថ្នាំ phacoemulsification បានកាត់បន្ថយយ៉ាងខ្លាំងនូវបញ្ជីនៃ contraindications សម្រាប់ការផ្សាំបញ្ចូលអាយអ៊ីអ៊ីតដូចជាការមើលឃើញតែមួយ, myopia ខ្ពស់, subluxation កែវ។
នៅពេលអនុវត្តការវះកាត់វាគួរតែត្រូវបានចងចាំក្នុងចិត្តថាចំពោះអ្នកជម្ងឺទឹកនោមផ្អែមជាពិសេសនៅក្នុងវត្តមាននៃការវិវត្តទៅជាជំងឺមហារីកខួរឆ្អឹងខ្នងអង្កត់ផ្ចិតនៃកូនតូចជាទូទៅមានទំហំតូចជាងអ្នកជំងឺដែលមិនមានជំងឺទឹកនោមផ្អែមហើយវាកាន់តែពិបាកក្នុងការសំរេចបាននូវជំងឺ mydriasis គ្រប់គ្រាន់ចំពោះអ្នកជំងឺបែបនេះ។
ដោយមានលទ្ធភាពកាន់តែច្រើននៃការធ្វើចលនាសរសៃប្រសាទរបស់អាយភីសរាល់ឧបាយកលទាំងអស់ដែលមានចុងសឺរនិងចង្កឹះគួរតែប្រុងប្រយ័ត្នបំផុតដើម្បីចៀសវាងការហូរឈាមចូលក្នុងបន្ទប់ខាងមុខ។ នៅពេលអនុវត្តការធ្វើអន្តរាគមន៍រួមបញ្ចូលគ្នាដំណាក់កាលដំបូងគឺ phacoemulsification ជាមួយការផ្សាំភ្ជាប់អ៊ីយូហើយបន្ទាប់មកការព្យាបាលដោយប្រើអ៊ីស្តាមីនបន្តដោយការបញ្ចូលឧស្ម័នឬស៊ីលីកុនបើចាំបាច់។ ទិន្នន័យបទពិសោធន៍និងអក្សរសិល្ប៍របស់យើងបង្ហាញថាវត្តមាននៃកែវថតប្រសាទមិនជ្រៀតជ្រែកជាមួយនឹងការមើលឃើញរបស់មូលនិធិក្នុងកំឡុងពេលនៃការវិនិច្ឆ័យរោគនិងបន្ទាប់ពីវាបើចាំបាច់អនុវត្តការថតរូបភាព។
លទ្ធផលនៃការដកស្រង់ជំងឺភ្នែកឡើងបាយចំពោះអ្នកជំងឺទឹកនោមផ្អែម
ការបោះពុម្ពផ្សាយដំបូងបង្អស់ដែលបានបញ្ជាក់យ៉ាងច្បាស់ពីគុណសម្បត្តិនៃបច្ចេកទេសនៃការផ្សាំភ្ជាប់អាយអ៊ីអិលនៅក្នុងថង់កន្សោមចំពោះអ្នកជំងឺទឹកនោមផ្អែមបានបង្ហាញខ្លួននៅដើមទសវត្សទី ៩០ ។ អ្នកត្រួសត្រាយផ្លូវនៃការផ្សាំភ្ជាប់អ៊ីយូតាក្នុងចំនោមអ្នកជំនាញផ្នែកភ្នែកវិទូជនជាតិរុស្ស៊ី B. N. Alekseev (ឆ្នាំ ១៩៩០) បានរាយការណ៍ថាមានការវះកាត់ទាញយកភ្នែកឡើងបាយចំនួន ៣០ ប្រភេទជាមួយនឹងការវះកាត់ផ្សាំភ្នែកអាយលែននៅក្នុងថង់តូចមួយចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងទី ២ ចូលទៅក្នុងភ្នែកដោយគ្មានសញ្ញានៃការរីកសាយនិងទទួលបានការមើលឃើញជាក់ស្តែងនៅក្នុង ៨០% នៃពួកគេ។ 0.3 និងខ្ពស់ជាងនេះ។
បទពិសោធន៍របស់យើងក្នុងការធ្វើប្រតិបត្តិការជាង ២០០០ នៃការដកស្រង់នៃជំងឺភ្នែកឡើងបាយដែលផុតពូជជាមួយនឹងការផ្សាំភ្ជាប់អាយអាយអ៊ីក្នុងថង់កន្សោមដែលបានអនុវត្តចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ក្នុងឆ្នាំ ១៩៩១ - ១៩៩៤ មុនពេលប្តូរទៅរកការវិនិច្ឆ័យរោគបានបង្ហាញថាប្រតិបត្តិការនេះផ្តល់នូវប្រូបាប៊ីលីតេដូចគ្នានៃការទទួលបានភាពមើលឃើញខ្ពស់ចំពោះអ្នកជំងឺទឹកនោមផ្អែម នៅដំណាក់កាលដំបូងបន្ទាប់ពីការវះកាត់ដូចជានៅក្នុងមនុស្សដែលមិនទទួលរងពីជំងឺនេះនិងបានយកចេញនូវបញ្ហាទាំងអស់នៃការមើលឃើញនៃមូលនិធិដែលបានកើតឡើងបន្ទាប់ពីការផ្សាំនៃកែវភ្នែកដែលមានពន្លឺ។
សូមរំthatកថានៅទសវត្សទី ៧០ នៅពេលដែលការស្រង់ចេញនៃរាងពងក្រពើត្រូវបានប្រើប្រាស់ជាចម្បង L.I. Fedorovskaya (១៩៧៥) បានរាយការណ៍ថាមាន ៦៨% នៃផលវិបាកនៃការវះកាត់និងក្រោយការវះកាត់រួមទាំង ១០% នៃការរីករាលដាលនៃជំងឺវិកលចរិក។
ម៉្យាងទៀតភាពតក់ស្លុតនៃបច្ចេកទេសនៃការទាញយកពីក្រៅនិងខ្លួនវាផ្ទាល់នៃចំនួនដ៏ច្រើននៃការផ្សាំភ្ជាប់ទៅនឹងការផ្សាំភ្ជាប់អាយអាយអិមដែលកើតមាននៅពេលនោះគឺជាហេតុផលដែលអ្នកជំងឺទឹកនោមផ្អែមគ្រប់រូបមិនមានការវះកាត់ផ្សាំអ្វីទាំងអស់ខណៈពេលដែលក្នុងចំណោមអ្នកជំងឺដែលមិនមានជំងឺទឹកនោមផ្អែមពួកគេត្រូវបដិសេធក្នុងការផ្សាំ។ មួយភាគដប់។
សេចក្តីផ្តើមនៃការធ្វើកោសល្យវិច័យបានធ្វើឱ្យប្រសើរឡើងយ៉ាងខ្លាំងនូវលទ្ធផលនៃប្រតិបត្តិការនៅក្នុងប្រជាជនអ្នកជំងឺទាំងអស់រួមទាំងអ្នកជំងឺទឹកនោមផ្អែម។ ការវិភាគលទ្ធផលនៃការធ្វើកោសល្យវិច័យជាមួយនឹងការបញ្ចូលអាយកូលដែលអាចបត់បែនបានអនុវត្តនៅក្នុងគ្លីនិករបស់យើងសម្រាប់អ្នកជំងឺទឹកនោមផ្អែមចំនួន ៨១២ នាក់ក្នុងឆ្នាំ ២០០៨ បានបង្ហាញថាការមើលឃើញគឺ ០,៥ ឡើងទៅនិងខ្ពស់ជាងនេះជាមួយនឹងការកែតម្រូវលើការហូរទឹករំអិលឧ។ ២-៣.៨ ថ្ងៃបន្ទាប់ពីការវះកាត់ត្រូវបានសម្រេចក្នុង ៨៤,៨៥% នៃអ្នកជំងឺដែលជាចំនួន ២០% ច្រើនជាងការដកស្រង់ខាងក្រៅ។
នៅក្នុងអ្នកជំងឺដែលមិនមានជំងឺទឹកនោមផ្អែមចំនួន ៧៥១៣ នាក់ដែលបានធ្វើប្រតិបត្តិការក្នុងកំឡុងពេលដូចគ្នានេះដែរការមើលឃើញដែលទទួលបានត្រូវបានសម្រេចនៅក្នុង ៨៨.៥៤% នៃករណីពោលគឺ។ លើសពីប្រូបាប៊ីលីតេនៃការទទួលបានភាពមើលឃើញជាក់ស្តែងចំពោះអ្នកជំងឺទឹកនោមផ្អែម ៣.៥ - ៤.០% ដូចគ្នានឹងការដកភ្នែកឡើងបាយឡើងបាយ។
វាគួរឱ្យកត់សម្គាល់ថា phacoemulsification បានកាត់បន្ថយចំនួនផលវិបាកដែលទាក់ទងនឹងប្រតិបត្តិការបើប្រៀបធៀបនឹងការដកស្រង់ខាងក្រៅ។ ក្នុងចំណោមអ្នកជំងឺទឹកនោមផ្អែមពួកគេបានជួបគ្នាយោងទៅតាមទិន្នន័យឆ្នាំ ២០០៨ មានតែ ៤ នាក់ប៉ុណ្ណោះ (០,៤៩%) - ករណីរីករាលដាលនៃជំងឺវិកលចរិក ១ ករណីនៃការបំផ្លាញ choroid និង ២ ករណីនៃវិមជ្ឈការ IOL ក្នុងរយៈពេលក្រោយការវះកាត់។ ចំពោះអ្នកជំងឺដែលមិនមានជំងឺទឹកនោមផ្អែមអត្រាភាពស្មុគស្មាញគឺ ០,៤៣% ។ បន្ថែមពីលើករណីខាងលើមាន ២ ករណីនៃជំងឺរលាកស្បែកប្រភេទ Iridocyclitis ៣ ករណីនៃការមានរោគសញ្ញាក្រោយការវះកាត់និង ៤ ករណីនៃការរលាកខួរក្បាល។
ហេតុផលសម្រាប់ការបដិសេធការធ្វើសោភ័ណភាពឬការប្រើម៉ូដែលអាយឡូផ្សេងទៀតអាចគ្រាន់តែជាវត្តមាននៃការបញ្ចេញសម្លេងនៃកែវភ្នែកនិងការរីកសាយយ៉ាងខ្លាំងនៃរោគសាស្ត្រជាមួយនឹងការធ្វើឱ្យមានកោសិកាឈាមក្រហម។
លក្ខណៈពិសេសនៃរយៈពេលក្រោយការវះកាត់
ការប្រើប្រាស់បច្ចេកវិទ្យាទំនើបសម្រាប់ការវះកាត់ជំងឺភ្នែកឡើងបាយចំពោះអ្នកជំងឺទឹកនោមផ្អែមទោះបីជាវាផ្តល់មុខងារមើលឃើញខ្ពស់និងវគ្គក្រោយរលូនក៏ដោយក៏មិនរាប់បញ្ចូលការកើតឡើងនៃបញ្ហាមួយចំនួនជាក់លាក់ចំពោះអ្នកជំងឺប្រភេទនេះដែលទាមទារឱ្យមានការយកចិត្តទុកដាក់ខ្ពស់ចំពោះពួកគេមិនត្រឹមតែនៅដំណាក់កាលនៃការជ្រើសរើសនិងការធ្វើរោគវិនិច្ឆ័យប៉ុណ្ណោះទេប៉ុន្តែថែមទាំង នៅក្នុងរយៈពេលក្រោយការវះកាត់។ វាហាក់ដូចជាសមរម្យដើម្បីកំណត់អត្តសញ្ញាណសំខាន់បំផុតរបស់ពួកគេដែលត្រូវបានពិភាក្សានៅក្នុងអក្សរសិល្ប៍ហើយគ្រូពេទ្យដែលចូលរួមអាចជួបប្រទះ។
ការរលាកក្រោយពេលវះកាត់និងជំងឺ endophthalmitis ។ ការសង្កេតរបស់យើងបានបញ្ជាក់ថាបន្ទាប់ពីការដកស្រង់ជំងឺភ្នែកឡើងបាយទៅក្រៅចំពោះអ្នកជំងឺទឹកនោមផ្អែមមានទំនោរកាន់តែច្បាស់ក្នុងការវិវត្តទៅជាប្រតិកម្មរលាកខ្លាំងនៅក្នុងរយៈពេលក្រោយការវះកាត់។
ដូច្នេះប្រសិនបើនៅក្នុងក្រុមត្រួតពិនិត្យពួកគេបានកើតឡើងមិនលើសពី 2% នៃអ្នកជំងឺបន្ទាប់មកមានជំងឺទឹកនោមផ្អែមវាកើតឡើងទ្វេដង។ ទោះយ៉ាងណាតួលេខដែលយើងទទួលបានសម្រាប់ផលវិបាកក្រោយការរលាកគឺទាបជាងតួលេខដែលបានបោះពុម្ពផ្សាយពីមុន។
តាមក្បួនប្រតិកម្ម exudative បានកើតឡើង 3-7 ថ្ងៃបន្ទាប់ពីការវះកាត់និងតម្រូវឱ្យចូលមន្ទីរពេទ្យម្តងទៀតក្នុងរយៈពេលរហូតដល់ 2 សប្តាហ៍ក្នុងកំឡុងពេលដែលការព្យាបាលប្រឆាំងនឹងការរលាកដែលពឹងផ្អែកខ្លាំងត្រូវបានអនុវត្ត។ ជាមួយនឹងការផ្លាស់ប្តូរទៅរក phacoemulsification ភាពញឹកញាប់នៃការឆ្លើយតបនៃការរលាកមានការថយចុះយ៉ាងខ្លាំងទាំងអ្នកជំងឺទឹកនោមផ្អែមនិងមិនទទួលរងពីវា។
ដូច្នេះក្នុងឆ្នាំ ២០០៨ សម្រាប់ប្រតិបត្តិការចំនួន ៧៥១៣ ដែលបានអនុវត្តចំពោះអ្នកជំងឺដែលមិនមានជំងឺទឹកនោមផ្អែមមានតែ ២ ករណីនៃជំងឺរលាកស្បែកនៅដំណាក់កាលក្រោយហើយសម្រាប់ប្រតិបត្តិការចំនួន ៨១២ លើអ្នកជំងឺទឹកនោមផ្អែមមិនមានអ្នកណាម្នាក់ត្រូវបានចុះឈ្មោះទេ។
ចំពោះភាពស្មុគស្មាញនៃការវះកាត់បែប endocular ដូចជា endophthalmitis វាអាចត្រូវបានគេចាត់ទុកថាបង្ហាញថាវាមានជាទូទៅចំពោះអ្នកជំងឺទឹកនោមផ្អែមជាងអ្នកជំងឺដែលមានសុខភាពល្អ។ នៅក្នុងរបាយការណ៍ថ្មីៗនេះ H. S. Al-Mezaine et al ។ (ឆ្នាំ ២០០៩) បានរាយការណ៍ថានៅក្នុងការវះកាត់ជំងឺភ្នែកឡើងបាយ ២៩.៥០៩ នៅក្នុងប្រទេសអារ៉ាប់រួមបានអនុវត្តរវាងឆ្នាំ ១៩៩៧ និង ២០០៦, ជំងឺ endophthalmitis បានវិវត្ត ២០ ករណី (០,០៨% ក្នុងរយៈពេល ៥ ឆ្នាំចុងក្រោយ) និង ១២ ក្នុងចំណោមពួកគេ (៦០% ) អ្នកជំងឺទទួលរងពីជំងឺទឹកនោមផ្អែម។
យើងបានវិភាគលទ្ធផលនៃការព្យាបាលជំងឺភ្នែកឡើងបាយចំនួន ១២០,២២៦ ដែលបានអនុវត្តក្នុងចន្លោះឆ្នាំ ១៩៩១ និង ២០០៧ ដើម្បីកំណត់កត្តាហានិភ័យសម្រាប់ការវិវត្តនៃជំងឺ endophthalmitis ក្រោយការវះកាត់។ វាបានប្រែក្លាយថាជំងឺផ្សំគ្នាគឺជាកត្តាហានិភ័យចម្បងសម្រាប់ការវិវត្តនៃជំងឺ endophthalmitis បើប្រៀបធៀបជាមួយកត្តាដែលបានសិក្សាទាំងអស់ដូចជាវិធីសាស្ត្រនៃការវះកាត់ប្រភេទអាយអាយល។ ល។
វឌ្ឍនភាពរបស់ឌី។ ការបោះពុម្ពផ្សាយនៃទសវត្សរ៍ទី ៩០ មានព័ត៌មានដែលបង្ហាញពីការដកស្រង់នៃជំងឺភ្នែកឡើងបាយទៅក្រៅចំពោះអ្នកជំងឺទឹកនោមផ្អែមក្នុង ៥០ ទៅ ៨០% នៃករណីដែលនាំឱ្យមានការបង្កើនល្បឿននៃការវិវត្តទៅជាជំងឺវិកលចរិកដែលរីកសាយក្នុងឆ្នាំដំបូងបន្ទាប់ពីការវះកាត់បើប្រៀបធៀបនឹងភ្នែកដែលមិនដំណើរការ។
ទោះយ៉ាងណាក៏ដោយទាក់ទងទៅនឹងការធ្វើកោសល្យវិច័យលំនាំបែបនេះមិនត្រូវបានបញ្ជាក់ទេ។ S. Kato et al ។ (១៩៩៩) ដោយផ្អែកលើការសង្កេតរបស់អ្នកជំងឺចំនួន ៦៦ នាក់ដែលមានជំងឺទឹកនោមផ្អែមក្នុងកំឡុងពេលមួយឆ្នាំបន្ទាប់ពីការវះកាត់វះកាត់រកឃើញរោគសញ្ញានៃការរីកសាយភាយជាងនៅលើភ្នែកដែលមិនមានស្ថេរភាពមានតែ ២៤% នៃករណី។
នៅក្នុងការងារក្រោយៗទៀតដោយឌីហារសានិង et al ។ (ឆ្នាំ ២០០៤) សម្តែងលើសម្ភារៈប្រហាក់ប្រហែលជាទូទៅមិនបានបង្ហាញពីផលប៉ះពាល់ណាមួយនៃការធ្វើកោសល្យវិច័យលើអត្រានៃការវិវត្តនៃការវិវត្តទៅជាជំងឺវិកលចរិកទេ។ ទិន្នន័យទាំងនេះត្រូវបានបញ្ជាក់នៅក្នុងការបោះពុម្ពផ្សាយជាច្រើនទៀត។
កត្តាសំខាន់តែមួយគត់គឺគ្លុយកូសក្នុងឈាម។ M.T.Aznabaev et al ។ (2005) ប្រកាន់ខ្ជាប់នូវគំនិតដូចគ្នាដោយផ្អែកលើការសង្កេតរបស់កុមារដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។
ជំងឺពងបែកភ្នែក។ ការហើមពងស្វាសបន្ទាប់ពីការធ្វើកោសល្យវិច័យតាមស្តង់ដារគឺជាផលវិបាកដ៏កម្រមួយដែលយើងត្រូវកាត់បន្ថយការងារដែលបានគ្រោងទុកលើប្រធានបទនេះដោយសារតែអសមត្ថភាពក្នុងការកំណត់អត្តសញ្ញាណគំរូណាមួយលើសម្ភារៈតូចបែបនេះ។ G. K. Escaravage et al ។ (២០០៦) ជាពិសេសសិក្សាពីប្រតិកម្មរបស់ម៉ាកូឡាចំពោះការវះកាត់លើអ្នកជំងឺទឹកនោមផ្អែមដោយផ្អែកលើការសង្កេតរបស់អ្នកជំងឺ ២៤ នាក់ត្រូវបានសន្និដ្ឋានថាយោងទៅតាមការឆ្លុះអុបទិកនៅលើកែវភ្នែកប្រតិបត្ដិការប្រហែលជា ២ ខែបន្ទាប់ពីអន្តរាគមន៍កម្រាស់នៃរីទីណានៅក្នុងតំបន់ ៦ មីល្លីម៉ែត្រនៃម៉ាណូឡាកើនឡើង ២៣៥.៥១ ± ៣៥.១៦ ដល់ ២៥៥.៨៣ ± ៣២.៧០ μm, i.e. ជាមធ្យម 20 មីលខណៈពេលដែលភ្នែកទី 2 កម្រាស់របស់រីទីណាមិនបានផ្លាស់ប្តូរទេ។ ស្របនឹងបញ្ហានេះអក្សរសាស្ត្រពន្លឺ fluorescence angiography បានបង្ហាញនូវភាពលេចធ្លោលើសឈាមនៅក្នុងម៉ាកាឡានៅក្នុងភ្នែកដែលដំណើរការ។
យោងទៅតាមទិន្នន័យទាំងនេះអ្នកនិពន្ធបានសន្និដ្ឋានថាការធ្វើរោគវិនិច្ឆ័យនៃការធ្វើរោគវិនិច្ឆ័យដោយធម្មជាតិនៃជំងឺមហារីកពងបែកអាចបណ្តាលអោយមានជំងឺទឹកនោមផ្អែមចំពោះអ្នកជំងឺទឹកនោមផ្អែម។ ការគិតបែបផែនបែបនេះទោះជាយ៉ាងណាមិនត្រូវបានបញ្ជាក់ដោយការសិក្សាហ្មត់ចត់អំពី V.V. Egorov et al ។ (២០០៨) ។
ក្នុង ៦០,២% នៃអ្នកជំងឺដែលមានសូរស័ព្ទខ្ពស់ (ជាមធ្យម ០,៦៨) ការកើនឡើងតិចតួច (ប្រហែល ១២.៥%) នៃកម្រាស់រីទីណានៅក្នុងម៉ាកាឡាត្រូវបានបង្ហាញឱ្យដឹងនៅថ្ងៃដំបូងបន្ទាប់ពីវះកាត់ប៉ុន្តែវាបាត់ទៅវិញនៅចុងសប្តាហ៍ដំបូងបន្ទាប់ពីអន្តរាគមន៍។
មានតែ ៧,៤% នៃអ្នកជំងឺដែលមានសន្ទុះចក្ខុទាបប៉ុណ្ណោះដែលបានចុះបញ្ជីប្រភេទនៃការឆ្លើយតបចំពោះការវះកាត់យោងទៅតាមនិយមន័យរបស់អ្នកនិពន្ធដែលបានបង្ហាញនៅក្នុងការកើនឡើងនៃកម្រាស់ផ្នែកកណ្តាលនៃម៉ាកាឡារហូតដល់ ១៨១,២ ± ២,៧ μmហើយក្នុងរយៈពេល ៣ ខែជំងឺហើមបានកើនឡើងហើយ បណ្តាលឱ្យមានជំងឺទឹកនោមផ្អែម។
វាងាយស្រួលក្នុងការមើលថាសមាមាត្រនៃអ្នកជំងឺដែលមានប្រភេទឆ្លើយតបយ៉ាងរហ័សគឺពាក់កណ្តាលសមាមាត្រនៃអ្នកជំងឺដែលមានភាពមើលឃើញទាបជាង ០.៥ ប្រតិបត្តិការនៅក្នុងគ្លីនិករបស់យើង។ ជំងឺពងបែកភ្នែករួមជាមួយកត្តាដទៃទៀតដែលជាហេតុផលមួយដែលបន្ទាប់ពីការស្ដារឡើងវិញនូវតម្លាភាពនៃមេឌៀអុបទិកភាពមើលឃើញនៅតែទាប។
កាលៈទេសៈនេះគឺជាមូលដ្ឋានសម្រាប់ការពិនិត្យបឋមប្រកបដោយភាពហ្មត់ចត់ជាមួយនឹងវិធីសាស្រ្តដែលអាចរកបាននៃស្ថានភាពនៃផ្នែកកណ្តាលនៃមូលនិធិសម្រាប់ការវាយតម្លៃត្រឹមត្រូវនៃការព្យាករណ៍នៃប្រតិបត្តិការដែលមានសារៈសំខាន់ខ្លាំងណាស់សម្រាប់ការបង្កើតទំនាក់ទំនងជាមួយអ្នកជំងឺ។
បទពិសោធរបស់យើងបានបង្ហាញថាការកើនឡើងឬការលេចចេញនូវរោគភ្នែកបន្ទាប់ពីការវះកាត់កើតឡើងភាគច្រើនដោយមានវត្តមាននៃការវិវត្តទៅជាឆ្អឹងខ្នងមុនពេលវះកាត់ដែលមិនត្រូវបានគេរកឃើញជានិច្ចដោយសារតែកែវមានពពកជាពិសេសជាមួយនឹងជំងឺភ្នែកឡើងបាយទ្វេភាគី។
ការវិភាគស្ថានភាពនៃតំបន់ម៉ាទីននៃរីទីណាដោយប្រើអូស៊ីធីចំពោះអ្នកជំងឺដែលមិនមានសញ្ញានៃ DR ឬជាមួយនឹងការបង្ហាញតិចតួចបំផុតរបស់វាបានបង្ហាញថាទាំងកម្រាស់និងបរិមាណរីទីណានៃតំបន់ម៉ាក្រូដែលត្រូវបានត្រួតពិនិត្យក្នុងរយៈពេលប្រាំមួយខែមិនមានភាពខុសគ្នាខ្លាំងពីទិន្នន័យដែលទទួលបាននៅក្នុងក្រុមត្រួតពិនិត្យនៃអ្នកជំងឺដែលមិនទទួលរង ទឹកនោមផ្អែម។
មានតែក្នុងករណីមួយទេគឺពីរសប្តាហ៍បន្ទាប់ពីការវះកាត់មានអាការរោគភ្នែកជាមួយនឹងការថយចុះនៃការមើលឃើញនិងការបង្ហាញនៃជំងឺរលាកស្បែកដែលត្រូវបានបញ្ឈប់ដោយការព្យាបាលនៅចុងខែទី ៤ បន្ទាប់ពីការវះកាត់ជាមួយនឹងការស្តារសូរស័ព្ទឡើងដល់ ០.៧ ។
គីម et al បាននិយាយថាវិធីសាស្រ្តមួយនៃវិធីសាស្រ្តក្នុងការការពារជំងឺទឹកនោមផ្អែមចំពោះអ្នកជំងឺបែបនេះគឺ (ឆ្នាំ ២០០៨) ការណែនាំទៅក្នុងលំហ subtenon ភ្លាមៗបន្ទាប់ពីប្រតិបត្តិការនៃ triamcinolone acetonide ។
លើសពីនេះទៀតការងារមួយចំនួនធំត្រូវបានគេបោះពុម្ភផ្សាយដែលបញ្ជាក់ពីប្រសិទ្ធភាពនៃការគ្រប់គ្រងវិចារណញាណនៃការទប់ស្កាត់ការប្រើថ្នាំ angiogenesis ជាពិសេស lucentis ក្នុងកំឡុងពេលប្រើថ្នាំ phacoemulsification សម្រាប់ការការពារនិងការព្យាបាលជំងឺកកដែលទាក់ទងនឹងការប្រើថ្នាំ phacoemulsification ។
ចំពោះអ្នកជំងឺទឹកនោមផ្អែមមានរបាយការណ៍នៅក្នុងអក្សរសិល្ប៍ថាពួកគេមានទំនោរទៅរកការបង្កើតឡើងវិញនូវកែវអេលីថេល្យូមតិចជាងមនុស្សដែលមានសុខភាពល្អដោយសារតែលទ្ធភាពដែលចំនួននិងសក្តានុពលបង្កើតឡើងវិញរបស់ពួកគេត្រូវបានកាត់បន្ថយដោយសារតែការខូចខាតដោយសារ sorbitol លើស។ ជាការពិត J. Saitoh et al ។ (១៩៩០) បានបង្ហាញថាដង់ស៊ីតេនៃកោសិកាទាំងនេះចំពោះអ្នកជំងឺទឹកនោមផ្អែមទាបជាងមនុស្សដែលមានសុខភាពល្អ។
ក្រោយមកអេ។ ហ្សាកហ្សេហ្សិនិងស៊ី។ ហ្សេតស្ត្រូម (១៩៩៩) ដោយប្រើពន្លឺភ្លើងអតីតកាលជាមួយម៉ាស៊ីនស្កែនហ្វុបបានកំនត់ភាពច្របូកច្របល់នៃកន្សោមក្រោយក្នុងអ្នកជំងឺ ២៦ នាក់ដែលមានជំងឺទឹកនោមផ្អែមនិងចំនួនមនុស្សដែលមានសុខភាពល្អដូចគ្នាក្នុងមួយឆ្នាំនិង ២ ឆ្នាំបន្ទាប់ពីការធ្វើរោគវិនិច្ឆ័យដោយការវះកាត់។
ទោះយ៉ាងណាទិន្នន័យទាំងនេះមិនត្រូវបានបញ្ជាក់នៅក្នុងការសិក្សាក្រោយៗទៀតទេ។ ដូច្នេះ Y. Hayashi et al ។ (ឆ្នាំ ២០០៦) បានបង្ហាញថានៅក្នុងវត្តមាននៃជំងឺទឹកនោមផ្អែមដែលទាក់ទងទៅនឹងជំងឺទឹកនោមផ្អែមភាពធ្ងន់ធ្ងរនៃភាពច្របូកច្របល់នៃកន្សោមក្រោយត្រូវបានវាស់ដោយឧបករណ៍ EAS-1000 (នីដិកប្រទេសជប៉ុន) មានចំនួនប្រហែល ៥ ភាគរយខ្ពស់ជាងអវត្តមានរបស់វា។
តាមរយៈការពិនិត្យលើអ្នកជំងឺដែលមាននិងមិនមានជំងឺទឹកនោមផ្អែមដោយប្រើបច្ចេកទេសដូចគ្នាអ៊ីអ៊ីហាហារ៉ា et al ។ (២០០៦) បានរកឃើញថាក្នុងអតីតកាលមួយឆ្នាំបន្ទាប់ពីការធ្វើកោសល្យវិច័យភាពស្រអាប់បានចាប់យក ១០ ភាគរយនៃផ្ទៃនៃសំបកក្រោយហើយនៅចុងក្រោយមានតែ ៤,១៤% ប៉ុណ្ណោះ។
នៅក្នុងការសិក្សានេះវាគួរឱ្យកត់សម្គាល់ថាការពិតគម្លាតការ៉េមធ្យមនៃតំបន់ដែលមានភាពច្របូកច្របល់ចំពោះអ្នកជំងឺទឹកនោមផ្អែមលើសពីតម្លៃមធ្យមដែលបង្ហាញពីភាពមិនស្មើគ្នានៃគំរូ។
មូលហេតុដែលទំនងបំផុតនោះគឺថាអ្នកនិពន្ធមិនបានបែងចែកអ្នកជំងឺទឹកនោមផ្អែមនិងដោយគ្មានការបង្ហាញពីឌីភីឌីហើយក្នុងចំណោមអ្នកដែលមានការស្ទះខ្លាំងជាងនេះមានតែអ្នកជំងឺដែលមានជំងឺ PDD ទេ។
ដូច្នេះបញ្ហានៃជំងឺភ្នែកឡើងបាយបន្ទាប់បន្សំចំពោះអ្នកជំងឺទឹកនោមផ្អែមជាមួយនឹងការណែនាំបច្ចេកវិទ្យាទំនើបសម្រាប់ការវះកាត់ជំងឺភ្នែកឡើងបាយមិនសូវពាក់ព័ន្ធដូចមុនទេ។ ទោះយ៉ាងណាក៏ដោយវាហាក់ដូចជាសមហេតុផលនៅពេលដែលសង្កេតមើលអ្នកជំងឺដែលប្រតិបត្ដិការដោយមានវត្តមាននៃការបង្ហាញនៃការរីករាលដាលនៃរោគសាស្ត្រនៅក្នុងរយៈពេលវែងដើម្បីយកចិត្តទុកដាក់ផងដែរចំពោះស្ថានភាពនៃកន្សោមកញ្ចក់ក្រោយ។
ហេតុអ្វីបានជាចក្ខុវិស័យកាន់តែខ្សោយទៅនឹងជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែម
កែវថតគឺជាការបង្កើតកាយវិភាគសាស្ត្រដ៏សំខាន់នៃកែវភ្នែកដែលផ្តល់នូវការឆ្លុះបញ្ចាំងពីឧប្បត្តិហេតុនៃកាំរស្មីពន្លឺនៅលើវាហើយត្រូវបានចូលរួមក្នុងការធ្វើឱ្យពួកវានៅរីទីណាដែលរូបភាពត្រូវបានបង្កើតឡើង។
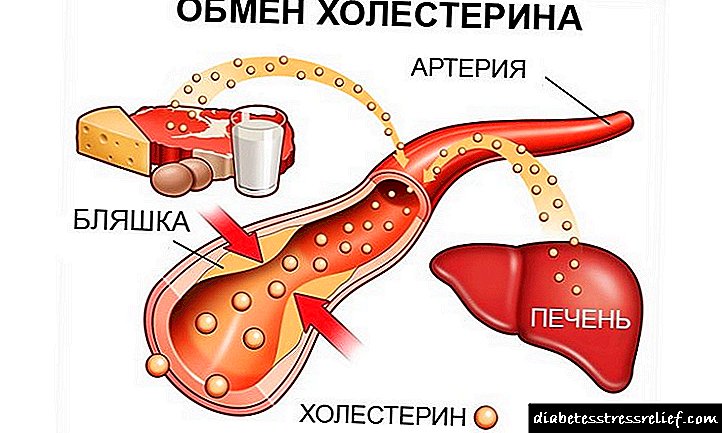
ជាមួយនឹងជំងឺទឹកនោមផ្អែមមានការកើនឡើងជាទៀងទាត់នៃជាតិស្ករនៅក្នុងឈាមដែលជះឥទ្ធិពលអវិជ្ជមានដល់ស្ថានភាពនៃកែវភ្នែក: សមាសធាតុប្រមូលផ្តុំនៅក្នុងវាដែលរំខានដល់រចនាសម្ព័ន្ធនិងតម្លាភាពធម្មតារបស់វានិងទម្រង់ជំងឺភ្នែកឡើងបាយ។ ការតោងកែវភ្នែករំខានដល់ការឆ្លុះបញ្ចាំងធម្មតាដែលបណ្តាលឱ្យមានចក្ខុវិស័យមិនល្អ។
ជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមត្រូវបានកំណត់ដោយរូបរាងនៃ "ចំណុច" ឬអារម្មណ៍នៃ "កញ្ចក់ពពក" នៅពីមុខភ្នែក។ វាក្លាយជាការពិបាកសម្រាប់អ្នកជំងឺដើម្បីអនុវត្តសកម្មភាពប្រចាំថ្ងៃ: អានសរសេរធ្វើការនៅកុំព្យូទ័រ។ ជំងឺភ្នែកឡើងបាយដំបូងត្រូវបានកំណត់លក្ខណៈដោយការថយចុះនៃចក្ខុវិស័យពេលថ្ងៃត្រង់ជាមួយនឹងការវិវត្តនៃដំណើរការនេះភាពពិការភ្នែកពេញលេញអាចកើតឡើង។
ការព្យាបាលដោយប្រើដំណក់ថ្នាំគ្រាប់និងថ្នាំដទៃទៀតមិននាំមកនូវផលវិជ្ជមាននោះទេព្រោះលទ្ធភាពនៃការប្រើថ្នាំទៅលើតម្លាភាពនៃកញ្ចក់គឺមានកំរិត។ វិធីសាស្ត្រមានប្រសិទ្ធភាពតែមួយគត់ដែលអនុញ្ញាតឱ្យអ្នកស្ដារឡើងវិញនូវភាពមើលឃើញធម្មតាគឺអន្តរាគមន៍មីក្រូទស្សន៍។
ចំពោះការអនុវត្តរបស់វាមិនចាំបាច់រង់ចាំភាពចាស់ទុំនៃជំងឺភ្នែកឡើងបាយទេ។ មជ្ឈមណ្ឌលសម្រាប់ការការពារចក្ខុវិស័យរបស់វេជ្ជបណ្ឌិតមេដវេដេវអនុវត្តវិធីសាស្រ្តព្យាបាលប្រកបដោយប្រសិទ្ធភាពខ្ពស់ទំនើបដោយជោគជ័យ។
ជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែម៖ ការការពារការព្យាបាល
កត្តាចំបងក្នុងការវិវត្តនៃជំងឺភ្នែកឡើងបាយគឺការផ្លាស់ប្តូរសមាសធាតុជីវគីមីនៃប្រព័ន្ធផ្សព្វផ្សាយនិងជាលិការដែលជាលទ្ធផលបណ្តាលមកពីភាពមិនប្រក្រតីមួយចំនួននៃការរំលាយអាហារទូទៅ។ ដូច្នេះវាជារឿងធម្មតាទេដែលថាបញ្ហាមេតាប៉ូលីសធ្ងន់ធ្ងរដូចជាជំងឺទឹកនោមផ្អែមច្រើនតែត្រូវបានអមដោយផលវិបាកជាច្រើនរួមទាំងកែវភ្នែកជាក់លាក់។
យន្តការអភិវឌ្ឍន៍
កែវពង្រីកថ្លានៅក្នុងប្រព័ន្ធអុបទិកស្មុគស្មាញនៃភ្នែកដំណើរការមុខងារនៃកែវថតឆ្លុះពន្លឺដែលផ្តោតរូបភាព (បញ្ច្រាស) លើរីទីណាពីកន្លែងដែលវាត្រូវបានផ្ទេរទៅតំបន់វិភាគនិងបកស្រាយនៃខួរក្បាលដែលរូបភាពមើលឃើញត្រូវបានបង្កើតឡើងវិញ។
ជាលទ្ធផលចក្ខុវិស័យចរិតលក្ខណៈបង្ខំឱ្យអ្នកជំងឺអនុវត្តមិនត្រឹមតែគ្រូពេទ្យឯកទេសខាងអរម៉ូន endocrinologist ប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងអ្នកឯកទេសខាងរោគភ្នែកផងដែរ។
រោគសញ្ញារោគសញ្ញា
ជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមបង្ហាញរាងខ្លួនឯងថាជាអារម្មណ៍នៃពន្លឺមិនគ្រប់គ្រាន់ប្រភេទមួយនៃ "flakes" នៅក្នុងវិស័យនៃទិដ្ឋភាពការលំបាកសំខាន់ៗក្នុងការអានការសរសេរធ្វើការជាមួយម៉ូនីទ័រកុំព្យូទ័រជាដើមការបង្ហាញដំបូងគឺការថយចុះគួរឱ្យកត់សម្គាល់នៃចក្ខុវិស័យនៅពេលព្រលប់និងជាទូទៅពន្លឺស្រអាប់។
ការបង្ហាញគ្លីនិកនៃជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមតែងតែបង្ហាញពីទំនោរកើនឡើង (ក្នុងអត្រាមួយឬមួយផ្សេងទៀត) និងទាមទារឱ្យមានវិធានការគ្រប់គ្រាន់ព្រោះដំណើរការនេះមិនបញ្ឈប់ដោយឯកឯងនិងមិនបញ្ច្រាស់ប៉ុន្តែទីបំផុតអាចនាំឱ្យបាត់បង់ចក្ខុវិស័យទាំងស្រុង។
វិធានការបង្ការ
ជាអកុសលជំងឺទឹកនោមផ្អែមទាំងស្រុងស្ទើរតែគ្រប់ទិដ្ឋភាពទាំងអស់ប៉ះពាល់ដល់គុណភាពនៃជីវិត។ អ្នកជំងឺត្រូវចងចាំនិងសង្កេតមើលការរឹតត្បិតជាច្រើនធ្វើតាមអនុសាសន៍ឃ្លាំមើលសមាសភាពឈាមឧស្សាហ៍ទៅពិនិត្យអ្នកជំនាញផ្នែក endocrinologist - ដូច្នេះក្នុងចំណោមរបស់ផ្សេងទៀតគាត់មិនខកខានការចាប់ផ្តើមនៃការវិវត្តនៃផលវិបាកមួយដែលអាចកើតមាននៃជំងឺទឹកនោមផ្អែមនិងចាត់វិធានការទាន់ពេលវេលាដើម្បីការពារផលវិបាកបែបនេះ។ ការពិនិត្យនិងពិគ្រោះយោបល់តាមកាលកំណត់របស់គ្រូពេទ្យឯកទេសខាងភ្នែកគឺចាំបាច់។
បើទោះបីជាការចង្អុលបង្ហាញសម្រាប់ប្រតិបត្តិការមីក្រូជីវសាស្រ្តត្រូវបានបង្ហាញក៏ដោយវាគួរតែត្រូវបានអនុវត្តឱ្យបានឆាប់តាមដែលអាចធ្វើទៅបានរហូតដល់មានផលវិបាកធ្ងន់ធ្ងរបន្ថែមទៀតត្រូវបានបង្កើតឡើងនិងរ៉ាំរ៉ៃ។ អ្នកគួរតែដឹងនិងចងចាំថាមានថ្នាំមួយចំនួនដែលត្រូវបានរចនាឡើងយ៉ាងពិសេសសម្រាប់ការការពារនិងការពារសរីរាង្គនៃចក្ខុវិស័យក្នុងជំងឺទឹកនោមផ្អែមឧទាហរណ៍ថ្នាំកាតាលីនកាតាកាម៉ុន taurine quinax ។ ល។ តាមក្បួនវគ្គសិក្សានៃការការពារចំណាយពេល ១ ខែហើយមាននៅក្នុងការព្យាបាលភ្នែកប្រចាំថ្ងៃ។ បន្ទាប់ពីសម្រាកជាក់លាក់វគ្គសិក្សាត្រូវបានធ្វើម្តងទៀត។
ក្នុងករណីខ្លះវគ្គបង្ការជំងឺភ្នែកឡើងបាយតាមកាលកំណត់ត្រូវតែត្រូវបានគេយកទៅប្រើសម្រាប់ជីវិតប៉ុន្តែនេះប្រសើរជាងជំងឺភ្នែកឡើងបាយដោយខ្លួនវាផ្ទាល់ជាមួយនឹងការថយចុះចក្ខុវិស័យសរុបនិងហានិភ័យនៃការបាត់បង់វាទាំងស្រុង។
វាគួរតែត្រូវបានយកចិត្តទុកដាក់ផងដែរថាថ្នាំមួយចំនួនដែលត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ជំងឺទឹកនោមផ្អែមមានផលប៉ះពាល់ដែលមិនចង់បាន។ ជាពិសេសទ្រីថលដែលជួយជំរុញចរន្តឈាមនៅក្នុងអវយវៈមានប្រសិទ្ធិភាពអាចជះឥទ្ធិពលអវិជ្ជមានដល់អតិសុខុមប្រាណនៃឈាមនៅក្នុងរចនាសម្ព័ន្ធភ្នែកនិងថែមទាំងបណ្តាលឱ្យមានជំងឺឬសដូងបាតទៀតផង។
ដូច្នេះគ្រូពេទ្យឯកទេសខាងភ្នែកត្រូវតែដឹងអំពីថ្នាំណាមួយនិងក្នុងកំរិតណាដែលត្រូវបានចេញវេជ្ជបញ្ជាជាផ្នែកមួយនៃការព្យាបាលជំងឺទូទៅដើម្បីពិចារណាពីផលប៉ះពាល់អវិជ្ជមានបន្ថែមលើភ្នែកនិងចាត់វិធានការគ្រប់គ្រាន់ដើម្បីបន្សាបឥទ្ធិពលទាំងនេះ។
ជាពិសេសការរៀបចំ“ អង់តាកយ៉ានហ្វត” ត្រូវបានសម្គាល់ដោយប្រសិទ្ធភាពខ្ពស់និងសកម្មភាពស្មុគស្មាញ។ ដូចជាការត្រៀមលក្ខណៈអូផៃឡាំជាច្រើនទៀតដែរវាត្រូវបានខ្ចីពីធម្មជាតិហើយមានផ្ទុកនូវចំរាញ់ពីធម្មជាតិនៃផ្កាខាត់ណាខៀវគ្រាប់ខ្មៅគ្រាប់ពូជនៃពូជទំពាំងបាយជូរជាក់លាក់។ ល។ កំហាប់ខ្ពស់នៃវីតាមីនជីវជាតិបំប៉ននិងការពារបង្កើតបានជាឥទ្ធិពលប្រឆាំងអុកស៊ីតកម្មដ៏មានឥទ្ធិពល (រ៉ាឌីកាល់សេរីនិងអុកស៊ីដគឺជាមូលហេតុមួយដ៏សំខាន់នៃការកន្ត្រាក់កែវភ្នែក) ជួយពង្រឹងប្រព័ន្ធសរសៃឈាមរបស់មូលនិធិនិងជួយរក្សាភាពមើលឃើញក្នុងពន្លឺថ្ងៃនិងពេលព្រលប់។
ជាក់ស្តែងតាមវិធីនេះសញ្ញាដំបូងនៃការវិវត្តទៅជាជំងឺភ្នែកឡើងបាយនៅក្នុងជំងឺទឹកនោមផ្អែមត្រូវការអន្តរាគមន៍វេជ្ជសាស្ត្រឱ្យបានលឿនបំផុត។ ការពិតគឺថាទម្រង់ណាមួយនៃជំងឺភ្នែកឡើងបាយ (រួមទាំងជំងឺទឹកនោមផ្អែម) ត្រូវបានកំណត់ដោយកម្រិតទាបហើយក្នុងករណីជឿនលឿនស្ទើរតែគ្មានប្រសិទ្ធភាពនៃការព្យាបាលបែបវេជ្ជសាស្ត្រសុទ្ធសាធ។
វ៉ែនតាឬកែវឡេនក៏មិនមែនជាដំណោះស្រាយចំពោះបញ្ហានោះដែរព្រោះការចុះខ្សោយនៃចក្ខុមិនត្រូវបានកំណត់ចំពោះការឆ្លុះបញ្ចាំងមិនទៀងទាត់ (ជំងឺដាច់សរសៃឈាមខួរក្បាលឬ hyperopia) និងបណ្តាលមកពីការស្ទះពោះវៀននៅក្នុងផ្លូវនៃពន្លឺ។
វិធីសាស្រ្តគ្រប់គ្រាន់និងមានប្រសិទ្ធភាពបំផុតក្នុងការព្យាបាលជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែម (និងផ្សេងៗទៀត) គឺប្រតិបត្ដិការមីក្រូទស្សន៍ដើម្បីដកកែវភ្នែកដែលបរាជ័យហើយជំនួសវាដោយការផ្សាំសិប្បនិម្មិត - កែវថតឆ្លុះពោះវៀន។ ទោះជាយ៉ាងណាក៏ដោយប្រតិបត្ដិការគួរតែត្រូវបានអនុវត្តឱ្យបានឆាប់តាមដែលអាចធ្វើទៅបាន: វាមានលក្ខណៈងាយស្រួលជាងមុនហើយដូច្នេះកាត់បន្ថយហានិភ័យដែលអាចកើតមានថែមទៀត។
ចក្ខុវិស័យប្រសើរឡើងភ្លាមៗបន្ទាប់ពីការវះកាត់ហើយឈានដល់ស្ថានភាពអតិបរមាដែលអាចកើតមានក្នុងករណីនីមួយៗក្នុងរយៈពេល 1-2 សប្តាហ៍។ បន្ទាប់ពី 1-1,5 ខែក្នុងកំឡុងពេលនៃការពិនិត្យតាមដានចំណុចថ្មីត្រូវបានចេញប្រសិនបើចាំបាច់។
ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺភ្នែកឡើងបាយនៃទឹកនោមផ្អែម
ការធ្វើកោសល្យវិច័យអ៊ុលត្រាសោនបានក្លាយជាស្តង់ដារវិធីសាស្រ្តពិសេសមួយក្នុងការវះកាត់កែវភ្នែកទំនើប។ ប្រតិបត្ដិការបែបនេះបានរីករាលដាលនៅលើពិភពលោកដោយសារតែក្បួនដោះស្រាយបានធ្វើឱ្យល្អិតល្អន់ទៅនឹងព័ត៌មានលម្អិតតូចបំផុតការរាតត្បាតទាបរយៈពេលខ្លីនិងភាពជាក់លាក់ដែលមានគោលបំណងនៃអន្តរាគមន៍។
កន្លែងទំនេរនៅក្នុងកន្សោមកែវថតត្រូវបានកាន់កាប់ដោយកែវថតចម្លង - កែវថតសិប្បនិម្មិតដែលជាលក្ខណៈអុបទិកដែលដូចគ្នាបេះបិទនឹងកែវថតធម្មជាតិ។ សូរស័ព្ទដែលមើលឃើញនិងភាពច្បាស់ត្រូវបានស្តារឡើងវិញដល់កម្រិតមួយដែលជិតនឹងបទដ្ឋាន។
ការពន្យារកំណើតសម្រាប់ការវះកាត់
វាគឺជាគំនិតទូទៅមួយដែលថាការបញ្ចូលកែវថតសិប្បនិម្មិតត្រូវបានគេធ្វើឱ្យខូចនៅក្នុងទឹកនោមផ្អែមត្រូវបានគេយល់ច្រឡំយ៉ាងខ្លាំង។ ការឆ្លងទន្លេមិនមែនជាជំងឺទឹកនោមផ្អែមនៅក្នុងខ្លួនវាទេប៉ុន្តែជារោគសាស្ត្រដែលត្រូវបានគេកត់សំគាល់នៃជម្ងឺអេម៉ូក្លូប៊ីននៃភ្នែក (ជំងឺនិងប្រព័ន្ធឈាមរត់) រួមទាំង ជាមួយនឹងការធ្វើទ្រង់ទ្រាយស៊ីលីកុននៅលើរីទីណា, ភាពមិនប្រក្រតីនៃអាយអេស។ ល។
contraindication ដាច់ខាតក៏ជាដំណើរការរលាកដែលប៉ះពាល់ដល់សរីរាង្គនៃចក្ខុវិស័យ។ ដំណើរការបែបនេះត្រូវតែលុបបំបាត់ឬបង្ក្រាបពីមុន។ ក្នុងករណីផ្សេងទៀតទាំងអស់ការព្យាបាលមីក្រូទស្សន៍នៃជំងឺភ្នែកឡើងបាយសម្រាប់ជំងឺទឹកនោមផ្អែមមានប្រសិទ្ធភាពខ្ពស់ហើយលើសពីនេះទៅទៀតវិធីតែមួយគត់ដើម្បីស្តារមុខងារបាត់បង់ដែលមើលឃើញ។
ជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែម
ផលវិបាកនៃជំងឺទឹកនោមផ្អែមរួមមានការប៉ះនឹងកែវភ្នែក - ជំងឺភ្នែកឡើងបាយ។ ជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមភាគច្រើនកើតឡើងចំពោះកុមារនិងមនុស្សវ័យជំទង់ដែលមានជំងឺទឹកនោមផ្អែមធ្ងន់ធ្ងរដែលមានប្រេកង់ ០,៧-១៥% ។ ជំងឺភ្នែកឡើងបាយអាចលេចឡើងនៅដំណាក់កាលដំបូង 2-3 ឆ្នាំបន្ទាប់ពីការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមហើយជួនកាលក្នុងពេលដំណាលគ្នាជាមួយនឹងការរកឃើញរបស់វា។
មានករណីនៃការថយចុះតំរងនោមហើយសូម្បីតែការបាត់ខ្លួនពេញលេញនៃជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមក្រោមឥទ្ធិពលនៃការព្យាបាលអាំងស៊ុយលីនគ្រប់គ្រាន់។ ក្នុងន័យនេះវាមានសារៈសំខាន់ខ្លាំងណាស់ក្នុងការទទួលបានសំណងមេតាប៉ូលីសអតិបរមាចំពោះកុមារដែលមានជំងឺទឹកនោមផ្អែម។
ក្នុងការព្យាបាលជំងឺភ្នែកឡើងបាយការប្រើថ្នាំកាកាបេហ្សូលវីតាមីនសេក្រុមខ, ស៊ី, ភី, ភី, សារធាតុរំញោចជីវសាស្ត្រមានប្រយោជន៍។ ការព្យាបាលក្នុងតំបន់នៃជំងឺភ្នែកឡើងបាយនៅដំណាក់កាលដំបូងនិងជាពិសេសបណ្តាលឱ្យកើតមានជំងឺភ្នែកឡើងបាយមាននៅក្នុងការតែងតាំងដំណក់ដែលមានផ្ទុកបូបូឡាវី, អាស៊ីត ascorbic, អាស៊ីតនីកូទីក (វីហ្សីនទីន, វ៉ូដិនរ៉ូឡា, វីតាហ្វាកូល, កាតាហុម) ។
នៅក្នុងរយៈពេលក្រោយការវះកាត់ត្រូវយកចិត្តទុកដាក់ចំពោះការកែតម្រូវអុបទិកដោយប្រើកែវឬកែវថត។ ការពិនិត្យជំងឺទឹកនោមផ្អែមគឺចាំបាច់សម្រាប់កុមារទាំងអស់ដែលមានជំងឺភ្នែកឡើងបាយ។
ភាពស្រអាប់លើកញ្ចក់ភ្នែកទាំងស្រុងឬផ្នែកខ្លះទាក់ទងនឹងការថយចុះនៃការមើលឃើញឬការបាត់បង់ដាច់ខាតរបស់វាត្រូវបានគេហៅថា“ ភ្នែកឡើងបាយ” ។ មនុស្សម្នាក់ដែលមានជំងឺភ្នែកឡើងបាយកំពុងរីកចម្រើនឈប់មើលឃើញពិភពលោកជុំវិញគាត់យ៉ាងច្បាស់បញ្ហាជាមួយនឹងការយល់ឃើញរបស់អត្ថបទលេចឡើងក្នុងករណីធ្ងន់ធ្ងរមានតែចំណុចពន្លឺប៉ុណ្ណោះដែលអាចមើលឃើញ។
វានិយាយអំពីអ្នកជំងឺទឹកនោមផ្អែម។ ដោយសារតែការពិតដែលថាការរំលាយអាហាររបស់ពួកគេចុះខ្សោយការផ្លាស់ប្តូរដែលមិនអាចត្រឡប់វិញបានចាប់ផ្តើមកើតឡើងនៅក្នុងសរីរាង្គទាំងអស់រួមទាំងសរីរាង្គនៃចក្ខុវិស័យ។ កញ្ចក់មិនទទួលបានអាហារូបត្ថម្ភគ្រប់គ្រាន់ទេហើយឆាប់បាត់បង់មុខងាររបស់វា។ ជំងឺភ្នែកឡើងបាយចំពោះអ្នកដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ អាចវិវត្តបានលឿនកម្រិតអាយុនៃជំងឺត្រូវបានបន្ថយមកត្រឹម ៤០ ឆ្នាំ។
ជំងឺភ្នែកឡើងបាយទឹកនោមផ្អែមក៏អាចកើតមានផងដែរនៅពេលដែលរូបរាងនៃភាពច្របូកច្របល់ក្នុងទំរង់ជាម្សៅ។ តាមក្បួនមួយនាងរីកចម្រើនយ៉ាងឆាប់រហ័ស។ ភាពស្មុគស្មាញនេះត្រូវបានគេសង្កេតឃើញចំពោះអ្នកដែលទទួលរងពីជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងអ្នកដែលមានការប្រែប្រួលជាតិគ្លុយកូសថេរក្នុងកម្រិតខ្ពស់ជាទូទៅ។ ពិតជាមួយនឹងការធ្វើឱ្យមានកម្រិតធម្មតានៃកម្រិតគ្លុយកូសជំងឺភ្នែកឡើងបាយបែបនេះអាចដោះស្រាយដោយខ្លួនឯង។
ការធ្វើរោគវិនិច្ឆ័យជំងឺភ្នែកឡើងបាយជាធម្មតាមិនពិបាកទេ។ វិធីសាស្រ្តស្តង់ដារសំរាប់ការពិនិត្យអេកូគឺមានលក្ខណៈផ្តល់ព័ត៌មានជាពិសេសជីវឧស្ម័នដោយប្រើអំពូលតូច។
វាជាការសំខាន់ក្នុងការកត់សម្គាល់ថាគ្មានការព្យាបាលបែបអភិរក្សនៃជំងឺភ្នែកឡើងបាយទេដែលអាចព្យាបាលវាបាន។ គ្រាប់ថ្នាំមួនថ្នាំគ្រាប់បំប៉នណាមួយពិតជាគ្មានប្រយោជន៍ទេ។ មានតែថ្នាំមួយចំនួននៅក្នុងដំណក់អាចពន្យារផលប៉ះពាល់នៃជំងឺក្នុងរយៈពេលមួយប៉ុន្តែមិនមានអ្វីទៀតទេ។ ដូច្នេះការព្យាបាលជំងឺភ្នែកឡើងបាយសម្រាប់ជំងឺទឹកនោមផ្អែមត្រូវបានអនុវត្តតែការវះកាត់ប៉ុណ្ណោះ។
កាលពីមុនមានតែជំងឺភ្នែកឡើងបាយដែលមានភាពចាស់ទុំប៉ុណ្ណោះដែលត្រូវបានធ្វើប្រតិបត្តិការតាមក្បួនហើយនេះគឺមានភាពទន់ខ្សោយជាមួយនឹងការលំបាកផ្នែកបច្ចេកទេស។ វាចាំបាច់ក្នុងការរង់ចាំរហូតដល់កញ្ចក់បានឡើងរឹងទាំងស្រុងបន្ទាប់មកការដកយកចេញរបស់វាមិនពិបាកទេ។
ទីមួយគ្រូពេទ្យឯកទេសខាងភ្នែកនឹងចេញវេជ្ជបញ្ជាប្រតិបត្តិការមួយដែលត្រូវបានគេហៅថា phacoemulsification ។ កញ្ចក់ដែលមានបញ្ហានឹងត្រូវបានបំលែងដោយប្រើអ៊ុលត្រាសោននិងឡាស៊ែរ។ បន្ទាប់ពីនោះវាត្រូវបានយកចេញពីភ្នែកយ៉ាងងាយស្រួល។ បន្ទាប់មកមកដល់ដំណាក់កាលទី ២ ដែលសំខាន់ណាស់។ តាមរយៈការវះកាត់ដ៏តូចមួយគ្រូពេទ្យវះកាត់បញ្ចូលកែវថតសិប្បនិម្មិតមួយឥឡូវនេះពួកគេច្រើនតែបត់បែនបាន។
ការវះកាត់មានទំហំតូចណាស់ដែលវាមិនតម្រូវឱ្យមានការអង្គុយ។ ប្រតិបត្ដិការដោយខ្លួនវាមានរយៈពេលប្រហែល 10 នាទីហើយត្រូវការតែការប្រើថ្នាំសន្លប់ក្នុងទម្រង់ជាដំណក់ទឹក។ ភាគរយនៃប្រតិបត្តិការដែលទទួលបានជោគជ័យខិតជិតដល់ ៩៧-៩៨% ។ ហើយសំខាន់បំផុតពីរបីនាទីបន្ទាប់ពីនីតិវិធីអ្នកជំងឺមានអារម្មណ៍ថាមានភាពប្រសើរឡើងគួរឱ្យកត់សម្គាល់នៅក្នុងចក្ខុវិស័យ។
មាន contraindications តិចតួចក្នុងការព្យាបាលវះកាត់នៃជំងឺភ្នែកឡើងបាយដោយសារតែជំងឺទឹកនោមផ្អែម។ កែវភ្នែកសិប្បនិម្មិតមិនអាចត្រូវបានផ្សាំទេប្រសិនបើអ្នកជំងឺមានការផ្គត់ផ្គង់ឈាមខ្សោយទៅនឹងភ្នែកនិងមានស្លាកស្នាមធ្ងន់ធ្ងរនៅលើរីទីណាឬផ្ទុយទៅវិញនាវាថ្មីលេចឡើងនៅក្នុងភ្នែក។