គ្រាប់ថ្នាំ Farmiga

អស់រយៈពេលជាច្រើនឆ្នាំតស៊ូដោយជោគជ័យជាមួយឌីយ៉េអេសទេ?
ប្រធានវិទ្យាស្ថាន៖“ អ្នកនឹងភ្ញាក់ផ្អើលថាវាងាយស្រួលក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមដោយប្រើវារាល់ថ្ងៃ។
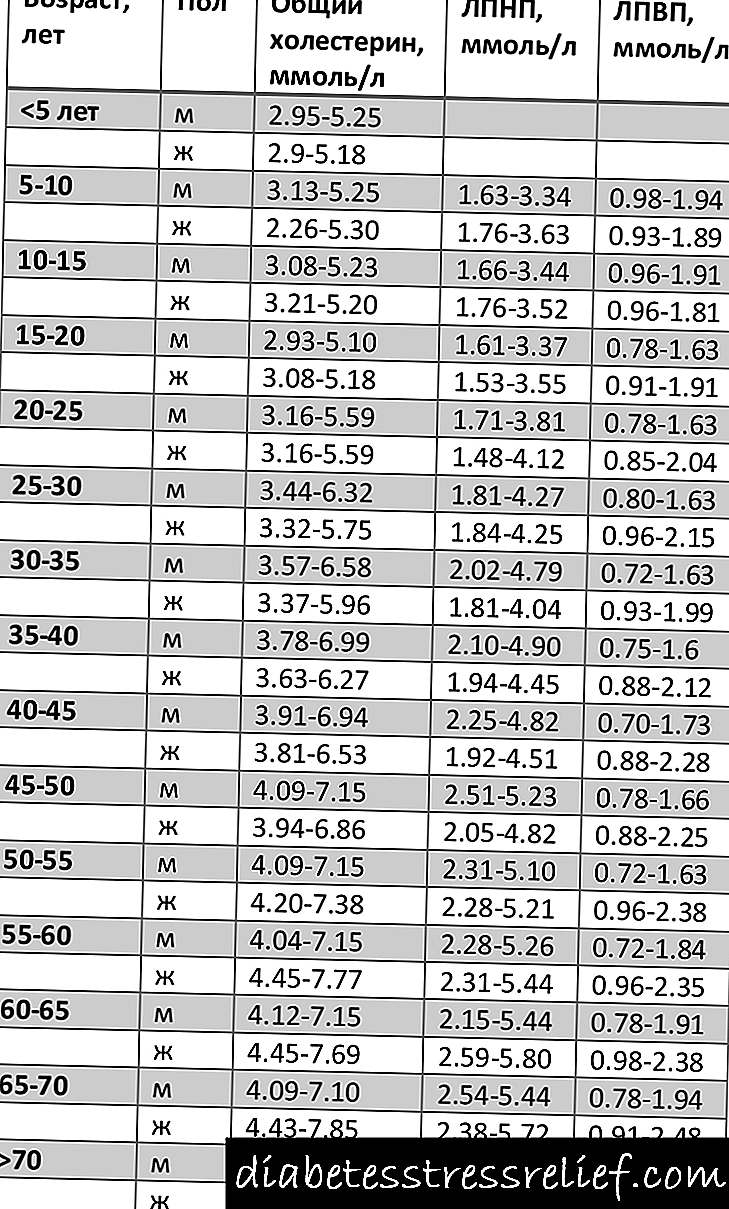
ជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី 2 លំពែងត្រូវបានរំខានភាពងាយនៃជាលិកានៃរាងកាយទៅនឹងអរម៉ូនអាំងស៊ុយលីនថយចុះ។ រោគសាស្ត្រស្រដៀងគ្នាត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញជាញឹកញាប់ចំពោះមនុស្សដែលមានអាយុលើសពី ៤៥ ឆ្នាំ។
ការព្យាបាលជំងឺនេះមាននៅក្នុងការប្រើថ្នាំជាតិស្ករក្នុងឈាមហើយវេជ្ជបណ្ឌិតក៏បានចេញវេជ្ជបញ្ជារបបអាហារព្យាបាលពិសេសនិងសំណុំលំហាត់រាងកាយផងដែរ។ អ្នកជំងឺទឹកនោមផ្អែមដំបូងត្រូវពិចារណាឡើងវិញអំពីរបៀបរស់នៅរបស់អ្នកធ្វើឱ្យមានសារធាតុចិញ្ចឹមធម្មតានិងបង្កើនសកម្មភាពម៉ូទ័រ។
ដើម្បីធានាថាកម្រិតជាតិស្ករក្នុងឈាមមានលក្ខណៈធម្មតាថ្នាំគ្រាប់ដែលបន្ថយកម្រិតជាតិស្ករក្នុងឈាមត្រូវបានចេញវេជ្ជបញ្ជា។ ថ្នាំនេះជួយស្តារភាពងាយនៃជាលិកាទៅនឹងអរម៉ូនកាត់បន្ថយកំរិតនៃការស្រូបយកអាំងស៊ុយលីននៅក្នុងពោះវៀនបន្ថយការផលិតជាតិស្ករដោយកោសិកាថ្លើមនិងធ្វើអោយកូលេស្តេរ៉ុលមានសភាពធម្មតា។
កាត់បន្ថយជំងឺទឹកនោមផ្អែម
 ថ្នាំព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ទាំងអស់អាចត្រូវបានបែងចែកជាក្រុមជាច្រើនយោងតាមគោលការណ៍នៃសកម្មភាពរបស់ពួកគេ។ ទាំងនេះរួមមានថ្នាំ Biguanides, sulfanylurea និស្សន្ទវត្ថុ, សារធាតុបន្ថែម, សារធាតុអាល់ហ្វា - glucosidase inhibitors, thiazolidinone ដេរីវេ, dipeptidyl peptidiase 4 inhibitors, GLP-1 receptor agonists ។
ថ្នាំព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ទាំងអស់អាចត្រូវបានបែងចែកជាក្រុមជាច្រើនយោងតាមគោលការណ៍នៃសកម្មភាពរបស់ពួកគេ។ ទាំងនេះរួមមានថ្នាំ Biguanides, sulfanylurea និស្សន្ទវត្ថុ, សារធាតុបន្ថែម, សារធាតុអាល់ហ្វា - glucosidase inhibitors, thiazolidinone ដេរីវេ, dipeptidyl peptidiase 4 inhibitors, GLP-1 receptor agonists ។
Biguanides ធ្វើឱ្យកោសិកាគ្រឿងកុំព្យូទ័រងាយនឹងអាំងស៊ុយលីនកាត់បន្ថយការផលិតអរម៉ូននិងធ្វើឱ្យចំណង់អាហារធម្មតា។ ទាំងនេះរួមបញ្ចូលទាំងថ្នាំគ្រាប់ Siofor និង Metformin ។ ក្នុងកំឡុងពេលព្យាបាលទឹកនោមផ្អែមបន្ថយទំងន់ការរំលាយអាហារ lipid ធ្វើឱ្យធម្មតា។ ថ្នាំនេះច្រើនតែបណ្តាលឱ្យមានផលប៉ះពាល់ក្នុងទម្រង់ជាប្រព័ន្ធរំលាយអាហារដែលពិបាកចិត្តដូច្នេះថ្នាំនេះត្រូវបានគេយកក្នុងកំរិតកំណត់មួយតែបន្ទាប់ពីពិគ្រោះជាមួយវេជ្ជបណ្ឌិត។
ភាគច្រើនជាញឹកញាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានព្យាបាលដោយសារជាតិ sulfanylurea - ការត្រៀមលក្ខណៈ Chlorpropamide, Starlix, Glimepiride, Tolbutamide, ទឹកនោមផ្អែម។ ថ្នាំបែបនេះជំរុញការផលិតអរម៉ូនដោយកោសិកាលំពែងនិងបន្ថយភាពងាយរងគ្រោះនៃជាលិកាទៅអាំងស៊ុយលីន។ ថ្នាំបែបនេះអាចធ្វើឱ្យលំពែងថយចុះដូច្នេះប្រសិនបើកំរិតប្រើមិនត្រឹមត្រូវវានាំឱ្យមានការថយចុះជាតិស្ករក្នុងឈាម។
- ថ្នាំ Insulinotropic polyptipid និង Enteroglucagon ខុសគ្នានៅក្នុងវត្តមាននៃសារធាតុបន្ថែម - អរម៉ូននៃប្រព័ន្ធរំលាយអាហារការផលិតដែលកើតឡើងបន្ទាប់ពីមនុស្សម្នាក់បានញ៉ាំ។ អរម៉ូនទាំងនេះជំរុញការផលិតអាំងស៊ុយលីនដោយលំពែង។ ជាមួយនឹងអាយុ, ទ្រព្យសម្បត្តិនៃកោសិកានេះមានការថយចុះនៅក្នុងមនុស្សម្នាក់ពួកគេងាកទៅរកថ្នាំដើម្បីស្តារមុខងារនេះឡើងវិញ។
- Alpha-glucosidase inhibitors មិនអនុញ្ញាតឱ្យស្រូបយកកាបូអ៊ីដ្រាតចូលទៅក្នុងពោះវៀនតូចដោយហេតុនេះអាចជួយកាត់បន្ថយគ្លីសេម៉ាបន្ទាប់ពីបរិភោគនិងកាត់បន្ថយតម្រូវការសម្រាប់ការផលិតអាំងស៊ុយលីន។ ថ្នាំ Glucobai, Miglitol, Acarbose, Voglibosis ត្រូវបានចេញវេជ្ជបញ្ជាជាថ្នាំបន្ថែម។
- សូមអរគុណដល់និស្សន្ទវត្ថុនៃថ្នាំ thiazolidinone ភាពធន់នៃអាំងស៊ុយលីនកើនឡើង, កម្រិតជាតិស្ករក្នុងឈាមថយចុះ, ការរំលាយអាហារ lipid ត្រូវបានស្តារឡើងវិញ, ការដកជាតិគ្លុយកូសលើសពីរាងកាយត្រូវបានពន្លឿន។ សមាសធាតុកូលេស្តេរ៉ុលដង់ស៊ីតេខ្ពស់និងទាបក៏កើនឡើងផងដែរ។ ភាពល្បីល្បាញបំផុតគឺថ្នាំ Pioglitazone និង Rosiglitazone ។ ថ្នាំប្រភេទនេះបណ្តាលឱ្យមានផលប៉ះពាល់ជាច្រើននិងបង្កើនទំងន់រាងកាយ។
- ដើម្បីបង្កើនការឆ្លើយតបកោសិការបស់លំពែងចំពោះស្ករបញ្ចុះជាតិអេម៉ូក្លូប៊ីនទាបនិងគ្លីសេរីនក្នុងឈាមការព្យាបាលដោយប្រើថ្នាំបន្ថយសម្ពាធឈាម Dipeptidyl peptidiasis ៤ ត្រូវបានប្រើដោយមានជំនួយពី Sitagliptin, Vildagliptin ដែលទឹកនោមផ្អែមអាចគ្រប់គ្រងគ្លីសេរីន។ ថ្នាំនេះត្រូវបានគេយកទាំងឯករាជ្យនិងផ្សំជាមួយថ្នាំ Metformin ។
- ដើម្បីគ្រប់គ្រងចំណង់អាហាររបស់អ្នកគ្រូពេទ្យអាចចេញវេជ្ជបញ្ជាអោយអ្នកជំងឺទឹកនោមផ្អែមយក GLP-1 agonists ទទួល។ ថ្នាំនេះធ្វើឱ្យរាងកាយឆាប់ឆ្អែតនិងមិនអនុញ្ញាតឱ្យលើស។ ដោយសារតែបញ្ហានេះទម្ងន់របស់អ្នកជំងឺមានការថយចុះហើយសន្ទស្សន៍គ្លីសេកមានលក្ខណៈធម្មតា។ ថ្នាំរបស់ក្រុមនេះរួមមានដំណោះស្រាយសម្រាប់ការចាក់ថ្នាំវីកតូនិងបាតាតម្លៃរបស់ពួកគេគឺខ្ពស់ណាស់ហើយឈានដល់ 10,000 រូប្លិ៍។
យោងតាមគោលការណ៍នៃសកម្មភាពថ្នាំអាចត្រូវបានបែងចែកជា ៣ ប្រភេទធំ ៗ ៖ ថ្នាំដែលជះឥទ្ធិពលដល់កូនកោះលែនហាននិងលំពែងដើម្បីបង្កើនការសំយោគអាំងស៊ុយលីនថ្នាំដែលជួយបង្កើនប្រសិទ្ធភាពអរម៉ូនលើជាតិស្ករនិងថ្នាំប្រឆាំងនឹងរោគដែលជះឥទ្ធិពលដល់កំរិតនៃការស្រូបយកគ្លុយកូស។
ផលប៉ះពាល់លើលំពែង
 ថ្នាំដែលជះឥទ្ធិពលដល់លំពែងដើម្បីបង្កើនការផលិតអាំងស៊ុយលីនរួមមានម៉ានីនីល, ទឹកនោមផ្អែម, ហ្គីលីនណាន, អាម៉ាលល។
ថ្នាំដែលជះឥទ្ធិពលដល់លំពែងដើម្បីបង្កើនការផលិតអាំងស៊ុយលីនរួមមានម៉ានីនីល, ទឹកនោមផ្អែម, ហ្គីលីនណាន, អាម៉ាលល។
ម៉ានីណីលជំរុញឱ្យលំពែងបញ្ចេញបរិមាណអរម៉ូនអតិបរិមាដែលចាំបាច់ដូច្នេះជាតិគ្លុយកូសដែលចូលក្នុងខ្លួនតាមរយៈអាហារត្រូវបានស្រូបយកបានលឿន។ ថ្នាំនេះជួនកាលបណ្តាលឱ្យមានប្រតិកម្មអាលែហ្សីត្រូវបាន contraindicated សម្រាប់ស្ត្រីមានផ្ទៃពោះកុមារនិងអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ។
ទឹកនោមផ្អែមធ្វើសកម្មភាពទន់ភ្លន់វាជួយការពារសរសៃឈាមនិងធ្វើសកម្មភាពនៅដំណាក់កាលដំបូងនៃការផលិតអាំងស៊ុយលីន។ ថាំពទ្យមានផលប៉ះពាល់មួយចំនួនធំក្នុងទម្រង់ឈឺក្បាលថយចុះជាតិស្ករក្នុងឈាមថយចុះការចាប់អារម្មណ៍ថយចុះប្រតិកម្មថយចុះការធ្លាក់ទឹកចិត្តបាត់បង់ការគ្រប់គ្រងខ្លួនឯង។ ថ្នាំនេះត្រូវបានគេប្រើក្នុងកំឡុងពេលបំបៅដោះកូនដោយមានជំងឺថ្លើមនិងតម្រងនោម។
- Glurenorm ត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់មនុស្សចាស់ហើយអាចត្រូវបានគេយកសម្រាប់ជំងឺតម្រងនោម។ វាជួយដល់ការផលិតអាំងស៊ុយលីនសកម្ម។ ប្រសិទ្ធភាពអតិបរមាកើតឡើងមួយម៉ោងបន្ទាប់ពីញ៉ាំ។ វាអាចមានផលប៉ះពាល់ក្នុងទម្រង់ជាជំងឺ leukopenia, thrombocytopenia, ឈឺក្បាលវិលមុខវិលមុខងងុយដេកអស់កម្លាំងខ្សោយសរសៃឈាមនិងខ្សោយ។ ជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ថ្នាំនេះត្រូវបានគេប្រើ។
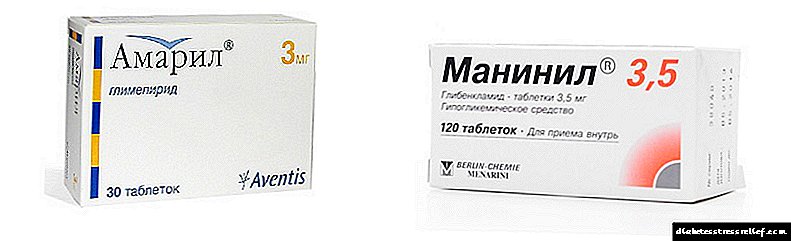
- អាម៉ារីលគឺជាមធ្យោបាយដ៏មានប្រសិទ្ធភាពនៃមនុស្សជំនាន់ចុងក្រោយ។ ថ្នាំនេះមានប្រសិទ្ធិភាពអូសបន្លាយពេលយូរនិងជួយកាត់បន្ថយហានិភ័យនៃការថយចុះជាតិស្ករក្នុងឈាម។ ថ្នាំពន្យារកំណើតរួមមានទឹកនោមផ្អែមប្រភេទ ១ ។
បង្កើនសកម្មភាពអាំងស៊ុយលីន
 ថ្នាំដែលជួយបង្កើនសកម្មភាពរបស់អរម៉ូនរួមមាន Siofor និង Metformin ។ ថ្នាំទាំងនេះមិនប៉ះពាល់ដល់លំពែងទេប៉ុន្តែបង្កើនសកម្មភាពរបស់អាំងស៊ុយលីនកាត់បន្ថយការស្រូបយកជាតិស្ករនិងខ្លាញ់ពីពោះវៀន។ ជួយគ្លុយកូសឱ្យស្រូបយកបានលឿន។
ថ្នាំដែលជួយបង្កើនសកម្មភាពរបស់អរម៉ូនរួមមាន Siofor និង Metformin ។ ថ្នាំទាំងនេះមិនប៉ះពាល់ដល់លំពែងទេប៉ុន្តែបង្កើនសកម្មភាពរបស់អាំងស៊ុយលីនកាត់បន្ថយការស្រូបយកជាតិស្ករនិងខ្លាញ់ពីពោះវៀន។ ជួយគ្លុយកូសឱ្យស្រូបយកបានលឿន។
គ្រាប់ Siofor បញ្ចុះជាតិស្ករក្នុងឈាមបញ្ចុះទម្ងន់និងជួយក្នុងការធាត់។ ថ្នាំនេះត្រូវបានគេធ្វើឱ្យប្រឡាក់នៅលើជើងទឹកនោមផ្អែមការថយចុះជាតិស្ករក្នុងឈាមជាតិអាល់កុលរ៉ាំរ៉ៃអំឡុងពេលមានផ្ទៃពោះ។ នៅដំណាក់កាលដំបូងនៃការលេបថ្នាំទឹកនោមផ្អែមទឹកនោមផ្អែមអាចមានអារម្មណ៍ថាមានរសជាតិលោហធាតុនៅក្នុងមាត់របស់គាត់និងឈឺចាប់នៅពោះ។
ថ្នាំ Metformin ត្រូវបានគេចាត់ទុកថាជាជាតិស្ករក្នុងឈាមប្រកបដោយប្រសិទ្ធភាពវាត្រូវបានគេយកទៅផ្សំជាមួយនឹងការព្យាបាលដោយអាំងស៊ុយលីន។
ការប្រើថ្នាំនេះត្រូវបានធ្វើឱ្យខូចតំរងនោមនិងថ្លើមខ្សោយតំរងនោមជំងឺទឹកនោមផ្អែម ketoacidosis ការឆ្លងមេរោគធ្ងន់ធ្ងរការថយចុះកម្តៅខ្សោយបេះដូងគាំងបេះដូង។
ការស្រូបយកជាតិគ្លុយកូសដែលមានភាពប្រសើរឡើង
 ដើម្បីធ្វើឱ្យដំណើរការស្រូបយកធម្មតានិងកាត់បន្ថយជាតិស្ករក្នុងឈាមដែលត្រូវបានបង្កើតឡើងជាលទ្ធផលនៃការបែកបាក់អាហារវេជ្ជបណ្ឌិតបានចេញវេជ្ជបញ្ជាអោយលេបថ្នាំ Acarbose និង Glucobay ។ ថ្នាំទាំងនេះអាចបណ្តាលឱ្យមានផលប៉ះពាល់ផ្សេងៗគ្នាក្នុងទម្រង់ជា dysbiosis, cholecystitis ដែលជាដំណើរការរលាកនៅក្នុងក្រពះនិងពោះវៀន។
ដើម្បីធ្វើឱ្យដំណើរការស្រូបយកធម្មតានិងកាត់បន្ថយជាតិស្ករក្នុងឈាមដែលត្រូវបានបង្កើតឡើងជាលទ្ធផលនៃការបែកបាក់អាហារវេជ្ជបណ្ឌិតបានចេញវេជ្ជបញ្ជាអោយលេបថ្នាំ Acarbose និង Glucobay ។ ថ្នាំទាំងនេះអាចបណ្តាលឱ្យមានផលប៉ះពាល់ផ្សេងៗគ្នាក្នុងទម្រង់ជា dysbiosis, cholecystitis ដែលជាដំណើរការរលាកនៅក្នុងក្រពះនិងពោះវៀន។
Acarbose មានប្រសិទ្ធិភាពជាតិស្ករក្នុងឈាម។ ថ្នាំនេះត្រូវបាន contraindicated នៅក្នុងជំងឺក្រិនថ្លើម, ketoacidosis, រោគវិទ្យានៃសរីរាង្គរំលាយអាហារ, មុខងារខ្សោយតំរងនោម, ក្នុងអំឡុងពេលមានផ្ទៃពោះនិង lactation ។ វាអាចមានផលប៉ះពាល់ក្នុងទម្រង់ជាជំងឺរាគរូសនិងហើមពោះ។
គ្លូកូបជួយកាត់បន្ថយកម្រិតជាតិគ្លុយកូសបន្ទាប់ពីញ៉ាំអាហារថ្នាំត្រូវបានចេញវេជ្ជបញ្ជាជាមធ្យោបាយបន្ថែមដល់របបអាហារព្យាបាល។ ថ្នាំមិនអាចត្រូវបានគេយកទៅជាមួយជំងឺពោះវៀនអំឡុងពេលមានផ្ទៃពោះនិងបំបៅកូន។
ពេលខ្លះអ្នកជម្ងឺទឹកនោមផ្អែមអាចជួបប្រទះភាពហើមពោះនិងទន់ភ្លន់នៅក្នុងពោះ។
ថ្នាំច្នៃប្រឌិត
 សព្វថ្ងៃនេះអ៊ិនធឺរណែតផ្សព្វផ្សាយយ៉ាងទូលំទូលាយនូវថ្នាំច្នៃប្រឌិតថ្មីៗជាច្រើនដែលយកជាតិស្ករចេញពីទឹកនោម។ ថ្នាំដែលល្បីជាងគេគឺថ្នាំ Farmiga សម្រាប់ព្យាបាលជំងឺទឹកនោមផ្អែម, Farsida, Forbinol ។
សព្វថ្ងៃនេះអ៊ិនធឺរណែតផ្សព្វផ្សាយយ៉ាងទូលំទូលាយនូវថ្នាំច្នៃប្រឌិតថ្មីៗជាច្រើនដែលយកជាតិស្ករចេញពីទឹកនោម។ ថ្នាំដែលល្បីជាងគេគឺថ្នាំ Farmiga សម្រាប់ព្យាបាលជំងឺទឹកនោមផ្អែម, Farsida, Forbinol ។
ថ្នាំទាំងនេះមានការពិនិត្យវិជ្ជមានជាច្រើនពីអ្នកប្រើប្រាស់។ ទោះយ៉ាងណាក៏ដោយយោងទៅតាមវេជ្ជបណ្ឌិតអ្នកមិនចាំបាច់ជឿការសរសើរទាំងនេះទេ។ ការពិតគឺថានៅពេលនេះមិនមានថ្នាំណាដែលអាចព្យាបាលបានទាំងស្រុងនូវដំណើរការខុសប្រក្រតីនៃលំពែងទេ។
លើសពីនេះទៀតមធ្យោបាយទំនើបដែលបានស្នើមានចំនួនច្រើននៃការ contraindications ។ ជាពិសេសការប្រើថ្នាំច្រើនតែនាំឱ្យឆ្លងជំងឺទឹកនោម, ជាលទ្ធផលដែលអ្នកជំងឺទឹកនោមផ្អែមអាចវិវត្តទៅជាខ្សោយតំរងនោម។
ថ្នាំមិនមានការណែនាំពេញលេញដែលជាការចង្អុលបង្ហាញអំពីគុណភាពអន់នៃទំនិញ។ ក្នុងតម្លៃមួយថ្នាំទាំងនេះមិនអាចទៅដល់អ្នកជំងឺទឹកនោមផ្អែមបានទេ។
វីដេអូនៅក្នុងអត្ថបទនេះនឹងប្រាប់អ្នកបន្ថែមអំពីថ្នាំបន្ថយជាតិស្ករ។
សេចក្តីណែនាំសម្រាប់ការប្រើប្រាស់ថ្នាំ Forsig និង analogues របស់វា
ការណែនាំ Forsig គ្រឿងញៀនសម្រាប់ការប្រើប្រាស់គឺមានលក្ខណៈលម្អិតណាស់។ ថ្នាំនេះទទួលបានប្រជាប្រិយភាពយ៉ាងទូលំទូលាយដោយសារតែប្រសិទ្ធភាពខ្ពស់និងភាពអាចរកបាន។ ទោះយ៉ាងណាក៏ដោយមុននឹងណែនាំថ្នាំនេះទៅក្នុងវគ្គព្យាបាលវាចាំបាច់ត្រូវសិក្សាដោយយកចិត្តទុកដាក់លើលក្ខណៈទូទៅនៃថ្នាំជាពិសេសការបែងចែកដូសហើយអានផងដែរ។

លក្ខណៈទូទៅនៃថ្នាំ Forsig
មុនពេលអ្នកចាប់ផ្តើមប្រើថ្នាំវាចាំបាច់ត្រូវសិក្សាពីលក្ខណៈទូទៅរបស់វាហើយពិគ្រោះជាមួយវេជ្ជបណ្ឌិត។ Forsiga គឺជាថ្នាំសំរាប់ប្រើប្រាស់ផ្ទាល់មាត់មុខងារសំខាន់របស់វាគឺធ្វើអោយស្ថេរភាពកំរិតជាតិស្ករមានជាតិស្ករក្នុងឈាមថយចុះ។ វាត្រូវបានប្រើសម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ គ្រឿងផ្សំសកម្មសំខាន់គឺ dapagliflozin propanediol monohydrate ។ វាអាចប្រើបានជាទម្រង់ថ្នាំគ្រាប់ដែលផលិតដោយខ្សែភាពយន្ត។
ការចង្អុលបង្ហាញសំខាន់ៗសម្រាប់ការប្រើប្រាស់ Forsig មានដូចខាងក្រោម៖
- ការព្យាបាលដោយប្រើជាតិស្ករក្នុងឈាមថយចុះ
- ការព្យាបាលដោយស្មុគស្មាញដោយភ្ជាប់ជាមួយថ្នាំដែលមានមូលដ្ឋានលើអាំងស៊ុយលីននិងមេទីឌីនក្នុងករណីដែលមិនមានការគ្រប់គ្រងជាតិស្ករគ្រប់គ្រាន់។
 ការចាប់ផ្តើមប្រើថ្នាំក្នុងការព្យាបាលរួមគ្នាជាមួយថ្នាំ metformin ។
ការចាប់ផ្តើមប្រើថ្នាំក្នុងការព្យាបាលរួមគ្នាជាមួយថ្នាំ metformin ។
ការលេបថេប្លេត Forsig មិនត្រូវបានណែនាំអោយមាននៅក្នុងរោគសញ្ញាដូចខាងក្រោមនេះទេ៖
- ការមិនអត់ធ្មត់ជាបុគ្គលនៃសមាសធាតុសកម្មនៃថ្នាំ
- ជាតិស្ករក្នុងឈាមប្រភេទ ១
- ketoacidosis ទឹកនោមផ្អែម
- ការខ្សោយតំរងនោមពីកំរិតមធ្យមទៅធ្ងន់ធ្ងរដំណាក់កាលចុងក្រោយនៃជម្ងឺ
- ភាពមិនអត់ឱនចំពោះ lactose ទាំងនៅក្នុងទម្រង់ឯករាជ្យនិងរួមផ្សំជាមួយគ្លុយកូស។
- ជំងឺនៃការរលាក gastrointestinal នេះ
- មានផ្ទៃពោះនិងបំបៅដោះកូន
- ក្មេងអាយុក្រោម ១៨ ឆ្នាំ
- អាយុជរាចាប់ពី ៧៥ ឆ្នាំ។
មុនពេលណែនាំថ្នាំទៅក្នុងវគ្គសិក្សាព្យាបាលសូមពិគ្រោះជាមួយអ្នកជំនាញខាង endocrinologist អំពីការប៉ះពាល់នៃរាងកាយរបស់អ្នកទៅនឹង contraindications ដែលបានបង្ហាញ។
ផលប៉ះពាល់ដែលអាចធ្វើបាន
 ដូចថ្នាំដទៃទៀតដែរឱសថ Forsig អាចមានផលប៉ះពាល់បុគ្គល។ ភាគច្រើនមូលហេតុនៃប្រតិកម្មមិនល្អអាចជាការធ្លាក់ចុះយ៉ាងឆាប់រហ័សនៃជាតិស្ករក្នុងឈាមដោយសារតែការជ្រើសរើសមិនត្រឹមត្រូវនៃកំរិតប្រើប្រចាំថ្ងៃ។
ដូចថ្នាំដទៃទៀតដែរឱសថ Forsig អាចមានផលប៉ះពាល់បុគ្គល។ ភាគច្រើនមូលហេតុនៃប្រតិកម្មមិនល្អអាចជាការធ្លាក់ចុះយ៉ាងឆាប់រហ័សនៃជាតិស្ករក្នុងឈាមដោយសារតែការជ្រើសរើសមិនត្រឹមត្រូវនៃកំរិតប្រើប្រចាំថ្ងៃ។
ការបង្ហាញខាងក្រោមជាធម្មតាត្រូវបានកំណត់គុណលក្ខណៈពួកគេ៖
- ការរំខាននៃប្រព័ន្ធ genitourinary ។ ជាផ្នែកមួយនៃផលប៉ះពាល់នេះអ្នកជំងឺអាចបង្ហាញពីដំបៅឆ្លងនៃប្រដាប់បន្តពូជ។ ក្នុងករណីខ្លះរោគសញ្ញាដូចជាការរមាស់ទ្វារមាសនិងការបញ្ចេញទឹករំអិលទ្វារមាស atypical អាចត្រូវបានគេមើលឃើញចំពោះស្ត្រី។
- ការបរាជ័យក្នុងការរំលាយអាហារ។ ក្នុងករណីខ្លះអ្នកជំងឺដែលប្រើថ្នាំសម្រាប់ជំងឺទឹកនោមផ្អែមអាចមានចំណង់អាហាររំខានដល់ការឡើងទម្ងន់និងស្រកទំងន់ក៏ដូចជារោគសញ្ញានៃការខះជាតិទឹក។
តាមក្បួនមួយផលប៉ះពាល់ទាំងនេះគឺកម្រណាស់។ ប៉ុន្តែដើម្បីធ្វេសប្រហែសពួកគេនៅតែមិនសមនឹងវា។ ក្នុងករណីមានផលប៉ះពាល់ពីការលេបថ្នាំ Forsig វាត្រូវបានគេណែនាំអោយពិគ្រោះជាមួយវេជ្ជបណ្ឌិតជាបន្ទាន់ដើម្បីផ្លាស់ប្តូរផែនការព្យាបាល។

ការចែកចាយកិតើ
វាត្រូវបានគេដឹងថាជោគជ័យនៃការព្យាបាលនៅតែត្រូវបានប៉ះពាល់ដោយភាពត្រឹមត្រូវនៃការជ្រើសរើសកំរិតប្រើប្រចាំថ្ងៃនៃថ្នាំ។ អ្នកឯកទេសខាង endocrinologist និយាយថាការលេបថ្នាំគឺចាំបាច់ម្តងក្នុងមួយថ្ងៃដោយមិនគិតពីកាលវិភាគអាហារ។ លើសពីនេះទៀតដើម្បីឱ្យមានប្រសិទ្ធិភាពកាន់តែខ្លាំងការព្យាបាលជំងឺទឹកនោមផ្អែមត្រូវបានណែនាំឱ្យយកទៅតាមពេលវេលាកំណត់។
កំរិតប្រើប្រចាំថ្ងៃត្រូវបានណែនាំអោយចែកចាយស្របតាមគោលការណ៍ដូចខាងក្រោមៈ
វាជាការសំខាន់ដែលត្រូវចងចាំថាការព្យាបាលនឹងមិនមានប្រសិទ្ធភាពទេបើមិនផ្លាស់ប្តូររបៀបរស់នៅរបស់អ្នកជំងឺ។ លេបថ្នាំ Forsig វាចាំបាច់ត្រូវកែសម្រួលផែនការអាហារូបត្ថម្ភរបស់អ្នកជំងឺស្របគ្នា។ ខ្លាញ់, ជក់បារី, ផ្អែមនិងប្រៃគួរតែត្រូវបានគេដកចេញពីរបបអាហារ។ វាត្រូវបានផ្ដល់អនុសាសន៍ថានៅពេលចងក្រងរបបអាហារប្រចាំថ្ងៃត្រូវគោរពតាមច្បាប់នៃរបបអាហារដែលមានសុខភាពល្អ។
វាត្រូវបានណែនាំឱ្យផ្តល់ពេលវេលាយ៉ាងហោចណាស់ 1 ម៉ោងក្នុងមួយថ្ងៃដល់សកម្មភាពរាងកាយ។ នេះនឹងជួយរក្សាទំងន់ធម្មតានិងចៀសវាងការវិវត្តនៃការធាត់ដែលជារឿងធម្មតានៅក្នុងជំងឺទឹកនោមផ្អែម។
ការណែនាំពិសេសសម្រាប់ការប្រើប្រាស់ថ្នាំ
ការយកចិត្តទុកដាក់ជាពិសេសត្រូវបានណែនាំឱ្យបង្កើតផែនការព្យាបាលសម្រាប់អ្នកជំងឺដែលមានរោគសាស្ត្រជាក់លាក់នៃសរីរាង្គខាងក្នុង។
 ចំពោះអ្នកជំងឺដែលមានមុខងារខ្សោយតំរងនោមខ្សោយដូសប្រចាំថ្ងៃត្រូវជ្រើសរើសដោយប្រុងប្រយ័ត្នបំផុត។ វាត្រូវបានណែនាំឱ្យណែនាំឱសថ Forsig តែក្នុងការរួមផ្សំជាមួយថ្នាំដទៃទៀត។ ទន្ទឹមនឹងនេះដែរវាក៏ចាំបាច់ក្នុងការត្រួតពិនិត្យមុខងាររបស់តម្រងនោមឱ្យបានត្រឹមត្រូវតាមគោលការណ៍ដូចខាងក្រោមៈ
ចំពោះអ្នកជំងឺដែលមានមុខងារខ្សោយតំរងនោមខ្សោយដូសប្រចាំថ្ងៃត្រូវជ្រើសរើសដោយប្រុងប្រយ័ត្នបំផុត។ វាត្រូវបានណែនាំឱ្យណែនាំឱសថ Forsig តែក្នុងការរួមផ្សំជាមួយថ្នាំដទៃទៀត។ ទន្ទឹមនឹងនេះដែរវាក៏ចាំបាច់ក្នុងការត្រួតពិនិត្យមុខងាររបស់តម្រងនោមឱ្យបានត្រឹមត្រូវតាមគោលការណ៍ដូចខាងក្រោមៈ
- ការពិនិត្យក្រលៀន
- ការកែតម្រូវអត្រាប្រចាំថ្ងៃនៃថ្នាំ Forsig និងថ្នាំផ្សំដោយអនុលោមតាមស្ថានភាពសុខភាពរបស់អ្នកជំងឺ
- ជាមួយនឹងការប្រើប្រាស់យូរ (ជាង ៤ ឆ្នាំ) វាត្រូវបានគេណែនាំអោយដកគ្រឿងញៀន Forsig ជាទៀងទាត់ពីផែនការព្យាបាលនិងប្រើថ្នាំ analogues (NovoNorm, Diagnlinid) ។
ចំពោះអ្នកជំងឺដែលបានបង្ហាញពីដំបៅឆ្លងនៃប្រព័ន្ធ genitourinary វាត្រូវបានផ្ដល់អនុសាសន៍ថាការព្យាបាលជំងឺនៃបំពង់ទឹកនោមត្រូវបានអនុវត្តស្របជាមួយជំងឺទឹកនោមផ្អែម។ រយៈពេលនៃការព្យាបាលរួមគ្នាគួរតែមានយ៉ាងហោចណាស់ 24 ថ្ងៃ។
អ្នកជំងឺដែលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺនៃប្រព័ន្ធសរសៃឈាមបេះដូងត្រូវបានគេណែនាំឱ្យបំពេញបន្ថែមផែនការព្យាបាលទូទៅជាមួយថ្នាំសរសៃឈាមបេះដូង។ តម្រូវការនេះគឺដោយសារតែសារធាតុសកម្មនៃថ្នាំអាចជះឥទ្ធិពលយ៉ាងធ្ងន់ធ្ងរដល់ការងាររបស់សាច់ដុំបេះដូង។
ការពិនិត្យអ្នកជម្ងឺ
នៅពេលជ្រើសរើសថ្នាំដើម្បីបន្ថយជាតិស្ករក្នុងឈាមបន្ថែមលើលក្ខណៈទូទៅនៃថ្នាំនិងតម្លៃអ្នកជំងឺជាច្រើនក៏ត្រូវគិតពិចារណាអំពីការពិនិត្យឡើងវិញអំពីថ្នាំ។ នេះគឺជាការពិនិត្យខ្លះៗអំពីថ្នាំ Forsig ។
“ ពេញមួយជីវិតរបស់ខ្ញុំខ្ញុំបានប្រឡូកក្នុងអាជីពកាយសម្ព័ន្ធ។ នៅអាយុ ២៤ ឆ្នាំនាងបានរៀបការផ្តល់កំណើតត្រូវនិយាយលាដល់កីឡាដ៏អស្ចារ្យ។ ប្រសិនបើក្នុងនាមជាអត្តពលិកម្នាក់នាងអាចគ្រប់គ្រងខ្លួនឯងបានបន្ទាប់មកចាប់ផ្តើមជីវិត“ ធម្មតា” នាងលែងទប់ចិត្តទៀតហើយ។ ខ្ញុំចាប់ផ្តើមពឹងផ្អែកលើអាហារដែលមានកាឡូរីខ្ពស់។ នាងចាប់ផ្តើមឡើងទំងន់ប៉ុន្តែគាត់មិនជ្រៀតជ្រែកច្រើនទេរហូតដល់មានអារម្មណ៍ទន់ខ្សោយថេរស្រេកទឹកខ្លាំងនិងវិលមុខ។ តាមដំបូន្មានរបស់ស្វាមីនាងបានឆ្លងកាត់ការធ្វើតេស្តជាតិស្ករដែលជាលទ្ធផលពួកគេដាក់ទឹកនោមផ្អែមប្រភេទទី ២ ។ ដើម្បីកាត់បន្ថយការអនុវត្តវេជ្ជបណ្ឌិតបានចេញវេជ្ជបញ្ជាឱ្យ Forsigu ។ ខ្ញុំបានប្រើវាប្រហែលមួយឆ្នាំហើយ។ ខ្ញុំមានអារម្មណ៍ធូរស្រាលជាងមុន” ។
 Valery អាយុ ៥៦ ឆ្នាំ៖
Valery អាយុ ៥៦ ឆ្នាំ៖
“ ខ្ញុំមានជំងឺទឹកនោមផ្អែមប្រហែលជា ១៥ ឆ្នាំហើយ។ ខ្ញុំបានសាកល្បងថ្នាំផ្សេងៗគ្នាជាច្រើន។ អ្នកខ្លះបានជួយខ្លះទៀតមិនបាន។ ក្នុងរយៈពេល ៣ ឆ្នាំចុងក្រោយនេះតាមយោបល់របស់គ្រូពេទ្យជំនាញខាង endocrinologist ខ្ញុំបានលេបថ្នាំ Forsig ។ ខ្ញុំនិយាយភ្លាមៗថ្នាំគឺល្អខ្ញុំពិតជាចូលចិត្តវាណាស់។ កម្រិតជាតិស្ករចាប់ផ្តើមធ្លាក់ចុះតាមព្យញ្ជនៈចាប់ពីសប្តាហ៍ដំបូងនៃការលេបថ្នាំគ្រាប់។ បន្ទាប់ពីរយៈពេល ៦ ខែសូចនាករបានបន្ថយនិងបង្រួបបង្រួមក្នុងជួរធម្មតា។ឥឡូវនេះខ្ញុំអាចរស់នៅក្នុងជីវិតធម្មតាហើយមិនមានអារម្មណ៍ដូចជាបុរសចំណាស់ម្នាក់នោះទេ។
“ ខ្ញុំមិនមានជំងឺទឹកនោមផ្អែមដោយខ្លួនឯងទេប៉ុន្តែជំងឺនេះប៉ះពាល់ដល់គ្រួសារខ្ញុំ។ កាលពីមួយឆ្នាំមុនគាត់ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានម្តាយរបស់ខ្ញុំ។ ស្ត្រីម្នាក់អាយុ ៤៦ ឆ្នាំមិនដែលត្អូញត្អែរអ្វីទាំងអស់ហើយមានការភ្ញាក់ផ្អើលបែបនេះ! តាមដំបូន្មានរបស់អ្នកឯកទេសខាង endocrinologist ម្តាយរបស់ខ្ញុំបានចាប់ផ្តើមផឹក Forsig ។ ខ្ញុំក៏ត្រូវធ្វើការលើអាហាររូបត្ថម្ភដោយមិនរាប់បញ្ចូលអាហារឥតប្រយោជន៍ទាំងអស់។ ការវិនិច្ឆ័យដោយសូចនាករជាតិស្ករក្នុងឈាមធ្លាក់ចុះប៉ុន្តែម្តាយខ្ញុំចាប់ផ្តើមត្អូញត្អែរថានាងមានអារម្មណ៍ឈឺចាប់អំឡុងពេលនោម។ នៅពេលយើងប្តូរទៅថេប្លេតផ្សេងទៀតពេលនោះមិនមែនទេ។ តើនរណាដឹងប្រហែលជានេះជារបៀបដែល Forsyga ប៉ះពាល់ដល់រាងកាយ។
ជំងឺទឹកនោមផ្អែមគឺជាជំងឺមួយដែលការព្យាបាលមិនគួរត្រូវបានគេយកចិត្តទុកដាក់ក្នុងករណីណាក៏ដោយ។ ដើម្បីបង្រួមអប្បបរមាការបង្ហាញនៃជំងឺដោយគ្មានបន្ទុកពិសេសលើរាងកាយសូមប្រើថ្នាំ Forsig ។ ទោះជាយ៉ាងណាក៏ដោយមុនពេលណែនាំថ្នាំនេះទៅក្នុងផែនការព្យាបាលដំបូងអ្នកត្រូវពិគ្រោះជាមួយវេជ្ជបណ្ឌិតអំពីភាពឆបគ្នានៃសមាសធាតុសកម្មនៃថ្នាំជាមួយរាងកាយរបស់អ្នក។ ថែរក្សាខ្លួនអ្នកនិងមានសុខភាពល្អ!
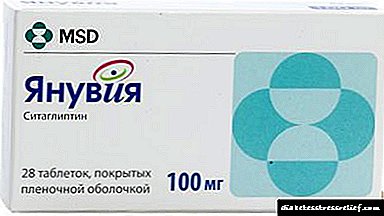
ថ្នាំបញ្ចុះជាតិស្ករសម្រាប់អ្នកជំងឺទឹកនោមផ្អែម Januvia
ជំងឺទឹកនោមផ្អែមប្រភេទ ២ មាន ៩០% នៃជំងឺទឹកនោមផ្អែមគ្រប់ប្រភេទ។ នៅលើដៃមួយភាពធន់នឹងអាំងស៊ុយលីនរារាំងកោសិកាពីការឆ្លើយតបជាធម្មតាទៅអាំងស៊ុយលីន។ ម៉្យាងទៀតភាពមិនប្រក្រតីនៃកោសិកា from: ពីការបំពានប្លាស្ទិចរហូតដល់ការស្លាប់ទាំងស្រុងហើយចំពោះអ្នកជំងឺទឹកនោមផ្អែមបរិមាណរបស់ពួកគេត្រូវបានកាត់បន្ថយត្រឹម ៦៣% (ចំពោះអ្នកស្គម - តិចជាងពាក់កណ្តាល) ។ ទាំងអស់នេះមិនអនុញ្ញាតឱ្យរាងកាយបំពេញនូវតម្រូវការអរម៉ូនដើម្បីអាចយកឈ្នះភាពធន់នឹងអាំងស៊ុយលីនបានទេ។
ដើម្បីបំបែករង្វង់កាចសាហាវនេះថ្នាំជាច្រើនត្រូវបានបង្កើតឡើងសម្រាប់ការគ្រប់គ្រងគ្លីសេរីន។ Biguanides និង thiazolidinediones ប្រឆាំងនឹងភាពធន់នឹងអាំងស៊ុយលីនស៊ុលហ្វីនីញ៉ូស្យូសនិងដេរីវេពីដីឥដ្ឋជួយជំរុញការសំយោគអាំងស៊ុយលីនដែលគ្មានជាតិអាស៊ីដអាបូបូសនិងគ្លូក្លូបរារាំងការស្រូបយកគ្លុយកូសនៅក្នុងពោះវៀនប៉ុន្តែក្រៅពីប្រសិទ្ធភាពក៏មានបញ្ហាសុវត្ថិភាពផងដែរ។ ជាពិសេសភាគច្រើននៃពួកគេជះឥទ្ធិពលអវិជ្ជមានដល់ទំងន់រាងកាយខណៈពេលដែលធាត់គឺជាមូលហេតុសំខាន់នៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ថ្នាំជំនាន់ចុងក្រោយគឺជាស៊េរីថ្នាំបន្ថែម។ Inhibitor DPP-4 Januvia (ឈ្មោះអន្តរជាតិ - Sitagliptin, Januvia, Sitagliptin) មានលក្ខណៈអព្យាក្រឹតក្នុងន័យនេះ - វាជួយកាត់បន្ថយចំណង់អាហារនិងលើសម៉ោង - និងទំងន់ហើយនេះមិនមែនជាគុណសម្បត្តិតែមួយគត់របស់វាទេ។
ក្នុងរយៈពេល 10 ឆ្នាំនៃការអនុវត្តគ្លីនិកមូលដ្ឋានភស្តុតាងគ្រប់គ្រាន់នៃប្រសិទ្ធភាពរបស់វាត្រូវបានបង្គរ។
សំណុំបែបបទកិតើនិងសមាសភាព
Janucius incretomimetic, រូបថតដែលត្រូវបានបង្ហាញនៅក្នុងផ្នែកនេះត្រូវបានបង្កើតឡើងនៅលើមូលដ្ឋាននៃ sitagliptin ដែលត្រូវបានបង្ហាញជាទម្រង់ផូស្វ័រ monohydrate ។ ប្រើក្នុងថេបនៃកំរិតប្រើនិងបំពេញផ្សេងៗគ្នា៖ ម៉ាញ៉េស្យូមមីក្រូលីខូលលីនស្យូមកាល់ស្យូមផូស្វ័រអ៊ីដ្រូសែនកាល់ស្យូម។
អ្នកជំងឺទឹកនោមផ្អែមអាចបែងចែកកម្រិតថ្នាំនៃពណ៌៖ ជាមួយនឹងកំរិតអប្បបរមា - ពណ៌ផ្កាឈូកដែលមានចំនួនអតិបរមា - បន៍ត្នោតខ្ចី។ អាស្រ័យលើទម្ងន់ថេប្លេតត្រូវបានសម្គាល់៖“ ២២១” - កំរិត ២៥ មីលីក្រាម“ ១១២” - ៥០ មីលីក្រាម“ ២៧៧” - ១០០ មីលីក្រាម។ ថ្នាំត្រូវបានខ្ចប់ជាកញ្ចប់ពងបែក។ វាអាចមានពងបែកជាច្រើននៅក្នុងប្រអប់នីមួយៗ។
នៅរបបសីតុណ្ហភាពរហូតដល់ 30 អង្សាសេថ្នាំអាចត្រូវបានរក្សាទុកក្នុងរយៈពេលធានា (រហូតដល់មួយឆ្នាំ) ។
តើធ្វើដូចម្តេច Januvia ធ្វើការ
ថ្នាំសំយោគជាតិស្ករក្នុងឈាមសំយោគជាកម្មសិទ្ធិរបស់ក្រុមមេតូទីនហ្សែនដែលរារាំងឌីភីភីអេ -៤ ។ ការប្រើប្រាស់ Jan Jania ជាទៀងទាត់ជួយបង្កើនការផលិតរំញោចរំញោចសកម្មភាពរបស់ពួកគេ។ ការផលិតអាំងស៊ុយលីន endogenous កើនឡើងការសំយោគគ្លីកូកនៅក្នុងថ្លើមត្រូវបានបង្ក្រាប។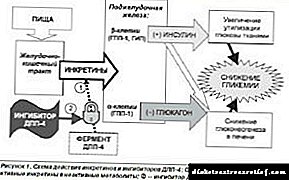
រដ្ឋបាលផ្ទាល់មាត់រារាំងការបែកបាក់នៃជាតិគ្លីដ្យូមដូច peptide GLP-1 ដែលដើរតួយ៉ាងអស្ចារ្យក្នុងការធ្វើឱ្យអាំងស៊ុយលីនពឹងផ្អែកលើគ្លុយកូសនិងស្ដារកំហាប់សរីរវិទ្យា។ សំណុំនៃវិធានការនេះរួមចំណែកដល់ការធ្វើឱ្យមានលក្ខណៈធម្មតានៃគ្លីសេម៉ា។
Sitagliptin ជួយកាត់បន្ថយជាតិអេម៉ូក្លូប៊ីនគ្លីសេរីលីនគ្លីសេរីននិងទំងន់រាងកាយ។ ពីបំពង់រំលាយអាហារថ្នាំត្រូវបានស្រូបចូលក្នុងចរន្តឈាមក្នុងរយៈពេល 1-4 ម៉ោង។ ពេលវេលានៃការទទួលទាននិងតម្លៃកាឡូរីនៃអាហារមិនប៉ះពាល់ដល់ឱសថសាស្ត្រនៃសារធាតុរារាំងទេ។
ថ្នាំនេះសមស្របសម្រាប់ការគ្រប់គ្រងនៅពេលណាដែលងាយស្រួល: មុនពេលក្រោយពេលនិងអំឡុងពេលញ៉ាំអាហារ។ រហូតដល់ទៅ ៨០% នៃគ្រឿងផ្សំសកម្មត្រូវបានបញ្ចេញដោយតម្រងនោម។ ថ្នាំនេះអាចត្រូវបានប្រើទាំងក្នុងការព្យាបាលដោយប្រើថ្នាំ monotherapy និងក្នុងការព្យាបាលស្មុគស្មាញនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ជាពិសេសជាមួយនឹងការកើនឡើងនៃការវាយប្រហារដោយការថយចុះជាតិស្ករក្នុងឈាម។
នៅក្នុងគ្រោងការណ៍ស្តង់ដារជេវ៉ាវីត្រូវបានបំពេញបន្ថែមដោយមេទីលលីនដែលជារបបអាហារមានជាតិខាញ់ទាបនិងមានសកម្មភាពរាងកាយ។
អ្នកអាចមើលឃើញយន្តការនៃផលប៉ះពាល់នៃថ្នាំនៅលើវីដេអូនេះ៖
អ្នកណាត្រូវបានចង្អុលបង្ហាញសម្រាប់ថ្នាំ
ថ្នាំជេវ៉ាវីត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ នៅដំណាក់កាលផ្សេងៗគ្នានៃការគ្រប់គ្រងជំងឺ។
នៅពេលដែលផ្សំជាមួយថ្នាំជាតិស្ករក្នុងឈាមជំនួស Januvia ត្រូវបានចេញវេជ្ជបញ្ជា៖
- បន្ថែមលើ Metformin ប្រសិនបើការកែប្រែរបៀបរស់នៅមិនបាននាំមកនូវលទ្ធផលរំពឹងទុកនោះទេ។
- រួមគ្នាជាមួយដេរីវេនៃក្រុម sulfonylurea - Euglucan, Daonil, ទឹកនោមផ្អែម, Amaril ប្រសិនបើការព្យាបាលពីមុនមិនមានប្រសិទ្ធភាពគ្រប់គ្រាន់ឬអ្នកជំងឺមិនអត់ធ្មត់នឹងថ្នាំ Metformin ។
- ស្របជាមួយ thiazolidinediones - Pioglitazan, Rosiglitazone ប្រសិនបើបន្សំបែបនេះសមស្រប។
នៅក្នុងការព្យាបាលបីដងជេនវីសត្រូវបានផ្សំ:
- ជាមួយនឹងថ្នាំ Metformin, និស្សន្ទវត្ថុ sulfonylurea របបអាហារដែលមានជាតិស្ករទាបនិងការធ្វើលំហាត់ប្រាណប្រសិនបើគ្មាន Januvia វាមិនអាចទៅរួចទេដើម្បីទទួលបានការគ្រប់គ្រងគ្លីសេរីន ១០០ ភាគរយ។
- ក្នុងពេលដំណាលគ្នាជាមួយថ្នាំ Metformin និង thiazolidinediones អ្នកប្រឆាំងវីរុស PPARy ប្រសិនបើក្បួនដោះស្រាយការគ្រប់គ្រងជំងឺដទៃទៀតមិនមានប្រសិទ្ធភាពគ្រប់គ្រាន់។
វាអាចប្រើ Januvia បន្ថែមលើការព្យាបាលអាំងស៊ុយលីនប្រសិនបើថ្នាំដោះស្រាយបញ្ហានៃភាពធន់នឹងអាំងស៊ុយលីន។
អ្នកណាមិនគួរត្រូវបានចេញវេជ្ជបញ្ជាឱ្យប្រើថ្នាំ sitagliptin
ជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងអាឡែរហ្សីទៅនឹងគ្រឿងផ្សំនៃរូបមន្តនេះចាវ៉ារៀត្រូវបានគេធ្វើឱ្យខូច។ កុំចេញវេជ្ជបញ្ជាថ្នាំ៖ 
- ម្តាយមានផ្ទៃពោះនិងបំបៅកូន
- ជាមួយនឹងជំងឺទឹកនោមផ្អែម ketoacidosis,
- ក្នុងវ័យកុមារភាព។
អ្នកជំងឺដែលមានរោគសាស្ត្រតំរងនោមនៅពេលចេញវេជ្ជបញ្ជា Januvia គួរតែបង្កើនការយកចិត្តទុកដាក់។ នៅក្នុងសំណុំបែបបទធ្ងន់ធ្ងរវាជាការល្អប្រសើរជាងមុនដើម្បីជ្រើសរើសថ្នាំ analogues សម្រាប់ការព្យាបាល។ អ្នកជំងឺនៅលើ hemodialysis ក៏ស្ថិតនៅក្រោមការត្រួតពិនិត្យថេរផងដែរ។
លទ្ធភាពនៃផលវិបាក
ក្នុងករណីមានការប្រើថ្នាំជ្រុលការថយចុះកម្តៅការព្យាបាលដែលត្រូវបានជ្រើសរើសមិនបានល្អផលវិបាកដែលមិនចង់បានអាចលេចឡើងក្នុងទម្រង់នៃការធ្វើឱ្យកាន់តែធ្ងន់ធ្ងរនៃជំងឺដែលមានស្រាប់ឬការអភិវឌ្ឍថ្មី។ បាតុភូតបែបនេះក៏អាចកើតមានផងដែរដែលជាលទ្ធផលនៃអន្តរកម្មនៃថ្នាំស្មុគស្មាញដែលអ្នកជំងឺទឹកនោមផ្អែមទទួលបាន។
ក្នុងចំនោមភាពស្មុគស្មាញនៃជំងឺទឹកនោមផ្អែមមានទម្រង់ស្រួចស្រាវ (ជំងឺទឹកនោមផ្អែម ketoacidosis, ជំងឺទឹកនោមផ្អែមមុននិងសន្លប់) និងរ៉ាំរ៉ៃ - ជំងឺសរសៃប្រសាទ, ជំងឺសរសៃប្រសាទ, ជំងឺសរសៃប្រសាទ, ជំងឺសរសៃប្រសាទ, ជំងឺឆ្កួតជ្រូកជាដើមដែលជាមូលហេតុនាំឱ្យងងឹតភ្នែកចំពោះអ្នកជំងឺទឹកនោមផ្អែម៖ នៅសហរដ្ឋអាមេរិកមាន ២៤ ពាន់ករណីថ្មីជារៀងរាល់ឆ្នាំ។ ជំងឺសរសៃប្រសាទគឺជាតម្រូវការចម្បងសម្រាប់ការខ្សោយតំរងនោម - ៤៤ ភាគរយនៃករណីក្នុងមួយឆ្នាំជំងឺសរសៃប្រសាទគឺជាបុព្វហេតុចម្បងនៃការដាច់អវយវៈដែលមិនបង្កគ្រោះថ្នាក់ដល់ចុងបំផុត (៦០ ភាគរយនៃករណីថ្មីក្នុងមួយឆ្នាំ) ។
ប្រសិនបើអនុសាសន៍របស់វេជ្ជបណ្ឌិតទាក់ទងនឹងកិតើនិងពេលវេលានៃការចូលរៀនមិនត្រូវបានអនុវត្តនោះភាពមិនស្រួលនិងការបន្ទោរបង់នៃការបន្ទោរបង់អាចធ្វើទៅបាន។
ក្នុងចំណោមផលប៉ះពាល់ផ្សេងទៀតការចុះខ្សោយនៃប្រព័ន្ធភាពស៊ាំភាគច្រើនកើតឡើងដែលអមដោយការរលាកផ្លូវដង្ហើម។
អំពីថ្នាំ Januvia នៅក្នុងការពិនិត្យឡើងវិញអ្នកជំងឺទឹកនោមផ្អែមត្អូញត្អែរពីការឈឺក្បាលនិងការធ្លាក់ចុះសម្ពាធឈាម។ នៅក្នុងការវិភាគការរាប់ leukocyte អាចត្រូវបានកើនឡើងបន្តិចប៉ុន្តែគ្រូពេទ្យមិនចាត់ទុកកម្រិតនេះថាសំខាន់ទេ។ មិនគួរឱ្យជឿរកឃើញទំនាក់ទំនងជាមួយថ្នាំជាមួយនឹងការវិវត្តនៃជំងឺរលាកលំពែង។
ជាមួយនឹងការប្រើប្រាស់ថ្នាំ sitagliptin យូរការរំលោភបំពានពីចំហៀងបេះដូងសរសៃឈាមនិងការបង្កើតឈាមអាចធ្វើទៅបាន។ អ្នកជំងឺទឹកនោមផ្អែមគួរតែត្រូវបានគេជូនដំណឹងអំពីតម្រូវការក្នុងការទៅជួបគ្រូពេទ្យប្រសិនបើមានការផ្លាស់ប្តូរសម្ពាធឈាមឬចង្វាក់បេះដូងនៅពេលកំពុងលេប Januvia ។
មិនមានករណីញៀនថ្នាំក្នុងការអនុវត្តគ្លីនិកទេជាមួយនឹងការកែប្រែរបៀបរស់នៅមិនគ្រប់គ្រាន់មានតែប្រសិទ្ធភាពទាបប៉ុណ្ណោះ។
ករណីហួសកម្រិត
Januvia គឺជាថ្នាំធ្ងន់ធ្ងរហើយការប្រកាន់ខ្ជាប់យ៉ាងតឹងរឹងចំពោះអនុសាសន៍របស់អ្នកឯកទេសខាង endocrinologist គឺជាលក្ខខណ្ឌចម្បងសម្រាប់ប្រសិទ្ធភាពរបស់វា។ អត្រាចាប់ផ្តើមនៃសុវត្ថភាពនៃថ្នាំស៊ីហ្គីហ្វីលីនគឺ ៨០ មីលីក្រាម។
ការសិក្សាអំពីផលប៉ះពាល់នៃការប្រើជ្រុលត្រូវបានអនុវត្តជាមួយនឹងការកើនឡើងចំនួនដប់ដងនៃកម្រិតថ្នាំនេះ។
ប្រសិនបើការវាយប្រហារដោយការថយចុះជាតិស្ករក្នុងឈាមកើតឡើងនោះជនរងគ្រោះត្អូញត្អែរពីការឈឺក្បាលភាពទន់ខ្សោយភាពមិនស្រួលការធ្វើឱ្យប្រសើរឡើងនូវសុខុមាលភាពវាចាំបាច់ក្នុងការលាងសម្អាតក្រពះផ្តល់ឱ្យអ្នកជំងឺនូវថ្នាំ។ ការព្យាបាលដោយរោគសញ្ញានឹងត្រូវផ្តល់ជូនមន្ទីរពេទ្យទឹកនោមផ្អែម។ ករណីនៃការប្រើជ្រុលត្រូវបានគេកត់ត្រាកម្រមានណាស់។ នេះជាធម្មតាត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការមិនអត់ធ្មត់ជាបុគ្គលឬផលប៉ះពាល់នៃថ្នាំដទៃទៀតដែលត្រូវបានប្រើក្នុងការព្យាបាលស្មុគស្មាញ។
ករណីនៃការប្រើជ្រុលត្រូវបានគេកត់ត្រាកម្រមានណាស់។ នេះជាធម្មតាត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការមិនអត់ធ្មត់ជាបុគ្គលឬផលប៉ះពាល់នៃថ្នាំដទៃទៀតដែលត្រូវបានប្រើក្នុងការព្យាបាលស្មុគស្មាញ។
Hemodialysis នៃ Januvia មិនមានប្រសិទ្ធភាពទេ។ រយៈពេល ៤ ម៉ោងខណៈពេលដែលនីតិវិធីមានរយៈពេលយូរបន្ទាប់ពីទទួលទានមួយដូសមានតែ ១៣ ភាគរយនៃថ្នាំត្រូវបានដោះលែង។
លទ្ធភាពរបស់ជេនវីយ៉ាជាមួយនឹងការព្យាបាលស្មុគស្មាញ
 Sitagliptin មិនរារាំងសកម្មភាពរបស់ Simvastatin, Warfarin, Metformin, Rosiglitazone ទេ។ ចាណាវ៉ាអាចត្រូវបានប្រើដោយស្ត្រីដែលប្រើថ្នាំពន្យារកំណើតតាមមាត់ជាប្រចាំ។ រដ្ឋបាលដំណាលគ្នាជាមួយឌីអុកស៊ីនជួយបង្កើនលទ្ធភាពរបស់អ្នកក្រោយៗទៀតប៉ុន្តែការផ្លាស់ប្តូរបែបនេះមិនតម្រូវឱ្យមានការកែកំរិតដូសទេ។
Sitagliptin មិនរារាំងសកម្មភាពរបស់ Simvastatin, Warfarin, Metformin, Rosiglitazone ទេ។ ចាណាវ៉ាអាចត្រូវបានប្រើដោយស្ត្រីដែលប្រើថ្នាំពន្យារកំណើតតាមមាត់ជាប្រចាំ។ រដ្ឋបាលដំណាលគ្នាជាមួយឌីអុកស៊ីនជួយបង្កើនលទ្ធភាពរបស់អ្នកក្រោយៗទៀតប៉ុន្តែការផ្លាស់ប្តូរបែបនេះមិនតម្រូវឱ្យមានការកែកំរិតដូសទេ។
Januvia អាចត្រូវបានប្រើនៅក្នុងការរួមបញ្ចូលគ្នាជាមួយ cyclosporine ឬ inhibitors (ដូចជា ketoconazole) ។ ផលប៉ះពាល់នៃថ្នាំ Sitagliptin ក្នុងករណីទាំងនេះមិនមានសារៈសំខាន់និងមិនផ្លាស់ប្តូរលក្ខខណ្ឌសម្រាប់ការប្រើថ្នាំ។
អនុសាសន៍សម្រាប់ការប្រើប្រាស់
សម្រាប់ថ្នាំ Januvia ការណែនាំសម្រាប់ការប្រើប្រាស់ត្រូវបានគូសយ៉ាងល្អិតល្អន់ហើយវាត្រូវតែសិក្សាមុនពេលចាប់ផ្តើមនៃការព្យាបាល។
ប្រសិនបើពេលវេលានៃការចូលរៀនត្រូវបានខកខានឱសថគួរតែស្រវឹងនៅឱកាសដំបូង។ ទន្ទឹមនឹងនេះការកើនឡើងទ្វេដងនៃបទដ្ឋានគឺមានគ្រោះថ្នាក់ព្រោះវាត្រូវតែមានរយៈពេលប្រចាំថ្ងៃរវាងពេលប្រើ។
កំរិតប្រើធម្មតារបស់ជេវ៉ាវីគឺ ១០០ មីលីក្រាម / ថ្ងៃ។ ជាមួយនឹងរោគសាស្ត្រតំរងនោមនៃភាពធ្ងន់ធ្ងរពីកម្រិតស្រាលទៅមធ្យម ៥០ មីលីក្រាម / ថ្ងៃត្រូវបានចេញវេជ្ជបញ្ជាប្រសិនបើជំងឺនេះរីកចម្រើននិងកាន់តែធ្ងន់ធ្ងរបទដ្ឋានត្រូវបានកែតម្រូវដល់ ២៥ មីលីក្រាម / ថ្ងៃ។ ប្រសិនបើថ្នាំត្រូវបានប្រើផ្សំជាមួយថ្នាំបន្ថយជាតិស្ករដទៃទៀតដូសអាំងស៊ុយលីនឬថេប្លេតគួរតែត្រូវបានកាត់បន្ថយដើម្បីចៀសវាងការថយចុះជាតិស្ករក្នុងឈាម។
បើចាំបាច់ការលាងឈាមត្រូវបានអនុវត្តខណៈពេលដែលចេញវេជ្ជបញ្ជាកំរិតអប្បបរមា។ ពេលវេលានៃការទទួល Januvia មិនត្រូវនឹងពេលវេលានៃនីតិវិធីទេ។ នៅពេលពេញវ័យ (ចាប់ពី ៦៥ ឆ្នាំ) អ្នកជម្ងឺទឹកនោមផ្អែមអាចប្រើថ្នាំដោយគ្មានការរឹតត្បិតបន្ថែមប្រសិនបើនៅតែមិនមានផលវិបាកពីតម្រងនោម។ ក្នុងករណីចុងក្រោយការកែតម្រូវកម្រិតត្រូវបានទាមទារ។
អនុសាសន៍ពិសេស
ចាវ៉ាវ៉ាអាចត្រូវបានទិញនៅក្នុងបណ្តាញឱសថស្ថានតែជាមួយវេជ្ជបញ្ជាប៉ុណ្ណោះ។ ការថយចុះជាតិស្ករក្នុងឈាមថយចុះការព្យាបាលដោយស្មុគស្មាញមិនមែនជារឿងធម្មតាទេ។ ផលប៉ះពាល់លើរាងកាយរបស់ជេនវ៉ារីប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃកម្រិតអាំងស៊ុយលីនខ្ពស់មិនត្រូវបានគេសិក្សាដូច្នេះអ្នកជំងឺត្រូវបានកំណត់ចំពោះការគ្រប់គ្រងជាតិស្ករក្នុងឈាម។
ផលប៉ះពាល់អវិជ្ជមាននៃថ្នាំទៅលើសមត្ថភាពក្នុងការគ្រប់គ្រងការដឹកជញ្ជូនឬយន្តការស្មុគស្មាញមិនត្រូវបានគេកត់ត្រាទេព្រោះសមាសធាតុសកម្មនៃប្រព័ន្ធសរសៃប្រសាទកណ្តាលមិនរារាំង។
ការថយចុះកម្តៅនៅពេលប្រើថ្នាំ Januvia អាចត្រូវបានបង្ហាញថាជាការឆក់អាណាហ្វីឡាក់ទិច។ មុខរបស់ជនរងគ្រោះហើមឡើងកន្ទួលស្បែកលេចឡើង។ ក្នុងករណីធ្ងន់ធ្ងរការហើមស្បែករបស់ឃ្វីនឃែត្រូវបានគេសង្កេតឃើញ។ ជាមួយនឹងរោគសញ្ញាបែបនេះថ្នាំត្រូវបានបញ្ឈប់ភ្លាមៗហើយស្វែងរកជំនួយពីគ្រូពេទ្យ។
Januvia ក្នុងការព្យាបាលដោយស្មុគស្មាញត្រូវបានប្រើក្នុងករណីដែលមិនចង់បានលទ្ធផលដែលចង់បានបន្ទាប់ពីប្រើថ្នាំ Metformin និងការកែប្រែរបៀបរស់នៅ។ អ្នកក៏អាចប្រើថ្នាំនៅពេលប្តូរទៅអាំងស៊ុយលីន។
ការពិនិត្យឡើងវិញអំពីចាវ៉ាវ៉ា
ជាមួយនឹងទម្រង់រីកចម្រើននៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដោយមិនប្រើគ្រាប់ថ្នាំបន្ថយជាតិស្ករទេមានមនុស្សតិចណាស់ដែលអាចជៀសវាងពីការពុលជាតិស្ករ។
វាក៏សំខាន់ផងដែរក្នុងការស្វែងរកថ្នាំដោយខ្លួនឯងដែលនឹងជួយគ្រប់គ្រងជំងឺរ៉ាំរ៉ៃរបស់អ្នកដោយមិនចាំបាច់បន្ថែមបញ្ហាថ្មីៗចំពោះជំងឺទឹកនោមផ្អែមរបស់អ្នក។
នៅពេលជ្រើសរើសយកថ្នាំជាតិស្ករក្នុងឈាមសមស្របសម្រាប់អន្តរាគមន៍ទឹកនោមផ្អែមអ្នកឯកទេសយកចិត្តទុកដាក់លើលទ្ធភាព glycemic និងមិនមែន glycemic ។ ក្នុងករណីដំបូងនេះគឺជាការថយចុះអេម៉ូក្លូប៊ីនថយចុះហានិភ័យនៃការថយចុះជាតិស្ករក្នុងឈាមការបញ្ចេញអាំងស៊ុយលីននិងទម្រង់សុវត្ថិភាព។ នៅវិនាទី - ការផ្លាស់ប្តូរទំងន់រាងកាយកត្តាហានិភ័យ HF ការអត់ធ្មត់ទម្រង់សុវត្ថិភាពលទ្ធភាពសមរម្យតម្លៃភាពងាយស្រួលនៃការប្រើប្រាស់។
អំពីថ្នាំ Januvia, ការពិនិត្យរបស់វេជ្ជបណ្ឌិតមានសុទិដ្ឋិនិយម: ការតមអាហារ glycemia គឺជិតនឹងធម្មតា, កម្រិតគ្លុយកូសក្រោយពេលធ្វើតាមរបបអាហារមិនលើសពីដែនកំណត់ដែលអាចទទួលយកបាន, មិនមានការធ្លាក់ចុះជាតិស្ករខ្លាំងទេ, ថ្នាំមានសុវត្ថិភាពនិងប្រសិទ្ធភាពនិងបំពេញតាមលក្ខណៈវិនិច្ឆ័យដែលបានបញ្ជាក់។ ទស្សនៈរបស់សាស្រ្តាចារ្យ A.S. Ametova, ក្បាល។ នាយកដ្ឋានជំងឺ endocrinology និងជំងឺទឹកនោមផ្អែម GBOU DPO RMAPO ក្រសួងសុខាភិបាលនៃសហព័ន្ធរុស្ស៊ីអំពីលទ្ធភាពនៃថ្នាំ sitagliptin សូមមើលវីដេអូ:
លក្ខណៈប្រៀបធៀបនៃ analogues នៃ Januvia
ប្រសិនបើយើងប្រៀបធៀបថ្នាំដោយយោងតាមលេខកូដអេធីធី ៤ បន្ទាប់មកជំនួសឱ្យជេវីវ៉ាអ្នកអាចជ្រើសរើសថ្នាំ analogues៖
- Onglizu ជាមួយសារធាតុផ្សំសកម្ម saxagliptin,
- Galvus, បង្កើតឡើងនៅលើមូលដ្ឋាននៃ vildagliptin,
- Galvus Met - vildagliptin រួមជាមួយមេទីលហ្វីន,
- Trazentu ជាមួយសារធាតុសកម្ម linagliptin,
- Combogliz Prolong - ផ្អែកលើ metformin និង saxagliptin,
- Nesinu ជាមួយសារធាតុសកម្ម alogliptin ។
យន្តការនៃឥទ្ធិពលនៃថ្នាំគឺដូចគ្នាបេះបិទៈពួកគេបង្ក្រាបចំណង់អាហារកុំរារាំងប្រព័ន្ធសរសៃប្រសាទកណ្តាលនិងប្រព័ន្ធសរសៃឈាមបេះដូង។ ប្រសិនបើអ្នកប្រៀបធៀប analogues ជាមួយ Yanuvia ក្នុងតម្លៃមួយបន្ទាប់មកអ្នកអាចរកឃើញតម្លៃថោកជាងនេះ: សម្រាប់ថ្នាំ Galvus Meta ចំនួន ៣០ គ្រាប់ជាមួយនឹងកំរិតប្រើដូចគ្នាអ្នកត្រូវចំណាយប្រាក់ចំនួន ១,៤៤៨ រូប្លិ៍សម្រាប់ ២៨ ដុំនៃកាឡូស - ៨៤១ រូប្លិ៍។ អូលីសានឹងត្រូវចំណាយច្រើនជាងនេះ: ឆ្នាំ ១៩៧៨ រូប្លិ៍សម្រាប់ ៣០ កុំព្យូទ័រ។ នៅក្នុងផ្នែកតម្លៃដូចគ្នានិងត្រាហ្សូតាតាៈ 1866 រូប្លិ៍។ សំរាប់ ៣០ គ្រាប់។ តម្លៃថ្លៃបំផុតនៅក្នុងបញ្ជីនេះគឺ Combogliz Prolong: ២៨៦៣ រូប្លិ៍។ សម្រាប់ 30 កុំព្យូទ័រ។
ប្រសិនបើមិនអាចសំរេចបាននូវសំណងយ៉ាងហោចណាស់មួយផ្នែកសម្រាប់ថ្លៃថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដែលមានតំលៃថ្លៃអ្នកអាចជ្រើសរើសជម្រើសដែលអាចទទួលយកបានជាមួយគ្រូពេទ្យ។
សព្វថ្ងៃនេះជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មិនមែនជាឧបសគ្គដល់ជីវិតពេញលេញទេ។ អ្នកជំងឺទឹកនោមផ្អែមអាចទទួលបាននូវថ្នាំចុងក្រោយនៃប្រភេទផ្សេងៗគ្នានៃការប៉ះពាល់ឧបករណ៍វេជ្ជសាស្រ្តចល័តសម្រាប់គ្រប់គ្រងថ្នាំនិងគ្លីសេមិកត្រួតពិនិត្យដោយខ្លួនឯង។ សាលារៀនរបស់អ្នកជំងឺទឹកនោមផ្អែមត្រូវបានបង្កើតឡើងនៅក្នុងស្ថាប័នវេជ្ជសាស្ត្រនិងពេទ្យសត្វហើយមានព័ត៌មានចាំបាច់ទាំងអស់នៅលើអ៊ីនធឺណិត។
ជេនៀវីជាថ្នាំគ្រាប់ម៉ូតថ្មីសម្រាប់ព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ឬភាពចាំបាច់ដែលផ្អែកលើវិទ្យាសាស្ត្រ។
ទម្រង់បែបបទនិងសមាសភាពបញ្ចេញ
ទម្រង់ដូសនៃការចេញផ្សាយ Forsigi គឺថ្នាំគ្រាប់ដែលត្រូវបានផលិតដោយខ្សែភាពយន្ត៖ ពណ៌លឿងប៊ីចេងប៊ី ៥ មីលីក្រាមមួយចំហៀងនៅផ្នែកម្ខាងដោយឆ្លាក់អក្សរ“ ៥” នៅម្ខាងទៀត“ ១៤២៧” ១០ មីលីក្រាមក្នុងមួយគ្រាប់មានរាងពេជ្រនៅសងខាងនិងឆ្លាក់អក្សរ ១០ ”, មួយផ្សេងទៀត -“ ១៤២៨” (១០ ភី។ ក្នុងពងបែកជាបាច់ក្រដាសកាតុងធ្វើកេស ៣ ឬ ៩ ពងបែក ១៤ គ្រាប់។ ពងបែកជាបាច់ក្រដាសកាតុងធ្វើកេស ២ ឬ ៤ ពងបែក) ។
សមាសធាតុ ១ គ្រាប់៖
- សារធាតុសកម្ម: dapagliflozin - ៥ ឬ ១០ មីលីក្រាម (propanediol dapagliflozin monohydrate - ៦,១៥ ឬ ១២,៣ មីលីក្រាមរៀងគ្នា),
- សមាសធាតុជំនួយ (៥/១០ មីលីក្រាម)៖ សែលុយឡូសមីក្រូលីក - ៨៥,៧២៥ / ១៧១,៤៥ មីលីក្រាម, ជាតិ lactose ដែលមិនមានជាតិអាស៊ីត - ២៥/៥០ មីលីក្រាម, crospovidone - ៥/១០ មីលីក្រាម, ស៊ីលីកុនឌីអុកស៊ីត - ១,៨៧៥ / ៣,៧៥ មីលីក្រាម, ក្លិនម៉ាញ៉េស្យូម - ១,២៥ / ២,៥ មីលីក្រាម
- សំបក (៥/១០ មីលីក្រាម)៖ ពណ៌លឿង Opadry II ពណ៌លឿង (ជាតិអាល់កុល polyvinyl ដែលមានជាតិអ៊ីដ្រូសែន - ២,៤ មីលីក្រាម, ទីតានីញ៉ូមឌីអុកស៊ីត - ១,១៧៧ / ២,៣៥ មីលីក្រាម, ម៉ាក្រូកូឡា ៣៣៥០ - ១,០១ / ២,០២ មីលីក្រាម, talc - ០,៧៤ / ១,៤៨ មីលីក្រាមថ្នាំលាបជាតិដែកអុកស៊ីតពណ៌លឿង - ០,០៧៣ / ០,១៥ មីលីក្រាម) - ៥/១០ មីលីក្រាម។
លក្ខណៈសម្បត្តិឱសថសាស្ត្រ
សារធាតុសកម្មរបស់ Forsigi, dapagliflozin គឺជាអាំងតង់ស៊ីតេថេរ (Kខ្ញុំ) - សារធាតុបំប៉នជាតិសូដ្យូមសឺរ៉ូអ៊ីត (SGLT2) ចំនួន ០.៥៥ មីល្លីម៉ែត្រដែលត្រូវបានបង្ហាញនៅក្នុងតម្រងនោមនិងជាលិការាងកាយជាង ៧០ ផ្សេងទៀត (រាប់បញ្ចូលទាំងថ្លើមសាច់ដុំគ្រោងឆ្អឹងជាលិកា adipose ក្រពេញ mammary ប្លោកនោម។ និងខួរក្បាល) មិនត្រូវបានរកឃើញ។
SGLT2 គឺជាក្រុមហ៊ុនដឹកជញ្ជូនសំខាន់ដែលចូលរួមក្នុងដំណើរការនៃការស្តារជាតិគ្លុយកូសនៅក្នុងបំពង់ទឹកនោម។ នៅក្នុងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (T2DM), ការទទួលជាតិគ្លុយកូសនៅក្នុងបំពង់ទឹកនោមនៅតែបន្តទោះបីជាមានជំងឺហឺតខ្លាំងក៏ដោយ។ Dapagliflozin ដែលរារាំងការផ្លាស់ប្តូរតំរងនោមនៃជាតិគ្លុយកូសកាត់បន្ថយការបង្កើតឡើងវិញនៅក្នុងបំពង់រំលាយអាហារដែលនាំឱ្យមានការលុបបំបាត់ជាតិគ្លុយកូសដោយតម្រងនោម។ជាលទ្ធផលនៃសកម្មភាពរបស់ dapagliflozin ចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ការប្រមូលផ្តុំជាតិគ្លុយកូសលឿននិងក្រោយពេលញ៉ាំត្រូវបានកាត់បន្ថយហើយកំហាប់អេម៉ូក្លូប៊ីនអេម៉ូក្លូប៊ីនក៏ត្រូវបានកាត់បន្ថយផងដែរ។
ប្រសិទ្ធភាពគ្លុយកូស (ការបញ្ចេញជាតិគ្លុយកូស) ត្រូវបានគេសង្កេតឃើញបន្ទាប់ពីទទួលយកកម្រិតដំបូងនៃ Forsigi ឥទ្ធិពលនៅតែបន្តកើតមានក្នុងរយៈពេល ២៤ ម៉ោងបន្ទាប់និងបន្តពេញមួយរយៈពេលនៃការប្រើប្រាស់។ បរិមាណគ្លុយកូសដែលត្រូវបានបញ្ចេញដោយតម្រងនោមដោយសារតែយន្ដការនេះពឹងផ្អែកទៅលើអត្រានៃការច្រោះជាតិស្ករ (GFR) និងកំហាប់គ្លុយកូសក្នុងឈាម។ ការផលិតធម្មតារបស់ Dapagliflozin នៃជាតិគ្លុយកូសដែលគ្មានជាតិស្ករក្នុងការឆ្លើយតបទៅនឹងការថយចុះជាតិស្ករក្នុងឈាមមិនរំលោភបំពាន។ ផលប៉ះពាល់នៃសារធាតុទៅលើអាថ៌កំបាំងនៃអាំងស៊ុយលីននិងភាពរសើបចំពោះវាមិនអាស្រ័យទេ។ នៅក្នុងការសិក្សាគ្លីនិករបស់ Forsigi ការធ្វើឱ្យប្រសើរឡើងនូវមុខងារβ-cell ត្រូវបានគេកត់សម្គាល់។
ការបញ្ចេញជាតិស្ករនៅក្នុងតម្រងនោមដែលបណ្តាលមកពី dapagliflozin ត្រូវបានអមដោយការបាត់បង់កាឡូរីនិងការសម្រកទម្ងន់។ ការហាមឃាត់សារធាតុកូលេស្តេរ៉ុលសូដ្យូមកើតឡើងជាមួយផលប៉ះពាល់នៃការបញ្ជូននិងខ្សោយ។
Dapagliflozin មិនមានឥទ្ធិពលលើអ្នកដឹកជញ្ជូនគ្លុយកូសផ្សេងទៀតដែលដឹកជញ្ជូនគ្លុយកូសទៅជាលិការគ្រឿងកុំព្យូទ័រទេ។ សារធាតុនេះបង្ហាញពីការជ្រើសរើសច្រើនជាង ១៤០០ ដងចំពោះអេសជីអិលធីឌីច្រើនជាងអេសជីអិលធីដែលជាអ្នកដឹកជញ្ជូនពោះវៀនដ៏សំខាន់ដែលទទួលខុសត្រូវចំពោះការស្រូបយកគ្លុយកូស។
ឱសថសាស្ត្រ
យោងទៅតាមការសាកល្បងព្យាបាលដោយប្រើថ្នាំ T2DM ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃវគ្គសិក្សាវែង (រហូតដល់ 2 ឆ្នាំ) ក្នុងកម្រិតប្រចាំថ្ងៃ 10 មីលីក្រាមការបញ្ចេញជាតិគ្លុយកូសត្រូវបានរក្សាទុកក្នុងកំឡុងពេលទាំងមូលនៃការប្រើថ្នាំ។
ការបញ្ចេញជាតិគ្លុយកូសដោយតម្រងនោមក៏បណ្តាលឱ្យមានជំងឺទឹកនោមផ្អែមនិងការកើនឡើងបរិមាណទឹកនោមដែលមានរយៈពេល ១២ សប្តាហ៍ (៣៧៥ ម។ ល / ថ្ងៃ) ។ ការកើនឡើងបរិមាណទឹកនោមត្រូវបានអមដោយការផ្លាស់ប្តូរនិងការកើនឡើងតិចតួចនៃការបញ្ចេញជាតិសូដ្យូមដោយតម្រងនោមដែលមិននាំឱ្យមានការផ្លាស់ប្តូរការប្រមូលផ្តុំសូដ្យូមសូដ្យូមនៅក្នុងឈាម។
យោងតាមលទ្ធផលនៃការស្រាវជ្រាវវាត្រូវបានគេរកឃើញថាការប្រើប្រាស់ថ្នាំនេះនាំឱ្យមានការថយចុះសម្ពាធឈាមស៊ីស្តូលិកនិងឌីអ៊ីស្តូលីក (SBP និង DBP) ដោយ 3,7 និង 1,8 មីលីម៉ែត្រ RT ។ សិល្បៈ។ (រៀងគ្នា) នៅសប្តាហ៍ទី ២៤ នៃការលេបថ្នាំ dapagliflozin ១០ មីលីក្រាមក្នុងមួយថ្ងៃបើប្រៀបធៀបជាមួយក្រុមថ្នាំ placebo (ការថយចុះអេសប៊ីភីនិងឌីប៊ីភី - ដោយ ០.៥ មីលីម៉ែតហឺត) ។ ប្រសិទ្ធភាពស្រដៀងគ្នានេះត្រូវបានគេសង្កេតឃើញក្នុងកំឡុងពេល ១០៤ សប្តាហ៍នៃការព្យាបាល។
នៅពេលប្រើថ្នាំ dapagliflozin ១០ មីលីក្រាមក្នុងមួយថ្ងៃចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលមានជំងឺលើសឈាមសរសៃឈាមនិងការគ្រប់គ្រងគ្លីសេរីនមិនគ្រប់គ្រាន់ទទួលការចាក់ថ្នាំអរម៉ូន angiotensin II, ថ្នាំបំបាត់ការកាច់អង់ស៊ីមរួមមានការរួមផ្សំជាមួយថ្នាំប្រឆាំងនឹងការកកឈាមដទៃទៀតបន្ទាប់ពីការព្យាបាលរយៈពេល ១២ សប្តាហ៍ប្រៀបធៀបជាមួយថ្នាំ placebo ការថយចុះអេម៉ូក្លូប៊ីនថយចុះ ៣,១% និងការថយចុះអេសប៊ីភីភី ៤,៣ មីលីម៉ែត្រ Hg ត្រូវបានកត់សម្គាល់។ សិល្បៈ។
Pharmacokinetics
បន្ទាប់ពីការគ្រប់គ្រងផ្ទាល់មាត់, dapagliflozin ត្រូវបានស្រូបយកទាំងស្រុងនិងយ៉ាងឆាប់រហ័សពីការរលាកក្រពះពោះវៀន។ វាអាចទៅរួចក្នុងការប្រើថ្នាំទាំងក្នុងអំឡុងពេលអាហារនិងខាងក្រៅ។ គអតិបរមា (ការផ្តោតអារម្មណ៍ជាអតិបរមានៃសារធាតុមួយ) នៃ dapagliflozin ក្នុងប្លាស្មាឈាមដែលជាក្បួនត្រូវបានសម្រេចក្នុងរយៈពេល 2 ម៉ោងបន្ទាប់ពីការតមអាហារ។ តម្លៃ Cអតិបរមា និង AUC (តំបន់ដែលស្ថិតនៅក្រោមខ្សែកោងពេលវេលាផ្តោតអារម្មណ៍) កើនឡើងសមាមាត្រទៅនឹងកំរិតដែលទទួលបាន។ ភាពអាចទទួលយកបាននៃជីវសាស្ត្រពេញលេញនៃសារធាតុនៅពេលលេបដោយផ្ទាល់ក្នុងកំរិត ១០ មីលីក្រាមគឺ ៧៨% ។ នៅក្នុងអ្នកស្ម័គ្រចិត្តដែលមានសុខភាពល្អការញ៉ាំចំណីអាហារនៅលើឱសថសាកាកូណូលីននៃថ្នាំ dapagliflozin មានឥទ្ធិពលល្មម។ អាហារដែលមានជាតិខ្លាញ់ខ្ពស់បន្ថយកម្រិត Cអតិបរមា 50% dapagliflozin បានពង្រីក Tអតិបរមា (ពេលវេលាដើម្បីឈានដល់ការប្រមូលផ្តុំអតិបរិមា) ក្នុងប្លាស្មារយៈពេលប្រហែល ១ ម៉ោងប៉ុន្តែមិនមានឥទ្ធិពលលើ AUC ទេបើធៀបនឹងការតមអាហារ។ ការផ្លាស់ប្តូរទាំងនេះមិនមានលក្ខណៈជាក់ស្តែងទេ។
ការផ្សារភ្ជាប់ dapagliflozin ទៅប្រូតេអ៊ីនប្លាស្មាគឺប្រហែល ៩១% ។ មុខងារខ្សោយតំរងនោម / ថ្លើមខ្សោយនិងជំងឺដទៃទៀតមិនប៉ះពាល់ដល់សូចនាករនេះទេ។
Dapagliflozin គឺជា C-glucoside ដែលភ្ជាប់ទៅនឹងជាតិគ្លុយកូសដែលភ្ជាប់ទៅនឹងគ្លុយកូសដោយចំណងកាបូន - កាបូន។ សារធាតុនេះត្រូវបានរំលាយដើម្បីបង្កើតបានជាសារធាតុ dapagliflozin-3-O-glucuronide (រំលាយអាហារអសកម្ម) ។
៦១% នៃកំរិតប្រើបន្ទាប់ពីការគ្រប់គ្រងផ្ទាល់មាត់ ៥០ មីលីក្រាមនៃ ១៤ C-dapagliflozin ត្រូវបានបំប្លែងទៅជា dapagliflozin-3-O-glucuronide (វាស្មើនឹង ៤២% នៃវិទ្យុសកម្មប្លាស្មាសរុប) ។ សមាមាត្រនៃថ្នាំដែលមិនផ្លាស់ប្តូរគឺ 39% នៃវិទ្យុសកម្មប្លាស្មាសរុបនៃសារធាតុរំលាយអាហារដែលនៅសល់ជាលក្ខណៈបុគ្គល - រហូតដល់ 5% ។ Dapagliflozin-3-O-glucuronide និងសារធាតុរំលាយអាហារដទៃទៀតមិនមានប្រសិទ្ធិភាពខាងឱសថទេ។
មធ្យម T1/2 (ពាក់កណ្តាលជីវិត) ពីប្លាស្មាក្នុងអ្នកស្ម័គ្រចិត្តដែលមានសុខភាពល្អគឺ ១២,៩ ម៉ោងបន្ទាប់ពីការលេបតែមួយដងនៃថ្នាំ Dapagliflosin ១០ មីលីក្រាម។ ការថយចុះនៃសារធាតុនិងសារធាតុរំលាយអាហាររបស់វាកើតឡើងភាគច្រើនដោយតម្រងនោមតិចជាង 2% - មិនផ្លាស់ប្តូរ។ បន្ទាប់ពីទទួលយក 50 មីលីក្រាមនៃ 14 C-dapagliflozin, វិទ្យុសកម្ម 96% ត្រូវបានរកឃើញ (ក្នុងទឹកនោម - 75%, នៅក្នុងលាមក - 21%) ។ ប្រមាណជា ១៥% នៃវិទ្យុសកម្មដែលត្រូវបានរកឃើញនៅក្នុងលាមកគឺ dapagliflozin ។
នៅលំនឹង (មានន័យថា AUC), ការប៉ះពាល់ជាប្រព័ន្ធនៃ dapagliflozin ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ២ និងខ្សោយតំរងនោមខ្សោយ, មធ្យមឬធ្ងន់ធ្ងរគឺ ៣២%, ៦០% និង ៨៧% រៀងគ្នាជាងមុខងារតំរងនោមធម្មតា។ បរិមាណជាតិគ្លុយកូសដែលត្រូវបានបញ្ចេញដោយតម្រងនោមក្នុងរយៈពេល ២៤ ម៉ោងនៅពេលលេបថ្នាំ dapagliflozin ក្នុងលំនឹងគឺអាស្រ័យលើស្ថានភាពមុខងាររបស់តម្រងនោម។ ចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ និងមុខងារតំរងនោមធម្មតានិងខ្សោយតំរងនោមស្រាល, មធ្យមឬធ្ងន់ធ្ងរ ៨៥, ៥២, ១៨ និង ១១ ក្រាមគ្លុយកូសត្រូវបានបញ្ចេញក្នុងមួយថ្ងៃ។ ភាពខុសគ្នានៃការផ្សារភ្ជាប់ dapagliflozin ទៅនឹងប្រូតេអ៊ីននៅក្នុងអ្នកស្ម័គ្រចិត្តដែលមានសុខភាពល្អនិងចំពោះអ្នកជំងឺដែលមានបញ្ហាខ្សោយតំរងនោមនៃភាពខុសគ្នាមិនត្រូវបានគេរកឃើញ។ វាមិនត្រូវបានគេដឹងថាតើ hemodialysis ប៉ះពាល់ដល់ការប៉ះពាល់ dapagliflozin ទេ។
ចំពោះការចុះខ្សោយថ្លើមពីកំរិតមធ្យមទៅមធ្យមមានន័យថា Cអតិបរមា និង dapagliflozin AUC គឺខ្ពស់ជាង ១២% និង ៣៦% (រៀងគ្នា) បើប្រៀបធៀបជាមួយអ្នកស្ម័គ្រចិត្តដែលមានសុខភាពល្អ (ពួកគេមិនមានសារៈសំខាន់ខាងព្យាបាលទេ) ។ នៅក្នុងការបរាជ័យថ្លើមធ្ងន់ធ្ងរតម្លៃមធ្យមនៃសូចនាករទាំងនេះគឺខ្ពស់ជាង 40% និង 67% (រៀងៗខ្លួន) ។
ចំពោះអ្នកជំងឺដែលមានអាយុលើសពី ៦៥ ឆ្នាំការកើនឡើងនៃការប៉ះពាល់អាចត្រូវបានគេរំពឹងទុកដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការថយចុះមុខងារតម្រងនោម។
តម្លៃជាមធ្យមនៃ AUC នៅក្នុងលំនឹងចំពោះស្ត្រីគឺខ្ពស់ជាងបុរស ២២% ។
ជាមួយនឹងការកើនឡើងទំងន់រាងកាយការប៉ះពាល់ទាបត្រូវបានកត់សម្គាល់ (វាមិនមានតម្លៃព្យាបាលទេ) ។
ការចង្អុលបង្ហាញសម្រាប់ការប្រើប្រាស់
Forsig ត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលជាអាហារបំប៉ននិងហាត់ប្រាណដើម្បីធ្វើឱ្យប្រសើរឡើងនូវការគ្រប់គ្រងគ្លីសេរីន។
ថ្នាំនេះអាចត្រូវបានប្រើដូចខាងក្រោមៈ
- ការព្យាបាលដោយ monotherapy
- ចាប់ផ្តើមការព្យាបាលរួមគ្នាជាមួយថ្នាំមេតាមីនលីន (ប្រសិនបើការបញ្ចូលគ្នានេះត្រូវបានណែនាំ)
- បន្ថែមពីលើការព្យាបាលជាមួយថ្នាំ metformin, thiazolidinediones, sulfonylurea ដេរីវេ (រួមទាំងការរួមបញ្ចូលគ្នាជាមួយថ្នាំ metformin) ថ្នាំឌីប៉ូទីឌីលី peptidase ៤ (ឌីភីភីភី ៤) (រួមទាំងការរួមបញ្ចូលគ្នាជាមួយមេទីលហ្វីន) ការរៀបចំអាំងស៊ុយលីន (រួមទាំង ការរួមបញ្ចូលគ្នាជាមួយថ្នាំជាតិស្ករក្នុងឈាមមួយឬពីរ) ក្នុងករណីដែលខ្វះការគ្រប់គ្រងគ្លីសេរីនគ្រប់គ្រាន់។
Contraindications
- ភាពមិនអត់ឱននៃជាតិគ្លុយកូស - កាឡាក់ស៊ីឡាក់តូសកង្វះជាតិ lactose កង្វះ lactase
- ជំងឺទឹកនោមផ្អែមប្រភេទ ១
- ការខ្សោយតំរងនោមនៅដំណាក់កាលចុងក្រោយឬការខ្សោយតំរងនោមរ៉ាំរ៉ៃ / ធ្ងន់ធ្ងរ (GFR 2)
- ketoacidosis ទឹកនោមផ្អែម
- ការព្យាបាលរួមបញ្ចូលគ្នាជាមួយការព្យាបាលដោយប្រើរង្វិលជុំឬបន្ថយបរិមាណឈាមរត់ដែលទាក់ទងនឹងជំងឺស្រួចស្រាវ (ដូចជាជំងឺក្រពះពោះវៀន)
- អាយុដល់ ១៨ ឆ្នាំ
- អាយុ ៧៥ ឆ្នាំ (ដើម្បីចាប់ផ្តើមប្រើប្រាស់),
- មានផ្ទៃពោះនិងបំបៅដោះកូន
- ការមិនអត់ធ្មត់ជាបុគ្គលចំពោះសមាសធាតុផ្សំនៃថ្នាំ។
សាច់ញាតិ (Forsyga ត្រូវបានចេញវេជ្ជបញ្ជាក្រោមការត្រួតពិនិត្យផ្នែកវេជ្ជសាស្ត្រ)៖
- កើនឡើង hematocrit
- ជំងឺខ្សោយបេះដូងរ៉ាំរ៉ៃ
- ខ្សោយថ្លើមធ្ងន់ធ្ងរ
- ហានិភ័យនៃការថយចុះបរិមាណឈាមរត់
- ការឆ្លងមេរោគលើផ្លូវបង្ហូរទឹកម៉ូត្រ
- អាយុជឿនលឿន។
សេចក្តីណែនាំសម្រាប់ការប្រើប្រាស់ Forsigi: វិធីសាស្រ្តនិងកំរិតប្រើ
Forsigu ត្រូវបានគេយកតាមមាត់។ ការញ៉ាំមិនប៉ះពាល់ដល់ប្រសិទ្ធភាពនៃការព្យាបាលទេ។
របបទទួលទានដែលត្រូវបានណែនាំគឺ ១ ដងក្នុងមួយថ្ងៃ ១០ មីលីក្រាម។
នៅពេលអនុវត្តការព្យាបាលរួមគ្នាជាមួយនឹងការត្រៀមលក្ខណៈអាំងស៊ុយលីនឬថ្នាំដែលបង្កើនការសំងាត់អាំងស៊ុយលីន (ជាពិសេសគឺស៊ុលហ្វីនីលីយ៉ូតា) ការកាត់បន្ថយកំរិតដូសអាចត្រូវបានទាមទារ។
ប្រសិនបើ Forsiga ត្រូវបានប្រើក្នុងការព្យាបាលរួមបញ្ចូលគ្នាដំបូងជាមួយ metformin កំរិតប្រើប្រចាំថ្ងៃគឺ ៥០០ មីលីក្រាមក្នុង ១ ដូស។ ជាមួយនឹងការគ្រប់គ្រងគ្លីសេរីនមិនគ្រប់គ្រាន់ដូសនៃថ្នាំមេទីឌីនត្រូវបានកើនឡើង។
កំរិតដំបូងសម្រាប់ការចុះខ្សោយថ្លើមធ្ងន់ធ្ងរគឺ ៥ មីលីក្រាម។ ជាមួយនឹងការអត់ធ្មត់ល្អការប្រើ Forsigi 10 មីលីក្រាមគឺអាចធ្វើទៅបាន។
ផលប៉ះពាល់
ក្នុងចំណោមព្រឹត្តិការណ៍មិនល្អទូទៅបំផុតដែលនាំឱ្យមានការលុបចោល Forsigi គឺវិលមុខការឆ្លងមេរោគលើផ្លូវទឹកនោមក្អួតចង្អោរកន្ទួលនិងការកើនឡើងនៃកំហាប់ creatinine ឈាម។ ក្នុងករណីមួយការវិវត្តនៃព្រឹត្តិការណ៍ថ្លើមដែលមិនចង់បាន (ជំងឺអូតូអ៊ុយមីននិង / ឬជំងឺរលាកថ្លើមប្រភេទថ្នាំ) ត្រូវបានកត់សម្គាល់។ ភាគច្រើនការថយចុះជាតិស្ករក្នុងឈាមកើតឡើងក្នុងពេលព្យាបាល។
ប្រតិកម្មមិនល្អដែលអាចកើតមាន (> ១០% - ញឹកញាប់បំផុត> ១% និង ០,១% និងប្រើជ្រុល
យោងតាមការណែនាំ Forsig គឺជាថ្នាំដែលមានសុវត្ថិភាពនៅពេលប្រើម្តងក្នុងកម្រិតរហូតដល់ ៥០០ មីលីក្រាមដោយអ្នកស្ម័គ្រចិត្តដែលមានសុខភាពល្អវាត្រូវបានគេអត់ឱនឱ្យបានល្អ។ ក្នុងករណីមានការប្រើជ្រុលកម្រិតប្រេកង់នៃការកើតឡើងនៃព្រឹត្តិការណ៍មិនល្អរួមទាំងការថយចុះសម្ពាធឈាមក្នុងសរសៃឈាមឬការខះជាតិទឹកគឺស្រដៀងនឹងប្រេកង់ក្នុងក្រុមថ្នាំ placebo ដោយមិនមានការផ្លាស់ប្តូររោគសញ្ញាអាស្រ័យលើកំរិតមន្ទីរពិសោធន៍។
ក្នុងករណីទទួលទានជ្រុលការព្យាបាលថែទាំគួរតែត្រូវបានអនុវត្តដោយគិតគូរពីស្ថានភាពរបស់អ្នកជំងឺ។ ការដក dapagliflozin ដោយជំងឺ hemodialysis មិនត្រូវបានគេសិក្សាទេ។
អន្តរកម្មគ្រឿងញៀន
- thiazide និង diuretics រង្វិលជុំ: បង្កើនប្រសិទ្ធិភាពបញ្ចុះទឹកនោមរបស់ពួកគេនិងបង្កើនលទ្ធភាពនៃការថយចុះកម្តៅសរសៃឈាមនិងការខះជាតិទឹកនៃសរសៃឈាម។
- អាំងស៊ុយលីននិងថ្នាំដែលបង្កើនការសំងាត់អាំងស៊ុយលីនៈការវិវត្តនៃការថយចុះជាតិស្ករក្នុងឈាមការរួមផ្សំគ្នាទាមទារអោយមានការប្រុងប្រយ័ត្ននិងអាចមានការកែកំរិតដូសនៃថ្នាំទាំងនេះ។
ព័ត៌មានអំពី analogues នៃ Forsigi បានបាត់។
ការពិនិត្យឡើងវិញអំពី Forsig
យោងទៅតាមការពិនិត្យឡើងវិញ Forsig គឺជាថ្នាំដែលមានប្រសិទ្ធភាពប្រើដើម្បីយកជាតិគ្លុយកូសចេញពីរាងកាយ។ ក្នុងករណីខ្លះការព្យាបាលអនុញ្ញាតឱ្យអ្នកបោះបង់ចោលអាំងស៊ុយលីនទាំងស្រុង។ ទោះជាយ៉ាងណាក៏ដោយមនុស្សជាច្រើនកត់សម្គាល់ពីការវិវត្តនៃប្រតិកម្មមិនល្អដែលរួមមានការនោមញឹកញាប់ពេកការធ្វើឱ្យកាន់តែធ្ងន់ធ្ងរនៃជំងឺរលាកនៃប្រព័ន្ធ genitourinary ការរំខានដំណេករមាស់គ្រុនក្តៅដង្ហើមខ្លី។
ប្រភេទនៃជំងឺទឹកនោមផ្អែម
មានជំងឺពីរប្រភេទ។ ពួកគេទាំងពីរត្រូវបានកំណត់លក្ខណៈដោយជាតិស្ករក្នុងឈាមខ្ពស់ដែលកើតឡើងដោយសារហេតុផលផ្សេងៗ។ ជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដែលត្រូវបានគេហៅថាអាំងស៊ុយលីនពឹងផ្អែកលើរាងកាយមិនផលិតអរម៉ូនសំខាន់នេះដោយឯករាជ្យទេ។ នេះដោយសារតែការបំផ្លាញកោសិកាលំពែង។ ហើយថ្នាំសំខាន់សម្រាប់អ្នកជំងឺទឹកនោមផ្អែមប្រភេទនេះគឺអាំងស៊ុយលីន។
ប្រសិនបើមុខងាររបស់លំពែងមិនត្រូវបានចុះខ្សោយនោះទេប៉ុន្តែសម្រាប់ហេតុផលខ្លះវាផលិតអ័រម៉ូនតិចតួចឬប្រសិនបើកោសិកានៃរាងកាយមិនអាចទទួលយកបាននោះជំងឺទឹកនោមផ្អែមប្រភេទទី ២ នឹងវិវឌ្ឍន៍។ វាត្រូវបានគេហៅថាអាំងស៊ុយលីនឯករាជ្យផងដែរ។ ក្នុងករណីនេះកំរិតជាតិគ្លុយកូសអាចកើនឡើងដោយសារតែការទទួលទានកាបូអ៊ីដ្រាតច្រើនការរំខានដល់ការរំលាយអាហារ។ ភាគច្រើនជាញឹកញាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មនុស្សម្នាក់លើសទម្ងន់។ ដូច្នេះវាត្រូវបានគេណែនាំឱ្យកំណត់ការទទួលទានអាហារដែលមានជាតិកាបូអ៊ីដ្រាតជាពិសេសផលិតផលម្សៅបង្អែមនិងម្សៅ។ ប៉ុន្តែបន្ថែមពីលើរបបអាហារការព្យាបាលដោយថ្នាំក៏សំខាន់ផងដែរ។ មានថ្នាំផ្សេងៗគ្នាសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ២ ពួកគេត្រូវបានចេញវេជ្ជបញ្ជាដោយវេជ្ជបណ្ឌិតអាស្រ័យលើលក្ខណៈបុគ្គលនៃជំងឺនេះ។ 
ជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនៈការព្យាបាល
មិនមានការព្យាបាលសម្រាប់ជំងឺនេះទេ។ គ្រាន់តែត្រូវការការព្យាបាលដោយការគាំទ្រប៉ុណ្ណោះ។ ហេតុអ្វីបានជាថ្នាំមិនជួយ? នៅក្នុងមនុស្សដែលមានសុខភាពល្អលំពែងផលិតអរម៉ូនអាំងស៊ុយលីនដែលចាំបាច់សម្រាប់ការរំលាយអាហារធម្មតា។ វាត្រូវបានបញ្ចេញទៅក្នុងចរន្តឈាមភ្លាមៗនៅពេលមនុស្សម្នាក់ញ៉ាំជាលទ្ធផលដែលកម្រិតជាតិគ្លុយកូសកើនឡើង។ ហើយអាំងស៊ុយលីនបញ្ជូនវាពីឈាមទៅកោសិកានិងជាលិកា។ ប្រសិនបើគ្លុយកូសច្រើនពេកអរម៉ូននេះត្រូវបានចូលរួមក្នុងការបង្កើតទុនបំរុងរបស់វានៅក្នុងថ្លើមក៏ដូចជាការដាក់ប្រាក់លើសទៅក្នុងខ្លាញ់។
នៅក្នុងជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនការផលិតអាំងស៊ុយលីនដោយលំពែងត្រូវបានរំខាន។ ដូច្នេះជាតិស្ករក្នុងឈាមកើនឡើងដែលវាគ្រោះថ្នាក់ខ្លាំងណាស់។ ស្ថានភាពនេះបណ្តាលឱ្យខូចខាតដល់សរសៃប្រសាទសរសៃប្រសាទការវិវត្តនៃតំរងនោមនិងជំងឺខ្សោយបេះដូងការកកើតកំណកឈាមនិងបញ្ហាផ្សេងៗទៀត។ ដូច្នេះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមបែបនេះគួរតែធានាជានិច្ចនូវការផ្គត់ផ្គង់អាំងស៊ុយលីនពីខាងក្រៅ។ នេះគឺជាចម្លើយទៅនឹងសំណួរថាតើថ្នាំអ្វីដែលត្រូវបានគេយកសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ។ ជាមួយនឹងការចេញវេជ្ជបញ្ជាត្រឹមត្រូវនៃអាំងស៊ុយលីនការគ្រប់គ្រងថ្នាំបន្ថែមជាធម្មតាមិនត្រូវបានទាមទារទេ។ 
លក្ខណៈពិសេសនៃការប្រើប្រាស់អាំងស៊ុយលីន
អ័រម៉ូននេះបែកបាក់យ៉ាងលឿននៅក្នុងក្រពះដូច្នេះវាមិនអាចយកជាទម្រង់ថ្នាំគ្រាប់បានទេ។ មធ្យោបាយតែមួយគត់ដើម្បីចាក់អាំងស៊ុយលីនចូលក្នុងខ្លួនគឺដោយប្រើសឺរាុំងឬបូមពិសេសមួយដោយផ្ទាល់ទៅក្នុងឈាម។ ថ្នាំនេះត្រូវបានស្រូបយកលឿនបំផុតប្រសិនបើវាត្រូវបានបញ្ចូលទៅក្នុងផ្នត់ subcutaneous នៅលើពោះឬផ្នែកខាងលើនៃស្មា។ កន្លែងចាក់ដែលមានប្រសិទ្ធភាពតិចបំផុតគឺភ្លៅឬគូទ។ វាចាំបាច់ក្នុងការចាក់ថ្នាំនៅកន្លែងតែមួយ។ លើសពីនេះទៀតមានលក្ខណៈពិសេសផ្សេងទៀតនៃការព្យាបាលអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីន។ ការស្រូបយកអរម៉ូនគឺអាស្រ័យលើចំនួនអ្នកជំងឺផ្លាស់ទីអ្វីដែលគាត់ញ៉ាំនិងអាស្រ័យលើអាយុរបស់គាត់។ អាស្រ័យលើនេះប្រភេទផ្សេងគ្នានៃថ្នាំត្រូវបានចេញវេជ្ជបញ្ជាហើយកំរិតប្រើត្រូវបានជ្រើសរើស។ តើអ័រម៉ូននេះមានប៉ុន្មានប្រភេទ?
- អាំងស៊ុយលីនធ្វើសកម្មភាពយូរ - ដំណើរការគ្លុយកូសពេញមួយថ្ងៃ។ ឧទាហរណ៍រស់រវើកគឺថ្នាំ Glargin ។ វារក្សាកម្រិតជាតិស្ករក្នុងឈាមថេរហើយត្រូវបានគ្រប់គ្រងពីរដងក្នុងមួយថ្ងៃ។
- អាំងស៊ុយលីនខ្លីត្រូវបានផលិតចេញពីអរម៉ូនមនុស្សដោយប្រើបាក់តេរីពិសេស។ ទាំងនេះគឺជាថ្នាំ "Humodar" និង "Actrapid" ។ សកម្មភាពរបស់ពួកគេចាប់ផ្តើមបន្ទាប់ពីកន្លះម៉ោងដូច្នេះវាត្រូវបានណែនាំឱ្យណែនាំពួកគេមុនពេលញ៉ាំ។
- អាំងស៊ុយលីនអ៊ុលត្រាសោនត្រូវបានគ្រប់គ្រងបន្ទាប់ពីទទួលទានអាហាររួច។ វាចាប់ផ្តើមធ្វើសកម្មភាពក្នុងរយៈពេល 5-10 នាទីប៉ុន្តែប្រសិទ្ធភាពមិនលើសពីមួយម៉ោងដូច្នេះវាត្រូវបានគេប្រើរួមគ្នាជាមួយប្រភេទអាំងស៊ុយលីនដទៃទៀត។ ថ្នាំបែបនេះមានសកម្មភាពរហ័ស: Humalog និង Apidra ។
ថ្នាំទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីនៈថ្នាំ
ការរៀបចំសម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មានច្រើនប្រភេទ។ ប្រភេទនៃជំងឺនេះកើតឡើងដោយសារហេតុផលផ្សេងៗគ្នា៖ ដោយសារតែកង្វះអាហារូបត្ថម្ភការរស់នៅមិនសូវស្រួលឬលើសទម្ងន់។ គ្លុយកូសលើសនៅក្នុងឈាមដែលមានជំងឺនេះអាចត្រូវបានកាត់បន្ថយតាមវិធីជាច្រើន។ នៅដំណាក់កាលដំបូងការកែតម្រូវរបៀបរស់នៅនិងរបបអាហារពិសេសគឺគ្រប់គ្រាន់។ បន្ទាប់មកការប្រើថ្នាំគឺចាំបាច់។ មានថ្នាំសំរាប់ជំងឺទឹកនោមផ្អែម៖
- ភ្នាក់ងាររំញោចអាំងស៊ុយលីនឧទាហរណ៍ sulfonylureas ឬដីឥដ្ឋ។
- មានន័យថាធ្វើអោយប្រសើរឡើងនូវការស្រូបយកអាំងស៊ុយលីននិងភាពងាយទទួលរងនៃជាលិកា។ វាគឺជាថ្នាំធំនិងមានសារធាតុ thiazolidinediones ។
- ថ្នាំដែលរារាំងការស្រូបយកជាតិស្ករ
- ក្រុមថ្នាំថ្មីជួយកាត់បន្ថយចំណង់អាហារនិងស្រកទម្ងន់។
ថ្នាំដែលជួយឱ្យរាងកាយបង្កើតអាំងស៊ុយលីនដោយខ្លួនឯង
ថ្នាំព្យាបាលជំងឺទឹកនោមផ្អែមបែបនេះត្រូវបានចេញវេជ្ជបញ្ជានៅដំណាក់កាលដំបូងនៃការព្យាបាលជំងឺ។ ប្រសិនបើកម្រិតជាតិគ្លុយកូសក្នុងឈាមកើនឡើងតិចតួចនោះការរំញោចនៃអាំងស៊ុយលីនត្រូវបានចេញវេជ្ជបញ្ជា។ ពួកវាមានសកម្មភាពខ្លី - meglitinides និង sulfonylurea ដេរីវេដែលមានឥទ្ធិពលយូរអង្វែង។ ភាគច្រើននៃពួកគេបណ្តាលឱ្យមានផលប៉ះពាល់ជាច្រើនឧទាហរណ៍ការថយចុះជាតិស្ករក្នុងឈាម, ឈឺក្បាល, tachycardia ។ មានតែថ្នាំជំនាន់ថ្មីទេគឺម៉ានីនណលនិងអល់បាគឺជាអ្នកដែលមិនមានកំហុសទាំងនេះ។ប៉ុន្តែទាំងអស់ដូចគ្នាវេជ្ជបណ្ឌិតច្រើនតែចេញវេជ្ជបញ្ជាឱ្យប្រើថ្នាំដែលស៊ាំនិងសាកល្បងតាមពេលវេលាកាន់តែច្រើន: Diabeton, Glidiab, Amaril, Glurenorm, Movogleken, Starlix និងអ្នកដទៃ។ ពួកគេត្រូវបានគេយក 1-3 ដងក្នុងមួយថ្ងៃអាស្រ័យលើរយៈពេលនៃសកម្មភាព។ 
ថ្នាំដែលធ្វើអោយប្រសើរឡើងនូវការស្រូបយកអាំងស៊ុយលីន
ប្រសិនបើរាងកាយផលិតបរិមាណអរម៉ូននេះគ្រប់គ្រាន់ប៉ុន្តែកំរិតជាតិគ្លុយកូសខ្ពស់ថ្នាំដទៃទៀតត្រូវបានចេញវេជ្ជបញ្ជា។ ភាគច្រើនជាញឹកញាប់ទាំងនេះគឺជា biguanides ដែលធ្វើអោយប្រសើរឡើងនូវការស្រូបយកអាំងស៊ុយលីនដោយកោសិកា។ ពួកគេជួយកាត់បន្ថយចំណង់អាហារកាត់បន្ថយការផលិតគ្លុយកូសដោយថ្លើមនិងការស្រូបយករបស់វានៅក្នុងពោះវៀន។ ថុងហ្គូដិនទូទៅបំផុតគឺស៊ីសូហ្វ័រហ្គលីគូភូម៉ាបាម៉ាមេតទីននិងអ្នកដទៃ។ ថ្នាំ thiazolidinediones: Actos, Pioglar, Diaglitazone, Amalvia និងអ្នកដទៃមានឥទ្ធិពលដូចគ្នាទៅលើជាលិកាដែលបង្កើនភាពងាយនឹងអាំងស៊ុយលីន។ 
តើមានថ្នាំអ្វីទៀតសម្រាប់ទឹកនោមផ្អែម?
ក្រុមថ្នាំដទៃទៀតច្រើនតែជួយអ្នកជំងឺទឹកនោមផ្អែម។ ថ្មីៗនេះពួកគេបានបង្ហាញខ្លួនប៉ុន្តែបានបង្ហាញពីប្រសិទ្ធភាពរបស់ពួកគេរួចហើយ។
- ថ្នាំ "Glucobai" ការពារការស្រូបយកជាតិគ្លុយកូសនៅក្នុងពោះវៀនដោយសារតែកម្រិតរបស់វានៅក្នុងឈាមថយចុះ។
- ថ្នាំរួមបញ្ចូលគ្នា "គ្លុយកូស" រួមបញ្ចូលគ្នានូវវិធីសាស្រ្តផ្សេងៗនៃឥទ្ធិពលលើរាងកាយ។
- គ្រាប់ Januvia ត្រូវបានប្រើក្នុងការព្យាបាលស្មុគស្មាញដើម្បីកាត់បន្ថយជាតិស្ករក្នុងឈាម។
- ថ្នាំ "Trazhenta" មានផ្ទុកសារធាតុដែលបំផ្លាញអង់ស៊ីមដែលរក្សាកម្រិតជាតិស្ករខ្ពស់។
អាហារបំប៉ន
នៅដំណាក់កាលដំបូងនៃជំងឺទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីនបរិមាណសារធាតុគីមីដែលបំផ្លាញក្រពះអាចត្រូវបានកាត់បន្ថយ។ ការព្យាបាលត្រូវបានបំពេញបន្ថែមជាមួយនឹងរបបអាហារពិសេសនិងការទទួលទានគ្រឿងលំអរុក្ខជាតិនិងការបន្ថែមជីវសាស្ត្រសកម្ម។ មធ្យោបាយទាំងនេះមិនអាចជំនួសការព្យាបាលតាមវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិតបានទេអ្នកអាចបន្ថែមវាបាន។
- ប៊ីអេសអ៊ី "ធ្វើឱ្យរំញោច" ធ្វើអោយប្រសើរឡើងនូវការរំលាយអាហាររំញោចលំពែងនិងកាត់បន្ថយការស្រូបយកជាតិស្ករ។
- ថ្នាំដែលផលិតនៅក្នុងប្រទេសជប៉ុន "តូតូ" មានប្រសិទ្ធភាពកាត់បន្ថយកម្រិតជាតិស្ករនិងធ្វើឱ្យការរំលាយអាហារមានលក្ខណៈធម្មតា
- ថ្នាំដែលមានមូលដ្ឋានលើសមាសធាតុផ្សំពីរុក្ខជាតិ“ គ្លូកូច” មិនត្រឹមតែជួយបញ្ចុះជាតិគ្លុយកូសក្នុងឈាមប៉ុណ្ណោះទេប៉ុន្តែវាក៏ធ្វើឱ្យទំងន់រាងកាយមានសភាពធម្មតានិងការពារការវិវត្តនៃផលវិបាកជំងឺទឹកនោមផ្អែមផងដែរ។

លក្ខណៈពិសេសនៃថ្នាំព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២
ថ្នាំបែបនេះមាននៅក្នុងថេប្លេត។ ភាគច្រើននៃពួកគេបណ្តាលឱ្យមានផលប៉ះពាល់:
- ឡើងទម្ងន់
- ហើម
- ភាពផុយស្រួយនៃឆ្អឹង
- ខូចមុខងារបេះដូង
- ចង្អោរនិងឈឺក្រពះ
- ហានិភ័យនៃការវិវត្តទៅជាជាតិស្ករក្នុងឈាមថយចុះ។
លើសពីនេះថ្នាំពីក្រុមផ្សេងៗមានឥទ្ធិពលលើរាងកាយតាមរបៀបផ្សេងៗគ្នា។ ដូច្នេះអ្នកជំងឺខ្លួនឯងមិនអាចសំរេចថាតើថ្នាំទឹកនោមផ្អែមប្រភេទណាដែលគាត់គួរតែប្រើ។ មានតែវេជ្ជបណ្ឌិតទេដែលអាចកំណត់វិធីបញ្ចុះកំរិតជាតិគ្លុយកូសរបស់អ្នកឱ្យមានប្រសិទ្ធភាព។ ប្រសិនបើមានការចង្អុលបង្ហាញសម្រាប់ការប្រើប្រាស់អាំងស៊ុយលីនបន្ទាប់មកវាល្អប្រសើរជាងក្នុងការប្តូរទៅវាភ្លាមៗដោយមិនចាំបាច់ព្យាយាមជំនួសគ្រាប់ថ្នាំបញ្ចុះជាតិស្ករ។ 
តើអ្នកអាចប្រើថ្នាំអ្វីទៀតសម្រាប់អ្នកជំងឺទឹកនោមផ្អែម?
អ្នកជំងឺបែបនេះត្រូវការតាមដានមិនត្រឹមតែអាហារូបត្ថម្ភប៉ុណ្ណោះទេ។ វាចាំបាច់ក្នុងការសិក្សាដោយប្រុងប្រយ័ត្ននូវការណែនាំសម្រាប់ថ្នាំណាមួយសូម្បីតែជំងឺផ្តាសាយឬឈឺក្បាលក៏ដោយ។ ភាគច្រើននៃពួកគេត្រូវបាន contraindicated នៅក្នុងជំងឺទឹកនោមផ្អែម។ ថ្នាំទាំងអស់មិនគួរប៉ះពាល់ដល់កម្រិតជាតិគ្លុយកូសនិងមានផលប៉ះពាល់អប្បបរមា។
- តើថ្នាំទឹកនោមផ្អែមអ្វីខ្លះដែលខ្ញុំអាចផឹកបាន? អាចទទួលយកបានគឺ“ Indapamide”,“ Torasemide”,“ Mannitol”,“ Diacarb”,“ Amlodipine”,“ Verapramil”,“ Rasilez” ។
- ថ្នាំបំបាត់ការឈឺចាប់ភាគច្រើននិងថ្នាំប្រឆាំងនឹងការរលាកដែលមិនមែនជាស្តេរ៉ូអ៊ីតត្រូវបានអនុញ្ញាតសម្រាប់ជំងឺទឹកនោមផ្អែមព្រោះវាមិនប៉ះពាល់ដល់ជាតិគ្លុយកូសក្នុងឈាមទេ៖ ថ្នាំអាស្ពីរីនអ៊ីអ៊ីបប្រូហ្វេនស៊ីទីម៉ុននិងអ្នកដទៃ។
- ក្នុងអំឡុងពេលត្រជាក់ទឹកស៊ីរ៉ូស្ករនិង lozenges ដែលមានជាតិស្ករសម្រាប់ការរស់ឡើងវិញគួរតែត្រូវបានជៀសវាង។ Sinupret និង Bronchipret ត្រូវបានអនុញ្ញាត។
សមាសភាពនិងទម្រង់នៃការដោះលែង
ថ្នាំនេះត្រូវបានផលិតក្នុងទម្រង់ជាថេប្លេតដែលត្រូវបានស្រោប។ សមាសធាតុផ្សំនៃថ្នាំមានសមាសធាតុសកម្មពីរគឺផូទីនហ្វីលីននិងស៊ីតាហ្គ្រីនហ្វីន monohydrate ផូស្វាត។ បរិមាណ sitagliptin គឺ ៥០ មីលីក្រាមហើយសារធាតុសកម្មទី ២ គឺ ៥០០ ៨៥០ និង ១០០០ មីលីក្រាមអាស្រ័យលើកំរិតប្រើ។ សមាសធាតុបន្ថែមគឺ MCC, povidone និង sodium lauryl sulfate ។ គ្រាប់ថ្នាំមានទីតាំងនៅលើពងបែកក្នុងបរិមាណ ១៤ ដុំ។
យន្តការនៃសកម្មភាព
Sitagliptin មានឥទ្ធិពលលើផ្ទៃខាងក្រោយអ័រម៉ូននៃរាងកាយដែលជាលទ្ធផលដែលសរីរាង្គខាងក្នុងធ្វើឱ្យធម្មតានូវអរម៉ូនគ្លុយកូស។ ដូចជាថ្នាំ metformin វាការពារការធ្លាក់ចុះនៃជាតិគ្លុយកូសធម្មតានៅក្នុងខ្លួន។ វាជាការសំខាន់ក្នុងការកត់សម្គាល់ថាថ្នាំនេះអាចត្រូវបានគេយកដោយសុវត្ថិភាពទាំងអ្នកជំងឺទឹកនោមផ្អែមនិងមនុស្សដែលមានសុខភាពល្អដែលត្រូវការធ្វើឱ្យកម្រិតជាតិស្កររបស់ពួកគេមានលក្ខណៈធម្មតា។
ការចង្អុលបង្ហាញសម្រាប់ការប្រើប្រាស់
ភាគច្រើនថ្នាំ "យ៉ានយូម៉ាត" ត្រូវបានប្រើដើម្បីព្យាបាលអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ លើសពីនេះទៀតថ្នាំក៏ត្រូវបានប្រើក្នុងស្ថានភាពបែបនេះដែរ។
 ថ្នាំនេះត្រូវបានប្រើផ្សំជាមួយអាំងស៊ុយលីន។
ថ្នាំនេះត្រូវបានប្រើផ្សំជាមួយអាំងស៊ុយលីន។
- ដើម្បីគ្រប់គ្រងសូចនាករជាតិស្ករដែលជាសមាសធាតុបន្ថែមដល់វប្បធម៌និងរបបអាហារព្យាបាល។
- ជាផ្នែកមួយនៃការព្យាបាលដោយស្មុគស្មាញនៅពេលព្យាបាលដោយប្រើ sulfonylurea និង metformin ប្រែជាគ្មានប្រសិទ្ធភាព
- នៅពេលបញ្ចូលជាមួយអាំងស៊ុយលីន។
តើធ្វើដូចម្តេចដើម្បីយក?
ការណែនាំសម្រាប់ការប្រើប្រាស់បង្ហាញថាគ្រាប់យ៉ាន់ម៉ាតគួរប្រើ ២ ដងក្នុងមួយថ្ងៃមុនពេលញ៉ាំ។ ថ្នាំមិនត្រូវបានទំពារនិងលាងដោយបរិមាណរាវច្រើនគួរសមជាមួយទឹក។ ប្រសិនបើអ្នកត្រូវការបង្កើនកម្រិតថ្នាំអ្នកត្រូវធ្វើវិធីនេះបន្តិចម្តង ៗ ដើម្បីបំបាត់នូវផលប៉ះពាល់អវិជ្ជមានដែលអាចកើតមានដែលទាក់ទងនឹងការរលាកក្រពះពោះវៀន។ កំរិតប្រើអតិបរមាក្នុងមួយថ្ងៃមិនគួរលើសពី 2 គ្រាប់ទេ។ កំរិតត្រឹមត្រូវអាចត្រូវបានចេញវេជ្ជបញ្ជាដោយវេជ្ជបណ្ឌិតដែលចូលរួមតែប៉ុណ្ណោះអាស្រ័យលើលក្ខណៈបុគ្គលរបស់អ្នកជំងឺនិងវគ្គនៃជំងឺ។
ផលប៉ះពាល់
សេចក្តីណែនាំសម្រាប់ការប្រើប្រាស់បង្ហាញថាពេលខ្លះ "យ៉ានយូម៉ាត" ក្នុងទម្រង់ជាថេប្លេតបណ្តាលអោយមានរោគសញ្ញាដូចខាងក្រោម៖
- ឈឺចាប់នៅក្បាល
- ភាពទន់ខ្សោយ
- ក្អួតចង្អោរ
- ជំងឺលាមក
- ភាពស្ងួតក្នុងមាត់
- gagging
- ដំណើរការរលាកនៅលំពែង
- ភាពរអាក់រអួល
ការទទួលទានជ្រុលនៃថ្នាំ“ ជូម៉ាត” សម្រាប់ជំងឺទឹកនោមផ្អែម
ប្រសិនបើអ្នកជំងឺបានលេបថ្នាំយ៉ាម៉ូមេតកើនឡើងវាចាំបាច់ត្រូវលាងសម្អាតក្រពះឱ្យបានឆាប់តាមដែលអាចធ្វើទៅបាន។ បន្ទាប់មកការប្រើប្រាស់កាបូនដែលបានធ្វើឱ្យសកម្មក្នុងកំរិតចាំបាច់ត្រូវបានចេញវេជ្ជបញ្ជាហើយសញ្ញាសំខាន់ត្រូវបានត្រួតពិនិត្យ។ ក្នុងស្ថានភាពជាក់លាក់ការសម្អាតឈាមបន្ថែមអាចត្រូវបានអនុវត្ត។ នេះត្រូវបានអនុវត្តតាមការព្យាបាលដោយរោគសញ្ញា។
លក្ខខណ្ឌវិស្សមកាលនិងកន្លែងផ្ទុក
អ្នកអាចរកទិញថ្នាំយ៉ាមម៉ាថេតក្នុងបណ្តាញឱសថស្ថានបានតែតាមវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិតប៉ុណ្ណោះ។ រក្សាទុកថ្នាំក្នុងរយៈពេលមិនលើសពី 2 ឆ្នាំគិតចាប់ពីថ្ងៃផលិតដែលត្រូវបានចង្អុលបង្ហាញនៅលើវេចខ្ចប់ក្រដាសកាតុងធ្វើកេស។ បន្ទាប់ពីកាលបរិច្ឆេទផុតកំណត់ការប្រើប្រាស់ "យ៉ានយូម៉ាត" ត្រូវបានហាមឃាត់។ ថ្នាំត្រូវបានរក្សាទុកនៅក្នុងបន្ទប់ដែលមិនមានពន្លឺព្រះអាទិត្យដោយផ្ទាល់និងកុមារ។ សីតុណ្ហភាពនៅក្នុងវាមិនគួរលើសពី ២៥ អង្សាសេទេ។
អាណាឡូកនៃថ្នាំ
ឱសថស្ថានមានអាណាឡូកមួយដែលមានសមាសធាតុសកម្មដូចគ្នានឹងយ៉ាន់ម៉ាតដែរ។ ថ្នាំនេះត្រូវបានគេហៅថា Velmetia ។ មានថ្នាំដែលមានឥទ្ធិពលស្រដៀងគ្នាលើរាងកាយ។ បុគ្គលិកសុខាភិបាលភាគច្រើនចេញវេជ្ជបញ្ជាថ្នាំទាំងនេះ៖
វាជាការសំខាន់ក្នុងការកត់សម្គាល់ថាថ្នាំនីមួយៗខាងលើមានផលប៉ះពាល់និងផលប៉ះពាល់ផ្ទាល់ខ្លួន។ ការគ្រប់គ្រងដោយខ្លួនឯងឬការជំនួសថ្នាំគឺមានគុណប្រយោជន៍ជាមួយនឹងការកើតឡើងនៃផលវិបាកនិងបញ្ហាសុខភាពធ្ងន់ធ្ងរ។ ថ្នាំសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ អាចត្រូវបានចេញវេជ្ជបញ្ជាផ្តាច់មុខដោយវេជ្ជបណ្ឌិតដែលចូលរួមដែលនឹងធ្វើការពិនិត្យចាំបាច់ទាំងអស់ជាមុននិងតែបន្ទាប់ពីនោះនឹងអាចមានជម្រើសក្នុងការពេញចិត្តនឹងថ្នាំមួយមុខ។
ថ្នាំទឹកនោមផ្អែមប្រភេទទី ២
 អ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ អាចទៅដោយមិនប្រើថ្នាំបញ្ចុះជាតិស្ករក្នុងរយៈពេលយូរនិងរក្សាតម្លៃគ្លុយកូសក្នុងឈាមបានធម្មតាដោយធ្វើតាមរបបអាហារដែលមានជាតិស្ករទាបនិងមានសកម្មភាពរាងកាយគ្រប់គ្រាន់។ ប៉ុន្តែទុនបំរុងខាងក្នុងនៃរាងកាយមិនមានកំណត់ទេហើយនៅពេលដែលពួកគេអស់កម្លាំងអ្នកជំងឺត្រូវប្តូរទៅប្រើថ្នាំ។
អ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ អាចទៅដោយមិនប្រើថ្នាំបញ្ចុះជាតិស្ករក្នុងរយៈពេលយូរនិងរក្សាតម្លៃគ្លុយកូសក្នុងឈាមបានធម្មតាដោយធ្វើតាមរបបអាហារដែលមានជាតិស្ករទាបនិងមានសកម្មភាពរាងកាយគ្រប់គ្រាន់។ ប៉ុន្តែទុនបំរុងខាងក្នុងនៃរាងកាយមិនមានកំណត់ទេហើយនៅពេលដែលពួកគេអស់កម្លាំងអ្នកជំងឺត្រូវប្តូរទៅប្រើថ្នាំ។
ថ្នាំសម្រាប់ព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានចេញវេជ្ជបញ្ជានៅពេលដែលរបបអាហារមិនផ្តល់លទ្ធផលហើយជាតិស្ករក្នុងឈាមនៅតែបន្តកើនឡើងក្នុងរយៈពេល ៣ ខែ។ ប៉ុន្តែក្នុងស្ថានភាពខ្លះសូម្បីតែការប្រើថ្នាំតាមមាត់ក៏គ្មានប្រសិទ្ធភាពដែរ។ បន្ទាប់មកអ្នកជំងឺនឹងត្រូវប្តូរទៅចាក់អាំងស៊ុយលីន។
បញ្ជីថ្នាំសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មានលក្ខណៈទូលំទូលាយណាស់ពួកគេទាំងអស់អាចត្រូវបានបែងចែកជាក្រុមធំ ៗ ជាច្រើន៖
 រូបថត៖ ថ្នាំសំរាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ២
រូបថត៖ ថ្នាំសំរាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ២
- Secretagogues គឺជាថ្នាំដែលរំញោចការសំងាត់របស់អាំងស៊ុយលីន។ នៅក្នុងវេនពួកគេត្រូវបានបែងចែកជា 2 ក្រុមរងគឺ sulfonylurea ដេរីវេ (ឌីជែនសុនគ្លូរីន) និង meglitinides (Novonorm) ។
- ឧបករណ៍រំញោច - ថ្នាំដែលបង្កើនភាពប្រែប្រួលនៃជាលិកាចំពោះសកម្មភាពរបស់អាំងស៊ុយលីន។ ពួកគេក៏ត្រូវបានបែងចែកជា 2 ក្រុមតូចៗ: biguanides (Metformin, Siofor) និង thiazolidinediones (Avandia, Aktos) ។
- ថ្នាំ Alpha glucosidase inhibitors ។ គ្រឿងញៀននៅក្នុងក្រុមនេះទទួលខុសត្រូវក្នុងការធ្វើនិយ័តកម្មការស្រូបយកកាបូអ៊ីដ្រាតនៅក្នុងពោះវៀននិងការលុបបំបាត់ពួកវាចេញពីរាងកាយ (អាកាហ្គូស) ។
- ថ្នាំសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ នៃមនុស្សជំនាន់ថ្មីគឺជាសារធាតុបន្ថែម។ ទាំងនេះរួមមាន Januvia, Exenatide, Lyraglutide ។
ចូរយើងរស់នៅលើក្រុមថ្នាំនីមួយៗ៖
ស៊ុលហ្វានីនីឡា
 រូបថត៖ និស្សន្ទវត្ថុសាន់នីឡាឡូអា
រូបថត៖ និស្សន្ទវត្ថុសាន់នីឡាឡូអា
ការរៀបចំក្រុមនេះត្រូវបានប្រើប្រាស់ក្នុងការអនុវត្តផ្នែកវេជ្ជសាស្រ្តអស់រយៈពេលជាង ៥០ ឆ្នាំហើយសមនឹងទទួលបានការពេញចិត្ត។ ពួកវាមានឥទ្ធិពលជាតិស្ករក្នុងឈាមដោយសារឥទ្ធិពលផ្ទាល់ទៅលើកោសិកាបេតាដែលផលិតអាំងស៊ុយលីននៅក្នុងលំពែង។
ប្រតិកម្មដែលកើតឡើងនៅកម្រិតកោសិកាផ្តល់នូវការបញ្ចេញអាំងស៊ុយលីននិងការបញ្ចេញរបស់វាទៅក្នុងចរន្តឈាម។ ថ្នាំនៅក្នុងក្រុមនេះបង្កើនភាពប្រែប្រួលនៃកោសិកាទៅគ្លុយកូសការពារតម្រងនោមពីការខូចខាតនិងកាត់បន្ថយហានិភ័យនៃផលវិបាកនៃសរសៃឈាម។
ទន្ទឹមនឹងនេះការត្រៀមលក្ខណៈស៊ុលហ្វីលីនឡាធ្វើឱ្យកោសិកាលំពែងថយចុះបន្តិចម្តង ៗ បណ្តាលឱ្យមានប្រតិកម្មអាលែហ្សីការឡើងទម្ងន់ការរំលាយអាហារនិងបង្កើនហានិភ័យនៃស្ថានភាពថយចុះជាតិស្ករក្នុងឈាម។ ថ្នាំទាំងនេះមិនត្រូវបានប្រើចំពោះអ្នកជំងឺទឹកនោមផ្អែមលំពែងកុមារមានផ្ទៃពោះនិងស្ត្រីបំបៅកូន។
ក្នុងអំឡុងពេលព្យាបាលជាមួយថ្នាំអ្នកជំងឺគួរតែប្រកាន់ខ្ជាប់យ៉ាងតឹងរឹងនូវរបបអាហារដែលមានជាតិស្ករទាបហើយចងការទទួលទានថ្នាំគ្រាប់ទៅក្នុងរបបអាហារ។ តំណាងប្រជាប្រិយនៃក្រុមនេះ៖
 រូបថតៈហ្គីលីកុន
រូបថតៈហ្គីលីកុនគ្លីសេរីលីន - ថ្នាំនេះមានអប្បបរមានៃការ contraindications ដូច្នេះវាត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់អ្នកជំងឺដែលការព្យាបាលដោយរបបអាហារមិនផ្តល់លទ្ធផលដែលចង់បាននិងសម្រាប់មនុស្សចាស់។ ប្រតិកម្មមិនល្អតិចតួច (រមាស់ស្បែកវិលមុខ) គឺអាចត្រឡប់វិញបាន។ ថ្នាំនេះអាចត្រូវបានចេញវេជ្ជបញ្ជាសូម្បីតែការខ្សោយតំរងនោមក៏ដោយព្រោះតម្រងនោមមិនចូលរួមក្នុងការហូរចេញពីរាងកាយ។
ការចំណាយជាមធ្យមនៃការត្រៀមលក្ខណៈ sulfonylurea គឺពី 170 ទៅ 300 រូប្លិ៍។
មីហ្គីលីទីន
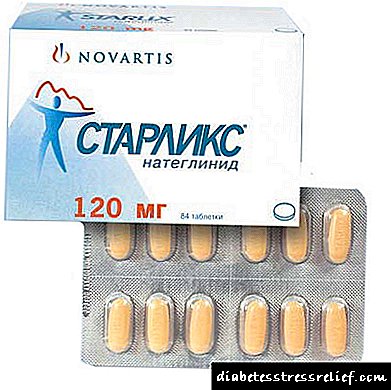 រូបថតៈ Starlix
រូបថតៈ Starlix
គោលការណ៍នៃសកម្មភាពរបស់ក្រុមថ្នាំនេះគឺដើម្បីជំរុញការផលិតអាំងស៊ុយលីនដោយលំពែង។ ប្រសិទ្ធភាពនៃថ្នាំគឺអាស្រ័យលើកម្រិតជាតិគ្លុយកូសក្នុងឈាម។ ជាតិស្ករកាន់តែខ្ពស់អាំងស៊ុយលីនកាន់តែច្រើននឹងត្រូវបានសំយោគ។
អ្នកតំណាងនៃ meglitinides គឺការត្រៀមលក្ខណៈ Novonorm និង Starlix ។ ពួកគេជាកម្មសិទ្ធិរបស់ថ្នាំជំនាន់ថ្មីដែលត្រូវបានកំណត់ដោយសកម្មភាពខ្លី។ ថេប្លេតគួរតែត្រូវបានគេយកពីរបីនាទីមុនពេលញ៉ាំ។ ពួកគេត្រូវបានចេញវេជ្ជបញ្ជាជាញឹកញាប់បំផុតដែលជាផ្នែកមួយនៃការព្យាបាលស្មុគស្មាញនៃជំងឺទឹកនោមផ្អែម។ វាអាចបណ្តាលឱ្យមានផលប៉ះពាល់ដូចជាឈឺពោះរាគរូសប្រតិកម្មអាលែហ្សីនិងជាតិស្ករក្នុងឈាមថយចុះ។
- វិច្ឆិកា - វេជ្ជបណ្ឌិតជ្រើសរើសកំរិតដូសនៃថ្នាំនីមួយៗ។ ថេប្លេតត្រូវបានគេយក 3-4 ដងក្នុងមួយថ្ងៃភ្លាមៗមុនពេលញ៉ាំ។ Novonorm ជួយកាត់បន្ថយកម្រិតជាតិស្ករយ៉ាងរលូនដូច្នេះហានិភ័យនៃការធ្លាក់ចុះយ៉ាងខ្លាំងនៃជាតិស្ករក្នុងឈាមគឺតិចតួចបំផុត។ តម្លៃនៃថ្នាំគឺពី 180 រូប្លិ៍។
- Starlix - ប្រសិទ្ធភាពអតិបរមានៃថ្នាំត្រូវបានគេសង្កេតឃើញ ៦០ នាទីបន្ទាប់ពីការគ្រប់គ្រងហើយមានរយៈពេលពី ៦-៨ ម៉ោង។ ការប្រើថ្នាំគឺខុសគ្នាត្រង់ថាវាមិនបង្កឱ្យមានការកើនឡើងទំងន់មិនមានផលប៉ះពាល់អវិជ្ជមានទៅលើតំរងនោមនិងថ្លើម។ កិតើត្រូវបានជ្រើសរើសជាលក្ខណៈបុគ្គល។
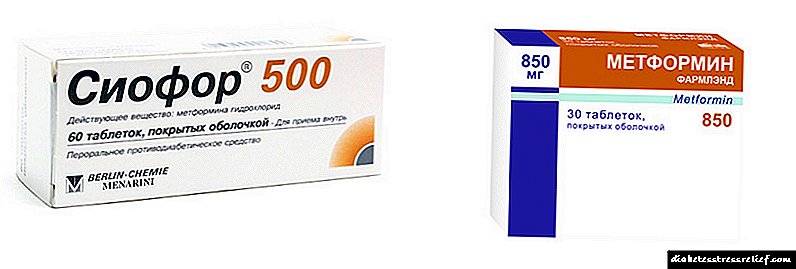 រូបថត៖ Biguanides
រូបថត៖ Biguanides
ថ្នាំទាំងនេះសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ២ រារាំងការបញ្ចេញជាតិស្ករពីថ្លើមនិងរួមចំណែកដល់ការស្រូបយកនិងចលនាគ្លុយកូសក្នុងកោសិកានិងជាលិកានៃរាងកាយបានល្អ។ ថ្នាំរបស់ក្រុមនេះមិនអាចត្រូវបានប្រើចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលទទួលរងពីជំងឺខ្សោយបេះដូងឬតំរងនោមនោះទេ។
សកម្មភាពរបស់ថាំង្វូដ្យូដមានរយៈពេលពី ៦ ទៅ ១៦ ម៉ោងពួកគេកាត់បន្ថយការស្រូបយកជាតិស្ករនិងខ្លាញ់ពីពោះវៀនហើយមិនបង្កឱ្យមានការថយចុះកម្រិតជាតិស្ករក្នុងឈាមទេ។ ពួកគេអាចបណ្តាលឱ្យមានការផ្លាស់ប្តូររសជាតិចង្អោររាគ។ ថាំពទ្យខាងក្មនះជាកម្មសិទ្ធិរបស់កុម Biguanides ៈ
- ស៊ីហ្វ័រ។ ថ្នាំនេះត្រូវបានចេញវេជ្ជបញ្ជាជាញឹកញាប់សម្រាប់អ្នកជំងឺដែលលើសទម្ងន់ចាប់តាំងពីការប្រើថ្នាំគ្រាប់ជួយសម្រកទម្ងន់។ កំរិតប្រើប្រចាំថ្ងៃខ្ពស់បំផុតគឺ ៣ ក្រាមវាចែកជាដូសជាច្រើន។ កម្រិតល្អបំផុតនៃថ្នាំត្រូវបានជ្រើសរើសដោយវេជ្ជបណ្ឌិត។
- ថ្នាំ Metformin។ ថ្នាំបន្ថយល្បឿនការស្រូបយកគ្លុយកូសនៅក្នុងពោះវៀននិងរំញោចការប្រើប្រាស់របស់វានៅក្នុងជាលិកាគ្រឿងកុំព្យូទ័រ។ ថេប្លេតត្រូវបានអត់ឱនឱ្យបានល្អដោយអ្នកជំងឺអាចត្រូវបានចេញវេជ្ជបញ្ជារួមជាមួយអាំងស៊ុយលីនជាមួយនឹងការធាត់។ វេជ្ជបណ្ឌិតជ្រើសរើសកំរិតដូសនៃថ្នាំនីមួយៗ។ contraindication ទៅនឹងការប្រើប្រាស់ថ្នាំ Metformin គឺជាទំនោរទៅនឹង ketoacidosis, រោគសាស្ត្រតំរងនោមធ្ងន់ធ្ងរនិងរយៈពេលនៃការស្តារនីតិសម្បទាបន្ទាប់ពីការវះកាត់។
តម្លៃថ្នាំជាមធ្យមគឺពី ១១០ ទៅ ២៦០ រូប្លិ៍។
Thiazolidinediones
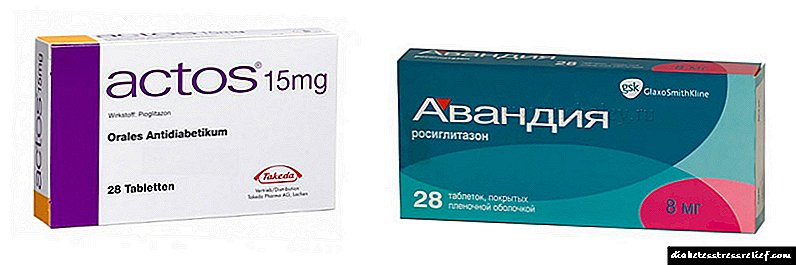 រូបថត៖ Thiazolidinediones
រូបថត៖ Thiazolidinediones
ថ្នាំសម្រាប់ជំងឺទឹកនោមផ្អែមនៅក្នុងក្រុមនេះក៏ដូចជាថ្នាំ Biguanides ធ្វើអោយប្រសើរឡើងនូវការស្រូបយកជាតិគ្លុយកូសដោយជាលិកានៃរាងកាយនិងកាត់បន្ថយការបញ្ចេញជាតិស្ករពីថ្លើម។ ប៉ុន្តែមិនដូចក្រុមមុនទេពួកគេមានតម្លៃខ្ពស់ជាមួយនឹងបញ្ជីផលប៉ះពាល់គួរឱ្យចាប់អារម្មណ៍។ ទាំងនេះគឺជាការឡើងទំងន់ភាពផុយស្រួយនៃឆ្អឹងជម្ងឺស្បែកហើមដែលជះឥទ្ធិពលអវិជ្ជមានដល់មុខងាររបស់បេះដូងនិងថ្លើម។
- អាតូស - ឧបករណ៍នេះអាចត្រូវបានប្រើជាថ្នាំតែមួយក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ។ សកម្មភាពរបស់ថេប្លេតមានគោលបំណងបង្កើនភាពងាយរងគ្រោះនៃជាលិកាទៅអាំងស៊ុយលីនបន្ថយល្បឿននៃការសំយោគជាតិស្ករនៅក្នុងថ្លើមកាត់បន្ថយហានិភ័យនៃការខូចខាតសរសៃឈាម។ ក្នុងចំណោមគុណវិបត្តិនៃថ្នាំការកើនឡើងទំងន់រាងកាយក្នុងពេលគ្រប់គ្រងត្រូវបានកត់សម្គាល់។ តម្លៃនៃថ្នាំគឺពី 3000 រូប្លិ៍។
- អាវ៉ាដៀ - ភ្នាក់ងារជាតិស្ករក្នុងឈាមថយចុះដែលមានសកម្មភាពធ្វើឱ្យប្រសើរឡើងនូវដំណើរការមេតាប៉ូលីសបន្ថយកម្រិតជាតិស្ករក្នុងឈាមនិងបង្កើនភាពរំញោចនៃជាលិកាទៅអាំងស៊ុយលីន។ ថេប្លេតអាចត្រូវបានប្រើសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដូចជាការព្យាបាលដោយប្រើថ្នាំ monotherapy ឬផ្សំជាមួយភ្នាក់ងារជាតិស្ករក្នុងឈាមដទៃទៀត។ ថ្នាំមិនគួរត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ជំងឺតម្រងនោមទេអំឡុងពេលមានផ្ទៃពោះក្នុងវ័យកុមារភាពនិងការថយចុះកម្តៅនៃសារធាតុសកម្ម។ ក្នុងចំណោមប្រតិកម្មមិនល្អការលេចឡើងនៃការហើមនិងការរំលោភលើមុខងារនៃប្រព័ន្ធសរសៃឈាមបេះដូងនិងប្រព័ន្ធរំលាយអាហារត្រូវបានកត់សម្គាល់។តម្លៃជាមធ្យមនៃថ្នាំគឺពី 600 រូប្លិ៍។

 ការចាប់ផ្តើមប្រើថ្នាំក្នុងការព្យាបាលរួមគ្នាជាមួយថ្នាំ metformin ។
ការចាប់ផ្តើមប្រើថ្នាំក្នុងការព្យាបាលរួមគ្នាជាមួយថ្នាំ metformin ។