យន្តការនៃជំងឺសរសៃប្រសាទនៅក្នុងជំងឺទឹកនោមផ្អែមការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាល

ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម - ការផ្លាស់ប្តូររោគសាស្ត្រជាក់លាក់នៅក្នុងនាវាតំរងនោមដែលកើតឡើងទាំងជំងឺទឹកនោមផ្អែមទាំងពីរប្រភេទនិងនាំឱ្យមានជំងឺក្រពេញទឹកកាមការថយចុះមុខងារនៃតម្រងនោមនិងការវិវត្តនៃជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃ (CRF) ។ ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានបង្ហាញដោយគ្លីនិកដោយមីក្រូហ្វីលីនណៃនិងប្រូតេអ៊ីន, ជំងឺលើសឈាមសរសៃឈាម, ជំងឺសរសៃប្រសាទ, រោគសញ្ញានៃជំងឺទឹកនោមផ្អែមនិងការខ្សោយតំរងនោមរ៉ាំរ៉ៃ។ ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមគឺផ្អែកទៅលើការកំណត់កំរិតអាល់ប៊ុយមនីនក្នុងទឹកនោមការបោសសំអាតនៃអរឌីនទីនអ៊ីនទីនប្រូតេអ៊ីននិងប្រូតេស្តេរ៉ូលនៃឈាមទិន្នន័យរបស់អ៊ុលត្រាសោននៃតម្រងនោមអេកូសសៃនៃសរសៃឈាមតម្រងនោម។ ក្នុងការព្យាបាលជម្ងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមរបបអាហារការកែតម្រូវកាបូអ៊ីដ្រាតប្រូតេអ៊ីនការរំលាយអាហារខ្លាញ់ការលេបថ្នាំ ACE និង ARA ការព្យាបាលការបន្សាបជាតិពុលប្រសិនបើចាំបាច់ការប្តូរសរីរាង្គតំរងនោមត្រូវបានចង្អុលបង្ហាញ។
ព័ត៌មានទូទៅ
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមគឺជាផលវិបាកយឺតមួយនៃជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទទី ២ និងជាមូលហេតុចម្បងនៃការស្លាប់ចំពោះអ្នកជំងឺដែលមានជំងឺនេះ។ ការបំផ្លាញដល់សរសៃឈាមធំនិងតូចដែលវិវត្តក្នុងកំឡុងពេលមានជំងឺទឹកនោមផ្អែម (ជំងឺទឹកនោមផ្អែមម៉ាក្រូតូទីននិងមីក្រូជីវសាស្រ្ត) ធ្វើឱ្យខូចខាតដល់សរីរាង្គនិងប្រព័ន្ធទាំងអស់ជាពិសេសក្រលៀនភ្នែកនិងប្រព័ន្ធសរសៃប្រសាទ។
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានគេសង្កេតឃើញនៅក្នុងអ្នកជំងឺ ១០ ទៅ ២០ ភាគរយនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមច្រើនតែធ្វើឱ្យស្មុគស្មាញដល់វគ្គនៃប្រភេទដែលពឹងផ្អែកលើអាំងស៊ុយលីន។ ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានគេរកឃើញជាញឹកញាប់ចំពោះអ្នកជំងឺបុរសនិងចំពោះអ្នកដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដែលវិវឌ្ឍន៍នៅពេលពេញវ័យ។ កម្រិតខ្ពស់បំផុតក្នុងការវិវត្តនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម (ដំណាក់កាល CRF) ត្រូវបានគេសង្កេតឃើញមានរយៈពេលនៃជំងឺទឹកនោមផ្អែមពី ១៥-២០ ឆ្នាំ។

មូលហេតុនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមបណ្តាលមកពីការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងនាវាតំរងនោមនិងក្រពេញនៃរង្វិលជុំ capillary (glomeruli) ដែលបំពេញមុខងារបន្សុទ្ធ។ ទោះបីជាមានទ្រឹស្តីផ្សេងៗនៃរោគសាស្ត្រនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមដែលត្រូវបានគេពិចារណានៅក្នុងអរម៉ូន endocrinology ក៏ដោយកត្តាចំបងនិងការចាប់ផ្តើមសម្រាប់ការអភិវឌ្ឍរបស់វាគឺ hyperglycemia ។ ជំងឺសរសៃប្រសាទទឹកនោមផ្អែមកើតឡើងដោយសារតែសំណងមិនគ្រប់គ្រាន់នៃការអូសបន្លាយពេលយូរនៃជំងឺមេតាប៉ូលីស។
យោងតាមទ្រឹស្តីមេតាប៉ូលីសនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម hyperglycemia ថេរនាំឱ្យមានការផ្លាស់ប្តូរនៅក្នុងដំណើរការជីវគីមីៈ glycosylation ដែលមិនមានអង់ស៊ីមនៃម៉ូលេគុលប្រូតេអ៊ីនរបស់គ្លុយកូសនិងការថយចុះនៃសកម្មភាពមុខងាររបស់ពួកគេការរំខានដល់ការស្រូបយកជាតិសូលុយស្យុងអេទីឡែនការរំលាយអាហារនៃអាស៊ីតខ្លាញ់ការថយចុះការដឹកជញ្ជូនអុកស៊ីហ៊្សែននិងការថយចុះនៃសកម្មភាពមុខងាររបស់ពួកគេ។ ជាលិកាតំរងនោម, ការកើនឡើងនូវភាពជ្រាបនៃសរសៃឈាមរបស់តម្រងនោម។
ទ្រឹស្តី Hemodynamic ក្នុងការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមដើរតួយ៉ាងសំខាន់ក្នុងការលើសឈាមសរសៃឈាមនិងលំហូរឈាមក្នុងខួរក្បាលដែលចុះខ្សោយ៖ អតុល្យភាពនៅក្នុងសម្លេងនៃការនាំនិងដឹកសរសៃឈាមនិងការកើនឡើងសម្ពាធឈាមនៅខាងក្នុងក្រពេញ។ ជំងឺលើសឈាមរយៈពេលវែងនាំឱ្យមានការផ្លាស់ប្តូររចនាសម្ព័ន្ធនៅក្នុងក្រពេញហ្គូលីមឺរៈដំបូងការឡើងសម្ពាធឈាមជាមួយនឹងការបង្កើតទឹកនោមបឋមដែលបានពន្លឿននិងការបញ្ចេញប្រូតេអ៊ីនបន្ទាប់មកការជំនួសជាលិកាក្រពេញវិលមុខជាមួយនឹងការភ្ជាប់គ្នា (ជំងឺទឹកនោមផ្អែម) ជាមួយនឹងការរីករាលដាលនៃជំងឺទឹកនោមផ្អែមដែលជាការថយចុះនៃសមត្ថភាពច្រោះនិងការវិវត្តនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ។
ទ្រឹស្តីហ្សែនគឺផ្អែកលើវត្តមានរបស់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមទាក់ទងនឹងរោគទឹកនោមផ្អែមដែលបង្ហាញពីកត្តាកំណត់រោគសញ្ញាដែលបង្ហាញពីបញ្ហាមេតាប៉ូលីសនិងអេម៉ូក្លូប៊ីន។ នៅក្នុងរោគវិទ្យានៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមយន្ដការអភិវឌ្ឍន៍ទាំងបីចូលរួមនិងទាក់ទងគ្នាយ៉ាងជិតស្និទ្ធ។
កត្តាហានិភ័យនៃជំងឺទឹកនោមផ្អែមគឺជំងឺលើសឈាមសរសៃឈាមអាកទែរដែលមិនអាចគ្រប់គ្រងបានយូរការបង្ករោគក្នុងបំពង់ទឹកនោមការថយចុះការរំលាយអាហារជាតិខ្លាញ់និងការលើសទម្ងន់ភេទបុរសការជក់បារីនិងការប្រើថ្នាំ nephrotoxic ។
រោគសញ្ញាជម្ងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមគឺជាជំងឺដែលរីកចម្រើនបន្តិចម្តង ៗ រូបភាពគ្លីនិករបស់វាអាស្រ័យលើដំណាក់កាលនៃការផ្លាស់ប្តូររោគសាស្ត្រ។ ក្នុងការវិវឌ្ឍន៍នៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមដំណាក់កាលនៃ microalbuminuria, ប្រូតេអ៊ីននិងiaដំណាក់កាលនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃត្រូវបានសម្គាល់។
អស់រយៈពេលជាយូរមកហើយជំងឺសរសៃប្រសាទទឹកនោមផ្អែមគឺ asymptomatic ដោយគ្មានការបង្ហាញខាងក្រៅ។ នៅដំណាក់កាលដំបូងនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមការកើនឡើងនៃទំហំនៃក្រពេញនៃតម្រងនោម (ការកើនឡើងសម្ពាធឈាម) ការកើនឡើងនៃលំហូរឈាមតំរងនោមនិងការកើនឡើងអត្រានៃការច្រោះទឹកក្រពះ (GFR) ត្រូវបានកត់សម្គាល់។ ពីរបីឆ្នាំបន្ទាប់ពីការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមការផ្លាស់ប្តូររចនាសម្ព័ន្ធដំបូងនៅក្នុងបរិមាត្រក្រលៀនត្រូវបានគេសង្កេតឃើញ។ បរិមាណខ្ពស់នៃការច្រោះជាតិគ្លូមឺរនៅតែមានដដែលការហូរចេញនៃអាល់ប៊ុយមនីនក្នុងទឹកនោមមិនលើសពីតម្លៃធម្មតាទេ (
ការចាប់ផ្តើមព្យាបាលជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមមានការរីកចម្រើនជាង ៥ ឆ្នាំបន្ទាប់ពីការចាប់ផ្តើមនៃរោគសាស្ត្រហើយត្រូវបានបង្ហាញដោយអតិសុខុមប្រាណដែលមានថេរ (> ៣០-៣០០ មីលីក្រាម / ថ្ងៃឬ ២០-២០០ មីលីក្រាម / មីលីលីត្រក្នុងទឹកនោមពេលព្រឹក) ។ ការកើនឡើងសម្ពាធឈាមតាមកាលកំណត់អាចត្រូវបានគេកត់សម្គាល់ជាពិសេសក្នុងអំឡុងពេលនៃការហាត់ប្រាណ។ ការថយចុះនៃអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានគេសង្កេតឃើញតែនៅដំណាក់កាលចុងក្រោយនៃជំងឺប៉ុណ្ណោះ។
ជំងឺទឹកនោមផ្អែមដែលត្រូវបានប្រកាសជាគ្លីនិកមានការរីកចម្រើនបន្ទាប់ពីរយៈពេល ១៥-២០ ឆ្នាំជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងត្រូវបានសម្គាល់ដោយប្រូតេអ៊ីនជាប់លាប់ (កម្រិតប្រូតេអ៊ីនទឹកនោម> ៣០០ មីលីក្រាម / ថ្ងៃ) ដែលបង្ហាញពីភាពមិនអាចត្រឡប់វិញនៃដំបៅ។ លំហូរឈាមពីតម្រងនោមនិង GFR ត្រូវបានកាត់បន្ថយការលើសឈាមសរសៃឈាមក្លាយជាថេរនិងពិបាកកែ។ រោគសញ្ញានៃជំងឺទឹកនោមប្រៃមានការវិវត្តដែលត្រូវបានបង្ហាញដោយជំងឺ hypoalbuminemia, hypercholesterolemia, គ្រឿងកុំព្យូទ័រនិងបែហោងធ្មែញ។ កម្រិតឈាម creatinine និងអ៊ុយឈាមមានលក្ខណៈធម្មតាឬកើនឡើងបន្តិច។
នៅដំណាក់កាលចុងក្រោយនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមមានការថយចុះយ៉ាងខ្លាំងនៃមុខងារនៃការច្រោះនិងការប្រមូលផ្តុំនៃតម្រងនោម: ប្រូតេអ៊ីនដែលមានបរិមាណច្រើន, GFR ទាប, ការកើនឡើងគួរឱ្យកត់សម្គាល់នូវកម្រិតនៃអ៊ុយនិងអរម៉ូនក្នុងឈាមការវិវត្តនៃភាពស្លេកស្លាំងធ្ងន់ធ្ងរ។ នៅដំណាក់កាលនេះ hyperglycemia, glucosuria, ការបញ្ចេញទឹកនោមរបស់អាំងស៊ុយលីនដែលមិនអាចរំលាយបានហើយតម្រូវការសម្រាប់អាំងស៊ុយលីនដែលអាចពន្លូតបានអាចត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំង។ រោគសញ្ញានៃជំងឺទឹកនោមប្រៃមានការវិវត្តទៅមុខសម្ពាធឈាមឈានដល់គុណតម្លៃខ្ពស់រោគសញ្ញា dyspeptic, uremia និងខ្សោយតំរងនោមរ៉ាំរ៉ៃវិវឌ្ឍន៍ដោយមានរោគសញ្ញានៃការពុលខ្លួនឯងនៃរាងកាយតាមរយៈផលិតផលមេតាប៉ូលីសនិងការបំផ្លាញសរីរាង្គនិងប្រព័ន្ធផ្សេងៗ។
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមប្រៃនៅដំណាក់កាលដំបូងគឺជាការងារសំខាន់។ ដើម្បីបង្កើតការធ្វើរោគវិនិច្ឆ័យជំងឺសរសៃប្រសាទទឹកនោមផ្អែមការធ្វើតេស្តិ៍ជីវគីមីនិងឈាមទូទៅការវិភាគជីវគីមីនិងទឹកនោមទូទៅតេស្តរេប៊ែកការធ្វើតេស្តហ្សីមនីស្គីនិងអ៊ុលត្រាសោននៃសរសៃឈាមតម្រងនោមត្រូវបានអនុវត្ត។
សញ្ញាសម្គាល់សំខាន់ៗនៃដំណាក់កាលដំបូងនៃជំងឺទឹកនោមផ្អែមគឺជំងឺទឹកនោមផ្អែម microalbuminuria និងអត្រានៃការច្រោះទឹកនោម។ ជាមួយនឹងការតាមដានប្រចាំឆ្នាំនៃអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមការរកឃើញកម្រិតប្រចាំថ្ងៃនៃអាល់ប៊ុយនៅក្នុងទឹកនោមឬសមាមាត្រនៃអាល់ណូនីននៅផ្នែកពេលព្រឹកត្រូវបានពិនិត្យ។
ការផ្លាស់ប្តូរជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមទៅដំណាក់កាលនៃប្រូតេអ៊ីនគឺត្រូវបានកំណត់ដោយវត្តមាននៃប្រូតេអ៊ីននៅក្នុងការវិភាគទូទៅនៃទឹកនោមឬការហូរចេញនៃអាល់ប៊ុមប៊ីនជាមួយនឹងទឹកនោមលើសពី 300 មីលីក្រាម / ថ្ងៃ។ មានការកើនឡើងសម្ពាធឈាម, រោគសញ្ញានៃជំងឺសរសៃប្រសាទ។ ដំណាក់កាលចុងក្រោយនៃជំងឺទឹកនោមផ្អែមមិនមែនជាការពិបាកក្នុងការធ្វើរោគវិនិច្ឆ័យទេ៖ ទៅនឹងជាតិប្រូតេអ៊ីនច្រើននិងការថយចុះនៃ GFR (តិចជាង ៣០ - ១៥ មីលីនាទី / នាទី) ការកើនឡើងនៃកម្រិតឈាម creatinine និងអ៊ុយ (ឈាមស), ភាពស្លេកស្លាំង, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម។ និងរូបកាយទាំងមូល។
វាចាំបាច់ក្នុងការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជំងឺទឹកនោមផ្អែមជាមួយជំងឺតម្រងនោមផ្សេងទៀត: ជំងឺ pyelonephritis រ៉ាំរ៉ៃជំងឺរបេងជំងឺរលាកទងសួតស្រួចស្រាវនិងរ៉ាំរ៉ៃ។ ចំពោះគោលបំណងនេះការពិនិត្យបាក់តេរីនៃទឹកនោមសម្រាប់ microflora, អ៊ុលត្រាសោនៃតម្រងនោម, អេកូស័រអាចត្រូវបានអនុវត្ត។ក្នុងករណីខ្លះ (ជាមួយនឹងការរីកលូតលាស់លឿននិងរីកលូតលាស់លឿននៃប្រូតេអ៊ីន, ការវិវត្តភ្លាមៗនៃជំងឺសរសៃប្រសាទ, ជំងឺដាច់សរសៃឈាមខួរក្បាលជាប់លាប់) ការធ្វើកោសល្យវិច័យដោយម្ជុលម្ជុលនៃតម្រងនោមត្រូវបានអនុវត្តដើម្បីបញ្ជាក់ពីរោគវិនិច្ឆ័យ។
ការព្យាបាលជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែម
គោលដៅសំខាន់នៃការព្យាបាលជម្ងឺទឹកនោមផ្អែមគឺដើម្បីបង្ការនិងពន្យារពេលការវិវត្តបន្ថែមទៀតនៃជំងឺនេះទៅនឹងការខ្សោយតំរងនោមរ៉ាំរ៉ៃដើម្បីកាត់បន្ថយហានិភ័យនៃការវិវត្តទៅជាផលវិបាកនៃប្រព័ន្ធសរសៃឈាមបេះដូង (ជំងឺសរសៃប្រសាទ, ជំងឺបេះដូង, ជំងឺដាច់សរសៃឈាមខួរក្បាល) ។ ជាទូទៅក្នុងការព្យាបាលនៃដំណាក់កាលផ្សេងៗគ្នានៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមគឺការគ្រប់គ្រងយ៉ាងតឹងរឹងនៃជាតិស្ករក្នុងឈាមសម្ពាធឈាមសំណងសម្រាប់ភាពមិនប្រក្រតីនៃសារធាតុរ៉ែកាបូអ៊ីដ្រាតប្រូតេអ៊ីននិងការរំលាយអាហារ lipid ។
ថ្នាំជំរើសទី ១ ក្នុងការព្យាបាលជម្ងឺទឹកនោមផ្អែមគឺថ្នាំអង់ស៊ីម angiotensin- បំលែងអង់ស៊ីម (ACE): អង់ស៊ីមអេលផ្លាលីមថ្នាំរំអិលប្រូទីននិងអរម៉ូនអ័កតូទិកអាកទិក (ARA): អរម៉ូនអ៊ីស្ត្រេនទីនវ៉ាល់តាសលុនថុនធ្វើឱ្យមានប្រព័ន្ធធម្មតានិងប្រព័ន្ធប្រសាទ។ ថ្នាំត្រូវបានចេញវេជ្ជបញ្ជាទោះបីជាមានសម្ពាធឈាមធម្មតាក្នុងកំរិតដែលមិននាំឱ្យមានការវិវត្តនៃការថយចុះសម្ពាធឈាមក៏ដោយ។
ចាប់ផ្តើមពីដំណាក់កាលនៃមីក្រូហ្វីលីនៀរបបអាហារដែលគ្មានជាតិប្រូតេអ៊ីនទាបត្រូវបានចង្អុលបង្ហាញ: កំណត់ការទទួលទានប្រូតេអ៊ីនសត្វប៉ូតាស្យូមផូស្វ័រនិងអំបិល។ ដើម្បីកាត់បន្ថយហានិភ័យនៃការវិវត្តទៅជាជំងឺបេះដូង - សរសៃឈាមការកែតំរូវឈាមដោយសាររបបអាហារមានជាតិខ្លាញ់ទាបនិងលេបថ្នាំដែលធ្វើឱ្យវិសាលគម lipid ឈាមមានសភាពធម្មតា (L-arginine, អាស៊ីតហ្វូលិក, Statins) គឺចាំបាច់។
នៅដំណាក់កាលចុងក្រោយនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមការព្យាបាលដោយបន្សាបជាតិពុលការកែតម្រូវការព្យាបាលជំងឺទឹកនោមផ្អែមការទទួលទានថ្នាំអាបធ្មប់ភ្នាក់ងារប្រឆាំងនឹងរោគអេស្យូមការធ្វើឱ្យធម្មតានៃកម្រិតអេម៉ូក្លូប៊ីនការការពារជំងឺពុកឆ្អឹងត្រូវបានទាមទារ។ ជាមួយនឹងការខ្សោះជីវជាតិយ៉ាងខ្លាំងនៅក្នុងមុខងារតំរងនោម, សំណួរដែលកើតឡើងនៃការធ្វើ hemodialysis, peritoneal dialysis បន្តឬការព្យាបាលវះកាត់ដោយការប្តូរតំរងនោមរបស់អ្នកបរិច្ចាគ។
ការព្យាករណ៍និងការការពារជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម
Microalbuminuria ជាមួយនឹងការព្យាបាលសមស្របទាន់ពេលវេលាគឺជាដំណាក់កាលបញ្ច្រាសតែមួយគត់នៃជំងឺទឹកនោមផ្អែម។ នៅដំណាក់កាលនៃជម្ងឺប្រូតេអ៊ីនវាអាចការពារការវិវត្តនៃជំងឺទៅនឹងការខ្សោយតំរងនោមរ៉ាំរ៉ៃខណៈពេលឈានដល់ដំណាក់កាលចុងក្រោយនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនាំឱ្យមានស្ថានភាពមិនត្រូវគ្នានឹងជីវិត។
បច្ចុប្បន្នជំងឺសរសៃប្រសាទទឹកនោមផ្អែមនិង CRF កំពុងវិវឌ្ឍន៍ដោយសារវាជាការចង្អុលបង្ហាញឈានមុខគេសម្រាប់ការព្យាបាលជំនួស - ការប្តូរតំរងនោមឬប្តូរតំរងនោម។ CRF ដោយសារជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមបណ្តាលឱ្យ ១៥% នៃការស្លាប់ក្នុងចំណោមអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ១ ក្រោមអាយុ ៥០ ឆ្នាំ។
ការការពារជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមមាននៅក្នុងការសង្កេតជាប្រព័ន្ធចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដោយគ្រូពេទ្យឯកទេសខាងជំងឺទឹកនោមផ្អែមការកែតម្រូវការព្យាបាលឱ្យបានទាន់ពេលវេលាការតាមដានដោយខ្លួនឯងនៃកម្រិតគ្លីសេមីលការអនុលោមតាមអនុសាសន៍របស់គ្រូពេទ្យដែលចូលរួម។
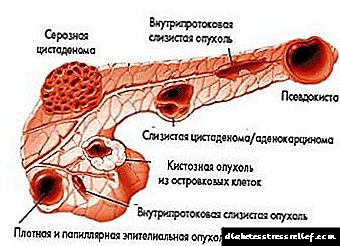
ជំងឺទឹកនោមផ្អែមដំណាក់កាលនៃជំងឺទឹកនោមផ្អែម។ ការធ្វើតេស្តនិងការធ្វើរោគវិនិច្ឆ័យ
នៅពេលខុសគ្នាវេជ្ជបណ្ឌិតបានប្រើចំណាត់ថ្នាក់ផ្សេងៗគ្នានៃជំងឺសរសៃប្រសាទ។ នៅក្នុងអត្ថបទវិទ្យាសាស្ត្រនិងសៀវភៅណែនាំដែលហួសសម័យការលើកឡើងរបស់ពួកគេនៅតែមានជាទូទៅពួកគេមានលក្ខណៈទូទៅហើយរួមបញ្ចូលតែបីថ្នាក់ប៉ុណ្ណោះ។ អ្នកឯកទេសខាងរោគសរសៃប្រសាទក្នុងការអនុវត្តប្រចាំថ្ងៃរបស់ពួកគេប្រើការធ្វើចំណាត់ថ្នាក់ចុងក្រោយបង្អស់ដោយផ្អែកលើអត្រានៃការច្រោះទឹកក្រពះ។ ការចាត់ថ្នាក់តាមដំណាក់កាលរួមមានធាតុដូចខាងក្រោមៈ
- ដំណាក់កាលទី I - ផ្នែករចនាសម្ព័ន្ធដែលមានសុខភាពល្អនៃតំរងនោមយកតួនាទីរបស់ណឺត្រុងដែលងាប់ដោយសារមូលហេតុដែលជំងឺលើសឈាមកើតឡើង។ ប្រឆាំងនឹងផ្ទៃខាងក្រោយនេះ, សម្ពាធឈាមនៅក្នុងសរសៃឈាមខួរក្បាលនៃសរសៃឈាមកើនឡើងហើយអាំងតង់ស៊ីតេនៃការច្រោះកើនឡើង,
- ដំណាក់កាលទី II - នៅក្នុងរោគសាស្ត្រវិទ្យាវាត្រូវបានគេហៅថាដំណាក់កាលស្ងាត់ឬ subclinical ។ នេះគឺជាពេលវេលានៃការផ្លាស់ប្តូរ morphological យ៉ាងខ្លាំងនៅក្នុងជាលិកាតំរងនោម។ ភ្នាសបន្ទប់ក្រោមដីនៃណឺត្រុងដែលតាមរយៈនោះឈាមត្រូវបានច្រោះពិតជាក្រាស់ណាស់។ មិនមានការបង្ហាញរោគសញ្ញាទេ។មានតែនៅក្នុងទឹកនោមប៉ុណ្ណោះដែលអាចត្រូវបានគេកត់ទុកក្នុងអាល់ប៊ុមបន្តិចម្តង ៗ ។ តាមក្បួនប្រហែលជា 5-10 ឆ្នាំកន្លងផុតទៅមុនពេល albuminuria ធ្ងន់ធ្ងរ,
- ដំណាក់កាលទី ៣ ត្រូវបានគេហៅថាដំណាក់កាលនៃមីក្រូហ្វីលីនៀហើយអ្នកជំងឺជាងពាក់កណ្តាលមានចរិតឆ្លង។ ជំងឺសរសៃប្រសាទបែបនេះអាចមានរយៈពេល ១០-១៥ ឆ្នាំ។
- ដំណាក់កាលទី IV ត្រូវបានគេហៅថាដំណាក់កាលនៃជំងឺសរសៃប្រសាទធ្ងន់ធ្ងរដែលក្នុងនោះ macroalbuminuria ត្រូវបានគេសង្កេតឃើញរួចហើយ។ រោគសាស្ត្រនៃជំងឺនៅដំណាក់កាលនេះត្រូវបានកំណត់ដោយការថយចុះបន្តិចម្តងនៃអត្រាបន្សុទ្ធនៅក្នុងណឺត្រុង។ ប្រឆាំងនឹងផ្ទៃខាងក្រោយនេះអ្នកជំងឺទឹកនោមផ្អែមភាគច្រើនអាចបង្ហាញពីជំងឺលើសឈាមក្នុងសរសៃឈាមធ្ងន់ធ្ងរ។
- ដំណាក់កាល V គឺជាស្ថានីយ។ ជំងឺសរសៃប្រសាទទឹកនោមផ្អែមត្រូវបានប្រកាសរោគសញ្ញាដែលបង្ហាញពីអាការៈ uremia ធ្ងន់ធ្ងរ។ តម្រងនោមមិនអាចទប់ទល់នឹងការបញ្ចេញជាតិអាសូតចេញពីរាងកាយនិងផលិតផលរំលាយអាហារដទៃទៀតបានទេ។ អត្រានៃការច្រោះត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំង។ អ្នកជំងឺដែលមានជំងឺសរសៃប្រសាទនៅដំណាក់កាលនេះត្រូវការការផ្លាស់ប្តូរបន្ទាន់បន្ទាន់និងការប្តូរតំរងនោមអ្នកបរិច្ចាគឱ្យបានលឿនបំផុត។
មនុស្សពេញវ័យក្មេងជំទង់ឬកុមារណាដែលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ឬប្រភេទទី ២ គួរតែមានការធ្វើតេស្តិ៍ឈាមការពិនិត្យជីវគីមីនិងទឹកនោមជាប្រចាំ។ សូចនាករទាំងនេះបង្ហាញពីមុខងារនៃតម្រងនោមហើយប្រសិនបើភាពមិនប្រក្រតីត្រូវបានរកឃើញអនុញ្ញាតឱ្យមានការចាប់ផ្តើមទាន់ពេលវេលានៃការព្យាបាលជំងឺសរសៃប្រសាទនៅដំណាក់កាលដំបូង។ មានតែការនេះទេដែលពិតជាអាចជួយពន្យាពេលការចាប់ផ្តើមនៃរោគសញ្ញានៃជំងឺនិងជួយឱ្យអ្នកជំងឺអាចរស់នៅបានពេញលេញដោយគ្មានការលាងឈាម។
ការធ្វើរោគវិនិច្ឆ័យរោគសាស្ត្ររួមមានការត្រួតពិនិត្យនិងការប្រមូលបណ្តឹងលំអិត។ ដូចគ្នានេះផងដែរព័ត៌មានអំពីជម្ងឺផ្ទៃខាងក្រោយរបស់អ្នកជំងឺគឺមានសារៈសំខាន់ណាស់សម្រាប់វេជ្ជបណ្ឌិត។ ស្គាល់នាងគាត់នឹងអាចធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលបានត្រឹមត្រូវជាមួយរោគសាស្ត្រផ្សេងៗនៃតម្រងនោមជាពិសេសជាមួយជំងឺសរសៃប្រសាទរ៉ាំរ៉ៃជំងឺទឹកនោមផ្អែមជំងឺរលាកទងសួតនិងជំងឺរបេងនៃប្រព័ន្ធទឹកនោម។ វិធីសាស្រ្តធ្វើរោគវិនិច្ឆ័យព័ត៌មានគឺអ៊ុលត្រាសោននៃតម្រងនោមដែលមាន dopplerography នៃនាវាតំរងនោម។ វាអនុញ្ញាតឱ្យអ្នកវាយតម្លៃរចនាសម្ព័ន្ធទំហំនៃសរីរាង្គនិងការផ្លាស់ប្តូរបន្ទាប់បន្សំក្នុងការផ្គត់ផ្គង់ឈាមរបស់វា។ ក្នុងករណីធ្ងន់ធ្ងរអ្នកឯកទេសងាកទៅរកការធ្វើកោសល្យវិច័យនិងសិក្សាគំរូជាលិកានៅក្រោមមីក្រូទស្សន៍ជាមួយនឹងការបង្កើតចំនួនភាគរយនៃណឺត្រុងដែលមានសុខភាពល្អចំពោះអ្នកដែលខូច។

យកចិត្តទុកដាក់! ជំងឺទឹកនោមផ្អែមចំពោះជំងឺទឹកនោមផ្អែមត្រូវបានកំណត់ដោយរោគសញ្ញានៃការធ្វើរោគវិនិច្ឆ័យដែលរួមមានការលើសឈាមសរសៃឈាមខួរក្បាលប្រូតេអ៊ីននិងការថយចុះ GFR ។
ដើម្បីឱ្យវេជ្ជបណ្ឌិតធ្វើរោគវិនិច្ឆ័យបានត្រឹមត្រូវស្របតាមក្រមអាយឌីឌីអ្នកជំងឺត្រូវឆ្លងកាត់ការធ្វើតេស្តិ៍មន្ទីរពិសោធន៍ប្រសិនបើមានជំងឺសរសៃប្រសាទត្រូវបានគេសង្ស័យក្នុងករណីមានជំងឺទឹកនោមផ្អែម។ ការព្យាបាលដែលមានឈ្មោះថាប្រសិទ្ធភាពរបស់វាក៏ត្រូវបានវាយតម្លៃដោយប្រើលទ្ធផលនៃការធ្វើតេស្តទឹកនោមនិងឈាម។ បញ្ជីនៃការវិភាគចាំបាច់រួមមាន៖
- ការធ្វើតេស្តទឹកនោមទូទៅនិងប្រចាំថ្ងៃដើម្បីវាយតម្លៃអាល់ប៊ុម
- សាបព្រួសទឹកនោមនៅលើប្រព័ន្ធផ្សព្វផ្សាយសារធាតុចិញ្ចឹមដើម្បីកំណត់ភ្នាក់ងារបង្ករោគបង្កជំងឺ។
- ការគណនាអត្រាត្រងរបស់ក្រូម៉ូសូម
- ជីវគីមីសេរ៉ូមសម្រាប់ការប្តេជ្ញាចិត្តនៃអ៊ុយរ៉ាល់អាសូតសំណល់និង creatinine ។

របបអាហារសម្រាប់ផលវិបាកនៃតំរងនោមនៃជំងឺទឹកនោមផ្អែម
នៅដំណាក់កាលដំបូងនៃរោគសាស្ត្រមានតែការផ្លាស់ប្តូររបបអាហារធម្មតាប៉ុណ្ណោះដែលអាចបន្ថយការវិវត្តនៃជំងឺសរសៃប្រសាទនិងកាត់បន្ថយអាំងតង់ស៊ីតេនៃការបង្ហាញរោគសញ្ញារបស់វា។ ដំបូងបង្អស់វាចាំបាច់ក្នុងការកំណត់ការទទួលទានអំបិលដល់ 3 ក្រាមក្នុងមួយថ្ងៃ។ នេះមិនត្រឹមតែអនុវត្តចំពោះអំបិលសុទ្ធប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងផលិតផលដែលវាត្រូវបានរួមបញ្ចូលផងដែរ។ ទាំងនេះរួមមានទឹកជ្រលក់ឧស្សាហកម្មគ្រប់ប្រភេទម្ហូបអាហារកំប៉ុងសាច់ក្រកគ្រឿងទេស។
អ្នកឯកទេសខាងរោគសរសៃប្រសាទនិងអ្នកជំនាញខាង urologists ក៏ណែនាំឱ្យទទួលទានរបបអាហារមានប្រូតេអ៊ីនទាបផងដែរ។ វាចាំបាច់ក្នុងការញ៉ាំសាច់តិចខណៈពេលដែលវាល្អប្រសើរជាងមុនដើម្បីផ្តល់នូវចំណង់ចំណូលចិត្តដល់ប្រភេទអាហារ: ទួរគីសាច់ទន្សាយ។ លើសពីនេះទៅទៀតអ្នកជំងឺទឹកនោមផ្អែមទាំងអស់កំណត់យ៉ាងច្បាស់នូវការទទួលទានកាបូអ៊ីដ្រាតអាហារជាតិស្ករនិងខ្លាញ់។របបអាហារមានលក្ខណៈតឹងរឹងណាស់ទោះជាយ៉ាងណាក៏ដោយអ្នកជំនាញផ្នែកអាហារូបត្ថម្ភអាចជួយបង្កើតមុខម្ហូបប្រចាំថ្ងៃដែលមានភាពខុសប្លែកនិងមានតុល្យភាពដោយមានជំនួយពីគ្រឿងទេសនិងឱសថ។

តើបញ្ហាតម្រងនោមប៉ះពាល់ដល់ការថែទាំជំងឺទឹកនោមផ្អែមយ៉ាងដូចម្តេច
ប្រសិនបើអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញថាមានជំងឺសរសៃប្រសាទបន្ថែមនោះរបបព្យាបាលជាធម្មតាមានការផ្លាស់ប្តូរជាក់លាក់។ កិតើកិតើឱសថជាើនូវបានកាត់បន្ថយឬលុបចោលទាំងសងខាងយសារការប៉ះពាល់នឹងជំងឺសរសៃប្រសាទ។ ចំនួនឯកតានៃអាំងស៊ុយលីនត្រូវកាត់បន្ថយព្រោះក្រលៀនខូចត្រូវយកវាចេញយឺត ៗ ហើយវានៅតែស្ថិតក្នុងឈាមបានយូរ។ ប្រសិនបើកម្រិត Metformin មិនត្រឹមត្រូវត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ជំងឺសរសៃប្រសាទផលវិបាកធ្ងន់ធ្ងរដែលត្រូវបានគេហៅថាអាស៊ីតឡាក់ទិកអាចកើតឡើងហើយត្រូវការការព្យាបាលនៅក្នុងអង្គភាពថែទាំដែលពឹងផ្អែកខ្លាំង។
Hemodialysis និងការលាងឈាម peritoneal
វិធីសាស្ត្រ Extracorporeal ត្រូវបានចេញវេជ្ជបញ្ជាដោយការពិគ្រោះយោបល់របស់អ្នកឯកទេស។ អនុវត្តវានៅដំណាក់កាលចុងក្រោយដើម្បីបន្សាបជាតិពុលដកប៉ូតាស្យូមអាសូតនិងអ៊ុយពីក្នុងឈាមចេញ។ លក្ខណៈវិនិច្ឆ័យសម្រាប់នីតិវិធីទាំងនេះគឺជាកម្រិត creatinine ច្រើនជាង 500 μmol l ។
មុនពេល hemodialysis បំពង់បូមពិសេសត្រូវបានតំឡើងដែលត្រូវបានភ្ជាប់ទៅនឹងឧបករណ៍ពិសេសដែលយកឈាមបន្ទាប់មកសម្អាតវាហើយត្រលប់ទៅគ្រែសរសៃឈាមរបស់អ្នកជំងឺភ្លាមៗ។ នីតិវិធីនេះគួរតែត្រូវបានអនុវត្តច្រើនដងក្នុងមួយសប្តាហ៍ហើយមានតែនៅក្នុងកន្លែងព្យាបាលប៉ុណ្ណោះព្រោះវាមានគ្រោះថ្នាក់នៃផលវិបាកឆ្លងនិងការថយចុះកម្តៅ។
លក្ខណៈពិសេសនៃការធ្វើកោសល្យវិច័យ peritoneal គឺថា peritoneum បំពេញមុខងារតម្រងដូច្នេះបំពង់បូមត្រូវបានបញ្ចូលទៅក្នុងពោះ។ បនា្ទាប់មកអង្គធាតុរាវត្រូវបានចាក់ចូលទៅក្នុងទឹកដែលបន្ទាប់មកហូរដោយឯករាជ្យតាមបំពង់។ តាមរយៈនេះសារធាតុពុលលើសត្រូវបានយកចេញ។

ដើម្បីទប់ស្កាត់ការវិវឌ្ឍន៍នៃខេខេឌីដើម្បីធ្វើឱ្យប្រសើរឡើងនូវការព្យាករណ៍និងរក្សាកម្រិតគុណភាពជីវិតឱ្យបានទៀងទាត់វាចាំបាច់ត្រូវធ្វើការត្រួតពិនិត្យឱ្យបានទៀងទាត់តាមដានសូចនាករគ្លុយកូសជារៀងរាល់ថ្ងៃនិងទទួលយកការព្យាបាលដោយថ្នាំដែលត្រូវបានកំណត់ដោយគ្រូពេទ្យដែលចូលរួម។
តើអ្វីទៅជាជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែម
ផលវិបាកដ៏គ្រោះថ្នាក់មួយនៃជំងឺទឹកនោមផ្អែមគឺជំងឺសរសៃប្រសាទដែលជាការរំលោភឬការបាត់បង់មុខងារតម្រងនោមទាំងស្រុង។ រោគវិទ្យានៃជំងឺនេះត្រូវបានកំណត់ដោយកត្តាជាច្រើន៖
- hyperglycemia - មានការរំលោភលើរចនាសម្ព័ន្ធនិងមុខងាររបស់ប្រូតេអ៊ីននៅក្នុងភ្នាសតំរងនោមការធ្វើឱ្យសកម្មនៃរ៉ាឌីកាល់សេរីមានឥទ្ធិពល cytotoxic ។
- hyperlipidemia - ស្រដៀងនឹងជំងឺ atherosclerosis, ការបង្កើតបន្ទះកើតឡើងនៅក្នុងនាវាតំរងនោមដែលអាចនាំឱ្យមានការស្ទះ។
- ជំងឺលើសឈាមក្នុងពោះវៀន - ត្រូវបានបង្ហាញដោយការឡើងសម្ពាធឈាមបន្ទាប់មកមានការថយចុះមុខងារសំអាតតម្រងនោមសមាមាត្រនៃជាលិកាភ្ជាប់កើនឡើង។
ជំងឺទឹកនោមផ្អែមនៃប្រភពដើមទឹកនោមផ្អែមនៅក្នុងប្រវត្តិវេជ្ជសាស្ត្ររបស់អ្នកជំងឺត្រូវបានបង្ហាញថាជាជំងឺតម្រងនោមរ៉ាំរ៉ៃជាមួយនឹងការបង្ហាញពីដំណាក់កាល។ យោងទៅតាមអាយឌីស៊ី -១១ ជំងឺនេះមានលេខកូដដូចខាងក្រោមៈ
- ជាមួយនឹងទំរង់ទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនស្មុគស្មាញដោយសារជំងឺតម្រងនោម - អ៊ី ១០.២,
- ជាមួយនឹងការខ្សោយតំរងនោមនិងការពឹងផ្អែកអាំងស៊ុយលីន - អ៊ី ១១.២,
- ប្រសិនបើក្នុងទឹកនោមផ្អែមមានសារធាតុចិញ្ចឹមមិនគ្រប់គ្រាន់តម្រងនោមដែលរងផលប៉ះពាល់ - អ៊ី ១២.២,
- ជាមួយនឹងជំងឺសរសៃប្រសាទនៅលើផ្ទៃខាងក្រោយនៃទម្រង់ដែលបានបញ្ជាក់នៃជំងឺនេះ - អ៊ី 13.2,
- ជាមួយនឹងទម្រង់ជំងឺទឹកនោមផ្អែមដែលមិនបានបញ្ជាក់ច្បាស់លាស់ជាមួយនឹងការខូចខាតតំរងនោម - អ៊ី 14.2 ។

ការបង្ហាញរោគសញ្ញានៃជម្ងឺអាស្រ័យលើដំណាក់កាលនៃជំងឺនេះ។ នៅដំណាក់កាលដំបូងរោគសញ្ញាដែលមិនសមហេតុផលកើតឡើង៖
- ថយចុះការសម្តែង, អស់កម្លាំងកើនឡើង,
- ការកើតឡើងនៃភាពទន់ខ្សោយទូទៅ
- ការអត់ធ្មត់ក្នុងការធ្វើលំហាត់ប្រាណអន់
- វិលមុខម្តងម្កាលឈឺក្បាល
- រូបរាងនៃអារម្មណ៍នៃក្បាលមួយដែលមិនស្អាត។
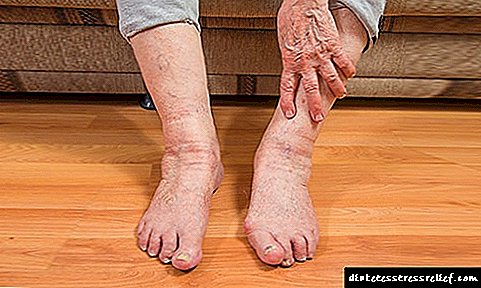
នៅពេលដែលរោគសញ្ញារបស់ Kimmelstil Wilson មានការរីកចម្រើនការបង្ហាញកាន់តែធំឡើង។ គស្ញគ្លីនិកខាងក្រោមនៃជំងឺនេះត្រូវបានគេសង្កេតឃើញ៖
- ការហើមមុខនៅពេលព្រឹក
- នោមញឹកនិងឈឺចាប់
- ឈឺរិលនៅតំបន់ចង្កេះ
- ការស្រេកទឹកថេរ
- លើសឈាម
- រមួលសាច់ដុំសាច់ដុំកំភួនជើង, ឈឺ, បាក់ឆ្អឹងរោគ,
- ចង្អោរនិងបាត់បង់ចំណង់អាហារ។
គ្លុយកូសខ្ពស់គឺជាបុព្វហេតុចម្បងនៃការវិវត្តនៃជំងឺទឹកនោមផ្អែម។ ការដាក់សារធាតុនៅលើជញ្ជាំងសរសៃឈាមបណ្តាលឱ្យមានការផ្លាស់ប្តូររោគមួយចំនួន:
- ការហើមនៅតាមមូលដ្ឋាននិងការកែលំអរចនាសម្ព័ន្ធនៃសរសៃឈាមដែលកើតឡើងពីការបង្កើតផលិតផលរំលាយអាហារគ្លុយកូសនៅក្នុងតំរងនោមដែលកកកុញនៅក្នុងស្រទាប់ខាងក្នុងនៃសរសៃឈាម។
- ជំងឺលើសសម្ពាធឈាមគឺជាការកើនឡើងជាលំដាប់នៃសម្ពាធនៅក្នុងណឺត្រុង។
- ភាពមិនចុះសម្រុងនៃមុខងាររបស់ podocytes ដែលផ្តល់នូវដំណើរការច្រោះនៅក្នុងរាងកាយតំរងនោម។
- ការធ្វើឱ្យសកម្មនៃប្រព័ន្ធរីទីន - angiotensin ដែលត្រូវបានរចនាឡើងដើម្បីការពារការកើនឡើងសម្ពាធឈាម។
- ជំងឺសរសៃប្រសាទទឹកនោមផ្អែម - នាវាដែលរងផលប៉ះពាល់នៃប្រព័ន្ធសរសៃប្រសាទគ្រឿងកុំព្យូទ័រត្រូវបានផ្លាស់ប្តូរទៅជាជាលិកាស្លាកស្នាមដូច្នេះមានមុខងារខ្សោយតំរងនោម។
វាមានសារៈសំខាន់សម្រាប់អ្នកជំងឺទឹកនោមផ្អែមដើម្បីតាមដានសុខភាពរបស់ពួកគេជានិច្ច។ មានកត្តាហានិភ័យជាច្រើនដែលនាំឱ្យមានការបង្កើតជំងឺសរសៃប្រសាទ៖
- ការគ្រប់គ្រងកម្រិតគ្លីហ្សីមមិនគ្រប់គ្រាន់
- ការជក់បារី (គ្រោះថ្នាក់អតិបរិមាកើតឡើងនៅពេលទទួលទានច្រើនជាង ៣០ ដើម / ថ្ងៃ),
- ការវិវត្តដំបូងនៃប្រភេទដែលពឹងផ្អែកទៅលើអាំងស៊ុយលីនទឹកនោមផ្អែម
- សម្ពាធឈាមកើនឡើងថេរ
- វត្តមាននៃកត្តាកាន់តែធ្ងន់ធ្ងរនៅក្នុងប្រវត្តិគ្រួសារ
- hypercholesterolemia,
- ភាពស្លេកស្លាំង

រោគរាតត្បាតនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម
អត្រាប្រេវ៉ាឡង់នៃរោគសាស្ត្រត្រូវបានរក្សាទុកនៅ ១០-២០ ករណីសម្រាប់មនុស្សរាប់លាននាក់ដែលកើត។ សមាមាត្រនៃបុរសនិងស្ត្រីដែលពេញចិត្តចំពោះអតីតគឺ ២ ទៅ ១ ប្រភេទនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ឬទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនត្រូវបានគេសង្កេតឃើញនៅក្នុង ៣០% នៃករណីជំងឺទឹកនោមផ្អែម។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ - ក្នុង ២០% ។ ក្រុមជនជាតិភាគតិចមួយចំនួនដូចជាឥណ្ឌាអាមេរិកនិងប្រជាជននៅទ្វីបអាហ្រ្វិកទំនងជាទំនងជាដោយសារហេតុផលហ្សែន.
ដំណាក់កាលទី ១ - វណ្ណៈខ្ពស់
តាមពិតប្រសិនបើអ្នកចុះទៅលំអិតអ្នកអាចរកឃើញ polyuria (ការហូរចេញនូវបរិមាណដ៏ច្រើននៃទឹកនោម) វត្តមានជាតិស្ករនៅក្នុងទឹកនោមនិងការកើនឡើងនូវសារធាតុចម្រោះទឹកប្រមាត់។ រយៈពេលនៃដំណាក់កាលនៃជំងឺនេះអាស្រ័យលើថាតើអ្នកអាចគ្រប់គ្រងកម្រិតជាតិស្ករក្នុងឈាមបានដែរឬទេ: ការគ្រប់គ្រងកាន់តែល្អដំណាក់កាលទី ១ កាន់តែយូរ។
ដំណាក់កាលទី ៤ - ជំងឺសរសៃប្រសាទ
វាត្រូវបានសម្គាល់ដោយរោគសញ្ញាដូចខាងក្រោម៖
- ម៉ាក្រូម៉ាល់ប៊ឺរីនៀដែលមានតម្លៃលើសពី ២០០ មេហ្គាក្រាមក្នុងមួយនាទី។
- លើសឈាមសរសៃឈាម។
- ការខ្សោះជីវជាតិជាលំដាប់នៅក្នុងមុខងារតំរងនោមជាមួយនឹងការកើនឡើងនៃ creatinine ។
- ការថយចុះជាលំដាប់នៃការច្រោះតម្រងនោមដែលជាតម្លៃដែលធ្លាក់ចុះពី ១៣០ មីល្លីលីត្រក្នុងមួយនាទីទៅ ៣០-១០ មីលីលីត្រ / នាទី។
ដំណាក់កាលទី 5 - uremia
ដំណាក់កាលស្ថានីយនៃជំងឺ។ មុខងារតំរងនោមត្រូវបានខូចខាតអស់សង្ឃឹម។ អត្រានៃការច្រោះក្រពេញក្រោម ២០ មីលីក្រាម / នាទីសមាសធាតុមានផ្ទុកអាសូតប្រមូលផ្តុំនៅក្នុងឈាម។ នៅដំណាក់កាលនេះការប្តូរឈាមឬការប្តូរសរីរាង្គត្រូវបានទាមទារ។
ជំងឺនេះអាចវិវត្តបានល្អប្រសើរខ្លះអាស្រ័យលើទម្រង់នៃជំងឺទឹកនោមផ្អែមគឺៈ
- ជាមួយជំងឺទឹកនោមផ្អែមប្រភេទ ១ ដំណាក់កាលមុនជំងឺសរសៃប្រសាទដែលមានពេញមួយឆ្នាំមានរយៈពេលពី ១ ទៅ ២ ឆ្នាំហើយដំណាក់កាលនៃជំងឺនេះកាន់តែចុះខ្សោយទៅជាជំងឺលើសឈាម - ពី ២ ទៅ ៥ ឆ្នាំ។
- ជាមួយជំងឺទឹកនោមផ្អែមប្រភេទទី ២ និន្នាការនេះគឺមិនអាចទាយទុកជាមុនបានទេ, ម៉ាក្រូក្រូប៊ីលីនៀលេចឡើងយ៉ាងហោចណាស់បន្ទាប់ពី ២០ ឆ្នាំឬច្រើនជាងនេះចាប់តាំងពីការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែម។
ហេតុអ្វីបានជាជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមវិវឌ្ឍន៍
វិទ្យាសាស្ត្រវេជ្ជសាស្រ្តសម័យថ្មីមិនអាចប្រាប់ពីមូលហេតុពិតប្រាកដនៃការវិវត្តនៃជំងឺទឹកនោមផ្អែមនៃជំងឺទឹកនោមផ្អែមបានទេ។ ទោះយ៉ាងណាក៏ដោយមានហេតុផលគ្រប់គ្រាន់ដើម្បីចង្អុលបង្ហាញលេខ កត្តាដែលរួមចំណែកដល់ការអភិវឌ្ឍន៍របស់វា.
កត្តាទាំងនេះគឺ៖
- ការបន្សាបហ្សែន។ មានការរៀបចំឡើងវិញដែលត្រូវបានកត់ត្រានៅក្នុងហ្សែនរបស់មនុស្សម្នាក់ៗដែលឈឺ។ការគិតជាមុនច្រើនជាលទ្ធផលនៃឥទ្ធិពលនៃសមាសធាតុពីរគឺគ្រួសារនិងពូជសាសន៍។ ការប្រណាំងមួយចំនួន (ឥណ្ឌានិងអាហ្វ្រិក) ទំនងជាទទួលរងនូវជំងឺសរសៃប្រសាទ។
- ជំងឺក្រិនថ្លើម។ ការគ្រប់គ្រងជាតិស្ករក្នុងឈាមគឺជាកត្តាកំណត់។ វាត្រូវបានគេបង្កើតឡើងដោយពិសោធន៍ថាការគ្រប់គ្រងល្អបំផុតនៃកម្រិតជាតិគ្លុយកូសក្នុងទឹកនោមផ្អែមទាំងពីរប្រភេទធ្វើឱ្យពេលវេលាកាន់តែយឺតទៅ ៗ រវាងការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមនិងការចាប់ផ្តើមនៃអាល់ប៊ុមមីណូ។
- ជំងឺលើសឈាម។ ជំងឺលើសឈាមរួមចំណែកដល់ការវិវត្តនៃជំងឺនេះ។ នេះជាការពិតសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ក៏ដូចជាជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ ដូច្នេះចំពោះអ្នកជំងឺទឹកនោមផ្អែមការព្យាបាលលើសឈាមសរសៃឈាមគឺមានសារៈសំខាន់ណាស់។
- ប្រូតេអ៊ីន។ ប្រូតេអ៊ីនអាចជាផលវិបាកនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនិងមូលហេតុរបស់វា។ ជាការពិតណាស់សារធាតុប្រូតេអ៊ីនកំណត់ការរលាកក្នុងដំណាក់កាលមួយដែលនាំឱ្យមានជំងឺ fibrosis (ជំនួសជាលិកាសរសៃធម្មតាដែលមិនមានលក្ខណៈមុខងារនៃជាលិកាដើម) ។ ជាលទ្ធផលមុខងារតំរងនោមរលាយបាត់។
- របបអាហារប្រូតេអ៊ីនខ្ពស់។ ការទទួលទានផលិតផលប្រូតេអ៊ីនច្រើនក្រៃលែងកំណត់កម្រិតប្រូតេអ៊ីនខ្ពស់នៅក្នុងទឹកនោមហើយដូច្នេះលទ្ធភាពកាន់តែខ្ពស់ក្នុងការវិវត្តទៅជាជំងឺទឹកនោមផ្អែម។ សេចក្តីថ្លែងការណ៍នេះត្រូវបានធ្វើឡើងពីការសង្កេតពិសោធន៍របស់ប្រជាជននៅអឺរ៉ុបខាងជើងដែលអ្នកស្រុកប្រើប្រាស់ប្រូតេអ៊ីនសត្វច្រើន។
- ការជក់បារី។ អ្នកជក់បារីដែលមានជំងឺទឹកនោមផ្អែមទំនងជាវិវត្តទៅជាជំងឺសរសៃប្រសាទជាងអ្នកមិនជក់បារី។
- Dyslipidemia។ នោះគឺជាកំរិតខ្ពស់នៃជាតិខ្លាញ់ក្នុងឈាមហើយដូច្នេះកូលេស្តេរ៉ុលនិងទ្រីគ្លីសេរីត។ លេចឡើងចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីននិងបង្កើនល្បឿនការវិវត្តនៃមុខងារខ្សោយតំរងនោម។
ការធ្វើរោគវិនិច្ឆ័យរោគសរសៃប្រសាទ៖ ការពិនិត្យទឹកនោមនិងតេស្តិ៍អាល់ប៊ីន
នៅក្នុងបេះដូងនៃ ការធ្វើរោគវិនិច្ឆ័យជំងឺសរសៃប្រសាទ ចំពោះអ្នកជំងឺទឹកនោមផ្អែមកុហក ទឹកនោម និង ការស្វែងរកអាល់ប៊ុម។ ជាការពិតណាស់ប្រសិនបើអ្នកមានអាល់ប៊ុមមីណូរីអាឬមីក្រូហ្វីលីនៀដើម្បីធ្វើរោគវិនិច្ឆ័យរោគទឹកនោមផ្អែមប្រកបដោយទំនុកចិត្តវាចាំបាច់ត្រូវដកបុព្វហេតុផ្សេងៗទៀតដែលអាចបង្កឱ្យមានជម្ងឺនេះ (ការឆ្លងមេរោគលើផ្លូវបង្ហូរទឹកម៉ូត្រឬការខំប្រឹងរាងកាយហួសហេតុក្នុងរយៈពេលយូរ) ។
ការសិក្សាអំពីកម្រិតអាល់ប៊ុមប៊ីនត្រូវបានអមដំណើរ ការវាយតំលៃនៃអត្រាកំចចតម្រងនោម និង សេរ៉ូម creatinine។ ភាពវិជ្ជមាននៃមីក្រូ / ម៉ាក្រូម៉ាប៊ីលីនៀត្រូវបានបញ្ជាក់បន្ទាប់ពីយ៉ាងហោចណាស់ ២ តេស្តវិជ្ជមាន អស់រយៈពេលបីខែ។
ក្នុងករណីអ្នកជំងឺដែលទទួលរងពី ជំងឺទឹកនោមផ្អែមប្រភេទ ១តេស្ត microalbuminuria គួរតែត្រូវបានអនុវត្តយ៉ាងហោចណាស់ម្តងក្នុងមួយឆ្នាំចាប់ផ្តើមពីពេលដែលជំងឺទឹកនោមផ្អែមត្រូវបានគេធ្វើរោគវិនិច្ឆ័យ។
ក្នុងករណីអ្នកជំងឺដែលទទួលរងពី ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ការសិក្សាអំពីអតិសុខុមប្រាណប៊ីលីរៀគួរត្រូវបានអនុវត្តនៅពេលធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមហើយបន្ទាប់មកជារៀងរាល់ឆ្នាំ។
ការព្យាបាលជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម
ការព្យាបាលដ៏ល្អបំផុតសម្រាប់ជំងឺសរសៃប្រសាទគឺការការពារ។ ដើម្បីសំរេចបានវាចាំបាច់ត្រូវរកឱ្យឃើញ microalbuminuria ក្នុងលក្ខណៈទាន់ពេលវេលានិងបន្ថយការអភិវឌ្ឍរបស់វា។
ដើម្បីបន្ថយការកើតឡើងនៃអតិសុខុមប្រាណប៊ីយូរីអ្នកត្រូវតែ៖
- រក្សាជាតិស្ករក្នុងឈាមរបស់អ្នកឱ្យស្ថិតក្រោមការគ្រប់គ្រង។ លក្ខខណ្ឌមួយដែលត្រូវបានសម្រេចដោយអាហារូបត្ថម្ភត្រឹមត្រូវការប្រើថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមនិងការហាត់ប្រាណតាមបែប aerobic ទៀងទាត់។
- រក្សាសម្ពាធឈាមឱ្យស្ថិតក្រោមការគ្រប់គ្រង។ ចំពោះបញ្ហានេះវាចាំបាច់ក្នុងការគ្រប់គ្រងទម្ងន់រាងកាយប្រកាន់ខ្ជាប់នូវរបបអាហារដែលមានជាតិសូដ្យូមទាបនិងមានប៉ូតាស្យូមខ្ពស់និងប្រើថ្នាំប្រឆាំងនឹងសម្ពាធឈាម។
- អនុវត្តតាមរបបអាហារប្រូតេអ៊ីនទាប។ ការទទួលទានជាតិប្រូតេអ៊ីនប្រចាំថ្ងៃគួរតែមានពី ០,៦ ទៅ ០,៩ ក្រាមក្នុងមួយគីឡូក្រាមនៃទំងន់រាងកាយ។
- រក្សាកូលេស្តេរ៉ុលអាក្រក់ ក្រោម ១៣០ មីលីក្រាមក្នុងមួយដេស៊ីលីត្រឈាម។
នៅពេលដែលជំងឺនេះឈានដល់ដំណាក់កាលចុងក្រោយការប្តូរតំរងនោមឬប្តូរតំរងនោមក្លាយជាទម្រង់នៃការព្យាបាលតែមួយគត់។ចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដែលកោសិកាលំពែងមិនធ្វើឱ្យអាំងស៊ុយលីនខូចតំរងនោមនិងប្តូរលំពែងគឺល្អប្រសើរបំផុត។
របបអាហារជំនួយសម្រាប់ការការពារជំងឺសរសៃប្រសាទ
ដូចដែលយើងបានឃើញប្រូតេអ៊ីនខ្ពស់និងសូដ្យូមគឺជាកត្តាហានិភ័យសំខាន់។ ដូច្នេះដើម្បីទប់ស្កាត់ការវិវត្តនៃរោគសាស្ត្រគួរតែមានរបបអាហារប្រូតេអ៊ីននិងសូដ្យូមទាប។
ការទទួលទានប្រូតេអ៊ីនគួរតែមានពី ០,៦ ទៅ ១ ក្រាមក្នុងមួយគីឡូក្រាមនៃទំងន់រាងកាយ។
កាឡូរីមានចាប់ពី ៣០ ទៅ ៣៥ kcal ក្នុងមួយគីឡូក្រាមនៃទំងន់រាងកាយ។
ចំពោះអ្នកជំងឺមានទំងន់ប្រហែល ៧០ គីឡូក្រាមរបបអាហារគួរតែមានប្រហែល ១៦០០-២០០០ កាឡូរីដែលក្នុងនោះ ១៥% ជាប្រូតេអ៊ីន។
មូលដ្ឋានគ្រឹះនៃការព្យាបាលជំងឺទឹកនោមផ្អែម
គោលការណ៍ជាមូលដ្ឋានសម្រាប់ការការពារនិងព្យាបាលជំងឺទឹកនោមផ្អែមនៅដំណាក់កាល I-III រួមមាន៖
- ការគ្រប់គ្រងគ្លីសេរីន
- ការគ្រប់គ្រងសម្ពាធឈាម (កម្រិតសម្ពាធឈាមគួរតែមាន ២,៦ មីល្លីល / លីត្រ, TG> ១,៧ មីល្លីលីត្រ / លី) ការកែតម្រង់ឈាមលើសជាតិខ្លាញ់ (របបអាហារបន្ថយជាតិខ្លាញ់) គឺទាមទារឱ្យមានប្រសិទ្ធភាពមិនគ្រប់គ្រាន់ - ថ្នាំបញ្ចុះជាតិខ្លាញ់។
ជាមួយនឹងអិល។ អិល។ អិល។ អិល ៣ មីល / លីការទទួលទានថេរនៃថ្នាំស្តាទីនត្រូវបានចង្អុលបង្ហាញ៖
- Atorvastatin - នៅខាងក្នុង 5-20 មីលីក្រាមម្តងក្នុងមួយថ្ងៃរយៈពេលនៃការព្យាបាលត្រូវបានកំណត់ជាលក្ខណៈបុគ្គលឬ
- Lovastatin នៅខាងក្នុង 10-40 មីលីក្រាមក្នុងមួយថ្ងៃក្នុងមួយថ្ងៃរយៈពេលនៃការព្យាបាលត្រូវបានកំណត់ជាលក្ខណៈបុគ្គលឬ
- Simvastatin នៅខាងក្នុង 10-20 មីលីក្រាមម្តងក្នុងមួយថ្ងៃរយៈពេលនៃការព្យាបាលត្រូវបានកំណត់ជាលក្ខណៈបុគ្គល។
- ដូសនៃ Statins ត្រូវបានកែដំរូវដើម្បីសំរេចបាននូវកំរិត LDL គោលដៅដែលមានកំរិត ៦.៨ mmol / L)
- Fenofibrate ផ្ទាល់មាត់ 200 មីលីក្រាមក្នុងមួយថ្ងៃក្នុងមួយថ្ងៃរយៈពេលកំណត់ជាលក្ខណៈបុគ្គលឬ
- Ciprofibrate នៅខាងក្នុង 100-200 មីលីក្រាម / ថ្ងៃរយៈពេលនៃការព្យាបាលត្រូវបានកំណត់ជាលក្ខណៈបុគ្គល។
ការស្ដារឡើងវិញនូវអេម៉ូក្លូប៊ីន intracubular រំខាននៅដំណាក់កាលនៃ microalbuminuria អាចត្រូវបានសម្រេចដោយការកំណត់ការប្រើប្រាស់ប្រូតេអ៊ីនសត្វដល់ 1 ក្រាម / គីឡូក្រាម / ថ្ងៃ។
ការកែតម្រូវការរំខានដល់ការរំលាយអាហារនិងអេឡិចត្រូលីតក្នុងការខ្សោយតំរងនោមរ៉ាំរ៉ៃ
នៅពេលដែលមានសារធាតុប្រូតេអ៊ីនលេចឡើងរបបអាហារមានជាតិប្រូតេអ៊ីននិងអំបិលទាបត្រូវបានចេញវេជ្ជបញ្ជាការដាក់កម្រិតប្រូតេអ៊ីនប្រូតេអ៊ីនសត្វដល់ ០.៦-០,៧ ក្រាម / ទំងន់រាងកាយ (ជាមធ្យមប្រូតេអ៊ីនរហូតដល់ ៤០ ក្រាម) ជាមួយនឹងបរិមាណកាឡូរីគ្រប់គ្រាន់ (៣៥-៥០ kcal / គីឡូក្រាម / ថ្ងៃ) ។ កំនត់អំបិលដល់ ៣-៥ ក្រាម / ថ្ងៃ។
ក្នុងកម្រិតនៃការបង្កើតឈាមក្នុងឈាមពី ១២០-៥០០ អង្សាសេ / លីការព្យាបាលដោយរោគសញ្ញានៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃត្រូវបានអនុវត្តរួមមានការព្យាបាលជំងឺកង្វះឈាមក្រហម, ជំងឺពុកឆ្អឹង, ជំងឺលើសឈាម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែមជាដើម។ ជាមួយនឹងការវិវត្តនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃមានការលំបាកដែលត្រូវបានគេស្គាល់ក្នុងការគ្រប់គ្រងការរំលាយអាហារកាបូអ៊ីដ្រាតដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការផ្លាស់ប្តូរតម្រូវការអាំងស៊ុយលីន។ ការគ្រប់គ្រងនេះមានភាពស្មុគស្មាញណាស់ហើយគួរតែត្រូវបានអនុវត្តជាលក្ខណៈបុគ្គល។
ដោយមានជំងឺលើសឈាម (> ៥.៥ ម៉ៃក្រេ / លីត្រ) អ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជាៈ
- Hydrochrothiazide ផ្ទាល់មាត់ 25-50 មីលីក្រាមនៅពេលព្រឹកនៅលើពោះទទេឬ
- Furosemide នៅខាងក្នុង 40-160 មីលីក្រាមនៅពេលព្រឹកនៅលើពោះទទេ 2-3 ដងក្នុងមួយសប្តាហ៍។
- សូដ្យូម polystyrenesulfonate ផ្ទាល់មាត់ ១៥ ក្រាម ៤ ដងក្នុងមួយថ្ងៃរហូតដល់កម្រិតប៉ូតាស្យូមក្នុងឈាមឈានដល់កំរិតនិងរក្សាមិនលើសពី ៥,៣ ម៉ៃក្រ / លី។
បន្ទាប់ពីឈានដល់កម្រិតប៉ូតាស្យូមក្នុងឈាម ១៤ ម៉ៃ / លីត្រថ្នាំអាចបញ្ឈប់បាន។
ក្នុងករណីមានការប្រមូលផ្តុំប៉ូតាស្យូមក្នុងឈាមលើសពី ១៤ មេហ្កាវ៉ាត់ / លីត្រនិង / ឬសញ្ញានៃការឡើងសម្ពាធឈាមធ្ងន់ធ្ងរលើអេកជីអេស (ពង្រីកចន្លោះពេល PQ ពង្រីកការពង្រីកស្មុគស្មាញ QRS ភាពរលូននៃរលក P) ខាងក្រោមនេះត្រូវបានគ្រប់គ្រងជាបន្ទាន់ក្រោមការត្រួតពិនិត្យ ECG៖
- ជាតិកាល់ស្យូមរលោង, ដំណោះស្រាយ ១០%, ១០ មីលីក្រាមចាក់ចូលក្នុងយន្តហោះរយៈពេល ២-៥ នាទីម្តងក្នុងករណីដែលគ្មានការផ្លាស់ប្តូរ ECG ការចាក់ថ្នាំម្តងទៀតអាចធ្វើទៅបាន។
- អាំងស៊ុយលីនរលាយ (មនុស្សឬសាច់ជ្រូក) សកម្មភាពខ្លី ១០-២០ អ៊ីអាយក្នុងដំណោះស្រាយគ្លុយកូស (២៥-៥០ ក្រាមគ្លុយកូស) ចាក់តាមសរសៃឈាម (ក្នុងករណីមានជម្ងឺក្រិនថ្លើម) ដោយមានអ៊ីដ្រូសែនខ្លាំងមានតែអាំងស៊ុយលីនប៉ុណ្ណោះដែលត្រូវបានគ្រប់គ្រងស្របតាមកម្រិតគ្លីសេម៉ា។
- សូដ្យូមប៊ីកាកាបូណាតសូលុយស្យុង ៧.៥% ដំណោះស្រាយ ៥០ មីលីលីត្រចាក់តាមសរសៃឈាមរយៈពេល ៥ នាទី (ក្នុងករណីមានអាសុីតខាប់) ក្នុងករណីដែលគ្មានប្រសិទ្ធភាពសូមធ្វើរដ្ឋបាលម្តងទៀតបន្ទាប់ពី ១០-១៥ នាទី។
ប្រសិនបើវិធានការទាំងនេះមិនមានប្រសិទ្ធភាពនោះការធ្វើឱ្យប្រសើរឡើងដោយចលនាត្រូវបានអនុវត្ត។
ចំពោះអ្នកជំងឺដែលមានជំងឺ azotemia, enterosorbents ត្រូវបានប្រើ៖
- កាបូនដែលបានធ្វើឱ្យសកម្មនៅខាងក្នុង 1-2 ក្រាម 3-4 ថ្ងៃរយៈពេលនៃការព្យាបាលត្រូវបានកំណត់ជាលក្ខណៈបុគ្គលឬ
- ពៅដូណុនម្សៅខាងក្នុង ៥ ក្រាម (រំលាយក្នុងទឹក ១០០ ម។ ល) ៣ ដងក្នុងមួយថ្ងៃរយៈពេលនៃការព្យាបាលត្រូវបានកំណត់ជាលក្ខណៈបុគ្គល។
នៅក្នុងការរំលោភលើការរំលាយអាហារផូស្វ័រ - កាល់ស្យូម (ជាធម្មតា hyperphosphatemia និង hypocalcemia) របបអាហារត្រូវបានចេញវេជ្ជបញ្ជាការកម្រិតផូស្វ័រនៅក្នុងអាហារដល់ 0,6-0,9 ក្រាម / ថ្ងៃដោយគ្មានប្រសិទ្ធភាពការត្រៀមកាល់ស្យូមត្រូវបានប្រើ។ កំរិតគោលដៅនៃផូស្វ័រក្នុងឈាមគឺ ៤.៥-៦ មីលីក្រាម% កាល់ស្យូម - ១០.៥-១១ មីលីក្រាម។ ក្នុងករណីនេះហានិភ័យនៃការឡើងរឹងនៃអេកូស្យូមគឺតិចតួចបំផុត។ ការប្រើប្រាស់ជែលភ្ជាប់អាលុយមីញ៉ូមផូផូលីនគួរតែត្រូវបានកំណត់ដោយសារតែហានិភ័យខ្ពស់នៃការស្រវឹង។ ការទប់ស្កាត់ការសំយោគអរម៉ូន endogenous នៃ 1,25-dihydroxyvitamin D និងភាពធន់នឹងឆ្អឹងទៅនឹងអរម៉ូន parathyroid exacerbate hypocalcemia ដើម្បីប្រឆាំងនឹងការរំលាយអាហារវីតាមីនឌីត្រូវបានគេចេញវេជ្ជបញ្ជានៅក្នុង hyperparathyroidism ធ្ងន់ធ្ងរការវះកាត់យកក្រពេញ parathyroid ត្រូវបានបង្ហាញ។
អ្នកជំងឺដែលមានជំងឺ hyperphosphatemia និង hypocalcemia ត្រូវបានចេញវេជ្ជបញ្ជា:
- កាល់ស្យូមកាបូណាតក្នុងកំរិតដំបូង ០.៥-១ ក្រាមនៃកាល់ស្យូមធាតុនៅខាងក្នុង ៣ ដងក្នុងមួយថ្ងៃជាមួយនឹងអាហារបើចាំបាច់បង្កើនកម្រិតថ្នាំរៀងរាល់ ២-៤ សប្តាហ៍ (រហូតដល់អតិបរមា ៣ ក្រាម ៣ ដងក្នុងមួយថ្ងៃ) រហូតដល់កំរិតផូស្វ័រក្នុងឈាម ៤ ។ 5-6 មីលីក្រាម% កាល់ស្យូម - 10,5-11 មីលីក្រាម% ។
- កាល់ស្យូម ០.២៥-២ មីលីលីត្រផ្ទាល់មាត់ ១ ដងក្នុងមួយថ្ងៃក្រោមការគ្រប់គ្រងរបស់សេរ៉ូមកាល់ស្យូមពីរដងក្នុងមួយសប្តាហ៍។ នៅក្នុងវត្តមាននៃភាពស្លេកស្លាំងនៃតម្រងនោមជាមួយនឹងការបង្ហាញគ្លីនិកឬរោគសាស្ត្រនៃសរសៃឈាមបេះដូងត្រូវបានចេញវេជ្ជបញ្ជា។
- អេប៉ូតាទីន - បេតា subcutaneously 100-150 IU / គីឡូក្រាមម្តងក្នុងមួយសប្តាហ៍រហូតដល់ hematocrit ឈានដល់ 33-36% កម្រិតអេម៉ូក្លូប៊ីនគឺ 110-120 ក្រាម / លីត្រ។
- ស៊ុលជាតិដែកនៅខាងក្នុង ១០០ មីលីក្រាម (បើនិយាយអំពីជាតិដែក) ១-២ ដងក្នុងមួយថ្ងៃសំរាប់អាហារ ១ ម៉ោងក្នុងរយៈពេលយូរឬ
- ជាតិដែក (III) hydroxide sucrose ស្មុគស្មាញ (សូលុយស្យុង ២០ មីលីក្រាម / មីលីលីត្រ) ៥០-២០០ មីលីក្រាម (២,៥-១០ មីលីលីត្រ) មុនពេលបញ្ចូលទឹករំលាយរំលាយ ០,៩% នៅក្នុងសូដ្យូមក្លរួសូដ្យូម (សម្រាប់ ១ មីលីក្រាមនៃថ្នាំ ២០ មីលីលីត្រនៃដំណោះស្រាយ) ចាក់បញ្ចូលតាមសរសៃ។ គ្រប់គ្រងក្នុងអត្រា ១០០ មីលីលីសម្រាប់ ១៥ នាទី ២-៣ ដងក្នុងមួយសប្តាហ៍រយៈពេលនៃការព្យាបាលត្រូវបានកំណត់ជាលក្ខណៈបុគ្គលឬ
- ជាតិដែកអ៊ីដ្រូសែនអ៊ីដ្រូសែន sucrose ស្មុគស្មាញ (ដំណោះស្រាយ 20 មីលីក្រាម / មីលីលីត្រ) 50-200 មីលីក្រាម (2,5-10 មីលីលីត្រ) ចាក់តាមសរសៃឈាមក្នុងល្បឿន 1 មីលីលីត្រ / 2-3 ដងក្នុងមួយសប្តាហ៍រយៈពេលនៃការព្យាបាលត្រូវបានកំណត់ជាលក្ខណៈបុគ្គល។
ការចង្អុលបង្ហាញសម្រាប់ការព្យាបាលក្រៅប្រព័ន្ធនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃក្នុងជំងឺទឹកនោមផ្អែមត្រូវបានកំណត់មុនជាងចំពោះអ្នកជំងឺដែលមានជំងឺតម្រងនោមខុសៗគ្នាចាប់តាំងពីនៅក្នុងទឹកនោមមានជំងឺទឹកនោមផ្អែមការរក្សាសារធាតុរាវទឹកនោមផ្អែមភាពខ្សោយនៃអាសូតនិងអេឡិចត្រូលីតមានការវិវត្តជាមួយនឹងគុណតម្លៃ GFR ខ្ពស់។ ជាមួយនឹងការថយចុះ GFR តិចជាង ១៥ មីលីលីត្រ / នាទីនិងការកើនឡើងនៃ creatinine ដល់ ៦០០ /mol / l វាចាំបាច់ត្រូវវាយតម្លៃការចង្អុលបង្ហាញនិង contraindications សម្រាប់ការប្រើប្រាស់វិធីព្យាបាលជំនួស៖ ការធ្វើតំរងនោម, ការវះកាត់និងការប្តូរតំរងនោម។
, , , , , ,
ការព្យាបាលអ៊ូរ៉ាមៀ
 ការកើនឡើងនៃសេរ៉ូម creatinine ក្នុងចន្លោះពី ១២០ ទៅ ៥០០ អង្សាសេបង្ហាញពីដំណាក់កាលអភិរក្សនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ។ នៅដំណាក់កាលនេះការព្យាបាលដោយរោគសញ្ញាត្រូវបានអនុវត្តក្នុងគោលបំណងបំបាត់ការស្រវឹងការបញ្ឈប់រោគសញ្ញានៃជំងឺលើសឈាមនិងការកែសំរួលការរំខានដោយទឹក - អេឡិចត្រូលីត។ តម្លៃខ្ពស់នៃសេរ៉ូម creatinine (500 μmol / L និងខ្ពស់ជាងនេះ) និង hyperkalemia (ច្រើនជាង 6,5-7.0 mmol / L) បង្ហាញពីការចាប់ផ្តើមនៃដំណាក់កាលស្ថានីយនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃដែលត្រូវការវិធីសាស្ត្របន្សុទ្ធឈាមក្រៅស្បូន។
ការកើនឡើងនៃសេរ៉ូម creatinine ក្នុងចន្លោះពី ១២០ ទៅ ៥០០ អង្សាសេបង្ហាញពីដំណាក់កាលអភិរក្សនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ។ នៅដំណាក់កាលនេះការព្យាបាលដោយរោគសញ្ញាត្រូវបានអនុវត្តក្នុងគោលបំណងបំបាត់ការស្រវឹងការបញ្ឈប់រោគសញ្ញានៃជំងឺលើសឈាមនិងការកែសំរួលការរំខានដោយទឹក - អេឡិចត្រូលីត។ តម្លៃខ្ពស់នៃសេរ៉ូម creatinine (500 μmol / L និងខ្ពស់ជាងនេះ) និង hyperkalemia (ច្រើនជាង 6,5-7.0 mmol / L) បង្ហាញពីការចាប់ផ្តើមនៃដំណាក់កាលស្ថានីយនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃដែលត្រូវការវិធីសាស្ត្របន្សុទ្ធឈាមក្រៅស្បូន។
ការព្យាបាលអ្នកជម្ងឺទឹកនោមផ្អែមនៅដំណាក់កាលនេះត្រូវបានអនុវត្តរួមគ្នាដោយអ្នកឯកទេសខាងរោគ endocrinologist និងសរសៃប្រសាទ។ អ្នកជំងឺនៅដំណាក់កាលចុងក្រោយនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃត្រូវបានបញ្ជូនទៅមន្ទីរពេទ្យក្នុងមន្ទីរពិសោធន៍ផ្នែកប្រសាទឯកទេសដែលបំពាក់ដោយម៉ាស៊ីនវះកាត់។
ការព្យាបាលជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនៅដំណាក់កាលអភិរក្សនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ
ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងប្រភេទទី ២ ដែលកំពុងទទួលការព្យាបាលអាំងស៊ុយលីនការវិវត្តនៃជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃច្រើនតែត្រូវបានសម្គាល់ដោយការវិវត្តនៃស្ថានភាពថយចុះជាតិស្ករក្នុងឈាមដែលទាមទារអោយមានការថយចុះកំរិតដូសអាំងស៊ុយលីនដែលហួសហេតុ (បាតុភូតហ្សីរ៉ូឌី) ។ការវិវឌ្ឍន៍នៃរោគសញ្ញានេះគឺដោយសារតែការពិតដែលថាមានការខូចខាតយ៉ាងធ្ងន់ធ្ងរដល់ខួរឆ្អឹងខ្នងសកម្មភាពនៃអាំងស៊ុយលីនតំរងនោមចូលរួមក្នុងការរិចរិលនៃអាំងស៊ុយលីនថយចុះ។ ហេតុដូច្នេះហើយអាំងស៊ុយលីនដែលត្រូវបានប្រើហួសប្រមាណត្រូវបានរំលាយយ៉ាងយឺត ៗ ចរាចរក្នុងឈាមអស់រយៈពេលជាយូរមកហើយបណ្តាលឱ្យមានការថយចុះជាតិស្ករក្នុងឈាម។ ក្នុងករណីខ្លះតម្រូវការអាំងស៊ុយលីនត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំងដែលគ្រូពេទ្យបង្ខំឱ្យលុបចោលការចាក់អាំងស៊ុយលីនមួយរយៈ។ រាល់ការផ្លាស់ប្តូរកំរិតអាំងស៊ុយលីនគួរតែត្រូវបានធ្វើឡើងតែជាមួយនឹងការត្រួតពិនិត្យជាចាំបាច់នូវកំរិតគ្លីសេរីន។ អ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលបានទទួលថ្នាំបញ្ចុះជាតិស្ករក្នុងឈាមជាមួយនឹងការវិវត្តនៃជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃត្រូវតែផ្ទេរទៅការព្យាបាលអាំងស៊ុយលីន។ នេះដោយសារតែការពិតដែលថាជាមួយនឹងការវិវឌ្ឍន៍នៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃការហូរចេញនៃការត្រៀមលក្ខណៈស៊ុលហ្វីលីនឡាស្ទើរតែទាំងអស់ (លើកលែងតែគ្លីកូហ្សីដនិងគ្លីកូស៊ីដូន) និងថ្នាំពីក្រុម Biguanide មានការថយចុះយ៉ាងខ្លាំងដែលនាំឱ្យមានការកើនឡើងនៃការប្រមូលផ្តុំរបស់ពួកគេនៅក្នុងឈាមនិងការកើនឡើងហានិភ័យនៃផលប៉ះពាល់ពុល។
ការកែសម្ពាធឈាមកំពុងតែក្លាយជាការព្យាបាលដ៏សំខាន់សម្រាប់ជំងឺតំរងនោមដែលជឿនលឿនដែលអាចបន្ថយការចាប់ផ្តើមនៃការខ្សោយតំរងនោមនៅដំណាក់កាលចុងក្រោយ។ គោលដៅនៃការព្យាបាលប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមក៏ដូចជាដំណាក់កាលប្រូតេអ៊ីននៃជម្ងឺទឹកនោមផ្អែមគឺដើម្បីរក្សាសម្ពាធឈាមក្នុងកម្រិតមួយដែលមិនលើសពី ១៣០/៨៥ ម។ ម។ ហ .។ ថ្នាំ ACE inhibitors ត្រូវបានគេចាត់ទុកថាជាថ្នាំនៃជំរើសដំបូងក៏ដូចជានៅដំណាក់កាលដទៃទៀតនៃជំងឺទឹកនោមផ្អែម។ ទន្ទឹមនឹងនេះដែរវាចាំបាច់ត្រូវចងចាំពីតម្រូវការសម្រាប់ការប្រើប្រាស់ដោយប្រុងប្រយ័ត្ននៃថ្នាំទាំងនេះជាមួយនឹងដំណាក់កាលដែលបានប្រកាសនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ (កម្រិតនៃការបង្កើតអរម៉ូនឌីនលើសពី 300 μmol / l) ដោយសារតែការថយចុះនៃការផ្លាស់ប្តូរមុខងារតម្រងនោមនិងការវិវត្តនៃជំងឺលើសឈាម។ នៅក្នុងដំណាក់កាលនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃតាមក្បួនមួយការព្យាបាលដោយ monothe មិនមានស្ថេរភាពកម្រិតនៃសម្ពាធឈាមទេដូច្នេះវាត្រូវបានគេណែនាំឱ្យអនុវត្តការព្យាបាលរួមគ្នាជាមួយថ្នាំប្រឆាំងនឹងសម្ពាធឈាមដែលជាកម្មសិទ្ធិរបស់ក្រុមផ្សេងៗគ្នា (ថ្នាំ ACE inhibitors + រង្វិលជុំ diuretics + ឆានែលកាល់ស្យូម + ថ្នាំ beta-blockers + ថ្នាំសកម្មភាពកណ្តាល) ។ ជារឿយៗមានតែវិធីព្យាបាលដែលមាន ៤ ចំណែកសម្រាប់ការលើសឈាមសរសៃឈាមក្នុងការខ្សោយតំរងនោមរ៉ាំរ៉ៃអនុញ្ញាតឱ្យអ្នកឈានដល់កម្រិតសម្ពាធឈាមដែលចង់បាន។
គោលការណ៍ជាមូលដ្ឋានក្នុងការព្យាបាលជំងឺសរសៃប្រសាទគឺដើម្បីលុបបំបាត់ជំងឺ hypoalbuminemia ។ ជាមួយនឹងការថយចុះនៃកំហាប់សេរ៉ូមអាល់ប៊ុមទាបជាង 25 ក្រាម / លីត្រការបញ្ចូលដំណោះស្រាយអាល់ប៊ុមប៊ីនត្រូវបានណែនាំ។ ក្នុងពេលជាមួយគ្នានេះថ្នាំ diuretics រង្វិលជុំត្រូវបានគេប្រើហើយដូសនៃថ្នាំ furosemide គ្រប់គ្រង (ឧទាហរណ៍ឡេហ្សិច) អាចឈានដល់ 600-800 និងសូម្បីតែ 1000 មីលីក្រាម / ថ្ងៃ។ ថ្នាំបញ្ចុះទឹកនោមប៉ូតាស្យូម (spironolactone, triamteren) នៅក្នុងដំណាក់កាលនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃមិនត្រូវបានគេប្រើទេដោយសារតែគ្រោះថ្នាក់នៃការវិវត្តនៃជំងឺ hyperkalemia ។ ថ្នាំបំប៉ន Thiazide ក៏ត្រូវបានគេធ្វើឱ្យខូចតំរងនោមដែរដោយសារវារួមចំណែកដល់ការថយចុះមុខងារនៃតម្រងនោម។ ទោះបីជាមានការបាត់បង់ប្រូតេអ៊ីនយ៉ាងច្រើននៅក្នុងទឹកនោមដែលមានជំងឺទឹកនោមប្រៃក៏ដោយវាចាំបាច់ត្រូវបន្តអនុវត្តតាមគោលការណ៍របបអាហារមានជាតិប្រូតេអ៊ីនទាបដែលក្នុងនោះមាតិកាប្រូតេអ៊ីននៃដើមកំណើតសត្វមិនគួរលើសពី ០,៨ ក្រាមក្នុង ១ គីឡូក្រាមនៃទំងន់រាងកាយឡើយ។ រោគសញ្ញានៃជំងឺទឹកនោមប្រៃត្រូវបានកំណត់ដោយ hypercholesterolemia ដូច្នេះរបបព្យាបាលចាំបាច់រួមបញ្ចូលទាំងថ្នាំបញ្ចុះខ្លាញ់ lipid (ថ្នាំដែលមានប្រសិទ្ធភាពបំផុតពីក្រុមនៃថ្នាំ Statins) ។ ការព្យាករណ៍របស់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដែលមានជំងឺទឹកនោមផ្អែមនៅដំណាក់កាលនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃនិងជាមួយនឹងជំងឺសរសៃប្រសាទគឺមិនអំណោយផលខ្លាំងទេ។ អ្នកជំងឺបែបនេះត្រូវតែត្រៀមជាស្រេចសម្រាប់ការព្យាបាលក្រៅប្រព័ន្ធនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ។
អ្នកជំងឺស្ថិតក្នុងដំណាក់កាលនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃនៅពេលដែលសេរ៉ូម creatinine លើសពី 300 μmol / l តម្រូវឱ្យមានការកម្រិតអតិបរមានៃប្រូតេអ៊ីនសត្វ (ដល់ 0,6 ក្រាមក្នុង 1 គីឡូក្រាមនៃទំងន់រាងកាយ) ។ ក្នុងករណីមានការរួមបញ្ចូលគ្នានៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃនិងជំងឺសរសៃប្រសាទវាត្រូវបានអនុញ្ញាតឱ្យទទួលទានប្រូតេអ៊ីនក្នុងបរិមាណ 0,8 ក្រាមក្នុងមួយគីឡូក្រាមនៃទំងន់រាងកាយ។
ប្រសិនបើអ្នកត្រូវការការប្រកាន់ខ្ជាប់យូរអង្វែងចំពោះរបបអាហារដែលមានជាតិប្រូតេអ៊ីនទាបចំពោះអ្នកជំងឺដែលមានអាហារូបត្ថម្ភថយចុះនោះបញ្ហាដែលទាក់ទងនឹង catabolism នៃប្រូតេអ៊ីនរបស់ពួកគេផ្ទាល់អាចកើតឡើង។ សម្រាប់ហេតុផលនេះវាត្រូវបានគេណែនាំឱ្យប្រើ ketone analogues នៃអាស៊ីតអាមីណូ (ឧទាហរណ៍ថ្នាំ ketosteril) ។ ក្នុងការព្យាបាលជាមួយថ្នាំនេះវាចាំបាច់ត្រូវគ្រប់គ្រងកម្រិតកាល់ស្យូមក្នុងឈាមព្រោះជម្ងឺ hypercalcemia ច្រើនតែកើតមាន។
ភាពស្លេកស្លាំងដែលជារឿយៗកើតឡើងចំពោះអ្នកជំងឺដែលមានជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃជាធម្មតាត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការថយចុះការសំយោគអេរីត្រូរ៉ូប៉ូទីលីន - អរម៉ូនដែលផ្តល់នូវអេរីត្រូរ៉ូប៉ូសស៊ីស។ សម្រាប់គោលបំណងនៃការព្យាបាលជំនួសការប្រើថ្នាំអេរីត្រូត្រូប៉ូទីលីនរបស់មនុស្ស (អ៊ីប៉ូទីទីអាល់ហ្វាអ៊ីប៉ូតាទីន) ត្រូវបានប្រើ។ ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការព្យាបាលកង្វះជាតិដែកសេរ៉ូមច្រើនតែធ្វើឱ្យកាន់តែមានប្រសិទ្ធិភាពដូច្នេះការព្យាបាលដែលមានប្រសិទ្ធភាពជាងការព្យាបាលដោយប្រើថ្នាំអេរីត្រូត្រូប៉ូលីនត្រូវបានគេណែនាំអោយបញ្ចូលគ្នាជាមួយនឹងការប្រើប្រាស់ថ្នាំដែលមានផ្ទុកជាតិដែក។ ក្នុងចំនោមផលវិបាកនៃការព្យាបាលដោយប្រើអេរីត្រូត្រូប៉ូលីនការវិវត្តនៃជំងឺលើសឈាមធ្ងន់ធ្ងរជំងឺលើសឈាមនិងហានិភ័យខ្ពស់នៃការស្ទះសរសៃឈាមត្រូវបានកត់សម្គាល់។ ភាពស្មុគស្មាញទាំងអស់នេះអាចគ្រប់គ្រងបានកាន់តែងាយស្រួលប្រសិនបើអ្នកជំងឺស្ថិតក្នុងការព្យាបាលដោយចលនា។ ដូច្នេះមានតែអ្នកជំងឺ ៧-១០% ប៉ុណ្ណោះដែលទទួលការព្យាបាលដោយប្រើអេរីត្រូត្រូប៉ូលីនក្នុងដំណាក់កាលមុនការធ្វើរោគវិនិច្ឆ័យនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃហើយប្រហែលជា ៨០% ចាប់ផ្តើមការព្យាបាលនេះនៅពេលផ្ទេរទៅការលាងឈាម។ ជាមួយនឹងជំងឺលើសឈាមនៃសរសៃឈាមដែលមិនមានការត្រួតពិនិត្យនិងជំងឺបេះដូងធ្ងន់ធ្ងរការព្យាបាលដោយប្រើអេរីត្រូត្រូប៉ូលីនត្រូវបានធ្វើឱ្យខូច។
ការវិវឌ្ឍន៍នៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃត្រូវបានកំណត់ដោយជំងឺ hyperkalemia (ច្រើនជាង ៥,៣ មីល្លីម៉ែត្រ / លី) ដោយសារតែការថយចុះការលូតលាស់របស់តំរងនោមប៉ូតាស្យូម។ ចំពោះហេតុផលនេះអ្នកជំងឺត្រូវបានគេណែនាំឱ្យដកចំណីអាហារដែលសំបូរទៅដោយប៉ូតាស្យូម (ចេក, ផ្លែ apricots ស្ងួតផ្លែក្រូចក្រូចឆ្មារដំឡូង) ពីរបបអាហារ។ ក្នុងករណីដែលមានជំងឺលើសឈាមឈានដល់តម្លៃដែលគំរាមកំហែងដល់ការចាប់ខ្លួនបេះដូង (ច្រើនជាង ៧,០ មីល្លីលីត្រ / លីត្រ) ដែលជាអង់ទីករប៉ូតាស្យូមខាងសរីរវិទ្យាដំណោះស្រាយអរម៉ូនកាល់ស្យូម ១០ ភាគរយត្រូវបានគ្រប់គ្រងដោយចាក់បញ្ចូលតាមសរសៃឈាម។ ជ័រផ្លាស់ប្តូរអ៊ីយ៉ុងក៏ត្រូវបានប្រើដើម្បីយកប៉ូតាស្យូមចេញពីរាងកាយផងដែរ។
ភាពមិនស្រួលនៃការរំលាយអាហារផូស្វ័រ - កាល់ស្យូមក្នុងការខ្សោយតំរងនោមរ៉ាំរ៉ៃត្រូវបានកំណត់ដោយការវិវត្តនៃជំងឺ hyperphosphatemia និង hypocalcemia ។ ដើម្បីកែសំរួល hyperphosphatemia ការរឹតត្បិតការញ៉ាំចំណីអាហារដែលសំបូរទៅដោយផូស្វ័រ (ត្រីឈីសរឹងនិងកែច្នៃ buckwheat ។ ល។ ) និងការណែនាំថ្នាំដែលភ្ជាប់ផូស្វ័រនៅក្នុងពោះវៀន (កាបូនកាល់ស្យូមឬកាល់ស្យូមអាសេតាន) ត្រូវបានប្រើ។ ដើម្បីកែសំរួល hypocalcemia ការត្រៀមកាល់ស្យូម colecalciferol ត្រូវបានចេញវេជ្ជបញ្ជា។ បើចាំបាច់ការដកយកចេញនូវការវះកាត់នៃក្រពេញ parathyroid ត្រូវបានអនុវត្ត។
Enterosorbents គឺជាសារធាតុដែលអាចភ្ជាប់ផលិតផលពុលនៅក្នុងពោះវៀននិងយកវាចេញពីរាងកាយ។ សកម្មភាពរបស់សារពាង្គកាយចូលក្នុងការខ្សោយតំរងនោមរ៉ាំរ៉ៃគឺមានគោលបំណងធ្វើឱ្យការស្រូបយកបញ្ច្រាសជាតិពុលពីឈាមចូលទៅក្នុងពោះវៀនវិញនិងម្យ៉ាងវិញទៀតដើម្បីកាត់បន្ថយលំហូរនៃជាតិពុលក្នុងពោះវៀនពីពោះវៀនចូលទៅក្នុងឈាម។ ក្នុងនាមជាអ្នកស្រូបចូលអ្នកអាចប្រើកាបូនដែលបានធ្វើឱ្យសកម្ម, povidone (ឧទាហរណ៍ enterodesis), minisorb, ជ័រផ្លាស់ប្តូរអ៊ីយ៉ុង។ សារធាតុរំលាយអាហារត្រូវតែត្រូវបានគេយករវាងអាហារ 1.5-2 ម៉ោងបន្ទាប់ពីប្រើថ្នាំសំខាន់ៗ។ នៅពេលព្យាបាលជាមួយអាបធ្មប់វាចាំបាច់ក្នុងការតាមដានភាពទៀងទាត់នៃសកម្មភាពរបស់ពោះវៀនប្រសិនបើចាំបាច់ចេញវេជ្ជបញ្ជាថ្នាំបញ្ចុះលាមកឬអនុវត្តការលាងសម្អាត។
គោលការណ៍ព្យាបាល
ការព្យាបាលជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមមានទិសដៅជាច្រើន៖
- ធម្មតានៃកម្រិតជាតិស្ករក្នុងរាងកាយ,
- ការគ្រប់គ្រងសម្ពាធឈាម
- ការស្តារឡើងវិញនៃការរំលាយអាហារជាតិខ្លាញ់
- ការលុបបំបាត់ឬការបញ្ឈប់ការវិវត្តនៃការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងតម្រងនោម។
ការព្យាបាលគឺជាសំណុំនៃវិធានការ៖
- ការព្យាបាលដោយថ្នាំ
- អាហាររបបអាហារ
- រូបមន្តនៃឱសថបុរាណ។
នៅក្នុងការខូចខាតតំរងនោមធ្ងន់ធ្ងរការព្យាបាលជំនួសតំរងនោមត្រូវបានអនុវត្ត។
អ្នកជំងឺត្រូវ៖
- បង្កើនសកម្មភាពរាងកាយអោយសមហេតុផល
- បោះបង់ទម្លាប់អាក្រក់ (ជក់បារីសុរា)
- ធ្វើអោយប្រសើរឡើងនូវប្រវត្តិសាស្រ្តផ្លូវចិត្តចៀសវាងភាពតានតឹង
- រក្សាទំងន់រាងកាយល្អប្រសើរបំផុត។
ហើយប្រសិនបើនៅដំណាក់កាលដំបូងការព្យាបាលត្រូវបានចេញវេជ្ជបញ្ជាជាទម្រង់នៃវិធានការបង្ការករណីដែលមិនយកចិត្តទុកដាក់ផ្តល់នូវវិធីសាស្រ្តធ្ងន់ធ្ងរជាងនេះ។
សម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមវិធីសាស្រ្តទាំងអស់ក្នុងការលុបបំបាត់រោគសាស្ត្រត្រូវបានចេញវេជ្ជបញ្ជាដោយវេជ្ជបណ្ឌិត។
ធ្វើឱ្យស្ករធម្មតា
ការធ្វើឱ្យធម្មតានៃជាតិគ្លុយកូសក្នុងរាងកាយកើតឡើងជាអាទិភាពក្នុងការព្យាបាលជំងឺសរសៃប្រសាទដោយសារតែ វាគឺជាសន្ទស្សន៍ស្ករដែលមានចំនួនច្រើនហួសហេតុដែលជាមូលហេតុចម្បងនៃការវិវត្តនៃជំងឺនេះ។
ការសិក្សាគ្លីនិកបានបង្កើតឡើង: ប្រសិនបើរយៈពេលយូរសន្ទស្សន៍អេម៉ូក្លូប៊ីនគ្លីសេរីនមិនលើសពី 6,9% ការវិវត្តនៃជំងឺសរសៃប្រសាទអាចធ្វើទៅបាន។
អ្នកឯកទេសទទួលស្គាល់តម្លៃអេម៉ូក្លូប៊ីនលើសពី ៧% ដែលមានហានិភ័យខ្ពស់នៃការថយចុះជាតិស្ករក្នុងឈាមក៏ដូចជាចំពោះអ្នកជំងឺដែលមានរោគបេះដូងធ្ងន់ធ្ងរ។
សម្រាប់ការកែតម្រូវការព្យាបាលដោយអាំងស៊ុយលីនវាចាំបាច់: ពិនិត្យឡើងវិញនូវថ្នាំដែលត្រូវបានប្រើរបបនិងកំរិតប្រើ។
តាមក្បួនគ្រោងការណ៍ខាងក្រោមត្រូវបានប្រើ: អាំងស៊ុយលីនយូរត្រូវបានគេប្រើ 1-2 ដងក្នុងមួយថ្ងៃថ្នាំដែលមានសកម្មភាពខ្លី - មុនពេលអាហារនីមួយៗ។
ជម្រើសនៃថ្នាំបញ្ចុះជាតិស្ករសម្រាប់ជំងឺតម្រងនោមមានកំណត់។ ការប្រើប្រាស់គ្រឿងញៀនការដកដែលត្រូវបានអនុវត្តតាមរយៈតម្រងនោមក៏ដូចជាមានឥទ្ធិពលដែលមិនចង់បាននៅលើរាងកាយគឺមិនចង់បាន។
ជាមួយនឹងរោគសាស្ត្រតំរងនោមការប្រើៈ
- biguanides ដែលអាចបណ្តាលអោយមានអាសុីតឡាក់ទិកដល់សន្លប់,
- thiazolinedione, រួមចំណែកដល់ការរក្សាសារធាតុរាវនៅក្នុងខ្លួន,
- glibenclamide ដោយសារតែហានិភ័យនៃការថយចុះជាតិគ្លុយកូសក្នុងឈាម។
ចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ការប្រើថ្នាំមាត់ដែលមានសុវត្ថិភាពបំផុតដែលមានភាគរយទាបនៃទិន្នផលតាមរយៈតម្រងនោមត្រូវបានណែនាំ៖
ប្រសិនបើមិនអាចធ្វើបានដើម្បីទទួលបានសំណងគួរឱ្យពេញចិត្តដោយចំណាយថេប្លេតចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី 2 អ្នកឯកទេសងាកទៅរកការព្យាបាលរួមគ្នាដោយប្រើអាំងស៊ុយលីនយូរ។ ក្នុងករណីធ្ងន់ធ្ងរអ្នកជំងឺត្រូវបានផ្ទេរទាំងស្រុងទៅការព្យាបាលដោយអាំងស៊ុយលីន។
ការប្តូរតំរងនោមនិងលំពែងផ្សំគ្នា
គំនិតនៃប្រតិបត្ដិការរួមគ្នាបែបនេះគឺត្រូវបានរាប់បញ្ចូលដោយលទ្ធភាពនៃការស្តារនីតិសម្បទាគ្លីនិកអ្នកជំងឺឱ្យបានពេញលេញពីព្រោះការប្តូរសរីរាង្គដោយជោគជ័យទាក់ទងនឹងការលុបបំបាត់ការបរាជ័យនៃតំរងនោមនិងជំងឺទឹកនោមផ្អែមដោយខ្លួនឯងដែលបណ្តាលឱ្យមានជំងឺតម្រងនោម។ ទន្ទឹមនឹងនេះអត្រានៃការរស់រានមានជីវិតរបស់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមនិងប្តូរសរីរាង្គបន្ទាប់ពីការវះកាត់បែបនេះគឺទាបជាងការប្តូរតំរងនោមដាច់ឆ្ងាយ។ នេះដោយសារតែការលំបាកផ្នែកបច្ចេកទេសយ៉ាងខ្លាំងក្នុងការអនុវត្តប្រតិបត្តិការ។ ទោះយ៉ាងណានៅចុងឆ្នាំ ២០០០ ការប្តូរតំរងនោមនិងលំពែងបញ្ចូលគ្នាជាង ១.០០០ ត្រូវបានធ្វើឡើងនៅសហរដ្ឋអាមេរិក។ ការរស់រានមានជីវិតរបស់អ្នកជំងឺរយៈពេល ៣ ឆ្នាំគឺ ៩៧% ។ ការធ្វើឱ្យប្រសើរឡើងនូវគុណភាពនៃជីវិតរបស់អ្នកជំងឺការផ្អាកនៃការវិវត្តនៃការខូចខាតដល់សរីរាង្គគោលដៅក្នុងទឹកនោមផ្អែមនិងឯករាជ្យភាពអាំងស៊ុយលីនត្រូវបានគេរកឃើញនៅក្នុង ៦០-៩២% នៃអ្នកជំងឺ។ ដោយសារបច្ចេកវិទ្យាថ្មីមានភាពប្រសើរឡើងខាងផ្នែកវេជ្ជសាស្ត្រវាអាចទៅរួចដែលក្នុងប៉ុន្មានឆ្នាំខាងមុខការព្យាបាលជំនួសប្រភេទនេះនឹងកាន់កាប់តំណែងឈានមុខគេ។
, , , , , , , , , , , ,
ការស្ដារឡើងវិញនូវជម្រើសនៃបន្ទប់ក្រោមដី
វាត្រូវបានគេដឹងថាតួនាទីដ៏សំខាន់ក្នុងការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានលេងដោយការសំយោគអេកូស័រ glycosaminoglycan heparan ដែលជាផ្នែកមួយនៃភ្នាសបន្ទប់ក្រោមដីរលោងនិងផ្តល់នូវតម្រងនោមដែលអាចជ្រើសរើសបាន។ការបំពេញបន្ថែមនូវសារធាតុបម្រុងនៃសមាសធាតុនេះនៅក្នុងភ្នាសសរសៃឈាមអាចស្តារភាពអសមត្ថភាពនៃភ្នាសខ្សោយនិងកាត់បន្ថយការបាត់បង់ជាតិប្រូតេអ៊ីននៅក្នុងទឹកនោម។ ការប៉ុនប៉ងដំបូងដើម្បីប្រើ glycosaminoglycans សម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានធ្វើឡើងដោយ G. Gambaro et al ។ (១៩៩២) ក្នុងសត្វកណ្តុរដែលមានជំងឺទឹកនោមផ្អែម streptozotocin ។ វាត្រូវបានគេបង្កើតឡើងថាការតែងតាំងដំបូងរបស់វា - នៅក្នុងការចាប់ផ្តើមដំបូងនៃជំងឺទឹកនោមផ្អែម - រារាំងការវិវត្តនៃការផ្លាស់ប្តូរលក្ខណៈ morphological នៅក្នុងជាលិកាតម្រងនោមនិងការលេចឡើងនៃអាល់ប៊ុយណូមៀ។ ការសិក្សាពិសោធន៍ប្រកបដោយជោគជ័យបានអនុញ្ញាតឱ្យយើងបន្តដំណើរទៅរកការសាកល្បងព្យាបាលដោយថ្នាំដែលមានគ្លីកូស៊ីកូកលីនសម្រាប់ការពារនិងព្យាបាលជម្ងឺទឹកនោមផ្អែម។ ថ្មីៗនេះជាងនេះទៅទៀតថ្នាំមួយប្រភេទនៃថ្នាំ glycosaminoglycans មកពី Alfa Wassermann (អ៊ីតាលី) Vesel Due F (INN - sulodexide) បានបង្ហាញខ្លួននៅលើទីផ្សារឱសថរុស្ស៊ី។ ថ្នាំនេះមានផ្ទុក glycosaminoglycans ចំនួនពីរគឺ heparin មានទម្ងន់ម៉ូលេគុលទាប (៨០%) និងឌែម៉ាត (២០%) ។
អ្នកវិទ្យាសាស្ត្របានធ្វើការស៊ើបអង្កេតលើសកម្មភាពសរសៃប្រសាទរបស់ថ្នាំនេះចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដែលមានដំណាក់កាលផ្សេងៗនៃជំងឺទឹកនោមផ្អែម។ ចំពោះអ្នកជំងឺដែលមាន microalbuminuria ការបញ្ចេញទឹកនោមក្នុងទឹកនោមថយចុះគួរឱ្យកត់សម្គាល់ក្នុងរយៈពេល ១ សប្តាហ៍បន្ទាប់ពីការចាប់ផ្តើមនៃការព្យាបាលហើយនៅតែស្ថិតក្នុងកំរិតដែលសំរេចបានរយៈពេល ៣-៩ ខែបន្ទាប់ពីឈប់ប្រើថ្នាំ។ ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមការបញ្ចេញជាតិប្រូតេអ៊ីនក្នុងទឹកនោមមានការថយចុះគួរឱ្យកត់សម្គាល់ក្នុងរយៈពេល 3-4 សប្តាហ៍បន្ទាប់ពីការចាប់ផ្តើមព្យាបាល។ ប្រសិទ្ធិភាពដែលទទួលបានក៏នៅតែមានដដែលបន្ទាប់ពីឈប់ប្រើថ្នាំ។ មិនមានផលវិបាកនៃការព្យាបាលត្រូវបានគេកត់សម្គាល់ទេ។
ដូច្នេះថ្នាំពីក្រុម glycosaminoglycans (ជាពិសេស sulodexide) អាចត្រូវបានគេចាត់ទុកថាមានប្រសិទ្ធិភាពគ្មានផលប៉ះពាល់នៃថ្នាំ heparin និងសាមញ្ញក្នុងការប្រើវិធីព្យាបាលរោគសាស្ត្រនៃជំងឺទឹកនោមផ្អែម។
ការធ្វើឱ្យមានសម្ពាធឈាមធម្មតា
នៅពេលដែលការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងតម្រងនោមកើតឡើងវាមានសារៈសំខាន់ខ្លាំងណាស់ក្នុងការធ្វើឱ្យសូចនាករសម្ពាធឈាមមានលក្ខណៈធម្មតានិងលុបបំបាត់សូម្បីតែលើសអប្បបរមារបស់វា។
សម្ពាធឈាមដែលជាបទដ្ឋានសមស្របបំផុតអនុញ្ញាតឱ្យអ្នកបន្ថយការវិវត្តនៃដំណើរការរោគសាស្ត្រនៅក្នុងតម្រងនោម។
នៅពេលជ្រើសរើសថ្នាំវាចាំបាច់ត្រូវយកមកពិចារណាពីឥទ្ធិពលរបស់វាទៅលើសរីរាង្គដែលរងផលប៉ះពាល់។ តាមក្បួនអ្នកឯកទេសងាកទៅរកក្រុមថ្នាំដូចខាងក្រោម:
- ថ្នាំ ACE inhibitors (Lisinopril, Enalapril) ។ ថ្នាំត្រូវបានប្រើនៅគ្រប់ដំណាក់កាលនៃរោគសាស្ត្រ។ វាជាការចង់បានដែលរយៈពេលនៃការប៉ះពាល់របស់ពួកគេមិនលើសពី 10-12 ម៉ោង។ ក្នុងការព្យាបាលអេសអ៊ីអេសអេសវាចាំបាច់ត្រូវកាត់បន្ថយការប្រើប្រាស់អំបិលតុត្រឹម ៥ ក្រាមក្នុងមួយថ្ងៃនិងផលិតផលដែលមានផ្ទុកប៉ូតាស្យូម។
- ថ្នាំទប់ស្កាត់ការទទួលថ្នាំ Angiotensin (Irbesartan, Losartan, Eprosartap, Olmesartan) ។ ថ្នាំជួយកាត់បន្ថយទាំងសម្ពាធសរសៃឈាមនិងសរសៃឈាមក្នុងតម្រងនោម។
- Saluretikam (Furosemide, Indapamide) ។
- បណ្តាញឆានែលកាល់ស្យូម (Verapamil ។ ល។ ) ។ គ្រឿងញៀនរារាំងការជ្រៀតចូលនៃជាតិកាល់ស្យូមទៅក្នុងកោសិកានៃរាងកាយ។ ប្រសិទ្ធភាពនេះជួយពង្រីកសរសៃឈាមបេះដូងធ្វើឱ្យប្រសើរឡើងនូវលំហូរឈាមនៅក្នុងសាច់ដុំបេះដូងហើយជាលទ្ធផលលុបបំបាត់ការលើសឈាមសរសៃឈាម។
ការកែតម្រូវការរំលាយអាហារ lipid
ជាមួយនឹងការបំផ្លាញតំរងនោមមាតិកាកូលេស្តេរ៉ុលមិនគួរលើសពី ៤,៦ មីល្លីលីត្រ / លី, ទ្រីគ្លីសេរីដ - ២,៦ មីល្លីលីត្រ / អិល។ ករណីលើកលែងមួយគឺជំងឺបេះដូងដែលក្នុងនោះកម្រិតនៃទ្រីគ្លីសេរីដគួរតែតិចជាង ១,៧ មីល្លីលីត្រ / អិល។
ដើម្បីលុបបំបាត់ការរំលោភនេះវាចាំបាច់ត្រូវប្រើថ្នាំដូចខាងក្រោម៖
- Staninov (Lovastatin, Fluvastatin, Atorvastatin) ។ ឱសថកាត់បន្ថយការផលិតអង់ស៊ីមដែលពាក់ព័ន្ធនឹងការសំយោគកូលេស្តេរ៉ុល។
- ជីហ្វីតក្រូហ្វីត (ហ្វែននីហ្វូបក្រិតក្លីបធ្វីតស៊ីបប្រូហ្វីតក្រិត) ។ ថ្នាំខ្លាញ់ក្នុងប្លាស្មាទាបដោយធ្វើឱ្យការរំលាយអាហារ lipid សកម្ម។
ការលុបបំបាត់ភាពស្លកសាំងឡើងវិញ
ភាពស្លេកស្លាំងនៃតម្រងនោមត្រូវបានគេសង្កេតឃើញនៅក្នុង ៥០% នៃអ្នកជំងឺដែលមានការខូចខាតតំរងនោមហើយកើតឡើងនៅដំណាក់កាលនៃប្រូតេអ៊ីន។ក្នុងករណីនេះអេម៉ូក្លូប៊ីនមិនលើសពី ១២០ ក្រាម / លីត្រចំពោះស្ត្រីនិង ១៣០ ក្រាមក្នុងមួយលីតំណាងឱ្យមនុស្សពាក់កណ្តាលដ៏រឹងមាំនៃមនុស្សជាតិ។
ការកើតឡើងនៃដំណើរការនេះនាំឱ្យមានការផលិតអរម៉ូនមិនគ្រប់គ្រាន់ (អេរីថូប៉ូប៉ូទីលីន) ដែលរួមចំណែកដល់ការធ្វើឱ្យ hematopoiesis ធម្មតា។ ភាពស្លេកស្លាំងនៃសរសៃឈាមជារឿយៗត្រូវបានអមដោយកង្វះជាតិដែក។
ការសម្តែងរាងកាយនិងផ្លូវចិត្តរបស់អ្នកជំងឺមានការថយចុះមុខងារផ្លូវភេទចុះខ្សោយចំណង់អាហារនិងដំណេកខ្សោយ។
លើសពីនេះភាពស្លេកស្លាំងរួមចំណែកដល់ការវិវត្តនៃជំងឺសរសៃប្រសាទកាន់តែលឿន។
ដើម្បីបំពេញបន្ថែមកម្រិតជាតិដែក Venofer, Ferrumlek ជាដើមត្រូវបានចាត់ចែងតាមសរសៃ។
ផលប៉ះពាល់លើប្រូតេអ៊ីនដែលមិនមែនជាអង់ស៊ីម glycosylated
ប្រូតេអ៊ីនរចនាសម្ព័ន្ធដែលមិនមែនជាអង់ស៊ីម glycosylated នៃភ្នាសបន្ទប់ក្រោមដីនៅក្រោមលក្ខខណ្ឌនៃ hyperglycemia នាំឱ្យមានការរំលោភលើការកំណត់រចនាសម្ព័ន្ធរបស់ពួកគេនិងការបាត់បង់ permeability ជ្រើសធម្មតាទៅនឹងប្រូតេអ៊ីន។ ទិសដៅជោគជ័យក្នុងការព្យាបាលនៃផលវិបាកនៃជំងឺទឹកនោមផ្អែមគឺការស្វែងរកថ្នាំដែលអាចរំខានដល់ប្រតិកម្មនៃគ្លីសេរីនមិនមែនអង់ស៊ីម។ ការស្រាវជ្រាវពិសោធន៍គួរឱ្យចាប់អារម្មណ៍មួយគឺសមត្ថភាពដែលត្រូវបានរកឃើញនៃអាស៊ីតអាសេទីលស៊ីលីលីលីលីសដើម្បីកាត់បន្ថយប្រូតេអ៊ីនគ្លីកូលីលីន។ ទោះយ៉ាងណាការតែងតាំងរបស់វាក្នុងនាមជាអ្នកទប់ស្កាត់គ្លីកូស៊ីលីនមិនបានរកឃើញការចែកចាយគ្លីនិកទេពីព្រោះដូសដែលថ្នាំមានប្រសិទ្ធិភាពគួរតែមានទំហំធំណាស់ដែលជាផលប៉ះពាល់ជាមួយនឹងការវិវត្តនៃផលប៉ះពាល់។
ដើម្បីបង្អាក់ប្រតិកម្មនៃគ្លីសេរីលីនមិនមែនអង់ហ្ស៊ីមនៅក្នុងការសិក្សាពិសោធន៍ចាប់តាំងពីចុងទសវត្សទី ៨០ នៃសតវត្សទី ២០ ថ្នាំអាមីណូក្វាន់ឌីនត្រូវបានប្រើប្រាស់ដោយជោគជ័យដែលមានប្រតិកម្មតបវិញជាមួយនឹងក្រុម carboxyl នៃផលិតផល glycosylation ដែលអាចបញ្ច្រាស់បានបញ្ឈប់ដំណើរការនេះ។ ថ្មីៗនេះអ្នកទប់ស្កាត់ជាក់លាក់មួយបន្ថែមទៀតនៃការបង្កើតផលិតផលចុង pyridoxamine glycosylation ត្រូវបានគេសំយោគ។
, , , , , , , , , ,
ផលប៉ះពាល់លើការរំលាយអាហារប៉ូលីឡែនគ្លុយកូស
ការកើនឡើងនៃការរំលាយអាហារគ្លុយកូសតាមបណ្តោយផ្លូវប៉ូលីលក្រោមឥទិ្ធពលនៃអង់ស៊ីម aldose reductase នាំឱ្យមានការប្រមូលផ្តុំសារធាតុ sorbitol (សារធាតុសកម្ម osmotically) នៅក្នុងជាលិកាដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីនដែលរួមចំណែកដល់ការវិវត្តនៃផលវិបាកយឺតនៃជំងឺទឹកនោមផ្អែម។ ដើម្បីរំខានដល់ដំណើរការនេះគ្លីនិកប្រើថ្នាំពីក្រុមនៃថ្នាំអាល់ដ្យូដូស្តារស៊ីស្តាស៊ីត (តូលត្រាតស្តាលីក) ។ ការសិក្សាមួយចំនួនបានបង្ហាញពីការថយចុះនៃអាល់ប៊ុយណូមៀចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដែលបានទទួលការប្រើថ្នាំអាល់ដូស Reductase inhibitors ។ ទោះយ៉ាងណាប្រសិទ្ធភាពគ្លីនិកនៃថ្នាំទាំងនេះត្រូវបានគេបញ្ជាក់កាន់តែច្បាស់ក្នុងការព្យាបាលជម្ងឺទឹកនោមផ្អែមឬជំងឺសរសៃប្រសាទនិងតិចជាងក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែម។ ប្រហែលជានេះដោយសារតែការពិតដែលថាផ្លូវប៉ូលីលនៃការរំលាយអាហារគ្លុយកូសដើរតួនាទីតិចជាងនៅក្នុងរោគសាស្ត្រនៃការខូចខាតតម្រងនោមទឹកនោមផ្អែមជាងនាវានៃជាលិកាដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីន។
, , , , , , , , , , , , ,
ផលប៉ះពាល់លើសកម្មភាពកោសិកា endothelial
នៅក្នុងការសិក្សាពិសោធន៍និងគ្លីនិកតួនាទីរបស់ endothelin-1 ក្នុងនាមជាអ្នកសម្រុះសម្រួលនៃការវិវត្តនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានបង្កើតឡើងយ៉ាងច្បាស់។ ដូច្នេះការយកចិត្តទុកដាក់របស់ក្រុមហ៊ុនឱសថជាច្រើនបានងាកទៅរកការសំយោគថ្នាំដែលអាចរារាំងការផលិតកើនឡើងនៃកត្តានេះ។ បច្ចុប្បន្ននេះការសាកល្បងពិសោធន៍នៃថ្នាំដែលរារាំងអ្នកទទួលសម្រាប់អរម៉ូន endothelin-1 ។ លទ្ធផលដំបូងបង្ហាញពីប្រសិទ្ធភាពទាបនៃថ្នាំទាំងនេះបើប្រៀបធៀបជាមួយថ្នាំ ACE inhibitors ។
, , , , , , , , ,
ការវាយតម្លៃប្រសិទ្ធភាពនៃការព្យាបាល
លក្ខណៈវិនិច្ឆ័យនៃប្រសិទ្ធភាពនៃការការពារនិងព្យាបាលជំងឺទឹកនោមផ្អែមរួមមានលក្ខណៈវិនិច្ឆ័យទូទៅសម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមក៏ដូចជាការការពារនៃដំណាក់កាលនៃជំងឺទឹកនោមផ្អែមនិងការថយចុះមុខងារមុខងារតម្រងនោមថយចុះនិងការវិវត្តនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ។
, , , , , , , , ,
តុល្យភាពអេឡិចត្រូលីត្រ
សមត្ថភាពនៃថ្នាំដែលស្រូបចូលក្នុងការស្រូបយកសារធាតុដែលបង្កគ្រោះថ្នាក់ពីក្រពះពោះវៀនរួមចំណែកដល់ការថយចុះគួរឱ្យកត់សម្គាល់នៃការពុលរាងកាយដែលបណ្តាលមកពីមុខងារខ្សោយតំរងនោមនិងថ្នាំដែលបានប្រើ។
Enterosorbents (ធ្យូងដែលត្រូវបានធ្វើឱ្យសកម្ម Enterodesum ។ ល។ ) ត្រូវបានចេញវេជ្ជបញ្ជាដោយវេជ្ជបណ្ឌិតជាលក្ខណៈបុគ្គលហើយត្រូវបានគេយកមួយទៅកន្លះទៅពីរម៉ោងមុនពេលញ៉ាំអាហារនិងថ្នាំ។
កម្រិតប៉ូតាស្យូមខ្ពស់នៅក្នុងខ្លួន (hyperkalemia) ត្រូវបានលុបចោលដោយមានជំនួយពីអង់ស៊ីមប៉ូតាស្យូមដែលជាដំណោះស្រាយនៃជាតិកាល់ស្យូម gluconate, អាំងស៊ុយលីនជាមួយគ្លុយកូស។ ជាមួយនឹងការបរាជ័យក្នុងការព្យាបាលជំងឺ hemodialysis គឺអាចធ្វើទៅបាន។
លុបបំបាត់ Albuminuria
ជំងឺរលាកទងសួតដែលខូចតំរងនោមទោះបីជាមានការព្យាបាលយ៉ាងខ្លាំងនៃជំងឺសរសៃប្រសាទបង្កឱ្យមានវត្តមាននៃសារធាតុប្រូតេអ៊ីននៅក្នុងទឹកនោម។
ភាពមិនចេះរីងស្ងួតនៃក្រពេញត្រូវបានស្តារឡើងវិញដោយមានជំនួយពីថ្នាំ nephroprotective Sulodexide ។
ក្នុងករណីខ្លះអ្នកជំនាញបានចេញវេជ្ជបញ្ជាឱ្យ Pentoxifylline និង Fenofibrate ដើម្បីបំបាត់អាល់ប៊ុមមីណូ។ ថ្នាំមានប្រសិទ្ធិភាពល្អប៉ុន្តែសមាមាត្រនៃហានិភ័យនៃផលប៉ះពាល់ទៅនឹងអត្ថប្រយោជន៍នៃការប្រើប្រាស់របស់ពួកគេដោយអ្នកឯកទេសមិនត្រូវបានគេវាយតម្លៃពេញលេញទេ។
Dialysis - ការបន្សុតឈាមតាមរយៈបរិធានពិសេសឬតាមរយៈ peritoneum ។ ជាមួយនឹងវិធីសាស្រ្តនេះវាមិនអាចទៅរួចទេក្នុងការព្យាបាលតំរងនោម។ គោលបំណងរបស់វាគឺដើម្បីជំនួសសរីរាង្គ។ នីតិវិធីមិនបង្កឱ្យមានការឈឺចាប់ទេហើយជាធម្មតាត្រូវបានគេអត់ធ្មត់ដោយអ្នកជំងឺ។
សម្រាប់ប្រព័ន្ធ hemodialysis ឧបករណ៍ពិសេសមួយត្រូវបានប្រើ - ឧបករណ៍លាងចាន។ ចូលក្នុងបរិធានឈាមនឹងកម្ចាត់សារធាតុពុលនិងសារធាតុរាវលើសដែលជួយរក្សាលំនឹងអេឡិចត្រូលីតនិងអាល់កាឡាំងនិងធ្វើឱ្យសម្ពាធឈាមមានសភាពធម្មតា។
នីតិវិធីត្រូវបានអនុវត្តបីដងក្នុងមួយសប្តាហ៍ហើយមានរយៈពេលយ៉ាងតិច ៤-៥ ម៉ោងនៅក្នុងស្ថានភាពសុខភាពហើយអាចនាំឱ្យមានៈ
- ចង្អោរនិងក្អួត
- បន្ថយសម្ពាធឈាម
- ការរលាកស្បែក
- កើនឡើងអស់កម្លាំង
- ដង្ហើមខ្លី
- ខូចមុខងារបេះដូង
- ភាពស្លេកស្លាំង
- amyloidosis ដែលប្រូតេអ៊ីនប្រមូលផ្តុំនៅក្នុងសន្លាក់និងសរសៃពួរ។
ក្នុងករណីខ្លះការធ្វើកោសល្យវិច័យ peritoneal ត្រូវបានអនុវត្តដែលជាការចង្អុលបង្ហាញសម្រាប់ភាពមិនអាចទៅរួចនៃជម្ងឺ hemodialysis:
- ជំងឺហូរឈាម
- អសមត្ថភាពក្នុងការទទួលបាននូវការចូលទៅកាន់នាវាដែលចាំបាច់ (ដោយមានសម្ពាធថយចុះឬចំពោះកុមារ)
- រោគសាស្ត្រនៃសរសៃឈាមបេះដូង
- បំណងប្រាថ្នារបស់អ្នកជំងឺ។
ជាមួយនឹងការធ្វើកោសល្យវិច័យ peritoneal, ឈាមត្រូវបានសម្អាតតាមរយៈ peritoneum ដែលក្នុងករណីនេះគឺជា dialyzer ។
នីតិវិធីអាចត្រូវបានអនុវត្តទាំងផ្នែកវេជ្ជសាស្រ្តនិងនៅផ្ទះពីរឬច្រើនដងក្នុងមួយថ្ងៃ។
ជាលទ្ធផលនៃការលាងឈាម peritoneal, ដូចខាងក្រោមអាចត្រូវបានគេសង្កេតឃើញ:
- ការរលាកដោយបាក់តេរីនៃជំងឺរលាកស្រោមបេះដូង។
- ខ្សោយទឹកនោម
- ក្លនលូន។
ការលាងឈាមមិនត្រូវបានអនុវត្តជាមួយ៖
- ជំងឺផ្លូវចិត្ត
- ជំងឺ oncological
- ជំងឺមហារីកឈាម
- infarction myocardial នៅក្នុងការរួមបញ្ចូលគ្នាជាមួយរោគវិទ្យាសរសៃឈាមបេះដូងផ្សេងទៀត,
- ខ្សោយថ្លើម
- ជម្ងឺក្រិនថ្លើម។
ប្រសិនបើនីតិវិធីត្រូវបានបដិសេធអ្នកឯកទេសត្រូវតែបញ្ជាក់ពីទស្សនៈរបស់គាត់។
ការប្តូរតំរងនោម
មូលដ្ឋានតែមួយគត់សម្រាប់ការប្តូរសរីរាង្គគឺដំណាក់កាលស្ថានីយនៃជំងឺទឹកនោមផ្អែម។
ការវះកាត់ប្រកបដោយជោគជ័យអាចធ្វើអោយស្ថានភាពសុខភាពរបស់អ្នកជំងឺប្រសើរឡើង។
ប្រតិបត្ដិការនេះមិនត្រូវបានអនុវត្តជាមួយនឹងការ contraindications ដាច់ខាតដូចខាងក្រោម:
- ភាពមិនស៊ីគ្នានៃរាងកាយរបស់អ្នកជំងឺនិងសរីរាង្គរបស់អ្នកបរិច្ចាគ,
- ដុំសាច់ថ្មីនៃធម្មជាតិសាហាវ
- ជំងឺសរសៃឈាមបេះដូងនៅដំណាក់កាលស្រួចស្រាវ
- រោគសាស្ត្ររ៉ាំរ៉ៃធ្ងន់ធ្ងរ
- ស្ថានភាពផ្លូវចិត្តដែលត្រូវបានធ្វេសប្រហែសដែលនឹងរារាំងដល់ការបន្សាំក្រោយអ្នកជំងឺ (ជម្ងឺវិកលចរិកគ្រឿងស្រវឹងការញៀនគ្រឿងញៀន)
- ការឆ្លងមេរោគសកម្ម (ជំងឺរបេងអេដស៍) ។
លទ្ធភាពនៃការវះកាត់ចំពោះបញ្ហាមេតាប៉ូលីសក៏ដូចជាសម្រាប់ជំងឺតម្រងនោមផ្សេងៗគ្នា៖ ជំងឺក្រពេញទឹករងៃដែលរីកសាយចេញរោគសញ្ញាជម្ងឺក្រិនថ្លើមនិងជំងឺផ្សេងៗទៀតត្រូវបានសំរេចដោយបុគ្គលក្នុងករណីនីមួយៗ។
របបអាហារសម្រាប់ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមគឺជាវិធីសាស្ត្រមួយនៃវិធីព្យាបាលស្មុគស្មាញ។
គោលការណ៍នៃរបបអាហាររួមមាន៖
- ការកាត់បន្ថយការទទួលទានប្រូតេអ៊ីនប្រចាំថ្ងៃជួយកាត់បន្ថយបរិមាណកាកសំណល់អាសូតក្នុងរាងកាយ។ ការប្រើប្រាស់សាច់និងត្រីដែលមានរបបអាហារត្រូវបានណែនាំឱ្យផ្លាស់ប្តូរប្រូតេអ៊ីនបន្លែ។
- ក្នុងករណីខ្លះការកាត់បន្ថយការប្រើប្រាស់អំបិលដល់ 5 ក្រាមក្នុងមួយថ្ងៃត្រូវបានណែនាំ។ ការដាក់បញ្ចូលទឹកប៉េងប៉ោះនិងទឹកក្រូចឆ្មារខ្ទឹមសខ្ទឹមបារាំងនិងមើមឆៃថាវក្នុងរបបអាហារនឹងជួយអ្នកឱ្យសម្របខ្លួនទៅនឹងរបបអាហារគ្មានជាតិប្រៃបានយ៉ាងឆាប់រហ័ស។
- ផ្អែកលើលទ្ធផលនៃការធ្វើតេស្តអ្នកឯកទេសកំណត់ពីលទ្ធភាពនៃការបង្កើនឬបន្ថយការប្រើប្រាស់អាហារដែលមានផ្ទុកប៉ូតាស្យូម។
- របបផឹកអាចត្រូវបានកំណត់តែនៅពេលមានការហើមធ្ងន់ធ្ងរ។
- អាហារគួរតែត្រូវបានចំហុយឬចម្អិន។
បញ្ជីចំណីអាហារដែលត្រូវបានអនុញ្ញាតនិងហាមឃាត់ត្រូវបានចងក្រងដោយវេជ្ជបណ្ឌិតហើយអាស្រ័យលើដំណាក់កាលនៃជំងឺ។
ឱសថបុរាណ
ការព្យាបាលជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមគឺអាចធ្វើទៅបានដោយប្រើឱសថបុរាណនៅដំណាក់កាលនៃដំណើរការនៃការស្តារឡើងវិញឬនៅដំណាក់កាលដំបូងនៃជំងឺ។
ដើម្បីស្តារមុខងារតំរងនោមការតុបតែងនិងតែពីលីងហ្គូនស្ត្រប៊ឺរីរីខាំប៊ឺរីផ្លែឈើខនរ៉ានផ្លែត្រឡាចត្រគាកបានកើនឡើងនិងដើមត្រឡាចត្រូវបានប្រើ។
សណ្តែកស្ងួត (៥០ ក្រាម) ដាំឱ្យពុះក្នុងទឹកពុះ (១ លី) មានឥទ្ធិពលល្អទៅលើមុខងារតម្រងនោមនិងបន្ថយកម្រិតជាតិស្ករនៅក្នុងខ្លួន។ បន្ទាប់ពីទទូចអស់រយៈពេលបីម៉ោងភេសជ្ជៈនេះត្រូវបានគេប្រើប្រាស់ក្នុងពែង for ក្នុងមួយខែ។
ដើម្បីកាត់បន្ថយកូលេស្តេរ៉ុលវាត្រូវបានគេណែនាំឱ្យបន្ថែមប្រេងអូលីវឬប្រេង flaxseed ទៅក្នុងអាហារ - 1 tsp ។ 2 ដងពេញមួយថ្ងៃ។
buds Birch (2 tbsp) ជន់លិចដោយទឹក (300 មីលីលីត្រ) និងនាំយកទៅឱ្យឆ្អិនមួយរួមចំណែកដល់មុខងារតម្រងនោមធម្មតា។ ទទូចក្នុងទែម៉ូយូរយៈពេល ៣០ នាទី។ ញាំទឹកក្តៅឧណ្ឌ ៗ ៥០ មីលីលីត្ររហូតដល់ ៤ ដងក្នុងមួយថ្ងៃមុនពេលញ៉ាំអាហាររយៈពេល ១៤ ថ្ងៃ។
ការលើសឈាមនឹងជួយលុបបំបាត់ជាតិសូដ្យូម propolis ដែលត្រូវលេប ៣ ដងក្នុងមួយថ្ងៃ ២០ ដងក្នុងមួយម៉ោងមុនពេលញ៉ាំអាហារ។
វាត្រូវបានគេណែនាំឱ្យរៀបចំការតុបតែងដោយប្រើផ្លែឪឡឹកនិងផ្លែល្ពៅឬបរិភោគផ្លែឈើដោយមិនចាំបាច់ព្យាបាលជាមុន។
ប្រសិនបើជំងឺទឹកនោមផ្អែមកើតឡើងអ្នកជំងឺត្រូវតែយកចិត្តទុកដាក់យ៉ាងខ្លាំងចំពោះស្ថានភាពនៃរាងកាយរបស់គាត់។ ការរកឃើញជំងឺទឹកនោមផ្អែមទាន់ពេលវេលាគឺជាគន្លឹះនៃការព្យាបាលដោយជោគជ័យ។
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម៖ ស្វែងរកអ្វីគ្រប់យ៉ាងដែលអ្នកត្រូវការ។ ខាងក្រោមនេះរោគសញ្ញានិងការធ្វើរោគវិនិច្ឆ័យរបស់វាត្រូវបានពិពណ៌នាយ៉ាងលំអិតដោយប្រើតេស្តឈាមនិងទឹកនោមក៏ដូចជាអេកូក្រលនៃតម្រងនោម។ រឿងសំខាន់ត្រូវបានគេប្រាប់អំពីវិធីព្យាបាលដែលមានប្រសិទ្ធភាពដែលអនុញ្ញាតឱ្យអ្នករក្សាជាតិស្ករក្នុងឈាមបាន ៣.៩-៥.៥ មីល្លីលីត្រ / លីត្រមានស្ថេរភាព ២៤ ម៉ោងក្នុងមួយថ្ងៃដូចមនុស្សមានសុខភាពល្អ ប្រព័ន្ធគ្រប់គ្រងជំងឺទឹកនោមផ្អែមប្រភេទ ២ និងប្រភេទ ១ របស់លោកវេជ្ជបណ្ឌិត Bernstein អាចជួយជាសះស្បើយតម្រងនោមប្រសិនបើជំងឺសរសៃប្រសាទមិនឆ្ងាយទេ។ ចូរស្វែងយល់ថាតើមីក្រូហ្វីលីនណីរីនិងប្រូតេអ៊ីនមានអ្វីខ្លះ? តើត្រូវធ្វើដូចម្តេចប្រសិនបើក្រលៀនរបស់អ្នកឈឺនិងរបៀបធ្វើឱ្យសម្ពាធឈាមមានសភាពធម្មតានិង creatinine នៅក្នុងឈាម។
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមគឺជាការខូចខាតតម្រងនោមដែលបណ្តាលមកពីជាតិស្ករក្នុងឈាមខ្ពស់។ ដូចគ្នានេះផងដែរការជក់បារីនិងលើសឈាមបំផ្លាញតម្រងនោម។ សម្រាប់រយៈពេល ១៥-២៥ ឆ្នាំក្នុងទឹកនោមផ្អែមសរីរាង្គទាំងពីរនេះអាចនឹងបរាជ័យហើយការលាងឈាមឬការប្តូរសរីរាង្គនឹងចាំបាច់។ ទំព័រនេះពិពណ៌នាលម្អិតអំពីឱសថប្រជាប្រិយនិងការព្យាបាលជាផ្លូវការដើម្បីជៀសវាងការខ្សោយតំរងនោមឬយ៉ាងហោចណាស់បន្ថយការលូតលាស់របស់វា។ អនុសាសន៍ត្រូវបានផ្តល់ឱ្យការអនុវត្តដែលមិនត្រឹមតែការពារតម្រងនោមប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងកាត់បន្ថយហានិភ័យនៃការគាំងបេះដូងនិងជំងឺដាច់សរសៃឈាមខួរក្បាលផងដែរ។
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម៖ អត្ថបទលម្អិត
ស្វែងយល់ពីរបៀបដែលជំងឺទឹកនោមផ្អែមមានឥទ្ធិពលលើតម្រងនោមរោគសញ្ញានិងវិធីដោះស្រាយរោគវិនិច្ឆ័យរោគវិនិច្ឆ័យរោគទឹកនោមផ្អែម។ ស្វែងយល់ពីតេស្តអ្វីដែលចាំបាច់ត្រូវឆ្លងកាត់របៀបដើម្បីកំណត់លទ្ធផលរបស់វាតើអេកូក្រូស្យូមរបស់តម្រងនោមមានប្រយោជន៍យ៉ាងដូចម្តេច។ សូមអានអំពីការព្យាបាលជាមួយនឹងរបបអាហារការប្រើថ្នាំឱសថបុរាណនិងការផ្លាស់ប្តូរទៅរករបៀបរស់នៅដែលមានសុខភាពល្អ។ ការពិពណ៌នាអំពីការព្យាបាលតំរងនោមចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានពិពណ៌នា។ ព័ត៌មានលម្អិតត្រូវបានផ្តល់ឱ្យអំពីថ្នាំគ្រាប់ដែលបន្ថយជាតិស្ករនិងសម្ពាធឈាម។បន្ថែមលើពួកគេថ្នាំ Statins សម្រាប់កូលេស្តេរ៉ុលថ្នាំអាស្ពីរីននិងថ្នាំភាពស្លេកស្លាំងប្រហែលជាចាំបាច់។
- តើជំងឺទឹកនោមផ្អែមប៉ះពាល់ដល់តម្រងនោមយ៉ាងដូចម្តេច?
- តើអ្វីទៅជាភាពខុសគ្នារវាងផលវិបាកនៃតំរងនោមក្នុងទឹកនោមផ្អែមប្រភេទទី ២ និងប្រភេទទី ១?
- រោគសញ្ញានិងការធ្វើរោគវិនិច្ឆ័យជំងឺសរសៃប្រសាទទឹកនោមផ្អែម
- តើមានអ្វីកើតឡើងប្រសិនបើក្រលៀនឈប់ដំណើរការ?
- ហេតុអ្វីបានជាជាតិស្ករក្នុងឈាមថយចុះក្នុងពេលមានជំងឺទឹកនោមផ្អែម?
- តើតេស្តឈាមនិងទឹកនោមគួរធ្វើដូចម្តេច? តើធ្វើដូចម្តេចដើម្បីយល់ពីលទ្ធផលរបស់ពួកគេ?
- តើអ្វីទៅជា microalbuminuria?
- តើប្រូតេអ៊ីនគឺជាអ្វី?
- តើកូលេស្តេរ៉ុលប៉ះពាល់ដល់ផលវិបាកនៃតំរងនោមនៃជំងឺទឹកនោមផ្អែមយ៉ាងដូចម្តេច?
- តើអ្នកជំងឺទឹកនោមផ្អែមត្រូវធ្វើអ៊ុលត្រាសោនតម្រងនោមញឹកញាប់ប៉ុណ្ណា?
- តើរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមទាក់ទងនឹងជំងឺទឹកនោមផ្អែមមានអ្វីខ្លះ?
- ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម៖ ដំណាក់កាល
- អ្វីដែលត្រូវធ្វើប្រសិនបើតម្រងនោមឈឺចាប់?
- តើជំងឺទឹកនោមផ្អែមត្រូវបានព្យាបាលយ៉ាងដូចម្តេចដើម្បីការពារតម្រងនោម?
- តើថ្នាំបញ្ចុះជាតិស្ករក្នុងឈាមមានអ្វីខ្លះ?
- តើខ្ញុំគួរប្រើថ្នាំសម្ពាធអ្វីខ្លះ?
- តើត្រូវព្យាបាលយ៉ាងដូចម្តេចប្រសិនបើត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែមនិងប្រូតេអ៊ីនច្រើននៅក្នុងទឹកនោម?
- តើអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមនិងជំងឺលើសឈាមគួរធ្វើដូចម្តេច?
- តើឱសថបុរាណល្អ ៗ អ្វីខ្លះសម្រាប់ព្យាបាលបញ្ហាតម្រងនោម?
- តើធ្វើដូចម្តេចដើម្បីកាត់បន្ថយការបង្កើតឈាមក្នុងទឹកនោមផ្អែម?
- តើវាអាចស្តារអត្រាច្រោះតម្រងនោមធម្មតាបានទេ?
- តើរបបអាហារអ្វីខ្លះដែលគួរតែត្រូវបានអនុវត្តសម្រាប់ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម?
- តើអ្នកជំងឺទឹកនោមផ្អែមរស់នៅក្នុងការខ្សោយតំរងនោមរ៉ាំរ៉ៃរយៈពេលប៉ុន្មាន?
- ការប្តូរតំរងនោម៖ គុណសម្បត្តិនិងគុណវិបត្តិ
- តើការប្តូរតំរងនោមអាចរស់បានដល់ពេលណា?
ទ្រឹស្តី៖ ត្រូវការអប្បបរមា
តម្រងនោមចូលរួមក្នុងការច្រោះផលិតផលកាកសំណល់ពីឈាមហើយយកវាចេញដោយទឹកនោម។ ពួកគេក៏ផលិតអរម៉ូនអេរីត្រូត្រូប៉ូលីនដែលរំញោចការលេចចេញកោសិកាឈាមក្រហម - កោសិកាឈាមក្រហម។
ឈាមជាទៀងទាត់ឆ្លងកាត់តម្រងនោមដែលយកកាកសំណល់ចេញពីវា។ ឈាមបន្សុតឈាមរត់បន្ថែមទៀត។ សារធាតុពុលនិងផលិតផលមេតាប៉ូលីសក៏ដូចជាអំបិលលើសរំលាយក្នុងបរិមាណទឹកច្រើនបង្កើតជាទឹកនោម។ វាហូរចូលប្លោកនោមដែលវាត្រូវបានរក្សាទុកជាបណ្តោះអាសន្ន។
រាងកាយធ្វើនិយ័តកម្មថាតើត្រូវផ្តល់ទឹកនិងអំបិលប៉ុន្មានក្នុងទឹកនោមហើយត្រូវទុកបរិមាណឈាមប៉ុន្មានដើម្បីរក្សាសម្ពាធឈាមនិងកម្រិតអេឡិចត្រូលីតធម្មតា។
តំរងនោមនីមួយៗមានធាតុចម្រោះប្រហែលមួយលានហៅថាណឺត្រុង។ គ្លីសេរីននៃសរសៃឈាមតូចៗ (capillaries) គឺជាផ្នែកមួយនៃសមាសធាតុនៃនឺត្រុង។ អត្រានៃការច្រោះក្រូមីញ៉ូមគឺជាសូចនាករសំខាន់មួយដែលកំណត់ពីស្ថានភាពនៃតម្រងនោម។ វាត្រូវបានគណនាដោយផ្អែកលើមាតិកានៃ creatinine នៅក្នុងឈាម។
Creatinine គឺជាផលិតផលមួយក្នុងចំណោមផលិតផលដែលតម្រងនោមបញ្ចេញចោល។ នៅក្នុងការខ្សោយតំរងនោមវាកកកុញនៅក្នុងឈាមរួមជាមួយផលិតផលកាកសំណល់ផ្សេងៗហើយអ្នកជំងឺមានអារម្មណ៍ថាមានរោគសញ្ញានៃការស្រវឹង។ បញ្ហាតម្រងនោមអាចបណ្តាលមកពីជំងឺទឹកនោមផ្អែមការឆ្លងឬមូលហេតុផ្សេងទៀត។ ក្នុងករណីនីមួយៗអត្រានៃការច្រោះទឹកក្រពះត្រូវបានវាស់ដើម្បីវាយតម្លៃភាពធ្ងន់ធ្ងរនៃជំងឺ។
តើជំងឺទឹកនោមផ្អែមប៉ះពាល់ដល់តម្រងនោមយ៉ាងដូចម្តេច?
ការកើនឡើងជាតិស្ករនៅក្នុងឈាមធ្វើឱ្យខូចខាតដល់ធាតុច្រោះតម្រងនោម។ យូរ ៗ ទៅពួកវាបាត់ហើយត្រូវបានជំនួសដោយជាលិកាស្លាកស្នាមដែលមិនអាចសំអាតឈាមនៃកាកសំណល់។ ធាតុតម្រងតិចតួចនៅសល់តម្រងនោមកាន់តែខ្សោយ។ នៅចុងបញ្ចប់ពួកគេឈប់ដោះស្រាយជាមួយនឹងការយកចេញនៃកាកសំណល់និងការស្រវឹងនៃរាងកាយកើតឡើង។ នៅដំណាក់កាលនេះអ្នកជំងឺត្រូវការការព្យាបាលជំនួសដើម្បីកុំអោយស្លាប់ - ការលាងឈាមឬប្តូរតំរងនោម។
មុនពេលស្លាប់ទាំងស្រុងធាតុតម្រងប្រែទៅជា "លេចធ្លាយ" ពួកគេចាប់ផ្តើម "លេចធ្លាយ" ។ ពួកគេហុចប្រូតេអ៊ីនចូលក្នុងទឹកនោមដែលមិនគួរនៅទីនោះ។ គឺអាល់ប៊ុមប៊ីនក្នុងការផ្តោតអារម្មណ៍ខ្ពស់។
Microalbuminuria គឺជាការបញ្ចេញអាល់ប៊ុយមក្នុងទឹកនោមក្នុងបរិមាណ ៣០-៣០០ មីលីក្រាមក្នុងមួយថ្ងៃ។ ប្រូតេអ៊ីន - អាល់ប៊ុមត្រូវបានគេរកឃើញនៅក្នុងទឹកនោមក្នុងបរិមាណច្រើនជាង ៣០០ មីលីក្រាមក្នុងមួយថ្ងៃ។ Microalbuminuria អាចបញ្ឈប់ប្រសិនបើការព្យាបាលជោគជ័យ។ ប្រូតេអ៊ីនគឺជាបញ្ហាធ្ងន់ធ្ងរជាងនេះ។ វាត្រូវបានគេចាត់ទុកថាមិនអាចត្រឡប់វិញបាននិងជាសញ្ញាដែលអ្នកជំងឺបានដើរលើផ្លូវនៃការវិវត្តនៃការខ្សោយតំរងនោម។
ការគ្រប់គ្រងទឹកនោមផ្អែមកាន់តែអាក្រក់ហានិភ័យនៃការខ្សោយតំរងនោមដំណាក់កាលចុងក្រោយនិងកាន់តែលឿន។ ឱកាសនៃការប្រឈមមុខនឹងការខ្សោយតំរងនោមទាំងស្រុងចំពោះអ្នកជំងឺទឹកនោមផ្អែមពិតជាមិនខ្ពស់ទេ។ ដោយសារតែភាគច្រើននៃពួកគេបានស្លាប់ដោយសារគាំងបេះដូងឬដាច់សរសៃឈាមខួរក្បាលមុនពេលមានតម្រូវការព្យាបាលជំនួសតំរងនោម។ ទោះយ៉ាងណាហានិភ័យត្រូវបានកើនឡើងចំពោះអ្នកជំងឺដែលទឹកនោមផ្អែមត្រូវបានផ្សំជាមួយនឹងការជក់បារីឬការឆ្លងទឹកនោមរ៉ាំរ៉ៃ។
ក្រៅពីជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមក៏អាចមានជំងឺក្រិនសរសៃឈាមដែរ។ នេះគឺជាការស្ទះនៃបន្ទះ atherosclerotic នៃសរសៃឈាមមួយឬទាំងពីរដែលចិញ្ចឹមតម្រងនោម។ ក្នុងពេលជាមួយគ្នានេះសម្ពាធឈាមកើនឡើងយ៉ាងខ្លាំង។ ថ្នាំសម្រាប់ជំងឺលើសឈាមមិនអាចជួយបានទេទោះបីជាអ្នកប្រើថ្នាំគ្រាប់ដែលមានឥទ្ធិពលជាច្រើនប្រភេទក្នុងពេលតែមួយក៏ដោយ។
ជម្ងឺក្រិនសរសៃឈាមខាងស្តាំជារឿយៗត្រូវការការព្យាបាលវះកាត់។ ជំងឺទឹកនោមផ្អែមបង្កើនហានិភ័យនៃជំងឺនេះព្រោះវារំញោចការវិវត្តនៃជំងឺក្រិនសរសៃឈាមរួមទាំងនៅក្នុងនាវាដែលចិញ្ចឹមតម្រងនោម។
តម្រងនោមទឹកនោមផ្អែមប្រភេទទី ២
ជាធម្មតាជំងឺទឹកនោមផ្អែមប្រភេទ ២ ទទួលបានលទ្ធផលយ៉ាងច្រើនអស់រយៈពេលជាច្រើនឆ្នាំរហូតដល់រកឃើញនិងព្យាបាល។ ឆ្នាំទាំងអស់នេះផលវិបាកជាបណ្តើរ ៗ បំផ្លាញរាងកាយរបស់អ្នកជំងឺ។ ពួកគេមិនឆ្លងកាត់តម្រងនោមទេ។
យោងតាមគេហទំព័រជាភាសាអង់គ្លេសនៅពេលនៃការធ្វើរោគវិនិច្ឆ័យ ១២% នៃអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មាន microalbuminuria រួចហើយនិង ២% មានប្រូតេអ៊ីន។ ក្នុងចំណោមអ្នកជំងឺដែលនិយាយភាសារុស្ស៊ីសូចនាករទាំងនេះគឺខ្ពស់ជាងច្រើនដង។ ដោយសារតែប្រជាជនលោកខាងលិចមានទម្លាប់ធ្វើការពិនិត្យសុខភាពបង្ការជាប្រចាំ។ ដោយសារតែបញ្ហានេះពួកគេងាយនឹងរកឃើញជំងឺរ៉ាំរ៉ៃ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ អាចត្រូវបានផ្សំជាមួយនឹងកត្តាហានិភ័យដទៃទៀតក្នុងការវិវត្តទៅជាជំងឺតម្រងនោមរ៉ាំរ៉ៃ៖
- លើសឈាម
- កូលេស្តេរ៉ុលក្នុងឈាមខ្ពស់
- មានករណីជំងឺតំរងនោមក្នុងសាច់ញាតិជិតស្និទ្ធ
- មានករណីកើតរោគគាំងបេះដូងឬដាច់សរសៃឈាមខួរក្បាលក្នុងគ្រួសារ
- ជក់បារី
- ធាត់
- អាយុជឿនលឿន។
តើអ្វីទៅជាភាពខុសគ្នារវាងផលវិបាកនៃតំរងនោមក្នុងទឹកនោមផ្អែមប្រភេទទី ២ និងប្រភេទទី ១?
នៅក្នុងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ផលវិបាកនៃតំរងនោមច្រើនតែកើតមានពី ៥-១៥ ឆ្នាំបន្ទាប់ពីការចាប់ផ្តើមនៃជំងឺនេះ។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ផលវិបាកទាំងនេះច្រើនតែត្រូវបានគេស្គាល់ភ្លាមៗនៅពេលធ្វើរោគវិនិច្ឆ័យ។ ដោយសារតែជំងឺទឹកនោមផ្អែមប្រភេទ ២ ជាធម្មតាមានរយៈពេលជាច្រើនឆ្នាំក្នុងទម្រង់មិនទាន់ឃើញច្បាស់មុនពេលអ្នកជំងឺកត់សំគាល់រោគសញ្ញានិងស្មានថាត្រូវពិនិត្យជាតិស្ករក្នុងឈាមរបស់គាត់។ រហូតដល់ការធ្វើរោគវិនិច្ឆ័យត្រូវបានធ្វើឡើងហើយការព្យាបាលត្រូវបានចាប់ផ្តើមជំងឺនេះបំផ្លាញតម្រងនោមនិងរាងកាយទាំងមូលដោយសេរី។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គឺជាជំងឺធ្ងន់ធ្ងរជាងជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។ ទោះយ៉ាងណាក៏ដោយវាកើតឡើង 10 ដងញឹកញាប់ជាង។ អ្នកជំងឺទឹកនោមផ្អែមប្រភេទ ២ ជាក្រុមអ្នកជំងឺធំជាងគេបម្រើដោយមជ្ឈមណ្ឌលលាងឈាមនិងអ្នកជំនាញប្តូរក្រលៀន។ ការរីករាលដាលនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ កំពុងតែរីករាលដាលពាសពេញពិភពលោកនិងនៅក្នុងប្រទេសដែលនិយាយភាសារុស្ស៊ី។ នេះបន្ថែមលើការងាររបស់អ្នកឯកទេសដែលព្យាបាលផលវិបាកនៃតំរងនោម។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ អ្នកជំងឺដែលបានវិវត្តទៅជាជំងឺក្នុងវ័យកុមារភាពនិងមនុស្សវ័យជំទង់ច្រើនតែជួបប្រទះជំងឺសរសៃប្រសាទ។ ចំពោះអ្នកដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ពេលពេញវ័យ, ហានិភ័យនៃបញ្ហាតម្រងនោមគឺមិនខ្ពស់ទេ។
រោគសញ្ញានិងការធ្វើរោគវិនិច្ឆ័យ
ក្នុងរយៈពេលមួយខែនិងឆ្នាំដំបូងជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនិងអតិសុខុមប្រាណអាមីណូប៊ីរីយ៉ាមិនបង្កឱ្យមានរោគសញ្ញាអ្វីឡើយ។ អ្នកជំងឺកត់សម្គាល់បញ្ហាតែនៅពេលដំណាក់កាលស្ថានីយនៃការខ្សោយតំរងនោមជិតមកដល់ហើយ។ នៅដំណាក់កាលដំបូងរោគសញ្ញាគឺមិនច្បាស់លាស់ដែលស្រដៀងនឹងការអស់កម្លាំងត្រជាក់ឬរ៉ាំរ៉ៃ។
រោគសញ្ញាដំបូងនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម៖
- ភាពទន់ខ្សោយអស់កម្លាំង
- ការគិតមិនច្បាស់
- ហើមជើង
- លើសឈាម
- នោមញឹកញាប់,
- តម្រូវការញឹកញាប់ក្នុងការចូលបង្គន់នៅពេលយប់
- ការកាត់បន្ថយកំរិតដូសអាំងស៊ុយលីននិងគ្រាប់ថ្នាំបន្ថយជាតិស្ករ
- ភាពទន់ខ្សោយ, ស្លេកស្លាំងនិងភាពស្លេកស្លាំង,
- រមាស់ស្បែក, កន្ទួល។
អ្នកជំងឺតិចតួចអាចសង្ស័យថារោគសញ្ញាទាំងនេះបណ្តាលមកពីមុខងារខ្សោយតំរងនោមខ្សោយ។
តើមានអ្វីកើតឡើងប្រសិនបើក្រលៀនឈប់ធ្វើការជាមួយជំងឺទឹកនោមផ្អែម?
អ្នកជំងឺទឹកនោមផ្អែមដែលខ្ជិលធ្វើតេស្តឈាមនិងទឹកនោមជាប្រចាំអាចស្ថិតក្នុងភាពល្ងង់ខ្លៅរីករាយរហូតដល់ដំណាក់កាលចុងក្រោយការចាប់ផ្តើមនៃការខ្សោយតំរងនោម។ ទោះយ៉ាងណាក៏ដោយនៅទីបញ្ចប់រោគសញ្ញានៃការស្រវឹងដែលបណ្តាលមកពីជំងឺតំរងនោមលេចឡើង:
- ឃ្លានខ្សោយ, ស្រកទម្ងន់,
- ស្បែកស្ងួតហើយរមាស់ជាបន្តបន្ទាប់
- ហើមខ្លាំង, រមួលក្រពើ,
- ហើមនិងកាបូបនៅក្រោមភ្នែក,
- ចង្អោរនិងក្អួត
- ស្មារតីខ្សោយ។
ហេតុអ្វីបានជាជាតិស្ករក្នុងឈាមថយចុះក្នុងពេលមានជំងឺទឹកនោមផ្អែម?
ជាការពិតជាមួយនឹងជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនៅដំណាក់កាលចុងក្រោយនៃការខ្សោយតំរងនោមកម្រិតជាតិស្ករក្នុងឈាមអាចនឹងធ្លាក់ចុះ។ និយាយម្យ៉ាងទៀតតម្រូវការអាំងស៊ុយលីនត្រូវបានកាត់បន្ថយ។ វាចាំបាច់ក្នុងការកាត់បន្ថយកំរិតដូសរបស់វាដើម្បីកុំអោយមានជាតិស្ករក្នុងឈាមថយចុះ។
ហេតុអ្វីរឿងនេះកើតឡើង? អាំងស៊ុយលីនត្រូវបានបំផ្លាញនៅក្នុងថ្លើមនិងតម្រងនោម។ នៅពេលដែលក្រលៀនខូចយ៉ាងធ្ងន់ធ្ងរពួកគេបាត់បង់សមត្ថភាពបញ្ចេញអាំងស៊ុយលីន។ អរម៉ូននេះស្ថិតក្នុងឈាមបានយូរនិងជំរុញកោសិកាឱ្យស្រូបយកគ្លុយកូស។
ការខ្សោយតំរងនោមចុងគឺជាគ្រោះថ្នាក់សម្រាប់អ្នកជំងឺទឹកនោមផ្អែម។ សមត្ថភាពក្នុងការបន្ថយកម្រិតអាំងស៊ុយលីនគឺគ្រាន់តែជាការលួងលោមបន្តិចបន្តួចប៉ុណ្ណោះ។
តើតេស្តអ្វីខ្លះដែលត្រូវការឆ្លងកាត់? តើធ្វើដូចម្តេចដើម្បីឌិគ្រីបលទ្ធផល?
ដើម្បីធ្វើរោគវិនិច្ឆ័យបានត្រឹមត្រូវនិងជ្រើសរើសវិធីព្យាបាលដែលមានប្រសិទ្ធិភាពអ្នកត្រូវឆ្លងកាត់ការធ្វើតេស្ត៖
- ប្រូតេអ៊ីន (អាល់ប៊ុយទីន) ក្នុងទឹកនោម,
- សមាមាត្រនៃអាល់ប៊ុយប៊ីននិងអរឌីននីនក្នុងទឹកនោម
- creatinine ឈាម។
អេឌីននីនគឺជាផលិតផលមួយនៃផលិតផលប្រូតេអ៊ីនដែលតម្រងនោមចូលរួម។ ដោយដឹងពីកម្រិតនៃការបង្កើត creatinine នៅក្នុងឈាមក៏ដូចជាអាយុនិងភេទរបស់មនុស្សម្នាក់អ្នកអាចគណនាអត្រានៃការច្រោះទឹកក្រពះ។ នេះគឺជាសូចនាករសំខាន់មួយដែលផ្អែកលើដំណាក់កាលដែលជម្ងឺទឹកនោមផ្អែមត្រូវបានកំណត់ហើយការព្យាបាលត្រូវបានចេញវេជ្ជបញ្ជា។ វេជ្ជបណ្ឌិតក៏អាចចេញវេជ្ជបញ្ជាការធ្វើតេស្តផ្សេងទៀតដែរ។
ខាងក្រោម ៣.៥ (ស្រី)
ក្នុងការរៀបចំសម្រាប់ការធ្វើតេស្តឈាមនិងទឹកនោមដែលបានរៀបរាប់ខាងលើអ្នកត្រូវជៀសវាងពីការហាត់ប្រាណធ្ងន់ធ្ងរនិងការផឹកស្រាក្នុងរយៈពេល 2-3 ថ្ងៃ។ បើមិនដូច្នោះទេលទ្ធផលនឹងអាក្រក់ជាងលទ្ធផល។
តើអត្រានៃការច្រោះតម្រងនោមរបស់ក្រូម៉ូសូមមានន័យដូចម្តេច?
នៅលើទម្រង់នៃលទ្ធផលនៃការធ្វើតេស្តឈាមសម្រាប់ creatinine, កម្រិតធម្មតាគួរតែត្រូវបានចង្អុលបង្ហាញដោយគិតគូរពីភេទនិងអាយុរបស់អ្នកហើយអត្រានៃការច្រោះទឹកនោមរបស់តម្រងនោមគួរតែត្រូវបានគណនា។ អត្រាខ្ពស់ជាងនេះកាន់តែល្អ។
តើអ្វីទៅជា microalbuminuria?
Microalbuminuria គឺជាការលេចចេញនូវប្រូតេអ៊ីន (អាល់ប៊ុមប៊ីន) នៅក្នុងទឹកនោមក្នុងបរិមាណតិចតួច។ វាគឺជារោគសញ្ញាដំបូងនៃការខូចខាតតម្រងនោមទឹកនោមផ្អែម។ វាត្រូវបានគេចាត់ទុកថាជាកត្តាហានិភ័យនៃការគាំងបេះដូងនិងជំងឺដាច់សរសៃឈាមខួរក្បាល។ Microalbuminuria ត្រូវបានគេចាត់ទុកថាអាចត្រឡប់វិញបាន។ ការលេបថ្នាំការត្រួតពិនិត្យកម្រិតជាតិគ្លុយកូសនិងសម្ពាធឈាមឱ្យបានត្រឹមត្រូវអាចកាត់បន្ថយបរិមាណអាល់ប៊ុយនីនក្នុងទឹកនោមមានសភាពធម្មតាអស់រយៈពេលជាច្រើនឆ្នាំ។
តើប្រូតេអ៊ីនគឺជាអ្វី?
ប្រូតេអ៊ីនគឺវត្តមាននៃប្រូតេអ៊ីននៅក្នុងទឹកនោមក្នុងបរិមាណច្រើន។ ជាសញ្ញាអាក្រក់ណាស់។ មានន័យថាការគាំងបេះដូងជំងឺដាច់សរសៃឈាមខួរក្បាលឬការខ្សោយតំរងនោមចុងក្រោយគឺនៅជិតជ្រុង។ ត្រូវការការព្យាបាលដែលពឹងផ្អែកខ្លាំងជាបន្ទាន់។ លើសពីនេះទៅទៀតវាអាចប្រែជាថាពេលវេលាសម្រាប់ការព្យាបាលប្រកបដោយប្រសិទ្ធភាពត្រូវបានខកខានរួចហើយ។
ប្រសិនបើអ្នករកឃើញ microalbuminuria ឬប្រូតេអ៊ីនuriaអ្នកត្រូវពិគ្រោះជាមួយវេជ្ជបណ្ឌិតដែលព្យាបាលតម្រងនោម។ អ្នកឯកទេសនេះត្រូវបានគេហៅថាអ្នកឯកទេសខាងរោគសរសៃប្រសាទមិនត្រូវច្រឡំជាមួយគ្រូពេទ្យសរសៃប្រសាទទេ។ ត្រូវប្រាកដថាមូលហេតុនៃប្រូតេអ៊ីននៅក្នុងទឹកនោមមិនមែនជាជំងឺឆ្លងឬរបួសតម្រងនោមទេ។
វាអាចប្រែថាមូលហេតុនៃលទ្ធផលនៃការវិភាគមិនល្អគឺហួសកំរិត។ ក្នុងករណីនេះការវិភាគម្តងហើយម្តងទៀតបន្ទាប់ពីពីរបីថ្ងៃនឹងផ្តល់លទ្ធផលធម្មតា។
តើកូលេស្តេរ៉ុលក្នុងឈាមប៉ះពាល់ដល់ផលវិបាកនៃតំរងនោមនៃជំងឺទឹកនោមផ្អែមយ៉ាងដូចម្តេច?
វាត្រូវបានគេជឿជាក់ជាផ្លូវការថាការកើនឡើងកូលេស្តេរ៉ុលក្នុងឈាមរំញោចការវិវត្តនៃបន្ទះសរសៃឈាម។ Atherosclerosis ប៉ះពាល់ដំណាលគ្នានឹងនាវាជាច្រើនរួមទាំងឈាមដែលហូរទៅកាន់តម្រងនោម។ វាត្រូវបានគេយល់ថាអ្នកជំងឺទឹកនោមផ្អែមត្រូវការប្រើថ្នាំ Statins សម្រាប់កូលេស្តេរ៉ុលហើយនេះនឹងពន្យារពេលការវិវត្តនៃការខ្សោយតំរងនោម។
ទោះជាយ៉ាងណាក៏ដោយសម្មតិកម្មនៃឥទ្ធិពលការពារនៃថ្នាំស្តាទីននៅលើតម្រងនោមគឺមានភាពចម្រូងចម្រាស។ ហើយផលប៉ះពាល់ធ្ងន់ធ្ងរនៃថ្នាំទាំងនេះត្រូវបានគេស្គាល់យ៉ាងច្បាស់។ ការលេបថ្នាំ Statins មានន័យថាដើម្បីជៀសវាងពីការគាំងបេះដូងជាលើកទី ២ ប្រសិនបើអ្នកមានជំងឺនេះរួចហើយ។ ជាការពិតការការពារដែលអាចជឿទុកចិត្តបាននៃការគាំងបេះដូងកើតឡើងគួររាប់បញ្ចូលវិធានការជាច្រើនទៀតបន្ថែមលើការប្រើថ្នាំសម្រាប់កូលេស្តេរ៉ុល។ វាពិតជាមិនគួរអោយផឹក Statins ទេប្រសិនបើអ្នកមិនមានជំងឺគាំងបេះដូង។
ការផ្លាស់ប្តូរទៅរបបអាហារដែលមានជាតិស្ករទាបជាធម្មតាធ្វើឱ្យប្រសើរឡើងនូវសមាមាត្រនៃកូលេស្តេរ៉ុលអាក្រក់នៅក្នុងឈាម។ មិនត្រឹមតែកម្រិតគ្លុយកូសត្រូវបានធ្វើឱ្យមានលក្ខណៈធម្មតាប៉ុណ្ណោះទេប៉ុន្តែក៏មានសម្ពាធឈាមផងដែរ។ ដោយសារតែបញ្ហានេះការវិវត្តនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមត្រូវបានរារាំង។ ដូច្នេះលទ្ធផលនៃការធ្វើតេស្តឈាមសម្រាប់ស្ករនិងកូលេស្តេរ៉ុលសូមអ្នកនិងមិត្តភក្តិច្រណែនអ្នកគួរតែធ្វើតាមរបបអាហារដែលមានជាតិស្ករទាប។ ផលិតផលហាមឃាត់គួរតែត្រូវបានបោះបង់ចោលទាំងស្រុង។
តើអ្នកជំងឺទឹកនោមផ្អែមត្រូវធ្វើអ៊ុលត្រាសោនតម្រងនោមញឹកញាប់ប៉ុណ្ណា?
អ៊ុលត្រាសោននៃតម្រងនោមធ្វើឱ្យវាអាចពិនិត្យមើលថាតើមានខ្សាច់និងថ្មនៅក្នុងសរីរាង្គទាំងនេះ។ ដូចគ្នានេះផងដែរដោយមានជំនួយពីការពិនិត្យនេះដុំសាច់មហារីកតំរងនោមស្រាល ៗ អាចត្រូវបានរកឃើញ។
ការព្យាបាលជំងឺតម្រងនោមទឹកនោមផ្អែម៖ ពិនិត្យឡើងវិញ
ទោះជាយ៉ាងណាក៏ដោយការស្កេនអ៊ុលត្រាសោនស្ទើរតែគ្មានប្រយោជន៍សម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនិងតាមដានប្រសិទ្ធភាពនៃការព្យាបាលរបស់វា។ វាមានសារៈសំខាន់ជាងមុនក្នុងការធ្វើតេស្តឈាមនិងទឹកនោមជាទៀងទាត់ដែលត្រូវបានពិពណ៌នាលម្អិតខាងលើ។
អ្វីដែលត្រូវធ្វើប្រសិនបើតំរងនោមឈឺដោយទឹកនោមផ្អែម?
ដំបូងអ្នកគួរប្រាកដថាវាធ្វើឱ្យក្រលៀនឈឺចាប់។ ប្រហែលជាអ្នកមិនមានបញ្ហាតំរងនោមទេប៉ុន្តែជំងឺ osteochondrosis, ឈឺសន្លាក់ឆ្អឹង, រលាកលំពែងឬជំងឺផ្សេងទៀតដែលបណ្តាលឱ្យមានរោគសញ្ញាឈឺចាប់ស្រដៀងគ្នា។ អ្នកត្រូវទៅជួបគ្រូពេទ្យដើម្បីកំណត់ពីមូលហេតុពិតប្រាកដនៃការឈឺចាប់។ វាមិនអាចទៅរួចទេក្នុងការធ្វើវាដោយខ្លួនឯង។
ការប្រើថ្នាំដោយខ្លួនឯងអាចបង្កគ្រោះថ្នាក់ធ្ងន់ធ្ងរ។ ផលវិបាកនៃជំងឺទឹកនោមផ្អែមនៅក្នុងតំរងនោមជាធម្មតាមិនបង្កឱ្យមានការឈឺចាប់នោះទេប៉ុន្តែរោគសញ្ញានៃការស្រវឹងដែលបានរៀបរាប់ខាងលើ។ គ្រួសក្នុងតំរងនោម, តំរងនោមនិងការរលាកភាគច្រើនមិនទាក់ទងដោយផ្ទាល់ទៅនឹងការថយចុះការរំលាយអាហារគ្លុយកូស។
ការព្យាបាលជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមមានគោលបំណងទប់ស្កាត់ឬយ៉ាងហោចណាស់ពន្យារពេលការចាប់ផ្តើមនៃការខ្សោយតំរងនោមនៅដំណាក់កាលចុងក្រោយដែលនឹងត្រូវការការលាងឈាមឬប្តូរសរីរាង្គ។ វាមាននៅក្នុងការថែរក្សាជាតិស្ករនិងសម្ពាធឈាមល្អ។
វាចាំបាច់ក្នុងការតាមដានកម្រិតនៃការបង្កើត creatinine នៅក្នុងឈាមនិងប្រូតេអ៊ីន (អាល់ប៊ីននីន) នៅក្នុងទឹកនោម។ ដូចគ្នានេះផងដែរឱសថផ្លូវការណែនាំឱ្យតាមដានកូលេស្តេរ៉ុលនៅក្នុងឈាមហើយព្យាយាមបញ្ចុះវា។ ប៉ុន្តែអ្នកជំនាញជាច្រើនសង្ស័យថាវាពិតជាមានប្រយោជន៍។ វិធីព្យាបាលដើម្បីការពារតម្រងនោមកាត់បន្ថយហានិភ័យនៃការគាំងបេះដូងនិងដាច់សរសៃឈាមខួរក្បាល។
តើអ្នកត្រូវការអ្វីខ្លះដើម្បីយកជំងឺទឹកនោមផ្អែមដើម្បីសន្សំតម្រងនោមរបស់អ្នក?
ជាការពិតណាស់វាចាំបាច់ក្នុងការលេបថ្នាំដើម្បីការពារផលវិបាកនៃតំរងនោម។ អ្នកជំងឺទឹកនោមផ្អែមជាធម្មតាត្រូវបានគេចេញវេជ្ជបញ្ជាអោយប្រើថ្នាំជាច្រើនក្រុម៖
- ថ្នាំបញ្ចុះសម្ពាធជាចម្បងថ្នាំ ACE inhibitors និងថ្នាំទប់អរម៉ូន angiotensin-II ។
- ថ្នាំអាស្ពីរីននិងភ្នាក់ងារ antiplatelet ផ្សេងទៀត។
- ថ្នាំ Statins សម្រាប់កូលេស្តេរ៉ុល។
- ដំណោះស្រាយចំពោះភាពស្លេកស្លាំងដែលជំងឺខ្សោយតំរងនោមអាចបណ្តាលឱ្យ។
ថ្នាំទាំងអស់នេះត្រូវបានពិពណ៌នាលម្អិតដូចខាងក្រោម។ ទោះជាយ៉ាងណាក៏ដោយអាហារូបត្ថម្ភដើរតួយ៉ាងសំខាន់។ ការប្រើប្រាស់ថ្នាំមានប្រសិទ្ធិភាពតិចជាងរបបអាហារដែលអ្នកជំងឺទឹកនោមផ្អែមសង្កេតឃើញ។ រឿងសំខាន់ដែលអ្នកត្រូវធ្វើគឺសម្រេចចិត្តលើការផ្លាស់ប្តូររបបអាហារដែលមានជាតិស្ករទាប។ សូមអានបន្ថែមនៅខាងក្រោម។
កុំពឹងផ្អែកលើឱសថបុរាណប្រសិនបើអ្នកចង់ការពារខ្លួនអ្នកពីជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម។ តែរុក្ខជាតិការចាក់បញ្ចូលនិងការតុបតែងគឺមានប្រយោជន៍តែជាប្រភពនៃសារធាតុរាវសម្រាប់ការពារនិងព្យាបាលការខះជាតិទឹក។ ពួកវាមិនមានឥទ្ធិពលការពារធ្ងន់ធ្ងរលើតម្រងនោមទេ។
តើធ្វើដូចម្តេចដើម្បីព្យាបាលតំរងនោមសម្រាប់ជំងឺទឹកនោមផ្អែម?
ដំបូងបង្អស់ពួកគេប្រើរបបអាហារនិងការចាក់អាំងស៊ុយលីនដើម្បីរក្សាជាតិស្ករក្នុងឈាមឱ្យនៅជិតដូចធម្មតា។ រក្សាអេម៉ូក្លូប៊ីនអេក្លូប៊ីនក្រោមជាតិគ្លុយកូសក្រោម ៧% កាត់បន្ថយហានិភ័យនៃការកើតរោគប្រូតេអ៊ីននិងការខ្សោយតំរងនោមពី ៣០-៤០% ។
ការប្រើប្រាស់វិធីសាស្រ្តរបស់លោកវេជ្ជបណ្ឌិត Bernstein អនុញ្ញាតឱ្យអ្នករក្សាជាតិស្ករឱ្យស្ថិតស្ថេរដូចមនុស្សដែលមានសុខភាពល្អហើយអេម៉ូក្លូប៊ីនថយចុះក្រោម ៥.៥% ។ សូចនាករទាំងនេះទំនងជាកាត់បន្ថយហានិភ័យនៃផលវិបាកនៃតំរងនោមធ្ងន់ធ្ងរដល់សូន្យទោះបីជាវាមិនត្រូវបានបញ្ជាក់ដោយការសិក្សាផ្លូវការក៏ដោយ។
មានភ័ស្តុតាងបង្ហាញថាជាមួយនឹងកម្រិតធម្មតានៃជាតិគ្លុយកូសនៅក្នុងឈាមតម្រងនោមដែលរងផលប៉ះពាល់ពីជំងឺទឹកនោមផ្អែមត្រូវបានព្យាបាលនិងស្តារឡើងវិញ។ ទោះយ៉ាងណាក៏ដោយនេះគឺជាដំណើរការយឺត។ នៅដំណាក់កាលទី ៤ និងទី ៥ នៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមជាទូទៅមិនអាចទៅរួចទេ។
ការដាក់កម្រិតប្រូតេអ៊ីននិងខ្លាញ់សត្វត្រូវបានណែនាំជាផ្លូវការ។ ភាពសមស្របនៃការប្រើប្រាស់របបអាហារដែលមានជាតិស្ករទាបត្រូវបានពិភាក្សាដូចខាងក្រោម។ ជាមួយនឹងតម្លៃសម្ពាធឈាមធម្មតាការទទួលទានអំបិលគួរតែត្រូវបានកំណត់ត្រឹម ៥-៦ ក្រាមក្នុងមួយថ្ងៃហើយក្នុងកម្រិតកើនឡើងរហូតដល់ ៣ ក្រាមក្នុងមួយថ្ងៃ។ តាមពិតនេះមិនតូចទេ។
- ឈប់ជក់បារី។
- សិក្សាអត្ថបទ "អាល់កុលសម្រាប់ជំងឺទឹកនោមផ្អែម" ហើយផឹកមិនលើសពីអ្វីដែលបានបង្ហាញនៅទីនោះទេ។
- ប្រសិនបើអ្នកមិនផឹកស្រាបន្ទាប់មកមិនចាប់ផ្តើម។
- ព្យាយាមបញ្ចុះទម្ងន់ហើយប្រាកដជាមិនឡើងទំងន់ទៀតទេ។
- ពិគ្រោះជាមួយវេជ្ជបណ្ឌិតរបស់អ្នកអំពីសកម្មភាពរាងកាយដែលសមនឹងអ្នកនិងធ្វើលំហាត់ប្រាណ។
- មានម៉ូនីទ័រសម្ពាធឈាមនៅផ្ទះនិងវាស់សម្ពាធឈាមរបស់អ្នកឱ្យបានទៀងទាត់។
មិនមានថ្នាំវេទមន្តថ្នាំ tinctures និងជាពិសេសឱសថបុរាណដែលអាចស្តារតម្រងនោមដែលរងផលប៉ះពាល់ដោយជំងឺទឹកនោមផ្អែមបានយ៉ាងឆាប់រហ័សនិងងាយស្រួល។
តែជាមួយទឹកដោះគោមិនអាចជួយបានទេប៉ុន្តែវាបង្កអន្តរាយពីព្រោះទឹកដោះគោលើកកំពស់ជាតិស្ករក្នុងឈាម។ កាកាដេគឺជាភេសជ្ជៈតែដ៏ពេញនិយមដែលជួយមិនលើសពីការផឹកទឹកសុទ្ធ។ ល្អប្រសើរជាងមុនមិនសូម្បីតែសាកល្បងឱសថប្រជាប្រិយដោយសង្ឃឹមថាអាចព្យាបាលតម្រងនោមបាន។ ការប្រើថ្នាំដោយខ្លួនឯងនៃសរីរាង្គច្រោះទាំងនេះគឺមានគ្រោះថ្នាក់ខ្លាំងណាស់។
តើថ្នាំអ្វីខ្លះត្រូវបានចេញវេជ្ជបញ្ជា?
អ្នកជំងឺដែលបានរកឃើញជំងឺទឹកនោមផ្អែមនៅដំណាក់កាលមួយឬដំណាក់កាលមួយជាធម្មតាប្រើថ្នាំជាច្រើនក្នុងពេលតែមួយ:
- ថ្នាំសម្រាប់ជំងឺលើសឈាម - ២-៤ ប្រភេទ
- កូលេស្តេរ៉ុល
- ភ្នាក់ងារ antiplatelet - អាស្ពីរីននិង dipyridamole,
- ថ្នាំដែលភ្ជាប់ផូស្វ័រលើសនៅក្នុងខ្លួន,
- ប្រហែលជាសំណងមួយទៀតសម្រាប់ភាពស្លេកស្លាំង។
ការប្រើថ្នាំគ្រាប់ច្រើនមុខជារឿងងាយស្រួលបំផុតដែលអ្នកអាចធ្វើបានដើម្បីចៀសវាងឬពន្យារពេលការចាប់ផ្តើមនៃការខ្សោយតំរងនោមដំណាក់កាលចុងក្រោយ។ ពិនិត្យផែនការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ជាជំហាន ៗ ឬប្រព័ន្ធគ្រប់គ្រងជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។ អនុវត្តតាមអនុសាសន៍ដោយប្រុងប្រយ័ត្ន។ ការផ្លាស់ប្តូរទៅរករបៀបរស់នៅដែលមានសុខភាពល្អត្រូវការការខិតខំប្រឹងប្រែងបន្ថែមទៀត។ ទោះយ៉ាងណាក៏ដោយវាត្រូវតែអនុវត្ត។ វានឹងមិនមានប្រសិទ្ធភាពក្នុងការកម្ចាត់ថ្នាំទេប្រសិនបើអ្នកចង់ការពារតម្រងនោមរបស់អ្នកហើយរស់នៅបានយូរ។
តើថ្នាំបញ្ចុះជាតិស្ករក្នុងឈាមអ្វីខ្លះដែលសមស្របសម្រាប់ជំងឺទឹកនោមផ្អែម?
ជាអកុសលថ្នាំ metformin ដែលមានប្រជាប្រិយបំផុត (Siofor, Glucofage) គួរតែត្រូវបានគេដកចេញរួចហើយនៅដំណាក់កាលដំបូងនៃជំងឺទឹកនោមផ្អែម។ វាមិនអាចត្រូវបានគេយកទេប្រសិនបើអ្នកជំងឺមានអត្រានៃការច្រោះជាតិស្ករក្នុងកម្រិត 60 មីលីលីត្រ / នាទីហើយសូម្បីតែតិចជាងនេះក៏ដោយ។ នេះត្រូវគ្នាទៅនឹងអ្នកបង្កើតឈាម៖
- សម្រាប់បុរស - លើសពី 133 μmol / l
- សម្រាប់ស្ត្រី - លើសពី 124 មីក្រូម៉ុល / លីត្រ
សូមចងចាំថាការបង្កើត creatinine កាន់តែខ្ពស់តម្រងនោមកាន់តែអាក្រក់និងអត្រានៃការច្រោះជាតិស្ករមានកំរិតទាប។ រួចហើយនៅដំណាក់កាលដំបូងនៃផលវិបាកនៃតំរងនោមនៃជំងឺទឹកនោមផ្អែម, ថ្នាំ metformin គួរតែត្រូវបានគេដកចេញពីរបបព្យាបាលដើម្បីចៀសវាងអាស៊ីតឡាក់ទិកដែលមានគ្រោះថ្នាក់។
ជាផ្លូវការអ្នកជម្ងឺទឹកនោមផ្អែមត្រូវបានអនុញ្ញាតឱ្យប្រើថ្នាំដែលបណ្តាលឱ្យលំពែងផលិតអាំងស៊ុយលីនបន្ថែម។ ឧទាហរណ៏ឌីជេឌីណាម៉ូនអាមីរីលម៉ានីនីលនិងភាពស្រដៀងគ្នារបស់ពួកគេ។ ទោះជាយ៉ាងណាក៏ដោយថ្នាំទាំងនេះមាននៅក្នុងបញ្ជីនៃថ្នាំដែលបង្កគ្រោះថ្នាក់សម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ ពួកគេធ្វើឱ្យលំពែងថយចុះហើយមិនកាត់បន្ថយអត្រាស្លាប់របស់អ្នកជំងឺទេហើយថែមទាំងបង្កើនវាទៀតផង។ យកល្អកុំប្រើវា។ អ្នកជំងឺទឹកនោមផ្អែមដែលវិវត្តទៅជាផលវិបាកនៃតំរងនោមត្រូវការជំនួសថ្នាំបញ្ចុះជាតិស្ករជាមួយនឹងការចាក់អាំងស៊ុយលីន។
ថ្នាំព្យាបាលជំងឺទឹកនោមផ្អែមមួយចំនួនអាចត្រូវបានប្រើប៉ុន្តែដោយប្រុងប្រយ័ត្នដូចដែលបានព្រមព្រៀងជាមួយវេជ្ជបណ្ឌិតរបស់អ្នក។តាមក្បួនមួយពួកគេមិនអាចផ្តល់នូវការគ្រប់គ្រងបានគ្រប់គ្រាន់នៃកម្រិតជាតិគ្លុយកូសនិងមិនផ្តល់ឱកាសដើម្បីបដិសេធការចាក់អាំងស៊ុយលីន។
តើថ្នាំគ្រាប់សម្ពាធអ្វីខ្លះដែលខ្ញុំគួរតែប្រើ?
ថ្នាំគ្រាប់លើសឈាមគឺមានសារៈសំខាន់ខ្លាំងណាស់ដែលជាកម្មសិទ្ធិរបស់ក្រុមថ្នាំ ACE inhibitor ឬថ្នាំទប់ស្កាត់ការកន្ត្រាក់ angiotensin-II ។ ពួកគេមិនត្រឹមតែបន្ថយសម្ពាធឈាមប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងផ្តល់ការការពារបន្ថែមដល់តម្រងនោមទៀតផង។ ការប្រើថ្នាំទាំងនេះជួយពន្យារពេលការចាប់ផ្តើមនៃការខ្សោយតំរងនោមនៅដំណាក់កាលចុងក្រោយ។
ព្យាយាមរក្សាសម្ពាធឈាមឱ្យទាបជាង ១៣០/៨០ មីលីក្រាម Hg ។ សិល្បៈ។ ចំពោះបញ្ហានេះអ្នកត្រូវប្រើថ្នាំច្រើនប្រភេទ។ ចាប់ផ្តើមជាមួយឧបករណ៍ទប់ស្កាត់អេអេអ៊ីអ៊ីអេសឬថ្នាំទប់អរម៉ូន angiotensin-II ។ ពួកគេក៏ត្រូវបានបំពេញបន្ថែមជាមួយនឹងថ្នាំពីក្រុមដទៃទៀតផងដែរ - ថ្នាំ beta-blockers, diuretics (ថ្នាំបញ្ចុះទឹកនោម) ថ្នាំបណ្តាញកាល់ស្យូម។ ស្នើសុំឱ្យវេជ្ជបណ្ឌិតចេញវេជ្ជបញ្ជាឱ្យអ្នកនូវថ្នាំផ្សំបញ្ចូលគ្នាដែលមានសារធាតុសកម្ម ២-៣ មុខក្រោមថ្នាំមួយសម្រាប់ការគ្រប់គ្រងម្តងក្នុងមួយថ្ងៃ។
ថ្នាំ ACE inhibitors ឬថ្នាំទប់អរម៉ូន angiotensin-II នៅពេលចាប់ផ្តើមព្យាបាលអាចបង្កើនកម្រិត creatinine ក្នុងឈាម។ ពិគ្រោះជាមួយវេជ្ជបណ្ឌិតរបស់អ្នកអំពីបញ្ហានេះធ្ងន់ធ្ងរ។ ភាគច្រើនអ្នកនឹងមិនចាំបាច់បោះបង់ចោលថ្នាំនោះទេ។ ដូចគ្នានេះផងដែរថ្នាំទាំងនេះអាចបង្កើនកម្រិតប៉ូតាស្យូមនៅក្នុងឈាមជាពិសេសប្រសិនបើអ្នកបញ្ចូលវាជាមួយគ្នាឬជាមួយថ្នាំបញ្ចុះទឹកនោម។
ការប្រមូលផ្តុំប៉ូតាស្យូមខ្ពស់អាចបណ្តាលឱ្យមានការចាប់ខ្លួនបេះដូង។ ដើម្បីចៀសវាងវាអ្នកមិនគួរបញ្ចូលគ្នារវាងថ្នាំ ACE inhibitors និងថ្នាំទប់អរម៉ូន angiotensin-II ក៏ដូចជាថ្នាំដែលគេហៅថាថ្នាំបញ្ចុះទឹកនោមប៉ូតាស្យូម។ ការធ្វើតេស្តឈាមរកថ្នាំអាឌីននីននិងប៉ូតាស្យូមក៏ដូចជាទឹកនោមសម្រាប់ប្រូតេអ៊ីន (អាល់ប៊ីននីន) គួរតែត្រូវលេបម្តងក្នុងមួយខែ។ កុំខ្ជិលធ្វើរឿងនេះ។
កុំប្រើថ្នាំ Statins គំនិតផ្តួចផ្តើមរបស់អ្នកសម្រាប់កូលេស្តេរ៉ុលថ្នាំអាស្ពីរីននិងភ្នាក់ងារប្រឆាំងនឹងរោគដទៃទៀតថ្នាំនិងអាហារបំប៉នសម្រាប់ភាពស្លេកស្លាំង។ ថាំទាំងអស់នះអាចបណា្ខលឱ្យមានផលប៉ះពាល់ធ្ងន់ធ្ងរ។ ពិគ្រោះជាមួយវេជ្ជបណ្ឌិតរបស់អ្នកអំពីតម្រូវការក្នុងការលេបវា។ ដូចគ្នានេះផងដែរវេជ្ជបណ្ឌិតគួរតែដោះស្រាយជាមួយនឹងការជ្រើសរើសថ្នាំសម្រាប់ជំងឺលើសឈាម។
ភារកិច្ចរបស់អ្នកជំងឺគឺមិនត្រូវខ្ជិលក្នុងការធ្វើតេស្តជាទៀងទាត់ហើយបើចាំបាច់ពិគ្រោះជាមួយវេជ្ជបណ្ឌិតដើម្បីកែតម្រូវរបបព្យាបាល។ ឧបករណ៍សំខាន់របស់អ្នកដើម្បីទទួលបានជាតិគ្លុយកូសក្នុងឈាមល្អគឺអាំងស៊ុយលីនមិនមែនថ្នាំគ្រាប់ទឹកនោមផ្អែមទេ។
តើអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមនិងជំងឺលើសឈាមគួរធ្វើដូចម្តេច?
ការផ្លាស់ប្តូររបបអាហារដែលមានជាតិស្ករទាបជួយធ្វើឱ្យប្រសើរឡើងមិនត្រឹមតែជាតិស្ករក្នុងឈាមប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងកូលេស្តេរ៉ុលនិងសម្ពាធឈាមទៀតផង។ នៅក្នុងវេនការធ្វើឱ្យធម្មតានៃជាតិគ្លុយកូសនិងសម្ពាធឈាមរារាំងការវិវត្តនៃជំងឺទឹកនោមផ្អែម។
ទោះជាយ៉ាងណាក៏ដោយប្រសិនបើការខ្សោយតំរងនោមបានវិវត្តទៅដំណាក់កាលជឿនលឿនវាយឺតពេលក្នុងការប្តូរទៅរបបអាហារដែលមានជាតិស្ករទាប។ វានៅសល់តែលេបថ្នាំតាមវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិតប៉ុណ្ណោះ។ ឱកាសពិតនៃការសង្គ្រោះអាចត្រូវបានផ្តល់ដោយការប្តូរតំរងនោម។ នេះត្រូវបានពិពណ៌នាលម្អិតដូចខាងក្រោម។
ក្នុងចំណោមថ្នាំទាំងអស់សម្រាប់ជំងឺលើសឈាម, ថ្នាំ ACE inhibitors និងថ្នាំទប់អរម៉ូន angiotensin-II គឺជាថ្នាំការពារតម្រងនោមដែលល្អបំផុត។ អ្នកគួរលេបថ្នាំតែមួយក្នុងចំណោមថ្នាំទាំងនេះពួកគេមិនអាចផ្សំជាមួយគ្នាបានទេ។ ទោះយ៉ាងណាក៏ដោយវាអាចត្រូវបានផ្សំជាមួយនឹងការប្រើថ្នាំ beta-blockers ថ្នាំ diuretic ឬអ្នកទប់ស្កាត់ឆានែលកាល់ស្យូម។ ជាធម្មតាថេប្លេតផ្សំងាយត្រូវបានចេញវេជ្ជបញ្ជាដែលផ្ទុកសារធាតុសកម្ម ២-៣ គ្រាប់នៅក្រោមសំបកមួយ។
តើឱសថបុរាណល្អអ្វីខ្លះសម្រាប់ព្យាបាលតម្រងនោម?
ការពឹងផ្អែកលើឱសថនិងឱសថបុរាណផ្សេងទៀតសម្រាប់បញ្ហាតម្រងនោមគឺជារឿងអាក្រក់បំផុតដែលអ្នកអាចធ្វើបាន។ ឱសថបុរាណមិនជួយទាល់តែសោះពីជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម។ នៅឱ្យឆ្ងាយពីវណ្ណៈអភិជនដែលធានាចំពោះអ្នកបើមិនដូច្នេះទេ។
អ្នកគាំទ្រឱសថបុរាណបានស្លាប់យ៉ាងឆាប់រហ័សដោយសារផលវិបាកនៃជំងឺទឹកនោមផ្អែម។ ពួកគេខ្លះស្លាប់ដោយងាយដោយសារគាំងបេះដូងឬដាច់សរសៃឈាមខួរក្បាល។ អ្នកផ្សេងទៀតមុនពេលស្លាប់អាចរងគ្រោះពីបញ្ហាតម្រងនោមជើងរលួយឬពិការភ្នែក។
ក្នុងចំនោមឱសថបុរាណសម្រាប់ព្យាបាលជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមមានដូចជាលីងណូមួរីស្ត្រប៊ឺរីផ្កាខាំមីលីផ្លែឈើផ្លែឈើជួរមុខបានកើនឡើងត្រគាកដើមរុក្ខជាតិស្លឹកត្រសក់និងស្លឹកសណ្តែកស្ងួត។ ពីឱសថបុរាណដែលបានចុះបញ្ជីតែនិងការតុបតែងត្រូវបានរៀបចំ។ យើងនិយាយម្តងទៀតថាពួកគេមិនមានឥទ្ធិពលការពារពិតប្រាកដលើតម្រងនោមទេ។
ចាប់អារម្មណ៍លើអាហារបំប៉នសម្រាប់ជំងឺលើសឈាម។ ដំបូងបង្អស់នេះគឺម៉ាញ៉េស្យូមដែលមានវីតាមីន B6 ក៏ដូចជា taurine, coenzyme Q10 និង arginine ។ ពួកគេនាំមកនូវផលប្រយោជន៍ខ្លះ។ ពួកគេអាចត្រូវបានគេយកបន្ថែមលើថ្នាំប៉ុន្តែមិនមែននៅកន្លែងរបស់ពួកគេទេ។ នៅក្នុងដំណាក់កាលធ្ងន់ធ្ងរនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមថ្នាំគ្រាប់ទាំងនេះអាចត្រូវបានធ្វើឱ្យខូច។ ពិគ្រោះជាមួយគ្រូពេទ្យអំពីបញ្ហានេះ។
តើធ្វើដូចម្តេចដើម្បីកាត់បន្ថយការបង្កើតឈាមក្នុងទឹកនោមផ្អែម?
Creatinine គឺជាកាកសំណល់មួយប្រភេទដែលតម្រងនោមយកចេញពីខ្លួន។ កាន់តែខិតជិតទៅនឹងការបង្កើតឈាមធម្មតា, តម្រងនោមកាន់តែប្រសើរ។ ក្រលៀនឈឺមិនអាចទប់ទល់នឹងការហូរចេញនៃអរឌីននីនដែលជាហេតុធ្វើឱ្យវាកកកុញនៅក្នុងឈាម។ ផ្អែកលើលទ្ធផលនៃការវិភាគ creatinine អត្រានៃការច្រោះទឹកនោមត្រូវបានគណនា។
ដើម្បីការពារតម្រងនោមអ្នកជម្ងឺទឹកនោមផ្អែមច្រើនតែត្រូវបានគេចេញវេជ្ជបញ្ជាអោយប្រើថ្នាំដែលគេហៅថា ACE inhibitors ឬថ្នាំទប់អរម៉ូន angiotensin-II ។ លើកដំបូងដែលអ្នកចាប់ផ្តើមប្រើថ្នាំទាំងនេះកំរិតជាតិអរម៉ូនឈាមរបស់អ្នកអាចកើនឡើង។ ទោះយ៉ាងណាក៏ដោយក្រោយមកវាទំនងជាធ្លាក់ចុះ។ ប្រសិនបើកម្រិត creatinine របស់អ្នកបានកើនឡើងសូមពិគ្រោះជាមួយវេជ្ជបណ្ឌិតរបស់អ្នកថាតើវាធ្ងន់ធ្ងរប៉ុណ្ណា។
តើវាអាចស្តារអត្រាច្រោះតម្រងនោមធម្មតាបានទេ?
វាត្រូវបានគេជឿជាក់ជាផ្លូវការថាអត្រានៃការច្រោះជាតិស្ករមិនអាចកើនឡើងបន្ទាប់ពីវាមានការថយចុះគួរឱ្យកត់សម្គាល់។ ទោះជាយ៉ាងណាក៏ដោយទំនងជាមុខងារតំរងនោមចំពោះអ្នកជំងឺទឹកនោមផ្អែមអាចត្រូវបានស្តារឡើងវិញ។ ដើម្បីធ្វើដូចនេះអ្នកត្រូវរក្សាកម្រិតជាតិស្ករក្នុងឈាមឱ្យមានស្ថេរភាពដូចមនុស្សមានសុខភាពល្អដែរ។
ដើម្បីសំរេចគោលដៅនេះអ្នកអាចប្រើវិធីព្យាបាលជាជំហាន ៗ សំរាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ២ ឬប្រព័ន្ធគ្រប់គ្រងជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។ ទោះជាយ៉ាងណាក៏ដោយនេះមិនងាយស្រួលទេជាពិសេសប្រសិនបើផលវិបាកនៃតំរងនោមនៃជំងឺទឹកនោមផ្អែមបានវិវត្តរួចហើយ។ អ្នកជំងឺត្រូវការការលើកទឹកចិត្តនិងវិន័យខ្ពស់សម្រាប់ការប្រកាន់ខ្ជាប់ជារៀងរាល់ថ្ងៃចំពោះរបបអាហារ។
សូមកត់សម្គាល់ថាប្រសិនបើការវិវត្តនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមបានកន្លងផុតទៅដោយគ្មានការវិលត្រឡប់នោះវាយឺតពេលហើយក្នុងការប្តូរទៅរបបអាហារដែលមានជាតិស្ករទាប។ ចំនុចនៃការមិនវិលត្រឡប់វិញគឺអត្រានៃការច្រោះទឹកដែលមានទំហំ 40-45 មីលីលីត្រ / នាទី។
ព័ត៌មានពីវេជ្ជបណ្ឌិតប៊េនស្តាន
អ្វីទាំងអស់ដែលបានកំណត់ខាងក្រោមគឺជាការអនុវត្តផ្ទាល់ខ្លួនរបស់វេជ្ជបណ្ឌិតប៊េនស្តានដែលមិនត្រូវបានគាំទ្រដោយការស្រាវជ្រាវធ្ងន់ធ្ងរ។ ចំពោះអ្នកដែលមានតម្រងនោមមានសុខភាពល្អអត្រានៃការច្រោះជាតិស្ករគឺ ៦០-១២០ ម។ ល / នាទី។ គ្លុយកូសក្នុងឈាមខ្ពស់បំផ្លាញធាតុចម្រោះបន្តិចម្តង ៗ ។ ដោយសារតែបញ្ហានេះអត្រាត្រងរបស់ក្រពេញមានការថយចុះ។ នៅពេលដែលវាធ្លាក់ចុះដល់ ១៥ មីលីលីត្រ / នាទីនិងក្រោមអ្នកជំងឺត្រូវការការប្តូរឈាមឬប្តូរក្រលៀនដើម្បីចៀសវាងការស្លាប់។
លោកវេជ្ជបណ្ឌិត Bernstein ជឿជាក់ថារបបអាហារដែលមានជាតិស្ករទាបអាចត្រូវបានគេចេញវេជ្ជបញ្ជាប្រសិនបើអត្រានៃការច្រោះជាតិស្ករខ្ពស់ជាង 40 មីលីលី / នាទី។ គោលដៅគឺដើម្បីកាត់បន្ថយជាតិស្ករឱ្យនៅធម្មតានិងរក្សាឱ្យមានស្ថេរភាពធម្មតា ៣.៩-៥.៥ មីល្លីលីត្រ / លីត្រដូចមនុស្សមានសុខភាពល្អ។
ដើម្បីសំរេចគោលដៅនេះអ្នកមិនត្រឹមតែត្រូវធ្វើតាមរបបអាហារប៉ុណ្ណោះទេប៉ុន្តែត្រូវប្រើរបបព្យាបាលមួយជំហានម្តង ៗ សម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ២ ឬកម្មវិធីគ្រប់គ្រងជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។ សកម្មភាពជាច្រើនរួមមានរបបអាហារដែលមានជាតិស្ករទាបក៏ដូចជាការចាក់អាំងស៊ុយលីនក្នុងកម្រិតទាបការលេបថ្នាំគ្រាប់និងសកម្មភាពរាងកាយ។
ចំពោះអ្នកជំងឺដែលទទួលបានកម្រិតជាតិស្ករក្នុងឈាមធម្មតាតម្រងនោមចាប់ផ្តើមធូរស្បើយហើយជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមអាចបាត់ទៅវិញទាំងស្រុង។ ទោះយ៉ាងណាក៏ដោយនេះអាចទៅរួចលុះត្រាតែការវិវត្តនៃផលវិបាកមិនឆ្ងាយ។ អត្រានៃការច្រោះកែវរំអិលគឺ ៤០ មីលីក្រាម / នាទីគឺជាតម្លៃមួយ។ ប្រសិនបើវាត្រូវបានសំរេចអ្នកជំងឺអាចធ្វើតាមរបបអាហារដែលមានកម្រិតប្រូតេអ៊ីនប៉ុណ្ណោះ។ ដោយសារតែរបបអាហារដែលមានជាតិស្ករទាបអាចជួយពន្លឿនការវិវត្តនៃការខ្សោយតំរងនោមនៅដំណាក់កាលចុងក្រោយ។
យើងនិយាយម្តងទៀតថាអ្នកអាចប្រើព័ត៌មាននេះដោយប្រថុយប្រថានរបស់អ្នក។ប្រហែលជារបបអាហារដែលមានជាតិខាញ់ទាបធ្វើឱ្យខូចតម្រងនោមនិងក្នុងអត្រាខ្ពស់នៃការច្រោះជាតិស្ករខ្ពស់ជាង ៤០ មីលីលីត្រ / នាទី។ ការសិក្សាជាផ្លូវការអំពីសុវត្ថិភាពរបស់វាចំពោះអ្នកជំងឺទឹកនោមផ្អែមមិនត្រូវបានគេធ្វើទេ។
កុំដាក់កម្រិតខ្លួនអ្នកទៅនឹងរបបអាហារប៉ុន្តែប្រើវិធានការទាំងមូលដើម្បីរក្សាកម្រិតជាតិស្ករក្នុងឈាមរបស់អ្នកឱ្យមានស្ថេរភាពនិងធម្មតា។ ជាពិសេសស្វែងយល់ពីរបៀបធ្វើឱ្យស្ករធម្មតានៅពេលព្រឹកលើពោះទទេ។ ការធ្វើតេស្តឈាមនិងទឹកនោមដើម្បីពិនិត្យមុខងារតំរងនោមមិនគួរត្រូវបានគេយកទៅធ្វើបន្ទាប់ពីការធ្វើលំហាត់ប្រាណឬផឹកទឹកធ្ងន់ធ្ងរ។ រង់ចាំ ២-៣ ថ្ងៃបើមិនដូច្នេះទេលទ្ធផលនឹងកាន់តែអាក្រក់ជាងលទ្ធផលជាក់ស្តែង។
តើអ្នកជំងឺទឹកនោមផ្អែមរស់នៅក្នុងការខ្សោយតំរងនោមរ៉ាំរ៉ៃរយៈពេលប៉ុន្មាន?
ពិចារណាស្ថានភាពពីរ៖
- អត្រានៃការច្រោះក្រលៀននៃក្រលៀនមិនទាន់ត្រូវបានកាត់បន្ថយនៅឡើយទេ។
- តម្រងនោមលែងដំណើរការអ្នកជំងឺត្រូវបានព្យាបាលដោយការលាងឈាម។
ក្នុងករណីដំបូងអ្នកអាចព្យាយាមរក្សាកម្រិតជាតិស្ករក្នុងឈាមឱ្យមានសភាពធម្មតាដូចមនុស្សដែលមានសុខភាពល្អដែរ។ សម្រាប់ព័ត៌មានបន្ថែមសូមមើលផែនការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ជាជំហាន ៗ ឬប្រព័ន្ធគ្រប់គ្រងជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។ ការអនុវត្តអនុសាសន៍ដោយយកចិត្តទុកដាក់នឹងធ្វើឱ្យវាអាចបន្ថយល្បឿននៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនិងផលវិបាកផ្សេងទៀតហើយថែមទាំងស្តារមុខងារល្អរបស់តម្រងនោមទៀតផង។
អាយុកាលរបស់អ្នកជំងឺទឹកនោមផ្អែមអាចដូចគ្នានឹងមនុស្សដែលមានសុខភាពល្អដែរ។ វាពឹងផ្អែកខ្លាំងលើការលើកទឹកចិត្តរបស់អ្នកជំងឺ។ ធ្វើតាមអនុសាសន៍ព្យាបាលរបស់វេជ្ជបណ្ឌិតប៊េនស្តិនតម្រូវឱ្យមានវិន័យល្អ។ ទោះយ៉ាងណាក៏ដោយគ្មានអ្វីដែលមិនអាចទៅរួចទេនៅក្នុងរឿងនេះ។ វិធានការណ៍ដើម្បីគ្រប់គ្រងជំងឺទឹកនោមផ្អែមចំណាយពេល ១០-១៥ នាទីក្នុងមួយថ្ងៃ។
អាយុកាលមធ្យមរបស់អ្នកជំងឺទឹកនោមផ្អែមដែលត្រូវបានព្យាបាលដោយការលាងឈាមគឺអាស្រ័យលើថាតើពួកគេមានលទ្ធភាពរង់ចាំការប្តូរតម្រងនោមដែរឬទេ។ អត្ថិភាពនៃអ្នកជំងឺដែលកំពុងទទួលការលាងឈាមគឺឈឺចាប់ណាស់។ ដោយសារតែពួកគេមានសុខភាពខ្សោយនិងខ្សោយ។ ដូចគ្នានេះផងដែរកាលវិភាគតឹងរឹងនៃនីតិវិធីសំអាតដកហូតឱកាសដើម្បីដឹកនាំជីវិតធម្មតា។
ប្រភពផ្លូវការរបស់អាមេរិកនិយាយថា ២០% នៃអ្នកជំងឺដែលទទួលការលាងឈាមជារៀងរាល់ឆ្នាំបដិសេធនីតិវិធីបន្ថែម។ ដូច្នេះពួកគេចាំបាច់ធ្វើអត្តឃាតខ្លួនឯងដោយសារតែលក្ខខណ្ឌនៃជីវិតរបស់ពួកគេ។ អ្នកដែលមានជំងឺខ្សោយតំរងនោមនៅដំណាក់កាលចុងក្រោយជាប់នឹងជីវិតប្រសិនបើពួកគេមានក្តីសង្ឃឹមក្នុងការប្តូរតំរងនោម។ ឬប្រសិនបើពួកគេចង់បញ្ចប់អាជីវកម្មមួយចំនួន។
ការប្តូរតំរងនោម៖ គុណសម្បត្តិនិងគុណវិបត្តិ
ការប្តូរតំរងនោមផ្តល់ជូនអ្នកជំងឺនូវគុណភាពជីវិតប្រសើរនិងមានអាយុវែងជាងការលាងឈាម។ រឿងចំបងគឺថាឯកសារភ្ជាប់ទៅនឹងកន្លែងនិងពេលវេលានៃនីតិវិធីលាងឈាមបាត់។ អរគុណចំពោះបញ្ហានេះអ្នកជំងឺមានឱកាសធ្វើការនិងធ្វើដំណើរ។ បន្ទាប់ពីការប្តូរតំរងនោមដោយជោគជ័យការរឹតត្បិតអាហារូបត្ថម្ភអាចត្រូវបានបន្ធូរបន្ថយទោះបីជាអាហារគួរតែមានសុខភាពល្អក៏ដោយ។
គុណវិបត្តិនៃការប្តូរសរីរាង្គបើប្រៀបធៀបទៅនឹងការលាងឈាមគឺជាហានិភ័យនៃការវះកាត់ក៏ដូចជាតម្រូវការក្នុងការប្រើថ្នាំភាពស៊ាំដែលមានផលប៉ះពាល់។ វាមិនអាចទៅរួចទេក្នុងការទស្សន៍ទាយជាមុនថាតើការប្តូរសរីរាង្គនឹងមានរយៈពេលប៉ុន្មានឆ្នាំ។ ទោះបីជាមានការខ្វះខាតទាំងនេះក៏ដោយក៏អ្នកជំងឺភាគច្រើនជ្រើសរើសការវះកាត់ជាជាងការលាងឈាមប្រសិនបើពួកគេមានឱកាសទទួលក្រលៀនអ្នកបរិច្ចាគ។
ការប្តូរក្រលៀនជាធម្មតាប្រសើរជាងការលាងឈាម។
ពេលដែលអ្នកជំងឺចំណាយតិចទៅលើការលាងឈាមមុនពេលប្តូរសរីរាង្គ, ការព្យាករណ៍កាន់តែប្រសើរ។ តាមឧត្ដមគតិប្រតិបត្ដិការគួរតែត្រូវបានធ្វើឡើងមុនពេលចាំបាច់ការលាងឈាម។ ការប្តូរតំរងនោមត្រូវបានអនុវត្តចំពោះអ្នកជំងឺដែលមិនមានជំងឺមហារីកនិងជំងឺឆ្លង។ ប្រតិបត្តិការនេះមានរយៈពេលប្រហែល ៤ ម៉ោង។ ក្នុងអំឡុងពេលនេះសរីរាង្គតម្រងផ្ទាល់ខ្លួនរបស់អ្នកជំងឺមិនត្រូវបានដកចេញទេ។ ក្រលៀនអ្នកបរិច្ចាគត្រូវបានម៉ោននៅផ្នែកខាងក្រោមពោះដូចបង្ហាញក្នុងរូប។
តើអ្វីទៅជាលក្ខណៈពិសេសនៃរយៈពេលក្រោយការវះកាត់?
បន្ទាប់ពីប្រតិបត្ដិការការប្រឡងនិងពិគ្រោះយោបល់ជាទៀងទាត់ជាមួយអ្នកឯកទេសត្រូវបានទាមទារជាពិសេសក្នុងឆ្នាំដំបូង។ ក្នុងខែដំបូងការធ្វើតេស្តឈាមត្រូវបានធ្វើឡើងជាច្រើនដងក្នុងមួយសប្តាហ៍។ លើសពីនេះទៀតភាពញឹកញាប់របស់ពួកគេថយចុះប៉ុន្តែការទៅជួបស្ថាប័នវេជ្ជសាស្ត្រជាទៀងទាត់នៅតែចាំបាច់។
ការច្រានចោលតំរងនោមដែលបានដាំឡើងវិញអាចកើតមានទោះបីជាការប្រើថ្នាំការពារភាពស៊ាំក៏ដោយ។ សញ្ញារបស់វា: គ្រុនក្តៅការថយចុះបរិមាណទឹកនោមហើមឈឺចាប់នៅតំរងនោម។ វាចាំបាច់ក្នុងការចាត់វិធានការទាន់ពេលវេលាមិនឱ្យខកខានភ្លាមៗត្រូវទាក់ទងវេជ្ជបណ្ឌិតជាបន្ទាន់។
វានឹងអាចវិលត្រឡប់មកធ្វើការវិញបានប្រមាណ ៨ សប្តាហ៍។ ប៉ុន្តែអ្នកជំងឺម្នាក់ៗមានស្ថានភាពផ្ទាល់ខ្លួននិងល្បឿននៃការជាសះស្បើយក្រោយពេលវះកាត់។ វាត្រូវបានផ្ដល់អនុសាសន៍ឱ្យធ្វើតាមរបបអាហារជាមួយនឹងការដាក់កម្រិតអំបិលនិងខ្លាញ់ដែលអាចបរិភោគបាន។ ផឹកទឹកឱ្យបានច្រើន។
បុរសនិងស្ត្រីដែលរស់នៅជាមួយក្រលៀនប្តូរសរីរាង្គច្រើនតែអាចមានកូនបាន។ ស្ត្រីត្រូវបានណែនាំឱ្យមានផ្ទៃពោះមិនលើសពីមួយឆ្នាំក្រោយការវះកាត់។
តើការប្តូរតំរងនោមអាចរស់បានដល់ពេលណា?
និយាយឱ្យចំទៅការប្តូរតំរងនោមដោយជោគជ័យអាចពន្យារអាយុជីវិតរបស់អ្នកជំងឺទឹកនោមផ្អែមបាន ៤-៦ ឆ្នាំ។ ចម្លើយត្រឹមត្រូវជាងចំពោះសំណួរនេះអាស្រ័យលើកត្តាជាច្រើន។ អ្នកជំងឺទឹកនោមផ្អែម ៨០% បន្ទាប់ពីប្តូរតំរងនោមបានរស់នៅយ៉ាងតិច ៥ ឆ្នាំ។ ៣៥% នៃអ្នកជំងឺអាចរស់នៅបាន ១០ ឆ្នាំឬយូរជាងនេះ។ ដូចដែលអ្នកអាចឃើញឱកាសនៃភាពជោគជ័យនៃប្រតិបត្តិការគឺគួរឱ្យកត់សម្គាល់។
កត្តាហានិភ័យសម្រាប់អាយុកាលទាប៖
- អ្នកជំងឺទឹកនោមផ្អែមរង់ចាំរយៈពេលយូរសម្រាប់ការប្តូរតំរងនោមត្រូវបានព្យាបាលដោយការលាងឈាមរយៈពេល ៣ ឆ្នាំឬយូរជាងនេះ។
- អាយុរបស់អ្នកជំងឺនៅពេលវះកាត់គឺចាស់ជាងអាយុ ៤៥ ឆ្នាំ។
- បទពិសោធន៍នៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ គឺ ២៥ ឆ្នាំឡើងទៅ។
ក្រលៀនមួយពីអ្នកបរិច្ចាគរស់នៅគឺប្រសើរជាងក្រម៉ា។ ពេលខ្លះរួមជាមួយក្រលៀនក្រលៀនលំពែងក៏ត្រូវបានប្តូរយកដែរ។ ពិគ្រោះយោបល់ជាមួយអ្នកឯកទេសអំពីគុណសម្បត្តិនិងគុណវិបត្តិនៃប្រតិបត្តិការបែបនេះបើប្រៀបធៀបទៅនឹងការប្តូរតម្រងនោមធម្មតា។
បន្ទាប់ពីការប្តូរតំរងនោមជាធម្មតាអ្នកអាចប្តូរទៅរបបអាហារដែលមានជាតិស្ករទាប។ ព្រោះវាជាដំណោះស្រាយតែមួយគត់ដើម្បីនាំស្ករត្រឡប់មកសភាពដើមវិញហើយរក្សាឱ្យមានស្ថេរភាពនិងធម្មតា។ រហូតមកដល់ពេលនេះគ្មានគ្រូពេទ្យណាយល់ព្រមលើបញ្ហានេះទេ។ ទោះយ៉ាងណាក៏ដោយប្រសិនបើអ្នកធ្វើតាមរបបអាហារស្តង់ដារជាតិគ្លុយកូសក្នុងឈាមរបស់អ្នកនឹងខ្ពស់ហើយរំលង។ ជាមួយនឹងសរីរាង្គប្តូរសរីរាង្គរឿងដូចគ្នាអាចកើតឡើងយ៉ាងឆាប់រហ័សដែលបានកើតឡើងរួចហើយចំពោះតម្រងនោមរបស់អ្នក។
យើងនិយាយម្តងទៀតថាអ្នកអាចប្តូរទៅរបបអាហារដែលមានជាតិស្ករទាបបន្ទាប់ពីការប្តូរតំរងនោមតែនៅពេលមានគ្រោះថ្នាក់និងគ្រោះថ្នាក់ផ្ទាល់ខ្លួន។ ដំបូងអ្នកត្រូវប្រាកដថាអ្នកមានបរិមាណឈាមល្អសម្រាប់អត្រានៃការច្រោះអរម៉ូនឌីននិងគ្លូមឺរគឺខ្ពស់ជាងកំរិត។
របបអាហារដែលមានជាតិស្ករទាបសម្រាប់ជាផ្លូវការសម្រាប់អ្នកជំងឺទឹកនោមផ្អែមដែលរស់នៅជាមួយក្រលៀនប្តូរសរីរាង្គមិនត្រូវបានអនុញ្ញាតទេ។ មិនមានការសិក្សាណាមួយត្រូវបានធ្វើឡើងលើបញ្ហានេះទេ។ ទោះយ៉ាងណាក៏ដោយនៅលើគេហទំព័រជាភាសាអង់គ្លេសអ្នកអាចរកឃើញរឿងរ៉ាវរបស់មនុស្សដែលទទួលបានឱកាសហើយទទួលបានលទ្ធផលល្អ។ ពួកគេចូលចិត្តជាតិស្ករក្នុងឈាមធម្មតាកូលេស្តេរ៉ុលល្អនិងសម្ពាធឈាម។
ទសវត្សរ៍ចុងក្រោយនេះត្រូវបានកំណត់ដោយការកើនឡើងចំនួន ២ ដងនៃចំនួនអ្នកជំងឺទឹកនោមផ្អែមនៅលើពិភពលោក។ មូលហេតុចំបងមួយនៃការស្លាប់ដោយជំងឺ "ផ្អែម" គឺជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម។ ជារៀងរាល់ឆ្នាំមានអ្នកជំងឺប្រមាណ ៤០០,០០០ នាក់វិវត្តទៅជាដំណាក់កាលចុងក្រោយនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃដែលទាមទារការប្តូរតំរងនោមនិងតំរងនោម។
ភាពស្មុគស្មាញគឺជាដំណើរការរីកចម្រើននិងមិនអាចត្រឡប់វិញបាន (នៅដំណាក់កាលនៃប្រូតេអ៊ីន) ដែលត្រូវការអន្តរាគមន៍ដែលមានលក្ខណៈសម្បត្តិគ្រប់គ្រាន់និងកែតម្រូវស្ថានភាពរបស់អ្នកជំងឺទឹកនោមផ្អែម។ ការព្យាបាលជម្ងឺសរសៃប្រសាទនៅទឹកនោមផ្អែមត្រូវបានពិចារណានៅក្នុងអត្ថបទ។
កត្តាវឌ្ឍនភាពជំងឺ
តម្លៃស្ករខ្ពស់ដែលជាលក្ខណៈរបស់អ្នកជំងឺគឺជាកេះក្នុងការវិវត្តនៃផលវិបាក។ វាគឺជាជំងឺដែលធ្វើឱ្យកត្តាផ្សេងទៀតសកម្ម:
- ជំងឺលើសឈាមនៅផ្នែកខាងក្នុង (សម្ពាធកើនឡើងនៅខាងក្នុងក្រលៀនរបស់តម្រងនោម),
- ជំងឺលើសឈាមក្នុងសរសៃឈាមជាប្រព័ន្ធ (ការកើនឡើងសម្ពាធឈាមសរុប),
- hyperlipidemia (កម្រិតខ្ពស់នៃជាតិខ្លាញ់ក្នុងឈាម) ។
វាគឺជាដំណើរការទាំងនេះដែលនាំឱ្យមានការខូចខាតដល់រចនាសម្ព័ន្ធតំរងនោមនៅកម្រិតកោសិកា។ការប្រើប្រាស់របបអាហារដែលមានជាតិប្រូតេអ៊ីនខ្ពស់ (ជាមួយនឹងជំងឺសរសៃប្រសាទដូច្នេះការកើនឡើងនូវបរិមាណប្រូតេអ៊ីននៅក្នុងទឹកនោមដែលនាំឱ្យមានការវិវត្តកាន់តែខ្លាំងនៃរោគសាស្ត្រ) និងភាពស្លេកស្លាំងត្រូវបានគេចាត់ទុកថាជាកត្តាអភិវឌ្ឍន៍បន្ថែម។
ចំណាត់ថ្នាក់
ការបែងចែកសម័យទំនើបនៃរោគវិទ្យាតំរងនោមនៅក្នុងវត្តមាននៃជំងឺទឹកនោមផ្អែមមាន ៥ ដំណាក់កាលដែលដំណាក់កាលទី ២ ត្រូវបានគេចាត់ទុកថាជាគ្លីនិចនិងផ្នែកព្យាបាលដទៃទៀត។ ការបង្ហាញមុនគឺជាការផ្លាស់ប្តូរដោយផ្ទាល់នៅក្នុងតម្រងនោមមិនមានរោគសញ្ញាជាក់ស្តែងនៃរោគសាស្ត្រទេ។
អ្នកឯកទេសអាចកំណត់:
- ការតំរងនោមនៃតម្រងនោម
- ក្រាស់នៃភ្នាសបន្ទប់ក្រោមដីក្រាស់
- ការពង្រីកម៉ាទ្រីសដ៏ចំណាស់។
នៅដំណាក់កាលទាំងនេះមិនមានការផ្លាស់ប្តូរនៅក្នុងការវិភាគទូទៅនៃទឹកនោមទេសម្ពាធឈាមច្រើនតែមានលក្ខណៈធម្មតាមិនមានការផ្លាស់ប្តូរជាក់ស្តែងនៅក្នុងកប៉ាល់របស់មូលនិធិទេ។ អន្តរាគមន៍ទាន់ពេលវេលានិងការតែងតាំងការព្យាបាលអាចស្តារសុខភាពរបស់អ្នកជំងឺឡើងវិញ។ ដំណាក់កាលទាំងនេះត្រូវបានគេចាត់ទុកថាអាចផ្លាស់ប្តូរបាន។
- ជំងឺទឹកនោមប្រៃចាប់ផ្តើម
- ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមធ្ងន់ធ្ងរ
- uremia ។
ការព្យាបាលមុនពេលលាងឈាម
ការព្យាបាលមាននៅក្នុងការធ្វើតាមរបបអាហារកែតម្រូវការរំលាយអាហារកាបូអ៊ីដ្រាតបន្ថយសម្ពាធឈាមនិងស្តារការរំលាយអាហារជាតិខ្លាញ់ឡើងវិញ។ ចំណុចសំខាន់មួយគឺត្រូវទទួលបានសំណងជំងឺទឹកនោមផ្អែមតាមរយៈការព្យាបាលអាំងស៊ុយលីនឬការប្រើប្រាស់ថ្នាំបន្ថយជាតិស្ករ។
ការព្យាបាលដោយមិនប្រើថ្នាំគឺផ្អែកលើចំណុចដូចខាងក្រោមៈ
- បង្កើនសកម្មភាពរាងកាយប៉ុន្តែក្នុងកំរិតសមរម្យ
- ឈប់ជក់បារីនិងផឹកស្រា
- កំណត់ផលប៉ះពាល់នៃស្ថានភាពស្ត្រេស,
- ធ្វើឱ្យប្រសើរឡើងនៃផ្ទៃខាងក្រោយចិត្ត - អារម្មណ៍។
ការព្យាបាលដោយរបបអាហារ
ការកែតម្រូវសារធាតុចិញ្ចឹមមិនត្រឹមតែក្នុងការបដិសេធកាបូអ៊ីដ្រាតរំលាយលឿនទេដែលជាធម្មតាសម្រាប់ជំងឺទឹកនោមផ្អែមប៉ុន្តែក៏ស្របតាមគោលការណ៍នៃតារាងទី ៧ ផងដែរ។ របបអាហារដែលមានជាតិស្ករទាបដែលមានតុល្យភាពត្រូវបានណែនាំដែលអាចធ្វើឱ្យរាងកាយរបស់អ្នកជំងឺឆ្អែតជាមួយនឹងសារធាតុចិញ្ចឹមចាំបាច់វីតាមីនធាតុដាន។
បរិមាណប្រូតេអ៊ីនដែលទទួលបានក្នុងខ្លួនមិនគួរលើសពី ១ ក្រាមក្នុងមួយគីឡូក្រាមនៃទំងន់រាងកាយក្នុងមួយថ្ងៃទេវាក៏ចាំបាច់ត្រូវបន្ថយកំរិតជាតិខ្លាញ់ក្នុងឈាមដើម្បីធ្វើអោយប្រសើរឡើងនូវស្ថានភាពសរសៃឈាមដកកូលេស្តេរ៉ុលអាក្រក់។ ផលិតផលខាងក្រោមគួរតែត្រូវបានកំណត់:
- នំប៉័ងនិងប៉ាស្តា
- អាហារកំប៉ុង
- marinades
- សាច់ជក់បារី
- អំបិល
- រាវ (រហូតដល់មួយលីត្រក្នុងមួយថ្ងៃ),
- ទឹកជ្រលក់
- សាច់ស៊ុតខ្លាញ់។
របបអាហារបែបនេះត្រូវបាន contraindicated នៅក្នុងអំឡុងពេលនៃការមានផ្ទៃពោះកុមារជាមួយនឹងរោគសាស្ត្រស្រួចស្រាវនៃធម្មជាតិឆ្លងនៅក្នុងវ័យកុមារភាព។
ការកែជាតិស្ករក្នុងឈាម
ដោយសារវាមានជាតិគ្លីសេរីខ្ពស់ដែលត្រូវបានគេចាត់ទុកថាជាកេះក្នុងការវិវត្តនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមវាចាំបាច់ត្រូវខិតខំប្រឹងប្រែងដើម្បីធានាថាកម្រិតជាតិស្ករស្ថិតនៅក្នុងជួរដែលអនុញ្ញាត។
ការចង្អុលបង្ហាញលើសពី ៧% ត្រូវបានអនុញ្ញាតសម្រាប់អ្នកជំងឺទាំងនោះដែលមានហានិភ័យខ្ពស់នៃការវិវត្តទៅជាជំងឺកង្វះជាតិស្ករក្នុងឈាមក៏ដូចជាសម្រាប់អ្នកជំងឺទាំងនោះដែលមានជំងឺបេះដូងនិងអាយុកាលរបស់ពួកគេត្រូវបានគេរំពឹងទុក។
ជាមួយនឹងការព្យាបាលអាំងស៊ុយលីនការកែតម្រូវនៃជម្ងឺត្រូវបានអនុវត្តដោយការពិនិត្យឡើងវិញនៃថ្នាំដែលត្រូវបានប្រើការគ្រប់គ្រងនិងកម្រិតថ្នាំរបស់ពួកគេ។ របបល្អបំផុតត្រូវបានគេចាត់ទុកថាជាការចាក់អាំងស៊ុយលីនយូរ 1-2 ដងក្នុងមួយថ្ងៃនិងថ្នាំខ្លីមុនពេលអាហារនីមួយៗនៅក្នុងខ្លួន។
ថ្នាំបញ្ចុះជាតិស្ករសម្រាប់ព្យាបាលជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែមក៏មានលក្ខណៈពិសេសនៃការប្រើប្រាស់ដែរ។ នៅពេលជ្រើសរើសយកវាចាំបាច់ត្រូវគិតពីវិធីនៃការដកសារធាតុសកម្មចេញពីរាងកាយរបស់អ្នកជំងឺនិងឱសថនៃឱសថ។
ចំណុចសំខាន់ៗ
អនុសាសន៍ទំនើបរបស់អ្នកឯកទេស៖
- ថ្នាំ Biguanides មិនត្រូវបានប្រើសម្រាប់ការខ្សោយតំរងនោមទេដោយសារតែហានិភ័យនៃការសន្លប់អាស៊ីតឡាក់ទិក។
- ថ្នាំ Thiazolinediones មិនត្រូវបានចេញវេជ្ជបញ្ជាទេដោយសារតែវាបណ្តាលឱ្យមានការរក្សាជាតិទឹកនៅក្នុងខ្លួន។
- Glibenclamide អាចបណ្តាលឱ្យមានការថយចុះកម្រិតជាតិស្ករក្នុងឈាមដោយសារជំងឺទឹកនោមផ្អែម។
- ជាមួយនឹងការឆ្លើយតបធម្មតានៃរាងកាយ, Repaglinide, Gliclazide ត្រូវបានអនុញ្ញាត។ក្នុងករណីដែលគ្មានប្រសិទ្ធភាពការព្យាបាលដោយអាំងស៊ុយលីនត្រូវបានចង្អុលបង្ហាញ។
ការកែសម្ពាធឈាម
ដំណើរការល្អបំផុតគឺតិចជាង ១៤០/៨៥ ម។ ម។ ហ។ ទោះយ៉ាងណាលេខសិល្បៈគឺតិចជាង ១២០/៧០ ម។ ម។ អិល។ សិល្បៈ។ ក៏គួរតែត្រូវបានជៀសវាង។ ដំបូងក្រុមថ្នាំដូចខាងក្រោមនិងអ្នកតំណាងរបស់ពួកគេត្រូវបានប្រើសម្រាប់ការព្យាបាល:
- ថ្នាំ ACE inhibitors - Lisinopril, enalapril,
- ថ្នាំរារាំងការទទួលថ្នាំ angiotensin - losartan, olmesartan,
- ថ្នាំបញ្ចុះសព - ហ្វូហ្សេមដេត, Indapamide,
- អ្នកទប់ស្កាត់ឆានែលកាល់ស្យូម - Verapamil ។
សំខាន់! ក្រុមពីរដំបូងអាចជំនួសគ្នាទៅវិញទៅមកនៅក្នុងវត្តមាននៃការថយចុះកម្តៅបុគ្គលទៅនឹងសមាសធាតុសកម្ម។
ការកែតម្រូវការរំលាយអាហារជាតិខ្លាញ់
អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមជំងឺតំរងនោមរ៉ាំរ៉ៃនិង dyslipidemia ត្រូវបានកំណត់ដោយហានិភ័យខ្ពស់នៃរោគសាស្ត្រពីបេះដូងនិងសរសៃឈាម។ នោះហើយជាមូលហេតុដែលអ្នកជំនាញណែនាំឱ្យកែតម្រូវសូចនាករនៃខ្លាញ់ឈាមក្នុងករណីមានជំងឺ "ផ្អែម" ។
- សម្រាប់កូលេស្តេរ៉ុលតិចជាង ៤,៦ មីល្លីលីត្រក្នុងមួយលីត្រ
- ចំពោះទ្រីគ្លីសេរីដ - តិចជាង ២,៦ មីល្លីលីត្រ / លីត្រហើយក្នុងករណីមានជំងឺបេះដូងនិងសរសៃឈាម - តិចជាង ១,៧ មីល្លីលីត្រ / លីត្រ។
ការព្យាបាលប្រើថ្នាំសំខាន់ពីរក្រុមគឺថ្នាំស្តាទីននិងសរសៃ។ ការព្យាបាល Statin ចាប់ផ្តើមនៅពេលកម្រិតកូលេស្តេរ៉ុលឈានដល់ ៣.៦ មីល្លីលីត្រ / លីត្រ (ផ្តល់ថាមិនមានជំងឺនៅលើផ្នែកនៃប្រព័ន្ធសរសៃឈាមបេះដូងទេ) ។ ប្រសិនបើមានរោគសាស្ត្ររួមផ្សំការព្យាបាលគួរតែចាប់ផ្តើមពីតម្លៃកូលេស្តេរ៉ុល។
ពួកគេរួមបញ្ចូលថ្នាំជាច្រើនជំនាន់ (Lovastatin, Fluvastatin, Atorvastatin, Rosuvastatin) ។ ថ្នាំអាចបំបាត់កូលេស្តេរ៉ុលដែលលើសពីរាងកាយកាត់បន្ថយ LDL ។
ថ្នាំ Statins រារាំងសកម្មភាពរបស់អង់ហ្ស៊ីមជាក់លាក់មួយដែលទទួលខុសត្រូវចំពោះការផលិតកូលេស្តេរ៉ុលនៅក្នុងថ្លើម។ ដូចគ្នានេះផងដែរ, ថ្នាំបង្កើនចំនួននៃការទទួល lipoprotein ដង់ស៊ីតេទាបនៅក្នុងកោសិកាដែលនាំឱ្យមានការហូរចេញដ៏ធំនៃសារធាតុក្រោយពីរាងកាយ។
ក្រុមថ្នាំនេះមានយន្តការនៃសកម្មភាពខុសគ្នា។ សារធាតុសកម្មអាចផ្លាស់ប្តូរដំណើរការនៃការដឹកជញ្ជូនកូឡេស្តេរ៉ុលនៅកម្រិតហ្សែន។ តំណាង៖
ការកែតម្រូវភាពត្រឹមត្រូវនៃតម្រងតម្រង
ទិន្នន័យគ្លីនិកបានបង្ហាញថាការកែតម្រូវជាតិស្ករក្នុងឈាមនិងការយកចិត្តទុកដាក់ខ្ពស់អាចមិនតែងតែរារាំងការវិវត្តនៃអាល់ប៊ុមរីនៀ (ស្ថានភាពដែលសារធាតុប្រូតេអ៊ីនលេចឡើងនៅក្នុងទឹកនោមដែលមិនគួរមាន) ។
តាមក្បួនមួយណឺរ៉ូនប្រូសេស្តេរ៉ូនត្រូវបានចេញវេជ្ជបញ្ជា។ ថ្នាំនេះត្រូវបានប្រើដើម្បីស្ដារឡើងវិញនូវភាពជ្រាបនៃក្រពេញដែលបណ្តាលឱ្យមានការថយចុះនៃការបញ្ចេញជាតិប្រូតេអ៊ីនចេញពីរាងកាយ។ ការព្យាបាលដោយប្រើ Sulodexide ត្រូវបានចង្អុលបង្ហាញរៀងរាល់ 6 ខែម្តង។
ការស្តារតុល្យភាពអេឡិចត្រូលីត្រ
របបព្យាបាលខាងក្រោមត្រូវបានប្រើ៖
- ប្រយុទ្ធប្រឆាំងនឹងប៉ូតាស្យូមខ្ពស់នៅក្នុងឈាម។ ប្រើដំណោះស្រាយនៃកាល់ស្យូម gluconate អាំងស៊ុយលីនជាមួយគ្លុយកូសដែលជាដំណោះស្រាយនៃសូដ្យូមប៊ីកាបូណាត។ ភាពគ្មានប្រសិទ្ធភាពនៃថ្នាំគឺជាការចង្អុលបង្ហាញពីជំងឺ hemodialysis ។
- ការលុបបំបាត់ជំងឺ azotemia (កម្រិតខ្ពស់នៃសារធាតុអាសូតនៅក្នុងឈាម) ។ Enterosorbents (កាបូនដែលបានធ្វើឱ្យសកម្ម, Povidone, Enterodesum) ត្រូវបានចេញវេជ្ជបញ្ជា។
- ការកែកម្រិតផូស្វ័រខ្ពស់និងលេខកាល់ស្យូមទាប។ ដំណោះស្រាយនៃកាល់ស្យូមកាបូណាតស៊ុលហ្វីតអ៊ីប៉ូតាទីន - បេតាត្រូវបានណែនាំ។
ការព្យាបាលដំណាក់កាលស្ថានីយនៃជំងឺសរសៃប្រសាទ
ថាំពទ្យទំនើបផ្តល់វិធីសាស្រ្ត ៣ យ៉ាងក្នុងការព្យាបាលនៅដំណាក់កាលចុងក្រោយនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃដែលអាចពន្យារអាយុជីវិតរបស់អ្នកជំងឺ។ ទាំងនេះរួមបញ្ចូលទាំងការធ្វើ hemodialysis, peritoneal dialysis និងការប្តូរតំរងនោម។
វិធីសាស្រ្តនេះមាននៅក្នុងការធ្វើការបោសសំអាតផ្នែករឹងនៃឈាម។ ចំពោះបញ្ហានេះវេជ្ជបណ្ឌិតរៀបចំការចូលទៅក្នុងសរសៃឈាមវ៉ែនតាមរយៈឈាម។ បន្ទាប់មកវាចូលទៅក្នុងបរិក្ខា“ តំរងនោមសិប្បនិម្មិត” ដែលជាកន្លែងដែលវាត្រូវបានសំអាតធ្វើអោយសំបូរទៅដោយសារធាតុដែលមានប្រយោជន៍ហើយក៏ត្រលប់មករករាងកាយវិញ។
គុណសម្បត្តិនៃវិធីសាស្រ្តគឺអវត្តមាននៃតម្រូវការប្រចាំថ្ងៃ (ជាទូទៅ 2-3 ដងក្នុងមួយសប្តាហ៍) អ្នកជំងឺស្ថិតនៅក្រោមការត្រួតពិនិត្យខាងវេជ្ជសាស្ត្រជានិច្ច។ វិធីសាស្ត្រនេះអាចប្រើបានសូម្បីតែចំពោះអ្នកជំងឺដែលមិនអាចបម្រើខ្លួនឯងបាន។
- វាពិបាកក្នុងការផ្តល់ការចូលទៅក្នុងសរសៃឈាមវ៉ែនពីព្រោះនាវាមានភាពផុយស្រួយណាស់
- ពិបាកគ្រប់គ្រងសម្ពាធឈាម
- ការខូចខាតដល់បេះដូងនិងសរសៃឈាមរីកលូតលាស់លឿនជាងមុន
- វាពិបាកក្នុងការគ្រប់គ្រងជាតិស្ករក្នុងឈាម
- អ្នកជំងឺត្រូវបានភ្ជាប់ទៅមន្ទីរពេទ្យជាអចិន្ត្រៃយ៍។
ការលាងឈាម Peritoneal
នីតិវិធីប្រភេទនេះអាចត្រូវបានអនុវត្តដោយអ្នកជំងឺ។ បំពង់បូមត្រូវបានបញ្ចូលទៅក្នុងឆ្អឹងអាងត្រគាកតូចមួយតាមរយៈជញ្ជាំងពោះផ្នែកខាងមុខដែលទុកចោលក្នុងរយៈពេលយូរ។ តាមរយៈបំពង់បូមនេះការលាយបញ្ចូលគ្នានិងការហូរចេញនូវដំណោះស្រាយជាក់លាក់មួយត្រូវបានអនុវត្តដែលស្រដៀងនឹងសមាសភាពទៅនឹងប្លាស្មាឈាម។
គុណវិបត្តិគឺជាតម្រូវការសម្រាប់ឧបាយកលប្រចាំថ្ងៃភាពអសមត្ថភាពក្នុងការសម្តែងជាមួយនឹងការថយចុះយ៉ាងខ្លាំងនៃការមើលឃើញក៏ដូចជាហានិភ័យនៃការវិវត្តទៅជាផលវិបាកនៅក្នុងទម្រង់នៃការរលាកនៃ peritoneum ។