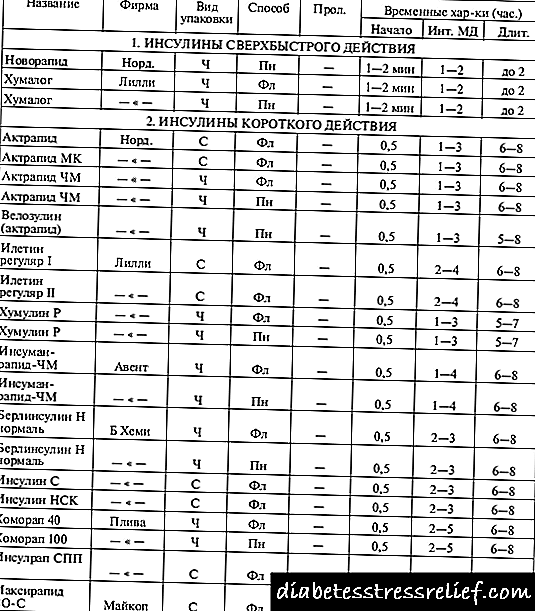
រោគសញ្ញានៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃដំណាក់កាលវិធីសាស្រ្តនៃការព្យាបាលថ្នាំ
| ការបរាជ័យក្នុងតំរងនោម | |
|---|---|
| អាយស៊ីឌី -១០ | N ១៧ ១៧. -N ១៩ ១៩ ។ |
| អាយឌីស៊ី -១០ គ។ ម | ន .១៩ |
| អាយឌីស៊ី -៩ | 584 584 - 585 585 |
| អាយស៊ីឌី - ៩- គ។ ម | ៥៨៦, ៤០៤.១២ និង ៤០៤.១៣ |
| ជំងឺ | 26060 |
| ម | D051437 និង D051437 |
ការបរាជ័យក្នុងតំរងនោម - រោគសញ្ញានៃការរំលោភលើមុខងារតម្រងនោមទាំងអស់ដែលនាំឱ្យមានបញ្ហាទឹកអេឡិចត្រូលីតអាសូតនិងប្រភេទដទៃទៀតនៃការរំលាយអាហារ។ មានការខ្សោយតំរងនោមស្រួចស្រាវនិងរ៉ាំរ៉ៃ។
មាន 3 ដំណាក់កាលនៃការកើនឡើងនៃភាពធ្ងន់ធ្ងរនៃការខ្សោយតំរងនោម (ហានិភ័យការខូចខាតការបរាជ័យ) និងលទ្ធផល 2 (ការបាត់បង់មុខងារតំរងនោមការបរាជ័យតំរងនោមនៅស្ថានីយ) ។ ក្នុងវ័យកុមារភាពលក្ខណៈវិនិច្ឆ័យសម្រាប់ដំណាក់កាលទាំងនេះមានដូចខាងក្រោម៖
ការខ្សោយតំរងនោមរ៉ាំរ៉ៃ
ការខ្សោយតំរងនោមស្រួចស្រាវ (ARF) អាចបណ្តាលមកពីការឆក់ (របួស, រលាក, ការបញ្ចូលឈាម, ជំងឺឬសដូងបាត, hypovolemic ជាដើម), ឥទ្ធិពលពុលលើតំរងនោមនៃសារធាតុពុលមួយចំនួន (ឧទាហរណ៍បារតអាសេនិចថ្នាំពុលផ្សិត) ឬថ្នាំការឆ្លងជំងឺតម្រងនោមស្រួចស្រាវ។ (nephritis, pyelonephritis ជាដើម), ភាពមិនចុះខ្សោយនៃប្រព័ន្ធទឹកនោមផ្នែកខាងលើ។ គស្ញសំខាន់ៗនៃការខ្សោយតំរងនោមស្រួចស្រាវ៖ អូលីហ្គួរី - ជំងឺសរសៃប្រសាទ (ទឹកនោមប្រចាំថ្ងៃតិចជាង ៤០០-៥០០ មីលីលីត្រ) ការពន្យាពេលក្នុងខ្លួននៃជាតិពុលអាសូតការរំខានដល់តុល្យភាពទឹក - អេឡិចត្រូលីតនិងតុល្យភាពអាស៊ីតសកម្មភាពសរសៃឈាមបេះដូងភាពស្លកសាំងជាដើម។ ករណីអាចបញ្ច្រាស់បានហើយក្នុងរយៈពេល ២ សប្តាហ៍ (តិចជាង ១-២ ខែ) ឌីអូឌីសត្រូវបានស្តារឡើងវិញ។ ការព្យាបាលមានគោលបំណងលុបបំបាត់បុព្វហេតុនៃការខ្សោយតំរងនោមស្រួចស្រាវ (ការឆក់ការស្រវឹងជាដើម) និងបញ្ហាមេតាប៉ូលីស។ ដើម្បីបងា្ករនិងប្រយុទ្ធប្រឆាំងនឹង uremia, hemodialysis ឬវិធីសាស្រ្តផ្សេងទៀតនៃការបន្សុតឈាមបន្ថែមត្រូវបានប្រើ។ ការងើបឡើងវិញជាមួយនឹងការងើបឡើងវិញកើតឡើងបន្ទាប់ពី 3-12 ខែ។
ការខ្សោយតំរងនោមរ៉ាំរ៉ៃកែប្រែ |លក្ខណៈវិនិច្ឆ័យ CRF
ការធ្វើរោគវិនិច្ឆ័យនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃត្រូវបានធ្វើឡើងប្រសិនបើអ្នកជំងឺមានជម្រើសមួយក្នុងចំណោមជម្រើសពីរសម្រាប់ការចុះខ្សោយតំរងនោមរយៈពេល ៣ ខែឬច្រើនជាងនេះ៖
- ការបំផ្លាញតម្រងនោមជាមួយនឹងការរំលោភលើរចនាសម្ព័ន្ធនិងមុខងាររបស់វាដែលត្រូវបានកំណត់ដោយវិធីសាស្ត្រមន្ទីរពិសោធន៍ឬឧបករណ៍ធ្វើរោគវិនិច្ឆ័យ។ ក្នុងករណីនេះ GFR អាចថយចុះឬនៅតែធម្មតា។
- មានការថយចុះនៃ GFR តិចជាង ៦០ ម។ លក្នុងមួយនាទីដោយរួមបញ្ចូលឬគ្មានការខូចខាតតម្រងនោម។ សូចនាករនៃអត្រាច្រោះនេះត្រូវគ្នានឹងការស្លាប់ប្រហែលជាពាក់កណ្តាលនៃកោសិកាតម្រងនោម។
អ្វីដែលនាំឱ្យមានការខ្សោយតំរងនោមរ៉ាំរ៉ៃ
ស្ទើរតែគ្រប់ជំងឺតំរងនោមរ៉ាំរ៉ៃដោយគ្មានការព្យាបាលឆាប់ឬក្រោយមកអាចបណ្តាលឱ្យមានជំងឺសរសៃប្រសាទជាមួយនឹងការខ្សោយតំរងនោមមិនដំណើរការធម្មតា។ នោះគឺដោយគ្មានការព្យាបាលទាន់ពេលវេលាលទ្ធផលនៃជំងឺតម្រងនោមណាមួយដូចជា CRF គ្រាន់តែជាពេលវេលាប៉ុណ្ណោះ។ ទោះជាយ៉ាងណាក៏ដោយរោគសាស្ត្រនៃសរសៃឈាមបេះដូងជំងឺ endocrine ជំងឺប្រព័ន្ធអាចនាំឱ្យមានការខ្សោយតំរងនោម។
- ជំងឺតម្រងនោម៖ ជំងឺទឹកនោមផ្អែមរ៉ាំរ៉ៃជំងឺរលាកស្រោមខួររ៉ាំរ៉ៃ pyelonephritis រ៉ាំរ៉ៃជំងឺរលាកស្រោមខួររ៉ាំរ៉ៃជំងឺរបេងតំរងនោមជំងឺ hydronephrosis ជំងឺតំរងនោម polycystic មហារីកតំរងនោមមហារីក nephrolithiasis ។
- រោគសាស្ត្រនៃផ្លូវទឹកនោម: urolithiasis, តឹងរ៉ឹង urethral ។
- ជំងឺសរសៃឈាមបេះដូង: ជំងឺលើសឈាមសរសៃឈាម, ជំងឺបេះដូង, រួមទាំង angiosclerosis តំរងនោម។
- រោគសាស្ត្រនៃប្រព័ន្ធ endocrine: ជំងឺទឹកនោមផ្អែម។
- ជំងឺជាប្រព័ន្ធ៖ ជំងឺខ្សោយតំរងនោមតំរងនោម, ជំងឺឬសដូងបាត។
តើជំងឺខ្សោយតំរងនោមជាអ្វី?
មានវិធីសំខាន់ពីរយ៉ាងគឺវគ្គនៃជំងឺនេះដែលលទ្ធផលនៃការបាត់បង់មុខងារតម្រងនោមឬ ESRD អាចនឹងបាត់បង់ទាំងស្រុង។ ការខ្សោយតំរងនោមគឺជារោគសញ្ញាមួយដែលបណ្តាលឱ្យមានការរំខានដល់ដំណើរការនៃមុខងារតម្រងនោម។ ជំងឺនេះគឺជាបុព្វហេតុចម្បងនៃភាពមិនស្រួលនៃប្រភេទមេតាប៉ូលីសភាគច្រើននៅក្នុងខ្លួនមនុស្សរួមមានអាសូតទឹកឬអេឡិចត្រូលីត។ ជំងឺនេះមានពីរទម្រង់នៃការអភិវឌ្ឍ - វាមានលក្ខណៈរ៉ាំរ៉ៃនិងស្រួចក៏ដូចជាដំណាក់កាលធ្ងន់ធ្ងរបីដំណាក់កាល៖
មូលហេតុនៃការខកខាននៃការតំរងនោម
ផ្អែកលើយោបល់របស់វេជ្ជបណ្ឌិតមូលហេតុចម្បងនៃការខ្សោយតំរងនោមចំពោះមនុស្សប៉ះពាល់តែផ្នែកពីរប៉ុណ្ណោះគឺជំងឺលើសឈាមនិងទឹកនោមផ្អែម។ ក្នុងករណីខ្លះជំងឺនេះអាចកើតឡើងដោយសារតែតំណពូជឬភ្លាមៗអាចត្រូវបានបង្កឡើងដោយកត្តាដែលមិនស្គាល់។ អ្នកជំងឺបែបនេះងាកមករកគ្លីនិកដើម្បីទទួលបានជំនួយក្នុងករណីមានភាពជឿនលឿននៅពេលវាពិបាកខ្លាំងណាស់ក្នុងការបង្កើតប្រភពនិងព្យាបាលជម្ងឺ។
ដំណាក់កាលនៃការខ្សោយតំរងនោម
ជំងឺតំរងនោមរ៉ាំរ៉ៃត្រូវបានគេសង្កេតឃើញនៅក្នុងអ្នកជំងឺប្រាំរយលាននាក់ដែលកំពុងទទួលការព្យាបាលទោះជាយ៉ាងណាក៏ដោយតួលេខនេះមានការកើនឡើងជាលំដាប់ជារៀងរាល់ឆ្នាំ។ ដោយសារតែជំងឺនេះការស្លាប់ជាលិកាបន្តិចម្តង ៗ និងការបាត់បង់មុខងារទាំងអស់របស់វាដោយសរីរាង្គត្រូវបានគេសង្កេតឃើញ។ វេជ្ជសាស្ត្រដឹងអំពីការខ្សោយតំរងនោមរ៉ាំរ៉ៃបួនដំណាក់កាលដែលអមជាមួយដំណើរនៃជំងឺនេះ៖
- ដំណាក់កាលដំបូងដំណើរការស្ទើរតែមិនគួរឱ្យជឿអ្នកជំងឺប្រហែលជាមិនដឹងអំពីការវិវត្តនៃជំងឺនេះទេ។ រយៈពេលមិនទាន់ឃើញច្បាស់ត្រូវបានកំណត់ដោយការកើនឡើងនៃភាពអស់កម្លាំងរាងកាយ។ គេអាចកំណត់អត្តសញ្ញាណជម្ងឺបានតែជាមួយការសិក្សាជីវគីមី។
- នៅដំណាក់កាលដែលបានទូទាត់សំណងការកើនឡើងចំនួននៃការជម្រុញត្រូវបានគេសង្កេតឃើញប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃភាពទន់ខ្សោយទូទៅ។ ដំណើរការរោគសាស្ត្រអាចត្រូវបានរកឃើញដោយលទ្ធផលនៃការធ្វើតេស្តឈាម។
- សម្រាប់ដំណាក់កាលបណ្តោះអាសន្នការខ្សោះជីវជាតិយ៉ាងខ្លាំងក្នុងដំណើរការនៃតំរងនោមគឺជារឿងធម្មតាដែលត្រូវបានអមដោយការកើនឡើងនៃកំហាប់នៃ creatinine និងផលិតផលរំលាយអាហារអាសូតដទៃទៀតនៅក្នុងឈាម។
- យោងទៅតាម etiology ការបរាជ័យតំរងនោមនៅដំណាក់កាលស្ថានីយបណ្តាលឱ្យមានការផ្លាស់ប្តូរដែលមិនអាចត្រឡប់វិញបាននៅក្នុងដំណើរការនៃប្រព័ន្ធរាងកាយទាំងអស់។ អ្នកជំងឺមានអារម្មណ៍អស្ថិរភាពអារម្មណ៍ថេរសន្លឹមឬងងុយដេករូបរាងកាន់តែអាក្រក់ចំណង់អាហារបាត់។ ផលវិបាកនៃដំណាក់កាលចុងក្រោយនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃគឺ uremia, stomatitis aphthous ឬ dystrophy នៃសាច់ដុំបេះដូង។
ការខ្សោយតំរងនោមស្រួចស្រាវ
ដំណើរការបញ្ច្រាសនៃការខូចខាតជាលិកាតំរងនោមត្រូវបានគេស្គាល់ថាជាការខ្សោយតំរងនោមស្រួចស្រាវ។ ការកំណត់ការខ្សោយតំរងនោមស្រួចស្រាវអាចត្រូវបានធ្វើឡើងដោយយោងទៅលើរោគសញ្ញានៃការខ្សោយតំរងនោមចំពោះមនុស្សដែលត្រូវបានបង្ហាញដោយការឈប់នោមឬដោយផ្នែកនៃការនោម។ ការខ្សោះជីវជាតិថេរនៃស្ថានភាពរបស់អ្នកជំងឺនៅដំណាក់កាលស្ថានីយត្រូវបានអមដោយចំណង់អាហារមិនល្អចង្អោរក្អួតនិងរោគសញ្ញាឈឺចាប់ដទៃទៀត។ មូលហេតុនៃរោគសញ្ញានេះគឺជាកត្តាដូចខាងក្រោម៖
- ជំងឺឆ្លង
- ជម្ងឺតំរងនោម
- ខ្សោយតំរងនោមថយចុះខ្សោយតំរងនោម,
- ស្ទះទឹកនោម
- ការសេពគ្រឿងស្រវឹងហួសហេតុ
- ជំងឺតម្រងនោមស្រួចស្រាវ។
តើការខ្សោយតំរងនោមរ៉ាំរ៉ៃវិវឌ្ឍន៍យ៉ាងដូចម្តេច?
ដំណើរការនៃការជំនួសក្រពេញដែលរងផលប៉ះពាល់នៃក្រលៀនជាមួយនឹងជាលិកាស្លាកស្នាមត្រូវបានអមដំណាលគ្នាជាមួយនឹងការផ្លាស់ប្តូរសំណងមុខងារនៅក្នុងផ្នែកដែលនៅសល់។ ដូច្នេះការខ្សោយតំរងនោមរ៉ាំរ៉ៃមានការរីកចម្រើនបន្តិចម្តង ៗ ជាមួយនឹងការឆ្លងកាត់ដំណាក់កាលជាច្រើនក្នុងដំណើររបស់វា។ មូលហេតុចម្បងនៃការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងខ្លួនគឺការថយចុះអត្រានៃការច្រោះឈាមនៅក្នុងក្រពេញ។ អត្រានៃការច្រោះទឹកនោមជាធម្មតាគឺ ១០០-១២០ ម។ លក្នុងមួយនាទី។ ការចង្អុលបង្ហាញដោយប្រយោលដែលដើម្បីវិនិច្ឆ័យ GFR គឺថ្នាំ creatinine ឈាម។
- ដំណាក់កាលដំបូងនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ - ដំបូង
ក្នុងពេលដំណាលគ្នាអត្រានៃការច្រោះជាតិស្ករនៅតែស្ថិតក្នុងកម្រិត 90 មីលីលីត្រក្នុងមួយនាទី (កំណែធម្មតា) ។ មានភស្តុតាងនៃការខូចខាតតម្រងនោម។
វាបង្ហាញពីការខូចខាតតំរងនោមជាមួយនឹងការថយចុះតិចតួចនៃអេហ្វអេអេហ្វអេសក្នុងចន្លោះពី ៨៩-៦០ ។ ចំពោះមនុស្សចាស់ក្នុងករណីដែលមិនមានការខូចខាតរចនាសម្ព័ន្ធតម្រងនោមសូចនាករបែបនេះត្រូវបានគេចាត់ទុកថាជាបទដ្ឋាន។
នៅដំណាក់កាលទី ៣ កម្រិតមធ្យម GFR ធ្លាក់ចុះដល់ ៦០-៣០ មីលីលីត្រក្នុងមួយនាទី។ ក្នុងករណីនេះដំណើរការដែលកើតឡើងនៅក្នុងក្រលៀនជារឿយៗត្រូវបានលាក់ពីភ្នែក។ មិនមានគ្លីនិកភ្លឺទេ។ ការកើនឡើងនូវលទ្ធផលនៃទឹកនោមការថយចុះកម្រិតមធ្យមនៃចំនួនកោសិកាឈាមក្រហមនិងអេម៉ូក្លូប៊ីន (ភាពស្លេកស្លាំង) និងភាពទន់ខ្សោយដែលទាក់ទងនឹងភាពល្ហិតល្ហៃការថយចុះការសម្តែងស្បែកស្លេកនិងភ្នាសរំអិលក្រចករលួយសក់ជ្រុះស្បែកស្ងួតថយចុះចំណង់អាហារ។ ប្រហែលជាពាក់កណ្តាលនៃអ្នកជំងឺមានការកើនឡើងសម្ពាធឈាម (ជាចម្បង diastolic ពោលគឺទាបជាង) ។
វាត្រូវបានគេហៅថាអភិរក្សពីព្រោះវាអាចត្រូវបានហាមឃាត់ដោយថ្នាំហើយដូចគ្នានឹងដំបូងដែរវាមិនតម្រូវឱ្យមានការបន្សុតឈាមដោយប្រើវិធីសាស្ត្រផ្នែករឹង (hemodialysis) ទេ។ ក្នុងករណីនេះការច្រោះជាតិស្ករត្រូវបានរក្សានៅកម្រិត 15-29 មីលីលីត្រក្នុងមួយនាទី។ រោគសញ្ញាគ្លីនិកនៃការខ្សោយតំរងនោមលេចឡើង: ភាពទន់ខ្សោយធ្ងន់ធ្ងរការថយចុះសមត្ថភាពធ្វើការប្រឆាំងនឹងភាពស្លេកស្លាំង។ ការបង្កើនបរិមាណទឹកនោមការនោមនៅពេលយប់ជាមួយនឹងការជម្រុញឱ្យពេលយប់ញឹកញាប់ (Nocturia) ។ ប្រហែលជាពាក់កណ្តាលនៃអ្នកជំងឺទទួលរងពីជំងឺលើសឈាម។
ដំណាក់កាលទីប្រាំនៃការខ្សោយតំរងនោមត្រូវបានគេហៅថាស្ថានីយ, ឧ។ ចុងក្រោយ។ ជាមួយនឹងការថយចុះនៃការច្រោះគ្លីសេរីមក្រោម ១៥ មីលីលីលក្នុងមួយនាទីបរិមាណទឹកនោមដែលហូរចេញ (អូលីហ្គូរី) បានធ្លាក់ចុះរហូតដល់វាអវត្តមានទាំងស្រុងនៅក្នុងលទ្ធផល (អាណារី) ។ គស្ញទាំងអស់នៃការពុលរាងកាយជាមួយនឹងអេទីលអាសូត (អ៉ីមៀ) លេចឡើងនៅលើផ្ទៃខាងក្រោយនៃការរំខាននៅក្នុងតុល្យភាពទឹក - អេឡិចត្រូលីត្រការបំផ្លាញសរីរាង្គនិងប្រព័ន្ធទាំងអស់ (ជាចម្បងប្រព័ន្ធសរសៃប្រសាទសាច់ដុំបេះដូង) ។ ជាមួយនឹងការវិវឌ្ឍន៍នៃព្រឹត្តិការណ៍នេះជីវិតរបស់អ្នកជំងឺពឹងផ្អែកដោយផ្ទាល់ទៅលើការច្របាច់ឈាម (សំអាតវាដោយឆ្លងកាត់តម្រងនោមដែលខូច) ។ បើគ្មានការផ្លាស់ប្តូរក្រលៀនឬប្តូរតំរងនោមអ្នកជំងឺស្លាប់។
ការលេចឡើងនៃអ្នកជំងឺ
រូបរាងមិនទទួលរងរហូតដល់ដំណាក់កាលនៅពេលដែលការច្រោះតាមសរសៃឈាមត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំង។
- ដោយសារតែភាពស្លេកស្លាំងលលាដ៍ក្បាលលេចឡើងដោយសារតែការរំខានដោយទឹកអេឡិចត្រូលីត្រស្បែកស្ងួត។
- នៅពេលដំណើរការរីកចម្រើនភាពទន់ភ្លន់នៃស្បែកនិងភ្នាសរំអិលលេចឡើងហើយការបត់បែនរបស់វាថយចុះ។
- ការហូរឈាមដោយឯកឯងនិងស្នាមជាំអាចលេចឡើង។
- ការកោសស្បែកបណ្តាលឱ្យកោស។
- អ្វីដែលហៅថាស្នាមដុះនៅលើរាងពងក្រពើជាមួយនឹងភាពរអាក់រអួលនៃមុខរហូតដល់ប្រភេទអាណាសាកាដែលរីករាលដាលគឺជាលក្ខណៈ។
- សាច់ដុំក៏បាត់បង់សម្លេងរបស់ពួកគេប្រែទៅជាទន់ភ្លន់ដែលបណ្តាលឱ្យអស់កម្លាំងកើនឡើងនិងសមត្ថភាពក្នុងការធ្វើការរបស់អ្នកជំងឺធ្លាក់ចុះ។
ព័ត៌មានទូទៅ
ការខ្សោយតំរងនោមរ៉ាំរ៉ៃ (CRF) - ការរំលោភបំពានដែលមិនអាចត្រឡប់វិញបាននៃមុខងារត្រងនិងមុខងាររបស់តម្រងនោមរហូតដល់ការបញ្ឈប់ពេញលេញរបស់ពួកគេដោយសារតែការស្លាប់នៃជាលិកាតម្រងនោម។ កាកបាទក្រហមកម្ពុជាមានវគ្គរីកចម្រើនជាបណ្តើរ ៗ នៅដំណាក់កាលដំបូងវាបង្ហាញរាងវាថាជាបញ្ហាទូទៅមួយ។ ជាមួយនឹងការកើនឡើងនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ - រោគសញ្ញាធ្ងន់ធ្ងរនៃការស្រវឹង: ភាពទន់ខ្សោយបាត់បង់ចំណង់អាហារចង្អោរក្អួតហើមស្បែក - ស្ងួតពណ៌លឿងស្លេក។ ភ្លាមៗជួនកាលដល់សូន្យឌីសឌីសថយចុះ។ នៅដំណាក់កាលបន្ទាប់, ជំងឺខ្សោយបេះដូង, ជំងឺស្ទះសួត, ទំនោរទៅនឹងការហូរឈាម, ជំងឺរលាកខួរក្បាលនិងសន្លប់មិនធម្មតាវិវត្ត។ ការប្តូរឈាមនិងតំរងនោមត្រូវបានចង្អុលបង្ហាញ។
មូលហេតុនៃ CRF
ការខ្សោយតំរងនោមរ៉ាំរ៉ៃអាចបណ្តាលឱ្យមានជំងឺក្រិនថ្លើមរ៉ាំរ៉ៃជំងឺសរសៃប្រសាទក្នុងជំងឺប្រព័ន្ធជំងឺរលាកស្រោមខួរតំណពូជជំងឺសរសៃប្រសាទរ៉ាំរ៉ៃជំងឺទឹកនោមផ្អែម Glomerulosclerosis ជំងឺទឹកនោមផ្អែមតំរងនោមជំងឺតម្រងនោម polycystic ជំងឺទឹកនោមប្រៃជំងឺសរសៃប្រសាទនិងជំងឺដទៃទៀតដែលប៉ះពាល់ទាំងតម្រងនោមឬតំរងនោមតែមួយ។
រោគសាស្ត្រគឺផ្អែកលើការស្លាប់ជាលំដាប់របស់ណឺត្រុង។ ដំបូងដំណើរការតំរងនោមប្រែជាមិនសូវមានប្រសិទ្ធភាពបន្ទាប់មកមុខងារតំរងនោមខ្សោយ។ រូបភាព morphological ត្រូវបានកំណត់ដោយជំងឺមូលដ្ឋាន។ ការពិនិត្យប្រវត្តិសាស្រ្តបង្ហាញពីការស្លាប់របស់ parenchyma ដែលត្រូវបានជំនួសដោយជាលិកាភ្ជាប់។ ការវិវត្តនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃត្រូវបានកើតឡើងដោយរយៈពេលនៃការទទួលរងពីជំងឺតំរងនោមរ៉ាំរ៉ៃដែលមានរយៈពេលពី 2 ទៅ 10 ឆ្នាំឬច្រើនជាងនេះ។ វគ្គនៃជំងឺតំរងនោមមុនពេលចាប់ផ្តើមនៃ CRF អាចត្រូវបានបែងចែកជាដំណាក់កាលជាច្រើន។ និយមន័យនៃដំណាក់កាលទាំងនេះគឺជាការចាប់អារម្មណ៍ជាក់ស្តែងព្រោះវាជះឥទ្ធិពលដល់ជម្រើសនៃវិធីសាស្ត្រព្យាបាល។
ចំណាត់ថ្នាក់
ដំណាក់កាលខាងក្រោមនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃត្រូវបានសម្គាល់:
- យឺត។ វាដំណើរការដោយគ្មានរោគសញ្ញាធ្ងន់ធ្ងរ។ ជាធម្មតាវាត្រូវបានរកឃើញតែដោយលទ្ធផលនៃការសិក្សាគ្លីនិកស៊ីជម្រៅប៉ុណ្ណោះ។ ការច្រោះ Glomerular ត្រូវបានកាត់បន្ថយមកត្រឹម ៥០-៦០ មីលីលីត្រ / នាទី។
- សំណង។ អ្នកជំងឺមានការព្រួយបារម្ភអំពីការអស់កម្លាំងអារម្មណ៍នៃមាត់ស្ងួត។ ការកើនឡើងបរិមាណទឹកនោមជាមួយនឹងការថយចុះដង់ស៊ីតេទាក់ទងរបស់វា។ កាត់បន្ថយការច្រោះទឹករំអិលឱ្យនៅត្រឹម ៤៩-៣០ ម។ ល / នាទី។ ការកើនឡើងកម្រិតនៃ creatinine និងអ៊ុយ។
- ភាពរអាក់រអួល។ ភាពធ្ងន់ធ្ងរនៃរោគសញ្ញាកើនឡើង។ ផលវិបាកកើតឡើងដោយសារតែការកើនឡើងខ្សោយតំរងនោមរ៉ាំរ៉ៃ។ ស្ថានភាពរបស់អ្នកជំងឺផ្លាស់ប្តូររលក។ ការថយចុះនៃការបញ្ចេញជាតិគ្លុយកូសដល់ ២៩-១៥ មីលីលីត្រក្នុងមួយនាទីទឹកអាស៊ីត acidosis មានការកើនឡើងជាលំដាប់នៃកម្រិត creatinine ។
- ស្ថានីយ។ វាត្រូវបានកំណត់ដោយការថយចុះបន្តិចម្តង ៗ នៃជំងឺទឹកនោមផ្អែមការកើនឡើងនៃការហើមការរំលោភសរុបនៃអាស៊ីត - មូលដ្ឋាននិងការរំលាយអាហារអំបិលទឹក។ មានបាតុភូតនៃជំងឺខ្សោយបេះដូងការកកស្ទះក្នុងថ្លើមនិងសួតជំងឺថ្លើមជំងឺរលាកទងសួត។
រោគសញ្ញានៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ
នៅក្នុងរយៈពេលមុនការវិវត្តនៃជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃដំណើរការតំរងនោមនៅតែបន្ត។ កម្រិតនៃការច្រោះទឹកក្រពះនិងបំពង់ខ្យល់បំពង់មិនត្រូវបានចុះខ្សោយទេ។ បនា្ទាប់មកការច្រោះទឹកក្រពះថយចុះជាលំដាប់តម្រងនោមបាត់បង់សមត្ថភាពក្នុងការប្រមូលផ្តុំទឹកនោមហើយដំណើរការនៃតំរងនោមចាប់ផ្តើមរងទុក្ខ។ នៅដំណាក់កាលនេះការព្យាបាលដោយសដូងបាតមិនទាន់ចុះខ្សោយនៅឡើយទេ។ នៅពេលអនាគតចំនួននឺត្រុងដែលកំពុងដំណើរការនៅតែបន្តថយចុះហើយជាមួយនឹងការថយចុះនៃការច្រោះគ្លីសេរីនដល់ 50-60 មីលីលីត្រ / នាទីសញ្ញាដំបូងនៃ CRF លេចឡើងនៅក្នុងអ្នកជំងឺ។
អ្នកជំងឺដែលមានដំណាក់កាលខ្សោយតំរងនោមរ៉ាំរ៉ៃជាធម្មតាមិនបង្ហាញពីការត្អូញត្អែរទេ។ ក្នុងករណីខ្លះពួកគេកត់សម្គាល់ពីភាពទន់ខ្សោយបន្តិចបន្តួចនិងការថយចុះការអនុវត្ត។ អ្នកជំងឺដែលមានជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃក្នុងដំណាក់កាលដែលមានការទូទាត់សងមានការព្រួយបារម្ភអំពីការថយចុះការសម្តែងការអស់កម្លាំងកើនឡើងនិងអារម្មណ៍ស្ងួតមាត់ស្ងួតតាមកាលកំណត់។ ជាមួយនឹងដំណាក់កាលបណ្តោះអាសន្ននៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃរោគសញ្ញាកាន់តែច្បាស់។ ភាពទន់ខ្សោយកំពុងកើនឡើងអ្នកជំងឺត្អូញត្អែរពីការស្រេកទឹកថេរនិងស្ងួតមាត់។ ចំណង់អាហារត្រូវបានកាត់បន្ថយ។ ស្បែកស្លេកស្ងួត។
អ្នកជំងឺដែលមាន CRF ដំណាក់កាលចុងក្រោយបាត់បង់ទំងន់ស្បែករបស់ពួកគេប្រែជាពណ៌ប្រផេះ - លឿង។ ស្បែករមាស់ការថយចុះសម្លេងសាច់ដុំញ័រដៃនិងម្រាមដៃការប៉ះសាច់ដុំតូចគឺជាលក្ខណៈ។ មាត់ស្ងួតនិងស្ងួតកាន់តែខ្លាំងឡើង។ អ្នកជំងឺងងុយគេងងងុយដេកមិនអាចផ្តោតអារម្មណ៍បាន។
ជាមួយនឹងការស្រវឹងកាន់តែខ្លាំងក្លិនលក្ខណៈនៃអាម៉ូញាក់ពីមាត់លេចឡើងចង្អោរនិងក្អួត។ រយៈពេលនៃស្មារតីស្ពឹកស្រពន់ត្រូវបានជំនួសដោយការរំភើបអ្នកជំងឺត្រូវបានរារាំងមិនគ្រប់គ្រាន់។ ជំងឺសរសៃប្រសាទ, ថយចុះកម្តៅ, ស្អក, ខ្វះចំណង់អាហារ, ឈឺក្រពះពោះគឺជាលក្ខណៈ។ ហើមពោះក្អួតញឹកញាប់រាគ។ កៅអីងងឹតទារក។ អ្នកជំងឺត្អូញត្អែរពីការរមាស់ស្បែកយ៉ាងខ្លាំងនិងរមួលសាច់ដុំញឹកញាប់។ ភាពស្លេកស្លាំងកំពុងកើនឡើងរោគសញ្ញាជំងឺឬសដូងបាតកំពុងតែវិវត្ត។ ការបង្ហាញធម្មតានៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃនៅក្នុងដំណាក់កាលស្ថានីយគឺជំងឺរលាកសាច់ដុំបេះដូង, រលាកស្រោមខួរក្បាល, រលាកខួរក្បាល, ជំងឺស្ទះសួត, ក្រពេញទឹករងៃ, ការហូរឈាមក្រពះពោះវៀន, សន្លប់ឈាម។
ផលវិបាក
CRF ត្រូវបានសម្គាល់ដោយការកើនឡើងភាពមិនស្រួលនៃសរីរាង្គនិងប្រព័ន្ធទាំងអស់។ ការផ្លាស់ប្តូរឈាមរួមមានភាពស្លេកស្លាំងដោយសារតែទាំងការហាមឃាត់ hematopoiesis និងការកាត់បន្ថយអាយុកោសិកាឈាមក្រហម។ បញ្ហានៃការកកឈាមត្រូវបានគេកត់សំគាល់: ការកើនឡើងនៃពេលវេលាហូរឈាម, thrombocytopenia, ការថយចុះបរិមាណ prothrombin ។ ពីផ្នែកម្ខាងនៃបេះដូងនិងសួតការកើនឡើងសម្ពាធសរសៃឈាមត្រូវបានគេសង្កេតឃើញ (ក្នុងអ្នកជំងឺច្រើនជាងពាក់កណ្តាល), ជំងឺខ្សោយបេះដូងកកស្ទះ, រលាកស្រោមបេះដូង, រលាកស្រោមបេះដូង។ នៅដំណាក់កាលក្រោយៗទៀតជំងឺរលាកសួតធ្ងន់ធ្ងរកើតឡើង។
ការផ្លាស់ប្តូរប្រព័ន្ធប្រសាទនៅដំណាក់កាលដំបូងរួមមានការរំខាននិងការរំខានដល់ដំណេកហើយនៅដំណាក់កាលក្រោយៗទៀតរួមមានការសន្លឹមការភាន់ច្រលំនិងក្នុងករណីខ្លះការភ័ន្តច្រឡំនិងការថប់ដង្ហើម។ ពីប្រព័ន្ធសរសៃប្រសាទគ្រឿងកុំព្យូទ័រត្រូវបានរកឃើញ។ ពីការរលាកក្រពះពោះវៀននៅដំណាក់កាលដំបូងការខ្សោះជីវជាតិនៃចំណង់អាហារស្ងួតមាត់។ ក្រោយមក, ការរមួលក្រពើ, ចង្អោរ, ក្អួត, stomatitis លេចឡើង។ ជាលទ្ធផលនៃការរលាក mucosal ការហូរចេញនៃផលិតផលមេតាប៉ូលីសមានការវិវត្តទៅជាជំងឺរលាកពោះវៀនធំនិងរលាកក្រពះ។ដំបៅក្រពះនិងពោះវៀនត្រូវបានបង្កើតឡើងដែលជារឿយៗក្លាយជាប្រភពនៃការហូរឈាម។
នៅលើផ្នែកនៃប្រព័ន្ធ musculoskeletal មានទម្រង់ផ្សេងៗគ្នានៃជំងឺពុកឆ្អឹង (ជំងឺពុកឆ្អឹង, ជំងឺពុកឆ្អឹង, ជំងឺពុកឆ្អឹង, ជំងឺពុកឆ្អឹង) គឺជាលក្ខណៈនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ។ ការបង្ហាញគ្លីនិកនៃជំងឺឆ្អឹងខ្នងគឺការបាក់ឆ្អឹងដោយឯកឯងការខូចទ្រង់ទ្រាយនៃគ្រោងការបង្រួមនៃឆ្អឹងកងខ្នងរលាកសន្លាក់ឈឺចាប់ឆ្អឹងនិងសាច់ដុំ។ នៅលើផ្នែកនៃប្រព័ន្ធភាពស៊ាំជំងឺ lymphocytopenia រ៉ាំរ៉ៃមានការវិវត្តនៅក្នុងការខ្សោយតំរងនោមរ៉ាំរ៉ៃ។ ការថយចុះនៃភាពស៊ាំបណ្តាលឱ្យមានអត្រាខ្ពស់នៃផលវិបាក purulent - septic ។
ការធ្វើរោគវិនិច្ឆ័យ
 ប្រសិនបើអ្នកសង្ស័យថាការវិវត្តនៃជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃអ្នកជំងឺត្រូវពិគ្រោះជាមួយគ្រូពេទ្យជំនាញខាងសរសៃប្រសាទនិងធ្វើការពិសោធន៍មន្ទីរពិសោធន៍៖ ការវិភាគជីវគីមីឈាមនិងទឹកនោមការធ្វើតេស្ត៍ Reberg ។ មូលដ្ឋានសម្រាប់ការធ្វើរោគវិនិច្ឆ័យគឺការថយចុះនៃការច្រោះក្រពេញដែលជាការកើនឡើងនៃ creatinine និងអ៊ុយ។
ប្រសិនបើអ្នកសង្ស័យថាការវិវត្តនៃជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃអ្នកជំងឺត្រូវពិគ្រោះជាមួយគ្រូពេទ្យជំនាញខាងសរសៃប្រសាទនិងធ្វើការពិសោធន៍មន្ទីរពិសោធន៍៖ ការវិភាគជីវគីមីឈាមនិងទឹកនោមការធ្វើតេស្ត៍ Reberg ។ មូលដ្ឋានសម្រាប់ការធ្វើរោគវិនិច្ឆ័យគឺការថយចុះនៃការច្រោះក្រពេញដែលជាការកើនឡើងនៃ creatinine និងអ៊ុយ។
ក្នុងអំឡុងពេលនៃការធ្វើតេស្តហ្សីមនីស្គីការរកឃើញអ៊ីសូភីអ៊ីស្ត្រូរៀត្រូវបានគេរកឃើញ។ អ៊ុលត្រាសោននៃតំរងនោមបង្ហាញពីការថយចុះកំរាស់នៃខួរឆ្អឹងខ្នងនិងការថយចុះទំហំនៃតំរងនោម។ ការថយចុះនៃលំហូរឈាមតំរងនោមក្នុងពោះវៀនធំនិងសំខាន់ត្រូវបានរកឃើញនៅលើអ៊ុលត្រាសោននៃសរសៃឈាមតំរងនោម។ ការព្យាបាលដោយប្រើកាំរស្មីយូវីផ្ទុយគ្នាគួរតែត្រូវបានប្រើដោយប្រយ័ត្នប្រយែងដោយសារតែសរសៃប្រសាទរបស់ភ្នាក់ងារផ្ទុយគ្នាជាច្រើន។ បញ្ជីនៃនីតិវិធីវិនិច្ឆ័យផ្សេងទៀតត្រូវបានកំណត់ដោយលក្ខណៈនៃរោគសាស្ត្រដែលបណ្តាលឱ្យមានការវិវត្តនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ។
ការព្យាបាលជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃ
 អ្នកឯកទេសខាងផ្នែកតំរងនោមនិងប្រព័ន្ធប្រសាទទំនើបមានសមត្ថភាពទូលំទូលាយក្នុងការព្យាបាលជម្ងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃ។ ការព្យាបាលទាន់ពេលវេលាដែលមានគោលបំណងដើម្បីទទួលបានការព្យាបាលដែលមានស្ថេរភាពជារឿយៗអនុញ្ញាតឱ្យអ្នកបន្ថយការវិវត្តនៃរោគសាស្ត្រនិងពន្យារពេលការចាប់ផ្តើមរោគសញ្ញាធ្ងន់ធ្ងរ។ នៅពេលធ្វើការព្យាបាលដល់អ្នកជំងឺដែលមានដំណាក់កាលដំបូងនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃការយកចិត្តទុកដាក់ពិសេសត្រូវបានយកចិត្តទុកដាក់ចំពោះវិធានការដើម្បីការពារការវិវត្តនៃជំងឺមូលដ្ឋាន។
អ្នកឯកទេសខាងផ្នែកតំរងនោមនិងប្រព័ន្ធប្រសាទទំនើបមានសមត្ថភាពទូលំទូលាយក្នុងការព្យាបាលជម្ងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃ។ ការព្យាបាលទាន់ពេលវេលាដែលមានគោលបំណងដើម្បីទទួលបានការព្យាបាលដែលមានស្ថេរភាពជារឿយៗអនុញ្ញាតឱ្យអ្នកបន្ថយការវិវត្តនៃរោគសាស្ត្រនិងពន្យារពេលការចាប់ផ្តើមរោគសញ្ញាធ្ងន់ធ្ងរ។ នៅពេលធ្វើការព្យាបាលដល់អ្នកជំងឺដែលមានដំណាក់កាលដំបូងនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃការយកចិត្តទុកដាក់ពិសេសត្រូវបានយកចិត្តទុកដាក់ចំពោះវិធានការដើម្បីការពារការវិវត្តនៃជំងឺមូលដ្ឋាន។
ការព្យាបាលជំងឺមូលដ្ឋាននៅតែបន្តទោះបីជាមានដំណើរការខ្សោយតំរងនោមប៉ុន្តែនៅក្នុងអំឡុងពេលនេះតម្លៃនៃការព្យាបាលដោយរោគសញ្ញាកើនឡើង។ បើចាំបាច់ថ្នាំ antibacterial និង antihypertensive ត្រូវបានចេញវេជ្ជបញ្ជា។ ការព្យាបាលសាន់តូនីញ៉ូមត្រូវបានចង្អុលបង្ហាញ។ ការត្រួតពិនិត្យការច្រោះទឹកក្រពះមុខងារប្រមូលផ្តុំនៃតម្រងនោមលំហូរឈាមតំរងនោមកម្រិតនៃអ៊ុយនិងអរម៉ូនឌីនត្រូវបានទាមទារ។ ក្នុងករណីមានការរំលោភលើសសៃឈាមបេះដូងការកែតម្រូវសមាសធាតុអាស៊ីត - អាស៊ីតអាហ្សូទីននិងតុល្យភាពទឹកអំបិលនៃឈាមត្រូវបានអនុវត្ត។ ការព្យាបាលដោយរោគសញ្ញាមាននៅក្នុងការព្យាបាលនៃភាពស្លកសាំង hemorrhagic និងលើសឈាមរក្សាសកម្មភាពបេះដូងធម្មតា។
ជាមួយនឹងការវិវត្តនៃជំងឺ osteodystrophy តំរងនោមវីតាមីន D និងកាល់ស្យូម gluconate ត្រូវបានចេញវេជ្ជបញ្ជា។ សូមចងចាំពីគ្រោះថ្នាក់នៃការធ្វើឱ្យសសៃនៃសរីរាង្គខាងក្នុងបណ្តាលមកពីបរិមាណដ៏ច្រើននៃវីតាមីនឌីក្នុងជម្ងឺ hyperphosphatemia ។ ដើម្បីលុបបំបាត់ hyperphosphatemia, sorbitol + អាលុយមីញ៉ូមអ៊ីដ្រូអ៊ីដត្រូវបានចេញវេជ្ជបញ្ជា។ ក្នុងអំឡុងពេលព្យាបាលកម្រិតផូស្វ័រនិងកាល់ស្យូមនៅក្នុងឈាមត្រូវបានគ្រប់គ្រង។ ការកែតម្រូវសមាសធាតុអាស៊ីត - មូលដ្ឋានត្រូវបានអនុវត្តជាមួយនឹងដំណោះស្រាយ ៥ ភាគរយនៃសូដ្យូមប៊ីកាបូណាតបញ្ចូលតាមសរសៃ។ ជាមួយនឹងជំងឺ oliguria ថ្នាំ furosemide ត្រូវបានចេញវេជ្ជបញ្ជាក្នុងកំរិតមួយដែលផ្តល់នូវសារធាតុ polyuria ដើម្បីបង្កើនបរិមាណទឹកនោមដែលបញ្ចេញចោល។ ដើម្បីធ្វើឱ្យសម្ពាធឈាមមានលក្ខណៈធម្មតាថ្នាំប្រឆាំងនឹងការកកឈាមត្រូវបានគេប្រើរួមជាមួយថ្នាំ furosemide ។
ក្នុងករណីមានភាពស្លេកស្លាំងការត្រៀមលក្ខណៈជាតិដែកនិងដូស្យូមនិងអាស៊ីតហ្វូលិកត្រូវបានចេញវេជ្ជបញ្ជាដោយមានការថយចុះនៃអេម៉ូក្លូប៊ីតដល់ ២៥% ការបញ្ចូលឈាមក្រហមប្រភាគត្រូវបានអនុវត្ត កំរិតប្រើថ្នាំគីមីនិងថ្នាំអង់ទីប៊ីយោទិចត្រូវបានកំណត់អាស្រ័យលើវិធីសាស្រ្តនៃការព្យាបាល។ ដូសនៃ sulfanilamides, cephaloridine, methicillin, ampicillin និង Penicillin ត្រូវបានកាត់បន្ថយ 2-3 ដង។ នៅពេលប្រើថ្នាំ polymyxin, neomycin, monomycin និង streptomycin សូម្បីតែក្នុងកម្រិតតូចក៏ដោយផលវិបាក (ការស្តាប់សរសៃប្រសាទសរសៃប្រសាទជាដើម) អាចនឹងវិវឌ្ឍន៍។ ដេរីវេនៃ nitrofurans ត្រូវបាន contraindicated នៅក្នុងអ្នកជំងឺដែលមានការខ្សោយតំរងនោមរ៉ាំរ៉ៃ។
ប្រើ glycosides ក្នុងការព្យាបាលជំងឺខ្សោយបេះដូងគួរតែត្រូវបានប្រើដោយប្រុងប្រយ័ត្ន។ កំរិតប្រើត្រូវបានកាត់បន្ថយជាពិសេសជាមួយនឹងការវិវត្តនៃជំងឺ hypokalemia ។ អ្នកជំងឺដែលមានដំណាក់កាលខ្សោយនៃតំរងនោមរ៉ាំរ៉ៃក្នុងកំឡុងពេលកាន់តែធ្ងន់ធ្ងរត្រូវបានចេញវេជ្ជបញ្ជាឱ្យមានជំងឺ hemodialysis ។ បន្ទាប់ពីធ្វើឱ្យប្រសើរឡើងនូវស្ថានភាពរបស់អ្នកជំងឺពួកគេត្រូវបានផ្ទេរទៅការព្យាបាលបែបអភិរក្ស។ ការតែងតាំងវគ្គសិក្សាម្តងហើយម្តងទៀតនៃ plasmapheresis មានប្រសិទ្ធភាព។
នៅពេលចាប់ផ្តើមនៃដំណាក់កាលស្ថានីយនិងអវត្តមាននៃប្រសិទ្ធភាពនៃការព្យាបាលដោយរោគសញ្ញាអ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជាឱ្យមានជំងឺទឹកនោមផ្អែមធម្មតា (2-3 ដងក្នុងមួយសប្តាហ៍) ។ ការផ្ទេរទៅ hemodialysis ត្រូវបានណែនាំជាមួយនឹងការថយចុះនៃការបោសសំអាត creatinine ក្រោម 10 មីលីលីត្រ / នាទីនិងការកើនឡើងកម្រិតប្លាស្មារបស់វាដល់ 0,1 ក្រាម / លីត្រ។ នៅពេលជ្រើសរើសវិធីព្យាបាលវាគួរតែត្រូវបានយកចិត្តទុកដាក់ក្នុងចិត្តថាការវិវត្តនៃផលវិបាកនៅក្នុងការខ្សោយតំរងនោមរ៉ាំរ៉ៃកាត់បន្ថយប្រសិទ្ធភាពនៃជំងឺ hemodialysis និងមិនរាប់បញ្ចូលលទ្ធភាពនៃការប្តូរតំរងនោម។
ការព្យាករណ៍និងការការពារ
ការព្យាករណ៍សម្រាប់ការខ្សោយតំរងនោមរ៉ាំរ៉ៃតែងតែមានភាពធ្ងន់ធ្ងរ។ ការស្តារនីតិសម្បទាប្រកបដោយចីរភាពនិងការពង្រីកអាយុកាលវែងមួយគឺអាចធ្វើទៅបានជាមួយនឹងការផ្លាស់ប្តូរឈាមទាន់ពេលវេលាឬការប្តូរតំរងនោម។ ការសម្រេចចិត្តលើលទ្ធភាពនៃការអនុវត្តប្រភេទនៃការព្យាបាលទាំងនេះត្រូវបានធ្វើឡើងដោយអ្នកប្តូរសរីរាង្គនិងវេជ្ជបណ្ឌិតនៃមជ្ឈមណ្ឌល hemodialysis ។ ការបង្ការផ្តល់នូវការរកឃើញនិងព្យាបាលជំងឺឱ្យបានទាន់ពេលវេលាដែលអាចបណ្តាលឱ្យខ្សោយតំរងនោមរ៉ាំរ៉ៃ។
តើមានអ្វីកើតឡើង?
នៅក្នុង pathogenesis នៃជំងឺនេះការនាំមុខមួយគឺការរំលោភលើឈាមរត់នៅក្នុងតម្រងនោមនិងការថយចុះកម្រិតអុកស៊ីសែនដែលបានបញ្ជូនដល់ពួកគេ។ ជាលទ្ធផលមានការរំលោភលើមុខងារតម្រងនោមសំខាន់ៗទាំងអស់ - ការច្រោះ, excretory, លេខសម្ងាត់។ ជាលទ្ធផលនៃមាតិកានេះមាតិកានៃផលិតផលរំលាយអាហារអាសូតនៅក្នុងរាងកាយកើនឡើងយ៉ាងខ្លាំងហើយការរំលាយអាហារត្រូវបានចុះខ្សោយយ៉ាងធ្ងន់ធ្ងរ។
ប្រហែលជា ៦០ ភាគរយនៃករណីនានារោគសញ្ញានៃការខ្សោយតំរងនោមស្រួចស្រាវត្រូវបានគេសង្កេតឃើញក្រោយពេលវះកាត់ឬរងរបួស។ ប្រហែលជា 40% នៃករណីត្រូវបានបង្ហាញក្នុងការព្យាបាលអ្នកជំងឺនៅមន្ទីរពេទ្យ។ ក្នុងករណីកម្រ (ប្រហែល 1-2%) រោគសញ្ញានេះមានការរីកចម្រើនចំពោះស្ត្រីក្នុងកំឡុងពេល នៃការមានផ្ទៃពោះ.
សម្គាល់ មុត និង រ៉ាំរ៉ៃ ដំណាក់កាលនៃការខ្សោយតំរងនោម។ គ្លីនិកនៃការខ្សោយតំរងនោមស្រួចស្រាវអាចវិវត្តក្នុងរយៈពេលជាច្រើនម៉ោង។ ប្រសិនបើការធ្វើរោគវិនិច្ឆ័យត្រូវបានអនុវត្តក្នុងលក្ខណៈទាន់ពេលវេលាហើយវិធានការទាំងអស់ត្រូវបានអនុវត្តដើម្បីការពារស្ថានភាពនេះបន្ទាប់មកមុខងារតំរងនោមត្រូវបានស្តារឡើងវិញយ៉ាងពេញលេញ។ ការបង្ហាញវិធីសាស្រ្តនៃការព្យាបាលត្រូវបានអនុវត្តដោយអ្នកឯកទេសតែប៉ុណ្ណោះ។
ប្រភេទជាច្រើននៃការខ្សោយតំរងនោមស្រួចស្រាវត្រូវបានកំណត់។ ក្រពេញប្រូស្តាតការខ្សោយតំរងនោមកើតឡើងដោយសារលំហូរឈាមខ្សោយនៅក្នុងតម្រងនោម។ ក្រាល ការខ្សោយតំរងនោមគឺជាលទ្ធផលនៃការខូចខាតដល់ជាលិកាតំរងនោម។ ក្រពេញប្រូស្តាត ការខ្សោយតំរងនោមគឺជាផលវិបាកនៃការរំលោភយ៉ាងខ្លាំងនៃលំហូរទឹកនោម។
 ការវិវត្តនៃការខ្សោយតំរងនោមស្រួចស្រាវកើតឡើងក្នុងពេលមានការប៉ះទង្គិចផ្លូវចិត្តដែលជាលិកាត្រូវបានខូចខាត។ ដូចគ្នានេះផងដែរស្ថានភាពនេះវិវឌ្ឍន៍នៅក្រោមឥទ្ធិពលនៃការឆ្លុះបញ្ច្រាស់ការថយចុះបរិមាណឈាមរត់ដោយសារតែការរលាកនិងការបាត់បង់ឈាមយ៉ាងច្រើន។ ក្នុងករណីនេះរដ្ឋត្រូវបានកំណត់ជាតម្រងនោមឆក់។ ករណីនេះកើតឡើងក្នុងករណីមានគ្រោះថ្នាក់ធ្ងន់ធ្ងរអន្តរាគមន៍វះកាត់ធ្ងន់ធ្ងរការរងរបួស។ infarction myocardialពេលចាក់បញ្ចូលឈាមមិនត្រូវគ្នា។
ការវិវត្តនៃការខ្សោយតំរងនោមស្រួចស្រាវកើតឡើងក្នុងពេលមានការប៉ះទង្គិចផ្លូវចិត្តដែលជាលិកាត្រូវបានខូចខាត។ ដូចគ្នានេះផងដែរស្ថានភាពនេះវិវឌ្ឍន៍នៅក្រោមឥទ្ធិពលនៃការឆ្លុះបញ្ច្រាស់ការថយចុះបរិមាណឈាមរត់ដោយសារតែការរលាកនិងការបាត់បង់ឈាមយ៉ាងច្រើន។ ក្នុងករណីនេះរដ្ឋត្រូវបានកំណត់ជាតម្រងនោមឆក់។ ករណីនេះកើតឡើងក្នុងករណីមានគ្រោះថ្នាក់ធ្ងន់ធ្ងរអន្តរាគមន៍វះកាត់ធ្ងន់ធ្ងរការរងរបួស។ infarction myocardialពេលចាក់បញ្ចូលឈាមមិនត្រូវគ្នា។
លក្ខខណ្ឌដែលគេហៅថា តម្រងនោមពុលដែលបានបង្ហាញជាលទ្ធផលនៃការពុលដោយសារធាតុពុលការពុលរាងកាយជាមួយនឹងការប្រើថ្នាំការសេពគ្រឿងស្រវឹងការរំលោភបំពានសារធាតុវិទ្យុសកម្ម។
តម្រងនោមឆ្លងស្រួចស្រាវ - ផលវិបាកនៃជំងឺឆ្លងធ្ងន់ធ្ងរ - គ្រុនក្តៅ, leptospirosis។ វាក៏អាចកើតឡើងក្នុងកំឡុងពេលធ្ងន់ធ្ងរនៃជំងឺឆ្លងដែលក្នុងនោះការខះជាតិទឹកមានការរីកចម្រើនយ៉ាងឆាប់រហ័ស។
ការខ្សោយតំរងនោមស្រួចស្រាវក៏វិវឌ្ឍន៍ដោយសារការស្ទះបំពង់នោម។ រឿងនេះកើតឡើងប្រសិនបើអ្នកជំងឺមានដុំសាច់ដុំថ្មដុំឈាមកកការស្ទះសរសៃឈាមខួរក្បាលនិងរបួសដំបៅ។ លើសពីនេះទៀតការឈឺសន្លាក់ជួនកាលក្លាយទៅជាផលវិបាកនៃស្រួចស្រាវ pyelonephritis និងមុតស្រួច glomerulonephritis.
ក្នុងអំឡុងពេលមានផ្ទៃពោះការខ្សោយតំរងនោមស្រួចស្រាវត្រូវបានគេសង្កេតឃើញភាគច្រើននៅក្នុងអ្នកកាត់ដំបូងនិងទីបី។ នៅត្រីមាសដំបូងស្ថានភាពនេះអាចនឹងវិវឌ្ឍន៍បន្ទាប់ពី ការរំលូតកូនជាពិសេសត្រូវបានអនុវត្តក្រោមលក្ខខណ្ឌដែលមិនមានមេរោគ។
ការខ្សោយតំរងនោមក៏វិវត្តទៅជាលទ្ធផលនៃការហូរឈាមក្រោយឆ្លងទន្លេក៏ដូចជាជំងឺព្រាយក្រឡាភ្លើងនៅសប្តាហ៍ចុងក្រោយនៃការមានផ្ទៃពោះ។
ករណីមួយចំនួនក៏ត្រូវបានគេគូសបញ្ជាក់ផងដែរនៅពេលដែលមិនអាចកំណត់ឱ្យបានច្បាស់នូវមូលហេតុដែលធ្វើឱ្យអ្នកជំងឺវិវត្តទៅជាខ្សោយតំរងនោមស្រួចស្រាវ។ ជួនកាលស្ថានភាពនេះត្រូវបានគេសង្កេតឃើញនៅពេលមានកត្តាផ្សេងៗគ្នាជាច្រើនជះឥទ្ធិពលដល់ការវិវត្តនៃជំងឺនេះក្នុងពេលតែមួយ។
 ដំបូងអ្នកជំងឺមិនបានបង្ហាញដោយផ្ទាល់នូវរោគសញ្ញានៃការខ្សោយតំរងនោមទេប៉ុន្តែជាសញ្ញានៃជំងឺដែលនាំឱ្យមានការវិវត្តនៃជម្ងឺអាណារី។ ទាំងនេះអាចជារោគសញ្ញានៃការឆក់ការពុលដោយផ្ទាល់រោគសញ្ញានៃជំងឺ។ លើសពីនេះទៅទៀតរោគសញ្ញាចំពោះកុមារនិងមនុស្សពេញវ័យត្រូវបានបង្ហាញដោយការថយចុះបរិមាណទឹកនោមដែលហូរចេញ។ ដំបូងបរិមាណរបស់វាថយចុះដល់ ៤០០ មីលីលីត្ររាល់ថ្ងៃ (លក្ខខណ្ឌនេះហៅថា oligouria) ក្រោយមកអ្នកជំងឺត្រូវបានគេបម្រុងទុកទឹកនោមមិនលើសពី 50 មីលីលីត្រក្នុងមួយថ្ងៃ (កំណត់ anuria) អ្នកជំងឺត្អូញត្អែរពីការចង្អោរគាត់ក៏ក្អួតដែរចំណង់អាហារបាត់។
ដំបូងអ្នកជំងឺមិនបានបង្ហាញដោយផ្ទាល់នូវរោគសញ្ញានៃការខ្សោយតំរងនោមទេប៉ុន្តែជាសញ្ញានៃជំងឺដែលនាំឱ្យមានការវិវត្តនៃជម្ងឺអាណារី។ ទាំងនេះអាចជារោគសញ្ញានៃការឆក់ការពុលដោយផ្ទាល់រោគសញ្ញានៃជំងឺ។ លើសពីនេះទៅទៀតរោគសញ្ញាចំពោះកុមារនិងមនុស្សពេញវ័យត្រូវបានបង្ហាញដោយការថយចុះបរិមាណទឹកនោមដែលហូរចេញ។ ដំបូងបរិមាណរបស់វាថយចុះដល់ ៤០០ មីលីលីត្ររាល់ថ្ងៃ (លក្ខខណ្ឌនេះហៅថា oligouria) ក្រោយមកអ្នកជំងឺត្រូវបានគេបម្រុងទុកទឹកនោមមិនលើសពី 50 មីលីលីត្រក្នុងមួយថ្ងៃ (កំណត់ anuria) អ្នកជំងឺត្អូញត្អែរពីការចង្អោរគាត់ក៏ក្អួតដែរចំណង់អាហារបាត់។
មនុស្សម្នាក់ក្លាយទៅជាងងុយគេងងងុយដេកគាត់មានការទប់ស្កាត់ស្មារតីហើយជួនកាលការប្រកាច់និងការថប់ដង្ហើមលេចឡើង។
ស្ថានភាពនៃស្បែកក៏ផ្លាស់ប្តូរផងដែរ។ វាស្ងួតខ្លាំងប្រែជាស្លេកហើមនិងហូរឈាមអាចលេចឡើង។ មនុស្សម្នាក់ដកដង្ហើមញឹកញាប់និងជ្រៅ; tachycardiaចង្វាក់បេះដូងត្រូវបានរំខាននិងសម្ពាធឈាមកើនឡើង។ លាមករលុងនិង ហើមពោះ.
អាណារៀត្រូវបានជាសះស្បើយប្រសិនបើការព្យាបាលជម្ងឺអេរីយ៉ាត្រូវបានចាប់ផ្តើមក្នុងលក្ខណៈទាន់ពេលវេលានិងអនុវត្តបានត្រឹមត្រូវ។ ចំពោះបញ្ហានេះវេជ្ជបណ្ឌិតត្រូវកំណត់ឱ្យច្បាស់ពីមូលហេតុនៃការកើតរោគ។ ប្រសិនបើការព្យាបាលត្រូវបានអនុវត្តយ៉ាងត្រឹមត្រូវនោះរោគសញ្ញានៃការរមាស់បានបាត់បន្តិចម្តង ៗ ហើយរយៈពេលចាប់ផ្តើមនៅពេលដែលការព្យាបាលជំងឺត្រូវបានស្តារឡើងវិញ។ នៅក្នុងរយៈពេលនៃការធ្វើឱ្យប្រសើរឡើងនៃស្ថានភាពរបស់អ្នកជំងឺ, anuria ត្រូវបានកំណត់ដោយការព្យាបាលប្រចាំថ្ងៃនៃ 3-5 លីត្រ។ ទោះយ៉ាងណាក៏ដោយដើម្បីឱ្យសុខភាពងើបឡើងវិញពេញលេញអ្នកត្រូវការពី 6 ទៅ 18 ខែ។
ដូច្នេះវគ្គសិក្សានៃជំងឺនេះត្រូវបានបែងចែកជាបួនដំណាក់កាល។ នៅដំណាក់កាលដំបូងស្ថានភាពរបស់មនុស្សម្នាក់ពឹងផ្អែកដោយផ្ទាល់ទៅលើហេតុផលដែលបណ្តាលឱ្យខូចតំរងនោម។ នៅដំណាក់កាលទី ២ ដំណាក់កាលអូលីហ្គូណារីកបរិមាណទឹកនោមថយចុះយ៉ាងខ្លាំងបើមិនដូច្នោះទេវាអាចនឹងអវត្តមានទាំងស្រុង។ ដំណាក់កាលនេះមានគ្រោះថ្នាក់បំផុតហើយប្រសិនបើវាមានរយៈពេលយូរពេកសន្លប់ហើយសូម្បីតែការស្លាប់ក៏អាចទៅរួចដែរ។ នៅដំណាក់កាលទី ៣ ដំណាក់កាលបញ្ចុះទឹកនោមអ្នកជំងឺបង្កើនបរិមាណទឹកនោមបន្តិចម្តង ៗ ។ បន្ទាប់មកដំណាក់កាលទីបួន - ការងើបឡើងវិញ។
ការរំខានប្រព័ន្ធសរសៃប្រសាទ
នេះត្រូវបានបង្ហាញដោយភាពល្ហិតល្ហៃការគេងមិនលក់ពេលយប់និងងងុយគេងពេលថ្ងៃ។ ថយចុះការចងចាំសមត្ថភាពរៀន។ នៅពេល CRF កើនឡើងការសម្គាល់និងការរំខាននៃសមត្ថភាពក្នុងការចងចាំនិងការគិតលេចឡើង។
ការបំពាននៅក្នុងផ្នែកគ្រឿងកុំព្យូទ័រនៃប្រព័ន្ធសរសៃប្រសាទមានឥទ្ធិពលលើភាពញាក់នៃអវយវៈអារម្មណ៍ឈឺចាប់ការលូនស្រមោច។ នៅពេលអនាគតការរំខានដល់ម៉ូទ័រនៅក្នុងដៃនិងជើងចូលរួម។
Makushin Dmitry Gennadevich
 អ្នកជំងឺទាំងអស់ដែលមានរោគសញ្ញានៃការខ្សោយតំរងនោមស្រួចស្រាវគួរតែត្រូវបានគេនាំទៅមន្ទីរពេទ្យជាបន្ទាន់ដែលការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលជាបន្តបន្ទាប់ត្រូវបានអនុវត្តនៅក្នុងអង្គភាពថែទាំដែលពឹងផ្អែកខ្លាំងឬនៅក្នុងមន្ទីរពិសោធន៍សរសៃប្រសាទ។ មានសារៈសំខាន់ជាចម្បងក្នុងករណីនេះគឺជាការចាប់ផ្តើមនៃការព្យាបាលជំងឺមូលដ្ឋានឱ្យបានឆាប់ដើម្បីលុបបំបាត់បុព្វហេតុទាំងអស់ដែលបណ្តាលឱ្យខូចតំរងនោម។ ដោយសារការពិតដែលថាការបង្ករោគនៃជំងឺនេះត្រូវបានកំណត់ជាញឹកញាប់ដោយឥទ្ធិពលលើរាងកាយនៃការឆក់វាចាំបាច់ត្រូវធ្វើឱ្យបានឆាប់រហ័ស។ វិធានការប្រឆាំងនឹងការឆក់។ ចំណាត់ថ្នាក់នៃប្រភេទនៃជំងឺគឺមានសារៈសំខាន់ក្នុងការសម្រេចចិត្តក្នុងជម្រើសនៃវិធីព្យាបាល។ ដូច្នេះជាមួយនឹងការខ្សោយតំរងនោមដែលបណ្តាលមកពីការបាត់បង់ឈាមសំណងរបស់វាត្រូវបានអនុវត្តដោយការណែនាំជំនួសឈាម។ ប្រសិនបើការពុលបានកើតឡើងដំបូងការខ្ជះខ្ជាយក្រពះគឺចាំបាច់ដើម្បីយកសារធាតុពុលចេញ។ នៅក្នុងការខ្សោយតំរងនោមធ្ងន់ធ្ងរការធ្វើរោគវិនិច្ឆ័យនៃប្រព័ន្ធឈាមក្រហមឬការធ្វើកោសល្យវិច័យ peritoneal គឺចាំបាច់។
អ្នកជំងឺទាំងអស់ដែលមានរោគសញ្ញានៃការខ្សោយតំរងនោមស្រួចស្រាវគួរតែត្រូវបានគេនាំទៅមន្ទីរពេទ្យជាបន្ទាន់ដែលការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលជាបន្តបន្ទាប់ត្រូវបានអនុវត្តនៅក្នុងអង្គភាពថែទាំដែលពឹងផ្អែកខ្លាំងឬនៅក្នុងមន្ទីរពិសោធន៍សរសៃប្រសាទ។ មានសារៈសំខាន់ជាចម្បងក្នុងករណីនេះគឺជាការចាប់ផ្តើមនៃការព្យាបាលជំងឺមូលដ្ឋានឱ្យបានឆាប់ដើម្បីលុបបំបាត់បុព្វហេតុទាំងអស់ដែលបណ្តាលឱ្យខូចតំរងនោម។ ដោយសារការពិតដែលថាការបង្ករោគនៃជំងឺនេះត្រូវបានកំណត់ជាញឹកញាប់ដោយឥទ្ធិពលលើរាងកាយនៃការឆក់វាចាំបាច់ត្រូវធ្វើឱ្យបានឆាប់រហ័ស។ វិធានការប្រឆាំងនឹងការឆក់។ ចំណាត់ថ្នាក់នៃប្រភេទនៃជំងឺគឺមានសារៈសំខាន់ក្នុងការសម្រេចចិត្តក្នុងជម្រើសនៃវិធីព្យាបាល។ ដូច្នេះជាមួយនឹងការខ្សោយតំរងនោមដែលបណ្តាលមកពីការបាត់បង់ឈាមសំណងរបស់វាត្រូវបានអនុវត្តដោយការណែនាំជំនួសឈាម។ ប្រសិនបើការពុលបានកើតឡើងដំបូងការខ្ជះខ្ជាយក្រពះគឺចាំបាច់ដើម្បីយកសារធាតុពុលចេញ។ នៅក្នុងការខ្សោយតំរងនោមធ្ងន់ធ្ងរការធ្វើរោគវិនិច្ឆ័យនៃប្រព័ន្ធឈាមក្រហមឬការធ្វើកោសល្យវិច័យ peritoneal គឺចាំបាច់។
ស្ថានភាពធ្ងន់ធ្ងរជាពិសេសគឺបណ្តាលមកពីដំណាក់កាលនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃ។ ក្នុងករណីនេះមុខងារតំរងនោមត្រូវបានបាត់បង់ទាំងស្រុងហើយជាតិពុលកកកុញនៅក្នុងខ្លួន។ ជាលទ្ធផលស្ថានភាពនេះនាំឱ្យមានផលវិបាកធ្ងន់ធ្ងរ។ ដូច្នេះការខ្សោយតំរងនោមរ៉ាំរ៉ៃចំពោះកុមារនិងមនុស្សពេញវ័យគួរតែត្រូវបានព្យាបាលឱ្យបានត្រឹមត្រូវ។
ការព្យាបាលជម្ងឺខ្សោយតំរងនោមត្រូវបានអនុវត្តបន្តិចម្តង ៗ ដោយគិតពីដំណាក់កាលជាក់លាក់។ ដំបូងគ្រូពេទ្យកំណត់មូលហេតុដែលនាំឱ្យមានការពិតដែលថាអ្នកជំងឺមានសញ្ញានៃការខ្សោយតំរងនោម។ បន្ទាប់មកទៀតត្រូវចាត់វិធានការដើម្បីសម្រេចបាននូវបរិមាណទឹកនោមធម្មតាមួយដែលត្រូវបានបញ្ចេញមកលើមនុស្ស។
ការព្យាបាលបែបអភិរក្សត្រូវបានអនុវត្តអាស្រ័យលើដំណាក់កាលនៃការខ្សោយតំរងនោម។ គោលដៅរបស់វាគឺកាត់បន្ថយបរិមាណអាសូតទឹកនិងអេឡិចត្រូលីតដែលចូលក្នុងខ្លួនដូច្នេះបរិមាណនេះត្រូវនឹងបរិមាណដែលត្រូវបានបញ្ចេញចេញពីរាងកាយ។ លើសពីនេះទៀតចំនុចសំខាន់មួយនៅក្នុងការស្តារឡើងវិញនៃរាងកាយគឺ របបអាហារខ្សោយតំរងនោម, ការឃ្លាំមើលថេរនៃស្ថានភាពរបស់គាត់ក៏ដូចជាការត្រួតពិនិត្យប៉ារ៉ាម៉ែត្រជីវគីមី។ ការព្យាបាលដោយប្រុងប្រយ័ត្នជាពិសេសប្រសិនបើការខ្សោយតំរងនោមចំពោះកុមារត្រូវបានគេសង្កេតឃើញ។
ជំហានសំខាន់បន្ទាប់ក្នុងការព្យាបាលជម្ងឺអាណារីគឺ ការព្យាបាលដោយការលាងឈាម។ ក្នុងករណីខ្លះការព្យាបាលដោយប្រើឈាមត្រូវបានប្រើដើម្បីការពារផលវិបាកនៅដំណាក់កាលដំបូងនៃជំងឺ។
ការចង្អុលបង្ហាញដាច់ខាតចំពោះការព្យាបាលការលាងឈាមគឺរោគសញ្ញា uremia ការប្រមូលផ្តុំសារធាតុរាវនៅក្នុងខ្លួនរបស់អ្នកជំងឺដែលមិនអាចត្រូវបានបញ្ចេញដោយប្រើវិធីអភិរក្ស។
សារៈសំខាន់ជាពិសេសត្រូវបានផ្តល់ទៅឱ្យអាហារូបត្ថម្ភរបស់អ្នកជំងឺ។ ការពិតគឺថាទាំងភាពអត់ឃ្លាននិង ស្រេកទឹក អាចធ្វើអោយស្ថានភាពរបស់មនុស្សកាន់តែអាក្រក់ទៅ ៗ ។ ក្នុងករណីនេះវាត្រូវបានបង្ហាញ របបអាហារប្រូតេអ៊ីនទាបនោះគឺខ្លាញ់កាបូអ៊ីដ្រាតគួរតែមាននៅក្នុងរបបអាហារ។ ប្រសិនបើមនុស្សមិនអាចញ៉ាំដោយខ្លួនឯងបាននោះល្បាយគ្លុយកូសនិងសារធាតុចិញ្ចឹមត្រូវតែត្រូវបានគ្រប់គ្រងតាមសរសៃ។
ការការពារ
ដើម្បីបងា្ករការវិវឌ្ឍន៍នៃស្ថានភាពគ្រោះថ្នាក់នៃរាងកាយបែបនេះដំបូងបង្អស់វាចាំបាច់ត្រូវផ្តល់ការថែទាំដែលមានសមត្ថភាពដល់អ្នកជំងឺទាំងនោះដែលមានហានិភ័យខ្ពស់នៃការវិវត្តទៅជាជំងឺខ្សោយតំរងនោមស្រួចស្រាវ។ ទាំងនេះគឺជាមនុស្សដែលមានរបួសធ្ងន់ធ្ងររលាកអ្នកដែលទើបតែទទួលការវះកាត់ធ្ងន់ធ្ងរអ្នកជំងឺដែលមានជំងឺសរសៃប្រសាទជំងឺក្រឡាភ្លើងជាដើមត្រូវប្រើថ្នាំទាំងនោះយ៉ាងប្រុងប្រយ័ត្ន។ nephrotoxic.
ដើម្បីទប់ស្កាត់ការវិវត្តនៃជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃដែលវិវឌ្ឍន៍ជាផលវិបាកនៃជំងឺតម្រងនោមមួយចំនួនវាចាំបាច់ក្នុងការការពារការរីករាលដាលនៃជំងឺសរសៃប្រសាទ pyelonephritis, glomerulonephritis ។ វាមានសារៈសំខាន់ណាស់សម្រាប់ទំរង់រ៉ាំរ៉ៃនៃជំងឺទាំងនេះដើម្បីធ្វើតាមរបបអាហារដ៏តឹងរឹងដែលចេញវេជ្ជបញ្ជាដោយវេជ្ជបណ្ឌិត។ អ្នកជំងឺដែលមានជំងឺតម្រងនោមរ៉ាំរ៉ៃគួរតែត្រូវបានត្រួតពិនិត្យដោយគ្រូពេទ្យជាប្រចាំ។
ព័ត៌មានទូទៅ
មុខងារសំខាន់នៃតម្រងនោមគឺការបង្កើតនិងការបង្ហូរទឹកនោមចេញពីរាងកាយ។ ភាពមិនដំណើរការរបស់សរីរាង្គជំរុញឱ្យមានដំណើរការខុសប្រក្រតីនៅក្នុងដំណើរការដែលបានបញ្ជាក់ហើយក៏រួមចំណែកដល់ការផ្លាស់ប្តូរកំហាប់អ៊ីយ៉ុងនៅក្នុងឈាមនិងបរិមាណអរម៉ូនដែលបានផលិតផងដែរ។
រោគសញ្ញាដែលកំពុងត្រូវបានពិចារណាកើតឡើងបន្ទាប់ពីមានផលវិបាកនៅក្នុងរោគសាស្ត្រធ្ងន់ធ្ងរ។ ជំងឺគួរតែប៉ះពាល់ដោយផ្ទាល់ឬដោយប្រយោលដល់សរីរាង្គដែលគូ។ ការខ្សោយតំរងនោមកើតឡើងជាលទ្ធផលនៃការរំលោភលើសសៃឈាមបេះដូងឬសមត្ថភាពនៃប្រព័ន្ធខាងក្នុងទាំងអស់ក្នុងការគ្រប់គ្រងខ្លួនឯងនិងរក្សាតុល្យភាពថាមវន្តនៃរាងកាយ។
ដើមកំណើតនៃជំងឺនេះចំពោះកុមារ
 ចំពោះកុមារ, ការខូចមុខងារតំរងនោមមានការរីកចម្រើនដោយសារហេតុផលស្រដៀងគ្នា។ទន្ទឹមនឹងនេះកត្តាដូចខាងក្រោមគួរតែត្រូវបានបន្ថែម:
ចំពោះកុមារ, ការខូចមុខងារតំរងនោមមានការរីកចម្រើនដោយសារហេតុផលស្រដៀងគ្នា។ទន្ទឹមនឹងនេះកត្តាដូចខាងក្រោមគួរតែត្រូវបានបន្ថែម:
- jade នៃរាងផ្សេងគ្នា,
- tonsillitis, មានុនក្រហម, tonsillitis,
- រោគវិកលចរិក
- ការបង្រួបបង្រួមហ្សែន
- ភាពមិនប្រក្រតីក្នុងការវិវត្តនៃតំរងនោម។
លទ្ធភាពនៃការខ្សោយតំរងនោមក្នុងរយៈពេលប៉ុន្មានឆ្នាំដំបូងនៃជីវិតគឺទាបបំផុត។ រោគសញ្ញានេះត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញលើកុមារប្រមាណ ៥ នាក់ក្នុងចំនោមអ្នកជំងឺ ១០០.០០០ នាក់ដែលត្រូវបានពិនិត្យ។
រូបភាពគ្លីនិក
 លក្ខណៈនៃរោគសញ្ញាក្នុងការខ្សោយតំរងនោមគឺអាស្រ័យលើទំរង់នៃរោគសញ្ញានិងដំណាក់កាលនៃការអភិវឌ្ឍន៍បច្ចុប្បន្ន។ រោគសញ្ញាទូទៅដែលបង្ហាញពីការខូចខាតសរីរាង្គលេចឡើងដូចជា៖
លក្ខណៈនៃរោគសញ្ញាក្នុងការខ្សោយតំរងនោមគឺអាស្រ័យលើទំរង់នៃរោគសញ្ញានិងដំណាក់កាលនៃការអភិវឌ្ឍន៍បច្ចុប្បន្ន។ រោគសញ្ញាទូទៅដែលបង្ហាញពីការខូចខាតសរីរាង្គលេចឡើងដូចជា៖
- ការថយចុះបរិមាណទឹកនោមប្រចាំថ្ងៃ,
- អស់កម្លាំង
- ល្ហិតល្ហៃ
- ភាពទន់ខ្សោយទូទៅ
- សាហាវ
- ដង្ហើមខ្លី
- ការវាយប្រហារជំងឺហឺត
- ឈឺពោះ។
នៅក្នុងរូបភាពគ្លីនិកទូទៅរោគសញ្ញានៃជំងឺដែលបង្កឱ្យមានជំងឺខ្សោយតម្រងនោមឈានដល់កម្រិតកំពូល។ ក្នុងន័យនេះនៅក្នុងការអនុវត្តវេជ្ជសាស្រ្តវាជាទម្លាប់ក្នុងការបែងចែក 4 ដំណាក់កាលនៃការវិវត្តនៃទម្រង់ស្រួចស្រាវនៃរោគសញ្ញា។ រោគសញ្ញានៃការខ្សោយតំរងនោមមិនខុសគ្នាចំពោះបុរសនិងស្ត្រីទេ។
ដំណាក់កាលនៃការវិវត្តនៃជំងឺនេះ
នៅដំណាក់កាលដំបូងការខ្សោយតំរងនោមមានការរីកចម្រើនយ៉ាងឆាប់រហ័ស។ រយៈពេលនេះត្រូវចំណាយពេលជាមធ្យម ២-៤ ថ្ងៃហើយត្រូវបានកំណត់ដោយអវត្តមាននៃរោគសញ្ញាដែលបានបង្ហាញដែលបង្ហាញពីភាពមិនដំណើរការនៃសរីរាង្គដែលបានផ្គូរផ្គង។ នៅដំណាក់កាលដំបូងអ្វីដែលត្រូវបានកត់សំគាល់ៈ
- ញាក់
- ជម្ងឺខាន់លឿង
- ុន
- tachycardia
- ការថយចុះសម្ពាធឈាមជាបណ្តោះអាសន្ន។
រយៈពេលទីពីរដែលត្រូវបានគេស្គាល់ថា oligoanuria ចំណាយពេលប្រហែល 1-2 សប្តាហ៍។ ក្នុងអំឡុងពេលនេះបរិមាណទឹកនោមប្រចាំថ្ងៃដែលត្រូវបានបញ្ចេញចេញមានការថយចុះដោយសារតែការប្រមូលផ្តុំនៃសារធាតុដែលបង្កគ្រោះថ្នាក់និងផលិតផលរំលាយអាហារនៅក្នុងរាងកាយកើនឡើង។ នៅក្នុងផ្នែកទីមួយនៃអូលីហ្គូណារីរីស្ថានភាពរបស់អ្នកជំងឺជាច្រើនមានភាពប្រសើរឡើង។ ក្រោយមកទៀតពួកគេទទួលបានពាក្យបណ្តឹងអំពី៖
- វិវត្តទៅជាសកម្មភាព
- ភាពទន់ខ្សោយទូទៅ
- បាត់បង់ចំណង់អាហារ
- ចង្អោរជាមួយនឹងការក្អួត
- រមួលសាច់ដុំ (ដោយសារការផ្លាស់ប្តូរកំហាប់អ៊ីយ៉ុងក្នុងឈាម)
- palpitations និង arrhythmias ។
ក្នុងអំឡុងពេល oligoanuria ការហូរឈាមខាងក្នុងតែងតែបើកចំពោះអ្នកជំងឺដែលមានជំងឺរលាកក្រពះពោះវៀន។
ដូច្នេះដោយមានជំងឺពងបែកដៃអ្នកជំងឺងាយនឹងឆ្លងជំងឺឆ្លង។ ដំណាក់កាលទីបីឬពហុវិជ្ជាត្រូវបានកំណត់ដោយការប្រសើរឡើងជាលំដាប់នៃស្ថានភាពរបស់អ្នកជំងឺ។ ទោះជាយ៉ាងណាក៏ដោយអ្នកជំងឺខ្លះមានរោគសញ្ញាដែលបង្ហាញពីសុខភាពមិនល្អ។
នៅដំណាក់កាលពហុវៀនមានការថយចុះយ៉ាងខ្លាំងនៃទម្ងន់ធៀបនឹងផ្ទៃខាងក្រោយនៃការកើនឡើងចំណង់អាហារ។ ទន្ទឹមនឹងនេះការងាររបស់ប្រព័ន្ធឈាមរត់និងប្រព័ន្ធសរសៃប្រសាទកណ្តាលត្រូវបានស្តារឡើងវិញ។
នៅដំណាក់កាលទីបួនកម្រិតនៃទឹកនោមដែលបញ្ចេញហើយកំហាប់អាសូតនៅក្នុងឈាមមានលក្ខណៈធម្មតា។ រយៈពេលនេះត្រូវចំណាយពេលប្រហែល ៣-២២ ខែ។ នៅដំណាក់កាលទីបួនមុខងារជាមូលដ្ឋាននៃតម្រងនោមត្រូវបានស្តារឡើងវិញ។
រោគសញ្ញានៃទម្រង់រ៉ាំរ៉ៃ
 ជំងឺនេះវិវត្តទៅជាអតុល្យភាពក្នុងរយៈពេលយូរ។ សញ្ញាដំបូងនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃនៃសរីរាង្គកើតឡើងនៅពេលដែលដំណើរការរោគសាស្ត្រប៉ះពាល់ដល់ជាលិការហូតដល់ ៨០-៩០% ។ រោគសញ្ញារោគសញ្ញាសំណុំបែបបទរ៉ាំរ៉ៃបង្ហាញដូចខាងក្រោម៖
ជំងឺនេះវិវត្តទៅជាអតុល្យភាពក្នុងរយៈពេលយូរ។ សញ្ញាដំបូងនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃនៃសរីរាង្គកើតឡើងនៅពេលដែលដំណើរការរោគសាស្ត្រប៉ះពាល់ដល់ជាលិការហូតដល់ ៨០-៩០% ។ រោគសញ្ញារោគសញ្ញាសំណុំបែបបទរ៉ាំរ៉ៃបង្ហាញដូចខាងក្រោម៖
- ស្បែករមាស់
- ទិន្នផលទឹកនោមថយចុះ
- បង្ហូរភ្នាសរំអិលនៃប្រហោងធ្មេញ
- រាគ
- ឬសដូងបាតខាងក្នុងនិងខាងក្រៅ។
ក្នុងករណីធ្ងន់ធ្ងរការខ្សោយតំរងនោមរ៉ាំរ៉ៃមានភាពស្មុគស្មាញដោយសន្លប់និងការបាត់បង់ការបង្កើត។
វិធីសាស្រ្តធ្វើរោគវិនិច្ឆ័យ
 ប្រសិនបើមានការសង្ស័យនៃការខ្សោយតំរងនោមវិធានការត្រូវបានចេញវេជ្ជបញ្ជាដែលមានគោលបំណងបញ្ជាក់ពីការធ្វើរោគវិនិច្ឆ័យបឋមនិងកំណត់រោគសាស្ត្រដែលបង្កឱ្យមានជម្ងឺនេះ។ នីតិវិធីទាំងនេះរួមមាន៖
ប្រសិនបើមានការសង្ស័យនៃការខ្សោយតំរងនោមវិធានការត្រូវបានចេញវេជ្ជបញ្ជាដែលមានគោលបំណងបញ្ជាក់ពីការធ្វើរោគវិនិច្ឆ័យបឋមនិងកំណត់រោគសាស្ត្រដែលបង្កឱ្យមានជម្ងឺនេះ។ នីតិវិធីទាំងនេះរួមមាន៖
- ទឹកនោម
- ការពិនិត្យរោគទឹកនោមទឹកនោម
- ការធ្វើតេស្តឈាមទូទៅនិងជីវគីមី
- អ៊ុលត្រាសោ, CT និង MRI នៃសរីរាង្គនៃប្រព័ន្ធទឹកនោម,
- ដាប់ប្លឺអ៊ុលត្រាសោន
- កាំរស្មីអ៊ិចទ្រូង
- ការច្រិបសាច់ក្រលៀន។
លើសពីនេះទៀតអេឡិចត្រូតអគ្គិសនីត្រូវបានអនុវត្តដែលបង្ហាញពីស្ថានភាពបច្ចុប្បន្ននៃបេះដូង។ ក្នុងពេលដំណាលគ្នាជាមួយនឹងវិធានការទាំងនេះការធ្វើតេស្តហ្សីមនីស្គីត្រូវបានចេញវេជ្ជបញ្ជាដែលបរិមាណទឹកនោមប្រចាំថ្ងៃត្រូវបានបញ្ជាក់ឱ្យច្បាស់។
វិធីសាស្រ្តនៃការព្យាបាល
 បច្ចេកទេសនៃការព្យាបាលចំពោះការខ្សោយតំរងនោមគឺលុបបំបាត់បុព្វហេតុនៃជម្ងឺនេះ។ ដូចគ្នានេះផងដែរលំដាប់និងប្រភេទនៃអន្តរាគមន៍ព្យាបាលអាស្រ័យលើដំណាក់កាលបច្ចុប្បន្ននៃការវិវត្តនៃភាពមិនដំណើរការ។
បច្ចេកទេសនៃការព្យាបាលចំពោះការខ្សោយតំរងនោមគឺលុបបំបាត់បុព្វហេតុនៃជម្ងឺនេះ។ ដូចគ្នានេះផងដែរលំដាប់និងប្រភេទនៃអន្តរាគមន៍ព្យាបាលអាស្រ័យលើដំណាក់កាលបច្ចុប្បន្ននៃការវិវត្តនៃភាពមិនដំណើរការ។
ក្នុងករណីខ្សោយតំរងនោមត្រូវបានអមដោយការហូរឈាមខ្លាំងត្រូវបានចេញវេជ្ជបញ្ជាៈ
- បញ្ចូលឈាម
- ការណែនាំនៃអំបិលនិងសារធាតុផ្សេងទៀតដើម្បីស្តារប្លាស្មាឡើងវិញ
- ថ្នាំដែលជួយលុបបំបាត់បញ្ហាចង្វាក់បេះដូងមិនធម្មតា
- ការស្តារឡើងវិញនូវអតិសុខុមប្រាណឆ្លុះថ្នាំ។
ជាមួយនឹងការពុលជាតិពុលការខ្ជះខ្ជាយក្រពះនិងពោះវៀនត្រូវបានចេញវេជ្ជបញ្ជា។ បន្ថែមលើវិធីសាស្រ្តនេះដើម្បីសម្អាតរាងកាយនៃសារធាតុគ្រោះថ្នាក់ត្រូវបានប្រើ៖
ជំងឺឆ្លងត្រូវបានព្យាបាលដោយ៖
- ថ្នាំប្រឆាំងនឹងបាក់តេរី
- ថ្នាំប្រឆាំងវីរុស។
ក្នុងការព្យាបាលរោគសាស្ត្រអូតូអ៊ុយមីនខាងក្រោមនេះត្រូវបានប្រើ៖
- glucocorticosteroids, ស្ដារក្រពេញ adrenal,
- ភាពស៊ាំបង្ក្រាប cytostatics ។
ប្រសិនបើការខ្សោយតំរងនោមកើតឡើងដោយសារតែការស្ទះនៃប្រឡាយនោះវិធានការត្រូវបានគេយកទៅលុបបំបាត់កត្តាបង្កហេតុ: ថ្ម, កំណកឈាម, ខ្ទុះនិងច្រើនទៀត។
ប្រសិនបើតម្លៃដែលអាចអនុញ្ញាតបាននៃអ៊ុយ (រហូតដល់ 24 mol / លីត្រ) និងប៉ូតាស្យូម (លើសពី 7 mol / l) ត្រូវបានលើសនោះការប្រើថ្នាំ hemodialysis ត្រូវបានចេញវេជ្ជបញ្ជា។ ក្នុងនីតិវិធីនេះការបន្សុតឈាមខាងក្រៅត្រូវបានអនុវត្ត។
ក្នុងដំណាក់កាល oligoanuria ការព្យាបាលដោយប្រើ osmotic diuretics និង furosemide ត្រូវបានបង្ហាញដើម្បីជំរុញការផលិតទឹកនោម។ ក្នុងអំឡុងពេលនេះរបបអាហារត្រូវបានចេញវេជ្ជបញ្ជាផងដែរដែលផ្តល់នូវការបដិសេធចំពោះការប្រើប្រាស់ផលិតផលប្រូតេអ៊ីន។
ក្នុងការព្យាបាលជម្ងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃការព្យាបាលដោយប្រើអេម៉ូក្លូប៊ីត្រូវបានប្រើជាចម្បងដែលត្រូវបានអនុវត្តតាមកាលវិភាគជាក់លាក់នៅក្នុងមន្ទីរពេទ្យឬនៅផ្ទះ។ ប្រសិនបើតម្រូវការបែបនេះកើតឡើងការប្តូរសរីរាង្គដែលរងផលប៉ះពាល់ត្រូវបានចេញវេជ្ជបញ្ជា។
ការព្យាករណ៍នៃការរស់រានមានជីវិតអាស្រ័យលើទម្រង់នៃការខ្សោយតំរងនោម។ នៅក្នុងរោគសញ្ញាស្រួចស្រាវរហូតដល់ 25-50% នៃអ្នកជំងឺស្លាប់។ ការស្លាប់កើតឡើងញឹកញាប់ជាងនេះដោយសារមូលហេតុដូចខាងក្រោម៖
- សន្លប់
- ការរំខានលំហូរឈាមធ្ងន់ធ្ងរ
- sepsis ។
ការព្យាករណ៍សម្រាប់ទម្រង់រ៉ាំរ៉ៃនៃការខ្សោយតំរងនោមពឹងផ្អែកលើកត្តាដូចខាងក្រោម៖
- មូលហេតុនៃការខូចមុខងារតំរងនោម,
- ស្ថានភាពរាងកាយ
- អាយុអ្នកជំងឺ។
សូមអរគុណដល់បច្ចេកវិទ្យាទំនើបដែលអនុញ្ញាតឱ្យប្តូរសរីរាង្គដែលរងផលប៉ះពាល់និងការបន្សុទ្ធឈាមពីខាងក្រៅលទ្ធភាពនៃការស្លាប់ក្នុងការខ្សោយតំរងនោមរ៉ាំរ៉ៃត្រូវបានបង្រួមអប្បបរមា។
ការការពារជំងឺ
ការបងា្ករស្ថានភាពជម្ងឺគឺជាការព្យាបាលទាន់ពេលវេលានៃជំងឺដែលអាចនាំឱ្យមានការវិវត្តនៃរោគសញ្ញានេះ។
ការខ្សោយតំរងនោមគឺជារោគសញ្ញាគ្រោះថ្នាក់ដែលមុខងារនៃសរីរាង្គខាងក្នុងនិងប្រព័ន្ធត្រូវបានរំខាន។ វាកើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺជាច្រើនហើយនាំឱ្យមានការខូចខាតដល់ប្រព័ន្ធ។ ការព្យាបាលរោគសញ្ញានេះមានគោលបំណងលុបបំបាត់ជំងឺដែលងាយនឹងកើតនិងការស្តារមុខងារតំរងនោមឡើងវិញ។
តុល្យភាពទឹកអំបិល
- អតុល្យភាពអំបិលត្រូវបានបង្ហាញដោយការកើនឡើងនៃការស្រេកទឹកមាត់ស្ងួត
- ភាពទន់ខ្សោយនិងងងឹតនៅក្នុងភ្នែកជាមួយនឹងការកើនឡើងយ៉ាងខ្លាំង (ដោយសារតែការបាត់បង់ជាតិសូដ្យូម)
- ប៉ូតាស្យូមលើសពន្យល់ពីការខ្វិនសាច់ដុំ
- ការបរាជ័យផ្លូវដង្ហើម
- ចង្វាក់បេះដូងចង្វាក់បេះដូងលោតមិនធម្មតាការស្ទះសរសៃឈាមបេះដូងរហូតដល់ការចាប់ខ្លួនបេះដូង។
ចំពេលដែលការកើនឡើងនៃការផលិតអរម៉ូនប៉ារ៉ាទីរ៉ូអ៊ីតអរម៉ូនប៉ារ៉ាត្រូទីនមានកំរិតផូស្វ័រខ្ពស់និងកំរិតកាល់ស្យូមទាបនៅក្នុងឈាម។ នេះនាំឱ្យមានភាពទន់នៃឆ្អឹង, បាក់ឆ្អឹងដោយឯកឯង, រមាស់ស្បែក។
អតុល្យភាពអាសូត
វាបណ្តាលឱ្យមានការលូតលាស់នៃឈាមអរឌីននីនអាស៊ីតអ៊ុយរិកនិងអ៊ុយដែលជាលទ្ធផលនៃ៖
- ជាមួយ GFR តិចជាង ៤០ ម។ លក្នុងមួយនាទីការរលាកពោះវៀនធំកើតឡើង (ខូចខាតដល់ពោះវៀនតូចនិងធំដោយឈឺចាប់ហើមពោះលាមករលុងញឹកញាប់) ។
- ដង្ហើមអាម៉ូញាក់
- ដំបៅសន្លាក់បន្ទាប់បន្សំនៃប្រភេទជំងឺរលាកសន្លាក់ហ្គោដ។
ប្រព័ន្ធសរសៃឈាមបេះដូង
- ដំបូងវាឆ្លើយតបជាមួយនឹងការកើនឡើងសម្ពាធឈាម
- ទីពីរដំបៅបេះដូង (សាច់ដុំ - ជំងឺរលាកសាច់ដុំបេះដូងថង់ឈាមឆ្លង - រលាកស្រោមខួរក្បាល)
- ការឈឺចាប់រិលនៅក្នុងបេះដូងចង្វាក់បេះដូងរំខានដល់ដង្ហើមខ្លីហើមនៅលើជើងថ្លើមរីកលេចឡើង។
- ជាមួយនឹងវគ្គសិក្សាមិនអំណោយផលនៃជំងឺ myocarditis អ្នកជំងឺអាចស្លាប់ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺខ្សោយបេះដូងស្រួចស្រាវ។
- ជំងឺរលាកស្រោមបេះដូងអាចកើតមានជាមួយនឹងការប្រមូលផ្តុំសារធាតុរាវនៅក្នុងថង់ទឹកប្រមាត់ឬទឹកភ្លៀងនៃគ្រីស្តាល់អាស៊ីតអ៊ុយរិកនៅក្នុងវាដែលបន្ថែមពីលើការឈឺចាប់និងការពង្រីកព្រំដែននៃបេះដូងនៅពេលស្តាប់ទ្រូងផ្តល់នូវលក្ខណៈពិសេស ("ពិធីបុណ្យសព") សម្លេងរំខានកកិតដែលបង្កគ្រោះថ្នាក់។
ការចាប់ផ្តើមនៃការប្រយុទ្ធប្រឆាំងនឹងការខ្សោយតំរងនោមរ៉ាំរ៉ៃតែងតែជាបទបញ្ជារបបអាហារនិងតុល្យភាពទឹក - អំបិល
- អ្នកជំងឺត្រូវបានគេណែនាំឱ្យញ៉ាំជាមួយនឹងការទទួលទានប្រូតេអ៊ីនមានកំរិតក្នុងបរិមាណ ៦០ ក្រាមក្នុងមួយថ្ងៃដែលជាការប្រើប្រាស់ប្រូតេអ៊ីនបន្លែច្រើនលើសលុប។ ជាមួយនឹងការវិវត្តនៃជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃដល់ដំណាក់កាល ៣-៥ ប្រូតេអ៊ីនត្រូវបានកំណត់ត្រឹម ៤០-៣០ ក្រាមក្នុងមួយថ្ងៃ។ ទន្ទឹមនឹងនេះដែរពួកគេបង្កើនសមាមាត្រប្រូតេអ៊ីនសត្វបន្តិចដោយចូលចិត្តសាច់គោស៊ុតនិងត្រីមានជាតិខ្លាញ់ទាប។ របបអាហារស៊ុតនិងដំឡូងគឺមានប្រជាប្រិយភាព។
- ទន្ទឹមនឹងនេះការប្រើប្រាស់ផលិតផលដែលមានផ្ទុកផូស្វ័រមានកំណត់ (មានបង្អែមផ្សិតទឹកដោះគោនំប៉័ងពណ៌សគ្រាប់កាកាវអង្ករ) ។
- ប៉ូតាស្យូមលើសតម្រូវឱ្យមានការកាត់បន្ថយការប្រើប្រាស់នំប៉័ងខ្មៅដំឡូងចេកកាលបរិច្ឆេទផ្លែ raisins parsley ផ្លែល្វា) ។
- អ្នកជំងឺត្រូវធ្វើជាមួយរបបផឹកក្នុងកម្រិត ២-២.៥ លីត្រក្នុងមួយថ្ងៃ (រាប់បញ្ចូលទាំងស៊ុបនិងថេបផឹក) ដោយមានអាការៈហើមពោះខ្លាំងឬលើសឈាមដែលមិនឈប់។
- វាមានប្រយោជន៍ក្នុងការរក្សាទុកកំណត់ហេតុអាហារដែលជួយសម្រួលដល់ការគណនាប្រូតេអ៊ីននិងធាតុដាននៅក្នុងអាហារ។
- ជួនកាលល្បាយឯកទេសដែលសំបូរទៅដោយខ្លាញ់និងមានបរិមាណថេរនៃប្រូតេអ៊ីនសណ្តែកសៀងនិងមីក្រូសារជាតិដែលមានតុល្យភាពត្រូវបានបញ្ចូលទៅក្នុងរបបអាហារ។
- ទន្ទឹមនឹងរបបអាហារអ្នកជំងឺក៏អាចត្រូវបានគេជំនួសថ្នាំជំនួសអាស៊ីតអាមីណូគឺ Ketosteril ដែលជាធម្មតាត្រូវបានបន្ថែមជាមួយ GFR តិចជាង 25 មីលីលីត្រក្នុងមួយនាទី។
- របបអាហារមានជាតិប្រូតេអ៊ីនទាបមិនត្រូវបានចង្អុលបង្ហាញសម្រាប់ការអស់កម្លាំងផលវិបាកនៃការខ្សោយតំរងនោមរ៉ាំរ៉ៃការលើសឈាមសរសៃឈាមដែលមិនមានការត្រួតពិនិត្យដោយមាន GFR តិចជាង 5 មីលីលីត្រក្នុងមួយនាទីការថយចុះនៃប្រូតេអ៊ីនកើនឡើងបន្ទាប់ពីប្រតិបត្ដិការជំងឺសរសៃប្រសាទធ្ងន់ធ្ងរដំណាក់កាលចុងក្រោយនៃខួរក្បាលជាមួយនឹងការខូចខាតដល់បេះដូងនិងប្រព័ន្ធសរសៃប្រសាទការអត់ធ្មត់របបអាហារខ្សោយ។
- អំបិលមិនត្រូវបានកំណត់ចំពោះអ្នកជំងឺដែលមិនមានជំងឺលើសឈាមនិងហើមស្បែកធ្ងន់ធ្ងរទេ។ នៅក្នុងវត្តមាននៃរោគសញ្ញាទាំងនេះអំបិលត្រូវបានកំណត់ត្រឹម 3-5 ក្រាមក្នុងមួយថ្ងៃ។
ការព្យាបាលភាពស្លេកស្លាំង
ដើម្បីបញ្ឈប់ភាពស្លេកស្លាំងអេរីត្រូត្រូប៉ូលីនត្រូវបានណែនាំដែលជួយជំរុញការផលិតកោសិកាឈាមក្រហម។ ការលើសឈាមសរសៃឈាមដែលមិនមានការត្រួតពិនិត្យក្លាយជាដែនកំណត់នៃការប្រើប្រាស់របស់វា។ ដោយសារកង្វះជាតិដែកអាចកើតមានក្នុងកំឡុងពេលព្យាបាលជាមួយអេរីត្រូត្រូប៉ូទីលីន (ជាពិសេសចំពោះស្ត្រីដែលមានរដូវ) ការព្យាបាលត្រូវបានបំពេញបន្ថែមជាមួយនឹងការត្រៀមជាតិដែកក្នុងមាត់ (ដាប់ប៊ឺហ្គឺរឌឺលីនម៉ាល់ធ័រ។ សូមមើលការរៀបចំជាតិដែកសម្រាប់ភាពស្លកសាំង) ។
ការព្យាបាលជំងឺលើសឈាម
ការត្រៀមរៀបចំសម្រាប់ការព្យាបាលជំងឺលើសឈាមនៅសរសៃឈាមអារទែៈអេស្ត្រូសែនរារាំង (Ramipril, Enalapril, Lisinopril) និងសឺនសាន (Valsartan, Candesartan, Losartan, Eprozartan, Telmisartan) ក៏ដូចជា Moxonidine, Felodipine, Diltiazem ។ នៅក្នុងការរួមបញ្ចូលគ្នាជាមួយ saluretics (Indapamide, Arifon, Furosemide, Bumetanide) ។
ការកែសំរួលការរំខានដោយទឹក - អេឡិចត្រូលីត
អនុវត្តតាមរបៀបដូចគ្នានឹងការព្យាបាលនៃការខ្សោយតំរងនោមស្រួចស្រាវ។ រឿងចំបងគឺកំចាត់អ្នកជំងឺខ្វះជាតិទឹកប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការរឹតត្បិតក្នុងរបបអាហារទឹកនិងសូដ្យូមក៏ដូចជាការលុបបំបាត់ជាតិអាស៊ីតក្នុងឈាមដែលមានភាពទន់ខ្សោយជាមួយនឹងដង្ហើមខ្លីនិងខ្សោយ។ ដំណោះស្រាយត្រូវបានណែនាំជាមួយប៊ីកាបូណាតនិងក្រូចឆ្មាសូដ្យូមប៊ីកាកាបូណាត។ សូលុយស្យុងគ្លុយកូស ៥ ភាគរយនិងទ្រីស្យូមត្រូវបានប្រើផងដែរ
Hemodialysis
ជាមួយនឹងការថយចុះគួរឱ្យកត់សម្គាល់នៃការច្រោះទឹកគ្លីសេរីនការបន្សុតឈាមពីសារធាតុរំលាយអាហារអាសូតត្រូវបានអនុវត្តដោយវិធីសាស្ត្រ hemodialysis នៅពេលដែល slags ចូលទៅក្នុងសូលុយស្យុង dialysis តាមរយៈភ្នាស។ បរិក្ខា“ តំរងនោមសិប្បនិម្មិត” ត្រូវបានគេប្រើញឹកញាប់បំផុតការលាងឈាមតាមប្រព័ន្ធឈាមរត់ត្រូវបានអនុវត្តតិចតួចនៅពេលដែលដំណោះស្រាយត្រូវបានចាក់ចូលទៅក្នុងពោះហើយប្រហោងឆ្អឹងខ្នងដើរតួជាភ្នាស។ ជំងឺសរសៃប្រសាទក្នុងការខ្សោយតំរងនោមរ៉ាំរ៉ៃត្រូវបានអនុវត្តតាមលក្ខណៈរ៉ាំរ៉ៃ។ ចំពោះបញ្ហានេះអ្នកជំងឺទៅច្រើនម៉ោងក្នុងមួយថ្ងៃទៅមជ្ឈមណ្ឌលឯកទេសឬមន្ទីរពេទ្យ។ ក្នុងករណីនេះវាមានសារៈសំខាន់ណាស់ក្នុងការរៀបចំឱ្យបានត្រឹមត្រូវនូវសរសៃឈាមដែលត្រូវបានរៀបចំជាមួយ GFR 30-15 មីលីលីត្រក្នុងមួយនាទី។ ចាប់តាំងពី GFR ធ្លាក់ចុះក្រោម ១៥ មីលីលីត្រការលាងឈាមត្រូវបានចាប់ផ្តើមលើកុមារនិងអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដោយ GFR តិចជាង ១០ មីលីលីកក្នុងមួយនាទីការលាងឈាមត្រូវបានអនុវត្តចំពោះអ្នកជំងឺដទៃទៀត។ លើសពីនេះទៀតការចង្អុលបង្ហាញសម្រាប់ hemodialysis នឹងមានៈ 
- ការសេពសុរាធ្ងន់ធ្ងរជាមួយនឹងផលិតផលអាសូតៈចង្អោរក្អួតជំងឺរលាកស្រោមពោះសម្ពាធឈាមមិនស្ថិតស្ថេរ។
- ការរំខានដល់ការព្យាបាលនិងការរំខានដោយអេឡិចត្រូលីត។ ជំងឺហើមសួតឬជំងឺស្ទះសួត។
- សម្គាល់ជាតិអាស៊ីតក្នុងឈាម។
contraindications ទៅ hemodialysis:
- ការរំខាននៃការ coagulation
- hypotension ធ្ងន់ធ្ងរជាប់លាប់
- ដុំសាច់ជាមួយ metastases
- decompensation នៃជំងឺសរសៃឈាមបេះដូង
- ការរលាកឆ្លងសកម្ម
- ជំងឺផ្លូវចិត្ត។
ការប្តូរតំរងនោម
នេះគឺជាដំណោះស្រាយមូលដ្ឋានចំពោះបញ្ហាជំងឺតម្រងនោមរ៉ាំរ៉ៃ។ បន្ទាប់ពីនេះអ្នកជំងឺត្រូវប្រើស៊ីស្តូទីតនិងអរម៉ូនសម្រាប់ជីវិត។ មានករណីនៃការប្តូរម្តងហើយម្តងទៀតប្រសិនបើមានហេតុផលខ្លះអំពើពុករលួយត្រូវបានបដិសេធ។ ការខ្សោយតំរងនោមអំឡុងពេលមានផ្ទៃពោះដោយប្តូរតំរងនោមមិនមែនជាការបង្ហាញពីការរំខានដល់កាយវិការទេ។ ការមានផ្ទៃពោះអាចត្រូវបានអនុវត្តមុនរយៈពេលចាំបាច់ហើយត្រូវបានអនុញ្ញាតដោយផ្នែកវះកាត់នៅអាយុ ៣៥-៣៧ សប្តាហ៍។
ដូច្នេះជំងឺតំរងនោមរ៉ាំរ៉ៃដែលជំនួសការយល់ឃើញនៃ“ ការខ្សោយតំរងនោមរ៉ាំរ៉ៃ” អនុញ្ញាតឱ្យគ្រូពេទ្យមើលឃើញពីបញ្ហានេះកាន់តែលឿន (ជាញឹកញាប់នៅពេលរោគសញ្ញាខាងក្រៅនៅតែអវត្តមាន) ហើយឆ្លើយតបជាមួយនឹងការចាប់ផ្តើមនៃការព្យាបាល។ ការព្យាបាលឱ្យបានគ្រប់គ្រាន់អាចអូសបន្លាយឬអាចជួយសង្គ្រោះអាយុជីវិតអ្នកជំងឺធ្វើឱ្យប្រសើរឡើងនូវការព្យាករណ៍និងគុណភាពជីវិតរបស់គាត់។