ជំងឺទឹកនោមផ្អែមពេលមានគភ៌

ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ - ទម្រង់ពិសេសនៃជំងឺទឹកនោមផ្អែមដែលកើតឡើងចំពោះស្ត្រីអំឡុងពេលមានផ្ទៃពោះដោយសារអតុល្យភាពអ័រម៉ូន។ រោគសញ្ញាសំខាន់នៃជំងឺនេះគឺការកើនឡើងជាតិគ្លុយកូសក្នុងឈាមបន្ទាប់ពីបរិភោគនិងរក្សាអត្រាធម្មតានៅលើពោះទទេ។ ជំងឺទឹកនោមផ្អែមពេលមានគភ៌បង្កការគំរាមកំហែងដល់ទារកព្រោះវាអាចបណ្តាលឱ្យមានការវិវត្តនៃការខូចទ្រង់ទ្រាយពីកំណើតនៃបេះដូងនិងខួរក្បាល។ សម្រាប់គោលបំណងនៃការរកឃើញរោគសាស្ត្រដំបូងស្ត្រីក្នុងរយៈពេល 24-28 សប្តាហ៍ត្រូវបានបង្ហាញពីការធ្វើតេស្តភាពអត់ធ្មត់នៃគ្លុយកូស។ ការព្យាបាលជំងឺទឹកនោមផ្អែមពេលមានគភ៌ទាក់ទងនឹងរបបអាហាររបបនៃការងារនិងការសម្រាកក្នុងករណីធ្ងន់ធ្ងរការព្យាបាលដោយអាំងស៊ុយលីនត្រូវបានចេញវេជ្ជបញ្ជា។

ព័ត៌មានទូទៅ
ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ឬមានផ្ទៃពោះគឺជាជំងឺដែលវិវត្តទៅជាលទ្ធផលនៃការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតនៅក្នុងរាងកាយរបស់ស្ត្រីប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃភាពធន់នឹងអាំងស៊ុយលីន (កង្វះភាពងាយនឹងកោសិកាចំពោះអាំងស៊ុយលីន) ។ នៅក្នុងផ្នែកសម្ភពរោគសាស្ត្របែបនេះត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញថាមានប្រហែល ៣-៤% នៃស្ត្រីមានផ្ទៃពោះទាំងអស់។ ភាគច្រើនការកើនឡើងបឋមនៃជាតិគ្លុយកូសក្នុងឈាមត្រូវបានកំណត់ចំពោះអ្នកជំងឺដែលមានអាយុតិចជាង ១៨ ឆ្នាំឬច្រើនជាង ៣០ ឆ្នាំ។ រោគសញ្ញាដំបូងនៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌ច្រើនតែលេចឡើងនៅត្រីមាសទី ២ និងបាត់ទៅវិញដោយខ្លួនឯងបន្ទាប់ពីកំណើតរបស់ទារក។
ជួនកាលជំងឺទឹកនោមផ្អែមពេលមានគភ៌អាចបណ្តាលឱ្យកើតជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះស្ត្រីក្រោយពេលសម្រាលកូនរួច។ ប្រហាក់ប្រហែលគ្នាត្រូវបានគេសង្កេតឃើញនៅក្នុងប្រហែល 10-15% នៃអ្នកជំងឺដែលមានរោគវិនិច្ឆ័យនេះ។ យោងទៅតាមអ្នកវិទ្យាសាស្ត្រជំងឺទឹកនោមផ្អែមពេលមានគភ៌ច្រើនតែត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញលើស្ត្រីស្បែកខ្មៅ។ គ្រោះថ្នាក់នៃជំងឺចំពោះទារកគឺដោយសារតែការកើនឡើងជាតិគ្លុយកូសនៅក្នុងឈាមរបស់ម្តាយរាងកាយទារកចាប់ផ្តើមផលិតអាំងស៊ុយលីនយ៉ាងសកម្ម។ ដូច្នេះបន្ទាប់ពីកំណើតកុមារបែបនេះងាយនឹងបន្ថយជាតិស្ករក្នុងឈាម។ លើសពីនេះទៅទៀតជំងឺទឹកនោមផ្អែមពេលមានគភ៌រួមចំណែកដល់ការកើនឡើងនូវទម្ងន់របស់ទារកក្នុងពេលលូតលាស់របស់ទារក។

មូលហេតុនៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌
etiopathogenesis នៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌មិនត្រូវបានគេយកចិត្តទុកដាក់ខ្ពស់ទេ។ អ្នកវិទ្យាសាស្ត្រណែនាំថាជំងឺនេះវិវត្តជាលទ្ធផលនៃការទប់ស្កាត់ការផលិតបរិមាណអាំងស៊ុយលីនគ្រប់គ្រាន់ដោយអរម៉ូនដែលទទួលខុសត្រូវចំពោះការលូតលាស់និងការអភិវឌ្ឍរបស់ទារកឱ្យបានត្រឹមត្រូវ។ ក្នុងអំឡុងពេលមានផ្ទៃពោះរាងកាយរបស់ស្ត្រីត្រូវការជាតិគ្លុយកូសច្រើនដែលត្រូវការមិនត្រឹមតែសម្រាប់ម្តាយប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងទារកផងដែរ។ មានការកើនឡើងជាសំណងក្នុងការផលិតអាំងស៊ុយលីន។ កត្តាទាំងនេះក្លាយជាបុព្វហេតុចម្បងនៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌។ ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការងាប់លំពែង ,- កោសិកាការកើនឡើងនៃកម្រិត proinsulin ត្រូវបានកត់សម្គាល់។
មូលហេតុនៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌អាចជាជំងឺអូតូអ៊ុយមីនដែលរួមចំណែកដល់ការបំផ្លាញលំពែងហើយជាលទ្ធផលការថយចុះនៃការផលិតអាំងស៊ុយលីន។ ចំពោះអ្នកជំងឺដែលសាច់ញាតិរបស់គាត់ទទួលរងពីជំងឺទឹកនោមផ្អែមគ្រប់ប្រភេទ, ហានិភ័យនៃការវិវត្តទៅជារោគសាស្ត្រនេះកើនឡើង ២ ដង។ មូលហេតុទូទៅមួយទៀតនៃជំងឺនេះគឺការធាត់ព្រោះវាបង្កប់ន័យពីការរំលោភលើដំណើរការមេតាប៉ូលីសនៅក្នុងខ្លួនរបស់ម្តាយដែលរំពឹងទុក។ ជំងឺទឹកនោមផ្អែមពេលមានគភ៌អាចកើតមានប្រសិនបើស្ត្រីមានការឆ្លងមេរោគនៅដំណាក់កាលដំបូងនៃការមានផ្ទៃពោះដែលបណ្តាលឱ្យមានជំងឺលំពែង។
ស្ត្រីដែលមានរោគសញ្ញានៃអូវែរ polycystic ដែលងាយនឹងមានទំលាប់អាក្រក់ដូចជាការជក់បារីការផឹកស្រានិងថ្នាំមានហានិភ័យក្នុងការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមពេលមានគភ៌។ កត្តាធ្វើឱ្យកាន់តែធ្ងន់ធ្ងរគឺជាកំណើតនៃទារកធំ, ការស្លាប់, ប្រវត្តិនៃជំងឺ polyhydramnios, ជំងឺទឹកនោមផ្អែមពេលមានគភ៌។ ហានិភ័យខ្ពស់នៃរោគសាស្ត្រត្រូវបានគេសង្កេតឃើញលើអ្នកជំងឺដែលមានអាយុតិចជាង ១៨ ឆ្នាំនិងលើសពី ៣០ ឆ្នាំ។ លើសពីនេះទៀតរបបអាហារគ្មានតុល្យភាពដែលពាក់ព័ន្ធនឹងការប្រើប្រាស់អាហារមួយចំនួនធំដែលសំបូរទៅដោយកាបូអ៊ីដ្រាតលឿនអាចបង្កឱ្យមានការវិវត្តនៃការបំពាន។
រោគសញ្ញានិងការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមពេលមានគភ៌
ជំងឺទឹកនោមផ្អែមពេលមានគភ៌មិនមានរោគសញ្ញាជាក់លាក់ទេ។ សញ្ញាសំខាន់នៃរោគសាស្ត្រគឺការកើនឡើងនៃកំហាប់គ្លុយកូសក្នុងឈាមដែលមិនត្រូវបានគេសង្កេតឃើញចំពោះស្ត្រីមុនពេលមានផ្ទៃពោះ។ ភាពមិនស្រួលនេះត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញញឹកញាប់បំផុតចំពោះអ្នកជំងឺបន្ទាប់ពីការធ្វើចលនារយៈពេល ២០ សប្តាហ៍។ លើសពីនេះទៀតជាមួយនឹងជំងឺទឹកនោមផ្អែមពេលមានគភ៌ការកើនឡើងយ៉ាងខ្លាំងនៃទំងន់រាងកាយរបស់អ្នកជំងឺ (ច្រើនជាង 300 ក្រាមក្នុងមួយសប្តាហ៍) អារម្មណ៍ស្រេកទឹកខ្លាំងនិងការកើនឡើងនៃបរិមាណទឹកនោមប្រចាំថ្ងៃអាចត្រូវបានគេសង្កេតឃើញ។ ដូចគ្នានេះផងដែរ, អ្នកជំងឺត្អូញត្អែរពីការថយចុះនៃចំណង់អាហារ, អស់កម្លាំងឆាប់រហ័ស។ នៅលើផ្នែកមួយនៃទារកសញ្ញានៃការវិវត្តនៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌អាចជាការកើនឡើងយ៉ាងឆាប់រហ័សនៃម៉ាសសមាមាត្រមិនត្រឹមត្រូវនៃផ្នែកនៃរាងកាយការលូតលាស់ជាលិកាខ្លាញ់ច្រើនពេក។
វិធីសាស្រ្តសំខាន់ក្នុងការរកមើលជំងឺទឹកនោមផ្អែមពេលមានគភ៌គឺការធ្វើតេស្តឈាមដើម្បីកំណត់កំរិតជាតិគ្លុយកូស។ នៅពេលចុះឈ្មោះសម្រាប់ការមានផ្ទៃពោះស្ត្រីទាំងអស់ត្រូវបានបញ្ជូនដោយគ្រូពេទ្យជំនាញខាងសម្ភពសម្រាប់ការវិភាគនេះ។ ក្រុមហានិភ័យសម្រាប់ការវិវត្តនៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌រួមមានអ្នកជំងឺដែលនៅពេលពិនិត្យមើលឈាមដែលយកចេញពីម្រាមដៃមានកម្រិតជាតិគ្លុយកូស ៤,៨-៦,០ មីល្លីលីត្រ / អិលនិងពីសរសៃឈាមវ៉ែន - ៥,៣ ដល់ ៦,៩ មីល្លីលីត្រ / អិល។ ប្រសិនបើសូចនាករបែបនេះមានវត្តមានស្ត្រីត្រូវបានគេចេញវេជ្ជបញ្ជាឱ្យធ្វើតេស្តជាមួយនឹងការផ្ទុកគ្លុយកូសដែលអនុញ្ញាតឱ្យអ្នកកំណត់ពីការរំលាយអាហារកាបូអ៊ីដ្រាតនៅដំណាក់កាលដំបូង។
ដូចគ្នានេះផងដែរដើម្បីកំណត់មុខងាររបស់លំពែងនិងហានិភ័យនៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌ការធ្វើតេស្តជាប្រចាំចំពោះការអត់ធ្មត់គ្លុយកូសត្រូវបានចេញវេជ្ជបញ្ជាជាប្រចាំចំពោះស្ត្រីមានផ្ទៃពោះទាំងអស់ក្នុងរយៈពេលពី ២៤-២៨ សប្តាហ៍។ ទីមួយការធ្វើតេស្តឈាមត្រូវបានយកចេញពីសរសៃឈាមវ៉ែននៅលើពោះទទេបន្ទាប់មកស្ត្រីគួរតែផឹកជាតិគ្លុយកូស ៧៥ ក្រាមក្នុងទឹក ៣០០ មីល្លីលីត្រ។ បន្ទាប់ពី 2 ម៉ោងការធ្វើត្រាប់តាមឈាមត្រូវបានធ្វើម្តងទៀត។ ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌ត្រូវបានបង្កើតឡើងប្រសិនបើសូចនាករគ្លុយកូសដំបូងមានច្រើនជាង 7 មីល្លីល / លី, ទីពីរ - ច្រើនជាង 7,8 មីល្លីលីត្រ / លីត្រ។ ដើម្បីបញ្ជាក់វាស្ត្រីមានផ្ទៃពោះត្រូវបានចេញវេជ្ជបញ្ជាឱ្យធ្វើការវិភាគមួយផ្សេងទៀតនៅថ្ងៃដដែលបន្ទាប់ពីពីរបីម៉ោង។
ការព្យាបាលជំងឺទឹកនោមផ្អែមពេលមានគភ៌
ចំពោះជំងឺទឹកនោមផ្អែមពេលមានគភ៌ការព្យាបាលត្រូវបានធ្វើឡើងដោយផ្អែកលើកន្លែងពិគ្រោះជំងឺ។ ដំបូងបង្អស់អ្នកជំងឺត្រូវបានណែនាំឱ្យពិនិត្យមើលរបបអាហារឡើងវិញ។ របបអាហារមានគោលបំណងបន្ថយកម្រិតជាតិគ្លុយកូសក្នុងឈាមដូច្នេះស្ត្រីគួរតែមិនរាប់បញ្ចូលផលិតផលដែលមានកាបូអ៊ីដ្រាតលឿនពីបញ្ជីមុខម្ហូបរបស់នាងគឺចំណីសត្វបន្លែបន្លែ។ ផ្លែឈើគួរតែត្រូវបានគេទទួលទានក្នុងកម្រិតមធ្យមហើយមិនផ្អែមខ្លាំងទេ។ អាហារមានជាតិខ្លាញ់និងចៀនអាហាររហ័សស្តុកទឹកជ្រលក់និងមីត្រូវបានហាមឃាត់សម្រាប់ជំងឺទឹកនោមផ្អែមពេលមានគភ៌។ អ្នកអាចជំនួសផលិតផលទាំងនេះដោយស្ពៃក្តោបផ្សិតហ្សូឆីនីលីងរុក្ខជាតិឱសថ។ លើសពីនេះទៀតជាមួយនឹងជំងឺទឹកនោមផ្អែមក្នុងកាយវិការវាចាំបាច់ត្រូវបញ្ចូលត្រីនិងសាច់ខ្លាញ់ទាបធញ្ញជាតិធញ្ញជាតិគ្រាប់ធញ្ញជាតិប៉ាស្តានៃពូជរឹងបន្លែនៅក្នុងបញ្ជីមុខម្ហូប។ ម្តងក្នុងមួយសប្តាហ៍អ្នកអាចអនុញ្ញាតឱ្យមានវត្តមានត្រីក្រហមនៅក្នុងរបបអាហារ។
នៅពេលចងក្រងរបបអាហារសម្រាប់ស្ត្រីមានផ្ទៃពោះដែលមានជំងឺទឹកនោមផ្អែមពេលមានគភ៌វាចាំបាច់ណាស់ក្នុងការធានាការទទួលទានវីតាមីននិងសារធាតុរ៉ែឱ្យបានគ្រប់គ្រាន់ដែលចាំបាច់សម្រាប់ការលូតលាស់និងការអភិវឌ្ឍរបស់ទារក។ កាបូអ៊ីដ្រាតគួរតែបង្កើតបាន 45% នៃតម្លៃនៃរបបអាហារខ្លាញ់ - 30% ប្រូតេអ៊ីន - 25% ។ ជាមួយនឹងជំងឺទឹកនោមផ្អែមពេលមានគភ៌ស្ត្រីមានផ្ទៃពោះគួរតែញ៉ាំអាហារតូចៗប៉ុន្តែជាញឹកញាប់ - អាហារសំខាន់ ៣ មុខនិងអាហារសម្រន់ ២-៣ ។ វាចាំបាច់ក្នុងការរៀបចំចានដែលអាចរំលាយបានយ៉ាងងាយស្រួលជម្រើសល្អបំផុតគឺផលិតផលឆ្អិនចំហុយដុតនំ។ របបផឹកទាក់ទងនឹងការប្រើប្រាស់សារធាតុរាវយ៉ាងហោចណាស់ 1,5 លីត្រក្នុងមួយថ្ងៃ។
ការធ្វើលំហាត់ប្រាណកម្រិតមធ្យមត្រូវបានណែនាំសម្រាប់អ្នកជំងឺទឹកនោមផ្អែមពេលមានគភ៌។ ពួកគេអនុញ្ញាតឱ្យអ្នកថែរក្សារាងកាយឱ្យបានល្អការពារការឡើងទម្ងន់លើស។ លើសពីនេះទៀតការធ្វើលំហាត់ប្រាណបង្កើនសកម្មភាពអាំងស៊ុយលីនដែលមានសារៈសំខាន់សម្រាប់ជំងឺទឹកនោមផ្អែមពេលមានគភ៌។ សកម្មភាពរាងកាយទាក់ទងនឹងកាយសម្ព័ន្ធហាត់ប្រាណដើរហែលទឹក។ ចលនាមុតស្រួចលំហាត់ដែលមានគោលបំណងការងារសាច់ដុំពោះគួរតែត្រូវបានជៀសវាង។ កម្រិតនៃបន្ទុកត្រូវបានកំណត់ដោយការស៊ូទ្រាំរបស់ស្ត្រីហើយត្រូវបានកំណត់ដោយវេជ្ជបណ្ឌិត។
ស្ត្រីដែលមានជំងឺទឹកនោមផ្អែមពេលមានគភ៌គួរតែតាមដានជាតិគ្លុយកូសក្នុងឈាមរបស់នាងជារៀងរាល់ថ្ងៃការវាស់វែងត្រូវបានគេយកទៅលើពោះទទេនិង ៦០ នាទីបន្ទាប់ពីទទួលទានម្តង ៗ ។ ប្រសិនបើការព្យាបាលដោយរបបអាហាររួមគ្នាជាមួយនឹងការធ្វើលំហាត់ប្រាណមិនផ្តល់នូវលទ្ធផលវិជ្ជមាននោះការចាក់អាំងស៊ុយលីនត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់អ្នកជំងឺទឹកនោមផ្អែមពេលមានគភ៌។ កំរិតនៃថ្នាំត្រូវបានកំណត់ដោយអ្នកឯកទេស។ ការគ្រប់គ្រងការមានផ្ទៃពោះជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យនេះនៅតែបន្តរហូតដល់ 38-40 សប្តាហ៍។ ការសម្រាលកូនត្រូវបានអនុវត្តជាញឹកញាប់បំផុតដោយផ្នែកវះកាត់ដោយហេតុថាទារកមានទំហំធំដែលបង្កការគំរាមកំហែងដល់ការវិវត្តនៃផលវិបាកអំឡុងពេលការវិវត្តធម្មជាតិនៃដំណើរការកំណើត។
ជាមួយនឹងជំងឺទឹកនោមផ្អែមពេលមានគភ៌ទារកកើតមកមានកម្រិតជាតិគ្លុយកូសទាបក្នុងឈាមទោះយ៉ាងណាសូចនាករនេះវិលមករកភាពធម្មតាវិញជាមួយនឹងការបំបៅកូនដោយទឹកដោះម្តាយធម្មតាឬលាយបញ្ចូលគ្នា។ ត្រូវប្រាកដថាគ្រប់គ្រងកំហាប់ជាតិស្ករនៅក្នុងឈាមរបស់ម្តាយនិងកូន។ ក្រោយពេលសម្រាលកូនស្ត្រីដែលមានជំងឺទឹកនោមផ្អែមពេលមានគភ៌គួរតែប្រកាន់ខ្ជាប់នូវរបបអាហារដែលត្រូវបានកំណត់ក្នុងពេលមានផ្ទៃពោះនិងវាស់កម្រិតជាតិគ្លុយកូសដើម្បីចៀសវាងការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ តាមក្បួនសូចនាករវិលត្រឡប់មកធម្មតាវិញក្នុងខែដំបូងបន្ទាប់ពីកំណើតទារក។
ការព្យាករណ៍និងការការពារជំងឺទឹកនោមផ្អែមពេលមានគភ៌
ជាទូទៅជម្ងឺទឹកនោមផ្អែមពេលមានគភ៌ការព្យាករណ៍សម្រាប់ម្តាយនិងកូនគឺអំណោយផល។ ជាមួយនឹងជំងឺបែបនេះវាមានហានិភ័យនៃការវិវត្តនៃម៉ាក្រូម៉ា - ការលូតលាស់របស់ទារកហួសប្រមាណក៏ដូចជាការកើនឡើងនៃទំងន់រាងកាយរបស់ស្ត្រី។ ជាមួយនឹងម៉ាក្រូម៉ាខួរក្បាលខួរក្បាលរបស់កុមាររក្សាទំហំធម្មជាតិរបស់វាហើយស្មារបស់អ្នកនឹងកើនឡើង។ ផលប៉ះពាល់ទាំងនេះនៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌អាចបណ្តាលឱ្យរងរបួសក្នុងពេលសម្រាលកូន។ ប្រសិនបើអ៊ុលត្រាសោនបង្ហាញពីទារកធំវេជ្ជបណ្ឌិតអាចណែនាំឱ្យសម្រាលកូនមិនគ្រប់ខែដែលវាក៏បង្កគ្រោះថ្នាក់ជាក់លាក់ផងដែរព្រោះទោះបីជាទារកមានទំហំធំក៏ដោយទារកនៅតែមិនទាន់ពេញវ័យនៅឡើយ។
ការការពារជំងឺទឹកនោមផ្អែមពេលមានគភ៌មាននៅក្នុងការមានផែនការមានផ្ទៃពោះនិងគ្រប់គ្រងទម្ងន់រាងកាយ។ ស្ត្រីគួរបរិភោគត្រឹមត្រូវលះបង់ទម្លាប់អាក្រក់។ ត្រូវប្រាកដថាប្រកាន់ខ្ជាប់នូវរបៀបរស់នៅសកម្មព្រោះសកម្មភាពរាងកាយកម្រិតមធ្យមអាចកាត់បន្ថយលទ្ធភាពនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមពេលមានគភ៌។ វាជាការសំខាន់ណាស់ដែលលំហាត់ប្រាណទៀងទាត់និងមិនផ្តល់ភាពមិនស្រួលដល់ស្ត្រីមានផ្ទៃពោះ។
ក្រុមហានិភ័យសម្រាប់ការវិវត្តនៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌
អង្គការសុខភាពពិភពលោក (WHO) បានកំណត់ដូចតទៅនេះគឺជាកត្តាហានិភ័យសំខាន់បំផុតក្នុងការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមពេលមានគភ៌៖
- លើសទម្ងន់ (BMI លើសពី ២៥) ឬធាត់ (BMI 30),
- ជំងឺទឹកនោមផ្អែមក្នុងគ្រួសារបន្ទាន់
- វត្តមាននៃជំងឺទឹកនោមផ្អែមក្នុងពេលមានផ្ទៃពោះ
- ការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតនៅក្រៅការមានផ្ទៃពោះ,
- macrosomia (កំណើតកាលពីអតីតកាលកុមារមានទំងន់ច្រើនជាង ៤០០០ ក្រាម),
- polyhydramnios, ការឡើងទំងន់រោគសាស្ត្រក្នុងការមានផ្ទៃពោះដែលផ្តល់ឱ្យ, gestosis,
- អាយុរបស់ស្ត្រីមានផ្ទៃពោះគឺចាស់ជាង ៣០ ឆ្នាំ។
យ៉ាងហោចណាស់សញ្ញាមួយក្នុងចំណោមសញ្ញាទាំងនេះគឺគ្រប់គ្រាន់។
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមពេលមានគភ៌
ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ច្រើនតែត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញអំឡុងពេលមានផ្ទៃពោះនិងមិនផ្អែកលើរោគសញ្ញាដែលត្រូវបានរាយការណ៍ឡើយ។
នៅពេលដែលស្ត្រីមានផ្ទៃពោះទៅជួបគ្រូពេទ្យជាលើកដំបូងរហូតដល់ ២៤ សប្តាហ៍ការសិក្សាមួយខាងក្រោមគឺចាំបាច់សម្រាប់ស្ត្រីទាំងអស់៖
- ការតមអាហារគ្លុយកូសផ្លាស្មា (ការកំណត់ជាតិស្ករត្រូវបានអនុវត្តបន្ទាប់ពីការតមអាហារបឋមយ៉ាងហោចណាស់ ៨ ម៉ោងនិងមិនលើសពី ១៤ ម៉ោង) ការសិក្សានេះអាចត្រូវបានអនុវត្តក្នុងកំឡុងពេលធ្វើតេស្តឈាមជីវគីមីដំបូង។ ឈាម Capillary (ឈាមពីម្រាមដៃ) មិនត្រូវបានប្រើសម្រាប់ការធ្វើរោគវិនិច្ឆ័យទេ។ ជាមួយនឹងកម្រិតជាតិស្ករប្លាស្មាឈាម នៅលើពោះទទេ ≥ ៥.១ mmol / L តែតិចជាង ៧.០ mmol / L ធ្វើរោគវិនិច្ឆ័យរោគទឹកនោមផ្អែមពេលមានគភ៌ភ្លាមៗ.
- ការសិក្សាអំពីកំរិតនៃ HbA1c (អេម៉ូក្លូប៊ីនអេក្លូប៊ីន) ។ នៅពេលធ្វើតេស្តមានផ្ទៃពោះអ្នកមិនអាចញ៉ាំអាហារបាន 2-3 ម៉ោងមុនពេលបរិច្ចាគឈាមអ្នកអាចផឹកទឹកស្អាតបាន។ បើកំរិតគឺ ០២/០៨/២០១៩
ជាតិស្ករក្នុងឈាមចំពោះស្ត្រីមានផ្ទៃពោះ
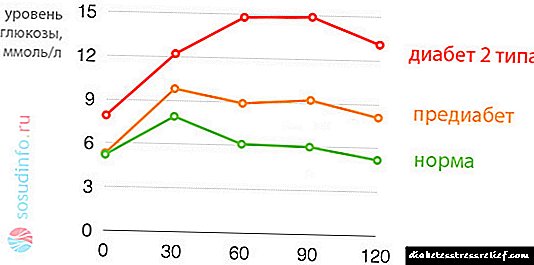
តើកម្រិតជាតិស្ករនៅក្នុងឈាម capillary ទាំងមូលត្រូវបានគេចាត់ទុកថាជារឿងធម្មតា (តេស្តឈាមពីម្រាមដៃដោយប្រើវិធីសាស្ត្រមន្ទីរពិសោធន៍ឬគ្លុយកូសដែលបានក្រិតតាមខ្នាត)?
ប្រសិនបើបុរសនិងស្ត្រីដែលមិនមានផ្ទៃពោះមានជាតិស្ករលឿន (អាហារចុងក្រោយយ៉ាងហោចណាស់ 8 ម៉ោងមុន) 3,3 - 5,5 មីល្លីលីត្រ / លីហើយ 2 ម៉ោងបន្ទាប់ពីញ៉ាំ (ដែលគេហៅថាគ្លីសេរីនក្រោយ) ឡើងដល់ 7,8 មីល្លីលីត្រ / លីត្របន្ទាប់មកស្ត្រីមានផ្ទៃពោះគួរតែមានតិចជាងនេះ - នៅលើពោះទទេ ៤.៥,១ មីល្លីលីត្រ / លីត្រហើយ ២ ម៉ោងបន្ទាប់ពីញ៉ាំរហូតដល់ ៦,៧ មីល្លីលីត្រ / លីត្រ។
អេម៉ូក្លូប៊ីនអេជគ្លីលីន (HbA1c): ចំពោះបុរសនិងស្ត្រីដែលមិនមានគភ៌បទដ្ឋានគឺ ៥.៧ - ៦,០% ចំពោះស្ត្រីមានផ្ទៃពោះរហូតដល់ ៥,៨% ។
រោគសញ្ញានៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌
មិនដូចជំងឺទឹកនោមផ្អែមប្រភេទដទៃទៀតទេរោគសញ្ញាប្រហែលជាមិនមានទេ។ រោគសញ្ញាមិនជាក់លាក់អាចរំខាន: អស់កម្លាំងខ្សោយសាច់ដុំបង្កើនការស្រេកទឹកមាត់ស្ងួតល្មមបង្កើនទឹកនោមនោមរមាស់និងស្ងួតក្នុងទ្វាមាសការឆ្លងមេរោគលើប្រដាប់បន្តពូជដែលកើតមានជាយថាហេតុ (ជាចម្បងការស្រើបស្រាលចំពោះស្ត្រីមានផ្ទៃពោះ) ។
ការធ្វើរោគវិនិច្ឆ័យចុងក្រោយនៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌គឺផ្អែកលើការធ្វើតេស្តមន្ទីរពិសោធន៍។
ការធ្វើរោគវិនិច្ឆ័យ
ជាតិស្ករក្នុងឈាម។
2. អេម៉ូក្លូប៊ីនអេម៉ូក្លូប៊ីន។
3. ទឹកនោម (ទឹកនោម) និងសាកសព ketone (អាសេតូន) ។
4. ទម្រង់គ្លីសេរីន។
5. ការធ្វើតេស្តភាពអត់ធ្មត់នៃជាតិស្ករ។
៦. ការធ្វើតេស្តផ្សេងៗទៀតពីផែនការពិនិត្យទូទៅ (UAC, ការធ្វើតេស្តឈាមជីវគីមីលម្អិត) ។
7. យោងតាមការចង្អុលបង្ហាញ: ការវិភាគទឹកនោមយោងទៅតាម Nechiporenko វប្បធម៌បាក់តេរីនៃទឹកនោមនិងអ្នកដទៃ។
8. ការពិគ្រោះយោបល់របស់អ្នកឯកទេសខាងវេជ្ជសាស្ត្រ (គ្រូពេទ្យជំនាញខាងភ្នែក, គ្រូពេទ្យទូទៅ, បន្ទាប់មកអ្នកជំនាញខាងក្រពេញ endocrinologist) ។
ជាតិស្ករក្នុងឈាមខ្ពស់ជាង ៥,១ មីល្លីលីត្រ / អិលគឺជាលក្ខណៈវិនិច្ឆ័យទីមួយសម្រាប់ការរំលាយអាហារកាបូអ៊ីដ្រាតខ្សោយ។ ក្នុងករណីការរកឃើញអត្រាលើសសូមចាប់ផ្តើមការសិក្សាស៊ីជម្រៅដែលមានគោលបំណងកំណត់ទឹកនោមផ្អែមពេលមានគភ៌។ ទិន្នន័យរយៈពេលវែងស្តីពីកំណើតរបស់កុមារដែលមានទំងន់ធំដែលមានគម្លាតសុខភាពផ្សេងៗពីម្តាយដែលមានកំរិតជាតិស្ករលើសពី ៥,១ មីល្លីលីត្រ / លីត្រប៉ុន្តែហាក់ដូចជាសមស្របទៅនឹងបទដ្ឋានដែលត្រូវបានទទួលយកជាទូទៅបង្ខំឱ្យមានការកែប្រែស្តង់ដារជាតិស្ករក្នុងឈាមចំពោះស្ត្រីមានផ្ទៃពោះ។ ការសង្កេតបានបង្ហាញនៅក្នុងកុមារទាំងនេះបានបន្ថយភាពស៊ាំភាពស៊ាំ, ជាញឹកញាប់ (ប្រៀបធៀបនឹងចំនួនប្រជាជនទូទៅ) នៃការខូចទ្រង់ទ្រាយនិងហានិភ័យខ្ពស់នៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមចំពោះកុមារ!
អេម៉ូក្លូប៊ីនលើសពី ៥,៨% បង្ហាញថាជាតិស្ករក្នុងឈាមមិនបានកើនឡើងក្នុងពេលដំណាលគ្នាទេ។ នេះមានន័យថាជាទៀងទាត់ hyperglycemia មានវត្តមានយ៉ាងហោចណាស់រយៈពេល ៣ ខែ។
ជាតិស្ករនៅក្នុងទឹកនោមចាប់ផ្តើមលេចឡើងនៅពេលជាតិស្ករក្នុងឈាមឡើងដល់ប្រហែល ៨ មីល្លីលីត្រ / អិល។ នេះហៅថាកំរិតតំរងនោម។ កំរិតជាតិគ្លុយកូសតិចជាង ៨ មិល្លីលីត្រ / លីត្រវាមិនប៉ះពាល់ដល់ទឹកនោមទេ។
ប៉ុន្តែសាកសព ketone (អាសេតូន) នៅក្នុងទឹកនោមអាចលេចឡើងដោយឯករាជ្យនៅកម្រិតជាតិស្ករក្នុងឈាម។ ប៉ុន្តែសាកសព ketone មួយចំនួននៅក្នុងទឹកនោម (ketonuria) មិនបានបង្ហាញពីការវិវត្តដែលមិនអាចខ្វះបាននៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌ទេពួកគេអាចលេចឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការពុលរបស់ស្ត្រីមានផ្ទៃពោះដោយក្អួតម្តងហើយម្តងទៀតនិងកង្វះអាហាររូបត្ថម្ភនិងចំណង់អាហារធម្មតាប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺព្រាយក្រឡាភ្លើងជាមួយនឹងការហើមសូម្បីតែការឆ្លងមេរោគផ្លូវដង្ហើមស្រួចស្រាវឬស្ថានភាពឈឺចាប់ដទៃទៀតដែលមានសីតុណ្ហភាពខ្ពស់។ (ជាតិពុលក្នុងចំណីអាហារនិងសារធាតុផ្សេងៗទៀត) អាចបង្កឱ្យមាន ketonuria ។
ទម្រង់គ្លីសេម៉ិចគឺជាការវាស់វែងនៃជាតិស្ករក្នុងឈាមក្នុងរយៈពេលមួយថ្ងៃក្នុងរយៈពេលខុសគ្នា (នៅលើពោះទទេបន្ទាប់ពីញ៉ាំនៅពេលយប់) ដើម្បីកំណត់កំពូលគ្លីសេរីស (ពួកវានីមួយៗសម្រាប់មនុស្សម្នាក់ៗ) និងការជ្រើសរើសការព្យាបាល។
- ពេលព្រឹកនៅលើពោះទទេ
- មុនពេលអ្នកចាប់ផ្តើមញ៉ាំ
- ពីរម៉ោងបន្ទាប់ពីអាហារនីមួយៗ
- មុនពេលចូលគេង
- ក្នុងរយៈពេល ២៤ ម៉ោង
- នៅ ៣ ម៉ោង ៣០ នាទី។
ការធ្វើតេស្តភាពអត់ធ្មត់នៃជាតិគ្លុយកូសគឺជាវិធីសាស្រ្តស្រាវជ្រាវមួយនៅក្នុងអរម៉ូន endocrinology ដែលមានគោលបំណងដើម្បីរកឱ្យឃើញនូវបញ្ហាដែលលាក់កំបាំងនៃការរំលាយអាហារកាបូអ៊ីដ្រាត។
ការរៀបចំសម្រាប់តេស្តភាពអត់ធ្មត់គ្លុយកូស៖ ក្នុងរយៈពេល ៣ ថ្ងៃមុនពេលសិក្សាអ្នកគួរតែប្រកាន់ខ្ជាប់នូវរបបអាហារធម្មតាពោលគឺនៅមុនថ្ងៃអ្នកមិនគួរមានបញ្ហាផ្លូវកាយនិងផ្លូវអារម្មណ៍ហួសកម្លាំងហួសកម្រិតនិងហួសកម្រិតវាគួរតែដកការរួមភេទអ្នកមិនគួរជក់បារីមុនពេលសិក្សា (ដូចជាទូទៅក្នុងពេលមានផ្ទៃពោះពិតណាស់) ។
ការតមជាតិគ្លុយកូសក្នុងឈាមត្រូវបានវាស់វែងដំណោះស្រាយនៃជាតិគ្លុយកូស ៧៥ ក្រាមក្នុងទឹកក្តៅ ៣០០ មីលីលីត្រូវបានយកក្នុងរយៈពេល ៥ នាទីជាតិស្ករក្នុងឈាមត្រូវបានវាស់រៀងរាល់កន្លះម៉ោងរយៈពេល ២ ម៉ោងបន្ទាប់មកខ្សែកោងស្ករត្រូវបានគ្រោងទុកពីសូចនាករ។ ការបកស្រាយលទ្ធផលនៃការធ្វើតេស្តភាពអត់ធ្មត់នៃគ្លុយកូសត្រូវបានអនុវត្តដោយវេជ្ជបណ្ឌិត - អ្នកជំនាញខាង endocrinologist ។
ការពិគ្រោះយោបល់អំពីអេកូស័រគឺចាំបាច់ដើម្បីពិនិត្យមើលមូលនិធិនេះ។ ការបំផ្លាញជំងឺទឹកនោមផ្អែមចំពោះរីទីណាអាចមានភាពខុសប្លែកគ្នាខុសៗគ្នាហើយត្រូវការវិធីសាស្រ្តផ្សេងពីការព្យាបាលបែបអភិរក្សរហូតដល់អន្តរាគមន៍វះកាត់ (ការប្រើឡាស៊ែរនៃ foci នៃការរីកសាយនៅលើរីទីណាដែលយោងទៅតាមការចង្អុលបង្ហាញអាចត្រូវបានអនុវត្តសូម្បីតែមានផ្ទៃពោះក៏ដោយ) ។
ផលវិបាកនៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌
ផលវិបាកចំពោះទារកដែលមានជំងឺទឹកនោមផ្អែមក្នុងពេលមានគភ៌គឺស្រដៀងគ្នាទៅនឹងការវិវត្តដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ ១ និង ២ ។ កត្តាចំបងសម្រាប់ផលវិបាកទាំងអស់គឺជាតិស្ករក្នុងឈាមខ្ពស់ដោយមិនគិតពីប្រភេទនៃជំងឺទឹកនោមផ្អែម។
ផលវិបាកនៃជំងឺទឹកនោមផ្អែមចំពោះម្តាយគឺមិនច្បាស់ដូចជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ទេព្រោះរយៈពេលនៃជំងឺនេះខុសគ្នា។ ប៉ុន្តែជំងឺទឹកនោមផ្អែមពេលមានគភ៌ដើរតួជា“ កណ្តឹងរោទិ៍” សម្រាប់អនាគតម្តាយបែបនេះមានហានិភ័យខ្ពស់ក្នុងការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទ ២ ជាងប្រជាជន។
សន្លប់ដែលមានជំងឺទឹកនោមផ្អែមពេលមានផ្ទៃពោះគឺកម្រមានណាស់។ ស្ថានភាពជាតិស្ករក្នុងឈាមថយចុះអាចកើតមាននៅត្រីមាសទី ២ នៃការមានផ្ទៃពោះនៅពេលដែលតម្រូវការធម្មជាតិរបស់រាងកាយសម្រាប់អាំងស៊ុយលីនថយចុះចាប់តាំងពីលំពែងរបស់ទារកចាប់ផ្តើមដំណើរការ។
ការព្យាបាលជំងឺទឹកនោមផ្អែមពេលមានគភ៌ត្រូវបានអនុវត្តរួមគ្នាដោយគ្រូពេទ្យឯកទេសខាងសម្ភព - រោគស្ត្រីនិងអ្នកឯកទេសខាងរោគវិទូ។ ការសម្រេចចិត្តដំបូងលើជម្រើសនៃវិធីសាស្ត្រនៃការព្យាបាលត្រូវបានធ្វើឡើងដោយអ្នកឯកទេសខាង endocrinologist ហើយបន្ទាប់មកការត្រួតពិនិត្យត្រូវបានអនុវត្តដោយគ្រូពេទ្យដែលចូលរួមក្នុងគ្លីនិកមុនពេលសម្រាល។ បើចាំបាច់អ្នកជំងឺត្រូវបានបញ្ជូនទៅពិគ្រោះយោបល់បន្ថែមជាមួយអ្នកជំនាញខាង endocrinologist ។

របបអាហារសម្រាប់ជំងឺទឹកនោមផ្អែមពេលមានគភ៌គឺដូចគ្នានឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដែរ (សូមមើលអត្ថបទ“ ជំងឺទឹកនោមផ្អែមប្រភេទ ១”) ។ អ្នកក៏ត្រូវរៀនពីរបៀបរាប់ចំនួននំប៉័ង (XE) ដើម្បីជ្រើសរើសអាហារត្រឹមត្រូវសម្រាប់អាហារបំប៉ន។ ជាមួយនឹងរបបអាហារមានវិន័យជាញឹកញាប់វាអាចទទួលបានសំណងពេញលេញសម្រាប់ការរំលាយអាហារកាបូអ៊ីដ្រាតក៏ដូចជាកាត់បន្ថយទំងន់។ ដូច្នេះរាល់ហានិភ័យដែលអាចកើតមានសម្រាប់ម្តាយនិងទារកត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំង។
ការព្យាបាលដោយអាំងស៊ុយលីន
នៅក្នុងករណីនៃការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌ការរួមផ្សំគ្នានៃកត្តាត្រូវបានវាយតម្លៃ (ប្រវត្តិវេជ្ជសាស្ត្រទំងន់រាងកាយជាតិស្ករនិងកម្រិតជាតិអេម៉ូក្លូប៊ីនវត្តមាននៃផលវិបាកនិងជំងឺផ្សំគ្នា) ដោយផ្អែកលើពិន្ទុសរុប, កំរិតប្រើដែលពេញចិត្តនៃអាំងស៊ុយលីនត្រូវបានជ្រើសរើស។
រាល់អាំងស៊ុយលីនទាំងអស់ត្រូវបានប្រើដូចក្នុងទឹកនោមផ្អែមប្រភេទទី ១ ប៉ុន្តែតាមក្បួនកំរិតប្រើគឺខុសគ្នា។ ពេលខ្លះការគ្រប់គ្រងតែមួយរឺពីរដងនៃអាំងស៊ុយលីនយូរក្នុងមួយថ្ងៃគឺគ្រប់គ្រាន់ជាមួយនឹងរបបអាហារដែលមានជាតិស្ករទាប។
នៅពេលសម្រាលកូនការត្រួតពិនិត្យជាចាំបាច់នូវកំរិតអាំងស៊ុយលីនត្រូវបានអនុវត្តដើម្បីចៀសវាងការថយចុះជាតិស្ករក្នុងឈាមពេលសម្រាលកូន។
ការដឹកជញ្ជូន
ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ដោយផ្ទាល់មិនមែនជាការបង្កអន្តរាយដល់ការសម្រាលកូនតាមរយៈប្រឡាយកំណើតពីធម្មជាតិទេ។
ការចង្អុលបង្ហាញអំពីការសម្រាលកូនដោយការវះកាត់៖
- ផ្លែឈើធំ (ច្រើនជាង ៤ គីឡូក្រាម) ហើយផ្លែគឺជាផ្លែយក្ស (ច្រើនជាង ៥ គីឡូក្រាម) ។ Karinka បង្ហាញទារកទើបនឹងកើតនៅខាងឆ្វេងមានទំងន់រាងកាយធម្មតាហើយនៅខាងស្តាំទារកគឺជាសត្វយក្ស។

- ការបាត់បង់ផ្នែក Perinatal ក្នុងប្រវត្តិសាស្រ្ត (មរណភាពរបស់កុមារក្នុងកំឡុងពេលពី ២២ សប្តាហ៍នៃការមានផ្ទៃពោះរហូតដល់ ៧ ថ្ងៃនៃទារកទើបនឹងកើតដោយសារមូលហេតុទាក់ទងនឹងការសម្រាលកូននិងភាពមិនប្រក្រតីពីកំណើត)
- ប្រវត្តិនៃការឈឺចាប់របស់មាតានិង / ឬរបួសគភ៌ (ប្រវត្ដិសាស្រ្ដនៃការហូរទឹកភ្នែកពីសករាជទី ៣ និងទី ៤ ក្នុងម្តាយការរងរបួសក្បាលការបាក់ឆ្អឹងបាក់ឆ្អឹងការខូចខាតដល់ឆ្អឹងសរសៃប្រសាទខាងឆ្អឹងក្នុងទារក) ។
- ប្រវត្ដិសាស្ដ្រដ៏ស្មុគស្មាញនៃដំណាក់កាលក្រោយការវះកាត់ក្រោយឆ្លងទន្លេក្នុងអណាមិនិស (ការបំពេញបន្ថែម sutures ការបង្កើត fistulas, hernias និងផលវិបាកផ្សេងទៀត) ។
- ការបំផ្លាញដល់ថ្ងៃរាងពងក្រពើដែលតម្រូវឱ្យមានការបដិសេធនៃរយៈពេលដ៏ខ្លាំងក្លា (ការរីកដុះដាលនៃឆ្អឹងខ្នងដែលមានហានិភ័យខ្ពស់នៃការបំផ្លាញឆ្អឹងខ្នងអំឡុងពេលព្យាយាម) ។
បច្ចុប្បន្ននេះបញ្ហានៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌កំពុងទាក់ទាញការចាប់អារម្មណ៍មិនត្រឹមតែគ្រូពេទ្យឯកទេសខាងរោគស្ត្រីនោះទេប៉ុន្តែក៏ជាអ្នកឯកទេសតូចចង្អៀតផងដែរ។ ប្រសិនបើអ្នកបានចុះឈ្មោះនៅគ្លីនិកមុនសម្រាលកូនទាន់ពេលវេលានោះអ្នកនឹងរកឃើញកំរិតជាតិគ្លុយកូសក្នុងឈាមរបស់អ្នកបានទាន់ពេលវេលា។ ប្រសិនបើអ្នកសង្ស័យថាមានជំងឺទឹកនោមផ្អែមពេលមានគភ៌ការពិនិត្យបន្ថែមនឹងត្រូវបានអនុវត្តហើយរបបអាហារនឹងត្រូវបានចេញវេជ្ជបញ្ជា។ យោងទៅតាមអនុសាសន៍ទាំងអស់របស់គ្រូពេទ្យឯកទេសខាងសម្ភព - រោគស្ត្រីនិងរោគ endocrinologist ការព្យាករណ៍សម្រាប់ម្តាយនិងទារកគឺមានលក្ខណៈអំណោយផល។
ការការពារ
 ការបងា្ករជំងឺនះគឺជាការលុបបំបាត់រាល់កតាដលអាចធ្វើបានដលមានចុះក្នុងផ្នកកុមហានិភ័យ។ វាច្បាស់ណាស់ថាអាយុនិងអាណាម៉ានមិនអាចត្រូវបានកែដំរូវបានទេប៉ុន្តែទំងន់ធម្មតាអាចធ្វើទៅបាន។ ការធ្វើឱ្យរាងកាយមានទំងន់ជិតនឹងធម្មតាអាចការពារនូវហានិភ័យមួយចំនួនធំហើយនេះមិនត្រឹមតែជំងឺទឹកនោមផ្អែមពេលមានគភ៌ប៉ុណ្ណោះទេប៉ុន្តែវាក៏មានជំងឺលើសឈាមក្នុងសរសៃឈាមអាកទែរ, ហើមពោះ, ហើមពោះរបស់ស្ត្រីមានផ្ទៃពោះនិងអ្នកដទៃផងដែរ។
ការបងា្ករជំងឺនះគឺជាការលុបបំបាត់រាល់កតាដលអាចធ្វើបានដលមានចុះក្នុងផ្នកកុមហានិភ័យ។ វាច្បាស់ណាស់ថាអាយុនិងអាណាម៉ានមិនអាចត្រូវបានកែដំរូវបានទេប៉ុន្តែទំងន់ធម្មតាអាចធ្វើទៅបាន។ ការធ្វើឱ្យរាងកាយមានទំងន់ជិតនឹងធម្មតាអាចការពារនូវហានិភ័យមួយចំនួនធំហើយនេះមិនត្រឹមតែជំងឺទឹកនោមផ្អែមពេលមានគភ៌ប៉ុណ្ណោះទេប៉ុន្តែវាក៏មានជំងឺលើសឈាមក្នុងសរសៃឈាមអាកទែរ, ហើមពោះ, ហើមពោះរបស់ស្ត្រីមានផ្ទៃពោះនិងអ្នកដទៃផងដែរ។
ដូចគ្នានេះផងដែរនៅពេលរៀបចំផែនការមានផ្ទៃពោះវានឹងមិនមានកន្លែងដើម្បីរកឱ្យឃើញពីជំងឺនៃសាច់ញាតិឈាមផលវិបាកនៃការមានផ្ទៃពោះនៅក្នុងសាច់ញាតិដំបូងឡើយ។ នេះអាចជួយព្យាករណ៍ហានិភ័យនិងការពារពួកគេ។
សុខភាព "ទ្វេ" របស់អ្នកស្ថិតនៅក្នុងដៃរបស់អ្នកអ្នកត្រូវដឹងពីកំរិតនៃការទទួលខុសត្រូវនិងទទួលយករបៀបរស់នៅផ្លាស់ប្តូរបន្តិចបន្តួច។ ការប្រៀនប្រដៅខ្លួនឯងនិងការប្រកាន់ខ្ជាប់នូវអនុសាសន៍នឹងជួយអ្នកឱ្យមានគ្រឹះល្អសម្រាប់សុខភាពកូនអ្នក។ ថែរក្សាខ្លួនអ្នកនិងមានសុខភាពល្អ!
ការព្យាបាល
យោងតាមអនុសាសន៍របស់អង្គការសុខភាពពិភពលោកប្រភេទទឹកនោមផ្អែមខាងក្រោមចំពោះស្ត្រីមានផ្ទៃពោះត្រូវបានសម្គាល់:
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ត្រូវបានរកឃើញមុនពេលមានផ្ទៃពោះ។
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានរកឃើញមុនពេលមានផ្ទៃពោះ។
- ជំងឺទឹកនោមផ្អែមមានផ្ទៃពោះ - ពាក្យនេះរួមបញ្ចូលគ្នានូវភាពអត់ធ្មត់នៃជាតិស្ករដែលបានកើតឡើងក្នុងអំឡុងពេលមានផ្ទៃពោះ។
ការធ្វើរោគវិនិច្ឆ័យ
ចំពោះស្ត្រីមានផ្ទៃពោះទាំងអស់ដែលមិនបានបង្ហាញពីការរំខានដល់ការរំលាយអាហារនៅដំណាក់កាលដំបូងគឺចន្លោះពី ២៤ ទៅ ២៨ សប្តាហ៍ PGTT ដែលមានជាតិគ្លុយកូស ៧៥ ក្រាមត្រូវបានអនុវត្ត។
យោងទៅតាមអ្នកជំនាញរយៈពេលនេះគឺល្អបំផុតសម្រាប់ការធ្វើតេស្តក្នុងករណីពិសេសសម្រាប់រោគសាស្ត្រណាមួយ (ហានិភ័យខ្ពស់នៃ GDF ទំហំគភ៌យោងទៅតាមតារាងអ៊ុលត្រាសោននៃការលូតលាស់ខាងក្នុង> ៧៥ ភាគរយ, រោគសញ្ញាអ៊ុលត្រាសោននៃជំងឺទឹកនោមផ្អែម), PGTT ជាមួយ ៧៥ ក្រាម គ្លុយកូសត្រូវបានអនុវត្តរហូតដល់ 32 សប្តាហ៍នៃការមានផ្ទៃពោះ។
ដូចគ្នានេះផងដែរកុំភ្លេចអំពី contraindications សម្រាប់ការធ្វើ PHTT:
- ការមិនអត់ឱនគ្លុយកូស
- ជំងឺរលាកក្រពះពោះវៀនអមដោយការស្រូបយកគ្លុយកូសខ្សោយ។
ការព្យាបាល
- ការព្យាបាលដោយរបបអាហារជាមួយនឹងការលើកលែងពេញលេញនៃកាបូអ៊ីដ្រាតរំលាយអាហារបានយ៉ាងងាយស្រួលនិងកំហិតខ្លាញ់ក៏ដូចជាការបែងចែកបរិមាណអាហារប្រចាំថ្ងៃសម្រាប់ការទទួលភ្ញៀវ ៤-៦ ។
- ការធ្វើលំហាត់ប្រាណបែបរ៉ូបូត
- ការត្រួតពិនិត្យដោយខ្លួនឯងនៃគ្លីសេម៉ាសម្ពាធឈាមទំងន់រាងកាយ។
ប្រសិនបើវាមិនអាចទៅរួចទេដើម្បីសម្រេចបាននូវកម្រិតគ្លីសេរីនគោលដៅក្នុងរយៈពេល 1-2 សប្តាហ៍នៃការគ្រប់គ្រងដោយខ្លួនឯង - ការចង្អុលបង្ហាញដោយផ្ទាល់សម្រាប់ការចាប់ផ្តើមនៃការព្យាបាលអាំងស៊ុយលីន។