ជំងឺទឹកនោមផ្អែម MODY: រោគសញ្ញានិងការព្យាបាលរោគសាស្ត្រ
 សតវត្សរ៍ទី ២១ គឺជាសតវត្សនៃបច្ចេកវិទ្យានិងការច្នៃប្រឌិតថ្មីៗក៏ដូចជាសតវត្សនៃរោគសាស្ត្រថ្មីៗ។
សតវត្សរ៍ទី ២១ គឺជាសតវត្សនៃបច្ចេកវិទ្យានិងការច្នៃប្រឌិតថ្មីៗក៏ដូចជាសតវត្សនៃរោគសាស្ត្រថ្មីៗ។
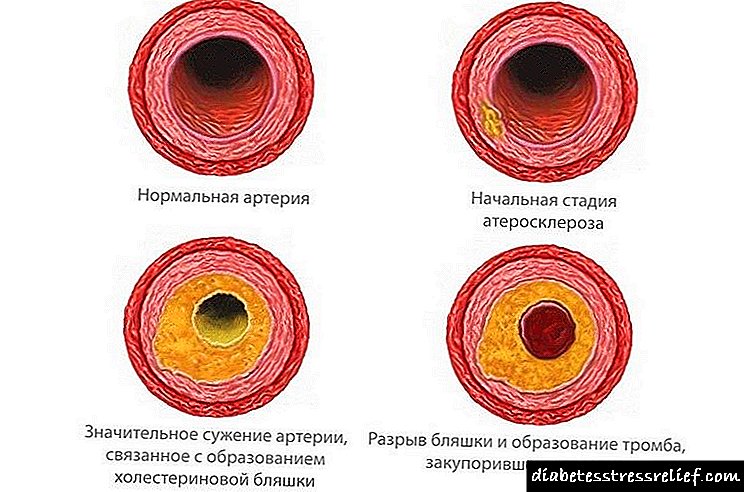
រាងកាយរបស់មនុស្សគឺមានតែមួយគត់នៅក្នុងរចនាសម្ព័ន្ធរបស់វាប៉ុន្តែវាក៏ផ្តល់នូវការបរាជ័យនិងកំហុសផងដែរ។
នៅក្រោមឥទ្ធិពលនៃកេះនិង mutagens ផ្សេងៗហ្សែនរបស់មនុស្សអាចត្រូវបានកែប្រែដែលនាំឱ្យមានជំងឺហ្សែន។
ជំងឺទឹកនោមផ្អែមជាជំងឺមួយក្នុងចំនោមនោះ។
តើអ្វីទៅជាជំងឺទឹកនោមផ្អែមម៉ូឌី
ជំងឺទឹកនោមផ្អែមគឺជាការរំលោភនៅក្នុងប្រព័ន្ធ endocrine ដែលជាមូលដ្ឋាននៃកង្វះអាំងស៊ុយលីនពេញលេញ / ដោយផ្នែកនៅក្នុងខ្លួនមនុស្ស។ នេះនៅក្នុងវេនបណ្តាលឱ្យមានការរំខាននៅក្នុងការរំលាយអាហារទាំងអស់។ ក្នុងចំណោមភាពមិនស្រួលទាំងអស់នៃប្រព័ន្ធ endocrine គាត់ទទួលបានចំណាត់ថ្នាក់លេខ 1 ។ ជាបុព្វហេតុនៃការស្លាប់ - កន្លែងទីបី។
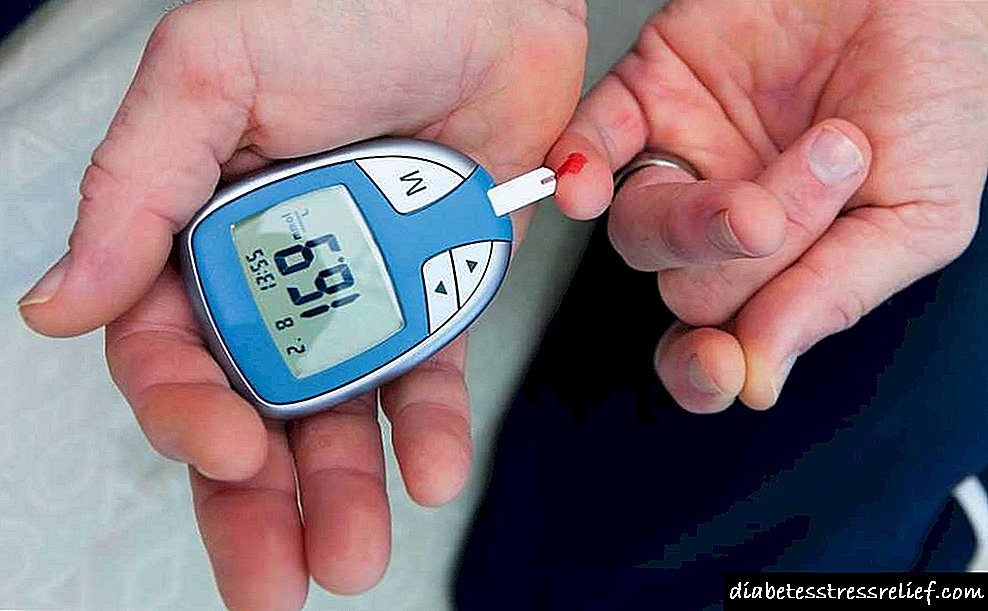
ដូច្នេះ, មានប្រភេទ:
- អាំងស៊ុយលីនពឹងផ្អែកឬទឹកនោមផ្អែមប្រភេទទី ១
- អ្នកមិនអាស្រ័យអាំងស៊ុយលីនឬទឹកនោមផ្អែមប្រភេទទី ២
- ជំងឺទឹកនោមផ្អែមអំឡុងពេលមានផ្ទៃពោះ (កាយវិការ) ។
វាក៏មានប្រភេទជាក់លាក់ផងដែរ៖
- ការផ្លាស់ប្តូរហ្សែនកោសិកាលំពែង
- endocrinopathies,
- ឆ្លង
- ជំងឺទឹកនោមផ្អែមបណ្តាលមកពីសារធាតុគីមីនិងថ្នាំ។
ជម្ងឺទឹកនោមផ្អែមគឺជាប្រភេទជំងឺទឹកនោមផ្អែមតំណពូជដ៏កម្រមួយក្នុងរយៈពេលពី ០ ទៅ ២៥ ឆ្នាំ។ ឧប្បត្តិហេតុនៅក្នុងប្រជាជនទូទៅគឺមានប្រហែល 2% ហើយចំពោះកុមារ - 4,5% ។
MODY (ជំងឺទឹកនោមផ្អែមដែលត្រូវបានកំណត់នៅវ័យក្មេង) ស្តាប់ទៅដូចជា "ជំងឺទឹកនោមផ្អែមមនុស្សពេញវ័យចំពោះមនុស្សវ័យក្មេង" ។ វាត្រូវបានបញ្ជូនដោយទំនាក់ទំនងតំណពូជទទួលនូវលក្ខណៈលេចធ្លោស្វ័យភាព (ក្មេងប្រុសនិងក្មេងស្រីត្រូវបានប៉ះពាល់ដូចគ្នា) ។ ពិការភាពកើតឡើងនៅក្នុងក្រុមហ៊ុនបញ្ជូនព័ត៌មានដែលពាក់ព័ន្ធដោយសារតែគោលបំណងនៃលំពែងផ្លាស់ប្តូរមុខងាររបស់កោសិកាបេតា។
កោសិកាបេតាផលិតអាំងស៊ុយលីនដែលត្រូវបានប្រើដើម្បីដំណើរការគ្លុយកូសចូល។ នៅក្នុងវេនវាដើរតួជាស្រទាប់ថាមពលសម្រាប់រាងកាយ។ ជាមួយនឹង MODY លំដាប់ត្រូវបានរំខានហើយជាតិស្ករក្នុងឈាមកើនឡើង។
ចំណាត់ថ្នាក់
រហូតមកដល់បច្ចុប្បន្នអ្នកស្រាវជ្រាវបានកំណត់រោគសញ្ញាចំនួន ១៣ នៃជំងឺទឹកនោមផ្អែម MODI ។ ពួកវាត្រូវគ្នាទៅនឹងការផ្លាស់ប្តូរក្នុងហ្សែន ១៣ ប្រភេទដែលបង្កឱ្យមានជំងឺនេះ។
ក្នុង ៩០% នៃករណីមានតែ ២ ប្រភេទប៉ុណ្ណោះដែលត្រូវបានរកឃើញ៖
- MODY2 - ពិការភាពនៅក្នុងហ្សែន glucokinase,
- MODY3 - ពិការភាពនៅក្នុងហ្សែនសម្រាប់កត្តានុយក្លេអ៊ែរនៃ hepatocytes 1a ។

ទម្រង់ដែលនៅសល់មានតែ ៨-១០% នៃករណី។
- MODY1 - ពិការភាពនៅក្នុងហ្សែនសម្រាប់កត្តានុយក្លេអ៊ែរនៃ hepatocytes 4a,
- MODY4 - ពិការភាពនៃហ្សែននៃកត្តាផ្សព្វផ្សាយទី 1 នៃអាំងស៊ុយលីន។
- MODY5 - ពិការភាពនៅក្នុងហ្សែនសម្រាប់កត្តានុយក្លេអ៊ែរនៃ hepatocytes 1b,
- MODYX ។
ប៉ុន្តែមានហ្សែនដទៃទៀតដែលអ្នកវិទ្យាសាស្ត្រមិនទាន់អាចកំណត់អត្តសញ្ញាណបាន។
រោគសញ្ញារោគសញ្ញា
ជំងឺទឹកនោមផ្អែមរបស់ម្តាយនៅក្នុងកុមារត្រូវបានគេរកឃើញថាមានកម្រិតកាន់តែច្រើនដោយចៃដន្យចាប់តាំងពីរូបភាពគ្លីនិកមានភាពចម្រុះ។ ដំបូងវាស្រដៀងនឹងរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងប្រភេទទី ២ ។ ជំងឺនេះប្រហែលជាមិនបង្ហាញខ្លួនវាក្នុងរយៈពេលយូរឬបណ្តាលឱ្យមានអាំងស៊ុយលីនដែលត្រូវការទឹកនោមផ្អែម។
Glucokinase គឺជាអ៊ីសូណូហ្ស៊ីមនៃថ្លើម។
- ការទទួលយកជាតិគ្លុយកូសនិងការបំលែងទៅជាគ្លុយកូស -៦-ផូស្វាតនៅក្នុងកោសិកាបេតាលំពែងនិង hepatocytes ថ្លើម (នៅកំហាប់គ្លុយកូសខ្ពស់)
- គ្រប់គ្រងលើការបញ្ចេញអាំងស៊ុយលីន។

ការផ្លាស់ប្តូរហ្សែន glucokinase ចម្រុះប្រហែល ៨០ ត្រូវបានពិពណ៌នានៅក្នុងអក្សរសាស្ត្រវិទ្យាសាស្ត្រ។ ជាលទ្ធផលសកម្មភាពអង់ស៊ីមមានការថយចុះ។ ការប្រើប្រាស់មិនគ្រប់គ្រាន់នៃគ្លុយកូសកើតឡើងដូច្នេះជាតិស្ករកើនឡើង។
- ការកើតឡើងដូចគ្នាទាំងក្មេងស្រីនិងក្មេងប្រុស
- ការតមអាហារ hyperglycemia រហូតដល់ 8.0 mmol / l,
- អេម៉ូក្លូប៊ីនអេម៉ូក្លូប៊ីនជាមធ្យម ៦.៥%
- វគ្គសិក្សាអាស្ពីរីន - ត្រូវបានរកឃើញជាញឹកញាប់ក្នុងកំឡុងពេលពិនិត្យសុខភាព
- ភាពស្មុគស្មាញធ្ងន់ធ្ងរ (រីទីតាប៉ូតាស្យូសប្រូតេអ៊ីន) - កម្រណាស់
- អាចកាន់តែអាក្រក់នៅអាយុចាស់,
- ជារឿយៗមិនចាំបាច់ប្រើអាំងស៊ុយលីនទេ។
កត្តានុយក្លេអ៊ែរ Hepatocyte 1a គឺជាប្រូតេអ៊ីនមួយដែលត្រូវបានបង្ហាញនៅក្នុង hepatocytes កូនកោះ Langerhans និងតម្រងនោម។ យន្តការនៃការផ្លាស់ប្តូរការផ្លាស់ប្តូរចំពោះកុមារដែលមានជំងឺទឹកនោមផ្អែមម៉ូឌី ៣ មិនត្រូវបានគេដឹងនោះទេ។ ភាពមិនប្រក្រតីនៃមុខងារលំពែង - បេតាកំពុងរីកចម្រើនហើយការសំងាត់អាំងស៊ុយលីនខ្សោយ។ នេះត្រូវបានគេសង្កេតឃើញនៅក្នុងតម្រងនោម - ការស្រូបយកបញ្ច្រាសនៃគ្លុយកូសនិងអាស៊ីតអាមីណូត្រូវបានកាត់បន្ថយ។

វាបង្ហាញរាងវាយ៉ាងរហ័ស៖
- បង្កើនជាតិគ្លុយកូសដល់ចំនួនខ្ពស់
- ម៉ាក្រូញឹកញាប់និងផលវិបាកនៃសរសៃឈាម
- កង្វះនៃការធាត់
- ការខ្សោះជីវជាតិតាមពេលវេលា
- ភាពស្រដៀងគ្នានឹងជំងឺទឹកនោមផ្អែមប្រភេទ ១
- ការគ្រប់គ្រងអាំងស៊ុយលីនញឹកញាប់។
កត្តានុយក្លេអ៊ែរ Hepatocyte 4a គឺជាសារធាតុប្រូតេអ៊ីនដែលមាននៅក្នុងថ្លើមលំពែងតំរងនោមនិងពោះវៀន។ ប្រភេទនេះប្រហាក់ប្រហែលនឹងមេឌី ៣ ប៉ុន្តែមិនមានការផ្លាស់ប្តូរក្រលៀនទេ។ តំណពូជគឺកម្រណាស់ប៉ុន្តែធ្ងន់ធ្ងរណាស់។ ភាគច្រើនត្រូវបានបង្ហាញបន្ទាប់ពីអាយុ 10 ឆ្នាំ។
កត្តាជំរុញអាំងស៊ុយលីន ១ ចូលរួមក្នុងការអភិវឌ្ឍលំពែង។ ឧប្បត្តិហេតុគឺតូចណាស់។ រកឃើញជំងឺនេះចំពោះទារកទើបនឹងកើតដោយសារតែការអភិវឌ្ឍនៃសរីរាង្គ។ ការរស់រានមានជីវិតជាមធ្យមរបស់កុមារទាំងនេះមិនត្រូវបានគេដឹងទេ។
កត្តានុយក្លេអ៊ែរ Hepatocyte 1b - មានទីតាំងស្ថិតនៅក្នុងសរីរាង្គជាច្រើននិងជះឥទ្ធិពលដល់ការវិវត្តនៃសរីរាង្គសូម្បីតែនៅក្នុងស្បូន។

ជាមួយនឹងការខូចខាតការផ្លាស់ប្តូរហ្សែនការផ្លាស់ប្តូរអាចមើលឃើញរួចហើយនៅក្នុងទារកទើបនឹងកើត:
- កាត់បន្ថយទំងន់រាងកាយ
- ការស្លាប់កោសិកាលំពែង
- ការរំលោភបំពានលើប្រដាប់បន្តពូជ។
ប្រភេទជំងឺទឹកនោមផ្អែមប្រភេទដទៃទៀតមានការបង្ហាញស្រដៀងគ្នាប៉ុន្តែប្រភេទជាក់លាក់មួយអាចត្រូវបានសម្គាល់តែតាមរយៈការស្រាវជ្រាវហ្សែន។
ការធ្វើរោគវិនិច្ឆ័យ
ការធ្វើរោគវិនិច្ឆ័យដែលមានលក្ខណៈត្រឹមត្រូវជះឥទ្ធិពលដល់ជម្រើសនៃវិធីសាស្ត្រព្យាបាលរបស់វេជ្ជបណ្ឌិត។ ជាញឹកញាប់ណាស់ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ឬប្រភេទ ២ ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យដោយមិនសង្ស័យអ្វីទាំងអស់។ លក្ខណៈវិនិច្ឆ័យវិនិច្ឆ័យសំខាន់ៗ៖
- អាយុ ១០-៤៥ ឆ្នាំ
- ទិន្នន័យដែលបានចុះបញ្ជីស្តីពីស្ករខ្ពស់ក្នុងជំនាន់ទី ១ និងទី ២
- មិនចាំបាច់ប្រើអាំងស៊ុយលីនដែលមានរយៈពេលជំងឺ ៣ ឆ្នាំទេ។
- ខ្វះទំងន់លើស
- សូចនាករធម្មតានៃប្រូតេអ៊ីន C-peptide ក្នុងឈាម
- កង្វះអង្គបដិប្រាណលំពែង,
- អវត្ដមាននៃ ketoacidosis ជាមួយនឹងការបង្ហាញយ៉ាងខ្លាំង។

ផែនការប្រលងអ្នកជម្ងឺ៖
- ការពិនិត្យឡើងវិញពេញលេញនៃភាពរអាក់រអួលនិងការត្អូញត្អែរការបង្កើតមែកធាងគ្រួសារវាអាចធ្វើទៅបានដើម្បីពិនិត្យមើលសាច់ញាតិ។
- ស្ថានភាពគ្លុយកូសនិងស្ករតម។
- ការសិក្សាអំពីការអត់ធ្មត់ចំពោះជាតិស្ករក្នុងមាត់
- ការបង្កើតអេម៉ូក្លូប៊ីនគ្លីកូល
- ការវិភាគជីវគីមីឈាម (សរុប CTF, ទ្រីគ្លីសេរីដ, អេស, អេធី, អ៊ុយ, អាស៊ីតអ៊ុយរិច។ ល។ )
- អ៊ុលត្រាសោនៃពោះ,
- អេឡិចត្រូលីត
- ការវិភាគហ្សែនម៉ូលេគុល
- ការពិគ្រោះយោបល់ជាមួយគ្រូពេទ្យឯកទេសខាងរោគសរសៃប្រសាទផ្នែកវះកាត់គ្រូពេទ្យវះកាត់អ្នកព្យាបាលទូទៅ។
ការធ្វើរោគវិនិច្ឆ័យចុងក្រោយត្រូវបានធ្វើឡើងដោយការពិនិត្យហ្សែនម៉ូលេគុល។
ការធ្វើតេស្តហ្សែនត្រូវបានធ្វើឡើងដោយប្រតិកម្មខ្សែសង្វាក់ polymerase (PCR) ។ ឈាមត្រូវបានយកចេញពីកុមារបន្ទាប់មកហ្សែនចាំបាច់ត្រូវបានដាច់ឆ្ងាយនៅក្នុងមន្ទីរពិសោធន៍ដើម្បីរកមើលការផ្លាស់ប្តូរ។ វិធីសាស្រ្តត្រឹមត្រូវនិងរហ័សមានរយៈពេលពី ៣ ទៅ ១០ ថ្ងៃ។
រោគសាស្ត្រនេះបង្ហាញរាងដោយខ្លួនវាផ្ទាល់នៅក្នុងរយៈពេលអាយុខុសគ្នាហេតុដូច្នេះការព្យាបាលគួរតែត្រូវបានកែតម្រូវ (ឧទាហរណ៍ក្នុងអំឡុងពេលពេញវ័យ) ។ តើមានវិធីព្យាបាលជំងឺទឹកនោមផ្អែមតិចតួចដែរឬទេ? ដំបូងបង្អស់សកម្មភាពរាងកាយទៀងទាត់ល្មមនិងរបបអាហារមានតុល្យភាពត្រូវបានចេញវេជ្ជបញ្ជា។ ពេលខ្លះនេះគឺគ្រប់គ្រាន់ហើយនាំឱ្យមានសំណងពេញលេញ។
សមាសធាតុសំខាន់ៗនៃអាហារនិងការប្រមូលផ្តុំប្រចាំថ្ងៃរបស់ពួកគេ៖
- ប្រូតេអ៊ីន ១០-២០%
- ខ្លាញ់តិចជាង ៣០%
- កាបូអ៊ីដ្រាត ៥៥-៦០%,
- កូលេស្តេរ៉ុលតិចជាង ៣០០ មីលីក្រាម / ថ្ងៃ,
- ជាតិសរសៃ ៤០ ក្រាម / ថ្ងៃ
- អំបិលតុតិចជាង ៣ ក្រាម / ថ្ងៃ។

ប៉ុន្តែជាមួយនឹងស្ថានភាពកាន់តែអាក្រក់និងផលវិបាកផ្សេងៗការព្យាបាលជំនួសត្រូវបានបន្ថែម។
ជាមួយនឹងថ្នាំ MODY2 ថ្នាំបន្ថយជាតិស្ករមិនត្រូវបានចេញវេជ្ជបញ្ជាទេព្រោះប្រសិទ្ធភាពគឺស្មើនឹង ០ ។ តម្រូវការអាំងស៊ុយលីនមានកំរិតទាបហើយត្រូវបានចេញវេជ្ជបញ្ជាក្នុងកំឡុងពេលបង្ហាញរោគសាស្ត្រ។ មានរបបអាហារនិងកីឡាគ្រប់គ្រាន់។
ជាមួយនឹងថ្នាំ MODY3 ថ្នាំដែលមានជួរដំបូងគឺ sulfonylurea (Amaryl, ទឹកនោមផ្អែម) ។ ជាមួយនឹងអាយុឬផលវិបាកតម្រូវការសម្រាប់អាំងស៊ុយលីនត្រូវបានបង្ហាញ។
ប្រភេទដែលនៅសល់ត្រូវការការយកចិត្តទុកដាក់កាន់តែច្រើនពីវេជ្ជបណ្ឌិត។ ការព្យាបាលសំខាន់គឺប្រើអាំងស៊ុយលីននិងស៊ុលហ្វីនីញ៉ូអា។ វាចាំបាច់ក្នុងការជ្រើសរើសកំរិតត្រឹមត្រូវនិងការពារផលវិបាក។
ការពេញនិយមផងដែរគឺយូហ្គាលំហាត់ដកដង្ហើមឱសថបុរាណ។

ក្នុងករណីដែលគ្មានការព្យាបាលត្រឹមត្រូវផលវិបាកបែបនេះអាចកើតមាន៖
- ភាពស៊ាំថយចុះ
- ទម្រង់ធ្ងន់ធ្ងរនៃជំងឺឆ្លង
- ជំងឺសរសៃប្រសាទនិងសាច់ដុំ
- ភាពគ្មានកូនចំពោះស្ត្រីភាពងាប់លិង្គរបស់បុរស
- ភាពមិនប្រក្រតីនៃការវិវត្តនៃសរីរាង្គ
- ការចូលរួមក្នុងដំណើរការទឹកនោមផ្អែមនៃភ្នែកតម្រងនោមថ្លើម
- ការវិវត្តនៃសន្លប់ទឹកនោមផ្អែម។
ដើម្បីចៀសវាងបញ្ហានេះឪពុកម្តាយម្នាក់ៗត្រូវបង្ខំចិត្តប្រុងប្រយ័ត្ននិងពិគ្រោះជាមួយអ្នកជំនាញជាបន្ទាន់។
អនុសាសន៍
ប្រសិនបើការធ្វើរោគវិនិច្ឆ័យគ្លីនិកនៃ MODI ត្រូវបានបញ្ជាក់ដោយរោគវិនិច្ឆ័យបន្ទាប់មកច្បាប់ខាងក្រោមត្រូវតែត្រូវបានគេសង្កេតឃើញ:
- ទៅជួបអ្នកឯកទេសខាងរោគ endocrinologist ១ ដង / កន្លះឆ្នាំ
- ពិនិត្យអេម៉ូក្លូប៊ីនគ្លីសេរីន ១ ដង / កន្លះឆ្នាំ
- ការធ្វើតេស្តិ៍នៅមន្ទីរពិសោធន៍ទូទៅ ១ ដង / ឆ្នាំ
- ចូលរៀនវគ្គបង្ការនៅមន្ទីរពេទ្យ ១ ដង / ឆ្នាំ
- ដំណើរដែលមិនបានគ្រោងទុកទៅកាន់មន្ទីរពេទ្យជាមួយនឹងការកើនឡើងជាតិគ្លុយកូសក្នុងឈាមពេញមួយថ្ងៃនិង / ឬសញ្ញានៃជំងឺទឹកនោមផ្អែម។
ធ្វើតាមការណែនាំទាំងនេះនឹងជួយការពារជំងឺទឹកនោមផ្អែម។
តើអ្វីទៅជាជំងឺទឹកនោមផ្អែម MODY
ជំងឺទឹកនោមផ្អែម MODY គឺជាក្រុមមួយនៃការផ្លាស់ប្តូរហ្សែនតែមួយតំណពូជដែលបណ្តាលឱ្យមានដំណើរការខុសប្រក្រតីនៃលំពែងនិងរំខានដល់ការប្រើប្រាស់គ្លុយកូសធម្មតាពីឈាមដោយជាលិកាសាច់ដុំនៃរាងកាយ។ ក្នុងករណីភាគច្រើនជំងឺនេះបង្ហាញរាងដោយខ្លួនឯងនៅពេលពេញវ័យ។ មានកំណែមួយដែល 50% នៃជំងឺទឹកនោមផ្អែមពេលមានផ្ទៃពោះគឺជាផ្នែកមួយនៃពូជរបស់ MODI ។
ប្រភេទដំបូងនៃរោគសាស្ត្រនេះត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញដំបូងនៅឆ្នាំ ១៩៧៤ ហើយមានតែនៅពាក់កណ្តាលទសវត្ស ៩០ ដោយសារតែការជឿនលឿនផ្នែកហ្សែនម៉ូលេគុលនិងលទ្ធភាពនៃការឆ្លងកាត់ការធ្វើតេស្តហ្សែន en masse ការបញ្ជាក់ច្បាស់លាស់នៃជំងឺនេះអាចកើតមាន។
សព្វថ្ងៃនេះ MODY ១៣ ប្រភេទត្រូវបានគេស្គាល់។ តំបន់នីមួយៗមានមូលដ្ឋាននីយកម្មផ្ទាល់របស់វានៃបញ្ហាហ្សែន។
| ចំណងជើង | កង្វះហ្សែន | ចំណងជើង | កង្វះហ្សែន | ចំណងជើង | កង្វះហ្សែន |
| MODY ១ | HNF4A | MODY ៥ | TCF2, HNF1B | គំរូទី ៩ | PAX4 |
| MODY ២ | ហ្គេក | MODY ៦ | NEUROD ១ | MODY ១០ | បញ្ចូល |
| MODY ៣ | HNF1A | MODY ៧ | ខេអេហ្វអេហ្វ ១១ | គំរូ ១១ | BLK |
| MODY ៤ | PDX1 | MODY ៨ | Cel | MODY ១២ | ខេស៊ីអិន .១១ |
អក្សរកាត់ដែលតំណាងឱ្យការបែងចែកផ្នែកដែលមានជម្ងឺលាក់បាំងផ្នែកខ្លះនៃ hepatocytes, ម៉ូលេគុលអាំងស៊ុយលីននិងផ្នែកកោសិកាដែលទទួលខុសត្រូវចំពោះភាពខុសគ្នានៃសរសៃប្រសាទក៏ដូចជាការចម្លងកោសិកាខ្លួននិងការផលិតសារធាតុរបស់វា។
ចុងក្រោយនៅក្នុងបញ្ជីជំងឺទឹកនោមផ្អែម MODY 13 គឺជាលទ្ធផលនៃការផ្លាស់ប្តូរតំណពូជនៅក្នុងកាសែតអេធីភីដែលជាប់: នៅក្នុងតំបន់នៃគ្រួសារ C (CFTR / MRP) ឬនៅក្នុងសមាជិករបស់វា 8 (ABCC8) ។
សម្រាប់ព័ត៌មាន។ អ្នកវិទ្យាសាស្ត្រប្រាកដថានេះមិនមែនជាបញ្ជីពេញលេញនៃពិការភាពនោះទេចាប់តាំងពីករណីជំងឺទឹកនោមផ្អែមចំពោះមនុស្សវ័យជំទង់ដែលនៅតែបន្តរកឃើញដែលត្រូវបានបង្ហាញថា«ស្រាល»ក្នុងប្រភេទមនុស្សពេញវ័យមិនបង្ហាញពីពិការភាពខាងលើនៅពេលឆ្លងកាត់ការធ្វើតេស្តហ្សែនហើយមិនអាចត្រូវបានគេសន្និដ្ឋានថាជាអ្នកទី ១ និង ទាំងប្រភេទទី ២ នៃរោគសាស្ត្រក៏មិនមែនជាទម្រង់មធ្យមរបស់ឡាដាដែរ។
ការបង្ហាញគ្លីនិក
ប្រសិនបើយើងប្រៀបធៀប MODI ទឹកនោមផ្អែមជាមួយទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ឬជំងឺទឹកនោមផ្អែមប្រភេទ ២ នោះវគ្គសិក្សារបស់វាកើតឡើងយ៉ាងរលូននិងទន់ភ្លន់ហើយនេះជាមូលហេតុ៖
- មិនដូច DM1 ទេនៅពេលដែលចំនួនកោសិកាបេតាដែលផលិតអាំងស៊ុយលីនចាំបាច់សម្រាប់ការទទួលយកគ្លុយកូសកំពុងថយចុះឥតឈប់ឈរដែលមានន័យថាការសំយោគអរម៉ូនអាំងស៊ុយលីនក៏ត្រូវបានកាត់បន្ថយផងដែរដោយជំងឺទឹកនោមផ្អែម MODI ចំនួនកោសិកាដែលមានហ្សែនខូចត្រូវបានបន្ត
- ការមិនព្យាបាលឌីអេម ២ ជៀសមិនរួចនាំឱ្យមានការវាយប្រហារនៃជំងឺទឹកនោមផ្អែមនិងបង្កើនភាពស៊ាំនៃជាលិកាសាច់ដុំនៃអរម៉ូនអាំងស៊ុយលីនដែលតាមវិធីនេះត្រូវបានផលិតនៅដើមក្នុងបរិមាណធម្មតាហើយមានតែរយៈពេលវែងនៃជំងឺនេះនាំឱ្យមានការថយចុះនៃការសំយោគជំងឺទឹកនោមផ្អែម MODI រួមទាំងអ្នកជំងឺ "អាយុចាស់" ។ រំលោភលើភាពអត់ធ្មត់របស់គ្លុយកូសតិចតួចបំផុតហើយក្នុងករណីភាគច្រើនមិនបណ្តាលឱ្យមានការផ្លាស់ប្តូរទំងន់រាងកាយស្រេកទឹកខ្លាំងការនោមញឹកនិងហួសកំរិត។
 វាមិនច្បាស់ថាហេតុអ្វីទេប៉ុន្តែជំងឺទឹកនោមផ្អែម MODI ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញញឹកញាប់ជាងស្ត្រីជាងបុរស
វាមិនច្បាស់ថាហេតុអ្វីទេប៉ុន្តែជំងឺទឹកនោមផ្អែម MODI ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញញឹកញាប់ជាងស្ត្រីជាងបុរសប្រាកដណាស់ហើយមិន ១០០ ភាគរយផងតើជំងឺប្រភេទណាគឺជំងឺទឹកនោមផ្អែម MODI ចំពោះកុមារឬជំងឺទឹកនោមផ្អែមប្រភេទ ១ គ្រូពេទ្យអាចធ្វើបានតែបន្ទាប់ពីឆ្លងកាត់ការធ្វើតេស្តហ្សែន។
ការចង្អុលបង្ហាញសម្រាប់ការសិក្សាបែបនេះតម្លៃរបស់វានៅតែអាចមើលឃើញបាន (30 000 រូប្លិ៍) ទាំងនេះគឺជារោគសញ្ញាជំងឺទឹកនោមផ្អែម MODI៖
- ជាមួយនឹងការបង្ហាញនៃជំងឺនេះហើយនៅពេលអនាគតមិនមានការលោតខ្លាំងនៅក្នុងជាតិស្ករក្នុងឈាមទេហើយសំខាន់បំផុតគឺការប្រមូលផ្តុំនៃរាងកាយរបស់ ketone (ផលិតផលនៃការបំបែកខ្លាញ់និងអាស៊ីតអាមីណូជាក់លាក់) នៅក្នុងឈាមមិនមានការកើនឡើងគួរឱ្យកត់សម្គាល់ហើយពួកគេមិនត្រូវបានគេរកឃើញនៅក្នុងទឹកនោមទេ។
- ការពិនិត្យប្លាស្មាឈាមសម្រាប់ការផ្តោតអារម្មណ៍នៃ C-peptides បង្ហាញលទ្ធផលក្នុងដែនកំណត់ធម្មតា
- អេម៉ូក្លូប៊ីន glycated នៅក្នុងសេរ៉ូមឈាមគឺស្ថិតនៅក្នុងចន្លោះពី ៦.៥-៨% ហើយគ្លុយកូសក្នុងឈាមមិនលើសពី ៨.៥ មីល្លីលីត្រ / លី។
- មិនមានសញ្ញានៃការខូចខាតអូតូអ៊ុយមីនទេបញ្ជាក់ដោយអវត្តមាននៃអង្គបដិប្រាណចំពោះកោសិកាបេតាលំពែង
- ជំងឺទឹកនោមផ្អែមក្រេបទឹកឃ្មុំ កើតឡើងមិនត្រឹមតែក្នុងរយៈពេល ៦ ខែដំបូងបន្ទាប់ពីការចាប់ផ្តើមនៃជំងឺនោះទេប៉ុន្តែក៏នៅពេលក្រោយនិងម្តងហើយម្តងទៀតខណៈដែលដំណាក់កាលនៃការរលួយគឺអវត្តមាន។
- សូម្បីតែកម្រិតអាំងស៊ុយលីនក្នុងកម្រិតតូចក៏បណ្តាលឱ្យមានការធូរស្បើយដែរដែលអាចមានរយៈពេលរហូតដល់ ១០-១៤ ខែ។
វិធីសាស្ត្រព្យាបាល
ទោះបីជាការពិតដែលថាជំងឺទឹកនោមផ្អែម MODI នៅក្នុងកុមារឬមនុស្សវ័យក្មេងមានការរីកចម្រើនយឺតក៏ដោយមុខងារនៃសរីរាង្គខាងក្នុងនិងស្ថានភាពនៃប្រព័ន្ធរាងកាយនៅតែខ្សោយហើយអវត្តមាននៃការព្យាបាលនឹងនាំឱ្យរោគសាស្ត្រកាន់តែធ្ងន់ធ្ងរហើយឈានដល់ដំណាក់កាលធ្ងន់ធ្ងរនៃ T1DM ឬ T2DM ។
 ការព្យាបាលដោយរបបអាហារនិងការធ្វើលំហាត់ប្រាណពិតជាសមាសធាតុចាំបាច់នៃការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទណាមួយ
ការព្យាបាលដោយរបបអាហារនិងការធ្វើលំហាត់ប្រាណពិតជាសមាសធាតុចាំបាច់នៃការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទណាមួយ
របបព្យាបាលជំងឺទឹកនោមផ្អែម MODI គឺដូចគ្នានឹងការណែនាំសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែរប៉ុន្តែមានលំដាប់លំដោយនៃភាពប្រែប្រួល៖
- នៅដំណាក់កាលដំបូងការចាក់អាំងស៊ុយលីនត្រូវបានលុបចោលហើយបរិមាណថ្នាំបញ្ចុះជាតិស្ករល្អបំផុតការជ្រើសរើសការហាត់ប្រាណប្រចាំថ្ងៃត្រូវបានជ្រើសរើសវិធានការដើម្បីបញ្ជាក់ពីតម្រូវការក្នុងការកំនត់ការទទួលទានកាបូអ៊ីដ្រាត។
- បន្ទាប់មកមានការលុបចោលនូវថ្នាំបន្ថយជាតិស្ករបន្តិចម្តង ៗ និងការកែតម្រូវសកម្មភាពរាងកាយបន្ថែមទៀត។
- វាអាចទៅរួចដើម្បីគ្រប់គ្រងជាតិគ្លុយកូសនៅក្នុងសេរ៉ូមឈាមវាគ្រប់គ្រាន់ហើយក្នុងការជ្រើសរើសរបបអាហារត្រឹមត្រូវនិងប្រភេទនៃសកម្មភាពរាងកាយប៉ុន្តែជាមួយនឹងការបន្ថយជាតិស្ករជាកាតព្វកិច្ចជាមួយនឹងថ្នាំបន្ទាប់ពី“ បង្អាក់ថ្ងៃឈប់សម្រាក” នៃបង្អែម។
ទៅចំណាំ។ ការលើកលែងគឺ MODY 4 និង 5 ។ របបព្យាបាលរបស់ពួកគេគឺដូចគ្នាជាមួយនឹងការគ្រប់គ្រងអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ ចំពោះពូជដទៃទៀតនៃ MODI DM អាំងស៊ុយលីនត្រូវបានបន្តប្រសិនបើការព្យាយាមគ្រប់គ្រងជាតិស្ករក្នុងឈាមជាមួយនឹងការរួមបញ្ចូលគ្នានៃថ្នាំបន្ថយជាតិស្ករ + ការព្យាបាលដោយរបបអាហារ + ការព្យាបាលដោយលំហាត់មិនបាននាំមកនូវលទ្ធផលត្រឹមត្រូវទេ។
លក្ខណៈពិសេសនៃពូជនៃអេឌីអេសឌីអាយ
នេះគឺជាទិដ្ឋភាពសង្ខេបនៃពូជរបស់ MODY ជាមួយនឹងការចង្អុលបង្ហាញពីវិធីជាក់លាក់មួយដើម្បីគ្រប់គ្រងជាតិគ្លុយកូសក្នុងឈាមបន្ថែមលើរបបអាហារដែលមានជាតិកាបូនទាបទាបនិងការព្យាបាលដោយការធ្វើលំហាត់ប្រាណជាក់លាក់។
តារាងប្រើអក្សរកាត់អេសអេស - ថ្នាំបន្ថយជាតិស្ករ។
| លេខ MODI | លក្ខណៈពិសេស | អ្វីដែលត្រូវព្យាបាល |
| 1 | វាអាចកើតឡើងភ្លាមៗក្រោយពេលកើតឬក្រោយមកទៀតចំពោះមនុស្សដែលកើតមកមានទំងន់រាងកាយលើសពី ៤ គីឡូក្រាម។ | ប៊ីស៊ីអេស។ |
| 2 | វាគឺ asymptomatic, មិនមានផលវិបាក។ ធ្វើរោគវិនិច្ឆ័យដោយចៃដន្យឬមានជំងឺទឹកនោមផ្អែមពេលមានគភ៌ក្នុងកំឡុងពេលដែលវាត្រូវបានគេណែនាំឱ្យដាក់អាំងស៊ុយលីន។ | ការព្យាបាលដោយការធ្វើលំហាត់ប្រាណ។ |
| 3 | វាលេចឡើងក្នុងរយៈពេល 20-30 ឆ្នាំ។ ការគ្រប់គ្រងគ្លីសេរីនប្រចាំថ្ងៃត្រូវបានចង្អុលបង្ហាញ។ វគ្គសិក្សាអាចកាន់តែយ៉ាប់យ៉ឺនដែលនាំឱ្យមានការវិវត្តនៃផលវិបាកនៃសរសៃឈាមនិងជំងឺទឹកនោមផ្អែម។ | MTP, អាំងស៊ុយលីន។ |
| 4 | ការលូតលាស់លំពែងអាចលេចឡើងភ្លាមៗដូចជាជំងឺទឹកនោមផ្អែមអចិន្រ្តៃយ៍ចំពោះទារកទើបនឹងកើត។ | អាំងស៊ុយលីន |
| 5 | នៅពេលចាប់កំណើតទម្ងន់រាងកាយគឺតិចជាង ២,៧ គីឡូក្រាម។ ផលវិបាកដែលអាចកើតមានគឺជំងឺសរសៃប្រសាទការអភិវឌ្ឍលំពែងភាពមិនធម្មតានៃការវិវត្តនៃអូវែរនិងពងស្វាស។ | អាំងស៊ុយលីន |
| 6 | វាអាចបង្ហាញខ្លួនវាក្នុងវ័យកុមារភាពប៉ុន្តែជាលទ្ធផលដំបូងបន្ទាប់ពី 25 ឆ្នាំ។ ជាមួយនឹងការបង្ហាញពីទារកទើបនឹងកើតផលវិបាកជាមួយនឹងចក្ខុវិស័យនិងការស្តាប់អាចកើតឡើងនាពេលអនាគត។ | MTP, អាំងស៊ុយលីន។ |
| 7 | វាកម្រណាស់។ រោគសញ្ញាគឺស្រដៀងនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ | ប៊ីស៊ីអេស។ |
| 8 | វាបង្ហាញរាងវាក្នុងរយៈពេល ២៥-៣០ ឆ្នាំដោយសារជំងឺសរសៃប្រសាទនិងជំងឺសរសៃប្រសាទដែលរីកចម្រើន។ | MTP, អាំងស៊ុយលីន។ |
| 9 | មិនដូចប្រភេទសត្វដទៃទៀតទេវាត្រូវបានអមដោយ ketoacidosis ។ តម្រូវឱ្យមានរបបអាហារគ្មានកាបូអ៊ីដ្រាតតឹងរឹង។ | MTP, អាំងស៊ុយលីន។ |
| 10 | វាបង្ហាញរាងវាភ្លាមៗបន្ទាប់ពីកំណើត។ស្ទើរតែមិនកើតឡើងចំពោះកុមារភាពឬវ័យជំទង់ក៏ដូចជាមនុស្សពេញវ័យដែរ។ | MTP, អាំងស៊ុយលីន។ |
| 11 | អាចត្រូវបានអមដោយការធាត់។ | របបអាហារ, អិមភីធី។ |
| 12 | វាលេចឡើងភ្លាមៗបន្ទាប់ពីកំណើត។ | ប៊ីស៊ីអេស។ |
| 13 | ការចាប់ផ្តើមដំបូងពីអាយុ ១៣ ទៅ ៦០ ឆ្នាំ។ វាតម្រូវឱ្យមានការព្យាបាលដោយប្រុងប្រយ័ត្ននិងគ្រប់គ្រាន់ព្រោះវាអាចនាំឱ្យមានផលវិបាករយៈពេលវែងដែលអាចកើតមានទាំងអស់នៃជំងឺទឹកនោមផ្អែម។ | MTP, អាំងស៊ុយលីន។ |
ហើយនៅក្នុងសេចក្តីសន្និដ្ឋាននៃអត្ថបទយើងចង់ផ្តល់ដំបូន្មានដល់ឪពុកម្តាយដែលកូនរបស់ពួកគេទទួលរងពីជំងឺទឹកនោមផ្អែម។ កុំដាក់ទណ្ឌកម្មពួកគេយ៉ាងធ្ងន់ធ្ងរនៅពេលដែលករណីមិនគោរពតាមការរឹតត្បិតម្ហូបអាហារត្រូវបានគេដឹងហើយកុំបង្ខំពួកគេឱ្យចូលរួមក្នុងការអប់រំរាងកាយតាមរយៈកម្លាំង។
រួមគ្នាជាមួយវេជ្ជបណ្ឌិតអ្នកត្រូវរកពាក្យគាំទ្រនិងជំនឿទាំងនោះដែលនឹងជំរុញអ្នកឱ្យធ្វើតាមរបបអាហារ។ ជាការប្រសើរណាស់អ្នកជំនាញវិធីព្យាបាលដោយការធ្វើលំហាត់ប្រាណគួរតែព្យាយាមពិចារណាពីចំណង់ចំណូលចិត្តរបស់កុមារនិងធ្វើពិពិធកម្មប្រភេទនៃសកម្មភាពប្រចាំថ្ងៃធ្វើឱ្យថ្នាក់មិនត្រឹមតែមានប្រយោជន៍ប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងគួរឱ្យចាប់អារម្មណ៍ផងដែរ។