ជំងឺទឹកនោមផ្អែមប្រភេទទី ២
ជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនប្រភេទទី ១ គឺជាជំងឺរ៉ាំរ៉ៃមួយដែលបណ្តាលមកពីបរិមាណអាំងស៊ុយលីនមិនគ្រប់គ្រាន់សំយោគដោយកោសិកាលំពែង។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានសម្គាល់ដោយការរំលោភលើដំណើរការមេតាប៉ូលីសខណៈពេលដែលជាលិកាសាច់ដុំមានភាពស៊ាំទៅនឹងជាតិគ្លុយកូសដែលជាលទ្ធផលនៃសារធាតុនេះកកកុញនៅក្នុងឈាម។ ដោយមិនគិតពីប្រភេទនៃជំងឺទឹកនោមផ្អែមគឺមានហានិភ័យនៃផលវិបាកធ្ងន់ធ្ងរដែលកើតឡើងនៅពេលដែលការណែនាំមិនត្រូវបានអនុវត្ត។
រោគរាតត្បាត
ឧប្បត្តិហេតុកំពុងកើនឡើងឥតឈប់ឈរ។ អង្គការសុខភាពពិភពលោកព្យាករណ៍ពីការកើនឡើងចំនួនអ្នកជំងឺទឹកនោមផ្អែមក្នុងរយៈពេលវែងដល់ ៣០០-៣៥០ លានក្នុងរយៈពេល ១៥-២៥ ឆ្នាំ។ នេះត្រូវបានពន្យល់ដោយការផ្លាស់ប្តូរសមាសភាពអាយុរបស់ប្រជាជននិងនគរូបនីយកម្មថេរ។
ចំនួនដ៏សំខាន់នៃការរីករាលដាលនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានគេសង្កេតឃើញនៅក្នុងប្រទេសអភិវឌ្ឍន៍។ នៅភាគខាងជើងឆ្ងាយពីរយៈទទឹងភូមិសាស្ត្រកាន់តែច្រើនអ្នកជំងឺដែលមានការរំលាយអាហារកាបូអ៊ីដ្រាតខ្សោយ។
កំណត់អត្តសញ្ញាណលក្ខណៈជាតិនៃឧប្បត្តិហេតុ។ ដូច្នេះឧប្បត្តិហេតុកើតឡើងខ្ពស់ជាពិសេសក្នុងចំណោមប្រជាជនឥណ្ឌាភីម៉ានិងម៉ិកស៊ិក។ នៅក្នុងប្រជាជនណាមួយមនុស្សចាស់ងាយនឹងឈឺ។ ក្នុងចំនោមមនុស្សពេញវ័យទាំងអស់, ជំងឺទឹកនោមផ្អែមដែលមិនទាន់ឃើញច្បាស់និងហួសកម្រិតត្រូវបានគេរកឃើញនៅក្នុង ១០% នៃការពិនិត្យ ចំពោះមនុស្សដែលមានអាយុលើសពី ៦៥ ឆ្នាំអត្រាប្រេវ៉ាឡង់ឈានដល់ ២០% ។ ការកើនឡើងយ៉ាងខ្លាំងនៃឧប្បត្តិហេតុត្រូវបានគេសង្កេតឃើញបន្ទាប់ពី 75 ឆ្នាំ។
ក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះនិន្នាការគ្រោះថ្នាក់មួយផ្សេងទៀតត្រូវបានគេកត់សម្គាល់ - ការធ្វើឱ្យប្រសើរឡើងវិញនៃអាយុនៃការបង្ហាញនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ។ ប្រសិនបើមុនពេលដែលជំងឺនេះមិនបានអនុវត្តចំពោះមនុស្សដែលមានអាយុក្រោម ៤០ ឆ្នាំនោះឥឡូវនេះពួកគេត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញជាទៀងទាត់នូវករណីដែលមានជំងឺចំពោះមនុស្សវ័យជំទង់និងកុមារ។
ចំពោះបុរស, ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានគេរកឃើញតិចជាងស្ត្រី។
កត្តា Etiological
កត្តាជីវសាស្ត្រជាច្រើនដើរតួក្នុងការលេចឡើងនៃការរំលាយអាហារដែលមិនច្បាស់លាស់។ ជំងឺទឹកនោមផ្អែមកើតឡើងដោយសារ៖
- ការបង្រួបបង្រួមហ្សែន
- ជំងឺនៃការលូតលាស់របស់ពោះវៀន
- អាយុជឿនលឿន
- ធាត់
- អសកម្មរាងកាយ
- អាហារលើស។
តំណពូជមិនល្អ
វាត្រូវបានបង្ហាញថាតំណពូជកំណត់អត្រានៃ 50-70% ។ ប្រសិនបើឪពុកម្តាយម្នាក់មានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ នោះឱកាសនៃការជួបបញ្ហាដូចគ្នាឈានដល់ ១: ២ ។ ហានិភ័យនៃជំងឺនៅក្នុងកូនភ្លោះដូចគ្នាឈានដល់ 1: 9 ។
ជំងឺទឹកនោមផ្អែមត្រូវបានកំណត់ដោយការរួមបញ្ចូលគ្នានៃហ្សែនផ្សេងៗគ្នា។ សញ្ញាសម្គាល់នីមួយៗបង្កើនហានិភ័យនៃការឈឺដោយ 5-15% ។ អ្នកជំងឺអាចមានការរួមផ្សំខុសគ្នានៃទីតាំងហ្សែនផ្សារភ្ជាប់ទៅនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
សក្តានុពលការវិវត្តនៃជំងឺនេះត្រូវបានប៉ះពាល់ដោយហ្សែនៈ
- កំណត់ការសំយោគនិងការសំងាត់នៃអាំងស៊ុយលីន
- ទទួលខុសត្រូវចំពោះភាពប្រែប្រួលនៃជាលិការចំពោះអាំងស៊ុយលីន។
គេបានដឹងរួចមកហើយថាសញ្ញាសម្គាល់ហ្សែនដែលមិនអំណោយផលបង្កើនហានិភ័យនៃជំងឺទឹកនោមផ្អែមដល់ ៣៥-១៤៧%៖
អ្នកស្រុកទាំងអស់នេះទទួលខុសត្រូវជាចម្បងចំពោះការសំយោគនិងការសំងាត់របស់អាំងស៊ុយលីន។
ភាពមិនប្រក្រតីនៃការរលាក
រយៈពេលនៃពោះវៀនត្រូវបានឆ្លុះបញ្ចាំងពីសុខភាពមនុស្សពេញមួយជីវិត។ វាត្រូវបានគេដឹងថាប្រសិនបើក្មេងប្រុសកើតមកមានទំងន់រាងកាយទាបនោះឱកាសនៃការកើតជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គឺខ្ពស់ណាស់។ ប្រសិនបើទម្ងន់កំណើតលើសពីធម្មតានោះលទ្ធភាពនៃការរំលាយអាហារកាបូអ៊ីដ្រាតខ្សោយនៅពេលពេញវ័យក៏កើនឡើងដែរ។
ទំងន់ទាបរបស់ទារកទើបនឹងកើត (រហូតដល់ ២,៣-២,៨ គីឡូក្រាម) ភាគច្រើនបង្ហាញពីកង្វះអាហារូបត្ថម្ភនៅមុនពេលមានផ្ទៃពោះ។ កត្តានេះជះឥទ្ធិពលដល់ការបង្កើតមេតាប៉ូលីសពិសេស "សន្សំសំចៃ" ។ មនុស្សបែបនេះមានភាពធន់ទ្រាំអាំងស៊ុយលីនខ្ពស់ជាងមុន។ ប៉ុន្មានឆ្នាំមកនេះការរំលាយអាហារ "សន្សំសំចៃ" នាំឱ្យមានការវិវត្តនៃជំងឺធាត់ទឹកនោមផ្អែមប្រភេទទី ២ ជំងឺក្រិនសរសៃឈាមនិងជំងឺលើសឈាម។
លើសទម្ងន់នៅពេលកើត (ច្រើនជាង 4,5 គីឡូក្រាម) បង្ហាញពីការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតនៅក្នុងម្តាយរបស់គាត់។ ស្ត្រីបែបនេះបញ្ជូនហ្សែនអាក្រក់ទៅកូន ៗ របស់ពួកគេ។ ហានិភ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះកុមារគឺមានរហូតដល់ ៥០ ភាគរយ (ពេញមួយជីវិត) ។
សមាមាត្រទំងន់និងរាងកាយមានឥទ្ធិពលយ៉ាងខ្លាំងដល់ការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ទំងន់រាងកាយធម្មតាត្រូវគ្នាទៅនឹងសន្ទស្សន៍ពី ១៨.៥ ដល់ ២៤,៩ គីឡូក្រាម / ម ២ ។ ប្រសិនបើសន្ទស្សន៍ម៉ាស់រាងកាយពី ២៥-២៩,៩ គីឡូក្រាម / ម ២ បន្ទាប់មកពួកគេនិយាយអំពីការលើសទម្ងន់។
បន្ទាប់គឺការធាត់ ៣ ដឺក្រេ៖
- ១ ដឺក្រេ (៣០-៣៤.៩ គីឡូក្រាម / ម ២),
- ២ ដឺក្រេ (៣៥-៣៩,៩ គីឡូក្រាម / ម ២),
- ៣ ដឺក្រេ (ច្រើនជាង ៤០ គីឡូក្រាម / ម ២) ។
សន្ទស្សន៍ម៉ាស់រាងកាយចំពោះបុរសអាចត្រូវបានប្រើជាមួយនឹងការរឹតត្បិតតិចតួច។ វាមិនអាចត្រូវបានកំណត់ថាធាត់ចំពោះមនុស្សដែលមានអាយុចាស់និងក្នុងអត្តពលិកដែលមានជាលិកាសាច់ដុំធំនោះទេ។ ចំពោះប្រភេទនៃអ្នកជំងឺទាំងនេះវាជាការត្រឹមត្រូវជាងក្នុងការប្រើវិធីសាស្ត្រនៃការគណនាភាគរយនៃជាលិកា adipose ដោយប្រើ caliperometry ។
បន្ទាប់ពី ៣០ ឆ្នាំបុរសជាច្រើនកំពុងតែឡើងទម្ងន់ខ្លួន។ ជាធម្មតាការរួមភេទខ្លាំងជាងមុនមិនសូវយកចិត្តទុកដាក់លើអាហារដែលសំបូរកាឡូរីនិងសូម្បីតែកីឡា។ តាមប្រពៃណីការលើសទំងន់តូចមិនត្រូវបានគេចាត់ទុកថាជាគុណវិបត្តិចំពោះបុរសពេញវ័យទេ។
សម្រាប់ការវិវត្តនៃជំងឺទឹកនោមផ្អែមតួនាទីដ៏ធំមួយត្រូវបានលេងដោយរូបវិទ្យា។ បុរសភាគច្រើនងាយនឹងធាត់ពោះ។ ជាមួយនឹងជម្រើសនេះជាលិកាខ្លាញ់ត្រូវបានគេដាក់ច្រើននៅក្នុងពោះ។ ប្រសិនបើបុរសមានទំហំចង្កេះលើសពី ៩៦ សង្ទីម៉ែត្របន្ទាប់មកគាត់ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញថាមានបញ្ហាធាត់ពោះ។ ចំពោះអ្នកដែលមានរូបរាងបែបនេះហានិភ័យនៃជំងឺទឹកនោមផ្អែមគឺខ្ពស់ជាងមធ្យមភាគ ២០ ដង។
សកម្មភាពរាងកាយទាប
កង្វះលំហាត់ប្រាណគឺជាលក្ខណៈមួយនៃលក្ខណៈនៃការរស់នៅទីក្រុង។ បុរសជាញឹកញាប់ត្រូវបានចូលរួមនៅក្នុងការងារផ្លូវចិត្ត។
សកម្មភាពរាងកាយទាបជាងចាំបាច់៖
- ដោយសារតែខ្វះពេលវេលាទំនេរ
- ប្រជាប្រិយភាពទាបនៃកីឡា,
- អាចរកបានខ្ពស់នៃការដឹកជញ្ជូនសាធារណៈនិងឯកជន។
ជាមធ្យមអ្នកភូមិម្នាក់ត្រូវការថាមពល ៣៥០០-៤៥០០ គីឡូកាឡូរីក្នុងមួយថ្ងៃ។ នេះគឺជាចំនួនថាមពលដែលបុរសម្នាក់ចំណាយនៅក្នុងភូមិលើការងារប្រចាំថ្ងៃ។ សម្រាប់អ្នករស់នៅទីក្រុងតម្រូវការថាមពលគឺតិចជាង។ ជាធម្មតាបុគ្គលិកការិយាល័យចំណាយ ២០០០-៣០០០ គីឡូវ៉ាត់ក្នុងមួយថ្ងៃ។
សកម្មភាពរាងកាយជួយរក្សាការរំលាយអាហារធម្មតា។ វាត្រូវបានគេដឹងថាក្នុងរយៈពេល 12 ម៉ោងបន្ទាប់ពីការបណ្តុះបណ្តាលចំនួនកើនឡើងនៃការទទួលអាំងស៊ុយលីននៅលើភ្នាសកោសិកានៅតែបន្តកើតមាន។ ជាលិកាបង្កើនភាពប្រែប្រួលរបស់ពួកគេចំពោះអាំងស៊ុយលីននៅពេលដែលតម្រូវការរបស់ពួកគេកើនឡើងគ្លុយកូស។
រោគសាស្ត្រនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២
ជាធម្មតាអាំងស៊ុយលីនដើរតួរលើជាលិការរាងកាយភាគច្រើន។
នៅកម្រិតកោសិកាគាត់:
- រំញោចការទទួលយកជាតិស្ករ
- ជួយសំយោគ glycogen
- ធ្វើអោយប្រសើរឡើងនូវការស្រូបយកអាស៊ីដអាមីណូ
- បង្កើនសំយោគឌីអិនអេ
- គាំទ្រដល់ការដឹកជញ្ជូនអ៊ីយ៉ុង
- រំញោចការសំយោគប្រូតេអ៊ីននិងអាស៊ីតខ្លាញ់
- រារាំង lipolysis,
- កាត់បន្ថយជាតិស្ករ gluconeogenesis
- រារាំង apoptosis ។
ភាពធន់នឹងអាំងស៊ុយលីននិងកង្វះអាំងស៊ុយលីនដែលទាក់ទងនឹងការកើនឡើង glycemia ។ ជំងឺមេតាប៉ូលីសនេះគឺជារោគសញ្ញាសំខាន់នៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ គ្លុយកូសក្នុងឈាមខ្ពស់នាំឱ្យឈានដល់កម្រិតនៃតំរងនោមនិងគ្លីកូស្យូរី។ diuresis osmotic ច្រើនក្រៃលែង provokes ការខះជាតិទឹក។
ជាលិកាទាំងអស់ដែលស្ថិតក្នុងលក្ខខណ្ឌនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មិនទទួលបានបរិមាណថាមពលដែលត្រូវការ។ កង្វះនេះត្រូវបានបិទដោយផ្នែកខ្លះដោយសារតែការបំបែកប្រូតេអ៊ីននិងខ្លាញ់។ ប៉ុន្តែនៅក្នុងរាងកាយដែលមានទម្រង់នៃជំងឺនេះយ៉ាងហោចណាស់ការសំងាត់ដែលនៅសល់នៃអាំងស៊ុយលីនត្រូវបានរក្សាទុកជានិច្ច។ សូម្បីតែកម្រិតតិចតួចបំផុតនៃអរម៉ូនអាចរារាំងការសំយោគនៃរាងកាយ ketone (ketogenesis) ។ ដូច្នេះជំងឺទឹកនោមផ្អែមប្រភេទទី ២ មិនត្រូវបានកំណត់លក្ខណៈដោយ ketosis (ផ្តល់ថាមពលដល់រាងកាយដោយសារតែសាកសព ketone) និងអាស៊ីតរំលាយអាហារ (អាស៊ីតក្នុងរាងកាយដោយសារតែការប្រមូលផ្តុំផលិតផលអាស៊ីតក្នុងជាលិកា) ។
សន្លប់ទឹកនោមផ្អែមប្រភេទទី ២ ដែលមានកម្រិតជាតិស្ករខ្ពស់គឺជាការកើតឡើងដ៏កម្រមួយ។ ជាធម្មតាស្ថានភាពនេះកើតឡើងដោយសារតែការខះជាតិទឹកធ្ងន់ធ្ងរពេលលេបថ្នាំបញ្ចុះទឹកនោមឬជាមួយគ្រោះមហន្តរាយនៃប្រព័ន្ធសរសៃឈាមបេះដូង (គាំងបេះដូង, ដាច់សរសៃឈាមខួរក្បាល) ។
ផលវិបាកញឹកញាប់នៃជំងឺទឹកនោមផ្អែមគឺផលវិបាកយឺត។ ការបំផ្លាញប្រព័ន្ធសរីរាង្គទាំងនេះគឺជាលទ្ធផលផ្ទាល់នៃជំងឺក្រិនថ្លើមរ៉ាំរ៉ៃ។ កាលណាជាតិស្ករក្នុងឈាមត្រូវបានលើកឡើងកាន់តែយូរការបំផ្លាញកោសិកាកាន់តែច្រើន។
ជាមួយនឹងប្រភេទទី 2 ផលវិបាកអាចត្រូវបានរកឃើញក្នុងពេលតែមួយដែលជំងឺមូលដ្ឋានត្រូវបានរកឃើញ។ នេះដោយសារតែការពិតដែលថាជំងឺទឹកនោមផ្អែមបែបនេះច្រើនតែដំណើរការអស់រយៈពេលជាយូរមកហើយលាក់។ វគ្គសិក្សា asymptomatic ធ្វើឱ្យការធ្វើរោគវិនិច្ឆ័យដំបូងមានការលំបាក។
រោគសញ្ញានៃជំងឺនេះ
ជាធម្មតាជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះបុរសត្រូវបានរកឃើញដោយចៃដន្យ។ ការខ្សោះជីវជាតិបន្តិចបន្តួចនៅក្នុងសុខុមាលភាពដែលជាធម្មតាអមនឹងការចាប់ផ្តើមនៃជំងឺនេះកម្រនឹងធ្វើឱ្យអ្នកជំងឺទៅជួបគ្រូពេទ្យ។ ការត្អូញត្អែរច្រើនតែលេចឡើងដោយមានជំងឺហឺតធ្ងន់ធ្ងរ។
រោគសញ្ញាខាងក្រោមនេះគឺធម្មតាសម្រាប់ជំងឺទឹកនោមផ្អែម៖
នៅដំណាក់កាលដំបូងនៃជំងឺនេះអ្នកជំងឺអាចជួបប្រទះនឹងការថយចុះជាតិស្ករក្នុងឈាមដោយឯកឯង។ ការធ្លាក់ចុះនៃជាតិស្ករក្នុងឈាមត្រូវបានផ្សារភ្ជាប់ជាមួយនឹង hyperinsulinism ។
វគ្គទាំងនេះត្រូវបានបង្ហាញ៖
- ភាពអត់ឃ្លានធ្ងន់ធ្ងរ
- ញ័រដៃ
- ចង្វាក់បេះដូង
- សម្ពាធកើនឡើង
- បែកញើស។
ជួនកាលអ្នកជំងឺអស់រយៈពេលជាយូរមកហើយមិនអើពើនឹងរោគសញ្ញាទាំងអស់នៃជំងឺនេះ។ ការបង្កើតផលវិបាកអាចធ្វើឱ្យពួកគេពិគ្រោះជាមួយវេជ្ជបណ្ឌិត។
ចំពោះបុរសហេតុផលសំខាន់មួយក្នុងការពិគ្រោះជាមួយវេជ្ជបណ្ឌិតគឺការងាប់លិង្គ។ ដំបូងអ្នកជំងឺអាចផ្សារភ្ជាប់ការថយចុះនៃសក្តានុពលជាមួយនឹងភាពតានតឹងរ៉ាំរ៉ៃអាយុនិងមូលហេតុផ្សេងទៀត។ នៅពេលពិនិត្យមើលអ្នកជំងឺបែបនេះការរកឃើញអ៊ីប៉ូលីស្យូមធ្ងន់ធ្ងរនិងភាពធន់នឹងអាំងស៊ុយលីនអាចត្រូវបានរកឃើញ។
ផលវិបាកផ្សេងទៀតនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានបង្ហាញ៖
- ការចុះខ្សោយចក្ខុ
- ការថយចុះភាពប្រែប្រួលនៅក្នុងម្រាមដៃនិងម្រាមជើង
- រូបរាងនៃស្នាមប្រេះដែលមិនព្យាបាលនិងដំបៅ
- ការឆ្លងមេរោគរ៉ាំរ៉ៃ។
ជំងឺទឹកនោមផ្អែមក៏អាចត្រូវបានគេរកឃើញជាលើកដំបូងក្នុងពេលសម្រាកព្យាបាលនៅមន្ទីរពេទ្យដោយសារគាំងបេះដូងឬដាច់សរសៃឈាមខួរក្បាល។ លក្ខខណ្ឌទាំងនេះដោយខ្លួនឯងគឺជាផលវិបាកនៃជំងឺមេតាប៉ូលីស។ ផលវិបាកអាចត្រូវបានរារាំងដោយការធ្វើរោគវិនិច្ឆ័យដំបូងនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ការពិនិត្យជំងឺទឹកនោមផ្អែម
ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ រួមមានការបញ្ជាក់ជាចម្បងនៃជំងឺហឺត។ ចំពោះបញ្ហានេះគំរូជាតិស្ករក្នុងឈាមត្រូវបានគេយកនៅលើពោះទទេនិង ២ ម៉ោងបន្ទាប់ពីទទួលទាន។ នៅពេលព្រឹកគ្លុយកូសគួរតែស្ថិតនៅក្នុងចន្លោះពី ៣.៣-៥.៥ ម៉ែត / ម៉ែលនៅពេលរសៀល - រហូតដល់ ៧,៨ ម៉ែល / អិល។ ជំងឺទឹកនោមផ្អែមត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញនៅពេលដែល hyperglycemia ត្រូវបានគេរកឃើញពី ៦,១ ម៉ែតគម / អិលនៅលើពោះទទេឬចាប់ពី ១១,១ ម៉ែត្រគូប / លីត្រពេញមួយថ្ងៃ។
ប្រសិនបើតម្លៃគ្លុយកូសមានកម្រិតមធ្យមបន្ទាប់មកការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសតាមមាត់ ("ខ្សែកោងស្ករ") ត្រូវបានអនុវត្ត។
អ្នកជំងឺគួរតែមកគ្លីនីកនៅលើពោះទទេ។ ដំបូងគាត់ត្រូវវាស់ជាតិស្ករក្នុងឈាមដំបូង។ បន្ទាប់មកឱ្យទឹកផ្អែមផឹក (៧៥ ក្រាមនៃគ្លុយកូសក្នុងមួយកែវទឹក) ។ លើសពីនេះទៀតក្នុងរយៈពេល ២ ម៉ោងអ្នកជំងឺស្ថិតក្នុងស្ថានភាពសម្រាករាងកាយ (អង្គុយ) ។ ក្នុងអំឡុងពេលនេះអ្នកមិនអាចផឹកមិនបរិភោគមិនជក់បារីហើយក៏មិនប្រើថ្នាំដែរ។ បន្ទាប់ការវាស់វែងម្តងហើយម្តងទៀតនៃជាតិស្ករក្នុងឈាមត្រូវបានអនុវត្ត។
ផ្អែកលើលទ្ធផលតេស្តការធ្វើរោគវិនិច្ឆ័យអាចត្រូវបានធ្វើឡើង៖
- បទដ្ឋាន
- ទឹកនោមផ្អែម
- អន់ថយគ្លុយកូស
- hyperglycemia តមអាហារ។
លក្ខខណ្ឌពីរចុងក្រោយត្រូវបានគេសន្មតថាជាជំងឺទឹកនោមផ្អែម។ ១៥% នៃអ្នកជំងឺដែលមានការអត់ឱនចំពោះគ្លុយកូសខ្សោយនឹងវិវត្តទៅជាជំងឺទឹកនោមផ្អែមក្នុងឆ្នាំ។
តារាងទី ១ - លក្ខណៈវិនិច្ឆ័យសម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមនិងបញ្ហាដទៃទៀតនៃការរំលាយអាហារកាបូអ៊ីដ្រាត (អង្គការសុខភាពពិភពលោកឆ្នាំ ១៩៩៩) ។

ក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះការវិភាគអេម៉ូក្លូប៊ីនគ្លីសេរីនត្រូវបានគេប្រើកាន់តែខ្លាំងឡើងដើម្បីធ្វើរោគវិនិច្ឆ័យជំងឺហឺត។ សូចនាករនេះបង្ហាញពី glycemia ជាមធ្យមក្នុងរយៈពេល 3-4 ខែកន្លងមក។ ជាធម្មតាអេម៉ូក្លូប៊ីនគ្លីកូលគឺ ៤-៦% ។ ជាមួយនឹងការបង្ហាញនៃជំងឺទឹកនោមផ្អែមប៉ារ៉ាម៉ែត្រនេះកើនឡើងដល់ 6,5% (អប្បបរមា) ។
ការធ្វើតេស្តបន្ថែមត្រូវបានអនុវត្តដើម្បីបញ្ជាក់ពីភាពធន់នឹងអាំងស៊ុយលីននិងកង្វះអាំងស៊ុយលីនដែលទាក់ទង។ វាចាំបាច់ក្នុងការពិនិត្យឈាមសម្រាប់អាំងស៊ុយលីន C-peptide ឈាមនិងទឹកនោមសម្រាប់រាងកាយ ketone ។ ពេលខ្លះសម្រាប់ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជាមួយប្រភេទទី ១ អ្នកជំងឺត្រូវបានគេណែនាំអោយបញ្ជូនអង្គបដិប្រាណជាក់លាក់ (ទៅហ្គ័រអេស។ ល។ )
ជំងឺប្រភេទទី ២ ត្រូវបានកំណត់ដោយ៖
- កំរិតអាំងស៊ុយលីនខ្ពស់ឬធម្មតា
- កម្រិត C-peptide ខ្ពស់ឬធម្មតា
- រាងកាយ ketone ទាបឬគ្មាននៅក្នុងទឹកនោមនិងឈាម,
- កង្វះអង្គបដិប្រាណខ្ពស់។
សន្ទស្សន៍ភាពធន់នឹងអាំងស៊ុយលីន (HOMA និង CARO) ក៏ត្រូវបានគេគណនាផងដែរ។ ការកើនឡើងតម្លៃ HOMA ច្រើនជាង ២,៧ បង្ហាញពីការកើនឡើងនូវភាពធន់នឹងអាំងស៊ុយលីន។ ប្រសិនបើសន្ទស្សន៍ CARO តិចជាង ០,៣៣ នោះការបញ្ជាក់នេះដោយប្រយោលបញ្ជាក់ពីភាពប្រែប្រួលទាបនៃជាលិកាចំពោះអរម៉ូនបេតាកោសិកា។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២
សម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះបុរសរបបអាហារសកម្មភាពរាងកាយថ្នាំពិសេសនៅក្នុងថេប្លេតនិងការត្រៀមអាំងស៊ុយលីនត្រូវបានប្រើប្រាស់។
យោងតាមលោក Pevzner របបអាហារនេះត្រូវនឹងតារាងទី ៩ ។ នៅក្នុងរបបអាហារបរិមាណខ្លាញ់សត្វនិងកាបូអ៊ីដ្រាតសាមញ្ញគួរតែត្រូវបានកាត់បន្ថយ (សូមមើលរូបភាពទី 1) ។ វាត្រូវបានគេណែនាំឱ្យរៀបចំអាហារជាទៀងទាត់ក្នុងផ្នែកតូចៗ។
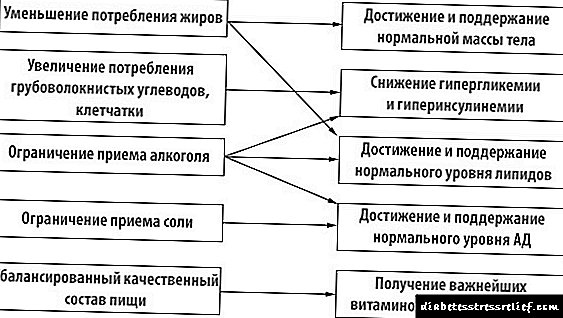
រូបភព។ ១ - គោលការណ៍នៃការណែនាំអំពីរបបអាហារសម្រាប់ទឹកនោមផ្អែម ២ ។
បុរសម្នាក់ត្រូវការដឹងអំពីតំរូវការថាមពលរបស់គាត់ក្នុងពេលថ្ងៃហើយគិតពីមាតិកាកាឡូរីនៃអាហារ។ កុំធ្វើឱ្យហួសកំរិត។ វាមានសារៈសំខាន់ជាពិសេសក្នុងការកំណត់អាហារនៅពេលល្ងាច។
សកម្មភាពរាងកាយត្រូវបានជ្រើសរើសស្របតាមអាយុនិងជំងឺដែលកើតឡើង។
តារាងទី ២ - សកម្មភាពរាងកាយក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែម ២ ។
| អាំងតង់ស៊ីតេ | TIME នាទី | មើល |
|---|---|---|
| ងាយស្រួល | 30 | ដើរយឺត |
| មធ្យម | 20 | ដើរយ៉ាងលឿន |
| ធ្ងន់ | 10 | រត់ឡើងជណ្តើររឺឡើងភ្នំ |
| ធ្ងន់ណាស់ | 5 | ហែលទឹក |
ការព្យាបាលគ្រឿងញៀនចាប់ផ្តើមភ្លាមៗនៅពេលដែលជំងឺទឹកនោមផ្អែមត្រូវបានគេធ្វើរោគវិនិច្ឆ័យ។ ដំបូងថ្នាំតែមួយមុខឬការរួមបញ្ចូលគ្នានៃថ្នាំគ្រាប់ត្រូវបានប្រើជាធម្មតា។ ប្រសិនបើនេះមិនគ្រប់គ្រាន់នោះអាំងស៊ុយលីនត្រូវបានភ្ជាប់ទៅនឹងការព្យាបាល។
ចំពោះអ្នកជំងឺដែលមានប្រភេទទី ២ ដំណោះស្រាយអាំងស៊ុយលីនដូចគ្នាត្រូវបានណែនាំអោយប្រើសម្រាប់អ្នកជំងឺដែលមានប្រភេទ ១ ។ ភាពខុសគ្នានៃការព្យាបាល៖
- ពេលខ្លះគ្រាន់តែអាំងស៊ុយលីនមូលដ្ឋានគឺគ្រប់គ្រាន់ហើយ
- មិនមានតំរូវការជាក់ស្តែងសំរាប់ការព្យាបាលដោយប្រើម៉ាស៊ីនបូមទឹកទេ។
- កំរិតអាំងស៊ុយលីនមានទំហំធំណាស់
- ថ្នាំលាយគ្នាផ្តល់ផលល្អ។
តារាងទី ៣ គោលបំណងព្យាបាលសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទទី ២ ។

ជំងឺទឹកនោមផ្អែមប្រភេទ ២ ត្រូវបានព្យាបាលដោយអ្នកជំនាញផ្នែក endocrinologist ។ អ្នកជំងឺទាំងអស់គួរតែត្រូវបានចុះឈ្មោះនៅក្នុងបន្ទប់ចែកចាយ។ ការប្រឡងពេញលេញត្រូវបានទាមទារម្តងក្នុងមួយឆ្នាំ។ ការព្យាបាលដោយអ្នកជំងឺ - យោងទៅតាមការចង្អុលបង្ហាញ។
តើគ្រោះថ្នាក់នៃជំងឺនេះគឺជាអ្វី?
គ្រោះថ្នាក់នៃជំងឺទឹកនោមផ្អែមត្រូវបានដឹងចំពោះអ្នកជំងឺគ្រប់រូប។ ការកើនឡើងជាតិស្ករក្នុងឈាមនាំឱ្យមានការរំខានដល់ដំណើរការមេតាប៉ូលីសទាំងអស់នៅក្នុងខ្លួន។ ការប្រមូលផ្តុំជាតិគ្លុយកូសខ្ពស់ឥតឈប់ឈរនាំឱ្យមានការរំលោភលើមីក្រូឈាមនៃឈាមដែលក្លាយជាតម្រូវការបឋមសម្រាប់ការវិវត្តនៃផលវិបាក។

ការរំលោភលើលំហូរឈាមប៉ះពាល់យ៉ាងឆាប់រហ័សដល់សុខុមាលភាពរបស់អ្នកជំងឺ។ នេះត្រូវបានកំណត់ជាចម្បងដោយស្ថានភាពនៃចុងទាបបំផុត។ អ្នកជំងឺកត់សម្គាល់ឃើញថាអស់កម្លាំងឆាប់រហ័សនៅពេលដើរហើមជើងឈឺនិងមិនស្រួល។
ការបំពានឈាមរត់ឈាមនាំឱ្យមានការថយចុះមុខងារការពារនៃស្បែកដែលជាលទ្ធផលការខូចខាតណាមួយនៃរោគរាតត្បាតបានជាសះស្បើយក្នុងរយៈពេលយូរ។ នេះគឺមានគុណប្រយោជន៍ជាមួយនឹងហានិភ័យនៃស្នាមរបួសដែលមិនអាចព្យាបាលបាន (ដំបៅស្បែក trophic) ។ ការធ្វើឱ្យស្តើងនៃជញ្ជាំងសរសៃឈាមអាចបណ្តាលឱ្យមានផលវិបាកមួយចំនួនរហូតដល់មានរោគហឺត។ ទម្រង់នៃការធ្វេសប្រហែសនៃជំងឺអាចមានគ្រោះថ្នាក់ដល់អាយុជីវិត។
ការចុះខ្សោយលំហូរឈាមទាក់ទងនឹង៖
- ជើងទឹកនោមផ្អែម
- ជំងឺសរសៃប្រសាទ
- ខូចខាតដល់នាវារីទីណា
- ខូចខួរក្បាល។
លក្ខខណ្ឌទាំងអស់នេះមានគ្រោះថ្នាក់ខ្លាំងណាស់ហើយដោយគ្មានការព្យាបាលអាចនាំឱ្យមានពិការភាពរបស់អ្នកជំងឺ។
ផលវិបាកនៃជំងឺទឹកនោមផ្អែមអាចត្រូវបានបែងចែកជាពីរក្រុមធំ ៗ - ទាំងនេះគឺជាការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងខ្លួននិងផលវិបាកធ្ងន់ធ្ងរដែលបណ្តាលមកពីការកើនឡើងជាតិស្ករក្នុងឈាម។ ចំពោះការវិវត្តនៃការផ្លាស់ប្តូររោគសាស្ត្រវាត្រូវការពេលយូរផលវិបាកបែបនេះលេចឡើងជាមួយនឹងការរំលោភជាប្រព័ន្ធនៃការព្យាបាលតាមវេជ្ជបញ្ជា។ រោគសញ្ញាដំបូងអាចលេចឡើងរាប់ទសវត្សបន្ទាប់ពីការរកឃើញជំងឺទឹកនោមផ្អែម។
ផលប៉ះពាល់ស្រួចស្រាវមានការរីកចម្រើនជាមួយនឹងការផ្លាស់ប្តូរកម្រិតជាតិស្ករយ៉ាងខ្លាំង។
ផលវិបាកដំបូង
មនុស្សគ្រប់គ្នាដឹងពីគ្រោះថ្នាក់នៃជំងឺទឹកនោមផ្អែម - ការវិវត្តនៃសន្លប់ទឹកនោមផ្អែម។ Coma សំដៅទៅលើផលវិបាកដំបូងឬស្រួចស្រាវនៃជំងឺហើយកើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការផ្លាស់ប្តូរភ្លាមៗនៃកម្រិតជាតិស្ករទៅជាតម្លៃសំខាន់។ សន្លប់កើតឡើងនៅពេលដែលកំហាប់ស្ករទាំងពីរត្រូវបានកើនឡើងដល់កម្រិតគ្រោះថ្នាក់ហើយនៅពេលវាធ្លាក់ចុះយ៉ាងខ្លាំង។
ជាមួយនឹងកង្វះអាំងស៊ុយលីនគ្រប់គ្រងហានិភ័យនៃការវិវត្ត ketoacidosis គឺខ្ពស់។ ស្ថានភាពនេះត្រូវបានកំណត់ដោយការប្រមូលផ្តុំផលិតផលរំលាយអាហារ។ ភាពស្មុគស្មាញកើតឡើងយ៉ាងឆាប់រហ័សហើយអាចបណ្តាលឱ្យសន្លប់។
លក្ខខណ្ឌទាំងអស់នេះតម្រូវឱ្យមានការសម្រាកព្យាបាលនៅមន្ទីរពេទ្យជាបន្ទាន់។
ការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងទឹកនោមផ្អែម

ជំងឺទឹកនោមផ្អែមគ្រប់ប្រព័ន្ធរាងកាយទាំងអស់។ ជំងឺនេះអាចបង្កឱ្យមានការរំខានដល់ប្រព័ន្ធទឹកនោមនិងប្រព័ន្ធសរសៃប្រសាទ។ ជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រព័ន្ធឈាមរត់នៃរាងកាយទទួលរងយ៉ាងខ្លាំងអាចបណ្តាលឱ្យខូចខាតដល់ឆ្អឹងខ្នងនិងបាត់បង់ចក្ខុវិស័យ។
ហានិភ័យនៃការវិវត្តទៅជាផលវិបាកដែលមានគ្រោះថ្នាក់កើនឡើងច្រើនដងប្រសិនបើអ្នកជំងឺមិនស្តាប់ការណែនាំរបស់វេជ្ជបណ្ឌិត។
ប្រហែលជា ៧ ករណីក្នុងចំណោម ១០ ករណីនៃជំងឺទឹកនោមផ្អែមវិវត្តទៅជាជំងឺសរសៃប្រសាទ។ ស្ថានភាពរោគសាស្ត្រនេះត្រូវបានកំណត់ដោយដំណើរការខុសប្រក្រតីនៅក្នុងតម្រងនោមប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតនិងប្រូតេអ៊ីននៅក្នុងខ្លួន។ ជំងឺសរសៃប្រសាទមានការរីកចម្រើនបន្តិចម្តង ៗ ។ ជំងឺនេះមិនត្រូវបានអមដោយរោគសញ្ញាស្រួចស្រាវទេ។ រោគសាស្ត្រអាចត្រូវបានសង្ស័យដោយរោគសញ្ញាដូចខាងក្រោម៖
- អស់កម្លាំង
- នោមញឹកញាប់,
- ឈឺខ្នងរិលទាប
- ឈឺក្បាល
- ហើម។
ការឈឺចាប់ជាមួយជំងឺសរសៃប្រសាទគឺជារោគសាស្ត្រនៅក្នុងធម្មជាតិជួនកាលកើតឡើងបន្ទាប់មកបាត់ទៅវិញ។ អេឌីម៉ាដែលមានរោគវិទ្យាតំរងនោមរាលដាលពីកំពូលទៅបាតហើយដំបូងបង្អស់ថង់លក្ខណៈនៅក្រោមភ្នែកលេចឡើង។ ជំងឺមេតាប៉ូលីសអាចជះឥទ្ធិពលអវិជ្ជមានដល់តម្រងនោមអស់ជាច្រើនទសវត្សខណៈពេលដែលមិនមានរោគសញ្ញាហើយអ្នកជំងឺមិនដឹងពីការវិវត្តនៃផលវិបាកនោះទេ។ ជំងឺទឹកនោមផ្អែមច្រើនតែត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញនៅពេលប្រូតេអ៊ីនត្រូវបានរកឃើញនៅក្នុងទឹកនោមរបស់អ្នកជំងឺ។
នៅក្នុងកន្លែងទីពីរនៅក្នុងភាពញឹកញាប់នៃផលវិបាកគឺជំងឺសរសៃប្រសាទ។ ជំងឺនេះត្រូវបានកំណត់ដោយភាពផុយស្រួយនៃសរសៃឈាមតូចៗនិងការបំផ្លាញបន្តិចម្តង ៗ នៃជញ្ជាំងសរសៃឈាម។ ជំងឺនេះប៉ះពាល់ដល់ប្រព័ន្ធឈាមរត់ទាំងមូលរបស់មនុស្ស។ សញ្ញាលក្ខណៈនៃរោគសាស្ត្រនេះគឺការឈឺចាប់ជើងដែលត្រូវបានអមដោយការបង្កើតដំបៅ trophic ។ យូរ ៗ ទៅអ្នកជំងឺវិវត្តទៅជាក្មេងទំនើង។ ការស្គមស្គាំងសរសៃឈាមកើតឡើងដោយសារតែកម្រិតជាតិគ្លុយកូសខ្ពស់នៅពេលដែលអ្នកជំងឺមិនធ្វើតាមរបបអាហារដែលមានជាតិស្ករទាបនិងមិនប្រើថ្នាំជាតិស្ករក្នុងឈាម។
ភាពស្មុគស្មាញនេះអាចធ្វើឱ្យប៉ះពាល់ដល់សរសៃឈាមភ្នែកនិងតម្រងនោមដែលជាលទ្ធផលជំងឺវិកលចរិកនិងខ្សោយតំរងនោមវិវឌ្ឍន៍ដែលយូរ ៗ ទៅអាចប្រែទៅជាជំងឺសរសៃប្រសាទ។
ជំងឺទឹកនោមផ្អែម Polyneuropathy គឺជាដំបៅនៃប្រព័ន្ធសរសៃប្រសាទគ្រឿងកុំព្យូទ័រ។ ជំងឺនេះត្រូវបានកំណត់ដោយអន់ថយឈឺចាប់ឈឺចាប់ស្ពឹកអវយវៈ។ គ្រោះថ្នាក់នៃជំងឺនេះគឺជាការកាត់បន្ថយភាពប្រែប្រួលទៅនឹងការឈឺចាប់ដែលអាចបង្កឱ្យមានផលវិបាកធ្ងន់ធ្ងរចំពោះអ្នកជំងឺទឹកនោមផ្អែម។ ភាគច្រើនជាញឹកញាប់ជំងឺសរសៃប្រសាទប៉ះពាល់ដល់អវយវៈក្រោម។ ភាពស៊ាំនឹងការឈឺចាប់រួមបញ្ចូលទាំងការរងរបួសដោយចៃដន្យនិងការខូចខាតដល់ស្បែកដែលក្នុងទឹកនោមផ្អែមមានភាពទន់ខ្សោយជាមួយនឹងការវិវត្តនៃដំបៅដោយសារតែការថយចុះនៃការបង្កើតឡើងវិញនៃស្បែក។

ជំងឺរលាកស្រោមខួរក្នុងទឹកនោមផ្អែមនាំឱ្យមានសកម្មភាពខួរក្បាលខ្សោយនិងបាត់បង់ស្មារតី។ ជំងឺនេះត្រូវបានអមដោយការឈឺក្បាលយ៉ាងខ្លាំង។
ផលវិបាករ៉ាំរ៉ៃដែលទាក់ទងនឹងការងាររបស់តម្រងនោមប្រព័ន្ធឈាមរត់និងប្រព័ន្ធសរសៃប្រសាទមានការរីកចម្រើនជាមធ្យមក្នុងរយៈពេល ១៥-២០ ឆ្នាំបន្ទាប់ពីការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែម។ សំណងជំងឺទឹកនោមផ្អែមអាចពន្យារពេលការវិវត្តនៃផលប៉ះពាល់ទាំងនេះ។
ដូច្នេះចំពោះអ្នកជំងឺវ័យចំណាស់មានរោគសាស្ត្ររ៉ាំរ៉ៃដែលត្រូវតែព្យាបាល។ ដំបូងស្បែកទទួលរង។ ការរំលោភលើលំហូរឈាមត្រូវបានអមដោយការថយចុះអត្រានៃការបង្កើតឡើងវិញ។ នេះនាំឱ្យមានការវិវត្តនៃដំបៅ trophic ជាមួយនឹងការខូចខាតបន្តិចបន្តួចចំពោះរោគរាតត្បាត។ ប្រសិនបើរោគសាស្ត្រនេះមិនត្រូវបានព្យាបាលវាមានការរីកចម្រើនហើយក្លាយជាមូលហេតុនៃជំងឺទឹកនោមផ្អែមនិងជំងឺហើមពោះ។ ដោយមានការសង្ស័យពីការលេចចេញនូវដំបៅដំបៅហើយប្រៀបធៀបវាជាមួយរូបថតអ្នកជំងឺគួរតែទៅពិគ្រោះជាមួយវេជ្ជបណ្ឌិតជាបន្ទាន់ប្រសិនបើមានបញ្ហាបែបនេះលេចចេញមក។
មុខងារខ្សោយតំរងនោមលេចឡើងដោយសារតែការប្រមូលផ្តុំផលិតផលរំលាយអាហារ។ បើគ្មានការព្យាបាលទាន់ពេលវេលាទេជំងឺនេះនឹងនាំឱ្យខ្សោយតំរងនោម។
ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃស្ករដែលកើនឡើងឥតឈប់ឈរការបង្រួមនៃ lumen រវាងជញ្ជាំងនៃនាវាកើតឡើង។ នេះគឺជាគុណវិបត្តិជាមួយនឹងហានិភ័យនៃការកកឈាមការវិវត្តនៃការគាំងបេះដូងនិងជំងឺដាច់សរសៃឈាមខួរក្បាល។
ដូចដែលអ្នកអាចឃើញផលវិបាករ៉ាំរ៉ៃទាំងអស់ត្រូវបានផ្សារភ្ជាប់គ្នាយ៉ាងជិតស្និទ្ធនិងអភិវឌ្ឍជាមួយស្ករកើនឡើងឥតឈប់ឈរ។ សំណងជំងឺដែលត្រូវបានសម្រេចដោយធ្វើតាមរបបអាហារដែលមានជាតិស្ករទាបការប្រើថ្នាំបញ្ចុះជាតិស្ករនិងគ្រប់គ្រងទម្ងន់អ្នកជំងឺជួយជៀសវាងការវិវត្តនៃផលវិបាកធ្ងន់ធ្ងរនៃជំងឺទឹកនោមផ្អែមចំពោះស្ត្រីនិងបុរស។
ផលវិបាកចំពោះស្ត្រី
ការកើនឡើងជាតិស្ករក្នុងឈាមជាប្រចាំគឺជាបរិយាកាសអំណោយផលសម្រាប់ការឃោសនាផ្សិតផ្សិត។ ផលវិបាកនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ចំពោះស្ត្រីត្រូវបានបង្ហាញដោយការឆ្លងមេរោគផ្សិតញឹកញាប់នៃប្រដាប់បន្តពូជដែលពិបាកឆ្លើយតបនឹងការព្យាបាលដោយថ្នាំ។
នៅក្នុងទឹកនោមផ្អែមគ្លុយកូសចូលក្នុងទឹកនោមដូច្នេះការឆ្លងមេរោគផ្សិតប៉ះពាល់ដល់ប្លោកនោម។ ជំងឺបែបនេះត្រូវបានអមដោយការរមាស់និងឈឺចាប់អំឡុងពេលនោម។ ការព្យាបាលនៃការឆ្លងមេរោគផ្សិតមានភាពស្មុគស្មាញដោយការពិតដែលថាការកើនឡើងជាតិស្ករឥតឈប់ឈរបង្កឱ្យមានការវិវត្តយ៉ាងឆាប់រហ័សនៃ microflora បង្កជំងឺដែលជាលទ្ធផលនៃវិធានការព្យាបាលណាមួយនាំមកនូវការធូរស្បើយបណ្តោះអាសន្នប៉ុណ្ណោះ។
ជាមួយនឹងទម្រង់ដែលពឹងផ្អែកលើអាំងស៊ុយលីននៃជំងឺទឹកនោមផ្អែមដែលមិនមានការពន្យល់ច្រើនផលវិបាកមួយចំនួនកើតឡើងនៅពេលបង្កើតកូន។ លើសពីនេះទៅទៀតប្រសិនបើស្ត្រីមិនបានទទួលបានសំណងប្រកបដោយចីរភាពនៃជំងឺនេះមុនពេលមានផ្ទៃពោះនោះវាមានហានិភ័យខ្ពស់នៃការវិវត្តទៅជាការថយចុះជាតិស្ករនៅក្នុងទារក។ ជារឿយៗម្តាយដែលទទួលបានសំណងជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនមិនគ្រប់គ្រាន់បង្កើតបានជាកុមារដែលធាត់។

មនុស្សជាច្រើនដឹងពីគ្រោះថ្នាក់នៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលទទួលបានប៉ុន្តែមិនគោរពតាមគោលការណ៍នៃការព្យាបាល។ ប្រសិនបើអនុសាសន៍របស់គ្រូពេទ្យឯកទេសខាងអរម៉ូន endocrinologist មិនត្រូវបានអនុវត្តទេលំពែងត្រូវបានរំលាយទៅតាមអាយុហើយប្រភេទទី ២ នៃជំងឺទឹកនោមផ្អែមអាចចូលទៅក្នុងទម្រង់ដែលពឹងផ្អែកលើអាំងស៊ុយលីននៅពេលដែលការចាក់បញ្ចូលអរម៉ូនប្រចាំថ្ងៃគឺចាំបាច់ដើម្បីរក្សាការទ្រទ្រង់ជីវិត។ ដើម្បីពន្យាពេលការវិវត្តនៃផលវិបាកនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ និងកែលម្អគុណភាពជីវិតវិន័យនិងការយកចិត្តទុកដាក់ចំពោះសុខភាពផ្ទាល់ខ្លួននឹងជួយ។ អ្នកជំងឺគួរតែតាមដានរបបអាហារដោយប្រុងប្រយ័ត្នដោយគិតគូរពីបន្ទុកគ្លីសេកនៃអាហារហើយត្រូវលេបថ្នាំដែលគ្រូពេទ្យណែនាំឱ្យបានទាន់ពេលវេលា។ ការមិនអនុលោមតាមរបបព្យាបាលនាំឱ្យមានផលវិបាកគ្រោះថ្នាក់ដែលធ្វើឱ្យអាយុខ្លីរបស់អ្នកជំងឺថយចុះយ៉ាងខ្លាំង។
ជាមួយនឹងជំងឺទឹកនោមផ្អែមមនុស្សម្នាក់មានបញ្ហាមេតាប៉ូលីស។ ភាគច្រើននៃជំងឺទាំងនេះទាក់ទងនឹងការរំលាយអាហារកាបូអ៊ីដ្រាតចាប់តាំងពីការផលិតអាំងស៊ុយលីនមិនគ្រប់គ្រាន់ធ្វើឱ្យការរំលាយគ្លុយកូសមិនអាចទៅរួច។ សុខុមាលភាពរបស់មនុស្សម្នាក់អាស្រ័យលើកម្រិតរបស់វានៅក្នុងឈាម។ ជំងឺទឹកនោមផ្អែមអាចជាពឹងផ្អែកលើអាំងស៊ុយលីន (វាត្រូវបានគេហៅថាប្រភេទទី ១) និងអ្នកមិនពឹងផ្អែកទៅលើអាំងស៊ុយលីន (ប្រភេទទី ២) ។ ប្រភេទនៃជំងឺត្រូវបានកំណត់ដោយបរិមាណអាំងស៊ុយលីនដែលផលិតដោយរាងកាយ: វាមិនត្រូវបានផលិតទាល់តែសោះឬត្រូវបានផលិតប៉ុន្តែជាលិកាមិនងាយនឹងប៉ះពាល់ទេ។
ជំងឺនេះមានលក្ខណៈរ៉ាំរ៉ៃហើយមិនអាចព្យាបាលបានទាំងស្រុងទេ។ វាត្រូវបានគ្រប់គ្រងដោយរបបអាហារឬថ្នាំ។ អ្នកឈឺត្រូវសង្កេតមើលរបបប្រចាំថ្ងៃចូលរួមក្នុងសកម្មភាពរាងកាយនិងតាមដានអនាម័យរាងកាយ។ អ្នកជំងឺទឹកនោមផ្អែមត្រូវបង្ខំចិត្តតាមដានជាតិស្ករក្នុងឈាមនិងអេម៉ូក្លូប៊ីនជាប្រចាំ។ ការផ្តោតអារម្មណ៍នៃទីមួយគួរតែមានពី 4-6,6 មីល្លីម៉ែត្រ / លីត្រហើយទីពីរមិនគួរឈានដល់ 8% ទេ។ ខណៈពេលដែលរក្សាសូចនាករនៅកម្រិតនេះការកើតឡើងនៃផលវិបាកមិនគំរាមកំហែងដល់មនុស្សម្នាក់ទេ។ ផលវិបាកនៃជំងឺទឹកនោមផ្អែមគឺធ្ងន់ធ្ងរណាស់ហើយតែងតែកើតឡើងប្រសិនបើអ្នកមិនយកចិត្តទុកដាក់លើជំងឺនេះ។