គឺជាការតមអាហារល្អសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២
ដង្ហើមខ្លីគឺជារោគសញ្ញាដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺជាច្រើន។ មូលហេតុចម្បងរបស់វាគឺជំងឺនៃបេះដូងសួតរលាកទងសួតនិងភាពស្លកសាំង។ ប៉ុន្តែកង្វះខ្យល់និងអារម្មណ៍នៃការថប់ដង្ហើមអាចលេចឡើងជាមួយនឹងជំងឺទឹកនោមផ្អែមនិងការហាត់ប្រាណខ្លាំង។
ជារឿយៗការចាប់ផ្តើមនៃរោគសញ្ញាស្រដៀងគ្នាចំពោះអ្នកជំងឺទឹកនោមផ្អែមមិនមែនជាជំងឺដោយខ្លួនឯងនោះទេប៉ុន្តែផលវិបាកដែលជះឥទ្ធិពលប្រឆាំងនឹងផ្ទៃខាងក្រោយរបស់វា។ ដូច្នេះជាញឹកញាប់ជាមួយនឹងជំងឺហឺតរ៉ាំរ៉ៃមនុស្សម្នាក់ទទួលរងពីការធាត់ការខ្សោយបេះដូងនិងជំងឺសរសៃប្រសាទហើយរោគសាស្ត្រទាំងអស់នេះតែងតែត្រូវបានអមដោយដង្ហើមខ្លី។
រោគសញ្ញានៃដង្ហើមខ្លី - កង្វះខ្យល់និងរូបរាងនៃអារម្មណ៍ថប់ដង្ហើម។ នៅពេលដំណាលគ្នាការដកដង្ហើមលឿន ៗ ក្លាយជាសម្លេងរំខានហើយជម្រៅរបស់វាផ្លាស់ប្តូរ។ ប៉ុន្តែហេតុអ្វីបានជាស្ថានភាពបែបនេះកើតឡើងនិងវិធីការពារ?
យន្តការនៃការបង្កើតរោគសញ្ញា
 វេជ្ជបណ្ឌិតជារឿយៗភ្ជាប់ដង្ហើមខ្លីជាមួយនឹងការស្ទះផ្លូវដង្ហើមនិងជំងឺខ្សោយបេះដូង។ ដូច្នេះអ្នកជំងឺជារឿយៗត្រូវបានគេធ្វើរោគវិនិច្ឆ័យមិនត្រឹមត្រូវនិងចេញវេជ្ជបញ្ជាការព្យាបាលដែលគ្មានប្រយោជន៍។ ប៉ុន្តែតាមពិតធាតុបង្កជំងឺនៃបាតុភូតនេះអាចមានភាពស្មុគស្មាញច្រើន។
វេជ្ជបណ្ឌិតជារឿយៗភ្ជាប់ដង្ហើមខ្លីជាមួយនឹងការស្ទះផ្លូវដង្ហើមនិងជំងឺខ្សោយបេះដូង។ ដូច្នេះអ្នកជំងឺជារឿយៗត្រូវបានគេធ្វើរោគវិនិច្ឆ័យមិនត្រឹមត្រូវនិងចេញវេជ្ជបញ្ជាការព្យាបាលដែលគ្មានប្រយោជន៍។ ប៉ុន្តែតាមពិតធាតុបង្កជំងឺនៃបាតុភូតនេះអាចមានភាពស្មុគស្មាញច្រើន។
ភាពជឿជាក់បំផុតគឺទ្រឹស្តីដែលផ្អែកលើគំនិតនៃការយល់ឃើញនិងការវិភាគជាបន្តបន្ទាប់ដោយខួរក្បាលនៃកម្លាំងរុញច្រានដែលចូលក្នុងខ្លួននៅពេលសាច់ដុំផ្លូវដង្ហើមមិនត្រូវបានលាតសន្ធឹងនិងតឹងតែងត្រឹមត្រូវ។ ក្នុងករណីនេះកម្រិតនៃការរលាកនៃចុងសរសៃប្រសាទដែលគ្រប់គ្រងភាពតានតឹងសាច់ដុំនិងបញ្ជូនសញ្ញាទៅខួរក្បាលមិនត្រូវគ្នានឹងប្រវែងសាច់ដុំទេ។
នេះនាំឱ្យមានការពិតដែលថាដង្ហើមបើប្រៀបធៀបទៅនឹងសាច់ដុំផ្លូវដង្ហើមតឹងគឺតូចពេក។ ក្នុងពេលដំណាលគ្នាការរំញោចចេញមកពីចុងសរសៃប្រសាទនៃសួតឬជាលិកាដកដង្ហើមដោយមានការចូលរួមពីសរសៃប្រសាទរបស់ទ្វារមាសចូលក្នុងប្រព័ន្ធសរសៃប្រសាទកណ្តាលបង្កើតជាអារម្មណ៍ដឹងខ្លួនឬ subconscious នៃការដកដង្ហើមមិនស្រួល, និយាយម្យ៉ាងទៀតដង្ហើមខ្លី។
នេះគឺជាគំនិតទូទៅអំពីរបៀបដែលអាប់សត្រូវបានបង្កើតឡើងនៅក្នុងទឹកនោមផ្អែមនិងជំងឺដទៃទៀតនៅក្នុងខ្លួន។ តាមក្បួនយន្តការនៃការដកដង្ហើមខ្លីគឺជាលក្ខណៈនៃការបញ្ចេញកម្លាំងរាងកាយពីព្រោះក្នុងករណីនេះការកើនឡើងកំហាប់កាបូនឌីអុកស៊ីតនៅក្នុងចរន្តឈាមក៏សំខាន់ផងដែរ។
ប៉ុន្តែជាទូទៅគោលការណ៍និងយន្តការនៃរូបរាងនៃការដកដង្ហើមពិបាកក្នុងកាលៈទេសៈខុសគ្នាគឺស្រដៀងគ្នា។
ទន្ទឹមនឹងនេះការឆាប់ខឹងនិងការរំខានកាន់តែខ្លាំងនៅក្នុងមុខងារផ្លូវដង្ហើមគឺការដកដង្ហើមខ្លីកាន់តែធ្ងន់ធ្ងរ។
ប្រភេទភាពធ្ងន់ធ្ងរនិងមូលហេតុនៃដង្ហើមខ្លីចំពោះអ្នកជំងឺទឹកនោមផ្អែម
 ជាទូទៅសញ្ញានៃរោគខាន់ស្លាគឺដូចគ្នាដោយមិនគិតពីកត្តានៃរូបរាងរបស់ពួកគេ។ ប៉ុន្តែភាពខុសគ្នាអាចមាននៅក្នុងដំណាក់កាលនៃការដកដង្ហើមដូច្នេះមានដង្ហើមចេញចូលបីប្រភេទ៖ ការបំផុសគំនិត (លេចឡើងនៅពេលស្រូបចូល) ការពង្រីក (កើតឡើងនៅពេលដកដង្ហើម) និងលាយបញ្ចូលគ្នា (ពិបាកដកដង្ហើមចូលនិងចេញ) ។
ជាទូទៅសញ្ញានៃរោគខាន់ស្លាគឺដូចគ្នាដោយមិនគិតពីកត្តានៃរូបរាងរបស់ពួកគេ។ ប៉ុន្តែភាពខុសគ្នាអាចមាននៅក្នុងដំណាក់កាលនៃការដកដង្ហើមដូច្នេះមានដង្ហើមចេញចូលបីប្រភេទ៖ ការបំផុសគំនិត (លេចឡើងនៅពេលស្រូបចូល) ការពង្រីក (កើតឡើងនៅពេលដកដង្ហើម) និងលាយបញ្ចូលគ្នា (ពិបាកដកដង្ហើមចូលនិងចេញ) ។
ភាពធ្ងន់ធ្ងរនៃអាប់សក្នុងទឹកនោមផ្អែមក៏អាចខុសគ្នាដែរ។ នៅកម្រិតសូន្យការដកដង្ហើមមិនពិបាកទេការលើកលែងគឺគ្រាន់តែបង្កើនសកម្មភាពរាងកាយប៉ុណ្ណោះ។ ជាមួយនឹងកម្រិតស្រាលមួយ, អាប់សលេចឡើងនៅពេលដើរឬឡើងលើ។
ជាមួយនឹងភាពធ្ងន់ធ្ងរកម្រិតមធ្យមការរំខាននៅក្នុងជម្រៅនិងភាពញឹកញាប់នៃការដកដង្ហើមកើតឡើងសូម្បីតែនៅពេលដើរយឺត។ ក្នុងករណីមានទំរង់ធ្ងន់ធ្ងរពេលដើរអ្នកជំងឺឈប់រាល់ ១០០ ម៉ែតដើម្បីចាប់ដង្ហើមរបស់គាត់។ ជាមួយនឹងកម្រិតធ្ងន់ធ្ងរបំផុតបញ្ហាដកដង្ហើមលេចឡើងបន្ទាប់ពីការហាត់ប្រាណតិចតួចហើយជួនកាលសូម្បីតែនៅពេលមនុស្សម្នាក់សម្រាក។
មូលហេតុនៃដង្ហើមខ្លីទឹកនោមផ្អែមជារឿយៗត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការខូចខាតដល់ប្រព័ន្ធសរសៃឈាមដោយសារតែសរីរាង្គទាំងអស់តែងតែជួបប្រទះកង្វះអុកស៊ីសែនជានិច្ច។ លើសពីនេះទៀតប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃដំណើរដ៏វែងនៃជំងឺនេះអ្នកជំងឺជាច្រើនវិវត្តទៅជាជំងឺសរសៃប្រសាទដែលបង្កើនភាពស្លេកស្លាំងនិង hypoxia ។លើសពីនេះទៀតបញ្ហានៃការដកដង្ហើមអាចកើតឡើងជាមួយ ketoacidosis នៅពេលដែលឈាមត្រូវបានគេទទួលស្គាល់ដែលក្នុងនោះ ketones ត្រូវបានបង្កើតឡើងដោយសារតែការកើនឡើងនូវកំហាប់គ្លុយកូសនៅក្នុងឈាម។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ អ្នកជំងឺភាគច្រើនលើសទម្ងន់។ ហើយដូចដែលអ្នកបានដឹងហើយថាការធាត់ធ្វើឱ្យស្មុគស្មាញដល់ការងារសួតបេះដូងនិងសរីរាង្គផ្លូវដង្ហើមដូច្នេះបរិមាណអុកស៊ីសែននិងឈាមគ្រប់គ្រាន់មិនចូលក្នុងជាលិកានិងសរីរាង្គទេ។
ដូចគ្នានេះផងដែរ, hyperglycemia រ៉ាំរ៉ៃជះឥទ្ធិពលអវិជ្ជមានដល់ការងាររបស់បេះដូង។ ជាលទ្ធផលចំពោះអ្នកជំងឺទឹកនោមផ្អែមដែលមានជំងឺខ្សោយបេះដូងដង្ហើមខ្លីកើតឡើងក្នុងពេលហាត់ប្រាណឬដើរ។
នៅពេលដែលជំងឺកំពុងរីកចម្រើនបញ្ហាដង្ហើមចាប់ផ្តើមរំខានដល់អ្នកជំងឺសូម្បីតែនៅពេលគាត់សម្រាកឧទាហរណ៍ក្នុងពេលគេង។
អ្វីដែលត្រូវធ្វើជាមួយដង្ហើមខ្លី?
 ការកើនឡើងភ្លាមៗនៃការផ្តោតអារម្មណ៍នៃជាតិគ្លុយកូសនិងអាសេតូននៅក្នុងឈាមអាចបណ្តាលឱ្យមានការវាយប្រហារនៃអាប់សស្រួចស្រាវ។ នៅពេលនេះអ្នកត្រូវហៅរថយន្តសង្គ្រោះបន្ទាន់ជាបន្ទាន់។ ប៉ុន្តែក្នុងអំឡុងពេលនៃការរំពឹងទុករបស់នាងអ្នកមិនអាចប្រើថ្នាំណាមួយបានទេព្រោះនេះអាចធ្វើឱ្យស្ថានភាពកាន់តែធ្ងន់ធ្ងរឡើង។
ការកើនឡើងភ្លាមៗនៃការផ្តោតអារម្មណ៍នៃជាតិគ្លុយកូសនិងអាសេតូននៅក្នុងឈាមអាចបណ្តាលឱ្យមានការវាយប្រហារនៃអាប់សស្រួចស្រាវ។ នៅពេលនេះអ្នកត្រូវហៅរថយន្តសង្គ្រោះបន្ទាន់ជាបន្ទាន់។ ប៉ុន្តែក្នុងអំឡុងពេលនៃការរំពឹងទុករបស់នាងអ្នកមិនអាចប្រើថ្នាំណាមួយបានទេព្រោះនេះអាចធ្វើឱ្យស្ថានភាពកាន់តែធ្ងន់ធ្ងរឡើង។
ដូច្នេះមុនពេលរថយន្តសង្គ្រោះបន្ទាន់មកដល់វាចាំបាច់ត្រូវបញ្ចេញខ្យល់ដល់បន្ទប់ដែលអ្នកជំងឺស្ថិតនៅ។ ប្រសិនបើសម្លៀកបំពាក់ណាមួយធ្វើឱ្យពិបាកដកដង្ហើមអ្នកចាំបាច់ត្រូវដោះសម្លៀកបំពាក់ចេញឬដកវាចេញ។
វាក៏ចាំបាច់ផងដែរដើម្បីវាស់ការប្រមូលផ្តុំជាតិស្ករនៅក្នុងឈាមដោយប្រើជាតិស្អិត។ ប្រសិនបើអត្រា glycemia ខ្ពស់ពេកនោះការណែនាំរបស់អាំងស៊ុយលីនគឺអាចធ្វើទៅបាន។ ទោះយ៉ាងណាក៏ដោយក្នុងករណីនេះការពិគ្រោះយោបល់វេជ្ជសាស្រ្តគឺចាំបាច់។
ប្រសិនបើបន្ថែមលើជំងឺទឹកនោមផ្អែមអ្នកជំងឺមានជំងឺបេះដូងបន្ទាប់មកគាត់ត្រូវការវាស់សម្ពាធ។ ក្នុងករណីនេះអ្នកជំងឺគួរតែអង្គុយលើកៅអីឬគ្រែប៉ុន្តែអ្នកមិនគួរដាក់គាត់នៅលើគ្រែទេព្រោះបញ្ហានេះនឹងធ្វើអោយស្ថានភាពគាត់កាន់តែអាក្រក់ទៅ ៗ ។ លើសពីនេះទៅទៀតជើងគួរតែត្រូវបានបន្ទាបចុះដែលនឹងធានាបាននូវលំហូរចេញនៃសារធាតុរាវលើសពីបេះដូង។
ប្រសិនបើសម្ពាធឈាមខ្ពស់ពេក, បន្ទាប់មកអ្នកអាចប្រើថ្នាំប្រឆាំងនឹងការកកឈាម។ វាអាចជាថ្នាំដូចជាកូរីនហ្វារឬកាភូទីន។
ប្រសិនបើដង្ហើមខ្លីជាមួយជំងឺទឹកនោមផ្អែមបានក្លាយទៅជារ៉ាំរ៉ៃបន្ទាប់មកវាមិនអាចទៅរួចទេក្នុងការកំចាត់វាដោយគ្មានការទូទាត់សងសម្រាប់ជំងឺមូលដ្ឋាន។ ដូច្នេះវាចាំបាច់ក្នុងការធ្វើឱ្យកម្រិតជាតិស្ករក្នុងឈាមមានស្ថេរភាពនិងប្រកាន់ខ្ជាប់នូវរបបអាហារដែលបង្កប់នូវការបដិសេធអាហារកាបូអ៊ីដ្រាតលឿន។
លើសពីនេះទៀតវាចាំបាច់ក្នុងការប្រើថ្នាំបន្ថយជាតិស្ករឱ្យបានទាន់ពេលវេលានិងក្នុងកំរិតត្រឹមត្រូវឬចាក់អាំងស៊ុយលីន។ នៅតែត្រូវបោះបង់ទម្លាប់អាក្រក់ណាមួយជាពិសេសពីការជក់បារី។
លើសពីនេះទៀតអនុសាសន៍ទូទៅមួយចំនួនគួរតែត្រូវបានអនុវត្តតាម:
- ជារៀងរាល់ថ្ងៃដើរក្នុងខ្យល់ស្រស់ប្រហែល ៣០ នាទី។
- ប្រសិនបើស្ថានភាពសុខភាពអនុញ្ញាតឱ្យធ្វើលំហាត់ដកដង្ហើម។
- ញ៉ាំឱ្យបានញឹកញាប់និងផ្នែកតូចៗ។
- នៅក្នុងវត្តមាននៃជំងឺហឺតនិងជំងឺទឹកនោមផ្អែមវាចាំបាច់ត្រូវកាត់បន្ថយទំនាក់ទំនងជាមួយវត្ថុដែលបង្កឱ្យមានការវាយប្រហារនៃការថប់ដង្ហើម។
- វាស់ជាតិគ្លុយកូសនិងសម្ពាធឈាមឱ្យបានទៀងទាត់។
- កំណត់ការទទួលទានអំបិលនិងទទួលទានបរិមាណទឹកល្មម។ ច្បាប់នេះត្រូវបានអនុវត្តជាពិសេសចំពោះមនុស្សដែលទទួលរងពីជំងឺទឹកនោមផ្អែមនិងជំងឺសរសៃឈាមបេះដូង។
- គ្រប់គ្រងទម្ងន់របស់អ្នក។ ការឡើងទម្ងន់យ៉ាងខ្លាំងដោយ ១,៥-២ គីឡូក្រាមក្នុងរយៈពេលពីរបីថ្ងៃបង្ហាញពីការរក្សាជាតិទឹកក្នុងខ្លួនដែលជាអាការជម្ងឺហត់។
ក្នុងចំណោមរបស់ផ្សេងទៀតមិនត្រឹមតែថ្នាំប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងឱសថបុរាណជួយឱ្យមានដង្ហើមខ្លី។ ដូច្នេះដើម្បីធ្វើឱ្យការដកដង្ហើមមានលក្ខណៈធម្មតាទឹកឃ្មុំទឹកដោះគោពពែជា root horseradish, dill, lilac ព្រៃ turnips និងសូម្បីតែកួររហ័សត្រូវបានប្រើ។
ការដកដង្ហើមខ្លីៗភាគច្រើនកើតឡើងចំពោះជំងឺហឺត។ អំពីលក្ខណៈពិសេសនៃជំងឺហឺត bronchial ក្នុងទឹកនោមផ្អែមនឹងប្រាប់វីដេអូនៅក្នុងអត្ថបទនេះ។
ការបង្ហាញគ្លីនិក
ចំពោះបុរសពេញវ័យការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ គឺស្រាលជាងក្មេងប្រុសនិងក្មេងប្រុស។
- មាត់ស្ងួត
- ស្រេកទឹក
- ស្បែកស្ងួតនិងរមាស់
- នោមញឹកញាប់
- នោមញឹកនៅពេលយប់
- enctis nocturnal (នៅក្នុងកុមារ),
- ថយចុះអភ័យឯកសិទ្ធិក្នុងតំបន់និងទូទៅ
- ការព្យាបាលមុខរបួសយូរ
- ការឆ្លងមេរោគស្បែករ៉ាំរ៉ៃ
- ក្លិនអាសេតូននៅក្នុងខ្យល់ហួត
- ការសម្រកទម្ងន់យ៉ាងខ្លាំង។
ប្រសិនបើបុរសម្នាក់ធ្លាក់ខ្លួនឈឺបន្ទាប់ពី 20-25 ឆ្នាំបន្ទាប់មកនៅឆ្នាំដំបូងនៃជំងឺគាត់មានតម្រូវការអាំងស៊ុយលីនទាប។ សម្រាប់ពេលខ្លះអ្នកជំងឺអាចធ្វើបានដោយមិនចាំបាច់ចាក់ថ្នាំអ្វីទាំងអស់។
ក្រុមអ្នកជំងឺនេះកម្រមានជំងឺ ketoacidosis ណាស់។ ជំងឺទឹកនោមផ្អែមភាគច្រើនត្រូវបានរកឃើញដោយចៃដន្យ។
ការពិនិត្យបង្ហាញថាមានជំងឺទឹកនោមផ្អែមកម្រិតមធ្យម។ ប៉ុន្តែបន្ទាប់ពីពេលខ្លះរោគសញ្ញានៃជំងឺកើនឡើងជាលំដាប់តម្រូវការអាំងស៊ុយលីនកើនឡើង។
ការចាប់ផ្តើមស្រាលនៃជំងឺក្នុងវ័យពេញវ័យឆ្លុះបញ្ចាំងពីដំណើរយឺតនៃការរលាកអូតូអ៊ុយមីនចំពោះមនុស្សពេញវ័យ។ ចំពោះកុមារដំណើរការទាំងអស់កើតឡើងលឿនជាងមុន។ ប្រហែលជា ៥០-៧០% នៃករណីជំងឺទឹកនោមផ្អែមត្រូវបានរកឃើញរួចហើយនៅដំណាក់កាលនៃ ketoacidosis ។ គ្រោះថ្នាក់ជាពិសេសគឺជំងឺនេះចំពោះកុមារអាយុក្រោម ៤ ឆ្នាំ។ ការរកឃើញនៅក្នុង 30% នៃករណីមានភាពស្មុគស្មាញភ្លាមៗដោយសន្លប់ហើយអាចនាំឱ្យមានការស្លាប់របស់កុមារ។
មូលហេតុនៃដង្ហើមខ្លី
ជំងឺទឹកនោមផ្អែមមានអាយុកាលខ្លីជាងមុនដោយសារកម្រិតជាតិស្ករក្នុងឈាមខ្ពស់ឥតឈប់ឈរ។ លក្ខខណ្ឌនេះត្រូវបានគេហៅថា hyperglycemia ដែលមានឥទ្ធិពលផ្ទាល់ទៅលើការបង្កើតបន្ទះ atherosclerotic ។ ក្រោយមកទៀតតូចចង្អៀតឬរាំងខ្ទប់ lumen នៃនាវាដែលនាំឱ្យ ischemia នៃសាច់ដុំបេះដូង។
វេជ្ជបណ្ឌិតភាគច្រើនត្រូវបានគេជឿជាក់ថាការលើសជាតិស្ករធ្វើឱ្យមានបញ្ហាងាប់លិង្គ - តំបន់នៃការប្រមូលផ្តុំជាតិខ្លាញ់។ ជាលទ្ធផលនៃការនេះ, ជញ្ជាំងនៃនាវានេះបានក្លាយជាងាយបែកបាក់និងបន្ទះ។
hyperglycemia ក៏រួមចំណែកដល់ការធ្វើឱ្យសកម្មនៃភាពតានតឹងអុកស៊ីតកម្មនិងការបង្កើតរ៉ាឌីកាល់សេរីដែលមានឥទ្ធិពលអវិជ្ជមានដល់អរម៉ូន endothelium ផងដែរ។
នៅក្នុងទឹកនោមផ្អែមសរសៃប្រសាទប៉ារ៉ាស៊ីតត្រូវបានរងផលប៉ះពាល់ដែលបណ្តាលឱ្យចង្វាក់បេះដូងលោតលឿន។ ជាមួយនឹងការវិវត្តនៃជំងឺនេះដំណើរការរោគសាស្ត្រជះឥទ្ធិពលដល់នាយកដ្ឋានដែលមានការអាណិតអាសូរនៃអេសអេសស្វ័យភាព។
នៅពេលដែលមិនមានភាពរំជើបរំជួលនៅក្នុងការអូសសរសៃប្រសាទនេះរួមចំណែកដល់ការលេចឡើងមិនត្រឹមតែ tachycardia ប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងការអភិវឌ្ឍនៃអាយអេសអេសជាមួយនឹងវគ្គសិក្សាអាតូស្យូម។ ជាមួយនឹងជំងឺសរសៃឈាមបេះដូងការឈឺចាប់មិនអាចត្រូវបានគេដឹងទេដូច្នេះចំពោះអ្នកជម្ងឺទឹកនោមផ្អែមមួយចំនួនសូម្បីតែការគាំងបេះដូងក៏កើតឡើងដោយមិនមានភាពមិនស្រួលច្រើន។
មូលហេតុចំបង ៗ នៃដង្ហើមខ្លីអាចចែកចេញជា ៤ ក្រុម៖
- ការបរាជ័យផ្លូវដង្ហើមដោយសារ៖
- ការរំលោភលើការស្ទះទងសួត
- ជំងឺឆ្លងនៃជាលិការ (សួត) នៃសួត
- ជំងឺសរសៃឈាមសួត
- ជំងឺនៃសាច់ដុំផ្លូវដង្ហើមឬទ្រូង។
- ជំងឺខ្សោយបេះដូង។
- រោគសញ្ញា hyperventilation (ជាមួយនឹងជំងឺទឹកនោមប្រៃនិងជំងឺសរសៃប្រសាទ) ។
- ជំងឺមេតាប៉ូលីស។
មានហេតុផលសំខាន់ៗចំនួន ៤ សម្រាប់ការវិវឌ្ឍន៍នៃរោគហត់នឿយ៖
- ជំងឺខ្សោយបេះដូង
- ការបរាជ័យផ្លូវដង្ហើម
- ជំងឺរំលាយអាហារ
- រោគសញ្ញា hyperventilation ។
សូមកត់សម្គាល់: ការបរាជ័យផ្លូវដង្ហើមអាចបណ្តាលមកពីបញ្ហាពីសរសៃឈាមសួត, ដំបៅរីករាលដាលនៃជាលិកាសួតការថយចុះភាពឯកជននៃទងសួតក៏ដូចជារោគសាស្ត្រនៃសាច់ដុំផ្លូវដង្ហើម។
រោគសញ្ញា hyperventilation បង្ហាញរាងដោយខ្លួនវាផ្ទាល់នៅក្នុងពូជមួយចំនួននៃជំងឺសរសៃប្រសាទនិងនៅលើផ្ទៃខាងក្រោយនៃ dystonia neurocirculatory ។
រោគរាតត្បាត
ប្រភេទទី ១ មានប្រហែល ៥% នៃករណីទាំងអស់នៃជំងឺទឹកនោមផ្អែម។ ករណីភាគច្រើនជាមនុស្សអាយុក្រោម ៣០ ឆ្នាំ។ ការឈានដល់កម្រិតកំពូលកើតឡើងនៅអាយុ ៧ និង ១៤ ឆ្នាំ។
ការសិក្សាអំពីរោគរាតត្បាតដែលគិតគូរពីស្ថិតិក្នុងតំបន់និងថ្នាក់ជាតិបង្ហាញពីការប្រែប្រួលយ៉ាងទូលំទូលាយនៃអត្រាប្រេវ៉ាឡង់នៃជំងឺទឹកនោមផ្អែមនៅក្នុងប្រទេសផ្សេងៗគ្នា។ ឧប្បត្តិហេតុមានភាពខុសប្លែកគ្នាយ៉ាងខ្លាំងអាស្រ័យលើរយៈទទឹងភូមិសាស្ត្រនិងសមាសភាពជាតិរបស់ប្រជាជន។
អ្នកជំងឺកាន់តែច្រើននៅភាគខាងជើងនិងខាងលិច។ ទំរង់ជំងឺទឹកនោមផ្អែមដែលមិនចុះសម្រុងនឹងជំងឺទឹកនោមផ្អែមទំនងជាជះឥទ្ធិពលដល់ការប្រណាំង Caucasian ។ ទាក់ទងនឹងជំងឺទឹកនោមផ្អែមប្រភេទនេះកម្រត្រូវបានរកឃើញនៅអាស៊ី។
ករណីភាគច្រើននៃជំងឺថ្មីៗត្រូវបានចុះឈ្មោះជារៀងរាល់ឆ្នាំនៅក្នុងប្រទេសស្កាតឌីណាវី (ហ្វាំងឡង់ន័រវែសស៊ុយអែត) នៅសាឌីនៀនិងនៅអ៊ីស្រាអែល (ក្នុងចំណោមជនជាតិយូដាយេម៉ែន) ។ ក្នុងចំនោមកុមារនៅក្នុងប្រជាជនទាំងនេះ, ជាង ២០ ករណីថ្មីនៃជំងឺទឹកនោមផ្អែមត្រូវបានរកឃើញសម្រាប់មនុស្ស ១០០.០០០ នាក់។
នៅក្នុងប្រទេសហ្វាំងឡង់អត្រានៃការកើតមានខ្ពស់បំផុត - រហូតដល់ ៥៨ នាក់ក្នុងចំណោម ១០០,០០០ ។ អ្នកតំណាងប្រទេសនូវែលសេឡង់អេស្បាញហូឡង់និងប្រទេសរបស់យើងមិនសូវឈឺខ្លាំងទេ (៧-២០ ករណីក្នុងកុមារ ១០០,០០០ នាក់) ។
កម្រិតតូចមួយត្រូវបានគេសង្កេតឃើញនៅក្នុងប្រទេសប៉ូឡូញនិងអ៊ីតាលី (ដោយមិនរាប់បញ្ចូលសាឌីនៀ) ។ យ៉ាងហោចណាស់ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ប៉ះពាល់ដល់ប្រជាជននៅអាស៊ីអាគ្នេយ៍និងអាមេរិកខាងត្បូង។
នៅក្នុងប្រទេសទាំងនេះមានកុមារតិចជាង ៣ នាក់ក្នុងចំណោម ១០០.០០០ នាក់ក្នុងមួយឆ្នាំធ្លាក់ខ្លួនឈឺ។
នៅប្រទេសរុស្ស៊ីអត្រាប្រេវ៉ាឡង់នៃជំងឺទឹកនោមផ្អែមប្រភេទ ១ ប្រែប្រួលទៅតាមតំបន់ផ្សេងៗគ្នា។ អ្នកជំងឺកាន់តែច្រើនរស់នៅក្នុងតំបន់ដែលប្រជាជន Finno-Ugric ជាកម្មសិទ្ធិរបស់ក្រុមជនជាតិដើមភាគតិច (Mordovia, Karelia, Mari El, Udmurtia, Komi ជាដើម) ។
ង។ ឧប្បត្តិហេតុខ្ពស់បំផុតត្រូវបានចុះបញ្ជីនៅតំបន់សហព័ន្ធខាងជើង - ខាងលិច។ សូចនាករអតិបរិមាត្រូវបានកត់សំគាល់នៅតំបន់ Arkhangelsk និង Pskov ។
ជនជាតិដើមភាគតិចនៅអូណុនស្វយ័តអូក្លីបរងផលប៉ះពាល់តិចបំផុត។ ក្នុងប៉ុន្មានទសវត្សថ្មីៗនេះពួកគេមិនបានចុះបញ្ជីករណីជំងឺទឹកនោមផ្អែមតែមួយទេ (ចំពោះកុមារនិងមនុស្សពេញវ័យ) ។
ប្រហែលជាភាពធំទូលាយនៃភាពខុសគ្នាអាស្រ័យលើភាពខុសគ្នានៃហ្សែនរបស់ក្រុមជនជាតិផ្សេងៗគ្នា។ ការសិក្សាផ្នែកវេជ្ជសាស្រ្តបង្ហាញថានៅអឺរ៉ុបអត្រានៃឧប្បត្តិហេតុកំពុងថយចុះពីខាងជើងទៅខាងត្បូងនិងខាងកើត។
អ្នកវិទ្យាសាស្ដ្រពិពណ៌នាអំពីបាតុភូតនេះថាជាជម្រាលបណ្តោយ។ ប៉ុន្តែនៅពេលដំណាលគ្នាការតភ្ជាប់ជាមួយលក្ខណៈអាកាសធាតុនៃតំបន់នានាមិនត្រូវបានបង្ហាញឱ្យឃើញទេ។

ដូច្នេះជម្រាលបណ្តោយត្រូវបានពន្យល់ដោយភាពខុសគ្នានៃហ្សែនរបស់ប្រជាជន។ ប្រហែលជាឧប្បត្តិហេតុខុសគ្នាឆ្លុះបញ្ចាំងពីការធ្វើចំណាកស្រុកជាប្រវត្តិសាស្រ្តរបស់ប្រជាជននៃពិភពលោកបុរាណនៅទិសពាយព្យ (ពីមជ្ឈឹមបូព៌ារហូតដល់អឺរ៉ុបខាងកើត) ។
ប្រហែលជាឧប្បត្តិហេតុនេះត្រូវបានជះឥទ្ធិពលអវិជ្ជមានដោយ៖
- នគរូបនីយកម្ម (ការកើនឡើងចំណែកនៃប្រជាជនទីក្រុង)
- ឧស្សាហូបនីយកម្ម (កំណើនឧស្សាហកម្ម)
- ការកែប្រែរបៀបរស់នៅ (ការកាត់បន្ថយសកម្មភាពរាងកាយ)
- ការផ្លាស់ប្តូររបបអាហារ (ការកើនឡើងនៃការទទួលទានកាឡូរីការផ្លាស់ប្តូរសមាសភាព)
- ការរិចរិលបរិស្ថាន។
តួនាទីជាក់លាក់មួយនៅក្នុងរោគរាតត្បាតនៃជំងឺទឹកនោមផ្អែមក៏ត្រូវបានលេងដោយចលនានៃជំងឺឆ្លង (បន្ទាប់ពីលំហូរចំណាកស្រុក) ។ ផលប៉ះពាល់នៃការចាក់វ៉ាក់សាំងនិងការបំបៅកូនដោយទឹកដោះសិប្បនិម្មិតក៏ត្រូវបានពិភាក្សាផងដែរ។
ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ច្រើនកើតលើបុរស។ ក្មេងប្រុសក្មេងប្រុសនិងមនុស្សពេញវ័យនៃការរួមភេទខ្លាំងជាងនេះឈឺញឹកញាប់ជាងក្មេងស្រីក្មេងស្រីនិងស្ត្រី។ នៅក្នុងក្រុមនៃអ្នកជំងឺដែលមានដើមកំណើតអ៊ឺរ៉ុបសមាមាត្រនៃបុរសនិងស្ត្រីគឺប្រហែល 1,5: 1 ។
Etiology នៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១
ជីវសាស្ត្រនៃទំរង់ជំងឺទឹកនោមផ្អែមមិនត្រូវបានគេយល់ច្បាស់ទេ។ កត្តាសំខាន់បំផុតត្រូវបានគេជឿជាក់ថាជាកត្តាកំណត់ហ្សែន។
ជំងឺនេះត្រូវបានគេដឹងថាត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងហ្សែន HLA (ស្មុគស្មាញអ៊ីស្ត្រូហ្សែនស្មុគស្មាញ) ។ ហ្សែនអេចអេស - ឌី / ឌីឃ្យូអាចត្រូវបានបង្កជាជំងឺឬផ្ទុយទៅវិញការពារ។
ភាគច្រើននៃអ្នកជំងឺ (ប្រហែល ៩០%) ហ្សែន HLA-DR3, HLA-DR4 ត្រូវបានរកឃើញ។
ការត្រៀមលក្ខណៈហ្សែនមិនមែនមានន័យថាអ្នកជំងឺចាំបាច់បង្ហាញពីជំងឺទឹកនោមផ្អែមប្រភេទ ១ នោះទេ។ សម្រាប់ការវិវត្តនៃជំងឺនេះឥទ្ធិពលនៃកត្តាផ្សេងទៀត (ខាងក្រៅ) ក៏ចាំបាច់ផងដែរ។ តួនាទីអវិជ្ជមានអាចត្រូវបានលេងឧទាហរណ៍ដោយការឆ្លងមេរោគ។
ចំណាត់ថ្នាក់នៃជំងឺហឺត
បច្ចុប្បន្នក្នុងករណីភាគច្រើនវាអាចកំណត់ពីមូលហេតុនៃភាពស៊ាំនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ មិនសូវមានទេ, អ្នកជំងឺមានរោគសញ្ញាទាំងអស់នៃកង្វះអាំងស៊ុយលីនដាច់ខាតប៉ុន្តែមិនមានរកឃើញគ្រឿងអូតូអ៊ុយមីនទេ។
ផ្អែកលើមូលដ្ឋាននេះជំងឺទឹកនោមផ្អែមប្រភេទ ១ ត្រូវបានចាត់ថ្នាក់ជាៈ
មូលហេតុដំបូងនៃការទាំងនេះគឺការបំផ្លាញកោសិកាបេតាលំពែង។ ការបំផ្លាញកោសិកាអរម៉ូន endocrine កើតឡើងដោយសារតែប្រតិកម្មនៃប្រព័ន្ធការពាររាងកាយដោយស្វ័យប្រវត្តិ។ ការឈ្លានពាននៃការការពារខ្លួនរបស់រាងកាយត្រូវបានបង្ហាញដោយឈាមរត់នៅក្នុងឈាមនៃសរីរាង្គទៅនឹងរចនាសម្ព័ន្ធផ្សេងៗគ្នា។
អង់ទីករត្រូវបានរកឃើញជាធម្មតា៖
- ដើម្បីអាំងស៊ុយលីន
- ដើម្បីរំលាយជាតិស្ករ decarboxylase,
- ប្រឆាំងនឹងកោសិកាបេតាប្រឆាំងនឹងកោសិកា
- ទៅ tyrosinophosphatase ។
ប៉ុន្មានឆ្នាំមកនេះអូតូអ៊ុយមីនអាចបញ្ឈប់ការរកឃើញនៅក្នុងឈាម។ នេះគឺដោយសារតែការយកចិត្តទុកដាក់នៃការរលាកប្រព័ន្ធភាពស៊ាំ។ការឈ្លានពាននៃកងកម្លាំងការពារត្រូវបានកាត់បន្ថយមិនមែនដោយសារតែការបញ្ចប់នៃជំងឺនោះទេប៉ុន្តែដោយសារតែការស្លាប់នៃកោសិកាគោលដៅស្ទើរតែទាំងអស់ (កោសិកាបេតា islet) ។
ប្រភេទនៃការរំខានចង្វាក់បេះដូងទូទៅបំផុតគឺ sinus tachycardia ដែលភាពញឹកញាប់នៃជំងឺដាច់សរសៃឈាមខួរក្បាលគឺខ្ពស់ជាង 70. ភាពបារម្ភនៃស្ថានភាពនេះគឺថានៅពេលវាកើតឡើងចង្វាក់បេះដូងនៅតែមិនផ្លាស់ប្តូរហើយមានតែចំនួននៃការកន្ត្រាក់ប៉ុណ្ណោះ។
ជំងឺនេះវិវត្តនៅក្នុងប្រហោងឆ្អឹងដែលជាកន្លែងដែលមានកម្លាំងកើតឡើងនៅក្រោមលក្ខខណ្ឌនៃការបញ្ជូនការរំភើបធម្មតា។ ថ្នាំងមានទីតាំងនៅផ្នែកខាងស្តាំនៃបេះដូងនៅពេលដំបូងការរំភើបចិត្តគ្របដណ្តប់តែផ្នែកនេះនៃសរីរាង្គហើយបន្ទាប់មកកម្លាំងរុញច្រានត្រូវបានបញ្ជូនឆ្លងកាត់ផ្លូវទៅកាន់អ័ក្សខាងឆ្វេង។
ប្រសិនបើដំណើរការនៃស្មុគស្មាញនៃប្រហោងឆ្អឹង - អាតូមត្រូវបានរំខានបន្ទាប់មកនេះមានផលប៉ះពាល់អវិជ្ជមានដល់ដំណើរការដឹកនាំពីថ្នាំងទៅនឹងបំពង់ខ្យល់។
នៅលើ ECG, sinus tachycardia ត្រូវបានបង្ហាញដោយរោគសញ្ញាដូចខាងក្រោម:
- ចង្វាក់បេះដូងជាង ៩០ ចង្វាក់ក្នុងរយៈពេល ៦០ វិនាទី
- កង្វះនៃគម្លាតនៃចង្វាក់ប្រហោងឆ្អឹង
- បង្កើនចន្លោះពេល PQ និង P ទំហំ។
- ធ្មេញវិជ្ជមាន R.
ប្រសិនបើអ្នកជំងឺមានការព្រួយបារម្ភអំពីការពិបាកដកដង្ហើមការដកដង្ហើមខ្លីបែបនេះត្រូវបានគេហៅថាបំផុសគំនិត។ វាលេចឡើងនៅពេលដែល lumen នៃ trachea និងទងសួតធំត្រូវបានរួមតូច (ឧទាហរណ៍ចំពោះអ្នកជំងឺដែលមានជំងឺហឺត bronchial ឬជាលទ្ធផលនៃការបង្ហាប់ទងសួតពីខាងក្រៅ - ដោយមានជំងឺរលាកសួតសួត, pleurisy ជាដើម) ។
រោគខាន់ស្លាគឺស្រួចស្រាល subacute និងរ៉ាំរ៉ៃ។ ជាមួយនឹងដង្ហើមខ្លីមនុស្សម្នាក់មានអារម្មណ៍តឹងនៅក្នុងទ្រូង។ គោលបំណង, ជម្រៅនៃការបំផុសគំនិតកើនឡើងហើយភាពញឹកញាប់នៃចលនាផ្លូវដង្ហើម (NPV) កើនឡើងដល់ 18 ឬច្រើនជាងនេះក្នុងមួយនាទី។
សូមអានបន្ថែមអំពីជំងឺនេះនៅក្នុងគំនរបាក់បែក។ ជំងឺទឹកនោមផ្អែម
ជំងឺទឹកនោមផ្អែមគឺជាជំងឺរ៉ាំរ៉ៃនៃប្រព័ន្ធ endocrine វាវិវឌ្ឍន៍នៅពេលលំពែងមិនផលិតអាំងស៊ុយលីនគ្រប់គ្រាន់ (ជំងឺទឹកនោមផ្អែមប្រភេទទី ១) ឬនៅពេលដែលរាងកាយមិនអាចប្រើប្រាស់អាំងស៊ុយលីនដែលខ្លួនផលិតបាន (ទឹកនោមផ្អែមប្រភេទទី ២) ។
អាំងស៊ុយលីនគឺជាអរម៉ូនដែលគ្រប់គ្រងកម្រិតជាតិស្ករក្នុងឈាម។ ជំងឺទឹកនោមផ្អែមដែលមិនមានការត្រួតពិនិត្យនាំឱ្យមានការកើនឡើងជាតិស្ករក្នុងឈាមជាប្រចាំ។
ជាមួយនឹងជំងឺនេះគ្រប់ប្រភេទនៃការរំលាយអាហារត្រូវបានរំខានដែលយូរ ៗ ទៅនាំឱ្យមានការខូចខាតធ្ងន់ធ្ងរដល់ប្រព័ន្ធរាងកាយជាច្រើន
ជំងឺទឹកនោមផ្អែមមានលក្ខណៈស្រពិចស្រពិលដែលវាអាចបង្កជំងឺដូចជាជំងឺជាច្រើនទៀតហើយត្រូវបានគេរកឃើញនៅពេលអ្នកជំងឺមកព្យាបាលផលវិបាកមួយចំនួន។
ប្រភេទនៃជំងឺទឹកនោមផ្អែម។
ជំងឺទឹកនោមផ្អែមចែកចេញជាពីរប្រភេទធំ ៗ គឺ ១ ប្រភេទនិង ២ ប្រភេទ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ត្រូវបានកំណត់ដោយការផលិតអាំងស៊ុយលីនមិនគ្រប់គ្រាន់ការគ្រប់គ្រងរដ្ឋបាលអាំងស៊ុយលីនប្រចាំថ្ងៃគឺចាំបាច់។ វាអាចលេចឡើងនៅគ្រប់អាយុដោយមិនគិតពីតំណពូជ។ ប្រភេទនេះត្រូវបានគេហៅថាអាំងស៊ុយលីនដែលពីមុនវាត្រូវបានគេហៅថាយុវវ័យឬកុមារផងដែរ។
មូលហេតុនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។
រោគខាន់ស្លាក់ចំពោះកុមារ
អត្រានៃការដកដង្ហើមចំពោះកុមារដែលមានអាយុខុសគ្នាគឺខុសគ្នា។ រោគសញ្ញាគួរត្រូវបានសង្ស័យប្រសិនបើ៖
- ក្នុងកុមារអាយុ ០-៦ ខែចំនួនចលនាដង្ហើម (NPV) មានច្រើនជាង ៦០ ក្នុងមួយនាទី
- ក្នុងកុមារអាយុ ៦-១២ ខែ NPV លើស ៥០ ក្នុងមួយនាទី
- ចំពោះក្មេងដែលមានអាយុលើសពី ១ ឆ្នាំនៃ NPV លើស ៤០ ក្នុងមួយនាទី
- ចំពោះក្មេងអាយុលើសពី ៥ ឆ្នាំ NPV លើសពី ២៥ ក្នុងមួយនាទី
- ចំពោះកុមារអាយុ ១០-១៤ ឆ្នាំ NPV លើសពី ២០ ដងក្នុងមួយនាទី។
វាជាការត្រឹមត្រូវជាងមុនក្នុងការពិចារណាចលនាដកដង្ហើមនៅពេលទារកកំពុងគេង។ ដៃកក់ក្តៅគួរតែដាក់លើទ្រូងទារកដោយសេរីនិងរាប់ចំនួនចលនានៃទ្រូងក្នុងរយៈពេល ១ នាទី។
ក្នុងពេលមានអារម្មណ៍រំជើបរំជួលក្នុងកំឡុងពេលនៃការហាត់ប្រាណយំនិងការចិញ្ចឹមអត្រានៃការដកដង្ហើមតែងតែខ្ពស់ទោះយ៉ាងណាប្រសិនបើអេសភីអេវ៉ាលើសពីបទដ្ឋាននិងការងើបឡើងវិញយឺត ៗ នៅពេលសម្រាកអ្នកគួរតែជូនដំណឹងដល់គ្រូពេទ្យកុមារអំពីបញ្ហានេះ។
ចំពោះកុមារអត្រានៃការដកដង្ហើមគឺខុសគ្នាវាថយចុះបន្តិចម្តង ៗ នៅពេលដែលពួកគេកាន់តែចាស់។
អ្នកអាចសង្ស័យពីដង្ហើមខ្លីខាងរោគសាស្ត្រនៅក្នុងកុមារប្រសិនបើភាពញឹកញាប់នៃដង្ហើមក្នុងមួយនាទីលើសពីសូចនាករដូចខាងក្រោម៖
- ០-៦ ខែ - ៦០,
- ៦ ខែ - ១ ឆ្នាំ - ៥០ ឆ្នាំ
- ១ ឆ្នាំ -៥ ឆ្នាំ - ៤០ ឆ្នាំ
- ៥-១០ ឆ្នាំ - ២៥ ឆ្នាំ
- ១០-១៤ ឆ្នាំ - ២០ ។
កំណត់ NPV ត្រូវបានណែនាំក្នុងពេលទារកកំពុងគេង។ក្នុងករណីនេះកំហុសនៃការវាស់វែងនឹងមានតិចតួចបំផុត។ ក្នុងអំឡុងពេលបំបៅក៏ដូចជាអំឡុងពេលហាត់ប្រាណឬសម្រើបអារម្មណ៍អត្រាដង្ហើមរបស់ទារកកើនឡើងជានិច្ចប៉ុន្តែនេះមិនមែនជាគម្លាតទេ។ វាគួរឱ្យព្រួយបារម្ភប្រសិនបើភាពញឹកញាប់នៃការដកដង្ហើមមិនវិលត្រឡប់ទៅរកតួលេខធម្មតានៅពេលសម្រាកក្នុងរយៈពេលប៉ុន្មាននាទីបន្ទាប់។
ប្រសិនបើកុមារមានដង្ហើមខ្លីគាត់ចាំបាច់ត្រូវបង្ហាញជាបន្ទាន់ដល់គ្រូពេទ្យកុមារក្នុងតំបន់។ ការបរាជ័យផ្លូវដង្ហើមធ្ងន់ធ្ងរតម្រូវឱ្យទូរស័ព្ទទៅក្រុមរថយន្តសង្គ្រោះបន្ទាន់ព្រោះវាជាស្ថានភាពគ្រោះថ្នាក់ដល់អាយុជីវិត។
Plisov Vladimir អ្នកសង្កេតផ្នែកវេជ្ជសាស្ត្រ
រោគខាន់ស្លាក់ចំពោះស្ត្រីមានផ្ទៃពោះ
ក្នុងអំឡុងពេលមានផ្ទៃពោះប្រព័ន្ធដង្ហើមនិងសរសៃឈាមបេះដូងនៃរាងកាយរបស់ស្ត្រីជួបប្រទះការកើនឡើងនៃបន្ទុក។ បន្ទុកនេះកើតឡើងដោយសារតែបរិមាណឈាមរត់កើនឡើងការបង្ហាប់ពីផ្នែកខាងក្រោមនៃ diaphragm ដោយស្បូនរីកធំ (ជាលទ្ធផលដែលសរីរាង្គនៃទ្រូងប្រែជាចង្អៀតនិងចលនាផ្លូវដង្ហើមនិងការកន្ត្រាក់បេះដូងពិបាកខ្លះ) តម្រូវការអុកស៊ីសែនមិនត្រឹមតែម្តាយប៉ុណ្ណោះទេថែមទាំងអំប្រ៊ីយ៉ុងដែលកំពុងលូតលាស់ផងដែរ។
ការផ្លាស់ប្តូរសរីរវិទ្យាទាំងអស់នេះនាំឱ្យមានការពិតដែលថាស្ត្រីជាច្រើនមានដង្ហើមខ្លីអំឡុងពេលមានផ្ទៃពោះ។ អត្រានៃការដកដង្ហើមមិនលើសពី ២២-២៤ ក្នុងមួយនាទីវាកាន់តែញឹកញាប់ក្នុងកំឡុងពេលហាត់ប្រាណនិងស្ត្រេស។
នៅពេលការមានផ្ទៃពោះមានការវិវត្តទៅជារោគខាន់ស្លាក់។ លើសពីនេះទៀតម្តាយដែលរំពឹងទុកជាញឹកញាប់ទទួលរងពីភាពស្លេកស្លាំងដែលជាលទ្ធផលនៃដង្ហើមខ្លីកាន់តែខ្លាំងឡើង។
ប្រសិនបើអត្រានៃការដកដង្ហើមលើសពីតួលេខខាងលើការដកដង្ហើមខ្លីៗមិនហុចឬមិនថយចុះគួរឱ្យកត់សម្គាល់នៅពេលសម្រាកស្ត្រីមានផ្ទៃពោះគួរតែពិគ្រោះជាមួយវេជ្ជបណ្ឌិត - គ្រូពេទ្យឯកទេសខាងរោគស្ត្រីឬអ្នកព្យាបាលរោគ។
ក្នុងអំឡុងពេលមានផ្ទៃពោះបរិមាណឈាមរត់កើនឡើងសរុប។ ប្រព័ន្ធដង្ហើមរបស់ស្ត្រីគួរតែផ្គត់ផ្គង់សារពាង្គកាយពីរជាមួយអុកស៊ីសែនក្នុងពេលតែមួយ - ម្តាយនាពេលអនាគតនិងទារកកំពុងលូតលាស់។
ចាប់តាំងពីស្បូនកើនឡើងគួរឱ្យកត់សម្គាល់ក្នុងទំហំវាសង្កត់លើដ្យាក្រាមខ្លះកាត់បន្ថយដំណើរផ្លូវដង្ហើម។ ការផ្លាស់ប្តូរទាំងនេះបណ្តាលឱ្យមានដង្ហើមខ្លីចំពោះស្ត្រីមានផ្ទៃពោះជាច្រើន។
អត្រានៃការដកដង្ហើមកើនឡើងដល់ ២២-២៤ ដង្ហើមក្នុងមួយនាទីហើយបន្ថែមទៀតជាមួយនឹងភាពតានតឹងផ្នែកអារម្មណ៍ឬរាងកាយ។ រោគខាន់ស្លាអាចរីកចម្រើននៅពេលទារកលូតលាស់លើសពីនេះទៅទៀតវាកាន់តែអាក្រក់ទៅនឹងភាពស្លេកស្លាំងដែលជារឿយៗត្រូវបានកត់សម្គាល់នៅក្នុងម្តាយដែលមានផ្ទៃពោះ។

ប្រសិនបើអត្រានៃការដកដង្ហើមលើសពីតម្លៃខាងលើនេះគឺជាឱកាសដើម្បីបង្ហាញពីការបង្កើនការប្រុងប្រយ័ត្ននិងពិគ្រោះជាមួយវេជ្ជបណ្ឌិតគ្លីនិកសំរាលកូនដែលកំពុងមានផ្ទៃពោះ។
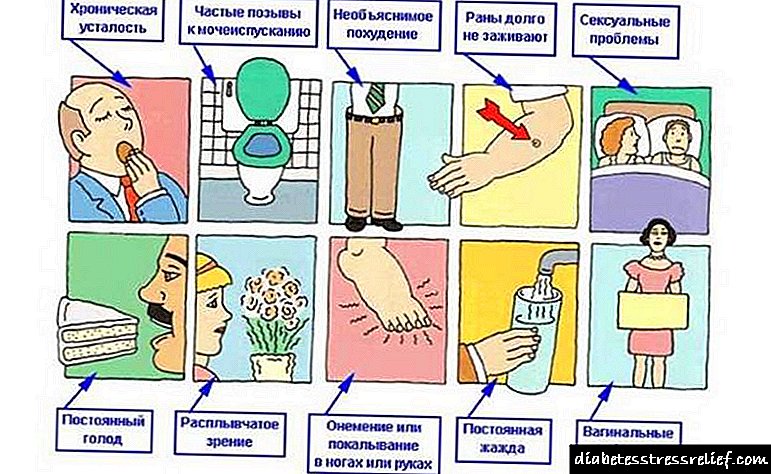
រោគសញ្ញានិងសញ្ញានៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១
កង្វះផលិតអាំងស៊ុយលីនដោយកោសិកា endocrine អាចបណ្តាលឱ្យមានរោគសញ្ញាលក្ខណៈនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១៖
- ស្ងួតមាត់និងស្រេកទឹកខ្លាំង។
- ការនោមញឹកញាប់ជាពិសេសនៅពេលយប់និងពេលព្រឹក។
- បែកញើសខ្ពស់។
- បង្កើនការឆាប់ខឹង, ធ្លាក់ទឹកចិត្តញឹកញាប់, អារម្មណ៍ផ្លាស់ប្តូរ, tantrums ។
- ភាពទន់ខ្សោយទូទៅនៃរាងកាយអមដោយភាពអត់ឃ្លានធ្ងន់ធ្ងរនិងការស្រកទម្ងន់។
- ការរួមភេទដោយយុត្តិធម៌មានការឆ្លងមេរោគផ្សិតញឹកញាប់នៃប្រភេទទ្វារមាសដែលពិបាកព្យាបាល។
- ជំងឺចក្ខុវិស័យគ្រឿងកុំព្យូទ័រ, ភ្នែកព្រាល។
ក្នុងករណីដែលគ្មានការព្យាបាលត្រឹមត្រូវអ្នកជំងឺអាចបង្ហាញសញ្ញានៃជំងឺទឹកនោមផ្អែមប្រភេទ ketoacidosis៖
- ចង្អោរនិងក្អួតធ្ងន់ធ្ងរ។
- ការខះជាតិទឹក
- ក្លិនជាក់ស្តែងនៃអាសេតូនចេញពីមាត់ធ្មេញ។
- ដង្ហើមខ្ពស់។
- ភាពច្របូកច្របល់និងការបាត់បង់តាមកាលកំណត់។
រោគសញ្ញាសំខាន់នៃជំងឺនេះ
ជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ១ មនុស្សម្នាក់អាចមានបណ្តឹងជាច្រើនដែលអាស្រ័យលើអាយុរបបអាហារភាពតានតឹងអារម្មណ៍ការរស់នៅនិងសមាសធាតុផ្សេងៗទៀត។ ទន្ទឹមនឹងនេះរូបរាងកាយរបស់អ្នកជំងឺដែលទទួលរងពីជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ច្រើនតែមានលក្ខណៈធម្មតាឬស្គមបន្តិច។
គស្ញដំបូងលេចឡើងក្នុងរយៈពេលពីរបីសប្តាហ៍បន្ទាប់ពីដំណើរការខុសប្រក្រតីនៃលំពែងខណៈពេលដែលជំងឺប្រភេទទី 2 អាចត្រូវបានលាក់ហើយធ្វើឱ្យខ្លួនគេស្គាល់នៅពីរបីឆ្នាំក្រោយ។
ខាងក្រោមនេះគឺជាសញ្ញាចំបងនៃជំងឺទឹកនោមផ្អែមដែលជារូបរាងដែលត្រូវប្រញាប់ទៅជួបជាមួយគ្រូពេទ្យ។ អ្នកជំងឺអាចជួបប្រទះ:
- ស្ងួតមាត់និងស្រេកទឹកដោយមិនចេះនិយាយ។
- នោមញឹកញាប់។
- ការកើនឡើងទឹកមាត់។
- ភាពទន់ខ្សោយងងុយដេកនិងឆាប់ខឹង។
- អារម្មណ៍ថេរនៃភាពអត់ឃ្លាន។
- ស្ពឹកឬរមួលនៅជើងនិងដៃ។
- ហើមចុងបំផុត។
- ការឡើងទម្ងន់ឬថយចុះយ៉ាងឆាប់រហ័ស។
- ជំងឺប្រព័ន្ធរំលាយអាហារ (ចង្អោរនិងក្អួត) ។
- ដង្ហើមខ្លីជាមួយនឹងការហាត់ប្រាណតិចតួច។
- ស្បែកស្ងួតកន្ទួលរមាស់និងរមាស់។
- ងាប់លិង្គ។
- ភាពមិនប្រក្រតីនៃការមករដូវ។
- ការព្យាបាលមុខរបួសយូរ។
- ឈឺពោះ។
- ការការពាររាងកាយថយចុះ។
សញ្ញាដំបូងនៃជំងឺទឹកនោមផ្អែម - ការស្រេកទឹកថេរនិងបំណងប្រាថ្នាដើម្បីបំបាត់តម្រូវការត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងមុខងារតម្រងនោមមិនត្រឹមត្រូវ។ នៅពេលជាតិស្ករក្នុងឈាមកើនឡើងបន្ទុកនៅលើសរីរាង្គនេះក៏កើនឡើងដែរ។
ដើម្បីដកជាតិស្ករចេញពីរាងកាយតម្រងនោមចាប់ផ្តើមយកសារធាតុរាវចេញពីជាលិកានិងកោសិកាបណ្តាលឱ្យមានរោគសញ្ញាដូចជាស្រេកទឹកនិងនោមញឹកញាប់។ រដ្ឋការ៉ូទីដគឺជារោគសញ្ញាដែលបង្ហាញពីដំណើរការមិនប្រក្រតីនៃខួរក្បាល។
នៅក្នុងជំងឺទឹកនោមផ្អែមប្រភេទទី 1 សញ្ញាគ្រោះថ្នាក់ក៏អាចត្រូវបានគេសង្កេតឃើញដែរដែលការបង្ហាញដែលតម្រូវឱ្យមានការផ្តល់ការព្យាបាលជាបន្ទាន់។ នេះគឺជាក្លិនផ្លែឈើនៅក្នុងប្រហោងធ្មេញការដួលសន្លប់និងការភ័ន្តច្រឡំ។
ប្រសិនបើអ្នករកឃើញយ៉ាងហោចណាស់សញ្ញាមួយក្នុងចំណោមសញ្ញាខាងលើអ្នកត្រូវទៅរករោគវិនិច្ឆ័យ។
យ៉ាងណាមិញការធ្វើរោគវិនិច្ឆ័យទាន់ពេលវេលាអាចនាំឱ្យមានការវិវត្តនៃផលវិបាកធ្ងន់ធ្ងរ។
ប្រសិនបើអ្នកជំងឺត្រូវបានធ្វើទារុណកម្មដោយភាពទន់ខ្សោយឆាប់ខឹងអារម្មណ៍នៃការអស់កម្លាំងចង្អោរការស្រេកទឹកនិងការនោមញឹកញាប់ទាំងនេះគឺជារោគសញ្ញាដំបូងនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ។
ជួនកាលអ្នកជំងឺបាត់បង់ទំងន់យ៉ាងឆាប់រហ័សឬផ្ទុយទៅវិញទទួលបានផោនបន្ថែម។
- បឋម (សំខាន់ហ្សែន)
- អនុវិទ្យាល័យ (ភីតូរីសទីរ៉ូអ៊ីតស្តេរ៉ូអ៊ីត)
- ទឹកនោមផ្អែមរបស់ស្ត្រីមានផ្ទៃពោះ។
ជំងឺទឹកនោមផ្អែមអាចមានកម្រិតស្រាលមធ្យមឬធ្ងន់ធ្ងរ។ ដោយធម្មជាតិនៃវគ្គសិក្សាជំងឺនេះត្រូវបានបែងចែកទៅជាអាំងស៊ុយលីនដែលពឹងផ្អែកលើ (យុវវ័យ) ឬប្រភេទដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីន (ទឹកនោមផ្អែមរបស់មនុស្សចាស់) ។
ដោយសារតែការកើនឡើងមាតិកាគ្លុយកូសនៅក្នុងឈាមនាវានៃភ្នែកនិងតម្រងនោមខូច។ ដូច្នេះមនុស្សដែលទទួលរងពីជំងឺទឹកនោមផ្អែមប្រភេទទី ១ បាត់បង់ភាពមើលឃើញរបស់ពួកគេជារឿយៗក្លាយជាពិការភ្នែក។ តម្រងនោមខូចហើយខ្សោយតំរងនោមក៏វិវត្ដន៍ដែរ។ ជារឿយៗអ្នកជំងឺត្អូញត្អែរពីការឈឺចាប់ឬស្ពឹកនៅអវយវៈ។ នេះដោយសារតែការពិតដែលថាចរន្តឈាមត្រូវបានរំខាននិងសរសៃប្រសាទត្រូវបានប៉ះពាល់។
ជំងឺហឺតរលាកទងសួតគឺជាជំងឺរ៉ាំរ៉ៃដែលបណ្តាលឱ្យបំពង់ផ្លូវដង្ហើមតូចចង្អៀតនៅពេលដែលមានការរលាកជាក់លាក់។
រោគសញ្ញាជំងឺហឺតរួមមាន៖
- ហត់ញឹកញាប់ពិបាកដកដង្ហើមចេញ
- តឹងច្រមុះថេរ
- ការក្អកលក្ខណៈជាមួយនឹងការបញ្ចេញទឹករំអិលពណ៌លឿងនិង viscous បន្តិចដែលធ្វើឱ្យកាន់តែធ្ងន់ធ្ងរនៅពេលយប់និងពេលព្រឹក
- ការវាយប្រហារជំងឺហឺត
- អស់ខ្យល់នៅតាមផ្លូវ
- សម្លេងគ្រវីពិសេសៗនៅក្នុងទ្រូងអមនឹងដំណើរការដកដង្ហើម។
ជំងឺទឹកនោមផ្អែមគឺជាជំងឺមួយក្នុងចំណោមប្រព័ន្ធនៃប្រព័ន្ធ endocrine ដែលត្រូវបានបង្ហាញដោយបរិមាណជាតិស្ករខ្ពស់នៅក្នុងឈាមដោយសារតែការផលិតអាំងស៊ុយលីនខ្សោយដោយសារលំពែង។ ជំងឺបែបនេះបណ្តាលឱ្យមានការរំលោភលើការរំលាយអាហារពេញលេញហើយជាលទ្ធផលការខ្សោះជីវជាតិនៃមុខងារនៃសរីរាង្គខាងក្នុងនិងប្រព័ន្ធមនុស្ស។
រោគសញ្ញាជំងឺទឹកនោមផ្អែម៖
- នោមញឹកញាប់
- ស្ថានភាពនៃរាងកាយខ្វះជាតិទឹក
- មានអារម្មណ៍ស្រេកទឹកនិងស្ងួតមាត់
- ជំងឺសរសៃប្រសាទនិងការឆាប់ខឹង
- ការផ្លាស់ប្តូរអារម្មណ៍ញឹកញាប់
- អស់កម្លាំងនិងខ្សោយ
- ស្ពឹកនៅអវយវៈ
- Furunculosis
- ឈឺចាប់ក្នុងបេះដូង
- រមាស់លើស្បែកនៅកន្លែងផ្សេងៗគ្នាផងដែរនៅលើគ្រែ
- សម្ពាធឈាម
- កន្ទួលនៃធម្មជាតិអាឡែស៊ី។
ការធ្វើរោគវិនិច្ឆ័យជំងឺ
ការធ្វើតេស្តជាតិស្ករក្នុងឈាម។ វាត្រូវបានអនុវត្តនៅក្នុងលក្ខខណ្ឌមន្ទីរពិសោធន៍នៅពេលព្រឹកនៅលើពោះទទេ។ ចំពោះមនុស្សដែលមានសុខភាពល្អពេញវ័យកំរិតជាតិគ្លុយកូសគឺពី ៣.៩ ទៅ ៥.៥ មីល្លីល / លី។ គុណតម្លៃលើសពី ៧ មីល្លីលីត្រ / អិលបង្ហាញពីជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។
តេស្តភាពអត់ធ្មត់គ្លុយកូស។ វាត្រូវបានអនុវត្តដោយការប្រមូលឈាមសរសៃឈាមវ៉ែន 2 ម៉ោងបន្ទាប់ពីអ្នកជំងឺផឹកទឹកផ្អែម។ លទ្ធផលលើសពី ១១,១ មីល្លីម៉ែត្រ / លីត្រអាចបង្ហាញពីជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។
តេស្តអេម៉ូក្លូប៊ីន (HbA1c) ដែលមានជាតិគ្លុយកូសកំណត់កំរិតជាតិស្ករក្នុងឈាមជាមធ្យមក្នុងរយៈពេល 2-3 ខែ។
ប្រសិនបើមានការរកឃើញ hyperglycemia (មាតិកាជាតិស្ករខ្ពស់) វេជ្ជបណ្ឌិតគួរតែកំណត់ប្រភេទជំងឺនៅក្នុងអ្នកជំងឺ។
ដើម្បីធ្វើដូចនេះការវិភាគមួយត្រូវបានអនុវត្តលើកម្រិត C-peptide និង GAD-អង្គបដិប្រាណនៅលើពោះទទេឬក្រោយពេលហាត់ប្រាណ។
ការអនុវត្តវេជ្ជសាស្រ្តទំនើបផ្តល់នូវវិធីសាស្រ្តជាច្រើនសម្រាប់កំណត់ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ដោយផ្អែកលើការវិភាគនៃប៉ារ៉ាម៉ែត្រនៃការរំលាយអាហារកាបូអ៊ីដ្រាតនៅក្នុងឈាម។
ការធ្វើតេស្តស្ករតម
សម្រាប់ការជួលនៅពេលព្រឹក ១២ ម៉ោងមុនពេលធ្វើតេស្តអ្នកត្រូវតែបដិសេធមិនទទួលយកអាហារគ្រឿងស្រវឹងនិងសកម្មភាពរាងកាយព្យាយាមជៀសវាងភាពតានតឹងការប្រើថ្នាំរបស់ភាគីទីបីនិងអនុវត្តនីតិវិធីវេជ្ជសាស្ត្រ។ ភាពជឿជាក់នៃអត្ថបទត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំងចំពោះអ្នកជំងឺបន្ទាប់ពីការវះកាត់អ្នកដែលមានបញ្ហាក្រពះពោះវៀនជំងឺក្រិនថ្លើមជំងឺថ្លើមក៏ដូចជាចំពោះស្ត្រីក្នុងកម្លាំងពលកម្មនិងការរួមភេទដោយយុត្តិធម៌អំឡុងពេលមានរដូវឬនៅក្នុងវត្តមាននៃដំណើរការរលាកនៃអ៉ីអ៊ីផ្សេងៗ។

ដោយមានសូចនាករលើសពី ៥.៥ មីល្លីម៉ែត្រ / លីវេជ្ជបណ្ឌិតអាចធ្វើរោគវិនិច្ឆ័យរោគព្រំដែននៃជំងឺទឹកនោមផ្អែម។ ដោយមានប៉ារ៉ាម៉ែត្រលើសពី ៧ មីល្លីម៉ែត្រ / លីនិងការអនុលោមតាមល័ក្ខខ័ណ្ឌនៃការធ្វើតេស្តទឹកនោមផ្អែមបានបញ្ជាក់។
សូមអានបន្ថែមអំពីការធ្វើតេស្តជាតិស្ករក្នុងឈាម។
ផ្ទុកតេស្ត
វាគឺជាការបំពេញបន្ថែមការធ្វើតេស្តឈាមតមអាហារបុរាណ - បន្ទាប់ពីវាត្រូវបានអនុវត្តអ្នកជំងឺត្រូវបានផ្តល់ឱ្យនូវដំណោះស្រាយគ្លុយកូសចំនួន 75 ក្រាម។ គំរូឈាមសម្រាប់ជាតិស្ករត្រូវបានគេយករៀងរាល់ ៣០ នាទីរយៈពេល ២ ម៉ោង។
កំហាប់គ្លុយកូសដែលបានរកឃើញនៅក្នុងឈាមគឺជាតម្លៃលទ្ធផលនៃតេស្ត។ ប្រសិនបើវាស្ថិតនៅក្នុងចន្លោះ 7,8–11 mmol / l បន្ទាប់មកវេជ្ជបណ្ឌិតកំណត់ការរំលោភលើការអត់ធ្មត់គ្លុយកូស។
ជាមួយនឹងសូចនាករលើសពី 11 មីល្លីល / លី - វត្តមាននៃជំងឺទឹកនោមផ្អែម។
តេស្តអេម៉ូក្លូប៊ីនគ្លីសេរីន
វិធីសាស្ត្រមន្ទីរពិសោធន៍ត្រឹមត្រូវនិងគួរឱ្យទុកចិត្តបំផុតសម្រាប់កំណត់ជំងឺទឹកនោមផ្អែមនៅថ្ងៃនេះ។ ខ្សោយអាស្រ័យលើកត្តាខាងក្រៅ (លទ្ធផលមិនត្រូវបានប៉ះពាល់ដោយការញ៉ាំចំណីអាហារពេលវេលាសកម្មភាពរាងកាយថ្នាំជំងឺនិងស្ថានភាពអារម្មណ៍) បង្ហាញពីភាគរយនៃអេម៉ូក្លូប៊ីនដែលចរាចរនៅក្នុងប្លាស្មាឈាមដែលភ្ជាប់ទៅនឹងគ្លុយកូស។

ការចង្អុលបង្ហាញលើសពី ៦.៥ ភាគរយគឺជាភស្ដុតាងនៃជំងឺទឹកនោមផ្អែម។ លទ្ធផលក្នុងកម្រិត ៥,៧-៦.៥ ភាគរយគឺជារដ្ឋដែលមានជំងឺទឹកនោមផ្អែមដែលមានការថយចុះកម្រិតជាតិស្ករ។
ក្នុងចំណោមរបស់ផ្សេងទៀតជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យយ៉ាងទូលំទូលាយអ្នកឯកទេសត្រូវតែធ្វើឱ្យប្រាកដថាអ្នកជំងឺមានរោគសញ្ញាខាងក្រៅនៃជំងឺទឹកនោមផ្អែម (ជាពិសេសជំងឺ polydipsia និង polyuria) ដោយមិនរាប់បញ្ចូលជំងឺនិងលក្ខខណ្ឌដទៃទៀតដែលបណ្តាលឱ្យមានជំងឺទឹកនោមផ្អែមហើយក៏បញ្ជាក់ពីទម្រង់ជំងឺទឹកនោមផ្អែមផងដែរ។
បន្ទាប់ពីអនុវត្តសកម្មភាពទាំងអស់ខាងលើនិងបញ្ជាក់ពីការពិតនៃវត្តមានរបស់ជំងឺទឹកនោមផ្អែមចំពោះអ្នកជំងឺវាចាំបាច់ត្រូវបញ្ជាក់ពីប្រភេទជំងឺ។ ព្រឹត្តិការណ៍នេះត្រូវបានអនុវត្តដោយវាស់កម្រិត C-peptides ក្នុងប្លាស្មាឈាម - ជីវម៉ាសជីវសាស្ត្រនេះបង្ហាញពីមុខងារផលិតនៃកោសិកាបេតាលំពែងហើយក្នុងអត្រាទាបបង្ហាញពីជំងឺទឹកនោមផ្អែម ១ ប្រភេទដែលត្រូវនឹងធម្មជាតិអូតូអ៊ុយមីន។
គ្រូពេទ្យកុមារអ្នកព្យាបាលរោគ endocrinologist អ្នកអនុវត្តទូទៅនិងអ្នកឯកទេសដទៃទៀតអាចធ្វើរោគវិនិច្ឆ័យរោគបាន។ ជំងឺនេះត្រូវបានបញ្ជាក់ដោយរោគវិទ្យាការពិនិត្យទូទៅការធ្វើតេស្តមន្ទីរពិសោធន៍។
តំរូវអោយតេស្ត Hyperglycemia៖
- តមជាតិស្ករក្នុងឈាមនិងក្រោយពេលបរិភោគ
- ស្ករទឹកនោម
- អេម៉ូក្លូប៊ីន glycated ។
ជំងឺទឹកនោមផ្អែមត្រូវបានបញ្ជាក់ដោយ៖
- គ្លីសេរីនលើសពី ៦,១ មីល្លីលីត្រក្នុងមួយពេលរសៀល - ច្រើនជាង ១១,១ ម។ ល។ ម។
- ការរកឃើញគុណភាពឬបរិមាណគ្លុយកូស។
- កម្រិតជាតិអេម៉ូក្លូប៊ីនលើសពី ៦.៥% ។
តារាងទី ២ - លក្ខណៈវិនិច្ឆ័យសម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមនិងបញ្ហាដទៃទៀតនៃការរំលាយអាហារកាបូអ៊ីដ្រាត (អង្គការសុខភាពពិភពលោកឆ្នាំ ១៩៩៩) ។
hyperglycemia គ្រាន់តែបង្ហាញពីវត្តមាននៃជំងឺទឹកនោមផ្អែម។ ប្រភេទនៃជំងឺទឹកនោមផ្អែមត្រូវបានផ្ទៀងផ្ទាត់ដោយប្រើការពិនិត្យពិសេស។
ការធ្វើរោគវិនិច្ឆ័យរួមមានៈ
- អាសេតាន
- ketonemia
- acidosis
- កំរិតអាំងស៊ុយលីនទាប
- autoantibodies
- ការបង្រួបបង្រួមហ្សែន។
ដើម្បីវាយតម្លៃកម្រិតអាំងស៊ុយលីនអាំងស៊ុយលីនសូចនាករនៃ C-peptide ត្រូវបានប្រើ។ ជាទូទៅ C-peptide គឺជាសារធាតុដែលមានស្ថេរភាពជាងអរម៉ូន។ សមាសធាតុនេះត្រូវបានបង្កើតឡើងក្នុងកំឡុងពេលសំយោគអាំងស៊ុយលីន។ អរម៉ូនបេតា - កោសិកាកាន់តែច្រើនកម្រិត C-peptide កាន់តែខ្ពស់។
ដូច្នេះជំងឺទឹកនោមផ្អែមប្រភេទ ១ ត្រូវបានសម្គាល់ដោយ៖
- ជាតិស្ករលើសពី ៦.១ ម។ ល។ ម។
- ជាតិស្ករក្នុងឈាមពេលថ្ងៃលើសពី ១១,១ ម។ ម / លី។
- អេម៉ូក្លូប៊ីនដែលមានជាតិគ្លុយកូសច្រើនជាង ៦.៥%
- គ្លុយកូស
- ketonemia
- ketonuria
- pH ឈាមតិចជាងបទដ្ឋានសរីរវិទ្យា (តិចជាង ៧.៣៥),
- ការថយចុះនៃ C-peptide
- កម្រិតអាំងស៊ុយលីនក្នុងឈាមទាប
- វត្តមាននៃអង្គបដិប្រាណជាក់លាក់
- genotype HLA-DR3, HLA-DR4 ។
ការព្យាបាលនិងការការពារ
បញ្ហាចំបងក្នុងការព្យាបាលជំងឺហឺតទងសួតក្នុងទឹកនោមផ្អែមគឺការប្រើថ្នាំដែលស្រូបចូលព្រោះថ្នាំរំញោចប្រូតូស្តេរ៉ូននៅក្នុងទងសួតនិងថ្នាំ corticosteroids ជាប្រព័ន្ធបង្កើនជាតិស្ករក្នុងឈាម។
Glucocorticosteroids បង្កើនការបំបែកគ្លីកូហ្សែននិងការបង្កើតគ្លុយកូសនៅក្នុងថ្លើម, Betamimetics ថយចុះភាពប្រែប្រួលអាំងស៊ុយលីន។ Salbutamol បន្ថែមពីលើការបង្កើនជាតិគ្លុយកូសក្នុងឈាមបង្កើនហានិភ័យនៃផលវិបាកដូចជាជំងឺទឹកនោមផ្អែម ketoacidosis ។ ការព្យាបាល Terbutaline បង្កើនកម្រិតជាតិស្ករដោយរំញោចការផលិតគ្លូកូកដែលជាអ្នកប្រឆាំងអាំងស៊ុយលីន។
អ្នកជំងឺដែលប្រើថ្នាំរំញោចបេតាខណៈដង្ហើមចូលហាក់ដូចជាងាយទទួលរងពីការថយចុះជាតិស្ករក្នុងឈាមទាបជាងអ្នកដែលប្រើថ្នាំស្តេរ៉ូអ៊ីត។ វាងាយស្រួលសម្រាប់ពួកគេក្នុងការរក្សាកម្រិតជាតិស្ករក្នុងឈាមឱ្យមានស្ថេរភាព។
ការព្យាបាលនិងបង្ការផលវិបាកនៃជំងឺហឺតនិងទឹកនោមផ្អែមផ្អែកលើគោលការណ៍ដូចខាងក្រោម៖
- ការសង្កេតដោយគ្រូពេទ្យឯកទេសខាង endocrinologist និងអ្នកជំនាញខាងរោគសួតអ្នកឯកទេសខាងអាឡែរហ្សី។
- អាហាររូបត្ថម្ភបានត្រឹមត្រូវនិងការការពារការធាត់។
- រក្សាសកម្មភាពរាងកាយ។
- ការគ្រប់គ្រងជាតិស្ករក្នុងឈាមយ៉ាងតឹងរឹងនៅពេលប្រើថ្នាំស្តេរ៉ូអ៊ីត។
ចំពោះអ្នកជំងឺដែលមានជំងឺហឺតរលាកទងសួតការឈប់ជក់បារីពេញលេញគឺចាំបាច់ព្រោះកត្តានេះនាំឱ្យមានការវាយប្រហារនៃការថប់ដង្ហើមជាញឹកញាប់និងបណ្តាលឱ្យមានជំងឺឈាមរត់ឈាមរត់សរសៃឈាម។ នៅក្នុងជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនៅក្នុងស្ថានភាពនៃជំងឺសរសៃឈាមបេះដូងការជក់បារីបង្កើនហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមជំងឺសរសៃប្រសាទជំងឺបេះដូងការបំផ្លាញក្រពេញបញ្ចេញតម្រងនោមនិងខ្សោយតំរងនោម។
ដើម្បីចេញវេជ្ជបញ្ជាថ្នាំ glucocorticosteroids នៅក្នុងគ្រាប់ជាមួយនឹងវគ្គសិក្សារួមគ្នានៃជំងឺទឹកនោមផ្អែមនិងជំងឺហឺត bronchial ត្រូវតែមានការចង្អុលបង្ហាញយ៉ាងតឹងរឹង។ ទាំងនេះរួមបញ្ចូលការវាយប្រហារហឺតញឹកញាប់និងមិនមានការគ្រប់គ្រងការខ្វះប្រសិទ្ធភាពពីការប្រើប្រាស់ថ្នាំស្តេរ៉ូអ៊ីតក្នុងការស្រូបចូល។
ចំពោះអ្នកជំងឺដែលត្រូវបានគេចេញវេជ្ជបញ្ជាការត្រៀមលក្ខណៈ glucocorticoid រួចហើយនៅក្នុងថេប្លេតឬត្រូវការកំរិតអរម៉ូនខ្ពស់ការគ្រប់គ្រងថ្នាំ prednisolone ត្រូវបានចង្អុលបង្ហាញមិនលើសពីដប់ថ្ងៃ។ ការគណនាកម្រិតថ្នាំត្រូវបានអនុវត្តក្នុងមួយគីឡូក្រាមនៃទំងន់រាងកាយក្នុងមួយថ្ងៃមិនលើសពី 1-2 មីលីក្រាមក្នុងមួយគីឡូក្រាម។
ជាអកុសលថ្នាំទំនើបមិនទាន់ដឹងពីវិធីព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ទាំងស្រុងទេ។ ជំងឺប្រភេទនេះហៅថាអាំងស៊ុយលីនពីព្រោះរាងកាយមិនផលិតអរម៉ូននេះទេត្រូវតែគ្រប់គ្រងដោយចាក់។
ភារកិច្ចចម្បងរបស់អ្នកជំងឺគឺនាំកម្រិតជាតិស្ករក្នុងឈាមឱ្យនៅធម្មតា។ ចំពោះបញ្ហានេះការចាក់អាំងស៊ុយលីនត្រូវបានប្រើ។ សព្វថ្ងៃនេះមានច្រើនណាស់មានច្រើនប្រភេទ៖
- អាំងស៊ុយលីនដើរតួយ៉ាងឆាប់រហ័ស។ វាដំណើរការបាន ១៥ នាទីបន្ទាប់ពីចាក់រួចមានរយៈពេល ២-៤ ម៉ោង។
- ការចាក់ថ្នាំធម្មតា។ ធ្វើការ 30 នាទីបន្ទាប់ពីការគ្រប់គ្រងមានប្រសិទ្ធិភាពប្រហែល 3-6 ម៉ោង។
- ការចាក់ថិរវេលាមធ្យម។ ពួកគេចាប់ផ្តើមធ្វើសកម្មភាពក្នុងរយៈពេល 2-4 ម៉ោងដោយមានឥទ្ធិពលប្រហែល 18 ម៉ោង។
- អាំងស៊ុយលីនធ្វើសកម្មភាពយូរ។ ក្នុងរយៈពេលពីរបីម៉ោងវាចូលក្នុងចរន្តឈាមរបស់មនុស្សម្នាក់ហើយធ្វើការពេញមួយថ្ងៃ។

ជាទូទៅអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ចាក់ ៣-៤ ដងក្នុងមួយថ្ងៃ។ ប៉ុន្តែក្នុងករណីខ្លះវេជ្ជបណ្ឌិតអាចបន្ថយកំរិតប្រើដល់ទៅ ២ ដងក្នុងមួយថ្ងៃ។
ថ្មីៗនេះអ្នកវិទ្យាសាស្ត្រនៅផ្នែកផ្សេងៗនៃពិភពលោកកំពុងតស៊ូនឹងបញ្ហានៃជំងឺនេះដោយអភិវឌ្ឍវិធីសាស្រ្តថ្មីនៃការព្យាបាល។ គ្រូពេទ្យចាប់ផ្តើមប្តូរកោសិកាលំពែង។
លទ្ធផលនៃប្រតិបត្ដិការគឺគួរឱ្យភ្ញាក់ផ្អើល - ៥២% នៃអ្នកជំងឺបញ្ឈប់ការព្យាបាលដោយអាំងស៊ុយលីន ៨៨% នៃអ្នកជំងឺនិយាយថាជាតិស្ករក្នុងឈាមរបស់ពួកគេអាចធ្លាក់ចុះដល់កម្រិតធម្មតាហើយការវាយប្រហារជាតិស្ករក្នុងឈាមថយចុះ។ នេះមានន័យថាវិធីសាស្រ្តនៃការព្យាបាលនេះគឺមានជោគជ័យណាស់ហើយឆាប់ៗនេះនឹងអាចរីករាលដាលពាសពេញពិភពលោក។
ការព្យាបាលគួរឱ្យចាប់អារម្មណ៍មួយទៀតគឺវ៉ាក់សាំងឌីអិនអេ។ វាជួយបង្កើនកម្រិត C-peptides ក្នុងឈាមមនុស្សធ្វើឱ្យមុខងាររបស់កោសិកាបេតាមានដំណើរការឡើងវិញ។
ថាំពទ្យមិនឈរស្ងៀមហើយកំពុងស្វះរកវិធីដើម្បីជំនះជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ ប្រហែលជានៅពេលអនាគតដ៏ខ្លីមនុស្សជាតិនឹងអាចកម្ចាត់រោគសាស្ត្របានយ៉ាងងាយស្រួលដូចដែលវាអាចធ្វើបានពីជំងឺផ្តាសាយធម្មតា។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ គឺជាជំងឺអូតូអ៊ុយមីនធ្ងន់ធ្ងរដែលមនុស្សម្នាក់ត្រូវតែមានពេញមួយជីវិតរបស់គាត់។ ឱសថបុរាណប្រកាសរូបមន្តរាប់រយដែលតាមទ្រឹស្តីអាចជួយប្រយុទ្ធប្រឆាំងនឹងជំងឺនេះបានប៉ុន្តែតាមការអនុវត្តវេជ្ជសាស្រ្តទំនើបបង្ហាញថាពួកគេទាំងអស់សុទ្ធតែបង្កគ្រោះថ្នាក់ដល់ការព្យាបាលស្មុគស្មាញផ្លាស់ប្តូរប៉ារ៉ាម៉ែត្រនៃការរំលាយអាហារកាបូអ៊ីដ្រាតជាលក្ខណៈប្រព័ន្ធនិងធ្វើឱ្យពួកគេមិនអាចស្មានបាន។
ប្រសិនបើអ្នកឱ្យតម្លៃដល់សុខភាពសូមចាក់ថ្នាំអាំងស៊ុយលីនជាទៀងទាត់ប្រកាន់ខ្ជាប់របបអាហារចាំបាច់និងចាត់វិធានការផ្សេងទៀតក្នុងគោលបំណងរក្សាកម្រិតជីវភាពខ្ពស់តាមបែបធម្មជាតិបន្ទាប់មកយើងសូមណែនាំឱ្យអ្នកកុំប្រើរូបមន្តឱសថបុរាណសម្រាប់ការព្យាបាលរបស់អ្នក។
ការព្យាបាលជំនួសអរម៉ូន
ការព្យាបាលសំខាន់សម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ១ គឺការព្យាបាលដោយអរម៉ូន។ ការរៀបចំអាំងស៊ុយលីនត្រូវបានប្រើជាលើកដំបូងប្រហែល ១០០ ឆ្នាំមុន។
ថ្នាំដំបូងមានដើមកំណើតសត្វ។ អស់រយៈពេលជាយូរមកហើយអាំងស៊ុយលីនសាច់ជ្រូកនិងប៊ីវៀនត្រូវបានប្រើប្រាស់យ៉ាងសកម្ម។
ក្នុងប៉ុន្មានទសវត្សថ្មីៗនេះថ្នាំទាំងនេះត្រូវបានជំនួសស្ទើរតែទាំងស្រុងដោយថ្នាំទំនើបបន្ថែមទៀត។ អ្នកជំនាញខាង endocrinologist នៅជុំវិញពិភពលោកឥឡូវនេះបានចេញវេជ្ជបញ្ជាឱ្យប្រើអាំងស៊ុយលីនរបស់មនុស្សដែលផលិតដោយហ្សែននិង analogues អ័រម៉ូន។
ដើម្បីក្លែងការសម្ងាត់តាមមូលដ្ឋានអនុវត្ត៖
- អាំងស៊ុយលីនរយៈពេលមធ្យម (ធ្វើការ ៨-១៦ ម៉ោង)
- អាំងស៊ុយលីនអូសបន្លាយ (ធ្វើការ ១៨-២៦ ម៉ោង) ។
ដំណោះស្រាយទាំងនេះត្រូវបានគ្រប់គ្រង 1-2 ដងក្នុងមួយថ្ងៃ។ កំរិតនៃថ្នាំត្រូវបានជ្រើសរើសនិងកែសម្រួលដោយវេជ្ជបណ្ឌិត។
ដើម្បីក្លែងការសម្ងាត់ក្រោយពេលប្រើប្រាស់ដោយ៖
- អាំងស៊ុយលីនខ្លី (ធ្វើការ ៦-៨ ម៉ោង),
- analogues ultrashort នៃអរម៉ូន (ធ្វើការ 2-4 ម៉ោង) ។
តារាងទី ៣ - រយៈពេលនៃសកម្មភាពនៃការរៀបចំអាំងស៊ុយលីនរបស់មនុស្សដែលត្រូវបានគេប្រើជាទូទៅបំផុត (ការណែនាំសាមញ្ញ) ។
កំរិតនៃសារធាតុទាំងនេះអាស្រ័យលើកំរិតជាតិស្ករក្នុងឈាមសកម្មភាពរាងកាយដែលបានគ្រោងទុកនិងបរិមាណកាបូអ៊ីដ្រាតនៅក្នុងរបបអាហារ។ វេជ្ជបណ្ឌិតជ្រើសរើសមេគុណកាបូអ៊ីដ្រាតនីមួយៗសម្រាប់អ្នកជំងឺ។ អ្នកជំងឺលៃតម្រូវកម្រិតអាំងស៊ុយលីនខ្លីប្រចាំថ្ងៃដោយផ្តោតលើអនុសាសន៍របស់វេជ្ជបណ្ឌិត។
អាំងស៊ុយលីនត្រូវបានគ្រប់គ្រងដោយប្រើប្រាស់
- សឺរាុំងដែលអាចចោលបាន
- សឺរាុំងប៊ិច
- អ្នកចែកចាយអាំងស៊ុយលីន។
ជាធម្មតាអ័រម៉ូនត្រូវបានចាក់ចូលទៅក្នុងខ្លាញ់ subcutaneous ។ ចំពោះបញ្ហានេះម្ជុលដែលមានប្រវែង ៤-១២ មមត្រូវបានប្រើ។
ប្រសិនបើអ្នកជំងឺស្ថិតនៅក្នុងស្ថានភាពនៃជំងឺទឹកនោមផ្អែមសន្លប់បន្ទាប់មករដ្ឋបាលអាំងស៊ុយលីន subcutaneous គឺមិនមានប្រសិទ្ធភាពទេ។ ក្នុងស្ថានភាពនេះអរម៉ូនត្រូវបានចាក់បញ្ចូលទៅក្នុងសរសៃឈាមវ៉ែន។
ការព្យាបាលបែបអភិរក្ស
បន្ថែមលើអាំងស៊ុយលីនក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ១ ត្រូវបានប្រើប្រាស់៖
- របបអាហារ
- សកម្មភាពរាងកាយហួសកាលបរិច្ឆេទ,
- ការគ្រប់គ្រងខ្លួនឯង។
អាហារូបត្ថម្ភគួរតែមានបរិមាណកាឡូរីគ្រប់គ្រាន់ផ្លាស់ប្តូរនិងមានតុល្យភាព។របបអាហារបែបនេះគឺជិតបំផុតតាមដែលអាចធ្វើទៅបានចំពោះរបបអាហារសរីរវិទ្យា (ធម្មតា) ។
អ្នកជំងឺគួរតែត្រូវបានកាត់បន្ថយឱ្យបានច្រើនតាមដែលអាចធ្វើទៅបាន:
- ការទទួលទានកាបូអ៊ីដ្រាតសាមញ្ញ (fructose, sucrose, គ្លុយកូស),
- ការទទួលទានខ្លាញ់សត្វ។
អ្នកជំងឺដែលមានជំងឺនេះគួរតែកំណត់កម្រិតជាតិគ្លុយកូសក្នុងឈាមជារៀងរាល់ថ្ងៃដោយប្រើឧបករណ៍បឋមនៅផ្ទះ។ គ្រូពេទ្យប្រហែលជាចេញវេជ្ជបញ្ជាអោយប្រើជាតិស្ករក្នុងទឹកនោមប្រសិនបើចាំបាច់។ ប្រសិនបើគ្លុយកូសត្រូវបានកើនឡើងការចាក់អាំងស៊ុយលីនគឺចាំបាច់ដើម្បីព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ អរម៉ូននេះជួយសំរួលការរំលាយអាហារនិងជួយឱ្យរាងកាយប្រើប្រាស់កាបូអ៊ីដ្រាត។
អ្នកជំងឺទឹកនោមផ្អែមជាច្រើនយកចិត្តទុកដាក់អំពីវិធីព្យាបាលជំងឺខ្សោយបេះដូងដោយការវះកាត់។ ការព្យាបាលរ៉ាឌីកាល់ត្រូវបានអនុវត្តនៅពេលពង្រឹងប្រព័ន្ធសរសៃឈាមបេះដូងដោយមានជំនួយពីថ្នាំមិនបាននាំមកនូវលទ្ធផលដែលចង់បាន។ ការចង្អុលបង្ហាញអំពីនីតិវិធីវះកាត់គឺៈ
- ការផ្លាស់ប្តូរនៅក្នុង cardiogram,
- ប្រសិនបើតំបន់ទ្រូងឈឺជាប្រចាំ
- ហើម
- ចង្វាក់បេះដូង
- សង្ស័យគាំងបេះដូង
- angina pectoris រីកចម្រើន។
ការវះកាត់សម្រាប់ជំងឺខ្សោយបេះដូងរួមមានការបញ្ចោញពពុះខ្យល់។ ដោយមានជំនួយរបស់វាការរួមតូចនៃសរសៃឈាមដែលចិញ្ចឹមបេះដូងត្រូវបានលុបចោល។ ក្នុងកំឡុងពេលនីតិវិធីបំពង់បូមត្រូវបានបញ្ចូលទៅក្នុងសរសៃឈាមដែលតាមបណ្តោយប៉េងប៉ោងមួយត្រូវបាននាំទៅតំបន់ដែលមានបញ្ហា។
ការស្ទះសរសៃឈាមខួរក្បាល Aortocoronary ត្រូវបានធ្វើឡើងជាញឹកញាប់នៅពេលដែលរចនាសម្ព័ន្ធសំណាញ់ត្រូវបានបញ្ចូលទៅក្នុងសរសៃឈាមដែលរារាំងការបង្កើតបន្ទះកូលេស្តេរ៉ុល។ ហើយជាមួយនឹងការកន្ត្រាក់សរសៃឈាមបេះដូងឆ្លងកាត់ការកន្ត្រាក់បង្កើតលក្ខខណ្ឌបន្ថែមសម្រាប់លំហូរឈាមឥតគិតថ្លៃដែលកាត់បន្ថយយ៉ាងខ្លាំងនូវហានិភ័យនៃការកើតឡើងវិញ។
ក្នុងករណីមានជំងឺបេះដូងទឹកនោមផ្អែមការព្យាបាលដោយការវះកាត់ជាមួយនឹងការផ្សាំនឹងឧបករណ៍វាស់ល្បឿនត្រូវបានចង្អុលបង្ហាញ។ ឧបករណ៍នេះចាប់យកការផ្លាស់ប្តូរណាមួយនៅក្នុងបេះដូងហើយកែវាភ្លាមៗដែលកាត់បន្ថយលទ្ធភាពនៃការមិនប្រក្រតី។
ទោះយ៉ាងណាក៏ដោយមុនពេលអនុវត្តប្រតិបត្តិការទាំងនេះវាមានសារៈសំខាន់មិនត្រឹមតែធ្វើឱ្យកំហាប់គ្លុយកូសមានលក្ខណៈធម្មតាប៉ុណ្ណោះទេប៉ុន្តែវាក៏ផ្តល់សំណងដល់ជំងឺទឹកនោមផ្អែមផងដែរ។ ចាប់តាំងពីសូម្បីតែអន្តរាគមន៍តូចតាច (ឧទាហរណ៍ការបើកអាប់សដកក្រចកចេញ) ដែលត្រូវបានអនុវត្តក្នុងការព្យាបាលមនុស្សដែលមានសុខភាពល្អនៅក្រៅមន្ទីរពេទ្យត្រូវបានអនុវត្តនៅក្នុងមន្ទីរពេទ្យដែលមានជំងឺទឹកនោមផ្អែម។
លើសពីនេះទៅទៀតមុនពេលមានអន្តរាគមន៍វះកាត់ដ៏សំខាន់អ្នកជំងឺដែលមានជំងឺលើសឈាមត្រូវបានផ្ទេរទៅអាំងស៊ុយលីន។ ក្នុងករណីនេះការណែនាំនៃអាំងស៊ុយលីនសាមញ្ញ (3-5 ដង) ត្រូវបានចង្អុលបង្ហាញ។ ហើយនៅពេលថ្ងៃវាចាំបាច់ក្នុងការគ្រប់គ្រង glycosuria និងជាតិស្ករក្នុងឈាម។
ដោយសារជំងឺបេះដូងនិងជំងឺទឹកនោមផ្អែមគឺជាគំនិតដែលត្រូវគ្នាអ្នកដែលមានជំងឺ glycemia ត្រូវត្រួតពិនិត្យជាប្រចាំនូវមុខងាររបស់ប្រព័ន្ធសរសៃឈាមបេះដូង។ វាមានសារៈសំខាន់ដូចគ្នាក្នុងការគ្រប់គ្រងថាតើកំរិតជាតិស្ករក្នុងឈាមកើនឡើងប៉ុន្មានព្រោះជាមួយនឹងជំងឺលើសឈាមធ្ងន់ធ្ងរការគាំងបេះដូងអាចកើតមានដែលបណ្តាលឱ្យស្លាប់។
វីដេអូនៅក្នុងអត្ថបទនេះបន្តប្រធានបទនៃជំងឺបេះដូងក្នុងទឹកនោមផ្អែម។
ថ្នាំអេស៊ីអ៊ីរារាំងក្នុងជំងឺខ្សោយបេះដូងចំពោះអ្នកជំងឺទឹកនោមផ្អែម។ ការសិក្សាអន្ដរជាតិមួយចំនួនគាំទ្រដល់ការប្រើថ្នាំ ACE inhibitors ក្នុងជំងឺខ្សោយបេះដូង។
យោងតាមការវិភាគមេតានៃការស្រាវជ្រាវចំនួន ៣៤ ដែលបានបញ្ចប់នៃអ្នកជំងឺដែលមានជំងឺខ្សោយបេះដូង (ប្រភាគថយចុះ ៤៥% ឬតិចជាង) Garg et al ។ បានសន្និដ្ឋានថាអត្រាមរណភាពនិងការសម្រាកព្យាបាលនៅមន្ទីរពេទ្យដោយសារ HF ត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំងជាមួយនឹងការព្យាបាលដោយប្រើថ្នាំ ACE inhibitor (៧០) ។ មានការថយចុះគួរឱ្យកត់សំគាល់តាមស្ថិតិនៃអត្រាមរណភាពរួមជាមួយនឹងហានិភ័យដែលទាក់ទង ០.៦៥ (ទំ .២១)
យោបល់ថ្មីៗ

ខ្ញុំបានមើល ទាក់ទងនឹងការព្យាបាលជំងឺទឹកនោមផ្អែម។ FOUND! ដង្ហើមខ្លីគឺជារោគសញ្ញាដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺជាច្រើន។ មូលហេតុចម្បងរបស់វាគឺជំងឺនៃបេះដូងសួតរលាកទងសួតនិងភាពស្លកសាំង។ ប៉ុន្តែក៏កង្វះខ្យល់និងអារម្មណ៍នៃការថប់ដង្ហើមអាចកើតឡើងនៅពេល។
ជំងឺទឹកនោមផ្អែម។ ជាមួយនឹងជំងឺទឹកនោមផ្អែមការដកដង្ហើមខ្លីត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងហេតុផលដូចខាងក្រោម។ ការព្យាបាលជំងឺហឺត។ ដើម្បីយល់ពីវិធីព្យាបាលដង្ហើមខ្លីដំបូងអ្នកត្រូវយល់ពីអ្វីដែលបណ្តាលឱ្យមានរោគសញ្ញានេះ។
វាមិនមែនជារឿងអាថ៌កំបាំងទេដែលការដកដង្ហើមខ្លីៗនៅក្នុងទឹកនោមផ្អែមប្រភេទទី ១ និងទី ២ អាចបង្ហាញពីការវិវត្តនៃជំងឺសួត។ ជំងឺហឺត bronchial និងជំងឺទឹកនោមផ្អែមគឺជាស្ថានភាពគ្រោះថ្នាក់ដែលត្រូវការការព្យាបាលដែលត្រូវបានជ្រើសរើសយ៉ាងល្អ។
ការព្យាបាលត្រូវបានចេញវេជ្ជបញ្ជាដោយគ្រូពេទ្យជំនាញខាងផ្នែក hematologist ។ ដង្ហើមខ្លីជាមួយនឹងជំងឺនៃប្រព័ន្ធ endocrine ។ មនុស្សដែលទទួលរងពីជំងឺដូចជា thyrotoxicosis, ធាត់និងជំងឺទឹកនោមផ្អែមក៏ជារឿយៗត្អូញត្អែរពីការដកដង្ហើមខ្លីៗ។
រោគខាន់ស្លាក់នៅក្នុងទឹកនោមផ្អែមអាចត្រូវបានគេចាត់ទុកថាជាផលវិបាកនៃមីក្រូទឹកនោមផ្អែមទឹកនោមផ្អែម។ វេជ្ជបណ្ឌិតដែលមានសមត្ថភាពរួមបញ្ចូលទាំងការព្យាបាលជំងឺដែលមានដង្ហើមខ្លីគឺជាអ្នកព្យាបាលរោគបេះដូងអ្នកជំនាញផ្នែក endocrinologist ។
ប្រសិនបើជំងឺហឺត bronchial មានវត្តមាន, ដង្ហើមខ្លីគឺនៅក្នុងធម្មជាតិនៃការវាយប្រហារស្រួចនៃការថប់ដង្ហើម។ ។ រោគខាន់ស្លាក់ក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែម - បញ្ហាបន្ថែមមិនមាន!
ប្រសិនបើជំងឺទឹកនោមផ្អែមមិនត្រូវបានព្យាបាលវាប៉ះពាល់ដល់តម្រងនោមនិង។ ការព្យាបាលជំងឺហឺត។ មិនតែងតែជាមួយនឹងជម្ងឺនេះគួរតែផឹកថ្នាំ។
ការកើនឡើងយ៉ាងខ្លាំងនៃជាតិស្ករក្នុងឈាមនិងអាសេតូននៅក្នុងទឹកនោមផ្អែម។ ។ វាមិនអាចទៅរួចទេក្នុងការព្យាបាលដង្ហើមខ្លីរ៉ាំរ៉ៃដោយគ្មានការព្យាបាលជំងឺដែលបណ្តាលឱ្យវាកើតឡើង។
ការកើតឡើងភាគច្រើននៃរោគសញ្ញានៃជំងឺខ្សោយបេះដូងនៅក្នុងជំងឺនៃប្រព័ន្ធ endocrine និង mellitus ទឹកនោមផ្អែម។ ។ ដង្ហើមខ្លី - ការព្យាបាលជាមួយឱសថបុរាណ។
mellitus ជំងឺទឹកនោមផ្អែមជំងឺស្ទះសរសៃឈាមសួតកង្វះការព្យាបាលគ្រប់គ្រាន់។ ជាមួយនឹងការព្យាបាលត្រឹមត្រូវនិងការប្រកាន់ខ្ជាប់នូវរាល់អនុសាសន៍របស់វេជ្ជបណ្ឌិតការដកដង្ហើមខ្លីៗនិងរោគសញ្ញានៃជំងឺខ្សោយបេះដូងអាចនឹងត្រូវបានគេបញ្ចេញសម្លេងតិច។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ និងដង្ហើមខ្លីការពិគ្រោះយោបល់និងព្យាបាលដោយប្រើថ្នាំព្យាបាលដោយប្រើថ្នាំ homeopathy ។ ។ នាងមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ សម្ពាធខ្ពស់ ១៦០/៩០ ម។ ម។ ហ។ ហើយឥឡូវនេះមានដង្ហើមខ្លីជាពិសេសនាងធ្វើទារុណកម្មនាងនៅពេលនាងឈរ។
ចំពោះការព្យាបាលដំបូងអ្នកត្រូវតែទូទាត់សងសម្រាប់ការបង្ហាញនៃជំងឺទឹកនោមផ្អែមព្រោះបើគ្មានលក្ខខណ្ឌនេះលទ្ធផលមិនអាចស្ថិតស្ថេរបានទេ។ តើជំងឺទឹកនោមផ្អែមនិងការឈឺទ្រូងបែបណាធ្វើឱ្យមានប្រតិកម្ម?
ការផុតពូជអ័រម៉ូនបណ្តាលឱ្យមានការវិវត្តនៃរោគសាស្ត្រសរីរាង្គ:
ជំងឺទឹកនោមផ្អែមជំងឺធាត់។ ការព្យាបាលជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម- ១០០ ភូតភរ!
ការព្យាបាលសំខាន់ចាប់ផ្តើមបន្ទាប់ពីធ្វើរោគវិនិច្ឆ័យ។ ប៉ុន្តែអ្នកត្រូវដឹងពីវិធីកម្ចាត់ដង្ហើមខ្លីប្រសិនបើនាងរកឃើញភ្លាមៗ។
ការរៀបចំឡើងវិញ, ពេលវេលាចុងក្រោយណែនាំ furosemide, analgin, diphenhydramine វាកាន់តែងាយស្រួល។ តើអាចបន្តប្រើថ្នាំ furosemide និងថ្នាំអ្វីដែលប្រើថ្នាំទឹកនោមផ្អែម?
ជំងឺខ្សោយបេះដូង
 ជំងឺខ្សោយបេះដូងគឺជាពាក្យដែលគួរតែយល់មិនមែនជាជំងឺជាក់លាក់ណាមួយនៃប្រព័ន្ធឈាមរត់នោះទេប៉ុន្តែជាការរំខានដល់បេះដូងដែលបណ្តាលមកពីជំងឺផ្សេងៗរបស់វា។ ពួកគេមួយចំនួននឹងត្រូវបានពិភាក្សាដូចខាងក្រោម។
ជំងឺខ្សោយបេះដូងគឺជាពាក្យដែលគួរតែយល់មិនមែនជាជំងឺជាក់លាក់ណាមួយនៃប្រព័ន្ធឈាមរត់នោះទេប៉ុន្តែជាការរំខានដល់បេះដូងដែលបណ្តាលមកពីជំងឺផ្សេងៗរបស់វា។ ពួកគេមួយចំនួននឹងត្រូវបានពិភាក្សាដូចខាងក្រោម។
ជំងឺខ្សោយបេះដូងត្រូវបានសម្គាល់ដោយដង្ហើមខ្លីអំឡុងពេលដើរនិងការហាត់ប្រាណ។ ប្រសិនបើជំងឺនេះរីកចម្រើនបន្ថែមទៀតដង្ហើមខ្លីថេរអាចកើតមានដែលនៅតែបន្តកើតមានសូម្បីតែពេលសម្រាករួមទាំងក្តីសុបិន្តផងដែរ។
រោគសញ្ញាលក្ខណៈផ្សេងទៀតនៃជំងឺខ្សោយបេះដូងគឺៈ
- ការរួមបញ្ចូលគ្នានៃដង្ហើមខ្លីនិងហើមនៅលើជើងដែលលេចឡើងភាគច្រើននៅពេលល្ងាច
- ឈឺចាប់ទៀងទាត់ក្នុងបេះដូងអារម្មណ៍នៃការកើនឡើងនៃចង្វាក់បេះដូងនិងការរំខាន។
- ស្បែកពណ៌លឿងបាតជើងម្រាមដៃនិងម្រាមជើងចុងច្រមុះនិងដើម។
- សម្ពាធឈាមខ្ពស់ឬទាប
- ភាពទន់ខ្សោយទូទៅ, ខ្សោយ, អស់កម្លាំង,
- វិលមុខញឹកញាប់ពេលខ្លះដួលសន្លប់
- ជារឿយៗអ្នកជំងឺមានការរំខានដោយការក្អកស្ងួតដែលកើតឡើងក្នុងទម្រង់នៃការប្រកាច់ (ដែលគេហៅថាក្អកបេះដូង) ។
បញ្ហានៃរោគខាន់ស្លាក់ក្នុងជំងឺខ្សោយបេះដូងត្រូវបានអនុវត្តដោយអ្នកព្យាបាលរោគនិងគ្រូពេទ្យជំនាញបេះដូង។ ការសិក្សាបែបនេះដូចជាការធ្វើតេស្តឈាមទូទៅនិងជីវគីមីអេកូស័រអេកូស័រនៃបេះដូងកាំរស្មីអ៊ិចនិងការថតរូបភាពនៃទ្រូងអាចត្រូវបានចេញវេជ្ជបញ្ជា។
ការព្យាបាលជំងឺហត់នៅក្នុងជំងឺខ្សោយបេះដូងត្រូវបានកំណត់ដោយធម្មជាតិនៃជំងឺដែលវាត្រូវបានបង្កឡើង។ ដើម្បីបង្កើនសកម្មភាពបេះដូងគ្រូពេទ្យអាចចេញវេជ្ជបញ្ជាអោយប្រើ glycosides បេះដូង។
បន្ថែមទៀតអំពីការបរាជ័យបេះដូង
ដង្ហើមខ្លីនិងសម្ពាធឈាមខ្ពស់៖ លើសឈាម
ក្នុងការលើសឈាមការកើនឡើងសម្ពាធឈាមដោយចៀសមិនរួចនាំឱ្យមានបន្ទុកបេះដូងលើសដែលរំខានដល់មុខងារបូមរបស់វានាំឱ្យមានដង្ហើមខ្លីនិងរោគសញ្ញាផ្សេងទៀត។ យូរ ៗ ទៅប្រសិនបើគ្មានការព្យាបាលទេនេះនាំឱ្យមានជំងឺខ្សោយបេះដូង។
រួមគ្នាជាមួយនឹងដង្ហើមខ្លីនិងលើសឈាមការបង្ហាញលក្ខណៈផ្សេងទៀតនៃជំងឺលើសឈាមកើតឡើង៖
- ឈឺក្បាលនិងវិលមុខ
- ក្រហមនៃស្បែក, អារម្មណ៍នៃពន្លឺក្តៅ,
- រំលោភលើសុខភាពទូទៅៈអ្នកជម្ងឺលើសឈាមសរសៃឈាមឆាប់អស់កម្លាំងលឿនគាត់មិនអត់ធ្មត់នឹងសកម្មភាពរាងកាយនិងស្ត្រេសណាមួយទេ។
- tinnitus
- "រុយនៅចំពោះមុខភ្នែក" - ចាំងពន្លឺនៃចំណុចតូចៗនៃពន្លឺ
- ឈឺចាប់តាមកាលកំណត់ក្នុងបេះដូង។
ដង្ហើមខ្លីធ្ងន់ធ្ងរដែលមានសម្ពាធឈាមខ្ពស់កើតឡើងក្នុងទម្រង់ជាការវាយប្រហារអំឡុងពេលមានវិបត្តិលើសឈាម - ការកើនឡើងសម្ពាធឈាមយ៉ាងខ្លាំង។ ក្នុងករណីនេះរោគសញ្ញាទាំងអស់នៃជំងឺក៏ត្រូវបានពង្រីកផងដែរ។
អ្នកព្យាបាលរោគនិងគ្រូពេទ្យជំនាញបេះដូងចូលរួមក្នុងការធ្វើរោគវិនិច្ឆ័យនិងព្យាបាលដង្ហើមខ្លីដែលការកើតឡើងដែលទាក់ទងនឹងការលើសឈាមសរសៃឈាម។ ចាត់តាំងការត្រួតពិនិត្យថេរនៃសម្ពាធឈាមការធ្វើតេស្តឈាមជីវគីមីអេកូស័រអេកូស័រនៃបេះដូងកាំរស្មីអ៊ិចទ្រូង។ ការព្យាបាលមានការប្រើប្រាស់ជាប្រចាំនូវថ្នាំដែលជួយរក្សាសម្ពាធឈាមឱ្យស្ថិតក្នុងកំរិតមួយថេរ។
មានការឈឺចាប់ធ្ងន់ធ្ងរនៅក្នុងបេះដូងនិងដង្ហើមខ្លី: ការរលាកសាច់ដុំបេះដូង
 ជំងឺ Myocardial infarction គឺជាស្ថានភាពគ្រោះថ្នាក់ស្រួចស្រាវដែលការស្លាប់នៃផ្នែកមួយនៃសាច់ដុំបេះដូងកើតឡើង។ ក្នុងពេលជាមួយគ្នានេះមុខងារបេះដូងឆាប់រហ័សនិងកាន់តែអាក្រក់ទៅ ៗ មានការរំលោភលើលំហូរឈាម។ ចាប់តាំងពីជាលិកាខ្វះអុកស៊ីសែនអ្នកជំងឺជារឿយៗមានដង្ហើមខ្លីក្នុងកំឡុងពេលស្រួចស្រាវនៃជំងឺ myocardial infarction ។
ជំងឺ Myocardial infarction គឺជាស្ថានភាពគ្រោះថ្នាក់ស្រួចស្រាវដែលការស្លាប់នៃផ្នែកមួយនៃសាច់ដុំបេះដូងកើតឡើង។ ក្នុងពេលជាមួយគ្នានេះមុខងារបេះដូងឆាប់រហ័សនិងកាន់តែអាក្រក់ទៅ ៗ មានការរំលោភលើលំហូរឈាម។ ចាប់តាំងពីជាលិកាខ្វះអុកស៊ីសែនអ្នកជំងឺជារឿយៗមានដង្ហើមខ្លីក្នុងកំឡុងពេលស្រួចស្រាវនៃជំងឺ myocardial infarction ។
រោគសញ្ញាផ្សេងទៀតនៃជំងឺ myocardial infarction គឺមានលក្ខណៈខ្លាំងណាស់ហើយធ្វើឱ្យវាអាចសម្គាល់ស្ថានភាពនេះបានយ៉ាងងាយ៖
1. ដង្ហើមខ្លីត្រូវបានផ្សំជាមួយនឹងការឈឺចាប់នៅក្នុងបេះដូងដែលកើតឡើងនៅពីក្រោយ sternum ។ នាងគឺខ្លាំងណាស់មានចរិតចោះនិងដុត។ ដំបូងអ្នកជំងឺអាចគិតថាគាត់គ្រាន់តែមានការវាយប្រហារនៃការឈឺទ្រូង។ ប៉ុន្តែការឈឺចាប់មិនបាត់ទេបន្ទាប់ពីប្រើថ្នាំ nitroglycerin អស់រយៈពេលជាង ៥ នាទី។
2. ផល្លរ, ត្រជាក់, ញើសក្លែម។
3. អារម្មណ៍នៃការរំខាននៅក្នុងការងាររបស់បេះដូង។
4. អារម្មណ៍ភ័យខ្លាចខ្លាំង - វាហាក់ដូចជាអ្នកជំងឺថាគាត់ហៀបនឹងស្លាប់។
5. ការធ្លាក់ចុះសម្ពាធឈាមយ៉ាងខ្លាំងដែលបណ្តាលមកពីការរំលោភលើមុខងារបូមរបស់បេះដូង។
ជាមួយនឹងការដកដង្ហើមខ្លីនិងរោគសញ្ញាដទៃទៀតដែលទាក់ទងនឹងជំងឺ myocardial infarction អ្នកជំងឺត្រូវការជំនួយបន្ទាន់។ អ្នកត្រូវហៅក្រុមរថយន្តសង្គ្រោះបន្ទាន់ជាបន្ទាន់ដែលនឹងចាក់ថ្នាំបំបាត់ការឈឺចាប់ខ្លាំងចូលអ្នកជំងឺនិងដឹកគាត់ទៅកាន់មន្ទីរពេទ្យ។
ព័ត៌មានបន្ថែមអំពីការរំលោភបំពាន Myocardial Infarction
រោគខាន់ស្លា
នៅក្នុងជំងឺនៃប្រព័ន្ធដង្ហើមដង្ហើមខ្លីអាចបណ្តាលមកពីការស្ទះផ្លូវដង្ហើមឬការថយចុះតំបន់នៃផ្ទៃផ្លូវដង្ហើមនៃសួត។
ការស្ទះនៅក្នុងបំពង់ផ្លូវដង្ហើមផ្នែកខាងលើ (រាងកាយបរទេសដុំសាច់ការប្រមូលផ្តុំនៃ sputum) ធ្វើឱ្យពិបាកដកដង្ហើមនិងបញ្ជូនខ្យល់ទៅសួតដោយហេតុនេះបង្កឱ្យមានបញ្ហាដង្ហើម។
ការកាត់បន្ថយ lumen នៃផ្នែកចុងក្រោយនៃមែកធាងទងសួត - ទងសួតទងសួតតូចជាមួយនឹងការរលាកឬការហើមសាច់ដុំរលោងរបស់ពួកគេការពារការហឺតដែលបណ្តាលឱ្យមានអាប់ស។
ក្នុងករណីដែលតូចចង្អៀតនៃទងសួតឬទងសួតធំ, dyspnea សន្មតថាមានតួអក្សរចម្រុះដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការរឹតបន្តឹងនៃដំណាក់កាលទាំងពីរនៃសកម្មភាពផ្លូវដង្ហើម។
រោគខាន់ស្លាក៏នឹងត្រូវបានលាយបញ្ចូលគ្នាផងដែរដោយសារតែការរលាកនៃភ្នាសរំអិលសួត (ជំងឺរលាកសួត), atelectasis, ជំងឺរបេង, actinomycosis (ការឆ្លងមេរោគផ្សិត), ជំងឺសរសៃប្រសាទ, ជំងឺស្ទះសួតឬការបង្ហាប់ពីខាងក្រៅជាមួយខ្យល់, សារធាតុរាវនៅក្នុងបែហោងធ្មែញ pleural (ជាមួយ hydrothorax, pneumothorax) ។ រោគហួតហែងលាយឡំធ្ងន់ធ្ងររហូតដល់ថប់ដង្ហើមត្រូវបានគេសង្កេតឃើញដោយមានការស្ទះសរសៃឈាមសួត។អ្នកជំងឺស្ថិតនៅទីតាំងបង្ខំដោយអង្គុយនៅលើដៃរបស់គាត់។ ការថប់ដង្ហើមក្នុងទម្រង់នៃការវាយប្រហារភ្លាមៗគឺជារោគសញ្ញានៃជំងឺហឺតរលាកទងសួតឬបេះដូង។
ជាមួយនឹងភាពធូរស្រាលការដកដង្ហើមក្លាយជាលក្ខណៈទំនើបនិងឈឺចាប់រូបភាពស្រដៀងគ្នានេះត្រូវបានគេសង្កេតឃើញដោយមានការរងរបួសទ្រូងនិងរលាកនៃសរសៃប្រសាទអន្តរកម្ម, ខូចខាតដល់សាច់ដុំផ្លូវដង្ហើម (ដោយមានជំងឺស្វិតដៃជើង, ខ្វិន, myasthenia) ។
ការដកដង្ហើមខ្លីៗនៅក្នុងជំងឺបេះដូងគឺជារោគសញ្ញាដែលត្រូវបានធ្វើរោគវិនិច្ឆ័យញឹកញាប់និងត្រឹមត្រូវ។ ហេតុផលសម្រាប់ការដកដង្ហើមខ្លីនៅទីនេះគឺការចុះខ្សោយនៃមុខងារបូមនៃបំពង់ខ្យល់ខាងឆ្វេងនិងការជាប់គាំងនៃឈាមក្នុងប្រព័ន្ធឈាមរត់សួត។
ដោយកម្រិតនៃដង្ហើមខ្លីមនុស្សម្នាក់អាចវិនិច្ឆ័យភាពធ្ងន់ធ្ងរនៃជំងឺខ្សោយបេះដូង។ នៅដំណាក់កាលដំបូងដង្ហើមខ្លីលេចឡើងក្នុងកំឡុងពេលនៃការហាត់ប្រាណ: ឡើងជណ្តើរជាង 2-3 ជាន់ដើរឡើងភ្នំប្រឆាំងនឹងខ្យល់ចលនាក្នុងល្បឿនលឿន។
នៅពេលដែលជំងឺរីកចម្រើនវាពិបាកដកដង្ហើមសូម្បីតែមានភាពតានតឹងតិចតួចនៅពេលនិយាយញ៉ាំញ៉ាំដើរក្នុងល្បឿនស្ងប់ស្ងាត់ដេកផ្ដេក។
នៅក្នុងដំណាក់កាលធ្ងន់ធ្ងរនៃជំងឺនេះដង្ហើមខ្លីកើតឡើងសូម្បីតែការខំប្រឹងតិចតួចបំផុតនិងសកម្មភាពណាមួយដូចជាការចេញពីគ្រែការផ្លាស់ប្តូរនៅជុំវិញផ្ទះល្វែងកម្រាលពូកបង្កប់នូវអារម្មណ៍ខ្វះខ្យល់។ នៅដំណាក់កាលចុងក្រោយដង្ហើមខ្លីមានវត្តមានហើយសម្រាកទាំងស្រុង។
ការវាយប្រហារនៃដង្ហើមខ្លីធ្ងន់ធ្ងរ, ថប់ដង្ហើមដែលកើតឡើងបន្ទាប់ពីភាពតានតឹងខាងផ្លូវចិត្តផ្លូវចិត្តឬភ្លាមៗជាញឹកញាប់នៅពេលយប់ក្នុងអំឡុងពេលគេងត្រូវបានគេហៅថាជំងឺហឺតបេះដូង។ អ្នកជំងឺកាន់កាប់ទីតាំងអង្គុយបង្ខំ។
ការដកដង្ហើមក្លាយជាសម្លេងរំខាន, ពុះកញ្ជ្រោល, អាចស្តាប់បានពីចម្ងាយ។
ការបញ្ចេញ sputum ស្នោអាចត្រូវបានគេសង្កេតឃើញដែលបង្ហាញពីការចាប់ផ្តើមនៃជំងឺស្ទះសួតដោយភ្នែកទទេការចូលរួមនៃសាច់ដុំជំនួយក្នុងសកម្មភាពនៃការដកដង្ហើមការដកថយចន្លោះប្រហោងឆ្អឹង។
លើសពីនេះទៀតដង្ហើមខ្លីក្នុងការរួមបញ្ចូលគ្នាជាមួយនឹងការឈឺទ្រូង, ញ័រទ្រូង, ការរំខាននៅក្នុងការងាររបស់បេះដូងអាចជាសញ្ញានៃការរលាកសាច់ដុំបេះដូង, ការរំខានដល់ចង្វាក់បេះដូង (paroxysmal tachycardia, ជំងឺបេះដូង atrial) ។
ជំងឺឈាមមួយក្រុមដែលជារោគសញ្ញាមួយដែលមានដង្ហើមខ្លីរួមមានភាពស្លកសាំងនិងជំងឺមហារីកឈាម (ជំងឺដុំសាច់) ។
ទាំងពីរត្រូវបានកំណត់ដោយការថយចុះកម្រិតអេម៉ូក្លូប៊ីននិងកោសិកាឈាមក្រហមដែលតួនាទីសំខាន់គឺការដឹកជញ្ជូនអុកស៊ីសែន។ ដូច្នោះហើយអុកស៊ីសែននៃសរីរាង្គនិងជាលិកាកាន់តែអាក្រក់ទៅ ៗ ។
ប្រតិកម្មសំណងកើតឡើងប្រេកង់និងជម្រៅនៃការដកដង្ហើមកើនឡើង - ដោយហេតុនេះរាងកាយចាប់ផ្តើមស្រូបយកអុកស៊ីសែនកាន់តែច្រើនពីបរិស្ថានក្នុងមួយឯកតា។
វិធីសាស្រ្តសាមញ្ញនិងគួរឱ្យទុកចិត្តបំផុតសម្រាប់ការធ្វើរោគវិនិច្ឆ័យលក្ខខណ្ឌទាំងនេះគឺជាការធ្វើតេស្តឈាមទូទៅ។
ក្រុមមួយទៀតគឺជំងឺ endocrine (thyrotoxicosis, mellitus ទឹកនោមផ្អែម) និងជំងឺអរម៉ូន (ភាពធាត់) ។
ជាមួយនឹងជំងឺ thyrotoxicosis ដោយក្រពេញទីរ៉ូអ៊ីតបរិមាណអរម៉ូនច្រើនពេកត្រូវបានផលិតក្រោមឥទ្ធិពលដែលរាល់ដំណើរការមេតាប៉ូលីសត្រូវបានពន្លឿនការរំលាយអាហារនិងការប្រើប្រាស់អុកស៊ីសែនកើនឡើង។
នៅទីនេះដង្ហើមខ្លីដូចជាជាមួយនឹងភាពស្លេកស្លាំងគឺជាសំណងដែលមាននៅក្នុងធម្មជាតិ។
លើសពីនេះទៀតកំរិតខ្ពស់នៃ T3, T4 ជួយបង្កើនមុខងាររបស់បេះដូងរួមចំណែកដល់ការរំខានដល់ចង្វាក់ដូចជា paroxysmal tachycardia, ជំងឺបេះដូង atrial fibrillation ជាមួយនឹងផលវិបាកដែលបានរៀបរាប់ខាងលើ។
រោគខាន់ស្លាក់នៅក្នុងជំងឺទឹកនោមផ្អែមអាចត្រូវបានគេចាត់ទុកថាជាផលវិបាកនៃមីក្រូទឹកនោមផ្អែមដែលនាំឱ្យមានការរំលោភបំពាននៃភាពកខ្វក់ភាពអត់ឃ្លានអុកស៊ីសែននៃកោសិកានិងជាលិកា។ តំណទីពីរគឺការខូចខាតតំរងនោម - ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម។ តម្រងនោមផលិតកត្តាមួយនៃ hematopoiesis - erythropoietin ហើយជាមួយនឹងភាពស្លកសាំងកង្វះរបស់វាកើតឡើង។
ជាមួយនឹងការធាត់ដែលជាលទ្ធផលនៃការដាក់ជាលិកា adipose នៅក្នុងសរីរាង្គខាងក្នុងការងាររបស់បេះដូងនិងសួតគឺពិបាកដំណើរនៃដ្យាក្រាមមានកំណត់។ លើសពីនេះទៀតភាពធាត់ជាញឹកញាប់ត្រូវបានអមដោយជំងឺ atherosclerosis, លើសឈាម, នេះក៏តម្រូវឱ្យមានការរំលោភលើមុខងាររបស់ពួកគេនិងការកើតឡើងនៃដង្ហើមខ្លី។
ដង្ហើមខ្លីរហូតដល់កម្រិតនៃការថប់ដង្ហើមអាចត្រូវបានគេសង្កេតឃើញជាមួយនឹងការពុលប្រព័ន្ធផ្សេងៗ។ យន្ដការនៃការអភិវឌ្ឍរបស់វារួមមានការកើនឡើងនៃភាពងាយនៃជញ្ជាំងសរសៃឈាមនៅកម្រិតមីក្រូជីវសាស្រ្តនិងការស្ទះសរសៃឈាមសួតក៏ដូចជាការបំផ្លាញបេះដូងដោយផ្ទាល់ជាមួយនឹងមុខងារខ្សោយនិងការស្ទះឈាមក្នុងប្រព័ន្ធឈាមរត់។
ការព្យាបាលដង្ហើមខ្លី
វាមិនអាចទៅរួចទេក្នុងការលុបបំបាត់ដង្ហើមខ្លីដោយមិនយល់ពីមូលហេតុបង្កើតឱ្យមានជំងឺដែលបណ្តាលឱ្យកើតឡើង។ ចំពោះកម្រិតណាមួយនៃរោគខាន់ស្លាក់សម្រាប់ជំនួយទាន់ពេលវេលានិងបង្ការផលវិបាកអ្នកត្រូវទៅជួបគ្រូពេទ្យ។ វេជ្ជបណ្ឌិតដែលមានសមត្ថភាពរួមបញ្ចូលទាំងការព្យាបាលជំងឺដែលមានដង្ហើមខ្លីគឺជាអ្នកព្យាបាលរោគបេះដូងអ្នកជំនាញផ្នែក endocrinologist ។
អ្នកឯកទេសនៃមជ្ឈមណ្ឌលវេជ្ជសាស្ត្រ AVENUE នឹងឆ្លើយយ៉ាងលំអិតនិងជាទម្រង់ដែលអាចចូលដំណើរការបានគ្រប់សំណួរទាំងអស់ដែលទាក់ទងនឹងបញ្ហារបស់អ្នកហើយនឹងធ្វើអ្វីៗគ្រប់យ៉ាងដើម្បីដោះស្រាយ។
អ្នកព្យាបាលរោគ, អ្នកជំនាញខាងជំងឺបេះដូង MC Avenue-Alexandrovka
Zhornikov Denis Alexandrovich ។
លំហាត់លេខ ១
ធ្វើវាជាជំហរល្អបំផុត។ ដៃគួរតែកោងដើម្បីឱ្យមនុស្សម្នាក់មើលឃើញបាតដៃបើកចំហរបស់គាត់។ បន្ទាប់អ្នកត្រូវដកដង្ហើមញាប់ញ័រនិងដកដង្ហើមវែងៗខណៈពេលដំណាលគ្នានោះដៃរបស់អ្នកចូលទៅក្នុងកណ្តាប់ដៃ។ បន្ទាប់មកដកដង្ហើមចេញហើយកណ្តាប់ដៃរបស់អ្នកចេញ។ វិធីសាស្រ្តមួយ - 8 ដង។ សម្រាប់មេរៀនមួយវាត្រូវបានគេណែនាំឱ្យធ្វើវិធីសាស្រ្ត 5-6 ។ អ្នកអាចធ្វើលំហាត់ដកដង្ហើមសាមញ្ញ ៗ ច្រើនដងក្នុងមួយថ្ងៃ។
ប្រភេទនៃដង្ហើមខ្លីដែលត្រូវបានគេស្គាល់ចំពោះថ្នាំ
គ្រប់ប្រភេទនៃរោគខាន់ស្លាក់ត្រូវបានបែងចែកជាចំបង ៗ និងរ៉ាំរ៉ៃ។ ដង្ហើមខ្លីស្រួចស្រាវកើតឡើងក្នុងការប្រកាច់ភ្លាមៗនៅពេលអ្នកជំងឺភ្លាមៗមានអារម្មណ៍ថាខ្វះខ្យល់និងអារម្មណ៍តឹងក្នុងទ្រូង។
អ្នកដែលរងផលប៉ះពាល់ទទួលរងខ្យល់ពីទ្រូងដោយសារតែភាពញឹកញាប់នៃចលនាផ្លូវដង្ហើមអាចឈានដល់ 18-20 ដងក្នុងមួយនាទី។
ស្ថានភាពនេះកើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃស្ថានភាពស្រួចស្រាវ - ដោយមានជំងឺរលាកសួត, ការដាច់សរសៃឈាមខួរក្បាលខាងឆ្វេង, ជំងឺហឺតទងសួត, ការបញ្ចេញសួតក្នុងសួតនិងប្រសិនបើអ្នកមិនផ្តល់ជំនួយវេជ្ជសាស្រ្តទាន់ពេលវេលាដល់មនុស្សម្នាក់នោះវានឹងនាំឱ្យមានការចាប់ខ្លួនដង្ហើម។
វគ្គសិក្សារ៉ាំរ៉ៃជាធម្មតាមានលក្ខណៈនៃជំងឺខ្សោយបេះដូងវាមានវត្តមាននៅក្នុងអ្នកជំងឺជានិច្ចប៉ុន្តែនៅពេលដំបូងវាមិនខ្លាំងទេដែលបណ្តាលឱ្យមានការថប់បារម្ភ។ ការដកដង្ហើមគឺមានកម្រិតតិចតួចប៉ុន្តែវាអាចទៅរួចហើយអុកស៊ីសែនចូលក្នុងខ្លួនទោះបីជាបរិមាណមិនគ្រប់គ្រាន់ក៏ដោយ។
ប្រសិនបើជាធម្មតាមនុស្សម្នាក់មិនបានយកចិត្តទុកដាក់ចំពោះការដកដង្ហើមរបស់គាត់ទាល់តែសោះហើយមិនកត់សំគាល់វាបន្ទាប់មកមានអាប់សក៏ដូចជាជាមួយនឹងការហាត់ប្រាណខ្លាំងប្រេកង់និងជម្រៅនៃការដកដង្ហើមកើនឡើងដោយសារតែការប្រើប្រាស់អុកស៊ីសែនកើនឡើងដោយសរីរាង្គនិងភាពមិនគ្រប់គ្រាន់របស់វាប្រឆាំងនឹងផ្ទៃខាងក្រោយនេះ។
លើសពីនេះទៅទៀតរោគខាន់ស្លាបីប្រភេទត្រូវបានគេស្គាល់ - បំផុសចលនាពន្លត់និងលាយ។
ក្នុងករណីដំបូងអ្នកជំងឺមានការពិបាកដកដង្ហើមខ្យល់គាត់មានភាពតូចចង្អៀតនៃទងសួតនិងបំពង់កក្នុងជំងឺហឺតដោយមានការរលាកស្រួចស្រាវនៃភ្នាស pleural ។
ការហៀរសំបោរកើតឡើងនៅពេលមនុស្សម្នាក់ពិបាកដកដង្ហើមប្រសិនបើគាត់តូចចង្អៀតនៃទងសួតតូចដែលមានជំងឺស្ទះសួតឬជំងឺស្ទះរ៉ាំរ៉ៃ។
ការច្របាច់បញ្ចូលគ្នាត្រូវបានបង្កើតឡើងដោយសារតែរោគសាស្ត្រនៃសួតនិងជំងឺខ្សោយបេះដូង។ ជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យនេះវាពិបាកសម្រាប់មនុស្សម្នាក់ដកដង្ហើមទាំងមូល។
បន្ថែមពីលើប្រភេទនៃដង្ហើមខ្លីដឺក្រេរបស់វាត្រូវបានគេស្គាល់ផងដែរ:
- សូន្យដែលលេចឡើងតែដោយសារសកម្មភាពរាងកាយខ្លាំង (កំរិតធម្មតា)
- ទីមួយងាយស្រួលបំផុត៖ នៅពេលដង្ហើមរបស់មនុស្សរំខាននៅពេលរត់លឿនដើរឡើងភ្នំឡើងភ្នំ។
- ទីពីរ (កណ្តាល)៖ អាប់សលេចឡើងនៅល្បឿនធម្មតានៃការដើរ,
- ទីបីនៃដង្ហើមខ្លីកម្រិតធ្ងន់នៅពេលមនុស្សម្នាក់ត្រូវបានបង្ខំឱ្យបញ្ឈប់ជានិច្ចពេលដើរព្រោះគាត់មិនមានខ្យល់គ្រប់គ្រាន់
- សញ្ញាប័ត្រទីបួននៅពេលដកដង្ហើមត្រូវបានរំខានសូម្បីតែការប្រើកម្លាំងស្រាលបំផុតនិងពេលសំរាក។
មូលហេតុនៃការលេចឡើងនៃរោគសាស្ត្រ
កត្តាខាងសរីរវិទ្យាទាំងអស់ដែលកំណត់ការវិវត្តនៃជំងឺហឺតមាន ៤ ក្រុមធំ ៗ ៖
- រោគសាស្ត្រនៃបេះដូងនិងសរសៃឈាមជាពិសេសជំងឺខ្សោយបេះដូង។
- ការបរាជ័យផ្លូវដង្ហើម
- បញ្ហាមេតាប៉ូលីសនិងធាត់,
- រោគសញ្ញា hyperventilation នៃសួត។
បញ្ហាជាមួយនឹងសួតអាចយកទម្រង់បែបបទនៃរោគសាស្ត្រនៃសរសៃឈាមសួតដំបៅរីករាលដាលនៃ parenchyma ការថយចុះនៃការស្ទះទងសួត, រោគសាស្ត្រសាច់ដុំ។ រោគសញ្ញា hyperventilation អាចវិវត្តប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃប្រភេទមួយចំនួននៃជំងឺសរសៃប្រសាទក៏ដូចជាជាមួយនឹងជំងឺសរសៃប្រសាទ។
ជំងឺនៃបេះដូងនិងសរសៃឈាមបណ្តាលឱ្យដង្ហើមខ្លី
មូលហេតុឫសគល់នៃជំងឺ dyspnea ចំពោះអ្នកជំងឺដែលមានរោគសាស្ត្រនៃធម្មជាតិនៃប្រព័ន្ធសរសៃឈាមបេះដូងគឺជាស្ថានភាពនៃសម្ពាធកើនឡើងនៅក្នុងនាវាដែលផ្តល់អាហារូបត្ថម្ភដល់សាច់ដុំ myocardial ។ នៅពេលដែលជំងឺវិវត្តទៅដង្ហើមខ្លីកើនឡើងចាប់ពីកំរិតទីមួយដល់កំរិតទី ៤ នៅពេលដែលការរំលោភត្រូវបានកត់សម្គាល់សូម្បីតែពេលដកដង្ហើមពេលសំរាកក៏ដោយ។
ទំរង់ធ្ងន់ធ្ងរនៃការបំផ្លាញបេះដូងផ្តល់ឱ្យ paroxysmal nocturnal dyspnea ពោលគឺអ្នកជំងឺភ្លាមៗទទួលរងការវាយប្រហារនៃការថប់ដង្ហើមនៅពេលយប់ក្នុងអំឡុងពេលគេង។ ជំងឺនេះត្រូវបានគេហៅថាជំងឺហឺតបេះដូងប្រឆាំងនឹងផ្ទៃខាងក្រោយរបស់វាលេចឡើងនូវការជាប់គាំងនៃអង្គធាតុរាវនៅក្នុងសួត។ ការឈឺចាប់ស្រួចអាចមាននៅក្នុងទ្រូងអ្នកជំងឺមានចង្វាក់បេះដូងលោតលឿន។
ការបរាជ័យផ្លូវដង្ហើមនិងហត់
តាមពិតរោគវិទ្យាទាំងនេះទាក់ទងដោយផ្ទាល់។ ដង្ហើមខ្លីការវិវត្តដោយសារតែការបរាជ័យផ្លូវដង្ហើមជារឿយៗក្លាយទៅជារ៉ាំរ៉ៃអាចមានរយៈពេលរាប់ខែ។ វាជាចរិតរបស់អ្នកជំងឺដែលមានជំងឺស្ទះសួតរ៉ាំរ៉ៃដែលក្នុងនោះមានដុំពកតូចនៃបំពង់ផ្លូវដង្ហើមហើយកំហាកនឹងប្រមូលផ្តុំនៅក្នុងពួកគេ។
មនុស្សម្នាក់ដកដង្ហើមខ្លីៗបន្ទាប់មកការដកដង្ហើមពិបាកដកដង្ហើមដោយសម្លេងរំខាននិងដកដង្ហើម។ ស្របគ្នានោះការក្អកសើមឬស្ងួតកើតឡើងការហូរទឹករំអិលក្រាស់និងក្រាស់។
វាអាចធ្វើឱ្យមានដង្ហើមដកដង្ហើមធម្មតាតាមរយៈការប្រើថ្នាំ bronchodilator ទោះបីជាយ៉ាងណាក៏ដោយវាមិនតែងតែអាចបញ្ឈប់ការវាយប្រហារតាមរបៀបនេះទេដែលជាលទ្ធផលដែលអ្នកជំងឺមានអារម្មណ៍វិលមុខហើយអាចបាត់បង់ស្មារតី។
ជាមួយនឹងជំងឺរលាកទងសួតស្រួចស្រាវក៏ដូចជាជំងឺរលាកសួតនៃប្រភពដើមជំងឺឆ្លងភាពធ្ងន់ធ្ងរនៃជំងឺហឺតអាស្រ័យលើភាពធ្ងន់ធ្ងរនៃការខូចខាតរបស់មនុស្ស។ ជំងឺរលាកសួតធ្ងន់ធ្ងរដែលមានសីតុណ្ហភាពរាងកាយខ្ពស់ច្រើនតែបណ្តាលឱ្យមានជំងឺខ្សោយបេះដូងជាមួយនឹងអារម្មណ៍នៃភាពទន់ខ្សោយឈឺចាប់នៅក្នុងបេះដូងខណៈពេលដង្ហើមខ្លីទទួលបានការកើនឡើង។ ស្ថានភាពរបស់អ្នកជំងឺទាំងមូលតម្រូវឱ្យមានមន្ទីរពេទ្យបន្ទាន់។
លើសពីនេះទៀតរូបរាងនៃដង្ហើមខ្លីជាមួយនឹងការកើនឡើងបន្តិចម្តង ៗ អាចបង្ហាញពីការវិវត្តនៃជំងឺសរសៃប្រសាទនៅក្នុងជាលិកានៃសួតហើយដុំសាច់កាន់តែធំកាន់តែធំការបញ្ចេញសម្លេងកាន់តែច្បាស់។ បន្ថែមពីលើដង្ហើមខ្លីអ្នកជំងឺមានការក្អកស្ងួតនៃប្រភេទដែលមិនអាចគ្រប់គ្រងបានជួនកាល - hemoptysis ស្ថានភាពទូទៅនៃភាពទន់ខ្សោយការស្រកទម្ងន់ភ្លាមៗអស់កម្លាំងធ្ងន់ធ្ងរ។
លក្ខខណ្ឌគ្រោះថ្នាក់បំផុតសម្រាប់មនុស្សម្នាក់ដែលការដកដង្ហើមខ្លីៗអាចមានគឺជំងឺស្ទះសួតពុលការស្ទះបំពង់ខ្យល់ក្នុងតំបន់និងការស្ទះសួត។
Thromboembolism គឺជាការស្ទះនៃ lumen ដោយកំណកឈាមដែលជាលទ្ធផលផ្នែកនៃសរីរាង្គមិនអាចចូលរួមក្នុងដំណើរការដង្ហើមបានទេ។
រោគសាស្ត្រវិវត្តបន្តិចម្តង ៗ អ្នកដែលរងផលប៉ះពាល់មានការត្អូញត្អែរពីការឈឺទ្រូង, អារម្មណ៍នៃការតឹង, hemoptysis ។
ការស្ទះក្នុងតំបន់បណ្តាលមកពីការបង្រួមទងសួតឬបំពង់កឧទាហរណ៍នៅពេលដែលសាកសពបរទេសចូលក្នុងសួតដោយមានដុំពកដុំសាច់និងដំបៅសរសៃឈាម។ លើសពីនេះទៀតវាអាចបង្កើតបានដោយសារតែការធ្វើឱ្យរាងពងក្រពើតូចចង្អៀតនៃបំពង់ផ្លូវដង្ហើមដោយសារតែជំងឺអូតូអ៊ុយមីនជាមួយនឹងដំណើរការរលាក។
ការហើមសួតមានការវិវឌ្ឍន៍ដោយសារការស្រូបយកសារធាតុពុលឬសារធាតុឈ្លានពានទៅក្នុងបំពង់ផ្លូវដង្ហើមក៏ដូចជាការឆ្លងនៃរាងកាយជាមួយនឹងការពុលយ៉ាងជាក់ស្តែង។ ការដកដង្ហើមខ្លីៗបណ្តើរ ៗ ទៅជាថប់ដង្ហើមដកដង្ហើមនិងហើមពោះ heard ពេលដកដង្ហើម។ ក្នុងករណីនេះមនុស្សត្រូវការការព្យាបាលបន្ទាន់។
ទម្រង់នៃការបរាជ័យផ្លូវដង្ហើមជាមួយ pneumothorax ។ប្រសិនបើមនុស្សម្នាក់មានដំបៅជ្រៅនៃទ្រូងដែលក្នុងនោះខ្យល់ចូលក្នុងប្រហោងធ្មេញគាត់ដាក់សម្ពាធលើសួតនិងរារាំងគាត់មិនឱ្យត្រង់នៅពេលស្រូបចូល។
រោគខាន់ស្លាក៏អាចជារោគសញ្ញានៃជំងឺដូចជាជំងឺរបេង, actinomycosis, emphysema ។
ហេតុអ្វីបានជា dyspnea លេចឡើងជាមួយនឹងបញ្ហាមេតាប៉ូលីស
មូលហេតុជាក់ស្តែងបំផុតសម្រាប់ការបង្កើតអាប់សគឺភាពស្លេកស្លាំងឬភាពស្លេកស្លាំង។ នៅក្នុងឈាមចំនួនកោសិកាឈាមក្រហមមានការថយចុះឬមាតិកាអេម៉ូក្លូប៊ីនដែលទទួលខុសត្រូវក្នុងការផ្ទេរអុកស៊ីសែនទៅគ្រប់កោសិកាមានការថយចុះ។ រាងកាយកំពុងព្យាយាមទូទាត់សងសម្រាប់ការថយចុះកម្តៅដែលត្រូវបានបង្កើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនេះដែលជាលទ្ធផលដែលភាពញឹកញាប់និងជម្រៅនៃការដកដង្ហើមកើនឡើង។
ភាពស្លេកស្លាំងអាចបណ្តាលមកពីបញ្ហាមេតាប៉ូលីសពីកំណើត, កង្វះជាតិដែកនៅក្នុងខ្លួន, ការបាត់បង់និងជំងឺឈាម។ អ្នកជំងឺដែលមានរោគវិនិច្ឆ័យនេះត្រូវបានធ្វើទារុណកម្មដោយការឈឺក្បាលការថយចុះការសម្តែងភាពទន់ខ្សោយការបាត់បង់ចំណង់អាហារនិងការបែកញើស។
ដូចគ្នានេះផងដែរ, dyspnea អាចវិវត្តចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម thyrotoxicosis និងធាត់។ ក្នុងករណីដំបូងការវិវត្តនៃជំងឺនេះប៉ះពាល់ដល់សរសៃឈាមដែលបណ្តាលឱ្យខ្វះអុកស៊ីសែននៅក្នុងខ្លួន។
ជាមួយនឹងជំងឺ thyrotoxicosis អ្នកជំងឺមានការបង្កើនល្បឿននៃការរំលាយអាហារស្របតាមតម្រូវការនៃការកើនឡើងអុកស៊ីសែនភាពញឹកញាប់នៃការកន្ត្រាក់ myocardial កើនឡើង, hypoxia លេចឡើង។
ភាពធាត់ទាំងមូលធ្វើឱ្យស្មុគស្មាញដល់ការងាររបស់សរីរាង្គខាងក្នុងដែលបណ្តាលឱ្យកង្វះអុកស៊ីសែន។
តើជំងឺទឹកនោមផ្អែមនិងឈឺទ្រូងប្រភេទណាដែលមានប្រតិកម្មនិងត្រូវបានព្យាបាលរួមគ្នា

កត្តាមួយក្នុងចំណោមកត្តាហានិភ័យនៃជំងឺសរសៃឈាមបេះដូងគឺជាបញ្ហាមេតាប៉ូលីសនៅក្នុងខ្លួនដែលបណ្តាលមកពីជំងឺទឹកនោមផ្អែម។ នៅក្នុងជំងឺនេះដោយសារតែកង្វះអាំងស៊ុយលីនមាតិកានៃខ្លាញ់ atherogenic នៅក្នុងឈាមកើនឡើង។
រូបភាពគ្លីនិកនៃការឈឺទ្រូងដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺទឹកនោមផ្អែមរួមមានការវិវត្តជាញឹកញាប់នៃទម្រង់ដែលមិនមានការឈឺចាប់នៃរោគសាស្ត្រការវិវត្តយ៉ាងឆាប់រហ័សនៃរោគសញ្ញាលទ្ធភាពខ្ពស់នៃការរំលោភបំពាននៃជំងឺ myocardial infarction និងផលវិបាករបស់វា។ ចំពោះការព្យាបាលដំបូងអ្នកត្រូវតែទូទាត់សងសម្រាប់ការបង្ហាញនៃជំងឺទឹកនោមផ្អែមព្រោះបើគ្មានលក្ខខណ្ឌនេះលទ្ធផលមិនអាចស្ថិតស្ថេរបានទេ។
តើជំងឺទឹកនោមផ្អែមនិងការឈឺទ្រូងបែបណាធ្វើឱ្យមានប្រតិកម្ម?
ហានិភ័យខ្ពស់នៃការវិវត្តទៅជាជំងឺនៃប្រព័ន្ធសរសៃឈាមបេះដូងត្រូវបានកត់សម្គាល់មិនត្រឹមតែនៅក្នុងជំងឺទឹកនោមផ្អែមពិតប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងចំពោះអ្នកជំងឺដែលមានការអត់ធ្មត់គ្លុយកូសខ្សោយផងដែរនោះគឺនៅដំណាក់កាលនៃជំងឺមុន។ ហេតុផលសម្រាប់ការបង្រួបបង្រួមនេះគឺជាតួនាទីរបស់អាំងស៊ុយលីននៅក្នុងដំណើរការមេតាប៉ូលីស។ កង្វះអរម៉ូននេះនាំឱ្យមានផលវិបាកដូចខាងក្រោមៈ
- ជាលិកាខ្លាញ់ត្រូវបានបំផ្លាញហើយអាស៊ីតខ្លាញ់ចូលក្នុងចរន្តឈាម
- បង្កើនការកកើតកូឡេស្តេរ៉ុលនៅក្នុងថ្លើម
- ក្នុងឈាមសមាមាត្ររវាង lipoproteins ដង់ស៊ីតេទាបត្រូវបានរំលោភ
- ឈាមកាន់តែក្រាស់ដែលបង្កឱ្យមានការកកើតកំណកឈាមនៅក្នុងសរសៃឈាម
- គ្លុយកូសខ្ពស់ធ្វើត្រាប់តាមការផ្សារភ្ជាប់អេម៉ូក្លូប៊ីននេះបង្កើនកង្វះអុកស៊ីសែននៅក្នុងជាលិការួមទាំង myocardium ។
ស្ថានភាពនេះកើតឡើងជាមួយនឹងប្រតិកម្មខ្សោយនៃការទទួលអាំងស៊ុយលីន។ ដូច្នេះនៅក្នុងឈាមមានបរិមាណអរម៉ូនគ្រប់គ្រាន់ហើយពេលខ្លះក៏ហួសកំរិតដែរប៉ុន្តែវាមិនអាចជួយឱ្យកោសិការំលាយគ្លុយកូសបានទេ។ លើសពីនេះទៀតការបញ្ចេញអង់ទីករអាំងស៊ុយលីនរំញោចការឡើងក្រាស់នៃជញ្ជាំងសរសៃឈាមនិងការណែនាំកូលេស្តេរ៉ុលចូលក្នុងវា។
យើងសូមណែនាំឱ្យអានអត្ថបទអំពីការដកដង្ហើមខ្លីៗជាមួយនឹងការឈឺទ្រូង។ ពីវាអ្នកនឹងរៀនអំពីមូលហេតុនៃការលេចឡើងនៃរោគសាស្ត្រ, ដង្ហើមខ្លីដែលជាការបង្ហាញនៃជំងឺខ្សោយបេះដូង។
ហើយនៅទីនេះមានច្រើនទៀតអំពីការព្យាបាលជំងឺឈឺទ្រូង។
តើអ្វីទៅជាគ្រោះថ្នាក់នៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ជាទូទៅសម្រាប់បេះដូង?
hyperglycemia (ជាតិស្ករក្នុងឈាមខ្ពស់) នៅក្នុងទឹកនោមផ្អែមនាំឱ្យមានការខូចខាតដល់ស្រទាប់ខាងក្នុងនៃនាវាវាងាយរងគ្រោះនឹងការភ្ជាប់នៃបន្ទះ atherosclerotic ។ រំខានដល់លំហូរឈាមនៅក្នុងសរសៃឈាមធំនិងតូច។
ដូច្នេះអ្នកជំងឺទឹកនោមផ្អែមជារឿយៗទទួលរងពីការផ្លាស់ប្តូរច្រើននៅក្នុងសរសៃឈាមបេះដូងដោយសារវាកាន់តែក្រាស់ហើយការពង្រីករបស់ពួកគេគឺពិបាក។ ការកកឈាមខ្ពស់និងជំងឺទឹកនោមផ្អែម myocardiopathy បំពេញបន្ថែមរូបភាពគ្លីនិក។
លទ្ធភាពនៃការឈឺទ្រូងនិងការរំខានចង្វាក់បេះដូងចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គឺខ្ពស់ជាងទ្វេដងហើយហានិភ័យនៃការគាំងបេះដូងកើនឡើង ៥ ដង។
លក្ខណៈពិសេសនៃការវិវត្តនៃជំងឺ isocia myocardial គឺជាវគ្គសិក្សា asymptomatic ។ នេះបណ្តាលមកពីការបំផ្លាញផ្នែកខ្លះនៃសរសៃប្រសាទរបស់បេះដូង។ ដោយសារតែបញ្ហានេះរោគសញ្ញាធម្មតាកើតឡើងជាមួយនឹងដំណាក់កាលឈានទៅរកជំងឺ។ ក្នុងន័យនេះរោគសញ្ញាមិនជាក់លាក់បែបនេះត្រូវបានកំណត់ដែលត្រូវបានគេចាត់ទុកថាស្មើនឹងការវាយប្រហារនៃការឈឺចាប់៖
- ភាពទន់ខ្សោយទូទៅ
- បែកញើស
- សម្ពាធឈាមធ្លាក់ចុះ
- វគ្គពិបាកដកដង្ហើមនិងចង្វាក់បេះដូងលោតខ្លាំងក្នុងពេលហាត់ប្រាណធម្មតា
- ការរំខាននៅក្នុងការងាររបស់បេះដូង។
រូបរាងនៃសញ្ញាបែបនេះអាចជាមូលដ្ឋានសម្រាប់ការពិនិត្យលម្អិតបន្ថែមទៀត។ វាត្រូវបានផ្ដល់អនុសាសន៍ឱ្យឆ្លងកាត់ស្មុគស្មាញនៃការធ្វើរោគវិនិច្ឆ័យពេញលេញសម្រាប់ប្រភេទនៃអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែម:
- ជាមួយនឹងជំងឺលើសឈាម
- លើសទម្ងន់
- បន្ទាប់ពីអាយុ ៤៥ ឆ្នាំ
- នៅពេលរកឃើញកំរិតកូលេស្តេរ៉ុលកើនឡើងទ្រីគ្លីសេរីដនិងខ្លាញ់ដង់ស៊ីតេទាបក្នុងឈាម
- ទទួលរងពីជំងឺសរសៃប្រសាទផ្នែកអវយវៈក្រោម, ជំងឺសរសៃប្រសាទនិងជំងឺសរសៃប្រសាទ,
- អ្នកជក់បារី
- ដឹកនាំរបៀបរស់នៅសុខស្រួល។
វាត្រូវបានបង្ហាញថាប្រហែលជាពាក់កណ្តាលនៃអ្នកជំងឺទាំងនេះបង្ហាញពីជំងឺសរសៃឈាមសូម្បីតែអវត្ដមាននៃរោគសញ្ញារបស់វាក៏ដោយ។ ហានិភ័យនៃជំងឺ isocia myocardial ដែលមិនមានការឈឺចាប់កើនឡើងជាមួយនឹងការវិវត្តនៃជំងឺគាំងបេះដូង។
វាត្រូវបានកំណត់ដោយតំបន់ធំទូលាយការជ្រៀតចូលជ្រៅតាមរយៈកម្រាស់នៃសាច់ដុំបេះដូងភាពស្មុគស្មាញជាញឹកញាប់ក្នុងទំរង់នៃការដាច់សរសៃឈាមខួរក្បាលការដាច់រហែកនៃបេះដូងពិបាកក្នុងការព្យាបាលការរំខានចង្វាក់និងការបំផ្លាញឈាមរត់ធ្ងន់ធ្ងរ។
ការរកឃើញជំងឺសរសៃឈាមនៅដំណាក់កាលដំបូងជួយពន្យារអាយុជីវិតរបស់អ្នកជំងឺ។ ដោយសារភាពវង្វេងស្មារតីនៃដំណាក់កាលដំបូងនៃជំងឺបេះដូងចំពោះអ្នកជំងឺទឹកនោមផ្អែមដំបូងពួកគេគួរតែត្រូវបានគេចាត់ទុកថាជាអ្នកជំងឺសក្តានុពលនៃទម្រង់បេះដូងដូច្នេះក្នុងករណីដែលមិនមានរោគសញ្ញាជាក់ស្តែងការធ្វើតេស្តស្ត្រេសត្រូវបានបង្ហាញក្នុងកំឡុងពេល ECG ឬអ៊ុលត្រាសោនៃបេះដូង, MRI និង CT, angiography ។
អ្វីដែលត្រូវព្យាបាលនៅកន្លែងដំបូងនិងរបៀប
ជោគជ័យនៃការព្យាបាលជំងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺទឹកនោមផ្អែមពឹងផ្អែកទាំងស្រុងទៅលើវិធីដែលអាចទូទាត់សងសម្រាប់ការបង្ហាញនៃជំងឺទឹកនោមផ្អែមដោយមានជំនួយពីរបបអាហារនិងថ្នាំ។.
ទន្ទឹមនឹងនេះដែរសម្រាប់ myocardium, ជាតិស្ករក្នុងឈាមទាបគឺស្ទើរតែមានគ្រោះថ្នាក់ដូចខ្ពស់។
លក្ខណៈវិនិច្ឆ័យសម្រាប់សំណងជំងឺទឹកនោមផ្អែមគឺគ្លីសេម៉ាក្នុងចន្លោះពី ៥,៣ - ៧,៧ មីល្លីក្រាម / អិល។ ប្រសិនបើអ្នកជំងឺស្ថិតនៅលើអាំងស៊ុយលីនបន្ទាប់មកកម្រិតឬភាពញឹកញាប់នៃការគ្រប់គ្រងរបស់គាត់គួរតែត្រូវបានបង្កើនដើម្បីសម្រេចបាននូវកម្រិតជាតិស្ករក្នុងឈាម។
ដំណើរការធ្ងន់ធ្ងរនៃជំងឺ ischemic, arrhythmia, angina មិនស្ថិតស្ថេរនិងការខ្សោយចរន្តឈាមដើរតួជាការបង្ហាញពីការផ្ទេរអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ទៅការត្រៀមអាំងស៊ុយលីន។
ពួកគេអាចត្រូវបានចេញវេជ្ជបញ្ជារួមគ្នាជាមួយថេប្លេតឬអ្នកជំងឺប្តូរទាំងស្រុងទៅនឹងរបបព្យាបាលដោយអាំងស៊ុយលីនដែលកាន់តែខ្លាំងឡើង។
បន្ថែមពីលើការរក្សាស្ថេរភាពជាតិស្ករក្នុងឈាមនៅសូចនាករដែលជិតនឹងធម្មតាផែនការព្យាបាលសម្រាប់អ្នកជំងឺទឹកនោមផ្អែមដែលមានការឈឺទ្រូងនិងចង្វាក់បេះដូងលោតមិនទៀងទាត់រួមមានផ្នែកដូចខាងក្រោមៈ
- រក្សាសម្ពាធឈាមមិនឱ្យខ្ពស់ជាង ១៣០/៨០ ម។ ម។ អិល។ សិល្បៈ។
- ភាពធម្មតានៃចង្វាក់បេះដូងនិងការស្តារចង្វាក់ប្រហោងឆ្អឹង
- បញ្ចុះកូឡេស្តេរ៉ុលក្នុងឈាម
- ការស្តារឡើងវិញនូវសកម្មភាពកកិតគ្រប់គ្រាន់
- ជំងឺស្ទះសរសៃឈាមសួត
- ការតែងតាំងថ្នាំដើម្បីពង្រីកសរសៃឈាមនិងសារធាតុប្រឆាំងអុកស៊ីតកម្ម
- ការលុបបំបាត់ការបង្ហាញនៃជំងឺខ្សោយបេះដូង។
ការការពារហានិភ័យជំងឺ
ចាប់តាំងពីការស្លាប់ក្នុងចំនោមអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមនៅក្នុងចំនួនករណីភាគច្រើនត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការចុះខ្សោយនៃប្រព័ន្ធសរសៃឈាមខួរក្បាលឬខួរក្បាល, ដើម្បីកាត់បន្ថយហានិភ័យនៃការចាប់ផ្តើមនិងការវិវត្តនៃជំងឺសរសៃឈាម, មនុស្សម្នាក់ត្រូវតែប្រកាន់ខ្ជាប់នូវអនុសាសន៍របស់គ្រូពេទ្យឯកទេសខាង endocrinologist ។
ចំពោះអ្នកជម្ងឺទឹកនោមផ្អែមការវិវត្តនៃផលវិបាករួមទាំងជម្ងឺបេះដូងនិងជំងឺបេះដូងត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការប្រកាន់ខ្ជាប់នូវថ្នាំនិងអាហារបំប៉នត្រឹមត្រូវ។ លើសពីនេះទៅទៀតកត្តាទាំងពីរនេះគឺស្ទើរតែស្មើនឹង។ វាត្រូវបានបង្ហាញថារបបអាហារដែលមានជាតិស្ករទាបមិនត្រឹមតែជួយគ្រប់គ្រងដំណើរជំងឺទឹកនោមផ្អែមប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងការពារសរសៃឈាមពីការផ្លាស់ប្តូរភ្លាមៗនៃកំហាប់គ្លុយកូសក្នុងឈាមផងដែរ។
ច្បាប់ជាមូលដ្ឋាននៃអាហារូបត្ថម្ភសម្រាប់ការឈឺទ្រូងនិងទឹកនោមផ្អែមគឺ៖
- ករណីលើកលែងនៃកាបូអ៊ីដ្រាតសាមញ្ញ - ស្ករនិងម្សៅផលិតផលទាំងអស់ជាមួយនឹងមាតិការបស់វា
- ការបដិសេធចំពោះសាច់ខ្លាញ់ត្រីខ្លាញ់ក្រៅអាហារខ្លាញ់ប៊ឺរឈីក្រុម Fulham ខ្លាញ់ក្រែមនិងក្រែមជូរ។
- ការដាក់បញ្ចូលឱ្យបានគ្រប់គ្រាន់នៅក្នុងបញ្ជីមុខម្ហូបបន្លែស្រស់ៗផ្លែប៊ឺរីគ្មានផ្លែឈើផ្លែឈើ។
- នៅពេលចងក្រងរបបអាហារអ្នកត្រូវពិចារណាលើសន្ទស្សន៍គ្លីសេកនៃផលិតផល (មិនខ្ពស់ជាង ៥៥)
- ប្រសិនបើមានទំងន់លើស, បន្ទាប់មកត្រូវប្រាកដថាដើម្បីកាត់បន្ថយការទទួលទានកាឡូរីនិងចំណាយពេលថ្ងៃតមអាហារ។
ទិសដៅសំខាន់មួយក្នុងការការពារជំងឺសរសៃឈាមគឺសកម្មភាពរាងកាយ។ កំរិតអប្បបរមារបស់វាត្រូវបានគេចាត់ទុកថាជារយៈពេលសរុប ១៥០ នាទីក្នុងមួយសប្តាហ៍។ នេះអាចដើរក្នុងល្បឿនមធ្យមហែលទឹកយូហ្គាលំហាត់ប្រាណដោយចលនា។
យើងសូមណែនាំឱ្យអានអត្ថបទស្តីពីការបំបាត់ការឈឺទ្រូង។ ពីវាអ្នកនឹងរៀនអំពីការឈឺទ្រូងថេរនិងការប្រកាច់, ទម្រង់នៃរោគសាស្ត្រនិងមូលហេតុផ្សេងទៀតនៃការឈឺចាប់នៅពីក្រោយ sternum ។
ហើយនៅទីនេះបន្ថែមទៀតអំពីការរំលោភបំពាន myocardial ក្នុងទឹកនោមផ្អែម។
Angina pectoris នៅក្នុងទឹកនោមផ្អែមមានវគ្គសិក្សាដែលមិនទាន់ឃើញច្បាស់និងមានការរីកចម្រើនយ៉ាងឆាប់រហ័ស។ ដោយសារតែភាពមិនស្រួលនៃផ្នែកខាងក្នុងនិងចរន្តឈាមប្រហែលជាមិនមានរោគសញ្ញាឈឺចាប់នៅក្នុងសាច់ដុំបេះដូងទេ។ ដូច្នេះជំងឺសរសៃឈាមត្រូវបានគេរកឃើញនៅដំណាក់កាលនៃការផ្លាស់ប្តូរសម្លេងនៅក្នុងសរសៃឈាមបេះដូង។
ដើម្បីធ្វើរោគវិនិច្ឆ័យឱ្យបានត្រឹមត្រូវនិងឆាប់តាមដែលអាចធ្វើទៅបានការប្រឡងពេញលេញដោយប្រើតេស្តភាពតានតឹងត្រូវបានទាមទារ។ ការព្យាបាលអ្នកជំងឺបែបនេះទាក់ទងនឹងសំណងជំងឺទឹកនោមផ្អែមការរក្សាសម្ពាធធម្មតាកូលេស្តេរ៉ុលនៅក្នុងឈាមនិងសូចនាករនៃប្រព័ន្ធ coagulation ។
ដង្ហើមខ្លីនិងញ័រទ្រូងជាមួយ paroxysmal tachycardia
tachycardia Paroxysmal គឺជាជម្ងឺមួយដែលចង្វាក់បេះដូងធម្មតាត្រូវបានរំខានហើយវាចាប់ផ្តើមចុះខ្សោយជាញឹកញាប់។ ក្នុងពេលជាមួយគ្នានេះវាមិនផ្តល់នូវកម្លាំងគ្រប់គ្រាន់សម្រាប់ការកន្ត្រាក់និងការផ្គត់ផ្គង់ឈាមធម្មតាដល់សរីរាង្គនិងជាលិកាទេ។ អ្នកជំងឺកត់សម្គាល់ការដកដង្ហើមខ្លីនិងចង្វាក់បេះដូងកើនឡើងដែលភាពធ្ងន់ធ្ងរដែលអាស្រ័យលើរយៈពេលនៃ tachycardia មានរយៈពេលប៉ុន្មានហើយលំហូរឈាមត្រូវបានរំខានយ៉ាងដូចម្តេច។
ឧទាហរណ៍ប្រសិនបើចង្វាក់បេះដូងមិនលើសពី 180 ចង្វាក់ក្នុងមួយនាទីបន្ទាប់មកអ្នកជំងឺអាចអត់ធ្មត់ tachycardia បានរហូតដល់ 2 សប្តាហ៍ខណៈពេលដែលត្អូញត្អែរអំពីអារម្មណ៍នៃចង្វាក់បេះដូងកើនឡើង។ នៅប្រេកង់ខ្ពស់ជាងនេះមានការត្អូញត្អែរនៃដង្ហើមខ្លី។
ប្រសិនបើការបរាជ័យផ្លូវដង្ហើមត្រូវបានបង្កឡើងដោយ tachycardia បន្ទាប់មកការរំលោភលើចង្វាក់បេះដូងនេះត្រូវបានរកឃើញយ៉ាងងាយស្រួលបន្ទាប់ពីការថតចម្លងអេឡិចត្រូនិក។ នៅពេលអនាគតគ្រូពេទ្យត្រូវតែកំណត់អត្តសញ្ញាណជំងឺដែលដំបូងនាំឱ្យមានជម្ងឺនេះ។ ថ្នាំ Antiarrhythmic និងថ្នាំដទៃទៀតត្រូវបានចេញវេជ្ជបញ្ជា។
ជំងឺស្ទះសួត
ជំងឺស្ទះសួតគឺជាស្ថានភាពរោគសាស្ត្រស្រួចស្រាវដែលវិវឌ្ឍន៍ទៅនឹងមុខងារខ្សោយខាងផ្នែកខាងឆ្វេងនៃសរសៃឈាម។ ដំបូងអ្នកជំងឺមានអារម្មណ៍ថាដង្ហើមខ្លីខ្លាំងដែលប្រែជាថប់ដង្ហើម។ ការដកដង្ហើមរបស់គាត់កាន់តែខ្លាំងឡើង ៗ ។ នៅចំងាយការដកដង្ហើម is ចេញពីសួត។ ការក្អកសើមលេចឡើងក្នុងកំឡុងពេលដែលទឹករំអិលថ្លាឬទឹកចេញពីសួត។ អ្នកជំងឺប្រែទៅជាពណ៌ខៀវការថប់ដង្ហើមមានការរីកចម្រើន។
ចំពោះដង្ហើមខ្លីដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺស្ទះសួតត្រូវការការយកចិត្តទុកដាក់ខាងវេជ្ជសាស្ត្រជាបន្ទាន់។
ជំងឺស្ទះសួត
ដង្ហើមខ្លីគឺជារោគសញ្ញាលក្ខណៈនៃជំងឺរលាកទងសួត - ដំបៅរលាកនៃទងសួត។ ការរលាកអាចត្រូវបានគេធ្វើមូលដ្ឋានីយកម្មនៅក្នុងទងសួតធំនិងក្នុងប្រហោងតូចៗនិងក្នុងទងសួតដែលឆ្លងដោយផ្ទាល់ទៅក្នុងជាលិកាសួត (ជំងឺនេះត្រូវបានគេហៅថាជំងឺរលាកទងសួត) ។
ដង្ហើមខ្លីកើតឡើងនៅក្នុងជំងឺរលាកទងសួតស្ទះស្រួចស្រាវនិងរ៉ាំរ៉ៃ។ វគ្គសិក្សានិងរោគសញ្ញានៃទម្រង់ជំងឺទាំងនេះខុសគ្នា៖
1.ជំងឺរលាកទងសួតស្រួចស្រាវ មានសញ្ញាទាំងអស់នៃជំងឺឆ្លងស្រួចស្រាវ។ សីតុណ្ហភាពរាងកាយរបស់អ្នកជំងឺកើនឡើងច្រមុះហៀរសំបោរឈឺបំពង់កក្អកស្ងួតឬសើមដែលជាការរំលោភលើស្ថានភាពទូទៅ។ ការព្យាបាលដង្ហើមខ្លីដោយមានជំងឺរលាកទងសួតទាក់ទងនឹងការតែងតាំងថ្នាំប្រឆាំងវីរុសនិងថ្នាំប្រឆាំងនឹងបាក់តេរីពពួកពពួកពពួកពពួកពពួកពពួកពពួកទងសួត (ការពង្រីក lumen នៃទងសួត) ។
2.ជំងឺរលាកទងសួតរ៉ាំរ៉ៃ អាចនាំឱ្យមានដង្ហើមខ្លីៗឬភាគរបស់វាជាទម្រង់នៃការធ្វើឱ្យធ្ងន់ធ្ងរ។ ជំងឺនេះមិនតែងតែបណ្តាលមកពីការបង្ករោគនោះទេ: វាបណ្តាលឱ្យរលាកទងសួតយូរអង្វែងជាមួយនឹងអាឡែរហ្សីផ្សេងៗនិងសារធាតុគីមីដែលមានគ្រោះថ្នាក់ផ្សែងបារី។ ការព្យាបាលជំងឺរលាកទងសួតរ៉ាំរ៉ៃជាធម្មតាមានរយៈពេលយូរ។
នៅក្នុងជំងឺរលាកទងសួតស្ទះការដកដង្ហើម (ការដាច់ដង្ហើម) ត្រូវបានកត់សម្គាល់ជាញឹកញាប់បំផុត។ នេះបណ្តាលមកពីមូលហេតុចំនួន ៣ ក្រុមដែលវេជ្ជបណ្ឌិតព្យាយាមតស៊ូក្នុងពេលព្យាបាល៖
ជំងឺស្ទះសួតរ៉ាំរ៉ៃ (COPD)
 ជំងឺស្ទះសួតគឺជាគំនិតទូលំទូលាយមួយដែលជួនកាលត្រូវបានគេយល់ច្រឡំជាមួយនឹងជំងឺរលាកទងសួតរ៉ាំរ៉ៃប៉ុន្តែតាមពិតវាមិនដូចគ្នាទេ។ ជំងឺស្ទះសួតរ៉ាំរ៉ៃតំណាងឱ្យក្រុមឯករាជ្យនៃជំងឺដែលត្រូវបានអមដោយការរួមតូចនៃ lumen នៃទងសួតនេះនិងបង្ហាញថាជាដង្ហើមខ្លីដែលជារោគសញ្ញាសំខាន់។
ជំងឺស្ទះសួតគឺជាគំនិតទូលំទូលាយមួយដែលជួនកាលត្រូវបានគេយល់ច្រឡំជាមួយនឹងជំងឺរលាកទងសួតរ៉ាំរ៉ៃប៉ុន្តែតាមពិតវាមិនដូចគ្នាទេ។ ជំងឺស្ទះសួតរ៉ាំរ៉ៃតំណាងឱ្យក្រុមឯករាជ្យនៃជំងឺដែលត្រូវបានអមដោយការរួមតូចនៃ lumen នៃទងសួតនេះនិងបង្ហាញថាជាដង្ហើមខ្លីដែលជារោគសញ្ញាសំខាន់។
រោគខាន់ស្លាក់ថេរនៅក្នុងជំងឺស្ទះសួតរ៉ាំរ៉ៃកើតឡើងដោយសារតែការរួមតូចនៃបំពង់ផ្លូវដង្ហើមដែលបណ្តាលមកពីសកម្មភាពនៃសារធាតុដែលបង្កអន្តរាយដល់ពួកគេ។ ភាគច្រើនជាញឹកញាប់ជំងឺនេះកើតឡើងចំពោះអ្នកជក់បារីធ្ងន់និងមនុស្សដែលចូលរួមក្នុងការងារដែលមានគ្រោះថ្នាក់។
នៅក្នុងជំងឺស្ទះសួតរ៉ាំរ៉ៃលក្ខណៈពិសេសខាងក្រោមនេះគឺជាលក្ខណៈ៖
- ដំណើរការនៃការរួមតូចនៃទងសួតគឺមិនអាចត្រឡប់វិញបានទេ៖ វាអាចត្រូវបានបញ្ឈប់និងផ្តល់សំណងដោយមានជំនួយពីថ្នាំប៉ុន្តែវាមិនអាចត្រឡប់វិញបានទេ។
- ការរួមតូចនៃផ្លូវដង្ហើមហើយជាផលវិបាកដង្ហើមខ្លីកំពុងកើនឡើងឥតឈប់ឈរ។
- រោគខាន់ស្លាជាចម្បងនៃចរិតខាងក្រៅ: ទងសួតតូចនិងទងសួតត្រូវបានប៉ះពាល់។ ដូច្នេះអ្នកជំងឺងាយស្រូបខ្យល់ប៉ុន្តែដកដង្ហើមចេញដោយពិបាក។
- រោគខាន់ស្លាក់ចំពោះអ្នកជំងឺបែបនេះត្រូវបានផ្សំជាមួយនឹងការក្អកសើមដែលក្នុងកំឡុងពេលដែលជំងឺរលាកទងសួតបាត់។
ប្រសិនបើការដកដង្ហើមខ្លីមានលក្ខណៈរ៉ាំរ៉ៃហើយមានការសង្ស័យនៃជំងឺស្ទះសួតរ៉ាំរ៉ៃអ្នកព្យាបាលរោគឬអ្នកជំនាញខាងរោគសួតតែងតាំងអ្នកជំងឺឱ្យធ្វើការពិនិត្យដែលរួមមាន spirography (វាយតម្លៃមុខងារផ្លូវដង្ហើមនៃសួត) ការពិនិត្យកាំរស្មីអ៊ិចនៅផ្នែកខាងមុខនិងផ្នែកខាងចំហៀងការពិនិត្យ sputum ។
ការព្យាបាលជំងឺហឺតក្នុងជំងឺស្ទះសួតគឺជាលំហាត់ស្មុគស្មាញនិងវែង។ ជំងឺនេះច្រើនតែនាំទៅរកភាពពិការរបស់អ្នកជំងឺនិងពិការភាពរបស់ពួកគេ។
បន្ថែមលើស៊ី។ ស៊ី។ ឌី។ អេ។
ជំងឺរលាកសួតគឺជាជំងឺឆ្លងដែលដំណើរការរលាកកើតឡើងនៅក្នុងជាលិកាសួត។ ដង្ហើមខ្លីនិងរោគសញ្ញាដទៃទៀតកើតឡើងភាពធ្ងន់ធ្ងរដែលអាស្រ័យលើធាតុបង្កជំងឺទំហំនៃដំបៅការចូលរួមនៃសួតមួយឬទាំងពីរនៅក្នុងដំណើរការ។
ការដកដង្ហើមខ្លីៗជាមួយនឹងជំងឺរលាកសួតត្រូវបានផ្សំជាមួយនឹងរោគសញ្ញាដទៃទៀត៖
1. ជាធម្មតាជំងឺចាប់ផ្តើមជាមួយនឹងការកើនឡើងយ៉ាងខ្លាំងនៃសីតុណ្ហភាព។ វាមើលទៅដូចជាការឆ្លងមេរោគផ្លូវដង្ហើមធ្ងន់ធ្ងរ។ អ្នកជំងឺមានអារម្មណ៍ខ្សោះជីវជាតិក្នុងស្ថានភាពទូទៅ។
2. ការក្អកខ្លាំងត្រូវបានកត់សម្គាល់ដែលនាំឱ្យមានការបញ្ចេញខ្ទុះច្រើន។
3. ដង្ហើមខ្លីជាមួយនឹងជំងឺរលាកសួតត្រូវបានកត់សម្គាល់តាំងពីដំបូងនៃជំងឺដែលត្រូវបានលាយបញ្ចូលគ្នានោះមានន័យថាអ្នកជំងឺពិបាកដកដង្ហើមចូលនិងខាងក្រៅ។
4. Pallor ពេលខ្លះសម្លេងស្បែកពណ៌ប្រផេះ។
5. ឈឺចាប់ក្នុងទ្រូងជាពិសេសនៅកន្លែងដែលមានការផ្តោតអារម្មណ៍ខាងរោគសាស្ត្រ។
6. ក្នុងករណីធ្ងន់ធ្ងរជំងឺរលាកសួតជារឿយៗមានភាពស្មុគស្មាញដោយសារជំងឺខ្សោយបេះដូងដែលនាំឱ្យមានការកើនឡើងនៃដង្ហើមខ្លីនិងការលេចឡើងនូវរោគសញ្ញាលក្ខណៈផ្សេងទៀត។
ប្រសិនបើអ្នកមានដង្ហើមខ្លីក្អកនិងរោគសញ្ញាដទៃទៀតនៃជំងឺរលាកសួតអ្នកគួរតែពិគ្រោះជាមួយវេជ្ជបណ្ឌិតឱ្យបានឆាប់បំផុត។ប្រសិនបើការព្យាបាលមិនត្រូវបានចាប់ផ្តើមក្នុងរយៈពេល 8 ម៉ោងដំបូងបន្ទាប់មកការព្យាករណ៍សម្រាប់អ្នកជំងឺកាន់តែធ្ងន់ធ្ងរឡើងរហូតដល់លទ្ធភាពនៃការស្លាប់។ វិធីសាស្ត្រធ្វើរោគវិនិច្ឆ័យសំខាន់សម្រាប់ដង្ហើមខ្លីដែលបណ្តាលមកពីជំងឺរលាកសួតគឺកាំរស្មីអ៊ិចទ្រូង។ ថ្នាំអង់ទីប៊ីយោទិចនិងថ្នាំដទៃទៀតត្រូវបានចេញវេជ្ជបញ្ជា។
ដុំសាច់សួត
ការធ្វើរោគវិនិច្ឆ័យរកមូលហេតុនៃដង្ហើមខ្លីក្នុងដុំសាច់សាហាវនៅដំណាក់កាលដំបូងគឺពិតជាស្មុគស្មាញណាស់។ វិធីសាស្រ្តផ្តល់ព័ត៌មានច្រើនបំផុតគឺការថតកាំរស្មី, ការគណនា tomography, ការសម្គាល់ដុំសាច់ឈាម (សារធាតុពិសេសដែលបង្កើតនៅក្នុងខ្លួននៅពេលមានដុំពក), sputum cytology, bronchoscopy ។
ការព្យាបាលអាចរាប់បញ្ចូលការអន្តរាគមន៍វះកាត់ការប្រើស៊ីស្ត្រូទីកការព្យាបាលដោយកាំរស្មីនិងវិធីផ្សេងទៀតដែលទំនើបជាងនេះ។
លលាដ៍ក្បាលនិងដង្ហើមខ្លីអំឡុងពេលហាត់ប្រាណ៖ ភាពស្លេកស្លាំង
 ភាពស្លេកស្លាំង (ភាពស្លេកស្លាំង) គឺជាក្រុមនៃរោគសាស្ត្រដែលត្រូវបានសម្គាល់ដោយការថយចុះនៃមាតិកានៃកោសិកាឈាមក្រហមនិងអេម៉ូក្លូប៊ីននៅក្នុងឈាម។ មូលហេតុនៃភាពស្លេកស្លាំងអាចមានភាពចម្រុះ។ ចំនួនកោសិកាឈាមក្រហមអាចនឹងថយចុះដោយសារតែជំងឺតំណពូជពីកំណើតការបង្ករោគនិងជំងឺធ្ងន់ធ្ងរដុំសាច់ឈាម (ជំងឺមហារីកឈាម) ការហូរឈាមរ៉ាំរ៉ៃនិងជំងឺនៃសរីរាង្គខាងក្នុង។
ភាពស្លេកស្លាំង (ភាពស្លេកស្លាំង) គឺជាក្រុមនៃរោគសាស្ត្រដែលត្រូវបានសម្គាល់ដោយការថយចុះនៃមាតិកានៃកោសិកាឈាមក្រហមនិងអេម៉ូក្លូប៊ីននៅក្នុងឈាម។ មូលហេតុនៃភាពស្លេកស្លាំងអាចមានភាពចម្រុះ។ ចំនួនកោសិកាឈាមក្រហមអាចនឹងថយចុះដោយសារតែជំងឺតំណពូជពីកំណើតការបង្ករោគនិងជំងឺធ្ងន់ធ្ងរដុំសាច់ឈាម (ជំងឺមហារីកឈាម) ការហូរឈាមរ៉ាំរ៉ៃនិងជំងឺនៃសរីរាង្គខាងក្នុង។
ភាពស្លេកស្លាំងទាំងអស់មានរឿងតែមួយ៖ ជាលទ្ធផលនៃការថយចុះកម្រិតអេម៉ូក្លូប៊ីនក្នុងចរន្តឈាមអុកស៊ីសែនតិចត្រូវបានបញ្ជូនទៅសរីរាង្គនិងជាលិការួមទាំងខួរក្បាល។ រាងកាយកំពុងព្យាយាមដើម្បីទូទាត់សងនូវស្ថានភាពបែបនេះជាលទ្ធផលជម្រៅនិងភាពញឹកញាប់នៃដង្ហើមកើនឡើង។ សួតកំពុងព្យាយាមច្របាច់អុកស៊ីសែនបន្ថែមទៅក្នុងឈាម។
ដង្ហើមខ្លីជាមួយនឹងភាពស្លេកស្លាំងត្រូវបានផ្សំជាមួយនឹងរោគសញ្ញាដូចខាងក្រោម៖
1. អ្នកជំងឺព្យញ្ជនៈមានអារម្មណ៍ថាមានការបែកបាក់ភាពទន់ខ្សោយថេរគាត់មិនអត់ធ្មត់នឹងការកើនឡើងសកម្មភាពរាងកាយទេ។ រោគសញ្ញាទាំងនេះកើតឡើងច្រើនមុនពេលដង្ហើមខ្លីលេចឡើង។
2. ផល្ល័រនៃស្បែកគឺជាសញ្ញាលក្ខណៈមួយពីព្រោះវាជាអេម៉ូក្លូប៊ីនដែលមាននៅក្នុងឈាមដែលផ្តល់ឱ្យវានូវពណ៌ផ្កាឈូក។
3. ឈឺក្បាលនិងវិលមុខការចងចាំខ្សោយការយកចិត្តទុកដាក់ការផ្តោតអារម្មណ៍ - រោគសញ្ញាទាំងនេះត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងភាពអត់ឃ្លានអុកស៊ីសែននៃខួរក្បាល។
4. បានរំលោភនិងមុខងារសំខាន់ៗដូចជាការគេងការរួមភេទចំណង់អាហារ។
5. ក្នុងភាពស្លេកស្លាំងធ្ងន់ធ្ងរជំងឺខ្សោយបេះដូងវិវត្តទៅតាមពេលវេលាដែលនាំឱ្យដង្ហើមខ្លីកាន់តែអាក្រក់ទៅ ៗ និងរោគសញ្ញាផ្សេងទៀត។
6. ប្រភេទមួយចំនួននៃភាពស្លេកស្លាំងមានរោគសញ្ញាផ្ទាល់ខ្លួន។ ឧទាហរណ៍ដោយមានកង្វះឈាមក្រហម B12 ភាពប្រែប្រួលស្បែកខ្សោយ។ ជាមួយនឹងភាពស្លេកស្លាំងដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការខូចខាតថ្លើម, បន្ថែមពីលើជំងឺស្បែករបកក្រហម, ជម្ងឺខាន់លឿងក៏កើតមានផងដែរ។
ប្រភេទនៃការស្រាវជ្រាវដែលគួរឱ្យទុកចិត្តបំផុតដែលអាចរកឃើញភាពស្លេកស្លាំងគឺជាការធ្វើតេស្តឈាមទូទៅ។ ផែនការព្យាបាលត្រូវបានបង្កើតឡើងដោយអ្នកជំនាញផ្នែកសសៃឈាមអាស្រ័យលើមូលហេតុនៃជំងឺ។
ច្រើនទៀតអំពីភាពស្លេកស្លាំង
ហេតុអ្វីបានជាការដកដង្ហើមខ្លីកើតឡើងបន្ទាប់ពីញ៉ាំ?
ដង្ហើមខ្លីបន្ទាប់ពីញ៉ាំគឺជាពាក្យបណ្តឹងទូទៅមួយ។ ទោះយ៉ាងណាក៏ដោយនៅក្នុងខ្លួនវាវាមិនអនុញ្ញាតឱ្យសង្ស័យពីជំងឺជាក់លាក់ណាមួយទេ។ យន្តការនៃការអភិវឌ្ឍន៍របស់វាមានដូចខាងក្រោម។
បន្ទាប់ពីញ៉ាំរួចប្រព័ន្ធរំលាយអាហារចាប់ផ្តើមធ្វើការយ៉ាងសកម្ម។ ភ្នាសរំអិលនៃក្រពះលំពែងនិងពោះវៀនចាប់ផ្តើមសំងាត់អង់ស៊ីមរំលាយអាហារជាច្រើន។ ត្រូវការថាមពលដើម្បីជំរុញអាហារតាមរយៈបំពង់រំលាយអាហារ។ បន្ទាប់មកប្រូតេអ៊ីនខ្លាញ់និងកាបូអ៊ីដ្រាតកែច្នៃដោយអង់ស៊ីមត្រូវបានស្រូបចូលចរន្តឈាម។ ទាក់ទងនឹងដំណើរការទាំងអស់នេះការហូរចូលបរិមាណដ៏ច្រើនដល់សរីរាង្គនៃប្រព័ន្ធរំលាយអាហារគឺចាំបាច់។
លំហូរឈាមនៅក្នុងខ្លួនមនុស្សត្រូវបានចែកចាយឡើងវិញ។ ពោះវៀនទទួលបានអុកស៊ីសែនកាន់តែច្រើនសរីរាង្គដែលនៅសល់តិច។ ប្រសិនបើរាងកាយធ្វើការបានត្រឹមត្រូវនោះគ្មានការរំលោភណាមួយត្រូវបានកត់សម្គាល់ទេ។ ប្រសិនបើមានជំងឺនិងភាពមិនប្រក្រតីណាមួយបន្ទាប់មកការអត់ឃ្លានអុកស៊ីសែនកើតឡើងនៅក្នុងសរីរាង្គខាងក្នុងហើយសួតព្យាយាមលុបបំបាត់វាចាប់ផ្តើមធ្វើការក្នុងល្បឿនមួយ។ ដង្ហើមខ្លីលេចឡើង។
ប្រសិនបើអ្នកមានដង្ហើមខ្លីបន្ទាប់ពីញ៉ាំបន្ទាប់មកអ្នកចាំបាច់ត្រូវមកណាត់ជួបជាមួយអ្នកព្យាបាលរោគដើម្បីធ្វើការពិនិត្យនិងស្វែងយល់ពីមូលហេតុរបស់វា។
Thyrotoxicosis
 Thyrotoxicosis គឺជាស្ថានភាពមួយដែលមានការផលិតអរម៉ូនទីរ៉ូអ៊ីតច្រើនពេក។ ក្នុងករណីនេះអ្នកជំងឺត្អូញត្អែរពីដង្ហើមខ្លី។
Thyrotoxicosis គឺជាស្ថានភាពមួយដែលមានការផលិតអរម៉ូនទីរ៉ូអ៊ីតច្រើនពេក។ ក្នុងករណីនេះអ្នកជំងឺត្អូញត្អែរពីដង្ហើមខ្លី។
រោគខាន់ស្លាដែលមានជំងឺនេះកើតឡើងដោយសារមូលហេតុពីរយ៉ាង។ ទីមួយដំណើរការមេតាប៉ូលីសទាំងអស់ត្រូវបានពង្រឹងនៅក្នុងខ្លួនដូច្នេះវាមានអារម្មណ៍ថាត្រូវការបរិមាណអុកស៊ីសែនកើនឡើង។ ទន្ទឹមនឹងនេះចង្វាក់បេះដូងកើនឡើងរហូតដល់ជំងឺបេះដូង atrial fibrillation ។ ក្នុងស្ថានភាពនេះបេះដូងមិនអាចបូមឈាមបានត្រឹមត្រូវតាមរយៈជាលិកានិងសរីរាង្គទេពួកគេមិនទទួលបរិមាណអុកស៊ីសែនចាំបាច់ទេ។
បន្ថែមទៀតអំពី thyrotoxicosis
រោគសញ្ញាផ្លូវដង្ហើមដែលទើបនឹងកើត
នេះគឺជាស្ថានភាពមួយនៅពេលទារកទើបនឹងកើតមានការស្ទះចរន្តឈាមស្ទះសួតហើយជំងឺស្ទះសួតកើតឡើង។ ភាគច្រើនរោគសញ្ញាពិបាកចិត្តកើតឡើងចំពោះកុមារដែលកើតលើស្ត្រីដែលមានជំងឺទឹកនោមផ្អែមការហូរឈាមនិងជំងឺបេះដូងនិងសរសៃឈាម។ ក្នុងករណីនេះកុមារមានរោគសញ្ញាដូចខាងក្រោម:
1. ដង្ហើមខ្លីធ្ងន់ធ្ងរ។ ក្នុងពេលដំណាលគ្នាការដកដង្ហើមបានក្លាយជាញឹកញាប់ហើយស្បែកទារកទទួលបានពណ៌ប្រផេះ។
2. ស្បែកប្រែជាស្លេក។
3. ការចល័តទ្រូងគឺពិបាក។
ជាមួយនឹងរោគសញ្ញាផ្លូវដង្ហើមរបស់ទារកទើបនឹងកើតការព្យាបាលជាបន្ទាន់គឺចាំបាច់។
ដង្ហើមខ្លី៖ មូលហេតុចំបងអនុសាសន៍របស់អ្នកឯកទេស
ដង្ហើមខ្លីគឺជាជំងឺដង្ហើមការកើនឡើងនៃប្រេកង់និង / ជម្រៅរបស់វាដែលជារឿយៗត្រូវបានអមដោយអារម្មណ៍នៃការខ្វះខ្យល់ (ញាក់) ហើយជួនកាលការភ័យខ្លាចការភ័យខ្លាច។ វាមិនអាចទៅរួចទេដើម្បីបញ្ឈប់វាដោយឆន្ទៈសេរី។
ដង្ហើមខ្លីតែងតែជារោគសញ្ញានៃជម្ងឺ។ ទោះយ៉ាងណាក៏ដោយដង្ហើមខ្លីគួរតែត្រូវបានសម្គាល់ពីការដកដង្ហើមរំខានដោយការរំខានដល់សរសៃប្រសាទឬការរំខានធ្ងន់ធ្ងរ (ក្នុងករណីចុងក្រោយការដកដង្ហើមរំខានត្រូវបានរំខានដោយការស្រែកថ្ងូរជ្រៅ) ។
ហេតុផលសម្រាប់រូបរាងនៃដង្ហើមខ្លីមានច្រើន។ នីតិវិធីនិងប្រភេទនៃការថែទាំនឹងខុសគ្នាអាស្រ័យលើថាតើវាស្រួច (ភ្លាមៗ) នៅពេលការវាយប្រហារនៃការថប់ដង្ហើមឬដង្ហើមខ្លីកើនឡើងបន្តិចម្តង ៗ និងមានលក្ខណៈរ៉ាំរ៉ៃ។  រោគខាន់ស្លាតែងតែជារោគសញ្ញានៃជម្ងឺ។
រោគខាន់ស្លាតែងតែជារោគសញ្ញានៃជម្ងឺ។
ការវាយប្រហារស្រួចស្រាវនៃដង្ហើមខ្លី
មូលហេតុទូទៅបំផុតនៃការវាយប្រហារស្រួចស្រាវនៃដង្ហើមខ្លី, ថប់ដង្ហើម។
- ការវាយប្រហារនៃជំងឺហឺត bronchial ។
- ភាពធ្ងន់ធ្ងរនៃជំងឺរលាកទងសួតស្ទះ។
- ជំងឺខ្សោយបេះដូង - ជំងឺហឺតបេះដូង។
- ការកើនឡើងយ៉ាងខ្លាំងនៃជាតិស្ករក្នុងឈាមនិងអាសេតូននៅក្នុងទឹកនោមផ្អែម។
- ការរីករាលដាលនៃបំពង់កដោយមានអាឡែរហ្សីឬរលាកធ្ងន់ធ្ងរ។
- រាងកាយបរទេសនៅក្នុងផ្លូវដង្ហើម។
- ដំបៅនៃសរសៃឈាមសួតឬខួរក្បាល។
- ជំងឺរលាកនិងជំងឺឆ្លងធ្ងន់ធ្ងរដែលមានគ្រុនក្តៅខ្លាំង (ជំងឺរលាកសួតធ្ងន់ធ្ងរជំងឺរលាកស្រោមខួរក្បាលអាប់សជាដើម) ។
រោគខាន់ស្លាក់ក្នុងជំងឺហឺតទងសួត
ដុំសាច់សួត
ការធ្វើរោគវិនិច្ឆ័យរកមូលហេតុនៃដង្ហើមខ្លីក្នុងដុំសាច់សាហាវនៅដំណាក់កាលដំបូងគឺពិតជាស្មុគស្មាញណាស់។ វិធីសាស្រ្តផ្តល់ព័ត៌មានច្រើនបំផុតគឺការថតកាំរស្មី, ការគណនា tomography, ការសម្គាល់ដុំសាច់ឈាម (សារធាតុពិសេសដែលបង្កើតនៅក្នុងខ្លួននៅពេលមានដុំពក), sputum cytology, bronchoscopy ។
ការព្យាបាលអាចរាប់បញ្ចូលការអន្តរាគមន៍វះកាត់ការប្រើស៊ីស្ត្រូទីកការព្យាបាលដោយកាំរស្មីនិងវិធីផ្សេងទៀតដែលទំនើបជាងនេះ។
ជំងឺសួតនិងទ្រូងផ្សេងទៀតដែលនាំឱ្យមានដង្ហើមខ្លី
លលាដ៍ក្បាលនិងដង្ហើមខ្លីអំឡុងពេលហាត់ប្រាណ៖ ភាពស្លេកស្លាំង
 ភាពស្លេកស្លាំង (ភាពស្លេកស្លាំង) គឺជាក្រុមនៃរោគសាស្ត្រដែលត្រូវបានសម្គាល់ដោយការថយចុះនៃមាតិកានៃកោសិកាឈាមក្រហមនិងអេម៉ូក្លូប៊ីននៅក្នុងឈាម។ មូលហេតុនៃភាពស្លេកស្លាំងអាចមានភាពចម្រុះ។ ចំនួនកោសិកាឈាមក្រហមអាចនឹងថយចុះដោយសារតែជំងឺតំណពូជពីកំណើតការបង្ករោគនិងជំងឺធ្ងន់ធ្ងរដុំសាច់ឈាម (ជំងឺមហារីកឈាម) ការហូរឈាមរ៉ាំរ៉ៃនិងជំងឺនៃសរីរាង្គខាងក្នុង។
ភាពស្លេកស្លាំង (ភាពស្លេកស្លាំង) គឺជាក្រុមនៃរោគសាស្ត្រដែលត្រូវបានសម្គាល់ដោយការថយចុះនៃមាតិកានៃកោសិកាឈាមក្រហមនិងអេម៉ូក្លូប៊ីននៅក្នុងឈាម។ មូលហេតុនៃភាពស្លេកស្លាំងអាចមានភាពចម្រុះ។ ចំនួនកោសិកាឈាមក្រហមអាចនឹងថយចុះដោយសារតែជំងឺតំណពូជពីកំណើតការបង្ករោគនិងជំងឺធ្ងន់ធ្ងរដុំសាច់ឈាម (ជំងឺមហារីកឈាម) ការហូរឈាមរ៉ាំរ៉ៃនិងជំងឺនៃសរីរាង្គខាងក្នុង។
ភាពស្លេកស្លាំងទាំងអស់មានរឿងតែមួយ៖ ជាលទ្ធផលនៃការថយចុះកម្រិតអេម៉ូក្លូប៊ីនក្នុងចរន្តឈាមអុកស៊ីសែនតិចត្រូវបានបញ្ជូនទៅសរីរាង្គនិងជាលិការួមទាំងខួរក្បាល។រាងកាយកំពុងព្យាយាមដើម្បីទូទាត់សងនូវស្ថានភាពបែបនេះជាលទ្ធផលជម្រៅនិងភាពញឹកញាប់នៃដង្ហើមកើនឡើង។ សួតកំពុងព្យាយាមច្របាច់អុកស៊ីសែនបន្ថែមទៅក្នុងឈាម។
ដង្ហើមខ្លីជាមួយនឹងភាពស្លេកស្លាំងត្រូវបានផ្សំជាមួយនឹងរោគសញ្ញាដូចខាងក្រោម៖
1. អ្នកជំងឺព្យញ្ជនៈមានអារម្មណ៍ថាមានការបែកបាក់ភាពទន់ខ្សោយថេរគាត់មិនអត់ធ្មត់នឹងការកើនឡើងសកម្មភាពរាងកាយទេ។ រោគសញ្ញាទាំងនេះកើតឡើងច្រើនមុនពេលដង្ហើមខ្លីលេចឡើង។
2. ផល្ល័រនៃស្បែកគឺជាសញ្ញាលក្ខណៈមួយពីព្រោះវាជាអេម៉ូក្លូប៊ីនដែលមាននៅក្នុងឈាមដែលផ្តល់ឱ្យវានូវពណ៌ផ្កាឈូក។
3. ឈឺក្បាលនិងវិលមុខការចងចាំខ្សោយការយកចិត្តទុកដាក់ការផ្តោតអារម្មណ៍ - រោគសញ្ញាទាំងនេះត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងភាពអត់ឃ្លានអុកស៊ីសែននៃខួរក្បាល។
4. បានរំលោភនិងមុខងារសំខាន់ៗដូចជាការគេងការរួមភេទចំណង់អាហារ។
5. ក្នុងភាពស្លេកស្លាំងធ្ងន់ធ្ងរជំងឺខ្សោយបេះដូងវិវត្តទៅតាមពេលវេលាដែលនាំឱ្យដង្ហើមខ្លីកាន់តែអាក្រក់ទៅ ៗ និងរោគសញ្ញាផ្សេងទៀត។
6. ប្រភេទមួយចំនួននៃភាពស្លេកស្លាំងមានរោគសញ្ញាផ្ទាល់ខ្លួន។ ឧទាហរណ៍ដោយមានកង្វះឈាមក្រហម B12 ភាពប្រែប្រួលស្បែកខ្សោយ។ ជាមួយនឹងភាពស្លេកស្លាំងដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការខូចខាតថ្លើម, បន្ថែមពីលើជំងឺស្បែករបកក្រហម, ជម្ងឺខាន់លឿងក៏កើតមានផងដែរ។
ប្រភេទនៃការស្រាវជ្រាវដែលគួរឱ្យទុកចិត្តបំផុតដែលអាចរកឃើញភាពស្លេកស្លាំងគឺជាការធ្វើតេស្តឈាមទូទៅ។ ផែនការព្យាបាលត្រូវបានបង្កើតឡើងដោយអ្នកជំនាញផ្នែកសសៃឈាមអាស្រ័យលើមូលហេតុនៃជំងឺ។
ច្រើនទៀតអំពីភាពស្លេកស្លាំង
រោគខាន់ស្លាក់ក្នុងជំងឺផ្សេងទៀត
ហេតុអ្វីបានជាការដកដង្ហើមខ្លីកើតឡើងបន្ទាប់ពីញ៉ាំ?
ដង្ហើមខ្លីបន្ទាប់ពីញ៉ាំគឺជាពាក្យបណ្តឹងទូទៅមួយ។ ទោះយ៉ាងណាក៏ដោយនៅក្នុងខ្លួនវាវាមិនអនុញ្ញាតឱ្យសង្ស័យពីជំងឺជាក់លាក់ណាមួយទេ។ យន្តការនៃការអភិវឌ្ឍន៍របស់វាមានដូចខាងក្រោម។
បន្ទាប់ពីញ៉ាំរួចប្រព័ន្ធរំលាយអាហារចាប់ផ្តើមធ្វើការយ៉ាងសកម្ម។ ភ្នាសរំអិលនៃក្រពះលំពែងនិងពោះវៀនចាប់ផ្តើមសំងាត់អង់ស៊ីមរំលាយអាហារជាច្រើន។ ត្រូវការថាមពលដើម្បីជំរុញអាហារតាមរយៈបំពង់រំលាយអាហារ។ បន្ទាប់មកប្រូតេអ៊ីនខ្លាញ់និងកាបូអ៊ីដ្រាតកែច្នៃដោយអង់ស៊ីមត្រូវបានស្រូបចូលចរន្តឈាម។ ទាក់ទងនឹងដំណើរការទាំងអស់នេះការហូរចូលបរិមាណដ៏ច្រើនដល់សរីរាង្គនៃប្រព័ន្ធរំលាយអាហារគឺចាំបាច់។
លំហូរឈាមនៅក្នុងខ្លួនមនុស្សត្រូវបានចែកចាយឡើងវិញ។ ពោះវៀនទទួលបានអុកស៊ីសែនកាន់តែច្រើនសរីរាង្គដែលនៅសល់តិច។ ប្រសិនបើរាងកាយធ្វើការបានត្រឹមត្រូវនោះគ្មានការរំលោភណាមួយត្រូវបានកត់សម្គាល់ទេ។ ប្រសិនបើមានជំងឺនិងភាពមិនប្រក្រតីណាមួយបន្ទាប់មកការអត់ឃ្លានអុកស៊ីសែនកើតឡើងនៅក្នុងសរីរាង្គខាងក្នុងហើយសួតព្យាយាមលុបបំបាត់វាចាប់ផ្តើមធ្វើការក្នុងល្បឿនមួយ។ ដង្ហើមខ្លីលេចឡើង។
ប្រសិនបើអ្នកមានដង្ហើមខ្លីបន្ទាប់ពីញ៉ាំបន្ទាប់មកអ្នកចាំបាច់ត្រូវមកណាត់ជួបជាមួយអ្នកព្យាបាលរោគដើម្បីធ្វើការពិនិត្យនិងស្វែងយល់ពីមូលហេតុរបស់វា។
ជំងឺទឹកនោមផ្អែម
Thyrotoxicosis
 Thyrotoxicosis គឺជាស្ថានភាពមួយដែលមានការផលិតអរម៉ូនទីរ៉ូអ៊ីតច្រើនពេក។ ក្នុងករណីនេះអ្នកជំងឺត្អូញត្អែរពីដង្ហើមខ្លី។
Thyrotoxicosis គឺជាស្ថានភាពមួយដែលមានការផលិតអរម៉ូនទីរ៉ូអ៊ីតច្រើនពេក។ ក្នុងករណីនេះអ្នកជំងឺត្អូញត្អែរពីដង្ហើមខ្លី។
រោគខាន់ស្លាដែលមានជំងឺនេះកើតឡើងដោយសារមូលហេតុពីរយ៉ាង។ ទីមួយដំណើរការមេតាប៉ូលីសទាំងអស់ត្រូវបានពង្រឹងនៅក្នុងខ្លួនដូច្នេះវាមានអារម្មណ៍ថាត្រូវការបរិមាណអុកស៊ីសែនកើនឡើង។ ទន្ទឹមនឹងនេះចង្វាក់បេះដូងកើនឡើងរហូតដល់ជំងឺបេះដូង atrial fibrillation ។ ក្នុងស្ថានភាពនេះបេះដូងមិនអាចបូមឈាមបានត្រឹមត្រូវតាមរយៈជាលិកានិងសរីរាង្គទេពួកគេមិនទទួលបរិមាណអុកស៊ីសែនចាំបាច់ទេ។
បន្ថែមទៀតអំពី thyrotoxicosis
រោគខាន់ស្លាចំពោះកុមារ៖ មូលហេតុទូទៅបំផុត
រោគសញ្ញាផ្លូវដង្ហើមដែលទើបនឹងកើត
នេះគឺជាស្ថានភាពមួយនៅពេលទារកទើបនឹងកើតមានការស្ទះចរន្តឈាមស្ទះសួតហើយជំងឺស្ទះសួតកើតឡើង។ ភាគច្រើនរោគសញ្ញាពិបាកចិត្តកើតឡើងចំពោះកុមារដែលកើតលើស្ត្រីដែលមានជំងឺទឹកនោមផ្អែមការហូរឈាមនិងជំងឺបេះដូងនិងសរសៃឈាម។ ក្នុងករណីនេះកុមារមានរោគសញ្ញាដូចខាងក្រោម:
1. ដង្ហើមខ្លីធ្ងន់ធ្ងរ។ ក្នុងពេលដំណាលគ្នាការដកដង្ហើមបានក្លាយជាញឹកញាប់ហើយស្បែកទារកទទួលបានពណ៌ប្រផេះ។
2. ស្បែកប្រែជាស្លេក។
3. ការចល័តទ្រូងគឺពិបាក។
ជាមួយនឹងរោគសញ្ញាផ្លូវដង្ហើមរបស់ទារកទើបនឹងកើតការព្យាបាលជាបន្ទាន់គឺចាំបាច់។
Laryngitis និងឈឺក្រពះមិនពិត
រោគខាន់ស្លាក់ចំពោះកុមារដែលមានជំងឺផ្លូវដង្ហើម
ជំងឺបេះដូងពីកំណើត
ភាពស្លេកស្លាំងចំពោះកុមារ
មូលហេតុនៃរោគខាន់ស្លាក្នុងអំឡុងពេលមានផ្ទៃពោះ
 ក្នុងអំឡុងពេលមានផ្ទៃពោះប្រព័ន្ធសរសៃឈាមបេះដូងនិងប្រព័ន្ធដង្ហើមរបស់ស្ត្រីចាប់ផ្តើមមានភាពតានតឹងកើនឡើង។ នេះដោយសារតែហេតុផលដូចខាងក្រោម៖
ក្នុងអំឡុងពេលមានផ្ទៃពោះប្រព័ន្ធសរសៃឈាមបេះដូងនិងប្រព័ន្ធដង្ហើមរបស់ស្ត្រីចាប់ផ្តើមមានភាពតានតឹងកើនឡើង។ នេះដោយសារតែហេតុផលដូចខាងក្រោម៖
- អំប្រ៊ីយ៉ុងដែលកំពុងលូតលាស់និងទារកត្រូវការអុកស៊ីសែនបន្ថែម
- បរិមាណឈាមសរុបដែលចរាចរក្នុងរាងកាយកើនឡើង
- ទារករីកធំមួយចាប់ផ្តើមច្របាច់ដ្យាក្រាមបេះដូងនិងសួតពីខាងក្រោមដែលធ្វើអោយស្មុគស្មាញដល់ចលនាផ្លូវដង្ហើមនិងការកន្ត្រាក់បេះដូង។
- ជាមួយនឹងកង្វះអាហារូបត្ថម្ភរបស់ស្ត្រីមានផ្ទៃពោះភាពស្លកសាំងមានការរីកចម្រើន។
ជាលទ្ធផលក្នុងអំឡុងពេលមានផ្ទៃពោះមានដង្ហើមខ្លីថេរ។ ប្រសិនបើអត្រាផ្លូវដង្ហើមធម្មតារបស់មនុស្សម្នាក់គឺ 16 - 20 ក្នុងមួយនាទីបន្ទាប់មកចំពោះស្ត្រីមានផ្ទៃពោះ - 22 - 24 ក្នុងមួយនាទី។ ដង្ហើមខ្លីកាន់តែខ្លាំងឡើង ៗ អំឡុងពេលហាត់ប្រាណភាពតានតឹងការថប់បារម្ភ។ ការមានផ្ទៃពោះនៅពេលក្រោយកាន់តែពិបាកដកដង្ហើម។
ប្រសិនបើការដកដង្ហើមខ្លីអំឡុងពេលមានផ្ទៃពោះត្រូវបានបង្ហាញយ៉ាងខ្លាំងហើយជាញឹកញាប់មានការព្រួយបារម្ភបន្ទាប់មកអ្នកពិតជាគួរទៅជួបគ្រូពេទ្យនៅគ្លីនិកមុនសម្រាលកូន។
ការព្យាបាលដង្ហើមខ្លី
ដើម្បីយល់ពីវិធីព្យាបាលដង្ហើមខ្លីដំបូងអ្នកត្រូវយល់ពីអ្វីដែលបណ្តាលឱ្យមានរោគសញ្ញានេះ។ វាចាំបាច់ក្នុងការរកឱ្យឃើញថាតើជំងឺអ្វីដែលបណ្តាលឱ្យកើតមាន។ បើគ្មានបញ្ហានេះទេការព្យាបាលដែលមានគុណភាពខ្ពស់មិនអាចទៅរួចទេហើយសកម្មភាពខុសផ្ទុយទៅវិញអាចធ្វើឱ្យប៉ះពាល់ដល់អ្នកជំងឺ។ ដូច្នេះថ្នាំសម្រាប់ដង្ហើមខ្លីគួរតែត្រូវបានចេញវេជ្ជបញ្ជាយ៉ាងតឹងរ៉ឹងដោយអ្នកព្យាបាលរោគបេះដូងអ្នកឯកទេសខាងរោគសួតឬអ្នកឯកទេសខាងជំងឺឆ្លង។
ដូចគ្នានេះផងដែរកុំប្រើដោយឯករាជ្យដោយគ្មានចំណេះដឹងពីវេជ្ជបណ្ឌិតឱសថបុរាណគ្រប់ប្រភេទសម្រាប់ដង្ហើមខ្លី។ ក្នុងករណីល្អបំផុតពួកគេនឹងមិនមានប្រសិទ្ធភាពឬនាំមកនូវផលប៉ះពាល់តិចតួចបំផុត។
ប្រសិនបើមនុស្សម្នាក់បានកត់សម្គាល់រោគសញ្ញានេះបន្ទាប់មកគាត់គួរតែទៅជួបគ្រូពេទ្យឱ្យបានឆាប់ដើម្បីចេញវេជ្ជបញ្ជាការព្យាបាល។
ដង្ហើមខ្លី៖ មូលហេតុចំបងអនុសាសន៍របស់អ្នកឯកទេស
ដង្ហើមខ្លីគឺជាជំងឺដង្ហើមការកើនឡើងនៃប្រេកង់និង / ជម្រៅរបស់វាដែលជារឿយៗត្រូវបានអមដោយអារម្មណ៍នៃការខ្វះខ្យល់ (ញាក់) ហើយជួនកាលការភ័យខ្លាចការភ័យខ្លាច។ វាមិនអាចទៅរួចទេដើម្បីបញ្ឈប់វាដោយឆន្ទៈសេរី។
ដង្ហើមខ្លីតែងតែជារោគសញ្ញានៃជម្ងឺ។ ទោះយ៉ាងណាក៏ដោយដង្ហើមខ្លីគួរតែត្រូវបានសម្គាល់ពីការដកដង្ហើមរំខានដោយការរំខានដល់សរសៃប្រសាទឬការរំខានធ្ងន់ធ្ងរ (ក្នុងករណីចុងក្រោយការដកដង្ហើមរំខានត្រូវបានរំខានដោយការស្រែកថ្ងូរជ្រៅ) ។
ហេតុផលសម្រាប់រូបរាងនៃដង្ហើមខ្លីមានច្រើន។ នីតិវិធីនិងប្រភេទនៃការថែទាំនឹងខុសគ្នាអាស្រ័យលើថាតើវាស្រួច (ភ្លាមៗ) នៅពេលការវាយប្រហារនៃការថប់ដង្ហើមឬដង្ហើមខ្លីកើនឡើងបន្តិចម្តង ៗ និងមានលក្ខណៈរ៉ាំរ៉ៃ។  រោគខាន់ស្លាតែងតែជារោគសញ្ញានៃជម្ងឺ។
រោគខាន់ស្លាតែងតែជារោគសញ្ញានៃជម្ងឺ។
ការវាយប្រហារស្រួចស្រាវនៃដង្ហើមខ្លី
មូលហេតុទូទៅបំផុតនៃការវាយប្រហារស្រួចស្រាវនៃដង្ហើមខ្លី, ថប់ដង្ហើម។
- ការវាយប្រហារនៃជំងឺហឺត bronchial ។
- ភាពធ្ងន់ធ្ងរនៃជំងឺរលាកទងសួតស្ទះ។
- ជំងឺខ្សោយបេះដូង - ជំងឺហឺតបេះដូង។
- ការកើនឡើងយ៉ាងខ្លាំងនៃជាតិស្ករក្នុងឈាមនិងអាសេតូននៅក្នុងទឹកនោមផ្អែម។
- ការរីករាលដាលនៃបំពង់កដោយមានអាឡែរហ្សីឬរលាកធ្ងន់ធ្ងរ។
- រាងកាយបរទេសនៅក្នុងផ្លូវដង្ហើម។
- ដំបៅនៃសរសៃឈាមសួតឬខួរក្បាល។
- ជំងឺរលាកនិងជំងឺឆ្លងធ្ងន់ធ្ងរដែលមានគ្រុនក្តៅខ្លាំង (ជំងឺរលាកសួតធ្ងន់ធ្ងរជំងឺរលាកស្រោមខួរក្បាលអាប់សជាដើម) ។
រោគខាន់ស្លាក់ក្នុងជំងឺហឺតទងសួត
ប្រសិនបើអ្នកជំងឺបានទទួលរងពីជំងឺរលាកទងសួតស្ទះឬហឺតមួយរយៈហើយគ្រូពេទ្យបានធ្វើរោគវិនិច្ឆ័យគាត់បន្ទាប់មកដំបូងអ្នកត្រូវប្រើដបបាញ់ពិសេសជាមួយថ្នាំសំលាប់មេរោគដូចជា salbutamol, fenoterol ឬ berodual ។ ពួកគេបំបាត់ការរីករាលដាលនៃទងសួតនិងបង្កើនលំហូរខ្យល់ចូលក្នុងសួត។ ជាធម្មតា 1-2 ដូស (ដង្ហើមចូល) គឺគ្រប់គ្រាន់ដើម្បីបញ្ឈប់ការវាយប្រហារនៃការថប់ដង្ហើម។
ក្នុងករណីនេះត្រូវអនុវត្តតាមវិធានខាងក្រោម៖
- អ្នកមិនអាចធ្វើបានច្រើនជាង ២ ដង្ហើម - ចាក់ថ្នាំជាប់គ្នាយ៉ាងហោចណាស់ចន្លោះ ២០ នាទីម្តង។ការប្រើប្រដាប់ហឺតញឹកញាប់ជាងមុនមិនបង្កើនប្រសិទ្ធភាពព្យាបាលរបស់វាទេប៉ុន្តែការលេចឡើងនៃផលប៉ះពាល់ដូចជាការញ័រទ្រូងការផ្លាស់ប្តូរសម្ពាធឈាម - បាទ។
- កុំអោយលើសកំរិតដូសប្រចាំថ្ងៃនៃប្រដាប់ហឺតដោយប្រើបណ្តោះអាសន្នក្នុងពេលថ្ងៃ - គឺ ៦-៨ ដងក្នុងមួយថ្ងៃ។
- ការប្រើប្រដាប់ហឺតខុសប្រក្រតីនិងញឹកញាប់នៃការវាយប្រហារដោយថប់ដង្ហើមគឺមានគ្រោះថ្នាក់។ ការដកដង្ហើមពិបាកអាចចូលទៅក្នុងស្ថានភាពដែលគេហៅថាជម្ងឺហឺតដែលពិបាកបញ្ឈប់សូម្បីតែនៅក្នុងអង្គភាពថែទាំដែលពឹងផ្អែកខ្លាំង។
- ប្រសិនបើបន្ទាប់ពីការប្រើម្តងហើយម្តងទៀត (ឧទាហរណ៍ការចាក់ថ្នាំ 2 ដង 2 ដង) នៃប្រដាប់ហឺតដង្ហើមខ្លីមិនបាត់ឬសូម្បីតែកាន់តែខ្លាំង - ហៅរថយន្តសង្គ្រោះបន្ទាន់ភ្លាមៗ។
តើមានអ្វីអាចធ្វើបានមុនពេលរថយន្តសង្គ្រោះបន្ទាន់មកដល់?
ដើម្បីផ្តល់ខ្យល់ត្រជាក់ស្រស់ដល់អ្នកជំងឺ: បើកបង្អួចឬបង្អួច (ម៉ាស៊ីនត្រជាក់មិនសម!) ដោះសម្លៀកបំពាក់តឹង ៗ ។ សកម្មភាពបន្ថែមទៀតពឹងផ្អែកលើមូលហេតុនៃដង្ហើមខ្លី។
ចំពោះអ្នកដែលមានជំងឺទឹកនោមផ្អែមវាជាការចាំបាច់ដើម្បីវាស់កម្រិតជាតិស្ករក្នុងឈាមដោយប្រើស្ករកៅស៊ូ។ នៅកម្រិតជាតិស្ករខ្ពស់អាំងស៊ុយលីនត្រូវបានចង្អុលបង្ហាញប៉ុន្តែនេះគឺជាបុព្វសិទ្ធិរបស់វេជ្ជបណ្ឌិត។
វាជាការគួរសម្រាប់អ្នកដែលមានជំងឺបេះដូងវាស់សម្ពាធឈាម (វាអាចខ្ពស់) កំណត់វាចុះ។ ការដាក់នៅលើគ្រែគឺមិនចាំបាច់ទេព្រោះការដកដង្ហើមពីនេះនឹងកាន់តែពិបាក។ បន្ទាបជើងដើម្បីឱ្យបរិមាណលើសនៃផ្នែករាវនៃឈាមចេញពីបេះដូងទៅជើង។ នៅសម្ពាធខ្ពស់ (លើសពី ២០ ម។ ម។ ហ។ សិល្បៈ។ លើសពីធម្មតា) ប្រសិនបើមនុស្សម្នាក់ទទួលរងពីជំងឺលើសឈាមរយៈពេលយូរនិងមានថ្នាំសម្រាប់សម្ពាធនៅផ្ទះបន្ទាប់មកអ្នកអាចលេបថ្នាំដែលគ្រូពេទ្យបានកំណត់ពីមុនដើម្បីបញ្ឈប់វិបត្តិលើសឈាមដូចជា capoten ឬ corinfar ។
សូមចងចាំថាប្រសិនបើមនុស្សម្នាក់ធ្លាក់ខ្លួនឈឺជាលើកដំបូងនៅក្នុងជីវិតរបស់គាត់ - កុំអោយថ្នាំណាមួយដោយខ្លួនឯង។
ពាក្យពីរបីអំពី laryngospasm
ខ្ញុំក៏ត្រូវនិយាយពីរបីម៉ាត់អំពី laryngospasm ។ ជាមួយនឹងការរីករាលដាលនៃចក្ខុវិស័យការដកដង្ហើមគួរឱ្យរំខាន (stridor) ត្រូវបានគេ, អាចស្តាប់បាននៅចម្ងាយហើយជារឿយៗអមដោយក្អក "គ្រើម" ។ ស្ថានភាពនេះច្រើនតែកើតឡើងជាមួយនឹងការឆ្លងមេរោគផ្លូវដង្ហើមស្រួចស្រាវជាពិសេសចំពោះកុមារ។ ការកើតឡើងរបស់វាត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺហើមពោះធ្ងន់ធ្ងរជាមួយនឹងការរលាក។ ក្នុងករណីនេះកុំរុំបំពង់ករបស់អ្នកដោយការបង្ហាប់ក្តៅ (នេះអាចបង្កើនការហើម) ។ យើងត្រូវតែព្យាយាមធ្វើឱ្យកុមារស្ងប់ស្ងៀមផ្តល់ឱ្យគាត់នូវភេសជ្ជៈ (ចលនាលេបធ្វើឱ្យព្រិលហើម) ផ្តល់នូវការចូលប្រើខ្យល់ត្រជាក់ដែលមានសំណើម។ ដោយមានគោលដៅបង្វែរអារម្មណ៍អ្នកអាចដាក់ស្ពៃខ្មៅនៅលើជើងរបស់អ្នក។ ក្នុងករណីស្រាលវាអាចគ្រប់គ្រាន់ប៉ុន្តែត្រូវហៅរថយន្តសង្គ្រោះបន្ទាន់ព្រោះ laryngospasm អាចកើនឡើងនិងរារាំងការចូលខ្យល់យ៉ាងពេញលេញ។
ដង្ហើមខ្លីរ៉ាំរ៉ៃ
រូបរាងនិងអាំងតង់ស៊ីតេបន្តិចម្តង ៗ នៃដង្ហើមខ្លីត្រូវបានរកឃើញភាគច្រើននៅក្នុងជំងឺស្ទះសួតឬជំងឺបេះដូង។ ជាធម្មតាការដកដង្ហើមលឿននិងអារម្មណ៍នៃការខ្វះខ្យល់ដំបូងលេចឡើងក្នុងអំឡុងពេលនៃការហាត់ប្រាណ។ បន្តិចម្ដងៗការងារដែលមនុស្សម្នាក់អាចធ្វើបានឬចម្ងាយដែលគាត់អាចទៅបានថយចុះ។ ការលួងលោមនៃការផ្លាស់ប្តូរសកម្មភាពរាងកាយគុណភាពនៃជីវិតមានការថយចុះ។ រោគសញ្ញាដូចជាការញ័រទ្រូង, ភាពទន់ខ្សោយ, រិលឬសនៃស្បែក (ជាពិសេសចុងបំផុត) ចូលរួម, ហើមនិងឈឺចាប់នៅទ្រូងអាចធ្វើទៅបាន។ ពួកគេត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការពិតដែលថាវាបានក្លាយជាការពិបាកសម្រាប់សួតឬបេះដូងដើម្បីធ្វើការងាររបស់វា។ ប្រសិនបើអ្នកមិនចាត់វិធានការទេដង្ហើមខ្លីចាប់ផ្តើមរំខានដល់ការខិតខំបន្តិចបន្តួចនិងនៅពេលសំរាក។
វាមិនអាចទៅរួចទេក្នុងការព្យាបាលដង្ហើមខ្លីរ៉ាំរ៉ៃដោយគ្មានការព្យាបាលជំងឺដែលបណ្តាលឱ្យវាកើតឡើង។ ដូច្នេះអ្នកត្រូវស្វែងរកជំនួយផ្នែកវេជ្ជសាស្រ្តនិងត្រូវបានពិនិត្យ។ បន្ថែមលើហេតុផលដែលបានចុះបញ្ជីការដកដង្ហើមខ្លីលេចឡើងជាមួយនឹងភាពស្លេកស្លាំងជំងឺឈាមជំងឺរលាកសន្លាក់រ៉ាំរ៉ៃជម្ងឺក្រិនថ្លើមជាដើម។
បន្ទាប់ពីបានបង្កើតការធ្វើរោគវិនិច្ឆ័យនិងវគ្គនៃការព្យាបាលជំងឺនៅឯផ្ទះវាគួរតែគោរពតាមអនុសាសន៍ដូចខាងក្រោមៈ
- ប្រើថ្នាំតាមវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិតឱ្យបានទៀងទាត់។
- ពិគ្រោះជាមួយវេជ្ជបណ្ឌិតរបស់អ្នកនូវថ្នាំអ្វីនិងកំរិតណាដែលអ្នកអាចលេបថ្នាំដោយខ្លួនឯងក្នុងពេលមានអាសន្នហើយទុកថ្នាំទាំងនេះនៅក្នុងគណៈរដ្ឋមន្ត្រីថ្នាំនៅផ្ទះរបស់អ្នក។
- ដើរជារៀងរាល់ថ្ងៃនៅក្នុងខ្យល់អាកាសបរិសុទ្ធក្នុងរបៀបមានផាសុកភាពគួរឱ្យចាប់អារម្មណ៍យ៉ាងហោចណាស់កន្លះម៉ោង។
- ឈប់ជក់បារី។
- កុំធ្វើឱ្យវាហួសប្រមាណវាជាការប្រសើរក្នុងការញ៉ាំជាញឹកញាប់នៅក្នុងផ្នែកតូចៗ។ អាហារសំបូរបែបជួយបង្កើនដង្ហើមខ្លីឬញុះញង់រូបរាងរបស់វា។
- ចំពោះអាឡែរហ្សីជំងឺហឺតព្យាយាមជៀសវាងការទាក់ទងជាមួយសារធាតុដែលបណ្តាលឱ្យមានការវាយប្រហារដោយជំងឺហឺត (ធូលីផ្កាសត្វក្លិនបន្លែជាដើម) ។
- ត្រួតពិនិត្យសម្ពាធឈាម, ជាមួយជំងឺទឹកនោមផ្អែម - ជាតិស្ករក្នុងឈាម។
- វត្ថុរាវគួរតែត្រូវបានគេប្រើប្រាស់តិចតួចបំផុតកំណត់អំបិល។ ជាមួយនឹងជំងឺបេះដូងនិងតំរងនោមជំងឺក្រិនថ្លើមថ្លើមការប្រើប្រាស់សារធាតុរាវនិងអំបិលក្នុងបរិមាណច្រើនរក្សាទឹកនៅក្នុងខ្លួនដែលបណ្តាលឱ្យមានដង្ហើមខ្លីផងដែរ។
- ធ្វើលំហាត់ប្រាណរៀងរាល់ថ្ងៃ: លំហាត់ដែលបានជ្រើសរើសពិសេសនិងលំហាត់ដកដង្ហើម។ ការធ្វើលំហាត់ប្រាណព្យាបាលដោយចលនាដោយប្រើសូររូបកាយជួយបង្កើនបរិមាណបេះដូងនិងសួត។
- មានទំងន់ទៀងទាត់។ ការឡើងទំងន់យ៉ាងឆាប់រហ័សពី 1,5-2 គីឡូក្រាមក្នុងរយៈពេលពីរបីថ្ងៃគឺជាសញ្ញានៃការរក្សាជាតិទឹកនៅក្នុងខ្លួននិងជាដង្ហើមខ្លី។
អនុសាសន៍ទាំងនេះនឹងមានប្រយោជន៍ក្នុងជម្ងឺណាមួយ។