Taufon និង emoxipin ក្នុងពេលតែមួយជាមួយជំងឺទឹកនោមផ្អែម
ជារឿយៗជំងឺទឹកនោមផ្អែមត្រូវបានអមដោយភាពស្មុគស្មាញដូចជាជំងឺរីតូទីន។ ព្យាបាលជំងឺភ្នែកនេះក្រោមអំណាចនៃឧបករណ៍វេជ្ជសាស្ត្រ "អេមកូស៊ីពន" ។ វាត្រូវបានគេប្រើយ៉ាងទូលំទូលាយនៅក្នុងការអនុវត្តអូផៃឡាក់ដោយសារតែឥទ្ធិពលព្យាបាលរបស់វាដែលមានគោលបំណងបន្ថយល្បឿននៃការវិវត្តនៃការខូចខាតដល់សរសៃឈាមភ្នែក។ អ្នកដែលមានជំងឺទឹកនោមផ្អែមត្រូវបានអនុញ្ញាតិអោយប្រើប្រាស់“ អេមម៉ាកស៊ីលីន” យ៉ាងតឹងរឹងសម្រាប់គោលបំណងដែលពួកគេចង់បានហើយបន្ទាប់ពីពិគ្រោះជាមួយអ្នកឯកទេសដែលមានសមត្ថភាព។
សំខាន់ត្រូវដឹង! សូម្បីតែជំងឺទឹកនោមផ្អែមជឿនលឿនក៏អាចព្យាបាលបាននៅផ្ទះដែរដោយមិនចាំបាច់វះកាត់ឬមន្ទីរពេទ្យឡើយ។ គ្រាន់តែអានអ្វីដែលម៉ារីណា Vladimirovovna និយាយ។ អានអនុសាសន៍។

ព័ត៌មានទូទៅ
ការរៀបចំឱសថ "អេមហ្សីលីន" មានលក្ខណៈសម្បត្តិមានប្រយោជន៍មួយចំនួនសម្រាប់មនុស្ស។ វាបង្កើនភាពធន់ទ្រាំរបស់រាងកាយចំពោះកង្វះអុកស៊ីសែនការពារប្រតិកម្មអុកស៊ីតកម្មហើយជាលទ្ធផលការពារការខូចខាតដល់ធាតុមីក្រូនិងម៉ាក្រូ។ "អេម៉ុកស៊ីលីន" ចូលរួមយ៉ាងសកម្មក្នុងការផ្តល់ឱ្យនាវានូវភាពបត់បែនកម្លាំងនិងរលោង។ សូមអរគុណដល់ថ្នាំនេះភាពរឹងមាំនៃសារធាតុរាវឈាមមានភាពប្រសើរឡើង។
ស្ករត្រូវបានកាត់បន្ថយភ្លាមៗ! ជំងឺទឹកនោមផ្អែមយូរ ៗ ទៅអាចបណ្តាលឱ្យកើតជំងឺមួយចំនួនដូចជាបញ្ហាចក្ខុវិស័យបញ្ហាស្បែកនិងសក់ដំបៅដំបៅនិងសូម្បីតែដុំសាច់មហារីកទៀតផង! មនុស្សបានបង្រៀនបទពិសោធន៍ជូរចត់ដើម្បីធ្វើឱ្យកម្រិតជាតិស្កររបស់ពួកគេមានលក្ខណៈធម្មតា។ អានបន្ត
វាមាន“ អេម៉ុកស៊ីលីន” ប្រកាសថាមានលក្ខណៈសម្បត្តិ antithrombotic ដែលមាននៅក្នុងកំណកឈាម។ លើសពីនេះទៀតការប្រើប្រាស់របស់វាជួយកាត់បន្ថយការបញ្ជូនជញ្ជាំងសរសៃឈាមនៃសរីរាង្គនៃចក្ខុវិស័យការពារការហូរឈាម។
សមាសភាពនិងទម្រង់នៃការដោះលែង
ការរៀបចំឱសថត្រូវបានគេដឹងថាជាដំណោះស្រាយសម្រាប់ការចាក់និងដំណក់ដែលមានគោលបំណងសម្រាប់ភ្នែក។ សារធាតុសំខាន់នៅក្នុងសមាសធាតុផ្សំនៃថ្នាំគឺមេទីលអេទីលអ៊ីលហ្វីលីនណុលអ៊ីដ្រូលីក។ មានសមាសធាតុបន្ថែមដូចជា៖
- ទឹកចាក់
- សូដ្យូមស៊ុលហ្វាត
- អំបិលប៉ូតាស្យូមអាស៊ីត phosphoric,
- អាហារបំប៉ន E211 ។
ភ្នាក់ងារឱសថ "អេម៉ុកស៊ីលីន" ត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ការព្យាបាលនៃជម្ងឺខាងខាងក្រោម:
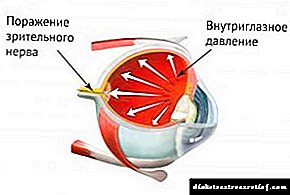 ដំណក់ទឹកត្រូវបានចេញវេជ្ជបញ្ជាដោយមានការកើនឡើងសម្ពាធក្នុងតំបន់។
ដំណក់ទឹកត្រូវបានចេញវេជ្ជបញ្ជាដោយមានការកើនឡើងសម្ពាធក្នុងតំបន់។
- ការខូចខាតរីទីណានៃសរីរាង្គនៃចក្ខុវិស័យប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការវិវត្តនៃជំងឺទឹកនោមផ្អែម
- បង្កើនសម្ពាធក្នុងពោះវៀន
- ភាពស្មុគស្មាញនៃជំងឺ myopia
- ការប៉ះពាល់នឹងសារធាតុគីមីនិងសីតុណ្ហភាពខ្លាំងនៅលើកញ្ចក់ភ្នែក
- ជំងឺឬសដូងបាតនៃប្រព័ន្ធ etiologies ផ្សេងៗគ្នា។
របៀបដាក់ពាក្យសុំ?
នៅក្នុងចំណារពន្យល់ទៅនឹងថ្នាំវាត្រូវបានចង្អុលបង្ហាញថាវាគួរតែត្រូវបានប្រើពីរដងឬបីដងក្នុងមួយថ្ងៃដោយធ្វើឱ្យដំណក់ 1-2 ដំណក់ក្នុងភ្នែកនីមួយៗ។ ទាំងនេះគឺជាកម្រិតថ្នាំដែលត្រូវបានណែនាំហើយវេជ្ជបណ្ឌិតបង្កើតឱ្យមានភាពត្រឹមត្រូវជាងមុនសម្រាប់អ្នកជំងឺម្នាក់ៗដោយផ្អែកលើអាយុការធ្វើរោគវិនិច្ឆ័យនិងភាពស្មុគស្មាញនៃវគ្គនៃជំងឺ។ រយៈពេលនៃវគ្គព្យាបាលអាចប្រែប្រួលពី ៣-៥ ថ្ងៃទៅ ១ ខែ។ Emoxipin គួរតែត្រូវបានប្រើសម្រាប់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដោយប្រកាន់ខ្ជាប់នូវច្បាប់មួយចំនួនដែលនឹងជួយឱ្យទទួលបានលទ្ធផលវិជ្ជមានបំផុតពីការព្យាបាលនិងកាត់បន្ថយហានិភ័យនៃការឆ្លងមេរោគនៅក្នុងតំបន់ភ្នែក។ លំដាប់នៃសកម្មភាពមានដូចខាងក្រោម៖
- លាងដៃជាមួយសាប៊ូហើយជូតវាឱ្យស្ងួត។
- ឈរនៅមុខកញ្ចក់ដើម្បីមើលថាតើដបបិទជិតភ្នែកយ៉ាងម៉េច។
- បោះក្បាលរបស់អ្នកបន្តិច, ទាញត្របកភ្នែកខាងក្រោមថ្នមៗ, ក្រឡេកមើលនិងស្រក់បរិមាណចាំបាច់នៃដំណោះស្រាយ។ កុំរុញស្បែកឱ្យខ្លាំងពេកព្រោះដំណក់ទឹកអាចនឹងលេចចេញមក។
- វាមិនចាំបាច់ក្នុងការបញ្ចុះដបឱ្យជិតពេកទេព្រោះអ្នកអាចធ្វើឱ្យខូចភ្នែកឬនាំការឆ្លងចូលទៅក្នុងវាពីសរីរាង្គផ្សេងទៀតនៃចក្ខុវិស័យ។
- បន្ទាប់ពីការបញ្ចោញភ្លើងភ្លាមសូមបិទភ្នែករបស់អ្នកហើយចុចលើម្រាមដៃរបស់អ្នកបន្តិចដើម្បីការពារដំណោះស្រាយពីការបង្ហូរចេញ។
- ប្រសិនបើអ្នកត្រូវការដាក់កែវឡេនអ្នកគួរតែរង់ចាំប្រហែល ១/៣ ម៉ោងបន្ទាប់ពីការពង្រឹង។
Contraindications
"អេម៉ុកស៊ីពីន" ត្រូវបានគេចាត់ទុកថាមានសុវត្ថិភាពណាស់សម្រាប់រាងកាយមនុស្សដូច្នេះវាមិនមានការរឹតត្បិតលើការទទួលទានឡើយ។ contraindication ដាច់ខាតចំពោះការប្រើប្រាស់ថ្នាំដែលបានពិពណ៌នាគឺមានប្រតិកម្មទៅនឹងសមាសធាតុនៃសមាសធាតុរបស់វា។ កុំប្រើ "អេមម៉ាកស៊ីលីន" និងអំឡុងពេលនៃកាយវិការ។
ព្រឹត្តិការណ៍មិនល្អ
នៅពេលប្រើ Emoxipin ជាធម្មតានៅពេលដែលការព្យាបាលតាមវេជ្ជបញ្ជាត្រូវបានរំលោភរោគសញ្ញាខាងក្រោមអាចលេចឡើង៖
- ក្រហមនៃភ្នែក
- ឈឺក្បាល
- ការចុះខ្សោយចក្ខុ
- លើសឈាម
- lacrimation និង tingling,
- ងងុយគេង
- ហើមនៅតំបន់ភ្នែក
- អារម្មណ៍ឆេះ។
ជារឿយៗប្រតិកម្មអវិជ្ជមានបែបនេះលេចឡើងចំពោះអ្នកជំងឺដែលមានរោគសាស្ត្រស្មុគស្មាញដែលត្រូវការការគាំទ្រខាងវេជ្ជសាស្ត្រជាទៀងទាត់។ ជាធម្មតារោគសញ្ញាចំហៀងដោះស្រាយដោយខ្លួនឯងយ៉ាងឆាប់រហ័សហើយមិនត្រូវការអន្តរាគមន៍បន្ថែមទៀតទេប៉ុន្តែប្រសិនបើស្ថានភាពមិនមានស្ថេរភាពក្នុងរយៈពេលយូរជំនួយវេជ្ជសាស្រ្តត្រូវបានផ្តល់អនុសាសន៍ដល់ជនរងគ្រោះ។
ការណែនាំពិសេស "អេមម៉ាកស៊ីលីណា" មានជំងឺទឹកនោមផ្អែម
"អេមកូស៊ីពន" ដែលត្រូវបានប្រើក្នុងជំងឺទឹកនោមផ្អែមសម្រាប់ព្យាបាលជំងឺភ្នែកមិនត្រូវបានណែនាំឱ្យប្រើជាមួយដំណក់ផ្សេងទៀតទេ។ អ្នកជំងឺដែលប្រើឡេនត្រូវដកវាចេញមុននីតិវិធី។ ដបបន្ទាប់ពីបើកត្រូវតែរក្សាទុកនៅកន្លែងត្រជាក់។ អ្នកផលិតដំណក់ទឹក "អេមកូស៊ីលីន" ធានាថាសារធាតុរាវព្យាបាលអាចរក្សាបាននូវលក្ខណៈសម្បត្តិដែលមានអត្ថប្រយោជន៍របស់វាអស់រយៈពេល 2 ឆ្នាំ។ បន្ទាប់ពីរយៈពេលនេះការប្រើប្រាស់ថ្នាំត្រូវបាន contraindicated យ៉ាងតឹងរឹង។
ល័ក្ខខ័ណ្ឌនៃការលក់និងការផ្ទុក
អ្នកអាចទិញ "អេមម៉ាកស៊ីលីន" នៅក្នុងឱសថស្ថានប៉ុន្តែមានតែតាមវេជ្ជបញ្ជាប៉ុណ្ណោះ។ បន្ទាប់ពីទទួលបានវាចាំបាច់ត្រូវសង្កេតមើលលក្ខខណ្ឌផ្ទុកនៃថ្នាំ។ ដំណក់ទឹកត្រូវបានរក្សាទុកនៅកន្លែងដែលការពារពីពន្លឺព្រះអាទិត្យនៅរបបសីតុណ្ហភាពមិនលើសពី 24 អង្សាសេ។ ដំណោះស្រាយចាក់គួរតែត្រូវបានរក្សាទុកនៅកន្លែងងងឹតដែលមិនអាចចូលដំណើរការបានចំពោះកុមារតូចៗ។ អាយុកាលធ្នើនៃដំណក់ទឹកគឺ ២ ឆ្នាំដំណោះស្រាយគឺ ៣ ឆ្នាំ។
តើការឈឺទ្រូងជាមួយនឹងទឹកនោមផ្អែមលេចឡើងយ៉ាងដូចម្តេចហើយតើវាត្រូវបានព្យាបាលយ៉ាងដូចម្តេច?
សម្រាប់ការព្យាបាលសន្លាក់អ្នកអានរបស់យើងបានប្រើ DiabeNot ដោយជោគជ័យ។ ដោយមើលឃើញពីប្រជាប្រិយភាពនៃផលិតផលនេះយើងបានសម្រេចចិត្តផ្តល់ជូនអ្នកឱ្យចាប់អារម្មណ៍។
បញ្ហានៃជំងឺទឹកនោមផ្អែមនៅលើពិភពលោកទាំងមូលត្រូវបានកំណត់ជាវេជ្ជសាស្ត្រនិងសង្គមវារីករាលដាលយ៉ាងខ្លាំង។ ក្នុងចំណោមជំងឺ endocrine ទាំងអស់ជំងឺទឹកនោមផ្អែមមានចំនួន ៧០% ហើយនៅជុំវិញពិភពលោកមានប្រជាជនប្រមាណ ១២០-១៥០ លាននាក់ដែលរងផលប៉ះពាល់ដោយសារជំងឺនេះ។ ប៉ុន្តែមិនត្រឹមតែជំងឺនោះទេដែលនាំមកនូវការឈឺចាប់ដល់មនុស្ស។ ផលវិបាកផ្សេងៗគឺមានគ្រោះថ្នាក់ខ្លាំងណាស់។ ហើយអ្វីដែលគួរអោយខ្លាចបំផុតសម្រាប់មនុស្សគឺជម្ងឺទឹកនោមផ្អែម - ជម្ងឺបេះដូង - ការខូចខាតដល់សរសៃឈាម។
ជាមួយនឹងជំងឺទឹកនោមផ្អែមជំងឺសរសៃប្រសាទក្លាយជាបុព្វហេតុនៃការខូចខាតមុនដល់សរីរាង្គសំខាន់ៗរបស់មនុស្សហើយដូច្នេះនាំឱ្យមានពិការភាព។ ដំបូងបង្អស់នាវាត្រូវបានប៉ះពាល់ដោយចាប់ផ្តើមពីសរសៃឈាមតូចៗ។ គ្រោះថ្នាក់បំផុតសម្រាប់ជំងឺទឹកនោមផ្អែមគឺការខូចខាត៖
- តំរងនោម
- អវយវៈក្រោម
- រីទីណា។
ជើងទឹកនោមផ្អែម៖ រោគសញ្ញា
ផលវិបាកទូទៅបំផុតចំពោះជំងឺទឹកនោមផ្អែមគឺជម្ងឺទឹកនោមផ្អែមដែលមានអវៈយវៈទាប។ ខ្លឹមសារនៃជំងឺនេះគឺការបាត់បង់កម្រិតបញ្ជូនដោយ capillaries ដែលនាំឱ្យមានការរំលោភលើជាលិកានៃជើងនៃឈាមរត់ឈាមដែលបណ្តាលឱ្យមានជំងឺសរសៃប្រសាទ។ Angiopathy នៃចុងទាបបំផុតដំណើរការដូចខាងក្រោម: ដំបូងម្រាមដៃ atrophy បន្ទាប់មកជើង, ជើងទាបនិងភ្លៅ។ រចនាសម្ព័ន្ធទ្រុឌទ្រោមត្រូវបានកាត់ចេញជំនួសនៅពេលទំនើងចាប់ផ្តើមបង្កើត។ក្នុងពេលជាមួយគ្នានេះការស្ទះសរសៃឈាមវ៉ែននៅតែបន្តកើតមាននៅក្នុងអវយវៈដែលរងផលប៉ះពាល់នៅលើសរសៃឈាម។

អ្នកជំងឺដែលទទួលរងពីប្រភេទជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនគួរតែពិចារណាដោយប្រុងប្រយ័ត្ននូវការបង្ហាញដំបូងនៃជំងឺនេះ។
ជំងឺទឹកនោមផ្អែមនៅដំណាក់កាលដំបូងនៃជំងឺនេះអាចត្រូវបានបង្ហាញ:
- ស្ពឹកនិងត្រជាក់ជើង
- ប្រកាច់
- ការរំលោភលើភាពប្រែប្រួល
- ឈឺជើងញឹកញាប់
- ភាពស្ងួតខ្លាំងនៃស្បែកជើង
- អារម្មណ៍ដុត
- ក្រាស់នៃក្រចក។
នៅដំណាក់កាលបន្ទាប់ដំបៅ trophic ដំបៅថេរត្រូវបានបន្ថែមទៅរោគសញ្ញាទាំងនេះ។ លើសពីនេះទៅទៀតវាមិនអាចទៅរួចទេក្នុងការពន្យារពេលការព្យាបាលវាចាំបាច់ត្រូវអនុវត្តវិធានការបន្ទាន់។
ថាំពទ្យទំនើបសម្គាល់បួនដំណាក់កាលក្នុងកំឡុងពេលនៃការវិវត្តនៃជំងឺទឹកនោមផ្អែម។
- Hyperemia ជាមួយនឹងការហើមជើង។
- ជំងឺទឹកនោមផ្អែមនៅដំណាក់កាលទីពីរត្រូវបានអមដោយការផ្លាស់ប្តូរតិចតួចនៃឆ្អឹងដែលជាការខូចទ្រង់ទ្រាយដំបូងនៃជើង។
- នៅដំណាក់កាលទីបីការខូចទ្រង់ទ្រាយនៃជើងប្រែជាប្រូបាប៊ីលីតេនៃការបាក់ឆ្អឹងការផ្លាស់ទីលំនៅនៅចុងខាងក្រោមកើនឡើង។
- នៅដំណាក់កាលចុងក្រោយដែលមានគ្រោះថ្នាក់បំផុតជម្ងឺទឹកនោមផ្អែមអាចទទួលបានដំបៅ trophic ដែលបណ្តាលឱ្យមានជំងឺឃោរឃៅ។
ការព្យាបាលជម្ងឺ angiopathy នៃចុងទាបបំផុត
ការព្យាបាលតាមវេជ្ជសាស្ត្រនាំមកនូវការធូរស្បើយរហូតដល់ចំនុចជាក់លាក់ដូច្នេះចាំបាច់ត្រូវស្វែងរកជំនួយពីគ្រូពេទ្យវះកាត់សរសៃឈាមឱ្យបានឆាប់។ ជាអកុសលក្នុងករណីមានការពន្យាពេលដែលមិនសមហេតុផលជើងទឹកនោមផ្អែមនាំឱ្យមានការវិវត្តនៃជំងឺហឺតហើយការស្ដារឡើងវិញនូវការផ្គត់ផ្គង់ឈាមក្លាយជាមិនអាចទៅរួចទេ។
ដោយអាស្រ័យលើកម្រិតនិងកំរិតនៃការខូចខាតសរសៃឈាមដែលបណ្តាលមកពីការឈឺទ្រូងនៃជើងបរិមាណចាំបាច់នៃវិធានការព្យាបាលត្រូវបានជ្រើសរើស។
- ប្រសិនបើបុព្វហេតុនៃរោគសញ្ញាជំងឺទឹកនោមផ្អែមគឺជាការស្ទះនៃសរសៃឈាមធំ ៗ បន្ទាប់មកភារកិច្ចចម្បងគឺដើម្បីស្តារលំហូរឈាមនៅក្នុងជើង។ ក្នុងករណីនេះការព្យាបាលនៃជំងឺ trophic នៃជើងអាចធ្វើទៅបាន។ ដើម្បីស្តារលំហូរឈាមឡើងវិញប្រតិបត្តិការសរសៃឈាមឬអន្តរាគមន៍រាតត្បាតតិចតួចត្រូវបានអនុវត្ត។
- នៅក្នុងករណីនៃការដាច់នៃសរសៃឈាមតូចចង្អៀតប្រសិទ្ធភាពល្អត្រូវបានសម្រេចដោយការធ្វើអន្តរាគមន៍ផ្នែក endovascular ។
- ប្រសិនបើការឈឺទ្រូងបណ្តាលឱ្យមានការស្ទះនៃសរសៃឈាមដែលបានពង្រីកនោះប្រតិបត្តិការផ្លូវវាងត្រូវបានអនុវត្ត។ វាមាននៅក្នុងការបង្កើតលំហូរឈាមសិប្បនិម្មិត។
ជាមួយណាមួយជំងឺពិបាកបំផុតរឿងសំខាន់គឺមិនត្រូវភ័យស្លន់ស្លោមិនត្រូវបោះបង់ចោល។ វាចាំបាច់ក្នុងការជ្រើសរើសការព្យាបាលត្រឹមត្រូវហើយបន្តអនុវត្តវាដោយមានគោលបំណងនិងជាប្រព័ន្ធ។
ការព្រមានអំពីជំងឺទឹកនោមផ្អែម
ដើម្បីកាត់បន្ថយលទ្ធភាពនៃភាពស្មុគស្មាញនេះវាចាំបាច់ត្រូវសង្កេតមើលគ្រូពេទ្យឯកទេសខាងអរម៉ូន endocrinologist និងធ្វើការពិនិត្យប្រចាំឆ្នាំដោយប្រើការស្កេនអ៊ុលត្រាសោន (ការស្កេនអ៊ុលត្រាសោន) ។ ក្នុងករណីមានការឈឺចាប់នៅពេលដើរត្រង់ជើងឬជើងទាបការលេចចេញនូវដំបៅដំបៅនៅលើប្រអប់ជើងស្បែកឬម្រាមដៃវាចាំបាច់ត្រូវធ្វើការស្កេនសរសៃពួរ ultrasonic នៃសរសៃឈាមនៅចុងខាងក្រោមឱ្យបានឆាប់បំផុត។
តើអ្វីទៅជាជម្ងឺសរសៃឈាមបេះដូង?
ការផ្លាស់ប្តូរសរសៃឈាមដែលបណ្តាលមកពីភាពមិនស្រួលនៅក្នុងបទបញ្ជាសរសៃប្រសាទនៃសម្លេងរបស់ពួកគេត្រូវបានគេហៅថាជម្ងឺសរសៃឈាមបេះដូង។ ជំងឺ Angiopathy គឺជាផលវិបាកនៃជំងឺនៃនាវានៃរាងកាយក៏ដូចជានាវានៃរីទីណាដែលបណ្តាលឱ្យមានដំណើរការមិនត្រឹមត្រូវនៅក្នុងអាហារូបត្ថម្ភនិងដំណើរការនៃសរីរាង្គ។ នេះបណ្តាលឱ្យមានជំងឺខួរឆ្អឹងខ្នង, នាំឱ្យមានការវិវត្តនៃ myopia, ចក្ខុវិស័យព្រិល។

ជំងឺ Angiopathy ត្រូវបានកំណត់ដោយការផ្លាស់ប្តូរ lumen ឬវគ្គនៃសរសៃឈាម: ពួកគេត្រូវបានបង្រួមបង្រួមបង្រួមឈាមពេញនិងអ្វីៗផ្សេងទៀតដែលអាស្រ័យលើមូលហេតុដែលបណ្តាលឱ្យមានការផ្លាស់ប្តូរនេះ។ ជាធម្មតាជំងឺនេះវិវឌ្ឍន៍ទាំងភ្នែកក្នុងពេលតែមួយ។
ប្រភេទនៃជម្ងឺបេះដូងនៅលើរីទីណា៖
- ការស្ទះសរសៃឈាមខួរក្បាលផ្នែកខាងសរសៃឈាមត្រូវបានបង្ហាញដោយការពង្រីកសរសៃឈាមយ៉ាងខ្លាំងសរសៃឈាមវ៉ែន។ កប៉ាល់ខាងក្រៅលេចចេញជាំ។
- ជម្ងឺលើសឈាមកើតឡើងដោយសារលទ្ធផលនៃជំងឺលើសឈាម។ នៅដំណាក់កាលដំបូងនៃជំងឺនេះបន្ទាប់ពីលុបបំបាត់បុព្វហេតុ (ជំងឺលើសឈាម) មូលនិធិទទួលបានរូបរាងដែលមានសុខភាពល្អ។
- ការឈឺទ្រូងអាចជាលទ្ធផលនៃការច្របាច់ទ្រូងភ្លាមៗការរងរបួសខួរក្បាលឆ្អឹងខ្នងមាត់ស្បូនដែលត្រូវបានអមដោយការបង្ហាប់សរសៃឈាមនិងការកើនឡើងសម្ពាធក្នុងខួរក្បាល។
- ជំងឺទឹកនោមផ្អែម angiopathy នៃភ្នែកអាចកើតឡើងជាមួយនឹងការព្យាបាលជំងឺទឹកនោមផ្អែមមិនទៀងទាត់។ មានពីរប្រភេទគឺៈ
- microangiopathy - មាននៅក្នុងការធ្វើឱ្យស្តើងនៃសរសៃឈាមតូចៗដែលអាចនាំឱ្យមានការរំខានដល់ចរន្តឈាមហូរឈាមនៅជាលិកាក្បែរ ៗ ។
- macroangiopathy - មាននៅក្នុងការបរាជ័យនៃនាវាធំ ៗ នៃរីទីណា។
នៅក្នុងជម្ងឺទឹកនោមផ្អែម angiopathy ជញ្ជាំងនៃនាវាក្លាយទៅជាស្ទះជាមួយ mucopolysaccharides ហើយជញ្ជាំងកោសិកាកាន់តែក្រាស់។ ចន្លោះប្រហោងនៃសរសៃឈាមតូចចង្អៀតដែលនៅពេលអនាគតអាចនាំឱ្យមានការស្ទះពេញលេញរបស់ពួកគេ។ រោគសាស្ត្រនេះកាន់តែអាក្រក់ដល់ការឆ្លងកាត់ឈាមដែលអាចបណ្តាលឱ្យមានភាពអត់ឃ្លានអុកស៊ីសែននៃជាលិកា។ ក្នុងករណីពិបាកបំផុតការហូរឈាមច្រើនអាចធ្វើទៅបានហើយជាលទ្ធផលការថយចុះនៃចក្ខុវិស័យគួរឱ្យកត់សម្គាល់។
វិធីសាស្រ្តនៃការព្យាបាលជំងឺឆ្អឹងខ្នង
ជំងឺសរសៃឈាមបេះដូងគួរត្រូវបានធ្វើរោគវិនិច្ឆ័យដោយអ្នកឯកទេសដែលមានសមត្ថភាព។ មានតែវេជ្ជបណ្ឌិតទេដែលអាចរកឃើញជំងឺនិងចេញវេជ្ជបញ្ជាការព្យាបាលដែលត្រូវការ។ ភាគច្រើនថ្នាំត្រូវបានចេញវេជ្ជបញ្ជាដែលបណ្តាលឱ្យមានការធ្វើឱ្យប្រសើរឡើងនៃមីក្រូឈាមនៅក្នុងសរសៃឈាមរបស់រីទីណា:
ចំពោះការព្យាបាលជម្ងឺទឹកនោមផ្អែមដោយជោគជ័យចំពោះជំងឺទឹកនោមផ្អែមបន្ថែមពីលើថ្នាំវេជ្ជបណ្ឌិតបានចេញវេជ្ជបញ្ជារបបអាហារពិសេសមួយដែលមិនរាប់បញ្ចូលអាហារដែលសំបូរទៅដោយកាបូអ៊ីដ្រាតពីរបបអាហារ។ អ្នកជំងឺដែលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែម angiopathy ត្រូវបានណែនាំឱ្យធ្វើលំហាត់ប្រាណកម្រិតមធ្យមដែលបណ្តាលឱ្យទទួលទានជាតិស្ករសាច់ដុំនិងធ្វើឱ្យប្រសើរឡើងនូវប្រព័ន្ធសរសៃឈាមបេះដូង។
វិធីសាស្រ្តព្យាបាលដោយចលនាដោយចលនា (ការចាក់ម្ជុលវិទ្យាសាស្ត្រការព្យាបាលដោយប្រើមេដែកការព្យាបាលដោយឡាស៊ែរ) មានប្រសិទ្ធិភាពជះឥទ្ធិពលដល់ស្ថានភាពរបស់អ្នកជំងឺបែបនេះ។
ដូច្នេះក្នុងការព្យាបាលជម្ងឺសរសៃឈាមបេះដូងមានតួនាទីសំខាន់ទាំងវេជ្ជបណ្ឌិតនិងអ្នកឯកទេសខាងផ្នែកពាក់ព័ន្ធ។ គ្រូពេទ្យឯកទេសខាងភ្នែកអាចណែនាំឱ្យប្រើការត្រៀមរៀបចំសរសៃឈាមវ៉ូហ្វុនអេមុកស៊ីលីនវីតាមីនភ្នែកក្នុងទម្រង់ជាថេប្លេត (Anthocyan Forte, Lutein Complex) ដល់អ្នកជំងឺ។ ពួកគេធ្វើឱ្យប្រសើរឡើងនូវការឆ្លងកាត់ឈាមដោយផ្ទាល់នៅក្នុងសរសៃឈាមភ្នែកនិងរួមចំណែកដល់ការការពារចក្ខុវិស័យរបស់អ្នកជំងឺមានប្រសិទ្ធិភាពព្យាបាលដោយចលនា។
វ៉ែនតាវ៉ូដូកូកូបានបង្ហាញឱ្យឃើញថាខ្លួនជាឧបករណ៍ព្យាបាលដោយចលនាដែលមានប្រសិទ្ធភាពបំផុតដែលអ្នកជំងឺអាចប្រើដោយឯករាជ្យនៅផ្ទះដើម្បីកែលម្អស្ថានភាពភ្នែករបស់គាត់។ ការរួមបញ្ចូលគ្នារវាងជំងឺរលាកសួតការរលាកមិនច្បាស់ការព្យាបាលដោយប្រើថ្នាំពណ៌និងការព្យាបាលដោយពណ៌ពួកគេអនុញ្ញាតឱ្យអ្នកទទួលបានលទ្ធផលខ្ពស់ក្នុងរយៈពេលខ្លី។ ប្រសិទ្ធភាពខ្ពស់សុវត្ថិភាពនៃឧបករណ៍ត្រូវបានបង្ហាញដោយការសាកល្បងព្យាបាល។
ទម្លាក់សម្រាប់ភ្នែកដែលមានជំងឺទឹកនោមផ្អែម: ច្បាប់នៃការប្រើប្រាស់បញ្ជីថ្នាំ

អស់រយៈពេលជាច្រើនឆ្នាំតស៊ូដោយជោគជ័យជាមួយឌីយ៉េអេសទេ?
ប្រធានវិទ្យាស្ថាន៖“ អ្នកនឹងភ្ញាក់ផ្អើលថាវាងាយស្រួលក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមដោយយកវាជារៀងរាល់ថ្ងៃ។
ផលវិបាកមួយក្នុងចំនោមផលវិបាកនៃជំងឺទឹកនោមផ្អែមគឺការបំផ្លាញគ្រឿងបរិក្ខាដែលមើលឃើញដែលកើតឡើងស្ទើរតែជានិច្ច។ ប្រសិនបើមានជំងឺត្រូវបានរកឃើញក្នុងលក្ខណៈទាន់ពេលវេលានោះអ្នកអាចកម្ចាត់រោគភ្នែកតាមរយៈការបន្តក់ភ្នែកដោយមិនចាំបាច់ប្រើវិធីវះកាត់អន្តរាគមន៍ទេ។ អ្នកត្រូវដឹងថាជាមួយនឹងជំងឺទឹកនោមផ្អែមមិនមែនថ្នាំទាំងអស់អាចត្រូវបានប្រើទេព្រោះវាមានចំនួននៃការ contraindications និងផលវិបាក។
- លក្ខណៈពិសេសនៃជំងឺភ្នែកក្នុងទឹកនោមផ្អែម
- ជៀសវាងការបាត់បង់ចក្ខុវិស័យចំពោះជំងឺទឹកនោមផ្អែម (មានវីដេអូ)
- វិធីលាបដំណក់ភ្នែកចំពោះជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទ ២៖ គន្លឹះមានប្រយោជន៍
- វីតាមីនសម្រាប់ភ្នែកដែលមានជំងឺទឹកនោមផ្អែម
- ការត្រៀមភ្នែកសម្រាប់ការព្យាបាលជំងឺភ្នែកឡើងបាយក្នុងទឹកនោមផ្អែម
- ដំណក់ភ្នែកសម្រាប់ការព្យាបាលជំងឺដក់ទឹកក្នុងទឹកនោមផ្អែម
- ភ្នាក់ងារ Ophthalmic សម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមក្នុងទឹកនោមផ្អែម
លក្ខណៈពិសេសនៃជំងឺភ្នែកក្នុងទឹកនោមផ្អែម
ការបំផ្លាញប្រព័ន្ធឈាមរត់ទាំងមូលគឺជាលក្ខណៈនៃជំងឺទឹកនោមផ្អែមដែលជាលទ្ធផលនៃការបញ្ចប់សរសៃប្រសាទកោសិកានិងជាលិកានៃសរីរាង្គខាងក្នុងទទួលរង។ជាមួយនឹងជំងឺទឹកនោមផ្អែមជំងឺភ្នែកខាងក្រោមកើតឡើងជាញឹកញាប់៖
- ជំងឺភ្នែកឡើងបាយដែលត្រូវបានកំណត់ដោយការគៀបកញ្ចក់ភ្នែក។ នៅក្នុងទម្រង់កម្រិតខ្ពស់មានតែអន្តរាគមន៍វះកាត់ប៉ុណ្ណោះដែលត្រូវបានទាមទារ។
- ជំងឺដក់ទឹកក្នុងភ្នែកគឺដូចជាជំងឺមុនដែរ, ការកើតមានជាទូទៅបំផុតនៅក្នុងជំងឺទឹកនោមផ្អែមនៃប្រភេទណាមួយ។ ប្រឆាំងនឹងផ្ទៃខាងក្រោយរបស់វាផលវិបាកគ្រោះថ្នាក់កើតឡើង។
- ការវិវត្តទៅជាឆ្អឹងខ្នងត្រូវបានកំណត់ដោយការខូចខាតដល់សរសៃឈាមតូចៗនៅក្នុងរីទីណា។
- ការរីកដុះដាលនៃឆ្អឹងខ្នងត្រូវបានកំណត់ដោយការរីកសាយនៃនាវាថ្មីនៅក្នុងរីទីណា។
- ជាមួយនឹងជំងឺម៉ាស់ម៉ាកូឡាត្រូវបានខូចខាត។
ជំងឺនៃឧបករណ៍ដែលអាចមើលឃើញប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមមានវគ្គសិក្សាយ៉ាងឆាប់រហ័ស។ ដូច្នេះវាជាការសំខាន់ណាស់ដែលអ្នកត្រូវទាក់ទងវេជ្ជបណ្ឌិតជំនាញខាងភ្នែកដើម្បីទទួលបានជំនួយដែលមានលក្ខណៈគ្រប់គ្រាន់នៅដំណាក់កាលដំបូង។ រោគសញ្ញាចម្បងរួមមានការថយចុះនៃភាពមើលឃើញភាពស្ងួតឬផ្ទុយទៅវិញការកើនឡើងសំណើមនៅក្នុងភ្នាសរំអិលនិងភាពមិនស្រួល។
វិធីលាបដំណក់ភ្នែកចំពោះជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទ ២៖ គន្លឹះមានប្រយោជន៍
ច្បាប់សំខាន់បំផុតនិងមិនអាចខ្វះបានសម្រាប់ការប្រើដំណោះស្រាយភ្នែកសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងទី ២ គឺការតែងតាំងនិងការលុបចោលអ្នកឯកទេសជំនាញដែលមានមូលដ្ឋានលើសូចនាករនៃការពិនិត្យ។
លក្ខណៈសំខាន់ៗនៃការប្រើប្រាស់ដំណក់ភ្នែកសម្រាប់ជំងឺទឹកនោមផ្អែម៖
- ការប្រកាន់ខ្ជាប់យ៉ាងម៉ត់ចត់ចំពោះកំរិតប្រើតាមវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិត។
- រយៈពេលនៃការព្យាបាលប្រែប្រួលពី 2 សប្តាហ៍ទៅ 3 អាស្រ័យលើរោគសាស្ត្រនិងវគ្គនៃជំងឺ។
- ជាមួយនឹងជំងឺដក់ទឹកក្នុងភ្នែកការបន្តក់ភ្នែកតែងតែត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ការព្យាបាលរយៈពេលយូរ។
- ដំណក់ភ្នែកអាចនិងគួរត្រូវបានរសាត់ក្នុងគោលបំណងបង្ការ។
- នីតិវិធីមានសារៈសំខាន់ណាស់ក្នុងការអនុវត្តតែដោយលាងដៃឱ្យបានហ្មត់ចត់។
- អ្នកមិនអាចប្រើដំណក់មួយក្នុងមួយដងទៅមនុស្សពីរនាក់បានទេ។ ពួកគេគួរតែត្រូវបានប្រើសម្រាប់ការប្រើប្រាស់ជាលក្ខណៈបុគ្គល។
- យកចិត្តទុកដាក់ជាពិសេសចំពោះអាយុកាលធ្នើកាលបរិច្ឆេទនៃការផលិត contraindications និងប្រតិកម្មមិនល្អនៅក្នុងការណែនាំ។
- ប្រសិនបើអ្នកកំពុងលេបថ្នាំពីរដងក្នុងពេលដំណាលគ្នាត្រូវប្រាកដថារក្សាចន្លោះពេលយ៉ាងហោចណាស់ ១៥ នាទីរវាងការព្យាបាល។
- បនា្ទាប់ពីការបញ្ចោញភ្នែកសូមលាងជមែះឱ្យបានល្អហើយរមាប់មបំពង់។
- ប្រសិនបើក្នុងកំឡុងពេលបំបៅកូនអ្នកមានអារម្មណ៍ថាមានរសជាតិនៃដំណោះស្រាយ - កុំមានការភ្ញាក់ផ្អើលនេះគឺជាប្រតិកម្មធម្មតាព្រោះដំណក់ទឹកងាយជ្រាបចូលតាមប្រឡាយច្រមុះចូលក្នុងប្រហោងមាត់និងបំពង់ក។
វិធីស្រកឱ្យបានត្រឹមត្រូវ៖
- បើចាំបាច់សូមយកបំពង់ស្អាតមួយ។
- មានជំហរសុខស្រួល - អង្គុយឬដេក
- ផ្អៀងក្បាលរបស់អ្នកត្រឡប់មកវិញហើយព្យាយាមទាញត្របកភ្នែកខាងក្រោមថ្នមៗក្រឡេកមើលទៅមុខ
- ទម្លាក់ចំនួនដំណក់ដែលត្រូវការទៅក្នុងត្របកភ្នែកខាងក្រោមឱ្យជិតនឹងជ្រុងខាងក្នុងនៃភ្នែក
- មិនអនុញ្ញាតឱ្យបំពង់បង្ហូរប្រេងប៉ះនឹងភ្នាសរំអិលនិងរោមភ្នែក,
- ត្រឡប់ត្របកភ្នែកទៅទីតាំងដើមហើយគ្របភ្នែករបស់អ្នក
- ធ្វើឱ្យប្រសើរឡើងនូវការចែកចាយនូវដំណោះស្រាយដោយម៉ាស្សាថ្នមៗ
- យកសូលុយស្យុងដែលនៅសល់ចេញ
- បិទភ្នែករបស់អ្នកពីរបីនាទី។
វីតាមីនសម្រាប់ភ្នែកដែលមានជំងឺទឹកនោមផ្អែម
ដំបូងបង្អស់ដោយមានជំងឺទឹកនោមផ្អែមការតែងតាំងបុព្វបទវីតាមីនសម្រាប់ឧបករណ៍មើលឃើញគឺចាំបាច់។ ពួកគេគួរតែមានវីតាមីន B1, B6, B2, E, A, C, សារធាតុប្រឆាំងអុកស៊ីតកម្ម, សារធាតុរ៉ែនិងសារធាតុមានប្រយោជន៍ផ្សេងៗទៀត។ ក្នុងចំណោមការត្រៀមភ្នែកដែលមានប្រសិទ្ធភាពបំផុតជាមួយវីតាមីនមានដូចខាងក្រោមៈ
ទ្រព្យសម្បត្តិដាប់ប៊ែរហ្សេស (ជាពិសេសសម្រាប់អ្នកជំងឺទឹកនោមផ្អែម) ត្រូវបានកំណត់ដោយការបំពេញបន្ថែមនូវសារធាតុខ្វះខាតនិងការបង្កើនល្បឿននៃដំណើរការមេតាប៉ូលីសនៅក្នុងឧបករណ៍មើលឃើញ។ វាមានសារៈសំខាន់ជាពិសេសក្នុងការប្រើវាក្នុងរយៈពេលយូរព្រោះស្ថានភាពទូទៅនៃជំងឺទឹកនោមផ្អែមមានភាពប្រសើរឡើង។
Ophthalmo-DiabetoVit គឺជាអាណាឡូកដែលមានគុណភាពខ្ពស់នៃថ្នាំមុន។
ជំងឺទឹកនោមផ្អែមអក្ខរក្រមត្រូវបានផលិតចេញពីចំរាញ់ចេញពីរុក្ខជាតិឱសថ។ ការពារការវិវត្តនៃផលវិបាកនិងជំងឺភ្នែកជាទូទៅ។
"អក្ខរក្រមអុបទិក" ត្រូវបានបង្កើតឡើងផងដែរលើសមាសធាតុនៃប្រភពដើមរុក្ខជាតិធម្មជាតិ។

ការត្រៀមភ្នែកសម្រាប់ការព្យាបាលជំងឺភ្នែកឡើងបាយក្នុងទឹកនោមផ្អែម
នៅក្នុងជំងឺភ្នែកឡើងបាយកែវភ្នែករបស់ភ្នែកទទួលខុសត្រូវចំពោះការតោងដែលទទួលខុសត្រូវចំពោះរូបភាពអុបទិក។ ជំងឺភ្នែកឡើងបាយមានការរីកចម្រើនយ៉ាងឆាប់រហ័សប៉ុន្តែនៅដំណាក់កាលដំបូងវាអាចព្យាបាលបានដោយមធ្យោបាយនៃការបន្តក់ភ្នែកពិសេស។មធ្យោបាយដែលមានប្រជាប្រិយបំផុតនិងច្រើនតែត្រូវបានគេកំនត់ក្នុងទម្រង់ជាដំណក់ភ្នែកសំរាប់ជំងឺទឹកនោមផ្អែមគ្រប់ប្រភេទ៖
- "Taufon" ឬ "Taurine" មានប្រសិទ្ធិភាពបង្កើតឡើងវិញនិងសំណង។ ភ្នាសកោសិកាត្រូវបានស្តារឡើងវិញបាតុភូត dystrophic ត្រូវបានលុបបំបាត់ការរំលាយអាហារត្រូវបានពន្លឿនហើយការរំញោចសរសៃប្រសាទត្រូវបានអនុវត្តយ៉ាងងាយស្រួល។ ស្ទើរតែមិនមានផលប៉ះពាល់ទេប៉ុន្តែប្រតិកម្មអាឡែហ្ស៊ីអាចកើតឡើង។ Contraindication - អាយុរហូតដល់ 18 ឆ្នាំប្រតិកម្មទៅនឹងសមាសធាតុ។ វាត្រូវបានអនុញ្ញាតឱ្យស្រក់ 2-4 ដងក្នុងមួយថ្ងៃសម្រាប់ 2 ដំណក់អតិបរមា។ រយៈពេលនៃការព្យាបាលគឺ ៩០ ថ្ងៃ។ ការសម្រាកគឺមួយខែ។
- "កាតាឡិន" ធ្វើឱ្យដំណើរការមេតាប៉ូលីសមានលក្ខណៈធម្មតាដោយផ្ទាល់នៅក្នុងកែវភ្នែកការពារការវិវត្តនៃជំងឺភ្នែកឡើងបាយនិងការបំលែងជាតិស្ករទៅជា sorbitol ដែលប្រឆាំងនឹងកែវថត។ នៅពេលប្រើអារម្មណ៍ឆេះខ្លីនិងរមាស់ការកើនឡើងនៃទឹកភ្នែកក្រហមនិងអាឡែរហ្សីអាចកើតឡើង។ អ្នកអាចស្រក់រហូតដល់ ៥ ដងក្នុងមួយថ្ងៃ ២ ដំណក់។ វគ្គនៃការព្យាបាលត្រូវបានចេញវេជ្ជបញ្ជាតាមកម្រិតបុគ្គល។
- ឃ្វីនaxមានធាតុផ្សំសកម្មសំខាន់ - azapentacene ដែលដំណើរការមេតាប៉ូលីសត្រូវបានធ្វើឱ្យសកម្មសម្ពាធក្នុងពោះវៀនត្រូវបានធ្វើឱ្យមានលក្ខណៈធម្មតាហើយភាពធន់នៃកែវទៅនឹងការកត់សុីកើនឡើង។ មានប្រសិទ្ធិភាពលុបបំបាត់ការប៉ះទង្គិចនៃកែវភ្នែកមិនមានប្រតិកម្មមិនល្អទេ។ លាបពី ៣ ទៅ ៥ ដងក្នុងមួយថ្ងៃ ២ ដំណក់។ រយៈពេលត្រូវបានកំណត់ដោយអ្នកឯកទេស។
ជាមួយនឹងជំងឺទឹកនោមផ្អែមនិងជំងឺភ្នែកឡើងបាយវាត្រូវបានហាមឃាត់យ៉ាងតឹងរឹងដើម្បីអនុវត្តការវះកាត់ដូច្នេះការប្រើប្រាស់ថ្នាំត្រូវបានគេចាត់ទុកថាជាជម្រើសព្យាបាលតែមួយគត់។
ដំណក់ភ្នែកសម្រាប់ការព្យាបាលជំងឺដក់ទឹកក្នុងទឹកនោមផ្អែម
ជាមួយនឹងជំងឺដក់ទឹកក្នុងភ្នែកសម្ពាធខាងក្នុងកើនឡើងយ៉ាងខ្លាំងដែលបណ្តាលឱ្យពិការភ្នែកទាំងស្រុងឬដោយផ្នែក។ ដំណក់ភ្នែកដែលត្រូវបានប្រើជាទូទៅបំផុតគឺៈ
- “ Yopidin”,“ Alfagan R”,“ Luxfen”,“ Brimonidin”,“ Combigan” ។ ដំណក់ទាំងនេះកាត់បន្ថយការផលិតសារធាតុរាវក្នុងពោះវៀនធ្វើឱ្យប្រសើរឡើងនូវលំហូរចេញដែលបណ្តាលឱ្យមានការថយចុះសម្ពាធក្នុងតំបន់។ គ្រឿងញៀនគឺជាអ្នកទទួលថ្នាំអាល់ហ្វា adrenergic agonists ។
- “ ទីមថុល”,“ ទ្រីប៉ូឡូត”,“ បេតូថិស”,“ លេប៊ូឡូឡុល”,“ ហ្សូន”,“ បេតាឡូកូល” ។ "Metipranolol" មានផ្ទុក beta blockers ។
- Dorzolamide, Brinzolamide គឺផ្អែកលើសារធាតុប្រឆាំងនឹងអ៊ីដ្រូហ្សែនកាបូន។
- "Pilocar", "Physostigmine" ។ គ្រឿងញៀនជារបស់ myotics ។
- "Lumigan", "Travoprost", "Latanoprost" - prostaglandins ។
ភ្នាក់ងារ Ophthalmic សម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមក្នុងទឹកនោមផ្អែម
ជាមួយនឹងរីទីណាប្រព័ន្ធឈាមរត់នៃភ្នែកត្រូវបានរងផលប៉ះពាល់ដែលជាលទ្ធផលនៃជំងឺវិកលចរិកនៅក្នុងរីទីណានៃឧបករណ៍មើលឃើញ។ ដំណក់ភ្នែកខាងក្រោមត្រូវបានប្រើ៖
- ក្រុមថ្នាំដែលត្រូវបានរចនាឡើងដើម្បីព្យាបាលជំងឺភ្នែកឡើងបាយ (មានរាយខាងលើ) ។
- "អេម៉ុកស៊ីលីន" ជួយពន្លឿនចរន្តឈាមនិងការរំលាយអាហារជួយបន្សាបឈាមដែលជាលទ្ធផល។ ប្រតិកម្មមិនល្អរួមមានការដុតនិងរមាស់។ លាប ២ ដងក្នុងមួយថ្ងៃ ២ ដំណក់ក្នុងមួយថ្ងៃ។
- "Holo-Chest" បន្សាបភាពស្ងួត។ វាត្រូវបានអនុវត្តបីដងក្នុងមួយថ្ងៃ។
- Riboflavin ត្រូវបានចេញវេជ្ជបញ្ជាជាទូទៅបំផុតសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ មានផ្ទុកវីតាមីន B, ធ្វើអោយសំយោគអេម៉ូក្លូប៊ីនមានលក្ខណៈធម្មតា។ វាបង្កើនល្បឿនដំណើរការមេតាប៉ូលីស។ ធ្វើអោយប្រសើរឡើងនូវមុខងាររបស់ឧបករណ៍មើលឃើញ។ ការហៀរទឹកត្រូវបានអនុញ្ញាតឱ្យមិនលើសពី 1 ដំណក់ 2 ដងក្នុងមួយថ្ងៃ។ ផលប៉ះពាល់ - ការថយចុះរយៈពេលខ្លីនៃភាពមើលឃើញនិងអាឡែរហ្សី។
- Lacamox មានសំណើមនិងធ្វើឱ្យព្រិលមានប្រសិទ្ធិភាពការពារនៅលើភ្នែកកនិងភ្នែក។ ជម្រុញការស្តារឡើងវិញនៃជំងឺឬសដូងបាតនៅក្នុងឧបករណ៍មើលឃើញកាត់បន្ថយកម្រិតនៃការហើមស្តារភ្នាសរំអិល។ contraindications - មានផ្ទៃពោះប្រតិកម្មទៅនឹងសមាសធាតុ។ បន្ទាប់ពីប្រើវាបណ្តាលឱ្យរមាស់និងឆេះក្នុងរយៈពេលខ្លី។ អ្នកអាចលាបបីដងក្នុងមួយថ្ងៃសំរាប់ ២ ដំណក់។

វាមានសារៈសំខាន់ខ្លាំងណាស់ក្នុងការយកចិត្តទុកដាក់លើរោគសញ្ញាដែលបង្ហាញពីការវិវត្តនៃជំងឺភ្នែកឱ្យបានទាន់ពេលវេលា។ សូមចាំថាការទៅគ្លីនីកនៅដំណាក់កាលដំបូងនិងសង្កេតយ៉ាងតឹងរឹងនូវវេជ្ជបញ្ជាទាំងអស់របស់វេជ្ជបណ្ឌិតនឹងអនុញ្ញាតឱ្យអ្នកជៀសវាងផលវិបាកអវិជ្ជមាន - ពីការកាត់បន្ថយភាពមើលឃើញដែលមើលឃើញទៅជាភាពពិការភ្នែកទាំងស្រុង!
អាណាឡូកនៃថ្នាំ
ក្នុងករណីមានការមិនអត់ធ្មត់ជាបុគ្គលចំពោះធាតុផ្សំនៃ "អេម៉ុកស៊ីស៊ីន" ឬសម្រាប់ហេតុផលផ្សេងទៀតដែលធ្វើឱ្យវាមិនអាចប្រើដំណក់គ្រូពេទ្យចេញវេជ្ជបញ្ជាថ្នាំដែលស្រដៀងនឹងសារធាតុសកម្ម។ ភ្នាក់ងារឱសថខាងក្រោមនេះអាចជំនួស“ អេម៉ុកស៊ីស៊ីន”៖
ត្រលប់ទៅតារាងមាតិកាវិញ
មូលហេតុនិងកត្តាហានិភ័យ

ការវិវត្តទៅជាជំងឹទឹកនោមផ្អែមកើតឡើងភាគច្រើននៃអ្នកជំងឺទឹកនោមផ្អែម។ ជំងឺនេះគឺជាបុព្វហេតុចម្បងនៃការខូចខាតដល់នាវាឆ្អឹងខ្នង។ ប្រសិនបើជំងឺទឹកនោមផ្អែមកើតឡើងក្នុងរយៈពេលប្រហែល ២ ឆ្នាំរោគវិទ្យាត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញនៅក្នុងអ្នកជំងឺ ១៥ ភាគរយ ១៥ ឆ្នាំ ៥០ ភាគរយ ២៥ ឆ្នាំឬច្រើនជាងនេះ - អត្រាគ្រោះថ្នាក់ឈានដល់ ១០០% ។
អត្រានៃការវិវត្តនៃជំងឺទឹកនោមផ្អែមគឺអាស្រ័យទៅលើភាពត្រឹមត្រូវនៃការព្យាបាលតាមបែបសរីរវិទ្យាក៏ដូចជាជម្ងឺដែលទាក់ទង។ រោគសាស្ត្រនៃនាវាឆ្អឹងខ្នងមានការរីកចម្រើនលឿនប្រសិនបើអ្នកជំងឺក្នុងពេលដំណាលគ្នាទទួលរងពីជំងឺបែបនេះ:
- dyslipidemia,
- ធាត់
- រោគសញ្ញារំលាយអាហារ
- ការខ្សោយតំរងនោមរ៉ាំរ៉ៃ
- លើសឈាម។
កត្តាបង្កហេតុក្នុងការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមអាចជាការមានផ្ទៃពោះទម្លាប់អាក្រក់ (ជក់បារី) ភាពពេញវ័យភាពតណ្ហាតំណពូជ។
ជំងឺទឹកនោមផ្អែមដំណាក់កាលដំបូង
ដោយផ្អែកលើការផ្លាស់ប្តូររោគសាស្ត្រ 3 ដំណាក់កាលនៃជំងឺត្រូវបានសម្គាល់:
ខ្ញុំ - ការឆ្លុះឆ្អឹងមិនរីករាលដាល។ វាត្រូវបានអមដោយការហើមរីទីណានៅក្នុងតំបន់នៃម៉ាកូឡាម៉ាមីដ្យូម៉ាស្យូសហ្វូតូនៃការហូរចេញឬសដូងបាតនៅតាមសរសៃឈាមវ៉ែនតានៅក្នុងមូលនិធិនៃមូលនិធិអាចមើលឃើញនៅក្នុងរីទីណា។
II - ជំងឺទឹកនោមផ្អែម preproliferative ។ ជំងឺឬសដូងបាតច្រើនដង, កប្បាសនិងការតាំងចិត្តរឹងគឺជាលក្ខណៈ។ តាមដានយ៉ាងច្បាស់ពីការផ្លាស់ប្តូររចនាសម្ព័ន្ធនៃសរសៃឈាមវ៉ែនតា។
III - ការឆ្លុះឆ្អឹងខ្នងរីករាលដាល។ Neovascularization នៃឌីសសរសៃប្រសាទអុបទិកកើតឡើង។ នៅក្នុងតំបន់នៃជំងឺឬសដូងបាតមុន, ទម្រង់ជាជាលិកាសរសៃ។ ជារឿយៗមានការវិវត្តទៅជាជំងឺឆ្អឹងខ្នងជំងឺដក់ទឹកក្នុងភ្នែក។
គ្រោះថ្នាក់នៃជំងឺទឹកនោមផ្អែមគឺថាអស់រយៈពេលជាយូរមកហើយវាមិនត្រូវបានអមដោយការបង្ហាញរោគសាស្ត្រទេ។ នៅក្នុងរយៈពេលនៃការផ្លាស់ប្តូរមិនរីកសាយភាយដោយសារតែការហើមរបស់ម៉ាខេឡារបស់អ្នកជំងឺមានតែវត្ថុមិនច្បាស់ទេការលំបាកក្នុងការអនុវត្តការងារនៅចម្ងាយជិតភ្នែកឧទាហរណ៍នៅពេលអានអាចរំខាន។
នៅក្នុងដំណាក់កាលរីករាលដាលជំងឺឬសដូងបាតលេចឡើងពួកគេបណ្តាលឱ្យមានរូបរាងនៃស្បៃមុខអណ្តែតអណ្តែតខ្មៅដែលបាត់បន្តិចម្តង ៗ ។ ប្រសិនបើមានជំងឺឬសដូងបាតគួរឱ្យកត់សម្គាល់, មានការថយចុះយ៉ាងខ្លាំងនៃភាពមើលឃើញដែលមើលឃើញរហូតដល់ភាពពិការភ្នែកពេញលេញ។
ការធ្វើរោគវិនិច្ឆ័យ

ដោយសារជំងឺទឹកនោមផ្អែមមិនមានរោគសញ្ញាក្នុងដំណាក់កាលដំបូងទេប៉ុន្តែចាំបាច់ក្នុងការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមអ្នកជំងឺដែលមានរោគវិនិច្ឆ័យនេះគួរតែធ្វើការពិនិត្យជាទៀងទាត់ជាមួយគ្រូពេទ្យឯកទេសខាងជំងឺភ្នែក។ សម្រាប់គោលបំណងនៃការធ្វើរោគវិនិច្ឆ័យដំបូងការសិក្សាបែបនេះត្រូវបានចេញវេជ្ជបញ្ជា:
- វណ្ណយុត្តិ
- ជីវឧស្ម័ន
- ophthalmoscopy ក្រោមជំងឺ mydriasis,
- perimetry
- tomography ជាប់ទាក់ទងនឹងអុបទិក
- tonometry ។
ការពិនិត្យបន្ថែមអាស្រ័យលើរូបភាពមូលនិធិដែលបានទទួល។ ការស្កេនអ៊ុលត្រាសោននៃភ្នែកត្រូវបានចេញវេជ្ជបញ្ជានៅពេលដែលការរកឃើញនៃរាងកាយនិងកែវភ្នែកមានលក្ខណៈវិវត្ត។ ដើម្បីកំណត់មុខងាររបស់សរសៃប្រសាទអុបទិកនិងរីទីណាវាត្រូវបានចេញវេជ្ជបញ្ជា:
- ការប្តេជ្ញាចិត្តរបស់ក្រុមហ៊ុន CFSM
- electroretinography,
- electrooculography ។
Gonioscopy ត្រូវបានប្រើសម្រាប់ការសង្ស័យថាមានជំងឺដក់ទឹកក្នុងភ្នែក។ ដើម្បីមើលឃើញនាវានៃរីទីណាជំនួយ:
- angiography fluorescence,
- tomography ស្កេនឡាស៊ែរ។
អ្នកដែលមានហានិភ័យក្នុងការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមគួរតែត្រូវបានពិនិត្យជាប្រចាំដើម្បីកំណត់ពីកម្រិតជាតិខ្លាញ់។ ដូចគ្នានេះផងដែរការត្រួតពិនិត្យប្រចាំថ្ងៃ ECG អេកូស័រអេកូស័រនៃនាវាដែលផ្គត់ផ្គង់តម្រងនោមអាចត្រូវបានចេញវេជ្ជបញ្ជា។
ការព្យាបាលជំងឺទឹកនោមផ្អែម
អ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជាការព្យាបាលស្មុគស្មាញដែលអាស្រ័យលើដំណាក់កាលនៃជំងឺនិងវត្តមាននៃរោគសាស្ត្រដែលទាក់ទងនឹងខ្លួន។ ត្រូវប្រាកដថាអនុវត្តការព្យាបាលនៃរោគសាស្ត្រសំខាន់ - ជំងឺទឹកនោមផ្អែមការប្រើអាំងស៊ុយលីនត្រូវបានជ្រើសរើស។ ការព្យាបាលដោយរោគសញ្ញាក៏ត្រូវបានចេញវេជ្ជបញ្ជាផងដែរ:
- ភ្នាក់ងារ antiplatelet
- angioprotectors
- ថ្នាំប្រឆាំងនឹងការរលាក។
ប្រសិនបើការព្យាបាលជំងឺទឹកនោមផ្អែមត្រូវបានអមដោយការកន្ត្រាក់ភ្នែក, ការគ្រប់គ្រងដោយថ្នាំស្តេរ៉ូអ៊ីតត្រូវបានអនុវត្ត។ បច្ចុប្បន្នអន្តរាគមន៍ឡាស៊ែរកាន់តែច្រើនត្រូវបានអនុវត្ត។ វិធីសាស្រ្តនេះអនុញ្ញាតឱ្យអ្នកផ្អាកការធ្វើឱ្យប្រសើរឡើងនូវប្រព័ន្ធសរសៃប្រសាទ, ជៀសវាងការប៉ះទង្គិចឆ្អឹងខ្នងនិងសម្រេចបាននូវការដាច់សរសៃឈាម។
ការប្រើកាំរស្មីឡាស៊ែរត្រូវបានអនុវត្តតាមប្រភេទជាច្រើន៖
- របាំង - ត្រូវបានប្រើសម្រាប់ទម្រង់មិនរីកសាយនៃជំងឺនិងការហើមភ្នែក។
- ប្រសព្វ - ចង្អុលបង្ហាញសម្រាប់ការប្រើប្រាស់ក្នុងករណីនៃការរកឃើញនៃជំងឺប៉ោងសរសៃឈាម, ជំងឺឬសដូងបាត, exudates ។
ប្រសិនបើការព្យាបាលដោយទឹកនោមផ្អែមត្រូវបានអមដោយភាពស្មុគស្មាញនៅក្នុងទម្រង់នៃការធ្វើឱ្យប្រហោងឆ្អឹងខ្នង hemophthalmus និងលក្ខខណ្ឌផ្សេងទៀតនោះការវិវត្តទៅជាជំងឺវិកលចរិកត្រូវបានចង្អុលបង្ហាញ - ការដកយកចេញនៃរាងកាយដែលមានជំងឺហឺតការហូរឈាមទងផ្ចិតនៃជាលិកាភ្ជាប់។

ក្រុមហ៊ុនអិចឌីអេសអិល
1 មីលីលីត្រនៃដំណោះស្រាយមាន
សារធាតុសកម្មៈ Methylethylpyridinol hydrochloride (emoxypine) - ១០ មីលីក្រាម,
មនុស្សពូកែ៖ ស៊ុលហ្វាតសូដ្យូមដែលគ្មានជាតិអាល់កុល - ៣,០ មីលីក្រាម, សូដ្យូម benzoate - ២,០ មីលីក្រាមប៉ូតាស្យូមឌីដ្រូហ្សូនផូស្វាត - ៦,២ មីលីក្រាម, សូដ្យូមអ៊ីដ្រូសែនផូស្វាតដូស្យូត - ៧.៥ មីលីក្រាម, មេតាណុលសែលុយឡូស ៥,០ មីលីក្រាម, ទឹកសម្រាប់ចាក់ - រហូតដល់ ១ ម។ ល ។
ការចង្អុលបង្ហាញសម្រាប់ការប្រើប្រាស់៖
- ការព្យាបាលនិងការការពារការរលាកនិងរលាកភ្នែក
- ការព្យាបាលជំងឺឬសដូងបាតក្នុងបន្ទប់ខាងមុខនៃភ្នែក
- ការព្យាបាលនិងការការពារជំងឺឬសដូងបាតក្នុងជំងឺអាសន្នរោគចំពោះមនុស្សចាស់
- ភាពច្របូកច្របល់នៃសរសៃកណ្តាលនៃរីទីណានិងមែករបស់វា
- ការព្យាបាលផលវិបាកនៃជំងឺ myopia
- ការពារកញ្ចក់ភ្នែកនៅពេលពាក់កញ្ចក់ភ្នែក
- ជំងឺទឹកនោមផ្អែម។
ការព្យាករណ៍និងការការពារ
ការព្យាករណ៍សម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមគឺអាស្រ័យទៅលើដំណាក់កាលដែលជំងឺត្រូវបានរកឃើញនិងភាពគ្រប់គ្រាន់នៃការព្យាបាល។ លទ្ធផលល្អត្រូវបានបង្ហាញដោយការ coagulation ឡាស៊ែរ prophylactic នៅក្នុងដំណាក់កាល preproliferative នេះ។ ការព្យាបាលជំងឺទឹកនោមផ្អែមដែលមានគុណភាពខ្ពស់និងការតាមដានកម្រិតគ្លុយកូសជាប្រចាំក៏ជួយពន្យាពេលចាប់ផ្តើមនៃភាពពិការភ្នែកដែរ។
ការការពារជំងឺទឹកនោមផ្អែមមាននៅក្នុងការតាមដានជាប្រចាំនូវជំងឺទឹកនោមផ្អែមក្នុងករណីមានជំងឺតំណពូជការព្យាបាលឱ្យបានគ្រប់គ្រាន់នៃជំងឺកក។ ការព្យាករណ៍មិនអំណោយផលបំផុតសម្រាប់ការរួមបញ្ចូលគ្នានៃរោគសាស្ត្រជាមួយនឹងជំងឺលើសឈាមនិងជំងឺសរសៃឈាម។

ចាក់អេមភីជីន
សហគ្រាសឯកតាសហពន្ធ័រដ្ឋសហព័ន្ធ“ រោងចក្ររ៉ូស៊ីនម៉ូស្គូ”
1 មីលីលីត្រនៃដំណោះស្រាយមាន
សារធាតុសកម្ម៖ មេទីលលីមភីលីហ្វិចអ៊ីដ្រូក្លរីដ (អេមអ៊ីជីភីន) - ១០ មីលីក្រាម។
Excipients: ទឹកអាស៊ីត hydrochloric 0, 1 M, ទឹកសម្រាប់ចាក់
ការចង្អុលបង្ហាញសម្រាប់ការប្រើប្រាស់៖
- អឌ្ឍគោលវណ្ណនាធិការនិងប្រសាទប្រសាទមានដើមកំណើតផ្សេងៗ។
- Angioretinopathy (រួមទាំងជំងឺទឹកនោមផ្អែម) ។
- ជំងឺឆ្កែឆ្កួត chorioretinal កណ្តាលនិងគ្រឿងកុំព្យូទ័ររួមទាំងជំងឺ myopia ស្មុគស្មាញ។
- ដំបៅនៃសរសៃឈាមវ៉ែនតាកណ្តាលនិងសាខារបស់វា
- ការវះកាត់ភ្នែក, ស្ថានភាពបន្ទាប់ពីការវះកាត់ជំងឺដក់ទឹកក្នុងភ្នែកជាមួយនឹងការដាច់ចង្កេះ។
- ជំងឺ Dystrophic នៃជំងឺភ្នែក
- របួសរលាកនិងរលាកភ្នែក
- ការការពារភ្នែក (នៅពេលពាក់កញ្ចក់ភ្នែក) និងរីទីណានៃភ្នែកពីការប៉ះពាល់នឹងពន្លឺខ្លាំង (កាំរស្មីឡាស៊ែរនិងពន្លឺព្រះអាទិត្យដោយប្រើឡាស៊ែរ) ។
ខ្លឹមសារនៃការដកស្រង់បេក្ខជននៃវិទ្យាសាស្ត្រវេជ្ជសាស្ត្រ Volkova, Natalya Anatolevna
ជំងឺទឹកនោមផ្អែមគឺជាអទិភាពទីមួយក្នុងចំណោមបញ្ហាដែលវិទ្យាសាស្ត្រវេជ្ជសាស្ត្រនិងការថែទាំសុខភាពនៅស្ទើរតែគ្រប់ប្រទេសទាំងអស់នៅលើពិភពលោក។ ក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះមានការកើនឡើងថេរនៃជំងឺទឹកនោមផ្អែមកើនឡើងជារៀងរាល់ឆ្នាំ ៦-១០% ហើយដូច្នេះចំនួនអ្នកជំងឺសរុបនៅសហព័ន្ធរុស្ស៊ីឈានដល់ ២-៤% នៃចំនួនប្រជាជនសរុប (Balabolkin MI, ២០០០, Dedov I.I. ។ , ២០០២) ។ រួមជាមួយជំងឺបេះដូងនិងជំងឺមហារីក, ជំងឺទឹកនោមផ្អែមបានចាប់ផ្តើមជាកម្មសិទ្ធិរបស់រោគសាស្ត្រដែលភាគច្រើននាំឱ្យមានពិការភាពនិងមរណភាពរបស់អ្នកជំងឺ (Shestakova MV, 2000, Saltykov BB, 2001) ។
ទោះបីជាភាពស្មុគស្មាញនៃរោគវិទ្យានៃផលវិបាកយឺតនៃជំងឺទឹកនោមផ្អែមក៏ដោយកន្លែងសំខាន់នៅក្នុងការចាប់ផ្តើមនិងការវិវត្តរបស់ពួកគេជាកម្មសិទ្ធិរបស់ជំងឺហឺតរ៉ាំរ៉ៃហើយដូច្នេះគោលដៅសំខាន់នៃការព្យាបាលជំងឺទឹកនោមផ្អែមគឺដើម្បីទទួលបានសំណងយូរអង្វែងនិងមានស្ថេរភាពសម្រាប់ការរំលាយអាហារកាបូអ៊ីដ្រាត។ ទោះជាយ៉ាងណាក៏ដោយការព្យាបាលដោយស្មុគស្មាញនៃជំងឺនេះមិនពេញលេញទេដោយគ្មានការប្រើប្រាស់ថ្នាំដែលប៉ះពាល់ដល់តំណភ្ជាប់រោគសាស្ត្រដទៃទៀតក្នុងការវិវត្តនិងការវិវត្តនៃផលវិបាកនៃជំងឺទឹកនោមផ្អែមដែលសំខាន់បំផុតនោះគឺជំងឺកង្វះឈាមក្រហម។ ជាអកុសលការព្យាយាមមានឥទ្ធិពលលើតំណភ្ជាប់គ្នាជាច្រើននៅក្នុងរោគវិទ្យានៃជំងឺទឹកនោមផ្អែមគ្រូពេទ្យមិនត្រូវបានគេយកមកធ្វើជា polypharmacy ដែលចំនួននៃផលប៉ះពាល់មិនត្រឹមតែប៉ុណ្ណោះទេប៉ុន្តែក៏មានអត្រាមរណភាពកើនឡើងផងដែរ (Nerup J. , 1994, Marse J. B. et al) ។ ឆ្នាំ ២០០១) ។
ដូច្នេះចំណង់ចំណូលចិត្តត្រូវបានផ្តល់ឱ្យថ្នាំដែលមានប្រសិទ្ធិភាពរួមបញ្ចូលគ្នាជម្រើសដែលមិនមានភាពអស្ចារ្យ: ទាំងនេះគឺជានិស្សន្ទវត្ថុស៊ុលហ្វីនលីយ៉ា (Aschcroft F. M. et al ។ , 2001), biguanides (Jansen M. et al ។ , 1991) និង thiazolidinedione ដេរីវេ (Sato Y. et al ។ ។ , ១៩៩៩) ។
ផលប៉ះពាល់ទូលំទូលាយនិងថ្នាំប្រឆាំងនឹងជំងឺដាច់ខាតកំណត់ការប្រើថ្នាំទាំងនេះយ៉ាងទូលំទូលាយក្នុងការអនុវត្តគ្លីនិក។ ការប្រើប្រាស់នៃសឺរាុំរ៉ sulfonylurea ត្រូវបានកំណត់ដោយការវិវត្តនៃភាពធន់ទ្រាំទៅនឹងពួកគេក្នុងអត្រា ៥-១០% នៃអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ (Aleksandrov A.A. , ២០០១) ។ ការរឹតត្បិតនៃការប្រើប្រាស់ថ្នាំគ្រាប់ធំគឺត្រូវបានកំណត់ដោយលទ្ធភាពនៃការវិវត្តទៅជាអាស៊ីតឡាក់ទិក (Witztum J.L. , 1992) និងថៅកែ thiazolidinedione ជាមួយនឹងការប្រើថ្នាំ hepatotoxicity (Forman L.M. , et al ។ , 2000) ។
អង្គហេតុទាំងអស់នេះបញ្ជាក់ច្បាស់ពីភាពចាំបាច់ក្នុងការបង្កើតថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដែលមានប្រសិទ្ធភាពខ្ពស់និងមានប្រសិទ្ធភាពព្រោះមានតែការពង្រីកថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមតាមមាត់ប៉ុណ្ណោះដែលនឹងផ្តល់សំណងដល់ជំងឺទឹកនោមផ្អែមឱ្យបានច្រើនបំផុតគិតពីលក្ខណៈបុគ្គលរបស់អ្នកជំងឺម្នាក់ៗធ្វើឱ្យប្រសើរឡើងនូវគុណភាពជីវិតរបស់អ្នកជំងឺកាត់បន្ថយពិការភាពរក្សាការសម្តែងរបស់អ្នកជំងឺទឹកនោមផ្អែមដែលមានច្រើន សារៈសំខាន់សង្គមនិងសេដ្ឋកិច្ចសម្រាប់សង្គម។
អនាគតជាកម្មសិទ្ធិរបស់ថ្នាំដែលអាចជះឥទ្ធិពលជាពិសេសដល់តំណភ្ជាប់បង្កជំងឺសំខាន់ៗនៃជំងឺនិងផ្តល់លទ្ធភាពការពារនិងកែតម្រូវផលវិបាកសរសៃឈាមរបស់ទឹកនោមផ្អែម។ ដែលបានផ្តល់តួនាទីសំខាន់នៃការធ្វើឱ្យសកម្មនៃដំណើរការកត់សុីរ៉ាឌីកាល់សេរីនៅក្នុងរោគសាស្ត្រនៃជំងឺទឹកនោមផ្អែមនិងផលវិបាកនៃសរសៃឈាម (Balabolkin M.I. et al, 1999, Korchin V.I. , 2000, Bondar I.A. et al ។ , 2001, Fadeeva N.I. et al ។ , 2001) ថ្នាំប្រភេទប្រឆាំងអុកស៊ីតកម្មអាចជាថ្នាក់គីមីមួយសម្រាប់ការសិក្សាបែបនេះ។ នៅក្នុងជម្ងឺទឹកនោមផ្អែមបទពិសោធន៍ត្រូវបានទទួលដោយការប្រើប្រាស់ថ្នាំមួយចំនួនធំជាមួយនឹងសកម្មភាពប្រឆាំងអុកស៊ីតកម្មរួមទាំងនីកូទីនអ៊ីដ (Gorelysheva V.A. et al ។ , ១៩៩៦, Bondar I.A. et al ។ , ២០០១, Kolb N. et al ។ , ១៩៩៩, Pozzilli et អាល់, ឆ្នាំ ១៩៩៩), តេស្តូលីឆេស្ទឺរ (ស៊ីឡឺឡូអេ។ អេល។ អា, ឆ្នាំ ១៩៩១,
ប៉ូហ្សាលីលីភីអេលអាល់, ឆ្នាំ ១៩៩៧, ហ្វ្រេប៊ីប៊ី, ១៩៩៩, ប៊ឺសស៊លអេស។ អេ។ et al ។ , 1999, អេមមីលឌីអិមអេលអាល់អិល, 1999, អាស៊ីត lipoic (Balabolkin M.I. et al ។ , 2000) ។ ក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះអ្នកស្រាវជ្រាវនិងគ្លីនិកបានបង្កើនការចាប់អារម្មណ៍លើក្រុមប្រឆាំងអុកស៊ីតកម្មរលាយក្នុងទឹកដែលរួមមានសារធាតុចិញ្ចឹមនៃអ៊ីដ្រូហ្សីហ្វីលីន ៣ ដែលអាចប៉ះពាល់ដល់រោគសាស្ត្រជាច្រើននៃជំងឺទឹកនោមផ្អែមក្នុងពេលតែមួយ។ យោងតាមអក្សរសិល្ប៍ (Grechko A.T. , et al ។ , 1998, Smirnov L.D. , ១៩៩៨, Nelaeva A.A. , ១៩៩៩, Lukyanova L.D. , ១៩៩៩, ២០០០, ២០០២,, T. Devyatkina et al ។ , 2000, V. Yasnetsov et al ។ , 1999 និងលទ្ធផលនៃការសិក្សាមុន ៗ (V. Inchina et al, ឆ្នាំ 1996, 2000, A. V. Zorkina, 1997, 1999, L.N. Sernov ។ , ឆ្នាំ ១៩៩៦, ១៩៩៨, ស្ការស្ប៉ាអេ។ អេ។ អា។ , ១៩៩៧, ១៩៩៩, ណាស៊ីពវ៉ាឌីអេ។ អេ។ អា។ , Mironov N.V. et al ។ , 2002, Katikova O.V. et al ។ , 2002 និងអ្នកដទៃទៀត) សមាសធាតុនៃស៊េរីគីមីនេះបង្ហាញពីការថយចុះជាតិស្ករក្នុងឈាម, ការថយចុះកម្តៅ, សារធាតុប្រឆាំងអុកស៊ីតកម្ម, antihypoxic, anticoagulant លោកណូអេ antithrombogenic, antiplatelet, immunomodulatory ប្រសិទ្ធិភាពការពារភ្នាស។ ដូច្នេះការស្វែងរកថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដែលមានសក្តានុពលដែលមានប្រសិទ្ធិភាពរួមបញ្ចូលគ្នាក្នុងចំណោមដេរីវេទី 3 អ៊ីដ្រូហ្សីហ្វីលីនគឺពិតជាសមហេតុផលនិងសមរម្យ។
គោលបំណងសំខាន់នៃការសិក្សានេះគឺដើម្បីសិក្សាពីផលប៉ះពាល់នៃម៉ិចស៊ីដូលនិងអ៊ីម៉ូហ្សីលីនលើប៉ារ៉ាម៉ែត្រនៃការរំលាយអាហារមួយចំនួនដែលស្ថិតនៅក្រោមឥទ្ធិពលរួមគ្នានៃការពិសោធន៏នៃជំងឺអ៊ីប៉ូឡិនដូនិង hypercholesterolemia ដែលមាននៅក្នុងសត្វពិសោធន៍ក៏ដូចជានៅក្នុងឈាមរបស់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ដោយអនុលោមតាមគោលដៅក្នុងការអនុវត្តការងារនេះកិច្ចការដូចខាងក្រោមត្រូវបានដោះស្រាយ៖
ដើម្បីសិក្សាពីផលប៉ះពាល់នៃម៉ិចស៊ីល, អ៊ីមផិនភិន, ឌីមេមផូផូនិង to- តូកូតូរ៉ូលនៅលើគ្លីហ្សីមេនសូចនាករមួយចំនួននៃការរំលាយអាហារ lipid និងប្រូតេអ៊ីនក្នុងការពិសោធទឹកនោមផ្អែមក្នុងការរួមផ្សំជាមួយ hypercholesterolemia ។
2. ដើម្បីសិក្សាពីប្រសិទ្ធភាពនៃថ្នាំទៅលើដំណើរការបំប្លែងសារជាតិ lipid និងស្ថានភាពនៃប្រព័ន្ធប្រឆាំងអុកស៊ីតកម្មក្នុងប្លាស្មាឈាមនិងជាលិការបស់សត្វពិសោធន៍ក្រោមលក្ខខណ្ឌនៃរោគវិទ្យាក្លែងធ្វើ។
ដើម្បីសិក្សាពីការផ្លាស់ប្តូរសកម្មភាពជីវឧស្ម័ននៃ myocardium នៅលើផ្ទៃខាងក្រោយនៃការប្រើប្រាស់សារធាតុប្រឆាំងអុកស៊ីតកម្មដែលបានសិក្សាក្រោមឥទ្ធិពលរួមបញ្ចូលគ្នានៃជំងឺទឹកនោមផ្អែមដែលត្រូវបានពិសោធនិងជំងឺ hypercholesterolemia ។
4. ដើម្បីសិក្សាពីផលប៉ះពាល់នៃម៉ិចស៊ីដ្យូមអ៊ីមភីលីពននិងឌីមីញ៉ូមផូផុនលើកម្រិតគ្លីសេមីញ៉ូមកម្រិតគ្លីកូឡាក់អេម៉ូក្លូប៊ីនស្ថានភាពនៃប្រព័ន្ធបញ្ចេញជាតិខ្លាញ់ក្នុងឈាមក្នុងប្លាស្មាឈាមនិងអេរីទីរ៉ូស៊ីតរបស់អ្នកជំងឺដែលមានប្រភេទជំងឺទឹកនោមផ្អែមប្រភេទផ្លេផ្លុស។
ភាពច្នៃប្រឌិតបែបវិទ្យាសាស្ត្រនៃការងារ
ផលប៉ះពាល់នៃម៉ិចស៊ីដូ, អេមភីជីភីនឌីមភូផូមនិងថូផូថលនៅលើស្ថានភាពនៃកាបូអ៊ីដ្រាត lipid ការរំលាយអាហារប្រូតេអ៊ីនការរំលាយអាហារ lipox និងសកម្មភាពនៃប្រព័ន្ធប្រឆាំងអុកស៊ីតកម្មនៅក្នុងប្លាស្មាឈាមនិងជាលិការបស់សត្វពិសោធន៍ត្រូវបានសិក្សាក្រោមឥទ្ធិពលរួមនៃជំងឺទឹកនោមផ្អែមដែលមានពិសោធន៍និង hypercholesterololemia ហើយវាត្រូវបានគេបង្ហាញថាម៉ិចស៊ីដូច្រើនបំផុត។ ផលប៉ះពាល់នៃជាតិស្ករក្នុងឈាមនិងអង់ទីអុកស៊ីដង់បង្ហាញក្នុងការប្រៀបធៀបជាមួយដ្យូមហ្វូសសឺរនិងថូផូថល។
ជាលើកដំបូងវាត្រូវបានគេបង្ហាញថាម៉ិចស៊ីដ្យូមអ៊ីមភីភីភីននិងឌីមេផូផូននៅពេលរួមផ្សំជាមួយជំងឺទឹកនោមផ្អែមនិងជំងឺទឹកនោមផ្អែមជួយកែអស្ថេរភាពអគ្គិសនីនៃម៉ាញ៉េស្យូមជួយស្តារសកម្មភាពជីវឧស្ម័នរបស់ម៉ុកដាត្យូម។
វាត្រូវបានបង្ហាញជាលើកដំបូងដែលការបញ្ចូលឈាមរបស់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែម mexidol និង emoxipin ជួយកាត់បន្ថយកម្រិតគ្លីសេមីនិងរារាំងដំណើរការអេកូក្លូប៊ីនគ្លីកូសនៅក្នុងអ៊ីដ្រូក។ ការបញ្ចូលឈាមជាមួយនឹងសារធាតុប្រឆាំងអុកស៊ីតកម្មដែលបានសិក្សាកំណត់កម្រិតជាតិខ្លាញ់ក្នុងឈាម (ធ្វើឱ្យកើតឡើងដោយឯកឯងនិងបង្កដោយជាតិដែក) ធ្វើឱ្យប្រសើរឡើងនូវស្ថានភាពនៃប្រព័ន្ធប្រឆាំងអុកស៊ីតកម្មនៅក្នុងប្លាស្មាឈាមនិងអេរីត្រូរ៉ូស៊ីតរបស់អ្នកជំងឺទឹកនោមផ្អែមប្រភេទ។ ប្រសិទ្ធិភាពអតិបរិមាត្រូវបានបង្ហាញនៅពេលដែលម៉ិចដូលត្រូវបានណែនាំទៅក្នុងល្បាយដែលបានបញ្ចូល។
តម្លៃជាក់ស្តែងនៃការងារ
លទ្ធផលនៃការសិក្សានេះបានពង្រីកការយល់ដឹងអំពីឱសថសាស្ត្រនៃម៉ិចស៊ីដ្យូមអ៊ីហ្សីពិនឌីមផូផូមនិងអេ - ថូថលថល។ តម្លៃដែលមានប្រយោជន៍គឺទិន្នន័យស្តីពីសមត្ថភាពរបស់អង់ទីអុកស៊ីដង់ដែលបានសិក្សាដើម្បីកែតម្រូវភាពខុសប្លែកគ្នានៃកាបូអ៊ីដ្រាត lipid ការរំលាយអាហារប្រូតេអ៊ីនអស្ថេរភាព myocardial អគ្គិសនីក្រោមឥទ្ធិពលរួមបញ្ចូលគ្នានៃជំងឺទឹកនោមផ្អែមដែលត្រូវបានពិសោធន៍និង hypercholesterolemia ។
ទិន្នន័យដែលទទួលបានអាចត្រូវបានប្រើដើម្បីសិក្សាបន្ថែមទៀតអំពីឥទ្ធិពលមេតាប៉ូលីសនៃថ្នាំជាមួយនឹងការរួមបញ្ចូលគ្នានៃកត្តាហានិភ័យទាំងនេះ។
លទ្ធផលនៃការស្រាវជ្រាវអក្សរសាស្ត្រត្រូវបានបង្កប់នៅក្នុងការងារស្រាវជ្រាវរបស់នាយកដ្ឋានឱសថសាស្ត្រនៃសាកលវិទ្យាល័យរដ្ឋ Mordovia ។
ចំណុចសំខាន់ៗដើម្បីការពារ
ដេរីវេនៃថ្នាំ ៣ អ៊ីដ្រូហ្សីដ្រេលីនមានប្រសិទ្ធភាពបំផុតបើប្រៀបធៀបជាមួយឌីម៉ុមហ្វូសនិងកែកូតូស្តេរ៉ូលកែតម្រូវបញ្ហាកាបូអ៊ីដ្រាតប្រូតេអ៊ីននិងការរំលាយអាហារ lipid ក្រោមឥទ្ធិពលរួមនៃទឹកនោមផ្អែមពិសោធន៍និង hypercholesterolemia ។
សារធាតុប្រឆាំងអុកស៊ីតកម្មដែលបានសិក្សាទាំងអស់រារាំងការវិវត្តនៃអស្ថេរភាពអគ្គិសនី myocardial កាត់បន្ថយការបែកខ្ចាត់ខ្ចាយនៃចន្លោះ QT ។
៤. ម៉ិចដូលក្នុងកំរិតដែលបានសិក្សានិងអ៊ីស៊ីហ្សីលីនមានប្រសិទ្ធិភាពប្រឆាំងនឹងរ៉ាឌីកាល់រារាំងការធ្វើឱ្យសកម្មនៃដំណើរការរំលាយជាតិខ្លាញ់ក្នុងឈាមនិងការថយចុះនៃប្រព័ន្ធប្រឆាំងអុកស៊ីតកម្មក្នុងប្លាស្មាឈាមនិងជាលិកានៃសត្វពិសោធន៍ដោយការរួមបញ្ចូលគ្នានៃជំងឺទឹកនោមផ្អែមនិងជំងឺ hypercholesterolemia ។
៥ ។Mexidol ក្នុងកម្រិតមួយនៃ ០.០២៥ មីលីក្រាម / មីលីក្រាមមានប្រសិទ្ធិភាពជាតិស្ករក្នុងឈាមអតិបរិមាអង់ទីអុកស៊ីដង់ដែលមានប្រសិទ្ធភាពរារាំងដំណើរការអេម៉ូក្លូប៊ីនគ្លីកូស៊ីនដំណើរការ lipoperoxidation (កើតឡើងដោយឯកឯងនិង Fe- បង្កើត) ក្នុងប្លាស្មាឈាមនិងអេរីត្រូរ៉ូស៊ីសរបស់អ្នកជំងឺក្នុងពេលភ្ញោចឈាមរបស់អ្នកជំងឺដែលមានប្រភេទជំងឺទឹកនោមផ្អែមក្នុងឈាម។
លទ្ធផលនៃការស្រាវជ្រាវនិងបទប្បញ្ញត្តិសំខាន់ៗដែលត្រូវបានបង្ហាញនៅក្នុងសេចក្តីប្រកាសនេះត្រូវបានរាយការណ៍នៅក្នុងសន្និសីទរបស់អ្នកវិទ្យាសាស្ត្រវ័យក្មេងនៃសាកលវិទ្យាល័យរដ្ឋ Mordovia ។ អិន។ ភី។ Ogareva (Saransk, ឆ្នាំ ២០០២), សមាជជាតិនៃសហព័ន្ធរុស្ស៊ី“ បុរសនិងថ្នាំពេទ្យ” (ទីក្រុងម៉ូស្គូ, ២០០៣), សមាជលើកទី ២ នៃឱសថការីនៃសហព័ន្ធរុស្ស៊ី (ទីក្រុងមូស្គូ, ២០០៣), XXXI Ogarev Readings (សន្និសិទវិទ្យាសាស្ត្ររបស់សាកលវិទ្យាល័យ N.P. សាកលវិទ្យាល័យ Mordovian) ។ Ogareva, Saransk, ២០០៣) ។
ការបោះពុម្ពផ្សាយ នៅលើប្រធានបទនៃការចេញផ្សាយដែលបានចេញផ្សាយស្នាដៃនេះ។
វិសាលភាពនិងរចនាសម្ព័ន្ធនៃការងារ
និក្ខេបបទមានការណែនាំការណែនាំការពិនិត្យអក្សរសាស្ត្រ ៣ ជំពូកដែលបង្ហាញពីលទ្ធផលនៃការស្រាវជ្រាវរបស់យើងផ្ទាល់ពិភាក្សាអំពីលទ្ធផលការសន្និដ្ឋាននិងបញ្ជីឯកសារយោង។ ការងារនេះត្រូវបានកំណត់នៅលើទំព័រសរសេរដោយគូររូបដោយគំនូរនិងតុ។ បញ្ជីគន្ថនិទ្ទេសមានឈ្មោះស្នាដៃរួមទាំងអ្នកនិពន្ធក្នុងស្រុកនិងបរទេស។
ជំពូក ១. ការពិនិត្យអក្សរសាស្ត្រ
១.១ ។ គំនិតទំនើបអំពីរោគវិទ្យានៃជំងឺទឹកនោមផ្អែម។
តួនាទីរបស់ peroxidation lipid ក្នុងរោគសាស្ត្រនៃជំងឺទឹកនោមផ្អែម។
ការព្យាបាលដោយឱសថនៃជំងឺទឹកនោមផ្អែមគឺជាភារកិច្ចព្យាបាលដ៏ស្មុគស្មាញក្នុងការដោះស្រាយដែលវាចាំបាច់ត្រូវយកចិត្តទុកដាក់លើលក្ខណៈពិសេសនៃការវិវត្តនៃដំណើរការរោគសាស្ត្រ។ បច្ចុប្បន្នជំងឺទឹកនោមផ្អែមប្រភេទត្រូវបានគេចាត់ទុកថាជាជំងឺដែលកំណត់ដោយហ្សែនក្នុងការកើតឡើងនិងការវិវត្តនៃប្រតិកម្មអូតូអ៊ុយមីនមានសារៈសំខាន់ជាចម្បង (Balabolkin MI, 2000, Baker J. R. , 1997) ។ ក្នុងករណីនេះការខូចខាតដល់ទំ - កោសិកានៃលំពែងអាចកើតឡើងទាំងលទ្ធផលនៃការប៉ះពាល់ផ្ទាល់និងដោយសារបញ្ហាមីក្រូជីវសាស្រ្តនៅក្នុងលំពែង (Bobyreva L.E. , 1998) ។ យន្តការអូតូអ៊ុយមីននៃការកើតឡើងនៃជំងឺទឹកនោមផ្អែមប្រភេទមានមូលដ្ឋានហ្សែនដែលទាក់ទងនឹងហ្សែននៃប្រព័ន្ធ HLA (Conrad D. , et al ។ , 1997) ។ កូតូកូស៊ីនចូលរួមក្នុងការអនុវត្តការបំផ្លាញប្រព័ន្ធភាពស៊ាំ (ជុងអ៊ីអិនឆ្នាំ ១៩៩៩) ដែលរំខានអន្តរកម្មអន្តរកម្មនិងនាំឱ្យមានការបំផ្លាញម៉ូលេគុលនៃស្មុគស្មាញអ៊ីស្ត្រូហ្សែមសំខាន់លើ (៣ កោសិកា) ដំណើរការស្វ័យភាពសកម្មត្រូវបានអមដោយការកើនឡើងនៃប្រតិកម្មរ៉ាឌីកាល់សេរីជាមួយនឹងការបង្កើតសមាសធាតុពុលដែលរួមចំណែកដល់ការបង្កើតសមាសធាតុពុលផងដែរ។ ការខូចខាតនិង apoptosis នៃកោសិកាលំពែង P (Gorelysheva VA, 1999, Azizova OA, 2001, Ametov AS, 2001, Kaneto Hideaki et al ។ , 1995, Dandona P. , 1996) ។ ពេលវេលា, មូលដ្ឋានហ្សែននៃជំងឺទឹកនោមផ្អែម - ប្រភេទមិនបង្កឱ្យមាន តាមទស្សនៈបច្ចុប្បន្នជំរើសពីរកំពុងត្រូវបានពិចារណា៖ ទីមួយ - ហ្សែនឯករាជ្យ ២ ពាក់ព័ន្ធនឹងរោគសាស្ត្រនៃជំងឺទឹកនោមផ្អែមប្រភេទ ២ ។ មួយទទួលខុសត្រូវចំពោះការចុះខ្សោយនៃអាំងស៊ុយលីនទី ២- បណ្តាលអោយមានការវិវត្តនៃភាពធន់នឹងអាំងស៊ុយលីន។ ឬជាលិកាគ្រឿងបរិក្ខាគ្រឿងកុំព្យូទ័រ (ដេដវូដ ២, អេលអា, ២០០២) ។
កត្តាបង្កជំងឺដ៏សំខាន់ក្នុងការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទ ១ គឺការថយចុះនៃការសំយោគអាំងស៊ុយលីនដែលជះឥទ្ធិពលដល់ការរំលាយអាហារគ្លុយកូសដែលត្រូវបានអនុវត្តតាមពីរទិស។ ទីមួយការសំយោគនៃ diacylglycerol កើនឡើងដែលរំខានដល់មុខងាររបស់ Na / K-ATPase ហើយក៏បណ្តាលឱ្យមានភាពមិនដំណើរការនៃអង់ស៊ីម intracellular ផងដែរដែលជួយកាត់បន្ថយកម្រិតនៃ fructose-2, -phosphate ជួយកាត់បន្ថយគ្លីកូលីននិងបង្កើនគ្លីសេរីនអ៊ីនតូស្យូស (អ៊ីស៊ីហ៊ីអិអិនឆ្នាំ ១៩៩៨ គីមអេជអេអាល់អាល់។ ។ , ១៩៩៨) ។ ទីពីរផ្លូវផ្លាស់ប្តូរប៉ូលីឡែនត្រូវបានធ្វើឱ្យសកម្មជាមួយនឹងការបង្កើត sorbitol ដែលជួយកាត់បន្ថយសកម្មភាពរបស់ Na / K - ATPase ផងដែរ។ ការផ្លាស់ប្តូរជាបន្តបន្ទាប់នៃ sorbitol ទៅ fructose ដែលជាស្រទាប់ខាងក្រោមសម្រាប់ដំណើរការ glycosylation បង្កើនប្រតិកម្ម parametolic (មិនមែនអង់ស៊ីម) ដែលផ្អែកលើការបង្កើតផលិតផល glycosylation នៅកម្រិតអង់ស៊ីម glycosaminoglycans នៃភ្នាសនិងប្រូតេអ៊ីនប្លាស្មា។
ដំណើរការនៃការបង្កើតជាតិខ្លាញ់ក្នុងឈាមគឺទាក់ទងទៅនឹងការផ្លាស់ប្តូរស៊ីមេទ្រីចាប់តាំងពីមានការទាក់ទងគ្នាដោយផ្ទាល់រវាងកម្រិតនៃផលិតផលអូតូអ៊ុយមីននិងភាពធ្ងន់ធ្ងរនៃផលវិបាកនៃសរសៃឈាម (Bobyreva L.E. , ១៩៩៦, Verbova N.I. et al ។ , 1997, Chernov Yu.N. et al ។ ឆ្នាំ ១៩៩៩ ហូរីអូនិងអាល់ឆ្នាំ ១៩៩៨ ប្រោដឡិនអិមឆ្នាំ ១៩៩៩ ប្រោដឡេនអិម ២០០០) ។
ការកត់សុីរ៉ាឌីកាល់សេរីនៃលីពីតគឺជាផ្នែកសំខាន់មួយនៃដំណើរការសំខាន់ៗជាច្រើនដូចជាការផ្ទេរអេឡិចត្រុងដោយធាតុហ្វ្លុយនីនការបង្កើតឡើងវិញនូវសមាសធាតុ lipid នៃជីវម៉ាសអុកស៊ីតកម្ម phosphorylation នៅមីតូឈីនៀរីសហ្សូហ្សេនស្យូមការធ្វើចលនាសរសៃប្រសាទ។ ល។ V. ឆ្នាំ ២០០០) ។ ផលិតផលនៃ peroxidation lipid (lipid peroxidation) គឺជាមុនគេនៃ prostaglandins និងនិស្សន្ទវត្ថុរបស់វា - thromboxanes និង prostacyclin (Kagan V.E. , et al ។ , 1992) ។ ប្រតិកម្មអុកស៊ីតកម្មកើតឡើងឥតឈប់ឈរនៅក្នុងភ្នាសកោសិការួមចំណែកដល់ការបង្កើតឡើងវិញនូវសមាសធាតុខ្លាញ់និងការថែរក្សាសកម្មភាពដែលត្រូវគ្នានៃអង់ស៊ីមដែលភ្ជាប់ទៅនឹងភ្នាសរំអិលដែលរួមមានប្រព័ន្ធអង់ស៊ីមស្ទើរតែទាំងអស់នៃរាងកាយ (Voskresensky ON, 1986, Dubinina E.E. , 1995, Burlakova E.N. ។ , ១៩៩៨ លីនខិន V.Z. , et al ។ , ២០០០, Morugova T.V. , ២០០០, Velichkovsky B.T. , ២០០១) ។
យោងទៅតាមអ្នកនិពន្ធមួយចំនួនការបង្កើតអេកូអុកស៊ីសែនសេរីហួសប្រមាណដែលបង្កឡើងដោយស៊ីតូតូសដើរតួយ៉ាងសំខាន់ក្នុងការបង្ករោគនៃជំងឺទឹកនោមផ្អែម។ ថ្នាំ Cytokines ដូចជា interleukin-1 កត្តា necrosis ដុំសាច់និងγ-interferon អាចប៉ះពាល់ដល់ការសំងាត់របស់អាំងស៊ុយលីននិងមានឥទ្ធិពល cytotoxic នៅលើកោសិកា p របស់លំពែងនៅក្នុង vitro (Smirnova OM, Gorelysheva V.A. 1999) ។
រ៉ាឌីកាល់សេរីលើសពីអុកស៊ីសែនត្រូវបានធ្វើឱ្យអាថ៌កំបាំងដោយម៉ាកឃីតសកម្មនិងកោសិកា P ខូច (Kroncke K.D. , et al,, 1991, Burkard V. , et al ។ , 1992, Madndrup - Poulsen T. , et al ។ , 1993) ។ កោសិកា Islet មានការការពារប្រឆាំងអុកស៊ីតកម្មខ្សោយនិងងាយរងគ្រោះដោយរ៉ាឌីកាល់សេរីដែលជាមូលហេតុចំបងសម្រាប់លីសរបស់ពួកគេនៅក្នុងជំងឺទឹកនោមផ្អែម (Kogan A.Kh. , ១៩៩៩, Asayama K. , et al ។ , ១៩៩៦) ។ ការធ្វើឱ្យប្រសើរឡើងនៃដំណើរការនៃការរំលាយជាតិខ្លាញ់ក្នុងឈាមត្រូវបានបញ្ជាក់ដោយពិសោធន៍លើម៉ូដែលបុរាណនៃជំងឺទឹកនោមផ្អែមដែលមានជាតិ alloxan និង streptozotocin ។
ឥទ្ធិពលនៃជំងឺទឹកនោមផ្អែមត្រូវបានកំណត់ដោយភាពត្រូពិកនៃ alloxan ទៅ P - cell និងត្រូវបានកាត់បន្ថយទៅនឹងការបំផ្លាញរបស់វា (ការ៉ាជីហ្សីនឃ។ អេ។ អេ។ ហូវស៊ីស្ទីនអិលអិម។ ឌី។ អេស។ អេ។ អេ។ ១៩៩០, ហ្វ្រេដវីច។ ១, ១៩៩២) ។ ត្រូពិកនៃអាល់ឡូហ្សិនត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងភាពស្និទ្ធស្នាលរបស់វាចំពោះភាពជាក់លាក់ដែលជាប់ទាក់ទងនឹងកោសិកាភី - ការរៀបចំនៃក្រុមភ្នាសអេសអេសជាមួយនឹងកម្រិតអ៊ីយ៉ូដខ្ពស់ដែលត្រូវបានធ្វើមូលដ្ឋានីយកម្មនៅក្នុងតំបន់នៃជាតិគ្លុយកូស។ ភាពស្រដៀងគ្នានៃប៉ារ៉ាម៉ែត្រម៉ូលេគុលនៃគ្លុយកូសនិងអាឡូហ្សិនវត្តមាននៃអាតូមអាសូតនិងក្រុមកាបូននៅក្នុងរចនាសម្ព័ន្ធរបស់វាធានានូវអន្តរកម្មនៃ alloxan ជាមួយអេ - ក្រុមទទួលជាតិគ្លុយកូសនិងការជ្រៀតចូលដោយសេរីទៅក្នុង (៣ - កោសិកាលំពែង (Karagezyan K.G. , Gevorkyan D.M. , ១៩៨៩) ។ , លីតវីនឈីកអិមអិម, ឆ្នាំ ១៩៩៤) ។
យន្តការនៃការវិវឌ្ឍន៍នៃជំងឺទឹកនោមផ្អែម streptozotocin ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងសមត្ថភាពរបស់វាដើម្បីកាត់បន្ថយការផ្តោតអារម្មណ៍របស់ NAD ដោយសារតែការកើនឡើងនៃសកម្មភាពនៃសារធាតុ poly-ATP ribose synthetase (Yamoto N. et al ។ , 1990), ការធ្វើឱ្យសកម្មនៃការបញ្ចេញជាតិខ្លាញ់ក្នុងឈាមថយចុះសកម្មភាពរបស់ប្រព័ន្ធប្រឆាំងអុកស៊ីតកម្មនិងការរំលាយអរម៉ូនឌីអុកស៊ីត (Ovcharova N.I. et al ។ ឆ្នាំ ១៩៩៨) ។ សេចក្តីផ្តើមនៃឌីទ្រីហ្សូននៅក្នុងការពិសោធន៍ក៏រួមចំណែកដល់ការអភិវឌ្ឍកង្វះអាំងស៊ុយលីនពេញលេញផងដែរដែលជាលទ្ធផលនៃការបង្កើតផលិតផលពុលជាមួយនឹងស័ង្កសីដោយឌីទ្រីហ្សុនជាមួយនឹងការអភិវឌ្ឍដំណើរការបំផ្លិចបំផ្លាញនៅក្នុង (៣ - កោសិកានៃកូនកោះលីវឺរន័រ (Bayers JW, ១៩៩១) ការធ្វើឱ្យសកម្មនៃ LP និងការថយចុះនៃការការពារប្រឆាំងអុកស៊ីតកម្មគឺជាយន្តការសកលក្នុងការអភិវឌ្ឍរាល់ការពិសោធន៍ គំរូនៃជំងឺទឹកនោមផ្អែមមិនត្រឹមតែជាលេខ ១ ប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងប្រភេទផងដែរ៖ នៅពេលដែលផ្តល់ចំណីដល់សត្វកណ្តុរចាស់ដែលមានជាតិ sucrose ច្រើនពេកការវិវត្តនៃស្ត្រេសអុកស៊ីតកម្មនៅក្នុងកោសិកាបេតាត្រូវបានបង្ហាញឱ្យដឹង (Yu I. et al ។ , ១៩៩៩) ។
វាត្រូវបានគេបង្កើតឡើងដែលមិនត្រឹមតែ hyperglycemia ប៉ុណ្ណោះទេប៉ុន្តែក៏មាន hyperinsulinemia ផងដែរត្រូវបានចូលរួមនៅក្នុងយន្តការនៃការបង្កើនភាពតានតឹងអុកស៊ីតកម្មនៅក្នុងទឹកនោមផ្អែម។ (Balabolkin អិម។ អាយ។ ២០០០) ។ វាត្រូវបានបង្ហាញថា hyperglycemia រ៉ាំរ៉ៃតាមរយៈការកើនឡើងអត្រានៃការធ្វើអូតូកូសគ្លុយកូសបង្កើនការបង្កើតរ៉ាឌីកាល់សេរីបង្កើនដំណើរការគ្លីកូល្យូមនាំឱ្យមានការបង្កើតប្រូតេអ៊ីនអុកស៊ីតកម្មច្រើនពេកហើយការកើនឡើងសកម្មភាពនៃការផ្លាស់ប្តូរផ្លូប៉ូលីស្យូសរួមចំណែកដល់ការថយចុះនៃហាង NADPH + ។Hyperinsulinemia ធ្វើឱ្យប្រព័ន្ធសរសៃប្រសាទអាណិតអាសូរនិងការបង្កើតរ៉ាឌីកាល់សេរីបណ្តាលមកពី catecholamines និងតាមរយៈការកើនឡើងនូវកម្រិតអាស៊ីដខ្លាញ់ដែលមិនបានបញ្ជាក់ដែលបណ្តាលមកពី catecholamines បង្កើនការបង្កើតរ៉ាឌីកាល់សេរីនិងកាត់បន្ថយកម្រិតជាតិកាល់ស្យូម (មួយក្នុងចំណោមសារធាតុប្រឆាំងអុកស៊ីតកម្មរលាយក្នុងទឹក) (Balabolkin MI, Klebanova EM, 2000 )
រ៉ាឌីកាល់សេរីដោយមិនគិតពីយន្តការនិងប្រភពនៃការបង្កើតរបស់ពួកគេធ្វើឱ្យសកម្មកត្តាចម្លង Nf - kB បង្កើនល្បឿន apoptosis និងបង្កើនការបង្កើត lipoproteins ដង់ស៊ីតេទាបដែលមានអុកស៊ីតកម្ម (ឌីអិលអិល) (Demidova I.A. et al ។ , 2000) ។ កត្តាប្រតិចារិក Nf - kB ដើរតួយ៉ាងសំខាន់ - វាទទួលខុសត្រូវចំពោះប្រតិកម្មជាច្រើនដែលឥទ្ធិពលសរុបនៃការផ្លាស់ប្តូរយ៉ាងខ្លាំងនៃអង់ដូហ្វីននៃជញ្ជាំងសរសៃឈាម។ កត្តា Nf-kB សម្រុះសម្រួលការបញ្ចេញកត្តា necrosis ដុំសាច់ a-interleukin-1P ដែលនៅក្នុងវេនត្រូវបានចូលរួមនៅក្នុងដំណើរការជាច្រើនដែលនាំឱ្យមានការផ្លាស់ប្តូរមិនត្រឹមតែជញ្ជាំងសរសៃឈាមប៉ុណ្ណោះទេប៉ុន្តែវាក៏ជាកង្វះនៃការសំងាត់និងសកម្មភាពនៃអាំងស៊ុយលីននិងធ្វើឱ្យមុខងារមុខងារសរសៃប្រសាទគ្រឿងកុំព្យូទ័រថយចុះ (Shestakova M) ។ .V ។ , et al ។ ឆ្នាំ ១៩៩៦) ។
ដូច្នេះនៅក្នុងជំងឺទឹកនោមផ្អែមជំងឺតប់ប្រមល់អុកស៊ីតកម្មត្រូវបានអមដោយការបង្កើតរ៉ាឌីកាល់សេរីកើនឡើងដែលមានប្រតិកម្មជាមួយនឹងខ្លាញ់លីអ៊ីដ្រាតកាបូអ៊ីដ្រាតនិងអាស៊ីតអាមីណូកែប្រែប្រូតេអ៊ីនបង្កើតជាផលិតផលអុកស៊ីតកម្មបឋមនិងអន្តរការី carbonyl ប្រតិកម្ម (ភាពតានតឹង carbonyl) ។ (Chernov, Yu.N. , et al ។ , ឆ្នាំ 1998, Podoprigorova V.G. , 2001) ។
១.២ ។ លក្ខណៈពិសេសនៃការរំលាយអាហារ lipid នៅក្នុងជំងឺទឹកនោមផ្អែម mellitus តួនាទីរបស់វានៅក្នុង atherogenesis ។
អស់រយៈពេលជាយូរមកហើយជំងឺទឹកនោមផ្អែមត្រូវបានគេចាត់ទុកថាជាការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតហើយការថែរក្សាកំហាប់គ្លុយកូសធម្មតានៅក្នុងឈាមត្រូវបានគេចាត់ទុកថាជាគោលបំណងតែមួយគត់នៃអាំងស៊ុយលីន (Laakso M. , et al ។ , 1998) ។ ទោះយ៉ាងណាក៏ដោយឥឡូវនេះវាច្បាស់ថាជំងឺនេះត្រូវបានអមដោយភាពស្មុគស្មាញនៃការរំលាយអាហារមិនត្រឹមតែកាបូអ៊ីដ្រាតប៉ុណ្ណោះទេប៉ុន្តែក៏មានជាតិខ្លាញ់និងប្រូតេអ៊ីនផងដែរនិងផលវិបាកសំខាន់ពីរនៃជំងឺទឹកនោមផ្អែម: ការបំផ្លាញ atherosclerotic ចំពោះកប៉ាល់ធំនិង ketoacidosis គឺជាផលវិបាកនៃការរំលាយអាហារ lipid (Andrade S. E. , et អាល់, ឆ្នាំ ១៩៩៦) ។
ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទជាមួយនឹងការគ្រប់គ្រងកម្រិតជាតិគ្លុយកូសបានល្អកម្រិតជាតិខ្លាញ់និងសម្ពាធឈាមនៅតែធម្មតាក្នុងរយៈពេលយូរ។ ទោះជាយ៉ាងណាក៏ដោយការគ្រប់គ្រងជាតិគ្លុយកូសមិនគ្រប់គ្រាន់និងការវិវត្តនៃជំងឺសរសៃប្រសាទត្រូវបានអមដោយការចុះខ្សោយនិងលើសឈាមសរសៃឈាម។ (Doborgginidze JIM ។ , Graziansky N.A. , ២០០១) ។
កត្តាហានិភ័យសំខាន់បំផុតក្នុងការព្យាករណ៍សម្រាប់អ្នកជំងឺទឹកនោមផ្អែមគឺជំងឺទឹកនោមផ្អែមដែលត្រូវបានកំណត់ដោយការផ្លាស់ប្តូរលក្ខណៈនិងបរិមាណនៅក្នុង lipoproteins ក្នុងឈាម (Kozlov S.G. et al ។ , 2000, Laasko M. , 1995) ។
រោគសញ្ញានិងរោគសញ្ញាទូទៅបំផុតនៃជំងឺទឹកនោមផ្អែមចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទគឺមានដូចខាងក្រោម (Steiner G. , 1994, Haffner SM, 1999)៖ ១) ការកើនឡើងនូវកម្រិតទ្រីគ្លីសេរីដ (TG) និងជាតិខ្លាញ់ lipoproteins ដង់ស៊ីតេទាប (VLDL) ដែលជាអ្នកដឹកជញ្ជូន TG, ២) ថយចុះ។ កម្រិតកូលេស្តេរ៉ុលនៃប្រភាគ "ប្រឆាំងនឹងអាតូមអ៊ីដ្រូសែន" - lipoproteins ដង់ស៊ីតេខ្ពស់ (HDL) ។ រោគសាស្ត្រនៃជម្ងឺនេះគឺស្មុគស្មាញហើយអាចត្រូវបាន "បង្កឱ្យមាន" តាមវិធីជាច្រើនទោះបីជាវាតែងតែត្រូវបានតាមដានពីជំងឺ hyperinsulinemia ដោយសារតែភាពធន់នឹងអាំងស៊ុយលីននិងការធាត់ដែលជារឿយៗត្រូវបានគេរកឃើញនៅក្នុងជំងឺទឹកនោមផ្អែម (Howard V. V. , 1995) ។
ភាពធន់នឹងអាំងស៊ុយលីននាំឱ្យមានការកើនឡើងនូវ lipolysis និងការបញ្ចេញអាស៊ីតខ្លាញ់សេរីពីជាលិកា adipose ដែលរួមផ្សំជាមួយនឹងការកើនឡើងមាតិកាគ្លុយកូសក្នុងឈាមផ្តល់នូវបរិមាណបន្ថែមនៃស្រទាប់ខាងក្រោមសម្រាប់ការសំយោគ TG ក្នុងថ្លើម (ដែលដើរតាមបណ្តោយគ្លីសេហ្វហ្វ្រីស្យូមក្នុងឈាម) ។ ដូច្នោះហើយចំនួនដ៏ច្រើននៃ lipoproteins ដង់ស៊ីតេទាប (VLDL) សម្បូរទៅដោយ TG ត្រូវបានគេសំយោគ (Yafasov K.M. , Dubyanskaya N.V. , ២០០១, Pierce L. R. , et al ។ , ១៩៩០, Herman W.H. et al ។ , ១៩៩៩) ។
បន្ថែមពីលើការបង្កើនការសំយោគ VLDL ការរំលោភបំពាននៃ catabolism នៃភាគល្អិតទាំងនេះក៏មានសារៈសំខាន់ផងដែរដោយសារតែការថយចុះសកម្មភាពនៃខ្លាញ់ lipoprotein lipase ដែលមានជាតិខ្លាញ់ក្នុងទឹកនោមផ្អែមដែលធ្វើឱ្យអ៊ីដ្រូសែន TG, chylomyocrons និង VLDL នាំឱ្យមានការបង្កើតអាស៊ីតខ្លាញ់ដែលត្រូវបានប្រើជាប្រភពថាមពលសម្រាប់ជាលិកាសាច់ដុំ។ (ថេនឃិនអិមអរ។ឆ្នាំ ១៩៩២ បាលីលីជីអិម, អេលអាល់, ឆ្នាំ ១៩៩៨) ។ ទាំងអស់នេះនាំឱ្យមានការកើនឡើងនូវចំនួននៃសារធាតុ lipoprotein ដែលនៅសេសសល់ដែលត្រូវបានគេធ្វើចរាចរដែលត្រូវបានគេចាត់ទុកជាពិសេសអង់ទីហ្សែន។ ការផ្តោតអារម្មណ៍នៃកូលេស្តេរ៉ុលអាក្រក់ HDL មានការថយចុះដោយសារតែការកើនឡើងនៃការផ្លាស់ប្តូរកូលេស្តេរ៉ុលពី HDL ទៅ VLDL និង chylomyocrons ជាថ្នូរនឹងទ្រីគ្លីសេរីដក្រោមឥទិ្ធពលនៃប្រូតេអ៊ីនដែលបានប្តូរសារធាតុខ្លាញ់កូឡេស្តេរ៉ុល (Stein EA, et al ។ , 1998, Kozlov S.G. , Lyakishev A .A ។ , ១៩៩៩, Feher MD, et al, ឆ្នាំ ១៩៩៥) ។
ការបង្ហាញមួយផ្សេងទៀតនៃការរំលោភលើវិសាលគមលីពីតនិង lipoprotein នៃឈាមគឺការកើនឡើងនៃចំនួនតូចអិល។ ឌីណុលឌីណូទីនដែលបានបង្កើនភាពមិនអត់ធូលី (បាកឃឺ - Arkema R.G. , et al ។ , ១៩៩៦, Chapman M. J. , et al,, ១៩៩៨) ។ កម្រិតនៃអាប៉ូផូទីនប៊ីគឺជាសូចនាករនៃចំនួនភាគល្អិតអិល។ អិល។ និងមាតិកាកូលេស្តេរ៉ុលនៅក្នុងភាគល្អិតអិល។ អិល។ អាចខុសគ្នា។ ភាគល្អិតក្រាស់នៃអេសអិលអិលមានទំហំធំជាងភាគល្អិតធំ ៗ នៃអិល។ អិល។ អេ។ ភី។ អ៊ីន។ អេន។ អេហ្វអ៊ីន (ហ្វីនឌិកអេន) ដែលជាកម្មវត្ថុនៃការផ្លាស់ប្តូរអុកស៊ីតកម្មនិងអង់ស៊ីម glycosylation ដែលធ្វើឱ្យការលុបចោលរបស់វាថយចុះពីផ្លាស្មា (Chapman M.J. , et al ។ , 1998) ។
នៅពេលធ្វើការសិក្សាអំពីរោគរាតត្បាតចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២, hypercholesterolemia ដោយសារតែការកើនឡើងនូវកម្រិតកូឡេស្តេរ៉ុលអាក្រក់។ យោងតាមការសិក្សាមួយចំនួន (ហារីសអិម។ អាយ។ ១៩៩១, បាលីលីជី។ អេ។ អេ។ អេ។ ១៩៩៨ ឡាឡាកូអិម។ អេ។ អា។ ឆ្នាំ ១៩៩៨) ការកើនឡើងកូលេស្តេរ៉ុលប្លាស្មាត្រូវបានគេរកឃើញនៅក្នុងអ្នកជំងឺ ៥៤-៧៧% ។
ការសិក្សាដ៏សំខាន់បំផុតមួយបង្ហាញពីទំនាក់ទំនងរវាងកំរិតសរុប! ចំពោះអត្រាកូលេស្តេរ៉ុលក្នុងឈាមនិងមរណភាពនៃសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមគឺមានការសាកល្បងអន្តរាគមន៍កត្តាហានិភ័យ (MRFIT) (Stamler J. , et al ។ , 1999, Kannel W.B. , et al ។ , 1999) ។ លទ្ធផលរបស់គាត់បានបង្ហាញថាកម្រិតកូឡេស្តេរ៉ុលខ្ពស់ចំពោះអ្នកជំងឺទឹកនោមផ្អែមកាន់តែខ្ពស់ហានិភ័យនៃការស្លាប់សរសៃឈាមបេះដូង។ វាត្រូវបានគេរកឃើញថាមានកម្រិតកូឡេស្តេរ៉ុលដូចគ្នាអត្រាមរណភាពចំពោះអ្នកជំងឺដែលមានជំងឺសរសៃឈាមបេះដូងគឺខ្ពស់ជាង ៣-៤ ដងចំពោះវត្តមាននៃជំងឺទឹកនោមផ្អែមជាងអវត្តមានរបស់វា។ ការពិតនេះបង្ហាញថាជំងឺទឹកនោមផ្អែមរួមចំណែកយ៉ាងសំខាន់ដល់ហានិភ័យនៃការស្លាប់ដោយសារជំងឺសរសៃឈាមបេះដូងបន្ថែមពីលើជំងឺ hypercholesterolemia ។
រួមជាមួយនឹងបរិមាណនៅក្នុងអ្នកជំងឺទឹកនោមផ្អែមការផ្លាស់ប្តូរលក្ខណៈពិសេសនៃសារធាតុ lipoproteins ត្រូវបានសម្គាល់ដែលអាចនាំឱ្យមានការកើនឡើងនៃភាពមិនប្រក្រតីនៃអាឡែរហ្សីនរបស់ពួកគេ (Feingold K.R. , et al ។ , 1992, Haffner, et al ។ , 1994) ។ ការផ្លាស់ប្តូររចនាសម្ព័ន្ធនៃ lipoproteins ដែលត្រូវបានគេចាត់ទុកថាជាបុព្វហេតុដែលអាចកើតមាននៃការវិវត្តលឿននៃជំងឺ atherosclerosis ចំពោះជំងឺទឹកនោមផ្អែមអាចកើតឡើងជាលទ្ធផលនៃ glycosylation nonenzymatic នៃ apolipoproteins របស់ពួកគេ (Gurtis L.K. , Witztum J.L. , 1995) ។ គ្លីសេរីនលីតពឹងផ្អែកដោយផ្ទាល់ទៅលើកម្រិតជាតិគ្លុយកូសក្នុងឈាមហើយកើតឡើងតាំងពីការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែម។ អាប៉ូលីប៉ូប៉ូតូទីនដែលជាផ្នែកមួយនៃថ្នាក់មេ lipoproteins អាចឆ្លងកាត់ការផ្លាស់ប្តូររចនាសម្ព័ន្ធដែលនាំឱ្យមានការផ្លាស់ប្តូរនៃការរំលាយអាហាររបស់ពួកគេជាពិសេសការកើនឡើងនៃពេលវេលានៃចលនាឈាមរត់របស់ VLDL (Witztum JL, et al ។ , 1992) និងអិល។ អិល។ អេ (ម៉មម៉ូជេអិល et al ។ , 1990) ។ ។ ទោះជាយ៉ាងណាក៏ដោយអ្វីដែលសំខាន់បំផុតនោះគឺការថយចុះសមត្ថភាពនៃគ្លីសេរីនអិលអិលអិលដែលត្រូវបានគេយកចេញពីចរន្តឈាមតាមរយៈឧបករណ៍ទទួលរបស់ពួកគេ។ នេះនាំឱ្យមានការដកចេញនូវផ្នែកសំខាន់នៃអិល។ អិល។ អិលតាមរបៀបដែលមិនមែនជាអ្នកទទួល: អិល។ អិល។ អិល។ ដែលត្រូវបានកែប្រែត្រូវបានចាប់យកបានយ៉ាងលឿននិងងាយដោយមេកានិកជាមួយនឹងការបង្កើតកោសិកាពពុះដែលជាចំណុចសំខាន់ក្នុងការបង្ករោគនៃជំងឺ atherosclerosis (Steinbrecher U.P. et al ។ , 1993) ។ មានភ័ស្តុតាងនៃការកើនឡើងនៃការប្រមូលផ្តុំផ្លាកែតនៅពេលដែលត្រូវបានប៉ះពាល់ទៅនឹងអេល។ អិល។ អិល។ អិល។ អិល។ អិល។
ការផ្លាស់ប្តូរលក្ខណៈសម្បត្តិមួយផ្សេងទៀតនៃជាតិខ្លាញ់ lipoproteins នៅក្នុងទឹកនោមផ្អែមអាចកើតឡើងដោយសារការកើនឡើងជាតិ peroxidation ដែលជាផ្នែកមួយនៃជាតិខ្លាញ់របស់ពួកគេ។ ការបោះពុម្ភផ្សាយមួយចំនួនបានដាក់ចេញនូវតម្រូវការខាងទ្រឹស្តីសម្រាប់ការកើនឡើងនៃការរំលាយជាតិខ្លាញ់ក្នុងសារពាង្គកាយទឹកនោមផ្អែម (ឌីដាវទី ២, អាល់។ , ២០០០, កៀហារ៉ាអេម, អាល់, ១៩៨០, ហឺកអិម, អេល។ , ១៩៩៨) ។
ការជ្រៀតចូលនៃ lipoproteins ដែលបានកែប្រែទៅក្នុងជញ្ជាំងសរសៃឈាមដោយមានជំនួយពីអ្នកទទួលសមស្របក៏ដូចជាអ្នកទទួលអេតចាយនាំឱ្យមានការកកកុញនៃសារធាតុក្រោយៗទៀតនៅក្នុងអាត្ម័ននៃសរសៃឈាមអមដោយការបង្កើតភាពស៊ាំដែលមានអ៊ីហ្គី, ភី - lipoproteins និងបំពេញបន្ថែម។ គួរកត់សម្គាល់ថា macrophages ស្មុគស្មាញបែបនេះចាប់យកបានច្រើនជាងការប្រើ lipoproteins ប្លាស្មាពីកំណើត (Serov V.V. , 1998) ។លើសពីនេះទៀត macrophages ជំរុញការបញ្ចេញមតិរបស់ interleukin endotheliocytes នៅលើភ្នាសពួកគេធ្វើឱ្យសកម្ម T-lymphocytes ដែលជាហេតុជួយសម្រួលដល់ការបញ្ចេញមតិរបស់អ៊ីអេនជីនអុីនទីនអន្តរកម្មនិងម៉ូលេគុលដេលចាប់តាមកោសិកា (ICAM-1, VACM-1) ដែលជាកត្តាជំរុញ macrophage, interleukin-8 ។ endothelin - 1, រួមចំណែកដល់ការរំលោភលើលក្ខណៈសម្បត្តិដេលចាប់តាម, ភាពអាចម៍ផ្កាយនៃជញ្ជាំងសរសៃឈាមនិងជំងឺក្រិនរបស់វា (Saltykov BB, 2001) ។ ការផលិត Macrophage នៃកត្តា necrosis ដុំសាច់មានការកើនឡើងដែលជួយបង្កើនដំណើរការនៃការបំប្លែងសារជាតិ lipid ជាមួយនឹងការបង្កើតអេកូអុកស៊ីដជួយជំរុញផ្លូវដែលពឹងផ្អែកលើ arginine សម្រាប់ការបង្កើតនីត្រាតអុកស៊ីដនិងរារាំង macrophages ពីការបង្ហាញអង់ទីអុកស៊ីដទៅកោសិកា T (Nagornev V.A. et al ។ , 1999) ។ នៅពេលដំណាលគ្នាការសំងាត់ lipoprotein lipase ត្រូវបានបង្ក្រាបការផ្លាស់ប្តូរ lipoproteins កើនឡើងជាមួយនឹងការប្រមូលផ្តុំបន្ថែមទៀតរបស់ពួកគេនៅក្នុងជញ្ជាំងសរសៃឈាម។ Lysophosphatidylcholine (LPH) គឺជាកត្តាបំផ្លាញដ៏សំខាន់សម្រាប់ LDL កត់សុី។ នៅក្រោមឥទ្ធិពលរបស់វាការសំយោគនីត្រាតអុកស៊ីត (N0) ត្រូវបានរំខានកម្រិតនៃការបញ្ចេញហ្សែន NOS-3 ត្រូវបានកាត់បន្ថយហើយមុខងារនៃការសំយោគអរម៉ូន endothelial ក៏ត្រូវបានរារាំងយ៉ាងខ្លាំងផងដែរ (Zotova I.V. et al ។ , 2002; Balakhonova T.V. et al ។ , 2002) ។
Hypercholesterolemia ក៏ជាកត្តាដ៏មានឥទ្ធិពលមួយក្នុងការ atherogenesis រួមចំណែកដល់ការវិវត្តនៃមុខងារ endothelial ដោយសារតែការទប់ស្កាត់បន្ទាប់បន្សំនៃអរម៉ូន endothelial ដោយបង្កើនការបញ្ចេញហ្សែនហ្គូលីន - (កាហ្សូហ្សីណូអេសអាល់, ឆ្នាំ ១៩៩៧) ។
ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមការកើនឡើងនៃសកម្មភាពរបស់សរសៃឈាមក្នុងប្លាស្មាការថយចុះនៃសកម្មភាព antiplatelet នៃជញ្ជាំងសរសៃឈាមដែលនាំឱ្យមានរូបរាងនៃការប្រមូលផ្តុំប្លាស្មានៅលើគ្រែសរសៃឈាមនិងអតិសុខុមប្រាណខ្សោយ។ លើសពីនេះទៅទៀតផ្លាកែតបញ្ចេញនូវកត្តាលូតលាស់របស់ផ្លាកែតដែលជាសារធាតុ mitogen និងដើរតួយ៉ាងសំខាន់ក្នុងការវិវត្តនៃជំងឺ atherosclerosis ដោយរំញោចដល់ការលូតលាស់កោសិកាសាច់ដុំរលោងនិងការធ្វើចំណាកស្រុករបស់ពួកគេពីស្រទាប់កណ្តាលនៃសរសៃឈាមទៅផ្នែក endothelium ហើយកោសិកាសាច់ដុំរលោងគឺជាប្រភពនៃម៉ាទ្រីសខាងក្រៅនៃបន្ទះសរសៃសាច់ដុំ (Balabolkin M) ។ I. et al ។ , 2000) ។ លើសពីនេះទៀត, ជំងឺទឹកនោមផ្អែម microangiopathy vasa vasorum ត្រូវបានគេរកឃើញ (ឌីសស្តុនខូស, ឆ្នាំ ២០០២) ជាហេតុបណ្តាលអោយមានបញ្ហាឈាមរត់ការផ្លាស់ប្តូររចនាសម្ព័ន្ធ trophic នៃសរសៃឈាមធំបណ្តាលអោយមានការថយចុះកម្តៅសរសៃឈាមជំរុញអោយមានការកើនឡើងនូវភាពជ្រាបនៃសរសៃឈាមការលូតលាស់ផ្លាស្មាជាមួយនឹងការខូចខាតដល់ជញ្ជាំងសរសៃឈាមនិងការវិវត្តនៃជំងឺសរសៃឈាម។
១.៣ បញ្ហានិងចក្ខុវិស័យនៃការព្យាបាលដោយឱសថរបស់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែម។
ការព្យាបាលដោយឱសថនៃជំងឺទឹកនោមផ្អែមគឺជាភារកិច្ចព្យាបាលដ៏ស្មុគស្មាញក្នុងការដោះស្រាយដែលវាចាំបាច់ត្រូវយកចិត្តទុកដាក់លើលក្ខណៈពិសេសនៃការវិវត្តនៃដំណើរការរោគសាស្ត្រ។
អង្គការសុខភាពពិភពលោកបានប្រកាសថាជំងឺទឹកនោមផ្អែមជាជំងឺរាតត្បាតក្នុងចំណោមជំងឺដែលមិនអាចឆ្លងបានព្រោះរៀងរាល់ ១០-១៥ ឆ្នាំចំនួនអ្នកជំងឺទឹកនោមផ្អែមកើនឡើងទ្វេដង (ដេដអាយអាយ។ ២០០០) ។ ភាពស្មុគស្មាញនៃជំងឺទឹកនោមផ្អែមនៃសរសៃឈាមវ៉ែននៅតែជាបញ្ហាចម្បងនៃជំងឺទឹកនោមផ្អែមគ្លីនិក, អត្រាប្រេវ៉ាឡង់នៃជម្ងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺទឹកនោមផ្អែមគឺ ៩០-៩៧% ។ ការព្យាបាលជំងឺទឹកនោមផ្អែមនិងជំងឺសរសៃប្រសាទក៏ដូចជាជំងឺ polyneuropathy ខាងភ្នែកគឺជាផ្នែកសំខាន់នៃពិការភាពនិងមរណភាពចំពោះអ្នកជំងឺ (Bobyreva JI ។ al,, 2000) ។
ជំងឺ Atherosclerosis ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមត្រូវបានសម្គាល់ដោយការវិវត្តនិងការរីករាលដាលដំបូងដែលអនុញ្ញាតឱ្យយើងនិយាយពីជំងឺទឹកនោមផ្អែមជាគំរូធម្មជាតិនៃជំងឺបេះដូង (Kovaleva P.V. , 2002) ។
ការព្យាករណ៍នៃជំងឺទឹកនោមផ្អែមត្រូវបានកំណត់ដោយពេលវេលានៃការលេចឡើងនៃជំងឺសរសៃប្រសាទនិងភាពធ្ងន់ធ្ងររបស់ពួកគេ។ សន្លប់ទឹកនោមផ្អែមគឺជាបុព្វហេតុនៃការស្លាប់មិនលើសពី 1-2% នៃអ្នកជំងឺខណៈពេលដែលភាពញឹកញាប់នៃការស្លាប់ពីជំងឺសរសៃឈាមឈានដល់ 65-80% (Fadeeva NI, 2001) ។
ជំងឺទឹកនោមផ្អែមនិងជំងឺសរសៃឈាមបេះដូងត្រូវបានបញ្ចូលគ្នា។ ជាង ៦០% នៃអ្នកជំងឺទឹកនោមផ្អែមអាយុកាលមធ្យមត្រូវបានកំណត់ដោយជំងឺសរសៃឈាមបេះដូងដែលកំពុងរីកចម្រើនយ៉ាងឆាប់រហ័ស (Karpov, Yu.A. , 2002) ។
វត្តមាននៃជំងឺទឹកនោមផ្អែមបង្កើនភាពញឹកញាប់នៃការស្លាប់ភ្លាមៗចំពោះបុរស ៥០% និងចំពោះស្ត្រី ៣០០% (IDE, ២០០០) ។ វាជាការសំខាន់ដែលការព្យាករណ៍របស់អ្នកជំងឺទឹកនោមផ្អែមដែលមិនមានជំងឺសរសៃឈាមគឺប្រហាក់ប្រហែលនឹងអ្នកជំងឺដែលមានជំងឺសរសៃឈាមបេះដូងដោយមិនមានជំងឺទឹកនោមផ្អែម។ដឹកនាំដោយអង្គហេតុទាំងនេះសមាគមបេះដូងអាមេរិចបានចាត់ថ្នាក់ទឹកនោមផ្អែមថាជាជំងឺនៃប្រព័ន្ធសរសៃឈាមបេះដូង (Karpov, Yu.A. , 2002) ។
កត្តាហានិភ័យចំបងសម្រាប់ការវិវត្តនិងការវិវត្តនៃជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមគឺជំងឺទឹកនោមផ្អែមជំងឺលើសឈាមនិងជំងឺកង្វះឈាមក្រហម (Shestakova M.V. , 2002) ។ ដូច្នេះការកើនឡើងនូវកម្រិតជាតិអេម៉ូក្លូប៊ីនដែលមានជាតិគ្លុយកូសពី ៦% ទៅ ១០% នាំឱ្យមានការកើនឡើងនៃភាពញឹកញាប់នៃការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ចំនួន ២,៥ ដង (UKPDS, ២០០០) ។ ការកើនឡើងនូវកម្រិតកូលេស្តេរ៉ុលសរុបពីទៅមីល្លុម / អិល ២,៥ ដងបង្កើនអត្រាមរណភាពរបស់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមពីផលវិបាកនៃសរសៃឈាមបេះដូង (MRFIT, ២០០០) ។
ទោះបីជាមានការជឿនលឿនផ្នែករោគទឹកនោមផ្អែមទំនើបក៏ដោយលទ្ធផលរយៈពេលវែងនៃការព្យាបាលអ្នកជំងឺនៅតែមិនពេញចិត្ត។ ក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះនៅក្នុងប្រទេសមួយចំនួនអត្រាមរណភាពពីជំងឺបេះដូង - សរសៃឈាមមានការថយចុះស្ទើរតែពីរដង (Aronov D.M. , ២០០១) បន្ទាប់មកនៅក្នុងប្រទេសទាំងនេះអត្រាមរណភាពពីជំងឺបេះដូងមិនមានការផ្លាស់ប្តូរក្នុងក្រុមអ្នកជំងឺទឹកនោមផ្អែមទេប៉ុន្តែចំពោះស្ត្រី បានកើនឡើងសូម្បីតែ (Shestakova M.V. , 2000, Gu K. et al, 1999, DCST, UKPDS, 2000) ។
រហូតមកដល់បច្ចុប្បន្ននេះសំណួរជាច្រើននៅតែមិនទាន់ត្រូវបានដោះស្រាយទាក់ទងនឹងការកែតម្រូវភាពមិនប្រក្រតីនៃជំងឺទឹកនោមផ្អែម។
ការអនុវត្តបែបផែនជាតិស្ករក្នុងឈាមក្នុងការអនុវត្តប្រែទៅជាបញ្ហាស្មុគស្មាញដែលបច្ចុប្បន្នកំពុងត្រូវបានដោះស្រាយដោយមានជំនួយពីរបបអាហារមានកាឡូរីទាបសកម្មភាពរាងកាយថ្នាំបន្ថយជាតិស្ករក្នុងមាត់ (សារធាតុស្យូមនីញ៉ូអាឡានិងហ្គីណេន - ប៊ីនណៃឌីឌី) និងអាំងស៊ុយលីន។ ទោះយ៉ាងណាក៏ដោយគ្មានវិធីសាស្រ្តណាមួយសម្រាប់ការព្យាបាល hyperglycemia មានគុណសម្បត្តិគួរឱ្យកត់សម្គាល់ជាងអ្នកដទៃទេ: ជាមួយនឹងការប្រើប្រាស់ត្រឹមត្រូវអត្រានៃការធ្វើរោគវិនិច្ឆ័យជំងឺបេះដូងចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទបានថយចុះយ៉ាងខ្លាំងចំនួន 16% (UPDAS, 1998) ។ បច្ចុប្បន្នថ្នាំ sulfanilamide គឺជាមូលដ្ឋានគ្រឹះក្នុងការព្យាបាលការបញ្ចុះជាតិស្ករ។ ចំណាប់អារម្មណ៍ចំពោះក្រុមនៃសមាសធាតុនេះត្រូវបានពន្យល់ដោយការពិតដែលថាពួកគេគឺជាក្រុមតែមួយនៃសារធាតុដែលមានជាតិស្ករក្នុងឈាមដែលមានអ្នកទទួលដោយខ្លួនឯងនៅលើភ្នាសផ្លាស្មា (កោសិកា ៣ (អេ។ ភី។ អេហ្វអេ។ អេ។ អេ។ ១៩៩៨) ។ នាំទៅរកការរលាយនៃភ្នាសផ្លាស្មាការបើកឆានែលកាល់ស្យូមដែលពឹងផ្អែកលើវ៉ុលនិងការកើនឡើងនៃកំហាប់កាល់ស្យូមពោះវៀនដែលតាមរយៈការផ្សារភ្ជាប់ទៅនឹង calmodulin ធ្វើឱ្យសកម្មអាំងស៊ុយលីនអាំងស៊ុយលីន (Aschcroft FM, 1996, Kramer W. et al,, 19) ៩៩) ទោះបីជាមានថ្នាំ sulfanilamide ដែលមានស្រាប់ក៏ដោយក៏ជម្រើសនៃថ្នាំដើម្បីកាត់បន្ថយជំងឺលើសជាតិខ្លាញ់ច្រើនតែត្រូវបានកំណត់យ៉ាងខ្លាំងដោយសារមានប្រូបាបខ្ពស់នៃការវិវត្តនៃផលប៉ះពាល់ជាច្រើន។ នៅពេលលេបថ្នាំ sulfanilamides ការថយចុះប្រសិទ្ធភាពនៃជំងឺ hyperglycemia ត្រូវបានគេសង្កេតឃើញតែនៅក្នុងអ្នកជំងឺ ៧០-៧៥% ហើយក្នុងករណីឱសថសាស្ត្រ។ ផលប៉ះពាល់នៃផលវិបាកញឹកញាប់និងធ្ងន់ធ្ងរបំផុតគឺការថយចុះជាតិស្ករក្នុងឈាមនិងកង្វះជាតិស្ករក្នុងឈាម (Coop LC, ១៩៩៨, Holman RR, Turner RC, ១៩៩៩) ។ ក្នុង ៣៥% នៃអ្នកជំងឺដែលត្រូវបានព្យាបាលដោយ sulfanilamides ភាពធន់នឹង sulfanilamide បន្ទាប់បន្សំមានការរីកចម្រើនជារៀងរាល់ឆ្នាំ។
ការរំញោចរ៉ាំរ៉ៃនៃកោសិកាលំពែង - P អាចបណ្តាលឱ្យថយចុះការលូតលាស់របស់ពួកគេនិងកង្វះអាំងស៊ុយលីនកាន់តែច្បាស់ក៏ដូចជាបង្កើនការសំងាត់ដោយកោសិកាប្រូសេស្តេរ៉ូននិងកោសិកាពុះហ្សីនលីនដែលបង្កើនហានិភ័យនៃជំងឺ atherogenesis (Alexandrov A. A. , 2001, Ohkubo Y. et al ។ , 1995, Turner RC ឆ្នាំ ១៩៩៩) ។ លើសពីនេះទៀតផលប៉ះពាល់អវិជ្ជមាននៃការត្រៀមលក្ខណៈ sulfonylurea លើការព្យាករណ៍នៃសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទត្រូវបានបង្ហាញ។ នៅក្នុងក្រុមនៃអ្នកជំងឺដែលទទួលថូបូទីតអត្រាមរណភាពពីការរំលោភបំពានលើសាច់ដុំបេះដូងគឺ ៥០% ខណៈពេលដែលក្រុមដែលប្រើ placebo ១៨% (Engler R. , ១៩៩៦) ។ ផលប៉ះពាល់អវិជ្ជមាននៃស៊ុលហ្វីណាំអ៊ីតលើវគ្គសិក្សានិងការព្យាករណ៍នៃជំងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមគឺដោយសារតែសមត្ថភាពរបស់ពួកគេក្នុងការទប់ស្កាត់បណ្តាញប៉ូតាស្យូមដែលពឹងផ្អែកលើអេធីភីនៅក្នុង myocardium សាច់ដុំរលោងនិងគ្រោងឆ្អឹងនិងសរសៃប្រសាទខួរក្បាលមួយចំនួន (Aschcroft F.M. , 1999) ។វាត្រូវបានគេជឿជាក់ថាឆានែល Kahf ចាំបាច់សម្រាប់សំរបសំរួលដំណើរការនៃការរំលាយអាហារ intracellular និងភាពរំជើបរំជួលនៃភ្នាសផ្លាស្មាក៏ដូចជាសម្រាប់ការដឹងពីផលប៉ះពាល់នៃអរម៉ូននិងសារធាតុសកម្មជីវសាស្រ្តនិងសំរួលសម្លេងសរសៃឈាម។
នីកូលស៊ីស៊ីអេជឆ្នាំ ១៩៩១ អេចឆេហ្វហ្វីតអេហ្វអិមរីរីនអេហ្វឆ្នាំ ២០០០) ។ ការធ្វើឱ្យសកម្មនៃបណ្តាញប៉ូតាស្យូមមានឥទ្ធិពល cardioprotective នៅក្នុងការធ្វើឱ្យស្ទះសរសៃឈាមខួរក្បាល (Escande D. , et al ។ , 1992) ។ និស្សន្ទវត្ថុនៃ sulfonylureas បង្ហាញពីផលប៉ះពាល់ទាំងនេះហេតុដូច្នេះវាមានគ្រោះថ្នាក់ខ្លាំងជាមួយនឹងការរួមបញ្ចូលគ្នានៃជំងឺបេះដូង ischemic និង mellitus ទឹកនោមផ្អែម។ ផលវិបាកនៃការប្រើថ្នាំស្ពាន់ធ័រក៏អាចមានប្រតិកម្មអាលែហ្សីឬពុលផងដែរ (រមាស់លើស្បែក, រមាស់ស្បែក, ហើមពោះរបស់គីនីក, ជំងឺសរសៃប្រសាទ, ជំងឺមហារីកឈាម, ហើមពោះ), រោគសញ្ញាខ្វះឈាមច្រើន (ចង្អោរ, ឈឺចាប់នៅតំបន់ epigastric, ក្អួត) ។ ជួនកាលមានការរំលោភលើថ្លើមក្នុងទម្រង់ជាជម្ងឺខាន់លឿងដោយសារជំងឺ cholestasis (Gorbenko NI, ១៩៩៩) ។
ក្រុមទី ២ នៃភ្នាក់ងារបញ្ចុះជាតិស្ករក្នុងមាត់គឺថ្នាំ Biguanides ដែលជួយកាត់បន្ថយជំងឺទឹកនោមផ្អែមចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដោយធ្វើឱ្យប្រសើរឡើងនូវភាពប្រែប្រួលនៃជាលិកាថ្លើមនិងគ្រឿងកុំព្យូទ័រទៅនឹងអាំងស៊ុយលីនដោយមិនប៉ះពាល់ដល់ការសំងាត់នៃអរម៉ូន (ដុននស៊ីអេសភីធឺឌីអេជឆ្នាំ ១៩៩៥ ភឺរីរីឡូជីឆ្នាំ ១៩៩៥) ។ Biguanides ត្រូវបានគេចាត់ទុកថាជាថ្នាំនៃជំរើសដំបូងក្នុងការព្យាបាលអ្នកជំងឺធាត់ដែលមានប្រភេទនិង / ឬជំងឺទឹកនោមផ្អែមដោយមានវត្តមាននៃជំងឺកង្វះឈាមក្រហមនៅដំណាក់កាលដំបូងដូចជាការព្យាបាលដោយប្រើថ្នាំ monotherapy ឬរួមផ្សំជាមួយនឹងថ្នាំ sulfonamide (Balabolkin M.I. et al ។ , 2001, Dunn C.D. , 1995) ។
ផលប៉ះពាល់នៃថ្នាំ Biguanides ត្រូវបានបង្ហាញនៅក្នុងអាស៊ីតឡាក់ទិកប្រតិកម្មស្បែកប្រតិកម្មអាលែហ្សីអាប់ស (ចង្អោរមិនស្រួលក្នុងពោះនិងរាគរូសយ៉ាងខ្លាំង) ការវិវត្តទៅជាជំងឺទឹកនោមផ្អែម Polyneuropathy (ដោយសារតែការថយចុះនៃការស្រូបយកវីតាមីន B12 ក្នុងពោះវៀនតូច) (Chernov, Yu.M. et al ។ ។ , ១៩៩៩) ។
ជាប្រពៃណីត្រូវបានប្រើនៅក្នុងជំងឺទឹកនោមផ្អែមការព្យាបាលដោយអាំងស៊ុយលីនក៏មានបញ្ហាមួយចំនួនដែលមិនត្រូវបានដោះស្រាយផងដែរ។ ការព្យាបាលដោយអាំងស៊ុយលីនដែលអាចព្យាបាលបានអាចកាត់បន្ថយហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមទោះយ៉ាងណាការប្រើអាំងស៊ុយលីនលើសរយៈពេលយូរនាំឱ្យមានជំងឺលើសឈាមបង្កើនហានិភ័យនៃជំងឺក្រិនសរសៃឈាមដោយច្រើនដង (E. Krasilnikova et al ។ , 1996) ។ ការប្រើប្រាស់អាំងស៊ុយលីនត្រូវបានអមដោយការវិវត្តនៃផលវិបាកដែលមិនត្រឹមតែធ្វើឱ្យខូចគុណភាពជីវិតរបស់អ្នកជំងឺទឹកនោមផ្អែមប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងបង្កឱ្យមានលក្ខខណ្ឌដែលបង្កគ្រោះថ្នាក់ដល់អាយុជីវិតរបស់អ្នកជំងឺ។ ទាំងនេះរួមមាន: ការថយចុះជាតិស្ករក្នុងឈាម, ជំងឺទឹកនោមផ្អែម posthypoglycemic hyperglycemia (បាតុភូត Somogy), ប្រតិកម្មអាលែហ្សី, ភាពធន់នឹងអាំងស៊ុយលីន, ការចាក់ថ្នាំ lipulinstrophies អាំងស៊ុយលីនក្រោយចាក់, អាំងស៊ុយលីន, ចុះខ្សោយចក្ខុវិស័យ (Balabolkin MI, ២០០០) ។ គុណវិបត្តិនៃការព្យាបាលដោយអាំងស៊ុយលីនក៏ជាមធ្យោបាយនៃការគ្រប់គ្រងរបស់ឪពុកម្តាយដែលបន្ថែមទៅលើការរអាក់រអួលចំពោះអ្នកជំងឺដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការបង្កើតឱសថអាំងស៊ុយលីននៃការត្រៀមលក្ខណៈអាំងស៊ុយលីនៈអាំងស៊ុយលីនគ្រប់គ្រងបានយ៉ាងលឿនចូលទៅក្នុងប្រព័ន្ធសរសៃឈាមគ្រឿងកុំព្យូទ័រដែលលឿនជាងដោយផ្ទាល់ទៅថ្លើមតាមរយៈសរសៃឈាមវ៉ែនផតថលដូចជានៅក្នុងស្ថានភាពសរីរវិទ្យា (ស៊ីឌីឌីស៊ីឆ្នាំ ១៩៩៧) ។ )
ដូច្នេះលទ្ធផលដែលមិនពេញចិត្តនៃការប្រើប្រាស់ភ្នាក់ងារជាតិស្ករក្នុងឈាមដោយមានហានិភ័យខ្ពស់នៃផលប៉ះពាល់ការកើនឡើងយ៉ាងឆាប់រហ័សនៃចំនួនផលវិបាកនៃសរសៃឈាមនិងលទ្ធផលនៃការស្លាប់សូម្បីតែក្នុងកំឡុងពេលព្យាបាលក៏ដោយកំណត់នូវតម្រូវការក្នុងការបង្កើតវិធីសាស្រ្តថ្មីដែលមិនសូវគ្រោះថ្នាក់និងមានប្រសិទ្ធភាពជាងមុននៃការកែតម្រូវឱសថសាស្ត្រនៃជំងឺរំលាយអាហារនៅក្នុងជំងឺទឹកនោមផ្អែម (ជំងឺទឹកនោមផ្អែម) ។ RK, ១៩៩៩) ។
ការសិក្សាថ្មីៗបានបង្ហាញ (Perova N.V. et al ។ , 2001, Heinemann L. et al ។ , 1997, Hoffman A. , 1999) យកចិត្តទុកដាក់ខ្ពស់លើកត្តាហានិភ័យ, កាន់តែមានប្រសិទ្ធភាពកែតម្រូវបញ្ហាមេតាប៉ូលីសក្នុងជំងឺទឹកនោមផ្អែមនិងធ្វើឱ្យប្រសើរឡើងយ៉ាងខ្លាំងនូវការព្យាករណ៍សម្រាប់ ជីវិតនៅក្នុងអ្នកជំងឺបែបនេះ។
ជាផ្នែកមួយនៃរោគសញ្ញាមេតាប៉ូលីសអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមច្រើនតែមានជំងឺកង្វះឈាមក្រហមលើសឈាមសរសៃឈាមនិងធាត់ដែលជាកត្តាហានិភ័យឯករាជ្យសម្រាប់ជំងឺសរសៃឈាមបេះដូងដែលត្រូវការការកែតម្រូវជាចាំបាច់។
ការរីករាលដាលខ្លាំងបំផុតនៅលើពិភពលោកក្នុងចំណោមមធ្យោបាយដែលមានគោលបំណងកែតម្រូវជំងឺទឹកនោមផ្អែមនៅក្នុងទឹកនោមផ្អែមគឺជាថ្នាំស្តាទីនឬអ្នករារាំងនៃអ៊ីដ្រូសែន -3-methylglutaryl-coenzyme A-reductase ។ ថ្នាំទាំងនេះរារាំងការសំយោគអង់ស៊ីមដែលជួយពន្លឿនការបង្កើតកូលេស្តេរ៉ុលនៅក្នុងថ្លើម (Shestakova M.V. , 1999) ។ប្រសិទ្ធភាពព្យាបាលនៃថ្នាំស្តាទីនត្រូវបានគេបង្ហាញឱ្យឃើញនៅក្នុងការសិក្សាពហុជំនាញធំ ៗ ជាច្រើន (Mellies M.J. , 1993) ។ ការសិក្សាមួយក្នុងចំណោមការសិក្សាទាំង ៤ គឺត្រូវបានគេយកទៅសិក្សាអំពីការរស់រានមានជីវិតរបស់អ្នកជំងឺដែលមានជំងឺសរសៃឈាមក្នុងពេលព្យាបាលជាមួយហ្សុក។ ការសិក្សាមានរយៈពេលជាងមួយឆ្នាំវាទាក់ទងនឹងអ្នកជំងឺចំនួន ៤៤៤៤ នាក់ដែលមានជំងឺលើសឈាមនិងជំងឺសរសៃឈាមបេះដូងដែលក្នុងនោះពួកគេទទួលរងពីជំងឺទឹកនោមផ្អែម (Pyorala K. et al ។ , 1997) ។ បន្ទាប់ពីការព្យាបាលអស់រយៈពេលជាច្រើនសប្តាហ៍ជាមួយ Zocor ក្នុងកម្រិត ២០ មីលីក្រាម / ថ្ងៃចំពោះអ្នកជំងឺទឹកនោមផ្អែមការថយចុះកូលេស្តេរ៉ុលឈាមសរុប ២៨ ភាគរយកូលេស្តេរ៉ុល HDL ថយចុះ ៣៧% TG ១៨ ភាគរយនិងកូលេស្តេរ៉ុល HDL កើន ៨ ភាគរយ។ នៅកម្រិតនេះផលប៉ះពាល់មានរយៈពេលរាប់ឆ្នាំនៃការព្យាបាល។
ទោះជាយ៉ាងណាក៏ដោយការប្រើប្រាស់ថ្នាំ Statins យូរអង្វែងរារាំងសកម្មភាពរបស់អង់ស៊ីមប្រឆាំងអុកស៊ីតកម្ម Qi0 មួយនៅក្នុងថ្លើមដែលបង្កើនហានិភ័យនៃដំណើរការ LPO កើនឡើង (V. Lankin, 2000) ។ លើសពីនេះទៀតក្នុងចំណោមអ្នកជំងឺដែលចូលរួមក្នុងការស្រាវជ្រាវមិនមានបុគ្គលដែលមានកម្រិតទ្រីគ្លីសេរីតខ្ពស់ទេដូច្នេះលទ្ធផលរបស់ពួកគេមិនអាចត្រូវបានពង្រីកដល់ប្រជាជនទាំងមូលនៃអ្នកជំងឺដែលមានជំងឺសរសៃឈាមបេះដូងនោះទេ។
ក្នុងករណីនេះជាតិសរសៃដែលមានឥទ្ធិពលលើកម្រិតទ្រីគ្លីសេរីដអាចដើរតួជាថ្នាំនៃជម្រើស។ ផលប៉ះពាល់នៃជាតិសរសៃនៅលើខ្លាញ់ក្នុងឈាមត្រូវបានអមដោយការថយចុះដង់ស៊ីតេអិល។ អិល។ ហេតុដូចនេះការថយចុះកំហាប់នៃអេដ្យូសែនឌីលីកឌីដ្យូមដ្យូមដ្យូមក្រាស (Kozlov S.G. et al ។ , 1999) ។ វាត្រូវបានបង្ហាញថាជាមួយនឹងការប្រើប្រាស់រយៈពេលយូរនៃជំងឺ hemofibrozil អត្រាមរណភាពរបស់អ្នកជំងឺទឹកនោមផ្អែមពីជំងឺសរសៃឈាមបេះដូងថយចុះ ២២% ។ ទោះយ៉ាងណាការប្រើប្រាស់គ្រឿងញៀនយ៉ាងទូលំទូលាយរបស់ក្រុមនេះត្រូវបានកំណត់ដោយការប្រើថ្នាំ contraindications និងផលប៉ះពាល់ជាច្រើនរួមមាន cholelithiasis ការកើនឡើងកូលេស្តេរ៉ុលដែលកើនឡើងក្នុងសកម្មភាពការផ្លាស់ប្តូរ transaminase, ចង្អោរ, myalgia, ជំងឺខួរឆ្អឹងខ្នង, ជំងឺមហារីកឈាម, ជំងឺសរសៃប្រសាទ, ការវិវត្តនៃជំងឺភ្នែកឡើងបាយ, ការដាច់សរសៃឈាមខួរក្បាល (Frishman W.H. , 1995) ។
អាស៊ីតនីកូទីនិកមានប្រសិទ្ធិភាពប្រហាក់ប្រហែលនឹងសរសៃនៅលើទម្រង់ខ្លាញ់។ មានភ័ស្តុតាងនៃសុវត្ថិភាពទាក់ទងនឹងការរួមផ្សំនៃអាស៊ីតនីកូឡាសជាមួយ simvastatin ចំពោះអ្នកជំងឺដែលមានកូលេស្តេរ៉ុលល្អ HDL ទាបនិងផលប្រយោជន៏នៃការរួមបញ្ចូលគ្នានេះនៅលើវគ្គនៃជំងឺសរសៃឈាមបេះដូង (Gustafsson I. et al ។ , 2000) ។ ទោះជាយ៉ាងណាក៏ដោយការប្រើប្រាស់យូរអង្វែងរបស់វាមិនអាចត្រូវបានណែនាំទេដោយសារតែលទ្ធភាពនៃការគ្រប់គ្រងគ្លុយកូសកាន់តែអាក្រក់ធ្វើឱ្យធន់ទ្រាំអាំងស៊ុយលីនកាន់តែធ្ងន់ធ្ងរនិងបណ្តាលឱ្យមានការធ្វើឱ្យសកម្មហួសប្រមាណនៃប្រព័ន្ធគីនីន (Mikhaylyuk IB, 1998, Perova N.V. et al ។ , 2001, Heinemann L. et al) ។ ឆ្នាំ ១៩៩៧ ហូលមែនអេអេឆ្នាំ ១៩៩៩) ។
ការគ្រប់គ្រងសម្ពាធឈាមគឺជាការងារសំខាន់មួយទៀតក្នុងការព្យាបាលអ្នកជម្ងឺទឹកនោមផ្អែម។ អត្រាប្រេវ៉ាឡង់នៃជំងឺលើសឈាមនៅសរសៃឈាមក្នុងចំនោមអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ឈានដល់ ៧០% (Karpov Yu.A. , ២០០១) ។
ការព្យាបាលដោយប្រើថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមដោយផ្ទាល់ត្រូវបានតំណាងដោយ៖ (៣ - អ្នករាំងស្ទះ, Ca antagonist និងនីត្រាត។ នៅក្នុងការសិក្សារបស់ Coteborg និង MIAMI ការព្យាបាលដោយប្រើ P-blockers ក្នុងជំងឺទឹកនោមផ្អែមនាំឱ្យមានការថយចុះនៃមរណភាពក្នុងរយៈពេល ៣ ខែដោយ ៤៩-៥៩%) ។ ជំងឺទឹកនោមផ្អែមគឺបញ្ហាមេតាប៉ូលីសដោយសារតែអ៊ីស៊ីស្យាគឺមានគ្រោះថ្នាក់ច្រើនជាងដោយសារតែការផ្លាស់ប្តូរច្រើនពេកទៅនឹងការកត់សុីនៃអាស៊ីតខ្លាញ់នៅក្នុង myocardium ដែលជារោគសញ្ញាមួយនៃរោគសញ្ញាមេតាប៉ូលីសនាំឱ្យមានការបង្ក្រាបគ្លីកូល។ ក, ការប្រមូលផ្តុំ lactate និងអតុល្យភាពអ៊ីយ៉ុង (សមាគមន៍ជំងឺទឹកនោមផ្អែមអាមេរិក, ១៩៩៣) ។ រោគសញ្ញានៃជំងឺនេះក្នុង ៥០% នៃអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែម។ បន្ថែមពីលើការបង្កើនរយៈពេលនៃការធ្វើតេស្ត៍ជាមួយនឹងសកម្មភាពរាងកាយនិងធ្វើអោយប្រសើរឡើងនូវគុណភាពនៃជីវិត, trimedazidine កាត់បន្ថយមាតិកានៃកត្តាវ៉ុន។ randa (សញ្ញាសំគាល់នៃការខូចខាត endothelial) នៅក្នុងប្លាស្មាឈាម។
ក្នុងរយៈពេលប៉ុន្មានឆ្នាំថ្មីៗនេះការយកចិត្តទុកដាក់ជាច្រើនត្រូវបានយកចិត្តទុកដាក់ចំពោះការវិវត្តនៃថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមប្រភេទថ្មី - thiazolidinedione ដេរីវេ (troglitazone, rosiglitazone) (Saltiel A.R. et al ។ , 1996) ។ ថ្នាំដែលមាននៅក្នុងក្រុមនេះភ្ជាប់ទៅនឹងអេទីអេសអេសភីអ៊ីស (PPARy) ដែលបណ្តាលឱ្យមានភាពប្រសើរឡើងនៃភាពប្រែប្រួលអាំងស៊ុយលីននិងការថយចុះភាពធន់នឹងអរម៉ូន (Lebovitz N.E) ។et al ។ , 2000) ។ ការសិក្សាពិសោធន៍និងគ្លីនិកបានបង្ហាញថា thiazolidinediones អាចពន្លឿនការប្រើប្រាស់គ្លុយកូសដោយជាលិកាគ្រឿងកុំព្យូទ័រដោយបង្កើនសកម្មភាពសំយោគគ្លីកូហ្សែននិងរារាំងគ្លីកូហ្សូស្តេននៅក្នុងថ្លើមដែលនាំឱ្យមានការថយចុះអាំងស៊ុយលីនប្លាស្មា។ លើសពីនេះទៀតក្នុងកំឡុងពេលព្យាបាលជាមួយ thiazolidinediones ការថយចុះកំហាប់ទ្រីគ្លីសេរីដនិងសម្ពាធឈាមក៏ដូចជាការថយចុះនៃដំណើរការ atherosclerotic (Sjostrom L. et al ។ , 1998) ត្រូវបានកត់សម្គាល់។ ទោះជាយ៉ាងណាក៏ដោយការណែនាំអំពីការរីករាលដាលនៃថ្នាំនៃក្រុមនេះត្រូវបានកំណត់ដោយហានិភ័យខ្ពស់នៃការខូចខាតថ្លើមនិងការវិវត្តនៃជំងឺប៉ោងពោះនិងការវិវត្តទៅជាជំងឺថ្លើមក្នុងថ្លើមចំពោះអ្នកជំងឺទឹកនោមផ្អែម (Yasuki I. , 2000, Riskin F. et al ។ , 2000) ក៏ដូចជាសមត្ថភាពក្នុងការកាត់បន្ថយចំនួនកោសិកាឈាមក្រហមនិងអេម៉ូក្លូប៊ីនជាលទ្ធផល។ ការធ្លាក់ទឹកចិត្តសកម្មនៃខួរក្បាល (លីអូវីតអិន។ អេ។ អេ។ al ។ , 2000) ។
នៅក្នុងការព្យាបាលដោយឱសថនៃជំងឺទឹកនោមផ្អែមក្នុងគោលបំណងដើម្បីកាត់បន្ថយបញ្ហាមេតាប៉ូលីសការប្រើប្រាស់ថ្នាំដែលកំណត់ដំណើរការគ្លីកូលលីសគឺមានលក្ខណៈត្រឹមត្រូវខាងរោគសាស្ត្រ។ សារធាតុទប់ស្កាត់គ្លីកូល្យូមជាក់លាក់មួយគឺអាមីណូហ្គូណាឌីន (pimagedin) ដែលជាយន្តការនៃសកម្មភាពដែលត្រូវមានប្រតិកម្មជាមួយផលិតផលអាម៉ាដូឌីនិងការបង្កើតសមាសធាតុអសកម្មគីមីនៅក្នុងម៉ូលេគុលប្រូតេអ៊ីន (អេឌីលេស្ទីនឌី et al, ឆ្នាំ ១៩៩២ ហ្ស៊ីមម៉ានជីអេ។ អេ។ អេ។ អា។ ១៩៩៥) ។
ការហាមឃាត់គ្លីសេរីនមិនមានអង់ស៊ីមនៃប្រូតេអ៊ីននិងការកត់សុី lipoproteins ដង់ស៊ីតេទាបអាចប្រើបា្រស់ឆានែលប៉ូតាស្យូមថ្មី AL ០៦៧១ (Yamauchi Takeshi et al ។ , ១៩៩៦, Engerman RL និង Kern TS, ១៩៩៦, Yasanari Kenichi et al, ១៩៩៨, Sjostrom L. et al,, ឆ្នាំ ១៩៩៨) ។
ក្នុងគោលបំណងដើម្បីស្តារ microcirculation និងធ្វើឱ្យប្រក្រតីនូវទំនោរកើនឡើងក្នុងការវិវត្តទៅជារោគសញ្ញានៃការកកឈាមក្នុងសរសៃឈាមដែលត្រូវបានគេរកឃើញថាមានភាពខុសប្លែកគ្នានៅក្នុងអ្នកជំងឺស្ទើរតែទាំងអស់ដែលមានជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, prostaglandins inhibitors (អាស៊ីតអាសេទីលស៊ីលីកលីលី។ ល។ ) និងថ្នាំទប់ស្កាត់ការសំយោគអរម៉ូន -ibustrin ត្រូវបានគេប្រើ (Shestakova M.V. , ឆ្នាំ ២០០០) ទំងន់ម៉ូលេគុលទាប heparin, fraxiparin (Savenkov M.P. et al ។ , ១៩៩៩) ។
ការរំពឹងទុកដ៏អស្ចារ្យនាពេលបច្ចុប្បន្នក្នុងការកែតម្រូវនៃប្រព័ន្ធ angiopathy ចំពោះជំងឺទឹកនោមផ្អែមត្រូវបានគេដាក់លើការប្រើប្រាស់ថ្នាំ ACE inhibitors ។ ការត្រៀមរៀបចំរបស់ក្រុមនេះជះឥទ្ធិពលល្អដល់ដំណើរការនៃការវិវត្តនៃជំងឺសរសៃឈាមចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមការកែតំរងនោមក្នុងសរសៃឈាមបេះដូងការពារការវិវត្តនិងការវិវត្តនៃជំងឺទឹកនោមផ្អែមនិងបន្ថយការវិវត្តនៃការវិវត្តទៅជាជំងឺវិកលចរិកដំបូង (Rayaz A.S. , 2000) ។ ការលេបថ្នាំ ramipril ចំពោះអ្នកជំងឺទឹកនោមផ្អែមជួយកាត់បន្ថយហានិភ័យនៃការគាំងបេះដូងដោយ ២២%, គ្រោះថ្នាក់នៃជំងឺក្រិនសរសៃឈាមដោយ ៣៣% និងហានិភ័យនៃការស្លាប់ដោយសារជំងឺសរសៃឈាមបេះដូង ៣៧% (Chugunova JI.A. et al ។ , ១៩៩៩, Fuhlendorff J. et al, 2000 , វីរៈលីអិម, ២០០០) ។
ដូច្នេះការវិភាគលើចំណុចខាងលើយើងអាចសន្និដ្ឋានបានថាហានិភ័យនៃផលប៉ះពាល់នៃជំងឺទឹកនោមផ្អែមគឺខ្ពស់ដោយសារតែភាពបារម្ភនៃរោគវិទ្យានៃជំងឺវត្តមាននៃរោគសាស្ត្រនៃសរីរាង្គជាច្រើនការចូលរួមនៃការលុបបំបាត់សរីរាង្គនិងជីវាណូទិកនៃថ្នាំនៅក្នុងដំណើរការរោគសាស្ត្រ។ ដោយព្យាយាមជះឥទ្ធិពលលើតំណភ្ជាប់នីមួយៗនៃរោគវិទ្យាវេជ្ជបណ្ឌិតជាអកុសលត្រូវបានគេយកទៅប្រើដោយពហុវិជ្ជា។ ក្នុងន័យនេះវាអាចត្រូវបានអះអាងថាក្នុងការព្យាបាលអ្នកជំងឺទឹកនោមផ្អែមវាចាំបាច់ត្រូវអភិវឌ្ឍប្រព័ន្ធបន្ថែមទៀតសម្រាប់តាមដានស្ថានភាពនៃប្រតិកម្មមេតាប៉ូលីសពោះវៀនសូចនាករត្រួតពិនិត្យប្រតិកម្មប្រតិកម្ម peroxide និងប្រព័ន្ធប្រឆាំងអុកស៊ីតកម្មដែលនឹងអនុញ្ញាតឱ្យមានការជ្រើសរើសនិងការគ្រប់គ្រងបុគ្គលនៃការព្យាបាលហើយនឹងជួយឱ្យសម្រេចបាននូវគោលដៅព្យាបាលសំខាន់ - បង្កើន រយៈពេលនិងគុណភាពនៃជីវិតរបស់អ្នកជំងឺ។
១.៤ ។ មូលហេតុនៃការប្រើប្រាស់សារធាតុប្រឆាំងអុកស៊ីតកម្មក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែម។
នៅក្នុងជម្ងឺទឹកនោមផ្អែមបទពិសោធន៍ត្រូវបានទទួលដោយការប្រើប្រាស់សារធាតុប្រឆាំងអុកស៊ីតកម្មមួយចំនួនធំ។ ជាមូលដ្ឋានការតែងតាំងការព្យាបាលដោយអង់ទីអុកស៊ីដង់សម្រាប់ជំងឺទឹកនោមផ្អែមអាចមានគោលដៅពីរគឺការការពារ (បន្ថយល្បឿន) ការវិវត្តនៃជំងឺការការពារ (បន្ថយល្បឿន) ការវិវត្តនៃផលវិបាករបស់វា។
ការសាកល្បងព្យាបាលគ្លីនិកនីកូទីមមីដចំពោះអ្នកជំងឺដែលមានប្រភេទទី ១ ត្រូវបានធ្វើឡើងតាំងពីពាក់កណ្តាលទសវត្ស ៨០ ។វាត្រូវបានបង្ហាញថាការប្រើប្រាស់ដូសធំនៃថ្នាំ (ខ្ពស់ជាងសរីរវិទ្យា ១០ ដង) ការពារការថយចុះមុខងាររបស់កោសិកា P - ដូចដែលអាចត្រូវបានវិនិច្ឆ័យដោយកម្រិតនៃកម្រិតមូលដ្ឋាននិងរំញោច C-peptide (Gorelysheva V.A. et al ។ , 1996, Kolb N) ។ et al ។ , 1999, Pozzilli et al ។ , ឆ្នាំ 1999) ។ យោងតាមអ្នកនិពន្ធជាច្រើន (Bondar I.A. et al ។ , 2001, Hoorens A. et al ។ , 1999, Kolb N. et al ។ , 1999, Nerup J. , 2000), ការព្យាបាលដោយនីកូឡាម៉ីតនាំឱ្យមានការកើនឡើងគួរឱ្យកត់សម្គាល់នៃភាពញឹកញាប់នៃការព្យាបាលតាមបែបវេជ្ជសាស្ត្រ។ ជំងឺដែលមានតំរូវការថយចុះសម្រាប់អាំងស៊ុយលីនហួសកំរិត (Visalli N. , et al ។ , ឆ្នាំ ១៩៩៩, Greenbaum C.J. , ១៩៩៦) ក - តូកូហ្វូថេនគឺជាអេតចាយរ៉ាឌីកាល់សេរីនិងសារធាតុប្រឆាំងអុកស៊ីតកម្មសំខាន់នៃរចនាសម្ព័ន្ធភ្នាស៖ ម៉ូលេគុលមួយរបស់វាការពារម៉ូលេគុលជាតិខ្លាញ់មិនរំលាយបាន ១០.០០០ ។ អាសុីត។ ប្រសិទ្ធិភាពការពាររបស់អេ - ថូថលថល (១៥ មីលីក្រាម / គីឡូក្រាមក្នុងមួយថ្ងៃ) លើមុខងាររបស់កោសិកា P គឺជិតនឹងនីកូទីមអ៊ីដ្យូម (២៥ មីលីក្រាម / គីឡូក្រាមក្នុងមួយថ្ងៃ) (ប៉ូហ្សីលីភីអេលអាល់អេលឆ្នាំ ១៩៩៧) ។ នៅក្នុងការពិសោធន៍ក្នុងជីវិតនិងសត្វវាត្រូវបានគេរកឃើញថា - ថូតូកូហ្សែលកាត់បន្ថយភាពមិនដំណើរការនៃប្រព័ន្ធ endothelial ដែលបណ្តាលមកពី hyperglycemia រារាំងដំណើរការហួសប្រមាណនៃម៉ូលេគុល adhesion រលាយនិងធ្វើអោយប្រសើរឡើងនូវការបង្កើតកត្តានៃការសំរាកលំហែ endothelial (នីត្រាតអុកស៊ីដ - NO) (Frei B. , 1999, Cowa D. et al, ឆ្នាំ ១៩៩៧ Bursell SE et al, ឆ្នាំ ១៩៩៩, Emmert DM et al, ឆ្នាំ ១៩៩៩) ។
ការសិក្សារបស់ CHAOS បានរកឃើញថាការព្យាបាលដោយវីតាមីន E ក្នុងកម្រិតមួយឬ ME / ថ្ងៃនាំឱ្យមានការថយចុះ (៦៦%) ចំពោះការកើតឡើងនៃការដាច់សរសៃឈាមខួរក្បាលដោយមិនធ្វើឱ្យធាត់ចំពោះអ្នកជំងឺដែលមានជំងឺសរសៃឈាមបេះដូងដែលត្រូវបានផ្ទៀងផ្ទាត់ប៉ុន្តែមិនត្រូវបានអមដោយការថយចុះនៃមរណភាពពីបុព្វហេតុនៃជំងឺសរសៃឈាមបេះដូងនោះទេ។ អាល់, ឆ្នាំ ១៩៩៦) ។
មុខងារធម្មតានៃវដ្តនៃវីតាមីនអ៊ីនិងស៊ីគឺអាចធ្វើទៅបានដោយមានបរិមាណអាស៊ីត lipoic គ្រប់គ្រាន់នៅក្នុងខ្លួន។ (Balabolkin M.I. et al ។ , 2000) ។ លើសពីនេះទៅទៀតវាត្រូវបានបង្ហាញថាបន្ទាប់ពីអន្តរកម្មនៃអាំងស៊ុយលីនជាមួយអ្នកទទួលរបស់វាសម្រាប់ការបញ្ជូនផលប៉ះពាល់ជីវសាស្រ្តនៃអាំងស៊ុយលីនវត្តមាននៃអាស៊ីត lipoic គឺចាំបាច់។ អាស៊ីត Lipoic ត្រូវបានគេបង្ហាញថាជាអ្នកធ្វើឱ្យប្រសើរឡើងនៅក្នុងស្មុគស្មាញពហុអង់ស៊ីមជាច្រើនជា“ អាត្ម័ន” នៃរ៉ាឌីកាល់សេរីសកលហើយក៏ជួយស្តារសារធាតុប្រឆាំងអុកស៊ីតកម្មផ្សេងទៀតនៅក្នុងខ្លួនផងដែរ។ វាមានប្រសិទ្ធិភាពការពារនិងការពារការបំផ្លាញឌីអិនអេដោយរ៉ាឌីកាល់សេរី៖ វារារាំងការធ្វើឱ្យសកម្មនៃកត្តាចម្លង Nf-kB ដែលបណ្តាលមកពីស្ត្រេសអុកស៊ីតកម្មគឺជាដែកថែប - ខូ, ស៊ី, ស៊ី, នី, ហ្សេន, ដូច, ហ្វី, អេមនិងដើរតួជាស្មូត (បាប៊ីឡូនអិម។ និង et al ។
ឆ្នាំ ២០០០ Perova N.V. et al ។ , 2001, Okovitiy S.M. et al ។ , 2002, Halliwell, W. , 2000) ។
ទិន្នន័យត្រូវបានគេទទួលបានពីប្រសិទ្ធភាពនៃសេលេញ៉ូមក្នុងការការពារជំងឺសរសៃប្រសាទចំពោះសត្វកណ្តុរដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលបង្កឡើងដោយ streptozotocin ។ ប្រសិទ្ធភាពនៃជាតិស្ករក្នុងឈាមថយចុះនៃសេលេញ៉ូមត្រូវបានគេប្រកាសកាន់តែច្បាស់នៅពេលប្រើរួមគ្នាជាមួយវីតាមីនអ៊ីសេលេញ៉ូមកាត់បន្ថយឬធ្វើឱ្យធម្មតានូវការប្រមូលផ្តុំអាស៊ីត arachidonic ក្នុងតម្រងនោមកណ្តុរទឹកនោមផ្អែមនិងកាត់បន្ថយភាពញឹកញាប់និងភាពធ្ងន់ធ្ងរនៃការផ្លាស់ប្តូរ morphological (Christelec D. et al ។ , 1999) ។
Zelinsky B.A. et al ។ ក្នុងឆ្នាំ ១៩៩៤ វាត្រូវបានបង្ហាញថាការដាក់បញ្ចូលឯកតាណុលក្នុងការព្យាបាលស្មុគស្មាញរបស់អ្នកជំងឺជាមួយនឹងការស្រូបយកអុកស៊ីសែននិងថូខឹនក្នុងពេលដំណាលគ្នាមានឥទ្ធិពលវិជ្ជមានទៅលើការរំលាយអាហារ phospholipid ទាំងសេរ៉ូមឈាមនិងកោសិកាឈាមក្រហមជួយធ្វើឱ្យភ្នាសកោសិកាមានស្ថេរភាពនិងធ្វើអោយមុខងាររបស់វាមានស្ថេរភាព។ និងការណែនាំនៃការសរសើរនៅក្នុងការរួមបញ្ចូលគ្នាជាមួយភ្នាក់ងារ antiplatelet សម្រាប់អ្នកជំងឺដែលមានផលវិបាកសរសៃឈាមនៃជំងឺទឹកនោមផ្អែមនេះបើយោងតាមលទ្ធផលនៃ I.I. ដេដវ៉ាវ៉ា (១៩៩៨) et al ។ , បានរួមចំណែកដល់ស្ថេរភាពនៃដំណើរការនេះជាងពាក់កណ្តាលនៃអ្នកជំងឺដែលបានពិនិត្យ។ សារធាតុប្រឆាំងអុកស៊ីតកម្ម Phenolic ionol និង probucol បានបង្ហាញពីសមត្ថភាពក្នុងការធ្វើឱ្យមានលក្ខណៈធម្មតានៃការផ្លាស់ប្តូរកំប្លែងដែលត្រូវបានគេសង្កេតឃើញនៅក្នុងទឹកនោមផ្អែម alloxan (Bobyreva L.E. , 1997, Tikhase A.K. et al ។ , 1999) ។
ក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះអ្នកស្រាវជ្រាវនិងគ្លីនិកបានបង្កើនការចាប់អារម្មណ៍ចំពោះក្រុមនៃសារធាតុប្រឆាំងអុកស៊ីតកម្មរលាយក្នុងទឹកដែលរួមមានទាំងអេទីឌីអ៊ីដ្រូហ្វីលីឌីនដែលអាចដើរតួលើតំណភ្ជាប់ជាច្រើននៃរោគសាស្ត្រនៃជំងឺទឹកនោមផ្អែម។ ការសិក្សាមួយចំនួនរួមទាំងការសិក្សាដោយ A.A. Nelaeva និង E.A. Kashuba បានបង្ហាញថាការប្រើប្រាស់ថ្នាំ emoxipin ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមជាមួយជម្ងឺ angiopathy មានឥទ្ធិពលប្រឆាំងអុកស៊ីតកម្មនិងស្ថេរភាពនៃភ្នាសខណៈពេលដែលកាត់បន្ថយភាពញឹកញាប់នៃផលវិបាកសរសៃឈាមចំពោះអ្នកជំងឺ។នេះបង្ហាញថាដេរីវេទី 3 អ៊ីដ្រូហ្សីហ្វីលីនមានសកម្មភាពប្រឆាំងនឹងជំងឺទឹកនោមផ្អែម។ ទោះយ៉ាងណាក៏ដោយយន្តការទាំងនេះត្រូវបានសិក្សាយ៉ាងលំបាករហូតមកដល់បច្ចុប្បន្ន។ យើងបានណែនាំថាថ្នាំទាំងនេះមានប្រសិទ្ធិភាពកែលើតំណរបង្កជំងឺនៃជំងឺទឹកនោមផ្អែមនិងផលវិបាករបស់វាដោយផ្អែកលើទិន្នន័យដែលអាចរកបានលើឥទ្ធិពលឱសថសាស្ត្រលើគំរូនៃលក្ខខណ្ឌរោគសាស្ត្រដទៃទៀត។
ផលប៉ះពាល់នៃនិស្សន្ទវត្ថុនៃអ៊ីដ្រូហ្សីហ្វីលីន ៣ លើអ៊ីដ្រូសែន peroxidation និងស្ថានភាពនៃភ្នាសកោសិកា។
Mexidol (3-hydroxy-6-methyl-2-ethyl pyridine succinate) គឺជាសារធាតុទប់ស្កាត់ដ៏មានឥទ្ធិពលនៃដំណើរការ LPO, បន្សាបរ៉ាឌីកាល់សេរី, ធ្វើឱ្យឌីអុកស៊ីតឌីអុកស៊ីដសកម្មកែប្រែលក្ខណៈរូបវិទ្យាសរីរវិទ្យានៃភ្នាសបង្កើនមាតិកានៃប្រភាគ lipid រាងប៉ូល (phosphatidylserine និង phosphatidylinositis) ។ , កាត់បន្ថយភាពកកនៃភ្នាសបង្កើនភាពប្រែប្រួលរបស់វា (Lukyanova L.D. , 1999, 2000) ។ ដោយសារតែការផ្លាស់ប្តូរស្ថានភាពមុខងារនៃភ្នាស mexidol នាំឱ្យមានការផ្លាស់ប្តូរស្របគ្នានៅក្នុងម៉ាស់ម៉ូលេគុលនៃប្រូតេអ៊ីន synapses ដែលជាហេតុផលសម្រាប់ឥទ្ធិពលម៉ូឌុលម៉ិចនៅលើសកម្មភាពនៃអង់ហ្ស៊ីមភ្នាសនៃបណ្តាញអ៊ីយ៉ុងនិងភាពស្មុគស្មាញនៃការទទួល, បង្កើនសកម្មភាពចងភ្ជាប់សរសៃចងរបស់ពួកគេ, បង្កើនសកម្មភាពរបស់ណឺរ៉ូនតូស្យូសនិងស្ថានភាពអិម។ ឌី et al, ឆ្នាំ ១៩៩៣, A. K. Sariev et al,, ២០០១) ។ វត្តមានរបស់ម៉ិចដូលដែលមានឥទ្ធិពលកែប្រែទៅលើស្ថានភាពនៃភាពខុសគ្នានិងបណ្តាញបង្ហាញពីលទ្ធភាពនៃឥទ្ធិពលបែបផែននៃថ្នាំទៅលើអ្នកទទួលកោសិកាអាំងស៊ុយលីននិងសមត្ថភាពក្នុងការធ្វើឱ្យមានឥទ្ធិពលនៃអាំងស៊ុយលីន។
2. ឥទ្ធិពលប្រឆាំងនឹងអ៊ីប៉ូតូកូកនៃនិស្សន្ទវត្ថុនៃអ៊ីដ្រូក្លូអ៊ីដឌីន 3 ។
តួនាទីជាសកលនៃ hypoxia នៅក្នុងរោគវិទ្យានៃដំណើរការណាមួយត្រូវបានគេដឹង។
កត្តានេះក៏មានវត្តមាននៅក្នុងរោគសាស្ត្រនៃជំងឺទឹកនោមផ្អែមផងដែរ។ អេមសុីលីនមានសកម្មភាពប្រឆាំងអុកស៊ីតកម្មខ្លាំងនិងសកម្មភាពប្រឆាំងនឹងអ៊ីស្តាមីនតិច (Lukyanova L.D. et al ។ , ឆ្នាំ ១៩៩៣) ម៉ិចដូលជាថ្នាំប្រឆាំងនឹងអ៊ីស្តាមីនខ្លាំង (Lukyanchuk V.D. et al ។ , ១៩៩៨, Lukyanova L.D. et al ។ , ១៩៩៩) ។ ប្រសិទ្ធិភាពការពាររបស់ម៉ិចដូលត្រូវបានបង្ហាញនៅកម្រិតរាងកាយក្នុងទំរង់ផ្សេងៗនៃអ៊ីប៉ូកូស។ លើសពីនេះទៅទៀតវាមានសមត្ថភាពកាត់បន្ថយការបាត់បង់ ATP នៅក្នុងជាលិកាក្រោមលក្ខខណ្ឌនៃកង្វះអុកស៊ីសែនក៏ដូចជាធ្វើឱ្យដំណើរការធម្មតានៃអុកស៊ីតកម្ម phosphorylation មានដំណើរការធម្មតាពោលគឺអ៊ី។ វាមានឥទ្ធិពលផ្តល់ថាមពលដោយផ្ទាល់ (Devyatkina T.O. et al ។ , 2000, Lukyanova L.D. , 2002) ។ ឥទ្ធិពលការពារប្រឆាំងនឹងអ៊ីស្តាមីនក្នុងអ៊ីស៊ីមៀត្រូវបានផ្សារភ្ជាប់មិនត្រឹមតែជាមួយនឹងលក្ខណៈប្រឆាំងអុកស៊ីតកម្មរបស់វាប៉ុណ្ណោះទេប៉ុន្តែវាក៏មានសកម្មភាពនៃប្រតិកម្មចម្លងដែលធានាបាននូវប្រតិបត្តិការពេញលេញនៃចង្កោមលឿននៃវដ្តទឹកអាស៊ីត tricarboxylic (Okovity S.V. et al ។ , 2001) ។ ប្រសិទ្ធភាពប្រឆាំងនឹងអ៊ីប៉ូតូកូកដែលត្រូវបានប្រកាសដោយផ្អែកលើការបង្កើនប្រសិទ្ធភាពនៃការផ្គត់ផ្គង់ថាមពលនៃកោសិកាអនុញ្ញាតឱ្យយើងពិចារណាវាជាអាដាប់ធ័រដើរតួយ៉ាងឆាប់រហ័សក្នុងភាពតានតឹងការប៉ះពាល់នឹងកត្តាធ្ងន់ធ្ងរ (Grechko អេ។ អេ។ អេ។ អេ។ 1998, ស្មីឡូអិលឌីអិម, ឆ្នាំ 1998, Yasnetsov V.V. et al ។ ។ , ១៩៩៩) ។
3. ផលប៉ះពាល់នៃដេរីវេទី 3 អ៊ីដ្រូហ្សីពែលីននៅលើសមាសធាតុ lipid នៃសេរ៉ូមឈាមនិងវគ្គសិក្សានៃអាយអេស។
ដូចដែលបានបង្ហាញដោយការសិក្សាពិសោធន៍និងគ្លីនិក Mexidol បានបង្ហាញពីប្រសិទ្ធភាពនៃការថយចុះជាតិខ្លាញ់ក្នុងមាត់ដូចជានៅក្នុងការពិសោធន៍លើគំរូនៃស្ត្រេសដែលមិនអាចរំលាយបាន (អ៊ិនជីណា V.I. et al ។ , ១៩៩៦, ២០០០, ហ្សកគីណាអេ។ អេ។ ១៩៩៧, ១៩៩៩) ។ ទន្សាយ (Keleinikov S.B. , et al ។ , 2000) ។ ការរួមបញ្ចូលគ្នានៃសកម្មភាពថយចុះកម្តៅនិងសកម្មភាពប្រឆាំងនឹងអ៊ីប៉ូតូកូកបានបង្ហាញពីប្រសិទ្ធភាពម៉ិចស៊ីលខ្ពស់នៅក្នុងជំងឺបេះដូងនិងការស្ទះសរសៃឈាមខួរក្បាលរ៉ាំរ៉ៃ។ Emoxipin បានបង្ហាញពីឥទ្ធិពលនៃសរសៃឈាមបេះដូងនៅក្នុងការរំលោភបំពានបេះដូងដូចជានៅក្នុងការពិសោធន៍ (Svetlikova I.V. , ១៩៩៤, Pashina I.V. , ១៩៩៥, Gatsura V.V. et al ។ , ១៩៩៦, Svetlikova I.V. , Sernov L.N. , ១៩៩៦) និងនៅក្នុងគ្លីនិក។ ផលប៉ះពាល់វិជ្ជមានទាំង emoxipin និង Mexidol គឺអវត្តមានផ្ទុយពី beta-blockers និង blockers ឆានែលកាល់ស្យូមនៃសកម្មភាព cardiodepressant ។ Emoxipin បានកាត់បន្ថយចំនួនភាគនៃចង្វាក់បេះដូងមិនធម្មតាកម្រិតនៃជំងឺខ្សោយបេះដូងនិងបន្ថយល្បឿនបង្កើតជម្ងឺ necrosis ចំពោះអ្នកជំងឺដែលមានជំងឺ myocardial infarction (Lazebnik LB et al ។ , 1994, Repin AN et al, 1994) ។ទំរង់ផ្ទាល់មាត់នៃមេកានិក mexin ក្នុងកម្រិតមួយ ០,៣ ក្រាមក្នុងមួយថ្ងៃថយចុះ LPO, កូឡេស្តេរ៉ុលសរុប, កូលេស្តេរ៉ុលអិល។ អិល, អាប៉ូ - ប៊ីនិងការកើនឡើងកូលេស្តេរ៉ុល HDL ចំពោះអ្នកជំងឺដែលមានជំងឺសរសៃឈាមបេះដូង (Mikhin V.P. , ១៩៩៨, ២០០២, Sernov L.N. et al ។ ឆ្នាំ ១៩៩៨ ហ្គូរ៉ាណូវ៉ាអិន។ អេ។ ឆ្នាំ ១៩៩៨) បានធ្វើឱ្យប្រសើរឡើងនូវប្រសិទ្ធភាពនៃការព្យាបាលដោយកាំរស្មីនិងកាត់បន្ថយការថយចុះមុខងារឈាមរត់នៅផ្នែកខាងស្តាំនៃបំពង់រំលាយអាហារផ្នែកខាងឆ្វេង (ពេជហ្គីន V.V. សេវ៉ូណូអិលអិនអិនឆ្នាំ ១៩៩៨ មីឆិនភីភី et al ។ ឆ្នាំ ២០០២) ។ ដូសនៃមីលីក្រាម / ថ្ងៃសម្រាប់សប្តាហ៍បានបង្កើនសកម្មភាពរបស់អេអូអេសហ្សែនហ្សែនចំពោះអ្នកជំងឺវ័យចំណាស់ (Mironov N.V. et al ។ , 2002, Eremin P.A. et al ។ , 2002, Katikova) O.V. et al ។ , 2002) ។
4. ឥទ្ធិពល Anticoagulant, antiplatelet និង antithrombogenic នៃនិស្សន្ទវត្ថុ 3-hydroxypyridine ។
ក្នុងការអនុវត្តផលប៉ះពាល់ការពារនៃនិស្សន្ទវត្ថុ ៣ អ៊ីដ្រូហ្សីពែអ៊ីលីនលក្ខណៈសម្បត្តិរបស់វាគឺចាំបាច់។ Mexidol និងនិស្សន្ទវត្ថុផ្សេងទៀតនៃអ៊ីដ្រូក្លូអ៊ីដឌីនរារាំងការប្រមូលផ្តុំផ្លាកែតការពារកោសិកាឈាមក្រហមពីជំងឺ hemolysis ការពារការផ្លាស់ប្តូរអុកស៊ីតកម្មនៃកោសិកា thromboplastin បង្កើនសក្តានុពល antithrombogenic នៃជញ្ជាំងសរសៃឈាមក្នុងជម្ងឺ atherosclerosis ពិសោធន៍ (Popov S.B. , 1992, Spasov A.A. et al ។ , 1997, 1999, 1999) ។ Nazipova D.A. et al ។ , 1999, Vintin N.A. , 1999, Bruttseva N.A. , 2000, Gavrilova L.V. , 2001) ។
ការរួមបញ្ចូលគ្នានៃផលប៉ះពាល់ដូចជាការថយចុះកម្តៅអេទីថីមេត្យូមថ្នាំប្រឆាំងនឹងអ៊ីស្តាមីនអាចជាមូលដ្ឋាននៃយុត្តិកម្មពិសោធន៍នៃប្រសិទ្ធភាពដែលអាចកើតមាននៃថ្នាំសម្រាប់ជំងឺទឹកនោមផ្អែម។ ការបូកសរុបនៃផលប៉ះពាល់ទាំងនេះរួមទាំងណូតូត្រូកក៏ទទួលខុសត្រូវផងដែរចំពោះសកម្មភាពខួរក្បាលខ្ពស់នៃអេដ្យូមអ៊ីដ្រូហ្វភីឌីឌីនឌីអេសឌីអេចឌី (Mironov M.V. et al ។ , 2001) ។
៥- ឥទ្ធិពលប្រឆាំងនឹងការរលាកនិងភាពស៊ាំនៃអេទី ៣ អ៊ីដ្រូហ្សីពែរីនគឺមកពីកត្តាមួយចំនួននៃយន្តការ៖ ការសម្របសម្រួលនៃទំនាក់ទំនងសហប្រតិបត្ដិការរវាងមេកានិកនិង lymphocytes (Dorovskikh V.A. et al ។ , ១៩៩៩) ការកើនឡើងនៃមាតិកា phosphoinositides ជាមួយនឹងឥទ្ធិពលប្រឆាំងនឹងការរលាកនៅក្នុងកោសិកាស្ពឺ (Bazanov G.A) ។ et al ។ , 1997, Demidova M.A. , Popov D.A. , 1999), ការកែប្រែសកម្មភាពស៊ីតូស៊ីនិងសកម្មភាព phagocytic នៃ granulocytes (Dubovskaya T.N. , 1997) ។
ដោយគិតគូរពីតួនាទីនៃរោគសាស្ត្រភាពស៊ាំរួមទាំងការបង្កើតអង់ទីប៊ីយ៉ូទិកទៅនឹងកោសិកាបេតាលំពែងនៅក្នុងកោសិកាទឹកនោមផ្អែមផលប៉ះពាល់នៃប្រព័ន្ធភាពស៊ាំនៃអ៊ីដ្រូក្លូឌីអ៊ីនអាចត្រូវបានអនុវត្តក្នុងការកែភាពធន់នឹងអាំងស៊ុយលីន។
6. ក្នុងការអនុវត្តឥទ្ធិពលប្រឆាំងនឹងអុកស៊ីតកម្មរបស់ម៉ិចដូលតួនាទីដ៏សំខាន់មួយត្រូវបានលេងដោយឥទ្ធិពលថ្នាំ hepatoprotein របស់វា។
លក្ខណៈសម្បត្តិនៃថ្នាំ Hepatoprotective របស់ម៉ិចដូលត្រូវបានគេរកឃើញនៅក្នុងគំរូផ្សេងៗនៃការខូចខាតថ្លើមដែលមានជាតិពុល។ នៅពេលដែលត្រូវបានគេវាយប្រហារដោយថ្នាំតេតត្រូស្យូមម៉ាញ៉ូមម៉ិចដូលបានកាត់បន្ថយតំបន់នៃការវិវត្តទៅជាថ្លើមនៅក្នុងទន្សាយ (Keleinikova T.T. , ១៩៩៧) ជាមួយនឹងជាតិអាល់កុលម៉ិចដូលបានកាត់បន្ថយកម្រិតនៃការខូចខាតដល់ hepatocytes និងបង្កើនមាតិកាអាស៊ីត nucleic នៅក្នុងពួកគេ (Voronin T.A et al ។ , ឆ្នាំ ១៩៩៧) ក្រោមសកម្មភាពរបស់ឌីណូត្រូប្រូឌីនមហារីកថ្លើមថ្នាំការពារការស្មុគស្មាញជាមួយនឹងថ្នាំ P-៤៥០ ដោយហេតុនេះមានឥទ្ធិពលការពារ (ឌូម៉ាវខេ។ អេ។ អេ។ អេ។ ១៩៩៥) ។
7. ប្រសិទ្ធិភាពនៃមុខងារណឺរ៉ូននៃដេរីវេទី 3 អ៊ីដ្រូហ្សីហ្វីលីន។
ក្នុងកំឡុងពេលស្ត្រេសមិនចុះខ្សោយម៉ិចដូលបានថយចុះកំរិតនៃការកន្ត្រាក់អេម៉ូក្លូប៊ីននិងការហើមនៃសារធាតុអន្តរផ្នែកនៃតម្រងនោមទន្សាយកាត់បន្ថយភាពធ្ងន់ធ្ងរនៃជំងឺឈាមរត់ឈាមរត់នៅក្នុងសរសៃឈាមតម្រងនោមបង្កើនអត្រានៃការច្រោះក្រពេញប្រូស្តាតនិងមុខងារអាថ៌កំបាំងនៃតម្រងនោម។
Shirshikova O.V. , ១៩៩៧) ។ ថ្នាំនេះមានឥទ្ធិពល nephroprotective ក្នុងការរងរបួសឆក់ (Korolkova E.E. , 2000) ។ នៅក្នុងស្នាដៃរបស់យូ។ អាយ។ ម៉ាសកូវ (២០០១) ឥទ្ធិពលផូស្វ័រនៃម៉ិចដូលត្រូវបានបង្ហាញនៅក្នុងការពុលអាមីណូកូលីស្យូមស្រួចស្រាវនិងការពុលស្រួចជាមួយកាបូនទីតានីក្លូដ។ អ្នកនិពន្ធបានបង្ហាញពីប្រសិទ្ធភាពការពារនៃថ្នាំចំពោះជំងឺទឹកនោមផ្អែម alloxan ចំពោះសត្វកណ្តុរខណៈដែល Mexidol មិនដូច dimephosphone និង alpha-tocopherol កែតម្រូវការកើនឡើងកម្រិតទ្រីគ្លីសេរីដនៅក្នុងតម្រងនោម។
ដូច្នេះការសង្ខេបពីផលប៉ះពាល់ដែលត្រូវបានបង្ហាញនៃនិស្សន្ទវត្ថុ 3-hydroxypyridine ដែលត្រូវបានផ្តល់ឱ្យយ៉ាងទូលំទូលាយនៃឥទ្ធិពលឱសថសាស្ត្រលទ្ធភាពនៃការកែស្ទើរតែគ្រប់តំណបង្កជំងឺសំខាន់ៗនៃជំងឺទឹកនោមផ្អែមគឺការធ្វើឱ្យសកម្ម LPO, ភ្នាស - ការពារ, ការពារបេះដូង, hepato-, nephro-, ផលប៉ះពាល់ដល់សរសៃឈាមបេះដូង, និងការកែតម្រូវនៃ hyper-coagulemia ។ យើងអាចសន្មត់ប្រសិទ្ធភាពដែលអាចកើតមាននៃថ្នាំសំរាប់ជំងឺទឹកនោមផ្អែម។ និងបានផ្តល់នូវឥទ្ធិពលនៃការថយចុះកម្តៅនៃថ្នាំរបស់ក្រុមនេះ, ឥទ្ធិពលការពាររបស់វាក៏ទំនងជាជាមួយនឹងការរួមបញ្ចូលគ្នានៃជំងឺទឹកនោមផ្អែមនិង hypercholesterolemia ដែលមានឥទ្ធិពលផងដែរ។
ថ្នាំដែលមានជោគជ័យសម្រាប់ការកែតម្រូវបញ្ហាមេតាប៉ូលីសក្នុងទឹកនោមផ្អែមគឺឌីមេផូសផូន។ នៅក្នុងស្នាដៃរបស់ Khafizyanova R.Kh et al ។ , (1993, 1994) វាត្រូវបានគេបង្ហាញថា dimephosphon ជំរុញការធ្វើចលនាឡើងវិញរបស់ ATP ក្នុងកំឡុងពេល ischemia រំញោចសកម្មភាពរបស់អង់ស៊ីមប្រឆាំងអុកស៊ីតកម្ម។ ថ្នាំកើនឡើង•សកម្មភាពរបស់គ្លីកូលីស្យូមអង់ស៊ីមសំខាន់ៗនៃផូស្វាត pentose shunt និងវដ្តទឹកអាស៊ីត tricarboxylic (Anichkova L.I. et al ។ , 1992), ធម្មតា, អេកូអេសអេសនៅក្នុងទឹកអាស៊ីតដែលបណ្តាលមកពីការកើនឡើងនៃផ្នែកតំរងនោមនិងសួតនៃរដ្ឋ - អាស៊ីត, បង្កើនលំហូរឈាមនិងជាលិការ។ ការរំលាយអាហារ។ Lipophilicity អនុញ្ញាតឱ្យឌីមេផូសផូនជ្រាបចូលទៅក្នុងស្រទាប់ខ្លាញ់នៃភ្នាសខាងក្រៅនៃកោសិកានិងបង្ហាញពីឥទ្ធិពលស្ថេរភាពនៃភ្នាស (Kinyabulatov A.I. , 1996, Malyshev V.G. , 1996) ។ ទិន្នន័យពិសោធន៍ត្រូវបានគេទទួលបានពីសកម្មភាពប្រឆាំងនឹងភាពតានតឹងនៃថ្នាំក្រោមភាពតានតឹងយូរអង្វែង (Zorkina A.V. , ឆ្នាំ ១៩៩៤, ១៩៩៧, Kudashkin S.S. , ១៩៩៦) ។ នៅក្នុងការអនុវត្តប្រសិទ្ធភាពការពាររបស់ឌីមេផូផូក្រោមឥទ្ធិពលរួមបញ្ចូលគ្នានៃជំងឺទឹកនោមផ្អែមនិងជំងឺទឹកនោមផ្អែមឥទ្ធិពលប្រឆាំងអុកស៊ីតកម្មរបស់វាការកើនឡើងនៃសកម្មភាពរបស់ glutathione peroxidase នៅក្នុងបេះដូងខួរក្បាលនិងថ្លើមមានសារៈសំខាន់ (Geraskina MA, 1997) ។ ការសិក្សាពិសោធន៍បង្ហាញពីប្រសិទ្ធភាពនៃសរសៃឈាមបេះដូង។ ឌីមេផូផុនសុននិងបន្សំរបស់វាជាមួយឌីហ្សែមហ្សែមនិងអាណាប្រីលីនមានប្រសិទ្ធិភាពប្រឆាំងនឹងអ៊ីស្តាមីនជាមួយនឹងការប្រើកម្លាំងហួសប្រមាណនិងកាត់បន្ថយម៉ាស់ myocardial ។ ផលប៉ះពាល់ខាងវេជ្ជសាស្ត្រយ៉ាងទូលំទូលាយនៃថ្នាំនេះផ្តល់ជាមូលដ្ឋានសម្រាប់ព្យាករណ៍ពីប្រសិទ្ធភាពនៃថ្នាំក្នុងទឹកនោមផ្អែម។
ដូច្នេះការវិភាគនៃទិន្នន័យដែលបានផ្សព្វផ្សាយបង្ហាញពីលទ្ធភាពនៃឥទ្ធិពលវិជ្ជមាននៃថ្នាំជាមួយនឹងសកម្មភាពប្រឆាំងអុកស៊ីតកម្មនៅលើដំណើរនៃជំងឺទឹកនោមផ្អែមដែលនៅដាច់ឆ្ងាយនិងការរួមបញ្ចូលគ្នារបស់វាជាមួយ hypercholesterolemia ខាងក្រៅ។
ជំពូកទី ២ សម្ភារៈនិងវិធីសាស្ត្រស្រាវជ្រាវ
ដោយអនុលោមតាមគោលដៅនិងគោលបំណងផលប៉ះពាល់នៃម៉ិចស៊ីលក្នុងកំរិតដូសនិងមីលីក្រាម / គីឡូក្រាមអេម៉ូហ្សីលីនក្នុងកម្រិត ១២,៥ មីលីក្រាម / គីឡូក្រាមឌីម៉ុមផលក្នុងដូសមីលីក្រាម / គីឡូក្រាមនិង - តេស្តូស្តេរ៉ូលីនក្នុងដូសនៃមីលីក្រាម / គីឡូក្រាមលើសូចនាករមួយចំនួននៃកាបូអ៊ីដ្រាតខ្លាញ់ lipid ប្រូតេអ៊ីនត្រូវបានសិក្សា។ ការរំលាយអាហារដែលជាស្ថានភាពនៃប្រព័ន្ធរំលាយជាតិខ្លាញ់ក្នុងឈាមនិងការការពារប្រឆាំងអុកស៊ីតកម្មនៅក្នុងប្លាស្មាឈាមនិងសរីរាង្គខាងក្នុងរបស់សត្វពិសោធន៍ក្រោមឥទ្ធិពលរួមបញ្ចូលគ្នានៃជំងឺទឹកនោមផ្អែមដែលត្រូវបានធ្វើពិសោធន៍និង hypercholesterolemia ខាងក្រៅ។
ការសិក្សាពិសោធន៍មួយត្រូវបានធ្វើឡើងលើសត្វកណ្តុរដែលមិនមែនជាលីនេអ៊ែរនៃភេទទាំងពីរមានទំងន់ ២០ ក្រាម។ សត្វត្រូវបានបែងចែកជាក្រុម៖
I. សត្វដែលនៅសេសសល់ដែលឆ្លងកាត់ការសាកល្បងត្រូវបានរក្សាទុកនៅលើរបបអាហាររបស់ vivarium-10 ។
II ។ សត្វដែលត្រូវបានគេចាក់បញ្ចូលជាមួយនឹងការផ្អាកខ្លាញ់កូលេស្តេរ៉ុលក្នុងរយៈពេលប៉ុន្មានថ្ងៃក្នុងមួយមីលីក្រាមក្នុងមួយគីឡូក្រាមនៃទំងន់រាងកាយសត្វដែលត្រូវបានរំលាយពីមុនក្នុងប្រេងបន្លែ ០.៥ មីលីលីត្រ។ ដើម្បីបង្កើនភាពតានតឹង peroxide, វីតាមីន D ត្រូវបានបន្ថែមទៅក្នុងសារធាតុ emulsion ក្នុងកម្រិតមួយនៃអេដក្នុងមួយគីឡូក្រាមនៃម៉ាស - ៨ ។
III ។ សត្វដែលទទួលបានក្នុងមួយអូល 0.5 មីលីលីត្រប្រេងបន្លែ - 8 ។
IV ។ ដើម្បីបង្កើតគំរូនៃជំងឺទឹកនោមផ្អែមដែលត្រូវបានពិសោធន៏សត្វធ្លាប់ត្រូវបានគ្រប់គ្រងដោយថ្នាំ alloxan ក្នុងកម្រិតមួយមីលីក្រាម / គីឡូក្រាម។ ដើម្បីបង្កើតទឹកនោមផ្អែមពេញលេញនិងមានស្ថេរភាពកណ្តុរត្រូវបានរក្សាទុកនៅលើរបបអាហារស្តង់ដារសម្រាប់ថ្ងៃ។
វី។ក្រុមត្រួតពិនិត្យមានសត្វដែលមានជំងឺទឹកនោមផ្អែមដែលមានពិសោធន៍ក្នុងការរួមផ្សំជាមួយនឹងជំងឺ hypercholesterolemia - ១០ ។
VI ។ សត្វដែលមានជំងឺទឹកនោមផ្អែមពិសោធន៍នៅក្នុងលក្ខខណ្ឌនៃការលើសឈាមក្នុងពេលដំណាលគ្នានឹងបន្ទុកកូលេស្តេរ៉ុលបានទទួល mexidol subcutaneous ជារៀងរាល់ថ្ងៃក្នុងកម្រិតនៃមីលីក្រាមក្នុងមួយគីឡូក្រាមនៃទំងន់រាងកាយសត្វ - 8 ។
VII ។ សត្វដែលមាន hyperglycemia ពិសោធន៍ក្រោមលក្ខខណ្ឌនៃការ hypercholesterolemia exogenous, ដែលបានទទួល mexidol subcutaneous ប្រចាំថ្ងៃក្នុងកម្រិតនៃមីលីក្រាមក្នុងមួយទំងន់រាងកាយគីឡូក្រាម - 8 ។
វី។ សត្វដែលមានជំងឺទឹកនោមផ្អែមពិសោធន៍រួមផ្សំជាមួយ hypercholesterolemia បានទទួលសារធាតុ emoxypine ប្រចាំថ្ងៃក្នុងកម្រិត ១២,៥ មីលីក្រាមក្នុងមួយគីឡូក្រាមនៃទំងន់រាងកាយសត្វ - ៨ ក្នុងមួយថ្ងៃ។
អាយ។ សត្វជាមួយនឹងការរួមបញ្ចូលគ្នានៃជំងឺទឹកនោមផ្អែមដែលមានពិសោធន៍និង hypercholesterolemia ដែលត្រូវបានគេចាក់បញ្ចូលជាមួយ dimephosphon ជារៀងរាល់ថ្ងៃក្នុងកម្រិតមួយមីលីក្រាមក្នុងមួយគីឡូក្រាម - ៨ ។
X. ក្រុមសត្វមួយក្រុមជាមួយនឹងការរួមបញ្ចូលគ្នានៃជម្ងឺទឹកនោមផ្អែមដែលមានពិសោធន៍និង hypercholesterolemia ដែលអស់រយៈពេលជាច្រើនថ្ងៃដែលទទួលបានរាល់ថ្ងៃ subcutaneous a - tocopherol ក្នុងកំរិតមួយមីលីក្រាម / គីឡូក្រាម - ៨ ។
អត្រាមរណភាពក្នុងចំណោមកណ្តុរដែលមានជំងឺទឹកនោមផ្អែម alloxan គឺ ២៥% ។ នៅក្នុងក្រុមត្រួតពិនិត្យអត្រាមរណភាពគឺ ៣០% ។ នៅក្នុងក្រុមដែលនៅសល់ការស្លាប់របស់សត្វមិនបានកើតឡើងទេ។ សត្វនៃក្រុម II-IV ត្រូវបានសម្លាប់នៅថ្ងៃទី ១៥ ក្រុម V-X នៅថ្ងៃទី ២៩ ដោយការឆ្លុះក្បាលក្រោមការប្រើថ្នាំសន្លប់ដោយការប្រើថ្នាំសន្លប់ដោយការប្រើពេល ១៦-១៨ ម៉ោង។ មុនពេលសំលាប់ក្រោមការប្រើថ្នាំសន្លប់ដោយប្រើថ្នាំសន្លប់លឿនសត្វទាំងអស់បានកត់ត្រា ECG នៅលើអេឡិចត្រូតអេឡិចត្រូនិកតែមួយដោយប្រើអេឡិចត្រូតម្ជុលតាមស្តង់ដារចំនួនបី (I, II, III) ការនាំមុខឯកសណ្ឋានបី (អេវីអេអេអេអេអេអេអេអេអេអេអេហ្វ) និងការនាំមុខទ្រូងមួយ (V4) ។
នៅចុងបញ្ចប់នៃការពិសោធន៍សត្វទាំងអស់ដែលមាននៅក្នុងសេរ៉ូមឈាមត្រូវបានគេធ្វើតេស្តិ៍កាបូអ៊ីដ្រាត lipid (កូលេស្តេរ៉ុលសរុបទ្រីគ្លីសេរីត P - lipoproteins កូលេស្តេរ៉ុល lipoprotein ដង់ស៊ីតេខ្ពស់) និងការរំលាយអាហារប្រូតេអ៊ីន (ប្រូតេអ៊ីនសរុប, អាល់ប៊ីន) សកម្មភាព transaminase (ALT, ACT) ។
អាំងតង់ស៊ីតេនៃ peroxidation lipid ត្រូវបានវិនិច្ឆ័យដោយខ្លឹមសារនៅក្នុងប្លាស្មានៃសត្វពិសោធន៍នៃផលិតផលចុងក្រោយនៃ lipoperoxidation - malondialdehyde (Konyukhova S.G. , 1989) ។ ស្ថានភាពនៃប្រព័ន្ធប្រឆាំងអុកស៊ីតកម្មត្រូវបានវិនិច្ឆ័យដោយសកម្មភាពនៅក្នុងប្លាស្មាឈាមនៃអង់ស៊ីម catalase (Korolyuk MA, 1988) ។ ស្ថានភាពនៃការធ្វើឱ្យ peroxidation lipid និងដំណើរការការពារប្រឆាំងអុកស៊ីតកម្មនៅក្នុងជាលិកាសត្វត្រូវបានវាយតម្លៃដោយមាតិកានៃសកម្មភាព malondialdehyde និង catalase នៅក្នុងសភាគនៃ myocardium, ថ្លើមនិងតម្រងនោម។
សកម្មភាពជីវឧស្ម័ន Myocardial ត្រូវបានគេវាយតម្លៃដោយរយៈពេលនៃចន្លោះពេល PQ ទំហំនៃភាពខុសគ្នានៃចន្លោះ QT និងភាពខុសគ្នានៃចន្លោះ QT ដែលត្រូវបានកែតំរូវសម្រាប់ចង្វាក់បេះដូង។
២.១ ។ សំភារៈសិក្សា
សមា្ភារៈស្រាវជ្រាវគឺឈាមនិងជាលិកា (myocardium, ថ្លើម, តម្រងនោម) នៃកណ្តុរពណ៌ស។ ឈាមត្រូវបានគេយកបន្ទាប់ពីការកាត់ក្បាលត្រូវបានរក្សាទុករយៈពេលមួយម៉ោងនៅសីតុណ្ហភាពបន្ទប់និងត្រូវបានប្រើដើម្បីទទួលបានប្លាស្មា។
ដើម្បីទទួលបានប្លាស្មាឈាមត្រូវបានគេដាក់នៅកណ្តាលក្រាមរយៈពេលមួយនាទីនៅលើផែផែរស៊ីស -១ ។
ការទទួលបានសភាគជាលិកា។
នៅចុងបញ្ចប់នៃការពិសោធន៍សត្វត្រូវបានបូជាពោះបែហោងធ្មែញត្រូវបានបើកហើយថ្លើមនិងតម្រងនោមត្រូវបានដកចេញបន្ទាប់មកបែហោងធ្មែញទ្រូងត្រូវបានបើកហើយបេះដូងត្រូវបានដកចេញ។ តម្រងនោមត្រូវបានដោះលែងពីកន្សោមមុន។ បំណែកនៃជាលិកាត្រូវបានកាត់ជាមួយកន្ត្រៃលាងយ៉ាងហ្មត់ចត់ពីឈាមជាមួយនឹងដំណោះស្រាយក្លរួសូដ្យូមត្រជាក់ 0,9% ស្ងួតហួតហែងជាមួយក្រដាសច្រោះហើយដាក់លើទឹកកក។ គំរូនៃជាលិកាដែលត្រូវបានរៀបចំសម្រាប់ការសិក្សាត្រូវបានដាក់ក្នុងបាយអប៉សឺឡែន។ ដោយប្រើដង្កូវដុសខាត់ភាពដូចគ្នានៃភាពស៊ីជម្រៅត្រូវបានអនុវត្តនៅក្នុងសារធាតុរំលាយដែលត្រូវបានជ្រើសរើសសម្រាប់ពិសោធន៍ (ដំណោះស្រាយក្លរួសូដ្យូម 0,9%) ក្នុងសមាមាត្រ 1: 9 ។
២.២ ។ វិធីសាស្រ្តស្រាវជ្រាវ
នៅក្នុងសេរ៉ូមឈាមប៉ារ៉ាម៉ែត្រនៃការរំលាយអាហារ lipid ត្រូវបានគេសិក្សា: កូលេស្តេរ៉ុលសរុបទ្រីគ្លីសេរីតកូលេស្តេរ៉ុល lipoprotein ដង់ស៊ីតេខ្ពស់ដោយប្រើឧបករណ៍ Olvex reagent ប្រើឧបករណ៍វិភាគជីវគីមី FP-901 (ហ្វាំងឡង់) ។ការប្តេជ្ញាចិត្តនៃការផ្តោតអារម្មណ៍នៃ (៣ - lipoproteins) ត្រូវបានអនុវត្តដោយវិធីសាស្ត្រពណ៌ធម្មជាតិនៅលើអេឡិចត្រូត KFK-៣ ។
សកម្មភាពរបស់អង់ហ្ស៊ីម AlT និង AcT ត្រូវបានកំណត់លើអេចអេសអេសអេសអេសអេសបូកបូកនឹងឧបករណ៍វិភាគពាក់កណ្តាលស្វ័យប្រវត្តិ (ស្វ៊ីស) ជាមួយនឹងសំណុំនៃការធ្វើរោគវិនិច្ឆ័យ Hospitex ។
ប្រូតេអ៊ីនសរុបត្រូវបានស៊ើបអង្កេតដោយប្រតិកម្មជីវសាស្ត្រប្រភាគប្រូតេអ៊ីនត្រូវបានកំណត់ដោយអេឡិចត្រុសរបស់ក្រុមហ៊ុនស្វីសឈ្មោះ“ Hospitex” ជាមួយកុំព្យូទ័រឌីហ្សែតធែរ។
និយមន័យនៃ MDA (Konyukhova S.G. , 1989) ។
ដើម្បីកំណត់ប្លាស្មា MDA ល្បាយភ្ញាស់មានផ្ទុកសារធាតុសាកល្បង ០,២ មីលីលីត្រទឹកបរិសុទ្ធ ០,២ មីលីលីត្រនិង TBA ០,៦ មីលីក្រាមក្នុងអាស៊ីតអាសេទិកត្រូវបានដាំឱ្យពុះរយៈពេលប៉ុន្មាននាទីហើយបន្ទាប់ពីត្រជាក់បន្ថែម ៥ មីលីលីត្រ KOH និងមីសុីរ៉ូអ៊ីប៉ូលីលីម។ កណ្តាលនៅម៉ោង ៦០០០ រូល / នាទី។ ក្នុងមួយនាទី នៅក្នុង centrifugate មួយយើងកំណត់ការស្រូបយកអុបទិកនៅនិង nm ប្រឆាំងនឹងវត្ថុបញ្ជាដែលមានទឹកជំនួសឱ្យសម្ភារៈសាកល្បង។ ភាពខុសគ្នានៃដង់ស៊ីតេអុបទិកបានបម្រើជារង្វាស់នៃខ្លឹមសារនៃ MDA ។ នៅពេលកំណត់មាតិកានៃ MDA នៅក្នុងសភាគជាលិកាប្រូតេអ៊ីនស្មុគស្មាញ lipid ត្រូវបានបញ្ចូលជាមួយទឹកអាស៊ីដ trichloroacetic ។
សកម្មភាពរបស់ Catalase ត្រូវបានកំណត់នៅក្នុងប្លាស្មាឈាមនិងសភាគជាលិកានៃសត្វពិសោធន៍។
ការកំណត់សកម្មភាព catalase (Korolyuk MA, 1988) ។
វិធីសាស្រ្តសម្រាប់កំណត់សកម្មភាពរបស់ catalase គឺផ្អែកលើការកត់ត្រាការផ្លាស់ប្តូរដង់ស៊ីតេអុបទិកដែលជាលទ្ធផលនៃអន្តរកម្មនៃអ៊ីដ្រូសែន peroxide (02២២) ជាមួយអំបិល molybdenum ។
នៅពេលដែលកំណត់សកម្មភាពនៃ catalase ទៅ 0,1 មីលីលីត្រនៃសារធាតុរាវជីវសាស្រ្តត្រូវបានបន្ថែមមីលីលីត្រ 0,03% H202 (គំរូទទេមានផ្ទុកទឹកសាឌី) ។ បន្ទាប់ពីនាទីប្រតិកម្មត្រូវបានបញ្ឈប់ដោយបន្ថែមមីម៉ូអាមីញ៉ូម ៤% មីលីលីត្រ។ អាំងតង់ស៊ីតេនៃការអភិវឌ្ឍពណ៌ត្រូវបានគេវាស់នៅលើអេសអេហ្វ - នៅចម្ងាយរលកនៃ nm ប្រឆាំងនឹងការគ្រប់គ្រងអេជ 2 ជាមួយនឹងការបន្ថែមមីលីមអេចអឹមអេល - កត្តារំលាយចុងក្រោយ។
២.៣ ។ លក្ខណៈនៃក្រុមគ្លីនិកនៃអ្នកជំងឺ
នៅក្នុងគ្លីនិកប្រសិទ្ធភាពការពារនៃថ្នាំដែលបានសិក្សាត្រូវបានសិក្សាលើអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ។
អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានពិនិត្យលើមូលដ្ឋាននៃផ្នែក endocrinology នៃមន្ទីរពេទ្យគ្លីនិកស៊ីធី ៤ នៃសារ៉ានក។ អ្នកជំងឺស្ថិតក្នុងដំណាក់កាលនៃការថយចុះទឹកនោមផ្អែមនិងទទួលការព្យាបាលតាមស្តង់ដាររួមទាំងថ្នាំបញ្ចុះជាតិស្ករក្នុងមាត់ថ្នាំរំលាយអាហារថ្នាំដែលធ្វើអោយប្រសើរឡើងនូវអតិសុខុមប្រាណថ្នាំប្រឆាំងនឹងឈាម។ អ្នកជំងឺទាំងអស់ត្រូវបានធ្វើឱ្យមានលក្ខណៈស្តង់ដារតាមភេទអាយុភាពធ្ងន់ធ្ងរនិងរយៈពេលនៃជំងឺវត្តមាននៃរោគសាស្ត្រ។ ក្នុងចំនោមអ្នកជំងឺដែលបានពិនិត្យ ៤១% នៃអ្នកជំងឺបុរស, ៥៩% ជាស្ត្រី, ៤៥៥% ក្នុងក្រុមអាយុពីមួយឆ្នាំ, ៤៥.៤៥% ក្នុងអាយុពីមួយឆ្នាំ, ៣១,៨២% ក្នុងវ័យពីមួយឆ្នាំទៅ ១៨,១៨% ចាស់ជាងឆ្នាំ។ ២២,៧៣%) នៃអ្នកជំងឺដែលទទួលរងពីជំងឺទឹកនោមផ្អែមរហូតដល់ឆ្នាំ, ៣៦,៣៦%) នៃអ្នកជំងឺដែលមានរយៈពេលពីមួយឆ្នាំទៅមួយឆ្នាំ, ៣១-៨១%) ទទួលរងពីជំងឺទឹកនោមផ្អែមពីមួយឆ្នាំទៅមួយឆ្នាំនិង ៩,០៩%) ក្នុងរយៈពេលច្រើនឆ្នាំ។ ៤៥.៤៥%) នៃក្រុមសិក្សាបានទទួលរងពីជំងឺទឹកនោមផ្អែមកម្រិតមធ្យម, ៥៤.៥៥% នៃពួកគេទទួលរងពីជំងឺទឹកនោមផ្អែមធ្ងន់ធ្ងរ។ ចំពោះអ្នកជំងឺទាំងអស់ដែលត្រូវបានពិនិត្យ, ជំងឺកកឈាមក្នុងទម្រង់ជាអាយអេសអេស, ជំងឺលើសឈាមសរសៃឈាមជាដើមត្រូវបានបង្ហាញឱ្យដឹង។
ស្រទាប់ខាងក្រោមនៃការសិក្សាគឺជាឈាមរបស់អ្នកជំងឺទាំងមូល។ ឈាមសម្រាប់ការពិនិត្យត្រូវបានគេយកចេញពីសរសៃឈាមវ៉ែននៅលើពោះទទេ។
នៅក្នុងការងារផលប៉ះពាល់នៃថ្នាំទៅលើដំណើរការនៃការរំលាយជាតិខ្លាញ់ក្នុងឈាម (កើតឡើងដោយឯកឯងនិងបង្កដោយជាតិដែក) ស្ថានភាពនៃប្រព័ន្ធប្រឆាំងអុកស៊ីតកម្មនៅក្នុងប្លាស្មាឈាមនិងអេរីត្រូរ៉ូស៊ីសិតកម្រិតគ្លីសេមៀសកម្មភាពនៃគ្លុយកូសអេម៉ូក្លូប៊ីនក្នុងអំឡុងពេលបង្កើតរបស់ពួកគេនៅក្នុងបរិយាកាសដែលមានផ្ទុកឈាមអ្នកជម្ងឺទឹកនោមផ្អែម។
ចំពោះបញ្ហានេះការសិក្សាទាំងមូលត្រូវបានបែងចែកជាស៊េរី៖ ស៊េរីទី ១ គ្រប់គ្រងនិងរាប់បញ្ចូលទាំងបំពង់ដែលគ្មានថ្នាំថ្នាំស៊េរីទី ២ ត្រូវបានបញ្ចូលជាមួយម៉ិចដូលក្នុងអត្រា ០,០០៥ មីលីក្រាមក្នុងមួយមីលីលីត្រនៃឈាម។ ស៊េរីទី ៣ ត្រូវបានបញ្ចូលជាមួយថ្នាំ mexidol ក្នុងកម្រិត ០.០២៥ មីលីក្រាម / ឈាមមីលីលីត្រស៊េរីទី ៤ ត្រូវបានចាក់បញ្ចូលជាមួយអេម៉ូហ្សីលីនក្នុងកម្រិត ០.០១២៥ មីលីក្រាម / មីលីលីត្រនៃឈាមស៊េរីទី ៥ ត្រូវបានបញ្ចូលជាមួយដ្យូមហ្វូសក្នុងអត្រា ០.០៥០ មីលីក្រាម / មីលីលីត្រនៃឈាម។
ក្រុមប្រៀបធៀបមានបុគ្គលដែលមានសុខភាពល្អ (ដោយរោគសាស្ត្រ) ដែលមានអាយុដូចគ្នា។
ការវាយតម្លៃពីអាំងតង់ស៊ីតេនៃការប្រើ peroxidation lipid ត្រូវបានអនុវត្តដោយការប្រមូលផ្តុំនៅក្នុងប្លាស្មាឈាមនិង erythrocytes របស់អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមនៃផលិតផល lipoperoxidation lipoperoxidation បន្ទាប់បន្សំនៃ malondialdehyde ក្នុងកំឡុងពេលកើតឡើងដោយឯកឯងនិងបណ្តាលមកពីជាតិដែកដែលបណ្តាលមកពីជាតិដែកដោយយោងតាមវិធីសាស្ត្ររបស់ S. Konyukhova ។ et al (ឆ្នាំ ១៩៨៩) ។ ដើម្បីកំណត់សកម្មភាពនៃការបំប្លែងសារជាតិ lipid ដោយប្រើ Fe, ដំណោះស្រាយនៃ 0,05 M នៃស៊ុលហ្វាតដែកត្រូវបានគេប្រើ។
ទុនបម្រុង lipid សម្រាប់ peroxidation ក្នុងប្លាស្មានិង erythrocytes ខ្ញុំត្រូវបានកំណត់ដោយការគណនានព្វន្ធយោងតាមរូបមន្ត៖ Fe-MDA - MDA / MDA (Kuzmenko D.I. , Laptev B.I. , ១៩៩៩) ។
ស្ថានភាពនៃប្រព័ន្ធប្រឆាំងអុកស៊ីតកម្មត្រូវបានវិនិច្ឆ័យដោយសកម្មភាពនៅក្នុងសេរ៉ូមឈាមនិងអេរីត្រូរ៉ូស៊ីតរបស់អ្នកជំងឺនៃអង់ស៊ីមសំខាន់ដែលរារាំងអ៊ីដ្រូសែន peroxide, catalase (Korolyuk MA, 1988) ។
ជាតិស្ករក្នុងឈាមត្រូវបានកំណត់ដោយវិធីសាស្ត្រគ្លុយកូសអុកស៊ីដេស្យូសដោយប្រើឧបករណ៍បំលែងថ្នាំ Photoglucose (ម៉ូស្គូ) ។
អាំងតង់ស៊ីតេនៃអេម៉ូក្លូប៊ីន glycation ត្រូវបានវិនិច្ឆ័យដោយកម្រិតនៃ glycogemoglobin នៅក្នុងឧបករណ៍ផ្ទុកសាកល្បង។ ខ្លឹមសាររបស់វាត្រូវបានកំណត់ដោយប្រើសំណុំស្ដង់ដារនៃការបំលែងឡើងវិញនៃក្រុមហ៊ុនជីវ - ឡៅ - តេស្ត“ ផ្លេវ៉ា - ឡាក់ម៉ា” (សាធារណរដ្ឋឆែក) លើអ្នកវិភាគជីវគីមី គោលការណ៍នៃវិធីសាស្រ្តគឺថាទម្រង់ស្ថេរភាពនៃគ្លីកូកូក្លូប៊ីនមាន fructose 1-deoxy- (TM - valyl) ដែលត្រូវបានខះជាតិទឹកជាមួយអាស៊ីតផូស្វ័រដើម្បីបង្កើតជាពណ៌ដែលមានចំនួន adsorption អតិបរមានៅអិម។ ទាំងទម្រង់ labile នៃ glycogemoglobin និងអេម៉ូក្លូប៊ីនរបស់ទារកមិនជ្រៀតជ្រែកជាមួយនឹងការប្តេជ្ញាចិត្តនោះទេ។
ល្បាយភ្ញាស់ត្រូវបានគេវិភាគសម្រាប់ខ្លឹមសារនៃប៉ារ៉ាម៉ែត្រដែលបានសិក្សាក្នុងកំឡុងពេលប៉ុន្មាននាទីដំបូងនិងបន្ទាប់ពីមួយថ្ងៃនៃការភ្ញាស់នៅសីតុណ្ហភាពបន្ទប់។ ការកំណត់ការប្រមូលផ្តុំជាតិគ្លុយកូសនៅក្នុងសេរ៉ូមឈាមត្រូវបានអនុវត្តបន្ថែមមួយម៉ោងបន្ទាប់ពីការចាប់ផ្តើមបង្កើត។
លទ្ធផលទាំងអស់ដែលទទួលបានត្រូវឆ្លងកាត់ដំណើរការស្ថិតិនៅលើកុំព្យូទ័រផ្ទាល់ខ្លួនដោយប្រើកញ្ចប់កម្មវិធី Excel ។ សារៈសំខាន់នៃភាពខុសគ្នាត្រូវបានវាយតម្លៃដោយលក្ខណៈវិនិច្ឆ័យរបស់និស្សិត។
ម៉ិចដូល (៣ - អ៊ីដ្រូហ្សិក - - មេទីល - - អេទីលហ្វីលីព្យូនស៊ូស៊ី) - ជាសារធាតុប្រឆាំងអុកស៊ីតកម្មរលាយក្នុងទឹក - អាណាឡូករចនាសម្ព័ននៃសមាសធាតុនៃក្រុមវីតាមីនបេ ៦ យោងតាមរចនាសម្ព័ន្ធគីមីម៉ិចដូលគឺជាអំបិលនៃអាស៊ីតស៊ូស៊ីទីន។
ផលប៉ះពាល់ខាងឱសថសាស្ត្រនៃម៉ិចដូលអិន
វាបានបញ្ចេញនូវសារធាតុប្រឆាំងអុកស៊ីតកម្មនិងការពារភ្នាសរំញោចការរំលាយអាហារ lipid ការធ្វើអន្តរកម្មជាមួយ peroxides lipid ។ រ៉ាឌីកាល់ប៉ូលីណូលីកនិងអ៊ីដ្រូអ៊ីលីនៃ peptides និងប្រូតេអ៊ីន (Smirnov J1, ឃ, ឆ្នាំ ១៩៩៥, ១៩៩៨, ១៩៩៩, Lukyanova L. D. et al ។ , ១៩៩៩) ។
ម៉ិចដូលបង្កើនសកម្មភាពរបស់អង់ស៊ីមប្រឆាំងអុកស៊ីតកម្មដែលទទួលខុសត្រូវចំពោះការបង្កើតនិងការប្រើប្រាស់អ៊ីប៉ូតូលីនក៏ដូចជាទម្រង់អុកស៊ីសែនសកម្ម។ វាក៏ធ្វើឱ្យមានស្ថេរភាពភ្នាសជីវសាស្ត្រមានប្រសិទ្ធិភាពគ្រប់គ្រងជាតិខ្លាញ់។ បង្កើនការផ្សារភ្ជាប់នៃប្រភាគ lipid រាងប៉ូល - ផូស្វាឌីលីស៊ែរនិងផូស្វាឌីលីនអ៊ីនស៊ីនថយចុះសមាមាត្រកូលេស្តេរ៉ុល / ផូស្វ័រដោយហេតុនេះអាចកាត់បន្ថយកម្រិតជាតិកូឡេស្តេរ៉ូល (Smirnov L.D. , ១៩៩៥, អ៊ិនជីណា V.I. និងអាល់អេ, ១៩៩៦, ២០០០, ឃ។ ឌូមៃវេ, អិមអិម។ et al ។ , 2002)
ក្រុមម៉ិចស៊ីល (៣ - អ៊ីដ្រូហ្ស៊ីហ្វីលីដិន) ភ្ជាប់ទៅនឹងភ្នាសជីវសាស្ត្រជ្រាបចូលទៅក្នុងពួកវាបង្កឱ្យមានការរៀបចំរចនាសម្ព័ន្ធនិងធ្វើឱ្យមានការលំបាកសម្រាប់ប្រភេទអុកស៊ីសែនសកម្មក្នុងការចូលទៅរកសំណល់អាស៊ីតខ្លាញ់ - ស្រទាប់ខាងក្រោមនៃប្រតិកម្មអុកស៊ីតកម្ម lipid ។ ម៉ិចដូលត្រូវបានគេសំដៅផងដែរថាជាសារធាតុទប់ស្កាត់នុយក្លីដ្យូមផូផូដ្យូស្យូសវាបង្កើនមាតិកានៃស៊ីអេមភីកាត់បន្ថយការប្រមូលផ្តុំប្លាស្មាទាបនិងប៉ះពាល់ដល់ការរំលាយអាហារថាមពល។
ម៉ិចដូលអាចដើរតួជាភ្នាក់ងារការពារដ៏ខ្លាំងក្លាដែលស្ថិតនៅក្រោមសកម្មភាពនៃកត្តាបំផ្លាញផ្សេងៗនិងការតាំងពិព័រណ៍សកម្មភាពកើនឡើងដូចជាភ្នាសវិទ្យុរូបថត hepatoprotector ។
វារួមបញ្ចូលគ្នានូវផលប៉ះពាល់នៃថ្នាំស្ងប់ស្ងាត់និងថ្នាំណូតូត្រូពិកមានឥទ្ធិពលប្រឆាំងនឹងអ៊ីស្តាមីននិងមិនរំលោភលើអេម៉ូក្លូប៊ីន។
ផលប៉ះពាល់ខាងឱសថសាស្ត្រនៃ dimephosphone
1,1 - ឌីតេមីល - - អាស៊ីត oxobutylphosphonic dimethyl ether
ផលប៉ះពាល់ខាងឱសថសាស្ត្រនៃឌីមេផូផូគឺមានភាពចម្រុះណាស់។ថ្នាំនេះបណ្តាលឱ្យមានឥទ្ធិពលថយចុះកម្តៅឥទ្ធិពលប្រឆាំងនឹងប្រតិកម្មក្នុងករណីមានការពុលជាមួយនឹងថ្នាំ Cholinesterase ដែលជាឥទ្ធិពលប្រឆាំងនឹងប្រតិកម្មរារាំងសកម្មភាពរបស់អង់ហ្ស៊ីមមួយចំនួនរំញោចការផលិតអរម៉ូនមួយចំនួននិងបង្ហាញសកម្មភាពប្រព័ន្ធប្រសាទ (Garaev R.S. , 1969, Gataulin I.A. , 1980, Latfullin I.A. , ឆ្នាំ ១៩៨៥, អានីកូកូឡាអិល។ អេ។ អាល់ .១៩១១ ខាហ្វហ្សីយ៉ាណូវ៉ារ។ ឃ។ ១៩៩៤) ។
ការបង្ហាញផ្សេងៗគ្នានៃប្រសិទ្ធិភាពឱសថនៃថ្នាំឌីមេផូផូត្រូវបានគេរកឃើញនិងស៊ើបអង្កេត - ប្រឆាំងនឹងការរលាក, ការព្យាបាលមុខរបួស, ភ្នាសមានស្ថេរភាព, ថ្នាំប្រឆាំងនឹងអ៊ីស្តាមីននិងប្រឆាំងនឹងសារធាតុ serotonin (Svyatkina O.B. , 1987, Blatun L.A. et al ។ , 1991, Ziganshina L.E. et al ។ , 1992) ។
នៅក្នុងការសិក្សាជាច្រើនស៊េរីយន្ដការនៃឥទ្ធិពលរបស់ឌីមេផូផូនលើសកម្មភាពសរុបនៃផ្លាកែតរបស់ម្ចាស់ជំនួយដែលមានសុខភាពល្អដែលត្រូវបានគេចាត់ទុកថាជាគំរូនៃដំណើរការនៃការធ្វើឱ្យសកម្មកោសិកាត្រូវបានសិក្សា។ វាត្រូវបានគេរកឃើញថាថ្នាំនេះរារាំងការប្រមូលផ្តុំប្លាស្មាដែលបង្កើតដោយ ADP និង adrenaline ។
យន្ដការឈានមុខគេនៃសកម្មភាពឱសថសាស្រ្តនៃឌីមេផូផូដែលកំណត់តំបន់នៃការប្រើប្រាស់គ្លីនិកនៃគ្រឿងញៀនរួមបញ្ចូលភាពផ្ទុយគ្នារបស់វាទៅនឹងមុខងារនៃស៊ីអរអ៊ី + ដែលជាអ្នកនាំសារអនុវិទ្យាល័យ។ លទ្ធផលចុងក្រោយនៃសកម្មភាពរបស់ dimephosphon នឹងត្រូវបានបង្ហាញដោយការបង្ក្រាបសកម្មភាពកោសិកាក្រោមឥទិ្ធពលនៃអរម៉ូនប្រឆាំងនឹងសរីរវិទ្យា - ផលប៉ះពាល់ប្រឆាំងនឹង H1 ដែលបញ្ចេញសម្លេងនិងឥទ្ធិពលមិនច្បាស់នៅកម្រិតនៃការធ្វើឱ្យសកម្មនៃការទទួល H2 ។ ម៉ូឌុលនៃថ្នាំត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងលក្ខណៈនៃអន្តរកម្មរវាងប្រព័ន្ធនៃអន្តរការីអន្តរកម្ម។
ឥទ្ធិពលឱសថសាស្ត្រនៃវីតាមីនអ៊ី
តួនាទីដ៏សំខាន់នៅក្នុងប្រព័ន្ធស្ថេរភាពនៃដំណើរការរ៉ាឌីកាល់សេរីនៅក្នុងកោសិកាជាកម្មសិទ្ធិរបស់វីតាមីនអ៊ីដែលមានផ្ទុកនូវសារធាតុប្រឆាំងអុកស៊ីតកម្ម។
CH3 sn2- (CH2-CH2-CH-CH2) ២- (CH2) ២-CH sn ។
ពាក្យថា“ វីតាមីនអ៊ី” សំដៅទៅលើសមាសធាតុរលាយដែលមានជាតិខ្លាញ់កើតឡើងពីធម្មជាតិ (តូកូតូលីក) ។ សកម្មបំផុតនៃសារធាតុទាំងនេះគឺអាល់ហ្វា - ថូហ្វ័រថេក។ អាល់ហ្វាថូហ្វ័រត្រូពិកត្រូវបានស្រូបយកតាមរយៈប្រព័ន្ធឡាំហ្វាទិចនិងដឹកជញ្ជូនដោយភ្ជាប់ជាមួយសារធាតុលីលីញ៉ូម។ នៅក្នុងប្លាស្មាអាល់ហ្វាថូហ្វ័រតេរ៉ាត្រូវបានគេរកឃើញនៅក្នុងប្រភាគ lipoprotein ទាំងអស់ប៉ុន្តែបរិមាណធំបំផុតរបស់វាត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងថ្នាំ apo-B-lipoproteins ។ នៅក្នុងកោសិកាមាតិកាអតិបរិមារបស់វាត្រូវបានគេរកឃើញនៅក្នុងមីតូឆុនៀរីនិងនៅ reticulum endoplasmic ។ មុខងារចម្បងរបស់អាល់ហ្វា - តូកូក្លរគឺដើម្បីធ្វើឱ្យមានស្ថេរភាពនូវលក្ខណៈរចនាសម្ព័ន្ធនិងមុខងារនៃភ្នាសជីវសាស្ត្រ។ អាល់ហ្វាតូកូតូរ៉ូអាសេតាគឺជាសារធាតុប្រឆាំងអុកស៊ីតកម្មរលាយជាតិខ្លាញ់ដ៏សំខាន់បំផុតនៃប្រភេទផេណូទីលវាដើរតួជាស្ថានីយនៅលើ peroxidation lipid ផ្តល់នូវការបង្កើតអសកម្មអសមត្ថភាពក្នុងការគាំទ្រប្រតិកម្មខ្សែសង្វាក់នៃការបំប្លែងសារជាតិ lipid, រ៉ាឌីកាល់ (អេរីនអេអិនអិល et al ។ , ១៩៩៨) ។
រ៉ាឌីកាល់ទាំងនេះមានស្ថេរភាពគ្រប់គ្រាន់ពីព្រោះអេឡិចត្រុងអាតូមអុកស៊ីសែនដែលមិនមាននៅក្នុងទីតាំង C-6 អាចត្រូវបានផ្លាស់ប្តូរទៅជារចនាសម្ព័នក្រអូបដែលអាចបង្កើនស្ថេរភាពរបស់វា។
ឥឡូវត្រូវបានគេដឹងថាអាល់ហ្វា - តូកូក្លារ៉ូធ្វើឱ្យស្រទាប់លីលីមរបស់មេកានិចមានស្ថេរភាពដោយយន្តការម៉ូលេគុលយ៉ាងហោចណាស់ការពារប្រឆាំងនឹងៈក) ការបំប្លែងសារជាតិ lipid, ខ) ផលប៉ះពាល់បំផ្លិចបំផ្លាញនៃអុកស៊ីហ៊្សែនប៊ី, ស៊ី) ការបំផ្លាញ phospholipid បង្កឡើងដោយ phospholipase A2, ឃ) ស្ថេរភាព។ ស្ថានភាពរាងកាយ (microviscosity) នៃ bilayer lipid នេះ។ បន្ថែមលើមុខងាររបស់“ ឃ្វេដិន” នៃរ៉ាឌីកាល់សេរីនិងស្ថេរភាពនៃភ្នាសកោសិកាវីតាមីនអ៊ីធ្វើឱ្យប្រព័ន្ធអង់ទីអុកស៊ីដកម្មសកម្មបង្កើនសកម្មភាពរបស់ glutathione peroxidase (Vasilieva O.V. et al ។ , 2000) ។
ជំពូកទី ៣ ផលប៉ះពាល់នៃម៉ិចស៊ីដូ, អេមភីជីភីនឌីមភូផូផូមនិង to- តូថិនថលលើសូចនាករមេតាប៉ូលីសនិងមុខងារមួយចំនួននៃកណ្តុរពណ៌សជាមួយនឹងផលប៉ះពាល់រួមគ្នានៃអាល់ឡូហ្សិននិង hypercholesterolemia ។
៣.១ ។ ផលប៉ះពាល់នៃម៉ិចស៊ីដូ, អេមភីលីពនឌឹមផូផូមនិង - តេស្តូស្តេរ៉ូនលើការរំលាយអាហារកាបូអ៊ីដ្រាតនៅក្នុងកណ្តុរពណ៌សជាមួយនឹងថ្នាំទឹកនោមផ្អែមដែលមានពិសោធន៍ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃ hypercholesterolemia ។
ការសិក្សាអំពីប្រសិទ្ធភាពនៃជម្ងឺទឹកនោមផ្អែម alloxan ពិសោធន៍ក្រោមលក្ខខណ្ឌនៃ hypercholesterolemia លើស្ថានភាពនៃការរំលាយអាហារកាបូអ៊ីដ្រាតការផ្លាស់ប្តូរយ៉ាងខ្លាំងនៅក្នុងប៉ារ៉ាម៉ែត្រដែលបានសិក្សានៃឈាមគ្រឿងនៃសត្វពិសោធន៍ត្រូវបានបង្ហាញ។
រដ្ឋបាលចំពោះកណ្តុរ alloxan ក្នុងកម្រិតមួយមីលីក្រាម / គីឡូក្រាមបានរួមចំណែកដល់ការកើនឡើងយ៉ាងខ្លាំងនៃកម្រិតគ្លុយកូសក្នុងឈាម (ពី ៥,៤២ ± ០,១០ មីល្លីលីត្រ / អិលដល់ ៩,៨៥ ± ០,៤៣ មីល្លីលីត្រ / លី, ភី ០.០៥ ៦.២៥ ± ០, ២០ ភី ០.០៥ ភី ០.០៥ ភី .២> ០.០៥ ភី .២.០៥
គិតជា% នៃការចាប់ផ្តើមដំបូង ១៣៥.២០ ៨៧.៥០ ១២៤.៧៩ ១៩២.៧១ ១២១.២១ ១១០.៤៣ ១១៤.០៩ ១១៩.៥១ ១១៤.៤២ ទិន្នន័យ
% នៃការគ្រប់គ្រង ១០០.០ ៦២.៧១ ៥៧.០៩ ៥៨.៩៩ ៦១.៨២ ៥៩.១៩
កូលេស្តេរ៉ុល HDL, 2,24 ± 1,80 + 2.48 ± 0.15 0.79 ± 0.04 0.59 ± 0.06 1.60 ± 0.05 1.85 ± 0.04 1.63 0.03 1.46 ± 0.05 1.48 ± 0.07 mmol / L 0.08 0.05 P> 0.05 P 0.05 10.50 ± 0.67 P 0.05 Pi 0.05 Pi ០.០៥ ៨.៦៧ ± ០.៦៧ ភី ០.០៥ ០.៤៧ ± ០,០២ ភី> ០,០៥ ១.៤៧ ± ០,០២ ភី ០,០៥ ០.៦៥ ± ០,០៣ ភីអេមភីព្វី ១២.៥ មីលីក្រាម / គីឡូក្រាម> ម៉ិចដូលមីលីក្រាម / គីឡូក្រាម> ក - តេស្តូលីក្យូមមីលីក្រាម / គីឡូក្រាម> ដ្យូមផូស្វ័រមីលីក្រាម / គីឡូក្រាម។ កម្រិតនៃក - កូលេស្តេរ៉ុលប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃសេចក្តីណែនាំនៃម៉ិចដូលក្នុងកំរិតមួយមីលីក្រាម / គីឡូក្រាមបានកើនឡើងពី ០.៥៩ ± ០,០៦ ម។ ល / លីដល់ ១,៨៥ ± ០,០៤ ម។ ល / លី, i.e. លើសពីកំរិតលើសកំរិតនៃការគ្រប់គ្រង។ នៅក្នុង emoxipin និង mexidol mg / kg ប្រសិទ្ធភាពប្រៀបធៀបខាងឱសថសាស្ត្រត្រូវបានបង្ហាញជាថ្មីម្តងទៀតនៅក្នុងការពិសោធន៍: កម្រិតកូលេស្តេរ៉ុលល្អ HDL ក្នុងក្រុមទាំងនេះបានកើនឡើងដល់ ១,៦៣ ± ០,០៣ មីល្លីលីត្រ / លីនិង ១,៦ ± ០,០៥ មីល្លីលីត្រ / លីត្រនិងលើសការគ្រប់គ្រងដោយ ១៧៨ , ៦៣% និង ១៧៣.៥០% រៀងៗខ្លួន។
ការណែនាំនៃថូ - តូកូតូរ៉ូលនិងឌីមេផូហ្វូនបានរួមចំណែកដល់ការកើនឡើងកម្រិតកូឡេស្តេរ៉ុលកូលេស្តេរ៉ុលដែលមានដង់ស៊ីតេខ្ពស់ដល់ ១,៤៨ ± ០០៧ និង ១,៤៦ ± ០,០៥ មីល្លីលីត្រ / អិល។
ដូច្នេះការសង្ខេបសក្ដានុពលនៃសូចនាករដែលបានសិក្សានៃការរំលាយអាហារ lipid វាអាចត្រូវបានអះអាងថាឥទ្ធិពលនៃ alloxan លើសត្វពិសោធន៏រួមចំណែកដល់ការវិវត្តនៃភាពមិនប្រក្រតីនៃការរំលាយអាហារ lipid ដែលអមដោយការកើនឡើងយ៉ាងខ្លាំងនៃកម្រិត (3-lipoproteins និងទ្រីគ្លីសេរីដ) ៨០,០% និង ១៩៣,៦០% ដែលលើស សូចនាករនៅដដែលប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការថយចុះកូលេស្តេរ៉ុលអាក្រក់ HDL ៦៤,៦៩% នៃលទ្ធផល។ ការផ្លាស់ប្តូរទាំងនេះត្រូវបានកំណត់ថាមានជំងឺទឹកនោមផ្អែម។ វារឹតតែធ្វើឱ្យរំខានដល់ការរំខានដែលបានកើតឡើងដែលរួមចំណែកដល់ការកើនឡើងនូវកម្រិតនៃប្រភាគនៃ atherogenic នៃ lipoproteins និងទ្រីគ្លីសេរីដដែលលើសពីសូចនាករនៃជំងឺទឹកនោមផ្អែម alloxan ដាច់ឆ្ងាយពីកត្តាមួយ។
៣.៣ ។ ការកែតម្រូវឱសថសាស្ត្រនៃប្រូតេអ៊ីននិងអាល់ប៊ុយលីនសរុបនៅក្នុងកណ្តុរពណ៌សជាមួយនឹងការរួមបញ្ចូលគ្នារវាងអាល់ឡូហ្សែននិងកូលេស្តេរ៉ុល។
ជំងឺទឹកនោមផ្អែមគឺជាជំងឺ endocrine ដែលត្រូវបានអមដោយការរំលោភលើដំណើរការមេតាប៉ូលីសគ្រប់ប្រភេទរួមទាំងប្រូតេអ៊ីន។ នេះត្រូវបានបង្ហាញជាចម្បងនៅក្នុងការចុះខ្សោយនៃការសំយោគប្រូតេអ៊ីននិងការប្រើប្រាស់កាន់តែច្រើនជាប្រភពថាមពល។ ការរំលោភលើការសំយោគនិងការកើនឡើងនៃការបំផ្លាញប្រូតេអ៊ីនគឺពិតជាផលវិបាកនៃការធ្វើឱ្យសកម្មនៃអង់ស៊ីម proteolytic ដែលពន្លឿនការបែកបាក់របស់វា (Lapteva NN, ១៩៨៩) ក៏ដូចជាលទ្ធផលនៃការធ្វើឱ្យសកម្មនៃការធ្វើអុកស៊ីតកម្ម lipid ដែលផ្តើមបំផ្លាញដល់រចនាសម្ព័ន្ធភ្នាសនៃ hepatocytes ដែលពាក់ព័ន្ធនឹងការសំយោគរបស់វា (Matyushkin B.N. , Loginov A.S. , 1996) ។ ការហាមឃាត់ការសំយោគប្រូតេអ៊ីនពីអាស៊ីដអាមីណូគឺជាតម្រូវការជាមុនសម្រាប់ការបង្កើតកាបូអ៊ីដ្រាតពីពួកគេ។ ដូច្នេះបញ្ហាមេតាប៉ូលីសនៅក្នុងជំងឺទឹកនោមផ្អែមត្រូវបានកំណត់ដោយការថយចុះនៃការសំយោគប្រូតេអ៊ីននិងបង្កើនល្បឿន catabolism ប្រូតេអ៊ីនដែលបណ្តាលឱ្យមានតុល្យភាពអាសូតអវិជ្ជមាន។
ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃសេចក្តីណែនាំនៃ alloxan ការតំរង់ទិសនៃដំណើរការមេតាប៉ូលីសនិងមុខងារថ្លើមសំយោគខ្សោយនៅក្នុងសត្វពិសោធន៍បានបង្ហាញខ្លួនពួកគេនៅក្នុងការផ្លាស់ប្តូរគួរឱ្យកត់សម្គាល់នៅក្នុងមាតិកាសេរ៉ូមឈាមរបស់សត្វពិសោធន៍នៃប្រូតេអ៊ីនសរុបនិងអាល់ប៊ុយ។ នៅថ្ងៃទី ១៤ បន្ទាប់ពីការគ្រប់គ្រងរបស់អាល់ឡូហ្សិនការថយចុះគួរឱ្យកត់សម្គាល់នៃមាតិកានៃប្រូតេអ៊ីននិងអាល់ប៊ុយណូមសរុបត្រូវបានកត់សម្គាល់ (តារាង ៣.៣.១) ។ ដូច្នេះកំហាប់នៃប្រូតេអ៊ីនសរុបមានការថយចុះគួរឱ្យកត់សម្គាល់ពីកម្រិតនៃសត្វដែលនៅសេសសល់គឺ ៦១,៨៥ ± ១,៨៥ ក្រាម / លីត្រដល់ ៤២,៤៦ ± ០,៩៦ ក្រាម / លីត្រ, ភី ០.០៥ ៩៥.១១ ៤៦.៣៣ ± ០,៦៧ ភី> ០ ០៥ ៩៥.៣០
បន្លែ ៦០.៥៨ ± ០.៨៨ ៩៧.៩៤ ៤៧.៣៣ ± ១.៣៣ ៩៧.៣៦ ប្រេងភី> ០.០៥ ភី> ០.០៥
Alloxan ៤២,៤៦ ± ០,៩៦ ៥៩.៥៤ ៣៦.៨៣ ± ១.១៧ ៧៥.៧៦ មីលីក្រាម / គីឡូក្រាមភី ០.០៥) ។ សេចក្តីណែនាំនៃថូតូកូឡាសបានរួមចំណែកដល់ការកើនឡើងយ៉ាងខ្លាំងនូវកម្រិតនៃប្រូតេអ៊ីនសរុបដល់ ៥៧,១៧ ± ១,៨៣ ក្រាម / លីត្រដែលខ្ពស់ជាងតម្លៃត្រួតពិនិត្យ ២៣,៨១% ខ្ពស់ជាងតម្លៃត្រួតពិនិត្យ ៤៦,១៧ ± ១,១៧ ក្រាម / លីត្រហើយមិនដល់ ៧.៥៩% តម្លៃកម្រិតនៅដដែល។ យោងទៅតាមផលប៉ះពាល់លើមាតិកាប្រូតេអ៊ីនសរុប Mexidol ក្នុងកម្រិតមួយមីលីក្រាម / គីឡូក្រាមនិង - តូកូតូរ៉ូលអាចប្រៀបធៀបបាន។ នៅក្នុងស៊េរីទាំងនេះការកើនឡើងកម្រិតប្រូតេអ៊ីនសរុបត្រូវបានគេកត់សម្គាល់ឃើញថាមានចំនួន ២២,៣៨ ភាគរយនិង ២៣,៨១ ភាគរយរៀងៗខ្លួន។ Dimephosphon គឺទាបជាងថ្នាំដទៃទៀតដែលបានសិក្សាទាក់ទងនឹងភាពធ្ងន់ធ្ងរនៃប្រសិទ្ធភាពកែតម្រូវប៉ុន្តែការកើនឡើងកំរិតប្រូតេអ៊ីនសរុបក៏អាចទុកចិត្តបាននិងមានចំនួន ១៩,១៣% នៃកំរិតត្រួតពិនិត្យ។
យោងទៅតាមប្រសិទ្ធភាពនៃថ្នាំទាក់ទងនឹងការកែខ្លឹមសារអាល់ប៊ុមប៊ីនថ្នាំដែលបានសិក្សាអាចត្រូវបានរៀបចំដូចខាងក្រោម: ម៉ិចដូដូមីលីក្រាម / គីឡូក្រាម> មេសូឌីតមីលីក្រាម / គីឡូក្រាម> អេមភីពីន ១២.៥ មីលីក្រាម / គីឡូក្រាម។
ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃសេចក្តីណែនាំនៃម៉ិចដូលក្នុងកម្រិតមួយមីលីក្រាម / គីឡូក្រាមកម្រិតអាល់ប៊ុយទីនកើនឡើងយ៉ាងខ្លាំងពីតម្លៃត្រួតពិនិត្យ ៣២,៩៦ ± ១.៥៥ ក្រាម / លីត្រដល់ ៤៦.៥២ ± ០,៨៧ ក្រាម / លីត្រលើសពី ៤១,១១% ប៉ុន្តែមិនបានដល់ សត្វនៅដដែល ៤,៣% ។
ការកែតម្រូវឱសថសាស្ត្រនៃភាពមិនប្រក្រតីនៃការរំលាយអាហារប្រូតេអ៊ីននៅក្នុងកណ្តុរពណ៌សក្រោមឥទ្ធិពលរួមបញ្ចូលគ្នារវាងអាល់ឡូហ្សិននិងអ៊ីចឆីលីប៉ូលីមៀម៉ែត
ស៊េរីប្រូតេអ៊ីនសរុប, ក្រាម / លីត្រក្នុង% ទៅលទ្ធផលនៅក្នុង% ដើម្បីគ្រប់គ្រងអាល់ប៊ុម, ក្រាម / លីត្រនៅក្នុងលទ្ធផលលទ្ធផល B% ដើម្បីគ្រប់គ្រង
នៅដដែល ៦១.៨៥ ± ១.៨៥ ៤៨.៦២ ± ១.៧២
អាល់ឡូហ្សិន + កូលេស្តេរ៉ុល ៤៦.១៧ ± ១.១៧ ភី ០.០៥ ៩១.៣៥ ១២២.៣៨ ៤៦.៥២ ± ០,៨៧ ភី> ០,០៥ ភី ០,០៥ ភី ០,០៥ ភីភី ០.០៥ ភី។ ភី ០.០៥ ភី .២ ។ ០៥ ភី, ០.០៥ ៩២.៤១ ១២៣.៨១ ៣០.៤០ ± ១.៤៧ ភី .០.៥ ភី .២ ០.០៥ ភី> ០.០៥
Alloxan 1.61 ± 0.05 + 97.55 1.45 ± 0.08 + 79.75
១៣៥ មីលីក្រាម / គីឡូក្រាម P emoxipin ។ A-tocopherol និង dimephosphone បានបង្ហាញពីប្រសិទ្ធិភាពឱសថដែលអាចប្រៀបធៀបបាន: កម្រិត ALT នៅក្នុងស៊េរីទាំងនេះគឺ ១,១០ ± ០,១១ មីល្លីម៉ែត្រ / អិលនិង ១,១០ ± ០,០៦ ម។ ល / លីដែលមានចំនួន ៣៧.៥៤% និង ៣៧,៣៧% ពីការគ្រប់គ្រងតាម។ ភាគរយនៃការថយចុះសកម្មភាព ACT នៅក្នុងក្រុមទាំងនេះដែលត្រូវបានគណនាក្នុងទិន្នន័យត្រួតពិនិត្យមានចំនួន ២៦,៩៤ ភាគរយនិង ២២.៧០ ភាគរយរៀងៗខ្លួន។
នៅក្នុងក្រុមសត្វដែលទទួលសារធាតុ emoxipin ការថយចុះកម្រិតនៃការជំនួសដោយ ៥៧,១៧% និង AcT ចំនួន ២០,៨៤% ត្រូវបានគេកត់ត្រាបើប្រៀបធៀបជាមួយនឹងវត្ថុបញ្ជាពោលគឺ i.e. ប្រសិទ្ធិភាពឱសថតិចតួចបំផុត។
ផលប៉ះពាល់នៃម៉ិចស៊ីដូឌមផូផូផូមអ៊ីហ្សីផិននិង - ថូថលអេឡិចត្រូនិចលើសកម្មភាពនៃការចម្លងនៅក្នុងសេរ៉ូមឈាមរបស់កណ្តុរពណ៌សនៅពេលដែលប៉ះពាល់នឹងអាល់ឡូហ្សិននិង hypercholesterolemia អិម។
ស៊េរី AlT, mmol / L In% to result In% to control AcT, mmol / L In% to result B% to control
នៅដដែល 0.82 ± 0.06 0.81 ± 0.06
អាល់ឡូហ្សិន + កូលេស្តេរ៉ុល ២,៩៣ + ភី ០.០៥ ភី ០.០៥ ១៣២.២០ ៣៦.៩៦ ១.១០ ± ០,០៧ ភី ០.០៥ ១៣៥.៩៤ ៧១.៧១
អាល់ឡូហ្សិន + កូលេស្តេរ៉ុល + ម៉ិចដូល ២៥ មីលីក្រាម / គីឡូក្រាម ០,៩៧ ± ០,០៦ ភី> ០,០៥ ភី ០,០៥ ១៤៩,១ ៧៩,១៦
អាល់ឡូហ្សិន + កូលេស្តេរ៉ុល + ឌីម៉ីភូ - ផុនមីលីក្រាម / គីឡូក្រាម ១,០៩ ± ០,០៦ Р ០.០៥ ១៣៣.៥០ ៣៧,៣៧ ១,១៨ ± ០.០៤ Р ០.០៥ ១៤៥.៦៦ ៧៧.៣០
អាល់ឡូហ្សិន + កូលេស្តេរ៉ុល + អេស្ត្រូលីនមីលីក្រាម / គីឡូក្រាម ១.១០ ± ០,១១ ភី ០.០៥ ១៣៤.៨០ ៣៧.៥៤ ១.១២ ± ០០៨ ភី ០.០៥ ១៣៨.៤២ ៧៣.០៦
សម្គាល់ៈ P - សារៈសំខាន់នៃភាពខុសគ្នាដែលបានគណនាទាក់ទងទៅនឹងកម្រិតដដែល Pi - ទៅកម្រិតត្រួតពិនិត្យ (alloxan + cholesterol), P2 - ចំពោះទិន្នន័យនៃ alloxan + cholesterol + mexidol group mg / kg
រូបភាពទី ៣.៤.១ ផលប៉ះពាល់នៃសារធាតុប្រឆាំងអុកស៊ីតកម្មជាក់លាក់លើសកម្មភាពនៃការចម្លងនៅក្នុងសេរ៉ូមឈាមរបស់សត្វកណ្តុរពណ៌សក្រោមឥទ្ធិពលរួមបញ្ចូលគ្នានៃអាល់ឡូហ្សិននិងអ៊ីប៉ូឆេលីប៉ូលីស្យូម (គិតជា% នៃការគ្រប់គ្រង)
1 - សត្វដែលនៅដដែល, - កំរិតត្រួតពិនិត្យ (ជំងឺទឹកនោមផ្អែម mellitus + hypercholesterolemia), - ជំងឺទឹកនោមផ្អែម alloxan + hypercholesterolemia + mexidol mg / kg, - ជំងឺទឹកនោមផ្អែម alloxan + hypercholesterolemia + mexidol mg / kg, - ជំងឺទឹកនោមផ្អែម alloxan + hypercholesterolemia + mexidol mg / kg, - ទឹកនោមផ្អែម alloxan + hypercholesterolemia + mexidol mg / kg, - ជំងឺទឹកនោមផ្អែម alloxan + hypercholesterolemia, / emgipin 12 គីឡូក្រាម - ទឹកនោមផ្អែម alloxan + hypercholesterolemia + dimephosphone mg / kg, - ជំងឺទឹកនោមផ្អែម alloxan + hypercholesterolemia + a-tocopherol mg / kg, * - សារៈសំខាន់នៃភាពខុសគ្នាត្រូវបានគណនាទាក់ទងនឹងទិន្នន័យត្រួតពិនិត្យ
ដូច្នេះវាបន្តពីអ្វីដែលបានលើកឡើងថាការគ្រប់គ្រងអាល់ឡូហ្សិនទៅសត្វពាហនៈពិសោធន៍និងឥទ្ធិពលនៃការផ្ទុកកូលេស្តេរ៉ុលបណ្តាលឱ្យមានការវិវត្តនៃរោគសញ្ញា cytolytic ដែលត្រូវបានបង្ហាញដោយការកើនឡើងយ៉ាងខ្លាំងនៃសកម្មភាពរបស់អាល់ណាន់ននិងការប្តូរ aspartic នៅក្នុងក្រុមទាំងនេះ។ ការរួមបញ្ចូលគ្នានៃកត្តាទាំងនេះធ្វើឱ្យ citrlysis កាន់តែធ្ងន់ធ្ងរ។ ម៉ិចដូលត្រូវបានកែដំរូវយ៉ាងមានប្រសិទ្ធភាពបំផុតដោយការរំខានដែលកើតឡើងដែលរួមចំណែកដល់ការស្តារសកម្មភាព ALT ឡើងវិញចំពោះតម្លៃដែលនៅជិត។ ទោះជាយ៉ាងណាក៏ដោយសកម្មភាព ACT នៅតែកើនឡើងនៅក្នុងសេរ៉ូមឈាមសូម្បីតែក្នុងកំឡុងពេលព្យាបាលដែលប្រហែលជាឆ្លុះបញ្ចាំងពីការវិវត្តនៃការផ្លាស់ប្តូរដែលមិនអាចត្រឡប់វិញបានខ្លះនៅក្នុងរាងកាយរបស់សត្វពិសោធន៍។
៥.៥ ។ ផលប៉ះពាល់នៃ mexidol, emoxipin, dimephosphone និង - tocopherol លើសកម្មភាព electrophysiological នៃ myocardium ក្នុងពិសោធន៍ទឹកនោមផ្អែមនៅក្រោមលក្ខខណ្ឌនៃ hypercholesterolemia ខាងក្រៅ។
មូលហេតុចំបងនៃភាពពិការនិងមរណភាពខ្ពស់ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមគឺជំងឺសរសៃឈាមបេះដូង (ជំងឺ myocardial infarction, ខ្សោយបេះដូង, ដាច់សរសៃឈាមខួរក្បាល, ជំងឺសរសៃឈាមខាង ៗ ) (Shestakova MV, ២០០២) ។ តួនាទីសំខាន់ក្នុងការវិវត្តនៃផលវិបាកនៃសរសៃឈាមរបស់ទឹកនោមផ្អែមជាកម្មសិទ្ធិរបស់ស្ត្រេសអុកស៊ីតកម្មនិងភាពមិនស្វាហាប់នៃអង់ស៊ីម glycosylation ដែលមិនមានអង់ស៊ីម (Balabolkin M.I. et al ។ , 1999) ។ យន្តការទាំងនេះបង្កការខូចខាតដល់សរសៃឈាមមិនត្រឹមតែសរសៃឈាមប៉ុណ្ណោះទេប៉ុន្តែវាក៏បណ្តាលមកពី myocardium ដែរដោយសាររ៉ាឌីកាល់សេរីប្រូតេអ៊ីនអុកស៊ីតកម្មមានសក្តានុពលបំផ្លាញយ៉ាងខ្លាំងដល់ភ្នាសនៃ cardiomyocytes និងកោសិកានៃប្រព័ន្ធសរសៃឈាមបេះដូងជំរុញ apoptosis រួមចំណែកដល់ការរំខានដល់សកម្មភាពជីវឧស្ម័នរបស់ myocardium (Karpov Yu.A. , ឆ្នាំ ២០០២) ។ ដូច្នេះការសិក្សាអំពីលទ្ធភាពនៃការកែបញ្ហាមុខងារ myocardial ដោយប្រើសារធាតុប្រឆាំងអុកស៊ីតកម្មគឺគួរឱ្យចាប់អារម្មណ៍ណាស់។នៅក្នុងការងារនេះយើងបានស្រាវជ្រាវអំពីផលប៉ះពាល់នៃម៉ិចស៊ីល, អ៊ីមភីលីពន, ដ្យូមហ្វូសលើប៉ារ៉ាម៉ែត្រអេឡិចត្រូជីស្យូមមួយចំនួននៃមីតូដ្យូមនៅក្រោមឥទ្ធិពលរួមបញ្ចូលគ្នានៃជំងឺទឹកនោមផ្អែមដែលត្រូវបានពិសោធន៍និងជំងឺ hypercholesterolemia ។
ដូចដែលលទ្ធផលនៃការសិក្សារបស់យើង (តារាង ៣.៥.១) បានបង្ហាញថាការណែនាំនៃបន្ទុកកូលេស្តេរ៉ុលនៅក្នុងសត្វពិសោធន៍បានរួមចំណែកដល់ការកើនឡើងអត្រាចង្វាក់បេះដូង (ធនធានមនុស្ស) ពី ៣៩៧.០៦ ± ១៥.៤៦ ដល់ ៥១៣.០ 13 ៣៧.៧៧ ក្នុងមួយនាទីដែលស្មើនឹង ២៩.២០ ។ % លើសកំរិតនៅដដែល។ នៅក្នុងក្រុម alloxan មិនមានការផ្លាស់ប្តូរគួរឱ្យកត់សម្គាល់នៅក្នុងចង្វាក់បេះដូងទេ។ ការរួមបញ្ចូលគ្នានៃជំងឺទឹកនោមផ្អែមដែលត្រូវបានពិសោធនិង hypercholesterolemia ដែលបានបង្កើតឡើងបានសម្គាល់ទំនោរបង្កើនអត្រាចង្វាក់បេះដូងដល់ ៤១៨,៤០ ± ១៦,១០ ក្នុងមួយនាទីទោះយ៉ាងណាលទ្ធផលទាំងនេះមិនអាចជឿទុកចិត្តបាន។ ប្រៀបធៀបលទ្ធផលដែលទទួលបាននៅក្នុងក្រុមកែតម្រូវជាមួយនឹងសូចនាករត្រួតពិនិត្យយើងទទួលបានថា៖ កែចង្វាក់បេះដូងឱ្យទុកចិត្តបាន, ស្ដារឡើងវិញនូវតម្លៃដដែល, mexidol ក្នុងកំរិតមួយមីលីក្រាម / គីឡូក្រាម (ការថយចុះអត្រាចង្វាក់បេះដូងពី ៤១៨,៤០ ± ១៦,១០ ក្នុងមួយនាទីក្នុងការគ្រប់គ្រងដល់ ៣៨៧.៨០ .8 ១៤,៨៤ ក្នុងមួយនាទី) អេម៉ូហ្សីលីនក្នុងកម្រិត ១២.៥ មីលីក្រាម / គីឡូក្រាម (រហូតដល់ ៣៧៦,៩៥ ± ២៣,៣២ ក្នុងមួយនាទី) និង - តូកូតូលីក (រហូតដល់ ៣៩១.៥ ± ២៧,៧ ក្នុងមួយនាទី) ។
នៅក្នុងការងារយើងក៏បានកំណត់ពេលវេលានៃចន្លោះពេល PQ ដើម្បីវាយតម្លៃស្ថានភាពនៃការកន្ត្រាក់ atrioventricular ។ វាត្រូវបានបង្ហាញថាការបង្កើតដុំពពួកទឹកនោមផ្អែមនៅក្នុងសត្វពិសោធន៏បានរួមចំណែកដល់ការកើនឡើងរយៈពេលនៃចន្លោះពេល PQ ពី ៥០.០ ± ២.៨៦ ms ដល់ ៦១,២៥ ms ២.១៩ ms, ភី ០.០៥.៥១ ± ០,០៣ ភី> ០, ០៥
Alloxan mg / kg 381.36 ± 22.30 P> 0.05 61.25 ± 2.19 P 0.05
អាល់ឡូហ្សិន + កូឡេស្តេរ៉ុល ៤១៨.៤០ ± ១៦,១០ ភី> ០.០៥ ៦៣.៣០ ± ៣.១៨ ភី ០,០៥ ភី, ០,០៥ ភី> ០,០៥ ភី ២> ០,០៥ ៨.៥៧ ± ០,៤៥ ភី> 0.05 ភី, 0.05 0.50 ± 0.02 ភី> 0.05 ភី, 0.05
អាល់ឡូហ្សិន + កូលេស្តេរ៉ុល + ម៉ិចស៊ីល ២៥ មីលីក្រាម / គីឡូក្រាម ៤២៧.៧៨ ± ១៨,២០ ភី ០.៥៥ ៥១.៦៧ ± ២,៧៨ ភី ០,០៥ ភី, ០,០៥ ភី ០,០៥ ភី,> ០,០៥ ភី ២› ០,០៥ ៨.៣៣ ± ០៥៦ ភី> ០.០៥ ភី, ០.០៥.៥២ ± ០,០៤ ភី> ០,០៥ ភី ០,០៥
អាល់ឡូហ្សិន + កូលេស្តេរ៉ុល + ឌីមីញ៉ូផូម៉ុនមីលីក្រាម / គីឡូក្រាម ៤០៥,៩៧ ± ២២,៦០ ភី> ០,០៥ ភី,> ០,០៥ ភី។ ភី ០,០៥ ភី> ០,០៥ ភី ២> ០,០៥ ៨,៧៥ ± ០,៤៣ ភី> ០ .០៥ ភី ០.០៥ ០.៦០ ± ០.០៥ ភី> ០,០៥ ភី ០.០៥
អាល់ឡូហ្សិន + កូលេស្តេរ៉ុល + ក - តូកូតូរ៉ូល ZOMg / គីឡូក្រាម ៣៩១.៥៦ ± ២៧.៧០ ភី> ០,០៥ ភី ០.០៥ ភី។ ភី ០.០៥ ០.៦៧ ± ០.០៥ ភី> ០,០៥ ភីភី ០.០៥
សម្គាល់ៈ P - សារៈសំខាន់នៃភាពខុសគ្នាដែលបានគណនាទាក់ទងនឹងកម្រិតដដែល Pi - ដើម្បីគ្រប់គ្រងទិន្នន័យ,
P2 - ទៅនឹងទិន្នន័យនៃស៊េរី alloxan + cholesterol + mexidol mg / kg
ឥទ្ធិពលរបស់ម៉ិចស៊ីដូ, អេមភីលីពនឌឹមផូផូផូមនិងអេ - ថូថលអេឡិចត្រូនិចលើអស្ថេរភាពអគ្គិសនីនៃម៉ាញ៉េស្យូមក្រោមឥទ្ធិពលរួមនៃជំងឺទឹកនោមផ្អែម alloxan និង hypercholesterolemia (គិតជា% នៃការគ្រប់គ្រង)
1 - នៅដដែល, - អាល់ឡូហ្សិន + កូលេស្តេរ៉ុល, - អាល់ឡូហ្សិន + កូលេស្តេរ៉ុល + ម៉ិចដូលមីលីក្រាម / គីឡូក្រាម, - អាល់ឡូហ្សិន + កូលេស្តេរ៉ុល + ម៉ិចដូល mg / គីឡូក្រាម, - alloxan + កូលេស្តេរ៉ុល + emoxipine 12,5 មីលីក្រាម / គីឡូក្រាម, - alloxan + កូលេស្តេរ៉ុល + dimefosfon mg / kg kg, 7- alloxan + កូលេស្តេរ៉ុល + a- tocopherol mg / kg, * - សារៈសំខាន់នៃភាពខុសគ្នាត្រូវបានគណនាទាក់ទងទៅនឹងកំរិតត្រួតពិនិត្យ
ផលប៉ះពាល់នៃសារធាតុប្រឆាំងអុកស៊ីតកម្មដែលបានសិក្សាទៅលើរយៈពេលនៃចន្លោះពេល PQ ជាមួយនឹងការរួមបញ្ចូលគ្នានៃជំងឺទឹកនោមផ្អែមដែលមានពិសោធន៍និង hypercholesterolemia ដែលមានឥទ្ធិពល (គិតជាភាគរយនៃការគ្រប់គ្រង)
1 - នៅដដែល - គ្រប់គ្រង (អាល់ឡូហ្សិន + កូលេស្តេរ៉ុល), - អាល់ឡូហ្សិន + កូលេស្តេរ៉ុល + ម៉ិចស៊ីលមីលីក្រាម / គីឡូក្រាម, -alloxane + កូលេស្តេរ៉ុល + mexidol mg / kg, - alloxan + កូលេស្តេរ៉ុល + emoxipine 12,5 មីលីក្រាម / គីឡូក្រាម, - alloxan + កូលេស្តេរ៉ុល + dimephosphon mg / kg, - alloxan + cholesterol + a-tocopherol mg / kg, * - សារៈសំខាន់នៃភាពខុសគ្នាត្រូវបានគណនាទាក់ទងនឹងកំរិតត្រួតពិនិត្យ
ដូច្នេះលទ្ធផលនៃការសិក្សារបស់យើងបានបង្ហាញថារោគសាស្ត្រដែលបានធ្វើត្រាប់តាមបានរួមចំណែកដល់ការវិវត្តនៃការរំខានដែលបានបញ្ចេញនៅក្នុងសកម្មភាពអេឡិចត្រូលីតនៃ myocardium: ការរំលោភលើស៊ីអេសឌីដូចដែលបានចង្អុលបង្ហាញដោយផ្នែកបន្ថែមនៃចន្លោះពេល PQ (ដោយ ២៦.៦០%) អស្ថេរភាព myocardial អគ្គិសនីដែលជាមូលដ្ឋាននៃការកើនឡើងនៃការបែកខ្ចាត់ខ្ចាយនៃចន្លោះ QT ត្រឹម ២៣៨ ។ , ៥២% ។ Mexidol ក្នុងកម្រិតមួយមីលីក្រាម / គីឡូក្រាមធ្វើឱ្យប្រសើរឡើងយ៉ាងខ្លាំងនូវចរន្តអគ្គិសនីនៅក្នុងអាតូម (កាត់បន្ថយចន្លោះពេល PQ ដោយ 18.37% នៃវត្ថុបញ្ជា) ។ សារធាតុប្រឆាំងអុកស៊ីតកម្មដែលបានសិក្សាទាំងអស់រារាំងការវិវត្តនៃអស្ថេរភាពនៃការធ្វើចរន្តអគ្គិសនីជាមួយនឹងការរួមបញ្ចូលគ្នានៃជំងឺទឹកនោមផ្អែមនិងជំងឺទឹកនោមផ្អែមកាត់បន្ថយការបែកខ្ចាត់ខ្ចាយចន្លោះ QT បានច្រើនជាង ៦០% ។
ជំពូកទី ៤ ផលប៉ះពាល់នៃម៉ិចស៊ីដ្យូមអេមភីផិនឌីមភូហ្វូសនិងអេតូកូពីលើដំណើរការ lipoperoxidation និងសកម្មភាពនៃប្រព័ន្ធប្រឆាំងអុកស៊ីតកម្មក្នុងប្លាស្មាឈាមនិងជាលិការនៃកណ្តុរពណ៌សនៅពេលដែលប៉ះពាល់ជាមួយ alloxan ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃបន្ទុកកូលេស្តេរ៉ុល។
៤.១ ផលប៉ះពាល់នៃសារធាតុប្រឆាំងអុកស៊ីតកម្មដែលបានសិក្សាទៅលើដំណើរការនៃការរំលាយជាតិខ្លាញ់ក្នុងឈាមនិងសកម្មភាពនៃអង់ស៊ីមប្រឆាំងអុកស៊ីតកម្មនៅក្នុងប្លាស្មាឈាមរបស់កណ្តុរពណ៌សជាមួយនឹងការរួមបញ្ចូលគ្នានៃជំងឺទឹកនោមផ្អែម alloxan និង hypercholesterolemia ។
អ្នកស្រាវជ្រាវជាច្រើនចាត់ទុកយន្តការនៃឥទ្ធិពលពុលរបស់ alloxan ទៅនឹងឥទ្ធិពលបំផ្លាញរបស់វាតាមរយៈការបង្កើតរ៉ាឌីកាល់សេរី (Baranov V.G. , 1993, Yurina M.A,, Adeykina O.A. , 2000, Gard A. , Grandy S. , 1990) ។ ដូចដែលការសិក្សារបស់យើងបានបង្ហាញរដ្ឋបាល alloxan ចំពោះសត្វពិសោធន៏ជំរុញការធ្វើឱ្យសកម្មនៃការកត់សុី lipid នៅក្នុងប្លាស្មា។ យើងបានវិនិច្ឆ័យភាពធ្ងន់ធ្ងរនៃ peroxidation lipid ដោយមាតិកានៅក្នុងប្លាស្មាឈាមនៃផលិតផល LPO ចុងក្រោយ - malondialdehyde ។ នៅថ្ងៃទី ១៤ បន្ទាប់ពីការគ្រប់គ្រងអាល់ឡូហ្សិនការកើនឡើងនៃមាតិកា MDA នៅក្នុងប្លាស្មាឈាមរបស់សត្វពិសោធន៍ត្រូវបានគេកត់ត្រាពី ៥,៨ ± ០.៣ មីល្លីលីត្រ / អិលដល់ ១០,២៧ ± ០,៣ មីល្លីម៉ែត្រ / អិល, ភី ០.០៥ + ២២.០ ២៣ ។ ៤៨ ± ១.០២ ទំង ០.០៥-៥.៤៣ ៣៤.៥២ ± ០,៨១ ទំ> ០,០៥ - ១.២៦
Alloxan mg / kg 10.27 ± 0.33 ទំ 0,05 - 23.43 - 74.23 34.38 ± 1,29 P> 0.05 P, 0.05 -1.70 + 184.6
អាល់ឡូហ្សិន + កូលេស្តេរ៉ុល + ម៉ិចដូល ២៥ មីលីក្រាម / គីឡូក្រាម ៤,១៣ ± ០,២៤ ភី ០,០០៥ ភី, ឌីម៉ីភូថុន> ក - តេស្តូលីក។
៤.២ ។ ផលប៉ះពាល់នៃម៉ិចស៊ីដូ, អេមភីលីពនឌឹមផូផូមនិង - ថូថលអេឡិចត្រូនិចលើការការពារជាតិខ្លាញ់ក្នុងឈាមនិងការការពារប្រឆាំងអុកស៊ីតកម្មនៅក្នុង myocardium កណ្តុរជាមួយនឹងការរួមបញ្ចូលគ្នានៃជំងឺទឹកនោមផ្អែម alloxan និង hypercholesterolemia
ភាពស្មុគស្មាញនៃសរសៃឈាមបេះដូងនៃជំងឺទឹកនោមផ្អែមគឺជាបុព្វហេតុចម្បងនៃពិការភាពនិងមរណភាព។ ជំងឺ Atherosclerosis ចំពោះអ្នកជំងឺទឹកនោមផ្អែមត្រូវបានសម្គាល់ដោយការវិវត្តនិងការរីករាលដាលដំបូងដែលអនុញ្ញាតឱ្យយើងនិយាយអំពីជំងឺទឹកនោមផ្អែមដែលជាគំរូធម្មជាតិនៃជំងឺបេះដូង (Kozlov S.G. , Lyakishev A.A. , 1999, Haffner SM et al ។ , 1990, Stamler J. , et អាល់, ឆ្នាំ ១៩៩៣) ។ វាត្រូវបានគេដឹងថាតួនាទីសំខាន់ក្នុងការវិវត្តនៃផលវិបាកនៃជំងឺទឹកនោមផ្អែមជាកម្មសិទ្ធិរបស់ glycosylation ដែលមិនមានអង់ស៊ីមនិងស្ត្រេសអុកស៊ីតកម្ម (Lankin V.Z. et al ។ , 2000, Halliwell V. , 1999) ។
ដូច្នេះនៅក្នុងការងារនេះយើងបានស្រាវជ្រាវអំពីស្ថានភាពនៃការព្យាបាលដោយអុកស៊ីតកម្ម lipid និងការការពារប្រឆាំងអុកស៊ីតកម្មនៅក្នុង myocardium នៃសត្វពិសោធន៍ដែលមានជំងឺទឹកនោមផ្អែម alloxan ក្នុងលក្ខខណ្ឌនៃជំងឺ hypercholesterolemia ។
ដូចដែលលទ្ធផលនៃការសិក្សារបស់យើងបានបង្ហាញថាការណែនាំអំពី alloxan បានរួមចំណែកដល់ការកើនឡើងយ៉ាងខ្លាំងនៃ TBA ដែលជាផលិតផលដែលមានប្រតិកម្មគឺ malondialdehyde នៅក្នុង myocardium នៃកណ្តុរពណ៌សដែលបង្ហាញពីការធ្វើឱ្យសកម្មយ៉ាងសំខាន់នៃដំណើរការបំប្លែងសារជាតិ lipid ។ ដូចខាងក្រោមពីតារាង ៤.២.១ កំរិត MDA បានកើនឡើងយ៉ាងខ្លាំងពី ៥,៧៨ 9 ០,១៩ មីល / លីក្នុងសត្វដែលនៅសល់ដល់ ១៨,៨៤ ± ០,៦៩ មីល / លីក្នុងសត្វនៃស៊េរីដែលបានសិក្សាដែលមានចំនួន ៣២៥,៩៥% នៃលទ្ធផលនិង ច្រើនដងលើសតម្លៃនៃកម្រិតដដែល។ ការប៉ះពាល់នឹងសត្វពិសោធន៍នៃបន្ទុកកូលេស្តេរ៉ុលក៏នាំឱ្យមានការកើនឡើងយ៉ាងខ្លាំងនៃការផ្តោតអារម្មណ៍នៃឌីអេឌីអេឌីនៅក្នុងសូដ្យូមធ្វើពីសូដ្យូមដល់ទៅ 17.72 ± 0,58 មីល្លីម៉ែត្រ / លីដែលលើសពីកម្រិតគួរឱ្យកត់សម្គាល់ត្រឹម 206.77% ។
222. Shestakova M.V. Dyslipidemia ក្នុងជំងឺទឹកនោមផ្អែម៖ ការព្យាបាលដោយប្រើថ្នាំ Statins ជួយបង្កើនការរស់រានរបស់អ្នកជំងឺ // ការព្យាបាលបណ្ណសារ។ -៩៩. -No១-P.៦៧-៦៩ ។
223. Shestakova M.V. ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមនិងផលវិបាកនៃសរសៃឈាមបេះដូងត្រូវបានដោះស្រាយនិងមិនត្រូវបានដោះស្រាយ // សៅរ៍៖ ជំងឺទឹកនោមផ្អែមនិងជំងឺបេះដូង - ពីថ្នាំផ្អែកលើភស្តុតាងរហូតដល់ការអនុវត្តជាក់ស្តែង។ ក្រសួងសុខាភិបាលនៃបណ្ឌិត្យសភាវិទ្យាសាស្ត្រពេទ្យរុស្ស៊ី។ - អិម - ឆ្នាំ ២០០២។ - ហ្សេស។
224. Shestakova M.V. , Vikhristyuk S.G. , Milenkaya T.M. អ្នករារាំងការសំយោគនៃថុមប៊ីកណឺប៊ីនធីនក្នុងការព្យាបាលជម្ងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម // បណ្ណសារព្យាបាល។ -៦៦ ។ ១៨-២២ ។
225. Shestakova M.V. , Moiseev S.V. តួនាទីរបស់ hyperglycemia ក្រោយការវះកាត់ដែលជាកត្តាហានិភ័យនៃផលវិបាកនៃប្រភេទជំងឺទឹកនោមផ្អែម: ផលប៉ះពាល់នៃថ្នាំ nateglinide (starlix) // ឱសថសាស្ត្រព្យាបាលនិងការព្យាបាល។
226. Shirshikova OV ផលប៉ះពាល់នៃនិស្សន្ទវត្ថុជាក់លាក់នៃថ្នាំ 3-hydroxypyridine លើប៉ារ៉ាម៉ែត្រមុខងារនិងរចនាសម្ព័នរបស់តំរងនោមក្នុងកំឡុងពេលស្ត្រេសមិនធ្វើចលនាប្រចាំថ្ងៃ។ អរូបីនៃការដាក់បញ្ចូលបេក្ខជននៃវិទ្យាសាស្ត្រវេជ្ជសាស្ត្រ - ផ្លូវគីពៅណា - ១៩៩៧-១៦ ។
២២៧. Shmyreva N.V. លក្ខណៈពិសេសនៃឱសថសាស្ត្រនៃឌីមីផូផូមក្នុងការលើសឈាមសរសៃឈាម។ អរូបីនៃការពន្យល់បេក្ខជននៃវិទ្យាសាស្ត្រវេជ្ជសាស្រ្ត - សារ៉ានសក។ -២០០០. -១៨s ។
228. Shmyreva N.V. , Kostin Y.V. , Tsibulkina V.N. ការស៊ើបអង្កេតនៃយន្តការសំខាន់ៗនៃសកម្មភាពរបស់ឌីមេផូផូផុនលើគំរូនៃការប្រមូលផ្តុំរំញោចផ្លាកែតរបស់មនុស្ស // ព្រឹត្តិប័ត្រនៃសាកលវិទ្យាល័យម៉ាដដូវ។ - ២០០០.- №១,២.- ទំព័រ ៦៨-៧០
229.Shmyreva N.V. , Tsibulkina V.N. , Tsibulkin A.P. , Kostin Y.V. ការសិក្សាអំពីផលប៉ះពាល់ប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមរបស់ dimephosphone // ទិនានុប្បវត្តិវេជ្ជសាស្រ្ត Kazan ។ -២០០០.- លេខ ៤ ។ - ទំព័រ ៤៣-៤៥
230. Shubina A.T. , Demidova I.Yu, Karpov Yu.A.រោគសញ្ញាមេតាប៉ូលីសអេសៈតម្រូវការជាមុនសម្រាប់ការវិវត្តនៃជំងឺលើសឈាមនៃសរសៃឈាមនិងជំងឺបេះដូង (ផ្នែកទី ១) // គ្លីនិកព្យាបាលរោគនិងការព្យាបាល។ -១១- ២០០១ - ទេ ៤-៥.៤៥-៤៧ ។
231. យូរីណា M.A. នៅលើប្រសិទ្ធភាពប្រឆាំងនឹងជំងឺទឹកនោមផ្អែមនៃសារធាតុប្រឆាំងអុកស៊ីតកម្ម // វិទ្យាសាស្ត្រមនុស្ស។ ការប្រមូលអត្ថបទដោយអ្នកវិទ្យាសាស្ត្រវ័យក្មេងនិងអ្នកជំនាញ / ក្រោម។ អិលអិលអិម។ Ogorodovoi, L.V. ខេប៉ាលីវ៉េច - ថមឆេសៈ ៨ ធីធី, ២០០១- អេស .៦៥-៦៦ ។
២៣២. យូរីណា M.A. , Adeykina O.A. គំរូទឹកនោមផ្អែម Alloxan នៃរោគសាស្ត្ររ៉ាឌីកាល់សេរី // ស។ សមា្ភារៈនៃសន្និសីទវិទ្យាសាស្ត្រ - អនុវត្តជាក់ស្តែងរបស់រុស្ស៊ីទាំងអស់។ ផ្នែកទី ១-៣ ។ - Surgut ។ - ឆ្នាំ ២០០២។ - ទំ។ ២៧៥-២៧៧ ។
233.Yasnetsov V.V. , Pravdivtsev V.I. , Ivanov Yu.V. , Provornova N.O. , Krylova I.N. , Kozlov SB ការប្រើប្រាស់សារធាតុប្រឆាំងអុកស៊ីតកម្មក្នុងស្ថានភាពធ្ងន់ធ្ងរនិងរោគសាស្ត្រពិសោធន៍មួយចំនួន // VI សភាជាតិរុស្ស៊ី "បុរសនិងឱសថ" ។ អិម 1999.- ទំ។ ៤៩១ ។
២៣៤. យ៉ាហ្វាសាវ K.M. , Dubyanskaya N.V. Dyslipidemia នៅក្នុងប្រភេទជំងឺទឹកនោមផ្អែមប្រភេទ: រោគវិទ្យានិងការព្យាបាល // ជំងឺបេះដូង។ - ឆ្នាំ ២០០១។ - លេខ ៩ - ទំ។ ៧៤-៧៧ ។
២៣៥. ជំងឺទឹកនោមផ្អែមអាមេរិចការចូលរួមរបស់មនុស្សពេញវ័យដែលមានជំងឺទឹកនោមផ្អែម // ការថែរក្សាជំងឺទឹកនោមផ្អែម។ ១៩៩៩- ទេ ២២. -៥៥៦-៥៩ ។
២៣៦. សមាគមជំងឺទឹកនោមផ្អែមអាមេរិក។ ជំងឺទឹកនោមផ្អែមឆ្នាំ ១៩៩៦ ស្ថិតិសំខាន់ៗ។ - ឈីកាហ្គោ--១៩៩៦។-ទំ។ ២៩ ។
237. សមាគមជំងឺទឹកនោមផ្អែមអាមេរិចៈលទ្ធផលនៃការអនុវត្តជាក់ស្តែង។ - ថែទាំជំងឺទឹកនោមផ្អែម (ផ្គត់ផ្គង់ ១) ។ -២០០០.- ភី។ ស្លាយ ១៦ ។
238. Andrade S.E. , Walker A.M. , Gottlis L.K. et al ។ // អិនអេង។ J. Med ។ - ឆ្នាំ ១៩៩៦ - វ៉ុល។ 332. - ទំ 1125-1131 ។
239. Asayama K. , Kosy N.W. , Burr I.M. // J. Lab ។ គ្លីន។ - ឆ្នាំ ១៩៨៦។ - វ៉ុល។ ១០៧, ទំព័រ ៤៥៩៤៦៤ ។
២៤០. Ashcroft F.M. និង Ashcroft J. H. , Biochem ។ ជីវភូ។ Acta ។ , ១១៧៥ (១), ៤៥-៥៩ (១៩៩២) ។
២៤១. Ashcroft F.M. , Reimann F. គំនិតទំនើបអំពីយន្តការម៉ូលេគុលនៃសកម្មភាពរបស់និស្សន្ទវត្ថុស្ពាន់ធ័រនៅលើឆានែលខាត // បញ្ហានៃជំងឺ endocrinology ។ 2001.- លេខ 6.- ទំ។ ៤៣-៤៧
២៤២. អាមេនជី, ហ្សូលអេ។ ការសិក្សាអំពីសរសៃឈាមបេះដូងមុន (PROCAM)៖ ការរីករាលដាលនៃជំងឺលើសឈាមចំពោះអ្នកដែលមានជំងឺលើសឈាមនិង / ឬជំងឺទឹកនោមផ្អែមនិងទាក់ទងនឹងជំងឺសរសៃឈាមបេះដូង។ អាបេះដូង J ១៩៩៩.- វ៉ុល -១ ១៦- ទំ .១១១៣-១៧២៤ ។
២៤៣. Baynes J. W. // ជំងឺទឹកនោមផ្អែម ១៩៩១- វ៉ុល ៤០.- ទំ .- ៤០៥-៤១២ ។
២៤៤. បេខេក - អាខេម៉ាអិមអរ, ដាវីដសុនអិមអេជ, ហ្គេតស្តេនអរ។ et al ។ // J. A. M.A. -1996.-Vol.275.-P. ១២៨-១៣៣ ។
245. Bierjaus A. , Chevion S. , Chevion M. et al ។ // ជំងឺទឹកនោមផ្អែម។ - ឆ្នាំ ១៩៩៧។ - វ៉ុល។ - ៤៦. - ភី ១៤៨១-១៤៩០ ។
246. Bowie A. , Owens D. , Cllins P. et al ។ lipoprotwin ដង់ស៊ីតេទាបគឺងាយនឹងប្រតិកម្មអុកស៊ីតកម្ម: ផលប៉ះពាល់ចំពោះអ្នកជំងឺទឹកនោមផ្អែម។ Atheroscltrosis ឆ្នាំ ១៩៩៣ - វ៉ុល -១២.២- ទំព័រ ៦៦-៦៧ ។
២៤៧. ប្រោនឡៃអិម, សេរ៉ាមិឌីអេ, វ៉ាឡឺរ៉ារ៉ាអេ។ ជែលហ្គូលឡានិងផលិតផលដែលមាននៅក្នុងជាលិកានិងមូលដ្ឋានជីវគីមីនៃផលវិបាកទឹកនោមផ្អែម // អិនអេងអិល។ Med.-1999.-Vol.318.-P. ១៣១៥-១៣២១ ។
248. Burkard V. , Koike T. , Brenntr H.H. , Kolb H. // ជំងឺទឹកនោមផ្អែម។ - ឆ្នាំ ១៩៩២។ - វ៉ុល។ ៣៥.- ភី។ ១០២៨-១០៣៤ ។
249. Bursell S. E, Kind G.L. // Disbetes Res ។ គ្លីន។ អនុវត្ត។ - ឆ្នាំ ១៩៩៩។ - វ៉ុល។ ៤៥, លេខ ២-៣ ។ - ភី។ ១៦៩-១៨២ ។
250. Capean J. , Magre J. , Raynet C. et al ។ អ្នកទទួលអាំងស៊ុយលីនឡា ១ ។ // អាន។ Med ។ ចូល។ - ឆ្នាំ ១៩៩០។- V. ១៤១- -២២.- ទំ។ ១៤៥-១៥៥ ។
251. Cerillo A. , dello Russo P, Cerutti P // ជំងឺទឹកនោមផ្អែម។ - ឆ្នាំ ១៩៩៩។ - វ៉ុល។ 45. - ទំព័រ ៤៧១៤៧៧ ។
២៥២. ចាបមែនអិម។ ជ។ ហ្គឺរីនអិម។ ប៊ឺតធើរអ៊ី // អ៊ឺរ។ បេះដូង J. - 1998. - លេខ ១៩ ។ - អ្នកផ្គត់ផ្គង់ A. - ទំ A24-A30 ។
២៥៣. កូលវែល J.A. // ការរំលាយអាហារ។ - ឆ្នាំ ១៩៩៧។ - វ៉ុល។ 46. - អ្នកផ្គត់ផ្គង់។ I. - ទំព័រ ១-៤ ។
254.Davi G. , Catalano I. , Averna M. et al ។ ការធ្វើកោសល្យវិច័យ Thromboxane និងមុខងារផ្លាកែតក្នុងប្រភេទជំងឺទឹកនោមផ្អែមប្រភេទ // ញូអេក។ J.Med.- ១៩៩០.-V.៣២២.- ភី។ ១៧៦៩១៧៧៤ ។
២៥៥. ដុននស៊ី។ ឌី។ និង។ Peters ។ D.H. គ្រឿងញៀនឆ្នាំ ១៩៩៥។- វ៉ុល ៤៤.- លេខ ៥- ទំព័រ P.៧២១-៧៤៩ ។
256. អេមមឺរឌីអេជឃ្យូរីខឺជេ។ // Arch ។ ហ្វុម។ Med ។ - ១៩៩៩.- អិន ៦.- ទំព័រ ៥៣៧-៥៤២ ។
២៥៧. អេកខលសិនឌី។ // អឺរ៉ា។ បេះដូង J. - ១៩៩៨។ - លេខ ១៩ ។ - អ្នកផ្គត់ផ្គង់ H.- ទំ .២៧ -២៣០ ។
២៥៨. ក្រុមគោលនយោបាយទឹកនោមផ្អែមអឺរ៉ុប។ គោលការណ៍ណែនាំស្តីពីការណែនាំសម្រាប់កុំព្យូទ័រលើប្រភេទ (អាំងស៊ុយលីន - ឌីសេហ្វិន) ទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម។ - សហព័ន្ធទឹកនោមផ្អែមអន្តរជាតិប្រចាំតំបន់អឺរ៉ុប។ - ឆ្នាំ ១៩៩៨ ។
259. ក្រុមគោលនយោបាយទឹកនោមផ្អែមអរម៉ូន។ គោលការណ៍ណែនាំសម្រាប់សៀវភៅណែនាំផ្ទៃតុចំពោះសំបកកង់ទឹកនោមផ្អែម Mellitus ។ - សហព័ន្ធជំងឺទឹកនោមផ្អែមអន្តរជាតិប្រចាំតំបន់អ៊ឺរ៉ុប។ -១៩៩៨-១៩៩៩ ។
260. ហ្វ័រអេ។ អេ។ អេហ្វ។ អេហ្វ។ អេហ្វ។ អេហ្វ។ ធនាគារឃ។ អេល។ សុវត្ថិភាពរយៈពេលវែងនៃការព្យាបាលការរួមបញ្ចូលគ្នារវាងថ្នាំ Statin-fibrate ក្នុងការគ្រប់គ្រងជំងឺ hypercholesterolaemia ចំពោះអ្នកជំងឺដែលមានជំងឺសរសៃឈាម។ Br បេះដូង J. 1995. -Vol. -74. -P.14-17 ។
261. ហ្វងឡង់ឃ។ អរ។ ហ្គ្រុនហ្វីលស៊ី។ ប៉ាងអិម et al ។ អិល។ ឌី។ ភី។ អិល។ ឌី។ ភី។ អិល។ ឌី។ ភី។ និងសារធាតុរំលាយអាហារទ្រីគ្លីសេរីតនៅក្នុងទឹកនោមផ្អែមដែលមិនអាស្រ័យលើអាំងស៊ុយលីន។ Arterioscler Thromb 1992.- វ៉ុល ១២.- ភី។ ១៤៩៦-១៥០២ ។
262. Fihlendorff ។ ភី Rorsman ។ , H. Kofod ។ et al, ជំងឺទឹកនោមផ្អែម។ ៤៧ (៣) ។ ៣៤៥-៣៥១ (២០០០) ។
263. ហ្វ្រេយប៊ីប៊ី // ប្រូខេក។ សុ។ Exp ។ ប៊ីល។ Med ។ - ឆ្នាំ ១៩៩៩- - ណ ៣.- ទំ ១៩៦-២០៤ ។
264. ជីដាវី, I. កាលីលេណូ, អិម។ អេវ៉ា, et al ។ , អិនអេល។ J. Med ។ , ៣៣២ (២៥), ១៧៦៩-១៧៧៤ (១៩៩០) ។
265. ហ្គោលប៊ឺកអរ។ ប៊ី, មីលស៍អិម។ ជ។ , Sacks F.M. et al ។ // ចលនា។ - ឆ្នាំ ១៩៩៨។ - លេខ ៩៨ ។ - ភី។ ២៥១៣-២៥១៩ ។
266. Greenbaum C.J. , Kahn S.E. , Palmer J.P. // ជំងឺទឹកនោមផ្អែម។ - ឆ្នាំ ១៩៩៦។ - វ៉ុល។ - លេខ ១១ - ភី។ ១៦៣១-១៦៣៤ ។
267. ហ្គ្រូប្រូអិលអិល, ថែទាំជំងឺទឹកនោមផ្អែម ។- ឆ្នាំ ១៩៩៨ ។- វ៉ុល ១៥- (៦) ។- ទំព័រ ៧៣៧-៧៥៤ ។
268. Gu K, Cowie CC, Harris MI ។ JAMA ១៩៩៩.- វ៉ុល ២.២២២.- ទំ .១២៩១ ។ សមាគមជំងឺទឹកនោមផ្អែមអាមេរិចជំងឺបេះដូងសួតនិងឈាមមូលនិធិឈាមកុមារទឹកនោមផ្អែមអន្តរជាតិវិទ្យាស្ថានជាតិទឹកនោមផ្អែមនិងជំងឺរំលាយអាហារនិងតំរងនោមសមាគមបេះដូងអាមេរិក។ ជំងឺទឹកនោមផ្អែម៖ ជាកត្តាហានិភ័យចំបងសម្រាប់ជំងឺសរសៃឈាមបេះដូង។ សៀគ្វីឆ្នាំ ១៩៩៩-- វិឡា ១.១០០.- ភី។ ១១៣២១១៣៣ ។
269. អនុគណៈកម្មាធិការណែនាំ។ គោលការណ៍ណែនាំឆ្នាំ ១៩៩៩ របស់អង្គការសុខភាពពិភពលោកសម្រាប់ការគ្រប់គ្រងសម្ពាធឈាម។ // J. Hypertens ។ - ឆ្នាំ ១៩៩៩។ - វ៉ុល។ ១៧. - ទំព័រ ១៥១-១៨៣ ។
270. Guler O, Ugras S, Audin M, Dilek O.N, Karaayraz M. ផលប៉ះពាល់នៃការរាំងស្ទះឡាំហ្វាទិចទៅលើចំនួននៃអរម៉ូន endotoxin ក្នុងការបង្កើតចរន្តនីត្រាតអុកស៊ីតកម្មនិងថ្លើមនៅក្នុងសត្វឆ្កែដែលមានជំងឺរលាកស្រោមខួរក្បាល។ Todey. -1999. -Vol.29.- ទេលេខ 8. -P.735-740 ។
271. Gustafsson I, Hildebrandt P, Seibaeck et al ។ // អឺរ៉ា។ បេះដូង J. - ២០០០. - វ៉ុល។ ២១. -P ។ ឆ្នាំ ១៩៣៧-១៩៤៣ ។
272. ហីហ្វឺនអេសអិមអិលធីតូអេរ៉ូណាន់តាធីនិងអាល់។ // អិនអេង។ J.Med ។ - ឆ្នាំ ១៩៩៨។ - វ៉ុល។ ៣៣៩.- ភី។ ២២៩-២៣៤ ។
273. ហៃហ្វឺនអេសអិមអិលអិនអេសអេរីនម៉ាណាធីនិងអេល។ Mortaliti ពីជំងឺសរសៃឈាមបេះដូងនៅក្នុងមុខវិជ្ជាដែលមានជំងឺទឹកនោមផ្អែមប្រភេទនិងនៅក្នុងមុខវិជ្ជាដែលមិនមានជំងឺទឹកនោមផ្អែមដោយមាននិងមិនមានជំងឺ myocardial infarction ។ អិនអេង។ J. Med ។ ឆ្នាំ ១៩៩៩ - វ៉ុល។ - ទំព័រ ២២៩-២៣៤ ។
274. ហៃហ្វឺនអេសអិម, មីកកាននអិលអេសសបអិមភី។ et al ។ ឥទ្ធិពលដ៏ធំធេងនៃជំងឺទឹកនោមផ្អែមលើទំហំអិល។ ឌី។ អេសចំពោះស្ត្រីជាងបុរស។ ការថែរក្សាជំងឺទឹកនោមផ្អែមឆ្នាំ ១៩៩៤ - វ៉ុល ១៦.៧- ទំព័រ ១៦៤-១១៧១
275. ហៃហ្វឺនអេសអេសអេសសបអេសភីហាដាដាអេ។ et al ។ // J.A.M.A. - ឆ្នាំ ១៩៩០។ - វ៉ុល។ ២៦៣.-២.២៨៩៣-២៨៩៨ ។
276.Haffner S.M. ជំងឺទឹកនោមផ្អែមជំងឺលើសឈាមនិងជំងឺសរសៃឈាម។ Am J Cardiol 1999. -83 .- 17F-21F ។
277. Halliwell B. // សារធាតុប្រឆាំងអុកស៊ីតកម្មក្នុងការគ្រប់គ្រងជំងឺទឹកនោមផ្អែម / អេដអិលផាកកឺ et al ។ -New York.- ២០០០ - ទំព័រ ៣៣-៥២
278. Halliwell B, Gutterdge J.M. គ - រ៉ាឌីកាល់សេរីក្នុងជីវវិទ្យានិងវេជ្ជសាស្ត្រ។ - អេល ៣ អេដ។ - Oxford.- ១៩៩៩. - ទំព័រ ២៣ ។
២៧៩. ហារីសអិម។ អាយ។ Hypercholesterolemia ចំពោះជំងឺទឹកនោមផ្អែមនិងការមិនអត់ឱនគ្លុយកូសនៅសហរដ្ឋអាមេរិក។ ចំនួនប្រជាជន។ ថែទាំជំងឺទឹកនោមផ្អែម - ១៩៩១- វ៉ុល ១.៤.- ទំ .៣៦៦-៣៧៤ ។
២៨០. ហុកអិម, ដេលប៊លអិលយូយឃេ។ et al ។ ការធ្វើកោសល្យវិច័យនៃ lipid peroxidatijn ដោយកូឡាជែនកូឡាជែន។ ជីវគីមីជីវរូបវិទ្យា Res Cjmmon ឆ្នាំ ១៩៨៨។- វ៉ុល ១៥-១១——៦.៦៤៩-៦៥៥ ។
២៨១ ។ Holman R. R, និង Turger R. C, សៀវភៅសិក្សានៃឌីបប៊ែស, ការបោះពុម្ពផ្សាយវិទ្យាសាស្ត្រ Blackwell, Oxford .១៩៩៩.- ទំ។ ៤៦២-៤៧៦ ។
២៨២. ហ៊ីហូរេនអេភីភីលេយេឌី // ជំងឺទឹកនោមផ្អែម។ - ឆ្នាំ ១៩៩៩។ - វ៉ុល។ - លេខ ១ ។ - ទំព័រ ៥៥-៥៩
283. Howard B.V. ការរំលាយអាហារ Lipoprotein នៅក្នុង mellius ទឹកនោមផ្អែម។ J Lipid Res 1987, លេខ ២៨.- ទំ .៦១៣-៦២៨ ។
284.Howard B.V. រោគសាស្ត្រនៃជំងឺទឹកនោមផ្អែម dyslipidaemia ។ ជំងឺទឹកនោមផ្អែម Rev 19953: 423-432 ។
២៨៥. សហព័ន្ធជំងឺទឹកនោមផ្អែមអន្តរជាតិ។ ជំងឺទឹកនោមផ្អែមនិងជំងឺសរសៃឈាមបេះដូង។ ពេលវេលាត្រូវធ្វើ -១០០១ ។
២៨៦. ជេននីងភី។ អេ។ ចូនអេហ្វអេហ្វហ្វកឃូគីគីស៊ី។ អេ។ et al ។ ការកើនឡើង diene រួមបញ្ចូលគ្នានៅក្នុងប្រធានបទជំងឺទឹកនោមផ្អែមជាមួយនឹងជំងឺ microangiopathy ។ ជំងឺទឹកនោមផ្អែមឆ្នាំ ១៩៩៧។- ទំព័រ ៤៥២-៤៥៦ ។
287. កាហ្គាន V. អ៊ី, ស៊ែប៊ីនៀវ៉ាអេ, ហ្វែនធីនិងអេល។ // J. Lipid Res ។ - ឆ្នាំ ១៩៩២។ - វ៉ុល។ - ៨- - ៤២៦-៤៣៥ ។
២៨៨. ខនណេលដាប់ប៊លយូម៉ាកជីជីឌីអិល។ // ចលនា។ - ឆ្នាំ ១៩៩៩។ - វ៉ុល។ ៥៩. - ទំព័រ ៨-១៣
289. Kazuhirt Sase, Michel T. ការបញ្ចេញនិងការតំរែតំរង់នៃអរម៉ូននីត្រាតអ៊ីដ្រូសែន endothelial ។ TCM ១៩៩៧.- វ៉ុល ៧ (១) .- ទំ .២៨-៣៧ ។
២៩០. Kiahara M. , Eure H.J. , Lynch R.E. et al, សកម្មភាពមេតាប៉ូលីសនៃ monocytes ទឹកនោមផ្អែម។ ជំងឺទឹកនោមផ្អែម I980. -Vol.- 29. - ភី .២៥១-២៥៦ ។
២៩១ King G. , Ishii H. , Koya D. ជំងឺខ្សោយសរសៃឈាមចំពោះទឹកនោមផ្អែម៖ គំរូនៃការធ្វើឱ្យសកម្មហួសប្រមាណនៃប្រូតេអ៊ីន kinase C // តំរងនោម។ នៅ -១៧៧៧- វ៉ុល ៥២ (អ្នកផ្គត់ផ្គង់ ៦០) -P ។ អេស ៧៧៨៥ ។
២៩២. កូលបអេជប៊ឺក ៤ ។ // ថែទាំជំងឺទឹកនោមផ្អែម។ - ឆ្នាំ ១៩៩៩។ - វ៉ុល។ ២២.- អ្នកផ្គត់ផ្គង់។ 2. - ទំ .១១៦ -២២០ ។
២៩៣. កៃដាឌី, លីអ៊ីឃេ, អ៊ីស៊ីហ៊ីអេ។ // J. Am Soc ។ ណឺរ៉ូល។ - ឆ្នាំ ១៩៩៧។ - វ៉ុល។ ៨-- លេខ ៣ ។ - ភី។ ៤២៦-៤៣៥ ។
294. Kramer W. , Muller G. , Gibrig ។ F. , et al, Res ទឹកនោមផ្អែម។ គ្លីន។ ឆ្នាំ ១៩៩៩ - លេខ។ ២៨.- អ្នកផ្គត់ផ្គង់។ I. - អេស ៦៧-ស ៨០ ។
295. Krolewski A.S. , Kosinski E.J. , Warram J.H. et al ។ // អេម។ J. Cardiol ។ - ឆ្នាំ ១៩៩៣។ -Vol ។ ៧២.- ភី .- ៤៥៨-៤៦០ ។
២៩៦. ក្រេនឃេឃេ, មូលនិធិដាជេ, ប៊ីសឆិកខ // // ជំងឺទឹកនោមផ្អែម។ - ១៩៩១- - វ៉ុល។ 34. - ទំព័រ ២៣២-២៣៨ ។
២៩៧. ឡាកាសូអិម // ជំងឺទឹកនោមផ្អែម Rev. - ឆ្នាំ ១៩៩៥។ - វ៉ុល។ ៣- - ទំព័រ ៤០៨-៤២២ ។
២៩៨. ឡាកូសូអិមរោគរាតត្បាតនៃជំងឺទឹកនោមផ្អែមដែលមានជំងឺទឹកនោមផ្អែម។ អ្នកជំងឺទឹកនោមផ្អែម ឆ្នាំ ១៩៩៥.- វ៉ុល ៣-៣.- ភី។ ៤០៨-៤២២ ។
២៩៩. ឡាកាសូអិម, ឡេហូអេសអេពីដេមីនៃរោគក្រិនសរសៃឈាមក្នុងទឹកនោមផ្អែម។ អ្នកជំងឺទឹកនោមផ្អែម ឆ្នាំ ១៩៩៧.- វ៉ុល ៥.៥- ២៩៤-៣១៦ ។
៣០០. ឡាឡាសូអិម, ឡេហុសអេ, Penttila I. et al ។ Lipids និង lipoproteins ព្យាករណ៍ពីអត្រាមរណភាពនៃជំងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីន។ សៀគ្វីឆ្នាំ ១៩៩៣ - វ៉ុល ៨៨.- ទំព័រ ១៤២១-១៤៣០ ។
301. ឡាកាសូអិម, Pyorala K. ផលប៉ះពាល់អវិជ្ជមាននៃការធាត់លើកម្រិតជាតិខ្លាញ់និងលីពីតក្នុងទឹកនោមផ្អែមពឹងផ្អែកទៅលើអាំងស៊ុយលីនអាំងស៊ុយលីននិងមិនពឹងផ្អែកលើអាំងស៊ុយលីន។ ការរំលាយអាហារ។ ឆ្នាំ ១៩៨៨។- វិឡា ៣៩.- ភី។ ១១៧-១២២ ។
302. ឡាកាសូអិម, Ronnemaa T. Pyorala K. et al ។ ជំងឺសរសៃឈាម Atherosclerosis និងកត្តាកាចសាហាវរបស់វាលើប្រធានបទទឹកនោមផ្អែមនិងទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអ៊ីនលីន។ ថែទាំជំងឺទឹកនោមផ្អែម ១៩៨.- វ៉ុល ១.១- ភី - ៤៤៩-៤៦៣ ។
៣០៣. ឡាកាសូអិម, សាឡនអិនអេ, មីកកែននអិល // អារីស្តូសឺរ។ - ឆ្នាំ ១៩៩០។ - វ៉ុល។ 10. - ទំព័រ 223-231 ។
៣០៤. Leboviz H.E. , J. Patel, J. Dole, et al ។ , ជំងឺទឹកនោមផ្អែម។ ៤១ (អ្នកផ្គត់ផ្គង់ I. ) ។ អេ ៩២២ (២០០០) ។
305. ម៉ាឌ្រីដដូស - ផល្លិន, ធី, Corbett J.A, McDabiel M.L, Nerup J. // ជំងឺទឹកនោមផ្អែម។ -1993.- វ៉ុល។ ៣៦.- ភី។ ៤៧០-៤៧៣ ។
៣០៦.Mato J.K. L. , Szeto L. , Steiner G. Glycation នៃផ្លាស្មាកណ្តុរដែលមានដង់ស៊ីតេទាបទាបធ្វើឱ្យថយចុះនូវជំងឺឆ្កួតជ្រូក។ ជំងឺទឹកនោមផ្អែមឆ្នាំ ១៩៩០។- វ៉ុល។ ៣៣.- ទំ .៣៣៩ ។
៣០៧. ម៉ាន់ស៊្រីអេ។ ភី។ សៀរ៉ាណូណូជូ។ C.V. , នីកូឡាជ។ ស៊ី។ អេ។ ការថយចុះកូលេស្តេរ៉ុលមានប្រសិទ្ធភាពលើការធ្វើតេស្តិ៍ការធ្វើលំហាត់ប្រាណវិជ្ជមានចំពោះអ្នកជំងឺដែលមានជំងឺ hypotcholtsterolaemia និងជំងឺសរសៃឈាមបេះដូងធម្មតា។ បេះដូងឆ្នាំ ១៩៩៩ - វ៉ុល ៨២.២-៦.៨៨៩-៦៩៣ ។
៣០៨. Marse J.B. , Greg Brown, Xue-Qiao Zhao // J.Am. Coll ។ Cardiol ។ - ឆ្នាំ ២០០១
309. ណឺរជេ // ជំងឺទឹកនោមផ្អែម។ - ឆ្នាំ ១៩៩៤។ - វ៉ុល។ 37, អ្នកផ្គត់ផ្គង់។ 2. - ភី។ អេស .៨២ - ស .៨៩.៤៦.០ / ប៊ីរិនអេ។ អេ។ ហាម៉ុនខ។ វី។ ខេមរិន។ ឌី។ អេ។ // J. Pathol ។ - ២០០០. - វ៉ុល។ ១៩១- ទេលេខ ១ ។ - ទំព័រ ៨៦-៩២ ។
310. អូគូប៊ូអ៊ី, គីស៊ីស៊ីវ៉ាវ៉ាអេ, Arakiet E. , et al, ទឹកនោមផ្អែម Res ។ គ្លីន។ អនុវត្ត។ ឆ្នាំ ១៩៩៥- វ៉ុល។ ២៨ (២) .- ទំ .១០៣- លី ១៧ ។
311. Pierce L.R. , Wysowski D.K. , Cross T.P. Myopathy និង rhabdomyolysis សហការជាមួយការព្យាបាលដោយការរួមបញ្ចូលគ្នា lovastatin-gemfibrozil ។ ហ្សាមឆ្នាំ 1990. វ៉ុល.164.-ទំ 7.7-75 ។
312. ប៉ូហ្សាលីលីភី, វីលឡានីអិន, កាឡូសឡូអិម។ អេ។ អេ។ et al ។ // អឺរ៉ា។ J. Endocrinol ។ - ឆ្នាំ ១៩៩៧។ - វ៉ុល។ ១៣៧.- ទេ ៣ - ទំព័រ ២៣៤-២៣៩ ។
313. ប៉ូហ្សាលីលីភី, វីលឡានីអិន, អ៊ីហ្គ័រអេ។ អេល។ // ជំងឺទឹកនោមផ្អែម។ - ឆ្នាំ ១៩៩៩។ - វ៉ុល។ ៣៨.- ទេ ៧. -P ។ ៨៤៨-៨៥២ ។
314. Pyorala K. , Pedersen T.R. , Kjekshus J. et al ។ // ទឹកនោមផ្អែម។ យកចិត្តទុកដាក់ - ឆ្នាំ ១៩៩៧។ - វ៉ុល។ ២០ ។ ៦១៤-៦២០ ។
315. Pyorala M, et al ។ រោគសញ្ញានៃភាពធន់នឹងអាំងស៊ុយលីនអាចបង្ហាញពីហានិភ័យនៃជំងឺសរសៃឈាមបេះដូងនិងជំងឺដាច់សរសៃឈាមក្នុងខួរក្បាលកណ្តាលនៅពេលក្តៅដែលលទ្ធផលនៃការតាមដានរយៈពេល ២២ ឆ្នាំរបស់ Heisinki // Ather ។ Thromb ។ ថុង / ប៊ីឡូល។ ២០០០.- វ៉ុល ២០.- ភី។ ៥៣៨-៥៤៤ ។
316. Ritter L. , Trtelsen S. , Beck-Nielsen H. // Ibid ។ - ឆ្នាំ ១៩៨៥។ - វ៉ុល។ 8. - ទំព័រ 230-234 ។
317. Ronnemaa T. , Laakso M. , Kallio V. et al ។ សេរ៉ូម Lipids, Lipoprotein, និង Apolipoprpteins និងការកើតមានច្រើនពេកនៃជំងឺសរសៃឈាមបេះដូងចំពោះអ្នកជំងឺទឹកនោមផ្អែមដែលមិនពឹងផ្អែកលើអាំងស៊ុយលីន។ អឹមជេអេឌីមមីយុលឆ្នាំ ១៩៩៩។- វ៉ុល។ ៣០.- ទំ .៦៣២-៦៤៥ ។
318. Ronnemaa T. , Laakso M. , Kllio V. et al ។ // អេម។ J. Epidemiol ។ - ឆ្នាំ ១៩៨៩។ - វ៉ុល។ ១៣០.- ភី។ ៦៣២-៦៤៥ ។
319. Rosengrtn A. , Welin L. , Tsiopogianni A. et al ។ // Br ។ Med ។ ជ - ឆ្នាំ ១៩៨៩។ - លេខ។ ២៩៩.- ភី។ ១១២៧-១១៣១ ។
៣២០. បាវ F.M. , Pfeffer M.A. , Moye et al ។ // អិនអេង។ J. Med ។ - ឆ្នាំ ១៩៩៦។ - វ៉ុល។ ៣៣៥.- ភី។ ១០០១-១០០៩ ។
321. សលហ្វីលអេអេ។ អេ។ និង Olefaky, Disbetes, ៤៥ (១២), ១៦៦១-១៦៦៩ (១៩៩៤) ។
322. Sato Y. , Hotta N. , Saksmonto N. et al ។ កំរិតជាតិខ្លាញ់ក្នុងឈាមក្នុងប្លាស្មារបស់អ្នកជំងឺទឹកនោមផ្អែម។ ជីវគីមីមេឌា ១៩៩៩ - វ៉ុល ២.២- ទំព័រ ១០៤-១០៧ ។
323. Sjostrom L. , Rissanen A. , Andersen T. et al ។ , Lancet-1998 - វ៉ុល ៣៥- (២) ។- ទំ -១៦៧-១៧២ ។
324. Stamle J. , Vaccaro O,, Neaton J.D. et al ។ ចំពោះការធ្វើតេស្តិ៍កត្តាទាក់ទងនឹងកត្តាហានិភ័យច្រើនកត្តាមហារីក៖ ជំងឺទឹកនោមផ្អែម។ កត្តាហានិភ័យផ្សេងទៀត, ការស្លាប់ដោយសារជំងឺបេះដូង - សរសៃឈាមរយៈពេល ១២ ឆ្នាំចំពោះ mtn ដែលបានចូលរួមក្នុងការធ្វើពិសោធន៍អន្តរាគមន៍កត្តាហានិភ័យជាច្រើន។ ដង្កូវទឹកនោមផ្អែមឆ្នាំ ១៩៩៣ - វ៉ុល ៦. -៤៤៣៤-៤៤៤ ។
325. ស្ទីវិនអេ។ អេ។ អិល។ អិល, ឡាកាកាហ្ស៊ីស្គីភី។ // អេ។ J. Cardiol ។ - ឆ្នាំ ១៩៩៨។ - វ៉ុល។ ៨១. - ទំ ៦៦ ប៊ី-៦៩ ប។
326. ស្តិនបឺឆឺយូយូវីតធីមជេអិលកាសានីម៉ាយយូ។ et al ។ ការប្រៀបធៀបគ្លុយកូសអិល។ អិល។ អិល។ ជាមួយថ្នាំមេទីឡាក់ទិចឬស៊ីស៊ីក្លូអ៊ីននីស្យូសក្នុងការវាស់វែងនៃអេសភីអិលអេសអេសអេសអេសឯករាជ្យ។ J Clin វិនិយោគ ១៩៩៩- វ៉ុល ៧១ -P.៩៥០-៩៥៥ ។
327 សឺរាុំង G. ជំងឺ dyslipcproteinemias នៃជំងឺទឹកនោមផ្អែម។ Atherosclerosis, ឆ្នាំ 1994, - វ៉ុល។ ១១០.- Supll ។ ស -២៧ -៣៣ ។
328. Stender M, Eaton S, Clark D, Hopkinson P. កត្តាហានិភ័យនៃប្រព័ន្ធសរសៃឈាមបេះដូងនិងលទ្ធផលចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទក្នុងការថែទាំបឋម។ អនាគតនៃការថែរក្សាជំងឺទឹកនោមផ្អែម។ អរូបីយដែលបានជ្រើសរើសនៃកិច្ចប្រជុំប្រចាំឆ្នាំលើកទី ៣៦ ពីសមាគមអឺរុបសំរាប់ការសិក្សាអំពីជំងឺទឹកនោមផ្អែមឆ្នាំ ២០០០ ។ ផ្ទាំងរូបភាព ១០៧៣.- វ៉ុល។ 9.- ភី។ ៤៤.៤៧, ៥០ ។
329. ស្ទីហ្វិនអិន។ អេ។ ភី។ សុន A. Schofield ភី។ អិម។ et al ។ // Lancet ។ - ឆ្នាំ ១៩៩៦។ - វ៉ុល។ ៣៤៧.- ទេ ៩០០៤. - ភ ៧៨១-៧៨៦ ។
៣៣០.Taskinen M.R. ភាពមិនធម្មតានៃ lipoprotein ដែលមានបរិមាណនិងគុណភាពក្នុងទឹកនោមផ្អែម។ ជំងឺទឹកនោមផ្អែម 1992. -Vol. -41.- អ្នកផ្គត់ផ្គង់។ ១២-១៧ ។
331. ការសិក្សាផ្នែកប្រព័ន្ធស្កេនឌីណាវីវីស៊ីមស្វាទីតាន (៤ អេស) // ថែទាំជំងឺទឹកនោមផ្អែម។ ឆ្នាំ ១៩៩៧.-V.២០.- ភី។ ៤៦៩-៤៨០ ។
332. ស្កានឌីនវីនស៊ីមវីសស្តាតតាលីឌី (4 អេស) ។ ក្រុមអ្នកវិភាគនៃជំងឺទឹកនោមផ្អែម Subegroup: ការជាប់ទាក់ទងអាចការពារពីជំងឺសរសៃឈាមបេះដូង។ ថែទាំជំងឺទឹកនោមផ្អែមឆ្នាំ ១៩៩៧។- វ៉ុល ២០-២០- ទំព័រ ៤៦៩-៤៧១ ។
៣៣៣. ការសិក្សាអំពីជំងឺទឹកនោមផ្អែមក្នុងចក្រភពអង់គ្លេស (UKPDS) ។ ប្រសិទ្ធភាពនៃការគ្រប់គ្រងជាតិគ្លុយកូសក្នុងឈាមដែលមានកម្រិតខ្ពស់ជាមួយនឹងថ្នាំមេតាមីនទីនលើផលវិបាកចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ (UKPDS ១៤) ។ Lancet 1998.- Vol.352.-P. ៨៥៤-៦៥ ។
334.UK ការសិក្សាអំពីជំងឺទឹកនោមផ្អែមអនាគត (UKPDS) ក្រុម។ ការគ្រប់គ្រងឈាម - គ្លូកូកូសដែលពឹងផ្អែកខ្លាំងដោយប្រើស៊ុលហ្វីណូលីយ៉ូស្យូសឬអ៊ីសាលីនបើប្រៀបធៀបនឹងការព្យាបាលធម្មតានិងហានិភ័យនៃផលវិបាកចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទ (UKPDS Lancet 2000- Vol352. -P.83 7-53)
៣៣៥. ការសិក្សាអំពីជំងឺទឹកនោមផ្អែមរបស់ចក្រភពអង់គ្លេស។(UKPDS) ក្រុម។ ឆ្នាំ ១៩៩៨ - វ៉ុល ៣៣៥២.- ភី។ ៨៣៧-៨៥៣ ។
336. វីលសុន, ធីអិម។ , ប្រោនភីជេ, Sternbach, ឃឃ, អេល។ ជេមេដគីមីវិទ្យាឆ្នាំ ២០០០ - លេខ ៤- ផ។ ៥២៧-៥០ ។
៣៣៧. វីរៈលីអិល។ V / -L / STV: Sang Thrombose, vaisseaus ។ ២០០០ - លេខ - ២៤៧៧
338. Visalli N, Cavallo M.G. , Signore et al ។ // ជំងឺទឹកនោមផ្អែម Metab ។ Res ។ Rev. - ឆ្នាំ ១៩៩៩។ -Vol ។ 15.- ណ ៣.- ភី។ ១៨១-១៨៥ ។
៣៣៩. Walldius J. រំលេចចេញពីអត្ថបទទីបីនៃការជជែកដេញដោលជាបន្តបន្ទាប់ - វីយែនឆ្នាំ ១៩៩៦ ។
៣៤០. ស។ ការមិនចុះសម្រុងនៃយន្តការនៃ monooxygenases // Pharmacol ។ ther. -1991. -Vol.49. -P.21 -26 ។
341. អង្គការសុខភាពពិភពលោក។ របាយការណ៍របស់គណៈកម្មាធិការជំនាញស្តីពីការធ្វើរោគវិនិច្ឆ័យ ar.J ការចាត់ថ្នាក់នៃជំងឺទឹកនោមផ្អែមវ៉លធីស // ឌី។ យកចិត្តទុកដាក់ - ឆ្នាំ ១៩៩៩។ - វ៉ុល។ (suppl.l) ។ - ភីអេសអេសអេស -១៩ ។
៣៤២. វីតធូមជេអិមម៉ាណាន់អ៊ីអេមសាខាអិមជេ។ et al ។ គ្លុយកូសដែលមិនមានអង់ស៊ីមនៃ lipoprotein ដង់ស៊ីតេទាបរារាំងសកម្មភាពជីវសាស្ត្ររបស់វា។ ជំងឺទឹកនោមផ្អែមឆ្នាំ ១៩៩២ -២០-៣១-៣២៨៣ ។
៣៤៣. ចចេសជីយន្ដការនៃអរម៉ូនអ័រទីហ្សីនក្នុងតំរងនោមៈតួនាទីលេចធ្លោក្នុងការវិវត្តនៃជំងឺតំរងនោមៈលើសពីហាមីឌីណាមិក // នីកូល។ ចុច Nransplant. -1998. -Vol, 13. -P.l ១៣១-១១៤២ ។
344. Wolff S.P. , Dean R.T. ការព្យាបាលដោយស្វ័យប្រវត្តិកម្ម Glucjse និងការកែប្រែប្រូតេអ៊ីន: តួនាទីសក្តានុពលនៃ "glycosylation autoxidative" នៅក្នុង mellitus ទឹកនោមផ្អែម។ ជីវគីមីជេ ១៩៩៧.- វ៉ុល ២.២៤៥- ភី .២៤៣-២៥០ ។
ការសន្និដ្ឋាននៃការបកស្រាយលើប្រធានបទ "ឱសថសាស្ត្រឱសថសាស្ត្រគ្លីនិក" វ៉ុលវ៉ាកាណាតាណាយ៉ាអាណាតូឡេណា
សូមកត់សម្គាល់ថាអត្ថបទវិទ្យាសាស្ត្រដែលបានបង្ហាញខាងលើគឺសម្រាប់ជាឯកសារយោងតែប៉ុណ្ណោះហើយត្រូវបានទទួលតាមរយៈការទទួលស្គាល់នៃអត្ថបទដើម (អូឌីស៊ី) ។ នៅក្នុងការតភ្ជាប់នេះពួកគេអាចមានកំហុសទាក់ទងនឹងភាពមិនល្អឥតខ្ចោះនៃក្បួនដោះស្រាយការទទួលស្គាល់។ នៅក្នុងឯកសារ PDF នៃការពន្យល់និងអរូបីដែលយើងផ្តល់ជូនមិនមានកំហុសបែបនេះទេ។
បណ្ណាល័យអេឡិចត្រូនិកវិទ្យាសាស្ត្រ disserCat - វិទ្យាសាស្ត្រទំនើបរបស់សហព័ន្ធរុស្ស៊ីអត្ថបទស្រាវជ្រាវការបោះពុម្ពផ្សាយអក្សរសាស្ត្រវិទ្យាសាស្រ្តអត្ថបទនៃអរូបីសេចក្តីពន្យល់។
ការពិពណ៌នានិងលក្ខណៈសម្បត្តិ
អេមភីជីន វាជាសារធាតុម្សៅដែលមានរចនាសម្ព័ន្ធគ្រីស្តាល់និងកំរិតខ្ពស់នៃការរលាយក្នុងទឹក។ ឈ្មោះអន្តរជាតិនៃសារធាតុសកម្មគឺ methylethylpyridinol ។
ថ្នាំនេះមានលក្ខណៈសម្បត្តិនៃអង់ទីអុកស៊ីដង់និងថ្នាំប្រឆាំងនឹងអ៊ីស្តាមីនក៏ដូចជាភ្នាក់ងារ vasoconstrictor និង antiplatelet ផងដែរ។ លក្ខណៈសម្បត្តិប្រឆាំងអុកស៊ីតកម្មរបស់អេម៉ាហ្សីលីនផ្តល់នូវអព្យាក្រឹតនៃរ៉ាឌីកាល់សេរីការបញ្ចប់នៃប្រតិកម្មអុកស៊ីតកម្មខ្សែសង្វាក់ហើយដូច្នេះការពារការបំផ្លាញម៉ូលេគុលជីវសាស្ត្រសំខាន់ៗ - ឌីអិនអេប្រូតេអ៊ីនអង់ស៊ីមរចនាសម្ព័ន្ធភ្នាសកោសិកា។ ល។
ទ្រព្យសម្បត្តិប្រឆាំងនឹងអុកស៊ីតកម្មអនុញ្ញាតឱ្យអេមភីជីនទប់ស្កាត់ភាពអត់ឃ្លានអុកស៊ីសែននៃសរីរាង្គខាងក្នុងនិងជាលិកាដោយផ្តល់ឧស្ម័នច្រើននិងបង្កើនការជ្រៀតចូលរបស់វាតាមរយៈជញ្ជាំងសរសៃឈាមនិងភ្នាសកោសិកា។
ទ្រព្យសម្បត្តិ vasoprotective របស់អេមភីជីនត្រូវបានបង្ហាញនៅក្នុងសមត្ថភាពក្នុងការចែកចាយកម្លាំងភាពរលោងនិងការបត់បែនទៅនឹងជញ្ជាំងនាវា។ ក្នុងពេលដំណាលគ្នានៅពេលកម្លាំងនៃជញ្ជាំងសរសៃឈាមកើនឡើងភាពធន់ទ្រាំរបស់វាថយចុះ។
ផ្ទៃរលោងនៃនាវាអនុញ្ញាតឱ្យកាត់បន្ថយ "ជាប់គ្នា" នៃធាតុកោសិកានៃឈាមក៏ដូចជាការពារការជួសជុលរបស់វានៅលើជញ្ជាំងសរសៃឈាមនិងសរសៃឈាមដែលធានានូវលក្ខណៈសម្បត្តិរបស់អេមភីជីន។ ដោយសារតែឥទ្ធិពលនេះភាពរឹងមាំនៃឈាមក៏ត្រូវបានធ្វើឱ្យប្រសើរផងដែរនោះគឺភាពត្រជាក់របស់វាត្រូវបានកាត់បន្ថយ។
បន្ថែមពីលើការកាត់បន្ថយកោសិកាដែលមានពន្លឺ“ ភ្លឺរលោង” អេមភីជីលីនជួយបង្កើនដំណើរការនៃការកកើតកំណកឈាមកាត់បន្ថយភាពជ្រាបចូលនៃសរសៃឈាមនិងការពារការហូរឈាមនិងជួយជំរុញដល់ការកែលំអឡើងវិញនៃកោសិកាឈាមក្រហម។ នៅក្នុងរោគសាស្ត្របេះដូងអេមផិនជីនមានប្រសិទ្ធិភាពជម្រុញជំរុញការធ្វើមូលដ្ឋានីយកម្មនិងកំណត់ដំបៅយ៉ាងច្បាស់លាស់ក្នុងករណីគាំងបេះដូងពង្រឹងកម្លាំងនៃការកន្ត្រាក់និងធ្វើឱ្យមានកម្លាំងធម្មតាការពារការរំខានដល់ចង្វាក់បេះដូង។ ជាទូទៅអេមភីជីនបង្កើនភាពធន់នៃជាលិការរាងកាយទៅនឹងកង្វះអុកស៊ីសែននិងឈាមរត់ឈាម។
ពាក្យសុំ Emoxipin
នីតិវិធីវេជ្ជសាស្ត្រដោយប្រើប្រភពពន្លឺដែលមានអាំងតង់ស៊ីតេខ្ពស់និងភាពញឹកញាប់ត្រូវការការការពារភ្នែកពីផលប៉ះពាល់អវិជ្ជមាននៃនីតិវិធីទាំងនេះ។ ក្នុងស្ថានភាពនេះអេម៉ាហ្សីលីនត្រូវបានប្រើដើម្បីការពារភ្នែកពីកាំរស្មីអ៊ុលត្រាវីយូឡេនិងកាំរស្មីឡាស៊ែររួមទាំងការ sunburn ។
អ្នកជំងឺដែលមានការបំផ្លាញ choroid និងធ្វើប្រតិបត្តិការលើរោគសាស្ត្រផ្សេងៗដូចជាជំងឺដក់ទឹកក្នុងភ្នែកត្រូវការដូសនៃការថែរក្សាអេមម៉ីជីនដើម្បីការពារការវិវត្តនៃការខូចខាតដល់សរសៃឈាមនិងសរសៃឈាមរបស់សរីរាង្គនៃចក្ខុវិស័យនិងដើម្បីរក្សាមុខងាររបស់វា។
បន្ថែមពីលើការអនុវត្តន៍ថ្នាំអូផូលីមថ្នាំនេះត្រូវបានគេប្រើនៅក្នុងជំងឺបេះដូងព្រោះវាមានប្រសិទ្ធិភាពការពាររួមទាំងនៅលើសរសៃឈាមបេះដូង។ ទ្រព្យសម្បត្តិនៃសរសៃឈាមបេះដូងរបស់អេមភីជីនត្រូវបានប្រើដើម្បីព្យាបាលការរំលោភបំពាននៃជំងឺ myocardial ស្រួចស្រាវក៏ដូចជាដើម្បីការពារ "រោគសញ្ញាច្របូកច្របល់" ។ លេបថ្នាំ Emoxipin ធ្វើអោយប្រសើរឡើងនូវសារធាតុចិញ្ចឹមនិងការរំលាយអាហារនៅក្នុងសាច់ដុំបេះដូងបន្ទាប់ពីគាំងបេះដូង។ ការឈឺទ្រូងមិនស្ថិតស្ថេរត្រូវបានគ្រប់គ្រងបានល្អប្រសើរជាងមុនជាមួយនឹងការប្រើប្រាស់អេមភីភិនហើយរោគសញ្ញាឈឺចាប់និងការវាយប្រហារកាន់តែខ្លាំងនៅក្នុងបេះដូងកាន់តែមិនសូវច្បាស់និងកម្រកើតមាន។
នៅក្នុងការអនុវត្តផ្នែកប្រព័ន្ធប្រសាទអេមភីជីលីនត្រូវបានគេប្រើដើម្បីព្យាបាលជំងឺឈាមរត់ខួរក្បាលនៃប្រភពដើមផ្សេងៗគ្នា។ លើសពីនេះទៅទៀតថ្នាំនេះមានប្រសិទ្ធភាពស្មើភាពគ្នាទាក់ទងនឹងការថយចុះលំហូរឈាមនិងការធ្លាក់ឈាមក្នុងជាលិកាខួរក្បាល។ បន្ទាប់ពីអន្តរាគមន៍វះកាត់ដើម្បីយក hematomas ដែលមានទីតាំងស្ថិតនៅក្នុងតំបន់រងនិងរោគវិទ្យាចេញថ្នាំ Emoksipin អនុញ្ញាតឱ្យអ្នកធ្វើចលនាឈាមរត់ធម្មតានិងការពារការហូរឈាមម្តងហើយម្តងទៀត។
រហូតមកដល់បច្ចុប្បន្នអេម៉ាហ្សីលីនត្រូវបានគេប្រើដើម្បីព្យាបាលស្ថានភាពណាមួយដែលដំណើរការនៃការស្រូបយកអុកស៊ីតកម្មសកម្មពោលគឺភាពតានតឹងអុកស៊ីតកម្មត្រូវបានគេសង្កេតឃើញ។ ភាពតានតឹងនៃអុកស៊ីតកម្មត្រូវបានគេសង្កេតឃើញនៅក្នុងជម្ងឺជាច្រើនប្រភេទឧទាហរណ៍ជាមួយជំងឺ myocardial infarction ជំងឺដាច់សរសៃឈាមខួរក្បាលជំងឺដក់ទឹកក្នុងភ្នែកការឆ្លងមេរោគវីរុសជាដើម។
ការចាក់បញ្ចូលតាមសរសៃនិងសាច់ដុំក្នុងការព្យាបាលរោគសាស្ត្រខាងប្រព័ន្ធបេះដូងនិងសរសៃប្រសាទ
2. ក្នុងរយៈពេល ១០-៣០ ថ្ងៃដំណោះស្រាយ ៣ ភាគរយនៃអេមអ៊ីជីពនត្រូវបានគ្រប់គ្រងដោយចាក់បញ្ចូលក្នុងសាច់ដុំ ៣-៥ មីលីលីត្រក្នុងមួយចាក់។ ការណែនាំនៃថ្នាំត្រូវបានអនុវត្ត 2-3 ដងក្នុងមួយថ្ងៃ។
ពេលវេលានៃការព្យាបាលជាមួយអេមហ្សីលីនដោយផ្ទាល់អាស្រ័យលើភាពស្មុគស្មាញនៃរោគសាស្ត្រល្បឿននៃការស្តារឡើងវិញនិងការធ្វើឱ្យមុខងាររាងកាយមានលក្ខណៈធម្មតា។
ចាក់ Emoxipin សម្រាប់ព្យាបាលរោគភ្នែក
អ្នកជំនាញខាងព្យាបាលភ្នែកប្រើដំណោះស្រាយ ១ ភាគរយនៃអេមអ៊ីជីភីនហើយការចាក់ថ្នាំត្រូវបានអនុវត្តនៅជិតរង្វង់ភ្នែក (ឆ្អឹងខ្នងនិងប៉ារ៉ាបាស) ក៏ដូចជានៅក្រោមការភ្ជាប់គ្នា (subconjunctival) ។ ការចាក់ថ្នាំអេមភីលីន parabulbarno អនុវត្តម្តងក្នុងមួយថ្ងៃឬរាល់ថ្ងៃហើយចាក់ជាមួយដំណោះស្រាយ 1% ក្នុងបរិមាណ 0,5-1 មីលីលីត្រ។ នៅក្រោមការរួមបញ្ចូលគ្នាដំណោះស្រាយ 1% សម្រាប់ការចាក់ត្រូវបានគេប្រើជារៀងរាល់ថ្ងៃផងដែរឬរាល់ថ្ងៃគឺ 0,2-0,5 មីលីលីត្រ។ ការគ្រប់គ្រងអនុគណកុម្មុយនិស្តនិងថ្នាំប៉ារ៉ាបាសរបស់អេមភីជីនត្រូវបានអនុវត្តនៅក្នុងវគ្គសិក្សាដែលមានរយៈពេល 10-30 ថ្ងៃ។ ក្នុងអំឡុងពេលមួយឆ្នាំនៃប្រតិទិនអ្នកអាចធ្វើការព្យាបាលម្តងទៀត 2-3 ដង។
ជាមួយនឹងការខូចខាតភ្នែកយ៉ាងជ្រាលជ្រៅវិធីសាស្រ្តនៃការគ្រប់គ្រងថ្នាំ retrobulbar នៃដំណោះស្រាយ 1% នៃអេមម៉ីជីនសម្រាប់ចាក់ត្រូវបានប្រើ។ វគ្គនៃការព្យាបាលរួមមានការគ្រប់គ្រងប្រចាំថ្ងៃរបស់អេមភីជីន ១ ភាគរយក្នុងបរិមាណ ០.៥-១ មីលីលីត្ររយៈពេល ១០-១៥ ថ្ងៃ។
ដើម្បីការពារភ្នែកក្នុងកំឡុងពេលប្រើឧបករណ៏បង្កកដោយឡាស៊ែរការប្រើថ្នាំប៉ារ៉ាបឺរឬរដ្ឋបាលថ្នាំរំកិលសូលុយស្យុងអេមសុីលីនចំនួន ១ ភាគរយក្នុងបរិមាណ ០.៥-១ មីល្លីលីត្រត្រូវបានអនុវត្ត ២ ដង - ២៤ ម៉ោងនិង ១ ម៉ោងមុនពេលប្រតិបត្តិការ។ បន្ទាប់ពីធ្វើការវះកាត់រយៈពេល ២-១០ ថ្ងៃថ្នាំនេះត្រូវបានអនុវត្តតាមវិធីដូចគ្នាគឺ ០.៥ មីលីលីត្រនៃដំណោះស្រាយ ១% ក្នុងមួយថ្ងៃក្នុងមួយថ្ងៃ។
ការណែនាំពិសេសសម្រាប់ការប្រើប្រាស់អេមភីជីន
 ប្រសិនបើមនុស្សម្នាក់ទទួលរងពីជំងឺលើសឈាមបន្ទាប់មកការប្រើអេម៉ុកស៊ីលីនត្រូវតែត្រូវបានអនុវត្តជាមួយនឹងការត្រួតពិនិត្យសម្ពាធឈាមថេរ។ អ្នកក៏គួរតែតាមដានការកកឈាមក្នុងឈាមជាប្រចាំផងដែរ។
ប្រសិនបើមនុស្សម្នាក់ទទួលរងពីជំងឺលើសឈាមបន្ទាប់មកការប្រើអេម៉ុកស៊ីលីនត្រូវតែត្រូវបានអនុវត្តជាមួយនឹងការត្រួតពិនិត្យសម្ពាធឈាមថេរ។ អ្នកក៏គួរតែតាមដានការកកឈាមក្នុងឈាមជាប្រចាំផងដែរ។
ប្រសិនបើ Emoxipine ក្នុងទម្រង់ជាថ្នាំបន្តក់ភ្នែកត្រូវតែត្រូវបានប្រើរួមគ្នាជាមួយថ្នាំក្នុងស្រុកផ្សេងទៀតបន្ទាប់មកដាក់វាឱ្យមានរយៈពេលយ៉ាងហោចណាស់ ១០-១៥ នាទីបន្ទាប់ពីអនុវត្តសំណងមុន។
ថ្នាំអេមភីជីនមិនគួរត្រូវបានលាយជាមួយថ្នាំដទៃទៀតទេជាពិសេសការណែនាំរួមគ្នានៃថ្នាំជាមួយថ្នាំផ្សេងទៀតក្នុងសឺរាុំងតែមួយមិនត្រូវបានអនុញ្ញាតទេ។
ផលប៉ះពាល់នៃអេមភីជីន
ដំណក់ទឹកសម្រាប់ភ្នែកអាចបណ្តាលឱ្យឈឺចាប់, ក្រហាយ, រមួលក្រពើក្នុងកែវភ្នែកក្រោយពេលគ្រប់គ្រង។ ភាពមិនស្រួលទាំងនេះច្រើនតែបាត់ទៅវិញដោយខ្លួនឯង។
ការចាក់បញ្ចូលតាមសរសៃប្រសាទ (retrobulbar, parabulbar, subconjunctival) របស់អេម៉ាហ្សីលីនអាចត្រូវបានអមដោយផលប៉ះពាល់ដូចខាងក្រោមៈ
- ឈឺចាប់នៅកន្លែងចាក់ថ្នាំ
- រមាស់
- ការដុត
- ក្រហម
- ដង់ស៊ីតេនៃជាលិកាជុំវិញគន្លងនៃភ្នែក។
ផលប៉ះពាល់ទាំងនេះវិវត្តនៅក្នុងមូលដ្ឋានតែនៅក្នុងតំបន់ចាក់ហើយឆ្លងកាត់ដោយខ្លួនឯង។
រដ្ឋបាលចាក់តាមសរសៃឈាមអេមភីជីនក្នុងការព្យាបាលជំងឺបេះដូងនិងប្រព័ន្ធសរសៃប្រសាទអាចបង្កផលប៉ះពាល់ដូចខាងក្រោមៈ
- ឆាប់ខឹងក្នុងរយៈពេលខ្លី
- ងងុយគេង
- សម្ពាធកើនឡើងតិចតួច
- ប្រតិកម្មអាឡែហ្ស៊ីក្នុងតំបន់ (កន្ទួលស្បែកកន្ទួលជាដើម) ។
Emoxipin សម្រាប់ចាក់និងបន្តក់ភ្នែក - ពិនិត្យឡើងវិញ
Emoxipin គឺជាថ្នាំដែលមានប្រសិទ្ធភាពខ្ពស់ប៉ុន្តែវាមានប្រសិទ្ធិភាពឆាប់ខឹងក្នុងតំបន់ដែលបង្កើតឱ្យមានអារម្មណ៍មិនល្អនៅពេលប្រើថ្នាំនៅក្នុងភ្នែក។ មនុស្សដែលទទួលរងពីជំងឺភ្នែកធ្ងន់ធ្ងរហើយលេបថ្នាំបន្តក់និងចាក់ថ្នាំអេមម៉ិនភិនដោយគិតគូរពីការចង្អុលបង្ហាញនិងការយល់ដឹងច្បាស់លាស់អំពីតម្រូវការក្នុងការព្យាបាលទទួលបានលទ្ធផលល្អប្រសើរ។ ក្នុងករណីនេះអារម្មណ៍វិជ្ជមាននៃថ្នាំត្រូវបានបង្កើតឡើងជាធម្មតាហើយយោងទៅតាមការពិនិត្យវិជ្ជមាន។ ប្រសិនបើអេមម៉ិនស៊ីលីនត្រូវបានគេប្រើដើម្បីព្យាបាលបញ្ហាតូចតាចហើយមនុស្សម្នាក់មិនទាន់ត្រៀមខ្លួនដើម្បីទទួលយកអារម្មណ៍មិនល្អទេនេះបង្កើតឱ្យមានការពិនិត្យអវិជ្ជមាននៃថ្នាំព្រោះនៅក្នុងស្ថានភាពនេះប្រសិទ្ធភាពនៃការព្យាបាលគឺតូចហើយត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការរអាក់រអួល។
Emoxipin សម្រាប់ការចាក់បញ្ចូលជួយលុបបំបាត់ផលវិបាកនៃការគាំងបេះដូងនិងជំងឺដាច់សរសៃឈាមខួរក្បាលចំពោះអ្នកជំងឺជាច្រើនដែលអាចកាត់បន្ថយយ៉ាងខ្លាំងនូវការបង្ហាញនៃជំងឺសរសៃប្រសាទក្នុងរយៈពេលខ្លី។ ក្រុមអ្នកជំងឺនេះមានបទពិសោធន៍វិជ្ជមានក្នុងការប្រើប្រាស់ថ្នាំហើយតាមការពិនិត្យវិជ្ជមាន។ ដូចគ្នានេះផងដែរអ្នកដែលបានប្រើវាក្នុងគោលបំណងធ្វើឱ្យប្រសើរឡើងនូវចរន្តឈាមខួរក្បាលនិងការស្ទុះងើបឡើងវិញនៃ hematomas យ៉ាងឆាប់រហ័សឆ្លើយតបជាវិជ្ជមានអំពីថ្នាំ។ ការពិនិត្យអវិជ្ជមានជាមួយនឹងការប្រើប្រាស់ចាក់ Emoxipine ជាធម្មតាត្រូវបានទុកចោលដោយមនុស្សដែលប្រើថ្នាំដោយខ្លួនឯងដើម្បីព្យាបាលជំងឺដែលគេហៅថា“ ឈាមក្រាស់” ។