ឌីប៊ីខ័រដែលមានចលនាមិនប្រក្រតី
ភ្នាក់ងារមេតាប៉ូលីសឌីប៊ីក័រត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់បទបញ្ជានៃដំណើរការមេតាប៉ូលីសនៅក្នុងកោសិកាជាលិកានិងប្រព័ន្ធសរីរាង្គដែលខូចហើយត្រូវបានប្រើក្នុងការព្យាបាលស្មុគស្មាញនៃជំងឺបេះដូងទឹកនោមផ្អែមនៃសញ្ញាបត្រទីមួយឬទីពីរ។ ការគ្រប់គ្រងដោយខ្លួនឯងឬការផ្លាស់ប្តូរកម្រិតថ្នាំឯករាជ្យដែលវេជ្ជបណ្ឌិតណែនាំមិនត្រូវបានអនុញ្ញាតទេដោយមិនគិតពីអវត្តមាននៃការរំលោភបំពានធ្ងន់ធ្ងរនិងផលប៉ះពាល់។
មូលហេតុនៃការគាំងបេះដូងនិងការព្យាបាលរបស់វាជាមួយនឹងឱសថបុរាណ

អស់រយៈពេលជាច្រើនឆ្នាំតើការប្រឆាំងនឹងជំងឺលើសឈាមមិនបានជោគជ័យទេ?
ប្រធានវិទ្យាស្ថាន៖“ អ្នកនឹងមានការភ្ញាក់ផ្អើលថាតើវាងាយស្រួលយ៉ាងណាដើម្បីព្យាបាលជំងឺលើសឈាមដោយប្រើវារាល់ថ្ងៃ។
Arrhythmia គឺជាជំងឺបេះដូងដែលកើតឡើងចំពោះអ្នកជំងឺដែលមានអាយុខុសគ្នា។ វាត្រូវបានទទួលនិងពីកំណើត។ ភាគច្រើនអ្នកជំងឺមានជំងឺបេះដូង atrial fibrillation ប៉ុន្តែមានប្រភេទផ្សេងទៀត: extrasystole, bradycardia, tachycardia និងការរាំងស្ទះសាច់ដុំបេះដូង។
Arrhythmia ត្រូវបានអមដោយការផ្លាស់ប្តូរចង្វាក់បេះដូងដែលបណ្តាលឱ្យមានការខ្សោះជីវជាតិនៅក្នុងសុខុមាលភាពនិងការវិវត្តនៃដំបៅសរីរាង្គ។ ពេញមួយថ្ងៃជីពចររបស់មនុស្សផ្លាស់ប្តូរដោយបង្កើនល្បឿនប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃសកម្មភាពរាងកាយនិងភាពចលាចលដោយបន្ថយល្បឿនក្នុងកំឡុងពេលសំរាក។ ស្ថានភាពស្ត្រេសដែលកើតឡើងដដែលៗបណ្តាលឱ្យមានការរំខានជាទៀងទាត់។ នៅដំណាក់កាលដំបូងរហូតដល់ការផ្លាស់ប្តូរសំណងបានកើតឡើងវាអាចធ្វើទៅបានដើម្បីព្យាបាលភាពមិនប្រក្រតីជាមួយឱសថបុរាណ។ អ្នកត្រូវចាប់ផ្តើមការព្យាបាលតាមបែបប្រពៃណីតែប៉ុណ្ណោះបន្ទាប់ពីពិគ្រោះជាមួយវេជ្ជបណ្ឌិត។ ការព្យាបាលបញ្ហាចង្វាក់បេះដូងនៅតាមផ្ទះអាចឱ្យអ្នកលុបបំបាត់រោគសញ្ញានៃជំងឺជួយសម្រួលដល់សុខភាពអ្នកជម្ងឺនិងកម្ចាត់បុព្វហេតុនៃចង្វាក់បេះដូងលោតមិនធម្មតា។
សេចក្តីណែនាំសម្រាប់ប្រើឌីឌីការ៉ា
ថ្នាំ Dibicor ជាកម្មសិទ្ធិរបស់ក្រុមឱសថសាស្ត្រដែលមានឥទ្ធិពលមេតាប៉ូលីស។ ការទទួលយកមូលនិធិទាំងនេះជះឥទ្ធិពលដល់ការធ្វើឱ្យធម្មតានៃដំណើរការមេតាប៉ូលីសដូចជាការដឹកជញ្ជូនអុកស៊ីសែននិងមុខងារឈាមការកែតុល្យភាពថាមពលនិងបញ្ហាមេតាប៉ូលីសនៃកោសិកានៃសរីរាង្គផ្សេងៗ។ ក្នុងអំឡុងពេលនៃការព្យាបាលការផ្គត់ផ្គង់ថាមពលជាលិកាដែលមានសុខភាពល្អត្រូវបានស្តារឡើងវិញ។
ឱសថការីនិងឱសថការី
សារធាតុសកម្មសំខាន់របស់ឌីប៊ីក័រ - taurine - គឺជាផលិតផលមេតាប៉ូលីសនៃអាស៊ីតអាមីណូដែលមានផ្ទុកស្ពាន់ធ័រ (cysteine, methionine, cysteamine) ។ ការប្រើថ្នាំនេះមានប្រសិទ្ធិភាពការពារភ្នាសរំអិលនិងការពារកោសិកាដែលខូចប៉ះពាល់ដល់សមាសធាតុផូស្វ័រហ្វ្រីដ្យូមកោសិការក្សាស្ថេរភាពនៃការផ្លាស់ប្តូរអ៊ីយ៉ុងកាល់ស្យូមនិងប៉ូតាស្យូមនៅក្នុងកោសិកា។ ក្នុងកំឡុងពេលនៃការសិក្សាគ្លីនិកលក្ខណៈសម្បត្តិនៃមុខងារទប់ស្កាត់សរសៃប្រសាទដែលប៉ះពាល់ដល់ការបញ្ចេញអាស៊ីតហ្គាម៉ា - អាមីណូបូទីវីរីន prolactin, adrenaline និងអរម៉ូនដទៃទៀតត្រូវបានគេរកឃើញ។
ថ្នាំ Dibicor ធ្វើអោយប្រសើរឡើងនូវដំណើរការមេតាប៉ូលីសនៅក្នុងថ្លើមបេះដូងសរីរាង្គនិងជាលិកាដទៃទៀត។ វាគឺជាជំងឺថ្លើម - ក្នុងករណីដែលមិនគ្រប់គ្រាន់រ៉ាំរ៉ៃឬជំងឺសាយភាយដទៃទៀតនៃថ្លើមវាជួយកាត់បន្ថយភាពធ្ងន់ធ្ងរនៃ cytolysis និងបង្កើនលំហូរឈាម។ វាជួយកាត់បន្ថយការកកស្ទះក្នុងសរសៃឈាមសួតនិងឈាមរត់ដូច្នេះវាត្រូវបានគេប្រើក្នុងការព្យាបាលជំងឺខ្សោយបេះដូង។ កាត់បន្ថយសម្ពាធឈាមតាមសរសៃឈាម diastolic, ធ្វើអោយប្រសើរឡើងនូវភាពជាប់កិច្ចសន្យានៃសាច់ដុំបេះដូង។ បន្ថយសម្ពាធឈាមក្នុងកម្រិតមធ្យមចំពោះអ្នកជំងឺដែលមានជំងឺលើសឈាម។
ជាមួយនឹងជំងឺទឹកនោមផ្អែមរយៈពេល ១០-១៤ ថ្ងៃបន្ទាប់ពីការចាប់ផ្តើមកំរិតជាតិស្ករក្នុងឈាមថយចុះ។ កាត់បន្ថយការថយចុះសម្ពាធឈាមនិង hypercholesterolemia ។ ក្នុងករណីមានការពុលដោយសារតែការប្រើជ្រុលនៃគ្លីសេរីនកូស្យូសឬបណ្តាញកាល់ស្យូមទទួលឆានែលវាជួយកាត់បន្ថយភាពធ្ងន់ធ្ងរនៃផលប៉ះពាល់ហើយអាចត្រូវបានគេចាត់ទុកថាជាថ្នាំប្រឆាំងនឹងរោគ។ ជាមួយនឹងការប្រើប្រាស់យូរ (ចាប់ពីប្រាំមួយខែឬច្រើនជាងនេះ) ការធ្វើឱ្យប្រសើរឡើងនូវលំហូរឈាមមីក្រូរីទីននៃរីទីណាត្រូវបានកត់សម្គាល់។
វាត្រូវបានស្រូបចូលបំពង់រំលាយអាហារ។ជាមួយនឹងដូសតែមួយនៃ 500 មីលីក្រាមនៃថ្នាំ Dibicor, taurine នៅក្នុងឈាមត្រូវបានគេរកឃើញបន្ទាប់ពី 15-30 នាទី។ កម្រិតកំហាប់អតិបរមាកើតឡើងបន្ទាប់ពី 2 ម៉ោង។ សារធាតុសកម្មនៃថ្នាំត្រូវបានរំលាយនៅក្នុងកោសិកាទាំងអស់នៃរាងកាយមនុស្សរយៈពេលបញ្ចេញគឺ ២៤ ម៉ោង (បញ្ចេញដោយតម្រងនោម) ។ ជាមួយនឹងការប្រើប្រាស់យូរវានឹងប្រមូលផ្តុំជាបណ្តើរ ៗ នៅក្នុងជាលិកានិងសរីរាង្គក្នុងកំរិតនៃការព្យាបាល។

ការចង្អុលបង្ហាញសម្រាប់ការប្រើប្រាស់ថ្នាំ Dibikor
ថ្នាំ Dibicor ត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ជំងឺនិងលក្ខខណ្ឌដែលតម្រូវឱ្យមានដំណើរការធម្មតានៃដំណើរការមេតាប៉ូលីសកោសិកា។ សូចនាករសំរាប់ប្រើគឺៈ
- ការខូចមុខងារនៃបេះដូង - ការចុះខ្សោយនៃប្រព័ន្ធសរសៃឈាមបេះដូងនៃប្រព័ន្ធ etiologies ផ្សេងៗគ្នា។
- ការព្យាបាលដោយស្មុគស្មាញនៃជំងឺទឹកនោមផ្អែម mellitus ១ និង ២ ដឺក្រេរួមទាំងការកើនឡើងកម្រិតកូឡេស្តេរ៉ុល។
- ដំបៅឆ្អឹងខ្នង - ជំងឺភ្នែកឡើងបាយការរងរបួសនិងការចុះខ្សោយនៃកែវភ្នែក
- ការ intoxication នៃរាងកាយបន្ទាប់ពីការពុលជាមួយ glycosides បេះដូង,
- ការការពារការវិវត្តនៃជំងឺរលាកថ្លើមប្រភេទថ្នាំជាមួយនឹងការប្រើប្រាស់ថ្នាំប្រឆាំងនឹងមេរោគយូរ,
- ការព្យាបាលជំងឺធាត់
- រំញោចការផលិតអរម៉ូន adrenaline និងប្រព័ន្ធបញ្ជូនសរសៃប្រសាទដទៃទៀត។
កិតើកិតើនិងរដ្ឋបាល
គ្រាប់ថ្នាំ Dibicor ត្រូវបានលេបដោយផ្ទាល់មាត់ 20-30 នាទីមុនពេលញ៉ាំអាហារផឹកទឹកឱ្យបានច្រើន។ របបកិតើកិតើកិតើថាំរយៈពេលនៃវគ្គសិក្សាត្រូវបានជ្រើសរើសជាលក្ខណៈបុគ្គលដោយគ្រូពេទ្យដែលចូលរួមអាស្រ័យលើការធ្វើរោគវិនិច្ឆ័យនិងកំរិតនៃការវិវត្តនៃដំណើរការរោគសាស្ត្រ។ បទប្បញ្ញត្តិដែលបានណែនាំដោយការណែនាំជាផ្លូវការសម្រាប់ការប្រើប្រាស់៖
- ជំងឺខ្សោយបេះដូង - 250-500 មីលីក្រាម, ពីរដងក្នុងមួយថ្ងៃសម្រាប់មួយខែ។ កំរិតប្រើប្រចាំថ្ងៃអាចកើនឡើងដល់ ៦-៨ គ្រាប់ក្នុងមួយថ្ងៃឬថយចុះដល់ ១-២ នេះបើយោងតាមការចង្អុលបង្ហាញនិងការណែនាំរបស់វេជ្ជបណ្ឌិត។
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ - ៥០០ មីលីក្រាម ២ ដងក្នុងមួយថ្ងៃជាការបន្ថែមការត្រៀមអាំងស៊ុយលីនវគ្គនៃការព្យាបាលជាបន្តគឺចាប់ពី ៤ ទៅ ៦ ខែ។
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ - ៥០០ មីលីក្រាម ២ ដងក្នុងមួយថ្ងៃស្របនឹងថ្នាំជាតិស្ករក្នុងឈាមឬជាផ្នែកមួយនៃការព្យាបាលដោយប្រើថ្នាំ monotherapy រយៈពេលនៃវគ្គសិក្សាត្រូវបានកំណត់ដោយវេជ្ជបណ្ឌិត។
- ការ intoxication cardiac glycoside - 750 មីលីក្រាមក្នុងមួយថ្ងៃមុនពេលរោគសញ្ញាបាត់។
ការព្យាបាលតាមបែបបុរាណ
ការព្យាបាលបញ្ហាចង្វាក់បេះដូងដោយមានជំនួយពីឱសថបុរាណគួរតែត្រូវបានអនុវត្តបន្ទាប់ពីពិគ្រោះជាមួយគ្រូពេទ្យជំនាញបេះដូង។ ជាធម្មតាពួកគេណែនាំខ្លួនគេឱ្យប្រើវិធីសាស្រ្តដែលមិនមែនជាប្រពៃណីនៃការព្យាបាលសម្រាប់ការជាសះស្បើយឆាប់រហ័សនៃរាងកាយពីព្រោះនៅក្នុងការរួមផ្សំជាមួយថ្នាំឱសថបុរាណនៅផ្ទះបានយ៉ាងឆាប់រហ័សនិងទទួលបានជោគជ័យជួយដកចេញនូវរោគសញ្ញាទាំងអស់នៃជំងឺនេះ។
ការខះជាតិទឹកសូម្បីតែបន្តិចបន្តួចក៏ដោយក៏អាចបង្កើនភាពមើលឃើញនៃឈាមនិងបណ្តាលឱ្យមានបញ្ហាមិនប្រក្រតី។ ជំនួយដំបូងក្នុងពេលមានការវាយប្រហារគឺផឹកទឹកត្រជាក់មួយកែវ៖ វាជួយកាត់បន្ថយភាពតានតឹងការថប់បារម្ភនិងវិលមុខ។
ដើម្បីលុបភាពមិនប្រក្រតីនៅផ្ទះដោយអមដោយការវាយប្រហារភ័យស្លន់ស្លោជាមួយនឹងជំងឺសរសៃប្រសាទវាមានប្រយោជន៍ក្នុងការលាងសម្អាត។ នីតិវិធីរួមជាមួយនឹងការងូតទឹកត្រជាក់ "ចាប់ផ្តើមដំណើរការឡើងវិញ" ប្រព័ន្ធសរសៃប្រសាទធ្វើឱ្យមានតុល្យភាពនៃសកម្មភាពអាណិតអាសូរនិងធាតុបង្កជំងឺ។
ដោយសារតែមាតិការ៉ែសម្បូរបែបរបស់វាស្ករពណ៌ត្នោតជួយរក្សាតុល្យភាពនៃអេឡិចត្រូលីត (ម៉ាញ៉េស្យូមប៉ូតាស្យូមកាល់ស្យូមនិងស័ង្កសី) កង្វះខាតដែលរំខានដល់ចង្វាក់បេះដូង។ សមាសធាតុដែលមានជាតិដែកជួយដល់ភាពស្លេកស្លាំងដែលជាមូលហេតុមួយនៃមូលហេតុនៃការមិនប្រក្រតី។ ក្នុងនាមជាកាបូអ៊ីដ្រាតស្មុគស្មាញសារធាតុត្រូវបានស្រូបយកបានយ៉ាងងាយស្រួល។ បរិមាណដែលត្រូវការគឺ 30-50 ក្រាមដែលអាចរំលាយបានក្នុងកែវទឹក។
កង្វះម៉ាញ៉េស្យូមជំរុញឱ្យមានភាពមិនប្រក្រតីចាប់តាំងពីលំហូរអុកស៊ីសែនទៅកោសិកាត្រូវបានរំខាន។ សារធាតុរ៉ែជួយបន្ធូរសរសៃឈាមបេះដូងជំរុញការផលិតថាមពលពីអេធីភីក្នុង cardiomyocytes ។ លេប ១៥០-២៥០ មីលីក្រាមបីដងក្នុងមួយថ្ងៃអ្នកអាចបង្កើនមុខងារបេះដូង។ ផ្លែប៊ឺរីនិងចំរាញ់ពីហាន់ថនមានឥទ្ធិពលស្មុគស្មាញក្នុងជំងឺបេះដូងប៉ុន្តែធ្វើការជាប្រចាំ។ សារធាតុបង្កឱ្យមានការធូរស្បើយនៃសរសៃឈាមនិងកាត់បន្ថយសម្ពាធពោលគឺលុបបំបាត់រោគសញ្ញា។មូលហេតុជីវគីមីនិងថាមពលដែលបណ្តាលឱ្យការវាយប្រហារនៅតែមិនត្រូវបានដោះស្រាយហើយរាងកាយត្រូវទូទាត់សងសម្រាប់ពួកគេ។ ដោយសារតែផ្លែឈើត្រូវបានហាមឃាត់នៅក្នុង bradycardia, arrhythmias, សម្ពាធឈាមទាបនិងមានផ្ទៃពោះ។ ចង្វាក់បេះដូងលោតលឿនដែលជារោគសញ្ញានៃការអស់រដូវត្រូវបានស្ងប់ស្ងាត់ដោយមានជំនួយពី tincture នៃ hawthorn ។ អ្នកត្រូវបន្ថែម ២០ ដំណក់ទៅកែវទឹក ៣ ដងក្នុងមួយថ្ងៃ។ ប្រសិទ្ធភាពនៃថ្នាំនេះបង្ហាញរាងដោយខ្លួនឯងក្នុងមួយសប្តាហ៍។ សារធាតុ Tincture មិនអាចត្រូវបានប្រើក្រោមសម្ពាធថយចុះទេ។
ភេសជ្ជៈដែលមានមូលដ្ឋានលើស្លាបព្រាកាហ្វេហាន់ថនចំនួនពីរស្លាបព្រាកាហ្វេស្លឹកឈើស្លឹកក្រូចឆ្មារនិងតែបៃតងចាក់កញ្ចក់ទឹកឆ្អិនទុកមួយម៉ោង។ ឧបករណ៍នេះត្រូវបានប្រើនៅពេលថ្ងៃជំនួសឱ្យស្លឹកតែធម្មតាដើម្បីគ្រប់គ្រងចង្វាក់បេះដូងជាមួយនឹងការលើសឈាមនិងជំងឺសរសៃប្រសាទ។
ការប្រមូលជា root របស់ valerian ស្លឹកនៃនាឡិកាបីស្លឹកនិងម្ទេសមួយស្លាបព្រាបាយនីមួយៗត្រូវបានចាក់ជាមួយកែវទឹករំពុះហើយមួយម៉ោងត្រូវបានគេចាក់បញ្ចូល។ បន្ទាប់ពីច្រោះថ្នាំត្រូវបានគេយកទៅក្នុងមួយស្លាបព្រា ៣០ នាទីមុនពេលញ៉ាំ ៣ ដងក្នុងមួយថ្ងៃ។
ផ្លែឈើ viburnum 3 ពែងត្រូវបានកំទេចដោយប្រើម៉ាស៊ីនលាយនិងចាក់ជាមួយទឹករំពុះពីរលីត្រ។ ល្បាយនេះត្រូវបានឆ្អែតរយៈពេលប្រាំមួយម៉ោងត្រងជាមួយការបន្ថែមទឹកឃ្មុំ 500 មីលីលីត្រ។ ផលិតផលត្រូវបានរក្សាទុកនៅក្នុងទូទឹកកកហើយត្រូវបានប្រើនៅផ្នែកទីបីនៃកញ្ចក់បីដងក្នុងមួយថ្ងៃក្នុងវគ្គសិក្សារយៈពេលពីរសប្តាហ៍។ សមាសភាពនេះមានប្រសិទ្ធភាពចំពោះបញ្ហាបេះដូងដូចដែលបានបង្ហាញដោយការពិនិត្យរបស់អ្នកជំងឺ។
ការបាចពន្លកផ្កាឈូក (មួយស្លាបព្រាក្នុងមួយកែវទឹកដាំពុះ) ត្រូវបានយកទៅពាក់កណ្តាលពេលព្រឹកនិងពេលល្ងាច។ អ្នកអាចលាយប្រទាលក្រូចឆ្មា ១០ ក្រាមស្លឹកក្រូចឆ្មារផ្លូវរបស់ចនចូវនិងស្លឹកខ្ទឹមចាក់ទឹកក្តៅនិងទុកឱ្យញ៉ាំប្រហែលមួយម៉ោង។ ផឹកពែងមួយភាគបួនរាល់ថ្ងៃ។
នៅពេលបន្ថយល្បឿននៃចង្វាក់បេះដូងឧបករណ៍ដែលមានមូលដ្ឋានលើក្រូចឆ្មានិងខ្ទឹមត្រូវបានប្រើ។ វាចាំបាច់ក្នុងការកាត់ផ្លែឈើចំនួនដប់ចាក់ទឹករំពុះបន្ទាប់ពី 10 នាទីច្របាច់ទឹកហើយលាយវាជាមួយខ្ទឹមសខ្ទិះខ្ទិះខ្ទិះជាច្រើន។ ទឹកឃ្មុំមួយស្លាបព្រាបាយត្រូវបានបន្ថែមទៅក្នុងផលិតផលហើយសមាសភាពមានអាយុកាលដប់ថ្ងៃនៅក្នុងទូទឹកកកដែលជារឿយៗកំពុងញ័រ។ យកដំណោះស្រាយក្នុងបរិមាណបួនស្លាបព្រាលើក្រពះទទេដើម្បីបង្កើនសម្លេងនៃប្រព័ន្ធសរសៃប្រសាទនិងសរសៃឈាម។
ដើម្បីព្យាបាលជំងឺបេះដូង atrial fibrillation វាចាំបាច់ក្នុងការប្រមូលផ្ដុំឫសរបស់ valerian, ប្រទាលក្រូចឆ្មានិងសារីវ៉ារ (គ្រឿងផ្សំត្រូវបានគេយកតាមសមាមាត្រ ៣: ៣: ២) ។ ឱសថដែលត្រូវបានគេយកមកលាយបញ្ចូលគ្នាយ៉ាងហ្មត់ចត់វាស់ ២ ស្លាបព្រានៃល្បាយហើយបំពេញវាដោយកែវទឹកមិនក្តៅ។ បន្ទាប់មកសមាសភាពត្រូវតែទុកចោលរយៈពេល ៣ ម៉ោងសម្រាប់ការទទូចបន្ទាប់ពីនោះវាត្រូវបានដាំឱ្យពុះនិងច្រោះ។ យកទំពាំងបាយជូរដែលបានរៀបចំនៅក្នុងផ្នែកតូចៗពេញមួយថ្ងៃ។ ភាពប្រសើរឡើងគួរឱ្យកត់សម្គាល់នៃសុខភាពកើតឡើងបន្ទាប់ពី 2-3 ថ្ងៃ។ ចំពោះលទ្ធផលដែលអាចមើលឃើញវាត្រូវបានណែនាំឱ្យឆ្លងកាត់វគ្គសិក្សាព្យាបាលរយៈពេល 7 ថ្ងៃរាល់ពេលរៀបចំផ្នែកថ្មីនៃផលិតផល។
អន្តរកម្មគ្រឿងញៀន
វាអាចត្រូវបានចេញវេជ្ជបញ្ជារួមគ្នាជាមួយថ្នាំនៃក្រុមឱសថដទៃទៀត (ភ្នាក់ងារជាតិស្ករក្នុងឈាមការត្រៀមលក្ខណៈអាំងស៊ុយលីន) ។ ប្រសិទ្ធភាពនៃ taurine លើដំណើរការមេតាប៉ូលីសបង្កើនប្រសិទ្ធភាពនៃគ្លីសេរីនបេះដូងនិងបណ្តុំឆានែលកាល់ស្យូមដូច្នេះជាមួយនឹងការទទួលទានប៉ារ៉ាឡែលវាត្រូវបានគេណែនាំអោយកាត់បន្ថយកំរិតថ្នាំ។

ផលប៉ះពាល់និងការប្រើជ្រុល
ការព្យាបាលដោយប្រើថ្នាំ Dibicor ត្រូវបានអត់ឱនឱ្យបានល្អដោយអ្នកជំងឺដោយមិនមានផលប៉ះពាល់។ ជាមួយនឹងការកើនឡើងភាពប្រែប្រួលឬការមិនអត់ធ្មត់ជាបុគ្គលចំពោះសមាសធាតុសំខាន់ឬជំនួយការប្រតិកម្មអាឡែហ្ស៊ីក្នុងទម្រង់ជាកន្ទួលលើស្បែក (urticaria) ត្រូវបានគេសង្កេតឃើញ។ ក្នុងករណីបែបនេះវាអាចលុបចោលការព្យាបាលឬការតែងតាំងថ្នាំប្រឆាំងនឹងអ៊ីស្តាមីន។ ជាមួយនឹងជំងឺទឹកនោមផ្អែមនៅពេលកំពុងប្រើថ្នាំការថយចុះជាតិស្ករក្នុងឈាមអាចវិវត្តវាចាំបាច់ត្រូវកែសម្រួលកំរិតប្រើនៃការត្រៀមអាំងស៊ុយលីន។
Contraindications
ថ្នាំមិនត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ការមិនអត់ធ្មត់ជាបុគ្គលចំពោះ taurine ឬសមាសធាតុផ្សេងទៀតនៃថ្នាំនោះទេ។ ការទទួលភ្ញៀវត្រូវបានឆ្លុះបញ្ចាំងដោយមនុស្សដែលមានអាយុក្រោម ១៨ ឆ្នាំ។ការប្រើប្រាស់ក្នុងអំឡុងពេលមានផ្ទៃពោះនិងអំឡុងពេលបំបៅកូនដោយទឹកដោះម្តាយមិនត្រូវបានណែនាំទេដោយសារតែទិន្នន័យមិនគ្រប់គ្រាន់ស្តីពីផលប៉ះពាល់នៃសារធាតុសកម្មសំខាន់លើទារកនិងដំណើរការនៃការបង្កើតរបស់វា។
អាណាឡូករបស់ឌីជីគ័រ
ប្រសិនបើការមិនអត់ធ្មត់បុគ្គលត្រូវបានគេរកឃើញ (ឧទាហរណ៍ក្នុងទម្រង់នៃប្រតិកម្មទៅនឹងស្បែក) វេជ្ជបណ្ឌិតអាចជំនួសថ្នាំនេះជាមួយអាណាឡូករចនាសម្ព័ន (Taurine Bufus ឬ Taufon) ឬជាមួយថ្នាំដែលមានយន្តការស្រដៀងគ្នានៃសកម្មភាព។ ថ្នាំទាំងនេះរួមមាន៖
- Flowerpot - ថ្នាំដើម្បីបង្កើនការរំលាយអាហារនិងធ្វើឱ្យប្រសើរឡើងនូវការផ្គត់ផ្គង់ថាមពលនៃជាលិកាត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ជំងឺបេះដូងជំងឺភ្នែកជាមួយនឹងការខូចខាតឆ្អឹងខ្នង។
- ម៉ិកស៊ិកគឺជាភ្នាក់ងារប្រឆាំងនឹងអ៊ីស្តាតូកូកអ៊ីប៉ូតាលីកអ៊ីប៉ូតាលីកស៊ីរីនិងសារធាតុប្រឆាំងអុកស៊ីតកម្មដែលត្រូវបានប្រើនៅក្នុងអ៊ីស្យានិងនៅក្នុងដំណាក់កាលស្រួចស្រាវនៃជំងឺ myocardial infarction ។
- Metamax គឺជាថ្នាំ angioprotector ដែលត្រូវបានប្រើក្នុងការព្យាបាលជំងឺបេះដូងនិងសរសៃឈាម។
- Neocardyl - antianginal, antiarrhythmic, ប្រឆាំងអុកស៊ីតកម្ម, cardiotonic, antiplatelet, antispasmodic, antihypoxic, neuroprotective, antiatherosclerotic ។
- ថ្នាំ Preductal គឺជាថ្នាំដែលមានប្រសិទ្ធិភាពប្រឆាំងនឹងអ៊ីស្តាមីនដែលធ្វើអោយប្រសើរឡើងនូវការរំលាយអាហារថាមពល។
- ថ្នាំ tincture Hawthorn គឺជាឱសថបុរាណដែលមានប្រសិទ្ធិភាព antispasmodic cardiotonic ដែលត្រូវបានប្រើក្នុងការព្យាបាលជំងឺបេះដូង។

តម្លៃឌីជីគរ
អ្នកអាចទិញថ្នាំនេះនៅតាមឱសថស្ថានឬលើធនធានឯកទេសតាមអ៊ិនធរណេតដោយមានការចែកចាយដល់ផ្ទះ។ វេជ្ជបញ្ជាពីវេជ្ជបណ្ឌិតមិនចាំបាច់សម្រាប់បញ្ហានេះទេ។ ជួរតម្លៃសម្រាប់គ្រប់ទម្រង់នៃការដោះលែងគ្រឿងញៀននៅក្នុងឱសថស្ថានម៉ូស្គូ:
| សំណុំបែបបទចេញផ្សាយ | តម្លៃជាមធ្យមគិតជារូប្លិ៍ |
|---|---|
| តារាង ២៥០ លេខ ៣០ ក្នុងប័ណ្ណ។ វេចខ្ចប់ | 269 |
| ថេប្លេត ២៥០ លេខ ៦០ ក្នុងមួយសន្លឹក។ វេចខ្ចប់ | 475 |
| ថេប ៥០០ លេខ ៣០ ក្នុងដបមួយ | 425 |
| ថេប្លេត ៥០០ លេខ ៦០ ក្នុងដបមួយ | 550 |
អាណាអាយុ ៣២ ឆ្នាំតាមការណែនាំរបស់មិត្តភក្តិនាងបានលេបឌីប៊ីស៊ីសម្រាប់ការសម្រកទម្ងន់អំឡុងពេលរបបអាហារផឹក ២ គ្រាប់ក្នុងមួយថ្ងៃរយៈពេល ២ ខែស្របនឹងរបបអាហារគ្មានកាបូអ៊ីដ្រាត។ វាក្លាយជាឆាប់ខឹងនិងភ័យវាអាចធ្វើឱ្យបាត់បង់ 7 គីឡូក្រាម។ ខ្ញុំមិនបានសង្កេតឃើញពីផលប៉ះពាល់ណាមួយពីការទទួលយកវាទេខ្ញុំមានអារម្មណ៍ល្អពេញមួយពេលនេះ។
ស៊ែហ្គីអាយុ ៤២ ឆ្នាំខ្ញុំត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ឌីប៊ីក័រត្រូវបានចេញវេជ្ជបញ្ជាជាផ្នែកមួយនៃការព្យាបាលដ៏ទូលំទូលាយ។ ខ្ញុំលេបថ្នាំគ្រាប់ 500 មីលីក្រាម 2 ដងក្នុងមួយថ្ងៃកន្លះម៉ោងមុនពេលញ៉ាំ។ ស្ករស្ទើរតែត្រលប់មកធម្មតាវិញនៅសប្តាហ៍ទី ៦ នៃការទទួលទាន។ ឧបករណ៍នេះមានតំលៃថោកវេជ្ជបណ្ឌិតនិយាយថាខណៈពេលដែលរក្សាបាននូវសក្ដានុពលក្នុងវគ្គសិក្សាបន្ទាប់អ្នកអាចព្យាយាមកាត់បន្ថយកំរិតដូសនៃការរៀបចំអាំងស៊ុយលីន។
ម៉ារីណាអាយុ ៤៦ ឆ្នាំជំងឺខ្សោយបេះដូងរបស់ខ្ញុំត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញកាលពី ៣ ឆ្នាំមុន។ ឌីប៊ីខ័រត្រូវបានគេណែនាំអោយប្រើថ្មីៗនេះវេជ្ជបណ្ឌិតបានចេញវេជ្ជបញ្ជាអោយលេប ៤ គ្រាប់ក្នុងមួយថ្ងៃចែកជាបីដូស។ សូចនាករសម្ពាធបានប្រសើរឡើងនាងចាប់ផ្តើមមានអារម្មណ៍ស្ងប់សម្លេងទូទៅរបស់នាងវិលត្រឡប់មកធម្មតាវិញ។ ខ្ញុំពេញចិត្តខ្ញុំនឹងផឹកនៅវគ្គសិក្សាពីរឬបីដងក្នុងមួយឆ្នាំ។
មូលហេតុនៃការមិនប្រក្រតីនៃជំងឺទឹកនោមផ្អែម
ស្ថានភាពនៃសាច់ដុំបេះដូងនៅក្នុងជំងឺទឹកនោមផ្អែមត្រូវបានសម្គាល់ដោយការផ្លាស់ប្តូរបែបនេះ:
- ដោយសារតែការកើនឡើងជាតិគ្លុយកូសនៅក្នុងស្រទាប់សាច់ដុំប្រូតេអ៊ីននៃរចនាសម្ព័ន្ធមិនធម្មតា (គ្លីកូល) ត្រូវបានបង្កើតឡើង។
- ជាមួយនឹងកង្វះអាំងស៊ុយលីននៅខាងក្នុង myocardiocytes មិនមានសារធាតុចិញ្ចឹមគ្រប់គ្រាន់ដើម្បីបង្កើតថាមពលទេ។
- ខ្លាញ់និងប្រូតេអ៊ីនត្រូវបានប្រើជាប្រភពថាមពល។ នេះនាំឱ្យមានការប្រមូលផ្តុំនៃសាកសព ketone ពុលដល់កោសិកា។
- ការវិវត្តទៅជាជំងឺ atherosclerosis នាំឱ្យមានការថយចុះលំហូរឈាមតាមរយៈសរសៃឈាម។
- ដោយមានជំងឺសរសៃប្រសាទស្វយ័ត, ផ្នែកខាងក្នុងនៃបេះដូងត្រូវបានរំខាន។
ទាំងអស់នេះនាំឱ្យមានការរំលោភលើការប្រព្រឹត្ដនិងភាពរំជើបរំជួលនៃ myocardium ការវិវត្តនៃការរំខាននៃចង្វាក់ផ្សេងៗនិងការថយចុះកម្លាំងនៃការកន្ត្រាក់។ លើសពីនេះទៀតរោគសាស្ត្រនៃការរំលាយអាហារអ័រម៉ូនបណ្តាលឱ្យមានគម្លាតនៅក្នុងសមាសធាតុអេឡិចត្រូលីតនៃឈាមដែលមានគ្រោះថ្នាក់បំផុតគឺកង្វះម៉ាញ៉េស្យូមនិងប៉ូតាស្យូម។
ការបែងចែកប្រភេទនៃចង្វាក់បេះដូងមិនធម្មតានៅក្នុងទឹកនោមផ្អែម
ដើម្បីបង្កើតកម្លាំងអគ្គិសនីនៅក្នុង myocardium មានកោសិកាពិសេសនៃថ្នាំងប្រហោងឆ្អឹង។ ជាធម្មតាពួកគេគឺជាអ្នកបង្កើតល្បឿន។ នៅក្រោមឥទ្ធិពលនៃការផ្លាស់ប្តូរដំណើរការមេតាប៉ូលីសចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទដូចខាងក្រោមនៃប្រហោងឆ្អឹងកើតឡើង:
- tachycardia - មានការកន្ត្រាក់ញឹកញាប់តែចង្វាក់
- bradycardia - ចង្វាក់បេះដូងទាបជាង ៦០ ចង្វាក់ក្នុងមួយនាទី
- arrhythmia (ចង្វាក់មិនទៀងទាត់) sinus ប្រភពដើម,
- extrasystole (ការកាត់បន្ថយដ៏អស្ចារ្យ) ។
នៅពេលដែលប្រភពនៃការបង្កើតសញ្ញាផ្លាស់ប្តូរការកន្ត្រាក់និងសរសៃនៃអ័រហ្វារឬបំពង់ខ្យល់កើតឡើង។ ការធ្វើឱ្យយឺតនៃការរុញច្រានតាមបណ្តោយ myocardium បណ្តាលឱ្យមានការទប់ស្កាត់ប្រភេទផ្សេងគ្នា។ នៅក្នុងជំងឺទឹកនោមផ្អែមប្រភេទរួមបញ្ចូលគ្នានៃចង្វាក់បេះដូងអាចកើតឡើង។
រោគសញ្ញានៃជំងឺខ្សោយបេះដូង
ការរំខាននៃចង្វាក់មួយចំនួនអាចមិនបង្ហាញខ្លួនពួកគេតាមគ្លីនិកហើយត្រូវបានគេរកឃើញក្នុងកំឡុងពេលធ្វើរោគវិនិច្ឆ័យ ECG ។ សញ្ញានៃការមិនប្រក្រតីអាស្រ័យលើប្រភេទអត្រាជីពចររបស់វាផលប៉ះពាល់ដល់ចរន្តឈាមខាងក្នុងបេះដូងលំហូរឈាមអាហារូបត្ថម្ភខួរក្បាលនិងតម្រងនោម។ រោគសញ្ញាលក្ខណៈបំផុតគឺ៖
- ការរំខាននិងការបន្ថយចង្វាក់បេះដូង (ជាមួយនឹងការដាច់សសៃឈាមក្នុងប្រហោងឆ្អឹង) ។
- ចង្វាក់បេះដូងលោតញឹកញាប់ជាមួយ tachycardia
- ការដួលសន្លប់ភាពទន់ខ្សោយនិងវិលមុខគឺជាសញ្ញានៃការបរាជ័យក្នុងខួរក្បាលឬប្រហោងឆ្អឹង។
ការវាយប្រហារ (paroxysm) នៃ flicker ឬ tachycardia ត្រូវបានគេមានអារម្មណ៍ថាជាការកើនឡើងភ្លាមៗនៃចង្វាក់បេះដូងដែលឈានដល់ 200 ចង្វាក់ក្នុងមួយនាទី។ ជាមួយនឹងទម្រង់ថេរនៃជំងឺបេះដូង atrial fibrillation ប្រហែលជាមិនមានរោគសញ្ញាណាមួយត្រូវបានបង្ហាញទេ។
ហេតុអ្វីបានជាការមិនប្រក្រតីកើតឡើងញឹកញាប់ជាងជាមួយជំងឺទឹកនោមផ្អែមប្រភេទទី ២
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ភាគច្រើនវិវឌ្ឍន៍ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃភាពធាត់លើសឈាមសរសៃឈាមនិងការផ្លាស់ប្តូរសរសៃឈាមដែលមានជំងឺសរសៃឈាម។ ប្រសិនបើមានកំរិតជាតិគ្លុយកូសខ្ពស់នៅក្នុងឈាមនោះភាពមិនស្រួលទាំងអស់នេះមានការរីកចម្រើន។
កត្តាមួយក្នុងចំនោមកត្តាដែលបណ្តាលឱ្យមានដំណើរការឌីណាមិកធ្ងន់ធ្ងរនៅក្នុង myocardium គឺការកើនឡើងកម្រិតអាំងស៊ុយលីន។ នេះគឺជាប្រតិកម្មសំណងចំពោះកង្វះនៃភាពប្រែប្រួលនៃជាលិកាទៅនឹងអរម៉ូននេះ។
អាំងស៊ុយលីននាំឱ្យមានការកើនឡើងនៃការសំយោគកូលេស្តេរ៉ុលនៅក្នុងថ្លើមការបញ្ចោញជាតិខ្លាញ់ក្នុងជាលិការ subcutaneous ជួយបង្កើនការកកឈាម។ ដូច្នេះចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ជញ្ជាំងសរសៃឈាមត្រូវបានបំផ្លាញលឿនហើយជាលទ្ធផលឈាមរត់ក្នុងសាច់ដុំបេះដូងថយចុះហើយចង្វាក់នៃការកន្ត្រាក់របស់វាត្រូវបានរំខាន។
តើអ្វីទៅជាគ្រោះថ្នាក់នៃភាពមិនប្រក្រតីនៃជំងឺទឹកនោមផ្អែម
ទំរង់ធ្ងន់ធ្ងរនៃការចង្វាក់បេះដូងអាចបណ្តាលឱ្យមានការឈប់សំរាកពេញលេញនៃការកន្ត្រាក់, ការស្ទះសរសៃឈាមក្នុងសរសៃឈាម, ការរំខាននៃការស្ទះឈាមក្នុងឈាមស្រួចស្រាវ - ជំងឺស្ទះសួតក៏ដូចជាជំងឺដាច់សរសៃឈាមខួរក្បាលនិងគាំងបេះដូង។
ប្រភេទនៃការរំខានចង្វាក់ណាមួយអាចបង្កគ្រោះថ្នាក់ដល់ការវិវត្តនៃការកន្ត្រាក់សរសៃសាច់ដុំដែលមិនមានការលូតលាស់។ គស្ញខាងក្រោមកំពុងកើនឡើង៖
- ភាពទន់ខ្សោយធ្ងន់ធ្ងរ
- ស្មារតីខ្សោយ
- ការបញ្ចោញប្លោកនោមនិងពោះវៀនដោយមិនស្ម័គ្រចិត្ត
- សម្ពាធឈាមធ្លាក់ចុះ
- ជីពចរឈប់ត្រូវបានរកឃើញ
- ការរមួលក្រពើចាប់ផ្តើម
- ដកដង្ហើមនិងចង្វាក់បេះដូងឈប់
- ការស្លាប់គ្លីនិកកើតឡើង។
ដូច្នេះនៅពេលមានជំងឺទឹកនោមផ្អែមដួលសន្លប់អ្នកត្រូវវាស់ជាតិស្ករក្នុងឈាមជាបន្ទាន់។
ការធ្វើរោគវិនិច្ឆ័យនៃចង្វាក់បេះដូងមិនទៀងទាត់
ដើម្បីកំណត់ការរំខានចង្វាក់ការសិក្សា ECG ត្រូវបានអនុវត្តហើយក្នុងករណីមានចង្វាក់បេះដូងមិនទៀងទាត់ឬ paroxysmal ការតាមដានពេញមួយថ្ងៃត្រូវបានចង្អុលបង្ហាញ។ យោងទៅតាមសក្ខីកម្មការសិក្សាអំពីអេឡិចត្រូនិកត្រូវបានចេញវេជ្ជបញ្ជាតាមរយៈការបញ្ចូលអេឡិចត្រូតទៅក្នុងប្រហោងបេះដូងឬបំពង់អាហារ។ ទន្ទឹមនឹងនេះសូចនាករនៃអេឡិចត្រូតអេឡិចត្រូនិកខាងក្នុងនិងខាងក្រៅត្រូវបានកត់ត្រាក្នុងពេលដំណាលគ្នា។
ការធ្វើលំហាត់ប្រាណដើម្បីរកមើលភាពមិនប្រក្រតីនៃភាពវង្វេងស្មារតីអាចមានដូចខាងក្រោម៖
- អង្គុយ
- ដើរ
- ទោចក្រយានឬម៉ាស៊ីនហាត់ប្រាណកង់
- រដ្ឋបាលនៃ dipyridamole ឬ ATP ។
cardiogram ត្រូវបានពិនិត្យមុននិងក្រោយពេលផ្ទុក។ នេះអនុញ្ញាតឱ្យយើងវិនិច្ឆ័យសមត្ថភាពបម្រុងនៃ myocardium និងសំណងសម្រាប់ការរំខានដល់ចង្វាក់។
ការព្យាបាលដោយថ្នាំ
ដោយអាស្រ័យលើប្រភេទនៃការមិនប្រក្រតី, 4 blockers អាចត្រូវបានចេញវេជ្ជបញ្ជា:
- បណ្តាញសូដ្យូម (procainamide, aminalin, lidocaine, etatsizin),
- អ្នកទទួលថ្នាំ beta (atenolol, metoprolol),
- បណ្តាញប៉ូតាស្យូម (Cordaron, អ័រឌិន),
- បណ្តាញកាល់ស្យូម (Verapamil, Diltiazem) ។
ថ្នាំ Antiarrhythmic ត្រូវបានប្រើតែនៅពេលសំណង hyperglycemia ត្រូវបានសម្រេច។ ក្នុងករណីនេះមិនត្រឹមតែមាតិកាគ្លុយកូសក្នុងឈាមប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងកូលេស្តេរ៉ុលទ្រីគ្លីសេរីដសមាមាត្រនៃ lipoproteins ដង់ស៊ីតេទាបនិងអេម៉ូក្លូប៊ីននិងសម្ពាធឈាមត្រូវបានវាយតម្លៃ។
វិធីសាស្ត្រវះកាត់បេះដូង
ជាមួយនឹងប្រសិទ្ធភាពមិនគ្រប់គ្រាន់នៃការព្យាបាលដោយប្រើថ្នាំវិធីសាស្ត្ររ៉ាឌីកាល់ច្រើនអាចត្រូវបានប្រើក្នុងករណីមានការរំខានចង្វាក់ធ្ងន់ធ្ងរជាមួយនឹងការគំរាមកំហែងដែលអាចកើតមានដល់អាយុជីវិតរបស់អ្នកជំងឺ។ វិធីសាស្ត្រខាងក្រោមត្រូវបានអនុវត្ត៖
- រំញោចដោយជីពចរអគ្គិសនីតាមរយៈបំពង់អាហារ
- ការបញ្ចូលប្រភពចង្វាក់សិប្បនិម្មិត (ចង្វាក់បេះដូង) ក្នុងចង្វាក់បេះដូងទាប។
- ការតំឡើង cardioverter សំរាប់ paroxysmal tachycardia និង fibrillation,
- ការប្រុងប្រយ័ត្ននៃតំបន់នៃ myocardium ជាមួយនឹងប្រភពចង្វាក់ខុសប្រក្រតីដោយប្រើរលកវិទ្យុ
- ការវះកាត់បើកបេះដូង។
ការបងា្ករការមិនប្រក្រតីនៃជំងឺទឹកនោមផ្អែម
មធ្យោបាយសំខាន់បំផុតដើម្បីការពារការវិវត្តនៃការមិនប្រក្រតីចំពោះអ្នកជំងឺទឹកនោមផ្អែមគឺត្រូវរក្សាកម្រិតគ្លីសេម៉ាដែលត្រូវបានណែនាំឱ្យនៅជិតនឹងបទដ្ឋានសរីរវិទ្យា។
ដើម្បីធ្វើដូចនេះអ្នកត្រូវតែប្រកាន់ខ្ជាប់នូវរបបអាហារយ៉ាងតឹងរ៉ឹងលើកលែងតែកាបូអ៊ីដ្រាតរំលាយអាហារនិងខ្លាញ់ដែលមានដើមកំណើតសត្វបានយ៉ាងងាយដោយលេបថ្នាំតាមវេជ្ជបញ្ជាក៏ដូចជាសកម្មភាពរាងកាយ។
វាចាំបាច់ក្នុងការបោះបង់ចោលការជក់បារីកាហ្វេថាមពលអាល់កុលដើម្បីកំណត់ការផ្ទុកលើសទម្ងន់ដែលទាក់ទងនឹងភាពតានតឹងខាងផ្លូវចិត្ត។ ការព្យាបាល Arrhythmia គួរតែត្រូវបានអនុវត្តតែដោយអ្នកឯកទេសក្រោមការត្រួតពិនិត្យរបស់ ECG និងការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍។
ការវិវឌ្ឍន៍នៃចង្វាក់បេះដូងមិនធម្មតានៅក្នុងជំងឺទឹកនោមផ្អែមគឺជាការបង្ហាញនៃជំងឺទឹកនោមផ្អែមជំងឺបេះដូងជំងឺសរសៃប្រសាទនិងដំបៅ atherosclerotic នៃសរសៃឈាមបេះដូង។ វគ្គសិក្សារបស់វាអាចមកពីការរំខានចង្វាក់ asymptomatic ដល់ស្ថានភាពគំរាមកំហែងដល់អាយុជីវិត។ សម្រាប់ការព្យាបាលកម្រិតជាតិស្ករក្នុងឈាមមានលក្ខណៈធម្មតាថ្នាំប្រឆាំងនឹងការរលាកត្រូវបានគេប្រើហើយការព្យាបាលវះកាត់ត្រូវបានប្រើប្រសិនបើគ្មានប្រសិទ្ធភាព។
វីដេអូមានប្រយោជន៍
ដើម្បីការពារផលវិបាកពីជំងឺទឹកនោមផ្អែមសូមមើលវីដេអូនេះ៖
ថ្នាំ Panangin សម្រាប់ចង្វាក់បេះដូងមិនទៀងទាត់ត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់គោលបំណងនៃការព្យាបាលនិងសម្រាប់ prophylaxis រួមទាំងជំងឺ atrial fibrillation ។ តើធ្វើដូចម្តេចដើម្បីប្រើថ្នាំ, នៅពេលណាដែលវាល្អប្រសើរជាងមុនដើម្បីជ្រើសរើស Panangin forte សម្រាប់ការមិនប្រក្រតី?
របបអាហារដែលមានសមាសធាតុផ្សំល្អសម្រាប់ចង្វាក់បេះដូងមិនធម្មតា, tachycardia ឬ extrasystole នឹងជួយធ្វើឱ្យមុខងារបេះដូងប្រសើរឡើង។ ច្បាប់អាហារូបត្ថម្ភមានដែនកំណត់និង contraindications សម្រាប់បុរសនិងស្ត្រី។ ជាពិសេសចានដែលត្រូវបានជ្រើសរើសដោយប្រុងប្រយ័ត្នជាមួយជំងឺបេះដូង atrial fibrillation ខណៈពេលប្រើថ្នាំ Warfarin ។
ប្រសិនបើថ្នាំអាណាក្លីលីនដែលមានតំលៃថោកត្រូវបានចេញវេជ្ជបញ្ជាឱ្យមានបញ្ហាចង្វាក់បេះដូងតើត្រូវធ្វើដូចម្តេចដើម្បីផឹកវា? ថេប្លេតសម្រាប់ជំងឺបេះដូង atrial មាន contraindications ដូច្នេះអ្នកត្រូវពិគ្រោះជាមួយវេជ្ជបណ្ឌិត។ តើច្បាប់ចូលរៀនមានអ្វីខ្លះ?
ប្រសិនបើភាពមិនប្រក្រតីកើតឡើងនៅពេលយប់នៅពេលព្រឹកមនុស្សម្នាក់មានអារម្មណ៍ថាខូចទាំងស្រុងងងុយគេង។ ជាញឹកញាប់ផងដែរជាទូទៅការឈប់សំរាកត្រូវបានបំពេញបន្ថែមដោយការគេងមិនលក់ការភ័យខ្លាច។ ហេតុអ្វីបានជាការប្រកាច់កើតឡើងក្នុងពេលកំពុងគេង, ដេក, នៅក្នុងស្ត្រី? តើមានមូលហេតុអ្វីខ្លះ? ហេតុអ្វីបានជាការវាយប្រហារ tachycardia, បេះដូងលិច, ការញ័រទ្រូងភ្លាមៗកើតឡើង? តើការព្យាបាលគឺជាអ្វី?
ជួនកាលចង្វាក់បេះដូងលោតខុសប្រក្រតីនិង bradycardia កើតឡើងក្នុងពេលដំណាលគ្នា។ ឬភាពមិនប្រក្រតី (រួមទាំងជំងឺបេះដូង atrial fibrillation) ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃខួរក្បាល (bradycardia) ដែលមានទំនោរទៅនឹងវា។ តើថ្នាំអ្វីខ្លះនិងថ្នាំប្រឆាំងនឹងរោគដែលត្រូវផឹក? តើការព្យាបាលនឹងទៅយ៉ាងដូចម្តេច?
ទន្ទឹមនឹងនេះជំងឺទឹកនោមផ្អែមនិងឈឺទ្រូងបានបង្កការគំរាមកំហែងធ្ងន់ធ្ងរដល់សុខភាព។ តើធ្វើដូចម្តេចដើម្បីព្យាបាលការឈឺទ្រូងជាមួយនឹងជំងឺទឹកនោមផ្អែមប្រភេទទី ២? តើការរំខានចង្វាក់បេះដូងអាចកើតឡើងអ្វីខ្លះ?
ស្ទើរតែគ្មាននរណាម្នាក់គ្រប់គ្រងដើម្បីជៀសវាងការវិវត្តនៃជំងឺ atherosclerosis ក្នុងទឹកនោមផ្អែម។ រោគសាស្ត្រទាំងពីរនេះមានទំនាក់ទំនងជិតស្និតពីព្រោះការកើនឡើងជាតិស្ករប៉ះពាល់អវិជ្ជមានដល់ជញ្ជាំងសរសៃឈាមបង្កឱ្យមានការវិវត្តនៃជម្ងឺក្រិនសរសៃឈាមនៅផ្នែកខាងក្រោមនៃអ្នកជំងឺ។ ការព្យាបាលកើតឡើងជាមួយរបបអាហារ។
សម្រាប់អ្នកដែលសង្ស័យថាពួកគេមានបញ្ហាចង្វាក់បេះដូងវាមានប្រយោជន៍ក្នុងការដឹងពីមូលហេតុនិងរោគសញ្ញានៃជំងឺបេះដូង។ ហេតុអ្វីបានជាវាកើតឡើងនិងអភិវឌ្ឍលើបុរសនិងស្ត្រី? តើភាពខុសគ្នារវាងការព្យាបាលដោយប្រើថ្នាំ paroxysmal និងជំងឺបេះដូង atrial fibrillation គឺជាអ្វី?
Arrhythmia កើតឡើងបន្ទាប់ពីជំងឺដាច់សរសៃឈាមខួរក្បាលនៅក្នុងវត្តមាននៃបញ្ហាបេះដូង, បន្ទះ atherosclerotic និងកត្តាដទៃទៀត។ ជំងឺបេះដូង atrial fibrillation ក៏លេចឡើងដោយសារតែការវិលត្រឡប់ទៅរករបៀបរស់នៅមិនល្អ។
អនុសាសន៍អាហារូបត្ថម្ភ
តុល្យភាពអេឡិចត្រូលីត្រត្រូវបានថែរក្សាដោយប្រព័ន្ធសរសៃប្រសាទ។ ប្រសិនបើសូដ្យូមនៅក្នុងឈាមថយចុះទឹកនោមកាន់តែច្រើនត្រូវបានបញ្ចេញចោលដោយតម្រងនោមហើយជាមួយនឹងការកើនឡើងនៃអំបិលផ្ទុយទៅវិញការស្រេកទឹកលេចឡើង។
នៅពេលកោសិកាបេះដូងត្រូវបានសម្រាកមានសូដ្យូមនិងកាល់ស្យូមច្រើននៅខាងក្រៅហើយម៉ាញ៉េស្យូមនិងប៉ូតាស្យូមនៅខាងក្នុង។ ជាមួយនឹងការបន្សាបជាតិសូដ្យូមនិងអ៊ីយ៉ុងកាល់ស្យូមជ្រាបចូលខាងក្នុងនិងប៉ូតាស្យូមនិងម៉ាញ៉េស្យូម - ខាងក្រៅ។ វាគឺជាការទទួលទានកាល់ស្យូមដល់បរិធានកោសិកាដែលបណ្តាលឱ្យមានការកន្ត្រាក់នៃ myocardium ។ ជាមួយនឹងការកើនឡើងនៃកំហាប់កាល់ស្យូមម៉ាស៊ីនបូមប៉ូតាស្យូម - សូដ្យូមត្រូវបានបើកដែលអនុញ្ញាតឱ្យអ៊ីយ៉ុងត្រឡប់ទៅទីតាំងដើមវិញហើយនាំឱ្យមានភាពធូរស្រាលនៃកោសិកា - ការជួសជុលឡើងវិញដែលត្រូវការអ៊ីយ៉ុងម៉ាញ៉េស្យូម។
កម្រិតម៉ាញ៉េស្យូមដែលមានសុខភាពល្អគឺ ១,៤-២.៥ មេហ្គាបៃ / លីក្នុងឈាមជាមួយនឹងការលូតលាស់រយៈពេលឆ្លុះបញ្ចាំងការកើនឡើងភាពរំភើបនិងការថយចុះនៃការថយចុះ។ ដូច្នេះម៉ាញ៉េស្យូមស៊ុលហ្វាតត្រូវបានប្រើសម្រាប់ការធ្វើឱ្យ tachycardia កាន់តែធ្ងន់ធ្ងរដើម្បីបំបាត់រោគសញ្ញានេះជាបណ្តោះអាសន្ន។ ការផ្តោតអារម្មណ៍កើនឡើងរហូតដល់ ២៧ មេហ្គាបឺត / លីបង្កើនរយៈពេលនៃជីពចរទៅនឹងបំពង់ខ្យល់បំពង់ខ្យល់វែង PQ (R) ដែលជាប់ទាក់ទងនឹងការរាំងស្ទះ atrioventricular ការពង្រីកស្មុគស្មាញ QRS និងការចាប់បេះដូង។ ម៉ាញ៉េស្យូមច្រើនពេកបណ្តាលឱ្យចង្វាក់បេះដូងលោតនិងបំពង់ខ្យល់។ កម្រិតមីក្រូសារធាតុចិញ្ចឹមកើនឡើងក៏បង្ហាញពីការខះជាតិទឹកជំងឺតម្រងនោមជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមជំងឺក្រពេញទីរ៉ូអ៊ីតនិងដុំសាច់សាហាវ។
អាហារដែលមានជាតិខ្លាញ់និងកាល់ស្យូមនៅក្នុងរបបអាហាររំខានដល់ការស្រូបយកម៉ាញ៉េស្យូម។ ភាគច្រើនមូលហេតុនៃការខ្វះខាតគឺការរាគរូសយូរភាពតានតឹងនៅពេលដែលសារធាតុត្រូវបានចំណាយទៅលើការបញ្ជូនជីពចររំភើប។ ម៉ាញ៉េស្យូមមាននៅក្នុងចេកដំណើបពងមាន់ឈីសឈីស។
ជាតិកាល់ស្យូមលើសត្រូវទទួលខុសត្រូវចំពោះការរាំងស្ទះ atrioventricular, atrial fibrillation, sinus tachycardia ជាមួយនឹងការកើនឡើងនៃកម្រិត 65% ។ ប្រសិនបើអ្នកចាក់បញ្ចូលជាតិកាល់ស្យូមបញ្ចូលតាមសរសៃឈាមនោះភាពរំភើបខាងអរម៉ូននឹងកើនឡើង។ សូដ្យូមគឺជាអង្គបដិប្រាណដែលបន្ថយកំហាប់អ៊ីយ៉ុងកាល់ស្យូម។ តុល្យភាពត្រូវបានគ្រប់គ្រងដោយប៉ារ៉ាស្យូមពីព្រោះជាតិខនិជច្រើនពេកបណ្តាលឱ្យ hyperparathyroidism (ការបង្កើតដុំសាច់) ឬការទទួលទានវីតាមីន D ច្រើនពេក។ កង្វះជាតិកាល់ស្យូមកាត់បន្ថយភាពខ្លាំងនៃកោសិកាសាច់ដុំបេះដូងត្រូវបានគេសង្កេតឃើញក្នុងករណីកង្វះការស្រូបយកពោះវៀនកង្វះវីតាមីន D និងអាស៊ីត oxalic លើសនៅក្នុងរបបអាហារ។
ការស្រូបយកកាល់ស្យូមពឹងផ្អែកលើកត្តាជាច្រើន៖
- ខ្លាញ់លើសនៅក្នុងអាហារនាំឱ្យមានការយកចេញនូវសារធាតុរ៉ែ។
- បរិមាណម៉ាញ៉េស្យូមមួយចំនួនធំក៏រំខានដល់ការស្រូបយកកាល់ស្យូមផងដែរ។
- ការស្រូបយកផូស្វ័រច្រើនពេកគឺជានិន្នាការមួយនៅក្នុងអាហារូបត្ថម្ភទំនើបដែលនាំឱ្យមានការកកនៃសរសៃឈាមការបង្កើតគ្រួសក្នុងតំរងនោម។ ផ្លែស្ត្របឺរីនិង Walnut គឺជាឧទាហរណ៍មួយនៃការរួមបញ្ចូលគ្នាដ៏ល្អប្រសើរនៃសារធាតុពីរ។
- អាស៊ីតអុកស៊ីតកម្មលើសនៅក្នុងបន្លែបៃតងនាំឱ្យមានការបង្កើតអំបិលរលាយដែលធ្វើឱ្យខូចតម្រងនោម។
ដោយសារតែប្រភពកាល់ស្យូមល្អបំផុតគឺឈីក្រុម Fulham ខ្ទឹមបារាំងបៃតងសាច់ត្រីគ្មានខ្លាញ់។
ជាមួយនឹងកង្វះប៉ូតាស្យូម, ហើម, ឈឺចាប់សាច់ដុំ, ខ្សោយនិងឆាប់ខឹងវិវត្តប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការមិនប្រក្រតី។ ជាមួយនឹងការខ្វះខាតយ៉ាងខ្លាំងនៃអ៊ីយ៉ុងនៅក្នុង myocardium (ឧទាហរណ៍ជាមួយនឹងជំងឺខ្សោយបេះដូង), ការប្រតិបត្ដិត្រូវបានរំខាន, ការបង្កើតសរសៃ ventricular fibrillation មានការរីកចម្រើនបន្ទាប់មកស្លាប់។ រាងកាយទទួលបានប៉ូតាស្យូមពី raisins, apricots ស្ងួតដំឡូងអាវ។
កង្វះប៉ូតាស្យូមនៅក្នុងរបបអាហារកម្រកើតមានណាស់ប៉ុន្តែកង្វះរបស់វាត្រូវបានបង្ហាញដោយការថយចុះសម្ពាធនិងខ្សោយ។ របបអាហារប៉ូតាស្យូមអនុញ្ញាតឱ្យអ្នកធ្វើឱ្យមានតុល្យភាពប៉ុន្តែសម្រាប់គោលបំណងរបស់វាតម្រូវឱ្យមានការធ្វើតេស្តឈាមសម្រាប់សារធាតុរ៉ែ។
ជំងឺបេះដូង atrial fibrillation: មូលហេតុ, ទម្រង់, ការព្យាករណ៍, សញ្ញា, វិធីព្យាបាល
ជំងឺបេះដូង atrial គឺជាផ្នែកមួយនៃទំរង់នៃការរំខានចង្វាក់ដែលបណ្តាលមកពីការកើតឡើងនៃការផ្តោតអារម្មណ៍រោគសាស្ត្រនៃចរន្តឈាមរត់ក្នុងប្រហោងឆ្អឹងឬជាលិការបេះដូងដែលត្រូវបានកំណត់ដោយការកន្ត្រាក់នៃចង្វាក់បេះដូងលោតមិនទៀងទាត់រហ័សនិងវឹកវរ។
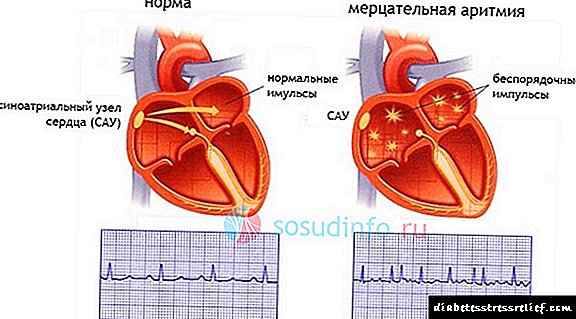
ទម្រង់នៃជំងឺបេះដូង atrial fibrillation, paroxysmal, ជាប់លាប់
នៅក្នុងគំនិតទូទៅនៃជំងឺបេះដូង atrial fibrillation, fliper (flicker) និង atrial flutter ត្រូវបានសម្គាល់។ ប្រភេទទី ១ ការកន្ត្រាក់បេះដូងពេលមានរដូវគឺ“ រលករាក់” ដែលមានជីពចរប្រហែល ៥០០ ក្នុងមួយនាទីដែលផ្តល់នូវការកន្ត្រាក់សរសៃឈាមយ៉ាងលឿន។ ជាមួយនឹងប្រភេទទី ២ នៃការកន្ត្រាក់អាតូមិកប្រហែល ៣០០-៤០០ ក្នុងមួយនាទី“ រលកធំ ៗ ” ប៉ុន្តែក៏បណ្តាលឱ្យបំពង់ខ្យល់ធ្លាក់ចុះញឹកញាប់ដែរ។ ទាំងប្រភេទទី ១ និងប្រភេទទី ២ ការកន្ត្រាក់សរសៃឈាមអាចឈានដល់ជាង ២០០ ក្នុងមួយនាទីប៉ុន្តែជាមួយនឹងអាត្ម័នចង្វាក់ចង្វាក់អាចមានភាពទៀងទាត់ - នេះគឺជាអ្វីដែលគេហៅថាចង្វាក់ឬទម្រង់ត្រឹមត្រូវនៃអាត្ម័ន។
អ្នកអានរបស់យើងបានប្រើ ReCardio ដោយជោគជ័យដើម្បីព្យាបាលជំងឺលើសឈាម។ ដោយមើលឃើញពីប្រជាប្រិយភាពនៃផលិតផលនេះយើងបានសម្រេចចិត្តផ្តល់ជូនអ្នកឱ្យចាប់អារម្មណ៍។
លើសពីនេះទៀតជំងឺបេះដូង atrial fibrillation និង flutter អាចកើតឡើងក្នុងពេលដំណាលគ្នាចំពោះអ្នកជំងឺម្នាក់ក្នុងរយៈពេលជាក់លាក់មួយឧទាហរណ៍ជាមួយ paroxysm នៃ flicker - flute atrial ។ ជារឿយៗក្នុងកំឡុងពេលនៃការប៉ះទង្គិច atrial, ភាពញឹកញាប់នៃការកន្ត្រាក់នៃសរសៃឈាមអញ្ចាញធ្មេញអាចស្ថិតនៅក្នុងដែនកំណត់ធម្មតាហើយបន្ទាប់មកការវិភាគ cardiogram កាន់តែត្រឹមត្រូវត្រូវបានទាមទារសម្រាប់ការធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវ។
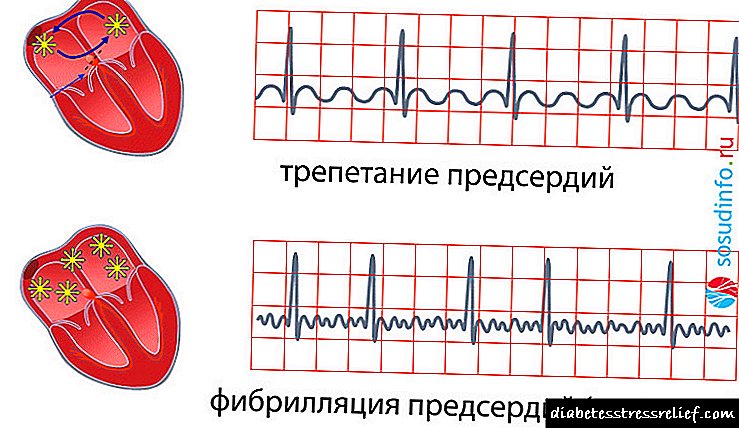
បន្ថែមពីលើការបែងចែកនៃជំងឺបេះដូង atrial fibrillation យោងទៅតាមគោលការណ៍នៃវគ្គសិក្សានៃជំងឺនេះទម្រង់ដូចខាងក្រោមត្រូវបានសម្គាល់:
- Paroxysmal ដែលត្រូវបានកំណត់ដោយការកើតឡើងនៃការរំខាននៅក្នុងការងាររបស់បេះដូងនិងត្រូវបានកត់ត្រាដោយ ECG ក្នុងអំឡុងពេល ២៤-៤៨ ម៉ោងដំបូង (រហូតដល់ ៧ ថ្ងៃ) ដែលអាចបញ្ឈប់ដោយខ្លួនឯងឬដោយជំនួយពីថ្នាំ។
- ជាប់លាប់ដែលត្រូវបានកំណត់ដោយការរំខានចង្វាក់ដូចជាជំងឺបេះដូង atrial fibrillation ឬរុយជាងប្រាំពីរថ្ងៃប៉ុន្តែមានសមត្ថភាពក្នុងការស្តារចង្វាក់បេះដូងដោយឯកឯងឬថ្នាំ។
- យូរអង្វែងមានអាយុកាលជាងមួយឆ្នាំប៉ុន្តែមានសមត្ថភាពក្នុងការស្តារចង្វាក់តាមរយៈការណែនាំថ្នាំឬអេឡិចត្រូលីត (ការស្តារចង្វាក់ប្រហោងឆ្អឹងដោយប្រើឧបករណ៍បន្ទោបង់) ។
- អចិន្រ្តៃយ៍ - ទម្រង់មួយដែលត្រូវបានកំណត់ដោយកង្វះសមត្ថភាពក្នុងការស្តារចង្វាក់ប្រហោងឆ្អឹងដែលមានស្រាប់អស់រយៈពេលជាច្រើនឆ្នាំ។
ដោយអាស្រ័យលើភាពញឹកញាប់នៃការកន្ត្រាក់ ventricular, brady, normo និង tachysystolic នៃ atrial fibrillation ត្រូវបានសម្គាល់។ ដូច្នោះហើយក្នុងករណីដំបូងភាពញឹកញាប់នៃការកន្ត្រាក់សរសៃឈាមគឺតិចជាង 55-60 ក្នុងមួយនាទីនៅវិនាទី - 60-90 ក្នុងមួយនាទីនិងទីបី - 90 ឬច្រើនជាងនេះក្នុងមួយនាទី។
ស្ថិតិ
យោងតាមការសិក្សាដែលបានធ្វើឡើងនៅក្នុងប្រទេសរុស្ស៊ីនិងនៅបរទេសការព្យាបាលជំងឺបេះដូងកើតឡើងនៅ ៥% នៃចំនួនប្រជាជនដែលមានអាយុលើសពី ៦០ ឆ្នាំនិង ១០% នៃចំនួនប្រជាជនដែលមានអាយុលើសពី ៨០ ឆ្នាំ។ ទន្ទឹមនឹងនេះដែរស្ត្រីទទួលរងពីជំងឺបេះដូង atrial fibrillation ១,៥ ដងច្រើនជាងបុរស។ គ្រោះថ្នាក់នៃការចង្វាក់បេះដូងកើតឡើងគឺថាចំពោះអ្នកជំងឺដែលមានទម្រង់ paroxysmal ឬទម្រង់អចិន្រ្តៃយ៍ជំងឺដាច់សរសៃឈាមខួរក្បាលនិងភាពស្មុគស្មាញផ្សេងៗទៀតកើតឡើង ៥ ដងច្រើនដង។
ចំពោះអ្នកជំងឺដែលមានជំងឺបេះដូង, ជំងឺបេះដូង atrial fibrillation កើតឡើងជាង ៦០% នៃគ្រប់ករណីទាំងអស់និងចំពោះអ្នកជំងឺដែលមានជំងឺសរសៃឈាមបេះដូង - ស្ទើរតែ ១០% នៃករណី។
តើមានអ្វីកើតឡើងជាមួយជំងឺបេះដូង atrial fibrillation?
ការផ្លាស់ប្តូរភ្នាក់ងារបង្ករោគនៅក្នុងការរំខានចង្វាក់នេះគឺដោយសារតែដំណើរការដូចខាងក្រោម។ នៅក្នុងជាលិកា myocardial ធម្មតា, កម្លាំងជំរុញអគ្គិសនីធ្វើចលនាដោយមិនមានការផ្លាស់ប្តូរ - ពីថ្នាំងប្រហោងឆ្អឹងទៅផ្នែកម្ខាងនៃប្រសព្វ atrioventricular ។ ប្រសិនបើមានប្លុកណាមួយនៅក្នុងផ្លូវនៃការរុញច្រាន (ការរលាក, necrosis ។ ល។ ) កម្លាំងរុញច្រានមិនអាចឆ្លងកាត់ឧបសគ្គនេះបានទេហើយត្រូវបានបង្ខំឱ្យផ្លាស់ទីក្នុងទិសដៅផ្ទុយដែលជាថ្មីម្តងទៀតបង្កឱ្យមានការរំភើបនៃផ្នែក myocardial ដែលបានចុះកិច្ចសន្យា។ដូច្នេះមជ្ឈមណ្ឌលរោគសាស្ត្រនៃឈាមរត់ថេរនៃកម្លាំងជំរុញត្រូវបានបង្កើតឡើង។
ការរំញោចថេរនៃតំបន់ជាក់លាក់នៃជាលិការ atrial នាំឱ្យមានការពិតដែលថាតំបន់ទាំងនេះពង្រីកការរំភើបដល់អាយតូនិកដែលនៅសល់ហើយសរសៃរបស់វាត្រូវបានកាត់បន្ថយជាលក្ខណៈបុគ្គលចៃដន្យនិងមិនទៀងទាត់ប៉ុន្តែជារឿយៗ។
នៅពេលអនាគតការលើកទឹកចិត្តត្រូវបានធ្វើឡើងតាមរយៈប្រសព្វ atrioventricular ប៉ុន្តែដោយសារសមត្ថភាព“ តូចតាច” របស់វាមានតែផ្នែកមួយនៃកម្លាំងជំរុញប៉ុណ្ណោះដែលឈានដល់បំពង់ខ្យល់។
តើអ្វីបណ្តាលឱ្យមានជំងឺ atrial fibrillation?
ក្នុងករណីភាគច្រើនជំងឺបេះដូង atrial fibrillation កើតឡើងដោយសារតែការខូចខាតសរីរាង្គទៅនឹង myocardium ។ ជំងឺនៃប្រភេទនេះគឺជាជំងឺបេះដូងជាចម្បង។ ជាលទ្ធផលនៃការក្រិនរឹងឬសន្ទះបិទបើកមិនគ្រប់គ្រាន់តាមពេលវេលាអ្នកជម្ងឺវិវត្តទៅជាជំងឺបេះដូង - ការផ្លាស់ប្តូររចនាសម្ព័ន្ធនិងរូបវិទ្យានៃ myocardium ។ Cardiomyopathy នាំឱ្យមានការពិតដែលថាផ្នែកមួយនៃសរសៃសាច់ដុំធម្មតានៅក្នុងបេះដូងត្រូវបានជំនួសដោយសរសៃអេកូត្រូពិក (ក្រាស់) ដែលបាត់បង់សមត្ថភាពក្នុងការធ្វើចលនាធម្មតា។ តំបន់នៃជាលិកាដែលមានជំងឺលើសឈាមគឺជា foci pathological នៃការកន្ត្រាក់នៅអាត្ម័ននៅពេលដែលវាទាក់ទងទៅនឹងភាពក្រិននិង / ឬភាពមិនគ្រប់គ្រាន់នៃសន្ទះបិទបើកនិងបំពង់បង្ហូរទឹកភ្នែក។
ជំងឺបន្ទាប់ដែលកាន់កាប់កន្លែងទី ២ ក្នុងករណីដែលមានជំងឺបេះដូង atrial fibrillation គឺជាជំងឺសរសៃឈាមបេះដូងរួមទាំងការឆ្លងមេរោគ myocardial infarction ។ ផ្លូវនៃការវិវឌ្ឍន៍នៃចង្វាក់បេះដូងប្រហាក់ប្រហែលនឹងពិការភាពមានតែតំបន់នៃជាលិកាសាច់ដុំធម្មតាទេដែលត្រូវបានជំនួសមិនមែនដោយជំងឺលើសឈាមទេប៉ុន្តែមានសរសៃសរសៃប្រសាទ។
មូលហេតុសំខាន់នៃការមិនប្រក្រតីផងដែរគឺ cardiosclerosis - ការរីកសាយនៃជាលិកាភ្ជាប់ (ស្នាម) ជំនួសកោសិកាសាច់ដុំធម្មតា។ Cardiosclerosis អាចកើតឡើងក្នុងរយៈពេលពីរបីខែឬច្រើនឆ្នាំបន្ទាប់ពីការគាំងបេះដូងឬជំងឺរលាក myocarditis (ការផ្លាស់ប្តូររលាកនៅក្នុងជាលិកាបេះដូងនៃធម្មជាតិវីរុសឬបាក់តេរី) ។ ជំងឺបេះដូង atrial fibrillation ជារឿយៗត្រូវបានគេរកឃើញនៅដំណាក់កាលស្រួចស្រាវនៃជំងឺរលាកសាច់ដុំបេះដូងឬជំងឺរលាកខួរក្បាលធ្ងន់ធ្ងរ។
ចំពោះអ្នកជំងឺមួយចំនួនជំងឺបេះដូង atrial fibrillation កើតឡើងក្នុងករណីដែលមិនមានការខូចខាតសរីរាង្គចំពោះបេះដូងដោយសារជំងឺនៃប្រព័ន្ធ endocrine ។ មូលហេតុទូទៅបំផុតក្នុងករណីនេះគឺជំងឺក្រពេញទីរ៉ូអ៊ីតអមដោយការកើនឡើងនៃការបញ្ចេញអរម៉ូនរបស់វាទៅក្នុងឈាម។ ស្ថានភាពនេះត្រូវបានគេហៅថា hyperthyroidism ដែលកើតឡើងជាមួយអ្នកដែលមានរាងពងក្រពើឬអូតូអ៊ុយមីន។ លើសពីនេះទៀតឥទ្ធិពលរំញោចថេរនៃអរម៉ូនទីរ៉ូអ៊ីតនៅលើបេះដូងនាំឱ្យមានការបង្កើត cardiomyopathy មិនធម្មតាដែលនៅក្នុងខ្លួនវាអាចនាំឱ្យមានការចុះខ្សោយនៃការកន្ត្រាក់នៅអាតូម។
បន្ថែមពីលើមូលហេតុចំបងកត្តាហានិភ័យអាចត្រូវបានគេកំណត់អត្តសញ្ញាណដែលបង្កើនលទ្ធភាពនៃការវិវត្តទៅជាជំងឺបេះដូង atrial fibrillation ចំពោះអ្នកជំងឺជាក់លាក់មួយ។ ទាំងនេះរួមមានអាយុលើសពី ៥០ ឆ្នាំភេទស្រីធាត់លើសទម្ងន់ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមរួមទាំងជំងឺទឹកនោមផ្អែមដែលជាប្រវត្តិជំងឺបេះដូង។
កត្តាដែលបង្កឱ្យមានការកើតឡើងនៃការស្ទះសរសៃឈាមបេះដូងនៃជំងឺបេះដូង atrial fibrillation ចំពោះមនុស្សដែលមានអាការៈមិនប្រក្រតីនៃប្រវត្ដិសាស្ដ្ររួមមានល័ក្ខខ័ណ្ឌដែលបណ្តាលឱ្យមានការផ្លាស់ប្តូរបទបញ្ជាស្វ័យភាពនៃសកម្មភាពបេះដូង។
ឧទាហរណ៍ជាមួយនឹងឥទ្ធិពលលេចធ្លោនៃសរសៃប្រសាទរបស់ទ្វារមាស (ទ្វារមាស, ផលប៉ះពាល់ប៉ារ៉ាស៊ីត), ការវាយប្រហារដោយចង្វាក់បេះដូងអាចចាប់ផ្តើមបន្ទាប់ពីទទួលទានអាហារធ្ងន់ក្នុងអំឡុងពេលវេនរាងកាយនៅពេលយប់ឬពេលសម្រាកពេលថ្ងៃជាដើមនៅពេលសរសៃប្រសាទអាណិតអាសូរមានឥទ្ធិពលលើបេះដូងការកើតឡើងឬកាន់តែអាក្រក់ទៅ ៗ ។ កើតឡើងជាលទ្ធផលនៃស្ត្រេសការភ័យខ្លាចអារម្មណ៍ខ្លាំងឬសកម្មភាពរាងកាយ - នោះគឺជាស្ថានភាពទាំងអស់នោះដែលត្រូវបានអមដោយការកើនឡើងនៃការរក្សាអាដ្រេណាណីននិងណុបប៉ាមីនក្នុងឈាម។
រោគសញ្ញានៃជំងឺបេះដូង atrial fibrillation
រោគសញ្ញានៃជំងឺបេះដូង atrial fibrillation អាចប្រែប្រួលចំពោះអ្នកជំងឺម្នាក់ៗ។លើសពីនេះទៅទៀតការបង្ហាញគ្លីនិកត្រូវបានកំណត់យ៉ាងទូលំទូលាយដោយទម្រង់និងវ៉ារ្យ៉ង់នៃជំងឺបេះដូង atrial fibrillation ។

ដូច្នេះឧទាហរណ៍គ្លីនិចនៃជំងឺបេះដូង atoxysmal atrial fibrillation គឺភ្លឺនិងមានលក្ខណៈ។ អ្នកជំងឺប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃសុខភាពពេញលេញឬមុនគេ (ដង្ហើមខ្លីពេលដើរឈឺក្នុងតំបន់បេះដូង) ជួបប្រទះនូវរោគសញ្ញាមិនល្អភ្លាមៗ - អារម្មណ៍នៃចង្វាក់បេះដូងលោតញាប់អារម្មណ៍នៃការខ្វះខ្យល់ការវាយប្រហារនៃការថប់ដង្ហើមអារម្មណ៍នៃសន្លប់នៅក្នុងទ្រូងនិងបំពង់កអសមត្ថភាពដកដង្ហើមចូលឬខាងក្រៅ។ ក្នុងករណីនេះយោងទៅតាមការពិពណ៌នារបស់អ្នកជំងឺខ្លួនឯងការញ័រទ្រូងដូចជា "សក់ហែក" ត្រៀមខ្លួនលោតចេញពីទ្រូងជាដើមក្រៅពីរោគសញ្ញាដែលមានលក្ខណៈនេះអ្នកជំងឺខ្លះមានការបង្ហាញពីការលូតលាស់ - បែកញើសហួសប្រមាណអារម្មណ៍ញាប់ញ័រខាងក្នុងរាងកាយក្រហម។ ឬស្បែកសនៃមុខ, ចង្អោរ, អារម្មណ៍នៃការឡើងក្បាល។ រោគសញ្ញានេះស្មុគស្មាញនៅក្នុងភាសាសាមញ្ញត្រូវបានគេហៅថា "ការបែកបាក់" នៃចង្វាក់។
ប៉ុន្តែសញ្ញាគួរឱ្យខ្លាចដែលគួរដាស់តឿនសាច់ញាតិនិងវេជ្ជបណ្ឌិតដែលកំពុងពិនិត្យអ្នកជំងឺគឺជាការលោតសម្ពាធឈាមឡើងខ្ពស់ជាង (១៥០ មីលីម៉ែតហឺត) ឬផ្ទុយទៅវិញការថយចុះសម្ពាធគួរឱ្យកត់សម្គាល់ (តិចជាង ៩០ មីលីហឺត) ដោយសារមានហានិភ័យខ្ពស់នៃសម្ពាធខ្ពស់។ ជំងឺដាច់សរសៃឈាមខួរក្បាលនិងសម្ពាធឈាមទាបគឺជាសញ្ញាមួយនៃជំងឺខ្សោយបេះដូងស្រួចស្រាវឬការស្ទះសរសៃឈាមខួរក្បាល។
ការបង្ហាញគ្លីនិកគឺភ្លឺជាងអត្រាចង្វាក់បេះដូងខ្ពស់។ ទោះបីជាមានករណីលើកលែងនៅពេលដែលអ្នកជំងឺអត់ធ្មត់នឹងប្រេកង់ពី ១២០-១៥០ ក្នុងមួយនាទីច្រើនជាងការស្កប់ស្កល់ហើយផ្ទុយទៅវិញអ្នកជំងឺដែលមានបំរែបំរួលខួរក្បាលប្រូស្តាតជួបប្រទះនឹងជំងឺខ្សោយបេះដូងនិងវិលមុខកាន់តែច្បាស់ជាងការមានលក្ខណៈធម្មតា - និង tachysystole ។
ជាមួយនឹងទំរង់ថេរនៃជំងឺបេះដូង atrial fibrillation ឬ flutter, ចង្វាក់បេះដូងជាធម្មតាគឺ 80-120 ក្នុងមួយនាទី។ អ្នកជំងឺធ្លាប់មានចង្វាក់បែបនេះហើយអនុវត្តជាក់ស្តែងមិនមានអារម្មណ៍រំខាននៅក្នុងការងាររបស់បេះដូងទេមានតែការហាត់ប្រាណប៉ុណ្ណោះ។ ប៉ុន្តែនៅទីនេះដោយសារតែការវិវត្តនៃជំងឺខ្សោយបេះដូងរ៉ាំរ៉ៃការត្អូញត្អែរអំពីការដកដង្ហើមខ្លីអំឡុងពេលនៃការហាត់ប្រាណបានមកដល់ហើយជាញឹកញាប់មានសកម្មភាពក្នុងស្រុកតិចតួចនិងនៅពេលសម្រាក។
ការធ្វើរោគវិនិច្ឆ័យ
ក្បួនដោះស្រាយសម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺបេះដូង atrial fibrillation មានចំនុចដូចខាងក្រោមៈ
- អធិការកិច្ចនិងសាកសួរអ្នកជំងឺ។ ដូច្នេះសូម្បីតែនៅក្នុងដំណើរការនៃការប្រមូលពាក្យបណ្តឹងនិងរោគវិទ្យាក៏ដោយវាអាចទៅរួចដែលអាចបញ្ជាក់ថាអ្នកជំងឺមានចង្វាក់រំខានណាមួយ។ ការរាប់ជីពចរក្នុងមួយនាទីនិងកំណត់ភាពមិនប្រក្រតីរបស់វាអាចជំរុញឱ្យវេជ្ជបណ្ឌិតមានគំនិតនៃជំងឺបេះដូង atrial fibrillation ។
- ការធ្វើរោគវិនិច្ឆ័យ ECG គឺជាវិធីសាស្រ្តសាមញ្ញមានតំលៃសមរម្យនិងផ្តល់ព័ត៌មានសម្រាប់ការបញ្ជាក់ពីជំងឺ atrial fibrillation ។ cardiogram ត្រូវបានអនុវត្តរួចហើយនៅពេលដែលក្រុមរថយន្តសង្គ្រោះបន្ទាន់ត្រូវបានគេហៅឬក្នុងអំឡុងពេលនៃការព្យាបាលដំបូងរបស់អ្នកជំងឺជាមួយនឹងការរំខាននៅក្នុងគ្លីនិក។
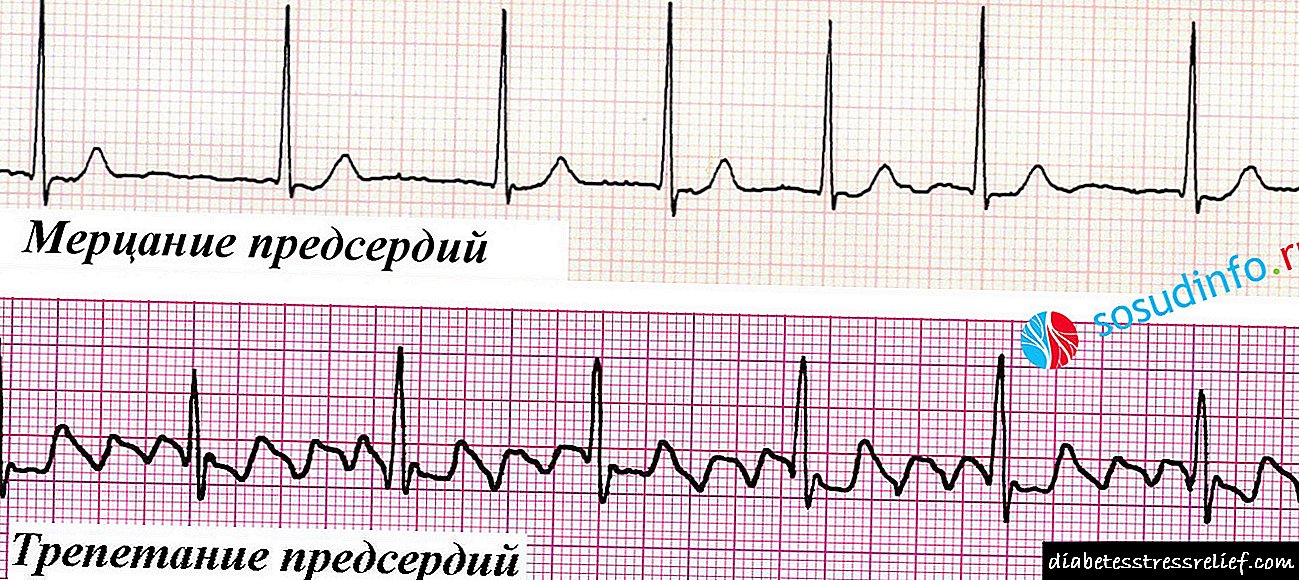
លក្ខណៈវិនិច្ឆ័យសម្រាប់ជំងឺបេះដូង atrial គឺ៖
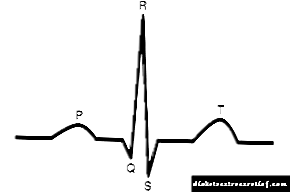 វត្តមាននៃចង្វាក់ដែលមិនមានប្រហោងឆ្អឹង (មិនលេចឡើងនៅក្នុងកោសិកានៃថ្នាំងប្រហោងឆ្អឹង) ដែលត្រូវបានបង្ហាញដោយអវត្តមាននៃរលក P នៅចំពោះមុខស្មុគស្មាញ ventricular នីមួយៗ។
វត្តមាននៃចង្វាក់ដែលមិនមានប្រហោងឆ្អឹង (មិនលេចឡើងនៅក្នុងកោសិកានៃថ្នាំងប្រហោងឆ្អឹង) ដែលត្រូវបានបង្ហាញដោយអវត្តមាននៃរលក P នៅចំពោះមុខស្មុគស្មាញ ventricular នីមួយៗ។- វត្តមាននៃចង្វាក់មិនទៀងទាត់ដែលត្រូវបានបង្ហាញដោយចន្លោះ R-R ខុសគ្នា - ចន្លោះពេលខុសគ្នារវាងស្មុគស្មាញឆ្លុះបញ្ចាំងពីការកន្ត្រាក់សរសៃឈាម។
- ចង្វាក់បេះដូងអាចមានទំហំផ្សេងៗគ្នា - ពី ៤០-៥០ ដល់ ១២០-១៥០ ក្នុងមួយនាទីឬច្រើនជាងនេះ
- ស្មុគស្មាញ QRS (ស្មុគស្មាញបំពង់ខ្យល់) មិនត្រូវបានផ្លាស់ប្តូរទេ
- រលកផ្លេកបន្ទោរ f ឬរលករញ្ជួយ F អាចមើលឃើញនៅលើអ៊ីសូលីន។
- បន្ទាប់ពី ECG ការចង្អុលបង្ហាញសម្រាប់ការចូលមន្ទីរពេទ្យនៅមន្ទីរពេទ្យត្រូវបានកំណត់ (សូមមើលខាងក្រោម) ។ ក្នុងករណីចូលមន្ទីរពេទ្យការត្រួតពិនិត្យបន្ថែមទៀតត្រូវបានអនុវត្តនៅក្នុងផ្នែកជំងឺបេះដូងការព្យាបាលឬផ្នែកចង្វាក់បេះដូងក្នុងករណីមានការបដិសេធពីមន្ទីរពេទ្យអ្នកជំងឺត្រូវបានបញ្ជូនទៅពិនិត្យបន្ថែមនៅគ្លីនិកនៅកន្លែងស្នាក់នៅ។
- ក្នុងចំណោមវិធីសាស្រ្តធ្វើរោគវិនិច្ឆ័យបន្ថែមដែលត្រូវបានចេញវេជ្ជបញ្ជានិងផ្តល់ព័ត៌មានញឹកញាប់បំផុតគឺការតាមដាន ECG និងសម្ពាធឈាមប្រចាំថ្ងៃ។ វិធីសាស្រ្តនេះអនុញ្ញាតឱ្យអ្នកចុះឈ្មោះសូម្បីតែរយៈពេលខ្លីនៃចង្វាក់បេះដូងមិនធម្មតាដែលមិនត្រូវបានគេចាប់យក (cardiogram) ហើយវាក៏ជួយវាយតម្លៃពីគុណភាពនៃការព្យាបាលផងដែរ។
- អ៊ុលត្រាសោនៃបេះដូងឬអេកូស៊ីអេសអេស (អេកូ - ខាសស្កុប) ។វាគឺជា "ស្តង់ដារមាស" នៅក្នុងការធ្វើរោគវិនិច្ឆ័យរូបភាពនៃជំងឺបេះដូងដូចដែលវាអនុញ្ញាតឱ្យរកឃើញ
ការរំលោភបំពានសំខាន់ៗនៃការចុះកិច្ចសន្យាជំងឺ myocardial, ភាពមិនប្រក្រតីនៃរចនាសម្ព័ន្ធរបស់វានិងដើម្បីវាយតម្លៃប្រភាគនៃបំពង់ខ្យល់ខាងឆ្វេងដែលជាលក្ខណៈវិនិច្ឆ័យសំរេចសម្រាប់វាយតម្លៃប្រសិទ្ធភាពនៃការព្យាបាលចំពោះជំងឺខ្សោយបេះដូងជាមួយនឹងទម្រង់ថេរនៃជំងឺបេះដូង atrial fibrillation ។ - ការពិនិត្យអេឡិចត្រូនិក Transesophageal electrophysiological (PEFI) គឺជាវិធីសាស្រ្តមួយដែលផ្អែកលើការរំញោចសិប្បនិម្មិតនៃ myocardium និងលើការបង្កហេតុនៃ flicker ដែលអាចត្រូវបានកត់ត្រាភ្លាមៗនៅលើ ECG ។ វាត្រូវបានអនុវត្តដោយមានគោលបំណងចុះបញ្ជីភាពមិនប្រក្រតីដែលធ្វើឱ្យអ្នកជំងឺរំខានដល់រោគសញ្ញាដោយមានអារម្មណ៍ប៉ុន្តែមិនត្រូវបានកត់ត្រានៅក្នុង ECG (រួមទាំងការប្រើប្រាស់ការត្រួតពិនិត្យ Holter) ។
- កាំរស្មីអ៊ិចត្រូវបានប្រើដើម្បីពិនិត្យអ្នកជំងឺដែលមានទម្រង់ paroxysmal (សង្ស័យថាមានការស្ទះសរសៃឈាមសួត) និងទម្រង់ថេរ (សម្រាប់វាយតម្លៃការកកស្ទះសរសៃឈាមក្នុងសួតដោយសារជំងឺខ្សោយបេះដូងរ៉ាំរ៉ៃ) ។
- ការធ្វើតេស្តឈាមទូទៅនិងជីវគីមីដែលជាការសិក្សាអំពីកម្រិតអរម៉ូនទីរ៉ូអ៊ីតនៅក្នុងឈាមអេកូក្រូសែននៃក្រពេញទីរ៉ូអ៊ីត - ជួយក្នុងការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺបេះដូង។
ជាគោលការណ៍សម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺបេះដូង atrial fibrillation ការត្អូញត្អែរលក្ខណៈ (ការខ្សោយបេះដូង, ឈឺទ្រូង, ថប់ដង្ហើម), anamnesis (បានកើតឡើងជាអចិន្ត្រៃយ៍ឬមានរយៈពេលយូរ) និង ECG ដែលមានសញ្ញានៃជំងឺបេះដូង atrial fibrillation ឬ atrial fibrillation គឺគ្រប់គ្រាន់។ ទោះជាយ៉ាងណាក៏ដោយដើម្បីរកមូលហេតុនៃការរំខានចង្វាក់នេះគួរតែស្ថិតនៅក្នុងដំណើរការនៃការពិនិត្យយ៉ាងហ្មត់ចត់របស់អ្នកជំងឺប៉ុណ្ណោះ។
វិធីសាស្ត្រព្យាបាលសម្រាប់ជំងឺបេះដូង atrial fibrillation
ការព្យាបាលដោយប្រើថ្នាំ paroxysmal និងទម្រង់អចិន្រ្តៃយ៍នៃជំងឺបេះដូង atrial គឺខុសគ្នា។ គោលបំណងនៃជំនួយក្នុងទំរង់ទីមួយគឺផ្តល់ការថែទាំបន្ទាន់និងធ្វើការព្យាបាលដោយការស្តារនីតិសម្បទាដោយចង្វាក់។ នៅក្នុងទម្រង់ទី ២ អាទិភាពគឺការតែងតាំងការព្យាបាលដោយចង្វាក់ជាមួយនឹងការប្រើប្រាស់ថេរនៃថ្នាំ។ សំណុំបែបបទជាប់លាប់អាចជាកម្មវត្ថុនៃការព្យាបាលដោយចង្វាក់បេះដូងនិងក្នុងករណីមានការបរាជ័យនៃការផ្លាស់ប្តូរទៅជាទម្រង់អចិន្រ្តៃយ៍ដោយប្រើថ្នាំបន្ថយចង្វាក់។
ការព្យាបាលជំងឺបេះដូង atoxysmal atrial fibrillation
ការផ្តល់ជំនួយសង្គ្រោះបន្ទាន់នៃ paroxysm នៃ flicker ឬ flutter ត្រូវបានអនុវត្តរួចទៅហើយនៅដំណាក់កាល preh មន្ទីរពេទ្យ - ដោយរថយន្តសង្គ្រោះបន្ទាន់ឬនៅក្នុងគ្លីនិក។
ក្នុងចំណោមថ្នាំសំខាន់ៗសម្រាប់ការវាយប្រហារដោយចង្វាក់បេះដូងកើតឡើងដូចខាងក្រោមត្រូវបានប្រើតាមលំដាប់លំដោយ:
- ល្បាយប៉ូឡាហ្សូលគឺជាដំណោះស្រាយនៃប៉ូតាស្យូមក្លរួ 4% + គ្លុយកូស 5% 400 មីលីលីត្រ + អាំងស៊ុយលីន 5U ។ ចំពោះអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមជំនួសឱ្យល្បាយគ្លុយកូស - អាំងស៊ុយលីនរាងកាយ។ ដំណោះស្រាយ (ក្លរួសូដ្យូម 0,9%) 200 ឬ 400 មីលីលីត្រ។
- ដំណោះស្រាយនៃប៉ាណាម៉ាលីនឬ aspartame 10 មីលីលីត្រចាក់តាមសរសៃឈាម។
- ដំណោះស្រាយនៃ procainamide 10% 5 ឬ 10 មីលីលីត្រនៅក្នុងទឹកអំបិល។ ជាមួយនឹងទំនោរទៅនឹងការថយចុះសម្ពាធឈាម (សម្ពាធទាប) គួរតែត្រូវបានគ្រប់គ្រងក្នុងពេលដំណាលគ្នាជាមួយ mesatone ដើម្បីការពារការថយចុះសម្ពាធឈាមការដួលរលំនិងការបាត់បង់ស្មារតី។
- Cordarone ក្នុងកំរិតមួយនៃទំងន់រាងកាយ 5 មីលីក្រាម / គីឡូក្រាមត្រូវបានគ្រប់គ្រងលើដំណោះស្រាយគ្លុយកូស 5% ចាក់តាមសរសៃឈាមយឺត ៗ ឬស្រក់។ វាគួរតែត្រូវបានប្រើក្នុងភាពឯកោពីថ្នាំប្រឆាំងនឹងការរលាកដទៃទៀត។
- Strofantin 0,025% 1 មីលីលីត្រក្នុងទឹកអំបិល 10 មីលីលីត្រចាក់តាមសរសៃឈាមយឺត ៗ ឬក្នុងអំបិល 200 មីលីលីត្រ។ វាអាចត្រូវបានប្រើតែក្នុងករណីដែលគ្មានជាតិ glycoside intoxication (ការប្រើថ្នាំ Digoxin ច្រើនពេក, Corglycon, strophanthin ជាដើម) ។
បន្ទាប់ពីការគ្រប់គ្រងថ្នាំបន្ទាប់ពី ២០-៣០ នាទីអ្នកជំងឺនឹងមានអេកូអេសហើយក្នុងករណីដែលមិនមានចង្វាក់បេះដូងប្រហាក់ប្រហែលគាត់គួរតែត្រូវបានគេនាំទៅផ្នែកអ្នកជំងឺនៃមន្ទីរពេទ្យដើម្បីដោះស្រាយបញ្ហាមន្ទីរពេទ្យ។ ការស្តារចង្វាក់ឡើងវិញនៅកម្រិតនៃនាយកដ្ឋានចូលរៀនមិនត្រូវបានអនុវត្តទេអ្នកជំងឺត្រូវសម្រាកនៅមន្ទីរពេទ្យក្នុងមន្ទីរដែលការព្យាបាលចាប់ផ្តើម។
ការចង្អុលបង្ហាញអំពីការចូលមន្ទីរពេទ្យ៖
- ទម្រង់ paroxysmal ដែលត្រូវបានរកឃើញដំបូងគេនៃចង្វាក់បេះដូងមិនប្រក្រតី។
- paroxysm ដែលអូសបន្លាយ (ពីបីទៅប្រាំពីរថ្ងៃ) ដោយសារមានប្រូបាបខ្ពស់នៃការវិវត្តទៅជាផលវិបាកនៃសរសៃឈាម។
- Paroxysm ដែលមិនត្រូវបានចតនៅដំណាក់កាលមុនមន្ទីរពេទ្យ
- Paroxysm ជាមួយនឹងការវិវត្តទៅជាផលវិបាក (ជំងឺខ្សោយបេះដូងស្រួច, ហើមសួត, ស្ទះសួត, គាំងបេះដូងឬដាច់សរសៃឈាមខួរក្បាល),
- ការធ្លាក់ចុះនៃជំងឺខ្សោយបេះដូងជាមួយនឹងទំរង់ថេរនៃពន្លឺ។
ការព្យាបាលជំងឺបេះដូង atrial fibrillation ជាប់លាប់
ក្នុងករណីមានទំរង់ជាប់លាប់មិនចេះរីងស្ងួតវេជ្ជបណ្ឌិតគួរតែខិតខំស្តារចង្វាក់ប្រហោងឆ្អឹងឡើងវិញដោយប្រើថ្នាំនិង / ឬ cardioversion ។ នេះដោយសារតែជាមួយនឹងចង្វាក់ប្រហោងឆ្អឹងដែលបានស្តារឡើងវិញហានិភ័យនៃការវិវត្តទៅជាផលវិបាកនៃសរសៃឈាមគឺទាបជាងជាមួយនឹងទម្រង់ថេរហើយជំងឺខ្សោយបេះដូងរ៉ាំរ៉ៃក៏វិវត្តតិចដែរ។ ក្នុងករណីមានការស្តារឡើងវិញនៃចង្វាក់ប្រហោងឆ្អឹងដោយជោគជ័យអ្នកជំងឺគួរតែលេបថ្នាំប្រឆាំងនឹងការរលាកជាប្រចាំឧទាហរណ៍អាម៉ីម៉ារែនរ៉ាយ័រឬប្រូហ្វាហ្វេន (propanorm, ចង្វាក់បេះដូង) ។
ដូច្នេះវិធីសាស្រ្តដែលមានទំរង់ជាប់លាប់មានដូចខាងក្រោម - អ្នកជំងឺត្រូវបានគេសង្កេតឃើញនៅក្នុងពហុវៀនមួយដែលមានជំងឺបេះដូង atrial fibrillation មានរយៈពេលជាងប្រាំពីរថ្ងៃឧទាហរណ៍បន្ទាប់ពីការចេញពីមន្ទីរពេទ្យជាមួយនឹងការសង្គ្រោះ paroxysm ដែលបរាជ័យនិងដោយគ្មានប្រសិទ្ធភាពនៃថ្នាំគ្រាប់ដែលបានយកដោយអ្នកជំងឺ។ ប្រសិនបើវេជ្ជបណ្ឌិតសំរេចចិត្តព្យាយាមស្តារចង្វាក់ប្រហោងឆ្អឹងម្តងហើយម្តងទៀតគាត់នឹងបញ្ជូនអ្នកជំងឺទៅមន្ទីរពេទ្យដើម្បីទទួលការព្យាបាលនៅមន្ទីរពេទ្យក្នុងគោលបំណងដើម្បីស្តារចង្វាក់បេះដូងឬព្យាបាលចង្វាក់បេះដូងឡើងវិញ។ ប្រសិនបើអ្នកជំងឺមាន contraindications (ការគាំងបេះដូងនិងជំងឺដាច់សរសៃឈាមខួរក្បាល, ការកកឈាមក្នុងបែហោងធ្មែញបេះដូងយោងទៅតាមលទ្ធផលនៃអេកូស្យូស, hyperthyroidism មិនបានព្យាបាល, ជំងឺខ្សោយបេះដូងរ៉ាំរ៉ៃធ្ងន់ធ្ងរ, វេជ្ជបញ្ជានៃការមិនប្រក្រតីអស់រយៈពេលជាងពីរឆ្នាំ) សំណុំបែបបទជាប់លាប់ត្រូវបានប្តូរទៅជាទម្រង់អចិន្រ្តៃយ៍ដោយប្រើថ្នាំដទៃទៀត។
ការព្យាបាលជំងឺបេះដូង atrial fibrillation ជាប់លាប់
ជាមួយនឹងទម្រង់នេះអ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជាឱ្យត្រៀមលក្ខណៈថេប្លេតដែលកាត់បន្ថយចង្វាក់បេះដូង។ ក្រុមដែលសំខាន់គឺក្រុមនៃថ្នាំ beta-blockers និងគ្លីសេរីនបេះដូងឧទាហរណ៍ការបំប្លែង ៥ មីលីក្រាម x ១ ដងក្នុងមួយថ្ងៃកូរ៉ូលីន ៥ មីលីក្រាម x ១ ដងក្នុងមួយថ្ងៃឧទាហក ២៥ មីលីក្រាម x ២ ដងក្នុងមួយថ្ងៃ betalok ZOK ២៥-៥០ មីលីក្រាម x ១ ដងក្នុងមួយថ្ងៃ ក្នុងគ្លីសេរីនបេះដូងឌីហ្គូទីន ០.០២៥ មីលីក្រាមត្រូវបានគេប្រើ ១/២ គ្រាប់ x ២ ដងក្នុងមួយថ្ងៃ - ៥ ថ្ងៃសំរាក - ២ ថ្ងៃ (សាន់ព្រះអាទិត្យ) ។
! ការចេញវេជ្ជបញ្ជាថ្នាំប្រឆាំងនឹងអុកស៊ីតនិងភ្នាក់ងារ antiplatelet ឧទាហរណ៍ cardiomagnyl ១០០ មីលីក្រាមនៅពេលអាហារថ្ងៃត្រង់ឬ Clopidogrel ៧៥ មីលីក្រាមនៅពេលអាហារថ្ងៃត្រង់ឬ warfarin ២,៥-៥ មីលីក្រាម x ១ ដងក្នុងមួយថ្ងៃ (តែងតែស្ថិតក្រោមការគ្រប់គ្រងរបស់ INR - ប៉ារ៉ាម៉ែត្រនៃប្រព័ន្ធ coagulation ឈាម ២,០-២.៥ ត្រូវបានណែនាំជាធម្មតា) ។ ថ្នាំទាំងនេះការពារការកើនឡើងនៃជំងឺស្ទះសរសៃឈាមនិងកាត់បន្ថយហានិភ័យនៃការគាំងបេះដូងនិងជំងឺដាច់សរសៃឈាមខួរក្បាល។
ជំងឺខ្សោយបេះដូងរ៉ាំរ៉ៃគួរតែត្រូវបានព្យាបាលដោយប្រើថ្នាំបញ្ចុះទឹកនោម (indapamide ១,៥ មីលីក្រាមនៅពេលព្រឹក, ថ្នាំ veroshpiron ២៥ មីលីក្រាមនៅពេលព្រឹក) និងថ្នាំ ACE inhibitors (ថ្នាំ Prestarium ៥ មីលីក្រាមពេលព្រឹក, អង់ស៊ីម ៥ មីលីក្រាម x ២ ដងក្នុងមួយថ្ងៃលីលីប៉ូរ៉ូលីម ៥ មីលីក្រាមនៅពេលព្រឹក) ដែលមានឥទ្ធិពលប្រឆាំងនឹងសរីរាង្គក្នុងសរសៃឈាមនិងបេះដូង។
តើនៅពេលណាដែលត្រូវបានចង្អុលបង្ហាញ cardioversion?
Cardioversion គឺជាការស្ដារឡើងវិញនៃចង្វាក់បេះដូងដំបូងចំពោះអ្នកជំងឺដែលមានជំងឺបេះដូង atrial fibrillation ដោយប្រើថ្នាំ (សូមមើលខាងលើ) ឬចរន្តអគ្គិសនីដែលឆ្លងកាត់ទ្រូងនិងប៉ះពាល់ដល់សកម្មភាពអគ្គិសនីរបស់បេះដូង។
ការព្យាបាលដោយប្រើចរន្តអគ្គិសនីត្រូវបានអនុវត្តតាមពេលវេលាបន្ទាន់ឬតាមពេលវេលាកំណត់ដោយប្រើឧបករណ៍បំប៉ន។ ប្រភេទនៃការថែទាំនេះគួរតែត្រូវបានផ្តល់ជូនតែនៅក្នុងអង្គភាពថែទាំដែលពឹងផ្អែកខ្លាំងដោយប្រើថ្នាំសន្លប់។
ការចង្អុលបង្ហាញសម្រាប់ cardioversion បន្ទាន់គឺ paroxysm នៃជំងឺបេះដូង atrial ជាមួយនឹងរយៈពេលមិនលើសពីពីរថ្ងៃជាមួយនឹងការវិវត្តនៃការឆក់ដែលមិនធម្មតា។
ការចង្អុលបង្ហាញចំពោះ cardioversion ដែលបានគ្រោងទុក - paroxysm ដែលមានរយៈពេលលើសពីពីរថ្ងៃមិនឈប់ឈរខាងវេជ្ជសាស្ត្រក្នុងករណីដែលមិនមានការកកឈាមក្នុងបែហោងធ្មែញ atrial បែហោងធ្មែញដែលបញ្ជាក់ដោយអ៊ុលត្រាសោស transesophageal នៃបេះដូង។ ក្នុងករណីដែលកំណកឈាមត្រូវបានរកឃើញនៅក្នុងបេះដូងអ្នកជំងឺត្រូវប្រើថ្នាំ Warfarin ដោយផ្អែកទៅលើការសម្រាកព្យាបាលរយៈពេលមួយខែក្នុងកំឡុងពេលដែលកំណកឈាមរលាយក្នុងករណីភាគច្រើនហើយបន្ទាប់មកបន្ទាប់ពីអេកូទី ២ នៃបេះដូងក្នុងករណីដែលគ្មានកំណកឈាមត្រូវបានបញ្ជូនត្រឡប់ទៅមន្ទីរពេទ្យវិញដើម្បីដោះស្រាយបញ្ហាបេះដូង។
ដូច្នេះការវះកាត់បេះដូងដែលត្រូវបានគ្រោងទុកត្រូវបានអនុវត្តជាចម្បងដោយបំណងប្រាថ្នារបស់វេជ្ជបណ្ឌិតដើម្បីស្តារចង្វាក់ប្រហោងឆ្អឹងជាមួយនឹងទម្រង់នៃជំងឺបេះដូង atrial fibrillation ។
តាមបច្ចេកទេសការព្យាបាលបេះដូងត្រូវបានអនុវត្តដោយប្រើអេឡិចត្រូលីតបំប៉នអេឡិចត្រូនិចទៅនឹងជញ្ជាំងទ្រូងផ្នែកខាងមុខបន្ទាប់ពីអ្នកជំងឺត្រូវបានប្រើថ្នាំសន្លប់ដោយប្រើថ្នាំចាក់តាមសរសៃឈាម។ បន្ទាប់ពីនេះឧបករណ៍រំលាយបានផ្តល់នូវការហូរទឹករំអិលដែលជះឥទ្ធិពលដល់ចង្វាក់នៃបេះដូងផងដែរ។ អត្រាជោគជ័យខ្ពស់ណាស់ហើយបង្កើតបានច្រើនជាង ៩០% នៃការស្តារឡើងវិញនៃចង្វាក់ប្រហោងឆ្អឹងដោយជោគជ័យ។ ទោះជាយ៉ាងណាក៏ដោយ cardioversion មិនសមស្របសម្រាប់ក្រុមអ្នកជំងឺទាំងអស់នោះទេក្នុងករណីជាច្រើន (ឧទាហរណ៍ចំពោះមនុស្សវ័យចំណាស់) អេម៉ានឹងវិវឌ្ឍន៍យ៉ាងឆាប់រហ័សម្តងទៀត។
ផលវិបាក Thromboembolic បន្ទាប់ពីជំងឺបេះដូងមានប្រហែល ៥% ក្នុងចំនោមអ្នកជំងឺដែលមិនបានប្រើថ្នាំប្រឆាំងនឹងអុកស៊ីតនិងភ្នាក់ងារប្រឆាំងនឹងរោគក៏ដូចជាប្រហែល ១% ក្នុងចំណោមអ្នកជំងឺដែលទទួលថ្នាំបែបនេះពីការចាប់ផ្តើមនៃការមិនប្រក្រតី។
នៅពេលការព្យាបាលវះកាត់ត្រូវបានចង្អុលបង្ហាញ
ការព្យាបាលដោយវះកាត់សម្រាប់ជំងឺបេះដូង atrial fibrillation អាចមានគោលដៅជាច្រើន។ ដូច្នេះឧទាហរណ៍ដោយមានពិការភាពបេះដូងដែលជាបុព្វហេតុចម្បងនៃការមិនប្រក្រតីការកែតម្រូវការវះកាត់នៃជំងឺដែលជាប្រតិបត្តិការឯករាជ្យក្នុងភាគរយដ៏ធំនៃករណីការពារការស្ទះឡើងវិញនៃជំងឺបេះដូង atrial fibrillation ។
នៅក្នុងជំងឺបេះដូងដទៃទៀតការថតកាំរស្មីវិទ្យុសកម្មឬការពន្លាឡាស៊ែរនៃបេះដូងគឺសមហេតុផលក្នុងករណីដូចខាងក្រោមៈ
- គ្មានប្រសិទ្ធភាពនៃការព្យាបាលដោយប្រើថ្នាំប្រឆាំងនឹងការរលាកជាមួយនឹងការព្យាបាលដោយប្រើអុកស៊ីតូស៊ីជារឿយៗ។
- ទំរង់អចិន្រ្តៃយ៍នៃការរញ្ជួយជាមួយនឹងការវិវត្តលឿននៃជំងឺខ្សោយបេះដូង,
- ការមិនអត់ឱនចំពោះថ្នាំប្រឆាំងនឹងការរលាក។
ការរំលូតកាំរស្មីវិទ្យុសកម្មមាននៅក្នុងការពិតដែលថាតំបន់នៃអាតូមពាក់ព័ន្ធនឹងចរន្តឈាមជីពចរត្រូវបានប៉ះពាល់នឹងអេឡិចត្រូតដែលមានឧបករណ៏វិទ្យុនៅចុងបញ្ចប់។ អេឡិចត្រូតត្រូវបានបញ្ចូលទៅក្នុងអ្នកជំងឺដែលស្ថិតក្រោមការប្រើថ្នាំសន្លប់ទូទៅតាមរយៈសរសៃឈាមដែលស្ថិតនៅក្រោមការគ្រប់គ្រងរបស់ទូរទស្សន៍កាំរស្មីអ៊ិច។ ប្រតិបត្ដិការមានសុវត្ថិភាពនិងការប៉ះទង្គិចផ្លូវចិត្តទាបចំណាយពេលខ្លីហើយមិនមែនជាប្រភពនៃភាពមិនស្រួលសម្រាប់អ្នកជំងឺនោះទេ។ វិទ្យុអាស៊ីសេរីអាចត្រូវបានអនុវត្តនៅលើកូតាពីក្រសួងសុខាភិបាលនៃសហព័ន្ធរុស្ស៊ីឬសម្រាប់ប្រាក់ផ្ទាល់ខ្លួនរបស់អ្នកជំងឺ។
តើការព្យាបាលជាមួយឱសថបុរាណអាចទទួលយកបានទេ?
អ្នកជំងឺខ្លះអាចមិនអើពើនឹងអនុសាសន៍របស់គ្រូពេទ្យដែលបានចូលរួមហើយចាប់ផ្តើមព្យាបាលដោយឯករាជ្យដោយប្រើវិធីសាស្ត្រឱសថបុរាណ។ ជាការព្យាបាលឯករាជ្យការទទួលទានឱសថនិងការតុបតែងជាការពិតមិនត្រូវបានណែនាំទេ។ ប៉ុន្តែជាវិធីសាស្ត្រជំនួយបន្ថែមពីលើការព្យាបាលដោយប្រើថ្នាំដ៏សំខាន់អ្នកជំងឺអាចយកគ្រឿងលំអពីរុក្ខជាតិដែលមានប្រសិទ្ធិភាពជះឥទ្ធិពលដល់ប្រព័ន្ធសរសៃប្រសាទនិងប្រព័ន្ធសរសៃឈាមបេះដូង។ ឧទាហរណ៏, decoctions និង infusions នៃ valerian, hawthorn, clover, chamomile, mint និងប្រទាលមុខក្រូចឆ្មាត្រូវបានគេប្រើជាញឹកញាប់។ ក្នុងករណីណាក៏ដោយអ្នកជំងឺគួរតែជូនដំណឹងដល់វេជ្ជបណ្ឌិតដែលចូលរួមក្នុងការទទួលយកឱសថបែបនេះ។
បេក្ខជនព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ១
សម្ភារៈនៅក្នុងអត្ថបទនេះមិនអាចត្រូវបានប្រើសម្រាប់ការប្រើថ្នាំដោយខ្លួនឯងទេ។ ការលេបថ្នាំណាមួយដោយគ្មានវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិតគឺមានគ្រោះថ្នាក់ដល់សុខភាពរបស់អ្នក។
Verapamil ជាកម្មសិទ្ធិរបស់ក្រុមថ្នាំ - អ្នកទប់ស្កាត់បំពង់កាល់ស្យូម។ ថ្នាំមួយក្រុមនេះត្រូវបានបង្កើតឡើងដើម្បីកាត់បន្ថយភាពមិនធម្មតានៃសាច់ដុំនិងសាច់ដុំបេះដូងហើយវាក៏មានប្រយោជន៍ផងដែរក្នុងការលើសឈាមជំងឺបេះដូងនិងចង្វាក់បេះដូង។
ប៉ុន្តែថ្មីៗនេះវាត្រូវបានគេរកឃើញថាវ៉ែបឆានែលកាល់ស្យូមឆានែលរារាំង (រារាំង) ការបញ្ចេញប្រូតេអ៊ីន TXNIP (មូលហេតុនៃជំងឺទឹកនោមផ្អែម) ដែលជាមូលហេតុនៃការស្លាប់នៃកោសិកាលំពែងនិងព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។ ដូច្នេះថ្នាំមួយត្រូវបានរកឃើញជាលើកដំបូងដែលអាចអះអាងថាអាចព្យាបាលជំងឺទឹកនោមផ្អែមបានទាំងស្រុង។ លទ្ធផលល្អបំផុតត្រូវបានគេទទួលបាននៅក្នុងវីដូនិងកណ្តុរ។ នៅក្នុងសត្វកណ្តុរវាអាចធ្វើទៅបានដើម្បីការពារការស្លាប់របស់កោសិកា and- ហើយថែមទាំងបញ្ច្រាសដំណើរការនៃការស្លាប់របស់ពួកគេ។
ការសាកល្បងគ្លីនិកលើមនុស្សបានចាប់ផ្តើមនៅដើមឆ្នាំ ២០១៥ ។ នេះគឺជាការសិក្សាពិការភ្នែកទ្វេដែលពាក់ព័ន្ធនឹងមនុស្ស ៥២ នាក់។ លទ្ធផលនឹងចេញនៅដើមឆ្នាំ ២០១៦ ។
កំរិតប្រើដែលត្រូវបានស៊ើបអង្កេតនៃវ៉េរ៉ាម៉ាមៀលសម្រាប់ការព្យាបាលជំងឺទឹកនោមផ្អែមគឺ ១២០-១៦០ មីលីក្រាម ២-៣ ដងក្នុងមួយថ្ងៃ។
បណ្តាញភ្ជាប់ទៅនឹងការស្រាវជ្រាវអត្ថបទនិងការពិភាក្សា៖
ព័ត៌មាននេះបានធ្វើឱ្យអ្នកជំងឺជាច្រើនមានការចាប់អារម្មណ៍ចំពោះការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដែលពួកគេបានចាប់ផ្តើមប្រើថ្នាំ verapamil ដោយមិនចាំបាច់រង់ចាំការបញ្ចប់នៃការព្យាបាល។ ហើយពួកគេអះអាងថាកម្រិត C-peptide របស់ពួកគេបានចាប់ផ្តើមកើនឡើង។ គ្មាននរណាម្នាក់សង្ស័យថាថ្នាំ verapamil ព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ឡើយ។ ក្រុមអ្នកជំនាញមានការព្រួយបារម្ភចំពោះសំណួរតែមួយ - អាចធ្វើឱ្យថ្នាំវ៉ែនតាម៉ីមអាចកម្ចាត់ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ បានទាំងស្រុងឬវាចាំបាច់ត្រូវយកទៅប្រើសម្រាប់ជីវិត។
ព័ត៌មានល្អ ៗ ជាច្រើនទៀត។ Verapamil រារាំងការរំលាយអាហារដោយខ្លួនឯងតាមរយៈ cytochrome ។ ដូច្នេះដូសរបស់វាអាចត្រូវបានកាត់បន្ថយតាមពេលវេលាខណៈពេលដែលរក្សាបាននូវប្រសិទ្ធភាពដូចគ្នា។
ប៉ុន្តែសំណួរគឺ។ តើ verapamil ល្អឬអាក្រក់ប៉ុន្មានសម្រាប់រាងកាយទាំងមូល? យ៉ាងណាមិញយើងចាប់អារម្មណ៍នឹងការទប់ស្កាត់ដំណើរការចាស់។ ដើម្បីធ្វើដូចនេះសូមយើងពិចារណានៅក្នុងក្របខ័ណ្ឌនៃអត្ថបទនេះនូវឥទ្ធិពលវិជ្ជមាននិងអវិជ្ជមានដែលនៅសល់នៃគ្រឿងញៀនហើយធ្វើការសន្និដ្ឋានចុងក្រោយ - តើវាត្រូវបានបង្ហាញដល់យើងឬអត់។
បង្កើនឱកាសក្នុងការព្យាបាលជំងឺមហារីក

Verapamil គឺជាអ្នកទប់ស្កាត់ដ៏ខ្លាំងក្លានៃ P-glycoprotein ។ តើនេះមានន័យយ៉ាងណា? P-GP (P-glycoprotein ឬប្រូតេអ៊ីនធន់នឹង multidrug) គឺជាប្រូតេអ៊ីនដែលមាននៅក្នុងសត្វនិងផ្សិតដើម្បីការពារប្រឆាំងនឹងសារធាតុគ្រោះថ្នាក់ - រួមទាំងថ្នាំ។ វាគឺជាប្រូតេអ៊ីននេះដែលរារាំងគ្រឿងញៀនមិនឱ្យបង្ហាញពីប្រសិទ្ធភាពពេញលេញរបស់វា។ ហើយសូម្បីតែច្រើនទៀត។ ដុំមហារីកមហារីកប្រភេទខ្លះបង្កើនកម្រិតប្រូតេអ៊ីន P-GP ដូច្នេះផ្តល់ភាពធន់ទ្រាំទៅនឹងការព្យាបាលដោយថ្នាំ។ ហើយប្រសិនបើអ្នកដកការការពារនេះចេញអ្នកអាចកាត់បន្ថយកំរិតថ្នាំប្រឆាំងនឹងជំងឺមហារីកបានយ៉ាងច្រើនដោយទទួលបានលទ្ធផលដូចគ្នា។ ហើយនេះមានសារៈសំខាន់ណាស់ - ដោយសារតែកំរិតប្រើដែលតូចជាងនេះយើងនឹងធ្វើឱ្យគ្រោះថ្នាក់ដល់រាងកាយយើងជាមួយនឹងថ្នាំនេះ។
Verapamil បង្ក្រាបសកម្មភាពរបស់ប្រូតេអ៊ីនភី - ភីបង្កើនកម្រិតនៃការចែកចាយថ្នាំព្យាបាលដោយប្រើគីមីណាមួយ (និងថ្នាំធម្មតាសម្រាប់ដុំសាច់សាហាវ) ទៅខួរក្បាល។ ហើយនេះជួយបង្កើនឱកាសនៃការរស់រានមានជីវិតនិងការព្យាបាលពេញលេញចំពោះប្រភេទនៃដុំសាច់ខួរក្បាលដែលធន់នឹងថ្នាំ។ ឧទាហរណ៍វាអាចត្រូវបានផ្សំជាមួយថ្នាំដើម្បីព្យាបាលជំងឺ glioblastoma (ដុំសាច់ខួរក្បាល) ។
នៅក្នុងពោះវៀនប្រូតេអ៊ីនភី - ភីត្រូវបានបង្ហាញយ៉ាងខ្លាំងផងដែរ។ នេះជួយកាត់បន្ថយការស្រូបយកថ្នាំជាច្រើន។ ហើយ verapamil អាចជួយបង្កើនជីវភាពដល់ពួកគេ។
Verapamil មានឥទ្ធិពលការពារខួរក្បាលពីភាពចាស់

Verapamil ការពារខួរក្បាលពីការស្លាប់កោសិកាប្រសាទ៖
- រារាំងការរលាកនិងសកម្មភាពរបស់មីក្រូលី (កោសិកាដែលបំផ្លាញកោសិកាសរសៃប្រសាទ)
- រារាំងការបញ្ចូលកាល់ស្យូមទៅណឺរ៉ូន
Verapamil នៅក្នុងការសិក្សាបានបង្ហាញពីការការពារខួរក្បាលដែលមានឥទ្ធិពលខ្លាំងជាង curcumin, Memantine និង baikalein ។
តំណស្រាវជ្រាវ៖
ប្រហែល ១% នៃមនុស្សដែលមានអាយុលើសពី ៦០ ឆ្នាំទទួលរងពីជំងឺផាកឃីនសាន់ដែលជាជំងឺវិកលចរិកវិវត្តទៅជាជំងឺរ៉ាំរ៉ៃទូទៅទី ២ ចំពោះមនុស្សវ័យចំណាស់បន្ទាប់ពីជំងឺវង្វេងស្មារតី។ Verapamil កាត់បន្ថយហានិភ័យនៃជំងឺផាកឃីនសាន់។
ភ្ជាប់ទៅនឹងការសិក្សា៖
Verapamil ជាអ្នកផលិតស្វយ័តដ៏មានឥទ្ធិពល
មូលហេតុមួយនៃបុព្វហេតុនៃភាពចាស់របស់មនុស្សគឺការប្រមូលផ្តុំនៃកំទេចកំទីផ្សេងៗ។ មធ្យោបាយសំខាន់ក្នុងការប្រយុទ្ធប្រឆាំងនឹងកំទេចកំទីក្នុងពោះវៀនគឺស្វយ័តស្វ័យ។ អំពីអ្វីដែលស្វយ័តអាចរកឃើញនៅទីនេះ។ នៅក្នុងកំណែបុរាណអូតូប៉ូលីត្រូវបានធ្វើឱ្យសកម្មតាមរយៈការបង្ក្រាបសកម្មភាព mTOR kinase ។ ការតមអាហារតាមកាលកំណត់របបអាហារដែលមានកាឡូរីទាបនិងថ្នាំជាច្រើនធ្វើដូចនេះ: មេទីនទីនគ្លូកូស្យូមនិងផ្សេងទៀតជាច្រើន។ ប៉ុន្តែបញ្ហានៃការកាត់បន្ថយសកម្មភាពរបស់ mTOR kinase គឺថាវារំខានដល់ការបង្កើតសាច់ដុំហើយជាមួយនឹងការបង្ក្រាបហួសប្រមាណនៃសកម្មភាព mTOR, ការធ្វើឱ្យសសៃប្រសាទ (ការថយចុះនៃម៉ាសសាច់ដុំ) កើតឡើង។ ប៉ុន្តែ verapamil រួមបញ្ចូលទាំងស្វយ័តឆ្លងកាត់ mTOR ។
តំណស្រាវជ្រាវ៖
ផលប៉ះពាល់អវិជ្ជមាននៃ verapamil
ប្រូតេអ៊ីនភី-GP (ដែលត្រូវបានពិពណ៌នានៅដើមអត្ថបទនេះ) ការពារកោសិកាដើម hematopoietic ពីជាតិពុល។ហើយការបង្ក្រាបថេរនៃសកម្មភាព P-GP ដោយ verapamil អាចបណ្តាលឱ្យខូចខាតដល់ឌីអិនអេនៃកោសិកាដើមទាំងនេះ។ ប្រហែលជា - នេះមិនមានន័យថាវានឹងនាំឱ្យមានការខូចខាតទេ។ ប៉ុន្តែប្រសិនបើនេះជាករណីបន្ទាប់មកវ៉េតារ៉ាមីលអាចបណ្តាលឱ្យមានការកើនឡើងលឿននៃកោសិកាដើមដែលមានន័យថាវាអាចកាត់បន្ថយអាយុកាលមធ្យមជាមួយនឹងការប្រើប្រាស់ជាបន្តបន្ទាប់។ នេះត្រូវតែបញ្ជាក់នៅក្នុងការពិសោធន៍។ ដោយផ្អែកលើការពិចារណាទាំងនេះយើងសន្និដ្ឋានថាវ៉េតារ៉ាមៀលមិនគួរត្រូវបានប្រើជានិច្ចទេ។ ហើយវាគួរតែត្រូវបានអនុវត្តនៅក្នុងវគ្គសិក្សា។ ឧទាហរណ៍ក្នុងកំឡុងពេលព្យាបាលជាមួយថ្នាំប្រឆាំងនឹងជំងឺមហារីកដើម្បីបង្កើនប្រសិទ្ធភាពជីវសាស្ត្រ។ ជាទៀងទាត់វគ្គសិក្សាសម្រាប់ការព្យាបាលនៃសន្លាក់។ ល។ ការអនុវត្តវគ្គសិក្សាតាមកាលកំណត់នឹងមិនបង្កឱ្យមានផលប៉ះពាល់អវិជ្ជមាននោះទេប៉ុន្តែភាគច្រើនទំនងជាពន្យារអាយុជីវិត។
ហើយសព្វថ្ងៃនេះសម្រាប់យើង verapamil គឺជាថ្នាំដ៏មានតម្លៃជួយព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ១ ក៏ដូចជាឧបករណ៍ដ៏មានឥទ្ធិពលក្នុងការបង្កើនប្រសិទ្ធភាពនៃការព្យាបាលប្រឆាំងនឹងជំងឺមហារីក។
ប្រយ័ត្ន: Verapamil កាត់បន្ថយឥទ្ធិពលបន្ថយជាតិស្កររបស់ metformin
ភ្ជាប់ទៅនឹងការសិក្សា៖
សម្ភារៈនៅក្នុងអត្ថបទនេះមិនអាចត្រូវបានប្រើសម្រាប់ការប្រើថ្នាំដោយខ្លួនឯងទេ។ ការលេបថ្នាំណាមួយដោយគ្មានវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិតគឺមានគ្រោះថ្នាក់ដល់សុខភាពរបស់អ្នក។
យើងសូមអញ្ជើញអ្នកឱ្យជាវព្រឹត្តិប័ត្រព័ត៌មានសម្រាប់អត្ថបទប្លក់ថ្មីៗ។
អ្នកអានជាទីស្រឡាញ់ ប្រសិនបើអ្នករកឃើញឯកសារនៅក្នុងប្លក់នេះមានប្រយោជន៍ហើយអ្នកចង់អោយព័ត៌មាននេះមានដល់មនុស្សគ្រប់គ្នានោះអ្នកអាចជួយផ្សព្វផ្សាយប្លុករបស់អ្នកដោយចំណាយពេលតែពីរបីនាទីនៃពេលវេលារបស់អ្នក។ ដើម្បីធ្វើដូចនេះធ្វើតាមតំណ។
យើងក៏ណែនាំឱ្យអានផងដែរ៖
- ការព្យាបាលមានតំលៃថោកនិងមានសុវត្ថិភាពសម្រាប់ជំងឺមហារីកក្រពេញប្រូស្តាត។
- ដុំមហារីកខួរក្បាលសាហាវកំពុងត្រូវបានព្យាបាលរួចហើយ។
- ការព្យាបាលជំងឺមហារីកសុដន់។
- វិធីបញ្ឈប់ភាពចាស់របស់មនុស្ស https://nestarenie.ru/
Taurine និងមុខងារចម្បងរបស់វា
អាស៊ីតស៊ុលហ្វួរីនគឺជាសារធាតុដែលទទួលខុសត្រូវចំពោះដំណើរការនៃការរំលាយអាហារការស្រូបយកកាល់ស្យូមម៉ាញ៉េស្យូមនិងធាតុដានផ្សេងៗទៀត។ ពេលខ្លះវាត្រូវបានគេហៅថាអាស៊ីតអាមីណូមានស្ពាន់ធ័រដែលមានឥទ្ធិពលស្មុគស្មាញ៖
- ស្តារដំណើរការមេតាប៉ូលីសឡើងវិញនៅក្នុងជាលិកា
- ធ្វើឱ្យ lipid មានលក្ខណៈធម្មតាការរំលាយអាហារថាមពល
- រារាំងការវិវត្តនៃជំងឺភ្នែកឡើងបាយ, ជំងឺក្រិនសរសៃឈាម, អាការជម្ងឺប្រកាច់, ជំងឺទឹកនោមផ្អែម, ជំងឺលើសឈាម,
- កាត់បន្ថយហានិភ័យនៃការស្លាប់ភ្លាមៗនៅលើផ្ទៃខាងក្រោយនៃការផ្លាស់ប្តូរសរសៃឈាមនៅក្នុងជញ្ជាំងសរសៃឈាម
- បញ្ចុះកូលេស្តេរ៉ុល
- ជួយកាត់បន្ថយកំរិតថ្នាំក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែម។
កង្វះ Taurine មានគ្រោះថ្នាក់ជាពិសេសក្នុងវ័យកណ្តាលនិងវ័យចំណាស់នៅពេលដែលការសំយោគធម្មជាតិរបស់វាមានការថយចុះតម្រូវការជាមុនសម្រាប់ការវិវត្តនៃរោគសញ្ញាមេតាប៉ូលីសការផ្លាស់ប្តូរអ័រម៉ូនជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមការធាត់ជំងឺសរសៃឈាមនិងជំងឺលើសឈាមកើតឡើង។ ជនជាតិរុស្ស៊ីភាគច្រើនទទួលរងនូវមាតិកាទាបនៃអាស៊ីតស៊ុលហ្វួរីនេះដោយមិនដឹងខ្លួន។ យោងតាមការស្រាវជ្រាវមនុស្សដែលញ៉ាំអាហារសមុទ្រជាប្រចាំទំនងជាមិនសូវវិវត្តទៅជាជំងឺក្រិនសរសៃឈាមទេ។ ប៉ុន្តែជាអកុសលត្រីសមុទ្រអាចរកបានជាចម្បងសម្រាប់អ្នកស្រុក Primorye វាកម្រមានវត្តមាននៅក្នុងរបបអាហារប្រចាំថ្ងៃរបស់ប្រជាជនរុស្ស៊ីដទៃទៀត។
មូលហេតុនៃផលវិបាកនៃបេះដូងនិងកត្តាហានិភ័យ
 ជំងឺទឹកនោមផ្អែមមានអាយុកាលខ្លីជាងមុនដោយសារកម្រិតជាតិស្ករក្នុងឈាមខ្ពស់ឥតឈប់ឈរ។ លក្ខខណ្ឌនេះត្រូវបានគេហៅថា hyperglycemia ដែលមានឥទ្ធិពលផ្ទាល់ទៅលើការបង្កើតបន្ទះ atherosclerotic ។ ក្រោយមកទៀតតូចចង្អៀតឬរាំងខ្ទប់ lumen នៃនាវាដែលនាំឱ្យ ischemia នៃសាច់ដុំបេះដូង។
ជំងឺទឹកនោមផ្អែមមានអាយុកាលខ្លីជាងមុនដោយសារកម្រិតជាតិស្ករក្នុងឈាមខ្ពស់ឥតឈប់ឈរ។ លក្ខខណ្ឌនេះត្រូវបានគេហៅថា hyperglycemia ដែលមានឥទ្ធិពលផ្ទាល់ទៅលើការបង្កើតបន្ទះ atherosclerotic ។ ក្រោយមកទៀតតូចចង្អៀតឬរាំងខ្ទប់ lumen នៃនាវាដែលនាំឱ្យ ischemia នៃសាច់ដុំបេះដូង។
វេជ្ជបណ្ឌិតភាគច្រើនត្រូវបានគេជឿជាក់ថាការលើសជាតិស្ករធ្វើឱ្យមានបញ្ហាងាប់លិង្គ - តំបន់នៃការប្រមូលផ្តុំជាតិខ្លាញ់។ ជាលទ្ធផលនៃការនេះ, ជញ្ជាំងនៃនាវានេះបានក្លាយជាងាយបែកបាក់និងបន្ទះ។
hyperglycemia ក៏រួមចំណែកដល់ការធ្វើឱ្យសកម្មនៃភាពតានតឹងអុកស៊ីតកម្មនិងការបង្កើតរ៉ាឌីកាល់សេរីដែលមានឥទ្ធិពលអវិជ្ជមានដល់អរម៉ូន endothelium ផងដែរ។
បន្ទាប់ពីការសិក្សាជាបន្តបន្ទាប់ទំនាក់ទំនងត្រូវបានបង្កើតឡើងរវាងលទ្ធភាពនៃជំងឺសរសៃឈាមបេះដូងចំពោះជំងឺទឹកនោមផ្អែមនិងការកើនឡើងនៃអេម៉ូក្លូប៊ីនដែលមានជាតិគ្លុយកូស។ ដូច្ន្រះបើ HbA1c កើនឡើង 1% នោះហានិភ័យន្រការប្រើបា៉ាសុីនកើនឡើង ១០% ។
ជំងឺទឹកនោមផ្អែមនិងជំងឺសរសៃឈាមបេះដូងនឹងក្លាយជាគំនិតដែលទាក់ទងគ្នាប្រសិនបើអ្នកជំងឺត្រូវបានប៉ះពាល់នឹងកត្តាមិនល្អ:
ភាពធាត់ជ្រុលប្រសិនបើសាច់ញាតិម្នាក់ក្នុងចំណោមសាច់ញាតិរបស់អ្នកជំងឺទឹកនោមផ្អែមមានគាំងបេះដូង, លើសឈាម, ជក់បារី, ស្រវឹង, មានវត្តមាននៃកូលេស្តេរ៉ុលនិងទ្រីគ្លីសេរីតនៅក្នុងឈាម។
តើជំងឺបេះដូងអ្វីខ្លះអាចជាផលវិបាកនៃជំងឺទឹកនោមផ្អែម?
ចង្អុលបង្ហាញស្កររបស់អ្នកឬជ្រើសរើសភេទសម្រាប់ការណែនាំ
 ភាគច្រើនជាញឹកញាប់ដោយមានជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមកើតមានជំងឺបេះដូង។ ជំងឺនេះលេចឡើងនៅពេលដែល myocardium ដំណើរការមិនត្រឹមត្រូវចំពោះអ្នកជំងឺដែលមានសំណងជំងឺទឹកនោមផ្អែមខ្សោយ។
ភាគច្រើនជាញឹកញាប់ដោយមានជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមកើតមានជំងឺបេះដូង។ ជំងឺនេះលេចឡើងនៅពេលដែល myocardium ដំណើរការមិនត្រឹមត្រូវចំពោះអ្នកជំងឺដែលមានសំណងជំងឺទឹកនោមផ្អែមខ្សោយ។
ជារឿយៗជំងឺនេះស្ទើរតែគ្មានរោគសញ្ញា។ ប៉ុន្តែពេលខ្លះអ្នកជំងឺមានការធុញថប់ដោយសារការឈឺចុកចាប់និងចង្វាក់បេះដូងលោតមិនធម្មតា (tachycardia, bradycardia) ។
ក្នុងពេលជាមួយគ្នានេះសរីរាង្គសំខាន់ឈប់បូមឈាមនិងមុខងារក្នុងរបៀបដែលពឹងផ្អែកខ្លាំងព្រោះទំហំរបស់វាកើនឡើង។ ដូច្នេះលក្ខខណ្ឌនេះត្រូវបានគេហៅថាបេះដូងទឹកនោមផ្អែម។ រោគសាស្ត្រក្នុងវ័យពេញវ័យអាចត្រូវបានបង្ហាញដោយការវង្វេងស្មារតីហើមហើមដង្ហើមខ្លីនិងមិនស្រួលក្នុងទ្រូងដែលកើតឡើងបន្ទាប់ពីហាត់ប្រាណ។
ជំងឺសរសៃឈាមបេះដូងដែលមានជំងឺទឹកនោមផ្អែមមានការរីកចម្រើន ៣-៥ ដងញឹកញាប់ជាងមនុស្សដែលមានសុខភាពល្អ។ គួរកត់សម្គាល់ថាហានិភ័យនៃជំងឺសរសៃឈាមបេះដូងមិនអាស្រ័យលើភាពធ្ងន់ធ្ងរនៃជំងឺមូលដ្ឋានទេប៉ុន្តែអាស្រ័យលើរយៈពេលរបស់វា។
Ischemia ចំពោះអ្នកជំងឺទឹកនោមផ្អែមច្រើនតែកើតឡើងដោយគ្មានសញ្ញាច្បាស់លាស់ដែលជារឿយៗនាំឱ្យមានការវិវត្តនៃសាច់ដុំបេះដូងដែលមិនមានការឈឺចាប់។ លើសពីនេះទៅទៀតជំងឺនេះដំណើរការនៅក្នុងរលកនៅពេលការវាយប្រហារស្រួចត្រូវបានជំនួសដោយវគ្គសិក្សារ៉ាំរ៉ៃ។
លក្ខណៈពិសេសនៃជំងឺសរសៃឈាមបេះដូងគឺថាបន្ទាប់ពីការហូរឈាមក្នុង myocardium ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺហឺតរ៉ាំរ៉ៃរោគសញ្ញានៃបេះដូងខ្សោយបេះដូងនិងការខូចខាតដល់សរសៃឈាមបេះដូងចាប់ផ្តើមវិវឌ្ឍន៍យ៉ាងឆាប់រហ័ស។ រូបភាពគ្លីនិករបស់អ៊ីស្យាយ៉ាចំពោះអ្នកជំងឺទឹកនោមផ្អែម៖
ដង្ហើមខ្លី, ចង្វាក់បេះដូងមិនធម្មតា, ដង្ហើមខ្លី, ឈឺចាប់ក្នុងបេះដូង, ការថប់បារម្ភទាក់ទងនឹងការភ័យខ្លាចនៃការស្លាប់។
ការរួមបញ្ចូលគ្នានៃអ៊ីស្មាស្យាជាមួយជំងឺទឹកនោមផ្អែមអាចនាំឱ្យមានការវិវត្តនៃការរំលោភបំពានលើខួរក្បាល។ លើសពីនេះទៅទៀតភាពស្មុគស្មាញនេះមានលក្ខណៈពិសេសមួយចំនួនដូចជាចង្វាក់បេះដូងរំខាន, ស្ទះសួត, ឈឺបេះដូងរីករាលដាលដល់ចង្កោម, ក, ថ្គាមឬស្មា។ ជួនកាលអ្នកជំងឺជួបប្រទះការឈឺចាប់ដែលមានការបង្ហាប់ស្រួចស្រាវនៅទ្រូងចង្អោរនិងក្អួត។
ជាអកុសលអ្នកជំងឺជាច្រើនមានការគាំងបេះដូងដោយសារតែពួកគេមិនសង្ស័យថាមានវត្តមាននៃជំងឺទឹកនោមផ្អែម។ ទន្ទឹមនឹងនេះការប៉ះពាល់ទៅនឹង hyperglycemia នាំឱ្យមានផលវិបាកធ្ងន់ធ្ងរ។
ចំពោះអ្នកជំងឺទឹកនោមផ្អែម, លទ្ធភាពនៃការវិវត្តទៅជាឈឺទ្រូងកើនឡើងទ្វេដង។ ការបង្ហាញសំខាន់របស់វាគឺការញ័រទ្រូង, ហើមពោះ, បែកញើសនិងដង្ហើមខ្លី។
Angina pectoris ដែលកើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺទឹកនោមផ្អែមមានលក្ខណៈផ្ទាល់ខ្លួន។ ដូច្នេះការវិវឌ្ឍន៍របស់វាមិនត្រូវបានប៉ះពាល់ដោយភាពធ្ងន់ធ្ងរនៃជំងឺមូលដ្ឋាននោះទេប៉ុន្តែដោយរយៈពេលនៃដំបៅបេះដូង។ លើសពីនេះទៀតចំពោះអ្នកជំងឺដែលមានជាតិស្ករខ្ពស់ការផ្គត់ផ្គង់ឈាមមិនគ្រប់គ្រាន់ដល់ myocardium មានការរីកចម្រើនលឿនជាងមនុស្សដែលមានសុខភាពល្អ។
ចំពោះអ្នកជំងឺទឹកនោមផ្អែមរោគសញ្ញានៃការឈឺទ្រូងគឺស្រាលឬអវត្តមានទាំងស្រុង។ លើសពីនេះទៅទៀតពួកគេច្រើនតែមានដំណើរការខុសប្រក្រតីនៅក្នុងចង្វាក់បេះដូងដែលច្រើនតែបញ្ចប់ដោយសេចក្តីស្លាប់។
ផលវិបាកមួយទៀតនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ២ គឺជំងឺខ្សោយបេះដូងដែលផលវិបាកដូចជាជំងឺបេះដូងដទៃទៀតដែលកើតឡើងពីជំងឺលើសឈាមនោះមានលក្ខណៈជាក់លាក់របស់វា។ ដូច្នេះជំងឺខ្សោយបេះដូងដែលមានជាតិស្ករខ្ពស់ច្រើនតែវិវឌ្ឍន៍តាំងពីក្មេងជាពិសេសបុរស។ រោគសញ្ញាលក្ខណៈនៃជំងឺនេះរួមមាន៖
ហើមនិងភាពសៅហ្មងនៃចុងបំផុតបេះដូងរីកធំបត់ជើងញឹកញាប់អស់កម្លាំងឡើងទម្ងន់ដោយសារការរក្សាជាតិទឹកវិលមុខដង្ហើមខ្លីក្អក។
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមក៏នាំឱ្យមានការរំលោភលើចង្វាក់នៃចង្វាក់បេះដូងដែរ។ រោគសាស្ត្រកើតឡើងដោយសារតែដំណើរការខុសប្រក្រតីនៃដំណើរការមេតាប៉ូលីសដែលបង្កឡើងដោយកង្វះអាំងស៊ុយលីនដែលធ្វើឱ្យស្មុគស្មាញដល់ការឆ្លងកាត់គ្លុយកូសតាមរយៈកោសិកា myocardial ។ ជាលទ្ធផលអាស៊ីតខ្លាញ់អុកស៊ីតកម្មកកកុញនៅក្នុងសាច់ដុំបេះដូង។
វគ្គសិក្សានៃជំងឺបេះដូង myocardial dystrophy នាំឱ្យមានរូបរាងនៃ foci នៃការរំខាននៃការប្រតិបត្ដិការ, ចង្វាក់បេះដូងលោតមិនធម្មតា, extrasystoles ឬ parasystoles ។ ដូចគ្នានេះផងដែរមីក្រូជីវសាស្រ្តនៅក្នុងទឹកនោមផ្អែមរួមចំណែកដល់ការបរាជ័យនៃនាវាតូចៗដែលចិញ្ចឹម myocardium ។
sinus tachycardia កើតឡើងជាមួយនឹងការហួសប្រមាណខាងសរសៃប្រសាទឬរាងកាយ។ បន្ទាប់ពីបានទាំងអស់មុខងារបង្កើនល្បឿនបេះដូងគឺចាំបាច់ដើម្បីផ្តល់ឱ្យរាងកាយនូវសមាសធាតុអាហារូបត្ថម្ភនិងអុកស៊ីសែន។ ប៉ុន្តែប្រសិនបើជាតិស្ករក្នុងឈាមកើនឡើងឥតឈប់ឈរនោះបេះដូងត្រូវបានបង្ខំឱ្យធ្វើការក្នុងរបៀបប្រសើរឡើង។
ទោះជាយ៉ាងណាក៏ដោយចំពោះអ្នកជំងឺទឹកនោមផ្អែម myocardium មិនអាចចុះខ្សោយយ៉ាងឆាប់រហ័សទេ។ ជាលទ្ធផលសមាសធាតុអុកស៊ីសែននិងសារធាតុចិញ្ចឹមមិនចូលក្នុងបេះដូងដែលច្រើនតែនាំឱ្យគាំងបេះដូងនិងស្លាប់។
ជាមួយនឹងជំងឺសរសៃប្រសាទទឹកនោមផ្អែមការប្រែប្រួលអត្រាចង្វាក់បេះដូងអាចនឹងវិវឌ្ឍន៍។ ចំពោះស្ថានភាពនៃចរិតនេះភាពមិនប្រក្រតីកើតឡើងដោយសារតែភាពប្រែប្រួលនៃភាពធន់នៃប្រព័ន្ធសរសៃឈាមខាង ៗ ដែលអេសអេសត្រូវតែគ្រប់គ្រង។
ផលវិបាកនៃជំងឺទឹកនោមផ្អែមមួយទៀតគឺការថយចុះសម្ពាធឈាម។ ពួកគេត្រូវបានបង្ហាញដោយការថយចុះសម្ពាធឈាម។ សញ្ញានៃជំងឺលើសឈាមគឺវិលមុខវិលវល់និងដួលសន្លប់។ ដូចគ្នានេះផងដែរវាត្រូវបានកំណត់លក្ខណៈដោយភាពទន់ខ្សោយបន្ទាប់ពីភ្ញាក់ហើយឈឺក្បាលថេរ។
ចាប់តាំងពីការកើនឡើងជាតិស្ករក្នុងឈាមមានភាពស្មុគស្មាញច្រើនវាជាការសំខាន់ណាស់ដែលត្រូវដឹងពីវិធីដើម្បីពង្រឹងបេះដូងក្នុងជំងឺទឹកនោមផ្អែមនិងការព្យាបាលបែបណាដែលត្រូវជ្រើសរើសប្រសិនបើជំងឺនេះបានវិវឌ្ឍរួចហើយ។
តើភីខេអាយនិងរបៀបគណនាប្រាក់សោធន?
ជាមួយនឹងការអនុម័តច្បាប់សហព័ន្ធ“ ស្តីពីប្រាក់សោធនធានារ៉ាប់រង” នីតិវិធីថ្មីសម្រាប់ការទទួលប្រាក់“ សម្រាប់អាយុចាស់” បានចូលមកក្នុងជីវិតរបស់យើងហើយ។ ឥឡូវនេះចំនួនក្រដាសប្រាក់ដែលអ្នកបានទទួលដើម្បីសម្រេចបាននូវអាយុជាក់លាក់មួយនឹងមិនពឹងផ្អែកច្រើនលើឆ្នាំដែលបានធ្វើការទេប៉ុន្តែអាស្រ័យលើអ្វីដែលជាចំណុចសោធន។ តើនេះជាអ្វី
បទពិសោធន៍ទាំងអស់ដែលប្រមូលបានដោយមនុស្សម្នាក់នៅពេលចាប់ផ្តើមនៃម៉ោង X ត្រូវបានប្តូរទៅជាចំនុច។ ការរួមបញ្ចូលគ្នារបស់ពួកគេត្រូវបានគេហៅថាមេគុណប្រាក់សោធននិវត្តន៍បុគ្គលអក្សរកាត់អាយខេខេ។ ដូច្នេះប្រាក់សោធនត្រូវបានគណនាដូចខាងក្រោម:
- P - ប្រាក់សោធននិវត្តន៍
- ច - ចំនួនថេរប្រចាំឆ្នាំដែលបង្កើតឡើងដោយរដ្ឋ,
- N - ផ្នែកដែលផ្តល់មូលនិធិនៃប្រាក់សោធនសម្រាប់អ្នកដែលមានវា
- ខ - ចំនួនពិន្ទុសោធននិវត្តន៍,
- សៅរ៍ - ការចំណាយលើចំណុចសោធននិវត្តន៍ ១ ក្នុងឆ្នាំបច្ចុប្បន្ន។
ដើម្បីចាប់ផ្តើមដាក់ពាក្យសុំប្រាក់សោធនអ្នកដាក់ពាក្យសុំត្រូវបំពេញល័ក្ខខ័ណ្ឌដូចខាងក្រោមៈ
- ឈានដល់អាយុចូលនិវត្តន៍ដែលបានបង្កើតឡើងដោយរដ្ឋ
- មានអតីតភាពធំជាងឬស្មើអប្បបរមា
- ដើម្បីទទួលបានចំនួនអប្បបរមានៃចំណុចសោធន។
ប្រសិនបើយ៉ាងហោចណាស់លក្ខខណ្ឌមួយមិនត្រូវបានបំពេញនោះពលរដ្ឋមានវិធីពីរយ៉ាងគឺៈ
- បន្តធ្វើការរហូតដល់គ្រប់លក្ខខណ្ឌទាំងអស់
- អនុវត្តចំពោះមូលនិធិសោធនសម្រាប់ការគណនាប្រាក់សោធនសង្គមនៅពេលឈានដល់អាយុចាំបាច់ (៦០/៦៥ ឆ្នាំសម្រាប់ស្ត្រី / បុរសរៀងៗខ្លួន) ។
ពិន្ទុសោធនត្រូវបានផ្តល់ជូនសម្រាប់ឆ្នាំនីមួយៗនៃការងារ។ ដូច្នេះនៅពេលក្រោយមកមនុស្សម្នាក់ចាកចេញដើម្បីដាក់ពាក្យសុំប្រាក់សោធននិវត្តន៍ចំណុចកាន់តែច្រើនគាត់នឹងមាន។ ប៉ុន្តែក៏មានតម្លៃកំណត់អប្បបរមាដែរ។ គ្មានពិន្ទុ - គ្មានប្រាក់សោធន។ ថ្ងៃនេះពិន្ទុអប្បបរមាគឺ ១១.៤ ហើយនៅឆ្នាំ ២០២៥ តម្លៃនេះនឹងឈានដល់ ៣០ ។
តាមរបៀបដូចគ្នាប្រវែងអប្បបរមានៃសេវាកម្មនឹងត្រូវបានកើនឡើងតាមសមាមាត្រ។ សម្រាប់អ្នកដែលចូលនិវត្តន៍នៅឆ្នាំ ២០១៧ វាគ្រប់គ្រាន់ហើយក្នុងការធ្វើការ ៧ ឆ្នាំទៀតនៅពេលអនាគតតួលេខនេះនឹងកើនឡើងដល់ ១៥ នាក់ហើយនៅឆ្នាំ ២០២៥ វានឹងមានចំនួនច្រើនណាស់។ គួរកត់សម្គាល់ថារយៈពេលបែបនេះក៏ត្រូវបានរាប់បញ្ចូលផងដែរនៅក្នុងរយៈពេលនេះ:
- ក្រឹត្យ
- សេវាកម្មយោធា
- រយៈពេលពិការភាព
- ការឃុំខ្លួន
- ពេលវេលាចំណាយនៅឯការផ្លាស់ប្តូរការងារ
- មួយផ្សេងទៀត។
តម្លៃនៃមេគុណសោធននិវត្តន៍បុគ្គល (អាយភីស៊ី)៖ តើវាជាអ្វីទៅ?
កាលពីមុនដើម្បីចាប់ផ្តើមទទួលបានប្រាក់សោធននិវត្តន៍ពលរដ្ឋត្រូវបង្ហាញពីអតីតភាពរបស់គាត់ហើយបញ្ជាក់វាជាមួយឯកសារ។ ប៉ុន្តែចាប់តាំងពីឆ្នាំ ២០១៥ អ្នកចូលនិវត្តន៍នាពេលអនាគតអាចគ្រប់គ្រងប្រាក់ចំណូលចូលនិវត្តន៍របស់ពួកគេដោយឯករាជ្យ។ សម្រាប់បញ្ហានេះប្រាក់សោធនត្រូវបានបែងចែកជាផ្នែកជាច្រើន: ផ្តល់មូលនិធិនិងធានារ៉ាប់រង។ ក្រោយមកទៀតអាចត្រូវបានជួសជុលនិងទូទាត់។
ក្នុងករណីនេះពលរដ្ឋត្រូវតែបំពេញតាមប៉ារ៉ាម៉ែត្រសំខាន់ៗមួយចំនួន:
- មានបទពិសោធធានារ៉ាប់រងយ៉ាងតិច ១៥ ឆ្នាំ។
- ឈានដល់អាយុចូលនិវត្តន៍។
- ផ្តល់ទិន្នន័យដែលបញ្ជាក់ថាមេគុណប្រាក់សោធននិវត្តន៍យ៉ាងហោចណាស់មាន ៣០ ពិន្ទុសម្រាប់ប្រវែងសេវាកម្មទាំងមូល។
និយាយអំពីតម្លៃនៃមេគុណប្រាក់សោធននិវត្តន៍បុគ្គល (IPC) តើវាជាអ្វីនិង "អ្វីដែលវាញ៉ាំជាមួយ" វាពិតជាមានប្រយោជន៍ក្នុងការយល់ថាតម្លៃនេះត្រូវបានគណនាតាមពិន្ទុដែលត្រូវបានផ្តល់ជារៀងរាល់ឆ្នាំដោយផ្អែកលើកម្រិតនៃប្រាក់ខែនិងប្រាក់ចំណូលរបស់និវត្តជន។ នៅក្នុងវេនយោងទៅតាមប្រព័ន្ធដាក់ពិន្ទុបទពិសោធន៍ការងារនិងកម្រិតប្រាក់ឈ្នួលត្រូវបានគេគិតគូរ។ រហូតមកដល់ឆ្នាំ ២០១៤ សូចនាករនេះក៏ពឹងផ្អែកលើបរិមាណនៃការចូលរួមចំណែកចំពោះសេវាកម្មពន្ធផងដែរ។
ដូច្នោះហើយថ្ងៃនេះប្រសិនបើពលរដ្ឋម្នាក់ទទួលបានប្រាក់ចំណូលកាន់តែច្រើននៅឆ្នាំ 2017 ជាងឆ្នាំ 2016 នោះមេគុណសោធននិវត្តន៍បុគ្គល (ពិន្ទុសោធននិវត្តន៍) នឹងខ្ពស់ជាងនេះ។
គួរពិចារណាផងដែរថាចាប់ពីឆ្នាំ ២០១៥ ដល់ឆ្នាំ ២០២៥ រយៈពេលអន្តរកាលពិសេសត្រូវបានផ្តល់ជូន។ នេះមានន័យថាលក្ខខណ្ឌសម្រាប់ការគណនាប្រាក់សោធននឹងត្រូវបានរឹតបន្តឹងជារៀងរាល់ឆ្នាំតម្លៃនៃពិន្ទុដែលបានគណនានឹងកើនឡើងស្របតាមអតិផរណានិងសូចនាករសេដ្ឋកិច្ចនៅក្នុងប្រទេស។
ដើម្បីយល់កាន់តែច្បាស់អំពីគំនិតនៃតម្លៃនៃមេគុណប្រាក់សោធននិវត្តន៍បុគ្គល (IPC) តើវាជាអ្វីនិងរបៀបគណនាវាមានតម្លៃពិចារណាលម្អិតបន្ថែមទៀតលើទិដ្ឋភាពសំខាន់ៗមួយចំនួន។ នេះជាអ្វីដែលយើងនឹងធ្វើ។
តើអាយអាយស៊ីស៊ីប្រចាំឆ្នាំត្រូវបានគណនាយ៉ាងដូចម្តេច?
មុនឆ្នាំ ២០១៥ រដ្ឋាភិបាលបានចងក្រងរូបមន្តមេគុណប្រាក់សោធននិវត្តន៍បុគ្គលដែលមានដូចខាងក្រោមៈ PC = MF / S ដែលមានៈ
- កុំព្យូទ័រតំណាងឱ្យចំនួនសរុបនៃពិន្ទុសោធននិវត្តន៍របស់ប្រជាពលរដ្ឋពិសេស។
- អេមអេហ្វអេ - នេះគឺជាផ្នែកមួយនៃការធានារ៉ាប់រង (គិតគូរពីការកាត់បន្ថយផ្នែកថេរនិងថវិកានៃប្រាក់សោធន) ។
- C តំណាងឱ្យការចំណាយរបស់អាយភីស៊ីនៅពេលគណនា។
យោងតាមរូបមន្តនេះវាពិតជាងាយស្រួលក្នុងការគណនាដោយឯករាជ្យនូវចំនួនពិន្ទុដែលប្រមូលបាន។ ដូច្នោះហើយដើម្បីស្វែងយល់ថាតើសំណងសោធនអ្វីខ្លះដែលកំពុងរង់ចាំប្រជាពលរដ្ឋវាមិនចាំបាច់ទាក់ទង FIU ទេ។ រឿងតែមួយគត់ដែលចាំបាច់ត្រូវបញ្ជាក់ឱ្យច្បាស់គឺអត្រាអត្ថប្រយោជន៍ដែលអាចមាន ៦% ១០% ឬ ១៦% ។
ដើម្បីគណនា HIPC ដោយឯករាជ្យវាចាំបាច់ត្រូវប្រើសមីការខាងក្រោម៖ អេជអាយភី = (អេម។ អេ។ ស៊ី។ អេម។ អិល) * ១០ កន្លែងដែលៈ
- អេសអេសនឹងជាការទូទាត់នៃការរួមចំណែកនៅពន្ធគយដែលបានជ្រើសរើស (គិតជាភាគរយ) ។
- MV គឺជាកំរិតថេរនៃការទូទាត់ដែលនឹងមានចំនួន ១៦% ។
សូមអរគុណដល់សមីការនេះវាអាចកំណត់បានថាតើមានមនុស្សប៉ុន្មាននាក់ដែលនិវត្តជននាពេលអនាគតអាចកកកុញសម្រាប់សកម្មភាពការងារទាំងអស់របស់គាត់។ ប្រសិនបើក្នុងពេលតែមួយពលរដ្ឋម្នាក់បដិសេធសមាសធាតុដែលបានផ្តល់មូលនិធិនៃការបង់ប្រាក់សោធនបន្ទាប់មកគាត់នឹងអាចបង្កើនអត្រាប្រចាំឆ្នាំដោយផ្នែក។ ដូច្នោះចំនួនទឹកប្រាក់នៃប្រាក់ឧបត្ថម្ភក៏នឹងខ្ពស់ជាងនេះដែរ។
ដូចដែលបានរៀបរាប់ខាងលើពិន្ទុពិន្ទុរបស់ប្រាក់សោធនកាន់តែខ្ពស់ចំណែកនៃការទូទាត់កាន់តែច្រើន។ ទោះជាយ៉ាងណាក៏ដោយគួរចងចាំថាមាន IPC អតិបរមា (មេគុណសោធននិវត្តន៍បុគ្គល) ដែលមានចំនួន 7.38 ពិន្ទុ។ ដើម្បីទទួលបានវាក្នុងកំឡុងឆ្នាំប្រជាជនត្រូវទទួលបានប្រាក់ខែអតិបរមា។
ដើម្បីធ្វើឱ្យវាកាន់តែងាយស្រួលក្នុងការដោះស្រាយជាមួយ intricacies ទាំងអស់នៃអាយភីស៊ីសូមពិចារណាឧទាហរណ៍មួយ។ ឧបមាថាមានពលរដ្ឋជាក់លាក់ម្នាក់សម្រេចចិត្តដោយខ្លួនឯងដើម្បីគណនាចំនួនពិន្ទុដែលនាងអាចប្រមូលបានសម្រាប់សកម្មភាពការងាររបស់នាងហើយចំនួនប៉ុន្មានដែលនាងនៅតែត្រូវការដើម្បីទទួលបានការបង់ប្រាក់ប្រចាំខែចំនួន 25,000 រូប្លិ៍។
ផ្នែកថេរនៃប្រាក់សោធនធានារ៉ាប់រងជាធម្មតាមានចំនួន 4559 រូប្លិ៍។ទន្ទឹមនឹងនេះប្រាក់សោធនស្មើនឹង 18,300 រូប្លិ៍ត្រូវបានបង្គរចំពោះស្ត្រី។
ដូច្នោះហើយចំនួនទឹកប្រាក់នៃការទូទាត់សម្រាប់អ្នកចូលនិវត្តន៍នាពេលអនាគតនឹងមានចំនួន 13 741 រូប្លិ៍ (យើងដកហូតពីផ្នែកធានារ៉ាប់រងថេរ 18 ចំនួន 18) ។
ដើម្បីគណនាអាយភីស៊ីចែកជា ១៣ ៧៤១ ដោយ ៧៤,២៨ និងទទួលបានប្រហែល ១៨៥ ពិន្ទុ។ នេះគឺជាតម្លៃដែលចង់បាន។ ប្រសិនបើអ្នកធ្វើការគណនាបញ្ច្រាសជាច្រើនវាងាយស្រួលក្នុងការរកឃើញថាដើម្បីទទួលបានប្រាក់ចំនួន 25,000 រូប្លិ៍អ្នកចូលនិវត្តន៍ត្រូវតែកកកុញចំនួន 90 ពិន្ទុផ្សេងទៀតក្នុងមួយខែ។
បើនិយាយឱ្យចំទៅថ្លៃដើមនៃសូចនាករនេះគឺជាចំនួនជាក់លាក់ដែលត្រូវបានកំណត់ដោយរដ្ឋជារៀងរាល់ឆ្នាំ។ ឧទាហរណ៍នៅឆ្នាំ 2015 អាយភីស៊ីមានចំនួនស្មើនឹង 64 រូប្លិ៍ហើយក្នុងខែកុម្ភៈឆ្នាំ 2016 ដោយសារតែការកើនឡើងអតិផរណាសូចនាករនេះបានកើនឡើងដល់ 74 រូប្លិ៍។ នៅឆ្នាំនេះការចំណាយនៃសមាមាត្រនេះគឺ ៧៨ រូប្លិ៍ជាមួយនឹងប្រាក់មួយកាក់។
ប្រសិនបើប្រាក់សោធននិវត្តន៍រកបាន IPC ធំជាងនោះមានតែសូចនាករដែលអាចធ្វើទៅបានទេដែលនឹងត្រូវយកមកពិចារណា។
ដោយមិនសង្ស័យវាហាក់ដូចជាអ្នកនិវត្តជនគ្រប់រូបថាការគណនាឯករាជ្យនៃការទូទាត់នាពេលអនាគតគឺជានីតិវិធីស្មុគស្មាញណាស់។ តាមពិតអ្វីៗទាំងអស់មិនគួរឱ្យខ្លាចទេ។ រឿងចំបងគឺត្រូវរៀនពីរបៀបប្រើរូបមន្តចាំបាច់និងកំណត់ភាគរយនៃផ្នែកនៃប្រាក់សោធន។ បើចាំបាច់អ្នកអាចចូលមើលមូលនិធិសោធនហើយស្នើសុំការគណនាបឋមនៃការបង់ប្រាក់សោធន។
ទោះយ៉ាងណាក៏ដោយវាពិតជាមានប្រយោជន៍ក្នុងការយល់ថាស្ថានភាពកំពុងផ្លាស់ប្តូរឥតឈប់ឈរ។ ប្រហែលជាក្នុងរយៈពេលពីរបីឆ្នាំការគណនាប្រាក់សោធននិងការធ្វើលិបិក្រមរបស់ពួកគេនឹងត្រូវបានអនុវត្តដោយប្រើរូបមន្តផ្សេងទៀត។ ទោះជាយ៉ាងណាក៏ដោយអតីតភាពនឹងតែងតែជាសមាសធាតុដែលមិនអាចបំបែកបាននៃអត្ថប្រយោជន៍នៃប្រភេទនេះ។
អ្នកណាត្រូវបានចេញវេជ្ជបញ្ជាថ្នាំ
អ្នកជំងឺទឹកនោមផ្អែមជាធម្មតាត្រូវបានគេចេញវេជ្ជបញ្ជាឱ្យមានការព្យាបាលស្មុគស្មាញ។ ថ្នាំត្រូវបានជ្រើសរើសតាមរបៀបដែលពួកគេផ្តល់នូវប្រសិទ្ធភាពល្អជាងមុនក្នុងកំរិតអប្បបរមា។ ភ្នាក់ងារជាតិស្ករក្នុងឈាមភាគច្រើនមានផលប៉ះពាល់ដែលកើនឡើងជាមួយនឹងការកើនឡើងកម្រិត។ Metformin ត្រូវបានគេអត់ធ្មត់តិចតួចដោយប្រព័ន្ធរំលាយអាហារការត្រៀមលក្ខណៈ sulfonylurea បង្កើនល្បឿនការបំផ្លាញកោសិកាបេតាអាំងស៊ុយលីនរួមចំណែកដល់ការឡើងទម្ងន់។
Dibikor គឺជាឱសថធម្មជាតិមួយដែលមានសុវត្ថិភាពនិងមានប្រសិទ្ធភាពបំផុតដែលស្ទើរតែមិនមាន contraindications និងផលប៉ះពាល់។ វាឆបគ្នាជាមួយថ្នាំទាំងអស់ដែលត្រូវបានប្រើសម្រាប់ជំងឺទឹកនោមផ្អែម។ ការទទួលយក Dibikor អនុញ្ញាតឱ្យអ្នកកាត់បន្ថយកម្រិតនៃភ្នាក់ងារជាតិស្ករក្នុងឈាមការពារសរីរាង្គពីផលប៉ះពាល់ពុលនៃគ្លុយកូសនិងរក្សាដំណើរការសរសៃឈាម។
យោងតាមការណែនាំសម្រាប់ការប្រើប្រាស់ឌីជីស៊ីត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ការព្យាបាលនៃជំងឺដូចខាងក្រោមនេះ:
ជំងឺទឹកនោមផ្អែមនិងសម្ពាធកើនឡើងនឹងក្លាយជារឿងអតីតកាល
ជំងឺទឹកនោមផ្អែមគឺជាបុព្វហេតុនៃជំងឺដាច់សរសៃឈាមខួរក្បាលនិងការវះកាត់ស្ទើរតែ ៨០ ភាគរយ។ មនុស្ស ៧ នាក់ក្នុងចំណោម ១០ នាក់បានស្លាប់ដោយសារការស្ទះសរសៃឈាមបេះដូងឬខួរក្បាល។ ក្នុងករណីស្ទើរតែទាំងអស់ហេតុផលសម្រាប់ការបញ្ចប់ដ៏គួរឱ្យភ័យខ្លាចនេះគឺដូចគ្នា - ជាតិស្ករក្នុងឈាមខ្ពស់។
ស្ករអាចនិងគួរតែត្រូវបានទម្លាក់បើមិនដូច្នេះទេគ្មានអ្វីទេ។ ប៉ុន្តែវិធីនេះមិនអាចព្យាបាលជំងឺដោយខ្លួនឯងបានទេមានតែជួយប្រយុទ្ធប្រឆាំងនឹងការស៊ើបអង្កេតហើយមិនមែនជាមូលហេតុនៃជំងឺនោះទេ។
ថ្នាំតែមួយគត់ដែលត្រូវបានណែនាំជាផ្លូវការសម្រាប់ជំងឺទឹកនោមផ្អែមនិងត្រូវបានប្រើដោយអ្នកជំនាញខាង endocrinologist ក្នុងការងាររបស់ពួកគេគឺជីដាវទឹកនោមផ្អែមដេលស៊ី។
ប្រសិទ្ធភាពនៃថ្នាំដែលគណនាតាមវិធីសាស្ត្រស្តង់ដារ (ចំនួនអ្នកជំងឺដែលបានជាសះស្បើយដល់ចំនួនអ្នកជំងឺសរុបក្នុងក្រុម ១០០ នាក់ដែលបានទទួលការព្យាបាល) គឺ៖
- ការធ្វើឱ្យមានជាតិស្ករធម្មតា - ៩៥%
- ការលុបបំបាត់ជំងឺស្ទះសរសៃឈាមវ៉ែន - ៧០%
- ការលុបបំបាត់ចង្វាក់បេះដូងខ្លាំង - ៩០%
- បន្ថយសម្ពាធឈាមខ្ពស់ - ៩២%
- ភាពខ្លាំងក្នុងពេលថ្ងៃធ្វើឱ្យគេងលក់ស្រួលពេលយប់ - ៩៧%
អ្នកផលិតជីដាវមិនមែនជាអង្គការពាណិជ្ជកម្មទេហើយត្រូវបានផ្តល់មូលនិធិដោយរដ្ឋ។ ដូច្នេះឥឡូវនេះអ្នកស្រុកទាំងអស់មានឱកាសទទួលបានថ្នាំក្នុងការបញ្ចុះតម្លៃ 50% ។
- ជំងឺទឹកនោមផ្អែម
- ជំងឺខ្សោយបេះដូង
- ការ intoxication glycosidic,
- ការការពារជំងឺថ្លើមជាមួយនឹងការប្រើប្រាស់ថ្នាំយូរជាពិសេសក្នុងការប្រឆាំងនឹងមេរោគ។
សកម្មភាពឌីជីខរ
បន្ទាប់ពីការរកឃើញរបស់ taurine អ្នកវិទ្យាសាស្ត្រអស់រយៈពេលជាយូរមកហើយមិនអាចយល់ពីមូលហេតុដែលរាងកាយត្រូវការវា។វាបានប្រែក្លាយថាជាមួយនឹងការបំប្លែងសារជាតិធម្មតា taurine មិនមានឥទ្ធិពលការពារទេ។ ប្រសិទ្ធភាពព្យាបាលចាប់ផ្តើមលេចឡើងតែនៅក្នុងវត្តមាននៃរោគសាស្ត្រដែលជាក្បួនមាននៅក្នុងកាបូអ៊ីដ្រាតកាបូអ៊ីដ្រាតនិងខ្លាញ់។ ឌីប៊ីក័រដើរតួក្នុងដំណាក់កាលដំបូងនៃការរំលោភបំពានទប់ស្កាត់ការវិវត្តនៃផលវិបាក។
- ក្នុងកំរិតដូសដែលត្រូវបានណែនាំថ្នាំបន្ថយជាតិស្ករ។ បន្ទាប់ពីការប្រើប្រាស់អស់រយៈពេល ៣ ខែអេម៉ូក្លូប៊ីនថយចុះជាមធ្យម ០,៩% ។ លទ្ធផលល្អបំផុតត្រូវបានគេសង្កេតឃើញចំពោះអ្នកជំងឺដែលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមនិងជំងឺទឹកនោមផ្អែម។
- វាត្រូវបានប្រើដើម្បីការពារផលវិបាកនៃសរសៃឈាមចំពោះអ្នកជំងឺទឹកនោមផ្អែម។ ថ្នាំបន្ថយកូលេស្តេរ៉ុលក្នុងឈាមនិងទ្រីគ្លីសេរីដធ្វើអោយប្រសើរឡើងនូវចរន្តឈាមទៅកាន់ជាលិកា។
- ជាមួយនឹងជំងឺបេះដូង Dibicor ធ្វើអោយប្រសើរឡើងនូវការចុះខ្សោយនៃឈាមកន្ត្រាក់លំហូរឈាមកាត់បន្ថយដង្ហើមខ្លី។ ថ្នាំបង្កើនប្រសិទ្ធភាពនៃការព្យាបាលដោយប្រើ glycosides បេះដូងនិងកាត់បន្ថយកម្រិតថ្នាំរបស់ពួកគេ។ យោងទៅតាមវេជ្ជបណ្ឌិតវាធ្វើអោយប្រសើរឡើងនូវស្ថានភាពទូទៅរបស់អ្នកជំងឺការអត់ធ្មត់របស់ពួកគេចំពោះការខំប្រឹងរាងកាយ។
- ការប្រើប្រាស់ឌីជីស៊ីករយៈពេលវែងរំញោចអតិសុខុមប្រាណនៅក្នុងកែវភ្នែក។ វាត្រូវបានគេជឿជាក់ថាវាអាចត្រូវបានប្រើដើម្បីការពារជំងឺទឹកនោមផ្អែម។
- ឌីប៊ីក័រអាចធ្វើការជាថ្នាំបន្សាបបំបាត់ការចង្អោរនិងចង្វាក់បេះដូងក្នុងករណីមានការប្រើហ្គាស្យូសច្រើនពេក។ ក៏បានរកឃើញប្រសិទ្ធភាពស្រដៀងគ្នានឹងថ្នាំ beta-blockers និង catecholamines ផងដែរ។
ទម្រង់បែបបទនិងកំរិតប្រើ
ឌីជីស៊ីកត្រូវបានបញ្ចេញជាទម្រង់ថ្នាំគ្រាប់ពណ៌សរាបស្មើ។ ពួកវាជា 10 បំណែកដែលដាក់ក្នុងពងបែក។ នៅក្នុងកញ្ចប់នៃពងបែក 3 ឬ 6 និងការណែនាំសម្រាប់ប្រើ។ ថ្នាំត្រូវតែការពារពីកំដៅនិងបើកពន្លឺព្រះអាទិត្យ។ នៅក្នុងលក្ខខណ្ឌបែបនេះវារក្សាលក្ខណៈសម្បត្តិអស់រយៈពេល 3 ឆ្នាំ។
ដើម្បីភាពងាយស្រួលការប្រើប្រាស់ឌីប៊ីខ័រមាន ២ ដូសៈ
- 500 មីលីក្រាមគឺជាកម្រិតព្យាបាលតាមស្តង់ដារ។ ថ្នាំគ្រាប់ចំនួន ៥០០ មីលីក្រាមចំនួន ២ គ្រាប់ត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ជំងឺទឹកនោមផ្អែមដើម្បីការពារថ្លើមពេលប្រើថ្នាំគ្រោះថ្នាក់។ ថ្នាំគ្រាប់ Dibicor 500 មានហានិភ័យពួកគេអាចចែកជាពាក់កណ្តាល។
- 250 មីលីក្រាមអាចត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ជំងឺខ្សោយបេះដូង។ ក្នុងករណីនេះកំរិតប្រើខុសគ្នាច្រើន: ពី ១២៥ មីលីក្រាម (១/២ គ្រាប់) ដល់ ៣ ក្រាម (១២ គ្រាប់) ។ បរិមាណចាំបាច់នៃថ្នាំត្រូវបានជ្រើសរើសដោយវេជ្ជបណ្ឌិតដោយពិចារណាលើថ្នាំដទៃទៀត។ ប្រសិនបើវាចាំបាច់ក្នុងការដកចេញនូវជាតិគ្លុយកូសជាតិស្រវឹងនោះឌីប៊ីស៊ីក្នុងមួយថ្ងៃត្រូវបានចេញវេជ្ជបញ្ជាយ៉ាងហោចណាស់ 750 មីលីក្រាម។
ផលប៉ះពាល់នៃថ្នាំ
ឌីជីស៊ីកអនុវត្តមិនមានផលប៉ះពាល់អ្វីដល់រាងកាយទេ។ ប្រតិកម្មអាឡែស៊ីទៅនឹងធាតុផ្សំនៃថ្នាំគ្រាប់គឺកម្រណាស់។ Taurine ខ្លួនវាគឺជាអាស៊ីតអាមីណូធម្មជាតិដូច្នេះវាមិនបង្កអាឡែរហ្សីទេ។
ការប្រើប្រាស់យូរអង្វែងជាមួយនឹងការកើនឡើងជាតិអាស៊ីតនៃក្រពះអាចបណ្តាលឱ្យដំបៅកាន់តែធ្ងន់ធ្ងរ។ ជាមួយនឹងបញ្ហាបែបនេះការព្យាបាលជាមួយឌីប៊ីក័រគួរតែត្រូវបានយល់ព្រមជាមួយវេជ្ជបណ្ឌិត។ ប្រហែលជាគាត់នឹងណែនាំឱ្យទទួលយក taurine ពីអាហារមិនមែនពីថ្នាំគ្រាប់ទេ។
ប្រភពធម្មជាតិល្អបំផុត៖
 បណ្ឌិតវិទ្យាសាស្ត្រវេជ្ជសាស្ត្រប្រធានវិទ្យាស្ថានជំងឹទឹកនោមផ្អែម - តាយណាយ៉ាខូវឡេវ៉ា
បណ្ឌិតវិទ្យាសាស្ត្រវេជ្ជសាស្ត្រប្រធានវិទ្យាស្ថានជំងឹទឹកនោមផ្អែម - តាយណាយ៉ាខូវឡេវ៉ា
ខ្ញុំបានសិក្សាជំងឺទឹកនោមផ្អែមអស់រយៈពេលជាច្រើនឆ្នាំមកហើយ។ វាគួរឱ្យខ្លាចណាស់នៅពេលដែលមនុស្សជាច្រើនស្លាប់ហើយរឹតតែច្រើនទៀតក្លាយជាជនពិការដោយសារជំងឺទឹកនោមផ្អែម។
ខ្ញុំប្រញាប់ប្រាប់ដំណឹងល្អ - មជ្ឈមណ្ឌលស្រាវជ្រាវខាងអរម៉ូនវិទ្យាសាស្រ្តនៃបណ្ឌិតសភាវិទ្យាសាស្ត្រវេជ្ជសាស្រ្តនៃសហព័ន្ធរុស្ស៊ីបានរៀបចំបង្កើតថ្នាំដែលអាចព្យាបាលជំងឺទឹកនោមផ្អែមបានទាំងស្រុង។ នៅពេលនេះប្រសិទ្ធភាពនៃថ្នាំនេះឈានដល់ ៩៨% ហើយ។
ដំណឹងល្អមួយទៀត៖ ក្រសួងសុខាភិបាលបានធានានូវការអនុម័តកម្មវិធីពិសេសមួយដែលផ្តល់សំណងសម្រាប់ថ្លៃដើមខ្ពស់នៃថ្នាំ។ នៅប្រទេសរុស្ស៊ីអ្នកជំងឺទឹកនោមផ្អែមអាចទទួលបានមុនថ្ងៃទី 17 ខែកុម្ភៈ - សម្រាប់តែ 147 រូប្លិ៍!
>> ស្វែងយល់បន្ថែមអំពីការទិញថ្នាំ
| ផលិតផល | Taurine ក្នុង ១០០ ក្រាម, មីលីក្រាម | % នៃតម្រូវការ |
| តួកគីសាច់ក្រហម | 361 | 72 |
| ធូណា | 284 | 57 |
| សាច់មាន់សាច់ក្រហម | 173 | 34 |
| ត្រីក្រហម | 132 | 26 |
| ថ្លើមបេះដូងបក្សី | 118 | 23 |
| បេះដូងសាច់គោ | 66 | 13 |
អ្នកជំងឺទឹកនោមផ្អែមត្រូវបានកំណត់ដោយកង្វះនៃ taurine ដូច្នេះជាលើកដំបូងការទទួលទានរបស់វាគួរតែលើសពីតម្រូវការ។
តើជំងឺទឹកនោមផ្អែមអាចព្យាបាលអ្វីខ្លះ?
គិតត្រឹមពាក់កណ្តាលឆ្នាំ ២០១២ មានក្រុមថ្នាំទឹកនោមផ្អែមមួយចំនួនក្រុម (ក្រៅពីអាំងស៊ុយលីន)៖
- ថ្នាំគ្រាប់ដែលបង្កើនភាពប្រែប្រួលនៃកោសិកាទៅអាំងស៊ុយលីន។
- ថ្នាំដែលរំញោចលំពែងដើម្បីផលិតអាំងស៊ុយលីនបន្ថែម។
- ថ្នាំថ្មីសម្រាប់ជំងឺទឹកនោមផ្អែមតាំងពីពាក់កណ្តាលឆ្នាំ ២០០០ ។ ទាំងនេះរួមបញ្ចូលថ្នាំដែលធ្វើសកម្មភាពខុសគ្នាទាំងអស់ហើយដូច្នេះវាពិបាកក្នុងការផ្សំបញ្ចូលគ្នាយ៉ាងស្រស់ស្អាត។ ទាំងនេះគឺជាថ្នាំពីរក្រុមដែលមានសកម្មភាពកើនឡើងហើយប្រហែលជាមានខ្លះទៀតនឹងលេចចេញមកតាមពេលវេលា។
វាក៏មានគ្រាប់ថ្នាំ glucobai (acarbose) ដែលរារាំងការស្រូបយកជាតិគ្លុយកូសនៅក្នុងបំពង់រំលាយអាហារ។ ជារឿយៗពួកគេបណ្តាលឱ្យឈឺក្រពះហើយសំខាន់បំផុតប្រសិនបើអ្នកធ្វើតាមរបបអាហារដែលមានជាតិកាបូអ៊ីដ្រាតទាបបន្ទាប់មកយកវាមិនមានន័យអ្វីទាំងអស់។ ប្រសិនបើអ្នកមិនអាចប្រកាន់ខ្ជាប់នូវរបបអាហារដែលមានជាតិកាបូអ៊ីដ្រាតទាបនោះទេព្រោះអ្នកបែកខ្ញែកច្រើនពេកបន្ទាប់មកប្រើថ្នាំទឹកនោមផ្អែមដែលជួយគ្រប់គ្រងចំណង់អាហារ។ ហើយពីគ្លុយកូសនឹងមិនមានការប្រើប្រាស់ច្រើនទេ។ ដូច្នេះការពិភាក្សារបស់គាត់នៅចុងបញ្ចប់នេះ។

យើងរំលឹកអ្នកម្តងទៀត: ថ្នាំគ្រាប់ថ្នាំអាចមានប្រយោជន៍សម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី 2 ប៉ុណ្ណោះ។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ គ្មានថ្នាំអ្វីទេមានតែចាក់អាំងស៊ុយលីនប៉ុណ្ណោះ។ ការបញ្ជាក់។ ថ្នាំ Siofor ឬគ្រាប់គ្លុយកូសសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ អាចត្រូវបានសាកល្បងប្រសិនបើអ្នកជំងឺធាត់ការរំញោចកោសិការបស់គាត់ចំពោះអាំងស៊ុយលីនត្រូវបានកាត់បន្ថយហើយដូច្នេះគាត់ត្រូវបានបង្ខំឱ្យចាក់អាំងស៊ុយលីនច្រើន។ ការតែងតាំង Siofor ឬ Glucofage ក្នុងស្ថានភាពនេះគួរតែពិគ្រោះជាមួយវេជ្ជបណ្ឌិតរបស់អ្នក។
តើថ្នាំទឹកនោមផ្អែមប្រភេទណាដែលមិនមានប្រយោជន៍ប៉ុន្តែមានគ្រោះថ្នាក់
មានថ្នាំសម្រាប់ជំងឺទឹកនោមផ្អែមដែលមិននាំមកនូវផលប្រយោជន៍ដល់អ្នកជំងឺប៉ុន្តែមានគ្រោះថ្នាក់ជាបន្តបន្ទាប់។ ហើយឥឡូវនេះអ្នកនឹងដឹងថាតើថ្នាំទាំងនេះជាអ្វី។ ថ្នាំព្យាបាលជំងឺទឹកនោមផ្អែមដែលបង្កគ្រោះថ្នាក់គឺជាថ្នាំដែលជំរុញលំពែងដើម្បីផលិតអាំងស៊ុយលីនបន្ថែម។ ផ្តល់ឱ្យពួកគេឡើង! វាបណ្តាលឱ្យខូចខាតយ៉ាងធ្ងន់ធ្ងរដល់សុខភាពរបស់អ្នកជំងឺទឹកនោមផ្អែម។ ថ្នាំដែលជួយជំរុញការផលិតអាំងស៊ុយលីនដោយលំពែងរួមមានថ្នាំពីក្រុម sulfonylurea និងក្រុម meglitinides ។ វេជ្ជបណ្ឌិតនៅតែចូលចិត្តចេញវេជ្ជបញ្ជាឱ្យពួកគេមានជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ប៉ុន្តែនេះខុសនិងមានគ្រោះថ្នាក់ដល់អ្នកជំងឺ។ សូមមើលមូលហេតុ។
ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ អ្នកជំងឺជាក្បួនក៏ផលិតអាំងស៊ុយលីនមិនតិចដែរបើគ្មានថ្នាំទាំងនេះហើយ ២-៣ ដងច្រើនជាងមនុស្សដែលមានសុខភាពល្អ។ អ្នកអាចបញ្ជាក់ការធ្វើតេស្តឈាមនេះបានយ៉ាងងាយស្រួលចំពោះ C-peptide ។ បញ្ហាជាមួយអ្នកជំងឺទឹកនោមផ្អែមគឺថាពួកគេមានការថយចុះនូវភាពប្រែប្រួលនៃកោសិកាចំពោះសកម្មភាពរបស់អាំងស៊ុយលីន។ ជំងឺរំលាយអាហារនេះហៅថាភាពធន់នឹងអាំងស៊ុយលីន។ ក្នុងស្ថានភាពបែបនេះការលេបថ្នាំគ្រាប់ដែលរំញោចបន្ថែមអាំងស៊ុយលីនដោយលំពែងគឺដូចគ្នានឹងការវាយធ្វើបាបសេះដែលមានកម្លាំងដែលមានកម្លាំងទាំងអស់អូសរទេះធ្ងន់។ សេះអកុសលម្នាក់អាចស្លាប់បានភ្លាមៗនៅតាមកោរសក់។
តួនាទីរបស់សេះដែលជំរុញគឺលំពែងរបស់អ្នក។ វាមានកោសិកាបេតាដែលផលិតអាំងស៊ុយលីន។ ពួកគេធ្វើការជាមួយបន្ទុកកើនឡើង។ នៅក្រោមសកម្មភាពនៃថ្នាំគ្រាប់នៃ sulfonylurea ឬ meglitinides ដែលពួកគេ“ ដុតចេញ” នោះគឺពួកគេស្លាប់យ៉ាងច្រើន។ បន្ទាប់ពីនេះការផលិតអាំងស៊ុយលីនថយចុះហើយជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលអាចព្យាបាលបានប្រែក្លាយជាជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ដែលពឹងផ្អែកខ្លាំងទៅលើអាំងស៊ុយលីន។

គុណវិបត្តិដ៏ធំមួយទៀតនៃថ្នាំដែលផលិតអាំងស៊ុយលីនលំពែងគឺថាពួកគេបណ្តាលឱ្យមានជាតិស្ករក្នុងឈាមថយចុះ។ បញ្ហានេះច្រើនតែកើតឡើងប្រសិនបើអ្នកជំងឺបានលេបថ្នាំខុសឬភ្លេចញ៉ាំឱ្យទាន់ពេលវេលា។ វិធីសាស្រ្តនៃការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ដែលយើងណែនាំអោយបញ្ចុះជាតិស្ករក្នុងឈាមអោយមានប្រសិទ្ធិភាពរីឯហានិភ័យនៃការចុះជាតិស្ករក្នុងឈាមថយចុះគឺសូន្យ។
ការសិក្សាទ្រង់ទ្រាយធំបានបង្ហាញថាការចម្លងតាម sulfonylurea បង្កើនអត្រាមរណភាពពីបុព្វហេតុទាំងអស់ក្នុងចំណោមអ្នកជំងឺដែលប្រើវារួមទាំងមរណភាពពីការគាំងបេះដូងនិងជំងឺមហារីក។ ពួកគេធ្វើឱ្យរំខានដល់ចរន្តឈាមនៅក្នុងសរសៃឈាមនិងសរសៃឈាមដទៃទៀតដែលរារាំងបណ្តាញកាល់ស្យូមដែលងាយនឹងប៉ះពាល់ដល់អេធីភីដែលជួយសម្រួលដល់សរសៃឈាម។ប្រសិទ្ធភាពនេះមិនត្រូវបានបង្ហាញឱ្យដឹងសម្រាប់តែថ្នាំថ្មីបំផុតរបស់ក្រុមនោះទេ។ ប៉ុន្តែពួកគេមិនគួរត្រូវបានគេយកទៅសម្រាប់ហេតុផលដែលយើងបានពិពណ៌នាខាងលើ។
ប្រសិនបើជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានត្រួតពិនិត្យយ៉ាងប្រុងប្រយ័ត្នជាមួយនឹងរបបអាហារដែលមានជាតិកាបូអ៊ីដ្រាតទាបការធ្វើលំហាត់ប្រាណនិងការចាក់អាំងស៊ុយលីនបើចាំបាច់ការបំផ្លាញឬកោសិកាបេតាខ្សោយអាចស្តារមុខងាររបស់វាឡើងវិញ។ រៀននិងអនុវត្តតាមកម្មវិធីដើម្បីព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ ប្រកបដោយប្រសិទ្ធភាព។ នេះល្អប្រសើរជាងការប្រើថ្នាំគ្រាប់ - sulfonylurea និស្សន្ទវត្ថុឬ meglitinides ដែលនឹងសម្លាប់កោសិកាបេតានិងធ្វើឱ្យបញ្ហាទឹកនោមផ្អែមកាន់តែធ្ងន់ធ្ងរឡើង។ យើងមិនអាចរាយឈ្មោះថ្នាំទាំងអស់នេះបានទេពីព្រោះវាមានច្រើនណាស់។
គួរធ្វើដូចខាងក្រោម។ សូមអានការណែនាំសម្រាប់ថ្នាំគ្រាប់ទឹកនោមផ្អែមដែលអ្នកបានចេញវេជ្ជបញ្ជា។ ប្រសិនបើវាប្រែថាពួកគេជាកម្មសិទ្ធិរបស់វណ្ណៈ sulfonylurea ឬ meglitinides កុំយកវា។ ផ្ទុយទៅវិញសិក្សានិងធ្វើតាមកម្មវិធីជំងឺទឹកនោមផ្អែមប្រភេទ ២ ។ វាក៏មានគ្រាប់ផ្សំបញ្ចូលគ្នាដែលមានគ្រឿងផ្សំសកម្មពីរផងដែរគឺស៊ុលហ្វីនីញ៉ូមៀដេរីវេបូកមេតាណុល។ ប្រសិនបើអ្នកត្រូវបានគេផ្តល់ជម្រើសនេះបន្ទាប់មកប្តូរពីវាទៅជាមេតហ្វីនទីន (ស៊ីហ្វ័រឬហ្គីលីហ្វូហ្វីត) ។
វិធីត្រឹមត្រូវក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមប្រភេទ ២ គឺព្យាយាមធ្វើឱ្យប្រសើរឡើងនូវភាពរសើបរបស់កោសិកាទៅអាំងស៊ុយលីន។ សូមអានអត្ថបទរបស់យើងស្តីពីភាពធន់នឹងអាំងស៊ុយលីន។ វាប្រាប់អ្នកពីរបៀបធ្វើវា។ បន្ទាប់ពីនោះអ្នកមិនចាំបាច់ជំរុញការផលិតអាំងស៊ុយលីនទេ។ ប្រសិនបើករណីជំងឺទឹកនោមផ្អែមមិនជឿនលឿនពេកនោះអាំងស៊ុយលីនផ្ទាល់របស់មនុស្សនឹងគ្រប់គ្រាន់ដើម្បីរក្សាជាតិស្ករក្នុងឈាមធម្មតា។
កុំព្យាយាមជំនួសការចាក់អាំងស៊ុយលីនជាមួយថ្នាំគ្រាប់។
អនុវត្តការគ្រប់គ្រងជាតិស្ករសរុបក្នុងឈាមយ៉ាងហោចណាស់ ៣ ថ្ងៃហើយអាចពេញមួយសប្តាហ៍។ ប្រសិនបើយ៉ាងហោចណាស់ម្តងស្ករបន្ទាប់ពីអាហារប្រែទៅជាមាន ៩ មីល្លីលីត្រ / លីត្រឬខ្ពស់ជាងនេះភ្លាមៗត្រូវចាប់ផ្តើមព្យាបាលដោយអាំងស៊ុយលីនដោយរួមផ្សំជាមួយនឹងរបបអាហារដែលមានជាតិកាបូអ៊ីដ្រាតទាប។ ព្រោះគ្មានថ្នាំណាជួយនៅទីនេះទេ។ ដំបូងបង្អស់ដោយមានជំនួយពីការចាក់អាំងស៊ុយលីននិងរបបអាហារត្រឹមត្រូវត្រូវប្រាកដថាជាតិស្ករក្នុងឈាមរបស់អ្នកធ្លាក់ចុះដល់តម្លៃគោលដៅ។ ហើយបន្ទាប់មកអ្នកនឹងគិតរួចទៅហើយពីរបៀបប្រើថ្នាំដើម្បីកាត់បន្ថយកម្រិតអាំងស៊ុយលីនឬសូម្បីតែបោះបង់វាចោល។
អ្នកជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចូលចិត្តពន្យារពេលការចាប់ផ្តើមនៃការព្យាបាលអាំងស៊ុយលីនរបស់ពួកគេ។ ច្បាស់ណាស់សម្រាប់គោលបំណងនេះអ្នកបានទៅទំព័រនៃថ្នាំទឹកនោមផ្អែមមែនទេ? សម្រាប់ហេតុផលខ្លះមនុស្សគ្រប់គ្នាជឿជាក់ថាការព្យាបាលអាំងស៊ុយលីនអាចត្រូវបានគេមិនអើពើនឹងនិទណ្ឌភាពហើយផលវិបាកនៃជំងឺទឹកនោមផ្អែមគំរាមកំហែងដល់អ្នកដទៃមិនមែនពួកគេទេ។ ហើយនេះជាអាកប្បកិរិយាល្ងង់ខ្លៅសម្រាប់អ្នកទឹកនោមផ្អែម។ ប្រសិនបើអ្នកសុទិដ្ឋិនិយមបែបនេះស្លាប់ដោយសារគាំងបេះដូងនោះខ្ញុំនឹងនិយាយថាគាត់មានសំណាងណាស់។ ព្រោះមានជំរើសកាន់តែអាក្រក់៖
- ការកន្ត្រាក់ពោះនិងជើង
- ពិការភ្នែក
- ការស្លាប់រំភើបចិត្តពីការខ្សោយតំរងនោម។
ទាំងនេះគឺជាផលវិបាកនៃជំងឺទឹកនោមផ្អែមដែលសត្រូវដ៏អាក្រក់បំផុតនឹងមិនចង់បាន។ បើប្រៀបធៀបនឹងពួកគេការស្លាប់រហ័សនិងងាយដោយសារគាំងបេះដូងគឺជាជោគជ័យពិតប្រាកដ។ លើសពីនេះទៅទៀតនៅក្នុងប្រទេសរបស់យើងដែលមិនគាំទ្រដល់ជនពិការរបស់ខ្លួនច្រើនពេក។
ដូច្នេះអាំងស៊ុយលីនគឺជាឱសថដ៏អស្ចារ្យសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ ប្រសិនបើអ្នកស្រឡាញ់គាត់យ៉ាងខ្លាំងបន្ទាប់មកគាត់ជួយសង្រ្គោះអ្នកពីអ្នកស្គាល់គ្នាយ៉ាងជិតស្និទ្ធជាមួយនឹងផលវិបាកខាងលើ។ ប្រសិនបើវាច្បាស់ថាអាំងស៊ុយលីនមិនអាចចែកចាយបានទេបន្ទាប់មកចាប់ផ្តើមចាក់វាឱ្យលឿនកុំខ្ជះខ្ជាយពេលវេលា។ ប្រសិនបើពិការភ្នែកកើតឡើងឬបន្ទាប់ពីកាត់អវយវៈអវយវៈទឹកនោមផ្អែមជាធម្មតាមានពិការភាពពីរបីឆ្នាំទៀត។ ក្នុងអំឡុងពេលនេះគាត់គ្រប់គ្រងគិតឱ្យបានម៉ត់ចត់អំពីអ្វីដែលជាមនុស្សល្ងីល្ងើដែលគាត់មិនបានចាប់ផ្តើមចាក់អាំងស៊ុយលីនឱ្យទាន់ពេលវេលា ...
ក្នុងករណីខ្លះការបង្កើតមិត្តភក្តិជាមួយអាំងស៊ុយលីនគឺចាំបាច់និងលឿនជាងមុន៖
- នៅលើរបបអាហារដែលមានជាតិកាបូអ៊ីដ្រាតទាបជាតិស្ករក្នុងឈាមរបស់អ្នកបន្ទាប់ពីញ៉ាំបន្តលោតដល់ ៩ មីល្លីល / លីនិងខ្ពស់ជាងនេះ។
- ការរួមបញ្ចូលគ្នារវាងរបបអាហារដែលមានជាតិកាបូអ៊ីដ្រាតទាបការធ្វើលំហាត់ប្រាណនិងថ្នាំ“ ត្រឹមត្រូវ” មិនជួយកាត់បន្ថយជាតិស្កររបស់អ្នកបន្ទាប់ពីទទួលទានក្រោម ៦.០ មីល្លីលីត្រ / អិល។
ស្រឡាញ់អាំងស៊ុយលីនអស់ពីបេះដូងព្រោះវាជាមិត្តដ៏អស្ចារ្យអ្នកសង្គ្រោះនិងជាអ្នកការពារប្រឆាំងនឹងផលវិបាកទឹកនោមផ្អែម។ អ្នកត្រូវធ្វើជាម្ចាស់នៃបច្ចេកទេសនៃការចាក់ដោយគ្មានការឈឺចាប់ដោយឧស្សាហ៍ចាក់អាំងស៊ុយលីនតាមកាលវិភាគហើយក្នុងពេលតែមួយអនុវត្តសកម្មភាពដូច្នេះអ្នកអាចកាត់បន្ថយកំរិតរបស់វា។ ប្រសិនបើអ្នកអនុវត្តកម្មវិធីព្យាបាលជំងឺទឹកនោមផ្អែមដោយយកចិត្តទុកដាក់ (វាមានសារៈសំខាន់ជាពិសេសក្នុងការធ្វើលំហាត់ប្រាណដោយភាពរីករាយ) នោះអ្នកប្រាកដជាអាចគ្រប់គ្រងបានជាមួយនឹងអាំងស៊ុយលីនតិចតួចជាមួយនឹងប្រូបាបខ្ពស់អ្នកនឹងអាចបដិសេធការចាក់បញ្ចូលទាំងអស់។ ប៉ុន្តែការធ្វើបែបនេះមិនអាចធ្វើទៅបានទេក្នុងការវិវត្តទៅជាផលវិបាកនៃជំងឺទឹកនោមផ្អែម។
ហេតុអ្វីបានជា tachycardia ឬចង្វាក់បេះដូងលោតមិនធម្មតាលេចឡើង
ចង្វាក់បេះដូងគឺជាអារម្មណ៍នៃការកើនឡើងនៃចង្វាក់បេះដូង។ ជារឿយៗកើតឡើងជាមួយ tachycardia ពោលគឺការកើនឡើងអត្រាចង្វាក់បេះដូងលើសពី ៩០ ចង្វាក់ក្នុងមួយនាទី។ វាគឺជារោគសញ្ញាលក្ខណៈ។
មនុស្សជួនកាលមានអារម្មណ៍ថាចង្វាក់បេះដូងធម្មតាក្នុងពេលតែមួយពេលខ្លះការរំខានចង្វាក់ធ្ងន់ធ្ងរប្រហែលជាមិនមានអារម្មណ៍ទេ។ អារម្មណ៍ខ្លួនវាមិនមែនជាសូចនាករដាច់ខាតនៃជំងឺបេះដូងទេ។
ការកើនឡើងនិងបង្កើនអត្រាចង្វាក់បេះដូងគឺជាប្រតិកម្មធម្មតាទៅនឹងភាពតានតឹងឬសកម្មភាពរាងកាយ។ លុះត្រាតែមានរោគសញ្ញាផ្សេងទៀតចង្វាក់បេះដូងអាចនិយាយអំពីរោគសាស្ត្រជាក់លាក់មួយ។ រោគសញ្ញាដែលអមនឹងចង្វាក់បេះដូងអាស្រ័យលើវត្តមាននៃជម្ងឺ។
Tachycardia និង palpitations អាចកើតឡើងជាមួយ:
- ជំងឺរលាកសាច់ដុំបេះដូងរលាក
- arrhythmias
- ជំងឺបេះដូងនិងជំងឺបេះដូង។
- ភាពស្លេកស្លាំង
- dystonia លូតលាស់ - សរសៃឈាម
- ពិការភាពបេះដូង
- លើសឈាមសរសៃឈាម
- neurosis
- ជំងឺនៃប្រព័ន្ធ endocrine,
- អស់រដូវ
- គ្រុនក្តៅ។
ពេលខ្លះការរួមបញ្ចូលគ្នានៃ tachycardia និង palpitations ត្រូវបានផ្សំជាមួយនឹងការថប់បារម្ភហើយការបង្ហាញបន្ថែមទៀត (ញ័រនិងញ័រ) បណ្តាលឱ្យមនុស្សម្នាក់ភ័យខ្លាចនិងជឿជាក់ថាគាត់មានជំងឺគ្រោះថ្នាក់ខ្លាំង។
ក្នុងករណីទាំងនេះការចូលរួមនៃការព្យាបាលចិត្តសាស្ត្រគឺចាំបាច់។ រូបភាពគោលដៅមួយនៃប្រព័ន្ធសរសៃឈាមបេះដូងត្រូវបានផ្តល់ជូនបន្ទាប់ពីការត្រួតពិនិត្យនិងការធ្វើតេស្តិ៍ឈាមរបស់ Holter ប្រចាំថ្ងៃ។
រោគសញ្ញានៃ tachycardia ជាមួយនឹងការពឹងផ្អែកអាំងស៊ុយលីន
ភាពមិនប្រក្រតីនៃបេះដូងនៅក្នុងជំងឺទឹកនោមផ្អែមអាចបង្ហាញខ្លួនវាតាមរបៀបដូចគ្នានឹងចង្វាក់បេះដូងលោតអញ្ចាញធ្មេញដូចជា tachycardia និងការរំលោភលើចង្វាក់បេះដូង។ អ្នកដែលមានជំងឺទឹកនោមផ្អែមអាចមាន៖
ប្រសិនបើអ្នកដែលមានជំងឺទឹកនោមផ្អែមបានរកឃើញលក្ខខណ្ឌទាំងនេះអ្នកត្រូវពិគ្រោះជាមួយវេជ្ជបណ្ឌិតហើយត្រូវធ្វើការពិនិត្យបន្ថែម។ មានតែវិធីនេះទេដែលអ្នកអាចការពារខ្លួនអ្នកពីផលវិបាកអវិជ្ជមាននៃជំងឺបេះដូង atrial និងផ្តល់ការព្យាបាលត្រឹមត្រូវ។
អ្នកគួរតែដឹងថាការប្រើថ្នាំមិនតែងតែចាំបាច់ទេ។ អ្នកជំងឺទឹកនោមផ្អែមអាចរស់នៅដោយមានរោគសញ្ញាអេសអេសអស់រយៈពេលជាច្រើនឆ្នាំ។ ជួនកាលការងាររបស់ប្រព័ន្ធសរសៃឈាមបេះដូងកាន់តែយ៉ាប់យ៉ឺនយ៉ាងខ្លាំងហើយនាំឱ្យមានជំងឺ myocardial infarction ឬផលវិបាកផ្សេងទៀត។
ដូច្នេះអ្នកត្រូវពិគ្រោះជាមួយវេជ្ជបណ្ឌិតសម្រាប់ការផ្លាស់ប្តូរអត្រាចង្វាក់បេះដូង។
ចំណាត់ថ្នាក់ Arrhythmias
 មានកោសិកានៅក្នុងបេះដូងដែលអាចបង្កើតកម្លាំងអគ្គិសនី។ នៅក្រោមឥទ្ធិពលនៃកម្លាំងរុញច្រាននេះការកន្ត្រាក់បេះដូងកើតឡើង។ កោសិកាដែលផលិតភាពមិនចេះរីងស្ងួតត្រូវបានគេហៅថាឧបករណ៍បង្កើតល្បឿន។
មានកោសិកានៅក្នុងបេះដូងដែលអាចបង្កើតកម្លាំងអគ្គិសនី។ នៅក្រោមឥទ្ធិពលនៃកម្លាំងរុញច្រាននេះការកន្ត្រាក់បេះដូងកើតឡើង។ កោសិកាដែលផលិតភាពមិនចេះរីងស្ងួតត្រូវបានគេហៅថាឧបករណ៍បង្កើតល្បឿន។
ឧបករណ៍ធ្វើចលនាក្នុងស្ថានភាពធម្មតាគឺប្រហោងឆ្អឹងដែលមានទីតាំងស្ថិតនៅជញ្ជាំងនៃអ័ក្សខាងស្តាំ។ ចង្វាក់បេះដូងធម្មតាត្រូវបានគេហៅថាចង្វាក់ប្រហោងឆ្អឹងផងដែរ។ ជាធម្មតាចង្វាក់បេះដូងដែលនៅសល់គឺចន្លោះពី ៦០ ទៅ ៩០ ចង្វាក់ក្នុងមួយនាទី។ ថ្នាំងប្រហោងឆ្អឹងគ្រប់គ្រងប្រព័ន្ធសរសៃប្រសាទស្វយ័ត។
ប្រសិនបើថ្នាំងប្រហោងឆ្អឹងមិនដំណើរការបានត្រឹមត្រូវទេនោះប្រភេទនៃការមិនប្រក្រតីអាចធ្វើទៅបាន៖
- ចង្វាក់ប្រហោងឆ្អឹងជាទៀងទាត់ - "ប្រហោងឆ្អឹង។ "
- ចង្វាក់ប្រហោងឆ្អឹងធម្មតា - ចង្វាក់ប្រហោងឆ្អឹង
- ភាពមិនប្រក្រតីនៃប្រហោងឆ្អឹង។
ចង្វាក់ sinus ដ៏កម្រឬញឹកញាប់អាចជាការប្រែប្រួលនៃបទដ្ឋាន។ ឧទាហរណ៍ដោយមានភាពតានតឹងខាងផ្លូវចិត្តឬខាងរាងកាយបេះដូងមានភាពញឹកញាប់ជាងពេលសំរាក។នៅក្នុងអត្តពលិកដោយសារតែការបណ្តុះបណ្តាលប្រព័ន្ធសរសៃឈាមបេះដូងជីពចរធម្មតាគឺកម្រណាស់ហើយមានចាប់ពី ៣៤ ទៅ ៤០ ចំពុះក្នុងមួយនាទី។
ថ្នាំដែលអាចបណ្តាលឱ្យមានការកើនឡើងនៃប្រេកង់ហើយការធ្លាក់ចុះរបស់វាអាចប៉ះពាល់ដល់ចង្វាក់បេះដូង។
ឧបករណ៍វាស់ល្បឿនអាចដើរតួជាកោសិកាដែលមាននៅក្នុង៖
- ថ្នាំង atrioventricular
- atria
- ventricles ។
ចង្វាក់ Atrial គឺជាគំនិតមួយដែលមានន័យថាអ្នកបង្កើតល្បឿនគឺស្ថិតនៅក្នុង atria ប៉ុន្តែមិនមែននៅក្នុងប្រហោងឆ្អឹងទេ។
- ការដាច់សរសៃឈាមក្នុងខួរក្បាល
- ចង្វាក់បេះដូង atrioventricular,
- tachycardia - ចង្វាក់បេះដូង,
- ជំងឺស្ទះបេះដូងកម្រ
- ចង្វាក់បេះដូង atrial
- ផ្នែកខាងក្រៅ - ការកន្ត្រាក់មុនអាយុ
- ពន្យាកំណើត។
Arrhythmias អាចជាសរីរាង្គនិងមុខងារ។ វាគួរតែត្រូវបានគេកត់សម្គាល់ថាប្រភេទមួយចំនួននៃចង្វាក់បេះដូងលោតត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការចាប់ខ្លួនឈាមរត់ភ្លាមៗការឆក់មិនធម្មតាការដាច់សរសៃឈាមខួរក្បាលការស្ទះសរសៃឈាមខួរក្បាលឬការរំលោភបំពានបេះដូង។
សមាសភាពនិងទម្រង់ថ្នាំ Dibikor
 ឌីប៊ីក័រត្រូវបានបញ្ចេញក្នុងគ្រាប់មូលពណ៌ស។
ឌីប៊ីក័រត្រូវបានបញ្ចេញក្នុងគ្រាប់មូលពណ៌ស។
ពួកវាត្រូវបានខ្ចប់ដោយវេចខ្ចប់តឹងនិងព្រីនអាលុយមីញ៉ូម។
មួយកញ្ចប់មាន ១០ គ្រាប់។ កញ្ចប់ 3-6 បំណែក។ ប្រអប់ក្រដាសកាតុងធ្វើកេសនីមួយៗមានការណែនាំ។
Dibicor រួមបញ្ចូលទាំងសារធាតុសកម្ម taurine ក៏ដូចជាសមាសធាតុជំនួយ:
- សែលុយឡូសសែលុយឡូស,
- ម្សៅដំឡូង
- ស៊ីលីកុន
- កាល់ស្យូម
Taurine គឺជាសមាជិកក្រុមនៃភ្នាក់ងារការពារភ្នាសដែលធ្វើឱ្យដំណើរការមេតាប៉ូលីសសកម្ម។ សារធាតុនេះក៏គ្រប់គ្រងការផ្លាស់ប្តូរប៉ូតាស្យូមនិងកាល់ស្យូមនៅក្នុងកោសិកាផងដែរ។ វាជួយកាត់បន្ថយភាពរំជើបរំជួលនៃសរសៃប្រសាទនិងធ្វើអោយប្រសើរឡើងនូវប្រព័ន្ធសរសៃប្រសាទកណ្តាល។
ថ្នាំនេះមិនត្រឹមតែរួមចំណែកដល់ការធ្វើឱ្យធម្មតានៃជាតិគ្លុយកូសក្នុងឈាមប៉ុណ្ណោះទេប៉ុន្តែវាក៏មានឥទ្ធិពលវិជ្ជមានទៅលើស្ថានភាពនៃសរសៃឈាមផងដែរ។ ឧបករណ៍ជួយកាត់បន្ថយស្ត្រេសឈាមនិងបាតុភូតនៃជំងឺលើសឈាម។ វាក៏មានភាពប្រសើរឡើងនៃមុខងារនៃសាច់ដុំបេះដូងផងដែរ។ ដូច្នេះឌីប៊ីក័រត្រូវបានគេចាត់ទុកថាជាថ្នាំនៃជម្រើសក្នុងការព្យាបាលជំងឺទឹកនោមផ្អែមក៏ដូចជាជំងឺលើសឈាម។
ជាមួយនឹងការកើនឡើងកូលេស្តេរ៉ុលឌីប៊ីក័រជួយបង្កើនបរិមាណរបស់វានៅក្នុងប្លាស្មាឈាម។ វាប៉ះពាល់ដោយផ្ទាល់ទៅលើអត្រានៃទ្រីគ្លីសេរីដ។ នេះមានសារៈសំខាន់ខ្លាំងណាស់នៅពេលទាក់ទងជាមួយកម្រិតគ្លីសេរីន។
ថ្នាំ Dibikor ជះឥទ្ធិពលជាវិជ្ជមានដល់លំហូរឈាមគ្រឿងកុំព្យូទ័រធ្វើអោយប្រសើរឡើងនូវអតិសុខុមប្រាណរួមទាំងជាតិសរសៃ។ ដូច្នេះវាអាចបញ្ឈប់ការវិវត្តនៃផលវិបាកនៃជំងឺទឹកនោមផ្អែមឧទាហរណ៍ការបង្កើតជម្ងឺទឹកនោមផ្អែម។
ដោយសារតែការធ្វើឱ្យប្រសើរឡើងនៅក្នុងគ្លីសេម៉ាសម្លេងទាំងមូលនៃរាងកាយរបស់មនុស្សត្រូវបានធ្វើឱ្យប្រសើរឡើងយ៉ាងខ្លាំងហើយរូបភាពគ្លីនិកនៃជំងឺទឹកនោមផ្អែមត្រូវបានធ្វើឱ្យធម្មតា។ ថ្នាំ Dibicor ត្រូវបានកំណត់ដោយការស្រូបយកយ៉ាងលឿននៅក្នុងបំពង់រំលាយអាហារ។
កំហាប់ប្លាស្មាខ្ពស់បំផុតត្រូវបានគេសង្កេតឃើញមួយម៉ោងកន្លះឬពីរម៉ោងបន្ទាប់ពីទទួលទាន។ បន្ទាប់ពី 24 ម៉ោងថ្នាំត្រូវបានបញ្ចេញទាំងស្រុងពីរាងកាយ។ ការធ្វើឱ្យប្រក្រតីនូវកម្រិតជាតិស្ករក្នុងឈាមយូរអង្វែងកើតឡើងក្រោយរយៈពេលជាច្រើនសប្តាហ៍នៃការប្រើប្រាស់ជាប្រចាំ។
សេចក្តីណែនាំសម្រាប់ការប្រើប្រាស់ថ្នាំ
 ឌីជីស៊ីកសម្រាប់ចង្វាក់បេះដូងមិនទៀងទាត់ត្រូវបានចេញវេជ្ជបញ្ជាដោយផ្ទាល់មាត់។ ចំពោះជំងឺខ្សោយបេះដូងថ្នាំត្រូវបានគេប្រើក្នុងកម្រិត ២៥០-៥០០ មីលីក្រាមពីរដងក្នុងមួយថ្ងៃ ១៥ នាទីមុនពេលទទួលទានអាហារ។ រយៈពេលនៃការព្យាបាលគឺ ៣០ ថ្ងៃ។
ឌីជីស៊ីកសម្រាប់ចង្វាក់បេះដូងមិនទៀងទាត់ត្រូវបានចេញវេជ្ជបញ្ជាដោយផ្ទាល់មាត់។ ចំពោះជំងឺខ្សោយបេះដូងថ្នាំត្រូវបានគេប្រើក្នុងកម្រិត ២៥០-៥០០ មីលីក្រាមពីរដងក្នុងមួយថ្ងៃ ១៥ នាទីមុនពេលទទួលទានអាហារ។ រយៈពេលនៃការព្យាបាលគឺ ៣០ ថ្ងៃ។
បើចាំបាច់ដូសដូសអាចត្រូវបានកើនឡើងដល់ច្រើនក្រាមក្នុងមួយថ្ងៃ។ ក្នុងករណីខ្លះវេជ្ជបណ្ឌិតសំរេចបន្ថយបរិមាណថ្នាំដល់ ១២៥ មីលីក្រាមក្នុងមួយដង។
ប្រសិនបើការ intoxication កើតឡើងដោយសារតែការប្រើប្រាស់ glycosides បេះដូង, បន្ទាប់មកថ្នាំនេះត្រូវបានប្រើក្នុងបរិមាណយ៉ាងហោចណាស់ 750 មីលីក្រាមក្នុងមួយថ្ងៃ។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ថ្នាំត្រូវបានចេញវេជ្ជបញ្ជា ៥០០ មីលីក្រាម ២ ដងក្នុងមួយថ្ងៃព្រមជាមួយការព្យាបាលអាំងស៊ុយលីន។ ការព្យាបាលបែបនេះជាមធ្យមមានរយៈពេលរហូតដល់ ៦ ខែ។
ជាមួយនឹងជម្ងឺប្រភេទទី ២ អ្នកត្រូវលេប ៥០០ មីលីក្រាមពីរដងក្នុងមួយថ្ងៃ (នៅពេលនិយាយអំពីការព្យាបាលដោយប្រើថ្នាំ monotherapy) ។ ថ្នាំ Dibicor ក៏អាចត្រូវបានប្រើផ្សំជាមួយថ្នាំតាមមាត់ផ្សេងទៀតដែរ។នៅក្នុងប្រភេទនៃជំងឺនេះរួមទាំងជាមួយ hypercholesterolemia កម្រិតមធ្យម Dibicor ត្រូវបានចេញវេជ្ជបញ្ជា 500 មីលីក្រាម 2 ដងក្នុងមួយថ្ងៃ។
រយៈពេលនៃវគ្គសិក្សាអាចត្រូវបានកំណត់ដោយគ្រូពេទ្យដែលចូលរួម។ ក្នុងនាមជាអ្នកព្យាបាលជំងឺថ្លើមថ្នាំនេះត្រូវបានគេប្រើប្រាស់ក្នុងកម្រិត ៥០០ មីលីក្រាមក្នុងមួយថ្ងៃរួមជាមួយភ្នាក់ងារប្រឆាំងនឹងមេរោគ។
ប្រសិនបើថ្នាំត្រូវបានប្រើមិនត្រឹមត្រូវនិងមិនអាចគ្រប់គ្រងបាននោះមនុស្សម្នាក់អាចចាប់ផ្តើមមានប្រតិកម្មអាលែហ្សី។ ប៉ុន្តែរឿងនេះកើតឡើងក្នុងករណីដ៏កម្របំផុត។
អាយុកាលធ្នើនិងលក្ខណៈផ្ទុក
អនុលោមតាមសេចក្តីណែនាំដែលបានភ្ជាប់ឌីជីស៊ីនគួរតែត្រូវបានរក្សាទុកទាំងស្រុងនៅកន្លែងស្ងួតការពារពីពន្លឺ។ វាចាំបាច់ក្នុងការធានាថាថ្នាំនេះមិនអាចប្រើបានចំពោះកុមារទេ។ សីតុណ្ហាភាពខ្យល់ក្នុងអំឡុងពេលផ្ទុកមិនគួរលើសពី 26 ដឺក្រេទេ។ អាយុកាលធ្នើនៃថ្នាំនេះគឺបីឆ្នាំគិតចាប់ពីថ្ងៃចេញផ្សាយ។ បន្ទាប់ពីពេលនេះថ្នាំមិនត្រូវប្រើហើយត្រូវបោះចោល។
អាណាឡូកនៃថ្នាំ
 ឌីជីថលឌីជីថលជាង 60 មាន។ analogues ទាំងអស់អាចត្រូវបានបែងចែកជាពីរក្រុម។ ដំបូងបង្អស់មានថ្នាំដែលមានសារធាតុ taurine ដែលមានសារសំខាន់នៅក្នុងក្រុមទី ២ មានថ្នាំដែលមានសារធាតុមូលដ្ឋានផ្សេងទៀតប៉ុន្តែមានទិសដៅស្រដៀងគ្នានិងឥទ្ធិពលឱសថដូចគ្នា។
ឌីជីថលឌីជីថលជាង 60 មាន។ analogues ទាំងអស់អាចត្រូវបានបែងចែកជាពីរក្រុម។ ដំបូងបង្អស់មានថ្នាំដែលមានសារធាតុ taurine ដែលមានសារសំខាន់នៅក្នុងក្រុមទី ២ មានថ្នាំដែលមានសារធាតុមូលដ្ឋានផ្សេងទៀតប៉ុន្តែមានទិសដៅស្រដៀងគ្នានិងឥទ្ធិពលឱសថដូចគ្នា។
Taurine (Taurine) គឺជាថ្នាំដែលផលិតនៅសហរដ្ឋអាមេរិកតម្លៃមួយកញ្ចប់ ២០០០ រូប្លិ៍។ មានមួយរយគ្រាប់ក្នុងកញ្ចប់ ៥០០ មីលីក្រាម។ ឧបករណ៍នេះត្រូវបានលក់តាមរយៈឱសថស្ថានតាមអ៊ិនធរណេត។ ត្រូវបានណែនាំដោយក្រុមហ៊ុនផលិតសម្រាប់ការព្យាបាលជំងឺជាច្រើន។
Taurine មានឥទ្ធិពលស្ងប់ស្ងាត់លើប្រព័ន្ធសរសៃប្រសាទកណ្តាល។ សារធាតុនេះជះឥទ្ធិពលជាវិជ្ជមានដល់ស្ថានភាពបេះដូងជួយកម្ចាត់ការញៀននិងការសេពគ្រឿងស្រវឹង។ វត្តមាននៃប្រសិទ្ធភាពព្យាបាលលើប្រព័ន្ធ genitourinary ត្រូវបានបង្កើតឡើង។
Evalar Cardio Active Taurin គឺជាថ្នាំរបស់ក្រុមហ៊ុនផលិតរុស្ស៊ី។ ការចំណាយរបស់វាក្នុងមួយកញ្ចប់គឺ 260 - 430 រូប្លិ៍។ ឧបករណ៍នេះមាននៅក្នុងបណ្តាញឱសថស្ថានវាត្រូវបានចែកចាយដោយគ្មានវេជ្ជបញ្ជា។ វាត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់អ្នកជំងឺដែលមានការកើនឡើងសម្ពាធក្នុងសរសៃឈាមបេះដូងក៏ដូចជាដើម្បីបង្កើនការចុះខ្សោយនៃសរសៃឈាម។
ដូចគ្នានេះផងដែរថ្នាំត្រូវបានចេញវេជ្ជបញ្ជាដល់អ្នកជំងឺដែលមានជំងឺលើសឈាម។ ដោយមានជំនួយពីថ្នាំនេះកំហាប់គ្លុយកូសទ្រីគ្លីសេរីដនិងកូលេស្តេរ៉ុលនៅក្នុងឈាមត្រូវបានកំណត់។
អូដូហូតារូនអេហ្គូគឺជាថ្នាំរបស់រុស្ស៊ីការចំណាយក្នុងមួយកញ្ចប់គឺស្ថិតនៅចន្លោះពី ៤៥០ ទៅ ៩០០ រូប្លិ៍ បន្ថែមពីលើ taurine ដែលជាផ្នែកមួយនៃសារធាតុបន្ថែមសកម្មជីវសាស្ត្រនេះមាន៖
- អាស៊ីត succinic
- អាស៊ីតហ្វូលិក
- វីតាមីនអ៊ី
- អាស៊ីត lipoic
- វីតាមីន B,
- ស័ង្កសី
- ចំរាញ់ចេញពី rosehip ។
ផលិតផលនេះអាចរកបាននៅក្នុងកន្សោម។ សមាសភាពមានសារធាតុសកម្មពិសេសដែលធ្វើអោយប្រសើរឡើងនូវកម្លាំងនិងមុខងារការពាររបស់រាងកាយ។ វាត្រូវបានគេជឿជាក់ថាថ្នាំជួយកាត់បន្ថយការឆាប់ខឹងនិងមានប្រសិទ្ធិភាពជន៍លើការគេង។ លើសពីនេះសម្ពាធឈាមថយចុះហើយចង្វាក់បេះដូងមានភាពប្រសើរឡើង។
ដោយស្មុគ្រស្មាញ orthomolecular មានន័យថាសារធាតុបន្ថែមសកម្មជីវសាស្ត្រពោលគឺថ្នាំគ្រាប់បំប៉ន។ សមាសភាពនៃមូលនិធិបែបនេះរួមមាន៖
- សារធាតុរ៉ែ
- វីតាមីន
- អាស៊ីតអាមីណូ
- taurine
- អាស៊ីតខ្លាញ់ polyunsaturated
- ចំរាញ់ពីរុក្ខជាតិឱសថជាងមួយរយដើម
- ធាតុសកម្មបន្ថែម។
ឥឡូវនេះមួយចំនួនធំនៃស្មុគស្មាញ orthomolecular ផ្សេងគ្នាត្រូវបានបង្កើតឡើងដែលជះឥទ្ធិពលជាវិជ្ជមានដល់សរីរាង្គនិងប្រព័ន្ធទាំងអស់របស់មនុស្ស។
ក្នុងការព្យាបាលរោគសាស្ត្រនៃប្រព័ន្ធសរសៃឈាមបេះដូងស្មុគស្មាញវីតាមីននិងសារធាតុរ៉ែមានប្រសិទ្ធភាពធ្វើអោយប្រសើរឡើងនូវការបត់បែននៃសរសៃឈាមកាត់បន្ថយសម្ពាធឈាមជំរុញមុខងារខួរក្បាលនិងធ្វើឱ្យឈាមរត់ធម្មតា។
ភាពស្រដៀងគ្នានៃថ្នាំគឺ៖
វេជ្ជបណ្ឌិតបានចេញវេជ្ជបញ្ជាថ្នាំដែលមានផ្ទុកជាតិមេឡាញ៉ូមសម្រាប់៖
- ជំងឺសរសៃឈាមបេះដូងដែលមានជំងឺទឹកនោមផ្អែម,
- ជំងឺសរសៃប្រសាទ,
- ជំងឺខ្សោយបេះដូងរ៉ាំរ៉ៃ
- ជំងឺឈាមរត់។
មូលនិធិទាំងនេះបង្ហាញពីប្រសិទ្ធភាពផងដែរក្នុងកំឡុងពេលធ្វើការរាងកាយដោយបន្ថយវ៉ុលនៃប្រព័ន្ធសរសៃឈាមបេះដូង។
analogues ដែលពេញនិយមនិងល្បីបំផុតគឺ៖
- Taufon
- អេហ្វអេហ្វឡុង
- Tauforin OZ,
- វ៉ាហ្សូរ៉ូ
- tincture នៃ hawthorn,
- កាត់
- ទ្រីហ្គីលីន
- ត្រីចក្រយានយន្ត
- រ៉ាមកូដ
- អាយវ៉ា ៥
- ស្មានទុកមុន
- កាប៉ាគ័រ
- Neocardyl
- ចរ,
- ម៉េតថុន។
មិនមានអន្តរកម្មអវិជ្ជមានត្រូវបានគេសង្កេតឃើញនៅពេលប្រើថ្នាំ Dibicorum និងថ្នាំដទៃទៀត។ វាត្រូវបានគេបង្កើតឡើងថាឥទ្ធិពលអសកម្មនៃគ្លីសេរីនបេះដូងអាចត្រូវបានពង្រឹង។
ការប្រើប្រាស់ថ្នាំ Dibicor ជាមួយថ្នាំបញ្ចុះទឹកនោមមិនត្រូវបានណែនាំទេ។
តើផលវិបាកនៃជំងឺបេះដូង atrial fibrillation អាចទៅរួចទេ?
ក្នុងចំណោមផលវិបាកជំងឺស្ទះសួតរ៉ាំរ៉ៃ (PE) ការគាំងបេះដូងនិងជំងឺដាច់សរសៃឈាមខួរក្បាលស្រួចស្រាវក៏ដូចជាការឆក់ចង្វាក់បេះដូងមិនធម្មតានិងជំងឺខ្សោយបេះដូងស្រួចស្រាវ (ជំងឺស្ទះសួត) កើតមានច្រើនបំផុត។
ភាពស្មុគស្មាញបំផុតគឺការដាច់សរសៃឈាមខួរក្បាល។ ជំងឺសរសៃប្រសាទដែលបណ្តាលមកពីការស្ទះសរសៃឈាមសួតចូលទៅក្នុងសរសៃឈាមខួរក្បាល (ឧទាហរណ៍នៅពេលដែល paroxysm ឈប់) កើតឡើងក្នុង 5% នៃអ្នកជំងឺក្នុងរយៈពេលប្រាំឆ្នាំដំបូងបន្ទាប់ពីការចាប់ផ្តើមនៃជំងឺបេះដូង atrial ។
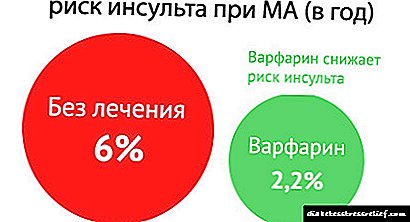
ការបងា្ករផលវិបាកថប់ដង្ហើម (ជំងឺដាច់សរសៃឈាមក្នុងខួរក្បាលនិងស្ទះសួត) គឺជាការប្រើប្រាស់ថេរនៃថ្នាំប្រឆាំងនឹងអុកស៊ីតនិងភ្នាក់ងារប្រឆាំងនឹងរោគ។ ទោះយ៉ាងណាក៏ដោយនៅទីនេះមានការ nuances មួយចំនួន។ ដូច្នេះឧទាហរណ៍ជាមួយនឹងការកើនឡើងហានិភ័យនៃការហូរឈាមអ្នកជំងឺមានឱកាសនៃការហូរឈាមក្នុងខួរក្បាលជាមួយនឹងការវិវត្តនៃជំងឺដាច់សរសៃឈាមខួរក្បាល។ ហានិភ័យនៃការវិវត្តទៅជាស្ថានភាពនេះគឺច្រើនជាង ១% ចំពោះអ្នកជំងឺក្នុងឆ្នាំដំបូងពីការចាប់ផ្តើមនៃការព្យាបាលដោយថ្នាំប្រឆាំងនឹងរោគ។ ការការពារការកើនឡើងនៃការហូរឈាមគឺជាការឃ្លាំមើលជាប្រចាំរបស់ INR (យ៉ាងហោចណាស់ម្តងក្នុងមួយខែ) ជាមួយនឹងការកែតម្រូវកម្រិតថ្នាំប្រឆាំងនឹងការកកភ្លាមៗ។
វីដេអូ: តើជំងឺដាច់សរសៃឈាមខួរក្បាលកើតឡើងយ៉ាងដូចម្តេចដោយសារតែជំងឺបេះដូង atrial fibrillation
ការព្យាករណ៍សម្រាប់ជីវិតដែលមានជំងឺបេះដូង atrial fibrillation ត្រូវបានកំណត់ជាចម្បងដោយមូលហេតុនៃជំងឺនេះ។ ឧទាហរណ៍ចំពោះអ្នកនៅរស់រានមានជីវិតពីជំងឺគាំងបេះដូងស្រួចស្រាវនិងមានជំងឺបេះដូងដ៏សំខាន់ការព្យាករណ៍រយៈពេលខ្លីសម្រាប់ជីវិតអាចមានអំណោយផលហើយសម្រាប់សុខភាពនិងរយៈពេលមធ្យមមិនអំណោយផលព្រោះក្នុងរយៈពេលខ្លីអ្នកជំងឺវិវត្តទៅជាជំងឺខ្សោយបេះដូងរ៉ាំរ៉ៃធ្វើឱ្យគុណភាពជីវិតកាន់តែខ្លីនិងធ្វើឱ្យវាខ្លី។ រយៈពេល។
ទោះយ៉ាងណាក៏ដោយជាមួយនឹងការទទួលទានថ្នាំជាប្រចាំតាមវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិតការព្យាករណ៍សម្រាប់ជីវិតនិងសុខភាពពិតជាប្រសើរឡើង។ ហើយអ្នកជំងឺដែលមានទម្រង់ MA ថេរដែលបានចុះឈ្មោះតាំងពីវ័យក្មេងដោយមានសំណងសមរម្យរស់នៅជាមួយវាសូម្បីតែរហូតដល់ 20-40 ឆ្នាំ។
សមាសធាតុនិងលក្ខណៈសម្បត្តិនៃថ្នាំ
ថ្នាំនេះមាននៅក្នុងឱសថស្ថានក្នុងទម្រង់ជាថ្នាំគ្រាប់។ មើមថ្នាំមួយប្រភេទមានម្សៅឈូកទឺរបឺរចំនួន ០,១ ក្រាម (ផេះភ្នំ) ការដកស្រង់ hawthorn ០,០៨ ក្រាម, ០.០៤ ក្រាម។ វីតាមីនអ៊ី, 0.02 gr ។ អុកស៊ីដម៉ាញ៉េស្យូមនិង ០.០២ gr ។ ប៉ូតាស្យូម citrate ។
ថ្នាំបន្ថយសម្ពាធឈាមធ្វើឱ្យកូលេស្តេរ៉ុលក្នុងឈាមមានសភាពធម្មតានិងធ្វើឱ្យប្រព័ន្ធសរសៃប្រសាទកណ្តាលចុះខ្សោយ។
ប្រសិទ្ធភាពព្យាបាល
Aronia aronia មានលក្ខណៈសម្បត្តិមានប្រយោជន៍ជាច្រើនដែលត្រូវបានប្រើក្នុងការព្យាបាលនៃជំងឺលើសឈាម, tachycardia, atrial fibrillation និង atherosclerosis ។ វាធ្វើអោយប្រសើរឡើងនូវចរន្តឈាមធ្វើឱ្យធូរស្បើយការរលាកនិងត្រូវបានប្រើសម្រាប់ការបង្កើនភាពរំភើបនៃប្រព័ន្ធសរសៃប្រសាទ។ គ្រាប់ថ្នាំមានផ្ទុកសារធាតុ sorbitol អរគុណដែលវាត្រូវបានណែនាំអោយលេបគ្រាប់សម្រាប់ទឹកនោមផ្អែម។
ចំរាញ់ចេញពីផ្លែឈើ Hawthorn ធ្វើអោយប្រសើរឡើងនូវចរន្តឈាមនៅក្នុងបេះដូងនិងសរសៃឈាមខួរក្បាលធ្វើអោយប្រព័ន្ធសរសៃប្រសាទស្ងប់ចុះសម្ពាធឈាមនិងកំរិតជាតិស្ករថយចុះ។
អាហារបំប៉នពង្រីកសរសៃឈាមរបស់ខួរក្បាលនិងបេះដូងបង្កើនលំហូរឈាមសរសៃឈាមកាត់បន្ថយភាពកកក្នុងសរសៃឈាមពង្រឹងជញ្ជាំងសរសៃឈាម។
ការពង្រឹងបេះដូងរួមចំណែកដល់សារធាតុសកម្មនៃគ្រឿងញៀន "AD Norm"
តើអ្នកគួរប្រើថ្នាំនៅពេលណា?
សារធាតុបន្ថែមត្រូវបានណែនាំអោយប្រើជាមួយ៖
- ភាពមិនធម្មតានៃបេះដូងផ្សេងៗ
- ទំរង់ស្រាល ៗ នៃ tachycardia និង arrhythmia ជាអ្នកជំនួយការ
- លើសឈាម
- ភាពមិនប្រក្រតីនៃសរសៃឈាមដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងភាពមិនស្រួលនៃផ្នែកខាងក្នុងនៃសរសៃឈាមផ្នែកខាងក្នុង (angioneurosis) ។
ថ្នាំ "អាដាម៉ាណា": ការណែនាំសម្រាប់ការប្រើប្រាស់
ទទួលទានអាហារបំប៉នតាមការណែនាំដូចខាងក្រោមៈ
- ដោយផ្អែកទៅលើភាពធ្ងន់ធ្ងរនៃជំងឺនេះសូមលេប ១ គ្រាប់ចំនួន ១ គ្រាប់ពេលព្រឹកនិងពេលល្ងាចក្នុងពេលទទួលទានអាហារឬភ្លាមៗបន្ទាប់ពីវា
- ផឹកទឹកស្អាត (ដាំឱ្យពុះ)
- បន្តពបាលយា៉ងតិច ២ ខ។ ដើម្បីបញ្ជាក់ពីរយៈពេលនៃថ្នាំវាចាំបាច់ត្រូវពិគ្រោះជាមួយវេជ្ជបណ្ឌិត។
ថេប្លេត "AD Norm" អនុគ្រោះដល់រាងកាយមនុស្ស
ប្រភេទនៃថ្នាំ
អ្នកផលិតបានធ្វើឱ្យប្រសើរឡើងនូវថ្នាំហើយបានចេញនូវកំណែថ្មីមួយគឺ“ អាឌែលម៉ាស្តា” ។ ការដកស្រង់នៃ marshmallow ស្ងួតនិង meadowsweet ត្រូវបានបន្ថែមទៅការរៀបចំ។ ដូចគ្នានេះផងដែរដើម្បីឱ្យមានប្រសិទ្ធិភាពរឹងមាំបន្ថែមទៀតវីតាមីនអ៊ីនិងស៊ីត្រូវបានបន្ថែមទៅក្នុងថ្នាំ។
ការពង្រឹងជាមួយនឹងសមាសធាតុដែលមានប្រយោជន៍នាំឱ្យមានការពិតដែលថាវគ្គនៃការព្យាបាលបានថយចុះពីពីរខែទៅ ២០ ថ្ងៃ។
តើខ្ញុំអាចយកអំឡុងពេលមានផ្ទៃពោះបានទេ?
ជាញឹកញាប់ណាស់ជំងឺលើសឈាមលេចឡើងក្នុងពេលមានផ្ទៃពោះ។ នៅសម័យសហភាពសូវៀតវេជ្ជបណ្ឌិតកម្រនឹងយកចិត្តទុកដាក់ក្នុងការព្យាបាលជម្ងឺលើសឈាមចំពោះស្ត្រីមានផ្ទៃពោះហើយដោយមានគម្លាតណាមួយត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជាតិពុលយឺត។ ស្ត្រីជាង ៥០.០០០ នាក់បានស្លាប់ជារៀងរាល់ឆ្នាំដោយសារផលវិបាកនៃជំងឺលើសឈាមអំឡុងពេលមានផ្ទៃពោះទូទាំងពិភពលោក។ ដូច្នេះអ្នកចាំបាច់ត្រូវខិតជិតរកការធ្វើរោគវិនិច្ឆ័យនិងព្យាបាលជំងឺនេះឱ្យបានម៉ត់ចត់។
វាត្រូវបានហាមឃាត់មិនឱ្យប្រើថ្នាំអំឡុងពេលមានផ្ទៃពោះនិងអំឡុងពេលបំបៅកូន។
តើមាន analogues នៃ "ឋាននរក Norm" ទេ?
អាណាឡូករួមមានអាហារបំប៉នដែលមាន chokeberry និង chokeberry ។ ក្នុងចំណោមគ្រាប់ថ្នាំមានៈ
- Beta-blockers "Nebivolol", "Egilok" ស្ថិតក្រោមសម្ពាធ។ ថ្នាំត្រូវបានប្រើសម្រាប់ជំងឺលើសឈាមសរសៃឈាមបេះដូង angina pectoris ជំងឺខ្សោយបេះដូងចង្វាក់បេះដូងលោតមិនធម្មតា។ ជាមួយនឹងស្ថានភាពនៃការគ្រប់គ្រងចង្វាក់បេះដូង។
- ACE inhibitors: Captopril, គ្រាប់ថ្នាំ Lisinopril នៅសម្ពាធតម្រងនោម។ មុនពេលប្រើវាជាការចាំបាច់ដើម្បីពិគ្រោះជាមួយវេជ្ជបណ្ឌិត។
- ថ្នាំបញ្ចុះសម្ពាធ "Indapamide" ថ្នាំបញ្ចុះទឹកនោមឬ "Furosemide" ។ ថ្នាំត្រូវបានប្រើដើម្បីកាត់បន្ថយសម្ពាធឈាមរួមជាមួយថ្នាំដទៃទៀត។
- ជួយយ៉ាងល្អជាមួយសម្ពាធ "Spazmalgon" ។ ថ្នាំនេះត្រូវបានបម្រុងទុកសម្រាប់ការព្យាបាលជំងឺនៃបំពង់ទឹកនោម (នៅក្នុងវត្តមាននៃរោគសញ្ញាឈឺចាប់) សរីរាង្គរំលាយអាហារ, ជំងឺក្រពះនិងពោះវៀន, ជំងឺប្រមេះទឹកបាយ។
- "ណីលីល" សម្រាប់សម្ពាធមិនត្រូវបានណែនាំឱ្យអនុវត្តទេព្រោះវាកាត់បន្ថយប្រសិទ្ធភាពនៃថ្នាំដែលមានគោលបំណងធ្វើឱ្យសម្ពាធធម្មតា។
គ្រូពេទ្យពិនិត្យ
"បទដ្ឋាននរក" គឺជាការបន្ថែមដ៏ល្អក្នុងការព្យាបាលជំងឺលើសឈាមនិងចង្វាក់បេះដូងមិនធម្មតា។ វាមានគ្រឿងផ្សំធម្មជាតិនិងសុខភាពដែលនឹងជួយឱ្យសម្ពាធរបស់អ្នកវិលមករកភាពធម្មតាវិញ។ មុនពេលប្រើត្រូវប្រាកដថាពិគ្រោះជាមួយវេជ្ជបណ្ឌិតហើយត្រូវប្រាកដថាអ្នកមិនមានអាឡែស៊ីទៅនឹងសមាសធាតុមួយចំនួននៃថ្នាំ។

 វត្តមាននៃចង្វាក់ដែលមិនមានប្រហោងឆ្អឹង (មិនលេចឡើងនៅក្នុងកោសិកានៃថ្នាំងប្រហោងឆ្អឹង) ដែលត្រូវបានបង្ហាញដោយអវត្តមាននៃរលក P នៅចំពោះមុខស្មុគស្មាញ ventricular នីមួយៗ។
វត្តមាននៃចង្វាក់ដែលមិនមានប្រហោងឆ្អឹង (មិនលេចឡើងនៅក្នុងកោសិកានៃថ្នាំងប្រហោងឆ្អឹង) ដែលត្រូវបានបង្ហាញដោយអវត្តមាននៃរលក P នៅចំពោះមុខស្មុគស្មាញ ventricular នីមួយៗ។