ជំងឺទឹកនោមផ្អែមបង្ហាញថាវាជាអ្វី
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមគឺជាក្រុមមួយនៃជំងឺមេតាប៉ូលីសនៃអ៉ីអ៊ីសផ្សេងៗគ្នាដែលត្រូវបានសម្គាល់ដោយជំងឺទឹកនោមផ្អែមរ៉ាំរ៉ៃដែលបណ្តាលមកពីកង្វះអាំងស៊ុយលីនពេញលេញឬប្រែប្រួល។
ទម្រង់ជំងឺទឹកនោមផ្អែមទូទៅបំផុតគឺ អាំងស៊ុយលីនពឹងផ្អែក (ISDM ប្រភេទ ១) និង អាំងស៊ុយលីនឯករាជ្យ (NIDDM, ប្រភេទទី ២) ។ ក្នុងវ័យកុមារភាពជំងឺទឹកនោមផ្អែមប្រភេទ ១ មានការរីកចម្រើនលើសលុប។ វាត្រូវបានកំណត់ដោយកង្វះអាំងស៊ុយលីនដាច់ខាតដែលបណ្តាលមកពីដំណើរការនៃប្រព័ន្ធភាពស៊ាំស្វ័យប្រវត្តិដែលនាំឱ្យមានការខូចខាតជាបណ្តើរ ៗ ដែលអាចជ្រើសរើសបានចំពោះកោសិការលំពែង។
ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ។ ប្រេកង់ខ្ពស់បំផុតនៃការបង្ហាញនៃជំងឺទឹកនោមផ្អែមកើតឡើងនៅក្នុងខែរដូវរងារដែលស្របគ្នានឹងការកើតឡើងជាអតិបរមានៃការឆ្លងវីរុស។ នៅក្នុងខែដំបូងនៃជីវិតជំងឺនេះកម្រកើតមានណាស់។ នៅពេលអនាគតមានកំពូលភ្នំដែលកើតឡើងទាក់ទងនឹងអាយុពីរ - នៅអាយុ ៥-៧ ឆ្នាំនិង ១០-១២ ឆ្នាំ។
ក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះមានទំនោរទៅនឹងអត្រាប្រេវ៉ាឡង់ខ្ពស់ចំពោះកុមារដែលមានអាយុពី ០-៥ ឆ្នាំ។
Etiology ។ នៅ មូលដ្ឋានគ្រឹះសម្រាប់ការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ គឺការរួមបញ្ចូលគ្នានៃការបង្រួបបង្រួមហ្សែននិងឥទ្ធិពលនៃកត្តាបរិស្ថាន។ ធាតុផ្សំតំណពូជត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងហ្សែនប្រព័ន្ធភាពស៊ាំដែលគ្រប់គ្រងផ្នែកផ្សេងៗនៃដំណើរការអូតូអ៊ុយមីននៅក្នុងខ្លួន។ ដើម្បីចាប់ផ្តើមដំណើរការអូតូអ៊ុយមីនការផ្តួចផ្តើមឬបង្កឱ្យមានកត្តាបរិស្ថាន (កេះ) ត្រូវបានទាមទារ។ កត្តាដែលពាក់ព័ន្ធនឹងការចាប់ផ្តើមបំផ្លាញកោសិកា P រួមមាន៖
- ជំងឺ Rubella ជំងឺស្រឡទែនជំងឺកញ្ជ្រិលជំងឺមេមាន់ជល់វីរុស Coxsackie V4, cytomegalovirus, enteroviruses, rotaviruses, អេកូ។ ល។
- អាហារបំប៉នមិនល្អ (ការបំបៅសិប្បនិម្មិតនិងការបំបៅក្នុងដំណាក់កាលដំបូងបរិភោគអាហារដែលផ្ទុកបរិមាណខ្លាញ់និងកាបូអ៊ីដ្រាតច្រើនពេក)
- ការប៉ះពាល់នឹងជាតិពុល។
ដំណើរការនៃប្រព័ន្ធភាពស៊ាំដែលនាំឱ្យមានការបង្ហាញនៃជំងឺទឹកនោមផ្អែមចាប់ផ្តើមប៉ុន្មានឆ្នាំមុនពេលចាប់ផ្តើមរោគសញ្ញាគ្លីនិកនៃជំងឺនេះ។ ក្នុងកំឡុងពេលមានជំងឺទឹកនោមផ្អែមការកើនឡើងនៃសារធាតុអូតូទីប៊ីឌីផ្សេងៗគ្នាទៅនឹងកោសិកាកូនកោះនិងអាំងស៊ុយលីនឬទៅនឹងប្រូតេអ៊ីនដែលមាននៅក្នុងកោសិកាកូនកោះអាចត្រូវបានរកឃើញនៅក្នុងឈាម។
រោគវិទ្យា។ នៅក្នុងការវិវត្តនៃជំងឺនេះមានប្រាំមួយដំណាក់កាលត្រូវបានសម្គាល់។
ដំណាក់កាលទី I - ការប្រមូលផ្តុំហ្សែនទាក់ទងនឹង HLA (ដឹងថាមានកូនភ្លោះដូចគ្នាស្ទើរតែពាក់កណ្តាលនៃហ្សែននិងក្នុងបងប្អូនបង្កើត 2-5%)
ដំណាក់កាលទី ២- ការប៉ះពាល់ទៅនឹងកត្តាដែលធ្វើឱ្យអាំងស៊ុយលីនអូតូអ៊ុយមីន,
ដំណាក់កាលទី III - អាំងស៊ុយលីនអូតូអ៊ុយមីនរ៉ាំរ៉ៃ,
ដំណាក់កាលទី IV - ការបំផ្លាញផ្នែកខ្លះនៃកោសិកាទំ, កាត់បន្ថយការសំងាត់អាំងស៊ុយលីនសម្រាប់ការគ្រប់គ្រងគ្លុយកូសជាមួយនឹងគ្លីសេមៀដែលត្រូវបានរក្សាទុក (នៅលើពោះទទេ) ។
ដំណាក់កាលទី V - ការបង្ហាញរោគសញ្ញានៃជម្ងឺដែលការរក្សាអាំងស៊ុយលីនដែលនៅសេសសល់ត្រូវបានរក្សាវាវិវឌ្ឍន៍បន្ទាប់ពីមរណភាពនៃកោសិកា P បាន ៨០-៩០% ។
ដំណាក់កាលទី VI - ការបំផ្លាញពេញលេញនៃកោសិកា P, កង្វះអាំងស៊ុយលីនពេញលេញ។
មូលដ្ឋាននៃយន្តការនៃការបំផ្លាញកោសិកា P ដោយកោសិកាវីរុសគឺ៖
- ការបំផ្លាញដោយផ្ទាល់ (លីសស៊ីស) នៃកោសិកា p ដោយវីរុស
- im ម៉ូលេគុលម៉ូលេគុលដែលការឆ្លើយតបរបស់ប្រព័ន្ធភាពស៊ាំនាំឱ្យមានជំងឺលើសឈាមដែលស្រដៀងនឹងជំងឺលើសឈាមរបស់កោសិកា P ធ្វើឱ្យខូចខាតដល់កោសិកាកូនកោះដោយខ្លួនឯង។
- ការរំលោភលើមុខងារនិងការរំលាយអាហាររបស់កោសិកា P ជាលទ្ធផលដែលអេអេអេមិនប្រក្រតីត្រូវបានបង្ហាញនៅលើផ្ទៃរបស់វាដែលជាហេតុនាំឱ្យមានប្រតិកម្មអូតូអ៊ុយមីន។
- •អន្តរកម្មនៃវីរុសជាមួយនឹងប្រព័ន្ធភាពស៊ាំ។
អាំងស៊ុយលីន - អរម៉ូនសំខាន់ដែលគ្រប់គ្រងការរំលាយអាហារ
នៅក្នុងខ្លួន។ សរីរាង្គគោលដៅនៃសកម្មភាពអាំងស៊ុយលីនគឺថ្លើមសាច់ដុំនិងជាលិកា adipose ។
ជាមួយនឹងកង្វះអាំងស៊ុយលីនការដឹកជញ្ជូនគ្លុយកូសទៅកោសិកានៃសរីរាង្គគោលដៅមានការថយចុះការបង្កើតគ្លុយកូសពីប្រូតេអ៊ីននិងខ្លាញ់កើនឡើង។ ជាលទ្ធផលនៃដំណើរការទាំងនេះកម្រិតជាតិស្ករក្នុងឈាមកើនឡើង។ Hyperglycemia នាំឱ្យមានគ្លុយកូសដោយសារតែបរិមាណគ្លុយកូសមួយចំនួនធំមិនអាចត្រូវបានដាក់បញ្ចូលក្នុងតម្រងនោមបានទេ។ វត្តមាននៃជាតិគ្លុយកូសនៅក្នុងទឹកនោមបង្កើនដង់ស៊ីតេដែលទាក់ទងនឹងទឹកនោមនិងបណ្តាលឱ្យមានជាតិ polyuria (ការនោមញឹកញាប់និងហួសកំរិត) ។ រួមគ្នាជាមួយទឹករាងកាយបាត់បង់អេឡិចត្រូលីតប៉ូតាស្យូមម៉ាញ៉េស្យូមសូដ្យូមផូស្វ័រ។ ការថយចុះបរិមាណឈាមបណ្តាលឱ្យមានការវិវត្តនៃសារធាតុប៉ូលីភីស៊ី (ស្រេកទឹក) ។
ជាលទ្ធផលនៃការថយចុះនៃការបំលែងកាបូអ៊ីដ្រាតទៅជាខ្លាញ់ការថយចុះការសំយោគប្រូតេអ៊ីននិងការប្រមូលផ្តុំអាស៊ីតខ្លាញ់កើនឡើងពីឃ្លាំងខ្លាញ់ធ្វើឱ្យទម្ងន់រាងកាយរបស់អ្នកជំងឺមានការថយចុះហើយពហុបច្ចេកទេសកើតឡើង (ចំណង់អាហារហួសកំរិត) ។
កង្វះអាំងស៊ុយលីននាំឱ្យមានការចុះខ្សោយយ៉ាងសំខាន់នៃការរំលាយអាហារជាតិខ្លាញ់: ការសំយោគជាតិខ្លាញ់ត្រូវបានកាត់បន្ថយការបំបែករបស់វាត្រូវបានពង្រឹង។ ផលិតផលដែលមានជាតិអុកស៊ីតកម្មទាបនៃការរំលាយអាហារជាតិខ្លាញ់ (សាកសពកេតone។ ល។ ) កកកុញនៅក្នុងឈាម - រដ្ឋដែលមានមូលដ្ឋានអាស៊ីតផ្លាស់ប្តូរឆ្ពោះទៅរកអាស៊ីដ។
ការខះជាតិទឹកការរំខានដោយអេឡិចត្រូលីតធ្ងន់ធ្ងរ acidosis បណ្តាលឱ្យសន្លប់ក្នុងការធ្វើរោគវិនិច្ឆ័យចុងទឹកនោមផ្អែម។
រូបភាពគ្លីនិក។ ជំងឺទឹកនោមផ្អែមក្នុងវ័យកុមារភាពភាគច្រើនចាប់ផ្តើមយ៉ាងខ្លាំង។ រយៈពេលពីការចាប់ផ្តើមនៃរោគសញ្ញាដំបូងរហូតដល់ការចាប់ផ្តើមសន្លប់គឺចាប់ពី 3-4 សប្តាហ៍ដល់ 2-3 ខែ។ ក្នុងមួយភាគបីនៃអ្នកជំងឺការបង្ហាញរោគសញ្ញាដំបូងនៃជំងឺនេះគឺជារោគសញ្ញានៃជំងឺទឹកនោមផ្អែម ketoacidosis ។
ចំពោះជំងឺទឹកនោមផ្អែម, ត្រីកោណដែលគេហៅថារោគសញ្ញាធំ ៗ គឺជាលក្ខណៈ: ជំងឺ polydipsia, polyuria និងការសម្រកទម្ងន់។
Polydipsia កើតឡើងកាន់តែគួរឱ្យកត់សម្គាល់នៅពេលយប់។ មាត់ស្ងួតបណ្តាលឱ្យកុមារភ្ញាក់ឡើងច្រើនដងនៅពេលយប់ហើយផឹកទឹក។ ទារកចាប់យកសុដន់ឬក្បាលដោះយ៉ាងអន្ទះអន្ទែងស្ងប់ស្ងៀមក្នុងរយៈពេលខ្លីតែបន្ទាប់ពីផឹក។
ប៉ូលីយូរី ជាមួយនឹងជំងឺទឹកនោមផ្អែមមានទាំងពេលថ្ងៃនិងពេលយប់។ នៅពេលថ្ងៃទាំងកូន ៗ ទាំងឪពុកម្តាយរបស់ពួកគេក៏មិនយកចិត្តទុកដាក់ចំពោះវាដែរ។ រោគសញ្ញាដំបូងដែលអាចសម្គាល់បាននៃជំងឺទឹកនោមផ្អែមជាក្បួនគឺប៉ូលីយូធ្យូល។ នៅក្នុងរោគសាស្ត្រធ្ងន់ធ្ងរការនោមនោមពេលថ្ងៃនិងពេលយប់មានការវិវត្ត។
លក្ខណៈពិសេសមួយនៃជំងឺទឹកនោមផ្អែមរបស់កុមារគឺ ការថយចុះទំងន់រាងកាយ រួមផ្សំជាមួយនឹងចំណង់អាហារហួសកំរិត។ ជាមួយនឹងការវិវត្តនៃ ketoacidosis, polyphagy ត្រូវបានជំនួសដោយការថយចុះនៃចំណង់អាហារការបដិសេធមិនបរិភោគ។
រោគសញ្ញាថេរនៃជំងឺនេះដែលត្រូវបានចុះបញ្ជីជាញឹកញាប់នៅក្នុងការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែម ការផ្លាស់ប្តូរស្បែក។ ស្បែកស្ងួតដោយមានរបកខ្លាំងនៅលើជើងនិងស្មា។ ជំងឺ seborrhea ស្ងួតកើតឡើងនៅលើស្បែកក្បាល។ ភ្នាសរំអិលនៃបែហោងធ្មែញមាត់ជាធម្មតាមានពណ៌ក្រហមភ្លឺអណ្តាតភ្លឺពណ៌ឆែរីពណ៌បែតង (“ ហាំ”) ។ រមៀតស្បែកត្រូវបានកាត់បន្ថយជាធម្មតាជាពិសេសជាមួយនឹងការខះជាតិទឹកធ្ងន់ធ្ងរ។
ជាមួយនឹងជម្ងឺដែលកំពុងរីកចម្រើនយឺត ៗ ដែលគេហៅថាផ្កាយរណបឌីអេមមានបញ្ហា - ការឆ្លងឡើងវិញនៃស្បែកនិងភ្នាសរំអិល (pyoderma, ឆ្អិន, thrush, stomatitis, vulvitis និង vulvovaginitis ចំពោះក្មេងស្រី) ។
ការចាប់ផ្តើមកើតមានជំងឺទឹកនោមផ្អែមចំពោះក្មេងស្រីក្នុងវ័យពេញវ័យអាចអមដំណើរបាន ភាពមិនប្រក្រតីនៃការមករដូវ។
លក្ខណៈពិសេសនៃជំងឺទឹកនោមផ្អែមចំពោះកុមារ។ ចំពោះទារកទើបនឹងកើតជួនកាលមានរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមបណ្តោះអាសន្នដែលចាប់ផ្តើមពីសប្តាហ៍ដំបូងនៃជីវិតការជាសះស្បើយដោយឯកឯងកើតឡើងបន្ទាប់ពីពីរបីខែ។ វាច្រើនកើតលើកុមារដែលមានទំងន់រាងកាយទាបនិងត្រូវបានសម្គាល់ដោយជំងឺទឹកនោមផ្អែមនិងក្រពេញគ្លុយកូសដែលបណ្តាលឱ្យមានការខ្សោះជាតិទឹកក្នុងកម្រិតមធ្យមពេលខ្លះទៅនឹងជំងឺទឹកនោមផ្អែមរំលាយអាហារ។ កម្រិតអាំងស៊ុយលីនប្លាស្មាមានលក្ខណៈធម្មតា។
បច្ចុប្បន្ន។ ជំងឺទឹកនោមផ្អែមជាធម្មតាមានវគ្គរីកចម្រើន។ ជាមួយនឹងការកើនឡើងនៃរយៈពេលនៃជំងឺផលវិបាកផ្សេងៗកើតឡើង។
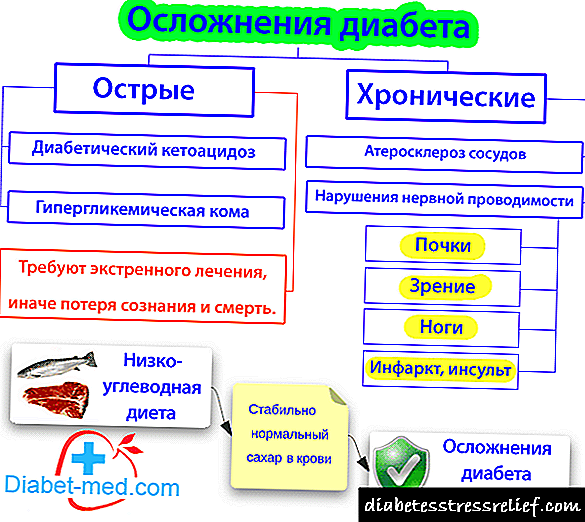
ផលវិបាក ផលវិបាកនៃជំងឺទឹកនោមផ្អែមរួមមាន៖ ជំងឺទឹកនោមផ្អែមជម្ងឺបេះដូងនៅទីតាំងផ្សេងៗគ្នា (ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមជំងឺសរសៃប្រសាទជំងឺទឹកនោមផ្អែម។ ល។ ) ការពន្យាពេលនៃការអភិវឌ្ឍរាងកាយនិងផ្លូវភេទ, ជំងឺទឹកនោមផ្អែមជំងឺភ្នែកឡើងបាយ, ជំងឺថ្លើម, ជំងឺទឹកនោមផ្អែម (chiropathy ជំងឺទឹកនោមផ្អែម) ។
ការព្យាបាលដោយទឹកនោមផ្អែម - ភាពស្មុគស្មាញនៃសរសៃឈាមក្នុងទឹកនោមផ្អែម។ វាកាន់កាប់កន្លែងមួយក្នុងចំណោមកន្លែងដំបូងក្នុងចំណោមមូលហេតុដែលនាំឱ្យមានការថយចុះចក្ខុវិស័យនិងភាពពិការភ្នែករបស់មនុស្សវ័យក្មេង។ ភាពពិការដោយសារតែការចុះខ្សោយនៃចក្ខុត្រូវបានគេសង្កេតឃើញជាង ១០% នៃអ្នកជំងឺទឹកនោមផ្អែម។
ជំងឺនេះគឺជាដំបៅជាក់លាក់មួយនៃរីទីណានិងសរសៃឈាមរបស់រីទីណា។ ដំណាក់កាលដំបូងនៃការឆ្លុះខួរឆ្អឹងខ្នងប្រហែលជាមិនរីកចម្រើនក្នុងរយៈពេលយូរ (រហូតដល់ ២០ ឆ្នាំ) ។ ការវិវត្តនៃដំណើរការនេះត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងរយៈពេលនៃជំងឺជាមួយនឹងសំណងមិនល្អនៃការរំលាយអាហារការកើនឡើងសម្ពាធឈាមការតំរែតំរង់ហ្សែន។
ជំងឺទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែម - ដំណើរការរ៉ាំរ៉ៃបឋមដែលនាំឱ្យមានការរីកលូតលាស់ជាលំដាប់ជាមួយនឹងការវិវត្តទៅជាជំងឺខ្សោយតំរងនោមរ៉ាំរ៉ៃ។
ដំណាក់កាលដែលត្រូវបានប្រកាសតាមគ្លីនិកនៃជំងឺសរសៃប្រសាទតែងតែត្រូវបានកើតឡើងជាយូរមកហើយដោយការផ្លាស់ប្តូរអតិសុខុមប្រាណបណ្តោះអាសន្នឬថេរ។
សម្រាប់ ជំងឺសរសៃប្រសាទទឹកនោមផ្អែម ការខូចខាតដល់ឧបករណ៍ចាប់សញ្ញានិងសរសៃប្រសាទម៉ូទ័រនៃចុងទាបបំផុតគឺលក្ខណៈ។ ការបង្ហាញសំខាន់នៃជំងឺសរសៃប្រសាទចំពោះកុមាររួមមានការឈឺចាប់, វង្វេងវង្វាន់, ការថយចុះនៃសរសៃពួរសាច់ដុំ។ មិនសូវត្រូវបានគេសង្កេតឃើញការរំលោភបំពានភាពតានតឹងសីតុណ្ហភាពនិងភាពឈឺចាប់។ ប្រហែលជាការវិវត្តនៃជំងឺ polyneuropathy ស្វយ័តដែលត្រូវបានបង្ហាញដោយភាពមិនដំណើរការនៃបំពង់អាហារក្រពះពោះវៀនរាគរាគទល់លាមក។
ការពន្យាពេលការអភិវឌ្ឍរាងកាយនិងផ្លូវភេទ សង្កេតឃើញនៅពេលមានជំងឺទឹកនោមផ្អែមកើតឡើងតាំងពីក្មេងនិងសំណងជំងឺខ្សោយ។ ភាពធ្ងន់ធ្ងរបំផុតនៃរោគសញ្ញាទាំងនេះ (មនុស្សតឿ, កង្វះនៃលក្ខណៈផ្លូវភេទបន្ទាប់បន្សំចំពោះមនុស្សវ័យជំទង់, ការធាត់លើសទម្ងន់ដែលមិនស្មើគ្នាជាមួយនឹងការទម្លាក់ជាតិខ្លាញ់នៅលើមុខនិងរាងកាយខាងលើ, hepatomegaly) ត្រូវបានគេហៅថា រោគសញ្ញារបស់ Moriak ។
ការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍។ សញ្ញាមន្ទីរពិសោធន៍នៃជំងឺទឹកនោមផ្អែមគឺៈ ១) hyperglycemia (កម្រិតជាតិគ្លុយកូសក្នុងប្លាស្មាឈាមមានលក្ខណៈវិនិច្ឆ័យខ្ពស់លើស ១១,១ មីល្លីលីត្រ / លីត្រ, គ្លុយកូសផ្លាស្មាលឿនគឺ ៣,៣-៣.៥ មីល្លីល / លី), ២) គ្លុយកូសខុសគ្នា។ ភាពធ្ងន់ធ្ងរ (គ្លុយកូសធម្មតានៅក្នុងទឹកនោមគឺអវត្តមានគ្លុយកូសកើតឡើងនៅពេលដែលកំរិតជាតិគ្លុយកូសក្នុងឈាមឡើងខ្ពស់ជាង ៨,៨ មីល្លីល / លី។
លក្ខណៈវិនិច្ឆ័យដែលអាចជឿជាក់បានសម្រាប់ការបញ្ជាក់ពីការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ (សញ្ញាណសម្គាល់ភាពស៊ាំនៃអាំងស៊ុយលីន) គឺអង់ទីប៊ីយ៉ូទិកចំពោះកោសិកា P (ICA, GADA, 1AA) និងប្រូតេអ៊ីនរបស់ P-cells - glutamate decarboxylase ក្នុងសេរ៉ូមឈាម។
វិធីសាស្រ្តទំនើបមួយក្នុងការធ្វើរោគវិនិច្ឆ័យការរំលាយអាហារបំប៉នកាបូអ៊ីដ្រាតគឺដើម្បីកំនត់មាតិកានៃអេម៉ូក្លូប៊ីន។ ចំពោះការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមចំពោះកុមារសូចនាករនេះមានសារៈសំខាន់ណាស់។ លើសពីនេះទៀតវិធីសាស្ត្រនេះត្រូវបានប្រើដើម្បីវាយតម្លៃកំរិតនៃសំណងនៃការរំលាយអាហារកាបូអ៊ីដ្រាតចំពោះអ្នកជំងឺទឹកនោមផ្អែមដែលត្រូវបានព្យាបាល។
ជាមួយនឹង ketosis, hyperketonemia, ketonuria ត្រូវបានគេកត់សម្គាល់ (ចំពោះកុមារ, ketonuria អាចត្រូវបានគេសង្កេតឃើញជាមួយនឹងជំងឺឆ្លងដែលកើតឡើងដោយមានសីតុណ្ហភាពខ្ពស់ដោយអត់ឃ្លានជាពិសេសចំពោះកុមារតូចៗ) ។
សម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃដំណាក់កាលមុនការបង្ហាញនៃជំងឺការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសស្តង់ដារត្រូវបានប្រើ។ ការអត់ធ្មត់គ្លុយកូសត្រូវបានចុះខ្សោយប្រសិនបើកម្រិតរបស់វានៅក្នុងឈាមសរសៃឈាមទាំងមូល 2 ម៉ោងបន្ទាប់ពីការផ្ទុកគ្លុយកូសតាមមាត់ (ទំងន់រាងកាយ 1,75 ក្រាម / គីឡូក្រាម) ស្ថិតនៅក្នុងកម្រិត 7,8–11,1 mmol / L ។ ក្នុងករណីនេះការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមអាចត្រូវបានបញ្ជាក់ដោយការរកឃើញជំងឺអូតូអ៊ុយមីនក្នុងសេរ៉ូមឈាម។
ការប្តេជ្ញាចិត្តនៃ C-peptide ក្នុងសេរ៉ូមឈាមធ្វើឱ្យវាអាចធ្វើទៅបានដើម្បីវាយតម្លៃស្ថានភាពមុខងាររបស់កោសិកា P ចំពោះបុគ្គលដែលមានហានិភ័យខ្ពស់នៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមក៏ដូចជាជំនួយក្នុងការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលនៃជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងប្រភេទ ២ ។ ការសម្ងាត់មូលដ្ឋាននៃ C-peptide ចំពោះបុគ្គលដែលមានសុខភាពល្អគឺ 0,28-1,32 pg / ml ។ ជាមួយនឹងជំងឺទឹកនោមផ្អែម
ប្រភេទទី ១ មាតិការបស់វាត្រូវបានកាត់បន្ថយឬមិនបានកំណត់។ បន្ទាប់ពីការរំញោចជាមួយគ្លុយកូសគ្លូហ្គូហ្គោនឬស៊ុលកាឡាក់ (ល្បាយអាហារូបត្ថម្ភជាមួយនឹងមាតិកាខ្ពស់នៃម្សៅពោតនិង sucrose) ការផ្តោតអារម្មណ៍នៃ C-peptide ចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ មិនមានការកើនឡើងទេចំពោះអ្នកជំងឺដែលមានសុខភាពល្អវាកើនឡើងគួរឱ្យកត់សម្គាល់។
ការព្យាបាល។ អ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមដែលត្រូវបានធ្វើរោគវិនិច្ឆ័យថ្មីត្រូវស្ថិតក្នុងមន្ទីរពេទ្យ។ ការព្យាបាលបន្ថែមត្រូវបានអនុវត្តដោយផ្អែកលើកន្លែងពិគ្រោះជំងឺ។
គោលបំណងសំខាន់នៃការព្យាបាលគឺដើម្បីទទួលបាននិងថែរក្សាសំណងដែលមានស្ថេរភាពសម្រាប់ដំណើរការជំងឺទឹកនោមផ្អែម។ នេះអាចធ្វើទៅបានលុះត្រាតែប្រើសំណុំវិធានការដែលរួមមាន៖ អនុវត្តតាមរបបអាហារការព្យាបាលដោយអាំងស៊ុយលីនការបង្រៀនការគ្រប់គ្រងខ្លួនឯងរបស់អ្នកជំងឺក្នុងការព្យាបាលសកម្មភាពរាងកាយហួសសម័យការបង្ការនិងការព្យាបាលនៃផលវិបាកការបន្សាំចិត្តសាស្ត្រទៅនឹងជំងឺ។
របបអាហារដោយពិចារណាលើការព្យាបាលពេញមួយជីវិតគួរតែមានលក្ខណៈសរីរវិទ្យានិងមានតុល្យភាពនៅក្នុងប្រូតេអ៊ីនខ្លាញ់និងកាបូអ៊ីដ្រាតដើម្បីធានាបាននូវការលូតលាស់រាងកាយធម្មតារបស់កុមារ។
លក្ខណៈពិសេសនៃរបបអាហារសម្រាប់ជំងឺទឹកនោមផ្អែមគឺជាការរឹតត្បិតផលិតផលដែលមានបរិមាណកាបូអ៊ីដ្រាតដែលអាចស្រូបយកបានយ៉ាងឆាប់រហ័សនិងការថយចុះសមាមាត្រនៃខ្លាញ់សត្វ (តារាងទី ៩) ។
មាតិកាសារធាតុចិញ្ចឹមល្អបំផុតនៅក្នុងរបបអាហារប្រចាំថ្ងៃគួរតែជាកាបូអ៊ីដ្រាត ៥៥% ខ្លាញ់ ៣០% ប្រូតេអ៊ីន ១៥% ។ អ្នកជំងឺត្រូវបានណែនាំឱ្យទទួលទានអាហារ ៦ ពេលក្នុងមួយថ្ងៃ៖ អាហារសំខាន់បីមុខ (អាហារពេលព្រឹកអាហារថ្ងៃត្រង់និងពេលល្ងាច ២៥ ភាគរយនៃតម្លៃស្កររបស់អាហារ) និង ៣ បន្ថែមទៀត (អាហារពេលព្រឹកទី ២ និងអាហារសម្រន់ពេលរសៀល ១០ ភាគរយអាហារពេលល្ងាចលើកទី ២ - ៥ ភាគរយនៃតម្លៃស្ករ) ។
ផលិតផលអាហារដែលមានជាតិកាបូអ៊ីដ្រាតរំលាយបានយ៉ាងងាយស្រួល (ស្ករទឹកឃ្មុំបង្អែមម្សៅស្រូវសាលីប៉ាស្តា semolina ធញ្ញជាតិអង្ករម្សៅទំពាំងបាយជូរចេកចេក persimmons) មានកំណត់។ ពួកវាត្រូវបានជំនួសដោយផលិតផលដែលមានបរិមាណដ៏ច្រើននៃជាតិសរសៃចំណីអាហារដែលបន្ថយការស្រូបយកជាតិគ្លុយកូសនិង lipoproteins នៃដង់ស៊ីតេទូទៅនិងដង់ស៊ីតេទាបនៅក្នុងពោះវៀន (ម្សៅរ៉ូសបឺរ buckwheat មីមីស្រូវគុជខ្យងស្រូវសាលីដំឡូងបារាំងស្ពៃក្តោបការ៉ុតស្ពៃក្តោបត្រសក់ប៉េងប៉ោះពងមាន់ហ្សូឆីនី។ rutabaga, ម្រេច) ។
ដើម្បីងាយស្រួលក្នុងការគណនាមាតិកាកាបូអ៊ីដ្រាតនៅក្នុងផលិតផលអាហារគំនិត“ ឯកតានំប៉័ង” ត្រូវបានប្រើ។ ឯកតានំប៉័ងមួយគឺកាបូអ៊ីដ្រាត ១២ ក្រាមដែលមាននៅក្នុងផលិតផល។ ការជំនួសផលិតផលស្មើនឹងត្រូវបានផ្តល់ឱ្យក្នុងតារាង។ ១១.៣ អ៊ីយូអ៊ីននៃអាំងស៊ុយលីនច្រើនតែត្រូវបានគ្រប់គ្រងក្នុង ១ នំប៉័ង (១២ ក្រាមនៃកាបូអ៊ីដ្រាតបង្កើនកម្រិតជាតិគ្លុយកូសក្នុងឈាម ២,៨ មីល្លីលីត្រ / លីត្រ) ។
ផ្ទាំង។ ១១ ។ការជំនួសអាហារដែលមានមូលដ្ឋានកាបូអ៊ីដ្រាតស្មើនឹង
បរិមាណផលិតផល (ក្រាម) ផ្ទុកកាបូអ៊ីដ្រាត ១២ ក្រាម (១ ជី។ )
កត្តាហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមចំពោះកុមារ
វត្តមាននៃកត្តាហានិភ័យបង្កើនលទ្ធភាពនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែម។ កត្តាហានិភ័យទាំងនេះរួមមាន៖
- ការត្រៀមលក្ខណៈហ្សែន (នៅក្នុងគ្រួសារដែលឪពុកឈឺ, ហានិភ័យនៃជំងឺរបស់កុមារគឺមានប្រមាណជា ៦%, ប្រសិនបើម្តាយមានជំងឺ -៣.៥%, ប្រសិនបើឪពុកម្តាយទាំងពីរឈឺ, ហានិភ័យសម្រាប់កុមារគឺ ៣០%),
- ផ្លែឈើធំ (ច្រើនជាង ៤.៥ គីឡូក្រាមនៅពេលចាប់កំណើត)
- ការថយចុះប្រព័ន្ធការពារភាពស៊ាំ (នៅពេលកុមារស្ថិតក្នុងក្រុមប៊ីអេចស៊ី (កុមារឈឺច្រើន) ទទួលរងពីការឆ្លងមេរោគញឹកញាប់ទារកមិនគ្រប់ខែនិងក្មេងតូច) ។
- វត្តមាននៃជំងឺអូតូអ៊ុយមីនចំពោះកុមារ
- ជំងឺមេតាប៉ូលីស (ភាពធាត់), ក្រពេញទីរ៉ូអ៊ីត (សកម្មភាពក្រពេញទីរ៉ូអ៊ីតមិនគ្រប់គ្រាន់),
- របៀបរស់នៅ sedentary - កង្វះលំហាត់ប្រាណ។ ដោយសារតែភាពអសកម្ម, ទម្ងន់លើសលេចឡើងហើយជាលទ្ធផលលំពែងត្រូវបានរំខាន។
ចំណុចពីរចុងក្រោយពន្យល់ពីការកើនឡើងនៃអត្រាកើតជំងឺទឹកនោមផ្អែមប្រភេទ ២ ចំពោះកុមារ។ វាគ្មានអាថ៌កំបាំងទេដែលមានកុមារដែលមានជំងឺធាត់ច្រើននៅក្នុងពិភពទំនើប។ ហេតុផលសម្រាប់បញ្ហានេះមានច្រើន។ ពួកគេត្រូវបានគេស្គាល់ស្ទើរតែគ្រប់គ្នាហើយសមនឹងក្លាយជាប្រធានបទនៃអត្ថបទដាច់ដោយឡែក។
ការធ្វើចំណាត់ថ្នាក់នៃជំងឺទឹកនោមផ្អែមចំពោះកុមារ
ចំពោះអ្នកជំងឺកុមារគ្រូពេទ្យទឹកនោមផ្អែមក្នុងករណីភាគច្រើនត្រូវដោះស្រាយជាមួយជំងឺទឹកនោមផ្អែមប្រភេទទី ១ (ពឹងផ្អែកលើអាំងស៊ុយលីន) ដែលផ្អែកលើកង្វះអាំងស៊ុយលីនដាច់ខាត។
ជំងឺទឹកនោមផ្អែមប្រភេទ ១ ចំពោះកុមារជាធម្មតាមានចរិតអូតូអ៊ុយមីនវាត្រូវបានសម្គាល់ដោយវត្តមាននៃជំងឺអូតូអ៊ុយមីនការបំផ្លាញកោសិកា, ការផ្សារភ្ជាប់ជាមួយនឹងហ្សែននៃស្មុគស្មាញអ៊ីស្ត្រូហ្សែនដ៏សំខាន់ HLA ភាពអាស្រ័យអាំងស៊ុយលីនពេញលេញភាពទំនោរទៅនឹង ketoacidosis ។ ល។ រោគវិទ្យាក៏ត្រូវបានចុះបញ្ជីជាញឹកញាប់ចំពោះមនុស្សដែលមិនមែនជាជនជាតិអឺរ៉ុប។

បន្ថែមពីលើជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ត្រូវបានរកឃើញលើកុមារ៖ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ជំងឺទឹកនោមផ្អែមដែលទាក់ទងនឹងរោគសញ្ញាហ្សែនជំងឺទឹកនោមផ្អែមប្រភេទ MODY ។
ដំណាក់កាលទី ១ ជំងឺទឹកនោមផ្អែមប្រភេទ ១
ដំណាក់កាលដែលការបំផ្លាញកោសិកាលំពែងកើតឡើងប៉ុន្តែមិនមានសញ្ញានៃជំងឺទឹកនោមផ្អែមអាចមានរយៈពេលច្រើនខែឬច្រើនឆ្នាំ។ ក្នុងអំឡុងពេលនៃការពិនិត្យធម្មតាកុមារអាចមិនបង្ហាញភាពមិនធម្មតាទេ។
ការធ្វើរោគវិនិច្ឆ័យនៃជម្ងឺទឹកនោមផ្អែមដែលមានរោគមុនអាចធ្វើទៅបានលុះត្រាតែអង្គបដិប្រាណឬសញ្ញាសម្គាល់ហ្សែននៃការបំផ្លាញដោយស្វ័យប្រវត្តិនៃកោសិកាដែលសំយោគអាំងស៊ុយលីនត្រូវបានរកឃើញ។
នៅពេលទំនោរក្នុងការវិវត្តទៅជាជំងឺត្រូវបានកំណត់កុមារត្រូវបានគេពិចារណាហើយការសិក្សាអំពីការរំលាយអាហារកាបូអ៊ីដ្រាតត្រូវបានអនុវត្តញឹកញាប់ជាងក្រុមដទៃទៀត។ ការកំណត់អត្តសញ្ញាណនិងការកើនឡើងជាបន្តបន្ទាប់នៃអង្គបដិប្រាណបែបនេះមានតម្លៃវិភាគ:
- ទៅកោសិកាកូនកោះលំពែង។
- ដើម្បី glutamate decarboxylase និង tyrosine phosphatase ។
- Autoantibodies ធ្វើជាម្ចាស់អាំងស៊ុយលីន។
លើសពីនេះទៀតការរកឃើញសញ្ញាសម្គាល់ហ្សែននៃហ្សែន HLA និង INS ក៏ដូចជាការថយចុះអត្រានៃការបញ្ចេញអាំងស៊ុយលីនឆ្លើយតបទៅនឹងការធ្វើតេស្តភាពអត់ធ្មត់នៃជាតិគ្លុយកូសដែលត្រូវបានគេយកមកពិចារណា។
ការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមប្រភេទដំបូងកើតឡើងជាមួយនឹងកង្វះអាំងស៊ុយលីន។ ជាលទ្ធផលគ្លុយកូសស្ទើរតែមិនចូលក្នុងកោសិកាហើយឈាមរបស់វាផ្ទុកបរិមាណច្រើនពេក។ ជាលិកាសាច់ដុំទទួលទានគ្លុយកូសតិចដែលនាំឱ្យមានការបំផ្លាញប្រូតេអ៊ីន។ អាស៊ីតអាមីណូដែលបង្កើតឡើងនៅក្នុងដំណើរការនេះត្រូវបានស្រូបយកពីឈាមដោយថ្លើមហើយត្រូវបានប្រើសម្រាប់ការសំយោគគ្លុយកូស។
ការបំផ្លាញជាតិខ្លាញ់នាំឱ្យមានការកើនឡើងនូវកម្រិតអាស៊ីតខ្លាញ់ក្នុងឈាមនិងការបង្កើតម៉ូលេគុល lipid ថ្មីនិងសាកសព ketone ពីពួកគេនៅក្នុងថ្លើម។ ការបង្កើតគ្លីកូហ្សែនត្រូវបានកាត់បន្ថយហើយការបំបែករបស់វាកាន់តែប្រសើរឡើង។ ដំណើរការទាំងនេះពន្យល់ពីការបង្ហាញរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។
ទោះបីជាការពិតដែលថាការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមចំពោះកុមារជាធម្មតាមានលក្ខណៈស្រួចស្រាវភ្លាមៗវាត្រូវបានបន្តដោយរយៈពេលមិនទាន់ឃើញច្បាស់ដែលមានរយៈពេលរហូតដល់ច្រើនឆ្នាំ។ នៅក្នុងអំឡុងពេលនេះក្រោមឥទ្ធិពលនៃការឆ្លងវីរុសកង្វះអាហារូបត្ថម្ភភាពតានតឹងភាពស៊ាំកើតឡើង។
បន្ទាប់មកការផលិតអាំងស៊ុយលីនថយចុះប៉ុន្តែរយៈពេលយូរដោយសារតែការសំយោគសំណល់របស់វាគ្លុយកូសត្រូវបានរក្សាក្នុងដែនកំណត់ធម្មតា។
វាគួរឱ្យសោកស្តាយប៉ុន្តែមនុស្សទីបីនៅលើភពផែនដីរបស់យើងអាចរកឃើញជំងឺទឹកនោមផ្អែមដោយខ្លួនឯង។ យោងតាមស្ថិតិបានបង្ហាញថាជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ទូទៅគឺអ្នកជំងឺដែលមានជំងឺទឹកនោមផ្អែមប្រភេទទី ១ មិនលើសពី ១០% ក្នុងចំណោមអ្នកជំងឺដែលមានរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែម។
ការវិវត្តនៃជំងឺនេះបណ្តើរ ៗ ដំណាក់កាលដំបូងនៃអាំងស៊ុយលីនឯករាជ្យនិងអាំងស៊ុយលីនគឺខុសគ្នាខ្លាំងដំណាក់កាលចុងក្រោយគឺស្ទើរតែដូចគ្នា។ ការធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវនៃដំណាក់កាលនៃជំងឺនឹងជួយក្នុងការជ្រើសរើសការព្យាបាលត្រឹមត្រូវនិងបន្ថយការវិវត្តនៃជំងឺនេះ។
ជំងឺទឹកនោមផ្អែមប្រភេទនេះត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការផលិតលំពែងមិនគ្រប់គ្រាន់នៃអាំងស៊ុយលីនផ្ទាល់ខ្លួនឬអវត្តមានពេញលេញរបស់វា។ ជំងឺទឹកនោមផ្អែម T1DM គឺជាជំងឺរបស់មនុស្សវ័យក្មេងលើសពីនេះទៅទៀតជំងឺនេះកាន់តែក្មេងជាងរៀងរាល់ឆ្នាំហើយជំងឺទឹកនោមផ្អែមក៏ត្រូវបានរកឃើញចំពោះទារកដែរ។ ដើម្បីព្យាបាលជំងឺឱ្យបានត្រឹមត្រូវអ្នកត្រូវសិក្សាវាហើយពិពណ៌នាលម្អិត។
នៅចុងបញ្ចប់នៃសតវត្សទី ២០ គំនិតសម្រាប់ការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ត្រូវបានស្នើឡើងដែលរួមមានដំណាក់កាលដូចខាងក្រោមនៃជំងឺទឹកនោមផ្អែម៖
- ការបន្សាបហ្សែន
- ការបង្កហេតុ
- ភាពមិនធម្មតានៃប្រព័ន្ធភាពស៊ាំ
- ជំងឺទឹកនោមផ្អែមយឺត
- បញ្ចៀសជំងឺទឹកនោមផ្អែម
- ជំងឺទឹកនោមផ្អែមសរុប។
ដំណាក់កាលនៃការបង្រួបបង្រួមហ្សែនចាប់ផ្តើមតាមព្យញ្ជនៈពីរយៈពេលនៃការមានផ្ទៃពោះ។ អំប្រ៊ីយ៉ុងអាចទទួលបានហ្សែនដែលរួមចំណែកដល់ការវិវត្តនៃជំងឺទឹកនោមផ្អែមប្រភេទ ១ និងហ្សែនដែលការពាររាងកាយពីជំងឺទឹកនោមផ្អែម។ នៅដំណាក់កាលនេះវាពិតជាអាចធ្វើទៅបានដើម្បីកំណត់អត្តសញ្ញាណបន្សំហ្សែនដ៏គ្រោះថ្នាក់និងកំណត់អត្តសញ្ញាណក្រុមហ៊ុនបញ្ជូនរបស់ពួកគេដែលមានគ្រោះថ្នាក់។
ការដឹងអំពីស្ថានភាពតំណពូជរបស់អ្នកចំពោះជំងឺទឹកនោមផ្អែមនឹងអនុញ្ញាតឱ្យអ្នកចាត់វិធានការបង្ការទាន់ពេលវេលានិងបន្ថយហានិភ័យនៃការវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។
វាត្រូវបានគេកត់សម្គាល់ថានៅក្នុងគ្រួសារដែលឪពុកនិងម្តាយទទួលរងពីជម្ងឺ T1DM កុមារមានរោគសញ្ញាជំងឺទឹកនោមផ្អែមតាំងពីក្មេងជាងគាត់ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានឪពុកម្តាយហើយវាជាការពិតចំពោះកុមារអាយុក្រោម ៥ ឆ្នាំដែលជារឿយៗបង្ហាញរោគសញ្ញា T1DM ។
នៅដំណាក់កាលបង្កហេតុដំណើរការអូតូអ៊ុយមីនចាប់ផ្តើមអភិវឌ្ឍ: កោសិកាលំពែងត្រូវបានបំផ្លាញដោយប្រព័ន្ធភាពស៊ាំផ្ទាល់ខ្លួន។ កត្តាខាងក្រោមនេះអាចបង្កឱ្យមានដំណើរការដ៏គ្រោះថ្នាក់នេះ៖
- ការវាយប្រហារនៃវីរុស (ជំងឺស្អូចជំងឺអ៊ប៉សជំងឺស្រឡទែននិងអ្នកដទៃ)
- ស្ថានភាពស្ត្រេស
- ការប៉ះពាល់គីមី (គ្រឿងញៀនថ្នាំសំលាប់ស្មៅនិងផ្សេងៗទៀត)
- មានលក្ខណៈពិសេសអាហារូបត្ថម្ភ។
នៅដំណាក់កាលនៃការវិវត្តនៃភាពស៊ាំភាពស៊ាំការបំផ្លាញកោសិកាបេតានៃលំពែងចាប់ផ្តើមកោសិកាតែមួយស្លាប់។ ធម្មជាតិនៃការបំផ្លាញអាំងស៊ុយលីនត្រូវបានបង្អាក់: ជំនួសឱ្យការបំភាយនៃអរម៉ូនអរម៉ូនវាត្រូវបានផលិតជាបន្តបន្ទាប់។
អ្នកដែលមានហានិភ័យត្រូវបានគេណែនាំអោយធ្វើតេស្ត៍ទៀងទាត់ដើម្បីកំណត់ដំណាក់កាលនេះ៖
- តេស្តរកអង្គបដិប្រាណជាក់លាក់
- តេស្តសំរាប់ការអត់ធ្មត់គ្លុយកូស (ចាក់តាមសរសៃឈាម) ។
នៅដំណាក់កាលមិនទាន់ឃើញច្បាស់ដំណើរការអូតូអ៊ុយមីនបង្កើនល្បឿនការស្លាប់កោសិកាបេតាបង្កើនល្បឿន។ អាថ៌កំបាំងនៃអាំងស៊ុយលីនគឺជាការចុះខ្សោយដែលមិនអាចត្រឡប់វិញបាន។ នៅដំណាក់កាលនេះការត្អូញត្អែររបស់អ្នកជំងឺអំពីភាពទន់ខ្សោយនិងជំងឺរលាកស្រោមខួរជាប់រហូតនិងការពុះកញ្ជ្រោលច្រើនតែត្រូវបានគេកត់សំគាល់រោគសញ្ញាជាក់ស្តែងមិនត្រូវបានគេសង្កេតឃើញទេ។
ក្នុងគំរូតមអាហារកំរិតជាតិគ្លុយកូសនឹងមានភាពធម្មតាប៉ុន្តែការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសតាមមាត់នឹងបង្ហាញពីកំរិតលើសធម្មតា។
នៅដំណាក់កាលនេះការវិភាគសម្រាប់ C-peptides បង្ហាញពីវត្តមាននៃអាថ៌កំបាំងនៃសំណល់អាំងស៊ុយលីន។ សាកសព Ketone ត្រូវបានគេរកឃើញនៅក្នុងទឹកនោម។
ដើម្បីមិនរាប់បញ្ចូលវត្តមានរបស់អ្នកជំងឺដែលមានជម្ងឺ T2DM វាគ្រប់គ្រាន់ក្នុងការកំណត់រោគសញ្ញាមួយក្នុងចំណោមរោគសញ្ញាដូចខាងក្រោម:
- កេតថូរៀ
- ការសម្រកទម្ងន់
- កង្វះរោគសញ្ញាមេតាប៉ូលីស។
នៅដំណាក់កាលនៃជំងឺទឹកនោមផ្អែមសរុបនៅក្នុងអ្នកជំងឺកោសិកាបេតានៃលំពែងបាត់បង់សកម្មភាពទាំងស្រុង។ ដំណាក់កាលនេះមានរយៈពេលរហូតដល់ចុងបញ្ចប់នៃជីវិតរបស់អ្នកជំងឺទឹកនោមផ្អែម។ គាត់ត្រូវការចាក់អាំងស៊ុយលីនថេរប្រសិនបើគាត់ឈប់ទទួលអរម៉ូនហួសប្រមាណគាត់នឹងស្លាប់ដោយសារសន្លប់ទឹកនោមផ្អែម។
ការធ្វើតេស្តនៅដំណាក់កាលនេះបង្ហាញពីកង្វះផលិតកម្មអាំងស៊ុយលីនពេញលេញ។
យោងតាមការធ្វើចំណាត់ថ្នាក់មួយទៀតដំណាក់កាលត្រូវបានបម្រុងទុកនៅក្នុងស៊ីឌី ១៖
- ជំងឺទឹកនោមផ្អែមមុនរដូវ (ទឹកនោមផ្អែម),
- ការបង្ហាញ (ការបង្ហាញ) នៃអេសឌី,
- ការលើកលែងទោសមិនពេញលេញ (“ ក្រេបទឹកឃ្មុំ”),
- អាំងស៊ុយលីនពេញមួយជីវិត។
ជំងឺទឹកនោមផ្អែមរួមមានដំណាក់កាលទី ១ ទី ២ ទី ៣ និងទី ៤ (ការធ្វើឱ្យមានហ្សែនបង្កហេតុភាពមិនប្រក្រតីនៃប្រព័ន្ធភាពស៊ាំជំងឺទឹកនោមផ្អែមមិនទាន់ពេញវ័យ) ។ ដំណាក់កាលនេះមានរយៈពេលយូរវាអាចលាតសន្ធឹងពីច្រើនខែទៅច្រើនឆ្នាំ។
ដំណាក់កាលនៃជំងឺទឹកនោមផ្អែមជាក់ស្តែង (ដំណាក់កាលទី ៥) រួមមានដំណាក់កាលនៃការចាប់ផ្តើមការព្យាបាលមិនពេញលេញនិងរ៉ាំរ៉ៃ។ ដំណាក់កាល“ សរុប” ត្រូវបានកំណត់ដោយដំណាក់កាលរ៉ាំរ៉ៃដែលមានលក្ខណៈវឌ្ឍនភាពនៃជំងឺ។
សម្រាប់កម្រិតនីមួយៗនៃជំងឺទឹកនោមផ្អែមសំណុំនៃដំណោះស្រាយត្រូវបានណែនាំដែលនឹងជួយឱ្យគ្រូពេទ្យរៀបចំការព្យាបាលអ្នកជំងឺឱ្យបានត្រឹមត្រូវ។ ក្នុងករណីមានជំងឺទឹកនោមផ្អែមសញ្ញាកំណត់នៃកំរិតជំងឺគឺកំរិតជាតិស្ករក្នុងឈាម។
នៅដំណាក់កាលដំបូងកម្រិតស្រាលនៃជំងឺនេះជាតិស្ករក្នុងឈាមមិនលើសពី ៧ មីល្លីលីត្រ / អិលទេសូចនាករផ្សេងទៀតនៃការធ្វើតេស្តឈាមគឺធម្មតាគ្លុយកូសមិនត្រូវបានរកឃើញនៅក្នុងទឹកនោមទេ។ ផលវិបាកណាមួយដែលបណ្តាលមកពីជំងឺទឹកនោមផ្អែមគឺអវត្តមានទាំងស្រុង។ ជំងឺទឹកនោមផ្អែមកម្រិតស្រាលត្រូវបានផ្តល់សំណងយ៉ាងពេញលេញដោយប្រើថ្នាំពិសេសនិងរបបអាហារ។
ជាមួយនឹងកំរិតមធ្យម (ទីពីរ) នៃការវិវត្តនៃជំងឺទឹកនោមផ្អែមត្រូវបានផ្តល់សំណងខ្លះដោយការប្រើប្រាស់ថ្នាំបន្ថយជាតិស្ករឬអាំងស៊ុយលីន។ Ketosis គឺកម្រណាស់វាងាយស្រួលក្នុងការលុបបំបាត់តាមរយៈរបបអាហារពិសេសនិងការព្យាបាលដោយថ្នាំ។ ផលវិបាកគឺត្រូវបានគេនិយាយយ៉ាងច្បាស់ (នៅក្នុងភ្នែក, តម្រងនោម, សរសៃឈាម) ប៉ុន្តែមិននាំឱ្យមានពិការភាពទេ។
កំរិតទី ៣ (ធ្ងន់ធ្ងរ) នៃជំងឺនេះគឺមិនអាចទទួលយកបានក្នុងការព្យាបាលរបបអាហារទេការចាក់អាំងស៊ុយលីនគឺត្រូវបានទាមទារ។ ជាតិស្ករក្នុងឈាមឡើងដល់ ១៤ មីល្លីល / លី, គ្លុយកូសត្រូវបានគេរកឃើញនៅក្នុងទឹកនោម។ ផលវិបាកមានការរីកចម្រើនអ្នកជំងឺមាន៖
- រយៈពេលវែងពិបាកព្យាបាល ketosis,
- ការថយចុះជាតិស្ករក្នុងឈាម
- ការរីកដុះដាលនៃខួរឆ្អឹងខ្នង
- ជំងឺសរសៃប្រសាទដែលបណ្តាលឱ្យមានជំងឺលើសឈាម។
- ជំងឺសរសៃប្រសាទដែលបង្ហាញដោយស្ពឹកអវយវៈ។
លទ្ធភាពនៃការវិវត្តទៅជាផលវិបាកនៃសរសៃឈាមបេះដូង - គាំងបេះដូងជំងឺដាច់សរសៃឈាមខួរក្បាលគឺខ្ពស់។
ជាមួយនឹងកម្រិតធ្ងន់ធ្ងរ (ទី ៤) នៃជំងឺនេះចំពោះអ្នកជំងឺទឹកនោមផ្អែមកម្រិតជាតិស្ករក្នុងឈាមគឺខ្ពស់ខ្លាំងរហូតដល់ ២៥ មីលីល / លី។ នៅក្នុងទឹកនោមគ្លុយកូសនិងប្រូតេអ៊ីនត្រូវបានកំណត់។ ស្ថានភាពរបស់អ្នកជំងឺអាចត្រូវបានកែដំរូវបានលុះត្រាតែមានការណែនាំអាំងស៊ុយលីនហួសប្រមាណ។ អ្នកជំងឺជារឿយៗធ្លាក់ខ្លួនសន្លប់, ដំបៅ trophic បង្កើតឡើងនៅលើជើងរបស់គាត់, ទំនើងអាចធ្វើទៅបាន។ ជាមួយនឹងកម្រិតនៃជំងឺទឹកនោមផ្អែមនេះមនុស្សម្នាក់ក្លាយជាជនពិការ។
ការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមចំពោះកុមារ: លក្ខណៈពិសេសនៃការវិវត្តនៃជំងឺនេះ
ក្នុងចំនោមករណីទាំងអស់នៃជំងឺទឹកនោមផ្អែមប្រភេទទីមួយនៃជំងឺគឺមានរហូតដល់ទៅ ១០% ។ បានចុះចូលចំពោះគាត់គឺកុមារក្មេងជំទង់និងមនុស្សវ័យក្មេង។
ដើម្បីសម្រេចបាននូវសំណងសម្រាប់ដំណើរការមេតាប៉ូលីសក្នុងទឹកនោមផ្អែមប្រភេទទី ១ អាំងស៊ុយលីនត្រូវបានទាមទារដើម្បីការពារការវិវត្តនៃផលវិបាកធ្ងន់ធ្ងរ - សន្លប់ ketoacidotic ។ ដូច្នេះជំងឺទឹកនោមផ្អែមប្រភេទទីមួយត្រូវបានគេហៅថាអាំងស៊ុយលីនពឹងផ្អែក។
យោងតាមការសិក្សាថ្មីៗនេះការស្លាប់របស់កោសិកាដែលផលិតអាំងស៊ុយលីនក្នុង ៩៥% នៃករណីនាំឱ្យមានប្រតិកម្មអូតូអ៊ុយមីន។ វាវិវឌ្ឍន៍ជាមួយនឹងជំងឺហ្សែនពីកំណើត។
ជំរើសទី ២ គឺជម្ងឺទឹកនោមផ្អែម idiopathic mellitus ដែលក្នុងនោះមានទំនោរទៅនឹង ketoacidosis ប៉ុន្តែប្រព័ន្ធភាពស៊ាំមិនចុះខ្សោយ។ ពួកគេច្រើនតែរងផលប៉ះពាល់ពីប្រជាជនដើមកំណើតអាហ្រ្វិកឬអាស៊ី។
ជំងឺទឹកនោមផ្អែមវិវឌ្ឍន៍បន្តិចម្តង ៗ ក្នុងវគ្គសិក្សារបស់វាមានដំណាក់កាលលាក់កំបាំងនិងច្បាស់លាស់។ ដោយមានការផ្លាស់ប្តូរនៅក្នុងរាងកាយដំណាក់កាលដូចខាងក្រោមនៃការវិវត្តនៃវ៉ារ្យ៉ង់ដែលពឹងផ្អែកលើអាំងស៊ុយលីននៃជំងឺនេះត្រូវបានសម្គាល់:
- ការបន្សាបហ្សែន។
- កត្តាបង្កហេតុ៖ វីរុស Coxsackie, cytomegalovirus, herpes, កញ្ជ្រិល, ស្អូច, ស្រឡទែន។
- ប្រតិកម្មអូតូអ៊ុយមីនៈអង្គបដិប្រាណចំពោះកូនកោះលំពែងការរលាកបណ្តើរ ៗ - អាំងស៊ុយលីន។
- ជំងឺទឹកនោមផ្អែមយឺត៖ គ្លុយកូសលឿនគឺស្ថិតក្នុងដែនកំណត់ធម្មតាការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសបង្ហាញពីការថយចុះនៃអាំងស៊ុយលីន។
- ជំងឺទឹកនោមផ្អែមដែលអាចមើលឃើញ: ការស្រេកទឹកការកើនឡើងចំណង់អាហារការនោមច្រើនពេកនិងរោគសញ្ញាដទៃទៀតដែលជាលក្ខណៈនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ។ នៅចំណុចនេះកោសិកាបេតា ៩០% ត្រូវបានបំផ្លាញ។
- ដំណាក់កាលស្ថានីយ៖ តំរូវការសំរាប់អាំងស៊ុយលីនច្រើនដូសសញ្ញានៃជំងឺសរសៃប្រសាទនិងការវិវត្តនៃផលវិបាកនៃជំងឺទឹកនោមផ្អែម។
ដូច្នេះនៅពេលការធ្វើរោគវិនិច្ឆ័យត្រូវបានធ្វើឡើងដំណាក់កាលដំបូងនៃជំងឺទឹកនោមផ្អែមត្រូវគ្នាទៅនឹងសកម្មភាពនៃកត្តាដែលបង្កឱ្យមានការប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃភាពមិនធម្មតានៃតំណពូជ។ វាក៏រួមបញ្ចូលផងដែរនូវការវិវត្តនៃភាពស៊ាំនៃប្រព័ន្ធភាពស៊ាំនិងជំងឺទឹកនោមផ្អែមដែលមិនទាន់ឃើញច្បាស់។
ការព្យាបាលជំងឺទឹកនោមផ្អែមចំពោះកុមារ
ការព្យាបាលជំងឺទឹកនោមផ្អែមចំពោះកុមារជាធម្មតាត្រូវបានអនុវត្តជាមួយនឹងការត្រៀមអាំងស៊ុយលីនរបស់មនុស្ស។ ដោយសារអាំងស៊ុយលីននេះត្រូវបានផលិតដោយវិស្វកម្មហ្សែនវាមានផលប៉ះពាល់តិចតួចហើយកុមារកម្រនឹងមានប្រតិកម្មនឹងវាណាស់។
ការជ្រើសរើសដូសត្រូវបានធ្វើឡើងអាស្រ័យលើទម្ងន់អាយុរបស់កុមារនិងសូចនាករនៃជាតិគ្លុយកូសក្នុងឈាម។ គ្រោងការណ៍នៃការប្រើប្រាស់អាំងស៊ុយលីនចំពោះកុមារគួរតែនៅជិតបំផុតតាមដែលអាចធ្វើទៅបានចំពោះចង្វាក់សរីរវិទ្យានៃការទទួលអាំងស៊ុយលីនពីលំពែង។
ដើម្បីធ្វើដូចនេះត្រូវប្រើវិធីសាស្រ្តនៃការព្យាបាលអាំងស៊ុយលីនដែលត្រូវបានគេហៅថាមូលដ្ឋានគ្រឹះ-bolus ។ អាំងស៊ុយលីនដែលអូសបន្លាយពេលត្រូវបានផ្តល់ឱ្យកុមារនៅពេលព្រឹកនិងពេលល្ងាចដើម្បីជំនួសការសំងាត់ធម្មតា។
បន្ទាប់មកមុនពេលអាហារនីមួយៗកំរិតអាំងស៊ុយលីនដែលត្រូវបានគេគណនាត្រូវបានណែនាំដើម្បីការពារការកើនឡើងនៃជាតិស្ករក្នុងឈាមបន្ទាប់ពីបរិភោគហើយកាបូអ៊ីដ្រាតពីអាហារអាចត្រូវបានស្រូបយកទាំងស្រុង។
ដើម្បីកំនត់វគ្គនៃជំងឺទឹកនោមផ្អែមនិងរក្សាស្ថេរភាពគ្លីសេម៉ាវាត្រូវបានណែនាំ៖
- ការណែនាំអំពីដូសអាំងស៊ុយលីនដែលត្រូវបានជ្រើសរើសជាលក្ខណៈបុគ្គល។
- ការអនុលោមតាមរបបអាហារ។
- ការមិនរាប់បញ្ចូលជាតិស្ករនិងការកាត់បន្ថយកាបូអ៊ីដ្រាតនិងខ្លាញ់សត្វ។
- ការព្យាបាលដោយការធ្វើលំហាត់ប្រាណទៀងទាត់សម្រាប់ជំងឺទឹកនោមផ្អែមជារៀងរាល់ថ្ងៃ។
នៅក្នុងវីដេអូនៅក្នុងអត្ថបទនេះ Elena Malysheva និយាយអំពីជំងឺទឹកនោមផ្អែមរបស់កុមារ។
ការចាប់ផ្តើមនៃជំងឺនេះអាចមានលក្ខណៈស្រួចស្រាវនិងបន្តិចម្តង ៗ ។ ជំងឺទឹកនោមផ្អែមអនីតិជនត្រូវបានសម្គាល់ដោយការចាប់ផ្តើមស្រួចស្រាវ។ ជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ជាធម្មតាមានការចាប់ផ្តើមបន្តិចម្តង ៗ ។
នៅក្នុងការអនុវត្តខ្ញុំនិយាយជាទូទៅថាការចាប់ផ្តើមដំបូងនៃជំងឺទឹកនោមផ្អែមអនីតិជនត្រូវបានបង្ហាញដោយ ketoacidosis ភ្លាមៗ។ កុមារត្រូវបាននាំយកទៅដោយភាពអាសន្ននៅក្នុងស្ថានភាពនៃការរលួយហើយត្រូវការការយកចិត្តទុកដាក់ខ្ពស់។ នេះធ្វើឱ្យឪពុកម្តាយធ្លាក់ក្នុងភាពតក់ស្លុតយ៉ាងខ្លាំងព្រោះគ្មានអ្វីដែលស្មានទុកមុនទេ ...
ខ្ញុំនឹងពន្យល់ពីមូលហេតុដែលរឿងនេះកើតឡើង។ ក្នុងវ័យកុមារភាពដំណើរការមេតាប៉ូលីសទាំងអស់នៅក្នុងរាងកាយដំណើរការលឿន។
ការបំផ្លាញកោសិកាβ-នៃលំពែងពិតណាស់មិនកើតឡើងភ្លាមៗទេ។ មានតិចជាង។
កោសិកាដែលនៅសេសសល់លឿនជាងមុន។ ប៉ុន្តែកោសិកាមួយចំនួនតូចដែលនៅរស់រានមានជីវិតដែលបានបំពេញមុខងារនៃសរីរាង្គទាំងមូលហើយធ្វើការ "ដើម្បីពាក់" បានបរាជ័យយ៉ាងឆាប់រហ័ស។
ជាលទ្ធផលកុមារអាចបាត់បង់ស្មារតីពីកង្វះសារធាតុចិញ្ចឹមថាមពល។ ដំណើរការទាំងអស់នៅក្នុងរាងកាយត្រូវបានរំខានដូចជាកោសិកាកំពុងស្រេកឃ្លាន។
នោះហើយជាមូលហេតុដែលអ្នកត្រូវដឹងពីការបង្ហាញដំបូងនៃជំងឺទឹកនោមផ្អែមហើយនឹងពិគ្រោះជាមួយវេជ្ជបណ្ឌិតឱ្យបានទាន់ពេលវេលាដើម្បីពិនិត្យកុមារ។ វាមិនចាំបាច់ទាក់ទងអ្នកជម្ងឺ endocrinologist ដោយផ្ទាល់ទេគ្រូពេទ្យកុមារក៏ធ្វើការពិនិត្យបឋមផងដែរ។
រោគសញ្ញាសំខាន់ៗ (សម្រាប់វេជ្ជបណ្ឌិតនេះគឺជាច្បាប់នៃបី "P"):
- ការស្រេកឃ្លានបានបង្ហាញ (ប៉ូលីស្ទីន) ដែលក្នុងនោះកុមារព្យញ្ជនៈមិនអាចស្រវឹងបានសូម្បីតែផឹកច្រើនជាងបទដ្ឋាន (ច្រើនជាង 3 លីត្រ) ។ នេះដោយសារតែឈាមមានផ្ទុកជាតិគ្លុយកូសច្រើនដែលមិនត្រូវបានប្រើ។ កំហាប់គ្លុយកូសក្នុងឈាមកើនឡើង។ រាងកាយត្រូវការទឹកដើម្បីរំលាយកំហាប់នេះឱ្យទៅជាធម្មតា។
- ការកើនឡើងចំណង់អាហារ (ផូស្វ័រ) ។ គ្លុយកូសមិនអាចចូលទៅក្នុងកោសិកាដោយគ្មានអាំងស៊ុយលីនទេវាបង្ហាញខួរក្បាលថាអាហារបានចប់ហើយវាដល់ពេលដែលត្រូវញ៉ាំហើយ។ ប៉ុន្តែទោះបីជាកុមារនៅតែបរិភោគជាប្រចាំក៏ដោយគាត់នៅតែមានអារម្មណ៍ឃ្លាន។
- ការនោមលឿន (ប៉ូលីយូរី) ។ វាមិនមែនគ្រាន់តែជាបរិមាណដ៏ច្រើននៃសារធាតុរាវស្រវឹងប៉ុណ្ណោះទេ។ ដោយសារជាតិស្ករកើនឡើងតម្រងនោមមិនអាចច្រោះទឹកក្នុងខ្លួនពីទឹកនោមបឋមបានទេ។ ទឹកច្រើនពេកត្រូវបានយកចេញពីរាងកាយដោយទឹកនោម។ ទឹកនោមភ្លឺខ្លាំង។
ជួនកាលការបង្ហាញដំបូងរបស់ឪពុកម្តាយកត់សម្គាល់ថាក្មេងតូចចាប់ផ្តើមសរសេរម្តងទៀតនៅពេលយប់។ ពួកគេគិតថាកុមារត្រជាក់ពេកទៅធ្វើតេស្តទឹកនោមដើម្បីមិនរាប់បញ្ចូលដំណើរការរលាក។ ហើយពួកគេរកឃើញស្ករនៅក្នុងទឹកនោមដោយចៃដន្យ។
ខ្ញុំនឹងចេញរោគសញ្ញាដាច់ដោយឡែកពីគ្នានៃជំងឺទឹកនោមផ្អែមដែលមិនជាក់លាក់ចំពោះកុមារព្រោះពួកគេក៏អាចត្រូវបានគេសង្កេតឃើញជាមួយនឹងជំងឺដទៃទៀតដែរ។
- ការសម្រកទម្ងន់។ នេះជាលក្ខណៈធម្មតាសម្រាប់ជំងឺទឹកនោមផ្អែមអនីតិជន។ គ្លុយកូសមិនត្រូវបានស្រូបយកដោយកោសិកាទេ។ គ្មានអាហារូបត្ថម្ភ - គ្មានម៉ាស។ លើសពីនេះទៅទៀតរាងកាយចាប់ផ្តើមស្វែងរកអាហារូបត្ថម្ភនៅក្នុងខ្លួនវា។ ប្រូតេអ៊ីននិងខ្លាញ់ផ្ទាល់ខ្លួនចាប់ផ្តើមរលួយ។ ផលិតផលពុកផុយត្រូវបានបញ្ចេញ - សាកសព ketone ដែលបណ្តាលឱ្យ ketoacidosis - ការពុលនៃរាងកាយ។ សាកសពកេតតុនត្រូវបានគេរកឃើញនៅក្នុងទឹកនោមរបស់កុមារ។
- អស់កម្លាំងមិនសមហេតុផលភាពទន់ខ្សោយងងុយដេកឱនភាពយកចិត្តទុកដាក់។ គ្មានអ្វីដែលគួរឱ្យឆ្ងល់ទេដែលត្រូវយកថាមពលទៅឱ្យរាងកាយប្រសិនបើគាត់មិនឃើញគ្លុយកូស។
- ស្បែកស្ងួតនិងភ្នាសរំអិលការប្រេះស្នាមកន្ទួលលើស្បែក។ រមាស់លេចឡើងនៅពេលសមាសធាតុញើសផ្លាស់ប្តូរ។
- ការរមាស់បន្ទាប់ពីការនោម, ជំងឺដុះផ្សិតនៃប្រដាប់បន្តពូជ (vulvovaginitis ដែលជាទូទៅត្រូវបានគេហៅថា "ជំងឺគ្រើម") ។ ទឹកនោមដែលផ្ទុកជាតិស្ករបណ្តាលឱ្យរលាក។
- ការថយចុះចក្ខុវិស័យដោយសារតែការគៀបកញ្ចក់ភ្នែក (ភ្នែកឡើងបាយ) ។
- ការព្យាបាលរបួសរយៈពេលយូរដំបៅស្នាមប្រេះនៅជ្រុងមាត់។
ជំងឺទឹកនោមផ្អែមចំពោះទារកគឺពិបាកក្នុងការធ្វើរោគវិនិច្ឆ័យ។ កាន់តែញឹកញាប់វាត្រូវបានបង្ហាញដោយអាកប្បកិរិយា capricious, ការរំខាននៃប្រព័ន្ធរំលាយអាហារ, កន្ទួលកន្ទបដែលរឹងរូស។ ដោយសារតែការប្រមូលផ្តុំជាតិស្ករខ្ពស់នៅក្នុងទឹកនោមទឹកនោមនៅលើកន្ទបធ្វើឱ្យចំណុច "ស្ករគ្រាប់" ឡើងរឹង។
ការបង្ហាញពីជំងឺទឹកនោមផ្អែមចំពោះកុមារអាចវិវឌ្ឍន៍គ្រប់វ័យ។ មានកំពូលពីរនៃការបង្ហាញនៃជំងឺទឹកនោមផ្អែមចំពោះកុមារ - នៅអាយុ 5-8 ឆ្នាំនិងនៅពេញវ័យ, ឧ។ក្នុងអំឡុងពេលនៃការលូតលាស់កើនឡើងនិងការរំលាយអាហារខ្លាំង។
ក្នុងករណីភាគច្រើនការវិវត្តនៃជំងឺទឹកនោមផ្អែមដែលទាក់ទងនឹងអាំងស៊ុយលីនចំពោះកុមារត្រូវបានកើតឡើងដោយការឆ្លងមេរោគ: ជំងឺស្រឡទែនជំងឺកញ្ជ្រិល SARS ការឆ្លងមេរោគវីរុស enterovirus ការឆ្លងមេរោគ rotavirus ការឆ្លងមេរោគរលាកថ្លើមជាដើមជំងឺទឹកនោមផ្អែមប្រភេទ ១ ចំពោះកុមារត្រូវបានសម្គាល់ដោយការចាប់ផ្តើមយ៉ាងលឿនស្រួចស្រាវជាញឹកញាប់ជាមួយនឹងការវិវត្តលឿននៃ ketoacidosis ។ និងសន្លប់ទឹកនោមផ្អែម។
ចាប់ពីពេលមានរោគសញ្ញាដំបូងរហូតដល់ការវិវត្តនៃសន្លប់វាអាចចំណាយពេលពី 1 ទៅ 2-3 ខែ។
វាអាចធ្វើទៅបានដើម្បីសង្ស័យពីវត្តមាននៃជំងឺទឹកនោមផ្អែមចំពោះកុមារដោយរោគសញ្ញានៃរោគសាស្ត្រ: ការនោមកើនឡើង (ប៉ូលីយូរី), ការស្រេកទឹក (polydipsia), ការកើនឡើងចំណង់អាហារ (ប៉ូលីហ្វេ), ការសម្រកទម្ងន់។
វគ្គនៃជំងឺទឹកនោមផ្អែមចំពោះកុមារគឺមានភាពរឹងមាំខ្លាំងហើយត្រូវបានកំណត់ដោយទំនោរក្នុងការវិវត្តទៅជាស្ថានភាពគ្រោះថ្នាក់នៃការថយចុះជាតិស្ករក្នុងឈាម, ketoacidosis និងសន្លប់ ketoacidotic ។
ការថយចុះជាតិស្ករក្នុងឈាមថយចុះដោយសារតែការថយចុះយ៉ាងខ្លាំងនៃជាតិស្ករក្នុងឈាមដែលបណ្តាលមកពីស្ត្រេសការធ្វើលំហាត់ប្រាណហួសកំរិតការទទួលទានអាំងស៊ុយលីនច្រើនពេករបបអាហារមិនល្អ។ សន្លប់ជាតិស្ករក្នុងឈាមច្រើនតែកើតមានមុនដោយសន្លឹម, ខ្សោយ, បែកញើស, ឈឺក្បាល, អារម្មណ៍នៃភាពអត់ឃ្លានធ្ងន់ធ្ងរ, ញ័រនៅអវយវៈ។
ប្រសិនបើអ្នកមិនចាត់វិធានការដើម្បីបង្កើនជាតិស្ករក្នុងឈាមទេនោះកុមារនឹងមានការរមួលក្រពើវង្វេងស្មារតីបន្ទាប់មកមានជំងឺធ្លាក់ទឹកចិត្តខាងស្មារតី។ ជាមួយនឹងសន្លប់ជាតិស្ករក្នុងឈាមសីតុណ្ហភាពរាងកាយនិងសម្ពាធឈាមមានលក្ខណៈធម្មតាមិនមានក្លិនអាសេតូនចេញពីមាត់ទេស្បែកមានសំណើមមាតិកាគ្លុយកូសនៅក្នុងឈាម
តើជំងឺទឹកនោមផ្អែមដែលពឹងផ្អែកលើអាំងស៊ុយលីនកើតឡើងយ៉ាងដូចម្តេច?
 ដើម្បីសម្រេចបាននូវសំណងសម្រាប់ដំណើរការមេតាប៉ូលីសក្នុងទឹកនោមផ្អែមប្រភេទទី ១ អាំងស៊ុយលីនត្រូវបានទាមទារដើម្បីការពារការវិវត្តនៃផលវិបាកធ្ងន់ធ្ងរ - សន្លប់ ketoacidotic ។ ដូច្នេះជំងឺទឹកនោមផ្អែមប្រភេទទីមួយត្រូវបានគេហៅថាអាំងស៊ុយលីនពឹងផ្អែក។
ដើម្បីសម្រេចបាននូវសំណងសម្រាប់ដំណើរការមេតាប៉ូលីសក្នុងទឹកនោមផ្អែមប្រភេទទី ១ អាំងស៊ុយលីនត្រូវបានទាមទារដើម្បីការពារការវិវត្តនៃផលវិបាកធ្ងន់ធ្ងរ - សន្លប់ ketoacidotic ។ ដូច្នេះជំងឺទឹកនោមផ្អែមប្រភេទទីមួយត្រូវបានគេហៅថាអាំងស៊ុយលីនពឹងផ្អែក។
យោងតាមការសិក្សាថ្មីៗនេះការស្លាប់របស់កោសិកាដែលផលិតអាំងស៊ុយលីនក្នុង ៩៥% នៃករណីនាំឱ្យមានប្រតិកម្មអូតូអ៊ុយមីន។ វាវិវឌ្ឍន៍ជាមួយនឹងជំងឺហ្សែនពីកំណើត។
ជំរើសទី ២ គឺជម្ងឺទឹកនោមផ្អែម idiopathic mellitus ដែលក្នុងនោះមានទំនោរទៅនឹង ketoacidosis ប៉ុន្តែប្រព័ន្ធភាពស៊ាំមិនចុះខ្សោយ។ ពួកគេច្រើនតែរងផលប៉ះពាល់ពីប្រជាជនដើមកំណើតអាហ្រ្វិកឬអាស៊ី។
ជំងឺទឹកនោមផ្អែមវិវឌ្ឍន៍បន្តិចម្តង ៗ ក្នុងវគ្គសិក្សារបស់វាមានដំណាក់កាលលាក់កំបាំងនិងច្បាស់លាស់។ ដោយមានការផ្លាស់ប្តូរនៅក្នុងរាងកាយដំណាក់កាលដូចខាងក្រោមនៃការវិវត្តនៃវ៉ារ្យ៉ង់ដែលពឹងផ្អែកលើអាំងស៊ុយលីននៃជំងឺនេះត្រូវបានសម្គាល់:
- ការបន្សាបហ្សែន។
- កត្តាបង្កហេតុ៖ វីរុស Coxsackie, cytomegalovirus, herpes, កញ្ជ្រិល, ស្អូច, ស្រឡទែន។
- ប្រតិកម្មអូតូអ៊ុយមីនៈអង្គបដិប្រាណចំពោះកូនកោះលំពែងការរលាកបណ្តើរ ៗ - អាំងស៊ុយលីន។
- ជំងឺទឹកនោមផ្អែមយឺត៖ គ្លុយកូសលឿនគឺស្ថិតក្នុងដែនកំណត់ធម្មតាការធ្វើតេស្តភាពអត់ធ្មត់គ្លុយកូសបង្ហាញពីការថយចុះនៃអាំងស៊ុយលីន។
- ជំងឺទឹកនោមផ្អែមដែលអាចមើលឃើញ: ការស្រេកទឹកការកើនឡើងចំណង់អាហារការនោមច្រើនពេកនិងរោគសញ្ញាដទៃទៀតដែលជាលក្ខណៈនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ។ នៅចំណុចនេះកោសិកាបេតា ៩០% ត្រូវបានបំផ្លាញ។
- ដំណាក់កាលស្ថានីយ៖ តំរូវការសំរាប់អាំងស៊ុយលីនច្រើនដូសសញ្ញានៃជំងឺសរសៃប្រសាទនិងការវិវត្តនៃផលវិបាកនៃជំងឺទឹកនោមផ្អែម។
ដូច្នេះនៅពេលការធ្វើរោគវិនិច្ឆ័យត្រូវបានធ្វើឡើងដំណាក់កាលដំបូងនៃជំងឺទឹកនោមផ្អែមត្រូវគ្នាទៅនឹងសកម្មភាពនៃកត្តាដែលបង្កឱ្យមានការប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃភាពមិនធម្មតានៃតំណពូជ។ វាក៏រួមបញ្ចូលផងដែរនូវការវិវត្តនៃភាពស៊ាំនៃប្រព័ន្ធភាពស៊ាំនិងជំងឺទឹកនោមផ្អែមដែលមិនទាន់ឃើញច្បាស់។
ការបង្ហាញដំបូងនៃជំងឺទឹកនោមផ្អែមចំពោះកុមារទាក់ទងនឹងការបង្ហាញជាក់ស្តែងពួកគេក៏រួមបញ្ចូលទាំង“ ក្រេបទឹកឃ្មុំ” (ការលើកលែងទោស) និងដំណាក់កាលរ៉ាំរ៉ៃដែលក្នុងនោះមានការពឹងផ្អែកមួយជីវិតលើអាំងស៊ុយលីន។
ជាមួយនឹងវគ្គសិក្សាធ្ងន់ធ្ងរដែលអូសបន្លាយពេលនិងការវិវត្តនៃជំងឺដំណាក់កាលដំណាក់កាលកើតឡើង។
ដំណាក់កាលមុននិងមុននៃជំងឺទឹកនោមផ្អែមចំពោះកុមារ
 ដំណាក់កាលដែលការបំផ្លាញកោសិកាលំពែងកើតឡើងប៉ុន្តែមិនមានសញ្ញានៃជំងឺទឹកនោមផ្អែមអាចមានរយៈពេលច្រើនខែឬច្រើនឆ្នាំ។ ក្នុងអំឡុងពេលនៃការពិនិត្យធម្មតាកុមារអាចមិនបង្ហាញភាពមិនធម្មតាទេ។
ដំណាក់កាលដែលការបំផ្លាញកោសិកាលំពែងកើតឡើងប៉ុន្តែមិនមានសញ្ញានៃជំងឺទឹកនោមផ្អែមអាចមានរយៈពេលច្រើនខែឬច្រើនឆ្នាំ។ ក្នុងអំឡុងពេលនៃការពិនិត្យធម្មតាកុមារអាចមិនបង្ហាញភាពមិនធម្មតាទេ។
ការធ្វើរោគវិនិច្ឆ័យនៃជម្ងឺទឹកនោមផ្អែមដែលមានរោគមុនអាចធ្វើទៅបានលុះត្រាតែអង្គបដិប្រាណឬសញ្ញាសម្គាល់ហ្សែននៃការបំផ្លាញដោយស្វ័យប្រវត្តិនៃកោសិកាដែលសំយោគអាំងស៊ុយលីនត្រូវបានរកឃើញ។
នៅពេលទំនោរក្នុងការវិវត្តទៅជាជំងឺត្រូវបានកំណត់កុមារត្រូវបានគេពិចារណាហើយការសិក្សាអំពីការរំលាយអាហារកាបូអ៊ីដ្រាតត្រូវបានអនុវត្តញឹកញាប់ជាងក្រុមដទៃទៀត។ ការកំណត់អត្តសញ្ញាណនិងការកើនឡើងជាបន្តបន្ទាប់នៃអង្គបដិប្រាណបែបនេះមានតម្លៃវិភាគ:
- ទៅកោសិកាកូនកោះលំពែង។
- ដើម្បី glutamate decarboxylase និង tyrosine phosphatase ។
- Autoantibodies ធ្វើជាម្ចាស់អាំងស៊ុយលីន។
លើសពីនេះទៀតការរកឃើញសញ្ញាសម្គាល់ហ្សែននៃហ្សែន HLA និង INS ក៏ដូចជាការថយចុះអត្រានៃការបញ្ចេញអាំងស៊ុយលីនឆ្លើយតបទៅនឹងការធ្វើតេស្តភាពអត់ធ្មត់នៃជាតិគ្លុយកូសដែលត្រូវបានគេយកមកពិចារណា។
ការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមប្រភេទដំបូងកើតឡើងជាមួយនឹងកង្វះអាំងស៊ុយលីន។ ជាលទ្ធផលគ្លុយកូសស្ទើរតែមិនចូលក្នុងកោសិកាហើយឈាមរបស់វាផ្ទុកបរិមាណច្រើនពេក។ ជាលិកាសាច់ដុំទទួលទានគ្លុយកូសតិចដែលនាំឱ្យមានការបំផ្លាញប្រូតេអ៊ីន។ អាស៊ីតអាមីណូដែលបង្កើតឡើងនៅក្នុងដំណើរការនេះត្រូវបានស្រូបយកពីឈាមដោយថ្លើមហើយត្រូវបានប្រើសម្រាប់ការសំយោគគ្លុយកូស។
ការបំផ្លាញជាតិខ្លាញ់នាំឱ្យមានការកើនឡើងនូវកម្រិតអាស៊ីតខ្លាញ់ក្នុងឈាមនិងការបង្កើតម៉ូលេគុល lipid ថ្មីនិងសាកសព ketone ពីពួកគេនៅក្នុងថ្លើម។ ការបង្កើតគ្លីកូហ្សែនត្រូវបានកាត់បន្ថយហើយការបំបែករបស់វាកាន់តែប្រសើរឡើង។ ដំណើរការទាំងនេះពន្យល់ពីការបង្ហាញរោគសញ្ញានៃជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ។
ទោះបីជាការពិតដែលថាការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមចំពោះកុមារជាធម្មតាមានលក្ខណៈស្រួចស្រាវភ្លាមៗវាត្រូវបានបន្តដោយរយៈពេលមិនទាន់ឃើញច្បាស់ដែលមានរយៈពេលរហូតដល់ច្រើនឆ្នាំ។ នៅក្នុងអំឡុងពេលនេះក្រោមឥទ្ធិពលនៃការឆ្លងវីរុសកង្វះអាហារូបត្ថម្ភភាពតានតឹងភាពស៊ាំកើតឡើង។
បន្ទាប់មកការផលិតអាំងស៊ុយលីនថយចុះប៉ុន្តែរយៈពេលយូរដោយសារតែការសំយោគសំណល់របស់វាគ្លុយកូសត្រូវបានរក្សាក្នុងដែនកំណត់ធម្មតា។
បន្ទាប់ពីការស្លាប់ដ៏ធំនៃកោសិកា islet រោគសញ្ញានៃជំងឺទឹកនោមផ្អែមកើតឡើងខណៈពេលដែលអាថ៌កំបាំងនៃ C-peptide នៅតែមាន។
រោគសញ្ញានៃការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែម
 ការបង្ហាញនៃជំងឺទឹកនោមផ្អែមនៅដំណាក់កាលដំបូងអាចត្រូវបានពន្យល់ពួកគេច្រើនតែច្រឡំនឹងជំងឺផ្សេងទៀត។ ក្នុងករណីបែបនេះការធ្វើរោគវិនិច្ឆ័យត្រូវបានពន្យារពេលហើយអ្នកជំងឺស្ថិតក្នុងស្ថានភាពធ្ងន់ធ្ងរនៅពេលគាត់ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែម។
ការបង្ហាញនៃជំងឺទឹកនោមផ្អែមនៅដំណាក់កាលដំបូងអាចត្រូវបានពន្យល់ពួកគេច្រើនតែច្រឡំនឹងជំងឺផ្សេងទៀត។ ក្នុងករណីបែបនេះការធ្វើរោគវិនិច្ឆ័យត្រូវបានពន្យារពេលហើយអ្នកជំងឺស្ថិតក្នុងស្ថានភាពធ្ងន់ធ្ងរនៅពេលគាត់ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែម។
នៅក្នុងគ្រួសារទាំងនោះដែលឪពុកម្តាយមានជំងឺទឹកនោមផ្អែមប្រភេទ ១ ការវិវត្តនៃហ្សែននិង "ផលប៉ះពាល់ពីកំណើត" មានការរីកចម្រើន។ ការវិវត្តនៃជំងឺទឹកនោមផ្អែមចំពោះកុមារកើតឡើងលឿនជាងឪពុកម្តាយហើយវគ្គសិក្សានៃជំងឺនេះកាន់តែធ្ងន់ធ្ងរ។ ការកើនឡើងចំនួនអ្នកជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ច្រើនតែកើតឡើងដោយសារកុមារអាយុពី ២ ខែទៅ ៥ ឆ្នាំ។
អាស្រ័យលើការបង្ហាញ, ការបង្ហាញដំបូងនៃជំងឺទឹកនោមផ្អែមអាចមានពីរប្រភេទ: មិនពឹងផ្អែកខ្លាំងនិងពឹងផ្អែកខ្លាំង។ ជំងឺទឹកនោមផ្អែមដែលមិនពឹងផ្អែកខ្លាំងត្រូវបានកំណត់ដោយការលេចឡើងនៃរោគសញ្ញាតូចតាចដែលត្រូវការការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល។
ទាំងនេះរួមមានរោគសញ្ញាដូចខាងក្រោមៈ
- Enuresis ដែលត្រូវបានគេយល់ច្រឡំចំពោះការឆ្លងមេរោគនៅក្នុងបំពង់ទឹកនោម។
- ការឆ្លងមេរោគ candidiasis ទ្វារមាស។
- ក្អួតដែលត្រូវបានគេចាត់ទុកថាជារោគសញ្ញានៃជំងឺរលាកក្រពះ។
- កុមារមិនឡើងទម្ងន់ឬស្រកទម្ងន់យ៉ាងខ្លាំង។
- ជំងឺស្បែករ៉ាំរ៉ៃ។
- ការថយចុះការសម្តែងការសិក្សាការផ្តោតអារម្មណ៍ខ្សោយការឆាប់ខឹង។
ការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមត្រូវបានបង្ហាញជាចម្បងដោយរោគសញ្ញានៃការខះជាតិទឹកធ្ងន់ធ្ងរដែលបណ្តាលឱ្យមានការកើនឡើងនៃទឹកនោម, ក្អួតញឹកញាប់។ ជាមួយនឹងការកើនឡើងចំណង់អាហារកុមារបាត់បង់ទំងន់រាងកាយដោយសារតែទឹក adipose និងជាលិកាសាច់ដុំ។
ប្រសិនបើជំងឺនេះរីកចម្រើនយ៉ាងឆាប់រហ័សបន្ទាប់មកក្លិនអាសេតូនត្រូវបានគេលឺនៅក្នុងខ្យល់ដែលហៀរចេញ, ជំងឺទឹកនោមផ្អែម (ដុំពកនៃថ្ពាល់) លេចឡើងនៅលើថ្ពាល់របស់កុមារ, ការដកដង្ហើមកាន់តែជ្រៅនិងញឹកញាប់។ ការកើនឡើងនៃ ketoacidosis នាំឱ្យមានការថយចុះស្មារតី, រោគសញ្ញានៃការថយចុះនៃសម្ពាធ, ការកើនឡើងអត្រាបេះដូង, ជំងឺ cyanosis នៃអវយវៈ។
ដំបូងទារកមានចំណង់អាហារល្អប៉ុន្តែការសម្រកទម្ងន់របស់ពួកគេមានការរីកចម្រើនក្នុងរយៈពេលខ្លីបន្ទាប់មក ketoacidosis និងអន់ថយការស្រូបយកអាហារពីពោះវៀនចូលរួម។ នៅពេលអនាគតរូបភាពគ្លីនិកត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការចាប់ផ្តើមនៃការឆ្លងមេរោគការបង្កើតស្ថានភាពសន្លប់ឬទឹកស្អុយ។
ប្រសិនបើការធ្វើរោគវិនិច្ឆ័យនៃជំងឺទឹកនោមផ្អែមត្រូវបានបង្កើតឡើងប៉ុន្តែមានការសង្ស័យអំពីប្រភេទនៃជំងឺបន្ទាប់មកសញ្ញាដូចខាងក្រោមនិយាយនៅក្នុងការពេញចិត្តនៃអាំងស៊ុយលីនដែលពឹងផ្អែកលើ:
- កេតថូរៀ
- ការសម្រកទម្ងន់រាងកាយ។
- កង្វះនៃការធាត់, រោគសញ្ញារំលាយអាហារ, ជំងឺលើសឈាមនៅក្នុងសរសៃឈាម។
តើក្រេបទឹកឃ្មុំសម្រាប់ទឹកនោមផ្អែមគឺជាអ្វី?
 នៅដំណាក់កាលដំបូងនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1 មានរយៈពេលខ្លីនៅពេលដែលតម្រូវការសម្រាប់ការគ្រប់គ្រងអាំងស៊ុយលីនបាត់ឬតម្រូវការវាថយចុះយ៉ាងខ្លាំង។ លើកនេះត្រូវបានគេហៅថា“ ក្រេបទឹកឃ្មុំ” ។ នៅដំណាក់កាលនេះកុមារស្ទើរតែទាំងអស់ទទួលបានអាំងស៊ុយលីនតិចរហូតដល់ ០,៥ គ្រឿងក្នុងមួយថ្ងៃ។
នៅដំណាក់កាលដំបូងនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1 មានរយៈពេលខ្លីនៅពេលដែលតម្រូវការសម្រាប់ការគ្រប់គ្រងអាំងស៊ុយលីនបាត់ឬតម្រូវការវាថយចុះយ៉ាងខ្លាំង។ លើកនេះត្រូវបានគេហៅថា“ ក្រេបទឹកឃ្មុំ” ។ នៅដំណាក់កាលនេះកុមារស្ទើរតែទាំងអស់ទទួលបានអាំងស៊ុយលីនតិចរហូតដល់ ០,៥ គ្រឿងក្នុងមួយថ្ងៃ។
យន្តការនៃការធ្វើឱ្យប្រសើរឡើងនូវការស្រមើស្រមៃបែបនេះគឺដោយសារតែលំពែងប្រមូលផ្តុំបម្រុងទុកចុងក្រោយនៃកោសិកាបេតានិងអាំងស៊ុយលីនត្រូវបានគេលាក់ទុកប៉ុន្តែវាមិនគ្រប់គ្រាន់ដើម្បីទូទាត់សងពេញលេញចំពោះការកើនឡើងបរិមាណគ្លុយកូសនៅក្នុងឈាមទេ។ លក្ខណៈវិនិច្ឆ័យវិនិច្ឆ័យសម្រាប់ការបន្ថយកម្រិតអាំងស៊ុយលីនគឺកម្រិតអេម៉ូក្លូប៊ីនក្រោមកម្រិត ៧% ។
រយៈពេលនៃក្រេបទឹកឃ្មុំអាចមានច្រើនថ្ងៃឬច្រើនខែ។ ក្នុងអំឡុងពេលនេះកុមារអាចបំបែករបបអាហារមិនរក្សាកម្រិតនៃសកម្មភាពរាងកាយដែលចង់បាននោះទេប៉ុន្តែកម្រិតគ្លីសេរីននៅតែធម្មតា។ ភាពប្រសើរឡើងនេះនាំឱ្យមានការបដិសេធអាំងស៊ុយលីននៅពេលកុមារមានអារម្មណ៍ល្អ។
ផលវិបាកនៃការដកដោយគ្មានការអនុញ្ញាតនៃការរៀបចំអាំងស៊ុយលីននាំឱ្យមានការរលួយ។
ក្នុងពេលជាមួយគ្នានេះដែរមានលំនាំមួយ: នៅក្នុងវត្តមាននៃ ketoacidosis នៅក្នុងការចាប់ផ្តើមនៃជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ដំណាក់កាលនៃការបន្ធូរបន្ថយដោយផ្នែកអាចនឹងមិនកើតឡើងឬខ្លីណាស់។
ការពឹងផ្អែករ៉ាំរ៉ៃលើអាំងស៊ុយលីន
 ជាមួយនឹងរូបភាពគ្លីនិកដែលបានពង្រីកនៃជំងឺទឹកនោមផ្អែមមានការថយចុះបន្តិចម្តង ៗ នៃការផលិតអាំងស៊ុយលីននៅក្នុងលំពែង។ ដំណើរការនេះត្រូវបានពន្លឿនដោយជំងឺផ្សំគ្នាការបង្ករោគភាពតានតឹងកង្វះអាហារូបត្ថម្ភ។
ជាមួយនឹងរូបភាពគ្លីនិកដែលបានពង្រីកនៃជំងឺទឹកនោមផ្អែមមានការថយចុះបន្តិចម្តង ៗ នៃការផលិតអាំងស៊ុយលីននៅក្នុងលំពែង។ ដំណើរការនេះត្រូវបានពន្លឿនដោយជំងឺផ្សំគ្នាការបង្ករោគភាពតានតឹងកង្វះអាហារូបត្ថម្ភ។
ការធ្វើតេស្តិ៍អង់ទីករបង្ហាញពីការថយចុះនៃការថយចុះកម្តៅនៃរាងកាយចាប់តាំងពីកោសិកាបេតាងាប់។ ការស្លាប់ទាំងស្រុងរបស់ពួកគេកើតឡើងក្នុងរយៈពេលពី 3 ទៅ 5 ឆ្នាំ។ កម្រិតនៃប្រូតេអ៊ីនគ្លីសេរីននៅក្នុងឈាមកើនឡើងហើយការផ្លាស់ប្តូរត្រូវបានបង្កើតឡើងនៅក្នុងនាវាដែលនាំឱ្យមានផលវិបាកក្នុងទម្រង់ជាជំងឺសរសៃប្រសាទជំងឺសរសៃប្រសាទ។
លក្ខណៈពិសេសមួយនៃវគ្គសិក្សានៃជំងឺទឹកនោមផ្អែមប្រភេទ ១ ចំពោះកុមារឬមនុស្សវ័យជំទង់គឺការវិវត្តនៃជំងឺទឹកនោមផ្អែម labile ។ នេះដោយសារតែការពិតដែលថាអង្គបដិប្រាណទៅនឹងកោសិកាលំពែងមានទំនោរជំរុញការទទួលអាំងស៊ុយលីននៅក្នុងជាលិកាសាច់ដុំជាលិកា adipose និងថ្លើម។
អន្តរកម្មនៃអង្គបដិប្រាណនិងការទទួលនាំឱ្យមានការថយចុះកម្រិតគ្លុយកូសក្នុងឈាម។ នេះនៅក្នុងវេនធ្វើឱ្យការបែងចែកសមានចិត្តនៃប្រព័ន្ធសរសៃប្រសាទនិង hyperglycemia កើតឡើងដោយសារតែសកម្មភាពនៃអរម៉ូនស្ត្រេស។ ការទទួលទានអាហារអាំងស៊ុយលីនហួសកម្រិតឬរំលងអាហារក៏មានឥទ្ធិពលដូចគ្នាដែរ។ វាមានគ្រោះថ្នាក់ប្រសិនបើមិនធ្វើតាមគោលការណ៍នៃអាហារូបត្ថម្ភសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទទី 1 ។
ជំងឺទឹកនោមផ្អែមរបស់ក្មេងជំទង់មានភាពខុសគ្នាបែបនេះនៅក្នុង
- សម្លេងមិនស្ថិតស្ថេរនៃប្រព័ន្ធសរសៃប្រសាទ។
- ការរំលោភបំពានជាញឹកញាប់នៃរបបនៃការគ្រប់គ្រងអាំងស៊ុយលីននិងការញ៉ាំចំណីអាហារ។
- ការគ្រប់គ្រងជាតិគ្លុយកូសខ្សោយ។
- វគ្គសិក្សា Labile ជាមួយនឹងការវាយប្រហារនៃការថយចុះជាតិស្ករក្នុងឈាមនិង ketoacidosis ។
- ភាពតានតឹងផ្លូវចិត្ត - អារម្មណ៍និងផ្លូវចិត្ត។
- ការញៀនស្រានិងជក់បារី។
ដោយសារតែឥទ្ធិពលរួមគ្នានៃកត្តាបែបនេះការបញ្ចេញអរម៉ូនកន្ត្រាក់កើតឡើង: adrenaline, prolactin, androgens, catecholamines, prolactin, អរម៉ូន adrenocorticotropic, chorionic gonadotropin និង progesterone ។
អរម៉ូនទាំងអស់បង្កើនតម្រូវការអាំងស៊ុយលីនដោយសារតែការកើនឡើងកម្រិតគ្លុយកូសក្នុងឈាមនៅពេលដែលពួកគេត្រូវបានបញ្ចេញទៅក្នុងគ្រែសរសៃឈាម។ នេះក៏ពន្យល់ផងដែរអំពីការកើនឡើងគ្លីកូមនៅពេលព្រឹកដោយគ្មានការវាយប្រហារនៃជាតិស្ករនៅពេលយប់ -“ បាតុភូតព្រឹកព្រលឹម” ដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការកើនឡើងនៃអរម៉ូនលូតលាស់នៅពេលយប់។
លក្ខណៈពិសេសនៃការព្យាបាលជំងឺទឹកនោមផ្អែមចំពោះកុមារ
ការព្យាបាលជំងឺទឹកនោមផ្អែមចំពោះកុមារជាធម្មតាត្រូវបានអនុវត្តជាមួយនឹងការត្រៀមអាំងស៊ុយលីនរបស់មនុស្ស។ ដោយសារអាំងស៊ុយលីននេះត្រូវបានផលិតដោយវិស្វកម្មហ្សែនវាមានផលប៉ះពាល់តិចតួចហើយកុមារកម្រនឹងមានប្រតិកម្មនឹងវាណាស់។
ការជ្រើសរើសដូសត្រូវបានធ្វើឡើងអាស្រ័យលើទម្ងន់អាយុរបស់កុមារនិងសូចនាករនៃជាតិគ្លុយកូសក្នុងឈាម។ គ្រោងការណ៍នៃការប្រើប្រាស់អាំងស៊ុយលីនចំពោះកុមារគួរតែនៅជិតបំផុតតាមដែលអាចធ្វើទៅបានចំពោះចង្វាក់សរីរវិទ្យានៃការទទួលអាំងស៊ុយលីនពីលំពែង។
ដើម្បីធ្វើដូចនេះត្រូវប្រើវិធីសាស្រ្តនៃការព្យាបាលអាំងស៊ុយលីនដែលត្រូវបានគេហៅថាមូលដ្ឋានគ្រឹះ-bolus ។ អាំងស៊ុយលីនដែលអូសបន្លាយពេលត្រូវបានផ្តល់ឱ្យកុមារនៅពេលព្រឹកនិងពេលល្ងាចដើម្បីជំនួសការសំងាត់ធម្មតា។
បន្ទាប់មកមុនពេលអាហារនីមួយៗកំរិតអាំងស៊ុយលីនដែលត្រូវបានគេគណនាត្រូវបានណែនាំដើម្បីការពារការកើនឡើងនៃជាតិស្ករក្នុងឈាមបន្ទាប់ពីបរិភោគហើយកាបូអ៊ីដ្រាតពីអាហារអាចត្រូវបានស្រូបយកទាំងស្រុង។
ដើម្បីកំនត់វគ្គនៃជំងឺទឹកនោមផ្អែមនិងរក្សាស្ថេរភាពគ្លីសេម៉ាវាត្រូវបានណែនាំ៖
- ការណែនាំអំពីដូសអាំងស៊ុយលីនដែលត្រូវបានជ្រើសរើសជាលក្ខណៈបុគ្គល។
- ការអនុលោមតាមរបបអាហារ។
- ការមិនរាប់បញ្ចូលជាតិស្ករនិងការកាត់បន្ថយកាបូអ៊ីដ្រាតនិងខ្លាញ់សត្វ។
- ការព្យាបាលដោយការធ្វើលំហាត់ប្រាណទៀងទាត់សម្រាប់ជំងឺទឹកនោមផ្អែមជារៀងរាល់ថ្ងៃ។
នៅក្នុងវីដេអូនៅក្នុងអត្ថបទនេះ Elena Malysheva និយាយអំពីជំងឺទឹកនោមផ្អែមរបស់កុមារ។