ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ចំពោះស្ត្រីមានផ្ទៃពោះ: សញ្ញាការព្យាបាលនិងរបបអាហារ
សម្រាប់ការព្យាបាលសន្លាក់អ្នកអានរបស់យើងបានប្រើ DiabeNot ដោយជោគជ័យ។ ដោយមើលឃើញពីប្រជាប្រិយភាពនៃផលិតផលនេះយើងបានសម្រេចចិត្តផ្តល់ជូនអ្នកឱ្យចាប់អារម្មណ៍។
ប្រសិនបើមានការកើនឡើងជាតិស្ករក្នុងឈាមអំឡុងពេលមានគភ៌, បន្ទាប់មកជំងឺទឹកនោមផ្អែមក្នុងពេលមានគភ៌ភាគច្រើនបានកើតឡើងអំឡុងពេលមានផ្ទៃពោះ។ ភាពខុសគ្នាសំខាន់របស់វាពីជំងឺទឹកនោមផ្អែមតាមបែបប្រពៃណីគឺថាការរំលាយអាហារកាបូអ៊ីដ្រាតត្រូវបានស្ដារឡើងវិញយ៉ាងពេញលេញបន្ទាប់ពីដំណោះស្រាយនៃការសម្រាលកូន។ ជំងឺក្រិនថ្លើមអាចបង្កបញ្ហាទាំងម្តាយនិងទារក។ រឿងទូទៅបំផុតគឺការវិវឌ្ឍន៍នៃទារកធំមួយក៏ដូចជាអ៊ីប៉ូតូស៊ីនអ៊ីនត្រានៀន។ ទោះជាយ៉ាងណាក៏ដោយប្រសិនបើរោគសាស្ត្របែបនេះត្រូវបានគេធ្វើរោគវិនិច្ឆ័យទាន់ពេលវេលានិងការព្យាបាលចាប់ផ្តើមនោះមិនមានបញ្ហាកើតឡើងទេ។

មានការទាក់ទងគ្នារវាងជំងឺទឹកនោមផ្អែមពេលមានគភ៌និងការវិវត្តនៃជំងឺទឹកនោមផ្អែមក្រោយពេលមានផ្ទៃពោះប៉ុន្តែហានិភ័យនៃស្ថានភាពនេះអាចត្រូវបានកាត់បន្ថយដោយការធ្វើឱ្យរបៀបរស់នៅរបស់ស្ត្រីប្រសើរឡើង។
នៅក្រោមលក្ខខណ្ឌធម្មតាការរំលាយអាហារកាបូអ៊ីដ្រាតត្រូវបានគ្រប់គ្រងដោយអាំងស៊ុយលីនដែលត្រូវបានផលិតដោយលំពែង។ នៅក្រោមសកម្មភាពរបស់វាគ្លុយកូសនឹងបែកហើយវាចូលទៅក្នុងជាលិការរបស់រាងកាយហើយកំរិតឈាមនៅក្នុងឈាមក៏ថយចុះដែរ។
ការកើនឡើងជាតិស្ករក្នុងឈាមអំឡុងពេលមានផ្ទៃពោះគឺដោយសារតែសូចនាករនៃអរម៉ូនដែលផលិតដោយសុកកើនឡើងពួកគេមានឥទ្ធិពលផ្ទុយនៃអាំងស៊ុយលីន។ ជាលទ្ធផលការផ្ទុកនៅលើកន្ទុយលំពែងកាន់តែខ្ពស់ហើយវាមិនតែងតែអាចទប់ទល់នឹងបញ្ហានេះបានទេដែលនេះជាមូលហេតុដែលបណ្តាលឱ្យ hyperglycemia កើតឡើង។
ការកើនឡើងកម្រិតគ្លីសេមីញ៉ូមនាំឱ្យមានការរំលាយអាហារខ្សោយនៅក្នុងម្តាយនិងទារកហើយក៏រួមចំណែកដល់ការកើនឡើងបន្ទុកលើលំពែងរបស់កុមារដែលធ្វើឱ្យវាកាន់តែពិបាក។ អាំងស៊ុយលីនក្នុងឈាមជួយទប់ទល់នឹងជាតិស្ករខ្ពស់នៅក្នុងឈាមរបស់ម្តាយប៉ុន្តែក្នុងករណីនេះជាតិគ្លុយកូសលើសនឹងចាប់ផ្តើមប្រែជាខ្លាញ់។ នេះជាអ្វីដែលនាំឱ្យមានការលូតលាស់របស់ទារកហួសប្រមាណ, វិវត្តទៅជាជំងឺទឹកនោមផ្អែមនិងជំងឺទឹកនោមផ្អែមនិងបណ្តាលឱ្យធាត់នៅក្នុងម្តាយផងដែរ។
ដំណើរការទាំងនេះកើតឡើងជាមួយនឹងការចំណាយអុកស៊ីសែនខ្ពស់ដែលធំជាងសារពាង្គកាយរបស់មាតាដែលអាចផ្តល់បានដែលជាហេតុផលសម្រាប់ការថយចុះកម្តៅ។
កត្តាហានិភ័យ

ជំងឺទឹកនោមផ្អែមពេលមានគភ៌អាចវិវត្តនៅក្នុងស្ត្រីមានផ្ទៃពោះមួយភាគដប់។ មូលហេតុទូទៅបំផុតនិងកត្តាកំណត់ទុកជាមុនសម្រាប់ការកើតឡើងនៃស្ថានភាពបែបនេះ៖
- ovary polycystic,
- ជំងឺទឹកនោមផ្អែមអំឡុងពេលមានផ្ទៃពោះ,
- វត្តមាននៃជំងឺទឹកនោមផ្អែមក្នុងប្រវត្តិគ្រួសារ
- ធាត់។
ជំងឺទឹកនោមផ្អែមពេលមានផ្ទៃពោះកម្រកើតមានក្នុងករណីបែបនេះណាស់៖
- ពង្សប្រវត្តិមិនមានបន្ទុកទេ
- កង្វះផលវិបាកក្នុងការមានផ្ទៃពោះមុន ៗ
- ទំងន់រាងកាយធម្មតា
- អាយុដល់ ២៧ ឆ្នាំ
- glycemia មិនបានកើនឡើងមុនទេ។
តើជំងឺនេះត្រូវបានបង្ហាញយ៉ាងដូចម្តេច?
វាជាការសំខាន់ណាស់ដែលត្រូវដឹងថាជាតិស្ករក្នុងឈាមអំឡុងពេលមានផ្ទៃពោះមានចំនួន ៣,៣-៥,១ មីល្លីលីត្រ / លីនៅលើពោះទទេហើយនៅពេលចូលគេងតម្លៃនេះមិនគួរលើសពី ៦,៦ មីល្លីលីត្រ / លី។
ការកើនឡើងជាតិស្ករក្នុងអំឡុងពេលមានផ្ទៃពោះជាធម្មតាមិនត្រូវបានសង្ស័យដោយស្ត្រីទេ។ នេះដោយសារតែការពិតដែលថាជំងឺទឹកនោមផ្អែមពេលមានគភ៌កម្រិតស្រាល (GDM) ប្រហែលជាមិនបង្ហាញសញ្ញាទេ។ ស្ត្រីមានផ្ទៃពោះត្រូវការជាតិស្ករក្នុងឈាមជាប្រចាំ។
ទោះបីជាសូចនាករគ្លីសេម៉ាត្រូវបានកើនឡើងបន្តិចក៏ដោយក៏វេជ្ជបណ្ឌិតនឹងចេញវេជ្ជបញ្ជាអោយធ្វើការវិភាគលើជំងឺទឹកនោមផ្អែមដែលមិនទាន់លូតលាស់អំឡុងពេលមានផ្ទៃពោះនោះគឺការធ្វើតេស្តភាពអត់ធ្មត់នៃគ្លុយកូសដែលមានការវាស់វែងគ្លុយកូស ៣ ដង៖ លើក្រពះទទេ ៦០ នាទីបន្ទាប់ពីផ្ទុកកាបូអ៊ីដ្រាតនិងក្រោយ ១២០ នាទី។
ដោយសារតែការពិតដែលថាសូចនាករ glycemia ប្រែប្រួលនៅពេលថ្ងៃវាមិនតែងតែអាចបង្កើតរោគសាស្ត្រនេះបានទេ។ បន្ទាប់មកការវិភាគសម្រាប់មាតិកានៃអេម៉ូក្លូប៊ីនគ្លីកូឡាក់ប៊ីនត្រូវបានចេញវេជ្ជបញ្ជា។ វានឹងឆ្លុះបញ្ចាំងពីកម្រិតគ្លីសេមីនៅក្នុង ៩០ ថ្ងៃ។ នៅក្នុងការអនុវត្តរបស់អ្នកឯកទេសខាង endocrinologist នេះគឺជាការវិភាគដែលត្រូវបានគេប្រើញឹកញាប់ព្រោះវាឆ្លុះបញ្ចាំងយ៉ាងច្បាស់ពីការគ្រប់គ្រងនៃការព្យាបាលជំងឺទឹកនោមផ្អែម។ សូចនាករធម្មតានៃការវិភាគនេះគឺ 4-6% ។
ចំពោះជំងឺទឹកនោមផ្អែមក្នុងកម្រិតមធ្យមទៅធ្ងន់ធ្ងរស្ត្រីមានផ្ទៃពោះមានរោគសញ្ញាដូចខាងក្រោម៖
- ស្រេកទឹកខ្លាំង
- បង្កើនការនោម
- ការចុះខ្សោយចក្ខុ
- អារម្មណ៍នៃភាពអត់ឃ្លាន។
រោគសញ្ញាទាំងនេះមិនតែងតែបង្ហាញពីការវិវត្តនៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌នោះទេព្រោះជារឿយៗពួកគេត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការមានផ្ទៃពោះ។ ដូច្នេះស្ត្រីគួរតែតាមដានជំងឺទឹកនោមផ្អែមអំឡុងពេលមានផ្ទៃពោះ។
ផលប៉ះពាល់សម្រាប់ទារក

GDM អាចមានផលវិបាកសម្រាប់ទារកពោលគឺការមានគភ៌របស់ទារក។ ការមានគភ៌ទឹកនោមផ្អែមត្រូវបានគេធ្វើរោគវិនិច្ឆ័យដោយប្រើអ៊ុលត្រាសោនបន្ទាប់ពីកំណត់ពីស្ថានភាពនេះការសម្រាលកូនដោយការវះកាត់គឺចាំបាច់។ ចំពោះកុមារដែលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺទឹកនោមផ្អែមការមានគភ៌មានរោគសញ្ញាដូចខាងក្រោម៖
- ទម្ងន់កំណើតលើសពី ៤ គីឡូក្រាម
- ទំហំក្បាលគឺ ២ សប្តាហ៍នៅពីក្រោយទំហំពោះ
- ការលូតលាស់នៃខ្លាញ់ក្រោមស្បែក
- ហើមខ្លាញ់ subcutaneous,
- ពិបាកដកដង្ហើម
- hypotension សាច់ដុំ
- ថ្លើមរីក, បេះដូង,
- ការខូចទ្រង់ទ្រាយ។
hyperglycemia កាន់តែយូរគ្របដណ្តប់និងសន្ទស្សន៍ខ្ពស់ជាងនេះការបញ្ចេញគភ៌កាន់តែច្បាស់នឹងកាន់តែខ្លាំង។ នេះមានន័យថាស្ត្រីគួរតែតាមដានជាតិស្ករក្នុងឈាមឱ្យបានល្អបំផុតតាមដែលអាចធ្វើទៅបានដោយធ្វើតាមរបបអាហារហើយបើចាំបាច់ប្រើអាំងស៊ុយលីនតាមការណែនាំ។
ការសម្រាលកូននៅក្នុងរោគទឹកនោមផ្អែមពេលមានគភ៌អាចឆ្លងកាត់ប្រឡាយកំណើតពីកំណើតប៉ុន្តែដោយមានម៉ាក្រូហ្សូម (ទារកធំ) និងការរលួយនៃជំងឺទឹកនោមផ្អែមការសម្រាលកូនដោយការវះកាត់។
វិធីព្យាបាល
គោលបំណងសំខាន់នៃការព្យាបាលជំងឺនេះគឺដើម្បីរក្សាការរំលាយអាហារកាបូអ៊ីដ្រាតធម្មតា។ ចំពោះបញ្ហានេះវិធីសាស្ត្រផ្សេងៗអាចត្រូវបានអនុវត្ត។
រាងកាយមានផ្ទៃពោះគួរញ៉ាំ ៥-៦ ដងក្នុងមួយថ្ងៃខណៈពេលដែលការទទួលទានសារធាតុចិញ្ចឹមគួរតែត្រូវបានចែកចាយឱ្យស្មើៗគ្នាសម្រាប់អាហារនីមួយៗ។ អ្នកគួរតែដកអាហារដែលមានសន្ទស្សន៍គ្លីសេម៉ីខ្ពស់ពីរបបអាហាររបស់អ្នកក៏ដូចជាកំណត់កាបូអ៊ីដ្រាតស្មុគស្មាញដល់របបអាហារយ៉ាងហោចណាស់ពាក់កណ្តាល។ ពាក់កណ្តាលដែលនៅសល់គួរតែត្រូវបានចែកចាយស្មើៗគ្នារវាងខ្លាញ់និងប្រូតេអ៊ីន។ ការទទួលទានកាឡូរីប្រចាំថ្ងៃគួរតែត្រូវបានពិភាក្សាជាមួយអ្នកជំនាញផ្នែកអាហារបំប៉នឬអ្នកជំនាញខាង endocrinologist ។
សមាសធាតុសំខាន់មួយគឺរបបផឹក៖ ភេសជ្ជៈគួរតែជាទឹកស្អាតតែគ្មានជាតិស្ករភេសជ្ជៈផ្លែឈើគ្មានជាតិស្ករទឹករ៉ែ។ កាហ្វេនាំឱ្យមានការបាត់បង់ជាតិទឹកដំបូងដោយរាងកាយភេសជ្ជៈកាបូនភេសជ្ជៈដែលមានជាតិស្ករបង្កើនជាតិគ្លុយកូសក្នុងឈាមដែលមានជាតិខ្លាញ់ច្រើនជាមួយនឹងការវិវត្តនៃការរលួយ។
សកម្មភាពរាងកាយ

សកម្មភាពរាងកាយជួយកាត់បន្ថយជាតិស្ករក្នុងឈាមខ្ពស់អំឡុងពេលមានផ្ទៃពោះព្រោះវាជួយពន្លឿនការរំលាយអាហារនិងបង្កើនអុកស៊ីសែនជាលិកា។ ទន្ទឹមនឹងនេះជាតិស្ករក្នុងឈាមខ្ពស់ត្រូវបានកាត់បន្ថយដោយសារតែការប្រើប្រាស់គ្លីកូហ្សែនហើយវាក៏មានការតស៊ូជាមួយនឹងប្រាក់បញ្ញើខ្លាញ់ផងដែរដែលជួយសម្រួលដល់ស្ថានភាពស្ត្រីមានផ្ទៃពោះនិងទារកផងដែរ។
គួរចងចាំថាការអស់កម្លាំងខ្លួនឯងជាមួយនឹងការបណ្តុះបណ្តាលក៏មានគ្រោះថ្នាក់ផងដែរព្រោះវាមានហានិភ័យនៃការវិវត្តទៅជាស្ថានភាពជាតិស្ករក្នុងឈាមដែលនឹងជះឥទ្ធិពលអវិជ្ជមានដល់ស្ថានភាពនិងស្ថានភាពកូនរបស់អ្នក។ ហើយបន្ទាប់ពីវា glycemia ប្រាកដថានឹងកើនឡើងសំណង។ របៀបនៃការហាត់ប្រាណក៏ត្រូវបានសម្របសម្រួលជាមួយគ្រូពេទ្យដែលចូលរួមផងដែរ។
គឺចាំបាច់អាំងស៊ុយលីន
អាំងស៊ុយលីនពិតជាមានសុវត្ថិភាពនៅពេលប្រើត្រឹមត្រូវ។ វាមិនមែនជាការញៀនទេដូច្នេះបន្ទាប់ពីការចែកចាយវាត្រូវបានលុបចោលលើកលែងតែស្ករនៅតែបន្តកើនឡើង។
វាត្រូវបានចេញវេជ្ជបញ្ជាក្នុងករណីដែលការផ្លាស់ប្តូររបបអាហារនិងសកម្មភាពរាងកាយគ្រប់គ្រាន់មិនផ្តល់លទ្ធផលវិជ្ជមាន។ ទោះយ៉ាងណាក៏ដោយវាត្រូវបានចេញវេជ្ជបញ្ជាតែក្នុងករណីដែលស្ថានភាពរបស់ស្ត្រីពិតជាតម្រូវឱ្យមានបញ្ហានេះ។
ប្រសិនបើក្នុងអំឡុងពេលមានផ្ទៃពោះស្ករត្រូវបានកើនឡើងហើយគ្រូពេទ្យចេញវេជ្ជបញ្ជាការព្យាបាលដោយអាំងស៊ុយលីនអ្នកមិនគួរបដិសេធទេ។ ដូចគ្នានេះផងដែរដូចជាអ្នកមិនគួរស្តាប់រឿងព្រេងនិទានអំពីថ្នាំដ៏គួរឱ្យស្អប់នេះ។ ប្រសិនបើអ្នកគណនាកិតើត្រឹមត្រូវហើយធ្វើតាមអនុសាសន៍ទាំងអស់របស់គ្រូពេទ្យនោះនឹងមិនមានបញ្ហាកើតឡើងទេ។
លក្ខខណ្ឌសំខាន់មួយសម្រាប់ការព្យាបាលដោយអាំងស៊ុយលីនគឺប្រចាំថ្ងៃហើយក្នុងករណីពិសេសជាច្រើនដងក្នុងមួយថ្ងៃការគ្រប់គ្រងគ្លីសេរីន។ នេះអាចបណ្តាលឱ្យមិនស្រួលខ្លះប៉ុន្តែជម្រើសមួយផ្សេងទៀតមិនមានទេ។ អ្នកអាចប្រើម៉ែត្រវាចងចាំលទ្ធផលទាំងអស់ដែលទទួលបានបន្ទាប់ពីនោះពួកគេត្រូវតែបង្ហាញដល់វេជ្ជបណ្ឌិតដើម្បីកែការព្យាបាល។
សញ្ញានៃ GDM
រោគសញ្ញានៃជំងឺនេះមិនខុសពីជំងឺទឹកនោមផ្អែមធម្មតាទេទោះបីពេលខ្លះវាអាចស្ទើរតែមិនស្មើគ្នាក៏ដោយ។ ដូច្នេះស្ត្រីមានផ្ទៃពោះឆ្លងកាត់ការធ្វើតេស្តឈាមនិងទឹកនោមញឹកញាប់ណាស់។ ការរកឃើញរោគមុនអាចជួយដោះស្រាយបញ្ហាបានលឿន។ បន្ទាប់ពីទាំងអស់, ប្រសិនបើជំងឺទឹកនោមផ្អែមពេលមានគភ៌បន្ទាប់ពីសម្រាលកូនជាធម្មតាបាត់ទៅហើយស្ត្រីរស់នៅក្នុងជីវិតធម្មតា, បន្ទាប់មកជំងឺទឹកនោមផ្អែមដែលមិនទាន់លូតលាស់អំឡុងពេលមានផ្ទៃពោះ (លេចឡើង) អាចវិវត្តទៅជាជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ឬប្រភេទទី ២ ។

អ្នកត្រូវយកចិត្តទុកដាក់ចំពោះរោគសញ្ញាដូចខាងក្រោម៖
1. មាត់ស្ងួត។
2. អារម្មណ៍នៃការនោមពេញលេញ, នោមញឹកនិងវង្វេងវង្វាន់។
3. អស់កម្លាំងលឿននិងអារម្មណ៍ថេរនៃការអស់កម្លាំង។
4. អារម្មណ៍នៃភាពអត់ឃ្លានខ្លាំងប៉ុន្តែអាចមានការថយចុះយ៉ាងខ្លាំងនៃទំងន់ឬផ្ទុយទៅវិញការកើនឡើងយ៉ាងខ្លាំងនៃទំងន់រាងកាយ។
៥- រមាស់អាចកើតមានក្នុងប្រហោងពោះ។
សញ្ញានៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌ចំពោះស្ត្រីមានផ្ទៃពោះដូចដែលអាចមើលឃើញពីបញ្ជីគឺមិនច្បាស់ទេដូច្នេះវាជាការប្រសើរក្នុងការលេងវាដោយសុវត្ថិភាពនិងពិគ្រោះជាមួយវេជ្ជបណ្ឌិត។
គ្រោះថ្នាក់នៃ GDM ចំពោះស្ត្រី
ប្រសិនបើជំងឺទឹកនោមផ្អែមមិនត្រូវបានផ្តល់សំណងទាន់ពេលវេលានោះការមានផ្ទៃពោះអាចកើតមានជាមួយនឹងផលវិបាកមួយចំនួនសម្រាប់ម្តាយ។ ការឆ្លងមេរោគលើផ្លូវបង្ហូរទឹកម៉ូត្រជាញឹកញាប់មានជម្ងឺវិកលចរិកកើតឡើងដែលសរសៃឈាមរបស់រាងកាយទទួលរងហើយនេះអាចបណ្តាលឱ្យកង្វះអាហារូបត្ថម្ភរបស់ទារក។
សារធាតុប៉ូលីយូទីមនីណូសជាលទ្ធផលអាចប៉ះពាល់ដល់មុខងាររបស់តម្រងនោមបណ្តាលឱ្យដំណើរការរលាក។ ចក្ខុវិស័យទទួលរង។ ជួនកាល ketoacyanosis កើតឡើងដែលនាំឱ្យមានការពុលនៃរាងកាយ។ កម្រិតជាតិគ្លុយកូសដែលកើនឡើងឥតឈប់ឈរបណ្តាលឱ្យមានការឆ្លងមេរោគប្រដាប់បន្តពូជដែលត្រូវបានបញ្ជូនជាបន្តបន្ទាប់ទៅទារក។

ដោយសារតែភាពលេចធ្លោនៃជាលិកា adipose ចំពោះស្ត្រីមានផ្ទៃពោះលើសទម្ងន់កម្រិតនៃ cytokines ផលិតដោយកោសិកានៃប្រព័ន្ធភាពស៊ាំរបស់រាងកាយត្រូវបានរំខាន។ ការរំលោភលើបទប្បញ្ញត្តិរបស់ពួកគេនាំឱ្យមានប្រតិកម្មមេតាប៉ូលីសសរសៃឈាមនិងរលាកមួយចំនួននៅក្នុងខ្លួន។
ជំងឺទឹកនោមផ្អែមដែលមានជំងឺទឹកនោមផ្អែមចំពោះស្ត្រីមានផ្ទៃពោះនិងស៊ីតូកូសដែលត្រូវបានសំយោគនៅក្នុងជាលិកា adipose បណ្តាលឱ្យមានការបញ្ចេញហ្សែនរលាកហួសកំរិត។ នេះអាចបណ្តាលឱ្យមានការសម្រាលកូនមុនពេលវះកាត់ឬវះកាត់ (ផ្នែកវះកាត់) ។
ផលវិបាកសម្រាប់ទារក
ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ (ជំងឺទឹកនោមផ្អែមចំពោះស្ត្រីមានផ្ទៃពោះ) នៅដំណាក់កាលដំបូងនៃការអភិវឌ្ឍអំប្រ៊ីយ៉ុងអាចនាំឱ្យមានដំណើរការខុសប្រក្រតីផ្សេងៗ។ យ៉ាងណាមិញកុមារទទួលបានអាហារតាមទំរង់គ្លុយកូសប៉ុន្តែគាត់នៅតែមិនផលិតអាំងស៊ុយលីនទេព្រោះលំពែងមិនទាន់បង្កើតហើយគាត់មិនទទួលបានគ្រប់គ្រាន់ពីម្តាយទេ។ នេះបណ្តាលឱ្យខ្វះថាមពលនិងនាំឱ្យមានការអភិវឌ្ឍនៃសរីរាង្គទារក។
បនា្ទាប់មកនៅពេលក្រោយនៅពេលដែលកុមារមានលំពែងដោយខ្លួនឯងវាចាប់ផ្តើមផលិតបរិមាណអាំងស៊ុយលីនទ្វេដងសម្រាប់រាងកាយនិងម្តាយរបស់វា។ នេះនាំឱ្យមាន hyperinsulinemia, គំរាមកំហែងដល់ asphyxia, នោះគឺជាការរំលោភលើមុខងារផ្លូវដង្ហើមនៅក្នុងកុមារ។ វត្តមាននៃការប្រមូលផ្តុំសារធាតុរាវ amniotic ច្រើនក៏បណ្តាលឱ្យមានជំងឺ Asphyxia របស់កុមារផងដែរ។
ការផ្លាស់ប្តូរជាញឹកញាប់នៅក្នុងកម្រិតគ្លីសេមីនៅក្នុងឈាមអាចបណ្តាលឱ្យកង្វះអាហារូបត្ថម្ភនៅក្នុងខួរក្បាលរបស់កុមារដែលនឹងធ្វើឱ្យការវិវឌ្ឍន៍ផ្លូវចិត្តរបស់គាត់ថយចុះ។ ជាតិស្ករលើសនៅពេលដែលប៉ះពាល់នឹងអាំងស៊ុយលីនប្រែទៅជាប្រាក់បញ្ញើមានជាតិខ្លាញ់ដូច្នេះកុមារកើតមកធំណាស់ដែលទទួលរងពីការមានគភ៌។
ទារកក្នុងផ្ទៃ
ជាមួយនឹងជំងឺទឹកនោមផ្អែមក្នុងពេលមានគភ៌ទារកមានផ្ទៃពោះកើតមកមានលក្ខណៈពិសេសនៃជំងឺនេះ។ ដំបូងពួកគេមានទំងន់ធំណាស់ពេលខ្លះឈានដល់ជាង ៦ គីឡូក្រាម។ ស្បែកមានពណ៌ខៀវស្រងាត់ដោយសារវត្តមាននៃជំងឺឬសដូងបាត subcutaneous hemorrhage ដែលគេហៅថាកន្ទួលលើស្បែក។ ខាញ់មួយចំនួនធំមានវត្តមាននៅលើដងខ្លួន។ មុខគឺហើមហើយរាងកាយទាំងមូលហើមដោយសារតែវត្តមាននៃការទម្លាក់ជាលិកា adipose ច្រើនពេកនៅក្នុងខ្លួន។ រាងកាយរបស់ទារកទើបនឹងកើតមានស្មាទូលំទូលាយនិងអវយវៈខ្លី។

នៅពេលចាប់កំណើតមានការខ្វះខាតនៅក្នុងសួតនៃការសំយោគនៃ surfactant ដែលពាក់ព័ន្ធនឹងការធ្វើឱ្យសួតត្រង់និងដង្ហើមដំបូង។ នៅក្នុងម៉ោងដំបូងនៃជីវិតបញ្ហាដកដង្ហើមគឺអាចធ្វើទៅបានចាប់ពីការឈប់បណ្តោះអាសន្នរហូតដល់ដង្ហើមខ្លី។
ចំពោះទារកមានជំងឺទឹកនោមផ្អែមកុមារវិវត្តទៅជាជម្ងឺខាន់លឿងដែលបណ្តាលមកពីរោគថ្លើមហើយត្រូវការការព្យាបាលតាមរបៀបព្យាបាល។ ដូចគ្នានេះផងដែរនៅពេលក្មេងកើតចេញពីស្ត្រីមានផ្ទៃពោះដែលមាន GDM សកម្មភាពសម្លេងសាច់ដុំនិងការឆ្លុះបឺតជញ្ជក់អាចត្រូវបានកាត់បន្ថយនៅពេលដំបូង។ ពេលខ្លះមានការរញ្ជួយនៃអវយវៈការគេងមិនលក់។
ចំពោះអ្នកដែលកើតមកមានគភ៌ការធ្វើតេស្តិ៍ឈាមបង្ហាញពីការកើនឡើងនៃកោសិកាឈាមក្រហមកម្រិតអេម៉ូក្លូប៊ីននិងគ្លីកូមៀទាប។
ការព្យាបាលជំងឺអ៊ប៉ស
ចាប់តាំងពីកម្រិតជាតិស្ករនៅក្នុងទារកទើបនឹងកើតត្រូវបានកាត់បន្ថយដើម្បីចៀសវាងការថយចុះជាតិស្ករក្នុងឈាមអ្នកត្រូវណែនាំដំណោះស្រាយគ្លុយកូស ៥ ភាគរយកន្លះកន្លះក្រោយពេលកើត។ ក្មេងបែបនេះត្រូវបានផ្តល់អាហាររៀងរាល់ពីរម៉ោងម្តង។ ដោយខ្វះទឹកដោះគោម្តាយប្រើទឹកដោះគោដែលបានបញ្ចេញពីស្ត្រីដទៃទៀតក្នុងពលកម្ម។
ក្នុងករណីដែលមុខងារផ្លូវដង្ហើមខ្សោយដំណើរការខ្យល់សិប្បនិម្មិតត្រូវបានអនុវត្ត។ បើចាំបាច់សារធាតុរំអិលត្រូវបានគ្រប់គ្រងដែលចាំបាច់សម្រាប់ដង្ហើមដំបូងនិងបើកសួតរបស់ទារក។ ចំពោះភាពមិនស្រួលនៃប្រព័ន្ធសរសៃប្រសាទការគ្រប់គ្រងកាល់ស្យូមនិងម៉ាញ៉េស្យូមត្រូវបានចេញវេជ្ជបញ្ជា។
ពណ៌លឿងនិងស្បែកភ្នែកត្រូវបានព្យាបាលដោយកាំរស្មីអ៊ុលត្រាវីយូ។ ភ្នែកត្រូវបានគ្របដោយបង់រុំក្នុងកំឡុងពេលនីតិវិធី។ នីតិវិធីត្រូវបានត្រួតពិនិត្យដោយវេជ្ជបណ្ឌិតយ៉ាងប្រុងប្រយ័ត្នដើម្បីជៀសវាងការរលាកដែលអាចកើតមាន។
ដើម្បីកុំឱ្យកុមាររងគ្រោះពីជំងឺបែបនេះហើយកើតមកមានសុខភាពល្អម្តាយដែលមានជំងឺទឹកនោមផ្អែមពេលមានគភ៌ (ស្ត្រីមានផ្ទៃពោះដែលមានជំងឺទឹកនោមផ្អែម) ត្រូវធ្វើអ្វីៗដែលចាំបាច់ដើម្បីបញ្ចុះជាតិស្ករក្នុងឈាមឆ្លងកាត់ការពិនិត្យចាំបាច់តាមដានរបបអាហារបន្ទាប់មកកូននឹងកើតមកដោយគ្មានបញ្ហាបែបនេះ។
ការធ្វើរោគវិនិច្ឆ័យនៃ GDM
ដោយដឹងពីរោគសញ្ញានៃជំងឺនេះនៅសញ្ញាដំបូងឬការសង្ស័យស្ត្រីគួរតែពិគ្រោះជាមួយគ្រូពេទ្យជំនាញខាងរោគស្ត្រី។ វាចាំបាច់ក្នុងការធ្វើតេស្តឈាមពីម្រាមដៃឬសរសៃ។ ការវិភាគមួយត្រូវបានធ្វើឡើងនៅលើពោះទទេដែលអ្នកមិនចាំបាច់ដាក់កម្រិតលើខ្លួនអ្នកនៅក្នុងអាហារសកម្មភាពឬភ័យឡើយបើមិនដូច្នោះទេលទ្ធផលអាចនឹងគួរឱ្យសង្ស័យ។
ដូចគ្នានេះផងដែរនៅក្នុងការមានផ្ទៃពោះដំបូងអ្នកអាចធ្វើការវិភាគសម្រាប់ជំងឺទឹកនោមផ្អែមដែលមិនទាន់ពេញវ័យជាមួយនឹងបន្ទុកគ្លុយកូសពិសេស។ វានឹងជួយកំណត់ការរំលោភលើការរំលាយអាហារកាបូអ៊ីដ្រាតនៅក្នុងខ្លួន។ ការធ្វើតេស្តនេះក៏ត្រូវបានអនុវត្តនៅលើពោះទទេផងដែរ។ បន្ទាប់ពីទទួលយកឈាមជាលើកដំបូងអ្នកត្រូវផឹកសូលុយស្យុងដែលមានជាតិគ្លុយកូសឬស្ករធម្មតា ៧៥ ក្រាមលាយក្នុងទឹកសុទ្ធ ៣០០ មីលីលីត្រ។ បន្ទាប់ពី 2 ម៉ោងការធ្វើតេស្តឈាមលើកទីពីរត្រូវបានផ្តល់ឱ្យ។
នៅពេលក្រោយពួកគេពិនិត្យមើលកម្រិតជាតិគ្លុយកូសក្នុងការមានផ្ទៃពោះពេលក្រោយ (សប្តាហ៍ទី ២៤-២៨) ។ ក្នុងកំឡុងពេលនេះមានការកើនឡើងនូវកំរិតអរម៉ូន។
ការព្យាបាលជំងឺទឹកនោមផ្អែមពេលមានគភ៌
ដំបូងស្ត្រីមានផ្ទៃពោះដែលមានផោនបន្ថែមគួរតែចាប់ផ្តើមប្រយុទ្ធជាមួយពួកគេ។ របៀបរស់នៅសកម្មនិងរបបអាហារដែលបានរចនាយ៉ាងល្អនឹងជួយដោះស្រាយបញ្ហានេះ។

ត្រួតពិនិត្យកម្រិតជាតិស្ករក្នុងឈាមឱ្យបានទៀងទាត់។ វាស់នៅលើពោះទទេនិងរយៈពេល ២ ម៉ោងបន្ទាប់ពីអាហារ។ មានតែ 4 ដងក្នុងមួយថ្ងៃប៉ុណ្ណោះ។ តេស្តទឹកនោមគួរតែត្រូវបានធ្វើឡើងដើម្បីធ្វើតេស្តសាកសព ketone ។ ត្រូវប្រាកដថាតាមដានសម្ពាធឈាម។
ក្នុងករណីកម្រទាំងនោះនៅពេលសំណងគ្លីសេម៉ីសដោយការធ្វើឱ្យមានអាហារូបត្ថម្ភធម្មតាមិនកើតឡើងវេជ្ជបណ្ឌិតចេញវេជ្ជបញ្ជាការព្យាបាលអាំងស៊ុយលីន។ ក្នុងការមានផ្ទៃពោះការប្រើថ្នាំបន្ថយជាតិស្ករត្រូវបានធ្វើឱ្យខូចដូច្នេះការព្យាបាលជំងឺទឹកនោមផ្អែមពេលមានគភ៌ចំពោះស្ត្រីមានផ្ទៃពោះត្រូវបានអនុវត្តដោយការចាក់អាំងស៊ុយលីន។ ការតែងតាំងត្រូវបានផ្តល់ឱ្យតែក្នុងករណីដែលរបបអាហាររយៈពេល 2 សប្តាហ៍មិនបានផ្តល់លទ្ធផលវិជ្ជមានឬវត្តមាននៃការរងទុក្ខរបស់ទារកយោងទៅតាមការចង្អុលបង្ហាញនៃការធ្វើរោគវិនិច្ឆ័យអ៊ុលត្រាសោន។ បន្ទាប់ពីការសម្រាលកូនតម្រូវការសម្រាប់ពួកគេបាត់។
អាហារូបត្ថម្ភសម្រាប់ GDM
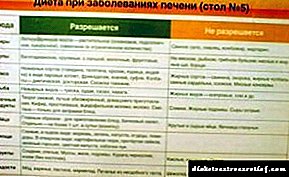
របបអាហារសម្រាប់ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ចំពោះស្ត្រីមានផ្ទៃពោះនឹងត្រូវពិនិត្យឡើងវិញយ៉ាងខ្លាំង។ លើសទម្ងន់កាត់បន្ថយភាពធន់នឹងអាំងស៊ុយលីន។ ប៉ុន្តែពេលវេលានៃការបង្កើតកូនត្រូវការថាមពលនិងកម្លាំងបន្ថែមសម្រាប់ស្ត្រី។ ដូច្នេះទាំងម្តាយនិងទារកត្រូវតែផ្តល់នូវសារធាតុចិញ្ចឹមចាំបាច់សម្រាប់រាងកាយ។ ប៉ុន្តែមាតិកាកាឡូរីនៃអាហារចាំបាច់ត្រូវកាត់បន្ថយយ៉ាងខ្លាំង។
សម្រាប់រយៈពេលទាំងមូលនៃការមានផ្ទៃពោះស្ត្រីម្នាក់ឡើងទំងន់ពី ១០ ទៅ ១៥ គីឡូក្រាម។ អ្នកអាចគណនាបរិមាណកាឡូរីក្នុងមួយថ្ងៃ។ អាហារគ្រាប់ធញ្ញជាតិទាំងមូលត្រូវបានណែនាំ។ Normoglycemia ត្រូវការរបបអាហារដែលមានជាតិស្ករទាបប៉ុន្តែក្នុងអំឡុងពេលមានផ្ទៃពោះរាងកាយពិតជាត្រូវការកាបូអ៊ីដ្រាតដោយគ្មានពួកគេការបង្កើតសាកសព ketone នឹងចាប់ផ្តើមជះឥទ្ធិពលអវិជ្ជមានដល់ទារកដែលមិនទាន់កើត។
កាត់បន្ថយយ៉ាងខ្លាំងនូវអ្វីដែលគេហៅថាកាបូអ៊ីដ្រាតលឿន (ឬបោះបង់ចោលទាំងស្រុង) ។ ទាំងនេះរួមមានស្ករនិងទឹកឃ្មុំការអភិរក្សនិងនំខេកទឹកផ្លែឈើនិងផ្លែឈើផ្អែម (ផ្លែចេកចេក persimmons ផ្លែស្វាយកាលបរិច្ឆេទ) ផ្លែប៊ឺរីជាពិសេសទំពាំងបាយជូរនិងផ្លែទំពាំងបាយជូរ។ ប្រសិនបើអ្នកពិតជាចង់បានអ្វីដែលផ្អែមល្ហែម - ប៉ុន្តែអ្នកតែងតែចង់បានអ្វីដែលមិនអាចទៅរួច - បន្ទាប់មកក្នុងអំឡុងពេលមានផ្ទៃពោះវាត្រូវបានហាមឃាត់មិនឱ្យជំនួសដោយជំនួសស្ករ។ ពេលខ្លះអ្នកអាចប្រើ fructose ប៉ុន្តែប្រសិនបើវាជាផលិតផលម្សៅដូចជានំពងទាឬនំកុម្មង់ជាមួយនំ fructose បន្ទាប់មកយកល្អគួរតែជៀសវាង។ ដោយសារតែម្សៅនិងកាបូអ៊ីដ្រាតច្រើន។
កាបូអ៊ីដ្រាតដែលមានសន្ទស្សន៍គ្លីហ្សីមត្រូវបានគេរកឃើញផងដែរនៅក្នុងនំប៉័ងដំឡូងធញ្ញជាតិ semolina និងអង្ករ។ ជាទូទៅរបបអាហារសម្រាប់ទឹកនោមផ្អែមពេលមានគភ៌របស់ស្ត្រីមានផ្ទៃពោះមិនខុសពីអាហារសុខភាពធម្មតាសម្រាប់មនុស្សដែលចាប់អារម្មណ៍នឹងភាពត្រឹមត្រូវនៃរបបអាហាររបស់ពួកគេនោះទេ។ នេះជាអាហារសុខភាពធម្មតាមានប្រយោជន៍សម្រាប់មនុស្សគ្រប់គ្នា។
ក្នុងករណីណាក៏ដោយកុំបរិភោគអាហារបន្ទាន់ស៊ុបរយៈពេល ១ នាទីធញ្ញជាតិនិងមីក្នុងកាបូបម្សៅម៉ដ្ឋ។ កុំផឹកទឹកផ្អែមដែលមានជាតិកាបូននិងទឹកក្នុងថង់។ អ្នកក៏មិនអាចញ៉ាំសាច់ក្រកនិងសាច់ក្រកបានដែរ។
តើធ្វើដូចម្តេចដើម្បីចំអិនចំណីអាហាររបបអាហារ?
ចំពោះស្ត្រីមានផ្ទៃពោះដែលមានជំងឺទឹកនោមផ្អែមពេលមានគភ៌ការប្រើខ្លាញ់សត្វមិនត្រូវបានណែនាំទេ។ សាច់ដែលមានជាតិខ្លាញ់ដូចជាសាច់ជ្រូកនិងសាច់ចៀមអាចត្រូវបានជំនួសដោយសាច់ដែលមានជាតិខ្លាញ់: សាច់គោសាច់សត្វ។ ត្រីសមុទ្រនិងសាច់ខ្លាញ់ទាបអាចត្រូវបានដុតនំចំហុយឆ្អិន។ cutlet ចំហាយនៃ veal ជាមួយនឹងការបន្ថែមនៃការ៉ុតយ៉ាងល្អឥតខ្ចោះជំនួសធម្មតា, ចៀននៅក្នុង Pan មួយ។

ជំនួសប្រេងខ្យងជាមួយប្រេងបន្លែសាឡាត់បន្លែជំនួសឱ្យ mayonnaise ឬក្រែមជូរខ្លាញ់ចាក់ប្រេងអូលីវទិញឈីក្រុម Fulham និង kefir តែក្នុងទម្រង់ខ្លាញ់ទាប។ ទទួលបានប្រើដើម្បីចានបន្លែជាមួយការដាក់បញ្ចូលដំឡូងដ៏កម្រ។ បន្លែអាចត្រូវបានចំហុយដាំឱ្យពុះនៅក្នុងឡចំហាយទ្វេមួយដុតនំនៅក្នុងឡនិងនៅលើដុត។
តើមានអ្វីអាចធ្វើបានជាមួយជំងឺទឹកនោមផ្អែមពេលមានផ្ទៃពោះរបស់ស្ត្រីមានផ្ទៃពោះពីចានសាច់? សាច់គ្មានខ្លាញ់និងគ្មានខ្លាញ់ប៉ុន្តែសាច់និងត្រីមានរសជាតិឆ្ងាញ់ណាស់ក្នុងការចំអិននៅក្នុងឡដែលដុតនំជាមួយបន្លែ។ ហើយជាការពិតណាស់ក្នុងករណីណាក៏ដោយអ្នកមិនគួរញ៉ាំចៀនហឹរហឹរជក់បារីហឹរហឹរ។ គ្រឿងទេសនិងខ្ទិះនឹងមិននាំឱ្យមានអ្វីល្អទេ។
អាចត្រូវបានគេប្រើប្រាស់ក្នុងបរិមាណតិចតួច
របបអាហារសម្រាប់ជំងឺទឹកនោមផ្អែមពេលមានគភ៌របស់ស្ត្រីមានផ្ទៃពោះអនុញ្ញាតឱ្យប្រើផលិតផលដូចខាងក្រោមប៉ុន្តែមានតែផ្នែកតូចៗប៉ុណ្ណោះ:
- នំបុ័ង rye
- ផ្លែឈើជូរដូចជាទឹកក្រូចឆឺរីផ្លែប៉ោមក្រូចឆ្មា។
- សាច់មាន់ឬពងមាន់
- ប៉ាស្តាស្រូវសាលី durum,
- គ្រាប់ផ្កាឈូករ័ត្ន
- beets និង peas, lentils,
- ប៊ឺ
- គ្រាប់
- បង្អែមនិងស្ករសូកូឡា
- berries អាចត្រូវបានជូរ, ដូចជា blueberries, strawberries, currants, gooseberries ។
ផលិតផលអតិថិជនមូលដ្ឋាន
មូលដ្ឋានគ្រឹះនៃមុខម្ហូបសម្រាប់ស្ត្រីមានផ្ទៃពោះដែលមានជំងឺទឹកនោមផ្អែមពេលមានគភ៌គួរតែជាបន្លែ: ត្រសក់និងប៉េងប៉ោះការ៉ុតនិងហ្សូឆីនី, parsley, dill, celery, សាឡាត់, eggplant, radish និង radish ។ អ្នកអាចចំអិនផ្សិត។ សម្រាប់សាឡាត់ប្រើផ្កាឈូករ័ត្នពោតឬប្រេងអូលីវ។
ផលិតផលសាច់ត្រូវបានគេប្រើប្រាស់ជាទម្រង់ឆ្អិន, ដុតនំនិងចំហុយហើយមានតែខ្លាញ់ទាបប៉ុណ្ណោះ។ វាលនិងទន្សាយបសុបក្សីនិងសាច់គោសាច់ក្រៅ (ថ្លើមសាច់និងអណ្តាត) អ្នកអាចថ្លើមសាច់មាន់។ ក្នុងចំណោមត្រីមានតែខ្លាញ់សមុទ្រទាបប៉ុណ្ណោះដែលសមស្រប។ ឧទាហរណ៏, flounder, perch, notothenia, hake, cod ។ អ្នកអាចធ្វើគ្រឿងសមុទ្រផ្សេងៗគ្នា៖ បង្គាមឹកមឹកមឹកក្តាម។ ក្នុងចំណោមត្រីទន្លេមានតែត្រីប្រាប៉ុណ្ណោះដែលអាចធ្វើបាន។

របបអាហារសម្រាប់ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ចំពោះស្ត្រីមានផ្ទៃពោះក៏អាចរួមបញ្ចូលផលិតផលទឹកដោះគោដែលមានជាតិខ្លាញ់ទាបមាននៅក្នុងមីនុយផងដែរ។ ឈីហ្វៀរនិងឈីក្រុម Fulham គួរតែមានជាតិខ្លាញ់ទាប (ខ្លាញ់ ០%) ទឹកដោះគោពេលខ្លះអាចទិញបានប៉ុន្តែមានតែ ១ ភាគរយប៉ុណ្ណោះ។ ប៊ឺហ្គឺរនិងអូវុល (អូសាម៉ីល) អាចត្រូវបានបន្ថែមទៅស៊ុបនៅលើទំពាំងបាយជូរបន្លែ។
ញ៉ាំយ៉ាងម៉េច?
ម៉ឺនុយសម្រាប់ជំងឺទឹកនោមផ្អែមពេលមានផ្ទៃពោះគួរតែត្រូវបានបែងចែកជាផ្នែកជាច្រើនពីអាហារចម្បងនិងអាហារសម្រន់ស្រាល ៗ នៅចន្លោះពេលទៀងទាត់។
សម្រាប់អាហារពេលព្រឹកអ្នកត្រូវញ៉ាំកាបូអ៊ីដ្រាតរហូតដល់ទៅ ៤០% ។ មុនពេលចូលគេងអាហារសម្រន់ល្ងាចចុងក្រោយក៏គួរតែមានបរិមាណកាបូអ៊ីដ្រាតតិចតួចដែរ។ ការរំលងអាហារត្រូវបានលើកទឹកចិត្តយ៉ាងខ្លាំង។ អ្នកត្រូវផឹកទឹកសុទ្ធរហូតដល់ 1,5 លីត្រក្នុងមួយថ្ងៃ។
ប្រសិនបើចង្អោររំខានដល់អ្នកនៅពេលព្រឹកប៉ុន្តែអ្នកចង់គេងបន្តិចទៀតបន្ទាប់មកនៅលើតុក្បែរគ្រែដាក់នំខូឃីពីរបីមុនពេលចូលគេងនំក្រអូប fructose គ្មានបង្អែម។ វាគ្រប់គ្រាន់ហើយក្នុងការទំពាពីរបីបំណែកដើម្បីឱ្យមានអារម្មណ៍ធូរស្រាល។
អ្នកក៏ត្រូវពិគ្រោះជាមួយវេជ្ជបណ្ឌិតអំពីតម្រូវការក្នុងការទទួលយកស្មុគស្មាញវីតាមីនបំពេញបន្ថែមការផ្គត់ផ្គង់វីតាមីននិងសារធាតុរ៉ែរបស់អ្នក។
របបអាហារសម្រាប់ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ចំពោះស្ត្រីមានផ្ទៃពោះរួមមានការទទួលទានជាតិសរសៃជារៀងរាល់ថ្ងៃ (ពី ២០ ទៅ ៣៥ ក្រាម) ។ វាគឺជាផ្នែកមួយនៃធញ្ញជាតិប៉ាស្តានំបុ័ងគ្រាប់ធញ្ញជាតិបន្លែ។ អាហារទាំងនេះក៏ផ្ទុកបរិមាណវីតាមីននិងសារធាតុរ៉ែច្រើនផងដែរ។
លំហាត់រាងកាយ
យោងទៅតាមស្ត្រីមានផ្ទៃពោះទឹកនោមផ្អែមពេលមានគភ៌នឹងមិនបង្កឱ្យមានផលវិបាកដល់សុខភាពម្តាយឬសុខភាពទារកនោះទេប្រសិនបើបន្ថែមលើរបបអាហារនិងបទប្បញ្ញត្តិជាតិស្ករក្នុងឈាមរបៀបរស់នៅដែលមានសុខភាពល្អត្រូវបានថែរក្សា។ ស្ត្រីមានផ្ទៃពោះជាច្រើនយល់ថាស្ថានភាពរបស់ពួកគេជាជម្ងឺហើយចំណាយពេលពេញមួយថ្ងៃដេកនៅលើគ្រែ។ ប៉ុន្តែនេះគឺខុស។

របៀបរស់នៅសកម្មធ្វើអោយប្រសើរឡើងនូវផលប៉ះពាល់នៃអាំងស៊ុយលីន។ ការដើរលំហែដើរដោយខ្យល់ស្រស់ៗជាលំហាត់ពិសេសដែលត្រូវបានរចនាឡើងសម្រាប់រយៈពេលផ្សេងៗគ្នានៃការមានផ្ទៃពោះ - ទាំងអស់នេះមិនត្រឹមតែអាចជួយកាត់បន្ថយទំងន់របស់ស្ត្រីធាត់ប៉ុណ្ណោះទេតែថែមទាំងធ្វើអោយប្រសើរឡើងនូវខ្យល់ចេញចូលសួតផ្តល់អុកស៊ីសែនចាំបាច់ដល់រាងកាយដែលកំពុងលូតលាស់។
រឿងតែមួយគត់ដែលត្រូវចងចាំគឺថាស្ត្រីខ្លួនឯងត្រូវតែគ្រប់គ្រងសុខុមាលភាពរបស់នាង។ ប្រសិនបើជីពចរត្រូវបានពន្លឿនគួរឱ្យកត់សម្គាល់ឬមានការឈឺចាប់ទាញនៅផ្នែកខាងក្រោមឬពោះសាច់ដុំកាយសម្ព័ន្ធឈប់ភ្លាមៗ។ អ្នកក៏ត្រូវចងចាំផងដែរថាការធ្វើលំហាត់ប្រាណណាមួយដែលមានបន្ទុកថាមពលនៅពេលចុចនិងលោតត្រូវហាមឃាត់យ៉ាងតឹងរ៉ឹង។
ប្រសិនបើវេជ្ជបណ្ឌិតចេញវេជ្ជបញ្ជាការព្យាបាលអាំងស៊ុយលីនដែលជួយកាត់បន្ថយកម្រិតគ្លីសេរីនបន្ទាប់មកក្នុងពេលហាត់ប្រាណវាអាចថយចុះគួរឱ្យកត់សម្គាល់ដូច្នេះអ្នកត្រូវយកសាំងវិចឬផ្លែឈើមួយចំនួនដូចជាផ្លែប៉ោមមកហ្វឹកហាត់។ អ្នកក៏មិនគួររំលងអាហារដែលបានគ្រោងទុក (មុនពេលឬបន្ទាប់ពីការហាត់ប្រាណ) ។
ក្រោយពេលសម្រាលកូនដោយហេតុផលសុវត្ថិភាពដូច្នេះជំងឺទឹកនោមផ្អែមពេលមានគភ៌មិនប្រែជាធម្មតាអ្នកត្រូវតាមដានដោយគ្រូពេទ្យឯកទេសខាងរោគស្ត្រីនិងរោគស្ត្រីតាមដានទម្ងន់បន្តតាមដានរបបអាហារដែលមានសុខភាពល្អ។ ប្រសិនបើអ្នកត្រូវការថ្នាំពន្យារកំណើតសូមពិគ្រោះជាមួយវេជ្ជបណ្ឌិតព្រោះវាច្រើនអាចបណ្តាលអោយមានការកើនឡើងនូវកំរិតជាតិគ្លុយកូស។
ការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលជំងឺទឹកនោមផ្អែមចំពោះទារកទើបនឹងកើត


ស្ត្រីគ្រប់រូបដែលទទួលរងនូវជំងឺទឹកនោមផ្អែមប្រភេទណាមួយនិងចង់ក្លាយជាម្តាយគួរតែចងចាំពីហានិភ័យខ្ពស់នៃផលវិបាកក្រោយឆ្លងទន្លេនិងគម្លាតក្នុងការវិវត្តនៃទារកដែលមិនទាន់កើត។ មួយក្នុងចំនោមផលវិបាកដ៏គ្រោះថ្នាក់ទាំងនេះនៃវគ្គដែលមិនត្រូវបានគេរាប់បញ្ចូលនៃជំងឺនេះគឺអំប្រ៊ីយ៉ុង - ទារកនិងទារកទឹកនោមផ្អែម។
រោគសញ្ញានៃរោគសាស្ត្រ
កុមារដែលមានជំងឺទឹកនោមផ្អែមច្រើនតែជួបប្រទះនឹងការថយចុះកម្តៅក្នុងស្បូន។
នៅពេលសម្រាលកូនពួកគេអាចនឹងមានជំងឺធ្លាក់ទឹកចិត្តផ្លូវដង្ហើមឬដកដង្ហើម។
លក្ខណៈពិសេសប្លែករបស់កុមារបែបនេះត្រូវបានគេចាត់ទុកថាលើសទម្ងន់។ តម្លៃរបស់វានៅក្នុងទារកដែលមិនគ្រប់ខែអនុវត្តមិនខុសគ្នាពីទម្ងន់របស់កុមារដែលកើតមកទាន់ពេលទេ។
ក្នុងកំឡុងពេលប៉ុន្មានម៉ោងដំបូងចាប់ពីពេលចាប់កំណើត, ភាពមិនប្រក្រតីដូចខាងក្រោមអាចត្រូវបានគេសង្កេតឃើញនៅក្នុងកុមារ:
- ថយចុះសម្លេងសាច់ដុំ
- ការគាបសង្កត់នៃការឆ្លុះបឺតជញ្ជក់,
- ជម្មើសជំនួសនៃសកម្មភាពថយចុះជាមួយនឹងរយៈពេលនៃការផ្ចង់អារម្មណ៍ខ្លាំង។
- macrosomia - កុមារកើតពីម្តាយដែលមានជំងឺទឹកនោមផ្អែមមានទម្ងន់លើសពី ៤ គីឡូក្រាម
- ហើមស្បែកនិងជាលិការទន់
- ទំហំមិនស្មើគ្នាដែលត្រូវបានសម្តែងនៅក្នុងការបង្កើនបរិមាណពោះនៃទំហំក្បាល (ប្រហែល ២ សប្តាហ៍) ជើងខ្លីនិងដៃ។
- វត្តមាននៃទ្រង់ទ្រាយមិនត្រឹមត្រូវ
- ការប្រមូលផ្តុំជាតិខ្លាញ់លើស
- ហានិភ័យខ្ពស់នៃការស្លាប់របស់ទារក (គភ៌)
- ការពន្យាពេលនៃការវិវឌ្ឍន៍ដែលបង្ហាញនៅក្នុងស្បូន
- ជំងឺដង្ហើម
- ថយចុះសកម្មភាព
- ការកាត់បន្ថយពេលវេលាចែកចាយ
- ការកើនឡើងនូវទំហំថ្លើមក្រពេញក្រពេញនិងតម្រងនោម
- លើសទំហំរង្វង់ស្មាដែលធំជាងទំហំក្បាលដែលច្រើនតែបណ្តាលឱ្យរងរបួសក្រោយឆ្លងទន្លេ។
- ជម្ងឺខាន់លឿង - វាមិនត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងលក្ខណៈសរីរវិទ្យារបស់ទារកនិងមិនហុចកំឡុងសប្តាហ៍ដំបូងនៃជីវិត។ ជំងឺខាន់លឿងដែលវិវឌ្ឍន៍ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការមានគភ៌មានរោគសញ្ញាដំណើរការរោគសាស្ត្រកើតឡើងនៅក្នុងថ្លើមហើយត្រូវការការព្យាបាលដោយប្រើថ្នាំចាំបាច់។
រោគសាស្ត្រនៃផលវិបាកទាំងនេះគឺជាស្ថានភាពថយចុះជាតិស្ករក្នុងឈាមនិង hyperglycemic ញឹកញាប់នៃស្ត្រីមានផ្ទៃពោះដែលកើតឡើងនៅក្នុងខែដំបូងនៃរយៈពេលនៃការមានផ្ទៃពោះ។
ការធ្វើរោគវិនិច្ឆ័យដំបូង
ស្ត្រីដែលមានជំងឺទឹកនោមផ្អែមគ្រប់ប្រភេទត្រូវបានជូនដំណឹងអំពីការធ្វើរោគវិនិច្ឆ័យអំឡុងពេលមានផ្ទៃពោះ។
តម្រូវការជាមុនសម្រាប់ការធ្វើការសន្និដ្ឋានបែបនេះដូចជាការមានគភ៌ទឹកនោមផ្អែមអាចជាកំណត់ត្រានៃរោគសាស្ត្រដែលត្រូវបានបង្ហាញនៅក្នុងប្រវត្តិវេជ្ជសាស្ត្ររបស់ម្តាយដែលមានផ្ទៃពោះ។
ចំពោះស្ត្រីមានផ្ទៃពោះដែលមានជំងឺទឹកនោមផ្អែមពេលមានគភ៌ទារកអាចត្រូវបានរកឃើញដោយប្រើ៖
- ការធ្វើរោគវិនិច្ឆ័យអ៊ុលត្រាសោនដែលអនុញ្ញាតឱ្យអ្នកតាមដាននិងមើលដំណើរការនៃការវិវត្តរបស់ទារកក្នុងស្បូន។
- CTG (ការថតចំលងបេះដូង),
- ការសិក្សាសូចនាករនៃស្ថានភាពជីវរូបវិទ្យានៃការវិវត្តនៅក្នុងស្បូនរបស់ទារកឆ្លុះបញ្ចាំងពីការរំលោភលើការអភិវឌ្ឍខួរក្បាល
- ដាប់ប្លឺមេនទ្រី
- ការធ្វើតេស្តឈាមពីគំរូទឹកនោមមួយទៅសញ្ញាសម្គាល់នៃប្រព័ន្ធសុកដែលកំណត់ភាពធ្ងន់ធ្ងរនៃទារកក្នុងផ្ទៃ។
អ្វីដែលអាចត្រូវបានគេរកឃើញអរគុណចំពោះអ៊ុលត្រាសោនៈ
- សញ្ញានៃម៉ាក្រូម៉ា,
- អតុល្យភាពនៃរាងកាយ
- រោគសញ្ញានៃការហើមនៃជាលិកាក៏ដូចជាការប្រមូលផ្តុំជាតិខ្លាញ់ subcutaneous ច្រើនពេក។
- តំបន់អេកូ - អវិជ្ជមាននៅក្នុងតំបន់នៃឆ្អឹងនៃលលាដ៍ក្បាលនិងស្បែករបស់ទារក,
- វណ្ឌវង្កក្បាលទ្វេ
- គស្ញន Polyhydramnios ។
CTG អនុញ្ញាតឱ្យអ្នកវាយតម្លៃភាពញឹកញាប់នៃការកន្ត្រាក់បេះដូងនៅពេលសម្រាកនៅពេលនៃចលនាការកន្ត្រាក់ស្បូននិងនៅក្រោមឥទ្ធិពលនៃបរិស្ថានផងដែរ។
ការប្រៀបធៀបលទ្ធផលនៃការសិក្សានេះនិងអ៊ុលត្រាសោនធ្វើឱ្យវាអាចវាយតម្លៃស្ថានភាពជីវគីមីរបស់ទារកនិងកំណត់ពីភាពមិនស្រួលដែលអាចកើតមានក្នុងការវិវត្តនៃខួរក្បាល។
- កន្ត្រាក់ myocardial
- លំហូរឈាមក្នុងទងផ្ចិត
- មុខងារនៃប្រព័ន្ធសរសៃប្រសាទទាំងមូល។
ភាពញឹកញាប់នៃវិធីសាស្រ្តនីមួយៗសម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃការមានគភ៌ដំបូងត្រូវបានកំណត់ដោយវេជ្ជបណ្ឌិតដោយផ្អែកលើលក្ខណៈនៃដំណើរនៃការមានផ្ទៃពោះក៏ដូចជាលទ្ធផលនៃការសិក្សាមុន ៗ ។
ការព្យាបាលមុនពេលសម្រាលកូន
ការព្យាបាលចំពោះស្ត្រីមានផ្ទៃពោះដែលមានជំងឺទឹកនោមផ្អែមដែលត្រូវបានបញ្ជាក់បានចាប់ផ្តើមភ្លាមៗបន្ទាប់ពីធ្វើរោគវិនិច្ឆ័យ។
ការព្យាបាលក្នុងកំឡុងពេលមានកាយវិការរួមមាន៖
- ការតាមដានគ្លីសេមិកក៏ដូចជាសូចនាករនៃសម្ពាធឈាម។
- ការប្រកាន់ខ្ជាប់នូវរបបអាហារពិសេសផ្អែកលើការមិនរាប់បញ្ចូលអាហារដែលមានជាតិខ្លាញ់និងកាឡូរីខ្ពស់ (កាឡូរីសរុបក្នុងមួយថ្ងៃមិនគួរលើសពី ៣០០០ kcal) មុនពេលសម្រាលកូន។
- ការតែងតាំងស្មុគស្មាញវីតាមីនបន្ថែមដែលជួយទូទាត់សងសម្រាប់ការខ្វះធាតុដាននៅពេលដែលមិនអាចរកបានជាមួយនឹងអាហារមូលដ្ឋាន។
- ការព្យាបាលដោយអាំងស៊ុយលីនដើម្បីធ្វើឱ្យកម្រិតគ្លុយកូសមានលក្ខណៈធម្មតា។
ការអនុវត្តអនុសាសន៍ទាំងនេះអនុញ្ញាតឱ្យអ្នកកាត់បន្ថយផលប៉ះពាល់ដែលមានគ្រោះថ្នាក់នៃរោគសាស្ត្រនេះទៅលើទារកដែលមិនទាន់កើត។
ថ្ងៃខែឆ្នាំកំណើតរបស់ស្ត្រីមានផ្ទៃពោះដែលមានជំងឺទឹកនោមផ្អែមដែលត្រូវបានកំណត់អត្តសញ្ញាណត្រូវបានគ្រោងទុកជាញឹកញាប់បំផុតជាមុនដោយផ្អែកលើអ៊ុលត្រាសោននិងការធ្វើតេស្តបន្ថែម។
រយៈពេលល្អប្រសើរបំផុតសម្រាប់កំណើតរបស់កុមារដែលមានសញ្ញានៃការមានគភ៌ត្រូវបានគេចាត់ទុកថាមានរយៈពេល 37 សប្តាហ៍ប៉ុន្តែក្នុងករណីមានកាលៈទេសៈដែលមិនបានមើលឃើញទុកជាមុនវាអាចត្រូវបានកែតម្រូវ។
នៅក្នុងដំណើរការនៃកម្លាំងពលកម្មគ្រូពេទ្យតែងតែតាមដានកម្រិតគ្លីសេម៉ា។ ប្រសិនបើមិនមានជាតិគ្លុយកូសគ្រប់គ្រាន់នៅក្នុងឈាមទេនោះការកន្ត្រាក់នឹងចុះខ្សោយ។ លើសពីនេះទៀតស្ត្រីអាចបាត់បង់ស្មារតីឬធ្លាក់ខ្លួនសន្លប់ដោយសារបញ្ហាកង្វះជាតិស្ករក្នុងឈាម។ ការសម្រាលកូនមិនគួរត្រូវបានពន្យារពេលឱ្យបានទាន់ពេលវេលាទេដូច្នេះក្នុងរយៈពេល ១០ ម៉ោងដែលកុមារមិនអាចកើតបានស្ត្រីត្រូវបានគេផ្តល់ការវះកាត់។
ប្រសិនបើសញ្ញានៃការថយចុះជាតិស្ករក្នុងឈាមកើតឡើងក្នុងអំឡុងពេលសម្រាលកូនអ្នកគួរតែផឹកទឹកផ្អែម។ ក្នុងករណីដែលមិនមានភាពប្រសើរឡើងស្ត្រីត្រូវបានចាក់បញ្ចូលនូវដំណោះស្រាយគ្លុយកូសដែលមាននៅក្នុងពោះវៀន។
ឧបាយកលក្រោយឆ្លងទន្លេ
កុមារដែលមានការបង្ហាញរោគសញ្ញានៃការមានគភ៌ត្រូវបានចាក់បញ្ចូលជាមួយដំណោះស្រាយគ្លុយកូស (5%) បន្ទាប់ពីកំណើតដើម្បីការពារការវិវត្តនៃការថយចុះជាតិស្ករក្នុងឈាមជាមួយនឹងផលវិបាកលក្ខណៈនៃស្ថានភាពនេះ។
ការផ្តល់អាហារដល់កុមារដោយទឹកដោះម្តាយត្រូវបានអនុវត្តរៀងរាល់ 2 ម៉ោងម្តង។ នេះចាំបាច់ដើម្បីបំពេញតុល្យភាពរវាងអាំងស៊ុយលីនដែលផលិតនៅក្នុងលំពែងនិងកង្វះជាតិគ្លុយកូស។
អវត្ដមាននៃការដកដង្ហើមកុមារត្រូវបានភ្ជាប់ទៅនឹងខ្យល់ដែលមានខ្យល់អាកាស (ខ្យល់មេកានិច) ហើយ surfactant ត្រូវបានគ្រប់គ្រងបន្ថែម។ ការបង្ហាញនៃជម្ងឺខាន់លឿងត្រូវបានបញ្ឈប់នៅក្រោមឥទ្ធិពលនៃកាំរស្មីអ៊ុលត្រាវីយូដោយអនុលោមទៅតាមកំរិតដែលបានបង្កើតដោយវេជ្ជបណ្ឌិត។
ស្ត្រីម្នាក់ក្នុងកម្លាំងពលកម្មសម្រួលបរិមាណអាំងស៊ុយលីនប្រចាំថ្ងៃដែលគ្រប់គ្រងដោយ ២ ឬ ៣ ដង។ នេះដោយសារតែការពិតដែលថាបរិមាណគ្លុយកូសនៅក្នុងឈាមត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំង។ ប្រសិនបើជំងឺទឹកនោមផ្អែមពេលមានគភ៌មិនក្លាយទៅជារ៉ាំរ៉ៃនោះការព្យាបាលដោយអាំងស៊ុយលីនត្រូវបានលុបចោលទាំងស្រុង។ តាមក្បួនមួយ 10 ថ្ងៃបន្ទាប់ពីការសម្រាល, កម្រិតនៃគ្លីសេម៉ាមានលក្ខណៈធម្មតាហើយយកតម្លៃដែលមានមុនពេលមានផ្ទៃពោះ។
ផលវិបាកនិងការព្យាករណ៍នៃរោគសាស្ត្រដែលមិនបានធ្វើរោគវិនិច្ឆ័យ
ជំងឺវង្វេងនៅក្នុងទារកទើបនឹងកើតមានច្រើនអាចបណ្តាលឱ្យមានផលវិបាកដែលមិនអាចត្រឡប់វិញបានសូម្បីតែស្លាប់។
ផលវិបាកចម្បងដែលកុមារអាចវិវឌ្ឍន៍មានដូចជា៖
- ទឹកនោមផ្អែមទារក
- កង្វះអុកស៊ីសែននៅក្នុងជាលិកានិងឈាម
- ការបង្ហាញរោគសញ្ញានៃការដកដង្ហើម (ការបរាជ័យផ្លូវដង្ហើម),
- ការថយចុះជាតិស្ករក្នុងឈាម - ក្នុងករណីដែលមិនមានវិធានការទាន់ពេលវេលាដើម្បីបញ្ឈប់រោគសញ្ញារបស់វានៅក្នុងទារកទើបនឹងកើតការស្លាប់អាចនឹងកើតឡើង។
- រំលោភនៅក្នុងដំណើរការនៃការរំលាយអាហាររ៉ែដោយសារតែកង្វះជាតិកាល់ស្យូមនិងម៉ាញ៉េស្យូមដែលអាចបង្កឱ្យមានការពន្យារពេលនៃការអភិវឌ្ឍន៍។
- ជំងឺខ្សោយបេះដូង
- មានការរៀបចំឡើងវិញសម្រាប់ជំងឺទឹកនោមផ្អែមប្រភេទ ២
- ធាត់
- polycythemia (ការកើនឡើងនៃកោសិកាឈាមក្រហម) ។
ឯកសារវីដេអូស្តីពីជំងឺទឹកនោមផ្អែមពេលមានគភ៌ចំពោះស្ត្រីមានផ្ទៃពោះនិងការណែនាំសម្រាប់ការការពារ៖
វាជាការសំខាន់ណាស់ដែលត្រូវយល់ថាដើម្បីការពារផលវិបាកនៃការមានគភ៌ក៏ដូចជាផ្តល់ឱ្យកុមារនូវជំនួយចាំបាច់ស្ត្រីមានផ្ទៃពោះដែលមានជំងឺទឹកនោមផ្អែមពេលមានគភ៌ចាំបាច់ត្រូវសង្កេតនិងផ្តល់កំណើតនៅក្នុងស្ថាប័នវេជ្ជសាស្ត្រជំនាញ។
ប្រសិនបើទារកបានកើតមកដោយមិនមានបញ្ហាមិនត្រឹមត្រូវពីកំណើតបន្ទាប់មកការព្យាករណ៍នៃវគ្គសិក្សានៃការមានគភ៌អាចមានលក្ខណៈវិជ្ជមាន។ នៅចុងបញ្ចប់នៃអាយុ ៣ ខែទារកជាធម្មតាងើបឡើងវិញពេញលេញ។ ហានិភ័យនៃជំងឺទឹកនោមផ្អែមចំពោះកុមារទាំងនេះគឺតិចតួចបំផុតប៉ុន្តែមានប្រូបាបខ្ពស់ក្នុងការវិវត្តទៅជាជំងឺធាត់និងការខូចខាតដល់ប្រព័ន្ធសរសៃប្រសាទនាពេលអនាគត។
ការបំពេញរាល់ស្ត្រីមានផ្ទៃពោះអនុសាសន៍ទាំងអស់របស់វេជ្ជបណ្ឌិតនិងការគ្រប់គ្រងស្ថានភាពរបស់នាងឱ្យបានម៉ត់ចត់ក្នុងពេលសម្រាលកូនអនុញ្ញាតឱ្យយើងព្យាករណ៍ពីលទ្ធផលអំណោយផលសម្រាប់ទាំងម្តាយដែលមានផ្ទៃពោះនិងកូន។
បានផ្តល់អនុសាសន៍អត្ថបទពាក់ព័ន្ធផ្សេងទៀត
គភ៌ទឹកនោមផ្អែមគភ៌៖ រោគសញ្ញារបៀបព្យាបាល

ការមានគភ៌ចំពោះស្ត្រីដែលមានបញ្ហាមេតាប៉ូលីសថយចុះតំរូវអោយមានការត្រួតពិនិត្យផ្នែកវេជ្ជសាស្រ្តជាប្រចាំព្រោះដោយសារតែជាតិស្ករក្នុងឈាមខ្ពស់ចំពោះកុមារការវិវត្តជាច្រើនអាចកើតមានពេលខ្លះមិនត្រូវនឹងអាយុជីវិត។ទារកក្នុងផ្ទៃរួមបញ្ចូលទាំងភាពមិនធម្មតាក្នុងការវិវត្តនៃសរីរាង្គ, ជំងឺពីកំណើត, ការស្ទះដង្ហើមក្នុងស្បូននិងភ្លាមៗក្រោយពេលកើត, ការកើតមិនគ្រប់ខែនិងការប៉ះទង្គិចអំឡុងពេលពួកគេ, ដោយសារតែទម្ងន់របស់កុមារច្រើនពេក។
មូលហេតុនៃការមានគភ៌អាចជាជំងឺទឹកនោមផ្អែមប្រភេទទី ១ ជំងឺទឹកនោមផ្អែមពេលមានគភ៌ការផ្លាស់ប្តូរដំបូងនៃការរំលាយអាហារ - ការថយចុះភាពអត់ធ្មត់នៃជាតិគ្លុយកូសនិងពិចារណាពីនិន្នាការនៃការស្តារឡើងវិញនៃជំងឺនិងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។ គ្រាន់តែមួយសតវត្សរ៍មុនក្មេងស្រីដែលមានជំងឺទឹកនោមផ្អែមមិនរស់នៅក្នុងអាយុមានជីជាតិទេ។
ហើយទោះបីជាមានវត្តមាននៃការរៀបចំអាំងស៊ុយលីនក៏ដោយមានតែស្ត្រីម្នាក់ក្នុងចំណោមស្ត្រីម្ភៃនាក់ប៉ុណ្ណោះដែលអាចមានផ្ទៃពោះនិងអាចបង្កើតកូនបានដោយជោគជ័យដោយសារតែហានិភ័យខ្ពស់គ្រូពេទ្យទទូចឱ្យរំលូតកូន។ ជំងឺទឹកនោមផ្អែមធ្វើឱ្យស្ត្រីបាត់បង់ឱកាសដើម្បីក្លាយជាម្តាយ។
ឥឡូវនេះដោយសារថ្នាំទំនើបលទ្ធភាពនៃការមានកូនដែលមានសុខភាពល្អជាមួយនឹងសំណងគ្រប់គ្រាន់សម្រាប់ជំងឺនេះគឺប្រហែល 97% ។
តើអ្វីទៅជាជំងឺទឹកនោមផ្អែម?
ទារកមានជំងឺទឹកនោមផ្អែមរួមមានរោគសាស្ត្រដែលកើតមាននៅក្នុងទារកដោយសារការកើនឡើងថេរឬយូរ ៗ ម្តងនៅក្នុងម្តាយ។ នៅពេលការព្យាបាលជំងឺទឹកនោមផ្អែមមិនគ្រប់គ្រាន់មិនទៀងទាត់ឬសូម្បីតែអវត្តមានការវិវត្តនៃការលូតលាស់របស់កុមារចាប់ផ្តើមពីត្រីមាសទី 1 ។
លទ្ធផលនៃការមានផ្ទៃពោះគឺពឹងផ្អែកតិចតួចលើរយៈពេលនៃជំងឺទឹកនោមផ្អែម។
កម្រិតនៃសំណងរបស់វាការកែតម្រូវការព្យាបាលឱ្យបានទាន់ពេលវេលាដោយគិតគូរពីការផ្លាស់ប្តូរអរម៉ូននិងមេតាប៉ូលីសក្នុងកំឡុងពេលបង្កើតកូនវត្តមាននៃផលវិបាកទឹកនោមផ្អែមនិងជំងឺដែលកើតឡើងនៅពេលមានផ្ទៃពោះគឺមានសារៈសំខាន់ណាស់។
វិធីសាស្ត្រព្យាបាលត្រឹមត្រូវសម្រាប់ការមានផ្ទៃពោះដែលត្រូវបានបង្កើតឡើងដោយវេជ្ជបណ្ឌិតដែលមានសមត្ថភាពអនុញ្ញាតឱ្យអ្នកទទួលបានជាតិគ្លុយកូសក្នុងឈាមមានស្ថេរភាព - បទដ្ឋាននៃជាតិស្ករក្នុងឈាម។ ជំងឺទឹកនោមផ្អែមចំពោះទារកក្នុងករណីនេះគឺអវត្តមានទាំងស្រុងឬត្រូវបានគេសង្កេតឃើញក្នុងចំនួនតិចតួចបំផុត។
ប្រសិនបើមិនមានការរំលោភបំពានលើពោះវៀនធ្ងន់ធ្ងរទេការព្យាបាលទាន់ពេលវេលាភ្លាមៗក្រោយពេលកើតអាចកែការលូតលាស់សួតមិនគ្រប់គ្រាន់លុបបំបាត់ការថយចុះជាតិស្ករក្នុងឈាម។
ជាធម្មតាភាពមិនស្រួលចំពោះកុមារដែលមានកំរិតទាបនៃទារកមានជំងឺទឹកនោមផ្អែមត្រូវបានលុបចោលនៅចុងបញ្ចប់នៃរយៈពេលទារកទើបនឹងកើត (ខែដំបូងនៃជីវិត) ។
ប្រសិនបើជម្ងឺលើសឈាមកើតឡើងជាញឹកញាប់ក្នុងអំឡុងពេលមានផ្ទៃពោះរយៈពេលនៃការជំនួសជាតិស្ករទាបជាមួយ ketoacidosis ទារកទើបនឹងកើតអាចជួបប្រទះ:
- កើនឡើងទម្ងន់
- ជំងឺដង្ហើម
- ពង្រីកសរីរាង្គខាងក្នុង
- បញ្ហាសរសៃឈាម
- ជំងឺរំលាយអាហារខ្លាញ់
- អវត្ដមានឬការអភិវឌ្ឍនៃឆ្អឹងកងឆ្អឹងកងឆ្អឹងភ្លៅតំរងនោម
- បេះដូងនិងប្រព័ន្ធទឹកនោមខ្សោយ
- ការរំលោភលើការបង្កើតប្រព័ន្ធសរសៃប្រសាទ, អឌ្ឍគោលខួរក្បាល។
ចំពោះស្ត្រីដែលមានជំងឺទឹកនោមផ្អែមដែលមិនត្រូវបានគេរាប់បញ្ចូលក្នុងកំឡុងពេលមានកាយវិការធ្ងន់ធ្ងររោគសញ្ញាត្រូវបានគេសង្កេតឃើញមានការវិវត្តយ៉ាងខ្លាំងនៃផលវិបាកជាពិសេសជំងឺសរសៃប្រសាទនិងខួរឆ្អឹងខ្នងការឆ្លងមេរោគញឹកញាប់នៃតម្រងនោមនិងប្រឡាយកំណើត, វិបត្តិលើសឈាមនិងជំងឺដាច់សរសៃឈាមខួរក្បាលទំនងជាកើតមានខ្លាំង។
ការហៀរសំបោរច្រើនតែកើតមានហានិភ័យនៃការរំលូតកូនខ្ពស់ - ៤ ដងបើប្រៀបធៀបទៅនឹងមធ្យមនៅដំណាក់កាលដំបូង។ ញឹកញាប់ជាងនេះទៅទៀតកម្លាំងពលកម្មមិនគ្រប់ខែចាប់ផ្តើម, ហានិភ័យខ្ពស់នៃការមានកូនបាន ១០ ភាគរយ។
មូលហេតុចំបង
ប្រសិនបើមានជាតិស្ករច្រើនពេកនៅក្នុងឈាមរបស់ម្តាយវាក៏នឹងត្រូវបានគេសង្កេតឃើញនៅក្នុងទារកដែរព្រោះគ្លុយកូសអាចជ្រាបចូលសុកបាន។ នាងបន្តចូលក្នុងកុមារក្នុងបរិមាណមួយដែលលើសពីតម្រូវការថាមពលរបស់គាត់។ រួមគ្នាជាមួយស្ករអាស៊ីដអាមីណូនិងរាងកាយ ketone ជ្រាបចូល។
អរម៉ូនលំពែង (អាំងស៊ុយលីននិងគ្លូកហ្គ័រ) ចូលទៅក្នុងឈាមទារកមិនត្រូវបានផ្ទេរទេ។ ពួកគេចាប់ផ្តើមត្រូវបានផលិតនៅក្នុងរាងកាយរបស់កុមារតែចាប់ពី 9-12 សប្តាហ៍នៃការមានផ្ទៃពោះ។
ដូច្នេះក្នុងរយៈពេល ៣ ខែដំបូងការបញ្ឈប់សរីរាង្គនិងការលូតលាស់របស់វាកើតឡើងក្នុងស្ថានភាពលំបាក៖ ប្រូតេអ៊ីនជាលិការជាតិស្ករគ្លុយកូសរ៉ាឌីកាល់សេរីរំខានដល់រចនាសម្ព័ន្ធរបស់ពួកគេ ketones បំពុលសរីរាង្គបង្កើត។ វាគឺនៅពេលនេះដែលពិការភាពនៃបេះដូងឆ្អឹងនិងខួរក្បាលបង្កើតឡើង។
នៅពេលទារកចាប់ផ្តើមផលិតអាំងស៊ុយលីនដោយខ្លួនឯងលំពែងរបស់វាប្រែជាលើសឈាមការធាត់មានការវិវត្តដោយសារតែអាំងស៊ុយលីនលើសហើយការសំយោគ lecithin ខ្សោយ។
| មូលហេតុនៃការមានផ្ទៃពោះនៅក្នុងទឹកនោមផ្អែម | ផលប៉ះពាល់អវិជ្ជមានលើទារកទើបនឹងកើត |
| ជំងឺក្រិនថ្លើម | ម៉ូលេគុលគ្លុយកូសអាចភ្ជាប់ទៅនឹងប្រូតេអ៊ីនដែលរំលោភលើមុខងាររបស់វា។ ជាតិស្ករក្នុងឈាមខ្ពស់នៅក្នុងសរសៃឈាមរារាំងការលូតលាស់ធម្មតារបស់ពួកគេនិងរារាំងដំណើរការស្តារឡើងវិញ។ |
| លើសពីរ៉ាឌីកាល់សេរី | មានគ្រោះថ្នាក់ជាពិសេសនៅពេលដាក់សរីរាង្គនិងប្រព័ន្ធនៃទារក - ក្នុងចំនួនដ៏ច្រើននៃរ៉ាឌីកាល់សេរីអាចផ្លាស់ប្តូររចនាសម្ព័ន្ធធម្មតានៃជាលិកា។ |
| ជំងឺ hyperinsulinemia ក្នុងការរួមផ្សំជាមួយនឹងការទទួលជាតិគ្លុយកូសកើនឡើង | ការកើនឡើងទំងន់រាងកាយរបស់ទារកទើបនឹងកើតការកើនឡើងនៃការលូតលាស់ដោយសារអរម៉ូនហួសប្រមាណការកើនឡើងនៃបរិមាណសរីរាង្គទោះបីជាមុខងាររបស់ពួកគេមិនមានមុខងារក៏ដោយ។ |
| ការផ្លាស់ប្តូរសំយោគ lipid | រោគសញ្ញាថប់ដង្ហើមនៃទារក - ការបរាជ័យផ្លូវដង្ហើមដោយសារតែការជាប់នឹង alveoli នៃសួត។ វាកើតឡើងដោយសារតែកង្វះនៃ surfactant - សារធាតុដែលបញ្ចោញសួតចេញពីខាងក្នុង។ |
| Ketoacidosis | ឥទ្ធិពលពុលលើជាលិការថ្លើមនិងតម្រងនោមតំរងនោម។ |
| ការថយចុះជាតិស្ករក្នុងឈាមដោយសារការប្រើថ្នាំជ្រុល | ការផ្គត់ផ្គង់សារធាតុចិញ្ចឹមមិនគ្រប់គ្រាន់ដល់ទារក។ |
| ជំងឺ Angiopathy របស់ម្តាយ | hypotia Fetal ការផ្លាស់ប្តូរសមាសភាពឈាម - ការកើនឡើងនៃចំនួនកោសិកាឈាមក្រហម។ ការពន្យាពេលនៃការអភិវឌ្ឍន៍ដោយសារតែភាពមិនគ្រប់គ្រាន់របស់ទារក។ |
រោគសញ្ញានិងសញ្ញានៃការមានផ្ទៃពោះ
ទារកមានជំងឺទឹកនោមផ្អែមចំពោះទារកទើបនឹងកើតអាចមើលឃើញយ៉ាងច្បាស់កុមារបែបនេះមានភាពខុសគ្នាខ្លាំងពីទារកដែលមានសុខភាពល្អ។ ពួកវាមានទំហំធំជាង: ៤-៥-៥ គីឡូក្រាមឬលើសនេះដោយមានជាតិខ្លាញ់ subcutaneous ដែលបានវិវត្ត, ក្បាលពោះធំ, ហើមជាញឹកញាប់, មានមុខរាងដូចព្រះចន្ទ, កញ្ចឹងកខ្លី។
សុកក៏មានជំងឺលើសឈាមដែរ។ ស្មារបស់កុមារមានទំហំធំជាងក្បាលអវយវៈហាក់ដូចជាខ្លីបើប្រៀបធៀបនឹងរាងកាយ។ ស្បែកមានពណ៌ក្រហមដែលមានពណ៌ខៀវខ្ចីមានជំងឺឬសដូងបាតតូចៗស្រដៀងនឹងកន្ទួលរមាស់ត្រូវបានគេសង្កេតឃើញ។
ទារកទើបនឹងកើតជាធម្មតាមានការរីកលូតលាស់សក់ហួសកំរិតវាត្រូវបានលាបជាមួយខាញ់យ៉ាងច្រើន។
រោគសញ្ញាខាងក្រោមនេះអាចកើតឡើងភ្លាមៗក្រោយពេលកើត៖
- ជំងឺផ្លូវដង្ហើមដោយសារសួតមិនអាចត្រង់។ បនា្ទាប់មកការចាប់ខ្លួនដង្ហើមដកដង្ហើមខ្លីៗការដកដង្ហើមញឹកញាប់អាចធ្វើទៅបាន។
- ជម្ងឺខាន់លឿងទារកទើបនឹងកើតដែលជាសញ្ញានៃជំងឺថ្លើម។ មិនដូចជម្ងឺខាន់លឿងខាងសរីរវិទ្យាទេវាមិនឆ្លងដោយខ្លួនឯងទេប៉ុន្តែត្រូវការការព្យាបាល។
- ក្នុងករណីធ្ងន់ធ្ងរការអភិវឌ្ឍន៍នៃជើងការផ្លាស់ប្តូរទីតាំងត្រគាកនិងប្រអប់ជើងការលាយបញ្ចូលគ្នានៃចុងទាបបំផុតរចនាសម្ព័ន្ធមិនធម្មតានៃប្រដាប់បន្តពូជការថយចុះបរិមាណក្បាលដោយសារការអភិវឌ្ឍខួរក្បាលអាចត្រូវបានគេសង្កេតឃើញ។
ដោយសារតែការបញ្ឈប់ភ្លាមៗនៃការទទួលទានជាតិស្ករនិងអាំងស៊ុយលីនហួសប្រមាណទារកទើបនឹងកើតមានការវិវត្តទៅជាជាតិស្ករក្នុងឈាមថយចុះ។ ក្មេងប្រែទៅជាស្លេកសម្លេងសាច់ដុំរបស់គាត់ថយចុះបន្ទាប់មកការរមួលក្រពើចាប់ផ្តើមសីតុណ្ហភាពនិងសម្ពាធធ្លាក់ចុះ។ ជំងឺខ្សោយបេះដូងអាចកើតមាន.
ការធ្វើរោគវិនិច្ឆ័យចាំបាច់
ការធ្វើរោគវិនិច្ឆ័យរោគទឹកនោមផ្អែមត្រូវបានធ្វើឡើងអំឡុងពេលមានផ្ទៃពោះដោយផ្អែកលើទិន្នន័យស្តីពីជំងឺទឹកនោមផ្អែមរបស់ម្តាយនិងវត្តមាននៃជំងឺទឹកនោមផ្អែម។ ការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងទារកត្រូវបានបញ្ជាក់ដោយអ៊ុលត្រាសោន។
នៅត្រីមាសទី ១ អ៊ុលត្រាសោនបានបង្ហាញពីម៉ាក្រូម៉ាយ (ការកើនឡើងកម្ពស់និងទម្ងន់របស់កុមារ) អន់ថយសមាមាត្ររាងកាយទំហំថ្លើមធំមានបរិមាណទឹកភ្លោះច្រើន។
នៅត្រីមាសទី 2 ដោយមានជំនួយពីអ៊ុលត្រាសោនវាអាចកំណត់អត្តសញ្ញាណពិការភាពនៃប្រព័ន្ធសរសៃប្រសាទជាលិកាឆ្អឹងប្រព័ន្ធរំលាយអាហារនិងទឹកនោមបេះដូងនិងសរសៃឈាម។
បន្ទាប់ពីមានផ្ទៃពោះ ៣០ សប្តាហ៍អ៊ុលត្រាសោនអាចមើលឃើញជាលិការដែលធាត់និងខ្លាញ់លើសនៅក្នុងទារក។
ស្ត្រីមានផ្ទៃពោះដែលមានជំងឺទឹកនោមផ្អែមក៏ត្រូវបានចេញវេជ្ជបញ្ជានូវការសិក្សាបន្ថែមមួយចំនួនផងដែរ:
- ជីវសាស្ត្រជីវសាស្ត្ររបស់ទារក វាគឺជាការជួសជុលសកម្មភាពកុមារចលនាដង្ហើមនិងចង្វាក់បេះដូងរបស់កុមារ។ ជាមួយនឹងការមានគភ៌កុមារកាន់តែសកម្មការគេងបានខ្លីជាងធម្មតាមិនលើសពី 50 នាទី។ ការធ្លាក់ចុះយឺត ៗ ជាញឹកញាប់និងយូរនៃចង្វាក់បេះដូងអាចកើតមាន។
- ដាប់ប្លឺមេនទ្រី តែងតាំងនៅអាយុ ៣០ សប្តាហ៍ដើម្បីវាយតម្លៃមុខងាររបស់បេះដូងស្ថានភាពនៃសរសៃឈាមរបស់ទារកភាពគ្រប់គ្រាន់នៃលំហូរឈាមនៅក្នុងទងផ្ចិត។
- CTG នៃទារក ដើម្បីវាយតម្លៃវត្តមាននិងចង្វាក់បេះដូងក្នុងរយៈពេលយូរ, រកឃើញ hypoxia ។
- តេស្តឈាម ចាប់ផ្តើមជាមួយអ្នកកាត់ ២ ដងរៀងរាល់ ២ សប្តាហ៍ដើម្បីកំណត់ពីប្រវត្តិអ័រម៉ូនរបស់ស្ត្រីមានផ្ទៃពោះ។
ការធ្វើរោគវិនិច្ឆ័យរោគទឹកនោមផ្អែមចំពោះទារកទើបនឹងកើតត្រូវបានអនុវត្តដោយផ្អែកលើការវាយតម្លៃនៃរូបរាងរបស់ទារកនិងទិន្នន័យពីការធ្វើតេស្តឈាម៖ ការកើនឡើងចំនួននិងបរិមាណកោសិកាឈាមក្រហមការកើនឡើងកម្រិតអេម៉ូក្លូប៊ីនការធ្លាក់ចុះជាតិស្ករដល់ ២,២ មីល្លីលីត្រ / លីនិងថយចុះ ២-៦ ម៉ោងក្រោយពេលកើត។
តើមានផលវិបាកអ្វីខ្លះ
ចំពោះទារកទើបនឹងកើតដែលមានជំងឺទឹកនោមផ្អែមដែលអាចគ្រប់គ្រងបានដើម្បីចៀសវាងការខូចទ្រង់ទ្រាយពីកំណើតរោគសញ្ញានៃជំងឺថយចុះបន្តិចម្តង ៗ ។ ដល់ ២-៣ ខែទារកបែបនេះពិបាកសម្គាល់ពីសុខភាពល្អ។ គាត់ទំនងជាមិនវិវត្តទៅជាជំងឺទឹកនោមផ្អែមទៀតទេហើយភាគច្រើនមកពី កត្តាហ្សែនជាជាងវត្តមានរបស់ទារកក្នុងផ្ទៃ។
កុមារដែលកើតពីម្តាយដែលមានជំងឺទឹកនោមផ្អែមច្រើនតែមានទំនោរទៅរកភាពធាត់និងធ្វើឱ្យថយចុះការរំលាយអាហារ lipid ។ នៅអាយុ ៨ ឆ្នាំ, ទំងន់រាងកាយរបស់ពួកគេខ្ពស់ជាងមធ្យម, កំរិតឈាមរបស់ទ្រីគ្លីសេរីដនិងកូលេស្តេរ៉ុលកើនឡើង។
ភាពមិនដំណើរការនៃខួរក្បាលត្រូវបានគេសង្កេតឃើញនៅក្នុងកុមារ ៣០ ភាគរយការផ្លាស់ប្តូរនៅក្នុងបេះដូងនិងសរសៃឈាម - ពាក់កណ្តាលការរងរបួសនៅក្នុងប្រព័ន្ធសរសៃប្រសាទ - ក្នុង ២៥% ។
ជាធម្មតាការផ្លាស់ប្តូរទាំងនេះមានតិចតួចបំផុតប៉ុន្តែជាមួយនឹងសំណងមិនល្អសម្រាប់ជំងឺទឹកនោមផ្អែមអំឡុងពេលមានផ្ទៃពោះពិការភាពធ្ងន់ធ្ងរត្រូវបានគេរកឃើញថាត្រូវការអន្តរាគមន៍វះកាត់ម្តងហើយម្តងទៀត។
ការការពារ
អ្នកត្រូវត្រៀមសម្រាប់ការមានផ្ទៃពោះដែលមានជំងឺទឹកនោមផ្អែមប្រាំមួយខែមុនពេលមានផ្ទៃពោះ។ នៅពេលនេះវាចាំបាច់ក្នុងការបង្កើតសំណងដែលមានស្ថេរភាពសម្រាប់ជំងឺនេះដើម្បីព្យាបាល foci រ៉ាំរ៉ៃទាំងអស់នៃការឆ្លង។
សញ្ញាសម្គាល់នៃការត្រៀមខ្លួនសម្រាប់ការបង្កើតកូនគឺជាកម្រិតធម្មតានៃអេម៉ូក្លូប៊ីន។
Normoglycemia មុនពេលមានផ្ទៃពោះអំឡុងពេលមានផ្ទៃពោះនិងអំឡុងពេលសម្រាលកូនគឺជាតម្រូវការជាមុនសម្រាប់កំណើតទារកដែលមានសុខភាពល្អនៅក្នុងម្តាយដែលមានជំងឺទឹកនោមផ្អែម។
គ្លុយកូសក្នុងឈាមត្រូវបានវាស់រៀងរាល់ ៣-៤ ម៉ោងជំងឺលើសសម្ពាធឈាមនិងជាតិស្ករក្នុងឈាមថយចុះត្រូវបានបញ្ឈប់ជាបន្ទាន់។ ចំពោះការរកឃើញរោគទឹកនោមផ្អែមទាន់ពេលវេលាចំពោះកុមារវាចាំបាច់ត្រូវចុះឈ្មោះនៅក្នុងគ្លីនិកមុនសម្រាលកូននៅដំណាក់កាលដំបូងឆ្លងកាត់ការសិក្សាទាំងអស់ដែលត្រូវបានចេញវេជ្ជបញ្ជា។
ក្នុងអំឡុងពេលមានផ្ទៃពោះស្ត្រីគួរតែទៅជួបគ្រូពេទ្យរោគស្ត្រីមិនត្រឹមតែប៉ុណ្ណោះទេប៉ុន្តែក៏ជាគ្រូពេទ្យឯកទេសខាងអរម៉ូន endocrinologist ដើម្បីកែសម្រួលកម្រិតថ្នាំផងដែរ។
រោគទឹកនោមផ្អែម៖ ភស្តុតាងបច្ចុប្បន្ន

បើប្រៀបធៀបនឹងជំងឺ endocrine ផ្សេងទៀតជំងឺទឹកនោមផ្អែមចំពោះស្ត្រីមានផ្ទៃពោះបង្កគ្រោះថ្នាក់ធំបំផុតដល់ទារក។ ទារកមានជំងឺទឹកនោមផ្អែមចំពោះទារកទើបនឹងកើត ... ក្មេងបែបនេះតែងតែត្រូវការការយកចិត្តទុកដាក់ជាពិសេស។
ការកើនឡើងជាតិគ្លុយកូសក្នុងឈាមរបស់ម្តាយដែលមានឥទ្ធិពលជះឥទ្ធិពលអវិជ្ជមានដល់ការវិវត្តរបស់ទារក។ អត្រាមរណភាពនិងអត្រាមរណភាពក្នុងក្រុមនេះនៅតែខ្ពស់ទោះបីជាសមិទ្ធិផលទាំងអស់នៃថ្នាំទំនើប។
ដើម្បីសេចក្តីអំណរនៃកំណើតរបស់ "វីរៈបុរស" បែបនេះ?
កត្តាដែលនាំឱ្យមានការវិវត្តនៃរោគសាស្ត្រ:
- កំហាប់គ្លុយកូសខ្ពស់ក្នុងឈាមរបស់ស្ត្រីមានផ្ទៃពោះ
- ការរៀបចំរចនាសម្ព័ន្ធអរម៉ូន
- មុខងារមិនគ្រប់គ្រាន់នៃសុក។
ក្មេងនេះមានទំនាក់ទំនងជិតស្និទ្ធជាមួយម្តាយរបស់គាត់
តាមរយៈសុកគ្លុយកូសចូលក្នុងឈាមរបស់ទារក។ ការដឹកជញ្ជូនសកម្មនៃអាស៊ីដអាមីណូក៏កំពុងបន្តផងដែរ។ អាំងស៊ុយលីនមិនឆ្លងកាត់សុកទេ។
ក្នុងរយៈពេល ១២ សប្តាហ៍ដំបូងនៃការមានផ្ទៃពោះលំពែងរបស់ទារកមិនមានសមត្ថភាពដំណើរការពេញលេញទេ។ រយៈពេលនេះមានសារៈសំខាន់ខ្លាំងណាស់សម្រាប់ការអភិវឌ្ឍរបស់ទារកដែលមិនទាន់កើត។ ការប្រមូលផ្តុំជាតិគ្លុយកូសខ្ពស់ហួសកំរិតអាចនាំឱ្យមានការបង្កើតទ្រង់ទ្រាយមិនត្រឹមត្រូវ (បេះដូងឆ្អឹងខ្នងប្រព័ន្ធសរសៃប្រសាទ) ។
ចាប់ពីសប្តាហ៍ទី ១២ លំពែងរបស់ទារកចាប់ផ្តើមផលិតអាំងស៊ុយលីនយ៉ាងសកម្មដើម្បីឆ្លើយតបទៅនឹងជាតិស្ករក្នុងឈាមខ្ពស់។ នេះនាំឱ្យមានជំងឺលើសឈាមលំពែង។ លទ្ធផលគឺទំនោរទៅនឹងការថយចុះជាតិស្ករក្នុងឈាមធ្ងន់ធ្ងរនិងយូរនៅក្នុងទារកទើបនឹងកើតក្នុងថ្ងៃដំបូងនៃជីវិត។
ភាពមិនប្រក្រតីនៃអរម៉ូននិងមេតាប៉ូលីសនាំឱ្យមានការបង្កើតម៉ាក្រូម៉ា (ការកើនឡើងនៃទំងន់រាងកាយរបស់ទារក) ។ ការសំយោគ lecithin ក៏ត្រូវបានរំខានផងដែរដែលដើរតួយ៉ាងសំខាន់ក្នុងការវិវត្តនៃជំងឺផ្លូវដង្ហើមចំពោះទារកទើបនឹងកើត។
ជំងឺទឹកនោមផ្អែមពេលមានគភ៌
វាវិវត្តបន្ទាប់ពីមានផ្ទៃពោះ 20 សប្តាហ៍។ សុកផលិតអរម៉ូន lactosomatotropin ដែលជាអរម៉ូនដែលកាត់បន្ថយភាពប្រែប្រួលនៃជាលិកាគ្រឿងបន្លាស់ទៅអាំងស៊ុយលីន។ ស្ត្រីដែលមានជំងឺធាត់ឬឡើងទំងន់ធំអំឡុងពេលមានផ្ទៃពោះទទួលរង។ តំណពូជដែលត្រូវបានបំផ្លាញក៏សំខាន់ដែរ។
គភ៌ទារកក្នុងផ្ទៃស្ត្រីមានជំងឺទឹកនោមផ្អែមមានគភ៌កើតឡើងក្នុង ២៥% នៃករណី។ ស្ថានភាពទារកទើបនឹងកើតគឺកម្រមានណាស់។
ផលវិបាកនៃការមានផ្ទៃពោះនិងការសម្រាលកូនដែលមានជំងឺទឹកនោមផ្អែម
ការត្រួតពិនិត្យថេរគឺសំខាន់។
- ការវិវត្តនៃភាពស្មុគស្មាញនៃជំងឺទឹកនោមផ្អែម (ជំងឺសរសៃប្រសាទ, ជំងឺខួរឆ្អឹងខ្នង),
- រលូតកូនដំបូង,
- រោគសញ្ញាធ្ងន់ធ្ងរ
- ជំងឺលើសឈាម (ជារឿយៗនាំឱ្យមានជំងឺព្រាយក្រឡាភ្លើងនិងជំងឺក្រឡាភ្លើង)
- polyhydramnios
- hypoxia រ៉ាំរ៉ៃរបស់ទារក,
- ការឆ្លងមេរោគបន្ទាប់បន្សំជាមួយនឹងការថយចុះនៃភាពស៊ាំ (colpitis, pyelonephritis),
- ការរងរបួសពីកំណើតចំពោះទារកទើបនឹងកើត (ដោយសារទម្ងន់ធំរបស់ទារក)
- ហានិភ័យខ្ពស់នៃការសម្រាលកូនដោយការវះកាត់ (ផ្នែកវះកាត់) និងផលវិបាកក្រោយការវះកាត់,
- ការស្លាប់, ការធ្វើទ្រង់ទ្រាយមិនត្រឹមត្រូវ,
- ជារឿយៗមានការសម្រាលកូនមិនគ្រប់ខែ។
ជំងឹផ្នែកសម្ភព
អាស្រ័យលើកម្រិតនៃការខូចខាតរោគសញ្ញារោគសាស្ត្របង្ហាញរាងដោយខ្លួនឯងតាមរបៀបផ្សេងៗគ្នា។
ភាពធ្ងន់ធ្ងរនៃការបង្ហាញគ្លីនិកអាស្រ័យលើទំរង់ជំងឺម្តាយនិងកំរិតនៃសំណងជំងឺរបស់នាងនៅពេលមានផ្ទៃពោះ។ ជំងឺទឹកនោមផ្អែមប្រភេទ ១ មានគ្រោះថ្នាក់ខ្លាំងណាស់។
- ជម្រើសហ៊ីបផ្លេផ្លេត។ វាគឺជាលក្ខណៈនៃជំងឺទឹកនោមផ្អែមធ្ងន់ធ្ងរដែលមានផលវិបាកនៃសរសៃឈាម (ជំងឺសរសៃប្រសាទ, ជំងឺខួរឆ្អឹងខ្នង) ។ ផលវិបាកនៃការបរាជ័យនៃនាវាតូចៗនៃសុកដែលនាំឱ្យមានកង្វះអាហារូបត្ថម្ភ។ ជារឿយៗមានការស្លាប់របស់ទារកក្នុងផ្ទៃ, កង្វះអាហារូបត្ថម្ភ, ការខូចទ្រង់ទ្រាយពីកំណើត។
- ជម្រើស hypertrophic ។ វាវិវឌ្ឍន៍ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺហឺតខ្ពស់ប៉ុន្តែមិនមានផលវិបាកនៃសរសៃឈាមទេ។ ទារកមិនទាន់ពេញវ័យដែលមានទំងន់រាងកាយធំបានកើតមក។
សញ្ញាលក្ខណៈ
| Macrosomy | ទំងន់រាងកាយដ៏ធំរបស់កុមារ (លើសពី 4 គីឡូក្រាមក្នុងពេលមានផ្ទៃពោះពេញមួយខែ) ការកើនឡើងបរិមាណជាលិកា subcutaneous ។ វាត្រូវបានបង្ហាញដោយការបង្កើតផ្នត់ខ្លាញ់នៅលើកញ្ចឹងកនិងចុងបំផុតជាញឹកញាប់ទម្ងន់របស់ទារកទើបនឹងកើតឡើងដល់ ៥ គីឡូក្រាមឬច្រើនជាងនេះ (ផ្លែយក្ស) ។ | យក្ស |
| លក្ខណៈពិសេសនៃរូបរាង | ទាំងនេះរួមមានៈ |
- មុខរាងដូចព្រះចន្ទ (ដូចចំពោះអ្នកជំងឺដែលបានទទួលជាតិគ្លុយកូសក្នុងរយៈពេលយូរ),
- កខ្លី
- ភ្នែក“ ហែលទឹក”
- ការរំលោភលើសមាមាត្រ: រាងកាយវែងស្មាទូលំទូលាយអវយវៈខ្លី។
- ភាពឈ្ងុយឆ្ងាញ់
- ក្រហមឆ្អៅដែលមានពណ៌ស្បែកពណ៌ខៀវខ្ចី
- hypertrichosis
- ការថយចុះសម្លេងសាច់ដុំនិងការឆ្លុះបញ្ចាំងសរីរវិទ្យា។
- ដង្ហើមខ្លី
- ការចូលរួមក្នុងសកម្មភាពនៃសាច់ដុំជំនួយការដកដង្ហើម ("លេង" ស្លាបនៃច្រមុះ, ការដកថយនៃចន្លោះ intercostal និង sternum),
- cyanosis ។
ជួនកាលការបរាជ័យផ្លូវដង្ហើមធ្ងន់ធ្ងរកើតឡើង។
- nystagmus, ចលនាត្របកភ្នែក "អណ្តែត",
- ញ័រ (ញ័រ) នៃអវយវៈ,
- ភាពរំជើបរំជួលបន្ថែមទៀតរបស់កុមារត្រូវបានជំនួសដោយភាពល្ងង់ខ្លៅ
- រមាស់នៃជំងឺ cyanosis, ការថប់ដង្ហើម,
- ប្រហែលជាមានការរមួលក្រពើ។
រោគសាស្ត្រញឹកញាប់
ចំពោះកុមារដែលមានជំងឺអំប្រ៊ីយ៉ុងទឹកនោមផ្អែមត្រូវបានរកឃើញ៖
- ការខូចទ្រង់ទ្រាយពីកំណើត។ ជំងឺទូទៅបំផុតគឺពិការភាពបេះដូង (ពិការភាពផ្នែកអន្តរខួរក្បាលការប្តូរនាវាធំ ៗ បើកបំពង់អ័ក្ស) ប្រព័ន្ធសរសៃប្រសាទកណ្តាល (អាការៈខ្សោយ) បបូរមាត់និងក្រអូមមាត់ក្រលៀនខូចទ្រង់ទ្រាយនៃតំរងនោម។
- ការថយចុះកម្រិតឈាមកាល់ស្យូមនិងម៉ាញ៉េស្យូម។ វានាំឱ្យមានការកើនឡើងនៃការរំភើប, ជំងឺផ្លូវដង្ហើម។ អាចបណ្តាលឱ្យប្រកាច់។
- Polycythemia គឺជារោគសញ្ញារោគសាស្ត្រដែលត្រូវបានកំណត់ដោយការកើនឡើងនៃកោសិកាឈាមក្រហមនិងអេម៉ូក្លូប៊ីន។ វាត្រូវបានពន្យល់ដោយការកើនឡើងនៃការបង្កើតកោសិកាឈាមក្រហមដើម្បីឆ្លើយតបទៅនឹងភាពតានតឹងរ៉ាំរ៉ៃ។ បង្ហាញឱ្យឃើញដោយគ្លីនិកដោយពណ៌ស្បែកក្រហម, ជំងឺបេះដូងនិងសរសៃឈាម។
- ជម្ងឺខាន់លឿង ជាមួយនឹងសារធាតុ polycythemia ការបំបែកកោសិកាឈាមក្រហម "លើស" នាំឱ្យមានការកើនឡើងនូវកម្រិតប៊ីលីរុយប៊ីននៅក្នុងឈាម។ កង្វះមុខងារ excretory នៃថ្លើមដោយសារតែអសមត្ថភាព morphofunctional ក៏សំខាន់ផងដែរ។ ប៊ីលីរុយប៊ីនប្រមូលផ្តុំនៅក្នុងស្បែក។ នៅកំហាប់ខ្ពស់នៅក្នុងឈាមវាអាចជ្រាបចូលទៅក្នុងរបាំងឈាម - ខួរក្បាលនិងបណ្តាលឱ្យខូចខាតខួរក្បាល។
- ការរងរបួសពីកំណើត (cephalohematomas, បាក់ឆ្អឹងបាក់ឆ្អឹង) ។ ផលវិបាកនៃទំហំយក្សរបស់ទារក។ កំណើតរបស់ទារកដែលមានទំងន់លើសពី 5 គីឡូក្រាមបង្កើតការលំបាកសូម្បីតែការសម្រាលកូនដោយការវះកាត់។
- ការបំផ្លាញផ្នែកខាងក្នុងនៃប្រព័ន្ធសរសៃប្រសាទកណ្តាល។ វាត្រូវបានបង្ហាញជាបន្តបន្ទាប់ដោយការពន្យាពេលក្នុងការបង្កើតជំនាញម៉ូតូ។
- រីកធំទូលាយនៃការរីករាលដាលនិងថ្លើម។
ស្នាមប្រឡាក់ស្បែកតាមបែបសាសនា
ផែនការពិនិត្យជំងឺទឹកនោមផ្អែមរបស់ម្តាយ
ជួយការពារផលវិបាកដល់អាយុជីវិត។
- ការត្រួតពិនិត្យនិងវាយតម្លៃនៃប៉ារ៉ាម៉ែត្ររាងកាយ (ថ្លឹងទម្ងន់និងវាស់កំណើន) ។
- ការរាប់ឈាមពេញលេញការប្តេជ្ញាចិត្តនៃអេម៉ូក្លូប៊ីននិងអេម៉ូក្លូប៊ីត។
- តាមដានចង្វាក់បេះដូងនិងដង្ហើមរបស់អ្នក។
- ការវាយតំលៃឧស្ម័នឈាម (ជួយក្នុងការរកឃើញបញ្ហាផ្លូវដង្ហើមនៅដំណាក់កាលដំបូង) ។
- ជីវគីមីវិទ្យាៈប៊ីលីរុយប៊ីនអេឡិចត្រូលីត។
- ការគ្រប់គ្រងជាតិគ្លុយកូសក្នុងឈាមរៀងរាល់ ២ ម៉ោងម្តងពីកំណើត។
- អ៊ុលត្រាសោនៃបេះដូងនិងសរីរាង្គពោះ។
- ក្នុងករណីមានបញ្ហាផ្លូវដង្ហើមការថតកាំរស្មី X ដើមទ្រូងត្រូវបានចង្អុលបង្ហាញ។
ការពិនិត្យទារកទើបនឹងកើតពីម្តាយដែលមានជំងឺទឹកនោមផ្អែមតែងតែត្រូវបានអនុវត្តជាបន្ទាន់! ចំពោះបញ្ហានេះកុមារត្រូវបានផ្ទេរទៅផ្នែកជំនាញ។
ត្រួតពិនិត្យសម្រាប់អ្នកតូចបំផុត
តើធ្វើដូចម្តេចដើម្បីជួយទារក?
ជំងឺទឹកនោមផ្អែមចំពោះទារកទើបនឹងកើតត្រូវការការយកចិត្តទុកដាក់ខាងវេជ្ជសាស្ត្រភ្លាមៗក្រោយពេលកើត។
- លក្ខខណ្ឌសីតុណ្ហភាពគ្រប់គ្រាន់។ កុមារទាំងអស់ដែលមានបញ្ហានេះរក្សាកំដៅបានយ៉ាងលំបាកដោយសារតែភាពមិនប្រក្រតីនៃយន្តការកម្តៅ។ ពេលខ្លះត្រូវការកន្លែងភ្ញាស់។
- ក្នុងករណីមានបញ្ហាផ្លូវដង្ហើមការព្យាបាលដោយអុកស៊ីសែនត្រូវបានប្រើ។ នៅក្នុងការបរាជ័យផ្លូវដង្ហើមធ្ងន់ធ្ងរការប្រើខ្យល់មេកានិចត្រូវបានទាមទារ។
- ធ្វើឱ្យធម្មតានូវជាតិស្ករក្នុងឈាម។ ប្រសិនបើម្តាយមានជំងឺទឹកនោមផ្អែមធ្ងន់ធ្ងរនោះការលាយបញ្ចូលជាតិគ្លុយកូស ១០ ភាគរយចាប់ផ្តើមភ្លាមៗក្រោយពេលកើតដោយមិនរង់ចាំលទ្ធផលនៃការធ្វើតេស្តឈាម។
- ការកែសំរួលការរំខានដោយអេឡិចត្រូលីត។ ការព្យាបាលដោយប្រើថ្នាំបញ្ចុះត្រូវបានអនុវត្តដោយគិតគូរពីតម្រូវការប្រចាំថ្ងៃរបស់កាល់ស្យូមនិងម៉ាញ៉េស្យូមក៏ដូចជាកង្វះរបស់ពួកគេចំពោះអ្នកជំងឺនេះ។
- ការព្យាបាលដោយប្រើរូបថតត្រូវបានប្រើដើម្បីព្យាបាលជម្ងឺខាន់លឿង។
- ក្នុងករណីដែលរកឃើញការខូចទ្រង់ទ្រាយពីកំណើតការកែការវះកាត់របស់ពួកគេត្រូវបានអនុវត្ត។ បន្ទាប់ពីស្ថេរភាពនៃទារក។
ការបំបៅកូនដោយទឹកដោះម្តាយការបញ្ចូលខ្យល់សិប្បនិម្មិតនៃសួតឧបករណ៍នេះនឹងធានាបាននូវល្បឿនចាំបាច់នៃការគ្រប់គ្រងតាមសរសៃឈាម
វិធានការណ៍បង្ការរួមមានការតាមដានស្ត្រីមានផ្ទៃពោះព្យាបាលនិងរកមើលជំងឺទឹកនោមផ្អែម។
ជំងឺទឹកនោមផ្អែម។ តើនេះជាអ្វី
រោគទឹកនោមផ្អែម (ឬអំប្រ៊ីយ៉ុង) គឺជារោគសាស្ត្ររបស់ទារកដែលវិវឌ្ឍន៍ប្រសិនបើម្តាយទទួលរងជំងឺទឹកនោមផ្អែមអំឡុងពេលមានផ្ទៃពោះហើយកម្រិតជាតិស្ករក្នុងឈាមរបស់នាងខ្ពស់ជានិច្ច។
ឌីអេហ្វអេត្រូវបានសម្គាល់ដោយមុខងារខ្សោយនៃសរីរាង្គរបស់ទារកដែលមិនទាន់កើត (លំពែង, តម្រងនោម, ប្រព័ន្ធសរសៃឈាម) ។
ប្រសិនបើទារកមានរោគសញ្ញាត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញនៅក្នុងទារកអំឡុងពេលមានផ្ទៃពោះនោះនេះគឺជាការចង្អុលបង្ហាញសម្រាប់ផ្នែកវះកាត់។
ការចែកចាយអំណោយផលអាស្រ័យលើកត្តាជាច្រើន៖
- ប្រភេទនៃជំងឺទឹកនោមផ្អែម
- ផលវិបាកជំងឺទឹកនោមផ្អែម
- ប្រភេទនៃការព្យាបាលដែលបានជ្រើសរើស (គ្រឿងញៀនរឺអត់),
- ការគ្រប់គ្រងការមានផ្ទៃពោះឱ្យបានត្រឹមត្រូវ
- កំរិតនៃជំងឺទឹកនោមផ្អែម។
ប្រសិនបើកម្រិតជាតិស្ករក្នុងអំឡុងពេលមានផ្ទៃពោះត្រូវបានរក្សានៅកម្រិតដែលត្រូវការនោះផលវិបាកមិនគួរកើតឡើងទេ។ ប្រសិនបើកម្រិតជាតិគ្លុយកូសមិនត្រូវបានគេតាមដានទេនោះជំងឺលើសឈាមនឹងជះឥទ្ធិពលយ៉ាងធ្ងន់ធ្ងរដល់សុខភាពរបស់ទារកនាពេលអនាគតហើយវាទំនងជានឹងបង្កឱ្យមានកូនមុនកាលវិភាគ។
សញ្ញានៃជំងឺទឹកនោមផ្អែម
រោគសញ្ញាសំខាន់ៗនៃរោគសាស្ត្រ៖
- ជាតិខ្លាញ់ក្នុងរាងកាយលើសនៅក្នុងទារក,
- ទំហំមិនសមាមាត្រនៃទារក
- macrosomia (ទំងន់ទារកលើសពី ៤ គីឡូក្រាម),
- ពិការភាព
- ការដឹកជញ្ជូនទាន់ពេលវេលា
- ការបរាជ័យផ្លូវដង្ហើម
- cardiomegaly (ការកើនឡើងនៃសរីរាង្គខាងក្នុងរបស់ទារក - តម្រងនោមនិងថ្លើម),
- អកម្មនៃទារក។
មានករណីញឹកញាប់នៅពេលក្បាលទារកមានទំហំតូចជាងស្មារបស់វា។ បាតុភូតនេះបណ្តាលឱ្យមានបញ្ហាក្នុងកំឡុងពេលសម្រាលកូនហើយភាគច្រើនមិនឆ្លងកាត់ដោយគ្មានការរងរបួសសម្រាប់ម្តាយទេព្រោះក្បាលត្រូវបានយកចេញដោយគ្មានបញ្ហាប៉ុន្តែការលំបាកកើតឡើងជាមួយស្មា។ ដើម្បីចាប់ផ្តើមជាមួយ - ដំបូងពួកគេដោះលែងដៃរបស់ទារកឱ្យបានញឹកញាប់ដល់ការធ្វើឱ្យខូចទារក។
Macrosomy
ម៉ាក្រូម៉ាម៉ាគឺជារោគសញ្ញាបាតុភូតមួយនៃការកើតជំងឺទឹកនោមផ្អែមចំពោះទារកទើបនឹងកើតនៅពេលទារកនិងកម្ពស់របស់ទារកខ្ពស់ជាងធម្មតា។ ក្នុងអំឡុងពេលទារកមានគភ៌ការផ្លាស់ប្តូរសារធាតុដែលមានប្រយោជន៍រវាងម្តាយនិងទារកត្រូវបានរំខានហើយទារកខ្វះធាតុចាំបាច់។ ជាលទ្ធផល - ការផ្លាស់ប្តូរម៉ាស់របស់ទារកក្នុងទិសដៅនៃការកើនឡើងនិងរោគសាស្ត្រផ្សេងៗ។
មតិទូទៅបំផុតក្នុងចំណោមអ្នកប្រកបរបរគឺជាមូលហេតុចម្បងនៃការកើតឡើងនៃការវិវឌ្ឍន៍ខុសប្រក្រតីនៅក្នុងការអភិវឌ្ឍដែលត្រូវបានបង្ហាញនៅក្នុងជំងឺកង្វះជាតិស្ករក្នុងឈាមនិងការថយចុះជាតិស្ករក្នុងឈាមនៅដំណាក់កាលដំបូងនៃការមានផ្ទៃពោះក៏ដូចជាកត្តាអវិជ្ជមាន៖
យើងណែនាំអ្នកឱ្យអាន: ជំងឺទឹកនោមផ្អែមចំពោះស្ត្រីមានផ្ទៃពោះ
- បញ្ហាសរសៃឈាម
- មានបញ្ហាជាមួយនឹងការរំលាយអាហារ lipid
- hypoxia ។
មូលហេតុនៃម៉ាក្រូម៉ាម៉ា:
- ការគ្រប់គ្រងការមានផ្ទៃពោះខ្សោយ
- ទឹកនោមផ្អែមពេលមានគភ៌
- ជំងឺទឹកនោមផ្អែមប្រភេទទី ១ និងជំងឺទឹកនោមផ្អែមប្រភេទទី ២ ។
ទាក់ទងនឹងឈាមច្រើនក្រៃលែងចំពោះស្ត្រីមានផ្ទៃពោះលំពែងនៅក្នុងទារកចាប់ផ្តើមសំងាត់បរិមាណអាំងស៊ុយលីនលើស។ គ្លុយកូសច្រើនពេកផ្គត់ផ្គង់ដល់ទារកធ្វើឱ្យមានភាពខុសប្លែកគ្នាយ៉ាងឆាប់រហ័សទោះជាយ៉ាងណាក៏ដោយសម្រាប់ការអភិវឌ្ឍធម្មតារបស់កុមារចំនួនជាក់លាក់មួយត្រូវបានទាមទារហើយអាំងស៊ុយលីនលើសទាំងអស់ត្រូវបានដំណើរការទៅជាខ្លាញ់ហេតុដូច្នេះបញ្ហាជាមួយនឹងម៉ាស។
ហេតុដូច្នេះហើយប្រសិនបើគ្លីសេមិកមិនត្រូវបានបង្កើតឡើងវានឹងជះឥទ្ធិពលយ៉ាងធ្ងន់ធ្ងរដល់សុខភាពរបស់ទារកដោយសារតែការបង្កើតជាលិកាខ្លាញ់ច្រើនហួសប្រមាណហើយនឹងធ្វើអោយស្មុគស្មាញដល់ការបង្កើតធម្មតានៃសរីរាង្គខាងក្នុងរបស់ទារកក៏ដូចជាជាលិកានៃរាងកាយរបស់គាត់។
តើបញ្ហាអ្វីខ្លះដែលអាចត្រូវបានសម្គាល់ដោយអេកូស័រ?
- តំបន់អេកូ - អវិជ្ជមាន (តំបន់នៃឆ្អឹងនៃលលាដ៍ក្បាលក៏ដូចជាស្បែករបស់ទារកទើបនឹងកើត)
- វណ្ឌវង្កក្បាលទី ២ (ក្នុងត្រីមាសទី ៣ បទដ្ឋានមានរហូតដល់ ២ ម។ ម, ជាង ៣ ម។ មគឺជារោគសាស្ត្ររួចទៅហើយ),
- វណ្ឌវង្កទ្វេរដង (កើតឡើងដោយសារហើមជាលិការទន់និងមានខ្លាញ់ក្នុងស្បែកច្រើនហួសប្រមាណនៅក្នុងទារក)
- macrosomy
- រាងកាយមិនសមាមាត្រនៃទារក
- polyhydramnios ។
ការពិនិត្យជីវសាស្ត្រនៃទារក
វាត្រូវបានអនុវត្តក្នុងគោលបំណងដើម្បីរកឱ្យឃើញរោគសាស្ត្រនៃការអភិវឌ្ឍ morphofunctional នៃខួរក្បាលរបស់ទារក - នេះគឺជាការកំណត់អត្តសញ្ញាណពិបាកបំផុតនៃអំប្រ៊ីយ៉ុង។ ដើម្បីធ្វើរោគវិនិច្ឆ័យជម្ងឺនេះគ្រូពេទ្យនឹងត្រូវការពេលវេលាយ៉ាងតិច ៩០ នាទីដើម្បីតាមដានសកម្មភាពម៉ូទ័ររបស់ទារកកំពុងលូតលាស់ក៏ដូចជាចង្វាក់បេះដូងនិងចលនាផ្លូវដង្ហើម។
ជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យរោគទារកការគេងរបស់ទារកគឺតិចជាង ១ ម៉ោង ៥០ នាទីនេះត្រូវបានគេចាត់ទុកថាជាការគេងរយៈពេលខ្លីព្រោះទារកភាគច្រើនស្ថិតក្នុងស្ថានភាពសកម្ម។ ហាសិបនាទីនឹងគ្រប់គ្រាន់ដើម្បីកត់សម្គាល់ចង្វាក់បេះដូងលោតយឺតនិងចង្វាក់បេះដូងនៅទារក។
ការព្យាបាលជំងឺទឹកនោមផ្អែម
ពេញមួយការមានផ្ទៃពោះស្ត្រីត្រូវការគ្រប់គ្រងគ្លីសេមៀដោយឯករាជ្យក៏ដូចជាសម្ពាធឈាម។ ប្រសិនបើចាំបាច់ចេញវេជ្ជបញ្ជាការព្យាបាលដោយអាំងស៊ុយលីន។ សម្រាប់ការការពារស្ត្រីគួរពិនិត្យកម្រិតជាតិស្កររបស់នាងជារៀងរាល់ថ្ងៃពិនិត្យរយៈពេល - រៀងរាល់ ៣ ម៉ោងម្តង (មិនលើសពី ៤ ម៉ោង) ។ ដើម្បីកែកម្រិតគ្លីសេរីនគ្លុយកូសឬអាំងស៊ុយលីនត្រូវបានគេប្រើ (ដើម្បីជៀសវាងការថយចុះជាតិស្ករក្នុងឈាម) ។
កត្តាសំខាន់គឺរបបអាហារ។ វាគួរតែមានតុល្យភាពហើយរួមបញ្ចូលទាំងវីតាមីននិងមីក្រូវ៉េវចាំបាច់សម្រាប់ការវិវត្តពេញលេញនៃទារក (អ្នកអាចប្រើថ្នាំឱសថដែលត្រូវបានអនុញ្ញាតបន្ថែម) ។
បន្ទាប់ពីរបបអាហារស្ត្រីមិនគួរលើសពីការទទួលទាន 2800–3200 kcal ក្នុងមួយថ្ងៃហើយកុំធ្វេសប្រហែសដំបូន្មានរបស់វេជ្ជបណ្ឌិត។
អាហាររូបត្ថម្ភគួរតែជាអប្បបរមានៃអាហារដែលមានជាតិខ្លាញ់ជិតដល់ពេលសំរាលកូនរបបអាហាររបស់ស្ត្រីមានផ្ទៃពោះត្រូវតែផ្លាស់ប្តូរជាមួយនឹងកាបូអ៊ីដ្រាតដែលងាយរំលាយ។
ក្នុងអំឡុងពេលសម្រាលកូន
ដំបូងបង្អស់អ៊ុលត្រាសោនគួរតែកំណត់ថាតើរយៈពេលនៃការចែកចាយល្អប្រសើរបំផុត។ ក្នុងដំណើរធម្មតានៃការមានផ្ទៃពោះដោយមិនមានផលវិបាកអ្វីទេការសម្រាលកូននឹងមានលក្ខណៈអំណោយផលជាងមុននៅអាយុ ៣៧ សប្តាហ៍។
ប្រសិនបើមានហានិភ័យនៃការគំរាមកំហែងដល់អាយុជីវិតឬធ្វើឱ្យប៉ះពាល់ដល់សុខភាពរបស់ម្តាយឬកូននាពេលអនាគតការសម្រាលកូននឹងបង្កឱ្យមានមុន 36 សប្តាហ៍។
បើចាំបាច់កាលបរិច្ឆេទដំបូងត្រូវបានកំណត់ជាក្បួនវាកើតឡើងនៅពេលដែលជីវិតម្តាយត្រូវបានគំរាមកំហែង 100% ជាអកុសលក្នុងករណីបែបនេះមិនមានការពិភាក្សាអំពីការសង្គ្រោះជីវិតរបស់ទារកទេ។
វិធានការយ៉ាងតឹងរ៉ឹងបែបនេះត្រូវបានអនុវត្តជាមួយនឹងផលវិបាកបែបនេះ:
- កាយវិការស្មុគស្មាញ
- polyhydramnios
- វត្តមាននៃជំងឺសរសៃប្រសាទ
- ខ្សោយតំរងនោម
- ជំងឺទឹកនោមផ្អែមទឹកនោមផ្អែម
- hypoxia នៃទារកដែលកំពុងលូតលាស់,
- រោគសាស្ត្រនៃជីវិតរបស់កុមារនៅខាងក្នុងស្បូន
- កើនឡើងជាលំដាប់ hyperglycemia ។ ល។
តាមដានគ្លីសេម៉ាក្នុងកំឡុងពេលសម្រាលគឺជាកត្តាចាំបាច់និងចាំបាច់។
ក្នុងកំឡុងពេលរួមតូចនៃជញ្ជាំងស្បូនរាងកាយស្រូបយកបរិមាណគ្លុយកូសច្រើនហើយបើកម្រិតជាតិស្ករក្នុងឈាមមានកំរិតទាបនោះស្ត្រីដែលសម្រាលកូននឹងស្ទើរតែគ្មានថាមពលដែលធ្វើឱ្យស្មុគស្មាញដល់ការសម្រាលកូនក្នុងកំឡុងពេលដែលមានអត្រាបាត់បង់ស្មារតីខ្ពស់ឬកាន់តែអាក្រក់ទៅ ៗ ។ សន្លប់ជាតិស្ករក្នុងឈាម។
ពេលវេលាដឹកជញ្ជូនមិនគួរលើសពី 8-10 ម៉ោងទេ។ ក្នុងករណីនេះផ្នែកវះកាត់គឺជាជម្រើសតែមួយគត់សម្រាប់ការទាញយកគភ៌ដែលទទួលបានជោគជ័យបន្ទាប់មកការព្យាបាលដោយប្រើថ្នាំអង់ទីប៊ីយោទិច។
ប្រសិនបើការសម្រាលកូនត្រូវបានពន្យារពេលអ្នកជំនាញគិតថាវាចាំបាច់ក្នុងការចាក់ដំណោះស្រាយសូដាក្នុងគោលបំណងដើម្បីការពារការកកើតនៃ ketoacidosis ចំពោះស្ត្រីមានផ្ទៃពោះ។
ជាមួយនឹងការពុលក្នុងកំឡុងពេលសម្រាលកូនការតែងតាំងសូដានិងការស្រូបយកអុកស៊ីសែននឹងជាដំណោះស្រាយដែលមិនអាចចៀសផុតបាន។
ក្នុងករណីដែលស្ត្រីសម្រាលកូនមានសញ្ញានៃការថយចុះជាតិស្ករក្នុងឈាមពួកគេត្រូវតែបញ្ឈប់ដោយកាបូអ៊ីដ្រាតលឿន។ ជាធម្មតានេះត្រូវបានធ្វើឡើងដោយការផឹកទឹកជាមួយស្ករក្នុងសមាមាត្រនៃ 1 ស្លាបព្រាក្នុងមួយទឹក 100 មីលីលីត្រប្រសិនបើនេះមិនអាចជួយបានសូមតំឡើងដំណក់ពីដំណោះស្រាយគ្លុយកូស (5%) ចាក់តាមសរសៃឈាម។
បន្ទាប់ពីសម្រាលកូន
ដើម្បីជៀសវាងការវិវត្តនៃការថយចុះជាតិស្ករក្នុងឈាមនិងផលវិបាកផ្សេងទៀតដោយសារតែវាបន្ទាប់ពីកន្លះម៉ោងក្រោយពេលកើតទារកទើបនឹងកើតត្រូវបានចាក់បញ្ចូលជាមួយដំណោះស្រាយគ្លុយកូស (5%) ។ រៀងរាល់ ២ ម៉ោងម្តងចាំបាច់ត្រូវបំបៅកូនដោយទឹកដោះ។
បាតុភូតនេះត្រូវបានគេសង្កេតឃើញជាញឹកញាប់ចំពោះទារកទើបនឹងកើតវាត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការបញ្ឈប់នូវបទដ្ឋានធម្មតានៃជាតិគ្លុយកូសនៅក្នុងឈាមពីម្តាយហើយទឹកដោះគោរបស់ម្តាយអាចការពារស្ថានភាពនេះបានព្រោះវាឆ្អែតជាមួយនឹងសារធាតុចិញ្ចឹមសំខាន់ៗ។
តើជំងឺទឹកនោមផ្អែមពេលមានគភ៌កើតឡើងយ៉ាងដូចម្តេចអំឡុងពេលមានផ្ទៃពោះ?
ក្នុងអំឡុងពេលមានផ្ទៃពោះនៅក្នុងរាងកាយរបស់ស្ត្រីមិនត្រឹមតែការកើនឡើងអ័រម៉ូនកើតឡើងប៉ុណ្ណោះទេប៉ុន្តែក៏ជាព្យុះអ័រម៉ូនទាំងមូលផងដែរហើយផលវិបាកមួយនៃការផ្លាស់ប្តូរបែបនេះគឺ អន់ថយភាពអត់ធ្មត់គ្លុយកូស - នរណាខ្លាំងជាងអ្នកណាម្នាក់ខ្សោយ។ តើនេះមានន័យយ៉ាងណា? កម្រិតជាតិស្ករក្នុងឈាមគឺខ្ពស់ (លើសកំរិតកំណត់ខាងលើធម្មតា) ប៉ុន្តែនៅតែមិនទាន់គ្រប់គ្រាន់ដើម្បីធ្វើរោគវិនិច្ឆ័យរោគទឹកនោមផ្អែម។
នៅត្រីមាសទី ៣ នៃការមានផ្ទៃពោះទឹកនោមផ្អែមពេលមានគភ៌អាចវិវត្តជាលទ្ធផលនៃការផ្លាស់ប្តូរអរម៉ូនថ្មី។ យន្ដការនៃការកើតឡើងរបស់វាមានដូចតទៅ: លំពែងរបស់ស្ត្រីមានផ្ទៃពោះបង្កើតអាំងស៊ុយលីនច្រើនជាងមនុស្សដទៃទៀត 3 ដង - ដើម្បីទូទាត់សងសម្រាប់សកម្មភាពនៃអរម៉ូនជាក់លាក់លើកម្រិតជាតិស្ករដែលមាននៅក្នុងឈាម។
ប្រសិនបើនាងមិនស៊ូទ្រាំនឹងមុខងារនេះជាមួយនឹងការកើនឡើងនៃអរម៉ូននោះវានឹងមានរឿងទឹកនោមផ្អែមពេលមានគភ៌។
ក្រុមហានិភ័យនៃជំងឺទឹកនោមផ្អែមពេលមានគភ៌
មានកត្តាហានិភ័យមួយចំនួនដែលបង្កើនលទ្ធភាពដែលស្ត្រីនឹងវិវត្តទៅជាជំងឺទឹកនោមផ្អែមពេលមានគភ៌។ ទោះជាយ៉ាងណាក៏ដោយវត្តមានរបស់សូម្បីតែកត្តាទាំងអស់នេះក៏មិនធានាថាជំងឺទឹកនោមផ្អែមនឹងកើតឡើងដែរ - គ្រាន់តែអវត្តមាននៃកត្តាមិនល្អទាំងនេះមិនធានាការការពារ ១០០% ប្រឆាំងនឹងជំងឺនេះទេ។
- ទំងន់រាងកាយលើសដែលបានសង្កេតឃើញលើស្ត្រីមុនពេលមានផ្ទៃពោះ (ជាពិសេសប្រសិនបើទម្ងន់លើសពីបទដ្ឋាន 20% ឬច្រើនជាងនេះ)
- សញ្ជាតិ វាប្រែថាមានក្រុមជនជាតិមួយចំនួនដែលក្នុងនោះជំងឺទឹកនោមផ្អែមពេលមានគភ៌ត្រូវបានគេសង្កេតឃើញញឹកញាប់ជាងក្រុមដទៃទៀត។ ទាំងនេះរួមមានជនជាតិស្បែកខ្មៅអ្នកនិយាយភាសាអេស្ប៉ាញជនជាតិដើមអាមេរិកនិងអាស៊ី។
- កំរិតជាតិស្ករខ្ពស់ពីការធ្វើតេស្តទឹកនោម
- ភាពអត់ធ្មត់នៃជាតិគ្លុយកូសខ្សោយ (ដូចដែលយើងបានលើកឡើងកម្រិតជាតិស្ករគឺខ្ពស់ជាងធម្មតាប៉ុន្តែមិនគ្រប់គ្រាន់ដើម្បីធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមទេ)
- តំណពូជ។ ជំងឺទឹកនោមផ្អែមគឺជាជំងឺមួយក្នុងចំណោមជំងឺដែលទទួលមរតកធ្ងន់ធ្ងរបំផុតហានិភ័យរបស់វានឹងកើនឡើងប្រសិនបើនរណាម្នាក់មកពីគ្រួសារជិតស្និទ្ធក្នុងត្រកូលអ្នកគឺជាអ្នកមានជំងឺទឹកនោមផ្អែម
- កំណើតមុននៃកូនធំ (ជាង ៤ គីឡូក្រាម),
- កំណើតមុនរបស់កូនដែលមិនទាន់កើត
- អ្នកត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញថាមានជំងឺទឹកនោមផ្អែមពេលមានផ្ទៃពោះរួចទៅហើយ។
- ទឹកខ្ពស់នោះគឺជាទឹកភ្លោះច្រើនពេក។
ការធ្វើរោគវិនិច្ឆ័យជំងឺទឹកនោមផ្អែមពេលមានគភ៌
ប្រសិនបើអ្នកឃើញថាខ្លួនអ្នកមានសញ្ញាជាច្រើនដែលទាក់ទងនឹងក្រុមហានិភ័យចូរជូនដំណឹងដល់គ្រូពេទ្យអំពីបញ្ហានេះ - អ្នកអាចត្រូវបានគេចេញវេជ្ជបញ្ជាអោយធ្វើការពិនិត្យបន្ថែម។
ប្រសិនបើគ្មានអ្វីដែលអាក្រក់ត្រូវបានរកឃើញអ្នកនឹងឆ្លងកាត់ការវិភាគផ្សេងទៀតរួមជាមួយស្ត្រីដទៃទៀត។
មនុស្សគ្រប់គ្នាឆ្លងកាត់ ការពិនិត្យមើល សម្រាប់ជំងឺទឹកនោមផ្អែមពេលមានគភ៌នៅចន្លោះសប្តាហ៍ទី ២៤ និង ២៨ នៃការមានផ្ទៃពោះ។
តើរឿងនេះនឹងកើតឡើងយ៉ាងដូចម្តេច? អ្នកនឹងត្រូវបានស្នើសុំឱ្យធ្វើការវិភាគមួយហៅថា“ តេស្តភាពអត់ធ្មត់គ្លុយកូសតាមមាត់” ។ អ្នកនឹងត្រូវផឹករាវដែលមានជាតិស្ករដែលមានជាតិស្ករចំនួន ៥០ ក្រាម។ បន្ទាប់ពី 20 នាទីវានឹងមានដំណាក់កាលមិនសូវរីករាយ - យកឈាមពីសរសៃឈាមវ៉ែន។
ការពិតគឺថាស្ករនេះត្រូវបានស្រូបយកយ៉ាងឆាប់រហ័សបន្ទាប់ពី 30-60 នាទីប៉ុន្តែការចង្អុលបង្ហាញរបស់បុគ្គលម្នាក់ៗខុសគ្នាហើយនេះគឺជាអ្វីដែលវេជ្ជបណ្ឌិតចាប់អារម្មណ៍។ ដូច្នេះពួកគេស្វែងយល់ថារាងកាយអាចរំលាយសូលុយស្យុងផ្អែមនិងស្រូបយកគ្លុយកូសបានល្អប៉ុណ្ណា។
ក្នុងករណីដែលនៅក្នុងទំរង់ក្នុងជួរឈរ“ លទ្ធផលវិភាគ” មានតួលេខ ១៤០ មីលីក្រាម / dl (៧,៧ មីល្លីម៉ែត្រ / លីត្រ) រឺខ្ពស់ជាងនេះគឺមានរួចហើយ កម្រិតខ្ពស់។ ការវិភាគមួយទៀតនឹងត្រូវបានធ្វើសម្រាប់អ្នកប៉ុន្តែពេលនេះ - បន្ទាប់ពីការតមអាហារជាច្រើនម៉ោង។
ការព្យាបាលជំងឺទឹកនោមផ្អែមពេលមានគភ៌
ចំពោះអ្នកជំងឺទឹកនោមផ្អែមនិយាយដោយត្រង់ទៅជីវិតមិនមែនជាជាតិស្ករទេ - ទាំងព្យញ្ជនៈនិងន័យធៀប។ ប៉ុន្តែជំងឺនេះអាចត្រូវបានគ្រប់គ្រងប្រសិនបើអ្នកដឹងពីរបៀបនិងធ្វើតាមការណែនាំវេជ្ជសាស្រ្តយ៉ាងតឹងរឹង។
ដូច្នេះតើអ្វីនឹងជួយទប់ទល់នឹងជំងឺទឹកនោមផ្អែមបែបប្រវត្ដិសាស្ដ្រអំឡុងពេលមានផ្ទៃពោះ?
- ការគ្រប់គ្រងជាតិស្ករក្នុងឈាម។ នេះត្រូវបានធ្វើ 4 ដងក្នុងមួយថ្ងៃ - នៅលើពោះទទេនិង 2 ម៉ោងបន្ទាប់ពីអាហារនីមួយៗ។ អ្នកក៏ត្រូវការការត្រួតពិនិត្យបន្ថែមដែរ - មុនពេលញ៉ាំអាហារ។
- ទឹកនោម សាកសពរបស់កេតតុនមិនគួរលេចឡើងនៅក្នុងវាទេ - ពួកគេបង្ហាញថាជំងឺទឹកនោមផ្អែមមិនត្រូវបានគ្រប់គ្រង។
- អនុលោមតាមរបបអាហារពិសេសដែលវេជ្ជបណ្ឌិតនឹងប្រាប់អ្នក។ យើងនឹងពិចារណាសំណួរនេះនៅខាងក្រោម
- សកម្មភាពរាងកាយសមហេតុផលតាមដំបូន្មានរបស់វេជ្ជបណ្ឌិត,
- ការគ្រប់គ្រងទំងន់រាងកាយ
- ការព្យាបាលដោយអាំងស៊ុយលីនតាមតម្រូវការ។ នៅពេលនេះក្នុងអំឡុងពេលមានផ្ទៃពោះមានតែអាំងស៊ុយលីនប៉ុណ្ណោះដែលត្រូវបានអនុញ្ញាតឱ្យប្រើជាថ្នាំប្រឆាំងនឹងជំងឺទឹកនោមផ្អែម។
- ការគ្រប់គ្រងសម្ពាធឈាម។
របបអាហារសម្រាប់ជំងឺទឹកនោមផ្អែមពេលមានគភ៌
ប្រសិនបើអ្នកបានរកឃើញជំងឺទឹកនោមផ្អែមពេលមានគភ៌អ្នកនឹងត្រូវពិចារណាឡើងវិញអំពីរបបអាហាររបស់អ្នក - នេះគឺជាលក្ខខណ្ឌមួយនៃការព្យាបាលដោយជោគជ័យនៃជំងឺនេះ។
ជាធម្មតាជំងឺទឹកនោមផ្អែមត្រូវបានគេណែនាំអោយកាត់បន្ថយទំងន់រាងកាយ (នេះជួយបង្កើនភាពធន់នឹងអាំងស៊ុយលីន) ប៉ុន្តែការមានផ្ទៃពោះមិនមែនជាពេលវេលាដើម្បីបញ្ចុះទម្ងន់ទេព្រោះទារកគួរតែទទួលបានសារធាតុចិញ្ចឹមទាំងអស់ដែលវាត្រូវការ។
ដូច្នេះអ្នកគួរតែកាត់បន្ថយមាតិកាកាឡូរីនៃអាហារដោយមិនកាត់បន្ថយតម្លៃអាហារូបត្ថម្ភរបស់វាឡើយ។
1. ញ៉ាំអាហារតូចៗ ញ៉ាំ ៣ ដងក្នុងមួយថ្ងៃនិងអាហារសម្រន់ ២-៣ ដងក្នុងពេលតែមួយ។ កុំរំលងអាហារ! អាហារពេលព្រឹកគួរតែជាកាបូអ៊ីដ្រាត 40-45% អាហារសម្រន់ល្ងាចចុងក្រោយក៏គួរតែមានកាបូអ៊ីដ្រាតផងដែរប្រហែល 15-30 gr ។
2. ជៀសវាងចៀននិងខាញ់ក៏ដូចជាអាហារដែលសំបូរទៅដោយកាបូអ៊ីដ្រាតរំលាយបានយ៉ាងងាយស្រួល។ ទាំងនេះរួមមានឧទាហរណ៍នំខេកចំណីសត្វក៏ដូចជានំនិងផ្លែឈើមួយចំនួន (ចេក, persimmon, ទំពាំងបាយជូរ, cherries, ផ្លែល្វា) ។
ផលិតផលទាំងអស់នេះត្រូវបានស្រូបយកយ៉ាងឆាប់រហ័សនិងបង្កឱ្យមានការកើនឡើងនូវជាតិស្ករនៅក្នុងឈាមពួកគេមានសារធាតុចិញ្ចឹមតិចតួចប៉ុន្តែមានកាឡូរីច្រើន។
លើសពីនេះទៀតដើម្បីបន្សាបប្រសិទ្ធិភាពគ្លីសេរីនខ្ពស់របស់ពួកគេអាំងស៊ុយលីនច្រើនពេកត្រូវបានទាមទារដែលមានជំងឺទឹកនោមផ្អែមគឺជាភាពប្រណីតដែលមិនអាចទទួលយកបាន។
3. ប្រសិនបើអ្នកមានអារម្មណ៍ឈឺនៅពេលព្រឹក, ទុកនំកែកឃឺឬនំប្រៃស្ងួតនៅលើតុក្បែរគ្រែរបស់អ្នកហើយញ៉ាំពីរបីដងមុនពេលចេញពីគ្រែ។ ប្រសិនបើអ្នកកំពុងត្រូវបានព្យាបាលដោយអាំងស៊ុយលីនហើយអ្នកមានអារម្មណ៍ឈឺនៅពេលព្រឹកសូមប្រាកដថាអ្នកដឹងពីរបៀបដោះស្រាយជាមួយជាតិស្ករក្នុងឈាមទាប។
4. កុំបរិភោគអាហារបន្ទាន់.
ពួកគេឆ្លងកាត់ដំណើរការឧស្សាហកម្មបឋមដើម្បីកាត់បន្ថយពេលវេលានៃការរៀបចំរបស់ពួកគេប៉ុន្តែឥទ្ធិពលរបស់ពួកគេលើការបង្កើនសន្ទស្សន៍គ្លីសេកគឺធំជាង analogues ធម្មជាតិ។
ដូច្នេះមិនរាប់បញ្ចូលមីស្ងួតស្ងួតស៊ុប“ ក្នុងរយៈពេល ៥ នាទី” ពីកាបូបបបរបបរនិងដំឡូងដែលមានជាតិត្រជាក់ស្ងួតពីរបបអាហារ។
5. យកចិត្តទុកដាក់លើអាហារដែលមានជាតិសរសៃ។: ធញ្ញជាតិអង្ករប៉ាស្តាបន្លែផ្លែឈើនំប៉័ងគ្រាប់ធញ្ញជាតិ។
នេះជាការពិតមិនត្រឹមតែចំពោះស្ត្រីដែលមានជំងឺទឹកនោមផ្អែមពេលមានគភ៌នោះទេ - ស្ត្រីមានផ្ទៃពោះគ្រប់រូបគួរតែញ៉ាំជាតិសរសៃ ២០-៣៥ ក្រាមក្នុងមួយថ្ងៃ។
ហេតុអ្វីបានជាជាតិសរសៃមានប្រយោជន៍ដល់អ្នកជំងឺទឹកនោមផ្អែម? វារំញោចពោះវៀននិងបន្ថយល្បឿនការស្រូបយកជាតិខ្លាញ់និងជាតិស្ករដែលលើសចូលក្នុងឈាម។ អាហារដែលសំបូរជាតិសរសៃក៏ផ្ទុកនូវវីតាមីននិងសារធាតុរ៉ែចាំបាច់ជាច្រើនផងដែរ។
6. ខ្លាញ់ឆ្អែតនៅក្នុងរបបអាហារប្រចាំថ្ងៃមិនគួរលើសពី ១០% ឡើយ។។ ជាទូទៅបរិភោគអាហារតិចជាងមុនដែលផ្ទុកនូវខ្លាញ់ដែលអាចលាក់បាននិងមើលឃើញ។
មិនរាប់បញ្ចូលសាច់ក្រកសាច់ក្រកសាច់ក្រកសាច់ជ្រូកសាច់ជក់បារីសាច់ជ្រូកសាច់ចៀម។ សាច់ដែលមានជាតិ Lenten គឺមានច្រើនគួរសម: ទួរគីសាច់គោសាច់មាន់និងត្រី។ យកខ្លាញ់ដែលអាចមើលឃើញចេញពីសាច់ចេញ៖ ខ្លាញ់ចេញពីសាច់និងស្បែកចេញពីបសុបក្សី។
ចំអិនអ្វីៗគ្រប់យ៉ាងតាមរបៀបទន់ភ្លន់: ចំអិនដុតនំចំហាយ។
7. ចម្អិនអាហារមិនធាត់ទេនិងនៅក្នុងប្រេងបន្លែប៉ុន្តែវាមិនគួរច្រើនពេកទេ។
8. ផឹកទឹកយ៉ាងហោចណាស់ 1,5 លីត្រក្នុងមួយថ្ងៃ (៨ កែវ) ។
9. រាងកាយរបស់អ្នកមិនត្រូវការខ្លាញ់បែបនេះទេដូចជា margarine, butter, mayonnaise, Cream sour, គ្រាប់, គ្រាប់, ឈីសក្រែម, ទឹកជ្រលក់។
10. ធុញទ្រាន់នឹងបំរាម? ក៏មានផលិតផលដែលអ្នកអាចធ្វើបាន មិនមានដែនកំណត់ - ពួកគេផ្ទុកកាឡូរីនិងកាបូអ៊ីដ្រាតតិចតួច។
ទាំងនេះគឺជាត្រសក់ប៉េងប៉ោះហ្សូហ្សីនីផ្សិត radishes zucchini celery សាឡាត់សណ្តែកបៃតងស្ពៃក្តោប។
ញ៉ាំពួកវាក្នុងអាហារចម្បងឬជាអាហារសម្រន់វាល្អប្រសើរជាងក្នុងទម្រង់ជាសាឡាដឬឆ្អិន (ឆ្អិនតាមរបៀបធម្មតាឬចំហុយ) ។
11. ត្រូវប្រាកដថារាងកាយរបស់អ្នកត្រូវបានផ្តល់ជូននូវវីតាមីននិងសារធាតុរ៉ែស្មុគស្មាញត្រូវការក្នុងពេលមានផ្ទៃពោះ៖ សូមសួរគ្រូពេទ្យប្រសិនបើអ្នកត្រូវការវីតាមីននិងសារធាតុរ៉ែបន្ថែម។
ប្រសិនបើការព្យាបាលដោយរបបអាហារមិនអាចជួយបានហើយជាតិស្ករក្នុងឈាមនៅតែស្ថិតក្នុងកម្រិតខ្ពស់ឬក្នុងកម្រិតធម្មតានៃជាតិស្ករក្នុងរាងកាយរបស់ ketone ទឹកនោមត្រូវបានរកឃើញឥតឈប់ឈរ - អ្នកនឹងត្រូវបានចេញវេជ្ជបញ្ជា។ ការព្យាបាលដោយអាំងស៊ុយលីន.
អាំងស៊ុយលីនត្រូវបានគ្រប់គ្រងដោយការចាក់បញ្ចូលព្រោះវាជាប្រូតេអ៊ីនហើយប្រសិនបើអ្នកព្យាយាមរុំព័ទ្ធវានៅក្នុងគ្រាប់វានឹងដួលរលំទាំងស្រុងក្រោមឥទ្ធិពលនៃអង់ស៊ីមរំលាយអាហាររបស់យើង។
អ្នកលាងចានត្រូវបានបន្ថែមទៅក្នុងការរៀបចំអាំងស៊ុយលីនដូច្នេះកុំជូតស្បែកជាមួយអាល់កុលមុនពេលចាក់ - អាល់កុលបំផ្លាញអាំងស៊ុយលីន។ តាមធម្មជាតិអ្នកត្រូវប្រើសឺរាុំងដែលអាចចោលបាននិងសង្កេតមើលច្បាប់អនាម័យផ្ទាល់ខ្លួន។ រាល់ការព្យាបាលដោយប្រើអាំងស៊ុយលីនផ្សេងទៀតនឹងត្រូវបានប្រាប់ដោយគ្រូពេទ្យ។
ជំងឺទឹកនោមផ្អែមពេលមានផ្ទៃពោះនិងការសម្រាលកូន
ដំណឹងល្អៈជំងឺទឹកនោមផ្អែមពេលមានគភ៌ច្រើនតែបាត់ទៅវិញបន្ទាប់ពីឆ្លងទន្លេ - វាវិវឌ្ឍន៍ទៅជាជំងឺទឹកនោមផ្អែមត្រឹមតែ ២០-២៥% នៃករណី។ ពិតណាស់កំណើតដោយខ្លួនឯងអាចមានភាពស្មុគស្មាញដោយសារតែការធ្វើរោគវិនិច្ឆ័យនេះ។ ឧទាហរណ៍ដោយសារតែការបំបៅកូនដោយទឹកដោះដែលបានរៀបរាប់រួចហើយកុមារអាច កើតធំណាស់.
មនុស្សជាច្រើនប្រហែលជាចង់បាន“ វីរបុរស” ប៉ុន្តែទំហំធំរបស់កុមារអាចជាបញ្ហាក្នុងពេលមានការកន្ត្រាក់និងការសម្រាលកូន៖ ភាគច្រើននៃករណីទាំងនេះការវះកាត់វះកាត់ត្រូវបានអនុវត្តហើយក្នុងករណីសំរាលកូនមានហានិភ័យនៃការរងរបួសស្មារបស់កុមារ។
ជាមួយនឹងជំងឺទឹកនោមផ្អែមពេលមានគភ៌កុមារ កើតមកមានកំរិតទាប ជាតិស្ករក្នុងឈាមប៉ុន្តែនេះអាចដោះស្រាយបានដោយការបំបៅ។
ប្រសិនបើនៅតែមិនមានទឹកដោះគោហើយកូឡាជែមមិនគ្រប់គ្រាន់សម្រាប់កុមារទេកុមារត្រូវបានចុកជាមួយល្បាយពិសេសដើម្បីបង្កើនកម្រិតជាតិស្ករទៅតម្លៃធម្មតា។ លើសពីនេះទៅទៀតបុគ្គលិកពេទ្យតាមដានសូចនាករនេះជានិច្ចដោយវាស់កម្រិតគ្លុយកូសឱ្យបានញឹកញាប់មុនពេលបំបៅនិង ២ ម៉ោងក្រោយ។
តាមក្បួនមិនចាំបាច់មានវិធានការពិសេសដើម្បីធ្វើឱ្យកម្រិតជាតិស្ករក្នុងឈាមមានសភាពធម្មតាដូចម្តាយនិងកូននោះទេ៖ នៅក្នុងកុមារដូចដែលយើងបាននិយាយរួចមកហើយថាស្ករត្រលប់មកធម្មតាវិញដោយសារការបំបៅហើយនៅក្នុងម្តាយ - ជាមួយនឹងការបញ្ចេញសុកដែលជា“ កត្តាឆាប់ខឹង” ចាប់តាំងពី ផលិតអរម៉ូន។
លើកទីមួយបន្ទាប់ពីសម្រាលកូន នឹងត្រូវធ្វើតាម ចំពោះអាហារនិងវាស់កម្រិតជាតិស្ករជាទៀងទាត់ប៉ុន្តែយូរ ៗ ទៅអ្វីគ្រប់យ៉ាងគួរតែមានលក្ខណៈធម្មតា។