ជំងឺរលាកលំពែងនិង ascites
ជំងឺរលាកលំពែងគឺជាជំងឺរលាកនៃលំពែងដែលក្នុងនោះអង់ស៊ីមដែលលាក់កំបាំងដោយវាត្រូវបានធ្វើឱ្យសកម្មនៅក្នុងក្រពេញខ្លួនវាជាជាងត្រូវបានគេបោះចោលទៅក្នុង duodenum ។ ជំងឺនេះអាចបង្ហាញខ្លួនវានៅគ្រប់អាយុជារោគសាស្ត្រឯករាជ្យនិងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺដទៃទៀតនៃការរលាកក្រពះពោះវៀន។
ជំងឺរលាកលំពែងជាធម្មតាត្រូវបានបែងចែកទៅតាមលក្ខណៈនៃដំបៅវត្តមាននៃការឆ្លងរោគសញ្ញារោគវិទ្យាក៏ដូចជាវគ្គសិក្សានៃជំងឺទាក់ទងនឹងវគ្គនៃជំងឺនេះរូបភាពគ្លីនិករបស់វាសម្គាល់ឃើញថា៖
- ជំងឺរលាកលំពែងស្រួចស្រាវដែលក្នុងនោះរោគសាស្ត្រវិវត្តយ៉ាងឆាប់រហ័សមានរោគសញ្ញារោគសញ្ញា។
- ជំងឺរលាកលំពែងកើតឡើងវិញស្រួចស្រាវដែលរោគសញ្ញាត្រូវបានប្រកាសប៉ុន្តែលេចឡើងជាទៀងទាត់។
- ជំងឺរលាកលំពែងរ៉ាំរ៉ៃដែលរោគសញ្ញាមិនត្រូវបានគេប្រកាសទេប៉ុន្តែជាអចិន្រ្តៃយ៍ត្រូវបានធ្វើឱ្យធ្ងន់ធ្ងរដោយកត្តាផ្សេងៗ។ ជំងឺរលាកលំពែងរ៉ាំរ៉ៃដំណើរការជាពីរដំណាក់កាលគឺការធ្វើឱ្យធ្ងន់ធ្ងរនិងការធូរស្បើយ។
នៅក្នុងវេន, ជំងឺរលាកលំពែងស្រួចស្រាវកើតឡើងក្នុងដំណាក់កាលជាច្រើន:
- អង់ស៊ីម៖ ៣-៥ ថ្ងៃ
- ប្រតិកម្ម៖ ៦-១៤ ថ្ងៃ
- ដំណាក់កាលបន្តៈចាប់ផ្តើមពីថ្ងៃទី ២១
- លទ្ធផល៖ ៦ ខែឬច្រើនជាងនេះ។
ជំងឺរលាកលំពែងរ៉ាំរ៉ៃត្រូវបានបែងចែកជាពីរប្រភេទទាក់ទងនឹងមូលហេតុនៃការកើតឡើង៖
- ជំងឺរលាកលំពែងបឋម: កើតឡើងជាជំងឺឯករាជ្យ។
- ជំងឺរលាកលំពែងបន្ទាប់បន្សំ៖ កើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃរោគសាស្ត្រនៃក្រពះពោះវៀនដទៃទៀតឧទាហរណ៍ជំងឺគ្រួសក្នុងប្រមាត់ដំបៅពោះវៀន។
មូលហេតុនៃជំងឺមូលហេតុចំបងនៃជំងឺរលាកលំពែងស្រួចស្រាវគឺការសេពគ្រឿងស្រវឹងនិងការជក់បារីការថយចុះនៃទឹកប្រមាត់ដោយសារដំបៅរលាកក្រពេញទឹកប្រមាត់វត្តមាននៃជំងឺ cholelithiasis និងរបបអាហារគ្មានតុល្យភាព។ ប៉ុន្តែក៏រោគសាស្ត្រអាចបង្កឱ្យមានការរងរបួសឬការវះកាត់លើលំពែងនិងការប្រើប្រាស់ថ្នាំមួយចំនួនដោយមិនចាំបាច់ពិគ្រោះជាមួយវេជ្ជបណ្ឌិត។
រោគសញ្ញារោគសញ្ញានៃជំងឺរលាកលំពែងស្រួចស្រាវអាស្រ័យលើលក្ខណៈនៃដំណើររបស់វាឧទាហរណ៍ក្នុងជំងឺរលាកលំពែងស្រួចស្រាវមនុស្សម្នាក់អាចត្អូញត្អែរពីការឈឺចាប់នៅផ្នែកខាងលើនៃពោះដែលកំពុងឆេះរលាកចង្អោរក្អួតលាមករលុងជាមួយនឹងភាគល្អិតនៃអាហារដែលមិនចង់បានភាពទន់ខ្សោយទូទៅញ័រនៅក្នុងខ្លួនគ្រុនរហូតដល់ 38 អាការៈរលាកលំពែងរ៉ាំរ៉ៃរោគសញ្ញាមិនសូវត្រូវបានគេប្រកាសទេហើយនៅតែស្ថិតស្ថេរ។ ជំងឺនេះអាចត្រូវបានកំណត់អត្តសញ្ញាណដោយវត្តមាននៃការឈឺចាប់ឈឺចាប់របស់វីរុស Herpes zoster កាន់តែធ្ងន់ធ្ងរបន្ទាប់ពីញ៉ាំអាហារដែលមានជាតិខ្លាញ់ដោយចង្អោរនិងក្អួតកម្រលាមកខ្សោយនិងស្រកទម្ងន់។
ការធ្វើរោគវិនិច្ឆ័យដើម្បីធ្វើរោគវិនិច្ឆ័យរោគអ្នកនឹងត្រូវការការពិគ្រោះយោបល់ពិគ្រោះយោបល់បន្ទាន់ពីគ្រូពេទ្យឯកទេសខាងក្រពះឬគ្រូពេទ្យវះកាត់។ បន្ទាប់មកទៀតគ្រូពេទ្យទាំងនេះនឹងណែនាំអ្នកឱ្យប្រើវិធានការវិនិច្ឆ័យចាំបាច់ដែលអាចរួមមាន៖
- ការធ្វើតេស្តិ៍ជីវគីមីនិងឈាមទូទៅ
- អ៊ុលត្រាសោនៃពោះបែហោងធ្មែញ,
- CT ឬ MRI
- ការឆ្លុះមើលខួរឆ្អឹងខ្នង (ការពិនិត្យអេកូទិក)៖ ការពិនិត្យបំពង់ទឹកប្រមាត់និងលំពែង។
ការព្យាបាលដោយខ្លួនឯងការព្យាបាលជំងឺរលាកលំពែងនៅផ្ទះមិនត្រឹមតែអាចធ្វើឱ្យខូចសុខភាពធ្ងន់ធ្ងរប៉ុណ្ណោះទេតែថែមទាំងអាចឈានដល់ការស្លាប់ទៀតផង។ នោះហើយជាមូលហេតុដែលប្រសិនបើអ្នករកឃើញរោគសញ្ញាលក្ខណៈអ្នកត្រូវពិគ្រោះជាមួយគ្រូពេទ្យឯកទេសខាងក្រពះដើម្បីចេញវេជ្ជបញ្ជាការព្យាបាលចាំបាច់ជាមុនសិនការតមអាហារត្រូវបានចេញវេជ្ជបញ្ជាដើម្បីបន្ថយបន្ទុកចេញពីក្រពេញហើយទឹកកកត្រូវបានគេយកទៅលាបលើពោះខាងលើដើម្បីកាត់បន្ថយការឈឺចាប់។
- ថ្នាំបំបាត់ការឈឺចាប់
- ថ្នាំបន្ថយអង់ស៊ីមលំពែង
- សារធាតុប្រឆាំងអុកស៊ីតកម្មនិងវីតាមីន។
ការវះកាត់ត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ការស្លាប់នៃក្រពេញ (ការរលាកលំពែង) ឬភាពមិនមានប្រសិទ្ធភាពនៃការព្យាបាលបែបអភិរក្ស។
ផលវិបាកនៃជំងឺរលាកលំពែងស្រួចស្រាវអាចត្រូវបានធ្វើឱ្យកាន់តែធ្ងន់ធ្ងរដោយជំងឺរលាកលំពែងការបង្កើតដុំពកលំពែងមិនពិតអាប់សលំពែងលំពែងលំពែងនិងផលវិបាកនៃសួត។ នៅក្នុងជំងឺរលាកលំពែងរ៉ាំរ៉ៃភាពមិនគ្រប់គ្រាន់នៃលំពែងលំពែងអាចកើតមានដែលនាំឱ្យមានការវិវត្តនៃជំងឺទឹកនោមផ្អែម។
ប្រសិនបើអ្នកមិនចង់ប្រឈមមុខនឹងជំងឺរលាកលំពែងអ្នកគួរតែបោះបង់ចោលជាតិអាល់កុលនិងជក់បារីបរិភោគសមហេតុផលនិងមានតុល្យភាពហើយពិគ្រោះជាមួយវេជ្ជបណ្ឌិតឱ្យបានទាន់ពេលវេលាប្រសិនបើអ្នកសង្ស័យថាមានជំងឺគ្រួសក្នុងប្រមាត់រោគសាស្ត្រនៃបំពង់ទឹកប្រមាត់។
ហេតុអ្វីបានជាសារធាតុរាវប្រមូលផ្តុំនៅក្នុងបែហោងធ្មែញពោះ?

អស់រយៈពេលជាច្រើនឆ្នាំតើការតស៊ូដោយជោគជ័យជាមួយនឹងជំងឺរលាកក្រពះនិងដំបៅទេ?
ប្រធានវិទ្យាស្ថាន៖“ អ្នកនឹងភ្ញាក់ផ្អើលថាវាងាយស្រួលក្នុងការព្យាបាលជំងឺរលាកក្រពះនិងដំបៅដោយងាយស្រួលដោយប្រើវារាល់ថ្ងៃ។
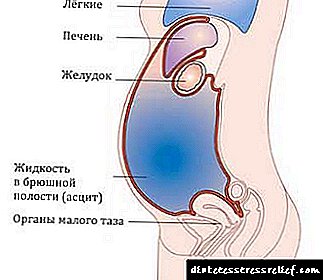
រោគសញ្ញាលក្ខណៈរបស់ ascites គឺជាការកើនឡើងនៃសម្ពាធក្នុងពោះដែលជាការកើនឡើងនៃពោះពីសារធាតុរាវបង្គរ។
សម្រាប់ការព្យាបាលជំងឺរលាកក្រពះនិងដំបៅអ្នកអានរបស់យើងបានប្រើតែ Monastic ដោយជោគជ័យ។ ដោយមើលឃើញពីប្រជាប្រិយភាពនៃផលិតផលនេះយើងបានសម្រេចចិត្តផ្តល់ជូនអ្នកឱ្យចាប់អារម្មណ៍។
Ascites (ការប្រមូលផ្តុំសារធាតុរាវមិនធម្មតា) រំខានដល់ដំណើរការនៃសួតនិងសរីរាង្គនៃក្រពះពោះវៀន។
ហេតុផលសម្រាប់ការប្រមូលផ្តុំសារធាតុរាវអាចមានភាពខុសគ្នា: ascites អាចលេចឡើងដោយសារតែភាពមិនស្រួលជាច្រើននៃរាងកាយ, រោគសាស្ត្រសរីរាង្គ។ មូលហេតុទូទៅបំផុតនៃ ascites អាចជាជម្ងឺក្រិនថ្លើម។
ការធ្វើរោគវិនិច្ឆ័យនៃ ascites កើតឡើងដោយប្រើអ៊ុលត្រាសោននិងការពិនិត្យរបស់វេជ្ជបណ្ឌិត។ បន្ទាប់ពីធ្វើរោគវិនិច្ឆ័យការព្យាបាលត្រូវការពេលវេលាច្រើន។ អ្នកគួរតែជួយសង្គ្រោះមនុស្សម្នាក់ពី ascites និងពីជំងឺដែលបណ្តាលឱ្យវាក្នុងពេលតែមួយ។
រយៈពេលនៃវគ្គសិក្សាភាពធ្ងន់ធ្ងរនៃជំងឺការព្យាករណ៍បន្ថែមទៀតពឹងផ្អែកលើសុខភាពមនុស្សមូលហេតុនៃជំងឺនេះ។ Ascites អាចលេចឡើងភ្លាមៗឬបន្តិចម្តងក្នុងរយៈពេលជាច្រើនខែ។
រោគសញ្ញារបស់ ascites ចាប់ផ្តើមលេចឡើងប្រសិនបើសារធាតុរាវច្រើនជាងមួយលីត្របានប្រមូលផ្តុំនៅក្នុងពោះ។
រោគសញ្ញានៃការប្រមូលផ្តុំសារធាតុរាវមិនធម្មតា៖
- ដង្ហើមខ្លី
- បង្កើនទំងន់និងបរិមាណពោះ
- ហើមជើង
- burping
- ភាពមិនស្រួលក្នុងកំឡុងពេលពត់កោង
- ការផ្ទុះពោះ, ឈឺចាប់,
- ចុងដង្ហើម
- ស្នាមដុះលើស្បែក (ជាបុរស) ។
ជាធម្មតានៅពេលដំបូងមនុស្សម្នាក់យកចិត្តទុកដាក់ចំពោះរោគសញ្ញាដូចជាការដាច់នៃផ្ចិតការពង្រីកផ្នែកពោះ - នៅក្នុងទីតាំងឈរពោះព្យួរដូចជាបាល់ហើយនៅពេលដែលមនុស្សម្នាក់ដេកពោះនឹង "ពុះ" ។
ចំពោះស្ត្រី, ស្នាមសអាចជារោគសញ្ញាមួយ - នេះគឺជាសញ្ញាមួយនៃសញ្ញារបស់ ascites ។
រោគសញ្ញាមួយចំនួនត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជម្ងឺបន្ថែមដែលជាបុព្វហេតុឫសគល់នៃ ascites ។
ឧទាហរណ៍ប្រសិនបើសារធាតុរាវលើសត្រូវបានបង្កឡើងដោយសម្ពាធនៅក្នុងសរសៃឈាមថ្លើមបន្ទាប់មកសរសៃឈាមវ៉ែនត្រូវបានប្រកាសនៅលើពោះ (ផ្នែកខាងមុខ, ចំហៀង) ។
ប្រសិនបើបញ្ហាមាននៅក្នុងនាវានៅក្រោមថ្លើមបន្ទាប់មកសញ្ញាលក្ខណៈនៃជំងឺនេះគឺក្អួត, ខាន់លឿង, ចង្អោរ។
អក្សរសាស្ត្រ Tuberculous ត្រូវបានកំណត់ដោយលក្ខណៈទាំងអស់ខាងលើក៏ដូចជាឈឺក្បាលការកើនឡើងអស់កម្លាំងខ្សោយនិងចង្វាក់បេះដូងលោតលឿន។
បញ្ហាលំហូរចេញនៅក្នុងនាវាឡាំហ្វាទិចរួមចំណែកដល់ការកើនឡើងយ៉ាងលឿននៃពោះ។ ប្រសិនបើមានកង្វះជាតិប្រូតេអ៊ីនបន្ទាប់មកសញ្ញានៃ ascites កំពុងហើមខ្លាំងបំផុតដង្ហើមខ្លី។
ប្រសិនបើជំងឺនេះត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងបញ្ហានៅក្នុងនាវាឡាំហ្វាទិចបន្ទាប់មកអ៊ុលត្រាសោននៃសរសៃឈាមវ៉ែននាវានៃតំបន់ដែលមានបញ្ហាត្រូវបានចេញវេជ្ជបញ្ជា។ ប្រសិនបើជំងឺមហារីកត្រូវបានគេសង្ស័យការស្កេនអ៊ុលត្រាសោនក៏ត្រូវបានអនុវត្តផងដែរ។
Ascites លំពែងរ៉ាំរ៉ៃ
ការបង្ហាញនៅក្នុងបែហោងធ្មែញ peritoneal ជាមួយ OP លេចឡើងជាញឹកញាប់ទោះយ៉ាងណា ascites លំពែងគឺជាបាតុភូតរោគដ៏កម្រមួយ។ ក្នុងករណីខ្លះការវិវឌ្ឍន៍នៃដំណើរការពងក្រពើនៅក្នុងពោះបែហោងធ្មែញមិនបញ្ចប់ដោយការពេញចិត្តទេ effusion ប្រតិកម្មបន្ទាប់ពី OP មានស្ថេរភាពជាមួយនឹងទំនោរទៅនឹងការប្រមូលផ្តុំយឺត។ មូលហេតុរបស់វាដូចដែលបានកត់សម្គាល់ខាងលើអាចជាការបង្ហាប់និងការស្ទះសរសៃឈាមនៅក្នុងប្រព័ន្ធសរសៃឈាមវ៉ែនផតថល។ នេះត្រូវបានគេសង្កេតឃើញញឹកញាប់បំផុតជាមួយនឹងការប្រើ OP ឬការវាយប្រហារ CP ធ្ងន់ធ្ងរចំពោះអ្នកជំងឺដែលមានជំងឺក្រិនថ្លើមថ្លើម - លំពែងលំពែងនៅលើផ្ទៃខាងក្រោយនៃការរលួយនៃជំងឺក្រិនថ្លើមនិងបាតុភូតដែលកំពុងកើនឡើងនៃជំងឺលើសឈាមនៃផតថលត្រូវបានគេដឹងនៅក្នុងអរម៉ូនពិតប្រាកដ។
ញឹកញាប់ជាងនេះទៀតអក្សរសិល្ប៍លំពែងកើតឡើងបន្តិចម្តង ៗ ចំពោះអ្នកជំងឺដែលមានជំងឺរលាកលំពែងហូរចូលក្នុងពោះពោះដោយឥតគិតថ្លៃ។ កត្តាខាងក្រោមនេះរួមចំណែកដល់ការវិវត្តនៃអតិសុខុមប្រាណលំពែង: ការរាំងស្ទះដល់កូនកណ្តុរដែលមានជំងឺខួរឆ្អឹងខ្នងដែលមានជំងឺលើសឈាមក្នុងបំពង់ lymphatic thoracic កង្វះប្រូតេអ៊ីនថាមពលធ្ងន់ធ្ងរដូចជា kwashiorkor ។
វ៉ារ្យ៉ង់ពីរនៃវគ្គសិក្សាព្យាបាលនៃ ascites លំពែងត្រូវបានសម្គាល់។ នៅក្នុងជំរើសទី ១ បន្ទាប់ពីការកើតឡើងនៃវិបត្តិនៃការឈឺចាប់ស្រួចស្រាវសារធាតុរាវប្រមូលផ្តុំយ៉ាងលឿននៅក្នុងប្រហោងពោះដែលបណ្តាលមកពីការវិវត្តនៃប្រសាទលំពែងជាមួយនឹងការចាប់យកផ្នែកខ្លះនៃប្រព័ន្ធលំពែងជាមួយនឹងការបង្កើតប្រហោងឆ្អឹងទាក់ទងគ្នាទៅនឹងពោះ។ ជម្រើសទីពីរត្រូវបានកំណត់ដោយការប្រមូលផ្តុំសារធាតុរាវបន្តិចម្តង ៗ ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃវគ្គសិក្សារងនៃស៊ីភីដែលត្រូវបានគេសង្កេតឃើញជាញឹកញាប់ក្នុងកំឡុងពេលនៃការបំផ្លាញតំបន់តូចមួយនៃជំងឺរលាកលំពែងរ៉ាំរ៉ៃ។
ការធ្វើរោគវិនិច្ឆ័យមិនពិបាកទេ។ Ascites ត្រូវបានកំណត់ដោយរាងកាយបញ្ជាក់ដោយការសិក្សាបន្ថែម (វិធីសាស្ត្រអ៊ុលត្រាសោនកាំរស្មីអ៊ិច) ។ Ascites ជារឿយៗត្រូវបានអមដោយការរីកដុះដាលនៃរោគសរសៃប្រសាទនិងរោគវិទ្យាជាពិសេសចំពោះអ្នកជំងឺដែលមានហ្សែនរួមបញ្ចូលគ្នា (លើសឈាមផតថល, kwashiorkor, ជំងឺលើសឈាមនៃបំពង់ឡាំហ្វាទិច) ។
ការធ្វើរោគវិនិច្ឆ័យចុងក្រោយត្រូវបានបញ្ជាក់ដោយ laparocentesis ។ បរិមាណសារធាតុរាវនៅក្នុងប្រហោងពោះជារឿយៗគួរឱ្យកត់សម្គាល់ហើយអាចឡើងដល់ 10-15 លីត្រ។ វត្ថុរាវដែលទទួលបានក្នុងកំឡុងពេល laparocentesis មានពណ៌លឿងស្រាលមាតិកាប្រូតេអ៊ីនមិនលើសពី 30 ក្រាម / លីត្រជាមួយនឹងការពិនិត្យស៊ីស្តូលីក lymphocytes ឈានមុខគេ។ មិនសូវមានជាទូទៅទេ ascites គឺមានលក្ខណៈឆើតឆាយនៅក្នុងធម្មជាតិ។ សកម្មភាពរបស់អង់ស៊ីមលំពែងនៅក្នុងសារធាតុរាវ ascitic ត្រូវបានកើនឡើង។
Laparocentesis ជាមួយនឹងការជម្លៀសអតិបរិមានៃសារធាតុរាវ intraperitoneal មានឥទ្ធិពលបណ្តោះអាសន្ន, effusion នៅក្នុងបែហោងធ្មែញពោះម្តងទៀតកកកុញយ៉ាងឆាប់រហ័ស។ Laparocentesis មិនគួរត្រូវបានធ្វើម្តងទៀតទេព្រោះនេះគ្រាន់តែជាការព្យាបាលដោយរោគសញ្ញាទោះបីជាវាធ្វើឱ្យប្រសើរឡើងនូវគុណភាពជីវិតរបស់អ្នកជំងឺក៏ដោយ។ ការធ្វើលំហាត់ប្រាណ laparocentesis ម្តងហើយម្តងទៀតធ្វើឱ្យមានភាពមិនគ្រប់គ្រាន់នៃ trophological ហើយអាចធ្វើឱ្យមានរោគសញ្ញារបស់ kwashiorkor ដោយសារតែការបាត់បង់ប្រូតេអ៊ីនយ៉ាងខ្លាំងជាមួយនឹងសារធាតុរាវ ascitic ។
ជាមួយនឹងការព្យាបាលដោយប្រើលំពែងការព្យាបាលដោយប្រើឱសថដោយប្រើអេកូតូតូត (Sandostatin) ក្នុងកំរិតធម្មតារយៈពេល ២-៣ សប្តាហ៍ត្រូវបានណែនាំបន្ទាប់មកការវះកាត់ត្រូវបានអនុវត្ត។
ដោយហេតុថាអក្សរសិល្ប៍លំពែងភាគច្រើនបណ្តាលមកពីជំងឺរលាកលំពែងការព្យាបាលវះកាត់អាចត្រូវបានគេចាត់ទុកថាជាវិធានការគ្រប់គ្រាន់ហើយអន្តរាគមន៍ដែលមានសុវត្ថិភាពបំផុតគឺការបង្ហូរខាងក្នុងនៃបក។ ក្នុងនាមជាការព្យាបាលបន្ថែមថ្នាំដែលមានគោលបំណងព្យាបាលជំងឺក្រិនថ្លើមគ្រឿងស្រវឹងការគាំទ្រអាហារូបត្ថម្ភនិងការកែតម្រូវនៃជំងឺ hypoproteinemia ក៏ដូចជាការប្រើថ្នាំបញ្ចុះទឹកនោម (spironolactone) ។
លំពែងលំពែង
ពងក្រពើដែលមានរោគនៅក្នុងលំពែងជារឿយៗអមជាមួយអក្សរសិល្ប៍លំពែងហើយកើតមានជាញឹកញាប់នៅក្នុងវត្តមាននៃជម្ងឺរលាកលំពែងដែលនៅជិតនឹងដ្យាក្រាមជាពិសេសនៅពេលវាកំពុងផ្គត់ផ្គង់ក៏ដូចជាជាមួយនឹងការបង្កើត fistula លំពែងដែលបើកចូលទៅក្នុងប្រហោងធ្មេញ។ ការបំផ្លាញនៃវដ្តដ៏ក្តៅគគុកនៅក្នុងបែហោងធ្មែញ pleural នាំឱ្យមានការអភិវឌ្ឍនៃ pleurisy purulent ។
ការធ្វើរោគវិនិច្ឆ័យរោគ pleurisy គឺមានការលំបាកតែជាមួយនឹងការពិនិត្យខាងក្រៅបន្តិចនៅពេលដែលការពិនិត្យរាងកាយមិនតែងតែបង្ហាញរោគសញ្ញារោគវិទ្យារោគរោគ។ ការធ្វើរោគវិនិច្ឆ័យត្រូវបានបង្កើតឡើងដោយប្រើការពិនិត្យកាំរស្មីអ៊ិចនៃសរីរាង្គទ្រូង។ តម្លៃរោគវិនិច្ឆ័យដ៏សំខាន់មួយគឺការចាក់ម្ជុលវិទ្យាសាស្ត្រដែលអនុញ្ញាតឱ្យបញ្ជាក់ពីធម្មជាតិនៃពងក្រពើនិងកំណត់ពីវិធីសាស្ត្រនៃការព្យាបាលបន្ថែម។ លើសពីនេះទៀតជាមួយនឹងពងក្រពើដ៏ធំជាពិសេសការបញ្ចេញទឹករំអិលប្រហោងឆ្អឹងអាចត្រូវបានប្រើសម្រាប់គោលបំណងព្យាបាល (ការជម្លៀសចេញនៃការ exudate ការលុបបំបាត់នៃការបង្ហាប់ atelectasis ការណែនាំនៃថ្នាំអង់ទីប៊ីយោទិចចូលទៅក្នុងបែហោងធ្មែញ pleural ជាដើម) ។
ធម្មជាតិនៃលំពែងនៃ effusion ត្រូវបានបញ្ជាក់ដោយការប្តេជ្ញាចិត្តនៃសកម្មភាពរបស់អង់ស៊ីមលំពែងនៅក្នុងវា។ ប្រសិនបើការប្រាស្រ័យទាក់ទងរវាងវដ្តវិទ្យាត្រូវបានគេសង្ស័យបន្ទាប់ពីការវាយដំការសិក្សាផ្ទុយ (pleurography ជាមួយនឹងការរលាយក្នុងទឹក) ត្រូវបានអនុវត្តដើម្បីកំណត់អត្តសញ្ញាណសារឬ fistula លំពែងខាងក្នុង។
ប្រសិនបើវាត្រូវបានគេបង្កើតឡើងថាមូលហេតុនៃការត្រេកត្រអាលនេះគឺការរលាកលំពែងការអន្តរាគមន៍វះកាត់នៅលើដុំពកដោយខ្លួនឯងគឺចាំបាច់ (ការបង្ហូរខាងក្នុងឬខាងក្រៅ, ការវះកាត់ផ្នែកខាងសាច់ឈាម, ការវះកាត់លំពែងខាងឆ្វេង។ ល។ ) ។ ក្នុងនាមជាការព្យាបាលបែបអភិរក្សអូប៉េត្រូទីត (សាន់តូតូទីត) ត្រូវបានគេប្រើក្នុងកម្រិត ២០០ μក្រាម ៣ ដងក្នុងមួយថ្ងៃ ៣ ដងរយៈពេលជាច្រើនសប្តាហ៍ដែលជួយកាត់បន្ថយការផលិតសារធាតុស៊ីប។
សរសៃ varicose នៃបំពង់អាហារនិងក្រពះ
សរសៃឈាមដែលមិនមែនជាជំងឺរលាកថ្លើមនៃបំពង់អាហារនិងក្រពះកើតឡើងនៅពេលសរសៃឈាមវ៉ែនផតថលនិងមែករបស់វាត្រូវបានបង្រួមដោយក្បាលលំពែងដែលរីកធំឬកកលំពែងឬដោយសារតែការកន្ត្រាក់។ គ្រោះថ្នាក់បំផុតគឺការហូរឈាមយ៉ាងខ្លាំងពីសរសៃ varicose ដែលជារោគសញ្ញាចំបងនៃការក្អួតឬក្អួតនៃប្រភេទ "កាហ្វេ", melena, ភាពស្លេកស្លាំង posthemorrhagic ធ្ងន់ធ្ងរ, hypovolemia រហូតដល់ឆក់ឈាម។
ការព្យាបាលដោយការអភិរក្សនៃភាពស្មុគស្មាញនេះមាននៅក្នុងការព្យាបាលដោយការចាក់បញ្ចូលឈាមគ្រប់គ្រាន់ការគ្រប់គ្រងអេតាណុលលីតនិងដូសធំនៃអាស៊ីត ascorbic ។ ដើម្បីសម្រេចបាននូវជំងឺ hemostasis ក្នុងតំបន់វាមានប្រសិទ្ធភាពក្នុងការស៊ើបអង្កេត Blackmore ដែលបង្រួមការហូរឈាមសរសៃឈាមវ៉ែននៃបំពង់អាហារនិង cardia រយៈពេលជាច្រើនម៉ោង (រហូតដល់មួយថ្ងៃ) ។ ប្រសិនបើតាមរបៀបនេះវាមិនអាចទៅរួចទេដើម្បីបញ្ឈប់ការហូរឈាមក្រពះដោយស្ថេរភាពសូមងាកទៅរកអន្តរាគមន៍វះកាត់។
ប្រតិបត្ដិការប៉ះទង្គិចផ្លូវចិត្តតិចតួចត្រូវបានគេប្រើ - ការរលាកក្រពះនិងការស្ទះនៅខាងក្នុងសរសៃឈាមដែលហូរឈាមនៅត្រង់ប្រសព្វក្រពះពោះវៀនជាមួយនឹងការស្ទះសរសៃឈាមវ៉ែននៅផ្នែកខាងឆ្វេងនៃសរសៃឈាមអញ្ចាញធ្មេញ។ ជាមួយនឹងសរសៃ varicose ដែលបណ្តាលមកពីការបង្រួមនៃសរសៃវ៉ែនផតថលឬសាខារបស់វាដោយបណ្តុំលំពែងការបង្ហូរទឹកឬការយកចេញនៃដុំពកនាំឱ្យមិនត្រឹមតែបញ្ឈប់ការហូរឈាមប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងការបាត់ខ្លួននៃសរសៃ varicose ផងដែរ។
Mallory - រោគសញ្ញា Weiss
រោគសញ្ញា Mallory-Weiss ត្រូវបានគេរកឃើញនៅក្នុងគ្លីនិកអ្នកជំងឺតិចជាង ៣% នៅពេលដែលដំណើរការរលាកឬបំផ្លាញនៅក្នុងលំពែងត្រូវបានបង្ហាញដោយការក្អួតញឹកញាប់ឬមិនអាចរំលាយបាន។ មូលដ្ឋាន morphological នៃរោគសញ្ញានេះរួមមានការដាច់រលាត់នៃភ្នាសរំអិលនិងស្រទាប់ submucosal នៃជញ្ជាំងក្រពះនៅក្នុងតំបន់នៃការផ្លាស់ប្តូរក្រពះពោះវៀនដែលភាគច្រើនមកពីការកោងតូច។ ដើម្បីឱ្យការសំរាកកើតឡើងផ្ទៃខាងក្រោយរចនាសម្ពន្ធ័ចាំបាច់ត្រូវបានបង្កើតឡើងនៅក្នុងទម្រង់នៃការផ្លាស់ប្តូរឌីណាមិកនៅក្នុងស្រទាប់ submucosal ដែលមាននាវា varicose, ការជ្រៀតចូលនៃសរសៃឈាមនិង micronecrosis នៅក្នុងផ្នែកបេះដូងនៃក្រពះ។ សារៈសំខាន់នៃទម្រង់រងនៃការលើសឈាមផតថលមិនត្រូវបានបដិសេធទេ។
កត្តាដូចគ្នាដែលរួមចំណែកដល់ការវាយប្រហារនៃជំងឺរលាកលំពែងការទទួលទានជាតិអាល់កុលនិងការផឹកច្រើនពេកបង្កឱ្យមានការវិវត្តនៃរោគសញ្ញា Mallory-Weiss ។ នៅក្នុងរោគវិទ្យាសារៈសំខាន់សំខាន់ត្រូវបានផ្តល់ទៅឱ្យការផ្លាស់ទីលំនៅមុខងារបិទជិតនៃដង្កូវនាងនិងដុំថ្មដែលប្រឆាំងនឹងឥទ្ធិពលបង្កហេតុត្រូវបានបញ្ចេញដោយការកើនឡើងភ្លាមៗនៃសម្ពាធ intragastric អំឡុងពេលក្អួត។ សារៈសំខាន់ជាពិសេសគឺការរីករាលដាលនៃភ្នាសអញ្ចាញធ្មេញចូលទៅក្នុង lumen នៃបំពង់អាហារក៏ដូចជាវត្តមាននៃក្លនលូនរអិលតូចមួយនៃការបើកបំពង់អាហារ។
ការបង្ហាញរោគសញ្ញានៃរោគសញ្ញា Mallory-Weiss ត្រូវបានផ្សំឡើងដោយរោគសញ្ញាបុរាណនៃការហូរឈាមក្រពះនិងរោគសញ្ញានៃការបាត់បង់ឈាម។ គួរចងចាំថាចំពោះមនុស្សវ័យក្មេងដែលមានជំងឺរលាកលំពែងធ្ងន់ធ្ងរទោះបីជាមានការហូរឈាមក៏ដោយក៏ជំងឺលើសឈាមអាចនៅតែមានជាយូរមកហើយមិនត្រូវនឹងបរិមាណនៃការបាត់បង់ឈាម។
ការធ្វើរោគវិនិច្ឆ័យរោគសញ្ញា Mallory-Weiss គឺផ្អែកលើទិន្នន័យបន្ទាន់ EGDS ដែលមិនត្រឹមតែអាចបង្កើតមូលហេតុនៃការហូរឈាមនិងកំណត់ជម្រៅនៃគម្លាតប៉ុណ្ណោះទេប៉ុន្តែដើម្បីអនុវត្តការព្យាបាលនៅមូលដ្ឋាន។ នៅពេលអនុវត្តការថតចំលងឆ្អឹងការពិនិត្យពេញលេញនៃបំពង់អាហារក្រពះនិង duodenum គឺចាំបាច់ព្រោះថាចំពោះអ្នកជំងឺដែលមាន OP និង exacerbation នៃ CP, ការហូរចេញស្រួចស្រាវនិងដំបៅអាចត្រូវបានគេរកឃើញ។
ការព្យាបាលរោគសញ្ញា Mallory-Weiss រួមមានការដាក់បញ្ចូលនូវថ្នាំប្រឆាំងនឹងមេរោគ៖ metoclopramide (cerucal) intramuscularly ឬ domperidone (motilium) sublingually ក្នុងកិតប្រចាំថ្ងៃ ៤០ មីលីក្រាម។ ស្របគ្នាការព្យាបាលដោយប្រើកម្តៅនិងការបញ្ចូលឈាមត្រូវបានអនុវត្ត។ ការព្យាបាលដោយការវះកាត់បែបអភិរក្សមាននៅក្នុងសេចក្តីណែនាំនៃការស៊ើបអង្កេតរបស់ Blackmore (រយៈពេល ១២ ម៉ោង) ដែលជាមូលដ្ឋាននៃការព្យាបាលដោយប្រើកម្តៅ។ នៅក្នុងលក្ខខណ្ឌទំនើបការប្រើថ្នាំដាប់ប៊ែលហ្សែន endoscopic (ប៊ីប៉ូឡា) ឬការបញ្ចូលឡាស៊ែរនៃការដាច់រហែក mucosal ត្រូវបានគេចាត់ទុកថាជាវិធីសាស្ត្រជំនួស។ ការតែងតាំងជាចាំបាច់នៃភី។ ភី។ អេ។ អេ។ ភី (អូមេហ្សូឡាលឡាន់ប៉ូហ្សូល, រ៉ាបេរ៉ាហ្សូលល) ដែលការពារការរីករាលដាលនៃប្រូតេអ៊ីននៃដុំឈាមដែលបានបង្កើតឡើងនៅក្នុង lumen នៃក្រពះដោយសារតែការបញ្ចេញសកម្មភាពរបស់ pepsin ។
ដំបៅសំណឹកនិងដំបៅនៃរលាកក្រពះពោះវៀន
កត្តាហានិភ័យនៃការវិវត្តនៃសំណឹកស្រួចស្រាវនិងដំបៅចំពោះអ្នកជំងឺរលាកលំពែង៖
•អាយុចាស់
•ការខ្សោយថ្លើមជាមួយនឹងជំងឺរលាកខួរក្បាល
•ការបរាជ័យផ្លូវដង្ហើមដែលមានការថយចុះកម្តៅក្នុងឈាមធ្ងន់ធ្ងរ។
hypovolemia និងអស្ថេរភាព hemodynamic ដែលទាក់ទង,
រោគសញ្ញាជម្ងឺរលាកថ្លើម។
ជំងឺរលាកលំពែងរលាកលំពែងដំណើរការរលាកក្នុងបំពង់លំពែងនិងសរសៃប៉ារ៉ាពក។
ការធ្វើអន្តរាគមន៍របួសសម្រាប់ជំងឺរលាកលំពែង necrotic ឬជំងឺលំពែងផ្សេងទៀត។
ដំបៅនៃដំបៅនិងដំបៅស្រួចស្រាវនៃតំបន់បំពង់អាហារអាចត្រូវបានរកឃើញដោយការពិនិត្យអេកូស័រជាប្រព័ន្ធក្នុង ២/៣ នៃអ្នកជំងឺដែលមានអេក។ ភាគច្រើនជាញឹកញាប់សំណឹកនិងដំបៅត្រូវបានធ្វើមូលដ្ឋានីយកម្មនៅផ្នែកខាងក្រោមនិងតួនៃក្រពះមិនសូវជាញឹកញាប់នៅក្នុង duodenum ទេ។ ដំបៅស្រួចស្រាវច្រើនតែច្រើន។
ក្នុងការវិវឌ្ឍន៍នៃជំងឺឬសដូងបាតកត្តាពេលវេលាសំខាន់ - ការហូរឈាមត្រូវបានគេសង្កេតឃើញពី 3 ទៅ 20 ថ្ងៃបន្ទាប់ពីការវិវត្តនៃការបំផ្លាញលំពែង។
ការបង្ករោគនៃដំបៅស្រួចស្រាវការវិវត្តនៃការផ្លាស់ប្តូររោគដំបៅនៅដំណាក់កាលដំបូងនៃភ្នាសរំអិលនិងការកើតឡើងនៃការហូរឈាមស្រួចស្រាវដែលជាលទ្ធផលនៃការទាំងនេះរួមមាន: ការរំខានដល់មីក្រូរីស្យូសនៅក្នុងតំបន់ផ្សេងៗនៃបំពង់រំលាយអាហារការរំញោចហួសប្រមាណនៃការសំងាត់នៃក្រពះជាមួយនឹងការថយចុះសមត្ថភាពអាល់កាឡាំងនៃការសម្ងាត់លំពែងការស្ទះពោះវៀន។
ប្រសិទ្ធិភាពរួមបញ្ចូលគ្នានៃអ៊ីសូស៊ីអា, អាស៊ីតទឹកប្រមាត់និងលីកូក្លូទីន, ការថយចុះកម្តៅអាស៊ីដ hydrochloric និងបង្កើនសកម្មភាព pepsin ផ្លាស់ប្តូរតុល្យភាព mucosal ដែលមានពីមុនឆ្ពោះទៅរកកត្តាឈ្លានពាន។ ភាពមិនស្រួលក្នុងតំបន់នៃជំងឺ hemostasis ច្រើនតែត្រូវបានផ្សំជាមួយនឹងកង្វះកត្តាបង្ករគ្រោះថ្នាក់ដោយសារមុខងារខ្សោយថ្លើមសំយោគចំពោះអ្នកជំងឺដែលមានជាតិអាល់កុលនិង CP មានភាពស្មុគស្មាញដោយសារជំងឺលើសឈាមផតថលរោគសញ្ញាខ្សោយថ្លើមនិងខ្សោយថ្លើម។
ភាគច្រើននៃអ្នកជំងឺរលាកលំពែងរលាកដំបៅស្រួចស្រាវនិងដំបៅដំបៅមានអាការៈ asymptomatic ពួកគេកម្របង្ហាញគ្លីនិកដែលមានឈាមច្រើនក្អួតនៃ "កាហ្វេកាហ្វេ" និងការឆក់ឈាមច្រើនតែត្រូវបានបង្ហាញដោយមេឡាណាដែលជារឿយៗកើតឡើងតែមួយថ្ងៃបន្ទាប់ពីការហូរឈាម។ កន្លែងឈានមុខគេក្នុងការធ្វើរោគវិនិច្ឆ័យគឺជាកម្មសិទ្ធិរបស់ការពិនិត្យដោយចក្ខុទោះបីការហូរឈាមអាចត្រូវបានគេសង្ស័យចំពោះអ្នកជំងឺដែលមានបញ្ហាច្រមុះឬច្រមុះទ្វេរដងសម្រាប់អាហារូបត្ថម្ភ។
ការព្យាបាលមានលក្ខណៈស្មុគស្មាញរាប់បញ្ចូលទាំងមូលដ្ឋាន (ដោយមានជំនួយពីការថតចំលងឆ្អឹង) និងការព្យាបាលដោយប្រព័ន្ធខ្ពស់បំផុតការប្រើប្រដាប់រំលាយក្រពះការព្យាបាលដោយប្រើស៊ីតូស្តេរ៉ូតនិងសារធាតុប្រឆាំងនឹងអុកស៊ីតកម្មបន្ទាប់មកការប្រើថ្នាំដែលធ្វើអោយប្រសើរឡើងនូវអតិសុខុមប្រាណនិងការជួសជុល។
កំហុសជាញឹកញាប់នៅក្នុងមន្ទីរពេទ្យវះកាត់គឺជាការលុបចោលទាំងស្រុងនៃការព្យាបាលបន្ទាប់ពីបញ្ឈប់ការហូរឈាមការប្រើថ្នាំ atropine, pirenzepine, ranitidine ក្នុងកម្រិតដូសឬថ្នាំបំបាត់ការឈឺចាប់ដែលជាថ្នាំទប់ស្កាត់ដែលពិតជាមិនសមហេតុផលនៅក្នុង“ យុគសម័យ” នៃអាយឌីអាយ។ ថ្នាំនៃជម្រើសក្នុងស្ថានភាពនេះគឺអូមេហ្គារ៉ូលនិងឡេនប៉ូរ៉ូឡាសម្រាប់រដ្ឋបាលមេឌា។ ជាមួយនឹងការហូរឈាមខ្លាំងការប្រើអ័រតូទីតដែលជាអាណាឡូកសំយោគនៃ somatostatin មានប្រសិទ្ធភាព។
ការព្យាបាលដោយការវះកាត់ដំបៅស្រួចស្រាវត្រូវបានចង្អុលបង្ហាញពីការហូរឈាមអូសបន្លាយឬហូរឈាមដដែលទោះបីមានប្រព័ន្ធ hemostasis ក្នុងតំបន់ឬ endoscopic មាននៅស្ថាប័ននេះក៏ដោយ។
Fistula លំពែង
Fistula នៃលំពែងគឺជាបញ្ហាមួយក្នុងចំណោមបញ្ហាដែលត្រូវបានសិក្សាយ៉ាងខ្សោយនៃលំពែង។ នេះជាចម្បងដោយសារតែភាពកម្រមានដែលទាក់ទងនឹងភាពស្មុគស្មាញនេះ (ទោះបីជាមានការកើនឡើងចំនួនអ្នកជំងឺដែលមាន fistula លំពែងត្រូវបានគេកត់សម្គាល់ថ្មីៗនេះក៏ដោយ) ។ fistula លំពែងតែងតែត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងប្រព័ន្ធបំពង់នៃលំពែងអាចត្រូវបានធ្វើមូលដ្ឋានីយកម្មនៅក្បាលរាងកាយឬកន្ទុយលំពែង។
លលកលំពែងត្រូវបានបែងចែកជាៈ
•របួស, ក្រោយបែកបាក់និងក្រោយវះកាត់,
បញ្ចប់ (ស្ថានីយ) និងមិនពេញលេញ (ក្រោយ),
•ខាងក្រៅ (បើកលើស្បែកឬមានកំណកឆ្លងកាត់ចូលទៅក្នុងមុខរបួសនៃជញ្ជាំងពោះឬប្រហោងធ្មេញដែលនៅជាប់) និងផ្នែកខាងក្នុង (បើកទៅបែហោងធ្មែញលំពែងសរីរាង្គជិតខាងឬបែហោងធ្មែញផ្សេងទៀត - ឧទាហរណ៍ការលំអរ) ។
សម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃ fistula លំពែងខាងក្រៅវាចាំបាច់ត្រូវកំណត់អង់ស៊ីមលំពែងនៅក្នុងការឆក់និងការបង្កើត fistulography ។
នៅក្នុងការព្យាបាលនៃ fistula លំពែងការរួមបញ្ចូលគ្នាសមហេតុផលបំផុតនៃវិធីអភិរក្សនិងវះកាត់។ ស្តុបស្ត្រេសមិនពេញលេញនិងមិនស្មុគស្មាញត្រូវបានព្យាបាលដោយការអភិរក្សយោងទៅតាមកម្មវិធីព្យាបាលតាមស្តង់ដា CP ជាមួយនឹងអនាម័យបន្ថែមនៃវគ្គសិក្សានិងបែហោងធ្មែញដែលលុបបំបាត់ចោលនូវភាពស្រពេចស្រពិលជុំវិញវគ្គដែលមិនច្បាស់។ ការព្យាបាលបែបអភិរក្សនៃ fistula លំពែងបានទទួលជោគជ័យកាន់តែច្រើននាពេលថ្មីៗនេះទាក់ទងនឹងការណែនាំអំពីអ៉ីស្តូតូត (សាន់តូតូទីន) ក្នុងជំងឺលំពែង។ នៅពេលប្រើថ្នាំនេះការថយចុះបរិមាណទឹករំអិលពីការបញ្ជូនដោយអព្ភូតហេតុដោយ ១០ ដងឬច្រើនជាងនេះត្រូវបានកត់សម្គាល់ដែលអនុញ្ញាតឱ្យអ្នកទូទាត់សងចំពោះការរំខានដោយអេឡិចត្រូលីតទឹកធ្វើអនាម័យឱ្យបានត្រឹមត្រូវនូវការឆ្លងកាត់ដែលគួរអោយចង់សើចនិងបំបាត់ការរមាស់ស្បែក។ មានភ័ស្តុតាងដែលថាអយស្ទ័រដូសក្នុងកំរិតប្រើប្រចាំថ្ងៃ ១០០-៣០០ helpsg ជួយបិទស្នោហ្វីលក្នុងអ្នកជំងឺជាង ៧០% ក្នុងរយៈពេល ៦ ថ្ងៃ។
អត្ថិភាពអូសបន្លាយនៃ fistulas លំពែងនាំឱ្យមានផលវិបាកផ្សេងៗគ្នា: malabsorption ដោយសារតែការបាត់បង់អង់ស៊ីមហួសប្រមាណភាពមិនគ្រប់គ្រាន់នៃ trophological ដោយសារតែ malabsorption និងការបាត់បង់យូរនៃប្រូតេអ៊ីន, សារធាតុរាវនិងធាតុដានពីការឆ្លងកាត់ fistulous, ផលវិបាក purulent (ការបំពេញបន្ថែមនៃ fistula, អាប់សនៃ bursa ប្រហោងឆ្អឹង, retroperitoneal) ។ ដំបៅស្បែកផ្សេងៗនៅជុំវិញការឆ្លងកាត់ដែលមិនច្បាស់ (ជំងឺរលាកស្បែករលាកស្បែក) ការហូរឈាមខ្លាំង។
ដើម្បីកំណត់ការចង្អុលបង្ហាញសម្រាប់ការព្យាបាលវះកាត់ជាពិសេសក្នុងអំឡុងពេលអូសបន្លាយ (៤-៦ សប្តាហ៍) និងការព្យាបាលបែបអភិរក្សគ្មានប្រសិទ្ធភាពវាចាំបាច់ត្រូវអនុវត្ត fistulography ដែលក្នុងនោះអាចកំណត់បាននូវការតភ្ជាប់នៃវគ្គសិក្សាដែលគួរអោយធុញទ្រាន់ជាមួយ GLP វត្តមាននៃស្នាមរលាកការបង្កើតទ្រង់ទ្រាយវដ្ត។ ការកើនឡើងនៃរយៈពេលនៃការព្យាបាលបែបអភិរក្សចំពោះអ្នកជំងឺដែលមាន fistula លំពែងកាន់តែអាក្រក់ទៅ ៗ លទ្ធផលភ្លាមៗនៃអន្តរាគមន៍វះកាត់។ ជាមួយនឹងការប្រើថ្នាំព្យាបាលលំពែងខាងក្រៅទាំងស្រុងឬស្ថានីយដែលមានភាពធន់នឹងការព្យាបាលដោយប្រើឱសថជំនួសវិធីអន្តរាគមន៍វះកាត់អាចជាការព្យាបាលដោយប្រើថ្នាំអាបស្តូឡា។
រោគសញ្ញាជែលហ្វីលីពស្យូមភាពមិនគ្រប់គ្រាន់នៃខួរក្បាលនិងជំងឺរលាកខួរក្បាល
រោគសញ្ញាជែលហ្វីសហ្វីសគឺជាផលវិបាកនៃជំងឺលំពែងស្រួចស្រាវធ្ងន់ធ្ងរ។ មូលហេតុនៃជំងឺរលាកថ្លើមប្រភេទនេះ៖
ការខូចខាតដោយផ្ទាល់ចំពោះថ្លើមដោយជំងឺរលាកលំពែង, ឬសដូងបាតឬការប៉ះទង្គិចផ្លូវចិត្តរួមផ្សំជាមួយនឹងការរងរបួសលំពែង (ថ្លើមដែលគេហៅថាឆក់) ។
•ជំងឺរលាកលំពែងដែលមានការបំផ្លិចបំផ្លាញធ្ងន់ធ្ងរដែលកើតឡើងជាមួយនឹងជំងឺ endotoxemia ខ្លាំងជាមួយនឹងការព្យាបាលមិនគ្រប់គ្រាន់ (ដែលគេហៅថាការខ្វះខាតនៃលំពែង - ថ្លើម) ។
ការពុលដោយអតិសុខុមប្រាណក្នុងករណីមានការឆ្លងរាតត្បាតខ្ពស់ឬទូទៅនៅក្នុងដំណាក់កាលនៃភាពស្មុគស្មាញនៃភាពមិនបរិសុទ្ធរបស់ OP (ដែលហៅថាការបរាជ័យថ្លើមពុលឆ្លងឬថ្លើមស្អុយ) ។
•សរសៃឈាមវ៉ែនវិបផតថល,
អន្តរាគមន៍វះកាត់លើលំពែង (បន្ទាន់ឬតាមការគ្រោងទុក) ដោយមានការប៉ះទង្គិចគួរឱ្យកត់សម្គាល់និងការការពារការប្រើថ្នាំសន្លប់ជាពិសេសប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការរំលោភបំពានសំខាន់ៗនៃថ្លើមមុនពេលវះកាត់។
• cholestasis ខ្លាំងនិងអូសបន្លាយពេលជាពិសេសប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការខូចខាតថ្លើម hypoxic និងជាតិពុលដោយសារការវះកាត់ OP រោគសញ្ញាដកខ្លួនចេញការប្រើថ្នាំ hepatotoxic ច្រើនពេក។ ល។
ភាពធ្ងន់ធ្ងរនៃរោគសញ្ញាជំងឺថ្លើមត្រូវបានកំណត់ដោយការផ្លាស់ប្តូរជម្រៅផ្សេងៗគ្នានៅក្នុងមុខងារសំយោគប្រូតេអ៊ីននៃថ្លើមជាចម្បងការផ្លាស់ប្តូរមាតិកានៃប្រូតេអ៊ីន whey (albumin, transferrin, សេរ៉ូម cholinesterase), រូបរាងនៃសញ្ញាសម្គាល់នៃ cytolysis និង cholesstasis ។
ការព្យាបាលស្មុគស្មាញ - អេកត្រូពិករោគវិទ្យានិងរោគសញ្ញា។ វិធីសាស្រ្តនៃការធ្វើត្រេកត្រអាលគឺខុសគ្នាហើយមានគោលបំណងកែតម្រូវមូលហេតុភ្លាមៗនៃរោគសញ្ញានេះ។ ការប្រើថ្នាំ hepatoprotectors (វេជ្ជសាស្ត្រ, ursofalk, តំរូវការចាំបាច់), សារធាតុប្រឆាំងអុកស៊ីតកម្ម (អាស៊ីត ascorbic, oligogai-Se, unitiol ។ ល។ ), glucocorticoids (prednisolone, methylprednisolone), ការព្យាបាលដោយបន្សាបជាតិពុលនិងការគាំទ្រសារធាតុចិញ្ចឹមត្រូវបានចាត់ទុកជារោគសាស្ត្រ។ ការបន្សាបជាតិពុលមិនត្រឹមតែរួមបញ្ចូលការព្យាបាលដោយការចាក់បញ្ចូលទឹកកាមប៉ុណ្ណោះទេប៉ុន្តែក៏មានវិធីសាស្រ្តនៃការកកឈាមក្នុងខួរក្បាលបន្ថែមផងដែរ (plasmapheresis, hemosorption) ។ ការគ្រប់គ្រងផ្ទាល់មាត់របស់ enterosorbents (enterosgel, polyphane) ក៏មានប្រសិទ្ធភាពផងដែរហើយថ្នាំ lactulose (dufalac) មានប្រសិទ្ធភាពខ្ពស់។
ភាពមិនគ្រប់គ្រាន់នៃជំងឺថ្លើមគឺជាកម្រិតធ្ងន់ធ្ងរនៃរោគសញ្ញាជំងឺថ្លើមដែលអាចរួមដំណើរជាមួយទម្រង់ធ្ងន់ធ្ងរនៃអូក្លូអ៊ីដដែលអូសបន្លាយពេលយូរប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃប្លុកនៃផ្នែក intrapancreatic នៃបំពង់ទឹកប្រមាត់ដែលពឹងផ្អែកលើទឹកប្រមាត់ជាមួយនឹងការអូសបន្លាយរយៈពេលយូរនៃការគណនានៃទឹកប្រមាត់ធម្មតា។ ការវិវឌ្ឍន៍នៃភាពមិនគ្រប់គ្រាន់នៃជំងឺថ្លើមចំពោះអ្នកជំងឺរលាកលំពែងគឺកម្រនឹងកើតមានដូចជំងឺរលាកថ្លើមរ៉ាំរ៉ៃឬជំងឺថ្លើមថ្នាំវាច្រើនតែបន្តយោងទៅតាមប្រភេទអូសបន្លាយមួយដែលបណ្តាលមកពីឥទ្ធិពល hepatostabilizing ជាក់លាក់នៃសមាសធាតុមួយចំនួននៃការថែទាំដែលពឹងផ្អែកខ្លាំង។
ការបង្ហាញរោគសញ្ញាសំខាន់នៃភាពមិនគ្រប់គ្រាន់នៃជំងឺថ្លើមគឺការរលាកខួរក្បាល។ ពាក្យស្តីពីជំងឺរលាកខួរក្បាលត្រូវបានគេយល់ថាមានន័យថាភាពស្មុគស្មាញនៃជម្ងឺខួរក្បាលទាំងមូលកំពុងវិវត្តជាលទ្ធផលនៃការខូចខាតថ្លើមស្រួចស្រាវឬរ៉ាំរ៉ៃ។ ជំងឺសរសៃប្រសាទនិងផ្លូវចិត្តដែលអាចបញ្ច្រាស់បានមានភាពខុសប្លែកគ្នាហើយអាចត្រូវបានគេសង្កេតឃើញនៅក្នុងបន្សំផ្សេងៗគ្នាដែលធ្វើឱ្យវាអាចបែងចែកដំណាក់កាល (ភាពធ្ងន់ធ្ងរ) នៃជំងឺរលាកខួរក្បាល។
ការព្យាបាលជំងឺថ្លើមនៅតែជាកិច្ចការដ៏លំបាកព្រោះការលុបបំបាត់កត្តាជីវសាស្ត្រនៃជំងឺគឺនៅឆ្ងាយពីលទ្ធភាពដែលអាចធ្វើទៅបានហើយវិធីព្យាបាលដែលប្រើនាពេលបច្ចុប្បន្នគឺមានពហុមុខងារនិងមិនមានលក្ខណៈស្តង់ដារ។ អ្នកជំនាញផ្នែកក្រពះពោះវៀនភាគច្រើនណែនាំឱ្យប្រើអាហារបំប៉នប្រូតេអ៊ីនទាបការប្រើថ្នាំបញ្ចុះលាមកនិងវិធីផ្សេងៗនៃការសម្អាតមេកានិចនៃពោះវៀនការប្រើថ្នាំអង់ទីប៊ីយោទិចក្នុងគោលបំណងបំបាត់ការលូតលាស់ពោះវៀនការរំលាយមេតាប៉ូលីសកម្រិតមធ្យមនៃវដ្តយូស្យូមសាខាអាមីណូអាស៊ីតសាខាអាស៊ីតអាមីណូប្រឆាំងនឹងការទទួល benzodiazepine និងថ្នាំដទៃទៀត។
ដើម្បីកាត់បន្ថយការបង្កើតអាម៉ូញាក់នៅក្នុងពោះវៀន, lactulose (duphalac) ត្រូវបានគេប្រើ - disaccharide សំយោគដែលបំបែកនៅក្នុងពោះវៀនធំទៅជាអាស៊ីតឡាក់ទិកនិងអាសេទិកបន្ថយកំរិត pH ក្នុងពោះវៀនធំរារាំងសកម្មភាពរបស់បាក់តេរីអាម៉ូញាក់និងកាត់បន្ថយការស្រូបយកអាម៉ូញាក់។ កំរិតថ្នាំត្រូវបានជ្រើសរើសជាលក្ខណៈបុគ្គល (ពី 30 ទៅ 120 មីលីលីត្រ / ថ្ងៃ) ។ ប្រសិនបើមិនអាចប្រើថ្នាំបានទេវាត្រូវបានចេញវេជ្ជបញ្ជាក្នុងថ្នាំអាណាស៊ី (300 មីលីលីត្រក្នុងទឹក 700 មីលីលីត្រ 2 ដងក្នុងមួយថ្ងៃ) ។
សារៈសំខាន់លេចធ្លោនៃការរលាក hyperammonemia នៅក្នុង pathogenesis នៃជំងឺរលាកថ្លើមប្រភេទនេះគឺជាមូលដ្ឋានសម្រាប់ការតែងតាំងថ្នាំដែលជួយបង្កើនអព្យាក្រឹតភាពនៃអាម៉ូញាក់នៅក្នុងថ្លើម។ ទូទៅបំផុតគឺ L-ornithine-L-aspartate ។
ការចាប់ផ្តើមដំបូងនៃការមិនគ្រប់គ្រាន់នៃជំងឺថ្លើមដែលមានរោគសញ្ញានៃជំងឺឬសដូងបាតគឺអាចធ្វើទៅបាន - មានការហូរឈាមច្រមុះនិងស្បូនការហូរឈាមនៅកន្លែងចាក់ថ្នាំនិងការលូតលាស់នៃសរសៃឈាមវ៉ែន, ការហូរឈាមនៅលើជើង, នៅកន្លែងដែលត្រូវបានប៉ះពាល់នឹងសម្ពាធ, លទ្ធភាពនៃការហូរឈាមក្រពះពោះវៀនកើនឡើង។
លក្ខណៈវិនិច្ឆ័យនៃមន្ទីរពិសោធន៍សម្រាប់ភាពមិនគ្រប់គ្រាន់ផ្នែកថ្លើមក្នុងករណីមានជម្ងឺ cholestasis ដំបូងត្រូវបានកំណត់ដោយ hyperbilirubinemia ហើយវាមានការផ្លាស់ប្តូរមេដឹកនាំ - សមាមាត្រនៃប៊ីលីរុយប៊ីនដែលមិនមានការកើនឡើង។ ជាមួយនឹងការខូចខាតថ្លើមដែលគួរឱ្យភ្ញាក់ផ្អើលរោគសញ្ញាក្រោយៗទៀតដែលមានលទ្ធផលនៅក្នុងជំងឺរលាកខួរក្បាលជំងឺ hyperbilirubinemia អាចមានកម្រិតមធ្យម។ Hypercholesterolemia បាត់, ការផ្តោតអារម្មណ៍នៃកូលេស្តេរ៉ុលសរុបនៅក្នុងសេរ៉ូមឈាមខិតជិតដែនកំណត់ទាបនៃបទដ្ឋាន (៣.៥ មីល្លីលីត្រ / អិល) ខ្លឹមសារនៃសមាសធាតុកូលេស្តេរ៉ុលដែលមិនបានបញ្ជាក់ជាពិសេសត្រូវបានកាត់បន្ថយ។ បរិមាណដាច់ខាតនៃអាល់ប៊ុមប៊ីនមានការថយចុះយ៉ាងខ្លាំង (រហូតដល់ ២០ ក្រាម / លីត្រ) ទោះបីជាមានការថយចុះនៃអាការៈស្ត្រេសស្ត្រេសក៏ដោយក៏ការផ្លាស់ប្តូរមិនច្បាស់នៅក្នុងកម្រិតអ៊ុយនិងការគាំទ្រប្លាស្ទិចគ្រប់គ្រាន់ដោយប្រើអាហារូបត្ថម្ភសិប្បនិម្មិត។
ជម្ងឺ hypoalbuminemia ចុងក្រោយត្រូវបានផ្សំជាមួយ hyperazotemia ។ សមាមាត្រសំខាន់នៃស្លាសអាសូតគឺសារធាតុប៉ូលីត្រូទីបដែលមិនត្រូវបានស្រូបយកដោយថ្លើម។ សកម្មភាពរបស់សេរ៉ូម pseudocholinesterase និងការផ្តោតអារម្មណ៍របស់ ceruloplasmin, Transferrin ថយចុះយ៉ាងខ្លាំងដែលបង្ហាញពីភាពមិនស៊ីជម្រៅនៃមុខងារសំយោគប្រូតេអ៊ីនរបស់ថ្លើម។ ទម្រង់អូសបន្លាយនៃភាពមិនគ្រប់គ្រាន់នៃជំងឺថ្លើមត្រូវបានកំណត់ដោយការវិវត្តនៃរោគសញ្ញាហើមរួមទាំង ascites ដែលជាតួនាទីសំខាន់ក្នុងការវិវត្តដែលត្រូវបានលេងមិនត្រឹមតែដោយការថយចុះកម្តៅខ្សោយនិងការកើនឡើងនៃសម្ពាធសរសៃឈាមវ៉ែននោះទេប៉ុន្តែក៏មានការថយចុះនៃការចុះខ្សោយថ្លើមដោយអរម៉ូនតេស្តូស្តេរ៉ូនផងដែរ។
ការផ្លាស់ប្តូរគួរឱ្យកត់សម្គាល់នៃ coagulogram គឺជាលក្ខណៈនៃភាពមិនគ្រប់គ្រាន់នៃជំងឺថ្លើម: ការថយចុះជាលំដាប់នៃសន្ទស្សន៍ prothrombin (ដល់ 60% និងទាបជាងនេះ), proconvertin (ក្រោម 40%), ការថយចុះកម្រិតមធ្យមនៃកំហាប់នៃ fibrinogen ទោះបីជាមានអ្នកជំងឺមួយចំនួននៃដំណើរការសកម្ម - រលាកដែលបណ្តាលឱ្យមានការថយចុះកម្រិតអរម៉ូន។ ទន្ទឹមនឹងនេះសកម្មភាពនៃជំងឺ fibrinolysis និង proteolysis កើនឡើង។
រោគសញ្ញាមន្ទីរពិសោធន៍ cytolytic ចំពោះអ្នកជំងឺបែបនេះត្រូវបានសម្គាល់ដោយសញ្ញានៃការកើនឡើងមិនអំណោយផលនៃ aspartylaminotransferase និងការធ្វើឱ្យប្រក្រតីមិនពិតនៃមេគុណ de Ritis ។ សកម្មភាពខ្ពស់នៃ trans-glutamyl transpeptidase នៅតែមានប៉ុន្តែក្នុងករណីធ្ងន់ធ្ងរបំផុតវាថយចុះ។ ពិចារណាពីការថយចុះគួរឱ្យកត់សម្គាល់នៃសកម្មភាពនៃកត្តាការពារប្រឆាំងអុកស៊ីតកម្មធម្មជាតិសូម្បីតែការកើនឡើងកម្រិតជាតិខ្លាញ់ក្នុងឈាមកម្រិតមធ្យម (កំណត់ដោយកំហាប់ malondialdehyde និង diene conjugates) ជះឥទ្ធិពលអាក្រក់ដល់រាងកាយរបស់អ្នកជំងឺដែលមានរោគសញ្ញា hepatopriva និងអាចបណ្តាលឱ្យមានការកើនឡើងនៃភាពមិនគ្រប់គ្រាន់នៃថ្លើម។
ការព្យាបាលដោយជោគជ័យនៃភាពមិនគ្រប់គ្រាន់នៃជំងឺថ្លើមគឺអាចធ្វើទៅបានតែនៅដំណាក់កាលមុន។ ការជំនួសការបញ្ចូលឈាមដែលអនុញ្ញាតឱ្យអ្នករក្សាការផ្គត់ផ្គង់ថាមពលនិងកម្រិតនៃអរម៉ូនអរម៉ូន (ប្លាស្មាកំណើតដែលមានបរិមាណដ៏ច្រើននៃវ៉ិចទ័រ) មិនផ្តល់នូវប្រសិទ្ធិភាពប្រកបដោយនិរន្តរភាពទេ។ នៅពេលប្រើស្រទាប់ថាមពល (គ្លុយកូស) មនុស្សម្នាក់គួរតែចងចាំអំពីការថយចុះនៃការអត់ធ្មត់ចំពោះអាំងស៊ុយលីនដែលអាចកើតមានជាមួយនឹងលទ្ធភាពនៃស្ថានភាពជាតិស្ករក្នុងឈាម។
ការបំពេញបន្ថែមនៃកង្វះអាល់ប៊ុមប៊ីនជាមួយនឹងការប្រើថ្នាំ saluretics (មានតម្រងនោមខូចបន្តិចបន្តួច) អាចកាត់បន្ថយភាពធ្ងន់ធ្ងរនៃរោគសញ្ញា edematous-ascitic ។ ដើម្បីទប់ស្កាត់ការលូតលាស់របស់បាក់តេរីហួសកំរិតការប្រើថ្នាំអង់ទីប៊ីយោទិចដែលមិនអាចរំលាយបានដូចជា kanamycin (រហូតដល់ ៤ ក្រាម / ថ្ងៃ), tobramycin, polymyxin ជាដើមត្រូវបានចង្អុលបង្ហាញ។
ពួកគេប្រើសារធាតុប្រឆាំងអុកស៊ីតកម្មដោយផ្ទាល់ (វីតាមីនអ៊ីរហូតដល់ ៦០០-៨០០ មីលីក្រាម / ថ្ងៃ intramuscularly, dibunol នៅខាងក្នុង) ក៏ដូចជាថ្នាំដែលធ្វើឱ្យប្រព័ន្ធការពារអង់ទីអុកស៊ីដង់ទីនមានស្ថេរភាព (៥ មីល្លីក្រាម ២-៣ ដងក្នុងមួយថ្ងៃ) ។ ការប្រើប្រាស់ hepatoprotectors (heptral, forte ចាំបាច់ជាដើម) ប្រហែលជាមិនមានប្រសិទ្ធភាពទេខណៈពេលដែលរក្សាកត្តា pathological ដែលនាំឱ្យមានភាពមិនគ្រប់គ្រាន់នៃថ្លើម។
ការថយចុះនៃភាពធ្ងន់ធ្ងរនៃ hyperbilirubinemia ជាមួយនឹងការកើនឡើងនៃការប្រមូលផ្តុំអរម៉ូន procoagulants និងការថយចុះនៃសកម្មភាព fibrinolytic ក្នុងឈាម, ការធ្វើឱ្យមានស្ថេរភាពនៃមាតិកានៃសេរ៉ូម albumin, ceruloplasmin (ហើយក្រោយមកសកម្មភាពសេរ៉ូម cholinesterase) ការថយចុះនៃការបញ្ចេញនូវផលិតផល lipid peroxidation ក្នុងឈាមជាមួយនឹងការងើបឡើងវិញនៃប្រសិទ្ធភាពខ្ពស់នៃការព្យាបាល។
ហេតុអ្វីបានជារោគវិទ្យាកើតឡើង?
មូលហេតុនៃការប្រមូលផ្តុំសារធាតុរាវ៖
- ជំងឺមហារីក (ការបង្កើតសាហាវ),
- ជម្ងឺក្រិនថ្លើមថ្លើម (រកឃើញក្នុងមនុស្ស ៧៥%)
- ជំងឺខ្សោយបេះដូង
- ជំងឺតំរងនោមផ្សេងៗ
- ជំងឺរបេង
- សម្ពាធកើនឡើងនៅក្នុងថ្លើម
- ជំងឺរោគស្ត្រី (ចំពោះស្ត្រី),
- ជំងឺរលាកលំពែង
ករណីពិបាកបំផុតមួយគឺវត្តមាននៃជំងឺមហារីក។ អ្នកជំងឺដែលមានការព្យាករណ៍ខកចិត្តនិងរោគសញ្ញាកាន់តែធ្ងន់ធ្ងរអាចត្រូវបានគេវះកាត់។
ទារកទើបនឹងកើតក៏អាចទទួលរងពី ascites ផងដែរ។ ជាធម្មតាវាបណ្តាលមកពីការវិវឌ្ឍន៍នៃការលូតលាស់ក្នុងបំពង់រំលាយអាហារនៅក្នុងកុមារការហើមពោះពីកំណើតផ្សេងៗ។
ជាការពិតណាស់ក្នុងករណីនេះមូលហេតុចម្បងនៃរោគសាស្ត្រគឺជំងឺផ្សេងៗឬទម្លាប់អាក្រក់របស់ម្តាយដែលដឹកកូន។
សារធាតុរាវលើសអាចបណ្តាលឱ្យខ្វះជាតិប្រូតេអ៊ីននៅក្នុងអាហាររបស់ទារក។ ជួនកាលការព្យាករណ៍នៃ ascites សម្រាប់ទារកទើបនឹងកើតមានការខកចិត្ត
ដើម្បីយល់ច្បាស់ពីមូលហេតុដែលសារធាតុរាវលើសបានចាប់ផ្តើមកកកុញនៅក្នុងខ្លួនអ្នកត្រូវទៅជួបអ្នកឯកទេសនិងឆ្លងកាត់ការធ្វើរោគវិនិច្ឆ័យផ្នែករឹង។
យន្តការនិងការធ្វើរោគវិនិច្ឆ័យនៃការប្រមូលផ្តុំវត្ថុរាវ
ការវិវត្តនៃជម្ងឺនៅមនុស្សម្នាក់ៗកើតឡើងតាមរបៀបផ្សេងៗគ្នា។ តោះក្រឡេកមើលរាងកាយមនុស្សដើម្បីយល់កាន់តែច្បាស់ពីរបៀបដែលរឿងនេះកើតឡើង។
នៅខាងក្នុងគឺជាភ្នាសរំអិល (ភ្នាស) គ្របដណ្តប់លើសរីរាង្គ។ វាគ្របដណ្តប់ខ្លះទាំងស្រុងប៉ះខ្លះ។ បន្ថែមពីលើសរីរាង្គរុំព័ទ្ធភ្នាសបង្កើតអង្គធាតុរាវ។
នៅពេលថ្ងៃវាត្រូវបានគេធ្វើឱ្យអាថ៌កំបាំងនិងស្រូបយកដែលអនុញ្ញាតឱ្យសរីរាង្គធ្វើការធម្មតានិងមិននៅជាប់គ្នា។ ប្រសិនបើមនុស្សម្នាក់ទទួលរងនូវសារធាតុរាវលើសនោះមុខងារនៃផលិតកម្មរបស់វាត្រូវបានរំលោភបំពាន។
ដំណើរការបញ្ច្រាសកើតឡើងបង្កើតបរិយាកាសអំណោយផលសម្រាប់ជាតិពុល។ ក្នុងន័យនេះរោគសញ្ញាលក្ខណៈក៏លេចឡើងផងដែរ។
ប្រសិនបើមនុស្សម្នាក់មានជំងឺក្រិនថ្លើមថ្លើមបន្ទាប់មកសារធាតុរាវនឹងកកកុញតាមរបៀបផ្សេងទៀត។
ការបង្កើត ascites មាន ៤ យ៉ាង៖
- ជាមួយនឹងជម្ងឺក្រិនថ្លើមថ្លើមសម្ពាធកើនឡើងដែលជាលទ្ធផលដែលមានការប្រមូលផ្តុំសារធាតុរាវនៅក្នុងពោះ។
- រាងកាយព្យាយាមកាត់បន្ថយបន្ទុកនៃសរសៃឈាមវ៉ែនដោយការបង្ហូរទឹកឡាំហ្វាទិច។ ជំងឺលើសឈាម Lymphatic ត្រូវបានបង្កើតឡើង (រាងកាយមិនអាចទប់ទល់នឹងបន្ទុកបាន) សារធាតុរាវហូរចេញពីនាវាចូលទៅក្នុងពោះ។ មួយរយៈនេះនាងបានបឺតក្នុងអង្គធាតុរាវបន្ទាប់មកក៏ឈប់ដើម្បីទប់ទល់នឹងវា។
- ជាមួយនឹងជម្ងឺក្រិនថ្លើមថ្លើមចំនួនកោសិកាថ្លើមមានការថយចុះ, ប្រូតេអ៊ីនតិចត្រូវបានផលិត, សារធាតុរាវបន្សល់ទុកនូវនាវា, peritoneum ឥតគិតថ្លៃឈប់ដូច
- ក្នុងពេលដំណាលគ្នាជាមួយនឹងការប្រមូលផ្តុំសារធាតុរាវនៅក្នុងប្រហោងពោះការហូរចេញសារធាតុរាវចេញពីឈាមកើតឡើង។ បនា្ទាប់មកការថយចុះបរិមាណទឹកនោមដ្រលបញ្ចោញសម្ពាធឈាមកើនឡើង។
បន្ទាប់ពីចំណុចទីបួនការប្រមូលផ្តុំសារធាតុរាវកាន់តែលឿននិងកាន់តែធ្ងន់ធ្ងរ។ ផលវិបាកបន្ថែមទៀតដោយសារជំងឺមហារីក (ប្រសិនបើមាន) អាចធ្វើទៅបាន។
ប្រសិនបើមនុស្សម្នាក់ទទួលរងពីជំងឺខ្សោយបេះដូងបន្ទាប់មកសម្ពាធនៅក្នុងថ្លើមលោតដែលជាលទ្ធផលដែលរាវហួតចេញពីនាវារបស់វា។
ដំណើរការរលាកនៃ peritoneum ជំរុញឱ្យមានការផលិតអង្គធាតុរាវដ៏ធំដែលមិនអាចទប់ទល់បានដែលជាលទ្ធផលដែលវាជ្រាបចូលទៅក្នុង peritoneum ។
វេជ្ជបណ្ឌិតជាធម្មតាប្រើអេកូស័រដែលជួយធ្វើរោគវិនិច្ឆ័យអេកូស្យូស។ ទន្ទឹមនឹងនេះថ្លើមមួយត្រូវបានពិនិត្យរកជំងឺក្រិនថ្លើម។
អ៊ុលត្រាសោក៏ត្រូវបានធ្វើដើម្បីយល់ពីស្ថានភាពបេះដូងសរសៃឈាមវ៉ែនរបស់អ្នកជំងឺកន្លែងនៃការប្រមូលផ្តុំសារធាតុរាវ។
អ្នកអាចធ្វើការពិនិត្យដោយមិនប្រើអ៊ុលត្រាសោន - ដើម្បីធ្វើឱ្យញ័រពោះរបស់អ្នកជំងឺ។ ប្រសិនបើរំញ័ររាវត្រូវបានគេដឹងបន្ទាប់មក ascites ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យ។
បច្ចេកវិទ្យាទំនើបនិងអ៊ុលត្រាសោនអនុញ្ញាតឱ្យអ្នកពិចារណាវត្ថុរាវដែលមានបរិមាណច្រើនជាងកន្លះលីត្រ។
អនុវត្ត hepatoscintigraphy (អាណាឡូកនៃអ៊ុលត្រាសោន) ដើម្បីបង្កើតស្ថានភាពថ្លើមកំរិតនៃជម្ងឺក្រិនថ្លើម។
កម្រិតនៃជម្ងឺក្រិនថ្លើមការអភិវឌ្ឍរបស់វាត្រូវបានបង្កើតឡើងដោយ coagulometer - ឧបករណ៍ដែលជួយកំណត់ការកកឈាម។
ជួនកាលគ្រូពេទ្យធ្វើតេស្តឈាមសរសៃឈាមវ៉ែនសម្រាប់ for -fopoprotein ដែលអាចរកឃើញជំងឺមហារីកថ្លើមដែលបណ្តាលអោយមានជាតិទឹកច្រើន។
កាំរស្មីអ៊ិចនៃសរីរាង្គក៏ជួយធ្វើរោគវិនិច្ឆ័យបានដែរ។ ឧទាហរណ៍កាំរស្មីអ៊ិចនៃសួតនឹងជួយកំណត់កំរិតជំងឺរបេងវត្តមាននៃអង្គធាតុរាវមូលហេតុនៃការប្រមូលផ្តុំសារធាតុរាវ។
មាន angiography - ការសិក្សាអំពីសរសៃឈាម (analogue នៃអ៊ុលត្រាសោ) ដែលជួយកំណត់មូលហេតុនៃ ascites (ascites នៃប្រភពដើមសរសៃឈាម) ។
ការធ្វើកោសល្យវិច័យនៃ peritoneum និងថ្លើមគឺអាចធ្វើទៅបាន។ ជួនកាលគ្រូពេទ្យធ្វើតេស្តិ៍រាវបន្ទាប់ពីធ្វើការស្រាវជ្រាវ។ អ្នកជំងឺអាចត្រូវបានគេចេញវេជ្ជបញ្ជាឱ្យធ្វើការវិភាគលើអ៊ីដ្រូសែនសូដ្យូមអេឌីនឌីនប៉ូតាស្យូម។
វិធីសាស្រ្តក្នុងការព្យាបាលជម្ងឺ
ឥឡូវនេះមានវិធីជាច្រើនដើម្បីព្យាបាល ascites ។ ជំងឺនេះច្រើនតែទាក់ទងនឹងការរំលោភលើក្រពះពោះវៀនថ្លើម។
សម្រាប់ការព្យាបាលជំងឺរលាកក្រពះនិងដំបៅអ្នកអានរបស់យើងបានប្រើតែ Monastic ដោយជោគជ័យ។ ដោយមើលឃើញពីប្រជាប្រិយភាពនៃផលិតផលនេះយើងបានសម្រេចចិត្តផ្តល់ជូនអ្នកឱ្យចាប់អារម្មណ៍។
ដោយមើលឃើញពីការពិតនេះវេជ្ជបណ្ឌិតតែងតែចេញវេជ្ជបញ្ជារបបអាហារដែលគ្មានអាហារធ្ងន់ ៗ អាហារដែលបង្កគ្រោះថ្នាក់អាល់កុលនិងអំបិល។
ស៊ុបមានជាតិខ្លាញ់ទាបទំពាំងបាយជូររបបអាហារដែលចម្អិននៅលើសាច់មាន់សាច់វ៉ែនតាត្រូវបានណែនាំ។ បបរគួរតែត្រូវបានជំនួសដោយគ្រាប់។
អ្នកជំងឺដែលមានអេត្យូពីត្រូវធ្វើតាមរបបអាហារយ៉ាងតឹងរ៉ឹងបើមិនដូច្នេះទេវាមានហានិភ័យនៃផលវិបាកឬការកើតឡើងវិញនៃជំងឺ។
អ្នកមិនអាចញ៉ាំ radish, ខ្ទឹម, ខ្ទឹមបារាំង, radishes, sorrel, ស្ព, turnips, ប្រភេទផ្សេងៗនៃផ្លែក្រូច។ មានតែផលិតផលទឹកដោះគោដែលមានជាតិខ្លាញ់និងទឹកដោះគោប៉ុណ្ណោះដែលគួរបរិភោគ។

អ្នកមិនអាចញ៉ាំចៀនប្រៃប្រៃ។ សាច់ជក់បារីផ្សេងៗសាច់ក្រកសាច់អាំងមិនត្រូវបានណែនាំទេ។ ចំណីសត្វពី dough ការដុតនំណាមួយក៏មិនអាចទៅរួចដែរ។
ទោះជាយ៉ាងណាក៏ដោយរបបអាហារសម្រាប់ជំងឺនេះមិនមានន័យថាមានការថយចុះគួរឱ្យកត់សម្គាល់នៃភាពចម្រុះនៃរបបអាហាររបស់មនុស្សទេ។ អ្នកជំងឺគួរតែទទួលទានភេសជ្ជៈក្តៅ។
កៅសិបភាគរយនៃចានគួរត្រូវបានចំហុយ។ នំប៉័ងអាចត្រូវបានស្ងួត។ ស៊ុបសាច់ម៉ាសត្រូវបានណែនាំ។ អ្នកអាចចំអិនបបរដោយគ្មានមី។
ស៊ុតអាចត្រូវបានគេប្រើជាប្រហោងឆ្អឹងម្តងឬពីរដងក្នុងមួយសប្តាហ៍។ សម្រាប់បង្អែមអ្នកអាចញ៉ាំចាហួយម៉ាស្កាឡា។
គោលដៅសំខាន់នៃការព្យាបាលបែបនេះគឺដើម្បីសម្រេចបាននូវការសម្រកទម្ងន់របស់អ្នកជំងឺ។ បន្ទាប់ពីមួយសប្តាហ៍មនុស្សម្នាក់គួរតែស្រកយ៉ាងហោចណាស់ពីរគីឡូក្រាម។
ប្រសិនបើរឿងនេះមិនកើតឡើងទេបន្ទាប់មកគាត់ត្រូវបានបញ្ជូនទៅមន្ទីរពេទ្យការព្យាបាលដោយប្រើថ្នាំត្រូវបានចេញវេជ្ជបញ្ជា។ ជារឿយៗអ្នកជំងឺតេស្តអេឡិចត្រូលីតក្នុងឈាម។
បន្ទាប់ពីបានទទួលការព្យាបាលបែបនោះការព្យាករណ៍នៃស្ថានភាពសម្រាប់មនុស្សម្នាក់ដែលទទួលរងពី ascites អាចមានភាពប្រសើរឡើង។
ប្រតិបត្ដិការត្រូវបានចេញវេជ្ជបញ្ជាក្នុងករណីធ្ងន់ធ្ងរជាពិសេសប្រសិនបើការព្យាបាលដោយរបបអាហារនិងថ្នាំមិនអាចជួយបាន។ តាមក្បួនមួយជាមួយនឹងការសម្រេចចិត្តបែបនេះការព្យាករណ៍នៃ ascites គឺជាការខកចិត្ត។
ទំនងជាអ្នកជំងឺបែបនេះអាចមានដំណាក់កាលមួយនៃជំងឺមហារីក។ រោគសញ្ញានៃវិធីសាស្ត្រ ascites និងការស្រាវជ្រាវផ្នែករឹងនឹងជួយក្នុងការកំណត់នេះឱ្យកាន់តែលម្អិត។
ឥឡូវមានប្រតិបត្ដិការដូចខាងក្រោមៈសំរាប់ការព្យាបាលអេត្យូពី៖
- ការតម្លើងប្រដាប់ប្រដារកាត់ចេញ
- paracentesis, puncture នៃជញ្ជាំងពោះ (transudate ត្រូវបានដកស្រង់បន្ទាប់ពី puncture នេះ),
- ការប្តូរថ្លើម។
ប្រតិបត្ដិការទូទៅបំផុតដើម្បីលុបបំបាត់អេកូស្យូសគឺជាការវាយលុកនៃជញ្ជាំងពោះដែលក្នុងនោះសារធាតុរាវសេរីត្រូវបានបូមចេញ។
ការធ្វើអន្តរាគមន៍ប្រភេទផ្សេងទៀតតម្រូវឱ្យមានលក្ខខណ្ឌពិសេស - ការប្រើថ្នាំសន្លប់ការត្រួតពិនិត្យយ៉ាងជិតស្និទ្ធ។ ឧទាហរណ៍ការប្តូរថ្លើមត្រូវបានធ្វើដោយជំងឺមហារីកផ្នែកផ្សេងៗគ្នា។

ប្រសិនបើអ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជា paracentesis, ការប្រើថ្នាំសន្លប់ក្នុងមូលដ្ឋានត្រូវបានធ្វើ - តំបន់ផ្ចិត។ បន្ទាប់ពីនេះការវះកាត់ប្រវែងមួយសង់ទីម៉ែត្រត្រូវបានអនុវត្តការបូមរាវលើស។
ប្រតិបត្តិការនេះពាក់ព័ន្ធនឹងទីតាំងអង្គុយរបស់អ្នកជំងឺ។
គួរកត់សម្គាល់ថាប្រតិបត្តិការនេះមាន contraindications មួយចំនួន។ មានហានិភ័យនៃជំងឺសន្លប់, ការហូរឈាមខាងក្នុង។
អ្នកជំងឺដែលមានជំងឺឆ្លងប្រភេទនៃប្រតិបត្ដិការនេះត្រូវបាន contraindicated ។ Paracentesis ជួនកាលបណ្តាលឱ្យមានផលវិបាក - ជំងឺស្ទះសួត, ជំងឺឬសដូងបាតនៅក្នុងប្រហោងពោះនិងដំណើរការខុសប្រក្រតីរបស់សរីរាង្គ។
ជួនកាលប្រតិបត្ដិការត្រូវបានអនុវត្តដោយប្រើអ៊ុលត្រាសោន។ បន្ទាប់ពីការវះកាត់សារធាតុរាវដែលកកកុញអាចហូរចេញពីរាងកាយរបស់អ្នកជំងឺក្នុងរយៈពេលយូរដែលជួយកម្ចាត់ជំងឺនេះ។
អ្នកទាំងឡាយណាដែលចង់កម្ចាត់ ascites អាចប្រើវិធីព្យាបាលជំនួសដែលជួយកាត់បន្ថយរោគសញ្ញានៃជំងឺ។
ថ្នាំជំនួសត្រូវបានបម្រុងទុកសម្រាប់អ្នកដែលមានរោគសញ្ញា "ស្រាល" នៃការប្រមូលផ្តុំសារធាតុរាវដែលជាការព្យាករណ៍ជោគជ័យនិងគ្មានការសង្ស័យនៃកម្រិតផ្សេងៗនៃជំងឺមហារីក។
ល្ពៅជួយឱ្យថ្លើមដំណើរការបានល្អ។ សម្រាប់ការព្យាបាលអេត្យូពី (ការប្រមូលផ្តុំសារធាតុរាវ) អ្នកអាចធ្វើធញ្ញជាតិល្ពៅល្ពៅដុតនំ។
ជីស្កាលីសត្រូវបានគេប្រើជាថ្នាំបញ្ចុះទឹកនោម។ parsley ពីរស្លាបព្រាត្រូវត្រាំក្នុងកែវទឹកក្តៅមួយកែវ។
សមត្ថភាពចាំបាច់ត្រូវបិទវាចាំបាច់ត្រូវទទូចរយៈពេលពីរម៉ោង។ អ្នកត្រូវផឹក infusion មួយរយមីលីលីត្រប្រាំដងក្នុងមួយថ្ងៃ។

Parsley អាចត្រូវបានត្រាំក្នុងទឹកដោះគោ។ អ្នកត្រូវយកឫស parsley មួយត្រាំក្នុងទឹកដោះគោក្តៅមួយលីត្រដាក់ក្នុងអាងងូតទឹក។ ទទូចកន្លះម៉ោង។ ភេសជ្ជៈគួរតែមានបរិមាណខាងលើ។
វេជ្ជបណ្ឌិតជារឿយៗចេញវេជ្ជបញ្ជាថ្នាំព្យាបាលរោគ។ ឱសថស្រដៀងគ្នាអាចត្រូវបានរៀបចំនៅផ្ទះ។ ឧទាហរណ៍អ្នកអាចធ្វើបង្អែមសណ្តែក។
ខ្ទះចាំបាច់ត្រូវច្របាច់ - អ្នកត្រូវការពីរស្លាបព្រានៃម្សៅបែបនេះ។ បន្ទាប់អ្នកត្រូវពុះម្សៅដាក់ក្នុងទឹក (ពីរលីត្រ) រយៈពេលដប់ប្រាំនាទី។
ដើម្បីយកឈ្នះលើអេត្យូពីអ្នកត្រូវផឹកបីដងក្នុងមួយរយមីល្លីលីត្រក្នុងមួយថ្ងៃ។
1 ហេតុផលសម្រាប់ការវិវត្តនៃរោគសាស្ត្រ
ជាមួយនឹងអេកូស្យូសការប្រមូលផ្តុំសារធាតុរាវកើតឡើងនៅក្នុងប្រហោងពោះដែលមិនមានលំហូរចេញ។ ក្នុងករណីភាគច្រើនគ្រូពេទ្យភ្ជាប់រោគសាស្ត្រនេះជាមួយនឹងការរំលោភលើតុល្យភាពទឹកនិងអំបិល។ វាពិបាកក្នុងការទាយថាមនុស្សម្នាក់មាន ascites ។ មនុស្សម្នាក់បន្តរស់នៅដូចធម្មតារហូតដល់រោគសញ្ញាធ្ងន់ធ្ងរដំបូងលេចឡើងរហូតដល់រោគសាស្ត្រចាប់ផ្តើមជះឥទ្ធិពលអវិជ្ជមានដល់សុខុមាលភាពរបស់អ្នកជំងឺ។

ជម្ងឺមហារីកអាចកើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺធ្ងន់ធ្ងរជាច្រើននៅពេលដែលសរីរាង្គមួយឬសរីរាង្គផ្សេងទៀតមិនអាចទ្រាំទ្រនឹងបន្ទុកដែលដាក់លើវាបាន។ ការប្រមូលផ្តុំសារធាតុរាវនៅក្នុង peritoneum លេចឡើងជាមួយនឹងជំងឺមហារីកថ្លើមបេះដូងនិងតម្រងនោម។ សរីរាង្គទាំងនេះចូលរួមក្នុងការបែងចែកសារធាតុរាវពាសពេញរាងកាយ។ ប្រសិនបើបញ្ហាកើតឡើងពីប្រព័ន្ធសរសៃឈាមបេះដូងបន្ទាប់មកវាបណ្តាលមកពីពិការភាពនៃសន្ទះបិទបើក, ជំងឺរលាកសាច់ដុំបេះដូង។
ការខ្សោយតំរងនោមដែលបណ្តាលមកពីជំងឺ hypoplasia ជំងឺរបេងមហារីកការស្រវឹងទូទៅនៃរាងកាយក៏បណ្តាលឱ្យមានការប្រមូលផ្តុំសារធាតុរាវនៅក្នុងប្រហោងពោះផងដែរ។ ជំងឺរលាកថ្លើមនិងជំងឺក្រិនថ្លើមបង្កឱ្យមានការវិវត្តនៃរោគសាស្ត្រ។
មូលហេតុនៃរោគសាស្ត្រអាចជាជំងឺមហារីក។ នៅពេលកោសិកាមហារីកមានចំនួនច្រើនវាជះឥទ្ធិពលដល់មុខងាររបស់សរីរាង្គនិងប្រព័ន្ធជាច្រើនជាពិសេសប្រសិនបើដុំមហារីកបន្ទាប់បន្សំលេចឡើងនៅក្នុងសរីរាង្គទាំងនេះដោយសារតែកោសិកាមហារីកដែលចូលក្នុងសរីរាង្គដោយឈាម។ សរីរាង្គឈប់ធ្វើការក្នុងរបៀបធម្មតារបស់វាហើយជាលទ្ធផល - ការប្រមូលផ្តុំសារធាតុរាវក្នុងបរិមាណច្រើន។

លក្ខណៈ ២
Ascites មានចរិតពិសេសពិសេសលក្ខណៈរបស់វា។ ឧទាហរណ៍ប្រសិនបើមនុស្សម្នាក់មានទីតាំងនៅលើខ្នងរបស់គាត់បន្ទាប់មកក្រពះចាប់ផ្តើមរង្គោះរង្គើនៅសងខាង។ នេះដោយសារតែការពិតដែលថាអង្គធាតុរាវត្រូវបានចែកចាយឡើងវិញ។ រោគសញ្ញាមួយទៀតគឺប៊ូតុងពោះ។ ប្រសិនបើអ្នកទះដៃរបស់អ្នកនៅលើក្រពះនោះសម្លេងដោយសារតែរាវដែលកកកុញនឹងត្រូវបានថ្លង់។ ជំងឺនេះអាចត្រូវបានអមដោយជំងឺលើសឈាមនិងបញ្ហាដកដង្ហើម។ នៅក្នុងស្ថានភាពដែលមិនយកចិត្តទុកដាក់ការរីករាលដាលនៃរន្ធគូថអាចកើតឡើង។
ការព្យាបាល ascites អាស្រ័យលើមូលហេតុនៃការបង្កើតរបស់វា។ ដើម្បីដកសារធាតុរាវដែលបានបង្គរអ្នកជំងឺឆ្លងកាត់ laparocentesis គោលបំណងនៃការបូមទឹកចេញបន្ទាប់ពីចាក់ចូលពោះ។
ជាមួយនឹងជំងឺមហារីកដំណាក់កាលចុងក្រោយ ascites ត្រូវបានបង្ហាញជាចាំបាច់ដោយការរាលដាលនៃជញ្ជាំងនៃពោះ។ សរសៃឈាមវ៉ែនដែលឆ្លងកាត់ក្នុងតំបន់នេះត្រូវបានរលាយយ៉ាងខ្លាំង។ វត្ថុរាវក៏អាចកកកុញនៅក្នុងតំបន់រីករាយផងដែរ។ ដោយមានជំងឺមហារីកលទ្ធភាពនៃការវិវឌ្ឍន៍ ascites យោងទៅតាមវេជ្ជបណ្ឌិតគឺ 10% ។
ប៉ុន្តែមិនមែនជំងឺមហារីកទាំងអស់អាចត្រូវបានអមដោយ ascites ទេ។ ការវិវត្តនៃរោគសាស្ត្រទំនងជាប្រសិនបើអ្នកជំងឺ:
- មហារីកពោះវៀនធំ
- មហារីកក្រពះឬពោះវៀនធំ
- ដុំសាច់សាហាវនៃក្រពេញឬក្រពេញអូវែរ។

៣ អាយុកាលមធ្យម
ជាមួយនឹងការខូចខាតដល់លំពែងឱកាសនៃការវិវឌ្ឍន៍ ascites គឺតិចជាងបន្តិច។ ពួកគេមានជំងឺមហារីកអូវែខ្ពស់បំផុតរហូតដល់ ៥០% ។ ការស្លាប់ដោយរោគសាស្ត្រនេះមិនកើតឡើងពីជំងឺមហារីកទេពោលគឺកើតចេញពីតេដូស។ តើមានអ្វីកើតឡើងនៅពេលអង្គធាតុរាវប្រមូលផ្តុំនៅក្នុងពោះពោះ?
សម្ពាធក្នុងពោះឡើងខ្ពស់ដោយសារដ្យាក្រាមផ្លាស់ប្តូរ។ វាផ្លាស់ទីទៅក្នុងប្រហោងទ្រូង។ វាជាធម្មជាតិដែលដំណើរការដកដង្ហើមនិងការងាររបស់បេះដូងត្រូវបានរំខាន។
នៅក្នុងស្ថានភាពដែលមានសុខភាពល្អសារធាតុរាវតែងតែមានវត្តមាននៅក្នុងពោះពោះ។ បរិមាណរបស់វាគឺតូចវត្តមានគឺចាំបាច់។ វាការពារការផ្សារភ្ជាប់នៃសរីរាង្គខាងក្នុងនិងរារាំងពួកគេពីការត្រដុសនឹងគ្នា។
បរិមាណសារធាតុរាវនៅក្នុងប្រហោងពោះត្រូវបានកំណត់ជាប្រចាំ។ លើសត្រូវបានស្រូបយក។ ជាមួយនឹងជំងឺមហារីក, ដំណើរការនេះឈប់ដំណើរការទាំងស្រុង។ ប្រហែលជាការអភិវឌ្ឍន៍ព្រឹត្តិការណ៍តាមទិសដៅពីរ។ ក្នុងករណីដំបូងសារធាតុរាវជាច្រើនត្រូវបានផលិតហើយទីពីរវាមិនអាចស្រូបយកបានទាំងស្រុងទេ។ ជាលទ្ធផល ascites កើតឡើង។ ទំហំទំនេរទាំងអស់ត្រូវបានកាន់កាប់ដោយអង្គធាតុរាវ។ លក្ខខណ្ឌមួយត្រូវបានគេចាត់ទុកថាធ្ងន់ធ្ងរនៅពេលបរិមាណរាវដែលត្រូវបានប្រោះគឺ 25 លីត្រ។
កោសិកាមហារីកអាចជ្រាបចូលទៅក្នុង peritoneum រំខានមុខងារស្រូបយករបស់វាបរិមាណសារធាតុរាវកើនឡើង។

Ascites មិនកើតឡើងក្នុងរយៈពេល 1 ។ ការកកកុញកើតឡើងបន្តិចម្តង ៗ - ពីច្រើនសប្តាហ៍ទៅច្រើនខែដូច្នេះដំណាក់កាលដំបូងដំណើរការមិនបានកត់សម្គាល់។ សម្ពាធលើទ្រូងកើនឡើង។ វាក្លាយជាការពិបាកសម្រាប់អ្នកជំងឺក្នុងការធ្វើសកម្មភាពសាមញ្ញ។
វគ្គនៃជំងឺនេះត្រូវបានជះឥទ្ធិពលយ៉ាងខ្លាំងដោយការផ្តោតសំខាន់ - ជំងឺមហារីក។ ស្ថានភាពកាន់តែធ្ងន់ធ្ងរការចាប់ផ្តើមនៃដំណាក់កាលស្ថានីយ។ ដំបូង ascites មិនប៉ះពាល់ដល់ស្ថានភាពរបស់អ្នកជំងឺទេនៅពេលដែលសារធាតុរាវកើនឡើងរោគសញ្ញាលេចឡើងដែលស្រដៀងនឹងជំងឺរលាកខ្នែងពោះវៀន។
ប្រសិនបើអ្នកធ្វើអន្តរាគមន៍ទាន់ពេលវេលានិងចាប់ផ្តើមការព្យាបាលលទ្ធផលអាចមានអំណោយផល។ ដើម្បីធ្វើដូចនេះយកសារធាតុរាវលើសហើយធ្វើតាមរបបអាហារ។ ជាច្រើនដងជីវិតរបស់អ្នកជំងឺពឹងផ្អែកទាំងស្រុងលើជម្ងឺដែលទាក់ទងនឹងអាយុនិងស្ថានភាពនៃរាងកាយ។
កត្តាជាច្រើនជះឥទ្ធិពលដល់អាយុកាលអាយុកាលជាមួយនឹងការប្រមូលផ្តុំសារធាតុរាវ: មិនថាការព្យាបាលត្រូវបានអនុវត្តវាមានប្រសិទ្ធភាពយ៉ាងណាតើដុំមហារីកសាហាវកើតឡើងយ៉ាងដូចម្តេច។ ប្រសិនបើស្ថានភាពរបស់អ្នកជំងឺមានសភាពធ្ងន់ធ្ងរខ្លាំងហើយមហារីកកំពុងស្ថិតក្នុងដំណាក់កាលជឿនលឿនមួយជាមួយជំងឺមេតាប៉ូលីសហើយអេកូសនៅតែបន្តវិវឌ្ឍន៍យ៉ាងឆាប់រហ័សរោគសញ្ញានៃជំងឺកើនឡើងហើយការព្យាបាលមិនផ្តល់លទ្ធផលវិជ្ជមានទេ។ ក្នុងករណីនេះអ្នកជំងឺអាចរស់នៅបានពីច្រើនសប្តាហ៍ទៅច្រើនខែ។
ប្រសិនបើស្ថានភាពមានលក្ខណៈស្រាលឬមធ្យមហើយការព្យាបាលមានប្រសិទ្ធភាពបន្ទាប់មកអ្នកជំងឺបែបនេះអាចរស់នៅបានយូរ។ ក្នុងករណីនេះមនុស្សម្នាក់អាចសង្ឃឹមថាការព្យាបាលដោយជោគជ័យនឹងនាំទៅរកការសំរេចបានទាំងស្រុងឬដោយផ្នែកនៃជំងឺមហារីកនិង ascites ។ ប៉ុន្តែវាចាំបាច់ក្នុងការអនុវត្តតាមអនុសាសន៍ទាំងអស់របស់អ្នកឯកទេសត្រូវស្ថិតនៅក្រោមការសង្កេតជានិច្ចនិងរាយការណ៍អំពីការផ្លាស់ប្តូរបន្តិចបន្តួចនៅក្នុងខ្លួនដល់គ្រូពេទ្យដែលចូលរួម។
លក្ខណៈពិសេសនៃរបបអាហារសម្រាប់អ្នកជំងឺរលាកលំពែងនិងរលាកក្រពះ
- អាហារពេលព្រឹក - បបរពាក់កណ្តាលរាវនៅក្នុងទឹកឬទឹកដោះគោ (អង្ករអូសាម៉ាលបឺហ្គឺរមីលលីអូវេន) សាច់គ្មានខ្លាញ់ឆ្អិនតែទន់ខ្សោយខូឃីស៍គ្មានបង្អែម។
- អាហារថ្ងៃត្រង់ឬអាហារថ្ងៃត្រង់ - omelet ពីស៊ុតពីរដោយគ្មាន yolks, ទឹកផ្លែឈើពនរ។
- អាហារថ្ងៃត្រង់ - ស៊ុបបន្លែសាច់ stroganoff ពីសាច់មុននំប៉័ងពណ៌សស្ងួតបន្លែដុតនិងផ្លែឈើដំឡូងឆ្អិនផ្លែឈើចំហុយ។
- អាហារសម្រន់ - ឈីក្រុម Fulham, ទំពាំងបាយជូរនៃព្រៃបានកើនឡើង។
- អាហារពេលល្ងាច - ត្រីឆ្អិនឬដុតនំបន្លែបន្លែតែជាមួយទឹកដោះគោ។
- មុនពេលចូលគេងទឹកដោះគោឬ kefir ត្រូវបានទាមទារ។
ការប្រើប្រាស់ទឹកដោះគោឬផលិតផលទឹកដោះគោដែលមានជាតិ fermented នៅក្នុងរូបមន្តគួរតែត្រូវបានសម្របសម្រួលជាមួយប្រភេទនៃជំងឺរលាកក្រពះដែលបានបង្កើតឡើង - ជាមួយនឹងទឹកអាស៊ីតទាបទឹកដោះគោទាំងអស់ត្រូវបានជំនួសដោយទឹកឬ kefir ។ បរិមាណជាតិស្ករដែលបានផ្តល់ឱ្យមាតិកាធម្មជាតិនៅក្នុងផ្លែឈើនិងបន្លែមិនគួរលើសពី 40 ក្រាមក្នុងមួយថ្ងៃនិង 15 ក្រាមក្នុងមួយដង។

ការណែនាំអំពីរបបអាហារ
ប្រសិនបើអ្នកធ្វើតាមច្បាប់សាមញ្ញមួយចំនួននៃការបរិភោគក្រពះដែលមានសុខភាពល្អអាចរំលាយបានដោយមិនធ្វើឱ្យប៉ះពាល់ដល់ខ្លួនឯងទេភាគច្រើននៃអ្វីដែលអ្នកជំងឺត្រូវលះបង់។ ដើម្បីបងា្ករការវិវឌ្ឍន៍នៃជម្ងឺក្រពះពោះវៀនរ៉ាំរ៉ៃវប្បធម៌ចំណីអាហារមិនសំខាន់ជាងគុណភាពនៃចំណីអាហារដែលត្រូវបានប្រើប្រាស់នោះទេហើយចំពោះអ្នកដែលមានជំងឺរលាកក្រពះនិងរលាកលំពែងការសង្កេតរបស់វាពិតជាចាំបាច់ណាស់។ គោលការណ៍សំខាន់ៗ៖
ចៀសវាងការប្រើហួសកំរិត។ បរិមាណអាហារហួសប្រមាណលាតសន្ធឹងនិងធ្វើឱ្យរលាកក្រពះក្រពះបង្កើតលក្ខខណ្ឌសម្រាប់ការរលាកនិងដំបៅលើសពីនេះទៀតការក្រហាយទ្រូងការជាប់គាំងនិងការរលួយអាហារអាចកើតមានដែលរួមចំណែកដល់ការរំខានដល់លំពែង។
2. អាហារគួរតែមានញឹកញាប់និងទៀងទាត់។ ក្នុងអំឡុងពេលនៃការធ្វើឱ្យធ្ងន់ធ្ងរវាចាំបាច់ត្រូវញ៉ាំ 6 ដងក្នុងមួយថ្ងៃបន្ទាប់ពីមួយសប្តាហ៍ - 5 សម្រាប់ជំងឺរ៉ាំរ៉ៃ - យ៉ាងហោចណាស់ 4 ដង។ ការឆ្លងកាត់អាហាររឹងពីក្រពះដល់ពោះវៀនគឺ ៣-៦ ម៉ោងមុខម្ហូបសម្រាប់ថ្ងៃនីមួយៗត្រូវបានចងក្រងដូច្នេះ ៣-៤ ម៉ោងបន្ទាប់ពីអាហារមានអាហារសម្រន់តូចមួយ។
3. អាហារពេលព្រឹកគួរតែឆាប់បំផុតនិងអាហារពេលល្ងាចស្រាល - មិនលើសពី 3 ម៉ោងមុនពេលចូលគេង។ នៅពេលមនុស្សម្នាក់ដេកហើយស្ថិតក្នុងទីតាំងផ្ដេកការរំលាយអាហារនៅក្នុងក្រពះឈប់ហើយការរលួយអាចចាប់ផ្តើម។
4. នៅពេលដែលជំងឺរលាកលំពែងមានសារៈសំខាន់ជាពិសេសក្នុងការទំពារអាហារ។ នេះនឹងការពារការរលាកមេកានិចបង្កើនល្បឿនការរំលាយអាហារកាត់បន្ថយបន្ទុកលើលំពែង។ ការដាក់ហាំប៊ឺហ្គឺដ៏ធំមួយជារៀងរាល់ថ្ងៃនៅម៉ោងសម្រាក ៥ នាទីគឺជាវិធីល្អបំផុតដើម្បីទៅមន្ទីរពេទ្យនៅដើម ២៥-៣០ ឆ្នាំ។
៥. អ្នកត្រូវជៀសវាងភាពតានតឹងក្នុងពេលញ៉ាំអាហារត្រូវញ៉ាំអាហារ។ សង្កេតមើលរបបអាហារសម្រាប់ជំងឺរលាកក្រពះរ៉ាំរ៉ៃដែលមានជាតិអាស៊ីតទាបនិងជំងឺរលាកលំពែងវាមានសារៈសំខាន់ជាពិសេសក្នុងការបង្វែរអារម្មណ៍ពីបញ្ហាទាំងអស់ហើយផ្តោតលើរសជាតិនិងក្លិនក្រអូបនៃចាន - នេះនឹងជួយជំរុញប្រព័ន្ធរំលាយអាហារ។
6. វាចាំបាច់ក្នុងការបំបាត់ទម្លាប់អាក្រក់ - អាល់កុលដែលមានជំងឺរលាកលំពែងអាចសម្លាប់មនុស្សបានហើយការជក់បារីបណ្តាលឱ្យរលាកភ្នាសជាប់ជានិច្ចនិងការបំផ្លាញជាតិពុលដល់សរីរាង្គ។
នៅពេលរៀបចំផែនការបញ្ជីរបបអាហារសម្រាប់ជំងឺរលាកលំពែងនិងរោគរលាកក្រពះសូមចងចាំថាអ្នកនឹងត្រូវធ្វើតាមវាអស់មួយជីវិត។ របបអាហារដែលត្រូវបានជ្រើសរើសផ្លាស់ប្តូរនិងមានតុល្យភាពត្រឹមត្រូវអាចជួយសម្រួលដល់ដំណើរនៃជំងឺនិងធានាបាននូវអាយុកាលពេញលេញប៉ុន្តែគ្រប់ជំហានទាំងអស់លើសពីនេះវាជាហានិភ័យនៃការវិវត្តកាន់តែធ្ងន់ធ្ងរនិងសូម្បីតែការស្លាប់ជាពិសេសនៅអាយុចាស់។
ព័ត៌មានទូទៅ
Ascites ឬការធ្លាក់ចុះនៃពោះអាចរួមដំណើរជាមួយជំងឺជាច្រើនដែលទាក់ទងទៅនឹងជំងឺក្រពះពោះវៀនរោគស្ត្រីជម្ងឺមហារីកទឹកនោមផ្អែមជំងឺទឹកនោមផ្អែមជំងឺបេះដូងនិងមហារីកសួត។ ការប្រមូលផ្តុំសារធាតុរាវ peritoneal នៅក្នុង ascites ត្រូវបានអមដោយការកើនឡើងនៃសម្ពាធក្នុងពោះដែលជំរុញឱ្យដ្យូមដូសចូលទៅក្នុងបែហោងធ្មែញទ្រូង។ ទន្ទឹមនឹងនេះដំណើរដង្ហើមសួតត្រូវបានកំណត់គួរឱ្យកត់សម្គាល់សកម្មភាពបេះដូងចលនាឈាមរត់និងមុខងារនៃសរីរាង្គពោះត្រូវបានរំខាន។ ascites ដ៏ធំអាចត្រូវបានអមដោយការបាត់បង់ប្រូតេអ៊ីនគួរឱ្យកត់សម្គាល់និងភាពមិនធម្មតានៃអេឡិចត្រូលីត។ ដូច្នេះដោយមាន ascites ជំងឺផ្លូវដង្ហើមនិងជំងឺខ្សោយបេះដូងការរំខានដល់ការរំលាយអាហារធ្ងន់ធ្ងរអាចវិវឌ្ឍន៍ដែលកាន់តែអាក្រក់ទៅនឹងការព្យាករណ៍នៃជំងឺមូលដ្ឋាន។

មូលហេតុនៃ ascites
Ascites ចំពោះទារកទើបនឹងកើតត្រូវបានគេរកឃើញជាញឹកញាប់នៅក្នុងជំងឺ hemolytic នៃទារក, នៅក្នុងកុមារ, - ជាមួយនឹងកង្វះអាហារូបត្ថម្ភ, ការចូលទៅខាងក្រៅ exudative, ជំងឺសរសៃប្រសាទពីកំណើត។ ការវិវឌ្ឍន៍នៃអក្សរសាស្ត្រអាចរួមជាមួយដំបៅផ្សេងៗនៃជំងឺរលាកស្រោមបេះដូង: ជំងឺរលាកទងសួតដែលមិនជាក់លាក់ជំងឺរបេងផ្សិតជំងឺអ៊ប៉សប៉ារ៉ាស៊ីតជំងឺរលាកទងសួត peritoneal mesothelioma, pseudomyxoma, មហារីក peritoneal ដោយសារតែជំងឺមហារីកក្រពះពោះវៀនធំសុដន់ស្បូនអូវែរ endometrium ។
Ascites អាចដើរតួជាការបង្ហាញនៃជំងឺ polyserositis (ជំងឺរលាកស្រោមបេះដូងក្នុងពេលដំណាលគ្នា, ជម្ងឺហើមពោះនិងតំណក់ឈាមនៃពោះ) ដែលកើតឡើងជាមួយនឹងជំងឺរលាកសន្លាក់, ជំងឺប្រព័ន្ធឈាមស erythematosus, ជំងឺរលាកសន្លាក់រ៉ាំរ៉ៃ, uremia ក៏ដូចជារោគសញ្ញា Meigs (រួមបញ្ចូលទាំងការរលាកអូវែ, អេកូស្យូមនិង hydrothorax) ។
មូលហេតុទូទៅនៃ ascites គឺជាជំងឺដែលកើតឡើងជាមួយនឹងជំងឺលើសឈាមនៃវិបផតថល - ការកើនឡើងសម្ពាធនៅក្នុងប្រព័ន្ធផតថលនៃថ្លើម (សរសៃឈាមវ៉ែនតានិងដៃទន្លេរបស់វា) ។ ជំងឺលើសឈាមនិង ascites អាចវិវឌ្ឍន៍ដោយសារតែជំងឺក្រិនថ្លើម, sarcoidosis, ជំងឺរលាកថ្លើម, ជំងឺរលាកថ្លើម, គ្រឿងស្រវឹង, ការស្ទះសរសៃឈាមវ៉ែនដែលបណ្តាលមកពីជំងឺមហារីកថ្លើម, ជំងឺទឹកនោមផ្អែម, ជំងឺឈាម, ជំងឺស្ទះសរសៃឈាមខួរក្បាលជាដើម, ជំងឺក្រិនសរសៃឈាម (ដុំសាច់) នៃក្លោងទ្វារឬក្រោមសរសៃឈាមវ៉ែនទាប, សរសៃឈាមវ៉ែន។ ជាមួយនឹងការបរាជ័យ ventricular ខាងស្តាំ។
កង្វះប្រូតេអ៊ីនជំងឺតំរងនោម (រោគសញ្ញាជំងឺទឹកនោមប្រៃជំងឺទឹកនោមប្រៃរ៉ាំរ៉ៃ) ជំងឺខ្សោយបេះដូងជំងឺ myxedema ជំងឺរលាកក្រពះពោះវៀន (ជំងឺរលាកលំពែងជំងឺ Crohn ជំងឺរាគរូសរ៉ាំរ៉ៃ) ជំងឺមហារីកកូនកណ្តុរត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការបង្ហាប់នៃបំពង់ទឹករងៃ lymphatic, lymphangiectasia និងការស្ទះនៃការរីកលូតលាស់នៃក្រពេញទឹករងៃ។ ។
ជាធម្មតាគម្របសឺរនៃពោះបែហោងធ្មែញ - peritoneum ផលិតបរិមាណសារធាតុរាវដែលមិនចាំបាច់សម្រាប់ចលនាសេរីនៃរង្វិលជុំនៃពោះវៀននិងការការពារការបញ្ចេញពន្លឺនៃសរីរាង្គ។ exudate នេះត្រូវបានស្រូបយកមកវិញដោយ peritoneum ដូចគ្នា។ ដោយមានជំងឺមួយចំនួនមុខងារសំងាត់ការការពារនិងរបាំងនៃ peritoneum ត្រូវបានគេរំលោភដែលនាំឱ្យមានរូបរាងរបស់ ascites ។
ដូច្នេះកត្តាបង្ករោគនៃ ascites អាចត្រូវបានផ្អែកលើស្មុគស្មាញស្មុគស្មាញនៃការរលាកអេម៉ូក្លូប៊ីនអ៊ីដ្រូសែនទឹកអេឡិចត្រូលីតការរំខានដល់ការរំលាយអាហារដែលជាលទ្ធផលដែលសារធាតុរាវ interstitial បែកញើសនិងកកកុញនៅក្នុងប្រហោងពោះ។
រោគសញ្ញារបស់ ascites
ដោយផ្អែកលើហេតុផលរោគសាស្ត្រអាចវិវត្តភ្លាមៗឬបន្តិចម្តង ៗ កើនឡើងក្នុងរយៈពេលជាច្រើនខែ។ ជាធម្មតាអ្នកជំងឺយកចិត្តទុកដាក់លើការផ្លាស់ប្តូរទំហំសម្លៀកបំពាក់និងអសមត្ថភាពក្នុងការរឹតបន្តឹងខ្សែក្រវ៉ាត់ការឡើងទម្ងន់។ ការបង្ហាញគ្លីនិកនៃអេកូស្យូសត្រូវបានកំណត់ដោយអារម្មណ៍នៃភាពពេញលេញនៅក្នុងពោះ, ធ្ងន់, ឈឺពោះ, ហើមពោះ, ក្រហាយទ្រូងនិងក្រហាយ, ចង្អោរ។
នៅពេលបរិមាណអង្គធាតុរាវកើនឡើងក្រពះកើនឡើងបរិមាណសម្លេងផ្ចិតផុសឡើង។ ក្នុងពេលដំណាលគ្នានៅក្នុងទីតាំងឈរពោះមើលទៅគួរឱ្យចង់សើចហើយនៅក្នុងទីតាំងខ្ពស់វាប្រែជាសំប៉ែតប៉ោងនៅផ្នែកក្រោយៗទៀត ("ក្រពះកង្កែប") ។ ជាមួយនឹងបរិមាណដ៏ធំនៃ effusion peritoneal, ដង្ហើមខ្លីលេចឡើង, ហើមនៅលើជើង, ចលនាជាពិសេសវេននិងលំអៀងនៃរាងកាយគឺពិបាក។ ការកើនឡើងគួរឱ្យកត់សម្គាល់នៃសម្ពាធក្នុងពោះក្នុង ascites អាចបណ្តាលឱ្យមានការវិវត្តនៃក្លនលូនឬក្រពេញញី, varicocele, ជំងឺឬសដូងបាតនិងការរីករាលដាលនៃរន្ធគូថ។
Ascites នៅក្នុងជំងឺរលាកមើមបណ្តាលមកពីការឆ្លងមេរោគបន្ទាប់បន្សំនៃ peritoneum ដោយសារតែជំងឺរបេងប្រដាប់បន្តពូជឬជំងឺរបេងពោះវៀន។ ចំពោះ ascites នៃ tuberculous etiology ការសម្រកទម្ងន់គ្រុនក្តៅនិងការស្រវឹងទូទៅក៏មានលក្ខណៈផងដែរ។ នៅក្នុងបែហោងធ្មែញពោះបន្ថែមពីលើទឹករំអិល ascitic ការរីកធំនៃកូនកណ្តុរនៅតាមបណ្តោយនៃពោះវៀនត្រូវបានកំណត់។ ឧត្ដមគតិដែលទទួលបានជាមួយអក្សរសាស្ត្រ Tuberculous មានដង់ស៊ីតេ> ១០១៦ មាតិកាប្រូតេអ៊ីន ៤០-៦០ ក្រាម / លីត្រប្រតិកម្ម Rivalt វិជ្ជមាននិងរបបទឹកភ្លៀងមានផ្ទុក lymphocytes, erythrocytes, កោសិកា endothelial មានផ្ទុកជំងឺរបេង mycobacterium ។
Ascites អមនឹងជំងឺមហារីកតាមប្រហោងឆ្អឹងមានដំណើរការជាមួយកូនកណ្តុរដែលរីកធំ ៗ ជាច្រើនដែលព័ទ្ធជុំវិញជញ្ជាំងពោះផ្នែកខាងមុខ។ ការត្អូញត្អែរឈានមុខគេជាមួយទំរង់ ascites នេះត្រូវបានកំណត់ដោយទីតាំងនៃដុំមហារីកបឋម។ effusion Peritoneal គឺតែងតែមានឬសដូងបាតនៅក្នុងធម្មជាតិពេលខ្លះកោសិកា atypical ត្រូវបានគេរកឃើញនៅក្នុងដីល្បាប់។
ជាមួយនឹងរោគសញ្ញា Meigs, ការរលាកសរសៃវ៉ែនអូវែ (ជួនកាលដុំសាច់មហារីកក្រពេញអូវែសាហាវ), ascites និង hydrothorax ត្រូវបានរកឃើញនៅក្នុងអ្នកជំងឺ។ លក្ខណៈដោយការឈឺពោះ, ដង្ហើមខ្លី។ ជំងឺខ្សោយបេះដូងខាងស្តាំដែលកើតឡើងជាមួយ ascites ត្រូវបានបង្ហាញដោយជំងឺ acrocyanosis, ហើមជើងនិងជើង, hepatomegaly, ឈឺចាប់នៅ hypochondrium ខាងស្តាំ, hydrothorax ។ នៅក្នុងការខ្សោយតំរងនោម, ascites ត្រូវបានផ្សំជាមួយនឹងការហើមរាលដាលនៃស្បែកនិងជាលិកា subcutaneous - anasarca ។
Ascites, ការអភិវឌ្ឍប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃសរសៃឈាមវ៉ែនវិបផតថលគឺមានជាប់លាប់អមដោយការឈឺចាប់ធ្ងន់ធ្ងរ, splenomegaly និង hepatomegaly តិចតួច។ ដោយសារតែការវិវត្តនៃចរន្តបញ្ចាំការហូរឈាមយ៉ាងច្រើនពីជំងឺឬសដូងបាតឬសរសៃវ៉ែននៃបំពង់អាហារច្រើនតែកើតឡើង។ ភាពស្លេកស្លាំង, leukopenia, thrombocytopenia ត្រូវបានរកឃើញនៅក្នុងឈាមគ្រឿងកុំព្យូទ័រ។
Ascites អមដោយជំងឺលើសឈាមនៃសរសៃឈាមដែលទាក់ទងនឹងសាច់ដុំដែលមានដំណើរការនៃជំងឺសាច់ដុំ, hepatomegaly ល្មម។ ទន្ទឹមនឹងនេះការពង្រីកបណ្តាញសរសៃឈាមវ៉ែននៅក្នុងទម្រង់ជា "ក្បាលត្រីកញ្ជ្រោង" អាចមើលឃើញយ៉ាងច្បាស់នៅលើស្បែកពោះ។ នៅក្នុងជំងឺលើសឈាមនៃវិបផតថល posthepatic, ascites ជាប់លាប់ត្រូវបានផ្សំជាមួយជម្ងឺខាន់លឿងដែលបង្ហាញដោយជំងឺថ្លើម, ចង្អោរនិងក្អួត។
Ascites នៅក្នុងកង្វះប្រូតេអ៊ីនជាធម្មតាមានទំហំតូចការហើមស្បែកនិងពងក្រពើត្រូវបានគេកត់សំគាល់។ ជំងឺ Polyserositis នៅក្នុងជំងឺរលាកសន្លាក់ត្រូវបានបង្ហាញដោយរោគសញ្ញាស្បែកជាក់លាក់, ascites, វត្តមាននៃសារធាតុរាវនៅក្នុងប្រហោងធ្មេញនិងជម្ងឺ pleura, ជំងឺរលាកទងសួត, ជំងឺរលាកសន្លាក់។ ជាមួយនឹងការបង្ហូរទឹកឡាំហ្វាទិចខ្សោយ (ascites chylous) ពោះកើនឡើងយ៉ាងឆាប់រហ័សនៅក្នុងទំហំ។ សារធាតុរាវ Ascitic មានពណ៌ Milky, ភាពស្ថិតស្ថេរ pasty, និងនៅក្នុងការសិក្សាមន្ទីរពិសោធន៍មួយ, ខ្លាញ់និង lipoids ត្រូវបានរកឃើញនៅក្នុងវា។ បរិមាណសារធាតុរាវនៅក្នុងបែហោងធ្មែញ peritoneal ជាមួយ ascites អាចឈានដល់ 5-10 ហើយជួនកាល 20 លីត្រ។
ការធ្វើរោគវិនិច្ឆ័យ
ក្នុងកំឡុងពេលពិនិត្យគ្រូពេទ្យឯកទេសខាងក្រពះមិនរាប់បញ្ចូលមូលហេតុដែលអាចបណ្តាលឱ្យមានការកើនឡើងបរិមាណពោះ - ធាត់, ក្រពេញអូវែ, មានផ្ទៃពោះ, ដុំសាច់នៃប្រហោងពោះជាដើមដើម្បីធ្វើរោគវិនិច្ឆ័យអេកូស្យូសនិងបុព្វហេតុរបស់វា, ញាក់ញ័រនិងញ័រពោះ, អ៊ុលត្រាសោនៃពោះ, អេកូស្យូសនៃសរសៃឈាមវ៉ែននិងក្រពេញទឹករងៃ, MSCT បែហោងធ្មែញពោះ, ស្កែនក្រាហ្វិច, ការវិនិច្ឆ័យរោគ laparoscopy, ការពិនិត្យសារធាតុរាវ ascites ។

គីសនៃពោះជាមួយ ascites ត្រូវបានកំណត់ដោយភាពរិលនៃសម្លេងដែលជាការផ្លាស់ប្តូរព្រំដែននៃភាពរិលជាមួយនឹងការផ្លាស់ប្តូរទីតាំងរាងកាយ។ ការដាក់ដូងរបស់អ្នកនៅផ្នែកម្ខាងនៃពោះអនុញ្ញាតឱ្យអ្នកមានអារម្មណ៍ញ័រ (រោគសញ្ញានៃការឡើងចុះ) នៅពេលដែលយកម្រាមដៃរបស់អ្នកដាក់លើជញ្ជាំងទល់មុខពោះ។ ការស្ទាបស្ទង់វិទ្យុសកម្មនៃពោះបែហោងធ្មែញអនុញ្ញាតឱ្យអ្នកកំណត់អេកូសដែលមានបរិមាណអង្គធាតុរាវឥតគិតថ្លៃច្រើនជាង ០.៥ លីត្រ។
ពីការធ្វើតេស្តមន្ទីរពិសោធន៍សម្រាប់ ascites, coagulogram, គំរូជីវគីមីនៃថ្លើម, កម្រិតនៃអ៊ីអាយអេ, អាយអិម, អាយហ្គី, ទឹកនោមត្រូវបានពិនិត្យ។ ចំពោះអ្នកជំងឺដែលមានជំងឺលើសឈាមផតថលការឆ្លុះកាំរស្មីត្រូវបានចង្អុលបង្ហាញដើម្បីរកឃើញសរសៃឈាមវ៉ែននៃបំពង់អាហារឬក្រពះ។ ជាមួយនឹងការពិនិត្យហ្វ្លុយអូរីវត្ថុរាវអាចត្រូវបានរកឃើញនៅក្នុងបែហោងធ្មែញ pleural ឈរខ្ពស់នៃផ្នែកខាងក្រោមនៃ diaphragm ការដាក់កម្រិតនៃដំណើរដង្ហើមសួត។
ក្នុងអំឡុងពេលអ៊ុលត្រាសោនៃសរីរាង្គពោះជាមួយ ascites ទំហំរដ្ឋជាលិកានៃថ្លើមនិងខួរឆ្អឹងត្រូវបានសិក្សាដំណើរការនៃដុំសាច់និងដំបៅនៃ peritoneum ត្រូវបានគេដកចេញ។ Dopplerography អនុញ្ញាតឱ្យអ្នកវាយតម្លៃលំហូរឈាមនៅក្នុងនាវានៃប្រព័ន្ធផតថល។ Hepatoscintigraphy ត្រូវបានអនុវត្តដើម្បីកំណត់មុខងារស្រូបយក - រំអិលថ្លើមទំហំនិងរចនាសម្ព័ន្ធរបស់វានិងដើម្បីវាយតម្លៃភាពធ្ងន់ធ្ងរនៃការផ្លាស់ប្តូរក្រិនថ្លើម។ ដើម្បីវាយតម្លៃពីស្ថានភាពនៃគ្រែដែលមានរាងពងក្រពើការជ្រើសរើស angiography ត្រូវបានអនុវត្ត - ផតថល (splenoportography) ។
អ្នកជំងឺទាំងអស់ដែលមានតេស្តូបេកត្រូវបានរកឃើញជាលើកដំបូងឆ្លងកាត់ការវិនិច្ឆ័យរោគ laparocentesis ដើម្បីប្រមូលនិងសិក្សាពីលក្ខណៈនៃអង្គធាតុរាវ ascetic: កំណត់ដង់ស៊ីតេសមាសធាតុកោសិកាបរិមាណប្រូតេអ៊ីននិងវប្បធម៌បាក់តេរី។ ក្នុងករណីលំបាកផ្សេងៗគ្នានៃតេស្តិ៍តេស្តូស្តេរ៉ូនរោគវិនិច្ឆ័យឬ laparotomy ជាមួយនឹងការធ្វើកោសល្យវិច័យ peritoneal គោលដៅត្រូវបានចង្អុលបង្ហាញ។
Ascites ការព្យាបាល
ការព្យាបាលរោគវិទ្យាទាមទារឱ្យលុបបំបាត់បុព្វហេតុនៃការប្រមូលផ្តុំសារធាតុរាវឧទាហរណ៍រោគសាស្ត្របឋម។ ដើម្បីកាត់បន្ថយការបង្ហាញនៃអរម៉ូនអាទីតរបបអាហារគ្មានជាតិអំបិលការរឹតត្បិតការទទួលទានសារធាតុរាវឌីអ៊ីស្តារូស (spironolactone furosemide ក្រោមគម្របនៃការត្រៀមលក្ខណៈប៉ូតាស្យូម) ត្រូវបានចេញវេជ្ជបញ្ជាភាពមិនប្រក្រតីនៃការរំលាយអាហារអេឡិចត្រូលីតត្រូវបានកែដំរូវហើយការលើសឈាមផតថលត្រូវបានកាត់បន្ថយដោយមានជំនួយពីអរម៉ូន angiotensin II និងអង្គបដិប្រាណ ACE ។ ទន្ទឹមនឹងនេះការប្រើថ្នាំ hepatoprotectors រដ្ឋបាលចាក់វ៉ាក់សាំងនៃការត្រៀមប្រូតេអ៊ីន (ប្លាស្មាដើមដំណោះស្រាយអាល់ប៊ីននីន) ត្រូវបានចង្អុលបង្ហាញ។
នៅពេលដែល ascites មានភាពធន់ទ្រាំទៅនឹងការព្យាបាលដោយប្រើថ្នាំដែលកំពុងបន្តពួកគេប្រើវិធី paracentesis ពោះ (laparocentesis) - ការដកយកចេញនូវសារធាតុរាវចេញពីរន្ធពោះ។ សម្រាប់ការចាក់ម្ជុលវិទ្យាសាស្ត្រមួយវាត្រូវបានគេណែនាំឱ្យជម្លៀសមិនលើសពី 4-6 លីត្រនៃសារធាតុរាវ ascit ដោយសារតែគ្រោះថ្នាក់នៃការដួលរលំ។ ការកន្ត្រាក់ម្តងហើយម្តងទៀតជាញឹកញាប់បង្កើតលក្ខខណ្ឌសម្រាប់ការរលាកនៃ peritoneum ការបង្កើតភាពស្អិតនិងបង្កើនលទ្ធភាពនៃផលវិបាកនៃវគ្គជាបន្តបន្ទាប់នៃ laparocentesis ។ ដូច្ន្រះដ្រលមនអង្គធាតុធំសម្រ្រប់ការជម្លៀសអង្គធាតុរាវរយៈព្រលវ្រងត្រូវបានតំឡើង។
ការធ្វើអន្តរាគមន៍ដែលផ្តល់នូវលក្ខខណ្ឌសម្រាប់ផ្លូវនៃលំហូរចេញនៃអង្គធាតុរាវដោយផ្ទាល់រួមមានការរេចរឹលនិងផ្នែកខ្លះនៃជញ្ជាំងនៃប្រហោងក្នុងពោះ។ អន្តរាគមន៍ដោយប្រយោលសម្រាប់ ascites រួមមានប្រតិបត្តិការដែលកាត់បន្ថយសម្ពាធនៅក្នុងប្រព័ន្ធផតថល។ ទាំងនេះរួមបញ្ចូលការធ្វើអន្តរាគមន៍ជាមួយការអនុវត្ត anastomoses ផតថលផ្សេងៗគ្នា (ការវះកាត់ឆ្លងច្រកផតថលការវះកាត់ផ្លូវឆ្លងកាត់ប្រព័ន្ធប្រសាទប្រសាទឆ្លងកាត់ការវះកាត់ការកាត់បន្ថយលំហូរឈាមស្វ៊ែរ), ភាពស្លេកស្លាំង lymphovenous ។ ក្នុងករណីខ្លះដោយមានអក្សរសិល្ប៍ឆ្លុះឆ្លាស់ត្រូវបានអនុវត្ត។ ជាមួយនឹងការប្រើថ្នាំ ascites ដែលធន់ទ្រាំ, ការប្តូរថ្លើមអាចត្រូវបានចង្អុលបង្ហាញ។
ការព្យាករណ៍និងការការពារ
វត្តមានរបស់ ascites ធ្វើឱ្យស្មុគស្មាញដល់វគ្គសិក្សានៃជំងឺមូលដ្ឋាននិងធ្វើឱ្យការព្យាករណ៍របស់វាកាន់តែធ្ងន់ធ្ងរ។ ផលវិបាកនៃ ascites អាចជាជំងឺរលាកស្រោមខួរដោយឯកឯង, ជំងឺរលាកខួរក្បាល, ជំងឺថ្លើម, ការហូរឈាម។ កត្តាជម្រុញអវិជ្ជមានចំពោះអ្នកជំងឺដែលមាន ascites រួមមានអាយុចាស់ជាង ៦០ ឆ្នាំ, ជំងឺលើសឈាម (ក្រោម ៨០ មីលីម៉ែតហឺត), ជំងឺខ្សោយតំរងនោម, មហារីកថ្លើម, ជំងឺទឹកនោមផ្អែម, ជំងឺទឹកនោមផ្អែម, ជំងឺក្រិនថ្លើម, ខ្សោយកោសិកាថ្លើមជាដើម។ ការរស់រានមានជីវិតរបស់ ascites គឺប្រហែល 50% ។
អ្វីដែលជា ascites នៅក្នុងជំងឺរលាកលំពែងរ៉ាំរ៉ៃ
ជាទូទៅដោយមានអក្សរសាស្ត្រអេត្យូពីហូរកាត់តាមបំពង់ចូលទៅក្នុងប្រហោងឆ្អឹងខ្នងហើយកកកុញនៅក្នុងវាក្នុងបរិមាណតិចតួច។ ក្នុងករណីនេះជាធម្មតាវាអាចដោះស្រាយបានយ៉ាងឆាប់រហ័សបន្ទាប់ពីការរលាកលំពែងឆ្លងកាត់ហើយវាមានគ្រោះថ្នាក់ខ្លាំងណាស់។
 ជាមួយនឹងរយៈពេលយូរនៃជំងឺនេះសារធាតុរាវប្រមូលផ្តុំហើយនៅតែស្ថិតក្នុងបែហោងធ្មែញអស់រយៈពេលជាយូរមកហើយ។ នេះអាចបណ្តាលឱ្យ necrosis ជាលិកានិងនាំឱ្យមានការរំលោភលើភាពសុចរិតនៃបំពង់។
ជាមួយនឹងរយៈពេលយូរនៃជំងឺនេះសារធាតុរាវប្រមូលផ្តុំហើយនៅតែស្ថិតក្នុងបែហោងធ្មែញអស់រយៈពេលជាយូរមកហើយ។ នេះអាចបណ្តាលឱ្យ necrosis ជាលិកានិងនាំឱ្យមានការរំលោភលើភាពសុចរិតនៃបំពង់។
អង្គធាតុរាវត្រូវបានប្រមូលឥតឈប់ឈរប៉ុន្តែដំណើរការនេះច្រើនតែបញ្ចប់ដោយការបង្កើតផូហ្គូម៉ុនឬផូដ្យូដ។
ប្រសិនបើអ្នកដែលមានអតិសុខុមប្រាណលំពែងមានកម្រិតអាមីល្លែកកើនឡើងនៅក្នុងឈាមនោះបំពង់ដែលបាក់បែកគឺកម្រណាស់ហើយអាចត្រូវបានរកឃើញតែជាមួយការវះកាត់ប៉ុណ្ណោះ។
ដូចជាសម្រាប់ជំងឺរលាកលំពែងយឺតជាមួយនឹងវាការផ្តោតអារម្មណ៍របស់អាមីល្លីមត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំងសារធាតុរាវកកកុញហើយត្រូវបានយកចេញដោយធ្វើម្តងទៀតនូវស្នាមប្រេះនៃប្រហោងពោះ។
ការព្យាករណ៍បន្ទាប់ពីវាក្នុងករណីភាគច្រើនគឺល្អហើយនៅពេលអនាគត ascites មិនលេចឡើងទេ។
មូលហេតុចំបងដែលធ្វើឱ្យលំពែងលំពែងកើតឡើង
បុព្វហេតុទូទៅបំផុតនៃ ascites លំពែងគឺ:
- វត្តមាននៃដុំពកលំពែង
- ការរាំងខ្ទប់កូនកណ្តុរដែលមានទីតាំងនៅប្រហោងឆ្អឹងខ្នង។
- ជំងឺលើសឈាមនៃបំពង់ទឹករងៃ thoracic,
- កង្វះប្រូតេអ៊ីន។
 វាត្រូវតែត្រូវបាននិយាយថា pathogenesis ពេញលេញនៃ ascites មិនទាន់ត្រូវបានយល់យ៉ាងពេញលេញ។ ដូចជាវគ្គសិក្សាគ្លីនិកនៃជំងឺនេះវាអាចត្រូវបានបែងចែកជាពីរប្រភេទ។ នៅក្នុងតំណាងដំបូងរមាសត្រូវបានទទួលអារម្មណ៍ឈឺចាប់ខ្លាំងសារធាតុរាវចូលក្នុងប្រហោងពោះយ៉ាងលឿនហើយកកកុញនៅក្នុងនោះ។ necrosis លំពែងមានការរីកចម្រើនដែលជះឥទ្ធិពលដល់ផ្នែកខ្លះនៃបំពង់លំពែងជំងឺសរសៃប្រសាទត្រូវបានបង្កើតឡើងដែលលាតសន្ធឹងទៅក្នុងលំហរអវកាស។
វាត្រូវតែត្រូវបាននិយាយថា pathogenesis ពេញលេញនៃ ascites មិនទាន់ត្រូវបានយល់យ៉ាងពេញលេញ។ ដូចជាវគ្គសិក្សាគ្លីនិកនៃជំងឺនេះវាអាចត្រូវបានបែងចែកជាពីរប្រភេទ។ នៅក្នុងតំណាងដំបូងរមាសត្រូវបានទទួលអារម្មណ៍ឈឺចាប់ខ្លាំងសារធាតុរាវចូលក្នុងប្រហោងពោះយ៉ាងលឿនហើយកកកុញនៅក្នុងនោះ។ necrosis លំពែងមានការរីកចម្រើនដែលជះឥទ្ធិពលដល់ផ្នែកខ្លះនៃបំពង់លំពែងជំងឺសរសៃប្រសាទត្រូវបានបង្កើតឡើងដែលលាតសន្ធឹងទៅក្នុងលំហរអវកាស។
ជាមួយនឹងប្រភេទទី 2 គ្លីនិកមិនសូវត្រូវបានគេនិយាយទេ។ អង្គធាតុរាវប្រមូលផ្តុំបន្តិចម្តង ៗ ហើយបង្កើតជាទម្រង់ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃដំណើរការបំផ្លិចបំផ្លាញដែលកើតឡើងនៅក្នុងតំបន់តូចមួយនៃស៊ីប។ ជំងឺនេះត្រូវបានរកឃើញក្នុងកំឡុងពេលពិនិត្យកាំរស្មីអ៊ិចនិងបន្ទាប់ពី laparocentesis ។
បរិមាណនៃ exudate ដែលចូលក្នុងប្រហោងពោះជាមួយ ascites អាចឈានដល់ដប់លីត្រ។ Laparocentesis ក្នុងករណីនេះជួយលុបអង្គធាតុរាវប៉ុន្តែមិនមានប្រសិទ្ធិភាពយូរអង្វែងទេ។ បន្ទាប់ពីរយៈពេលខ្លីវាកកកុញម្តងទៀតហើយ laparocentesis ជាបន្តបន្ទាប់នាំឱ្យមានការបាត់បង់ប្រូតេអ៊ីនយ៉ាងសំខាន់។ ដូច្នេះវេជ្ជបណ្ឌិតផ្តល់នូវចំណង់ចំណូលចិត្តចំពោះអន្តរាគមន៍វះកាត់ដែលកើតឡើងបន្ទាប់ពីការព្យាបាលដោយឱសថសាស្ត្ររយៈពេលពីរសប្តាហ៍។ ការព្យាបាល ascites ទាក់ទងនឹងរបបអាហារដែលមានជាតិប្រៃទាបដែលមានជាតិប្រូតេអ៊ីន។
វេជ្ជបណ្ឌិតបានចេញវេជ្ជបញ្ជាថ្នាំបញ្ចុះទឹកនោមថ្នាំអង់ទីប៊ីយោទិចថ្នាំដែលបន្ថយសម្ពាធក្នុងសរសៃឈាមវ៉ែន (ប្រសិនបើកើនឡើង) ។
ផលវិបាកនៃ ascites និងការការពាររបស់វា
ផលវិបាកនៃ ascites គឺខុសគ្នា។ វាអាចបណ្តាលឱ្យមានការវិវត្តនៃជំងឺរលាកទងសួតការបរាជ័យផ្លូវដង្ហើមការរំខានដល់សរីរាង្គខាងក្នុងនិងរោគសាស្ត្រផ្សេងៗទៀតដែលបណ្តាលមកពីការកើនឡើងបរិមាណសារធាតុរាវនៅក្នុងប្រហោងពោះនិងការបង្ហាប់ដ្យាក្រាមថ្លើមក្រពះ។ ជាមួយនឹងការ laparocentesis ញឹកញាប់ការ adhesion ជាញឹកញាប់លេចឡើងដែលរំខានដល់ដំណើរការពេញលេញនៃប្រព័ន្ធឈាមរត់។

ទាំងអស់នេះគឺជាបុព្វហេតុនៃការព្យាបាលមិនទៀងទាត់ឬមិនត្រឹមត្រូវ។ Ascites ត្រូវការវិធានការវេជ្ជសាស្រ្តបន្ទាន់បើមិនដូច្នេះទេវានឹងរីកចម្រើនហើយនាំឱ្យមានផលវិបាកដែលមិនចង់បាន។ ដូច្នេះនៅពេលមានការសង្ស័យដំបូងនៃជំងឺអ្នកគួរតែស្វែងរកជំនួយពីអ្នកឯកទេសភ្លាមៗ។
ដើម្បីមិនរាប់បញ្ចូលជំងឺវាចាំបាច់ត្រូវឆ្លងកាត់ការពិនិត្យបង្ការជាប្រចាំនិងធ្វើឱ្យទាន់ពេលវេលាជាមួយនឹងការព្យាបាលជំងឺរលាកលំពែង។ ពីរបបអាហារវាចាំបាច់ក្នុងការមិនរាប់បញ្ចូលអាហារចៀនប្រៃអាហារមានជាតិខ្លាញ់កំណត់ការទទួលទានកាហ្វេភេសជ្ជៈជាតិស្ករកាបូណាតតែខ្លាំង។ អ្នកគួរតែបោះបង់ចោលទម្លាប់អាក្រក់ចោលទាំងស្រុងចំណាយពេលច្រើនតាមដែលអាចធ្វើទៅបាននៅក្នុងខ្យល់អាកាសបរិសុទ្ធហើយព្យាយាមមិនឱ្យភ័យដោយហេតុផលណាមួយ។ ជាមួយនឹងជំងឺរលាកលំពែងនិង ascites សកម្មភាពរាងកាយហួសប្រមាណត្រូវបាន contraindicated ដូច្នេះអ្នកដែលចូលរួមក្នុងកីឡានឹងត្រូវមាតិកាជាមួយនឹងលំហាត់ពន្លឺ។
អ្វីដែលជា ascites ត្រូវបានពិពណ៌នានៅក្នុងវីដេអូនៅក្នុងអត្ថបទនេះ។